Вокруг прививок
Дата публикации: . Категория: Советы врача.
Прививки до сих пор беспокоят родителей. Вокруг них всегда много слухов и домыслов. Как правильно подготовить ребенка к этой манипуляции?Перестраховка?
Пропустили положенные сроки прививок, и теперь решили сделать их ребенку в прививочном центре платно. Там сказали, что ребенка перед прививкой должен обязательно осмотреть невропатолог. Такой осмотр на самом деле необходим?
— Это требование пошло от того, что к трем месяцам ребенка должен осмотреть невропатолог районной поликлиники. Ему необходимо убедиться, что малыш здоров, у него нет врожденных проблем. На самом деле педиатр, который обязательно смотрит ребенка перед прививкой, видит, есть ли у него неврологические проблемы, и в состоянии оценить, можно ли сейчас делать прививку. Если педиатра что-то смущает, он предложит ребенка обследовать.
Реакция — это нормально
После первой прививки АКДС у ребенка поднялась высокая температура. Участковый педиатр говорит, что это нормально. Неужели это так?
— Реакция на прививку бывает примерно у 15–20% детей. С чем это связано? Вводятся чужеродные вещества — иммунная система отвечает. Ответ иммунной системы — это выработка специальных веществ, которые активизируют ее. Но эти же вещества обладают свойством вызывать температуру и недомогание — следствие небольшой интоксикации.
Был такой академик А. А. Смородин, известный вирусолог, создатель отечественных вакцин против кори и паротита, он говорил: «Чем выше температура после прививки, тем лучше будет иммунный ответ».
Но эти побочные реакции всегда возникают в определенное время. Это очень важный момент. Если вводится вакцина, где нет живого вируса, реакции возникают сразу же и, как правило, к концу первых суток проходят. На второй-третий день у ребенка все нормально. А если недомогание, температура возникают на второй-третий день и сохраняются — это не реакция на прививку, это ребенок параллельно с прививкой заболел, и теперь нужно выяснить, чем.
А если недомогание, температура возникают на второй-третий день и сохраняются — это не реакция на прививку, это ребенок параллельно с прививкой заболел, и теперь нужно выяснить, чем.
А когда вводятся живые вакцины — против кори, краснухи — недомогание возникает с 5-го по 14-й день. Не в первый, не во второй, не в третий и не в четвертый.
Реакция на прививку проходит сама собой, не требует лечения, не оставляет никаких последствий. При высокой температуре надо просто дать ребенку жаропонижающее.
А осложнения после прививки — это другое, это серьезная ситуация, которая напрямую связана с вакциной. Например, тяжелая аллергическая реакция на компоненты вакцины — рецидивирующая крапивница или, не дай бог, анафилактический шок. Но осложнения бывают крайне редко. Например, анафилаксия случается один раз на миллион доз, а крапивница — один раз на 30–50 тысяч доз.
По стандарту
Бабушка советует дать ребенку перед прививкой что-нибудь из антигистаминных препаратов »’на всякий случай», как она говорит. Хотя у ребенка нет аллергии. Стоит ли это делать?
Хотя у ребенка нет аллергии. Стоит ли это делать?
— Необходимости в этом нет. Это нужно только детям с аллергическими реакциями или заболеваниями.
В педиатрии есть стандарт, он давно разработан и соблюдается: педиатр обязательно спрашивает, нет ли у ребенка аллергических реакций. Перед прививкой учитываются все моменты риска. Медики тоже заинтересованы в том, чтобы у родителей не складывалось мнение, что прививки «что-то вызывают». А для этого мы должны обезопасить ребенка, чтобы у него не обострились те проблемы, которые уже есть, и не наслоились новые. Отсюда это требование, чтобы ребенок был здоров, чтобы дома все были здоровы, чтобы он был не в острой фазе аллергии, чтобы он неврологически был стабилен.
Использованы материалы газеты «АиФ.Здоровье» № 21, 2012
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ
НИЖЕГОРОДСКОЙ ОБЛАСТИ
ОБЛАСТНОЙ ЦЕНТР МЕДИЦИНСКОЙ ПРОФИЛАКТИКИ
Вокруг прививок
г. Нижний Новгород
2012 год
Вернуться
«Принять парацетамол и не волноваться»: врачи рассказали, как облегчить побочки от «Спутника V» — Общество — Новости Санкт-Петербурга
Фото: автор Ксения Потеева / «Фонтанка.Рекомендаций, как и ярко описанных ощущений от «Спутника», с каждым днём всё больше. Одни мужественно переносят новые эффекты, другие наедаются таблеток. Но на самом деле существует целый перечень рекомендаций, который выпустили все кто мог — от врачей больницы Боткина до специалистов Мосздрава и комздрава. Рекомендуем прислушиваться в первую очередь к ним.
Вакцинация в Петербурге идет полным ходом. В день уколы делают почти семи тысячам человек, большинству пока первую дозу. С начала прививочной кампании вакцину получили более 50 тысяч жителей Северной столицы. А полностью завершили цикл более 9 тысяч. В группах, посвященных результатам прививочной кампании, люди день и ночь делятся впечатлениями. Часто противоположного толка.
«Укол в 16 часов. В 21 час — сильный озноб, ломота в теле. В 23 часа — боль в горле и голове, трясет. Брат, который делал до меня, сказал принять парацетамол и молиться, чтобы помогло», — пишет одна вакцинированная.
«Укол вторую дозу 27 января. На данный момент, почти двое суток прошло, побочек нет. В первую ночь разве что необычно долго и хорошо поспал», — отвечает другой.
На данный момент, почти двое суток прошло, побочек нет. В первую ночь разве что необычно долго и хорошо поспал», — отвечает другой.
Описывали свои впечатления о «ночи в бреду» и «запахе кошачьего туалета» и журналисты «Фонтанки».
В крупном телеграм-сообществе Sputnik Results даже составили статистику на основе последних 800 отзывов. Лишь у 27% сделавших прививку наблюдались боль в руке и сонливость, у 19% — головная боль, у 18% — озноб. При этом у 55% не было даже температуры. Причем если верить инфографике, то легче всего переносят прививки люди старше 60 лет. Как говорит часть врачей, возможно, дело в том, что с возрастом слабеет иммунитет, а значит, и иммунный ответ. Так или иначе, среди вакцинировованных в Петербурге сейчас таких большинство — почти 19 тысяч человек.
Как говорится в памятке для привитых на сайте петербургского комздрава (её еще выдают после первого укола), у 7–10% уколотых вакциной возможно развитие общих и местных реакций в первый и второй день после прививки. Общие реакции — это гриппоподобный синдром, то есть повышение температуры, головная боль, миалгии, сонливость, в единичных случаях тошнота, нарушение стула, снижение остроты зрения, ощущения запахов.
Общие реакции — это гриппоподобный синдром, то есть повышение температуры, головная боль, миалгии, сонливость, в единичных случаях тошнота, нарушение стула, снижение остроты зрения, ощущения запахов.
Появляющиеся симптомы, как объясняют специалисты, не требуют терапии. При температуре выше 38 градусов они рекомендуют назначение нестероидных противовоспалительных препаратов. При выраженном болевом синдроме можно принять парацетамол, использовать мази — троксевазин, фенистил-гель. Всё.
Такая же памятка в виде брошюры для московских вакцинируемых кажется более информативной. И уж точно более наглядной. Кроме того, в ней приводится статистика возможных побочных эффектов.
«В большинстве случаев прививка хорошо переносится. Но и при недомогании волноваться не стоит. Это нормальная индивидуальная реакция организма на вакцины и один из признаков формирования иммунитета», — успокаивают москвичей собянинские специалисты.
А дальше можно узнать, что у 10% пациентов в течение 1–3 дней наблюдаются слабость, недомогание, общая усталость, а еще тошнота. В этом случае рекомендуется уменьшить физическую нагрузку и дать себе отдохнуть.
В этом случае рекомендуется уменьшить физическую нагрузку и дать себе отдохнуть.
У 5,7% пациентов возникают озноб, чувство жара, ломота в теле и мышцах, головная боль, повышение температуры выше 37 градусов. Если она превысит 38 градусов, то рекомендуется принять жаропонижающие и обезболивающие препараты — парацетамол или ибупрофен. А если температура выше 39 градусов и не снижается в течение четырех часов после приема медикаментов, то необходимо вызвать врача.
Еще 4,7% пациентов ощущают боль, зуд, отек и покраснение в месте введения вакцины. Как правило, это лечения не требует. Но для уменьшения отека и дискомфорта можно принять антигистаминные препараты. У 1,5% пациентов возникают насморк, заложенность носа, боль и першение в горе. Им в Москве рекомендуют полоскать горло, орошать его антисептическими средствами, обильно пить и использовать назальные спреи. А еще меньше чем у 1% людей встречаются повышение давления и учащение пульса. Но тут особых рекомендаций нет.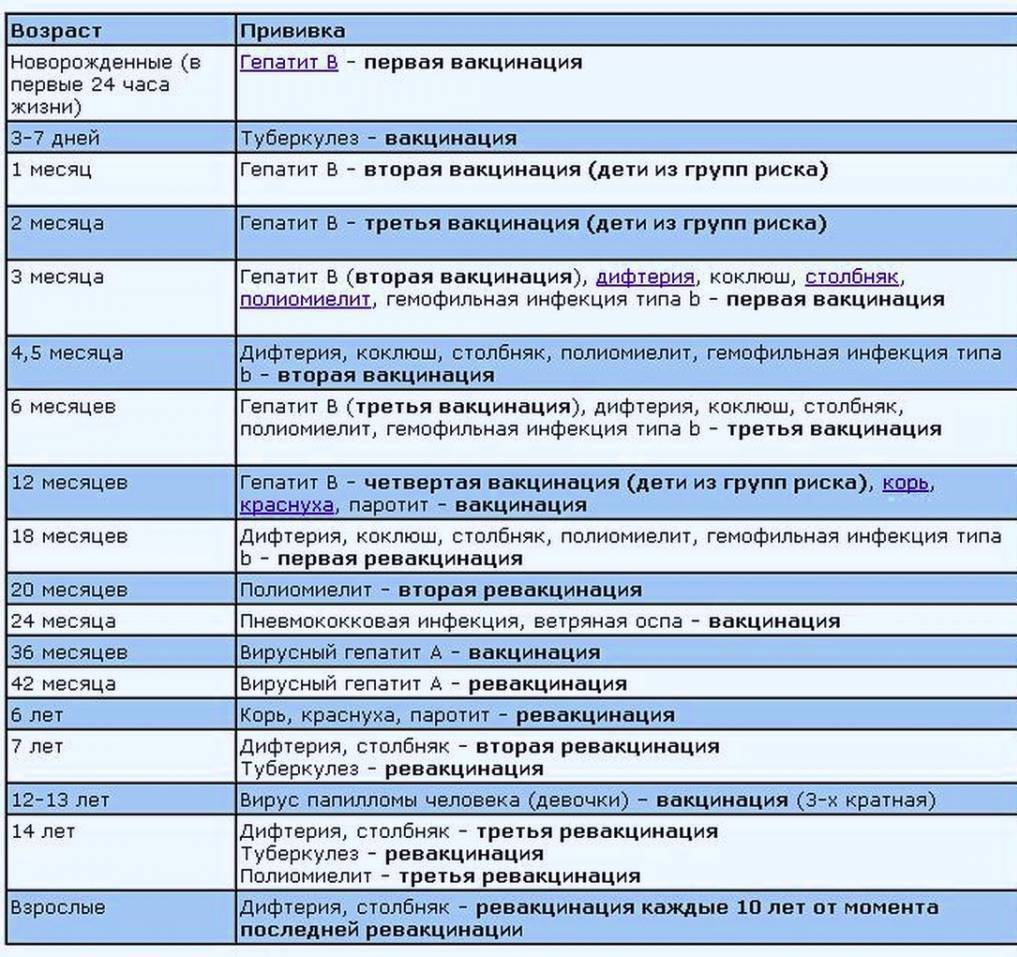
Побочные эффекты от введения вакцины «Спутник V» чаще всего бывают легкими или средней степени выраженности и уже хорошо изучены специалистами, рассказала заведующая отделом мониторинга иммунизации населения больницы им. Боткина врач-эпидемиолог Анна Сталевская.
По её словам, чаще других от прививки могут развиваться кратковременные общие побочные эффекты: непродолжительный гриппоподобный синдром, с ознобом, повышением температуры тела, артралгией, миалгией, астенией, общим недомоганием, головной болью. А также могут проявляться и местные реакции: болезненность в месте инъекции, гиперемия, отечность.
Реже отмечаются тошнота, диспепсия, снижение аппетита, иногда увеличение регионарных лимфоузлов. У некоторых пациентов возможно развитие аллергических реакций, кратковременное повышение уровня печеночных трансаминаз, креатинина и креатинфосфокиназы в сыворотке крови.
По словам специалиста, при ряде эффектов рекомендуется назначение нестероидных противовоспалительных средств. При наличии хронических заболеваний рекомендуется перед вакцинацией проконсультироваться со своим лечащим врачом.
При наличии хронических заболеваний рекомендуется перед вакцинацией проконсультироваться со своим лечащим врачом.
Как уточнили ранее в Минздраве России, инъекции вакцины пока не рекомендуются пациентам, страдающим от туберкулеза или онкологических заболеваний, гепатитов В и С, сифилиса, ВИЧ-инфекции. Также противопоказанием являются перенесённые в течение года острый коронарный синдром или инсульт. Воздержаться от прививки стоит, и если в ближайшие три месяца вы планируется зачатие ребенка.
Илья Казаков, «Фонтанка.ру»
сколько держится у ребенка, что делать?
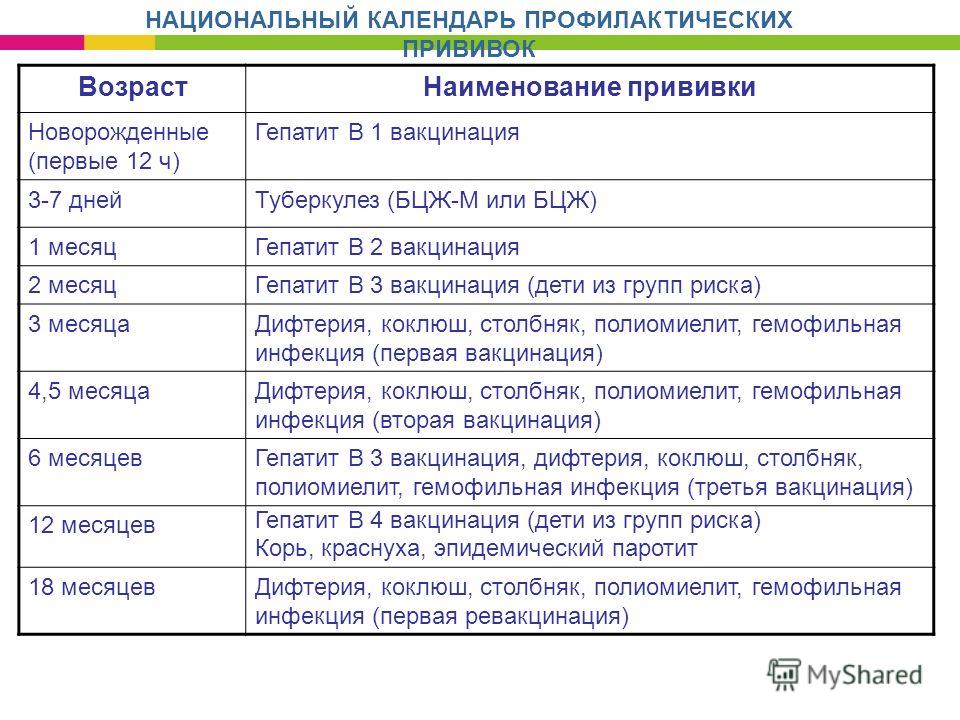
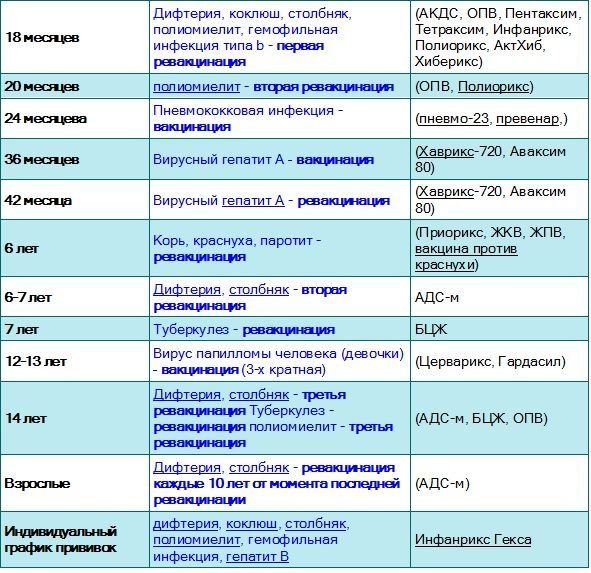
В современном мире вакцинация детей — неотъемлемая составляющая детской медицины. Национальный Календарь прививок довольно насыщенный и нашим малышам в первый год жизни приходится посещать прививочный кабинет практически каждый месяц. Да и деткам дошкольного возраста несколько раз делают ревакцинации.
Введение чужеродных агентов в организм, необходимое условие для выработки иммунитета против опасных заболеваний — почти всегда сопровождается местной или общей реакцией. Сила и степень её проявления зависит от многих факторов, в первую очередь, от вида вакцины и индивидуальных особенностей организма. Одной из наиболее часто встречающихся реакций является температура у ребёнка после прививки. Хотя бы раз в жизни она заставила поволноваться каждого родителя. Почему поднимается температура, нужно ли её сбивать и в каких случаях необходимо обратиться к врачу? На эти и другие вопросы мы постараемся как можно более подробно ответить в этой статье.
Почему повышается температура после прививки
Любая вакцина представляет собой чужеродный для организма агрессивный агент. Это может быть живой ослабленный вирус или бактерия, а, может, лишь их фрагмент — белковое вещество клетки, полисахарид, вырабатываемый бактерией токсин и так далее. Все эти биологические вещества в иммунологии носят одно общее название — антиген. То есть это та структура, на которую организм отвечает выработкой иммунитета, в том числе и антител.
То есть это та структура, на которую организм отвечает выработкой иммунитета, в том числе и антител.
Попадая в организм, антиген запускает ряд сложных реакций. И если после прививки поднялась температура, то это означает, что организм ребёнка включил защитные механизмы.
Каждая вакцина обладает собственной реактогенностью — свойством вызывать реакции и осложнения. Наиболее сильную реакцию вызывают живые вакцины на основе ослабленных бактерий и вирусов, и чем их больше, тем ярче выражена реакция. Также достаточно сильное воздействие оказывают так называемые клеточные вакцины — те, которые содержат цельные клетки убитых бактерий. Например, в АКДС вакцине содержатся бактерии коклюша, которые и провоцируют у детей поствакцинальные осложнения. По некоторым данным, повышение температуры после прививки АКДС отмечается у 90% детей. Более слабую реакцию дают препараты, содержащие лишь фрагменты вирусов и бактерий, их токсины, а также продукты генной инженерии. Так, отмечено, что французская вакцина «Пентаксим», в состав которой входит бесклеточный коклюшный компонент, вызывает побочные реакции в несколько раз реже, чем АКДС.
Так, отмечено, что французская вакцина «Пентаксим», в состав которой входит бесклеточный коклюшный компонент, вызывает побочные реакции в несколько раз реже, чем АКДС.
Механизм развития гипертермии
Любая прививка — это попадание в организм чужеродных тел. После введения вакцины не происходит заражения, потому что инфекционные тела ослаблены или убиты. Но организм отвечает на них формированием полноценной защиты, которая сохраняется на длительное время. Поэтому не следует удивляться возникновению лихорадки. Это абсолютно нормальная реакция, которая не требует вмешательства до определённой степени.
Температура у ребёнка после прививки от коклюша обычно повышается на 2–3 день. После введения противокоревой вакцины лихорадка может возникать на 5–8 сутки. Инородные тела вакцины (микробы или вирусы, другие вещества, входящие в её состав), попадая в организм, вызывают иммунный ответ. Кроме выработки специфических защитных тел против инфекции, запускаются механизмы выработки веществ, снижающих теплоотдачу (простагландины, цитокины, интерферон, интерлейкины и др. ). Для чего организм вызывает повышение температуры? Дело в том, что большинство бактерий и вирусов уязвимы к высоким температурам, а тело человека лучше вырабатывает антитела при гипертермии.
). Для чего организм вызывает повышение температуры? Дело в том, что большинство бактерий и вирусов уязвимы к высоким температурам, а тело человека лучше вырабатывает антитела при гипертермии.
Почему у некоторых детей возникает гипертермия в ответ на конкретную прививку, а у других — нет? Это зависит от индивидуальных особенностей ребёнка. Некоторые дети одну и ту же инфекцию переносят с температурой 37–37,5 °C и незначительной интоксикацией, а другие лежат с лихорадкой до 39,0 °C и тяжёлыми симптомами.
В возникновении температурной реакции имеются некоторые зависимости:
- чем ребёнок младше, тем меньше вероятности возникновения гипертермии или она проявляется в более низкой степени;
- с каждой последующей однотипной прививкой (например, АКДС) вероятность и степень повышения температуры возрастает.
Почему это происходит? При первом внедрении иммунных тел после ответа организма остаются так называемые клетки памяти, которые отвечают за развитие защиты в случае повторного инфицирования. После второй прививки защитная реакция возникает намного быстрее и сильнее, вероятность побочных эффектов повышается.
После второй прививки защитная реакция возникает намного быстрее и сильнее, вероятность побочных эффектов повышается.
Какие прививки вызывают повышение температуры
Как уже было сказано, у каждой вакцины своя степень реактогенности. Вот какие вакцины чаще всего провоцируют поднятие температуры у ребёнка.
- Вакцина АКДС. Это, пожалуй, самая реактогенная вакцина из всего календаря прививок. У большинства деток температура поднимается в течение первых суток после вакцинации. Поднятие столбика термометра до 38,5 °C считается при этом нормальным и не является поводом для беспокойства. Сколько может держаться температура после прививки АКДС? Обычно она спадает через 1–2 суток, но может длиться до 5 дней.
- Живые вакцины: корь, паротит, краснуха. Температура в ответ на их введение повышается в редких случаях. Чаще это происходит через 5–14 дней, когда вирус приживается в организме и начинает размножаться (ребёнок переболевает в лёгкой форме). Обычно отмечается небольшой подъем столбика термометра в пределах 37,5 °C.
- Вакцина против полиомиелита — живая, но переносится детским организмом легко. Подъем температуры отмечается редко и в норме не превышает 38–38,5 °C. Сроки поствакцинальной реакции варьируют от нескольких часов до 2–3 дней после прививки. В редких случаях температура держится на протяжении 1–2 недель, но обычно проходит через 1–2 дня. Инактивированная вакцина против полиомиелита не должна вызывать никаких побочных эффектов.
- Вакцина против гепатита B. Повышения температуры прививка в норме не вызывает.
- Противотуберкулёзная вакцина БЦЖ в редких случаях может провоцировать незначительное повышение температуры тела даже через отдалённый промежуток времени — до нескольких месяцев. При этом в месте укола образуется незаживающая гноящаяся язвочка, что является поводом для обращения к доктору.
- Температура у ребёнка после прививки от гриппа может возникать в зависимости от того какой вакциной она была сделана. Если вакцина была живая, то гипертермия может быть, как реакцией, так и подобием гриппозного состояния.
 Особенно такое возможно при изначально ослабленном иммунитете. Если же прививка делалась инактивированной вакциной, то лихорадка возникает очень редко и в основном как индивидуальная реакция организма, не требующая лечения.
Особенно такое возможно при изначально ослабленном иммунитете. Если же прививка делалась инактивированной вакциной, то лихорадка возникает очень редко и в основном как индивидуальная реакция организма, не требующая лечения.
Температура у ребёнка после инъекции Манту возникать в норме не должна, потому что это не совсем прививка. Реакция Манту — это диагностическая процедура. Реакция на компонент должна возникать только местная. Почему может повыситься температура после реакции Манту? Это могут быть:
- индивидуальная реакция на туберкулин;
- аллергичность ребёнка;
- начало какого-либо заболевания;
- прорезывание зубов или наличие другого воспаления;
- некачественный введённый препарат;
- инфицирование при инъекции.
Итак, температурная реакция на вакцину в большинстве случаев считается у медиков нормальной и не требует врачебного вмешательства.
При каких прививках возможна гипертермия
Если ребенок правильно подготовлен к вакцинации и ни что не угрожает его здоровью, температура может вообще не подниматься.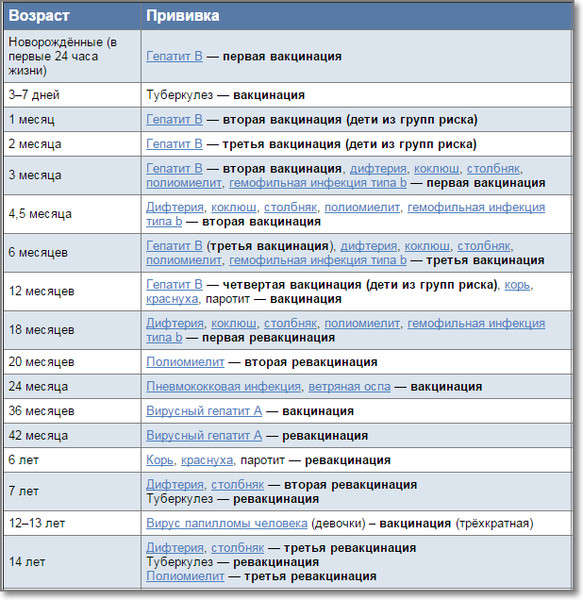 Однако это вовсе не показатель того, что иммунитет не сформирован, а проявление сугубо индивидуальной реакции организма на вакцинирующий препарат.
Однако это вовсе не показатель того, что иммунитет не сформирован, а проявление сугубо индивидуальной реакции организма на вакцинирующий препарат.
При повышенной температуре тела лучше вырабатываются антитела, вирусы и бактерии быстрее погибают. Обычно у ребенка в первые двое суток после инъекции показатель термометра может подскочить до 38 градусов, но это не повод сбивать температуру. Если же она держится дольше двух дней, а прием жаропонижающих не дает результата, следует вызывать врача.
На какие прививки чаще всего происходит температурная реакция
- Сразу после рождения (в роддоме) малышу проводят вакцинацию от гепатита В. Вакцина считается слабо реактогенной, прививка может вызвать незначительное повышение температуры, которую не придется сбивать.
- До выписки из роддома, новорожденному вводят противотуберкулезную сыворотку. Результатом прививки БЦЖ редко становятся колебания показаний градусника. Однако в случае нагноения места укола, температура может подняться.
- Вакцинацию от полиомиелита выполняют оральным препаратом, не вызывающим особых осложнений. Повышение температуры до значения 37,5 °С может произойти лишь через две недели после инъекции.
- Прививка от паротита угрожающей симптоматикой не характеризуется. Реакцией детского организма иногда становятся признаки легкой простуды с невысокой температурой. Ее сбивать нет смысла, она проходит сама.
- Годовалому малышу ставят однократную прививку от кори. Если ребенок здоров, угрожающей температурной симптоматики опасаться не стоит. У ослабленных деток через две недели может наблюдаться небольшой подъем температуры.
- Самой реактогенной можно считать вакцину АКДС, защищающую от инфицирования столбняком, дифтерией и коклюшем. Детский организм на введение комбинированного препарата чаще всего реагирует повышением температуры, которую придется сбивать.
Для Вас: Нормы пробы Манту у детей в год: правила и особенности введения вакцины
Когда ожидать температурный взлет
Момент развития гипертермии зависит от состава вакцинирующего препарата. Инъекция инактивированной вакциной (фрагменты убитого вируса) способна вызвать гипертермию через 2-3 дня. Температуру можно не сбивать, она пройдет сама, но может держаться неделю. Вакцинация живыми (ослабленными) клетками вируса способна вызвать жар у ребенка на второй день после прививки, а продержаться две недели.
По мнению врачей, какую бы температуру не вызвало введение вакцины, необходим прием жаропонижающих средств уже при отметке градусника 37,5 °С. Критическое нарастание симптомов гипертермии угрожает фебрильными судорогами.
Нужно ли сбивать температуру после прививки
Педиатры в один голос заявляют: повышенная температура после вакцинации ребёнку совершенно неполезна (в отличие от инфекционных болезней) и её нужно снижать с помощью лекарственных средств.
После АКДС некоторые врачи рекомендуют в профилактических целях однократно дать малышу на ночь привычное жаропонижающее. Другой вопрос, насколько медикаменты будут полезны вашему ребёнку? При невысоком подъёме столбика термометра и хорошем самочувствии крохи лучше оставить всё без вмешательства извне.
Какую температуру надо сбивать после прививки? Давать жаропонижающее необходимо при любом подъёме температуры, если она превышает отметку 37,3 °C, при измерении её в подмышечной впадине. Лучше заранее позаботиться о том, чтобы она не поднялась слишком высоко.
Сколько дней держится температура после прививки АКДС?
Если после прохождения вакцинации температура тела ребенка поднялась, не стоит паниковать. Обычно показатели нормализуются уже на следующий день после прохождения процедуры.
Тревожным показателем является сохранение гипертермии в течение последующих дней.
Это говорит о том, что в организме после вакцинации появились какие-то побочные эффекты, которые могут перейти в серьезные осложнения. Поэтому в подобной ситуации лучше обратиться за профессиональной помощью к врачу.
Как сбить температуру после прививки
Вот какие медикаменты рекомендуют применять педиатры.
- «Парацетамол» («Эффералган», «Панадол», «Тайленол») в свечах.
 Применять при незначительном повышении или в профилактических целях на ночь после прививки АКДС.
Применять при незначительном повышении или в профилактических целях на ночь после прививки АКДС. - «Ибупрофен» («Нурофен», «Бурана») в сиропе. Дают если есть жар свыше 38 °C.
- Если не помогает «Парацетамол» и «Ибупрофен», тогда рекомендуется дать ребёнку «Нимесулид» («Нимегезик», «Найз», «Нимесил», «Нимид») в растворе или сиропе.
Чтобы снизить температуру тела, можно обтереть малыша прохладной водой или слабым раствором столового уксуса.
А вот чего нельзя делать:
- обтирать водкой — она сушит кожу малыша;
- давать ребёнку аспирин — он запрещён к применению у детей до 12 лет ввиду риска развития побочных эффектов;
- купать малыша;
- гулять на улице;
- обильно кормить, менять рацион, водить новые продукты в прикорм.
Также в период высокой температуры рекомендуется давать малышу аптечные препараты, восстанавливающие водно-электролитный баланс:
- «Регидрон»;
- «Гидровит»;
- «Глюкосолан».
Для предупреждения развития аллергических реакций проконсультируйтесь с вашим педиатром о профилактической даче антигистаминных средств.
Почему поднимается температура после прививки АКДС
Опасна ли температура после АКДС? Нет, она показывает ответ организма на получение антигена. Как правило, если есть повышение температуры, то можно смело утверждать, что вакцина подействовала и организм борется с инфекцией.
Сколько держится температура после прививки АКДС? Статистика показывает, суммарное время не превышает четырех суток. Первые проявления возможны уже в день прививания. А на вторые сутки значение градусника может подняться до 38.
Первые проявления возможны уже в день прививания. А на вторые сутки значение градусника может подняться до 38.
Многие специалисты советуют сбивать температуру свыше 38 градусов. Можно принимать жаропонижающие без ацетилсалициловой кислоты, например, парацетамол.
Если на фоне высокой температуры у ребенка появляются судороги, необходимо срочно вызвать скорую.
Как сбивать высокую температуру
Для снижения температуры подходят жаропонижающие в любой формы – свечи, таблетки, сиропы и другие. Свечи можно ставить с двух месяцев жизни. Они всасываются в кишечник, не оказывая влияния на печень.
Взрослым лучше принимать таблетки.
Сиропы рекомендуются к применению, когда столбик термометра показывает 39 градусов. Действие сиропа обычно проявляется в течении одного часа. Максимальное количество принятия сиропов – четыре раза.
Если препараты с содержанием парацетамола не помогают, можно выпить Нимесулид. О норме приема нужно узнать у педиатра.
Температура у грудничков
Какую температуру нужно сбивать после прививки у грудничка? Все, что сказано о поствакцинальных реакциях выше, относится и к деткам в возрасте до шести месяцев. Единственное, что необходимо учитывать — нормальная температура у вашего малыша в этом возрасте может быть в пределах до 37,2 °C. Это связано с особенностями младенческой терморегуляции.
Часто у детей грудничкового возраста температуру измеряют при помощи соски во рту или ректально (в заднем проходе). При этом учитывают, что в ротовой полости температура тела будет выше на полградуса, а в прямой кишке — на один градус, нежели в подмышечной впадине или в паховой складке.
Температура тела у грудничков в норме повышается после гимнастики, купания, кормления или массажа. После этих процедур необходимо выждать 15–20 минут для получения достоверных сведений.
Как лучше сбить температуру после прививки у грудничка? Используйте свечи или сироп с жаропонижающими препаратами «Ибупрофен» или «Парацетамол» («Эффералган бэби», «Панадол-бэби», «Нурофен»). Начинайте сбивать температуру, если она превысила отметку в 37,5 °C, не дожидайтесь большего — у грудничков она повышается очень быстро. Не забывайте о допустимой суточной дозе жаропонижающих, а также о том, что повторно дать лекарство можно только через 4 часа.
Начинайте сбивать температуру, если она превысила отметку в 37,5 °C, не дожидайтесь большего — у грудничков она повышается очень быстро. Не забывайте о допустимой суточной дозе жаропонижающих, а также о том, что повторно дать лекарство можно только через 4 часа.
Помните, что «Парацетамол» и «Ибупрофен» без назначения педиатра следует давать не чаще 4 раз в день и не более 3 дней подряд.
Не давайте малышу лекарство просто потому, что подошло время — измеряйте температуру и применяйте жаропонижающие, только если она повышена.
Применять для детей в возрасте до года методы физического воздействия — обтирание, заворачивание в мокрую простыню — запрещается.
Когда обращаться к врачу
Несмотря на то что повышение температуры тела у ребёнка после прививки дело обычное, необходимо следить за состоянием малыша и немедленно обращаться к врачу, если присутствуют симптомы, указывающие на ненормальную реакцию.
- Температура тела поднимается выше 38,5 °C.
 В этом случае высока вероятность развития фебрильных судорог.
В этом случае высока вероятность развития фебрильных судорог. - После вакцинации АКДС отмечается резкий скачок температуры — возможна аллергия на столбнячный токсин.
- Когда температура после прививки не сбивается обычными жаропонижающими средствами.
- Если кроме температуры есть и другие побочные реакции, нехарактерные для нормального течения поствакцинального периода для каждой конкретной вакцины. Возможные побочные эффекты выясните у педиатра перед прививкой.
- Место инъекции сильно покраснело и припухло, в более отдалённом периоде развивается воспаление, из ранки течёт гной или другой экссудат. Температура может повышаться в более отдалённые сроки (несколько недель) именно из-за этого воспаления.
Чтобы ваш малыш легче перенёс побочные реакции после прививки, создайте для него самые благоприятные условия: оптимальное тепло и влажность в помещении, чаще проветривайте комнату в отсутствие ребёнка, не кормите его слишком часто и обильно, уделяйте больше внимания.
Подводя итоги, можно сказать, что повышение температуры после вакцинации возникает очень часто после вакцины АКДС и других коклюшных прививок. Реже это случается от вакцинации против остальных заболеваний. Повышение температуры тела считается нормальной реакцией на введение чужеродного антигена. Необязательно терпеть такие проявления — педиатры рекомендуют давать малышу жаропонижающие средства («Ибупрофен», «Парацетамол») в форме ректальных свечей или сиропов. При повышении температуры выше 38,5 °C, или если она не поддаётся воздействию лекарств, нужно обращаться за врачебной помощью.
корреспонденты «КП» о побочках второй прививки от коронавируса
Побочные эффекты после второй вакцины «Спутника»: с чем столкнулись журналисты «КП».
Фото: Геннадий БИСЕНОВ
В Волгоградской области продолжается массовая вакцинация от коронавируса вакциной «Гам-КОВИД-Вак» («Спутник V»). Корреспонденты «Комсомолки» тоже приняли участие в создании общего иммунитета от COVID-19.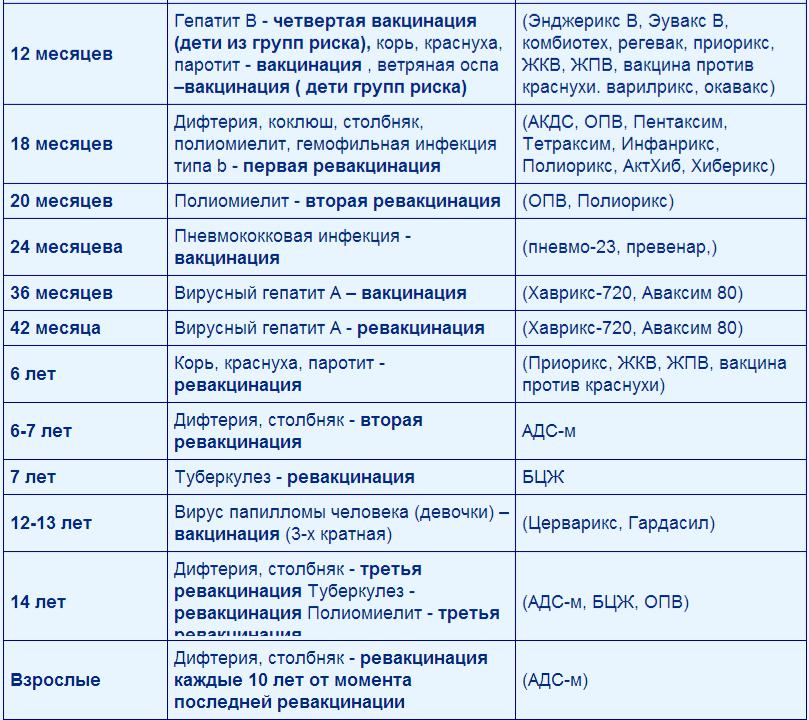 Накануне они прошли второй, завершающий этап. О своем самочувствии и возможных побочных эффектах они рассказали в дневниках, которые ведут вот уже три недели.
Накануне они прошли второй, завершающий этап. О своем самочувствии и возможных побочных эффектах они рассказали в дневниках, которые ведут вот уже три недели.
Юля Данильченко, 31 год, корреспондент
ЖУТКО ХОТЕЛОСЬ СПАТЬ…
Вчера мы с коллегой прошли второй этап вакцинации. Вышли из поликлиники счастливые – нам не страшен ковид! Но счастье длилось недолго — уже через три часа начались первые побочные эффекты. Это какое-то снотворное, подумалось мне, когда в семь вечера мои глаза стали закрываться. Сами, без предупреждения. А до сна нужно было дожить (у меня маленький ребенок).
Еще пару часов, отвлекая себя всевозможными способами, я боролась с диким желанием уснуть прямо вот так, сидя на полу рядом с играющей дочерью. Внезапно подключился озноб, и в ход пошел градусник. Шерстяной кардиган и носки не спасали от внутреннего холода, а электронный Omron будто издевался и показывал 35,9! Такие же побочки были и в первый раз – слабость, сонливость. Ничего серьезного. Поэтому я была уверена, что усну как убитая…
Ничего серьезного. Поэтому я была уверена, что усну как убитая…
…НО У «СПУТНИКА» БЫЛИ ДРУГИЕ ПЛАНЫ
Провалиться в сон не получалось совсем. Вот уже все семейство сопело, я же крутилась и боролась с приступами озноба. Мурашки прибегали и убегали. На часок мне удалось вздремнуть, и уже после полуночи началось настоящее знакомство со «Спутником». Несколько часов подряд мне казалось, что я горю и мерзну одновременно. Градусник упорно показывал 36 с копейками. Оделась, взяла еще одно одеяло. Ничего не изменилось.
Тело выламывало в буквальном смысле. Даже кончики пальцев на ногах не остались без внимания «Спутника». На месте укола горело, немного чесалось и так болело, словно кто-то прилично ударил по руке кулаком. Я не выдержала пытки и пошла пить чай – надо было согреться изнутри. Первый стакан, второй, третий, четвертый… Залпом, как будто я не пила несколько дней.
Чай не согрел. Заболела голова.
Я немного запаниковала: температуры нет, но такое недомогание! Однако спустя три часа лихорадки «Спутник» поздоровался – на градуснике 39. Ну, привет. Теперь понятно, что вызвало столько мучений. Признаюсь, я перенесла это состояние тяжело. Жаропонижающее, полчаса и обжигающий мороз отступил. Утром – все заново. Мне удалось поспать до обеда только после очередной порции лекарства. Проснулась бодрее, но с субфебрильной температурой.
Ну, привет. Теперь понятно, что вызвало столько мучений. Признаюсь, я перенесла это состояние тяжело. Жаропонижающее, полчаса и обжигающий мороз отступил. Утром – все заново. Мне удалось поспать до обеда только после очередной порции лекарства. Проснулась бодрее, но с субфебрильной температурой.
ЗАЧЕМ МНЕ ЭТО НУЖНО?
Уже две прививки позади, но многие до сих пор продолжают задавать вопрос: а зачем? Добровольно согласиться на то, что описано выше. Я не вхожу в группу риска, не страдаю серьезными хроническими болезнями (метеозависимость ведь не в счет?), редко простужаюсь и не боялась заболеть коронавирусом. Но все равно прошла полную вакцинацию. И вот почему.
Кто-то не верит в ковид, другие не доверяют вакцине, третьи уверены, что их не коснется. Но вирус есть. Я знаю тех, кто переболел, справился, и знала тех, кто, увы, не выжил. И еще я знаю, что к концу недели забуду про вакцинацию, в то время как реально зараженные, из группы риска или нет, с хроническими или без, рискуют болеть по полной.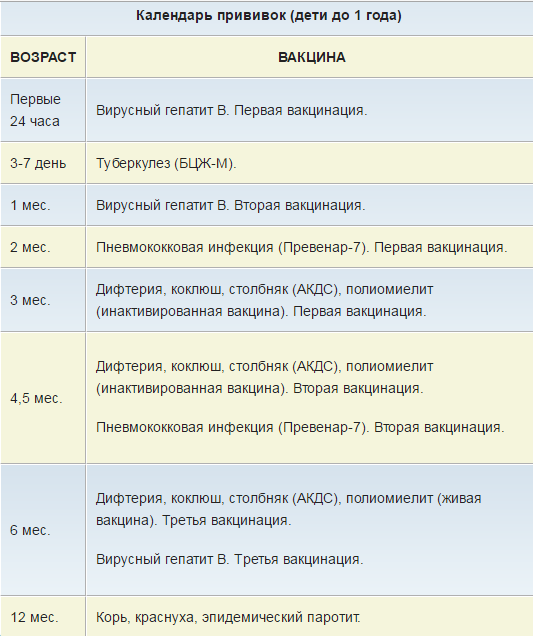 А это долго и неприятно.
А это долго и неприятно.
Плюс здорово знать, что я никого не заражу. Всем здоровья!
Геннадий Бисенов, 63 года, фотокорреспондент
ОБЕЗВОЖИВАНИЕ И ЖАР
Вечер после вакцинации выдался ленивым. Сонливость дала о себе знать спустя несколько часов после прививки. Я не стал спорить с организмом и дремал перед телевизором. Температуру не измерял, так как озноба не было, да и не ожидал, что поднимется.
Где-то в полночь удалось крепко уснуть. Не знаю, поднимался ли жар, но спал я хорошо. Градусник поставил не столько из необходимости, сколько из любопытства. 37,7. Удивился. А потом дали о себе знать слабость, небольшая ломота в теле. Температура скакала между 37 и 38 сама, без медикаментов. Я заметил, что очень хочу пить. Жажда мучила постоянно. В таком состоянии только отдыхать. Планирую, как и советовали врачи, три дня побольше лежать, не перенапрягаться. Важно соблюдать три правила: не употреблять алкоголь, не распаривать место укола, никаких физнагрузок. Полный покой и хороший настрой.
Полный покой и хороший настрой.
МНЕНИЕ ЭКСПЕРТА
Элеонора Белан, заведующий кафедрой иммунологии и аллергологии ВолгГМУ:
Первый этап вакцинирования, как правило, переносится легче, чем второй (из-за состава препаратов). На втором этапе вероятны гриппоподобное состояние, астения, головные боли и прочее – это поствакцинальная реакция. Все побочные эффекты (они могут наблюдаться у 94% привитых) прописаны в инструкции. Они свидетельствуют о том, что иммунная система работает. Почему бывает температура? В организм попадает возбудитель, и он борется с чужеродным материалом.
Если выбирать между вакцинированием и риском заболеть коронавирусом – ответ очевиден. Побочные эффекты от «Спутник V» длятся несколько дней, а заболевание – гораздо длительнее плюс всегда есть огромная вероятность осложнений.
Реакции организма на вакцину
Вопрос:
Ребёнку сейчас 1 год, нам предстоит делать 3 АКДС.
На 1 АКДС была температура 38. Врач сказала, что перед 2 АКДС принимать 3 дня супрастин. И 3 дня после. Но температура была немного выше 39. Приходилось сбивать каждые три часа. И так три дня.
Врач сказала, что перед 2 АКДС принимать 3 дня супрастин. И 3 дня после. Но температура была немного выше 39. Приходилось сбивать каждые три часа. И так три дня.
Читала, что супрастин нельзя давать до прививки, а только после, т.к. он снижает иммунитет.
Подскажите, пожалуйста, как быть в нашем случае. Давать заранее супрастин или все же нет? Я знаю, что каждая последующая АКДС переносится тяжелее. Очень боюсь за последствия.
Ответ
Отвечает Харит Сусанна Михайловна
В принципе супрастин не оказывает никакого влияния на лихорадку при вакцинации. Ваша ситуация укладывается в картину нормального вакцинального процесса. Могу посоветовать через 3-5 часов после прививки дать жаропонижающее заранее до появления температуры. Возможен и другой вариант — попробуйте привиться Пентаксимом, Инфанриксом или Инфанрикс Гекса.
Вопрос:
Ребёнку 18 месяцев, вчера поставили вакцинацию пневмококк, вечером поднялось температура, на утро слабость, болит нога, я очень переживаю.
Ответ
Отвечает Харит Сусанна Михайловна
Если лихорадка продержалась несколько дней без появления катаральных симптомов (насморк, кашель и т.д.),то это нормальная вакцинальная реакция. Вялость или наоборот беспокойство также укладываются в нормальную вакцинальную реакцию и через несколько дней должны пройти. В дальнейшем в день прививки, через несколько часов после вакцинации дайте жаропонижающее заранее, даже при нормальной температуре. Если есть болезненность в месте инъекции и ребенок щадит ножку при ходьбе, то возможно это миалгический синдром, при использовании жаропонижающего (напр. нурофен) эти симптомы должны пройти. Если есть местная реакция- можно использовать0,1%глазную гидрокортизоновую мазь и гель троксевазин (чередовать их) несколько раз в день нанося на место инъекции.
Вопрос:
Моему ребенку 4,5 месяца. С 2,5 месяцев у нас ставят атопический дерматит. Прививки до 3х месяцев делали по плану. Сейчас ремиссия, планируем делать АКДС. Отечественную категорически не хотим делать, т. к. боимся очень плохой переносимости +от Превенара был отек на месте укола. Сейчас ждем решения иммунологической комиссии о согласовании бесплатной (импортной) прививки. Скажите, пожалуйста, бывают ли положит.решения с таким диагнозом? Учитывая что папа аллергик еще.
к. боимся очень плохой переносимости +от Превенара был отек на месте укола. Сейчас ждем решения иммунологической комиссии о согласовании бесплатной (импортной) прививки. Скажите, пожалуйста, бывают ли положит.решения с таким диагнозом? Учитывая что папа аллергик еще.
Ответ
Отвечает Харит Сусанна Михайловна
При наличии местной патологической реакции — отек и гиперемия в месте инъекции больше 8 см решается вопрос о введении другой вакцины. Если же местная реакция меньше, то это считается нормой и можно продолжать прививаться на фоне приема антигистаминных препаратов.
Наличие местной реакции на Превенар 13 не говорит о том, что у ребенка будет аллергическая реакция на введение другой вакцины. В таких случаях рекомендуется прием антигистаминных препаратов в день прививки и возможно еще первые три дня после вакцинации. Самое главное при наличии пищевой аллергии не вводить до и после вакцинации (в течение недели) новых продуктов питания.
Что касается решения вопроса о бесклеточных вакцинах, то общих правил нет, в каждом регионе вопрос о бесплатном применении этих вакцин решается по своему. Следует только понимать, что переход на бесклеточные вакцины не гарантирует отсутствие аллергической реакции после прививки , она бывает реже, но также возможна.
Следует только понимать, что переход на бесклеточные вакцины не гарантирует отсутствие аллергической реакции после прививки , она бывает реже, но также возможна.
Вопрос:
Стоит ли делать прививку Превенар в 6 месяцев? И если делать, совместима ли с АКДС?
Ответ
Отвечает Харит Сусанна Михайловна
Прививаться против пневмококковой инфекции для маленьких детей жизненно необходимо, поскольку от заболеваний, вызываемой этой инфекцией (менингит, пневмония, сепсис) дети погибают. Для защиты от пневмококковой инфекции необходимо как минимум 3 прививки — поэтому, чем раньше ребенок начнет прививаться, тем лучше.
Прививаться АКДС и Превенаром в один день рекомендовано национальным календарем прививок. Любая прививка может вызвать у ребенка лихорадку, надо помнить об этом и при повышении температуры дать ребенку жаропонижающее.
Вопрос:
Мы столкнулись с такой проблемой. Дочке сейчас 3г.9мес., от полиомиелита ставили 1 и 2ю вакцины в виде Пентаксим (в 5 и 8 месяцев). Третью прививку мы так и не поставили до сих пор, т. к. была плохая реакция на Пентаксим, после этого стали каждые 6 мес. сдавать кровь из вены на возможные аллергические реакции к прививкам и за 3 года ни АКДС, ни адс-м ни Пентаксим, Инфанрикс, ни против кори-краснухи нам так и не разрешили ставить на основании анализов, от них официальный мед.отвод. А вот 3ю и 4ю полио нам ни разу никто не предложил поставить за эти 3 года (даже зав. детской поликлиникой, когда карту в сад подписывала), также никто не предлагал обследоваться на нее, и конечно не объясняли, что если в саду кому-то будут ставить ОПВ, нас будут высаживать из сада (у нас в саду дети питаются в общем кафе, а не в группах). Сейчас позвонили из сада и сказали, что т.к. наша вакцинация не закончена нас отстраняют от сада на 60 дней и так каждый раз, когда кого-то будут прививать, или мы можем поставить 4ю полио ревакцинацию вместе с остальными детьми в саду. Т.к. 3юможно ставить только до года, и мы ее уже пропустили, а 4ю можно до 4х лет (4 года дочке исполняется через 3 месяца).
Третью прививку мы так и не поставили до сих пор, т. к. была плохая реакция на Пентаксим, после этого стали каждые 6 мес. сдавать кровь из вены на возможные аллергические реакции к прививкам и за 3 года ни АКДС, ни адс-м ни Пентаксим, Инфанрикс, ни против кори-краснухи нам так и не разрешили ставить на основании анализов, от них официальный мед.отвод. А вот 3ю и 4ю полио нам ни разу никто не предложил поставить за эти 3 года (даже зав. детской поликлиникой, когда карту в сад подписывала), также никто не предлагал обследоваться на нее, и конечно не объясняли, что если в саду кому-то будут ставить ОПВ, нас будут высаживать из сада (у нас в саду дети питаются в общем кафе, а не в группах). Сейчас позвонили из сада и сказали, что т.к. наша вакцинация не закончена нас отстраняют от сада на 60 дней и так каждый раз, когда кого-то будут прививать, или мы можем поставить 4ю полио ревакцинацию вместе с остальными детьми в саду. Т.к. 3юможно ставить только до года, и мы ее уже пропустили, а 4ю можно до 4х лет (4 года дочке исполняется через 3 месяца).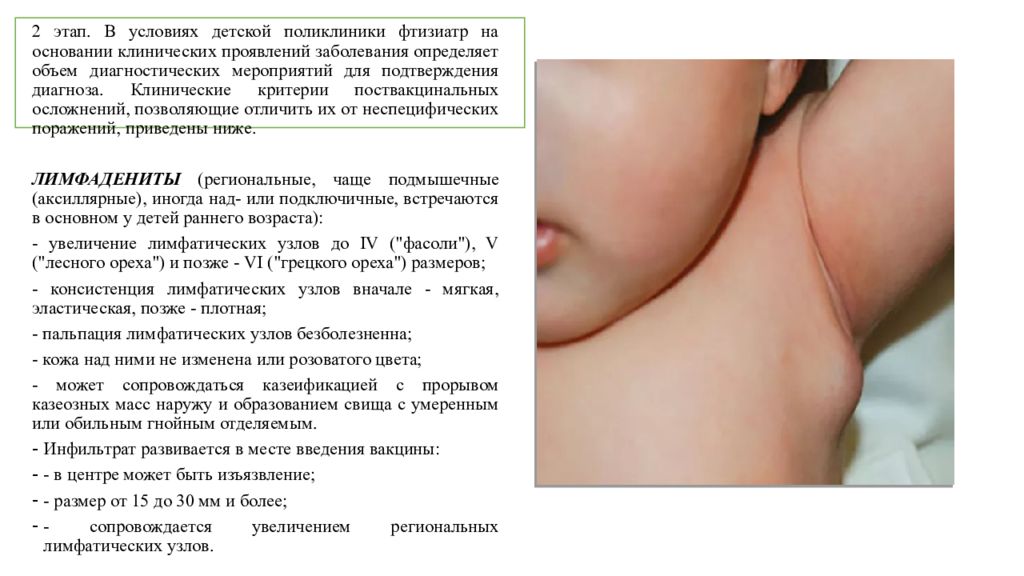 На данный момент у нас сейчас полный мед.отвод на 2 месяца от любых прививок т.к. сейчас проходим лечение из-за активности вируса Эпштейн-бара. В саду ответили т.к. у нас мед.отвод, то нас высаживать не будут. Для меня вопрос: на сколько привитые ОПВ дети представляют опасность для моего ребенка (в нашем саду дети питаются в общем кафе одновременно, а не в группах)? И до 4х лет можно поставить четвертую пропустив третью, с разрывом между 2 и 4 вакциной в 3 года? У нас в городе нет обследований на аллергические реакции к вакцинам, и это значит мы их можем пройти только в отпуске, но ребенку уже исполнится 4 года на этот момент. Как поступать в нашей ситуации?
На данный момент у нас сейчас полный мед.отвод на 2 месяца от любых прививок т.к. сейчас проходим лечение из-за активности вируса Эпштейн-бара. В саду ответили т.к. у нас мед.отвод, то нас высаживать не будут. Для меня вопрос: на сколько привитые ОПВ дети представляют опасность для моего ребенка (в нашем саду дети питаются в общем кафе одновременно, а не в группах)? И до 4х лет можно поставить четвертую пропустив третью, с разрывом между 2 и 4 вакциной в 3 года? У нас в городе нет обследований на аллергические реакции к вакцинам, и это значит мы их можем пройти только в отпуске, но ребенку уже исполнится 4 года на этот момент. Как поступать в нашей ситуации?
Ответ
Отвечает Харит Сусанна Михайловна
В чем заключалась плохая реакция на Пентаксим? На основании каких анализов мог ставится медотвод?. В нашей стране очень редко делаются аллергопробы к компонентам вакцин. Если у вас нет аллергии на куриное или перепелиное яйцо, ребенок получает их в пищу, то прививаться от кори и паротита – можно, а вакцина против краснухи вообще в своем составе не имеет ни куриного, ни перепелиного яйца. В РФ регистрируются случаи кори и ваш ребенок находится в группе риска, поскольку не привит от нее.
В РФ регистрируются случаи кори и ваш ребенок находится в группе риска, поскольку не привит от нее.
Против полиомиелита вы можете привиться — прививка переносится хорошо и крайне редко дает какие-либо аллергические реакции. При введении в детском саду оральной полиовакцины другим детям, вы находитесь в группе риска по развитию вакциноассоциированного полиомиелита. Прививаться против полиомиелита можно в любом возрасте, только вакцинацию против коклюша в нашей стране делают до 4 лет (летом 2017 года ожидается появление вакцины против коклюша — Адацел и ее можно будет вводить детям и после 4 – х лет).
Ваш ребенок должен иметь уже 5 прививок против полиомиелита для полной защиты от этой инфекции, вы можете сделать инактивированную или оральную полиомиелитную вакцину и через 6 месяцев первую ревакцинацию, а через 2 месяца- 2 ревакцинация против полиомиелита.
Вопрос:
Разъясните, пожалуйста, ситуацию. Утром сделали ревакцинацию полиомиелита. Через два часа начались сопли и чихание. Это орви на фоне прививки? И есть ли риск дальнейших проявлений осложнений?
Это орви на фоне прививки? И есть ли риск дальнейших проявлений осложнений?
Ответ
Отвечает Харит Сусанна Михайловна
Скорее всего, вы переносите респираторную инфекцию. Вакцинация просто совпала по времени с началом вашего заболевания. Если бы вы не привились, то точно также заболели бы ОРЗ. Сейчас высокая заболеваемость респираторными инфекциями. Поэтому можете продолжить дальше прививаться, это не осложнение.
Вопрос:
Ребенку 6 лет и 10 месяцев 11 ноября была сделана прививка АДСм в бедро в детском саду, медсестра в дала 1 табл. супрастина. Вечером этого дня ребенок был капризный, а с 12 ноября появились жалобы на чувство давления в месте прививки, он стал прихрамывать на правую ногу, поднялась температура до 37,2. Мама дала сыну ибупрофен и супрастин. В месте инъекции была обнаружена отек и гиперемия 11 х 9 см. 13 ноября (3-и сутки) жалобы те же, температура 37,2, так же дали 1 табл. супрастина и на ночь нанесли фенистил. Фенистил уменьшил чувство давление в ножке. В целом, состояние мальчика нормальное, аппетит обычный, играет, общительный. Сегодня, 14 ноября, гиперемия вокруг инъекции таких же размеров, но отек меньше (никаких препаратов ребенку не давали), чувства давления он не отмечает. Но появились небольшой насморк, ребенок чихает. Температура в 21:00 36,6. Подскажите, пожалуйста, как нам поступить с этой необычной реакцией на прививку. Будет ли эта реакция противопоказанием к последующему введению АДСм? Как в последующем защищать ребенка от дифтерии и столбняка?
В целом, состояние мальчика нормальное, аппетит обычный, играет, общительный. Сегодня, 14 ноября, гиперемия вокруг инъекции таких же размеров, но отек меньше (никаких препаратов ребенку не давали), чувства давления он не отмечает. Но появились небольшой насморк, ребенок чихает. Температура в 21:00 36,6. Подскажите, пожалуйста, как нам поступить с этой необычной реакцией на прививку. Будет ли эта реакция противопоказанием к последующему введению АДСм? Как в последующем защищать ребенка от дифтерии и столбняка?
Ответ
Отвечает Харит Сусанна Михайловна
Возможно, субфебрильная лихорадка и насморк- проявление респираторного заболевания. Наличие гиперемии и отека в месте инъекции, а также миалгический синдром (прихрамывание на ножку, куда была сделана прививка) — проявление местной аллергической реакции. Такие реакции чаще бывают при 3 вакцинации или ревакцинации АКДС (Пентаксим, инфанрикс, АДС, АДСм) . Тактика ведения в данном случае была выбрана правильно — нестероидные противовоспалительные средства и антигистаминные препараты. Нурофен назначается в плановом порядке 2 раза в день 2-3 дня (при сохранении миалгического синдрома), антигистаминные препараты (Зодак) — до 7 дней. Местно применяется мазь гидрокортизоновая глазная 0,1% и гель троксевазин, мази чередуются, наносятся 2-3 раза в день. Место инъекции ни в коем случае нельзя мазать йодом или делать согревающие компрессы. Если это была 2 ревакцинация против столбняка и дифтерии, то следующая ревакцинация должна быть в 14 лет. Перед ней необходимо сдать анализ на дифтерийные антитела, при наличии защитного уровня — вакцинация откладывается.
Нурофен назначается в плановом порядке 2 раза в день 2-3 дня (при сохранении миалгического синдрома), антигистаминные препараты (Зодак) — до 7 дней. Местно применяется мазь гидрокортизоновая глазная 0,1% и гель троксевазин, мази чередуются, наносятся 2-3 раза в день. Место инъекции ни в коем случае нельзя мазать йодом или делать согревающие компрессы. Если это была 2 ревакцинация против столбняка и дифтерии, то следующая ревакцинация должна быть в 14 лет. Перед ней необходимо сдать анализ на дифтерийные антитела, при наличии защитного уровня — вакцинация откладывается.
Вопрос:
21 октября сделали прививку от столбняка, а 14 ноября пробу на манту и диаскинтест. какие могут возникнуть осложнения при несоблюдении промежутка времени? могут ли они возникнуть? что делать?
Ответ
Отвечает Харит Сусанна Михайловна
Никаких осложнений не должно возникнуть, это пробы для скрининга туберкулеза, они безопасны и не связаны с действием прививок.
Вопрос:
У ребенка аллергическая реакция на куриные яйца в виде крапивницы.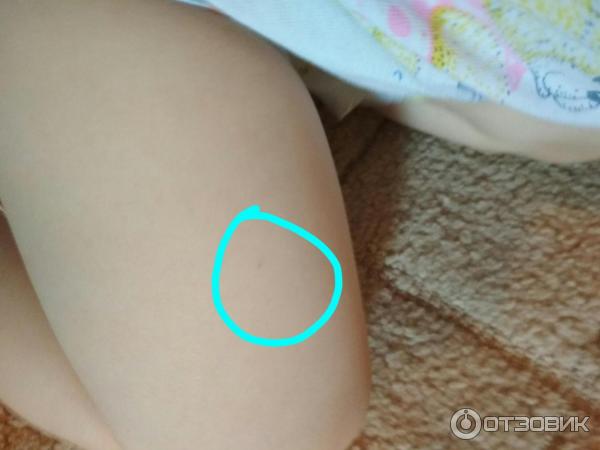 Можно ли ставить приорикс/ в противопоказаниях только анафилактическая реакция на яйца/.
Можно ли ставить приорикс/ в противопоказаниях только анафилактическая реакция на яйца/.
Остальные прививки сделаны согласно календарю /инфанрикс гекса, превенар, БЦЖ/. Без побочных реакций.
Ответ
Отвечает Харит Сусанна Михайловна
Принципиально можно, но перед прививкой нужно будет ввести противоаллергические препараты, желательно внутримышечно за 30 минут до прививки.
Но, предпочтительнее ввести отечественную дивакцину (корь+паротит), она сделана на перепелиных яйцах. И отдельно прививку против краснухи, вирус для этой вакцины выращивают на культуре клеток без применения перепелиных и куриных яиц. Прививку делайте в поликлинике или медицинском центре, где после прививки не менее 30 минут после прививки нужно понаблюдать на реакцию. В день вакцинации начните прием антигистаминных препаратов (например, зиртек) через рот, прием можно продолжить в течение нескольких дней. Главное после прививки не давать ребенку продукты, содержащие значимые для него аллергены.
Вопрос:
Чуть менее трех суток назад нашей 11-ти месячной дочери поставили первую прививку Превенар 13. К вечеру поднялась температура, держится все это время. Мы ее сбиваем, поднимается снова, а поднимается практически до 39. Приходила врач, осмотрела ребенка и сказала что это реакция на прививку. До этого на другие прививки подобной реакции не было ( акдс хаменили пентаксимом). Стоит ли с такой реакцией делать вторую прививку и ревакцинацию и вообще была ли показана нам эта прививка, если за 11 месяцев ребенок ни разу не болел?
Ответ
Отвечает Харит Сусанна Михайловна
Были ли какие-нибудь проявления, кроме температуры? Была ли это реакция на прививку? Сдавали ли общий анализ мочи?
При нормальном течении вакцинального процесса температура может подниматься до 39С, но обычно на 2 и 3 сутки она ниже, чем в первые сутки от момента вакцинации. Прививка от пневмококковой инфекции важна, т. к. ребенок будет все больше и больше общаться, а значит, будет повышаться риск заражения пневмококковой инфекцией, а она в свою очередь вызывает тяжелые заболевания (менингит, пневмонию, сепсис, отит).
Вопрос:
Сегодня на приёме в прививочном кабинете моему сыну 2,5 лет поставили пентаксим вакцину и ещё укол против полимиелита (в разные ножки) Но ведь в вакцину пентаксим входит полимиелит. Чем это чревато? Какова опасность и стоит переживать?
Ответ
Отвечает Харит Сусанна Михайловна
Надеюсь, вы ошибаетесь и сделали мб что-то другое – Превенар? Но, если Вы правы и ввели удвоенную дозу полиомиелита, то это не страшно, так как вакцины проходят испытания на безопасность при увеличении дозы. Теоретически, возможна местная аллергическая реакция в виде отека и красноты в первые 3 дня.
Вопрос:
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму!!! В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска!!!
Живем в Крыму!!! В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска!!!Ответ
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Вопрос:
Скажите пожалуйста, нужно ли беспокоиться, если после первой прививки с гексавакциной (ребенку было 3 мес.) ребенок закидывает голову назад, кожа стала сероватой и одна нога какая то слабая, и безопасна ли будет вторая прививка?
Ответ
Отвечает Полибин Роман Владимирович
В данном случае, при наличии описанных симптомов необходима консультация врача невролога для постановки диагноза (перинатальное поражение ЦНС?) и решения вопроса о терапии. При отсутствии прогрессирующей патологии со стороны нервной системы можно продолжить прививки на фоне назначенного лечения.
При отсутствии прогрессирующей патологии со стороны нервной системы можно продолжить прививки на фоне назначенного лечения.
Вопрос:
Девочке 5л. 11 мес. Сделали прививку пневмо23. Через 18 часов стала повышаться температура- 38С, дали нурофен, температура снизилась незначительно и через 3 часа опять выросла до 39С, опять выпили нурофен, t опять немного упала. При этом плечо в месте иньекции вздулось и покраснело, покраснение 4 см. в диаметре. Еще через 4 часа t поввсилась до 39,3С. Далее выпили парацетамол еще пару раз с интервалом в 4 часа, причем, перед последним приемом у ребенка был очень сильный озноб с крупной дрожью. В итоге, в пятый раз после последнего подьема t до 39, 5С, ребенку дали нимесил, через 1.5 часа t снизилась, ребенок уснул до утра. Утром через 42 часа после прививки ребенок встал с t 38. Через 4 часа t стала снова расти, опять дали нимесил, после чего t потихоньку снижалась, и вечером ребенок лег спать сt 37. Диаметр покраснения значительно увеличился и через 42 часа был уже на все верхнюю часть плеча, покраснение было очень болезненным и горячим. Перед прививкой врач предупреждал о покраснении и незначительном возможном повышении температуры, все прививки до этого переносили легко, ребенок был абсолютно здоров перед вакцинацией, так же в этот день поставили энджерикс и полиорикс в 3 раз ранее реакции на них никакой не было. Скажите, каковы могут быть причины подобной реакции и можно ли в будущем делать ревакцинацию от пневмококковой инфекции или такая реакция является противопоказанием в будущем к вакцинам от пневмококка?
Перед прививкой врач предупреждал о покраснении и незначительном возможном повышении температуры, все прививки до этого переносили легко, ребенок был абсолютно здоров перед вакцинацией, так же в этот день поставили энджерикс и полиорикс в 3 раз ранее реакции на них никакой не было. Скажите, каковы могут быть причины подобной реакции и можно ли в будущем делать ревакцинацию от пневмококковой инфекции или такая реакция является противопоказанием в будущем к вакцинам от пневмококка?
Ответ
Отвечает Брико Николай Иванович
На вакцину Пневмо 23 возможно развитие температурных и местных реакций, в том числе достаточно выраженных как в Вашем случае. Эти реакции кратковременны и проходят бесследно. Ревакцинация Пневмо 23 проводится только по показаниям при наличии серьезных хронических заболеваний. Если у ребенка будут показания к ревакцинации против пневмококковой инфекции необходимо заменить вакцину на Превенар 13.
Вопрос:
Здравствуйте! Подскажите пожалуйста по поводу вакцинации ребёнка,дочке в роддоме были сделаны бцж и гепатит в (17. 02.15) затем в 4,5 месяца (03.07.15) в поликлинике Бобокок (V1-акдс, V2-гепатит в) + превенар (V1) + полиомиелит (V1)! На 03.09.15 нам было назначено повторить те же уколы Бобокок (V2-акдс,V3-гепатит в) + превенар (V-2) + полиомиелит (V-2)! Но после первых прививок у дочери была температура около 38 два дня,поэтому хотелось бы вместо Бобокок сделать импортную вакцину, в поликлинике их нет, в детском мед центре на данный момент есть только инфанрикс гексо, но там не делают превенар, т е мы не можем одновременно в одном мед учреждении сделать и инфанрикс гексо и превенар, скажите пожалуйста:
02.15) затем в 4,5 месяца (03.07.15) в поликлинике Бобокок (V1-акдс, V2-гепатит в) + превенар (V1) + полиомиелит (V1)! На 03.09.15 нам было назначено повторить те же уколы Бобокок (V2-акдс,V3-гепатит в) + превенар (V-2) + полиомиелит (V-2)! Но после первых прививок у дочери была температура около 38 два дня,поэтому хотелось бы вместо Бобокок сделать импортную вакцину, в поликлинике их нет, в детском мед центре на данный момент есть только инфанрикс гексо, но там не делают превенар, т е мы не можем одновременно в одном мед учреждении сделать и инфанрикс гексо и превенар, скажите пожалуйста:
1.можно ли в этот раз сделать только инфанрикс гекса (V2-акдс,V3-гепатит в, V2-полиомиелит), а превенар (V2) ещё через 1,5 месяца вместе с третьей акдс? Не слишком ли большой перерыв получится межд первой и второй вакцинацией превенаром?
2. Возможно ли третью вакцинацию акдс сделать вакциной пентаксим (V3-Акдс, V3-полиомиелит) хотелось бы третью вакцинацию от полиомиелита сделать инактивированной вакциной, а не живой), чтобы сохранить гемофильную полочку? Т. к инфанрикс гекса уже не подойдёт из-за наличия в ней гепатита в! И достаточно ли двух раз для выработки иммунитете к гемофильной палочке или же потребуется отдельно третья вакцинация от гемофильной палочки?
к инфанрикс гекса уже не подойдёт из-за наличия в ней гепатита в! И достаточно ли двух раз для выработки иммунитете к гемофильной палочке или же потребуется отдельно третья вакцинация от гемофильной палочки?
3. Какой вакциной акдс лучше делать в дальнейшем ревакцинации?
Ответ
Отвечает Полибин Роман Владимирович
Вторую вакцинацию можно сделать Инфанрикс Гекса, третью Пентаксим + 2xПревенар 13. Потребуется третья прививка против гемофильной инфекции с ревакцинацией на втором году жизни, которую также можно будет сделать Пентаксимом. Вы должны понимать, что на зарубежные вакцины тоже возможны температурные реакции.
Названы симптомы, которые могут возникать после вакцинации от COVID-19
https://ria.ru/20201203/vaktsinatsiya-1587443707.html
Названы симптомы, которые могут возникать после вакцинации от COVID-19
Названы симптомы, которые могут возникать после вакцинации от COVID-19 — РИА Новости, 03.12.2020
Названы симптомы, которые могут возникать после вакцинации от COVID-19
Каждый десятый человек, привитый вакциной от коронавируса «Спутник V», может почувствовать слабость или тошноту. Это следует из памятки с рекомендациями,… РИА Новости, 03.12.2020
Это следует из памятки с рекомендациями,… РИА Новости, 03.12.2020
2020-12-03T06:11
2020-12-03T06:11
2020-12-03T08:49
распространение коронавируса
вакцина «спутник v»
коронавирус в россии
коронавирус covid-19
россия
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22.img.ria.ru/images/07e4/0c/02/1587379232_125:0:3067:1655_1920x0_80_0_0_3958d6d30d3b5e1dac0c0f3b7d1cffc6.jpg
МОСКВА, 3 дек — РИА Новости. Каждый десятый человек, привитый вакциной от коронавируса «Спутник V», может почувствовать слабость или тошноту. Это следует из памятки с рекомендациями, которую выдают в Москве. С ней ознакомился корреспондент РИА Новости.В методичке сказано, что в большинстве случаев прививка переносится хорошо. Если возникло недомогание, волноваться не стоит: это нормальная индивидуальная реакция организма и один из признаков формирования иммунитета. Тем, у кого появляются слабость, общая усталость и тошнота, рекомендуют уменьшить физическую нагрузку и больше отдыхать.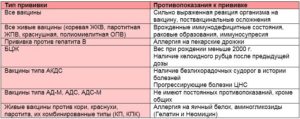 У 5,7 процента вакцинированных могут возникнуть ломота, озноб или чувство жара, головная боль или температура выше 37 градусов.»При температуре тела выше 38 градусов рекомендуется принять жаропонижающие и обезболивающие (парацетамол или ибупрофен), а если температура тела выше 39 градусов и не снижается в течение четырех часов после приема медикаментов, то необходимо вызвать врача», — говорится в документе.У 4,7 процента привившихся наблюдаются боль, зуд, отек и покраснение в месте введения вакцины. Как правило, лечение не требуется, но для уменьшения отека и дискомфорта можно принять лекарство от аллергии. Полтора процента пациентов могут почувствовать заложенность носа, насморк или першение в горле. Им рекомендуется полоскать горло, пить много жидкости и использовать назальные спреи. У менее чем одного процента может участиться пульс или повыситься давление.Жители Москвы, которые уже начали проходить вакцинацию «Спутником V», получают не только памятку с рекомендациями, но и сертификат о выполненной иммунизации.
У 5,7 процента вакцинированных могут возникнуть ломота, озноб или чувство жара, головная боль или температура выше 37 градусов.»При температуре тела выше 38 градусов рекомендуется принять жаропонижающие и обезболивающие (парацетамол или ибупрофен), а если температура тела выше 39 градусов и не снижается в течение четырех часов после приема медикаментов, то необходимо вызвать врача», — говорится в документе.У 4,7 процента привившихся наблюдаются боль, зуд, отек и покраснение в месте введения вакцины. Как правило, лечение не требуется, но для уменьшения отека и дискомфорта можно принять лекарство от аллергии. Полтора процента пациентов могут почувствовать заложенность носа, насморк или першение в горле. Им рекомендуется полоскать горло, пить много жидкости и использовать назальные спреи. У менее чем одного процента может участиться пульс или повыситься давление.Жители Москвы, которые уже начали проходить вакцинацию «Спутником V», получают не только памятку с рекомендациями, но и сертификат о выполненной иммунизации.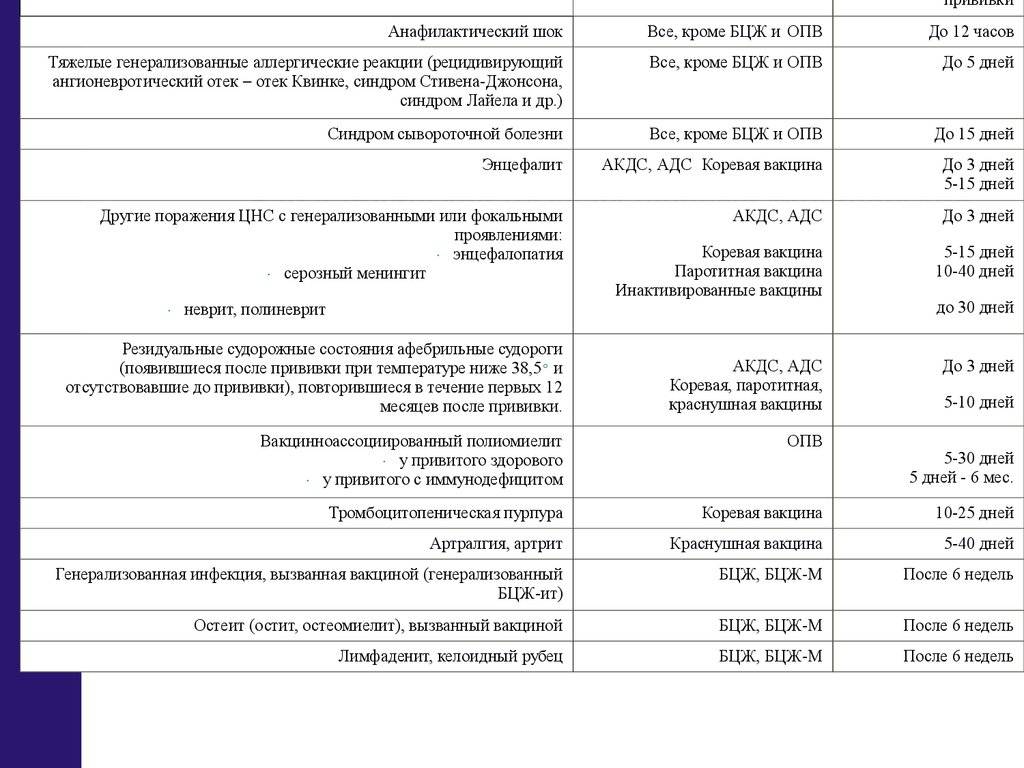 Накануне Владимир Путин поручил вице-премьеру Татьяне Голиковой приступить на следующей неделе к масштабной вакцинации россиян от коронавируса. По его словам, готово уже более двух миллионов доз препарата.Россия зарегистрировала две первые в мире вакцины от COVID-19: сначала «Спутник V» от центра Гамалеи, а позже «ЭпиВакКорону» от центра «Вектор». Первая основана на платформе вектора аденовируса человека, вторая — на базе пептидных антигенов.Сейчас оба препарата проходят третью, пострегистрационную фазу испытаний на добровольцах (в том числе на пожилых и страдающих хроническими заболеваниями). «Спутник V» показал 95%-ную эффективность после второго промежуточного анализа данных исследований и входит в список десяти мировых вакцин, которые наиболее близки к выходу на массовое производство.
Накануне Владимир Путин поручил вице-премьеру Татьяне Голиковой приступить на следующей неделе к масштабной вакцинации россиян от коронавируса. По его словам, готово уже более двух миллионов доз препарата.Россия зарегистрировала две первые в мире вакцины от COVID-19: сначала «Спутник V» от центра Гамалеи, а позже «ЭпиВакКорону» от центра «Вектор». Первая основана на платформе вектора аденовируса человека, вторая — на базе пептидных антигенов.Сейчас оба препарата проходят третью, пострегистрационную фазу испытаний на добровольцах (в том числе на пожилых и страдающих хроническими заболеваниями). «Спутник V» показал 95%-ную эффективность после второго промежуточного анализа данных исследований и входит в список десяти мировых вакцин, которые наиболее близки к выходу на массовое производство.
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/07e4/0c/02/1587379232_84:0:2815:2048_1920x0_80_0_0_b8bfd51ee11a82c0b7e9915336d6e9f2.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
вакцина «спутник v», коронавирус в россии, коронавирус covid-19, россия, общество
МОСКВА, 3 дек — РИА Новости. Каждый десятый человек, привитый вакциной от коронавируса «Спутник V«, может почувствовать слабость или тошноту. Это следует из памятки с рекомендациями, которую выдают в Москве. С ней ознакомился корреспондент РИА Новости.
Это следует из памятки с рекомендациями, которую выдают в Москве. С ней ознакомился корреспондент РИА Новости.В методичке сказано, что в большинстве случаев прививка переносится хорошо. Если возникло недомогание, волноваться не стоит: это нормальная индивидуальная реакция организма и один из признаков формирования иммунитета.
Тем, у кого появляются слабость, общая усталость и тошнота, рекомендуют уменьшить физическую нагрузку и больше отдыхать.
У 5,7 процента вакцинированных могут возникнуть ломота, озноб или чувство жара, головная боль или температура выше 37 градусов.
7 июля 2020, 09:30ИнфографикаСпасительное средство: как разрабатывают вакциныИнфографика
Посмотреть«При температуре тела выше 38 градусов рекомендуется принять жаропонижающие и обезболивающие (парацетамол или ибупрофен), а если температура тела выше 39 градусов и не снижается в течение четырех часов после приема медикаментов, то необходимо вызвать врача», — говорится в документе.
У 4,7 процента привившихся наблюдаются боль, зуд, отек и покраснение в месте введения вакцины. Как правило, лечение не требуется, но для уменьшения отека и дискомфорта можно принять лекарство от аллергии.
Как правило, лечение не требуется, но для уменьшения отека и дискомфорта можно принять лекарство от аллергии.
Полтора процента пациентов могут почувствовать заложенность носа, насморк или першение в горле. Им рекомендуется полоскать горло, пить много жидкости и использовать назальные спреи.
У менее чем одного процента может участиться пульс или повыситься давление.
Жители Москвы, которые уже начали проходить вакцинацию «Спутником V», получают не только памятку с рекомендациями, но и сертификат о выполненной иммунизации.
23 апреля 2020, 10:43ИнфографикаГолыми руками не возьмешь: чего боится новый коронавирусИнфографика
ПосмотретьНакануне Владимир Путин поручил вице-премьеру Татьяне Голиковой приступить на следующей неделе к масштабной вакцинации россиян от коронавируса. По его словам, готово уже более двух миллионов доз препарата.Россия зарегистрировала две первые в мире вакцины от COVID-19: сначала «Спутник V» от центра Гамалеи, а позже «ЭпиВакКорону» от центра «Вектор». Первая основана на платформе вектора аденовируса человека, вторая — на базе пептидных антигенов.
Первая основана на платформе вектора аденовируса человека, вторая — на базе пептидных антигенов.
Сейчас оба препарата проходят третью, пострегистрационную фазу испытаний на добровольцах (в том числе на пожилых и страдающих хроническими заболеваниями).
«Спутник V» показал 95%-ную эффективность после второго промежуточного анализа данных исследований и входит в список десяти мировых вакцин, которые наиболее близки к выходу на массовое производство.
12 августа 2020, 13:36ИнфографикаСпутник V: первая зарегистрированная вакцина от COVID-19Инфографика
ПосмотретьНазваны симптомы, которые могут возникать после вакцинации от COVID-19
МОСКВА, 3 дек — ПРАЙМ. Около 10% пациентов, которые получили прививки первой в мире зарегистрированной вакциной от коронавируса «Спутник V» (создана институтом Гамалеи), могут испытывать жар, озноб, слабость или тошноту.
Ставки по ипотеке в России могут снизить до четырех процентов
Как пишет РИА Новости, еще у 1,5% пациентов может заложить нос либо запершить в горле, говорится в памятке с рекомендациями, которую выдают в Москве вакцинируемым гражданам.
Как следует из методички, в большинстве случаев данная прививка переносится пациентами хорошо. Но при недомогании не стоит волноваться: это нормальная индивидуальная реакция организма. Также появление симптомов могут говорить о формировании иммунитета к коронавирусу.
Тем, у кого появляется слабость, недомогание, общая усталость и тошнота, врачи рекомендуют уменьшить свою физическую нагрузку и дать себе отдохнуть.
Поясняется, что около 5,7% пациентов могут испытывать:
- ломоту в теле и мышцах,
- озноб,
- чувство жара,
- головную боль,
- температуру выше 37 градусов.
«При температуре тела выше 38 градусов рекомендуется принять жаропонижающие и обезболивающие (парацетамол или ибупрофен), а если температура тела выше 39 градусов и не снижается в течение четырех часов после приема медикаментов, то необходимо вызвать врача», — отмечается в памятке.
Еще у 4,7% пациентов после прививки наблюдается боль, зуд, отек и покраснение в месте введения вакцины.
Как правило, лечения в этом случае не требуется, но для уменьшения отека и дискомфорта пациенты могут принять антигистаминные препараты.
1,5% пациентов могут почувствовать заложенность носа, насморк или першение в горле: им специалисты рекомендуют полоскать горло, пить много жидкости и использовать назальные спреи.
У менее чем одного процента пациентов может участиться пульс или повыситься давление.
Жителям Москвы, кто уже начал проходить вакцинацию препаратом «Спутник V», получают сертификат о выполненной иммунизации от COVID-19.
Как избавиться от лихорадки у детей + советы по лечению
Как избавиться от лихорадки у детей + советы по лечению | ТИЛЕНОЛ® Перейти к основному содержанию Как вылечить и уменьшить жар Для лечения лихорадки вашего ребенка не нужно
, чтобы пойти к врачу.
Может показаться, что целая жизнь проходит, пока вы ждете, что термометр издаст звуковой сигнал. Что вы можете сделать, чтобы ему или ей стало лучше?
Что вы можете сделать, чтобы ему или ей стало лучше?
Симптомы детской лихорадки обычно можно лечить, не выходя из дома.
Ваш ребенок младше 3 месяцев с температурой выше 100,4 ° F.
Температура у вашего ребенка многократно поднимается выше 104 ° F.
У вашего ребенка симптомы высокой температуры, такие как сильная головная боль, сильная боль в горле, сильная боль в ушах, повторяющаяся рвота или диарея, необъяснимая сыпь или ригидность шеи.
Вашему ребенку меньше 2 лет, и температура держится более 24 часов.
Вашему ребенку больше 2 лет, и температура держится более 72 часов.
Снять лихорадку может потребовать времени. Если у вашего малыша наблюдаются симптомы, попробуйте эти домашние средства, которые помогут снизить температуру у ребенка.
Теплая ванна с губкой (прекратите, если ваш ребенок начинает дрожать).
Жидкости много.
Легкая одежда и более низкие температуры в помещении.
Отдых — в большинстве случаев не следует будить спящего ребенка, чтобы дать ему лекарство от лихорадки.
Терпение — обычно лихорадка проходит сама по себе через 2–3 дня.
Если у вашего ребенка поднялась температура и он чувствует себя некомфортно, вы можете рассмотреть возможность использования жаропонижающих средств, таких как ацетаминофен (содержится в продуктах TYLENOL® для младенцев и детей) или ибупрофен (содержится в продуктах MOTRIN® для младенцев и детей). Если вашему ребенку меньше 2 лет, обязательно проконсультируйтесь с врачом, прежде чем давать ребенку TYLENOL® для младенцев.
Статьи по теме о Baby Fever:
Утешение от лихорадки
Предупреждающие знаки о лихорадке
Лечение и измерение лихорадки
* Если у вас есть вопросы, поговорите со своим педиатром.
Помогите своей маленькой возлюбленной чувствовать себя комфортнее, когда начинается лихорадка.
Свяжите свою учетную запись в социальной сети
{* loginWidget *}Или используйте свою традиционную учетную запись
{* #userInformationForm *} Адрес электронной почты {* традиционныйSignIn_emailAddress *} Пароль {* традиционныйSignIn_password *}С возвращением, {* welcomeName *}!
{* loginWidget *}С возвращением!
{* #userInformationForm *} {* традиционныйSignIn_emailAddress *} {* традиционныйSignIn_password *}{* традиционныйSignIn_signInButton *}
{* / userInformationForm *} {* #socialRegistrationForm *}{* socialRegistration_firstName *} {* socialRegistration_lastName *}
Ваше имя и фамилия будут общедоступны для других пользователей, когда вы напишете обзор или сообщение в блоге (например,«Джон С.»).
{* socialRegistration_gender *} {* socialRegistration_zipcode *}
{* socialRegistration_emailAddress *}
Будет использоваться как ваше имя пользователя
{% customQuestions%}
{% customOptin%}
Регистрация позволяет вам участвовать во всех разделах этого сайта. Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Свяжите существующий аккаунт в социальной сети:
{* loginWidget *}Или создайте учетную запись, предоставив информацию ниже.
{* #форма регистрации *}{* TraditionalRegistration_firstName *} {* TraditionalRegistration_lastName *}
Ваше имя и фамилия будут общедоступны для других пользователей, когда вы напишете обзор или сообщение в блоге (например, «John S.»).
{* традиционныйRegistration_gender *} {* традиционныйRegistration_zipcode *}
{* традиционныйRegistration_emailAddress *}
Будет использоваться как ваше имя пользователя
{* традиционный пароль_регистрации *}
{* традиционныйRegistration_passwordConfirm *}
{% customQuestions%}
{% customOptin%}
Регистрация позволяет вам участвовать во всех разделах этого сайта. Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
Отправляя свою информацию выше, вы соглашаетесь с тем, что предоставляемая вами информация будет регулироваться Политикой конфиденциальности нашего сайта.
{* saveButton *} {* / requirementsPostLoginForm *}Все поля обязательны для заполнения
{* #forgotPasswordForm *} Адрес электронной почты {* традиционныйSignIn_emailAddress *} {* / ForgotPasswordForm *}Похоже, у вас уже есть учетная запись.Мы внесли некоторые изменения в наш сайт, и нам нужно, чтобы вы создали новый пароль для входа в систему. Нажмите «Отправить», чтобы получить электронное письмо с инструкциями по созданию нового пароля.
{* #optinUserNewPasswordForm *} {* optinUser_emailAddress *} {* / optinUserNewPasswordForm *} Проверьте свою электронную почту, чтобы найти ссылку для сброса, чтобы продолжить процесс сброса.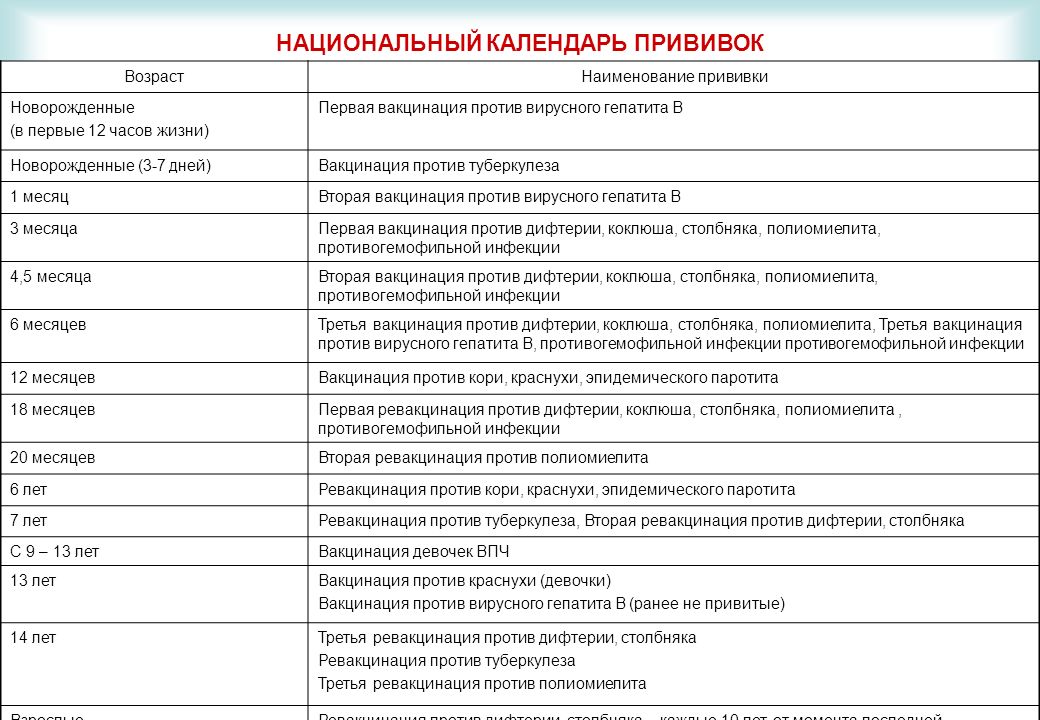
{* mergeAccounts *}
{* #tradAuthenticateMergeForm *} {* традиционныйSignIn_emailAddress *} {* mergePassword *} {* / tradAuthenticateMergeForm *} {* #privacyPolicyPostLoginForm *}Нажимая «Принять» ниже, вы подтверждаете, что прочитали, поняли и приняли Политику конфиденциальности наших сайтов
. {* / privacyPolicyPostLoginForm *}Вы не соответствуете минимальному возрасту, необходимому для входа на этот сайт
Ваша учетная запись деактивирована.
Информация о первой помощи при лихорадке у детей
Позвоните в службу 911, если человек:
- Не отвечает
- Свистящее дыхание или затрудненное дыхание
- Появление синего цвета в губах
- Судороги или припадки
- Неясная или измененная речь
Также обратитесь за неотложной медицинской помощью по любому из следующих случаев:
- Лихорадка в сочетании с ригидностью шеи или головной болью
- Температура выше 105 F
- Лихорадка с внезапным появлением сыпи
1.
 Измерение температуры
Измерение температуры- Температуру можно измерять перорально, ректально или под мышкой.
- У человека обычно наблюдается повышенная температура, если температура во рту выше 100 F (37,8 C) или ректальная температура выше 99,5 F (37,5 C). Температура, измеренная под мышкой, не считается точной и может быть на 1 градус по Фаренгейту ниже, чем при оральном измерении.
- Температура выше нормы, но ниже 100,4 F (38 C) иногда считается субфебрильной или легкой лихорадкой. Это может означать, что организм реагирует на инфекцию.
2. Лечить лихорадку, если необходимо
Нет необходимости в лечении легкой лихорадки, за исключением случаев, когда человек испытывает дискомфорт. Если температура 102 или выше:
- Дайте безрецептурное лекарство, такое как ацетаминофен (Тайленол) или ибупрофен (Адвил, Мотрин), как указано на этикетке. Сначала проконсультируйтесь с врачом, если у вас есть какие-либо заболевания или вы принимаете другие лекарства.
 Предупреждение: НЕ давайте аспирин лицам в возрасте 18 лет и младше, если это не предписано врачом.
Предупреждение: НЕ давайте аспирин лицам в возрасте 18 лет и младше, если это не предписано врачом. - Купание или обмывание теплой водой может снизить температуру. Не используйте холодную воду или спирт.
- Попросите человека носить легкую одежду и использовать легкое покрывало или простыню — переодевание может вызвать повышение температуры тела. Если у человека озноб, используйте дополнительное одеяло, пока он не уйдет.
3. Давайте жидкости
- Попросите человека пить много жидкости, чтобы избежать обезвоживания.
4. Когда обращаться к врачу
Немедленно обратитесь за медицинской помощью, если у человека есть:
- Наличие в анамнезе серьезных заболеваний, таких как СПИД, болезнь сердца, рак или диабет, или если человек принимает иммунодепрессанты
- Высокая температура, не поддающаяся лечению жаропонижающими препаратами
- Пережил очень жаркую погоду и чувствует жар, но не потеет
- Жесткость в шее, спутанность сознания или проблемы с бодрствованием
- Сильная боль в нижних отделах живот
- Сильная боль в животе, многократная рвота или сильная диарея
- Кожная сыпь, волдыри или красная полоса на руке или ноге
- Сильная боль в горле, отек горла или постоянная боль в ухе
- Боль при мочеиспускание, боль в спине или дрожащий озноб
- Сильный кашель, кашель с кровью или затрудненное дыхание
5.
 Последующие действия
Последующие действияОбратитесь к врачу, если высокая температура тела сохраняется более 3 дней или становится хуже.
Снятие лихорадки: лечение и причины
Перегревание в жаркую погоду может вызвать необычно высокую температуру тела. Однако в большинстве случаев лихорадка — это иммунная реакция.
Повышенная температура помогает иммунной системе бороться с инфекциями, вызываемыми вирусами, бактериями и некоторыми другими патогенами.
Лихорадка может пугать, особенно у маленьких детей, которые склонны к очень высоким температурам.Родители часто беспокоятся о температуре тела выше 98,6 ° F.
Поскольку температура тела может варьироваться на один-два градуса, большинство врачей определяют лихорадку как температуру, которая превышает 99,5 ° F при оральном измерении. Температура подмышек указывает на температуру 99 ° F или выше. Ректальная температура примерно на градус выше, чем температура во рту, поэтому ректальная лихорадка начинается примерно при 100,4 ° F.
Сами по себе лихорадка не причиняет вреда; это основное заболевание, которое вызывает наибольшую проблему.Мифы о черепно-мозговых травмах из-за лихорадки убедили многих людей, что все лихорадки нуждаются в лечении, но это не так.
Людям, у которых нет проблем со здоровьем, не обязательно лечить лихорадку. На самом деле, лечить лихорадку, чтобы позволить человеку вернуться к своей обычной деятельности, неразумно. Это может снизить способность организма бороться с инфекцией.
Некоторые исследования показывают, что лихорадка, которая часто возникает после вакцинации ребенка, на самом деле поддерживает иммунитет.В отчете также говорится, что высокая температура не означает, что ребенок болен, поэтому следует проконсультироваться с врачом, прежде чем назначать какое-либо лечение от лихорадки.
Если жар вызывает дискомфорт в виде озноба или болей в мышцах, людям следует рассмотреть возможность лечения в домашних условиях. Дети, у которых жар, но которые кажутся счастливыми и продолжают играть, вероятно, не нуждаются в лечении.
Дети, у которых жар, но которые кажутся счастливыми и продолжают играть, вероятно, не нуждаются в лечении.
Лекарства от лихорадки, отпускаемые без рецепта, такие как ибупрофен, аспирин и парацетамол, могут снизить лихорадку. Лица, осуществляющие уход, должны проконсультироваться с врачом перед применением любых безрецептурных препаратов ребенку в возрасте до двух лет.Эти лекарства могут вызывать серьезные побочные эффекты.
Аспирин не следует назначать детям или подросткам для снижения температуры. Хотя это случается редко у подростков старшего возраста, у детей младшего возраста может развиться опасное для жизни состояние, называемое синдромом Рея.
Чтобы избежать любых возможных побочных эффектов от лекарств, отпускаемых без рецепта, существует ряд немедицинских методов, которые можно использовать для безопасного снижения температуры. Эти варианты включают:
- Избегайте слишком многослойного ношения даже в холодном состоянии.
- Обильное питье прохладной прозрачной жидкости.
 Особенно полезны напитки с водой и электролитом. Воспитатели не должны давать детям большое количество подслащенных напитков, включая сок.
Особенно полезны напитки с водой и электролитом. Воспитатели не должны давать детям большое количество подслащенных напитков, включая сок. - Примерка холодных компрессов на голову.
- Отдых и отказ от работы или учебы. Люди, вероятно, заразны, если у них жар. Слишком сильное нажатие может замедлить время восстановления и ухудшить самочувствие человека. Им не следует принимать наркотики, чтобы заниматься своими обычными делами.
Лихорадка может пугать, но она помогает иммунной системе обеспечить надежную защиту. Люди должны относиться к своей лихорадке как к знаку того, что им нужно расслабиться в течение нескольких дней. Это поможет им быстро почувствовать себя лучше.
Люди должны позвонить врачу по поводу лихорадки, если:
- Температура поднимается выше 105 ° F
- Температура держится более 3 дней или остается высокой, несмотря на лечение в домашних условиях
- Лихорадка сопровождается сыпью
- Лихорадка связана с сильной болью или отеком в любой части тела, что указывает на инфекцию.

Люди должны обращаться за неотложной медицинской помощью при лихорадке, если:
- У ребенка впервые случился припадок или припадок. длится более 5 минут
- У человека или его ребенка ослабленная иммунная система
- Лихорадка сопровождается спутанностью сознания или потерей сознания
- Лихорадка сопровождается быстро распространяющейся сыпью или ранкой с прожилками, что свидетельствует о серьезная инфекция тканей
- Лихорадка сопровождается признаками обезвоживания, такими как очень темная моча или мочеиспускание менее трех раз в день
- Ребенок младше 3 мес. тыс. лет
Лихорадка у детей раннего возраста и других уязвимых групп
У младенцев в возрасте до 3 месяцев слаборазвита иммунная система.Они также плохо подготовлены, чтобы справиться с лихорадкой. Если ребенку меньше 3 месяцев, ему не следует принимать жаропонижающие препараты. Лица, осуществляющие уход, должны вызвать врача или обратиться в отделение неотложной помощи, поскольку высокая температура может сигнализировать об опасной инфекции.
У некоторых младенцев и маленьких детей возникают судороги во время лихорадки. Несмотря на то, что они пугающие, фебрильные судороги обычно вызывают повреждение головного мозга только тогда, когда их продолжительность превышает 30 минут.
Типичные стратегии управления лихорадкой могут помочь детям почувствовать себя лучше, но они не предотвратят фебрильные судороги.Вместо этого опекуны должны обеспечить максимальную безопасность ребенка во время приступа:
- Положить ребенка на бок на плоскую защищенную поверхность, чтобы минимизировать риск травмы
- Наблюдать за ребенком, чтобы он не подавился
- Определение времени припадка и обращение в службу экстренной помощи, если припадок превышает 5 минут
Если у ребенка наблюдается фебрильный припадок, ему следует обратиться к педиатру. Врач может порекомендовать лечение фенобарбитолом или аналогичным препаратом, если ребенок живет в отдаленном районе, где недоступны службы экстренной помощи, или если у ребенка в анамнезе очень длительные судороги.
Некоторым другим группам также требуется немедленная медицинская помощь из-за лихорадки. Оперативная помощь необходима, если:
- У больного лихорадкой рак или другое опасное для жизни заболевание
- У лихорадки ВИЧ или СПИД, или он принимает лекарства, подавляющие его иммунную систему
- Их врач сказал, что они имеют состояние, которое делает лихорадку опасной
Лихорадка возникает с широким спектром симптомов и заболеваний. Большинство врачей рассматривают симптомы, когда выясняют, насколько серьезна лихорадка.
К наиболее частым причинам лихорадки относятся:
- Инфекции носовых пазух
- Простуда
- Локальные инфекции, например, кожи, мочевыводящих путей, ушей или десен
- Грипп (грипп)
- Иммунный реакции на детские прививки
- Желудочно-кишечные инфекции
Реже лихорадка может сигнализировать о хроническом заболевании или опасном для жизни состоянии, таком как менингит. Аутоиммунные заболевания, такие как артрит, колит и волчанка, иногда вызывают лихорадку.
Аутоиммунные заболевания, такие как артрит, колит и волчанка, иногда вызывают лихорадку.
Человек с необъяснимой лихорадкой, сохраняющейся в течение нескольких недель, должен поговорить с врачом, поскольку это может указывать на рак, например лейкемию, болезнь Ходжкина и неходжкинскую лимфому.
Сгусток крови глубоко в венах может вызвать жар, но обычно сопровождается такими симптомами, как локальная боль, покраснение и отек.
Рецидивирующая лихорадка у детей
При исследовании рецидивирующей лихорадки наиболее вероятной этиологией, которую следует учитывать, является инфекция. Наиболее частой причиной множественных приступов лихорадки, особенно у детей в возрасте до шести лет, являются повторные инфекции верхних дыхательных путей (например,г., фарингит, отит). Во время инфекции температура тела обычно колеблется с короткими апиретическими интервалами в течение дня, но гораздо реже встречается проявление одного инфекционного заболевания с отдельными эпизодами лихорадки, разделенными днями нормальной температуры. Может быть полезно спросить, проявлялись ли у других членов семьи или знакомых такие же симптомы. Чтобы исключить возможный иммунодефицит, следует принимать во внимание частоту и особенности инфекций, задержку развития и семейный анамнез иммунодефицита [16].иллюстрирует десять предупреждающих признаков первичного иммунодефицита у детей.
Может быть полезно спросить, проявлялись ли у других членов семьи или знакомых такие же симптомы. Чтобы исключить возможный иммунодефицит, следует принимать во внимание частоту и особенности инфекций, задержку развития и семейный анамнез иммунодефицита [16].иллюстрирует десять предупреждающих признаков первичного иммунодефицита у детей.
Когда кажется, что инфекции ограничиваются одним целевым органом (например, мочевыводящие пути, кожа, легкие), необходимо выявить местные предрасполагающие условия и направить пациента к соответствующему специалисту.
Реже множественные приступы лихорадки имеют одну этиологию. Лихорадка и неспецифические симптомы и признаки могут быть характерными признаками таких патологий, как эндокардит, туберкулез и хроническая менингококкемия.
Основные вирусные, бактериальные, грибковые и паразитарные причины рецидивирующей лихорадки обсуждаются в следующих параграфах. Некоторые из этих инфекций связаны с путешествиями или контактами с животными.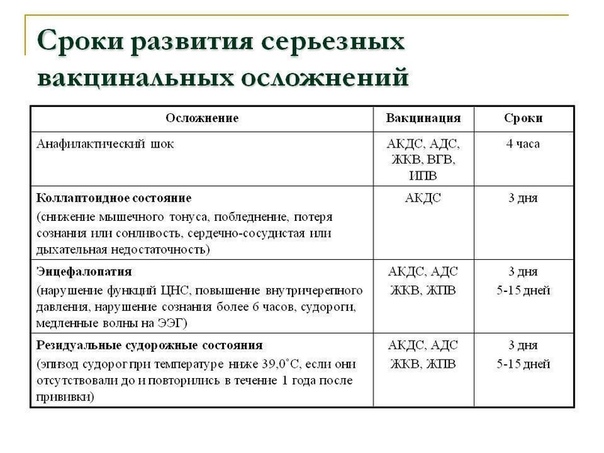
3.1. Вирусные заболевания
Хотя повторяющиеся независимые вирусные инфекции являются наиболее частой причиной рецидивов лихорадки у детей из-за их физиологической восприимчивости к инфекциям, редко одно вирусное заболевание является причиной нескольких эпизодов лихорадки.
Сообщалось, что рецидивирующие эпизоды лихорадки вызываются EBV, парвовирусом B19, а также HSV1 и HSV2 [8].
Лихорадка, связанная с инфекцией EBV, в среднем длится 7–10 дней и обычно проходит в течение трех недель; однако сообщалось об одном случае 15-летнего мальчика, страдающего от нескольких эпизодов лихорадки, лимфаденопатии и эпизодической спленомегалии, продолжавшейся 2–3 дня с интервалом в 2–3 недели в течение более 10 лет. У этого пациента стойкая активная инфекция EBV была документально подтверждена серологическими исследованиями, посевами из горла и гибридизацией РНК in situ , проведенной на лимфатических узлах.Синдром иммунодефицита не выявлен [18]. Описанный случай может быть легким проявлением редкого синдрома Пуртило или тяжелого синдрома хронической активной инфекции ВЭБ, который характеризуется стойкой или перемежающейся лихорадкой, лимфаденопатией, гепатоспленомегалией и специфической серологией ВЭБ с высокими титрами анти-VCA и анти- EA в отсутствие анти-EBNA [19].
В трех случаях рецидивирующая лихорадка, связанная с артралгией, была связана с персистирующей инфекцией парвовируса B19.Другие сопутствующие симптомы включали усталость, ночную потливость, головную боль, боль в животе, кожную сыпь, гиперестезию, отек рук и ног, узловатую эритему, повышение маркеров воспаления и умеренную анемию. Диагноз ставился на основании серологических тестов и ПЦР [20,21].
Сама по себе ВИЧ-инфекция обычно не вызывает рецидивов лихорадки, но лихорадочные заболевания часто возникают у пациентов с синдромом приобретенного иммунодефицита (СПИД) в результате оппортунистических инфекций.
3.2. Бактериальные болезни
Скрытая бактериальная инфекция является потенциальной причиной рецидивирующей лихорадки. Инфекция может иметь определенный первичный очаг, как при инфекциях мочевыводящих путей, холангите, эндокардите, остеомиелите или зубных абсцессах [22,23]. Сегодня в странах, где доступны современные методы визуализации и незамедлительно назначается соответствующая антибактериальная терапия, скрытые абсцессы редко становятся причиной лихорадки неизвестного происхождения в медицинских центрах.
Эндокардит всегда следует заподозрить в случае необъяснимой продолжительной лихорадки, даже с рецидивирующим характером, если появляется новый сердечный шум или изменяются характеристики ранее существовавшего.Следует отметить, что в настоящее время риску инфекционного эндокардита подвержены новые категории детей, такие как тяжелобольные пациенты с нормальной структурой сердца и наличием хронических постоянных катетеров и дети, перенесшие хирургическую коррекцию по поводу врожденного порока сердца. Появление этих новых групп риска также влияет на этиологию эндокардита; viridans streptococci и Staphylococcus aureus остаются ведущими причинами, но в последние несколько десятилетий наблюдалось постепенное увеличение случаев заболевания, вызванного Staphylococcus aureus , со снижением числа случаев, вызванных стрептококками [24].
Среди конкретных агентов, идентифицированных как причина рецидивирующих приступов лихорадки, возвратный тиф, вызванный боррелиями, Bartonella quintana , Mycobacterium tuberculosis , Spirillum minus , менингококки при хронической менингококкемии 92 и 900ocolitica musicoccemia. .
.
3.2.1. Возвратный тиф
К настоящему времени идентифицировано 23 подтвержденных вида Borrelia , вызывающих возвратный тиф, но недавно были описаны новые.Все боррелии возвратного тифа являются трансмиссивными; Borrelia recurrentis передается переносчиками вшей, в то время как другие боррелиозные возвратные лихорадки передаются переносчиками мягких клещей, в основном Ornithodoros мягких клещей. Эти мягкие клещи кусаются безболезненно и незаметно и быстро отделяются после короткого приема пищи с кровью, что, однако, является достаточным для передачи инфекции. Люди являются резервуаром для Borrelia recurrentis и Borrelia duttonii , тогда как для других боррелий возвратного тифа основным резервуаром являются грызуны [25].Бедность является основным фактором риска возвратного тифа, но профессиональный контакт с зараженной клещами средой и туризм в эндемичных регионах также связаны с повышенным риском заражения [26,27,28,29].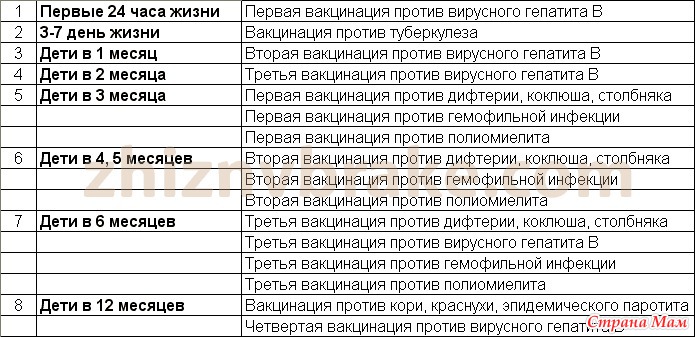 Borrelia recurrentis , ответственная за возвратную лихорадку, переносимую вошами (LBRF), когда-то была космополитичной, но теперь она в основном ограничена Африкой в тех регионах, где сохранились вши на человеческом теле. Клещевой возвратный тиф (TBRF) также распространен в Африке, о чем свидетельствуют недавние отчеты из Сенегала, Марокко и Того [30,31,32], но все чаще диагностируется и в Соединенных Штатах, особенно в западных штатах.TBRF входит в десятку основных причин смертности детей в возрасте до пяти лет в Танзании [33]. Случаи возвратного тифа также были зарегистрированы в Европейском Средиземноморском регионе, Южной Америке и Азии [34].
Borrelia recurrentis , ответственная за возвратную лихорадку, переносимую вошами (LBRF), когда-то была космополитичной, но теперь она в основном ограничена Африкой в тех регионах, где сохранились вши на человеческом теле. Клещевой возвратный тиф (TBRF) также распространен в Африке, о чем свидетельствуют недавние отчеты из Сенегала, Марокко и Того [30,31,32], но все чаще диагностируется и в Соединенных Штатах, особенно в западных штатах.TBRF входит в десятку основных причин смертности детей в возрасте до пяти лет в Танзании [33]. Случаи возвратного тифа также были зарегистрированы в Европейском Средиземноморском регионе, Южной Америке и Азии [34].
Возвратный тиф характеризуется повторяющимся жаром, головной болью, миалгией, артралгией, ознобом и тошнотой. Цикличность лихорадки обусловлена антигенной изменчивостью; каждый эпизод лихорадки соответствует изменению поверхностных антигенов Vmp. Через 3–10 дней инкубации резко появляется лихорадка, которая обычно проходит в течение 3–5 дней. В конце первичного приступа лихорадки может появиться сыпь на туловище и плечах, которая исчезнет через пару дней. Первый афебрильный период длится 2–7 дней, а последующие афебрильные интервалы обычно удлиняются по мере прогрессирования заболевания. При LBRF у пациента наблюдается 3-5 эпизодов лихорадки, в то время как при нелеченом TBRF возможно до 13 рецидивов лихорадки [25].
В конце первичного приступа лихорадки может появиться сыпь на туловище и плечах, которая исчезнет через пару дней. Первый афебрильный период длится 2–7 дней, а последующие афебрильные интервалы обычно удлиняются по мере прогрессирования заболевания. При LBRF у пациента наблюдается 3-5 эпизодов лихорадки, в то время как при нелеченом TBRF возможно до 13 рецидивов лихорадки [25].
При LBRF описаны боли в животе, гепатоспленомегалия, желтуха, поражение почек, проявления центральной нервной системы, тромбоцитопения и несколько проявлений кровотечения [35,36,37].Смерть может наступить из-за печеночной или сердечной недостаточности, пневмонии, субарахноидального кровоизлияния или разрыва селезенки [25].
Клиническая картина TBRF зависит от заражающих видов Borrelia , от легкой до тяжелой лихорадочной болезни, аналогичной LBRF.
Диагностика основывается на микроскопии, проводимой на толстом мазке крови, полученном во время приступов лихорадки, инокуляции животных, посеве в специальных жидких средах и молекулярном обнаружении. Мультиплексный анализ ПЦР в реальном времени для специфического обнаружения B.duttonii / recurrentis и B. crocidurae был разработан недавно [38].
Мультиплексный анализ ПЦР в реальном времени для специфического обнаружения B.duttonii / recurrentis и B. crocidurae был разработан недавно [38].
3.2.2. Траншейная лихорадка
Траншейная лихорадка возникает из-за Bartonella quintana , передающейся через вошь человека. Обычно встречается в районах с высокой плотностью населения и плохими гигиеническими условиями. Траншейная лихорадка имеет распространение по всему миру; единственный континент, на котором он не встречается — Австралия [39]. Инфекция Bartonella quintana вновь появляется среди бездомных в Европе и США.
Чаще всего инфекция характеризуется единичным приступом лихорадки продолжительностью 3–6 дней, но может возникать рецидив лихорадки с 3–8 эпизодами продолжительностью 1–3 дня каждый с интервалом в 4–6 дней [40]. . Сопутствующие данные включают инъекцию конъюнктивы, головную боль, тахикардию, миалгию, артралгию и макулопапулезную сыпь на туловище.
Диагностика основывается на серологическом, посевном и молекулярно-биологическом [41,42].
3.2.3. Туберкулез
Туберкулез — известная причина лихорадки неизвестного происхождения, являющаяся причиной 5-10% случаев у взрослых и детей [43,44,45,46,47,48].Также описана рецидивирующая лихорадка как у взрослых, так и у детей [47,49,50,51,52,53,54]. Продолжительность приступов лихорадки колеблется от нескольких часов до одной недели. Афебрильные интервалы могут длиться 7–14 дней.
Рентген грудной клетки имеет ограниченную полезность, поскольку туберкулез в зарегистрированных случаях часто был внелегочным, затрагивая поджелудочную железу, селезенку, кишечник, лимфатические узлы или подкожную ткань. Туберкулиновая кожная проба и анализ высвобождения гамма-интерферона не всегда полезны для подтверждения диагноза туберкулеза, в то время как компьютерная томография может помочь в обнаружении гранулем.
Случаи рецидива лихорадки, предположительно связанной с туберкулезной инфекцией, успешно лечились противотуберкулезной терапией. При наличии факторов риска туберкулеза следует рассмотреть возможность эмпирической противотуберкулезной терапии в случаях необъяснимой рецидивирующей лихорадки [47].
3.2.4. Хроническая менингококкемия
Инфекция Neisseria meningitidis обычно имеет быстрое начало и прогрессирование, но у некоторых пациентов может развиться хроническая менингококкемия.Хроническая менингококкемия характеризуется рецидивирующей лихорадкой, нетоксичным внешним видом, артралгией, головной болью, спленомегалией и кожной сыпью, которая обычно состоит из пурпурной и петехиальной папулезной сыпи. Лихорадка длится примерно 12 ч, с периодами афебрилитета 1–4 дня [55]. Это вялое проявление менингококковой инфекции было связано с факторами хозяина, такими как аномалии иммунной системы [56,57,58,59], и факторами патогенов, такими как сниженная способность индуцировать интерлейкин 6 и мутации в гене lpxL1 . что приводит к недорацилированию липида А [60].
Диагностика требует идентификации N. meningitidis при посеве крови, что у детей легче, чем у взрослых [61]. В прошлом культивирование кожных поражений редко позволяло поставить микробиологический диагноз, но новые тесты амплификации ДНК, специфичные для молекулярных патогенов, выполняемые на подозрительных кожных поражениях, стали полезным инструментом. N. meningitides. -специфическая ДНК была обнаружена в материале биопсии кожи пациентов, культура крови которых была отрицательной [62,63].
Осложнения встречаются у меньшинства пациентов и включают менингит, эндокардит, нефрит и септический артрит [55].Было описано, что стероидная терапия может вызвать острый менингит у пациентов, страдающих хронической менингококкемией [63,64].
Лечение антибиотиками эффективно. В целом прогноз хронической менингококкемии благоприятный; спонтанная ремиссия обычна в детстве [55]. С внедрением и распространением новых противоменингококковых вакцин хроническая менингококкемия может стать еще более редким заболеванием.
3.2.5. Лихорадка укусов крыс
Лихорадка укусов крыс, вызванная Spirillum минус (также известная как Sodoku), при отсутствии лечения может проявляться рецидивирующей лихорадкой в течение нескольких недель или даже месяцев.Афебрильные интервалы обычно длятся 3–7 дней. Когда приступы лихорадки повторяются, они обычно теряют свою интенсивность. Рана в месте укуса сначала заживает спонтанно, но снова появляется через 1–4 недели инкубации, когда появляются другие клинические симптомы. Помимо специфических симптомов, таких как лихорадка, озноб, головная боль и недомогание, у пораженных пациентов может наблюдаться увеличение лимфатических узлов в непосредственной близости от укушенной раны, кожная сыпь, артрит, миалгия, диарея, рвота, невралгии и симптомы центральной нервной системы.Осложнения включают эндокардит, миокардит, гепатит и менингит [65]. Контакт с крысами в анамнезе является основополагающим для подозрения на диагноз лихорадки от укуса крыс; укус может быть подтвержден прямой микроскопией раневого экссудата в темном поле [66].
3.2.6. Другие бактериальные причины рецидивирующей лихорадки
Бруцеллез имеет широкий спектр клинических проявлений, но обычно проявляется волнообразной лихорадкой, артралгией или артритом и гепатоспленомегалией. Виды Brucella , melitensis и suis , как сообщается, ответственны за рецидивирующую лихорадку у взрослых пациентов [67,68,69].Примерно за 1–4 недели до клинического проявления важно исследовать воздействие на крупный рогатый скот, коз, других животных или сырое молоко.
Рецидивирующая лихорадка, связанная с анемией, артралгией и Genu Varum, была определена как позднее проявление врожденного сифилиса у 28-месячного ребенка [70].
Мелиоидоз, вызванный Burkholderia pseudomallei , эндемичен в Юго-Восточной Азии и может проявляться множественными эпизодами лихорадки в течение нескольких лет [71]. Детский мелиоидоз обычно проявляется как локализованное кожное заболевание у иммунокомпетентных пациентов, но описаны более тяжелые случаи [72].
3.4. Паразитарные заболевания
Малярия с ее типичными лихорадочными формами и висцеральный лейшманиоз являются паразитарными причинами повторяющихся эпизодов лихорадки. При обеих патологиях проживание в эндемичных районах должно вызывать клинические подозрения.
В одном случае повторяющиеся эпизоды лихорадки, возникающие в возрасте 1, 3 и 6 недель, связанные с неврологическими и глазными аномалиями, были связаны с дисфункцией гипоталамического центра терморегуляции, вторичной по отношению к врожденной инфекции токсоплазмы [79].
3.4.1. Малярия
Малярия вызывается внутриклеточными простейшими Plasmodium , передаваемыми человеку самками комаров Anopheles ; первые идентифицированные виды включали Plasmodium falciparum , Plasmodium malariae , Plasmodium vivax и Plasmodium ovale . В 2004 г. был признан новый вид, способный вызывать заболевания у людей, Plasmodium knowlesi , который широко распространен в основном в странах Юго-Восточной Азии [80,81].
Малярия характеризуется приступами лихорадки, озноба, пота, утомляемости и спленомегалии. Бледность также часто возникает из-за анемии. Типичные приступы лихорадки возникают из-за разрыва шизонтов, который происходит каждые 48 часов у P. vivax и P. ovale (третичная лихорадка) и каждые 72 часа у P. malariae (четвертичная лихорадка). Периодичность менее строгая в начале болезни или в случае P. falciparum и смешанных инфекций. Регулярные паттерны третичного и четвертичного уровней у детей наблюдаются редко [82]. P. vivax и P. ovale могут сохраняться в печени в виде гипнозоитов и вызывать клиническое заболевание через месяцы или годы благополучия.
Из-за серьезности малярии следует незамедлительно исключить у пациентов с лихорадкой, недавно побывавших в эндемичных районах. Поскольку пароксизмы менее выражены у детей, у которых к тому же больше желудочно-кишечных симптомов по сравнению со взрослыми, риск постановки неверного диагноза высок в педиатрической возрастной группе [83].
Диагноз устанавливается путем выявления микроорганизмов в мазках периферической крови.Идентификация P. knowlesi и P. malariae требует специальных анализов на основе ПЦР, потому что они морфологически неотличимы, но у взрослых P. knowlesi вызывает более тяжелое заболевание [84]. Следует отметить, что инфекция P. knowlesi у детей протекает легче, чем у взрослых [85].
3.4.2. Висцеральный лейшманиоз
Диагноз висцерального лейшманиоза, вызванного Leishmania infantum и Leishmania donovani , следует рассматривать у пациентов с рецидивирующей лихорадкой, дискомфортом в животе, гепато-спленомегалией и панцитопенией при подозрении на контакт 86,87] [86,87].Перемежающаяся лихорадка типична в течение первых недель или месяцев болезни; только у небольшой части пациентов полная клиническая картина выраженной гепато-спленомегалии и кахексии развивается примерно через шесть месяцев после начала заболевания. Висцеральный лейшманиоз может осложняться гемофагоцитарным лимфогистиоцитозом [88,89].
Наличие амастигот в костном мозге или срезах тканей является диагностическим признаком висцерального лейшманиоза [90]. ПЦР-тестирование периферической крови также возможно, но менее чувствительно и специфично [91].
5 дней лихорадки, что мне теперь делать?
Я сказал много слов, чтобы не беспокоиться о лихорадке. Лихорадка — друг вашего ребенка. Не ходите в скорую только из-за лихорадки. Не верьте всем мифам о лихорадке.
Когда стоит волноваться? Самая большая проблема — это контекст. Вы можете прочитать другие сообщения, чтобы узнать все об этом.
Еще одна причина, по которой вам следует больше беспокоиться о лихорадке, — это то, что она держится более 5 дней. Конечно, если вам поставят диагноз, при котором жар, как известно, держится более 5 дней, ничего страшного, но в противном случае большинство лихорадок к тому времени должно пройти.
Такая ситуация называется лихорадкой без источника.
Есть много разных определений лихорадки без источника, но я использую: лихорадка выше 101 в течение восьми дней у ребенка, у которого нет очевидного источника лихорадки на основании рассказа пациента или физического осмотра.
Поскольку у детей часто бывают повторные вирусные инфекции, важно, чтобы эта лихорадка присутствовала ежедневно или почти ежедневно. Например, не считается, если у них была лихорадка в течение 3 дней, затем она улучшилась в течение 2 дней, а затем снова поднялась температура в течение 3 дней.
Различные вещи, о которых стоит задуматься, повсюду, и они могут варьироваться от очень серьезных до «пустяковых».
Инфекции — Наиболее частый диагноз в этом случае — «неизвестен», но лихорадка проходит сама по себе. Хотя это часто не приносит интеллектуального удовлетворения (ни мне, ни родителю, который хочет знать, что происходит), это, вероятно, лучший результат для пациента. Большинство из них, вероятно, являются вирусами, для которых у нас нет или мы не думаем проводить специальные тесты.Бактериальные инфекции также могут вызывать длительную лихорадку.
Ревматологический — Реже у детей с продолжительной лихорадкой могут быть ревматологические причины, например ювенильный ревматоидный артрит. Часто у этих детей обнаруживаются такие результаты обследования, как опухшие, болезненные суставы или опухшие лимфатические узлы, которые помогут указать на их диагноз.
Злокачественные новообразования — К счастью, это очень редкая причина продолжительной лихорадки, но она случается, поэтому нам всем нужно держать ее в памяти.Самый распространенный вид рака у детей — лейкемия.
Обследование на предмет лихорадки без источника включает в себя несколько вещей:
- Повторные анамнезы и медицинские осмотры — Часто со временем что-то обнаруживается.
- Предварительные отборочные лаборатории — проверьте их практически на всех детях.
- Специальные лабораторные работы и экзамены — проверьте некоторые из них на основе рассказа ребенка или экзамена.
Болезнь Кавасаки
Одна конкретная причина лихорадки в течение пяти дней заслуживает особого внимания.Поскольку многие родители не знают об этом и поскольку диагноз может быть сложным, я подумал, что он заслуживает отдельного упоминания.
Болезнь Кавасаки (БК) характеризуется характерной лихорадкой в течение 5 дней, а также некоторыми из следующих результатов:
- Отек или покраснение кистей и стоп с последующим шелушением кончиков пальцев рук и ног
- Красная сыпь на всем протяжении
- Покраснение и корка на губах или покраснение языка (как клубника)
- Сильный розовый глаз
- Увеличение лимфатических узлов шеи
Еще одна вещь, которую следует отметить в отношении KD, — это то, что эти дети очень и очень раздражительны.Не слишком раздражителен, но заметно раздражителен даже для педиатра, который слышит плач младенцев, а дети раздражаются весь день.
Причина КД неизвестна. Есть некоторые свидетельства того, что это могло быть связано с инфекцией. Симптомы и осложнения, связанные с этим, являются результатом воспаления артерий малого и среднего размера по всему телу.
Наиболее часто известные осложнения KD затрагивают сердце и могут быть воспалением слизистой оболочки или мышц сердца или расширением артерий, кровоснабжающих сердце.
Если вы подозреваете, что у вашего ребенка KD, важно как можно скорее обратиться за советом к врачу, так как вашему врачу намного легче соединить точки при наличии симптомов. Анализы крови могут помочь подтвердить диагноз, а лечение поможет устранить симптомы и предотвратить осложнения.
Хорошая новость заключается в том, что дети с болезнью Кавасаки, как и ребенок на фотографиях в этом блоге, обычно возвращаются к нормальному состоянию и не страдают от осложнений.
Познакомьтесь с Джастином Смитом, М.Д.
Джастин Смит, доктор медицины, педиатр в Trophy Club и медицинский советник по цифровому здоровью для детей поваров в Форт-Уэрте, штат Техас. Доктор Смит является опытным основным докладчиком по множеству тем, включая темы педиатрии / воспитания, социальные сети здравоохранения и лидерство врачей. Если вы заинтересованы в том, чтобы доктор Смит присутствовал на вашей конференции или встрече, свяжитесь с ним по адресу [email protected].
У него есть активное сообщество как в Facebook, так и в Twitter под именем @TheDocSmitty, и он еженедельно пишет для службы поддержки Cook Children’s checkupnewsroom.com. Он считает, что стратегическое использование социальных сетей и технологий педиатрами для связи с семьями может углубить их отношения и обеспечить новый уровень удобства для их занятого образа жизни. Новаторская педиатрическая клиника доктора Смита, педиатрическая клиника, «спроектированная вами», открылась сейчас. Нажмите здесь, чтобы записаться на прием, позвоните по телефону 817-347-8100.
Лихорадка 101: почему, как и что делать при лихорадке у детей
- Велнес
- Здоровье детей
- Лихорадка 101: почему, как и что делать при лихорадке у детей
Автор uclahealth • 21 декабря, 2016
«Мне не очень хорошо», — стонет ваш ребенок.Вы прикладываете руку ко лбу ребенка, и он, конечно же, теплый на ощупь. Снова бьет лихорадка!
Лихорадка сама по себе не болезнь — это признак того, что организм борется с инфекцией. И хотя температура может причинять вашему ребенку дискомфорт, обычно она не представляет серьезной проблемы для здоровья. Лихорадка обычно проходит сама по себе через несколько дней.
Высокая, средняя, низкая: Когда у вас жар?
Хотя 98,6F считается «нормальной» температурой тела, на самом деле наша температура колеблется в течение дня.Но все, что выше 100,3F, считается лихорадкой.
Нормальная температура тела обычно самая высокая в вечернее время, говорит Карлос Лернер, доктор медицины, педиатр Калифорнийского университета в Лос-Анджелесе. Поэтому, когда ваш ребенок болен, это естественное повышение температуры тела, плюс повышенная температура, вызванная лихорадкой, означает, что ваш ребенок может быть наиболее несчастным в вечерние и ночные часы.
«Все болит»
Общие симптомы лихорадки включают:
- Температура на термометре выше нормы
- Горячая, сухая кожа
- Потливость, дрожь и / или озноб
- Слабость
- Мышечные боли
- Потеря аппетита
- Головная боль
- Обезвоживание
Три способа измерения температуры вашего ребенка
Даже если вы можете на ощупь сказать, что у вашего ребенка лихорадка, рекомендуется измерить его или ее температуру, чтобы получить точные показания.Это особенно важно для детей младшего возраста, поскольку высокая температура может потребовать обращения к врачу.
Есть три часто используемых термометра, которые можно использовать для получения точной температуры. Большинство из них должны дать вам показания в пределах от 10 секунд до двух минут.
- Ректальный : лучше всего подходит для младенцев и имеет высокий уровень точности. Вставьте гибкий наконечник термометра в прямую кишку ребенка, но не дальше дюйма. Обязательно используйте этот термометр только для измерения ректальной температуры.Держите отдельно один, чтобы измерять температуру через рот.
- Оральный : Когда дети немного постарше (около 4 лет), они могут держать кончик термометра языком, закрыв рот.
- Ухо : вставьте термометр в ухо ребенка. Это лучше всего подходит для детей от 6 месяцев и старше, потому что слуховые проходы у младенцев могут быть слишком узкими.
Вылечить лихорадку
Вы не можете «вылечить» лихорадку, но эти шаги могут помочь вашему ребенку чувствовать себя более комфортно:
- Легкая повязка
- Обильное питье
- Принятие теплой ванны при ознобе
- Прикладывание холодной тряпки ко лбу или запястьям
- Прием лекарств:
- Детям старше 3 месяцев с температурой 102F и выше можно давать ацетаминофен (тайленол).
- Детям старше 6 месяцев можно также давать ибупрофен (Мотрин®).
- Если ваш ребенок старше 3 месяцев с температурой ниже 102F, ему обычно не требуются лекарства.
Ребенок может вернуться в детский сад или школу после 24 часов без температуры.
При серьезном повышении температуры
Хотя обычно вам не нужно назначать визит к врачу при первых признаках лихорадки, вам следует позвонить своему врачу, если у вашего ребенка есть следующие симптомы:
- Температура 104F или выше
- Лихорадка, которая сохраняется более трех дней (или более 24 часов для детей в возрасте до 2 лет)
- Судороги, нерегулярное дыхание, ригидность шеи, рвота или отказ от еды / питья
- Лихорадка 100.4F и выше среди детей младше 3 месяцев
- Температура выше 102,5 F для детей в возрасте от 3 до 6 месяцев
Это могут быть признаки более серьезного заболевания, и с ними следует немедленно обращаться.
Если у вашего ребенка лихорадка и другие боли в детстве, запишитесь на прием к опытным педиатрам в детской больнице Mattel UCLA.
Теги: температура тела, детская лихорадка, Здоровье детей, Доктор Карлос Тернер, лихорадка, лихорадка, болезнь, нарушение дыхания, Mattel Children’s Hospital UCLA, педиатр, судороги, ригидность шеи, термометры, рвота, Wellness
Похожие сообщения
Мы склонны ассоциировать солнечный ожог с более теплыми и солнечными днями лета; однако это может произойти в любое время года, даже в облачный день
Служба здравоохранения Калифорнийского университета в Лос-Анджелесе размышляет об этой эпидемии по мере того, как мир приближается к избавлению от COVID-19
Когда дело доходит до коллективного иммунитета к коронавирусу, вызывающему COVID-19, мы сталкиваемся с рядом осложнений
Лихорадка — Инфекционные заболевания — Справочник Merck Professional Edition
Степень повышения температуры обычно не позволяет предсказать вероятность или причину заражения.Характер лихорадки, который когда-то считался значительным, редко бывает полезным, за исключением возможных случаев малярии третичного и четвертичного уровней и рецидивов (например, бруцеллеза).
Учитывается вероятность тяжелого заболевания . При подозрении на серьезное заболевание необходимо немедленное и агрессивное обследование и часто госпитализация.
Выводы с красным флажком убедительно указывают на серьезное заболевание, например:
Головная боль, ригидность шеи и петехиальная или пурпурная сыпь указывают на менингит.
Тахикардия (за пределами умеренного повышения, обычно наблюдаемого при лихорадке) и тахипноэ с гипотензией или изменениями психического статуса или без них, предполагают сепсис.
Малярию следует подозревать у пациентов, недавно побывавших в эндемичных районах.
Снижение иммунитета, вызванное известным заболеванием или применением иммунодепрессантов или предполагаемое результатами обследования (например, потеря веса, кандидоз полости рта), также вызывает озабоченность, как и другие известные хронические заболевания, употребление инъекционных наркотиков и шумы в сердце.
Локализация результатов , выявленных в анамнезе или физическом осмотре, оценивается и интерпретируется (см. В другом месте РУКОВОДСТВА). Другие предполагающие результаты включают генерализованную лимфаденопатию и сыпь.
Генерализованная аденопатия может возникать у детей старшего возраста и молодых людей с острым мононуклеозом; обычно он сопровождается выраженным фарингитом, недомоганием и гепатоспленомегалией. Первичная ВИЧ-инфекция или вторичный сифилис следует подозревать у пациентов с генерализованной аденопатией, иногда сопровождающейся артралгиями, сыпью или и тем, и другим.ВИЧ-инфекция развивается через 2–6 недель после контакта (хотя пациенты не всегда могут сообщать о незащищенном половом контакте или других факторах риска). Вторичному сифилису обычно предшествует шанкр, системные симптомы которого развиваются через 4–10 недель. Однако пациенты могут не заметить шанкр, потому что он безболезнен и может располагаться вне поля зрения в прямой кишке, влагалище или ротовой полости.
У лихорадки и сыпи много инфекционных и лекарственных причин. Особое беспокойство вызывает петехиальная или пурпурная сыпь; он предполагает возможную менингококцемию, пятнистую лихорадку Скалистых гор (особенно если поражены ладони или подошвы) или, реже, некоторые вирусные инфекции (например, лихорадка денге, геморрагическая лихорадка).Другие предполагаемые поражения кожи включают классическую мигрирующую эритему, сыпь при болезни Лайма, целевые поражения при синдроме Стивенса-Джонсона и болезненную, нежную эритему при целлюлите и других бактериальных инфекциях мягких тканей. Следует помнить о возможности отсроченной гиперчувствительности к лекарствам (даже после длительного использования).
Если локализационные данные отсутствуют, здоровых людей с острой лихорадкой и только неспецифическими симптомами (например, недомогание, генерализованные боли), скорее всего, имеют самоограниченное вирусное заболевание, если в анамнезе не было контакта с инфицированными контактами (включая новые, незащищенный половой контакт), переносчикам болезней или в эндемичных районах (включая недавние поездки) свидетельствует об обратном.
Пациенты со значительными основными заболеваниями более склонны к скрытой бактериальной или паразитарной инфекции. У потребителей инъекционных наркотиков и пациентов с протезом сердечного клапана может быть эндокардит. Пациенты с ослабленным иммунитетом предрасположены к инфекциям, вызываемым определенными микроорганизмами (см. Некоторые причины острой лихорадки).
Лекарственная лихорадка (с сыпью или без нее) — это диагноз исключения, часто требующий пробной отмены препарата. Одна из трудностей заключается в том, что если причиной являются антибиотики, то заболевание, которое лечат, также может вызывать лихорадку.Иногда подсказкой является то, что лихорадка и сыпь начинаются после клинического улучшения от первоначальной инфекции и без ухудшения или повторного появления первоначальных симптомов (например, у пациента, проходящего лечение от пневмонии, лихорадка снова появляется без кашля, одышки или гипоксии).
.