Высокая температура у кормящей матери
Высокая температура во время лактации очень беспокоит женщину. Кормящая мама волнуется за качество грудного молока в этот период и переживает, не навредит ли оно малышу, можно ли продолжать вскармливания. Чтобы ответить на этот вопрос нужно знать, отчего поднялась высокая температура у кормящей матери и, следовательно, причину заболевания.
Можно при температуре кормить грудью, если:
- температура у кормящей мамы поднялась вследствие ОРЗ или ОРВИ;
- причиной температуры есть воспаления молочной железы, мастит, лактостаза груди;
- у кормящей мамы температура 39°С и только – отказывать малышу в кормлении при такой температуре совершенно необоснованно, поскольку сама по себе температура ребенку не опасна.
Желательно на время прекратить кормление грудью, если:
В любом случае, специалисты по грудному вскармливанию настоятельно не рекомендуют отлучать ребенка от груди навсегда. Даже при тяжелом течении болезни есть возможность прервать кормление на 1-2 недели, а потом безболезненно восстановить его. Для этого маме нужно будет регулярно сцеживать молоко и тщательно соблюдать гигиену молочных желез.
Итак, почему же так важно кормить малыша грудью, даже если у кормящей матери высокая температура:
- При ОРЗ или ОРВИ в организме матери вырабатываются антитела, которые попадая с молоком к ребенку, помогают ему вырабатывать иммунитет против болезни. Гораздо хуже, если мама из-за необоснованного страха перестанет кормить малыша грудным молоком. Тогда риск заразиться и заболеть у ребенка гораздо выше.
- Грудное молоко – самый ценный продукт, который может получать ваш малыш. Даже при температуре 38°С и выше, у кормящей мамы не нарушается механизм лактации. Грудное молоко не горкнет, не сворачивается и не прокисает. Все это народные предрассудки, которые не нашли научного и практического подтверждения. Сбивать температуру до 38,5°С не рекомендуется, а при дальнейшем повышении обратитесь за консультацией к врачу.

- При высокой температуре женщина ослаблена, и гораздо полезнее во всех отношениях в удобной позе покормить малыша, чем до восьми раз в сутки сцеживать молоко. Процедура эта довольно утомительна, а кроме того, может привести к застою молока и развитию мастита.
Сцеживание молока следует применять только в крайних случаях, когда врачи настоятельно рекомендуют временно прервать кормление. Если молоко пока не пригодно для питания малыша, кормящей матери нужно приложить все усилия для сохранения лактации.
Даже при наличии заболевания, вызванного патогенными микроорганизмами (отит, ангина, мастит и др.) есть возможность подобрать антибиотики нового поколения, которые могут применяться без прерывания грудного вскармливания. Их следует принимать во время кормления или сразу же после него, чтобы не допускать накапливания в молоке. Принимать антибиотики следует только по назначению врача!
Надеемся, что после прочтения статьи многие мамы нашли ответ на вопрос, можно ли кормить малыша грудью при температуре. Нужно только правильно и грамотно вести себя при болезни, чтобы не нанести вреда себе и ребенку.
Лактостаз у кормящей матери — что делать?
Поделиться статьей:
Лактостаз у кормящей матери… Если у вас при грудном вскармливании возник лактостаз, то есть застой молока при лактации, и появились уплотнения в груди, а также боль при процессе кормления ребенка грудью, нужно как можно скорее принять меры.
Иначе у молодой мамы может развиться мастит (инфекционное воспаление грудных желез), который потребует хирургического вмешательства, а может дойти дело даже до летального исхода. Увы, такие случаи известны и имеют место быть.
Однажды (и это было раза 3-4 за мой период лактации) у меня появился застой молока при лактации и уплотнения в груди, вскоре поднялась высокая температура (+39 С и выше). Вызвали скорую. Врачи сразу: «Собирайся в больницу и на операцию!»
Вызвали скорую. Врачи сразу: «Собирайся в больницу и на операцию!»
Даже будучи в почти полной «отключке» из-за сильной головной боли и высокой температуры, я в ужасе представила картину: меня – в больницу на операцию, а мой грудной 3-месячный малыш, надрываясь от плача, останется дома голодным. Нет-нет, только не это!!! (Надо подчеркнуть, что от искусственной смеси малыш категорически отказывался, выплевывал ее).
Отказавшись от госпитализации (кто знает, может, на свой страх и риск, а, может, и наоборот), я выпила полтаблетки ПАРАЦЕТОМОЛА, который снизил температуру, и я уже могла более-менее соображать и читать. Прочла я в интернете много информации на тему лактостаза, стала принимать меры.
Вот что уже три-четыре раза мне помогает и действует безотказно при застое грудного молока и комочках в груди:- Прием при повышенной температуре «Парацетомола» по инструкции. Он разрешен при лактации. В норме полтаблетки каждые 8 часов. При очень сильной температуре, если полтаблетки не помогает, можно (в крайнем случае) выпить целую таблетку. Следует заметить, что «Парацетомол» не только снимает температуру, но и приостанавливает воспалительный процесс, который начался у вас из-за застоя молока в груди. Повышение температуры тела говорит о том, что начался воспалительный процесс. Кстати, при сильной закупорки груди без повышенной температуры тоже стоит принимать «Парацетомол».
- Если повышенной температуры нет, нужно периодически стоять под очень теплым душем, при этом растирая или массируя грудь.
- Два раза в день принимать по 1-2 таблетки «Но-шпы», это помогает молоку быстрее циркулировать в груди и расширяет молочные протоки. Этому научили в роддоме, когда случился первый и мощный застой в груди.
 Больно? – Потерпите ради ребенка и ради себя.
Больно? – Потерпите ради ребенка и ради себя.- Периодически мазать грудь детским кремом и делать массаж груди, особенно и осторожно разминая комки в груди.
- По возможности высыпаться, не нервничать, полноценно питаться и пить достаточное количество жидкости. Можно в умеренном количестве попить специальные чаи для лактации.
- При сильном застое молока в груди попытаться хоть немного сцеживаться
- Приложить на ночь компресс из свежего капустного листа (предварительно отбив его до появления сока). Этот компресс снимет отечность груди и поможет молоку стать более жидким.
- Если у вас нет повышенной температуры, полечитесь с помощью прибора «Дарсонвализация», если он у вас есть, конечно. Этим прибором нужно пользоваться осторожно, строго по инструкции, иначе можно себе навредить. Он тоже помогает разогреть грудь и наладить циркуляцию грудного молока, снимает отечность.
- Если все же мастит начался, при начальной его стадии следует переходить на антибиотики, которые, как говорят, безопасны для детей при грудном вскармливании. Это: «Амоксиклав», «Вильпрафен» и «Цефтиаксон». Применять их нужно по назначению врача. Хотя у меня все четыре случая лактостаза обошлись без антибиотиков.

Выполняя пункты 1-6, можно за 2-3 дня избавиться от уплотнений и комков в груди при лактации, и ликвидировать лактостаз у кормящей матери. А пункты 7 -9 – необязательны, они вспомогательные. Пункт 10 – при начавшемся мастите, когда не помогают все предыдущие пункты.
Если ничего из вышеперечисленного не помогает, и температура не спадает, и лактостаз у кормящей матери не проходит – срочно вызывайте на дом «службу по расцеживанию» или «скорую». Если же у вас нет повышенной температуры, но застой молока при лактации сохраняется, комочки в груди не рассасываются – обратитесь в ЖК (женскую консультацию) как можно скорее, либо в платную клинику.
— чаще кормите малыша грудью по требованию, и не допускайте, чтобы грудь была переполнена молоком
— перед выходом на прогулки обязательно покормите ребенка, чтобы грудь стала пустой или хотя бы полупустой, иначе, если вас продует с наполненной молоком грудью – все, застой молока при лактации вам обеспечен!
— при ветряной или холодной погоде одевайтесь потеплее
— не сидите дома при сквозняке
— всегда помните, что застой молока при лактации и «комочки» в груди могут появиться в любом «возрасте лактации», то есть, на всем протяжении периода лактации, даже если малышу уже 2 года, а вы его все еще периодически, по требованию, кормите грудью.
Надеюсь, что статья была для вас полезной. Будьте здоровы!
Читайте также:
Температура у кормящей женщины. Как бороться с температурой при вскармливании грудью
Температура у кормящей матери, что делать, нужно ли срочно обращаться в роддом, если недавно была из него выписана, вызывать на дом врача или звонить в скорую помощь? Насколько это может быть опасным? Температура у кормящей мамы 38.5 С требует внимания. Нужно узнать, какова ее причина. Возможно, это просто реакция организма на установку лактации, а быть может, начинается мастит, или в организме протекает инфекционный процесс.
Возможно, это просто реакция организма на установку лактации, а быть может, начинается мастит, или в организме протекает инфекционный процесс.
Можно ли кормить ребенка, если у кормящей мамы температура 37, 38 и даже 39 С, или это опасно? Опять-таки все зависит от причины. Вероятнее всего, нет никакой опасности для ребенка. Однако сама мама может быть просто не в состоянии это делать. Ведь самочувствие при жаре очень плохое. Жаропонижающие средства при кормлении грудью использовать можно. Например, «Парацетамол», «Нурофен». Их использовать можно в разных формах — таблетках или сиропах. Но иногда более эффективным является просто кормление ребенка или сцеживание. Это если у кормящей грудью мамы поднялась температура по причине лактостаза.
Если позвонить в скорую помощь, то вам наверняка там посоветуют измерить температуру не в подмышечной впадине, а в локтевом сгибе. Дело в том, что нередко она оказывается повышенно локально, в области молочных желез. Тогда, действительно, лучшим лечением является регулярное кормление ребенка. А если имеются уплотнения, то их расцеживание, возможно, ручное или с помощью молокоотсоса.
Если же проблема не в груди, но возник вопрос как сбить высокую 39 С температуру кормящей матери, то нужно обязательно обратиться за медицинской помощью. Если признаков ОРВИ или ОРЗ нет, скорее всего, это инфекционный процесс в матке. Острый послеродовой эндометрит. Другими его симптомами являются непрекращающиеся выделения из матки с неприятным запахом и боли в области живота и поясницы.
В этом случае наверняка придется промыть полость матки антисептическими растворами. А возможно, и проводить антибактериальную терапию. Как только воспаление будет снято, температура тоже нормализуется.
И, конечно, каждой матери обязательно нужно быть осведомленной по вопросу профилактика простуды у кормящей мамы , ведь иммунитет недавно родившей женщины пока слаб. А если заражение вирусной инфекцией все же произошло, то сбивать температуру нужно в том случае, если она поднялась выше 38,5 градусов. Если же температура у кормящей 37.5 С, достаточно будет народных способов улучшения самочувствия, симптоматического лечения.
Если же температура у кормящей 37.5 С, достаточно будет народных способов улучшения самочувствия, симптоматического лечения.
Кстати, а как в народе снимают жар? Без таблеток? Да, это возможно, если температура не слишком высокая. Многие в вопросе как сбить температуру при грудном вскармливании без лекарств доверяют известному детскому врачу Комаровскому. Он дает рекомендации по лечению детей, но их легко можно использовать и для взрослых.
1. Снизить температуру в помещении. До 18 градусов — это идеально. Однако если знобит, можно укрыться. Дрожь может привести к повышению температуры. Важно просто дышать прохладным воздухом. Это очень эффективное средство, чем сбить температуру кормящей матери.
2. Принять ванну, в которой вода должна иметь температуру, равную нормальной температуре тела. Таким образом произойдет теплообмен между водой и кожей.
3. Пить теплые компоты, морсы, некрепкий чай. Это будет способствовать потоотделению. Кожа охладится, жар спадет. Что пить при температуре кормящей из напитков — все равно. Главное, не крепкие чай или кофе, чтобы не вызывать нервное возбуждение у ребенка (ведь кофеин попадет в грудное молоко). И, естественно, не алкогольные напитки.
4. Смочить кожу. Прежде чем сбить температуру каким-то лекарственным средством — парацетамолом при грудном вскармливании, например, или чем-то иным — попробуйте просто увлажнить водой открытые участки тела. Обязательно лицо и шею, по возможности тело. После вытираться нельзя. Нужно, чтобы влага испарилась. В этом случае мы получим эффект схожий с тем, что бывает при питье теплой жидкости.
Будьте здоровы!
| 30.10.2019 17:53:00 Действительно ли фастфуд опасен для здоровья? Фастфуд считается вредным, жирным и бедным на витамины. Мы выясняли, действительно ли фастфуд так плох, как его репутация, и почему он считается опасным для здоровья. | |||
29. 10.2019 17:53:00 10.2019 17:53:00Как вернуть женские гормоны к балансу без лекарств? Эстрогены влияют не только на наше тело, но и на нашу душу. Только когда уровень гормонов оптимально сбалансирован, мы чувствуем себя здоровыми и радостными. Естественная гормональная терапия может помочь вернуть гормоны в баланс. | |||
| 29.10.2019 17:12:00 Как похудеть во время климакса: советы эксперта То, что раньше было трудным, кажется почти невозможным для многих женщин старше 45 лет: похудеть во время менопаузы. Гормональный баланс меняется, эмоциональный мир переворачивается, а вес сильно огорчает. Эксперт по питанию доктор Антони Данц специализируется на этой теме и охотно делится информацией о том, что важно для женщин в середине жизни. | |||
При температуре 37,6° С и выше нужно срочно обратиться к врачу. Этот показатель может быть симптомом многих опасных болезней, и нужно обязательно определить причину лихорадки.
Если температура поднялась выше 38° С, грудное вскармливание лучше на время прервать. Можно ли продолжать кормить грудью после ее снижения, зависит от того, какая болезнь стала причиной лихорадки, и какие лекарства назначил врач.
Как правильно измерять температуру при ГВ?
Если мерить температуру в подмышечной впадине, когда молочная железа наполнена, во время или сразу после кормления или , в норме она составит 37,1-37,3° С или даже немного выше. Это связано с тем, что молоко образуется в глубине тканей, и его температура выше 37 градусов, а кроме того, когда оно выходит из груди, мышцы протоков сокращаются, выделяя тепло.
Поэтому, если вы измеряете температуру под мышкой, нужно делать это через 25-30 минут после кормления или сцеживания. В подмышечной впадине нужно вытереть пот, ведь вода поглощает тепло. Только тогда результаты будут достоверными.
Почему повышается температура при грудном вскармливании?
Первое, о чем мы думаем в такой ситуации, – простуда . Но если кормящая мама не бывает в местах скопления людей, дома никто не простужен, у нее нет ни насморка, ни кашля, не было переохлаждения, нужно искать другую причину скачка температуры, кроме ОРЗ (острого респираторного заболевания).
Но если кормящая мама не бывает в местах скопления людей, дома никто не простужен, у нее нет ни насморка, ни кашля, не было переохлаждения, нужно искать другую причину скачка температуры, кроме ОРЗ (острого респираторного заболевания).
Причин лихорадки может быть много, и врач будет ставить диагноз, учитывая, сколько времени прошло после родов.
Если температура повысилась в первые 2-3 недели после рождения ребенка (особенно, если роды протекали с осложнениями или была операция), то ее причиной чаще всего являются послеродовые воспалительные заболевания (эндометрит, расхождение или воспаление швов на промежности или после , мастит) и обострение хронических инфекций (например, пиелонефрита, герпеса).
Реже в этот период женщин беспокоят ОРЗ и ОРВИ (острые респираторные вирусные инфекции), поскольку молодые мамы меньше выходят из дома и поводов переохладиться у них немного.
Послеродовой (лактационный) – воспалительное заболевание молочной железы, вызванное бактериями, часто беспокоит кормящих мам. Он может начаться еще в роддоме, но гораздо чаще возникает после выписки домой. Заражение молочных желез может произойти из очага хронической инфекции (например, при пиелонефрите) или «по вине» микробов из внешней среды. Основной возбудитель мастита – золотистый стафилококк.
Вероятность мастита повышает , трещины сосков, аномалии их развития (плоские, втянутые соски), изменения молочных желез (мастопатия, рубцовые изменения после хирургического лечения предыдущих маститов или удаления фиброаденом, и др.), нарушения правил сцеживания и гигиены, гнойные болезни кожи молочных желез, эндокринные заболевания (сахарный диабет).
Что делать, если во время грудного вскармливания поднялась температура?
В ситуации, когда столбик термометра поднялся выше 37,6° С, не пытайтесь заниматься самолечением и срочно обратитесь к врачу. Если после выписки из роддома прошло меньше 6 недель, можно обращаться за помощью к врачу, принимавшему роды, или в женскую консультацию. В этот период, который называется послеродовым, основную ответственность за здоровье женщины несет акушер-гинеколог.
В этот период, который называется послеродовым, основную ответственность за здоровье женщины несет акушер-гинеколог.
При появлении симптомов простуды (кашля, насморка) или пищевого отравления (тошноты, рвоты, диареи) нужно вызвать в первую очередь терапевта. При болезненном мочеиспускании, болях в области мочевого пузыря или в пояснице нужно срочно обратиться к урологу.
Если причина лихорадки известна и нужно снизить температуру (при ОРЗ принимать меры потребует показатель от 38,5° и выше), молодые мамы могут без опасений использовать те препараты, которые можно давать маленьким детям. Это парацетамол и ибупрофен («Эффералган», «Панадол», «Нурофен» и другие), но в дозировках для взрослых.
Можно ли кормить грудью при высокой температуре?
Конечно, ответ на этот вопрос зависит от причины, которая вызвала лихорадку. Врач может назначить препарат, не совместимый с ГВ, или в грудном молоке окажется слишком много болезнетворных бактерий или вирусов. В таких случаях придется переводить ребенка на , но только после консультации с лечащим молодую маму врачом.
Если температура при грудном вскармливании поднялась выше 38 градусов, лучше ненадолго перевести ребенка на смесь, пока вы не выясните причину лихорадки и не начнете лечение, чтобы у малыша не началась (понос) и микробы не попали в молоко.
Количество молока у молодой мамы может уменьшиться, но не из-за повышения температуры, а по причине ослабления организма, например, снижения уровня гемоглобина.
Сама по себе лихорадка на качество молока не влияет, а, например, при ОРЗ даже рекомендуют (при температуре до 38° С) продолжать кормить грудью, чтобы ребенок получал защитные антитела. Естественно, приближаясь к малышу, маме нужно надевать маску.
При прерывать ГВ тоже требуется не во всех случаях. Все зависит от формы и тяжести болезни и от того, какие препараты приходится использовать для лечения молодой мамы.
Температура у кормящей матери – явление не редкое, особенно в период осеннего и весеннего обострения ОРВИ.
Тут мама задается вопросом, а можно ли кормить малыша при болезни?
Давайте разберемся.
План действий при обнаружении температуры
- Во-первых, нужно точно знать, на что в организме произошел подъём температуры.
Вполне возможно, что у мамы не простуда, а лактостаз, например, либо отравление. Определить, что это, вам поможет врач терапевт. Поэтому не медлите, вызовите врача на дом, либо при небольших подъемах температуры дойдите до врача сами.
- Во-вторых, какая бы причина поднятия температуры ни была, кормить ребёнка можно и нужно , утверждают современные врачи.
Раньше при болезни матери ребёнка сразу же отлучали от груди, тем самым, усугубляя ситуацию. Дело в том, что вместе с молоком матери вырабатываются антитела, соответственно, риск заболеть у малыша снижается за счет полученных витаминов. А если у мамочки лактостаз , то постоянное прикладывание к груди поможет и сохранить грудное молоко, и облегчить страдания мамы.
- В-третьих, старайтесь пить побольше жидкости – вода, морсы , кисели .
При повышении температуры на фоне ОРВИ это поможет вам выводить жидкость из организма. Если же у вас лактостаз, тогда объём воды должен быть такой же, как и обычно.
- В-четвертых, вам могут помочь прохладные компрессы.
Положите на лоб прохладное смоченное полотенце, оботритесь водой или раствором с уксусом.
Лекарства принимать, конечно, можно и нужно, но разрешенные при грудном вскармливании. В основном, это:
- Парацетамол >>>
- Нурофен >>>
Их же назначают деткам при подъеме температуры. Шипучие таблетки типа антигриппина, колдрекса и подобных быстрорастворимых и быстродействующих лекарств запрещены.
Также можно использовать свечи, они не попадают в грудное молоко, но стоит отметить, что эффективность от них заметно ниже.
Если у кормящей мамы поднялась температура, то не спешите паниковать, выход есть. Всё так же кормите малыша и лучше обратитесь к врачу, он окажет необходимую помощь и проконсультирует вас должным образом.
Всё так же кормите малыша и лучше обратитесь к врачу, он окажет необходимую помощь и проконсультирует вас должным образом.
От сезонных недомоганий не защищен никто. Учитывая, что прекращать кормление грудью специалисты не советуют даже при болезнях, кормящей маме важно знать, чем можно сбить высокую температуру.
Высокая температура – это, прежде всего, симптом, а не сама болезнь. Проявляется она и при таких недугах, как мастит и лактостаз. В этих случаях ощутимо болит грудь, проявляются проблемы со сцеживанием. От этих заболеваний самостоятельно избавиться непросто, и лучше попросить совета у врача.
Если же вы решили бороться с недомоганием самостоятельно, то с серьезными мерами не спешите. Врачи советуют кормящим мамам сбивать температуру, если градусник показывает не меньше 38,5 °C. При этом правильно замерять температуру не в подмышке – во время лактации даже при полном здоровье прибор покажет там 37,5 °C – а в локтевом сгибе. Если на градуснике 39 °C, немедленно вызывайте врача.
Что можно от температуры кормящей маме
Известно, что состав грудного молока зависит от . Попадают в него и вещества, содержащиеся в лекарствах. К известным медикаментозным препаратам, строго запрещенным к приему во время грудного вскармливания, относятся левомецитин, тетрациклин и другие, влияющие на кровотечение. Также не годится аспирин.
Но и без них выбор лекарств, которыми можно сбить температуру кормящей маме остается большим. Например, совершенно безопасен парацетамол и препараты на его основе, ибупрофен. Единственное, нужно быть осторожной в дозировке – за сутки можно принять не более 3 грамм, а за один раз – 1 грамм лекарства .
Что делать, если принять меры нужно срочно, а нужного лекарства под рукой нет? В этом случае кормящей маме можно употребить и средство, относящееся к запрещенным. Загодя покормите ребенка, а спустя 1-2 часа после проглатывания таблетки и не давайте его малышу.
Как сбить температуру без лекарств
Если жар невелик, для борьбы с ним сгодятся и бабушкины методы. Эффективны компрессы – смоченную в теплой воде ткань прикладывайте ко лбу, к паховой области, в районе подмышек, просто обтирайте кожу на руках и шее.
Эффективны компрессы – смоченную в теплой воде ткань прикладывайте ко лбу, к паховой области, в районе подмышек, просто обтирайте кожу на руках и шее.
Вполне действенные обтирания спиртом или другим крепким алкоголем не годятся – сбить температуру вы сможете, однако вредные для ребенка элементы впитаются сквозь кожу и сделают молоко попросту опасным для малыша. Замена спирту – уксус. Приготовьте слабый раствор (20 грамм на 500 мл воды), протрите им кожу перед сном.
Избавляет от жара и теплое питье, выпитое в большом количестве. Однако такой метод для кормящих мам не подходит – температура спадет не скоро.
Мы рассказали вам, как бороться с жаром в период лактации – что пить из лекарств, какие народные методы использовать. Мало знать, чем сбивать высокую температуру кормящей маме. Избавившись от симптомов, незамедлительно приступайте к лечению и самого недуга.
При температуре 37,6° С и выше нужно срочно обратиться к врачу. Этот показатель может быть симптомом многих опасных болезней, и нужно обязательно определить причину лихорадки.
Если температура поднялась выше 38° С, грудное вскармливание лучше на время прервать. Можно ли продолжать кормить грудью после ее снижения, зависит от того, какая болезнь стала причиной лихорадки, и какие лекарства назначил врач.
Как правильно измерять температуру при ГВ?
Если мерить температуру в подмышечной впадине, когда молочная железа наполнена, во время или сразу после кормления или , в норме она составит 37,1-37,3° С или даже немного выше. Это связано с тем, что молоко образуется в глубине тканей, и его температура выше 37 градусов, а кроме того, когда оно выходит из груди, мышцы протоков сокращаются, выделяя тепло.
Поэтому, если вы измеряете температуру под мышкой, нужно делать это через 25-30 минут после кормления или сцеживания. В подмышечной впадине нужно вытереть пот, ведь вода поглощает тепло. Только тогда результаты будут достоверными.
Почему повышается температура при грудном вскармливании?
Первое, о чем мы думаем в такой ситуации, – простуда . Но если кормящая мама не бывает в местах скопления людей, дома никто не простужен, у нее нет ни насморка, ни кашля, не было переохлаждения, нужно искать другую причину скачка температуры, кроме ОРЗ (острого респираторного заболевания).
Но если кормящая мама не бывает в местах скопления людей, дома никто не простужен, у нее нет ни насморка, ни кашля, не было переохлаждения, нужно искать другую причину скачка температуры, кроме ОРЗ (острого респираторного заболевания).
Причин лихорадки может быть много, и врач будет ставить диагноз, учитывая, сколько времени прошло после родов.
Если температура повысилась в первые 2-3 недели после рождения ребенка (особенно, если роды протекали с осложнениями или была операция), то ее причиной чаще всего являются послеродовые воспалительные заболевания (эндометрит, расхождение или воспаление швов на промежности или после , мастит) и обострение хронических инфекций (например, пиелонефрита, герпеса).
Реже в этот период женщин беспокоят ОРЗ и ОРВИ (острые респираторные вирусные инфекции), поскольку молодые мамы меньше выходят из дома и поводов переохладиться у них немного.
Послеродовой (лактационный) – воспалительное заболевание молочной железы, вызванное бактериями, часто беспокоит кормящих мам. Он может начаться еще в роддоме, но гораздо чаще возникает после выписки домой. Заражение молочных желез может произойти из очага хронической инфекции (например, при пиелонефрите) или «по вине» микробов из внешней среды. Основной возбудитель мастита – золотистый стафилококк.
Вероятность мастита повышает , трещины сосков, аномалии их развития (плоские, втянутые соски), изменения молочных желез (мастопатия, рубцовые изменения после хирургического лечения предыдущих маститов или удаления фиброаденом, и др.), нарушения правил сцеживания и гигиены, гнойные болезни кожи молочных желез, эндокринные заболевания (сахарный диабет).
Что делать, если во время грудного вскармливания поднялась температура?
В ситуации, когда столбик термометра поднялся выше 37,6° С, не пытайтесь заниматься самолечением и срочно обратитесь к врачу. Если после выписки из роддома прошло меньше 6 недель, можно обращаться за помощью к врачу, принимавшему роды, или в женскую консультацию. В этот период, который называется послеродовым, основную ответственность за здоровье женщины несет акушер-гинеколог.
В этот период, который называется послеродовым, основную ответственность за здоровье женщины несет акушер-гинеколог.
При появлении симптомов простуды (кашля, насморка) или пищевого отравления (тошноты, рвоты, диареи) нужно вызвать в первую очередь терапевта. При болезненном мочеиспускании, болях в области мочевого пузыря или в пояснице нужно срочно обратиться к урологу.
Если причина лихорадки известна и нужно снизить температуру (при ОРЗ принимать меры потребует показатель от 38,5° и выше), молодые мамы могут без опасений использовать те препараты, которые можно давать маленьким детям. Это парацетамол и ибупрофен («Эффералган», «Панадол», «Нурофен» и другие), но в дозировках для взрослых.
Можно ли кормить грудью при высокой температуре?
Конечно, ответ на этот вопрос зависит от причины, которая вызвала лихорадку. Врач может назначить препарат, не совместимый с ГВ, или в грудном молоке окажется слишком много болезнетворных бактерий или вирусов. В таких случаях придется переводить ребенка на , но только после консультации с лечащим молодую маму врачом.
Если температура при грудном вскармливании поднялась выше 38 градусов, лучше ненадолго перевести ребенка на смесь, пока вы не выясните причину лихорадки и не начнете лечение, чтобы у малыша не началась (понос) и микробы не попали в молоко.
Количество молока у молодой мамы может уменьшиться, но не из-за повышения температуры, а по причине ослабления организма, например, снижения уровня гемоглобина.
Сама по себе лихорадка на качество молока не влияет, а, например, при ОРЗ даже рекомендуют (при температуре до 38° С) продолжать кормить грудью, чтобы ребенок получал защитные антитела. Естественно, приближаясь к малышу, маме нужно надевать маску.
При прерывать ГВ тоже требуется не во всех случаях. Все зависит от формы и тяжести болезни и от того, какие препараты приходится использовать для лечения молодой мамы.
Грипп у кормящей мамы, или Как мы боролись за молоко
Как мы боролись за молокоАй! Дочка пришла из школы с температурой 40оС. Глаза слезятся, приступы сухого кашля. Диагноз ясен – грипп: школьная эпидемия не обошла и нас. Уложила в постель. Наутро, естественно, почувствовала, что заразилась. Очень некстати болеть гриппом кормящей маме трёхмесячного малыша. К вечеру температура у меня 40оС.
Глаза слезятся, приступы сухого кашля. Диагноз ясен – грипп: школьная эпидемия не обошла и нас. Уложила в постель. Наутро, естественно, почувствовала, что заразилась. Очень некстати болеть гриппом кормящей маме трёхмесячного малыша. К вечеру температура у меня 40оС.
Самая частая причина прекращения грудного вскармливания именно повышенная температура при вирусных инфекциях или мастите. Часто можно услышать: „Кормила, а потом заболела. Болела так тяжело, что молоко пропало“. На самом деле, высокая температура угнетает лактацию, то есть выработку молока. Как в народе говорят, молоко „перегорело“.
Ни за что! Мой ребёнок не будет искуссвенником! Смеси придуманы для малышей без мамы, а у моего мама есть. Сохранить молоко любой ценой – цель ближайших дней.
Итак, первым делом нужно сбить температуру. Никогда не стала бы этого делать, если б не кормила грудью. Высокую температуру я переношу хорошо, и знаю, что, если её не сбивать, выздоровеешь быстрее. Но молоко дороже.
Существует заблуждение, что во время вирусной инфекции нельзя кормить грудью, якобы это вредно для малыша. На самом деле, кормить нужно обязательно. Маме это поможет сохранить лактацию. Малышу даст антитела и защитит его от инфекции, которой болеет мама.
Но нужно быть осторожной с лекарствами – большинство препаратов нельзя применять при грудном вскармливании. Для снижения температуры весь период грудного вскармливания с первый дней можно применять лишь парацетамол.
Парацетамол (парален). Прохладный душ. Не помогает – 39,7оС через полчаса стараний. Озноб. Мне очень-очень холодно. Пью чай для кормящих мам, брусничный морс, чай с малиной, потом чай с лимоном и шипучую аскорбинку. Благо, малыш не страдает аллергией. Снова лезу в прохладный душ. Уже не вытираюсь, открываю окно. Высыхаю очень быстро, брызгаю на себя из пульверизатора для цветов. Получилось – 38оС!
С малышом возится муж. Каждые полчаса беру его кормить, молока мало, он не наедается, поэтому часто просит есть.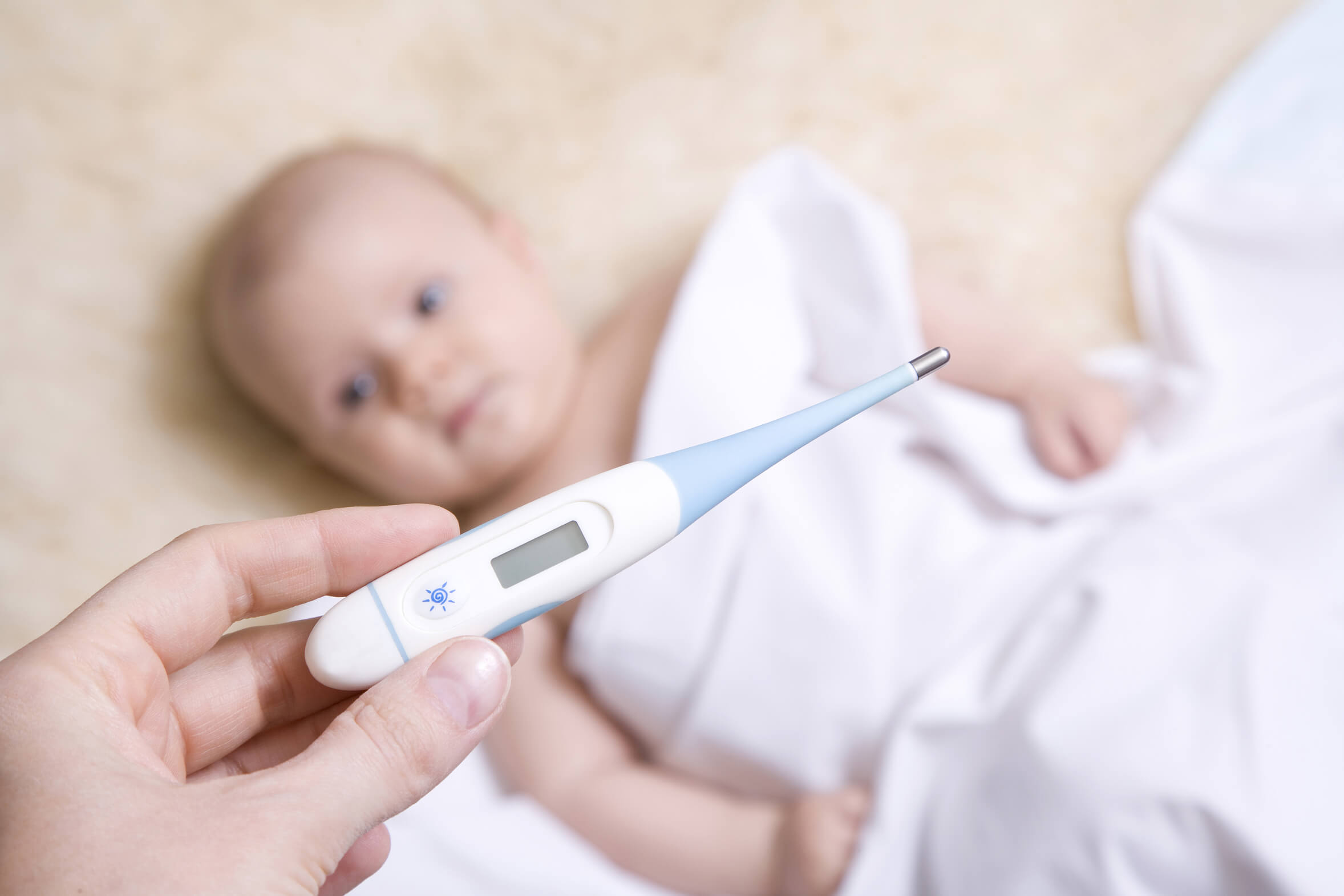 Как только температура снизилась, я пошла спать, было уже 2 часа ночи. Конечно же, форточка открыта, одеяло сегодня не для меня. Малыш поймал меня, и до утра спал и ел одновременно.
Как только температура снизилась, я пошла спать, было уже 2 часа ночи. Конечно же, форточка открыта, одеяло сегодня не для меня. Малыш поймал меня, и до утра спал и ел одновременно.
Утром снова 40оС. Сбиваю по тому же сценарию. Ситуация повторяется днём и вечером. Пью очень много жидкости – около 500 мл за час. Среди выпитого – брусничный морс, он обладает мочегонным эффектом. Аппетита нет совсем, вкуса и запаха пищи не чувствую, но заставляю себя понемногу есть.
Лечение по-чешски
Вечер. Молока нет совсем. Ребёнок требует еды. Вот он, тот самый момент, когда тянется рука за бутылочкой и смесью.
Случается, что ребёнок отказывается от груди уже после двух-трёх кормлений из бутылочки. Оттуда высосать молоко всегда проще, даже при использовании современных сосок. Отсутствие стимуляции соска неизбежно снижает выработку молока. Если на этом фоне есть какой-то дополнительный фактор, как повышенная температура у матери, то молоко может пропасть совсем.
Всё-таки попробовала покормить. Он устал, но так и не наелся. У меня всё болит. Пью чай для кормящих мам. И чай с молоком. И молоко. Самый верный способ – взять ребенка на руки. Обычно в таких ситуациях я беру сына в слинг. Ему там спокойнее, и помогает прийти молоку. Но сейчас, с кое-как сниженной температурой до 38оС, я не могу. Голова болит и кружится, мышцы болят и не слушаются, слабость такая, что натыкаюсь на стенки. Брать малыша просто опасно. Можно, конечно, лечь в обнимку. Но он сейчас беспокоится и лежать совсем не хочет.
Испробовав все традиционные русские народные средства, звоню нашему педиатру. Может, порекомендует какое-нибудь хорошее чешское средство, мне неизвестное. Педиатр рекомендует большой стакан пива. Я уточнила, безалкогольного ли. Она пояснила, что безалкогольное как раз не надо, оно не очень натуральное.
Нужно разливное, лучше тёмное нефильтрованное. Сказала, что злоупотреблять, конечно, не стоит, но в таких ситуациях спасает. Доставленное из ближайшей пивнушки мужем пиво помогло, причём быстро. Уже через час все спали, потому что спал сытый и довольный малыш.
Бой за молоко продолжался трое суток. Потом организм поборол-таки вирус и пошёл на поправку. Естественно, вернулось и молоко. Это было непросто, потребовалось упорство и терпение всей семьи. Но результат того стоил – ребёнок будет получать естественное питание, наилучшее для его здоровья и развития.
Виктория Матвейко
Опубликовано в газете «Пражский телеграф» №15
Предыдущая статьяИскусство фотографии: экспозицияСледующая статьяДым отечества…Лактостаз у кормящих:симптомы, лечение, признаки
Лактостаз – задержка отделения молока у женщин в период лактации. Причиной этого явления в большинстве случаев становятся закупорка или спазм млечных ходов. Спровоцировать задержку молока в протоках молочных желез могут иные факторы: ношение тесного белья, травмы, резкое прекращение грудного вскармливания ребенка.
Причины патологии
Развитие лактостаза происходит на фоне снижения проходимости выводящего протока молочной железы при избыточной выработке молока. Млечные ходы подвержены спазмам, которые становятся причиной их обтурации. Существенное влияние на вероятность развития лактостаза оказывают анатомические особенности строения молочных желез пациенток:
- плоский сосок;
- провисание груди;
- суженные млечные протоки.
Часто патология развивается из-за резкого прекращения лактации или затрудненного кормления. На сосках могут образовываться трещины. Аналогичным образом на вероятность развития лактостаза у кормящей девушки влияют:
- неправильное прикладывание младенца к груди;
- недостаточная сосательная активность ребенка;
- тесное нательное белье;
- засыпание на животе;
- переохлаждение груди;
- стрессовые ситуации.
Некоторые женщины сталкиваются с закупоркой млечных ходов на фоне избыточных физических нагрузок после рождения ребенка.
Симптоматика патологии
Симптомы лактостаза у кормящей матери многообразны. Первичным признаком патологии становится уплотнение участка молочной железы. Пациентки жалуются на распирание и ощущение тяжести в груди. Невозможность оттока молока на протяжении длительного периода времени приводит к росту местной температуры и изменению пигментации кожных покровов. При отсутствии медицинской помощи состояние девушки ухудшается. Температура тела при запущенном лактостазе растет до 38-39 градусов.
Болевой синдром не всегда сопровождается образованием подкожного уплотнения. Попытка кормления ребенка может привести к кратковременному ослаблению симптоматики. Очаг застоя остается подвижным, зона поражения может менять локацию и увеличиваться.
Диагностические мероприятия
Диагностика лактостаза не представляет сложностей. Акушер или гинеколог осматривают пациентку и пальпаторно определяют локализацию уплотнения в груди. Девушке рекомендуется отслеживать изменения температуры тела. При наличии признаков воспалительного процесса пациентке назначаются анализы. Их данные позволяют врачам выработать стратегию медикаментозного лечения, которое не повлияет на качество получаемого ребенком молока.
Лечение
Основной задачей всех терапевтических манипуляций становится создание условий для опорожнения молочных желез. Нормализации состояния млечных ходов способствует умеренное согревание и легкий массаж груди. Девушкам следует соблюдать режим и уделять необходимое количество времени отдыху. Родственникам пациенток стоит поддерживать бесконфликтную домашнюю обстановку. Кормящим мамам рекомендуется спать не на спине или животе, а на боку.
Сцеживание молока – эффективный способ предотвращения лактостаза при первых признаках задержки молока. Процедура может оказаться болезненной, но ее следует систематических повторять до полного исчезновения симптомов патологии. Побочным эффектом сцеживания становится жжение в груди после раскрытия млечного хода.
Процедура может оказаться болезненной, но ее следует систематических повторять до полного исчезновения симптомов патологии. Побочным эффектом сцеживания становится жжение в груди после раскрытия млечного хода.
Продолжительный лактостаз – повод для обращения к врачу. Визит в клинику обязателен при непрекращающихся болях, лихорадке, гиперемии. Пациентки могут столкнуться с воспалением молочной железы. В этом случае противопоказаны любые согревающие процедуры, поскольку они ускорят прогрессирование инфекции.
Самостоятельное лечение лактостаза не рекомендуется матерям, впервые практикующим грудное вскармливание ребенка. Ошибочные действия могут привести к осложненному течению лактостаза и полной потере молока.
Осложнение
Наиболее тяжелым осложнением лактостаза становится мастит – воспаление тканей молочной железы. Пациентки сталкиваются с нарастающим болевым синдромом. Позднее к нему присоединяются лихорадка и повышение температуры в зоне поражения. Кожные покровы молочных желез покрываются красными полосами. Молоко содержит примеси крови и гнойного отделяемого.
Возникновению мастита способствуют переохлаждение (лактация в прохладном помещении или на сквозняке) или перегрев (горячий душ, сауна) пациентки. Запущенный лактостаз, осложненный маститом, часто становится причиной формирования абсцесса молочной железы.
Профилактические мероприятия
Профилактика лактостаза предполагает соблюдение кормящей матерью нескольких рекомендаций. Младенца следует регулярно кормить (но не чаще одного раза в два часа), а остатки молока требуется тщательно сцеживать при помощи ручного или автоматического молокоотсоса.
следует отказаться от ношения тесного белья. Ограничение физических нагрузок и стрессов в период лактации существенно снижает вероятность возникновения лактостаза. Важную роль отводится рациону – в него необходимо включать свежие овощи и фрукты.
При появлении симптомов лактостаза не следует отказываться от кормления ребенка. При длительной задержке оттока молока необходимо обратиться к врачу. Самостоятельный прием каких-либо препаратов не рекомендуется. Следует учитывать, что пораженная молочная железа после выздоровления может продуцировать меньшее количество молока. С течением времени секреторная функция восстановится в полном объеме.
Вопросы и ответы
Почему не следует прекращать кормление грудью при лактостазе?
Отказ от лактации может спровоцировать развитие осложнений, наиболее тяжелым из которых остается мастит. Воспалительные процессы в молочных железах становятся причиной образования абсцессов. Их лечение – длительный и болезненный процесс, который не позволит пациентке продолжить грудное вскармливание ребенка.
Какие препараты разрешены девушкам при лечении лакстостаза?
Лечение неосложненного лактостаза не предполагает использование медикаментозной терапии. Девушкам необходимо сцеживать молоко при помощи молокоотсоса. Важную роль в расширении млечных ходов отводится мануальному воздействию на молочную железу. Массирование зоны поражения способствует нормализации оттока молока. Прием противовоспалительных препаратов оправдан при развитии мастита. Антибиотики позволяют исключить вероятность развития абсцесса, лечение которого потребует хирургического вмешательства.
| Как справиться с лактостазом За годы работы консультантом по грудному вскармливанию наиболее часто я сталкиваюсь с вопросами: болит грудь, поднялась температура, можно ли кормить малыша, и как спасать сильно наполненную и уплотнившуюся грудь. В основном молодых мам больше всего боятся резкого подъёма температуры и страшного диагноза — «мастит», которым часто пугают бабушки. Хочется сразу успокоить всех кормящих мам и их родственников: в наше время при кормлении по требованию мастит бывает очень редко и может возникнуть на 3-4 сутки после возникновения уплотнения. Так что даже если грудь уплотнилась, и поднялась температура, у Вас есть 2-3 дня на улучшение ситуации. Чаще всего при правильных действиях мамы все так и происходит. Про то, какие же это правильные действия мы поговорим чуть позже, а сейчас пару слов о том, что именно происходит в организме мамы при возникновении уплотнения, и какие у этого могут быть причины. Уплотнение в груди также называется ещё закупоркой молочного протока или лактостазом. Лактостаз — это явление чисто физиологическое и зависит, в основном, от строения груди. У одних мам лактостазы периодически случаются на протяжении всего срока кормления, другие даже не знают, что это такое. Основные причины лактостазов: При лактостазе в груди забивается один проток, то есть образуется своеобразная пробка, вокруг которой из-за отсутствия оттока молока с течением времени образуется внутренний синяк. Быстрый способ разрешить ситуацию — это предлагать ребёнку сосать как можно чаще. При правильном прикладывании к груди и активно сосущем малыше, закупорка может рассосаться за несколько часов, и синяк не успеет образоваться. То есть лактостаз может пройти и без уплотнений. Теперь по порядку о том, что нужно делать:
А самое главное, помните, легче не допустить болезни, чем потом ее лечить! Лучшая профилактика лактостаза — это кормление по требованию Багаева Ольга |
Высокая температура у ребенка — Что делать
Дети болеют, и высокая температура у малыша — как в первый раз.
Даже самые стойкие и здравомыслящие мамы способны потерять голову и начать сходить с ума. Особенно, если это происходит ночью или рано утром, когда быстро можно вызвать только скорую.
Сегодня хочу поделиться справочником по температурам: что и как делать в случае высокой температуры у ребенка. Какую температуру сбивать, с какой — терпеть до последнего, а какая — и вовсе не страшно.
Сразу оговорюсь, что в этой статье речь пойдет только про температуру, и вовсе не про лечение. Лечение всегда назначает врач.
Даже если вы успешно сбили ребенку температуру — ВСЕ РАВНО ОБЯЗАТЕЛЬНО НЕОБХОДИМО показать малыша доктору!!!
А теперь поехали — непосредственно о температуре.
Температура от 37,5 до 37,8 у ребенка — Надо ли переживать и что делать?Температура выше нормы (то есть начиная где-то с 37,5) и до 38 градусов называется субфебрильной: от слова fever — «жар» и sub — «не-до».
Вот такой «не-до-жар» может возникать у малыша по миллиону -миллиарду разных причин: от банального перегрева в горячей ванной, на солнышке или слишком жаркой комнате — до просто усталости, вирусов или реально серьезных причин.
Если мы намерили у ребенка какие-то 37,6 или 37,7 — 37,8: такую температуру мы никогда ничем не сбиваем.
Но при этом очень внимательно смотрим на состояние малыша. Если он не вялый и в целом выглядит как обычно — скорее всего, причина не связана с болезнью вообще.
Если же он выглядит сонным, не играет, пытается прилечь; либо если температура от 37,5 до 37,8 держится несколько дней подряд — малыша нужно показать врачу, обычному педиатру. А температуру в этом случае все равно не сбиваем.
Температура от 38 до 39 у ребенка — Что делать?Начиная с 38 градусов температура считается жаром.
При этом температурный промежуток от 38 до 39 получается самым непонятным в смысле стратегии. Кто-то из педиатров говорит «Сбивайте, начиная с 38», кто-то считает, что сбивать надо, начиная с 38,5 — кто-то говорит, что пока температура не доберется до 39, ничего делать не нужно.
А некоторые педиатры вообще скромно снимают с себя ответственность, говоря: «Ну вы там смотрите по состоянию…» — и мама, которая ни разу не медик, вообще понятия не имеет, что нужно делать…
В общем, с температурой от 38 до 39 ситуация такая.
В этот температурный период реально наиболее активно работает иммунная система малыша, и его собственные лейкоциты вовсю пытаются побороть вирус, параллельно разогревая организм и вызывая повышение температуры.
Поэтому педиатры правы, когда не рекомендуют сбивать эту температуру жаропонижающими.
Мы НЕ СБИВАЕМ температуру 38 — 39 только при строгом соблюдении ОДНОВРЕМЕННО двух условиях:
- Температуру 38 — 39 мы наблюдаем у ребенка утром или днем. Не позже, чем за 3-4 часа до ночного сна!!!
- Малыш явно хорошо переносит эту температуру. Не лежит тряпочкой, не трясется от холода, не пытается потерять сознание. Напротив, он абсолютно «обычный»: играет, кушает, пьет, веселится — только очень горячий.
Мы СБИВАЕМ ребенку температуру, начиная с 38, если:
- Сейчас вечер, через 3-4 часа вы собираетесь укладывать малыша на ночной сон.
- Если малыш явно плохо переносит эту температуру: улегся, сказал, что хочет спать, трясется от холода и синеет, если у него начались судороги.
И тем более, если при этой сравнительно невысокой температуре в 38 — 39 градусов малыш начал вести себя совсем странно — закатывать глазки, терять создание, не может встать… Ну в этом случае надо еще и срочно вызвать скорую — а только потом начинать сбивать температуру.
То есть, если врач сказал «сбивать или не сбивать — смотрите по состоянию» — в в первую очередь убедитесь, что сейчас НЕ вечер.
А только затем смотрите на объективные вещи. Нормальное состояние ребенка, позволяющее не сбивать температуру 38 — 39 — это когда ребенок прямо совсем обычный, только слишком горячий. Всё остальное — это НЕ нормальное состояние.
Теперь, когда определились, какую температуру сбивать у ребенка, давайте поговорим о том, как это делать.
Температура у ребенка 39 — 40 градусов — Надо ли паниковать и что делатьВообще, высоченная температура у ребенка — это довольно частое и можно даже сказать «нормальное» явление.
Такая температура вовсе не обозначает какую-то ужасную болезнь, а может быть связана с обычным вирусом — либо вы сами послушались какого-то горе-врача и «прохлопали» время, когда еще не такую чудовищно высокую температуру можно легко сбить.
При такой температуре малыш будет гарантированно вялый, сонный и слабый; и выглядеть он будет просто ужасно.
Однако, прямо сразу, только глядя в термометр, паниковать не нужно. Вот вам схема действий, которая поможет сделать все правильно при такой высокой температуре.
Как сбить высокую температуру у ребенкаМы с вами договорились об условиях, при которых будем сбивать температуру.
А вот и инструкция, как это сделать эффективно и безопасно. Действуйте по пунктам.
Моя любимая лучшая подруга, пункт номер 0 я ввела специально для тебя.
КАТЕГОРИЧЕСКИ НЕЛЬЗЯ ДАВАТЬ ДЕТЯМ АСПИРИН!!!!
КАТЕГОРИЧЕСКИ НЕЛЬЗЯ ДАВАТЬ САМОСТОЯТЕЛЬНО ДЕТЯМ ЛИТИЧЕСКУЮ СМЕСЬ ИЛИ ЕЕ ОТДЕЛЬНЫЕ КОМПОНЕНТЫ: АНАЛЬГИН, ДИМЕДРОЛ, ПАПАВЕРИН!!!!
Это опасно для жизни!!!!!
Теперь, когда мы точно знаем, чего делать нельзя, давайте запоминать, что делать можно и нужно.
ВНИМАНИЕ!!! До 2 лет температура выше 39,5 требует немедленного вызова скорой помощи!
1. Внимательно осматриваем ребенка и оцениваем его состояние:
- нет сыпи или красных (или другого цвета) пятен
- нет бесконечной рвоты
- не теряет сознание
- не жалуется на сильную головную боль
- не жалуется на сильную боль в животе или другой части тела
- если умеете проверять на синдром Керинга и синдром Брудзинского — сделайте это.
Если не умеете — просто убедитесь, что малыш в положении лежа может спокойно поднимать и наклонять голову вперед, прижимаясь подбородком к груди. Ему это не больно, и шея сгибается как надо, без напряжения.
Если не нашли ничего из перечисленного, и вообще у малыша только явно температура, кашель и насморк — можно сначала посбивать температуру и посмотреть, как пойдёт.
2. Осматриваем малыша на предмет спазма сосудов.
Если, несмотря на высокую температуру, руки и/или ноги у малыша ледяные И/ИЛИ вы видите на коже (в т.ч. коже живота) сосудистый рисунок (синеватые полоски — клеточки) — сначала даем но-шпу.
- 2-4 года включительно: четвертинку
- 5-6 лет включительно: половинку
- 7 лет и старше: целую таблетку
В ноги пихаем горячую грелку.
Носки надевать не надо — вам же надо все время трогать ноги и руки, чтобы понять, согрелись ли они. Ножки в носках трогать неудобно.
3. Даем жаропонижающее.
Сразу же после ношпы и грелки даем
- парацетамол (эфералган, панадол и т.д.) ИЛИ
- ибупрофен (нурофен, педифен и т.д.) по инструкции.
У вас ведь есть в детской аптечке и парацетамол и ибупрофен? Если нет — обязательно сделайте запас и того и другого!
Что давать сначала — парацетамол или ибупрофен? Многие врачи советуют начинать с парацетамола, чтобы оценить тяжесть ситуации. Дело в том, что парацетамол действует только в «простых» случаях.
Если парацетамол в правильной дозировке не подействовал в первый раз — это повод нервничать и смотреть на ребенка и его симптомы в два раза внимательнее.
Однако, учтите, что парацетамол — лекарство само по себе довольно слабенькое, и вполне может не подействовать в дозировке «по инструкции» даже при сильном вирусе. Так что будьте внимательны, но повода для паники и истерики все еще нет.
4. Засекаем время.
Учтите, что ни одно жаропонижающее не дает мгновенного эффекта.
Считается, что парацетамол действует побыстрее, а ибупрофен — помедленнее. Но вообще с разными лекарствами и разными детьми всё всегда по-разному. Поэтому вот вам основные ориентиры.
а) До тех пор, пока не будет снят спазм сосудов, жаропонижающее не будет действовать вовсе.
Поэтому, если был спазм сосудов (пункт 2 выше) — сначала ждем, когда потеплеют руки и ноги, и исчезнет сосудистая сеточка.
Когда снялся спазм — от этого момента засекаем 40 минут. Если спазма сосудов не было — засекаем 40 минут от момента, когда дали жаропонижающее.
б) Если через 40 минут не видим вообще никакого эффекта, то делаем так:
300 гр (большую кружку) теплой воды смешиваем с 1 маленькой чайной ложкой водки или спирта. Обтираем малыша этой смесью (намачиваем тельце) и обмахиваем полотенцем до высыхания.
Большинству малышей эта процедура ужас как не нравится, они орут, плачут и уговаривают так не делать. Увы, процедура хоть и чудовищная, но очень эффективная — делать ее стоит.
Повторяем экзекуцию каждые 5 минут по разу в течение 1 часа 10 минут (чтобы общее время ожидания снижения температуры составило полтора часа).
в) Если через полтора часа температура не снизилась — даем другое жаропонижающее.
То есть, если начали с парацетамола — пусть на этот раз будет ибупрофен, и наоборот.
Ждем 40 минут.
Вот теперь, если температура все равно совсем не снизилась — звоним в скорую и паникуем.
Не волнуйтесь, на самом деле такие ситуации возникают крайне редко. Если вы даете жаропонижающее по инструкции — не факт, что вы за всю жизнь столкнетесь с таким хотя бы разок.
Однако, бывает другая плохая ситуация — значительно более распространенная… Поговорим, что делать в случае, если
Температура у ребенка сбивается на очень короткое время и поднимается сноваБывает, что вы сбили температуру, а через час — два она поднялась снова. Да что там поднялась — взлетела до небес, еще больше, чем была.
Вот это реально страшно… И главное, что вы должны знать про эту ситуацию:
Если вы в первый раз сбили температуру — она снова поднялась через 1-2 часа — вы снова ее сбили — и она снова поднялась через 1-2 часа — это повод вызвать скорую!
Как правило, такие ситуации возникают редко, если вы все делаете правильно: даете жаропонижающее по инструкции, следите за остутствием у малыша сосудистых спазмов…
Чаще всего причина быстрого нового подъема температуры банальна: нарушение теплообмена. Простыми словами: малыш не смог вовремя вспотеть и выпустить жар.
Поэтому, во-первых, чтобы не допустить этой ситуации в принципе:
— Днем, сразу же после снижения температуры, начинаем давать потогонное средство: теплый чай с малиной и/или липой. И пусть малыш потеет себе побольше.
Внимание! Липовый или малиновый чай должен быть НЕ ГОРЯЧИЙ, А ТЕПЛЫЙ!
Прежде чем поить таким чаем, начните нормализовывать температуру!
— Ночью, сразу же после снижения температуры, убедитесь, что тельце малыша тепленькое, а не ледяное.
Если у него есть силы еще немного не поспать — потогонный чаек дать тоже неплохо. А если нет, морально настраиваемся на ситуацию, когда температура поднялась снова через пару часов.
В этом случае снова действуем по схеме выше, но начинаем с жаропонижающего другого типа (если перед этим давали ибупрофен — теперь дайте парацетамол).
Напомню, после второго быстрого подъема температуры вызываем скорую!
И самое главное. Температура сама по себе — это всего лишь симптом.
Чтобы температура снижалась, надо не забывать лечить основное заболевание и пить много водички, чтобы снимать интоксикацию организма.
И не ленитесь обращаться к врачу и скорой! Каким бы экспертом в медицине вы себе не казались — врач необходим в любом случае!
Не болейте! И пусть малыши будут здоровы!
Грудное вскармливание — борьба с маститом
Мастит означает воспаление груди. Это может быть вызвано закупоркой молочных протоков (неинфекционный мастит) или бактериальной инфекцией (инфекционный мастит). Если не очистить закупоренный молочный проток, могут развиться симптомы гриппа, такие как лихорадка, ломота и боли. Закупорка молочных протоков вызывает скопление молока в груди и воспаление (боль и отек). Треснувший сосок может позволить бактериям проникнуть в грудь и вызвать инфекцию.
Симптомы мастита
Мастит приводит к тому, что грудь или части груди становятся:- Нежными или болезненными
- Горячими
- Покрасневшими
- Твердыми и опухшими.
- Кожа может казаться стянутой и блестящей, с красными прожилками.
- Вы чувствуете себя очень плохо («гнойный») и у вас высокая температура (более 38 ° C).
Как развивается мастит
Факторы, предрасполагающие женщину к закупорке молочных протоков, , которые могут привести к маститу, включают:- Плохой дренаж груди — это может быть вызвано плохим прикладыванием ребенка к груди или ограничением время ребенка у груди
- Набухание груди из-за пропущенного кормления или задержки кормления
- Плотный или неподходящий бюстгальтер или постоянное лежание в одном положении во время сна
- Слишком плотно прижимать грудь во время кормления
- Травма например, удар ногой малыша или давление ремня безопасности.
- Плохое физическое здоровье
- Травма сосков, вызванная неправильным прикладыванием ребенка к груди во время кормления
- Использование кремов для сосков, которые могут содержать бактерии.
Предотвращение мастита
Для предотвращения мастита:- Матери и акушерки должны тщательно мыть руки перед прикосновением к груди после смены подгузников.
- Убедитесь, что ребенок правильно расположен и приложен к груди.
- Избегайте длительных перерывов между кормлениями. Кормите часто.
- Носите свободную удобную одежду. Бюстгальтеры в случае ношения должны быть правильно подогнаны.
- Избегайте кремов для сосков, мазей и продолжительного использования подушечек для сосков.
Лечение мастита
Важно лечить закупоренных молочных протоков , чтобы они не переросли в мастит. Возможные варианты:- Убедиться, что ребенок хорошо кормит пораженную грудь — предложение сначала пораженной груди может помочь
- Нагревание в течение нескольких минут перед кормлением, легкий массаж пораженного участка во время кормления и холодные компрессы после кормления и между кормлениями для комфорта
- Смена положения кормления
- Частое дренирование груди во время кормления и сцеживания.
Лечение мастита следует начинать немедленно. Ваш врач может не сразу отличить простое воспаление от бактериальной инфекции, но обычно будет относиться к вам как к инфицированному.
Варианты включают:
- Продолжение грудного вскармливания и / или сцеживание для дренирования груди
- Антибиотики (например, флуклоксациллин или цефалексин)
- Противовоспалительные препараты (например, ибупрофен) или обезболивающие (например, парацетамол) для облегчения боли , при необходимости
- Отдых и достаточное потребление жидкости
- Тепло перед кормлением и холод после
- Изменение положения кормления для увеличения дренажа груди.
Куда обратиться за помощью
- Консультант по грудному вскармливанию — обратитесь к Консультантам по грудному вскармливанию Австралии и Новой Зеландии
- Консультант по грудному вскармливанию Австралийской ассоциации грудного вскармливания Тел. 1800 мама 2 мама (1800 686 2 686)
- Ваша акушерка
- Ваш врач
- Дежурная медсестра Тел. 1300 606 024 — для получения экспертной медицинской информации и консультаций (круглосуточно, 7 дней)
- Медсестра по охране здоровья матери и ребенка
- Линия здоровья матери и ребенка (круглосуточно) Тел.132 229
Что следует помнить
- Мастит вызывается закупоркой молочного протока, ведущим к воспалению, или бактериальной инфекцией.
- Продолжение грудного вскармливания и / или сцеживания является наиболее важной частью лечения мастита.
- Немедленно обратитесь к врачу, если ваша грудь красная, горячая и болезненная (и не очищается с помощью описанных выше мер) или если у вас есть симптомы гриппа с температурой.
Грудное вскармливание — борьба с маститом
Мастит — это воспаление груди.Это может быть вызвано закупоркой молочных протоков (неинфекционный мастит) или бактериальной инфекцией (инфекционный мастит). Если не очистить закупоренный молочный проток, могут развиться симптомы гриппа, такие как лихорадка, ломота и боли. Закупорка молочных протоков вызывает скопление молока в груди и воспаление (боль и отек). Треснувший сосок может позволить бактериям проникнуть в грудь и вызвать инфекцию.
Симптомы мастита
Мастит приводит к тому, что грудь или части груди становятся:- Нежными или болезненными
- Горячими
- Покрасневшими
- Твердыми и опухшими.
- Кожа может казаться стянутой и блестящей, с красными прожилками.
- Вы чувствуете себя очень плохо («гнойный») и у вас высокая температура (более 38 ° C).
Как развивается мастит
Факторы, предрасполагающие женщину к закупорке молочных протоков, , которые могут привести к маститу, включают:- Плохой дренаж груди — это может быть вызвано плохим прикладыванием ребенка к груди или ограничением время ребенка у груди
- Набухание груди из-за пропущенного кормления или задержки кормления
- Плотный или неподходящий бюстгальтер или постоянное лежание в одном положении во время сна
- Слишком плотно прижимать грудь во время кормления
- Травма например, удар ногой малыша или давление ремня безопасности.
- Плохое физическое здоровье
- Травма сосков, вызванная неправильным прикладыванием ребенка к груди во время кормления
- Использование кремов для сосков, которые могут содержать бактерии.
Предотвращение мастита
Для предотвращения мастита:- Матери и акушерки должны тщательно мыть руки перед прикосновением к груди после смены подгузников.
- Убедитесь, что ребенок правильно расположен и приложен к груди.
- Избегайте длительных перерывов между кормлениями. Кормите часто.
- Носите свободную удобную одежду. Бюстгальтеры в случае ношения должны быть правильно подогнаны.
- Избегайте кремов для сосков, мазей и продолжительного использования подушечек для сосков.
Лечение мастита
Важно лечить закупоренных молочных протоков , чтобы они не переросли в мастит. Возможные варианты:- Убедиться, что ребенок хорошо кормит пораженную грудь — предложение сначала пораженной груди может помочь
- Нагревание в течение нескольких минут перед кормлением, легкий массаж пораженного участка во время кормления и холодные компрессы после кормления и между кормлениями для комфорта
- Смена положения кормления
- Частое дренирование груди во время кормления и сцеживания.
Лечение мастита следует начинать немедленно. Ваш врач может не сразу отличить простое воспаление от бактериальной инфекции, но обычно будет относиться к вам как к инфицированному.
Варианты включают:
- Продолжение грудного вскармливания и / или сцеживание для дренирования груди
- Антибиотики (например, флуклоксациллин или цефалексин)
- Противовоспалительные препараты (например, ибупрофен) или обезболивающие (например, парацетамол) для облегчения боли , при необходимости
- Отдых и достаточное потребление жидкости
- Тепло перед кормлением и холод после
- Изменение положения кормления для увеличения дренажа груди.
Куда обратиться за помощью
- Консультант по грудному вскармливанию — обратитесь к Консультантам по грудному вскармливанию Австралии и Новой Зеландии
- Консультант по грудному вскармливанию Австралийской ассоциации грудного вскармливания Тел. 1800 мама 2 мама (1800 686 2 686)
- Ваша акушерка
- Ваш врач
- Дежурная медсестра Тел. 1300 606 024 — для получения экспертной медицинской информации и консультаций (круглосуточно, 7 дней)
- Медсестра по охране здоровья матери и ребенка
- Линия здоровья матери и ребенка (круглосуточно) Тел.132 229
Что следует помнить
- Мастит вызывается закупоркой молочного протока, ведущим к воспалению, или бактериальной инфекцией.
- Продолжение грудного вскармливания и / или сцеживания является наиболее важной частью лечения мастита.
- Немедленно обратитесь к врачу, если ваша грудь красная, горячая и болезненная (и не очищается с помощью описанных выше мер) или если у вас есть симптомы гриппа с температурой.
Грудное вскармливание — борьба с маститом
Мастит — это воспаление груди.Это может быть вызвано закупоркой молочных протоков (неинфекционный мастит) или бактериальной инфекцией (инфекционный мастит). Если не очистить закупоренный молочный проток, могут развиться симптомы гриппа, такие как лихорадка, ломота и боли. Закупорка молочных протоков вызывает скопление молока в груди и воспаление (боль и отек). Треснувший сосок может позволить бактериям проникнуть в грудь и вызвать инфекцию.
Симптомы мастита
Мастит приводит к тому, что грудь или части груди становятся:- Нежными или болезненными
- Горячими
- Покрасневшими
- Твердыми и опухшими.
- Кожа может казаться стянутой и блестящей, с красными прожилками.
- Вы чувствуете себя очень плохо («гнойный») и у вас высокая температура (более 38 ° C).
Как развивается мастит
Факторы, предрасполагающие женщину к закупорке молочных протоков, , которые могут привести к маститу, включают:- Плохой дренаж груди — это может быть вызвано плохим прикладыванием ребенка к груди или ограничением время ребенка у груди
- Набухание груди из-за пропущенного кормления или задержки кормления
- Плотный или неподходящий бюстгальтер или постоянное лежание в одном положении во время сна
- Слишком плотно прижимать грудь во время кормления
- Травма например, удар ногой малыша или давление ремня безопасности.
- Плохое физическое здоровье
- Травма сосков, вызванная неправильным прикладыванием ребенка к груди во время кормления
- Использование кремов для сосков, которые могут содержать бактерии.
Предотвращение мастита
Для предотвращения мастита:- Матери и акушерки должны тщательно мыть руки перед прикосновением к груди после смены подгузников.
- Убедитесь, что ребенок правильно расположен и приложен к груди.
- Избегайте длительных перерывов между кормлениями. Кормите часто.
- Носите свободную удобную одежду. Бюстгальтеры в случае ношения должны быть правильно подогнаны.
- Избегайте кремов для сосков, мазей и продолжительного использования подушечек для сосков.
Лечение мастита
Важно лечить закупоренных молочных протоков , чтобы они не переросли в мастит. Возможные варианты:- Убедиться, что ребенок хорошо кормит пораженную грудь — предложение сначала пораженной груди может помочь
- Нагревание в течение нескольких минут перед кормлением, легкий массаж пораженного участка во время кормления и холодные компрессы после кормления и между кормлениями для комфорта
- Смена положения кормления
- Частое дренирование груди во время кормления и сцеживания.
Лечение мастита следует начинать немедленно. Ваш врач может не сразу отличить простое воспаление от бактериальной инфекции, но обычно будет относиться к вам как к инфицированному.
Варианты включают:
- Продолжение грудного вскармливания и / или сцеживание для дренирования груди
- Антибиотики (например, флуклоксациллин или цефалексин)
- Противовоспалительные препараты (например, ибупрофен) или обезболивающие (например, парацетамол) для облегчения боли , при необходимости
- Отдых и достаточное потребление жидкости
- Тепло перед кормлением и холод после
- Изменение положения кормления для увеличения дренажа груди.
Куда обратиться за помощью
- Консультант по грудному вскармливанию — обратитесь к Консультантам по грудному вскармливанию Австралии и Новой Зеландии
- Консультант по грудному вскармливанию Австралийской ассоциации грудного вскармливания Тел. 1800 мама 2 мама (1800 686 2 686)
- Ваша акушерка
- Ваш врач
- Дежурная медсестра Тел. 1300 606 024 — для получения экспертной медицинской информации и консультаций (круглосуточно, 7 дней)
- Медсестра по охране здоровья матери и ребенка
- Линия здоровья матери и ребенка (круглосуточно) Тел.132 229
Что следует помнить
- Мастит вызывается закупоркой молочного протока, ведущим к воспалению, или бактериальной инфекцией.
- Продолжение грудного вскармливания и / или сцеживания является наиболее важной частью лечения мастита.
- Немедленно обратитесь к врачу, если ваша грудь красная, горячая и болезненная (и не очищается с помощью описанных выше мер) или если у вас есть симптомы гриппа с температурой.
Послеродовая лихорадка и другие признаки осложнений
При всем волнении и внимании к своей беременности и рождению ребенка физические и эмоциональные компоненты послеродового восстановления могут стать неожиданностью.Усталость, болезненность, головные боли, лихорадка, кровотечение и другие боли, возникающие после родов и девяти месяцев роста ребенка, могут сбивать вас с толку или даже тревожить. Тем не менее, большие изменения (и некоторый дискомфорт) могут происходить во время выздоровления и переходного периода для матери — это нормально.
Роды сильно сказываются на вашем теле. В дни и недели после рождения ребенка вы можете испытывать множество различных ощущений.
Часто возникает вопрос, является ли симптом нормальным в первые шесть недель после родов, поскольку ваше тело приспосабливается к послеродовой беременности.Как молодой маме, вашим первым импульсом может быть отодвинуть себя на второй план, но очень важно заботиться о себе, когда вы заботитесь о своем новорожденном. Начните с того, что прислушайтесь к своему телу и узнайте, какие послеродовые проблемы требуют обращения к вашему лечащему врачу.
Знаки, которые нужно искать
Некоторые распространенные послеродовые проблемы со здоровьем, с которыми вы можете столкнуться:
- Проблемы с мочевым пузырем
- Боли в теле
- Проблемы с кишечником
- Набухание груди
- Запор и геморрой
- Спазмы
- Боль
- Усталость
- промежность, спина, шея, плечи)
- Проблемы с тазовой костью (отделенные лобковые кости или перелом копчика)
- Послеродовое кровотечение
- Болезненность в области влагалища
Хотя большинство послеродовых проблем со здоровьем ожидаются (по мнению врачей), относительно незначительны (хотя они могут быть болезненными или неудобными) и испытываются многими женщинами, некоторые проблемы требуют медицинской помощи.Знайте, что послеродовой опыт каждого человека будет уникальным, в зависимости от особенностей его беременности, родов, истории болезни и других факторов. Если у вас есть какие-либо вопросы или опасения, сразу же звоните своему врачу.
Неотложная послеродовая помощь
Хотя большинство симптомов типичны для послеродового заживления, есть некоторые признаки, указывающие на звонок в службу 911 или посещение отделения неотложной помощи. Признаки и симптомы, требующие немедленного внимания, включают боль в груди, кашель или затрудненное дыхание, судороги, мысли о причинении вреда себе или ребенку, сильную боль внизу живота, а также боль, отек и болезненность в ногах.
Послеродовая лихорадка и другие признаки инфекции
Иногда инфекция может возникнуть в послеродовом периоде. Хотя повышение температуры или инфекция обычно не являются экстренной ситуацией, вам следует немедленно обратиться к врачу, если у вас возникнут какие-либо признаки и симптомы, включая следующие:
- Затуманенное зрение, головные боли или головокружение : Это может быть признаком высокого кровяного давления или послеродовой преэклампсии.
- Озноб или жар до 101 градуса по Фаренгейту или выше : Повышенная температура после родов может быть признаком эндометрита, воспаления слизистой оболочки матки (матки), вызванного инфекцией или другой инфекцией.
- Боль в месте внутривенного вливания : Хотя можно ожидать некоторого дискомфорта возле места внутривенного вливания, боль или чрезмерный отек могут указывать на инфекцию.
- Болезненная промежность : По мере заживления промежности следует ожидать некоторой боли и зуда (из-за растяжения или разрыва во время родов), но если они продолжаются, это может означать инфекцию.
- Боль в груди с гриппоподобными симптомами : По мере поступления молока большинство женщин испытывают некоторую степень боли или дискомфорта в груди, но если у вас есть боль с гриппоподобными симптомами, появляются лихорадка и / или красные полосы на груди это может сигнализировать о мастите (инфекции тканей груди).
Другие послеродовые предупреждающие знаки
Другие признаки и симптомы, на которые следует обратить внимание, включают следующее:
- Кашель или затрудненное дыхание
- Затруднение при мочеиспускании : Если вы продолжаете испытывать боль во время мочеиспускания после первых нескольких дней, это может быть признаком инфекции мочевыводящих путей.
- Дренаж : Выделения из влагалища с неприятным запахом и любые внезапные выделения после эпизиотомии или кесарева сечения могут указывать на инфекцию.
- Сильное кровотечение : Если вам нужно менять промокшие менструальные подушечки каждые 1-2 часа, со сгустками или без них, может быть проблема.
- Переполняющие эмоции : Большинство молодых мам чувствуют некоторую степень перепадов настроения: в один момент они в приподнятом настроении, а в следующий — подавлены. Однако, если вы испытываете чрезмерный плач, разочарование, гнев или чувство подавленности и неспособности заботиться о себе или своем ребенке, у вас может быть послеродовая депрессия.
- Боль в груди, ногах или ступнях : любая боль, возникающая за пределами брюшной полости, может быть признаком сгустка крови, например тромбоза глубоких вен.
- Устойчивая боль в животе : По мере того, как ваша матка сжимается до размеров до беременности, а ваши органы возвращаются на исходное место, возникнет некоторая боль.
- Одышка : Проблемы с дыханием с болью в груди или без нее могут быть симптомом тромбоэмболии легочной артерии, вызванной сгустком крови в конечностях. Другие признаки включают кашель с кровью, головокружение и слабость.
- Рвота : Колебания гормонов после беременности могут привести к тому, что у некоторых женщин снова появится чувство утреннего недомогания.Рвота также может быть признаком инфекции. Если вы не можете переедать и у вас появляются признаки обезвоживания, проконсультируйтесь с врачом.
Послеродовое обследование
В то время как послеродовые визиты к врачу раньше планировались через 6 недель после родов, Американский колледж акушеров и гинекологов (ACOG) теперь рекомендует пациентам связаться со своими врачами в течение первых 3 недель, а затем пройти комплексное обследование через 12 недель
Слово от Verywell
Послеродовой дискомфорт — это нормально, но бывает сложно понять, является ли то, что вы испытываете, частью типичного процесса выздоровления или признаком чего-то еще.Знайте, что послеродовое восстановление обычно занимает несколько недель или месяцев, особенно если вы одновременно выполняете интенсивную работу по уходу за новорожденным. Дайте своему телу (и себе) время, изящество и заботу, пока вы выздоравливаете и вернетесь к «нормальному» состоянию, но всегда звоните своему врачу, если у вас есть какие-либо вопросы или проблемы.
Мастит при грудном вскармливании — HSE.ie
Мастит — это воспаление груди. Боль, жар и припухлость могут быть очень сильными.
Вы можете заметить:
- твердую и болезненную шишку
- горячую и красную клиновидную область набухания (когда грудь наполняется молоком)
Причины мастита
Причины мастита включают:
Типы мастита
Существует 2 типа мастита:
- неинфекционный мастит
- инфекционный мастит
Симптомы неинфекционного мастита
При неинфекционном мастите вы в целом будете чувствовать себя хорошо и:
- ваш грудь будет ощущаться горячей и болезненной, в основном в одной области груди
- симптомы постепенные, а не внезапные
- будет затронута только одна грудь
Симптомы инфекционного мастита
При инфекционном мастите ваша грудь может ощущаться нежной, горячей и вздутый.
Другие симптомы могут включать:
- лихорадку или высокую температуру (38 градусов по Цельсию или выше)
- озноб
- гриппоподобные симптомы (боли во всем теле)
- болезненная, горячая, опухшая область грудь
- в целом плохое самочувствие
Немедленно обратитесь к терапевту, если у вас есть гриппоподобные симптомы с признаками инфекции груди.
Грудное вскармливание при мастите
Если вы можете кормить ребенка грудью, по возможности попробуйте начать с пораженной груди.Ваше грудное молоко может не выделяться, если вы испытываете боль. В этом случае попробуйте кормить грудью здоровой грудью. Вернитесь к пораженной груди, как только начнет выделяться грудное молоко.
Грудное вскармливание может быть слишком болезненным. В этом случае используйте сцеживание вручную или молокоотсос для удаления молока из пораженной груди.
Сцеживание с помощью насоса или вручную
Это может помочь полностью удалить молоко из пораженной груди путем сцеживания. Вы можете сделать это вручную или с помощью помпы после кормления из другой груди.
Если вы используете молокоотсос, не забывайте содержать его и насадки в чистоте. Следуйте инструкциям по использованию в больнице или в домашних условиях. Начните качать с низкой настройки, затем увеличьте настройку, насколько сможете, чтобы это не было болезненно.
Как лечить мастит
Для лечения как неинфекционного, так и инфекционного мастита выполните следующие действия:
- Тщательно вымойте руки.
- Удалите из груди все источники давления — например, одежду или слишком тесный бюстгальтер.
- Перед кормлением положите на грудь теплую салфетку.
- Кормите грудью регулярно, по возможности начиная с больной груди.
- Во время кормления грудью осторожно помассируйте грудь за болезненным участком.
- Пейте много жидкости.
- При кормлении ребенка попробуйте изменить положение кормления.
- Если это не помогает, примите душ. Хорошо намыливая грудь, равномерно, но осторожно надавливайте на пораженный участок. Прижмите к соску.
- Остерегайтесь признаков развивающейся инфекции груди. Например, температура, озноб и ломота во всем теле.
Если уплотнение в груди не уменьшилось в течение недели, попросите своего терапевта осмотреть его.
Другое лечение инфекционного мастита
Лекарства
Спросите своего терапевта или медсестру, безопасно ли принимать нестероидные противовоспалительные препараты. Например, ибупрофен. Это может облегчить такие симптомы, как температура и болезненные ощущения в груди.
Всегда принимайте прописанные вам лекарства в полном объеме.
Связанная тема
Прием лекарств во время кормления грудью
Массаж груди
Нанесите пищевое масло или нетоксичную смазку на пальцы и помассируйте пораженную грудь. Это поможет удалить грудное молоко. Массаж должен начинаться с закупорки и двигаться по направлению к соску.
Один из способов сделать это — массаж с помощью шариков. Это включает в себя удерживание груди переплетенными пальцами.Мягкими разминающими движениями перемещайте «шарики» по всей внутренней части «мешка» или груди. Делать это нужно несколько раз в день.
Прикладывайте тепло
Прикладывание тепла к груди перед кормлением может помочь с выделением и потоком грудного молока. Сделать это можно с помощью теплого душа или горячего компресса.
Когда вы закончите кормить, положите холодный компресс на грудь, чтобы уменьшить болезненность и отек.
Отдых
Вам важно отдыхать, хорошо есть и пить.Обратитесь за помощью и поддержкой к своему партнеру и семье.
Количество молока
Вы можете заметить, что после исчезновения мастита вы производите меньше молока, чем до заражения. Это временно, и ваше количество молока вернется. Обильное кормление и общение с малышом помогут.
Если ваши симптомы не улучшатся, поговорите со своим терапевтом.
Связанная тема
Обеспокоенность по поводу количества молока
Получение поддержки
В Ирландии существует широкий спектр услуг по грудному вскармливанию.Обратитесь в местную группу поддержки грудного вскармливания или поговорите со своим терапевтом или медсестрой общественного здравоохранения.
Найдите ближайшую группу поддержки грудного вскармливания
Последняя проверка страницы: 19.03.2019
срок следующей проверки: 19.03.2022
Влияние контакта кожи с кожей на температуру и успешность грудного вскармливания в доношенный период Новорожденные после кесарева сечения
Фон . Кожный контакт (ККК) матери и новорожденного у доношенных новорожденных после родов с помощью кесарева сечения встречается редко из-за возможности гипотермии у младенцев.Целью этого исследования было сравнение температуры матери и ребенка после родов с помощью кесарева сечения. Материалы и методы . В этом рандомизированном клиническом исследовании 90 диад новорожденных и матерей, рожденных с помощью кесарева сечения, были рандомизированы для получения SSC () и плановой помощи (). В экспериментальной группе контакт кожа к коже осуществлялся в течение одного часа, а в обычной группе младенца одевали и помещали в кроватку в соответствии с обычным уходом в больнице. Температуру матерей новорожденных в обеих группах измеряли с получасовыми интервалами.Данные были проанализированы с использованием описательной статистики, тестов t и критериев хи-квадрат. Результатов . Средние значения температуры новорожденных сразу после SSC (), через полчаса () и один час () после вмешательства не показали статистически значимых различий между двумя группами. Средние баллы оценки грудного вскармливания младенцев в группах SSC () и обычного ухода () не показали значительных различий (). Заключение . Контакт матери и ребенка «кожа к коже» возможен после родов посредством кесарева сечения и не увеличивает риск переохлаждения.
1. Введение
Одной из наиболее важных потребностей младенцев при рождении является поддержание температуры, поскольку младенец не может выделять тепло из-за отсутствия механизма дрожи, и это приводит к быстрому снижению его температуры [1 ]. В настоящее время обычная профилактика переохлаждения заключается в том, чтобы положить ребенка под грелку, что приведет к разделению матери и новорожденного. Одна из самых важных ролей медсестры — способствовать установлению тесных отношений между матерью и младенцем.Чтобы выполнять эту роль и лечить переохлаждение, медсестры применяют эффективный, доступный и применимый метод, называемый контактом «кожа к коже матери и новорожденного» [2]. Движение рук младенца по груди матери при уходе за кенгуру приводит к повышенной секреции окситоцина, что приводит к усилению секреции грудного молока и тепла груди. Тепло передается от матери к ребенку, потому что температура тела матери активирует сенсорные нервы ребенка, что приводит к расслаблению ребенка, снижению тонуса симпатических нервов, расширению сосудов кожи и увеличению тела ребенка. температура [3].
Контакт «кожа к коже» матери и ребенка хорошо известен у доношенных новорожденных с естественными родами [4]. Однако считается, что младенцы, рожденные с помощью кесарева сечения, предрасположены к переохлаждению из-за низкой температуры в операционной, бессознательного состояния матери, распространения тепла матери от центра к окружающей среде и снижения центральной температуры матери. Таким образом, контакт «кожа к коже» матери и младенца потенциально ограничен у младенцев после родов путем кесарева сечения [5].Однако количество операций кесарева сечения резко возросло, так что за последние 30 лет оно увеличилось в четыре раза [6]. Согласно статистическим данным Министерства здравоохранения и медицинского образования Ирана, полученным в 2004 году из различных районов Ирана, в стране насчитывается от 40 до 60% кесарева сечения. Было проведено множество исследований физиологических эффектов кожного контакта матери с недоношенными и доношенными детьми после естественных родов, но мало исследований проводилось на доношенных новорожденных после родов с помощью кесарева сечения [7].
Хотя контакт матери и ребенка кожа-к-коже сразу после рождения и начало грудного вскармливания в течение первого часа родов считаются первыми четвертыми мерами для получения статуса доброжелательного отношения к ребенку в больницах, эти меры все еще не выполняются эффективно в Иране и в стране не предпринималось никаких попыток инициировать SSC, чтобы среднее время начала грудного вскармливания составляло 3,5 часа при естественных родах и 6,9 часа при родах через кесарево сечение, и только 1,5% младенцев находились на грудном вскармливании в течение первого часа родов [8] .По данным Центра профилактики заболеваний, только 32 процента американских больниц контактировали кожа к коже матери и новорожденного в течение двух часов после рождения, и обычный метод заключается в том, чтобы поместить ребенка под лучистое отопление в операционной и детской. слово, в то время как Всемирная организация здравоохранения рекомендует, чтобы контакт кожа к коже для матери и новорожденного производился независимо от возраста, веса при рождении и клинического статуса [9]. Результаты исследования Huang et al. (2006) показали, что у младенцев после кесарева сечения в группе контакта кожа-к-коже была более высокая средняя температура по сравнению с контрольной группой, которая получала обычный уход под грелкой [10].Таким образом, это исследование было проведено для определения влияния контакта кожа-к-коже на температуру младенцев и успешность грудного вскармливания у доношенных детей после родов с помощью кесарева сечения.
2. Материалы и методы
Это исследование было разработано как рандомизированное клиническое испытание (РКИ), проведенное в больнице Асали (запад Ирана). Критерии включения матерей включали одноплодную беременность, гестационный возраст 38–42 недель, возрастной диапазон 18–40 лет и плановое кесарево сечение под спинальной анестезией.Критерии исключения матерей включали такие проблемы, как сильное кровотечение, инертность матки, гестационный диабет и гипертония, а также сердечные заболевания. Критерии включения младенцев включали доношенность и наличие апгар на первой и пятой минуте выше семи. В исследование были исключены младенцы с высоким риском и аномалиями или любыми другими проблемами, которые требовали госпитализации, согласно совету врача. В соответствии с формулой размера выборки и с учетом потери выборки было отобрано 96 диад мать-дитя.Затем образцы были рандомизированы по группам «кожа к коже» () и повседневного ухода () с помощью таблицы случайных чисел.
Инструменты сбора данных состояли из четырех частей. Первая часть включала демографические данные матерей, включая возраст, вес и гестационный возраст, количество выкидышей, количество детей, историю лактации и историю проблем во время беременности, а также демографические данные младенцев, включая рост, вес. , окружность головы, окружность груди и апгар для первой и пятой минут.Вторая часть представляла собой форму для регистрации температуры матери и ребенка инфракрасным термометром на лбу, модель IN4K8210. Третья часть представляла собой стандартный инструмент оценки грудного вскармливания младенцев (IBAT), который включал четыре подшкалы сосания, укоренения, готовности и прикладывания к груди, каждая из которых имела в сумме 0–3 балла и 0–12 баллов, которые были получены путем непосредственного наблюдения за младенцем. грудное вскармливание. IBAT — надежный инструмент для оценки успешности первого грудного вскармливания младенцев, который использовался в нескольких исследованиях [11, 12].Анкета была подготовлена на основе достоверных научных ресурсов. Его достоверность была подтверждена достоверностью содержания, основанной на экспертных точках зрения преподавателей факультета медсестер и акушерства в Хоррамабаде (к западу от Ирана), а его надежность была подтверждена прямым наблюдением в случайной выборке из 20 случаев грудного вскармливания в пилотное исследование, в котором коэффициент корреляции составил 0,95.
Четвертая часть представляла собой форму удовлетворенности матери контактом кожа к коже, которая состояла из 11 вопросов (да, нет и не знаю) и была заполнена как самоотчет с подтвержденной достоверностью в предыдущих исследованиях.
Для проведения исследования исследователь сначала договорился с руководителями акушерского отделения больницы Асалаян при Лорестанском университете медицинских наук (к западу от Ирана), а затем посетил больницу. Образцы были отобраны с июля 2011 г. по сентябрь 2011 г. в соответствии с критериями включения в исследование и их информированным согласием на участие в исследовании. Впоследствии температуру матерей в двух группах до и после операции регистрировали с помощью инфракрасного термометра на лбу; Температуру младенцев регистрировали по прибытии в операционную после того, как их пуповина была перерезана, и общая оценка младенцев, затем измерялись их баллы по шкале Апгар на первой и пятой минуте.Затем младенцев завернули в одеяла и отвели в детскую. В этом отделении их температуру регистрировали после антропометрических измерений и инъекций витамина К. Затем, когда мать вернулась из операционной, младенцев доставили к их матерям, и в экспериментальной группе голые младенцы в подгузниках располагались между грудями матери в положении лежа на животе. Для сохранения температуры младенцам на головы накидывались головные уборы, а на спины — подходящие покрывала.Температуру матери и ребенка измеряли и записывали в начале контакта кожа-к-коже, через полчаса и один час после инфракрасного термометра на лбу. В контрольной группе младенцев одевали и обнимали их матери для кормления грудью, а их температуру измеряли во время доставки к матери, через полчаса и через час. Кроме того, матери в двух группах обучались кормлению грудью. Затем для оценки грудного вскармливания в двух группах был применен инструмент оценки грудного вскармливания младенцев (IBAT), и матери в группе контакта кожа к коже заполнили форму удовлетворенности.Кроме того, на всех этапах измеряли и записывали температуру в детской, операционной и палате матери.
Для анализа данных использовалась описательная статистика, включая частоты, средние значения, стандартные отклонения, t -тест, критерий хи-квадрат и критерий Колмогорва-Смирнова. Анализ был проведен и считался слепым, и аналитик данных не знал о классификациях. Следуя этическим соображениям, исследователи предоставили участникам необходимую информацию, а их личные данные были соблюдены.Поэтому имена участников не записывались в формы. Исследование было одобрено этическим комитетом Лорестанского университета медицинских наук (запад Ирана).
3. Результаты
90 диад младенец / мать завершили исследование. Две пары младенец / мать в группе «кожа к коже» и 4 пары младенец / мать в стандартной группе были исключены из исследования из-за неонатального респираторного дистресс-синдрома.
Результаты показали отсутствие значительных различий между двумя группами в отношении средних и стандартных отклонений демографических данных матерей, включая возраст, вес и гестационный возраст, а также данных младенцев, включая рост, вес, окружность головы, окружность груди, и первая и пятая минуты Апгар.Более того, результаты тестов хи-квадрат не показали значительных различий между двумя группами с точки зрения уровня образования матери, количества выкидышей, количества детей, истории лактации, истории проблем во время беременности и пола ребенка (таблица 1).
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Результаты также не показали значительных различий между двумя группами в отношении средних и стандартных значений. отклонения, связанные с температурой матери до и после операции, температурой младенца по прибытии в операционную и детскую, а также температурой в операционной и комнатах матери и ребенка после прибытия в палату (таблица 2).
| ||||||||||||||||||||||||||||||||||||||||||||||||||||
Кроме того, проведен анализ данных, касающихся средних значений и стандартных отклонений температуры матери и ребенка в начале контакта кожа к коже, через полчаса и один час. после контакта не показали значительных различий между двумя группами кожного и обычного ухода (Таблица 3).
В целом тесты с повторными измерениями показали, что температуры младенцев, повторяющиеся во времени, а именно в начале контакта кожа к коже, через полчаса и один час после контакта, не показали значительных различий в значениях температуры. две группы контакта кожа к коже (,) и повседневный уход (,). Более того, тесты с повторными измерениями показали значительные различия в показателях температуры матерей в группе контакта кожа к коже (,), но различия в группе обычного ухода не были статистически значимыми (,). Беспокоящие эффекты температуры матери и новорожденного до вмешательства не были значительными ни в одном из случаев (). Что касается оценки грудного вскармливания младенцев после родов с помощью кесарева сечения, 52,2% младенцев в группе кожного контакта и 25% в группе обычного ухода показали готовность кормить грудью без каких-либо попыток, а квадратный тест показал, что разница между двумя группами является статистически значимой (). Что касается сосания, 50% и 37% младенцев в группе контакта кожа к коже показали хорошее и умеренное сосание, соответственно. В группе обычного ухода 36,4% и 27,3% младенцев показали хорошее и умеренное сосание, соответственно. Тест хи-квадрат показал статистически значимые различия (). Что касается захвата, 39/1% младенцев в группе контакта кожа к коже и 20/5% в группе обычного ухода сразу держали грудь матери, и тест хи-квадрат не показал статистически значимой разницы между группы (). Что касается укоренения, 47,8% в группе контакта кожа-к-коже и 29,5% в группе обычного ухода, соответственно, немедленно начали искать грудь матери для сосания, и тест хи-квадрат не показал значительной разницы между две группы () (Таблица 4).
Средние и стандартные отклонения общего балла оценки грудного вскармливания, относящиеся к младенцам в группе кожного контакта и в группе обычного ухода, были и, соответственно, а тест t не показал. показать значительную разницу между двумя группами ().Большинство матерей ответили утвердительно на вопросы, касающиеся их удовлетворенности контактом кожа к коже. 4. ОбсуждениеРезультаты настоящего исследования показали, что контакт кожа к коже между матерью и младенцем после родов с помощью кесарева сечения не вызывал снижения температуры младенцев и что это было эффективным для их грудного вскармливания. Gouchon et al., 2010, сравнили температуру младенцев после родов с помощью кесарева сечения в двух группах кожного и обычного ухода.Они измеряли температуру младенцев каждые полчаса в течение двух часов после контакта кожа к коже и не сообщили о значительной разнице между двумя группами. В их исследовании младенцы из группы кожа к коже начинали грудное вскармливание раньше, чем младенцы из группы обычного ухода [5]. Температура кожи младенца повышается после рождения в связи с повышенным уровнем метаболизма, и механизм, с помощью которого контакт кожа к коже влияет на температуру младенца, полностью не изучен.Было высказано предположение, что прикосновение, легкое давление и, в частности, тепло, получаемое младенцем во время контакта кожа к коже, активирует сенсорные нервы, что приводит к расширению кожных сосудов и повышению температуры кожи. Повышение температуры кожи груди матери в послеродовом периоде, вероятно, является проявлением врожденного психофизиологического паттерна, направленного на то, чтобы помочь матери в ее взаимодействии с ребенком после рождения. Тепло от матери снижает риск развития гипотермии у младенца в послеродовом периоде [13]. Чиу и Андерсон (2009) также исследовали температуру новорожденных с трудностями при грудном вскармливании во время контакта кожа к коже с матерью и обнаружили, что температура новорожденных достигла нормального уровня от 36,5 до 37,6 ° C и стала фиксированной на этом уровне. показывает, что матери могут регулировать температуру новорожденных при уходе за кенгуру [14]. Исследование, проведенное Кешаварцем и Хагиги, в котором изучалось влияние контакта кенгуру на физиологические параметры у доношенных новорожденных после кесарева сечения, включало 160 новорожденных и случайным образом распределяло их по группам, контактирующим с кожей, и группам повседневного ухода.Температуру новорожденных в группе «кожа к коже» измеряли через полчаса и час после контакта и через полчаса после прекращения контакта. Более того, температура новорожденных в группе обычного ухода измерялась через полчаса, час и полтора часа после того, как их поместили в детские кроватки. Средняя температура в группе кожа к коже составляла 36,8 по сравнению со средней температурой 36,6 в группе обычного ухода (), а средняя температура через час после контакта кожа к коже составляла 36.9, что было выше средней температуры 36,6 в контрольной группе (). В целом, матери в группе контакта кожа к коже были более удовлетворены [15]. Эти результаты согласуются с результатами нашего исследования. В этих проведенных исследованиях температура матери не измерялась, но в нашем исследовании измерялась, и не было выявлено значительных различий между двумя группами кожного и обычного ухода. Это исследование показало, что младенцы в группе «кожа к коже» были более успешными в отношении рефлекса укоренения, а оценки исследованных показателей грудного вскармливания были выше в группе контакта кожа к коже.В исследовании Bystrova et al., 2009, младенцы, контактирующие кожа к коже со своей матерью после рождения, вскоре начали искать материнскую грудь, нашли грудь и начали сосать без помощи матери или обслуживающего персонала. [16]. Также младенцы по сосательным рефлексам имеют оценки исследуемых показателей грудного вскармливания, которые были выше в группе контакта кожа к коже. Некоторые исследования показали, что доношенные новорожденные, помещенные кожа к коже на живот матери сразу после рождения, самопроизвольно начинают двигаться к груди и к соску, но такое поведение с меньшей вероятностью будет иметь место, если младенцев сначала поместить под лучистую грелку [17]. . Что касается захвата груди, хотя между двумя группами не было статистически значимой разницы, большее количество младенцев в группе контакта кожа к коже сразу же держали грудь матери. В первые часы послеродового периода мать и ребенок учатся кормить грудью вместе. На первой фазе, называемой самостоятельным грудным вскармливанием, ребенок без посторонней помощи прижимается к груди и самостоятельно прикрепляется к груди, используя рефлекс шага-ползания. На втором этапе, называемом совместным грудным вскармливанием, мать и ребенок работают вместе, чтобы обеспечить захват и кормление.Если младенца поместили кожа к коже без разделения до тех пор, пока не будет выполнено самоприкрепление, хотя каждый тип захвата и отклонения от оптимального сосания связано с материнской болью, начало грудного вскармливания без предпочтительного поведения у младенца связано с самый высокий уровень боли [18]. В этом исследовании успешность грудного вскармливания в группе кожного контакта была выше, чем в группе обычного ухода. Мур и Андерсон в своем исследовании сообщили о большей готовности, сосании и более быстрой готовности у младенцев в группе кожного контакта по сравнению с таковыми в группе обычного ухода [11].Хадивзаде и Карими (2009) также сообщили о более высокой успешности грудного вскармливания в группе контакта кожа к коже по сравнению с группой обычного ухода [19]. Новорожденных младенцев не следует отделять от их матерей, за исключением серьезных медицинских причин, но их следует помещать кожа к коже как можно скорее после рождения, чтобы иметь возможность начать саморегуляцию [16]. В настоящем исследовании большинство матерей были довольны контактом кожа к коже со своими младенцами и были готовы продолжить этот вид ухода.В исследовании Carfoot et al. (2005) 90% матерей были удовлетворены кожным контактом матери и новорожденного, а 86% были готовы продолжить лечение в будущем. Более того, 90% и 81% младенцев в группах кожного контакта и обычного ухода, соответственно, имели успешное грудное вскармливание, не показывая значительных различий между группами [12]. Эта помощь была впервые оказана в больнице Асали в Хоррамабаде (запад Ирана). Этот метод ухода прост, безопасен, экономичен, практичен и применим.Это также терапевтический метод предотвращения переохлаждения доношенных новорожденных. Следовательно, необходимо стандартизировать медицинский персонал для регулярного внедрения этого метода после кесарева сечения. Для реализации метода рекомендуется провести его обширные исследования. 5. ЗаключениеПо результатам настоящего исследования сделан вывод, что контакт кожа к коже после родов посредством кесарева сечения был возможен, уровень удовлетворенности матери контактом кожа к коже был выше, а новорожденные после кесарева сечения. не были склонны к переохлаждению и улучшили начало грудного вскармливания и способствовали первому успешному опыту грудного вскармливания по сравнению с обычным методом ухода за младенцами с помощью кесарева сечения.Результаты этого исследования могут быть применены в различных областях сестринского дела, включая сестринское дело, сестринское образование и сестринские исследования. Конфликт интересовАвторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи. БлагодарностиЭто исследование было одобрено Университетом медицинских наук Лорестан (Иран), регистрационный код IRCT — 201110037697N1. Авторы выражают признательность за поддержку проректора по исследованиям Лорестанского университета медицинских наук.Кроме того, авторы искренне благодарны персоналу отделения кесарева сечения, детского отделения и операционной больницы Асали в Хоррамабаде (город Иран). Мастит — NHSМастит — это когда грудь становится опухшей, горячей и болезненной. Чаще всего встречается у кормящих женщин, но женщины, не кормящие грудью, и мужчины также могут заразиться. Проверьте, нет ли у вас маститаМастит обычно поражает только 1 грудь, и симптомы часто возникают быстро.К ним относятся:
Вы также можете получить симптомы гриппа, такие как боли, высокая температура, озноб и усталость. Что вы можете сделатьДелать
Несрочный совет: обратитесь к терапевту, если:
Лечение мастита от GPВрач общей практики обычно назначает антибиотики. Если вы кормите грудью, очень небольшое количество антибиотика может попасть в ваше грудное молоко. Для вашего ребенка это не представляет опасности, но это может сделать его раздражительным и беспокойным. Что делать, если мастит вернулсяЕсли вы кормите грудью и продолжаете болеть маститом, это может быть связано с проблемами с установкой и прикреплением. Если у вас есть проблемы с грудным вскармливанием, важно как можно скорее обратиться за помощью к акушерке, патронажной сестре или специалисту по грудному вскармливанию. Информация:Вы также можете позвонить на Национальную горячую линию по грудному вскармливанию по телефону 0300 100 0212 (с 9:30 до 21:30, ежедневно) Причины маститаМастит часто встречается у кормящих женщин, так как он может быть вызван скоплением молока. Женщины, не кормящие грудью, также могут заболеть маститом, как и мужчины. Это может произойти из-за:
Последняя проверка страницы: 29 октября 2019 г. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
