ДМЖП — Дефект межжелудочковой перегородки
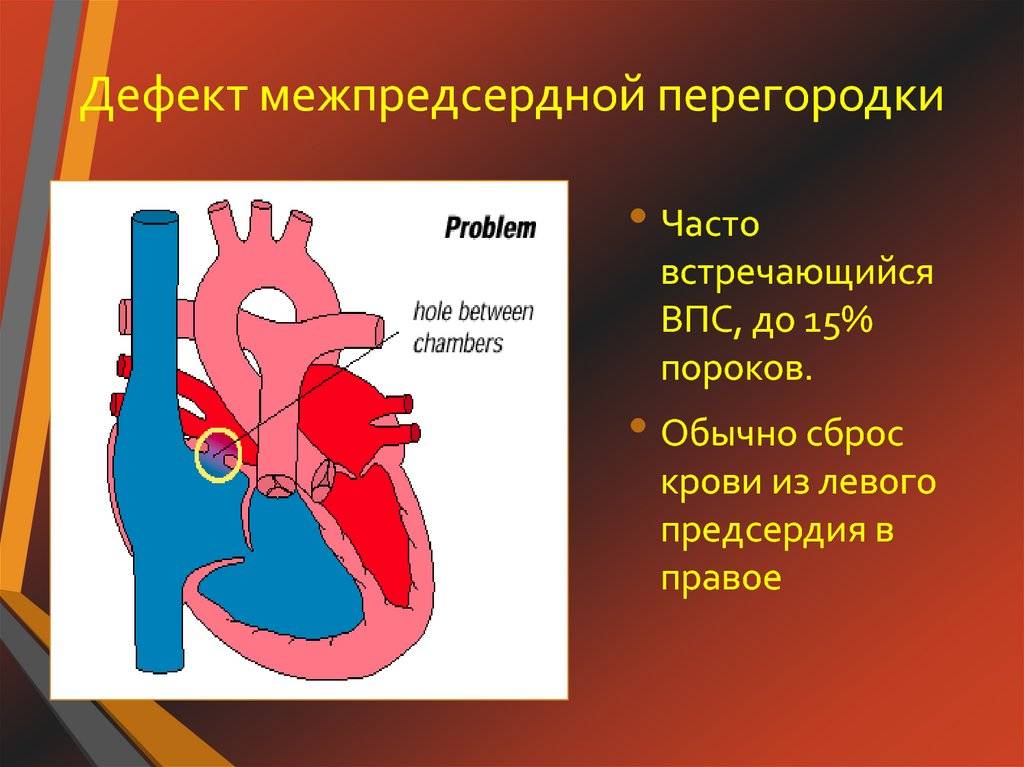
Дефект межжелудочковой перегородки сердца — это второй из часто встречающихся врожденных пороков сердца у детей старше 3 лет.
При этом пороке имеется отверстие в перегородке, разделяющей правый и левый желудочки. Наличие отверстия в межжелудочковой перегородке является причиной патологического поступления крови из левого желудочка в правый и, как следствие, переполнение малого круга кровообращения (легких) избыточным объемом крови.
В зависимости от размера дефекта состояние больных может кардинально различаться. Пациенты с небольшими дефектами 2-5 мм в диаметре могут практически не предъявлять жалоб, чувствовать себя вполне здоровыми. Пациентам с большими дефектами (10-15 мм в диаметре) требуется срочная операция, т.к. обычно эти пациенты жалуются на частые пневмонии, простудные заболевания, отставание в развитии, выраженную одышку.
Дефект межжелудочковой перегородки является «агрессивным» в отношении развития такого грозного осложнения как легочная гипертензия, т. е. значительное повышение давления в сосудах легких. Из-за этого осложнения некоторые больные с большими дефектами достаточно быстро становятся неоперабельными и выполнение операции у них невозможно. Главная задача врача – это во время направить больного на операцию.
е. значительное повышение давления в сосудах легких. Из-за этого осложнения некоторые больные с большими дефектами достаточно быстро становятся неоперабельными и выполнение операции у них невозможно. Главная задача врача – это во время направить больного на операцию.
Дефект межжелудочковой перегородки у детей старше 3 лет, обычно, самостоятельно не закрываются. Основной метод исследования — эхокардиография, который дает исчерпывающие данные о пороке, состоянии сердца. Единственный метод лечения хирургический.
Операцию можно выполнять на открытом сердце в условиях искусственного кровообращения. Разрезается стенка правого предсердия и через просвет трикуспидального клапана выявляется дефект межжелудочковой перегородки. Оценивается положение дефекта, его размер, соотношение с окружающими структурами. Если дефект небольшой до 7-8 мм, то он ушивается, если дефект больше, то выполняется пластика заплатой. В некоторых случаях дефект невозможно закрыть доступом через правого предсердие. В таких случаях для лучшей видимости краев дефекта необходимо выполнять вскрытие правого желудка. Это несколько более травматично для больного, но во всех случаях дает возможность успешно закрыть «трудный» дефект. Операция выполняется уже более 50 лет, результаты вмешательства хорошие. После операции дети становятся практически здоровыми, мало отличаются от сверстников и могут заниматься спортом.
В таких случаях для лучшей видимости краев дефекта необходимо выполнять вскрытие правого желудка. Это несколько более травматично для больного, но во всех случаях дает возможность успешно закрыть «трудный» дефект. Операция выполняется уже более 50 лет, результаты вмешательства хорошие. После операции дети становятся практически здоровыми, мало отличаются от сверстников и могут заниматься спортом.
Второй, более современный метод лечения дефекта межжелудочковой перегородки – эндоваскулярный. Через прокол в бедренной вене и бедренной артерии, через тонкие катетеры в полость сердца вводится специальное устройство – окклюдер, которым закрывается дефект. Операция короткая по продолжительности, малотравматичная, выполняется без разреза грудной клетки, пребывания в отделении реанимации не требуется. Однако, при выполнении этой операции необходим очень строгий отбор больных. Не всем возможно выполнение данного вмешательства.
В настоящее время результаты коррекции дефекта межжелудочковой перегородки любым методом хорошие, количество осложнений минимально.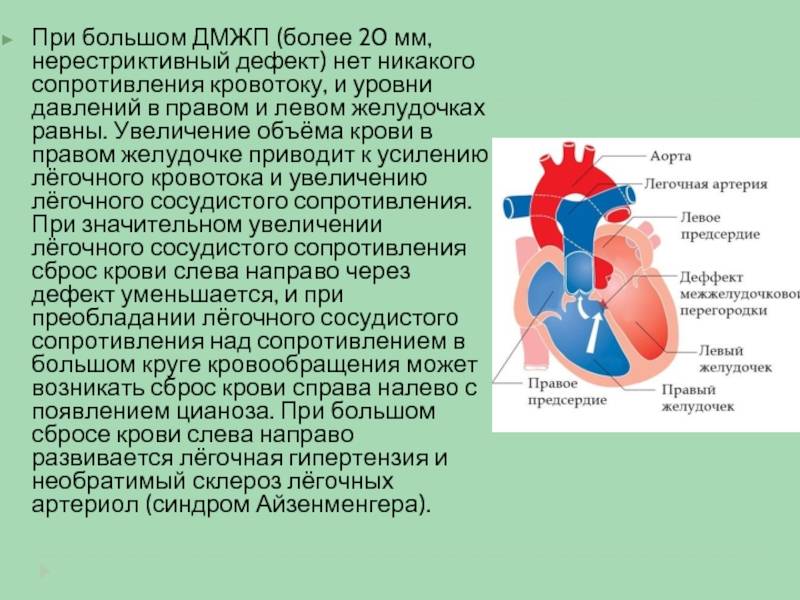 Однако, один раз в год необходимо проходить обследование у кардиолога.
Однако, один раз в год необходимо проходить обследование у кардиолога.
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Онлайн-консультацииДМПП у детей: лечение дефекта межпредсердной перегородки
Мы поможем вам в организации:
- консультации с выбранным врачом
- поездки на диагностику и лечение в Израиль
- обращения к фондам
Узнать больше
В Хадассе ежегодно выполняют сотни успешных закрытий дефекта межпредсердной перегородки. Процедура проводится детям, весящим более 1 кг. 400 гр., и взрослым пациентам всех возрастов
В клинике проводят коррекцию ДМПП с помощью сверхсовременных самораскрывающихся окклюдеров AMPLATZER. Окклюдеры вводятся с помощью тонких катетеров, это безоперационная, малоинвазивная процедура. Катетеризацию проводят кардиологи с мировым именем, такие как профессор Алан Серраф.
Дефект межпредсердной перегородки: лечение и диагностика в Израиле, в Центре детской кардиологии и кардиохирургии МЦ Хадасса
Смотрите видео о том, как проходит диагностика сердечно-сосудистых заболеваний в МЦ Хадасса
Именно поэтому родители должны получить как можно больше информации о ДМПП у детей, узнать о методах диагностики и лечения дефекта межпредсердной перегородки для того, чтобы принять оптимальное решение. Проф. Алан Серраф, ведущий специалист отделения детской кардиохирургии МЦ Хадасса с богатым опытом в хирургическом лечении дефекта межпредсердной перегородки у детей, подготовил материал, рассказывающий о том:
- Что скрывается за диагнозом дефект межпредсердной перегородки у новорождённого и ДМПП у детей
- Какие бывают типы этого заболевания
- Какие методики диагностики и лечения ДМПП лучше всего подходят для детей
- Как лечат дефект межпредсердной перегородки в МЦ «Хадасса» (Израиль)
Что такое ДМПП у детей?
В отличие от дефекта межжелудочковой перегородки, дефект перегородки между предсердиями никогда не закрывается сам.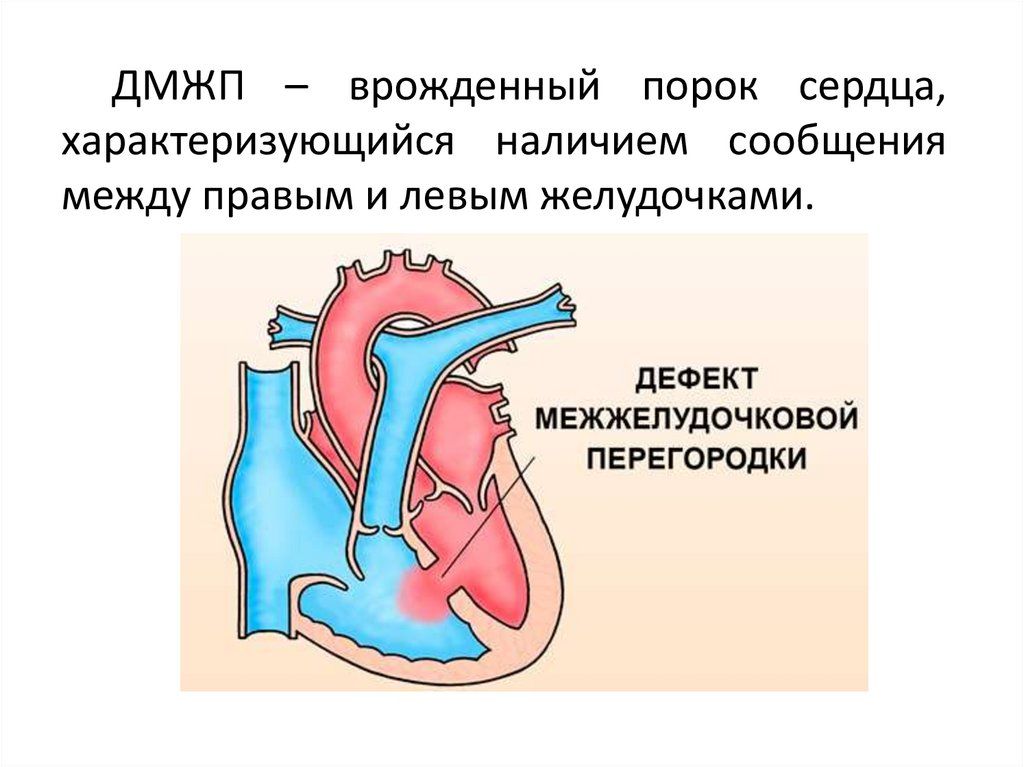
В случае сильно выраженного дефекта, кровь из левого предсердия (насыщенная кислородом) попадает снова в правое предсердие, и снова проходит через лёгкие — хотя уже не может дополнительно получить из них кислород — понижая таким образом эффективность кровообращения и создавая ненужную нагрузку на сердце и легкие.
Типы ДМПП у детей
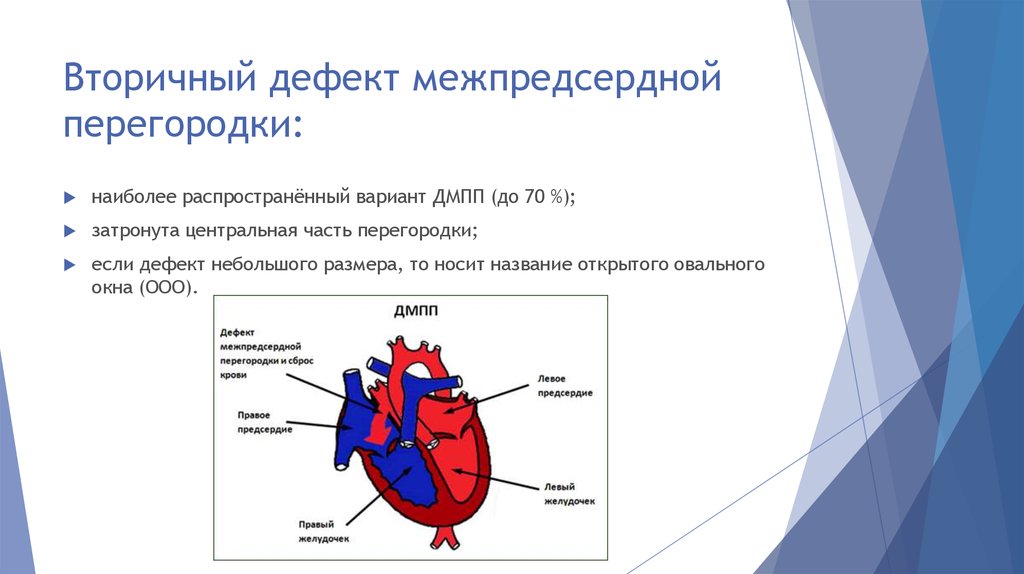
Дефекты межпредсердной перегородки формируются в эмбриональном периоде в результате нарушения развития первичной или вторичной межпредсердных перегородок. В зависимости от места расположения дефекта рассматривают несколько типов ДМПП у детей. Наиболее распространены:
- дефекты вторичной перегородки, при которых отверстие расположено в середине межпредсердной перегородки.
- дефекты венозного синуса, расположенные в верхней части (при этом виде дефекта часто встречается нарушение конструкции легочных вен — аномальный дренаж, то есть легочные вены впадают в верхнюю полую вену).
- дефекты первичной перегородки — отверстия, расположенные в нижней части перегородки (они, в некоторых случаях, затрагивают также створки клапанов — митрального или трискупидального — и даже межжелудочковую перегородку).
Если оставить этот дефект без внимания, то по мере взросления у ребёнка с ДМПП могут возникнуть необратимые изменения в таких органах как легкие, сердце и печень.
Операция по закрытию отверстия является единственным методом лечения дефекта межпредсердной перегородки. Её, как правило, планируют на возраст от 3 до 6 лет, не откладывая до момента развития возможных осложнений. И чем опытней будет кардиохирург, тем успешней пройдёт оперативное вмешательство. В Центре детской кардиологии и кардиохирургии лечение дефекта межпредсердной перегородки у детей проводит проф.
Как приехать на лечение в Израиль в клинику Хадасса?
Вас пугают организационные и бытовые вопросы? Официальный представитель и служба поддержки клиники «Хадасса» Health Plus поможет Вам их уладить.
Посмотрите короткое видео, в котором Вам просто и доступно ответят на все вопросы о том, как приехать на лечение в Израиль.
Предоперационная диагностика ДМПП
Прослушивание: при прослушивании сердца врачу бывает хорошо слышен характерный систолический шум, позволяющий диагностировать дефект межпредсердной перегородки. Шум при этом не громкий и не грубый, как при некоторых других дефектах.
Виды лечения дефекта межпредсердной перегородки
В МЦ «Хадасса» метод лечения подбирается индивидуально для каждого пациента. Важную роль для принятия решения играют такие факторы, как:
- возраст пациента,
- общее состояние здоровья ребенка и история его болезни;.
- тип ДМПП;
- реакция ребёнка на лекарственные препараты, процедуры и методы лечения;
- прогноз дальнейшего течения болезни;.
- предпочтения родителей и членов семьи.
Благодаря индивидуальному подходу значительно уменьшается количество осложнений после операции закрытия ДМПП у детей.
Виды операции по устранению дефекта межпредсердной перегородки:
- операция на открытом сердце.

Когда операция проводится на открытом сердце, пациент переводится на аппарат искусственного кровообращения, после чего дефект (если он не превышает 1.2 см) ушивается. Более крупные дефекты закрываются с помощью заплаты.
- малоинвазивный метод лечения дефекта межпредсердной перегородки.
Не так давно был разработан принципиально новый, малоинвазивный метод лечения дефекта межпредсердной перегородки, который позволяет избежать операции на открытом сердце. Этот метод называется эндоваскулярным и состоит в том, что с помощью катетера, вводимого через прокол в бедренной вене, к отверстию подводят специальный прибор — окклюдер, который и закрывает дефект. Эта процедура занимает гораздо меньше времени, причиняет пациентам гораздо меньше травм и неудобств, не требует общего наркоза. Через несколько дней после такой операции ребенок уже может вести нормальный образ жизни. Однако не каждый больной является хорошим кандидатом на процедуру по этой схеме. Например, развитие повышенного давления в сосудах легких и сброс крови через отверстие из правого предсердия в левое является противопоказанием к операции.

Если у вас есть вопросы по поводу операции, вы можете задать их с помощью формы связи внизу страницы или по ссылке
Лечение ДМПП у детей: после операции
При своевременном лечении большинство юных пациентов не испытывают влияния серьезных симптомов дефекта или его осложнений, и имеют прекрасный прогноз на здоровое будущее.
Последующее наблюдение
Послеоперационное наблюдение и периодические осмотры у специалиста — это не менее важный этап лечения, чем сама операция! Вы можете показать ребенка опытному детскому кардиохирургу там, где живете. Кроме того, если ребёнок был прооперирован в МЦ «Хадасса» в нашем центре, вы всегда можете связаться с нашими врачами по телефону или интернету и задать вопрос, который вас беспокоит.
Особенности лечения детей с ДМПП в Израиле: Комплекс матери и ребёнка в МЦ Хадасса
Детям, проходящим лечение в МЦ «Хадасса», и в том числе детям с ДМПП выделен отдельный корпус — детская клиника «Хадасса», оформленный особым образом и оборудованный специально под детские нужды.
Лечение детей с дефектом межпредсердной перегородки в Израиле: организационные вопросы
Специалисты международной службы МЦ «Хадасса» помогут организовать диагностику и лечение ребёнка с ДМПП у лучших детских кардиохирургов нашего центра в минимальные сроки. Для того, чтобы узнать дополнительную информацию о лечении ВПС ДМПП в нашем Центре детской кардиологии и кардиохирургии, а также получить предварительный медицинский план и смету на лечение в Израиле, вы можете:
- написать нам на ru-office@hadassah.
 org.il
org.il - оставить заявку отделу международной службы клиники, заполнив форму для связи:
- позвонить на телефон горячей линии +972 2 560-97-99
Врожденные пороки сердца. Факты о дефекте межжелудочковой перегородки
Щелкните здесь для просмотра увеличенного изображения
Дефект межжелудочковой перегородки (выраженный дефект вентрикулярной перегородки) сердце, в котором имеется отверстие в стенке (перегородке), разделяющей две нижние камеры (желудочки) сердца. Эта стенка также называется межжелудочковой перегородкой.
Что такое дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки возникает во время беременности, если стенка, образующаяся между двумя желудочками, не полностью развивается, оставляя отверстие. Дефект межжелудочковой перегородки является одним из видов врожденных пороков сердца. Врожденный означает присутствующий при рождении.
У ребенка без врожденного порока сердца правая сторона сердца перекачивает бедную кислородом кровь от сердца к легким, а левая половина сердца перекачивает богатую кислородом кровь к остальным частям тела.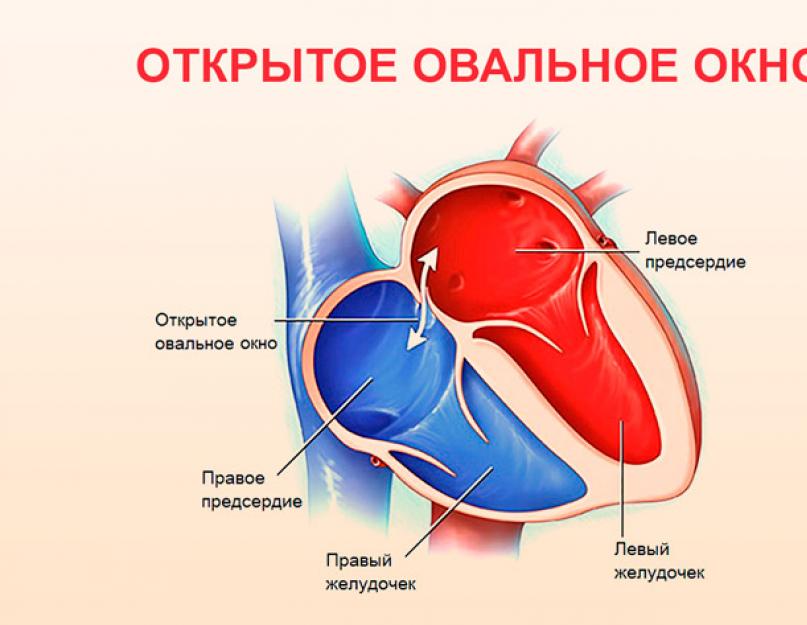
У детей с дефектом межжелудочковой перегородки кровь часто течет из левого желудочка через дефект межжелудочковой перегородки в правый желудочек и в легкие. Эта дополнительная кровь, накачиваемая в легкие, заставляет сердце и легкие работать усерднее. Со временем, если этот дефект не исправить, он может увеличить риск других осложнений, включая сердечную недостаточность, высокое кровяное давление в легких (так называемая легочная гипертензия), нерегулярный сердечный ритм (так называемый аритмия) или инсульт.
Узнайте больше о том, как работает сердце »
Типы дефектов межжелудочковой перегородки
Нажмите здесь, чтобы увеличить изображение
У младенца с дефектом межжелудочковой перегородки может быть одно или несколько отверстий в разных местах перегородки. Эти отверстия имеют несколько названий. Некоторые распространенные местоположения и названия (см. рисунок):
- Коновентрикулярный дефект межжелудочковой перегородки
В общем, это отверстие, где части межжелудочковой перегородки должны встречаться чуть ниже легочный и аортальный клапаны .
- Перимембранозный дефект межжелудочковой перегородки
Это отверстие в верхней части межжелудочковой перегородки. - Входной дефект межжелудочковой перегородки
Это отверстие в перегородке рядом с тем местом, где кровь поступает в желудочки через трикуспидальный и митральный клапаны. Этот тип дефекта межжелудочковой перегородки также может быть частью другого порока сердца, называемого дефектом атриовентрикулярной перегородки (AVSD). - Мышечный дефект межжелудочковой перегородки
Это отверстие в нижней мышечной части межжелудочковой перегородки является наиболее распространенным типом дефекта межжелудочковой перегородки.
Возникновение
По данным исследования, проведенного в Атланте Центром по контролю и профилактике заболеваний (CDC), 42 из каждых 10 000 новорожденных имеют дефект межжелудочковой перегородки. 1 Это означает, что ежегодно в Соединенных Штатах рождается около 16 800 детей с дефектом межжелудочковой перегородки. Другими словами, примерно 1 из каждых 240 детей, рождающихся в Соединенных Штатах каждый год, рождается с дефектом межжелудочковой перегородки.
Другими словами, примерно 1 из каждых 240 детей, рождающихся в Соединенных Штатах каждый год, рождается с дефектом межжелудочковой перегородки.
Причины и факторы риска
Причины пороков сердца (таких как дефект межжелудочковой перегородки) у большинства детей неизвестны. У некоторых детей пороки сердца возникают из-за изменений в их генах или хромосомах . Также считается, что пороки сердца вызываются комбинацией генов и других факторов риска, таких как вещи, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые она принимает.
Подробнее о работе CDC над причинами и факторами риска »
Диагностика
Дефект межжелудочковой перегородки обычно диагностируется после рождения ребенка.
Размер дефекта межжелудочковой перегородки будет влиять на наличие симптомов, если таковые имеются, и на то, услышит ли врач сердечный шум во время медицинского осмотра. Признаки дефекта межжелудочковой перегородки могут присутствовать при рождении или могут проявиться только после рождения.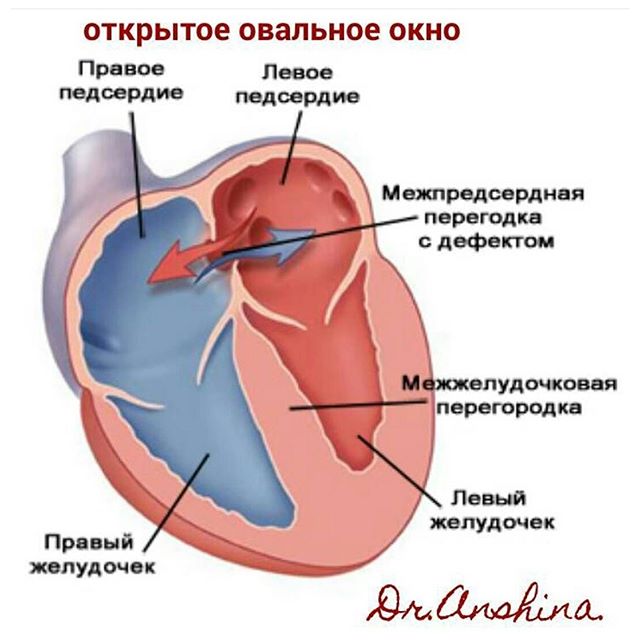 Если отверстие маленькое, оно обычно закрывается само по себе, и у ребенка могут не проявляться какие-либо признаки дефекта. Однако, если отверстие большое, у ребенка могут быть симптомы, в том числе:
Если отверстие маленькое, оно обычно закрывается само по себе, и у ребенка могут не проявляться какие-либо признаки дефекта. Однако, если отверстие большое, у ребенка могут быть симптомы, в том числе:
- Одышка,
- Быстрое или тяжелое дыхание,
- Потение,
- Усталость во время кормления, или
- Плохая прибавка в весе.
Во время медицинского осмотра врач может услышать отчетливый свистящий звук, называемый шумом в сердце. Если врач слышит шум в сердце или присутствуют другие признаки, врач может запросить один или несколько тестов для подтверждения диагноза. Наиболее распространенным тестом является эхокардиограмма , которая составляет 9УЗИ 0027 сердца, которое может показать проблемы со структурой сердца, показать, насколько велико отверстие, и показать, сколько крови течет через отверстие.
Лечение
Лечение дефекта межжелудочковой перегородки зависит от размера отверстия и проблем, которые оно может вызвать.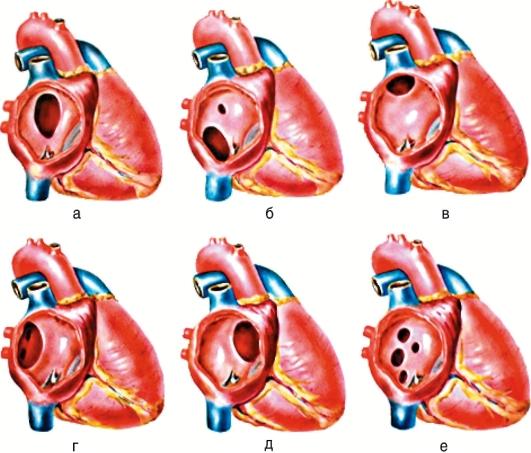 Многие дефекты межжелудочковой перегородки небольшие и закрытые сами по себе; если отверстие небольшое и не вызывает никаких симптомов, врач будет регулярно осматривать младенца, чтобы убедиться в отсутствии признаков сердечной недостаточности и в том, что отверстие закрывается само по себе. Если отверстие не закрывается само по себе или оно большое, возможно, потребуется предпринять дополнительные действия.
Многие дефекты межжелудочковой перегородки небольшие и закрытые сами по себе; если отверстие небольшое и не вызывает никаких симптомов, врач будет регулярно осматривать младенца, чтобы убедиться в отсутствии признаков сердечной недостаточности и в том, что отверстие закрывается само по себе. Если отверстие не закрывается само по себе или оно большое, возможно, потребуется предпринять дополнительные действия.
В зависимости от размера отверстия, симптомов и общего состояния здоровья ребенка врач может порекомендовать катетеризацию сердца или операцию на открытом сердце для закрытия отверстия и восстановления нормального кровотока. После операции врач назначит регулярные последующие визиты, чтобы убедиться, что дефект межжелудочковой перегородки остается закрытым. Большинство детей с дефектом межжелудочковой перегородки, который закрывается (сам по себе или с помощью хирургического вмешательства), живут здоровой жизнью.
Лекарства
Некоторым детям понадобятся лекарства для укрепления сердечной мышцы, снижения артериального давления и избавления организма от лишней жидкости.
Питание
Некоторые дети с дефектом межжелудочковой перегородки утомляются во время кормления и не набирают в весе. Чтобы убедиться, что дети имеют здоровую прибавку в весе, может быть назначена специальная высококалорийная смесь. Некоторые дети очень устают во время кормления, и, возможно, их нужно кормить через трубка для кормления .
Ссылки
- Реллер М.Д., Стрикленд М.Дж., Риле-Коларуссо Т., Мале В.Т., Корреа А. Распространенность врожденных пороков сердца в столичном городе Атланта, 1998–2005 гг. J Педиатр. 2008;153:807-13.
Изображения находятся в общественном достоянии и, таким образом, свободны от каких-либо ограничений авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии и, таким образом, свободны от каких-либо ограничений авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Дефект межжелудочковой перегородки (ДМЖП) | Симптомы, диагностика и лечение
Дефект межжелудочковой перегородки (ДМЖП) представляет собой отверстие между правой и левой насосными камерами сердца.
Сердце имеет четыре камеры: правую и левую верхнюю камеру, называемую предсердием, и правую и левую нижнюю камеру, называемую желудочком.
В нормальном сердце правая и левая камеры отделены друг от друга мышечной стенкой, называемой перегородкой. Правое предсердие отделено от левого предсердия межпредсердной перегородкой. Правый желудочек отделен от левого желудочка межжелудочковой перегородкой.
Все младенцы рождаются с небольшим отверстием между двумя предсердиями, которое обычно закрывается в течение первых нескольких недель жизни.
В норме между двумя желудочками нет отверстия, но некоторые младенцы рождаются с такими отверстиями, называемыми дефектами межжелудочковой перегородки.
Дефекты межжелудочковой перегородки относятся к наиболее частым врожденным порокам сердца и встречаются у 0,1–0,4% всех живорождений. Дефекты межжелудочковой перегородки являются одной из наиболее частых причин обращения младенцев к кардиологу (врачу, лечащему сердце).
Просмотр 2D-изображений дефекта межжелудочковой перегородки.
Узнайте о мобильном приложении Heartpedia. Приложение показывает анатомически точные изображения врожденных пороков сердца и восстановление этих дефектов.
Описание дефектов межжелудочковой перегородки
Дефекты межжелудочковой перегородки встречаются во многих местах и имеют различные размеры. Межжелудочковая перегородка состоит из различных типов тканей, одна часть которых состоит в основном из мышц, а другая часть состоит из более тонкой волокнистой ткани. Расположение и размер отверстия в перегородке частично определяют, как лечить дефект межжелудочковой перегородки.
Расположение и размер отверстия в перегородке частично определяют, как лечить дефект межжелудочковой перегородки.
Небольшие дефекты межжелудочковой перегородки редко вызывают проблемы. Врач обычно обнаруживает эти отверстия, замечая дополнительный сердечный тон, называемый шумом, при обычном медицинском осмотре. Этот шум часто отсутствует в первые несколько дней жизни.
Большинство этих отверстий закрываются сами по себе, особенно если они находятся в мышечной части перегородки. Даже если эти отверстия не закрываются, они редко вызывают какие-либо проблемы со здоровьем.
Эти отверстия могут быть связаны с развитием других проблем с сердцем. Если небольшой дефект межжелудочковой перегородки не закрывается, ребенок должен продолжать наблюдаться у кардиолога для периодических осмотров.
Крупные дефекты межжелудочковой перегородки могут вызывать проблемы, часто постепенно развивающиеся в первые несколько месяцев жизни. До рождения давление на правую сторону сердца равно давлению на левую сторону сердца.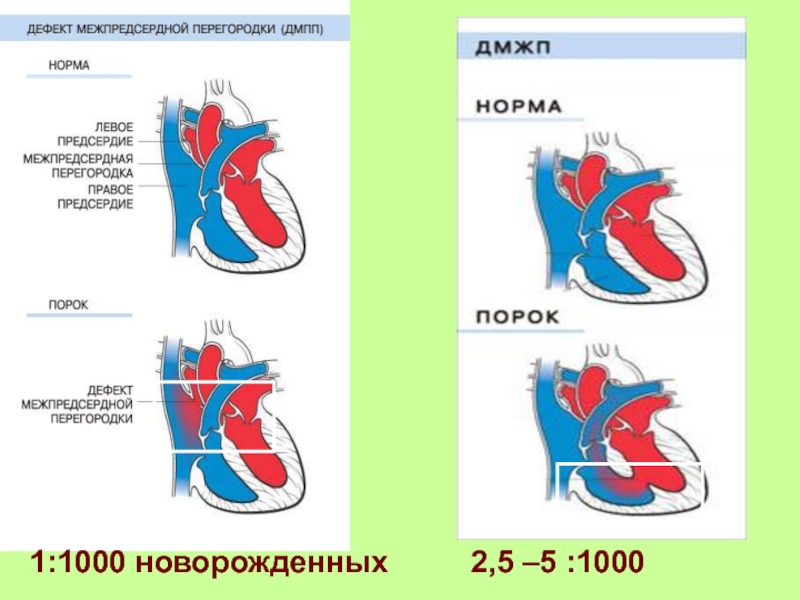
Как только ребенок делает первый вдох, давление в легких и правой половине сердца начинает снижаться. Этот процесс протекает медленно и обычно занимает от двух до четырех недель, прежде чем давление в легких достигнет нормального уровня.
В первые одну-две недели жизни дети с большими дефектами межжелудочковой перегородки могут чувствовать себя очень хорошо. По мере снижения давления в правой половине сердца кровь начнет течь по пути наименьшего сопротивления (из левого желудочка через дефект межжелудочковой перегородки в правый желудочек и в легкие). Это постепенно приведет к симптомам застойной сердечной недостаточности и требует лечения.
Средние или умеренные дефекты межжелудочковой перегородки предсказать труднее. Иногда дети, рожденные с умеренными дефектами межжелудочковой перегородки, будут иметь проблемы с застойной сердечной недостаточностью, как дети с большими дефектами межжелудочковой перегородки. У других проблем не будет, и их нужно будет наблюдать.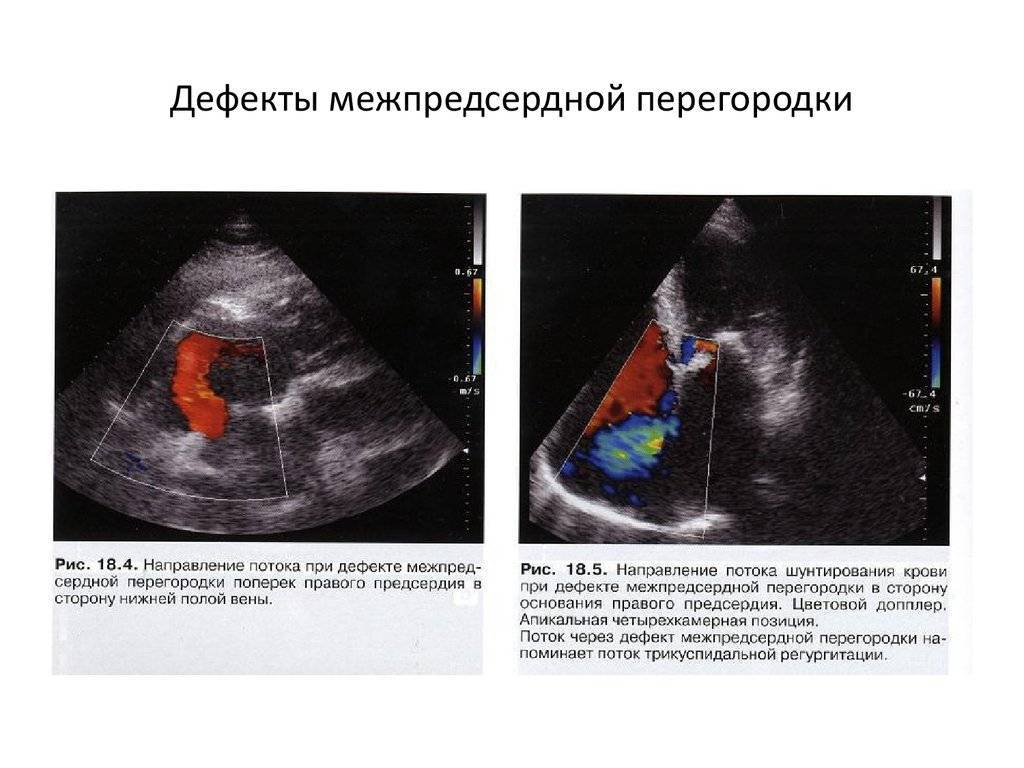
Дефекты межжелудочковой перегородки никогда не увеличиваются, а иногда уменьшаются или полностью закрываются. Когда у ребенка диагностирован дефект межжелудочковой перегородки, большинство кардиологов не рекомендуют немедленную операцию. Они будут внимательно наблюдать за ребенком и пытаться лечить симптомы застойной сердечной недостаточности лекарствами, чтобы дать время определить, закроется ли дефект сам по себе.
Признаки и симптомы
Дефекты межжелудочковой перегородки имеют очень характерный шум, до такой степени, что кардиолог может точно определить местоположение и оценить размер дефекта межжелудочковой перегородки только по тому, как он звучит.
Шум часто не выслушивается при рождении. Только со временем и изменением давления поток через отверстие между насосными камерами можно услышать как журчание.
Отверстие меньшего размера может издавать более громкий шум, чем большое отверстие, и шум может стать громче по мере закрытия дефекта межжелудочковой перегородки.
Подумайте о садовом шланге. Если вода течет свободно, она издает мягкий звук. Если уменьшить отверстие шланга пальцем, шум станет громче. Важно помнить, что громкий шум не означает большое отверстие.
У детей с умеренными или большими дефектами межжелудочковой перегородки с избыточным притоком крови к легким будут признаки застойной сердечной недостаточности. Самым важным признаком будет рост ребенка.
Младенцы со значительной застойной сердечной недостаточностью будут иметь проблемы с развитием и будут испытывать трудности с поддержанием нормального набора веса в первые несколько месяцев жизни.
Младенцы с некоторым дополнительным потоком в легкие могут хорошо расти, потому что их способность принимать пищу остается неизменной. У них могут быть некоторые тонкие признаки застойной сердечной недостаточности, такие как постоянное учащенное дыхание.
Если ребенок хорошо растет в первые несколько месяцев, вполне вероятно, что дефект межжелудочковой перегородки не приведет к застойной сердечной недостаточности. Если у ребенка обнаруживаются выраженные признаки застойной сердечной недостаточности, может потребоваться хирургическое закрытие дефекта межжелудочковой перегородки.
Если у ребенка обнаруживаются выраженные признаки застойной сердечной недостаточности, может потребоваться хирургическое закрытие дефекта межжелудочковой перегородки.
Диагностика дефектов межжелудочковой перегородки
Большинство дефектов межжелудочковой перегородки можно диагностировать при медицинском осмотре благодаря их шуму. Шум может меняться со временем из-за закрытия отверстия или из-за большего кровотока через отверстие.
Иногда можно увидеть или почувствовать сильное сердцебиение из-за дополнительной работы, которую оно выполняет. Младенцы могут постоянно дышать быстро или тяжело и иметь учащенное сердцебиение.
Электрокардиограмма может помочь определить размеры камер, чтобы увидеть, есть ли нагрузка на сердце из-за дефекта межжелудочковой перегородки. Электрокардиограмма может быть нормальной при рождении и меняться со временем по мере ухудшения застойной сердечной недостаточности. Это также может указывать на наличие других пороков сердца, связанных с дефектом межжелудочковой перегородки.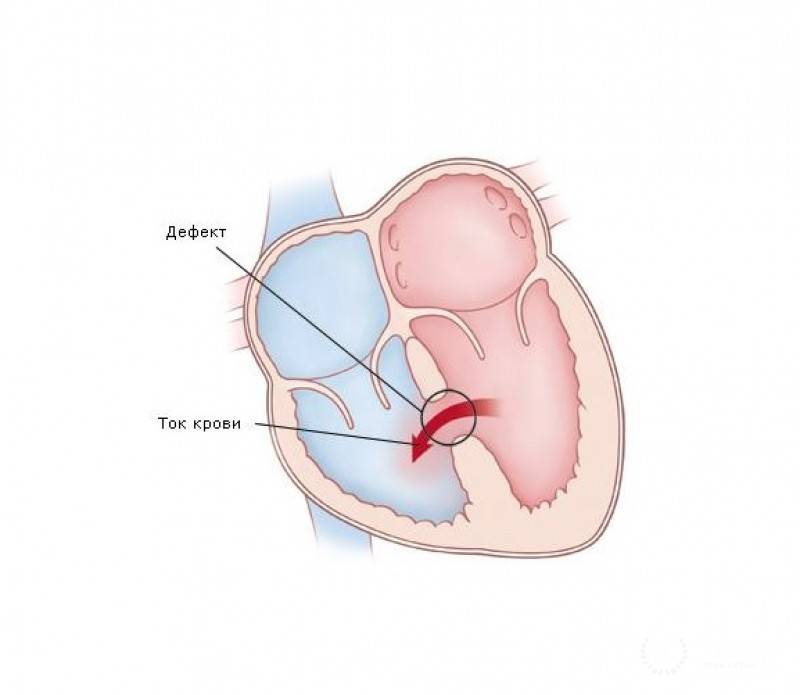
Рентген грудной клетки может помочь проследить прогрессирование застойной сердечной недостаточности, наблюдая за размером сердца и количеством крови, поступающей в легкие. Это может быть нормальным при рождении и измениться со временем.
Для большинства небольших дефектов межжелудочковой перегородки эхокардиограмма не требуется, так как они имеют тенденцию к закрытию, но часто детям с умеренными или большими дефектами межжелудочковой перегородки требуется хотя бы одна эхокардиограмма, чтобы предоставить кардиологу полную картину дефекта.
Некоторым детям с дефектами межжелудочковой перегородки требуется катетеризация сердца. Это может помочь кардиологу определить, какой объем крови поступает в легкие. Это может быть полезно для определения необходимости хирургического вмешательства у детей с малозаметными признаками застойной сердечной недостаточности, но не имеющих четких доказательств необходимости хирургического вмешательства.
Лечение дефектов межжелудочковой перегородки
Во многих случаях единственным необходимым лечением является наблюдение с регулярными осмотрами у кардиолога. Это может быть каждые два-три года у детей старшего возраста с небольшими дефектами межжелудочковой перегородки и даже еженедельно у детей с большими дефектами межжелудочковой перегородки.
Это может быть каждые два-три года у детей старшего возраста с небольшими дефектами межжелудочковой перегородки и даже еженедельно у детей с большими дефектами межжелудочковой перегородки.
Младенцам, у которых проявляются некоторые признаки застойной сердечной недостаточности, обычно назначают лекарства, обычно мочегонные, чтобы помочь избавиться от лишней жидкости в легких.
Детям, у которых отставание в развитии из-за того, что им слишком трудно есть, добавляют высококалорийную смесь или обогащенное грудное молоко, чтобы помочь ребенку расти.
Иногда дети устают от кормления. Возможно, потребуется ввести небольшую трубку через нос в желудок. Это временно, чтобы помочь доставить еду. Цель состоит в том, чтобы контролировать симптомы сердечной недостаточности, чтобы дать ребенку время вырасти.
Дефект межжелудочковой перегородки может уменьшаться и вызывать меньше проблем. Младенцу не потребуется операция и, в конечном итоге, не потребуются лекарства.
Когда симптомы дефекта межжелудочковой перегородки трудно контролировать с помощью лекарств или ребенок не может расти, часто рекомендуется хирургическое закрытие дефекта.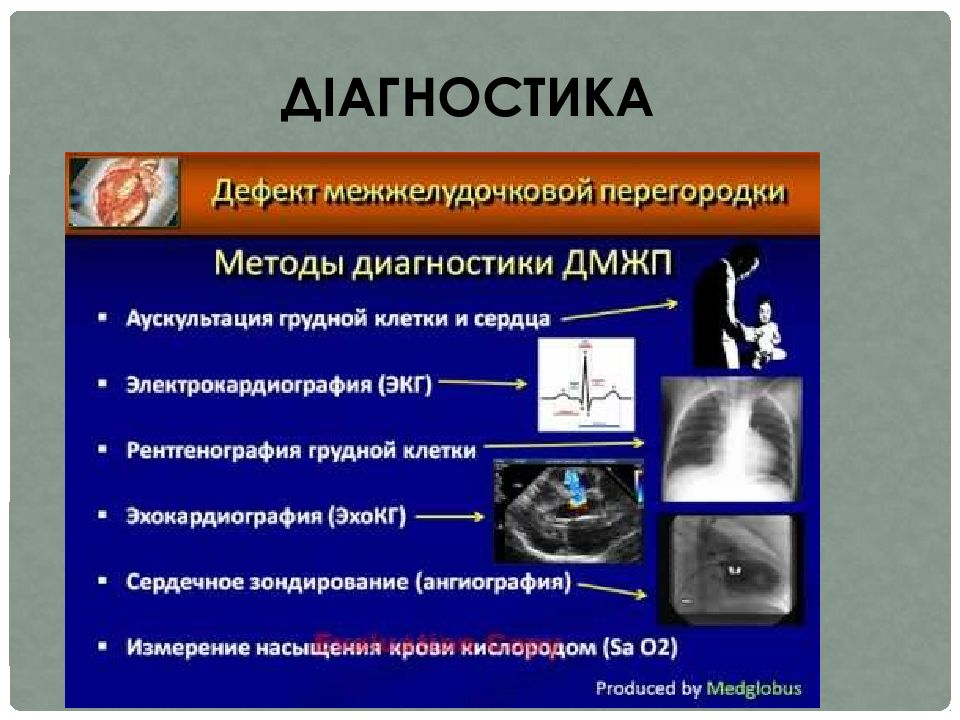 Хирургическое закрытие изолированных дефектов межжелудочковой перегородки не вызывает осложнений в 99% и более случаев.
Хирургическое закрытие изолированных дефектов межжелудочковой перегородки не вызывает осложнений в 99% и более случаев.
Некоторые дефекты межжелудочковой перегородки можно закрыть с помощью одобренного FDA закрывающего устройства, которое вводится с помощью сердечного катетера (небольшой пластиковой трубки, через которую может быть введено устройство). У младенцев это требует более ограниченного хирургического вмешательства вместе с катетеризацией устройства.
Долгосрочные перспективы
Небольшие дефекты межжелудочковой перегородки, которые в конечном итоге не закрываются, редко вызывают долгосрочные трудности. Однако, в зависимости от расположения отверстия, может потребоваться пожизненное наблюдение.
Детям, у которых дефекты межжелудочковой перегородки закрылись самостоятельно или полностью закрылись во время операции, не нужны никакие лекарства, и их нельзя никоим образом ограничивать.
Неустраненные большие дефекты межжелудочковой перегородки и некоторые умеренные дефекты межжелудочковой перегородки могут вызвать две проблемы.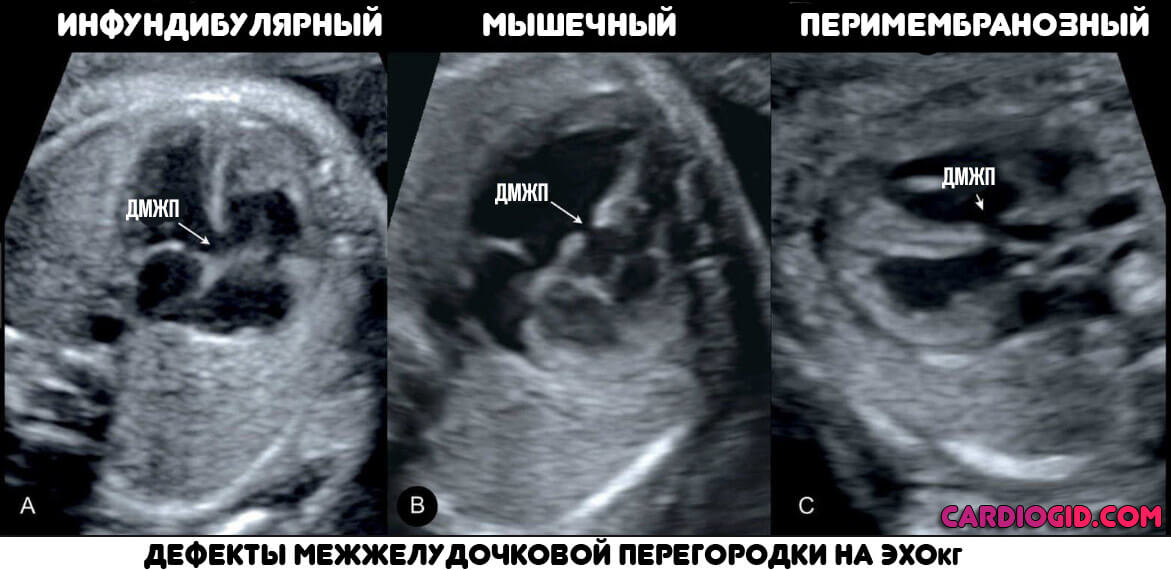
Во-первых, у младенцев могут быть постоянные симптомы застойной сердечной недостаточности. Младенцы с плохим ростом из-за застойной сердечной недостаточности могут иметь плохое развитие мозга в течение первых нескольких лет жизни. Это время наиболее бурного развития мозга, поэтому для развития малыша важно правильное питание.
Младенцы с застойной сердечной недостаточностью подвергаются более высокому риску инфекций, особенно инфекций легких. Если у них действительно возникает легочная инфекция, они могут не так хорошо ее переносить, как другие дети, и могут сильно заболеть даже при зимней простуде. Иммунизация может защитить от некоторых легочных инфекций, но не от всех, и осложнения этих инфекций могут быть опасными для жизни.
Во-вторых, поскольку легкие подвергаются избыточному давлению и потоку в течение нескольких лет, сосуды в легких могут отреагировать образованием более толстых стенок. В результате повышается давление в легких.
Давление в легких может стать настолько высоким, что голубая (кровь с низким содержанием кислорода) кровь из правого желудочка будет течь через дефект межжелудочковой перегородки в левый желудочек и смешиваться с красной (кровь с кислородом) кровью.