Как закапать капли в глаза ребенку правильно: Инструкция, советы родителям
Инфекционно-воспалительные заболевания глаз лечатся использованием глазных капель, назначенных офтальмологом. И нередко такие препараты прописывают детям. Эффективность лечения во многом зависит от правильного выполнения процедуры, поэтому родителям обязательно нужно знать и соблюдать алгоритм закапывания капель ребенку.
Показания к использованию глазных капель у детей
Любые лекарства для глаз подбирает офтальмолог после анализов и диагностики. Детям инстилляция капель чаще всего прописывается при инфекционном конъюнктивите. Это воспалительное заболевание, возникающее вследствие попадания на оболочки глаза патогенных микроорганизмов.
У новорожденных нередко выявляется такая патология, как дакриоцистит — врожденное сужение слезного канала. Сопровождается появлением гнойного отделяемого. Дакриоцистит вначале лечится консервативно — каплями и массажем. При неэффективности подобной терапии проводится хирургическое расширение канала.
Детям школьного возраста глазные капли нередко назначаются для лечения миопии. Тем, кто носит линзы и очки, периодически может потребоваться инстилляция увлажняющих средств, уменьшающих дискомфортные ощущения и сухость оболочек.
Перечисленные выше патологии считаются самыми основными показаниями для использования глазных капель. Но у детей нередко выявляются и менее распространенные болезни глаз, требующие также применения препаратов местного действия.
Профессиональную консультацию по поводу диагностики заболеваний глаз и их лечения можно получить в клинике Элит Плюс. Офтальмологический центр оснащен самым современным оборудованием, позволяющим быстро и без дискомфортных ощущений выставить правильный диагноз детям любого возраста, начиная от периода новорожденности.
Подготовка ребенка к закапыванию капель
Маленькие дети боятся любых незнакомых для них процедур, поэтому капризы, истерики и испуг не редкость во время введения капель. Чтобы свести к минимуму подобные проявления, необходимо действовать четко и быстро, в чем помогает и правильная подготовка к манипуляции.
Во время инстилляции лекарственных жидкостей вам понадобятся:
- Ватные диски;
- Лекарство. Если препарат хранится в холодильнике, то следует его подогреть в теплой воде или руках;
- Растворы для промывания глаз — Фурацилин, отвар ромашки или обычная теплая кипяченая вода;
- Пакет для сбора мусора;
- Пипетка. Пригодится, если на флаконе с лекарством нет капельницы.
Для новорожденных малышей и детей раннего возраста лучше приготовить и чистую пеленочку, на которой они будут лежать во время процедуры.
Соблюдение мер предосторожности
Отсутствие нежелательных реакций при лечении каплями и эффективность терапии во многом зависят от соблюдения ряда рекомендаций:
- Перед процедурой обязательно нужно тщательно вымыть руки с мылом или гелем и просушить их полотенцем. Лучше использовать бумажное или безворсовое, после них на пальцах не остается ворсинок, которые могут попасть в глаза;
- При проведении инстилляции нельзя прикасаться кончиком пипетки к глазам.
 В противном случае велика вероятность попадания микробов в раствор, что может при последующей процедуре привести к повторному инфицированию;
В противном случае велика вероятность попадания микробов в раствор, что может при последующей процедуре привести к повторному инфицированию; - Для каждого лекарства используется своя пипетка. Нельзя одной пипеткой проводить закапывания нескольким детям, даже если они члены одной семьи. После манипуляции пипетка промывается в горячей воде, просушивается и хранится в индивидуальном футляре;
- При назначении нескольких видов медикаментов нужно обязательно соблюдать интервал между их введением, если это указано в инструкции или врач назначил именно подобную схему закапывания;
- Если ребенок носит контактные линзы, то их перед инстилляцией снимают. Однако есть несколько видов препаратов, которые можно капать и поверх контактных линз;
- Нельзя капли закапывать, если малыш плачет, сопротивляется и вырывается. При таком поведении велика вероятность получения травмы. Ребеночка нужно обязательно успокоить, маленьким детям процедуру можно провести в виде игры.
 Дошкольникам и школьникам в большинстве случаев родителям удается объяснить важность лечения;
Дошкольникам и школьникам в большинстве случаев родителям удается объяснить важность лечения; - Лекарства нужно покупать только с хорошим сроком годности. Необходимо помнить и о том, что глазные капли после открытия в большинстве случаев используются не более месяца. В длительно открытом флаконе часть лекарственных компонентов испаряется и пользы от их применения уже нет.
Не следует приобретать препараты-аналоги, даже если их посоветовали в аптеке. Офтальмологи в каждом случае подбирают индивидуальный курс терапии, зависящий от возраста, индивидуальных особенностей ребенка, состояния оболочек глаза. И обычно врач сразу пишет те лекарства, которые необходимы, и заменители, которые можно приобрести, если оригиналов нет в наличии.
Наиболее вероятные ошибки при закапывании
В период лечения каплями нужно постараться избежать самых распространенных ошибок, которые могут негативно сказаться на результатах терапии. К подобным ошибкам относят:
- Самостоятельное назначение препарата;
- Одновременное закапывание препаратов, усиливающих или наоборот снижающих терапевтический эффект друг друга.
 Перед курсом лечения обязательно нужно внимательно изучить инструкцию и и поинтересоваться у врача о возможности совместного использования разных видов капель;
Перед курсом лечения обязательно нужно внимательно изучить инструкцию и и поинтересоваться у врача о возможности совместного использования разных видов капель; - Инстилляция ребенку во время плача или активного сопротивления. В первом случае лекарство вытечет вместе со слезной жидкостью. Во втором возможно травмирование слизистых оболочек;
- Закапывание прямо на роговицу. Раствор нужно постараться ввести в конъюнктивальный мешок. Если его капать ближе к внутреннему углу глаза, то большая его часть попадает через слезный канал в нос;
- Несоблюдение длительности назначенного курса и кратности введения препарата. Нельзя прерывать схему терапии, даже если все симптомы прошли. Особенно это относится к антибиотикам, так как полное уничтожение бактерий происходит только при достаточной концентрации антибактериального вещества в глазных оболочках. Не следует и удлинять продолжительность терапии, так как чрезмерное накопление лекарственных веществ приводит к побочным реакциям;
- Несоблюдение дозировки.
 Не следует количество капель, прописанных врачом, делать больше. Родителям порой кажется, что значительная часть лекарства после манипуляции вытекает из глаза, и они намеренно вводят больший объем. Но нужно знать, что при соблюдении всего алгоритма инстилляции в глаз попадает нужное количество жидкости, даже если она немного вытекает;
Не следует количество капель, прописанных врачом, делать больше. Родителям порой кажется, что значительная часть лекарства после манипуляции вытекает из глаза, и они намеренно вводят больший объем. Но нужно знать, что при соблюдении всего алгоритма инстилляции в глаз попадает нужное количество жидкости, даже если она немного вытекает; - Несоблюдение условий хранения медикамента. Некоторые капли следует хранить в холодильнике, другие нужно оберегать от низких температур и воздействия прямых солнечных лучей. Чтобы не ошибиться с хранением препарата нужно после покупки читать инструкцию по применению.
После курса терапии обязательно нужно повторно посетить врача. При проведении контрольного осмотра офтальмолог оценивает результаты терапии, при необходимости назначает дополнительные лекарства и витамины, положительно воздействующие на глаза.
Алгоритм инстилляции глазных капель
После подготовки всех необходимых средств к проведению манипуляции и непосредственно капель можно приступить к закапыванию. Техника выполнения инстилляции особой сложности не представляет:
Техника выполнения инстилляции особой сложности не представляет:
- Ребенка нужно уложить на ровную горизонтальную поверхность. Если ребенку уже больше 6-7 лет, то можно попросить его запрокинуть голову назад, но нужно учитывать, что в таком положении он должен будет оставаться еще несколько минут после манипуляции;
- Если имеется гнойное отделяемое удалить его при помощи Фурацилина или отвара ромашки. Каждый глаз промывается новым ватным диском. Нельзя диски смачивать в емкости с жидкостью для промывания, лучше ее поливать сверху на диск, так можно избежать попадания бактерий в раствор;
- После промывания инстилляцию можно проводить спустя 5-10 минут;
- Открыть флакончик с каплями, набрать лекарство в пипетку, если нет капельницы-дозатора;
- Пальцами левой руки оттянуть нижнее веко и закапать нужное количество капель в конъюнктивальный мешок посередине. Необходимо помнить о том, что дотрагиваться до оболочек глаза руками и пипеткой или дозатором нельзя;
- 1-2 секунды придерживать веко, так чтобы глаз был открытым.
 Это необходимо для того, чтобы раствор распределился по всем оболочкам;
Это необходимо для того, чтобы раствор распределился по всем оболочкам; - Опустить веко, промокнуть остатки жидкости ватным диском;
- Закрыть флакон, убрать препарат на хранение.
После процедуры нужно подержать ребенка в положении лежа 5-7 минут, что усилит терапевтический эффект от лекарства. Не нужно пугаться, если раствор затек в ухо малыша. Нужно просто сразу его промокнуть салфеткой или диском — лекарства для глаз отрицательного влияния на ушки не оказывают.
Что делать, если лекарство не попало в глаз?
Иногда во время процедуры ребенок зажмуривается, и лекарственный раствор вовсе не попадает внутрь глаза. В этом случае манипуляцию нужно повторить, то есть закапать нужное количество капель.
Но если хоть немного средства попало в конъюнктивальный мешок, то повторно закапывание проводить нельзя. Попавшего количества раствора вполне достаточно для омывания тканей. Но в следующий раз инстилляцию нужно постараться провести как можно корректнее.
Полезные рекомендации родителям
Капли в глаза детям приходится капать не так часто по сравнению с использованием таблеток или сиропов. Поэтому не многие родители обладают достаточным опытом для того, чтобы провести процедуру быстро и без дискомфортных ощущений для малыша. Если ребенок совсем маленький, то лучше закапывание проводить вдвоем. Например, папа может отвлечь младенца яркой игрушкой, держа ее над лицом, а мама в это время капает лекарство.
С детьми постарше нужно уже научиться договариваться. Если инстилляцию проводить через слезы и капризы, то толку от терапии будет мало. Процедуру можно провести в виде игры. Но нельзя запугивать малыша, так как это может привести к психологическим проблемам.
Обязательно стоит прислушаться и к советам опытных офтальмологов:
- Во время лечения нужно уменьшить зрительную нагрузку на глаза, то есть свести к минимуму просмотр мультиков, игры на планшетах и компьютере. После закапывания капель просмотр телепередач и чтение запрещены на протяжении 30 минут;
- Нужно следить за тем, чтобы дети не терли глаза руками, особенно сразу после закапывания;
- При лечении инфекционного конъюнктивита ребенку нужно выделить индивидуальное полотенце для лица и менять его не реже одного раза в день.
 Обязательно нужно и ежедневно менять наволочки, а белье после стирки следует проглаживать;
Обязательно нужно и ежедневно менять наволочки, а белье после стирки следует проглаживать; - Не следует во время манипуляции сильно давить на глаза, промывая и вытирая их. У детей кожа очень нежная и чрезмерное давление может привести к нарушению ее целостности.
В центре Элит Плюс работают опытные детские офтальмологи, способные подробно рассказать все нюансы закапывания капель новорожденным, детям раннего возраста и школьникам. После диагностики врач может сам продемонстрировать родителям алгоритм инстилляции назначенных капель.
При возникновении любых вопросов и беспокоящих изменений на фоне лечения каплями родители могут всегда обратиться к лечащему врачу и получить подробную консультацию. После терапии проводится контрольная диагностика и врач выдает список рекомендаций, соблюдение которых позволит избежать рецидива патологии.
Полезное видео
Источник: https://elitplus-clinic. ru/stati/kak-zakapat-glaza-rebenku.html
ru/stati/kak-zakapat-glaza-rebenku.html
Лечение дакриоцистита новорожденных uMEDp
В статье описаны этиологические факторы, клиника и диагностика дакриоцистита новорожденного (ДН). Даны рекомендации по немедикаментозной и фармакотерапии ДН. С учетом того что для предупреждения развития осложнений ДН лечение необходимо начинать сразу после установления диагноза, препаратом выбора являются глазные капли Фуциталмик (фузидиевая кислота). Являясь антибиотиком широкого спектра действия, фузидиевая кислота эффективна в отношении кокковой флоры и характеризуется низкой частотой развития бактериальной резистентности.
Высокий профиль безопасности (минимум побочных эффектов, хорошая переносимость, отсутствие раздражающих компонентов в составе лекарственного средства), легкость и удобство применения (лекарственная форма в виде вязких капель в металлизированной тубе с наконечником-капельницей), а также режим применения 2 раза в день по 1 капле в конъюнктивальную полость пораженного глаза в течение 2 дней после достижения клинического эффекта – все это позволяет рекомендовать глазные капли Фуциталмик для лечения детей с бактериальными инфекциями глаз начиная с возраста 0 лет.
В структуре глазной заболеваемости у детей и подростков воспалительные заболевания глаз и их придатков составляют 24,3% [1]. Одним из наиболее частых воспалительных заболеваний глаз у детей является дакриоцистит новорожденного (ДН), на него приходится 7–14% всей офтальмопатологии детского возраста [2]. ДН встречается у 1–4% всех новорожденных [3]. Около 5%, а по данным некоторых авторов, 10% новорожденных рождаются с несостоятельностью слезных путей [3]. В настоящее время практически по всей территории России отмечается рост заболеваемости ДН [4, 5].
Почему развивается это заболевание? В период внутриутробной жизни у ребенка в носослезном протоке находится желатинозная пробка или пленка, которая защищает его от околоплодных вод. В момент рождения при первом крике ребенка пленка прорывается, и создается проходимость носослезного канала. Если этого не происходит, слеза застаивается в слезном мешочке, присоединяется инфекция, развивается острый или хронический ДН. Таким образом, самой частой причиной развития ДН является непроходимость носослезного протока из-за наличия в нем нерассосавшейся желатиноподобной пленки. Вторая по частоте причина ДН – патология слезного мешка (чаще всего дивертикул, то есть складка в слезном мешке), третья – отсутствие костной части носослезного протока. К вторичным причинам относят патологию носа и окружающих тканей вследствие воспаления и повреждений.
Таким образом, самой частой причиной развития ДН является непроходимость носослезного протока из-за наличия в нем нерассосавшейся желатиноподобной пленки. Вторая по частоте причина ДН – патология слезного мешка (чаще всего дивертикул, то есть складка в слезном мешке), третья – отсутствие костной части носослезного протока. К вторичным причинам относят патологию носа и окружающих тканей вследствие воспаления и повреждений.
Первые признаки ДН, которые проявляются уже в первые недели жизни, – это наличие слизисто-гнойного отделяемого из конъюнктивального мешка одного или обоих глаз, слезостояние, слезотечение (редко) в сочетании со слабо выраженным покраснением конъюнктивы. Этот процесс часто принимают за конъюнктивит. Основным признаком ДН является выделение слизисто-гнойного содержимого через слезные точки при надавливании на область слезного мешка. Иногда этот симптом не выявляется, что может быть связано с предшествующей медикаментозной терапией. Для уточнения диагноза проводят колларголовую пробу (проба Веста). В глаза закапывается 1 капля 1–2% раствора колларгола (красящее вещество). Предварительно в полость носа вставляется ватный фитилек. Появление красящего вещества на фитильке через 5 минут после закапывания оценивается как положительная проба.
В глаза закапывается 1 капля 1–2% раствора колларгола (красящее вещество). Предварительно в полость носа вставляется ватный фитилек. Появление красящего вещества на фитильке через 5 минут после закапывания оценивается как положительная проба.
Пробу считают замедленной при обнаружении краски в носу через 6–20 минут и отрицательной – позже 20 минут. Пробу также можно считать положительной, если после закапывания колларгола произошло просветление конъюнктивы глазного яблока в течение 3 минут. Отрицательный результат слезноносовой пробы указывает на нарушение проводимости в слезоотводящей системе, но не определяет уровень и характер поражения, поэтому необходима консультация ЛОР-врача. Так, слизистая слезных путей может отекать вследствие насморка, отек может вызвать сужение просвета носослезного канала, как следствие, затрудняется отток слезы. Тяжелым осложнением нераспознанного и нелеченого ДН может быть флегмона слезного мешка, сопровождающаяся значительным повышением температуры тела и беспокойством ребенка. Как исход заболевания нередко образуются свищи слезного мешка.
Как исход заболевания нередко образуются свищи слезного мешка.
После установления диагноза необходимо сразу приступить к лечению. Лечение ДН начинают с назначения массажа области слезного мешка и антибактериальной терапии в каплях. Перед началом массажа следует тщательно вымыть руки, ногти следует коротко остричь, можно использовать стерильные перчатки. Массаж области слезного мешка проводят, осторожно надавливая несколько раз указательным пальцем сверху вниз толчкообразными движениями, стремясь прорвать желатинозную пленку. Эти манипуляции следует проводить 4–5 раз в день в течение как минимум 4 недель. По данным литературы и нашим данным, желатинозная пробка рассасывается или прорывается к 3–4 месяцам, если родители правильно и аккуратно выполняют вышеуказанные рекомендации.
В случае если эти манипуляции не дали желаемого результата, необходимо провести зондирование носослезного канала в условиях глазного кабинета. Зондирование носослезного канала представляет собой сложную процедуру. Под местной анестезией (обезболивание) с помощью конических зондов расширяют слезные точки и слезные канальцы, затем зонд вводится в носослезный канал, прорывает находящуюся там пробку, затем канал промывается дезинфицирующим раствором. После зондирования необходимо обязательно проводить массаж, как это описано выше, в течение 1 недели для профилактики рецидива, связанного с образованием спаечного процесса. Зондирование неэффективно лишь в тех случаях, когда ДН обусловлен такими причинами, как аномалия развития носослезного канала, искривление носовой перегородки и др. Этим детям необходимо сложное оперативное вмешательство – дакриоцисториностомия, которая проводится только по достижении возраста 5–6 лет.
Под местной анестезией (обезболивание) с помощью конических зондов расширяют слезные точки и слезные канальцы, затем зонд вводится в носослезный канал, прорывает находящуюся там пробку, затем канал промывается дезинфицирующим раствором. После зондирования необходимо обязательно проводить массаж, как это описано выше, в течение 1 недели для профилактики рецидива, связанного с образованием спаечного процесса. Зондирование неэффективно лишь в тех случаях, когда ДН обусловлен такими причинами, как аномалия развития носослезного канала, искривление носовой перегородки и др. Этим детям необходимо сложное оперативное вмешательство – дакриоцисториностомия, которая проводится только по достижении возраста 5–6 лет.
В последние годы в связи с увеличением резистентности микроорганизмов к антибактериальным препаратам выбор антибиотика для проведения рациональной терапии у больных с дакриоциститом является особенно актуальным [6, 7, 8]. При исследовании микрофлоры содержимого слезного мешка у детей с хроническим и флегмонозным дакриоциститом, а также при определении чувствительности выделенной флоры к антибактериальным препаратам было обнаружено, что наиболее частым возбудителем хронического гнойного дакриоцистита у детей является Enterococcus faecalis и Staphylococcus aureus, флегмонозного – Staphylococcus aureus и Pneumococcus pneumoniae. Также была установлена резистентность всей выделенной микрофлоры к антибактериальным препаратам. Наименее чувствительными в отношении данной микрофлоры являются тобрамицин, гентамицин и левомицетин [9]. При выборе офтальмологического препарата для лечения воспалительных заболеваний глаз, особенно если это касается новорожденных детей, следует ориентироваться на такие наиболее важные характеристики лекарственного средства, как высокая эффективность и благоприятный профиль безопасности.
Также была установлена резистентность всей выделенной микрофлоры к антибактериальным препаратам. Наименее чувствительными в отношении данной микрофлоры являются тобрамицин, гентамицин и левомицетин [9]. При выборе офтальмологического препарата для лечения воспалительных заболеваний глаз, особенно если это касается новорожденных детей, следует ориентироваться на такие наиболее важные характеристики лекарственного средства, как высокая эффективность и благоприятный профиль безопасности.
Подчеркнем: лечение ДН необходимо начинать немедленно после установления диагноза, так как тяжелым осложнением данной патологии может быть флегмона слезного мешка. Базисная терапия должна включать препараты, способные блокировать размножение патогенного возбудителя. Однако в подавляющем большинстве случаев в первые дни заболевания идентификация микробного агента практически невозможна, поэтому чрезвычайно актуальным становится использование в качестве препарата первого выбора тех лекарственных средств, которые обладают широким спектром антибактериального действия [10]. Одновременно к таким препаратам предъявляются высокие требования в отношении безопасности: минимум побочных эффектов, хорошая переносимость, отсутствие раздражающих компонентов в составе лекарственного средства, оптимальная консистенция, легкость и удобство закапывания. Всем вышеперечисленным характеристикам соответствуют глазные капли Фуциталмик (производства компании «Лео Фармасьютикал Продактс», Дания; на российском рынке препарат представлен компанией «Никомед в составе Такеда») [11]. Препарат относится к фармакотерапевтической группе антибиотиков полициклической структуры и в зависимости от концентрации действует бактериостатически или бактерицидно.
Одновременно к таким препаратам предъявляются высокие требования в отношении безопасности: минимум побочных эффектов, хорошая переносимость, отсутствие раздражающих компонентов в составе лекарственного средства, оптимальная консистенция, легкость и удобство закапывания. Всем вышеперечисленным характеристикам соответствуют глазные капли Фуциталмик (производства компании «Лео Фармасьютикал Продактс», Дания; на российском рынке препарат представлен компанией «Никомед в составе Такеда») [11]. Препарат относится к фармакотерапевтической группе антибиотиков полициклической структуры и в зависимости от концентрации действует бактериостатически или бактерицидно.
Активным действующим веществом глазных капель Фуциталмик является фузидиевая кислота, 10 мг которой содержится в 1 мл раствора. Фузидиевая кислота относится к группе фузидинов, механизм действия которых связан с подавлением синтеза белка в бактериальной клетке. Компоненты глазных капель Фуциталмик обеспечивают вязкую консистенцию, позволяющую лекарственной суспензии содержаться в гелевой среде. Поскольку лекарственная форма препарата Фуциталмик представляет собой гелеподобный полимер, антибиотик, содержащийся в препарате, длительно (до 12 часов) присутствует в слезной и внутриглазной жидкости [6]. Вязкость препарата облегчает его применение. Кроме того, глазные капли Фуциталмик при контакте со слезной жидкостью становятся практически полностью прозрачными, не вызывая зрительного дискомфорта.
Поскольку лекарственная форма препарата Фуциталмик представляет собой гелеподобный полимер, антибиотик, содержащийся в препарате, длительно (до 12 часов) присутствует в слезной и внутриглазной жидкости [6]. Вязкость препарата облегчает его применение. Кроме того, глазные капли Фуциталмик при контакте со слезной жидкостью становятся практически полностью прозрачными, не вызывая зрительного дискомфорта.
При изучении фармакокинетики препарата Фуциталмик было установлено, что после применения однократной инстилляции через 1, 3, 6 и 12 часов содержание фузидиевой кислоты в слезной жидкости составляет 15,7, 15,2, 10,5 и 5,6 мкг/мл соответственно. Менее значимые концентрации фузидиевой кислоты, определяемые во внутриглазной жидкости, связаны с трудностями биодоступности при преодолении гематоофтальмического барьера. Так, во внутриглазной жидкости концентрация препарата 0,3 мкг/мл (после однократного применения) и 0,8 мкг/мл (после повторного применения) достигается в течение 1 часа после применения и поддерживается на протяжении 12 часов. При местном применении фузидиевая кислота в сыворотке крови не определяется. Системная абсорбция фузидиевой кислоты при использовании глазных капель Фуциталмик минимальна. Этими свойствами глазных капель Фуциталмик обеспечивается безопасность применения препарата у новорожденных. Таким образом, фармакокинетическими особенностями препарата Фуциталмик обусловлены терапевтически эффективные концентрации лекарственного вещества в течение 12 часов, что определяет рекомендации по кратности применения – 2 раза в день по 1 капле в конъюнктивальную полость пораженного глаза в течение 2 дней после достижения клинического эффекта.
При местном применении фузидиевая кислота в сыворотке крови не определяется. Системная абсорбция фузидиевой кислоты при использовании глазных капель Фуциталмик минимальна. Этими свойствами глазных капель Фуциталмик обеспечивается безопасность применения препарата у новорожденных. Таким образом, фармакокинетическими особенностями препарата Фуциталмик обусловлены терапевтически эффективные концентрации лекарственного вещества в течение 12 часов, что определяет рекомендации по кратности применения – 2 раза в день по 1 капле в конъюнктивальную полость пораженного глаза в течение 2 дней после достижения клинического эффекта.
Препарат выпускается в удобной для применения металлизированной тубе с наконечником-капельницей. Перед инстилляцией необходимо удалить из конъюнктивальной полости, с краев век и ресниц скопившееся отделяемое. Одну каплю препарата закапывают в нижний конъюнктивальный свод, не касаясь наконечником краев век. При поражении обоих глаз закапывание следует начинать с того глаза, где клинические проявления бактериальной глазной инфекции менее выражены. Во всех исследованиях отмечалась высокая эффективность препарата Фуциталмик [7, 12–14]. При острых бактериальных конъюнктивитах она достигала 84–93%. Резистентность флоры к препарату была значительно ниже (16–17%), чем у традиционно применяемых средств [15]. Фузидиевая кислота эффективно действует на стафилококки (в том числе устойчивые к пенициллину, стрептомицину, хлорамфениколу, левомицетину, эритромицину), а также на стрептококки, менингококки, гонококки, пневмококки. Однако грибы и простейшие устойчивы к воздействию фузидиевой кислоты.
По данным литературы, при применении глазных капель Фуциталмик редко встречались побочные эффекты со стороны органа зрения: аллергические реакции в виде отека фолликулов переходной складки конъюнктивы, крапивницы. Терапия должна быть прекращена в случае появления признаков повышенной чувствительности к препарату или его компонентам. Противопоказанием к применению является повышенная чувствительность к его компонентам. Е.Н. Байбарина и соавт. (2007) [12] описали опыт лечения 31 новорожденного с признаками бактериального конъюнктивита (преимущественно вызванного стафилококком). Для лечения применялись вязкие глазные капли Фуциталмик (раствор антибиотика – фузидиевой кислоты) по 1 капле 2 раза в сутки, лечение продолжалось в течение 2 дней после достижения клинического эффекта. Наблюдения показали высокую (около 97%) терапевтическую эффективность глазных капель Фуциталмик. Отмечено удобство применения препарата, отсутствие аллергических реакций у новорожденного. На основании данных, полученных в ходе исследования, был сделан вывод: Фуциталмик может являться препаратом выбора при лечении бактериальных конъюнктивитов у новорожденных.
(2007) [12] описали опыт лечения 31 новорожденного с признаками бактериального конъюнктивита (преимущественно вызванного стафилококком). Для лечения применялись вязкие глазные капли Фуциталмик (раствор антибиотика – фузидиевой кислоты) по 1 капле 2 раза в сутки, лечение продолжалось в течение 2 дней после достижения клинического эффекта. Наблюдения показали высокую (около 97%) терапевтическую эффективность глазных капель Фуциталмик. Отмечено удобство применения препарата, отсутствие аллергических реакций у новорожденного. На основании данных, полученных в ходе исследования, был сделан вывод: Фуциталмик может являться препаратом выбора при лечении бактериальных конъюнктивитов у новорожденных.
В связи с высокими требованиями, которым должны соответствовать препараты, разрешенные к применению в педиатрической практике, выбор эффективных глазных капель ограничен. Фуциталмик с успехом прошел клинические исследования в различных возрастных группах, показав безопасность и высокую эффективность в отношении кокковой флоры, являющейся наиболее частым возбудителем бактериальных глазных инфекций [14, 16, 17]. Вязкая консистенция препарата способствует его удерживанию в конъюнктивальной полости, что препятствует проникновению в нос и ротоглотку, где может происходить заглатывание и незначительная системная абсорбция лекарства.
Вязкая консистенция препарата способствует его удерживанию в конъюнктивальной полости, что препятствует проникновению в нос и ротоглотку, где может происходить заглатывание и незначительная системная абсорбция лекарства.
Глазные капли для детей, разновидности детских капель для глаз для новорожденных
Проблемы с глазами могут появиться даже у самых маленьких детей. Воспалительный процесс, сопровождающийся покраснение, отечностью, зуд, может легко появиться, стоит только малышу потереть глаза грязными руками. На состоянии зрительного аппарата также могут сказываться и другие факторы, а именно: яркое солнце, соленая вода, аллергены, высокая температура при простуде, инфекционные процессы и многое другое.
Ребенок сложно переносит офтальмологические заболевания, и чем младше дети, тем хуже они реагируют на появившееся нарушение. К сожалению, малыша трудно уговорить, чтобы они не терли глаза. Лечение следует начать как можно раньше, так как существуют высокие риски развития опасных осложнений.
Глазные капли для детей – это эффективные средства, которые помогают купировать неприятные симптомы и воздействовать на саму причину недуга. Их применение следует обязательно оговорить с врачом и получить необходимые инструкции в связи с использованием.
Наиболее распространённой причиной покраснения глаза является конъюнктивит. Симптомы заболевания доставляют дискомфорт ребенку и вызывают беспокойство у их родителей. Отек, зуд, жжение, вздутые и воспаленные веки, красная конъюнктива, светобоязнь, ощущение песка – все это и многое другое характерно для воспаления наружной слизистой оболочки глаза. Вызвать заболевание может бактериальная инфекция, механическое повреждение, аллергены, грибки, вирусы.
Не забывайте о простых правилах в связи с применением детских капель:
- не трогайте грязными руками глаза ребенка и флакон с лекарственным средством;
- для протирания используйте одноразовые салфетки, причем для каждого глаза они должны быть отдельными;
- кончиком капельницы или пипетки нельзя касаться слизистой оболочки глаза;
- капайте раствор в уголок глаза, немного оттянув нижнее веко;
- не стоит самостоятельно превышать дозировку препарата.
 Этим вы никак не ускорите процесс выздоровления, а только вызовите появление побочных эффектов;
Этим вы никак не ускорите процесс выздоровления, а только вызовите появление побочных эффектов; - делайте все осторожно и деликатно, при этом быстро и настойчиво.
Итак, далее поговорим о том, какие бывают глазные капли для детей, а также как ими правильно пользоваться.
Прежде чем капать глаза, ознакомьтесь с инструкцией по применению
Разновидности
В зависимости от фармакологического действия и состава глазные капли для детей делятся на следующие группы:
- Антибактериальные. Их используют для лечения инфекционных процессов в глазу, вызванных бактериальной микрофлорой. Действующим компонентом данной группы является антибактериальное или сульфаниламидное вещество.
- Антисептические. Эти препараты обладают обеззараживающим свойством. Они отличаются широким спектром своего действия, благодаря чему применяются в лечении вирусного, бактериального и грибкового поражения.
- Противовирусные. Изготавливаются капли на основе интерферона.
 Принцип действия основан на укреплении внутренних сил и выработке защитных антител.
Принцип действия основан на укреплении внутренних сил и выработке защитных антител. - Антигистаминные. Купируют симптомы аллергической реакции, при этом не воздействуют на саму причину заболевания.
Лечение новорожденных
Случаи появления конъюнктивита у грудничков довольно распространены. Заболевание проявляется в виде красноты и припухлости век, покраснения склер, гнойных выделений. Лекарства для детей до года подбираются с особой осторожностью, так как глазки младенцев очень чувствительны.
Прежде чем закапывать глазные капли для детей, необходимо очистить слизистую от корочек и гноя. С этой целью применяется заварка чая, отвар ромашки или раствор Фурацилина. Ватный диск смачивают в лечебном средстве и проводят от внешней стороны глаза к внутреннему.
Глазные капли для новорожденных должен назначать квалифицированный специалист
Детские глазные капли применяются следующим образом:
- тщательно вымойте руки с мылом;
- уложите грудничка на спинку и зафиксируйте руки.
 Лучше ребенка вообще запеленать;
Лучше ребенка вообще запеленать; - осторожно оттяните нижнее веко и направьте каплю препарата в сторону внутреннего уголка глаза;
- опустите веко и дайте младенцу возможность поморгать, это будет способствовать лучшему распределению лекарственного вещества;
- остатки средства удалите салфеткой.
Далее детальнее рассмотрим перечень препаратов, которые разрешено к применению грудным детям.
Альбуцид
В лечении детей до года используется двадцатипроцентный раствор. Действующим компонентом Альбуцида является сульфаниламид, который разрушает клеточные процессы разных видов бактерий и препятствует их размножению, это приводит к их гибели.
Эти капли для глаз для детей назначают при лечении гнойных язв роговицы, бленнореи, конъюнктивита, блефарита. Новорожденным закапывают по две–три капли до шести раз в день. Альбуцид запрещено одновременно использовать с препаратами, содержащими ионы серебра.
Тобрекс
Тобрамицин – главный активный компонент – является антибиотиком из группы аминогликозидов. Капли назначаются при лечении ячменя, конъюнктивита, кератита, эндофтальмита, мейбомиита, блефарита. Несмотря на то что в инструкции нет данных в связи с безопасным применением Тобрекса в лечении детей до года, специалисты уверяют в эффективности и безопасности средства.
Капли назначаются при лечении ячменя, конъюнктивита, кератита, эндофтальмита, мейбомиита, блефарита. Несмотря на то что в инструкции нет данных в связи с безопасным применением Тобрекса в лечении детей до года, специалисты уверяют в эффективности и безопасности средства.
Важно проявлять осторожность, используя Тобрекс, так как при передозировке могут возникать ухудшения слуха, нарушения в работе почек, а также сбои в функционировании дыхательной системы. Обычно врачи назначают Тобрекс по пять раз в день на протяжении одной недели.
Тобрекс обладает широким спектром антибактериального действия
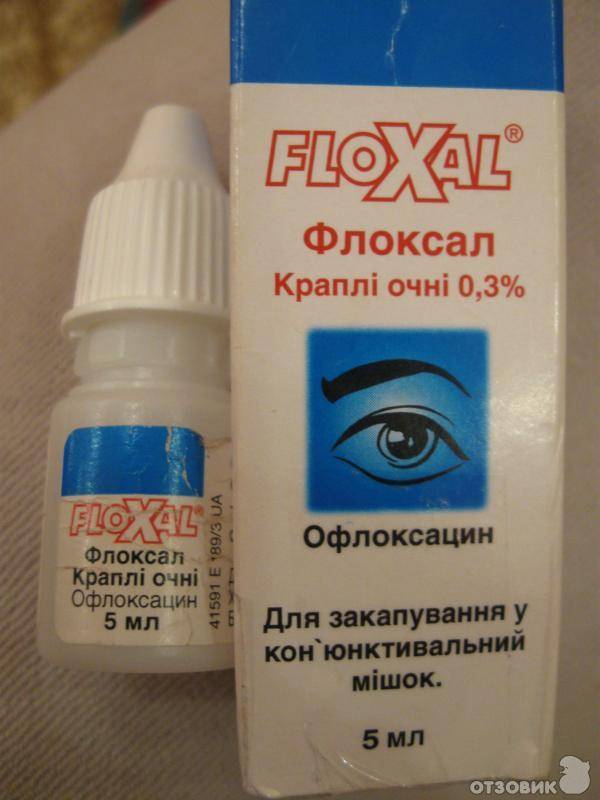
Флоксал
Особенностью этих капель является то, что они начинают действовать уже через десять–пятнадцать минут после закапывания и сохраняют свое терапевтическое действие на протяжении четырех-шести часов. Офлоксацин – это действующее вещество препарата, которое обладает широким спектром противомикробного действия.
Флоксал назначают при бактериальном и вирусном конъюнктивите, ячмене, язве роговицы, хламидийной инфекции. Хотя препарата рекомендован для детей после года, его широко применяют даже в родильных отделениях.
Хотя препарата рекомендован для детей после года, его широко применяют даже в родильных отделениях.
Офтальмоферон
Это комбинированное средство, которое обладает широким спектром терапевтического действия:
- противовирусным;
- антимикробным;
- регенерирующим;
- анестезирующим;
- иммуномодулирующим;
- антигистаминным.
Офтальмоферон – это эффективные капли для глаз для новорожденных
Популярные капли для детей
Поговорим о различных группах препаратов, которые отличаются по оказанию фармакологического действия. Для начала поговорим про антигистаминные средства.
Противоаллергические
Рассмотрим некоторые виды противоаллергических средств, отличающихся по механизму действия и действующим компонентам.
Сосудосуживающие
Препараты снимают отечность, зуд, слезотечение, покраснение и болевой синдром. Они способны проникать в сосудистую систему глаза и системный кровоток. Рассмотрим три ярких представителя сосудосуживающих глазных капель:
- Окуметил.
Это противовоспалительное средство, оказывающее антисептическое и антиаллергическое действие. Окуметил купирует воспалительную реакцию, устраняя раздражение глаза;
- Визин. Это препарата из группы симпатомиметиков. Визин оказывает локальное сосудосуживающее и противоотечное действие. Терапевтический эффект наступает в течение нескольких минут. Действующее вещество практически не всасывается в системный кровоток. Визин также помогает при кровоизлиянии;
- Октилия. Капли относятся к группе альфа-адреномиметиков. Сосудосуживающее действие наступает уже через несколько минут после закапывания. Во время использования возможно кратковременное наступление раздражения. Препарат практически не всасывается в системный кровоток.
Антигистаминные
Действующие вещества этих препаратов воздействуют на выброс гистамина и подавляют активность тучных клеток – медиаторов воспалительной реакции. Поговорим детальнее про антигистаминные капли:
- Кетотифен. Капли устраняют симптоматику аллергии и стимулируют защитные системы органов зрения.
 Кетотифен эффективно устраняет воспалительную реакцию и стабилизирует состояние тучных клеток, не позволяя распространиться гистаминам ;
Кетотифен эффективно устраняет воспалительную реакцию и стабилизирует состояние тучных клеток, не позволяя распространиться гистаминам ; - Лекролин. Назначается при аллергических кератитах и конъюнктивитах. Лекролин быстро устраняет жжение, зуд, гиперемию, светобоязнь, дискомфорт;
- Азеластин. Комбинированное средство обладает противоаллергическим и антигистаминным действием. Терапевтическая активность Азеластина сохраняется на протяжении двенадцати часов;
- Опатанол. Средство может применяться на протяжении длительного периода времени, оно практически не имеет побочных эффектов. Опатанол уменьшает проницаемость сосудов конъюнктивы, благодаря чему уменьшается контакт аллергена с тучными клетками. Препарат может купировать тяжелые аллергические поражения глаза.
Азеластин – это антигистаминные капли для глаз
Гормональные
Данная группа препаратов обладает противовоспалительным, антиаллергическим и антиэкссудативным действием. Гормональные средства назначаются исключительно в период обострения. Их можно применять детям от шести лет.
Их можно применять детям от шести лет.
В эту категорию входят такие средства:
- Дексаметазон;
- Лотопреднол.
Кромоны
Используются в качестве профилактики. Для получения желаемого эффекта следует провести длительный курс терапии. Детям назначают такие капли:
- Хай Кром;
- Кромогексал;
- Оптикром.
Гомеопатические
Капли обладают противовоспалительным и обезболивающим действием. В их состав входят растительные компоненты, что позволяет минимизировать риск возникновения побочных эффектов. Известными каплями этой группы является Окулохель. Средство нормализует питание глаза и тонус мышц. Помимо всего прочего, капли обладают непрямым противомикробным действием.
Окулохель – это гомеопатическое средство, в состав которого входят растительные компоненты
Антибактериальные
Антибиотики в каплях применяю в том случае, если была установлена бактериальная природа заболевания. Поговорим о наиболее эффективных антибактериальных средствах:
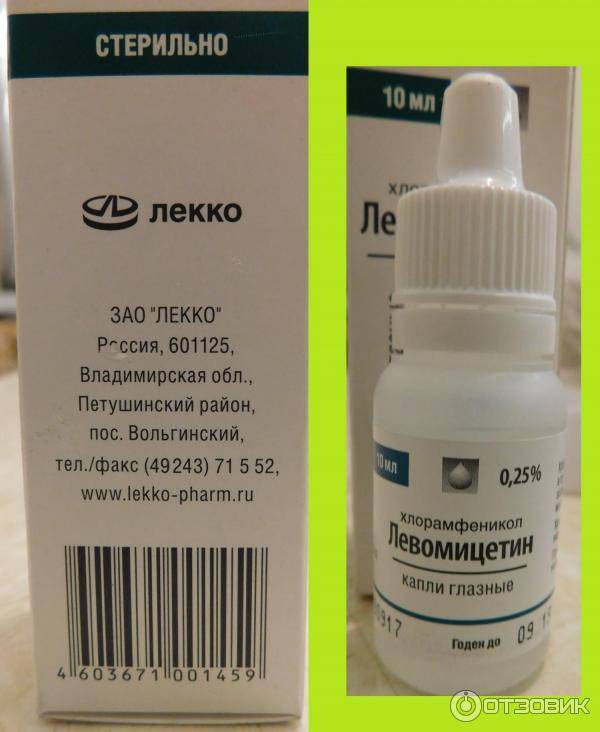
- Левомицетин.
 Капли имеют в своем составе левомицетин ортоборную кислоту. Их назначают при лечении конъюнктивитов, кератитов, ячменя, дакриоцистита. Левомицетиновые капли назначаются детям после двух лет. В исключительных случаях препарат назначают новорожденным.
Капли имеют в своем составе левомицетин ортоборную кислоту. Их назначают при лечении конъюнктивитов, кератитов, ячменя, дакриоцистита. Левомицетиновые капли назначаются детям после двух лет. В исключительных случаях препарат назначают новорожденным. - Ципролет. Действующим веществом является ципрофлоксацин. Чаще всего средство назначается в запущенных стадиях бактериальной инфекции и при тяжелых поражениях. Ципролет назначают детям после года жизни. Если прервать лечебный курс, может развиться устойчивость к лекарственному препарату.
- Витабакт. Это комбинированное средство, обладающее антибактериальным, противовирусным, антисептическим и противогрибковым свойством. Обычно Витабакт не назначают в качестве основного препарата при гнойных процессах, так как по сравнению с другими средствами он обладает слабым антибактериальным действием.
- Макситрол. Это комбинированные капли, которые обладают антибактериальным, противовоспалительным и противоаллергическим действием.
 В его состав входит два антибактериальных компонента и глюкокортикостероид, благодаря чему обеспечивается широкий спектр бактерицидного действия.
В его состав входит два антибактериальных компонента и глюкокортикостероид, благодаря чему обеспечивается широкий спектр бактерицидного действия.
Противовирусные
При вирусном поражении глаза обычно применяется Актипол и Полудан. Первое средство является индуктором эндогенного интерферона. Актипол обладает антиоксидантным и регенерационным действием. Полудан оказывает иммуномодулирующее действие. Во время его применения возможно развитие аллергической реакции.
Витабакт – это антисептик для глаз
Противовоспалительные
Противовоспалительные капли для глаз бывают двух типов:
- глюкокортикостероиды. Они представляют собой гормоны эндокринных желез, которые получают синтетическим или естественным способом;
- нестероидные, широко применяющиеся во всем мире.
Рассмотрим некоторые противовоспалительные препараты:
- Дексаметазон. Он относится к стероидной группе и получен синтетическим путем. Дексаметазон обладает противовоспалительным и противоаллергическим действием.
 Назначают его при блефарите, склерите, кератите, конъюнктивите, а также для ускорения лечения после травмирования и операций;
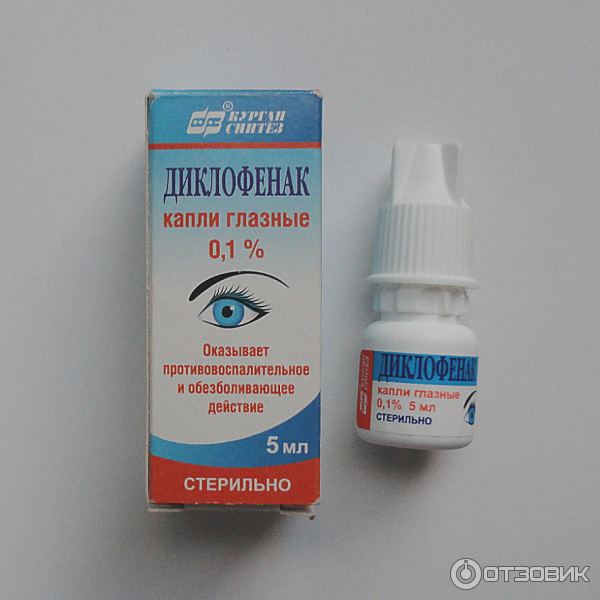
Назначают его при блефарите, склерите, кератите, конъюнктивите, а также для ускорения лечения после травмирования и операций; - Диклофенак. Относится к группе НПВС. Назначают его при неинфекционной природе воспалительного процесса. Диклофенак обладает анальгезирующим действием;
- Индоколлир. Действующим компонентом является индометацин. Его назначают для снятия воспаления и болей;
- Дикло-Ф. Является нестероидным противовоспалительным средством. Диклофенак – это действующее вещество глазных капель.
Витаминные
Рассмотрим особенности капель Тауфон – это яркий представитель витаминных препаратов. Его назначают при дистрофических изменениях благодаря способности стимулировать обменные и энергетические обменные процессы. Также Тауфон ускоряет процессы заживления. Это доступные капли с относительно невысокой ценой.
Увлажняющие
Увлажняющие капли устраняют сухость, усталость, зуд и жжение. Они обычно назначаются при синдроме сухого глаза. Современные дети большое количество времени проводят перед компьютером и экраном телевизора, поэтому часто и возникают проблемы со зрением.
Современные дети большое количество времени проводят перед компьютером и экраном телевизора, поэтому часто и возникают проблемы со зрением.
Увлажаняющий эффект оказывает Ликонтин и Офтагель. Первое средство эффективно снимает симптомы раздражения. Средство защищает глаз от пересыхания. Офтагель является кератопротектором, он применяется в качестве заменителя естественной слезной жидкости.
Итак, существует большое количество глазных капель, применяемых при лечении детей. В зависимости от поставленного диагноза назначаются антибактериальные, противовирусные, противоаллергические или противогрибковые средства. И это далеко не полный перечень препаратов для глаз.
На вопрос о том, с какого возраста можно применять то или иное средство, ответит специалист. Не занимайтесь самолечением, если вы заметили неприятные симптомы у вашего ребенка, немедленно обращайтесь к врачу.
Безопасность и эффективность глазных капель «Азидроп» при лечении бактериальных конъюнктивитов у новорождённых детей Текст научной статьи по специальности «Клиническая медицина»
G в помощь практическому врачу
УДК 617. 7
БЕЗОПАСНОСТЬ И ЭФФЕКТИВНОСТЬ ГЛАЗНЫХ КАПЕЛЬ «АЗИДРОП» ПРИ ЛЕЧЕНИИ БАКТЕРИАЛЬНЫХ КОНЪЮНКТИВИТОВ У НОВОРОЖДЁННЫХ ДЕТЕЙ
© о. г. гусаревич1, с. е. Александрова2
1 Новосибирский государственный медицинский университет
2 Центр семейной медицины «Здравица», Новосибирск
G цель. Изучение безопасности и терапевтической эффективности глазных капель «Азидроп» в лечении бактериальных конъюнктивитов у детей с 0 лет до 1 года. Методы. В исследование были включены 50 новорождённых детей в возрасте от 0 до 1 года с конъюнктивальной инъекцией и слизисто-гнойным отделяемым из глаз. Пациенты получали инстилляции препарата «Азидроп» по 1 капле 2 раза в день в течение 3 дней. У всех детей на первичном осмотре и через 10 дней после прекращения лечения (контроль излечиваемости) были взяты бактериальные посевы с конъюнктивы на микрофлору и чувствительность к офтальмологическим антибиотикам, которую определяли дискофузионным способом. Кроме того, для исключения хламидийной инфекции, с конъюнктивы был взят соскоб эпителиальных клеток конъюнктивы для обнаружения антигена хламидий методом иммунофлюорессценции. Состояние глаз оценивали на 1-й и 3-й день, а также во время теста на излечиваемость. Пациенты наблюдались в условиях амбулаторного приёма. Оценка эффективности препарата основывалась на данных биомикроскопии глаза, клинической картине и результатах субъективной оценки при опросе родителей пациентов. Результаты. По результатам бактериальных посевов чаще всего из конъюнктивальной полости высевался St. aureus (38,3 %) далее St. saprophyticus (26,3 %), Acinetobacter (16,4 %) и микст-инфекция (14,1 %). Анализ полученных данных выявил высокий уровень резистентности к фторхинолонам (офлоксацину и ципрофлок-сацину 35,8 и 30,1 % соответственно). Самая низкая резистентность выявлена к азитромицину и левофлоксацину. Ни в одном случае хламидийная инфекция не была верифицирована. Препарат хорошо переносился, терапевтический эффект достигался на третьи сутки лечения.
Кроме того, для исключения хламидийной инфекции, с конъюнктивы был взят соскоб эпителиальных клеток конъюнктивы для обнаружения антигена хламидий методом иммунофлюорессценции. Состояние глаз оценивали на 1-й и 3-й день, а также во время теста на излечиваемость. Пациенты наблюдались в условиях амбулаторного приёма. Оценка эффективности препарата основывалась на данных биомикроскопии глаза, клинической картине и результатах субъективной оценки при опросе родителей пациентов. Результаты. По результатам бактериальных посевов чаще всего из конъюнктивальной полости высевался St. aureus (38,3 %) далее St. saprophyticus (26,3 %), Acinetobacter (16,4 %) и микст-инфекция (14,1 %). Анализ полученных данных выявил высокий уровень резистентности к фторхинолонам (офлоксацину и ципрофлок-сацину 35,8 и 30,1 % соответственно). Самая низкая резистентность выявлена к азитромицину и левофлоксацину. Ни в одном случае хламидийная инфекция не была верифицирована. Препарат хорошо переносился, терапевтический эффект достигался на третьи сутки лечения. Заключение. Учитывая высокую эффективность и хорошую переносимость глазных капель Азидроп, препарат может быть рекомендован для широкого применения в неонатальной офтальмологической практике у детей с 0 лет.
Заключение. Учитывая высокую эффективность и хорошую переносимость глазных капель Азидроп, препарат может быть рекомендован для широкого применения в неонатальной офтальмологической практике у детей с 0 лет.
G ключевые слова: микрофлора; конъюнктивальная полость; антибактериальные препараты.
SAFETY AND EFFiCAGY OF «AZiDROP» EYE DROPS iN TREATMENT OF BACTERiAL CONJUNCTIVITIS iN NEWBORN CHiLDREN
© O. G. Gusarevich2, S. E. Aleksandrova2
1 Novosibirsk state medical university
2 Center of family medicine «Zdravitsa», Novosibirsk
G Purpose: Investigation of safety and therapeutical efficacy of «Azidrop» eye drops in treatment of bacterial conjunctivitis in children aged from 0 months to 1 year. Methods: 50 newborn children in the aged from 0 months to 1 year with conjunctival injection and mucopurulent discharge from both eyes were examined. Patients received Azidrop instillations — 1 drop bid during 3 days. In all children, at the initial examination and after 10 days post-treatment (the treatment success rate control) samples for bacteriological culture were taken from the conjunctiva. The sensitivity to ophthalmic antibiotics was established by disc diffusion test. Besides, to exclude chlamydial
Methods: 50 newborn children in the aged from 0 months to 1 year with conjunctival injection and mucopurulent discharge from both eyes were examined. Patients received Azidrop instillations — 1 drop bid during 3 days. In all children, at the initial examination and after 10 days post-treatment (the treatment success rate control) samples for bacteriological culture were taken from the conjunctiva. The sensitivity to ophthalmic antibiotics was established by disc diffusion test. Besides, to exclude chlamydial
G офтальмологические ведомости
Том VIII № 3 2015
ISSN 1998-710
84
в помощь практическому врану
infection, conjunctival scrapings were performed to reveal the chlamydial antigen by immunofluorescence method. The ophthalmic examination was done at Day 1 and Day 3 as well as during the test of the treatment success rate. Patients were observed as outpatient care. The estimation of the drug efficacy based on the eye biomicroscopy data, the clinical picture, and the subjective estimation results at questioning the patients’ parents. Results: Bacterial culturing revealed that St. aureus (38.3%) was found in the conjunctival cavity most often, followed by St. saprophytics (26.3%), St. epidermidis (16.4%), Acinetobacter (10.9%), and mixed infection (8.1%). The data analysis revealed a high level of resistance to fluoroquinolones (ofloxacin and ciprofloxacin 35.8 and 30.1%, correspondingly). The lowest resistance was revealed to azithromycin and levo-floxacin. A chlamydial infection was not confirmed in any case. The medication was well tolerated; the therapeutic effect was reached at the 3rd day of treatment. conclusion: Taking into consideration high efficacy and good tolerability of Azidrop eye drops, the drug can be recommended to be widely used in neonatal ophthalmic practice in children from 0 months old.
The ophthalmic examination was done at Day 1 and Day 3 as well as during the test of the treatment success rate. Patients were observed as outpatient care. The estimation of the drug efficacy based on the eye biomicroscopy data, the clinical picture, and the subjective estimation results at questioning the patients’ parents. Results: Bacterial culturing revealed that St. aureus (38.3%) was found in the conjunctival cavity most often, followed by St. saprophytics (26.3%), St. epidermidis (16.4%), Acinetobacter (10.9%), and mixed infection (8.1%). The data analysis revealed a high level of resistance to fluoroquinolones (ofloxacin and ciprofloxacin 35.8 and 30.1%, correspondingly). The lowest resistance was revealed to azithromycin and levo-floxacin. A chlamydial infection was not confirmed in any case. The medication was well tolerated; the therapeutic effect was reached at the 3rd day of treatment. conclusion: Taking into consideration high efficacy and good tolerability of Azidrop eye drops, the drug can be recommended to be widely used in neonatal ophthalmic practice in children from 0 months old.
G Key words: microflora; conjunctival cavity; antibacterial drugs.
На детском амбулаторном приёме, по частоте обращаемости, самыми распространёнными являются воспалительные заболевания переднего отрезка глаза, лидирующее место из которых занимают бактериальные конъюнктивиты. И каждый раз детские офтальмологи сталкиваются с проблемой выбора антибактериальной терапии. Основной причиной, этих проблем является крайне скудный арсенал зарегистрированных лекарственных средств, разрешённых в детской офтальмологии. В фармакологических справочниках и инструкциях по медицинскому применению препаратов, для лечения конъюнктивита у новорождённых возможно применение препаратов сульфацил-натрий, левомицетин, гентамицин и новый антибактериальный препарат «Азидроп» (Thea, Франция). Однако необходимо учитывать микрофлору конъюнктивальной полости и чувствительность и резистентность к антибактериальным препаратам. По данным литературы, ведущую роль при воспалительных заболеваниях глаз занимает грамоположительная микрофлора, либо микст-инфекция. Таким образом, научный интерес представляет исследование микрофлоры конъюнктивальной полости новорождённых детей с воспалительными заболеваниями переднего отрезка глаза и определение её чувствительности к разрешённым к применению офтальмологическим антибактериальным препаратам.
По данным литературы, ведущую роль при воспалительных заболеваниях глаз занимает грамоположительная микрофлора, либо микст-инфекция. Таким образом, научный интерес представляет исследование микрофлоры конъюнктивальной полости новорождённых детей с воспалительными заболеваниями переднего отрезка глаза и определение её чувствительности к разрешённым к применению офтальмологическим антибактериальным препаратам.
Цель работы: исследовать переносимость и эффективность применения препарата Азидроп в лечении бактериальных конъюнктивитов у детей первого года жизни.
ПАЦИЕНТЫ И МЕТОДЫ
Материалом для исследования послужили результаты обследования и лечения 50 детей
(87 глаз) в возрасте с 0 до 1 года с бактериальным конъюнктивитом. У всех пациентов на первичном осмотре и через 10 дней после прекращения лечения (контроль) из конъюнктивальной полости был взят материал для посева на микрофлору и определения чувствительности к офтальмологическим антибактериальным препаратам. Для исключения хламидийной инфекции с конъюнктивы был взят соскоб эпителиальных клеток конъюнктивы для обнаружения антигена хламидий методом иммунофлюорессценции. Всем пациентам назначались глазные капли Азидроп (азитроми-цина 15 мг/г) (Thea, Франция) кратностью 2 раза в день в течение 3 дней. Пациенты приглашались на осмотр на 3-й день и через 10 дней после прекращения лечения (для контрольного бактериологического посева). Ко второму визиту у всех детей наблюдалось значительное улучшение клинической картины или выздоровление (отделяемого из глаз не было, отсутствовала воспалительная реакция со стороны конъюнктивы). Родители пациентов не отмечали во время применения препарата Азидроп каких-либо побочных эффектов.
Для исключения хламидийной инфекции с конъюнктивы был взят соскоб эпителиальных клеток конъюнктивы для обнаружения антигена хламидий методом иммунофлюорессценции. Всем пациентам назначались глазные капли Азидроп (азитроми-цина 15 мг/г) (Thea, Франция) кратностью 2 раза в день в течение 3 дней. Пациенты приглашались на осмотр на 3-й день и через 10 дней после прекращения лечения (для контрольного бактериологического посева). Ко второму визиту у всех детей наблюдалось значительное улучшение клинической картины или выздоровление (отделяемого из глаз не было, отсутствовала воспалительная реакция со стороны конъюнктивы). Родители пациентов не отмечали во время применения препарата Азидроп каких-либо побочных эффектов.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Все дети хорошо переносили инстилляции Азидропа. Никаких системных эффектов или реакций со стороны глаз (отёк век, блефароспазм) не отмечалось. Родители детей отмечали улучшение состояния (отсутствие отделяемого и покраснения глаз на второй день лечения).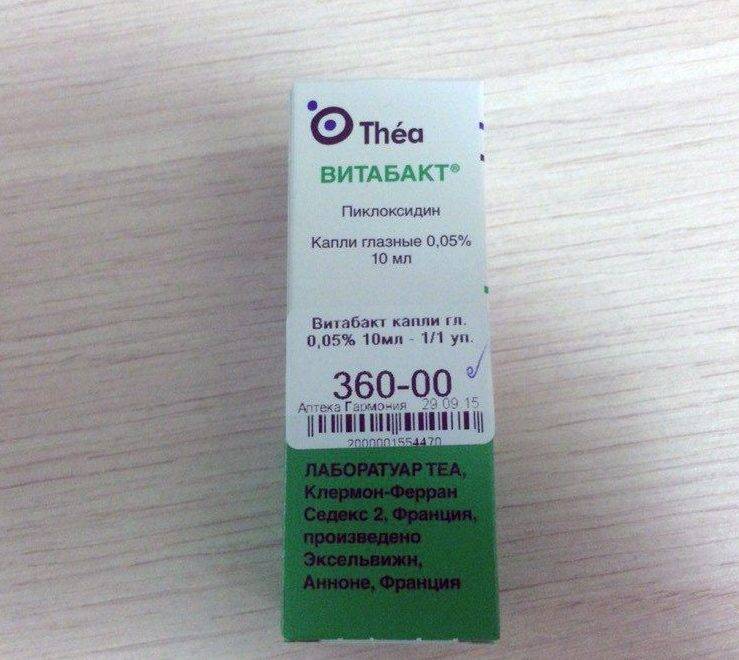 На осмотре через три дня объективные признаки воспаления отсутствовали: конъюнктива бледно-розовая, отделяемого нет. Результаты к бактериологического исследования конъюнктивальной микрофлоры представлены на графике. (рис. 1). Как
На осмотре через три дня объективные признаки воспаления отсутствовали: конъюнктива бледно-розовая, отделяемого нет. Результаты к бактериологического исследования конъюнктивальной микрофлоры представлены на графике. (рис. 1). Как
g офтальмологические ведомости
Том VIII № 3 2015
ISSN 1998-7102
в ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАНУ
85
Acinerobacter ■ Микст-инф Рис. 1. Микрофлора конъюнктивальной полости детей
Рис.2. Резистентность микрофлоры к различным антибактериальным препаратам
видно из графика, самым частым возбудителем бактериальных конъюнктивитов у детей является St. aureus, далее St. saprophyticus, Acinetobacter и микст-инфекция. Резистентность микрофлоры к антибактериальным препаратом в максимально высокая к фузидиевой кислоте, ципрофлокса-цину и офлоксацину (рис. 2)
aureus, далее St. saprophyticus, Acinetobacter и микст-инфекция. Резистентность микрофлоры к антибактериальным препаратом в максимально высокая к фузидиевой кислоте, ципрофлокса-цину и офлоксацину (рис. 2)
выводы
• Наиболее распространённым возбудителем бактериальных конъюнктивитов у детей первого года является золотистый стафилококк.
• Среди офтальмологических антибактериальных препаратов самая низкая резистент-
ность выявлена к азитромицину и левофлок-сацину.
• Установлена высокая клиническая эффективность препарата Азидроп при двухкратных инсталляциях в течение трех дней.
список ЛИТЕРАТУРЫ
1. Воронцова Т. Н., Прозорная Л.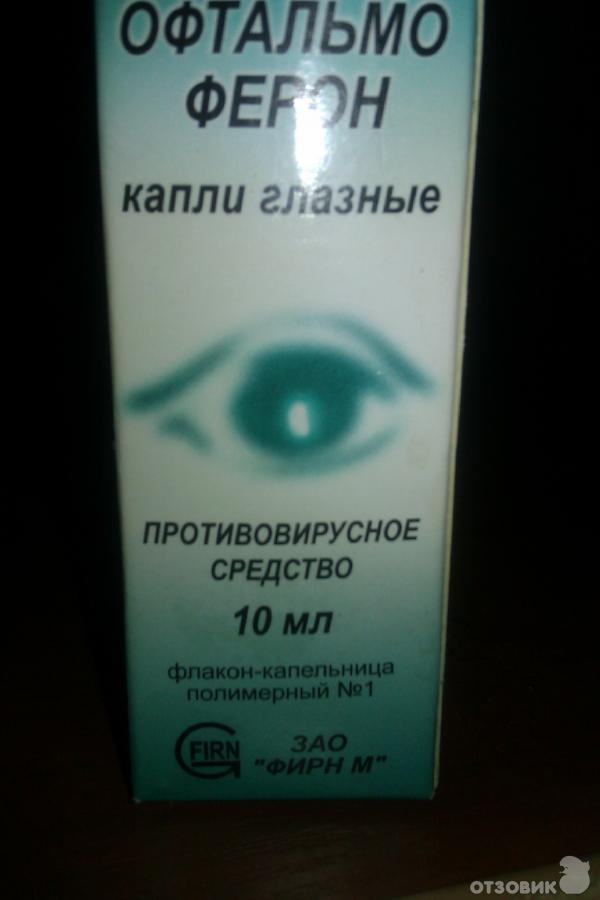 П. Особенности терапии бактериальных конъюнктивитов у детей. Офтальмология. 2014; 11 (4): 87-92.
П. Особенности терапии бактериальных конъюнктивитов у детей. Офтальмология. 2014; 11 (4): 87-92.
2. Воронцова Т. Н., Бржевский В. В., Михайлова М. В. Чувствительность и резистентность к антибактериальным препаратам микрофлоры конъюнктивальной полости у детей. Офтальмология. 2012; 9(1): 83-91
3. Воронцова Т. Н., Бржевский В. В., Сомов Е. Е. Возможности применения лекарственных препаратов в детский офтальмологический практике. Педиатр. 2010; 1 (1): 31-35.
4. Кочергин С. А., Чернакова Г. М., Клещева Е. А., Семенова Т. Б. Современные подходы к терапии вирусных и невирусных конъюнктивитов. Российский офтальмологический журнал. 2014; 7 (4): 32-39.
REFERENCES
1. Vorontsova T. N., Prozornaya L. P. Osobennosti terapii bakterial’nykh kon’yunktivitov u detey. [Features therapy of bacterial conjunctivitis in children ]. Oftal’mologiya. 2014; 11 (4): 87-92.
[Features therapy of bacterial conjunctivitis in children ]. Oftal’mologiya. 2014; 11 (4): 87-92.
2. Vorontsova T. N., Brzhevskiy V. V., Mikhaylova M. V. Chuvstvitel’nost’ i rezistentnost’ k antibakterial’nym preparatam mikroflory kon»yunktival’noy polosti u detey. [Sensitivity and resistance to antibiotics of microflora conjunctival cavity in children]. Oftal’mologiya. 2012; 9(1): 83-91
3. Vorontsova T. N., Brzhevskiy V. V., Somov E. E. Vozmo-zhnosti primeneniya lekarstvennykh preparatov v detskiy oftal’mologicheskiy praktike. [The possibility of use of medicines in children’s ophthalmic practice]. Pediatr. 2010; 1 (1): 31-35.
4. Kochergin S. A., Chernakova G. M., Kleshcheva E. A., Semenova T. B. Sovremennye podkhody k terapii virusnykh i nevirus-nykh kon»yunktivitov. [Modern approaches to therapy of viral and non-viral conjunctivitis]. Rossiyskiy oftal’mologicheskiy zhurnal. 2014; 7 (4): 32-39.
Rossiyskiy oftal’mologicheskiy zhurnal. 2014; 7 (4): 32-39.
Сведения об авторах:
Гусаревич Ольга Геннадьевна — д. м. н., профессор кафедры офтальмологии, главный офтальмолог Новосибирской области и Сибирского федерального округа. Новосибирский государственный медицинский университет. 630091, Новосибирск, Красный пр., 52 (клиника). E-mail: [email protected]
Александрова Светлана Евгеньевна — врач-офтальмолог. Центр семейной медицины «Здравица». 630091, г. Новосибирск, ул. Державина 28. E-mail: svetlyachek-s@mail
Gusarevich Olga Gennadievna — MD, PhD, Doc. Med. Sci., professor, chief ophthalmologist of Novosibirsk region and Siberian Federal District. Ophthalmology Department,. Novosibirsk State Medical University. 630091, Novosibirsk, Krasny prosp., 52. E-mail: olga. [email protected]
[email protected]
Alexandrova Svetlana Evgenyevna — MD. «Zdravitsa» family medicine center. 630091, Novosibirsk, Derzhavin str. 28. E-mail: svetlyachek-s@mail
G ОФТАЛЬМОЛОГИЧЕСКИЕ ВЕДОМОСТИ
Том VIII № 3 2015
ISSN 1998-710
Как закапывать капли в глаза новорожденным?
Доброго времени суток, уважаемые читатели! Сегодня мы поговорим о том, как закапывать капли в глаза новорожденным, чтобы не нанести вред роговице малыша. Такая ситуация часто возникает в первые недели после рождения, поэтому родителям следует знать основные правила этой несложной процедуры.
Как закапывать капли в глаза новорожденным, чтобы не нанести вред роговице малыша?Зачем нужны глазные капли ребенку?
Различные офтальмологические растворы часто применяются для лечения и профилактики заболеваний глаз.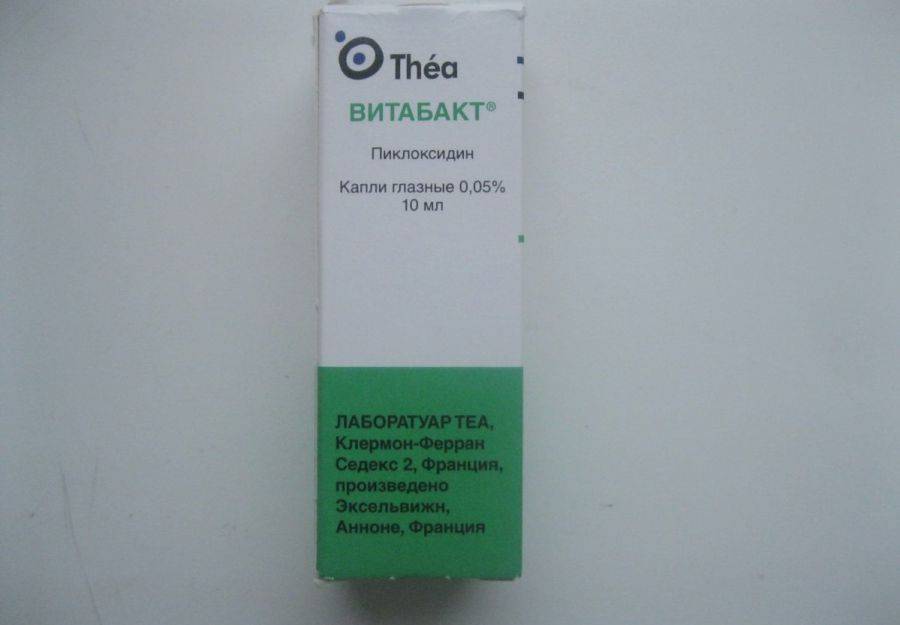 Они удобно дозируются, но при закапывании новорожденному ребенку возникает ряд трудностей: маленький размер века, подвижность и капризы крохи, его попытки крепко зажмуриться. Особенно трудно провести терапию без посторонней помощи.
Они удобно дозируются, но при закапывании новорожденному ребенку возникает ряд трудностей: маленький размер века, подвижность и капризы крохи, его попытки крепко зажмуриться. Особенно трудно провести терапию без посторонней помощи.
Капли для лечения глазных заболеваний применяются у новорожденных при следующих проблемах:
- В первые минуты после родоразрешения врачи обязательно закапывают глаза новорожденному малышу каплями с добавлением антисептика. Это позволяет исключить развитие конъюнктивита или более серьезных воспалений при попадании бактерий во время прохождения через родовые пути женщины. Это важная часть профилактики у пациенток, которые во время беременности перенесли грибковую инфекцию, кандидоз, уретрит.
- У некоторых детей диагностируется врожденная катаракта и глаукома. Поэтому лечение начинается с первых дней, продолжается в домашних условиях.
- Использование капель – обязательное условие после операции на зрительном нерве у новорожденного ребенка.
 Для восстановления роговицы реабилитацию проводят в домашних условиях.
Для восстановления роговицы реабилитацию проводят в домашних условиях. - Лечение любых инфекций.
- Увлажнение слизистой при пониженном выделении слезы, врожденных аномалиях роговицы.
- Расширение зрачка перед проведением офтальмологического обследования.
Кроме того, родители должны уметь закапывать глаза новорожденному, чтобы уменьшить неприятные ощущения при конъюнктивите, аллергии, непроходимости слезных каналов.
Меры предосторожности при закапывании капель ребенку
Перед проведением процедуры необходимо внимательно прочитать инструкцию к лекарственному препарату: не всегда существует возможность полноценной консультации офтальмолога. Многие капли при нанесении могут спровоцировать легкое покалывание или жжение, поэтому важно провести процедуру быстро и аккуратно. Чтобы не навредить ребенку, необходимо соблюдать меры предосторожности:
- Перед использованием лекарства необходимо прогреть его до комнатной температуры. Для этого достаточно подержать флакон в руке несколько минут.
 Не рекомендуется использовать горячую воду.
Не рекомендуется использовать горячую воду. - Не следует закапывать глаза малышу руками в перчатках, которые сильно снижают чувствительность, мешают четко контролировать движения и манипуляции. Для домашней процедуры достаточно обработать кожу антисептическим раствором или теплой водой с мылом.
- Все инструменты и дозатор капель перед использованием протирают антисептиком, тщательно закрывают после использования. Если он дотронулся до загрязненной ваты или рук, лучше повторить обработку. Это позволит не допустить вторичную инфекцию.
- Если необходимо приготовить раствор для лечения глаз, не следует менять дозировку, использовать неочищенную воду или отвары. Лучше пользоваться мерными инструментами, которые прилагаются в наборе.
- При предварительной обработке каждый глаз протирают новым ватным диском, обязательно утилизируя использованные.
- Перед медицинской процедурой запрещается использовать бытовую химию, средства для уборки или чистки. Их едкие частички могут сохраниться на пальцах, попасть ребенку на роговицу.
Матери необходимо аккуратно обрезать ногти, подпилить уголки. Это исключит случайные травмы кожи, если малыш сделает резкое движение. Не следует проводить лечение спящему крохе: при попадании капель иногда возникает жжение, а последующий испуг придется лечить дополнительно у невропатолога.
Как закапывать капли в глаза новорожденным: алгоритм действий
На деле не следует бояться процедуры. Существует определенный алгоритм, как закапывать капли в глаза новорожденному малышу, составленный на основе рекомендаций врачей-педиатров:
- Обязательно необходимо снять украшения, часы с острыми элементами или камнями, тщательно вымыть руки с мылом. Лучше отказаться от антисептика или спиртового раствора.
- Младенца необходимо уложить на спину, предварительно сформировать маленький мягкий валик из полотенца под шеей. Так голова будет немного зафиксирована в одном положении.
 Наиболее удобным будет расположение на столе: матери не понадобиться сильно наклоняться, появиться возможность опереть руку о твердую поверхность.
Наиболее удобным будет расположение на столе: матери не понадобиться сильно наклоняться, появиться возможность опереть руку о твердую поверхность. - Из стерильной упаковки следует достать ватный диск, нанести на него чистую воду или несколько капель физраствора. Глаз протирают медленным движением от наружной стороны ко внутренней. При наличии корочек их лучше немного размочить.
- Пальцами одной руки аккуратно и без спешки оттягивают нижнее веко, слегка приоткрывая розовую слизистую оболочку внутреннего века. Капли нельзя нанести на зрачок: их аккуратно капают на конъюнктиву с помощью дозатора или пипетки.
- При манипуляциях не следует дотрагиваться кончиком дозатора до ресниц: на волосках могут оставаться микробы или бактерии, которые с жидкостью попадут в орган.
- Нельзя капать на конъюнктивальный мешок. Это спровоцирует обильное слезотечение, полностью вымоет лекарство.
Родителям не нужно бояться, если вместо 1 капли в глаз попадет немного больше.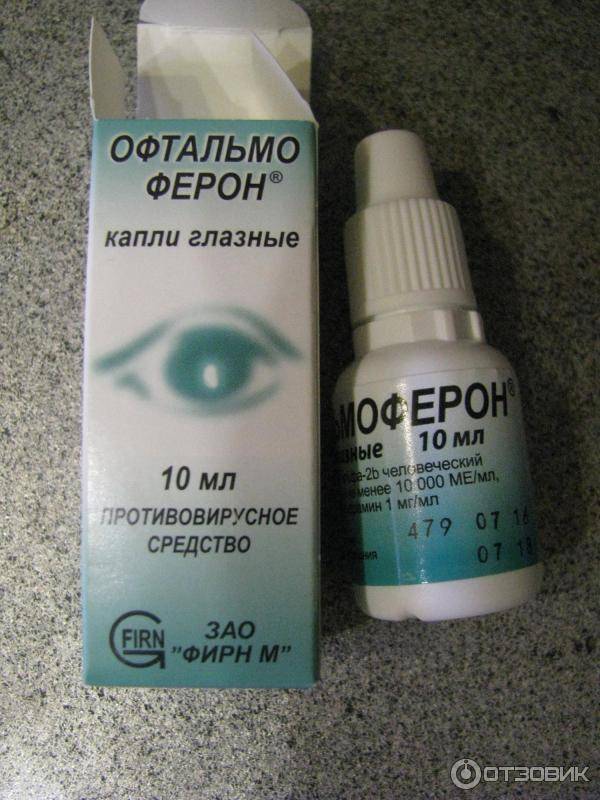 Избыточное количество препарата выйдет в виде слезы, не причинив малышу вреда. Если необходимо провести лечение трехлетнему ребенку, правила и рекомендации сохраняются без изменений.
Избыточное количество препарата выйдет в виде слезы, не причинив малышу вреда. Если необходимо провести лечение трехлетнему ребенку, правила и рекомендации сохраняются без изменений.
Школьный возраст предполагает более спокойное состояние ребенка. Закапать глаза можно в положении сидя, но стерильная обработка инструментов, складки века и рук сохраняется. Придется объяснить крохе, как важно не трогать и не тереть закапанные глазки при зуде.
Распространенные ошибки при закапывании капель новорожденному
- Если необходимо закапывать капли в глаза новорожденному, важно не напугать кроху. Для этого следует действовать мягко, без напора или повышения голоса. Можно запеленать его для уменьшения амплитуды движений на несколько минут, отвлекать любимой игрушкой или приятными звуками. Если действовать более грубо, ребенок может запомнить процедуру и начинать истерику при любой попытке лечения.
- Многие родители идут на поводу у бабушек, пытаясь усилить лечение народными средствами, отварами или самодельными настоями.
 Сочетание натуральных компонентов и лекарственных средств может дать негативные последствия, если они вступят в реакцию. Поэтому любые назначения делает врач, подбирая препараты на основании анализов и диагноза.
Сочетание натуральных компонентов и лекарственных средств может дать негативные последствия, если они вступят в реакцию. Поэтому любые назначения делает врач, подбирая препараты на основании анализов и диагноза.
- Родители должны следить за состоянием роговицы и глазного белка. Ошибкой является попытка продолжать лечение, если наблюдается сильное покраснение, обильное выделение слезной жидкости. В этом случае необходимо обращаться за повторной консультацией к офтальмологу.
Сегодня в статье с помощью алгоритма мы постарались разобраться, как закапывать капли в глаза новорожденному. При лечении важно соблюдать стерильность и аккуратность, следить за появлением побочных действий препарата. При несоблюдении мер предосторожности можно занести новую инфекцию, навредить ребенку. А как вы справлялись с капризами во время процедуры?
Подписывайтесь на обновления нашего сайта и делитесь полезными советами с другими родителями в комментариях!
Будьте здоровы!
Что капают в глазки новорожденному?
Вопрос неонатологу:Добрый день, Екатерина Олеговна. Подскажите, какой препарат капают новорожденному в глазки? Что это, для чего, от чего, какова польза и побочные эффекты? Жгёт ли он глазки? Спрашивают ли у матерей разрешение на применение этого препарата? (Будущая мама — Наталья Львова) Ответ: Здравствуйте, Наталья!
Подскажите, какой препарат капают новорожденному в глазки? Что это, для чего, от чего, какова польза и побочные эффекты? Жгёт ли он глазки? Спрашивают ли у матерей разрешение на применение этого препарата? (Будущая мама — Наталья Львова) Ответ: Здравствуйте, Наталья!
Согласно приказу Министерства здравоохранения СССР, а потом и Российской Федерации, всем новорожденным сразу после рождения проводится профилактика гонобленнореи — заболевания глаз, вызываемого гонококком и приводящего к тяжёлым осложнениям. Ранее эта профилактика проводилась препаратом «нитрат серебра», затем раствором «сульфацил натрия» (альбуцид), сейчас разрешено использовать левомицетиновые капли и глазную мазь с антибиотиком (тетрациклиновую или эритромициновую). Актуальность гонорейных конъюнктивитов далеко в прошлом, но профилактика проводится всё равно, так как родовые пути матери, через которые проходит малыш, не могут быть стерильны, а зачастую бывают и инфицированы (кольпит, эндоцервицит и прочее).
Польза данного действия в том, что патогенная флора, попавшая на слизистую глаз ребёночка, погибает от данного лекарства и не вызывает развития воспалительного процесса.
Побочные эффекты возможны от применения препарата в неправильной концентрации. Растворы нитрата серебра и сульфацила натрия также могут привести к раздражению слизистой (химический конъюнктивит), поэтому от применения этих препаратов давно отказались в пользу левомицетиновых капель или глазной мази. В Сургутском роддоме применяется глазная мазь, а не капли.
Альбуцид действительно вызывает болезненные ощущения (жжение), проверено на себе. Левомицетиновые капли и глазные мази с антибиотиком болевых ощущений не вызывают.
На проведение всех манипуляций с новорожденным мама дает согласие или отказ в письменном виде заранее, то есть при поступлении в роддом или уже в родзале в первом периоде родов.
Желаю Вам лёгких родов и здорового малыша!
С уважением, Семёнова Екатерина Олеговна.
календарь развития органов зрения у детей
Главная Уход за глазамиСердце замирает от счастья, когда ваш новорожденный малыш впервые открывает глаза и смотрит на вас.
Не стоит переживать, если это происходит не сразу. У новорожденных зрительная система формируется постепенно.
В самую первую неделю жизни ребенок видит мир по-другому: нечетко и в оттенках серого.
Только через несколько месяцев после рождения зрительная система грудничка заработает в полную силу. Зная ключевые этапы развития органов зрения у новорожденного младенца (и как способствовать этому), вы сможете понять, что ваш малыш развивается нормально и радуется жизни.
Развитие глаз ребенка начинается во время беременности
Зрительная система вашего ребенка начинает развиваться еще до его рождения. Поэтому то, как вы заботитесь о себе и своем теле во время беременности, имеет важное значение и влияет на развитие тела и умственных способностей ребенка, в т. ч. глаз и зрительных центров в головном мозге.
Обязательно следуйте рекомендациям по питанию, которые дает вам ваш врач.Обязательно принимайте назначенные пищевые добавки и витамины, и достаточно отдыхайте.
Во время беременности не стоит курить и употреблять алкоголь, поскольку токсины могут стать причиной многочисленных проблем со здоровьем у малыша, в частности, проблем со зрением.
Курение особо опасно во время беременности. В сигаретном дыме содержится порядка 3000 разнообразных химических веществ (например, оксид углерода или угарный газ), которые могут причинить вред человеку.
Даже обычный аспирин может быть опасен: при его употреблении повышается риск рождения ребенка с низкой массой тела и возникновения осложнений во время родов. Низкая масса тела в свою очередь может способствовать возникновению проблем со зрением.
Прежде чем начать принимать какие-либо лекарства во время беременности, обязательно проконсультируйтесь со своим лечащим врачом. Это также касается отпускаемых без рецепта препаратов, травяных пищевых добавок и других безрецептурных медикаментов.
Это также касается отпускаемых без рецепта препаратов, травяных пищевых добавок и других безрецептурных медикаментов.
Состояние органов зрения во время рождения
Вскоре после рождения ваш педиатр или неонатолог осмотрит глаза младенца на предмет врожденной катаракты или других серьезных неонатальных болезней глаз новорожденных.
Несмотря на то, что такие болезни являются скорее исключением, лучше их обнаружить и начать лечить на ранней стадии, чтобы уменьшить патологическое воздействие на развитие зрительной системы младенца.
Чтобы защитить глаза ребенка от патогенных бактерий и микроорганизмов, которые могли попасть в них во время прохода через родовой канал и вызвать инфекцию глаз, в них закладывают мазь с антибиотиком. Для нормального развития зрительной системы очень важно раннее предотвращение возможных инфекций глаз.
ВАС БЕСПОКОИТ ЗРЕНИЕ ВАШЕГО МАЛЫША? Найти окулиста поблизости.
Родившись, ваш малыш видит предметы только в черно-белом спектре и в оттенках серого. Это связано с тем, что нервные клетки сетчатки и головного мозга, которые отвечают за цветовое восприятие, еще не полностью развиты.
Это связано с тем, что нервные клетки сетчатки и головного мозга, которые отвечают за цветовое восприятие, еще не полностью развиты.
Новорожденный ребенок еще не может фокусировать зрение на расположенных вблизи объектах (нарушение аккомодации). Не стоит волноваться, если вы заметили, что ваш малыш не может «сфокусировать» зрение на каких-либо предметах или на вашем лице. Потребуется время, чтобы он приобрел эту способность.
Несмотря на все эти особенности, исследования показали, что уже через несколько дней после рождения младенец способен отличить лицо матери от лица незнакомого человека.
Ученые считают, что ребенок узнает лицо матери благодаря контрастной линии роста волос. (Во время исследования женщины прикрывали волосы шарфом или шапочкой для плавания, и ребенок не мог отличить лицо матери от лица незнакомого человека.)
Поэтому чтобы стимулировать визуальный контакт, в течение первых недель жизни ребенка не стоит менять прическу или внешний вид.
Еще можно заметить, что у младенцев довольно крупные глаза. Все потому, что обычно у ребенка сначала растет голова, а потом все остальное тело. При рождении глаза ребенка по размеру составляют 65 % глаз взрослого человека!
Все потому, что обычно у ребенка сначала растет голова, а потом все остальное тело. При рождении глаза ребенка по размеру составляют 65 % глаз взрослого человека!
Глаза ребенка в первый месяц жизни
В первый месяц жизни глаза ребенка не отличаются высокой чувствительностью к свету. Кстати, чтобы ребенок, которому исполнился 1 месяц, понял, что в комнате светло (порог чувствительности к свету), свет должен быть в 50 раз ярче нормального.
Не бойтесь оставлять свет в детской, ведь он не потревожит сон ребенка, а вам позволит не споткнуться о мебель, когда вы ночью пойдете его проведать!
Очень быстро малыш приобретает способность различать цвета. Через неделю после рождения ребенок может видеть красный, оранжевый, желтый и зеленый. Чуть позже он будет способен различать синий и фиолетовый. Все потому, что синий свет — самый коротковолновый, а в сетчатке глаза существует только один тип рецепторов, способных «видеть» синий свет.
Не переживайте, если вы заметили, что глаза малыша смотрят в разные стороны. Один глаз может иногда быть слегка отведен в одну или другую сторону. Это нормально. Но если глаза малыша сильно косят в сторону, немедленно проконсультируйтесь с окулистом.
Советы: Раскрасьте комнату малыша в яркие веселые тона, чтобы стимулировать его зрение. Мебель или детали интерьера должны быть контрастных цветов и форм. Над кроваткой или рядом с ней повесьте яркий красочный подвесной элемент. Важно, чтобы он был разноцветный и состоял из разных геометрических форм.
Развитие органов зрения: 2-й и 3-й месяц жизни
Во второй и третий месяц жизни в зрительной системе малыша происходят значительные изменения. В этот период повышается острота зрения, функциональное косоглазие (если оно было) исчезает. Теперь ваш ребенок способен следить за движущимися объектами и старается фиксировать на них взгляд.
Светлая яркая комната с множеством цветов и форм помогает стимулировать развитие зрения вашего младенца.
Более того, малыш учится переводить взгляд с одного объекта на другой только глазами, не двигая при этом головой. Также глаза ребенка становятся более чувствительными к свету: в возрасте 3 месяцев порог чувствительности к свету снижается. Поэтому во время сна свет следует приглушать.
Также глаза ребенка становятся более чувствительными к свету: в возрасте 3 месяцев порог чувствительности к свету снижается. Поэтому во время сна свет следует приглушать.
Советы: Чтобы стимулировать зрение ребенка в возрасте 2–3 месяцев:
Добавьте новые объекты в комнату или часто меняйте их расположение, чтобы малыш обогащал свой опыт.
Оставляйте ночник включенным, чтобы стимулировать зрение, когда ребенок не спит в кроватке.
На время сна следует класть грудничка на спину, чтобы снизить риск возникновения синдрома внезапной детской смерти (СВДС). Однако, когда малыш бодрствует и находится под присмотром, выкладывайте его на животик. Эта поза стимулирует развитие визуального восприятия и двигательной моторики.
Развитие органов зрения: Месяцы 4–6
К 6 месяцам зрительные центры головного мозга малыша довольно хорошо развиты. Ребенок видит более четко и может следить за движущимися объектами, совершая быстрые и точные движения глазами.
Острота зрения повышается примерно с 20/400 (6/120) при рождении до 20/25 (6/7,5) в 6 месяцев. Цветовое восприятие достигает уровня взрослого; ребенок может различать все цвета радуги.
В возрасте 4–6 месяцев зрительно-моторная координация ребенка становится более совершенной, что позволяет ему быстро находить и брать руками предметы, а также точно направлять бутылочку (и не только!) в рот.
Шесть месяцев — важный этап жизни, поскольку именно в это время вы должны провести первое профилактическое обследование глаз малыша.
При необходимости квалифицированный окулист выполняет осмотр ребенка в возрасте 6 месяцев. Но обычно рекомендуется плановое обследование глаз по достижении детсадовского возраста (3–4 года и старше).
Если у вас есть какие-либо опасения, вы также можете проконсультироваться со своим врачом, который даст вам дальнейшие рекомендации.
Для проведения тщательного обследования глаз вашего полугодовалого малыша обратитесь к окулисту, который специализируется на детском зрении и развитии органов зрения.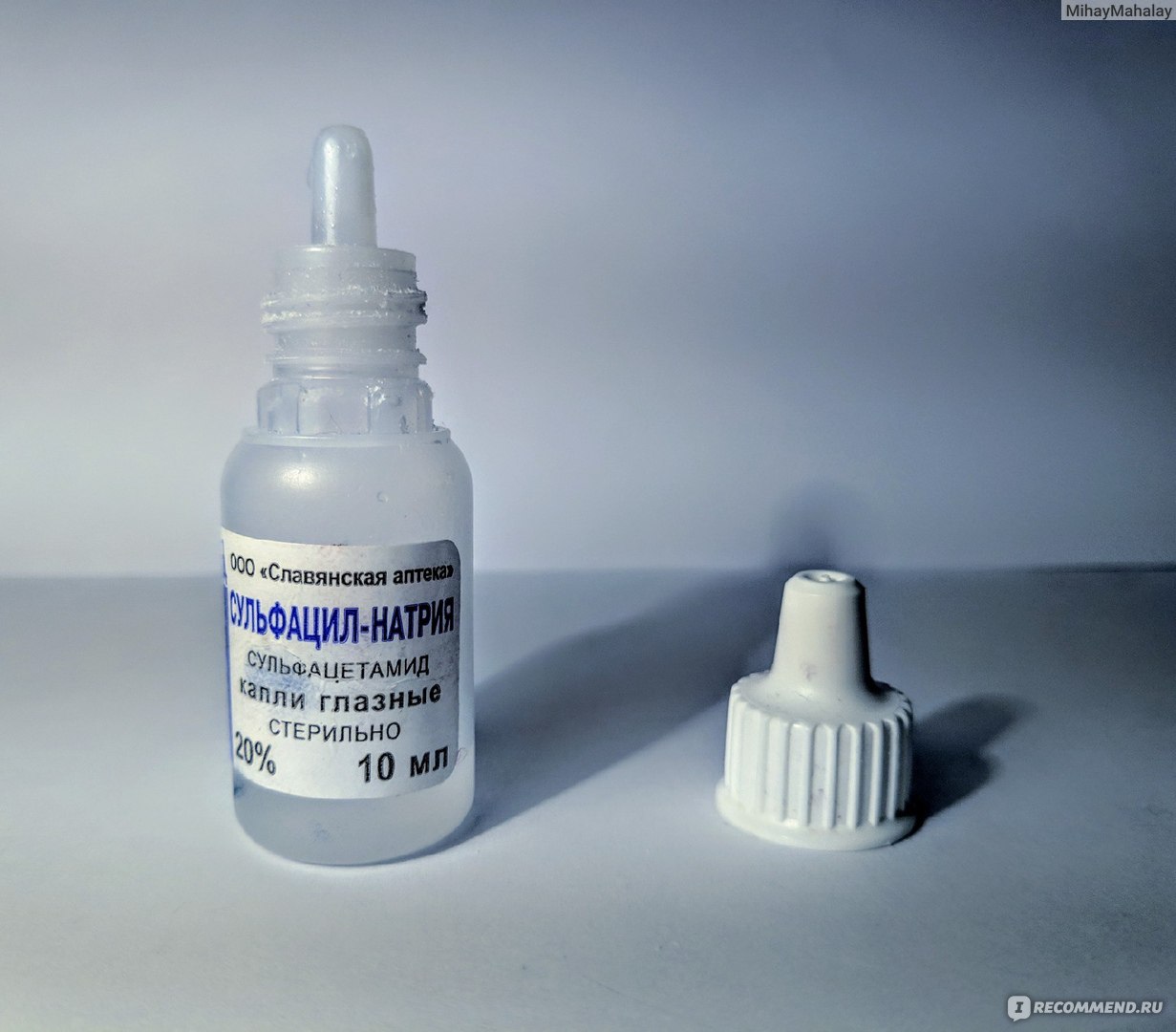
Развитие органов зрения: Месяцы 7–12
Ваш малыш теперь очень много двигается, ползает и преодолевает такое расстояние, какое вам и не снилось. Он все лучше оценивает расстояние до предметов, точнее хватает и бросает их. (Осторожно!)
Это важный период развития вашего ребенка. На этом этапе малыш лучше ощущает все свое тело и учится координировать зрение и движения.
Теперь вам придется уделять больше внимания малышу, чтобы уберечь его от опасности. Нередки шишки, синяки, травмы глаз и другие серьезные травмы, когда малыш исследует окружающий мир.
Закрывайте шкафы с бытовой химией на замок, ставьте перед лестницами специальные ограждения.
Не беспокойтесь, если глаза вашего ребенка начинают менять цвет. Большинство младенцев рождаются с голубыми глазами , потому что при рождении в радужной оболочке глаз еще недостаточно темных пигментов. Со временем их станет гораздо больше, поэтому глаза вашего малыша могут изменить цвет с голубого на карий, зеленый, серый или приобрести болотный цвет.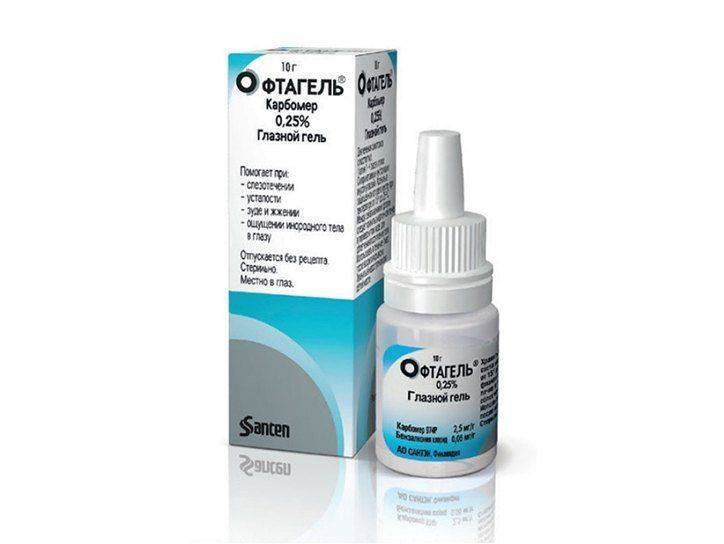
Советы: Чтобы стимулировать зрительно-моторную координацию вашего ребенка, можно лечь вместе с ним на пол и предложить ему доползти до предмета. Положите подальше любимую игрушку малыша и предложите ему добраться до нее. Еще можно предлагать разбирать и собирать различные предметы и игрушки.
Проблемы с косоглазием
Обращайте пристальное внимание на то, как двигаются глаза вашего ребенка — вместе или по отдельности. Косоглазие — это термин, обозначающий нарушение положения глаз. Очень важно выявлять и лечить его на ранней стадии, чтобы зрение ребенка развивалось надлежащим образом.
При отсутствии лечения косоглазие может привести к амблиопии или ««ленивому глазу».»
Для достижения совместного движения глаз ребенку могут потребоваться месяцы. Но если вы заметили, что один глаз малыша косит или двигается отдельно от другого, срочно обратитесь к окулисту.
Проблемы со зрением у недоношенных детей
Средняя продолжительность нормальной беременности составляет примерно 40 недель (280 дней). По данным ВОЗ, недоношенным считается ребенок, родившийся при сроке менее 37 недель.
По данным ВОЗ, недоношенным считается ребенок, родившийся при сроке менее 37 недель.
По сравнению с доношенными детьми, недоношенные дети подвержены большему риску развития патологий органов зрения. И чем меньше срок, тем серьезнее осложнение.
Характерны следующие проблемы со зрением, связанные с преждевременными родами:
Ретинопатия недоношенных (РН)
Это заболевание, при котором в толще и на поверхности сетчатки развиваются фиброзные изменения и кровеносные сосуды. РН часто сопровождается рубцеванием сетчатки, плохим зрением и отслоением сетчатки. В тяжелых случаях ретинопатия недоношенных может привести к слепоте.
Все недоношенные дети подвержены риску возникновения РН. Экстремально низкая масса тела при рождении является дополнительным фактором риска, особенно в случаях, когда немедленно после рождения малыша помещают в кувез с высокой концентрацией кислорода.
Если ваш ребенок родился преждевременно, попросите у акушера направление к детскому офтальмологу для проведения обследования глаз, чтобы исключить РН.
Нистагм
Это непроизвольные колебательные движения глаз.
В большинстве случаев нистагм проявляется в виде непроизвольных движений глаз в различных направлениях, с разной частотой и амплитудой «колебания». Колебания глаз имеют маятниковый характер, наблюдаются горизонтальные, диагональные и вращательные движения.
Нистагм бывает врожденный или может развиться через несколько недель или месяцев. Среди факторов риска — гипоплазия зрительного нерва, альбинизм и врожденная катаракта. По амплитуде колебаний глаз можно определить, насколько сильно повреждена зрительная система малыша.
Если у ребенка наблюдаются признаки нистагма, немедленно проконсультируйтесь с окулистом .
Помните, что курение во время беременности значительно увеличивает вероятность преждевременных родов.
Page updated November 2020
Действительно ли новорожденным нужна мазь для глаз?
Обычно да, иногда нет.
Через несколько минут после того, как я родила моего первого ребенка, медсестра брызнула ему в глаза мазь с антибиотиком.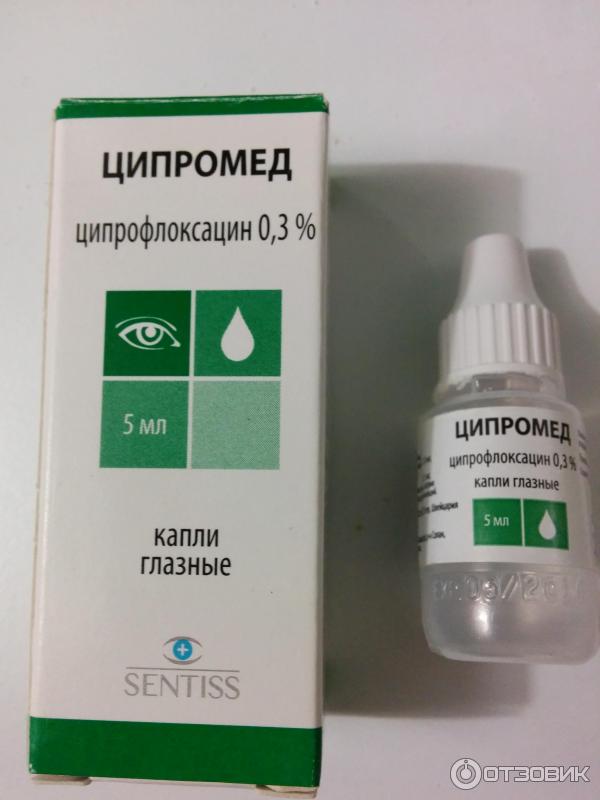 Мой муж спросил, для чего это, и я позвонила с постели: «На случай, если у меня ЗППП». Медсестра посмеялась над моим откровенным ответом, но мой муж был в ужасе. Так что же это за мазь для глаз с антибиотиком, которую получают новорожденные и для чего она нужна? Действительно ли это нужно всем новорожденным? Безопасно ли отказываться от этого лекарства для моего новорожденного?
Мой муж спросил, для чего это, и я позвонила с постели: «На случай, если у меня ЗППП». Медсестра посмеялась над моим откровенным ответом, но мой муж был в ужасе. Так что же это за мазь для глаз с антибиотиком, которую получают новорожденные и для чего она нужна? Действительно ли это нужно всем новорожденным? Безопасно ли отказываться от этого лекарства для моего новорожденного?
Илотицин — мазь с антибиотиком, которую обычно наносят в глаза всем новорожденным для предотвращения неонатального конъюнктивита (конъюнктивита).Хотя хламидиоз и гонорея являются наиболее серьезными патогенами, которые лечат илотицином, это лечение также предотвращает менее серьезную инфекцию другими распространенными бактериями, такими как e. coli. Эти общие бактерии обнаруживаются в области гениталий / прямой кишки. Медицинский термин для инфекций глаз новорожденных — «офтальмия новорожденных». Эти инфекции возникают при прохождении через влагалище. Неонатальный конъюнктивит может вызвать слепоту, но его легко предотвратить с помощью глазных антибиотиков вскоре после рождения. Младенцы, рожденные путем кесарева сечения, все еще подвержены риску конъюнктивита новорожденных, если до родов имел место какой-либо вагинальный разрыв плодных оболочек.
Младенцы, рожденные путем кесарева сечения, все еще подвержены риску конъюнктивита новорожденных, если до родов имел место какой-либо вагинальный разрыв плодных оболочек.
Штат Миссури, как и многие другие штаты, фактически требует профилактического лечения глазных инфекций новорожденных, хотя родители имеют право отказаться от лечения.
У меня много вопросов о мази для глаз с антибиотиком для новорожденных. Вот самые распространенные:
«У меня нулевой риск заражения ЗППП. Моему ребенку не нужны глазные антибиотики.”
Ответ: Мазь с антибиотиком также защищает от других распространенных бактерий, которые могут быть обнаружены во влагалище и в области прямой кишки.
«Мой ребенок рождается после кесарева сечения, поэтому глазные антибитои не нужны».
Ответ: Пока не было разрыва влагалища до кесарева сечения, риск офтальмии новорожденных практически равен нулю. Вы можете отказаться от глазных антибиотиков.
«Если у моего ребенка появится глазная инфекция, мы сможем ее вылечить. ”
”
Ответ: Офтальмия новорожденных может быстро прогрессировать и вызывать необратимое повреждение роговицы. Лечение сложное и обычно включает в себя внутривенное введение антибиотиков и госпитализацию. Лучше всего превентивная медицина. Риски глазного антибиотика ограничиваются редким раздражением глаз, которое намного меньше после перехода от старого лечения нитратом серебра к мази с илотицином с антибиотиком, которую мы сейчас используем. Преимущества профилактического лечения перевешивают риски.
«Я хочу отложить прием антиобитических средств для глаз, чтобы мой ребенок мог меня видеть.”
Абсолютно нормально отложить на несколько часов или до того момента, пока мама и ребенок не соединятся и / или не начнут кормить грудью в первый раз. На самом деле, есть некоторые свидетельства того, что введение антибиотиков в глаза до того, как ребенок впервые начал кормить грудью, мешает ребенку видеть и прикладываться к груди матери. Мы изменили наши процедуры в еврейской больнице Барнса, чтобы ребенок и мама проводили свои первые несколько минут вместе, а мазь для глаз и другие средства ухода за новорожденными приходили позже (если ребенок здоров).
Все больше родителей отказываются от применения глазных мазей с антибиотиками для своих новорожденных. Добро пожаловать и вам. Просто обсудите это с вашим педиатром перед родами. Младенцы слепнут от глазных инфекций. Сейчас мы этого почти не видим — я видел один случай за свою карьеру. Я также никогда не видел побочных эффектов от мази для глаз с антибиотиком.
Что касается меня, то я позволяю всем своим детям лечиться глазными мазями с антибиотиками вскоре после рождения, хотя лично меня не беспокоят ЗППП.Я жду, когда они впервые покормят грудью. Что касается моего мужа, то он оправился от своего первоначального шока, и ему тоже подходит глазная мазь с антибиотиком.
Мазь для глаз для новорожденных
Что это такое: эритромицин, антибиотик, предотвращающий заражение глаз вашего ребенка гонореей. Использование глазной мази для новорожденных называется профилактикой глаз.
Когда это будет сделано: В течение 24 часов после рождения вашего ребенка медсестра или врач нанесет тонкую полоску антибиотика под нижнее веко вашего малыша.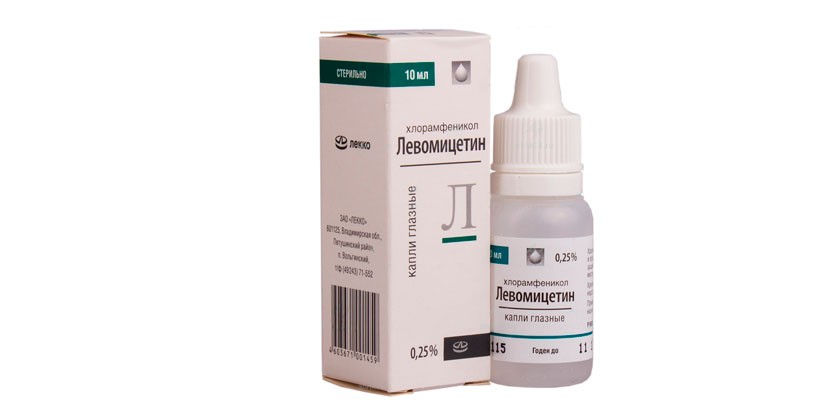 Это сделает ее зрение временно размытым, но это не повредит. Эта глазная мазь для новорожденных не смывается — со временем она просто стирается сама по себе.
Это сделает ее зрение временно размытым, но это не повредит. Эта глазная мазь для новорожденных не смывается — со временем она просто стирается сама по себе.
Зачем это нужно: Младенцы могут заразиться гонореей от матери во время родов. Эта бактерия вызывает у новорожденных глазную инфекцию, называемую офтальмией новорожденных. Обычно между рождением и пятью днями глаза инфицированного ребенка становятся опухшими и красными от гноя. Ребенку с офтальмией новорожденного, вызванной гонореей, потребуются антибиотики через капельницу.Если инфекцию не лечить, она может повредить роговицу и вызвать слепоту. Поскольку некоторые будущие мамы не знают, что они инфицированы, мазь для новорожденных назначают всем младенцам — даже тем, кого родили путем кесарева сечения — на всякий случай. К сожалению, мазь не предотвращает офтальмию новорожденных, вызванную хламидиозом (другим заболеванием, передающимся половым путем), которое сегодня встречается чаще, но менее серьезно. Ребенку с хламидийной инфекцией глаз будут назначены антибиотики внутрь.
Это стандартно? Да.Фактически, эта практика восходит к 1880-м годам, когда практикующие использовали нитрат серебра вместо антибиотика для предотвращения гонореи. Они перешли на эритромицин, потому что он гораздо менее раздражает глаза ребенка. В 2010 году Целевая группа профилактических служб США подтвердила свою первоначальную рекомендацию 1996 года, согласно которой всем детям при рождении назначают мазь с антибиотиком. Американская академия педиатрии, Американская академия семейных врачей, Центры по контролю и профилактике заболеваний и Всемирная организация здравоохранения поддерживают эту рекомендацию.
Стоит ли просить об этом? Не обязательно.
Что вам нужно знать: Поскольку мазь может ухудшить зрение вашего новорожденного, вы или ваш партнер можете попросить медсестру отложить нанесение мази, чтобы вы могли получить качественный зрительный контакт с вашим драгоценным ребенком сразу после его рождения. Но имейте в виду, что вашему ребенку следует нанести мазь для глаз в течение первых 24 часов, поэтому вы не можете откладывать слишком долго.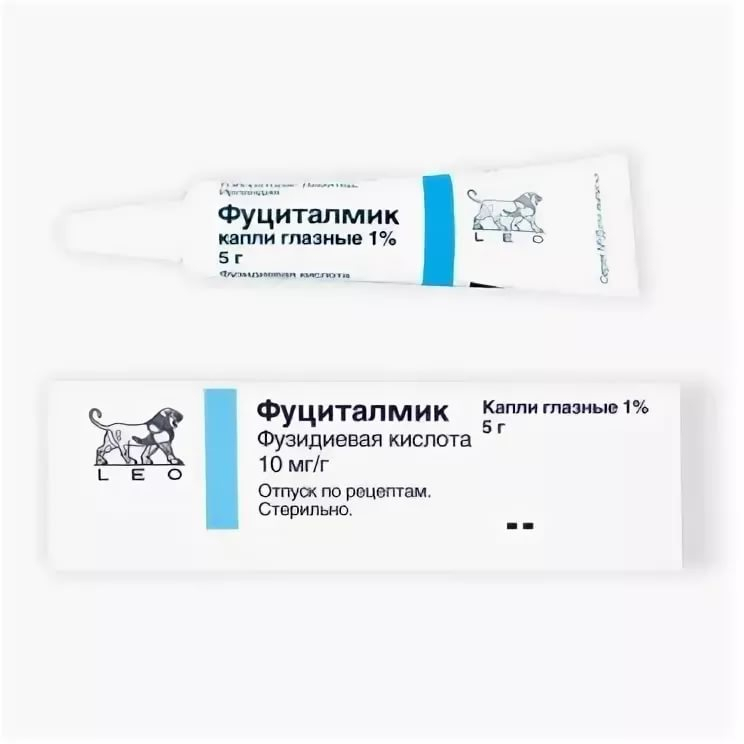
Когда родители говорят «нет» протоколам яслей для новорожденных
«Нет, спасибо.«Хотя уход в ясли для новорожденных имеет тенденцию следовать предсказуемой схеме, родители все чаще требуют внесения изменений в стандартные протоколы. Осведомленность и осведомленность обо всех возможных альтернативных практиках может быть сложной задачей, но это очень важно для того, чтобы эффективно консультировать родителей при принятии этих решений. В этой статье мы рассмотрим некоторые из распространенных (и не очень распространенных) просьб родителей в нашей детской комнате для новорожденных.
Рождение лотоса
Рождение лотоса, или неуверенность в пуповине, — это практика, когда после рождения не перерезают пуповину.Затем плацента остается связанной с ребенком до тех пор, пока он не отсоединится естественным путем, 1 обычно в течение 10 дней после рождения. 2 Плаценту часто помещают в пакет или оборачивают куском ткани 3,4 , и ее можно обрабатывать маслом лаванды, солями, розмарином или другими травами для уменьшения запаха. 3,5 Идея зародилась в 1974 году в США и Австралии как «логическое продолжение естественных родов» и предлагает нам вернуть так называемую третью стадию рождения и почтить плаценту, первый источник деторождения. питание.” 6
3,5 Идея зародилась в 1974 году в США и Австралии как «логическое продолжение естественных родов» и предлагает нам вернуть так называемую третью стадию рождения и почтить плаценту, первый источник деторождения. питание.” 6
Публикуется мало информации о безопасности или медицинских преимуществах этой практики, но все же она чаще встречается в отделении родовспоможения. В 2008 году Королевский колледж акушеров и гинекологов Соединенного Королевства предупредил о потенциальном риске плацентарной инфекции: 1 , поскольку после родов плацента больше не активно переносит кровь, поэтому она становится мертвой тканью. Правительство Министерства здравоохранения Западной Австралии разработало набор клинических руководств по рождению лотоса с рекомендациями, которым следует следовать при появлении признаков инфекции. 7 Не было зарегистрировано ни одного случая неблагоприятных исходов, связанных с рождением лотоса в виде инфекции или кровотечения, 2 , хотя отчет о болезни от 2015 года показал возможную связь с неонатальным идиопатическим гепатитом. 8 Родители могут сослаться на психологическую пользу от избежания травматического перерезания пуповины, 5 , однако никаких исследований, подтверждающих эти утверждения, опубликовано не было. 2
8 Родители могут сослаться на психологическую пользу от избежания травматического перерезания пуповины, 5 , однако никаких исследований, подтверждающих эти утверждения, опубликовано не было. 2
По теме: Давайте предотвратим превращение родителей в отказников от экрана новорожденных!
В настоящее время в США не существует рекомендаций по выращиванию лотоса.Следующей наиболее близкой практикой новорожденных является отсроченное пережатие пуповины, хотя и заметно отличается. В 2015 году Американский колледж акушеров и гинекологов (ACOG) включил рекомендацию по отсроченному пережатию пуповины на 30–60 секунд у доношенных и недоношенных новорожденных 9 (см. «Рекомендации Комитета ACOG по акушерской практике относительно времени пережатия пуповины после рождение »). Преимущества отсроченного пережатия могут включать: улучшение переходного кровообращения, увеличение объема красных кровяных телец и повышение уровня гемоглобина при рождении, что приводит к улучшению запасов железа в течение нескольких месяцев после рождения.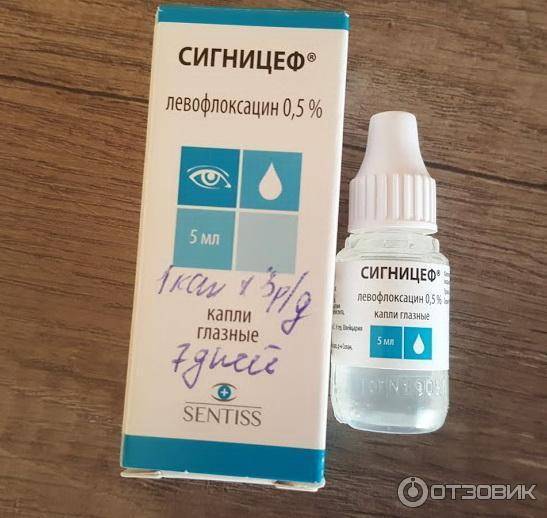 Однако отсроченное пережатие также может привести к небольшому увеличению случаев желтухи, требующей фототерапии, у доношенных детей. Исследования по безопасности отсроченного пережатия пуповины сверх того, что измеряется в минутах, отсутствуют. Тем временем некоторых медицинских работников, скорее всего, попросят позаботиться о новорожденных, все еще прикрепленных к их плаценте. Когда плацента остается прикрепленной после родов, необходимо помнить о потенциальном риске желтухи и инфекции.
Однако отсроченное пережатие также может привести к небольшому увеличению случаев желтухи, требующей фототерапии, у доношенных детей. Исследования по безопасности отсроченного пережатия пуповины сверх того, что измеряется в минутах, отсутствуют. Тем временем некоторых медицинских работников, скорее всего, попросят позаботиться о новорожденных, все еще прикрепленных к их плаценте. Когда плацента остается прикрепленной после родов, необходимо помнить о потенциальном риске желтухи и инфекции.
СЛЕДУЮЩИЙ: Плацентофагия человека
Плацентофагия человека
Потребление плаценты человека — еще одна практика, которая не является частью современной человеческой культуры, но встречается все чаще.Способы подготовки плаценты к употреблению включают в себя: сырую, приготовленную, замороженную, обезвоженную, инкапсулированную или добавленную в коктейли и настойки. Инкапсуляция, обычно после обработки паром и обезвоживания, вероятно, является наиболее распространенным препаратом.
Подробнее: Управление риском, исходящим от родителей, отказывающихся сотрудничать
Семьи могут выбрать плацентофагию для получения предполагаемых физических и психологических преимуществ. Однако эти предлагаемые преимущества еще предстоит доказать. Недавно Центры по контролю и профилактике заболеваний (CDC) описали младенца, который страдал как от раннего, так и от позднего сепсиса, связанного с заболеванием Streptococcus группы B (GBS), несмотря на отрицательные результаты тестирования GBS при пренатальном скрининге матери. 10 Во время второй госпитализации младенца было обнаружено, что мать ела свою инкапсулированную плаценту. Признаки GBS были обнаружены в плаценте, а изоляты плаценты и крови младенца нельзя было отличить.
Компании, обеспечивающие инкапсуляцию, запрашивают информацию о ранее существовавших заболеваниях, включая инфекции, передаваемые половым путем, но не спрашивают о внутриродовых или послеродовых инфекциях. Кроме того, не существует стандартов подготовки плаценты, таких как минимальная температура или продолжительность обработки. В настоящее время CDC рекомендует избегать плацентофагии у человека из-за риска передачи заболевания. 11
В настоящее время CDC рекомендует избегать плацентофагии у человека из-за риска передачи заболевания. 11
Отказ от внутримышечного введения витамина К
Американская академия педиатрии (AAP) рекомендует внутримышечный (IM) витамин K с 1961 года для предотвращения кровотечений, вызванных дефицитом витамина K (VKDB). При внутримышечном введении витамина К частота VKDB, в частности VKDB с поздним началом, практически равна нулю. 12 В 2013 г. в Теннесси было зарегистрировано 4 случая позднего начала VKDB. 13 В каждом случае семьи отказались от профилактики витамином К. Родители обычно отказываются от витамина К внутримышечно из-за информации, которую они находят в Интернете, ссылаясь на опасения по поводу синтетических или токсичных ингредиентов, «чрезмерно» высокие дозы и убеждение, что это «неестественно». В недавнем исследовании 14 многие родители, которые отказались, знали, что существует риск кровотечения, связанный с отказом от витамина К, но не знали о конкретном риске внутричерепного кровотечения или смерти.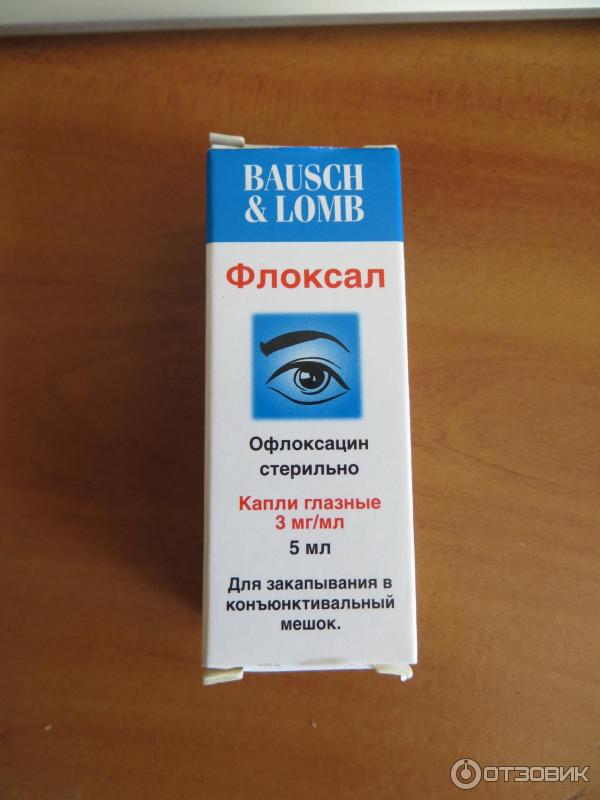
Некоторые родители просят о пероральном приеме витамина К, который используется в различных схемах в нескольких европейских странах (таблица).Однако в США нет лицензированной пероральной формы витамина К для профилактики младенцев, и пероральные схемы менее эффективны для предотвращения позднего начала ВКБ. 15 Мы не поощряем пероральный прием витамина К в качестве альтернативы витамину К внутримышечно. По некоторым данным, некоторые семьи покупают эмульсии витамина К в Интернете, сообщая о своих опасениях по поводу синтетических добавок к пероральным составам, приготовленным в больничных аптеках. Тем семьям, которые отказываются принимать весь витамин К или просят о пероральном приеме витамина К, просят подписать форму отказа, а также получить информацию о рисках отказа от витамина К.Мы не будем обрезать младенцев, если родители отказываются от витамина K внутримышечно.
Отказ от эритромициновой глазной мази
Эритромициновая глазная мазь применяется в течение первого часа после рождения для предотвращения гонококковой офтальмии новорожденных: в каждый глаз закапывают 0,5% -ную офтальмологическую мазь с эритромицином.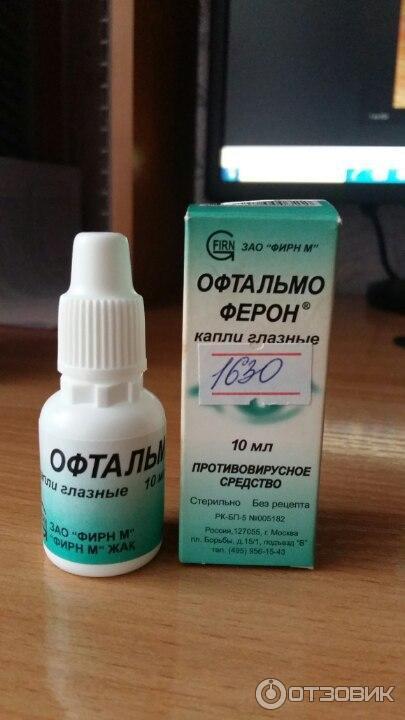 16 Многие штаты требуют этого по закону. Самый эффективный способ предотвращения офтальмии новорожденных — это тестирование матерей на гонорею и хламидиоз на ранних сроках беременности, а также для тех, кто относится к группе повышенного риска, снова в третьем триместре, как рекомендовано ACOG. 17 Родители, которые отказываются от глазной мази, обычно выражают беспокойство по поводу раздражения глаз, отсутствия предполагаемого риска или нарушения отношений между родителями и детьми из-за нечеткости зрения младенца. Хотя мазь с эритромицином может вызвать химический конъюнктивит, в нашей практике это редкое явление.
16 Многие штаты требуют этого по закону. Самый эффективный способ предотвращения офтальмии новорожденных — это тестирование матерей на гонорею и хламидиоз на ранних сроках беременности, а также для тех, кто относится к группе повышенного риска, снова в третьем триместре, как рекомендовано ACOG. 17 Родители, которые отказываются от глазной мази, обычно выражают беспокойство по поводу раздражения глаз, отсутствия предполагаемого риска или нарушения отношений между родителями и детьми из-за нечеткости зрения младенца. Хотя мазь с эритромицином может вызвать химический конъюнктивит, в нашей практике это редкое явление.
Если тест матери и ее партнера отрицательный на эти заболевания, и они находятся в моногамных отношениях, вероятность того, что младенец будет затронута этой болезнью, равна нулю.Хотя многие страны, включая Канаду, Данию, Норвегию, Швецию и Соединенное Королевство, больше не рекомендуют универсальную профилактику, в рекомендациях Целевой группы профилактических услуг США (USPTF) от 2011 г. (USPTF) 18 по-прежнему рекомендуется профилактика, поскольку не все матери получают пренатальную терапию. забота. В нашем учреждении мы гарантируем, что матери проходят тестирование на гонорею, и просим родителей, которые отказываются от применения эритромициновой глазной мази, подписали отказ от прав при засвидетельствовании медицинского работника. Это может быть сделано до рождения с помощью матери, обеспечивающей ребенка, или после рождения, с помощью поставщика услуг ребенка.
(USPTF) 18 по-прежнему рекомендуется профилактика, поскольку не все матери получают пренатальную терапию. забота. В нашем учреждении мы гарантируем, что матери проходят тестирование на гонорею, и просим родителей, которые отказываются от применения эритромициновой глазной мази, подписали отказ от прав при засвидетельствовании медицинского работника. Это может быть сделано до рождения с помощью матери, обеспечивающей ребенка, или после рождения, с помощью поставщика услуг ребенка.
ДАЛЕЕ: отказ от скрининга новорожденных
Отказ от скрининга новорожденных
Все младенцы в Соединенных Штатах после рождения проходят скрининг на различные врожденные патологии. Большинство из этих состояний проверяется пятнами крови, полученными с помощью пяточной палочки и собранными на карточке, которая проверяется в государственной лаборатории. Образцы собираются после кормления и не менее чем через 24 часа после рождения для оптимального выявления заболевания. Штат сохраняет лишние пятна крови, их можно обезличить и использовать для контроля качества и популяционных исследований.
Штат сохраняет лишние пятна крови, их можно обезличить и использовать для контроля качества и популяционных исследований.
Хотя рабочая группа AAP по скринингу новорожденных признает, что для проведения скрининга новорожденных требуется информированное согласие и что родители имеют право отказаться от теста, законы штатов различаются в разрешении таких отказов. В случае отказа родителей врачи должны проконсультировать родителей о рисках и преимуществах тестирования. Родители могут отказаться от тестирования из-за опасений, что пятка будет болезненной, или из-за того, что они не доверяют государству, хранящему неиспользованные пятна крови. В нашем штате родители должны разрешить использовать пятна крови своего младенца для исследований.Если они откажутся, государство оставляет пятна крови на неопределенный срок. Родители имеют право потребовать уничтожения карты с пятнами крови. 19,20
Из-за серьезных последствий пропущенного диагноза после отказа от обследования новорожденного предоставляются информационные листы, и родителей просят подписать форму отказа. Скрининг слуха новорожденных и критический врожденный порок сердца (CCHD) также включены в программу скрининга новорожденных. Поскольку проверка слуха и CCHD являются неинвазивными тестами, родители крайне редко отказываются от них.
Скрининг слуха новорожденных и критический врожденный порок сердца (CCHD) также включены в программу скрининга новорожденных. Поскольку проверка слуха и CCHD являются неинвазивными тестами, родители крайне редко отказываются от них.
Отказ от вакцинации против гепатита В
Педиатры часто сталкиваются с просьбами отсрочить или отклониться от рекомендованного графика вакцинации, опубликованного AAP и CDC. 21 Эта проблема обычно проявляется вначале в яслях новорожденных при отказе или просьбе отложить вакцинацию против гепатита В (HBV). В нашем округе показатель снижения вакцинации против гепатита В при рождении составляет 22,2% в 2015 году, а в штате Мичиган — 21%. 17 Все матери должны пройти обследование на гепатит B во время беременности.Что касается положительных женщин, то до 90% их младенцев заболевают хроническим гепатитом В, если они не были вакцинированы и не получили иммуноглобулин против гепатита В в течение первых 12 часов жизни.
Рекомендуется: Почему подростки не обращаются за лечением от расстройства пищевого поведения?
Одна вакцина снижает вертикальную передачу инфекции на 75-90%. Поэтому в октябре 2016 года Консультативный комитет по практике иммунизации (ACIP) рекомендовал вводить вакцину против гепатита B в течение 24 часов после жизни для стабильных с медицинской точки зрения младенцев с массой тела более или равной 2000 г, чтобы избежать ошибок в интерпретации или ошибок в сообщении о результаты матери, которые могут привести к тяжелым последствиям для младенца.Это было подтверждено в заявлении о политике AAP в октябре 2017 года. 22
Поэтому в октябре 2016 года Консультативный комитет по практике иммунизации (ACIP) рекомендовал вводить вакцину против гепатита B в течение 24 часов после жизни для стабильных с медицинской точки зрения младенцев с массой тела более или равной 2000 г, чтобы избежать ошибок в интерпретации или ошибок в сообщении о результаты матери, которые могут привести к тяжелым последствиям для младенца.Это было подтверждено в заявлении о политике AAP в октябре 2017 года. 22
Чтобы уменьшить количество отказов, мы предоставили всем медсестрам стандартную, основанную на фактах формулировку для использования при обсуждении вакцины. Мы не требуем, чтобы родители подписывали форму отказа. В нашей больнице младенцы редко находятся на приеме у своего лечащего врача (PCP), пока они находятся в отделении для новорожденных. Поэтому, если родители отказываются от вакцины против гепатита В в больнице, мы документируем это и поощряем постоянный разговор с лечащим врачом.
Небезопасное положение во время сна
Безопасное положение во время сна (лежа на спине, в одиночестве на жестком матрасе, без посторонних предметов) имеет решающее значение для снижения риска внезапной детской смерти. 23 Исследования показали, что многих младенцев в отделениях для новорожденных кладут на бок из-за неточных представлений о риске аспирации в положении лежа. 24 Кроме того, родители часто держат младенцев на руках и засыпают, что приводит к незапланированному совместному использованию постели. Когда медицинские работники видят и разрешают такую практику, родители интерпретируют это как подтверждение своей безопасности и могут продолжать ее после выписки из больницы. 25
23 Исследования показали, что многих младенцев в отделениях для новорожденных кладут на бок из-за неточных представлений о риске аспирации в положении лежа. 24 Кроме того, родители часто держат младенцев на руках и засыпают, что приводит к незапланированному совместному использованию постели. Когда медицинские работники видят и разрешают такую практику, родители интерпретируют это как подтверждение своей безопасности и могут продолжать ее после выписки из больницы. 25
Очень важно, чтобы все ясли для новорожденных следовали рекомендациям AAP и помогали родителям соответствовать им. Больницы, которые реализуют политику безопасного сна, могут подать заявку на получение сертификата больницы безопасного сна 26 , чтобы признать их усилия. Когда медработники видят небезопасное положение младенца, очень важно информировать родителей о правильном положении во время сна. Для поощрения грудного вскармливания следует поощрять контакт кожа к коже в первый час жизни, пока мать может реагировать на младенца.После этого, если мать спит или занимается другими потребностями, ребенок должен лежать на спине на твердом матрасе без дополнительных одеял, одежды или других предметов, оставленных в люльке. 23
ДАЛЕЕ: Время выписки
Время выписки
Ранняя выписка определяется как выписка матери и ребенка в течение 48 часов после рождения. Типичная продолжительность пребывания в диаде мать-дитя сократилась с 1970-х до 1990-х годов. Большинство больниц внедрили политику ранней выписки новорожденных в 1990-х годах, и большинство диад мать-ребенок обычно выписывались через 24 часа после родов.Опасения по поводу того, что страховые компании вынуждают больницы к ранней и небезопасной выписке, привели к принятию Закона об охране здоровья новорожденных и матерей, который «запрещает ограничение пособий матерям и новорожденным в связи с продолжительностью пребывания в больнице в связи с родами. до менее 48 часов для вагинальных родов или 96 часов для кесарева сечения ». 27 Хотя закон приветствовался многими женщинами, некоторые предпочли бы более короткий срок пребывания. Это ставит поставщика услуг для новорожденных в положение, когда безопасная и ориентированная на пациента помощь может вступить в конфликт, когда у матери, которая предпочитает более короткое пребывание, есть младенец, которому требуется более длительное пребывание.
В 2015 году AAP выпустила заявление о политике в отношении пребывания в больнице здоровых доношенных новорожденных, в котором говорилось, что продолжительность пребывания в больнице должна «основываться на уникальных характеристиках каждой диады мать-ребенок, включая состояние здоровья матери. , здоровье и стабильность младенца, способность и уверенность матери заботиться о своем младенце, адекватность систем поддержки дома и доступ к соответствующему последующему уходу ». 28 Рекомендовано соблюдение 17 критериев перед выпиской доношенных новорожденных (рожденных между 37-0 / 7 и 41-6 / 7 неделями беременности после неосложненной беременности, родов и родоразрешения).Некоторые из критериев включают: стабильные показатели жизненно важных функций в течение> 12 часов в открытой кроватке; минимум 2 успешных кормления; отхождение стула; соответствующее возрасту мочеиспускание; обследование на желтуху или другие медицинские проблемы; обеспечение возможности семьи заботиться о новорожденном; подходящее автокресло и знания о том, как им правильно пользоваться; и доступ семьи к медицинскому обслуживанию для последующего наблюдения. Кроме того, необходимо оценить социальные и семейные факторы риска.
Младенцам с определенными заболеваниями потребуется более длительное пребывание в больнице для надлежащего наблюдения.Сроки выписки новорожденных с желтухой должны основываться на доступности амбулаторного отделения, лаборатории и услуг по уходу на дому; и время наблюдения следует руководствоваться гестационным возрастом и другими клиническими факторами риска. 29 Поздно недоношенные дети (гестационный возраст от 34 до 36-6 / 7 недель) подвержены повышенному риску температурной нестабильности, инфекций, респираторной недостаточности, апноэ, гипогликемии, затруднений с кормлением, потери веса и желтухи. Для тех поздно недоношенных детей, рожденных посредством кесарева сечения, более длительная госпитализация может снизить риск повторной госпитализации. 30,31 Для младенцев с риском неонатального абстинентного синдрома текущими рекомендациями является наблюдение за младенцами, которые подвергаются воздействию веществ короткого действия в течение не менее 3 дней и до 4-7 дней на предмет веществ длительного действия, таких как метадон или бупренорфин . 32
В некоторых случаях родители могут не осознавать риски этих состояний и важность стационарного наблюдения за младенцем, который выглядит здоровым и может нуждаться в дальнейшем обучении. Если ребенок находится в больнице дольше, чем ожидала мать, то задача врача-новорожденного — объяснить «почему», лежащую в основе его или ее процесса принятия медицинских решений.
Если семьи выписываются из больницы до 48 часов, им потребуется последующее наблюдение дома или в больнице в течение 48 часов. Иногда родители требуют выписки раньше, чем за 24 часа. Хотя некоторые больничные системы могут быть настроены для обеспечения круглосуточного доступа к предметам, которые обычно возникают перед выпиской (обследование новорожденных, CCHD, проверка слуха), большинство из них — нет. Если ребенка выписывают раньше, чем через 24 часа, необходимо определить процесс получения результатов обследования новорожденного после того, как ребенку исполнится 24 часа.Для этого требуется доступ в лабораторию с соответствующими картами тестирования и опытом правильного получения образцов.
Далее: Отказ от вакцины влияет на другие виды обычного ухода
Кроме того, родителям может потребоваться дополнительное объяснение важности этого тестирования, чтобы они правильно расставили приоритеты. Младенцы, выписанные раньше срока, могут не записаться на прием в клинику до выписки из больницы, и больницы должны отслеживать этих детей, чтобы убедиться, что они не потеряны для последующего наблюдения. Обсуждения с лечащим врачом новорожденного полезны при своевременной выписке.
Связь с PCP
Связь между больницей и PCP является важным аспектом безопасной выписки. В частности, при уходе за новорожденными, который обычно следует стандартному протоколу, важно четко информировать лечащего врача, когда этот стандарт не соблюдается. Документация о выписке должна быть оформлена таким образом, чтобы выделять любые нестандартные методы лечения, например, отказ от лечения. Это позволяет быстро распознать повышенные риски (например, VKDB), а также разработать индивидуальные коммуникационные стратегии (например, отказ от HBV).Обмен подробностями о состоявшихся обсуждениях, а также о конкретных проблемах родителей позволяет PCP спланировать оптимальное консультирование в офисе. Кроме того, этим младенцам может потребоваться целенаправленное наблюдение и специальные услуги, такие как скрининговые тесты новорожденных.
Формы отказа
Чтобы определить, нужна ли форма отказа, следует поговорить с юридическим отделом. Как правило, документации в медицинской карте достаточно. Формы отказа могут быть полезны для обеспечения того, чтобы пациенты получали соответствующее образование в отношении рисков и преимуществ вмешательства.Помимо формы отказа, мы также предоставляем стандартные информационные листы с указанием рисков и преимуществ. Родителям следует дать понять, что, если они подпишут форму отказа, они могут изменить свое решение и назначить лекарство.
Резюме
Отказы родителей в ясли для новорожденных случаются. Поставщики медицинских услуг должны знать об альтернативных методах лечения и знать, как реагировать на них, предоставляя ориентированную на пациента, но безопасную с медицинской точки зрения помощь. Предполагая, что мать здорова и готова к выписке, часто новорожденный затем сигнализирует о своей готовности к выписке с помощью способности к кормлению, веса, желтухи и других признаков.Информация об альтернативных методах, описанных в этой статье, предоставит поставщику информацию, которая окажется полезной при обходе отделения для новорожденных.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Королевский колледж акушеров и гинекологов. Заявление RCOG о неразрывании пуповины или «рождении лотоса». Доступно по адресу: https://www.rcog.org.uk/en/news/rcog-statement-on-umbilical-non-severance-or-lotus-birth. Опубликовано 1 декабря 2008 г. Проверено 3 января 2018 г.
2. Ханель Э., Ахмед Миннесота.Не пора ли перерезать шнур? Clin Pediatr (Phila) . 2009; 48 (8): 875-877.
3. Бакли SJ. Рождение лотоса: ритуал для нашего времени. Акушерка Сегодня Инт Акушерка . 2003; (67): 36-38.
4. Бернс Э. Больше, чем просто клинические отходы? Ритуалы плаценты у австралийских рожениц в домашних условиях . J Perinat Educ . 2014; 23 (1): 41-49.
5. Вестфол Р. Этнографический отчет о рождении лотоса. Акушерка Сегодня Инт Акушерка . 2003 (66): 34-36.
6.Бакли SJ. Мягкие роды, бережное материнство: мудрость и наука о мягком выборе при беременности, родах и воспитании детей . One Moon Press; 2005.
7. Департамент здравоохранения Западной Австралии. Уход в родах: ведение родов лотоса. Доступно по адресу: http://www.wnhs.health.wa.gov.au/development/manuals/O&G_guidelines/community_midwifery_program/Intrapartum Care / CMP Management of a Lotus Birth.pdf. Опубликовано в 2015 г. По состоянию на 3 января 2018 г.
8. Tricarico A, Bianco V, Di Blasà © AR, Iughetti L, Ferrari F, Berardi A.Рождение лотоса связано с идиопатическим неонатальным гепатитом. Педиатр Неонатол . 2017; 58 (3): 281-282.
9. Комитет акушерской практики Американского колледжа акушеров и гинекологов (ACOG). Задержка пережатия пуповины после родов. 2017; 684. Доступно по адресу: https://www.acog.org/Clinical-Guidance-and-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/Delayed-Umbilical-Cord-Clamping-After-Birth. Опубликовано в январе 2017 г. По состоянию на 3 января 2017 г.
10.Buser GL, Mato S, Zhang AY, Metcalf BJ, Beall B, Thomas AR. Примечания с мест: инфекция Streptococcus группы В с поздним началом, связанная с потреблением матерью капсул, содержащих обезвоженную плаценту — Орегон, 2016 г. MMWR Morb Mortal Wkly Rep . 2017; 66 (25): 677-678.
11. Фарр А., Червенак Ф.А., Маккалоу Л.Б., Берген Р.Н., Гренебаум А. Человеческая плацентофагия: обзор. Am J Obstet Gynecol . 2017; S0002-9378 (17): 30963-30968.
12. Михатч В.А., Бреггер С., Бронски Дж. И др .; Комитет ESPGHAN по питанию.Профилактика кровотечений из-за недостаточности витамина К у новорожденных: документ с изложением позиции Комитета по питанию ESPGHAN. J Педиатр Гастроэнтерол Нутр . 2016; 63 (1): 123-129.
13. Центры по контролю и профилактике заболеваний (CDC). Позднее кровотечение из-за недостаточности витамина K у младенцев, родители которых отказались от профилактики витамином K-Теннесси, 2013. MMWR Morb Mortal Wkly Rep . 2013; 62 (45): 901-902.
14. Hamrick HJ, Gable EK, Freeman EH, et al. Причины отказа от профилактики новорожденных витамином К: значение для управления и образования. Госпиталь Педиатр . 2016; 6 (1): 15-21.
15. Weddle M, Empey A, Crossen E, Green A, Green J, Phillipi CA. Причастны ли педиатры к кровотечению из-за дефицита витамина К? Педиатрия . 2015; 136 (4): 753-757.
16. Kimberlin DW, Brady MT, Jackson MA, Long SS. Гонококковая офтальмия. В: Красная книга: Отчет Комитета по инфекционным болезням за 2015 год . 30-е изд. Деревня Элк Гроув, штат Иллинойс: Американская академия педиатрии; 2015: раздел 5; 972.
17. Комитет Американской академии педиатрии (AAP) по вопросам плода и новорожденного, Комитет акушерской практики Американского колледжа акушеров и гинекологов (ACOG). Руководство по перинатальной помощи . 8-е изд. Элк-Гроув-Виллидж, Иллинойс: Американская академия педиатрии; 2017.
18. Целевая группа превентивных служб США. Клиническое заключение: офтальмологическая профилактика гонококковой офтальмии новорожденных: профилактические препараты. Доступно по адресу: https://www.uspreventiveservicestaskforce.org/Page/Document/ClinicalSummaryFinal/ocular-prophylaxis-for-gonococcal-ophthalmia-neonatorumpreventive-medication. Опубликовано в сентябре 2017 г. Проверено 3 января 2018 г.
19.Департамент здравоохранения и социальных служб штата Мичиган. Общая информация о скрининге новорожденных. Доступно по адресу: http://www.michigan.gov/mdhhs/0,5885,7-339-73971_4911_4916-233588—,00.html. Обновлено 26 декабря 2017 г. По состоянию на 3 января 2018 г.
20. Департамент общественного здравоохранения штата Мичиган. Директива об уничтожении остаточных образцов крови новорожденных. Доступно по адресу: http://www.michigan.gov/documents/mdch/Directive_to_Destroy_Form_revised_2.19.10_314558_7.pdf. Пересмотрено в октябре 2014 г. Проверено 3 января 2018 г.
21. Кемпе А., О’Лири С.Т., Кеннеди А. и др. Ответ врача на просьбу родителей распространить рекомендуемый график вакцинации. Педиатрия . 2015; 135 (4): 666-677.
22. Комитет по инфекционным болезням, Комитет по плодам и новорожденным. Ликвидация перинатального гепатита В: введение первой дозы вакцины в течение 24 часов после рождения. Педиатрия . 2017; 140 (3): e20171870.
23. Целевая группа по синдрому внезапной детской смерти. СВДС и другие младенческие смерти, связанные со сном: обновленные рекомендации 2016 г. по безопасной среде для сна младенцев. Педиатрия . 2016; 138 (5): e20162938.
24. Бартлоу К.Л., Картрайт С.Б., Шефферли Е.К. Знания медсестер и соблюдение рекомендаций по профилактике синдрома внезапной детской смерти. Педиатр-медсестра . 2016; 42 (1): 7-13.
25. Фон Кохорн И., Корвин М.Дж., Рыбин Д.В., Херен Т.С., Листер Г., Колсон Э.Р. Влияние предшествующих советов и убеждений матерей на положение сна младенца. Arch Pediatr Adolesc Med . 2010; 164 (4): 363-369.
26. Детские кроватки Halo Innovations Inc. Сертификация Национальной больницы безопасного сна для детей.Доступно по адресу: http://www.halosleep.com/national-safe-sleep-hospitalcertification/. Проверено 3 января 2018 г.
27. Национальная конференция законодательных собраний штатов. Опубликованы окончательные правила продолжительности пребывания в беременности. Федеральный регистр . 2008; 73 (203). Доступно по адресу: http://www.ncsl.org/research/health/final-maternity-length-of-stayrules-published.aspx. По состоянию на 3 января 2018 г.
28. Benitz WE, Комитет по плодам и новорожденным, Американская академия педиатрии. Пребывание в больнице здоровых доношенных новорожденных. Педиатрия . 2015; 135 (5): 948-953.
29. Чунг Е.К., Гейбл Е.К., Голден В.С. и др. Текущий объем практики ухода за новорожденными в стационарных условиях не интенсивной терапии. Госпиталь Педиатр . 2017; 7 (8): 471-482.
30. Гоял Н., Субисаррета Дж. Р., Смолл Д.С., Лорх С.А. Продолжительность пребывания и повторная госпитализация среди недоношенных новорожденных: подход с использованием инструментальных переменных. Госпиталь Педиатр . 2013; 3 (1): 7-15.
31. Мойер Л.Б., Гоял Н.К., Мейнзен-Дерр Дж. И др. Факторы, связанные с повторной госпитализацией у недоношенных детей на поздних сроках: согласованное исследование случай-контроль. Госпиталь Педиатр . 2014; 4 (5): 298-304.
32. Худак М.Л., Тан РК; Комитет по лекарствам, Комитет по плодам и новорожденным, Американская педиатрическая академия. Отмена лекарств у новорожденных. Педиатрия . 2012; 129 (2): e540-e560. Ошибка в: Педиатрия . 2014; 133 (5): 937.
Это нормально и как лечить?
Выделения из глаз часто возникают у новорожденных и обычно возникают из-за закупорки слезного протока. Часто можно лечить младенца с закупоркой слезного протока в домашних условиях.
Однако выделения, которые возникают наряду с другими симптомами в области глаз, такими как покраснение, отек или болезненность, могут быть признаком инфекции или другой проблемы с глазами. Новорожденному с такими симптомами необходимо обратиться к врачу.
В этой статье мы обсуждаем, являются ли выделения из глаз нормальным явлением, и объясняем, как их лечить в домашних условиях. Мы также оплачиваем лечение, другие причины, осложнения и время обращения к врачу.
Выделения из глаз у новорожденных — обычное дело и редко вызывает беспокойство.
Частой причиной выделений из глаз является закупорка слезного протока. Врачи иногда называют это состояние дакриостенозом или обструкцией носослезного протока.
Слезы образуются в слезной железе, которая находится прямо над глазом. Слезная жидкость помогает очищать и смазывать поверхность глаза.
Слезный канал, или носослезный канал, представляет собой небольшой канал, расположенный в углу глаза возле носа. Когда человек моргает, веки сливают слезную жидкость в эти протоки, которые отводят ее в нос.
Если слезный канал закупоривается, слезная жидкость может перестать стекать с поверхности глаза. Закупорки могут вызвать слезотечение, а в углах могут образоваться липкие выделения.
По данным Американской академии офтальмологии, почти 20 процентов новорожденных имеют закупорку слезного протока. Это состояние может возникать из-за того, что конец слезного протока не открывается должным образом при рождении ребенка. Закупорка слезного протока может повлиять на один или оба глаза ребенка.
Если выделения из глаз вызваны закупоркой слезного протока, они обычно проходят без лечения в течение 4–6 месяцев.
Родители или опекуны часто могут лечить новорожденного с закупоркой слезного протока в домашних условиях. Прежде чем прикасаться к области, близкой к глазам ребенка, необходимо вымыть руки теплой водой с мылом, чтобы предотвратить инфекции. После мытья рук тщательно промойте руки, чтобы мыло не попало в глаза ребенку.
Чтобы удалить выделения, окуните чистый кусок марли или мягкой ткани в немного теплой воды, а затем осторожно протрите угол глаза. Если закупорка слезного протока поражает оба глаза, всегда используйте новую ткань или марлю для очистки другого глаза.
Ветер, холодная погода и сильный солнечный свет могут усугубить симптомы, поэтому они могут помочь защитить глаза новорожденного от этих факторов.
Врач может также порекомендовать осторожно массировать закупоренный слезный проток, чтобы помочь ему открыться, и он продемонстрирует, как это сделать безопасно.
Для массажа слезного протока:
- Слегка прижмите кончик указательного пальца к внутренней переносице новорожденного со стороны закупоренного слезного протока.
- Сделайте 2 или 3 коротких движения пальцем вниз вдоль носа.Они должны быть мягкими, но твердыми.
- Выполняйте массаж два раза в день, один раз утром и один раз вечером.
Если сторона носа новорожденного покраснела или опухла, немедленно прекратите массаж и обратитесь к врачу.
Поделиться на PinterestВрач может использовать обезболивающие глазные капли перед лечением хронически закупоренных слезных протоков.У новорожденных закупорка слезных протоков имеет тенденцию открываться самостоятельно в течение нескольких месяцев после рождения. Однако, если закупорка не исчезла к 1 году жизни, врач может порекомендовать лечение, называемое зондированием носослезного протока.
Эта процедура включает введение небольшого зонда в слезный канал младенца. Используя зонды, размер которых постепенно увеличивается, врач сможет открыть слезный канал. Затем они будут использовать физиологический раствор, чтобы вымыть оставшийся мусор.
Иногда врач может также вставить небольшую трубку или стент в проток, чтобы он оставался открытым.
Перед проведением этой процедуры врач может дать ребенку глазные капли обезболивающего или поместить их под легкий общий наркоз.Это избавит малыша от боли или страданий.
Зондирование обычно помогает открыть слезный канал. Детям с серьезной закупоркой врач может порекомендовать более сложную хирургическую процедуру, называемую дакриоцисториностомией, чтобы очистить и открыть слезный проток.
Выделения из глаз у новорожденных также могут быть признаком конъюнктивита или конъюнктивита. Конъюнктивит — это воспаление конъюнктивы, которая представляет собой тонкую мембрану, защищающую переднюю часть глаза.В отличие от закупорки слезного протока, при конъюнктивите белая часть глаза часто становится красной.
Симптомы конъюнктивита у новорожденных могут включать:
- дренаж или выделения, которые появляются между 1 и 14 днями после рождения
- опухшие, красные или болезненные веки
- красные, раздраженные глаза
Конъюнктивит у новорожденных иногда может возникать одновременно закупорка слезного протока. Однако беременная женщина также может передать ребенку бактериальную или вирусную инфекцию во время родов, что может привести к конъюнктивиту.
Если конъюнктивит вызван инфекцией, он может быть серьезным, и новорожденному необходимо немедленно обратиться к врачу.
Если выделения из глаз вызваны инфекцией, врач может назначить местные, пероральные или внутривенные антибиотики.
Прикладывание теплой ткани к инфицированному глазу может помочь снять раздражение и уменьшить отек.
Химическое раздражение также может вызывать конъюнктивит у новорожденных. Медицинские работники часто назначают новорожденным антибактериальные глазные капли для предотвращения инфекций.Эти глазные капли иногда могут вызывать раздражение, которое может вызвать симптомы конъюнктивита.
Закупорка слезных протоков иногда может привести к инфекции, называемой дакриоциститом. Симптомы дакриоцистита могут включать:
- чрезмерные густые выделения из глаза
- покраснение в углу глаза
- болезненную шишку или припухлость сбоку от носа
- лихорадку
Если у новорожденного есть какая-либо из этих симптомов симптомы, родители или опекун должны показать их врачу.
Поделиться на Pinterest Человеку следует обратиться к педиатру, если слезные протоки ребенка не очищаются через несколько месяцев.Новорожденным с выделениями из глаз или очень слезящимися глазами следует обратиться к педиатру или глазному врачу, специализирующемуся на детях, который называется детским офтальмологом. Эти специалисты могут диагностировать причину выделений и проверить наличие признаков инфекции.
Также важно обратиться за медицинской помощью к младенцу, если его слезный проток остается заблокированным после 6-8 месяцев.
Новорожденным с признаками глазной инфекции следует немедленно обратиться к врачу. Признаки глазной инфекции могут включать:
- красные, болезненные или опухшие глаза
- опухшие веки
- желтый или зеленый гной или выделения
- шишка или припухлость на внутреннем углу глаза
выделения из глаз у новорожденных является обычным явлением и часто является результатом закупорки слезного протока. Блокировка обычно проходит сама собой в течение 4-6 месяцев.
Однако новорожденным с покраснением глаз, выделениями из глаз или чрезмерным слезотечением из глаз следует обратиться к врачу, чтобы диагностировать причину и исключить инфекцию глаз.
Родители и опекуны могут лечить ребенка с закупоркой слезного протока в домашних условиях, вытирая выделения и осторожно массируя эту область два раза в день. Врач может продемонстрировать, как это сделать.
Покраснение, отек или болезненность в области глаз могут указывать на глазную инфекцию. Немедленно обратитесь к врачу, если у ребенка есть эти признаки.
Это нормально и как лечить?
Выделения из глаз часто возникают у новорожденных и обычно возникают из-за закупорки слезного протока. Часто можно лечить младенца с закупоркой слезного протока в домашних условиях.
Однако выделения, которые возникают наряду с другими симптомами в области глаз, такими как покраснение, отек или болезненность, могут быть признаком инфекции или другой проблемы с глазами. Новорожденному с такими симптомами необходимо обратиться к врачу.
В этой статье мы обсуждаем, являются ли выделения из глаз нормальным явлением, и объясняем, как их лечить в домашних условиях. Мы также оплачиваем лечение, другие причины, осложнения и время обращения к врачу.
Выделения из глаз у новорожденных — обычное дело и редко вызывает беспокойство.
Частой причиной выделений из глаз является закупорка слезного протока. Врачи иногда называют это состояние дакриостенозом или обструкцией носослезного протока.
Слезы образуются в слезной железе, которая находится прямо над глазом. Слезная жидкость помогает очищать и смазывать поверхность глаза.
Слезный канал, или носослезный канал, представляет собой небольшой канал, расположенный в углу глаза возле носа. Когда человек моргает, веки сливают слезную жидкость в эти протоки, которые отводят ее в нос.
Если слезный канал закупоривается, слезная жидкость может перестать стекать с поверхности глаза. Закупорки могут вызвать слезотечение, а в углах могут образоваться липкие выделения.
По данным Американской академии офтальмологии, почти 20 процентов новорожденных имеют закупорку слезного протока. Это состояние может возникать из-за того, что конец слезного протока не открывается должным образом при рождении ребенка. Закупорка слезного протока может повлиять на один или оба глаза ребенка.
Если выделения из глаз вызваны закупоркой слезного протока, они обычно проходят без лечения в течение 4–6 месяцев.
Родители или опекуны часто могут лечить новорожденного с закупоркой слезного протока в домашних условиях. Прежде чем прикасаться к области, близкой к глазам ребенка, необходимо вымыть руки теплой водой с мылом, чтобы предотвратить инфекции. После мытья рук тщательно промойте руки, чтобы мыло не попало в глаза ребенку.
Чтобы удалить выделения, окуните чистый кусок марли или мягкой ткани в немного теплой воды, а затем осторожно протрите угол глаза. Если закупорка слезного протока поражает оба глаза, всегда используйте новую ткань или марлю для очистки другого глаза.
Ветер, холодная погода и сильный солнечный свет могут усугубить симптомы, поэтому они могут помочь защитить глаза новорожденного от этих факторов.
Врач может также порекомендовать осторожно массировать закупоренный слезный проток, чтобы помочь ему открыться, и он продемонстрирует, как это сделать безопасно.
Для массажа слезного протока:
- Слегка прижмите кончик указательного пальца к внутренней переносице новорожденного со стороны закупоренного слезного протока.
- Сделайте 2 или 3 коротких движения пальцем вниз вдоль носа.Они должны быть мягкими, но твердыми.
- Выполняйте массаж два раза в день, один раз утром и один раз вечером.
Если сторона носа новорожденного покраснела или опухла, немедленно прекратите массаж и обратитесь к врачу.
Поделиться на PinterestВрач может использовать обезболивающие глазные капли перед лечением хронически закупоренных слезных протоков.У новорожденных закупорка слезных протоков имеет тенденцию открываться самостоятельно в течение нескольких месяцев после рождения. Однако, если закупорка не исчезла к 1 году жизни, врач может порекомендовать лечение, называемое зондированием носослезного протока.
Эта процедура включает введение небольшого зонда в слезный канал младенца. Используя зонды, размер которых постепенно увеличивается, врач сможет открыть слезный канал. Затем они будут использовать физиологический раствор, чтобы вымыть оставшийся мусор.
Иногда врач может также вставить небольшую трубку или стент в проток, чтобы он оставался открытым.
Перед проведением этой процедуры врач может дать ребенку глазные капли обезболивающего или поместить их под легкий общий наркоз.Это избавит малыша от боли или страданий.
Зондирование обычно помогает открыть слезный канал. Детям с серьезной закупоркой врач может порекомендовать более сложную хирургическую процедуру, называемую дакриоцисториностомией, чтобы очистить и открыть слезный проток.
Выделения из глаз у новорожденных также могут быть признаком конъюнктивита или конъюнктивита. Конъюнктивит — это воспаление конъюнктивы, которая представляет собой тонкую мембрану, защищающую переднюю часть глаза.В отличие от закупорки слезного протока, при конъюнктивите белая часть глаза часто становится красной.
Симптомы конъюнктивита у новорожденных могут включать:
- дренаж или выделения, которые появляются между 1 и 14 днями после рождения
- опухшие, красные или болезненные веки
- красные, раздраженные глаза
Конъюнктивит у новорожденных иногда может возникать одновременно закупорка слезного протока. Однако беременная женщина также может передать ребенку бактериальную или вирусную инфекцию во время родов, что может привести к конъюнктивиту.
Если конъюнктивит вызван инфекцией, он может быть серьезным, и новорожденному необходимо немедленно обратиться к врачу.
Если выделения из глаз вызваны инфекцией, врач может назначить местные, пероральные или внутривенные антибиотики.
Прикладывание теплой ткани к инфицированному глазу может помочь снять раздражение и уменьшить отек.
Химическое раздражение также может вызывать конъюнктивит у новорожденных. Медицинские работники часто назначают новорожденным антибактериальные глазные капли для предотвращения инфекций.Эти глазные капли иногда могут вызывать раздражение, которое может вызвать симптомы конъюнктивита.
Закупорка слезных протоков иногда может привести к инфекции, называемой дакриоциститом. Симптомы дакриоцистита могут включать:
- чрезмерные густые выделения из глаза
- покраснение в углу глаза
- болезненную шишку или припухлость сбоку от носа
- лихорадку
Если у новорожденного есть какая-либо из этих симптомов симптомы, родители или опекун должны показать их врачу.
Поделиться на Pinterest Человеку следует обратиться к педиатру, если слезные протоки ребенка не очищаются через несколько месяцев.Новорожденным с выделениями из глаз или очень слезящимися глазами следует обратиться к педиатру или глазному врачу, специализирующемуся на детях, который называется детским офтальмологом. Эти специалисты могут диагностировать причину выделений и проверить наличие признаков инфекции.
Также важно обратиться за медицинской помощью к младенцу, если его слезный проток остается заблокированным после 6-8 месяцев.
Новорожденным с признаками глазной инфекции следует немедленно обратиться к врачу. Признаки глазной инфекции могут включать:
- красные, болезненные или опухшие глаза
- опухшие веки
- желтый или зеленый гной или выделения
- шишка или припухлость на внутреннем углу глаза
выделения из глаз у новорожденных является обычным явлением и часто является результатом закупорки слезного протока. Блокировка обычно проходит сама собой в течение 4-6 месяцев.
Однако новорожденным с покраснением глаз, выделениями из глаз или чрезмерным слезотечением из глаз следует обратиться к врачу, чтобы диагностировать причину и исключить инфекцию глаз.
Родители и опекуны могут лечить ребенка с закупоркой слезного протока в домашних условиях, вытирая выделения и осторожно массируя эту область два раза в день. Врач может продемонстрировать, как это сделать.
Покраснение, отек или болезненность в области глаз могут указывать на глазную инфекцию. Немедленно обратитесь к врачу, если у ребенка есть эти признаки.
Это нормально и как лечить?
Выделения из глаз часто возникают у новорожденных и обычно возникают из-за закупорки слезного протока. Часто можно лечить младенца с закупоркой слезного протока в домашних условиях.
Однако выделения, которые возникают наряду с другими симптомами в области глаз, такими как покраснение, отек или болезненность, могут быть признаком инфекции или другой проблемы с глазами. Новорожденному с такими симптомами необходимо обратиться к врачу.
В этой статье мы обсуждаем, являются ли выделения из глаз нормальным явлением, и объясняем, как их лечить в домашних условиях. Мы также оплачиваем лечение, другие причины, осложнения и время обращения к врачу.
Выделения из глаз у новорожденных — обычное дело и редко вызывает беспокойство.
Частой причиной выделений из глаз является закупорка слезного протока. Врачи иногда называют это состояние дакриостенозом или обструкцией носослезного протока.
Слезы образуются в слезной железе, которая находится прямо над глазом. Слезная жидкость помогает очищать и смазывать поверхность глаза.
Слезный канал, или носослезный канал, представляет собой небольшой канал, расположенный в углу глаза возле носа. Когда человек моргает, веки сливают слезную жидкость в эти протоки, которые отводят ее в нос.
Если слезный канал закупоривается, слезная жидкость может перестать стекать с поверхности глаза. Закупорки могут вызвать слезотечение, а в углах могут образоваться липкие выделения.
По данным Американской академии офтальмологии, почти 20 процентов новорожденных имеют закупорку слезного протока. Это состояние может возникать из-за того, что конец слезного протока не открывается должным образом при рождении ребенка. Закупорка слезного протока может повлиять на один или оба глаза ребенка.
Если выделения из глаз вызваны закупоркой слезного протока, они обычно проходят без лечения в течение 4–6 месяцев.
Родители или опекуны часто могут лечить новорожденного с закупоркой слезного протока в домашних условиях. Прежде чем прикасаться к области, близкой к глазам ребенка, необходимо вымыть руки теплой водой с мылом, чтобы предотвратить инфекции. После мытья рук тщательно промойте руки, чтобы мыло не попало в глаза ребенку.
Чтобы удалить выделения, окуните чистый кусок марли или мягкой ткани в немного теплой воды, а затем осторожно протрите угол глаза. Если закупорка слезного протока поражает оба глаза, всегда используйте новую ткань или марлю для очистки другого глаза.
Ветер, холодная погода и сильный солнечный свет могут усугубить симптомы, поэтому они могут помочь защитить глаза новорожденного от этих факторов.
Врач может также порекомендовать осторожно массировать закупоренный слезный проток, чтобы помочь ему открыться, и он продемонстрирует, как это сделать безопасно.
Для массажа слезного протока:
- Слегка прижмите кончик указательного пальца к внутренней переносице новорожденного со стороны закупоренного слезного протока.
- Сделайте 2 или 3 коротких движения пальцем вниз вдоль носа.Они должны быть мягкими, но твердыми.
- Выполняйте массаж два раза в день, один раз утром и один раз вечером.
Если сторона носа новорожденного покраснела или опухла, немедленно прекратите массаж и обратитесь к врачу.
Поделиться на PinterestВрач может использовать обезболивающие глазные капли перед лечением хронически закупоренных слезных протоков.У новорожденных закупорка слезных протоков имеет тенденцию открываться самостоятельно в течение нескольких месяцев после рождения. Однако, если закупорка не исчезла к 1 году жизни, врач может порекомендовать лечение, называемое зондированием носослезного протока.
Эта процедура включает введение небольшого зонда в слезный канал младенца. Используя зонды, размер которых постепенно увеличивается, врач сможет открыть слезный канал. Затем они будут использовать физиологический раствор, чтобы вымыть оставшийся мусор.
Иногда врач может также вставить небольшую трубку или стент в проток, чтобы он оставался открытым.
Перед проведением этой процедуры врач может дать ребенку глазные капли обезболивающего или поместить их под легкий общий наркоз.Это избавит малыша от боли или страданий.
Зондирование обычно помогает открыть слезный канал. Детям с серьезной закупоркой врач может порекомендовать более сложную хирургическую процедуру, называемую дакриоцисториностомией, чтобы очистить и открыть слезный проток.
Выделения из глаз у новорожденных также могут быть признаком конъюнктивита или конъюнктивита. Конъюнктивит — это воспаление конъюнктивы, которая представляет собой тонкую мембрану, защищающую переднюю часть глаза.В отличие от закупорки слезного протока, при конъюнктивите белая часть глаза часто становится красной.
Симптомы конъюнктивита у новорожденных могут включать:
- дренаж или выделения, которые появляются между 1 и 14 днями после рождения
- опухшие, красные или болезненные веки
- красные, раздраженные глаза
Конъюнктивит у новорожденных иногда может возникать одновременно закупорка слезного протока. Однако беременная женщина также может передать ребенку бактериальную или вирусную инфекцию во время родов, что может привести к конъюнктивиту.
Если конъюнктивит вызван инфекцией, он может быть серьезным, и новорожденному необходимо немедленно обратиться к врачу.
Если выделения из глаз вызваны инфекцией, врач может назначить местные, пероральные или внутривенные антибиотики.
Прикладывание теплой ткани к инфицированному глазу может помочь снять раздражение и уменьшить отек.
Химическое раздражение также может вызывать конъюнктивит у новорожденных. Медицинские работники часто назначают новорожденным антибактериальные глазные капли для предотвращения инфекций.Эти глазные капли иногда могут вызывать раздражение, которое может вызвать симптомы конъюнктивита.
Закупорка слезных протоков иногда может привести к инфекции, называемой дакриоциститом. Симптомы дакриоцистита могут включать:
- чрезмерные густые выделения из глаза
- покраснение в углу глаза
- болезненную шишку или припухлость сбоку от носа
- лихорадку
Если у новорожденного есть какая-либо из этих симптомов симптомы, родители или опекун должны показать их врачу.
Поделиться на Pinterest Человеку следует обратиться к педиатру, если слезные протоки ребенка не очищаются через несколько месяцев.Новорожденным с выделениями из глаз или очень слезящимися глазами следует обратиться к педиатру или глазному врачу, специализирующемуся на детях, который называется детским офтальмологом. Эти специалисты могут диагностировать причину выделений и проверить наличие признаков инфекции.
Также важно обратиться за медицинской помощью к младенцу, если его слезный проток остается заблокированным после 6-8 месяцев.
Новорожденным с признаками глазной инфекции следует немедленно обратиться к врачу. Признаки глазной инфекции могут включать:
- красные, болезненные или опухшие глаза
- опухшие веки
- желтый или зеленый гной или выделения
- шишка или припухлость на внутреннем углу глаза
выделения из глаз у новорожденных является обычным явлением и часто является результатом закупорки слезного протока. Блокировка обычно проходит сама собой в течение 4-6 месяцев.
Однако новорожденным с покраснением глаз, выделениями из глаз или чрезмерным слезотечением из глаз следует обратиться к врачу, чтобы диагностировать причину и исключить инфекцию глаз.
Родители и опекуны могут лечить ребенка с закупоркой слезного протока в домашних условиях, вытирая выделения и осторожно массируя эту область два раза в день. Врач может продемонстрировать, как это сделать.
Покраснение, отек или болезненность в области глаз могут указывать на глазную инфекцию. Немедленно обратитесь к врачу, если у ребенка есть эти признаки.
Инфекции глаз у младенцев и детей
Если белок глаза вашего ребенка и внутренняя часть его нижнего века стали красными, вероятно, у него есть заболевание, называемое конъюнктивит.Это воспаление, также известное как конъюнктивит, может быть болезненным и зудящим, обычно сигнализирует об инфекции, но может быть вызвано другими причинами, такими как раздражение, аллергическая реакция или (редко) более серьезное состояние. Это часто сопровождается слезотечением и выделениями, которые являются способом тела попытаться вылечить или исправить ситуацию.
Если у вашего ребенка красные глаза, ему необходимо как можно скорее обратиться к педиатру. Глазные инфекции обычно длятся от семи до десяти дней. Врач поставит диагноз и при наличии показаний назначит необходимые лекарства. Никогда не вводите ранее открытые лекарства или чужие глазные лекарства в глаз вашего ребенка. Это может вызвать серьезные повреждения.
У новорожденного:
Серьезные глазные инфекции могут возникнуть в результате контакта с бактериями во время прохождения через родовые пути, поэтому всем младенцам лечат глазная мазь с антибиотиком или капли в родильном зале. Такие инфекции необходимо лечить на ранней стадии, чтобы предотвратить серьезные осложнения.
Глазные инфекции, возникающие после периода новорожденности:
Эти инфекции могут быть неприглядными из-за покраснения глаз и желтых выделений, которые обычно их сопровождают, и они могут вызывать у ребенка дискомфорт, но редко бывают серьезными.Их могут вызывать несколько разных вирусов или бактерий. Если ваш педиатр считает, что проблема вызвана бактериями, обычно можно использовать глазные капли с антибиотиками. Конъюнктивит, вызванный вирусами, не следует лечить антибиотиками.
Глазные инфекции очень заразны!
За исключением применения капель или мази, вам следует избегать прямого контакта с глазами вашего ребенка или их выделений до тех пор, пока лекарство не будет использовано в течение нескольких дней и не появятся признаки исчезновения покраснения.Тщательно мойте руки до и после прикосновения к области вокруг инфицированного глаза. См. Как давать глазные капли и глазную мазь .
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
