«Массаж и ЛФК при дисплазии. Виды дисплазии».
Медбрат по массажу Абдрашитов Ю.. провел для родителей мастер класс на тему: «Массаж и ЛФК при дисплазии. Виды дисплазии». Цель занятия было, ознакомить и обучить родителей с элементами массажа и ЛФК при данном заболевании.
Дисплазия тазобедренного сустава – врожденное заболевание, которое обнаруживается уже в раннем возрасте, оно способно серьезно осложнить жизнь ребенку. Врачи настаивают, что бороться с ним следует как можно раньше, пока у малыша еще продолжается формирование костно-мышечной системы. Одним из методов лечения данного заболевания обычно назначаемым детскими ортопедами является массаж. Массаж при дисплазии тазобедренного сустава лучше всего доверить профессиональному массажисту, однако некоторые простейшие элементы массажа родители могут делать и самостоятельно, с которыми и ознакомил родителей медбрат.
Он так же рассказал, что массаж при дисплазии проводится в течение 15-20 минут. Первые 5-7 минут занимает общий массаж, цель которого «разогреть» малыша, активизировать все его органы и системы. Для общего массажа применяются следующие приемы: 1. Поглаживание; 2. Растирание.
Далее он отметил, что еще одним из основных средств борьбы с таким недугом, как дисплазия тазобедренных суставов является лечебная физкультура (ЛФК). Главная задача ЛФК – снять напряжение и укрепить мышцы тазобедренного сустава, максимально восстановить объём движений и, что немаловажно, организовать двигательную активность ребенка для его полноценного и гармоничного физического развития. Медбрат по массажу продемонстрировал некоторые виды лечебной физкультуры при данном заболевании.
В заключении он отметил, что массаж и лечебная гимнастика при дисплазии тазобедренных суставов проводятся в соответствии с возрастными особенностями ребенка. Рефлекторные упражнения начинаем использовать с первых дней жизни ребенка в виде пассивных упражнений, основанных на безусловных рефлексах: при прикосновении к стопам ребенок отталкивается ножками, при проведении пальцем по стопе происходит ее разгибание. Полезно вызывать у ребенка активные движения ножками и всем телом в ответ на ваши поглаживания и обращения к нему.
Дисплазия тазобедренных суставов у грудничков — добрый доктор
04 Фев Дисплазия тазобедренных суставов у грудничков
Posted at 16:50h in Статьи по педиатрии by adminДТС – это часто встречающееся заболевание опорно-двигательного аппарата. Суть его состоит в неправильном взаиморасположении элементов тазобедренного сустава (суставная впадина, головка бедренной кости, суставная капсула, связочный аппарат), в зависимости от степени смещения головки бедренной кости в вертлужной впадине различают вывих, подвывих или предвывих бедра.
Тазобедренный сустав новорождённого даже в норме является незрелой биомеханической структурой: его суставная впадина уплощена, она расположена более вертикально, в сравнении с «взрослым суставом», связки сустава избыточно эластичные. Бедренная головка удерживается в суставной впадине за счёт напряжения суставной капсулы, собственной связки (круглой связки тазобедренного сустава). Смещению бедренной кости вверх препятствует хрящевая пластинка вертлужной впадины, которая называется «лимбус» (вертлужная губа — labrum — [лат.] губа, край). При дисплазии существенно изменяется форма, взаимоотношение и размеры всех структур тазобедренного сустава.
Развитие тазобедренного сустава происходит в процессе тесного взаимодействия головки бедра и вертлужной впадины.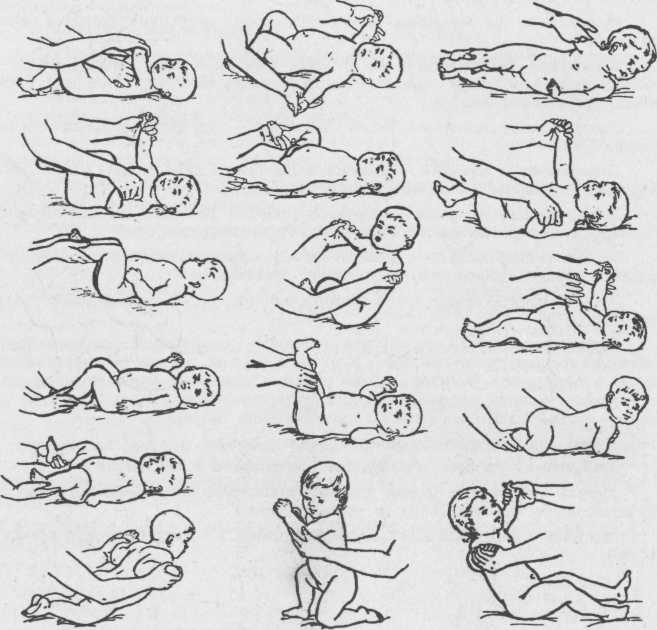 Распределение нагрузки на костные структуры определяет форму и головки бедра и вертлужной впадины, а также геометрию сустава в целом.
Распределение нагрузки на костные структуры определяет форму и головки бедра и вертлужной впадины, а также геометрию сустава в целом.
До первой половины прошлого столетия учитывали только тяжёлую форму дисплазии (врождённый вывих бедра). В те годы «лёгкие формы» дисплазии не выявляли и не лечили. С 70-х — 90 гг. применяют термин «дисплазия тазобедренного сустава», понимая под этим не только вывих, но и предвывих и подвывих тазобедренного сустава. Следует отметить, что отсутствие четких стандартов и опасение пропустить тяжёлую ортопедическую патологию является причиной гипердиагностики. Дилемма «незрелый тазобедренный сустав и предвывих» обычно решается в пользу дисплазии, что увеличивает цифры заболеваемости.
Группа риска по ДТБ являются:
– наличие дисплазии суставов у родителей (наследственный фактор)
– тазовое предлежание плода
– крупный плод
– патология беременности.
Можно выделить несколько клинических симптомов ДТС:
– асимметрия кожных складок
– ограничение отведения бедра
– укорочение бедра
– симптом щелчка (или соскальзывания)
Прежде всего обращают внимания на симметричность кожных складок бедра
Основной признак дисплазии тазобедренного сустава – это ограничение пассивного отведения бёдер: ребёнок лежит на спине, согните его ножки в тазобедренных и коленных суставах под прямым углом и мягко разведите его бёдра в стороны, пассивное отведение ограничено со стороны поражения сустава. Иногда, когда ребёнок не даёт отвести бёдра в положении на спине, легко определить ограничение движения в положении ребёнка на животе при сгибании ног, как при ползании.
Диагноз «дисплазия тазобедренного сустава» ставят прежде всего на основании клинических признаков, результатов ультразвукового исследования и рентгенодиагностики. Ультразвуковое и рентгенологическое исследование – информативные и чрезвычайно важные методы диагностики, но являются вторичными по отношению к клиническим методам.
Своевременно заподозрить или поставить диагноз должен врач-ортопед при осмотре новорождённых в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем пациентам и деткам из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза.
Прохождение грамотно подобранного курса лечения в самом раннем возрасте стимулирует дальнейшее правильное развитие сустава – когда мышцы работают правильно, сустав находится в нужном положении. ЛФК при врожденном вывихе бедра с применением современных методик в комплексе с массажем и физиотерапией способны вернуть ножке полноценную подвижность, и проблемы уйдут раз и навсегда.
Гораздо легче проходит лечение дисплазии тазобедренного сустава у грудничков, поскольку у них еще идет процесс формирования суставов. С возрастом ткани в этой области становятся плотнее, жестче – и коррекция осложняется и затягивается. Кроме того, с течением времени организм приспосабливается к наличию такого дефекта, и возникает множество дополнительных нарушений в организме, которые тоже нужно корректировать отдельно
Основными принципами лечения ДТС являются: раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания (различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений), лечебный массаж и гимнастика (активные движения в тазобедренных суставах в пределах дозволенного диапазона). Носить малыша следует, поддерживая его одной рукой за спинку, другой – под ягодицы. При этом ребенок должен своими широко расставленными ножками как бы обнимать туловище взрослого.
Массаж и лечебная гимнастика проводятся на основе общеукрепляющего комплекса, соответствующего возрасту и развитию ребёнка, но только с разрешения врача-ортопеда. Особенности массажа – применяют более тщательный и дифференцированный массаж поясничной области, ягодиц, области тазобедренного сустава, массаж чередуется с упражнениями лечебной гимнастики. В положении ребёнка на спине проводится массаж передненаружных поверхностей ног (поглаживание и растирание) в сочетании с приёмами расслабления приводящих мышц бедра, сгибание ног ребёнка в коленных и тазобедренных суставах и мягкое пластичное разведение бёдер. Не следует допускать резких движений, чтобы не вызвать боли при рефлекторном сокращении приводящих мышц бедра и негативной реакции ребёнка на процедуру, поэтому для расслабления приводящих мышц бёдер делают точечный массаж (расслабляющий метод) с одновременным отведением ноги. Расслабление приводящих мышц бёдер ребёнка (перед их разведением) достигается также вибрационным массажем бёдер, покачиванием таза ребёнка, лежащего на опоре, на весу. Вращение бедра по его оси внутрь проводится также в положении ребёнка на спине: одной рукой зафиксируйте тазобедренный сустав, ладонью другой руки мягко обхватите ножку ниже колена ребёнка и, слегка надавливая на нее, постепенно производите вращение бедра по его оси вовнутрь. Этим упражнением достигается мягкое давление головки бедренной кости на суставную (вертлужную) впадину. В положении ребёнка на животе сделайте поглаживание и растирание задненаружных поверхностей ног, после чего поочерёдно отведите согнутые ноги малыша в стороны (как при ползании), фиксируя его таз, затем согните обе ножки, одновременно разводя колени в стороны.
Временно, до разрешения ортопеда, нельзя делать упражнения в рефлекторной ходьбе, «подтанцовывание», приседания. Переводить ребёнка в положение на корточках, стоя, невыполнение этого условия приводит к ещё большим деформациям тазобедренного сустава.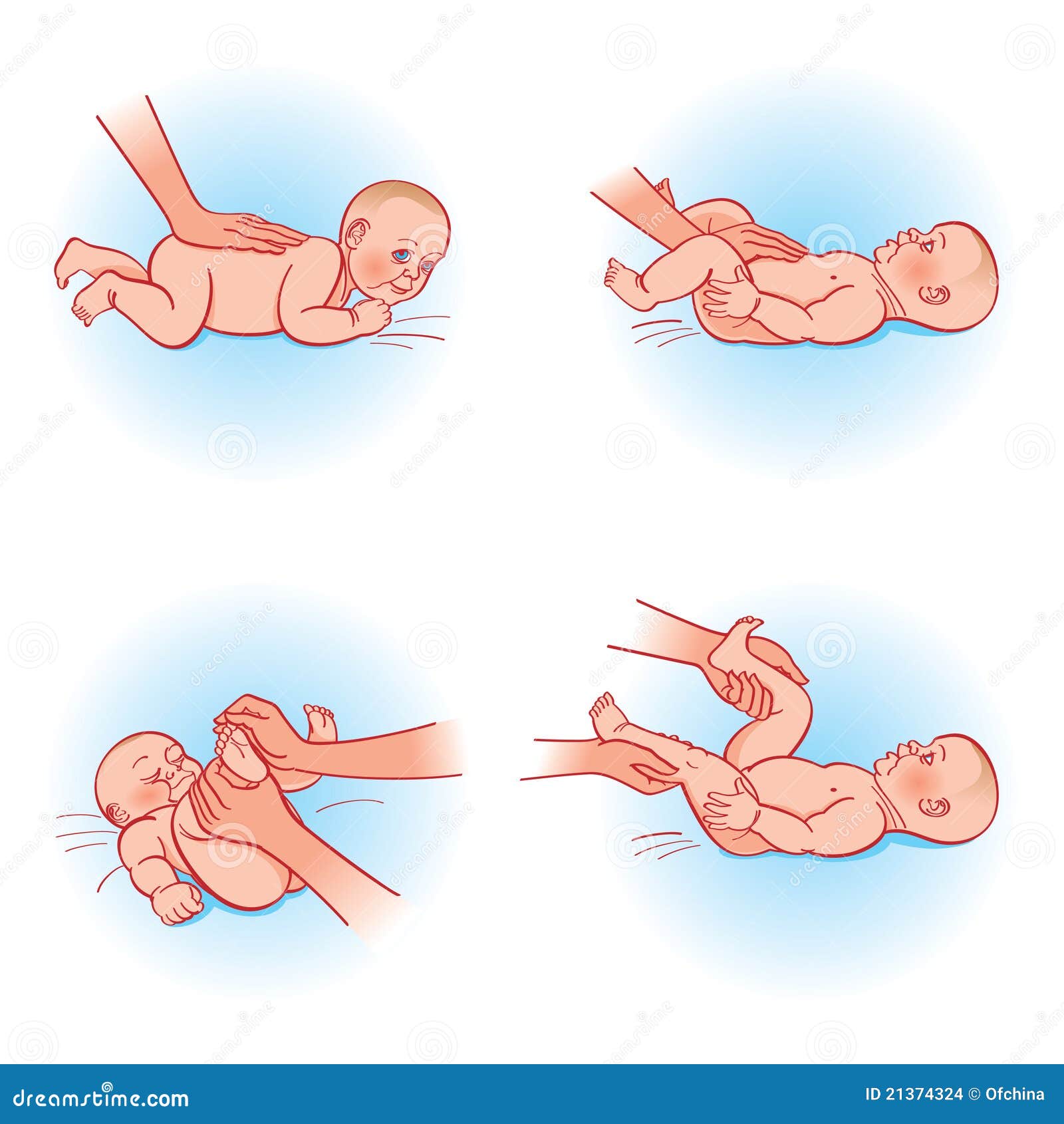 Рефлекторная ходьба возможна во время купания, так как в воде тело ребёнка значительно легче и, следовательно, осевая нагрузка на тазобедренный сустав меньше. Для тренировки опорной функции стоп рекомендуются упражнения в положении ребёнка лёжа на животе и спине, на мяче, опору для стоп создают рукой или мячом. Очень полезно упражнение ладушки стопами, которое должно стать любимой игрой вашего малыша. Приёмы лечебной гимнастики следует повторять при каждом пеленании по 10-15 раз, при лечении ребёнка в ортопедических шинах массаж и упражнения проводятся в объёме, допускаемом укладкой.
Рефлекторная ходьба возможна во время купания, так как в воде тело ребёнка значительно легче и, следовательно, осевая нагрузка на тазобедренный сустав меньше. Для тренировки опорной функции стоп рекомендуются упражнения в положении ребёнка лёжа на животе и спине, на мяче, опору для стоп создают рукой или мячом. Очень полезно упражнение ладушки стопами, которое должно стать любимой игрой вашего малыша. Приёмы лечебной гимнастики следует повторять при каждом пеленании по 10-15 раз, при лечении ребёнка в ортопедических шинах массаж и упражнения проводятся в объёме, допускаемом укладкой.
Примерное занятие при дисплазии тазобедренного сустава с ребёнком в возрасте от двух недель до трёх месяцев:
Исходное положение: ребёнок лежит на спине:
- Общий поглаживающий массаж рук и ног.
- Поглаживание живота- исходное положение: Ребёнок лежит на животе.
- Выкладывание на живот с разведёнными ногами.
- Поглаживание спины.
- Массаж поясничной области.
- Массаж ягодичных мышц, области тазобедренных суставов.
- Массаж задненаружной поверхности ног.
- Отведение согнутых ног в стороны (как при ползании).
- парение – исходное положение: ребёнок лежит на спине.
- Массаж передненаружной поверхности ног.
- Разведение согнутых ног.
- Вращение бедра вовнутрь.
- Массаж стоп.
- Рефлекторные упражнения для стоп.
- Упражнения на мяче.
Все выше описанные манипуляции должен делать только человек с медицинским образованием, имеющий соответствующую специализацию. Только специалист знает особенности организма грудничка и умеет давать суставам и мышцам крохи именно ту нагрузку, которая требуется. Он хорошо понимает, какую мышцу нужно расслабить, а какую заставить работать, чтобы вывих не усугублялся в результате движения этих мышц в повседневной жизни.
Кроме того, большое значение имеет практический навык массажа в игровой форме – малыши легко переносят любые манипуляции с ножками и ручками только при условии, что им интересно, весело и приятно.
В нашем медицинском цетре все специалисты по массажу имеют большой опыт в лечении дисплазии тазобедренных суставов у грудничков. Они хорошо подготовлены к работе с маленькими пациентами, умеют развеселить и отвлечь. Поэтому Ваша кроха не только избавится от проблем со здоровьем, но и весело проведет время за игрой. Прогноз заболевания является относительно благоприятным при раннем диагностировании и своевременно начатом лечении.
Статью подготовила медсестра по массажу 1 категории
Касинич Галина Вячеславовна
Лечение дисплазии тазобедренных суставов в клинике «Чудо Доктор»
По статистике, с дисплазией тазобедренных суставов у новорожденного сталкиваются родители троих из ста малышей.
Врачи под термином «дисплазия» подразумевают врожденное недоразвитие сустава, которое приводит к нарушению его работы и в самом тяжелом случае может стать причиной хронического вывиха бедра.
Подобное заболевание при отсутствии лечения ничем хорошим не заканчивается. Нарушение функции нижней конечности, походки, боли в тазобедренных суставах и высокий риск инвалидности — вот последствия запущенной дисплазии. А потому всем родителям нужно знать первые признаки дисплазии тазобедренных суставов у детей и понимать важность своевременных визитов к ортопеду. Ранняя диагностика и правильное лечение помогут избежать осложнений. Помните, чем раньше будет поставлен диагноз, тем более благоприятным будет прогноз!
Единого мнения специалистов по поводу развития дисплазии тазобедренного сустава у детей до сих пор нет. По одной из версий, основная причина — порок развития суставных тканей на ранних сроках беременности (первые 2-3 месяца). К этому предрасполагают неблагоприятная экология, воздействие токсичных веществ и некоторые инфекционные заболевания.
По другой теории, на развитие суставов действует высокий уровень окситоцина — гормона, вызывающего начало родов. Накапливающийся к III триместру, окситоцин повышает тонус бедренных мышц плода, в результате чего постепенно развивается подвывих тазобедренных суставов. Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Еще повышают риск неправильное внутриутробное положение плода и затянувшиеся тяжелые роды (в ягодичном предлежании).
Склонность к дисплазии нередко передается по наследству, поэтому, если такие случаи уже были у кого-то из родственников, нужно заранее подумать о ранней диагностике.
Первые признаки дисплазии тазобедренных суставов у детей
Заподозрить неладное родители могут и сами, еще до консультации ортопеда. Чаще всего это происходит при тяжелой форме заболевания, когда головка бедренной кости полностью выходит из суставной впадины. В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют. Однако есть основные признаки:
- ограничение подвижности (разведения) бедер, нередко малыш начинает плакать при попытке отвести ножку в сторону;
- асимметрия (несовпадение) паховых и ягодичных складок, которые становятся более выраженными на поврежденной стороне.
Но наличие только этих симптомов при дисплазии тазобедренного сустава у ребенка не является абсолютным признаком болезни и может быть следствием нарушения мышечного тонуса.
В случае вывиха тазобедренный сустав практически утрачивает свои функции, а пораженная ножка укорачивается. Возникает «симптом щелчка» — соскальзывание головки бедренной кости с поверхности сустава при сгибании ножек ребенка в коленных и тазобедренных суставах, а также ее вправление при их разведении.
Диагностика дисплазии тазобедренных суставов
Если дисплазия тазобедренного сустава не была диагностирована в первые 6 месяцев жизни после родов, то поражение сустава прогрессирует — конечность еще более укорачивается, формируется патологическая («утиная») походка или перемежающаяся хромота (при двустороннем вывихе).
Диагностику дисплазии нередко проводят еще в роддоме. Если этого не произошло (в последнее время УЗИ делают только при наличии проблем), то родители могут сами попросить педиатра провести обследование. Оно безопасно для здоровья малыша и гарантирует высокую точность диагноза.
Однако, если однократное УЗИ показало нормальное развитие суставов, все равно не забывайте о постоянном наблюдении у ортопеда. Плановые обследования помогут ребенку избежать возможных проблем.
Первый визит к ортопеду должен состояться не позднее 1 месяца, тогда же выполняется обязательное УЗИ тазобедренного сустава. Это непременное условие ранней диагностики дисплазии. Повторное обследование проводят к концу 3-го, началу 4-го месяцев, тогда же доктор может порекомендовать сделать рентген. Наиболее сложен для диагностики подвывих тазобедренного сустава, который практически никак себя не проявляет и может быть замечен только на рентгеновском снимке.
Отнеситесь серьезно к профилактическому наблюдению у ортопеда — сроки осмотра назначены не случайно, каждый из них связан с важным этапом в детском развитии. Так, если дисплазию удалось выявить в первые 3 месяца жизни малыша, то после курса лечения работоспособность сустава полностью восстанавливается (как правило, к 6-8 месяцам), и отдаленных последствий не возникает.
Лечение дисплазии тазобедренных суставов
Чем младше ребенок, тем легче проходит лечение дисплазии. Например, у малышей до 3-х месяцев сустав может восстановиться самостоятельно, при условии, что детские ножки все время будут находиться в нужном положении. Именно поэтому основной метод лечения на ранних стадиях болезни — свободное пеленание, при котором ножки ребенка находятся в разведенном состоянии.
Но если лечение и профилактика не проводились в первые 3 месяца жизни, то для полного выздоровления потребуется более серьезное и длительное лечение. Опасность нераспознанной дисплазии в том, что кости малыша в силу возрастных особенностей очень гибкие и подвержены различным деформациям. Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций. Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении. Через некоторое время сустав постепенно «закрепляется» и начинает правильно развиваться.
Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций. Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении. Через некоторое время сустав постепенно «закрепляется» и начинает правильно развиваться.
В возрасте 2-3-х месяцев маленьким пациентам с подозрением на дисплазию рентген обычно не проводят, так как даже с неподтвержденным диагнозом принято назначать профилактический курс лечения: применение мягких разводящих шин, курс лечебной гимнастики (с отводяще-круговыми движениями) и массаж ягодичных мышц. Шинирование и массаж хорошо сочетаются с методами физиотерапии, ускоряя выздоровление.
Наблюдение дисплазии тазобедренных суставов
К концу первого года жизни все малыши снова проходят плановое обследование у ортопеда. Тогда условно выделяют несколько групп:
- дети с дисплазией, не получавшие никакого лечения;
- дети с тяжелыми, слабо корректируемыми формами дисплазии;
- малыши с остаточными явлениями дисплазии.
Каждому ребенку в случае необходимости назначается дальнейшее лечение — консервативное (массаж, гимнастика, физиотерапия) либо хирургическое вмешательство. Если подтверждается диагноз «невправимого вывиха», то необходима операция — открытое вправление сустава под наркозом.
Дисплазия тазобедренных суставов — ПроМедицина Уфа
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша. При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша. При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Причины
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность – данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава.
Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода. Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще.
Дисплазия тазобедренного сустава у взрослых возникает по причине наследственности, недостаточного развития спинного мозга и позвоночника, травмы таза, предрасположенности организма к суставным проблемам, а также в результате неправильного лечения болезни в детском возрасте. Дисплазия приводит к несоответствию головки бедра и суставной впадины на костях таза, что является следствием врожденного вывиха тазобедренного сустава.
Симптомы
Прежде всего обращают внимание на симметричность кожных складок бедра, имея в виду то, что при двусторонней патологии этот признак может быть и не виден. Асимметрия кожных складок более информативна у детей старше 2-3-месячного возраста. Кожные складки при врожденном вывихе бедра располагаются на разных уровнях, отличаются глубиной и формой.
Диагностическое значение имеют ягодичные, подколенные и паховые складки. На стороне подвывиха или вывиха они глубже и их больше. Этот симптом наблюдается у половины больных детей и сам по себе диагностического значения не имеет.
Взрослые люди должны обратить внимание на такие проблемы как: проявление резкой боли в области бедра при ходьбе или в состоянии покоя, невозможность постоянного движения конечностей, ярко выраженное укорочение конечности, хромота при движении.
Часто взрослые пациенты могут не догадываться о том, что у них дисплазия тазобедренного сустава. Только в ситуации, когда нарушения суставных функций достигают критической точки, человек начинает подозревать наличие проблемы. Высокая эластичность связок и гиперподвижность суставов в большинстве случаев помогает в занятиях спортом и не вызывает дискомфорта, поэтому болезнь можно распознать только после проведения ультразвукового или рентгенологического исследования.
Если врожденный вывих вовремя не вправлен, это может привести к образованию неполноценного сустава, укорочению конечности и нарушению функций мышц.
Диагностика
Наиболее сложна диагностика дисплазии тазобедренного сустава 1 степени (предвывих). В этом случае можно обнаружить лишь ассиметрию кожных складок и положительный симптом щелчка (слышен характерный щелчок, свидетельствующий о вправлении вывиха при разведении в стороны ножек, согнутых в коленных и в тазобедренных суставах).
Дисплазия тазобедренного сустава 2 степени (подвывих) у грудничков диагностируется с помощью выявления ассиметрии кожных складок, положительного симптома щелчка и симптома ограничения отведения бедра. Иногда удается выявить незначительное укорочение конечности.
При дисплазии тазобедренного сустава 3 степени (вывих) клиника более яркая, так что нарушения могут заметить родители ребенка. Для подтверждения диагноза необходимы дополнительные методы обследования.
При выявлении признаков дисплазии тазобедренного сустава у новорожденных и младенцев до трех месяцев в обязательном порядке назначают ультразвуковое исследование.
Рентгенологическое исследование является наиболее информативным методом диагностики дисплазии тазобедренного сустава у детей, начиная с седьмого месяца жизни.
Лечение
Современное консервативное лечение дисплазии тазобедренного сустава у младенцев проводится последующим основным принципам: придание конечности идеального для вправления положения (сгибание и отведение), максимально раннее начало, сохранение активных движений, длительная непрерывная терапия, использование дополнительных методов воздействия (лечебная гимнастика, массаж, физиотерапия). Достаточно давно было замечено, что при положении ножек ребенка в отведенном состоянии, наблюдается самовправление вывиха и центрация головки бедренной кости.
Консервативное лечение предусматривает длительную терапию под контролем УЗИ и рентгенологического исследования.
Наибольшее распространение получила стандартная схема лечения: широкое пеленание до трех месяцев, подушка Фрейка или стремена Павлика до окончания первого полугодия, а в дальнейшем — различные отводящие шины для долечивания остаточных дефектов.
ЛФК (лечебная физкультура) при дисплазии тазобедренного сустава применяется с первых дней жизни. Она не только способствует укреплению мышц пораженного сустава, но и обеспечивает полноценное физическое и психическое развитие ребенка. Физиотерапевтические процедуры (парафиновые аппликации, теплые ванны, грязелечение, подводный массаж и т.п.) назначают согласовано с педиатром.
Массаж при дисплазии тазобедренных суставов также начинают с первой недели жизни, поскольку он помогает предотвратить вторичную дистрофию мышц, улучшает кровоснабжение в пораженной конечности и способствует, таким образом, скорейшему устранению патологии.
Операции при дисплазии тазобедренного сустава показаны в случае грубого нарушения строения сустава, когда консервативное лечение будет заведомо неэффективным. Хирургические методы также применяют, когда вправление вывиха без оперативного вмешательства невозможно.
При лечении взрослых применяется та же самая методика: массаж, лечебная гимнастика, физиотерапия. На основании показателей степени деформации суставов и их состояния может быть выбран разный способ хирургии: от открытого вправления вывиха до эндопротезирования (замещение на искусственную конструкцию тазобедренного сустава при наличии коксартроза, когда болезнь сопровождается сильными болями и нарушением подвижности).
УЗИ тазобедренных суставов грудничкам, детям
directions
Дисплазия (неполноценное развитие) тазобедренного сустава новорожденных относится к категории врожденных патологий и требует срочного лечения. Как известно, формирование опорно-двигательного аппарата начинается уже на 28-35 днях развития плода, продолжается после родов и заканчивается тогда, когда ребенок научится ходить. Помимо внешних факторов, влияющих на беременность, огромная доля врожденных дефектов тазобедренного сустава приходится на генетические факторы.
Врачи-специалисты
Врач ультразвуковой диагностики
Врач ультразвуковой диагностики
В настоящее время на сайте ведутся работы по изменению прайс-листа, актуальную информацию уточняйте по тел: 640-55-25 или оставьте заявку, с Вами свяжется оператор.
Цены на услуги
- Ультразвуковое исследование (УЗИ) тазобедренных суставов (0-1) 1500a
Информация и цены, представленные на сайте, являются справочными и не являются публичной офертой.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Предпосылки развития дисплазии у детей
- наличие в детском возрасте у ближайших родственников диспластического синдрома, который характеризуется повышенной подвижностью суставов в сочетании со слабостью соединительной ткани
- врожденные вывихи бедра
- пол ребенка – чаще дисплазия диагностируется у девочек, чем у мальчиков (соотношение 80/20).

Но встречается также патология, развившаяся вследствие ягодичного предлежания плода в утробе, долгих и трудных родов, а также по причине слишком тугого пеленания малыша впервые месяцы жизни.
Родители, будьте внимательны!
Сам по себе тазобедренный сустав у новорожденных еще недостаточно сформирован: связки еще слишком эластичны, а суставная впадина более плоская и головка бедра удерживается в нормальном положении только благодаря напряжению суставной капсулы и собственной тазобедренной связки.
Дисплазия характеризуется недоразвитостью элементов, составляющих тазобедренный сустав, и может принимать форму:
- патологии вертлужной впадины
- дисфункции проксимального отдела бедренной кости
- ротационного патологического развития сустава
Если вовремя не выявить полный или неполный вывих головки бедра и не начать лечение малыша, то ваш ребенок может стать инвалидом. Дисплазию тазобедренного сустава можно вылечить, если обратиться за медицинской помощью в первые недели после рождения ребенка и выявления заболевания.
Уважаемые мамы, не забудьте сделать новорожденному УЗИ бедра и показать его специалисту в течение первого года жизни!
Чем раньше будет диагностировано заболевание с помощью ультразвука, тем больше шансов, что ребенок вырастет здоровым и активным.
Диагностика дисплазии у детей
Чтобы выявить дисплазию тазобедренного сустава у ребенка, необходимо провести внешний осмотр, сделать ультразвуковое исследование и рентген. Подтверждение патологии развития костей бедра всегда является серьезным основанием для подозрения вывиха и необходимости срочного и неотложного лечения.
Клинические признаки дисплазии тазобедренного сустава
- при одностороннем вывихе одна ножка короче другой;
- заметна лишняя складочка на бедре;
- асимметрия ягодиц и ягодичных складок в положении на животе;
- неполное отведение ножек;
- при сгибании ножки или ножек слышатся посторонние щелчки в области колена и бедренного сустава, которых в норме не должно быть.

Ультразвуковое исследование
Клиника «Медицентр» предлагает родителям малышей, у которых есть подозрения на дисплазию тазобедренного сустава, провести УЗИ на современном высокоточном аппарате Данная процедура абсолютно безвредна для новорожденных и является эффективным способом подтвердить или опровергнуть неприятный диагноз.
УЗИ тазобедренного сустава проводится следующим образом:
- для более точной картины следует воспользоваться датчиком на 5,0 или 7,5 МГц
- ребенка необходимо уложить на бок, а исследуемую ножку согнуть в бедре под углом в 20-30 градусов, чтобы получить более качественную картинку косого среза
- установить датчик в проекцию большого вертела, далее переместить его вдоль проксимального отдела бедра, затем кзади для получения изображения срединного среза головки бедренной кости
- для получения более полной картины и подтверждения/опровержения диагноза, следует сделать 2-3 сканограммы высокого качества
Рентген
Рентген-исследование допустимо проводить детям старше 3 месяцев., оно является самым точным методом диагностики дисплазии и назначается в случае спорных результатов после УЗИ.
Если же после УЗИ и рентгена дисплазия не подтвердилась, то специалисты назначают профилактику вывиха бедра путем широкого пеленания ребенка.
Широкое пеленание заключается в том, что между ножек малыша вкладывают небольшую подушечку, чтобы обеспечить правильное положение головки бедра в вертлужной впадине сустава при разведенных в стороны конечностях.
И еще один важный момент – не стоит туго пеленать новорожденного ребенка на целый день, старайтесь оставлять малыша «в свободе» от пеленок и вы увидите, что естественное положение ножек – полусогнутое и разведенное в стороны, то есть самое благоприятное для здоровья и нормального развития тазобедренного сустава.
1269,1272,873,1326,1328,837
Смерткин Алексей Сергеевич 11. 02.2021
19:40
02.2021
19:40 medi-center.ru
Хочу выразить благодарность врачу Саранчину Александру за качественный осмотр и рекомендации в лечении. Успехов Вам, Александр и профессионально развития.
Екимова Янина 11.02.2021 19:21medi-center.ru
Хочу поблагодарить ЛОР-врача Саранчина А.С. за чуткое, внимательное отношение к пациентам и професионализм. Огромное спасибо.
Елизавета 22.11.2020 11:53medi-center.ru
Искренне от всей души хочу поблагодарить врача Азизова Магомеда Алиевича Долгие годы страдала от варикоза вен Не знала к какому врачу обратиться Стала искать в интернете специалистов Мне очень повезло, отличный врач Магомед Алиевич, скорее всего врач от бога И я очень довольна лечением, что попала именно к этому врачу Лечение проходило безболезненно.и аккуратно Все понятно обьяснил, комментировал каждое движение Ответил на все интересующиеся вопросы Спасибо за профессионализм и чуткое отношение к пациентам
Здравствуйте! Выражаю благодарность всем сотрудникам медцентра и лично Поддубной Анастасии Михайловне за работу в такое непростое время, хорошие и результативные рекомендации по лечению. Переболел COVID, благодаря вам иду на поправку!
Добрый день! Хочу выразить огромную благодарность Неврологу Старостенко Яна, я была по ОМС, с проблемой болей , очень благодарна за чуткий подход .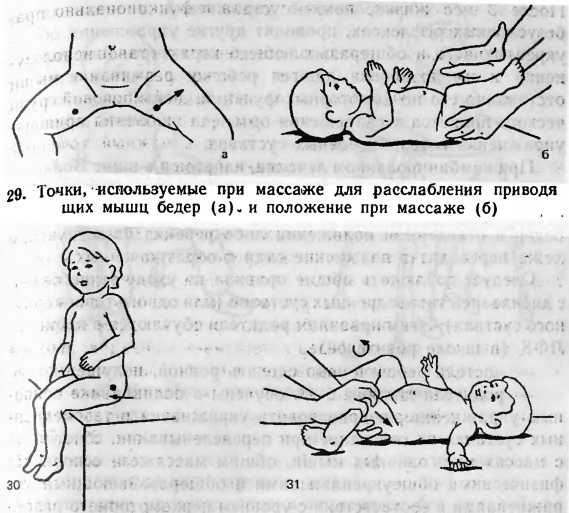 мне стало намного лучше. спасибо большое! наконец то чувствую себя человекеком.
мне стало намного лучше. спасибо большое! наконец то чувствую себя человекеком.
Здравствуйте! Хотим оставить хороший отзыв о работе медцентра. 11 марта 2020 года у дочери (3,5 года) случился вывих локтевого сустава. Сразу же обратились в травматологический пункт на Аллее Поликарпова, д.6, корп.2, лит.А. Приехали около 23:00. Нас сразу же на входе встретил врач Джораев А.О. Мгновенно нашел подход к плачущему ребенку. Проблема такая у маленьких детей часто встречается, поэтому врач сразу же понял, что произошло и что делать. Выполнил несколько манипуляций, сделал рентген, чтобы убедиться, что нет серьезной травмы, далее еще несколько манипуляций и ручка заработала. Врач и администратор медцентра терпимо и с пониманием отнеслись к плачущему ребенку и все сделали, как надо. Выражаем благодарность коллективу медцентра и лично врачу Джораеву А.О. за быструю и профессиональную работу!
Дисплазия суставов: причины, симптомы и лечение
Дисплазия тазобедренных суставов – врожденный дефект, связанный с нарушением формирования сустава, что в будущем может являться причиной вывиха или подвывиха головки бедренной кости. Считается, что подобное патологическое состояние возникает на фоне гинекологических проблем у матери, болезненной беременности или генетической предрасположенности к возникновению недоразвития сустава либо его повышенной подвижности в сочетании с недостаточностью соединительной ткани.
Врожденная дисплазия тазобедренного сустава у новорожденных нуждается в ранней диагностике и должной терапии. При отсутствии своевременного и полноценного лечения нарушение может стать причиной дисфункции сустава и инвалидизации больного человека.
Симптомы тазобедренной дисплазии
В большинстве клинических случаев тазобедренная дисплазия диагностируется у ребенка сразу после рождения. Легкие формы нарушения могут быть определены в течение первого года жизни малыша. Реже патологическое состояние определяется уже во взрослом возрасте на этапе развития осложнений.
Основные признаки тазобедренной дисплазии у детей:
- разная длина ног у ребенка;
- неравномерность кожных складочек в зоне бедер;
- присутствие «симптома щелчка» при разведении и сведении ножек малыша;
- видимая деформация в области тазобедренного сустава;
- ограниченная подвижность (отведение) бедра одной или обеих ножек.
Во взрослом возрасте люди с дисплазией тазобедренного сустава предъявляют следующие жалобы:
- интенсивные боли в области бедра, которые возникают после ходьбы или физических нагрузок;
- ограничение подвижности пораженного сустава;
- хромота во время передвижения;
- существенное укорочение конечности на стороне поражения.
Если дисплазия тазобедренных суставов у грудничков не будет вовремя диагностирована и вправлена, тогда у таких детей в несколько раз возрастает риск развития неполноценного суставного сочленения, укорочения конечности на стороне поражения или ухудшения состояния мышечной ткани.
Степени дисплазии тазобедренных суставов
Современные врачи различают три основных степени тазобедренной дисплазии:
1-я степень – диагностируется преимущественно у недоношенных новорожденных или детей с низкой массой тела при рождении. Такое состояние является переходящим между больным и здоровым суставом. Оно легко поддается терапевтической коррекции, если последняя будет проведена вовремя и до формирования осложнений.
2-я степень – предвывих тазобедренного сустава с изменением формы вертлюжной впадины. При такой клинической картине бедренная кость не покидает впадину даже при активных движениях малыша, оставаясь в ней на постоянной основе.
3-я степень – подвывих тазобедренного сустава и изменение нормальной формы головки бедренной кости, когда последняя остается в пределах вертлюжной впадины.
Диагностика тазобедренной дисплазии
Определение верного диагноза не составляет труда для опытного специалиста. При этом успех лечения напрямую зависит от своевременности и достоверности данного процесса. Чем раньше у пациента будет установлена дисплазия, тем больше у него шансов избавиться от подобных нарушений.
При этом успех лечения напрямую зависит от своевременности и достоверности данного процесса. Чем раньше у пациента будет установлена дисплазия, тем больше у него шансов избавиться от подобных нарушений.
Тазобедренная дисплазия у взрослых
Данное патологическое состояние диагностируется у пациентов взрослого возраста крайне редко. Как правило, такой диагноз люди слышат еще в раннем возрасте или сразу после рождения малыша. В ходе диагностики заболевания врач учитывает жалобы больного, оценивает клиническую картину и данные объективного обследования, а также наличие изменений со стороны тазобедренного сустава.
Подтвердить диагноз у взрослых специалисту помогают современные инструментальные методики, в частности, рентгенография пораженных сочленений или их ультразвуковое обследование.
Особенности тазобедренной дисплазии у детей
Чаще всего диагноз подтверждается сразу после рождения ребенка или в первые месяцы его жизни. Наиболее сложно для специалистов определить дисплазию 1-й степени, так как ее характеризует ограниченное количество патологических симптомов. Подобный диагноз врачи предполагают при наличии у малыша асимметрии кожных складок в области бедра и симптома «щелчка», который возникает при разведении ножек в стороны. При подозрении на дисплазию у новорожденного ему обязательно назначают ультразвуковое исследование суставов в возрасте 3 месяца.
Как лечить дисплазию тазобедренных суставов
Современное лечение дисплазии тазобедренных суставов позволяет достичь положительных результатов, если оно проводится в соответствии с основными принципами: предание пораженным конечностям отведенного положения, раннее начало терапии, ее непрерывность и длительность, сочетание разных методик, сохранение активных движений в сочленении и включение в схемы лечения ЛФК, массажа, физиотерапии.
К стандартным методам, с помощью которых происходит лечение тазобедренной дисплазии, относятся:
- подушка Фрейка или стремена Павлика;
- широкое пеленание до трех месяцев;
- в процессе долечивания дефекта – отводящие шины для старших детей.

При дисплазии ЛФК показано с первых дней жизни малыша. С помощью такого лечения врачам удается улучшить кровоснабжение и трофику пораженного участка, укрепить мышечную ткань, стимулировать нормальное физическое развитие младенца.
Нужен грамотный и опытный специалист в сере лечения дисплазии? Всю необходимую информацию можно найти здесь.
Массаж при дисплазии тазобедренных суставов – важная часть терапии заболевания. Регулярные процедуры позволяют устранить дефект и предупредить развитие его осложнений во взрослом возрасте. Длительность и объемы такого лечения определяет специалист, исходя из степени сложности нарушений или запущенности процесса. Кроме этого, при дисплазии пациентам показаны физиотерапевтические процедуры, в частности, парафинотерапия, грязелечение, теплые ванны.
Во многом успех лечения патологического состояния зависит от опыта и компетенции лечащего врача. Поэтому при его выборе важно обращаться к проверенным специалистам. В нашей современной клинике работают исключительно высококвалифицированные врачи, которые имеют огромный опыт лечения ортопедических заболеваний и обладают достаточными практическими навыками, необходимыми для полного устранения дефекта. Более подробно о ценах на наши услуги можно узнать здесь.
Что нужно знать про аномалии развития конечностей. Дисплазия -Наши новости
Вы спрашивали – мы отвечаем: Что нужно знать про аномалии развития конечностей. ДисплазияАномалии развития конечностей в структуре врожденных пороков встречаются относительно редко, но зачастую это проблемы, которые могут обернуться для ребенка тяжелыми последствиями и инвалидностью.
Причина неправильного формирования конечностей до сих пор неясна. Существуют предрасполагающие факторы или «провокаторы», такие как, неправильное положение плода в утробе матери, крупный плод, инфекционные болезни во время беременности, влияние на организм беременной выхлопных газов или ионизирующей радиации, вредные привычки будущей мамы, в том числе пассивное курение, аномалии матки или миомы, которые могут повлиять на положение плода в матке и на его движения.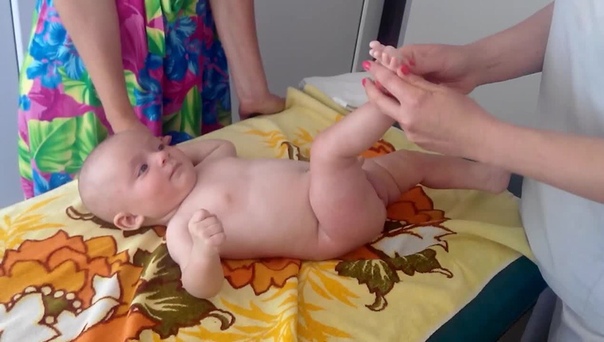 Не исключается и генетическая предрасположенность.
Не исключается и генетическая предрасположенность.
Прогнозировать рождение ребенка с аномалиями конечностей невозможно, но диагностировать большинство из них пренатально можно уже в 1-м триместре беременности.
Наиболее тяжелые изолированные врожденные пороки развития конечностей:
Дисплазии тазобедренных суставов — это врождённая незрелость костей, сухожилий и связок в области сочленения головки бедренной кости и вертлужной впадины, которые образуют сустав. В общем, дисплазия тазобедренных суставов — это неполное развитие сустава. В подавляющем большинстве случаев – это особенность вашего ребенка и временная ситуация, реже – это признак заболевания. В группу риска по развитию дисплазии тазобедренного сустава относятся дети, родившиеся с крупным весом и в ягодичном предлежании. Такие страшные прогнозы дисплазии[1] тазобедренных суставов как «не будет ходить», «хромота» возможны только при крайней форме дисплазии тазобедренных суставов — вывихе бедра. В большинстве случаев дети с дисплазией тазобедренных суставов ходят нормально, но при нарушении «стыковки» головки бедра и впадины тазобедренного сустава нагрузка по мере роста ребенка и увеличения его активности распределяется неравномерно и может привести к осложнениям. Поэтому наблюдение и лечение дисплазии необходимо для предотвращения преждевременного нарушения тазобедренного сустава в подростковом и во взрослом возрасте.
При каждом осмотре ребенка врач-педиатр обязательно исключает дисплазию тазобедренного сустава.
Как можно заподозрить дисплазию тазобедренного сустава? При осмотре нужно обратить внимание на асимметрично расположенные складки на бедрах и ягодицах ребенка (встречается и у совершенно здоровых младенцев), щелчок при вращении сустава — симптом Маркса-Ортолани (может быть и у здоровых детей в первые недели жизни).
Наиболее значимые признаки дисплазии — разный уровень коленок в согнутом положении и ограничение в разведении бёдер, не связанное с повышенным мышечным тонусом ребенка.
Если у вашего ребенка заподозрили дисплазию тазобедренного сустава необходимо провести УЗИ тазобедренных суставов и/или рентгенологическое исследование.
Лечение дисплазии включает фиксированное положение с помощью мягких ортопедических приспособлений, разводящих ножки (подушка Фрейка, стремена Павлика, штанишки Бекера, эластичные шины Виленского или Волкова) и лечебную гимнастику.
Итак, несколько рекомендаций:
- Обязательно делайте биохимический и ультразвуковой скрининги во время беременности в положенные сроки.
- Не пеленайте ребенка туго, не выпрямляйте ножки при пеленании. И уже с первых дней одевайте ползунки.
- Если у Вашего ребенка есть проблемы со стопой, не применяйте прыгунки.
- Обувь у ребенка должна быть с твердым задником.
- Не пренебрегайте рекомендацией вашего врача-педиатра о необходимости профилактики рахита – давайте ребенку витамин D3.
- Желательно, чтобы вашего ребенка осмотрел ортопед в 1,3,6 месяцев жизни и в 1 год после начала ходьбы.
[1] Дисплази́я — неправильное развитие тканей, органов или частей тела. Это общее название последствий неправильного формирования в процессе эмбриогенеза и постнатальном периоде отдельных частей, органов или тканей организма…
Дисплазия бедра (DDH)
Каковы симптомы дисплазии тазобедренного сустава?
Общие симптомы дисплазии тазобедренного сустава у ребенка могут включать:
• Нога может казаться короче на стороне вывихнутого бедра
• Нога на стороне вывихнутого бедра может быть повернута наружу
• Складки на коже бедра или ягодиц могут казаться неровными
• Пространство между ногами может выглядеть шире, чем обычно
У подростков боль в бедре и ноге может быть первым симптомом дисплазии тазобедренного сустава.Другие симптомы могут включать:
• Боль в паху
• Слабость в ноге
• Затруднение при ходьбе
• Снижение диапазона движений
• Скрежет или щелчок в тазобедренном суставе
• Ощущение «уступки» или захвата бедра
Как диагностируется дисплазия тазобедренного сустава?
Дисплазия тазобедренного сустава иногда отмечается при рождении.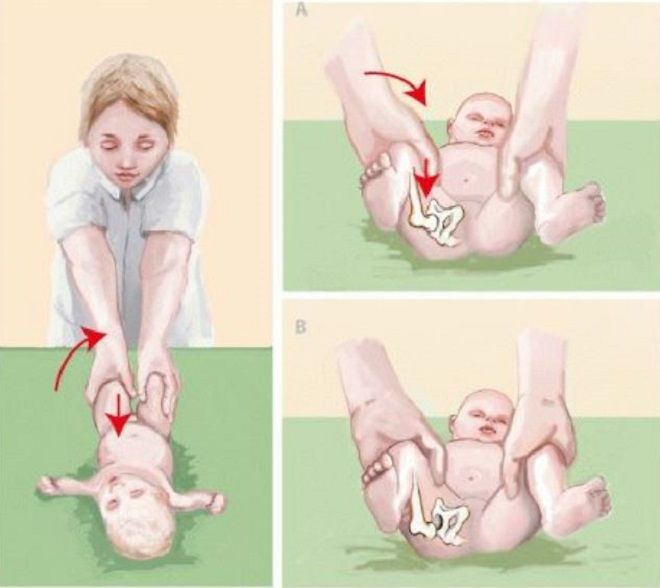 Педиатр вашего ребенка или специалист по новорожденным проверит новорожденных в больнице на предмет этой проблемы с бедром, прежде чем они отправятся домой.Однако дисплазия тазобедренного сустава может быть обнаружена не раньше.
Педиатр вашего ребенка или специалист по новорожденным проверит новорожденных в больнице на предмет этой проблемы с бедром, прежде чем они отправятся домой.Однако дисплазия тазобедренного сустава может быть обнаружена не раньше.
В CHOC мы предлагаем комплексное обследование новорожденных, включая физический осмотр и УЗИ к трем месяцам и рентген бедра к шести месяцам.
Как лечится дисплазия тазобедренного сустава?
Для младенцев варианты лечения могут включать:
• Обвязка «Павлик». Ремень Pavlik используется для детей в возрасте до 6 месяцев, чтобы удерживать бедро на месте, позволяя при этом немного двигаться ногам.Ремень надевает врач вашего ребенка, и его обычно носят от одного до двух месяцев. В это время вашего ребенка часто видят, чтобы можно было проверить правильность посадки ремня и осмотреть бедро. В конце этого лечения используются рентгеновские лучи или ультразвук для проверки положения бедра. Бедро можно успешно лечить с помощью шлейки Павлика, но иногда оно может оставаться частично или полностью вывихнутым.
• Распорка. В некоторых случаях за обвязкой Павлика следует отводящая скоба бедра (круизерная скоба).Ортез также можно использовать для детей, которым поставлен диагноз после 6 месяцев. Ортез для отведения бедра используется полный или неполный рабочий день (в зависимости от степени дисплазии). Эта скоба позволяет ребенку ходить и не замедляет этапы развития вашего ребенка.
• Хирургия. Если другие методы не дали результата или если заболевание бедра диагностировано в возрасте от 6 месяцев до 2 лет, мы можем выполнить операцию по возвращению бедра на место вручную, также известную как закрытая репозиция.Детям старше 2 лет может потребоваться открытая операция по коррекции тазобедренного сустава.
После операции накладывается специальная повязка (называемая колосовидной повязкой), которая удерживает бедро на месте. Шипованную повязку носят примерно от трех до шести месяцев. Повязку время от времени меняют в зависимости от роста ребенка и до повседневного ношения. Повязка остается на бедре до тех пор, пока бедро не вернется в нормальное положение. После гипсовой повязки может потребоваться специальная скобка и / или физиотерапевтические упражнения, чтобы укрепить мышцы вокруг бедра и ног.
Повязку время от времени меняют в зависимости от роста ребенка и до повседневного ношения. Повязка остается на бедре до тех пор, пока бедро не вернется в нормальное положение. После гипсовой повязки может потребоваться специальная скобка и / или физиотерапевтические упражнения, чтобы укрепить мышцы вокруг бедра и ног.
Могут потребоваться дополнительные операции, поскольку вывих бедра может повторяться по мере роста и развития ребенка. Если не лечить, могут возникнуть различия в длине ног, походка утки и снижение ловкости.
Для подростков, лечение включает:
• Физиотерапия, ограничение активности и похудание.
• Подросткам, страдающим от боли и имеющим ограниченное повреждение хрящей, мы можем выполнить периацетабулярную остеотомию по Ганцу (ПАО). Эта процедура включает в себя серию разрезов на кости для перемещения лунки над головкой бедренной кости.Затем в кости вставляются винты, чтобы стабилизировать это положение.
• В редких случаях мы также можем выполнить остеотомию бедра или тройную остеотомию таза. Остеотомия — это хирургическая процедура, направленная на изменение формы кости и уменьшение нагрузки на эту область.
• Полная замена сустава (артропластика) удаляет и заменяет поврежденный сустав искусственным суставом и может рассматриваться только после того, как другие варианты лечения оказались неэффективными.
Для многих подростков операция позволяет им вернуться к нормальной деятельности после периода восстановления.
Хотя эти методы лечения доказали свою эффективность, у любого пациента с дисплазией тазобедренного сустава в более позднем возрасте может развиться деформация тазобедренного сустава или остеоартрит.
Дисплазия тазобедренного сустава у детей — ФИЗИЧЕСКАЯ ТЕРАПИЯ ДИНОЗАВРА
Дисплазия развития тазобедренного сустава (DDH) — это медицинский термин, обозначающий общую нестабильность или слабость тазобедренного сустава. Существует ряд различных терминов дисплазии тазобедренного сустава в зависимости от степени тяжести и времени возникновения. В случае DDH сустав младенца / ребенка обычно развивается, за исключением нестабильности.Ранняя диагностика, профилактика и простое лечение чрезвычайно важны для предотвращения длительной нетрудоспособности, вызванной DDH.
В случае DDH сустав младенца / ребенка обычно развивается, за исключением нестабильности.Ранняя диагностика, профилактика и простое лечение чрезвычайно важны для предотвращения длительной нетрудоспособности, вызванной DDH.
Анатомия тазобедренного сустава
В утробе матери ребенок проводит большую часть своего времени в положении зародыша, в котором бедра и колени согнуты или согнуты.
После рождения суставы естественным образом растягиваются в течение нескольких месяцев. Тазобедренный сустав представляет собой шаровой (головка бедренной кости) и суставную впадину (вертлужную впадину), скрепленные связками.
В течение первых нескольких месяцев жизни мяч, скорее всего, будет болтаться внутри лунки, потому что младенцы от природы гибкие, а края лунки сделаны из мягкого хряща. Если бедра слишком рано принудительно растянуты, мяч может необратимо деформировать края чашеобразной впадины (дисплазия тазобедренного сустава) или постепенно полностью выскользнуть из лунки (вывих бедра).
Дисплазия или вывих тазобедренного сустава у младенцев обычно не вызывает болезненных ощущений, поэтому они могут оставаться незамеченными до тех пор, пока ребенок не начнет ходить.Риск дисплазии или вывиха тазобедренного сустава наиболее высок в первые несколько месяцев жизни. К шести месяцам большинство детей почти вдвое увеличиваются в размерах, бедра более развиты, а связки крепче, поэтому они менее подвержены развитию дисплазии бедра.
Признаки и симптомы DDH
1. Асимметрия
Асимметричные складки на ягодицах могут указывать на дисплазию тазобедренного сустава у младенцев, для подтверждения диагноза необходимо ультразвуковое или рентгеновское исследование.
2. Hip Click
Щелчки или хлопки в бедрах иногда могут указывать на дисплазию тазобедренного сустава, но щелчок также может возникать в здоровых тазобедренных суставах из-за развития связок в тазобедренном суставе и вокруг него.
3. Ограниченный диапазон движения
Родители могут испытывать трудности с подгузником, потому что бедра не могут полностью раздвинуться.
4. Боль
Боль обычно не проявляется у младенцев и детей раннего возраста с дисплазией тазобедренного сустава, но боль является наиболее частым симптомом дисплазии тазобедренного сустава в подростковом возрасте.
5. Swayback
Безболезненная, но преувеличенная хромота или несоответствие длины ног — наиболее частые признаки дисплазии тазобедренного сустава после обучения ходьбе. Если оба бедра вывихнуты, хромота с заметным раскачиванием может стать заметной после того, как ребенок начнет ходить.
Самое нездоровое положение бедер в младенчестве — это когда ноги вытянуты, бедра и колени выпрямлены, а ноги сведены вместе, что противоположно положению плода.Риск для бедер возрастает, если это нездоровое положение сохраняется в течение длительного времени.
Самое здоровое положение для бедер — это их опускание или разведение (естественным образом) в стороны, с опорой на бедра и согнутыми бедрами и коленями. Это положение было названо позой жокея, позицией верхом или позицией лягушки. Свободное движение бедер без принуждения их вместе способствует естественному развитию бедер.
Степень серьезности DDH
Дисплазия тазобедренного сустава имеет широкий диапазон степени тяжести.У некоторых детей связки вокруг тазобедренного сустава ослаблены, что приводит к подвывиху бедра. Это когда мяч больше не находится в центре гнезда. В других случаях шарик слегка или полностью вывихнут из лунки.
К сожалению, дисплазию тазобедренного сустава невозможно предотвратить на 100%. Хотя причины дисплазии тазобедренного сустава продолжают изучаться, вот несколько полезных советов, которые помогут предотвратить и снизить риски развития дисплазии тазобедренного сустава.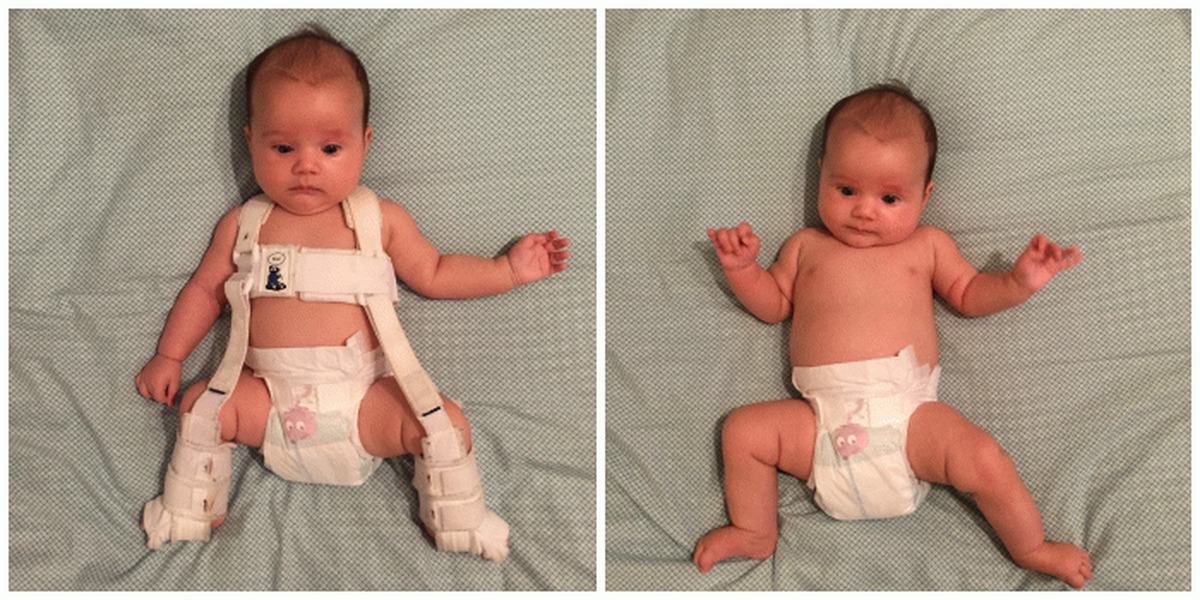
Детское пеленание и дисплазия бедра
Неправильное пеленание может привести к дисплазии бедра.Находясь в утробе матери, ножки ребенка находятся в позе эмбриона, согнутые вверх и поперек друг друга. Внезапное выпрямление ног в положение стоя может ослабить суставы и повредить мягкий хрящ лунки.
Многие родители считают, что пеленание может успокоить суетливых детей, уменьшить плач и развить более спокойный режим сна. Когда младенцев пеленают, следует позаботиться о том, чтобы пеленать их правильно, чтобы ребенок был в безопасности и был здоров.
Для того, чтобы пеленание могло способствовать здоровому развитию тазобедренных суставов, ноги должны иметь возможность сгибаться вверх и наружу в бедрах.Это положение позволяет естественному развитию тазобедренных суставов.
Ножки ребенка не следует плотно сжимать и прижимать друг к другу. Пеленание младенцев с вытянутыми бедрами и коленями может увеличить риск дисплазии и вывиха бедра.
Детское ношение и дисплазия тазобедренного сустава
Правильное положение бедра при ношении ребенка особенно важно, поскольку период ношения ребенка обычно больше, чем при ношении ребенка.Сохранение правильного положения бедра во время ношения ребенка может иметь существенное преимущество для естественного развития бедра. Рекомендуется приседать с раздвинутыми ногами, когда бедра расставлены вокруг туловища лица, осуществляющего уход, и бедра согнуты так, чтобы колени были немного выше ягодиц или на уровне ягодиц с опорой на бедра.
Продукты, полезные для бедра
В настоящее время Международный институт дисплазии тазобедренных суставов признал следующие продукты «полезными для тазобедренных суставов».
Лучшие пеленки
1. Пеленальный ремень Anna & Eve
2. Спальный мешок Halo
3. Just Born Simple Secure Swaddle
Just Born Simple Secure Swaddle
4. Пеленка ERGO
Best Carrier / Wraps
1. Малыш Бьорн WE
2. Baby Bjorn Carrier One
3.Переноска-переноска ERGO Baby 360
4. Обертка Moby
Для получения дополнительной информации о дисплазии тазобедренного сустава посетите Международный институт дисплазии тазобедренного сустава .
Чтобы получить полезные идеи вехи развития моторики младенцев, посетите наши посты на Рождение 6 месяцев и 7-12 месяцев !
Узнайте больше о Физиотерапия динозавров !
Чтобы продолжить общение, подписывайтесь на нас в Facebook и Instagram
Раннее физиотерапевтическое вмешательство при дисплазии тазобедренного сустава у младенцев
Дисплазия тазобедренного сустава представляет собой дисплазический синдром, характеризующийся аномалиями суставных и околосуставных структур и, что касается биомеханической части, выявляет нестабильность бедра, слабость капсулы и аномалию вертлужной впадины.Значительный процент новорожденных детей в нашей стране страдает дисплазией тазобедренного сустава, и большинство их родителей не знают, что роль физиотерапевта в выздоровлении от этого расстройства так же важна, как и роль врача. Гипотеза исследования: За счет преждевременного физиотерапевтического вмешательства, индивидуально применяемого и структурированного в соответствии с выявленным дефицитом, улучшается функциональность бедра медсестры и устраняется риск скрытых осложнений.В ходе акции была рассмотрена группа из семи новорожденных детей сразу после постановки диагноза, начиная с физиотерапевтического вмешательства. Сначала было обследовано новорожденного, затем физиотерапевтическое вмешательство было структурировано в соответствии с первоначальными результатами, что позволило выявить функциональный диагноз.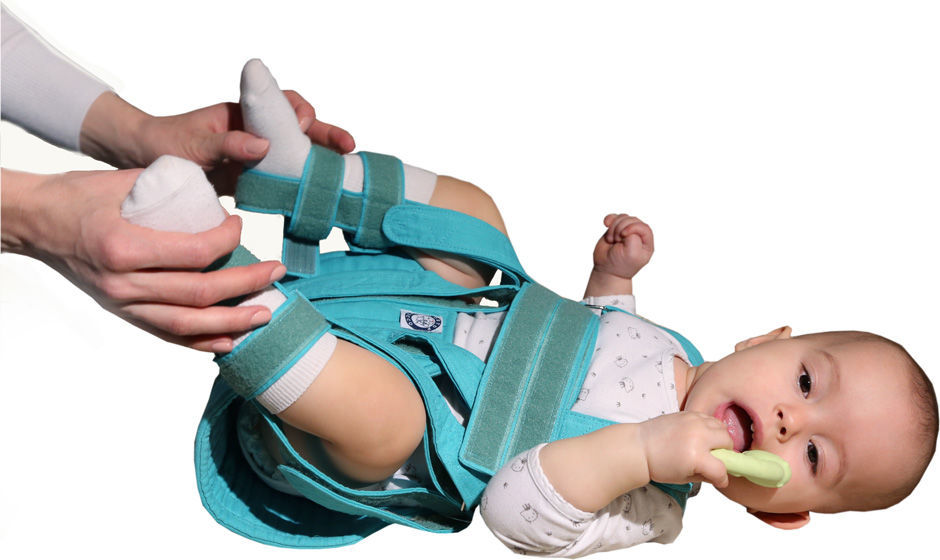 Количество сеансов — 3 в неделю; они были реализованы физиотерапевтом;
Количество сеансов — 3 в неделю; они были реализованы физиотерапевтом; и , в другие дни пациент тренировался дома. Как показали тесты, которые использовались при первоначальной оценке, мы можем утверждать, что новорожденные в конце терапии продемонстрировали качественную спонтанную моторику в соответствии со стадией развития, характерной для хронологического возраста.Подвижность бедер и таза в вентральном и дорсальном положении была симметричной, центр тяжести в положении лежа на вентральной части был опущен на мечевидный отросток, что доказывает большую стабильность бедер, но также и адекватную опору для предплечий. Анализируя эволюцию ребенка, можно увидеть, что эффекты физиотерапии были не просто локальными, но они сформировали комплекс полезных факторов, которые способствовали общему мышечному равновесию, что отражалось в общем развитии, специфичном для ребенка. хронологический возраст, качественно.Родитель является ключевым элементом в определении функциональных ограничений с первых дней, но также и при последующем вмешательстве, становясь членом рабочей группы, помимо врача и физиотерапевта.
Дисплазия тазобедренного сустава у младенцев | Бостонская детская больница
Что такое дисплазия тазобедренного сустава у младенцев?
Дисплазия тазобедренного сустава у младенцев, также известная как дисплазия развития тазобедренного сустава (DDH) , возникает, когда тазобедренная впадина ребенка (вертлужная впадина) слишком мелкая, чтобы покрыть головку бедренной кости (головку бедренной кости) и не поместиться должным образом.DDH варьируется по степени тяжести. У некоторых младенцев наблюдается небольшая слабость в одном или обоих тазобедренных суставах. У других малышей мяч легко полностью выходит из гнезда.
Каковы симптомы дисплазии тазобедренного сустава у младенцев?
У многих детей диагноз ВДГ диагностируется в течение первых нескольких месяцев жизни.
Общие симптомы DDH у младенцев могут включать:
- Нога на стороне пораженного бедра может казаться короче.

- Складки на коже бедра или ягодиц могут казаться неровными.
- Может возникнуть ощущение хлопка при движении бедра.
Что вызывает дисплазию тазобедренного сустава у младенцев?
Точная причина неизвестна, но врачи считают, что несколько факторов увеличивают риск дисплазии тазобедренного сустава у ребенка:
- семейный анамнез DDH у одного из родителей или другого близкого родственника
- пол — девочки в два-четыре раза чаще болеют этим заболеванием
- первенцев, у которых более плотная посадка в матке, чем у более поздних детей
- ягодичное положение при беременности
- пеленание плотное с вытянутыми ногами
Тазовое предлежание : Младенцы, у которых ягодицы ниже головы, когда их мать беременна, часто заканчивают тем, что одна или обе ноги вытянуты в частично прямом положении, а не согнуты в положении эмбриона.К сожалению, такое положение может помешать правильному развитию тазобедренного сустава у развивающегося ребенка.
Пеленание: Обертывание ножек ребенка в прямом положении может помешать здоровому развитию сустава. Если вы пеленаете ребенка, вы можете плотно обернуть его руки и туловище, но не забудьте оставить место, чтобы его ножки сгибались и двигались.
История Анджелы
Анджеле было 5 лет, когда родители привезли ее в Бостонскую детскую больницу, где ей поставили диагноз: дисплазия обоих бедер.
Как диагностируется дисплазия тазобедренного сустава?
Младенцы в США обычно проходят скрининг на дисплазию тазобедренного сустава. Во время осмотра врач спросит об истории болезни вашего ребенка, включая его положение во время беременности. Они также спросят, были ли в анамнезе проблемы с бедрами со стороны родителей.
Врач проведет физический осмотр и назначит диагностические тесты, чтобы получить подробные изображения бедра вашего ребенка. Типовые тесты могут включать:
Типовые тесты могут включать:
- Ультразвук (сонограмма): Ультразвук использует высокочастотные звуковые волны для создания изображений головки бедренной кости (шара) и вертлужной впадины (гнезда).Это предпочтительный способ диагностики дисплазии тазобедренного сустава у детей в возрасте до 6 месяцев.
- Рентген: После того, как ребенку исполнится 6 месяцев, и на головке бедренной кости начинает формироваться кость, рентген более надежен, чем ультразвук.
Как лечится дисплазия тазобедренного сустава?
Лечение вашего ребенка будет зависеть от тяжести его состояния. Целью лечения является восстановление нормальной функции тазобедренного сустава путем корректировки положения или структуры сустава.
Варианты безоперационного лечения
Наблюдение
Если вашему ребенку 3 месяца или меньше и его бедро достаточно стабильно, его врач может наблюдать за вертлужной впадиной и головкой бедренной кости по мере их развития.Есть большая вероятность, что сустав сформируется сам по себе по мере роста вашего ребенка.
Шлейка Павлик
Если бедро вашего ребенка нестабильно или достаточно мелкое, врач может порекомендовать шлейку Pavlik. Ремень Pavlik используется для детей в возрасте до четырех месяцев, чтобы удерживать бедро на месте, позволяя ногам немного двигаться. Ребенок обычно носит шлейку весь день и ночь, пока его бедро не станет стабильным, а УЗИ не покажет, что его бедро нормально развивается.Обычно это занимает от восьми до 12 недель. Врач вашего ребенка скажет вам, сколько часов в день ваш ребенок должен носить ремни безопасности. Обычно дети носят обвязку 24 часа в сутки.
Пока ваш ребенок носит ремешок, его врач будет часто осматривать бедро и использовать визуализационные тесты для наблюдения за его развитием. После успешного лечения вашему ребенку необходимо будет продолжать регулярно посещать врача в течение следующих нескольких лет, чтобы следить за развитием и ростом тазобедренного сустава.
Как правило, бедра младенцев успешно лечат с помощью шлейки Павлик. Но у некоторых детей бедра остаются частично или полностью вывихнутыми. В этом случае врач вашего ребенка может порекомендовать другой тип корсета, который называется отводящим корсетом . Ортез для похищения сделан из легкого материала, который поддерживает бедра и таз вашего ребенка. Если тазобедренный сустав вашего ребенка стабилизируется с помощью отводящего корсета, он будет носить его в течение 8–12 недель. Если абдукционный бандаж не стабилизирует бедро, вашему ребенку может потребоваться операция.
Варианты хирургического лечения младенцев
Закрытая редукция
Если бедро вашего ребенка продолжает оставаться частично или полностью вывихнутым, несмотря на использование ремней и фиксаторов Pavlik, ему может потребоваться операция. Под анестезией врач вводит очень тонкую иглу в бедро ребенка и вводит контраст, чтобы он мог четко видеть мяч и лунку. Этот тест называется артрограммой .
Процесс установки мяча обратно в лунку после артрограммы известен как закрытая редукция .Как только бедро установлено, техники поместят вашему ребенку гипсовую повязку . Эта гипсовая повязка простирается немного ниже подмышек до ног и удерживает бедро на месте. Разные гипсовые повязки покрывают разное количество ног ребенка в зависимости от состояния его бедер. Дети обычно носят гипс от трех до шести месяцев. Гипс будет время от времени меняться по мере роста вашего ребенка.
Открытое замещение
Если закрытая репозиция не работает, врач вашего ребенка может порекомендовать операцию открытой репозиции .Для этого хирург делает разрез и перемещает бедро, чтобы оно могло расти и нормально функционировать. Специфика процедуры зависит от состояния вашего ребенка, но может включать изменение формы тазобедренного сустава, перенаправление головки бедренной кости или исправление вывиха.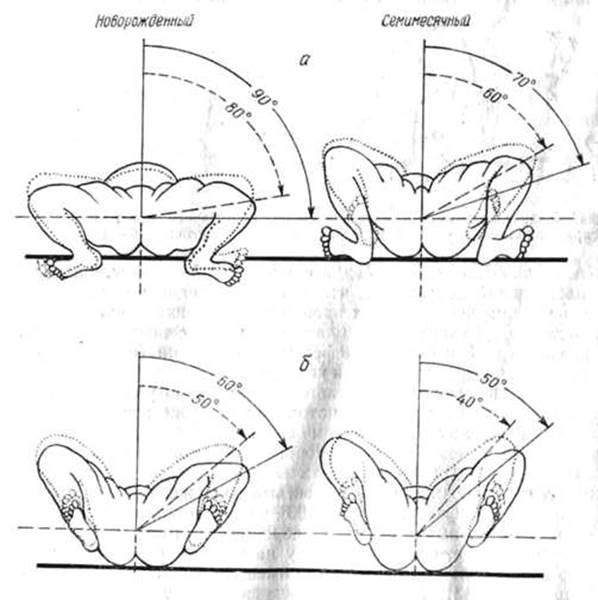 После операции вашему ребенку нужно будет носить повязку на время заживления.
После операции вашему ребенку нужно будет носить повязку на время заживления.
Последующее наблюдение
Любой младенец, которому проводится хирургическое лечение дисплазии тазобедренного сустава, должен периодически наблюдаться ортопедом до тех пор, пока он не достигнет физической зрелости.Во время регулярных посещений их врач-ортопед будет следить за их бедром, чтобы убедиться, что оно нормально развивается по мере роста. Ранняя диагностика и лечение любой новой патологии увеличит вероятность того, что ваш ребенок вырастет и будет вести активный образ жизни без боли в бедре в детстве, подростковом возрасте и во взрослом возрасте.
Повлияет ли лечение на способность моего ребенка ходить?
В зависимости от возраста во время лечения ваш ребенок может начать ходить позже, чем другие дети. Однако после успешного лечения дети обычно начинают ходить так же, как и другие дети.Напротив, дети с нелеченной дисплазией тазобедренного сустава часто начинают ходить позже, а многие прихрамывают.
Реабилитация при дисплазии тазобедренного сустава | Ортопедическая медицинская группа Северного округа
Реабилитация при дисплазии тазобедренного сустава или вывихе тазобедренного сустава (DDH) иногда является лечением для исправления самого состояния, а иногда — лечением после операции. Чрезвычайно важно диагностировать и лечить дисплазию тазобедренного сустава как можно раньше, поскольку при отсутствии лечения она приводит к тяжелому остеоартриту в более позднем возрасте.
Реабилитация при дисплазии тазобедренного сустава у детей
В очень легких случаях дисплазии у детей физиотерапия может быть полезной для улучшения функции бедра, укрепления сустава и увеличения диапазона движений пациента. В случае новорожденных и очень маленьких детей, кости которых более податливы, нехирургические подтяжки и гипсы могут иметь решающее значение. Хотя эти устройства ограничивают подвижность на несколько месяцев, они перемещают бедро в правильное положение, почти всегда исправляя состояние навсегда.
Нехирургическая реабилитация при дисплазии тазобедренного сустава у детей
Существует несколько неинвазивных методов лечения дисплазии тазобедренного сустава у детей. Чем раньше начато лечение, тем оно успешнее. У маленьких детей обычно используется шлейка Павлик, чтобы держать бедро в правильном положении. Эту обвязку носят 24 часа в сутки от 6 до 12 недель. Около 90 процентов новорожденных, получавших шлейку Павлик, полностью выздоравливают от дисплазии тазобедренного сустава.
У детей старше 6 месяцев ремня «Павлик» может быть недостаточно для коррекции дисплазии.При необходимости ребенок будет помещен под наркоз до тех пор, пока бедро не займет правильное положение, а затем будет наложен шип. Хотя эта гипсовая повязка необходима для лечения дисплазии, она позволяет меньше двигаться и должна заменяться примерно каждые 6 недель. Обычно ребенок остается в гипсе около 4 месяцев. В большинстве случаев ребенка отучивают от гипсовой повязки Spica постепенно, и он начинает очень быстро двигаться естественным путем, поэтому в интенсивной физиотерапии нет необходимости.
Хирургия дисплазии тазобедренного сустава у детей
Когда ребенку исполнился год и старше, когда у него диагностирована дисплазия тазобедренного сустава, или когда колосовидная повязка не решила проблему, часто требуется хирургическое вмешательство для правильного положения тазобедренного сустава.Чем младше ребенок на момент операции, тем больше шансов на успешный исход. Типы выполняемых операций в порядке сложности: уменьшение бедра, остеотомия бедра и артропластика (замена) бедра.
Реабилитация при дисплазии тазобедренного сустава у взрослых
Похудение и другие изменения в образе жизни могут улучшить состояние взрослых. В легких случаях физиотерапии может быть достаточно, чтобы смазать сустав, уменьшить боль и облегчить подвижность. Когда артрит тазобедренного сустава более развит, необходима артропластика тазобедренного сустава, широко известная как операция по замене тазобедренного сустава. В некоторых случаях операция может быть выполнена профилактически, пока у пациента нет симптомов, но это редко, поскольку невозможно предсказать, когда бедро станет серьезно артритом, а ненужная операция никогда не является хорошей идеей.
В некоторых случаях операция может быть выполнена профилактически, пока у пациента нет симптомов, но это редко, поскольку невозможно предсказать, когда бедро станет серьезно артритом, а ненужная операция никогда не является хорошей идеей.
Нехирургическая реабилитация при дисплазии тазобедренного сустава у взрослых
Физиотерапия включает растяжение ног, в частности отведение бедра, во время которого нога отодвигается от тела.
Послеоперационная реабилитация при дисплазии тазобедренного сустава у взрослых
Физиотерапия начинается сразу после процедуры, часто на следующий день.Большинство пациентов отправляются домой в течение недели после операции на бедре, но им необходимо продолжить амбулаторную реабилитацию на дому.
В случаях, когда необходима более интенсивная реабилитация или когда дома некому помочь во время выздоровления, пациенты часто обращаются в стационарные реабилитационные центры. Целью реабилитации является укрепление пораженных мышц и предотвращение чрезмерного рубцевания и контрактуры.
Физиотерапевтические упражнения начинаются с того, что пациент сидит, а затем переходят к ходьбе и подъему по лестнице, сначала с поддерживающими устройствами, а затем без них.Реабилитация включает в себя трудотерапию и домашние упражнения, чтобы помочь пациентам научиться новым способам эффективно функционировать в повседневной деятельности. Терапевты инструктируют пациентов, как выполнять обычные задачи, не ухудшая их состояния, наклоняясь к полу, скрещивая ноги или сидя на низких поверхностях.
Продолжительность краткосрочного выздоровления, когда пациент может ходить без посторонней помощи и выполнять большинство домашних дел, и длительного выздоровления, когда пациент полностью независим, может значительно варьироваться от 6 недель до 6 месяцев.
Дополнительные ресурсы
Планирование лечения для детей — Международный институт дисплазии тазобедренного сустава
Лечение дисплазии тазобедренного сустава может быть не таким простым, как может показаться. В этом разделе мы поговорим о том, как разрабатывается план лечения, и дадим очень широкое, очень общее руководство относительно того, какие методы лечения обычно предпочтительны на разных этапах развития ребенка. Лечение зависит от возраста ребенка и степени смещения бедра.Информация здесь относится в основном к полному вывиху бедра. Мы перечислили некоторые общие варианты лечения в качестве первой линии лечения детей с вывихом бедра. Если первая линия лечения не увенчалась успехом, следующий этап обычно выполняется независимо от возраста.
В этом разделе мы поговорим о том, как разрабатывается план лечения, и дадим очень широкое, очень общее руководство относительно того, какие методы лечения обычно предпочтительны на разных этапах развития ребенка. Лечение зависит от возраста ребенка и степени смещения бедра.Информация здесь относится в основном к полному вывиху бедра. Мы перечислили некоторые общие варианты лечения в качестве первой линии лечения детей с вывихом бедра. Если первая линия лечения не увенчалась успехом, следующий этап обычно выполняется независимо от возраста.
Праймер
Цель лечения — удерживать бедро в лунке до тех пор, пока связки не вернутся в нормальное состояние, и дать время лунке и кости вырасти до своей правильной формы.
Когда вывих бедра происходит во время родов, связки растягиваются, а лунка неглубока.Связки у ребенка очень рыхлые, а края лунки сделаны из мягкого и гибкого хряща. Бедра обычно возвращаются в нормальное состояние, если их можно удерживать в суставах, пока они не станут устойчивыми.
Через несколько месяцев в мягких тканях и связках наблюдаются большие изменения. Мягкие ткани становятся более плотными и жесткими. Чтобы привести бедра в правильное положение, требуется больше усилий, а после сокращения требуется больше времени, чтобы бедро восстановило свою форму.
Если бедро было смещено в течение длительного периода времени, есть изменения в подлежащей кости, которые необходимо исправить хирургическим путем, чтобы выровнять кости, в дополнение к возвращению бедра в гнездо.Детям постарше требуется больше времени, чтобы суставная впадина и кость приобрели большую поддержку.
Новорожденные
Первичная обработка: упряжь Павлика
Часто вывихнутое бедро новорожденного очень легко возвращается в гнездо, потому что гормоны матери, расслабляющие связки, все еще находятся в ребенке. Вывихнутые или нестабильные бедра у новорожденных обычно могут удерживаться на месте скобами или ремнями, которые удерживают ноги в таком положении, в то время как суставная впадина и связки становятся более стабильными.
Существует широкий выбор удерживающих устройств, но наиболее распространенными из них являются ремни Павлика или различные типы устройств, называемые фиксированными отводящими скобами. Выбор метода зависит от потребностей семьи и опыта лечащего врача.
Большинство врачей рекомендуют носить одежду на полную ставку в течение 6–12 недель, но некоторые врачи разрешают снимать их для купания и смены подгузников, при условии, что ноги разведены, чтобы бедра были направлены к лунке. После стабилизации бедер корсет носят неполный рабочий день, обычно на ночь, в течение еще 4-6 недель.
От 1 до 6 месяцев (младенцы)
Первичная обработка: упряжь Павлика
Лечение аналогично лечению новорожденных в этой возрастной группе. Фиксированный отводящий бандаж можно использовать, когда бедро слегка нестабильно или когда оно может легко вернуться в гнездо.
Если бедро полностью вывихнуто и застряло в вывихнутом положении, то пояс Павлика может иногда возвращать бедро в гнездо в течение 2–4 недель. Этот период времени позволяет мышцам и сухожилиям постепенно расслабиться, чтобы бедро могло снова войти в сустав.Для этого важно использовать шлейку Pavlik в течение дня и ночи.
После того, как привязь установлена правильно, необходимо каждые неделю или две проводить контрольные осмотры, чтобы отрегулировать привязь и проверить ход восстановления. Это оценивает врач при осмотре бедра ребенка, а также в большинстве случаев с помощью УЗИ. Иногда используют рентгеновские лучи, чтобы решить, работает ли лечение или нет.
После того, как тазобедренный сустав вошел в гнездо, повязка Pavlik Harness продолжается до тех пор, пока связки не станут стабильными.Обычно это занимает еще 6-12 недель в шлейке. Даже после этого ребенку может потребоваться поспать в ремне безопасности или другом бандаже в течение нескольких недель в качестве меры безопасности. Иногда через несколько недель лечение меняют на фиксированный отводящий корсет.
Лечение с помощью повязки Pavlik должно быть успешным в течение четырех недель, или обычно рекомендуется другой вид лечения. Продолжительное лечение ремнем Павлика, когда бедро остается вывихнутым, может повредить стенку лунки.
От 6 до 18 месяцев
Первичная обработка: закрытое восстановление и Spica Cast
Возможные альтернативные методы лечения:
- Открытая репозиция, медиальный или передний хирургический доступ.
- Шлейка Павлик у тщательно отобранных пациентов.
- Протокол IHDI для метода Пападимитриу.
Резюме:
- Ручная закрытая репозиция под общим наркозом типична для этой возрастной группы. (Иногда это также можно попробовать в возрасте от 18 месяцев до двух лет).
- Пункционное высвобождение сжатой мышцы паха часто выполняется во время закрытого сокращения.
- В сустав можно ввести иглу для введения рентгеновского красителя для артрограммы.
- Некоторые врачи предпочитают тракцию перед закрытой репозицией.
- Три месяца в гипсе — это довольно стандартно, но детям старшего возраста может потребоваться больше времени. Это также позволяет бедрам расти и становиться более стабильными.
- Если закрытая репозиция не увенчалась успехом и ребенку менее 12 месяцев, открытая репозиция может быть выполнена из медиального доступа или через передний доступ, но передний доступ является более стандартным после достижения возраста одного года.
- Ремень Павлика можно попробовать при менее серьезных вывихах у младенцев в возрасте от 6 до 12 месяцев.
- Метод Пападимитриу для обработки привязи и корсета успешно применялся в этой возрастной группе, но не получил широкого распространения. IHDI разработал протокол исследования этого инновационного метода, позволяющего избежать гипсовой повязки или хирургического вмешательства.
Эта возрастная группа представляет собой переходный период, когда консервативное лечение может сработать или может возникнуть необходимость в хирургическом вмешательстве. Лечение в этой возрастной группе зависит от тяжести дисплазии и опыта врача. Шлейка Pavlik Harness редко бывает успешной после 6 месяцев. Однако есть опубликованные отчеты об успешном использовании ремня Павлика в возрасте от шести до двенадцати месяцев при вывихах степени II или III, но не при более тяжелых вывихах. Для определения успеха или неудачи может потребоваться до шести недель лечения. Для этой старшей возрастной группы допустимо длительное ношение более трех недель, даже если бедро не возвращается в гнездо.(V Pollet, JPO 2010; 30 (5): 437-42) (MAJ van de Sande, Intl. Orthop.2012; 36: 1661)
Лечение в этой возрастной группе зависит от тяжести дисплазии и опыта врача. Шлейка Pavlik Harness редко бывает успешной после 6 месяцев. Однако есть опубликованные отчеты об успешном использовании ремня Павлика в возрасте от шести до двенадцати месяцев при вывихах степени II или III, но не при более тяжелых вывихах. Для определения успеха или неудачи может потребоваться до шести недель лечения. Для этой старшей возрастной группы допустимо длительное ношение более трех недель, даже если бедро не возвращается в гнездо.(V Pollet, JPO 2010; 30 (5): 437-42) (MAJ van de Sande, Intl. Orthop.2012; 36: 1661)
Наиболее распространенное лечение для этой возрастной группы заключается в том, что хирург вводит бедро обратно в лунку под общей анестезией, а затем накладывает гипсовую повязку, называемую колючей повязкой, чтобы удерживать бедро в этом положении в течение нескольких месяцев, пока оно заживает и становится более устойчивым. . Это называется «закрытая редукция». Иногда используется предварительное вытяжение, чтобы помочь растянуть бедро и его мышцы, прежде чем пытаться вернуть бедро на место.
Метод Пападимитриу для обработки ремней и корсетов успешно применялся в этой возрастной группе, но не получил широкого распространения. IHDI разработал протокол исследования этого инновационного метода, позволяющего избежать гипсовой повязки или хирургического вмешательства.
Иногда рекомендуется операция без попытки «закрытой репозиции», потому что вывих более серьезен или из-за того, что изменения кости уже произошли. Во время операции удаляется патологическая ткань, которая удерживает бедро от лунки, и осматривается сустав.Ослабленные связки подтягиваются, а напряженные мышцы расслабляются. Эта часть называется «открытая редукция».
Хирургическая репозиция у детей младше одного года может быть выполнена из медиального доступа, но после одного года обычно рекомендуется передний доступ. Одна из причин выбора переднего доступа заключается в том, что любую аномалию в тазу можно исправить одновременно с помощью «остеотомии таза». Кроме того, бедренную кость часто необходимо укорачивать и наклонять в сторону сустава, чтобы уменьшить давление на бедро, улучшить стабильность и снизить риск возникновения проблем в будущем.Удивительно, но укорочение кости на самом деле стимулирует рост ноги, поэтому укорочение почти всегда носит временный характер, пока бедро остается в лунке и не развивает АВН. До достижения возраста одного года в костных операциях часто нет необходимости, поэтому препятствия на пути репозиции могут быть устранены с помощью медиального доступа. Даже когда костные процедуры не нужны, многие хирурги успешно используют передний доступ.
Кроме того, бедренную кость часто необходимо укорачивать и наклонять в сторону сустава, чтобы уменьшить давление на бедро, улучшить стабильность и снизить риск возникновения проблем в будущем.Удивительно, но укорочение кости на самом деле стимулирует рост ноги, поэтому укорочение почти всегда носит временный характер, пока бедро остается в лунке и не развивает АВН. До достижения возраста одного года в костных операциях часто нет необходимости, поэтому препятствия на пути репозиции могут быть устранены с помощью медиального доступа. Даже когда костные процедуры не нужны, многие хирурги успешно используют передний доступ.
От 18 месяцев до 6 лет
Первичное лечение: открытая передняя репозиция сустава с дополнительной костной хирургией и подтяжкой связок по мере необходимости.
Закрытая репозиция возможна у детей старшего возраста, но обычно требуется более длительное время наложения гипса, чтобы бедро вернулось в нормальную форму. В большинстве случаев открытая редукция позволяет добиться этого быстрее и надежнее. Хотя сообщалось об успешном закрытом лечении в возрасте до четырех лет. В этом возрасте обычно наблюдаются костные изменения, которые лучше всего лечить открытой репозицией в сочетании с повторным моделированием кости для исправления любой деформации бедренной кости или таза.
В этой возрастной группе операция открытой репозиции почти всегда выполняется через передний доступ, чтобы вернуть бедро в сустав, восстановить связки и выровнять кости.В операционной можно провести артрограмму под анестезией, чтобы решить, есть ли еще возможность успеха при закрытом лечении в гипсе. Артрограмма также поможет определить степень деформации кости, чтобы хирург мог решить, нужно ли изменять форму таза и бедра во время открытой репозиции сустава.
Резюме:
- Передняя открытая репозиция сустава с дополнительной костной хирургией и подтяжкой связок по мере необходимости.
- Гипсовая повязка используется в течение 6-8 недель после операции.
- Остеотомия таза часто выполняется для изменения формы лунки.
- Укорочение бедренной кости и VDO (Varus Derotational Osteotomy) часто выполняется для улучшения стабильности сустава.
6 лет и старше
Редукцияредко рекомендуется детям старшего возраста с полностью вывихнутыми бедрами, потому что к этому возрасту костные изменения необратимы. Дисплазию тазобедренного сустава с частичным смещением бедра можно лечить у детей старшего возраста и подростков.Во многих случаях это может отсрочить начало артрита.
методов лечения детей — Международный институт дисплазии тазобедренных суставов
Нехирургические методы лечения
Эти методы наиболее распространены, когда ребенку меньше 6 месяцев. Тем не менее, некоторые методы были разработаны для лечения некоторых младенцев старшего возраста и детей ясельного возраста без хирургического вмешательства или слепков тела. Безоперационные методы лечения обычно состоят в том, чтобы закрепить ребенка таким образом, чтобы его / ее бедра были в лучшем положении, чтобы бедро могло вернуться на место и удерживаться там до тех пор, пока естественные процессы роста ребенка не создадут более стабильный тазобедренный сустав.
Ремень Павлик
Это специально разработанная обвязка, позволяющая двигаться и располагать бедра вашего ребенка в хорошо выровненном и безопасном положении. Это движение и позиционирование могут помочь вывихнутому бедру вернуться в правильное положение.
Подтяжки для отведения бедра
Их также называют фиксированными отведениями, потому что они удерживают ноги врозь, а бедра согнуты вверх, но они не гибкие, как обвязка Павлика. Корсет может использоваться для младенцев, чтобы удерживать их бедра в правильно выровненном положении, чтобы стимулировать нормальное развитие тазобедренных суставов.Этот тип корсета чаще всего используется в качестве начального лечения, когда врач чувствует, что бедро возвращается в гнездо в этом положении. Этот тип бандажа также может использоваться как более простой вариант после успешного восстановления с помощью привязи Павлик или как попытка добиться уменьшения, когда привязь Павлик не удалась.
Метод закрепления ремней Пападимитриу
Метод упряжки для младенцев старшего возраста был разработан в Греции Аггелики Пападимитриу и его сыном Николаосом Паппадимитриу, доктором медицины, доктором философии.Они назвали это модифицированным методом Хоффмана-Даймлера и опубликовали удивительную серию успешных пациентов более десяти лет назад в престижном и рецензируемом Американском журнале хирургии костей и суставов.
На момент написания этого отчета этот метод казался невозможным и рискованным, однако с тех пор несколько детей в США успешно прошли это лечение. Члены Международного института дисплазии тазобедренного сустава осторожно начинают изучать возможность использования этого метода у некоторых детей, у которых диагностирован вывих бедра в возрасте от шести до восемнадцати месяцев.В ноябре 2018 года делегация из четырех врачей IHDI отправилась в Грецию для изучения нового метода. Дополнительные обсуждения определили некоторые ключевые принципы, которые могут быть полезны. Соответствующие ремни и скобы для этого метода сейчас доступны в некоторых центрах США. Период лечения и постельного режима примерно такой же, как и при иммобилизации гипсовой повязкой, но ребенок поддерживает активные движения бедра, что может помочь стимулировать развитие бедра и облегчить бремя ухода; возможно, с меньшим количеством эпизодов общей анестезии.
Стандартное лечение в США для детей, которым поставлен диагноз от шести до восемнадцати месяцев, — это гипсовая повязка или хирургическое вмешательство, но протокол IHDI является многообещающим и в случае успеха может найти более широкое применение. Свяжитесь с IHDI, если у вас есть дополнительные вопросы о лечении детей старшего возраста. Презентация Power Point доступна в Интернете для врачей, которые хотели бы узнать больше об этом методе.
Методы хирургического лечения
Одной мысли об операции маленькому ребенку достаточно, чтобы обеспокоить любого родителя.Однако маленькие дети обладают удивительными целительными способностями. Они могут восстанавливать кости до нормальной длины, а изгибы естественным образом выпрямляются. Врачи называют это «повторным моделированием», и это одно из чудес детской ортопедии. Если бедро остается в суставе и не возникает осложнения, известного как аваскулярный некроз, то через пару лет после операции кости будут выглядеть совершенно нормально. После большинства хирургических процедур используется колючая повязка, чтобы поддерживать тазобедренный сустав в новом исправленном положении, в то время как ткани вокруг тазобедренного сустава заживают и превращаются в правильный тазобедренный сустав.
Закрытое вправление под общей анестезией
Это наиболее распространенное лечение в возрасте от 6 до 24 месяцев. Это минимально инвазивная процедура, при которой врач физически вводит подушечку бедра обратно в гнездо. Это делается с ребенком под общим наркозом.
Открытое сокращение
Это делается, когда есть подозрение, что ткань удерживает головку бедренной кости (шар в верхней части бедренной кости) от возврата в вертлужную впадину (гнездо).У маленьких детей может быть достаточно очистить тазобедренный сустав. У детей старшего возраста также нуждаются в ремонте связки бедра.
Остеотомия таза
Это делается, когда требуется ремонт тазобедренного сустава. Существует несколько различных типов остеотомии таза, и выбор зависит от конкретной формы лунки, требующей ремонта, и опыта хирурга.
Остеотомия бедренной кости
Это делается, когда необходимо наклонить верхний конец бедренной кости, чтобы шарик был направлен глубже в лунку.Иногда это называют де-ротационной остеотомией варуса (VDO или VDRO).
.