Родовая травма шейного отдела позвоночника, ее влияние на развитие речи. Медицинский центр Neuro-Clinic.
25 января 2021
Роды — естественный и физиологический процесс, однако сложный и не всегда предсказуемый. Не редко новорожденные получают микроповреждения и родовые травмы различной сложности.
Родовая травма шейного отдела позвоночника – это механическое повреждение костных и мышечных структур, возникшее в процессе родов. Такая патология достаточно разнообразна по локализации повреждений, уровню тяжести и клинической симптоматике. Включает в себя переломы, смещение тел позвонков, разрывы связок, оболочек, сосудов, кровоизлияния различного характера и ишемические повреждения нейронов спинного мозга.
Причины:
- несоответствие размеров плода размерам малого таза беременной;
- неправильное положение плода;
- недоношенность или переношенность плода;
- длительность родов (как стремительные, так и затяжные роды).

- неправильное поведение роженицы во время схваток.
- неправильно выполняемые акушерские пособия манипуляции при поворотах и извлечении плода;
- наложение акушерских щипцов, вакуум-экстрактора и др.
Независимо от тяжести травмы ШОП, данная травма оставляет за собой последствия. Эти последствия могут быть достаточно тяжелыми, в том числе ДЦП, парезы или параличи конечностей. А также головные боли, ВСД, нарушения моторики, осанки. Родовая травма не проходит бесследно не только для физического, но и для психического здоровья. В числе последствий так же могут быть: гиперактивность, низкая концентрация внимания, плохая память, задержка речевого развития.
Не всегда травму можно диагностировать сразу в роддоме, но на что же в таком случае стоит обратить внимание?
- Снижена мышечная сила,
- ограничение движений рук,
- асимметрия лица и головы,
- слишком длинная или короткая шея, (когда ребенку неудобно поворачивать голову в какую-либо сторону, и он старается избегать болезненных движений)
Стоит отметить, что иногда очевидных последствий травмы нет, и они могут проявить себя в более позднем возрасте.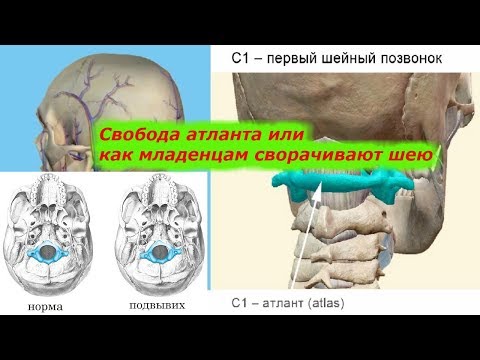 Симптомы родовой травмы шеи чаще всего обусловлены функциональной блокадой атлантозатылочного сустава со стойким спазмом мышц шеи. В результате чего нарушается кровоток. Позвоночная артерия проходит через отверстия в поперечных отростках позвонков и в области атланта, образуя резкий изгиб перед входом в затылочное отверстие.
Симптомы родовой травмы шеи чаще всего обусловлены функциональной блокадой атлантозатылочного сустава со стойким спазмом мышц шеи. В результате чего нарушается кровоток. Позвоночная артерия проходит через отверстия в поперечных отростках позвонков и в области атланта, образуя резкий изгиб перед входом в затылочное отверстие.
Любое травмирующее воздействие на эту зону вызывает рефлекторное раздражение нервного сплетения вокруг артерии и её рефлекторный спазм. В результате возникает задержка развития речи, которая влечет за собой отставание в психическом развитии.
На шее близко расположены крупные кровеносные и лимфатические сосуды. Главный сосудисто-нервный пучок — общая сонная артерия, внутренняя яремная вена и многочисленные нервы, повреждение или защемление которых может приводить к задержке речевого развития. Массажист использует совокупность механических приемов, посредством которых оказывается воздействие на поверхностные ткани, и рефлекторным путем — на функциональные системы и органы.
Обычно диагностированием и лечением травм ШОП занимаются детские ортопеды или остеопаты. При этом перед обращением к ним рекомендуется пройти консультацию у невролога. После первичного осмотра они назначают некоторые инструментальные исследования (рентгенография, доплерография), которые позволяют точно установить диагноз. После постановки диагноза первоочередная задача выправить позвонки.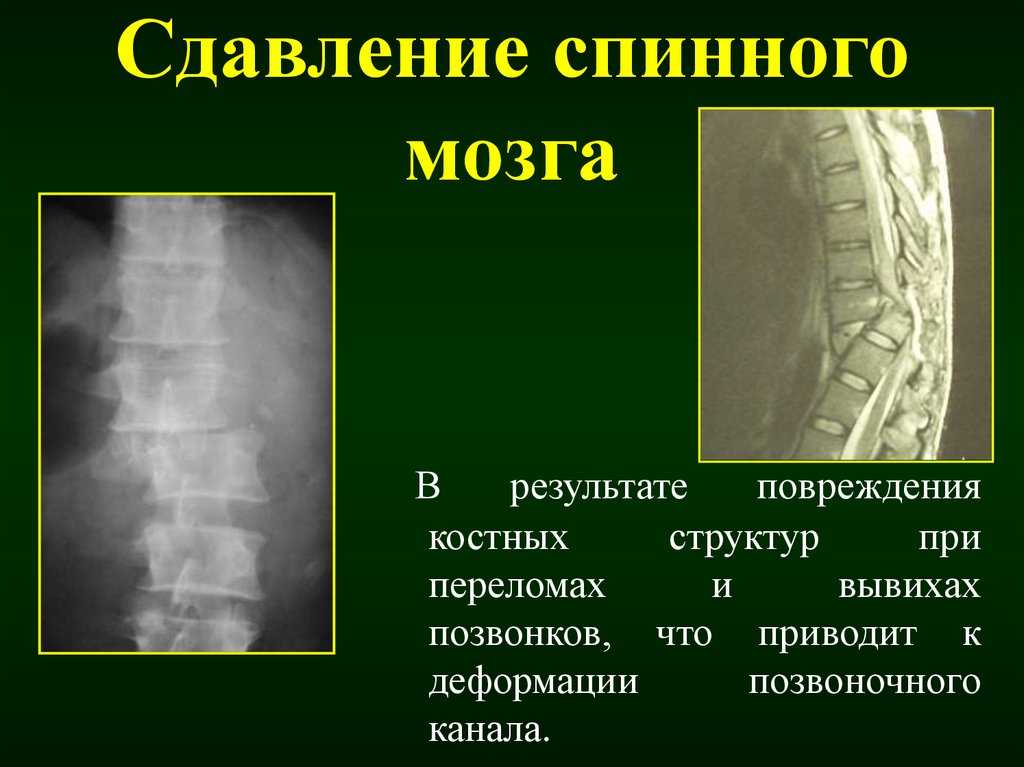 Часто назначают воротник Шанца, иногда бывает достаточно манипуляций остеопата или мануально терапевта. После нормализации состояния шеи, для укрепления мышц и улучшения трофики тканей всегда назначают лфк и массаж.
Часто назначают воротник Шанца, иногда бывает достаточно манипуляций остеопата или мануально терапевта. После нормализации состояния шеи, для укрепления мышц и улучшения трофики тканей всегда назначают лфк и массаж.
Родовая травма шейного отдела позвоночника. Что такое Родовая травма шейного отдела позвоночника?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родовая травма шейного отдела позвоночника – это механическое повреждение костных и мягкотканных структур, возникшее в процессе родов. Патология включает переломы, вывихи и подвывихи позвонков, кровоизлияния, разрывы связок, неврологические расстройства в результате сдавления и ишемии тканей. Чаще наблюдается при тазовом предлежании, осложненных родах, проведении акушерского пособия.
МКБ-10
P11.5
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Родовая травма шейного отдела позвоночника – достаточно разнообразная по локализации повреждений, уровню тяжести и клинической симптоматике группа натальных травм. Данные о распространенности патологии разнятся, одни авторы указывают цифры 0,3-0,7%, другие полагают, что страдает от 6 до 8% новорожденных. Эта группа натальных повреждений составляет более 85% от общего количества родовых травм. В ряде случаев сопровождается тяжелыми нарушениями, которые становятся причиной инвалидности ребенка.
Родовая травма шейного отдела позвоночника
Причины
Причиной повреждений является травматическое воздействие естественных сил, направленных на изгнание плода из полости матки, либо усилия, направленные на извлечение ребенка в процессе оказания специализированной помощи. В качестве предрасполагающих факторов рассматривают:
- тазовое предлежание;
- несоответствие размера головки плода размерам таза матери;
- неправильное вставление головки;
- быстрые, стремительные или затяжные роды;
- стимуляцию родовой деятельности;
- недоношенность.
Обстоятельством, существенно увеличивающим риск развития родовых травм шеи, является проведение акушерских пособий, особенно – при неправильном выборе методики и наличии технических ошибок. При кесаревом сечении шейный отдел позвоночника иногда травмируют при попытке извлечь ребенка через слишком маленькое отверстие в матке.
Патогенез
Выделяют три типа воздействия на плод в момент родов: способствующие продвижению, препятствующие продвижению и амортизирующие (связанные с вращательным движением плода). Несоответствие или неверная направленность этих сил, а также дополнительное воздействие при проведении акушерских пособий приводят к возникновению типичных травм в результате излишнего сдавления, растягивания или скручивания шейного отдела позвоночника. Повреждение сосудов становится причиной сдавления или разрыва сосудов с развитием ишемии и кровоизлияний.
Классификация
По механизму воздействия различают 4 типа родовой травмы:
- Компрессионная. Обусловлена сдавлением шейного отдела, когда силы, препятствующие продвижению плода, существенно превышают изгоняющее воздействие матки. Включает компрессионные переломы, сдавления мягких тканей и нервных структур.
- Дистракционная. Провоцируется чрезмерными усилиями акушера при извлечении плода.

- Ротационная. Связана с препятствиями вращательным движениям, неправильным родовспоможением. Провоцирует развитие вывихов, подвывихов и переломовывихов.
- Комбинированная. Возникает при сочетании перечисленных выше механизмов. Отличается разнообразием травматических повреждений, высокой частотой сложных травм с одновременным поражением нескольких структур шейного отдела.
Симптомы
В течении родовой травмы позвоночника выделяют 4 фазы. Острая фаза характеризуется преобладанием неврологических нарушений. В подостром периоде выраженность неврологических расстройств ослабевает, на первый план выходят соматические симптомы. В третьей фазе превалируют явления астении. В фазе завершения дети разделяются на две группы: с полным исчезновением симптоматики и с сохранением остаточных психоневрологических расстройств.
Острая фаза характеризуется преобладанием неврологических нарушений. В подостром периоде выраженность неврологических расстройств ослабевает, на первый план выходят соматические симптомы. В третьей фазе превалируют явления астении. В фазе завершения дети разделяются на две группы: с полным исчезновением симптоматики и с сохранением остаточных психоневрологических расстройств.
Сразу после родов обращает на себя внимание резкий плач при изменении тела, обусловленный болевым синдромом. Могут выявляться кровоизлияния в кожу, удлинение или укорочение шеи, отсутствие пота в пораженной зоне. При травме верхних сегментов шейного отдела позвоночника наблюдаются адинамия, вялость, снижение рефлексов и тонуса мышц, пониженные артериальное давление и температура тела. Возможны апноэ при изменении положения тела, недержание или задержка мочи.
До достижения трехмесячного возраста родовая травма проявляется нарушением положения головки ребенка, кривошеей, которая иногда достигает степени вынужденного положения головы. Попытки самостоятельно держать головку долго остаются безуспешными. Отмечаются несогласованные движения конечностей. Характерны расстройства сна, частые вскрикивания, нарушение положения пациента во сне (переразгибание и несимметричное положение туловища).
Попытки самостоятельно держать головку долго остаются безуспешными. Отмечаются несогласованные движения конечностей. Характерны расстройства сна, частые вскрикивания, нарушение положения пациента во сне (переразгибание и несимметричное положение туловища).
При осмотре на затылке малыша обнаруживается участок, лишенный волос. Возможны плоский затылок, ассиметричное строение лица и черепа, разный размер глазных щелей. Ягодичные складки также могут быть несимметричными. Мать ребенка предъявляет жалобы на трудности при кормлении из-за напряжения мышц, нарушений позы ребенка.
У детей в возрасте от 3 до 5 месяцев превалируют повышенное слюноотделение, вздутие живота, постоянные колики, проблемы с глотанием, частый крик при перевозке в коляске, неспособность одинаково хорошо переворачиваться в обе стороны. В последующем у пациентов обнаруживаются задержки психического и речевого развития, нарушения моторики. Дошкольники и школьники жалуются на частые головные боли.
Осложнения
Тяжелым осложнением родовой травмы спинного мозга и позвоночника являются парезы и параличи. При парезе диафрагмы наблюдается асфиксия, развитие тяжелой пневмонии, смещение органов средостения, возникновение сердечной недостаточности. У детей старшего возраста диагностируется синдром дефицита внимания. Возможна школьная неуспеваемость, сложности в ходе социальной адаптации.
Диагностика
Диагностику родовой травмы с повреждением шейного отдела позвоночного столба в первые дни жизни осуществляют неонатологи, в последующем – педиатры, детские неврологи и ортопеды. Определение характера патологии у новорожденных может вызывать существенные затруднения из-за преобладания общемозговой симптоматики и отсутствия специфичных признаков в остром периоде, вариабельности клинических проявлений в фазе восстановления.
Важнейшее значение в диагностике имеет определение Кисс-синдрома, который включает кривошею, частый крик, нарушения сна, нарушения симметричности лица, головы и туловища, сложности при кормлении и некоторые другие симптомы. Визуализационные методики играют вспомогательную роль. Назначаются:
Визуализационные методики играют вспомогательную роль. Назначаются:
- Рентгенография шейного отдела. Базовое обследование, которое позволяет обнаружить переломы, переломовывихи, вывихи, подвывихи, другие грубые повреждения твердых структур.
- КТ позвоночника. Дает возможность уточнить данные, полученные в ходе рентгенологического обследования, правильно определить тяжесть родовой травмы.
- МРТ позвоночника. Назначается для визуализации образований, которые не просматриваются на рентгенограммах: связок, хрящевых элементов, спинного мозга. Возможно проведение магнитно-резонансной ангиографии.
- Нейрофизиологические методы. Электронейромиография и другие методики применяются для оценки нервно-мышечной проводимости, состояния мышечной и нервной ткани.
Родовые травмы шеи дифференцируют с травмами головы, аномалиями развития. При выявлении кровоизлияний производится уточнение их генеза, поскольку данная патология далеко не всегда обусловлена повреждением шейного отдела в родах. Отличительным признаком наиболее распространенных эпидуральных и других, реже встречающихся кровоизлияний вследствие родовой травмы, является их ограниченный характер (в пределах 2-3 сегментов позвоночника).
Отличительным признаком наиболее распространенных эпидуральных и других, реже встречающихся кровоизлияний вследствие родовой травмы, является их ограниченный характер (в пределах 2-3 сегментов позвоночника).
Лечение
Лечение родовых травм шейного отдела консервативное, включает следующие мероприятия:
- Иммобилизация. Осуществляется с использованием воротника Шанца. Пациентам с подвывихами и вывихами накладывают кольцевидную мягкую повязку или вытяжение с использованием небольших грузов. Продолжительность фиксации составляет около 2 недель.
- Охранительный режим. Младенцам требуется специальный уход. Во время пеленания необходима поддержка шеи. Кормление до устранения болей и нормализации состояния производится из бутылочки либо через зонд.
- Обезболивание. Для уменьшения болей детям назначают анальгин, диазепам или седуксен. При интенсивном болевом синдроме эффективен фентанил либо тримеперидин.
- Нейротропные средства.
 Применяются, начиная с подострой фазы. Для нормализации функций нервной системы вводят пирацетам, для улучшения трофики – витамины группы В, для восстановления проводимости – прозерин.
Применяются, начиная с подострой фазы. Для нормализации функций нервной системы вводят пирацетам, для улучшения трофики – витамины группы В, для восстановления проводимости – прозерин. - Физиотерапия. Используют лекарственный электрофорез, диадинамические токи, тепловые процедуры, электростимуляцию. В периоде восстановления рекомендованы иглорефлексотерапия, гидрокинезотерапия.
Дети с родовыми травмами находятся под постоянным наблюдением. По показаниям проводится повторное курсовое лечение, назначаются консультации психолога, дефектолога, других специалистов.
Прогноз
При своевременной диагностике, раннем начале лечения прогноз в большинстве случаев благоприятный. Полное восстановление наблюдается у 80% пациентов, у остальных сохраняются остаточные явления различной степени выраженности. При отсутствии лечения в отдаленном периоде возрастает частота синдрома дефицита внимания, трудностей в обучении, социальных проблем со сверстниками.
Профилактика
Превентивные меры включают тщательное обследование беременной, выбор тактики родовспоможения с учетом конкретной ситуации, тщательное соблюдение техники акушерских пособий. Своевременное выявление патологии и профилактика осложнений предполагают осмотры неонатолога, регулярное наблюдение у педиатра, проведение рекомендованных курсов лечения и восстановительных мероприятий.
Источники
- Клинические рекомендации по диагностике и лечению родовой травмы/ Власюк В.В., Иванов Д.О. – 2016.
- Родовая травма/ Мидленко А.И. и др. – 2015.
- Натальные повреждения шейного сегмента позвоночника: причины и клинические признаки/ Гарбуз И.Ф., Гарбуз А.И.// Международный журнал прикладных и фундаментальных исследований — №9 – 2013.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Необычные проявления родовой травмы шейного отдела спинного мозга
- Список журналов
- Фронт Педиатр
- PMC7550748
Передний педиатр. 2020; 8: 514.
Опубликовано в сети 29 сентября 2020 г. doi: 10.3389/fped.2020.00514
, 1, 2 , 3 , 4 и 1, 2, *
Авторская информация Примечания и лицензия. Неонатальная травма спинного мозга является редким осложнением родовой травмы при тяжелых родах. Типичные проявления часто катастрофичны, включают снижение или отсутствие движений, потерю рефлексов, апноэ или периодическое дыхание и отсутствие реакции на болевые раздражения. Исход обычно фатальный или тяжелый, с долгосрочными последствиями в виде дыхательной недостаточности, слабости конечностей или даже паралича конечностей. Мы описали новорожденного мужского пола с повреждением спинного мозга на уровне С2, который родился гладко в результате вагинальных родов и первоначально не был замечен из-за необычных малозаметных симптомов. Он поступил с хриплым голосом, нарушением глотания, снижением подвижности верхних конечностей и гиперкапнией. После лечения кортикостероидами и реабилитации он в значительной степени выздоровел, за исключением того, что ему по-прежнему требовалась искусственная вентиляция легких по ночам.
Типичные проявления часто катастрофичны, включают снижение или отсутствие движений, потерю рефлексов, апноэ или периодическое дыхание и отсутствие реакции на болевые раздражения. Исход обычно фатальный или тяжелый, с долгосрочными последствиями в виде дыхательной недостаточности, слабости конечностей или даже паралича конечностей. Мы описали новорожденного мужского пола с повреждением спинного мозга на уровне С2, который родился гладко в результате вагинальных родов и первоначально не был замечен из-за необычных малозаметных симптомов. Он поступил с хриплым голосом, нарушением глотания, снижением подвижности верхних конечностей и гиперкапнией. После лечения кортикостероидами и реабилитации он в значительной степени выздоровел, за исключением того, что ему по-прежнему требовалась искусственная вентиляция легких по ночам.
Ключевые слова: травма спинного мозга, родовая травма, нарушение глотания, охриплость голоса, неонатология
Неонатальная травма спинного мозга в результате родовой травмы известна с девятнадцатого века (1). Точный механизм повреждения спинного мозга, связанного с родами, неясен, но считается, что он вызван чрезмерным извлечением, вращением или гиперэкстензией шеи ребенка во время родов, например дистоцией плеча, тазовым предлежанием через естественные родовые пути и трудными родами с использованием щипцов или вакуумной помощи. 2–5). Верхний и средний шейный отдел позвоночника повреждаются в основном при шейных родах, а нижний шейный и верхнегрудной отделы — при тазовом предлежании (3). Симптомы и прогноз зависят от уровня пуповины и степени повреждения. Клинические проявления повреждения спинного мозга часто катастрофичны, включают снижение или отсутствие движений, потерю рефлексов, апноэ или периодическое дыхание и отсутствие реакции на болевые раздражения (3, 6–8). В целом, прогноз травм спинного мозга неблагоприятный, с высокой смертностью и длительными осложнениями среди выживших младенцев (8, 9).). Поэтому раннее распознавание и лечение имеют решающее значение для предотвращения продолжающегося повреждения травмы.
Точный механизм повреждения спинного мозга, связанного с родами, неясен, но считается, что он вызван чрезмерным извлечением, вращением или гиперэкстензией шеи ребенка во время родов, например дистоцией плеча, тазовым предлежанием через естественные родовые пути и трудными родами с использованием щипцов или вакуумной помощи. 2–5). Верхний и средний шейный отдел позвоночника повреждаются в основном при шейных родах, а нижний шейный и верхнегрудной отделы — при тазовом предлежании (3). Симптомы и прогноз зависят от уровня пуповины и степени повреждения. Клинические проявления повреждения спинного мозга часто катастрофичны, включают снижение или отсутствие движений, потерю рефлексов, апноэ или периодическое дыхание и отсутствие реакции на болевые раздражения (3, 6–8). В целом, прогноз травм спинного мозга неблагоприятный, с высокой смертностью и длительными осложнениями среди выживших младенцев (8, 9).). Поэтому раннее распознавание и лечение имеют решающее значение для предотвращения продолжающегося повреждения травмы. Тем не менее, клиническое подозрение на врожденное повреждение спинного мозга часто задерживается, а диагностика затруднена из-за того, что симптомы сходны с плечевой плексопатией, гипоксически-ишемическим повреждением и нервно-мышечным заболеванием (7, 10). Здесь мы описали новорожденного с высокой травмой шейного отдела позвоночника, у которого были необычные малозаметные симптомы.
Тем не менее, клиническое подозрение на врожденное повреждение спинного мозга часто задерживается, а диагностика затруднена из-за того, что симптомы сходны с плечевой плексопатией, гипоксически-ишемическим повреждением и нервно-мышечным заболеванием (7, 10). Здесь мы описали новорожденного с высокой травмой шейного отдела позвоночника, у которого были необычные малозаметные симптомы.
Новорожденный мальчик весом 3220 г родился у здоровой первородящей женщины в местной клинике в гестационном возрасте 37 лет и сроке 3/7 недель путем вагинальных родов без помощи инструментов. Оценка по шкале Апгар составила 7 на 1 мин и 9в 5 мин. Мать проходила регулярные дородовые осмотры с ничем не примечательными результатами пренатальных лабораторных анализов и ультразвукового скрининга плода II уровня. После рождения у него была обнаружена цефалогематома на левой теменной части черепа, а его верхние конечности, казалось, двигались немного меньше, чем нижние. За исключением одного эпизода пищевого цианоза, общее состояние удовлетворительное. Он был выписан из больницы и помещен в частный центр послеродового ухода в возрасте 3 дней. Однако при первом приеме пищи в послеродовом отделении у него было удушье молока с цианозом, сатурация кислорода снизилась до 77%. После своевременного лечения и подачи кислорода его сатурация вернулась к 9.5% и его перевели в нашу больницу.
Он был выписан из больницы и помещен в частный центр послеродового ухода в возрасте 3 дней. Однако при первом приеме пищи в послеродовом отделении у него было удушье молока с цианозом, сатурация кислорода снизилась до 77%. После своевременного лечения и подачи кислорода его сатурация вернулась к 9.5% и его перевели в нашу больницу.
При поступлении у мальчика был хриплый голос, но дыхание ровное, без раздувания носа, втяжения грудной клетки или аномальных звуков дыхания при физикальном обследовании. Неврологическое обследование показало, что его шкала сознания была полной, и у него была нормальная мышечная сила и глубокий сухожильный рефлекс нижних конечностей, но сниженная мышечная сила верхних конечностей (3-я степень) и глубокий сухожильный рефлекс (1-я степень). Ни паралича Эрба, ни паралича Клюмпке не обнаружено. Ладонные хватательные рефлексы и рефлекс Моро все еще присутствовали. Лабораторные данные показали лейкоциты на уровне 8,5 к/л, гемоглобин на уровне 16,7 г/дл, гематокрит на уровне 47,7%, тромбоциты на уровне 233/мкл и С-реактивный белок на уровне 0,58 мг/л. Газ артериальной крови показал хронический СО 2 задержка с метаболической компенсацией (pH 7,226, PCO 2 72,8, PO 2 94,1, HCO 3 29,5 и избыток оснований 1,9). На плоской рентгенограмме грудной клетки не было выявлено аномальных изменений как в легких, так и в сердце.
Газ артериальной крови показал хронический СО 2 задержка с метаболической компенсацией (pH 7,226, PCO 2 72,8, PO 2 94,1, HCO 3 29,5 и избыток оснований 1,9). На плоской рентгенограмме грудной клетки не было выявлено аномальных изменений как в легких, так и в сердце.
Использовалась неинвазивная прерывистая принудительная вентиляция легких и установлен орогастральный зонд. Поскольку у него был хриплый голос, изначально подозревались трудности с кормлением и гиперкапния, аномалия верхних дыхательных путей или паралич голосовых связок. Кроме того, следует учитывать двустороннее повреждение плечевого сплетения из-за слабости верхних конечностей. В сочетании с угнетением дыхания и неврологическим дефицитом нейромышечные расстройства, такие как перинатальная асфиксия, инсульт, аномалии центральной нервной системы, врожденная миастения и периферические миопатии, были дифференциальным диагнозом. Бронхоскопия была проведена в возрасте 7 дней, чтобы оценить анатомию его верхних дыхательных путей и вибрацию голосовых связок, и не было никаких замечательных результатов. УЗИ головы было выполнено в возрасте 8 дней для оценки проблем центральной нервной системы, и не было никаких примечательных результатов. В тот же день ему сделали магнитно-резонансную томографию (МРТ) головного мозга. Определенного поражения головного мозга не было, но было обнаружено смешанное гипо- и гиперинтенсивное поражение над шейным отделом спинного мозга на уровне С2. МРТ шейного и грудного отделов позвоночника, выполненные через 2 дня, выявили кровоизлияние размером 12 × 2 × 1 мм на уровне С2 без вовлечения других позвоночников (). Никаких признаков повреждения плечевого сплетения не было обнаружено при МРТ головного или спинного мозга. Уровень миоглобина был в норме в 19 лет.нг/мл, при этом уровень креатинкиназы был несколько повышен до 696 ЕД/л при поступлении и снизился до 59 ЕД/л через 5 дней. Судя по его пренатальным и постнатальным проявлениям, возникло подозрение на родовую травму спинного мозга С2.
УЗИ головы было выполнено в возрасте 8 дней для оценки проблем центральной нервной системы, и не было никаких примечательных результатов. В тот же день ему сделали магнитно-резонансную томографию (МРТ) головного мозга. Определенного поражения головного мозга не было, но было обнаружено смешанное гипо- и гиперинтенсивное поражение над шейным отделом спинного мозга на уровне С2. МРТ шейного и грудного отделов позвоночника, выполненные через 2 дня, выявили кровоизлияние размером 12 × 2 × 1 мм на уровне С2 без вовлечения других позвоночников (). Никаких признаков повреждения плечевого сплетения не было обнаружено при МРТ головного или спинного мозга. Уровень миоглобина был в норме в 19 лет.нг/мл, при этом уровень креатинкиназы был несколько повышен до 696 ЕД/л при поступлении и снизился до 59 ЕД/л через 5 дней. Судя по его пренатальным и постнатальным проявлениям, возникло подозрение на родовую травму спинного мозга С2.
Открыть в отдельном окне
(A) МРТ Сагиттальное Т2 изображение, показывающее смешанное гипо- и гиперинтенсивное поражение шейного отдела спинного мозга на уровне С2. (B) МРТ аксиальное изображение MERGE, показывающее гипоинтенсивность в спинном мозге на уровне C2.
(B) МРТ аксиальное изображение MERGE, показывающее гипоинтенсивность в спинном мозге на уровне C2.
Он получал дексаметазон 0,15 мг/кг/доза каждые 6 часов в течение 5 дней с 9-дневного возраста, каждые 8 часов в течение следующих 2 дней, затем дважды в день в течение следующих 2 дней и один раз в день в течение следующих 2 дней. Он также получил физическую и профессиональную терапию. После 3 недель лечения кортикостероидами у него были эпизоды цианоза только иногда, когда он плакал или засыпал. Мы пытались снять его аппарат ИВЛ, но у него часто возникали приступы цианоза. Анализ газов венозной крови показал pH 7,247, PCO 2 84, PO 2 29,6, HCO 3 35,8 и избыток основания 8,5. Поэтому мы изменили стратегию ИВЛ и использовали назальную непрерывную поддержку положительным давлением в дыхательных путях в течение 8 часов ночью. С текущей терапевтической стратегией он мог хорошо переносить. Последующий анализ газов крови показал pH 7,358, PCO 2 60,4, PO 2 59,3, HCO 3 33,2 и избыток оснований 7,7. Что касается других симптомов, его голос и движения верхних конечностей улучшились, а также у него не было нарушения глотания. Его выписали в 2 месяца. Через месяц после выписки его дыхание было стабильным, газы крови показали pH 7,416, PCO 9.0047 2 40,4, PO 2 58,2 и HCO 3 25,4. Ночная ИВЛ сократилась до 4-5 часов. В 4 месяца у него были хорошие движения всеми четырьмя конечностями, он мог дотягиваться и хватать предметы, перекатывался на бок. Однако при неврологическом обследовании была обнаружена легкая гипертония конечностей с клонусом.
Что касается других симптомов, его голос и движения верхних конечностей улучшились, а также у него не было нарушения глотания. Его выписали в 2 месяца. Через месяц после выписки его дыхание было стабильным, газы крови показали pH 7,416, PCO 9.0047 2 40,4, PO 2 58,2 и HCO 3 25,4. Ночная ИВЛ сократилась до 4-5 часов. В 4 месяца у него были хорошие движения всеми четырьмя конечностями, он мог дотягиваться и хватать предметы, перекатывался на бок. Однако при неврологическом обследовании была обнаружена легкая гипертония конечностей с клонусом.
Повреждения спинного мозга у новорожденных встречаются довольно редко, и частота их оценивается от одного случая на 29 000 рождений до одного случая на 8 000 случаев (10, 11). Поскольку это настолько редкое явление, клиницисты могут не знать об этом и игнорировать возможность такой родовой травмы. Литература о неонатальном повреждении шейного отдела спинного мозга обобщена в (1, 6, 7, 12–22). У нашего пациента было несколько характеристик, отличных от предыдущих отчетов.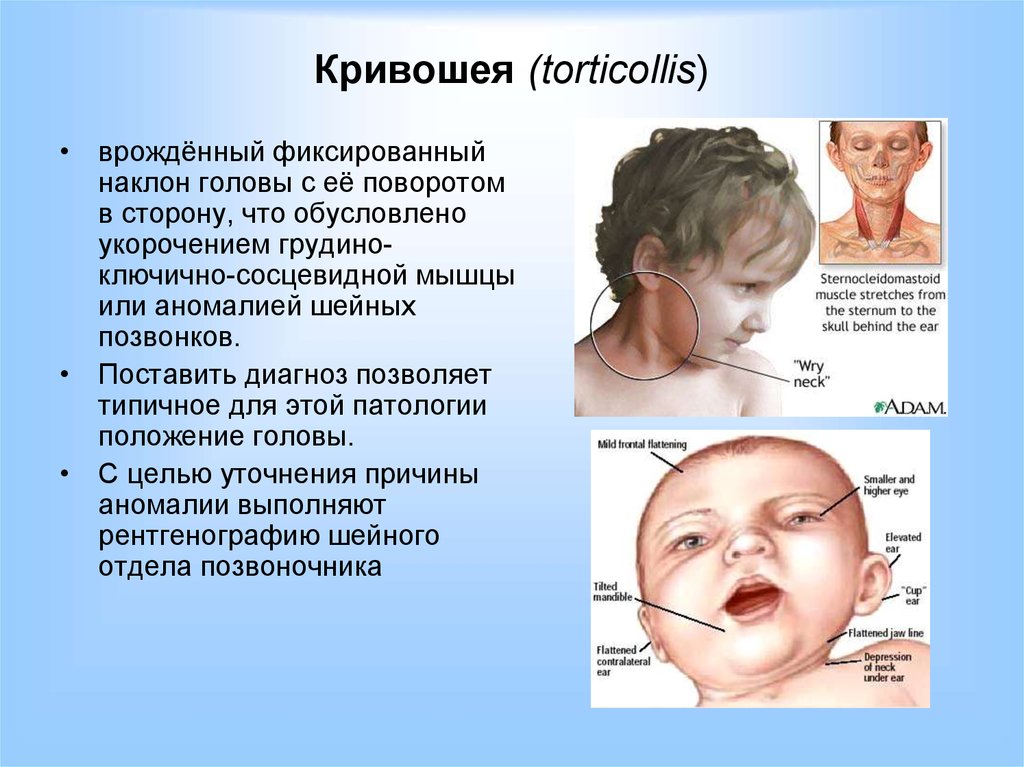 Наша пациентка родилась в результате неосложненных вагинальных родов с головным предлежанием. Во время родов не было ни вакуума, ни помощи щипцов. Предыдущие отчеты показали, что связанное с родами повреждение спинного мозга обычно развивалось во время затрудненных родов (). Только Goetz сообщил о неонатальной травме спинного мозга после неосложненных вагинальных родов (7), а Fazzi сообщил об одном после неосложненного кесарева сечения после головного предлежания (23). Кроме того, в отличие от предыдущих случаев, показывающих катастрофические симптомы выраженной одышки и паралича, в нашем случае наблюдалось незначительное снижение движений верхних конечностей, хриплый голос, поперхивание молоком при кормлении, но относительно стабильное дыхание. Эти малозаметные симптомы, появившиеся в первые дни после рождения, не могли насторожить медицинский персонал. Причем осиплость голоса и поперхивание молоком при кормлении не были кардинальными симптомами, напоминающими травму спинного мозга.
Наша пациентка родилась в результате неосложненных вагинальных родов с головным предлежанием. Во время родов не было ни вакуума, ни помощи щипцов. Предыдущие отчеты показали, что связанное с родами повреждение спинного мозга обычно развивалось во время затрудненных родов (). Только Goetz сообщил о неонатальной травме спинного мозга после неосложненных вагинальных родов (7), а Fazzi сообщил об одном после неосложненного кесарева сечения после головного предлежания (23). Кроме того, в отличие от предыдущих случаев, показывающих катастрофические симптомы выраженной одышки и паралича, в нашем случае наблюдалось незначительное снижение движений верхних конечностей, хриплый голос, поперхивание молоком при кормлении, но относительно стабильное дыхание. Эти малозаметные симптомы, появившиеся в первые дни после рождения, не могли насторожить медицинский персонал. Причем осиплость голоса и поперхивание молоком при кормлении не были кардинальными симптомами, напоминающими травму спинного мозга.
Таблица 1
Зарегистрированные случаи родовой травмы шейного отдела спинного мозга.
| Authors | Delivery | Lesion | Initial symptoms | Outcomes (special intervention) | ||||
|---|---|---|---|---|---|---|---|---|
| Shulman et al. (1) | VD с пинцетом | C1-2 | Квадриплегия вялая Нет спонтанного дыхания | Died at 12 h | ||||
| Pridmore and Aherne (12) | VD with forceps | C2 | Quadriplegic flaccid No spontaneous breath | Died at 10 h after ventilator withdraw | ||||
| Gould and Smith (13) | VD с щипцами | C2-3 | Квадриплегия вялая Нет спонтанного дыхания | Смерть через 60 дней после отключения аппарата ИВЛ | ||||
Lanska et al. (14), 3 ящика (14), 3 ящика | 2 VD с щипцами, 1 казенный VD | 1 на продолговатом мозгу-C2 1 на C2-3 1 на C6-7 | Квадриплегия вялая и отсутствие спонтанного дыхания ; Один умер в возрасте 15 мес. | |||||
| Pamphlett and Cala (15) | VD с применением щипцов | C1-2 | NA | (6), 15 кейсов | VD с щипцами | Все выше C4 | 14/15 Apneic и квадриплегический Flaccid | 6 Смерть, 7 Вентилятор -зависимость, 6 квадриплегия, 1 гемипарез |
| Craig и McClure (16) | ||||||||
| Craig и McClure (16) | ||||||||
| Craig и McClure (16) | 010120 2 | |||||||
| Craig и McClure (16) | VD Craig и McClure (16) | .Умер через 21 день после отключения аппарата ИВЛ | ||||||
| Моран Ньюэлл (17) | Тазовая форма CS | C4-5 | Квадриплегия 2 спонтанное вялое дыхание7 Нет | 0127 Нет рефлекса Моро, нет DTR | Смерть через 15 дней после прекращения ИВЛ | |||
| Vialle et al. (18)6 из 9 случаев | 1 ВД с щипцами 1 дистоция плеча ВД 2 тазовое предлежание ВД 1 ВД без осложнений | 2 на С1-2 1 на С2-3 1 на С5-7 1 на С4- 5 1 в C6-7 | 5 квадриплегия 1 моноплегия и затрудненное дыхание | 3 умерших, 3 квадриплегия | ||||
| Goetz (7) | VD без осложнений | Foramen magnum | Upper limbs flaccid paralysis | Upper limbs flaccid paralysis | ||||
| UI Haq and Gururaj (19) | Shoulder dystocia VD | C7-T1 | Quadriplegic flaccid | Remarkable recovery at 6 mo (corticosteroids лечение) | ||||
Montaldo et al.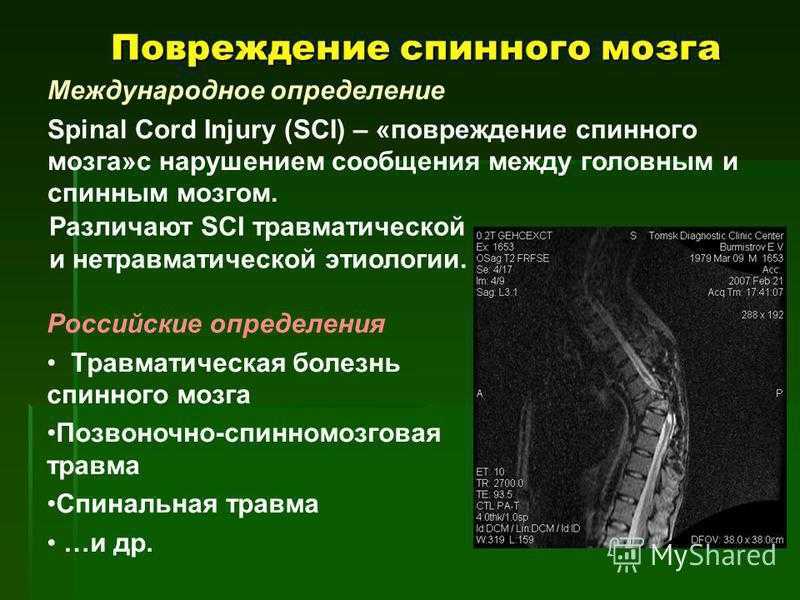 (20) (20) | Плечевая дистоция и VD с щипцами | Головной мозг и C1-3 | Вялый квадрипарез Нет спонтанного дыхания Нет DTR | Неврологически нормальный, за исключением слабости левой руки (терапевтическая гипотермия) | ||||
| Yokoi et al. (21) | ВД с щипцами | нижняя часть продолговатого мозга – верхняя часть шейного отдела | Дыхательная недостаточность, гипотония Отсутствие примитивных рефлексов | (терапевтическая гипотермия) | ||||
Arnaez et.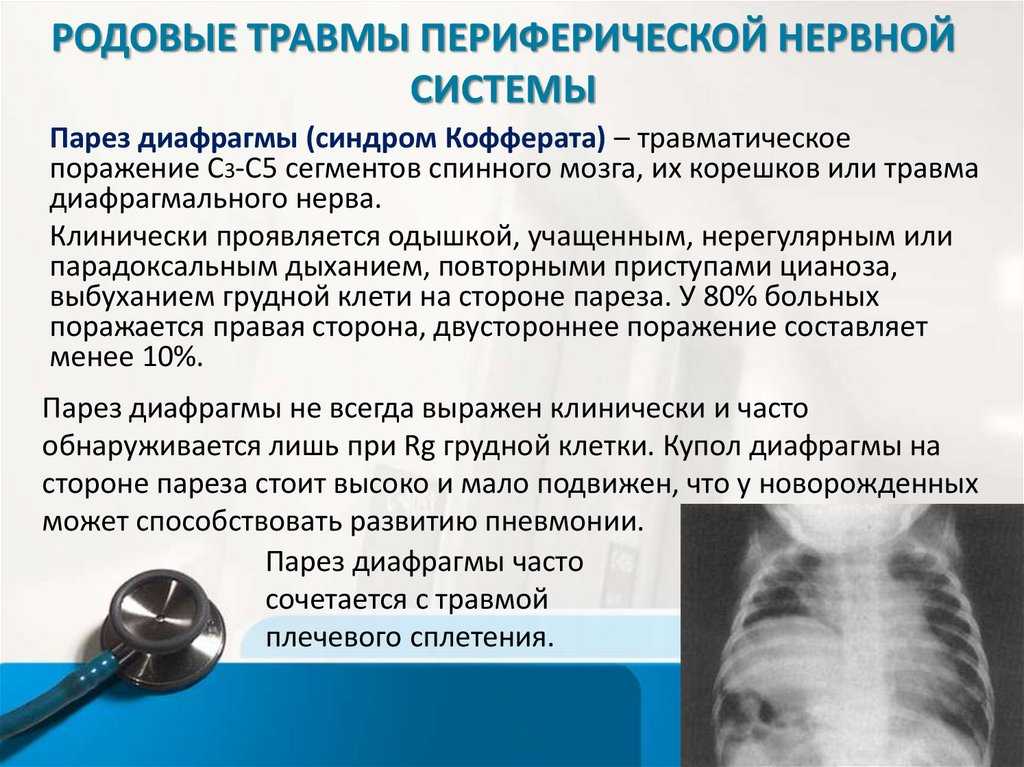 (22) (22) | ВД с отказом вентузального клапана и щипцов, изменение на CS | Мозг и C1-2 | Квадриплегия вялая Нет спонтанного дыхания | Диета через 30 дней после прекращения ИВЛ (эритропоэтин, лечебная гипотермия) |
Открыто в отдельном окне
КС, кесарево сечение; ДТР, глубокие сухожильные рефлексы; ВД, вагинальные роды .
Паралич голосовых связок, вызванный рецидивирующим повреждением гортанного нерва вследствие родовой травмы, хорошо известен как симптомы стридора, дыхательной недостаточности, хриплого крика, дисфагии и аспирации (8). Однако бронхоскопия показала нормальную вибрацию голосовых связок у нашего пациента, что исключает такую возможность. Другим возможным механизмом охриплости голоса и нарушения глотания является небно-глоточная дисфункция, вызванная повреждением глоточного сплетения (24). Глоточное сплетение лежит в заглоточном пространстве между верхним и средним констрикторами спереди и длинной мышцей головы и шеи, предпозвоночной фасцией и телами второго и третьего шейных позвонков сзади (25). Сообщалось, что нарушение глотания из-за повреждения глоточного сплетения является фактором риска операции на шейном отделе позвоночника у взрослых, и раннее выявление имеет решающее значение для предотвращения аспирационной пневмонии (26). Поэтому мы предположили, что его хриплый голос и нарушение глотания были вызваны компрессией глоточного сплетения отеком тканей вокруг второго шейного отдела позвоночника. Изучив литературу, мы считаем, что это первое сообщение о хриплом голосе и дисфункции глотания как симптомах, связанных с повреждением спинного мозга у новорожденных в верхнем шейном отделе.
Глоточное сплетение лежит в заглоточном пространстве между верхним и средним констрикторами спереди и длинной мышцей головы и шеи, предпозвоночной фасцией и телами второго и третьего шейных позвонков сзади (25). Сообщалось, что нарушение глотания из-за повреждения глоточного сплетения является фактором риска операции на шейном отделе позвоночника у взрослых, и раннее выявление имеет решающее значение для предотвращения аспирационной пневмонии (26). Поэтому мы предположили, что его хриплый голос и нарушение глотания были вызваны компрессией глоточного сплетения отеком тканей вокруг второго шейного отдела позвоночника. Изучив литературу, мы считаем, что это первое сообщение о хриплом голосе и дисфункции глотания как симптомах, связанных с повреждением спинного мозга у новорожденных в верхнем шейном отделе.
Повреждение верхнего шейного отдела спинного мозга часто приводит к летальному исходу и имеет серьезные последствия, но возможности лечения ограничены. Наш пациент лечился кортикостероидами и, казалось, поправился. Однако неясно, вызваны ли такие улучшения лекарствами или естественным течением болезни с меньшей степенью тяжести. УИ Хэг и соавт. сообщили, что один младенец получил три дозы кортикостероидов для перинатального почти тотального рассечения повреждения от С7 до Т1 после рождения и значительно восстановился в возрасте 6 месяцев (19).). Поскольку неонатальные повреждения спинного мозга встречаются редко, хорошо спланированные исследования фармакологического эффекта практически невозможны. Роль кортикостероидов при травмах спинного мозга, связанных с родами, до сих пор неясна. Недавно младенцам с повреждением спинного мозга была предложена терапевтическая гипотермия и эритропоэтин, и результаты оказались многообещающими (20–22). Тем не менее, терапевтическая гипотермия должна быть начата в течение 6-часового возраста для достижения положительного эффекта. Временное окно короткое, и сложно вовремя поставить точный диагноз. Неявные симптомы, проявляемые нашим пациентом, позволяют врачам легко упустить временное окно и не инициировать нейропротективную стратегию, такую как терапевтическая гипотермия.
Однако неясно, вызваны ли такие улучшения лекарствами или естественным течением болезни с меньшей степенью тяжести. УИ Хэг и соавт. сообщили, что один младенец получил три дозы кортикостероидов для перинатального почти тотального рассечения повреждения от С7 до Т1 после рождения и значительно восстановился в возрасте 6 месяцев (19).). Поскольку неонатальные повреждения спинного мозга встречаются редко, хорошо спланированные исследования фармакологического эффекта практически невозможны. Роль кортикостероидов при травмах спинного мозга, связанных с родами, до сих пор неясна. Недавно младенцам с повреждением спинного мозга была предложена терапевтическая гипотермия и эритропоэтин, и результаты оказались многообещающими (20–22). Тем не менее, терапевтическая гипотермия должна быть начата в течение 6-часового возраста для достижения положительного эффекта. Временное окно короткое, и сложно вовремя поставить точный диагноз. Неявные симптомы, проявляемые нашим пациентом, позволяют врачам легко упустить временное окно и не инициировать нейропротективную стратегию, такую как терапевтическая гипотермия.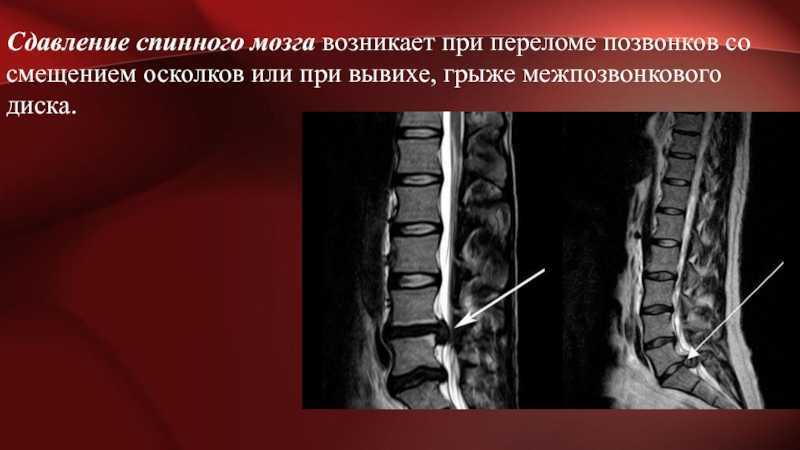
В заключение, родовое повреждение спинного мозга следует распознать как можно раньше, чтобы начать нейропротекторную терапию и избежать дальнейшего повреждения нервной системы. Симптомы неонатального повреждения спинного мозга часто катастрофичны, но могут быть и легкими, с легким ослаблением движений верхних конечностей, сопровождающимся хриплым голосом и нарушением глотания. Все врачи, особенно те, кто занимается лечением новорожденных, должны быть знакомы с симптомами травмы спинного мозга у новорожденных, особенно у пациентов с необычными малозаметными проявлениями, и должны быть готовы к ним.
Наборы данных, созданные для этого исследования, доступны по запросу соответствующему автору.
Родители дали письменное информированное согласие на публикацию этого дела, включая публикацию изображений.
Компания C-CL собрала информацию из литературы и подготовила первоначальный вариант рукописи. I-JC оценил пациента, предоставил профессиональное руководство и отредактировал эту рукопись. Y-JC участвовала в обзоре литературы и помогала в написании части первоначального проекта. M-CC предоставил профессиональное руководство, рассмотрел и отредактировал окончательный вариант рукописи. Все авторы одобрили окончательный вариант рукописи в представленном виде и соглашаются нести ответственность за все аспекты работы. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Y-JC участвовала в обзоре литературы и помогала в написании части первоначального проекта. M-CC предоставил профессиональное руководство, рассмотрел и отредактировал окончательный вариант рукописи. Все авторы одобрили окончательный вариант рукописи в представленном виде и соглашаются нести ответственность за все аспекты работы. Все авторы внесли свой вклад в статью и одобрили представленную версию.
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
1. Шульман С.Т., Мэдден Д.Д., Эстерли Д.Р., Шанклин Д.Р. Перерезка спинного мозга. редкое акушерское осложнение головных родов. Архив Детство. (1971) 46:291–4. 10.1136/adc.46.247.291 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Fenger-Gron J, Kock K, Nielsen RG, Leth PM, Illum N. Травма спинного мозга при рождении: a скрытый причинный фактор. Acta Pediatrica. (2008) 97:824–6. 10.1111/j.1651-2227.2008.00768.x [PubMed] [CrossRef] [Google Scholar]
10.1111/j.1651-2227.2008.00768.x [PubMed] [CrossRef] [Google Scholar]
3. Vialle R, Piétin-Vialle C, Vinchon M, Dauger S, Ilharreborde B, Glorion C. Родовой спинной мозг травмы: мультицентровый обзор девяти случаев. Чайлдс Нерв Сист. (2008) 24:79–85. 10.1007/s00381-007-0437-z [PubMed] [CrossRef] [Google Scholar]
4. Тоубин А. Поражение центральной нервной системы у плода человека и новорожденного. механические и гипоксические травмы, полученные в плодно-неонатальном периоде. Am J Dis Чайлд. (1970) 119:529–42. 10.1001/archpedi.1970.02100050531015 [PubMed] [CrossRef] [Google Scholar]
5. Surendrababu NRS, Rao A. Клиническое изображение. перерезка спинного мозга: редкая родовая травма. Педиатр Радиол. (2006) 36:719. 10.1007/s00247-006-0141-2 [PubMed] [CrossRef] [Google Scholar]
6. Menticoglou SM, Perlman M, Manning FA. Высокая травма шейного отдела спинного мозга у новорожденных, родившихся с помощью щипцов: отчет о 15 случаях. Акушерство Гинекол. (1995) 86:589–94. 10.1016/S0029-7844(95)80022-0 [PubMed] [CrossRef] [Google Scholar]
10.1016/S0029-7844(95)80022-0 [PubMed] [CrossRef] [Google Scholar]
7. Гетц Э. Неонатальная травма спинного мозга после неосложненных вагинальных родов. Педиатр Нейрол. (2010) 42:69–71. 10.1016/j.pediatrneurol.2009.08.006 [PubMed] [CrossRef] [Google Scholar]
8. Uhing MR. Лечение родовых травм. Клин Перинатол. (2005) 32:19–38. 10.1016/j.clp.2004.11.007 [PubMed] [CrossRef] [Google Scholar]
9. MacKinnon JA, Perlman M, Kirpalani H, Rehan V, Sauve R, Kovacs L. Травма спинного мозга при рождении: диагностика и прогноз данные у двадцати двух пациентов. J Педиатр. (1993) 122:431–7. 10.1016/S0022-3476(05)83437-7 [PubMed] [CrossRef] [Google Scholar]
10. Рехан В.К., Сешия М.М. Родовая травма спинного мозга – трудности диагностики. Арч Дис Чайлд. (1993) 69:92–4. 10.1136/adc.69.1_Spec_No.92 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
11. Бренд MC. Часть 1: распознавание неонатальной травмы спинного мозга. Adv Неонатальный уход. (2006) 6:15–24. 10.1016/j.adnc.2005.11.001 [PubMed] [CrossRef] [Google Scholar]
10.1016/j.adnc.2005.11.001 [PubMed] [CrossRef] [Google Scholar]
12. Pridmore BR, Aherne WA. Травма спинного мозга плода во время родов щипцами Килланда. J Obstet Gynaecol Br Commonw. (1974) 81:168–72. 10.1111/j.1471-0528.1974.tb00439.x [PubMed] [CrossRef] [Google Scholar]
13. Gould SJ, Smith JF. Перерезка спинного мозга, церебральная ишемия и повреждение ствола головного мозга у ребенка после ротации щипцов Килланда. Приложение Нейропатол Нейробиол. (1984) 10:151–8. 10.1111/j.1365-2990.1984.tb00346.x [PubMed] [CrossRef] [Google Scholar]
14. Lanska MJ, Roessmann U, Wiznitzer M. Магнитно-резонансная томография при родовой травме шейного отдела спинного мозга. Педиатрия. (1990) 85:760–4. [PubMed] [Академия Google]
15. Pamphlett R, Cala A. Повреждение спинного мозга после ротации щипцов: роль глионейрональных гетеротопий. Aust N Z J Obstet Gynaecol. (1993) 33:91–3. 10.1111/j.1479-828X.1993.tb02066.x [PubMed] [CrossRef] [Google Scholar]
16. Craig S, McClure G. Недоношенный ребенок с травмой верхнего шейного отдела спинного мозга после родов с помощью щипцов Килланда. J Перинат Мед. (1997) 25:502–4. 10.1515/jpme.1997.25.6.502 [PubMed] [CrossRef] [Google Scholar]
Недоношенный ребенок с травмой верхнего шейного отдела спинного мозга после родов с помощью щипцов Килланда. J Перинат Мед. (1997) 25:502–4. 10.1515/jpme.1997.25.6.502 [PubMed] [CrossRef] [Google Scholar]
17. Morgan C, Newell SJ. Повреждение шейного отдела спинного мозга после предлежания головы и родоразрешения путем кесарева сечения. Dev Med Child Neurol. (2001) 43:274–6. 10.1017/S0012162201000512 [PubMed] [CrossRef] [Google Scholar]
18. Vialle R, Piétin-Vialle C, Ilharreborde B, Dauger S, Vinchon M, Glorion C. Травмы спинного мозга при рождении: многоцентровый обзор девяти случаев. Дж. Матерн Фетальная Неона. (2007) 20:435–40. 10.1080/14767050701288325 [PubMed] [CrossRef] [Google Scholar]
19. Уль Хак I, Гурурай А.К. Замечательное выздоровление у младенца с обширной перинатальной травмой шейного отдела спинного мозга. Представитель BMJ (2012) 2012: bcr2012007533. 10.1136/bcr-2012-007533 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
20. Montaldo P, Oliveira V, Lally PJ, Chaban B, Atreja G, Kirmi O и др. Терапевтическая гипотермия при неонатальной травме шейного отдела позвоночника. Arch Dis Child Fetal Neonatal Ed. (2016) 101:F468. 10.1136/archdischild-2016-310690 [PubMed] [CrossRef] [Google Scholar]
Montaldo P, Oliveira V, Lally PJ, Chaban B, Atreja G, Kirmi O и др. Терапевтическая гипотермия при неонатальной травме шейного отдела позвоночника. Arch Dis Child Fetal Neonatal Ed. (2016) 101:F468. 10.1136/archdischild-2016-310690 [PubMed] [CrossRef] [Google Scholar]
21. Yokoi K, Kobayashi S, Muramatsu K, Suzuki S, Gotou H. Вопрос о том, следует ли проводить терапевтическую гипотермию: случай травма спинного мозга новорожденного. J Неонатальная перинатальная медицина. (2017) 10:195–8. 10.3233/НПМ-171695 [PubMed] [CrossRef] [Google Scholar]
22. Arnaez J, Miranda M, Riñones E, García-Alix A. Охлаждение всего тела и эритропоэтин при неонатальной травме шейного отдела позвоночника. Ther Hypothermia Temp Manag. (2019) 9: 159–62. 10.1089/ther.2018.0042 [PubMed] [CrossRef] [Google Scholar]
23. Fazzi A, Messner H, Stuefer J, Staffler A. Травма спинного мозга новорожденного после неосложненного кесарева сечения. Кейс Rep Perinatal Med. (2016) 5:73 10.1515/crpm-2015-0047 [CrossRef] [Академия Google]
24. Мейер Д.Д., Мунц Х.Р. Оценка и лечение небно-глоточной дисфункции. Пластмасса для лица Surg Clin North Am. (2016) 24:477–85. 10.1016/j.fsc.2016.06.016 [PubMed] [CrossRef] [Google Scholar]
Мейер Д.Д., Мунц Х.Р. Оценка и лечение небно-глоточной дисфункции. Пластмасса для лица Surg Clin North Am. (2016) 24:477–85. 10.1016/j.fsc.2016.06.016 [PubMed] [CrossRef] [Google Scholar]
25. Mermer RW, Zwillenberg D, Maron A, Brill CB. Одностороннее повреждение глоточного сплетения после использования ротоглоточного тампона во время операции на третьем моляре. J Oral Maxillofac Surg. (1990) 48:1102–4. 10.1016/0278-2391(90)-F [PubMed] [CrossRef] [Google Scholar]
26. Cumpston EC, Bock JM. Тяжелый преходящий паралич глотки после пластики перелома С2. Энн Отол Ринол Ларингол. (2015) 124:598–602. 10.1177/0003489415570938 [PubMed] [CrossRef] [Google Scholar]
Здесь представлены статьи Frontiers in Pediatrics с разрешения Frontiers Media SA
Как это происходит и что делать
в Области практики, Родовая травма
В то время как редко, некоторые новорожденные могут страдать травмы спинного мозга во время или вскоре после рождения. Если ваш ребенок получил травму спинного мозга при рождении, он или она могут страдать пожизненной инвалидностью и необратимым параличом, в зависимости от тяжести и местоположения травмы. Многим детям с травмами позвоночника придется всю жизнь приковываться к инвалидным креслам, и им потребуется постоянное лечение и уход. Бостонская детская больница сообщает, что от 60% до 75% новорожденных с травмами спинного мозга страдают от травм в области шеи или шейного отдела позвоночника, у 20% — в грудной или грудной области, и от 5% до 20% — в нижних отделах позвоночника. спина или поясничная область. Повреждение имеет тенденцию быть более обширным, когда травма позвоночника расположена выше по позвоночнику. Некоторые младенцы с травмами спинного мозга будут навсегда парализованы ниже места травмы. Другие могут страдать от умственной отсталости, а некоторые младенцы с травмами спинного мозга умрут.
Если ваш ребенок получил травму спинного мозга при рождении, он или она могут страдать пожизненной инвалидностью и необратимым параличом, в зависимости от тяжести и местоположения травмы. Многим детям с травмами позвоночника придется всю жизнь приковываться к инвалидным креслам, и им потребуется постоянное лечение и уход. Бостонская детская больница сообщает, что от 60% до 75% новорожденных с травмами спинного мозга страдают от травм в области шеи или шейного отдела позвоночника, у 20% — в грудной или грудной области, и от 5% до 20% — в нижних отделах позвоночника. спина или поясничная область. Повреждение имеет тенденцию быть более обширным, когда травма позвоночника расположена выше по позвоночнику. Некоторые младенцы с травмами спинного мозга будут навсегда парализованы ниже места травмы. Другие могут страдать от умственной отсталости, а некоторые младенцы с травмами спинного мозга умрут.
Травмы спинного мозга могут быть полными и неполными. Полные травмы приводят к полной потере функции ниже места повреждения. Например, младенец с полной травмой шейного отдела позвоночника будет парализован ниже шеи и никогда не сможет двигать конечностями или ощущать предметы ниже места травмы. Неполные травмы могут позволить мозгу по-прежнему посылать сигналы в другие части тела, а это означает, что младенец может восстановить двигательную функцию и чувствительность с помощью лечения и терапии. Если вы узнали, что ваш ребенок получил травму позвоночника при рождении, вам следует поговорить с адвокатом по родовым травмам в Raynes & Lawn.
Например, младенец с полной травмой шейного отдела позвоночника будет парализован ниже шеи и никогда не сможет двигать конечностями или ощущать предметы ниже места травмы. Неполные травмы могут позволить мозгу по-прежнему посылать сигналы в другие части тела, а это означает, что младенец может восстановить двигательную функцию и чувствительность с помощью лечения и терапии. Если вы узнали, что ваш ребенок получил травму позвоночника при рождении, вам следует поговорить с адвокатом по родовым травмам в Raynes & Lawn.
Повреждения спинного мозга у новорожденных могут возникнуть во время или вскоре после рождения, а также при ударе тупым предметом по позвоночнику ребенка при родах. Этот тип травмы обычно возникает из-за врачебной ошибки. Травма может быть разной степени тяжести, от синяков до разрывов. Другие медицинские ошибки, которые могут привести к травмам спинного мозга, включают неспособность врача диагностировать расщелину позвоночника. У младенцев с этим заболеванием некоторые спинномозговые нервы обнажены и не полностью окружены позвонками. Когда работники родовспоможения не знают, что у младенца расщепление позвоночника, они могут причинить вред, коснувшись обнаженных нервов.
У младенцев с этим заболеванием некоторые спинномозговые нервы обнажены и не полностью окружены позвонками. Когда работники родовспоможения не знают, что у младенца расщепление позвоночника, они могут причинить вред, коснувшись обнаженных нервов.
Осложненные роды также являются причиной повреждения спинного мозга у младенцев. Если врач неправильно использует щипцы для изменения положения ребенка, шея младенца может быть перегружена, что приведет к повреждению шейного отдела спинного мозга. Тракция за туловище ребенка, неправильное положение и другие травмы также могут привести к травмам спинного мозга. Если врач не может провести кесарево сечение, когда ребенок находится в неправильном положении или у него расщелина позвоночника, это также может привести к повреждению спинного мозга.
Распространенные травмы спинного мозга у новорожденных Спинной мозг подразделяется на четыре отдела в соответствии с различными местоположениями вдоль позвоночного столба. Шейный отдел позвоночника является самой верхней частью и расположен в области шеи. Грудной отдел позвоночника расположен посередине верхней части спины и защищен грудными позвонками. Часть позвоночника, которая находится в нижней части спины, называется поясничным отделом позвоночника. Наконец, основание позвоночника называется крестцом.
Шейный отдел позвоночника является самой верхней частью и расположен в области шеи. Грудной отдел позвоночника расположен посередине верхней части спины и защищен грудными позвонками. Часть позвоночника, которая находится в нижней части спины, называется поясничным отделом позвоночника. Наконец, основание позвоночника называется крестцом.
Травмы спинного мозга, возникающие в верхних отделах, обычно приводят к более изнурительным травмам. Повреждение спинного мозга может варьироваться от синяков до полных разрывов спинного мозга, которые приводят к необратимому параличу. Важно различать повреждения спинного мозга, вызванные родовой травмой, и повреждения, вызванные врожденными дефектами. Травмы спинного мозга случаются во время родов. Врожденные дефекты развиваются во время беременности до рождения ребенка. Врачи не несут ответственности за врожденные дефекты, поэтому, если проблемы со спинным мозгом у вашего ребенка были вызваны врожденным дефектом, у вас не будет оснований предъявлять иск к врачу из-за дефекта. Однако, если врач не смог диагностировать расщелину позвоночника, а затем причинил дополнительную травму, сдавливая открытые нервы, у вас могут быть основания для подачи иска.
Однако, если врач не смог диагностировать расщелину позвоночника, а затем причинил дополнительную травму, сдавливая открытые нервы, у вас могут быть основания для подачи иска.
Полные травмы спинного мозга являются более тяжелыми и возникают, когда спинной мозг ребенка полностью разорван или разорван. Этот тип травмы приводит к полной потере чувствительности и двигательной функции ниже поврежденного участка. Младенцы с полными травмами могут умереть. Если они выживают, им, как правило, грозит пожизненный паралич ниже места травмы.
Неполное повреждение спинного мозга может включать частичный разрыв спинного мозга. При этом типе травмы мозг по-прежнему может посылать сигналы вниз по спинному мозгу и в другие части тела. В некоторых случаях дети с неполными травмами могут полностью восстановиться.
Ушибы спинного мозга могут возникнуть при сдавливании позвоночника. Ушиб может привести к воспалению и отеку, которые могут оказать давление на спинной мозг и привести к параличу. Врачи должны быстро выявить ушибы спинного мозга и принять меры для уменьшения воспаления, чтобы предотвратить дальнейшее повреждение.
Врачи должны быстро выявить ушибы спинного мозга и принять меры для уменьшения воспаления, чтобы предотвратить дальнейшее повреждение.
Если вы узнали, что ваш ребенок получил травму спинного мозга при рождении, вы должны следовать всем рекомендациям вашего врача по лечению. Немедленная медицинская помощь и последующий уход могут помочь вашему ребенку восстановить некоторые функции и, возможно, оправиться от травмы.
Вам также следует проконсультироваться с опытным адвокатом по травмам при родах относительно состояния здоровья вашего ребенка. В большинстве случаев травмы спинного мозга при рождении, не связанные с врожденными дефектами, вызваны врачебной халатностью. Ваш адвокат может просмотреть медицинские записи с помощью эксперта, чтобы определить, была ли помощь врача ниже ожидаемого стандарта помощи и составляла ли она медицинскую халатность. Если ваш адвокат установит, что врач проявил халатность и нанес вашему ребенку травмы спинного мозга, вы можете подать иск против всех виновных. Чтобы узнать больше о своих правах, свяжитесь с Raynes & Lawn сегодня для бесплатной оценки дела по телефону 1-800-535-179.7.
Чтобы узнать больше о своих правах, свяжитесь с Raynes & Lawn сегодня для бесплатной оценки дела по телефону 1-800-535-179.7.
Для широкой публики: Этот блог/веб-сайт предоставлен издателем юридической фирмы Raynes & Lawn в образовательных целях. Он предоставляет общую информацию и общее понимание закона, но не дает конкретных юридических консультаций. Используя этот сайт, комментируя сообщения или отправляя запросы через сайт или контактную электронную почту, вы подтверждаете, что между вами и издателем блога/веб-сайта нет отношений между адвокатом и клиентом.0040 . Блог/веб-сайт не должны использоваться в качестве замены компетентной юридической консультации лицензированного адвоката в вашей юрисдикции.
Для адвокатов: Этот блог/веб-сайт носит информационный характер и не заменяет юридические исследования или консультации по конкретным вопросам, касающимся ваших клиентов. Из-за динамического характера правовых доктрин то, что может быть точным сегодня, может оказаться неточным завтра.

 вялый
вялый