Угревая сыпь и прыщи – что это, причины, симптомы, лечение акне в Клинике под присмотром врачей
Есть множество причин, по которым у людей на лице возникают различные высыпания: угри, прыщи. Акне, или угревая сыпь, – явление, которое характерно, в первую очередь, для подросткового возраста. Но порой оно беспокоит и взрослых мужчин, и женщин. Если не отнестись к проблеме серьезно, со временем ситуация может ухудшиться. Дело не только в том, что кожа, на которой появилась сыпь, выглядит некрасиво. Если начнется воспаление, угри на лице могут стать причиной более серьезных заболеваний.
Люди хотят красиво выглядеть. Но не всем повезло от природы иметь здоровую кожу. Многие сталкиваются с различными высыпаниями на лице: угрями, прыщами.
Не стоит пытаться решить проблему собственными силами. Лечение прыщей необходимо вести под контролем специалиста. Он установит, насколько серьезным является заболевание, и определит оптимальную тактику лечения.
Угревая сыпь: что это такое?
Угревая сыпь на лице представляет собой патологические проявления воспалительного характера. Она появляется в результате поражения сальных желез и выводных протоков. Когда возникает этот недуг, у человека изменяется состав кожного сала: в нем уменьшается доля жирных кислот, оно теряет дезинфицирующие свойства и не может с достаточной эффективностью препятствовать размножению бактерий.
В результате поры забиваются вязким и твердым жировым секретом. Он смешивается с частичками отмерших клеток кожи. В железах при этом активно размножаются бактерии, и из-за этого образуется гной. Также под кожей может скапливаться сало.
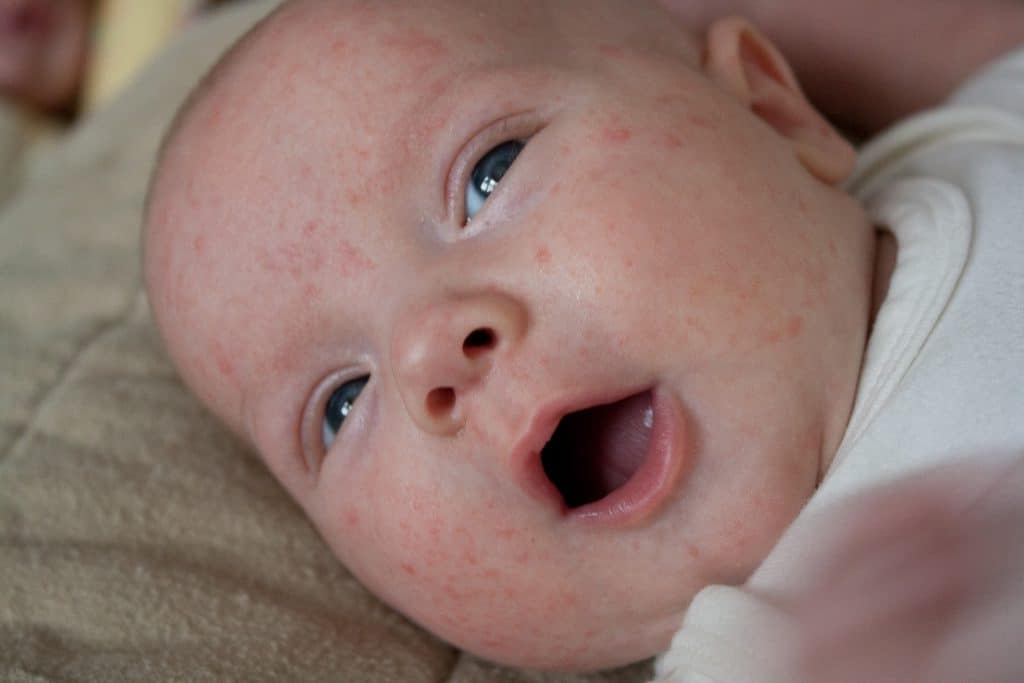
Основная зона, на которой появляется акне – лицо. Но высыпания нередко можно увидеть и на других участках тела, например, на плечах или на спине между лопатками. При этом прыщи необходимо отличать от угрей. Обычно прыщом называют покрасневший бугорок, а угрем – воспаленный проток сальной железы, проявляющийся в виде черной точки на коже.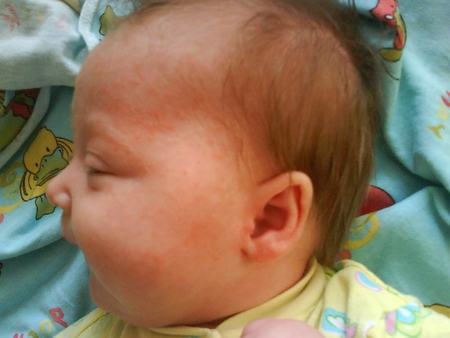
Причины угревой сыпи
Есть немало причин, ведущих к появлению прыщей и угрей. Обычно на их возникновение влияет сразу несколько факторов, которые можно разделить на две большие группы – внутренние и внешние.
Внутренние факторы – это, в частности:
- Гормональный дисбаланс, который может быть вызван половым созреванием, беременностью, родами и другими причинами
- Нарушение обмена веществ
- Неправильное питание
- Авитаминоз
- Снижение иммунитета
- Аллергия
- Стресс
К внешним факторам относятся:
- Неправильный уход за кожей
- Использование косметики, забивающей поры
- Повышенное выделение пота
- Переохлаждение или перегрев
- Различные повреждения кожи
Выдавливание высыпаний не поможет решить проблему, наоборот, со временем количество угрей и прыщей будет расти.
Основные симптомы
Как понять, что вам требуется лечение угрей на лице или других участках тела? Высыпания хорошо заметны, и если при взгляде в зеркало вы видите, что с кожей не все в порядке, стоит обратиться к специалисту.
Упоминавшиеся выше красноватые прыщи и черная угревая сыпь – симптомы, которые можно назвать классическими. Но возможны и другие варианты, например:
- Белые пустулы – полости, заполненные гноем и проявляющиеся в виде пятен или небольших бугорков белого цвета
- Розацеа – узелки розоватого цвета, которые образуются в местах расширения подкожных сосудов и, как правило, возникают на носу и в носогубных складках
- Красные угри – характерны для женщин старше 30 лет и возникают как реакция организма на проблемы с сосудистой и нервно-вегетативной системами
Конечно, если вы обнаружили одиночный прыщ, лечение с помощью медикаментов вам вряд ли потребуется. Только не выдавливайте его и не используйте другие способы самолечения. Когда заболевание находится на начальной или средней стадии, нужно особое внимание уделять уходу за кожей. Но если в течение полутора-двух месяцев вам не удалось устранить угри на лице, лечение надо переводить на новый уровень – обращаться к врачу, который проведет обследование и скажет, что вам делать дальше.
Только не выдавливайте его и не используйте другие способы самолечения. Когда заболевание находится на начальной или средней стадии, нужно особое внимание уделять уходу за кожей. Но если в течение полутора-двух месяцев вам не удалось устранить угри на лице, лечение надо переводить на новый уровень – обращаться к врачу, который проведет обследование и скажет, что вам делать дальше.
Также к врачу нужно обратиться как можно скорее, если высыпания чрезвычайно обильные и болезненные.
Лечение угревой сыпи
Лечение акне во многом зависит от того, какова причина заболевания. Поэтому важное значение имеет диагностика. Специалист опрашивает пациента, чтобы получить больше информации о его образе жизни, а при необходимости отправляет его сдавать анализы: это могут быть, например, биохимический анализ крови или гормональные исследования.
Лечение прыщей на лице и других высыпаний, как правило, проводится комплексно. Медикаментозное воздействие объединяется с регулировкой пищевого питания, коррекцией гормонального фона и использованием различных средств для ухода за кожей.
Ни в коем случае не стоит выдавливать угри и прыщи, так как это может привести к образованию рубцов либо развитию воспалений. Также важно подобрать наиболее подходящую косметику – например, кремы и лосьоны, которые не закупоривают поры.
Лечение угревой сыпи, имеющей особенно сложный характер, требует применения антибиотиков, а в некотором случае – витаминов. Параллельно с антибиотиками обычно назначаются пробиотики, сохраняющие нормальную пищеварительную активность организма. Это еще одна из причин, по которой необходимо обращаться к врачу. Только специалист может подобрать комплекс медикаментов, который подойдет конкретному пациенту и обеспечит максимальную эффективность лечения.
Если основной причиной появления высыпаний на коже признан стресс, необходимо сосредоточиться на том, чтобы устранить вызывающие его причины.
Отдельно стоит упомянуть салонные процедуры. Это могут быть:
- Чистка кожи – механическая, вакуумная либо ультразвуковая
- Пилинг
- Фототерапия
- Озонотерапия
Методика подбирается с учетом как потребностей пациента, так и его финансовых возможностей.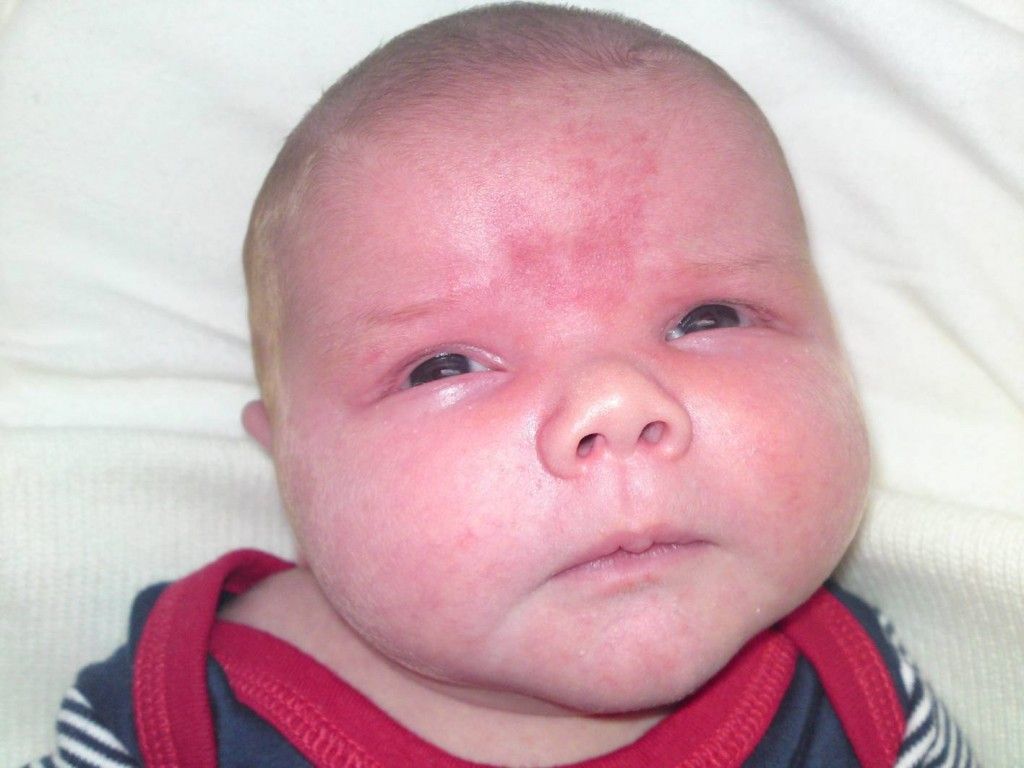
Питание при акне
Лечение прыщей и угрей не будет достаточно эффективным без регулировки пищевого поведения пациента. Необходимо:
- Уменьшить потребление продуктов с высоким гликемическим индексом, в частности, белого хлеба, сдобы и сладкой выпечки
- Увеличить потребление продуктов, в которых содержатся витамины A, C и E
Также нужно скорректировать рацион таким образом, чтобы обеспечить выведение токсинов из организма.
Чтобы в организме было больше витамина A, нужно есть морковь, капусту, шпинат и разнообразные оранжевые овощи, например, тыкву. Витамин C содержится в капусте, картофеле, клубнике и различных цитрусовых – апельсинах, мандаринах, лимонах. Источником витамина A так же являются миндаль, арахис и листовые овощи.
К избытку инсулина в крови ведут белый рис, продукты из белой муки, а также сахар. Следовательно, злоупотреблять ими не нужно. Также желательно исключить из рациона все копченое, острое, соленое и жареное, перестать есть фастфуд, отказаться от сладкой выпечки, конфет, соусов и майонеза.
По мнению специалистов, нужно пить больше воды. Ежедневно надо выпивать не менее 7 стаканов, так как при недостатке влаги замедляются процессы заживления и обновления кожи. При этом стоит сократить потребление кофе. От употребления алкогольных напитков лучше вообще отказаться.
Профилактика
Существуют эффективные методы профилактики акне, и если уделять им больше внимания, можно не опасаться возникновения угревой сыпи: лечение, соответственно, вообще не понадобится. Основные принципы просты, нужно лишь:
- Уделять больше внимания гигиене
- Выбирать косметику на водной основе, при уходе за кожей не использовать скрабы – они могут травмировать кожные покровы, что ведет к занесению инфекции, развитию воспалительных процессов и появлению высыпаний
- Нормализовать вес, свести к минимуму употребление фастфуда, сладких газированных напитков, выпечки и всего прочего, что может привести к появлению проблем с кожей
- Сбалансировать гормональный фон
- Больше бывать на свежем воздухе, чаще отдыхать, меньше нервничать и стараться не допускать возникновения ситуаций, ведущих к стрессу
Если вам необходимы советы по правильному питанию, стоит обратиться к специалисту.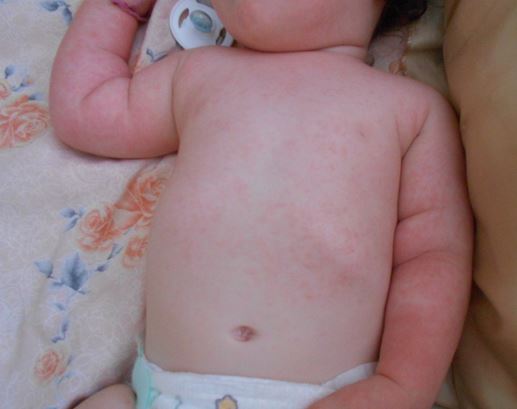 Он поможет скорректировать рацион с учетом вашего образа жизни, финансовых возможностей и других факторов.
Он поможет скорректировать рацион с учетом вашего образа жизни, финансовых возможностей и других факторов.
Преимущества лечения угревой сыпи в МЕДСИ
Сеть клиник МЕДСИ предлагает помощь всем, кого беспокоит акне. Наши специалисты хорошо разбираются в такой проблеме, как угревая сыпь и ее лечение. Они владеют современными методиками, позволяющими не только избавиться от симптомов, но и устранить причины, которые привели к возникновению угрей, прыщей и других высыпаний. Сотрудники клиники могут:
- Быстро снять воспаление
- Уменьшить количество высыпаний
- Очистить кожу, придать ей красивый и здоровый вид
Клиника оказывает помощь пациентам вне зависимости от возраста: подросткам и зрелым людям, мужчинам и женщинам. Индивидуальный подход дает возможность подобрать оптимальное лечение для каждого человека с учетом его особенностей. Наши сотрудники успешно справляются с заболеваниями любого уровня сложности.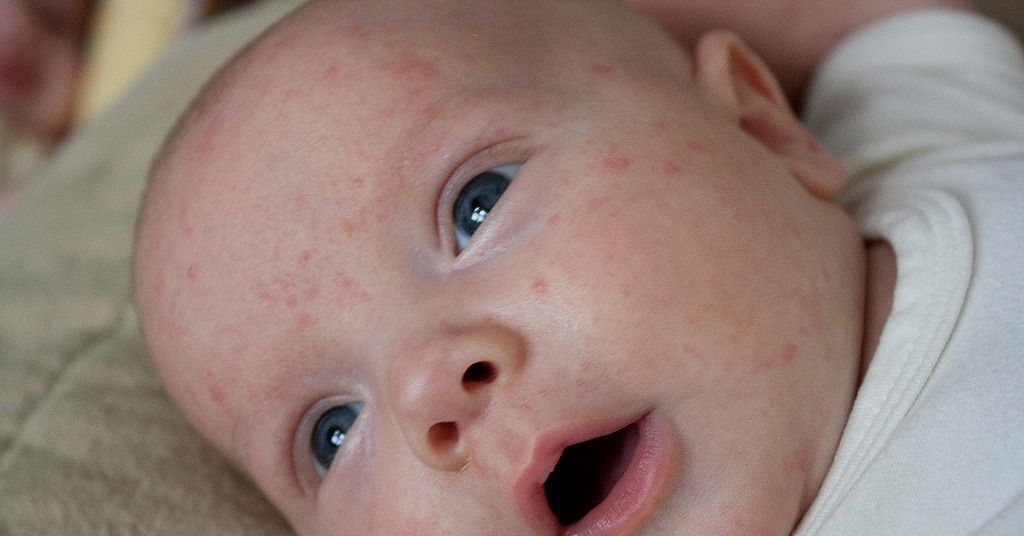
Чтобы записаться на консультацию к специалисту, звоните по телефону +7 (495) 7-800-500.
Не затягивайте с лечением, обратитесь к врачу сейчас:
- Консультация косметолога
- Прием врача-дерматолога
- Пилинг для лица – PRX-T33 терапия
Виды сыпи на лице и шее у новорожденного и грудничка. Причины сыпи на лице и шее у грудничка. Обзор мазей и народные рецепты для лечения сыпи у грудничков
Разновидности сыпи у новорожденных и грудничков. Методы лечения высыпаний у новорожденных на шее и лице.
Содержание статьи
- Сыпь на лице у грудничка: виды, причины
- Гормональная бесцветная сыпь у новорожденных на лице: причины, фото
- Аллергическая сыпь у грудничка на лице: фото, причины
- Чем лечить сыпь у грудничка на лице и шее?
- Бепантен от сыпи на лице у новорожденного
- Чем мазать сыпь на лице у новорожденного: список мазей
- Лечение сыпи на лице у новорожденного народными методами
- ВИДЕО: Сыпь на лице у грудничка, Комаровский
Существует масса причин сыпи у новорожденных.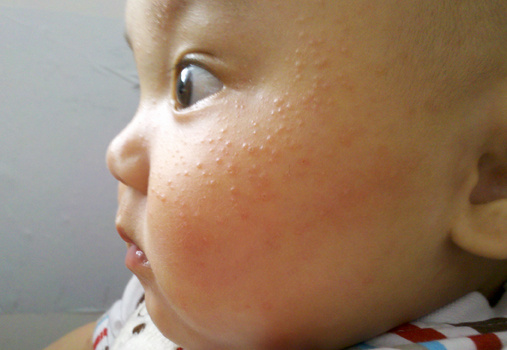 Некоторые из них являются незаразными и не требуют медикаментозного лечения, некоторые связанные с нарушением гормонального фона ребенка. В первую очередь необходимо разобраться в причинах сыпи, и только потом заниматься лечением. Лучшим помощником в этом станет участковый педиатр.
Некоторые из них являются незаразными и не требуют медикаментозного лечения, некоторые связанные с нарушением гормонального фона ребенка. В первую очередь необходимо разобраться в причинах сыпи, и только потом заниматься лечением. Лучшим помощником в этом станет участковый педиатр.
Сыпь на лице у грудничка: виды, причины
Дети возрастом до 1 года чаще всего болеют разнообразными видами сыпи. Именно детская кожа очень чувствительна к раздражителям, а также аллергенам. Малейшие погрешности в уходе, а также в питании моментально сказываются на состоянии эпидермиса ребенка.
Виды сыпи у новорожденных, а также грудничков:
- Акне новорожденных. Часто называют неонатальной сыпью. Появляется через несколько дней после рождения и самостоятельно проходит в течении одного месяца. Не требует специфического лечения, при этом не является заразной. Возникает по причине изменения гормонального фона ребенка. Будучи у мамы в животе, малыш получал некоторую дозу женских гормонов, которые после рождения выводятся из организма.
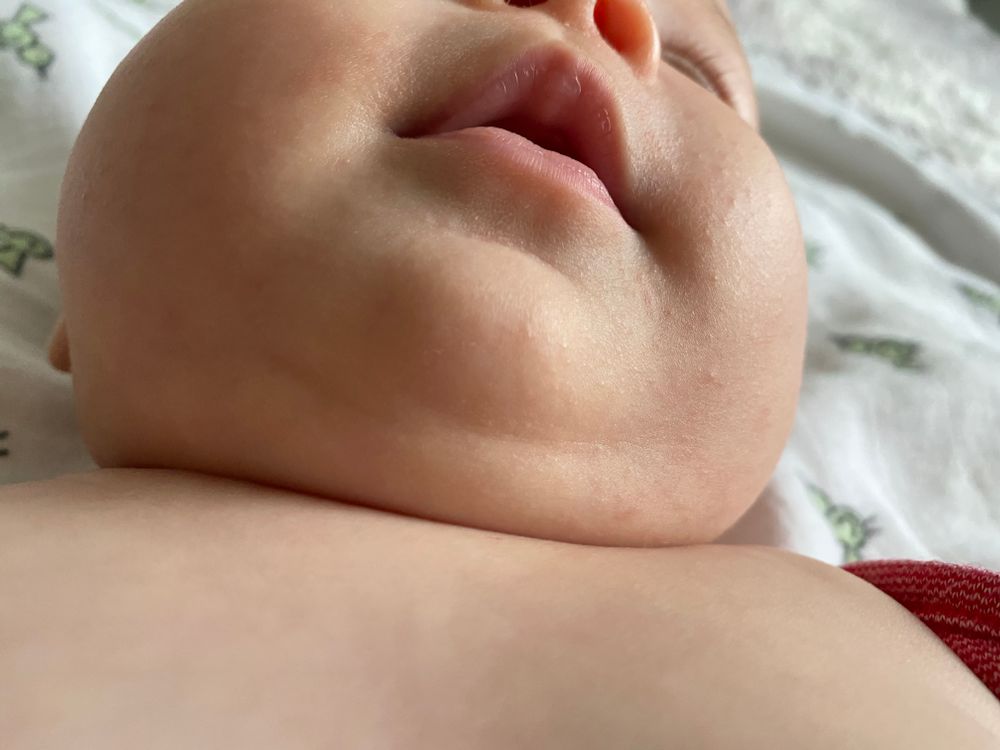 Это белая или бесцветная сыпь.
Это белая или бесцветная сыпь. - Аллергия. Может возникать непосредственно сразу после рождения ребенка из-за неправильного питания мамы, если малыш на грудном вскармливании. Употребление цитрусовых, красной рыбы, томатов, а также телятины или цельного молока, часто вызывает аллергическую реакцию у ребенка.
- Контактная аллергия. Возникает из-за использования некоторых средств по уходу за ребенком. Это может быть какой-то крем, который используют во время купания ребенка. У детей наблюдается аллергическая сыпь, из-за контакта непосредственно с аллергеном. Часто возникает из-за использования порошка и других средств для стирки детских вещей.
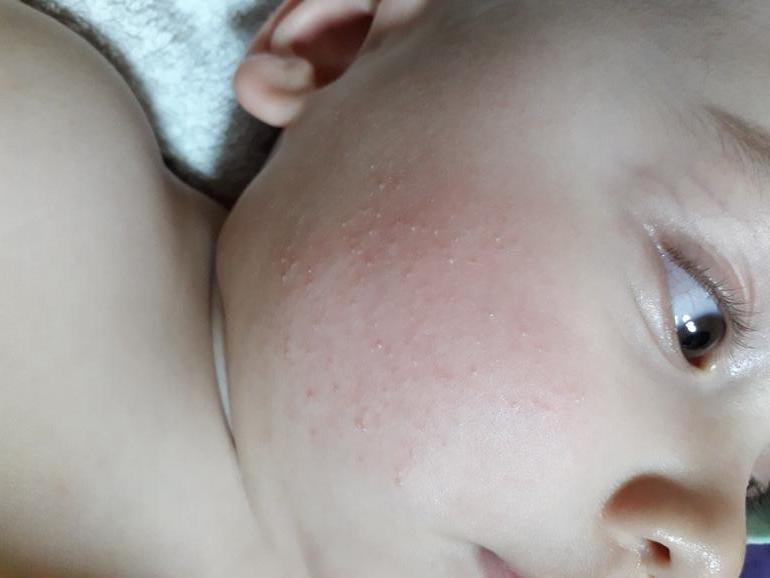
- Потница. Проявляется в виде пузырьков и покраснений, которые возникают из-за неправильного ухода за ребенком, то есть при перегревании. Многие мамы часто укутывают ребенка, считая что он замерзнет. Соответственно из-за постоянного повышения температуры тела, ребенок потеет, что вызывает возникновение потницы.
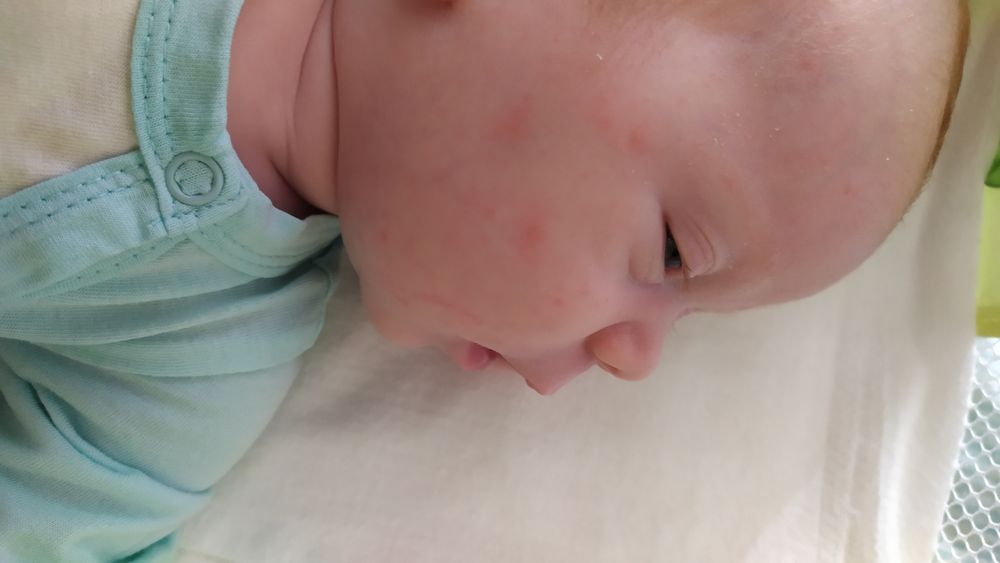
- Пеленочный дерматит. В основном возникает в области гениталий и ягодиц ребенка. Связан с тем, что малышу нечасто меняют подгузники. Из-за этого нежная кожа малыша контактируют с испражнениями, возникают ожоги, раздражение.
- Специфические виды сыпи. В основном они связаны с каким-то возбудителем. Чаще всего у детей возникает ветрянка, скарлатина, атопический дерматит, или другие виды кожных заболеваний, которые появляются при заражении вирусами или бактериями. Чаще всего такие сыпи не проходят самостоятельно и требуют тщательного лечения.
Акне новорожденных
Аллергия или диатез у грудничка
Атопический дерматит у грудничка
Аллергический дерматит, экзема
Гормональная бесцветная сыпь у новорожденных на лице: причины, фото
У новорожденных в возрасте от 1 до 3 месяцев часто диагностируют неонатальный пустулез или акне новорожденных. Возникает из-за изменения гормонального фона. Основной причиной, по которой возникает эта сыпь, является заселение кожи ребенка дрожжевыми грибками, а также формирование нормального кожного покрова.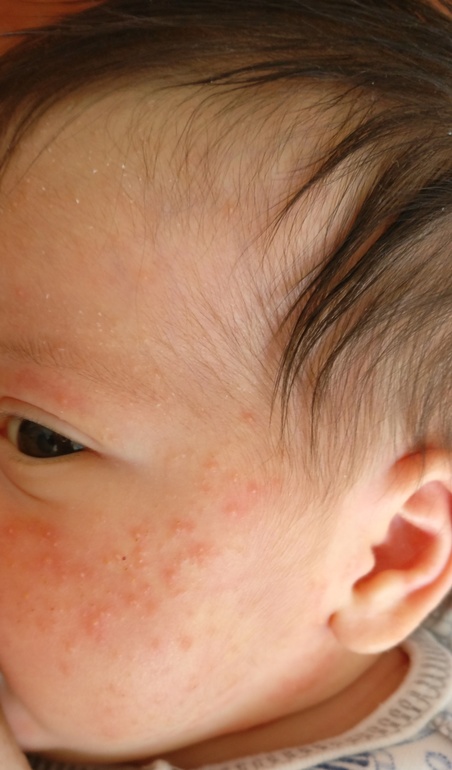
Дело в том, что внутри матери, ребенок был защищен от воздействия разного рода бактерий, таких как дрожжевые грибы и условно-патогенные микроорганизмы. Соответственно после рождения, на коже ребенка начинают появляться бактерии, которые свойственны взрослым людям.
Из-за этого малыш меняется, и соответственно меняется его кожный покров. Проявляется эта сыпь как красноватые, розовые или вообще бесцветные прыщики без гнойного содержимого. Иногда они у детей практически незаметные, лишь на ощупь ощущаются небольшие выпуклости.
Специфического лечения такая сыпь не требует, не является заразной, поэтому нет необходимости использовать специальные средства для ее устранения. Она самостоятельно проходит в течении трех месяцев жизни.
Неонатальный пустулез
Милии у новорожденных
Цветение у грудничков
Аллергическая сыпь у грудничка на лице: фото, причины
Аллергическая сыпь чаще всего возникает на щечках, а также подбородке ребенка. Связана с неправильным питанием матери, потому как женщины, кормящие грудью, нередко позволяют себе съедать то, что не положено.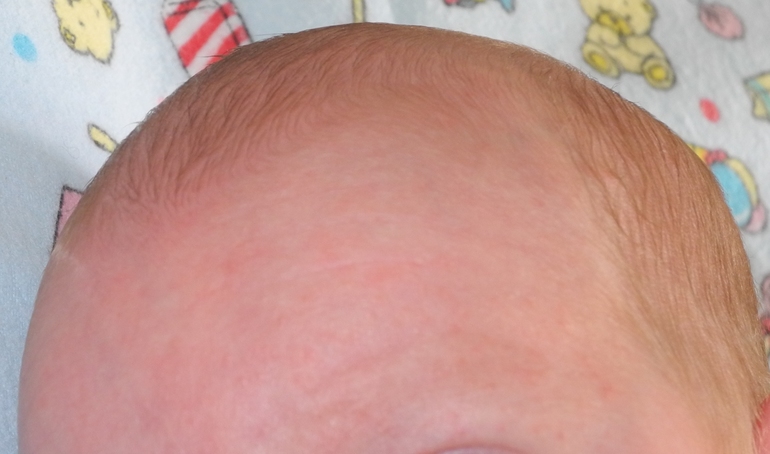 Необходимо правильно питаться, а также следовать определенным правилам приготовление пищи.
Необходимо правильно питаться, а также следовать определенным правилам приготовление пищи.
Особенности возникновения аллергической сыпи и ее причины:
- Мамам, которые кормят грудью, нельзя есть жареную, острую, а также копченую пищу. Полностью исключаются аллергены. Нельзя употреблять цитрусовые, помидоры. Так же нельзя добавлять томатную пасту при приготовлении пищи. Аллергия у ребенка возникает из-за яиц, цельного молока, которые употребляет мама. Не нужно есть мед, который советуют употреблять бабушки, для того чтобы стимулировать лактацию. Мед является сильным аллергеном, у ребенка на лице может появиться сыпь.
- Красно-розовая сыпь, которая может беспокоить ребенка, часто зудит и малыши могут расчесывать ее. Со временем может превратиться в мокнущую рану. Рекомендуем полностью исключить из своего питания вредные продукты, а также аллергены. Если кормите ребенка смесью, аллергическая реакция может возникать именно на нее. У некоторых детей непереносимость коровьего белка, поэтому можете попробовать сменить смесь на ту, которая готовится на козьем молоке.

- Аллергическая сыпь часто возникает из-за введения прикорма. Особенно свойственна малышам, которые находятся на искусственном, а не на грудном вскармливании. Потому как в возрасте 3-4 месяцев таким детям начинают постепенно вводить прикорм в виде фруктовых соков, овощных пюре. Ребенок может не воспринимать некоторых продуктов.
- При возникновении такой сыпи попробуйте исключить некоторые продукты из рациона ребенка. Не нужно давать малышу возрастом до 3 месяцев куриный желток, как рекомендуют делать некоторые бабушки. Витамин Д сейчас дети получают в виде специальных капель Аквадетрим, которые часто прописывают педиатры, особенно в зимнее время, когда солнца немного. Ребенок не может получать этот витамин вместе с солнечным светом.
- Нередко возникает аллергическая сыпь во время контакта с одеждой, которая стиралась порошком с большим количеством ароматизаторов. Приобретайте только специальные средства для стирки детской одежды. Они содержат минимальное количество вредных веществ, а также ароматизаторов, которые вызывают аллергию у ребенка.

- Аллергия может быть на масло по уходу за ребенком, а также на детский крем, который наносится под подгузник. Рекомендуем использовать средства проверенных марок и производителей, не приобретайте дешевые кремы, которые могут содержать большое количество отдушек и красителей.
Аллергическая сыпь на лице у грудничка
Аллергическая сыпь на лице у грудничка
Чем лечить сыпь у грудничка на лице и шее?
Прежде чем приступать к лечению, необходимо выяснить причину сыпи. Для этого придется обратиться к педиатру, потому как акне новорожденных и потница не требует специфического лечения. Достаточно ухаживать за малышом, вовремя его купать, не перегревать и использовать проверенные косметические средства для ухода за кожей ребенка.
Но существуют такие виды сыпи, как аллергическая, атопический дерматит, которые требуют определенного лечения и по большей степени коррекции питания, а также ухода за ребенком.
При аллергии детям часто назначают мази, которые содержат глюкокортикостероиды, а также вещества против аллергии. Наиболее простые средства, которые назначают малышам, это мази, а также специальные растворы. Если сыпь возникла из-за условно-патогенных микроорганизмов, то целесообразно использовать растворы антисептиков.
Наиболее простые средства, которые назначают малышам, это мази, а также специальные растворы. Если сыпь возникла из-за условно-патогенных микроорганизмов, то целесообразно использовать растворы антисептиков.
Лечение сыпи на лице у грудничка
Антисептики:
- Фурацилин
- Декасан
- Мирамистин
- Хлоргексидин
Эти растворы используют для протирания кожи младенца. Эффективны лишь в том случае, если причина сыпи бактерии, грибы. Не очень эффективны в случае аллергических реакций, или если это неонатальная сыпь.
Не рекомендуем использовать мази на основе глюкокортикостероидов, особенно если вы не знаете, что за сыпь, а только подозреваете, что это аллергия. Такие мази часто вызывают привыкание, в случае отмены могут усугубить ситуацию. Назначаются только врачом дерматологом, в случаях атопического дерматита или серьезных аллергических реакций.
Красная сыпь у грудничка
Бепантен от сыпи на лице у новорожденного
Действующее вещество мази декспантенол, стимулирует регенерацию кожного покрова, заживляет мелкие ранки подойдет в том случае, если сыпь на лице у ребенка чешется.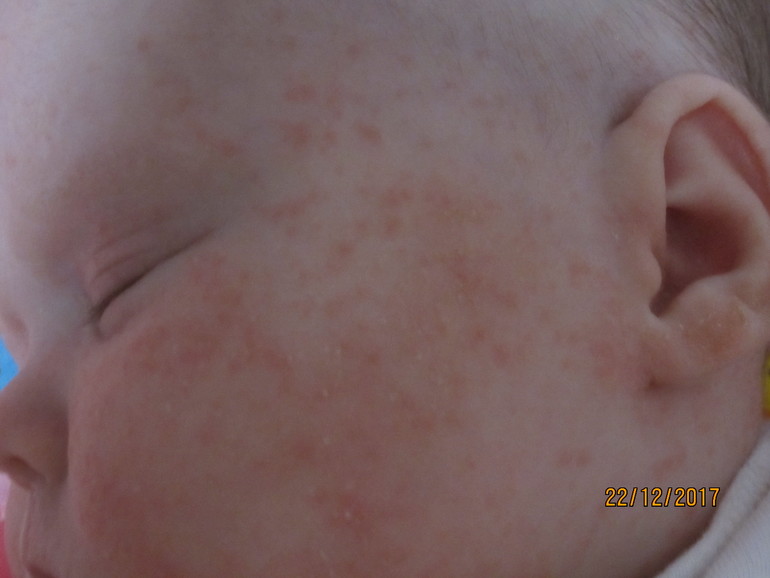 Соответственно появляются мелкие повреждения и расчесы. В таком случае гель будет эффективным. Также часто используется как крем под подгузник, это стимулирует заживление кожных покровов.
Соответственно появляются мелкие повреждения и расчесы. В таком случае гель будет эффективным. Также часто используется как крем под подгузник, это стимулирует заживление кожных покровов.
Особенности использования Бепантена:
- Такого рода средства будут неэффективны в том случае, если сыпь вызвана аллергией или атопическим дерматитом. В таких случаях требуется специфическое лечение специальными препаратами от аллергии. Бепантен является универсальным средством, которое можно использовать для нанесения на лицо, а также в область гениталий, ягодиц ребенка.
- Имеется в арсенале каждой мамы и наносится на кожу ребенка перед тем, как надеть на него чистый подгузник. Стимулирует регенерацию кожи, заживляет мелкие ранки, также способствует уменьшению проявление пеленочного дерматита. Не рекомендуется мазать Бепантеном акне новорожденных.
- Также Бепантен часто наносится на участки с чрезмерной сухостью. Если вы заметили, что кожа у ребенка шелушится, на некоторое время отмените ванночки с чередой, которые часто рекомендуют педиатры.
 Именно эта трава способствует чрезмерному пересыханию и шелушению кожи.
Именно эта трава способствует чрезмерному пересыханию и шелушению кожи.
Бепантен
Чем мазать сыпь на лице у новорожденного: список мазей
Методика лечения зависит от причин появления сыпи. Если это неонатальная сыпь, то есть акне новорожденных, не стоит использовать антигистаминные препараты, кортикостероиды, антибиотики, подсушивающие мази и присыпки, зеленку, Фукорцин, а также местные антисептические мази. Использование этих средств абсолютно бесполезное и может усугубить ситуацию, станет причиной подсоединения вторичной инфекции.
Если у ребенка возникает сыпь из-за аллергии, рекомендуются местные мази, на основе антигистаминных препаратов. Отлично подойдет Фенистил в виде геля, Тримистин. Эти мази помогают быстро справиться с разнообразными аллергическими реакциями. Иногда эффективны против атопического дерматита, который нередко возникает из-за аллергических реакций и неправильной работы кишечника.
Декспантенол
В целом мази для лечения сыпи у детей можно разделить на несколько категорий:
- Гормональные
- Негормональные
Не рекомендуем использовать гормональные средства, которые вам не назначал педиатр и дерматолог. Они могут стать причиной возникновения других недугов.
Они могут стать причиной возникновения других недугов.
Обзор мазей для лечения сыпи на лице у ребенка:
- Фенистил. Мазь которая используется для лечения аллергической сыпи, способствует уменьшению проявления высыпаний. Также снижает покраснение.
- Деситин. Крем, который содержит печень трески, а также оксид цинка. Обеззараживает, а также стимулирует регенерацию кожных покровов.
- Скин-Кап. Средство используется для лечения аллергии у ребенка. Нередко назначается при атопическом дерматите, а также экземе. Содержит активированный цинк, способствует уменьшению количества условно-патогенных и патогенных микроорганизмов в тканях.
Skin Cap
Если у ребенка наблюдается сильная сыпь, а также воспаление, позже сливается в единое целое, возникают мокнущие раны, то целесообразно использовать глюкокортикостероиды. Они используются только в том случае, если неспецифические мази против аллергии не дают никакого эффекта.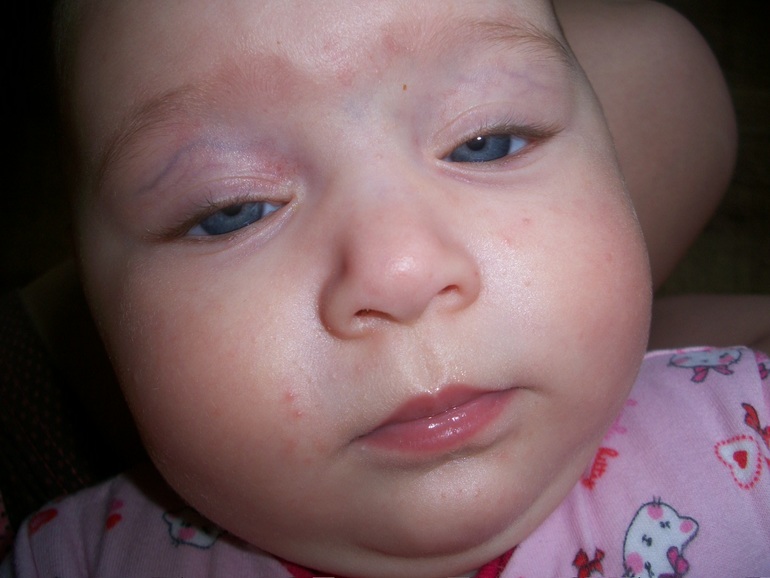 Детям грудного возраста, разрешено использовать только несколько средств.
Детям грудного возраста, разрешено использовать только несколько средств.
Глюкокортикостероиды для новорожденных:
- Адвантан
- Элоком
Адвантан
Только эти средства на основе глюкокортикостероидов разрешено использовать у детей возрастом до одного года. Можно найти аналоги, которые стоят гораздо дешевле, но их нельзя использовать у детей из-за использования дополнительных составляющих при изготовлении средств.
Часто назначают средства, которые просто улучшают регенерацию кожи и способствуют ее восстановлению.
Средства для регенерации:
- Бепантен
- Ла Кри
- Мустела
Ла-Кри крем
Лечение сыпи на лице у новорожденного народными методами
Прежде чем лечить аллергию народными методами, необходимо разобраться в причине. Если аллергическая реакция связана с неправильным питанием мамы, то необходимо исключить все аллергены.
Народные рецепты для лечения сыпи у детей:
- Отвар череды.
 Для приготовления средства, используют две столовые ложки травы, которые заливают половиной литра кипятка и проваривают в течение 3 минут. Далее отвар процеживают и выливают в ванночку. При купании ребенка средство разбавляют водой.
Для приготовления средства, используют две столовые ложки травы, которые заливают половиной литра кипятка и проваривают в течение 3 минут. Далее отвар процеживают и выливают в ванночку. При купании ребенка средство разбавляют водой. - Ромашка. Таким же образом можно использовать аптечную ромашку, которая снимает воспаление, а также улучшает регенерацию кожи. Хорошо помогает при лечении аллергических реакций и другого рода высыпаний.
- Сок алоэ. Для этого необходимо в течение 2 дней выдержать срезанный листок в холодильнике. Слизистую массу измельчить при помощи ножа, нанести на марлю, а потом прикладывать к пораженному месту на коже ребенка.
- Каланхоэ. Это растение тоже часто используется при разнообразных высыпаниях. Необходимо измельчить листики в кашицу и приложить к пораженному месту. Обычно компресс оставляется на 15-20 минут.
Отвары и травы
Сыпь на лице, а также теле у грудничка, может быть спровоцирована большим количеством причин. Поэтому не спешите заниматься самолечением. Обязательно обратитесь за помощью к педиатру. Одинаковая на вид сыпь может быть вызвана разными возбудителями. Поэтому неправильное лечение может стать причиной усугубление ситуации и присоединения вторичной инфекции.
Поэтому не спешите заниматься самолечением. Обязательно обратитесь за помощью к педиатру. Одинаковая на вид сыпь может быть вызвана разными возбудителями. Поэтому неправильное лечение может стать причиной усугубление ситуации и присоединения вторичной инфекции.
ВИДЕО: Сыпь на лице у грудничка, Комаровский
Содержит ли грудное молоко лактозу? Симптомы непереносимости и советы
Лактоза присутствует в грудном молоке и играет решающую роль в развитии. Однако у некоторых младенцев может быть реакция на грудное молоко или грудное вскармливание, а у некоторых — непереносимость лактозы. Могут возникнуть газы, диарея и другие симптомы.
Лактоза на самом деле представляет собой комбинацию двух сахаров. Чтобы переварить лактозу, организму необходимо расщепить ее на два сахара, глюкозу и галактозу, которые являются моносахаридами. Затем организм может поглощать сахара, позволяя им попадать в кровоток.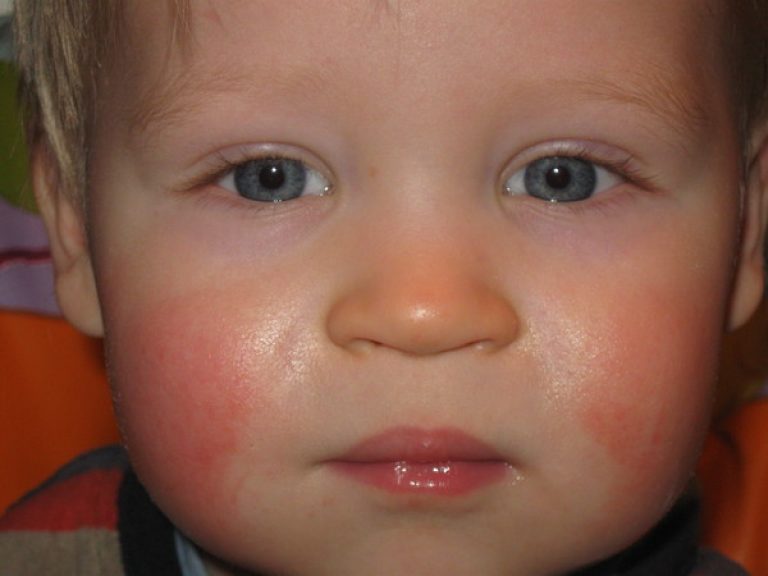
Как у детей, находящихся на грудном вскармливании, так и у детей, находящихся на искусственном вскармливании, может развиться состояние, называемое перегрузкой лактозой. Симптомы очень похожи на симптомы непереносимости лактозы, но способы управления этими состояниями отличаются. Правильная диагностика может помочь предотвратить потенциально опасные осложнения.
В этой статье рассматриваются лактоза в грудном молоке, как выглядят непереносимость и перегрузка, советы по грудному вскармливанию и многое другое.
Лактоза — это тип сахара, который присутствует только в молоке млекопитающих, включая человека. Грудное молоко человека состоит примерно из 7% лактозы. Это примерно 7,5 грамма (г) на 100 миллилитров. Количество лактозы в грудном молоке на самом деле выше, чем примерно 5% в коровьем молоке.
Лактоза — это не простой сахар. Вместо этого это дисахарид. Это означает, что это комбинация двух разных сахаров, глюкозы и галактозы.
Чтобы переварить лактозу, организму необходимо расщепить ее с помощью фермента, называемого лактазой. В среднем доношенный ребенок вырабатывает достаточно лактазы, чтобы перерабатывать около 1 литра грудного молока в день.
В среднем доношенный ребенок вырабатывает достаточно лактазы, чтобы перерабатывать около 1 литра грудного молока в день.
Лактоза — это разновидность углеводов. Углеводы обеспечивают энергию для младенцев, а также для детей старшего возраста и взрослых.
В первые 6 месяцев жизни потребление около 60 г углеводов в день обеспечивает младенцев примерно 37% их общей пищевой энергии.
По мере того, как дети достигают возраста 6–12 месяцев, их потребность в углеводах увеличивается до 95 г в день, что совпадает с введением твердой пищи. Младенцы этого возраста по-прежнему получают большую часть своей энергии из грудного молока и смеси, но часть энергии поступает из пищи, которую они едят.
Непереносимость лактозы — это системная проблема пищеварения, возникающая в результате мальабсорбции лактозы. Ребенок с непереносимостью лактозы не вырабатывает лактазу и, следовательно, не может расщеплять лактозу.
Очень немногие дети рождаются с истинной непереносимостью лактозы.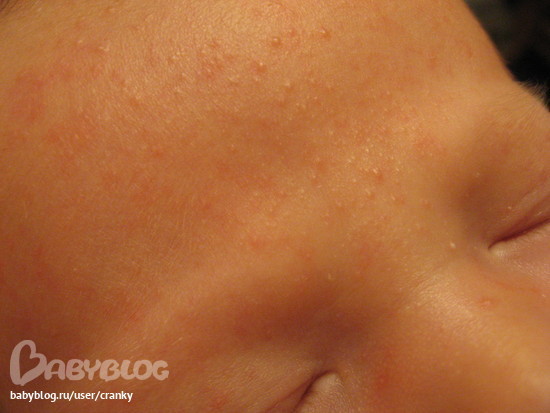 У большинства детей вырабатывается много лактазы, и их симптомы могут иметь другое объяснение.
У большинства детей вырабатывается много лактазы, и их симптомы могут иметь другое объяснение.
Примерно 1 из 30 000 младенцев в Соединенных Штатах рождается с галактоземией, то есть неспособностью перерабатывать галактозу. Это редкое генетическое заболевание, которое без лечения приводит к летальному исходу. Все новорожденные могут пройти скрининг на это состояние.
У некоторых младенцев развивается реакция на грудное молоко, вызывающая метеоризм и жидкий взрывчатый стул. Эти симптомы приводят к беспокойству у ребенка. Симптомы напоминают симптомы непереносимости лактозы, поэтому родители, опекуны и некоторые врачи могут предположить, что у ребенка непереносимость лактозы.
В некоторых случаях ребенок может испытывать эти симптомы в результате перегрузки лактозой.
Перегрузка лактозой вызывает те же симптомы, что и непереносимость, но причина другая. При перегрузке лактозой у ребенка не возникает проблем с обработкой типичного суточного количества лактозы. Проблема обычно связана с потреблением большого количества грудного молока. Это может произойти, когда у человека переизбыток молока или когда время между кормлениями велико.
Проблема обычно связана с потреблением большого количества грудного молока. Это может произойти, когда у человека переизбыток молока или когда время между кормлениями велико.
Различие между этими двумя состояниями является важной частью диагностики и может определить лечение. Младенцам с непереносимостью необходимо будет перейти на безлактозную смесь и полностью отказаться от лактозы. Младенцам, испытывающим перегрузку, может потребоваться корректировка того, как они едят.
По данным Национального института диабета, болезней органов пищеварения и почек, в большинстве случаев непереносимость лактозы развивается в более позднем возрасте. Это может указывать на то, что перегрузка лактозой является более вероятной причиной дискомфорта в желудке у детей.
Узнайте больше о непереносимости лактозы здесь.
Младенцы не могут рассказать своим родителям или опекунам о том, что они пережили, что может затруднить понимание того, что происходит. Симптомы перегрузки лактозой и непереносимости лактозы очень похожи.
Родитель или опекун может обращать внимание на следующие симптомы перегрузки лактозой:
- трудности с укладыванием в постель
- умеренное или значительное увеличение веса
- мочеиспускание более 10 раз в день
- чрезмерная ежедневная дефекация
- зеленый, пенистый или взрывоопасный кал
- видимо постоянный голод
- газы
- опрелости
непереносимость лактозы может вызывать следующие симптомы:
- вздутие живота
- раздражительность или крик
- трудности с принятием пищи и частое сосание груди или бутылочки
- отсутствие прибавки в весе
- диарея
- пенистый, объемный и водянистый кал
- пеленочный дерматит
- крик
- газы
когда дефекация
Симптомы могут варьироваться по степени тяжести от легкой до тяжелой. Они также могут приходить и уходить в течение дня и ночи.
Узнайте больше о цвете детских какашек здесь.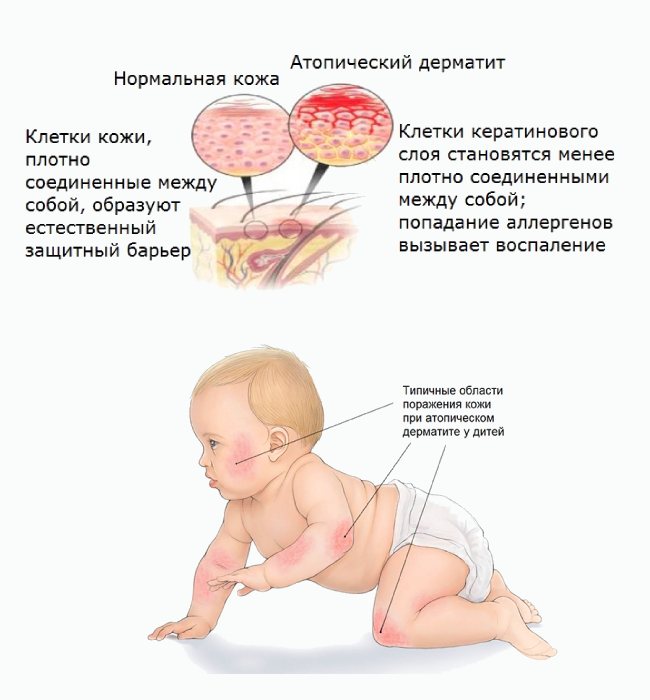
Врачи обычно диагностируют непереносимость лактозы у детей старшего возраста, хотя они могут рекомендовать избегать грудного молока или молочных смесей, если у ребенка есть симптомы. Вместо этого врачи могут порекомендовать использовать специализированную безлактозную смесь.
Врач обычно изучает симптомы ребенка, семейный анамнез и диету. Они также проведут медицинский осмотр.
В то время как непереносимость лактозы может объяснить симптомы, врач может не заметить перегрузку лактозой.
Ребенок с непереносимостью лактозы, как правило, теряет вес и становится все более нездоровым в результате отсутствия основных питательных веществ и калорий из лактозы.
Чтобы помочь в постановке диагноза, родители должны обсудить с врачом свои привычки в отношении кормления грудью или искусственного вскармливания. Это может помочь им определить, является ли проблема перегрузкой лактозой или непереносимостью.
Кормящие грудью люди могут предпринять шаги, чтобы снизить вероятность перегрузки лактозой.
Питательный состав грудного молока меняется по мере кормления ребенка. Переднее молоко, молоко, которое они получают, когда впервые начинают кормить, обычно содержит больше сахара и меньше жира.
Заднее молоко, молоко, которое они получают после кормления грудью, обычно содержит больше жира. Жир замедляет движение молока через пищеварительную систему, давая организму больше времени для поглощения и переработки содержащейся в нем лактозы.
Перегрузка лактозой может произойти в результате слишком раннего переключения груди. В этих сценариях ребенок получает в основном переднее молоко и ограниченное заднее молоко. Это означает, что они получают в основном лактозу без увеличения объема жира из заднего молока.
Чтобы предотвратить этот дисбаланс, женщина может попытаться опорожнить одну грудь, прежде чем перейти на другую сторону. Человек должен проверить наличие признаков того, что его ребенок хорошо питается и доволен. Если они есть, человек должен отложить переход на другую сторону.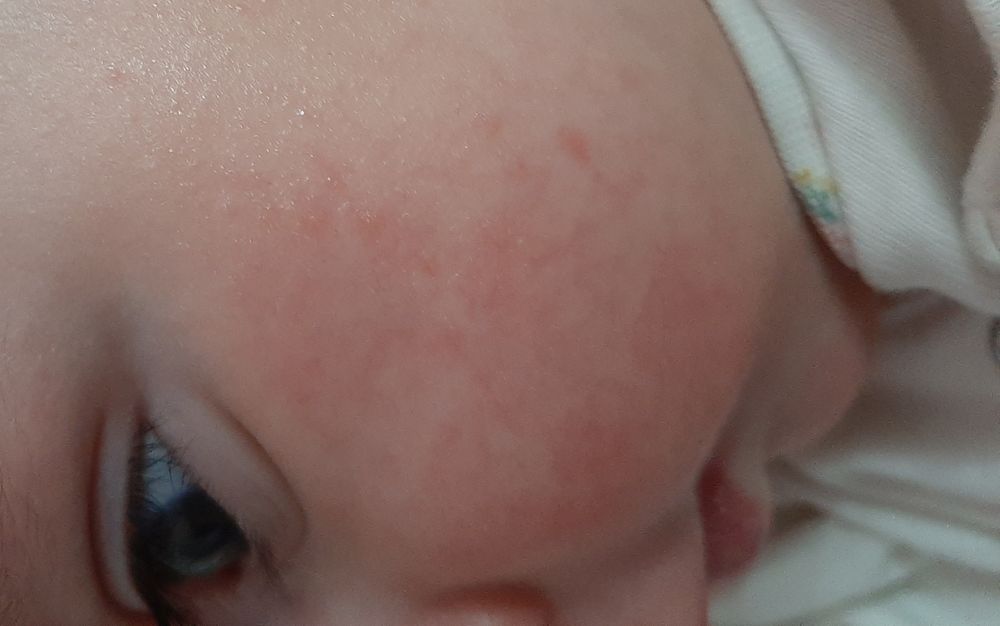
Если проблема не устранена, человеку может потребоваться попробовать предлагать только одну грудь за одно кормление. Это также может помочь сократить время между кормлениями, чтобы ребенок не потреблял слишком много молока за один раз.
При внесении изменений в режим грудного вскармливания лица, осуществляющие уход, должны следить за ребенком. Младенцы должны производить 6–8 мокрых подгузников в день и должны стабильно набирать вес.
Узнайте больше о грудном вскармливании здесь.
Непереносимость лактозы не лечится. Вместо этого врачи обычно рекомендуют вводить смеси на основе сои и исключать грудное молоко или молочные смеси из рациона ребенка.
Симптомы должны начать исчезать, как только ребенок перестанет потреблять лактозу.
Ниже приведены ответы на некоторые часто задаваемые вопросы о грудном молоке и лактозе.
Является ли непереносимость лактозы тем же, что и аллергия на коровье молоко?
Нет. Непереносимость лактозы — это неспособность перерабатывать лактозу в молоке. Аллергия на молоко возникает в результате чрезмерной реакции иммунной системы. Иммунная система ошибочно принимает молочный белок за чужеродное вещество и атакует его, вызывая такие симптомы, как рвота, диарея, крапивница и экзема.
Аллергия на молоко возникает в результате чрезмерной реакции иммунной системы. Иммунная система ошибочно принимает молочный белок за чужеродное вещество и атакует его, вызывая такие симптомы, как рвота, диарея, крапивница и экзема.
Узнайте больше о разнице между непереносимостью лактозы и аллергией на молочные продукты.
Должен ли я изменить свою диету, чтобы уменьшить содержание лактозы в моем грудном молоке?
Изменения в питании кормящей матери не влияют на уровень лактозы в их грудном молоке. Соблюдение более здоровой диеты, например, включение большего количества жирных кислот омега-3, может обеспечить дополнительные питательные вещества через молоко, но уровень лактозы человека останется неизменным независимо от того, что он ест.
Лицо, осуществляющее уход, должно обратиться к врачу, если у ребенка:
- повышенное газообразование или вздутие живота
- большую часть времени испытывает дискомфорт
- перестает есть
- не растет или быстро набирает вес
- рвота, стул с кровью и меньшее количество мокрых подгузников
Врач может помочь определить причина симптомов и способы их уменьшения.
Все молоко млекопитающих, включая человеческое, содержит лактозу. Человеческое грудное молоко на самом деле содержит больше лактозы, чем коровье молоко. У доношенных детей не должно быть проблем с переработкой лактозы.
У некоторых детей может развиться перегрузка лактозой в результате потребления больших объемов грудного молока за одно кормление. Сокращение времени между кормлениями может помочь ребенку потреблять более приемлемое количество молока.
Женщина, кормящая грудью, может позволить ребенку полностью опорожнить одну грудь, прежде чем приступить к другой. Это гарантирует, что ребенок получает правильный баланс питательных веществ.
Хотя это бывает редко, у младенцев может развиться непереносимость лактозы, что означает, что их организм не может эффективно перерабатывать лактозу. Прекращение грудного вскармливания и переход на смесь на основе сои должны помочь.
Лица, осуществляющие уход, должны проконсультироваться с врачом, прежде чем вносить изменения в привычки питания.
Как предотвратить или лечить слюнотечение у моего ребенка?
| ПедиатрияМладенцы известны своей мягкой и гладкой кожей. Но они также известны слюнотечением, и чрезмерное слюнотечение на их коже может вызвать распространенное состояние, известное как слюнная сыпь.
Эти плоские или слегка приподнятые пятна могут иметь небольшие красные бугорки или выглядеть потрескавшимися и сухими и обычно поражают рот, подбородок, щеки и шею.
Сыпь, вызванная слюнотечением, возникает, когда кожа вашего ребенка увлажняется слюной в течение длительного периода времени и становится раздраженной. Сыпь часто возникает, когда у ребенка режутся зубки; поскольку у них часто во рту руки или зубное кольцо, слюна легко капает изо рта на лицо.
Хотя слюнотечение может быть одним из признаков прорезывания зубов, слюнные железы ребенка развиваются в возрасте от 2 до 3 месяцев, поэтому он часто пускает слюни, даже если у него не режутся новые зубы. Пустышки также могут увлажнять кожу вокруг рта ребенка и вызывать слюнотечение.
Пустышки также могут увлажнять кожу вокруг рта ребенка и вызывать слюнотечение.
Большинство случаев слюнотечения можно лечить в домашних условиях. Аккуратно промывайте пораженные участки теплой водой два раза в день, затем промокните кожу ребенка насухо мягкой тканью.
«Избегайте трения или использования грубого или абразивного полотенца, которое может еще больше усугубить состояние», — говорит Ливприт Сингх, доктор медицины, педиатр в прибрежном медицинском центре Скриппса в Истлейке. «Также избегайте слишком частого мытья пораженного участка или использования любого лечебного мыла на сыпь. Обычно все, что вам нужно, это теплая вода».
Убедитесь, что кожа ребенка полностью сухая, затем нанесите заживляющую мазь, например, Аквафор. Это поможет успокоить раздражение и послужит барьером между слюной ребенка и его кожей, поэтому у сыпи есть шанс зажить.
Избегайте использования продуктов, которые могут вызвать раздражение чувствительной кожи вашего ребенка. Во время купания обязательно используйте только мягкие детские моющие средства без отдушек; если вы используете детский лосьон для их кожи, выберите тот, который не имеет запаха. Не наносите лосьон или что-либо кроме заживляющей мази на слюнную сыпь и держите ее как можно более сухой.
Во время купания обязательно используйте только мягкие детские моющие средства без отдушек; если вы используете детский лосьон для их кожи, выберите тот, который не имеет запаха. Не наносите лосьон или что-либо кроме заживляющей мази на слюнную сыпь и держите ее как можно более сухой.
Помните о других продуктах в вашем доме, которые могут повредить кожу вашего ребенка. Стирайте одежду вашего ребенка, салфетки для отрыжки, нагрудники, простыни и полотенца в мягком стиральном порошке без запаха; Вы также можете использовать его для стирки собственной одежды. Духи, эфирные масла или ароматизированные средства для тела могут усилить сыпь, если кожа ребенка соприкоснется с вашей.
Слюнотечение — это естественное поведение младенцев, и предотвратить его может быть непросто. «Но есть несколько вещей, которые вы можете сделать, чтобы сохранить кожу вашего ребенка чистой и сухой, чтобы свести к минимуму слюнотечение», — говорит доктор Сингх.
Попробуйте эти советы:
Держите под рукой мягкую ткань для отрыжки, чтобы вытирать слюни изо рта и подбородка вашего ребенка, особенно после кормления и сна.