Электрофорез при бронхите: эффективность методики и противопоказания
Электрофорез – это физиотерапевтическая процедура, с помощью которой через кожу вводятся лекарственные вещества. Этот метод часто используют в комплексной терапии бронхолегочных заболеваний. Электрофорез при бронхите уменьшает кашель, снижает активность воспалительного процесса и устраняет болевые ощущения.
Эффективность электрофореза при бронхите
Эту процедуру можно проводить в больнице или в домашних условиях. В продаже имеются специальные приборы для проведения электрофореза. Несмотря на то, что электрофорез можно выполнять и дома, назначить лекарственный препарат должен лечащий врач.
Преимуществами этого метода являются:
- удобство и безболезненность при введении;
- увеличение биодоступности препарата, потому что лекарственное вещество сразу проникает в очаг воспаления, минуя пищеварительную систему;
- быстрое наступление лечебного эффекта;
- длительное сохранение терапевтического действия;
- небольшое количество аллергических и побочных реакций.
Эффективность электрофореза достаточно высока, потому что доза лекарственных веществ в несколько раз превышает дозу, которую можно ввести в виде таблетки или инъекции.
Выбор необходимых растворов и продолжительность курса лечения зависят от степени тяжести бронхита. В среднем процедура длится от 10 до 30 минут.
Особенности и правила проведения процедуры
Суть метода заключается в том, что используется специальный прибор, генерирующий непрерывный электрический ток. Он имеет два электрода с разными снарядами: анод (плюс) и катод (минус).
Некоторые лекарства лучше водятся с отрицательного полюса, а другие – с положительного. То есть одновременно можно вводить несколько различных растворов медицинских препаратов. Это улучшает их комплексное влияние и увеличивает пользу процедуры. При бронхите электроды и накладки располагаются на передней или задней поверхности грудной клетки.
При воздействии постоянного электрического тока лекарственное вещество распадается на ионы. Они перемещаются, проникают через потовые и сальные железы в клетки и межклеточное пространство. В коже под прокладкой образуется скопление лекарства, так называемое депо. Оттуда он равномерно поступает в общий кровоток.
Вместе с кровью препарат доставляется ко всем органам и тканям, но его максимальная концентрация сохраняется непосредственно в области введения лекарства.
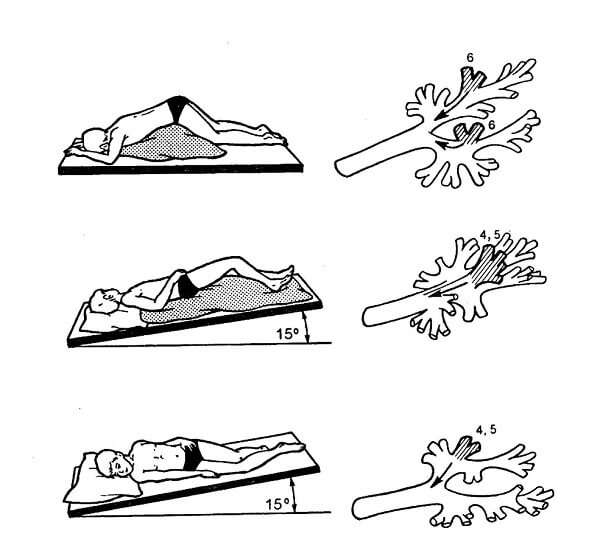
 Электрофорез: техника проведения процедуры
Электрофорез: техника проведения процедурыУ взрослых
При бронхите у взрослых электрофорез используется для лучшего дренажа бронхиального дерева. Такая процедура повышает сопротивляемость организма, нормализует обмен веществ, улучшает микроциркуляцию. Это способствует разжижению и быстрому выведению мокроты. Больной начинает лучше откашливаться, уменьшаются болевые ощущения, нормализуется общее состояние.
Методика проведения электрофореза при брохите:
- На кожу спины накладывают прокладки, смоченные водой.
- На одну из них сверху наносят шприцем необходимо количество лекарственного раствора, на вторую – другой препарат.
- К накладкам крепятся электроды, их фиксируют грузом или эластичным бинтом.
- Включают аппарат. Начинают с минимальной силой тока, постепенно ее прибавляя.
- При появлении зуда или боли под электродом процедуру необходимо прекратить.
Электрофорез назначаются при острых вирусных бронхитах, обострении хронического бронхита, трахеобронхитах, бронхопневмониях в комплексе с медикаментозной терапией.
У детей
Техника и методика проведения электрофореза в детском возрасте несколько отличаются от физиотерапевтического лечения взрослых. Проведение такой процедуры у детей при бронхите имеет ряд особенностей:
- У ребенка масса тела и площадь поверхности кожи меньше, следовательно, ему понадобится меньшая концентрация лекарственных вещества.
- Нервно – мышечная система характеризуется незрелостью цнс и малым объёмом мышц. В связи с этим часто возникает гипервозбудимость и судорожные сокращения. Поэтому для детей используют минимальную плотность постоянного тока.
- Кожа у ребёнка тоньше и нежнее, чем у взрослых. Она обладает более высокой абсорбирующей способностью, всасывание лекарственных веществ при электрофорезе происходит быстрее. Интенсивность и длительность физиопроцедуры должна быть меньше.
- Грудным детям необходимо учитывать время кормления, процедуру рекомендуется проводить через час после еды.
- Пластины и электроды у ребёнка нужно фиксировать более тщательно, чем у взрослого. После снятия прокладки кожу нужно смазать детским кремом для предотвращения сухости.
- У маленьких детей процедура электрофорез нужно проводить под обязательным контролем родителей или медицинского персонала.
Ребёнок может испугаться незнакомого устройства, ему нужно объяснить, что не будет больно, возможно только небольшое покалывание кожи во время процедуры.
Лекарственные препараты для электрофореза при бронхите
Каждый лекарственный препарат имеет свои показания и противопоказания. В зависимости от возраста пациента, тяжести состояния, стадии заболевания могут применять различные медикаменты.
 Эуфиллин относится к бронхолитикам миотропного действия
Эуфиллин относится к бронхолитикам миотропного действияЭуфиллин
Относится к бронхолитикам миотропного действия. Его основным фармакологическим свойством является уменьшение сократительной активности гладкой мускулатуры. Благодаря этому улучшаются функции дыхательных и межреберных мышц, усиливается альвеолярная вентиляция, расширяются бронхи.
Эуфиллин способствует насыщению крови кислородом и снижает концентрацию углекислого газа, стимулирует дыхательный центр, улучшает функцию внешнего дыхания. Также он воздействует на сердечно – сосудистую систему, снижает давление в малом круге кровообращения. Пациенту становится легче дышать, уменьшается кашель.
При бронхите противопоказанием для назначения электрофореза с эуфиллином является:
- непереносимость действующего вещества;
- заболевания сердца в острой стадии;
- нарушения сердечного ритма;
- эпилептический синдром;
- печеночная и почечная недостаточность в стадии декомпенсации.
 Хлорид кальция является популярным средством для лечения различных воспалительных заболеваний
Хлорид кальция является популярным средством для лечения различных воспалительных заболеванийХлорид кальция
Является популярным средством для лечения различных воспалительных заболеваний. Относится к группе препаратов, регулирующих обмен кальция. Он принимает участие в процессах свертывания крови, уменьшает проницаемость сосудистой стенки, нормализует сокращение гладких мышц бронхов и миокарда. При применении электрофореза с хлористым кальцием для лечения бронхита уменьшается отечность слизистой бронхов, кашель становится реже, улучшается общее самочувствие пациента.
Противопоказаниями для использования этого средства являются:
- склонность к тромбозам и повышенная кровоточивость;
- тяжёлая стадия атеросклероза;
- хроническая почечная недостаточность;
- саркоидоз;
- гиперчувствительность к компонентам препарата;
- онкологические заболевания.
 Йодид калия оказывает муколитический и отхаркивающий эффект
Йодид калия оказывает муколитический и отхаркивающий эффектЙодид калия
Этот лекарственный препарат оказывает муколитический и отхаркивающий эффект. Он способствуют разжижению мокроты и быстрому выведению ее из бронхов. Такая физиотерапевтическая процедура с йодистым калием уменьшает время течения болезни, устраняет болевые симптомы и уменьшает риск развития осложнений. Противопоказания:
- заболевания почек: гломерулонефрит и пиелонефрит в стадии обострения;
- туберкулез легких и других органов;
- онкологическое заболевание щитовидной железы и диффузный токсический зоб.
Электрофорез с йодистым калием часто применяется при лечении вирусных и бактериальных бронхитов, бронхиальной астмы, пневмоний. Растворы йода оказывают рассасывающее и антисептическое воздействие на организм пациента.
Общие противопоказания к проведению электрофореза
Электрофорез противопоказан при следующих патологиях:
- аутоиммунные заболевание в стадии обострения;
- нарушение свертывающей и противосвертывающей системы крови;
- онкологические заболевания и туберкулез различных локализаций;
- экзема, дерматит, гнойничковые болезни кожи;
- хронические заболевания в стадии декомпенсации;
- нарушения сердечного ритма;
- наличие в организме металлических конструкций;
- состояние после имплантации кардиостимулятора;
Электрофорез является наиболее эффективным дополнительным методом в лечении бронхита. После прохождения курса отмечается уменьшение симптомов болезни и улучшение общего самочувствия. Благодаря этой физиопроцедуре выздоровление наступает быстрее, без развития осложнений.
Электрофорез при бронхите у детей
Главная » Бронхит » Электрофорез при бронхите у детей
Особенности физиотерапии при бронхите
Физиотерапия при бронхите представляет собой ряд мероприятий, направленных на подавление воспалительного процесса и улучшение дренажной функции бронхов. Основная задача физиотерапии направлена на оздоровление и укрепление организма в целом.
При хроническом бронхите все лечебные мероприятия проводятся как в период обострения недуга, так и во время его ремиссии. При остром процессе все процедуры назначаются сразу после того, как прошел острый период и нормализовалась температура.
Методы физиотерапии
Физиопроцедуры очень положительно влияют на самочувствие человека, уменьшают неприятные ощущения и воспалительный процесс при бронхите. К тому же такие процедуры регулируют кровоснабжение. К самым эффективным и популярным методам физиотерапии относится:
- Ингаляция – проводится без какого-либо воздействия электрических приборов.
Следует отметить, что ингаляции могут без опасения применять дети и беременные женщины. Лекарства, которые используются для такой процедуры, быстрее и лучше усваиваются, чем те, которые назначаются перорально. Для ингаляций, как правило, используются такие вещества, как 2% раствор натрия хлорида с различными травами (шалфей, мать-и-мачеха, ромашка). Широко используются любые отхаркивающие средства.
Сегодня большой популярностью пользуются ультразвуковые ингаляции с использованием небулайзеров. Их отличительной чертой является то, что некоторые из них предназначены для минеральных вод и специальных медицинских растворов, а другие – для масляных и травяных растворов.
Еще один плюс таких процедур заключается в том, что их можно легко проводить и в домашних условиях. Для этого в аптеке необходимо приобрести специальный прибор для ингаляций и травы. Специалисты не советуют самостоятельно выбирать травы для данной процедуры. Лучше проконсультироваться с врачом. Это поможет избежать возможных побочных эффектов в виде неожиданной аллергической реакции.
Хоть ингаляции и являются очень эффективным методом борьбы с бронхитом, их можно проводить далеко не всем пациентам.
От данной процедуры лучше отказаться и в разгар недуга, и при гнойном эндобронхите. Противопоказанием к такому лечению являются онкологические заболевания.
- Массаж грудной клетки тоже достаточно эффективный метод, не требующий негативного воздействия медицинских препаратов.
Профессиональный массажист подушечками указательного и безымянного пальца постукивает по грудной клетке пациента. Массажист выполняет приятные поглаживания, разминания и растирания. Во время процедуры используется специальное подогретое масло. Длительность такого массажа, как правило, не превышает 5 минут. Для хорошего результата требуется не меньше 5 таких процедур.
- УВЧ-терапия – данная процедура очень полезна, так как она стимулирует защитные функции организма, уменьшает болевые ощущения во время недуга и оказывает противовоспалительное действие.
Во время УВЧ-терапии на организм человека воздействуют при помощи высокочастотного электрического поля. Длительность такой процедуры, как правило, не превышает 20 минут. Всего проводится от 6 до 12 таких воздействий на организм. В день должно проводиться по 2 УВЧ-терапии.
- Электрофорез при бронхите тоже довольно распространенный физиотерапевтический метод.
Суть данной пр
Физиотерапия при бронхите у детей: электрофорез, УВЧ, парафинотерапия, магнитотерпия, УФО и другие методы лечения и профилактики заболевания
Физиотерапия подразумевает использование лечебных физических факторов для терапии и профилактики различных заболеваний у взрослых и детей.
Движение, тепло, свет, вода, ток, электромагнитное поле и климат в составе комплексного лечения способны ускорить выздоровление и предотвратить осложнения болезней. Давайте рассмотрим самые популярные методы физиолечения при бронхите у детей.
Задачи физиолечения
Целью методик при бронхите у детей является:
- купирование и ускорение окончания воспалительной реакции бронхов,
- восстановление проходимости при обструкции, ликвидация бронхоспазма,
- стимуляция местного иммунитета,
- восстановление защитных сил,
- повышение устойчивости к физическим нагрузкам,
- предотвращение обострений при хроническом бронхите, удлинение ремиссий.
Внимание! Физиотерапевтические процедуры у детей проводятся при отсутствии высокой температуры (на фоне стабилизации процесса), легочно-сердечной недостаточности, тяжелой астмы.
Виды воздействия
Физиотерапия при бронхите у ребенка преследует цель ускорения выздоровления, для чего применяются следующие методики:
- ультрафиолетовое облучение (УФО) грудной клетки в возрастающих дозах,
- применение токов УВЧ в острой фазе,
- электромагнитное поле у ослабленных детей, а также с сопутствующими сердечно-сосудистыми заболеваниями,
- лекарственный электрофорез при вялотекущем воспалительном процессе в бронхах (выбор медикамента осуществляется на основании клинических особенностей бронхита),
- ингаляции муколитиков (ацетилцистеина, лазолвана, минеральных вод) и бронхорасширяющих средств,
- тепловые процедуры для ускорения рассасывания очагов воспаления (парафин, озокерит).
С первых дней заболевания проводят лечебную физкультуру. Для начала ребенка поворачивают на здоровый бок с периодическими поворотами на живот – это способствует улучшению отхождения мокроты. Также проводят обучение дыхательным упражнениям с глубоким вдохом через нос, выдохом через рот, а также диафрагмальному дыханию.
Для любого вида физиотерапии противопоказанием считается высокая температура. После стабилизации состояния ребенка назначают один из методов.
Физиопроцедуры показаны при остром воспалении, на стадии выздоровления, а также в составе комплексного лечения хронического бронхита.
УВЧ
Физиотерапевтический метод, подразумевающий воздействие ультравысоких частот магнитного поля, называется УВЧ-терапией. Простыми словами, способ является лечением теплом.
Действие:
- заживление воспаленных участков в бронхах,
- снижение отека (бронхоспазма и обструкции),
- стимуляция кровообращения.
Важно! УВЧ-терапию применяют в детском возрасте не более двух раз в год.
Для лечения бронхита у ребенка используется слабая доза – от 15 до 40 Вт. Длительность процедуры составляет от 5 до 10 минут, курс состоит из трех-пяти процедур, у детей старшего возраста 10-15 сеансов. Данный диапазон воздействия приводит к выраженному противовоспалительному действию, может использоваться в острую фазу при стабилизации температуры.
 Процедуру можно проводить через одежду. Конденсаторные пластины накладывают с зазором в зависимости от глубины пораженных бронхов.
Процедуру можно проводить через одежду. Конденсаторные пластины накладывают с зазором в зависимости от глубины пораженных бронхов.
При обструктивном бронхите или бронхиолите зазор больше, при воспалении главных бронхов – меньше.
К побочным действиям относят ожоги, рубцевание в области активного воспалительного процесса в бронхах, удар электрическим током при несоблюдении медицинскими работниками мер безопасности.
Магнитотерапия
Рецидивирующий и хронический бронхит, а также вялотекущий острый (или обострение) считаются показанием для электромагнитотерапии (ЭМТ). Этот метод физиотерапии обладает противовоспалительным и рассасывающим действием. Суть методики основана на выработке эндогенного тепла в структурах легких, недоступных для других энергетических методов.
В результате:
- уменьшается отечность бронхов и избыточная выработка слизи,
- подавляется активность болезнетворных микроорганизмов,
- активизируется фагоцитоз – лейкоциты поглощают бактерии,
- процесс воспаления ограничивается бронхами (профилактика пневмонии).
Учитывая возможности электромагнитотерапии, метод можно применять уже в острую фазу заболевания. Используемая частота приводит к достаточно глубокому действию – до 13 см. Назначают процедуры на заднебоковые поверхности грудной клетки в режиме 10-12-15 минут до десяти ежедневных процедур. Индуктор фиксируют через полотенце с зазором. Побочным эффектом ЭМТ является ожог.
Следует знать, что магнитотерапия не тождественна электромагнитному лечению, а является его разновидностью. Первый метод является представителем альтернативной медицины, который подразумевает воздействие статического магнитного поля (классический магнит). Последний не используется в доказательной медицине. Магнитотерапия в западных странах как методика лечения не является официальной, имеющей доказанное действие. Это касается именно магнитов, а не электромагнитной терапии.
 Постоянное магнитное поле обладает местным сосудорасширяющим действием, а также иммуномодулирующим. Показано при склонности к обструкции.
Постоянное магнитное поле обладает местным сосудорасширяющим действием, а также иммуномодулирующим. Показано при склонности к обструкции.
Аппараты для магнитотерапии – магнитофоры и магнитоэласты – могут использоваться и в домашних условиях. Кольцевые, пластинчатые, дисковые применяют в медицинском учреждении.
Одно воздействие постоянным магнитным полем длительное (от получаса до нескольких часов). Курс лечения состоит из 20 процедур. Магнит фиксируется к грудной клетке повязкой.
Электрофорез
Суть методики заключается в воздействии на организм электрического тока, посредством которого в патологический участок вводится лекарственное вещество. Для выполнения процедур применяют электроды, генерирующие ток. Между прокладкой и участком кожи ребенка размещают фильтрованную бумагу или марлю, пропитанную лекарством. В процессе электрофореза ощущается небольшое жжение.
В зависимости от возраста назначается 5-8 процедур, каждая длится от 8 до 15 минут, выполняются ежедневно.
В острый период болезни назначают электрофорез с антибиотиком для ускорения прекращения размножения бактерий и подавления воспаления. При стабилизации состояния (в подострой фазе) применяют эуфиллин для ликвидации бронхоспазма, магния сульфат при приступах кашля. На стадии выздоровления показан электрофорез с калия йодидом, ферментами (лидаза, трипсин) для скорейшего рассасывания очагов.
Важно! Если электрофорез антибиотика осуществляют впервые в жизни, выполняют постановку кожной аллергопробы.
Основным противопоказанием является аллергическая реакция и непереносимость вводимого лекарственного вещества, а также дерматит в области грудной клетки.

Парафинотерапия
Физические свойства парафина, в частности, способность длительно удерживать тепло, объясняет его применение при необходимости прогревания. Парафин остывает очень медленно и неравномерно, что ведет к поступлению тепла в заданные участки тела.
Для лечения бронхита у детей используют способ наслаивания. Расплавленные пласты температурой 60°С с помощью плоской кисти наносят на кожу слой за слоем. Маленьким детям подкладывают слой марли во избежание ожога. Толщина полученного слоя должна составлять 1-2 см. Далее, данный участок покрывают пищевой пленкой или клеенкой, укутывают одеялом или толстым полотенцем. Длится процедура 30-60 минут. Выполняют аппликации ежедневно или через день. Курс состоит из 10-12 процедур.
Справка. Парафиновые аппликации выполняют на стадии разрешения воспалительного процесса в дыхательных путях. После окончания процедуры полезно выполнить постуральный дренаж для откашливания мокроты и дыхательную гимнастику.
Действие прогреваний следующее:
- рассасывающее,
- усиление капиллярного кровотока,
- ускорение обменных процессов и заживления,
- повышение тонуса парасимпатической части вегетативной нервной системы, что ведет к подавлению обструктивного синдрома.
При попадании капель воды в парафин возможны ожоги кожи. Перед наслаиванием парафина кожу необходимо высушить.
Заключение
Достоинствами физиотерапии при бронхите у детей являются сокращение сроков лечения, низкие риски развития аллергии. Кроме того, природные и искусственные физические методы не вызывают зависимости, потенцируют действие применяемых лекарств, обеспечивают удлинение периода ремиссии при использовании физиотерапии во время обострения хронического бронхита.
 Загрузка…
Загрузка…виды процедур, показания к проведению, польза и вред

Бронхит – заболевание, характеризующееся воспалением слизистых оболочек бронхиального древа.
Наряду с медикаментозным лечением данной патологии пациентам назначаются различные физиотерапевтические процедуры.
Физиотерапия при бронхите позволяет ускорить процесс выздоровления, способствуя уменьшению воспаления и болевых ощущений, усилению сопротивляемости организма инфекции.
Содержание статьи
Что такое физиотерапия
Физиотерапия – это комплекс методов физического воздействия на организм, направленных на улучшение состояния здоровья пациента.
Современная медицина использует два основных направления физиотерапии:
- ЛФК (лечебная физкультура). Кроме физических упражнений, данное направление также включает лечебный массаж.
- Другие методы физического воздействия с применением электромагнитного поля, тока низкого напряжения, ультразвука, аэрозолей, пресной или минеральной воды, давления, холода или тепла и т. д.
Перечисленные методы используются при лечении самых разных заболеваний. Физиолечение при бронхите включает следующие процедуры:
- Ингаляции.
- Массаж.
- УВЧ.
- Электрофорез.
- Магнитотерапия.
- Аэрозоль-терапия.
- Лечение парафином, грязями.
- Галотерапия.
Показания для физиотерапии при бронхите

Развитие воспалительного процесса в слизистых бронхов чаще всего обусловлено размножением патогенных микроорганизмов. Когда организм не может самостоятельно справиться с инфекцией, кроме лекарственных препаратов, пациентам назначают физиотерапию.
Физиопроцедуры при бронхите помогают избавиться от болезненных ощущений при кашле, предотвратить развитие гипоксии и уплотнение бронхиальных стенок, усилить защитные функции организма, нормализовать кровообращение.
Больным, страдающим бронхитом, такие процедуры показаны в следующих случаях:
- фаза обострения, сопровождающаяся сильным кашлем, скоплением в бронхах густой мокроты и нарушением дыхания;
- хронический бронхит, который не удается вылечить на протяжении длительного времени;
- развитие обструктивных процессов в бронхах.
При остром течении заболевания физиопроцедуры показаны только в случае, если у больного отсутствует высокая температура.
Людям, склонным к частым бронхитам, такие процедуры могут быть назначены в профилактических целях, для предотвращения развития повторного воспаления.
Виды физиопроцедур при бронхите у взрослых

Одни виды перечисленных выше процедур допускается применять в домашних условиях, другие требуют применения специального оборудования, поэтому их проводят в медицинских учреждениях.
Каждая процедура направлена на достижение определенных целей и имеет свои особенности выполнения.
Массаж

Застойные процессы в бронхах, сопровождающиеся затруднением выведения слизи, устраняются при помощи массажа грудной клетки. Такую процедуру должен проводить опытный массажист, хотя в ряде случаев ее можно выполнять и в домашних условиях.
Для существенного улучшения состояния больного требуется не меньше 5 сеансов массажа, длительность каждого из них составляет 5-10 минут.
Чтобы достичь максимального терапевтического эффекта, рекомендуется проводить процедуру с использованием теплого масла.
Массаж способствует:
- улучшению кровообращения;
- расширению бронхов;
- выведению остатков мокроты из дыхательных путей;
- восстановлению дыхательной функции.
Ингаляции

К одному из наиболее простых и распространенных методов физиотерапии относится ингаляция с применением отхаркивающих, противовоспалительных и разжижающих мокроту растворов.
Процедуру можно проводить с использованием как специального ингалятора, так и любой емкости, в которую наливается горячий лечебный раствор.
Физиотерапия, заключающаяся во вдыхании пара, эффективна и при остром, и при хроническом бронхите. Чаще всего для ингаляций используют:
- отвары лекарственных растений;
- физраствор;
- минеральную воду;
- эфирные масла;
- отхаркивающие препараты.
Электрофорез
Процедура электрофореза проводится при помощи специального оборудования, создающего электромагнитное поле, которое способствует глубокому проникновению в ткани организма мельчайших частиц лекарственного препарата.
Чаще всего пациентам с бронхитом назначают электрофорез с хлористым кальцием, который позволяет уменьшить отечность и боли, устранить воспаление и ускорить процесс восстановления после перенесенного заболевания.
Также при электрофорезе могут быть использованы следующие средства:
- отвары трав;
- антигистаминные препараты;
- димексид;
- магнезия;
- аскорбиновая кислота.
Электрофорез при бронхите способствует разжижению и ускорению выведения мокроты, расширению дыхательных путей, усилению действия медикаментов.
УВЧ

Метод УВЧ-терапии при бронхите применяется с целью:
- активизации местного кровообращения;
- уменьшения воспаления;
- устранения бронхоспазма и болей;
- общего укрепления организма.
Процедура проводится с применением высокочастотного электрического тока, ее продолжительность составляет около 20 минут. Для получения положительного результата требуется провести от 6 до 12 сеансов.
Магнитотерапия

Магнитотерапия проводится с целью усиления действия антибиотиков, ускорения процесса выздоровления, а также:
- купирования воспалительного процесса;
- уменьшения отека слизистых;
- стимулирования процесса отхождения мокроты;
- увеличения дыхательного объема легких;
- повышения сопротивляемости организма инфекциям;
- активизации регенерации поврежденных тканей;
- снижения риска возникновения рецидивов.
Применение магнитотерапии целесообразно как при бронхитах, так и при пневмониях и прочих заболеваниях дыхательной системы.
Тепловые процедуры

Эффективным методом лечения бронхита также является теплотерапия. В медицинских учреждениях ее проводят с применением лечебных грязей или парафина.
В домашних условиях врач может порекомендовать согревающие компрессы на основе спирта, отварного картофеля или разогретой до температуры 35-38 градусов поваренной соли. Такие компрессы прикладывают на спину или грудную клетку, избегая области сердца.
Благодаря тепловым процедурам улучшается местное кровообращение, нормализуются обменные процессы в тканях дыхательных путей, улучшается их питание, уменьшается воспаление.
УФО

УФО – это процедура, в ходе которой осуществляется воздействие на бронхи ультрафиолетовыми лучами, обладающими бактерицидным и противовирусным действием.
Данный метод физиотерапии активно применяется при хроническом и остром бронхите. Также он эффективен и при других заболеваниях, например, тонзиллите, ларингите или хроническом насморке.
Наибольшего эффекта от применения УФО можно добиться в случае, если начать проводить процедуры с самых первых дней заболевания.
При остром бронхите назначают 4-5 процедур, при хроническом потребуется 10-12 ежедневных сеансов.
Перечисленные выше физиопроцедуры используются при бронхите у детей и взрослых, однако при лечении заболевания у маленьких пациентов требуется соблюдать некоторые правила и меры предосторожности.
Физиотерапия при бронхите у детей

Поскольку детский организм значительно слабее по сравнению со взрослым, маленьким пациентам подбираются наиболее щадящие методы, которые оказывают на их организм минимальную нагрузку.
При проведении физиотерапевтических процедур следует учитывать некоторые возрастные особенности детей:
- ребенок имеет более тонкий кожный покров по сравнению со взрослым;
- электрофорез при бронхите у детей младше 12-летнего возраста проводят не дольше 8 минут. Длительность данной процедуры для детей постарше должна составлять не более 15 минут. Электрофорез нельзя назначать детям младше 4-месячного возраста.
- продолжительность курса ингаляций должна составлять не менее 5-7 дней. Ингаляции нельзя делать при гнойном бронхите и значительном повышении температуры;
- маленькие дети могут капризничать и нервничать во время процедуры, поэтому им, как правило, не назначают продолжительные сеансы.
Чаще всего детям при бронхите назначают УФ-терапию, массаж, ингаляции и электрофорез с кальция хлоридом. Грудничкам массаж делается с целью облегчения отделения мокроты, поскольку малыши не умеют откашливаться.
Общие рекомендации

Для усиления эффекта от физиотерапии врач может порекомендовать использовать одновременно несколько видов процедур. При этом во избежание интенсивных нагрузок на организм в течение дня нельзя проводить более двух сеансов.
Делать процедуры на полный желудок нельзя, поэтому принимать пищу рекомендуется после посещения физиотерапевтического кабинета.
Детям при бронхите назначают физиопроцедуры, оказывающие местное воздействие.
В случае сильного переутомления от сеанса физиотерапии лучше воздержаться.
Противопоказания

Лечение бронхита с применением любых методик физиолечения нельзя проводить в следующих случаях:
- заболевания крови;
- наличие злокачественных опухолей;
- повышенное АД;
- повреждения кожных покровов;
- беременность;
- склонность к кровотечениям.
В заключение
При частых бронхитах у детей и взрослых, помимо физиолечения и медикаментозной терапии, рекомендуется профилактика заболевания.
Для этого нужно больше гулять на свежем воздухе, закаляться и употреблять пищу, богатую витаминами, минералами и другими полезными веществами.
Это позволит укрепить иммунитет и предотвратить рецидивы.
электрофорез с кальцием и магнитотрапия, лечение дома
Бронхит – это воспалительный процесс, поражающий ветви дыхательного горла, встречающийся как у детей, так и у взрослых. Может иметь острое, хроническое или рецидивирующее течения. Комплексный подход в терапии бронхита позволяет справиться с проявлениями заболевания, а при хроническом течении – добиться стойкой ремиссии. Физиотерапия при бронхите – один из обязательных элементов комплекса лечения.
Показания к применению
Физиотерапия при бронхите имеет патогенетическую направленность, предназначена для уменьшения воспаления в органах дыхания.
Показаниями к назначению физиопроцедур являются:

 Обструкция бронхов
Обструкция бронхов- наличие в бронхах густой мокроты и связанные с этим нарушения дыхания;
- остро или хронически протекающий бронхит, сопровождающийся обструкцией бронхов;
- хронический бронхит в стадии ремиссии (в качестве профилактики рецидивов).
Применение физиолечения у взрослых и детей направлено на выполнение следующих задач:
- торможение выработки медиаторов воспаления, поддерживающих патологический процесс;
- активизация микроциркуляции в районе воспалительного процесса для ускорения регенеративных процессов;
- некоторые виды физиотерапевтических процедур оказывают местный анестезирующий эффект, облегчают кашель и улучшают общее состояние пациента.
Возможные ограничения
Физиотерапевтические методы лечения показаны не всем. Каждый вид процедур имеет свой набор противопоказаний, но есть и несколько общих моментов. Не назначается физиотерапия пациентам со следующими проблемами:

 При высокой температуре тела физиопроцедуры проводить нельзя
При высокой температуре тела физиопроцедуры проводить нельзя- злокачественные опухоли любой локализации;
- острые инфекционно-воспалительные процессы;
- тяжелые патологии сердца и сосудов;
- эпилепсия;
- высокая температура, лихорадочные явления.
Многие виды физиотерапии не используются в лечении грудничков, женщин, ожидающих или кормящих ребенка.
Виды методик против бронхита
Физиотерапевтические процедуры при бронхите могут быть аппаратными, осуществляемыми в специальном кабинете в поликлинике. Также существуют процедуры, относящиеся к физиолечению и проводимые в домашних условиях. Наиболее действенными при различных видах бронхита являются следующие способы лечения:

 УВЧ-терапия
УВЧ-терапия- УВЧ;
- электрофорез;
- УФО;
- магнитотерапия;
- ингаляционная или аэрозольтерапия;
- массаж;
- парафинотерапия;
- аппликации озокерита;
- грязевые аппликации;
- хвойные, грязевые ванны.
УВЧ – это методика, которая заключается в воздействии на организм ультравысокочастотного электромагнитного излучения с частотой 27,12 или 39-40 МГц. Процедуры УВЧ назначаются чаще при остром бронхите или рецидиве, рекомендуется олиготермическая доза (мощность от 40 до 100 Вт – конкретную дозировку определяет врач). Пациент при процедуре испытывает легкое ощущение тепла. Помимо общих противопоказаний, УВЧ не делают людям, у которых есть кардиостимулятор.
https://youtu.be/jfbp1lzj2oo
Процедура проводится в медицинском учреждении, так как для её выполнения необходим специальный аппарат, генерирующий электромагнитное излучение высокой частоты, оснащенный электродами в виде конденсаторных пластин. Пациента располагают лежа на деревянной мебели, подбирают подходящие по размеру пластины, которые ставят в специальные держатели и подводят к области воздействия (рекомендуется влиять на зону корней легких).
Эффект УВЧ основан на благотворном действии, оказываемом электромагнитным полем высокой частоты, на ткани человека. За счет увеличения проницаемости сосудистых стенок под влиянием электромагнитного излучения существенно возрастает поступление в очаг воспаления иммунных и других защитных клеток. Значительно активизируется ток биологических жидкостей: лимфы и крови. Благодаря таким эффектам курс процедур помогает уменьшить выраженность воспаления, повысить иммунитет, расширить просвет пораженных бронхов.

 Аппарат для УФО-терапии
Аппарат для УФО-терапииУФО-терапия предполагает воздействие на очаг воспаления ультрафиолетовым излучением. Такая процедура способствует активизации кровотока, что обеспечивает улучшение поступления лейкоцитов для борьбы с воспалительным процессом. При применении этой методики можно дозировать длину волны и глубину её воздействия. Короткие волны проникают на небольшую глубину ткани и помогают организму уничтожать патогенные микроорганизмы, а волны средней и большой длины стимулируют иммунные процессы, улучшают образование и усвоение витаминов.
При значительных объёмах бронхиального секрета в ветвях дыхательного горла назначают электрофорез с хлоридом кальция, при отсутствии мокроты – с йодидом калия. Если у пациента наблюдается бронхоспазм, то рекомендуется применять электрофорез с препаратами, снимающими спазм с гладкой мускулатуры. Электрофорез с Гепарином рекомендован к назначению при любом типе бронхита.
Магнитотерапию рекомендуют пациентам с хронически протекающим заболеванием, проводят вне обострения. Процедуры показаны для предупреждения рецидивов и улучшения функционирования бронхолегочной системы. Воздействие магнитных полей улучшает газообмен, нормализует обмен веществ в пораженной области, снимает раздражение с бронхов, разжижает мокроту и способствует её выведению. Магнитные индукторы бывают нескольких видов, некоторые модели предназначены для использования дома.

 Магнитотерапия
МагнитотерапияНекоторые разновидности лечебного массажа (вибрационный, перкуторный) показаны при бронхите. Массаж улучшает кровообращение в пораженной области, активизирует продукцию мокроты и её отхождение.
Процедуры аэрозольтерапии могут проводиться как в условиях медицинского учреждения, так и в домашних условиях. При обструктивной форме болезни рекомендуется делать ингаляции с антисептиками и различными комбинациями отхаркивающих препаратов (подбираются индивидуально врачом). Курс ингаляционной терапии помогает улучшить отхождение мокроты, избавиться от затрудненного дыхания, изменить характер отхаркиваемой мокроты (исчезновение гнойного компонента).
По окончании острого периода, а также вне обострения, пациентам с хронической формой болезни рекомендуются парафинотерапия, бальнеолечение, грязевые, хвойные ванны, аппликации грязями, озокеритом.
Профилактика с помощью физиотерапии
Физиотерапевтические методы используются не только для лечения, но и в целях предупреждения рецидивов, снижения их частоты и тяжести. Назначается проведение профилактических курсов физиолечения дважды в год.

 Дыхательная гимнастика
Дыхательная гимнастикаДля профилактики бронхитов рекомендуется заниматься лечебной физкультурой, выполнять упражнения дыхательной гимнастики ежедневно или через день. ЛФК не показана при тяжелых сердечных патологиях и дыхательной недостаточности, остальным пациентам с хроническим бронхитом обязательно нужно выполнять статические и динамические общеукрепляющие упражнения. Наиболее предпочтительным способом физической нагрузки является ходьба. Также специалисты рекомендуют занятия некоторыми техниками йоги.
В целях профилактики бронхита показано санаторно-курортное лечение на горных, морских, местных курортах. Этот метод предполагает комплексное воздействие бальнеологических процедур, вдыхания чистого воздуха, благотворного влияния ультрафиолета, а также соблюдение режима, занятия физкультурой, терренкуры, ингаляции и прочие полезные при бронхите мероприятия.
Необходимо заниматься закаливанием организма, принимать витамины, проводить курсы массажа. Для профилактики также используются такие методы физиотерапии, как УФО, аппликации озокеритом и парафином, грязевые ванны, спелеотерапия.
Физиотерапия – важный элемент комплексного лечения острых и хронических бронхитов. Прежде чем применять физиолечение, необходимо обратиться к врачу, пройти обследование для постановки точного диагноза. Пульмонолог подберет необходимые в конкретном случае процедуры, учтет характеристики патологии, возможные противопоказания и индивидуальные особенности организма.
Электрофорез при бронхите методика — Лор и Простуда
Электрофорез с хлористым кальцием при бронхите
Бронхит – опасное заболевание, которое поражает как маленьких деток, так и взрослых. Воспалительный процесс затрагивает не только сами бронхи, но и легкие, что опасно стремительным развитием пневмонии. Для быстрого достижения положительного эффекта при лечении бронхов, стоит подходить к терапии комплексно, используя как медикаменты, так и другие способы терапии. Электрофорез при бронхите помогает разжижить мокроту, что улучшает ее выведение из организма.
Последнее время проблемы с органами дыхания имеют тенденцию к возрастанию, что чаще всего говорит о сниженной иммунной системе. Данная причина достаточно весома, так как организм уязвим к попаданию и размножению патогенных микроорганизмов. В таком случае антибактериальные средства становятся бесполезными из-за устойчивости или активному сопротивлению к медикаменту. Профилактические мероприятия становятся более важными, ведь проще предотвратить развитие недуга, чем бороться с ним.
Основные методы физиотерапии:
- Массаж в области грудины.
- Ингаляции.
- Терапия с воздействием ультразвука.
- Электрофорез.
Очень важно для улучшения работы иммунной системы проводить физиопроцедуры. Они способны не только уберечь вас от заражения, но и снизить риск влияния негативных факторов, развития осложнений и появления хронических недугов.
Данный вид терапии при бронхите у детей и взрослых используется как вспомогательный способ. Благодаря ему, выздоровление наступает быстрее, без побочных действий или развития осложнений. Главное – не запустить воспаление, для этого важно начать незамедлительно лечение, которое должно быть правильно подобрано.
Электрофорез – явление электрокинетического действия, благодаря данной методике мелкие частички лекарственного препарата или белковые соединения перемещаются
Электрофорез при бронхите
Показания и противопоказания электрофореза с эуфиллином, карипазимом, лидазой, кальцием хлоридом
Электрофорез – относится к физиотерапевтическим процедурам и больше других методов практикуется при разных заболеваниях у взрослых и детей. Во время процедуры на организм человека воздействуют электрические импульсы (постоянный ток), генерирующиеся специальным аппаратом и оказывающие терапевтический эффект на общем и местном уровнях. Одновременно осуществляется введение лекарственных препаратов через кожные покровы или слизистые оболочки.
Экскурс в историю электрофореза
Ведущий метод физиотерапии не был бы возможен без генератора непрерывного тока, который был создан физиком из Италии А. Вольта в 19 веке.
Первые разговоры об электроомосе, представляющем собой движение растворов через капилляры при воздействии электрического поля, имели место еще в 1809 г. Именно тогда ученый из Германии Фердинанд Рейс впервые упомянул об электрофорезе. Однако массового распространения его исследования не получили.
В 1926 году Арне Тиселиусом, шведским биохимиком, была описана первая трубка, необходимая для процедуры. Первый аппарат для электропроцедур был изобретен в 1936 году – ранее предложенные трубки трансформировались в более эффективные узкие ячейки, а чуть позже заменились на секции из стекла. Многолетние исследования, проводимые на лошадиной сыворотке, позволили раскрыть механизм действия электрофореза: молекулы, имеющие электрический заряд, под влиянием электротока в жидкой среде перемещаются в противоположную заряженному электроду зону.
Аппараты для проведения процедуры
Электрофорез выполняется с использованием разных аппаратов, но самым известным является «Поток», который более 50 лет применяется в физиотерапии. Строение аппарата простое: отверстия для электродов, имеющие маркировку + и -, кнопки для определения времени процедуры и регулятор силы тока.
Аппараты нового образца оснащаются цифровыми индикаторами и дисплеем («Элфор», «Элфор Проф» и др.)
Общее положительное действие процедуры на организм
- Снижение выраженности воспалительного процесса;
- Устранение отеков;
- Уменьшение болевого синдрома;
- Стимуляция выработки веществ с биологической активностью;
- Расслабление мышц с устранением повышенного тонуса;
- Успокаивающий эффект на ЦНС;
- Улучшение микроциркуляции крови;
- Ускорение регенерации тканей;
- Активация защитных сил.
Механизм лечебного действия
Действие электрического тока приводит к тому, что лекарственный препарат преобразуется в ионы, имеющие электрический заряд, которые и проникают в кожу. Именно в коже остается основная часть препарата, чуть меньшая часть через лимфу и кровь транспортируется по всему организму.
Ионы с разным зарядом по-разному действуют на организм. Так, отрицательно заряженные ионы оказывают:
- секреторное воздействие, т.е. влияют на выработку веществ с биологической активностью и попаданию их в кровоток;
- расслабляющее действие в отношении гладкой мышечной ткани;
- сосудорасширяющий эффект;
- нормализующее действие на обмен веществ.
Ионы с положительным зарядом оказывают противоотечное, противовоспалительное, успокаивающее и обезболивающее действие.
Участки кожи, участвующие в транспортировке лекарства:
- выводные протоки потных и сальных желез;
- межклеточные области;
- волосяные фолликулы.
Эффективность элетрофореза напрямую зависит от полноты всасывания лекарственного средства, на которую оказывают влияние следующие факторы:
- возраст человека;
- сила подаваемого тока;
- свойства растворителя, в котором растворяют лекарство;
- концентрация и доза препарата;
- размер иона и его заряд;
- место постановки электродов;
- длительность процедуры;
- индивидуальные особенности организма, такие как переносимость и восприимчивость процедуры.
Как проводится процедура
Электрофорез проводится в физиотерапевтическом кабинете, медицинским работником. Существуют аппараты для домашнего применения, для каждого из которых разрабатывается инструкция, которую следует строго соблюдать.
Классический чрезкожный метод. Медсестра осматривает участки тела, на которые будут поставлены электроды – кожа должна быть здоровой, без родинок, повреждений и воспалительных элементов. На одну прокладку, которая представляет собой стерильную марлю, наносят заранее подготовленный основной лекарственный препарат, на вторую, аналогичную, наносят другое лекарство, чаще всего 2 % эуфиллин, который улучшает кровообращение, расслабляет гладкие мышцы и оказывает легкий обезболивающий эфф
Острый обструктивный бронхит у детей: причины, симптомы, диагностика, лечение
Лечение острого обструктивного бронхита у детей
Госпитализация показана младенцам и детям младшего возраста с умеренным и тяжелым острым обструктивным бронхитом. Назначено щадящее исключение внешних раздражителей (ненужные процедуры, осмотры). Присутствие матери ребенка обязательно. Требуется максимальный доступ свежего воздуха (частое проветривание помещения, в котором находится больной ребенок).Диета физиологическая, с учетом возраста ребенка принудительного кормления быть не должно. Важно обеспечить адекватный водный режим не только с учетом возрастных требований, но и обеспечить достаточное увлажнение мокроты для улучшения ее эвакуации из дыхательных путей. С учетом съеденного рекомендуют увеличение объема жидкости в 1,3-1,5 раза. Используйте чай, фруктовые бульоны, фруктовые и овощные соки.
Антибиотики не показаны, если в анализах крови нет изменений, указывающих на бактериальные воспалительные изменения.Основное лечение острого обструктивного бронхита — успешное устранение бронхиальной обструкции. Это использование бета2-адреномиметиков, которые в большинстве случаев дают положительный эффект довольно быстро. При легкой непроходимости сальбутамол 1 мг можно назначать внутрь детям в возрасте 2-4 месяцев и 2 мг на прием 2-3 лет в возрасте 2-3 лет в сутки.
Лечение острого обструктивного бронхита
Лечение обструктивного бронхита у детей — трудоемкий процесс.Родителям нужно в первую очередь набраться терпения, ведь ребенку придется перенести не только неприятные лекарства, но и перенести внутримышечные инъекции, если болезнь резко прогрессирует.
Основными препаратами от этого заболевания следует считать антибиотики. При появлении хрипов в груди, которые слышны даже на расстоянии, это говорит о том, что бронхи практически полностью забиты образующейся слизью, которая не способна сама отойти. Для облегчения состояния принимаются разжижающие средства, среди которых наиболее эффективными считаются ингаляции.
Важно помнить, что на этом этапе необходимо вызвать кашель, а не бороться с ним, поэтому необходимо давать отхаркивающее, а не противокашлевое средство. Необходимо выдавливать мокроту из вязкого состояния в жидкое. После этого перехода появляется кашель, который принято называть «сырым», когда в процессе кашля можно наблюдать выделение слизи.
Перед тем, как перейти непосредственно к ингаляции, следует проконсультироваться с педиатром. Спровоцировать детский организм на возникновение аллергических реакций очень легко, что сильно осложнит течение и без того серьезного заболевания.К тому же сама болезнь поражает иммунную систему, а ослабленный иммунитет — отличная основа для присоединения разных инфекций. Поэтому даже самый маленький шаг к выздоровлению лучше делать под наблюдением врачей.
Особого внимания заслуживает острый обструктивный бронхит у детей, который возникает не впервые, с сильными спазмами бронхов, напоминающими приступ астмы. Таких детей нужно лечить только в стационаре, под постоянным наблюдением врачей.Лекарства часто требуют внутривенного введения для более быстрого и эффективного устранения причин заболевания. Под рукой всегда должен быть баллонный ингалятор с лекарственным средством, снимающим бронхоспазм.
Для восстановления носового дыхания используют носовые ходы и сосудосуживающие капельки. Если показатели температуры тела находятся в пределах нормы, то можно проводить физиотерапию, которая будет направлена как на разжижение мокроты, так и на снятие заложенности носа.
Чаще всего оструктивный бронхит усугубляется присоединением вирусной инфекции, поэтому температура тела имеет тенденцию к повышению.В таких случаях проводить тепловые процедуры невозможно. Многие родители в моменты заложенности в груди прибегают к использованию горчичников или других подручных средств. Пока температура тела не снизится до нормального, согреть грудку малыша невозможно.
Хорошо помогают при разжижении мокроты в бронхах специальные массажные упражнения. Чтобы их освоить, родителям необходимо обратиться за помощью к детской массажистке. Во время консультации со специалистами следует узнать о дыхательных упражнениях, которые также значительно облегчат ситуацию и помогут бронхам избавиться от лишней мокроты.
При таком серьезном заболевании, как обструктивный бронхит, страдает весь организм, поэтому лечение проводится не симптоматическое, направленное на снятие каких-то отдельных симптомов, а комплексное. Сюда входят витаминные препараты и иммуностимуляторы, а также препараты для поддержания нормальной микрофлоры кишечника. При наличии сопутствующих заболеваний возможно назначение параллельного лечения.
Обструктивный бронхит у детей лечить на фоне постельного режима и специальной диеты.В питании приоритет отдается кисломолочным продуктам, обильному питью, лучше, если это будут морсы, а также продукты с повышенным содержанием витаминов. Ввести больше овощных блюд, супов на нежирных бульонах.
.Бронхит у детей: причины, симптомы и лечение
Респираторные заболевания, такие как бронхит, могут измениться с острых на хронические, если их не выявить на ранней стадии. Умение распознать бронхит помогает родителям вовремя обратиться за медицинской помощью и спасти легкие ребенка от инфекции и воспаления. В этой статье рассматриваются методы диагностики бронхита у детей.
Видео: Бронхит у младенцев — причины, симптомы, риски и лечение
Что такое бронхит?
Бронхит, как правило, относится к инфекции или, чаще, воспалению слизистой оболочки бронхов ребенка.
Бронхи — это большие воздушные каналы, соединяющие дыхательное горло с легкими. Выстилка бронхов очень нежная и выделяет слизь, обладающую антибактериальным действием. Слизь защищает дыхательную систему вашего ребенка, защищая ее от инфекций. Воспаление трубок вызывает чрезмерное выделение слизи, затрудняя дыхание и вызывая бронхит.
Когда у вашего ребенка простуда, боль в горле, грипп или инфекция носовых пазух, вирус, вызывающий ее, может распространиться на бронхи.Когда микробы попадают туда, дыхательные пути опухают, воспаляются и частично забиваются слизью. Важно следить за признаками бронхита у младенцев на ранней стадии, чтобы предотвратить его дальнейшее распространение.
Аллергический бронхит у детей может быть вызван бактериями, вирусами, аллергенами или раздражителями. У младенцев бронхит называется бронхиолитом и означает воспаление дыхательных путей, называемое бронхиолами. Симптомы и лечение бронхита и бронхиолита почти одинаковы.Процесс лечения бронхита у младенцев направлен на облегчение респираторного процесса и уменьшение инфекции в легких.
Бронхит можно разделить на два типа:
1. Острый бронхит:
Острый бронхит возникает в основном у детей младше двух лет и детей в возрасте от девяти до пятнадцати лет.
Было замечено, что, хотя это в основном вызвано вирусной инфекцией, бактериальная инфекция также может иметь такой же эффект.Острый бронхит у детей развивается довольно быстро и приводит к тяжелым симптомам.
2. Хронический бронхит:
Хронический бронхит часто встречается у людей старше 45 лет, но также может поражать детей, подростков и молодых людей.
Если у вашего ребенка хронический бронхит, ему потребуется больше времени, чем обычно, чтобы вылечиться от простуды или любой другой респираторной инфекции.
Хронический бронхит может быть длительным заболеванием. В этом случае слизистая оболочка бронхов воспаляется и раздражается, выделяя чрезмерное количество слизи.Однако воспаление длится от нескольких месяцев до лет. Дети, подвергающиеся пассивному курению и пыли, могут развить это состояние и в конечном итоге получить серьезные осложнения, такие как пневмония.
Причины бронхита
Исследование показывает, что 90% случаев острого бронхита возникают из-за вирусной инфекции, а остальные 10% — бактериальных инфекций. У вашего ребенка также могут возникать повторные приступы острого бронхита, которые могут остаться невыявленными и нелеченными. Промышленное загрязнение и сигаретный дым могут привести к хроническому бронхиту.
- К вирусным инфекциям, которые могут привести к развитию острого бронхита, относятся:
- Грипп
- Аденовирус
- Риновирус
- Респираторно-синцитиальный вирус
- Вирус простого герпеса
- Бокавирус человека
Часто вторичная бактериальная инфекция может привести к бронхиту. В основном это может происходить у детей с иммунодефицитом или муковисцидозом. Бактерии, которые могут вызвать инфекцию, включают Mycoplasma, Chlamydia pneumonia, H.грипп, M. catarrhal и S. pneumonia
Другие причины бронхита у детей:
Если вы видите симптомы бронхита у своего ребенка, важно обратиться к врачу, который сможет определить первопричину приступа и вылечить ее. Вот несколько симптомов, на которые следует обратить внимание, если у вашего ребенка простуда или жар.
Симптомы бронхита у детей
Первоначально бронхит можно принять за простуду, но если простуда и лихорадка не проходят, вам, возможно, придется обратить внимание на следующие симптомы:
Симптомы острого бронхита:
- Вам нужно внимательно прислушиваться к кашлю вашего ребенка, так как это поможет вам определить, есть ли у вашего ребенка бронхит или нет.Обычно дети, инфицированные бронхитом, при кашле издают хриплый звук.
- На ранних стадиях у вашего ребенка могут проявляться симптомы простуды, такие как боль в горле, заложенность носа, вялость, насморк, озноб, боль в груди, легкое свистящее дыхание и легкое повышение температуры, которое в конечном итоге переходит в сухой кашель с зеленоватым или желтоватым оттенком. слизь.
- Иногда у ребенка могут возникать серьезные респираторные проблемы, которые могут включать затрудненное дыхание, расширение ноздрей, усталость, потерю сна и аппетита, а также учащенное сердцебиение.
Симптомы хронического бронхита:
При наличии следующих симптомов требуется немедленная медицинская помощь
- Непрерывный кашель более недели
- Повышение температуры или озноб
- Цианоз (кожа становится синей и бледной из-за недостаточного поступления кислорода в легкие).
Густая слизь с прожилками крови в очень тяжелых случаях
- Одышка и затруднение дыхания даже при легкой физической нагрузке
- Плотность и болезненность всей груди и сильная боль при каждом кашле
- Сильное свистящее дыхание
- Усталость и вялость
- Головные боли
Если вы подозреваете, что у вашего ребенка бронхит, обратитесь к педиатру для подтверждения диагноза.
Как диагностировать бронхит у младенцев?
Бронхит можно диагностировать у ребенка с помощью нескольких простых тестов. Испытания указаны ниже:
Различные тесты на бронхит
1. Физический осмотр:
Обычно дети, страдающие бронхитом, издают хрипящий хрипящий звук, который исходит из их легких, когда они дышат и кашляют.
2. История болезни:
Практикующий врач может узнать о состоянии здоровья вашей семьи, чтобы увидеть в анамнезе астму и проверить, курит ли кто-нибудь, контактирующий с вашим ребенком.
3. Рентген грудной клетки:
Врач сделает рентген, чтобы убедиться, что у вашего ребенка нет проблем с легкими из-за пассивного курения, и чтобы узнать степень заложенности.
4. Анализ мокроты:
В этом тесте у ребенка берется слизь, чтобы проверить, инфицирован ли он и страдает ли он другими заболеваниями, такими как дифтерия или коклюш. Это также покажет, есть ли у вашего ребенка аллергия на такие вещества, как пыль.
5. Тест на функцию легких:
В этом дыхательном тесте используется устройство, известное как спирометр. Помогает врачам выявлять астму у детей
6. Пульсоксиметрия
Иногда дети с бронхитом страдают цианозом и недостатком кислорода в крови, из-за чего кожа становится синей. Для выявления цианоза проводится тест, называемый пульсоксиметрией.
Заразен ли бронхит младенцам?
Болезни, вызывающие бронхит, заразны и могут передаваться через крошечные капли жидкости, выделяемые инфицированным ребенком, который попадает в воздух через чихание, кашель или смех.
Если ваш ребенок контактирует с другим инфицированным ребенком, существует высокий риск контакта с патогенами. Младенцы в детских учреждениях могут легко заразиться, если не будут приняты профилактические меры.
Как долго длится бронхит?
Вирусный бронхит у младенцев обычно длится от 7 до 10 дней. Однако у некоторых могут наблюдаться такие симптомы, как кашель, который может длиться от 3 до 4 недель.
Бронхит обычно проходит через 1-2 недели и, как правило, не вызывает никаких осложнений.Если кашель и хрипы у вашего ребенка не проходят, рекомендуется принимать краткосрочные противоастматические препараты. Вирус обычно вызывает бронхит, а антибиотики не помогают, поскольку не борются с вирусами.
Однако помните, что от хронического бронхита нет лекарства. Лечение в значительной степени помогает минимизировать симптомы, но они никогда не исчезают полностью. Они продолжают возвращаться, и вашему ребенку может потребоваться регулярное и долгосрочное лечение.
Лечение бронхита:
Лечение определяется для каждого ребенка на основании нескольких факторов, включая возраст, медицинский срок
.Острый бронхит у детей — что нужно знать
- CareNotes
- Острый бронхит у детей
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое острый бронхит?
Острый бронхит — это отек и раздражение дыхательных путей легких вашего ребенка. Это раздражение может вызвать у него кашель или затрудненное дыхание.Бронхит часто называют простудой. Острый бронхит длится от 2 до 3 недель.
Что вызывает или увеличивает риск острого бронхита у моего ребенка?
Острый бронхит обычно вызывается вирусной инфекцией, например простудой. Это также может быть вызвано бактериальной инфекцией. Воздействие загрязненного воздуха или сигаретного дыма может увеличить риск острого бронхита у вашего ребенка. Его риск также может быть увеличен, если он страдает такими заболеваниями, как астма или аллергия. Недоношенные дети (рожденные слишком рано) также имеют более высокий риск развития бронхита.
Каковы признаки и симптомы острого бронхита?
- Сухой кашель или кашель со слизью, которая может быть прозрачной, желтой или зеленой
- Стеснение в груди или боль при кашле или глубоком вдохе
- Лихорадка, ломота в теле и озноб
- Боль в горле и насморк или заложенность носа
- Одышка или хрипы
- Головная боль
- Усталость
Как диагностируется острый бронхит?
Лечащий врач вашего ребенка спросит о признаках и симптомах вашего ребенка.Расскажите ему о других заболеваниях, которые могут быть у вашего ребенка. Лечащий врач вашего ребенка осмотрит вашего ребенка и послушает его легкие. Он также может сделать рентген грудной клетки, чтобы найти признаки инфекции, например, пневмонии.
Как лечится острый бронхит?
- НПВП , например ибупрофен, помогают уменьшить отек, боль и жар. Это лекарство доступно по назначению врача или без него. У некоторых людей НПВП могут вызывать желудочное кровотечение или проблемы с почками.Если ваш ребенок принимает лекарство, разжижающее кровь, всегда спрашивайте, безопасны ли для него НПВП. Всегда читайте этикетку лекарства и следуйте инструкциям. Не давайте эти лекарства детям в возрасте до 6 месяцев без указания лечащего врача.
- Ацетаминофен уменьшает боль и жар. Доступен без назначения врача. Спросите, сколько нужно принимать вашему ребенку и как часто он должен принимать это. Следуйте инструкциям. При неправильном приеме ацетаминофен может вызвать повреждение печени.
- Лекарство от кашля помогает разжижить слизь в легких вашего ребенка и облегчает откашливание. Не применяйте , а не давайте лекарства от простуды или кашля детям до 6 лет. Спросите своего врача, можно ли дать ребенку лекарство от кашля.
- Ингалятор дает лекарство в виде тумана, чтобы ваш ребенок мог вдохнуть его в легкие. Лечащий врач вашего ребенка может дать ему один или несколько ингаляторов, чтобы облегчить ему дыхание и уменьшить кашель.Попросите лечащего врача вашего ребенка показать вам или вашему ребенку, как правильно использовать его ингалятор.

Как я могу ухаживать за своим ребенком, если у него острый бронхит?
- Пусть ваш ребенок отдохнет. Отдых поможет его телу поправиться.
- Очистите нос ребенка от слизи. Используйте шприц с грушей, чтобы удалить слизь из носа ребенка. Сожмите лампочку и вставьте наконечник в одну из ноздрей ребенка.Осторожно закройте пальцем вторую ноздрю. Медленно отпустите лампочку, чтобы втянуть слизь. Вылейте шприц с грушей на салфетку. При необходимости повторите эти шаги. Проделайте то же самое с другой ноздрей. Убедитесь, что нос вашего ребенка чист, прежде чем он будет кормить или спать. Врач может порекомендовать вам закапать ребенку физиологический раствор в нос, если слизь очень густая.

- Пусть ваш ребенок пьет жидкости в соответствии с указаниями. Спросите, сколько жидкости следует пить ребенку каждый день и какие жидкости для него лучше всего.Жидкости помогают поддерживать влажность дыхательных путей вашего ребенка и облегчают отхаркивание слизи. Если вы кормите ребенка грудью или кормите ребенка смесью, продолжайте это делать. Ваш ребенок может не захотеть пить его обычное количество при каждом кормлении. Чаще кормите его меньшим количеством грудного молока или смеси, если он пьет меньше при каждом кормлении.
- Используйте увлажнитель с холодным туманом. Это повысит влажность воздуха и поможет вашему ребенку дышать легче.
- Не курите и не позволяйте другим курить рядом с вашим ребенком.Никотин и другие химические вещества в сигаретах и сигарах могут раздражать дыхательные пути вашего ребенка и со временем вызывать повреждение легких. Спросите у врача, курите ли вы или ваш старший ребенок в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак по-прежнему содержат никотин. Поговорите с врачом, прежде чем вы или ваш ребенок начнете использовать эти продукты.
Когда мне следует немедленно обратиться за помощью?
- У вашего ребенка ухудшаются проблемы с дыханием или он хрипит при каждом вдохе.
- Вашему ребенку трудно дышать. Знаки могут включать:
- Кожа между ребрами или вокруг шеи втягивается при каждом вдохе (втягивание)
- Вспышка (расширение) носа при дыхании
- Проблемы с разговором или едой
- У вашего ребенка жар, головная боль и ригидность шеи.
- Губы или ногти вашего ребенка становятся серыми или синими.
- У вашего ребенка кружится голова, он сбит с толку, теряет сознание или ему гораздо труднее проснуться, чем обычно.
- У вашего ребенка есть признаки обезвоживания, такие как плач без слез, сухость во рту или потрескавшиеся губы. Он также может меньше мочиться или его моча может быть темнее, чем обычно.
Когда мне следует связаться с лечащим врачом моего ребенка?
- У вашего ребенка температура проходит, а затем возвращается.
- Кашель вашего ребенка длится более 3 недель или усиливается.
- У вашего ребенка появились новые симптомы или их симптомы ухудшились.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.
Соглашение об уходе
У вас есть право помочь спланировать уход за своим ребенком. Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг вашего ребенка, чтобы решить, какое лечение вы хотите для своего ребенка. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому медицинскому режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее об остром бронхите у детей
Сопутствующие препараты
IBM Watson Micromedex
,Симптомы, лечение и профилактика бронхита у детей
Что такое бронхит?
Бронхит, также называемый «простудой грудной клетки», представляет собой инфекцию или воспаление крупных дыхательных путей (бронхов) в легкие. Когда у вашего ребенка простуда, боль в горле, грипп или инфекция носовых пазух, тот же вирус может распространиться в бронхи и вызвать опухание, воспаление дыхательных путей и частичное их закупоривание слизью, вызывающей влажный кашель.
Вирусные инфекции являются наиболее распространенным типом у детей, хотя бактериальные инфекции и раздражители, такие как сигаретный дым, пары и пыль, также могут вызывать бронхит.
Что такое бронхиолит?
Бронхиолит — это инфекция мелких дыхательных путей в легких (бронхиол). Эти проходы наполняются слизью и опухают. Бронхиолит обычно вызывается вирусной инфекцией, чаще всего респираторно-синцитиальным вирусом (RSV).
В то время как младенцы и дети ясельного возраста не часто болеют бронхитом, они обычно болеют бронхиолитом. Это потому, что их дыхательные пути меньше и легче блокируются. На самом деле бронхиолит — самая частая причина госпитализации малышей первого года жизни.
Симптомы бронхиолита включают насморк, заложенность носа и легкий кашель. Если болезнь не исчезнет, кашель может усилиться и появиться затрудненное дыхание. Легкий бронхиолит можно лечить в домашних условиях, но в некоторых случаях требуется госпитализация.
Каковы симптомы бронхита?
Бронхит часто развивается во время или после простуды, поэтому у вашего ребенка могут сначала появиться симптомы простуды, такие как боль в горле, усталость, насморк, озноб, боли и умеренная температура. Также у него может быть:
- Кашель, который часто начинается сухим и непродуктивным, но заканчивается образованием зеленоватой или желтоватой слизи
- Рвота или рвота при кашле
- Болезненность или стеснение в груди
- Одышка
- Головная боль
- Слабая боль в теле
Если у вашего ребенка тяжелый бронхит, у него может подняться температура в течение нескольких дней, а кашель может длиться несколько недель по мере заживления бронхов.
Некоторые люди — например, курящие взрослые или дети, живущие с курильщиками, — страдают от симптомов бронхита в течение нескольких месяцев или лет. Это называется хроническим бронхитом (в отличие от инфекционного или острого бронхита), и это отличный повод запретить курение в доме.
Когда мне следует позвонить врачу по поводу бронхита моего ребенка?
Поскольку заболевание почти всегда вирусное, ваш врач мало что может сделать для ребенка с бронхитом, но позвоните ему, если ваш ребенок:
- Имеет кашель, который усиливается через несколько дней
- Снижает температуру после кашля в течение одной или двух недель
- Имеет лихорадку, продолжающуюся более трех дней, или температура неоднократно поднимается выше 104 градусов по Фаренгейту у детей ясельного возраста и старше дети (узнайте, когда обращаться к врачу, если у вашего ребенка высокая температура)
- Имеет симптомы, длящиеся более трех недель
Немедленно отвезите ребенка к врачу, если он:
- Отхаркивает кровянистую слизь
- Повторяющиеся приступы влажного кашля
Когда мне следует обращаться за неотложной медицинской помощью?
Позвоните в службу 911 или обратитесь в скорую помощь, если у вашего ребенка имеются признаки серьезного обезвоживания или любой из этих признаков респираторного дистресса:
- Учащенное дыхание, кряхтение или раздувающиеся ноздри
- Втягивание кожи над ключицей, между ребрами или под ними
- Постоянно учащенное дыхание
- Свист, кашель или хрип при вдохе
- Голубоватые губы или ногти
Как диагностируется бронхит?
Врач соберет историю болезни, осмотрит вашего ребенка и послушает ее легкие с помощью стетоскопа.Никаких других анализов для постановки диагноза не требуется, но он может:
- Поместите устройство на конец пальца ребенка, чтобы измерить количество кислорода в его крови (пульсоксиметрия).
- Закажите рентген грудной клетки, чтобы убедиться, что у вашего ребенка нет пневмонии.
- Проверьте образец выделений из носа, чтобы определить, какие микробы могут вызывать кашель.
Как лечится бронхит?
В большинстве случаев врачи дадут вам совет о том, как облегчить симптомы вашего ребенка, но не пропишут лекарства.Однако, если у вашего ребенка проблемы с дыханием, врач может прописать бронходилататор, который вводится через ингалятор или небулайзер. Это поможет открыть бронхи и очистить слизь.
Бронхит обычно вызывается вирусом, поэтому антибиотики не помогут. Если медицинский осмотр или тесты покажут, что у вашего ребенка бактериальный бронхит, пневмония или другая бактериальная инфекция (например, коклюш), врач назначит антибиотики.
Как я могу помочь своему ребенку почувствовать себя лучше?
При домашнем уходе и частом отдыхе состояние вашего ребенка должно улучшиться в течение недели или 10 дней, хотя кашель может сохраняться в течение трех-четырех недель.Вот несколько советов по облегчению симптомов вашего ребенка:
Гидратация. Чтобы облегчить заложенность носа и предотвратить обезвоживание, убедитесь, что ваш ребенок пьет много жидкости — достаточно, чтобы его моча оставалась бледно-желтой или прозрачной. Предложите ребенку воду или раствор электролита, отпускаемый без рецепта. (Врач вашего ребенка может предложить бренд и посоветовать, сколько давать ребенку в зависимости от веса и возраста.)
Вы также можете попробовать дать ему 100-процентный фруктовый сок, разбавленный водой, чтобы помочь ему избежать обезвоживания.(Однако не давайте ребенку слишком много сока. AAP рекомендует ограничить потребление сока для детей в возрасте от 1 до 3 до не более 4 унций в день, детей в возрасте от 4 до 6 до не более 6 унций в день и детей в возрасте 7 лет и старше — не более 8 унций в день.)
Остальное. Поощряйте ребенка много отдыхать. Холодная погода, пыль и дым могут раздражать дыхательные пути ребенка, поэтому обеспечьте ему чистую, теплую и бездымную комнату, где он сможет выздороветь.
Влажность. Включите испаритель или увлажнитель с прохладным туманом в детской спальне или игровой зоне в течение дня, особенно если вы живете в сухом климате.Увлажнение воздуха разжижает слизь, что облегчает откашливание. (Следуйте инструкциям производителя по содержанию увлажнителя в чистоте, так как грязная машина может распространять микробы или плесень по воздуху.)
Другой вариант: примите теплую ванну. Или включите горячую воду в душе, закройте дверь и посидите с ребенком в парилке около 15 минут. Влажность способствует разжижению слизи в дыхательных путях.
Физиологический раствор. Чтобы открыть заложенный или заложенный нос, попробуйте безрецептурный солевой спрей или капли для носа.Вы также можете приготовить солевой раствор, добавив 1/2 чайной ложки поваренной соли на 1 стакан теплой воды (см. Примечание ниже). Распылите или закапайте пару капель в ноздрю вашего ребенка, а затем попросите его выдуть ее в салфетку. Если вашему ребенку сложно высморкаться самостоятельно, вы можете отсосать слизь с помощью шприца с грушей или назального аспиратора.
Примечание: FDA рекомендует использовать только купленную в магазине дистиллированную или стерильную воду или водопроводную воду, которую вы кипятили в течение трех-пяти минут и охлаждали до теплой температуры.Организмы в неочищенной водопроводной воде могут выжить в носовых ходах и вызвать серьезную инфекцию. В растворе могут расти бактерии, поэтому не храните его более 24 часов.
Спать в вертикальном положении (только 12 месяцев и старше). Если ваш малыш спит в колыбели или кровати для большого ребенка, положите пару полотенец или тонкую подушку под изголовье матраса, чтобы создать наклон. Ребенок постарше может предпочесть дополнительные подушки во время отдыха и сна, чтобы ему было легче дышать. Примечание: всегда укладывайте ребенка в возрасте до 12 месяцев спать на ровную поверхность без мягких предметов и постельного белья.
Мед. Никогда не давайте мед ребенку младше 1 года. Чтобы успокоить горло старшего ребенка и немного облегчить кашель, вы можете попробовать немного (от 1/2 до 1 чайной ложки) одного меда в теплом чае без кофеина или в теплой воде. с добавлением лимона.
Лекарства при необходимости. Чтобы уменьшить жар и дискомфорт, дайте ребенку соответствующую дозу детского парацетамола или ибупрофена. Никогда не давайте ребенку аспирин, связанный с синдромом Рея, редким, но потенциально смертельным заболеванием.В некоторых случаях врач может назначить лекарство от кашля, содержащее отхаркивающее средство для удаления слизи.
Внимание! Лекарства от кашля и простуды, отпускаемые без рецепта, такие как средства от кашля, обычно не рекомендуются для маленьких детей. Американская академия педиатрии (AAP) предостерегает от того, чтобы давать их детям младше 4 лет по соображениям безопасности.
Если вашему ребенку 4 или 5 лет, в AAP сказано, что эти лекарства можно давать безопасно, если это посоветовал врач и вы внимательно следите за инструкциями по дозировке.Если вашему ребенку 6 лет и старше, безрецептурные лекарства от кашля и простуды считаются безопасными для использования без предварительной консультации с врачом, но обязательно внимательно следуйте инструкциям по дозировке продукта.
Тем не менее, нет убедительных доказательств того, что безрецептурные лекарства от кашля и простуды эффективны у детей любого возраста. Более того, иногда они могут вызывать серьезные побочные эффекты у маленьких детей. Чтобы узнать, как облегчить симптомы у вашего ребенка, ознакомьтесь с нашей статьей о безопасных домашних средствах.
Заразен ли бронхит?
Скорее всего, да.Если у вашего ребенка острый бронхит (в отличие от хронического бронхита, который часто встречается у детей, живущих с курильщиками), вирус или бактерии, вызвавшие его болезнь, могут распространяться на других.
Напомните ребенку, чтобы он кашлял или чихал в салфетку (а затем выбросьте ее) или в сгиб его руки, а также часто мыть руки.
Есть ли способ предотвратить бронхит?
Хорошие привычки в отношении здоровья — хорошее питание, достаточный сон, получение рекомендованных вакцин и ежегодная прививка от гриппа — помогут вашему малышу быть менее восприимчивым к респираторным инфекциям, таким как бронхит.Дополнительно:
- Будьте внимательны при частом мытье рук.
- Избегайте пассивного курения.
