Эпидуральная анестезия при родах: плюсы и минусы, возможные последствия
Женщина, решившая стать матерью, еще совсем недавно должна была героически терпеть схватки и родовую деятельность без возможности облегчить боль. Теперь это в прошлом: существенно облегчить процесс родов (особенно первых) может эпидуральная анестезия.
Человечество с давних времен пыталось найти способ снизить болевые ощущения у рожениц. В древности для этого применялись отвары трав и курения, позже появились синтетические обезболивающие. Роды — один из самых болезненных процессов, а средневековая концепция о необходимости женского страдания, к счастью, осталась в прошлом.
Исследования современных ученых прямо говорят о том, что чрезмерная боль во время родов резко повышает в крови уровень адреналина и норадреналина, а это может привести к нарушению транспорта кислорода в организме. В итоге частота схваток может снижаться с возможным развитием гипоксии плода.*
Чем еще чревата чрезмерная боль при родах
- Снижение плацентарного кровотока может угрожать патологиями плода
- Выброс гормонов при выраженном болевом синдроме может приводить к нарушениям работы детского организма
Что такое эпидуральная анестезия
Эпидуральное пространство окружает снаружи твердую мозговую оболочку, которая покрывает весь спинной мозг. В эпидуральном пространстве поясничной области находятся нервные окончания проводящие болевые импульсы от матки. В область поясницы делают укол и вводят анестетик.
В эпидуральном пространстве поясничной области находятся нервные окончания проводящие болевые импульсы от матки. В область поясницы делают укол и вводят анестетик.
При введении обезболивающих препаратов чувствительность на время отключается, что позволяет роженице перестать ощущать боль. Доза лекарственного препарата анестетика подбирается и регулируется для частичного или полного обезболивания.
В отличие от общего наркоза, эпидуральная анестезия позволяет роженице оставаться в сознании на всех этапах. Чаще всего такое обезболивание, если нет особых показаний, применяется только на период схваток, которые могут длиться по несколько часов, а рожает женщина уже без анестезии.
Спинальная или эпидуральная?
Эти два вида обезболивания очень часто путают, потому что внешне они действительно похожи, особенно для тех, кто далек от медицины. Однако различия между ними есть.
Спинальная. Для этой анестезии используется тоненькая игла, через которую анестетик вводят в спинномозговую жидкость. Сейчас такой метод применяется все реже, потому что при неправильном выполнении или не выявленных противопоказаниях может привести к серьезным последствиям.
Сейчас такой метод применяется все реже, потому что при неправильном выполнении или не выявленных противопоказаниях может привести к серьезным последствиям.
Эпидуральная. Для этого типа анестезии сначала проводится местное обезболивание, после чего в месте пункции делается прокол специальной иглой, проникающей до твердой мозговой оболочки. При выполнении этой манипуляции очень важно не двигаться, чтобы у врача не дрогнула рука. Через иглу в прокол вводится катетер, по которому анестетики поступают в эпидуральное пространство. Его трубка останется в спине столько, сколько необходимо поддерживать обезболивающие действия лекарств. После извлечения катетера останется только маленький прокол, который обработают и заклеят пластырем.
Влияние анестезии на ребенка
Поборники «естественных родов», без какого-либо обезболивания, твердят о том, что препараты могут негативно сказаться на плоде. Однако современные исследования опровергают этот факт: в результате проведенных тестов было установлено, что эпидуральная анестезия никоим образом не влияет на ребенка, зато здорово облегчает процесс родов.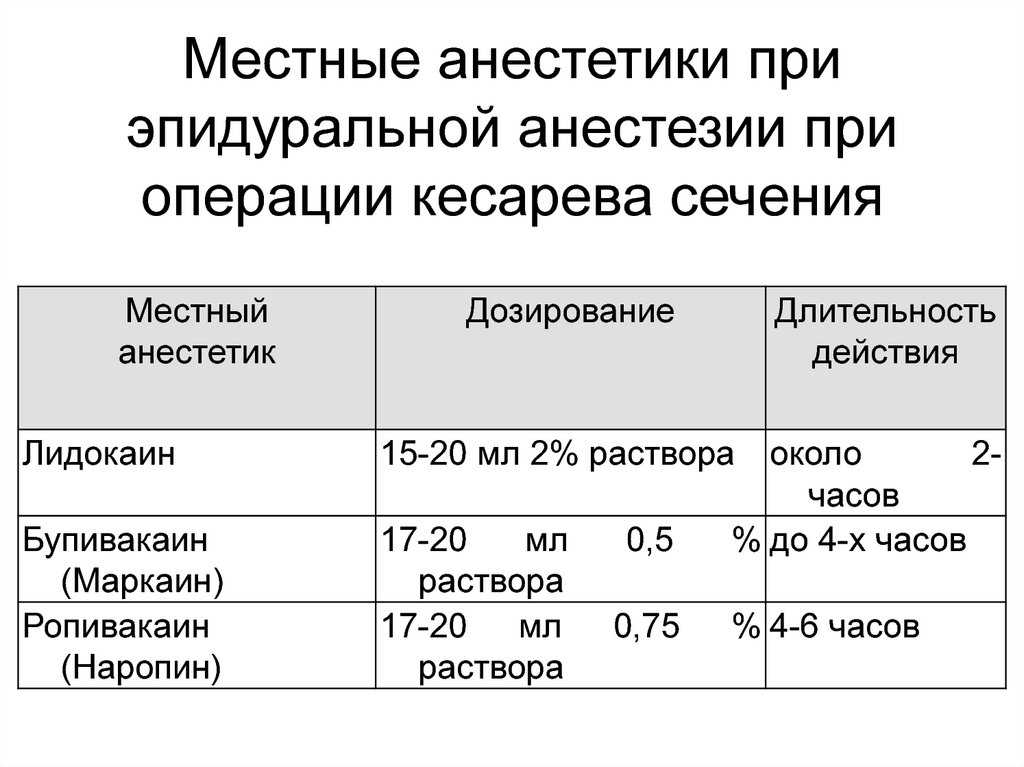 ** К тому же для проведения этого типа обезболивания применяются препараты, которые не проникают через плацентарную оболочку плода.
** К тому же для проведения этого типа обезболивания применяются препараты, которые не проникают через плацентарную оболочку плода.
Главный плюс эпидуральной анестезии при родах в том, что женщина может расслабиться, успокоиться и уверенно перейти к процессу изгнания плода без невроза и стресса.
Показания к обезболиванию
К сожалению, пока еще не во всех медицинских учреждениях женщина может принять самостоятельное решение о применении анестетиков. В большинстве случаев показаниями к необходимости эпидуральной анестезии являются следующие ситуации.
Недоношенная беременность. Расслабление мышц тазового дна позволяет ребенку легче пройти по родовым путям, не встречая при этом сопротивления. Для малышей, которые появились на свет раньше срока, противопоказан лишний стресс, так что, если нет показаний к кесаревому сечению или других индивидуальных особенностей течения беременности, рекомендуют рожать с эпидуральной анестезией.
Дискоординация родовой деятельности. Так называется состояние, при котором схватки длятся дольше положенного времени, но раскрытие шейки матки не достаточное. В этом случае эпидуральная анестезия снимет спазм и поможет родовой деятельности.
Так называется состояние, при котором схватки длятся дольше положенного времени, но раскрытие шейки матки не достаточное. В этом случае эпидуральная анестезия снимет спазм и поможет родовой деятельности.
Повышенное артериальное давление. При гипертонии роды могут привести к инсультам или другим опасным последствиям, поэтому врачи могут назначить либо кесарево сечение, либо применить эпидуральную анестезию, которая поможет нормализовать уровень артериального давления.
Необходимость хирургического вмешательства. В случаях, когда нельзя применить общий наркоз, но требуется оперативная помощь, эпидуральная анестезия применяется в качестве альтернативного выхода.
Анестезия по желанию
В западных клиниках любая рожающая женщина может самостоятельно выбрать обезболивание. Если вы планируете рожать в частной клинике, скорее всего, вам предоставят возможность самостоятельно решить о необходимости обезболивания.
Когда нельзя использовать
У любого медицинского вмешательства есть свои противопоказания, не обошло это и эпидуральную анестезию. Однако даже наличие противопоказаний не повод рожать без анестезии. В этом случае врачи могут подобрать альтернативные способы снижения болевого порога.
Однако даже наличие противопоказаний не повод рожать без анестезии. В этом случае врачи могут подобрать альтернативные способы снижения болевого порога.
Низкое артериальное давление. При пониженном АД введение обезболивающих препаратов может спровоцировать его резкое падение.
Деформация позвоночника. Если у женщины есть дегенеративные нарушения в позвоночном столбе, он чрезвычайно искривлен или имеет аномалии, доступ для катера будет затруднен. Это значит, что при введении препарата он может попасть не туда или не заблокировать болевые ощущения
Воспаления в зоне прокола. При любых воспалительных процессах в поясничной области (месте введения эпидуральной анестезии) инъекции запрещены, так как могут спровоцировать нагноение или другие неприятные последствия попадания инфекции в кровь.
Нарушение свертываемости крови. Некоторые обезболивающие препараты способны разжижать кровь, что особенно опасно, если во время родов откроется маточное кровотечение
Непереносимость определенной группы препаратов. Обычно при этом просто применяются аналоги, но в редких случаях эпидуральная анестезия становится невозможной
Обычно при этом просто применяются аналоги, но в редких случаях эпидуральная анестезия становится невозможной
Бессознательное состояние. Во-первых, женщина без сознания в принципе не ощущает болевых ощущений, во-вторых, она не может дать своего согласия на применение анестезии, что требуется при назначении определенной группы препаратов
Последствия и осложнения
В большинстве случаев эпидуральная анестезия хорошо переносится без негативных последствий для матери и ребенка. Однако бывают ситуации, когда малоприятные осложнения действительно наступают, как правило, у роженицы.
Попадание препаратов в венозное русло. Если врач во время прокола попал в сосуд, и анестетик оказался в кровотоке, женщина почувствует слабость, головокружение, онемение конечностей. К счастью, это все поправимо: обычно такие реакции возникают мгновенно, еще при установке катетера, и при своевременном оповещении анестезиолога неприятных последствий удается избежать.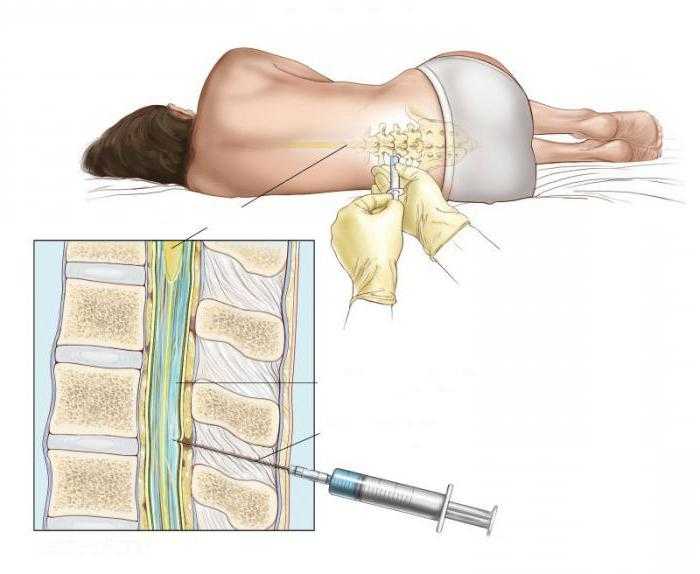 Поэтому, если во время эпидуральной анестезии ощущается один из вышеописанных симптомов, необходимо сообщить об этом врачу
Поэтому, если во время эпидуральной анестезии ощущается один из вышеописанных симптомов, необходимо сообщить об этом врачу
Аллергия. К сожалению, никто не защищен от возможных негативных реакций организма на анестетик. Если у вас есть аллергические реакции (особенно на лекарственные препараты или например вводимую анестезию при лечении зубов) необходимо обязательно сказать об этом врачу. Это здорово поможет врачу, который будет подбирать правильный препарат и его дозировку, а вас убережет от аллергических реакций и анафилактического шока
Боли в спине. Некоторые женщины в отзывах о применении анестезии при родах жалуются, что после эпидуралки болит поясничный отдел позвоночника. Это бывает в месте прокола и установки катетера. Эта боль, как правило, быстро проходит в послеродовом периоде. Но о ней нужно обязательно сообщить своему врачу.
Падение артериального давления. Большинство обезболивающих препаратов действительно сильно снижает АД. Чтобы избежать головокружений, врачи обычно рекомендуют своим пациенткам лежать, а препараты вводят через катетер малыми дозами
Чтобы избежать головокружений, врачи обычно рекомендуют своим пациенткам лежать, а препараты вводят через катетер малыми дозами
Другие минусы анестезии
Большинство последствий зависит от того, правильно ли выполнит анестезиолог свои манипуляции и будет ли роженица следовать всем рекомендациям врачей. Дело в том, что при неправильном введении препарата обезболивание может наступить частично (в 15 % случаев) или не наступить вовсе (5 %). Нередко неправильное введение обусловлено излишним весом женщины или аномалиями развития ее позвоночника.
Еще одно редкое явление – «мозаичная» анестезия. Она возникает из-за того, что в эпидуральном пространстве имеются перегородки, не позволяющие лекарству равномерно распределиться по всей жидкости. О потере чувствительности с одной стороны тела нужно сразу сообщить анестезиологу — и он скорректирует дозу препаратов.
Минусы процедуры
Большинство противников эпидуральной анестезии настаивает на том, что при родах у женщины вырабатывается большое количество гормона окситоцина, который вызывает привязанность к ребенку. И если «перекрыть» болевые ощущения обезболивающими, его выработка остановится, и «материнский инстинкт» не сработает. Женщины, родившие с эпидуральной анестезией и воспитывающие детей, легко разрушат миф об отсутствующей привязанности.
И если «перекрыть» болевые ощущения обезболивающими, его выработка остановится, и «материнский инстинкт» не сработает. Женщины, родившие с эпидуральной анестезией и воспитывающие детей, легко разрушат миф об отсутствующей привязанности.
Возможные негативные последствия — это осложнения от неподходящих лекарств. Поэтому вопросы об аллергии нужно решать заранее. Так что минусов у эпидуральной анестезии практически нет, а не подкрепленные фактами выводы о «непоправимом вреде» не стоит брать в расчет.
Плюсы процедуры
Мы живем в современном мире, в котором делается все для максимального комфорта. Устаревшие представления о том, что роженица обязательно должна страдать, чтобы иметь право называться матерью, сегодня считаются крайне негуманными. Плюсы эпидуральной анестезии — это:
- обезболивание родовой деятельности, которая бывает по-настоящему нестерпимой для матери
- возможность взять передышку, когда схватки длятся уже несколько часов, и даже поспать
- снижение артериального давления у гипертоников
- предотвращение негативных последствий чрезмерной боли, которая может спровоцировать гипоксию плода
- нормализация сокращения матки, расслабление ее шейки и помощь ребенку в проходе по родовым путям
- купирование тошноты и рвоты
- отсутствие угнетения дыхательных центров у роженицы и новорожденного
Кроме того, при необходимости экстренного кесарева сечения анестезиолог просто повысит дозу препаратов и к операции можно будет приступить немедленно.
Как еще облегчить роды
Далеко не все женщины желают непременно рожать с применением анестезии. Однако даже в этом случае можно облегчить себе родовой процесс.
- Беременность нужно планировать сильно заранее, отказавшись от всех вредных привычек, выстроив диету и режим дня, наблюдаясь у врача и стараясь по возможности избегать стрессов
- До родов нужно посетить курсы подготовки в ним, где вам подробно расскажут о том, как правильно дышать и что делать, когда начнутся схватки. Такие уроки нужны для того, чтобы подготовиться не только физически, но и эмоционально
- Во время схваток можно применять некоторые техники массажа: обычно о них рассказывают на курсах. Кроме того, очень важно правильно дышать и стараться не кричать, так как это забирает кислород у ребенка
Выводы и рекомендации
Если в процессе схваток или родов вы понимаете, что не можете терпеть боль, нужно сообщить об этом врачу. Анестезиолог подберет подходящий препарат, который снизит болевые ощущения и поможет спокойно и быстро родить. Если эпидуральную анестезию назначал сам врач — отказываться от нее не нужно: доктор наверняка лучше знает, что и зачем делает.
Если эпидуральную анестезию назначал сам врач — отказываться от нее не нужно: доктор наверняка лучше знает, что и зачем делает.
*Куликов А. В. Регионарная анестезия в обезболивании родов. Практическое пособие. http://kulikov1905.narod.ru/regionMETOD.pdf
** Стефан Х. Халперн, университет Торонто. Влияние обезболивания родов на их исход. https://cyberleninka.ru/article/n/vliyanie-obezbolivaniya-rodov-na-ih-ishod/viewer
Эпидуральная анестезия при родах
Женщина, решившая стать матерью, еще совсем недавно должна была героически терпеть схватки и родовую деятельность без возможности облегчить боль. Теперь это в прошлом: существенно облегчить процесс родов (особенно первых) может эпидуральная анестезия.
Человечество с давних времен пыталось найти способ снизить болевые ощущения у рожениц. В древности для этого применялись отвары трав и курения, позже появились синтетические обезболивающие. Роды — один из самых болезненных процессов, а средневековая концепция о необходимости женского страдания, к счастью, осталась в прошлом.
Исследования современных ученых прямо говорят о том, что чрезмерная боль во время родов резко повышает в крови уровень адреналина и норадреналина, а это может привести к нарушению транспорта кислорода в организме. В итоге частота схваток может снижаться с возможным развитием гипоксии плода.*
Чем еще чревата чрезмерная боль при родах
- Снижение плацентарного кровотока может угрожать патологиями плода
- Выброс гормонов при выраженном болевом синдроме может приводить к нарушениям работы детского организма
Что такое эпидуральная анестезия
При введении обезболивающих препаратов чувствительность на время отключается, что позволяет роженице перестать ощущать боль. Доза лекарственного препарата анестетика подбирается и регулируется для частичного или полного обезболивания.
В отличие от общего наркоза, эпидуральная анестезия позволяет роженице оставаться в сознании на всех этапах. Чаще всего такое обезболивание, если нет особых показаний, применяется только на период схваток, которые могут длиться по несколько часов, а рожает женщина уже без анестезии.
Спинальная или эпидуральная?
Эти два вида обезболивания очень часто путают, потому что внешне они действительно похожи, особенно для тех, кто далек от медицины. Однако различия между ними есть.
Спинальная. Для этой анестезии используется тоненькая игла, через которую анестетик вводят в спинномозговую жидкость. Сейчас такой метод применяется все реже, потому что при неправильном выполнении или не выявленных противопоказаниях может привести к серьезным последствиям.
Эпидуральная. Для этого типа анестезии сначала проводится местное обезболивание, после чего в месте пункции делается прокол специальной иглой, проникающей до твердой мозговой оболочки. При выполнении этой манипуляции очень важно не двигаться, чтобы у врача не дрогнула рука. Через иглу в прокол вводится катетер, по которому анестетики поступают в эпидуральное пространство. Его трубка останется в спине столько, сколько необходимо поддерживать обезболивающие действия лекарств. После извлечения катетера останется только маленький прокол, который обработают и заклеят пластырем.
После извлечения катетера останется только маленький прокол, который обработают и заклеят пластырем.
Влияние анестезии на ребенка
Поборники «естественных родов», без какого-либо обезболивания, твердят о том, что препараты могут негативно сказаться на плоде. Однако современные исследования опровергают этот факт: в результате проведенных тестов было установлено, что эпидуральная анестезия никоим образом не влияет на ребенка, зато здорово облегчает процесс родов.** К тому же для проведения этого типа обезболивания применяются препараты, которые не проникают через плацентарную оболочку плода.
Главный плюс эпидуральной анестезии при родах в том, что женщина может расслабиться, успокоиться и уверенно перейти к процессу изгнания плода без невроза и стресса.
Показания к обезболиванию
К сожалению, пока еще не во всех медицинских учреждениях женщина может принять самостоятельное решение о применении анестетиков. В большинстве случаев показаниями к необходимости эпидуральной анестезии являются следующие ситуации.
Недоношенная беременность. Расслабление мышц тазового дна позволяет ребенку легче пройти по родовым путям, не встречая при этом сопротивления. Для малышей, которые появились на свет раньше срока, противопоказан лишний стресс, так что, если нет показаний к кесаревому сечению или других индивидуальных особенностей течения беременности, рекомендуют рожать с эпидуральной анестезией.
Дискоординация родовой деятельности. Так называется состояние, при котором схватки длятся дольше положенного времени, но раскрытие шейки матки не достаточное. В этом случае эпидуральная анестезия снимет спазм и поможет родовой деятельности.
Повышенное артериальное давление. При гипертонии роды могут привести к инсультам или другим опасным последствиям, поэтому врачи могут назначить либо кесарево сечение, либо применить эпидуральную анестезию, которая поможет нормализовать уровень артериального давления.
Необходимость хирургического вмешательства. В случаях, когда нельзя применить общий наркоз, но требуется оперативная помощь, эпидуральная анестезия применяется в качестве альтернативного выхода.
В случаях, когда нельзя применить общий наркоз, но требуется оперативная помощь, эпидуральная анестезия применяется в качестве альтернативного выхода.
Анестезия по желанию
В западных клиниках любая рожающая женщина может самостоятельно выбрать обезболивание. Если вы планируете рожать в частной клинике, скорее всего, вам предоставят возможность самостоятельно решить о необходимости обезболивания.
Когда нельзя использовать
У любого медицинского вмешательства есть свои противопоказания, не обошло это и эпидуральную анестезию. Однако даже наличие противопоказаний не повод рожать без анестезии. В этом случае врачи могут подобрать альтернативные способы снижения болевого порога.
Низкое артериальное давление. При пониженном АД введение обезболивающих препаратов может спровоцировать его резкое падение.
Деформация позвоночника. Если у женщины есть дегенеративные нарушения в позвоночном столбе, он чрезвычайно искривлен или имеет аномалии, доступ для катера будет затруднен. Это значит, что при введении препарата он может попасть не туда или не заблокировать болевые ощущения
Это значит, что при введении препарата он может попасть не туда или не заблокировать болевые ощущения
Воспаления в зоне прокола. При любых воспалительных процессах в поясничной области (месте введения эпидуральной анестезии) инъекции запрещены, так как могут спровоцировать нагноение или другие неприятные последствия попадания инфекции в кровь.
Нарушение свертываемости крови. Некоторые обезболивающие препараты способны разжижать кровь, что особенно опасно, если во время родов откроется маточное кровотечение
Непереносимость определенной группы препаратов. Обычно при этом просто применяются аналоги, но в редких случаях эпидуральная анестезия становится невозможной
Бессознательное состояние. Во-первых, женщина без сознания в принципе не ощущает болевых ощущений, во-вторых, она не может дать своего согласия на применение анестезии, что требуется при назначении определенной группы препаратов
Последствия и осложнения
В большинстве случаев эпидуральная анестезия хорошо переносится без негативных последствий для матери и ребенка. Однако бывают ситуации, когда малоприятные осложнения действительно наступают, как правило, у роженицы.
Однако бывают ситуации, когда малоприятные осложнения действительно наступают, как правило, у роженицы.
Попадание препаратов в венозное русло. Если врач во время прокола попал в сосуд, и анестетик оказался в кровотоке, женщина почувствует слабость, головокружение, онемение конечностей. К счастью, это все поправимо: обычно такие реакции возникают мгновенно, еще при установке катетера, и при своевременном оповещении анестезиолога неприятных последствий удается избежать. Поэтому, если во время эпидуральной анестезии ощущается один из вышеописанных симптомов, необходимо сообщить об этом врачу
Аллергия. К сожалению, никто не защищен от возможных негативных реакций организма на анестетик. Если у вас есть аллергические реакции (особенно на лекарственные препараты или например вводимую анестезию при лечении зубов) необходимо обязательно сказать об этом врачу. Это здорово поможет врачу, который будет подбирать правильный препарат и его дозировку, а вас убережет от аллергических реакций и анафилактического шока
Боли в спине. Некоторые женщины в отзывах о применении анестезии при родах жалуются, что после эпидуралки болит поясничный отдел позвоночника. Это бывает в месте прокола и установки катетера. Эта боль, как правило, быстро проходит в послеродовом периоде. Но о ней нужно обязательно сообщить своему врачу.
Некоторые женщины в отзывах о применении анестезии при родах жалуются, что после эпидуралки болит поясничный отдел позвоночника. Это бывает в месте прокола и установки катетера. Эта боль, как правило, быстро проходит в послеродовом периоде. Но о ней нужно обязательно сообщить своему врачу.
Падение артериального давления. Большинство обезболивающих препаратов действительно сильно снижает АД. Чтобы избежать головокружений, врачи обычно рекомендуют своим пациенткам лежать, а препараты вводят через катетер малыми дозами
Другие минусы анестезии
Большинство последствий зависит от того, правильно ли выполнит анестезиолог свои манипуляции и будет ли роженица следовать всем рекомендациям врачей. Дело в том, что при неправильном введении препарата обезболивание может наступить частично (в 15 % случаев) или не наступить вовсе (5 %). Нередко неправильное введение обусловлено излишним весом женщины или аномалиями развития ее позвоночника.
Еще одно редкое явление – «мозаичная» анестезия. Она возникает из-за того, что в эпидуральном пространстве имеются перегородки, не позволяющие лекарству равномерно распределиться по всей жидкости. О потере чувствительности с одной стороны тела нужно сразу сообщить анестезиологу — и он скорректирует дозу препаратов.
Она возникает из-за того, что в эпидуральном пространстве имеются перегородки, не позволяющие лекарству равномерно распределиться по всей жидкости. О потере чувствительности с одной стороны тела нужно сразу сообщить анестезиологу — и он скорректирует дозу препаратов.
Минусы процедуры
Большинство противников эпидуральной анестезии настаивает на том, что при родах у женщины вырабатывается большое количество гормона окситоцина, который вызывает привязанность к ребенку. И если «перекрыть» болевые ощущения обезболивающими, его выработка остановится, и «материнский инстинкт» не сработает. Женщины, родившие с эпидуральной анестезией и воспитывающие детей, легко разрушат миф об отсутствующей привязанности.
Возможные негативные последствия — это осложнения от неподходящих лекарств. Поэтому вопросы об аллергии нужно решать заранее. Так что минусов у эпидуральной анестезии практически нет, а не подкрепленные фактами выводы о «непоправимом вреде» не стоит брать в расчет.
Плюсы процедуры
Мы живем в современном мире, в котором делается все для максимального комфорта. Устаревшие представления о том, что роженица обязательно должна страдать, чтобы иметь право называться матерью, сегодня считаются крайне негуманными. Плюсы эпидуральной анестезии — это:
Устаревшие представления о том, что роженица обязательно должна страдать, чтобы иметь право называться матерью, сегодня считаются крайне негуманными. Плюсы эпидуральной анестезии — это:
- обезболивание родовой деятельности, которая бывает по-настоящему нестерпимой для матери
- возможность взять передышку, когда схватки длятся уже несколько часов, и даже поспать
- снижение артериального давления у гипертоников
- предотвращение негативных последствий чрезмерной боли, которая может спровоцировать гипоксию плода
- нормализация сокращения матки, расслабление ее шейки и помощь ребенку в проходе по родовым путям
- купирование тошноты и рвоты
- отсутствие угнетения дыхательных центров у роженицы и новорожденного
Кроме того, при необходимости экстренного кесарева сечения анестезиолог просто повысит дозу препаратов и к операции можно будет приступить немедленно.
Как еще облегчить роды
Далеко не все женщины желают непременно рожать с применением анестезии. Однако даже в этом случае можно облегчить себе родовой процесс.
Однако даже в этом случае можно облегчить себе родовой процесс.
- Беременность нужно планировать сильно заранее, отказавшись от всех вредных привычек, выстроив диету и режим дня, наблюдаясь у врача и стараясь по возможности избегать стрессов
- До родов нужно посетить курсы подготовки в ним, где вам подробно расскажут о том, как правильно дышать и что делать, когда начнутся схватки. Такие уроки нужны для того, чтобы подготовиться не только физически, но и эмоционально
- Во время схваток можно применять некоторые техники массажа: обычно о них рассказывают на курсах. Кроме того, очень важно правильно дышать и стараться не кричать, так как это забирает кислород у ребенка
Выводы и рекомендации
Если в процессе схваток или родов вы понимаете, что не можете терпеть боль, нужно сообщить об этом врачу. Анестезиолог подберет подходящий препарат, который снизит болевые ощущения и поможет спокойно и быстро родить. Если эпидуральную анестезию назначал сам врач — отказываться от нее не нужно: доктор наверняка лучше знает, что и зачем делает.
Что такое эпидуральная анестезия?
Эпидуральная анестезия – это своего рода наркоз местного применения. Она обезболивает схватки, которые для женщины порой являются просто нестерпимыми.
Наркоз вводится в поясничный отдел позвоночника, где находится эпидуральное пространство. В нем находятся спинномозговые корешки нервных окончаний органов малого таза, к которым относится и матка. Анестезия блокирует болевые ощущения, и женщина может длительный период схваток вообще не чувствовать никаких неприятных симптомов. В этом вопросе нужно правильно подобрать дозировку для роженицы, чтобы она не чувствовала болезненных схваток, но при этом могла ходить самостоятельно и находиться в сознании. Кстати, сегодня широко применяется эпидуральная анестезия при кесаревом сечении, что позволяет мамочкам видеть рождение своего ребенка, даже если она не может родить естественным путем.
Следует отметить, что при естественных родах действие эпидуральной анестезии продолжается только в период схваток, когда шейка матки раскрывается, чтобы ребенок мог пройти по родовым путям. Потуги женщина вынуждена терпеть без обезболивания, но они длятся недолго, поэтому вытерпеть их можно.
Потуги женщина вынуждена терпеть без обезболивания, но они длятся недолго, поэтому вытерпеть их можно.
Если женщине необходимо применить эпидуральный наркоз сугубо по медицинским показаниям, то ей вводят его бесплатно, если же она просто сама изъявляет желание рожать под анестезией, тогда за нее придется платить отдельно.
Эпидуральная анестезия: минусы и плюсы
К числу главных плюсов спинального наркоза во время родов относятся:
- возможность сделать роды безболезненными и комфортными;
- если роды затягиваются, то женщина после эпидуральной анестезии может даже поспать;
- роженицы с повышенным давлением с помощью спинального наркоза могут не бояться рожать самостоятельно.
К числу основных недостатков эпидуральной анестезии:
- могут возникнуть некоторые осложнения из-за некомпетентности врача или резкого шевеления женщины во время прокола;
- мама может потерять психоэмоциональную связь с ребенком, хотя этот факт не доказан.
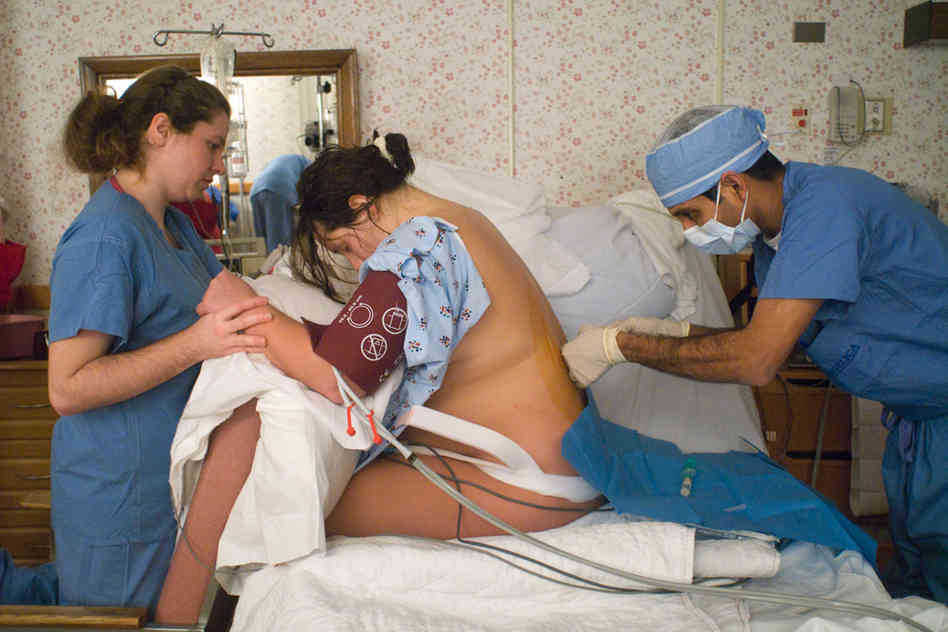
Ваша главная задача – слушать внимательно врача, что делать после эпидуральной анестезии. Соблюдение рекомендаций врача поможет предотвратить возможные осложнения и правильно восстановиться после спинального наркоза.
Эпидуральная и спинальная анестезия – это разные вещи? Когда применяется каждая?
Да, они отличаются, но принцип обезболивания один: пунктируется эпидуральное пространство, через иглу вводится катетер, через который вводится анестетик. При спинальной анестезии пунктируется спинальное, или интратекальное пространство, и с помощью иглы вводится местный анестетик, но в другой концентрации. В настоящее время применяется и эпидуральная, и спинальная анестезия. При кесаревом сечении (плановом и экстренном), как правило, применяется спинальная анестезия, потому что она быстрее и эффективнее.
Когда выполняется эпидуральная анальгезия?
Время для начала эпидуральной анальгезии определяется акушером и анестезиологом в зависимости от потребностей роженицы и ребенка во время родов.
Как выполняется эпидуральная блокада?
Эпидуральная поясничная анестезия выполняется в нижней части спины в положении пациентки сидя или лежа на боку. Анестезия производится ниже уровня, на котором заканчивается спинной мозг.
До выполнения блока кожа обрабатывается раствором антисептика. Затем анестезиолог выполняет местную анестезию кожи в месте пункции. После этого специальная игла вводится в эпидуральное пространство позвоночника, немного не доходя до спинального пространства. Через иглу вводится эпидуральный катетер, который представляет собой тонкую гибкую трубочку. Иногда катетер может коснуться нерва, вызывая простреливающее ощущение в ноге.
Далее игла извлекается, а катетер прикрепляется к спине. Последующие инъекции уже не потребуют повторной пункции, а производятся через катетер. Считается, что вводимый эпидурально местный анестетик обеспечивает эпидуральную блокаду, омывая спинномозговые нервы.
Влияет ли эпидуральная анальгезия на ребенка?
Исследования показывают, что эпидуральная анальгезия безопасна для матери и ребенка.
Влияет ли эпидуральная анестезия/аналгезия на ребенка?
При правильном их применении используемые дозы и концентрации местноанестезирующих препаратов не оказывают на ребенка никакого отрицательного влияния, в отличие от общего ингаляционного наркоза или анальгетических препаратов, вводимых роженице внутривенно и внутримышечно. Более того, регионарные методы обезболивания способствуют улучшению маточно-плацентарного кровообращения.
Способы введения местого анестетика.
Местный анестетик может вводиться в эпидуральное пространство несколькими способами:
— это могут болюсы через определенное время
— инфузия анестетика с постоянной скоростью через инфузионный насос
— пациент-контролируемая анестезия (ПКА)
Чем опасна эпидуральная анестезия во время родов?
Около 3% смертей рожениц в мире связано с осложнениями анестезиологических пособий. Как и любое вмешательство, эпидуральная анестезия имеет ряд противопоказаний и побочных эффектов, поэтому решение об обезболивании родов определяется индивидуально для каждой женщины и клинической ситуации совместно акушером-гинекологом и анестезиологом-реаниматологом с учетом всех факторов риска:
- Информированный отказ женщины.

- Недостаточная компетентность врача в технике обезболивания.
- Значительно снижение АД вследствие геморрагического шока, дегидратации.
- Нарушение свертывающей системы крови, повышенная кровоточивость.
- Гнойное поражение кожных покровов в месте пункции.
- Непереносимость, аллергические реакции на обезболивающие препараты.
- Тяжелая печеночная недостаточность.
- Татуировка в месте пункции.
Кроме того, к противопоказаниям следует относить и выраженное ожирение, когда у стандартной иглы не хватает длины. Относительно новым противопоказанием является татуировка в месте пункции. Согласно опросам медицинского сообщества, большинство анестезиологов считают наличие татуажа в поясничной области противопоказанием. Считается, что анаэробные бактерии, живущие под линиями татуажа, могут привести к серьезным последствиям после родов для мамы при попадании в эпидуральное пространство.
Как делается эпидуральная анестезия при родах?
Любое вмешательство в организм женщины во время беременности и родов согласуется с акушером-гинекологом, в комплексе оцениваются показания для проведения данного вида обезболивания, состояние как матери, так и плода для максимальной безопасности процесса. Пациентка укладывается в положение на боку с приведенными ногами, либо сидя с выгнутой спиной. Обязательно устанавливается венозный катетер с последующим капельным введением не менее 500 мл раствора кристаллоидов с целью предотвращения патологического снижения артериального давления после проведения манипуляции.
Пациентка укладывается в положение на боку с приведенными ногами, либо сидя с выгнутой спиной. Обязательно устанавливается венозный катетер с последующим капельным введением не менее 500 мл раствора кристаллоидов с целью предотвращения патологического снижения артериального давления после проведения манипуляции.
Место пункции (расстояние между остистыми отростками поясничных позвонков L2-L3) обрабатывается антисептическими растворами, обезболивается местными анестетиками, далее специальной пункционной иглой делается прокол, в эпидуральное пространство вводится катетер, накладывается асептическая наклейка и пациентка укладывается в положение на боку, через катетер вводится первая доза обезболивающего препарата.
В этот момент очень важным является оценка состояния женщины и ребенка — измерение пульса, АД, мониторинг частоты сердечных сокращений плода.
Сколько действует эпидуральная анестезия во время родов?
Во время родов в родзале присутствует врач-анестезиолог, который постоянно наблюдает за состоянием пациентки и готов предпринять все необходимые действия, в частности ввести очередную дозу обезболивающего. Таким образом, ситуация, при которой действие анестезии закончится слишком быстро, исключена.
Таким образом, ситуация, при которой действие анестезии закончится слишком быстро, исключена.
Что касается активизации пациентки по окончании родов после эпидуральной анестезии, то она возможна не ранее, чем через 2 часа после последнего введения обезболивающего под наблюдением медицинского персонала. Все современные лекарственные вещества, применяемые для анестезии в родах, имеют указания в инструкции о допустимости применения во время беременности и не влияют на последующее грудное вскармливание.
Эпидуральная анестезия — NHS
Эпидуральная анестезия — это инъекция в спину, чтобы вы не чувствовали боль в какой-либо части тела.
На этой странице описана эпидуральная анестезия – тип эпидуральной анестезии, обычно применяемый для обезболивания при родах и при некоторых хирургических операциях.
При использовании эпидуральной анестезии
Эпидуральная анестезия может использоваться:
- во время родов, включая кесарево сечение
- во время некоторых видов операций
- после некоторых видов операций
Стероидные препараты также можно вводить с помощью эпидуральной инъекции для лечения болей в спине или ногах, вызванных ишиасом или смещением (пролапсом) межпозвонкового диска.
Подготовка к эпидуральной анестезии
Если у вас есть какие-либо опасения или вопросы по поводу эпидуральной анестезии, обсудите их со своим врачом. Сообщите им о любых лекарствах, которые вы принимаете.
Перед эпидуральной анестезией вам могут дать конкретные рекомендации о еде, питье и лекарствах.
Вы не сможете управлять автомобилем в течение 24 часов после эпидуральной анестезии, поэтому вам нужно договориться с кем-нибудь, чтобы отвезти вас домой.
Как делается эпидуральная анестезия
Обычно во время эпидуральной анестезии вы бодрствуете, но при некоторых видах хирургических вмешательств вам может быть назначена под общей анестезией.
- Вам в руку поставят капельницу, чтобы во время эпидуральной анестезии вам могли вводить жидкости.
- Вас попросят сесть и наклониться вперед или лечь на бок, подтянув колени к груди.
- Вам сделают инъекцию местного анестетика , чтобы обезболить кожу в месте введения эпидуральной анестезии.
- Игла используется для введения тонкой пластиковой трубки, называемой эпидуральным катетером, в спину (позвоночник) рядом с нервами, передающими болевые сообщения в мозг.
- Затем иглу удаляют, оставляя в позвоночнике только катетер.
- Вы можете почувствовать легкий дискомфорт, когда эпидуральная игла установлена и вставлен катетер.
Эпидуральную анестезию можно вводить на разных уровнях позвоночника в зависимости от области тела, которая нуждается в обезболивании.
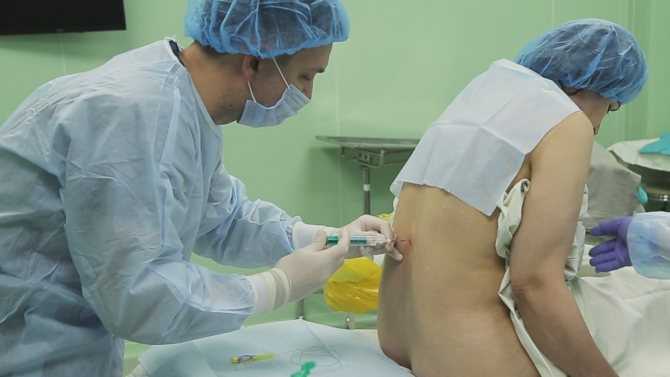 Для достижения полного эффекта требуется от 20 до 30 минут.
Для достижения полного эффекта требуется от 20 до 30 минут.Ваша грудь, живот и ноги могут чувствовать онемение во время использования эпидуральных препаратов, а ваши ноги могут чувствовать себя не такими сильными, как обычно.
Пока катетер остается в спине, его можно использовать для пополнения обезболивающих лекарств вручную или с помощью автоматической помпы.
Это может быть на несколько часов (во время родов) или на несколько дней (после серьезной операции).
Мобильная эпидуральная анестезия, в которой используются более низкие дозы обезболивающих препаратов, иногда используется при родах, что позволяет вам ходить во время родов.
Восстановление после эпидуральной анестезии
Когда эпидуральную анестезию прекращают, онемение обычно длится несколько часов, прежде чем его эффекты начинают спадать.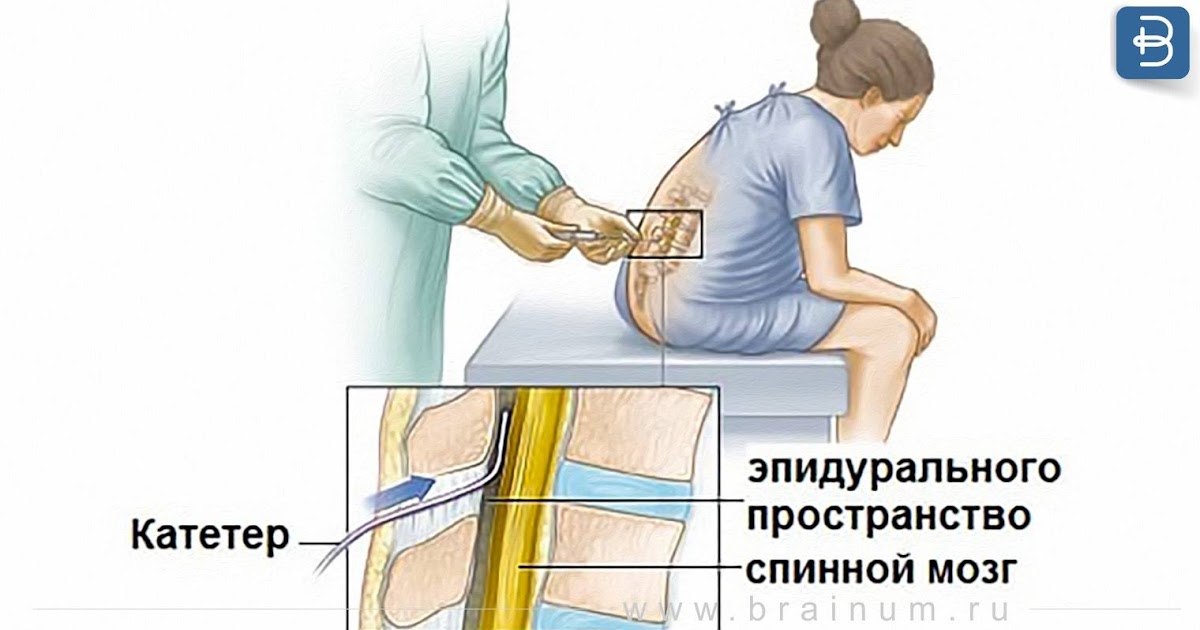
Пока действие лекарства заканчивается, вам, вероятно, порекомендуют отдохнуть в лежачем или сидячем положении, пока не вернется чувство в ногах.
Это может занять несколько часов, и вы можете почувствовать легкое покалывание на коже.
Сообщите врачу или медсестре, если почувствуете боль. Они могут дать вам лекарства, чтобы контролировать его.
Не садитесь за руль, не работайте с механизмами и не употребляйте алкоголь в течение 24 часов после эпидуральной анестезии.
Риски и побочные эффекты эпидуральной анестезии
Эпидуральная анестезия обычно безопасна, но существует небольшой риск побочных эффектов и осложнений, в том числе:
- низкое кровяное давление, вызывающее головокружение или тошноту
- временная потеря контроля над мочевым пузырем
- кожный зуд
- плохое самочувствие
- головные боли
- повреждение нервов
Подробнее о побочных эффектах и осложнениях эпидуральной анестезии
Последняя проверка страницы: 01 февраля 2023 г.
Дата следующей проверки: 01 февраля 2026 г.
Эпидуральная анестезия во время родов
US Pharm. 2014;29(3):HS11-HS14.
ВЫДЕРЖКА: Боль во время родов может вызвать число телесных реакций, которые могут повлиять как на мать, так и на плод. Поэтому важно, чтобы боль эффективно контролировалась. Эпидуральная анестезия – самый популярный метод обезболивания. в настоящее время выбирают пациентки во время родов в США. А в США доступно несколько анестетиков с различными свойствами. Эпидуральную анестезию должен вводить квалифицированный специалист. профессионалом, чтобы свести к минимуму осложнения, такие как постдуральное головная боль. Кроме того, медицинские работники должны убедиться, что рекомендации, изданные Американским обществом анестезиологов, соблюдены. Для безопасного и эффективного введения фармацевт должен контролировать подготовка эпидуральных анестетиков и тесное взаимодействие с бригада обезболивающих.
Боль во время родов считается аналогичной по степени боли, вызванной
сложные регионарные болевые синдромы или ампутация пальца. 1 Боль не опасна для жизни здоровых женщин; однако, если не
При правильном управлении это может привести к усугублению послеродовой депрессии. 1 Кроме того, боль во время родов связана с посттравматическим стрессовым расстройством и нарушением когнитивных функций.
1 Боль не опасна для жизни здоровых женщин; однако, если не
При правильном управлении это может привести к усугублению послеродовой депрессии. 1 Кроме того, боль во время родов связана с посттравматическим стрессовым расстройством и нарушением когнитивных функций.
Во время родов инициируется стрессовая реакция, которая может привести к высвобождение кортикотропина, кортизола, норадреналина, бета-эндорфинов и адреналин. Эпинефрин может привести к затяжным родам из-за его расслабляющее действие на матку. 1 Кроме того, у матери увеличиваются сердечный выброс, системное сосудистое сопротивление и потребление кислорода. 1
Не все женщины испытывают одинаковый уровень боли во время родов.
Эта изменчивость объясняется рядом факторов, в первую очередь
отсутствие беременности и использование внутривенного введения окситоцина, оба из которых связаны
с более интенсивными родовыми болями.  4 Женщины, посещавшие занятия по подготовке к родам, и те, кто выступал
аэробные упражнения во время беременности могут вызвать
менее интенсивные родовые схватки. 4
4 Женщины, посещавшие занятия по подготовке к родам, и те, кто выступал
аэробные упражнения во время беременности могут вызвать
менее интенсивные родовые схватки. 4
Обезболивание
Чтобы эффективно справиться с родовой болью, полезно понимать ее
происхождения на разных стадиях родов. На первом этапе
родов, боль, возникающая как в результате ритмичных сокращений матки, так и
прогрессирующее раскрытие шейки матки – передается через висцеральный
афферентные нервы к спинному мозгу через сегменты T10–L1.
Доступен ряд вариантов обезболивания во время родов,
включая регионарную (или нейроаксиальную) анестезию, системную опиоидную анальгезию,
постоянная поддержка родов, блокада половых органов, погружение в воду во время
первый период родов, введение стерильной воды в пояснично-крестцовый отдел
позвоночника, гипноза и иглоукалывания.
Эпидуральная анестезия
Эпидуральное пространство расположено между желтой связкой и
твердая мозговая оболочка. Распространяясь от большого затылочного отверстия до крестцового отверстия,
содержит формирующиеся нервные корешки спинного мозга, жир и вены. Эпидуральная анестезия включает введение местного анестетика и
опиоид в поясничное эпидуральное пространство, откуда постепенно диффундирует
через твердую мозговую оболочку в субарахноидальное пространство. Здесь он действует в первую очередь на
корешках спинномозговых нервов и в меньшей степени на спинном мозге и
паравертебральные нервы. 1 Поскольку эпидуральное пространство относительно
больше, чем спинномозговое пространство, требуется больший объем анестетика, чем
со спинномозговой инъекцией. Начало действия эпидуральной анестезии около 15 лет.
минуты; спинальная инъекция почти мгновенна.
Эпидуральная анестезия включает введение местного анестетика и
опиоид в поясничное эпидуральное пространство, откуда постепенно диффундирует
через твердую мозговую оболочку в субарахноидальное пространство. Здесь он действует в первую очередь на
корешках спинномозговых нервов и в меньшей степени на спинном мозге и
паравертебральные нервы. 1 Поскольку эпидуральное пространство относительно
больше, чем спинномозговое пространство, требуется больший объем анестетика, чем
со спинномозговой инъекцией. Начало действия эпидуральной анестезии около 15 лет.
минуты; спинальная инъекция почти мгновенна.
В идеале эпидуральная анестезия приводит к сегментарной симпатической и
блокада чувствительных нервов и снижение эндогенных катехоламинов, тем самым
позволяя начать облегчение боли. 7 Также может вызывать
артериальная гипотензия или восстановление артериального давления (АД) до дородового уровня.
В то время как степень воздействия на двигательные нейроны зависит от концентрации
местного анестетика, большинство регионарных местных анестетиков воздействуют только
скелетные мышцы, а не гладкие мышцы, в клинически значимых дозах.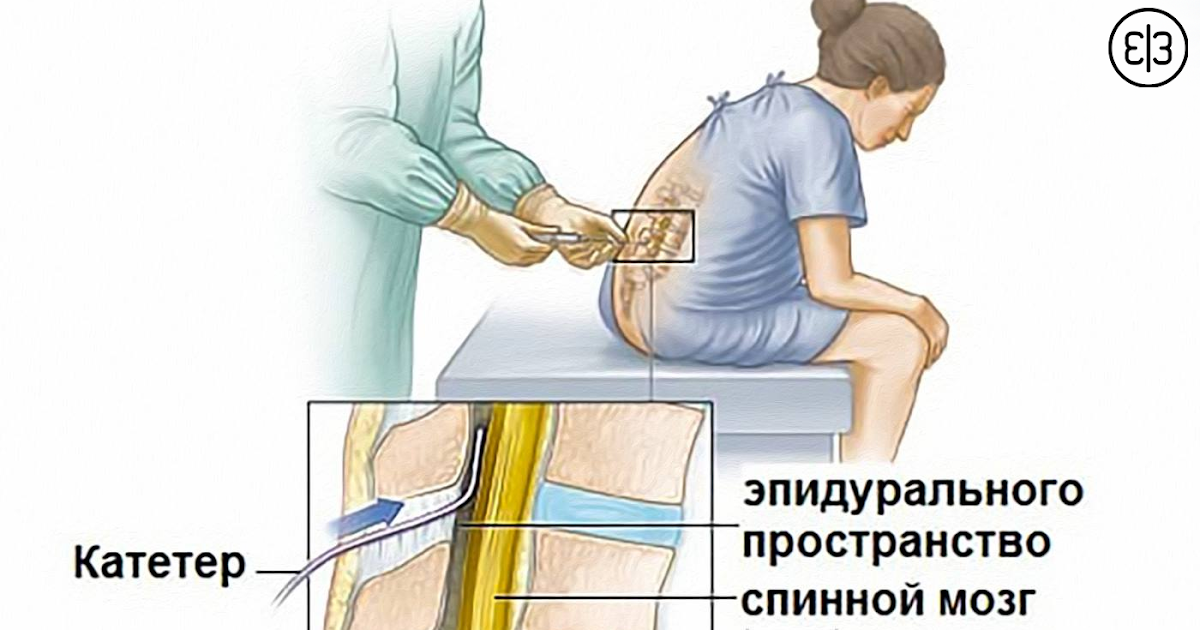 Этот
означает, что амплитуда или частота сокращений миометрия
не уменьшается. 8
Этот
означает, что амплитуда или частота сокращений миометрия
не уменьшается. 8
Анестетик обычно вводят после диагностики активного роды были установлены, и пациент просил облегчение боли. 4 Большинство пациентов не обращаются за эпидуральной анестезией до раскрытия шейки матки на 3 см, если только они не получают окситоцин для стимуляции родовой деятельности. Недавний данные не подтверждают выводы о том, что использование эпидуральной анестезии перед раскрытие шейки матки на 5 см отрицательно скажется на последующем течении труд. 4,9
Руководство по применению
Американское общество анестезиологов выпустило руководство по проведению эпидуральной анестезии ( ТАБЛИЦА 1 ). Анестезиолог должен провести предварительную оценку и получить информированное согласие. 1 Во время процедуры неотложное оборудование для лечения возможных
гипотензия, нарушение дыхания, судороги и остановка сердца должны
быть под рукой. Место прокола необходимо продезинфицировать 2%
раствором хлоргексидина в спирте перед введением иглы в эпидуральную анестезию.
космос. 10 Во время введения анестезии АД матери и
следует контролировать частоту сердечных сокращений плода. Степень дерматомного сенсорного
потеря и моторный блок должны оцениваться через регулярные промежутки времени.
Мониторинг дыхания следует проводить каждый час. 1 скорость инфузии регулируется в течение родов, чтобы свести к минимуму степень
моторный блок. После родов инфузию прекращают и
катетер удален. 1 Во время кесарева сечения можно использовать эпидуральную анестезию для введения более концентрированного анестетика для более сильного обезболивания. 1
Место прокола необходимо продезинфицировать 2%
раствором хлоргексидина в спирте перед введением иглы в эпидуральную анестезию.
космос. 10 Во время введения анестезии АД матери и
следует контролировать частоту сердечных сокращений плода. Степень дерматомного сенсорного
потеря и моторный блок должны оцениваться через регулярные промежутки времени.
Мониторинг дыхания следует проводить каждый час. 1 скорость инфузии регулируется в течение родов, чтобы свести к минимуму степень
моторный блок. После родов инфузию прекращают и
катетер удален. 1 Во время кесарева сечения можно использовать эпидуральную анестезию для введения более концентрированного анестетика для более сильного обезболивания. 1
Для эпидуральной анестезии доступен ряд местных анестетиков.
Рекомендуемые дозировки и свойства каждого из них перечислены в ТАБЛИЦА 2 .
Некоторые факторы, которые следует учитывать при выборе наиболее подходящего анестетика
включать эффективность и продолжительность действия анестетика; требования к операции (если
любой) и продолжительность; и потребности в послеоперационных анальгетиках.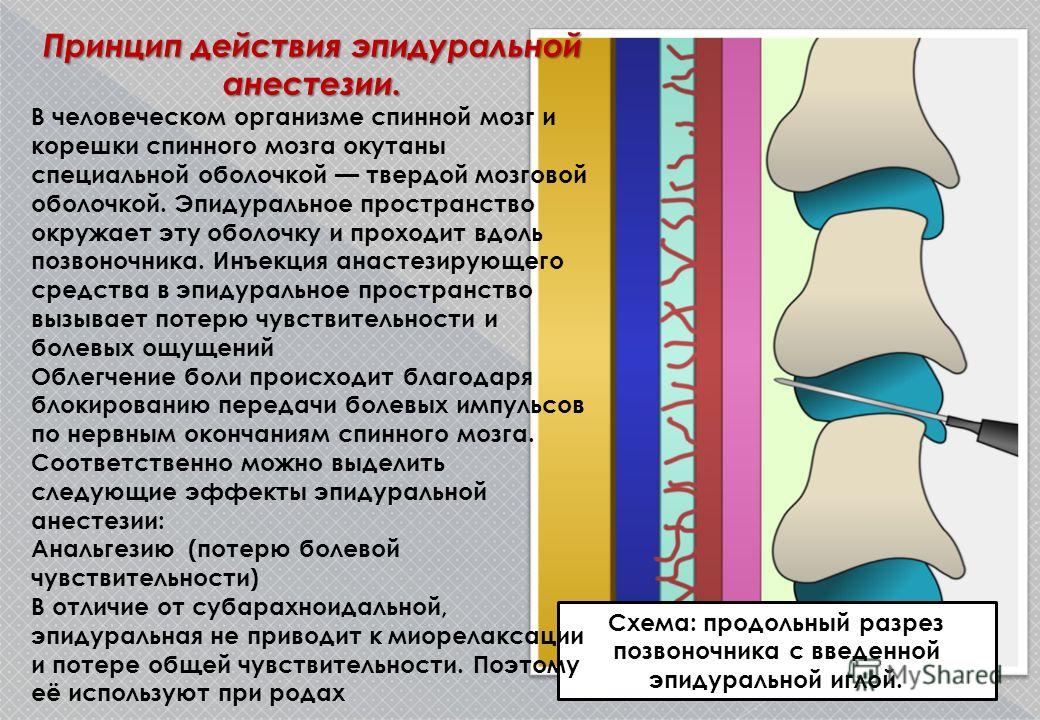
В большинстве случаев обезболивание можно поддерживать с помощью более низкой концентрации анестетика, чем та, которая используется для индукции. 4 Контролируемая пациентом эпидуральная анестезия (ЭКА) является эффективным и гибкий подход к поддержанию обезболивания родов. Это было предположил, что PCEA приводит к меньшему количеству анестезиологических вмешательств и уменьшенные дозы местных анестетиков по сравнению с непрерывной инфузией эпидуральная (ЭКО) анестезия. 11
Для эпидуральной анестезии следует использовать только растворы, не содержащие консервантов. Эпинефрин часто используется в качестве дополнения к эпидуральной анестезии для продления продолжительность блокады, уменьшить кровотечение и уменьшить токсичность анестетик. Используемая концентрация адреналина обычно 1:200 000 (5 мкг/мл). 11
Осложнения эпидуральной анестезии
Пожалуй, наиболее частым осложнением эпидуральной анестезии является постпункционная головная боль. 4,5 Чаще всего это происходит в случаях, когда твердая мозговая оболочка случайно
прокалывается, как правило, иглой 17-го или 18-го калибра. Это случайное
прокол, называемый мокрым отводом , происходит примерно в 1% случаев,
и у 70% этих пациентов развивается постпункционная головная боль.
Головная боль обычно возникает, когда утечка спинномозговой жидкости приводит к
снижение внутричерепного давления и компенсаторная мозговая
расширение сосудов. 4,12 У некоторых больных головная боль
саморазрешающийся; другие пациенты могут получить облегчение, потребляя
напитки с кофеином. Около 50% пациентов поддаются окончательному лечению
с использованием аутологичной эпидуральной кровяной пломбы. При этой процедуре стерильный
вводят 15-25 мл крови больного.
эпидуральном пространстве, предпочтительно в месте пункции твердой мозговой оболочки, произвести
сгусток, который блокирует менингеальную утечку. 4,12 От 65% до 90% пациентов получают облегчение с помощью этого метода.
4,5 Чаще всего это происходит в случаях, когда твердая мозговая оболочка случайно
прокалывается, как правило, иглой 17-го или 18-го калибра. Это случайное
прокол, называемый мокрым отводом , происходит примерно в 1% случаев,
и у 70% этих пациентов развивается постпункционная головная боль.
Головная боль обычно возникает, когда утечка спинномозговой жидкости приводит к
снижение внутричерепного давления и компенсаторная мозговая
расширение сосудов. 4,12 У некоторых больных головная боль
саморазрешающийся; другие пациенты могут получить облегчение, потребляя
напитки с кофеином. Около 50% пациентов поддаются окончательному лечению
с использованием аутологичной эпидуральной кровяной пломбы. При этой процедуре стерильный
вводят 15-25 мл крови больного.
эпидуральном пространстве, предпочтительно в месте пункции твердой мозговой оболочки, произвести
сгусток, который блокирует менингеальную утечку. 4,12 От 65% до 90% пациентов получают облегчение с помощью этого метода.
Эпидуральная анестезия была определена как независимый фактор риска послеродовой задержки мочи. 13 Этот эффект можно свести к минимуму, избегая плотных моторных и сенсорных блоков. 1
Использование эпидуральной анестезии увеличивает риск вагинальных родов с помощью вакуума или щипцов. 14 Это также увеличивает продолжительность второго периода родов на 15–20 минут и увеличивает потребность в введении окситоцина. 15,16 Кроме того, аномальные сердечные тоны плода во время родов наблюдаются примерно в от 10% до 20% пациентов с регионарной анестезией, хотя это не по-видимому, неблагоприятно влияет на новорожденного. 17
Применение эпидуральной анестезии может вызвать гипертонус матки
сокращения, возможно, из-за быстрого повышения уровня адреналина в плазме
уровни, что приводит к снижению токолитической активности бета-агонистов. Этот
феномен, который может возникнуть в результате очень быстрого начала обезболивания, может
купировать внутривенным введением тербуталина 250 мкг, нитроглицерина 50
150 мкг или сублингвальный спрей нитроглицерина.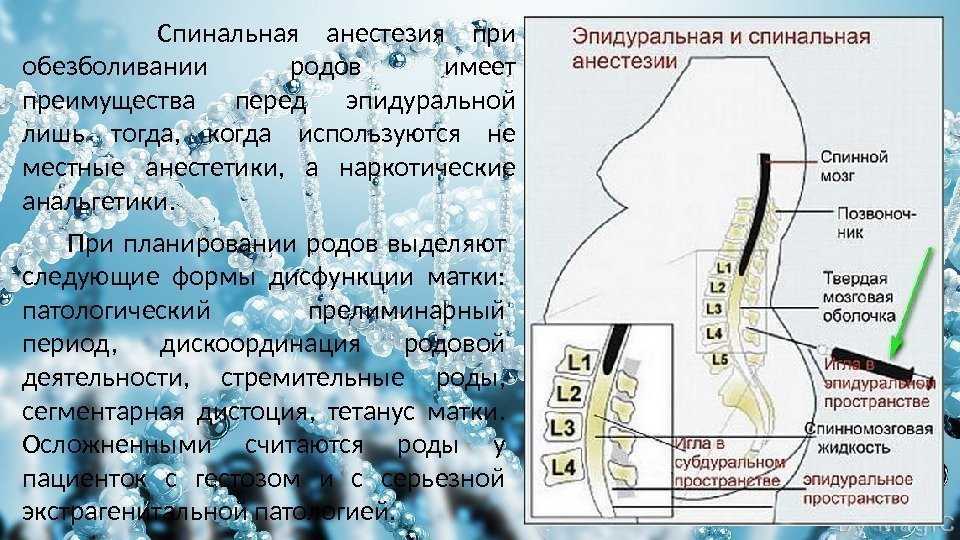 400 мкг. 1
400 мкг. 1
Около 80% пациентов, получающих эпидуральную анестезию, испытывают артериальную гипотензию. Артериальное давление матери может снизиться в результате устранения болевых раздражителей. и начало периферической вазодилатации. Хотя незначительное снижение АД может не иметь значительного эффекта, значительное снижение может уменьшить маточно-плацентарного кровотока и представляют угрозу для плода. Для этого причине важно предотвращать или своевременно лечить значительные гипотензия. Введение изотонического раствора электролита (например, лактатный раствор Рингера) перед эпидуральной анестезией может предотвратить или уменьшить степень гипотензии. Гипотензия во время эпидуральной анестезии может быть лечение дополнительными внутривенными болюсами кристаллоидного раствора и/или введение небольших внутривенных доз вазопрессоров, таких как фенилэфрин от 50 до 100 мкг или эфедрин от 5 до 10 мг. 1,4
Редкие, но серьезные осложнения эпидуральной анестезии включают неврологическое повреждение, эпидуральную гематому и глубокую эпидуральную инфекцию. 5 Эпидуральная гематома и эпидуральный абсцесс наблюдаются примерно у 1 из
168 000 пациентов и 1 из 145 000 пациентов соответственно. Настойчивый
неврологическое повреждение отмечается у 1 из 240 000 пациентов; преходящий
неврологическое повреждение встречается чаще, встречаясь у 1 из 6700. 1
5 Эпидуральная гематома и эпидуральный абсцесс наблюдаются примерно у 1 из
168 000 пациентов и 1 из 145 000 пациентов соответственно. Настойчивый
неврологическое повреждение отмечается у 1 из 240 000 пациентов; преходящий
неврологическое повреждение встречается чаще, встречаясь у 1 из 6700. 1
Высокие дозы местного анестетика, введенные интратекально, могут вызвать спинальная блокада, которая проявляется нарушением дыхания. Случайный внутривенное введение высоких доз может привести к судорогам и остановке сердца. 1 Непреднамеренная субарахноидальная инъекция местного анестетика может привести к полной спинальной анестезии. 4
Для обнаружения случайного введения субарахноидального или внутривенного катетера
рекомендуется эпидуральная тестовая доза. Обычно это включает
введение 1,5% лидокаина 3 мл с эпинефрином 1:200000. 4 Если катетер был установлен интратекально, проводят спинномозговую анестезию.
быстро проявляется, в то время как внутривенное размещение обнаруживается по увеличению
ЧСС 20% и более. 4
4
Исследования показали, что эпидуральная анальгезия не имеет статистически значимое влияние на риск кесарева сечения, матери удовлетворенность облегчением боли или длительной болью в спине. Более того, эпидуральная анестезия не оказывает немедленного эффекта на состояние новорожденного по шкале Апгар. 14
Противопоказания к эпидуральной анестезии
Противопоказания к любой форме нейроаксиальной анестезии во время родов
включают отказ пациента, активное материнское кровотечение, увеличение
внутричерепное давление, септицемия, инфекция в месте пункции или вблизи нее
место и клинические признаки коагулопатии (включая текущую
тромбопрофилактика низкомолекулярными или нефракционированными
гепарины). 18 При наличии аномального плода
Характер сердечного ритма не является противопоказанием к эпидуральной анальгезии, многие
врачи предпочитают не использовать эпидуральную анестезию в этой ситуации. 4 Недостаточная подготовка или опыт лиц, проводящих анестезию, также являются противопоказанием.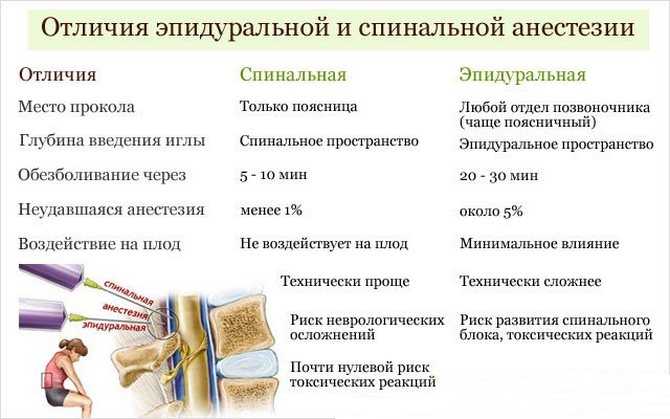 1
1
Обязанности фармацевта
Фармацевты играют важную роль в проведении эпидуральной анестезии анестезии несколькими способами. Во-первых, фармацевты могут активно участие в разработке рекомендаций по эпидуральной анестезии анальгетиков и при совместном назначении сбалансированной анальгезии, опиоидных антагонисты и противорвотные средства. Кроме того, они должны написать или просмотреть информация в информационных листках для пациентов об эпидуральной анестезии инфузии, чтобы убедиться, что фармакологическая информация является точной и соответствующий.
Фармацевты также могут разрабатывать политику, обеспечивающую безопасную и законную
обращение, хранение, введение и утилизация контролируемых наркотиков, используемых
при эпидуральных инфузиях. Эпидуральная анестезия, разработанная в местных
больничная аптека должна быть асептически подготовлена и надлежащим образом
маркируются и хранятся под контролем фармацевта.
Кроме того, важно, чтобы фармацевты регулярно контролировали
рецепты на эпидуральные растворы, когда предварительно напечатанные рецепты
не используется, а также рецепты на адъювантную терапию, такую как
противорвотные средства и антагонисты опиоидов.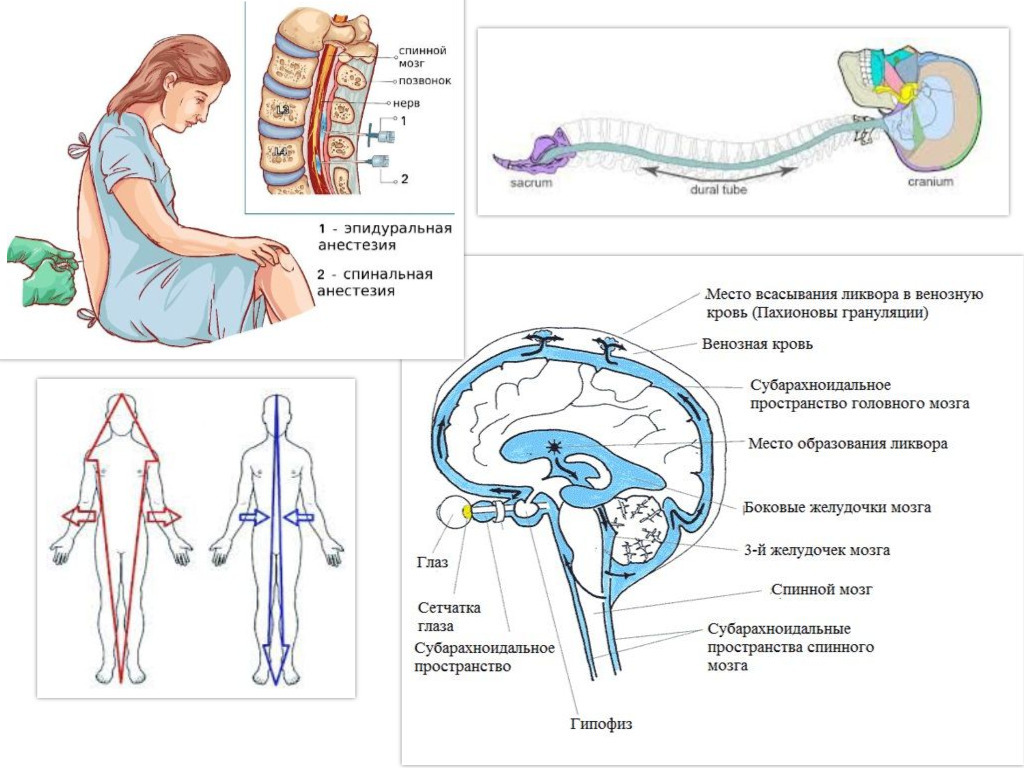
Фармацевты играют центральную роль в обеспечении того, чтобы рекомендации и информация, доступная для пациентов, непротиворечива. Чтобы убедиться в этом, фармацевты должны работать в тесном контакте с бригадой обезболивающих и другими медицинский персонал.
ССЫЛКИ 1. Хокинс Дж. Эпидуральная анальгезия при родах. N Английский J Med . 2010;362:1503-1510.
2. Хилтунен П., Раудаскоски Т., Эбелинг Х., Мойланен И. Обезболивает.
во время родов снизить риск послеродовой депрессии? Acta Obstet Gynecol Scand . 2004;83:257-261.
3. Soet JE, Brack GA, Dilorio C. Распространенность и предикторы психологической травмы у женщин во время родов. Рождение . 2003;30:36-46.
4. Винсент Р.Д. младший, Честнат Д.Х. Эпидуральная анестезия во время родов. Семейный врач. 1998;58:1785-1792.
5. Schrock SD, Harraway-Smith C. Анальгезия родов. Семейный врач . 2012;85:447-454.
6. Huang C, Macario A. Экономические соображения, связанные с предоставлением
Адекватное обезболивание у рожениц: сравнение эпидуральной и
внутривенная анальгезия. Фармакоэкономика . 2002; 20:305-318.
Фармакоэкономика . 2002; 20:305-318.
7. Abboud TK, Sarkis F, Hung TT, et al. Влияние эпидуральной анестезии во время родов на уровень бета-эндорфина в плазме матери. Анестезиология . 1983;59:1-5.
8. Fanning RA, Campion DP, Collins CB, et al. Сравнение
ингибирующее действие бупивакаина и левобупивакаина на изолированные человеческие
сократимость миометрия беременных. Анест Анальг . 2008;107:1303-1307.
9. Chestnut DH, McGrath JM, Vincent RD Jr, et al. рано
введение эпидуральной анестезии влияет на акушерский исход
нерожавшие женщины, у которых начались спонтанные роды? Анестезиология . 1994; 80:1201-1208.
10. Хебл Дж.Р. Важность и значение асептических методов во время регионарной анестезии. Reg Anesth Pain Med . 2006;31:311-323.
11. Целевая группа Американского общества анестезиологов по акушерству.
Анестезия. Практические рекомендации по акушерской анестезии: обновленное
отчет Целевой группы Американского общества анестезиологов о
Акушерская анестезия.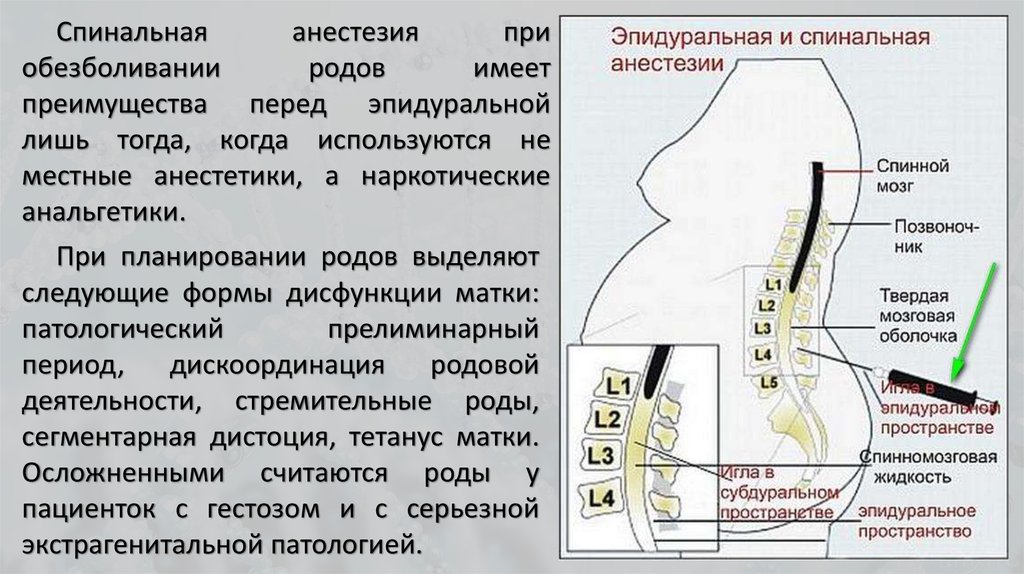 Анестезиология. 2007;106(4):843-863.
Анестезиология. 2007;106(4):843-863.
12. Аяд С., Демиан Ю., Нарузе С.Н., Тецлафф Дж.Е. Субарахноидальный катетер
размещение после влажного пункции для обезболивания родов: влияние на риск
головная боль у акушерских пациенток. Reg Anesth Pain Med . 2003; 28:512-515.
13. Олофссон С.И., Экбольм А.О., Экман-Ордеберг Г.Е., Ирестедт Л.Е.
Послеродовая задержка мочи: сравнение двух методов
эпидуральная анальгезия. Eur J Obstet Gynecol Reprod Biol . 1997;71:31-34.
14. Anim-Somuah M, Smyth RM, Jones L. Эпидуральная анестезия в сравнении с неэпидуральной или без обезболивания в родах. Кокрановская система базы данных, версия . 2011;(12):CD000331.
15. Лю Э.Х., Сиа А.Т. Курсы кесарева сечения и инструментальные
вагинальные роды у нерожавших женщин после эпидуральной анестезии с низкой концентрацией
инфузии или опиоидная анальгезия: систематический обзор. БМЖ. 2004;328:1410-1415.
16. Halpern SH, Muir H, Breen TW, et al. Многоцентровое рандомизированное
контролируемое исследование, сравнивающее контролируемую пациентом эпидуральную анестезию с внутривенной
обезболивание для облегчения боли в родах. Анест Анальг . 2004;99:1532-1538.
Многоцентровое рандомизированное
контролируемое исследование, сравнивающее контролируемую пациентом эпидуральную анестезию с внутривенной
обезболивание для облегчения боли в родах. Анест Анальг . 2004;99:1532-1538.
17. Nielsen PE, Erickson JR, Abouleish EI, et al. Частота сердечных сокращений плода
изменения после интратекального суфентанила или эпидурального введения бупивакаина в родах
обезболивание: заболеваемость и клиническое значение. Анест Анальг . 1996; 83:742-746.
18. Horlocker TT, Wedel DJ, Rowlingson JC, et al. Регионарная анестезия
у пациента, получающего антитромботическую или тромболитическую терапию:
Американское общество регионарной анестезии и медицины боли, основанное на доказательствах
Руководство (третье издание). Reg Anesth Pain Med . 2010;35:64-101.
19. Американское общество анестезиологов. Рекомендации для нейроаксиального
анестезия в акушерстве.
www.asahq.org/For-members/~/media/For%20Members/documents/Standards%20Guidelines%20Stmts/Guidelines%20Neuraxial%20Anesthesia%20in%20Obstetrics.
