Понос при грудном вскармливании у мамы: что делать
pixabay.com
С диареей мы привыкли справляться самостоятельно. Но если расстройство кишечника сильное и длится более трех суток, нужно обязательно обратиться к врачу, иначе есть риск тяжелого обезвоживания. Это очень опасно.
Незамедлительное медицинское вмешательство также требуется, когда стул во время диареи с примесями крови – она может выходить сгустками или окрашивать кал в черный цвет. Такую форму поноса называют еще «черным стулом», и она говорит о кишечном кровотечении.
Понос – одно из наиболее распространенных нарушений функции кишечника. По данным ВОЗ, из-за диарейных заболеваний умирают свыше двух миллионов человек в год1.
Причины поноса у кормящей мамы
Диарею при ГВ у мамы вызывают разные причины, определить которые может лишь специалист. Рассмотрим наиболее распространенные.
- Синдром раздраженной толстой кишки. Характеризуется чередованием периодов запора и поноса.
 При этом человек может спокойно спать – приступов диареи в это время не случается. Болезнь протекает без тошноты и ухудшения общего состояния. Крови в стуле не бывает. Однако синдром раздраженного кишечника ввиду длительности течения может существенно ухудшить качество жизни. А его терапия – непростая задача: по данным некоторых исследований, в более 50% случаев симптомы могут сохраняться и через 10 лет наблюдения2. Нервная регуляция толстой кишки нарушается из-за стрессов.
При этом человек может спокойно спать – приступов диареи в это время не случается. Болезнь протекает без тошноты и ухудшения общего состояния. Крови в стуле не бывает. Однако синдром раздраженного кишечника ввиду длительности течения может существенно ухудшить качество жизни. А его терапия – непростая задача: по данным некоторых исследований, в более 50% случаев симптомы могут сохраняться и через 10 лет наблюдения2. Нервная регуляция толстой кишки нарушается из-за стрессов. - Дисбактериоз. По симптоматике похож на синдром раздраженной кишки. Чаще всего не сопровождается рвотой или повышением температуры. Возникает из-за нарушения микрофлоры кишечника, когда в него попадают чуждые бактерии или в организме мамы не хватает ферментов.
- Пищевое отравление (его называют токсикоинфекцией). Более опасная причина поноса. При резко начавшейся диарее, тошноте, рвоте, повышении температуры, нужно обратиться за медицинской помощью.

- Кишечная инфекция. Если при отравлении вместе с испорченной, несвежей пищей в организм попадают токсины, выделяемые бактериями, то в этом случае в кишечнике оказываются болезнетворные бактерии, которые размножаются в нем и выделяют токсины.
- Согласно данным эпидемиологического исследования, в 84% случаев острых кишечных инфекций установлена связь возникновения заболевания с употреблением некачественных пищевых продуктов3.
- Ротавирусная инфекция. Возникает внезапно и сразу принимает острую форму. Начинается рвота (часто со слизью), повышается температура, жидкий желтый стул в первый день сменяется серым глинообразным – на второй и третий.
- Аллергическая реакция. Диарею у кормящей мамы может вызвать пищевая аллергия. Ее симптомы – кожное высыпание и расстройство желудка. Следует отказаться от подозрительных продуктов и понаблюдать за своим состоянием.
Безопасно ли кормить грудью при диарее у мамы?
При поносе новоиспеченных мам во время лактации беспокоит, не передается ли инфекция малышу, безопасно ли продолжать кормить грудью.
pixabay.com
Чаще всего угрозы для ребенка можно избежать. У кишечных инфекций фекально-оральный механизм передачи. Мытье рук после туалета – главный механизм защиты от попадания частиц кала в рот. При ротавирусной инфекции, помимо гигиены рук, важно не целовать малыша.
Через молоко возбудители этих инфекций не передаются. Даже если они в небольших количествах проникнут в организм ребенка, то – вместе с антителами от мамы. Должна подключиться и иммунная защита малыша.
Пищевая токсикоинфекция тем более не опасна для ребенка: чтобы ей заболеть, нужно съесть испорченный продукт. Так что Всемирная организация здравоохранения (ВОЗ) рекомендует не отказываться от кормления грудью при поносе.
В большинстве случаев при диарее врач может подобрать терапию, совместимую с грудным вскармливанием, и тогда даже кишечная инфекция не станет поводом для перевода ребенка на искусственные смеси.
Чем лечить диарею при грудном вскармливании?
Чаще всего при лечении поноса можно обойтись без антибиотиков, даже если его причина – кишечная инфекция.
С большинством возбудителей организм справляется сам за пару дней. Но при опасных инфекциях – холере, дизентерии – врач все-таки прописывает антибиотики. В этом случае вопрос о кормлении грудью решается индивидуально.
Первым делом от расстройства кишечника можно принять безвредный для мамы и ребенка сорбент – активированный уголь, который поможет вывести из организма токсины, не попадая в молоко.
Впрочем, сегодня на рынке представлены и другие, более эффективные сорбенты, совместимые с грудным вскармливанием, в частности «Лактофильтрум», «Сорбекс», «Атоксил». Остановят диарею и препараты на основе яблочного пектина.
Чтобы нормализовать микрофлору кишечника, врач также может рекомендовать прием про- и пребиотиков, таких как «Бак-сет», «Линекс», «Максилак».
Понос при ГВ у мамы: диета
Меню женщины, которая кормит грудью, не слишком отличается от диеты для всех остальных в этой ситуации.
unsplash.com
- Главное, чтобы не произошло обезвоживание организма.
 Женщине в период лактации нужно пить по 2,5-3 литра воды в день вместо «обычных» 1,5-2 литров.
Женщине в период лактации нужно пить по 2,5-3 литра воды в день вместо «обычных» 1,5-2 литров. - Также можно пить зеленый чай, отвары риса, шиповника, кожуры граната, коры дуба, настои ромашки и мяты перечной, негазированную минеральную воду, нежирный куриный бульон, растворы аптечных средств, которые восполняют недостаток электролитов (например, «Регидрон»).
- Важно не только, что можно от диареи при грудном вскармливании, но и чего нельзя. В этом списке: жирное, острое, жареное. Сказать нет нужно свежим фруктам и овощам.
- Лучше всего питаться кашей – рисовой и гречневой, ешьте нежирное мясо, рыбу на пару, запеченные овощи. Можно перекусить сухариками и сушками.
1. Kosek M, Bern C, Guerrant RL. The global burden of diarrhoeal disease, as estimated from studies published between 1992 and 2000. Bull World Health Organ. – 2003. – 81:197-204. https://pubmed.ncbi.nlm.nih.gov/12764516/
2. Васильев Ю. В. Синдром раздраженного кишечника: современные аспекты диагностики и терапии // Медицинский совет. – 2014. – № 4. – С. 72-77. https://cyberleninka.ru/article/n/sindrom-razdrazhennogo-kishechnika-sovremennye-aspekty-diagnostiki-i-terapii/viewer
Васильев Ю. В. Синдром раздраженного кишечника: современные аспекты диагностики и терапии // Медицинский совет. – 2014. – № 4. – С. 72-77. https://cyberleninka.ru/article/n/sindrom-razdrazhennogo-kishechnika-sovremennye-aspekty-diagnostiki-i-terapii/viewer
3. Бобровицкая А. И., Беломеря Т. А. и др. Актуальные вопросы острых кишечных инфекций в последние годы // Актуальная инфектология. – 2014. – 1 (2). – С. 11-17. https://cyberleninka.ru/article/n/aktualnye-voprosy-ostryh-kishechnyh-infektsiy-v-poslednie-gody
чем лечить и что делать
Понос у мамы при грудном вскармливании — не просто досадная неприятность. Через материнское молоко ребенку передаются не только полезные вещества. В чем причина диареи, чем лечиться и можно ли продолжать кормить малыша грудью?
Причины диареи
Понос (диарея) — частый жидкий стул.
Возможные причины поноса:
- отравление. Отравиться можно не только некачественной, испорченной пищей, лекарствами, но и просто переев чего-нибудь слишком острого или жирного.
 Это приводит к тошноте, рвоте, иногда повышению температуры;
Это приводит к тошноте, рвоте, иногда повышению температуры; - кишечная инфекция. Болезнетворные бактерии, попавшие в кишечник с непромытых рук или фруктов-ягод, размножаются и начинают выделять токсины. Из всех причин диареи несоблюдение правил гигиены для малыша опаснее всего;
- синдром раздраженной кишки — последствие эмоциональных нагрузок, потрясений, стрессов. Всего этого у молодых мам сколько угодно. Чтобы не перепутать такое расстройство с отравлением или инфекцией, важно помнить: при синдроме раздраженного кишечника не бывает тошноты, рвоты, температуры, крови в каловых массах. Диарея возникает только днем, на ночь кишечник успокаивается, но утром все начинается заново;
- аллергия. Если вы знаете, на что возникла реакция, уберите этот продукт из своего рациона.
Все перечисленные причины иногда возникают случайно, от этого не застрахован никто.
Но понос у кормящей мамы способен обернуться серьезной проблемой: организм после родов еще ослаблен, больше подвержен инфекциям и стрессам, а кормящая мама ограничена в выборе лекарств.
Соблюдайте правила гигиены и контролируйте то, что вы едите: не просрочены ли продукты, нет ли аллергенов и т. д.
Будьте внимательны, обязательно обращайтесь к врачу, если:
- понос длится три дня и больше, кружится голова, высыпает холодный пот, вы чувствуете слабость — это хроническая диарея, она грозит обезвоживанием, опасным для жизни;
- понос с кровью — признак внутренних кровотечений.
Можно ли кормить грудью при поносе
При тщательной гигиене диарея у мамы не вредит ребенку. Более того, при кишечных инфекциях вместе с молоком малышу передаются иммунные клетки матери.
Исключение — серьезное отравление лекарствами или тяжелыми токсинами.
В остальных случаях для малыша опасен не понос у матери, а препараты, назначенные для лечения диареи.
Если врач назначил вам лекарства, при которых кормить малыша нельзя, обязательно сцеживайте молоко, чтобы поддержать лактацию.
Лечение диареи у кормящей мамы
Определить причину диареи и составить схему лечения должен врач. Чем лечить понос при ГВ у мамы, зависит от причины расстройства.
Лекарственные средства
При синдроме раздраженной кишки помогут разрешенные успокоительные средства, с болью в животе справятся безопасные «Но-шпа» или «Дротаверин».
Если расстройство произошло из-за аллергии, важно найти продукт-аллерген и исключить его из рациона. Снять симптомы помогут обильное питье и сорбенты («Энтеросгель», активированный уголь, «Полисорб», «Сорбекс» и т. д.).
Сорбенты назначают и при отравлениях или кишечных инфекциях.
В случаях, когда нужны антибиотики, консультация врача необходима, так как многие из них («Тетрациклин», «Доксициклин», «Левомицетин» и т. д.) категорически противопоказаны кормящим мамам. Даже если инструкция к препарату допускает его применение при грудном вскармливании, только доктор распишет схему приема, продолжительность курса и проконтролирует результат лечения.
Главное, чем опасна диарея — обезвоживание. Если здоровому человеку достаточно 1,5 литра жидкости в день, то при поносе, особенно кормящей маме, требуется более 2 литров. Удержать воду в организме, нормализовать кислотно-щелочной баланс поможет препарат «Регидрон». Он продается в аптеках в виде порошка для приготовления раствора.
Диета
При поносе важно не усугублять ситуацию, поэтому нужна строгая диета. Совсем не есть нельзя — вам нужны силы для восстановления и чтобы не прекратилась лактация.
Даже если нет аппетита, ешьте понемногу маленькими порциями бульоны, овощные или легкие куриные, каши. Мясо, рыба, овощи — сваренные на пару, отварные или запеченные. К чаю — сушки или постные сухарики. Никаких острых, жареных блюд, свежих овощей и фруктов. С кисломолочными продуктами подождите до полного выздоровления.
Народные средства
Есть несколько проверенных временем народных способов остановить диарею. Что можно кормящей маме от поноса, кроме лекарств:
- рисовый отвар.
 Прекрасно обволакивает и успокаивает раздраженный кишечник. Две чайные ложки риса 30-40 минут варят в 0,5 литра воды, охлаждают и процеживают. Принимать по 4 столовых ложки каждые 2-3 часа;
Прекрасно обволакивает и успокаивает раздраженный кишечник. Две чайные ложки риса 30-40 минут варят в 0,5 литра воды, охлаждают и процеживают. Принимать по 4 столовых ложки каждые 2-3 часа; - черемуха. Ягоды заливают кипятком, настаивают, пьют по полстакана три раза в день;
- гранат. Корочки заливают стаканом кипятка, настаивают и выпивают сразу;
- кора дуба. Чайную ложку дубовой коры (продается в аптеках) залейте полутора стаканами горячей воды и прокипятите десять минут. Отвар пьют три раза в день по столовой ложке.
Подводим итоги
Понос — всегда проблема неожиданная. Если это произошло, постарайтесь вспомнить, чем вы могли отравиться, где подхватить инфекцию, на что могла «выстрелить» аллергия.
Проконсультируйтесь с врачом, особенно когда ситуация серьезная и необходим прием лекарств.
Если есть возможность продолжать кормить грудью, кормите. Если нет — сцеживайте молоко.
Берегите себя и своего малыша!
0
0
56887
Мой мир
Вконтакте
Одноклассники
Диарея у мамы при гв, понос у мамы на гв понос при грудном вскармливании
Несмотря на то, что обычно кормящие женщины стараются беречь свое здоровье, порой им все равно не удается избежать заболеваний.
Расстройство пищеварения– проблема достаточно частая. Большинство людей время от времени сталкивается с теми или иными нарушениями стула. Но если с запорами все примерно понятно, то при диарее бывает сложно разобраться, насколько серьезна возникшая проблема. Ведь понос может возникнуть и при погрешности в питании, и при тяжелом инфекционном заболевании.
На что же ориентироваться?
В первую очередь, конечно же, нужно ориентироваться на свое состояние. Если на фоне диареи повышается температура, появляются симптомы интоксикации (слабость, сонливость, головная боль, тошнота и потеря аппетита), или даже возникает рвота, вероятнее всего, речь пойдет об острой кишечной инфекции. Определять вирусной она природы или бактериальной будет уже врач. В такой ситуации нельзя медлить с обращением к специалисту, так как потребуется срочное лечение.
На чем будет базироваться лечение в такой ситуации?
Самое главное – это восстановить потерянный объем жидкости. Этого можно добиться дробным частым питьем солевых растворов. Также обязательно назначаются энтеросорбенты. В случае подтверждения бактериальной природы заболевания, обязательно будет назначен курс антибиотиков, который очень важно провести до конца, чтобы избежать формирования бактерионосительства. Современная фармакология предлагает несколько групп антибактериальных препаратов, разрешенных к применению у кормящих мам. Для лечения кишечной инфекции подойдут препараты цефалоспоринового ряда. При их назначении прерывать лактацию нет необходимости, однако нужно быть готовым к тому, что у малыша, с большой вероятностью, нарушится микробный пейзаж кишечника. Будет угнетен рост молочнокислых бактерий, так необходимых для нормального пищеварения, и будет усилен рост условно-патогенных микроорганизмов. Это чревато развитием поносов или запоров, вздутия живота, колик, частых срыгиваний и выраженного беспокойства крохи. Безусловно, содержащиеся в грудном молоке бактерии, частично решат эту проблему, но не полностью. В такой ситуации обязательно нужно проконсультироваться с педиатром на предмет назначения биопрепаратов, восстанавливающих нормальную микрофлору кишечника, и начинать их давать, не дожидаясь негативных последствий.
Также обязательно назначаются энтеросорбенты. В случае подтверждения бактериальной природы заболевания, обязательно будет назначен курс антибиотиков, который очень важно провести до конца, чтобы избежать формирования бактерионосительства. Современная фармакология предлагает несколько групп антибактериальных препаратов, разрешенных к применению у кормящих мам. Для лечения кишечной инфекции подойдут препараты цефалоспоринового ряда. При их назначении прерывать лактацию нет необходимости, однако нужно быть готовым к тому, что у малыша, с большой вероятностью, нарушится микробный пейзаж кишечника. Будет угнетен рост молочнокислых бактерий, так необходимых для нормального пищеварения, и будет усилен рост условно-патогенных микроорганизмов. Это чревато развитием поносов или запоров, вздутия живота, колик, частых срыгиваний и выраженного беспокойства крохи. Безусловно, содержащиеся в грудном молоке бактерии, частично решат эту проблему, но не полностью. В такой ситуации обязательно нужно проконсультироваться с педиатром на предмет назначения биопрепаратов, восстанавливающих нормальную микрофлору кишечника, и начинать их давать, не дожидаясь негативных последствий.
Принимать решение о продолжении или приостановке ГВ будет сама женщина с учетом мнения наблюдающего ее специалиста. В ряде случаев целесообразна приостановка ГВ во избежание заражения малыша или еще большего утяжеления состояния матери.
Если диарея не сопровождается ухудшением общего состояния (сохранен аппетит, нет слабости и повышения температуры), то можно задуматься о погрешностях в питании. В этом случае рекомендуется строгая диета (исключаются все фрукты и овощи, а также все молочные продукты, сохраняются рис, греча, отварной картофель, отварное яйцо, отварное постное мясо, бездрожжевые сухарики), назначается обильное питье солевых растворов, энтеросорбенты. При болях в животе возможен прием спазмолитиков.
Если нежелательные симптомы сохраняются в течение нескольких дней обязательно нужно проконсультироваться с терапевтом.
Понос у мамы при грудном вскармливании: возможные причины и терапия
Диарея — не просто неприятный симптом, в некоторых случаях она может быть опасна. Люди справляются с ней и при помощи народных методов, и благодаря медикаментам. Особенно опасен понос у мамы при грудном вскармливании. Не стоит заниматься самолечением, ведь можно навредить малышу. Что же делать кормящей женщине, если у нее началась диарея?
Люди справляются с ней и при помощи народных методов, и благодаря медикаментам. Особенно опасен понос у мамы при грудном вскармливании. Не стоит заниматься самолечением, ведь можно навредить малышу. Что же делать кормящей женщине, если у нее началась диарея?
Что такое понос?
Диарея – это жидкий стул. Понос может быть как однократным, так и возникающим несколько раз. Женщина должна понимать, что диарея – это всего лишь симптом, а не самостоятельное заболевание. Ей необходимо срочно посетить врача, так как понос у мамы при грудном вскармливании опасен для ребенка.
Если у женщины началась диарея, то это означает, что в ее кишечнике нарушено всасывание электролитов и воды. У человека в день должно выделяться максимум 300 грамм каловых масс. Если их больше на 60-70 процентов, то здесь уже можно говорить о диарее. Из-за нарушения в работе кишечника каловые массы разжижаются, дефекация происходит чаще.
Понос может быть как острым, так и хроническим. Но его нужно отличать от неполноценности всасывания питательных веществ в кишечнике, в этом случае в каловых массах обнаруживают следы непереваренной пищи. Острая диарея продолжается не более 3 недель. Если понос у кормящей мамы наблюдается месяц и более, то он перешел в хроническую форму.
Острая диарея продолжается не более 3 недель. Если понос у кормящей мамы наблюдается месяц и более, то он перешел в хроническую форму.
Симптомы диареи у кормящей мамы
Постоянный или периодический понос заметно усложняет жизнь женщины, ухаживающей за ребенком. Кроме жидкого стула при диарее могут возникать и другие неприятные симптомы. Понос у мамы при грудном вскармливании нередко сопровождается обезвоживанием организма. Если диарея продолжается более 3-5 дней, то нужно незамедлительно посетить доктора. При поносе врач может выписать капельницы, которые восстановят водный баланс в организме кормящей мамы и придадут ей сил.
При диарее у женщины бывает жидкий кал с кровяными прожилками. Понос может сопровождаться тошнотой или рвотой. Высокая температура при диарее – грозный симптом. При поносе может наблюдаться озноб, головная боль, вздутие живота, сильная боль.
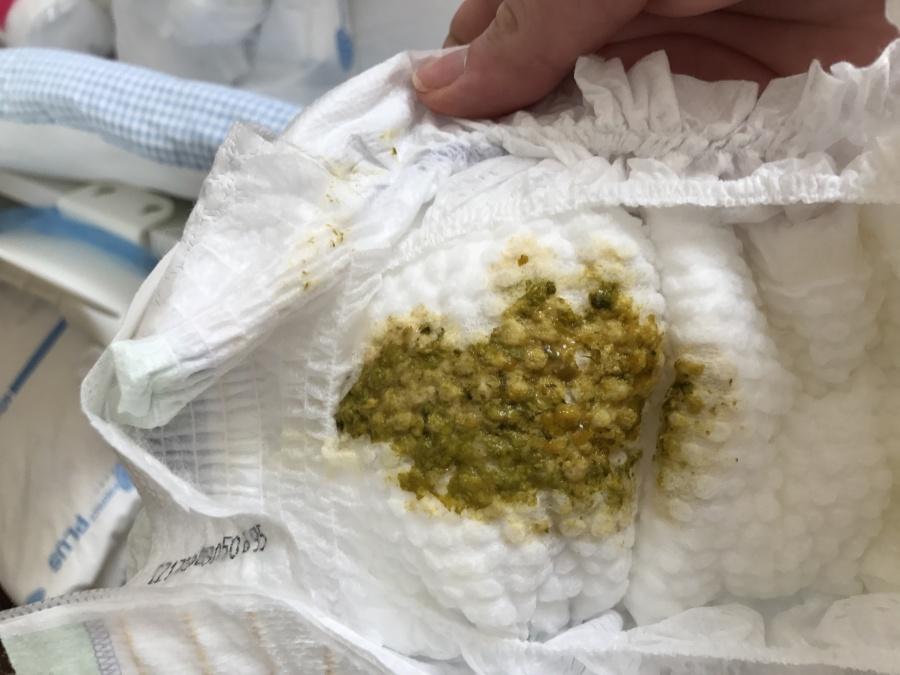
Если диарея прошла через день, то обычно повода для беспокойства нет. Но в некоторых случаях нужно срочно бежать к доктору. Например, если диарея возникла у кормящей мамы после путешествия по странам Африки или Азии. Некоторые опасные экзотические заболевания начинаются именно с поноса. Если рвота при диарее не прекращается более 2-3 часов, то нужно позвонить доктору. Очень опасен темный понос с пеной, который сопровождается сильной болью в животе.
Например, если диарея возникла у кормящей мамы после путешествия по странам Африки или Азии. Некоторые опасные экзотические заболевания начинаются именно с поноса. Если рвота при диарее не прекращается более 2-3 часов, то нужно позвонить доктору. Очень опасен темный понос с пеной, который сопровождается сильной болью в животе.
Причины поноса
Внезапно начавшаяся диарея приносит дополнительные хлопоты кормящей маме. Обязательно нужно выяснить причины появления поноса, и в случае необходимости записаться к доктору. Например, расстройство пищеварения может быть симптомом кишечной инфекции. Лечение у взрослых и детей назначается только врачом, самостоятельный подбор препаратов в этом случае часто усугубляет состояние.
Диарея может быть реакцией организма на прием экзотической еды. Часто это наблюдается у кормящих мам, которые впервые поехали в Азию. Доктора рекомендуют изначально не налегать на непривычную пищу, незнакомые продукты нужно включать в рацион постепенно. В поездках кормящая мама должна отказаться от покупки еды на улице, отдавая предпочтение чистым кафе, в которых соблюдаются санитарные условия.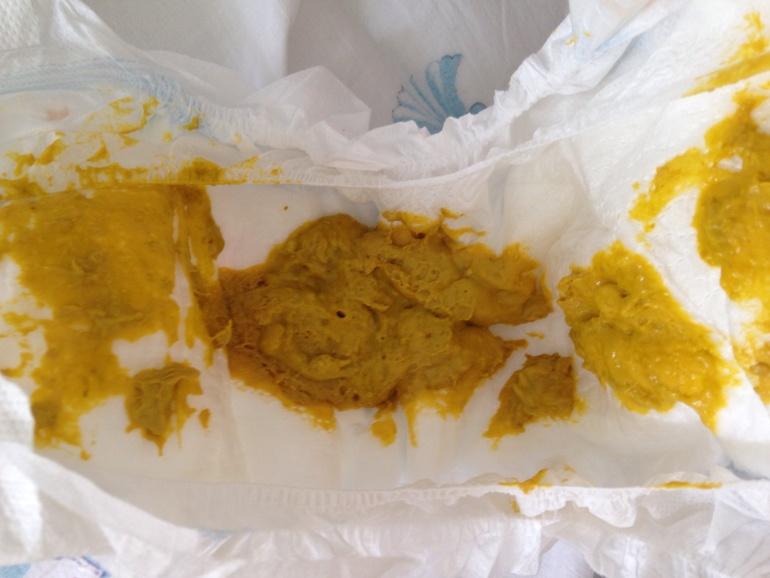
У женщин намного чаще, чем у мужчин, встречается синдром раздраженного кишечника. Это связано с тем, что дамы более эмоциональны, а это заболевание всегда возникает на фоне стресса. Из-за психологического напряжения у женщины нарушается моторика кишечника, и пища не успевает всасываться.
Кишечные инфекции
Многие связывают начавшуюся диарею с неправильным питанием, но не всегда это верно. В некоторых случаях причина поноса – кишечная инфекция. У взрослых симптомы и лечение должны обсуждаться с лечащим врачом. Диарея может развиваться на фоне холеры или энтеровируса.
Возбудители кишечных инфекций имеют малый размер. Они устойчивы к части дезинфицирующих средств и к замораживанию. В каловых массах возбудители кишечных инфекций сохраняют жизнеспособность в течение полугода.
Вирус попадает в организм кормящей мамы с зараженной водой или плохо вымытыми овощами и фруктами. Возбудители кишечной инфекции могут передаваться в местах общего пользования через грязные руки, обсемененные предметы. Кормящая женщина после заражения может инфицировать собственного ребенка. Большая часть населения чрезвычайно восприимчива к кишечным инфекциям независимо от состояния иммунитета.
Кормящая женщина после заражения может инфицировать собственного ребенка. Большая часть населения чрезвычайно восприимчива к кишечным инфекциям независимо от состояния иммунитета.
Аллергия
Понос у мамы при грудном вскармливании может возникать по многим причинам. Аллергическая диарея, как правило, начинается с острой боли в животе. Через какое-то время стул становится жидким. Пока аллерген не будет полностью выведен из организма, диарея не закончится. Такой понос сопровождается и другими симптомами: кожной сыпью, чиханием, слезотечением.
Если кормящая мама уверена, что диарея имеет аллергическую природу, то останавливать ее нельзя. Таблетки от поноса в этом случае принесут организму только вред. Аллерген должен полностью выйти из организма кормящей мамы, препараты, останавливающие диарею, могут этому помешать.
Для улучшения общего самочувствия женщина может пить больше воды, принимать сорбенты. Желательна консультация врача для назначения схемы лечения. В некоторых случаях требуется промывание носа и глаз. Доктор может выписать кормящей женщине щадящие антигистаминные препараты.
Доктор может выписать кормящей женщине щадящие антигистаминные препараты.
Отравление
Диарея при ГВ у мамы может начаться по нескольким причинам. Очень часто понос возникает из-за отравления продуктами либо веществами. Если женщина себя очень плохо чувствует, то стоит вызвать скорую помощь. Например, при отравлении грибами человек может даже умереть.
Тяжелое состояние возникает, если кормящая мама надышалась краски или паров ртути. У дам, ведущих асоциальный образ жизни, бывает отравление некачественными алкогольными напитками. Такой недуг не только вызывает тяжелое состояние у матери, появляется опасность для жизни ребенка.
Отравиться можно не только химическими препаратами или медикаментами, диарея возникает после употребления в пищу просроченных продуктов. Наибольшую опасность представляют вчерашние салаты, заправленные майонезом. Нельзя есть супы, которые хранились не в холодильнике, просроченную еду. Если продукты изменили свой внешний вид или имеют странный запах, то употреблять их нельзя.
Продукты питания, которые могут вызвать диарею при грудном вскармливании
Появление поноса не всегда связано с употреблением испорченной еды или инфекцией. Некоторые продукты питания естественным образом ускоряют работу кишечника. В этом случае диарея не продлится долго, и у женщины не возникнет дополнительных пугающих симптомов.
Продукты, вызывающие понос при грудном вскармливании, нужно употреблять ограниченно или полностью исключить. Часто диарея связана с большим количеством свежих фруктов в рационе. В них содержится большое количество волокон, которые полностью не перевариваются. Чернослив способствует более быстрому прохождению пищи по кишечнику, его рекомендуют давать малышам вместо слабительного. Если кормящая мама будет есть его в больших количествах, то у нее начнется понос.
Цельные злаки тоже могут подействовать как слабительное. Это связано с тем, что они содержат большое количество клетчатки, которая транзитом проходит по кишечнику. Кисломолочные продукты очень полезны для организма кормящей мамы, но в некоторых случаях они способны вызвать диарею. Большое количество овощей в рационе тоже может привести к поносу.
Большое количество овощей в рационе тоже может привести к поносу.
Опасность диареи для мамы и малыша
При поносе у женщины возникает обезвоживание. Это приводит к тому, что часть органов начинает работать неправильно. Во время диареи происходит вымывание витаминов, минералов, разнообразных полезных веществ. Организм кормящей мамы истощается. Женщина постепенно слабеет, становится вялой. Если ей не оказать помощь, то возможно развитие осложнений.
Лекарство от поноса при грудном вскармливании может подобрать только доктор. Если во время диареи у женщины поднялась температура, то ребенка переводят на искусственную смесь. Если врач подозревает, что у кормящей женщины кишечная инфекция, то ее увозят в больницу. При диарее, вызванной вирусом, общение мамы с ребенком нежелательно, так как она может заразить своего малыша.
Можно ли кормить грудью во время диареи?
Мнения врачей в этом вопросе разделились. Если диарея была менее 3 раз за день, проходит без других симптомов нездоровья, то чаще всего кормить грудью доктора не запрещают. Если же у женщины температура или появились резкие боли в животе, то контакт с ребенком лучше временно прекратить. Также многое зависит от того, какие таблетки от поноса при грудном вскармливании принимает мать.
Если же у женщины температура или появились резкие боли в животе, то контакт с ребенком лучше временно прекратить. Также многое зависит от того, какие таблетки от поноса при грудном вскармливании принимает мать.
Некоторые врачи считают, что при поносе отлучать ребенка не требуется. Во время борьбы с вирусом организм матери вырабатывает антитела, которые с грудным молоком передаются малышу. Именно поэтому некоторые доктора даже рекомендуют тесное общение женщины и ребенка. Вместе с материнским молоком малыш получит антитела и не заболеет.
Первая помощь кормящей маме при диарее
После начала поноса женщине нужно обратить внимание на свое питание. Нельзя есть продукты, которые дают слабительный эффект. Средства от поноса при грудном вскармливании можно принимать только после консультации с врачом.
При диарее нужно пить больше жидкости для профилактики обезвоживания. Можно использовать препарат «Регидрон», он поможет восстановить кислотно-щелочной баланс. Средство выпускают в виде порошка, который разводится в воде. Также женщине можно предложить выпить «Смекту». При поносе при грудном вскармливании она быстро облегчает состояние матери.
Также женщине можно предложить выпить «Смекту». При поносе при грудном вскармливании она быстро облегчает состояние матери.
При легкой диарее доктора рекомендуют употреблять в пищу кисломолочные продукты. Кефир или ряженка восстановят микрофлору кишечника. При легком отравлении кормящая мама может принять активированный уголь.
Лечение
Что можно от поноса при грудном вскармливании? Лечение должен выписать врач, так как мамам многие лекарства противопоказаны. Например, «Доксициклин» и «Левомицитин» нельзя применять ни кормящим женщинам, ни беременным. «Лоперамид» прекрасно справляется с диареей, но принимать его можно только после консультации с врачом, так как препарат может усилить интоксикацию.
Доктора рекомендуют кормящим мамам при поносе использовать «Смекту». Этот препарат выводит вредные вещества из организма, тем самым уменьшая интоксикацию. Хороший эффект дает применение пробиотиков, которые можно купить в аптеке. Они нормализуют пищеварительный процесс и восстанавливают микрофлору в желудочно-кишечном тракте.
Народные средства
Чем лечить понос без температуры? Некоторые мамы используют народные средства, которые не навредят малышу. Можно приготовить отвар коры дуба – средство, проверенное временем. Его часто дают даже детям. Отвар обладает закрепляющим эффектом. На одну чайную ложку коры дуба берут 1,5 стакана воды. Отвар доводят до кипения и выключают. После процеживания народное средство можно пить.
Рисовый отвар тоже эффективен при расстройстве пищеварения. Он обволакивает стенки желудочно-кишечного тракта и борется с воспалением. Для приготовления отвара смешивают по 1 столовой ложке риса и изюма. Смесь бросают в воду и кипят в течение часа. Отвар пьют по 50 г каждые 60 минут, предварительно охладив его. Обычно после первой же порции больной становится легче.
Профилактика
Кормящая мама должна тщательно следить за своим здоровьем. Очень важно правильно хранить продукты. Не нужно готовить майонезные салаты за день до подачи, даже в холодильнике они могут испортиться. Если кормящей маме необходимо поесть вне дома, то нужно выбрать место, где соблюдают правила гигиены на кухне.
Если кормящей маме необходимо поесть вне дома, то нужно выбрать место, где соблюдают правила гигиены на кухне.
Фрукты всегда необходимо мыть, даже если они только что сорваны с дерева. При готовке мяса и яиц нужно следить за временем. Если варить или тушить блюдо меньше, чем нужно, то можно подхватить инфекцию. Необходимо избегать продуктов, на которые у кормящей мамы аллергия, они могут вызвать диарею. При эпидемии инфекционных заболеваний в городе, не стоит посещать места скопления большого количества людей.
Понос при грудном вскармливании: что делать?
Понос при грудном вскармливании – неприятное явление, которое вызывает у кормящей женщины не только дискомфорт, но и беспокойство за грудничка. Не навредит ли малышу расстройство желудка мамы, нужно ли прекращать кормление грудью, как избавиться от недуга? Эти и другие вопросы мучают молодых мам при лактации.
Диарея или понос – частый и водянистый стул, который может быть вызван неправильным питанием или отравлением лекарственными средствами, дисбактериозом кишечника и глистами, инфекцией пищеварения и даже стрессом. Главная опасность диареи заключается в том, что она вызывает обезвоживание. Важно подобрать правильное лечение в зависимости от причин.
Главная опасность диареи заключается в том, что она вызывает обезвоживание. Важно подобрать правильное лечение в зависимости от причин.
Причины
- Синдром раздраженной кишки
Нарушение работы кишечника происходит из-за сильного стресса. Сильные переживания за малыша, недосып и усталость, гормональные сбои – характерное состояние для женщины после родов.
Cиндром характеризует отсутствие температуры, рвоты и крови в кале. Кроме того, такой понос не будит по ночам. Во время сна мышцы расслабляются, и диарея проходит.
В данном случае понос можно вылечить при помощи успокоительных средств. Перед употреблением обязательно проконсультируйтесь с врачом! Как избавиться от стресса после родов, читайте в статье “Успокоительные средства для кормящих мам”.
- Пищевое отравление
Женщина должна внимательно подбирать рацион при грудном вскармливании. От питания зависит здоровье и малыша, и мамы. Слишком жирная и острая пища, еда с содержанием химикатов и консервантов, несвежие продукты нарушают работу кишечника.
Отравление сопровождается тошнотой и рвотой, повышением температуры. В данном случае необходимо срочно обратиться к специалисту, чтобы тот назначил лечение. Скорее всего, понадобится коррекция диеты и лекарственные препараты.
Иногда аллергическая реакция приводит к диарее. Если это аллергия на какие-либо продукты, то следует исключить такую пищу из меню. Тогда понос пройдет.
- Кишечная инфекция
Немытые фрукты и овощи, плохая гигиена способствуют появления и размножению вредных бактерии в кишечнике. Они нарушают микрофлору и отравляют организм. В таком случае нужно пойти на прием к врачу.
Опасность диареи: нужно ли прекращать кормление грудью
Врачи уверенны, что понос у кормящей мамы в большем случае несет опасность для женщины, а не для грудничка. Так кишечная инфекция передается через немытые руки, а не через молоко. Пищевое отравление затрагивает только кишечник и также не влияет на состояние грудного молока.
Грудное кормление следует прекратить, если врач выпишет для лечения пить медикаменты.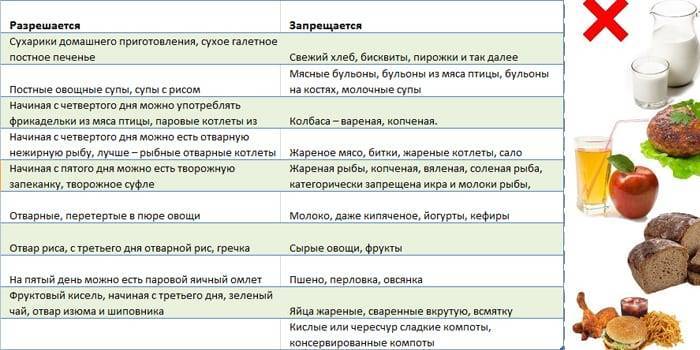 Многие народные средства и некоторые лекарства также безвредны для молока и грудничка.
Многие народные средства и некоторые лекарства также безвредны для молока и грудничка.
Женщине нужно иметь силы для заботы о ребенке. Если вы будете плохо спать и кушать, выработка молока может сократиться. В итоге диарея приведет к ухудшению лактации. Если молоко пропадает, воспользуйтесь советами в статье «Эффективные методы усиления лактации».
Редкая диарея не принесет вреда кормящее маме. Однако частый или хронический понос приводит к обезвоживанию. Организм теряет воду, витамины и полезные элементы.
При недуге важно восстановить количество потерянной жидкости. Если организм теряет свыше 10% жидкости, начинаются серьезные расстройства. Это слабость и вялость, сильная потеря веса и истощение.
Понос с кровью требует немедленной госпитализации. Стул с примесями крови у взрослого человека – признак кишечного кровотечения. Без медицинской помощи здесь не обойтись!
Кроме того, обратитесь к врачу, если у вас обильный и длительный понос, который продолжается более трех дней.
Как лечить понос
Прежде всего, необходимо наладить питание. Исключите из рациона вредные продукты и напитки. Употребляйте в пищу овощные бульоны и супы, вареные и тушеные блюда.
Диета при поносе исключает острое, жареное и соленое, молочные и кисломолочные продукты, свежие фрукты и овощи, сладкое и газированные напитки, запеченные в духовке блюда. Можно кушать каши на воде, нежирное отварное мясо и нежирную рыбу.
В первый день поноса аппетита, как правило, нет. Однако покушать обязательно необходимо. Овощной бульон восстановит силу и сохранит выработку грудного молока.
Можно употребить народные средства, которые не повредят кормящей маме и ребенку:
- Отвар коры дуба
Эффективное противовоспалительное средство. Для приготовления отвара одну чайную ложку сухой дубовой коры добавьте в 300 мл горячей воды и оставьте кипеть 10 минут. Охлажденный и процеженный отвар пейте по одной столовой ложке три раза в день.
- Рисовый отвар
Обволакивающие вещества отвара защитят кишечник от кислоты желудочного сока и снимают раздражение. Чтобы приготовить средство, в 500 мл кипятка добавьте две чайные ложки промытого шлифованного риса. Варите смесь 40 минут на медленном огне. Охладите отвар и процедите через марлю.
Чтобы приготовить средство, в 500 мл кипятка добавьте две чайные ложки промытого шлифованного риса. Варите смесь 40 минут на медленном огне. Охладите отвар и процедите через марлю.
Пейте по четверти стакана в течение дня с интервалом два-три часа. Уже через час после приема средство улучшает состояние пищеварения!
- Гранатовые корки
Мало кто знает, что корки граната полезны не менее гранатового сока. Антибактериальные вещества в составе кожуры убивают микробы, которые и вызывают диарею.
Очистите гранат и удалите с кожуры белую мякоть. Измельчите корки и залейте стаканом крутого кипятка. Настаивайте отвар, пока вода не окрасится. Выпейте стакан целиком. Уже через 10 минут состояние улучшится.
- Ягоды черемухи
Можно употреблять при инфекции кишечника. Столовую ложку спелых свежих ягод залейте стаканом кипятка и настаивайте полчаса. Процеженный отвар пейте по половине стакана два-три раза в день.
Чтобы остановить потерю жидкости, больше пейте. При поносе пейте минимум три литра воды (тогда, как обычному человеку, требуется два литра). Пейте кипяченую или фильтрованную воду, минералку без газа, бульоны и черный чай без сахара.
При поносе пейте минимум три литра воды (тогда, как обычному человеку, требуется два литра). Пейте кипяченую или фильтрованную воду, минералку без газа, бульоны и черный чай без сахара.
Лекарственные средства при диареи
Кроме того, врач может назначить прием лекарственных препаратов. Среди безопасных средств для кормящей мамы и грудничка при отравлении и кишечных инфекциях выделяют Атоксил и Сорекс. Они связывают и выводят из организма токсины. Препараты представляют порошок, который разводят в воде и пьют за час до еды.
Для восстановления жидкости используют Регидрон, который также представляет пакетики с порошком. Содержимое одного пакетика растворяют в литре теплой воды и пьют в течение дня.
Однако существуют лекарственные препараты, которые негативно влияют на выработку молока и самочувствие малыша. Если врач назначил такие лекарства, не следует отказываться от лечения в пользу грудного кормления.
Кроме того, многие лекарства не требуют полного перехода на искусственные смеси. Для совмещения ГВ и лечения, разрабатывают схему чередования приема препаратов и кормлений.
Для совмещения ГВ и лечения, разрабатывают схему чередования приема препаратов и кормлений.
Чтобы разработать такую схему, необходимо понять, когда концентрация в крови наибольшая. Это указывается в инструкции. Принимайте препарат так, чтобы кормление не приходилось на этот период.
Если препарат полностью не совместим с ГВ, то для поддержания лактации продолжайте сцеживать молоко. После окончания курса, кормление восстанавливают через 24 часа после последнего приема.
Кормящая мама должна быть готова, что проблемы с желудком могут бытье не только у ней. Понос при грудном вскармливании у ребенка – частое явления у детей, особенно в первые полгода жизни.
что делать, безопасные методы лечения
Причины появления диареи и лечение у мамы
Диарея возникает при ГВ, если в кишечнике женщины нарушается естественный процесс всасывания воды и электролитов. Поносом считается состояние, когда за сутки объем каловых превышает 500 г, и они имеют жидкую консистенцию.
Дисбактериоз
От дисбактериоза могут страдать мамы после кесарева сечения. В ходе операции в организм роженицы может проникнуть инфекция, которая потом вызывает диарею. Причиной дисбактериоза может стать прием лекарств, диета, хронические или инфекционные воспаления ЖКТ.
Симптомы дисбактериоза:
- ложные позывы;
- поносы, чередующиеся с запорами;
- утомляемость.
Диагноз «дисбактериоз» ставят после сдачи анализов.
Синдром раздраженной кишки
У молодых мам жизнь наполнена волнениями и тревогами за малыша. Возникновение синдрома раздраженной кишки для них не редкость. Причиной его становятся сильные эмоциональные переживания, стрессы.
Симптомы раздраженной кишки проявляются в период бодрствования, днем. Во время ночного сна мышцы кишечника расслабляются, понос не беспокоит. Когда женщина просыпается, проблема возвращается.
При диарее, вызванной синдромом раздраженного кишечника, не бывает температуры, отсутствует рвота, в кале нет вкраплений крови.
Прием успокоительных средств и мышечных релаксантов помогает устранить неприятные симптомы.
Пищевое отравление
Качество, свежесть пищи во время грудного вскармливания должны быть на первом месте, В несвежих продуктах размножаются бактерии, вредные для женского организма и для малыша. Попадая с едой в кишечник, они отравляют его токсинами. Эти вредные вещества они выделяют в процессе жизнедеятельности.
Токсины нарушают нормальную работу кишечника, угнетают полезную микрофлору. У кормящей мамы возникает сильная диарея. Ее дополняют тошнота, рвота, боли в животе. Иногда из-за пищевого отравления у женщины при ГВ может подняться температура.
Инфекция в кишечнике
В природе существует множество бактерий, которые, попадая в желудок, не погибают под действием желудочного сока. Они активно размножаются в кишечнике. Выделяют при этом токсины, от которых воспаляется слизистая.
Пути попадания бактерий в организм женщины, кормящей грудью, плохо вымытые овощи и свежие фрукты, грязные руки, антисанитарные условия в доме. Самые распространенные кишечные инфекции:
- сальмонеллез;
- дизентерия;
- эшерихиоз;
- иерсиниоз.
Аллергия
Понос, наряду с кожными высыпаниями, слезотечением, чиханием, может быть симптомом аллергии. Сначала она проявляется острыми болями, которые возникают в области живота. Стул разжижается немного позднее.
При аллергическом поносе женщина не должна принимать лекарства от диареи. Они только осложнят ситуацию. Чтобы остановить понос, необходимо ускорить выведение аллергена из организма кормящей женщины. Помогают этому прием сорбентов и употребление воды. Посоветовать антигистаминный препарат, безопасный для новорожденного, может врач.
Некоторые продукты при чрезмерном употреблении
Можно есть свежую еду и страдать от диареи. Женщина в период лактации должна знать перечень продуктов, провоцирующих понос. Такие продукты нужно есть в умеренных количествах. Например, если женщина в период ГВ будет часто и помногу есть свежие фрукты, то у нее может начаться диарея.
Жесткие волокна, которые в них содержатся, перевариваются плохо, усиливают перистальтику кишечника. Слабительным эффектом обладает чернослив, цельные злаки, кисломолочные продукты, овощи.
При умеренном потреблении этих продуктов понос не возникает.
Стоит ли кормить ребёнка грудью?
Кормить ребёнка грудью при поносе можно при определённых ситуациях. Жидкий стул у матери способен возникнуть из-за аллергической реакции организма на продукты. Если дополнительных симптомов не обнаруживается, рекомендуется убрать из рациона эту пищу. Неприятное состояние пройдёт самостоятельно. При этом следует продолжать кормить ребёнка грудью.
При расстройстве кишечника врач выписывает лекарства, которые не оказывают влияние на лактацию. Кормление грудным молоком будет безопасно для ребёнка. Если протекает понос при ГВ и выявлена кишечная или другая инфекция, то кормление ребёнка молоком прерывается на некоторое время. При этом назначают антибактериальные препараты, которые противопоказаны для здоровых детей.
Однако большинство врачей не рекомендуют отказываться от грудного вскармливания малыша при бактериальных и вирусных инфекциях. Вместе с молоком ребёнку поступают антитела, которые вырабатывают защитные патогены и белки против болезни. Это советуют делать, если используют несерьёзные лекарства, которые не оказывают влияние на иммунитет малыша.
Можно ли кормить ребенка при поносе у кормящей мамы – один из актуальных вопросов, вызывающий споры со старшим поколением. Бабушки уверены, что любая болезнь передается малышу, поэтому настаивают на прекращении лактации. Это самый вредный из существующих советов, поскольку раннее отлучение от груди чревато негативными последствиями. Если тщательно мыть руки после каждого посещения туалета, ребенок будет в полной безопасности.
Чтобы не возникало сомнений, можно ли кормить грудью, если у мамы понос, желательно заранее проконсультироваться со специалистом по ГВ. Отстаивание собственной точки зрения при острой диарее – не лучший вариант, поэтому все спорные моменты нужно обговорить с родственниками заранее.
Любое лечение назначается врачом только после того, как он диагностирует причину поноса. При кишечной инфекции доктор может прописать разрешенные при лактации антибиотики. На время их приема от грудного вскармливания придется отказаться. Конечно, существуют такие инфекции, с которыми организм способен справиться самостоятельно, но, увы, это касается не всех инфекций. Прерывать кормление грудным молоком или нет, зависит от конкретных обстоятельств.
Когда мама отравилась или диарея является следствием кишечной инфекции, на выручку приходят сорбенты на подобии активированного угля, например “Полисорб” или “Сорбекс”. Они быстро и эффективно выводят токсины из организма, при этом не наносят вред здоровью ни матери, ни малыша. Так, “Полисорб” представляет собой порошок, который нужно разбавить водой (в пропорции, ориентируясь на массу тела) и пить 3 раза в день (подробнее в статье: как пить Полисорб при гв (грудном вскармливании)?).
Обычному человеку нужно выпивать около 2 литров воды в сутки, но для кормящей женщины эта цифра возрастает до 3 литров за день.
Регидрон применяется для восстановления водно-солевого баланса
Для остановки потерь воды в организме специалисты часто применяют “Регидрон”. Это лекарство способствует нормализации кислотно-щелочного баланса и останавливает потерю электролитов. Порошок из 1 пакетика необходимо размешать с одним литром теплой воды и пить по несколько маленьких глотков за один раз на протяжении всего дня.
Кроме того, кормящей маме в случае поноса рекомендуется перейти на еще более строгую диету:
- На время болезни из рациона придется убрать: напитки с газом, острые, соленные и жареные блюда, кисломолочную продукцию, свежие овощи и фрукты.
- В меню остаются: каши, нежирное мясо, сваренное или приготовленное на пару, диетическая рыба, запеченные овощи, взамен сладостям – сушка и постные сухарики, без добавок.
В начале аппетит может пропасть, но есть нужно обязательно, для поддержания сил и необходимого объема грудного молока.
Не всегда понос при грудном вскармливании является препятствием для ГВ. Часто состояние переносится относительно легко и не требует лечения серьезными препаратами, не совместимыми с кормлением ребенка.
Например, при аллергической реакции, симптомом которой является диарея, достаточно убрать из рациона нежелательный продукт, и состояние пройдет само собой. ГВ в этом случае прекращать не нужно.
Аналогичная ситуация и с синдромом «раздраженного кишечника». В этом случае врач прописывает лекарства из группы релаксантов, которые не влияют на грудное молоко. Кормление грудью будет абсолютно безопасно для крохи.
Однако бывают случаи, когда ГВ придется временно прервать. Такая мера необходима в случаях с острыми кишечными инфекциями, сильными пищевыми отравлениями, ротавирусными инфекциями. В этом случае лечение предстоит серьезное с приемом антибиотиков или противовирусных препаратов. Как известно, такие лекарства в большинстве своем несовместимы с кормлением малыша грудью.
Часто кишечные инфекции или отравления протекают в легкой форме и не требуют приема несовместимых с ГВ лекарств. В этом случае не стоит отказываться от кормления грудью, но соблюдать личную гигиену очень важно.
Кормление грудью при поносе у мамы требует тщательного соблюдения правил гигиены. Мытье рук с мылом после каждого посещения туалета обязательно!
Специалисты настаивают на том, чтобы мать продолжала кормить ребенка грудью во время инфекций или вирусных заболеваний. Малыш с грудным молоком получает необходимые антитела, которые вырабатывают у него защиту от заболевания. Поэтому, если мамочка не принимает серьезные лекарства, то ГВ сохранять не только можно, но и нужно!
Симптомы при поносе в период лактации
Разовый жидкий стул — не повод для тревоги. Поводом для беспокойства являются частые испражнения, температура, рвотные позывы, ощущение тошноты. Дополнительными симптомами диареи у кормящей матери можно считать:
- головную боль;
- бурчание в животе;
- повышенную сонливость;
- чувство постоянной усталости.
Немедленного обращения к врачу требуют опасные проявления. К ним относятся высокая температура, слизь в фекалиях и зеленые прожилки, кал черного цвета, обморок, жидкий стул больше 5 раз в сутки, сильные боли живота.
Норма стула у ребенка до года
Выявить диарею у младенца без помощи медиков сложно. После появления на свет малыш испражняется темно-зеленым твердым или густым меконием, который должен полностью выйти в течение 24 часов. Если этого не произошло, сообщите врачу роддома. Это признак развития непроходимости кишечника.
В первые месяцы каловые массы жидкие, окрашены в желто-зеленый или коричневатый цвет. В консистенции может присутствовать слизь в небольшом количестве или белый комочек. Для грудничков нормально, если присутствует запах подкисшего молока. У искусственников испражнения могут источать неприятный и резкий запах.
После полугода кал становится гуще, напоминает сметану. Цвет преобразуется на коричнево-желтый или ярко-зеленый. Допустимо наличие небольших слизистых вкраплений.
Груднички, питающиеся только материнским молоком, могут опорожняться реже 1 раза в 2-4 дня, иногда 1 раз в неделю. Это не причина для беспокойства, если масса жидкая и мягкая, ребенок ведет себя спокойно и хорошо питается.
Как и чем лечить
Легкие расстройства желудка не требуют приема лекарств. В сложных случаях терапию назначает врач, основываясь на лабораторных анализах кала, крови, мочи.
Первая помощь при диарее на ГВ
Легкое расстройство желудка проходит после приема «Смекты». На несколько дней нужно перейти на диету. Исключить из рациона все продукты, усиливающие перистальтику кишечника.
В эти дни необходимо выпивать 1,5-2 л жидкости, чтобы избежать обезвоживания.
Для восстановления кислотно-щелочного баланса в кишечнике можно применить «Регидрон». Он безопасен для грудного ребенка. Все другие лекарства от диареи женщина в период лактации должна принимать после осмотра врача и по его назначению.
Лекарственные средства при диарее
В экстренных ситуациях кормящим мамам назначают «Лоперамид». Препарат выпускают в виде капсул и таблеток. Он тормозит моторную функцию кишечника. При соблюдении правил приема в молоко попадает минимальное количество активных веществ лекарства. Кроме этого, женщинам при ГВ назначают:
- активированный уголь или «Сорбекс»;
- «Регидрон» для нормализации водно-солевого баланса;
- «Смекту» для очищения организма от токсинов;
- «Фильтрум» или «Энтеросгель».
Диета
Аппетит при диарее пропадает, но есть матери нужно, чтобы поддерживать лактацию. До полного излечения действуют ограничения на употребление некоторых продуктов. При поносе под запретом:
- фрукты свежие;
- овощи свежие;
- соленья;
- напитки с газом;
- вся линейка кисломолочных продуктов;
- жареные блюда.
Диетический стол кормящей женщины при поносе состоит из постных блюд, приготовленных на пару, каш на воде, запеченных в духовке овощей, сухариков.
Народные рецепты
В основе народных рецептов от поноса — лечебные свойства растений. Во время лактации наладить работу кишечника поможет кора дуба. Приготовление настоя длится 15 минут. Готовят его на водяной бане. На 1 ст. воды добавляют 1 ст. л. измельченной коры. Выпивают стакан за 2 раза (утром, вечером).
Настой черемухи безопасен для малыша, эффективен от поноса. Он готовится 20 минут на водяной бане из сушеных ягод черемухи. Отвар перед применением процеживают. При диарее принимают в течение дня по 2 ст. л.
Женщины при ГВ могут лечить диарею настоем из сушеных корок граната. Их измельчают, 1 ч. л. коры заливают 1 ст. кипящей воды, кипятят 15 минут, настаивают, процеживают. Настой гранатовых корок нужно принимать при диарее 3 раза в день по ⅓ ст.
Лекарственные средства
Кроме того, врач может назначить прием лекарственных препаратов. Среди безопасных средств для кормящей мамы и грудничка при отравлении и кишечных инфекциях выделяют Атоксил и Сорекс. Они связывают и выводят из организма токсины. Препараты представляют порошок, который разводят в воде и пьют за час до еды.
Для восстановления жидкости используют Регидрон, который также представляет пакетики с порошком. Содержимое одного пакетика растворяют в литре теплой воды и пьют в течение дня.
Однако существуют лекарственные препараты, которые негативно влияют на выработку молока и самочувствие малыша. Если врач назначил такие лекарства, не следует отказываться от лечения в пользу грудного кормления.
Кроме того, многие лекарства не требуют полного перехода на искусственные смеси. Для совмещения ГВ и лечения, разрабатывают схему чередования приема препаратов и кормлений.
Чтобы разработать такую схему, необходимо понять, когда концентрация в крови наибольшая. Это указывается в инструкции. Принимайте препарат так, чтобы кормление не приходилось на этот период.
Если препарат полностью не совместим с ГВ, то для поддержания лактации продолжайте сцеживать молоко. После окончания курса, кормление восстанавливают через 24 часа после последнего приема.
Кормящая мама должна быть готова, что проблемы с желудком могут бытье не только у ней. Понос при грудном вскармливании у ребенка – частое явления у детей, особенно в первые полгода жизни.
После врачебного осмотра в больнице назначают кишечные антисептики. Хорошо помогает от поноса у кормящей мамы Нифуроксазид. Перед применением, кроме назначения врача, требуется ознакомиться с инструкцией. Таблетки принимают по 2 штуки, растягивают на 3 приёма в сутки. Использование лекарства разрешено при грудном вскармливании.
При кишечных расстройствах рекомендуется выпить пребиотики или эубиотики. Лекарства направлены на восстановление микрофлоры пищеварительного органа. Для устранения и выведения токсинов используют Смекту, активированный уголь и другие сорбирующие лекарства.
Приём Доксициклина и Левомицитина беременным и мамам после родов категорически запрещен. Использование таких антибиотиков требуется только после установления диагноза врачом.
Прерывать ли грудное вскармливание
Кормящая мама всегда волнуется за здоровье малыша. Ее беспокоит, можно ли кормить его при поносе. Врачи придерживаются мнения, что лактацию стоит прерывать только в исключительных случаях. В тех, когда состояние матери очень тяжелое.
Малышу понос, вызванный кишечной инфекцией, неопасен. Энтеробактерии не передаются через грудное молоко. При пищевом отравлении тоже можно кормить. Врач может порекомендовать кратковременное отлучение ребенка от груди, если причина диареи вирусное заболевание. Грудное вскармливание может быть продолжено через несколько дней.
Продукты, вызывающие понос у грудничка
Грудной малыш имеет хрупкую и не до конца сбалансированную систему, которая может отреагировать расстройством кишечника на любое нарушение питания или ухода. Пищевой фактор — частая причина диареи у младенцев. Вызывать понос может избыточное количество пищевых веществ в молоке, большой объем порций, неправильный баланс важных веществ.
Избежать проблем поможет диета кормящей матери. В ее рационе, особенно в первые полгода, должны отсутствовать следующие вредные продукты:
- рыбные и мясные бульоны на первой воде;
- сосиски, копченые изделия, колбаса;
- манная каша, пирожные, шоколад и другие рафинированные углеводы;
- майонез, соусы, кетчуп;
- виноград;
- помидоры, капуста, бобовые, огурцы;
- цельное молоко, употребляемое в объеме более 500 мл. в сутки.
Пищевыми аллергенами являются цитрусовые фрукты, клубника, красная рыба, шоколад, все виды морепродуктов, икра, малина.
Чем опасна диарея при ГВ
Понос в период лактации, прежде всего, опасен самой женщине. У нее не хватает сил, чтобы ухаживать за младенцем. Слабость — следствие диареи, ее опасность. Вторая угроза, которую несет в себе понос, это нарушение лактации.
К снижению выработки молока приводят:
- плохой сон;
- стресс;
- отсутствие аппетита;
- неполноценное питание.
Главная опасность — обезвоживание женского организма. Вместе с водой он теряет питательные вещества, витамины, микроэлементы. Это сказывается на общем самочувствии женщины в период ГВ.
Профилактика
Избежать проблем с кишечником при грудном вскармливании несложно. Для профилактики диареи во время лактации нужно придерживаться простых правил:
- рыбу, мясо, яйца перед приготовлением мыть, подвергать термической обработке;
- читать на упаковке продукта дату изготовления и срок годности;
- хранить в холодильнике скоропортящиеся продукты;
- фрукты перед употреблением мыть.
Женщины в период лактации должны избегать стрессов, поддерживать чистоту в доме, питаться качественными продуктами.
Что делать с поносом у мамы при грудном вскармливании и можно ли лечить левомицетином
Почти всегда между поносом кормящей матери и поносом вскармливаемого грудью ребенка можно поставить знак равенства. Уравнение выглядит примерно так: понос у мамы*неизвестные = понос у ребенка. Осталось только решить уравнение — выявить неизвестные, спровоцировавшие расстройство желудка и лечить понос подручными средствами. Одно из таких широко известных средств — левомицетин. А можно ли его при кормлении грудью, что делать, если у кормящей матери понос и неопасно ли давать грудь ребенку?
Что такое понос?
Понос, официально диарея — такое состояние, при котором жидкий стул случается более 2–3-х раз в сутки или жидкий, кашицеобразный стул калового вида с суточным объемом испражнений более 250 мл в сутки. Зачастую понос и рвота — защитная реакция организма на токсины, попавшие в желудочно-кишечный тракт.
Диарея сопровождается экстренными позывами к опорожнению, а иногда и недержанием анального сфинктера. Частые спутники поноса — метеоризм (чрезмерное образование газов), спастические боли в животе, тошнота и рвота.
Причины диареи
Чтобы понять, можно ли кормить грудью ребенка и чем лечить диарею в домашних условиях, необходимо разобраться в причинах, ее вызвавших. Нельзя заниматься самолечением, а если возник внезапный понос при грудном вскармливании — желательно прекратить кормить грудью до выяснения причин, в следующих случаях:
- при сильной боли в животе;
- если у вас подозрение на сильное пищевое отравление;
- если поднялась температура тела свыше 38 °C;
- если спустя какое-то время после появления диареи и рвоты возникла мышечная слабость, тяжесть в поднятии век, затрудненное дыхание и глотание;
- жидкий стул с выделением слизи, обильный водянистый или кровавый длится более двух суток;
- если сильная диарея сразу у нескольких членов семьи;
- если имеются признаки обезвоживания — впадение глаз, сухость слизистых оболочек, темная моча или вовсе отсутствие мочеиспускания;
- появилась сыпь на теле или опухли и отекли суставы.
Диарея, тошнота и рвота с повышенной температурой, болью в животе обычно свидетельствуют о пищевом отравлении или инфекционном заражении. В случае с бактериальной инфекцией, распространенные возбудители которой — сальмонеллы, шигеллы и другие болезнетворные микробы, каловые испражнения очень жидкие, водянистые и пенистые, приобретают зеленый оттенок и зловонный запах, содержат слизь, кровь и даже гной. Живут эти бактерии в воде, пище, каловых массах здорового носителя инфекции, а так же могут переноситься мухами.
Избавиться от них можно с помощью тепловой обработки продуктов и соблюдая правила личной гигиены. Если к симптомам кишечной инфекции присоединилась розоватая сыпь, особенно на животе, то это может быть брюшной тиф, и обращение за медицинской помощью должно быть незамедлительным.Реже признаки, схожие с инфекционным кишечным заболеванием, проявляются при таких заболеваниях, как почечная колика, холецистит, аппендицит, панкреатит и др.
Поэтому при перечисленных выше симптомах опасно самостоятельно ставить диагноз из-за их схожести при различных причинах возникновения.
Самодиагностика оправдана лишь в тех случаях, когда вы на 100% уверены, что сегодняшняя диарея — последствие легкого отравления вчерашней не совсем свежей пищей или несовместимости продуктов, а не приступ аппендицита.
Другие причины, вызывающие понос у кормящей мамы и при которых можно не обращаться за медицинской помощью, это затруднения пищеварительной системы в переваривании какого-либо продукта и несовместимость продуктов. Такая диарея появляется после употребления в пищу «неудобного» продукта и быстро проходит. Чаще всего таким продуктом является молоко — у взрослого человека снижена способность к перевариванию лактозы — молочного сахара, и при употреблении его кормящей мамой в объеме более 250–300 мл, а особенно в сочетании с трудноперевариваемыми сырыми овощами, фруктами, жирами в кишечнике запускаются бродильные процессы.
В итоге — диарея, повышенное газообразование и болезненные явления в животе. Также человеческая пищеварительная система не способна усвоить такой углевод, как сорбитол. Его добавляют в продукты питания в качестве заменителя сахара. Рвота при непереносимости и несовместимости продуктов питания обычно не встречается. Кормить ребенка грудным молоком в этих случаях можно и нужно, но его организм, скорее всего, отреагирует также, как и у кормящей матери.
Еще одна распространенная причина, когда наблюдается понос при грудном вскармливании — синдром раздраженного кишечника. Такой диагноз может поставить только врач, исключив все остальные причины кишечного расстройства. Так как никакое обследование не выявляет нарушений в структуре и работе органов пищеварительной системы, то наиболее вероятные причины такого состояния — стресс, переутомление, наследственность, несбалансированность кишечной микрофлоры, индивидуальная реакция организма на определенный вид пищи.
При этом синдроме в животе появляются периодические боли, которые полностью проходят после дефекации. Стул при синдроме раздраженного кишечника носит чередующийся характер либо поноса, либо наоборот, запора. Грудное вскармливание в этом случае продолжать можно без вреда для ребенка, но заняться поиском и устранением причин синдрома также необходимо.
В чем опасность поноса для кормящей матери и ребенка
В первую очередь опасность длительного или сильного поноса заключена в обезвоживании и истощении организма, что не может не сказаться на вскармливаемом грудью ребенке. Постепенно снижается выработка молока из-за недостаточного объема жидкости.
Причем в случае инфекционной диареи, тяжелая степень обезвоживания с потерей жидкости через понос и рвоту наступает достаточно быстро, буквально на вторые сутки.
При обезвоживании нарушается работа всех внутренних органов, страдает сердечно-сосудистая система. Плюс ко всему общая интоксикация организма ядами, которые выделяются в процессе своей жизнедеятельности патогенными микробами. Токсины проникают в грудное молоко, и малыш на грудном вскармливании испытывает такое же болезненное состояние отравленного организма, как и его мама.
Общая интоксикация также присуща, когда диарея вызвана сильным отравлением испорченной едой. Симптомы интоксикации — головная боль, ноющие боли в мышцах и суставах, ломота в костях, повышенная температура тела, аритмия. Кроме того, та пища, которую кушает кормящая мама во время расстройства желудка, ускоренно эвакуируется из кишечника, не успевая перевариться.В итоге в кровь не поступают необходимые питательные вещества, витамины и минералы. Соответственно, помимо истощения кормящей матери, обедняется и состав молока, теряя не обходимую ребенку пищевую ценность. И если вы заметили во время поноса, что ребенок ведет себя как-то необычно, у него открылась рвота и понос, то с грудным вскармливанием лучше повременить до снятия интоксикации.
Левомицетин в лечении поноса у кормящей мамы
Левомицетин в России отнесен к группе важнейших и жизненно необходимых лекарственных средств. Раньше левомицетин широко выписывался и при респираторных заболеваниях, гордо носящих собирательное название «ангина», и при поносах, и любых других заболеваниях, смахивающих на бактериальные инфекции. Не удивительно, что многие держат левомицетин в своей домашней аптечке и по старинке считают его «лекарством от всего».
В какой-то степени это верно в отношении бактериальных инфекций, но в настоящее время лечение левомицетином назначается лишь в крайне исключительных случаях, когда другие антибиотики бессильны. Связано это с высокой токсичностью левомицетина и серьезными побочными эффектами. В Европе данный препарат отпускается только по рецепту.
Самое грозное осложнение после его бесконтрольного применения «внутрь» — необратимая апластическая анемия — тяжелое расстройство процесса кроветворения в костном мозге. Лечится такая анемия пересадкой донорского костного мозга, а при отсутствии оного проводится паллиативная терапия, направленная на поддержание более-менее приемлемого качества жизни на фоне протекающего заболевания.
При грудном вскармливании прием левомицетина строго противопоказан, так как препарат преодолевает гематомолочный барьер грудных желез и проникает в грудное молоко. Даже если вы прервете грудное вскармливание, прием левомицетина при поносе имеет смысл только при наличии острой кишечной инфекции. Например, когда причина поноса — сальмонеллез, брюшной тиф, дизентерия и тому подобное. А если у кормящей мамы банальное несварение из-за употребления в пищу несовместимых продуктов, то ничего, кроме вреда, такой неоправданный прием левомицетина не принесет.
Чем и как лечить понос кормящей маме?
Если подтверждено наличие кишечной инфекции, то антибактериальную терапию, совместимую с грудным вскармливанием, должен подбирать врач. При тяжелом течении заболевания и сильных пищевых отравлениях от кормления грудью временно придется отказаться.
Применение препаратов, останавливающих моторику кишечника в этих случаях, например, лоперамида, опасно из-за невозможности выведения из организма токсинов, болезнетворных бактерий и продуктов их жизнедеятельности. Если понос носит не бактериальный характер, то в лечении применение лекарственных средств чаще всего не требуется.
Во всех случаях поноса для успешного излечения обязательным является поступление достаточного количества воды с растворенными минеральными солями.
В аптеках можно найти специальные смеси для приготовления таких растворов, которые желательно иметь в домашней аптечке. Если таковых нет под рукой, то возможно приготовление такого: на 1 л воды 1 чайная ложка соли и 4–6 ч.л. сахара. Пить нужно после каждого эпизода поноса и рвоты по 250–350 мл. Когда мучает тошнота, то пить постепенно, маленькими глотками.
Нужно ограничить себя в приеме пищи и соблюдать диету. Оптимальной едой при поносе является вареный рис, запеченные бананы и яблоки, сухари. После улучшения состояния набрасываться на еду нельзя, а начинать постепенно с нежирной, вареной или приготовленной на пару пищи. Для восстановления кишечной микрофлоры после устранения диареи спустя 1–1,5 недели рекомендуется пить кисломолочные напитки.
Ускоряет излечение прием пробиотиков и пребиотиков для нормализации кишечной микрофлоры. Для связывания лишней жидкости и токсинов в кишечном тракте можно принимать энтеросорбенты. Такое же лечение показано и при поносах, спровоцированных вирусными инфекциями, антибиотикотерапия при которых бесполезна.
Итак, кормить ребенка грудью при поносе у матери в большинстве случаев можно и нужно, если нет признаков интоксикации. Для лечения редко требуются лекарственные средства, особенно такие, как противопоказанный при лактации левомицетин. Не нужно пытаться остановить диарею, ведь она является защитной реакцией организма. В тяжелых случаях и когда причины поноса неизвестны, обязательно покажитесь врачу!
Рекомендуется к ознакомлению:
Загрузка…
6 советов по грудному вскармливанию при пищевом отравлении
Фото Дэйва КлаббаМы ездили на Пхукет, Таиланд, когда ребенку было 7 месяцев, и, к сожалению, в той поездке мне удалось подхватить пищевое отравление от еды или воды, которую мы где-то ели или пили. Я сузил список до двух мест, в которых я ел, но, как это часто бывает, было трудно сказать наверняка, откуда именно пришло отравление. Пищевое отравление во время ухода за 7-месячным ребенком представляло три основных проблемы с точки зрения грудного вскармливания: две из которых прошли быстро, а другая, казалось бы, имела несколько более долгосрочные последствия.
Задача № 1:
Первой задачей было выяснить, могу ли я передать инфекцию ребенку через грудное молоко. Некоторые знающие люди могут подумать, что это звучит безумно, но для меня я знал, что очень много других вирусов и веществ, которые принимает мать (лекарства, алкоголь и т. Д.), Могут передаваться через грудное молоко, поэтому я хотел быть уверенным. что я не передам ребенку вредную инфекцию. Что касается пищевого отравления, то хуже, чем иметь собственные ужасные симптомы, было бы наблюдать, как ваш ребенок страдает от этих ужасных симптомов.Оказывается, кормление грудью после пищевого отравления в большинстве случаев нормально. Я нашел эту статью о келлимом о грудном вскармливании во время болезни как полезную. Дополнительная полезная информация от CDC о грудном вскармливании при болезнях пищевого и водного происхождения, таких как диарея путешественников.
Что говорят эксперты:
Кормящую мать с диареей, предположительно вызванной источниками пищи или воды, следует поощрять к увеличению частоты грудного вскармливания при одновременном значительном увеличении потребления жидкости… Организмы, вызывающие диарею путешественников, не проникают через грудное молоко.Использование солей для пероральной регидратации кормящими матерями и их детьми полностью совместимо с грудным вскармливанием. Кормящим матерям следует внимательно проверять этикетки на безрецептурных противодиарейных препаратах, чтобы избежать использования соединений субсалицилата висмута, которые могут привести к передаче салицилата ребенку через грудное молоко … Большинство экспертов рассматривают возможность краткосрочного использования азитромицина [антибиотика] совместим с грудным вскармливанием.
Центры по контролю и профилактике заболеваний
Пока симптомы ограничиваются желудочно-кишечным трактом (рвота, диарея, спазмы желудка), грудное вскармливание следует продолжать без перерыва, так как это не представляет опасности для ребенка.
Kellymom.com
Задание № 2:
Вторая задача заключалась в том, чтобы пережить 2–3 дня, когда я чувствовал себя очень плохо — первые 24 часа были наихудшими. Не вдаваясь в лишнюю нежелательную информацию, я едва мог добраться до ванной, не выходил из гостиничного номера по крайней мере 36 часов, не мог много пить и мог есть только сухие, простые крекеры.
Излишне говорить, что заботиться о плачущем, корчащем, голодном ребенке было непросто.У меня почти не было сил, чтобы поднять стакан с водой, не говоря уже о том, чтобы поднять ребенка, чтобы покормить ее, а когда она плакала, было так трудно сохранять терпение. Неинтересно пытаться заботиться о ребенке, когда ты едва можешь позаботиться о себе, но мы это сделали, потому что альтернативы нет! Я действительно думаю, что она почувствовала, что что-то не так, и была для нас спокойнее.
Задание № 3:
3. Третьей проблемой было влияние на количество грудного вскармливания, о котором я не знала до тех пор, пока это не произошло.Обычно ее наиболее сытным кормлением грудью было первое утро, когда мы просыпались, а затем каждое кормление в конце дня было немного меньше, чем. В первое утро после того, как я проснулся всю ночь с симптомами пищевого отравления, я мог сказать, что моя грудь была не такой полной, как обычно в это время утром, после того, как я не кормила ее в течение примерно 9 часов.
Я едва могла поднять ребенка и решила не кормить ее грудью в то утро, поэтому попросила своего партнера накормить ее твердым завтраком раньше, чем обычно.Я знал, что потерял много жидкости из-за диареи и потоотделения, а также из-за того, что не мог поддерживать свой обычный объем потребления воды. И я знала, что обезвоживание может пагубно сказаться на грудном вскармливании.
Я подумал, что к следующему дню я буду лучше гидратирован, и количество молока вернется к норме. Хотя я пил несколько солей для пероральной регидратации в своей воде, я, к сожалению, не смог выпить столько жидкости в тот первый день, как я надеялся, и я все еще был очень обезвожен.
На второй день после пищевого отравления я снова проснулась с не такой полной грудью, как обычно бывает с утра. На этот раз я был достаточно силен, чтобы держать ребенка, и я покормил ее, но я знал, что этого будет недостаточно, чтобы насытить ее, и поэтому сразу после этого я дал ей немного твердой пищи (тогда как обычно мы ждем час или два, пока она не станет твердой. еда завтрак ‘).
То же самое произошло на третье утро. И к четвертому утру я начал задаваться вопросом, не вошли ли мы в «новую норму», когда мое тело по утрам вырабатывало меньше, чем обычно, а не потому, что я болел.
После восстановления…
К сожалению, мое «нормальное» количество молока и чувство полноты в груди так и не вернулись после того приступа пищевого отравления, даже два месяца спустя, когда я пишу это.
Итак, если бы ребенку было еще меньше 6 месяцев и он кормил исключительно грудью, весь этот сценарий был бы намного более сложным и напряженным, но нам повезло в выборе времени, поскольку она уже привыкла к твердой пище и делала это всего лишь больше месяца.Поэтому было легко добавить больше твердых веществ, чтобы компенсировать уменьшенное количество грудного молока. Если бы мы не смогли добавить больше твердой пищи, мы бы больше боролись, так как она бы больше проголодалась и плакала. В этом случае было бы хорошо иметь возможность использовать некоторое количество ранее сцеженного молока, хранящегося в холодильнике или морозильнике, однако, когда вы путешествуете, у вас может не быть доступа к помпе, холодильнику или морозильной камере или средствам для стерилизации. все необходимое оборудование для сцеживания молока.
Медицинский совет в этом случае — увеличить частоту кормлений грудью и увеличить потребление жидкости. Однако из-за того, что я был очень болен и не мог даже поднять или с трудом поднять ребенка, я не уверен, что это сработает в любой ситуации. Если ваш ребенок еще не употребляет твердую пищу и / или не привык пить молоко или смесь из бутылочки, пищевое отравление потенциально может стать проблемой для вас в поездках, чтобы подумать о том, как вы можете гарантировать, что ребенок получает достаточно еды.
6 практических советов по грудному вскармливанию при пищевом отравлении…
- старайтесь избегать или минимизировать потребление продуктов, которые, как известно, увеличивают вероятность заражения пищевым отравлением (например, моллюски, сырые продукты, такие как салаты, непастеризованные молочные продукты, кубики льда, мясо не полностью приготовленное) и есть в местах, которые выглядят занятыми и / или о них хорошо отзываются многие другие;
- носите с собой запас солей для пероральной регидратации, когда вы путешествуете, чтобы ускорить регидратацию; №
- имеют запас противодиарейных средств лоперамида (имодиума), которые считаются совместимыми и безопасными при грудном вскармливании;
- часто мойте руки — после посещения туалета и перед тем, как прикасаться к ребенку — чтобы минимизировать риск передачи микробов;
- постарайтесь потреблять как можно больше воды, даже если вам этого не хочется и ее трудно проглотить: вам нужны жидкости для регидратации собственного тела, чтобы вы могли продолжать производить молоко для ребенка;
- Если вы чувствуете, что у вас уменьшилось количество молока, как у меня, увеличьте частоту кормлений, чтобы ваше тело получило сигнал продолжать производить больше для ребенка (в соответствии с механизмами предложения и спроса организма при производстве грудного молока) .
Желаем вам безопасных и здоровых путешествий без болезней пищевого или водного происхождения!
Безопасно ли кормить грудью при пищевом отравлении? — Кормящий ангел
Бывали ли вы болезнь и беспокоитесь, что она может повлиять на вашего кормящего ребенка? Хотя легко почувствовать себя хорошо по поводу своего выбора кормить грудью — вы приносите жертву, чтобы обеспечить своего ребенка лучшими питательными веществами, — также легко забеспокоиться. Если у вас пищевое отравление и вы беспокоитесь о том, как оно может непреднамеренно передать бактерии или вирусы новому члену вашей семьи, мы провели исследование, чтобы понять, что вам следует делать.
Это безопасно?
Ответ простой — да, кормить грудью при пищевом отравлении безопасно. На самом деле, очень редко приходится прекращать кормить ребенка грудью, но мы вернемся к этим случаям позже. Некоторые матери считают, что молокоотсос и слить молоко так, чтобы это не повлияло на ребенка, — это не так. Вам не нужно давать детскую смесь — вы можете и должны продолжать кормить грудью в обычном режиме с помощью отравления.
Пищевое отравление 101
Пищевое отравление является результатом вредоносных вирусов или бактерий, часто возникающих в результате антисанитарного обращения с пищевыми продуктами, или естественных бактерий на продуктах, которые не были тщательно вымыты или приготовлены.Симптомы включают тошноту, рвоту, диарею, боль в животе и лихорадку. Поскольку пищевое отравление ограничивается вашей желудочно-кишечной системой, оно не повлияет на ваше грудное молоко или здоровье вашего ребенка . На самом деле, кормление может быть даже более важным, когда вы чувствуете себя плохо. Грудное молоко содержит антитела, которые помогают защитить вашего ребенка от инфекций. Всемирная организация здравоохранения даже объявила, что грудное молоко снижает младенческую смертность, предотвращая многие детские болезни и позволяя детям быстрее выздоравливать, если они действительно заболеют.
Кормление грудью во время болезни
Если вы чувствуете себя несчастным, есть несколько уловок, которые помогут вам легче кормить грудью. Вы можете держать ребенка в кровати с собой. Когда ребенку нужно кормить грудью, его гораздо легче прижать к себе и позволить ему сосать. Если вам неудобно спать рядом с младенцем в постели, обратитесь за помощью. Партнер, хороший друг или даже старшие дети могут разделить бремя, когда вы больны. Попросите их привести вашего ребенка на кормление, а затем заберите его, когда закончите, чтобы вы могли больше отдыхать.
Лечение пищевых отравлений
Помимо привыкания к неудобному процессу грудного вскармливания во время болезни, есть несколько быстрых шагов, которые вы можете предпринять, чтобы облегчить симптомы пищевого отравления. Во-первых, знайте, что пищевое отравление обычно длится от нескольких часов до восьми дней. Только один штамм, гепатит А, гарантированно сохраняется дольше — до 28 дней. Хотя симптомы обычно проходят сами по себе, в редких случаях ситуация может усугубиться. Обратитесь к врачу, если ваши симптомы не улучшатся в течение обычного периода времени.
Гидрат
Скорее всего, вы теряете воду из-за рвоты или диареи, но также и из-за выработки грудного молока. Кормящим матерям особенно важно избегать обезвоживания. Если вы можете проглотить его, спортивный напиток с электролитами, такой как Powerade или Gatorade, может помочь вам восстановить некоторые из этих потерянных питательных веществ в дополнение к восполнению жидкости вашего тела. Если вы не чувствуете неоновые напитки, вы также можете попробовать соли или таблетки для пероральной регидратации.
Ешьте просто
Может потребоваться изменить вашу обычную диету при грудном вскармливании.Соблюдайте простую, мягкую диету, чтобы не ухудшить работу пищеварительного тракта. Хорошо работает диета BRAT, используемая при желудочном гриппе: бананы, рис, яблочное пюре и тосты. Есть варианты BRAT, в которые добавляют йогурт или чай . Выбирайте то, что вам удобно. Обязательно избегайте острой или сильно приправленной пищи, даже сразу после выздоровления, поскольку вашему организму может потребоваться некоторое время, чтобы привыкнуть к обычной пище.
Антибиотики
Если вы ходили к врачу, велика вероятность, что вам пропишут антибиотики.Большинство антибиотиков безвредны, и кормить грудью во время их приема безопасно. Доказано, что определенные антибиотики безвредны для грудных детей, хотя есть вероятность, что они могут вызвать у вашего ребенка легкий дискомфорт или диарею. Каждый младенец реагирует по-разному, но не было зарегистрировано никаких долговременных вредных эффектов. Вы все равно должны напоминать своему врачу, что кормите грудью, прежде чем выписывать какие-либо рецепты, на всякий случай.
Когда не кормить грудью
Вам также может быть интересно, есть ли случаи, когда вам определенно не следует кормить грудью.И Центр по контролю за заболеваниями, и Американская академия педиатрии опубликовали списки лекарств и болезней, оказавших неблагоприятное воздействие на младенцев. В случае сомнений проконсультируйтесь с врачом.
Предотвращение пищевых отравлений
Пищевое отравление невозможно полностью избежать, но есть меры, которые вы можете предпринять, чтобы уменьшить свои шансы на повторную встречу с этим неудобным заболеванием. Регулярное мытье рук до и после еды — простой способ снизить риск пищевого отравления.Работники общественного питания также могут передавать вирус; следите за своими источниками пищи, особенно во время путешествий. Природные бактерии также могут вызывать пищевое отравление. Важно тщательно мыть все свежие фрукты и овощи и следить за тем, чтобы пища была полностью приготовлена. Сырое мясо и морепродукты, недоваренная птица, непастеризованное молоко и йогурт — все это распространенные источники вредных бактерий.
Помните: если у вас пищевое отравление, вы можете и должны продолжать грудное вскармливание. Ваш ребенок получит пользу от антител, содержащихся в грудном молоке, что предотвращает многие распространенные детские болезни.Пока выздоравливаете, не забудьте набрать:
- Сохраняйте водный баланс, возможно, с помощью солей или таблеток для пероральной регидратации
- Ешьте просто, используя диету BRAT
- Дважды проверьте безопасность любых антибиотиков
Желаю вам здорового выздоровления.
(Размещено с разрешения MaternityGlow)
Размещено Blackbelt Commerce в
Грудное вскармливание и гастроэнтерит | Австралийская ассоциация грудного вскармливания
Может ли мать кормить грудью, когда она нездорова?
Существует очень мало материнских болезней, при которых мать должна прекратить грудное вскармливание.Публикация Всемирной организации здравоохранения «Приемлемые медицинские причины для использования заменителей грудного молока» охватывает несколько медицинских причин, по которым ребенка нельзя кормить грудным молоком матери.
В других ситуациях, когда у матери есть какая-либо инфекция, кормление грудью можно и нужно продолжать. Многие иммунные защитные факторы в грудном молоке (включая антитела, лейкоциты и т. Д.) Помогают защитить ребенка от инфекции. Когда мать подвергается воздействию инфекции, ее иммунная система вырабатывает антитела для борьбы с инфекцией.Затем она передаст эти антитела своему ребенку через грудное молоко. Это снизит вероятность того, что ее ребенок заболеет. Кормящие матери часто приятно удивляются тому, что их малыш не болеет, даже если остальная часть семьи болеет. Это потому, что грудное вскармливание защищает ребенка.
Однако, если ребенок заболеет, болезнь будет менее серьезной, чем если бы ребенок не находился на грудном вскармливании. 1
Что такое гастроэнтерит?
Гастроэнтерит — инфекция желудочно-кишечного тракта.Это одно из самых распространенных заболеваний у младенцев и детей. Симптомы — диарея и рвота.
В Австралии около 50% посещений терапевта детьми в возрасте до 6 лет связаны с гастроэнтеритом. 2 Из всех госпитализаций по поводу инфекций в Австралии наиболее частой причиной являются желудочно-кишечные инфекции. 3
Нормальная дефекация у ребенка, находящегося на грудном вскармливании
Нормальная дефекация у ребенка, находящегося на грудном вскармливании, иногда ошибочно принимается за диарею взрослыми, не знакомыми с младенцами на грудном вскармливании.
Для детей, вскармливаемых исключительно грудью, частые испражнения кишечника горчично-желтого (иногда зеленого цвета) — это нормально. У детей, находящихся на исключительно грудном вскармливании, дефекация часто бывает жидкой с добавлением небольшого количества творога. Запах кишечника ребенка, находящегося на грудном вскармливании, часто бывает слабым из-за присутствия в грудном молоке вещества (бифидного фактора), которое поддерживает рост полезных бактерий в кишечнике ребенка. Частые мягкие движения кишечника показывают, что маленький ребенок получает достаточно грудного молока.
Дети старше 6 недель различаются по частоте испражнений.У некоторых все еще наблюдается частая ежедневная дефекация, в то время как у других детей дефекация происходит каждые 7–14 дней. 4,5 Какой бы периодичностью ни был ребенок в возрасте старше 6 недель, если испражнения мягкие и легко проходят, это обычно нормально.
Грудное вскармливание защищает от гастроэнтерита
Поддержка, которую грудное молоко оказывает иммунной системе ребенка, недоступна для детей, вскармливаемых детской смесью. По этой причине у детей, находящихся на грудном вскармливании, в четыре раза меньше вероятность развития диареи, связанной с гастроэнтеритом, чем у детей, находящихся на искусственном вскармливании. 6 Если у ребенка, находящегося на грудном вскармливании, действительно возникает гастроэнтерит, продолжительность, как правило, короче и менее серьезна, чем у ребенка, вскармливаемого смесью. 1
Если у ребенка гастроэнтерит, важно продолжать кормить грудью
Если ребенок плохо себя чувствует, важно обратиться за медицинской помощью. Вы можете найти следующую ссылку на веб-сайте Королевской детской больницы: https://www.rch.org.au/kidsinfo/fact_sheets/Gastroenteritis_gastro/
Грудное вскармливание помогает предотвратить гастроэнтерит, а также помогает ребенку выздороветь.Частое кормление грудью поможет восполнить любую потерю жидкости при диарее или рвоте. Продолжительность кормления грудью не имеет значения. Следуйте за своим ребенком и позволяйте ему кормить грудью так часто и столько, сколько он хочет. Грудное молоко также будет обеспечивать организм необходимыми питательными веществами, которые легко усваиваются ребенком.
Если у матери гастроэнтерит
Когда мать нездорова, важно обратиться к врачу. Ей нужно как можно больше отдыхать, оставлять домашние дела другим, соблюдать личную гигиену и пить.Следующая ссылка может оказаться полезной на веб-сайте правительства штата Новый Южный Уэльс: http://www.health.nsw.gov.au/Infectious/factsheets/Pages/Viral-Gastroenteritis.aspx
Для получения дополнительной информации
Вы можете найдите наш буклет Грудное вскармливание: диета, упражнения, секс и многое другое полезно . Содержит несколько советов по сохранению здоровья. Его можно приобрести в магазине Австралийской ассоциации грудного вскармливания.
Список литературы
- Lamberti, L., Фишер Уокер, К., Нойман, А., Виктора, К., Блэк, Р. 2011, Грудное вскармливание и риск заболеваемости и смертности от диареи. BMC Public Health 11 (Приложение 3), S15.
- Галати, Дж., Харсли, С., Ричмонд, П., Карлин, Дж. 2006, Бремя заболеваний, связанных с ротавирусом, среди детей младшего возраста в системе здравоохранения Австралии. Aust NZ J Public Health 30 (5), 416-412.
- Австралийский институт здравоохранения и социального обеспечения 2010, Здоровье Австралии 2010. AIHW, Канберра.
- Eggermont, E 2004, Преходящие, нечастые испражнения у детей, вскармливаемых исключительно грудью. Eur J Pediatr 163 (10), 632-633.
- Чоу, Ю., Ли, Дж., Мун, К., Хванд, Дж., Сео, Дж. 2004, Редкие испражнения у младенцев, находящихся на исключительно грудном вскармливании. Eur J Pediatr 163 (10), 630-631.
- Куигли, М.А., Камберленд, П., Кауден, Дж., Родригес, Л. 2006, Насколько защищает грудное вскармливание от диарейных заболеваний в младенчестве в Англии 1990-х? Исследование случай-контроль. Arch Dis Child 91 (3), 245-250.
© Австралийская ассоциация грудного вскармливания Август 2017 г.
Информация на этом веб-сайте не заменяет рекомендации вашего поставщика медицинских услуг.
Совет четверга: гастроэнтерит? Продолжайте кормить грудью, так как это защищает вашего ребенка | La Leche League Canada
Вспышки гастроэнтерита не редкость в ситуациях, когда большое количество людей живет или взаимодействует в непосредственной близости.Они регулярно происходят в центрах ухода за престарелыми (особенно зимой), детских садах, центрах экстренной эвакуации и беженцах. Вирусный гастроэнтерит вызывает рвоту, тошноту и диарею и легко передается от человека к человеку. У здоровых взрослых это самоизлечивающаяся инфекция от легкой до средней степени тяжести, но она может вызывать тяжелые заболевания у пожилых людей, детей с ослабленным иммунитетом и маленьких детей. Мы давно знаем, что младенцы, находящиеся на грудном вскармливании, гораздо реже попадут в больницу с инфекциями вирусного гастроэнтерита, но только недавно мы начали понимать, почему.
Матери могут заболеть вирусным гастроэнтеритом, и их дети подвергаются риску заразиться от них. В исследовании Си Цзян и других, опубликованном в 2015 году, изучалось, как грудное молоко блокирует передачу норовирусов (наиболее частую причину вирусного гастроэнтерита). В своем исследовании они проверили образцы грудного молока на наличие группы антигенов, которые связывают норовирус, так что он не может заразить организм. Большинство образцов грудного молока, взятых у здоровых женщин, содержали эту группу антигенов.Молоко этих матерей, продуцирующих антиген, препятствовало связыванию норовируса (NV) с образцами слюны. Исследователи заявили, что «… антигены присутствовали в материнском молоке и несут ответственность за блокирование связывания NV с рецепторами и, следовательно, могут быть рецепторами-ловушками, которые защищают грудных младенцев от инфекции NV». и «В заключение, грудное молоко может играть важную роль в иммунной защите грудных детей от NV»
В отношении ротавируса, который поражает детей больше, чем взрослых, одно исследование пришло к выводу, что «наше исследование дополняет доказательства одновременного защитного эффекта грудного вскармливания против ротавирусной инфекции у младенцев, особенно у детей в возрасте 6 месяцев и младше».Грудное вскармливание важно для уменьшения гастроэнтерита, связанного с ротавирусом, у младенцев, прежде чем можно будет ввести вакцинацию »
Если у матери гастроэнтерит:
Если вы заболели гастроэнтеритом, вы можете и должны продолжать кормить ребенка грудью. Несмотря на то, что вы больны, ваше молоко обеспечивает ребенку защиту от вируса. Специального лечения вирусного гастроэнтерита, кроме отдыха и большого количества жидкости, не существует. Большинство людей выздоравливают без осложнений.Людям с рвотой или диареей следует:
• Отдыхайте дома и не ходите на работу и не ходите в места, где собираются другие.
• Не готовьте еду для других и не ухаживайте за детьми или пожилыми людьми. Единственное исключение из этого правила — продолжать кормить ребенка грудью. Эти меры предосторожности следует продолжать до 48 часов после прекращения диареи или рвоты.
• Тщательно вымойте руки проточной водой с мылом в течение 10 секунд после посещения туалета.
• Пейте много прозрачных жидкостей, например, сока или безалкогольных напитков, разведенных из 1 части на 4 части воды, чтобы предотвратить обезвоживание.Избегайте неразбавленных фруктовых соков и безалкогольных напитков, так как они могут усилить обезвоживание и диарею. Напитки для регидратации, заменяющие жидкости и соли для регидратации, можно приобрести в аптеке. В тяжелых случаях обезвоживания может потребоваться внутривенное введение жидкости. Информацию о совместимости регидратационных солей и грудном вскармливании можно найти ЗДЕСЬ
.• В случае серьезных симптомов обратиться к врачу
• Инкубационный период норовируса составляет от 12 до 48 часов. Те, кто уже болен, должны ограничить свое взаимодействие с другими, чтобы избежать передачи вируса, который обычно активен в течение 24-60 часов.
Если у ребенка гастроэнтерит (норовирус или ротавирус)
Важно продолжать грудное вскармливание, так как ваше молоко помогает ребенку выздороветь. Правило кормления младенцев и детей, страдающих рвотой и диареей, — кормить прозрачными жидкостями; В таких случаях грудное молоко считается прозрачной жидкостью. Частое кормление грудью поможет восполнить потерю жидкости из-за диареи или рвоты. Продолжительность и время кормления не важны. Следуйте указаниям ребенка и кормите грудью столько, сколько он хочет.Грудное молоко продолжает обеспечивать ребенка необходимыми питательными веществами в форме, которую ребенок легко усваивает, даже когда кажется, что все это извергается или быстро попадает в подгузник.
Младенцы могут очень легко обезвоживаться, особенно в возрасте до шести месяцев. Признаками обезвоживания являются аномальная сонливость, сухость губ и рта, запавшие глаза, отсутствие мочеиспускания и холодные руки и ноги. Поговорите со своим врачом, чтобы обсудить, следует ли вам приводить ребенка на обследование.Если вашему ребенку в больнице требуется внутривенная регидратация, вы можете продолжать кормить грудью столько, сколько хочет ребенок. Более подробную информацию о лечении и лечении детского гастроэнтерита можно найти ЗДЕСЬ
.Для младенцев старшего возраста и детей, которые принимают жидкости, кроме грудного молока, есть несколько интересных новых исследований, направленных на лечение легкого гастроэнтерита с помощью прозрачного сока, а не раствора электролита ЗДЕСЬ
Если у вас есть вопросы или опасения по поводу грудного вскармливания ребенка из-за какой-либо болезни матери или ребенка, позвоните лидеру La Leche League Canada, чтобы обсудить ваши варианты и стратегии.
Пищевое отравление при грудном вскармливании — причины, симптомы и лечение
Вы кормящая мать и страдаете от тошноты и рвоты? Ваши страдания осложняются спазмами в животе? Если вы сказали «да», возможно, вы страдаете от пищевого отравления. Пищевое отравление может негативно сказаться на вашем здоровье, вызывая у вас слабость, пока вы ухаживаете за своим ребенком. Так что пищевое отравление во время кормления грудью требует немедленного внимания. Прочтите наш пост здесь и узнайте о причинах, симптомах, лечении и о том, безопасно ли кормить грудью ребенка, страдающего от пищевого отравления.
Что такое пищевое отравление?
Пищевое отравление означает расстройство желудка и усталость, возникающие из-за употребления зараженной пищи, содержащей токсины и вредные микробы.
Причины пищевого отравления при грудном вскармливании:
Пищевое отравление у кормящих матерей может произойти из-за употребления зараженной пищи, содержащей токсины, вредоносные вирусы и бактерии. Бактерии, такие как кишечная палочка, сальмонелла и листерия, могут вызывать симптомы пищевого отравления.Такие вирусы, как ротавирус, могут вызывать пищевое отравление. Такие паразиты, как лямблии, также могут вызывать расстройство желудка. Кормящие матери также могут страдать от пищевого отравления из-за употребления недостаточно приготовленной или сырой пищи. Поэтому нужно соблюдать осторожность при употреблении морепродуктов, мяса и молочных продуктов в период лактации (1).
[Читать: Безопасно ли есть острую пищу во время кормления грудью ]
Симптомы пищевого отравления при грудном вскармливании:
Какие симптомы пищевого отравления испытывают кормящие матери? Вот список ярких симптомов пищевого отравления у кормящих матерей.
- Кровь в стуле и рвоте
- Общая мышечная слабость и покалывание в руках (2)
[Читать: Безопасно ли кормить грудью при лихорадке ]
Лечение пищевого отравления во время кормления грудью:
Лечение пищевого отравления у кормящих матерей в первую очередь включает излечение от обезвоживания и улучшение самочувствия. Здесь мы перечисляем некоторые эффективные методы лечения пищевых отравлений у кормящих матерей.
1. Увеличьте потребление жидкости:
Увеличение потребления жидкости в значительной степени поможет в лечении обезвоживания.Жидкости увлажняют ваше тело, а также помогают увеличить выработку молока у кормящих матерей. Вы чувствуете себя физически комфортно, чтобы продолжать ухаживать за своим дорогим малышом. Убедитесь, что у вас есть напитки без кофеина для лечения диареи и обезвоживания. Раствор для пероральной регидратации (ПРС) может помочь сбалансировать уровни соли, воды и сахара в вашем организме и восполнить потерю жидкости во время диареи. Если вы страдаете диареей более трех дней, избегайте твердой пищи и молочных продуктов.
[Читать: Лечение обезвоживания при грудном вскармливании ]
2.Антибиотики:
Проконсультируйтесь с хорошим врачом, чтобы он назначил соответствующие антибиотики для лечения симптомов и последствий пищевого отравления во время кормления грудью. Врач может назначить антибиотики, чтобы убить вредные бактерии и другие микробы в желудке и ускорить ваше выздоровление.
3. Госпитализация и внутривенное введение лекарств:
Если вы страдаете хроническим пищевым отравлением, визит в больницу может быть единственным возможным вариантом. Внутривенные жидкости и лекарства могут помочь вам быстро выздороветь.Своевременное лечение также поможет защитить ребенка от любых инфекций (3).
Безопасно ли кормить грудью при пищевом отравлении?
Да, вы можете продолжать кормить своего малыша грудью, даже если у вас рвота, диарея и спазмы в животе. Поскольку бактерии и микробы присутствуют только в желудке, а не в грудном молоке, кормить ребенка грудью безопасно. Если токсины попадают в ваш кровоток, вам необходимо прекратить грудное вскармливание и немедленно обратиться за медицинской помощью (4).
[Читать: Продукты, которых следует избегать при грудном вскармливании ]
Предотвращение пищевого отравления при грудном вскармливании:
Вот несколько способов предотвратить пищевое отравление при грудном вскармливании.
- Мойте руки перед едой.
- Убедитесь, что вы едите гигиенические продукты. Избегайте нездоровой пищи во время кормления ребенка грудью.
- Поддерживайте чистоту своего дома и окружающей среды, чтобы избежать размножения бактерий на кухне (5).
Надеюсь, вы теперь ясно знаете о пищевых отравлениях и уходе за больными.Вы перенесли пищевое отравление, когда кормили малышку? Как вы относились к этому? Поделитесь своим опытом с другими мамами здесь. Оставьте комментарий ниже.
Рекомендуемые статьи:
Международный центр грудного вскармливания | Гастроэнтерит у грудного ребенка
Гастроэнтерит у грудного ребенка
В этой статье конкретно обсуждается инфекция желудочно-кишечного тракта, поскольку это наиболее распространенное острое младенческое заболевание, которое слишком многие врачи и другие медицинские работники настаивают на том, чтобы матери прерывали грудное вскармливание.К сожалению, все возможные острые инфекции у их грудного ребенка или малыша были приведены в качестве причины, по которой матери прекращают или прерывают грудное вскармливание. Упомянутые здесь принципы также применимы к любой острой младенческой инфекции. Следует отметить, что многие заболевания, не вызванные гастроэнтеритом, могут вызывать рвоту и диарею. Типичными являются инфекции вне желудочно-кишечного тракта; например, пневмония. Или другой пример — аппендицит. Если у родителей есть сомнения, что это не «инфекция живота», ребенка следует немедленно показать врачу.
Гастроэнтерит у грудного ребенка (рвота и диарея вследствие инфекции)
Из-за целой системы взаимодействующих иммунных факторов, присутствующих в грудном молоке, исключительно на грудном вскармливании младенцев редко заболевают гастроэнтеритом (инфекция кишечного тракта, обычно вызываемая таким вирусом, как ротавирус, или, реже, бактериями или другими микроорганизмами) . Если у ребенка, находящегося на исключительно грудном вскармливании, действительно возникает гастроэнтерит, он не может быть тяжелым и почти всегда протекает в легкой форме.А лучшее лечение гастроэнтерита — продолжение грудного вскармливания. Иммунные факторы, присутствующие в грудном молоке, не только предотвращают гастроэнтерит, но и помогают вылечить его, а ряд факторов, присутствующих в грудном молоке, способствует заживлению кишечника.
Даже младенцы, находящиеся на частичном грудном вскармливании, относительно невосприимчивы к гастроэнтериту.
Следовательно, первым шагом в лечении гастроэнтерита является продолжение грудного вскармливания так часто, как этого хочет ребенок.Продолжение грудного вскармливания не только поможет вылечить инфекцию, но и поддержит гидратацию ребенка. Если ребенок уже ест, но не хочет есть во время болезни, можно временно прекратить прием других продуктов и продолжить только грудное вскармливание. С другой стороны, если он желает есть пищу, ему следует разрешить есть.
Обычно единственное лечение, необходимое для подавляющего большинства случаев гастроэнтерита, — это грудное вскармливание. Согласно Всемирной организации здравоохранения, стр. 10: «Грудное вскармливание следует продолжать всегда.”
Грудное вскармливание — это больше, чем молоко
Не следует забывать, сколько комфорта и безопасности малыш получает от грудного вскармливания. Это особенно важно, когда ребенок болен и, возможно, плохо себя чувствует. Кроме того, ребенок, который будет кормить грудью, когда он болен, даст родителям некоторое заверение в том, что ребенок не настолько болен, чтобы им нужно было беспокоиться (больше, чем обычно беспокоятся родители). Таким образом, кормление грудью успокаивает и успокаивает малыша; и тот факт, что грудное вскармливание дает ребенку комфорт, успокаивает и успокаивает мать.
Но как бороться со рвотой и диареей?
Если уровень увлажнения ребенка поддерживается грудным вскармливанием, нет необходимости в каком-либо другом лечении.
Единственное другое лечение, которое может понадобиться , с сильным акцентом на «мощь» в более тяжелых случаях (редко у детей, вскармливаемых исключительно грудью), — это раствор для пероральной регидратации. Растворы для пероральной регидратации любого типа необходимы только в том случае, если грудное вскармливание не соответствует потребностям ребенка.Однако некоторые педиатры / семейные врачи рекомендуют специальные решения «при первых признаках гастроэнтерита», что является абсурдной рекомендацией для грудного ребенка или малыша.
Грудное вскармливание само по себе может не соответствовать потребностям ребенка, например, если по какой-либо причине у матери уменьшилось количество молока. В обычной ситуации это происходит только тогда, когда ребенок ест много твердой пищи. Однако, как только ребенок захочет чаще кормить грудью, что, скорее всего, происходит при плохом самочувствии, количество молока возрастет.Стоит также взглянуть на статью о позднем снижении количества молока.
В редких случаях потеря жидкости у младенца / малыша настолько быстрая или обильная, что ребенок становится вялым и не кормит грудью. Жидкости для перорального обезвоживания можно попробовать, но часто ребенок тоже не принимает их. В этом случае родителям следует немедленно обратиться за медицинской помощью для ребенка.
Возможно, вас заинтересует, что растворы для пероральной регидратации были разработаны для стран с ограниченными ресурсами, где высокая стоимость внутривенной регидратации и необходимость госпитализации для ее проведения ложатся тяжелым бременем на ресурсы здравоохранения.Более того, во многих местах с ограниченными ресурсами сложно контролировать состояние гидратации и общее самочувствие ребенка, когда для многих больных младенцев / малышей мало специалистов в области здравоохранения, а лаборатория может быть не такой надежной, как следовало бы. Растворы для пероральной регидратации содержат необходимое количество воды и солей (натрия и калия) для большинства младенцев и были специально созданы таким образом, чтобы литр (или более или менее литр) раствора стоил копейки. Однако компании по производству смесей, всегда ищущие быстрый способ заработать на больных младенцах, теперь продают растворы для пероральной регидратации (и поддерживающие растворы, которые не нужны ребенку, находящемуся на грудном вскармливании) по много долларов за литр.В прошлый раз я смотрел 1 литр раствора электролита для приема внутрь стоил 12 долларов (для смеси воды и соли! Маржа должна быть огромной).
В прошлом, до того, как в игру вошли производители смесей, диарею, особенно связанную с рвотой, лечили частым небольшим количеством жидкости, которую давали ребенку. Плоская газировка (фу) была частой рекомендацией. Некоторые врачи даже рекомендовали чередовать одну колу (с высоким содержанием натрия) с другой (с высоким содержанием калия).
Фактически, при грудном вскармливании ребенок получает частые небольшие кормления. Мать практически постоянно держит ребенка у груди. После первоначального большого потребления грудного молока в начале кормления (например, после того, как ребенок проснется ото сна), ребенок будет получать только небольшое количество молока, а сосание груди помогает его желудку опорожняться ( желудочно-ободочный рефлекс), уменьшая, таким образом, рвоту. Что делать, если ребенка рвет? Мать должна снова приложить его к груди.
Еще реже у детей, находящихся на исключительно грудном вскармливании, потребность в регидратации ребенка внутривенным раствором.
Препараты для профилактики рвоты и диареи
Важно понимать, что лекарства для предотвращения рвоты и диареи почти никогда не нужны и обычно не работают. И может быть вредным. Даже если они кажутся работоспособными, использовать их — не лучшая идея. Рвота и диарея — это способы организма избавить кишечник от вирусов или бактерий, а также от токсинов, образованных этими микробами.Лечение рвоты и диареи лекарствами может фактически продлить болезнь и вызвать ее рецидив.
• Дименгидринат (Гравол) — антигистаминный препарат, который часто используется перорально или в виде ректальных суппозиториев для уменьшения рвоты. Нет убедительных доказательств того, что он действительно помогает уменьшить рвоту. Однако это может вызвать чрезмерную сонливость (летаргию), которая может запутать клиническую картину: вялость ребенка из-за лекарства или из-за того, что ему становится хуже? Такие препараты применять нельзя.
• Лоперамид (имодиум), который, как предполагается, уменьшает диарею, также не следует использовать по той же причине, что упоминалась выше: диарея — это способ организма избавиться от микробов и токсинов, вызывающих инфекцию кишечника.
• Антибиотики редко, если вообще когда-либо, необходимы при обычном гастроэнтерите, поскольку большая часть гастроэнтерита вызывается вирусами (например, норовирусом), а не бактериями. Даже если они вызваны бактериями, это не лучшая идея, за исключением необычных обстоятельств.
Лучшее «лекарство» от рвоты и диареи, вызванных инфекцией, — это грудное вскармливание.
Продолжительная диарея
В типичном случае гастроэнтерита рвота обычно длится не более двух или трех дней, а диарея редко бывает дольше недели или около того.
Если диарея длится более недели или около того, это часто происходит из-за того, что младенцы едят продукты с низким содержанием жира, обычно и «традиционно» диета «BRAT», широко рекомендованная в 1960-х годах и ранее в качестве медленной «нежной пищи». »Способ начать питание после гастроэнтерита: банан, рис, яблочный соус и тосты.Как уже упоминалось, если ребенок с гастроэнтеритом хочет есть, он должен продолжать есть, но пища не должна быть с низким содержанием жира. Добавление жира в рацион ребенка обычно останавливает «затяжную» диарею. Обратите внимание, что грудное молоко содержит много жира , особенно , если мать кормит грудью более года.
Различные компании, в том числе производители смесей, начали производить специальные продукты от диареи, особенно «растворы для пероральной регидратации» с морковью и рисом.Неужели морковь и рис? Зачем? Все эти продукты с низким содержанием жира продлят диарею и, конечно же, принесут много денег компаниям по производству смесей, которые выиграли трижды; один раз для смеси, которая подвергает ребенка риску диареи, второй — для «специальных» смесей от диареи, а третий — для этого морковно-рисового мусора.
Опорожнение кишечника ребенка, вскармливаемого исключительно грудью, может показаться диареей
Испражнения у детей, вскармливаемых исключительно грудью, часто довольно жидкие, даже водянистые.Кроме того, они могут быть частыми (7-8 раз или даже больше в день — не редкость), могут быть зелеными или вообще не иметь вещества. Пока ребенок хорошо пьёт из груди, в целом доволен и хорошо набирает вес, проблем нет. Однако, если не все из этих трех условий применимы, то что-то может быть не так. Но учтите, что голодный ребенок, который много времени сосет пальцы, может казаться довольным, поэтому этот «знак» того, что все в порядке, может не быть хорошим признаком того, что все в порядке.
Одной из причин частого испражнения кишечника, иногда даже при небольшом количестве крови, может быть позднее начало недостаточного количества молока. Способ справиться с этим — увеличить потребление ребенком молока из груди.
Срыгивание
Срыгивание отличается от рвоты тем, что рвота обычно бывает сильной и выходит за рамки обычного поведения ребенка. Часто ребенок просто не является его «обычным я».При срыгивании молоко часто вырывается почти незаметно. Ни ребенок, ни родители, пока родитель, держащий ребенка, не почувствует, что его / ее плечо мокрое.
Если ребенок хорошо пьёт из груди, хорошо набирает вес и в целом счастлив, то даже сильная срыгивание — это неплохо. На самом деле, наверное, хорошо. Грудное молоко полно иммунных факторов (не только антител, но и десятков других, которые взаимодействуют друг с другом). Эти иммунные факторы защищают ребенка от вторжения бактерий и вирусов, выстилая слизистые оболочки ребенка (слизистые оболочки кишечника, дыхательных путей и т. Д.).Эта подкладка, этот барьер предотвращает попадание бактерий и вирусов в тело и кровь ребенка. Ребенок, который срыгивает, имеет двойную защиту, образуя этот барьер, когда ребенок пьет молоко, и оно попадает в желудок, а затем, когда он срыгивает. Это может быть особенно важно, поскольку именно верхняя часть кишечника и дыхательных путей больше всего подвержена воздействию бактерий и вирусов. Я часто использую этот пример того, насколько грудное вскармливание так отличается от кормления смесями и из бутылочки. Срыгивание формулы, если все остальное идет хорошо, вероятно, неплохо.Срыгивание грудным молоком, если все остальное идет хорошо, вероятно, хорошо. Хорошо, потому что иммунные факторы, покрывающие слизистую пищевода, пополняются за счет срыгивания.
Если вам нужна помощь в кормлении грудью, запишитесь на прием в нашу клинику.
Copyrigh t: Джек Ньюман, Мэриленд, FRCPC, 2017, 2018
Может ли грудное вскармливание вызвать диарею у мамы?
Боже мой, эта тема, может быть, немного деликатная или немного грубая.Но если у вас были роды и роды, и вы сейчас мама, которая меняет подгузники и говорит о фекалиях за чаем, то говорить о небольшой диарее уже не так стыдно, как раньше.
Диарея невероятно расстраивает, особенно если вы, как мама, испытываете ее.
Вы мало что прошли?
Разве мало того, что вы какали перед бригадой врачей и медсестер и своим мужем во время родов?
Неужели вам действительно нужно бежать в туалет, чтобы опорожнить свои внутренности, когда у вас так много других дел?
Если вы будете много искать в Интернете, вы можете не заметить, что есть много статей, посвященных диарее и грудному вскармливанию.В общем, если вы ищете кормление грудью и диарею и в целом, статьи, которые вы найдете, больше относятся к ребенку, у которого диарея возникает в результате употребления грудного молока.
Диарея — это больше, чем просто поспешить в ванную, чтобы какать
Я могу вам сказать, что в целом диарея вызвана чем-то внешним. Возможно, вирус, бактерия или паразит. У вас может возникнуть диарея и реакция на некоторый дисбаланс в вашем рационе, особенно если вы чрезмерно потребляете фруктовые соки или слишком много клетчатки.
Теоретически нельзя связывать грудное вскармливание и диарею.
Но я скажу вам по своему личному опыту, что я думаю, что связь существует, хотя это не подтверждается статьями, которые вы найдете в Интернете.
Давайте посмотрим на механизм того, что происходит, когда вы кормите ребенка грудью.
Давайте поговорим о том, что происходит, когда вы кормите ребенка грудью. Когда вы кормите грудью, ваше тело выделяет гормон окситоцин. Если вы помните, окситоцин — это гормон, который стимулирует вашу матку сокращаться и выталкивать ребенка.Питоцин звучит знакомо? Это синтетическая версия окситоцина.
Окситоцин также является гормоном, который заставляет матку сгибаться и сокращаться. Теперь подумайте также о том, что происходит, когда у вас менструация, и когда вы испытываете спазмы. Это может быть слишком много информации, но по моему личному опыту, когда у меня были действительно сильные судороги, я также имел тенденцию испытывать очень жидкий или даже водянистый стул. Я не стал бы заходить так далеко, чтобы сказать, что на самом деле у меня было настоящее заболевание — диарея, потому что это не было чем-то, что происходило постоянно.Я не откачивал каждый дюйм трубки из желудка и толстой кишки. Вместо этого это просто означало, что мне нужно было бежать в ванную один или два раза, пока все, что там было, не было убрано, и оно не было водянистым, а просто рыхлым, более рыхлым, чем обычно. И выходить нужно было в спешке.
Итак, хотя грудное вскармливание редко вызывает то, что мы считаем клиническим определением диареи, я думаю, что вполне возможно и вероятно, что во время кормления грудью вы выделяете гормон, который вызывает некоторое перемешивание. ваша нижняя часть живота.
Это перемешивание, даже если вы этого не чувствуете, может стимулировать вашу толстую кишку выталкивать все, что там находится, как это происходит во время менструации.
На собственном опыте я обнаружил, что иногда мне приходилось ходить по нему в туалет после или даже во время кормления, потому что мне приходилось покакать.
Что делать?
Но, установив неофициальную связь между грудным вскармливанием и жидким стулом, можно ли что-нибудь с этим сделать?
Что ж, мы не можем контролировать окситоцин, и мы не можем контролировать спазмы наших внутренних органов.Что мы можем контролировать, так это то, что мы едим и что мы делаем до кормления грудью. Если вы обнаружите, что бегать в туалет во время или после кормления особенно проблематично, вы можете попытаться повлиять на то, когда вы кормите грудью, в связи с тем, опорожнялись ли вы уже в течение дня.
Я знаю, что это, вероятно, то, что вы не можете контролировать, но если это вас действительно беспокоит, вы можете попробовать.
Еще одна вещь, которую вы могли бы сделать, — это попытаться потреблять больше связывающих продуктов, встречаясь с продуктами, в которых меньше клетчатки, и делать больше, чтобы вызывать более твердые какашки.Подумайте, что вы можете дать ребенку, у которого проблемы с животом, например, банан, тосты, белый рис или яблочное пюре. Также обратите внимание на оставшуюся часть своего рациона, не потребляете ли вы слишком много клетчатки или, возможно, слишком много смешанных фруктовых или овощных соков. Эти продукты могут быть причиной бега в туалет во время или после кормления.
Я обнаружил, что со временем у меня стало меньше проблем с туалетом после кормления, особенно после того, как я полностью исцелился с рождения. Возможно, моя матка все реже и реже взбивалась или занимала меньше места и меньше ударяла по толстой кишке после того, как вернулась к размерам, которые были до рождения ребенка.
Если что-то не улучшится, возможно, вам придется пережить это, пока вы не закончите кормить грудью.
Если то, что вы испытываете, больше похоже на диарею, в том смысле, что вы постоянно какаете и не можете остановиться, то, вероятно, кормление и кормление грудью никак не связаны. Но если они близки по времени и какают только один раз, а не снова и снова, у вас, вероятно, есть связь.
И всегда, как и в любом другом случае, если вы думаете, что у вас есть проблема со здоровьем, просто позвоните своему врачу и сообщите ей, чтобы она могла помочь вам в этом, если вам понадобится помощь.
Для получения дополнительной информации о грудном вскармливании ознакомьтесь с нашей статьей часто задаваемых вопросов по грудному вскармливанию: 100 советов по грудному вскармливанию для молодых мам.
Спасибо, что заглянули!
Если вам понравилась эта статья, вы также должны проверить один из этих постов в нашем сообществе участников или узнать больше о том, как стать участником нашего сообщества:
Эмили Андерсон — мать троих детей, все младше Возраст 10 лет.
