Фиброз молочной железы – консультация, лечение, запись к врачу международной клиники Медика24
Фиброз молочной железы — это общий термин, который обозначает разрастание соединительной ткани. В норме она образует своего рода каркас, который поддерживает молочную железу и помогает ей сохранять форму. Если в определенном месте соединительная ткань разрастается слишком сильно, в груди возникает образование, которое можно прощупать, по консистенции оно напоминает комок резины.
Наш эксперт в этой сфере:
Сергеев Пётр Сергеевич
Заместитель главного врача по лечебной работе. Врач-онколог, хирург, химиотерапевт, к.м.н.
Позвонить врачу Отзывы о докторе
Какие патологии имеют в виду, когда говорят «фиброз груди»?
Одна из наиболее распространенных причин (или, можно сказать, разновидностей) фиброза груди — фиброзная форма мастопатии. Считается, что разрастания соединительной ткани в молочной железе в данном случае вызваны гормональным дисбалансом, а именно — чрезмерным эффектом гормонов-эстрогенов.
Фиброзная мастопатия
При фиброзной мастопатии уплотнения появляются в груди с обеих сторон, увеличиваются в размерах перед месячными и уменьшаются после них. Аналогично, в зависимости от фазы менструального цикла, меняется и интенсивность симптомов: болей в груди, выделений из сосков. Эти признаки отличают мастопатию от рака: при онкологических заболеваниях опухоль, как правило, появляется только с одной стороны, не меняется в зависимости от месячных.
Фиброаденома молочной железы
Иногда фиброзом называют фиброаденому молочной железы — доброкачественное новообразование, которое состоит из железистой и соединительной ткани. Его возникновение, как и мастопатию, связывают с гормональными изменениями в организме женщины.
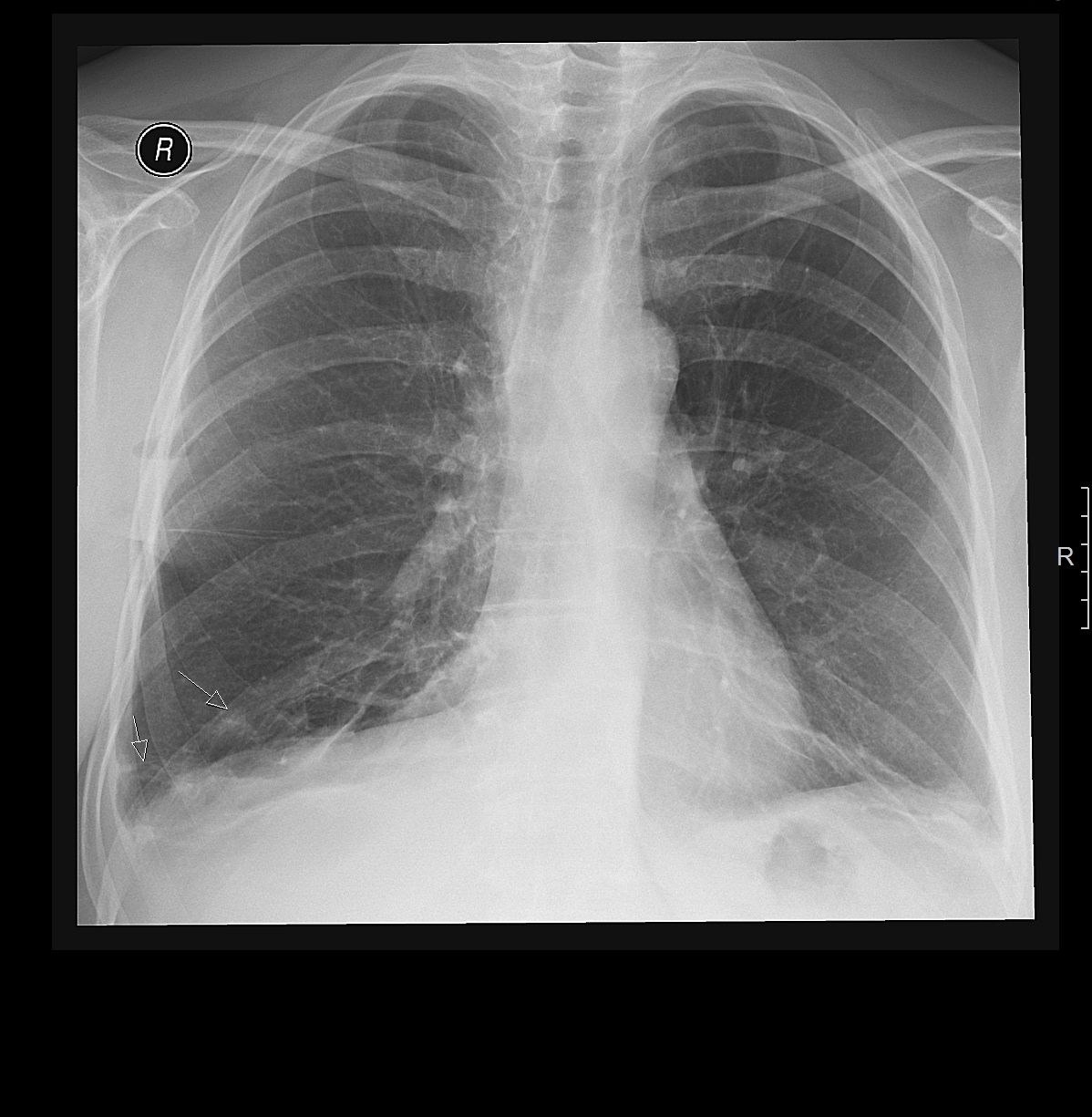
Лучевая терапия при онкологических заболеваниях способна повреждать не только опухолевую, но и здоровую ткань. В дальнейшем на месте повреждения остаются рубцы. Такое осложнение называется лучевым фиброзом, он может развиваться в молочной железе и других органах.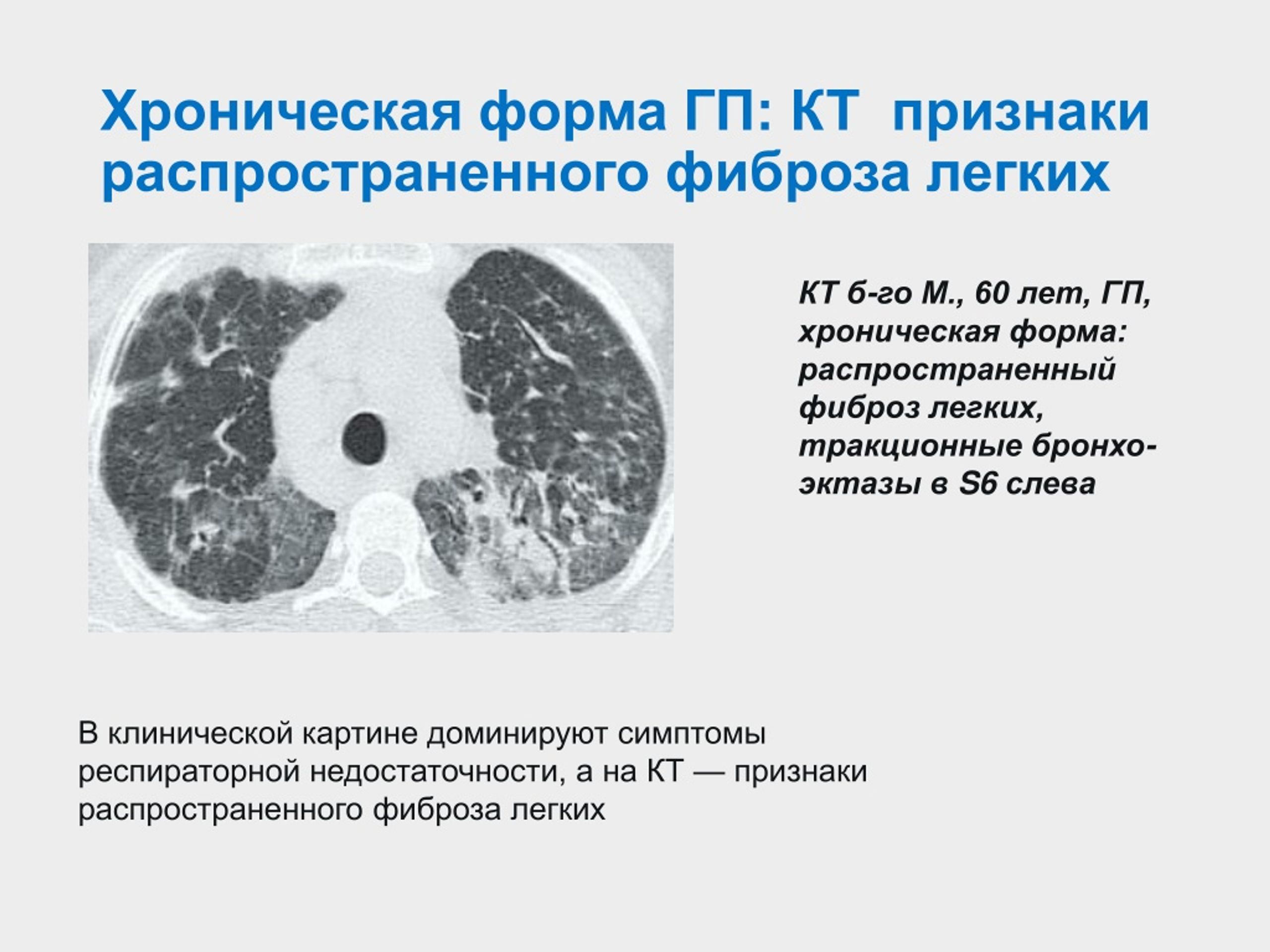
Одно из возможных осложнений после увеличения груди при помощи имплантатов — капсулярная контрактура. Организм реагирует на имплантат, как на чужеродное тело, и образует вокруг него капсулу из соединительной ткани. Это состояние тоже можно назвать фиброзом. Капсула сдавливает имплантат, в итоге грудь деформируется, возникает чувство дискомфорта.
Также фиброзом может быть названо любое образование из соединительной ткани в молочной железе, которое не является злокачественной опухолью. Для таких случаев Международной классификацией болезней предусмотрен отдельный диагноз — «неуточненное образование в молочной железе».
Как диагностировать фиброз молочной железы?
Обнаружив любые уплотнения в молочной железе, врач в первую очередь назначит ультразвуковое исследование или маммографию. Но УЗИ и ультразвук не всегда помогают отличить доброкачественные новообразования от злокачественных. Самый точный метод диагностики — биопсия, когда получают фрагмент подозрительной ткани и отправляют для изучения под микроскопом в лабораторию. Чаще всего прибегают к пункционной биопсии — материал получают при помощи иглы, введенной в молочную железу, под контролем ультразвука.
Чаще всего прибегают к пункционной биопсии — материал получают при помощи иглы, введенной в молочную железу, под контролем ультразвука.
Нужна консультация онколога-маммолога?
Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Повышает ли фиброз риск рака?
Фиброз не повышает риск рака груди. Но иногда бывает сложно провести дифференциальную диагностику, отличить доброкачественное образование от рака молочной железы. В сомнительных случаях врач-маммолог назначает биопсию.
Современные методы лечения
При диффузной фиброзной мастопатии чаще всего лечение не требуется, врач лишь назначит периодические визиты в клинику для контроля. Иногда для борьбы с гормональными нарушениями применяют гормональные препараты. Назначают лекарства, которые помогают справиться с симптомами. Необходимость в хирургическом лечении возникает крайне редко.
Фиброаденомы зачастую тоже можно не удалять. Вопрос об операции может встать, когда уплотнение вызывает боли, психологический дискомфорт, если во время биопсии в нем обнаружены подозрительные клетки.
Лечение капсулярной контрактуры зависит от выраженности изменений в молочной железе. При I степени никакие меры не нужны, при II проводится консервативная терапия, при III–IV — хирургическое лечение.
При появлении уплотнений в груди в первую очередь нужно исключить онкологическое заболевание. При доброкачественном характере врач назначит наблюдение в динамике, медикаментозное или хирургическое лечение. Запишитесь на прием к маммологу по телефону: +7 (495) 120-19-58
Материал подготовлен заместителем главного врача по лечебной работе международной клиники Медика24, кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Посттромботическая болезнь вен нижних конечностей ▷ Лечение в Одессе Руденко М.С.
Закупорка глубоких вен не всегда проходит бесследно. Через годы после лечения у пациента могут появиться: разрушение венозных клапанов, отеки, лимфатическая недостаточность, застой крови в венах. Эти проблемы свидетельствуют о том, что началась посттромботическая болезнь вен нижних конечностей, специалисты сокращенно называют ее ПТБ.
Посттромботическая болезнь: причины развития
При тромбозе происходит воспалительные, фиброзные изменения, нарушается отток крови. Вследствие этого появляется ПТБ.
Если кровь у человека сворачивается нормально, тромб может рассосаться за 14 — 20 дней. Но это не свидетельствует о полном разрешении проблемы. Когда вена воспалена, на ее стенках начинает расти фиброзная ткань. Вена теряет клапанный аппарат, превращается в склерозный тяж.
Фиброзная ткань начинает расти с внешней стороны вены. Сосуд сдавливается, кровь не может проходить по нему как прежде, выбрасывается назад в поверхностные вены (процесс называется рефлюкс).
Со временем это приводит к застою лимфы и прочим патологиям:
- Выраженным отекам.
- Целлюлиту.
- Фиброзным нарастаниям на коже.
- Экземе венозного происхождения.
Для чего используется и в чем суть сканирования
- Судороги в икрах ног, усиливающиеся ночью.
- Чувство тяжести в нижних конечностях.

- Снижение восприятия боли, изменений температурного воздействия.
- Варикозная экзема.
- Ноги отекают, после нажима на кожу видна ямка, которая держится долго.
- Слабость в ногах, онемение, покалывание (особенно когда пациент стоит).
- Трофические язвы.
Посттравматическая болезнь: способы диагностики
Обследование начинается с консультации ангиохирурга, который помимо осмотра проводит ряд функциональных проб. Затем необходимо сделать:
- УЗДС. Процедура позволяет определить насколько повреждены вены, степень тяжести патологического процесса, состояние клапанов, скорость кровотока в поврежденных венах.
- Тазовую флебографию. В вену вводят контраст, и делают рентген. Так видны все поражения и тромбы.
Причины возникновения заболевания
Лечение может быть хирургическим и консервативным. Способ определяется исходя из тяжести состояния и наличия показаний.
Консервативное лечение подразумевает:
- Изменение физических нагрузок (больше двигаться, меньше стоять).

- Использование компрессионного белья.
- Нанесение специальных кремов и мазей. Их задача уменьшить воспаление, способствовать процессу регенерации, убить бактерии.
- Снижение массы тела.
- Медикаментозное лечение (препараты для разжижения крови, венотоники).
- Склеротерапия. В поврежденную вену вводят специфическое средство. Через время ее стенки обрастают фиброзной тканью, и она перестает быть веной, превращается в венозный тяж.
Хирургическая операция заключается в удалении утратившей свои функции вены. Способов существует несколько:
- Минифлебэктомия. Процедура не предусматривает разрезов, швов, общего наркоза. Вена удаляется через небольшие проколы, после процедуры пациент может наблюдаться на дневном стационаре. Используется местная анестезия.
- Лазерная коагуляция. Суть процедуры в спайке стенок сосуда, выведении вены из кровеносной системы. Операция не занимает более 40 мин.
Вспомогательные методики:
- Шунтирование.
 Для кровотока создают обходной путь.
Для кровотока создают обходной путь. - Радиочастотная абляция. Спаивание сосуда.
Лечение посттромботической болезни: ожидаемый результат
В Одессе за помощью в борьбе с посттромботической болезнью, можно обратиться к доктору Руденко М. С. Это врач первой категории, ангиохирург, диагност.
Доктор работает в сфере флебологии более 10 лет. Занимается всеми современными методами лечения ПТБ, разбирается в диагностике.
Своевременное обращение к специалисту, когда посттромботическая болезнь только начинается, поможет избежать осложнений и улучшить шансы на безболезненное решение проблемы. Записаться на консультацию необходимо при малейших подозрениях на патологический процесс. Даже если у человека просто часто устают и отекают ноги, присутствует чувство онемения, слабость, игнорировать сигналы организма не стоит.
Консультация у сосудистого хирурга не всегда предусматривает оперативное вмешательство. Доктор оценивает состояние и помогает определиться с терапией. Чем раньше пациент обратится, тем быстрее и безболезненнее пройдет лечение.
Чем раньше пациент обратится, тем быстрее и безболезненнее пройдет лечение.
Внутрисуставные фиброзные тяжи большеберцово-таранного сустава: диагностика и результаты артроскопического удаления 4 голеностопных суставов | Журнал экспериментальной ортопедии
- Отчет о клиническом случае
- Открытый доступ
- Опубликовано:
- Филипп Боде 1 ,
- Флорис ван Рой 2 ,
- Мо Саффарини ORCID: orcid.org/0000-0002-9656-987X 2 и
- …
- Алексис Ножье 1
Журнал экспериментальной ортопедии том 8 , Номер статьи: 42 (2021) Процитировать эту статью
702 доступа
2 Альтметрический
Сведения о показателях
Abstract
Авторы извлекли записи 4 пациентов с необычными структурными аномалиями или патологиями, в частности, с наличием фиброзного тяжа в передней части большеберцово-таранного сустава, которые наблюдались во время артроскопического исследования или лечения в период с января по декабрь 2019 г. . Только у 1 пациента были предшествующие операции на ипсилатеральной лодыжке (внесуставной тенодез 10 лет назад). У оставшихся 3 пациентов не было предшествующих хирургических вмешательств на ипсилатеральной лодыжке. Фиброзный тяж был удален у всех пациентов во время артроскопической процедуры Brostöm или исследования. У первых 3 пациентов внутрисуставной фиброзный тяж не наблюдался до артроскопии ни старшим хирургом, ни рентгенологом ни на одном из изображений (2 МРТ и 1 КТА), но ретроспективный осмотр подтвердил, что внутрисуставной фиброзный тяж был присутствовали, но были упущены из виду.
. Только у 1 пациента были предшествующие операции на ипсилатеральной лодыжке (внесуставной тенодез 10 лет назад). У оставшихся 3 пациентов не было предшествующих хирургических вмешательств на ипсилатеральной лодыжке. Фиброзный тяж был удален у всех пациентов во время артроскопической процедуры Brostöm или исследования. У первых 3 пациентов внутрисуставной фиброзный тяж не наблюдался до артроскопии ни старшим хирургом, ни рентгенологом ни на одном из изображений (2 МРТ и 1 КТА), но ретроспективный осмотр подтвердил, что внутрисуставной фиброзный тяж был присутствовали, но были упущены из виду.
При последующем наблюдении в течение 22,3 ± 5,0 месяцев (диапазон 15–26) все пациенты сообщили об уменьшении pVAS (– 5,0 ± 2,6, диапазон 2–8) и улучшении AOFAS (51,0 ± 17,7, диапазон, 26–65), EFAS (14,5 ± 8,7, диапазон, 6–23) и EFAS спорт (8,0 ± 5,3, диапазон, 2–10).
Этот клинический случай подтверждает результаты более раннего обнаружения внутрисуставного фиброзного тяжа в 4 лодыжках с более подробной информацией для клинической и рентгенологической диагностики, а также результатов артроскопического удаления.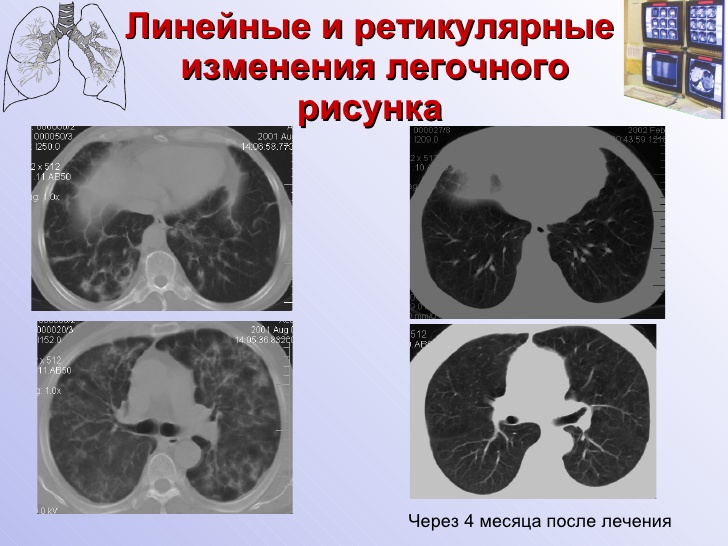 Клиницистам следует остерегаться таких инородных тел в голеностопном суставе, особенно у пациентов с растяжением связок в анамнезе, и рассмотреть возможность артроскопического удаления в случаях постоянной боли и/или функциональных нарушений.
Клиницистам следует остерегаться таких инородных тел в голеностопном суставе, особенно у пациентов с растяжением связок в анамнезе, и рассмотреть возможность артроскопического удаления в случаях постоянной боли и/или функциональных нарушений.
Введение
Недавно был описан «паутинообразный внутрисуставной фиброзный тяж» в голеностопном суставе [1, 9, 12, 14]. Валкеринг и др. [14], сообщили о 2 случаях посттравматической боли в переднем отделе голеностопного сустава. Артроскопическое удаление этого фиброзного тяжа уменьшило боль и восстановило подвижность. Этиология этого внутрисуставного фиброзного тяжа пока неизвестна, но он может быть связан с кровотечением после травмы в передней камере голеностопного сустава, что может привести к образованию фиброзных структур в суставе [5].
Поскольку этот фиброзный тяж был открыт недавно, имеется мало информации о его диагностике, симптомах и вариантах лечения. Цель данного клинического случая — облегчить диагностику внутрисуставных фиброзных тяжей с помощью 3D-визуализации и представить результаты их артроскопического удаления на 4 лодыжках.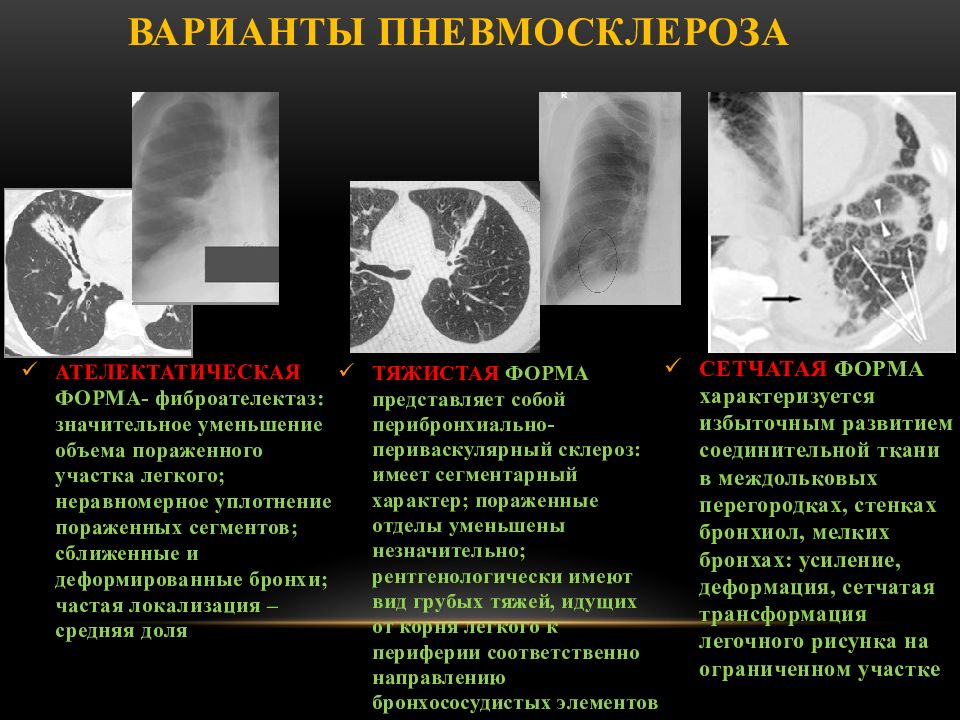
История болезни
В период с января по декабрь 2019 г. старший автор выполнил артроскопические операции на 62 голеностопных суставах, 4 (6,5%) из которых выявили необычные структурные аномалии или патологии, в частности наличие фиброзного тяжа в передней части большеберцово-таранной кости. сустав (рис. 1). Пациенты включали 2 мужчин и 2 женщин в возрасте 33,8 ± 11,6 лет (диапазон 24–50 лет) с индексом массы тела (ИМТ) 25,0 ± 4,8 (диапазон 19 лет).–29) на момент артроскопии (таблица 1). Три пациента перенесли растяжение связок голеностопного сустава в течение предыдущих 2 лет (в период с августа 2017 г. по июль 2018 г.), но у них не было предшествующих хирургических вмешательств на ипсилатеральной лодыжке, в то время как у одного пациента было растяжение связок голеностопного сустава за 12 лет до этого (апрель 2008 г.), которое лечили дополнительными методами. -суставной тенодез за 10 лет до операции (декабрь 2009 г.) (Приложение 1).

Артроскопические изображения фиброзного тяжа
Изображение в натуральную величину
Таблица 1 Демографические данные и клиническая оценкаПолноразмерная таблица
Срезы голеностопного сустава были получены за 1–7 месяцев до артроскопии: 3 магнитно-резонансных изображения (МРТ) и 1 компьютерная томография артрографии (КТА). Изображения срезов выявили утолщение передней таранно-малоберцовой связки (ATFL) в 2 лодыжках (МРТ) и синовиальный фрагмент в 1 лодыжке (МРТ). Внутрисуставные фиброзные тяжи не были замечены ни на одном из изображений, сделанных до артроскопии (3 МРТ и 1 КТА), ни старшим хирургом, ни радиологом, но ретроспективный анализ изображений подтвердил, что внутрисуставные фиброзные тяжи присутствовали в у всех 4 больных до артроскопии (в т.ч. на МРТ у больного, перенесшего внесуставной тенодез 10 лет назад).
Артроскопия была показана для простого осмотра и хирургической обработки у 2 пациентов с персистирующей болью в передней части голеностопного сустава, в то время как у 2 пациентов было показано выполнение процедуры Broström для лечения CAI. При артроскопии у 1 пациента на верхнелатеральном крае таранной кости обнаружена хрящевая вырезка, из-за которой фиброзный тяж перескакивает через вырезку. Ни в одном из четырех случаев не было ни складки, ни переднебокового импинджмента. Одному пациенту было проведено консервативное лечение по поводу верхомедиального костно-хрящевого поражения, в то время как у трех других пациентов костно-хрящевые поражения отсутствовали. Фиброзный тяж удалялся артроскопически у всех пациентов во время ревизии или операции Brostöm. Форма фиброзного тяжа не была одинаковой у всех пациентов; у 1 пациента он был V-образным (рис. 2), тогда как у 3 пациентов он был Y-образным (рис. 3, 4 и 5). Гистологическое исследование показало, что внутрисуставная полоса была фиброзно-хрящевой (рис. 6).
При артроскопии у 1 пациента на верхнелатеральном крае таранной кости обнаружена хрящевая вырезка, из-за которой фиброзный тяж перескакивает через вырезку. Ни в одном из четырех случаев не было ни складки, ни переднебокового импинджмента. Одному пациенту было проведено консервативное лечение по поводу верхомедиального костно-хрящевого поражения, в то время как у трех других пациентов костно-хрящевые поражения отсутствовали. Фиброзный тяж удалялся артроскопически у всех пациентов во время ревизии или операции Brostöm. Форма фиброзного тяжа не была одинаковой у всех пациентов; у 1 пациента он был V-образным (рис. 2), тогда как у 3 пациентов он был Y-образным (рис. 3, 4 и 5). Гистологическое исследование показало, что внутрисуставная полоса была фиброзно-хрящевой (рис. 6).
Сагиттальная и аксиальная МРТ-проекции и форма фиброзного тяжа у пациента 1
Изображение в натуральную величину
Рис. 2
2Полноразмерное изображение
Рис. 4Сагиттальная и аксиальная МРТ и форма фиброзного тяжа у пациента 3
Полноразмерное изображение
Рис. форма фиброзного тяжа у пациента 4 9Рис. 6 оценка Американского общества ортопедии стопы и голеностопного сустава (AOFAS) [11], оценка Европейского общества стопы и голеностопного сустава (EFAS) и EFAS sport [7], а также общая субъективная удовлетворенность от очень неудовлетворенной до очень удовлетворенной.При последующем наблюдении в течение 22,3 ± 5,0 мес (диапазон 15–26) все пациенты сообщили об уменьшении pVAS (– 5,0 ± 2,6, диапазон 2–8) и улучшении AOFAS (51,0 ± 17,7, диапазон, 26–65), EFAS (14,5 ± 8,7, диапазон, 6–23) и EFAS спорт (8,0 ± 5,3, диапазон, 2–10). Двое пациентов оценили свою удовлетворенность операцией как «очень довольны», а 2 — как «удовлетворены».
Обсуждение
Наиболее важными выводами этого клинического случая являются подтверждение более раннего обнаружения необычных внутрисуставных фиброзных тяжей в 4 лодыжках с более подробной информацией для клинической и рентгенологической диагностики, а также результаты артроскопического удаления.
У первых 3 пациентов диагноз фиброзного тяжа не был поставлен после МРТ и КТА, поскольку он был проигнорирован, поскольку информация об этой патологии очень ограничена. Однако у последнего пациента радиолог и старший хирург смогли обнаружить его и в конечном итоге подтвердить свои выводы с помощью артроскопического удаления. Оглядываясь назад, можно сказать, что фиброзный тяж был виден на всех доступных МРТ и КТА и мог быть диагностирован. Таким образом, авторы настоящего исследования могут подтвердить, что эту патологию можно диагностировать с помощью МРТ и КТА. Фактически, у одного пациента внутрисуставной фиброзный тяж был виден как на МРТ, сделанной за 7 месяцев до артроскопии, так и на МРТ, сделанной за 10 лет до экстраартикулярного тенодеза. Внешний вид внутрисуставного фиброзного тяжа был идентичен на обоих МРТ с разницей почти в 10 лет, что указывает на то, что такие аномалии могут сохраняться без структурных изменений. Славотинек и др. [9] подтверждают, что эта патология может быть диагностирована с помощью МРТ и представляет собой дефект наполнения в голеностопном суставе, сращенный на обоих концах с костной, суставной или капсульно-связочной тканью.
При артроскопии у 1 больного на верхолатеральном крае таранной кости обнаружена хрящевая вырезка. Эта выемка не является анатомической, и вместо того, чтобы возникать в результате самой травмы, трение фиброзной ленты, возможно, вызвало износ кости. Эта выемка также заставляла волокнистую полосу «прыгать» в выемку и выходить из нее, вызывая ощущение «запирания». Это явление ранее было описано в коленном суставе после тотального эндопротезирования коленного сустава, поскольку оно вызывало щелчок и прыжки надколенника из-за импинджмента [4, 13].
После артроскопического удаления бандажа гистологическое исследование показало, что он был фиброзно-хрящевым, что подтверждает выводы Valkering et al. [14]. В данном клиническом случае у всех 4 пациентов было растяжение связок голеностопного сустава в период от 6 месяцев до 12 лет до артроскопии, что позволяет предположить, что фиброзно-хрящевой тяж мог образоваться вторично из-за травматической гематомы и/или гемартроза. Внутрисуставные фиброзные тяжи имели сходный состав с хрящевой тканью, полученной путем создания костных микроперфораций, как описано Pridie [6], для стимуляции образования костно-хрящевой ткани. Эта процедура направлена на ускорение заживления тканей коленного сустава при остеоартрозе, вызывая внутрисуставное кровотечение, вызывая размножение мезенхимальных клеток и их дифференцировку в хрящ или кость. Pridie отметил, что эта процедура создает волокнистый хрящ коллагена II типа, а не гиалиновый хрящ [2], что подтверждается Valkering et al. [14].
Эта процедура направлена на ускорение заживления тканей коленного сустава при остеоартрозе, вызывая внутрисуставное кровотечение, вызывая размножение мезенхимальных клеток и их дифференцировку в хрящ или кость. Pridie отметил, что эта процедура создает волокнистый хрящ коллагена II типа, а не гиалиновый хрящ [2], что подтверждается Valkering et al. [14].
Насколько известно авторам, имеется мало публикаций о внутрисуставных фиброзных тяжах в области голеностопного сустава, хотя есть сообщения о сходных складках, также называемых складками или гребнями синовиальной ткани. Сообщалось, что складки в колене вызывают боль, щелчки, нестабильность и снижают объем движений. Описано лишь несколько случаев складок на голеностопном суставе [3, 8, 10]. Соморджай и др. [10] сообщили об одном голеностопном суставе после растяжения связок, где при артроскопическом исследовании была обнаружена белая структура мягких тканей, происходящая из переднемедиального костно-хрящевого желоба, между плафоном большеберцовой кости и медиальной лодыжкой. Структура, напоминающая внутрисуставную складку, была удалена артроскопически, что уменьшило боль. Хайкок и др. [3] сообщили об одной лодыжке без предшествующих растяжений, где визуализация выявила структуру, похожую на связку, под сухожилием передней большеберцовой мышцы, диагностированную как складку. Складка вызывала симптоматическое «щелчок» и боль, которые были устранены путем артроскопического удаления. Розенбаум и др. [8] сообщили о двух случаях, один из которых имел множественные растяжения связок голеностопного сустава, что при артроскопическом исследовании были выявлены тяжи мягких тканей, напоминающие внутрисуставные складки. У обоих пациентов после артроскопического удаления боли исчезли.
Структура, напоминающая внутрисуставную складку, была удалена артроскопически, что уменьшило боль. Хайкок и др. [3] сообщили об одной лодыжке без предшествующих растяжений, где визуализация выявила структуру, похожую на связку, под сухожилием передней большеберцовой мышцы, диагностированную как складку. Складка вызывала симптоматическое «щелчок» и боль, которые были устранены путем артроскопического удаления. Розенбаум и др. [8] сообщили о двух случаях, один из которых имел множественные растяжения связок голеностопного сустава, что при артроскопическом исследовании были выявлены тяжи мягких тканей, напоминающие внутрисуставные складки. У обоих пациентов после артроскопического удаления боли исчезли.
Настоящий клинический случай имеет ряд ограничений, типичных для исследований редких или неизвестных состояний, включая небольшой размер выборки и неоднородность предоперационной визуализации и клинических оценок, а также различия в методах лечения. Тем не менее, настоящие результаты предоставляют дополнительные доказательства образования внутрисуставных фиброзных тяжей в голеностопном суставе, которые часто остаются недиагностированными из-за их редкости и/или малозаметности. Клиническая значимость этих наблюдений заключается в том, что клиницисты должны остерегаться таких инородных тел в голеностопном суставе, особенно у пациентов с растяжением связок в анамнезе, и рассматривать возможность артроскопического удаления в случаях с постоянной болью и/или функциональными нарушениями.
Клиническая значимость этих наблюдений заключается в том, что клиницисты должны остерегаться таких инородных тел в голеностопном суставе, особенно у пациентов с растяжением связок в анамнезе, и рассматривать возможность артроскопического удаления в случаях с постоянной болью и/или функциональными нарушениями.
Заключение
Этот клинический случай подтверждает результаты более раннего обнаружения внутрисуставных фиброзных тяжей в 4 лодыжках с более подробной информацией для клинической и рентгенологической диагностики, а также результатов артроскопического удаления. Клиническая значимость этих наблюдений заключается в том, что клиницисты должны остерегаться таких инородных тел в голеностопном суставе, особенно у пациентов с растяжениями связок в анамнезе, и рассмотреть возможность артроскопического удаления в случаях с постоянной болью и/или функциональными нарушениями.
Наличие данных и материалов
Данные доступны по соответствующему запросу.
Ссылки
Arnold H (2011)Посттравматический импинджмент-синдром голеностопного сустава — показания и результаты артроскопической терапии. Хирургия лодыжки стопы 17 (2): 85–88. https://doi.org/10.1016/j.fas.2010.01.005
Статья пабмед Google Scholar
Djian P, Bellier G, Moyen B, Ayral X, Bonvarlet JP (2006) Place de l’artroscopie dans le traitement de la gonarthrose. В: Гонартроз. Практический подход в ортопедии-травматологии. Springer Paris, Париж, стр. 104–117. https://doi.org/10.1007/2-287-30285-9_8
Глава Google Scholar
Highcock AJ, Cohen D, Platt S (2012)Атравматические, симптоматические складки голеностопного сустава, успешно вылеченные с помощью артроскопической обработки: клинический случай. J Foot Ankle Surg 51 (4): 472–474. https://doi.org/10.1053/j.jfas.2012.02.013
Статья пабмед Google Scholar
- «>
Lintner DM, Bocell JR, Tullos HS (1994) Артроскопическое лечение внутрисуставных фиброзных тяжей после тотального эндопротезирования коленного сустава. Последующая заметка. Clin Orthop Relat Res 309:230–233
Google Scholar
Lundeen RO (1990) Артроскопическая оценка травматических повреждений голеностопного сустава и стопы. Часть II: хроническая посттравматическая боль. J Foot Surg 29(1):59–71
CAS пабмед Google Scholar
Pridie K (1959) Способ шлифовки остеоартритных коленных суставов. J Bone Joint Surg 41-B 3: Труды Британской ортопедической ассоциации 618–619
Рихтер М., Агрен П.Х., Бесс Дж.Л., Костер М., Кофоед Х., Маффулли Н., Розенбаум Д., Стеултьенс М., Альварез Ф., Бощик А., Бюдтс К., Гвельфи М., Лишка Х., Лоуэренс Дж.В., Репо Дж.П., Самайла E, Stephens M, Witteveen AGH (2018) Оценка EFAS — многоязычная разработка и проверка оценки результатов, сообщаемых пациентами (PROM), комитетом по оценке Европейского общества стопы и голеностопного сустава (EFAS).

Статья пабмед Google Scholar
Rosenbaum AJ, Positano RG, Positano RC, Dines JS (2016) Импинджмент голеностопного сустава, вызванный внутрисуставной складкой: отчет о 2 случаях. Спецификация лодыжки стопы 9 (1): 79–82. https://doi.org/10.1177/1938640015578515
Статья пабмед Google Scholar
Славотинек Дж.П., Задов С., Мартин Д.К. (2006) Внутрисуставной фиброзный тяж лодыжки: необычная причина посттравматической боли в лодыжке. Австралас Радиол 50 (6): 591–593. https://doi.org/10.1111/j.1440-1673.2006.01639.x
Статья КАС пабмед Google Scholar
Somorjai N, Jong B, Draijer WF (2013) Внутрисуставная складка, вызывающая импинджмент голеностопного сустава у молодого гандболиста: отчет о клиническом случае.
 J Foot Ankle Surg 52 (6): 750–753. https://doi.org/10.1053/j.jfas.2013.08.003
J Foot Ankle Surg 52 (6): 750–753. https://doi.org/10.1053/j.jfas.2013.08.003Статья пабмед Google Scholar
SooHoo NF, Shuler M, Fleming LL (2003) Оценка достоверности систем клинической оценки AOFAS путем корреляции с SF-36. Инт по лодыжке стопы 24 (1): 50–55. https://doi.org/10.1177/107110070302400108
Статья пабмед Google Scholar
Takao M, Uchio Y, Naito K, Fukazawa I, Ochi M (2005) Артроскопическая оценка внутрисуставных нарушений при остаточной инвалидности голеностопного сустава после растяжения связок. Am J Sports Med 33 (5): 686–692. https://doi.org/10.1177/0363546504270566
Статья пабмед Google Scholar
Thorpe CD, Bocell JR, Tullos HS (1990) Внутрисуставные фиброзные тяжи. Осложнения надколенника после тотальной замены коленного сустава.
 J Bone Joint Surg Am 72 (6): 811–814. https://doi.org/10.2106/00004623-199072060-00003
J Bone Joint Surg Am 72 (6): 811–814. https://doi.org/10.2106/00004623-199072060-00003Статья КАС пабмед Google Scholar
Валкеринг К.П., Голано П., ван Дейк К.Н., Керкхоффс Г.М. (2013) «импинджмент паутины» лодыжки: отчет о клиническом случае. Спортивная травма коленного сустава Arthrosc 21 (6): 1289–1292. https://doi.org/10.1007/s00167-012-2077-4
Статья пабмед Google Scholar
Ссылки на скачивание
Благодарности
Авторы благодарны Александру Клеру за иллюстрацию.
Финансирование
Авторы выражают благодарность Clinique Trenel за финансирование подготовки рукописи и иллюстраций.
Информация об авторе
Авторы и организации
Clinique Trénel, 575 Rue Trénel, 69560, Sainte-Colombe, France
Philippe Beaudet & Alexis Nogier
ReSurg SA, Rue Saint Jean 22 , 1260, Ньон, Швейцария
Флорис ван Рой и Мо Саффарини
- Philippe Beaudet
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Флорис ван Рой
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Mo Saffarini
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Alexis Nogier
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Взносы
PB собрал данные, представил обоснование исследования и руководил подготовкой рукописи. FVR участвовал в подготовке рукописи, обзоре литературы, а также таблицах и рисунках. MS участвовала в подготовке рукописи и обзоре литературы. AN участвовал в разработке дизайна исследования и руководил подготовкой рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
FVR участвовал в подготовке рукописи, обзоре литературы, а также таблицах и рисунках. MS участвовала в подготовке рукописи и обзоре литературы. AN участвовал в разработке дизайна исследования и руководил подготовкой рукописи. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Мо Саффарини.
Декларации этики
Этическое одобрение и согласие на участие
Все пациенты предоставили информированное письменное согласие на использование их данных для исследования, и исследование было заранее одобрено местным этическим комитетом.
Согласие на публикацию
Все пациенты предоставили информированное письменное согласие на использование их данных для исследования, и исследование было заранее одобрено местным этическим комитетом.
Конкурирующие интересы
Авторы заявляют об отсутствии конфликта интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.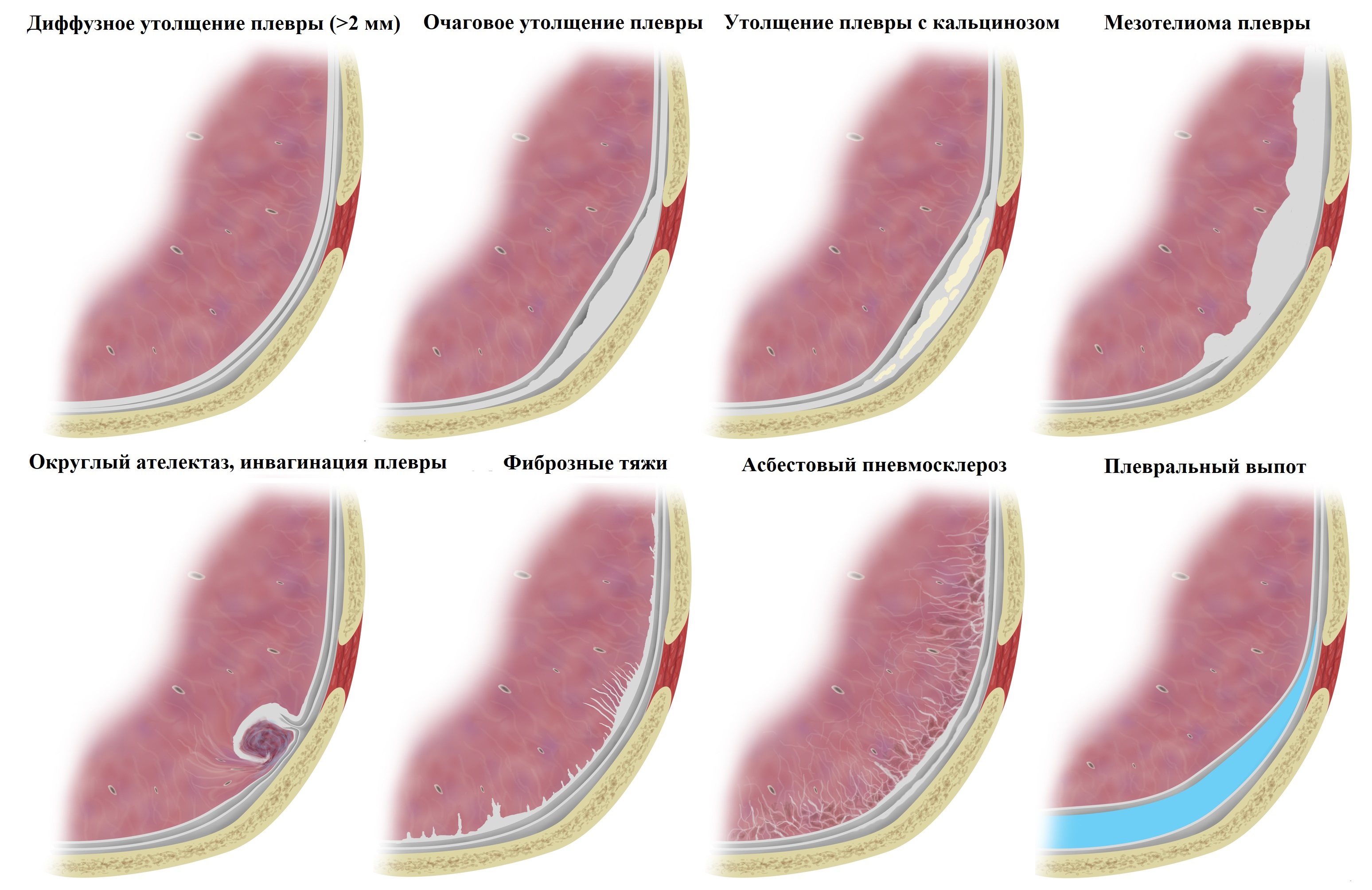
Приложение
Приложение
Пациент 1: 27-летняя женщина, которая сообщила о переломе таранной кости после растяжения связок голеностопного сустава в июле 2018 года. В феврале 2019 года она сообщила о постоянной боли в переднебоковой части медиальной лодыжки. КТА выявила рыхлое тело в передней части большеберцово-таранного сустава. В марте 2019 г.Во время артроскопии между лодыжками была обнаружена фиброзная полоса, которая затем была успешно резецирована.
Пациент 2: 24-летняя женщина, которая в августе 2017 г. сообщила о растяжении связок голеностопного сустава во время футбола. В январе 2019 г. она сообщила о постоянной боли в переднебоковой части медиальной лодыжки и снижении объема движений. МРТ выявило утолщение АТФЛ. В апреле 2019 года во время операции Broström между лодыжками была обнаружена фиброзная полоса, которая затем была успешно резецирована.
Пациент 3: 34-летний мужчина, сообщивший о растяжении связок голеностопного сустава в июле 2018 года во время работы. В августе 2018 года была проведена МРТ, никакой конкретной патологии диагностировать не удалось. В январе 2019 г., он сообщил о постоянной боли в переднебоковой части медиальной лодыжки, а МРТ выявила разрыв ATFL, который потребовал операции Broström. Во время этой операции между лодыжками была обнаружена фиброзная полоса, которая затем была успешно удалена.
В августе 2018 года была проведена МРТ, никакой конкретной патологии диагностировать не удалось. В январе 2019 г., он сообщил о постоянной боли в переднебоковой части медиальной лодыжки, а МРТ выявила разрыв ATFL, который потребовал операции Broström. Во время этой операции между лодыжками была обнаружена фиброзная полоса, которая затем была успешно удалена.
Пациент 4: 50-летний мужчина, сообщивший о растяжении связок голеностопного сустава в апреле 2008 г. во время работы. В декабре 2009 года ему был проведен внесуставной тенодез. В январе 2019 года он сообщил о постоянной боли в переднебоковой части медиальной лодыжки и уменьшении объема движений. В декабре 2019 г.Во время артроскопии между лодыжками была обнаружена фиброзная полоса, которая затем была успешно резецирована.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения.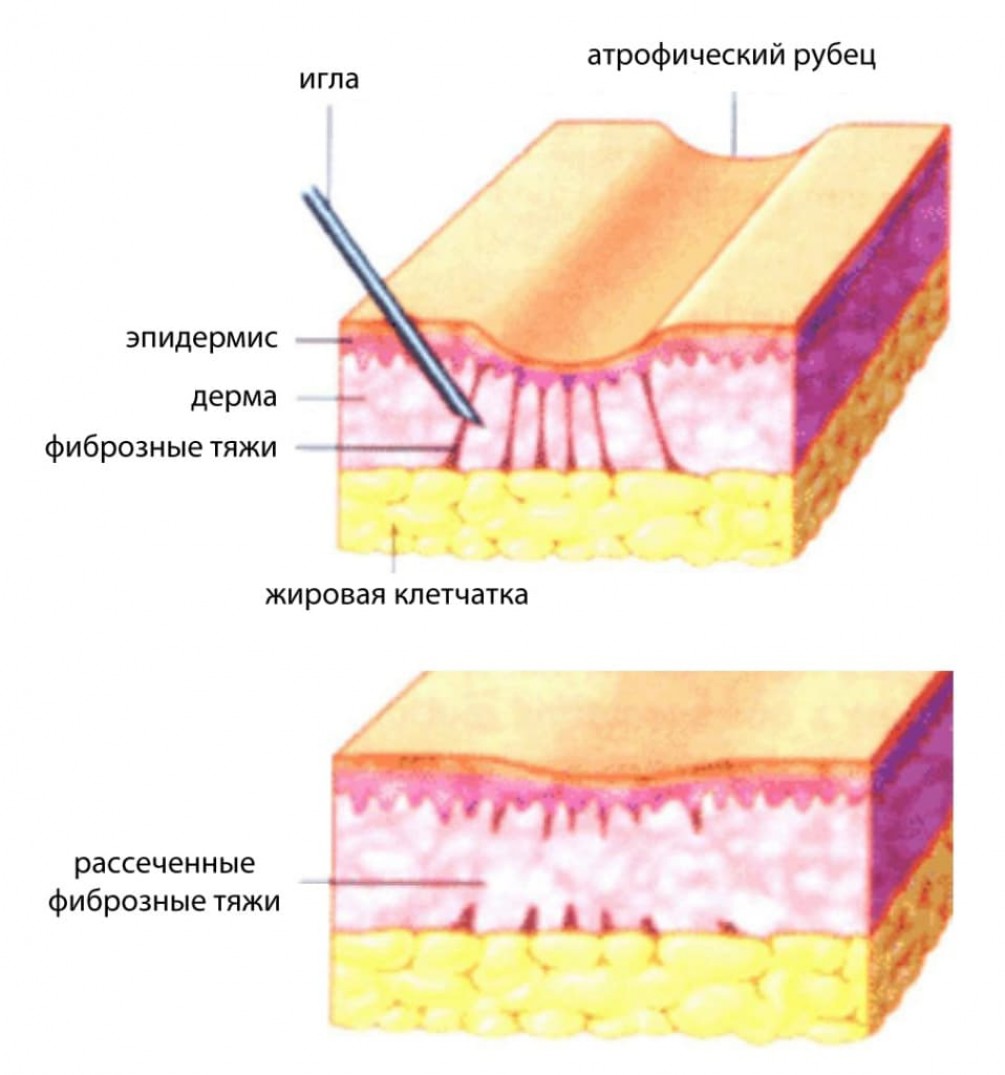 Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Перепечатки и разрешения
Об этой статье
Синдром амниотической перетяжки | Бостонская детская больница
Слушать
Синдром амниотической перетяжки, также известный как синдром сдавливающего кольца, возникает, когда фиброзные тяжи амниотического мешка (внутренняя оболочка матки, содержащая плод) запутываются вокруг развивающегося плода.
В редких случаях ленты обвивают голову плода или пуповину. Большую часть времени ленты обвивают руку, ногу, пальцы рук или ног. Это может привести к серьезным сужениям (уплотнениям), действуя как тугая резиновая лента вокруг части тела. У большинства детей с синдромом амниотических перетяжек будут перевязи более чем на одной части тела.
Насколько распространен синдром амниотической перетяжки?
Синдром амниотической перетяжки поражает примерно 1 из каждых 10 000–15 000 новорожденных. Врачи считают, что это происходит в пальцах рук чаще, чем в пальцах ног.
Синдром амниотической перетяжки | Симптомы и причины
Каковы симптомы синдрома амниотической перетяжки?
Амниотическая полоса может оставить только небольшую вмятину вокруг пальца или конечности. Но более глубокие тяжи могут вызвать серьезный отек, перекрыть кровоток или препятствовать правильному росту этой части тела. Если повязка достаточно тугая, перетяжка может вызвать внутриутробную (до рождения) ампутацию (отрыв части тела).
Если повязка достаточно тугая, перетяжка может вызвать внутриутробную (до рождения) ампутацию (отрыв части тела).
Что вызывает синдром амниотической перетяжки?
Точная причина синдрома неизвестна. Врачи не считают синдром амниотической перетяжки наследственным (передается от родителей к ребенку). Многие случаи, кажется, происходят без ясной причины.
Синдром амниотической перетяжки | Диагностика и лечение
Как диагностируется синдром амниотической перетяжки?
Синдром амниотической перетяжки иногда диагностируют еще до рождения с помощью ультразвукового исследования. Чаще всего это видно при рождении ребенка. Вашему ребенку может быть сделан рентген, чтобы выяснить, насколько серьезна проблема.
Как лечится синдром амниотической перетяжки?
Лечение каждого ребенка отличается. Некоторые неглубокие полосы могут не мешать функции и не требовать хирургического вмешательства. Если у вашего ребенка более глубокая амниотическая полоса, ему может потребоваться одна или несколько операций, чтобы исправить то, как его рука выглядит и двигается.
Если у вашего ребенка более глубокая амниотическая полоса, ему может потребоваться одна или несколько операций, чтобы исправить то, как его рука выглядит и двигается.
Если вашему ребенку требуется операция, она, вероятно, будет сделана, когда ему исполнится 1 год или больше. Но если сужение ограничивает кровоток, им может понадобиться операция прямо сейчас.
Как мы лечим синдром амниотических перетяжек
В рамках программы лечения кисти и ортопедии верхних конечностей Ортопедического центра и программы хирургии кисти и реконструктивной микрохирургии нашего отделения пластической и ротовой хирургии были проведены лечение тысяч младенцев и детей с синдромом амниотической перетяжки и другими заболеваниями рук. У нас есть опыт лечения состояний, которые варьируются от обычных до очень сложных, и можем предоставить вашему ребенку квалифицированную диагностику, лечение и уход. Мы также предлагаем преимущества некоторых из самых передовых клинических и научных исследований в мире.