Воронкообразная грудь ▷ лечение, хирургия и специалисты
Что такое воронкообразная грудь?
Воронкообразная грудь – это порок развития грудной клетки, который представляет собой изменение хрящевого соединения между ребрами и грудиной. Один из 3000 детей рождается с такой деформацией грудной клетки. Такой дефект, также известный как «грудь сапожника», представляет собой утапливание грудной клетки с одной или обеих сторон (форма воронки). Сама грудина также впалая. Дефект может быть разных размеров и приводить к физическим ограничениям.
Причины возникновения воронкообразной груди
У мальчиков воронкообразная грудь встречается в три раза чаще, чем у девочек. Точные причины неизвестны. Тем не менее, есть подозрение, что это нарушение метаболизма хрящевой ткани. Возникновение впалой груди имеет наследственный характер.
Симптомы воронкообразной груди
У большинства пациентов нет физических жалоб в младенчестве, так как грудь ребенка все еще относительно мягкая.
- затрудненное дыхание и одышка
- сердцебиение и нарушение функции сердечного насоса
- боль в груди и спине
- снижение работоспособности
Нередко воронкообразная грудь сопровождается повышенной кривизной спины и, соответственно, болями в спине в результате неправильной осанки. Около 95 % пациентов не имеют проблем. Они страдают только от неэстетичности деформации грудной клетки. Она может быть настолько выраженной, что люди с воронкообразной грудью избегают действий, при которых им необходимо показывать свое туловище.
Лечение воронкообразной груди
Скорректировать легкую форму воронкообразной груди, а также исправить осанку может ЛФК и вакуумный колокол. Грудь поднимается с помощью вакуумного колокола не менее чем на1 часа в день в течение 2–3 лет.
В случае серьезных физических жалоб может быть проведена хирургическая коррекция воронкообразной груди. Сегодня благодаря более щадящим методам операция проводится даже по косметическим соображениям.
Сегодня благодаря более щадящим методам операция проводится даже по косметическим соображениям.
Как именно проводится целенаправленная коррекция воронкообразной груди, зависит прежде всего от степени деформации грудной клетки. Тем не менее, при принятии решения за или против конкретной формы лечения учитывается также эмоциональный стресс человека. По медицинским же показаниям хирургическое лечение показано в тяжелых случаях для исправления деформации.
Хирургическая коррекция воронкообразной груди (pectus excavatum), по сути, является частью детской хирургии и требует опыта от специалиста. Деформация грудной клетки часто исправляется еще в детстве или в подростковом возрасте – но только при появлении симптомов или ожидании их в будущем. Проще всего коррекция дается до второго ростового скачка в возрасте около 12 лет, поскольку грудные структуры еще эластичны и, следовательно, их легче формировать. Если воронкообразную грудь не исправлять, деформация грудной клетки может увеличиваться с ростом организма.
Воронкообразная грудь не всегда сопровождается физическими ограничениями или жалобами. Несмотря на это пациенты часто хотят сделать коррекцию по эстетическим причинам. Пациенты нередко чувствуют комплекс из-за деформированной груди и избегают показывать себя с голым торсом или в облегающей одежде. Здесь может помочь эстетическая пластическая хирургия.
Процедура и методы хирургии воронкообразной груди
За последние десятилетия были разработаны различные виды хирургической коррекции воронкообразной груди с предпочтительным выбором щадящих, минимально инвазивных методов. Прежде чем оперировать воронкообразную грудь, следует исключить другие причины проблем с сердцем, легкими и позвоночником.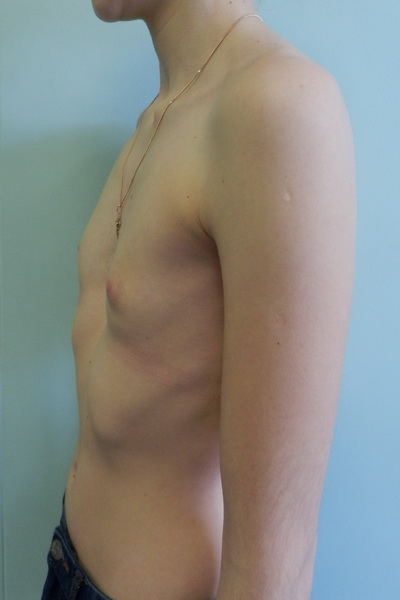 Существует три различных процедуры хирургической коррекции воронкообразной груди.
Существует три различных процедуры хирургической коррекции воронкообразной груди.
Какой метод является наиболее подходящим, зависит от индивидуальных особенностей. Если патологическое опускание грудины и ребер симметрично, в большинстве случаев возможно и целесообразно минимально инвазивное вмешательство для коррекции впалости. Другим важным аспектом при выборе хирургического метода является наличие или отсутствие болевых симптомов и функциональных нарушений легких и сердца.
Если нет никаких жалоб или ограничений, связанных с деформацией грудной клетки, рекомендуется эстетическая пластическая коррекция. Структура кости и хряща остается полностью нетронутой. Воронкообразная грудь здесь корректируется с помощью имплантата или аутологичного жира, которые визуально компенсируют впалое углубление и делают его почти невидимым для окружающих. Однако это вмешательство проводится только в зрелом возрасте.
Любая операция по коррекции воронкообразной груди – независимо от процедуры – проводится под общим наркозом и требует пребывания в больнице..jpg)
Открытая операция на воронкообразной груди
Классическая открытая операция в настоящее время в основном используется только в модифицированной версии и в случае серьезной деформации. Делается разрез вдоль грудины (поперек у женщин), деформированный хрящ отсоединяется, поднимается и вновь фиксируется. Для стабилизации используются металлические имплантаты, которые обычно удаляются через год.
Коррекция воронкообразной груди с использованием классической открытой хирургической операции является очень сложной процедурой, которая представляет относительный стресс для пациента. Это также требует более длительного пребывания в больнице и оставляет довольно заметные шрамы. Поэтому такая операция используется только в модифицированном виде и при очень сильной деформации грудной клетки.
Минимально инвазивная хирургия воронкообразной груди по Нассу (Nuss)
Минимально инвазивная операция на воронкообразной груди по Нассу является часто используемой процедурой в возрасте после окончания роста грудины (16–20 лет).
Металлическую деталь удаляют через 2–3 года. У пожилых пациентов исправление дефекта занимает немного больше времени. В некоторых случаях применяется комбинация минимально инвазивных процедур и открытой хирургии. Преимущество малоинвазивных процедур заключается в защите костей и хрящей. Щадящее вмешательство через небольшой разрез также приводит к более быстрому выздоровлению. Последующее удаление металлической скобы является незначительной и безболезненной процедурой.
Коррекция воронкообразной груди с помощью малоинвазивной хирургической техники дает очевидные преимущества для пациента. Наиболее важным является значительное сокращение времени восстановления и более короткое пребывание в больнице. Это также уменьшает период временной нетрудоспособности пациента. И последнее, но не менее важное: несколько маленьких разрезов оставляют лишь едва заметные шрамы. Таким образом, минимально инвазивная хирургическая процедура обещает хороший результат не только с функциональной точки зрения, но и косметической. Тем не менее, она редко используется в детской хирургии.
Это также уменьшает период временной нетрудоспособности пациента. И последнее, но не менее важное: несколько маленьких разрезов оставляют лишь едва заметные шрамы. Таким образом, минимально инвазивная хирургическая процедура обещает хороший результат не только с функциональной точки зрения, но и косметической. Тем не менее, она редко используется в детской хирургии.
Эстетическая коррекция воронкообразной груди с помощью силикона или аутологичного жира
В случае наличия воронкообразной груди без симптомов, которая приносит беспокойство только с эстетической точки зрения, нет необходимости исправлять ее с помощью металлических скоб. Пластическая и эстетическая хирургия разработала две процедуры, которые являются щадящими и обещают удовлетворительный косметический результат.
1.Силиконовый имплантат: индивидуально подобранный силиконовый имплантат изготавливается на основе гипсового слепка и минимально инвазивно проталкивается через небольшой разрез под кожей. Имплантат визуально компенсирует порок развития и рекомендуется в качестве метода выбора в пластической и эстетической хирургии.
2. Трансплантация аутологичного жира: введение аутологичного жира для коррекции дефекта грудной клетки является более новой процедурой и рекомендуется только для подходящих пациентов. За 2–3 минимально инвазивные операции аутологичный жир сначала удаляется в определенном месте, а затем вводится в дефект, чтобы компенсировать впалость груди. Долгосрочных результатов в настоящее время еще нет. Преимущество, однако, заключается в использовании собственного материала тела, который не ощущается как имплантат, в том числе физически.
Для многих пациентов впалая грудная клетка несет в себе значительную эмоциональную нагрузку, даже если деформация не вызывает дискомфорта или функциональных ограничений. Особенно от данного дефекта страдают женщины. Это естественно в наше время, поскольку повсюду наблюдается стремление к физическому совершенству. Здесь пластическая эстетическая хирургия предлагает хорошие возможности сделать воронкообразное опускание грудины незаметным и улучшить качество жизни пациента..jpg) Коррекция возможна с помощью имплантата или аутологичного жира, который забирается из другого места в организме.
Коррекция возможна с помощью имплантата или аутологичного жира, который забирается из другого места в организме.
Боль, риски и восстановление после операции на воронкообразной груди
В общем и целом, каждая операция связана с определенными рисками. К ним относится травмирование окружающих органов (сердца, легких, нервов, кровеносных сосудов), инфекции, нарушения заживления ран, аллергические реакции на металл, кровотечения, образование тромбов и т. д.
После операции по Нассу обычно необходима более длительная, а иногда и интенсивная болеутоляющая терапия, поскольку металлическая скоба должна с силой воздействовать на грудь, чтобы вернуть ее в исходное положение. Кроме того, движение грудной клетки во время дыхания увеличивает трение между металлом и особенно чувствительной к боли надкостницей.
Этап восстановления после операции характеризуется изначальным запретом какой-либо нагрузки на верхнюю часть тела. Примерно через 6 недель начинается легкая лечебная физкультура. После этого физическую активность можно медленно увеличивать. Ожидается, что после пребывания в больнице человек сможет вернуться к работе только через несколько недель, пока не стабилизируется новая форма грудной клетки.
После этого физическую активность можно медленно увеличивать. Ожидается, что после пребывания в больнице человек сможет вернуться к работе только через несколько недель, пока не стабилизируется новая форма грудной клетки.
Как правило, минимально инвазивной эстетической коррекции с помощью силиконовых имплантатов или трансплантации аутологичного жира полностью достаточно для компенсации косметического дефекта, при этом она значительно менее стрессовая, чем операция по Нассу.
Минимально инвазивные вмешательства в любом случае являются хирургическими процедурами и поэтому связаны с обычными операционными рисками. Это включает в себя повреждения кровеносных сосудов или окружающих органов, которые могут впоследствии привести к кровотечению. Нельзя исключать травмы нервов. Наконец, что не менее важно, всегда существует риск раневой инфекции или нарушений заживления ран. Также после каждой операции могут образовываться тромбы. Иногда у пациентов возникает аллергия на металлические скобы.
В зависимости от выбранной хирургической процедуры послеоперационный период может отличаться. Болевые симптомы также бывают разными. Однако пациент должен подготовиться к процессу выздоровления, который длится несколько недель, что всегда связано с нетрудоспособностью. Единственное исключение – эстетическое пластическое вмешательство с использованием имплантата. Время восстановления здесь значительно короче, поскольку хирургическая коррекция структуры грудной клетки отсутствует.
Какие врачи и клиники являются специалистами по лечению воронкообразной груди?
Воронкообразная грудь является наиболее распространенной деформацией грудной клетки, но встречается лишь у некоторых людей. Соответственно, хирургическая коррекция такого дефекта проводится редко. Тем более важно, чтобы процедура выполнялась врачом, имеющим опыт в этой области. Это значительно снижает риски, характерные для такого хирургического вмешательства. Следовательно, коррекция деформации грудной клетки обязательно принадлежит области деятельности врача с опытом.
Человек с воронкообразной грудью должен сначала обратиться к хирургу-ортопеду. Он определит степень деформации грудной клетки. Также он может решить, есть ли смысл лечить данную проблему без операции. В случае выраженных проблем с дыханием и сердцем хирург-ортопед или семейный врач направит пациента к торакальному хирургу, который может выполнить операцию по Нассу. За косметическую коррекцию отвечает пластическая и эстетическая хирургия .
Мы поможем найти специалиста по лечению воронкообразной груди. В PRIMO MEDICO работают только опытные специалисты и главные врачи в своей области. В настоящее время можно найти специалистов для лечения воронкообразной груди в Берлине, Эшвайлере, Генсинге и Берне.
Источники :
- П. Пури, M. Хёлльварт: Детская хирургия, Springer 2006
- Диненман, Хендрик К.; Гофман, Ханс Х.; Деттербек, Франк К. (2014): Хирургия грудной клетки (серия атласа хирургии Springer).

- https://www.kidsdoc.at/trichterbrust_operation_erw Adults.html
- https://de.wikipedia.org/wiki/Trichterbrust
Воронкообразная грудная клетка – причины, симптомы, лечение
Данную деформацию грудной клетки также часто называют «впалая грудь». Это врожденная аномалия развития, которая встречается у 1-2 из 100 человек. Она характеризуется тем, что фронтальные части передних ребер и сама грудина как бы западают внутрь. В зависимости от того, как сильно выражена деформация, она может быть практически незаметной или явной – в наиболее серьезных случаях даже ее маскировка с помощью специально подобранной одежды является непростой задачей!
Что провоцирует такую особенность развития, как воронкообразная грудная клетка? Это неправильное формирование в период внутриутробного развития соединительной и хрящевой ткани в передней части грудной клетки. Незаметная у новорожденного, эта патология может усугубляться по мере взросления пациента.
Воронкообразная грудь, как и ее килевидное строение, является не только эстетическим недостатком. Подобные деформации могут спровоцировать развитие у пациента сколиоза и других искривлений позвоночника, а также различных нарушений функционирования сердечной мышцы и органов дыхания. Более того, воронкообразная деформация со временем может усугубиться, и тогда полезный объем плевральной полости уменьшается, а расположенные в ней органы смещаются.
Причины развития деформации
Исследователи проблемы по сей день не пришли к единому мнению по поводу причин этого заболевания. На сегодня насчитывается не менее 30 гипотез возникновения данной патологии. Тем не менее, отрицать важнейшее значение наследственного фактора не представляется возможным – подтверждением этого служит наличие у пациентов с воронкообразной деформацией грудной клетки родственников с тем же заболеванием.
Гистология хрящевой ткани пациентов с воронкообразной грудью подтверждает, что с годами патологические изменения прогрессируют. Хрящи утрачивают упругость и становятся все более рыхлыми, в их составе увеличивается концентрация межклеточной жидкости. В результате этого в составе хряща появляются пустоты, что делает данную структуру еще менее прочной.
Хрящи утрачивают упругость и становятся все более рыхлыми, в их составе увеличивается концентрация межклеточной жидкости. В результате этого в составе хряща появляются пустоты, что делает данную структуру еще менее прочной.
Симптомы воронкообразной деформации грудной клетки
Интенсивность проявления патологии прямо пропорциональна возрасту пациента. Если это недавно появившийся на свет ребенок, то у него может быть едва заметное углубление по центру грудины, а также нехарактерная для здоровых людей особенность: опущение ребер на вдохе. Это так называемое «парадоксальное дыхание». Дети с воронкообразной деформацией гораздо чаще, чем их сверстники, болеют ОРЗ, бронхитом и другими простудными заболеваниями.
У подростков деформация грудной клетки выражена уже значительно сильнее. Это может сопровождаться более или менее явными нарушениями осанки. Кифоз у таких пациентов может быть одновременно со сколиозом. Кроме того, у пациентов школьного возраста наблюдаются и общие симптомы нездоровья, к числу которых относятся:
- быстрая утомляемость, зачастую несоразмерная перенесенной нагрузке;
- повышенное потоотделение;
- нервозность, раздражительность;
- плохой аппетит;
- сниженная масса тела, которая может граничить с истощением, и т.
 д.
д.
Постановка диагноза «воронкообразная грудная клетка» и лечение данной патологии
В большинстве случаев для постановки этого диагноза бывает достаточно осмотра пациента квалифицированным специалистом. А вот для того, чтобы оценить, насколько далеко зашла болезнь, используются измерения параметров грудной клетки с применением специальных приборов, а также ее рентген-исследование. Выявить, повлияло ли наличие этой деформации на состояние внутренних органов, можно с помощью УЗИ, ЭКГ, спирометрии и некоторых других исследований.
В зависимости от того, насколько выражена деформация, лечить ее могут врачи-ортопеды или торакальные хирурги. Медикаментозное лечение, ЛФК и другие «полумеры» не способны обеспечить должного эффекта для лечения воронкообразной деформации, поэтому прогрессирование заболевания является показанием для проведения операции.
Специалисты настоятельно рекомендуют проведение хирургического вмешательства в сравнительно раннем – 2-7 лет – возрасте. Это позволяет создать все условия для правильного развития грудной клетки в период стремительного роста костей в младшем школьном возрасте. Кроме того, хрящевые и костные ткани детей гораздо более эластичны, чем у взрослых пациентов, что позволяет им легче переносить операции и быстрее восстанавливаться после них.
Это позволяет создать все условия для правильного развития грудной клетки в период стремительного роста костей в младшем школьном возрасте. Кроме того, хрящевые и костные ткани детей гораздо более эластичны, чем у взрослых пациентов, что позволяет им легче переносить операции и быстрее восстанавливаться после них.
Если деформация не опасна для осанки и внутренних органов пациента, то устранить эстетическое несовершенство можно с помощью паллиативного вмешательства. Оно представляет собой установку специальных протезов из силикона, маскирующих углубление на груди.
Порок развития грудной клетки — Больница Brigham and Women’s Hospital
Грудная клетка, или грудная стенка, состоит из костей и мышц, покрытых кожей. Он защищает жизненно важные органы, такие как сердце, легкие и крупные сосуды, от травм, а также помогает процессу дыхания. Пороки развития могут возникать в ребрах и грудине грудной клетки, при которых грудина аномально вдавлена (pectus excavatum) или аномально выпукла (pectus carinatum).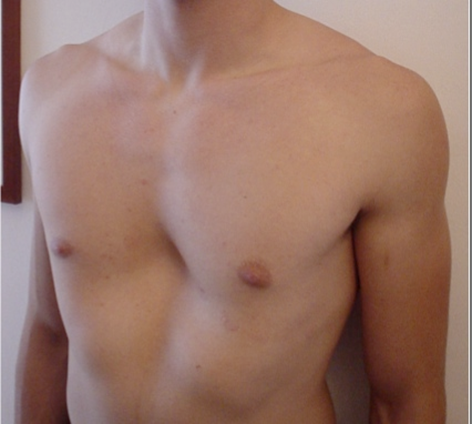 Воронкообразная деформация, как правило, является наследственным заболеванием, поражающим мужчин. Килевидная деформация грудной клетки может возникать как единичная аномалия или в сочетании с другими генетическими синдромами. Пороки развития грудной клетки могут иметь серьезные медицинские и психологические последствия.
Воронкообразная деформация, как правило, является наследственным заболеванием, поражающим мужчин. Килевидная деформация грудной клетки может возникать как единичная аномалия или в сочетании с другими генетическими синдромами. Пороки развития грудной клетки могут иметь серьезные медицинские и психологические последствия.
Центр легких при женской больнице Бригама предлагает проверенные методы лечения пациентов с воронкообразной и килевидной деформацией грудной клетки. Наши сертифицированные хирурги используют безопасные и эффективные малоинвазивные хирургические методы для исправления пороков развития грудной клетки, в том числе сильно модифицированную технику Равича и процедуру Насса, минимально инвазивный подход с использованием торакальной хирургии с видеоподдержкой (VATS).
Какие существуют виды пороков развития грудной клетки?
Воронкообразная грудная клетка
Pectus excavatum — это латинский термин, обозначающий «впалую грудную клетку», порок развития грудной клетки, характеризующийся прогибанием грудины, что приводит к появлению впалости в грудной стенке.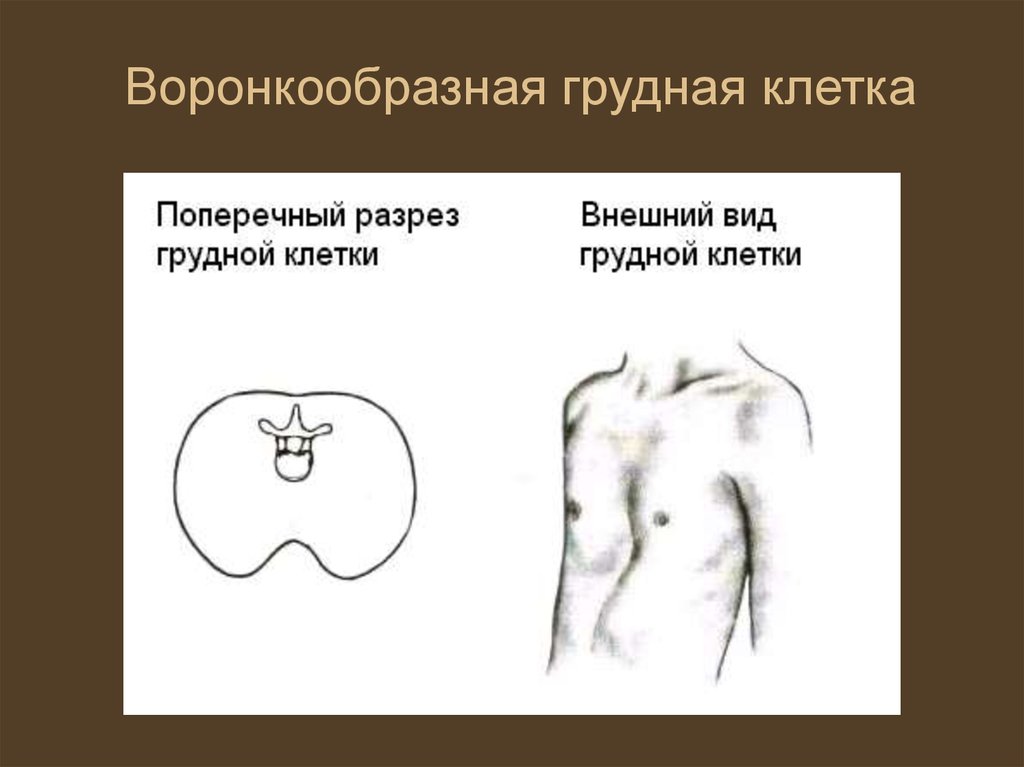 Воронкообразная грудная клетка, также известная как «воронкообразная грудная клетка» или «грудь сапожника», обычно является врожденной, и ее случаи могут варьироваться от легких до тяжелых. Это не предотвратимо, но имеет очень высокие показатели успешного лечения.
Воронкообразная грудная клетка, также известная как «воронкообразная грудная клетка» или «грудь сапожника», обычно является врожденной, и ее случаи могут варьироваться от легких до тяжелых. Это не предотвратимо, но имеет очень высокие показатели успешного лечения.
Воронкообразная грудная клетка часто диагностируется и лечится при рождении или в детстве. Иногда он не лечится и требует ремонта во взрослом возрасте. Если не лечить, тяжелые случаи воронкообразной деформации грудной клетки могут привести к сдавлению сердца и легких.
Килевидная деформация грудной клетки
Килевидная деформация грудной клетки, также называемая «голубиной грудью», представляет собой редкую врожденную деформацию грудной клетки, характеризующуюся выпячиванием грудины наружу, что придает ей птичий вид. Это не считается опасным для жизни и часто не требует лечения.
Каковы причины деформации грудной клетки?
Воронкообразная деформация
Точно неизвестно, что вызывает воронкообразную деформацию. Некоторые из предполагаемых причин или рисков:
Некоторые из предполагаемых причин или рисков:
- Избыточное разрастание соединительной ткани от ребер до грудины
- Генетическая связь: сорок процентов пациентов с этим заболеванием имеют одного или нескольких членов семьи с таким же пороком развития
- Чаще встречается у мужчин
Большинство случаев воронкообразной деформации грудной клетки не связаны с другими состояниями. Однако некоторые расстройства могут включать впалую грудную стенку, например:
- Синдром Марфана, заболевание соединительной ткани
- Рахит, заболевание костей, вызванное дефицитом витаминов
- Сколиоз, искривление позвоночника
Каковы симптомы порока развития грудной клетки?
Воронкообразная грудная клетка
Как правило, симптомы воронкообразной деформации грудной клетки отсутствуют, кроме внешнего вида грудной клетки. Однако у небольшого процента пациентов могут возникать:
- Усталость
- Одышка
- Боль в груди
- Снижение толерантности к упражнению
- Учащенное сердцебиение (тахикардия)
Как диагностируется порок развития грудной клетки?
Воронкообразная грудная клетка
В дополнение к тщательному физикальному обследованию ваш торакальный хирург может выполнить следующие процедуры для подтверждения диагноза воронкообразной деформации грудной клетки:
- Функциональные тесты легких измеряют способность легких вводить и выталкивать воздух.

- Рентген грудной клетки использует невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке или цифровых носителях.
- Компьютерная томография (КТ) использует комбинацию рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений любой части тела, включая кости, мышцы, жир и органы.
- Эхокардиограмма — это неинвазивная процедура, используемая для оценки функции и структур сердца.
- Электрокардиограмма (ЭКГ) измеряет электрические сигналы, контролирующие сердечный ритм.
- Сердечный стресс-тест может быть назначен, если у вас есть или есть подозрение на ишемическую болезнь сердца. Этот тест оценивает реакцию вашего сердца на стресс или физическую нагрузку.
- Анализы крови
Какие варианты лечения порока развития грудной клетки предлагаются в Brigham and Women’s Hospital?
Воронкообразная грудная клетка
У многих пациентов с воронкообразной грудной клеткой нет никаких симптомов, кроме впалой грудной клетки, и не требуется никакого лечения, кроме регулярных осмотров у врача.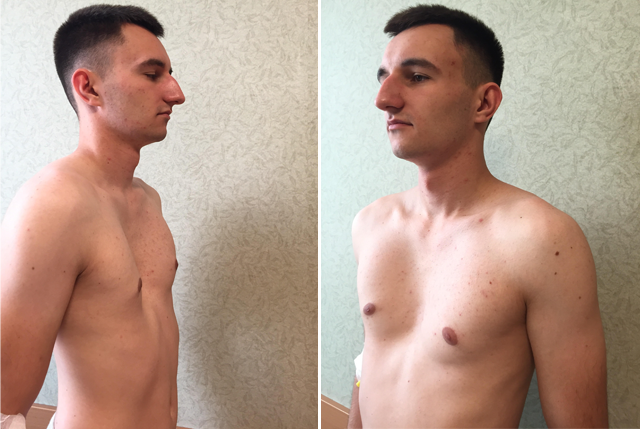 У некоторых пациентов, особенно у тех, кто родился с этим заболеванием, симптомы развиваются медленно по мере взросления и не вызывают никаких проблем до наступления совершеннолетия. При нарушении функции сердца или легких, нарушении дыхания или осанки пациента рекомендуется хирургическое вмешательство.
У некоторых пациентов, особенно у тех, кто родился с этим заболеванием, симптомы развиваются медленно по мере взросления и не вызывают никаких проблем до наступления совершеннолетия. При нарушении функции сердца или легких, нарушении дыхания или осанки пациента рекомендуется хирургическое вмешательство.
Малоинвазивные хирургические методы лечения пороков развития грудной клетки:
- Сильно модифицированная техника Равича удаляет хрящ и поднимает грудину с помощью двух распорок из нержавеющей стали, вставленных через небольшой вертикальный разрез в средней части грудной клетки.
- Процедура Насса, тип VATS (торакальная хирургия с видеоассистированием), обычно используемая для пациентов подросткового возраста. Изогнутый стальной стержень (известный как Lorenz Pectus Bar) вводится через два небольших разреза под грудиной. Он выталкивает углубление и затем фиксируется к ребрам с обеих сторон.
Килевидная деформация
Килевидная деформация часто не требует лечения. Когда состояние тяжелое и вызывает проблемы со здоровьем или эмоциональный стресс, доступны следующие методы лечения:
Когда состояние тяжелое и вызывает проблемы со здоровьем или эмоциональный стресс, доступны следующие методы лечения:
Минимально инвазивная хирургия может быть выполнена для улучшения внешнего вида грудной клетки.
Техники включают стому, при которой небольшие разрезы кости в грудине сглаживают контур и устраняют ротацию кости.
Что следует ожидать при пороке развития грудной клетки?
Когда вы станете пациентом Центра легких, вы встретитесь со многими членами команды и получите всестороннюю оценку и мониторинг. Ваша медицинская команда порекомендует лечение, разработанное специально для вас.
Пациенты с пороком развития грудной клетки получают пользу от широкого круга специалистов в Центре легких, включая пульмонологов, торакальных хирургов, врачей сердечно-сосудистой медицины и экспертов по торакальной визуализации. Это сотрудничество обеспечивает всестороннюю оценку пороков развития грудной клетки, а также целенаправленное лечение воронкообразной деформации грудной клетки.
Любая рекомендуемая хирургическая операция должна быть выполнена опытным, сертифицированным торакальным хирургом. За вами будет ухаживать команда, в которую входят медсестры и фельдшеры, которые помогут вам быстро выздороветь.
Как записаться на прием или проложить маршрут?
- Команда нашего центра легких
- Запрос на прием в пульмонологический центр
- Адреса легочных центров
Какие еще ресурсы я могу найти по порокам развития грудной клетки?
Посетите нашу онлайн-библиотеку здоровья, чтобы узнать больше о торакальных заболеваниях и тестах.
Посетите Библиотеку санитарного просвещения Кесслера в Бретгольцском центре для пациентов и их семей, чтобы получить доступ к компьютерам и квалифицированному персоналу.
Доступ к полному каталогу услуг для пациентов и их семей.
Воронкообразная грудная клетка Информация | Гора Синай
Воронкообразный сундук; Сундук сапожника; Затонувший сундук
Воронкообразная грудная клетка — это медицинский термин, который описывает аномальное образование грудной клетки, придающее грудной клетке впалый или впалый вид.
Воронкообразная деформация грудной клетки — это состояние, при котором грудная кость (грудная кость) выглядит впалой, а грудная клетка вогнутой. Иногда его называют воронкообразной грудью. Большинство этих случаев не связаны с каким-либо другим состоянием (единичные находки). Однако некоторые генетические состояния включают воронкообразную деформацию грудной клетки.
Ребра соединяются на передней части грудной клетки с длинной плоской грудиной или грудной костью, а сзади — с позвоночником, создавая защитную клетку для легких и сердца.
Воронкообразная деформация грудной клетки — деформация передней стенки грудной клетки с вдавлением грудины (грудины) и реберных (реберных) хрящей.
Соображения
Воронкообразная деформация грудной клетки возникает у ребенка, развивающегося в утробе матери. Он также может развиться у ребенка после рождения. Состояние может быть легким или тяжелым.
Воронкообразная деформация грудной клетки возникает из-за чрезмерного разрастания соединительной ткани, соединяющей ребра с грудиной (грудной костью). Это приводит к тому, что грудина врастает внутрь. В результате в груди над грудиной возникает впадина, которая может казаться довольно глубокой.
При тяжелом состоянии могут поражаться сердце и легкие. Также внешний вид груди может вызвать эмоциональный стресс у ребенка.
Причины
Точная причина неизвестна. Воронкообразная деформация возникает сама по себе. Или может быть семейная история состояния. Другие медицинские проблемы, связанные с этим заболеванием, включают:
Воронкообразная деформация возникает сама по себе. Или может быть семейная история состояния. Другие медицинские проблемы, связанные с этим заболеванием, включают:
- Синдром Марфана (заболевание соединительной ткани)
- Синдром Нунана (заболевание, при котором многие части тела развиваются ненормально)
- Синдром Поланда (заболевание, при котором мышцы не развиваются полностью или совсем не развиваются)
- Рахит (размягчение и ослабление костей)
- Сколиоз (аномальное искривление позвоночника)
Когда обращаться к медицинскому работнику
Обратитесь к своему лечащему врачу, если у вас или вашего ребенка есть какие-либо из следующих симптомов:
- Боль в груди
- Затрудненное дыхание
- Чувство депрессии или гнева по поводу своего состояния
- когда не активен
Что ожидать в вашем кабинете Посетите
Ваш врач проведет медосмотр. У младенца с воронкообразной грудной клеткой могут быть другие симптомы и признаки, которые в совокупности определяют конкретное состояние, известное как синдром.
У младенца с воронкообразной грудной клеткой могут быть другие симптомы и признаки, которые в совокупности определяют конкретное состояние, известное как синдром.
Поставщик также спросит об истории болезни, например:
- Когда проблема впервые была замечена?
- Стало лучше, хуже или осталось прежним?
- У других членов семьи грудь необычной формы?
- Какие еще симптомы?
Для исключения подозрений на расстройства могут проводиться тесты. Эти тесты могут включать:
- Хромосомные исследования
- Ферментные анализы
- Метаболические исследования
- Рентгеновские снимки
- КТ
Также могут проводиться тесты, чтобы выяснить, насколько сильно поражены легкие и сердце.
Это состояние лечится хирургическим путем. Хирургия обычно рекомендуется, если есть другие проблемы со здоровьем, такие как проблемы с дыханием. Хирургия также может быть сделана для улучшения внешнего вида груди. Поговорите со своим врачом о вариантах лечения.
Поговорите со своим врачом о вариантах лечения.
Боас СР. Заболевания скелета, влияющие на функцию легких. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник Нельсона по педиатрии . 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 445.
Дэниелсон, полицейский округ, Коломбани, премьер-министр. Исправление воронкообразной деформации грудной клетки. В: Кэмерон А.М., Кэмерон Дж.Л., ред. Современная хирургическая терапия . 13-е изд. Филадельфия, Пенсильвания: Эльзевир Сондерс; 2020: 897-900.
Готлиб Л.Дж., Рейд Р.Р., Слиделл М.Б. Дефекты грудной клетки и туловища у детей. В: Родригес Э.Д., Лоси Дж.Э., Нелиган П.С., ред. Пластическая хирургия: Том 3: Черепно-лицевая хирургия, хирургия головы и шеи и детская пластическая хирургия . 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 40.
