Хрипы у детей. Это страшно?
Заболевания дыхательных путей – это наиболее частая причина обращения к врачу, особенно у детей раннего возраста. Хрипы могут отмечаться как при заболеваниях как верхних, так и нижних дыхательных путей. Механизм их возникновения лежит в сужении дыхательных путей из-за воспалительного отека слизистой, обилия слизи и/или спазма бронхов. Воздух, проходя через суженные дыхательные пути приводит к возникновению различных звуков, которые называются одним словом – хрипы.Хрипы бывают разные и по их характеру врач может установить диагноз часто даже не прибегая к другим методам обследования, в других ситуациях могут понадобиться рентгенография грудной клетки, иногда и бронхоскопия, компьютерная томография и др. исследования.
Если хрипы выслушиваются на вдохе – это чаще всего указывает на проблему в верхних дыхательных путях (ринит, назофарингит, ларингит, инородное тело), на выдохе – в нижних дыхательных путях (бронхит, бронхиолит, астма, муковисцидоз, сдавление дыхательных путей опухолью, инородное тело). Иногда хрипы могут быть вызваны пороками развития дыхательных путей. Если хрипы сочетаются с наличием срыгиваний и рвоты, плохим аппетитом и плохой прибавкой веса надо исключать гастроэзофагальный рефлюкс (заброс содержимого желудка из желудка в пищевод).
Иногда хрипы могут быть вызваны пороками развития дыхательных путей. Если хрипы сочетаются с наличием срыгиваний и рвоты, плохим аппетитом и плохой прибавкой веса надо исключать гастроэзофагальный рефлюкс (заброс содержимого желудка из желудка в пищевод).
Родители часто используют слово «хрипы» для описания шумного дыхания, в том числе храпа, носового сопения, часто пугает вибрация грудной клетки, ощущаемая при касании ладонью грудной клетки малыша.
Когда врач после выслушивания ребенка произносит слово «хрипы» — это пугает абсолютно всех родителей. Однако следует помнить, что не все хрипы, которые слышите Вы или врач, представляют опасность. К примеру, самые громкие хрипы можно выслушать у ребенка с обычным насморком. Хрипы при бронхите обычно исчезают после откашливания, или выслушиваются в другом месте. Поэтому, если Вы ходите к разным врачам в разное время, один из которых не выслушал хрипы, не спешите обвинять врача, это могут быть особенности заболевания. Врачи знают, что тишину над легкими иногда следует бояться больше самых громких хрипов, т. к. это может указывать на смертельно опасное состояние. Хрипы, выслушивающиеся в одном и том же месте грудной клетки и не исчезающие после откашливания, смене положения ребенка могут указывать на воспаление легких (пневмония).
к. это может указывать на смертельно опасное состояние. Хрипы, выслушивающиеся в одном и том же месте грудной клетки и не исчезающие после откашливания, смене положения ребенка могут указывать на воспаление легких (пневмония).
Любые необычные звуки, связанные с дыханием, требуют консультации врача. Но в одних случаях это нужно делать срочно и немедленно, в других – это можно сделать в плановом порядке.
Если вы подозреваете, что хрипы могут быть вызваны КОВИД-ом, рекомендуем записаться на ПЦР тест в медицинском центре Унилик.
Давайте попробуем разобраться, когда же следует бояться, если вы слышите у Вашего ребенка хрипы при дыхании.
Первое – оцените вид и состояние ребенка. Если «хрипящий» ребенок носится по квартире и выглядит здоровым, скорее всего у него проблема в верхних дыхательных путях и Ваша задача увлажнить, выгулять, отпоить, отсморкать. Затягивается более 3-5 дней или Вы очень волнуетесь – покажитесь врачу в плановом порядке.
Второе – понаблюдайте есть ли у ребенка признаки усиления работы дыхания: втяжение межреберных мышц, надключичных или подключичных ямок при дыхании, раздувание крыльев носа, вынужденное положение ребенка и т.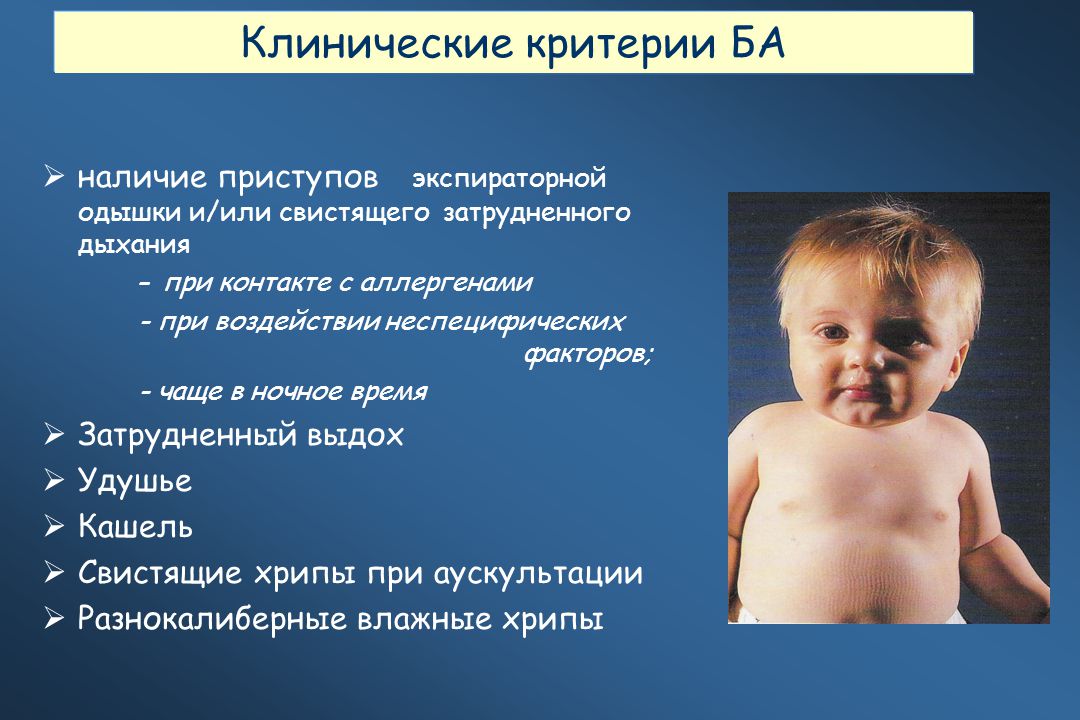 п. Это можно описать одним выражением «затрудненное дыхание». В этой ситуации ребенок нуждается в срочном осмотре врача. Что Вы можете сделать до этого – успокоить, освободить от стесняющей одежды, дать доступ свежего воздуха, дать жаропонижающее в случае повышенной температуры.
п. Это можно описать одним выражением «затрудненное дыхание». В этой ситуации ребенок нуждается в срочном осмотре врача. Что Вы можете сделать до этого – успокоить, освободить от стесняющей одежды, дать доступ свежего воздуха, дать жаропонижающее в случае повышенной температуры.
Третье – оцените, есть ли признаки снижения количества кислорода в крови: синева кожных покровов (вначале появляется вокруг рта и при отсутствии опыта ее можно не заметить), пот на лице, учащение дыхания (более 60 в 1 мин у ребенка до 2 мес, более 50 у ребенка 2-12 мес, более 40 у детейс 1-5 лет и более 30 у остальных), беспокойство ребенка.
Сочетание шумного дыхания и признаков второй и третьей группы указывают на серьезное заболевание у ребенка, требующее немедленной госпитализации и неотложной медицинской помощи, особенно если заболевание развилось остро и быстро прогрессирует.
Если же признаков нарушения работы дыхания нет, ребенка надо лечить под контролем врача, внимательно наблюдая и выполняя рекомендации.

Знайте, одним из показаний для госпитализации является Ваша паника, неуверенность и попытки переложить всю ответственность на врача. Вопросы типа «А с ним точно ничего не случится?», «А вы гарантируете, что это лечение будет эффективным?», 5-й звонок за день с сообщением, что температура вновь «подскочила» до 37,5 и т.п. значительно уменьшают желание врача лечить Вас в домашних условиях.
Заболевание у детей, особенно раннего возраста может развиваться непредсказуемо. Невозможно предугадать и предотвратить у ребенка, осмотренного в первые сутки заболевания в связи с тем, что «сопелька потекла из правой ноздри», развитие на 3-й день бронхиолита с хрипами и дыхательной недостаточностью, требующее лечения в реанимационном отделении. Но это не значит, что врач чего-то не доглядел, так может протекать заболевание у некоторых детей. Не должны все дети лечиться в больнице с первого дня заболевания по принципу «как бы чего не вышло». Для этого и необходимы повторные осмотры (наблюдение в динамике) и доверие. Доверие заключается в том, что если назначен только солевой раствор в нос, прогулки, питье и вибромассаж – это не означает, что лечение не проводится. Наша задача – обеспечить условия, выздоровеет ребенок сам. Как показывает практика, часто благие пожелания улучшить кашель и уменьшить хрипы у маленьких детей с обычным острым вирусным респираторным заболеванием (ОРЗ) оборачиваются ухудшением. Ребенок не может откашливать, поэтому все муколитики, увеличивая количество мокроты часто приводят к сужению дыхательных путей и нарушению дыхания. Ингаляции декасана и «Боржоми» часто вызывают спазм дыхательных путей (обструкция), таким же действием обладают мази для растирания с эфирными маслами, горчичники и родительское курение. Все противовирусные средства не показали своей эффективности (кроме озельтамивира при гриппе и ацикловира при тяжелой герпесвирусной инфекции). Антибиотики, назначенные в первые дни вирусного заболевания увеличивают риск осложнений. Поэтому следует помнить, что большинство ОРЗ, протекающих в виде назофарингита и трахеобронхита не требуют медикаментов, кроме жаропонижающих.
Доверие заключается в том, что если назначен только солевой раствор в нос, прогулки, питье и вибромассаж – это не означает, что лечение не проводится. Наша задача – обеспечить условия, выздоровеет ребенок сам. Как показывает практика, часто благие пожелания улучшить кашель и уменьшить хрипы у маленьких детей с обычным острым вирусным респираторным заболеванием (ОРЗ) оборачиваются ухудшением. Ребенок не может откашливать, поэтому все муколитики, увеличивая количество мокроты часто приводят к сужению дыхательных путей и нарушению дыхания. Ингаляции декасана и «Боржоми» часто вызывают спазм дыхательных путей (обструкция), таким же действием обладают мази для растирания с эфирными маслами, горчичники и родительское курение. Все противовирусные средства не показали своей эффективности (кроме озельтамивира при гриппе и ацикловира при тяжелой герпесвирусной инфекции). Антибиотики, назначенные в первые дни вирусного заболевания увеличивают риск осложнений. Поэтому следует помнить, что большинство ОРЗ, протекающих в виде назофарингита и трахеобронхита не требуют медикаментов, кроме жаропонижающих.
Есть строго определенное лечение, если хрипы вызваны крупом (особая форма ларингита у маленьких детей), обструктивным бронхитом, астмой или пневмонией. Кому-то нужно вещество, расширяющее бронхи (бронходилататор), кому-то гормон (кортикостероид), кому-то антибиотик. Не пытайтесь определить сами. Если Ваш ребенок страдает астмой или муковисцидозом, Вы получите четкие рекомендации по лечению, включая дозы и длительность применения всех препаратов и будете сами контролировать лечение. Во всех остальных случаях при каждом остро возникшем заболевании нужна консультация врача. Однако не всегда она должна быть немедленной. Если проблема в верхних дыхательных путях Вы можете начать сами – питье, увлажнение воздуха, солевой раствор в нос, вибромассаж, много чая, воды, компота.
Пусть заболевания у Ваших детей будут нечастыми и легкими!
Раковская Л.А. – врач педиатр высшей категории, к.мед.н., доцент кафедры педиатрии Харьковского национального университета имени В.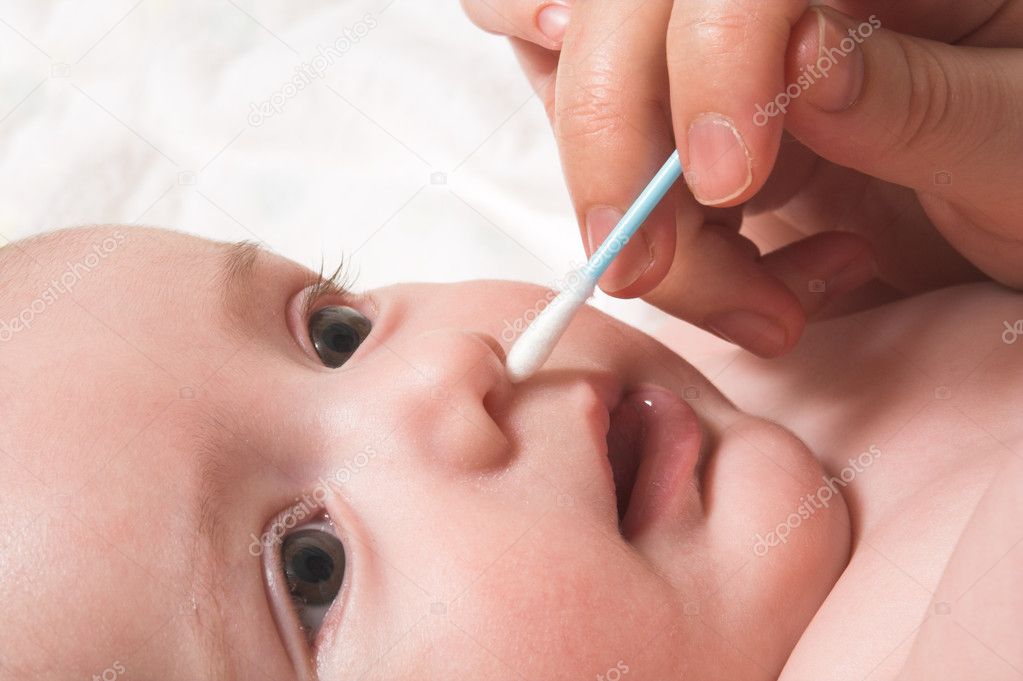 Н. Каразина, руководитель детской клиники “HELP for kids”, Вице Президент общественной организации «Восточно-украинская Академия педиатрии»
Н. Каразина, руководитель детской клиники “HELP for kids”, Вице Президент общественной организации «Восточно-украинская Академия педиатрии»
какие причины и что делать если у новорожденного ребенка хрипы
Наверняка вы не раз подходите к люльке за ночь, прислушиваясь к дыханию малыша — Дышит?! Все в порядке! Готовы поспорить, что молодые родители мониторят материалы о новорожденных, сверяет, все ли хорошо с малышом. Иногда находят симптомы самых разных нарушений, особенно если уровень тревожности у мамы высокий.
Какого цвета должен быть кал у ребенка на грудном вскармливании, почему малыш икает, как понять, что новорожденному холодно, почему появились хрипы… — пожалуй, это самые популярные запросы в поисковой системе в первые 3 недели жизни крохи.
Внимательность — это хорошо, ведь можно диагностировать проблемы на стадии ее появления. Но лучше найти опытного педиатра еще о рождения малыша и задавать вопросы ему. Но разумеется, иметь базовые знания, читать, анализировать, сравнивать, перепроверять нужно.
Почему появляются хрипы у грудничка?
Самое важное для молодых родителей – не впадать в панику, если обнаружены определенные симптомы. Особенно если речь об одном симптоме, на фоне нормального состояния малыша. Например, хрипы у младенца. Они могут говорить не только о заболевании.
Хрипы как особенность организма
У новорожденного еще недостаточно сформированы ткани дыхательных путей, а сами дыхательные пути достаточно узкие. Эта особенность маленького организма и может быть причиной хрипов, например, во сне или во время кормления грудью. Когда все хрящи гортани сформируются, хрипы пройдут. Это будет примерно к 1,5-3 годам. Хотя несформированность органов дыхания может стать отягчающими обстоятельствами при ОРВИ и воспалительных процессах. Поэтому если лучше проконсультироваться с врачом, тем более, если есть подозрение, что вирус, все же, атаковал.
Реакция на слюну
В первые три-четыре месяца грудничок учится глотать, и у него не всегда это получается правильно. Он может подкашливать, могут появляться хрипы. Можно сказать, что маленький организм таким образом приспосабливается.
Он может подкашливать, могут появляться хрипы. Можно сказать, что маленький организм таким образом приспосабливается.
Сухость воздуха в помещении
Носовые каналы у малыша еще очень узкие, поэтому в них быстро скапливается пыль, корочки. Причиной этому может быть сухой воздух в помещении. Активные попытки защитить ребенка «от сквозняка и переохлаждения» приводят, частенько, к редким проветриваниям. Тогда воздух застаивается, загрязняется. Сухость — тоже может быть следствием такого положения вещей, ну и плюс — жаркая погода, отопление зимой, недостаточность природных источников увлажнения. Слизистые пересыхают, образуются корочки, накапливается грязь — и вот, ребенок «хрюкает».
Рекомендуется делать проветривания, а также пользоваться увлажнителями, часто делать влажную уборку, орошать цветы на подоконниках, избавиться от пылесборников — тяжелых штор и ковром.
Еще можно завести аквариумных рыбок. Аквариум в доме — отличный способ увлажнить воздух. К слову, идеальная влажность в помещении — 50-60%, а температура 22 градуса по Цельсию.
К слову, идеальная влажность в помещении — 50-60%, а температура 22 градуса по Цельсию.
Слизь в носу
У детей постарше слизь выходит свободно из носового прохода, а у младенцев может задерживаться, тоже образуя корочки, что и может стать еще одной причиной хрипов. Именно поэтому после каждого купания родителям нужно аккуратно убирать корочки с помощью ватных жгутиков, смоченных в масле.
Также спустя 2-3 недели после рождения, родители могут заметить, что у ребенка появился насморк. Если нет других симптомов, кроме слизи в носу, скорее всего, это «физиологический насморк» и слизистая адаптируется к новым условиям. Если ребенок без проблем прикладывается к груди, то все, что необходимо родителям — соблюдать оптимальную температуру и влажность в помещении, а также капать морские капли (НО! только после консультации с педиатром). Иногда в носик попадает молочко (при срыгиваниях, например) и тоже образует корочки. Поэтому туалет носика — важная ежедневная процедура.
Инфекция или болезнетворные бактерии
Организм малыша может подхватить любую инфекцию. Но в этом случае, как правило, к хрипам прибавляются и другие симптомы: кашель, затрудненное дыхание, отсутствие аппетита, повышение температуры и т.д. Очень важно обратить и на общее состояние ребенка: вялость, плачь, капризы. И сразу сообщить врачу о том, что есть подозрение на ОРВИ. Он подскажет, что делать дальше, особенно в условиях пандемии.
Аллергия или астма
Серьезной проблемой хрипов у малыша может быть наличие аллергии либо астма. Последнее — хроническое заболевание легких, при котором дыхательные пути набухают, затягиваются и производят избыток слизи.
В любом случае, лучше показать ребенка педиатру, чтобы врач поставил точный диагноз.
Фото: depositphotos
Читайте также
|
ЗАДАЙТЕ СЕБЕ ВОПРОС |
ВОЗМОЖНАЯ ПРИЧИНА |
ЧТО ПРЕДПРИНЯТЬ |
|
У ребенка грудного возраста довольно громкие хрипы слышны, только когда он вдыхает? Он ест и растет нормально? |
Норма |
Если ребенок ест, спит и растет нормально, шумное дыхание просто показывает, что ткани дыхательных путей еще достаточно эластичны. |
|
У ребенка также насморк или кашель? |
Простуда (ОРВИ) |
Вызовите детского врача. Давайте обильное питье, создайте ребенку комфорт (см.также Насморк у ребенка) |
|
Ребенок младше одного года? У него кашель, который продолжается 2 часа или более? В последние день-два он простужен? Учащенное и затрудненное дыхание? Он отказывается есть? Раздражителен? |
|
Вызовите «неотложную помощь». |
|
Ребенок часто кашляет? Бывают приступы затруднения дыхания, особенно ночью или при физической нагрузке? В семье кто-либо страдает астмой или аллергией? |
Астма |
Запишитесь на прием к |
|
У ребенка затрудненный вдох, удушье? Отрывистый сухой кашель, который напоминает лай собаки; охриплость голоса? Повышенная температура? Симптомы усиливаются ночью? |
Круп — затруднение дыхания, вызванное воспалением и сужением просвета верхних дыхательных путей |
Хотя большинство приступов может быть снято домашними средствами (см. |
|
У ребенка внезапно появились затруднение дыхания, хрипы? |
Инородное тело в дыхательных путях (чаще всего встречается у детей от 6 месяцев до 2 лет) |
|
|
Дыхание учащенное, хрипы, сильный кашель? Повышена температура до 38,3 оС или более? Ребенок плохо себя чувствует? При вдохе втягиваются межреберные промежутки? |
Пневмония |
Срочно вызовите детского врача, он поставит диагноз и назначит лечение. |
|
Ребенок во сне храпит? Каждое утро просыпается раздраженный? Он часто дышит ртом, так как нос заложен? Быстро устает? Говорит в нос? У него частые простуды и отит? |
Увеличение аденоидов; аллергия |
Обратитесь к педиатру, он осмотрит ребенка, чтобы выявить увеличение аденоидов (см. также Насморк у ребенка, или аллергическое заболевание), назначит лечение |
хрипы у ребенка — 25 рекомендаций на Babyblog.ru
Девочки, караул! Может у кого нибудь уже было такое.
Мы и раньше болели бронхитом (3 раза), но температура всегда длилась не больше 3-х дней, в этот раз кошмар какой-то. 6-ой день уже. Антибиотики нам нельзя, ребенок очень сильный аллергик. на 4-ый день в ночь дала ребенку бисептол(замена антибиотика) стало значительно лучше, Вчера (5-ый день) один раз поднималась температура, а сегодня с 5-и утра опять началось. Делаю еще ингаляции с гармоном (они нам всегда помогали), НО делаю я их даже когда высокая температура, а здесь вычитала что нельзя. А врач нам не сказала что нельзя, делайте говорит. Завтра назначила рентген. Температура поднималась до 39.5 после этого стали пить бисептол. стало значительно лучше. сейчас температура выше 38.5 не поднимается. Заметили одну особенность сразу после ухода врача температура зашкаливает. хотя до этого мерим и все нормально. Врач сказала про больницу(хорошая знакомая моей мамы) но не советует ложиться, много больных и велик шанс еще что-нибудь подхватить. На всякий случай уточню, мы сейчас не в москве а в маленьком городке в гостях у бабушки. Врач приходит через день. У вас была такая высокая температура так долго?
Делаю еще ингаляции с гармоном (они нам всегда помогали), НО делаю я их даже когда высокая температура, а здесь вычитала что нельзя. А врач нам не сказала что нельзя, делайте говорит. Завтра назначила рентген. Температура поднималась до 39.5 после этого стали пить бисептол. стало значительно лучше. сейчас температура выше 38.5 не поднимается. Заметили одну особенность сразу после ухода врача температура зашкаливает. хотя до этого мерим и все нормально. Врач сказала про больницу(хорошая знакомая моей мамы) но не советует ложиться, много больных и велик шанс еще что-нибудь подхватить. На всякий случай уточню, мы сейчас не в москве а в маленьком городке в гостях у бабушки. Врач приходит через день. У вас была такая высокая температура так долго?
НОВОСТИ!!!!
Девочки, я не знаю почему об этом молчат, но больницы переполнены. Детей даже с ложным крупом (в Москве) платно не принимают, место было только на бругом конце города, приступ даже уколами снять не могли! Симптоматика вируса: высокая температура до 40(6-7 дней), красное горло, кашель, очень быстрое появление пневмонии! Расскажу про нас началось как обычно с кашля(мы к бронхитам уже привычные), поэтому в аптечке всегда тантум-верде, лазолван, мирамистин, пульмекорд, беродуал. Не помогало ничего, температура практически не сбивалась, а если и сбивалась до 37.5, через 40 минут опять 38.5-39. так длилось 6 дней. на седьмой день пошли на рентген, итог пневмония. В очереди на рентген побывала в шоке сколько таких же как мы, при этом некоторым уже выписывают 2-ой антибиотик толку ноль. Одна мамочка с 2-мя детьми, 3 дня как из больницы, вчера опять положили с бронхитом. и еще противовирусные не спасают абсолютно, ни в качестве профилактики ни при лечении. Нам стало лучше только после бисептола (я противник антибиотиков, он является чуть ли не единственным аналогом антибиотиков).С моим сыночком уже все хорошо! БЕРЕГИТЕ СВОИХ ДЕТОК!
Не помогало ничего, температура практически не сбивалась, а если и сбивалась до 37.5, через 40 минут опять 38.5-39. так длилось 6 дней. на седьмой день пошли на рентген, итог пневмония. В очереди на рентген побывала в шоке сколько таких же как мы, при этом некоторым уже выписывают 2-ой антибиотик толку ноль. Одна мамочка с 2-мя детьми, 3 дня как из больницы, вчера опять положили с бронхитом. и еще противовирусные не спасают абсолютно, ни в качестве профилактики ни при лечении. Нам стало лучше только после бисептола (я противник антибиотиков, он является чуть ли не единственным аналогом антибиотиков).С моим сыночком уже все хорошо! БЕРЕГИТЕ СВОИХ ДЕТОК!
Когда обращаться к врачу Хрипы
Читайте также
Когда обращаться к врачу Желтуха
Когда обращаться к врачу
Желтуха
Это состояние возникает, когда незрелая печень ребенка не может избавиться от избытка красных кровяных клеток, которые были необходимы во время беременности. Желтуха развивается примерно через сутки после рождения, а ее пик приходится
Желтуха развивается примерно через сутки после рождения, а ее пик приходится
Когда обращаться к врачу Шумное дыхание
Когда обращаться к врачу Шумное дыхание Новорожденные часто сопят, особенно во сне. Эти звуки могут показаться тревожными, но на самом деле беспокоиться не стоит. Как правило, это происходит, потому что у малыша закладывает нос, так как он проводит много времени на спине.
Когда обращаться к врачу Рефлюкс
Когда обращаться к врачу Рефлюкс Срыгивание небольшого количества молока является для малышей нормой. Это происходит потому, что клапан между желудком и пищеводом (трубкой, связывающей рот и желудок) по-прежнему недоразвит и слаб. Если ваш ребенок набирает вес и отрыжка
Когда обращаться к врачу Молочница
Когда обращаться к врачу
Молочница
Если ребенка стало необъяснимо трудно кормить и он кажется раздражительным, вполне возможно, что у него кандидоз полости рта (молочница). Это довольно распространенное явление у новорожденных. Некоторые дети заражаются молочницей от
Это довольно распространенное явление у новорожденных. Некоторые дети заражаются молочницей от
Когда обращаться к врачу Пупочная гранулема
Когда обращаться к врачу Пупочная гранулема Прищепка на пупке вашего малыша уже должна была отвалиться, а пупок зажить и выглядеть хорошо. Однако примерно у одного из 50 детей пупок не заживает, и когда прищепка отваливается, под ней виден ярко-красный липкий кусочек
Когда обращаться к врачу Атопический дерматит
Когда обращаться к врачу Атопический дерматит Атопический дерматит у детей развивается в возрасте около двух месяцев, так что, если у вашего ребенка он есть, вы начнете замечать первые признаки примерно в это время. От него страдает один малыш из семи, но если у вас или у
Когда обращаться к врачу Менингит
Когда обращаться к врачу
Менингит
Менингит – это заболевание, при котором воспаляются оболочки головного мозга. Это очень серьезно, но, к счастью, крайне редко встречается. Тем не менее всем важно знать симптомы этой болезни, потому что промедление в лечении может
Это очень серьезно, но, к счастью, крайне редко встречается. Тем не менее всем важно знать симптомы этой болезни, потому что промедление в лечении может
Когда обращаться к врачу Кашель
Когда обращаться к врачу Кашель Когда у вашего ребенка начинается кашель, вы, естественно, тревожитесь, думая, что у него может быть серьезное заболевание. Но самая распространенная причина кашля – это обычная простуда, которая может раздражать дыхательные пути, где
Когда обращаться к врачу Косоглазие
Когда обращаться к врачу Косоглазие Многие дети в возрасте до трех месяцев кажутся косоглазыми, потому что глаза у них еще не могут двигаться синхронно. Но к этой неделе мышцы глаз у младенца должны уже достаточно развиться, и если все же кажется, что он косит, это может
Когда обращаться к врачу Конъюнктивит
Когда обращаться к врачу
Конъюнктивит
Глазные инфекции могут возникать вследствие ОРВИ. Также конъюнктивитом можно заразиться при контакте с более старшими детьми, если они дотронутся до глаз малыша просто из любопытства. Симптомы конъюнктивита следующие: гноящиеся
Также конъюнктивитом можно заразиться при контакте с более старшими детьми, если они дотронутся до глаз малыша просто из любопытства. Симптомы конъюнктивита следующие: гноящиеся
Когда обращаться к врачу Бронхиолит
Когда обращаться к врачу Бронхиолит Бронхиолит – это вирусная инфекция, которой дети могут заразиться в период с сентября по апрель. Это распространенное заболевание, которое переносят до 90 % детей в возрасте до двух лет. Но как только у ребенка выработается иммунитет к
Когда обращаться к врачу Потница
Когда обращаться к врачу
Потница
Потница – это распространенный вид сыпи, которая появляется, когда малышу слишком жарко. Появляется она, как правило, летом, если на нем слишком много слоев одежды. Потовые железы ребенка еще не очень хорошо развиты, поэтому организм не
Потовые железы ребенка еще не очень хорошо развиты, поэтому организм не
Когда обращаться к врачу Рвота
Когда обращаться к врачу Рвота В первые несколько месяцев жизни ваш малыш время от времени срыгивал молоко. Возможно, это случалось часто, если у вас особенно «чувствительный» малыш. Но по мере роста рвота может указывать на более серьезное состояние. Если ребенка
Когда обращаться к врачу Отит
Когда обращаться к врачу Отит Если малыш тянет себя за уши и трясет головой, это может говорить о том, что у него болит одно или оба уха. Также ему может быть больно сосать, а если у него особенно тяжелая инфекция, то он может кричать часами и ни за что не хотеть укладываться,
Когда обращаться к врачу Ветрянка
Когда обращаться к врачу
Ветрянка
Если вы сами болели ветрянкой, то примерно до трех месяцев ваш ребенок защищен от нее благодаря антителам, которые передались ему от вас через плаценту во время беременности. В более слабой форме эта защита сохранится до шести месяцев. Но
В более слабой форме эта защита сохранится до шести месяцев. Но
как и когда вызывать скорую для ребенка
Некоторые родители раздумывают, вызывать ли скорую при высокой температуре, а некоторые звонят 03 при малейшем недомогании. Специалисты выделяют семь основных причин для вызова СМП ребенку:
1. Проблемы с дыханием (одышка)
Суть одышки заключается в нарушении поступления достаточного количества кислорода в организм, и попытке компенсировать это нарушение более интенсивным дыханием. Одышка чаще всего развивается из-за аспирации (вдохнул и подавился) инородного тела, бронхиальной астмы, инфекции верхних дыхательных путей, или пневмонии. Признаки одышки: кашель, свистящие хрипы, затрудненное дыхание (особенно раздувание крыльев носа, и использование грудных и шейных мышц для акта дыхания), кряхтение, перебои речи или посинение кожи.
Ø Частота дыхания у ребенка более 50-60 вдохов в минуту
Ø У ребенка резкий цианоз вокруг рта
Ø Эти симптомы не улучшаются в течением времени, или даже нарастают.
2. Перелом костей
В большинстве случаев родители вполне могут доставить ребенка в приемное отделение самостоятельно.
Ø Ребенок корчится от боли, вы не можете снять ее жаропонижающим сиропом или свечой
Ø Обломок кости торчит сразу под кожей
Ø Травма касается головы или шеи
Ø У ребенка изменен уровень сознания (например, чрезмерно заторможен).
3. Тяжелое обезвоживание
Самые частые причины сильного обезвоживания — это рвота и/или понос. Не каждая рвота или понос требует вызова экстренной медицинской службы, обычно бывает достаточным часто и дробно поить ребенка, компенсируя потери жидкости и солей.
Ø Ребенок вам не отвечает, или отвечает неадекватно
Ø Ребенок корчится от сильных спазмов и неослабевающей боли в животе (это может указывать на аппендицит, камни в почках и другие опасные состояния).
4. Приступ судорог
У младенцев и дошкольников быстрое повышение температуры может вызвать фебрильные судороги. Большинство судорог, связанных с лихорадкой, не является чрезвычайной ситуацией. Судороги, возникшие без повышения температуры, имеют обычно более серьёзный прогноз.
Ø Приступ длится более трех-пяти минут
Ø Ребенок имеет затрудненное дыхание или синеет
Ø После прекращения приступа судорог ребенок не может вернуться в свое нормальное психическое состояние.
5. Падения
Падение с большой высоты особенно опасно травмой головы, позвоночника или внутренних органов. Если вы подозреваете травму головы, поговорите с вашим ребенком, и убедитесь, что он адекватно отвечает на вопросы.
Ø У ребенка рвота более одного раза после травмы.
Ø Он теряет сознание
Ø Ребенок жалуется на онемение или покалывание в теле
Ø У вас есть основания подозревать повреждение внутренних органов
Ø У вас есть основания подозревать травму шеи или позвоночника. В случае возможной травмы шеи или позвоночника, не пытайтесь перемещать вашего ребенка. Сотрудники скорой помощи зафиксируют позвоночник перед тем как транспортировать ребенка в больницу.
6. Порезы и кровотечения
Если у вашего ребенка началось кровотечение, надавите на рану, дождитесь пока кровотечение остановится и оцените степень повреждения. Детям, которые нуждаются в наложении швов, как правило, не следует вызывать экстренную медицинскую службу — они вполне могут быть доставлены в приемное отделение хирургии родителями.
Ø У вашего ребенка есть заболевания, нарушающие свертывание крови
Ø Вы не можете остановить кровотечение.
7. Подозрение на отравление
В этой ситуации скорую нужно вызывать сразу же, как только вы обнаружили симптомы отравления: рвота, понос, боль в животе, спутанность сознания. Если вы поняли, что ребенок добрался до лекарств и проглотил какие-то из них, вызывайте скорую, и поищите упаковки из-под медикаментов. Вам нужно будет сообщить врачам название препарата и примерное количество, сколько мог проглотить ребенок.
Хрипы у грудничка при дыхании без температуры, почему хрипит горлом, когда дышит
Многие родители волнуются, когда слышат сиплое дыхание и хрипы у грудничка. Такой недуг иногда появляется у младенцев после рождения. Некоторые хрипы у новорожденных абсолютно безопасны, а другие, наоборот, предупреждают о наличии заболевания. Давайте разберемся, почему младенец хрипит, каковы причины этого явления, возможные опасные последствия и как предупредить появление хрипов.
Безопасные причины
Причины этого явления различны. Безопасные чаще всего касаются ребенка без температуры и прочих признаков простуды. К ним относятся:
Безопасные чаще всего касаются ребенка без температуры и прочих признаков простуды. К ним относятся:
Физиологические особенности организма малыша
Грудничок хорошо кушает, прибавляет в весе, не проявляет беспокойства, на сквозняках не гулял, а хрипы — есть. Такое возможно, потому что у новорожденного ребеночка еще не полностью развиты дыхательные пути и они еще достаточно узкие. Это и может послужить причиной появления хрипов при кормлении или когда малыш спит. После того, как все гортанные хрящики сформируются, хрипы бесследно исчезнут. Обычно это происходит к полутора годам, но, может, и к трем. Также в первые месяцы жизни малыш учится глотать и часто давится слюнкой, отчего может и захрипнуть
Сухой воздух в помещении
Носовые каналы у младенцев достаточно узкие, поэтому в носоглотке быстро накапливается пыль. Основная причина этого — сухость воздуха. Парадокс, но виноваты в этом чаще всего заботливые и любящие родители. Заботясь о том, чтобы ребенок не болел, они ошибочно полагают, что закрыть плотно окна, не проветривать и протопить помещение, где находится ребенок, – это и есть правильный способ уберечь его от переохлаждения и простуды.
Скопление пыли
Мамам нужно обязательно делать регулярную влажную уборку комнаты новорожденного, чтобы не допустить скопление пыли, и тогда их не будут беспокоить хрипы у грудничка. Также желательно не увлекаться мягкими игрушками, поскольку им свойственно накапливать пыль.
Непрочищенный носик
Так как нос является фильтром для воздуха, которым мы дышим, в носовом проходе периодически скапливается слизь, которая при высыхании образует сухие корочки, что провоцирует хрипы при дыхании у грудничка. Так происходит и у взрослых, только груднички еще не могут самостоятельно высморкаться и прочистить нос. Поэтому ежедневно нужно удалять корочки и слизь в носу у грудничка.
Так происходит и у взрослых, только груднички еще не могут самостоятельно высморкаться и прочистить нос. Поэтому ежедневно нужно удалять корочки и слизь в носу у грудничка.
В аптеке надо купить специальные увлажняющие капли или обычный физиологический раствор, капнуть по капельке в каждый носовой проход ребенка и потом ватной палочкой аккуратно извлечь «причину неудобства»
Отсутствие у ребенка физической активности
Если малыш все время находится в лежачем положении, его не берут на ручки, с ним не играют, то появляется риск «застоя» и отека в легких и дыхательных путях, что приводит к еще большим хрипам. Такое явление часто наблюдается у детдомовских детей, поскольку у нянечек и воспитателей не хватает рук и времени уделить внимание всем детям.
Загрязненный воздух
Хрипы и появление слизи у грудного ребенка могут быть спровоцированы загрязненным воздухом, в котором присутствует сигаретный дым или выхлопные газы, поэтому малышей нужно тщательно оберегать от такого воздействия.
При всех вышеописанных хрипах врачебное и медикаментозное вмешательство не требуется, однако необходимо следить за общим самочувствием ребенка. При нормальной температуре тела до 37 градусов, хорошем аппетите и спокойном сне беспокоиться нет причин, но при очередном плановом походе в поликлинику обязательно обратите на эту «мелочь» внимание педиатра, чтобы он смог исключить какие-либо заболевания.
Опасные ситуации
А теперь поговорим о хрипах, при которых необходимо немедленное обращение к доктору. Организм новорожденного слаб и подвержен воздействию многих внешних факторов, которые способны спровоцировать появление инфекции и развитие любой патологии. В данном случае, как правило, хрипы сопровождаются дополнительными симптомами: кашлем, затрудненным дыханием, беспокойством, отсутствием аппетита, повышенной температурой тела и т.д.
Чтобы уберечь малыша от простуды и появления хрипов, необходимо соблюдать простые правила во время прогулок с новорожденным ребенком на улице:
- нельзя прогуливаться в ветреную погоду;
- одевать малыша по погоде по принципу «+1».
 То есть на ребенке должно быть одето на 1 одежку больше, чем на вас. Если Ваш ребенок одет чересчур тепло, он может вспотеть и с легкостью заболеть. Облегченный вариант одежды, если на улице холодно, тоже не подходит, так как малыш просто замерзнет и получит переохлаждение. Многие мамы, «легко» одевая деток, аргументируют это тем, что ребенок должен закаляться. Это спорный вопрос, и закаливать тоже нужно правильно и грамотно;
То есть на ребенке должно быть одето на 1 одежку больше, чем на вас. Если Ваш ребенок одет чересчур тепло, он может вспотеть и с легкостью заболеть. Облегченный вариант одежды, если на улице холодно, тоже не подходит, так как малыш просто замерзнет и получит переохлаждение. Многие мамы, «легко» одевая деток, аргументируют это тем, что ребенок должен закаляться. Это спорный вопрос, и закаливать тоже нужно правильно и грамотно; - избегать сквозняков. Даже если ребеночек находится в коляске, нужно обеспечить в ней защиту от ветра, дождя и снега;
- не допускать контакт вашего малыша и людей с недавно перенесенным, а тем более протекающим вирусным заболеванием.
Причиной хрипа может быть пневмония, бронхит, что очень опасно для грудного ребенка, поскольку все заболевания у малышей до года развиваются стремительно и медики не всегда успевают купировать опасные симптомы.
Также у новорожденного хрип возникает из-за аллергии или более серьезных заболеваний, например, таких, как астма, при которой дыхательные пути отекают и производят избыточное количество слизи
У ребенка появляются осиплость, кашель и хрипы, если в его гортань или дыхательные пути попадает инородный предмет, причем такой хрип появляется внезапно. Никогда не оставляйте малыша наедине с мелкими игрушками, конфетками и прочими предметами, которыми он может подавиться! Если же такое все-таки произошло, нужно не паниковать, а срочно вызывать «Скорую помощь», чтобы предотвратить остановку дыхания.
Никогда не оставляйте малыша наедине с мелкими игрушками, конфетками и прочими предметами, которыми он может подавиться! Если же такое все-таки произошло, нужно не паниковать, а срочно вызывать «Скорую помощь», чтобы предотвратить остановку дыхания.
Заболевания с симптомом хрипа и что делать
Если грудничок хрипит, у него появились сопли и кашель, повышается температура, малыш ведет себя вяло, отказывается от еды, то, вероятнее всего, диагноз прозвучит как «острое респираторно-вирусное заболевание». В этом случае принимать решение о необходимости и правильности лечения должен только врач. Все, что требуется от вас, — это не заставлять ребенка есть, обеспечивать его обильным питьем и четко следовать всем рекомендациям доктора по поводу лечения хрипящего дитя.
Если новорожденный хрипит достаточно сильно, кашляет «лающим» кашлем, сипит, когда дышит, и при вдохе у малыша втягиваются межреберные промежутки, при этом наблюдается высокая (выше 38,5 градусов) температура, то врачи, как правило, говорят о пневмонии.
Если замечены подобные симптомы, необходимо вызывать педиатра для постановки правильного диагноза и назначения адекватного лечения. Часто бывает так, что кроху приходится госпитализировать.
Если у ребенка охрип голос, малыш тяжело дышит, у него наблюдается повышенная температура, сильный сухой кашель и «свистит» в грудной клетке, при этом все перечисленные симптомы усугубляются ночью, то можно заподозрить у грудничка круп (затруднение дыхания, которое вызвано воспалением и сужением просвета верхних дыхательных путей). Когда начинается такой приступ, необходимо вызвать «Скорую помощь» или педиатра. В ожидание врачебной помощи нужно ребенку дать подышать увлажненным воздухом. Для этого можно использовать увлажнитель воздуха или набрать в ванную горячую воду, чтобы шел пар, и занести ребенка в ванную комнату на пару минут. После закапать носик сосудосужающими каплями и обеспечить приток прохладного свежего воздуха. Также можно дать малышу капли от аллергии, например, Фенистил.
У деток до года может проявиться такое заболевание, как бронхиолит. При этом воспаляются мелкие участки бронхов. В таком случае характерен сильный кашель, не стихающий в течение долгого времени (иногда несколько часов), затрудненное хриплое дыхание, присутствуют такие признаки простуды, как сопли и боли в горле, из-за чего малыш отказывается от еды, сильно раздражен и капризничает.
Если плохое самочувствие грудничка не проходит через несколько дней, то необходимо вызывать педиатра для осмотра. В случае подтверждения диагноза возможно потребуется госпитализация
Если у грудничка остались хрипы после насморка, малыш храпит по ночам, его нос постоянно заложен, при этом кто-то из родных страдает астмой или аллергией – это может говорить о том, что у ребенка началась бронхиальная астма. Нужна консультация детского аллерголога и проведение необходимых обследований для дальнейшего лечения.
Также, когда малыш дышит ртом, у него есть насморк, он храпит во сне, страдает от частых простуд, прозрачных выделений из носа и отитов, плаксив и раздражителен, вероятно, что у него увеличились аденоиды или проявляется аллергия на какой-нибудь раздражитель. В таком случае исключительно педиатр сможет определить причину неудовлетворительного самочувствия ребенка, то есть определить: насморк это, аллергия или воспаление аденоидов. После постановки правильного диагноза врач сможет назначить адекватную терапию.
В таком случае исключительно педиатр сможет определить причину неудовлетворительного самочувствия ребенка, то есть определить: насморк это, аллергия или воспаление аденоидов. После постановки правильного диагноза врач сможет назначить адекватную терапию.
Ребенок во время болезни должен много пить, это уменьшит интоксикацию организма. А также дышать свежим и увлажненным воздухом. Доктор Комаровский постоянно делает на этом акцент. Он утверждает, что в острый период болезни (температура и сильное недомогание) необходимо обеспечить такие условия дома, а после наступления стойкого улучшения самочувствия (даже если еще есть кашель с мокротой, но температура упала, к ребенку вернулся аппетит и хорошее настроение) не забывать про прогулки на свежем воздухе. Нужно помнить, что охрипшего малыша можно выносить на 20-30 минут на улицу в безветренную солнечную погоду и обязательно правильно подобрать одежду, чтобы не перегреть или не переохладить ребенка.
Особое внимание стоит обратить на то, что выше описаны не точные диагнозы, а их возможные варианты, при которых ребенок может охрипнуть. Поэтому родителям самостоятельно лечить проводные хрипы у младенца, а тем более давать ему какие-либо медицинские препараты без консультации педиатра категорически не рекомендуется! Такой безответственный подход создаст угрозу жизни и здоровью малыша. Помочь маленькому ребенку можно при условии точного определения основной причины недомогания. Поэтому не стоит отказываться от дополнительных обследований, если врач их предлагает.
Поэтому родителям самостоятельно лечить проводные хрипы у младенца, а тем более давать ему какие-либо медицинские препараты без консультации педиатра категорически не рекомендуется! Такой безответственный подход создаст угрозу жизни и здоровью малыша. Помочь маленькому ребенку можно при условии точного определения основной причины недомогания. Поэтому не стоит отказываться от дополнительных обследований, если врач их предлагает.
Почему мой ребенок хрипит? Причины и лечение
Свистящее дыхание или пронзительный шум, исходящий из грудной клетки во время дыхания, часто встречаются у младенцев и детей.
Между 25-30 процентами младенцев будет хотя бы один эпизод. Около 40 процентов испытывают это к 3 годам и почти 50 процентов к 6 годам.
Наиболее частыми причинами являются астма, аллергия, инфекции и гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Детские легкие меньше, имеют меньшее сопротивление дыхательных путей, менее эластичную отдачу и меньшее количество боковых дыхательных путей, поэтому их легче закупорить, чем у взрослых
Что означают различные типы хрипов?
Если хрипы носят сезонный характер или случаются, когда ребенок подвергается воздействию определенной окружающей среды, например, пыли или загрязнения воздуха, наиболее вероятными причинами хрипов являются астма или аллергия.
Если хрипы начались внезапно, это может быть результатом респираторной инфекции или вдыхаемого инородного тела.
Постоянные хрипы с рождения предполагают, что ребенок родился с врожденной анатомической аномалией.
Детей, которые постоянно хрипят и страдают рецидивирующими респираторными заболеваниями, следует обследовать на муковисцидоз, агаммаглобулинемию и первичную цилиарную дискинезию.
Аллергия : Если у вашего ребенка аллергия на какое-либо вещество, такое как пыльца или пыль, его организм воспринимает это вещество как инородное тело, и его иммунная система реагирует.Часть этого процесса приводит к сужению дыхательных путей, то есть воздух проходит через меньшее пространство. Это сужение вызывает свистящий звук.
Астма : У детей с астмой чувствительные дыхательные пути, которые могут воспаляться при воздействии триггеров и раздражителей, таких как сигаретный дым или загрязненный воздух. Это приводит к хрипу, кашлю, одышке и стеснению в груди. Симптомы обычно усиливаются ночью.
Симптомы обычно усиливаются ночью.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : известное как ГЭРБ, это состояние, при котором желудочная кислота просачивается обратно в пищевод или пищевод.Затем небольшое количество этой жидкости может вдыхаться в легкие, вызывая раздражение и отек мелких дыхательных путей, что, в свою очередь, вызывает хрипы. Регулярная отрыжка во время кормления и сидение ребенка в вертикальном положении не менее 30 минут после кормления могут снизить риск ГЭРБ. Младенцы, как правило, перерастают это заболевание к своему первому дню рождения.
Инфекции
Поделиться на Pinterest Большинство инфекций грудной клетки у младенцев можно лечить дома, но при наличии необычных или серьезных симптомов следует обратиться за медицинской помощью.Некоторые инфекции грудной клетки могут вызвать хрипы у младенца или младенца. К ним относятся инфекции нижних дыхательных путей, такие как бронхиолит и пневмония.
Инфекции верхних дыхательных путей, также известные как простуда, также могут вызывать шумное дыхание, но не вызывают хрипов, если также не затронуты нижние дыхательные пути.
У большинства младенцев эти инфекции проходят сами по себе при лечении дома, отдыхе и большом количестве жидкости.
У небольшого числа младенцев с бронхиолитом, которые выглядят в остальном здоровыми, по прошествии 4 недель по-прежнему будут проявляться симптомы, включая хрипы, сухой кашель и рвоту.
Родители должны обратиться за медицинской помощью, если ребенку меньше 12 недель, у него есть серьезная проблема со здоровьем, он изо всех сил пытается дышать, плохо питается, не носит мокрые подгузники более 12 часов или у него температура 100,4 ° F. или выше.
Родители должны немедленно обратиться за медицинской помощью, если их ребенок бледный или потный, его язык или губы посинели, или если у него есть длительные паузы в дыхании.
Симптомы пневмонии могут развиваться внезапно, в течение 24-48 часов или могут проявляться медленно в течение нескольких дней.Симптомы пневмонии включают:
- кашель
- затрудненное дыхание
- учащенное сердцебиение
- лихорадка
- потливость
- дрожь
- потеря аппетита
Младенцы и очень маленькие дети имеют повышенный риск развития пневмонии, но большинство Случаи у детей дошкольного возраста являются вирусными, что означает, что единственным лечением является поддерживающее, например отдых и жидкости.
Если у ребенка заложенность груди, кашель, насморк, температура 104 ° F или выше, и он не может или еле удерживает жидкость, родители или опекуны должны поговорить с врачом.
Поделиться на Pinterest При кормлении младенцев убедитесь, что они едят медленно и только съедобными кусочками, чтобы не подавиться.- Бронхолегочная дисплазия (БЛД) — хроническое заболевание, которое обычно развивается у недоношенных детей, которые находились на искусственной вентиляции легких и кислороде, потому что их легкие были недоразвиты при рождении. Младенцам с ПРЛ может потребоваться дополнительный кислород после выписки из больницы.
- Если ребенок вдохнул инородное тело, и это заблокировало дыхательные пути, он может хрипеть, кашлять или подавиться.Это может произойти во время еды или игры. Кто-то должен немедленно поставить ребенка в вертикальное положение и обратиться за неотложной медицинской помощью.
Во избежание удушья детям младше 4 лет нельзя давать такую пищу, как попкорн, арахис, леденцы, большие куски хот-догов или твердые сырые фрукты или овощи.
Ухаживая за малышом, человек должен побуждать его сидеть тихо во время еды и предлагать только один кусок еды за раз.
Детям до 3 лет нельзя давать игрушки с мелкими деталями из-за риска удушья.
Если ребенок хрипит с рождения, причина может быть врожденной. Врожденные патологии могут включать:
- врожденные сосудистые аномалии
- муковисцидоз
- иммунодефицитные заболевания
- первичная цилиарная дискинезия
- трахеобронхиальные аномалии
- дисфункция голосовых связок
Поскольку существует большое количество причин, по которым может возникнуть ребенок лечение зависит от конкретной причины.Врач может посоветовать лечить хрип в домашних условиях, если он появился впервые.
Однако важно в первую очередь обратиться к врачу, если вы заметили у ребенка хрипы. Врач может порекомендовать следующие домашние средства:
Увлажнитель
Увлажнитель воздуха увеличивает влажность воздуха. Это может помочь уменьшить заложенность дыхательных путей, потенциально уменьшив хрипы.
Это может помочь уменьшить заложенность дыхательных путей, потенциально уменьшив хрипы.
Гидратация
Если у ребенка хрипы из-за инфекции, важно, чтобы он был должным образом гидратирован.Убедитесь, что у ребенка достаточно жидкости, чтобы освободить слизь и очистить носовые ходы.
Небулайзер
Небулайзер — это устройство, которое позволяет вдыхать лекарство в виде тумана. Если хрипы вызваны астмой, врач может назначить альбутерол, который также можно смешать с соленой водой. Альбутерол подействует только в том случае, если хрипы вызваны астмой.
Если у ребенка наблюдается одно из следующих событий, следует обратиться за неотложной помощью:
- затрудненное дыхание
- синюшная кожа или губы
Почему мой ребенок хрипит? Причины и лечение
Свистящее дыхание или пронзительный шум, исходящий из грудной клетки во время дыхания, часто встречаются у младенцев и детей.
Между 25-30 процентами младенцев будет хотя бы один эпизод. Около 40 процентов испытывают это к 3 годам и почти 50 процентов к 6 годам.
Около 40 процентов испытывают это к 3 годам и почти 50 процентов к 6 годам.
Наиболее частыми причинами являются астма, аллергия, инфекции и гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Детские легкие меньше, имеют меньшее сопротивление дыхательных путей, менее эластичную отдачу и меньшее количество боковых дыхательных путей, поэтому их легче закупорить, чем у взрослых
Что означают различные типы хрипов?
Если хрипы носят сезонный характер или случаются, когда ребенок подвергается воздействию определенной окружающей среды, например, пыли или загрязнения воздуха, наиболее вероятными причинами хрипов являются астма или аллергия.
Если хрипы начались внезапно, это может быть результатом респираторной инфекции или вдыхаемого инородного тела.
Постоянные хрипы с рождения предполагают, что ребенок родился с врожденной анатомической аномалией.
Детей, которые постоянно хрипят и страдают рецидивирующими респираторными заболеваниями, следует обследовать на муковисцидоз, агаммаглобулинемию и первичную цилиарную дискинезию.
Аллергия : Если у вашего ребенка аллергия на какое-либо вещество, такое как пыльца или пыль, его организм воспринимает это вещество как инородное тело, и его иммунная система реагирует.Часть этого процесса приводит к сужению дыхательных путей, то есть воздух проходит через меньшее пространство. Это сужение вызывает свистящий звук.
Астма : У детей с астмой чувствительные дыхательные пути, которые могут воспаляться при воздействии триггеров и раздражителей, таких как сигаретный дым или загрязненный воздух. Это приводит к хрипу, кашлю, одышке и стеснению в груди. Симптомы обычно усиливаются ночью.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : известное как ГЭРБ, это состояние, при котором желудочная кислота просачивается обратно в пищевод или пищевод.Затем небольшое количество этой жидкости может вдыхаться в легкие, вызывая раздражение и отек мелких дыхательных путей, что, в свою очередь, вызывает хрипы. Регулярная отрыжка во время кормления и сидение ребенка в вертикальном положении не менее 30 минут после кормления могут снизить риск ГЭРБ. Младенцы, как правило, перерастают это заболевание к своему первому дню рождения.
Младенцы, как правило, перерастают это заболевание к своему первому дню рождения.
Инфекции
Поделиться на Pinterest Большинство инфекций грудной клетки у младенцев можно лечить дома, но при наличии необычных или серьезных симптомов следует обратиться за медицинской помощью.Некоторые инфекции грудной клетки могут вызвать хрипы у младенца или младенца. К ним относятся инфекции нижних дыхательных путей, такие как бронхиолит и пневмония.
Инфекции верхних дыхательных путей, также известные как простуда, также могут вызывать шумное дыхание, но не вызывают хрипов, если также не затронуты нижние дыхательные пути.
У большинства младенцев эти инфекции проходят сами по себе при лечении дома, отдыхе и большом количестве жидкости.
У небольшого числа младенцев с бронхиолитом, которые выглядят в остальном здоровыми, по прошествии 4 недель по-прежнему будут проявляться симптомы, включая хрипы, сухой кашель и рвоту.
Родители должны обратиться за медицинской помощью, если ребенку меньше 12 недель, у него есть серьезная проблема со здоровьем, он изо всех сил пытается дышать, плохо питается, не носит мокрые подгузники более 12 часов или у него температура 100,4 ° F. или выше.
или выше.
Родители должны немедленно обратиться за медицинской помощью, если их ребенок бледный или потный, его язык или губы посинели, или если у него есть длительные паузы в дыхании.
Симптомы пневмонии могут развиваться внезапно, в течение 24-48 часов или могут проявляться медленно в течение нескольких дней.Симптомы пневмонии включают:
- кашель
- затрудненное дыхание
- учащенное сердцебиение
- лихорадка
- потливость
- дрожь
- потеря аппетита
Младенцы и очень маленькие дети имеют повышенный риск развития пневмонии, но большинство Случаи у детей дошкольного возраста являются вирусными, что означает, что единственным лечением является поддерживающее, например отдых и жидкости.
Если у ребенка заложенность груди, кашель, насморк, температура 104 ° F или выше, и он не может или еле удерживает жидкость, родители или опекуны должны поговорить с врачом.
Поделиться на Pinterest При кормлении младенцев убедитесь, что они едят медленно и только съедобными кусочками, чтобы не подавиться.
- Бронхолегочная дисплазия (БЛД) — хроническое заболевание, которое обычно развивается у недоношенных детей, которые находились на искусственной вентиляции легких и кислороде, потому что их легкие были недоразвиты при рождении. Младенцам с ПРЛ может потребоваться дополнительный кислород после выписки из больницы.
- Если ребенок вдохнул инородное тело, и это заблокировало дыхательные пути, он может хрипеть, кашлять или подавиться.Это может произойти во время еды или игры. Кто-то должен немедленно поставить ребенка в вертикальное положение и обратиться за неотложной медицинской помощью.
Во избежание удушья детям младше 4 лет нельзя давать такую пищу, как попкорн, арахис, леденцы, большие куски хот-догов или твердые сырые фрукты или овощи.
Ухаживая за малышом, человек должен побуждать его сидеть тихо во время еды и предлагать только один кусок еды за раз.
Детям до 3 лет нельзя давать игрушки с мелкими деталями из-за риска удушья.
Если ребенок хрипит с рождения, причина может быть врожденной. Врожденные патологии могут включать:
Врожденные патологии могут включать:
- врожденные сосудистые аномалии
- муковисцидоз
- иммунодефицитные заболевания
- первичная цилиарная дискинезия
- трахеобронхиальные аномалии
- дисфункция голосовых связок
Поскольку существует большое количество причин, по которым может возникнуть ребенок лечение зависит от конкретной причины.Врач может посоветовать лечить хрип в домашних условиях, если он появился впервые.
Однако важно в первую очередь обратиться к врачу, если вы заметили у ребенка хрипы. Врач может порекомендовать следующие домашние средства:
Увлажнитель
Увлажнитель воздуха увеличивает влажность воздуха. Это может помочь уменьшить заложенность дыхательных путей, потенциально уменьшив хрипы.
Гидратация
Если у ребенка хрипы из-за инфекции, важно, чтобы он был должным образом гидратирован.Убедитесь, что у ребенка достаточно жидкости, чтобы освободить слизь и очистить носовые ходы.
Небулайзер
Небулайзер — это устройство, которое позволяет вдыхать лекарство в виде тумана. Если хрипы вызваны астмой, врач может назначить альбутерол, который также можно смешать с соленой водой. Альбутерол подействует только в том случае, если хрипы вызваны астмой.
Если у ребенка наблюдается одно из следующих событий, следует обратиться за неотложной помощью:
- затрудненное дыхание
- синюшная кожа или губы
Почему мой ребенок хрипит? Причины и лечение
Свистящее дыхание или пронзительный шум, исходящий из грудной клетки во время дыхания, часто встречаются у младенцев и детей.
Между 25-30 процентами младенцев будет хотя бы один эпизод. Около 40 процентов испытывают это к 3 годам и почти 50 процентов к 6 годам.
Наиболее частыми причинами являются астма, аллергия, инфекции и гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Детские легкие меньше, имеют меньшее сопротивление дыхательных путей, менее эластичную отдачу и меньшее количество боковых дыхательных путей, поэтому их легче закупорить, чем у взрослых
Что означают различные типы хрипов?
Если хрипы носят сезонный характер или случаются, когда ребенок подвергается воздействию определенной окружающей среды, например, пыли или загрязнения воздуха, наиболее вероятными причинами хрипов являются астма или аллергия.
Если хрипы начались внезапно, это может быть результатом респираторной инфекции или вдыхаемого инородного тела.
Постоянные хрипы с рождения предполагают, что ребенок родился с врожденной анатомической аномалией.
Детей, которые постоянно хрипят и страдают рецидивирующими респираторными заболеваниями, следует обследовать на муковисцидоз, агаммаглобулинемию и первичную цилиарную дискинезию.
Аллергия : Если у вашего ребенка аллергия на какое-либо вещество, такое как пыльца или пыль, его организм воспринимает это вещество как инородное тело, и его иммунная система реагирует.Часть этого процесса приводит к сужению дыхательных путей, то есть воздух проходит через меньшее пространство. Это сужение вызывает свистящий звук.
Астма : У детей с астмой чувствительные дыхательные пути, которые могут воспаляться при воздействии триггеров и раздражителей, таких как сигаретный дым или загрязненный воздух. Это приводит к хрипу, кашлю, одышке и стеснению в груди. Симптомы обычно усиливаются ночью.
Симптомы обычно усиливаются ночью.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : известное как ГЭРБ, это состояние, при котором желудочная кислота просачивается обратно в пищевод или пищевод.Затем небольшое количество этой жидкости может вдыхаться в легкие, вызывая раздражение и отек мелких дыхательных путей, что, в свою очередь, вызывает хрипы. Регулярная отрыжка во время кормления и сидение ребенка в вертикальном положении не менее 30 минут после кормления могут снизить риск ГЭРБ. Младенцы, как правило, перерастают это заболевание к своему первому дню рождения.
Инфекции
Поделиться на Pinterest Большинство инфекций грудной клетки у младенцев можно лечить дома, но при наличии необычных или серьезных симптомов следует обратиться за медицинской помощью.Некоторые инфекции грудной клетки могут вызвать хрипы у младенца или младенца. К ним относятся инфекции нижних дыхательных путей, такие как бронхиолит и пневмония.
Инфекции верхних дыхательных путей, также известные как простуда, также могут вызывать шумное дыхание, но не вызывают хрипов, если также не затронуты нижние дыхательные пути.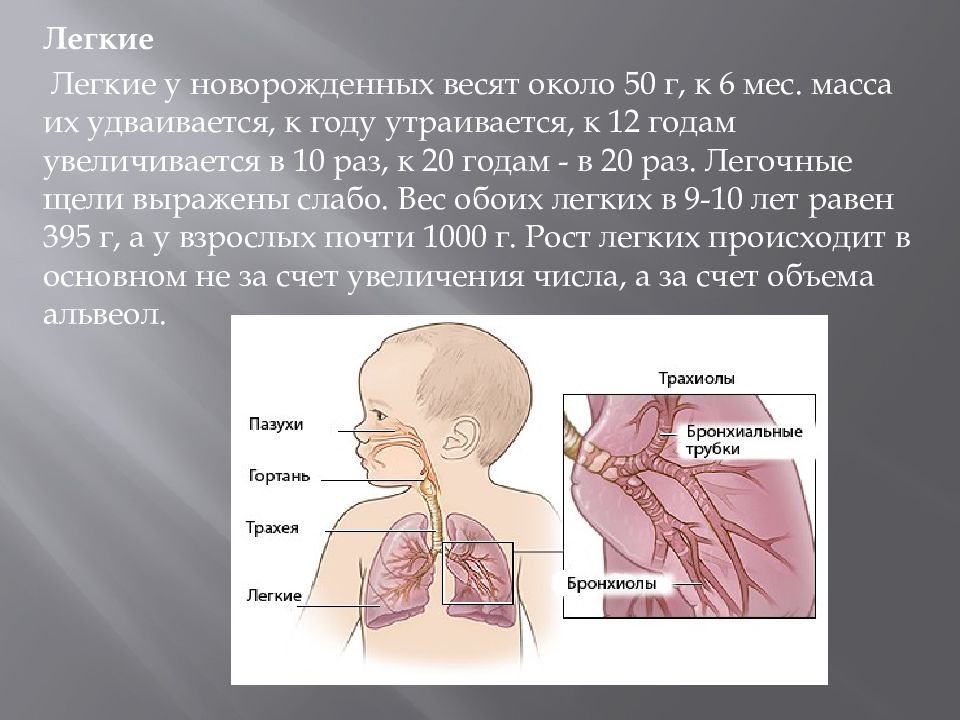
У большинства младенцев эти инфекции проходят сами по себе при лечении дома, отдыхе и большом количестве жидкости.
У небольшого числа младенцев с бронхиолитом, которые выглядят в остальном здоровыми, по прошествии 4 недель по-прежнему будут проявляться симптомы, включая хрипы, сухой кашель и рвоту.
Родители должны обратиться за медицинской помощью, если ребенку меньше 12 недель, у него есть серьезная проблема со здоровьем, он изо всех сил пытается дышать, плохо питается, не носит мокрые подгузники более 12 часов или у него температура 100,4 ° F. или выше.
Родители должны немедленно обратиться за медицинской помощью, если их ребенок бледный или потный, его язык или губы посинели, или если у него есть длительные паузы в дыхании.
Симптомы пневмонии могут развиваться внезапно, в течение 24-48 часов или могут проявляться медленно в течение нескольких дней.Симптомы пневмонии включают:
- кашель
- затрудненное дыхание
- учащенное сердцебиение
- лихорадка
- потливость
- дрожь
- потеря аппетита
Младенцы и очень маленькие дети имеют повышенный риск развития пневмонии, но большинство Случаи у детей дошкольного возраста являются вирусными, что означает, что единственным лечением является поддерживающее, например отдых и жидкости.
Если у ребенка заложенность груди, кашель, насморк, температура 104 ° F или выше, и он не может или еле удерживает жидкость, родители или опекуны должны поговорить с врачом.
Поделиться на Pinterest При кормлении младенцев убедитесь, что они едят медленно и только съедобными кусочками, чтобы не подавиться.- Бронхолегочная дисплазия (БЛД) — хроническое заболевание, которое обычно развивается у недоношенных детей, которые находились на искусственной вентиляции легких и кислороде, потому что их легкие были недоразвиты при рождении. Младенцам с ПРЛ может потребоваться дополнительный кислород после выписки из больницы.
- Если ребенок вдохнул инородное тело, и это заблокировало дыхательные пути, он может хрипеть, кашлять или подавиться.Это может произойти во время еды или игры. Кто-то должен немедленно поставить ребенка в вертикальное положение и обратиться за неотложной медицинской помощью.
Во избежание удушья детям младше 4 лет нельзя давать такую пищу, как попкорн, арахис, леденцы, большие куски хот-догов или твердые сырые фрукты или овощи.
Ухаживая за малышом, человек должен побуждать его сидеть тихо во время еды и предлагать только один кусок еды за раз.
Детям до 3 лет нельзя давать игрушки с мелкими деталями из-за риска удушья.
Если ребенок хрипит с рождения, причина может быть врожденной. Врожденные патологии могут включать:
- врожденные сосудистые аномалии
- муковисцидоз
- иммунодефицитные заболевания
- первичная цилиарная дискинезия
- трахеобронхиальные аномалии
- дисфункция голосовых связок
Поскольку существует большое количество причин, по которым может возникнуть ребенок лечение зависит от конкретной причины.Врач может посоветовать лечить хрип в домашних условиях, если он появился впервые.
Однако важно в первую очередь обратиться к врачу, если вы заметили у ребенка хрипы. Врач может порекомендовать следующие домашние средства:
Увлажнитель
Увлажнитель воздуха увеличивает влажность воздуха. Это может помочь уменьшить заложенность дыхательных путей, потенциально уменьшив хрипы.
Это может помочь уменьшить заложенность дыхательных путей, потенциально уменьшив хрипы.
Гидратация
Если у ребенка хрипы из-за инфекции, важно, чтобы он был должным образом гидратирован.Убедитесь, что у ребенка достаточно жидкости, чтобы освободить слизь и очистить носовые ходы.
Небулайзер
Небулайзер — это устройство, которое позволяет вдыхать лекарство в виде тумана. Если хрипы вызваны астмой, врач может назначить альбутерол, который также можно смешать с соленой водой. Альбутерол подействует только в том случае, если хрипы вызваны астмой.
Если у ребенка наблюдается одно из следующих событий, следует обратиться за неотложной помощью:
- затрудненное дыхание
- синюшная кожа или губы
Почему мой ребенок хрипит? Причины и лечение
Свистящее дыхание или пронзительный шум, исходящий из грудной клетки во время дыхания, часто встречаются у младенцев и детей.
Между 25-30 процентами младенцев будет хотя бы один эпизод. Около 40 процентов испытывают это к 3 годам и почти 50 процентов к 6 годам.
Около 40 процентов испытывают это к 3 годам и почти 50 процентов к 6 годам.
Наиболее частыми причинами являются астма, аллергия, инфекции и гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Детские легкие меньше, имеют меньшее сопротивление дыхательных путей, менее эластичную отдачу и меньшее количество боковых дыхательных путей, поэтому их легче закупорить, чем у взрослых
Что означают различные типы хрипов?
Если хрипы носят сезонный характер или случаются, когда ребенок подвергается воздействию определенной окружающей среды, например, пыли или загрязнения воздуха, наиболее вероятными причинами хрипов являются астма или аллергия.
Если хрипы начались внезапно, это может быть результатом респираторной инфекции или вдыхаемого инородного тела.
Постоянные хрипы с рождения предполагают, что ребенок родился с врожденной анатомической аномалией.
Детей, которые постоянно хрипят и страдают рецидивирующими респираторными заболеваниями, следует обследовать на муковисцидоз, агаммаглобулинемию и первичную цилиарную дискинезию.
Аллергия : Если у вашего ребенка аллергия на какое-либо вещество, такое как пыльца или пыль, его организм воспринимает это вещество как инородное тело, и его иммунная система реагирует.Часть этого процесса приводит к сужению дыхательных путей, то есть воздух проходит через меньшее пространство. Это сужение вызывает свистящий звук.
Астма : У детей с астмой чувствительные дыхательные пути, которые могут воспаляться при воздействии триггеров и раздражителей, таких как сигаретный дым или загрязненный воздух. Это приводит к хрипу, кашлю, одышке и стеснению в груди. Симптомы обычно усиливаются ночью.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) : известное как ГЭРБ, это состояние, при котором желудочная кислота просачивается обратно в пищевод или пищевод.Затем небольшое количество этой жидкости может вдыхаться в легкие, вызывая раздражение и отек мелких дыхательных путей, что, в свою очередь, вызывает хрипы. Регулярная отрыжка во время кормления и сидение ребенка в вертикальном положении не менее 30 минут после кормления могут снизить риск ГЭРБ. Младенцы, как правило, перерастают это заболевание к своему первому дню рождения.
Младенцы, как правило, перерастают это заболевание к своему первому дню рождения.
Инфекции
Поделиться на Pinterest Большинство инфекций грудной клетки у младенцев можно лечить дома, но при наличии необычных или серьезных симптомов следует обратиться за медицинской помощью.Некоторые инфекции грудной клетки могут вызвать хрипы у младенца или младенца. К ним относятся инфекции нижних дыхательных путей, такие как бронхиолит и пневмония.
Инфекции верхних дыхательных путей, также известные как простуда, также могут вызывать шумное дыхание, но не вызывают хрипов, если также не затронуты нижние дыхательные пути.
У большинства младенцев эти инфекции проходят сами по себе при лечении дома, отдыхе и большом количестве жидкости.
У небольшого числа младенцев с бронхиолитом, которые выглядят в остальном здоровыми, по прошествии 4 недель по-прежнему будут проявляться симптомы, включая хрипы, сухой кашель и рвоту.
Родители должны обратиться за медицинской помощью, если ребенку меньше 12 недель, у него есть серьезная проблема со здоровьем, он изо всех сил пытается дышать, плохо питается, не носит мокрые подгузники более 12 часов или у него температура 100,4 ° F. или выше.
Родители должны немедленно обратиться за медицинской помощью, если их ребенок бледный или потный, его язык или губы посинели, или если у него есть длительные паузы в дыхании.
Симптомы пневмонии могут развиваться внезапно, в течение 24-48 часов или могут проявляться медленно в течение нескольких дней.Симптомы пневмонии включают:
- кашель
- затрудненное дыхание
- учащенное сердцебиение
- лихорадка
- потливость
- дрожь
- потеря аппетита
Младенцы и очень маленькие дети имеют повышенный риск развития пневмонии, но большинство Случаи у детей дошкольного возраста являются вирусными, что означает, что единственным лечением является поддерживающее, например отдых и жидкости.
Если у ребенка заложенность груди, кашель, насморк, температура 104 ° F или выше, и он не может или еле удерживает жидкость, родители или опекуны должны поговорить с врачом.
Поделиться на Pinterest При кормлении младенцев убедитесь, что они едят медленно и только съедобными кусочками, чтобы не подавиться.
- Бронхолегочная дисплазия (БЛД) — хроническое заболевание, которое обычно развивается у недоношенных детей, которые находились на искусственной вентиляции легких и кислороде, потому что их легкие были недоразвиты при рождении. Младенцам с ПРЛ может потребоваться дополнительный кислород после выписки из больницы.
- Если ребенок вдохнул инородное тело, и это заблокировало дыхательные пути, он может хрипеть, кашлять или подавиться.Это может произойти во время еды или игры. Кто-то должен немедленно поставить ребенка в вертикальное положение и обратиться за неотложной медицинской помощью.
Во избежание удушья детям младше 4 лет нельзя давать такую пищу, как попкорн, арахис, леденцы, большие куски хот-догов или твердые сырые фрукты или овощи.
Ухаживая за малышом, человек должен побуждать его сидеть тихо во время еды и предлагать только один кусок еды за раз.
Детям до 3 лет нельзя давать игрушки с мелкими деталями из-за риска удушья.
Если ребенок хрипит с рождения, причина может быть врожденной. Врожденные патологии могут включать:
Врожденные патологии могут включать:
- врожденные сосудистые аномалии
- муковисцидоз
- иммунодефицитные заболевания
- первичная цилиарная дискинезия
- трахеобронхиальные аномалии
- дисфункция голосовых связок
Поскольку существует большое количество причин, по которым может возникнуть ребенок лечение зависит от конкретной причины.Врач может посоветовать лечить хрип в домашних условиях, если он появился впервые.
Однако важно в первую очередь обратиться к врачу, если вы заметили у ребенка хрипы. Врач может порекомендовать следующие домашние средства:
Увлажнитель
Увлажнитель воздуха увеличивает влажность воздуха. Это может помочь уменьшить заложенность дыхательных путей, потенциально уменьшив хрипы.
Гидратация
Если у ребенка хрипы из-за инфекции, важно, чтобы он был должным образом гидратирован.Убедитесь, что у ребенка достаточно жидкости, чтобы освободить слизь и очистить носовые ходы.
Небулайзер
Небулайзер — это устройство, которое позволяет вдыхать лекарство в виде тумана. Если хрипы вызваны астмой, врач может назначить альбутерол, который также можно смешать с соленой водой. Альбутерол подействует только в том случае, если хрипы вызваны астмой.
Если у ребенка наблюдается одно из следующих проявлений, следует обратиться за неотложной помощью:
- затрудненное дыхание
- синюшная кожа или губы
Почему вашему хрипящему ребенку может потребоваться TLC, а не лекарства
Следуй за мной на @drClaire
Когда ребенок болен лихорадкой, кашлем и хрипом, естественно думать, что ему нужны лекарства — например, антибиотик или одно из лекарств, используемых для лечения хрипов у детей с астмой (например, альбутерол).Но оказывается, что если виной всему заболевание, называемое бронхиолитом, лучшее лечение — это отсутствие лечения.
Бронхиолит — это сильная простуда (вызываемая различными вирусами), которая проникает в легкие. Когда это происходит, это приводит к лихорадке, сильному застою, кашлю и шумному или хрипящему дыханию. Это невероятно распространено. Фактически, каждый пятый ребенок в возрасте до 12 месяцев попадает в кабинет врача из-за бронхиолита, а от 2% до 3% попадают в больницу. Это может быть довольно серьезно, особенно если вызвано определенным вирусом, который называется респираторно-синцитиальным вирусом (RSV).В то время как здесь, в США, это редко заканчивается смертельным исходом, в других странах с меньшими медицинскими ресурсами тысячи детей умирают от бронхиолита каждый год.
Если это может быть настолько серьезно, почему в последних рекомендациях говорится, что врачи не должны использовать антибиотики, альбутерол или другие методы лечения? Потому что они не помогают — и могут иметь побочные эффекты, вредные для младенцев.
Дело не в том, что мы вообще ничего не можем сделать, чтобы помочь детям с бронхиолитом. Нам просто нужно по-разному им помогать.
Некоторые дети имеют более высокий риск серьезного заболевания бронхиолитом. К ним относятся недоношенные дети, дети с заболеваниями легких или сердца, а также те, у кого проблемы с их иммунной системой. Таким младенцам мы рекомендуем делать ежемесячную прививку, называемую Synagis, зимой (примерно с сентября по март), чтобы предотвратить RSV. Если ваш ребенок попадает в одну из этих категорий и ему меньше года, вам обязательно нужно поговорить со своим врачом об этом лечении.
Для других младенцев мы рекомендуем, чтобы семьи и опекуны использовали немедицинские способы, чтобы помочь им чувствовать себя более комфортно и легче дышать. В их числе:
- много жидкости — обезвоживание может усугубить застойные явления
- увлажнитель, чтобы ослабить скопление
- шприц с грушей для очистки носа ребенка (солевые капли для носа, которые можно купить в любой аптеке, помогут вывести из носа больше)
- парацетамол или ибупрофен от лихорадки.
Вы всегда должны посоветоваться со своим врачом, если считаете, что у вашего ребенка бронхиолит, и ваш врач может захотеть осмотреть ребенка, чтобы убедиться, что это не что-то еще, требующее лечения. Вы также должны позвонить своему врачу, если после диагностики бронхиолита у вашего ребенка развивается
- Высокая температура (более 102 градусов по Фаренгейту) или новая температура после нескольких дней болезни
- Проблемы с дыханием, которые не проходят при использовании увлажнителя или шприца с грушей (признаки затрудненного дыхания включают учащенное дыхание или сосание вокруг ребер)
- бледный или голубой цвет кожи
- Сонливость или раздражительность, которые намного хуже, чем обычно
- отказ от приема жидкости или не смачивание подгузников каждые 6 часов.
Скорее всего, этого не произойдет, и с вашим ребенком все будет в порядке. Как и многое другое в медицине и отцовстве, младенцам с бронхиолитом больше всего требуется много заботы и немного терпения.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Стоит ли беспокоиться, если у вашего ребенка хрипит?
Иногда дети издают смешные или громкие звуки, когда дышат. Врач вашего ребенка может сказать вам, что он хрипит. Но что такое хрипы? А почему дети хрипят? И что еще более важно, что вы делаете, когда ваш ребенок хрипит?
Когда мы дышим, воздух попадает в легкие и выходит из них. Дыхание позволяет нашему телу получать необходимый ему кислород, потому что кислород находится в воздухе, которым мы дышим.Воздух входит в наши легкие и выходит из них через серию трубок, соединяющих рот и нос с легкими. Другое название серии трубок — «дыхательные пути». Если по какой-либо причине дыхательные пути сужаются или сужаются, воздух не может попасть в легкие и выйти из них. Когда это происходит, может возникнуть хрип.
Хрип — это шум, издаваемый, когда воздух не может легко перемещаться по дыхательным путям в легких. Это немного похоже на свисток. Когда человек издает этот шум во время дыхания, мы говорим, что он хрипит.Иногда хрипы тихие и могут быть услышаны только врачом с помощью стетоскопа. Но иногда хрипы бывают очень громкими. Истинные хрипы всегда исходят из груди. Свистящее дыхание — это не то же самое, что громкий звук или свист, который ребенок может издать из-за сильной заложенности носа. Свистящее дыхание также отличается от храпа.
Дыхательные пути в легких могут сужаться и вызывать хрипы двумя основными способами. Во-первых, тонкие слои мышц вокруг дыхательных путей могут сжиматься, в результате чего дыхательные пути становятся более узкими.Другая причина заключается в том, что слизь и воспаление могут выстилать внутреннюю стенку дыхательных путей, блокируя поток воздуха.
Есть несколько условий, при которых у детей могут возникать хрипы. Самая частая причина хрипов у детей — астма. Астма — это хроническое заболевание, при котором дыхательные пути ребенка особенно чувствительны к определенным факторам, которые мы называем «триггерами». Когда ребенок испытывает один из этих триггеров, дыхательные пути сужаются и воспаляются. Обычными триггерами являются инфекции верхних дыхательных путей (также известные как «простуда»), дым, физические упражнения или пыльца.Напряжение мышц вокруг дыхательных путей вызывает их сужение, что в свою очередь вызывает хрипы. Дыхательные пути также воспаляются в ответ на пусковые механизмы, что также сужает дыхательные пути и вызывает хрипы. Вдыхаемые лекарства, такие как альбутерол, помогают обратить сужение дыхательных путей.
Когда маленький ребенок простужается, вирус, вызывающий простуду, часто вызывает у ребенка хрипы. Поскольку дыхательные пути в легких ребенка намного меньше, чем у взрослого, небольшое воспаление, вызванное вирусом, может фактически вызвать у ребенка затрудненное дыхание.Свистящее дыхание может быть одним из этих симптомов. Когда вирус вызывает эти симптомы у ребенка, состояние называется «бронхиолит». Респираторно-синцитиальный вирус (RSV) — это название наиболее распространенного вируса, вызывающего бронхиолит, но другие вирусы также могут вызывать бронхиолит. В отличие от астмы, такие лекарства, как альбутерол, обычно не очень помогают при бронхиолите. Как и от простуды, нет лекарства, кроме времени.
Если у вашего ребенка диагностирован бронхиолит, лучше всего поддержать его во время болезни.Важно следить за тем, чтобы ваш ребенок пил, чтобы избежать обезвоживания. Не используйте безрецептурные лекарства от кашля или простуды для младенцев и маленьких детей. Эти лекарства не рекомендуются детям младше четырех лет, потому что они не доказали свою эффективность и могут иметь опасные побочные эффекты. Самое главное, позвоните своему врачу или обратитесь за медицинской помощью, если ваш ребенок хрипит, испытывает затрудненное дыхание, не пьет, ведет себя очень плохо или у него высокая температура. Младенцы с бронхиолитом, похоже, имеют более высокий шанс снова хрипеть в раннем детстве, но это не означает, что у них будет астма или хрипы на всю оставшуюся жизнь.
Другие вещи также могут вызывать хрипы у ребенка. Например, если ребенок, страдающий аллергией, подвергается воздействию чего-то, на что у него аллергия (например, на арахис), у ребенка может быть тяжелая реакция и хрипы. Если ребенок чем-то подавится, например, кусочком еды или маленькой игрушкой, ребенок может хрипеть. Вирус также может иногда вызывать хрипы у детей старшего возраста, даже если у них нет астмы. Но все это гораздо менее частые причины хрипов.
Не забывайте, если вы беспокоитесь, что у вашего ребенка проблемы с дыханием, вам следует обратиться за медицинской помощью.Если ваш ребенок когда-либо перестал дышать, стал синим или серым, у него возникли серьезные проблемы с дыханием или возникла другая неотложная ситуация, позвоните в службу 911. Может быть сложно определить, почему ребенок хрипит, и врач вашего ребенка может помочь определить, что не так. и что делать.
Автор Лаура Лоулер, доктор медицины, FAAP, — руководитель педиатрической больницы Christiana Care.
Свистящее дыхание в младенчестве
World Allergy Organ J. 2011 Май; 4 (5): 85–90.
1 и 1Yehia M El-Gamal
1 Отделение детской аллергии и иммунологии, Детская больница, Университет Айн-Шамс, Каир, Египет
Shereen S El-Sayediatric
1 Отделение аллергии и иммунологии, Детская больница, Университет Айн-Шамс, Каир, Египет
1 Отделение детской аллергии и иммунологии, Детская больница, Университет Айн-Шамс, Каир, Египет
Автор, отвечающий за переписку.Авторские права © 2011 Всемирная организация по аллергии; лицензиат BioMed Central Ltd. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе, при условии правильного цитирования оригинальной работы. Эта статья цитировалась в других статьях в PMC.Abstract
Несколько популяционных когортных исследований по рождению документально подтвердили, что 30% детей страдают от одышки во время респираторных инфекций до достижения трехлетнего возраста.Младенцы склонны к хрипу из-за анатомических факторов, связанных с легкими и грудной стенкой, в дополнение к иммунологическим и молекулярным влияниям по сравнению с детьми более старшего возраста. Вирусные инфекции приводят к иммунологическим нарушениям, вызывающим хрипы как у иммунокомпетентных, так и у детей с иммунодефицитом. Анатомические причины хрипов могут быть внутренними или внутренними для дыхательных путей. Не все хрипы указывают на астму, но можно предсказать астму при постоянных хрипах. Тестирование на аллергию у этих младенцев полезно и может иметь большое значение для определения аллергенов, которых можно избежать.Лечение хрипов у младенца зависит от основной этиологии. Реакция на бронходилататоры непредсказуема, и испытание ингаляционных стероидов может быть оправдано у пациента, который отреагировал на несколько курсов пероральных стероидов, имеет хрипы от умеренного до сильного или значительный анамнез атопии, включая пищевую аллергию или экзему. Рибавирин, вводимый в виде аэрозоля, иммуноглобулина гипер-иммунного респираторно-синцитиального вируса (RSV IVIG) и внутримышечных моноклональных антител к белку RSV использовался при бронхиолите RSV у младенцев с врожденным пороком сердца или хроническим заболеванием легких.
Ключевые слова: свистящее дыхание, вирусная инфекция, бронхиолит, бронхоспазм, младенцы
Свистящее дыхание — это высокий свистящий звук, который возникает, когда меньшие дыхательные пути сужаются из-за бронхоспазма, отека слизистой оболочки, чрезмерного количества секрета или вдыхал инородное тело. Чаще всего он слышен на выдохе в результате критической обструкции дыхательных путей [1]. Он является полифоническим, когда имеется широко распространенное сужение дыхательных путей, вызывающее различные ступени или уровни препятствия для воздушного потока, как это наблюдается при астме.Монофоническое свистящее дыхание относится к однотонному звуку, который издается в более крупных дыхательных путях во время выдоха, как при дистальной трахеомаляции или бронхомаляции. Когда во внегрудных дыхательных путях возникает закупорка во время вдоха, шум называют стридором [2].
Свистящее дыхание является обычным явлением в младенчестве и детстве, за исключением неонатального периода, когда оно встречается относительно редко. Около 19% 10-летних детей испытывают хрипы в среднем в возрасте 3 лет [3]. Кроме того, несколько популяционных когортных исследований при рождении документально подтвердили, что 30% детей страдают от одышки во время респираторных инфекций до достижения ими трехлетнего возраста.Рецидивирующие хрипы являются обычным явлением, но у большинства пациентов симптомы проходят к школьному возрасту [4].
Свистящее дыхание у младенцев иногда сочетается с другими причинами шумного дыхания, включая все причины заложенности носа в первые 2 года жизни. Гипертрофия аденоидов обычно ошибочно диагностируется как бронхоспазм при аускультации грудной клетки.
Патофизиология
Младенцы склонны к хрипу из-за анатомических факторов, связанных с легкими и грудной стенкой, в дополнение к иммунологическим и молекулярным влияниям по сравнению с детьми более старшего возраста [5].На препятствие кровотоку влияет калибр дыхательных путей и эластичность легких младенца. Сопротивление потоку воздуха через трубку обратно пропорционально радиусу трубки в 4-й степени. У детей младше 5 лет периферические дыхательные пути малого калибра могут составлять до 50% от общего сопротивления дыхательных путей. Незначительное дополнительное сужение может привести к дальнейшему ограничению потока и последующему хрипу [6]. При очень податливой грудной стенке новорожденного внутреннее давление, создаваемое при выдохе, вызывает коллапс внутригрудных дыхательных путей.На ограничение кровотока у младенцев также влияют различия в составе хряща трахеи и тонусе гладких мышц дыхательных путей, что приводит к дальнейшему увеличению эластичности дыхательных путей по сравнению с детьми старшего возраста. Все эти механизмы в совокупности делают ребенка более восприимчивым к коллапсу дыхательных путей, повышенному сопротивлению и последующему хрипу. Многие из этих состояний перерастают к 1 году жизни [7].
Иммунологические и молекулярные факторы могут способствовать склонности младенца к хрипу.По сравнению с детьми старшего возраста и взрослыми, младенцы, как правило, имеют более высокий уровень лимфоцитов и нейтрофилов, чем тучных клеток и эозинофилов в жидкости бронхоальвеолярного лаважа. Множество медиаторов воспаления также вовлечены в хрипы у младенцев, такие как гистамин и лейкотриены. Также может иметь место фетальное и / или раннее постнатальное «программирование», при котором на структуру и функцию легких влияют такие факторы, как питание плода и воздействие курения матери и плода и новорожденного [8].
Этиология
Нельзя упускать из виду врожденные патологии, вызывающие нарушения дыхания, и не все бронхиты с хрипом являются или перерастут в астму [1]. Большинство хрипов у младенцев вызвано воспалением или анатомическими аномалиями (таблица).
Таблица 1
Наиболее частые причины хрипов по механизму
| Диагностическая категория | Причина | ||
|---|---|---|---|
| Анатомическая | Внешняя к дыхательным путям | Липатия | |
| Диафрагмальная грыжа | |||
| Сосудистое кольцо / аберрантный сосуд | |||
| Внутренний для дыхательных путей | |||
| 9028 6329 Трахеомаляция 9027 | |||
| Дисфункция голосовых связок | |||
| Бронхолегочная дисплазия | |||
| Застойная сердечная недостаточность | |||
| 6 lobar | 6 Врожденная эмфиза 26 Воспалительный / инфекционный | Астма | |
| Бронхиолит | |||
| Респираторно-синцитиальный вирус | |||
| Вирус гриппа A и B | |||
| Бронхит | |||
| пневмония | |||
| Mycoplasma пневмонии | |||
| Chlamydia пневмонии | |||
| Аспирационная пневмония | |||
| Бронхоэктазия | |||
| Альфа 1 недостаточность антитрипсина | |||
| Легочный гемосидероз | |||
| Генетический / метаболический | Муковисцидоз | ||
| Синдром неподвижных ресничек | общий синдром | ||
| Метаболические нарушения | |||
| Гипокальциемия | |||
| Гипокалиемия |
Воспалительные заболевания нижних дыхательных путей
2 ранее здоровые инфекционные заболевания нижних отделов тракта, который возникает в первую очередь у младенцев младшего возраста, чаще всего в возрасте от 2 до 24 месяцев.Семьдесят пять процентов случаев бронхиолита возникают у детей младше 1 года и 95% — у детей младше 2 лет. Пик заболеваемости приходится на возраст 2-8 месяцев. Ежегодная заболеваемость составляет 11,4% среди детей младше 1 года и 6% среди детей в возрасте 1-2 лет. Болезнь является причиной 4500 смертей и 90 000 госпитализаций в год. Распространенность может быть выше в городских районах [9].Бронхиолит обычно возникает из-за вирусной инфекции мелких дыхательных путей. Инфекция бронхиолярных респираторных и мерцательных эпителиальных клеток вызывает усиление секреции слизи, гибель клеток и шелушение, за которым следует перибронхиолярный лимфоцитарный инфильтрат и подслизистый отек.Сочетание мусора и отека вызывает критическое сужение и закупорку мелких дыхательных путей. Снижение вентиляции частей легких вызывает несоответствие вентиляции и перфузии, что приводит к гипоксии. Во время фазы выдоха дыхания дальнейшее динамическое сужение дыхательных путей приводит к непропорциональному уменьшению потока воздуха и, как следствие, захвату воздуха. Работа дыхания увеличивается из-за увеличения объема легких в конце выдоха и снижения эластичности легких. Восстановление легочных эпителиальных клеток происходит через 3-4 дня, но реснички не регенерируют около 2 недель.Мусор очищается макрофагами [2]. Инфекция распространяется при прямом контакте с респираторными выделениями. Предыдущее инфицирование вирусами общей этиологии не дает иммунитета [11].
Не у всех инфицированных младенцев развивается инфекция нижних дыхательных путей (ИДПТ). Анатомические и иммунологические факторы хозяина, по-видимому, играют важную роль в тяжести клинического синдрома. Младенцы с ранее существовавшими меньшими дыхательными путями и сниженной функцией легких имеют более тяжелое течение. Кроме того, инфекция, вызванная респираторно-синцитиальным вирусом (RSV), вызывает сложный иммунный ответ, и у младенцев, которые хрипят, экспрессируются более высокие уровни интерферона-γ в дыхательных путях и лейкотриенов.Коинфекция RSV с метапневмовирусом может быть более серьезной, чем моноифекция [12]. Метапневмовирус человека (hMPV), как и RSV человека, относится к подсемейству Pneumovirinae семейства paramyxoviridae. Однако в основном он генетически связан с птичьим метапневмовирусом. hMPV был впервые описан в 2001 году исследователями из Нидерландов как единичный отрицательный (цепная РНК) оболочечный вирус. На сегодняшний день определены две основные группы (A и B) и 4 подгруппы [13].
Имеются данные о том, что недостаточная противовирусная активность и целостность эпителиального барьера дыхательных путей могут повышать вероятность тяжелых вирусных респираторных инфекций нижних дыхательных путей у людей, страдающих астмой, и, таким образом, повышать риск обострения.Передовая молекулярная диагностика определила риновирусы человека (ВСР) как патогены, часто вызывающие хрипы у младенцев и детей раннего возраста. Свистящее дыхание во время инфицирования ВСР в раннем возрасте указывает на детей с особенно высоким риском развития астмы [15]. Инфекции ВСР способствуют экспрессии факторов, которые были связаны с повреждением и ремоделированием дыхательных путей, такими как повышенное производство медиаторов, участвующих в ремоделировании дыхательных путей, включая амфирегулин, активин А и VEGF [16].Недавно было продемонстрировано, что инфицирование ВСР эпителиальных клеток также вызывает TLR-3-зависимую продукцию муцина и активацию рецептора эпидермального фактора роста, важного компонента восстановления эпителия [17]. Являются ли определенные штаммы ВСР более патогенными — открытый и важный вопрос [15].
Инфекция у младенцев с основным заболеванием
Дыхательные пути — это система органов, наиболее часто вызывающая иммунодефицитные расстройства. Часто бывает задержка с постановкой диагноза, и эта задержка увеличивает риск бронхоэктазов и необратимого повреждения легких, которые могут возникнуть до того, как будет назначено соответствующее лечение [18].Иммунный дефект следует рассматривать у любого ребенка, у которого респираторные инфекции необычно тяжелые, рецидивирующие, не поддающиеся традиционному лечению или нетипичные. Общие сопутствующие признаки включают в себя нарушение нормального развития, которое часто является вторичным по отношению к желудочно-кишечному заболеванию, тяжелое атопическое заболевание, такое как экзема, и иногда аутоиммунное заболевание [19].
Селективный дефицит IgA — самый распространенный иммунодефицит с частотой 1: 400-700. Многие больные не имеют симптомов, но другие, особенно те, у кого есть связанный подкласс IgG или специфический дефицит антител, страдают от рецидивирующих синопульмональных инфекций [20].При другом важном дефиците антител, Х-сцепленной агаммаглобулинемии, гнойные инфекции, такие как пневмония, впервые появляются через 6–12 месяцев. Если не лечить регулярную внутривенную или подкожную терапию иммуноглобулином и агрессивное лечение антибиотиками острых инфекций, это быстро прогрессирует до хронического бактериального бронхита и необратимого поражения легких с бронхоэктазами [21].
В прошлом многие случаи детских бронхоэктазов возникали после острых инфекций нижних дыхательных путей, вызванных коклюшем, корью или туберкулезом.Это сейчас редкость. Практически все дети с нормальной иммунной функцией полностью выздоравливают от пневмонии или бронхиолита, даже если острый приступ был тяжелым. Однако из этого правила есть важные исключения. Аденовирусы серотипов 3, 4, 7 и 21 могут вызывать тяжелый бронхиолит, пневмонию и смерть. До 40-70% выживших остаются с необратимым поражением дыхательных путей (облитерирующий бронхиолит) с сегментарным или долевым ателектазом, участками гиперинфляции и нарушением функции легких.У четверти детей с облитерирующим бронхиолитом впоследствии развиваются бронхоэктазы [22]. Как правило, у этих детей остаются постоянные хрипы (которые плохо поддаются лечению бронходилататорами), постоянный кашель (который сначала сухой, но затем становится продуктивным с гнойной мокротой) и характерные рентгенологические изменения облитерирующего бронхиолита. После этих инфекций также был описан синдром Свайера-Джеймса или Маклоеда, при котором имеется небольшая гиперлюцентная доля с нарушением перфузии и вентиляции.Подобные повреждения могут возникнуть после тяжелой микоплазменной пневмонии. Коинфекция как аденовирусом, так и Mycoplasma pneumoniae особенно разрушительна [23].
Первичная цилиарная дискинезия (ПЦД) может проявляться у новорожденных с тахипноэ или пневмонией, иногда связанной с обструкцией носа и слизисто-гнойными выделениями. У младенцев старшего возраста это обычно проявляется стойким продуктивным кашлем, атипичной астмой или, иногда, тяжелым гастроэзофагеальным рефлюксом, а позже — признаками бронхоэктазии.У половины детей с классическим синдромом Картагенера помимо ПЦД наблюдается обратное сидение и декстрокардия, а также повышается частота врожденных пороков сердца, гидроцефалии и атрезии пищевода [24].
Роль аллергии и астмы
Аллергия и астма являются важными причинами свистящего дыхания и, вероятно, вызывают больше всего вопросов у родителей хрипящего младенца. Тремя идентифицированными паттернами хрипов у младенцев являются : преходящее раннее свистящее дыхание , 19,9% населения в целом, имело свистящее дыхание по крайней мере один раз с инфекцией нижних дыхательных путей в возрасте до 3 лет, но никогда больше не хрипело; хрип , 13.7% населения в целом имели приступы хрипов до 3 лет и все еще хрипят в 6 лет; хрипы с поздним началом , 15% населения в целом, не было хрипов к 3 годам, но хрипы будут к 6 годам. Другая половина детей к 6 годам перестала хрипеть. Из всех младенцев, которые хрипят до 3 лет, почти 60% прекращают хрипы к 6 годам. Факторы риска стойкого свистящего дыхания включают астму у матери, курение матери, стойкий ринит (кроме острых инфекций верхних дыхательных путей) и экзему в возрасте <1 года [25].
Индекс прогнозирования астмы (API) был разработан 10 лет назад с использованием данных, полученных от 1246 детей в когорте новорожденных в Детском респираторном исследовании Tucson. Он был основан на факторах, которые были обнаружены в течение первых 3 лет жизни для прогнозирования продолжения хрипов в школьном возрасте [26]. Были созданы свободный индекс (<3 эпизодов в год и один из основных или 2 второстепенных критериев) и строгий индекс (> 3 эпизодов в год и один из основных или 2 второстепенных критериев) (рисунок). Наиболее впечатляющим аспектом API является его способность исключать вероятность астмы в школьном возрасте у маленьких детей с хрипом [27].Для детей с ранним хрипом в течение первых 3 лет жизни прогностическая ценность отрицательного результата по API варьировала от 93,9% в 6-летнем возрасте до 86,5% в 13-летнем возрасте. Для детей, у которых рано появляются частые хрипы в течение первых 3 лет жизни, отрицательная прогностическая ценность составила 91,6 и 84,2% для 6 и 13 лет соответственно [28].
Оценка риска астмы у младенцев и школьников .
Анатомические нарушения
Врожденные аномалии дыхательных путей вызывают хрипы в раннем детстве.Эти результаты могут быть диффузными или очаговыми и могут быть результатом внешнего сдавления или внутренней аномалии. Внешняя компрессия сосудов включает сосудистое кольцо, в котором трахея и пищевод полностью окружены сосудистыми структурами, или сосудистый слинг, в котором трахея и пищевод окружены не полностью [30].
Пациенты с ларингомаляцией обычно имеют высокий инспираторный стридор, который увеличивается при плаче и в положении лежа на спине. Редко мешает кормлению.Симптомы обычно присутствуют при рождении или в течение первых 4-6 недель жизни и проходят сами по себе в течение 18-24 месяцев. К другим аномалиям относятся двойная дуга аорты, безымянное сжатие артерии, аберрантная правая подключичная вена и слинг легочной артерии. Бронхогенные кисты также могут вызывать внешнее сжатие трахеи. Трахеомаляция может наблюдаться в сочетании с ларингомаляцией или как изолированное поражение. Стеноз трахеи может быть осложнением длительной интубации трахеи или врожденным поражением.Полные кольца трахеи — это разновидность стеноза трахеи с тяжелыми двухфазными звуками дыхательных путей [31].
Рецидивирующие или стойкие инфекции грудной клетки часто встречаются у детей с врожденными аномалиями дыхательных путей, паренхимы легких и легочной сосудистой сети. Например, повторяющиеся эпизоды пневмонии часто являются характерным признаком секвестрации долей, бронхиального стеноза и бронхомаляции, а также кистозно-аденоматоидных мальформаций легких. Такое отклонение следует заподозрить, если одна доля инфицирована повторно или если после лечения наблюдается неполное разрешение [32].
Дети, рожденные с атрезией пищевода и трахе-эзофагеальной фистулой, в раннем возрасте часто имеют повторные эпизоды пневмонии и бронхита в результате сохраняющихся нарушений функции дыхательных путей и пищевода. Заболеваемость заболеванием составляет 1: 3000, а связанные с ним дефекты позвоночника, анального канала, сердца, почек или конечностей наблюдаются у 50% детей. Это может вызвать хрипы с прямой аспирацией в трахеобронхиальное дерево или без нее. Считается, что без аспирации рефлюкс вызывает блуждающий или нервный рефлекс, вызывая повышенное сопротивление дыхательных путей и реактивность дыхательных путей [33].
Сердечно-сосудистые причины хрипов могут быть связаны с расширенными камерами сердца, включая массивную кардиомегалию, увеличение левого предсердия и расширенные легочные артерии. Отек легких, вызванный сердечной недостаточностью, также может вызывать хрипы из-за нагрубания лимфатических и бронхиальных сосудов, что приводит к обструкции и отеку бронхиол и дальнейшей обструкции [34].
Вдыхание инородного тела может вызвать острую или хроническую одышку. Подсчитано, что 78% умерших от аспирации инородного тела находятся в возрасте от 2 месяцев до 4 лет.Даже младенцы раннего возраста могут проглотить инородное тело, если его передаст младенцу другой человек, например, старший брат или сестра. У младенцев с атипичным анамнезом или вводящими в заблуждение клиническими и радиологическими данными может быть ошибочно диагностирована астма или другое обструктивное расстройство, поскольку вокруг инородного тела развиваются воспаление и грануляции. Инородное тело пищевода может передавать давление на перепончатую трахею, вызывая нарушение просвета дыхательных путей [35].
Травмы и опухоли — гораздо более редкие причины хрипов у младенцев.Травма трахеобронхиального дерева любого типа может вызвать затруднение воздушного потока. Случайные или непреднамеренные аспирации, ожоги или ошпаривания трахеобронхиального дерева могут вызвать воспаление дыхательных путей и последующее свистящее дыхание [33].
Клинические проявления и дифференциальный диагноз
Необходимо получить подробный анамнез с акцентом на семейный анамнез муковисцидоза, иммунодефицита, астмы у родственника 1-й степени или любого другого рецидивирующего респираторного заболевания у детей.Социальный анамнез должен включать экологический анамнез, включая всех курильщиков дома, количество братьев и сестер, род занятий обитателей дома, домашних животных, подверженность туберкулезу и опасения относительно домашней среды (например, пылевых клещей, строительной пыли, методов обогрева и охлаждения, плесени, плесени и т. тараканы) [36].
При физикальном обследовании важным начальным шагом является оценка жизненно важных функций пациента с особым вниманием к частоте дыхания и показаниям пульсоксиметрии для определения насыщения кислородом.Также необходимо тщательно изучить диаграмму роста пациента на предмет признаков задержки развития. Двухфазные хрипы могут возникать при большой обструкции центральных дыхательных путей. Отсутствие слышимого свистящего дыхания не обнадеживает, если у младенца проявляются другие признаки респираторной недостаточности, поскольку полное препятствие потоку воздуха может устранить турбулентность, которая вызывает резонанс звука. Следует отметить аэрацию, и может потребоваться пробное применение бронходилататора для оценки любых изменений хрипов после лечения.Прислушиваясь к звукам дыхания через шею, вы сможете отличить верхние дыхательные пути от звуков нижних дыхательных путей. Следует отметить и оценить отсутствие или наличие стридора при вдохновении. Также полезно обследовать кожу пациента на предмет экземы и любых значительных гемангиом [30]. Дифференциальная диагностика хрипов по возрасту приведена в таблице.
Таблица 2
Причины хрипов в зависимости от возраста
| Распространенность заболеваний | Новорожденные / младенцы | Школьный возраст / подростки |
|---|---|---|
| Обычные | 6276276276276276276276276276276276276276276 | |
| Реже | Легочная аспирация | Аспирация инородных тел |
| Гастроэзофагеальный рефлюкс | Анафилаксия | |
| 628 Анафилаксия | ||
| 6276276 дисплазия | ||
| Муковисцидоз | ||
| Нечасто | Врожденный порок сердца | Нарушение защиты хозяина |
| 0628 Опухоли средостения | ||
| Иммунодефицит | Увеличенное средостение | |
| Синдром неподвижных ресничек | лимфатические узлы | |
| лимфатические узлы 906 | ||
| Tracheobronchomalacia | гемосидероз | |
| Сосудистые кольца | α 1 — антитрипсина | |
| Лобар эмфизема | дефицит | |
| кистозных аномалий | ||
| Трахеоэзофагеальный свищ |
Обследования
Большинству младенцев с первым хрипом (даже с повторяющимся хрипом) не требуется никаких исследований.Простой рентген грудной клетки полезен для оценки степени тяжести и распространения поражения легких. Широко распространенные изменения, такие как утолщение бронхиальной стенки или воспаление, охватывающее несколько долей, указывают на системное заболевание, такое как муковисцидоз (МВ), цилиарная дискинезия или иммунодефицитное расстройство. Очаговые изменения чаще встречаются при наличии врожденной патологии, вдыхаемого инородного тела или бронхиальной обструкции по какой-либо другой причине. Компьютерная томография высокого разрешения (КТВР) более чувствительна, чем обычные рентгенограммы, при обнаружении бронхоэктазов: она в значительной степени заменила бронхографию.Он также может показать локализованные области захвата газов (гиперинфляции) и интерстициального фиброза, которые не видны на рентгенограмме грудной клетки, например, у детей с облитерирующим бронхиолитом. КТ-сканирование и магнитно-резонансная томография полезны для оценки благоприятных анатомических аномалий, таких как секвестрация или кистозно-аденоматоидные мальформации. Сканирование изотопов дает полезные доказательства региональной вентиляции и перфузии. Всем детям с постоянным кашлем следует измерить электролиты пота.Потовый тест остается стандартным диагностическим тестом для CF, хотя исследования мутаций гена CF используются все чаще. Однако необходимость скрининга на МВ зависит от расы. Другие исследования включают бактериологические исследования мокроты, если она может быть произведена; уровни вирусных и микоплазменных антител; туберкулиновая кожная проба; а в отдельных случаях — тесты на иммунную функцию. Всем детям следует сделать полный анализ крови и дифференциальный анализ лейкоцитов: стойкая лимфопения или нейтропения может присутствовать даже у здорового ребенка [37].
Лечение
Лечение младенцев с хрипом зависит от основной этиологии. Ответ на бронходилататоры непредсказуем независимо от причины, но предполагает наличие компонента гиперреактивности бронхов. Целесообразно ввести аэрозоль альбутерола и объективно наблюдать за реакцией. Для младенцев допустимо продолжать вводить ингаляционные препараты с маской и спейсером, если продемонстрирована терапевтическая польза [38]. Использование ипратропия бромида также полезно у младенцев со значительной трахеальной и бронхомаляцией, у которых может ухудшиться состояние β -2 агонистов, таких как альбутерол, из-за последующего снижения тонуса гладких мышц [25].
Испытание ингаляционных стероидов может быть оправдано у пациента, который отреагировал на несколько курсов пероральных стероидов, имеет хрипы от умеренного до сильного или тяжелую атопию в анамнезе, включая пищевую аллергию или экзему. Ингаляционные стероиды подходят для поддерживающей терапии у пациентов с известными реактивными дыхательными путями, но вызывают споры при использовании при эпизодических или острых заболеваниях [39].
Младенцы с острым бронхиолитом, страдающие респираторной недостаточностью, должны быть госпитализированы; Основа лечения — поддерживающая.При гипоксемии ребенок должен получать прохладный увлажненный кислород. Седативных средств следует избегать, поскольку они могут угнетать дыхательное движение [8]. Кортикостероиды, парентеральные, пероральные или ингаляционные, использовались при бронхиолите, несмотря на противоречивые и часто отрицательные исследования. Различия в диагностических критериях, показателях эффекта, времени и способах введения, а также тяжести заболевания усложняют эти исследования. Кортикостероиды не рекомендуются ранее здоровым младенцам с RSV. Рибавирин, противовирусное средство, вводимое в виде аэрозоля, использовалось при бронхиолите, вызванном RSV, у младенцев с врожденным пороком сердца или хроническим заболеванием легких [40].
Снижение тяжести и заболеваемости бронхиолитом из-за RSV возможно за счет введения объединенного гипериммунного внутривенного иммуноглобулина RSV (RSV-IVIG) и внутримышечных моноклональных антител к белку RVS F до и во время сезона RSV. Паливизумаб рекомендуется детям младше 2 лет с хроническим заболеванием легких (бронхолегочная дисплазия) или недоношенными. Тщательное мытье рук — лучшая мера предотвращения внутрибольничной передачи инфекции [12].
Недавно был предложен практический подход к детям дошкольного возраста.У дошкольника с повторяющимся хрипом следует оценить возможность основной аллергии (с помощью кожной пробы или определения специфических IgE). Если аллергии нет, хрипы следует рассматривать как неаллергические (хрипы, вызванные вирусами), и обычно требуется незначительное поддерживающее лечение, так как большинство детей вырастут из него. Следовательно, лечение должно быть сосредоточено на лечении симптомов (бета-агонистами, кратковременным приемом преднизолона и т. Д.). Если симптомы часты, перед началом ИКС можно в первую очередь рассмотреть вопрос о приеме антагониста лейкотриеновых рецепторов.Напротив, если присутствует аллергия (положительный кожный тест или положительный специфический IgE), существует повышенный риск того, что ребенок будет продолжать хрипеть после дошкольного возраста. В этом случае может потребоваться ИКС для контроля основного воспаления и предотвращения симптомов [41].
Заключение
Свистящее дыхание у младенцев может быть признаком различных клинических состояний. Перед проведением терапии обязательны тщательный поиск причины и оценка клинического состояния. Не все хрипы указывают на астму, но можно предсказать астму при постоянных хрипах.Тестирование на аллергию у этих младенцев полезно и может иметь большое значение для определения аллергенов, которых можно избежать. Заболеваемость также может быть уменьшена, а качество жизни улучшено, если контролирующая терапия начата вовремя.
Список литературы
- Хорак Э. Свистящее дыхание у младенцев и детей ясельного возраста: новые идеи. Wien Klin Wochenschr. 2004. 4 (1-2): 15–20. DOI: 10.1007 / BF03040418. [PubMed] [CrossRef] [Google Scholar]
- Смит Р.Л., Опеншоу П.Дж. Бронхиолит. Ланцет. 2006. 4 (9532): 312–322.DOI: 10.1016 / S0140-6736 (06) 69077-6. [PubMed] [CrossRef] [Google Scholar]
- Курукулааратчи Р.Дж., Фенн М., Твиселтон Р., Мэтьюз С., Аршад Ш. Распространенность астмы и хрипов среди 10-летних школьников. Respir Med. 2002. 4 (3): 163–169. DOI: 10.1053 / rmed.2001.1236. [PubMed] [CrossRef] [Google Scholar]
- Пийппо-Саволайнен Э., Корппи М. Хрипящие взрослые? Обзор отдаленных результатов до взрослого возраста после хрипов в раннем детстве. Acta Paediatr. 2008. 4 (1): 5–11.[PubMed] [Google Scholar]
- Клиннерт, доктор медицины, Лю А.Х., Пирсон М.Р., Эллисон М.К., Будхираджа Н., Робинсон Дж.Л. Краткосрочное влияние рандомизированного многогранного вмешательства для лечения хрипов у младенцев из малообеспеченных семей. Arch Pediatr Adolescent Med. 2005; 4: 75–82. DOI: 10.1001 / archpedi.159.1.75. [PubMed] [CrossRef] [Google Scholar]
- Фрей У., Макконен К., Веллман Т., Бердсмор С., Сильверман М. Изменения свойств дыхательных путей у младенцев с нарушениями хрипов в анамнезе. Am J Respir Crit Care Med.2000. 4 (6): 1825–1829. DOI: 10.1164 / ajrccm.161.6.9812057. [PubMed] [CrossRef] [Google Scholar]
- Мортон Р.Л., Шейх С., Корбетт М.Л., Ид Н.С. Оценка хрипящего младенца. Ann Allergy Asthma Immunol. 2001. 4 (3): 251–256. DOI: 10.1016 / S1081-1206 (10) 63293-0. [PubMed] [CrossRef] [Google Scholar]
- Джозеф Л., Голдберг С., Пикард Э. Рандомизированное испытание домашней кислородной терапии из отделения неотложной помощи при остром бронхиолите. Педиатрия. 2006. 4 (3): 1319–1320. DOI: 10.1542 / peds.2006-1287.[PubMed] [CrossRef] [Google Scholar]
- Виллверт Б.М., Харпер МБ, Гринес Д.С. Выявление госпитализированных младенцев с бронхиолитом и высоким риском апноэ. Ann Emerg Med. 2006. 4 (4): 441–447. DOI: 10.1016 / j.annemergmed.2006.03.021. [PubMed] [CrossRef] [Google Scholar]
- Шах СС. В: Педиатрические жалобы и диагностические дилеммы. Шах С.С., Людвиг С., редактор. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2004. Хрипы; С. 1–32. [Google Scholar]
- Джартти Т., Макела М.Дж., Ванто Т., Руусканен О.Связь бронхиолита и астмы. Заражение Dis Clin North Am. 2005. 4 (3): 667–689. DOI: 10.1016 / j.idc.2005.05.010. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Williams JV, Harris PA, Tollefson SJ, Halburnt-Rush LL, Pingsterhaus JM. и др. Метапневмовирус человека и заболевание нижних отделов репаративного тракта у здоровых младенцев и детей. N Engl J Med. 2004. 4 (5): 443–450. DOI: 10.1056 / NEJMoa025472. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Peret TC, Boivin G, Li Y, Couillard M, Humphrey C, Osterhaus AD, Anderson LJ.Характеристика метапневмовирусов человека, выделенных от пациентов в Северной Америке. J Infect Dis. 2002. 4 (11): 1660–1663. DOI: 10,1086 / 340518. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Busse WW, Lemanske RF Jr, Gern JE. Роль вирусных респираторных инфекций в обострениях астмы и астмы. Ланцет. 2010; 4 (9743): 826–834. DOI: 10.1016 / S0140-6736 (10) 61380-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Джексон DJ. Роль риновирусных инфекций в развитии астмы у детей раннего возраста.Curr Opin Allergy Clin Immunol. 2010. 4 (2): 133–138. DOI: 10.1097 / ACI.0b013e3283352f7c. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Leigh R, Oyelusi W., Wiehler S, Koetzler R, Zaheer RS, Newton R, Proud D. Инфекция, вызванная риновирусом человека, увеличивает выработку эпителиальными клетками дыхательных путей соответствующих факторов роста в ремоделировании дыхательных путей. J Allergy Clin Immunol. 2008. 4 (5): 1238–1245. DOI: 10.1016 / j.jaci.2008.01.067. [PubMed] [CrossRef] [Google Scholar]
- Zhu L, Lee PK, Lee WM, Zhao Y, Yu D, Chen Y.Вызванная риновирусом продукция основного муцина дыхательных путей включает новый TLR3-EGFR-зависимый путь. Am J Respir Cell Mol Biol. 2009. 4 (5): 610–619. DOI: 10.1165 / rcmb.2008-0223OC. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Winther B, McCue K, Ashe K, Rubino JR, Hendley JO. Загрязнение окружающей среды риновирусами и передача на пальцы здоровых людей в результате повседневной жизнедеятельности. J Med Virol. 2007. 4 (10): 1606–1610. DOI: 10.1002 / jmv.20956. [PubMed] [CrossRef] [Google Scholar]
- Woroniecka M, Ballow M.Офисная оценка детей с рецидивирующей инфекцией. Pediatr Clin North Am. 2000. 4 (6): 1211–1224. DOI: 10.1016 / S0031-3955 (05) 70268-6. [PubMed] [CrossRef] [Google Scholar]
- Elder ME. Т-клеточные иммунодефициты. Pediatr Clin North Am. 2000. 4 (6): 1253–1274. DOI: 10.1016 / S0031-3955 (05) 70270-4. [PubMed] [CrossRef] [Google Scholar]
- Соренсен Р.У., Мур С. Синдромы дефицита антител. Pediatr Clin North Am. 2000. 4 (6): 1225–1252. DOI: 10.1016 / S0031-3955 (05) 70269-8. [PubMed] [CrossRef] [Google Scholar]
- Оуэйд А.Ф., Кэмпбелл Д.М., Вен Э.Основные причины рецидивирующей пневмонии у детей. Arch Pediatr Adolesc Med. 2000. 4 (2): 190–194. DOI: 10.1001 / archpedi.154.2.190. [PubMed] [CrossRef] [Google Scholar]
- Дагли Э. Бронхоэктазия без кистозного фиброза. Педиатр Респир Ред. 2000; 4 (1): 64–70. DOI: 10.1053 / prrv.2000.0011. [PubMed] [CrossRef] [Google Scholar]
- Микс М., Буш А. Первичная цилиарная дискинезия (PCD) Pediatr Pulmonol. 2000. 4 (4): 307–316. DOI: 10.1002 / (SICI) 1099-0496 (200004) 29: 4 <307 :: AID-PPUL11> 3.0.CO; 2-2.[PubMed] [CrossRef] [Google Scholar]
- Буш А. Варианты лечения астмы в младенчестве. Pediatr Pulmonol Suppl. 2004; 4: 20–22. [PubMed] [Google Scholar]
- Кастро-Родригес Дж. А., Хольберг С. Дж., Райт А. Л., Мартинес Ф. Д. Клинический индекс для определения риска астмы у детей раннего возраста с повторяющимся хрипом. Am J Respir Crit Care Med. 2000; 4: 1403–1406. DOI: 10.1164 / ajrccm.162.4.9912111. [PubMed] [CrossRef] [Google Scholar]
- Becker AB. Астма у дошкольника: все еще роза под другим названием? J Allergy Clin Immunol.2008; 4: 1136–1137. DOI: 10.1016 / j.jaci.2008.10.038. [PubMed] [CrossRef] [Google Scholar]
- Кастро-Родригес JA. Индекс прогнозирования астмы: очень полезный инструмент для прогнозирования астмы у маленьких детей. J Allergy Clin Immunol. 2010. 4 (2): 212–216. DOI: 10.1016 / j.jaci.2010.06.032. [PubMed] [CrossRef] [Google Scholar]
- Кастро-Родригес JA. Оценка риска астмы у младенцев и школьников. Arch Bronconeumol. 2006. 4 (9): 453–456. [PubMed] [Google Scholar]
- Hofhuis W., van der Wiel EC, Tiddens HA, Brinkhorst G, Holland WP, de Jongste JC.и др. Бронходилатация у младенцев с маляцией или повторяющимся хрипом. Arch Dis Child. 2003. 4 (3): 246–249. DOI: 10.1136 / adc.88.3.246. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Weiss LN. Диагноз свистящее дыхание у детей. Я семейный врач. 2008. 4 (8): 1109–1114. [PubMed] [Google Scholar]
- Зак М., Эбер Э. Исход врожденных пороков развития нижних дыхательных путей у взрослых. Грудная клетка. 2001. 4 (1): 65–72. DOI: 10.1136 / thorax.56.1.65. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Ковар Р.А., Спан Дж. Д.Лечение хрипящего младенца. Pediatr Clin North Am. 2003. 4 (3): 631–654. DOI: 10.1016 / S0031-3955 (03) 00051-8. [PubMed] [CrossRef] [Google Scholar]
- Куссман Б.Д., Гева Т., Макгоуэн FX. Сердечно-сосудистые причины компрессии дыхательных путей. Педитар Анает. 2004. 4 (1): 60–74. [PubMed] [Google Scholar]
- Токар Б., Озкан Р., Ийхан Х. Трахеобронхиальные инородные тела у детей: важность точного анамнеза и простой рентгенографии грудной клетки при отсроченном обращении. Clin Radiol. 2004. 4 (7): 609–615. DOI: 10.1016 / j.crad.2004.01.006. [PubMed] [CrossRef] [Google Scholar]
- Silvestri M, Sabatini F, Defilippi AC, Rossi GA. Свистящий младенец — иммунологические и молекулярные соображения. Paediatr Respir Rev.2004; 4 (Дополнение A): S81 – S87. [PubMed] [Google Scholar]
- Couriel J. Оценка ребенка с рецидивирующими инфекциями грудной клетки. Br Med Bull. 2002; 4: 115–132. DOI: 10.1093 / bmb / 61.1.115. [PubMed] [CrossRef] [Google Scholar]
- Кастро-Родригес Дж. А., Родриго Дж. Дж. Бета-агонисты в дозированном ингаляторе с клапаном удерживающей камеры по сравнению с небулайзером при обострении хрипов или астмы у детей в возрасте до 5 лет: систематический обзор с метаанализом.

 Такое шумное дыхание должно пройти к 1,5 годам, когда хрящи гортани (дыхательного горла) станут более плотными. Тем не менее обратите на шумное дыхание ребенка
Такое шумное дыхание должно пройти к 1,5 годам, когда хрящи гортани (дыхательного горла) станут более плотными. Тем не менее обратите на шумное дыхание ребенка  Если диагноз подтвердится, возможно, потребуется госпитализация
Если диагноз подтвердится, возможно, потребуется госпитализация
 Может потребоваться госпитализация (см. Затруднение дыхания, Кашель)
Может потребоваться госпитализация (см. Затруднение дыхания, Кашель)