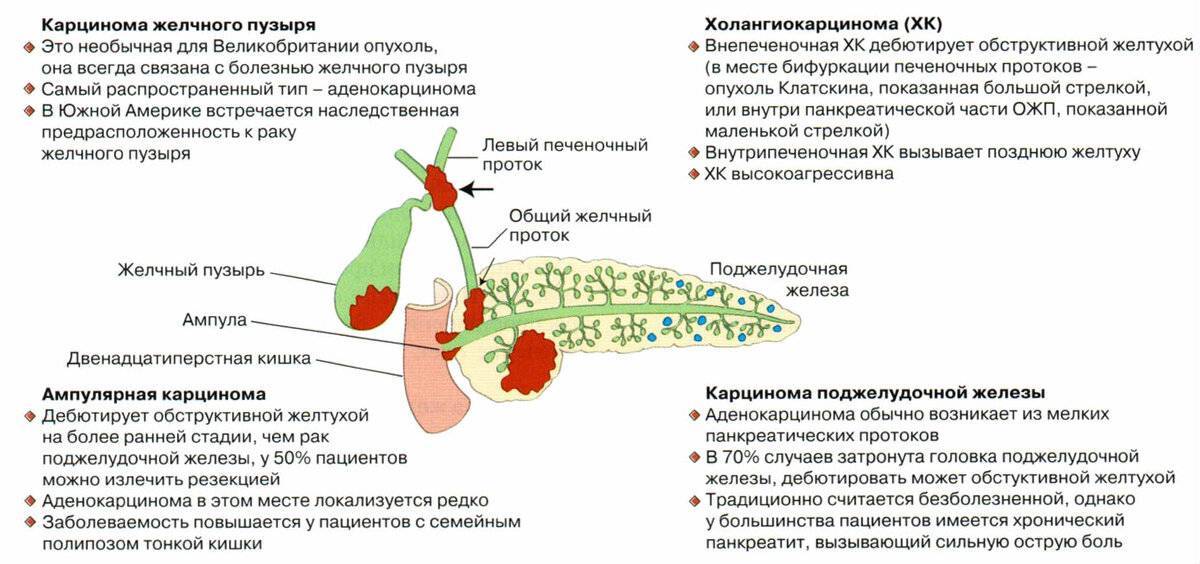
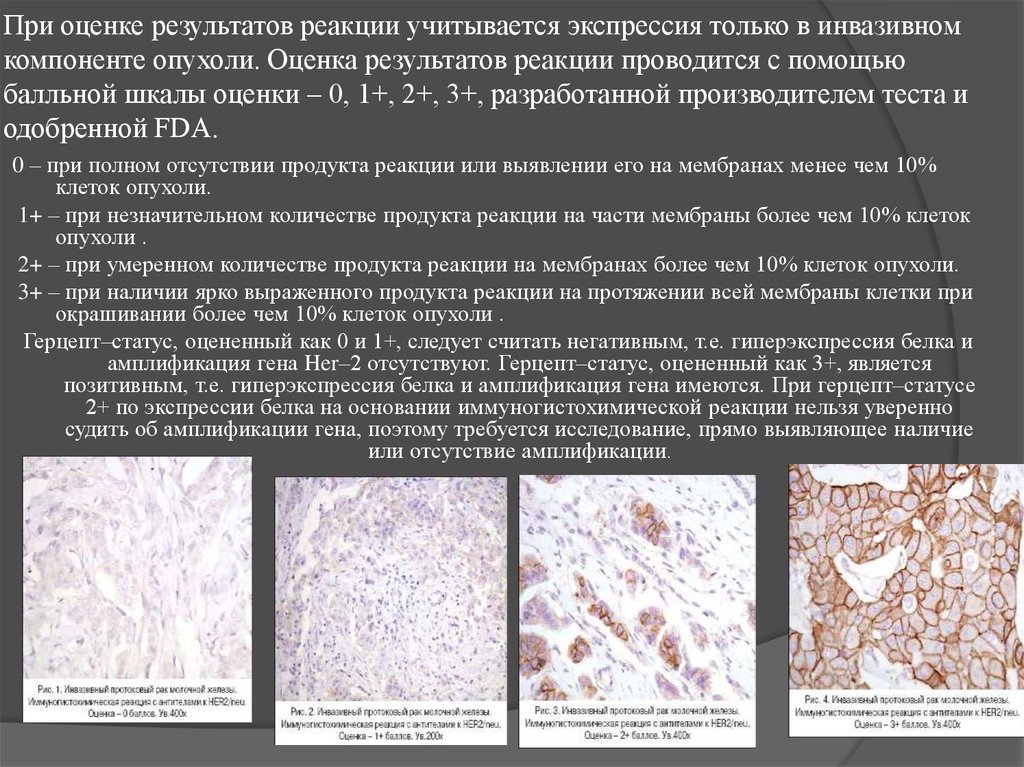
Аденокарцинома легкого
Аденокарцинома легкого — один из гистологических типов немелококлеточного рака легкого, злокачественная опухоль с железистой дифференциацией или продукцией муцина. Опухоль проявляется различными паттернами и степенью дифференциации, включая инвазивный, ацинарный, папиллярный, микропапиллярный и солидный муцинозный гистологические типы.
Терминология
Travis et al. предложили классификацию аденокарциномы легкого основанную на рекомендациях International Association for the Study of Lung Cancer (IASLC), American Thoracic Society (ATS), и the European Respiratory Society (ERS):
- термин бронхоальвеолярная аденокарцинома или смешанные подтипы исключены и не используются
- аденокарцинома in situ (adenocarcinoma in situ [AIS]) — аденокарцинома с истинно стелющимся ростом
- минимально инвазивная аденокарцинома (minimally invasive adenocarcinoma [MIA]) — преимущественно стелющаяся с инвазией окружающих тканей не глубже 5 мм для небольших (менее 3 см в диаметре) солитарных аденокарцином
- инвазивная преимущественно стелющаяся аденокарцинома (invasive lepidic predominant adenocarcinoma [LPA]) была определеная как аденокарцинома с преимущественно стелющимся ростом и с фокусами инвазии окружающих тканей глубже 5 мм
Данная классификация имеет прямую корелляцию с прогнозом, поскольку как отметили авторы, при полной резекции солитарной аденокарциномы с истинно стелющимся ростом (adenocarcinoma in situ [AIS]) пациенты должны иметь 100% выживаемость. Они также описали что при полной резекции аденокарциномы с преимущественно стелющимся ростом при инвазии менее 0.5 см, (minimally invasive adenocarcinoma [MIA]), выживаемость пациентов должна быть близка к 100% [1].
Они также описали что при полной резекции аденокарциномы с преимущественно стелющимся ростом при инвазии менее 0.5 см, (minimally invasive adenocarcinoma [MIA]), выживаемость пациентов должна быть близка к 100% [1].
Подробней о термине lepidic adenocarcinoma / стелющаяся аденокарцинома
Гистологическая классификация
Классификация подтипов опухоли основывается на оценке в процентном соотношении гистологических паттернов с выделением преобладающего типа. Использования смешанных типов следует избегать:
- инвазивная (стелющийся, ранее немуцинозная бронхоальвеолярная аденокарцинома (БАР), с инвазией более >5 мм)
- ацинарная аденокарцинома легкого
- папиллярная аденокарцинома легкого
- микропапиллярная аденокарцинома легкого
- солидная аденокарцинома
Варианты инвазивной аденокарциномы
- инвазивная муциозная аденокарцинома (ранее муцинозный БАР)
- коллоидная аденокарцинома
- фетальная (низко- или высокодифференцированая) аденокарцинома
- перстневидно-клеточная аденокарцинома
Диагностика
Легочный узел — плотное округлое образование с неровными границами размерами менее 3 см.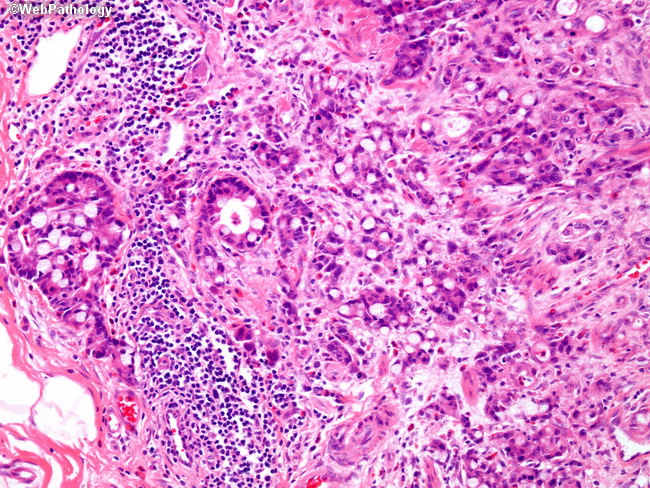 Степень плотности бывает следующей: матового стекла, субсолидный, солидный.
Степень плотности бывает следующей: матового стекла, субсолидный, солидный.
Гистологически, матовое стекло обусловлено лепидическим типом роста (lepidic growth — термин обозначающий рост опухолевых клеток вдоль поверхности анатомических структур, в легких — поверхности альвеол и бронхиол), солидный компонент отражает инвазивный тип роста. Следовательно преинвазивная группа in situ, минимально инвазивная аденокарцинома и инвазивный подтип аденокарциномы с преобладанием лепидического роста часто визуализируются в виде узелков по типу матового стекла или субсолидных узелков с преобладанием матовоо стекла. С другой стороны оставшиеся подтипы аденокарциномы обычно имеют вид солидного узла, но могут быть субсолидными или даже в виде узелков по типу матового стекла.
Инвазивная музинозная аденокарцинома (ранее муцинозный бронхоальвеолярный рак) может варьирвать от консолидации с воздушной бронхограмой до мультифокальных субсолидных узелков и масс.
Литература
Travis WD et al.
 International association for the study of lung cancer/american thoracic society/european respiratory society international multidisciplinary classification of lung adenocarcinoma. (2011) Journal of thoracic oncology : official publication of the International Association for the Study of Lung Cancer. 6 (2): 244-85. doi:10.1097/JTO.0b013e318206a221 — Pubmed
International association for the study of lung cancer/american thoracic society/european respiratory society international multidisciplinary classification of lung adenocarcinoma. (2011) Journal of thoracic oncology : official publication of the International Association for the Study of Lung Cancer. 6 (2): 244-85. doi:10.1097/JTO.0b013e318206a221 — Pubmed
Аденокарцинома легкого: что это, прогноз жизни при железистом раке легкого 4 стадии
Аденокарцинома является наиболее распространенным гистологическим типом немелкоклеточного рака легкого. Данная форма опухоли произрастает из клеток железистого эпителия, который выстилает слизистую оболочку бронхов и альвеол, поэтому ее также называют железистым раком легких.
Главная опасность болезни заключается в том, что она дает о себе знать лишь на поздних стадиях, когда эффективное лечение провести затруднительно. Тем не менее, ученые со всего мира активно изучают данную форму рака, разрабатывают методы раннего выявления и способы борьбы с ним.
Предрасполагающие факторы
Среди факторов, которые могут увеличить риск развития аденокарциномы легкого, можно отметить:
- Курение. По оценкам специалистов, регулярное вдыхание табачного дыма (в том числе и пассивное) увеличивает шансы развития злокачественных опухолей легких примерно в 10 раз.
- Работа во вредных условиях. Наибольшую опасность представляет асбестовая пыль, радиоактивное и ультрафиолетовое излучение.
- Наследственная предрасположенность.
Кроме того, способствовать развитию аденокарциномы легких могут такие неспецифические факторы, как неправильное питание, неблагоприятная экологическая обстановка, сопутствующие заболевания.
Как проявляется аденокарцинома легкого
Отличительным клиническим признаком железистого рака легкого является обильное выделение мокроты во время кашля, возможно кровохарканье, одышка, болезненные ощущения в грудной клетке. Среди других симптомов заболевания отмечаются:
- повышение температуры тела,
- увеличение регионарных лимфатических узлов,
- ощущение нехватки воздуха,
- появление охриплости,
- снижение массы тела.

Симптомами аденокарциномы легких могут быть отдельные заболевания, в частности плеврит. Это заболевание характеризуется воспалением листков плевры и сопровождается повышением температуры тела, частым, поверхностным дыханием, чувством тяжести в грудной клетке и др.
В клинической картине могут присутствовать и другие проявления, в зависимости от степени прогрессирования и особенностей течения болезни. Сложность заключается в том, что симптомы аденокарциномы легкого нарастают постепенно и на начальных стадиях вообще не проявляются. Пациенты могут отмечать быструю усталость, дискомфорт в области грудной клетки и другие неспецифические проявления, которые не позволяют заподозрить развитие онкологического процесса.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Классификация заболевания
Железистый рак легкого может иметь различное строение. На основании этого признака выделяют следующие формы заболевания:
- Ацинарная аденокарцинома.
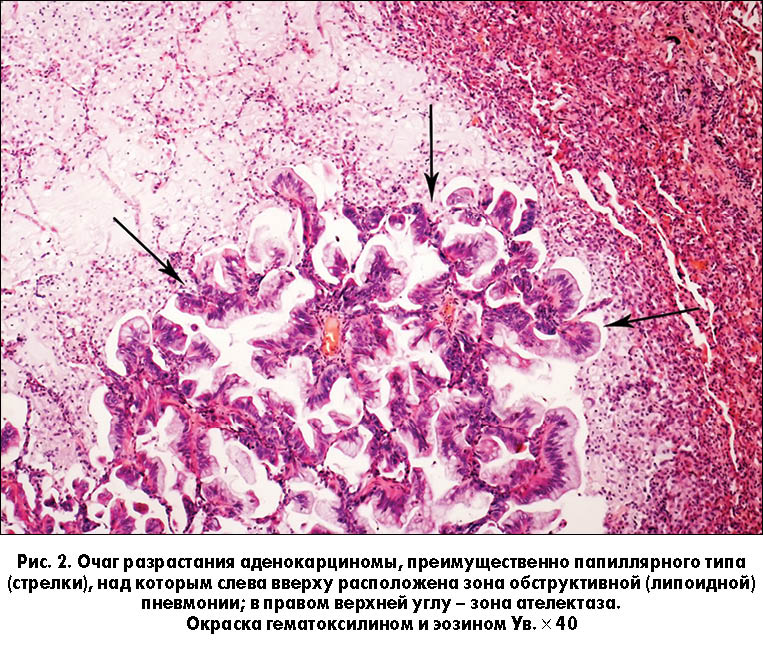
- Папиллярная аденокарцинома.
- Микропапиллярная аденокарцинома.
- Солидная аденокарцинома.
- Инвазивная аденокарцинома.
Кроме гистологической классификации, заболевание можно разделять по степени дифференцировки клеток (низко-, умеренно- и высокодифференцированная аденокарцинома) и стадиям течения.
Установление точного диагноза влияет на такие важные параметры, как тактика лечения аденокарциномы легкого и дальнейший прогноз для жизни пациента.
Методы диагностики
Для того, чтобы выявить аденокарциному, необходимо пройти ряд диагностических процедур, в число которых могут входить рентген легких, МРТ, КТ, ПЭТ-КТ, лабораторные анализы и др. Данные методы позволяют определить такие параметры, как размер опухоли, ее точная локализация, влияние на органы и функции организма. Установить точный диагноз и определить гистологический тип железистой аденокарциномы легких можно только после выполнения биопсии.
Забор участка ткани может осуществляться во время проведения операции, которая выполняется с лечебной или диагностической целью.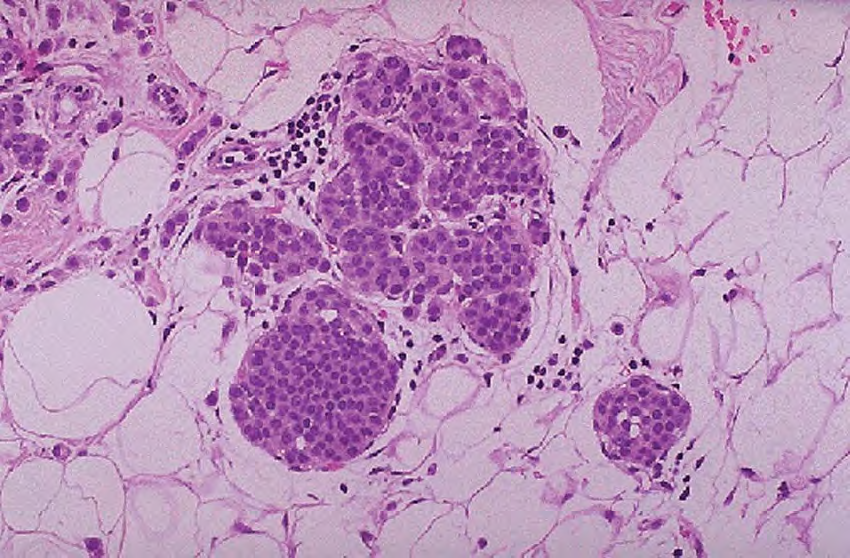 При центральном расположении опухоли материал для исследования можно получить при помощи бронхоскопии. Полученные образцы исследуют в гистологической лаборатории. Для этого применяются как гистологические, так и цитологические методы, которые позволяют определить точное клеточное строение опухоли. Эти данные, совместно с результатами ранее проведенного обследования, анализирует лечащий врач и разрабатывает оптимальную тактику лечения пациента.
При центральном расположении опухоли материал для исследования можно получить при помощи бронхоскопии. Полученные образцы исследуют в гистологической лаборатории. Для этого применяются как гистологические, так и цитологические методы, которые позволяют определить точное клеточное строение опухоли. Эти данные, совместно с результатами ранее проведенного обследования, анализирует лечащий врач и разрабатывает оптимальную тактику лечения пациента.
В случае, если опухоль имеет периферическое расположение, взять биопсию при помощи бронхоскопии не представляется возможным. В таком случае диагноз ставится на основании данных рентгенологического исследования, а операция носит и диагностический, и лечебный характер. Новообразование удаляется полностью, ткань направляется на гистологическое исследование. Окончательный диагноз устанавливается через 10–14 дней — после заключения морфолога.
Не менее важным является генетическая диагностика. Она позволяет выявить мутации в специфических генах (EGFR, ALK, ROS1). Результаты исследования позволяют оценить чувствительность опухоли к определенному виду медикаментозного лечения.
Результаты исследования позволяют оценить чувствительность опухоли к определенному виду медикаментозного лечения.
Аденокарцинома легких: лечение и прогноз
Если болезнь была выявлена на ранней стадии, то предпочтение отдается хирургическому лечению. На сегодняшний день, это единственный метод, позволяющий провести радикальное лечение. Объем операции зависит от распространенности опухолевого процесса и может включать в себя:
- Сегментэктомия — удаление сегмента легкого.
- Лобэктомия — удаление доли легкого.
Пульмонэктомия (удаление одного легкого целиком) обычно показана пациентам с запущенным процессом. Дополнительно во время операции удаляются близлежащие лимфоузлы (лимфодиссекция), для того, чтобы снизить вероятность рецидива заболевания. Одновременно с оперативным лечением, либо при невозможности его выполнения, могут применяться такие методы, как химиотерапия (цисплатин, новельбин) и дистанционная лучевая терапия.
Химиотерапия может назначаться пациентам на 2–4 стадии заболевания. Наиболее эффективным является комбинация нескольких препаратов (этопозоид+цисплатин, паклитаксел+карбоплатин и др.). Для каждой стадии подбирается оптимальное сочетание препаратов, режимы дозирования и количество курсов. При сочетании с хирургическим лечением, химиотерапия позволяет улучшить показатели безрецидивной и пятилетней выживаемости.
Наиболее эффективным является комбинация нескольких препаратов (этопозоид+цисплатин, паклитаксел+карбоплатин и др.). Для каждой стадии подбирается оптимальное сочетание препаратов, режимы дозирования и количество курсов. При сочетании с хирургическим лечением, химиотерапия позволяет улучшить показатели безрецидивной и пятилетней выживаемости.
Лучевая терапия, как правило, применяется на поздних стадиях болезни в качестве симптоматической помощи.
Современным вариантом лечения аденокарциномы легкого является таргетная терапия. Мишенью для подобных препаратов является конкретная генетическая поломка, которая имеется в клетках опухоли. Так, при мутации в гене EGFR назначают гефитиниб, афатиниб, эрлотиниб. При поломках в гене ALK и ROS1 назначают кризотиниб.
Если соответствующей мутации во время обследования не выявлено, то лечение окажется неэффективным.
В некоторых случаях может применяться иммунотерапия. Принцип метода заключается в активации иммунных механизмов, которые обычно не воспринимают раковые клетки как чужеродные и не атакуют их. В наше время этот вид лечения активно изучается и развивается, появляются современные препараты, которые показывают хорошие результаты и сопровождаются минимумом побочных эффектов.
В наше время этот вид лечения активно изучается и развивается, появляются современные препараты, которые показывают хорошие результаты и сопровождаются минимумом побочных эффектов.
Прогноз выживаемости при аденокарциноме легкого зависит от стадии, на которой выявлено заболевание, распространенности процесса, гистологического типа, общего состояния здоровья пациента и многих других параметров.
Без должного лечения в первые два года умирает почти 90% пациентов с IV стадией. Однако если болезнь выявлена на I–II стадии, то пятилетняя выживаемость составляет 60–80%, что для немелкоклеточного рака легкого считается неплохим показателем.
Запись на консультацию круглосуточно
+7 (495) 668-82-28
Аденокарцинома легкого: стадия, лечение и прогноз | CTCA
Эта страница была проверена в соответствии с нашей медицинской и редакционной политикой
Peter Baik, DO, торакальным хирургом.
Эта страница была обновлена 7 марта 2023 г.
Узнайте больше об аденокарциноме
Большинство видов рака легкого относятся к немелкоклеточному раку легкого (НМРЛ), а большинство немелкоклеточного рака легкого относится к аденокарциномам. На эту форму рака легких приходится более 30 процентов всех случаев рака легких и около половины всех случаев немелкоклеточного рака легких. В Соединенных Штатах аденокарцинома встречается чаще, чем любой другой вид рака легких. Аденокарцинома обычно обнаруживается во внешней области легких и растет медленнее, чем другие виды рака легких.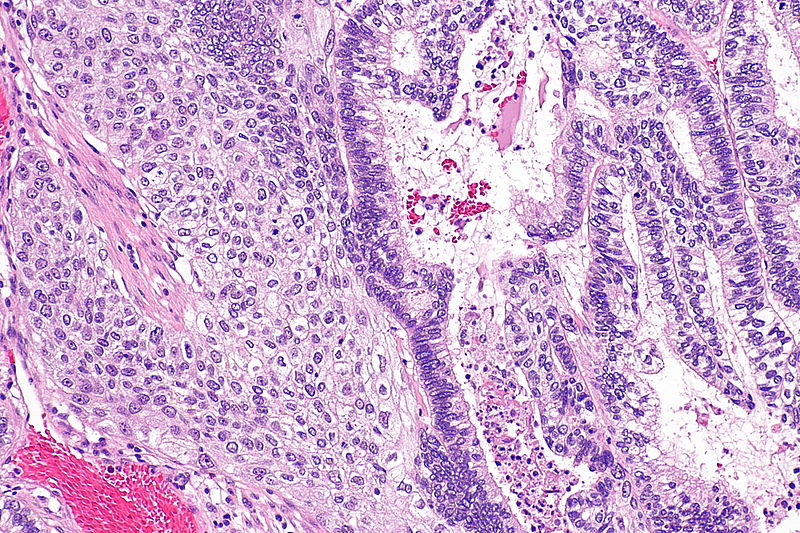
Что такое аденокарцинома легкого?
Аденокарцинома легкого формируется, когда клетки, выстилающие внешнюю часть легких, становятся злокачественными. По данным Американского общества клинической онкологии, на эту форму рака легкого приходится почти 40 процентов всех случаев немелкоклеточного рака легкого (НМРЛ).
Аденокарцинома образуется в железах, выделяющих слизь. Помимо легких, аденокарцинома наиболее распространена при раке предстательной железы, поджелудочной железы, пищевода, толстой и прямой кишки. В легких опухоли аденокарциномы чаще всего образуются в альвеолах, крошечных баллоноподобных мешочках, которые помогают накачивать воздух в легкие и из них.
В этой статье рассматриваются:
- Причины и факторы риска
- Симптомы
- Диагностика
- Лечение
- Показатели выживаемости
Причины и факторы риска развития аденокарциномы легкого
Курение является причиной № 1 всех видов рака легких: по данным Американского онкологического общества (ACS), около восьми из десяти смертей от рака легких напрямую связаны с курением. Хотя аденокарцинома легких обычно вызывается курением, это также наиболее распространенный вид рака легких, обнаруживаемый у некурящих. У женщин чаще, чем у мужчин, развивается аденокарцинома легких, и она также встречается у молодых людей чаще, чем другие виды рака легких.
Хотя аденокарцинома легких обычно вызывается курением, это также наиболее распространенный вид рака легких, обнаруживаемый у некурящих. У женщин чаще, чем у мужчин, развивается аденокарцинома легких, и она также встречается у молодых людей чаще, чем другие виды рака легких.
Несколько факторов риска могут увеличить риск развития аденокарциномы легкого, некоторые из них находятся под вашим контролем. Помимо курения, воздействие пассивного курения, радона, выхлопных газов дизельных двигателей, соединений хрома, бериллия, никеля, сажи, смолы или асбеста может увеличить риск развития аденокарциномы и других типов НМРЛ. Воздействие высокого уровня мышьяка в питьевой воде, наличие вируса иммунодефицита человека (ВИЧ) или прием добавок бета-каротина (если вы курите) также могут увеличить риск.
Другие факторы риска, которые вы не можете контролировать, в том числе загрязнение воздуха, некоторые виды лучевой терапии в прошлом, а также личный или семейный анамнез рака легких.
Аденокарцинома легкого может иметь генетический элемент. Например, вы можете унаследовать генетические мутации, такие как изменения в хромосоме 6 или гене EGFR, которые связаны с повышенным риском. Приобретенные генетические изменения могут возникать в результате воздействия элементов окружающей среды, вызывающих мутации клеток легких, но они также могут быть совершенно случайными и не иметь прямой причины.
Например, вы можете унаследовать генетические мутации, такие как изменения в хромосоме 6 или гене EGFR, которые связаны с повышенным риском. Приобретенные генетические изменения могут возникать в результате воздействия элементов окружающей среды, вызывающих мутации клеток легких, но они также могут быть совершенно случайными и не иметь прямой причины.
Симптомы
Симптомы аденокарциномы легкого включают:
- Постоянный кашель
- Одышка
- Боль в груди
- Хриплый голос
- Усталость
- Затрудненное дыхание или глотание
- Свистящее дыхание
- Кашель с выделением слизи с кровью
- Потеря аппетита
- Отек лица или отек вен на шее
- Необъяснимая потеря веса
Важно отметить, что аденокарцинома легкого может не вызывать никаких симптомов, особенно на ранних стадиях. У некоторых пациентов аденокарцинома легкого выявляется во время сканирования или визуализации грудной клетки по причине, не связанной с раком легкого. Более того, многие признаки аденокарциномы могут имитировать другие состояния, поэтому важно обратиться к врачу, если вы испытываете что-либо из вышеперечисленного.
У некоторых пациентов аденокарцинома легкого выявляется во время сканирования или визуализации грудной клетки по причине, не связанной с раком легкого. Более того, многие признаки аденокарциномы могут имитировать другие состояния, поэтому важно обратиться к врачу, если вы испытываете что-либо из вышеперечисленного.
Узнайте больше о симптомах рака легких
Диагностика аденокарциномы легкого
Ваш врач сначала проведет медицинский осмотр и соберет вашу личную и семейную историю болезни, а также спросит о любых симптомах, которые вы испытываете. Если вы курите, у вас есть родственник, у которого был рак легких, или вы подверглись воздействию известных канцерогенов, обязательно сообщите об этом своему врачу. Оттуда вы можете пройти один или несколько из следующих диагностических тестов:
Лабораторные исследования: Образцы вашей крови, мочи и других телесных веществ могут быть собраны и отправлены в лабораторию для оценки и помощи вашему врачу в диагностике аденокарциномы. Эти тесты также могут дать представление о вариантах лечения.
Эти тесты также могут дать представление о вариантах лечения.
Визуализация: Рентген, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) могут быть выполнены для выявления аномального образования в легких. Рентген — это полезный способ для врача осмотреть легкие и другие органы грудной клетки. Если необходимы более подробные изображения, при компьютерной томографии используется радиоактивный краситель. При введении в организм или пероральном приеме краситель позволяет четко выделить проблемную область на изображениях. МРТ, скорее всего, будет использоваться для проверки распространения рака легких на головной или спинной мозг.
Цитология мокроты: В этом лабораторном исследовании образец мокроты (слизи, выделяемой из дыхательных путей) исследуется на наличие раковых клеток. Образец оценивает патологоанатом.
Торакоцентез: Тонкая игла используется для забора образца жидкости между легким и грудной оболочкой. Затем эту жидкость исследует патологоанатом, чтобы определить, присутствуют ли раковые клетки.
Затем эту жидкость исследует патологоанатом, чтобы определить, присутствуют ли раковые клетки.
Биопсия: Если ваш врач заподозрит рак легкого на основании результатов ваших комбинированных анализов, небольшой образец легочной ткани будет взят и исследован патологоанатомом. Биопсия может быть получена одним из следующих методов.
- Тонкоигольная аспирационная биопсия (FNA): Биопсия аномальной легочной ткани или жидкости берется с помощью длинной тонкой иглы для определения наличия клеток рака легкого.
- Бронхоскопия: Если вашему врачу необходимо осмотреть проблемные области внутри дыхательных путей легких, может быть выполнена бронхоскопия. Тонкий инструмент с освещенной линзой на конце, называемый бронхоскопом, будет проводиться через рот или нос. Биопсия подозрительной ткани будет удалена и проверена на рак.
- Торакоскопия : Между двумя или тремя ребрами делается хирургический разрез, и в грудную полость вводится торакоскоп.
 На конце этого инструмента есть камера с подсветкой, которую ваш врач будет использовать для проверки проблемных областей. Если обнаружены аномалии, может быть взята биопсия ткани или лимфатических узлов.
На конце этого инструмента есть камера с подсветкой, которую ваш врач будет использовать для проверки проблемных областей. Если обнаружены аномалии, может быть взята биопсия ткани или лимфатических узлов. - Медиастиноскопия: Для осмотра области между легкими делается надрез прямо в верхней части грудины и вводится инструмент, называемый медиастиноскопом. Этот инструмент имеет линзу с подсветкой на конце, которая позволяет исследовать ваши органы, ткани и лимфатические узлы в этой области. При необходимости будет взята биопсия.
- Передняя медиастинотомия: Эта процедура специально используется для биопсии ткани или лимфатических узлов, расположенных перед левой стороной сердца, ниже грудины. Может быть взята биопсия ткани или лимфатического узла.
- Биопсия лимфатического узла: Врачи могут проверить наличие рака, удалив весь или часть лимфатического узла рядом с легкими. Это поможет вашему врачу определить, распространилась ли аденокарцинома.

Узнайте больше о диагностических тестах на рак легких
Определение стадии аденокарциномы легкого
После диагностики аденокарциномы легкого врачи используют те же диагностические и другие тесты для определения стадии рака. Аденокарциноме легкого назначается стадия в зависимости от ее местоположения, распространения за пределы исходного участка и места распространения. Стадирование играет жизненно важную роль в лечении, поскольку аденокарциному легкого можно лечить более или менее агрессивно в зависимости от ее стадии. Стадия рака также помогает определить прогноз пациента.
Аденокарцинома легкого и другие типы НМРЛ сгруппированы в пять стадий.
Стадия 0 или in situ: На стадии 0 рак находится «in situ» или «на месте», что означает, что он обнаруживается только во внешней оболочке легкого и не прорастает глубже и не распространяется наружу легкого.
Стадия 1: На стадии 1 рак образовал небольшую опухоль, но она не распространилась ни на какие лимфатические узлы за пределами легкого.
Стадия 2: На стадии 2 рак может распространяться или не распространяться дальше в легкие или в близлежащие ткани или лимфатические узлы, но он не достигает отдаленных лимфатических узлов или отдаленных частей тела. Стадия 2 включает две подстадии, стадию 2А и стадию 2В, на основе четко определенных критериев размера опухоли и места распространения рака. Стадия 2В более развита, чем стадия 2А.
Стадия 3: На стадии 3 рак может распространиться дальше в легкие или близлежащие ткани или лимфатические узлы, но он не достиг отдаленных лимфатических узлов или отдаленных частей тела. Этап 3 состоит из трех подэтапов — этапа 3А, этапа 3В и этапа 3С — в порядке возрастания от наименее к наиболее продвинутому. Каждая подстадия имеет четко определенные критерии размера опухоли и места распространения рака.
Стадия 4: На стадии 4 рак может распространиться на другое легкое, близлежащую жидкость, отдаленные лимфатические узлы или отдаленные органы. Этап 4 включает два подэтапа: этап 4А и этап 4В. На стадии 4А рак сформировал опухоль вне грудной клетки. На стадии 4B он распространяется более чем на один орган или в несколько мест в одном органе.
Этап 4 включает два подэтапа: этап 4А и этап 4В. На стадии 4А рак сформировал опухоль вне грудной клетки. На стадии 4B он распространяется более чем на один орган или в несколько мест в одном органе.
Лечение
Варианты лечения аденокарциномы легкого варьируются в зависимости от состояния и потребностей пациента. Эти варианты лечения могут предоставляться по отдельности или в комбинации. Варианты лечения включают:
Хирургия: По возможности опухоль аденокарциномы удаляют из легкого хирургическим путем. Сочетание факторов, включая общее состояние здоровья, размер и расположение опухоли, а также функцию легких, поможет определить наиболее подходящий для вас вариант операции на легких. Независимо от того, какой тип операции у вас есть, лимфатические узлы рядом с опухолью также могут быть удалены для проверки на рак.
- Пневмонэктомия: Эта операция включает удаление всего легкого и может быть выполнена только в том случае, если оставшееся легкое имеет достаточную функцию.
 Это может быть необходимо, если ваша опухоль очень большая или если она расположена недалеко от центра грудной клетки.
Это может быть необходимо, если ваша опухоль очень большая или если она расположена недалеко от центра грудной клетки. - Лобэктомия: Эта операция часто является предпочтительным методом хирургического вмешательства при НМРЛ. Доля вашего легкого, содержащая опухоль, будет полностью удалена (три доли в правом легком и две доли в левом легком).
- Сегментэктомия: Если функция вашего легкого недостаточно сильна для проведения лобэктомии, вам может быть показана сегментэктомия, при которой удаляется часть легкого, включающая опухоль и некоторые окружающие ткани.
- Клиновидная резекция : Эта процедура включает удаление опухоли, а также клиновидного участка ткани вокруг нее.
- Рукавная резекция : Эта операция заключается в удалении опухоли из легкого вместе с частью дыхательных путей или бронхов. Затем концы бронха снова сшивают, а все оставшиеся доли снова прикрепляют.
Продолжительность полного выздоровления может занять недели или месяцы и во многом зависит от вашего общего состояния здоровья, а также от типа перенесенной операции. Это нормально оставаться в больнице от пяти до семи дней после операции по поводу рака легких.
Возможные осложнения операции включают тромбы в легких или ногах, раневые инфекции, избыточное кровотечение, реакции на анестезию или пневмонию.
Лучевая терапия: Лучевая терапия НМРЛ использует высокоэнергетические лучи либо для уничтожения раковых клеток, либо для предотвращения их роста. Одним из видов лучевой терапии, используемой для нацеливания на опухоли аденокарциномы, является внешняя лучевая терапия, при которой излучение направляется извне тела внутрь области, пораженной раком. Лучевая терапия стереотела или стереотаксическая радиохирургия (SRS) лечит поражение с помощью сфокусированного пучка излучения, минимально воздействующего на окружающие ткани. Брахитерапия, также известная как внутренняя лучевая терапия, включает введение радиоактивного вещества с помощью бронхоскопа непосредственно в опухоль или рядом с областью, где расположена опухоль. Лучевая терапия может быть назначена после операции по удалению рака, чтобы помочь предотвратить рецидив.
Лучевая терапия может быть назначена после операции по удалению рака, чтобы помочь предотвратить рецидив.
Иммунотерапия: Препараты, называемые ингибиторами контрольных точек, помогают иммунной системе лучше выявлять и атаковать раковые клетки.
Химиотерапия: Химиотерапевтические препараты предназначены для уничтожения раковых клеток либо по всему телу, либо в определенной области. Вы можете пройти курс химиотерапии до или после операции по поводу рака легких. Перед операцией это может помочь уменьшить опухоль, повысив вероятность успеха операции. Обычно химиотерапевтические препараты для лечения рака легких вводят внутривенно, но Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США также одобрило несколько пероральных химиотерапевтических препаратов для лечения рака легких.
Таргетная терапия: Таргетная терапия использует лекарства или другие вещества, помогающие уничтожить определенные раковые клетки. Этот тип лечения может нанести меньше вреда здоровым клеткам, чем химиотерапия и облучение. Таргетная терапия, такая как моноклональные антитела, ингибиторы тирозинкиназы (TKI) и ингибиторы мишени рапамицина млекопитающих (mTOR), могут использоваться для лечения НМРЛ.
Этот тип лечения может нанести меньше вреда здоровым клеткам, чем химиотерапия и облучение. Таргетная терапия, такая как моноклональные антитела, ингибиторы тирозинкиназы (TKI) и ингибиторы мишени рапамицина млекопитающих (mTOR), могут использоваться для лечения НМРЛ.
Прогноз и выживаемость
Выживаемость зависит от стадии рака легкого и прогноза. По данным Американского общества клинической онкологии:
- При локализованном НМРЛ, ограниченном легкими, пятилетняя выживаемость составляет 63 процента.
- Для тех, у кого НМРЛ метастазирует за пределы легкого в близлежащие области, пятилетняя выживаемость составляет около 35 процентов.
- Если НМРЛ метастазирует за пределы легких и грудной полости в отдаленные участки тела, пятилетняя выживаемость составляет 7 процентов.
Узнайте больше о лечении рака легких
Следующая тема: Что такое рак легких 4 стадии?
Аденокарцинома легкого — StatPearls — NCBI Bookshelf
Непрерывное образование
Аденокарцинома легкого является наиболее распространенным первичным раком легкого, наблюдаемым в Соединенных Штатах. Он подпадает под определение немелкоклеточного рака легкого (НМРЛ) и тесно связан с предыдущим курением. Хотя заболеваемость и смертность снизились, он остается основной причиной смерти от рака в Соединенных Штатах. Аденокарцинома легкого обычно развивается из желез слизистой оболочки и составляет около 40% всех случаев рака легкого. Это наиболее распространенный подтип, который диагностируется у людей, которые никогда не курили. Аденокарцинома легкого обычно возникает на периферии легкого и во многих случаях может быть обнаружена в рубцах или областях хронического воспаления. Это мероприятие описывает патофизиологию аденокарциномы легкого и подчеркивает роль межпрофессиональной команды в ее лечении.
Он подпадает под определение немелкоклеточного рака легкого (НМРЛ) и тесно связан с предыдущим курением. Хотя заболеваемость и смертность снизились, он остается основной причиной смерти от рака в Соединенных Штатах. Аденокарцинома легкого обычно развивается из желез слизистой оболочки и составляет около 40% всех случаев рака легкого. Это наиболее распространенный подтип, который диагностируется у людей, которые никогда не курили. Аденокарцинома легкого обычно возникает на периферии легкого и во многих случаях может быть обнаружена в рубцах или областях хронического воспаления. Это мероприятие описывает патофизиологию аденокарциномы легкого и подчеркивает роль межпрофессиональной команды в ее лечении.
Цели:
Опишите патофизиологию аденокарциномы легкого.
Просмотрите результаты обследования пациента с аденокарциномой легкого.
Обобщите варианты лечения аденокарциномы легкого.
Объясните важность улучшения координации помощи между членами межпрофессиональной бригады для улучшения результатов лечения пациентов с аденокарциномой легкого.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Аденокарцинома легкого является наиболее распространенным первичным раком легкого, наблюдаемым в Соединенных Штатах. Он подпадает под определение немелкоклеточного рака легкого (НМРЛ) и тесно связан с предыдущим курением. Хотя заболеваемость и смертность снизились, он остается основной причиной смерти от рака в Соединенных Штатах. Аденокарцинома легкого обычно развивается из желез слизистой оболочки и составляет около 40% всех случаев рака легкого. Это наиболее распространенный подтип, который диагностируется у людей, которые никогда не курили. Аденокарцинома легкого обычно возникает на периферии легкого и во многих случаях может быть обнаружена в рубцах или областях хронического воспаления.[1]
Этиология
На сегодняшний день основным фактором риска любого рака легких, включая аденокарциному, является курение табака. Из-за многочисленных канцерогенов, присутствующих в табачном дыме, первичное или вторичное воздействие увеличивает риск пропорционально степени воздействия.
Из-за многочисленных канцерогенов, присутствующих в табачном дыме, первичное или вторичное воздействие увеличивает риск пропорционально степени воздействия.
Другие факторы риска включают семейный анамнез рака легких или профессиональное воздействие других агентов, таких как диоксид кремния, асбест, радон, тяжелые металлы и дизельные пары, хотя они менее распространены. Возникающие в результате генетические мутации в гене p53 являются наиболее частой причиной онкогенеза при НМРЛ в 52% случаев.[2]
Эпидемиология
Хотя заболеваемость и смертность снизились с 1980-х годов, в 2015 г. было зарегистрировано 221 200 новых случаев рака легких и бронхов и более 158 000 смертей от рака легких, что является наиболее распространенной причиной смерти от рака.
Рак легких также широко распространен во всем мире. Несмотря на новые методы лечения, 5-летняя выживаемость составляет менее 12-15%. За последние 4 десятилетия отмечается заметное увеличение заболеваемости аденокарциномой легкого у женщин, что связывают с курением. Средний возраст постановки диагноза аденокарциномы легкого составляет 71 год, и этот конкретный рак очень редко встречается в возрасте до 20 лет. За последние 2 десятилетия аденокарцинома заменила плоскоклеточный рак легкого как наиболее распространенный немелкоклеточный рак. [3]
Средний возраст постановки диагноза аденокарциномы легкого составляет 71 год, и этот конкретный рак очень редко встречается в возрасте до 20 лет. За последние 2 десятилетия аденокарцинома заменила плоскоклеточный рак легкого как наиболее распространенный немелкоклеточный рак. [3]
Патофизиология
Аденокарцинома легкого подразделяется на 4 типа: аденокарцинома in situ (AIS), минимально инвазивная аденокарцинома (MIA), инвазивная аденокарцинома и варианты аденокарциномы. Из них AIS и MIA имеют лучшие результаты при ранней резекции. Местное распространение может включать распространение непосредственно на плевру, диафрагму, перикард или бронхи с прогрессирующим распространением заболевания на средостение, крупные сосуды, трахею, пищевод, позвоночный столб или соседние доли. Метастазирование лимфатических узлов происходит в перибронхиальных лимфатических узлах, прежде чем перейти в медиастинальные или субкаринальные лимфатические узлы, а затем в контралатеральное легкое. Отдаленные метастазы включают распространение на контралатеральную долю, плевральные узелки, злокачественный плевральный или перикардиальный выпот или любое отдаленное место, такое как мозг, кости или печень.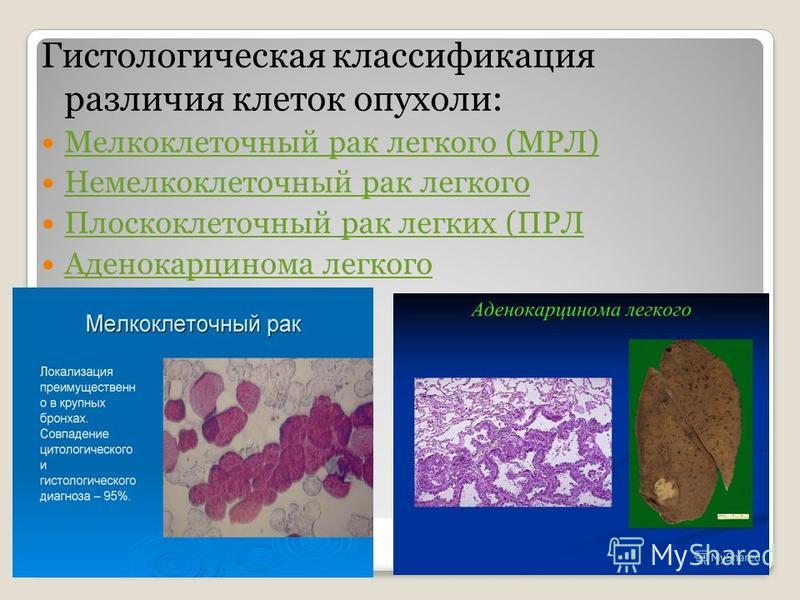 Существует подмножество NSCLC, которые имеют мутации в рецепторе эпидермального фактора роста (EGFR), что делает их чувствительными к ингибиторам тирозинкиназы, а также онкогенные перестройки слияния киназы анапластической лимфомы (ALK).
Существует подмножество NSCLC, которые имеют мутации в рецепторе эпидермального фактора роста (EGFR), что делает их чувствительными к ингибиторам тирозинкиназы, а также онкогенные перестройки слияния киназы анапластической лимфомы (ALK).
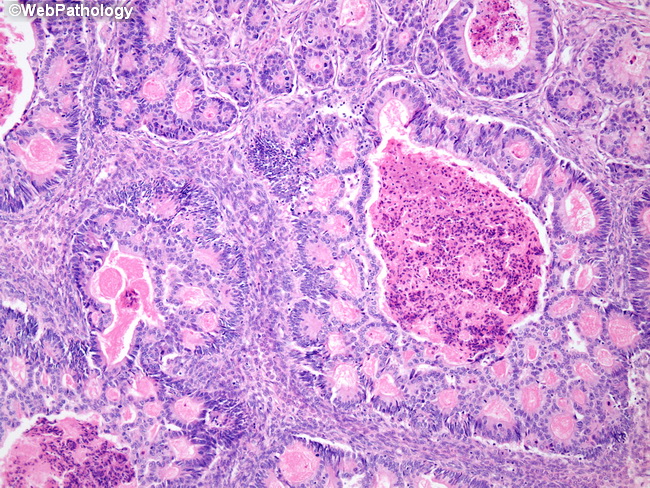
Гистопатология
При биопсии легкого гистологический анализ покажет опухоль, возникающую из бронхиальных желез. Производство слизи также весьма очевидно. The new World Health Organization (WHO) classification subclassifies adenocarcinomas as arising from the following:
Acinar
Papillary
Bronchoalveolar
Mucus-secreting
Except for Stage 1 lung cancer, Аденокарцинома имеет гораздо худший прогноз, чем плоскоклеточный рак.
Анамнез и физикальное исследование
Симптомы и физикальные признаки зависят от стадии рака легких. Самые ранние стадии часто протекают бессимптомно, узелки обнаруживаются случайно на рентгенограммах при проверке на другие болезненные процессы. Болезнь на более поздних стадиях может проявляться неспецифическими симптомами, такими как кашель, кровохарканье или непреднамеренная потеря веса. Если у пациента выявляется плевральный выпот, у него может быть одышка с ослаблением дыхательных шумов. Подавляющее большинство пациентов имеют историю курения и могут иметь другие сопутствующие заболевания, такие как хроническая обструктивная болезнь легких (ХОБЛ) или рак легких в семейном анамнезе.
Болезнь на более поздних стадиях может проявляться неспецифическими симптомами, такими как кашель, кровохарканье или непреднамеренная потеря веса. Если у пациента выявляется плевральный выпот, у него может быть одышка с ослаблением дыхательных шумов. Подавляющее большинство пациентов имеют историю курения и могут иметь другие сопутствующие заболевания, такие как хроническая обструктивная болезнь легких (ХОБЛ) или рак легких в семейном анамнезе.
A significant number of patients with lung adenocarcinoma will present with a locoregional spread that may include symptoms from:
Superior vena cava obstruction
Phrenic nerve palsy
Horner syndrome
Compression of brachial сплетение
Перикардиальный выпот
Паранеопластические синдромы редки при аденокарциноме, но могут включать:
Cushing syndrome
Eaton Lambert syndrome
Hypercalcemia
SIADH
Hypertrophic osteoarthropathy
Evaluation
High-risk patients like current and former heavy smokers are recommended to undergo screening с низкодозовой компьютерной томографией, проведенной Целевой группой профилактических служб США. [6] [7]
[6] [7]
Если обнаружен легочный узел, следующий шаг зависит от характеристик легочного узла и визуализационных характеристик. Если узел подозревается в раке легкого, может быть проведена ПЭТ/КТ с последующей биопсией или хирургическим удалением. В соответствии с рекомендациями Национальной всеобъемлющей онкологической сети следующим шагом является полная КТ грудной клетки и брюшной полости с контрастированием (включая надпочечники), бронхоскопия, оценка медиастинальных лимфатических узлов, общий анализ крови и биохимический профиль крови.
МРТ головного мозга рекомендуется пациентам со стадиями II, III или IV, чтобы исключить метастазы. Затем эти результаты обобщаются для определения клинической стадии лечения.
При подозрении на метастазы в кости необходимо провести сканирование костей.
ПЭТ обычно используется для оценки рецидива заболевания.
Цитология мокроты редко полезна, так как большинство аденокарцином представляют собой периферические поражения.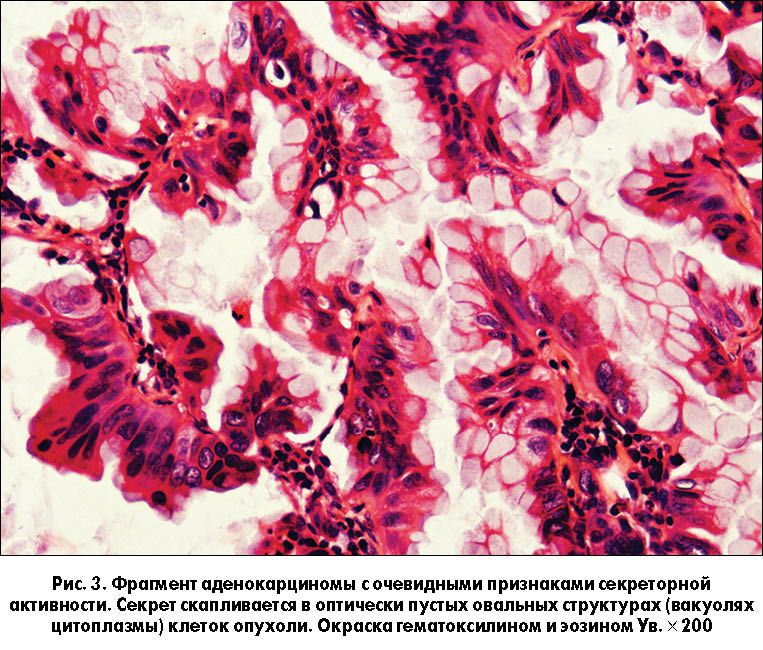
Торакоцентез с помощью иглы проводят при обнаружении выпота. Он может быть как диагностическим, так и лечебным.
Кроме того, все пациенты, которым рассматривается возможность хирургической резекции, должны пройти исследование функции легких, чтобы определить возможность резекции легкого на основе прогнозируемой послеоперационной функции легких.
Если при компьютерной томографии выявляются узлы средостения, то для стадирования пациента рекомендуется медиастиноскопия или торакоскопия.
Стадирование пациента является обязательным, прежде чем рекомендовать какое-либо лечение.[8][9]
Лечение/управление
Стадия I/II/IIIA
Это ограниченно-инвазивные опухоли (НО) или ограниченное узловое заболевание. Опухоль оценивают на операбельность, и, если она операбельна, рекомендуется хирургическая резекция с забором лимфатических узлов. Если пациент не является кандидатом на операцию, то может быть проведена окончательная лучевая терапия с возможной адъювантной химиотерапией, если у пациента есть положительные узлы или высокий риск. Некоторые специфические инвазивные опухоли можно лечить неоадъювантной химиолучевой терапией перед резекцией.[10][11][12]
Некоторые специфические инвазивные опухоли можно лечить неоадъювантной химиолучевой терапией перед резекцией.[10][11][12]
Стадия IIIB и Стадия IV
Эти стадии включают медиастинальные, субкаринальные и/или контралатеральные лимфатические узлы и метастатическое заболевание. Эти стадии считаются нерезектабельными и лечатся химиолучевой терапией. Некоторые внелегочные участки также можно лечить для паллиативного лечения.
Патологоанатомический образец тестируется на сенсибилизирующие мутации EGFR и мутацию ALK. Те, у кого положительный результат на EGFR, могут лечиться ингибиторами тирозинкиназы, а те, у кого обнаружена мутация ALK, могут лечиться ингибиторами ALK в качестве химиотерапии первой линии. Если опухоль является EGFR и ALK-отрицательной, химиотерапия первой линии обычно представляет собой дублет на основе платины с бевацизумабом в качестве возможного третьего агента.
После лечения пациентам необходимо проводить КТ грудной клетки каждые шесть-двенадцать месяцев в течение двух лет и ежегодно проводить КТ с низкими дозами.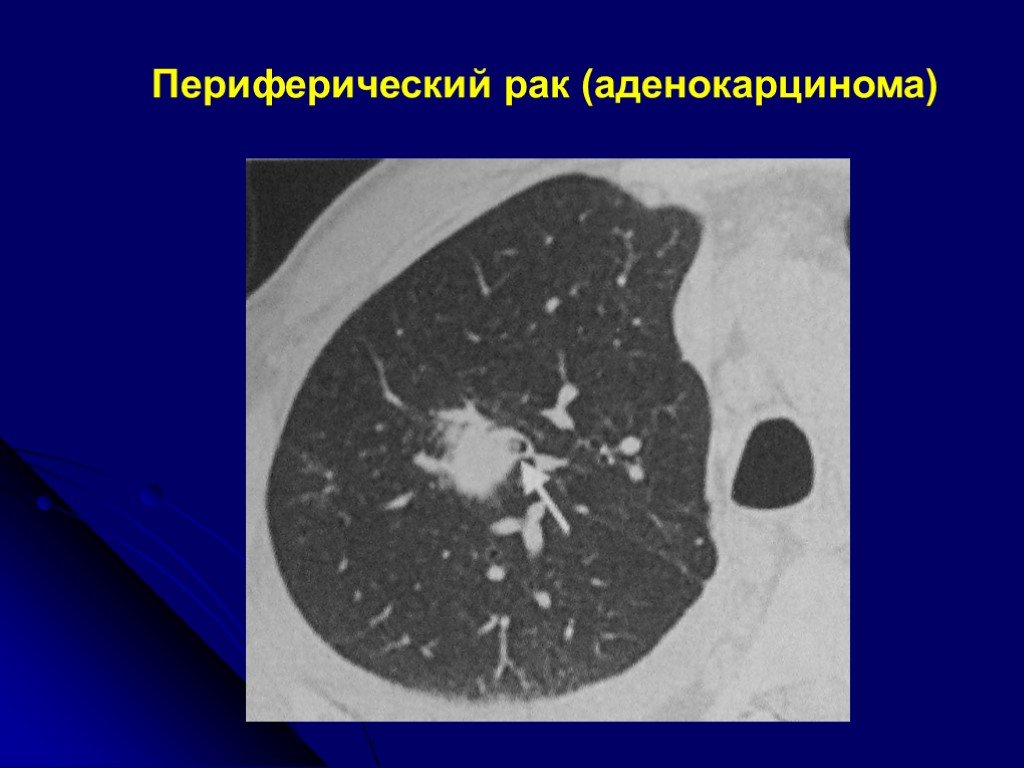 Это следует делать чаще у пациентов с резидуальной болезнью. Местно-регионарное возникновение может быть излечимо. Варианты включают дистанционную лучевую терапию, резекцию, химиотерапию и фотодинамическую терапию в зависимости от рецидива поражения и связанных с ним симптомов [13].
Это следует делать чаще у пациентов с резидуальной болезнью. Местно-регионарное возникновение может быть излечимо. Варианты включают дистанционную лучевую терапию, резекцию, химиотерапию и фотодинамическую терапию в зависимости от рецидива поражения и связанных с ним симптомов [13].
Дифференциальная диагностика
Доброкачественные поражения легких
Гранулем
Hamartoma
Метастатическое поражение
Pneumonia
Surgical Oncology
Surger Surger IICUNG. Часто выполняются лобэктомия или пневмонэктомия.
Поскольку у этих пациентов высок риск рецидива, адъювантная химиотерапия теперь является стандартной.
Радиационная онкология
Лучевая терапия возможна только для пациентов, не являющихся кандидатами на хирургическое вмешательство.
Медицинская онкология
Поскольку большинство аденокарцином легких неизлечимы или запущены, часто используется химиотерапия.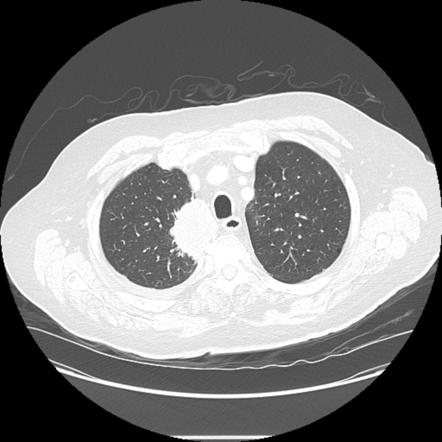 Несмотря на значительные успехи в химиотерапии, выживаемость большинства пациентов с аденокарциномой легкого остается ужасающей. Схемы на основе платины остаются основой химиотерапии.
Несмотря на значительные успехи в химиотерапии, выживаемость большинства пациентов с аденокарциномой легкого остается ужасающей. Схемы на основе платины остаются основой химиотерапии.
Для пациентов с метастазами предлагается таргетная молекулярная терапия, но результаты не впечатляющие. В лучшем случае выживаемость увеличивается на несколько месяцев, но лекарства могут стоить более 20 000 долларов в месяц.
Подготовка
Стадирование аденокарциномы легкого
Скрытый рак: TX N0 M0
Первичный рак не обнаружен. Нет лимфатических узлов или отдаленных метастазов.
Этап 0
Т есть Н 0 М 0
Этап I
ИА1
T1mi N 0 M 0
T1a N 0 M 0
ИА2
Т1б Н 0 М 0
IA3
Т1с Н 0 М 0
ИБ
Т2а Н 0 М 0
Стадия II
ИИС
T2b Н 0 М 0
МИБ
T1a/T1b/T1c Н 1 М 0
T2a/T2b Н 1 М 0
Т3 Н 0 М 0
Стадия III
IIIА
T1a/T2b/T2c N 2 M 0
T2a/T2b N2 M 0
T3 N 1 M 0
T4 N 0/N 1 M 0
IIIB
T1a/T1b/T1c N 3 M 0
T2a/T2b N 3 M0
T3 N 2 M 0
Т4 Н 2 М 0
IIIС
T3 N 3 M 0
T4 N 3 M 0
Стадия IV
ИВА
ИВБ
Любой T/Любой N M1c
Осложнения
Хирургические осложнения
Утечка воздуха
Боль
Деформация грудной клетки
Дыхательная недостаточность и/или смерть
Повреждение диафрагмального нерва
Осложнения химиотерапии
Послеоперационный и реабилитационный уход
Пациентам, перенесшим торакотомию, потребуется агрессивная респираторная терапия, включая стимулирующую спирометрию, физиотерапию и грудную терапию.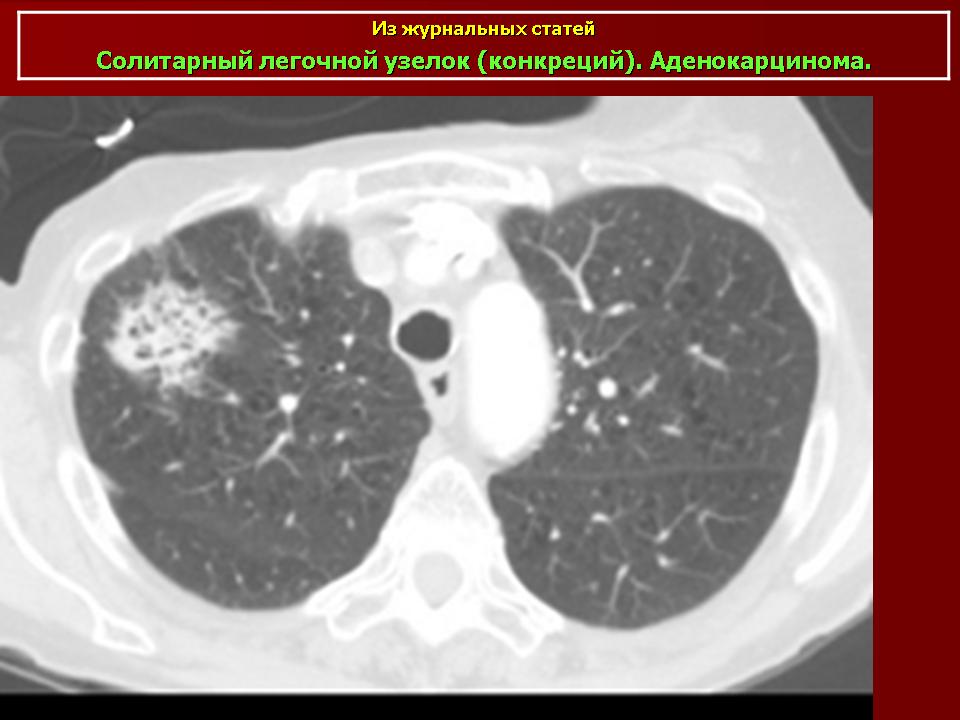
Консультации
Пульмонолог
Онколог
Торакальный хирург
Реаниматолог
Кардиолог — для предоперационного обследования
Сдерживание и обучение пациентов
Жемчуг и другие вопросы
При прогрессирующем заболевании для лечения боли и других осложнений используется сочетание хирургии, химиотерапии и облучения.
В целом, результаты при локализованном заболевании намного лучше, чем при других формах лечения.
Обструкцию дыхательных путей можно устранить с помощью лазера и установки стента.
Химиотерапия с таргетной терапией может продлить выживаемость, но стоимость лекарств непомерно высока.
Большинству больных раком легких требуется паллиативная помощь.
Лучевая терапия часто используется для лечения метастазов в костях и головном мозге.

3 Лечение зависит от стадии аденокаромы легкого. При ранней стадии заболевания хирургическое вмешательство является методом выбора.
Улучшение результатов медицинского персонала
Большинство случаев рака легких на момент постановки диагноза находятся на поздних стадиях, и, следовательно, прогноз очень неблагоприятный. Более 80% пациентов с распространенным раком легкого умирают к 5 годам жизни. Несмотря на все достижения, продолжительность жизни не увеличилась за последние 3 десятилетия. Таким образом, сегодня упор делается на скрининг рака легкого и профилактику. Только межпрофессиональный командный подход может помочь снизить количество случаев рака легких и заболеваемость. Медсестры и фармацевты находятся в лучшем положении для просвещения населения по вопросам профилактики курения. Фармацевт может порекомендовать несколько средств против курения. Отказ от курения имеет последствия не только для уменьшения рака легких; это может снизить сердечные заболевания, инсульт и заболевание периферических сосудов. Кроме того, общественность следует информировать о работе, связанной с воздействием частиц (например, асбеста), и принимать соответствующие меры предосторожности. Скрининг рака легких до сих пор остается дискуссионной темой. Это не рекомендуется для всех; на сегодняшний день компьютерная томография легких может использоваться для скрининга лиц старше 50 лет, у которых есть много факторов риска развития рака легких. Пока неизвестно, поможет ли скрининг. Но это определенно увеличит стоимость здравоохранения.[14][15] (уровень III)
Скрининг рака легких до сих пор остается дискуссионной темой. Это не рекомендуется для всех; на сегодняшний день компьютерная томография легких может использоваться для скрининга лиц старше 50 лет, у которых есть много факторов риска развития рака легких. Пока неизвестно, поможет ли скрининг. Но это определенно увеличит стоимость здравоохранения.[14][15] (уровень III)
Доказательные результаты (уровень V)
Рак легкого смертелен, общая 5-летняя выживаемость составляет 12%.[16][17][18]
При 1 стадии заболевания 5-летняя выживаемость колеблется от 70% до 85%.
При местнораспространенном заболевании выживаемость падает до менее 30%.
При отдаленных метастазах менее 5% выживают в течение пяти лет.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Li C, Lu H. Аденосквамозная карцинома легкого. Onco нацеливается на Ther. 2018;11:4829-4835. [Статья бесплатно PMC: PMC6098426] [PubMed: 30147334]
- 2.
Гариани Дж., Мартин С.П., Хачулла А.Л., Каренович В., Адлер Д., Соккал П.М., Беккер С.Д., Монте X. Неинвазивная характеристика легочных узлов с использованием чрескожной биопроводимость: предварительные результаты обсервационного исследования. Медицина (Балтимор). 2018 авг;97(34):e11924. [Бесплатная статья PMC: PMC6113006] [PubMed: 30142805]
- 3.
Byun J, Schwartz AG, Lusk C, Wenzlaff AS, de Andrade M, Mandal D, Gaba C, Yang P, You M, Kupert EY , Андерсон М.В., Хань И., Ли И., Цянь Д., Стилп А., Лори С., Нельсон С., Чжэн В., Хунг Р.Дж., Габорио В., Маккей Дж., Бреннан П., Капорасо Н.Е., Лэнди М.Т., Ву Х, Маклафлин Дж. Р., Брайн Y, Bossé Y, Pinney SM, Bailey-Wilson JE, Amos CI. Полногеномное ассоциативное исследование семейного рака легкого. Канцерогенез. 2018 сен 21; 39(9):1135-1140.
 [Бесплатная статья PMC: PMC6148967] [PubMed: 29924316]
[Бесплатная статья PMC: PMC6148967] [PubMed: 29924316]- 4.
Yang Z, Li H, Wang Z, Yang Y, Niu J, Liu Y, Sun Z, Yin C. Микроматричный профиль экспрессии длинного не -кодирующие РНК при аденокарциноме легкого человека. Рак грудной клетки. 2018 Окт;9(10):1312-1322. [Бесплатная статья PMC: PMC6166069] [PubMed: 30151992]
- 5.
Oh IJ, Hur JY, Park CK, Kim YC, Kim SJ, Lee MK, Kim HJ, Lee KY, Lee JC, Choi CM. Клиническая активность ингибиторов Pan-HER в отношении HER2-мутантной аденокарциномы легкого. Клин Рак легких. 2018 сен;19(5): е775-е781. [PubMed: 30149884]
- 6.
Рами-Порта Р., Колл С., Думс С., Обиолс С., Санчес М., Трэвис В.Д., Фоллмер И. Стадирование рака легких: краткое обновление. Eur Respir J. 2018 May; 51 (5) [PubMed: 29700105]
- 7.
Majmundar N, Shao B, Assina R. Аденокарцинома легкого в виде интрамедуллярного метастаза в спинной мозг: отчет о клиническом случае и обзор литературы.
 Дж. Клин Нейроски. 2018 июнь;52:124-131. [PubMed: 29631755]
Дж. Клин Нейроски. 2018 июнь;52:124-131. [PubMed: 29631755]- 8.
Ким Х., Гу Дж.М., Су Й.Дж., Пак К.М., Ким Ю.Т. Влияние общего размера опухоли на прогноз пациентов с аденокарциномой легких IA клинической стадии, появляющейся в виде частично солидных узлов: имеет ли значение только размер солидной части? Евро Радиол. 2019 март; 29 (3): 1586-1594. [PubMed: 30132107]
- 9.
Sappington D, Helms S, Siegel E, Penney RB, Jeffus S, Bartter T, Bartter T, Boysen G. Диагностика типов опухолей легких на основе метаболических профилей в аспиратах лимфатических узлов . Рак Лечение Res Commun. 2018;14:1-6. [Бесплатная статья PMC: PMC7173633] [PubMed: 30104001]
- 10.
Цзян Г, Чен С, Чжу И, Се Д, Дай Дж, Цзинь К, Шен И, Ван Х, Ли Х, Чжан Л, Гао С, Чен К, Чжан Л, Чжоу С, Shi J, Wang H, Xie B, Jiang L, Fan J, Zhao D, Chen Q, Duan L, He W, Zhou Y, Liu H, Zhao X, Zhang P, Qin X. [Консенсус экспертов Шанхайской легочной больницы по Лечение узлов матового стекла, подозреваемых как аденокарцинома легкого (версия 1)].
 Чжунго Фэй Ай За Чжи. 2018 20 марта; 21 (3): 147-159. [Бесплатная статья PMC: PMC5973030] [PubMed: 29587930]
Чжунго Фэй Ай За Чжи. 2018 20 марта; 21 (3): 147-159. [Бесплатная статья PMC: PMC5973030] [PubMed: 29587930]- 11.
Hong SR, Hur J, Moon YW, Han K, Chang S, Kim JY, Im DJ, Suh YJ, Hong YJ, Lee HJ, Kim YJ, Choi BW. Прогностические факторы ответа на лечение с использованием двухэнергетической компьютерной томографии у пациентов с распространенной аденокарциномой легкого. Евр Дж Радиол. 2018 Апрель; 101: 118-123. [PubMed: 29571784]
- 12.
Паливал П., Раджаппа С., Санта А., Мохан М., Мурти С., Лаванья Н. Клинический профиль и результаты лечения пациентов с аденокарциномой легких IV стадии: опыт третичного онкологического центра. Индийский J Рак. 2017 янв-март;54(1):197-202. [PubMed: 29199690]
- 13.
де Кастро Дж., Тальяферри П., де Лима VCC, Нг С., Томас М., Аруначалам А., Цао Х, Котари С., Берк Т., Мён Х., Граттан А., Ли Д.Х. . Схема лечения системной терапией у больных распространенным немелкоклеточным раком легкого (НМРЛ): исследование PIvOTAL.
 Eur J Cancer Care (англ.). 26 ноября 2017 г. (6) [бесплатная статья PMC: PMC5697695] [PubMed: 28748556]
Eur J Cancer Care (англ.). 26 ноября 2017 г. (6) [бесплатная статья PMC: PMC5697695] [PubMed: 28748556]- 14.
Sun YL, Gao F, Gao P, Jin L, Li C, Hua YQ, Li M. [Диагностика значение КТ с контрастным усилением в выявлении аденокарцином легких, проявляющихся в виде узелков по типу «матового стекла». Чжунхуа Чжун Лю За Чжи. 2018 23 июля; 40 (7): 534-538. [В паблике: 30060363]
- 15.
Japuntich SJ, Krieger NH, Salvas AL, Carey MP. Расовые различия в скрининге рака легких: предварительное исследование. J Natl Med Assoc. 2018 Октябрь; 110 (5): 424-427. [PubMed: 30129479]
- 16.
Ся Т.К., Лян Дж.А., Ли К.С., Чиен Ч.Р. Сравнительная эффективность сопутствующей химиолучевой терапии по сравнению с ингибиторами тирозинкиназы EGFR для лечения пациентов с клинической стадией аденокарциномы легких IIIb с мутантным EGFR. Рак грудной клетки. 2018 ноябрь;9(11):1398-1405. [Статья бесплатно PMC: PMC6209772] [PubMed: 30152040]
- 17.