Как проверить легкие: виды диагностики
Многие из нас сталкиваются с проверкой органов дыхания только в виде ежегодного снимка для допуска к работе или учёбе. Но если вас беспокоят боли в груди, кашель и затруднённое дыхание, вам необходимо задуматься и о том, как проверить лёгкие и бронхи на наличие заболеваний.
Когда следует задуматься о проверке грудной клетки?
Обычному человеку делать флюорографию и проверять состояние легких необходимо раз в год. Для некоторых категорий граждан, например, работающих в учебных заведениях, с детьми, требуют делать это два раза в год. Это необходимо для раннего выявления больных туберкулёзом — заболеванием, которое быстро распространяется в коллективе.
Помимо профилактики, проверить лёгкие также необходимо при первых признаках заболеваний. К ним относят:
- одышку в состоянии покоя,
- долгие приступы кашля: сухого или с вкраплениями крови и гноя в мокроте,
- хрипы и свисты при дыхании,
- чувство тяжести в грудной клетке,
- повышенная температура, общее ухудшение самочувствия, снижение аппетита.
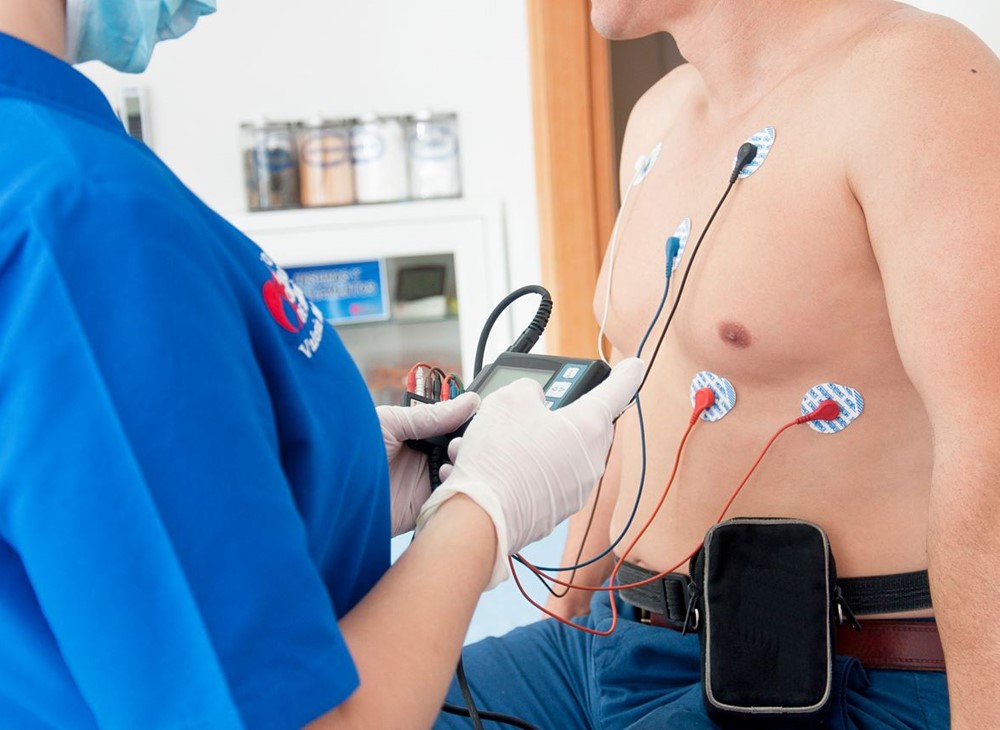
Обычно проверку лёгких назначает лечащий врач. Только специалист сможет оценить симптомы и определить, какой из видов диагностики подойдёт в вашем случае. Но есть случаи, при которых доктора можно посетить с уже готовыми материалами:
- У вас произошёл рецидив болезни, о которой вы уже знаете.
- Симптомы не выражены ярко, нет острого болевого синдрома.
В любом случае, если вы покажете доктору уже сделанные снимки, это ускорит постановку диагноза.
Проверка лёгких входит в полное обследование организма.
Варианты диагностики органов грудной клетки
Виды диагностики, доступные без направления, ограничиваются неинвазивными методами. Эндоскопию без заключения со стороны лечащего врача вам не выполнят. Но даже так видов диагностики достаточно много:
- Ультразвуковое исследование не сможет показать вам заболевания лёгких. Обычно его используют для выявления жидкости в плевральной полости, поэтому, если вы не знаете своего диагноза, нет смысла отправляться на УЗИ.
- Флюорография: самый быстрый способ исследования лёгких. Во время процедуры грудную клетку просвечивают низкой дозой рентгеновского излучения. Изображение печатается на плёнке или отображается на мониторе. Её несомненный плюс в безопасности: ФЛГ для профилактики делают детям от 14 лет. Однако на полученном снимке можно обнаружить патологию, но нельзя рассмотреть в деталях. Скорее всего, после флюорографии врач направит вас на более подробное исследование — КТ легких.
- Рентгенография — это уже более высокие дозы облучения. Рентген даст снимок высокого качества, на котором можно будет хорошо рассмотреть все детали. Результат будет напечатан на плёнке. Но врачи не рекомендуют часто проводить такое обследование, так как можно получить большую дозу излучения.
Томография как способ проверить легкие
Более точным и безопасным способом как проверить легкие является томография. Она даёт высокоточный результат о состоянии легочной ткани и органов средостения.
Сейчас все больше завоевывает авторитет исследование НДКТ легких — низкодозная компьютерная томография. Это исследование в десятки раз превосходит флюорографию и рентгенографию по информативности, а доза облучения у него ниже.
Мультиспиральная компьютерная томография легких также действует с помощью рентгеновских лучей, поэтому её нельзя проводить беременным и кормящим женщинам. МСКТ назначают, чтобы подготовить пациента к операции или оценить результаты оперативного вмешательства. Может проводиться как без контраста, так и с контрастным усилением.
С помощью этого вида обследования можно отследить отклонения, выявить травмы грудной клетки, новообразования на ранних стадиях и воспалительные заболевания. При помощи данного метода можно увидеть патологические изменения легких, бронхов и трахеи на 3D изображении. Детальная картина помогает врачу поставить безошибочный диагноз.
Компьютерную томографию назначают для выявления:
- туберкулеза,
- саркоидоза,
- абсцесса легких,
- рака легких,
- воспалительных заболеваний легких, бронхов, плевры,
- инородных тел,
- лимфопролиферативных заболеваний,
- патологий органов средостения.
Также КТ отслеживают для наблюдения за послеоперационным и дооперационным состоянием проблемного органа.
Инвазивные способы проверки лёгких
Есть ряд исследований, которые даже в платных центрах выполняют только по назначению. Это эндоскопические методы. Благодаря ним можно детально рассмотреть органы и взять образцы тканей на анализ, а в некоторых случаях сразу же провести лечение. К таким обследованиям относятся:
- Бронхоскопия
- Торакоскопия — это введение датчика прямо в лёгкие через проколы в грудной клетке. Выполняется это исследование только под общим наркозом.
- Торакотомия — разрез грудной клетки, чтобы врач смог самостоятельно осмотреть все органы.
- Пункции плевральной полости и биопсия плевры помогут найти причину воспаления, сделать анализы на антитела к злокачественным опухолям и определить инфекцию.

На эти обследования вас направит ваш доктор, если будет необходимо. Однако на такие обследования направляют только в довольно тяжёлых случаях, поэтому скорее всего при проблемах с легкими вам понадобятся флюорография, снимок или томография.
УЗИ легких
Ультразвуковое исследование легких – это полностью безопасная и доступная процедура. Как правило, пациенты смело отправляются на диагностическую манипуляцию, так как она совершенно безболезненна. УЗИ более доступно, чем флюорография или рентгенография – в отличие от этих обследований, ультразвуковое исследование может проводиться даже детям или беременным женщинам. Отметим, что процедура не является ключевой, а назначается только при определённых обстоятельствах. Это связано с тем, что данный с трудом поддается исследованию с помощью ультразвука, так как легкие наполнены воздухом и находятся за ребрами.
Ультразвуковое исследование дыхательного органа – процедура достаточно трудоемкая, поэтому её не осуществляют в профилактических целях, а только по показаниям доктора. Если у вас возникли тревожащие симптомы – для начала обратитесь к врачу. В большинстве случае диагностика назначается в таких случаях:
Если у вас возникли тревожащие симптомы – для начала обратитесь к врачу. В большинстве случае диагностика назначается в таких случаях:
- Болевые ощущения за грудиной;
- Отхаркивание мокрота странного цвета или консистенции;
- Высокая температура и кашель;
- Подозрение на воспалительный процесс в легких;
- Перенесенные травмы грудной клетки.
- Хрипы во время прослушивания легких;
- Подозрение на онкологические заболевания;
- Подозрение на наличие инородного тела в дыхательном органе.
Проведение ультразвукового исследования легких целесообразно в тех случаях, когда иные методики исследования недоступны. Например, если речь идет о маленьком ребенке или беременной женщине. Если имеются тревожные симптомы, которые указывают на патологический процесс в легких, для начала назначают именно УЗИ, так как данный способ наиболее безопасен для организма.
УЗИ часто назначается для уточнения патологии, обнаруженной во время рентгенографии – жидкости в легких, новообразования, изменения в лимфатических узлах.
Также манипуляция может быть назначена для контроля и отслеживания динамики во время лечения. Например, при хронических или длительно протекающих заболеваниях (например, двусторонняя пневмония или плеврит) не рекомендуется слишком часто делать рентген – это очень вредно для организма и чревато различными последствиями. Однако отслеживать, как протекает лечение, нужно обязательно. Для этого применяют ультразвук.
Достоинства и недостатки УЗИ легких
Каждая медицинская манипуляция имеет свои плюсы и минусы. Что касается ультразвукового исследования дыхательных органов, можно выделить такие преимущества:
- Доступность процедуры;
- Безопасность и безвредность, доказанная испытаниями;
- Неинвазивность;
- Отсутствие боли или дискомфорта;
- Отсутствие прямых противопоказаний.

Из недостатков можно выделить тот факт, что эта методика не обладает высокой информативностью, так как орган наполнен воздухом и закрыт грудной клеткой. Также к минусам относят невозможность профилактического обследования.
Весомым преимуществом данной методики является отсутствие противопоказаний. По этой причине абсолютно любой человек может пройти УЗИ легких: взрослые, дети, беременные и кормящие женщины. Даже наличие кардиостимуляторов, металлических зубов и прочих инородных тел в организме не мешает проведению исследования столько раз, сколько потребуется.
Нужно ли готовиться к процедуреДыхательный орган никак не связан с пищевой системой. Поэтому перед диагностикой не нужно соблюдать особых диетических рационов, с утра можно завтракать. Однако же если больного мучает сильных кашель или обильная густая мокрота – непосредственно за пару часов до исследования специалист может назначить различные отхаркивающие препараты. Этот вопрос решается в индивидуальном порядке лечащим врачом.
Этот вопрос решается в индивидуальном порядке лечащим врачом.
Ультразвуковое исследование легких проводится стандартным способом. Пациент должен снять одежду выше пояса, собрать волосы в хвост (если волосы длинные) и снять все украшения с шеи. Далее врач УЗИ наносит небольшое количество специального геля с содержанием силикона на область исследования. Затем доктор водит датчиком по области груди, рассматривает изображение и на его основе дает заключение.
Если же в ходе проведения диагностики в полости обнаруживается жидкость, которая затрудняет исследование, обследуемого просят занять иное положение, которое обеспечивает лучшую видимость органа. В среднем процедура занимает около 20-30 минут.
Норма легких по УЗИЕсли в организме отсутствуют патологические процессы, связанные с органами дыхания, в протоколе исследования должны быть указаны такие показатели:
- Тонкий слой подкожной жировой клетчатки в норме имеет однородную гипоэхогенность.
- Гипоэхогенные слои мышечных волокон грудной клетки.
- Анэхогенная полоска плевральной полости, в которой может быть различное содержание экссудата.
- Легочная ткань должна иметь среднюю плотность и равномерную структуру.
В ходе ультразвукового исследования легких могут быть выявлены различные недуги. Например, метастазы и новообразования различного характера возникают на уровне легочной ткани в виде плотных образований. Контуры у них неровные, но хорошо просматриваются. В крупных новообразованиях доктора замечают кровоток.
Воспалительный процесс в дыхательном органе обнаруживается в виде очагов повышенной плотности, их контуры неровные и нечеткие, на УЗИ заметно темное пятно. Так же может выглядеть туберкулез, если его очаг близко к плевре.
Абсцесс легкого возникает в виде полости с ровными и четкими стенками. Внутри полости имеется может содержаться жидкость (объем зависит от патологии) . Жидкость в плевре в большом объеме может сигнализировать о наличии плеврита, гидроторакса или гемоторакса. Для подтверждения этих недугов под контролем УЗИ проводят плевральную пункцию.
Для подтверждения этих недугов под контролем УЗИ проводят плевральную пункцию.
Кавернозный туберкулез, а также паразитарные патологические процессы выглядят как полости внутри легочной ткани.
Наличие воздуха в плевре визуализируется на ультразвуковом исследовании в виде расширенной плевральной области, дыхательный орган при этом локализован четко у корня.
Чтобы заметить возможные нарушения на ультразвуковом исследовании, диагностику должен проводить только высококвалифицированный врач УЗИ. Интерпретацией результатов должен заниматься также опытный специалист. Если вас направили на осмотр легких посредством ультразвука, ни в коем случае не отказывайтесь от обследования. При помощи УЗИ можно выявить множество патологических процессов, установить точный диагноз и определить дальнейшую тактику лечения. Помните о том, что любое заболевание успешно поддается консервативной терапии только в том случае, если речь идет о начальной стадии недуга.
ABC-медицина
Магнитно-резонансная томография с применением контраста — эффективный метод диагностики туберкулеза, новообразований, опухолей, а также выявления метастазов при онкологических заболеваниях легких и бронхов. Контраст позволяет с максимальной точностью вычислить размеры и форму новообразования, а также его характер — доброкачественный или злокачественный.
Контраст позволяет с максимальной точностью вычислить размеры и форму новообразования, а также его характер — доброкачественный или злокачественный.
Преимущество МРТ перед другими методами диагностики состоит в возможности одновременной оценки состояния разных тканей и структур, в том числе лимфатических узлов. Благодаря этому МРТ может назначаться для выявления как опухолевых, так и воспалительных процессов в легких и бронхах. Снимки делаются в нескольких проекциях — горизонтальной, боковой и прямой, чтобы информация о состоянии органов дыхания была наиболее полной. Длительность процедуры составляет около сорока минут.
Показания и противопоказания к проведению МРТ легких и бронхов
Врач может назначить МРТ-исследование легких и бронхов в следующих случаях:
- подозрение на опухолевые заболевания;
- необходимость отслеживания метастазов при раковых заболеваниях;
- острые и хронические воспалительные процессы;
- увеличенные внутригрудные лимфоузлы;
- подозрение на туберкулез;
- патологии бронхов;
- врожденный порок сердца с осложнениями на легкие;
- планирование операции и постоперационный контроль.
МРТ — процедура, имеющая минимум противопоказаний. Однако ее с осторожностью назначают при клаустрофобии, в первом и последнем триместрах беременности, а также аллергикам — существует небольшая вероятность аллергии на контрастное вещество. Прямым противопоказанием к МРТ является наличие кардиостимулятора, который под воздействием магнитного поля может выйти из строя, а также ферримагнитные включения в организм: имплантаты любого рода, металлические осколки после травм и ранений и пр. Детям до семи лет МРТ назначают редко, поскольку им психологически трудно подолгу сохранять зафиксированное положение тела.
Что показывает МРТ легких и бронхов
Эта диагностическая процедура позволяет получить информацию о сосудистых структурах, жидкости, лимфоидной ткани, свойствах новообразований. Преимущество МРТ перед другими методами диагностики состояния бронхов и легких — отсутствие лучевой нагрузки и возможность проводить исследование так часто, как это потребуется, в отличие от рентгенографии и ее разновидности — компьютерной томографии. В диагностике рака легких МРТ занимает особое место, за счет точности выявления новообразований и определения качества опухолей. Трехмерное изображение исследуемых областей позволяет определить рак на самых ранних стадиях. Также врачами отмечена высокая эффективность МРТ для ранней диагностики туберкулеза. Терапия обоих заболеваний обычно связана с применением тяжело переносимых лекарств, оперативными вмешательствами. Ранняя диагностика позволяет избежать сложных, дорогостоящих и длительных курсов лечения, а также осложнений на другие органы.
В диагностике рака легких МРТ занимает особое место, за счет точности выявления новообразований и определения качества опухолей. Трехмерное изображение исследуемых областей позволяет определить рак на самых ранних стадиях. Также врачами отмечена высокая эффективность МРТ для ранней диагностики туберкулеза. Терапия обоих заболеваний обычно связана с применением тяжело переносимых лекарств, оперативными вмешательствами. Ранняя диагностика позволяет избежать сложных, дорогостоящих и длительных курсов лечения, а также осложнений на другие органы.
Где лучше сделать МРТ легких и бронхов в Москве
Сеть медицинских центров «ABC-Медицина» приглашает сделать МРТ легких и бронхов в своих отделениях в Балашихе и Москве (ул. Льва Толстого). Специальная подготовка к процедуре не требуется. При необходимости здесь же вы можете записаться на консультацию пульмонолога или онколога. Клиники работают без выходных.
Пульмонологи назвали показания для КТ легких при подозрении на COVID-19 :: Общество :: РБК
«Для этого должны быть соответствующие показания — например, у человека долго, больше 4–5 дней, держится температура выше 38–39 градусов.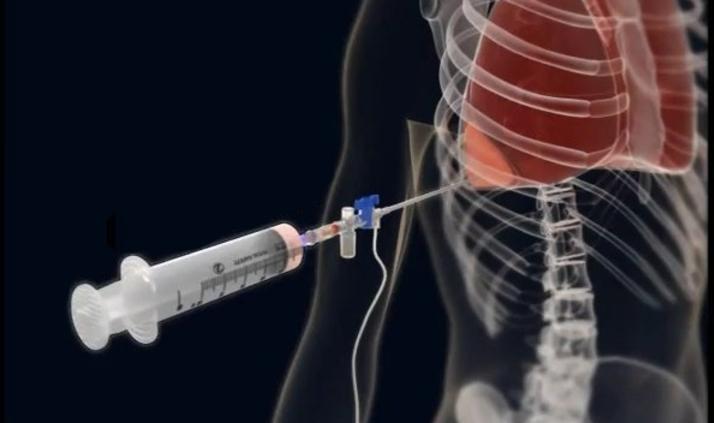 И при осмотре, прослушивании врач обнаруживает какие-то изменения в легких, изменения со стороны функции дыхания — тогда он может назначить КТ», — рассказал он.
И при осмотре, прослушивании врач обнаруживает какие-то изменения в легких, изменения со стороны функции дыхания — тогда он может назначить КТ», — рассказал он.
По словам пульмонолога, профессора кафедры фтизиатрии и пульмонологии лечебного факультета МГМСУ им. А. И. Евдокимова Сергея Бабака, компьютерная томография позволяет «увидеть» структуру легких.
Читайте на РБК Pro
«Показания для КТ — когда мы хотим понять, есть ли структурные изменения в легких, в бронхах, сосудистый компонент, есть ли воспаление в легких, есть ли онкологические проявления. Есть изменения, специфические для вирусного поражения легких, они тоже хорошо видны на КТ», — объяснил врач.
Как в России развивается эпидемия коронавируса. ИнфографикаПри этом только на основе данных компьютерной томографии пациенту нельзя поставить диагноз, подчеркнул профессор.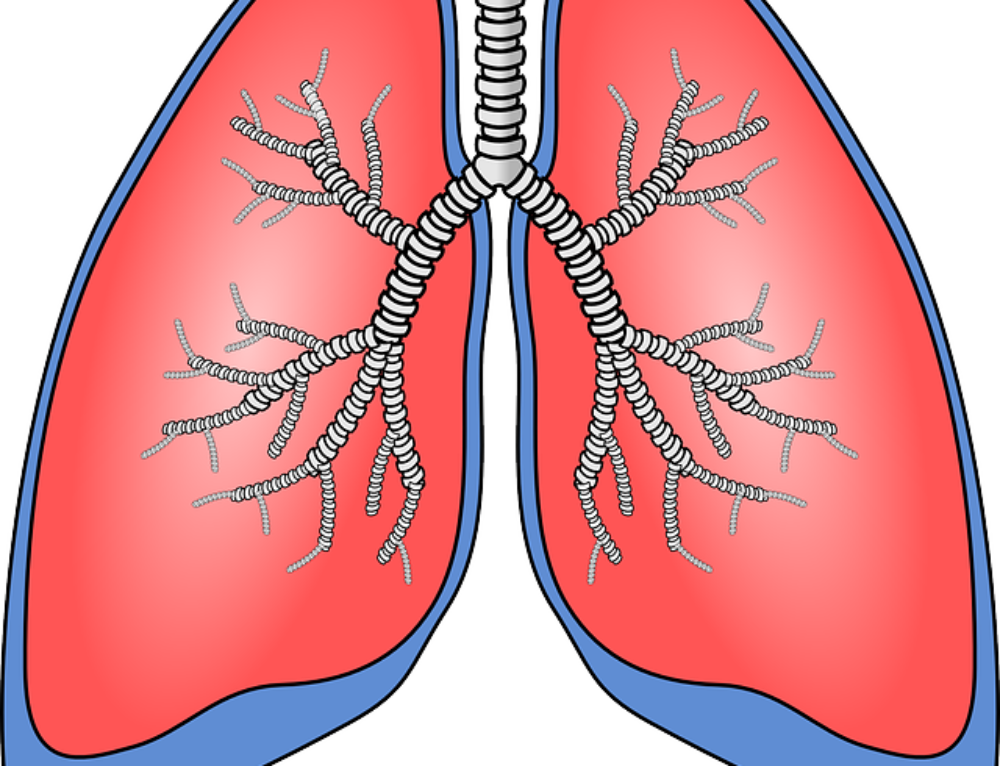 «Любые методы диагностики бессмысленны без наличия симптомов. Сочетание симптоматики с диагностическими данными повышает точность диагноза. Только с помощью функциональной диагностики поставить диагноз нельзя», — сказал Бабак.
«Любые методы диагностики бессмысленны без наличия симптомов. Сочетание симптоматики с диагностическими данными повышает точность диагноза. Только с помощью функциональной диагностики поставить диагноз нельзя», — сказал Бабак.
Он отметил, что эту процедуру будет сложно провести пациентам, которые по каким-либо причинам не могут находиться в горизонтальном положении, не могут сделать глубокий вдох, страдают клаустрофобией. Кроме того, компьютерную томографию нельзя проводить беременным и кормящим женщинам.
Ранее главный специалист по лучевой и инструментальной диагностике Минздрава России профессор Игорь Тюрин призвал россиян не делать компьютерную томографию «на всякий случай». По его словам, эта процедура показана для пациентов с выраженными клиническими симптомами респираторной инфекции (высокая температура, одышка) и пациентов с симптомами ОРВИ, имеющих серьезные факторы риска (выраженный избыток веса, тяжелый диабет, тяжелая сердечная недостаточность).
Коронавирус
Россия Москва Мир
0 (за сутки)
Выздоровели
0
0 (за сутки)
Заразились
0
0 (за сутки)
Умерли
0 (за сутки)
Выздоровели
0
0 (за сутки)
Заразились
0
0 (за сутки)
Умерли
0 (за сутки)
Выздоровели
0
0 (за сутки)
Заразились
0
0 (за сутки)
Умерли
Источник: JHU,
федеральный и региональные
оперштабы по борьбе с вирусом
Источник: JHU, федеральный и региональные оперштабы по борьбе с вирусом
Проверить лёгкие легко | Статьи клиники Медсервис
Отсутствие дыхания означает отсутствие жизни. Чтобы быть здоровым и энергичным, необходимо иметь ровное и лёгкое дыхание. А какое дыхание у Вас? Может быть, вы не знаете чего-то о себе? Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой. Узнайте о качестве своего дыхания, ответив на следующие вопросы.
Чтобы быть здоровым и энергичным, необходимо иметь ровное и лёгкое дыхание. А какое дыхание у Вас? Может быть, вы не знаете чего-то о себе? Этот тест должен помочь определить, есть ли у Вас проблемы с дыхательной системой. Узнайте о качестве своего дыхания, ответив на следующие вопросы.1. В спокойном состоянии вы дышите через нос или иногда и через рот?
Вдох всегда должен делаться через нос, за исключением случаев произнесения длинных фраз (речевое дыхание), выдох возможен и через рот.
2. Сколько вдохов и выдохов вы делаете в минуту, находясь в покое?
Если ваше здоровье в порядке, в спокойном состоянии должно быть от 8 до 12 дыхательных циклов в минуту.
3. Есть ли у вас перерывы между вдохом и выдохом, между выдохом и следующим вдохом?
В спокойном состоянии ваше дыхание должно быть непрерывно, то есть никаких перерывов между вдохом и выдохом быть не должно.
4. Прислонитесь спиной к стене или к спинке стула – в какой части спины вы ощущаете движение при вдохе и выдохе?
Нормально, если время вдоха вы можете ощутить давление спины на опору в любой её области. Большую часть времени лучше дышать нижней частью лёгких, выдвигая вперёд живот и поясницу. Это – самоё лёгкое дыхание.
Большую часть времени лучше дышать нижней частью лёгких, выдвигая вперёд живот и поясницу. Это – самоё лёгкое дыхание.
5. Можете ли вы 20 секунд непрерывно произносить звук «а-а»?
Если самый длинный выдох получается заметно короче, ваше дыхание слишком поверхностно, тогда все ваши внутренние органы испытывают кислородное голодание.
6. Бывает ли, что вам говорят: вы храпите? Или, может быть, садится ваш голос по утрам?
Быть здоровым означает отсутствие подобных симптомов.
Нарушения процесса дыхания чаще всего связанны с болезнью или плохой физической подготовкой. Чтобы быть здоровым, сохранить лёгкость дыхания пройдите спирографию, узнайте всё о функциональном состоянии дыхательной системы.
Если вас интересует здоровье дыхательных путей, часто посещают кашель или насморк, Вы курите, часто работаете на открытом воздухе, занимаетесь спортом приходите в клинику «Медсервис» и пройдите исследование функции внешнего дыхания (спирографию). Процедура безболезненная, безопасная и информативная.
Процедура безболезненная, безопасная и информативная.
Дышите легко и свободно и будьте здоровы!
Чем отличается поражение лёгких при COVID-19 от обычной пневмонии, и когда нужно идти на КТ лёгких?: Общество: Облгазета
Поражение лёгких при коронавирусе можно определить только по снимкам компьютерной томографии, а не рентгена Фото: Галина Соловьёва
Так называемая «вторая волна» коронавируса вызывает всё большую панику. Люди судорожно пытаются дозвониться до скорой помощи, неотложки и поликлиники при симптомах коронавируса и, не дождавшись оперативной помощи, за собственные деньги вызывают специалиста для взятия теста на COVID-19 и ищут, где им сделать компьютерную томографию лёгких, так как подозревают у себя воспаление. О том, почему поражение лёгких при коронавирусе нельзя называть пневмонией, кому и когда действительно нужно делать КТ лёгких и о том, могут ли лёгкие полностью восстановиться после этой новой инфекции, в интервью «Облгазете» рассказал главный пульмонолог Свердловской области Игорь ЛЕЩЕНКО.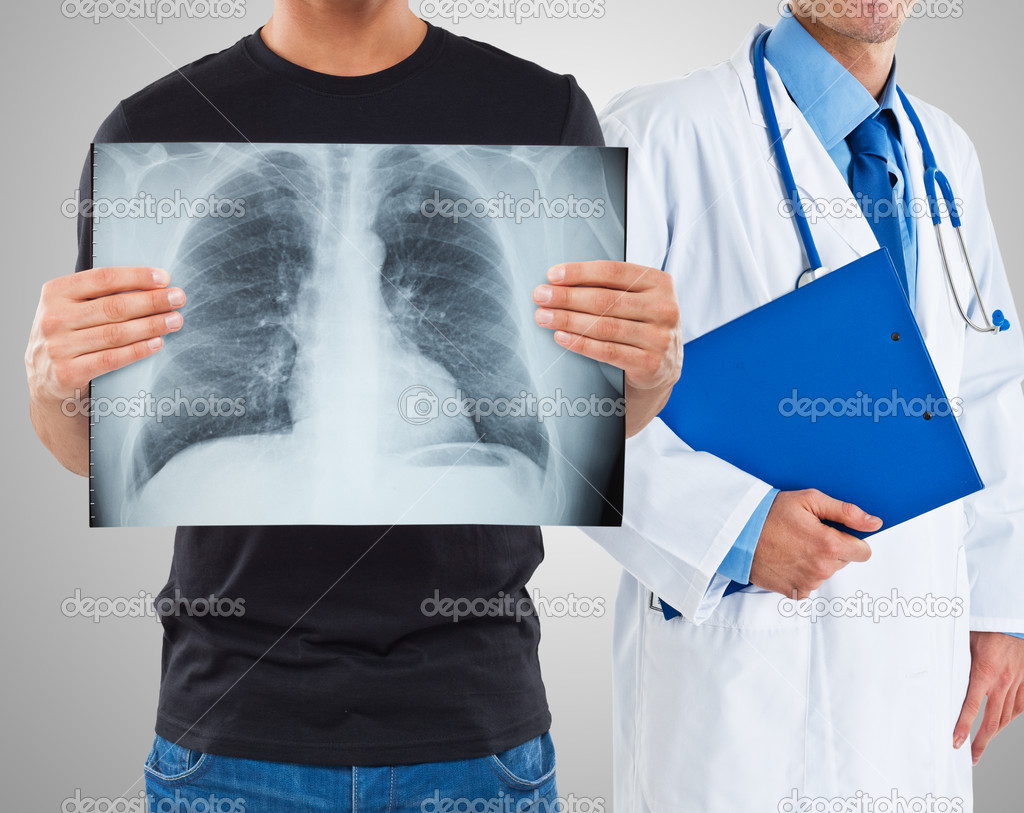
— Диагноз «воспаление лёгких» или «пневмония» ставят многим заболевшим новым коронавирусом. Что означает это воспаление?
— Воспаление лёгких или пневмония – это воспаление лёгочной ткани бактериального характера, в которое вовлекаются преимущественно альвеолы (пузырьковидные образования в лёгких, которые оплетены сетью капилляров и участвуют в акте дыхания. — Прим. «ОГ»). Пневмония бывает внебольничная и больничная, которая развивается у человека в стенах медицинского учреждения, куда он попал с каким-то другим заболеванием. Чаще всего любое воспаление лёгких возникает по причине пневмококковой инфекции. Но пневмонией обычно болеют в холодное время года, что связано с переохлаждением организма. У нас же в России и Свердловской области новый коронавирус особенно бушевал летом, и вдруг такое большое количество воспалений лёгких. Какая же это пневмония?! Лёгкие при COVID-19 поражаются вирусом SARS-CoV-2, а не бактериями. Поэтому термины «пневмония» и «воспаление лёгких» в отношении больных коронавирусом некорректны.
Поэтому термины «пневмония» и «воспаление лёгких» в отношении больных коронавирусом некорректны.
— То есть поражение лёгких при COVID-19 и обычная пневмония не имеют ничего общего?
— Это не идентичные понятия. То, что мы сейчас наблюдаем у больных коронавирусом, — не пневмония, а повышенная реакция лёгочной ткани на воздействие вируса. Правильно ставить диагноз «новая коронавирусная инфекция с или без поражения лёгочной ткани». А дальше к этому диагнозу могут добавиться осложнения, например дыхательная недостаточность. Само поражение лёгких — не осложнение COVID-19, а его проявление. По сути альвеолы и бронхи тоже поражаются при коронавирусе, но не настолько интенсивно, как при бактериальной пневмонии. Получается совсем другая картина. Обычную пневмонию легко определить при рентгенологическом исследовании, а при коронавирусе нужно делать именно компьютерную томографию, иначе изменения лёгочной ткани будет не видно. Очевидна и разница в лечении. Слово «пневмония» гипнотизирует врачей, и они сразу назначают антибиотики, а при вирусной инфекции антибиотики совершенно бесполезны.
— Почему у одних коронавирус поражает лёгкие, а у других — нет?
— На этот вопрос нет точного ответа. Чаще всего коронавирусная инфекция протекает бессимптомно или легко. Среднее течение по статистике встречается у одной пятой от общего числа всех заболевших, а тяжёлое ещё меньше. Но я наблюдал разных больных COVID-19 и знаю, что поражение лёгких может быть при любой степени тяжести заболевания и в любом возрасте. Есть случаи, когда вирус поражает лёгочную ткань у молодых, а у пациентов старше 65 лет — нет. Факторы риска на это, несомненно, влияют: хронические заболевания лёгких, сахарный диабет, ожирение, курение. Статистика говорит о том, что чем больший букет сопутствующих заболеваний и вредных привычек у человека, тем больше вероятность тяжёлого протекания коронавируса у него. Я не встречал пациентов с ожирением или сахарным диабетом, у которых бы COVID-19 протекал легко. При этом человек 70 лет без сопутствующих заболеваний и вредных привычек может перенести коронавирус без осложнений.
Как распознать одышку в домашних условиях?
Попросите находящегося рядом с вами человека посчитать ваши дыхательные движения за минуту. Одно дыхательное движение – вдох и выдох. Если вы совершаете 14–17 дыхательных движений – вы здоровы. Если больше 20-22, то это похоже на одышку, и требуется консультация врача.
КТ и «матовое стекло»— С начала пандемии коронавируса стал очень часто звучать термин «матовое стекло» в отношении снимков лёгких. Этот признак можно отнести к явным симптомам COVID-19?
— Сейчас все зациклены на этом, но я могу назвать более двух десятков заболеваний лёгких и не только, при которых будет синдром «матового стекла». Это вызывает большие трудности в диагностике изменений лёгочной ткани, которые смотрят на компьютерной томографии. Врачам-рентгенологам нужно иметь специальную подготовку, чтобы определить, к какому заболеванию относится «матовое стекло». Более тонко разбираются в болезнях лёгких именно рентгенологи-пульмонологи, но у нас их мало. Конечно, проще сделать больному КТ и увидеть состояние его лёгких. Но это не очень выгодно экономически. К тому же не стоит забывать и о лучевой нагрузке от компьютерной томографии на организм человека.
Более тонко разбираются в болезнях лёгких именно рентгенологи-пульмонологи, но у нас их мало. Конечно, проще сделать больному КТ и увидеть состояние его лёгких. Но это не очень выгодно экономически. К тому же не стоит забывать и о лучевой нагрузке от компьютерной томографии на организм человека.
— Тем не менее в России компьютерная томография лёгких как метод диагностики COVID-19 имеет большее распространение, чем в других странах…
— Да. Для проведения большого числа качественных тестов на COVID-19 необходимо много профессиональных лабораторий с правильными реактивами. Важен грамотный забор биоматериала для теста, его своевременная доставка и быстрое получение результата в течение четырёх-шести часов. Сейчас уже есть даже тесты, которые дают ответ через пятнадцать минут. У нас же люди ждут результатов тестирования по несколько суток.
— Из-за долгого получения результатов тестирования люди и начинают искать, где им сделать КТ лёгких…
— И это излишне. Компьютерная томография лёгких необходима только пациентам, у которых есть симптомы ОРВИ и коронавируса, температура 38 градусов и выше в течение трёх и более суток, а также присутствуют затруднённое дыхание и одышка, возникающая при тех физических нагрузках, при которых её раньше не было. Либо если у больного был явный контакт с больным коронавирусом, и в среднем через пять-шесть дней после этого у него отмечается непривычное затруднение дыхания, чувство стеснения грудной клетки. При лёгком и бессимптомном течении COVID-19 КТ не нужно. На вопрос, как часто делать КТ лёгких, я всегда говорю – чем реже, тем лучше.
Компьютерная томография лёгких необходима только пациентам, у которых есть симптомы ОРВИ и коронавируса, температура 38 градусов и выше в течение трёх и более суток, а также присутствуют затруднённое дыхание и одышка, возникающая при тех физических нагрузках, при которых её раньше не было. Либо если у больного был явный контакт с больным коронавирусом, и в среднем через пять-шесть дней после этого у него отмечается непривычное затруднение дыхания, чувство стеснения грудной клетки. При лёгком и бессимптомном течении COVID-19 КТ не нужно. На вопрос, как часто делать КТ лёгких, я всегда говорю – чем реже, тем лучше.
Степени поражения лёгких при коронавирусе по результатам КТ
КТ-0 — характерных проявлений COVID-19 нет, вирус не затронул лёгкие.
КТ-1 — поражено менее 25 процентов объёма лёгких.
КТ-2 — поражено 25–50 процентов объёма лёгких.
КТ-3 – поражено 50–75 процентов объёма лёгких.
КТ-4 – поражено более 75 процентов объёма лёгких.
Полное выздоровление— В начале июня этого года в Свердловской области разработали порядок медицинской реабилитации пациентов, которые перенесли коронавирус. Он по-прежнему применяется?
— Это программа реабилитации действует, но она носит рекомендательный характер. Сейчас в нашем регионе есть несколько центров по реабилитации пациентов после коронавируса. Тем, кто переболел COVID-19 в средней и тяжёлой форме и у кого были изменения лёгочной ткани, нередко требуется восстановление органов дыхания, которое включает специальный комплекс упражнений, дыхательную гимнастику. Если же у человека, переболевшего коронавирусом, возникает обострение его хронических заболеваний, то его направляют на реабилитацию к соответствующему специалисту.
— Возможно ли полное восстановление лёгких после их поражения коронавирусом?
— Конечно, но в целом восстановление зависит от объёма поражения лёгких и возраста пациента. Если у молодого человека нет хронических заболеваний и его лёгкие были поражены менее, чем на 25 процентов, то он поправится через месяц, и болезнь пройдёт для него бесследно. Мы видим отчётливую положительную динамику состояния лёгких уже через четыре недели после окончания лечения коронавируса у больного с выраженным изменением легочной ткани, который тяжело перенёс COVID-19. В целом восстановление лёгких занимает от четырёх недель до полугода.
Если у молодого человека нет хронических заболеваний и его лёгкие были поражены менее, чем на 25 процентов, то он поправится через месяц, и болезнь пройдёт для него бесследно. Мы видим отчётливую положительную динамику состояния лёгких уже через четыре недели после окончания лечения коронавируса у больного с выраженным изменением легочной ткани, который тяжело перенёс COVID-19. В целом восстановление лёгких занимает от четырёх недель до полугода.
Из-за увеличения числа обращений людей по вопросам коронавируса на «горячую линию» Управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Свердловской области, ведомство организовало работу дополнительных телефонных номеров. К специалистам можно обратиться по вопросам:
– алгоритма действий в случае получения положительного результата на COVID-19;
– изоляции контактных;
– дезинфекции очагов COVID-19;
– профилактики коронавируса;
– в случае, если с заболевшим COVID-19 или контактным не связался сотрудник Роспотребнадзора.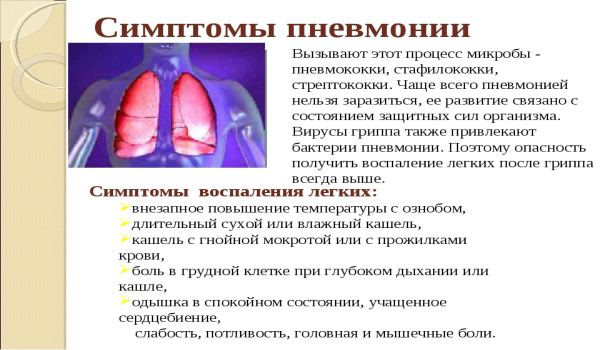
Список новых номеров горячей линии по COVID-19 в Свердловской области:
Подготовлено в соответствии с критериями, утверждёнными приказом Департамента информационной политики Свердловской области от 09.01.2018 №1 «Об утверждении критериев отнесения информационных материалов, публикуемых государственными учреждениями Свердловской области, в отношении которых функции и полномочия учредителя осуществляет Департамент информационной политики Свердловской области, к социально значимой информации».
- Опубликовано в №202 от 28.10.2020
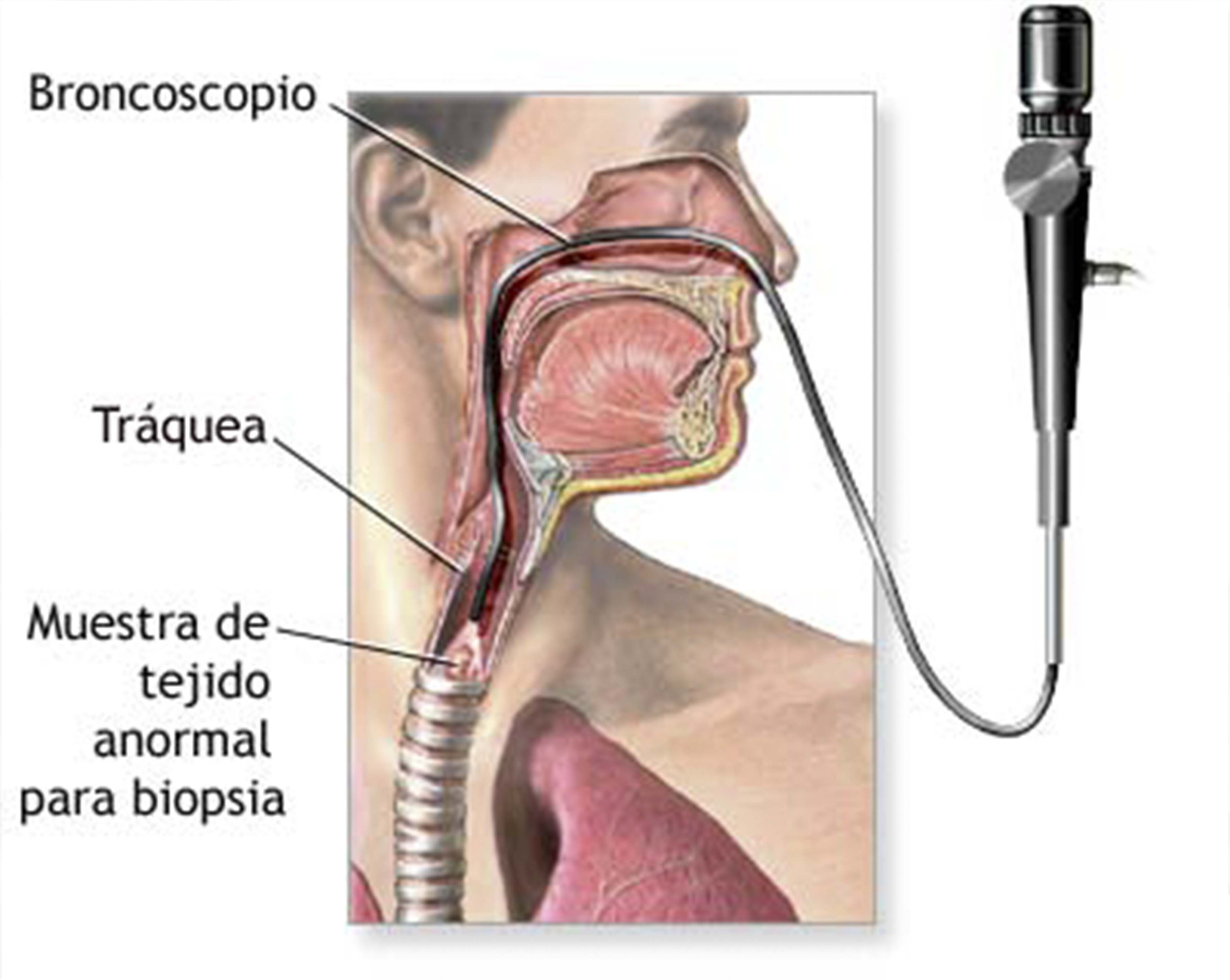
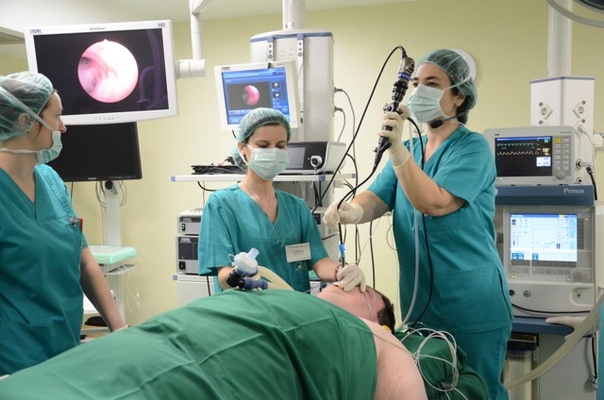
Бронхоскопия
Бронхоскопия – это современное диагностическое исследование слизистых оболочек трахеи и бронхов с помощью специального оптического прибора – бронхоскопа. Это единственный метод, позволяющий непосредственно оценить внутреннюю поверхность бронхов, изучить их конфигурацию, рельеф слизистой оболочки и её сосудистый рисунок, а при обнаружении патологически измененного участка слизистой — произвести биопсию для последующего морфологического анализа. Бронхоскопия является также важнейшим и эффективным способом лечения больных с хроническими воспалительными и гнойными заболеваниями легких.
Бронхоскопия является также важнейшим и эффективным способом лечения больных с хроническими воспалительными и гнойными заболеваниями легких.
Ларингоскопия – это метод визуального исследования гортани. Специалистом осматриваются передняя и задняя части гортани, складки преддверия и истинные голосовые складки. Исследование чаще всего выполняется ЛОР-врачом при помощи гортанного зеркала (непрямая ларингоскопия) либо ригидного ларингоскопа (прямая ларингоскопия). Однако при опухолевых поражениях гортани осмотр с помощью ригидных инструментов бывает затруднён из-за ограниченных условий обзора, угрозы повреждения опухоли и кровотечения, а также из-за болевых ощущений пациента, которыми неминуемо сопровождается это исследование. В отделении эндоскопии НМИЦ онкологии им. Н.Н.Петрова для выполнения ларингоскопии и бронхоскопии применяется цифровая видеосистема Olympus EVIS Exera III с гибким видеоэндоскопом, диаметр которого составляет не более 5 мм. Это позволяет безопасно выполнить полноценный осмотр даже наиболее труднодоступных участков гортани при минимальных негативных ощущениях у пациента, а также произвести прицельную биопсию опухоли, необходимую для постановки диагноза.
Показания для проведения плановой бронхоскопии:
- Подозрение на опухоль трахеи и бронхов
- Кровохарканье
- Подозрение на наличие инородного тела в просвете дыхательных путей
- Ожоги нижних дыхательных путей
- Пневмония с затяжным течением, рецидивирующие пневмонии
- Деструктивная/аспирационная пневмония, абсцесс легкого
- Хронические заболевания бронхов и легких невыясненной причины
- Признаки диссеминированных патологических процессов на рентгене (мелких очагов, кист, полостей)
- Длительная одышка (при исключении бронхиальной астмы и сердечной недостаточности)
- Немотивированный кашель, продолжающийся свыше 1 месяца
Противопоказания к проведению исследования:
В настоящее время врачи снижают количество противопоказаний к бронхоскопии. Но при некоторых патологиях обследование может принести больше вреда, чем пользы.
- Обострение хронической обструктивной болезни легких (ХОБЛ) и бронхиальной астмы (проведение процедуры в этот момент может усилить спазм бронхов и усугубить состояние больного).
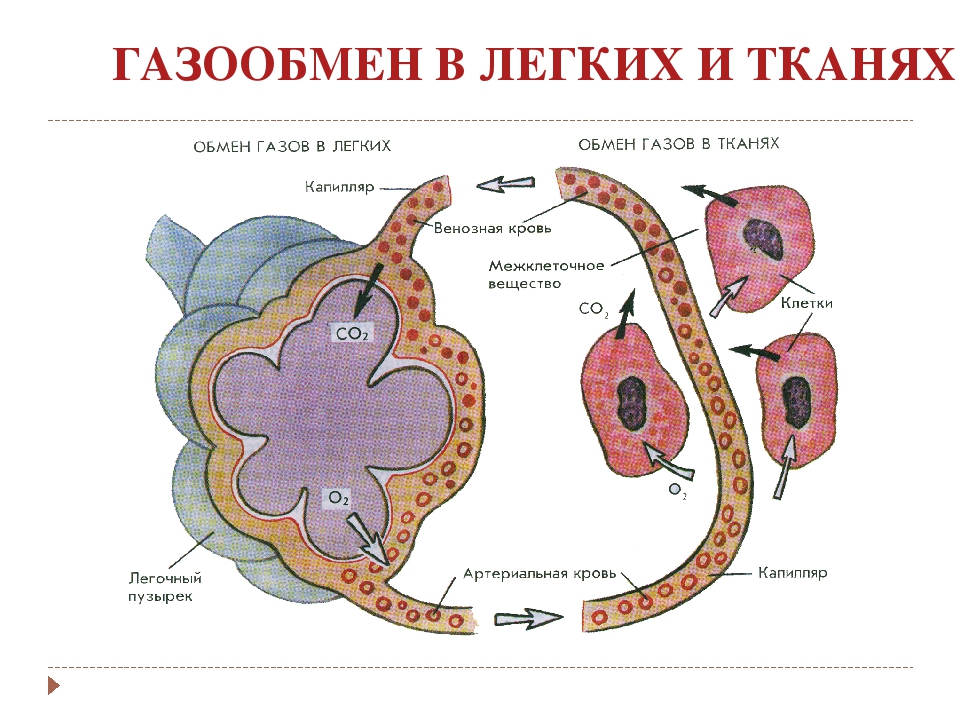
- Инфаркт миокарда и инсульт, перенесенные менее 4 недель назад (стресс и спазм сосудов и некоторая нехватка кислорода во время процедуры могут вызвать повторный случай нарушения кровообращения).
- Неконтролируемая аритмия
- Выраженные нарушения свертываемости крови (тромбоцитопения менее 20000)
- Аневризма аорты
- Психические заболевания, такие как шизофрения и эпилепсия (стресс и снижение концентрации кислорода в крови могут спровоцировать приступ судорог)
Подготовка к исследованию
- Исследование проводят строго натощак, полностью исключается прием пищи за 8-10 часов и жидкости за 4–6 часов до начала процедуры. Вечером накануне исследования (до 18:00) — лёгкий ужин. В день исследования от курения следует воздержаться.
- Отменить пероральные антикоагулянты (препараты для разжижения крови) накануне исследования, пауза п/к введения гепарина за 4-6 часов до процедуры.
- На обследование при себе необходимо иметь амбулаторную карту, результаты КТ грудной клетки или описание рентгенограммы легких, полотенце (так как после процедуры возможно непродолжительное кровохарканье).
 Если Вы страдаете бронхиальной астмой, то не забудьте ингалятор.
Если Вы страдаете бронхиальной астмой, то не забудьте ингалятор. - Во время предварительной беседы сообщите врачу об аллергии на медикаменты (особенно если есть аллергия на обезболивающие препараты) и имеющихся у Вас хронических заболеваниях (бронхиальная астма, сердечная недостаточность).
Как осуществляется исследование:
Исследование проводят в положении сидя. При этом нельзя вытягивать вперед голову и выгибать грудную клетку, чтобы аппарат не травмировал слизистую дыхательных путей. С целью местной анестезии непосредственно перед исследованием проводится обработка носовой и ротовой полости 10% Лидокаин-спреем. Он вызывает онемение неба, чувство комка в горле, легкую заложенность носа. Анестезия помогает подавить кашлевой и рвотный рефлекс. В процессе исследования анестетиком поэтапно орошается слизистая гортани, голосовых связок, трахеи и бронхов. Вопреки тревожным ожиданиям большинства пациентов, во время бронхоскопии они совершенно не чувствуют боли.
Трубка бронхоскопа имеет очень маленький диаметр, поэтому дыханию обследуемого она не мешает. Во время продвижения трубки по дыхательным путям в них может ощущаться легкое давление, но выраженного дискомфорта Вы при этом не испытываете. Чтобы снизить рвотный рефлекс в момент введения бронхоскопа, рекомендуем Вам дышать поверхностно и как можно чаще.
После процедуры чувство онемения остается на протяжении получаса. Не рекомендуется курить и принимать пищу на протяжении 2-х часов после завершения процедуры.
Процедура бронхоскопии, выполненная на современном цифровом оборудовании, сопровождается фиксацией полученного материала в виде фото– или видеозаписи, что позволяет проследить изменения состояния слизистой органов в динамике.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, результаты цитологического исследования будут готовы через 3-4 дня, морфологическое заключение будет готово через 8–12 дней
Дополнительные диагностические и лечебные манипуляции во время бронхоскопии:
- Биопсия слизистой оболочки/новообразования
Важной составной частью диагностической бронхоскопии и ларингоскопии является биопсия. Она выполняется для морфологической верификации процесса и определения его распространенности по бронхиальному дереву. Взятие материала для цитологического и гистологического исследований выполняется несколькими способами, каждый из которых имеет свои показания. Наиболее часто биопсию производят с помошью биопсийных щипцов либо щетки-скарификатора (браш-биопсия). Материал помещают в одноразовый маркированный контейнер, а в случае браш-биопсии – на предметное стекло. Процедура безболезненна для пациента.
Она выполняется для морфологической верификации процесса и определения его распространенности по бронхиальному дереву. Взятие материала для цитологического и гистологического исследований выполняется несколькими способами, каждый из которых имеет свои показания. Наиболее часто биопсию производят с помошью биопсийных щипцов либо щетки-скарификатора (браш-биопсия). Материал помещают в одноразовый маркированный контейнер, а в случае браш-биопсии – на предметное стекло. Процедура безболезненна для пациента.
- Смыв со стенок бронхов
Материал для бактериологического и цитологического исследований (с целью обнаружения атипичных клеток при периферическом раке легкого, патогенной флоры при пневмониях и бронхитах, а также выявления микобактерии туберкулеза) получают со стенок и просвета бронхов. Если содержимое бронхов скудное, то в начале через канал эндоскопа в просвет бронхов вводят небольшой объем (20-40 мл) изотонического раствора натрия хлорида, а затем аспирируют раствор, смешанный с бронхиальным содержимым, в одноразовый стерильный контейнер.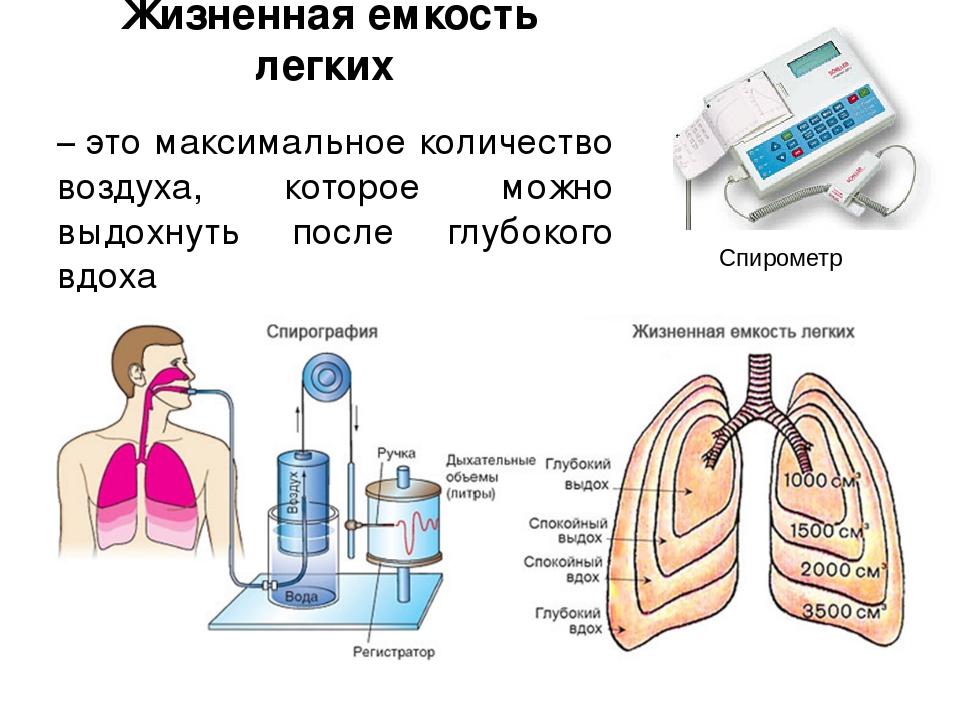
- Бронхоальвеолярный лаваж
Бронхоальвеолярный лаваж представляет собой дополнительное исследование для установления характера легочного заболевания, при котором в просвет бронхов мелкого калибра вводится значительный объем изотонического раствора хлорида натрия (порядка 120-240 мл). При этом в получаемой при аспирации лаважной жидкости присутствуют клетки не только из просвета самых мелких бронхов, но и альвеол. Диагностический бронхоальвеолярный лаваж показан пациентам, у которых при рентгенографии органов грудной полости обнаружены неясные изменения в легких, а также диффузные изменения. Диффузные интерстициальные заболевания легких (саркоидоз, аллергический альвеолит, идиопатический фиброз, гистиоцитоз X, пневмокониозы, коллагенозы, облитерирующий бронхиолит) представляют наибольшую трудность для клиницистов, так как их этиология часто неизвестна.
Неясные изменения могут быть инфекционной, неинфекционной, злокачественной этиологии. Даже в тех случаях, когда лаваж не является диагностическим, по результатам его можно предположить диагноз, и тогда внимание врача будет сфокусировано на нужных дальнейших исследованиях. Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
Например, даже в нормальной лаважной жидкости высока вероятность обнаружения различных нарушений. В дальнейшем бронхоальвеолярный лаваж потенциально используется в установлении степени активности заболевания, для определения прогноза и необходимой терапии.
- Санация трахеобронхиального дерева
Санация трахеобронхиального дерева — это лечебная мера, позволяющая устранить скопление слизи на пораженных бронхах. Основными задачами санационной бронхоскопии являются воздействие на характер секрета слизистых желез, улучшение дренажной функции бронхов за счет удаления секрета, проведение противовоспалительной терапии. Однократные курсы лечебной санационной бронхоскопии эффективны при пневмонии, нагноившейся кисте легкого, абсцессе легкого, а при хронической обструктивной болезни легких, хроническом обструктивном бронхите, бронхоэктазах, муковисцидозе необходимо многократное курсовое лечение.
Какие могут быть осложнения?
Как правило, данное исследование хорошо переносится пациентами, но иногда возникают потеря или охриплость голоса, боль в горле, а в случае биопсии может наблюдаться кровохарканье.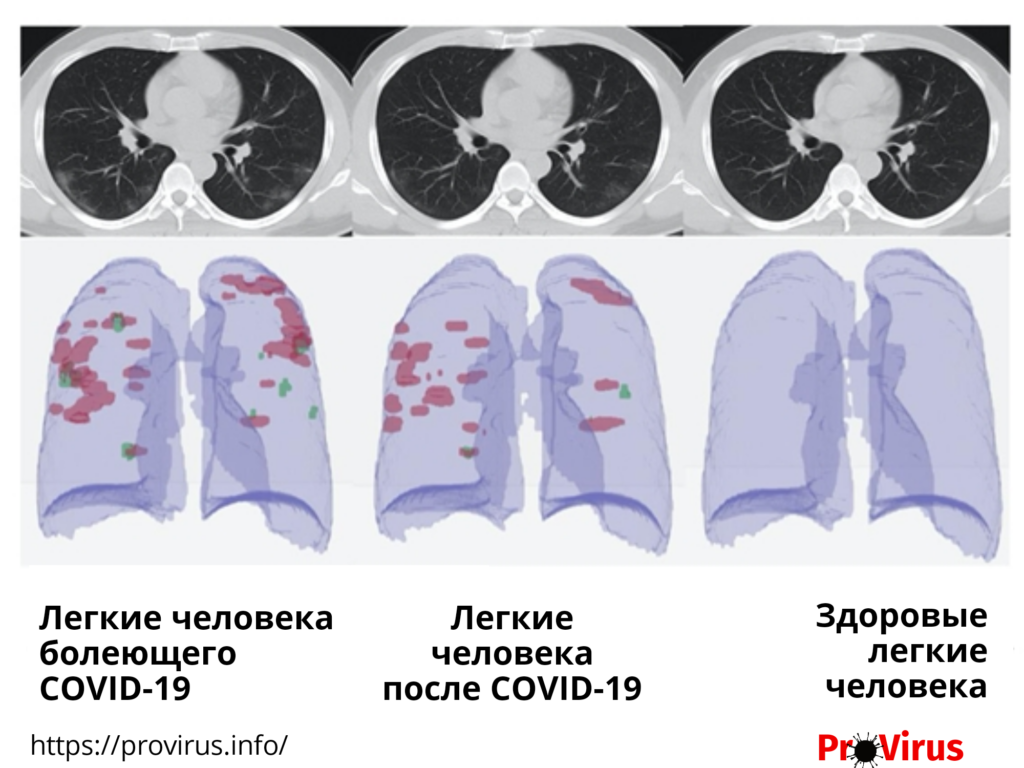 Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Эти явления носят временный характер. Вас должны насторожить длительное кровохарканье, интенсивная неослабевающая боль в груди, появление отёка на лице и вокруг шеи, тошнота и рвота, а также повышение температуры тела и озноб. При появлении указанных симптомов немедленно обратитесь к врачу.
Прохождение процедур бронхоскопии и ларингоскопии в нашем центре возможно только после предварительной записи в регистрационном журнале (см. раздел Контакты), при наличии на руках результатов КТ грудной клетки или описания рентгенограммы легких.
Бронхоскопия и ларингоскопия выполняются ИСКЛЮЧИТЕЛЬНО под местной анестезией.
На амбулаторном этапе процедура выполняется на платной основе. Оплатить исследование можно в регистратуре поликлиники центра на 1-м этаже.
Направление от других специалистов для прохождения исследования не требуется.
Спирометрия, пульсоксиметрия, бронхоскопия и др.
Если у вас проблемы с дыханием, ваш врач может порекомендовать несколько тестов, чтобы выяснить, что их вызывает.
Некоторые измеряют, сколько воздуха вы вдыхаете или выдыхаете или сколько кислорода поступает из легких в остальную часть вашего тела, в то время как другие могут показать, есть ли у вас инфекция или другая проблема, которая мешает вам хорошо дышать.
Простые тесты
Спирометрия . Это самый простой и распространенный тест легких.Вы вдыхаете и выдыхаете с максимальной силой через трубку, и ваш врач измеряет, сколько воздуха входит и выходит из ваших легких. Это может помочь диагностировать состояния, которые влияют на то, сколько воздуха могут удерживать ваши легкие, например, хроническая обструктивная болезнь легких (ХОБЛ). Во время этого теста ваш врач может дать вам лекарство, чтобы открыть дыхательные пути и облегчить дыхание.
Challenge test. Ваш врач сначала проведет спирометрию, а затем попросит вас вдохнуть спрей с лекарством под названием метахолин, которое может раздражать дыхательные пути и сужать их.Ваш врач проведет еще одну спирометрию, чтобы увидеть, как спрей влияет на ваше дыхание.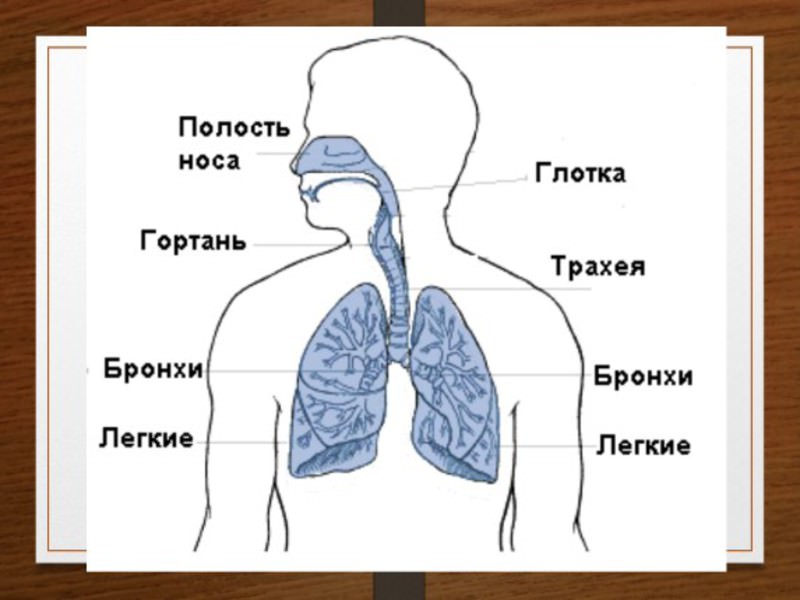 Они будут повторять это с небольшими дозами, пока вы не начнете хрипеть или не почувствуете одышку. Ваш врач может дать вам лекарство, чтобы снова открыть дыхательные пути. Этот тест можно использовать для исключения астмы.
Они будут повторять это с небольшими дозами, пока вы не начнете хрипеть или не почувствуете одышку. Ваш врач может дать вам лекарство, чтобы снова открыть дыхательные пути. Этот тест можно использовать для исключения астмы.
Продолжение
Если ваш врач считает, что у вас есть состояние, называемое астмой, вызванной физической нагрузкой, он может провести аналогичный вариант этого теста, называемый испытанием физической нагрузки. Вместо метахолина врач попросит вас использовать беговую дорожку или велотренажер и посмотреть, как эта физическая активность влияет на ваше дыхание.
FeNO тест. С его помощью вы медленно и равномерно дунете в устройство, и оно измеряет количество оксида азота в выдыхаемом воздухе. Его применяют у людей, страдающих определенными типами астмы, чтобы узнать, есть ли у них воспаление в легких и насколько хорошо стероиды помогают контролировать воспаление.
Измерение пикового расхода. Используется небольшое пластиковое устройство, чтобы узнать, сколько воздуха вы можете выдуть из легких. Вы делаете глубокий вдох, а затем выдыхаете так быстро и сильно, как только можете.Чаще всего его применяют у людей, страдающих астмой — состоянием, при котором сужаются дыхательные пути, ведущие в легкие. Тест сравнивает каждый результат с вашим лучшим чтением. Число выше 80% от вашего лучшего результата — это хорошо; число ниже 50% означает, что вам следует немедленно обратиться за помощью. Этот тест может дать вам предупреждение о приступе астмы.
Вы делаете глубокий вдох, а затем выдыхаете так быстро и сильно, как только можете.Чаще всего его применяют у людей, страдающих астмой — состоянием, при котором сужаются дыхательные пути, ведущие в легкие. Тест сравнивает каждый результат с вашим лучшим чтением. Число выше 80% от вашего лучшего результата — это хорошо; число ниже 50% означает, что вам следует немедленно обратиться за помощью. Этот тест может дать вам предупреждение о приступе астмы.
Пульсоксиметрия, или «пульсокс». В этом тесте используется устройство, которое измеряет количество кислорода, переносимого вашими эритроцитами. Устройство обычно прикрепляется к кончику пальца, но его можно прикрепить к носу, ступне, ушам или пальцам ног.Результаты показаны в процентах, при этом хороший результат составляет более 90%. Если ваши числа ниже 90%, ваш врач может дать вам кислород, чтобы помочь вам дышать.
Расширенные тесты
Плетизмография. Это дает вашему врачу более точное измерение того, сколько воздуха могут удерживать ваши легкие. Вы сидите в кабине с зажимом, зажимая нос, пока вы дышите через мундштук. Это может сказать вашему врачу, сузились ли ваши дыхательные пути или насколько хроническая проблема, такая как астма или ХОБЛ, повлияла на ваше дыхание.Это также может помочь вашему врачу решить, какие лекарства вам нужны или может ли вам потребоваться операция.
Вы сидите в кабине с зажимом, зажимая нос, пока вы дышите через мундштук. Это может сказать вашему врачу, сузились ли ваши дыхательные пути или насколько хроническая проблема, такая как астма или ХОБЛ, повлияла на ваше дыхание.Это также может помочь вашему врачу решить, какие лекарства вам нужны или может ли вам потребоваться операция.
Тест диффузионной способности. Показывает, насколько хорошо легкие передают кислород крови. Вы будете вдыхать и выдыхать через трубку в течение нескольких минут, и ваш врач может взять образец вашей крови, чтобы помочь вычислить результаты. Этот тест может показать, повреждены ли ваши легкие или есть ли у вас проблемы с кровотоком.
Визуализирующие исследования
Рентген грудной клетки. Его можно использовать для поиска таких проблем, как пневмония — инфекция, при которой в легких накапливается жидкость.Он также может помочь диагностировать рак или образование рубцовой ткани в легких, известное как фиброз легких.
Продолжение
Компьютерная томография (КТ) или позитронно-эмиссионная томография (ПЭТ) . Это более сложные визуализационные тесты, которые можно использовать для поиска проблем, которые не могут быть обнаружены на рентгеновском снимке, пока они не продвинутся дальше, например, рака. КТ представляет собой серию рентгеновских снимков, сделанных под разными углами, которые собраны вместе, чтобы составить более полную картину. При ПЭТ-сканировании используется специальный краситель, который позволяет врачу более четко видеть части вашего тела.
УЗИ грудной клетки. Использует высокочастотные звуковые волны для создания изображения ваших легких. Это может помочь вашему врачу определить, нет ли скоплений жидкости в легких или вокруг них.
Легочная ангиограмма. Это тип компьютерной томографии, которая фокусируется на легочных артериях — кровеносных сосудах, соединяющих ваше сердце и легкие. Его используют, чтобы обнаружить в легких потенциально опасный для жизни сгусток крови, известный как тромбоэмболия легочной артерии.
Инвазивные тесты
Бронхоскопия. Ваш врач введет в ваши дыхательные пути небольшую трубку с камерой на конце. Камера позволяет им заглядывать в эти проходы на предмет слизи, крови или опухолей. Перед обследованием вам дадут лекарство, чтобы вызвать сонливость или обезболить дыхательные пути, и вы можете получить кислород во время обследования. После этого у вас может появиться боль в горле. Бронхоскоп также может собирать небольшие образцы ткани для исследования. Это называется биопсией и обычно используется для выявления таких заболеваний, как рак.
Продолжение
Медиастиноскопия. С помощью аналогичного инструмента исследуется пространство между правой и левой долями легкого за грудиной. Но врачи должны вырезать в груди небольшое отверстие, чтобы вставить устройство. Из-за этого вам дадут лекарство, чтобы вы уснули во время процедуры. Обычно это делается для удаления лимфатических узлов и поиска признаков рака, распространившегося из легких. Это может помочь врачам найти лучший способ лечения болезни.
Биопсия плевры: Ваши легкие окружены слоем ткани, называемой плеврой, и при некоторых проблемах со здоровьем может накапливаться жидкость в пространстве между плеврой и легкими.В таком случае этот тест может помочь вашему врачу выяснить, что его вызывает. При биопсии плевры обычно используют иглу для взятия образца ткани. Игла входит в грудь между ребрами на спине. Перед обследованием врач пропишет вам лекарство, чтобы обезболить кожу вокруг этого места.
Тестирование функции легких: цель, процедура и риски
Что такое тесты функции легких (PFT)?
Тесты функции легких (PFT) — это группа тестов, которые измеряют, насколько хорошо работают ваши легкие.Это включает в себя то, насколько хорошо вы дышите и насколько эффективно ваши легкие способны доставлять кислород к остальному телу.
Ваш врач может назначить следующие тесты:
- , если у вас есть симптомы проблем с легкими
- , если вы регулярно подвергаетесь воздействию определенных веществ в окружающей среде или на рабочем месте
- для наблюдения за течением хронических заболеваний легких, таких как астма или хроническая обструктивная болезнь легких (ХОБЛ)
- , чтобы оценить, насколько хорошо ваши легкие работают, до операции
Тесты функции легких также известны как тесты функции легких.
Ваш врач назначит эти тесты, чтобы определить, как работают ваши легкие. Если у вас уже есть заболевание, поражающее легкие, врач может назначить этот тест, чтобы узнать, прогрессирует ли состояние или как оно реагирует на лечение.
PFT могут помочь диагностировать:
- астму
- аллергии
- хронический бронхит
- респираторные инфекции
- фиброз легких
- бронхоэктаз, состояние, при котором дыхательные пути в легких растягиваются и расширяются
- ХОБЛ, которая раньше была называется эмфизема
- асбестоз, состояние, вызванное воздействием асбеста
- саркоидоз, воспаление ваших легких, печени, лимфатических узлов, глаз, кожи или других тканей
- склеродермия, заболевание, поражающее соединительную ткань
- опухоль легких
- рак легких
- слабость мышц грудной стенки
Если вы принимаете лекарства, открывающие дыхательные пути, например, от астмы или хронического бронхита, ваш врач может попросить вас прекратить их прием до обследования.Если неясно, следует ли вам принимать лекарства, обязательно проконсультируйтесь с врачом. Обезболивающие также могут повлиять на результаты теста. Вам следует сообщить своему врачу о любых безрецептурных и рецептурных обезболивающих, которые вы принимаете.
Важно не есть много перед тестированием. Полный желудок может помешать вашим легким полностью вдохнуть воздух. Перед тестом вам также следует избегать еды и напитков, содержащих кофеин, таких как шоколад, кофе и чай.Кофеин может сделать дыхательные пути более открытыми, что может повлиять на результаты теста. Вам также следует избегать курения по крайней мере за час до теста, а также физических упражнений перед тестом.
Обязательно используйте на тесте свободную одежду. Более тесная одежда может ограничивать ваше дыхание. Вам также следует избегать ношения украшений, которые могут повлиять на ваше дыхание. Если вы носите протезы, наденьте их на тест, чтобы убедиться, что ваш рот плотно прилегает к мундштуку, используемому для теста.
Если вы недавно перенесли операцию на глазах, грудной клетке или брюшной полости или недавно перенесли сердечный приступ, вам, вероятно, придется отложить анализ до полного выздоровления.
Спирометрия
Ваши PFT могут включать спирометрию, которая измеряет количество вдыхаемого и выдыхаемого воздуха. Для этого теста вы сядете перед тренажером и будете оснащены мундштуком. Важно, чтобы мундштук плотно прилегал к аппарату, чтобы весь воздух, которым вы дышите, попадал в аппарат. Вы также будете носить зажим для носа, чтобы не дышать воздухом через нос.Дыхательный технолог объяснит, как правильно дышать для теста.
После этого вы сможете нормально дышать. Ваш врач попросит вас сделать глубокий или быстрый вдох и выдох в течение нескольких секунд. Они также могут попросить вас вдохнуть лекарство, открывающее дыхательные пути. Затем вы снова вдохнете в аппарат, чтобы увидеть, не повлияло ли лекарство на функцию ваших легких.
Плетизмографический тест
Плетизмографический тест измеряет объем газа в легких, известный как объем легких.Для этого теста вы будете сидеть или стоять в небольшой кабине и дышать через мундштук. Ваш врач может узнать объем ваших легких, измерив давление в кабине.
Тест диффузионной способности
Этот тест оценивает, насколько хорошо работают небольшие воздушные мешочки внутри легких, называемые альвеолами. Для этой части легочного функционального теста вам будет предложено вдохнуть определенные газы, такие как кислород, гелий или углекислый газ.
Вы также можете вдохнуть «индикаторный газ» на один вдох.Аппарат может определить, когда вы выдыхаете этот газ. Это проверяет, насколько хорошо ваши легкие могут переносить кислород и углекислый газ в кровоток и из него.
PFT может вызвать проблемы, если:
- у вас недавно был сердечный приступ
- вы недавно перенесли операцию на глаза
- вы недавно перенесли операцию на груди
- вы недавно перенесли операцию на брюшной полости
- вы у вас тяжелая респираторная инфекция
- у вас нестабильная болезнь сердца
ПФТ обычно безопасны для большинства людей.Однако, поскольку тест может потребовать от вас быстрого вдоха и выдоха, вы можете почувствовать головокружение и рискуете потерять сознание. Если вы чувствуете головокружение, сообщите об этом врачу. Если у вас астма, тест может вызвать приступ астмы. В очень редких случаях PFT могут вызвать коллапс легкого.
Проверка легких: спирометрия | Европейское респираторное общество
Что такое спирометрия?
Спирометрический тест определяет, насколько здоровы ваши легкие, и может использоваться для диагностики и мониторинга состояния легких.Во время теста вы будете выдыхать столько воздуха, сколько сможете, с максимальной силой, в устройство, называемое спирометром. Тест измеряет, сколько воздуха вы можете выдуть в целом и сколько воздуха вы можете выдуть за первую секунду теста. Тест не должен быть болезненным и обычно длится менее 10 минут.
Стоит ли проходить тест?
Да, если:
Вы курили или курили раньше
Вы часто кашляете
У вас возникает одышка при быстрой ходьбе
Вы беспокоитесь о здоровье своих легких
Вы уже проходят лечение от заболевания легких
Что происходит во время обследования?
Ваш лечащий врач покажет вам, как подуть в спирометр, прежде чем вы начнете.Возможно, вам придется надеть на нос мягкий зажим, чтобы воздух не выходил из ноздрей. Перед началом теста вас могут попросить глубоко вдохнуть и осторожно выдохнуть в спирометр. Затем вас попросят подуть в спирометр не менее трех, но обычно не более 10 раз.
Во время спирометрического теста вы должны:
Сделайте вдох как можно глубже и плотно прижмите губами мундштук.
Старайтесь изо всех сил и выпустите воздух как можно быстрее.
Продолжайте выдувать воздух до тех пор, пока ваши легкие не опустошатся и ваш лечащий врач не скажет вам прекратить.
Понимание ваших результатов
Ваш лечащий врач будет использовать ваши результаты (FEV1 и FVC), чтобы определить, насколько хорошо работают ваши легкие. Если количество воздуха, которое вы можете выдохнуть в течение первой секунды, невелико, у вас может быть сужение дыхательных путей, возможно, из-за астмы или хронического обструктивного заболевания легких (ХОБЛ). Если вы уже проходите курс лечения астмы или ХОБЛ (например, ингалятор), можно использовать спирометрический тест, чтобы убедиться, что лечение помогает вашим легким работать максимально хорошо.Тест также может быть полезен для исключения некоторых других заболеваний легких.
Медицинские работники используют диаграммы, чтобы понять, насколько ваши результаты соотносятся с «нормальным измерением». Представьте себе, что 100 человек того же возраста, пола и роста, что и вы проходили тест, вы можете увидеть, насколько ваши результаты соответствуют этой группе и, следовательно, насколько здоровы ваши легкие.
Диаграммы роста легких были разработаны Глобальной инициативой по функции легких с использованием информации о функции легких от людей со всего мира.
Что это означает для ваших результатов?
Для каждого человека существует диапазон результатов, который считается нормальным для вашего возраста и роста.
Например, если у вас нормальная функция легких для вашего возраста, роста, пола и этнического происхождения, это может выглядеть как на картинке слева. Однако, если у вас есть заболевание легких, которое требует лечения, оно может выглядеть как на картинке справа.
Результаты спирометрии для человека с нормальной функцией легких с учетом его возраста, роста, пола и этнического происхождения
Результаты спирометрии для человека, у которого может быть заболевание легких, требующее лечения
Как вы должны подготовиться к тесту?
На результаты вашего теста могут повлиять определенные действия, например, курение, употребление кофе, выполнение физических упражнений и обильный прием пищи заранее.
Если вы принимаете лекарства от заболевания легких, вас могут попросить не принимать их в течение определенного периода времени перед тестом.
Заранее узнайте у лечащего врача, как вы можете подготовиться.
Проблемы, которые могут возникнуть во время теста
Для некоторых людей требуются тяжелые удары, необходимые для этого теста. Если во время теста вы почувствуете усталость или головокружение, попросите пару минут отдышаться, прежде чем повторить попытку. Некоторые люди могут обнаружить, что тест вызывает у них желание кашлять.В этом случае попробуйте очистить грудь перед повторной попыткой.
Что произойдет, если результаты теста покажутся ненормальными или у вас заболевание легких?
Ваш лечащий врач может попросить вас вдохнуть лекарство, которое помогает при дыхании, подождать 10–15 минут и затем повторить тест. Это помогает им увидеть, является ли какое-либо повреждение легких обратимым и может ли рецепт на ингалятор улучшить ваше дыхание.
Ваша реакция на это лекарство, известное как бронходилататор, также может помочь врачу определить, есть ли у вас астма (которая улучшится после приема бронходилататора) или ХОБЛ (которая показывает меньшее улучшение).
Мои анализы в норме — означает ли это, что я здоров?
Если в прошлом у вас были симптомы, похожие на астму, но результаты спирометрического теста нормальные, у вас все еще может быть астма.
Если вы курите или вдыхаете опасные вещества, такие как пыль, дым, пары или химические вещества на работе, и ваши результаты являются нормальными, вы по-прежнему подвержены высокому риску различных заболеваний легких и должны делать все возможное, чтобы защитить свои легкие .
Бросить курить никогда не поздно, и здесь доступна поддержка — спросите своего лечащего врача, как они могут помочь вам бросить курить.На веб-сайте ELF есть много информации и советов по отказу от курения, которые вы можете скачать на разных языках, так что это может быть хорошим началом.
Нужны ли мне еще тесты?
Спирометрический тест является важным показателем функции легких. Если у вас разные симптомы (например, при астме), вас могут попросить повторить тест в разное время, и в этом случае вы можете записать свои результаты, чтобы знать, какой результат для вас является нормальным. Если у вас хроническое заболевание легких, для его контроля можно использовать регулярную спирометрию.Кроме того, вас могут попросить провести еще несколько анализов, если врачу потребуется дополнительное обследование. дальше. Спирометрия также может быть частью других тестов функции легких, таких как тест с физической нагрузкой или тест с бронхиальной нагрузкой.
Результаты спирометрии для человека, у которого может быть заболевание легких, которое требует лечения
Дополнительная литература
Веб-сайт Европейского фонда легких: www.europeanlung.org
Для получения дополнительной информации о состояниях легких и о том, как ухаживать за ними легкие.
Веб-сайт «Здоровые легкие для жизни»: www.healthylungsforlife.org
Узнайте больше о кампании «Здоровые легкие для жизни» и получите информацию о важности чистого воздуха, физической активности и отказа от курения для ваших легких.
Глобальная инициатива по функции легких: www.ers-education.org/guidelines/global-lung-function-initiative
Узнайте больше о Глобальной инициативе по функции легких, в рамках которой группа исследователей и клиницистов разрабатывает справочные материалы. значения для тестов функции легких, чтобы убедиться, что результат вашего теста точный, путем сбора информации о функции легких от людей со всего мира.
Европейский фонд легких (ELF) был основан Европейским респираторным обществом (ERS) с целью объединения пациентов, общественности и специалистов по респираторным заболеваниям для оказания положительного влияния на респираторную медицину. ELF занимается вопросами здоровья легких по всей Европе и объединяет ведущих европейских медицинских экспертов для предоставления информации пациентам и повышения осведомленности общественности о заболеваниях легких.
Этот материал был первоначально составлен с помощью специалиста по спирометрии ERS Пола Энрайта, доктора медицины.Он был рассмотрен в июле 2018 года в рамках Глобальной инициативы по функции легких с помощью Саньи Станоевич, доктора философии и профессора Грэма Холла.
Тесты функции легких | Johns Hopkins Medicine
Что такое легочные функциональные пробы?
Тесты функции легких (PFT) — это неинвазивные тесты, которые показывают, насколько хорошо легкие работают. Тесты измеряют объем легких, емкость, скорость расход и газообмен. Эта информация может помочь вашему врачу диагностировать и назначать лечение определенных заболеваний легких.
Есть 2 типа нарушений, которые вызывают проблемы с поступлением воздуха и из легких:
Препятствие. Это когда воздух не выходит из легких через дыхательные пути. сопротивление. Это вызывает уменьшение потока воздуха.
Ограничительный. Это когда легочная ткань и / или мышцы груди не могут расширяться довольно. Это создает проблемы с воздушным потоком, в основном из-за более низкого объемы легких.
PFT можно выполнить двумя способами. Эти 2 метода можно использовать вместе и выполнять разные тесты в зависимости от информации, которую провайдер ищет:
Спирометрия. Спирометр — это устройство с мундштуком, подключенным к небольшому электронная машина.
Плетизмография. Вы сидите или стоите внутри герметичной коробки, которая выглядит как короткая, квадратная телефонная будка для проведения тестов.
Меры PFT:
Дыхательный объем (VT). Это количество вдыхаемого или выдыхаемого воздуха во время нормального дыхание.
Минутный объем (МВ). Это общее количество воздуха, выдыхаемое за минуту.
Жизненная емкость (VC). Это общий объем воздуха, который можно выдохнуть после вдоха. столько, сколько вы можете.
Функциональная остаточная емкость (FRC). Это количество воздуха, оставшегося в легких после нормального выдоха.
Остаточный объем. Это количество воздуха, оставшегося в легких после выдоха. как вы можете.
Общий объем легких. Это общий объем легких, когда они заполнены как можно большим количеством воздуха. насколько возможно.
Форсированная жизненная емкость легких (ФЖЕЛ). Это количество воздуха, выдыхаемого с силой и быстро после вдыхая как можно больше.
Объем форсированного выдоха (ОФВ). Это количество выдыхаемого воздуха в течение первого, второго и третьи секунды теста FVC.
Принудительный выдох (FEF). Это средняя скорость потока в средней половине FVC. тест.
Пиковая скорость выдоха (PEFR). Это самая высокая скорость, с которой вы можете вытеснить воздух из легких.
Нормальные значения PFT варьируются от человека к человеку. Количество воздуха результаты теста на вдохе и выдохе сравниваются со средним значением для кто-то того же возраста, роста, пола и расы. Результаты также сравниваются к любому из ваших предыдущих результатов теста. Если у вас ненормальные измерения PFT или если ваши результаты изменились, вам могут потребоваться другие тесты.
Зачем мне могут понадобиться тесты на функцию легких?
Существует множество различных причин, по которым функциональные пробы легких (PFT) могут быть сделано. Иногда они проводятся у здоровых людей как часть рутины. физический. Они также обычно выполняются в определенных видах работ. среды для обеспечения здоровья сотрудников (например, графитовые фабрики и угольные мины). Или у вас могут быть PFT, если вашему врачу нужна помощь в диагностировать у вас проблемы со здоровьем, такие как:
Аллергии
Респираторные инфекции
Проблемы с дыханием из-за травмы грудной клетки или недавней операции
Хронические заболевания легких, такие как астма, бронхоэктазы, эмфизема, или хронический бронхит
Асбестоз, заболевание легких, вызванное вдыханием волокон асбеста.
Ограничительные проблемы с дыхательными путями из-за сколиоза, опухолей или воспалений или рубцевание легких
Саркоидоз, заболевание, вызывающее скопление воспалительных клеток. вокруг органов, таких как печень, легкие и селезенка
Склеродермия, заболевание, вызывающее утолщение и упрочнение соединительная ткань
PFT могут использоваться для проверки функции легких перед операцией или другими процедурами. у пациентов с проблемами легких или сердца, курящих или другие состояния здоровья.Еще одно применение PFT — оценка лечения астма, эмфизема легких и другие хронические проблемы с легкими. Ваше здоровье у провайдера могут быть и другие причины рекомендовать PFT.
Каковы риски функциональных проб легких?
Поскольку исследование функции легких не является инвазивной процедурой, это безопасно. и быстро для большинства людей. Но человек должен уметь четко следовать, простые направления.
Все процедуры имеют определенные риски. Риски этой процедуры могут включать:
В некоторых случаях человеку не должно быть PFT.Причины этого могут включать:
Недавняя операция на глазах из-за повышенного давления внутри глаз во время процедуры
Недавняя операция на животе или груди
Боль в груди, недавний сердечный приступ или нестабильное состояние сердца
Выпуклый кровеносный сосуд (аневризма) в груди, животе или головном мозге
Активный туберкулез (ТБ) или респираторная инфекция, например, простуда или грипп
Ваши риски могут варьироваться в зависимости от вашего общего состояния здоровья и других факторов.Просить ваш поставщик медицинских услуг, который больше всего относится к вам. Поговорите с ним или ей о любых проблемах, которые у вас есть.
Некоторые вещи могут сделать PFT менее точными. К ним относятся:
Степень терпеливого сотрудничества и усилий
Использование лекарств, открывающих дыхательные пути (бронходилататоры)
Использование обезболивающих
Беременность
Вздутие живота, которое влияет на способность делать глубокие вдохи
Сильная усталость или другие состояния, влияющие на способность делать тесты (например, насморк)
Как мне подготовиться к тестам на функцию легких?
Ваш лечащий врач объяснит вам процедуру.Спросите его или ее любые вопросы, которые у вас есть. Вас могут попросить подписать форму согласия, в которой разрешение на проведение процедуры. Внимательно прочтите форму. Задавайте вопросы, если ничего не понятно.
Сообщите своему врачу, если вы принимаете какие-либо лекарства. Это включает в себя рецепты, лекарства, отпускаемые без рецепта, витамины и травяные добавки.
Убедитесь, что:
Прекратите прием некоторых лекарств перед процедурой, если это указано. вашим врачом
Бросьте курить до теста, если это рекомендовано вашим лечащим врачом. провайдер.Спросите своего поставщика, за сколько часов до теста вы следует бросить курить.
Не ешьте тяжелую пищу перед тестом, если это рекомендовано вашим поставщик медицинских услуг
Следуйте любым другим инструкциям, которые дает вам врач.
Ваш рост и вес будут записаны перед тестом. Это сделано так что ваши результаты могут быть точно рассчитаны.
Что происходит во время проверки функции легких?
Вы можете пройти процедуру амбулаторно.Это означает, что вы идете домой в тот же день. Или это может быть сделано в рамках более длительного пребывания в больнице. В способ выполнения процедуры может отличаться. Это зависит от вашего состояния и вашего методы поставщика медицинских услуг. В большинстве случаев процедура будет следовать этот процесс:
Вас попросят ослабить тесную одежду, украшения или другие вещи. это может вызвать проблемы с процедурой.
Если вы носите зубные протезы, вам нужно будет носить их во время процедура.
Перед процедурой вам необходимо опорожнить мочевой пузырь.
Вы сядете в кресло. На нос наденут мягкий зажим. Этот так что все ваше дыхание осуществляется через рот, а не через нос.
Вам дадут стерильный мундштук, прикрепленный к спирометр.
Вы плотно закроете мундштук ртом.Вам будут предложены различные способы вдоха и выдоха.
Во время процедуры за вами будут внимательно наблюдать на предмет головокружения, проблемы с дыханием или другие проблемы.
После определенных анализов вам могут назначить бронходилататор. Тесты затем будет повторяться через несколько минут, после бронходилататор подействовал.
Что происходит после проверки функции легких?
Если у вас в анамнезе есть проблемы с легкими или дыханием, вы можете устать после тесты.После этого у вас будет возможность отдохнуть. Ваше здоровье Провайдер поговорит с вами о результатах вашего теста.
Спирометрия — NHS
Спирометрия — это простой тест, используемый для диагностики и мониторинга определенных состояний легких путем измерения количества воздуха, которое вы можете выдохнуть за один форсированный вдох.
Это выполняется с помощью прибора, называемого спирометром, который представляет собой небольшой прибор, прикрепленный кабелем к мундштуку.
Спирометрия может выполняться медсестрой или врачом в приемном отделении терапевта или во время короткого визита в больницу или клинику.
Для чего проводится спирометрия
Спирометрияможет использоваться для диагностики состояния легких, если у вас есть симптомы проблемы или если ваш врач считает, что у вас повышенный риск развития определенного заболевания легких.
Например, его можно рекомендовать, если у вас постоянный кашель или одышка, или если вам больше 35 лет и вы курите.
Условия, которые можно выявить и контролировать с помощью спирометрии, включают:
Если у вас уже было диагностировано одно из этих состояний, может быть проведена спирометрия, чтобы проверить тяжесть состояния или узнать, как вы реагируете на лечение.
Спирометрия также является стандартным тестом для людей, которым может быть назначена операция, или для проверки общего состояния здоровья людей, страдающих другими заболеваниями, такими как ревматоидный артрит.
Подготовка к тесту
Вам сообщат обо всем, что вам нужно сделать для подготовки к экзамену.
Если вы принимаете бронходилатирующие препараты (лекарства, обычно вдыхаемые, которые помогают расслабить и расширить дыхательные пути), возможно, вам придется заранее прекратить их использование.
Вам также следует воздержаться от курения за 24 часа до теста и избегать употребления алкоголя, физических упражнений или обильной еды за несколько часов до этого.
В день обследования лучше всего носить свободную удобную одежду.
Что происходит во время спирометрического теста
Во время теста вы будете сидеть, и на нос наденут мягкий зажим, чтобы воздух не выходил из него.
Тестировщик объяснит, что вам нужно делать, и вас могут попросить сначала сделать несколько практических попыток.
Кредит:НАУЧНАЯ ФОТОБИБЛИОТЕКА
https://www.sciencephoto.com/media/494327/view
Когда вы будете готовы к тесту, вам будет предложено набрать:
- вдохните полностью, так что ваши легкие полностью заполнятся воздухом
- плотно закройте губы вокруг мундштука
- выдохните как можно быстрее и с силой, полностью опустошив легкие.
Обычно это нужно повторить не менее 3 раз для получения надежного результата.
В некоторых случаях может потребоваться повторить тест примерно через 15 минут после приема ингаляционных бронходилататоров.
Это может показать, есть ли у вас заболевание легких, которое поддается лечению этими лекарствами.
В целом ваша встреча должна длиться от 30 до 90 минут. Вы сможете вернуться домой вскоре после завершения тестов и вернуться к своим обычным занятиям.
Ваши результаты
Человек, проводящий тест, обычно не может сразу сообщить вам результаты.
Результаты должны быть сначала изучены специалистом, а затем будут отправлены врачу, который направил вас на тест, который обсудит их с вами через несколько дней.
Спирометр измеряет количество воздуха, которое вы можете выдохнуть за одну секунду, и общий объем воздуха, который вы можете выдохнуть за один форсированный вдох.
Эти измерения будут сравниваться с нормальным результатом для человека вашего возраста, роста и пола, что поможет определить, правильно ли работают ваши легкие.
Измерения также покажут, является ли какая-либо проблема с вашими легкими «обструктивной», «ограничительной» или их комбинацией:
- Обструктивное заболевание дыхательных путей — сужение дыхательных путей влияет на вашу способность быстро выдыхать, но количество воздуха, которое вы можете удерживать в легких, является нормальным (например, при астме или ХОБЛ)
- рестриктивное заболевание легких — когда количество воздуха, которое вы можете вдыхать, уменьшается, потому что ваши легкие не могут полностью расширяться (например, при фиброзе легких).
Есть ли риски или побочные эффекты?
Спирометрия — это простой тест, который обычно считается очень безопасным. Некоторые люди могут чувствовать головокружение, слабость, шаткость, тошноту или усталость на короткое время после этого.
Большинство людей могут безопасно пройти спирометрический тест. Но тест увеличивает давление в вашей голове, груди, животе и глазах при выдохе, поэтому его, возможно, придется отложить или избежать, если у вас есть состояние, которое может ухудшиться из-за этого.
Например, спирометрия может быть небезопасной, если у вас есть или недавно была нестабильная стенокардия, сердечный приступ, неконтролируемое высокое кровяное давление или операция на голове, груди, желудке или глазах.
Последняя проверка страницы: 8 июня 2018 г.
Срок следующей проверки: 8 июня 2021 г.
Чего ожидать и что означают результаты?
Спирометрия — это тест функции легких, который измеряет, сколько воздуха человек выдыхает и как быстро.
Тесты легочной функции определяют, насколько хорошо работают легкие.
Это короткий, простой и широко используемый диагностический тест для офиса.
Спирометрический тест может использоваться для диагностики ХОБЛ, кистозного фиброза и астмы.
Медсестра или врач будет использовать спирометрию для диагностики ряда заболеваний легких, включая:
- Астма: длительное воспаление, отек и сужение дыхательных путей.
- Хроническая обструктивная болезнь легких (ХОБЛ): группа заболеваний легких, при которых сужаются дыхательные пути и возникают трудности с освобождением легких от воздуха.
- Муковисцидоз: наследственное заболевание, при котором легкие и органы пищеварения забиваются густой липкой слизью.
- Легочный фиброз: скопление рубцовой ткани в воздушных мешочках легких, приводящее к плохому насыщению крови кислородом.
Врач будет использовать спирометрию для отслеживания прогресса человека в рамках лечения хронического заболевания легких. Это может помочь определить влияние любых лекарств, в том числе то, как они контролируют состояние.
Прошедшие или нынешние курильщики должны пройти тестирование, а также люди старше 40 лет. Тем, кто подвергается воздействию вредных для легких веществ на своем рабочем месте, таких как пары, также следует подумать о проверке здоровья легких таким же образом.
Спирометрический тест — это простой диагностический тест, выполняемый с помощью спирометра. Человек будет дышать через трубку, прикрепленную к спирометру, который записывает результаты.
Врач спросит человека о любых дыхательных препаратах, которые он может принимать, включая бронходилататоры.Бронходилататоры помогают расслабить дыхательные пути, расширяя их и облегчая дыхание. Человека могут попросить прекратить их прием перед тестом, чтобы можно было проверить их влияние на дыхание.
Врач может посоветовать человеку носить свободную одежду и не есть много перед обследованием, чтобы облегчить дыхание.
Тем, кто проходит тест, также следует избегать:
- курения в течение 24 часов после тестирования
- физических упражнений
- употребления алкоголя
Во время процедуры выполняются следующие шаги:
- На нос надевается зажим, чтобы закройте ноздри.
- Человек вдыхает столько воздуха, сколько может, чтобы наполнить легкие.
- Человек плотно закрывает губами устье трубки.
- Они вдыхают прямо в трубку так быстро и сильно, как могут в течение нескольких секунд.
Тест обычно повторяется не менее трех раз, чтобы гарантировать последовательный и точный результат. В качестве окончательного результата обычно используется наибольшее значение из трех тестов. Запись может занять 30-90 минут.
Врач может ввести ингаляционный бронходилататор, а затем снова провести тест.Это позволит измерить влияние бронходилататора на способность человека дышать.
Врач может быть не в состоянии дать немедленную обратную связь, так как специалисту по легочным заболеваниям или пульмонологу потребуется интерпретация результатов.
Результаты спирометрического теста помогут врачу определить следующие этапы лечения.
Спирометрия измеряет расход воздуха во времени. Результаты дают два значения, которые полезны при оценке и мониторинге людей с нарушением функции легких:
- Форсированная жизненная емкость легких (FVC) — это общее количество воздуха, которое можно выдохнуть на полную мощность.
- Объем форсированного выдоха, измеренный за 1 секунду (ОФВ1) относится к потоку воздуха в течение первой секунды ФЖЕЛ.
Затем FEV1 делится на FVC, чтобы получить долю воздуха в легких человека, которая может быть удалена за одну секунду.
Значение ФЖЕЛ ниже нормы является индикатором ограниченного дыхания. Показания FEV1 помогают врачам определить серьезность проблемы с дыханием. Низкие значения ОФВ1 сигнализируют о более значительной обструкции дыхания.
Эта информация может помочь врачу определить следующие шаги лечения. Нормальные результаты спирометрии варьируются от человека к человеку. Средние результаты зависят от множества факторов, включая возраст, рост, пол и расу.
Результаты тестов обычно сравниваются со средними показателями в различных группах на основе данных Третьего национального исследования здоровья и питания (NHANES III).
Обструктивное или ограничительное
Обструктивное заболевание дыхательных путей — это когда сужение дыхательных путей влияет на способность человека быстро выдыхать, но он по-прежнему может удерживать нормальное количество воздуха в легких.Это характерно для людей с астмой и ХОБЛ.
При рестриктивном заболевании легких поступление воздуха сокращается, потому что легкие не могут полностью расширяться, например, при фиброзе легких.
Согласно данным NHANES III, считается, что у человека имеется обструктивный дефект, если его отношение FEV1 / FVC составляет менее 70 процентов у взрослых или менее 85 процентов у детей в возрасте от 5 до 18 лет. Это поставит чьи-то результаты ниже пятого процентиля.
Врач может проверить обратимость состояния по изменению результатов FVC / FEV1 после введения бронхолитика.Увеличение результатов на 12 процентов покажет эффективность бронходилататора в лечении состояния, такого как астма. Некоторые симптомы невозможно обратить, например, при ХОБЛ.
Ограничительный образец у взрослых демонстрируется результатом FVC ниже пятого процентиля на основе данных NHANES III. У молодых людей в возрасте 5-18 лет результат ниже 80 процентов указывает на ограниченное состояние в легких.
Если обнаруживается, что у человека наблюдается ограничительный паттерн, необходимо провести полный спектр функциональных тестов легких.Они будут иметь место, чтобы подтвердить рестриктивное заболевание легких и его форму.
Уровень кислорода в крови можно проверить с помощью теста пульсоксиметрии.
Спирометрия — это самый простой и наиболее широко используемый тест функции легких, но для постановки окончательного диагноза могут потребоваться другие тесты.
Тесты объема легких — наиболее точное измерение объема легких. Они измеряют общий объем легких и выполняются для человека, сидящего в небольшой закрытой комнате с чистыми стенами, где изменения давления внутри позволяют определить объем легких.
Способность легких к диффузии определяет, насколько хорошо кислород попадает в кровь из вдыхаемого воздуха с использованием газовой смеси, содержащей 0,3 процента окиси углерода (CO). Количество CO, остающегося в выдыхаемом воздухе, показывает, насколько хорошо человек может поглощать газ.
Дыхание в этом тесте менее интенсивное, чем в тесте спирометрии, но может длиться дольше. Также можно проверить кровь, чтобы определить уровень содержащегося в ней гемоглобина. Гемоглобин влияет на поглощение кислорода.
Пульсоксиметрия позволяет оценить уровень кислорода в крови, поместив зонд на поверхность кожи.
Тесты газов артериальной крови измеряют уровни ряда газов в крови, таких как кислород и углекислый газ.
Тесты с фракционным выдыхаемым оксидом азота измеряют количество оксида азота в выдыхаемом воздухе человека.
Дополнительные методы тестирования могут использоваться для оценки функции легких у младенцев и детей, а также у тех, кто не может проводить спирометрию и легочные тесты.
Рентген грудной клетки и компьютерная томография грудной клетки также могут использоваться, чтобы заглянуть внутрь легких и диагностировать определенные состояния.
Прочтите статью на испанском языке.
Спирометрия | Что такое спирометрический тест?
Что такое спирометрический тест?
Спирометрия — самый распространенный из тестов функции легких. Эти тесты показывают, насколько хорошо работают ваши легкие. Спирометрия показывает, насколько хорошо вы вдыхаете и выдыхаете. На вдох и выдох могут влиять заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), астма, фиброз легких и муковисцидоз. Дополнительные сведения см. В отдельных брошюрах «Хроническая обструктивная болезнь легких, астма, идиопатический фиброз легких и кистозный фиброз».
Хотя спирометрия очень полезна для диагностики некоторых состояний и контроля за их лечением, обычный спирометрический тест не обязательно исключает некоторые формы заболеваний легких, поскольку могут быть периоды, когда спирометрические тесты могут быть нормальными даже при наличии состояния легких. например астма.
Спирометрия — это название теста, в то время как спирометр — это устройство, которое используется для проведения измерений.
Существуют разные спирометры, производимые разными компаниями, но все они измеряют одно и то же.У всех есть мундштук, который вы используете, чтобы подуть в устройство. Врач или медсестра могут попросить вас подуть в спирометр (спирометрия), если у вас есть симптомы со стороны груди или легких. Во многих хирургических кабинетах теперь есть спирометры; небольшие портативные устройства доступны относительно дешево. В больницах спирометры более сложные и дорогие; он может дать более подробные результаты.
Как это делается?
Если это еще не было сделано, вам будут измерены ваш вес и рост. Для самой спирометрии вам нужно дышать в спирометр.Сначала вы полностью вдыхаете, а затем закрываете губами мундштук спирометра. Затем вы выдыхаете так быстро и как можно дальше, пока ваши легкие полностью не опустеют. Это может занять несколько секунд. Вас также могут попросить сделать полный вдох, а затем как можно медленнее выдохнуть.
На изображении ниже показан портативный спирометр.
К носу можно надеть зажим, чтобы воздух не выходил из носа. Измерения можно повторять два или три раза, чтобы убедиться, что показания почти одинаковы каждый раз, когда вы поддуваете устройство.Иногда тесты проводятся вместе с вами в отдельной стеклянной кабине — это может помочь получить более подробные и точные результаты.
Что измеряет спирометр?
Спирометрия измеряет количество (объем) и / или скорость (поток) воздуха, который можно вдыхать и выдыхать. Наиболее часто используемые измерения:
- Объем форсированного выдоха за одну секунду (ОФВ1). Это количество воздуха, которое вы можете выдуть за одну секунду. При нормальных легких и дыхательных путях вы обычно можете выпустить большую часть воздуха из легких в течение одной секунды.
- Форсированная жизненная емкость легких (ФЖЕЛ). Общее количество воздуха, которое вы выдыхаете за один вдох.
- ОФВ1, деленное на ФЖЕЛ (FEV1 / FVC). От общего количества воздуха, который вы можете выдохнуть за один вдох, это пропорция, которую вы можете выдохнуть за одну секунду.
Как читать результаты спирометрии
Показания спирометрии обычно показывают один из четырех основных паттернов:
- Нормальный.
- Мешающий узор.
- Ограничительный шаблон.
- Комбинированная обструктивно-ограничительная модель.
Нормальная спирометрия
Нормальные показатели зависят от вашего возраста, размера, пола и этнической принадлежности. Диапазон нормальных значений отображается на графике; врачи и медсестры обращаются к этой таблице при проверке показаний спирометрии.
Обструктивная картина на спирометрии
Это типично для заболеваний, вызывающих сужение дыхательных путей. Основными состояниями, вызывающими сужение дыхательных путей и обструктивную картину спирометрии, являются астма и ХОБЛ. Таким образом, спирометрия может помочь диагностировать эти состояния.
Если ваши дыхательные пути сужены, то количество воздуха, которое вы можете быстро выдуть, уменьшается. Итак, ваш FEV1 снижен на , а соотношение FEV1 / FVC ниже, чем нормальное . Как правило, у вас вероятно заболевание, вызывающее сужение дыхательных путей, если:
- Ваш ОФВ1 меньше 80% от прогнозируемого значения для вашего возраста, пола и размера; или ваше соотношение FEV1 / FVC составляет 0,7 или меньше.
Однако при сужении дыхательных путей общая емкость легких часто бывает нормальной или незначительно снижена.Итак, с обструктивным рисунком FVC часто бывает нормальным или почти нормальным.
Спирометрия также может помочь оценить, открывает ли лечение (например, ингаляторы) дыхательные пути. Показания спирометрии улучшатся, если суженные дыхательные пути станут шире после приема лекарств. Это называется обратимостью (подробнее см. Ниже). Как правило, астма имеет обратимый элемент обструкции дыхательных путей по сравнению с ХОБЛ. Тем не менее, ХОБЛ классифицируется по степени тяжести с точки зрения измерения ОФВ1 после того, как для открытия дыхательных путей были введены бронходилатирующие препараты.Этот ответ не такой большой, как при астме. Ориентировочно следующие значения помогают диагностировать ХОБЛ и ее тяжесть:
- ХОБЛ легкой степени — ОФВ1 составляет 80% или более от прогнозируемого значения. Это фактически означает, что у человека с легкой степенью ХОБЛ может быть нормальная спирометрия после приема бронходилататоров.
- Умеренная ХОБЛ — ОФВ1 составляет 50-79% от прогнозируемого значения после приема бронходилататора.
- Тяжелая ХОБЛ — ОФВ1 составляет 30-49% от прогнозируемого значения после приема бронходилататора.
- Очень тяжелая ХОБЛ — ОФВ1 составляет менее 30% от прогнозируемого значения после приема бронходилататора.
Ограничительный образец спирометрии
При использовании ограничительного образца спирометрии ваш FVC меньше прогнозируемого значения для вашего возраста, пола и размера. Это вызвано различными состояниями, которые влияют на саму ткань легких или на способность легких расширяться и удерживать нормальное количество воздуха. Состояния, вызывающие рубцевание (фиброз) легких, дают ограничительные картины спирометрии. Некоторые физические деформации, ограничивающие расширение легких, также могут вызывать рестриктивный дефект.Ваш FEV1 также снижен , но это пропорционально уменьшенному FVC. Итак, при рестриктивном паттерне соотношение ОФВ1 / ФЖЕЛ является нормальным .
Комбинированная обструктивная и рестриктивная картина спирометрии
В этой ситуации у вас может быть два состояния — например, астма и другое заболевание легких. Кроме того, некоторые заболевания легких имеют как обструктивный, так и ограничительный характер. Примером является муковисцидоз, при котором в дыхательных путях много слизи, что вызывает сужение дыхательных путей (обструктивная часть результатов спирометрии), а также может возникнуть повреждение легочной ткани (что приводит к ограничительному компоненту).
Соответствует ли спирометрия показаниям пиковой скорости потока?
Нет. Пикфлоуметр — это небольшое устройство, которое измеряет самый быстрый расход воздуха, который вы можете выдуть из легких. Как и спирометрия, он может обнаруживать сужение дыхательных путей. Это более удобно, чем спирометрия, и обычно используется для диагностики астмы. Многие люди, страдающие астмой, также используют пикфлоуметр для наблюдения за астмой. Для людей с ХОБЛ показания пиковой скорости потока могут быть полезны, чтобы дать приблизительное представление о сужении дыхательных путей; однако он может недооценивать серьезность ХОБЛ.Следовательно, спирометрия — более точный тест для диагностики и наблюдения за людьми с ХОБЛ.
Какая подготовка необходима перед спирометрией?
Вы должны получить инструкции от врача, медсестры или отделения больницы, которое проводит этот тест. Всегда внимательно следите за ними. В инструкции могут быть указаны такие вещи, как не использовать ингалятор с бронходилататором в течение установленного времени перед исследованием (несколько часов или более, в зависимости от ингалятора). Кроме того, не следует употреблять алкоголь, плотно поесть или выполнять энергичные упражнения за несколько часов до теста.В идеале вы не должны курить за 24 часа до обследования.
Есть ли риск при спирометрии?
Спирометрия — это тест с очень низким уровнем риска. Однако сильное выдувание может увеличить давление в груди, животе (животе) и глазах. Итак, вам могут посоветовать не проходить спирометрию, если у вас:
- нестабильная стенокардия.
- Перенесли пневмоторакс (воздух, застрявший между внешней стороной легкого и грудной стенкой — часто ошибочно называют проколотым легким).
- Перенесли сердечный приступ или инсульт.
- Недавно перенесла операцию на глазу или на брюшной полости.
- Недавно покашлял кровью, причина неизвестна.
Тестирование обратимости
Тестирование обратимости проводится в некоторых случаях, когда диагноз состояния легких не ясен. Для этого теста вам будет предложено пройти спирометрический тест, как описано выше. Затем вам дадут лекарство через ингалятор или небулайзер, которое может открыть дыхательные пути.Небулайзер позволяет вдыхать лекарство как тонкий туман через маску. Затем спирометрический тест повторяют примерно через 30 минут. Цель этого — увидеть, открываются ли ваши дыхательные пути шире при приеме лекарств или нет. Как правило, астма имеет обратимый элемент обструкции дыхательных путей по сравнению с ХОБЛ.
Чего не делает спирометрия
Хотя спирометрия показывает тип, характер и тяжесть заболевания легких, она не дает представления о долгосрочной перспективе (прогнозе) или качестве вашей жизни.
