Паракоклюш и коклюш: отличия
Коклюш представляет собой распространенную инфекцию, с которой сталкиваются не только дети, но и взрослые. Однако есть еще одна патология со схожей клинической картиной – паракоклюш. Чем отличаются эти заболевания и как определить истинную причину симптомов, ответит лишь врач.
Причины и механизмы
Коклюш и паракоклюш вызываются различными бактериями. Причиной инфекционного процесса становятся бордетеллы (pertussis и parapertussis соответственно). Это грамотрицательные неподвижные палочки, обладающие плохой устойчивостью во внешней среде. Они схожи по внешнему строению и антигенным свойствам. Однако коклюшная бактерия, в отличие от паракоклюшной, выделяет экзотоксин, который обуславливает более тяжелое течение инфекции.
Источником заражения становится больной человек или носитель патогенных микробов (реже). Возбудитель попадает в организм воздушно-капельным путем, при этом необходим тесный и достаточно длительный контакт. Следует помнить, что коклюш вдвое заразнее паракоклюша, а значит, первый более опасен в эпидемиологическом плане.
Возбудители коклюша и паракоклюша, попав в дыхательные пути, достигают бронхиол и альвеол. Там они размножаются, проявляя свою патогенность. При коклюше основным фактором становится экзотоксин, воздействующий на многие системы организма: дыхательную, сосудистую, нервную, иммунную. Он инициирует спазм респираторного тракта и возрастание сосудистого тонуса, провоцирует обменные расстройства и снижение T-клеточного иммунитета.
Механизм развития паракоклюшной инфекции схож с коклюшем, за исключением влияния экзотоксина. Бактерии и продукты их жизнедеятельности раздражают рецепторы дыхательных путей. В результате наблюдается развитие кашля. Постоянная патогенная импульсация формирует в дыхательном центре очаг возбуждения, который принимает характер доминантного.
Причиной инфекционного процесса становятся бактерии, основной мишенью которых становятся дыхательные пути.
Но коклюшная палочка обладает свойством продуцировать экзотоксин – главный фактор ее патогенности.
Классификация
Для постановки диагноза важную роль играет классификация, принятая в клинической практике. Течение коклюша и паракоклюша имеет определенные сходства. Оно может быть:
- Типичным и атипичным (стертым, бессимптомным, в виде носительства).
- Легкой и средней степени тяжести.
- Гладким и негладким (с присоединением вторичной флоры, обострением хронической патологии).
Однако есть и существенные отличия. Коклюш, в отличие от паракоклюша, способе протекать в тяжелой форме, с осложнениями или абортивно (при атипичном варианте развития).
Симптомы
Обе инфекции сопровождаются схожими клиническими признаками. Для типичных форм характера цикличность. С момента заражения до появления первых признаков проходит от 3 дней до 2 недель (инкубационный период). Затем постепенно возникает сухой кашель, который со временем усиливается. При этом общее состояние ребенка удовлетворительное, температура остается нормальной.
Спустя 1–2 недели кашель приобретает приступообразный (спазматический) характер. Друг за другом следует несколько дыхательных толчков, после которых наблюдается отхождение вязкой мокроты или рвота. В это время лицо ребенка краснеет и синеет, отекает, на шее и голове набухают вены, усиливается слезотечение, язык высовывается изо рта. Паракоклюш у детей чаще протекает в легкой форме, когда количество приступов за сутки не более 10, они кратковременные. Сам же период спазматического кашля продолжается до 3 недель, тогда как при коклюше его длительность вдвое больше.
Тяжелые приступы кашля следуют друг за другом с частотой до 30 в сутки, они всегда оканчиваются рвотой. Страдает общее состояние: наблюдаются симптомы дыхательной недостаточности (акроцианоз, бледность), дети вялые и капризные, плохо спят и едят. От кашлевых приступов могут быть кровоизлияния в глаза и кожные геморрагии. На языке от трения о зубы обнаруживают надрыв уздечки (или эрозию).
От кашлевых приступов могут быть кровоизлияния в глаза и кожные геморрагии. На языке от трения о зубы обнаруживают надрыв уздечки (или эрозию).
Период выздоровления протекает с уменьшением кашля, приступы которого наблюдаются все реже. Улучшается общее самочувствие, нормализуется сон и аппетит. При коклюше возможен резкий возврат кашля на фоне сопутствующей патологии, что обусловлено сохраняющейся повышенной возбудимостью. Но в случае паракоклюша период реконвалесценции протекает благоприятно.
Клиническая картина обоих заболеваний имеет как схожие черты, так и отличия. Однако по одной лишь симптоматике иногда бывает сложно поставить точный диагноз.
Осложнения
При паракоклюше и коклюше отличия также касаются специфических осложнений. В последнем случае ими могут быть следующие состояния:
- Эмфизема.
- Ателектаз.
- Пневмония.
- Апноэ.
- Кровоизлияния.
- Грыжи.
- Разрыв барабанной перепонки.
Указанные явления обусловлены тяжелым течением болезни и воздействием экзотоксина, поэтому паракоклюш ими не сопровождается.
Дополнительная диагностика
Важнейшее место в диагностике коклюша и паракоклюша занимаю дополнительные методы исследования. Особое значение приобретают лабораторные тесты:
- Общий анализ крови.
- Анализ глоточной слизи (посев на питательную среду, ПЦР).
- Серологические методы (ИФА, РА, РПГА).
Паракоклюш отличается от коклюша тем, что не дает гематологических сдвигов (повышения лейкоцитов и лимфоцитов). При анализе слизи из горла (методом «кашлевых пластинок») выявляют специфического возбудителя, а серологические тесты дадут возможность определить антитела к нему.
Лечение
Пациенты с коклюшем часто подлежат госпитализации (при тяжелых формах, с осложнениями и сопутствующими заболеваниями, дети раннего возраста, по эпидемиологическим показаниям), тогда как паракоклюш лечится в амбулаторных условиях. Специфическая терапия заключается в приеме антибиотиков:
Специфическая терапия заключается в приеме антибиотиков:
- Азитромицина.
- Амоксициллина.
- Эритромицина.
- Рокситромицина.
Повышенную возбудимость нервной системы снимают седативными, транквилизаторами и нейролептиками. Тяжелое течение требует назначения глюкокортикоидов и средств, улучшающих мозговой кровоток. Однако при паракоклюше все эти препараты не нужны – достаточно лишь симптоматической коррекции противокашлевыми и отхаркивающими медикаментами.
Лечение пациентов с паракоклюшем в основном направлено на устранение и облегчение симптомов.
Профилактика
При выявлении коклюша все пациенты изолируются на 25 дней, а те, кто были с ними в контакте, не посещают учебные заведения (детсады) в течение 2 недель. Однако в ситуации с паракоклюшем это касается лишь детей до 1 года. К тому же контактным лицам не нужно принимать с профилактической целью антибиотик, как поступают при более опасной инфекции.
Паракоклюш очень похож на коклюш, чем и обусловлено название болезни. Однако он характеризуется меньшей заразностью, более легким течением, отсутствием осложнений и изменений в анализах крови. Соответственно, и лечебно-профилактические мероприятия имеют определенные отличия.
Вконтакте
Google+
Коклюш и паракоклюш: отличия, возбудители, диагностика
Содержание статьи
КоклюшКоклюш и паракоклюш — эти заболевания имеют инфекционную природу и острое течение. Судя по клиническим проявлениям, коклюш и паракоклюш тяжело отличить друг от друга. Отличие между ними состоит только в том, что главным симптомом коклюша является приступообразный кашель. При паракоклюше наблюдаются похожие на коклюш симптомы, но эта болезнь имеет более легкое течение. Заболевания поражают центральную нервную систему и дыхательный тракт, протекают циклически и характеризуются судорожными приступами кашля, который заканчивается свистящим шумным вдохом и отхождением стекловидной мокроты, а иногда даже рвотой.
В течение многих лет, коклюш входил в группу самых распространенных болезней среди детей, занимая ведущие места по показателям летальности и заболеваемости в сравнении с прочими инфекциями, передающимися воздушно-капельным путем. Так продолжалось до тех пор, пока не ввели активную иммунизацию, что стало важным этапом в истории и в борьбе с инфекцией коклюша.
Возбудители коклюша и паракоклюша
ПаракоклюшВозбудитель заболевания — коклюшная палочка (палочка Борде-Жангу). Она не отличается устойчивостью к факторам внешней среды, в слизи и мокроте больного сохраняется в течение 2 часов, не проникает из помещения в помещение и быстро гибнет под влиянием ультрафиолетового излучения, дезинфицирующих средств, при высушивании.
Паракоклюшный микроб отличается от коклюшного большей жизнеспособностью, так как он раньше приобретает устойчивость к антибактериальным препаратам, и может носить характер эпидемии. Восприимчивость к коклюшу очень высока, при чем с самого рождения. Способствующими факторами для распространения болезни среди детей младшей возрастной группы является высокий индекс восприимчивости к коклюшу (50-90%) и отсутствие врожденной иммунной защиты.
Как инфекция коклюша и паракоклюша попадает в организм человека
Коклюш и паракоклюш являются классической инфекцией с воздушно-капельным путем передачи. Инкубационный период составляет от 3 до 14 суток, редко затягиваясь до 20 дней. Больной человек распространяет коклюшную инфекцию с последних дней инкубационного периода до четвертой недели болезни. Использование антибиотиков ускоряет процесс освобождения организма от микробов и распространение инфекции коклюша заканчивается в начале третьей недели.
Инфекция коклюшЗаболевание передается путем тесного и длительного контакта с больным, при кашле. Практически невозможным является заражение через бытовые предметы и третьи лица из-за неустойчивости коклюшного микроба в условиях внешней среды. Микроб внедряется в слизистую оболочку дыхательных путей, затем размножается в эпителиальной ткани, где происходит выделение инфекционных токсинов в кровь. Действие токсина направлено на дыхательную и нервную системы, сосуды, где он вызывает бронхоспазм, спазм дыхательных мышц и, как следствие, нарушает процесс дыхания, увеличивает сосудистый тонус и возможность возникновения судорожного синдрома.
Действие токсина направлено на дыхательную и нервную системы, сосуды, где он вызывает бронхоспазм, спазм дыхательных мышц и, как следствие, нарушает процесс дыхания, увеличивает сосудистый тонус и возможность возникновения судорожного синдрома.
Иммунитет при коклюше
Человек, перенесший заболевание приобретает пожизненный иммунитет. Выработка иммунитета к коклюшу возможна после вакцинации, но такая защита намного слабее и в некоторых случаях не предохраняет организм от болезни, поэтому для ее поддержания требуется ревакцинация. В таком случае, коклюш протекает в легкой или стертой форме. Что касается сезонности, то для коклюша характерно проявление в любое время года, а для паракоклюша — подъемы заболеваемости в осеннее и зимнее время.
Отличие коклюша от паракоклюша просматривается в возрасте инфицированных: так, коклюш поражает детей в возрасте до 1 года и от 9 лет, а паракоклюш от 3-6 лет.
Методы лабораторной диагностики для постановки диагноза
Анализ на ДНК коклюшПравильная диагностика в катаральном периоде проводится на основании результатов бактериологического исследования. Очень важными для постановки диагноза являются данные эпидемиологии (отсутствие прививок, возможность контакта с больным коклюшной инфекцией и т.д.). Легче всего диагностировать коклюш в периоде проявления спазматического кашля, при наличии типичных для болезни приступов. Необходимо дифференцировать кашель при коклюше с похожими симптомами других заболеваний, таких как вирусная пневмония, дифтерия, аденовирусная инфекция и др. Однако коклюш может иметь атипичное течение, без наличия характерного кашлевого симптома, в основном, у привитых детей и взрослых.
Лабораторная диагностика коклюша заключается в выделении палочки коклюша из исследуемого материала (слизь). Материал для исследования берется из носоглотки больного при помощи стерильного ватного тампона, затем выполняется немедленный посев на чашки с питательной средой. Для постановки диагноза при отрицательном результате бактериологического исследования используется диагностика при помощи методов серологического анализа.
В наше время широко применяется метод иммуноферментного анализа. Лабораторная диагностика в данном случае заключается в обнаружении в сыворотке крови больного антител — иммуноглобулинов М, а в носоглоточной слизи — иммуноглобулинов А типа. Данные антитела начинают появляться со 2-3 недели заболевания и сохраняются на протяжении 3 месяцев.
Симптомы коклюша и паракоклюша
Первыми проявлениями коклюша являются насморк, субфебрильная температура, небольшой кашель, общая слабость. В дальнейшем, происходит усиление кашлевого симптома, в этот период больные коклюшем дети становятся неспокойными, капризными. Спазматический кашель начинает приобретать приступообразный характер в конце 2 недели болезни.
Приступ кашля как признак коклюшаПриступ при коклюше проявляется несколькими кашлевыми толчками, число которых может достигать 15. Завершение приступа сопровождается отделением стекловидной мокроты, иногда рвотных масс. При кашлевом приступе наблюдается такая симптоматическая картина: лицо приобретает цианотичный оттенок, больной возбужден, расширяются шейные вены, язык высунут из ротовой полости. Возможны травмы уздечки языка, асфиксия с остановкой дыхания.
В том случае, если болеет ребенок раннего возраста, репризы могут и не наблюдаться. Число кашлевых приступов зависит от тяжести болезни и достигает 5-50 раз в сутки. Период кашля продолжается от 3-4 недель, после чего приступы постепенно прекращаются, однако, обычный кашель наблюдается еще на протяжении 3 недель (период разрешения). Коклюш у взрослого не характеризуется судорожными кашлевыми приступами, а проявляется обычно симптомами длительного бронхита. Не наблюдается повышение температуры или снижение самочувствия. Атипичные формы заболевания в основном появляются у привитых от коклюша детей.
Симптомы коклюша и паракоклюша очень похожи, однако паракоклюш, как ранее говорилось, характеризуется легким течением.
Возможные осложнения при заболеваниях коклюш и паракоклюш
Коклюш при тяжелом течении может вызвать кровоизлияние в сетчатку или конъюнктиву глаза, носовое кровотечение. Со стороны дыхательной системы возможно развитие ателектазов или эмфиземы легких. Могут возникать энцефалопатии и симптомы судорог в случае нарушения кровообращения головного мозга, обусловленного инфекцией коклюша. При присоединении бактериальной флоры, возможно развитие плеврита, бронхита, пневмонии. Осложнение коклюша у взрослых практически не встречается. В тяжелых случаях коклюш может привести к расстройству дыхательного ритма и развитию энцефального синдрома, что требует проведения срочных терапевтических мер. Более подробно об осложнениях.
Со стороны дыхательной системы возможно развитие ателектазов или эмфиземы легких. Могут возникать энцефалопатии и симптомы судорог в случае нарушения кровообращения головного мозга, обусловленного инфекцией коклюша. При присоединении бактериальной флоры, возможно развитие плеврита, бронхита, пневмонии. Осложнение коклюша у взрослых практически не встречается. В тяжелых случаях коклюш может привести к расстройству дыхательного ритма и развитию энцефального синдрома, что требует проведения срочных терапевтических мер. Более подробно об осложнениях.
Что касается паракоклюша, то его осложнения наблюдаются крайне редко, летальных случаев не бывает.
отличия, анализ крови у детей и расшифровка диагностики
Коклюш и паракоклюш относятся к инфекционным болезням, возбудителем которых является коклюшная палочка (Bordetella parapertussis). Коклюш и паракоклюш практически ничем не отличаются друг от друга.
Основное различие – более легкое протекание второго заболевания в отличие от первого. Обе эти инфекции негативно отражаются на состоянии нервной системы, также происходит поражение дыхательных путей.
Наиболее характерной особенностью коклюша и паракоклюша является специфический приступообразный кашель, который может привести к отделению мокроты, а иногда к рвоте. Паракоклюш и коклюш являются одними из наиболее часто встречающихся инфекционных болезней среди детей.
Ребенок, который заболел коклюшем или паракоклюшем является заразным для других детей с первого дня заболевания. Чаще всего заражение этими заболеваниями происходит при контакте с другими заболевшими детьми в тесных детских коллективах, например, в детском садике или в школе. Именно поэтому болезнь имеет массовый характер.
Как и многие другие заболевания, свойственные именно детям, коклюш и паракоклюш то заболевание, которое переносится только один раз за всю жизнь.
Диагностирование заболевания
В настоящее время диагностика коклюша и паракоклюша представляет собой оценку всей картины заболевания и имеющихся симптомов. Особенное внимание уделяется исследованию слизи из носа и взятию мазков из носоглотки и ротоглотки. Также не остаются без внимания анализы крови, любых изменения в них должны быть выявлены врачом.
Так как коклюш и паракоклюш относятся к инфекционным болезням, диагностируются они по обнаружению бактерии (коклюшной палочки) в исследуемом образце крови. Но наиболее часто признаки заболевания выявляются во время исследования мазков, так как в кровь бактерия проникает довольно редко.
к оглавлению ↑Анализ крови на коклюш и паракоклюш
Для того чтобы точно установить наличие болезни, пациенту необходимо сдать анализ крови на коклюш и паракоклюш.
- Для начала нужно сдать кровь на проведение общего анализа. На этом этапе будет определено количество лейкоцитов, тромбоцитов и гемоглобина. Коклюш и паракоклюш относятся к инфекционным заболеваниям, поэтому при наличии коклюшной палочки будет замечено увеличение количества лейкоцитов, а также количества нейтрофилов, так как они отвечают за антибактериальный иммунитет. Остальные компоненты крови практически не меняются.
- Наиболее эффективным анализом на обнаружение коклюшной палочки является иммуноферментный анализ. Для его проведения у пациента с подозрением на коклюш или паракоклюш будет взят образец крови из вены. Данный анализ представляет собой выявление антител иммуноглобулинового белка к возбудителю заболевания. Его можно осуществлять не ранее, чем через три недели после начала болезни. Поэтому его основной задачей является скорее подтверждение диагноза, чем выявление заболевания.
- Также существует серологический метод анализа крови на выявление заболевания. Он основывается на определении количества антител к коклюшу и паракоклюшу, которые показывают наличие в организме инфекционного процесса.

- К различным видам анализа крови для выявления коклюшной бактерии относится и реакция агглютинации. С помощью реакции агглютинации производится обнаружение антител к антигенам возбудителя, который находится на начальной стадии течения болезни. К недостаткам такой процедуры можно отнести то, что на данный момент до сих пор не существует единого метода проведения реакции агглютинации. Поэтому значение полученных результатов можно воспринимать и расшифровывать по-разному.
Расшифровка результатов анализов
При выявлении коклюшной палочки в результате изучения анализа крови, можно говорить о том, что коклюшная палочка перешла на новый уровень развития. То есть существует не как локальное заболевание, а развивается на системном уровне. В таком случае, есть вероятность обширного размножения микроорганизма, так как кровь – отличная среда для успешного развития практически любого микроорганизма. Если рассматривать конкретно коклюшную палочку, то для этой бактерии единственной благоприятной средой для осуществления ее роста является кровь.
В случае распространения бактерии по организму может развиться синдром диссеминации. Его лечение довольно трудоемкий процесс и заканчивается не всегда хорошим результатом.
Если во время изучения результатов анализа крови было выявлено наличие в организме коклюшной палочки, то пациента необходимо в срочном порядке госпитализировать в реанимационное отделение для оказания медицинской помощи и назначения необходимого лечения. Это необходимо сделать как можно быстрее, так как существует довольно серьезная угроза жизни пациента.
Бывают случаи, когда результаты анализов оказываются ложноположительными. Такое явление часто встречается в результате персистирования в организме пациента антигенов коклюшной палочки (после уже вылеченного коклюша или паракоклюша).
Не так часто можно наблюдать ситуацию, когда происходит перекрестная реакция антигенов. Если в организме находится какая-либо другая граммотрицательная бактерия, то результат проведения анализа на выявление антител к коклюшу может быть определен как положительный.
В данной ситуации единственным методом диагностирования заболевания является ПЦР для выявления типа генетического материала, который мог спровоцировать организм на такую реакцию.
к оглавлению ↑Особенности диагностики коклюша у детей
Часто встречаются случаи, когда показатели анализа крови у детей существенно отличаются от стандартных проявлений коклюша и паракоклюша.
Примерно на 2-4 неделе развития болезни можно наблюдать развитие иммунодефицита. Также существует большая вероятность присоединения оппортунистической инфекции. Поэтому диагностирование коклюша на ранних стадиях может быть затруднено, так как более сильно будут выделяться признаки какого-либо другого заболевания.
К тому же параллельное развитие какой-то другой инфекции может спровоцировать осложнения, из-за чего лечение коклюша и паракоклюша будет произведено не вовремя.
У некоторых пациентов могут быть замечены специфичные случаи. Даже после успешного лечения заболевания и избавления от всех симптомов, может оставаться тот же результат анализа крови.
Это наиболее свойственно довольно ослабленным детям, которые обладают иммунодефицитом. Происходит это за счет более долгого персистирования и медленно протекающей элиминации в организме ребенка антигенов бактерии Борде-Жангу.
Даже в случае перенесенного заболевания, в случае его правильной диагностики и лечении, результаты анализа крови должны прийти в норму. Нормальным считается состояние, когда лейкоцитоз выступает только как временное явление, которое не длится более чем 1,5 недели после полного излечения заболевания. В дальнейшем в крови образуются иммуноглобулины класса G. Они отвечают за наличие постоянного иммунитета против коклюша и паракоклюша. Обнаружение таких антител происходит методом серологического анализа.
Хотя коклюш и паракоклюш относятся к ряду детских заболеваний, каждому человеку необходимо знать о том, как именно протекает данная болезнь, какие симптомы имеет и какие анализы нужно сдавать для выявления опасной бактерии.
Нет гарантии того, что даже перенесший заболевание и привитый человек не сможет во второй раз заболеть коклюшем или паракоклюшем. Поэтому очень важно обладать необходимыми знаниями об этой болезни.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…чем отличаются и что опаснее для ребенка?
Многие знают, что коклюш в прошлом веке был настоящей проблемой и занимал «почетное» второе место по детской смертности. После изобретения вакцины все настолько изменилось, что сегодня, кажется, можно было б и забыть об этой болезни, как забыли о дифтерии. Однако детская заболеваемость опять растет, причем в России тоже. А еще родителей нередко смущает, что с одними и теми же симптомами у ребенка может протекать не только коклюш, но и паракоклюш. Есть и еще одна инфекция из того же семейства – бронхосептикоз.
А еще родителей нередко смущает, что с одними и теми же симптомами у ребенка может протекать не только коклюш, но и паракоклюш. Есть и еще одна инфекция из того же семейства – бронхосептикоз.
В чем разница между коклюшем, паракоклюшем и бронхосептикозом? Какая болезнь опаснее и как их правильно лечить?
Один род, несколько бактерий
Все три инфекции: коклюш, паракоклюш и бронхосептикоз – вызываются бактериями одного рода Bordetella.
- За развитие коклюша ответственны Bordetella pertussis.
- Паракоклюш вызывают бактерии Bordetella parapertussis.
- Бронхосептикоз развивается из-за Bordetella bronchiseptica.
Разница нередко выявляется только при лабораторной диагностике, хотя и в течении заболеваний есть отличия.
Бронхосептикоз – болезнь, которая долго считалась присущей только животным. Действительно, чаще всего ею болеют молодые собаки, кролики и свиньи, а передача ее человеку считалась мифом.
Такое мнение опровергнуто: как оказалось, дети и взрослые также могут заражаться бронхосептикозом от животных, хотя и довольно редко. Разница в том, что передача инфекции на человеке и заканчивается. Животные могут заражать нас инфекцией, мы остальных людей – нет.
Еще одно существенное отличие: инфекционный бронхит, который развивается из-за заражения от животных, лечится не так, как коклюш и паракоклюш: бактерии устойчивы к антибиотикам группы макролидов и цефалоспоринов, которые показаны от других возбудителей рода Bordetella. Выявить возбудителя и назначить правильное лечение помогает ПЦР-анализ.
Как заражаются этими бактериями?
При коклюше и паракоклюше инфекция передается от человека к человеку воздушно-капельным путем. Причем источником может быть как больной, с кашлем и чиханием распространяющий бактерии в воздухе и на предметы, так и здоровый бактерионоситель.
Период от заражения до первых симптомов довольно длителен. Минимальный срок инкубации возбудителя – 3 дня, максимальный – 15. Чаще всего обе болезни начинают проявляться через 10-12 суток и длятся 1,5-2 месяца.
Проникают бактерии внутрь через верхние дыхательные пути, и там же вызывают воспалительный процесс. Из-за него начинается постоянное раздражение рецепторов, что сопровождается кашлем. Долгое раздражение кашлевого центра приводит к тому, что уже по окончании катарального периода и воспаления ребенок кашляет – так реагирует мозг на токсины.
Кашель при коклюше и паракоклюше мучительный, спазматический, с приступами рвоты, затрудненным дыханием, кровоизлияниями в капиллярах склер.
Течение коклюша и паракоклюша
В клинических проявлениях обеих инфекций выделяют три периода со своими симптомами.
Катаральный длится 7-12 дней и сопровождается легким недомоганием, субфебрильной температурой, насморком и постепенно усиливающимся кашлем.
Дальше наступает спазматический период, который длится от двух недель до месяца и дольше. Приступы кашля усиливаются, сопровождаются характерным «вскрикивающим» вдохом, звук резкий, «лающий». Кашель начинается во время еды, питья, физической нагрузки, чихания и т. д. и длится до момента, когда ребенку наконец удается откашлять комок слизи, перекрывающий дыхательные пути. Нередко приступ сопровождается рвотой.
При начале выздоровления приступы становятся легче и реже, рвота почти отсутствует.
Важно!
Во втором и особенно третьем периоде самочувствие между приступами практически нормальное, и совсем не кажется, что ребенок тяжело болен.
При подозрении надо обязательно сдать анализ крови и проводить лечение, чтобы предупредить тяжелые осложнения. Коклюшные инфекции опасны хроническими воспалительными процессами в тканях легких, нарушениями нервно-психического статуса и т. д.
д.
Коклюш и паракоклюш: в чем же отличие?
Если обе болезни протекают по одной схеме, то зачем же их различать? В чем разница между коклюшем и паракоклюшем?
Хотя не медики нередко называют обе инфекции коклюшем, разница есть, и существенная.
Коклюш протекает намного тяжелее, и многим детям, а в раннем возрасте – абсолютно всем – показана госпитализация и лечение под постоянным контролем врачей. Коклюш, особенно если болеет грудничок, опасен развитием пневмонии, остановки дыхания, ателектаза легкого, энцефалопатии, вплоть до летального исхода. Паракоклюшем и дети, и взрослые болеют легче, и терапия в стационаре нужна только в тяжелых случаях.
Возбудитель коклюша намного более агрессивен – и в отношении больного человека, и в контагиозности. Окружающие больного люди заражаются намного быстрее, чем это происходит при паракоклюше. Дети до года заражаются в 70-100% случаев! Взрослые без иммунитета – в 24%. Так что госпитализация больного ребенка требуется также для предотвращения локальной вспышки болезни.
У коклюша намного выше риск постинфекционных осложнений. Не только само заболевание протекает тяжелее, но и восстановительный период дольше и требует особого внимания.
От чего защищают прививки?
Вакцинация защищает от обеих инфекций. После изобретения вакцин заболеваемость коклюшем в мире упала на 90%.
Вакцины АКДС, Бубо-Кок (цельноклеточный коклюшный компонент), Пентаксим, Инфанрикс, Адасель, Тетраксим (бесклеточные компоненты коклюша) в Национальном календаре прививок показаны детям с 4-х месяцев.
Однако сегодня растет количество даже вакцинированных детей, заболевших коклюшем. Почему так происходит?
С 2017 по 2018 год случаи диагностики коклюша у детей РФ выросли в 2 раза. При этом, согласно мнениям экспертов, в официальную статистику попадает только 10-12% случаев.
Смертность от коклюша среди детей сохраняется на опасном уровне.
Ученые связывают проблемы инфицирования детей не только с отказами от прививок. Изменение графика вакцинации, из-за которого ребенок к 6 годам не получает все положенные по возрасту вакцины, приводит к пониженной напряженности специфического иммунитета. Поэтому растет количество коклюша и паракоклюша среди младших школьников.
В Скандинавских странах благодаря введению в практику дополнительной вакцинации детей 6 лет уровень коклюшной инфекции после подъема опять снизился. Этот способ признается экспертами эффективным вариантом защиты детей.
Бесклеточные вакцины, которые многие выбирают из-за низкого количества побочных эффектов, имеют меньшее воздействие на иммунную систему. Антител вырабатывается меньше, а длится защитный эффект от трех до десяти лет, что недостаточно для защиты ребенка.
Проверьте, есть ли у ребенка полный курс вакцинации от коклюша: 4 прививки до 6-7 лет. Важно, чтобы все вакцины содержали коклюшный компонент: в составах АДС-М, Бубо-М, несмотря на схожее название, его нет. Если курс проведен не полностью, обратитесь к педиатру за назначением «догоняющей» иммунизации.
Использованы фотоматериалы Shutterstock
Симптомы, диагностика и лечение паракоклюша у детей
Записаться к врачу Вызов педиатра на домПаракоклюш у детей – острое инфекционное заболевание бактериальной природы возникновения, вызванное палочкой Bordetella parapertussis. Проявляется длительными, сильными и судорожными приступами кашля. Протекает заболевание с умеренной интоксикацией, поражением центральной нервной системы и респираторного тракта. Паракоклюш симптомы у детей имеет похожие на коклюш, но по факту это разные заболевания. Отличия обусловлены особенностями проявления клинической картины, наличием осложнений и длительностью протекания инфекционного недуга. Болеют в основном дети в возрасте от 3 до 6 лет. Паракоклюш относится к эндемичным инфекциям. Во всем мире периодически случаются вспышки заболеваемости. Буквально каждые 3-5 лет. Распространяется быстро. Взрослые переносят его легче, чем дети.
Болеют в основном дети в возрасте от 3 до 6 лет. Паракоклюш относится к эндемичным инфекциям. Во всем мире периодически случаются вспышки заболеваемости. Буквально каждые 3-5 лет. Распространяется быстро. Взрослые переносят его легче, чем дети.
Причины паракоклюша у детей
Передается заболевание воздушно-капельным путем. Источником заражения может быть как больной человек, так и носитель бактерии. Нужно знать, чем отличается коклюш от паракоклюша у детей, чтобы поставить правильный диагноз. В первом случае возбудителем выступает неподвижная грамотрицательная палочка Bordetella pertussis, а у паракоклюша – Bordetella parapertussis. Несмотря на тождественность между ними, отличие состоит в антигенной структуре и патогенности.
Для передачи бактерии от носителя к здоровому человеку достаточно расстояния 2,5 м. Человек может чихнуть, кашлянуть или просто вести беседу, а в этом время палочка Bordetella parapertussis начинает миграцию в другой организм. Во внешней среде она быстро гибнет, не выдерживая влияния ультрафиолета, высушивания и других условий окружающей среды. Под прямыми солнечными лучами достаточно 1 часа, а при температуре +56 градусов аналогичный эффект наступает в течение 15-30 минут.
Эпидемиология заболевания у детей
Больные паракоклюшем остаются заразными с 1 по 14 день. Чаще всего заболевание встречается у детей в возрасте 4 лет, хотя период риска остается в пределах возраста от 3 до 6 лет. Если ребенок был вакцинирован, вероятность заболеть при контакте с инфекцией составляет 80%. Самая высокая восприимчивость – у младенцев. Переболевшие, которые знают уже коклюш и паракоклюш симптомы у детей как проявляются, получают стойкий к ним иммунитет. В крови будут присутствовать антитела, способные бороться с бактериальной инфекцией. Выделяют четыре периода развития:
- инкубационный – с 1 по 14 день;
- катаральный – около 4-5 дней;
- спазматический – от 3 до 6 недель;
- стадия выздоровления (фаза разрешения) – от 2 до 3 недель.

Формы болезни
В медицине различают три формы паракоклюша. Атипичная или стертая характеризуется отсутствием выраженной поэтапности в протекании инфекции. Нет перехода от инкубационного к катаральному развитию и т.д. Это приводит к неправильной постановке диагноза. Вторая разновидность – коклюшеподобная форма. Она более выраженная по симптоматике. Ее можно считать классическим проявлением болезни, поскольку наблюдается характерный кашель. Третья форма – бактерионосительство. При таком положении дел нет симптомов плохого самочувствия, интоксикации. Человек является носителем бактерий.
Симптомы паракоклюша у детей
Паракоклюш симптомы у детей проявляет с разной интенсивностью. На начальном этапе проявления заболевания отсутствуют, хотя процесс уже запущен. Ребенок может себя абсолютно нормально чувствовать, но он уже считается носителем патологических бактерий. В инкубационном периоде отмечаются такие симптомы: охриплость голоса, общая слабость и недомогание, насморк, кашель, покраснение задней стенки гортани. Возможно небольшое повышение температуры. В катаральном периоде кашель имеет сухой и короткий характер, прослушиваются множественные хрипы, беспокоит головная боль. Приступы кашля в основном происходят ночью. На этом этапе паракоклюш можно спутать с ОРЗ, рингофарингитом, трахеобронхитом.
Самый разгар болезни припадает на спазматический период. Судорожные приступы кашля появляются внезапно в виде коротких толчков один за другим. Между ними отмечаются репризы – глубокие свистящие вдохи. В моменты приступа у ребенка краснеет лицо, вплоть до синевы из-за нехватки кислорода. Заметно увеличение кровеносных сосудов головы. Именно такие коклюш и паракоклюш симптомы у детей проявляет в спазматический период заболевания. Подобное напряжение не проходит бесследно. Одутловатость лица, припухшие веки, кровоизлияния на коже и слизистых – типичные симптомы болезни. Кашель провоцируется густой и прозрачной мокротой (стекловидной), которая трудно отделяется. У многих детей начинается рвота сразу после приступа. Особенно это часто происходит у маленьких детей. Периодичность приступов сложно спрогнозировать. Они физически выматывают ребенка. Развитие таких симптомов начинается на 7-10 день паракоклюша. Фаза разрешения характеризуется ослаблением кашля, который может продолжаться в течение нескольких дней. В случае коклюша продолжительность болезни намного дольше – от 40 до 70 дней.
У многих детей начинается рвота сразу после приступа. Особенно это часто происходит у маленьких детей. Периодичность приступов сложно спрогнозировать. Они физически выматывают ребенка. Развитие таких симптомов начинается на 7-10 день паракоклюша. Фаза разрешения характеризуется ослаблением кашля, который может продолжаться в течение нескольких дней. В случае коклюша продолжительность болезни намного дольше – от 40 до 70 дней.
К какому врачу обратиться
В педиатрическом отделении АО «Медицина» (клиника академика Ройтберга) в ЦАО работают квалифицированные врачи-педиатры и инфекционисты. Паракоклюш у детей симптомы и лечение в домашних условиях без медицинского контроля имеют по типу ОРЗ, что является ошибочным моментом. Если у ребенка наблюдается кашель с тяжело отделяемой мокротой, он долго не проходит, приступы повторяются по 5-7 раз в день, нужен медицинский осмотр. С самого начала с такими симптомами обращаются к педиатрам, которые дальше могут направить к инфекционисту. В зависимости от особенностей протекания болезни дополнительно может потребоваться помощь смежных специалистов – отоларинголога и пульмонолога.
Диагностика паракоклюша у детей
Паракоклюш клинические рекомендации у детей может иметь только после постановки диагноза. В этом аспекте грамотная диагностика занимает первостепенное положение. Паракоклюш невозможно поставить только по клинической картине и жалобам в анамнезе. В этом бывает врачебная ошибка. Подсказкой может быть наличие контакта с ранее инфицированным ребенком. В этом случае вероятность заражения высокая. Анализы на коклюш и паракоклюш у детей – серологический метод и основная диагностическая процедура. Результаты позволяют исследовать наличие антител в крови. Они представляют собой иммунную защиту организма и инструмент борьбы с бактериями. Бактериологический метод диагностики состоит в обнаружении грамотрицательных палочек в слизи. Анализы на паракоклюш у детей в этом случае берут с задней стенки глотки (мазок). Для дополнения картины делают анализ мочи.
Для дополнения картины делают анализ мочи.
Лечение паракоклюша у детей
Госпитализация не требуется. Паракоклюш у детей лечение проводят в домашних условиях. Желательно изолировать больного ребенка. Даже привитые дети могут заразиться, хотя и в легкой форме. Для облегчения состояния рекомендуются длительные прогулки на свежем воздухе. Это связано с нехваткой кислорода во время приступов кашля. Слишком холодная или жаркая погода не подходят по температурным показателям и влажности. Оптимально совершать прогулки при температуре воздуха в диапазоне от -5 до +10°C. Физические нагрузки на период болезни стоит ограничить, чтобы не провоцировать новые приступы кашля.
В АО «Медицина» (клиника академика Ройтберга) педиатр подберет адекватную медикаментозную терапию, которая предполагает прием муколитических преператов для разжижения слизи и облегчения ее выхода. Во время болезни организм ослаблен борьбой с бактериями, наблюдается упадок сил и ослабление иммунитета. Для коррекции состояния назначают прием витаминов группы А, В, С, Е. Для улучшения состояния могут назначаться процедуры: оксигенотерапия, физиотерапия, иглорефлексотерапия.
Диетическое питание во время лечения
Если анализы на паракоклюш у детей показали положительный результат, рекомендуется придерживаться диеты. Она состоит в ограничении следующих продуктов питания в ежедневном рационе:
- полуфабрикаты и вредный фастфуд;
- консервированные продукты;
- жирные первые блюда;
- сухие снеки, печенье, орехи;
- горячие блюда и чаи;
- соленые продукты.
Антибиотикотерапия в системе лечения
Антибиотики – один из этапов лечения. Назначают преимущественно в катаральном периоде. Они способны подавить бактерии, ускорить выздоровление. Врачи назначают антибиотики при сложном течении заболевания или при риске осложнений, хотя это больше характерно для коклюша. В каждом отдельном случае состояние ребенка оценивается индивидуально. Лечение коклюша и паракоклюша у детей должно проводиться под врачебным контролем, поэтому самолечение при постановке диагноза исключено. Исход болезни благоприятный. Летальных случаев при этом виде инфекционного заболевания нет.
Лечение коклюша и паракоклюша у детей должно проводиться под врачебным контролем, поэтому самолечение при постановке диагноза исключено. Исход болезни благоприятный. Летальных случаев при этом виде инфекционного заболевания нет.
Возможные осложнения у детей
Без антибиотиков в тяжелых случаях возможно развитие осложнений в виде пневмонии и бронхита, отита, плеврита. Если говорить о коклюше, то он может стать причиной глухоты (разрыв барабанной перепонки), пупочной грыжи, неврозов, кровоизлияний в мозг и сетчатку. Это осложнения с умеренными последствиями по сравнению со следующими: внутримозговой отек, постгипоксическая энцефалопатия, спастический паралич, неврологические расстройства, умственная отсталость, задержки в развитии.
Профилактика паракоклюша у детей
Коклюш и паракоклюш симптомы у детей проявляют одинаковые, но с разной степенью интоксикации. На это влияет патогенность возбудителя. Чтоб не сталкиваться с этими заболеваниями в агрессивной форме, рекомендуется вакцинироваться в соответствии с утвержденным календарем прививок. Стоит понимать, что вакцина АКДС не дает гарантию отсутствия рисков заболеть. Ее цель – иммунизация. Она снижает риск развития осложнений и тяжелого протекания болезни, вплоть до летального исхода.
Для ограничения распространения инфекции больной ребенок должен быть изолирован на 25 дней. Допускать в коллективы можно только после получения двух отрицательных результатов бактериологического анализа. Следует придерживаться общих эпидемиологических рекомендаций. Дети в возрасте до 7 лет, которые имели контакт с бактерионосителями, должны быть исключены из коллектива минимум на 14 дней. Это инкубационный период, в течение которого сложно определить наличие бактериальной инфекции при отсутствующей симптоматике. Паракоклюш у детей лечение начинает получать после появления сухого кашля в анамнезе. Стандартные меры профилактики состоят в избегании мест с большим скоплением людей. Рекомендуется закалять детей, соблюдать режим дня, сбалансировано питаться, чтобы организм поддерживал силы и иммунитет для борьбы с различными бактериями.
Как записаться к педиатру
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) можно записаться на прием к педиатру для определения состояния здоровья и постановки диагноза при подозрении на болезнь. Доктор проведет диагностику и подскажет, чем лечить паракоклюш у ребенка в амбулаторных условиях. Если понадобится очная консультация инфекциониста или другого доктора узкой специальности, попасть на прием к таким врачам, а также сдать анализы на коклюш и паракоклюш у детей, можно в любое удобное время.
На сайте клиники в специальной форме «Записаться к врачу» можно оставить сведения для обратной связи. Администратор перезвонит для согласования удобной даты и времени. Задать вопросы по услугам и условиям их предоставления можно по номеру телефона: +7 (495) 995-00-33. Клиника расположена в пешей доступности от станций метро «Маяковская», «Новослободская», «Белорусская», «Тверская», «Чеховская». Приходите на консультацию, диагностику и лечение детей по адресу: 2-й Тверской-Ямской переулок, дом 10. В штате клиники работают высококвалифицированные доктора, которые умеют не только ставить диагнозы и лечить, а также находить подход к каждому маленькому пациенту.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы леченияГлаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Услуги
Диспансеризация
Внимание, коклюш!. Гранд Медика. Медицинский клинический центр.
Лето и отпуска закончились. Вновь мы идем на работу, школу, ведем детей в детский сад. Начинается период холодов, вирусных инфекций.
Не редко встречаются ситуации, когда кашель и насморк затягиваются, или переходят в приступы кашля, которые повторяются все чаще и чаще. Что это может быть?
Как ни странно, несмотря на вакцинацию встречается такая инфекция как коклюш. Возникает вопрос: «Почему?»
Дело в том, что вакцинация от коклюша введена в календарь с 3 месяцев жизни, вторая в 4,5 месяца, 3-я- в 6 месяцев,и все! (это АКДС или Инфанрикс или в составе Пентоксима). Иммунитета от коклюша хватает до 6 лет жизни, затем защиты нет! Ревакцинация не предусмотрена, поэтому после 6 лет эта инфекция и «поднимает голову». Кроме этого может встречаться и коклюш у привитых. Болеют коклюшом как дети, так и взрослые.
Часто коклюш путают с бронхиальной астмой, хроническим бронхитом, даже туберкулезом.
Коклюш относится к инфекциям, передающимся воздушно-капельным путем от больного человека к здоровому. Возбудитель коклюша – коклюшная палочка Борде-Жангу (бордетелла).
Коклюшная палочка Борде-Жангу имеет «родственницу» – бордетеллу паракоклюша, вызывающую так называемый паракоклюш – заболевание, клиника которого повторяет коклюш, протекающий в легкой форме.
Инкубационный период при коклюше составляет от 3 до 20 суток (в среднем около недели). Это время необходимое для заселения верхних дыхательных путей палочкой коклюша.
Различают несколько периодов коклюша:
Катаральный период начинается постепенно, так что первый день заболевания, как правило, установить не удается. Появляется сухой кашель или покашливание, возможен насморк с необильным вязким слизистым отделяемым. У маленьких детей катаральные явления выражены сильнее, так что начало заболевания может напоминать ОРВИ с обильными выделениями из носа.
Постепенно кашель усиливается, у пациентов появляется раздражительность и беспокойство, но общее состояние остается вполне удовлетворительным.
Период спазматического кашля начинается со второй недели от появления первых симптомов развития инфекции и продолжается, как правило, 3 – 4 недели. Для этого периода характерен приступообразный кашель. Дети старшего возраста могут рассказать о появлении предвестников приступа, таких как першение в горле, ощущение давления в груди, чувство страха или тревоги.
Характерный кашель
Приступы могут возникать в любое время суток, но наиболее часто беспокоят ночью. Каждый такой приступ состоит из коротких, но сильных кашлевых толчков, перемежающихся судорожными вдохами – репризами. Вдох сопровождается свистящим звуком, поскольку воздух с силой проходит через спастически суженную голосовую щель.
Приступ заканчивается откашливанием характерной вязкой прозрачной мокроты. Появление рвоты, нарушение дыхания и сердцебиения, развитие судорог свидетельствуют о тяжести течения заболевания.
Во время приступа у ребенка отекает лицо, в тяжелых случаях приобретая синюшный оттенок, набухают вены шеи, глаза наливаются кровью, появляется слезо- и слюнотечение. Характерный признак: язык до предела высовывается наружу, так что его кончик загибается к верху, при этом, как правило, происходит травмирование уздечки языка о резцы нижней челюсти. При тяжелом приступе возможно непроизвольное мочеиспускание и отхождение каловых масс.
При тяжелом приступе возможно непроизвольное мочеиспускание и отхождение каловых масс.
Стадия разрешения
Постепенно заболевание переходит в стадию разрешения. Приступы кашля возникают реже, и постепенно теряют свою специфичность. Однако слабость, покашливание, раздражительность сохраняются достаточно долго (период разрешения составляет от двух недель до двух месяцев).
Период реконвалесценции может продолжаться до полугода, появляется в виде кашля на различные раздражители( запахи, холодный воздух, физическую нагрузку). Таким образом, формируется повышенная чувствительность дыхательных путей, возможно формирование кашлевого варианта астмы.
Тяжело протекает коклюш у грудных и невакцинированных детей, могут отмечаться судороги и остановки дыхания.
Коклюш могут напоминать и папакоклюш, микоплазменная и хламидийная инфекции (респираторный хламидиоз), которые протекают с приступопобразными коклюшеподобными кашлями. Сам коклюш может протекать в стертой и атипичной форме.
В диагностике важно в первые 2 недели болезни взять мазок из зева на коклюш или паракоклюш( точнее методом ПЦР – выделение ДНК возбудителя) или на 2 -3 неделе болезни сдать анализ крови методом ИФА( Ig A M – говорят об инфекции, у непривитых и Ig G).
В лечении назначаются АБ группы макролидов, противокашлевые препараты с кодеином, глауцином, Бутамиратом. Во время приступов кашля необходим доступ свежего воздуха (открыть окно). Сам приступ пугает окружающих и больного, но на самом деле не опасен для жизни.
В случае затянувшегося или приступообразного кашля необходимо обратиться к пульмонологу для уточнения причины.
Записаться на прием к врачу пульмонологу можно через сайт или по телефону колл-центра 99-40-40, 32-88-88
Отличия коклюша от паракоклюша — stolichnaya-medclinica.ru
Чем отличается коклюш от паракоклюша?
Коклюш представляет собой распространенную инфекцию, с которой сталкиваются не только дети, но и взрослые. Однако есть еще одна патология со схожей клинической картиной – паракоклюш. Чем отличаются эти заболевания и как определить истинную причину симптомов, ответит лишь врач.
Однако есть еще одна патология со схожей клинической картиной – паракоклюш. Чем отличаются эти заболевания и как определить истинную причину симптомов, ответит лишь врач.
Причины и механизмы
Коклюш и паракоклюш вызываются различными бактериями. Причиной инфекционного процесса становятся бордетеллы (pertussis и parapertussis соответственно). Это грамотрицательные неподвижные палочки, обладающие плохой устойчивостью во внешней среде. Они схожи по внешнему строению и антигенным свойствам. Однако коклюшная бактерия, в отличие от паракоклюшной, выделяет экзотоксин, который обуславливает более тяжелое течение инфекции.
Источником заражения становится больной человек или носитель патогенных микробов (реже). Возбудитель попадает в организм воздушно-капельным путем, при этом необходим тесный и достаточно длительный контакт. Следует помнить, что коклюш вдвое заразнее паракоклюша, а значит, первый более опасен в эпидемиологическом плане.
Возбудители коклюша и паракоклюша, попав в дыхательные пути, достигают бронхиол и альвеол. Там они размножаются, проявляя свою патогенность. При коклюше основным фактором становится экзотоксин, воздействующий на многие системы организма: дыхательную, сосудистую, нервную, иммунную. Он инициирует спазм респираторного тракта и возрастание сосудистого тонуса, провоцирует обменные расстройства и снижение T-клеточного иммунитета.
Механизм развития паракоклюшной инфекции схож с коклюшем, за исключением влияния экзотоксина. Бактерии и продукты их жизнедеятельности раздражают рецепторы дыхательных путей. В результате наблюдается развитие кашля. Постоянная патогенная импульсация формирует в дыхательном центре очаг возбуждения, который принимает характер доминантного.
Причиной инфекционного процесса становятся бактерии, основной мишенью которых становятся дыхательные пути. Но коклюшная палочка обладает свойством продуцировать экзотоксин – главный фактор ее патогенности.
Классификация
Для постановки диагноза важную роль играет классификация, принятая в клинической практике. Течение коклюша и паракоклюша имеет определенные сходства. Оно может быть:
Течение коклюша и паракоклюша имеет определенные сходства. Оно может быть:
- Типичным и атипичным (стертым, бессимптомным, в виде носительства).
- Легкой и средней степени тяжести.
- Гладким и негладким (с присоединением вторичной флоры, обострением хронической патологии).
Однако есть и существенные отличия. Коклюш, в отличие от паракоклюша, способе протекать в тяжелой форме, с осложнениями или абортивно (при атипичном варианте развития).
Обе инфекции сопровождаются схожими клиническими признаками. Для типичных форм характера цикличность. С момента заражения до появления первых признаков проходит от 3 дней до 2 недель (инкубационный период). Затем постепенно возникает сухой кашель, который со временем усиливается. При этом общее состояние ребенка удовлетворительное, температура остается нормальной.
Спустя 1–2 недели кашель приобретает приступообразный (спазматический) характер. Друг за другом следует несколько дыхательных толчков, после которых наблюдается отхождение вязкой мокроты или рвота. В это время лицо ребенка краснеет и синеет, отекает, на шее и голове набухают вены, усиливается слезотечение, язык высовывается изо рта. Паракоклюш у детей чаще протекает в легкой форме, когда количество приступов за сутки не более 10, они кратковременные. Сам же период спазматического кашля продолжается до 3 недель, тогда как при коклюше его длительность вдвое больше.
Тяжелые приступы кашля следуют друг за другом с частотой до 30 в сутки, они всегда оканчиваются рвотой. Страдает общее состояние: наблюдаются симптомы дыхательной недостаточности (акроцианоз, бледность), дети вялые и капризные, плохо спят и едят. От кашлевых приступов могут быть кровоизлияния в глаза и кожные геморрагии. На языке от трения о зубы обнаруживают надрыв уздечки (или эрозию).
Период выздоровления протекает с уменьшением кашля, приступы которого наблюдаются все реже. Улучшается общее самочувствие, нормализуется сон и аппетит. При коклюше возможен резкий возврат кашля на фоне сопутствующей патологии, что обусловлено сохраняющейся повышенной возбудимостью. Но в случае паракоклюша период реконвалесценции протекает благоприятно.
Улучшается общее самочувствие, нормализуется сон и аппетит. При коклюше возможен резкий возврат кашля на фоне сопутствующей патологии, что обусловлено сохраняющейся повышенной возбудимостью. Но в случае паракоклюша период реконвалесценции протекает благоприятно.
Клиническая картина обоих заболеваний имеет как схожие черты, так и отличия. Однако по одной лишь симптоматике иногда бывает сложно поставить точный диагноз.
Осложнения
При паракоклюше и коклюше отличия также касаются специфических осложнений. В последнем случае ими могут быть следующие состояния:
- Эмфизема.
- Ателектаз.
- Пневмония.
- Апноэ.
- Кровоизлияния.
- Грыжи.
- Разрыв барабанной перепонки.
Указанные явления обусловлены тяжелым течением болезни и воздействием экзотоксина, поэтому паракоклюш ими не сопровождается.
Дополнительная диагностика
Важнейшее место в диагностике коклюша и паракоклюша занимаю дополнительные методы исследования. Особое значение приобретают лабораторные тесты:
- Общий анализ крови.
- Анализ глоточной слизи (посев на питательную среду, ПЦР).
- Серологические методы (ИФА, РА, РПГА).
Паракоклюш отличается от коклюша тем, что не дает гематологических сдвигов (повышения лейкоцитов и лимфоцитов). При анализе слизи из горла (методом «кашлевых пластинок») выявляют специфического возбудителя, а серологические тесты дадут возможность определить антитела к нему.
Пациенты с коклюшем часто подлежат госпитализации (при тяжелых формах, с осложнениями и сопутствующими заболеваниями, дети раннего возраста, по эпидемиологическим показаниям), тогда как паракоклюш лечится в амбулаторных условиях. Специфическая терапия заключается в приеме антибиотиков:
- Азитромицина.
- Амоксициллина.
- Эритромицина.
- Рокситромицина.
Повышенную возбудимость нервной системы снимают седативными, транквилизаторами и нейролептиками. Тяжелое течение требует назначения глюкокортикоидов и средств, улучшающих мозговой кровоток. Однако при паракоклюше все эти препараты не нужны – достаточно лишь симптоматической коррекции противокашлевыми и отхаркивающими медикаментами.
Тяжелое течение требует назначения глюкокортикоидов и средств, улучшающих мозговой кровоток. Однако при паракоклюше все эти препараты не нужны – достаточно лишь симптоматической коррекции противокашлевыми и отхаркивающими медикаментами.
Лечение пациентов с паракоклюшем в основном направлено на устранение и облегчение симптомов.
Профилактика
При выявлении коклюша все пациенты изолируются на 25 дней, а те, кто были с ними в контакте, не посещают учебные заведения (детсады) в течение 2 недель. Однако в ситуации с паракоклюшем это касается лишь детей до 1 года. К тому же контактным лицам не нужно принимать с профилактической целью антибиотик, как поступают при более опасной инфекции.
Паракоклюш очень похож на коклюш, чем и обусловлено название болезни. Однако он характеризуется меньшей заразностью, более легким течением, отсутствием осложнений и изменений в анализах крови. Соответственно, и лечебно-профилактические мероприятия имеют определенные отличия.
Паракоклюш (паракоклюшная инфекция): возбудитель, признаки, анализы, терапия
Паракоклюш — заболевание инфекционной этиологии, поражающее ЦНС и респираторный тракт и развивающееся приемущественно у детей. Эта острая бактериальная патология проявляется приступами упорного, сухого кашля и прочими симптомами, похожими на коклюш, но в менее выраженной форме.
Возбудителем паракоклюша является слабоустойчивая к факторам окружающей среды паракоклюшная палочка – Bordetella parapertussis. Заболевание протекает циклически и симптоматически напоминает трахеобронхит.
Основной клинический признак патологии — приступообразный судорожный кашель, который сопровождается свистящими хрипами и шумным вдохом, а заканчивается отхождением стекловидной мокроты или рвотой. Бессимптомный период обычно длится 4-5 дней.
В клинической картине заболевания выделяют 3 этапа:
- Катаральный период, протекающий по типу назофарингита,
- Период спазматического кашля, длящийся в среднем две недели,
- Период выздоровления.

Взрослые люди мало восприимчивы к данной инфекции. У них паракоклюш протекает относительно легко, редко осложняется и проходит бесследно без специфической антибиотикотерапии. Паракоклюш у взрослых имеет спорадический характер и редко выявляется, протекая по типу ОРВИ.
У детей заболевание отличается более тяжелым течением и выраженной клиникой. Симптомы паракоклюша у детей имитируют клинические признаки легкой формы коклюша. При этом отсутствуют кашлевые репризы, а кашель не уменьшается при приеме противокашлевых средств. Паракоклюш не оставляет после себя иммунитета, но риск повторного заражения невелик.
До недавнего времени паракоклюш и коклюш считались одной инфекционной патологией с высоким показателем летальности и заболеваемости среди всех недугов дыхательной системы. В 1937 году ученые выделили возбудителя паракоклюша и доказали, что это два разных инфекционных заболевания. Для паракоклюша характерна осенне-зимняя сезонность.
Паракоклюшем дети болеют гораздо чаще взрослых. В группу риска входят малыши в возрасте 2-6 лет. Особо опасен паракоклюш для детей до 2 лет. Лица, переболевшие коклюшем или получившие прививки от него, могут заразиться паракоклюшной инфекцией.
Паракоклюшная инфекция протекает в типичной, атипичной, коклюшеподобной или бессимптомной форме. В отдельную группу выделяют бактерионосительство. По тяжести и выраженности клинических проявлений различают легкую и среднетяжелую формы паракоклюша. Заболевание бывает осложненным и неосложненным.
Этиология и патогенез
Возбудителем паракоклюшной инфекции является бактерия Bordetella parapertussis. Это мелкие, грамотрицательные короткие палочки кокковидной формы с закругленными концами, располагающие в мазках парами, цепочками или по одиночке.
Микробы имеют нежную капсулу, жгутики и являются строгими аэробами. Бордетеллы неподвижны и растут при температуре +35-37 °С на синтетических и полусинтетических средах: простом агаре, казеиново-угольном агаре, кровяном агаре. Колонии микробов круглые, мелкие, влажные, с перламутровым блеском, оставляющие на среде сметанообразный след.
Колонии микробов круглые, мелкие, влажные, с перламутровым блеском, оставляющие на среде сметанообразный след.
Возбудитель паракоклюша – облигатный паразит, нестойкий к факторам окружающей среды. Погибают бордетеллы при нагревании или под воздействием дезинфицирующих растворов, являются устойчивыми ко многим антибиотикам.
Источник инфекции – больной, реконвалесцент или носитель. Микробы распространяются аспирационным механизмом, который реализуется воздушно-капельным путем. Этот период длится в среднем три недели.
Входные ворота инфекции – слизистая носоглотки. Микробы внедряются в эпителиоциты, размножаются в эпителиальной ткани гортани, трахеи, бронхов и выделяют в кровь инфекционные токсины. Токсины оказывают воздействие на органы дыхания, ЦНС, сосуды. Развивается и быстро прогрессирует воспаление респираторного тракта, что клинически проявляется спазматическим кашлем. В продолговатом мозге под воздействием токсинов формируется кашлевой рефлекс. Приступы кашля усиливаются и учащаются, дыхательный ритм нарушается, возникают гемодинамические расстройства, повышается проницаемость сосудов, появляются геморрагические симптомы, возникает бронхоспазм, гипертонус сосудов, судорожный синдром.
У больных нарушается неспецифическая защита организма, и снижается иммунитет. Это может закончиться присоединением вторичной бактериальной инфекции и формированием бактерионосительства. Дополнительное инфицирование может привести к развитию острого бронхита, отита или пневмонии.
Симптоматика
В клиническом течении паракоклюша выделяют 4 основных периода: инкубационный, катаральный, спазматический, разрешения.
Границы между этими периодами сглажены или совсем отсутствуют. Обычно заболевание протекает по типу трахиета, бронхита, плеврита или пневмонии.
- Инкубационный период длится 5-15 дней, начинается с момента заражения человека и характеризуется отсутствием симптомов патологии.
- Катаральный период проявляется признаками ринита, болью, першением и саднением в горле, покашливанием или редким сухим кашлем.
 Длится катар 3-5 дней. В тяжелых случаях появляются признаки интоксикации и астенизации организма: стойкий субфебрилитет, слабость, недомогание, миалгия, головная боль.
Длится катар 3-5 дней. В тяжелых случаях появляются признаки интоксикации и астенизации организма: стойкий субфебрилитет, слабость, недомогание, миалгия, головная боль. - Затем наступает период спазматического кашля. Характер кашля зависит от формы патологии. При стертой форме он влажный, навязчивый, постепенно усиливающийся. Характерный признак паракоклюшной инфекции у детей – длительные выматывающие приступы кашля на фоне нормальной температуры. При коклюшеподобной форме кашель возникает в виде приступов, которые заканчиваются репризой – свистящим глубоким вдохом, а в тяжелых случаях рвотой. Приступы кашля повторяются 5-7 раз в сутки. Во время усиления кашлевого симптома больные дети становятся неспокойными и капризными.
- Период разрешения характеризуется слабым кашлем или его отсутствием. Длится он 2-3 дня.
Паракоклюш очень сложно отличить от банального трахеита или бронхита бактериального или вирусного происхождения. Кашель нивелируется самостоятельно и не требует проведения медикаментозной терапии.
При паракоклюшной инфекции осложнения развиваются очень редко. Паракоклюшная форма в случае тяжелого течения осложняется пневмотораксом, эмфиземой, выпадением прямой кишки, кровоизлиянием в сетчатку или конъюнктиву глаза, носовым кровотечением. Паракоклюш в 100% случаев заканчивается выздоровлением.
Диагностика
Диагностику и лечение паракоклюшной инфекции проводит педиатр или инфекционист. Диагностические мероприятия включают выслушивание жалоб больного, сбор анамнеза жизни и болезни, физикальное обследование.
Эпидемиологический анамнез позволяет выяснить наличие контакта с больным человеком. Затем переходят к лабораторной диагностике и инструментальным методам.
- Бактериологическое обследование больного — микробиологический анализ на паракоклюш. С задней стенке глотки отбирают стерильным ватным тампоном слизь натощак или спустя 2 часа после еды и сразу же делают посев на питательные среды.
 Инкубируют, после чего изучают характер роста на чашках Петри, проводят микроскопию и ставят дополнительные тесты.
Инкубируют, после чего изучают характер роста на чашках Петри, проводят микроскопию и ставят дополнительные тесты. - Серология – определение в крови антител к паракоклюшу. Для подтверждения диагноза проводят иммуноферментный анализ, ставят РА, РПГА, РСК.
- Иммунологическое обследование – иммунофлюоресцентный анализ и реакция латексной микроагглютинации.
- Молекулярный метод — полицепная реакция.
- В гемограмме – умеренный лейкоцитоз и лимфоцитоз.
Лечение паракоклюша симптоматическое. Его проводят в амбулаторных условиях. Госпитализации подлежат дети с тяжелыми и среднетяжелыми формами заболевания, с отягощенным течением, с сопутствующими тяжелыми заболеваниями органов и систем. Больным рекомендуют:
- Длительные прогулки на свежем воздухе,
- Диету, исключающие продукты, которые раздражают слизистую горла: кислые, соленые, копченые, острые блюда, сухари,
- Избегать стрессов,
- Оптимизировать режим дня,
- Увлажнять воздух в помещении, часто его проветривать,
- Не перенапрягаться.
Медикаментозная терапия заключается в использовании муколитиков – «Амброксол», «Бронхикум», отхаркивающих средств – «Бромгексин», «Туссин», бронходилататоров и спазмолитиков – «Эуфиллин», «Беродуал», антигистаминных средств – «Димедрол», «Пипольфен», витаминов, а при наличии осложнений — антибиотиков. Седативные препараты и транквилизаторы помогут устранить психическое перенапряжение, в результате чего интенсивность и продолжительность кашля уменьшатся. Детям назначают ингаляции влажным воздухом или оксигенотерапию, физиотерапию, иглорефлексотерапию.
Чтобы паракоклюш прошел быстрее, необходимо исключить внешние раздражители, провоцирующие новые приступы кашля: сухой воздух в помещении, избыток эмоций, стрессы. Детям рекомендуют спокойные игры, исключающие излишнюю физическую активность и возбуждение.
Средства народной медицины могут дополнить основное лечение. Наиболее эффективными являются: отвары, растирки, сок редьки с медом, «чесночное молоко», настои лекарственных трав, чай из плодов шиповника, свежие ягоды бузины, настойка из плодов фенхеля или медуницы.
Профилактика
Специфической профилактики паракоклюша не существует. Больных паракоклюшной инфекцией изолируют на 25 дней, устанавливают карантин на 14 дней. Все контактные лица и носители возбудителя коклюша проходят двукратное бактериологическое исследование.
Для улучшения общего состояния организма проводят общепрофилактические мероприятия: правильное питание, закаливание, активный образ жизни, пешие прогулки, полноценный сон, умеренный физический труд.
Видео: паракоклюш, как избавить ребенка от кашля
Видео: паракоклюш и коклюш, “Доктор Комаровский”
Коклюш и паракоклюш. Чем отличаются заболевания? В каких случаях необходимо обратиться за медицинской помощью?
В статье «Коклюш, паракоклюш и бронхосептикоз. Чем опасны данные заболевания? Какие анализы нужно сдавать?» мы уже обращали Ваше внимание на такие заболевания, как коклюш и паракококлюш. Но всегда ли кашель является признаком данных недугов? Нет. Подобные проблемы могут иметь так называемое атипичное течение, то есть протекать без наличия характерных симптомов. Поэтому только качественная диагностика может дать верный ответ о наличии/отсутствии заболевания. В чем она заключается и где ее выполнить? Разберемся сегодня.
Коклюш и паракоклюш – что это? Чем отличаются?
Коклюш и паракоклюш – это заболевания инфекционной природы, причиной появления которых служит коклюшная палочка (Bordetella parapertussis). Данные заболевания схожи между собой, однако паракоклюш протекает в более легкой форме. Стоит отметить, что данные инфекции при несвоевременном лечении приводят к поражению дыхательной и нервной систем.
Важно! Наибольшую опасность представляют данные недуги для детей. Поэтому родителям важно знать о том, каким образом протекают данные недуги и как помочь своему малышу.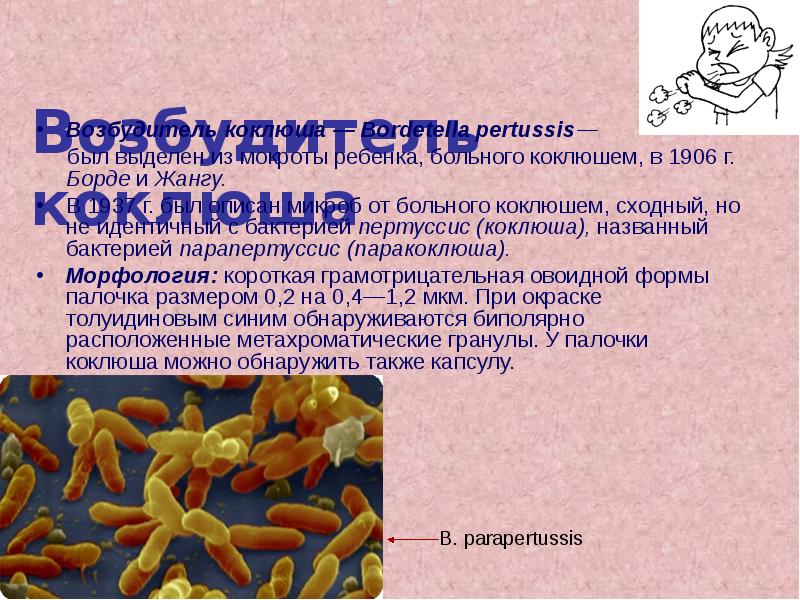 Именно об этом и поговорим далее.
Именно об этом и поговорим далее.
Как передается коклюш и паракоклюш?
Процесс заражения в большинстве случаев происходит во время тесного и длительного контакта с больным. Что касается передачи инфекции через бытовые предметы, то процент заражения подобным способом гораздо ниже в связи с неустойчивостью данного микроба в условиях внешней среды, но все же вероятность существует.
Как мы уже отмечали ранее, то инфекция поражает дыхательную и нервную системы, а также сосуды, как результат – спазм дыхательных мышц и, следовательно, нарушение процесса дыхания, увеличение сосудистого тонуса и т.д.
Симптомы коклюша и паракоклюша. На что следует обратить внимание?
Прежде чем говорить о характерных симптомах для коклюша и паракоклюша стоит сказать, что данные заболевания проявляются в несколько этапов. На раннем этапе (катаральный период) симптомы коклюша и паракоклюша схожи с симптомами простуды и гриппа (насморк, боли в горле, сухой кашель и др.). Именно поэтому сложно предположить о развитии инфекционного процесса в организме.
Далее следует спазмолитический период, во время которого наблюдается усиление кашля, отхождение мокроты. Кашель при этом может принимать приступообразный характер, что в значительной степени препятствует нормальному дыханию. Кроме того, кашель может стать причиной открытия рвоты.
Что касается повышения температуры тела, то подобный симптом наблюдается редко, но все же она может подниматься до +37,5°C и держаться на данном уровне на протяжении длительного периода времени. Подобный симптом может возникать в любом периоде болезни.
Важно! Вышеуказанные симптомы характерных для двух заболеваний, о которых идет речь в данной статье. Для постановки верного диагноза и соответственно подбора подходящей терапии необходима качественная диагностика.
Диагностика коклюша и паракоклюша. Где сдать анализы в Харькове?
Уважаемые пациенты! Обращаем Ваше особое внимание на то, что очень важно дифференцировать коклюш от паракоклюша. Это объясняется тем, что пациенты с коклюшем нуждаются в госпитализации, так как быстро происходит заражение, а также без соответствующего лечения высок риск появления осложнений. Итак, какие диагностические мероприятия могут быть назначены Вам?
Это объясняется тем, что пациенты с коклюшем нуждаются в госпитализации, так как быстро происходит заражение, а также без соответствующего лечения высок риск появления осложнений. Итак, какие диагностические мероприятия могут быть назначены Вам?
Важно! Именно исследование методом ПЦР дает возможность определить в биологическом материале (мазок из зева, носоглотки) фрагменты ДНК коклюшной палочки, и благодаря этому быстро и точно диагностировать коклюш. Это наиболее современный и достоверный метод диагностики, так как исследование выполняется посредством автоматизации. Важно отметить, что такой анализ позволяет диагностировать проблему на самой ранней стадии, а это залог скорейшего выздоровления.
Консультация иммунолога-инфекциониста на Салтовке
В лечебно-диагностическом центре «ЦМЭИ» Вы можете выполнить не только качественную и достоверную диагностику, но и получить консультацию опытного и грамотного врача иммунолога-инфекциониста Нартова Павла Викторовича. Наш специалист на сновании результатов исследования подберет для Вас соответствующее лечение, которое обязательно Вам поможет. Берегите свое здоровье и здоровье своих родных!
коклюша, вызванного Bordetella pertussis и Bordetella parapertussis у иммунизированного населения | Инфекционные болезни | JAMA
Контекст.— Распространенность инфекций Bordetella pertussis и Bordetella parapertussis среди амбулаторных больных в иммунизированная популяция неизвестна.
Цель — Изучить распространенность этих инфекций у амбулаторных пациентов с пароксизмальной болезнью. кашель в Финляндии, где охват вакциной против коклюша 4 дозами составляет 98%.
Дизайн — Проспективное когортное исследование.
Окружение. — Тридцать два медицинских центра на юго-западе Финляндии.
Пациенты. — Всего 584 пациента с приступообразным кашлем были осмотрены в местных поликлиниках. с октября 1994 г. по март 1997 г., у которых были взяты мазки из носоглотки.
с октября 1994 г. по март 1997 г., у которых были взяты мазки из носоглотки.
Основные показатели результатов. Распространенность положительных культур на B pertussis или B parapertussis и / или положительная полимеразная цепь результаты реакции (ПЦР) и частота симптомов у пациентов с коклюшем и парапертуш.
Результаты. — Всего у 153 субъектов (26,2%) было Bordetella инфицирование посевом или ПЦР: 93 (60,8%) имели B pertussis , 49 (32,0%) имели B parapertussis инфекция, и 11 (7,2%) имели и то и другое. Из этих случаев 39 (25,5%) имели положительный культур и 95 (62,1%) имели положительные результаты ПЦР для B pertussis , а 19 (12,4%) имели положительные посевы и 55 (35,9%) дали положительные результаты. Результаты ПЦР B parapertussis .На момент постановки диагноза не было обнаружено различий в частоте симптомов между пациентами с инфекцией B parapertussis и пациентами с инфекцией B pertussis . Bordetella parapertussis инфекция была такой же распространенной, как инфекция B pertussis у детей до поступления в школу, тогда как у школьников и взрослых инфекция B pertussis была более распространена, чем инфекция B parapertussis ( P <0,001).
Заключение. Bordetella инфекции являются обычным явлением у иммунизированных популяция, и B парапертуш инфекций, по-видимому, более распространены, чем задокументировано ранее.
BORDETELLA pertussis и Bordetella parapertussis вызывают коклюш у людей. Они почти идентичны на уровне ДНК и производят много схожих факторов вирулентности. В Патогенетически важное различие между ними состоит в том, что B parapertussis не секретирует коклюшный токсин. 1
В эпоху предвакцинации относительная частота изолятов B parapertussis варьировала от 1% до 35% от изолятов Bordetella , 2 -4 и аналогичные показатели частоты, от 2% до 25%, также были обнаружены во время недавних
испытания эффективности бесклеточной вакцины. 5 , 6 Хотя случаев заражения парапертушом В, даже вспышки, зарегистрированные среди иммунизированных групп населения, 4 , 7 -11 данные на уровне сообществ о встречаемости инфекции B parapertussis ограничены.В этом исследовании изучалась эпидемиология
обе инфекции в высоко иммунизированной популяции.
5 , 6 Хотя случаев заражения парапертушом В, даже вспышки, зарегистрированные среди иммунизированных групп населения, 4 , 7 -11 данные на уровне сообществ о встречаемости инфекции B parapertussis ограничены.В этом исследовании изучалась эпидемиология
обе инфекции в высоко иммунизированной популяции.
Иммунизация и эпиднадзор за коклюшем в Финляндии
Введена вакцинация против Bordetella pertussis в Финляндии (население 5,1 млн. человек) в 1952 г.С 1958 г. вакцина содержала штамм 18530. Поскольку штаммы серотипа 1.2 появились в 1970-х годах, штамм 1772 была введена в вакцину (v / v) в 1976 году. Вакцина произведена Национальный институт общественного здравоохранения, Хельсинки, Финляндия, и содержит 5 × 10 9 убитых формалином B pertussis организмов на дозу в сочетании с дифтерийным и столбнячным анатоксинами. В вакцина применяется в 3, 4, 5 и 24 месяца, а охват составляет 98%. 12
За последние 10 лет, на основании отчета официальной отчетности Система, ежегодное количество лабораторно подтвержденных случаев инфицирования коклюшем B колебалось от 498 до 2574.Большинство пациентов — школьники. За последнее десятилетие 648 пациентов с коклюшем B инфекция и 13 пациентов с инфекцией B parapertussis были госпитализированы, и 76% из них были моложе 1 года.
Для сбора более надежных данных мы начали усиленное наблюдение в
юго-западная Финляндия (население 702000 человек) в октябре 1994 г., продолжавшаяся 30 месяцев
и закончился в марте 1997 г. Тампоны (альгинат кальция), пробирки для транспортировки культур,
анкеты были розданы всем 32 медицинским центрам бесплатно.Результаты посева были отправлены в поликлиники через 7 дней после взятия пробы. прибыл в нашу лабораторию.
прибыл в нашу лабораторию.
В Финляндии медицинские центры являются основными источниками первичной медико-санитарной помощи. забота о детях и взрослых. В каждом населенном пункте есть как минимум 1 медицинский центр. Услуги, предлагаемые этими центрами, обычно бесплатны.
Критерии включения и клиническая информация
В поликлиниках врачи взяли образцы из носоглотки. от всех пациентов с приступообразным кашлем, характеризующимся приступами неконтролируемого кашель любой продолжительности.За 30 месяцев исследования были взяты мазки. из 584 подходящих пациентов (количество пациентов мужского пола, 257; возрастной диапазон, 7 дней до 74 лет; средний возраст — 9 лет). Никакой госпитализации не потребовалось. На момент отбора пробы 135 (23,1%) испытывали коклюш и 208 (35,6%) испытывали рвоту. Двадцать девять медицинских центров (90,6%) прислали образцы в лабораторию. Среднее количество образцов, получаемых каждый месяц, составило 19. (диапазон, 1-104).
Подробная клиническая информация по каждому предмету была получена структурированным анкета с вопросом о дате появления и характере симптомов.В анкеты были заполнены врачами в поликлиниках и разосланы по почте. в лабораторию. После этого симптомы испытуемых не наблюдались. первый контакт с поликлиникой.
Тампоны высевали на наклон транспортной среды (из тот же состав, что и пластина с угольным агаром) с добавлением цефалексина, помещают в стерильные пустые пробирки с крышками, транспортируют в лабораторию и хранить при -40 ° C для полимеразной цепной реакции (ПЦР).Двадцать тампонов не отправлялись в лабораторию после инокуляции. Таким образом, было протестировано 564 мазка. методом ПЦР.
Подробная информация о бактериальной культуре и идентификации, выделении ДНК и
ПЦР были описаны ранее. 11 -14 Два набора праймеров, полученных из элементов инсерционной последовательности IS481 и IS1001.
, которые специфичны для B pertussis и B parapertussis , соответственно, были использованы для ПЦР-анализов. 12 , 13 Два ПЦР-анализа проводили отдельно.ПЦР-продукты на парапертуш
дополнительно подтверждено амплификацией с набором внутренних праймеров.
11 -14 Два набора праймеров, полученных из элементов инсерционной последовательности IS481 и IS1001.
, которые специфичны для B pertussis и B parapertussis , соответственно, были использованы для ПЦР-анализов. 12 , 13 Два ПЦР-анализа проводили отдельно.ПЦР-продукты на парапертуш
дополнительно подтверждено амплификацией с набором внутренних праймеров.
Все статистические анализы были основаны на двустороннем χ 2 тест, точный тест Фишера или тест Стьюдента t . Статистически считалось, что значение P меньше 0,05. значительный.
Из 584 образцов, проверенных посевом, 19 (3.4%) были положительными для B parapertussis и 39 (6,7%) для B pertussis . Из 564 образцов, протестированных как с помощью посева, так и с помощью ПЦР, 15 имели положительные культуры. и 55 (9,4%) имели положительные результаты ПЦР для B parapertussis , 36 имели положительные культуры и 95 (16,3%) имели положительные результаты ПЦР. для коклюша B . Сорок четыре (86,3%) из 51 образца с положительными культурами на Bordetella также имели положительный Результаты ПЦР. В 11 образцах одновременно обнаружены ДНК B parapertussis и B pertussis .Мужчина и женщина имели аналогичные показатели посева и положительных результатов ПЦР. Всего 153 субъекта (26,2%) были подтверждены как носители B pertussis (60,8%), B parapertussis (32,0%) или обоих (7,2%).
Из 564 субъектов, образцы которых были протестированы как культивированием, так и методом ПЦР, 198 (35,1%) имели приступообразный кашель в течение 7 дней или меньше, а 366 (64,9%) имели приступообразный кашель более 7 дней на момент забора.
Из 198 пациентов, перенесших приступообразный кашель в течение 7 дней
или меньше, 24 (12.1%) имели положительные посевы или результаты ПЦР для B parapertussis и 35 (17,7%) имели положительные посевы или результаты ПЦР
для коклюша B . Из 366 пациентов, перенесших
приступообразный кашель более 7 дней, 32 (8,7%) имели положительные посевы или
Результаты ПЦР для B parapertussis и 66 (18,0%) имели
положительные посевы или результаты ПЦР на B pertussis .
Статистически значимой разницы в показателях положительности посевов не обнаружено.
или результаты ПЦР для B pertussis (относительный риск [ОР],
0.98; 95% доверительный интервал [ДИ], 0,68–1,42; P = 0,99)
и для B parapertussis (ОР 1,39; 95% ДИ 0,82–2,34; P = 0,26) между образцами, взятыми у пациентов во время
первые 7 дней после начала приступообразного кашля и образцы, взятые во время
более позднее течение болезни.
Из 366 пациентов, перенесших
приступообразный кашель более 7 дней, 32 (8,7%) имели положительные посевы или
Результаты ПЦР для B parapertussis и 66 (18,0%) имели
положительные посевы или результаты ПЦР на B pertussis .
Статистически значимой разницы в показателях положительности посевов не обнаружено.
или результаты ПЦР для B pertussis (относительный риск [ОР],
0.98; 95% доверительный интервал [ДИ], 0,68–1,42; P = 0,99)
и для B parapertussis (ОР 1,39; 95% ДИ 0,82–2,34; P = 0,26) между образцами, взятыми у пациентов во время
первые 7 дней после начала приступообразного кашля и образцы, взятые во время
более позднее течение болезни.
Bordetella parapertussis и B pertussis выявлены в течение 13 и 22 месяцев наблюдения. периода и образцов, отправленных 17 и 23 поликлиниками, соответственно.И B parapertussis , и B pertussis . были обнаружены в течение 11 месяцев наблюдения и из проб отправлено 11 медицинскими центрами (Рисунок 1).
На момент отбора проб не было обнаружено разницы в частоте
коклюш (11 [25%] из 44 против 23 [26%] из 88; ОР 0,96; 95% ДИ 0,52–1,79; P = 0,94), рвота (19 [43%] из 44 против 26 [ 30%] из 88; РУ,
1,46; 95% ДИ, 0,91–2,33; P = 0,17), или средняя продолжительность
(в днях) приступообразного кашля на момент взятия пробы (15.2 [95% ДИ, 11,8-18,6]
против 15,3 [95% ДИ, 12,7-17,6]; P = 0,95) между пациентами
с положительными посевами или результатами ПЦР для B parapertussis и B pertussis . Никакой разницы не обнаружено
по частоте коклюша (5 [19%] из 26 против 6 [27%] из 22; ОР 0,71; 95%
ДИ 0,25-2,0; P = 0,73) и рвота (13 [50%] из 26
против 12 [55%] из 22; RR 0,92; 95% ДИ 0,54–1,58; P = 0,98)
между пациентами младше 7 лет с положительными посевами или результатами ПЦР
для B pertussis и B parapertussis , или по частоте коклюша (6 [27%] из 22 против 5 [23%] из 22;
RR, 1. 20; 95% ДИ, 0,43–3,36; P > 0,99) и рвота
(12 [55%] из 22 против 7 [32%] из 22; ОР 1,70; 95% ДИ 0,83–3,50; P = 0,22) между пациентами моложе 7 лет и пациентами в возрасте 7 лет
или старше с положительными результатами посева или ПЦР на парапертуш B.
20; 95% ДИ, 0,43–3,36; P > 0,99) и рвота
(12 [55%] из 22 против 7 [32%] из 22; ОР 1,70; 95% ДИ 0,83–3,50; P = 0,22) между пациентами моложе 7 лет и пациентами в возрасте 7 лет
или старше с положительными результатами посева или ПЦР на парапертуш B.
Уровень положительного результата лабораторно подтвержденной инфекции B parapertussis был самым высоким у детей от 2 до 6 лет, тогда как положительный результат частота инфицирования B pertussis была самой высокой в 7– 15-летние (рис. 2).Инфекция Bordetella pertussis была значительно более распространена, чем инфекция B parapertussis у школьников и взрослых ( P <0,001). Ежегодная заболеваемость B pertussis и B parapertussis инфекциями составили 5,9 и 3,4 случая на 100000 соответственно. Ежегодная заболеваемость B pertussis и B parapertussis инфекции составили 16,6 и 9,5 у детей младше 2 лет, 19,6 и 20,5 у детей от 2 до 6 лет — 27.2 и 15,1 у детей в возрасте от 7 до 15 лет, и 1,5 и 0,2 у лиц в возрасте 16 лет и старше соответственно.
На основании подтвержденных посевом случаев, зарегистрированных официальной системой, ежегодная заболеваемость B pertussis в 1995 г. и 1996 г. — 1,3 и 0,6 на 100000 в юго-западной Финляндии и 1,2 и 1,9 на 100000 в целом по стране соответственно. В юго-западной Финляндии только Зарегистрирован 1 случай инфицирования B parapertussi s за период наблюдения, и 3 случая были зарегистрированы в течение последнего 6 лет.
Это исследование подтверждает, что в иммунизированной популяции B pertussis и B parapertussis инфекций.
остаются обычным явлением. Кроме того, B parapertussis инфекций.
были более распространены, чем обычно задокументированные, с одной третью лабораторно подтвержденных инфекций Bordetella , вызванных B parapertussis . Bordetella parapertussis инфекция была как
распространена как инфекция B pertussis у детей до
при поступлении в школу, тогда как среди школьников и взрослых инфекция коклюша B была заметно более распространенной.Высокие показатели инфицирования B pertussis среди школьников и взрослых подтверждают эту защиту.
от Б коклюш прививок со временем уменьшается.
Bordetella parapertussis инфекция была как
распространена как инфекция B pertussis у детей до
при поступлении в школу, тогда как среди школьников и взрослых инфекция коклюша B была заметно более распространенной.Высокие показатели инфицирования B pertussis среди школьников и взрослых подтверждают эту защиту.
от Б коклюш прививок со временем уменьшается.
Чувствительность ПЦР B parapertussis составила примерно в 3 раза выше, чем у культуры. Было показано, что анализ специфичен путем тестирования панелей видов бактерий. 14 Его специфичность также была подтверждена клинически в этом исследовании низкой положительностью. показатели, полученные между пиками инфицирования и у субъектов от 16 лет и старше.Случаи инфицирования B pertussis и B parapertussis , зарегистрированные в официальной системе отчетности, по пациентам с лабораторно подтвержденной инфекцией были ниже, чем получено из усиленного наблюдения. Ясно усиленное наблюдение дополнила существующую систему отчетности. Недостаточная диагностика инфекций Bordetella является более вероятной причиной низкой заболеваемости. сообщает официальная система, чем неспособность сообщить о диагностированных случаях.
Заболевание, вызываемое парапертушем B , обычно мягче, чем вызванный B коклюш . 6 -9,15 Bordetella parapertussis Инфекция также может протекать бессимптомно. 11 , 15 Иммунизация может изменить клиническую симптомы. 12 , 16 Физические лица с легкие симптомы, вызванные этими инфекциями, вряд ли можно заподозрить коклюш и образцы вряд ли будут взяты, что позволяет предположить, что истинная распространенность обеих инфекций может оставаться недооцененной.Серологический обследования, скорее всего, увеличили бы цифры заболеваемости. 14 , 16
Bordetella pertussis и B parapertussis могут вызывать аналогичные симптомы. 6 , 8 В этой амбулаторной популяции не было обнаружено различий в частоте
симптомы, такие как коклюш и рвота, между пациентами с инфекциями B pertussis и B parapertussis .
Однако мы не могли исключить возможность того, что исследование было небольшим.
Достаточно для выявления различий в частоте симптомов у пациентов с инфекциями B pertussis и B parapertussis .Кроме того, критерии включения могли смещать выборку, чтобы включить
только пациенты с тяжелыми симптомами. Продолжительность болезни может быть разной, но мы
не имел этой информации.
6 , 8 В этой амбулаторной популяции не было обнаружено различий в частоте
симптомы, такие как коклюш и рвота, между пациентами с инфекциями B pertussis и B parapertussis .
Однако мы не могли исключить возможность того, что исследование было небольшим.
Достаточно для выявления различий в частоте симптомов у пациентов с инфекциями B pertussis и B parapertussis .Кроме того, критерии включения могли смещать выборку, чтобы включить
только пациенты с тяжелыми симптомами. Продолжительность болезни может быть разной, но мы
не имел этой информации.
Защитная роль вакцины против коклюша B против B parapertussis . 4 , 10 , 17 Даже экспериментальные исследования на животных дали противоречивые результаты. 18 , 19 После введения вакцины против коклюша B заболеваемость обеих инфекций заметно снизилось в Дании, 4 тогда как в бывшей Чехословакии заболеваемость парапертушем B осталась неизменной у детей младше 7 лет. 10 , 16 Наши результаты находятся между результатами из этих 2 исследований, предполагающих, что вакцина B против коклюша может обеспечить некоторую защиту от B парапертуш . Эта частичная защита все же позволит естественному инфицированию произойти среди младшие дети. С другой стороны, иммунитет против B parapertussis обеспечивается обеими вакцинациями B pertussis и инфекции могут быть более эффективными и более продолжительными, чем иммунитет B pertussis , основанный только на вакцине, что приводит к низкой заболеваемости парапертуш B у школьников и Взрослые.При разработке менее реактогенных бесклеточных вакцин B pertussis может быть важно оценить степень защиты. против B парапертуш инфекций, вызванных этими бесклеточные вакцины.
1. Arico B, Rappuoli R. Bordetella parapertussis и Bordetella bronchiseptica содержат транскрипционно тихий коклюш
гены токсинов. J Bacteriol. 1987; 169: 2847-2853. Google Scholar2. Миллер Дж. Дж., Сайто Т. М., Сильверберг Р. Дж..Парапертуш: клинические и серологические наблюдения. J Pediatr. 1941; 19: 229-240.Google Scholar3.Eldering G, Kendrick PL. Заболеваемость парапертушем в районе Гранд-Рапидс, как указано
16-летний опыт работы с диагностическими культурами. Am J Public Health. 1952; 42: 27-31. Google Scholar4. Лаутроп Х. Эпидемии парапертушина: 20 лет наблюдений в Дании. Ланцет. 1971; 1: 1195-1198. Google Scholar 5. Мастрантонио П., Джулиано М., Стефанелли П.
и другие. Bordetella parapertussis инфекций. Dev Biol Stand. 1997; 89: 255-259. Google Scholar, 6. Heininger U, Stehr K, Schmitt-Grobe S.
и другие. Клиническая характеристика болезни, вызываемой Bordetella
pertussis по сравнению с болезнью, вызванной Bordetella
Парапертуш . Pediatr Infect Dis J. 1994; 13: 306-309.Google Scholar 7. Linnemann CC, Perry EB. Bordetella parapertussis : недавний опыт
и обзор литературы. AJDC. 1977; 131: 560-563.Google Scholar 8.Wirsing von König CH, Finger H. Роль коклюшного токсина в возникновении симптомов Bordetella
parapertussis инфекция. Eur J Clin Microbiol Infect Dis. 1994; 13: 455-458. Google Scholar9.Mertsola J. Смешанная вспышка инфекций Bordetella pertussis и Bordetella parapertussis в Финляндии. Eur J Clin Microbiol. 1985; 4: 123-128.Google Scholar 10. Высокая-Бурьянова Б.
Arico B, Rappuoli R. Bordetella parapertussis и Bordetella bronchiseptica содержат транскрипционно тихий коклюш
гены токсинов. J Bacteriol. 1987; 169: 2847-2853. Google Scholar2. Миллер Дж. Дж., Сайто Т. М., Сильверберг Р. Дж..Парапертуш: клинические и серологические наблюдения. J Pediatr. 1941; 19: 229-240.Google Scholar3.Eldering G, Kendrick PL. Заболеваемость парапертушем в районе Гранд-Рапидс, как указано
16-летний опыт работы с диагностическими культурами. Am J Public Health. 1952; 42: 27-31. Google Scholar4. Лаутроп Х. Эпидемии парапертушина: 20 лет наблюдений в Дании. Ланцет. 1971; 1: 1195-1198. Google Scholar 5. Мастрантонио П., Джулиано М., Стефанелли П.
и другие. Bordetella parapertussis инфекций. Dev Biol Stand. 1997; 89: 255-259. Google Scholar, 6. Heininger U, Stehr K, Schmitt-Grobe S.
и другие. Клиническая характеристика болезни, вызываемой Bordetella
pertussis по сравнению с болезнью, вызванной Bordetella
Парапертуш . Pediatr Infect Dis J. 1994; 13: 306-309.Google Scholar 7. Linnemann CC, Perry EB. Bordetella parapertussis : недавний опыт
и обзор литературы. AJDC. 1977; 131: 560-563.Google Scholar 8.Wirsing von König CH, Finger H. Роль коклюшного токсина в возникновении симптомов Bordetella
parapertussis инфекция. Eur J Clin Microbiol Infect Dis. 1994; 13: 455-458. Google Scholar9.Mertsola J. Смешанная вспышка инфекций Bordetella pertussis и Bordetella parapertussis в Финляндии. Eur J Clin Microbiol. 1985; 4: 123-128.Google Scholar 10. Высокая-Бурьянова Б. Современные проблемы эпидемиологии коклюша. J Hyg Epidemiol Microbiol Immunol. 1963; 7: 472-481.Google Scholar11.He Q, Edelman K, Arvilommi H, Mertsola J. Защитная роль антител иммуноглобулина G к нитчатому гемагглютинину
и пертактин инфекции Bordetella pertussis и Bordetella parapertussis . Eur J Clin Microbiol Infect Dis. 1996; 15: 793-798.Google Scholar 12. He Q, Schmidt-Schläpfer G, Just M.
и другие. Влияние полимеразной цепной реакции на клинические исследования коклюша:
Финский и швейцарский опыт. J Infect Dis. 1996; 174: 1288-1295.Google Scholar13.He Q, Mertsola J, Soini H, Skurnik M, Ruuskanen O, Viljanen MK. Сравнение полимеразной цепной реакции с культуральным и иммуноферментным анализом
для диагностики коклюша. J Clin Microbiol. 1993; 31: 642-645. Google Scholar. 14. van der Zee A, Agterberg C, Peeters M, Schellekens J, Mooi FR. Анализ полимеразной цепной реакции на коклюш: одновременное обнаружение
и дискриминация Bordetella pertussis и Bordetella parapertussis . J Clin Microbiol. 1993; 31: 2134-2140.Google Scholar 15. Борска К., Симковикова М. Исследования циркуляции Bordetella pertussis и Bordetella parapertussis в популяциях
детей. J Hyg Epidemiol Microbiol Immunol. 1972; 16: 159-172.Google Scholar 16.Mink CAM, Cherry JD, Christenson P.
и другие. Поиск инфекции Bordetella pertussis у студентов вузов. Clin Infect Dis. , 1992; 14: 464-471. Google Scholar 17.Стир К., Черри Дж. Д., Хейнингер У.
и другие. Сравнительное испытание эффективности в Германии у младенцев, получавших либо
вакцина Lederle / Takeda с бесклеточным коклюшным компонентом DTP (DTaP), Lederle
цельноклеточная компонентная вакцина АКДС или вакцина АКДС.
Современные проблемы эпидемиологии коклюша. J Hyg Epidemiol Microbiol Immunol. 1963; 7: 472-481.Google Scholar11.He Q, Edelman K, Arvilommi H, Mertsola J. Защитная роль антител иммуноглобулина G к нитчатому гемагглютинину
и пертактин инфекции Bordetella pertussis и Bordetella parapertussis . Eur J Clin Microbiol Infect Dis. 1996; 15: 793-798.Google Scholar 12. He Q, Schmidt-Schläpfer G, Just M.
и другие. Влияние полимеразной цепной реакции на клинические исследования коклюша:
Финский и швейцарский опыт. J Infect Dis. 1996; 174: 1288-1295.Google Scholar13.He Q, Mertsola J, Soini H, Skurnik M, Ruuskanen O, Viljanen MK. Сравнение полимеразной цепной реакции с культуральным и иммуноферментным анализом
для диагностики коклюша. J Clin Microbiol. 1993; 31: 642-645. Google Scholar. 14. van der Zee A, Agterberg C, Peeters M, Schellekens J, Mooi FR. Анализ полимеразной цепной реакции на коклюш: одновременное обнаружение
и дискриминация Bordetella pertussis и Bordetella parapertussis . J Clin Microbiol. 1993; 31: 2134-2140.Google Scholar 15. Борска К., Симковикова М. Исследования циркуляции Bordetella pertussis и Bordetella parapertussis в популяциях
детей. J Hyg Epidemiol Microbiol Immunol. 1972; 16: 159-172.Google Scholar 16.Mink CAM, Cherry JD, Christenson P.
и другие. Поиск инфекции Bordetella pertussis у студентов вузов. Clin Infect Dis. , 1992; 14: 464-471. Google Scholar 17.Стир К., Черри Дж. Д., Хейнингер У.
и другие. Сравнительное испытание эффективности в Германии у младенцев, получавших либо
вакцина Lederle / Takeda с бесклеточным коклюшным компонентом DTP (DTaP), Lederle
цельноклеточная компонентная вакцина АКДС или вакцина АКДС.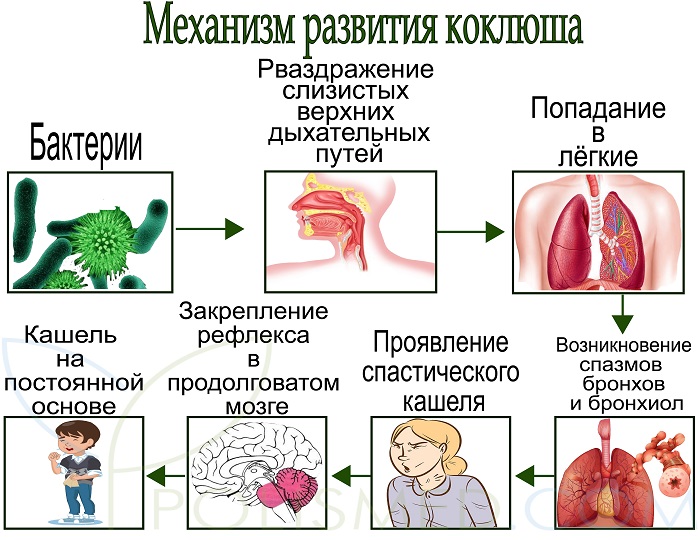 Педиатрия. 1998; 101: 1-11.Google Scholar. 18. Виллемс Р.Дж., Камербик Дж., Гейджен CAW.
и другие. Эффективность цельноклеточной коклюшной вакцины и фимбрий против инфекций Bordetella pertussis и Bordetella parapertussis на модели респираторных мышей. Вакцина. 1998; 16: 410-416.Google Scholar19. Халеф Н., Данве Б., Квентин-Милле М.-Дж., Гизо Н. Bordetella pertussis и Bordetella parapertussis : два иммунологически разных вида. Infect Immun. 1993; 61: 486-490. Google Scholar
Педиатрия. 1998; 101: 1-11.Google Scholar. 18. Виллемс Р.Дж., Камербик Дж., Гейджен CAW.
и другие. Эффективность цельноклеточной коклюшной вакцины и фимбрий против инфекций Bordetella pertussis и Bordetella parapertussis на модели респираторных мышей. Вакцина. 1998; 16: 410-416.Google Scholar19. Халеф Н., Данве Б., Квентин-Милле М.-Дж., Гизо Н. Bordetella pertussis и Bordetella parapertussis : два иммунологически разных вида. Infect Immun. 1993; 61: 486-490. Google ScholarСравнение изолятов Bordetella pertussis и Bordetella parapertussis, циркулировавших в Санкт-Петербурге в период с 1998 по 2000 гг., С российскими вакцинными штаммами
РЕЗЮМЕ
Мы проанализировали Bordetella pertussis и Bordetella parapertussis в 1998 году и изолятов, собранных в Санкт-Петербурге. 2000 г. и сравнил их с изолятами, собранными 40 лет назад, и российскими вакцинными штаммами.Анализ включал серотипирование, гель-электрофорез в импульсном поле хромосомной ДНК после переваривания Xba I и Spe I, а также секвенирование генов ptxS1 и prn , которые кодируют субъединицу S1 коклюшного токсина и мажорный адгезин пертактин соответственно. Российские изоляты были отнесены к пяти из шести групп гель-электрофореза в импульсном поле, выявленных в других европейских странах. Изоляты B. pertussis , циркулирующие в настоящее время в Санкт-Петербурге, отличались от российских штаммов цельноклеточных вакцин и изолятов, собранных в эпоху предвакцинации.Однако их распределение в основных группах гель-электрофореза в импульсном поле немного отличалось от распределения изолятов, собранных в странах, которые долгое время имели высокий уровень охвата вакцинацией, вероятно, потому, что уровень охвата прививками в Санкт-Петербурге только увеличился. недавно, после снижения до начала 1990-х гг. Большинство изученных изолятов B. parapertussis были аналогичны изолятам, циркулирующим во Франции. Однако наблюдались некоторые варианты, возможно, потому что г.parapertussis чаще встречается у детей в этой области.
недавно, после снижения до начала 1990-х гг. Большинство изученных изолятов B. parapertussis были аналогичны изолятам, циркулирующим во Франции. Однако наблюдались некоторые варианты, возможно, потому что г.parapertussis чаще встречается у детей в этой области.
Введение общей вакцинации против коклюша в развитых странах привело к резкому снижению заболеваемости и смертности младенцев и детей от этого заболевания, снижению интенсивности эпидемий и переходу от нерегулярных эпизодов к регулярным синхронным эпидемиям (20 ). Более того, передача болезни изменилась в группах населения, сильно вакцинированных эффективной вакциной в течение нескольких десятилетий.Фактически, маленькие дети, которые были основной группой инфицированных в эпоху превакцинации, теперь защищены вакциной. Однако количество случаев коклюша в настоящее время снова увеличивается, с увеличением заболеваемости и смертности среди невакцинированных младенцев, которые заражаются этим заболеванием от взрослых (1, 3, 4). Это изменение, по-видимому, связано в основном с отсутствием вакцины и естественных бустеров. Однако это также может быть связано со снижением эффективности используемой коклюшной вакцины, уменьшением охвата или изменением циркулирующих изолятов.
Bordetella pertussis и Bordetella parapertussis — два возбудителя коклюша. До сих пор внутри этих видов обнаружена небольшая гетерогенность, хотя изоляты, которые циркулировали в эпоху предвакцинации, отличаются от тех, которые циркулируют в настоящее время (7, 9, 13, 16, 22, 23). Различия в штаммах могут быть обнаружены с помощью методов типирования, таких как гель-электрофорез в импульсном поле (PFGE), и путем секвенирования структурных генов, кодирующих B.pertussis факторов вирулентности. Как описано в недавнем обзоре Mattoo et al., Эти факторы вирулентности включают токсины и адгезины (14). Основными токсинами являются токсин коклюша (ПТ), цитотоксин трахеи и аденилатциклаза-гемолизин. Основными адгезинами являются нитчатый гемагглютинин, фимбрии 2 и 3 (Fim2 и Fim3) и пертактин. B. parapertussis выражает аналогичные факторы, за исключением PT.
Основными адгезинами являются нитчатый гемагглютинин, фимбрии 2 и 3 (Fim2 и Fim3) и пертактин. B. parapertussis выражает аналогичные факторы, за исключением PT.
Полиморфизмы наблюдались в генах B. pertussis , кодирующих пертактин и субъединицу S1 РТ.Однако роль вакцинации в наблюдаемом полиморфизме циркулирующих изолятов B. pertussis не известна, главным образом потому, что можно было проанализировать только несколько изолятов эпохи предвакцинации. Недавно мы показали во Франции, что популяция B. pertussis , по-видимому, непрерывно эволюционирует каждые 3 года в соответствии с циклами коклюша (23). Гетерогенность, наблюдаемая между изолятами, очень низкая и наблюдается только с помощью метода PFGE (23).
В данном исследовании мы проанализировали B.pertussis и Изолятов B. parapertussis , собранных в Санкт-Петербурге, Россия, в период с 1998 по 2000 год, и проведено сравнение их с вакцинными штаммами, которые используются в настоящее время, и с некоторыми изолятами, собранными в эпоху предвакцинации.
МАТЕРИАЛЫ И МЕТОДЫ
Изоляты. Это исследование включало 61 изолятов B. pertussis и 11 B. parapertussis , собранных в Санкт-Петербурге, и четыре вакцинных штамма, используемых в настоящее время в России (таблица 1). Для сравнения мы также включили французские вакцинные штаммы (18) и эталонные штаммы PFGE (15, 23).
ТАБЛИЦА 1.Характеристики изолятов B. pertussis и B. parapertussis , проанализированных в этом исследовании
Условия роста Бактерии выращивали при 36 ° C в течение 72 часов на агаре Bordet-Gengou с добавлением 15% дефибринировали овечью кровь (BGA) и пересевали на ту же среду в течение 24 ч (15). Для вестерн-блот-анализа бактерии, выращенные на BGA, собирали в физиологическом растворе, ресуспендировали в буфере Лэммли до конечной концентрации 2 × 10 10 КОЕ / мл и кипятили в течение 15 мин (11).
Анализ аденилатциклазы. Активность аденилатциклазы измеряли, как описано ранее (10). Одна единица соответствует 1 нмоль циклического АМФ, образующегося в минуту при 30 ° C и pH 8.
Активность аденилатциклазы измеряли, как описано ранее (10). Одна единица соответствует 1 нмоль циклического АМФ, образующегося в минуту при 30 ° C и pH 8.
Иммунная сыворотка. Группам из 10 самок мышей BALB / c в возрасте 4 недель подкожно вводили 10 мкг очищенного B. pertussis. нитчатого гемагглютинина, очищенного детоксифицированного B. pertussis PT, очищенного B. pertussis аденилатциклазы-гемолизина или очищенного B. pertussis пертактин адсорбируется на гидроксиде алюминия четыре раза с 4-недельными интервалами.У мышей брали кровь через 7 дней после последней инъекции. Специфичность поликлональных антител проверяли вестерн-блоттингом с очищенными антигенами и всей бактериальной суспензией B. pertussis .
Методы электрофореза и иммуноблоттинга. Электрофорез в полиакриламидном геле с додецилсульфатом натрия (SDS-PAGE) проводили с использованием готовых к использованию 8-25% полиакриламидных гелей и системы Pharmacia PhastSystem. После электрофореза белки переносили на мембраны Hybond C-Super (Amersham).После блокирования буфером, содержащим 5% обезжиренное молоко, мембраны инкубировали при 4 ° C в течение ночи с поликлональной сывороткой, разведенной 1: 1000. Меченные пероксидазой хрена овечьи антимышиные иммуноглобулины и усиленная хемилюминесцентная система использовали для выявления связанных антител (Amersham).
Экспрессия Fimbria. Продукция Fim2 и Fim3 была выявлена с помощью моноклональных антител, как описано Mooi et al. (15).
Снятие отпечатков пальцев PFGE.DNA было выполнено PFGE. Используемые условия были такими, как описано Mooi et al.(15). Данные PFGE были проанализированы с помощью метода кластеризации с объединением соседей на репрезентативных профилях (21).
Генотипирование. Были описаны полиморфизмы в генах, кодирующих пертактин ( prn ) и субъединицу S1 PT ( ptxS1 ) (17). Генотипирование ограничивалось этими генами, и используемые условия были такими, как описано Mooi et al. (15).
(15).
РЕЗУЛЬТАТЫ
Описание случаев и изолятов. В исследование было включено 61 изолятов B. pertussis , 11 B.parapertussis и четыре штамма B. pertussis , включенные в российскую вакцину. Пятьдесят восемь из изолятов B. pertussis (95%) и восемь из B. parapertussis (72%) были собраны в период с 1998 по 2000 год (таблица 1). Большинство пациентов, у которых были собраны эти изоляты, были детьми в возрасте от 3 до 13 лет. Только один из пациентов был взрослым, а четверо были в возрасте от 3 до 10 месяцев. Все индексные случаи были симптоматичными, но некоторые контактные случаи были бессимптомными, когда посев был проведен и оказался положительным.
Только 11% из 66 пациентов, вакцинация которых была известна, были вакцинированы правильно. Все остальные пациенты либо не были вакцинированы (71%), либо вакцинированы не полностью, либо были вакцинированы после рекомендованного возраста (18%). Охват вакцинацией в регионе Санкт-Петербурга снизился к концу 1980-х годов и только недавно начал снова расти (рис. 1), но заболеваемость коклюшем все еще высока. Как и в других европейских странах, заболеваемость была выше в 1993 и 1994 годах (23).
РИС. 1.Заболеваемость коклюшем в Санкт-Петербурге и охват вакцинацией с 1987 по 2001 год.
Все изоляты были гемолитическими, что указывает на то, что они экспрессируют аденилатциклазу-гемолизин, что подтверждается обнаружением активности аденилатциклазы в суспензиях всех изолятов (данные не показано). Все они демонстрировали бактериологические характеристики, классически связанные с B. pertussis и B. parapertussis. Тест на микроагглютинацию был использован для анализа всех B.pertussis на экспрессию Fim2 и Fim3. Из изолятов 26% продуцировали только Fim2, 71% продуцировали только Fim3, а 3% продуцировали как Fim2, так и Fim3 (Таблица 1). Два изолята B. pertussis , собранные в 1961 и 1965 годах, были единственными изолятами, экспрессирующими как Fim2, так и Fim3.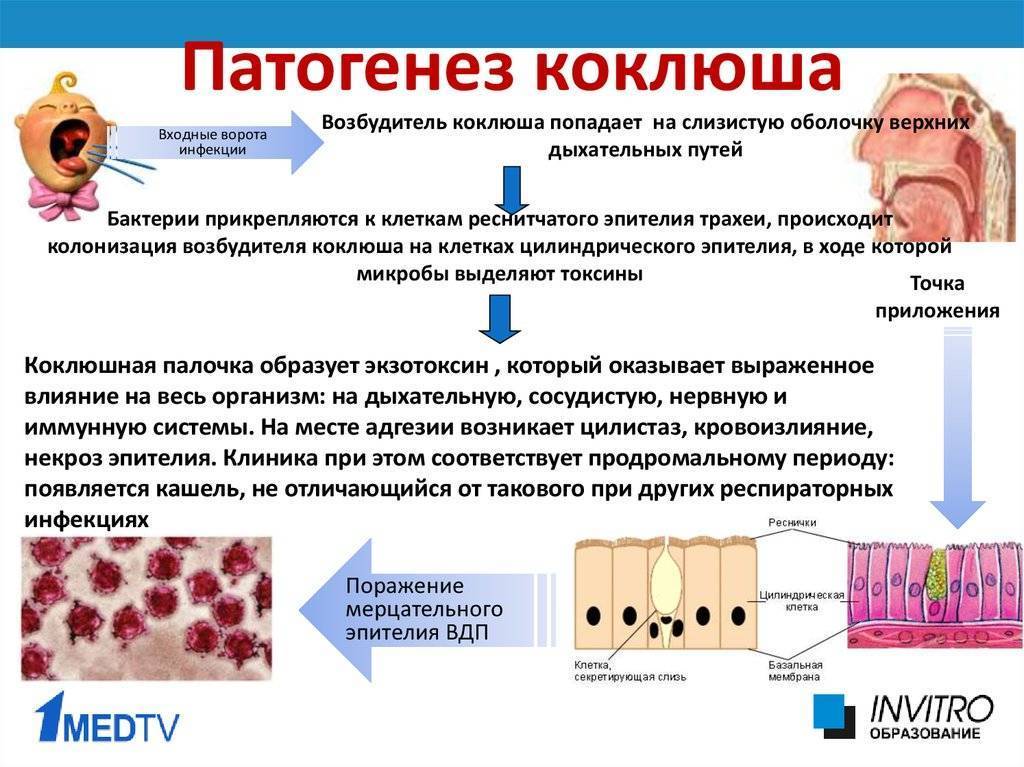 Два вакцинных штамма также экспрессировали как Fim2, так и Fim3, один экспрессировал только Fim2, а другой — только Fim3 (таблица 1).
Два вакцинных штамма также экспрессировали как Fim2, так и Fim3, один экспрессировал только Fim2, а другой — только Fim3 (таблица 1).
Экспрессия нитчатого гемагглютинина и пертактина наблюдалась в суспензиях всех B.pertussis и B. parapertussis с использованием специфических антител (данные не показаны). Экспрессия РТ была также обнаружена в суспензиях изолятов B. pertussis (данные не показаны).
PFGE-анализ хромосомной ДНК из B. pertussis и B. parapertussis . PFGE был проведен с хромосомной ДНК из 61 изолята B. pertussis и четырех вакцинных штаммов после переваривания Spe I или Xba I.Полученные профили сравнивали с профилями, полученными с хромосомной ДНК из штаммов PFGE reference B. pertussis , которые представляют шесть основных групп (15, 23). Российские изоляты были классифицированы методом объединения соседей (21) в программном пакете Taxotron (P. A. D. Grimont, Руководство пользователя Taxotron 2000, Institut Pasteur, Париж, Франция). Российские изоляты можно разделить на группы PFGE, аналогичные пяти из шести ранее описанных групп (II, III, IVα, IVβ и V) (23) (рис.2 и таблица 1). Ни один из российских изолятов не был похож на изоляты в группе I PFGE, которая включает эталонный штамм Всемирной организации здравоохранения 18323 и французский изолят CZ, собранный в 1993 году.
Фиг. 2.PFGE анализ российских изолятов. Очищенную хромосомную ДНК разрезали рестрикционными ферментами Spe I и Xba I. Фрагменты разделяли электрофорезом, как описано ранее (15). Классификация проводилась методом кластеризации с объединением соседей с представителями от каждой группы PFGE.
Один из российских вакцинных штаммов и один российский изолят, собранные в 1965 году, были отнесены к группе II PFGE, которая включает один из французских вакцинных штаммов, Bp1414, и изоляты, циркулировавшие в эпоху превакцинации в Европе. Три других российских вакцинных штамма были включены в группу III PFGE, как и 20 российских изолятов: 1 собран в 1961 г.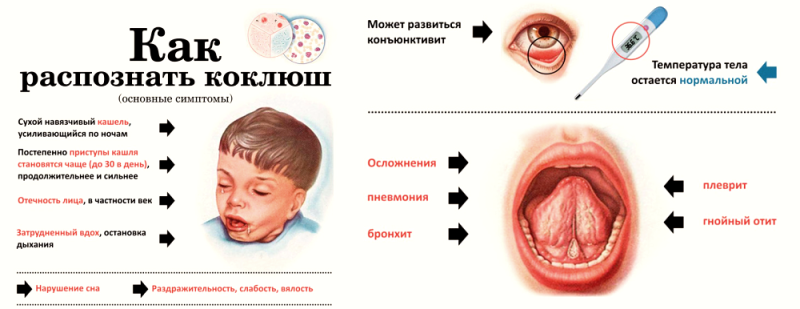 , 1 — в 1989 г., 4 — в 1998 г., 6 — в 1999 г. и 8 — в 2000 г. (Таблица 1). Эта группа PFGE включает второй французский вакцинный штамм, Bp1416, и изоляты, которые циркулировали до и после вакцинации (23).Как и во Франции, группу IV PFGE можно разделить на две подгруппы (рис. 2 и таблица 1). Группа IVα PFGE включала 19 российских изолятов, 9 из которых были собраны в 1999 г. и 10 — в 2000 г. Группа IVβ PFGE включала 20 российских изолятов, 3 из которых были собраны в 1999 г. и 17 — в 2000 г. Группа V PFGE включала только один изолят (рис. 2 и таблица). 1). Как отмечалось ранее, изоляты, собранные из контактных случаев, сгруппированы в те же группы PFGE, что и изоляты, выделенные из индексных случаев.
, 1 — в 1989 г., 4 — в 1998 г., 6 — в 1999 г. и 8 — в 2000 г. (Таблица 1). Эта группа PFGE включает второй французский вакцинный штамм, Bp1416, и изоляты, которые циркулировали до и после вакцинации (23).Как и во Франции, группу IV PFGE можно разделить на две подгруппы (рис. 2 и таблица 1). Группа IVα PFGE включала 19 российских изолятов, 9 из которых были собраны в 1999 г. и 10 — в 2000 г. Группа IVβ PFGE включала 20 российских изолятов, 3 из которых были собраны в 1999 г. и 17 — в 2000 г. Группа V PFGE включала только один изолят (рис. 2 и таблица). 1). Как отмечалось ранее, изоляты, собранные из контактных случаев, сгруппированы в те же группы PFGE, что и изоляты, выделенные из индексных случаев.
Все изоляты, включенные в группы PFGE IVα и IVβ, экспрессировали Fim3 (таблица 1), как и французские изоляты (23), тогда как все изоляты из группы II PFGE экспрессировали как Fim2, так и Fim3.Большинство изолятов в группе III PFGE экспрессировали Fim2.
Полиморфизмы в гене пертактина и в субъединице S1 гена токсина коклюша. Мы секвенировали гены ptxS1 и prn из выбранных изолятов из каждой из пяти групп PFGE, описанных выше, и из вакцинных штаммов. Среди российских изолятов B. pertussis были идентифицированы три аллеля коклюшного токсина: ptxS1A , ptxS1B и ptxS1D , аналогичные тем, которые ранее наблюдались в Европе.Аллель ptxS1D был экспрессирован одним из вакцинных штаммов и изолятом, собранным в 1965 году. Как и в других европейских странах, этот аллель был укрывательством изолятов, циркулировавших в эпоху предвакцинации. Все протестированные изоляты, собранные между 1998 и 2000 годами, экспрессировали аллель ptxS1A , как это уже наблюдалось в Европе. Аллель ptxS1B экспрессировался только тремя другими вакцинными штаммами и одним изолятом, собранным в 1961 году.
Аналогичным образом, анализ российского B.pertussis prn гены выявили аллели, аналогичные тем, которые наблюдаются в Европе. Все вакцинные штаммы экспрессировали аллель типа 1, как и изоляты, собранные в 1960-х годах, и некоторые изоляты, принадлежащие к группам II и III PFGE. Изоляты, принадлежащие к группе IVα или IVβ PFGE, экспрессировали аллель пертактина 2 типа, как наблюдалось ранее. Предыдущие исследования показали, что изоляты, экспрессирующие аллель prn3 , всегда находились в группе V PFGE (23). То же самое было и в этом анализе для одного изолята, но остальные были связаны с PFGE типа III (таблица 1).
Все вакцинные штаммы экспрессировали аллель типа 1, как и изоляты, собранные в 1960-х годах, и некоторые изоляты, принадлежащие к группам II и III PFGE. Изоляты, принадлежащие к группе IVα или IVβ PFGE, экспрессировали аллель пертактина 2 типа, как наблюдалось ранее. Предыдущие исследования показали, что изоляты, экспрессирующие аллель prn3 , всегда находились в группе V PFGE (23). То же самое было и в этом анализе для одного изолята, но остальные были связаны с PFGE типа III (таблица 1).
Мы также секвенировали повторяющиеся области гена prn в российских изолятах B. parapertussis . Мы сравнили выведенные аминокислотные последовательности двух повторяющихся областей (I и II) с последовательностями эквивалентных областей в ранее описанных человеческих изолятах B. parapertussis (2, 12). Последовательности 7 из 11 российских изолятов B. parapertussis были идентичны последовательностям ранее описанных последовательностей, которые представляют собой уникальный тип, обнаруженный на данный момент (2).Этот тип — 1.4a / 2.9b, согласно классификации, предложенной K. Register для пертактина B. bronchiseptica , который может быть применен к пертактину B. parapertussis (19). Неожиданно четыре изолята B. parapertussis несли ген prn с другой областью II. В области I не наблюдалось изменений. Согласно номенклатуре Регистра, этот новый тип может быть обозначен как тип 1.4a / 2.8e, поскольку область II характеризуется делецией глицина между третьей и четвертой последовательностями повторов Pro-Gln-Pro (PQP). (инвентарный номер AJ542533 ).Три изолята B. parapertussis , несущие новый вариант пертактина, были собраны в 1960-х годах, а один — в 1998 году (таблица 1).
ОБСУЖДЕНИЕ
Несмотря на введение вакцинации против коклюша в районе Санкт-Петербурга в 1959 году, B. pertussis и B. parapertussis все еще циркулируют. Первоначально охват был высоким, но в конце 1980-х годов он снизился, как и в других странах, из-за реакции на вакцину. Покрытие теперь снова увеличивается (рис.1). Рекомендуемый график вакцинации — это первичная вакцинация с тремя инъекциями в возрасте 3, 4 и 5 месяцев с последующей повторной вакцинацией в возрасте от 16 до 18 месяцев. Если ребенок не вакцинирован вовремя, он может быть вакцинирован до 4-х летнего возраста. В этом случае рекомендуемая схема вакцинации — это первичная вакцинация с тремя инъекциями с интервалом в 1 месяц и повторная вакцинация через 12 месяцев после третьей инъекции.
Покрытие теперь снова увеличивается (рис.1). Рекомендуемый график вакцинации — это первичная вакцинация с тремя инъекциями в возрасте 3, 4 и 5 месяцев с последующей повторной вакцинацией в возрасте от 16 до 18 месяцев. Если ребенок не вакцинирован вовремя, он может быть вакцинирован до 4-х летнего возраста. В этом случае рекомендуемая схема вакцинации — это первичная вакцинация с тремя инъекциями с интервалом в 1 месяц и повторная вакцинация через 12 месяцев после третьей инъекции.
Большинство изолятов, собранных в период с 1998 по 2000 год, были получены от непривитых детей в возрасте от 3 до 13 лет.Это соответствует низкому уровню охвата вакцинацией в предыдущий период (5). В странах с высоким уровнем охвата, таких как Франция, большинство изолятов собирают от младенцев или подростков, а изоляты редко собирают от детей (1, 23). Однако изоляты, собранные в России, были очень похожи на изоляты, обнаруженные во Франции. Из семи полностью вакцинированных пациентов только двое детей в возрасте 3 и 6 лет были индексными случаями, а пять случаев были контактными. Эти контактные пациенты были носителями бактерий, но без клинических симптомов или имели лишь легкие клинические симптомы.
Используемая вакцина представляет собой цельноклеточную вакцину, состоящую из четырех различных штаммов B. pertussis . Один из штаммов идентичен одному из двух французских вакцинных штаммов, а три других — второму французскому вакцинному штамму (18, 23). Все четыре штамма экспрессируют основные токсины и адгезины.
Изоляты, собранные в 1960-х и в 1989 году, аналогичны изолятам, циркулировавшим в то время в других европейских странах и США. Изоляты, циркулировавшие между 1998 и 2000 годами, были аналогичны изолятам, циркулирующим в других странах с программами вакцинации.Однако, хотя изоляты из групп III и IVα PFGE практически исчезли из Франции, некоторые из них все еще циркулируют в Санкт-Петербурге. Однако, как и во Франции, в 2000 г. в Санкт-Петербурге преобладали изоляты группы IVβ.
Как и во всех странах с программами вакцинации, все изоляты, собранные в период с 1998 по 2000 г., были ptxS1 типа A и prn типа 2 или 3. It Примечательно, что изолят, экспрессирующий prn типа 4, не обнаружен, хотя такие штаммы циркулируют в Финляндии и Польше (6, 16).
Тринадцать процентов изолятов, собранных у детей с клиническими симптомами коклюша, составляли изолятов B. parapertussis . Эти данные аналогичны данным, полученным в Финляндии (8), где случаев инфицирования B. parapertussis также были выявлены у детей. Напротив, во Франции, где цельноклеточная вакцина против коклюша очень эффективна и охват очень высок, только 1,4% детей с такими симптомами являются носителями B. parapertussis (23). В связи с этим возникает вопрос, является ли заболеваемость B.parapertussis инфекций выше в странах Восточной Европы, чем в других частях мира. Если это так, то связано ли это с низким охватом вакциной против коклюша в этой области по сравнению с другими странами? Вероятно, нет, поскольку аналогичная заболеваемость наблюдается и в Финляндии, где охват вакциной против коклюша всегда был высоким (8). Альтернативно, это может быть связано с эффективностью цельноклеточной вакцины против коклюша или с генетическими характеристиками человеческой популяции.
На эти вопросы очень сложно ответить, потому что B.parapertussis систематически не регистрируются, и уровень эпиднадзора варьируется от страны к стране. Семь из 11 изолятов B. parapertussis , выделенных в Санкт-Петербурге в период с 1999 по 2000 год, несли аллель prn , аналогичный аллелю изолятов B. parapertussis из Франции (2). Однако три изолята B. parapertussis , собранные в эпоху предвакцинации, а также один изолят, выделенный недавно, несли другой аллель prn .Если заболеваемость B. parapertussis в России выше, чем в других странах, возможно, полиморфизм будет более распространенным. С другой стороны, наблюдаемый полиморфизм может отражать эволюцию популяций B. parapertussis с течением времени, как это наблюдалось для популяций B. pertussis (23).
С другой стороны, наблюдаемый полиморфизм может отражать эволюцию популяций B. parapertussis с течением времени, как это наблюдалось для популяций B. pertussis (23).
В заключение, как и в других вакцинированных европейских популяциях, изоляты B. pertussis , собранные в период с 1998 по 2000 год в Санкт-Петербурге, отличаются от российских вакцинных штаммов.Это подтверждает предыдущие результаты (6, 7, 13, 16, 17, 22, 23). Однако эти изоляты очень похожи на изоляты, циркулирующие в других европейских странах с программами вакцинации, что подтверждает, что B. pertussis не проявляет высокой степени полиморфизма. Следует отметить, что в Санкт-Петербурге, как и в Финляндии, относительное количество инфицированных B. parapertussis , равное , кажется выше, чем в других частях мира.
БЛАГОДАРНОСТИ
Мы благодарим компанию L.Государственный институт контроля и стандартизации им. А. Тарассевича; И. Алексееву за предоставленные изоляты B. pertussis и B. parapertussis , собранные в 1960-е годы, и вакцинные штаммы; Н. Н. Зверякину, В. В. Суслову, В. П. Лямину и В. И. Васильеву за предоставление изолятов B. pertussis и B. parapertussis , собранных в период с 1998 по 2000 гг .; Лаборатории GlaxoSmithKline для получения очищенного ПВ, нитчатого гемагглютинина и пертактина; и Центру санитарно-эпидемиологического надзора Выборгского района Санкт-Петербурга на предоставление вакцины против коклюша.Мы также благодарим C. Boursaux-Eude за помощь в начале этого исследования и F. Rimlinger и G. Soubigou за техническую помощь.
Работа поддержана грантами Института Фонда Пастера в Париже и Института эпидемиологии и микробиологии Пастера в Санкт-Петербурге.
Н.К. и В. внесли равный вклад в эту работу и имеют статус первого автора.
СНОСКИ
- Получено 10 февраля 2003 г.

- Возвращено на доработку 7 апреля 2003 г.
- Принято 14 мая 2003 г.
- Авторское право © 2003 Американское общество микробиологов
ССЫЛКИ
- 1.↵
Baron, S., E. Njamkepo, E. Grimprel, P. Begue, JC Desenclos, J. Drucker и N. Guiso. 1998. Эпидемиология коклюша во французских больницах в 1993 и 1994 годах: тридцать лет после обычного использования вакцинации. Педиатр. Заразить. Дис. J.17 : 412-418.
- 2.↵
Boursaux-Eude, C., и Н. Гизо. 2000. Полиморфизм повторяющихся участков пертактина у Bordetella pertussis , Bordetella parapertussis и Bordetella bronchiseptica . Заразить. Immun.68 : 4815-4817.
- 3.↵
Кроукрофт, Н.С., Н. Эндрюс, К. Руни, М. Бриссон и Э. Миллер. 2002. В Англии недооценивают смертность от коклюша. Arch. Дис. Детский. 86 : 336-338.
- 4.↵
Флоре, Д., Группа патологий инфекционных заболеваний и группа франкоязычных стран реанимации и развития. 2001. Les décès par заражение bactérienne communautaire. Enquête dans les services de pédiatrique français. Arch. Pédiatr.8 : 705-711.
- 5.↵
Grimprel, E., S. Baron, D. Levy-Bruhl, J. M. Garnier, E. Njamkepo, N. Guiso, and P. Bégué. 1999. Влияние охвата вакцинацией на передачу коклюша во Франции.Lancet354 : 1699-1700.
- 6.↵
Gzyl, A., E. Augustynowicz, I. Van Loo, and J. Slusarczyk. 2002. Временные нуклеотидные изменения в генах пертактина и токсина коклюша у штаммов Bordetella pertussis , выделенных из клинических случаев в Польше.
 Vaccine20 : 299-303.
Vaccine20 : 299-303. - 7.↵
Хардвик, Т. Х., П. Кэссидей, Р. С. Вейант, К. М. Бисгард и Г. Н. Санден. 2002. Изменения в преобладании и разнообразии геномных подтипов Bordetella pertussis , выделенных в США, с 1935 по 1999 год.Emerg. Заразить. Дис.8 : 44-49.
- 8.↵
He, Q. S., M. K. Viljanen, H. Arvilommi, B. Aittanen и J. Mertsola. 1998. Коклюш, вызванный Bordetella pertussis и Bordetella parapertussis в иммунизированной популяции. JAMA.280 : 635-637.
- 9.↵
Khattak, M. N., R.C. Matthews, and J. P. Burnie. 1992. Является ли Bordetella pertussis клональным? Br.Med. J.304 : 813-815.
- 10.↵
Ladant, D., C. Brezin, J.-M. Алонсо, И. Кренон и Н. Гуизо. 1986. Bordetella pertussis аденилатциклаза. Очистка, характеристика и радиоиммуноанализ. J. Biol. Chem.261 : 16264-16269.
- 11.↵
Laemmli, U. K. 1970. Расщепление структурных белков при сборке головки бактериофага Т4. Nature227 : 680-685.
- 12.↵
Ли, Л. Дж., Дж. Дуган, П. Новотны и И. Г. Чарльз. 1991. P. 70 пертактин, белок внешней мембраны из Bordetella parapertussis : клонирование, нуклеотидная последовательность и поверхностная экспрессия в Escherichia coli. Мол. Microbiol.5 : 409-417.
- 13.↵
Мастрантонио, П., П. Спигалья, Х. ван Ойршот, Х. Г. Дж. Ван дер Хайде, К. Хеувельман, П. Стефанелли и Ф. Р. Муи. 1999. Антигенные варианты в штаммах Bordetella pertussis , выделенных от вакцинированных и невакцинированных детей. Микробиология 145 : 2069-2075.
- 14.

Маттоо С., А. К. Форман-Викерт, П. А. Коттер и Дж. Ф. Миллер. 2001. Механизмы патогенеза Bordetella . Фронт. Biosci.6 : 1.
- 15.↵
Моой, Ф. Р., Х. Халландер, К. Х. Вирсинг фон Кенинг, Б. Хоэт и Н.Гизо. 2000. Эпидемиологическое типирование изолятов Bordetella pertussis : рекомендации по стандартной методологии. Евро. Clin. Заразить. Дис. J.19 : 174-181.
- 16.↵
Mooi, F. R., H. Qiushui, H. van Oirschot, J. Mertsola. 1999. Вариация Bordetella pertussis факторов вирулентности коклюшного токсина и пертактина в вакцинных штаммах и клинических изолятах в Финляндии. Заразить. Immun.67 : 3133-3134.
- 17.
Mooi, F. R., H. van Oirschot, K. Heuvelman, H. G. J. van der Heide, W. Gaastra и R. J. L. Willems. 1998. Полиморфизм факторов вирулентности Bordetella pertussis P.69 / пертактин и коклюшный токсин в Нидерландах: временные тенденции и данные об эволюции, обусловленной вакцинами. Заразить. Immun.66 : 670-675.
- 18.↵
Njamkepo, E., F. Rimlinger, S. Thiberge и N. Guiso. 2002. Тридцатипятилетний опыт применения цельноклеточной коклюшной вакцины во Франции: анализ штаммов вакцины и иммуногенность. Vaccine20 : 1290-1294.
- 19.↵
Реестр, К. Б. 2001. Новая генетическая и фенотипическая гетерогенность пертактина Bordetella bronchiseptica . Заразить. Immun.69 : 1917-1921.
- 20.↵
Рохани П., Д. Дж. Д. Эрн и Б. Т. Гренфелл. 1999 г.Противоположные паттерны синхронности в метапопуляциях симпатрических заболеваний. Science286 : 968-971.
- 21.↵
Saitou, N.
 , and M. Nei. 1987. Новый метод реконструкции филогенетического дерева. Мол. Биол. Evol.4 : 406-425.
, and M. Nei. 1987. Новый метод реконструкции филогенетического дерева. Мол. Биол. Evol.4 : 406-425. - 22.↵
van Loo, I.H.M., H.G.J. van der Heide, N.J.D. Nagelkerke, J. Verhoef и F.R. Mooi. 1999. Временные тенденции в структуре популяции Bordetella pertussis в течение 1949–1996 годов в высоко вакцинированной популяции.J. Infect. Dis.179 : 915-923.
- 23.↵
Weber, C., C. Boursaux-Eude, G. Coralie, V. Caro и N. Guiso. 2001. Полиморфизм изолятов Bordetella pertussis , циркулировавших в течение последних десяти лет во Франции, где более тридцати лет применялась единственная эффективная цельноклеточная вакцина. J. Clin. Microbiol.39 : 4396-4403.
% PDF-1.4 % 1 0 объект > поток конечный поток эндобдж 2 0 obj > поток х +
Bordetella pertussis и Bordetella parapertussis
Автор: Робин Патель, М.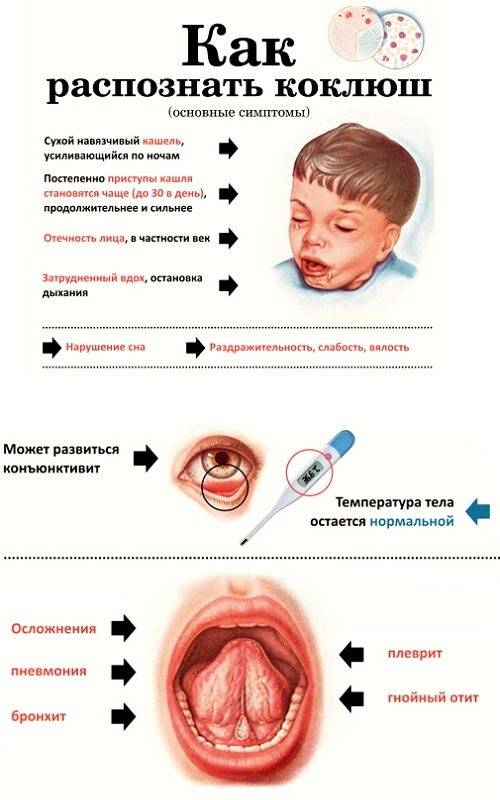 D. • 1 октября 2018 г.
D. • 1 октября 2018 г.
Истекает: 1 октября 2021 г.
Ведущий
Робин Патель, доктор медицины, является заведующим отделением клинической микробиологии в отделении лабораторной медицины и патологии в Рочестере, штат Миннесота. Имеет ученое звание профессора медицины и микробиологии.
Вопросы?Свяжитесь с нами: MMLHotTopics @ mayo.edu.
Расшифровка стенограммы и ссылки ВведениеПривет, меня зовут Росс Райхард, заместитель председателя по качеству отделения лабораторной медицины и патологии клиники Мэйо. Знаете ли вы, что коклюш очень заразен и быстро распространяется по семьям, школам и больницам? Хотя взрослые и дети могут иметь относительно легкие симптомы, болезнь может быть смертельной для младенцев и новорожденных. В сегодняшней «Горячей теме» мой коллега доктор Робин Патель расскажет, как ранняя диагностика и лечение могут улучшить эти результаты с помощью амплификации нуклеиновых кислот, которые стали рекомендованными тестами для обнаружения Bordetella pertussis и Bordetella parapertussis . инфекционное заболевание.Я надеюсь, что вам понравилась горячая тема этого месяца, и я хочу лично поблагодарить вас за предоставленную Mayo Clinic возможность быть партнером в заботе о здоровье вашего пациента.
Спасибо, доктор Райхард.
Раскрытие информацииВот список моих разглашений.
Bordetella pertussis и Bordetella parapertussisBordetella pertussis и Bordetella parapertussis — аэробные малоподвижные грамотрицательные коккобациллы, вызывающие заболевание, называемое коклюшем.
СимптомыКоклюш — респираторное заболевание, которое начинается с катаральной стадии с симптомами простуды, прогрессирует до сильных приступов кашля и переходит в стадию выздоровления. Симптомы обычно развиваются в течение 5-10 дней после заражения и начинаются с насморка, субфебрильной температуры и легкого кашля. Через 1-2 недели начинается сильный приступообразный кашель. Сильные приступы кашля, связанные с характерным «криком» на вдохе, могут продолжаться в течение нескольких недель.В Китае коклюш называют «100-дневным кашлем». Кашель может быть настолько сильным, что может привести к рвоте, истощению, переломам ребер и / или потере контроля над мочевым пузырем. Симптомы могут быть менее серьезными у иммунизированных или частично иммунизированных лиц, у которых характерный «крик» может отсутствовать; у таких людей может просто быть затяжной кашель.
Хотя инфекция может быть связана с легкими симптомами у взрослых и детей старшего возраста, неонатальные инфекции могут быть смертельными. У младенцев кашель может быть минимальным или отсутствовать.Однако болезнь может быть тяжелой, и до половины младенцев, особенно младенцев, нуждаются в госпитализации. При коклюше у младенцев могут возникать апноэ, пневмония, судороги и энцефалопатия.
ТрансмиссияКоклюш очень заразен; передача происходит при прямом контакте с воздушно-капельными каплями, образующимися при кашле инфицированного человека, или их вдыхании. Восприимчивые контакты с высокой вероятностью могут заразиться и быстро распространиться в семьях, школах или больницах.Поскольку на ранних стадиях коклюш может показаться не более чем простудой, его часто не подозревают и не диагностируют, пока не появятся более серьезные симптомы. Однако коклюш заразен с начала катаральной стадии до третьей недели с момента появления приступов кашля или до пяти дней после приема эффективных противомикробных препаратов.
Сезонность Bordetella pertussisЧастота заражения Bordetella pertussis варьируется в зависимости от сезона, с ежегодными пиками в июле и августе.На диаграмме показаны наши данные за последнее десятилетие: процент положительных результатов ПЦР-тестов Bordetella pertussis показан фиолетовым цветом, а количество выполненных тестов — синим.
Патогенез — факторы вирулентностиBordetella pertussis встречается исключительно у людей, причем подростки и взрослые служат источником инфекции для детей младшего и младшего возраста.
Патогенез инфекции Bordetella pertussis связан с выработкой ряда факторов вирулентности, включая эндотоксин, токсин коклюша, нитчатый гемагглютинин, аденилатциклазу, пертактин и цитотоксин трахеи.
Эпидемиология — СШАПосле введения вакцины против коклюша заболеваемость коклюшем снизилась, достигнув нижней точки в 1976 году. Однако ежегодная заболеваемость в последние годы увеличилась. Цельноклеточные коклюшные вакцины, изготовленные из термически или химически инактивированных клеток Bordetella pertussis , были введены в 1940-х годах и позже объединены с дифтерийным и столбнячным токсоидами для образования «АКДС» или коклюшных токсоидов и дифтерии, столбняка.Несмотря на свою эффективность и иммуногенность, переносимость была ограничена реакциями на вакцину, включая местные реакции, лихорадку и фебрильные судороги. Бесклеточные коклюшные вакцины, обозначенные маленькой буквой «а» перед «p / P» коклюшной вакцины, состоят из белков, очищенных из лизатов бактериальных клеток. Бесклеточные коклюшные вакцины имеют меньше побочных эффектов, чем цельноклеточные вакцины. Бесклеточные коклюшные вакцины были внедрены в 1990-х годах, постепенно вытесняя цельноклеточные коклюшные вакцины. Было использовано несколько бесклеточных коклюшных вакцин, каждая из которых содержала коклюшный токсин с пертактином или без него, нитчатым гемагглютинином и / или фимбриальными белками.
Несколько факторов, вероятно, способствовали недавнему увеличению числа случаев коклюша, включая снижение эффективности существующих вакцин, что привело к снижению долговременного иммунитета, повышению осведомленности и лучшему распознаванию коклюша, улучшенной лабораторной диагностике, усилению эпиднадзора и отчетности по коклюшу и микробиологическим заболеваниям. эволюция, приводящая к уклонению от вакцинации.
Мы сообщили, что вспышка коклюша в 2012 г. на юго-востоке Миннесоты включала несколько штаммов Bordetella pertussis , все из которых предположительно не содержали пертактина, что, как ожидается, снизит эффективность бесклеточных вакцин.
Обратите внимание, что вакцинация против коклюша не предотвращает инфекцию Bordetella parapertussis , которая обычно вызывает заболевание в более молодой возрастной группе, чем Bordetella pertussis. В нашем исследовании вспышки 2012 года в Юго-Восточной Миннесоте средний возраст пациентов с Bordetella parapertussis составлял 3,8 года, тогда как средний возраст пациентов с Bordetella pertussis составлял 15,6 года. Происходят вспышки Bordetella parapertussis ; мы сообщили о вспышке болезни, произошедшей в Юго-Восточной Миннесоте и США в 2014 году.
ДиагностикаДиагноз коклюша основывается на высоком клиническом индексе подозрения на инфекцию, а также на подтверждении лабораторными исследованиями. Методы лабораторного тестирования включают тесты амплификации нуклеиновых кислот, такие как ПЦР, серология, посев и прямое тестирование флуоресцентных антител. Культуральное и прямое тестирование флуоресцентных антител ограничено из-за низкой чувствительности, что делает тесты амплификации нуклеиновых кислот и серологические тесты предпочтительными. Центры по контролю и профилактике заболеваний рекомендуют ПЦР-тестирование мазков из носоглотки или аспиратов пациентам с подозрением на острый коклюш. Bordetella pertussis ПЦР выявляет примерно в два раза больше случаев, чем посев. Bordetella pertussis ДНК может быть обнаружена в течение 4 недель или дольше, по нашему опыту, до 8 недель после появления симптомов. Однако со временем количество ДНК Bordetella pertussis и Bordetella parapertussis будет уменьшаться, что сделает анализ менее чувствительным. Серологический ответ на Bordetella pertussis обычно возникает через две недели после заражения, и, следовательно, обнаружение антител класса IgG к токсину коклюша, которые вырабатываются в ответ на Bordetella pertussis , но не Bordetella parapertussis , может использоваться в качестве вспомогательного средства для диагностики на более поздних стадиях коклюша в то время, когда количество микроорганизмов может быть ниже предела обнаружения анализа ПЦР.Поскольку вакцинация против коклюша приведет к ответу IgG Bordetella pertussis , серологические исследования не следует использовать у новорожденных или младенцев младшего возраста, а также у детей в возрасте от 4 до 7 лет, поскольку обычный график детских прививок может повлиять на интерпретацию результатов и должен также нельзя использовать тем, кто не получил вакцину против коклюша в течение предыдущих шести месяцев.
ЛечениеРаннее лечение коклюша полезно, особенно для младенцев.Если пациенту поставлен диагноз поздно, антибиотики не повлияют на течение болезни, и даже без антибиотиков пациенты больше не будут заразными. Рекомендуемое лечение коклюша включает азитромицин, кларитромицин, эритромицин и триметоприм-сульфаметоксазол, при этом выбор лечения определяется потенциальными побочными эффектами и лекарственными взаимодействиями, переносимостью, простотой приверженности к лечению и стоимостью.
Ссылки- Theofiles A, Cunningham S, Chia N и др.Вспышка коклюша, Юго-Восточная Миннесота, 2012 г. Mayo Clin Proc . 2014 Октябрь; 89 (10): 1378-1388.
- Бхатти М., Ручински С., Шваб Дж. И др. Восьмилетний обзор тестирования Bordetella pertussis выявил сезонную закономерность в Соединенных Штатах. J Pediatric Infect Dis Soc. марта 2017; 6 (1) 91-93.
- Каралиус В., Ручински С., Мандрекар Дж., Патель Р. Вспышка Bordetella parapertussis в юго-восточной Миннесоте и США, 2014 г. Медицина (Балтимор).2017 Май: 96 (20) e6730.
NORD (Национальная организация по редким заболеваниям)
Профилактика
Самым важным методом лечения коклюша является профилактика. Вакцина АКДС предоставляется младенцам, и, хотя инъекция может вызывать некоторый дискомфорт, в целом она безопасна и эффективна. У некоторых детей могут быть крайне редкие, но серьезные побочные реакции. Когда они начинают появляться, их следует немедленно довести до сведения врача.
Бесклеточная вакцина, которая производится с использованием части бактерии, вызывающей коклюш, а не всей бактерии, доступна для вакцинации младенцев. Вакцина, известная как Tripedia, производится Connaught Laboratories. Есть надежда, что эта бесклеточная вакцина вызовет меньше побочных эффектов (например, лихорадку, судороги и т. Д.), Чем клеточные вакцины.
Побочные реакции были связаны с вакцинацией против дифтерии коклюша столбняка (АКДС), и риск этих реакций увеличивается с возрастом.В большинстве случаев вакцинация не рекомендуется детям старше семи лет. Побочные реакции могут быть местными или системными. Местные реакции могут включать боль, покраснение кожи (эритему) и / или отек. Повышенная температура — обычная системная реакция на коклюшную вакцину. В некоторых редких случаях сообщалось о лихорадке выше 104,9F. К другим очень редким осложнениям относятся судороги, шок и тяжелые реакции гиперчувствительности (анафилаксия). Самым тяжелым осложнением вакцинации АКДС является очень редкое воспаление головного мозга (энцефалопатия).(Для получения дополнительной информации об этих аллергических реакциях выберите «Анафилаксия» в качестве поискового запроса в базе данных редких заболеваний.)
Новая комбинированная вакцина, известная как Certiva, от дифтерии, столбняка и бесклеточного коклюша (DTaP) была одобрена Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) в качестве профилактической меры против этих заболеваний. Для получения дополнительной информации обращайтесь:
NIH / Национальный институт детского здоровья и развития человека
9000 Rockville Pike
Building 31 Rm 2a32, Msc 2425
Bethesda, M.20892
Тел .: (301) 496-5133
Факс: (301) 496-7101
Веб-сайт: http://www.nih.gov/nichd/
Лечение
Лечение коклюша включает прием антибиотиков, которые помогают избавиться от бактерий из горла пораженных людей, обычно в течение трех-четырех дней. К четвертому дню лечения болезнь перестает быть заразной. Эритромицин является предпочтительным антибиотиком, и его обычно назначают, потому что он останавливает передачу болезни другим людям.Курс антибактериальной терапии также может быть назначен тем лицам, которые находились в тесном контакте с пораженными людьми, особенно с детьми. Комбинация триметоприм-сульфаметоксазол представляет собой альтернативную терапию антибиотиками, которую назначают тем, кто не переносит эритромицин.
Недавно Центры по контролю за заболеваниями (CDC) сообщили, что причиной может быть эритромицин. пилорический стеноз, тяжелое заболевание желудка, у некоторых младенцев. Стеноз привратника блокирует пищеварение и вызывает рвоту.Однако, хотя CDC призывает врачей и родителей знать об этом потенциально серьезном побочном эффекте, он не рекомендует врачам прекращать прописывать эритромицин при коклюше.
Тяжело больных коклюшом младенцев следует содержать в темном и тихом помещении. Их следует как можно меньше беспокоить, чтобы предотвратить частые приступы сильного кашля. Пристальное внимание следует уделять потребностям ребенка в питании, так как неправильное питание может значительно усугубить осложнения.Прием пищи небольшими порциями следует давать как можно чаще. Отхаркивающие смеси от кашля, средства для подавления кашля и седативные средства не имеют большой ценности и должны использоваться с осторожностью или вообще не использоваться.
Госпитализация может быть рекомендована тяжелобольным детям с коклюшем. При сильной рвоте может потребоваться парентеральная инфузионная терапия (ВВ) для восполнения потери соли и воды. Может потребоваться осторожное отсасывание из глотки для удаления чрезмерных слизистых выделений. Когда отсасывание не может очистить дыхательные пути, может быть проведена хирургическая процедура для создания временного отверстия в горле (трахеостомия).Затем в это отверстие вставляется трубка, через которую кислород поступает в легкие. Кислород также можно вводить пораженным младенцам, если их кожа и слизистые оболочки приобрели голубоватый оттенок (синюшный) после удаления выделений из горла. Этот тип интенсивной поддерживающей терапии может спасти жизнь в очень тяжелых случаях коклюша.
Вспышка коклюша, вызванная редкой двоюродной сестрой
SAN DIEGO — Когда коклюш не коклюш?
Когда это вызвано Bordetella parapertussis , относительно редким родственником возбудителя B.pertussis , который является обычной причиной заболевания, заявили здесь исследователи из Миннесоты.
Но хотя причины разные, клиническая картина болезни, наблюдаемой во время вспышки в конце 2014 года в штате, была очень похожа на классический коклюш, по словам Витаса Каралиуса, магистра здравоохранения, студента-медика в Медицинской школе Майо в Рочестере. Мин.
- Обратите внимание, что это исследование было опубликовано в виде аннотации и представлено на конференции. Эти данные и выводы следует рассматривать как предварительные, пока они не будут опубликованы в рецензируемом журнале.
Важно отметить, что стандартная вакцина против коклюша, по-видимому, не защищает от заболевания, вызываемого B. parapertussis , сказал Каралиус на Международной конференции по противомикробным препаратам и химиотерапии (ICAAC).
Хотя эти два патогена связаны между собой, они «очень различаются по антигенам», сказал он, поэтому не следует ожидать, что бесклеточная вакцина будет иметь защитный эффект. Фактически, все пациенты во время вспышки болезни в Миннесоте были вакцинированы против B.pertussis , но все же заболел.
Вспышка была обнаружена в некотором смысле случайно, по словам старшего автора исследования Робина Пателя, доктора медицины, директора Исследовательской лаборатории инфекционных заболеваний клиники Мэйо.
Репортер видеоконференции: смотрите все наши эксклюзивные видео с ICAAC 2015
В ее лаборатории есть тест полимеразной цепной реакции (ПЦР), который выявляет оба патогена и может различать их. Лаборатория является эталонным учреждением для США и обычно регистрирует стабильную, но низкую заболеваемость B.парапертуш.
Осенью 2014 года они увидели всплеск парапертуша в юго-восточной Миннесоте и аналогичный рост по всей стране. Чтобы попытаться понять, что происходит, они углубились в медицинские записи пациентов из Миннесоты.
Но кажется вероятным, что местная вспышка — изученная, потому что у них был доступ к записям — была просто частью чего-то большего, сказал Патель. «Мы все еще вникаем в некоторые из этих данных», — сказала она.
Начиная с августа в Миннесоте, как сообщил Каралиус, исследователи смогли выявить 31 случай, 25 из которых произошли за последние 3 месяца года.Средний возраст пациентов в этой последней группе составлял 5,9 года, двое — младше года и один — 11 лет, но новорожденных не было.
Не было очевидных эпидемиологических связей, сказал он MedPage Today , хотя было две пары братьев и сестер, а также пять пациентов, родители которых сообщили, что они заразились коклюшем.
Клиническая картина была «почти неотличима» от классического коклюша, сказал он:
- 40% пациентов имели посткашлевую рвоту
- 40% имели насморк
- 32% имели апноэ или нарушения сна
- 12% сообщили боль в горле
- И ни у кого не было температуры
Продолжительность кашля перед визитом к врачу колебалась от нескольких дней до 8 недель, сказал он, и записи показали, что у некоторых из детей после кашля был классический «крик». — сказал он.
Патель сообщил MedPage Today , что недавние опасения по поводу вспышек коклюша, включая предположения о том, что стандартная вакцина может со временем снижаться, могут быть опровергнуты B. parapertussis .
Во время вспышки коклюша в Миннесоте в 2012 году, по ее словам, в большинстве случаев было зарегистрировано B. pertussis , но ее лаборатория смогла установить, что некоторые пациенты действительно были поражены B. parapertussis .
Таким образом, по ее словам, при изучении коклюша важно знать, как диагностируется вспышка — если это делается на основе клинических признаков и симптомов, причиной некоторых случаев может быть не B.pertussis вообще. А это, в свою очередь, может подорвать теорию о вакцине.
С другой стороны, вероятно, преждевременно начинать бить тревогу по поводу B. parapertussis , — прокомментировал Кейт Клугман, доктор медицинских наук, из Фонда Билла и Мелинды Гейтс в Сиэтле, который не участвовал в исследовании, но был модератором. сессия, на которой он был представлен.
«Это интересно, но было бы рано иметь дело с конкретным парапертушем», — сказал Клугман MedPage Today.
«Очевидно, что коклюш вызывает опасения, но нам нужно больше времени, чтобы оценить парапертуш как серьезную угрозу», — добавил он. «Коклюш преобладает над парапертушем как болезнь».
Раскрытие информации
Исследование не получило внешней поддержки. Патель раскрыл финансовые связи с nanoMR, Curetis, CheckPoints, 3M, Cubist / Merck, Hutchison Biofilm Medical Solutions, Accelerate Diagnostics и Actavis.Она также сообщила, что владеет патентами на ПЦР на B. pertussis / parapertussis. Каралиус ничего не сказал.
Клугман не разглашал информацию.
Коклюш / Парапертуш — Протокол
% PDF-1.6 % 58 0 объект > эндобдж 54 0 объект > эндобдж 122 0 объект > поток Acrobat Distiller 5.0.5 для MacintoshPertussis / Parapertussis2007-11-16T04: 59: 54Z2015-11-09T10: 21: 30-06: 002015-11-09T10: 21: 30-06: 00QuarkXPress.4.11: LaserWriter 8 8.7.3application / pdf

