Увеличение лимфоузлов: почему это происходит
24 ноября 2021 16:14
Многие люди, нащупав у себя некие увеличения и припухлости в области лимфатических узлов, не спешат сразу к врачу. Они связывают это с травмами или болезнями в недавнем прошлом, которые и вызвали такую реакцию. О чем же может свидетельствовать воспаление лимфатических узлов? Об этом рассказали врачи в программе «О самом главном» на канале «Россия 1».
«Лимфатические узлы являются «сторожевыми механизмами» нашего организма», – сообщила главный врач клинической больницы МЕДСИ на Пятницком шоссе, доктор медицинских наук Татьяна Шаповаленко в новом выпуске программы «О самом главном» на канале «Россия 1». Она обсудила с врачом-онкологом, гематологом, заместителем главного врача по онкологии Пироговского Центра Владиславом Саржевским, в каких случаях лимфатический узел может увеличиться и стоит ли бить при этом тревогу.
По словам врача, в лимфатических узлах происходят те процессы, которые очень важны для нормального функционирования нашей иммунной системы.
Инфекция
Если в организм попадает инфекция, начинается иммунная реакция, которая и приводит к увеличению лимфатических узлов. Если же эти вредные вещества попадают в сам лимфоузел, он может воспалиться. В качестве примера Владислав Саржевский привел такое заболевание, как инфекционный мононуклеоз. Вирус Эпштейна – Барр в этом случае поражает лимфатические узлы, и они увеличиваются. Это происходит достаточно часто.
«В терапии и в семейной медицине есть правило: если лимфатический узел на фоне антибактериальной терапии не уходит в течение месяца, нужна биопсия», – считает врач.
Опухолевые заболевания
Иногда лимфатические узлы могут увеличиться, если в них начинают расти клетки злокачественной опухоли. Очень важно обратить внимание на то, в какой именно зоне увеличились лимфоузлы. «Если у человека старше 40-50 лет вдруг увеличились надключичные лимфоузлы, то мы – онкологи-гематологи – считаем их априори пораженными до того времени, пока не доказали обратное», – сказал Саржевский. По его словам, подмышечные лимфоузлы – это «лимфатический коллектор для молочной железы». Сначала первичная опухоль может возникнуть в молочной железе, следующий этап ее распространения – лимфатические узлы. После этого опухоль может распространиться по всему организму.
«Если у человека старше 40-50 лет вдруг увеличились надключичные лимфоузлы, то мы – онкологи-гематологи – считаем их априори пораженными до того времени, пока не доказали обратное», – сказал Саржевский. По его словам, подмышечные лимфоузлы – это «лимфатический коллектор для молочной железы». Сначала первичная опухоль может возникнуть в молочной железе, следующий этап ее распространения – лимфатические узлы. После этого опухоль может распространиться по всему организму.
Системные заболевания соединительной ткани
Речь идет об аутоиммунных заболеваниях, таких, как ревматоидный артрит и системная красная волчанка. При этих заболеваниях также могут увеличиться лимфатические узлы.
Татьяна Шаповаленко заметила, что, если увеличившийся лимфоузел безболезненный и очагов инфекции нет, то не нужно ждать или назначать пациенту антибиотики. Следует провести детальное медицинское обследование, чтобы узнать ответы на все вопросы.
Еще больше интересных новостей – в нашем Instagram (запрещена в РФ) и Telegram-канале @smotrim_ru.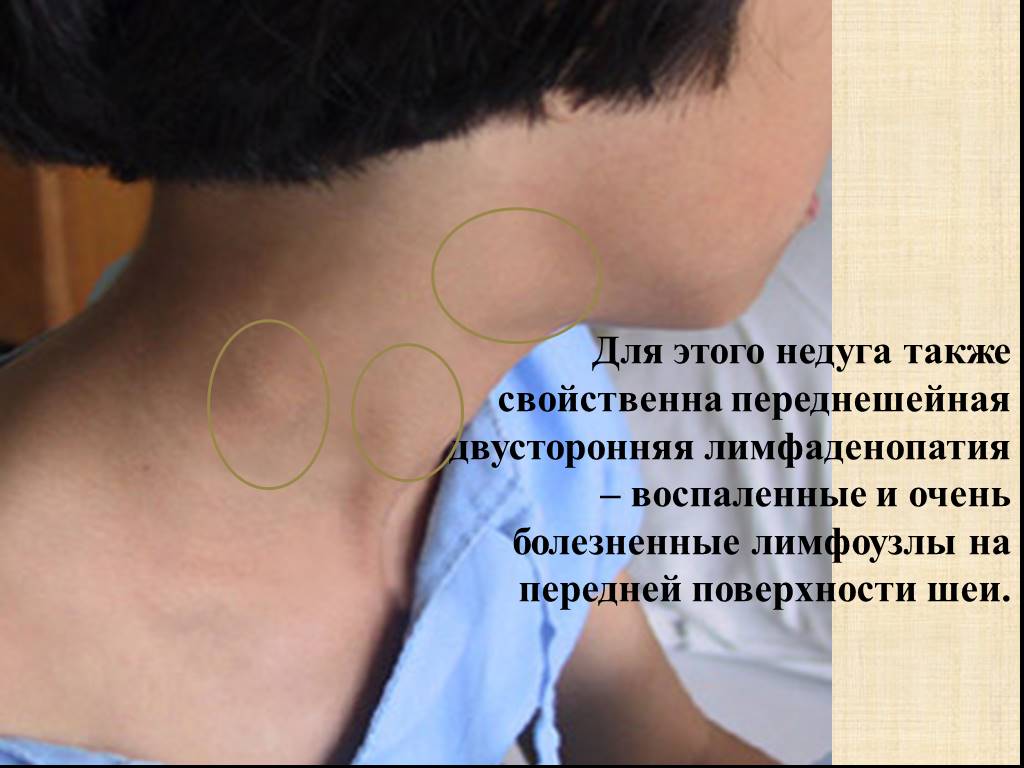
медицина здоровье опухоль Россия 1 общество новости
Надключичные лимфоузлы: расположение, схема
Содержание
- 1 Классификация
- 2 Функции
- 3 Расположение
- 4 Диагностика
- 5 Болезни
- 6 Причины
- 7 Симптоматика
- 8 Лечение
- 9 Заключение
В составе лимфатической системы и иммунной среди большого количества лимфоузлов, защитников организма, значимыми представляются надключичные лимфоузлы.
Лимфатическая система — это комплекс сосудов, капилляров, стволов. Важной составляющей в системе имеется такой орган, как лимфатические железы (узлы). Кровеносная система имеет в своём составе эту разветвлённую по всему телу структуру, выполняющую функцию очищения, можно сказать, организма от всяких вредоносных агентов.
Как известно, лимфатические узлы — это санитары, распределённые по всему организму. Они в большом количестве распределены около важных органов, кровеносных сосудов. Являясь органами иммунной и лимфатической системы, они «вызывают огонь» на себя: вытягивают всю заразу из лимфы. Однако, с возрастом количество этих санитаров уменьшается. Некоторые слипаются друг с другом, образуя один, что снижает эффект защиты. Другие по разным причинам перестают функционировать.
Являясь органами иммунной и лимфатической системы, они «вызывают огонь» на себя: вытягивают всю заразу из лимфы. Однако, с возрастом количество этих санитаров уменьшается. Некоторые слипаются друг с другом, образуя один, что снижает эффект защиты. Другие по разным причинам перестают функционировать.
Классификация
Надключичный лимфоузел входит в группу нижних шейных и лимфатических узлов части грудины.
В группу надключичных входят нижние шейные и лимфатические узлы части грудины.
Подключичные лимфоузлы относятся к группе образований, находящихся ниже области ключицы. Эти образования, то есть, лимфоузлы можно нащупать под ключицей.
Функции
Функцией подключичных лимфатических узлов является сбор лимфы от плевры с верхнего плечевого пояса, лёгких, кожи грудной полости и части грудных мышц. Далее, лимфа следует в грудной лимфатический проток.
Функцией надключичных лимфатических узлов является сбор лимфы с шеи, от головы, с верхушек лёгких.
Эти железы отвечают за здоровье опекаемых ими областей.
Расположение
Узнать, где находятся надключичные лимфоузлы в области ключицы, поможет схема. На ней видно, что надключичные расположены сверху ключицы, подключичные под ключицей по сторонам грудины, недалеко от грудино — ключичного сустава.
Диагностика
Если лимфоузлы над ключицей и под ключицей не воспалены или воспаление незначительное, возможно, начальная стадия, то они при пальпации не прощупываются. Чтобы определить, воспалены ли они, пальцы врача накладывают в полусогнутом положении на участок над и под ключицей. Слегка надавливая, выявляют присутствие болевых ощущений. Если они отсутствуют, значит, воспаление отсутствует.
В случаях воспалительный процесс шейных и надключичных желез даёт реакцию на боль, врач рукой, а не прибором определяет размер лимфоузлов под ключицей или надключичных лимфатических узлов.
Пальпация надключичных и подключичных лимфоузлов
Исследование лимфатических узлов начинается с определения, есть ли подозрение на инфекцию.
Болезни
Среди надключичных лимфатических узлов существует главный, функцией которого заключается в контролировании перемещения лимфы из брюшной области в общий поток кровообращения через левую вену. Это узел Вирхова. Его воспаление является предвестником опасной болезни: рака груди, инфекции в верхней конечности или опасных новообразований, которое происходит вследствие его восприимчивости к новообразованиям.
Болезнь Ходжкина или лимфома Ходжкина — это онкология лимфоидной ткани. Страшная болезнь. Ещё её называют злокачественной гранулёмой. Поражена вся лимфатическая система. Существует много видов этой болезни. Чаще ею страдают дети. Как правило, они долго не живут. Взрослые тоже болеют, но реже, чем дети.
Заболевание очень коварное: оно развивается без болевых ощущений. Её признаками могут быть совершенно безобидные проявления, присущие другим состояниям организма. Например: недомогание и слабость, как при простуде; одышка соотносится с сердечной недостаточностью и тому подобные проявления.
Например: недомогание и слабость, как при простуде; одышка соотносится с сердечной недостаточностью и тому подобные проявления.
Подозревают о настоящей причине после того, как постепенно, один за другим начинают увеличиваться селезёнка, печень и другие внутренние органы.
Генерализованная лимфаденопатия надключичных лимфоузлов — явление воспаления желёз одновременно с другими узлами.
Лимфаденопатия — увеличение лимфатических узлов, в частности, надключичных лимфоузлов, ключичных, когда болевых эффектов не обнаружено или незначительные. Опухание надключичных лимфатических узлов через некоторое время исчезает.
Если процесс увеличения желез прогрессирует, ключичные лимфоузлы пальпации доступны, они стали болезненными, то встаёт вопрос о том, что это лимфаденит, часто гнойный.
Причины
Лимфоузлы представляют собой маленькие органы (от 1 мм до 2 см) в виде бобов. Когда в лимфатической системе нет патологических изменений, их трудно обнаружить. Увеличение лимфатических желёз говорит о заболевании организма, наличии инфекции или опухоли.
Часто причины увеличения надключичных и подключичных лимфатических узлов бывают в случаях:
- Болезнь Ходжкина, одно из опасных заболеваний. Причины не изучены. Предполагают, что одной из них может быть низкий иммунитет. Возможно, генетическая предрасположенность, химические вещества. Другие обстоятельства.
Генерализованную лимфаденопатию вызывают:
- Вирусные болезни.
- Бактериальные заболевания.
- Ангина, лихорадка.
- Рак.
- Болезнь эндокринной системы.
- Синдром Кавасаки (поражение сосудов).
- Другие инфекционные болезни.
Иногда они не могут осилить их, сами заражаются, увеличиваются в размере, появляется гной. Тогда возникает лимфаденит.
Симптоматика
Симптомы при болезни Ходжкина: происходит необъяснимая ничем потеря веса, зуд кожи.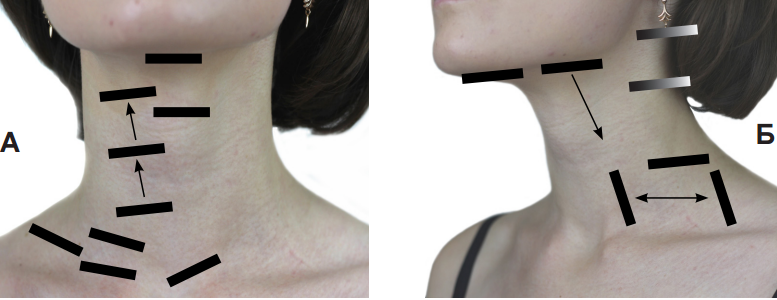 А также похожи на обычные при простуде или гриппе:
А также похожи на обычные при простуде или гриппе:
- Слабость.
- Отсутствие аппетита.
- Потливость, особенно по ночам.
- Температура выше нормы.
- Всё тело ломит.
Самое опасное заключается в том, что такое состояние может долго сохраняться. Люди принимают меры против гриппа, простуды, теряют время, болезнь, оказывается, запущенной. Если лимфоузлы увеличены, нельзя терять время, надо обратиться к врачу, пройти обследование.
Симптомом Вирхова считается увеличение надключичных лимфоузлов, расположение которых находится между краем грудино — ключично — сосцевидной мышцы и верхним краем левой ключицы. При этом они прощупываются, но безболезненны. Иногда это признак рака желудка.
Основные симптомы лимфаденопатии и лимфаденита — изменение размера лимфатических желёз, их распухание. Физические ощущения организма похожи на традиционные признаки простуды или наличия инфекции.
Лечение
Лечение следует начинать, если установлена причина, то есть болезнь, её очаг.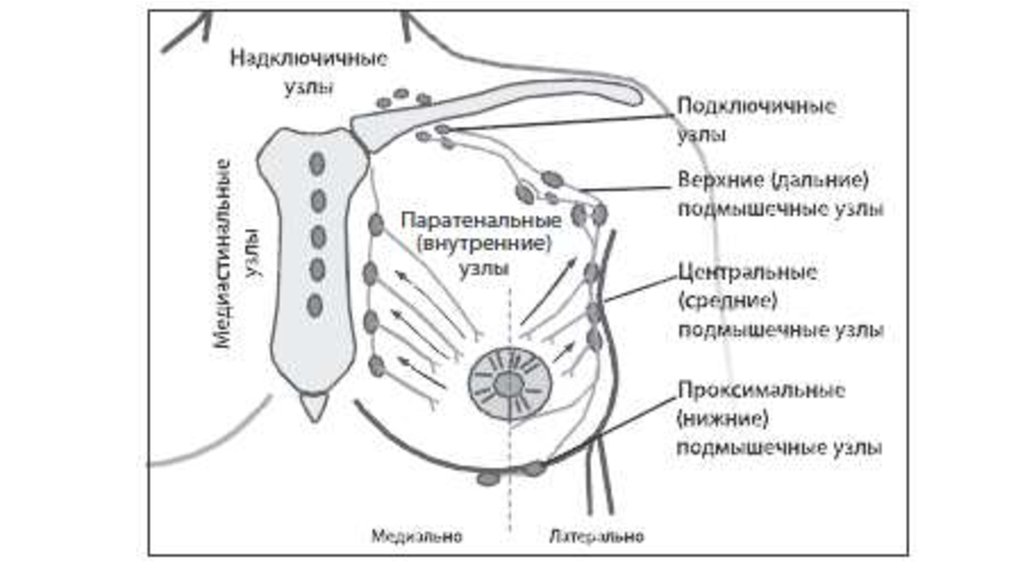 В соответствии с этим выявляется, какая нужна терапия. Прописывают антибиотики, противогрибковые средства (таблетки, мази), при необходимости противопаразитные или противовирусные. При острых болях применяют различные физиотерапевтические средства. Это зависит от компетенции врача.
В соответствии с этим выявляется, какая нужна терапия. Прописывают антибиотики, противогрибковые средства (таблетки, мази), при необходимости противопаразитные или противовирусные. При острых болях применяют различные физиотерапевтические средства. Это зависит от компетенции врача.
Воспаление шейных, надключичных и подключичных лимфоузлов редко переходит в стадию нагноения. Тогда неизбежно хирургическое вмешательство. И также поступают при обнаружении онкологического заболевания.
Заключение
Нормальное состояние надключичных и подключичных лимфатических желез необходимо для здоровья всему организму, особенно в верхней части туловища. Эти лимфоузлы защищают от инфекций важные органы — лёгкие, чувствительные к такой опасной болезни, как туберкулёз. В прошлые времена не был изобретён пенициллин, спасающий людей от смерти. В настоящее время есть средства борьбы с этой коварной болезнью, но требуется время, терпение много других факторов.
Надключичные лимфатические узлы: Анатомия и функция
Автор:
Софи Стюарт
•
Рецензент:
Димитриос Митилинаиос, доктор медицины, доктор философии
Последнее рассмотрение: 10 ноября 2022 г.
Время считывания: 2 минуты
Надключичные лимфатические узлы
Nodi lymphoidei supraclaviculares
1/7
Синонимы: Надключичные лимфатические узлы, Надключичные лимфатические узлы
Надключичные лимфатические узлы представляют собой группу из 4-12 узлов, расположенных выше ключицы, вдоль поперечной шейной артерии и кпереди от передней и средней лестничных мышц.
Надключичные узлы образуют компонент конечного пути лимфатической системы, поскольку он соединяется с венозной системой. В результате надключичные узлы получают лимфатический дренаж из областей головы и шеи, грудной клетки и живота через сложный лимфатический путь.
В частности, правые надключичные лимфатические узлы дренируют грудь , легкое и верхний пищевод , в то время как один из левых надключичных лимфатических узлов (узел Вирхова) получает эфференты от грудной проток , брюшная полость и грудная клетка .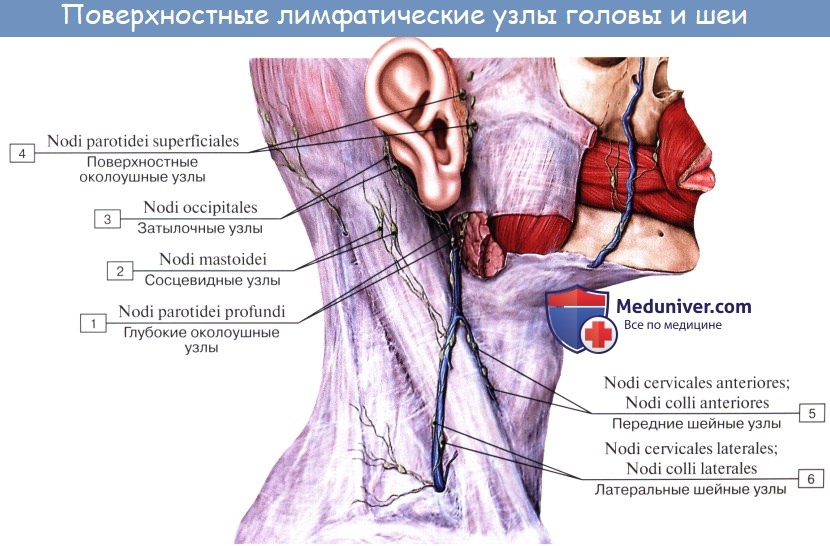
Латерально надключичные узлы соединяются с добавочной цепью и глубокими латеральными шейными лимфатическими узлами шеи. Выносящие сосуды надключичных лимфатических узлов и глубоких латеральных шейных лимфатических узлов сливаются, образуя с каждой стороны яремный ствол.
| Терминология | Английский: Надключичные лимфатические узлы Латинский: Nodi lymphoidei supraclaviculares |
| Определение | Группа из 4-12 узлов, расположенных выше ключицы. |
| Дренаж | Грудь, легкие, пищевод, брюшная полость, грудная клетка, голова, шея |
Внимательно посмотрите на лимфатический дренаж головы и шеи в исследовательском блоке ниже.
Лимфатические сосуды головы и шеи Исследуйте учебный блок
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Банджар Ф.К., Уилсон А.М. Анатомия, голова и шея, надключичный лимфатический узел. В: StatPearls. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/b…
Мур, К.Л., Далли, А.Ф. и Агур, А.М.Р. (2014) Клинически ориентированная анатомия . 7-е изд.
и Агур, А.М.Р. (2014) Клинически ориентированная анатомия . 7-е изд.
Надключичные лимфатические узлы: хотите узнать об этом больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.
На чем ты предпочитаешь учиться?
Видео викторины Оба
«Я бы честно сказал, что Kenhub сократил время моего обучения вдвое». – Читать далее. Ким Бенгочеа, Реджисский университет, Денвер
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторском праве. Все права защищены.Лимфаденопатия: дифференциальная диагностика и оценка
РОБЕРТ ФЕРРЕР, M. D., M.P.H.
D., M.P.H.
Хотя обнаружение лимфаденопатии иногда вызывает опасения по поводу серьезного заболевания, у пациентов, наблюдаемых в учреждениях первичной медико-санитарной помощи, это обычно является результатом доброкачественных инфекционных причин. Диагноз большинству пациентов может быть поставлен на основании тщательного сбора анамнеза и физического осмотра. Локализованная лимфаденопатия должна побуждать к поиску соседнего провоцирующего поражения и обследованию других узловых областей, чтобы исключить генерализованную лимфаденопатию. Как правило, лимфатические узлы диаметром более 1 см считаются аномальными. Надключичные узлы наиболее опасны для малигнизации. Период наблюдения от трех до четырех недель целесообразен для пациентов с локализованными узлами и доброкачественной клинической картиной. Генерализованная лимфаденопатия всегда требует дальнейшего клинического обследования. Когда показана биопсия узла, эксцизионная биопсия наиболее аномального узла лучше всего позволит патологоанатому установить диагноз.
Когда показана биопсия узла, эксцизионная биопсия наиболее аномального узла лучше всего позволит патологоанатому установить диагноз.
Причина лимфаденопатии часто очевидна: например, у ребенка с болью в горле, болезненностью шейных лимфоузлов и положительным экспресс-тестом на стрептококк или у пациента с инфекцией кисти и подмышечной лимфаденопатией. В других случаях диагноз менее ясен. Лимфаденопатия может быть единственным клиническим признаком или одним из нескольких неспецифических признаков, а обнаружение опухших лимфатических узлов часто вызывает подозрение на серьезное заболевание, такое как лимфома, синдром приобретенного иммунодефицита или метастатический рак. Задача врача состоит в том, чтобы эффективно отличить нескольких пациентов с серьезным заболеванием от многих с самокупирующимся заболеванием. В этой статье рассматривается оценка пациентов с центральным клиническим проявлением лимфаденопатии с акцентом на выявление пациентов с серьезным заболеванием.
Определение
В организме имеется около 600 лимфатических узлов, но у здоровых людей обычно можно пальпировать только те из них, которые находятся в подчелюстной, подмышечной или паховой областях. 1 Лимфаденопатия относится к узлам, аномальным по размеру, консистенции или количеству. Существуют различные классификации лимфаденопатии, но простая и клинически полезная система состоит в том, чтобы классифицировать лимфаденопатию как «генерализованную», если лимфатические узлы увеличены в двух или более несмежных областях, или как «локализованную», если поражена только одна область. Различие между локализованной и генерализованной лимфаденопатией важно для постановки дифференциального диагноза. У пациентов первичной медико-санитарной помощи с необъяснимой лимфаденопатией примерно у трех четвертей пациентов будет локализованная лимфаденопатия, а у одной четверти — генерализованная лимфаденопатия (Рисунок 1) . 2,3
Эпидемиология
Наше понимание эпидемиологии лимфаденопатии в семейной практике ограничено недостатком соответствующей литературы. Только одно исследование 4 дает надежные популяционные оценки. Результаты этого голландского исследования выявили 0,6% ежегодной заболеваемости необъяснимой лимфаденопатией среди населения в целом. Из 2556 пациентов в исследовании, обратившихся к своим семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту и 82 (3,2 процента) потребовалась биопсия, но только 29(1,1 процента) имели злокачественное новообразование.
Только одно исследование 4 дает надежные популяционные оценки. Результаты этого голландского исследования выявили 0,6% ежегодной заболеваемости необъяснимой лимфаденопатией среди населения в целом. Из 2556 пациентов в исследовании, обратившихся к своим семейным врачам с необъяснимой лимфаденопатией, 256 (10 процентов) были направлены к узкому специалисту и 82 (3,2 процента) потребовалась биопсия, но только 29(1,1 процента) имели злокачественное новообразование.
Эта низкая распространенность злокачественных новообразований подтверждается результатами двух серий случаев 2,3 из отделений семейной медицины в США, в которых ни у одного из 80 пациентов и у трех из 238 пациентов с необъяснимой лимфаденопатией не было диагностировано злокачественное новообразование. Напротив, распространенность злокачественных новообразований при биопсии лимфатических узлов, выполненной в специализированных центрах, составляет от 40 до 60 процентов, 5 статистика, которая попала во многие учебники (например, «Однако у лиц старше 30 лет лимфаденопатия происходит из-за доброкачественного процесса только в 40% случаев» 6 ). Такие утверждения завышают вероятность злокачественного новообразования у пациентов с лимфаденопатией, потому что они исключают 97% пациентов с лимфаденопатией, которым не проводят биопсию. В учреждениях первичной медико-санитарной помощи у пациентов в возрасте 40 лет и старше с необъяснимой лимфаденопатией риск развития рака составляет около 4 % по сравнению с 0,4 % риска у пациентов моложе 40 лет. Рисунок 2 обеспечивает диагностическую основу для оценки лимфаденопатии. Алгоритм подчеркивает, что тщательный сбор анамнеза и физическое обследование являются основой оценки. В большинстве случаев тщательный сбор анамнеза и физикальное обследование позволят определить легко диагностируемую причину лимфаденопатии, такую как инфекция верхних дыхательных путей, фарингит, заболевание пародонта, конъюнктивит, лимфаденит, опоясывающий лишай, укусы насекомых, недавняя иммунизация, болезнь кошачьих царапин или дерматит. , и дальнейшая оценка не требуется ( см. «диагностическую» ветвь алгоритма ).
Такие утверждения завышают вероятность злокачественного новообразования у пациентов с лимфаденопатией, потому что они исключают 97% пациентов с лимфаденопатией, которым не проводят биопсию. В учреждениях первичной медико-санитарной помощи у пациентов в возрасте 40 лет и старше с необъяснимой лимфаденопатией риск развития рака составляет около 4 % по сравнению с 0,4 % риска у пациентов моложе 40 лет. Рисунок 2 обеспечивает диагностическую основу для оценки лимфаденопатии. Алгоритм подчеркивает, что тщательный сбор анамнеза и физическое обследование являются основой оценки. В большинстве случаев тщательный сбор анамнеза и физикальное обследование позволят определить легко диагностируемую причину лимфаденопатии, такую как инфекция верхних дыхательных путей, фарингит, заболевание пародонта, конъюнктивит, лимфаденит, опоясывающий лишай, укусы насекомых, недавняя иммунизация, болезнь кошачьих царапин или дерматит. , и дальнейшая оценка не требуется ( см. «диагностическую» ветвь алгоритма ).
В других случаях окончательный диагноз не может быть поставлен только на основании анамнеза и физического осмотра; однако клиническая оценка может убедительно свидетельствовать о конкретной причине. Для правильного выявления заболевания пациента необходимо провести подтверждающее тестирование (см. «суггестивная» ветвь алгоритма ).
У части пациентов будет либо необъяснимая лимфаденопатия после начальной клинической оценки, либо им будет поставлен предположительный диагноз, поставленный в «диагностических» или «предположительных» разделах алгоритма и не подтвержденный результатами тестов или клиническим течением. У пациентов с необъяснимой локализованной лимфаденопатией и обнадеживающей клинической картиной перед биопсией целесообразно наблюдать в течение трех-четырех недель. Пациентам с локализованной лимфаденопатией и тревожной клинической картиной или пациентам с генерализованной лимфаденопатией потребуется дальнейшее диагностическое обследование, которое часто включает биопсию (9). 0076 см. «необъяснимую» ветвь алгоритма ). Тонкоигольная аспирация иногда считается альтернативой эксцизионной биопсии, но часто дает большое количество недиагностических результатов из-за небольшого количества полученной ткани и невозможности исследовать архитектуру железы. 7 Кроме того, в зависимости от лежащей в основе патологии может существовать некоторый риск образования свищевых ходов. 8
0076 см. «необъяснимую» ветвь алгоритма ). Тонкоигольная аспирация иногда считается альтернативой эксцизионной биопсии, но часто дает большое количество недиагностических результатов из-за небольшого количества полученной ткани и невозможности исследовать архитектуру железы. 7 Кроме того, в зависимости от лежащей в основе патологии может существовать некоторый риск образования свищевых ходов. 8
Анамнез
При составлении анамнеза пациента врач должен учитывать четыре ключевых момента. 1 Во-первых, есть ли локальные симптомы или признаки, указывающие на инфекцию или новообразование в определенном месте? Во-вторых, есть ли конституциональные симптомы, такие как лихорадка, потеря веса, утомляемость или ночная потливость, которые указывают на такие заболевания, как туберкулез, лимфома, заболевания коллагеновых сосудов, нераспознанные инфекции или злокачественные новообразования? В-третьих, существуют ли эпидемиологические признаки (Таблица 1) , такие как профессиональные воздействия, недавние поездки или поведение с высоким риском, которые указывают на конкретные расстройства? В-четвертых, принимает ли пациент лекарство, которое может вызвать лимфаденопатию? Известно, что некоторые лекарства вызывают лимфаденопатию (например, фенитоин [дилантин]), в то время как другие, такие как цефалоспорины, пенициллины или сульфаниламиды, с большей вероятностью вызывают синдром, подобный сывороточной болезни, с лихорадкой, артралгиями и сыпью в дополнение к лимфаденопатии (Таблица 2) .
| Exposure | Diagnosis |
|---|---|
| General | |
| Cat | Cat-scratch disease, toxoplasmosis |
| Undercooked meat | Toxoplasmosis |
| Tick bite | Lyme болезнь, туляремия |
| Туберкулез | Туберкулезный аденит |
| Недавнее переливание крови или трансплантация | Cytomegalovirus, HIV |
| High-risk sexual behavior | HIV, syphilis, herpes simplex virus, cytomegalovirus, hepatitis B infection |
| Intravenous drug use | HIV, endocarditis, hepatitis B infection |
| Профессиональные | |
| Охотники, звероловы | Туляремия |
| Рыбаки, торговцы рыбой, работники скотобоен | Эризипелоид |
| Travel-related | |
| Arizona, southern California, New Mexico, western Texas | Coccidioidomycosis |
| Southwestern United States | Bubonic plague |
| Southeastern or central United States | Histoplasmosis |
| Юго-Восточная Азия, Индия, северная Австралия | Воздушный тиф |
| Центральная или Западная Африка | Африканский трипаносомоз (сонная болезнь) |
| Центральная или Южная Америка | Американский трипаносомоз (болезнь Чагаса) |
| Восточная Африка, Средиземноморье, Китай, Латинская Америка | Кала-азар (лейшманиоз) | Брюшной тиф |
Правообладатель не предоставлял права на воспроизведение данного объекта на электронных носителях.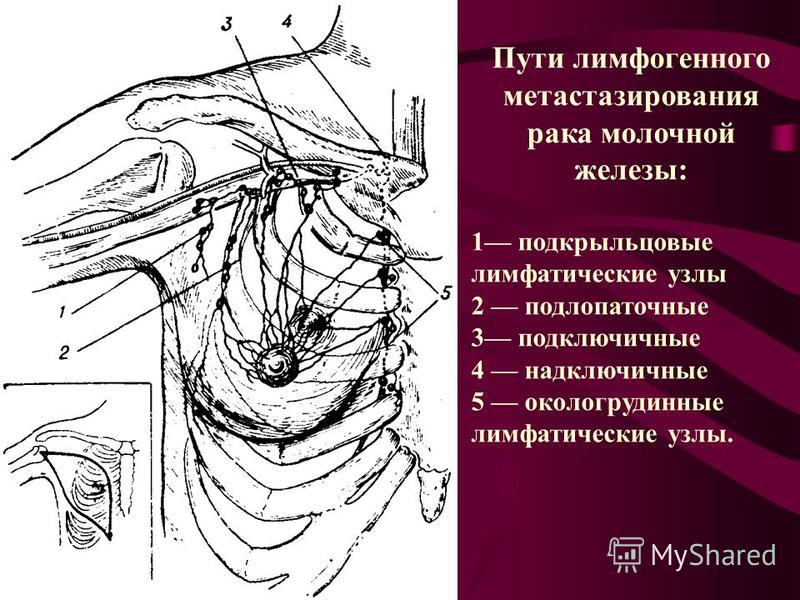 Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Отсутствующий элемент см. в оригинальной печатной версии этой публикации.
Физикальное обследование
При локализации лимфаденопатии клиницист должен обследовать область, дренированную лимфоузлами, на наличие инфекции, кожных поражений или опухолей (таблица 3) . Другие лимфоузлы также должны быть тщательно обследованы, чтобы исключить возможность генерализованной, а не локализованной лимфаденопатии. Это важный аспект обследования, поскольку исследование врачей первичного звена показало, что генерализованная лимфаденопатия была выявлена только у 17 процентов пациентов, у которых она присутствовала. 9 Тщательная пальпация поднижнечелюстных, передних и задних шейных, надключичных, подмышечных и паховых лимфатических узлов может быть выполнена за короткое время и позволит выявить пациентов с генерализованной лимфаденопатией.
| Location | Lymphatic drainage | Causes |
|---|---|---|
| Submandibular | Tongue, submaxillary gland, lips and mouth, conjunctivae | Infections of head, neck, sinuses, ears, eyes, scalp, pharynx |
| Submental | Lower lip, floor of mouth, tip of tongue, skin of cheek | Mononucleosis syndromes, Epstein-Barr virus, cytomegalovirus, toxoplasmosiss |
| Jugular | Tongue, tonsil, pinna, parotid | Возбудители фарингита, краснуха |
| Задний шейный отдел | Волосистая часть головы и шея, кожа рук и грудных мышц, грудная клетка, шейные и подмышечные узлы | Туберкулез, лимфома, злокачественные новообразования головы и шеи |
| Suboccipital | Scalp and head | Local infection |
| Postauricular | External auditory meatus, pinna, scalp | Local infection |
| Preauricular | Eyelids and conjunctivae, temporal region, pinna | External слуховой проход |
| Правый надключичный узел | Средостение, легкие, пищевод | Рак легкого, забрюшинного пространства или желудочно-кишечного тракта |
| Left supraclavicular node | Thorax, abdomen via thoracic duct | Lymphoma, thoracic or retroperitoneal cancer, bacterial or fungal infection |
| Axillary | Arm, thoracic wall, breast | Infections, cat-scratch disease, лимфома, рак молочной железы, силиконовые имплантаты, бруцеллез, меланома |
| Эпитрохлеар | Ульнарная поверхность предплечья и кисти | Инфекции, лимфома, саркоидоз, туляремия, вторичный сифилис |
| Паховая | Половой член, мошонка, вульва, влагалище, промежность, ягодичная область, нижняя часть брюшной стенки, нижняя часть анального канала , паховая гранулема, венерическая лимфогранулема), лимфома, злокачественные новообразования органов малого таза, бубонная чума |
При обнаружении лимфатических узлов следует отметить и описать следующие пять признаков:
Размер . Узлы обычно считаются нормальными, если они имеют диаметр до 1 см; однако некоторые авторы предполагают, что эпитрохлеарные узлы размером более 0,5 см или паховые узлы размером более 1,5 см следует считать патологическими. 7,8 Существует мало информации, позволяющей предположить, что конкретный диагноз может быть основан на размере узла. Однако в одной серии 10 из 213 взрослых с необъяснимой лимфаденопатией ни у одного пациента с лимфатическим узлом менее 1 см 2 (1 см × 1 см) не было рака, в то время как рак присутствовал у 8 процентов пациентов с узлами от 1 см 2 до 2,25 см 2 (от 1 см × 1 см до 1,5 см × 1,5 см) и у 38% с узлами более 2,25 см 2 (1,5 см × 1,5 см). У детей лимфатические узлы более 2 см в диаметре (наряду с аномальной рентгенограммой грудной клетки и отсутствием симптомов со стороны уха, носа и горла) были прогностическими признаками гранулематозных заболеваний (например, туберкулеза, болезни кошачьих царапин или саркоидоза) или рака (преимущественно лимфомы).
Узлы обычно считаются нормальными, если они имеют диаметр до 1 см; однако некоторые авторы предполагают, что эпитрохлеарные узлы размером более 0,5 см или паховые узлы размером более 1,5 см следует считать патологическими. 7,8 Существует мало информации, позволяющей предположить, что конкретный диагноз может быть основан на размере узла. Однако в одной серии 10 из 213 взрослых с необъяснимой лимфаденопатией ни у одного пациента с лимфатическим узлом менее 1 см 2 (1 см × 1 см) не было рака, в то время как рак присутствовал у 8 процентов пациентов с узлами от 1 см 2 до 2,25 см 2 (от 1 см × 1 см до 1,5 см × 1,5 см) и у 38% с узлами более 2,25 см 2 (1,5 см × 1,5 см). У детей лимфатические узлы более 2 см в диаметре (наряду с аномальной рентгенограммой грудной клетки и отсутствием симптомов со стороны уха, носа и горла) были прогностическими признаками гранулематозных заболеваний (например, туберкулеза, болезни кошачьих царапин или саркоидоза) или рака (преимущественно лимфомы). 11 Эти исследования проводились в специализированных центрах, и их выводы могут быть неприменимы в учреждениях первичной медико-санитарной помощи.
11 Эти исследования проводились в специализированных центрах, и их выводы могут быть неприменимы в учреждениях первичной медико-санитарной помощи.
Боль/Нежность . Когда лимфатический узел быстро увеличивается в размерах, его капсула растягивается и вызывает боль. Боль обычно является результатом воспалительного процесса или нагноения, но боль может быть и следствием кровоизлияния в некротический очаг злокачественного узла. Наличие или отсутствие болезненности не позволяет надежно отличить доброкачественные узлы от злокачественных. 4
Консистенция . Каменисто-твердые узлы обычно являются признаком рака, обычно метастатического. Очень плотные, эластичные узлы указывают на лимфому. Более мягкие узлы являются результатом инфекций или воспалительных состояний. Нагноительные узлы могут быть флюктуирующими. Термин «дотти» относится к небольшим узлам, которые на ощупь напоминают картечь под кожей, которые обнаруживаются в шейных узлах у детей с вирусными заболеваниями.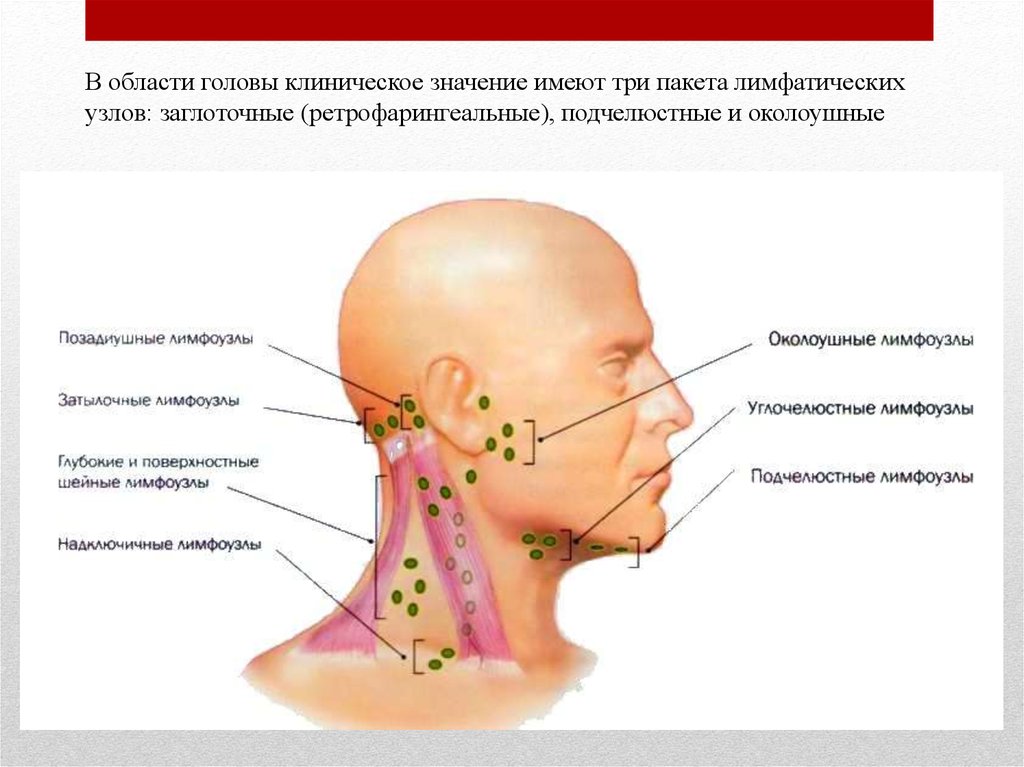
Матирование . Группа узлов, которая кажется связанной и движется как единое целое, называется «спутанной». Спутанные узлы могут быть как доброкачественными (например, туберкулез, саркоидоз или венерическая лимфогранулема), так и злокачественными (например, метастатическая карцинома или лимфомы).
Местоположение . Анатомическое расположение локализованной лимфаденопатии иногда помогает сузить дифференциальный диагноз. Например, болезнь кошачьей царапины обычно вызывает шейную или подмышечную лимфаденопатию, инфекционный мононуклеоз вызывает шейную лимфаденопатию, а ряд заболеваний, передающихся половым путем, связаны с паховой лимфаденопатией (Таблица 4) .
Надключичная лимфаденопатия имеет самый высокий риск злокачественного новообразования, оцениваемый как 90 процентов у пациентов старше 40 лет и 25 процентов у лиц моложе 40 лет. обнаружения узла. Лимфаденопатия правого надключичного узла связана с раком средостения, легких или пищевода.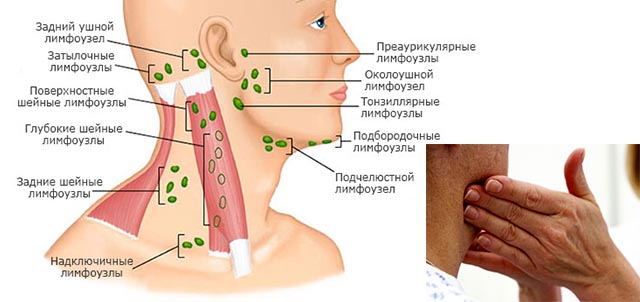 Левый надключичный (Вирхов) узел получает лимфатический поток из грудной клетки и брюшной полости и может сигнализировать о патологии яичек, яичников, почек, поджелудочной железы, предстательной железы, желудка или желчного пузыря. Парапупочный узел (у сестры Джозефа) встречается редко, но может быть признаком новообразования брюшной полости или таза. 12
Левый надключичный (Вирхов) узел получает лимфатический поток из грудной клетки и брюшной полости и может сигнализировать о патологии яичек, яичников, почек, поджелудочной железы, предстательной железы, желудка или желчного пузыря. Парапупочный узел (у сестры Джозефа) встречается редко, но может быть признаком новообразования брюшной полости или таза. 12
У пациентов с генерализованной лимфаденопатией физикальное обследование должно быть направлено на поиск признаков системного заболевания. Наиболее полезными находками являются сыпь, поражение слизистых оболочек, гепатомегалия, спленомегалия или артрит (Таблица 4) . Спленомегалия и лимфаденопатия возникают одновременно при многих состояниях, включая синдромы типа мононуклеоза, лимфолейкоз, лимфому и саркоидоз.
| Расстройство | Связанные выводы | Test | ||
|---|---|---|---|---|
| Mononucleosis-type syndromes | Fatigue, malaise, fever, atypical lymphocytosis | |||
| Epstein-Barr virus* | Splenomegaly in 50% of patients | Monospot, IgM EA or VCA | ||
| Токсоплазмоз* | От 80 до 90% пациентов протекают бессимптомно | Антитела IgM к токсоплазме | ||
| Цитомегаловирус Часто легкие симптомы; у пациентов может быть гепатит | IgM антитела ЦМВ, вирусная культура мочи или крови | |||
| Начальные стадии ВИЧ-инфекции* | Гриппоподобное заболевание, сыпь | Антитела к ВИЧ | ||
| Лихорадка у одной трети | 4 | 44 пациентов; шейные или подмышечные узлы | Обычно клинические критерии; биопсия при необходимости | |
| Фарингит, вызванный стрептококком группы А, гонококком | Лихорадка, экссудат из глотки, шейные лимфоузлы | Throat culture on appropriate medium | ||
| Tuberculosis lymphadenitis* | Painless, matted cervical nodes | PPD, biopsy | ||
| Secondary syphilis* | Rash | RPR | ||
| Hepatitis B* | Fever, тошнота, рвота, желтуха | Функциональные пробы печени, HBsAg | ||
| Венерическая лимфогранулема | Болезненные, матовые паховые узлы | Серология | ||
| Chancroid | Болезненная язва, болезненные паховые узлы | Клинические критерии, культура | ||
люпсота -эритематозой, ряд 9004, 40171, гем. | ||||
| Ревматоидный артрит* | Артрит | Клинические критерии, ревматоидный фактор0044 | Биопсия | |
| Лейкемия* | Дискразии крови, кровоподтеки | Мазок крови, костный мозг | ||
| Сывороточная болезнь* | Лихорадка, артуралгия, малярия; exposure to antisera or medications | Clinical criteria, complement assays | ||
| Sarcoidosis | Hilar nodes, skin lesions, dyspnea | Biopsy | ||
| Kawasaki disease* | Fever, conjunctivitis, rash, mucous membrane lesions | Clinical criteria | ||
| Less common causes of lymphadenopathy | ||||
| Lyme disease* | Rash, arthritis | IgM serology | ||
| Measles* | Fever, conjunctivitis, rash, кашель | Клинические критерии, серология | ||
| Краснуха* | Сыпь | Клинические критерии, серология | ||
| Туляремия | Fever, ulcer at inoculation site | Blood culture, serology | ||
| Brucellosis* | Fever, sweats, malaise | Blood culture, serology | ||
| Plague | Febrile, acutely ill with cluster of tender nodes | Посев крови, серология | ||
| Брюшной тиф* | Лихорадка, озноб, головная боль, абдоминальные жалобы | Посев крови, серология | ||
| Болезнь Стилла* | Лихорадка, Rash, Arthritis | Клинические критерии, антител -антитело, ревматоидный фактор | ||
| Дерматомизит* | Проксимальная слабость. потеря потеря | Биопсия | ||
Клиническая оценка «предполагаемой» ветви алгоритма
Лабораторные тесты, которые могут быть полезны для подтверждения причины лимфаденопатии, перечислены в Таблица 4 . Наличие некоторых характерных клинических синдромов может помочь врачу определить предполагаемую причину лимфаденопатии.
Синдромы типа мононуклеоза
У пациентов с этими синдромами отмечают лимфаденопатию, утомляемость, недомогание, лихорадку и увеличение числа атипичных лимфоцитов. Мононуклеоз чаще всего возникает из-за заражения вирусом Эпштейна-Барр. Наличие типичного синдрома и положительные результаты теста на гетерофильные антитела (тест Monospot) подтверждают диагноз. Наиболее частой причиной гетерофил-негативного мононуклеоза является ранняя инфекция вирусом Эпштейна-Барр. Ложноотрицательные результаты тестов на гетерофильные антитела особенно распространены у пациентов младше четырех лет. Инфицирование вирусом Эпштейна-Барр может быть подтверждено повторением теста Monospot через 7-10 дней. В редких случаях необходимо подтвердить диагноз с помощью титров капсидного антигена вируса IgM или раннего антигенного антитела.
В редких случаях необходимо подтвердить диагноз с помощью титров капсидного антигена вируса IgM или раннего антигенного антитела.
Если антитела к вирусу Эпштейна-Барр отсутствуют, следует рассмотреть другие причины синдрома мононуклеоза. К ним относятся токсоплазмоз, цитомегаловирусная инфекция, стрептококковый фарингит, инфекция гепатита В и инфекция вируса острого иммунодефицита человека (ВИЧ). Острые инфекции, вызванные цитомегаловирусом и токсоплазмой, могут быть идентифицированы серологическим исследованием IgM к этим микроорганизмам.
Язвенно-железистый синдром
Этот синдром определяется наличием поражения кожи с ассоциированной регионарной лимфаденопатией. Классическая причина – туляремия, приобретаемая при контакте с инфицированным кроликом или клещом; более распространенные причины включают стрептококковую инфекцию (например, импетиго), болезнь кошачьих царапин и болезнь Лайма.
Окулогландулярный синдром
Этот синдром включает сочетание конъюнктивита и связанных с ним преаурикулярных лимфатических узлов. Общие причины включают вирусный керато-конъюнктивит и болезнь кошачьих царапин, возникающую в результате поражения глаз.
Общие причины включают вирусный керато-конъюнктивит и болезнь кошачьих царапин, возникающую в результате поражения глаз.
ВИЧ-инфекция
Увеличение лимфатических узлов, сохраняющееся в течение не менее трех месяцев как минимум в двух внепаховых участках, определяется как персистирующая генерализованная лимфаденопатия и часто встречается у пациентов на ранних стадиях ВИЧ-инфекции. Другие причины генерализованной лимфаденопатии у ВИЧ-инфицированных пациентов включают саркому Капоши, цитомегаловирусную инфекцию, токсоплазмоз, туберкулез, криптококкоз, сифилис и лимфому.
Необъяснимая лимфаденопатия
Когда после первоначальной оценки и исследования «диагностической» и «предполагающей» ветвей алгоритма ( Рисунок 2 ) причина лимфаденопатии остается невыясненной, врач должен решить, следует ли продолжать конкретный диагноз. Решение будет зависеть в первую очередь от клинических условий, определяемых возрастом пациента, длительностью лимфаденопатии, а также характеристиками и расположением лимфоузлов.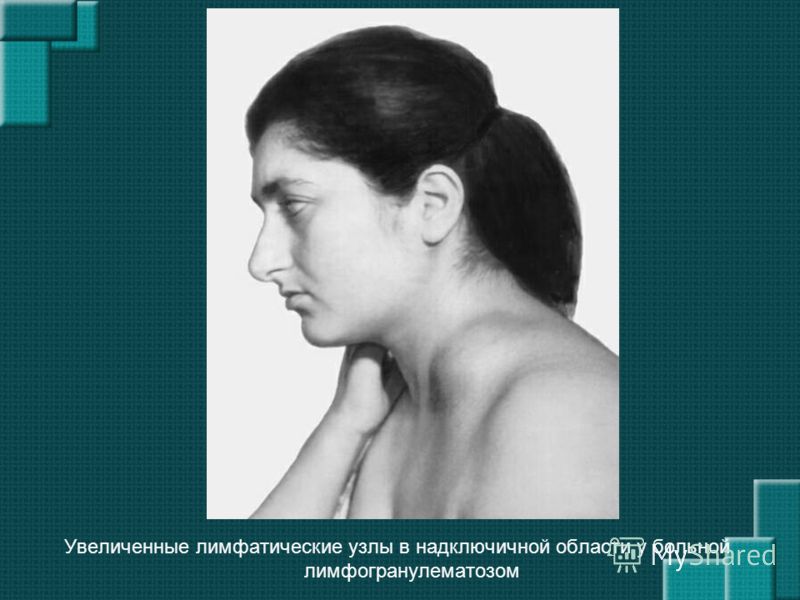
Генерализованная лимфаденопатия
Поскольку генерализованная лимфаденопатия почти всегда указывает на наличие значительного системного заболевания, клиницист должен рассмотреть заболевания, перечисленные в таблице 4 , и приступить к специфическим исследованиям в соответствии с показаниями. Если диагноз не может быть поставлен, клиницист должен получить биопсию узла. Диагностический результат биопсии может быть максимальным путем получения эксцизионной биопсии самого большого и наиболее аномального узла (который не обязательно является самым доступным узлом). По возможности врач не должен отбирать для биопсии паховые и подмышечные лимфатические узлы, так как они часто показывают только реактивную гиперплазию.
Локализованная лимфаденопатия
Если лимфаденопатия локализована, решение о том, когда проводить биопсию, более сложное. Пациенты с доброкачественным клиническим анамнезом, ничем не примечательным физикальным обследованием и отсутствием конституциональных симптомов должны быть повторно обследованы через три-четыре недели, чтобы увидеть, регрессировали или исчезли лимфатические узлы.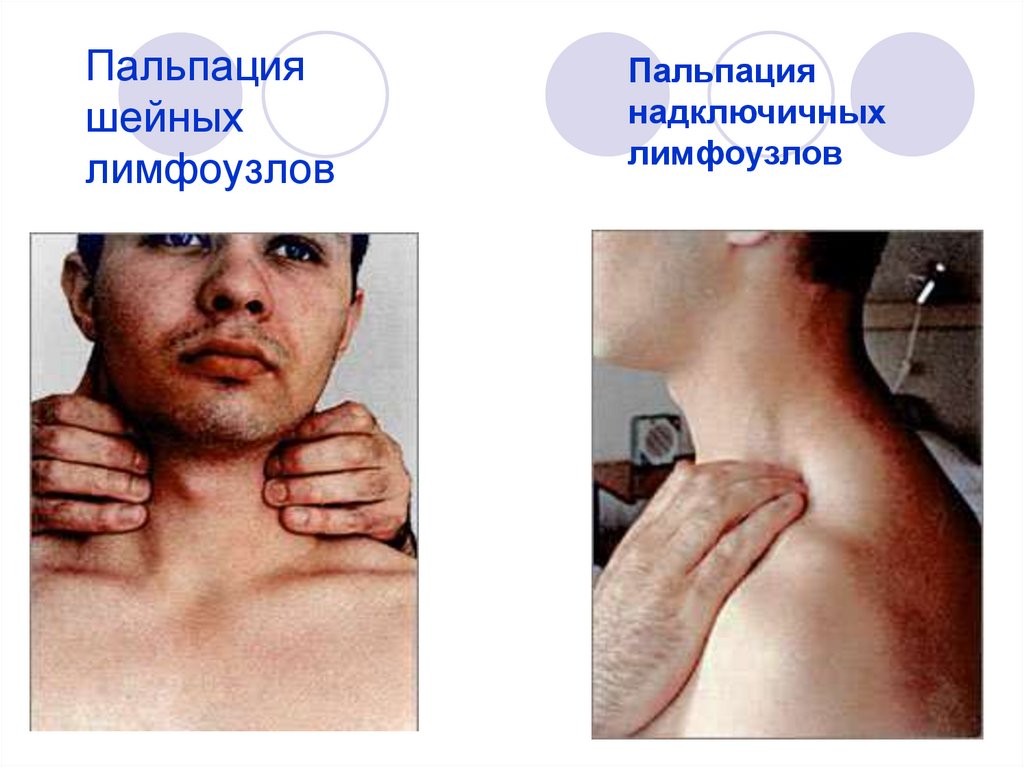 Пациентам с необъяснимой локализованной лимфаденопатией, имеющим конституциональные симптомы или признаки, факторы риска злокачественного новообразования или лимфаденопатию, сохраняющуюся в течение трех-четырех недель, следует провести биопсию. Следует избегать биопсии у пациентов с вероятным вирусным заболеванием, поскольку патология лимфатических узлов у этих пациентов может иногда симулировать лимфому и приводить к ложноположительному диагнозу злокачественного новообразования.
Пациентам с необъяснимой локализованной лимфаденопатией, имеющим конституциональные симптомы или признаки, факторы риска злокачественного новообразования или лимфаденопатию, сохраняющуюся в течение трех-четырех недель, следует провести биопсию. Следует избегать биопсии у пациентов с вероятным вирусным заболеванием, поскольку патология лимфатических узлов у этих пациентов может иногда симулировать лимфому и приводить к ложноположительному диагнозу злокачественного новообразования.
Начальное лечение
Многие пациенты беспокоятся о причине патологических лимфатических узлов. Чтобы адекватно справиться со своими страхами, врач должен расспросить пациента о его или ее опасениях и ответить на вопросы о конкретных диагнозах. Если биопсия отложена, врач должен объяснить пациенту причину ожидания. Пациенты должны быть предупреждены, чтобы они оставались бдительными в отношении повторного появления узлов, поскольку известно, что лимфоматозные узлы временно регрессируют.
Заключительный комментарий
У большинства пациентов лимфаденопатия имеет легко диагностируемую инфекционную причину.
