причины, симптомы и лечение заболевания
Мононуклеозная ангина чаще всего схожа с обычным ОРЗ. Поэтому мононуклеоз зачастую остается нераспознанным, а пациенты начинают бить тревогу, только обнаружив негативные последствия патологического процесса. Именно поэтому важно своевременная полноценная диагностика, чтобы отличить недуг от любого другого воспалительного процесса.
Возбудители мононуклеозной ангины
Мононуклеозная ангина чаще всего наблюдается у малышей в возрасте 3-х — 9-ти лет. Болезнь в таком случае протекает в облегченной форме, которую наиболее сложно выявить. При мононуклеозе опасно сохранение длительной дисфункции иммунной системы. То есть организм ребенка в результате перенесенной инфекции, становится чрезмерно восприимчив ко всем патогенным микроорганизмам, будь то вирусы либо грибки.
Данная вирусная инфекция может отличаться от других болезней увеличением лимфоузлов, поражением миндалин и повышением температуры. Воспаление оказывает негативное влияние на внутренние органы, причем при запущенном течении могут возникнуть необратимые нарушения. Дети младше года обычно не болеют, так как во время внутриутробного нахождения у них образуются антитела, если мать в свое время была заражена данной инфекцией.
Дети младше года обычно не болеют, так как во время внутриутробного нахождения у них образуются антитела, если мать в свое время была заражена данной инфекцией.
Моноцитарная ангина развивается под воздействием вируса Эпштейна-Барра. Открыт он был в шестидесятые годы прошлого столетия и назван в честь исследователей, которые его обнаружили. Патологический агент распространен по всей планете и диагностируется у людей любого возраста. Также как и вирус герпеса, данный возбудитель болезни однажды проникнув в организм, остается в нем навсегда.
Распространение инфекции наблюдается круглогодично, но частые рецидивы случаются в осеннее и весеннее время года. Вирус не обладает устойчивость к внешнему воздействию, поэтому быстро погибает вне человеческого организма. Мононуклеоз или ангина в данном варианте не является глобально заразной инфекцией. То есть он не способен протекать в виде эпидемии. Поэтому чаще наблюдаются спорадические случаи заражения либо незначительные локальные вспышки.
Мононуклеарная инфекция может передаваться воздушно-капельным путем, но для этого должен был продолжительный контакт с заболевшим. Кроме того вирусные агенты могут быть обнаружены в слюной железе заболевшего либо носителя. То есть болезнь способна распространяться контактным путем. Таким образом заразиться можно через игрушки либо другие предметы, на которые попадает инфицированная слюна.
После заражения возбудитель патологии проникает в слизистые верхних дыхательных путей, начинает там размножаться и поражать миндалины с лимфоузлами. Кроме того вирус распространяется на селезенку и печень пациента. Ангина при инфекционном мононуклеозе – это обязательный симптом. Чтобы заменить зараженные В-лимфоциты, системы органов начинают выработку новых клеток, которые в медицине носят название «атипичные мононуклеары». У взрослых здоровых людей они отсутствуют, в то время как в момент заражения они быстро зарождаются у больного.
Симптомы и основные признаки мононуклеоза
Моноцитарная ангина может быть обнаружена с помощью первых признаков только спустя 7-10-ть суток после заражения. Редко инкубационный период имеет большую продолжительность и увеличивается до месяца. Тонзиллит в такой форме начинается достаточно остро. У пациента наблюдается резкий скачок температурного режима до 39-ти градусов. Наблюдается рост размеров всех лимфатических узлов, особенно в области челюсти, затылка. При нажатии на них пальцами, больной не чувствует болезненности, но их увеличение заметно по внешним проявлениям.
Редко инкубационный период имеет большую продолжительность и увеличивается до месяца. Тонзиллит в такой форме начинается достаточно остро. У пациента наблюдается резкий скачок температурного режима до 39-ти градусов. Наблюдается рост размеров всех лимфатических узлов, особенно в области челюсти, затылка. При нажатии на них пальцами, больной не чувствует болезненности, но их увеличение заметно по внешним проявлениям.
От ангины лучше начать избавляться при первых ее проявлениях. Практически во всех случаях при мононуклеозе инфекционного вида наблюдается поражение носоглотки и миндалин. У больного закладывает носовые пазухи, осиплость голоса и затруднение дыхания. Дети во время болезни начинают храпеть во время сна. Гланды воспаляются и увеличиваются, на них зачастую возникает налет, который можно перепутать с образованием при дифтерии. Несмотря на воспалительный процесс, боль в горле заболевший не ощущает, и отсутствуют выделения из носоглотки.
У каждого пациента доктора обнаруживают увеличение внутренних органов, таких как селезенка и печень. У некоторых из них наблюдается желтуха. Но тяжелой формы гепатита такое воспаление не вызывает. Увеличенный размер печени может сохраниться на достаточно продолжительное время, а придет в норму только через 1,5 — 2 месяца от начала воспаления.
У некоторых из них наблюдается желтуха. Но тяжелой формы гепатита такое воспаление не вызывает. Увеличенный размер печени может сохраниться на достаточно продолжительное время, а придет в норму только через 1,5 — 2 месяца от начала воспаления.
В разгар инфекции у некоторых зараженных может появиться сыпь на кожном покрове. Но возникают они в тех случаях, если при лечении использовался ампициллин, то есть антибиотик широкого распространения. Высыпания – пятнистые, ярко-красные и очень похожи на аллергию. Проходят они самостоятельно спустя неделю-две, без использования медикаментозного курса. Появление признаков на коже в таком случае не говорит об аллергии у больного на антибиотики, так как вирус меняется реакцию организма на введенные препараты.
Течение мононуклеозной инфекции обычно заканчивается за полторы-три недели, но может затянуться и на месяц. В-лимфоциты, поражение которых происходит в момент инфицирования, являются одними из главных клеток защитной системы. В связи с этим патологический процесс всегда сопровождается ослаблением иммунной системы и ростом повышенной чувствительности у пациента к другим инфекциям.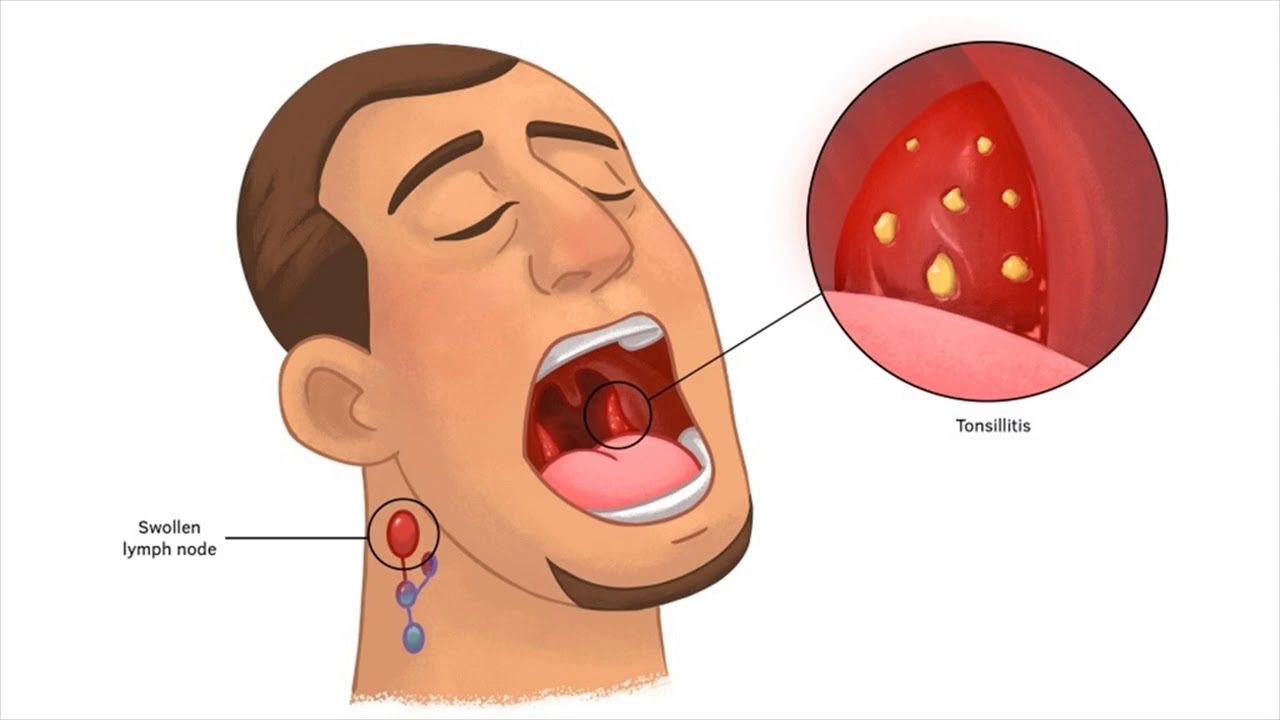 Обычно вторичные болезни возникают под воздействием бактерий и расцениваются как осложнение при мононуклеозе. То есть каждый десятый пациент после того рода инфекции, повторно болеет ангиной, но вызванной стрептококком. Кроме того возможно развитие гнойного отита, воспаления легкого либо бронхит.
Обычно вторичные болезни возникают под воздействием бактерий и расцениваются как осложнение при мононуклеозе. То есть каждый десятый пациент после того рода инфекции, повторно болеет ангиной, но вызванной стрептококком. Кроме того возможно развитие гнойного отита, воспаления легкого либо бронхит.
Диагностика мононуклеозной ангины
Симптомы данного заболевания носят определенный характер. У пациента наблюдается ангина с увеличением лимфоузлов, повышенная температура с изменением размеров печени, селезенки. Но не во всех случаях каждый из вышеуказанных признаков ярко выражен. Из-за этого правильно поставить диагноз способен только опытный доктор. В обязательном порядке пациент должен пройти лабораторное обследование.
Диагноз будет подтвержден по результатам анализа крови. Чем больше число атипичных мононуклеаров в кровеносной системе, тем тяжелее наблюдается течение болезни. Кроме того при помощи современных диагностических процедур в крови человека будут обнаружены генетические материалы самого вирусного агента. Для этого необходимо использовать полимеразную цепную реакцию.
Для этого необходимо использовать полимеразную цепную реакцию.
Каждого больного инфекцией следует обследовать на ВИЧ. Это делают потому, что его ранние стадии зачастую сопровождаются мононуклеозно-подобными признаками. Консультация специалиста необходима и для того, чтобы исключить развитие многих других опасных патологий, например злокачественного поражения крови либо дифтерию. Для того чтобы определить род болезни у пациента с небных миндалин берется мазок, а также посев на стрептококк и дифтерийную инфекцию.
Лечение мононуклеозной ангины
Кроме мононуклеоза, вирусный агент Эпштейна-Барра считают возбудителем ряда других болезней:
- рассеянного склероза;
- онкологии системы кроветворения;
- синдрома хронического недомогания.

В настоящее время еще не разработано эффективного средства, которое бы смогло быстро справиться с вирусным агентом и уничтожить его генетику внутри человека. В связи с этим терапия направлена на облегчение симптоматики и предупреждение всевозможных осложнений. Больного с легким течение инфекции лечат в домашних условиях. Госпитализируют в стационар только при тяжелой форме патологии. Кроме того в момент диагностических процедур, заболевшему также может быть предложена госпитализация.
В остром периоде болезни очень важно соблюдение постельного режима. Связано это с тем, что существует риск травмирования селезенки, которая увеличивается в размерах и даже ее разрывы. По той же причине детям после перенесенной инфекции в течение полугода положены ограниченные физические нагрузки. Для того чтобы снизить температуру, пациентам рекомендован «Парацетамол». «Аспирин» категорически запрещен, так как может спровоцировать появление синдрома Рея. Для того чтобы облегчить дыхательный процесс можно воспользоваться сосудосуживающими каплями. Глотка полощется антисептическими растворами, что позволяет в короткие сроки справиться с болезненными ощущениями.
Глотка полощется антисептическими растворами, что позволяет в короткие сроки справиться с болезненными ощущениями.
Ангина мононуклеозная: отличие от обычной ангины
Самое типичное проявление мононуклеоза – ангина. При возникновении данного состояния у больного наблюдается фебрильная температура, а также дисфункция миндалин. Разница между обычной ангиной, и той, которая возникла при мононуклеозе существенная. В принципе, это совсем разные вещи. Причиной тому является возбудитель, который вызвал данную патологию.
Общая информация
Мононуклеоз является инфекционным заболеванием, который появляется у больного в результате проникновения в организм вируса Эпштейна-Барра. Этот возбудитель относится к группе герпес-вирусов. А что касается обычной ангины (тонзиллит), то он возникает вследствие попадания в тело человека стафилококков или стрептококков.
Процесс воспаления миндалин у пациента при мононуклеозе является только одним проявлением из множества симптомов. Ангина является как признак второстепенного ряда, ведь, помимо этого, существует множество клинических проявлений.
Ангина является как признак второстепенного ряда, ведь, помимо этого, существует множество клинических проявлений.
Клинические симптомы
По статистическим данным, мононуклеозом чаще всего болеют дети, чем взрослые. Это связано с тем что, иммунитет у ребенка не до конца сформирован, тем самым он не может полностью защищать организм от воздействий окружающей среды. Только детки до одного года редко болеют, из-за грудного вскармливания.
Очень редко мононуклеозная ангина затрагивает людей после 45 лет. Это связано с тем, что сформирован иммунитет пассивного характера. Возникнуть мононуклеоз может в результате неблагоприятных воздействий на организм, например, долгое нахождение на холоде.
Если сравнивать симптомы инфекционного мононуклеоза и ангины, то они практически одинаковы:
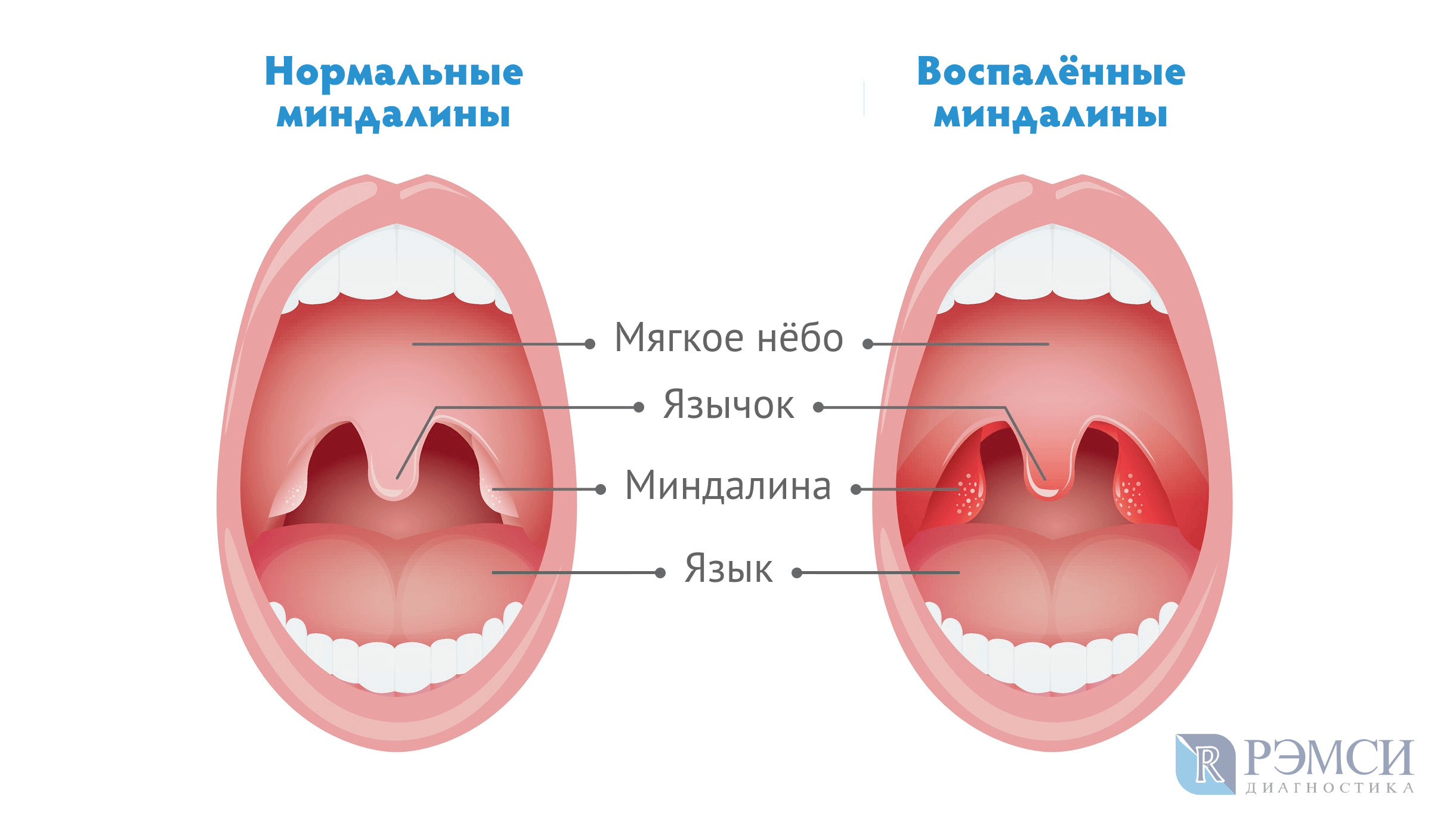
- Резкое увеличение в размерах миндалин.
- Гиперемия миндалин.
- Мгновенный скачок температуры до фебрильных цифр.
- Умеренная слабость.
- Потеря аппетита.
- Нарушение сна.
- Жалобы на боли в голове.
Что касается мононуклеоза, то при данном заболевании у человека диагностируется увеличение в размерах селезенки и печени (гепатоспленомегалия). Наблюдались тяжелые случаи, когда происходил разрыв селезенки. Это возникало в результате увеличения в размерах данного органа вследствие специфического заболевания Филатова. Для достаточно опытного врача не составит никакой сложности дифференцировать болезни. Длительность постепенного увеличения вышесказанных органов достигает одного месяца.
Пути передачи
Для того чтобы избежать любого недуга, в частности мононуклеарную ангину, необходимо знать, как проник вирус мононуклеоза. Для такого заболевания характерно:
- Контактный механизм передачи.
- Аэрозольный путь.
- Инъекционный путь.
Среди всех путей заражения бытовой является самым частым при инфекционном мононуклеозе.
Аэрозольный, или воздушно-капельный путь, тоже является частым источником поражения человека. Вирус передается от больного человека во время разговора, чихания, кашля. Вирус Эпштейна-Барра довольно неустойчив в среде, поэтому передается при особо тесных контактах.
Инъекционный путь относительно других встречается реже. Вирус передается при переливаниях компонентов крови, при внутривенных или внутримышечных инъекциях. Очень редко наблюдается при трансплантации внутренних органов. Также редким путем заражения является трансплацентарный. Происходит заражения в результате передачи вируса ребенку от матери во время беременности.
Длительность периода инкубации достигает 3–4 месяцев с момента первичного контакта.
Как отличить мононуклеоз от ангины?
Для того чтобы различать ангину мононуклеозного происхождения от обычного тонзиллита, необходимо знать ряд клинических проявлений:
- Идиопатические опухолевидные образования в области переносицы и бровей.

- Молниеносное возникновение гиперплазии тканей лимфоидного происхождения на миндалинах. Цвет на гландах приобретает желтовато-серый оттенок.
- Возникновение сыпи у деток, которая появляется резко, и имеет красноватый оттенок. Проявляется в виде пятен. Излюбленное место данной сыпи является туловище. Как только она появляется у ребенка, происходит резкий скачок температуры тела.
Также отличается мононуклеоз от обычной ангины тем, что при обычном тонзиллите температура тела не такая высокая.
Для того чтобы полностью определить, что у больного инфекционный мононуклеоз, необходимо провести специальный биохимический анализ крови. При данном исследовании в крови выявляют клетки, которые типичны только для этого заболевания. Название этих атипичных клеток – мононуклеары. Вспомогательными моментами является повышение в крови уровня лейкоцитов, билирубина, а также трансаминаз. Что касается мононуклеаров, то они могут сохраняться в крови до одного года и выше.
Отличие между такими недугами, как мононуклеозная ангина и тонзиллит найти не составляет труда для доктора.
Лечение
Для того чтобы провести адекватное и полноценное лечение больного необходимо точно поставить диагноз. Ведь тонзиллит и мононуклеозная ангина, как было описано выше – это два разных заболевания. Терапия тоже не будет одинаковой.
Моноцитарную ангину необходимо лечить такими средствами:
- Препараты антигистаминного происхождения (Супрастин, Димедрол).
- Лекарственные средства, которые защищают печень (гепатопротекторы).
- Введение в организм глюкокортикостероидов при тяжелом течении недуга.
- Жаропонижающие лекарства.
- Лекарства вспомогательного характера. Применение каплей в нос, а также санация горла.
- Препараты группы интерферонов (для предупреждения переход болезни в хроническое течение).
Также деткам, у которых диагностирован инфекционный мононуклеоз, нужно придерживаться абсолютного покоя. Нужно соблюдать диету, которая не будет негативно влиять на печень. Необходимо включать в рацион овощи, фрукты, а также мясо и рыбу нежирных сортов.
Нужно соблюдать диету, которая не будет негативно влиять на печень. Необходимо включать в рацион овощи, фрукты, а также мясо и рыбу нежирных сортов.
Что касается антибиотиков, то они назначаются больному, если произошло выявление тонзиллита бактериального генеза. Часто такое состояние наблюдается у детей со слабым иммунитетом. Чтобы диагностировать бактериальную флору назначается взятие мазка из ротовой полости.
После того как больной выздоровел, проводится наблюдение около 6 месяцев.
Вконтакте
Google+
Ангина или мононуклеоз? | Материнство
Вирусный мононуклеоз — заболевание, встречающееся нечасто, но порой его путают с обыкновенной ангиной, которая более известна. Однако лечение этих заболеваний совершенно разное и потому неверный диагноз может привести к серьезным осложнениям. Как отличить одно заболевание от другого? Что делать, если врач назначает антибиотик за антибиотиком, а эффекта от них никакого?
Вирусы и бактерии
Прежде всего, нужно понять простую вещь: вирусы и бактерии по сути своей разные. Если вирус – это внеклеточная форма жизни, представляющая собой упрощенную паразитическую структуру, способную проникать в живую клетку и размножаться внутри нее, то бактерия – это микроскопический организм (чаще одноклеточный), обладающий клеточной стенкой. Вирусы создают благоприятные условия для активизации роста числа бактерий, тогда как бактерии не влияют на вирусы равно также, как и антибиотики (противобактериальные препараты).
Если вирус – это внеклеточная форма жизни, представляющая собой упрощенную паразитическую структуру, способную проникать в живую клетку и размножаться внутри нее, то бактерия – это микроскопический организм (чаще одноклеточный), обладающий клеточной стенкой. Вирусы создают благоприятные условия для активизации роста числа бактерий, тогда как бактерии не влияют на вирусы равно также, как и антибиотики (противобактериальные препараты).
Ангина
Возбудителями ангины являются бактерии – стептококки и стафилококки. Сама по себе ангина представляет собой бактериальное заболевание всего организма, проявляющееся острым воспалительным процессом в лимфаденоидной ткани глотки, а точнее – в миндалинах. Заболевание передается воздушно-капельным путем при контакте с больным человеком. Однако заразиться ангиной можно и бытовым способом – через грязные руки, предметы и продукты питания.
Существует несколько видов ангины, но наиболее распространенные – лакунарная и фолликулярная. Лакунарная ангина выглядит следующим образом: красные миндалины покрыты бело-желтым гнойным налетом.
Если у ребенка появляются признаки ангины, то необходимо сразу же вызвать врача. Помните, что детей в возрасте до года с диагнозом ангина практически всегда госпитализируют в инфекционное отделение ближайшей детской больницы. Так что к такому повороту событий тоже нужно быть готовыми. Если же ребенка оставили на домашнем лечении, то ежедневно к нему должен приходить дежурный врач из районной поликлиники для контроля состояния больного.
Если же ребенка оставили на домашнем лечении, то ежедневно к нему должен приходить дежурный врач из районной поликлиники для контроля состояния больного.
В качестве лечения назначаются антибиотики. Кроме того, больным малышам рекомендуется обильное теплое питье, мягкая неприправленная пища (кашки, некислые пюре, крем-супы, пудинги, йогурты, кисели) и постельный режим. Врач также может назначать жаропонижающие препараты, но применять их нужно не раньше, чем температура тела ребенка поднимется до 38-38,5 градусов (до 3 лет максимально допустимый порог – 38, в более старшем возрасте можно «дотянуть» и до 38,5). Сбивать более низкую температуру не рекомендуется, так как в этом температурном режиме (от 37 до 38,5) организм естественным образом борется с болезнью. Для детей, освоивших непростую науку полоскания горла, скорее всего, будут назначены ежечасные процедуры. Для полосканий применяются отвары календулы, ромашки, шалфея, эвкалипта и специальные травяные смеси, которые можно купить в любой аптеке.
Важно обеспечить больному ребенку максимум комфорта. Комната, в которой он находится, должна хорошо проветриваться (как минимум 2 раза в день, а лучше 3-4). Кроме того, нужна тишина, так как громкие звуки могут вызвать головную боль. Крепкий сон – тоже хорошее лекарство, поэтому если ребенок маленький, капризничает и плохо спит, врач может посоветовать успокоительные препараты.
Высокая температура вызывает усиленное испарение влаги с поверхности кожи, поэтому больной малыш нуждается в обильном теплом питье, но ни в коем случае не в горячем! Лучше всего, если это будет кисель, молоко, отвар из трав или обычная теплая вода. Именно вода предотвращает обезвоживание, помогает почкам справиться с общей интоксикацией организма и в некоторой степени даже снижает температуру.
При очень высокой температуре избегайте всех видов подгузников, теплых одеял и теплой одежды – все это может дать дополнительный перегрев детскому организму и даже привести к тепловому удару. Лучше всего подойдет легкое одеяло или даже простыня (если в квартире тепло) и легкая пижама. Если жаропонижающие препараты не оказывают должного эффекта, то снизить температуру можно слабым раствором уксуса (1-2 столовые ложки на 1 л очень теплой воды). Этим раствором протирают лоб малыша, коленные и локтевые сгибы, запястья и пятки. Также можно сделать влажное обертывание. Для этого потребуется намоченная в горячей воде простыня, в которую нужно завернуть ребенка целиком, оставив свободными шею и голову. Пока вы совершите все необходимые манипуляции, простыня остынет, так что не нужно мочить ее в холодной воде – это только навредит. Теплое обертывание не причинит дискомфорта ребенку, а испаряющаяся влага «заберет» с собой излишки тепла из тела больного. Процедура не должна занимать более 10-20 минут, в зависимости от возраста малыша.
Если жаропонижающие препараты не оказывают должного эффекта, то снизить температуру можно слабым раствором уксуса (1-2 столовые ложки на 1 л очень теплой воды). Этим раствором протирают лоб малыша, коленные и локтевые сгибы, запястья и пятки. Также можно сделать влажное обертывание. Для этого потребуется намоченная в горячей воде простыня, в которую нужно завернуть ребенка целиком, оставив свободными шею и голову. Пока вы совершите все необходимые манипуляции, простыня остынет, так что не нужно мочить ее в холодной воде – это только навредит. Теплое обертывание не причинит дискомфорта ребенку, а испаряющаяся влага «заберет» с собой излишки тепла из тела больного. Процедура не должна занимать более 10-20 минут, в зависимости от возраста малыша.
Важно понимать, что только народными средствами вылечить ангину практически невозможно. Поэтому антибиотики принимать придется. Кроме того, ангина наносит серьезный удар по организму ребенка и его иммунитету. После того, как малыш поправится, нужно будет восстановить естественную микрофлору желудочно-кишечного тракта, «убитую» антибиотиками, с помощью специальных лекарств. Нелишним будет также попить витамины, а в особо тяжелых случаях – иммуномодулирующие препараты. Их также назначает лечащий врач. В течение двух месяцев после заболевания нужно беречь организм ребенка от переохлаждения, а сразу после – сдать общий анализ крови.
Нелишним будет также попить витамины, а в особо тяжелых случаях – иммуномодулирующие препараты. Их также назначает лечащий врач. В течение двух месяцев после заболевания нужно беречь организм ребенка от переохлаждения, а сразу после – сдать общий анализ крови.
Сама по себе ангина не настолько страшна, как осложнения, которые могут развиться в результате заболевания. На ранних сроках при ангине могут появиться абсцессы глотки (полости, заполненные гноем), инфекция может распространиться в грудную клетку и в полость черепа с развитием воспаления оболочек мозга (менингит), может проявиться инфекционно-токсический шок (отравление организма продуктами жизнедеятельности микробов) и даже сепсис (проникновение инфекции в кровь и распространение ее по всему организму). В более поздние сроки (от 2 до 4 недель заболевания) может развиться ревматизм и воспаление почек. К счастью все эти осложнения чрезвычайно редкое явление, но чтобы избежать их, необходимо вовремя и правильно диагностировать заболевание, назначить соответствующее лечение и строго придерживаться рекомендаций лечащего врача.
Категорически нельзя смазывать ребенку больное горло, пытаться снимать налет с миндалин, так как эти процедуры опасны и могут привести к развитию абсцесса. В этом случае малышу не миновать операции.
Мононуклеоз
Ангина может быть не только самостоятельным заболеванием, но одним из проявлений другого, не менее опасного недуга. Инфекционный мононуклеоз (другие его названия – болезнь Филатова, моноцитарная ангина, доброкачественный лимфобластоз и др.) – это острое вирусное заболевание, возбудителем которого является вирус Эпштейн-Барра из семейства герпес-вирусов. Заболевание характеризуется воспалительным процессом в глотке (вторичной ангиной) увеличением лимфатических узлов, селезенки, печени и заметными изменениями лейкоцитарной формулы крови. Передается заболевание, как и ангина, при контакте с больным человеком воздушно-капельным или бытовым путем.
Мононуклеоз встречается гораздо реже обыкновенной ангины, однако ученые утверждают, что взрослое население Земли инфицировано различными вирусами герпеса 95%, дети до 14 лет – на 75%. Но все они являются только носителями, заболевает же менее 10% людей. Важно, что заболевание связано с пониженным иммунитетом, так что толчком к развитию болезни может стать обычная простуда.
Но все они являются только носителями, заболевает же менее 10% людей. Важно, что заболевание связано с пониженным иммунитетом, так что толчком к развитию болезни может стать обычная простуда.
Основными симптомами мононуклеоза являются озноб, незначительная температура (37-37,5 градусов, хотя при остром течении болезни возможны высокие показания), повышенная потливость, вторичная ангина, заметное увеличение лимфатических узлов (особенно затылочных, шейных, подчелюстных и паховых). Кроме того, заметно изменяется клиническая картина крови, так что отличить мононуклеоз от ангины очень просто, если провести соответствующие тесты (общий анализ крови и тест на мононуклеары). При положительных результатах общих анализов, врач может назначить и другие, дополнительные. Самое главное, что позволяет на первых порах поставить под сомнение диагноз «ангина» – это заметное увеличение размеров печени и селезенки больного, характерные для мононуклеоза. Конечно, для невооруженного глаза родителя ничего не будет видно, но врач сможет прощупать внутренние органы и отметить увеличение их размеров.
Что касается лечения, то антибиотики здесь не помогут. Мало того, они ослабят организм ребенка еще больше. При легкой форме мононуклеоза в качестве лечения обычно назначают антигистаминные препараты, полоскание горла, капли в нос и по показаниям – гепатопротекторы. В более тяжелых случаях назначаются внутримышечные инъекции глюкокортикостероидов (в частности, преднизолона) и препараты интерферона, которые снизят вероятность развития хронического заболевания.
Не менее важно для больных мононуклеозом соблюдать постельный режим, давать жаропонижающие препараты только при температуре выше 38-38,5 градусов, не перегревать ребенка и давать обильное теплое питье. В качестве рекомендаций детям старшего возраста назначается диета: в последующие полгода (иногда меньше) из дневного рациона ребенка придется исключить жирные, жареные и острые блюда и все то, что оказывает дополнительную нагрузку на печень. Приветствуются постные мясные продукты, рыба, овощи в неограниченном количестве и фрукты в свежем, отварном или запеченном виде.
Мононуклеоз имеет ряд осложнений, а именно воспаление сердечной мышцы, серозный менингит, пневмония, судорожный синдром, стоматит, отит, а при серьезных поражениях печени – желтуха. К счастью, эти осложнения встречаются редко, но, как правило, после выздоровления рекомендуется регулярное посещение врача в течение некоторого периода времени (полгода-год), иногда врач может назначить и дополнительные исследования, в частности, ЭКГ, анализы крови и мочи.
Консультант: Мололкина Лариса Александровна, кандидат медицинских наук, врач-отоларинголог клиники «Семейный доктор»
Дата публикации 02.03.2010
Автор статьи: Мария Лукина
ООО «Санаторий Варзи-Ятчи» | Инфекционный мононуклеоз
Инфекционный мононуклеоз (иначе называемый доброкачественным лимфобластозом, болезнью Филатова) представляет собой острую вирусную инфекцию, характеризующуюся преимущественным поражением ротоглотки и лимфоузлов, селезенки и печени.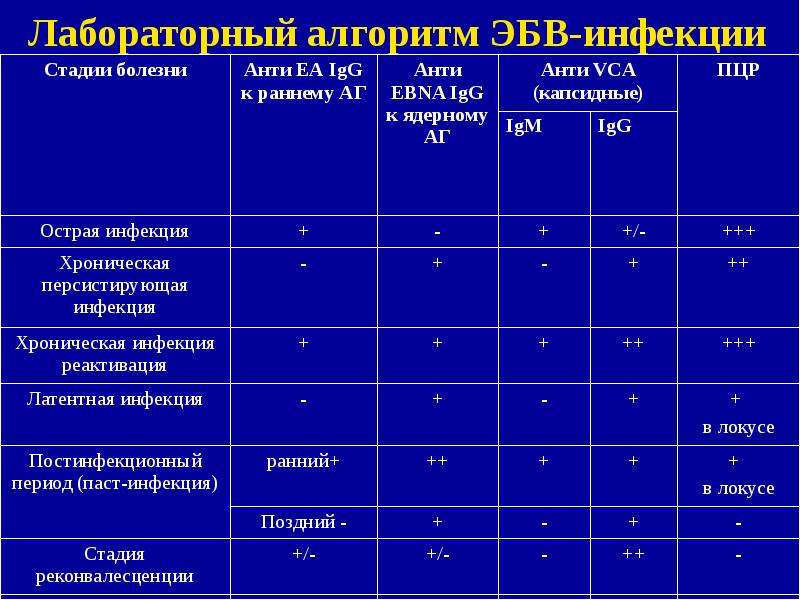 Специфическим признаком заболевания является появление в крови характерных клеток — атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
Специфическим признаком заболевания является появление в крови характерных клеток — атипичных мононуклеаров. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, относящийся к семейству герпесвирусов. Его передача от больного осуществляется аэрозольным путем. Типичными симптомами инфекционного мононуклеоза выступают общеинфекционные явления, ангина, полиаденопатия, гепатоспленомегалия; возможны пятнисто-папулезные высыпания на различных участках кожи.
Симптомы инфекционного мононуклеоза у детей и взрослых
Инфекционный мононуклеоз имеет «расплывчатый» инкубационный период, который может продолжаться от 5 и до 60 дней, в зависимости от возраста, состояния иммунитета и количества попавших в организм вирусов. Клиническая картина симптомов у детей и взрослых примерно одинаковая, только у малышей рано манифестирует увеличение печени и селезенки, которое у взрослых, особенно при стертых формах, может не определяться вовсе.
Как и при большинстве заболеваний, у инфекционного мононуклеоза существует период начала, разгара и выздоровления, или реконвалесценции.
Начальный период
Для заболевания свойственно острое начало. Практически в один день повышается температура, возникает озноб, затем боль в горле и увеличиваются регионарные лимфоузлы. Если начало подострое, то вначале возникает лимфаденопатия, и лишь затем присоединяется лихорадка и катаральный синдром.
Обычно начальный период продолжается не более недели, и люди часто думают, что это и есть «грипп», или иная «простуда», но затем наступает разгар заболевания.
Клиника разгара болезни
Классическими признаками «апофеоза мононуклеоза» являются:
Высокая лихорадка до 40 градусов, и даже выше, которая может держаться на таком уровне несколько дней, а при менее высоких цифрах – до месяца.
Своеобразная «мононуклеозная» интоксикация, которая не похожа на обычную, вирусную интоксикацию. Больные утомляются, с трудом стоят и сидят, но обычно сохраняют подвижный образ жизни. У них нет стремления, как при обычных инфекциях, ложиться в постель даже при высокой температуре.
Синдром полиаденопатии.
Увеличиваются лимфоузлы, близкие к «входным воротам». Чаще других поражаются узлы боковой поверхности шеи, которые остаются подвижными, болезненными, но увеличены, иногда до размеров куриного яйца. В некоторых случаях шея становится «бычьей», и ограничивается подвижность при вращении головой. Несколько меньше выражено поражение паховых, подмышечных узлов.
симптомы и лечение, что это такое, чем лечить сыпь и как долго проходит мононуклеозная ангина, последствия и профилактика заболевания, диета
Впервые об инфекционном мононуклеозе узнали в 1887 году. Описание лихорадочной патологии у малышей составил русский ученый Н. Ф. Филатов. И по настоящий день интерес к болезни Филатова не угасает.
Что это такое?
Долгое время, особенно в русской медицинской практике, инфекционный мононуклеоз назывался болезнью Филатова. Этот земский доктор обратил внимание на то, что у многих малышей появляются сходные клинические признаки: увеличение периферических лимфоузлов, частые головные боли или головокружения, болезненность в суставах и мышцах при ходьбе. Филатов назвал данное состояние железистой лихорадкой.
В настоящее время наука шагнула далеко вперед. С помощью различных диагностических тестов и аппаратов высокой точности ученые получили современные сведения о том, что же вызывает болезнь. В медицинском мире было принято решение о смене названия заболевания. Теперь оно называется просто — инфекционный мононуклеоз.
Существует достоверная гипотеза о том, что заболевание имеет вирусную причину. К развитию данной патологии приводят вирусы. Это обуславливает то, что больной инфекционным мононуклеозом человек является потенциально опасным и заразным для окружающих. В течение всего острого периода заболевания он может заражать инфекцией других людей.
Чаще всего данная инфекционная патология встречается у людей молодого возраста, а также у малышей. Ученые отмечают, что могут встречаться спорадические случаи. Большие и массовые вспышки инфекционного мононуклеоза регистрируются крайне редко. В основном все эпидемии, связанные с данным заболеванием, возникают в холодное время года. Пик заболеваемости — осень.
Обычно вирусы, попадающие на слизистые оболочки, поселяются в организме и запускают воспалительный процесс. Их любимая первичная локализация — эпителиальные клетки, выстилающие наружную поверхность носовых ходов и полости рта. С течением времени болезнетворные микробы проникают в лимфу и стремительно разносятся по всему организму вместе с кровотоком.
У ребенка все процессы в теле протекают стремительно. Эта особенность обусловлена особенностями физиологического строения детского организма.
Быстрые процессы нужны малышу для активного роста и развития. Ток крови у малышей — достаточно стремительный. Болезнетворные вирусы, попадая в организм, обычно в течение нескольких часов или дней распространяются и активизируют воспалительный инфекционный процесс.
Инфекционный мононуклеоз может быть опасен. Заболевание характеризуется развитием отдаленных осложнений или неблагоприятных последствий. У некоторых малышей, особенно часто болеющих или страдающих иммунодефицитными заболеваниями, присутствует риск более тяжелого течения. Предугадать, как будет развиваться болезнь у конкретного ребенка не получится. Для предупреждения потенциальных отдаленных последствий болезни за малышом нужно внимательно следить во всем остром периоде заболевания и во время восстановления.
Причины возникновения
К развитию заболевания приводит герпетический вирус. Он имеет собственное название — Эпштейна — Барр. Любимая локализация для оказания своего губительного действия для данных вирусов — лимфоидно-ретикулярная ткань. Они активно поражают лимфатические узлы и селезенку. Проникая в организм, вирусы также могут вызывать повреждения внутренних органов.
Заражение болезнетворными микробами может быть разными способами:
- Контактно-бытовым. Чаще всего малыши заражаются при нарушении правил личной гигиены. Чужая посуда, особенно которая недостаточно хорошо обработана и предварительно очищена, может стать источником заражения. Мельчайшие компоненты слюны больного человека могут оставаться на тарелке или кружке довольно длительное время. Нарушая правила гигиены и употребляя пищу из одной и той же посуды с инфицированным человеком, можно легко заразиться.
- Воздушно-капельным. Довольно частый вариант передачи вирусов от больного ребенка к здоровому. Вирусы – это мельчайшие по размеру микроорганизмы. Они легко попадают в здоровый организм от носителя по воздуху. Обычно инфицирование происходит во время разговора, а также при чихании.
- Парентеральным. В детской практике этот вариант заражения встречается крайне редко. Он более характерен для взрослых. Инфицирование в этом случае возможно во время проведения различных хирургических операций или при переливании крови. Нарушение техники безопасности медицинских манипуляций приводит к заражению.
- Трансплацентарно. В этом случае источником инфекции для малыша является мама. Ребенок заражается от нее еще внутриутробно. Во время беременности инфицированная мама может передать вирусы, которые способны проникать через плаценту, своему малышу. Если у беременной женщины есть различные аномалии и патологии, связанные с плацентарной недостаточностью, то риск инфицирования малыша инфекционным мононуклеозом возрастает в несколько раз.
Развитию данного заболевания способствует сильное снижение иммунитета. Обычно это бывает после частых простудных заболеваний или в результате воздействия выраженного психоэмоционального стресса.
Сильное переохлаждение также заметно снижает работу иммунной системы. Организм малыша становится очень чувствительным к проникновению любых болезнетворных микроорганизмов, в том числе герпес вирусов Эпштейна — Барра.
Обычно клинические признаки заболевания появляются у малышей старше одного года. У грудничков данная инфекционная патология встречается крайне редко. Такая особенность у них обусловлена наличием специфических пассивных иммуноглобулинов. Они защищают детский организм от различных инфекций, в том числе опасных герпес вирусов. Получают эти защитные иммуноглобулины малыши от мамы с материнским молоком во время грудных кормлений.
Многие родители задают вопросы о том, может ли ребенок болеть инфекционным мононуклеозом несколько раз в жизни. Мнения ученых и врачей разделяются. Некоторые специалисты считают, что после перенесенной болезни у малыша формируется стойкий иммунитет. Их оппоненты говорят о том, что герпес вирусы вылечить не получится. Микробы сохраняются в детском организме и могут оставаться там в течение всей жизни, а при снижении иммунитета заболевание может вернуться вновь.
Сколько же дней длится инкубационный период заболевания? Обычно он составляет от 4 дней до одного месяца. В это время ребенка практически ничего не беспокоит. Некоторые очень внимательные родители смогут заметить небольшие изменения в поведении малыша. Во время инкубационного периода у ребенка может наблюдаться некоторая медлительность и рассеянность внимания, иногда нарушается сон. Однако эти признаки настолько неярко проявляются, что не вызывают у пап и мам никакого беспокойства.
Классификация
Существуют различные клинические варианты болезни. Это послужило созданию отдельной классификации инфекционного мононуклеоза. В ней указываются все основные клинические варианты заболевания, а также дается описание развившейся у ребенка патологической симптоматики.
Врачи выделяют несколько форм инфекционного мононуклеоза:
- Манифестная. Обычно протекает с развитием разных неблагоприятных симптомов. Достаточно ярко проявляется. Для устранения неблагоприятных симптомов требуется назначение специального лечения.
- Субклиническая. Некоторые ученые называют данную форму также носительством. В этом случае неблагоприятные симптомы болезни не появляются. Ребенок может быть носителем инфекционного мононуклеоза, но даже не подозревать об этом. Обычно обнаружить заболевание в этой ситуации можно только после применения специальных диагностических тестов.
С учетом степени выраженности проявления симптомов выделяют несколько видов заболевания:
- Легкий или неосложненный. Некоторые специалисты называют его также гладким. Этот клинический вариант протекает в сравнительно легкой форме. Он не характеризуется появлением осложнений. Обычно правильно подобранного лечения хватает для того, чтобы малыш выздоровел.
- Осложненный. В этом случае у ребенка могут развиться опасные последствия заболевания. Для их лечения требуется обязательная госпитализация малыша в стационар. Терапия в этом случае комплексная с назначением разнообразных групп лекарственных средств.
- Затяжной. Характеризуется стойким и длительным течением. Обычно этот клинический вариант плохо поддается терапии лекарственными препаратами.
Симптоматика
Развитие инфекционного мононуклеоза обычно постепенное. Одна клиническая стадия последовательно сменяет другую. Обычно такое течение встречается у большинства заболевших малышей. Лишь в некоторых случаях возможно стремительное острое развитие болезни с развитием многочисленных осложнений.
Самый первый период заболевания — начальный. В среднем, он длится 1-1.5 месяца. Большинство клинических случаев сопровождается повышением температуры тела до 39,5-40 градусов. Тяжесть состояния обуславливает появление головной боли. Она может быть разной интенсивности: от умеренной до нестерпимой. На фоне высокой лихорадки и головной боли у ребенка появляется выраженная тошнота и даже возникает однократная рвота.
В острый период болезни малыш чувствует себя крайне плохо. У него появляется сильная болезненность в суставах и мышечная слабость. Он очень быстро устает. Даже привычные для малыша будничные занятия приводят к его быстрой утомляемости. Ребенок плохо кушает, отказывается от своих самых любимых лакомств. Усугубляет снижение аппетита также наличие сильной тошноты.
Эти признаки легко определить и самостоятельно. Их появление вызывает у мамочек настоящий шок. Паниковать не стоит! При появлении неблагоприятных симптомов заболевания — обязательно вызывайте врача. Не стоит идти с ребенком в поликлинику. Тяжелое состояние малыша требует проведения консультации специалиста на дому.
В некоторых случаях у детей менее выражены симптомы. В этом случае температура тела не увеличивается так стремительно. Обычно она повышается до субфебрильных или фебрильных цифр за несколько дней. Характерные симптомы в этот период: общее недомогание, выраженная слабость, заложенность и нарушение носового дыхания, отек век, а также некоторая отечность и одутловатость лица.
У 10% малышей заболевание может начаться с появления сразу трех характерных симптомов одновременно. К ним относятся: повышение температуры до фебрильных цифр, поражение лимфатических узлов и признаки острого тонзиллита. Такое течение обычно бывает достаточно тяжелым.
Продолжительность начального периода заболевания обычно составляет от 4 дней до недели.
Следующая стадия болезни — время разгара. Обычно разгар наступает через неделю с момента появления первых неблагоприятных симптомов. Общее самочувствие ребенка к этому времени заметно ухудшается. У него также сохраняется лихорадка. Крайне специфичный признак в это время — мононуклеозная ангина.
Мононуклеарная форма острого тонзиллита (ангины) протекает достаточно тяжело. Она сопровождается появлением многочисленных симптомов в горле. Обычно ангина протекает в катаральной форме. Миндалины становятся ярко-красными, гиперемированными. В некоторых случаях на них появляется налет. Обычно он белый или с серым оттенком. Чаще наложения на миндалинах довольно рыхлые и сравнительно хорошо снимаются с помощью шпателя или обычной ложки.
Длительность острого тонзиллита при инфекционном мононуклеозе обычно не превышает 10-14 дней. С течением времени миндалины очищаются от налета и уходят все неблагоприятные признаки болезни.
Течение разгара заболевания часто сопровождается также выраженными симптомами интоксикации. У ребенка сохраняется выраженная или умеренная головная боль, снижен аппетит, нарушен сон. Заболевший малыш становится более капризным. У ребенка нарушается продолжительность сна. Обычно больные малыши дольше спят в дневное время, а ночью испытывают существенные проблемы с засыпанием.
Одним из характерных признаков разгара заболевания является появление симптомов лимфаденопатии. Обычно в этот воспалительный процесс вовлекаются ближайшие периферические лимфатические коллекторы. При данном заболевании — это шейные лимфоузлы. Они увеличиваются в размерах в несколько раз. Иногда воспаленные лимфатические узлы достигают размера грецкого ореха.
При ощупывании они достаточно болезненны и подвижны. К усилению болезненности приводят любые движения головой и шеей. Перегревание лимфатических узлов в острый период болезни недопустимо! Наложение согревающих компрессов на шею может лишь усугубить течение заболевания и способствовать развитию опасных осложнений.
Шейная лимфаденопатия при инфекционном мононуклеозе — обычно симметричная. Это легко заметить и со стороны невооруженным взглядом. Меняется внешний вид малыша. Выраженный отек подкожно-жировой клетчатки, окружающей воспаленные лимфоузлы, приводит к развитию у ребенка «бычьей шеи». Этот симптом связан с нарушением общей конфигурации шеи и является неблагоприятным.
К концу 12-14 дня с момента начала заболевания у ребенка появляются клинические признаки вовлечения в воспалительный процесс селезенки. Это проявляется увеличением ее размеров. Данное состояние врачи называют спленомегалией. При неосложненном течении заболевания размеры селезенки полностью приходят в норму уже к концу третьей недели с начала болезни.
Также к концу второй недели у малыша появляются признаки поражения печени. Гепатит проявляется увеличением размеров этого органа. Визуально это проявляется появлением пожелтения кожных покровов — развивается желтуха. У некоторых малышей также желтеют склеры глаз. Обычно данный симптом преходящий и проходит к концу периода разгара заболевания.
На 5-7 день с момента начала болезни у детей появляется еще один характерный признак — сыпь. Она возникает примерно в 6% случаев. Сыпь — пятнисто-папулезная. Четкой локализации возникновения кожных высыпаний нет. Они могут появляться практически на всем теле. Сыпные элементы не зудят и практически не приносят ребенку никакого беспокойства.
Обычно сыпь проходит самостоятельно. Кожные элементы исчезают последовательно и не оставляют на коже никаких следов гипер- или депигментации. После того как сыпь исчезает, кожа малыша становится привычной физиологической окраски и никак не изменена. Остаточного шелушения на кожных покровах также не остается. К концу периода разгара малыш начинает чувствовать себя гораздо лучше.
К окончанию второй недели заболевания у него исчезает заложенность носа и нормализуется дыхание, снижается повышенная температура тела, а также уходит отечность лица. В среднем, общая длительность данного периода заболевания составляет 2-3 недели. Это время может быть разным и зависит от исходного состояния малыша.
Малыши, имеющие множественные хронические заболевания внутренних органов, переносят период разгара намного хуже. У них он может быть более месяца.
Завершающий период заболевания — реконвалесценция. Это время характеризуется полным завершением болезни и исчезновением всех неблагоприятных симптомов. У малышей нормализуется температура тела, полностью исчезает налет на миндалинах, восстанавливаются нормальные размеры шейных лимфатических узлов. Ребенок чувствует себя в это время существенно лучше: возвращается аппетит и уменьшается слабость. Малыш начинает выздоравливать.
Обычно для полного исчезновения всех симптомов требуется достаточно времени. Так, период реконвалесценции у малышей составляет обычно 3-4 недели. После этого наступает выздоровление. У некоторых детей, переболевших инфекционным мононуклеозом, могут оставаться остаточные симптомы в течение более длительного времени. В этот период очень важно осуществлять регулярный медицинский контроль за самочувствием малыша, чтобы заболевание не перешло в затяжную форму.
Диагностика
При появлении первых признаков заболевания — обязательно покажите малыша врачу. Доктор проведет необходимый клинический осмотр, во время которого обязательно осмотрит воспаленное горлышко, пощупает лимфатические узлы, а также сможет определить размеры печени и селезенки. После такого обследования педиатр обычно назначает несколько дополнительных лабораторных анализов, позволяющих дополнительно уточнить выставленный диагноз.
Для установления источника заболевания врачи прибегают к анализу крови на определение специфических иммуноглобулинов класса М и G к вирусу Эптейшн-Барра. Этот простой тест позволяет отличить мононуклеозную ангину от другой вирусной или бактериальной ангины. Данный анализ — высокочувствительный и в большинстве случаев дает реальное представление о том, есть ли вирус в крови.
Для установления функциональных нарушений, возникающих во внутренних органах, требуется проведение биохимического исследования крови. Если у ребенка есть признаки мононуклеозного гепатита, то в крови будут повышены печеночные трансаминазы и уровень билирубина. Общий анализ крови поможет выявить все отклонения от нормы, которые встречаются при вирусных заболеваниях. Выраженность этих изменений может быть разной.
В общем анализе крове увеличивается общее количество лейкоцитов, моноцитов, лимфоцитов. Ускоренная СОЭ говорит о наличии выраженного воспалительного процесса. Изменение лейкоцитарной формулы свидетельствует о наличии в организме вирусной инфекции. На разных стадиях развития заболевания в общем анализе крови появляются различные патологические изменения, которые с течением болезни меняются.
Характерным признаком является появление в анализе специфичных клеток — атипичных мононуклеаров. Они имеют большую цитоплазму внутри. Если их количество превышает 10%, то это свидетельствует о наличии заболевания. Обычно данные клетки появляются не сразу после начала заболевания, а спустя несколько дней и даже недель. По размеру они напоминают крупные моноциты с измененным строением.
Лабораторные тесты позволяют провести дифференциальную диагностику достаточно точно. Инфекционный мононуклеоз может маскироваться под дифтерию, различные виды острых тонзиллитов, острый лейкоз, лимфогранулематоз и другие опасные детские заболевания. В некоторых трудных клинических случаях требуется проведение целого комплекса диагностических мероприятий, включающего в себя выполнение различных лабораторных анализов.
Для того чтобы точно определить размеры внутренних органов используется ультразвуковое исследование. С помощью специального датчика специалист изучает поверхность органов и определяет их параметры. Ультразвуковая диагностика помогает выявлять все изменения, возникающие в печени и селезенке во время развития инфекционного мононуклеоза. Метод достаточно точный и высокоинформативный.
Безусловный плюс исследования — безопасность и отсутствие у ребенка любых болевых ощущений во время его проведения.
Последствия и осложнения
Течение заболевания может быть не всегда легким. В некоторых случаях возникают опасные для здоровья осложнения. Они могут существенно нарушать самочувствие ребенка и приводят к ухудшению его состояния. При неоказании своевременной помощи такие последствия инфекционного мононуклеоза оказывают существенное влияние на качество жизни малыша в дальнейшем.
Заболевание может быть опасно развитием следующих негативных осложнений:
- Разрывом селезенки. Довольно редкий вариант. Встречается не более, чем в 1% случаев. Сильная спленомегалия приводит к тому, что наружная капсула селезенки разрывается, и происходит разрыв органа. Если вовремя не проводится хирургическая операция, то может наступить коматозное состояние и даже летальный исход.
- Анемическим состоянием. Такая геморрагическая анемия связана с нарушением работы селезенки. В крови наблюдаются также признаки иммунной тромбоцитопении. Это состояние возникает вследствие нарушенной работы селезенки, как кроветворного органа.
- Неврологических патологий. К ним относятся: различные клинические варианты менингитов и энцефалитов, острые психотические состояния, внезапный мозжечковый синдром, парезы периферических нервных стволов, синдром Гийена — Барре (полиневрит).
- Различных нарушений работы сердца. Они проявляются измененным сердечным ритмом. У малыша появляются различные варианты аритмии или тахикардия. При вовлечении в воспалительный процесс сердечной мышцы и ее оболочек возникает весьма опасное состояние — инфекционный перикардит.
- Воспалением легких — пневмонией. Развивается в результате присоединения вторичной бактериальной инфекции. Чаще всего виновниками пневмонии становятся стафилококки или стрептококки. Гораздо реже к развитию заболевания приводят анаэробные микроорганизмы.
- Некрозом печеночных клеток. Это крайне неблагоприятное состояние. Гибель клеток печени приводит к нарушению ее функций. В организме нарушается течение многих процессов: гемостаза, образования половых гормонов, утилизации отработанных продуктов обмена и токсичных веществ, образования желчи. Формируется печеночная недостаточность. Состояние требует проведения безотлагательного интенсивного лечения.
- Развитием острой почечной недостаточности. Данное осложнение встречается достаточно редко. Обычно нарушения в работе почек возникают у малышей, имеющих анатомические дефекты в строении мочевыводящих органов или хронические заболевания мочеполовой системы. Данное состояние проявляется нарушением выведения мочи. Лечение этого клинического состояния проводится только в условиях стационара.
- Асфиксией. При этом остром состоянии полностью нарушается дыхание. К развитию асфиксии часто приводит выраженный острый мононуклеозный тонзиллит. Обилие налетов на миндалинах также способствует нарушению дыхания. Данное состояние требует оказания неотложной медицинской помощи.
Лечение
Лечить инфекционный мононуклеоз следует сразу же, как появились первые клинические признаки. Запоздалая терапия лишь способствует развитию осложнений в дальнейшем. Цель лечения: устранить все неблагоприятные симптомы заболевания, а также предупредить возможное вторичное инфицирование бактериальной инфекцией.
Госпитализация ребенка в стационар проводится с учетом строгих показаний. Все малыши, имеющие выраженные симптомы интоксикации, лихорадку, с угрозой развития различных осложнений, обязательно доставляются в отделение больницы. Лечение в домашних условиях для них недопустимо. Решение о госпитализации принимает лечащий врач после осмотра ребенка и проведения обследования.
В лечении заболевания применяются:
- Немедикаментозные средства. К ним относятся: соблюдение постельного режима во время острого периода заболевания и лечебное питание. Режим дня для больного ребенка следует четко планировать. Малыш должен обязательно спать в дневное время не менее трех часов. Отзывы родителей свидетельствуют о том, что соблюдение диеты и правильного режима дня помогают крохе быстрее выздороветь и существенно улучшают самочувствие ребенка.
- Местное лечение. Для его проведения используются различные полоскания. В качестве лекарственных средств можно использовать раствор фурацилина, питьевой соды, а также различные травы (шалфей, календула, ромашка). Проводить полоскания следует через 30-40 минут до или после приема пищи. Все растворы и отвары для этих процедур должны быть комфортной, теплой температуры.
- Антигистаминные средства. Они помогают устранять выраженный отек тканей, устраняют воспаление и способствуют нормализации размеров лимфатических узлов. В качестве антигистаминных средств используются: Тавегил, Супрастин, Перитол, Кларитин и другие. Назначаются препараты на курсовой прием. Дозировка, кратность и длительность лечения устанавливает лечащий врач.
- Жаропонижающие. Помогают нормализовать повышенную температуру тела. Длительность приема данных лекарственных средств обязательно обсуждается с лечащим врачом, так как при длительном употреблении они могут вызывать многочисленные побочные действия. В детской практике применяются лекарства на основе парацетамола или ибупрофена.
- Антибактериальная терапия. Назначается только в случае присоединения бактериальной инфекции. Выбор антибиотика зависит от возбудителя, который вызвал инфекцию. В настоящее время врачи отдают предпочтение современным антибактериальным средствам, обладающим широким спектром действия. Препараты пенициллина у малышей стараются не применять, так как прием данных лекарств сопровождается развитием многочисленных побочных действий.
- Гормональные препараты. В основном используются лекарственные средства на основе преднизолона или дексаметазона. Применяются короткими курсами, до 3-4 дней. Средняя дозировка на курс составляет 1-1.5 мг/кг и рассчитывается индивидуально лечащим врачом. Самостоятельное использование гормонов недопустимо! Средства применяются только после назначения лечащего врача.
- Поливитаминные комплексы. Входящие в состав данных лекарственных средств биологически активные компоненты способствуют улучшению течения заболевания, а также помогают малышу скорее выздороветь от инфекции. Принимать витамины следует несколько месяцев. Обычно курс поливитаминной терапии составляет 60-90 дней.
- Хирургическое лечение. Назначается при опасности разрывах селезенки. Такие операции проводятся исключительно по жизненным показаниям.
Важно отметить, что в настоящее время специфического противовирусного лечения против инфекционного мононуклеоза не существуют. Противовирусные средства могут оказывать лишь косвенное действие на вирусы Эпштейна — Барра. К полному излечению от вирусной инфекции прием данных лекарственных препаратов, к сожалению, не приводит. В основном терапия заболевания симптоматическая и патогенетическая.
При развитии осложнений назначаются антибиотики и гормональные средства. Гормоны позволяют устранять выраженную гиперплазию воспаленных лимфатических узлов. Сильная лимфоидная гиперплазия (увеличение) лимфоузлов в носоглотке и гортани может привести к развитию закупорки просвета дыхательных путей, что приведет к асфиксии. Назначение гормональных средств помогает устранить данный неблагоприятный и весьма опасный симптом. Комплекс лечения выбирается лечащим врачом. В течение развития заболевания он может меняться с учетом самочувствия малыша.
Степень выраженности неблагоприятных симптомов зависят от исходной тяжести болезни. Для их устранения требуется адекватный подбор дозировок лекарственных средств и определение верной длительности лечения.
Диета
Питание малышей в остром периоде заболевания должно быть калорийным и сбалансированным. Выполнение рекомендаций позволяет предотвратить многие осложнения болезни. Увеличенная печень провоцирует нарушение оттока желчи и способствует развитию расстройств пищеварения. Соблюдение диеты в этом случае позволяет уменьшить выраженность всех негативных проявлений.
Лечебное питание включает в себя обязательное употребление белковых продуктов. В качестве белка отлично подойдет нежирная говядина, курица, индейка и белые сорта рыбы. Все блюда следует готовить щадящим способом. Такое питание важно особенно в периоде разгара инфекционного мононуклеоза, когда развивается воспаление в ротовой полости. Измельченные продукты не окажут травмирующего действия на миндалины, и не будут провоцировать усиление болезненности при глотании.
В качестве сложных углеводов можно использовать любые крупы. Старайтесь, чтобы приготовленные каши были максимально разваренными. Дополнять рацион следует различными овощами и фруктами. Такое разнообразное питание способствует насыщению организма всеми необходимыми веществами, необходимыми в борьбе с инфекцией.
Реабилитация
Восстановление после инфекционного мононуклеоза — довольно длительный процесс. Для возвращения малыша к привычному образу жизни требуется не менее полугода. В качестве реабилитационных мероприятий потребуется соблюдение постулатов здорового образа жизни. Полноценное сбалансированное питание, регулярные физические нагрузки, оптимальное чередование активного времяпровождения и отдыха будут способствовать улучшению иммунитета, ослабленного за острый период болезни.
В течение нескольких месяцев после перенесенного инфекционного мононуклеоза малыш должен обязательно наблюдаться у врачей. Диспансерное наблюдение позволяет своевременно обнаружить отдаленные последствия заболевания. За малышом, перенесшим тяжелую инфекцию, обязательно должен быть медицинский контроль.
Родителям также следует быть внимательными. Любые подозрения на изменения в самочувствии малыша должны стать веской причиной для обращения к врачу.
Профилактика заболевания
В настоящее время нет универсальной прививки от инфекционного мононуклеоза. Специфическая профилактика пока не разработана. Неспецифические профилактические меры предотвращения данного заболевания заключаются в том, чтобы избегать любых контактов с лихорадящими или больными детьми. Детский организм только что переболевшего инфекционным мононуклеозом малыша очень подвержен заражению различными инфекциями.
Соблюдение правил личной гигиены также помогает уменьшить риск возможного инфицирования. У каждого малыша должна быть своя посуда. Пользоваться чужой — категорически запрещается! Во время мытья посуды очень важно использовать горячую воду и специальные моющие средства, разрешенные для применения у детей.
Во время острого периода заболевания все болеющие малыши должны оставаться дома. Посещение образовательных учреждений в это время категорически запрещено!
Соблюдение карантина поможет предотвратить массовые вспышки заболеваний в детских коллективах. Если же ребенок имел контакт с больным инфекционным мононуклеозом малышом, то за ним проводится обязательное медицинское наблюдение в течение 20 дней. При выявлении признаков заболевания ему назначается необходимое лечение.
О том, что такое инфекционный мононуклеоз и как его лечить, смотрите в следующем видео.
(мононуклеозная, фолликулярная, атипичная, инфекционная и др)
Врачи утверждают, что летняя ангина может иметь так же много опасных для здоровья последствий, как и обычная, возникающая зимой. Инфекционная ангина у детей, или по-другому – острый тонзиллит, является распространенным заболеванием как среди малышей до 3 лет, так и среди школьников. Каковы же причины и симптомы этой болезни? Как ее лечить?
Причины и симптомы тонзиллита у детей
Основная причина возникновения данного недуга – разные виды бактерий. Это заболевание чаще всего возникает в холодное время года и передается воздушно-капельным путем.
Чаще всего ангина может появляться в следующих случаях:
- снижение иммунитета;
- общее переутомление организма;
- после недавно перенесенных вирусных заболеваниях;
- нерациональное питание;
- переохлаждение;
- проживание в неблагоприятных условиях;
- низкая физическая активность.
Важно иметь в виду, что заболеть тонзиллитом можно и в жаркое время года, ведь резкая смена температуры воздуха приводит к появлению простуды. Поэтому инфекционную ангину, какая часто бывает у детей, нужно уметь вовремя распознать и правильно лечить.
Среди наиболее распространенных симптомов этого недуга у ребенка встречаются:
- сильная боль в горле;
- высокая температура тела;
- озноб;
- измененный голос;
- налет белого или желтого цвета на миндалинах;
- опухшие лимфоузлы на шее.
У грудничков могут проявляться и такие признаки заболевания, как постоянная рвота, нежелание приема пищи, понос. В целом выявить этот недуг у детей до года трудно, ведь малыши не могут объяснить или показать, что именно их беспокоит. В любом случае при подозрении на инфекцию нужно немедленно связаться с врачом.
Особенно часто тонзиллит появляется у детей, которым уже исполнилось 2 года. Это связанно с тем, что у ребенка в этом возрасте иммунная система в целом снижена. Кроме того, он может легко подхватить инфекцию через бытовые контакты с другими малышами.
Виды ангины и их лечение
Как у детей, которым уже исполнилось 3 года и больше, так и у старших, могут наблюдаться и следующие типы ангины:
- Фолликулярная. Для нее характерны интенсивные головные боли, общая слабость, боль при глотании пищи, а также сильно воспаленная слизистая стенка миндалин. При фолликулярной ангине температура тела может повышаться до 40 градусов.
- Лакунарная. Этот вид тонзиллита особо опасен для маленьких детей. Он характеризуется воспалительными изменениями на миндалинах, которые за день-два уже перетекают в гнойный процесс. Гной появляется в лакунах (щели на миндалинах) в виде желтых полосок.
- Мононуклеозная. Этот тип данного инфекционного заболевания характеризуется увеличением лимфатических узлов, а также печени и селезенки. Для мононуклеоза типичными являются изменения в лейкоцитах крови.
- Атипичная ангина. Встречается редко и включает в себя такие подтипы, как грибковая, язвенно-некротическая и флегмонозная ангина.
Если у ребенка наблюдается высокая температура, он трудно дышит и говорит, а на его миндалинах белые пятна, нужно немедленно обращаться в больницу или вызывать врача на дом.
Доктор назначит необходимое лечение и, скорее всего, постельный режим больному ребенку.
Родители должны позаботиться о том, чтобы малыш постоянно отдыхал, пил много теплой жидкости, вовремя принимал лекарство, обрабатывал горло различными спреями и полоскал горло, если в этом будет необходимость.
При недостаточном внимании к лечению детской инфекционной ангины или запоздалой терапии могут возникнуть следующие осложнения:
- ларингит;
- абсцессы глотки;
- менингит;
- сепсис.
Важно вовремя обратиться к педиатру и правильно соблюдать все рекомендации по лечению болезни у ребенка. Следует иметь в виду то, что только несложная ангина может лечиться дома.
Если у ребенка, кроме типичных симптомов тонзиллита, присутствуют постоянно высокая температура, которую невозможно сбить, судороги, тошнота и рвота, а также имеются сахарный диабет или почечная недостаточность, то немедленно требуется госпитализация.
Профилактика заболевания
Стоит помнить, что возбудителями любого типа ангины являются бактерии – стафилококки и стрептококки. Заразиться инфекционной ангиной легко можно как через контакт с больными людьми, так и в бытовых условиях – например, через немытые руки, различные предметы и даже продукты питания. Поэтому, чтобы избежать появления этого недуга у детей, необходимо следить за их гигиеной.Еще для профилактики заболевания не лишним будет закалять малышей с помощью плаванья или контрастного душа. Полезны для укрепления детской иммунной системы сбалансированное питание и принятие витаминов. Будьте здоровы!
Дополнительные источники:
- Борисова О. В. Гасилина Е. С. Санталова Г. В. Саратовский научно-медицинский журнал, выпуск 1, 2011 г.
- Википедия.
Поклонение Духовности, Благородству, Идеалам, Критике, Осуждениям – проблемы с будущим; запуск обратного времени
Полиомиелит
парализующая ревность, желание остановить кого–то.
Полип прямой кишки.
Подавление печали из-за неудовлетворенности работой и результатами своего труда.
Половые органы
нежелание заниматься собой. Воспаление у мужчин:
— которые в своих сексуальных разочарования обвиняет женщин, считает, что все женщины одинаково плохи, считает, что страдает из-за женщин.
Недоразвитие у мальчиков:
— женщина высмеивает своего мужа, а всю свою любовь и чрезмерную опеку направляет на сына, чем очень его пугает.
Яички не опускаются:
— ироническое отношение матери к половым признакам мужа.
— у женщин наружные — олицетворяют уязвимость, ранимость.
Понимание
связано с Сознанием.
Понос
страх перед тем, что может произойти. Нетерпеливость увидеть результаты своего труда. Понос тем сильнее, чем сильнее преследует страх не успеть чего-либо.
Поражение кожи, волос, ногтей.
Чрезмерная печаль по поводу внешности, в которой он видит причину своих неудач, а усилия исправить внешность плодов не приносят. Степень поражения пропорциональна горечи и тому, насколько человек махнул на себя рукой.
Порезы
наказание за то, что не следуете своим собственным правилам.
Почечная недостаточность.
Жажда мести, которая приводит к проницаемости кровеносных сосудов почек.
Почки
органы учения. Человек учится на препятствиях, которым является страх.
Чем сильнее страх, тем сильнее препятствие. Развитие есть процесс освобождения от страха.
Органы правой стороны символизируют деловитость, левые — одухотворенность.
Правая сторона – связана с будущим. Левая сторона – связана с прошлым.
— не подавляйте свои эмоции, не насилуйте себя, вынуждая к сдержанности из желания быть интеллигентными. В вас заложена способность мыслить, с помощью которой вы можете освободить свои стрессы и обрести достоинство.
— проблемы – критицизм, разочарование, досада, неудача, провал, недостаток чего – либо, ошибка, несостоятельность, неспособность. Реагируете, как маленький ребёнок.
— воспаление – хронический нефрит, сморщенные почки – чувствуете себя, как ребёнок, который «не может сделать это правильно» и который «недостаточно хороший». Неудачник, потеря, проигрыш.
Предменструальный синдром.
позволяете смущению и замешательству царствовать внутри вас, отдаёте силу внешним влияниям, отрицание женских процессов.
Предстательная железа.
Здоровье предстательной железы отражает отношение матери к мужу
и мужчинам как к воплощению отцовства, а также реакцию сына на материнское видение мира. Любовь, уважение и почитание матерью своего мужа обеспечивает сыну здоровую п.ж. Заболевает у мужчины, для которого мужское начало ассоциируется с половыми органами, вбирает все мужские обиды в предстательную железу, поскольку она является органом физической мужественности и отцовства. Мужская беспомощность перед уничижительным отношением женщин к мужскому полу.
— опухоль предстательной железы — мужчина, которому не дают отдать все самое лучшее, что у него есть, начинает жалеть себя из-за собственной беспомощности.
Говорит о безутешной печали мужчины из-за неспособности быть хорошим отцом.
Преждевременные роды
ребенок, вместо того, чтобы погибнуть или страдать, решается бежать. Ребенок готов к самопожертвованию ради жизни матери.
Проказа.
Полная неспособность управлять жизнью, разбираться в ней.
Устойчивое убеждение в том, что недостаточно хороши или чисты.
Простата
олицетворяет мужской принцип.
— болезнь простаты – ментальные страхи, ослабляющие мужскую природу,
сексуальное давление и вина, отказ, уступки, вера в возраст.
Простуда с насморком, катаром верхних дыхательных путей.
Слишком много наваливается сразу. Смущение, беспорядок, небольшой вред,
маленькие раны, порезы, ушибы. Тип убеждения:»Каждую зиму я три раза болею простудой».
Простуда с охлаждением и ознобом.
Сдерживание себя, желание отступить, «оставьте меня в покое», ментальное сокращение – оттягиваете и втягиваете.
Простудные болячки
язвы, лихорадочные волдыри, пузырчатый, губной лишай. Мучающие человека слова гнева и страх сказать их открыто.
Прыщи
неприятие себя, недовольство собой.
Прямая кишка.
Непризнание себе в своих ошибках. Выражает отношение к завершению работы.
— спазм — нежелание видеть результат своего труда из-за боязни,
— недержание — желание поскорее избавиться от результатов своего труда, словно от кошмара.
— проктит — боязнь обнародовать результаты своей работы.
— парапроктит — болезненное и боязненное отношение к оценке своего труда.
— зуд заднего прохода — яростная борьба между чувством долга и нежеланием чего-либо,
— трещины заднего прохода — собственное немилосердное принуждение,
— разрыв заднего прохода от плотной фекальной массы — желание не мелочиться, а создать нечто великое, на что можно полюбоваться.
— кровоточит — при желании отомстить мешающему осуществлению великих и благородных целей.
— воспаление, опрелость — большие радужные планы, но боязнь, что ничего не получится.
У детей — родители болезненно оценивают результаты своего воспитания.
— инфекционное воспаление — обвинение других в невозможности достижения цели обвиняющим.
— грибковое воспаление — горечь от неудачи в делах,
— расширение вен — накопление злобы на ближних, откладывание на завтра сегодняшних дел.
— рак — желание быть выше всего сущего, презренное отношение к результатам своей работы. Страх услышать критические отзывы.
Психические заболевания.
Чрезмерное повиновение родителям, учителям, государству, порядку и закону делает человека душевнобольным, ибо это — всего лишь стремление испуганного человека выслужить любовь.
Псориаз.
Душевный мазохизм — героическая душевная терпеливость, доставляющая человеку счастье своим размахом. Умертвление чувств и себя, отказ принять ответственность за свои собственные чувства. Страх быть обиженным, раненым.
Пфейффера болезнь
инфекционный мононуклеоз, болезнь Филатова, мононуклеозная ангина,
острый доброкачественный лимфобластоз. Больше не заботитесь о себе. Гнев на то, что не получаете хорошую оценку и любовь.
Пятки
«брыкание», подобно норовистой лошади, разгоняя конкурентов.
Р
Равновесие
— отсутствие – разбросанное мышление, не сконцентрированное.
Раздражительность
– это корни осуждения и зависимость от будущего, а также уныние.
Рак.
– это болезнь печали, уныние, недовольство собой, Судьбой — это почти всегда – онкология. Энергетическая информация о раке поступает в тело и тогда, когда раком болеет сосед или родители и т.п. Главное, что человек боится и страхом притягивает его к себе.
— рассудочная гордость за свои страдания, злонамеренная злоба
— страх, что меня не любят вызывает потребность скрывать свою злонамеренную злобу, ибо каждый нуждается в любви других, ее никогда не бывает слишком много
— быстро развивающийся рак — несение в себе ненависти, какая польза от всего этого? Длительное чувство негодования и обиды, глубокая рана, интенсивное, скрытое, либо окрашенное горем и печалью пожирание себя.
Рак головного мозга
страх, что меня не любят.
Рак груди.
Молочная железа очень восприимчива к упрекам, жалобам, обвинениям.
— стресс, при котором женщина обвиняет мужа, в том, что он её не любит,
— стресс, у женщины чувство вины из-за того, что муж не любит ее из-за неверности, непонимания, неопытности,
— патология левой груди — осознание того, что отец не любил мать, жалость к матери, перерастающая в жалость и сострадание к женщинам вообще,
— патология правой груди — мать меня не любит и я обвиняю её в этом. Причины при стрессе
— мужчины не любят женщин, безразличны к ним:
— взаимные обвинения родителей,
— конфликты между мужским и женским полом,
— отрицание любви (особенно у незамужних и разведенных),
— дух упрямства: обойдусь и без мужа, а также отрицание стресса и взращивание злобы,
— мужчины меня не любят, непонятно, что они находят в других женщинах,
— зависть к той, которую любят,
— отец не любит меня, потому что хотел сына.
Мононуклеоз — Диагностика и лечение
Диагноз
Физический осмотр
Ваш врач может заподозрить мононуклеоз на основании ваших признаков и симптомов, их продолжительности и физического осмотра. Он или она будет искать такие признаки, как увеличение лимфатических узлов, миндалин, печени или селезенки, и рассматривать, как эти признаки соотносятся с симптомами, которые вы описываете.
Анализы крови
- Тесты на антитела. Если есть необходимость в дополнительном подтверждении, может быть проведен моноспотный тест для проверки вашей крови на антитела к вирусу Эпштейна-Барра. Этот скрининговый тест дает результаты в течение дня. Но он может не обнаружить инфекцию в течение первой недели болезни. Другой тест на антитела требует более длительного времени для получения результата, но может выявить болезнь даже в течение первой недели появления симптомов.
- Количество лейкоцитов. Ваш врач может использовать другие анализы крови, чтобы определить повышенное количество лейкоцитов (лимфоцитов) или лимфоцитов аномального вида.Эти анализы крови не подтвердят мононуклеоз, но могут предположить, что это возможно.
Лечение
Специальной терапии для лечения инфекционного мононуклеоза не существует. Антибиотики не действуют против вирусных инфекций, таких как моно. Лечение в основном включает в себя заботу о себе, например, достаточный отдых, здоровое питание и употребление большого количества жидкости. Вы можете принимать безрецептурные обезболивающие для лечения лихорадки или боли в горле.
Лекарства
Лечение вторичных инфекций и других осложнений. Стрептококковая (стрептококковая) инфекция иногда сопровождается болью в горле при мононуклеозе. У вас также может развиться инфекция носовых пазух или миндалин (тонзиллит). Если это так, вам может потребоваться лечение антибиотиками от этих сопутствующих бактериальных инфекций.
Сильное сужение дыхательных путей можно лечить кортикостероидами.
- Риск появления сыпи при приеме некоторых лекарств. Амоксициллин и другие антибиотики, в том числе на основе пенициллина, не рекомендуются людям с мононуклеозом. Фактически, у некоторых людей с мононуклеозом, принимающих один из этих препаратов, может появиться сыпь. Однако сыпь не обязательно означает, что у них аллергия на антибиотик. При необходимости доступны другие антибиотики, которые с меньшей вероятностью вызывают сыпь, для лечения инфекций, которые могут сочетаться с мононуклеозом.
Образ жизни и домашние средства
Помимо большого количества отдыха, эти шаги могут помочь облегчить симптомы мононуклеоза:
- Пейте много воды и фруктовых соков. Жидкости помогают снять жар, боль в горле и предотвратить обезвоживание.
Примите безрецептурное обезболивающее. При необходимости используйте болеутоляющие, такие как ацетаминофен (тайленол и др.) Или ибупрофен (адвил, мотрин IB и др.).Эти лекарства не обладают противовирусными свойствами. Принимайте их только для снятия боли или жара.
Соблюдайте осторожность при назначении аспирина детям или подросткам. Хотя аспирин одобрен для использования у детей старше 3 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, никогда не следует принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей.
- Полоскать горло соленой водой. Делайте это несколько раз в день, чтобы облегчить боль в горле. Смешайте 1/4 чайной ложки (1,5 грамма) соли с 8 унциями (237 миллилитрами) теплой воды.
Подождите, чтобы вернуться к спорту и другим занятиям
Большинство признаков и симптомов мононуклеоза проходят в течение нескольких недель, но может пройти два-три месяца, прежде чем вы почувствуете себя полностью нормальным. Чем больше вы отдыхаете, тем скорее вы поправитесь. Слишком быстрое возвращение к своему обычному графику может увеличить риск рецидива.
Чтобы избежать риска разрыва селезенки, врач может посоветовать вам подождать около месяца, прежде чем вернуться к активной деятельности, поднятию тяжестей, грубым занятиям или контактным видам спорта.Разрыв селезенки приводит к сильному кровотечению и требует неотложной медицинской помощи.
Спросите своего врача о том, когда вам безопасно вернуться к обычному уровню активности. Ваш врач может порекомендовать программу постепенных упражнений, чтобы помочь вам восстановить силы по мере выздоровления.
Помощь и поддержка
Мононуклеоз может длиться несколько недель, и вы будете оставаться дома на время выздоровления. Будьте терпеливы со своим телом, поскольку оно борется с инфекцией.
Для молодых людей мононуклеоз будет означать пропущенные занятия — занятия, групповые занятия и вечеринки.Без сомнения, вам нужно немного расслабиться. Учащимся необходимо сообщить своим школам, что они выздоравливают от мононуклеоза, и, возможно, потребуется особое внимание, чтобы не отставать от своей работы.
Если у вас мононуклеоз, вам не обязательно помещать в карантин. Многие люди уже имеют иммунитет к вирусу Эпштейна-Барра из-за контакта с ним в детстве. Но постарайтесь не ходить в школу и не заниматься другими делами, пока не почувствуете себя лучше.
Обратитесь за помощью к друзьям и семье, когда вы выздоравливаете от мононуклеоза.Студенты колледжа также должны обращаться к сотрудникам медицинского центра студенческого городка за помощью или лечением, если это необходимо.
Подготовка к приему
Если вы подозреваете, что у вас мононуклеоз, обратитесь к семейному врачу. Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, отметьте какие-либо серьезные стрессы, недавние изменения в жизни, ваш распорядок дня, включая привычки сна, или контакты с кем-либо с мононуклеозом.
- Составьте список всех лекарств, витаминов и пищевых добавок, которые вы принимаете.
- Запишите вопросы, которые нужно задать своему врачу.
Подготовка списка вопросов поможет вам максимально эффективно проводить время с врачом. В отношении мононуклеоза некоторые основные вопросы, которые следует задать своему врачу, включают:
- Каковы наиболее вероятные причины моих симптомов или состояния?
- Каковы другие возможные причины моих симптомов или состояния, кроме наиболее вероятной?
- Какие тесты мне нужны?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли ограничения, которым я должен следовать?
- Должен ли я оставаться дома и не ходить на работу или в школу? Как долго я должен оставаться дома?
- Когда я смогу вернуться к активной деятельности и контактным видам спорта?
- Есть ли лекарства, которых мне следует избегать?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, в том числе:
- Когда у вас появились симптомы?
- Были ли вы контактировали с кем-нибудь с мононуклеозом?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Декабрь22, 2020
Мононуклеоз: может ли он рецидивировать? — Клиника Мэйо
Может ли мононуклеоз повториться? Я думал, что если у тебя есть моно, ты не сможешь получить его снова.
Большинство людей с моно (инфекционным мононуклеозом) болеют только один раз. Но в редких случаях симптомы мононуклеоза могут повторяться спустя месяцы или даже годы.
Большинство случаев мононуклеоза вызвано инфицированием вирусом Эпштейна-Барра (EBV). После заражения ВЭБ вы носите вирус — обычно в спящем состоянии — на всю оставшуюся жизнь.Однако иногда вирус может реактивироваться. Когда это произойдет, вы вряд ли заболеете. В редких случаях реактивированный ВЭБ может вызывать заболевание у людей со слабой иммунной системой, например у больных СПИДом.
Мононуклеоз редко приводит к серьезному заболеванию, называемому хронической инфекцией ВЭБ. При хронической инфекции ВЭБ у вас есть длительные симптомы и вирусная инфекция, которая длится дольше, чем обычно, после вашего первоначального диагноза мононуклеоза.
Если вы испытываете признаки или симптомы мононуклеоза, такие как усталость, слабость, лихорадка, боль в горле и увеличение лимфатических узлов, и у вас раньше был мононуклеоз, поговорите со своим врачом.Он или она может определить причину ваших текущих симптомов. Имейте в виду, что многие другие состояния, такие как гепатит и токсоплазмоз, могут имитировать симптомы мононуклеоза.
с
Притиш К. Тош, доктор медицины
- Мононуклеоз и Эпштейн-Барр: какая связь?
- AskMayoExpert. Инфекция вируса Эпштейна-Барра. Клиника Майо; 2019.
- Sullivan JL. Клинические проявления и лечение инфекции Эпштейна-Барра.https://www.uptodate.com/contents/search. Проверено 8 декабря 2020 г.
- Aronson MD. Инфекционный мононуклеоз. https://www.uptodate.com/contents/search. Проверено 8 декабря 2020 г.
- Инфекционный мононуклеоз. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/infectious-diseases/herpesviruses/infectious-mononucleosis. Проверено 8 декабря 2020 г.
- Barer MR, et al., Eds. Вирусы герпеса: простой герпес; ветряная оспа и опоясывающий лишай; инфекционный мононуклеоз; В-клеточные лимфомы; цитомегаловирусная болезнь; exanthem subitum; Саркома Капоши; герпесвирус.В: Медицинская микробиология: руководство по микробным инфекциям — патогенез, иммунитет, лабораторные исследования и контроль. 19 изд. Эльзевир; 2019. https://www.clinicalkey.com. Проверено 9 декабря 2020 г.
Продукты и услуги
- Книга: Книга здоровья семьи клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
.
Инфекционный мононуклеоз | Служба здравоохранения университета
На этой странице:
Что такое моно?
Инфекционный мононуклеоз (также известный как «мононуклеоз» или «болезнь поцелуев») — довольно распространенное вирусное заболевание, которое обычно поражает подростков и молодых людей, включая студентов колледжей.Инфекция обычно вызывается вирусом Эпштейна-Барра, но может быть вызвана другими родственными вирусами.
Многие студенты колледжей уже выработали иммунитет или сопротивление к тому времени, когда они достигнут студенческого возраста. После того, как у вас есть моно, маловероятно, что вы когда-нибудь снова его получите.
Симптомы:
Симптомы обычно появляются через 20-50 дней после заражения. Степень тяжести симптомов сильно различается у разных людей. Симптомы могут быть настолько легкими, что у человека может быть моно, даже не подозревая об этом.В других случаях симптомы могут быть достаточно серьезными, чтобы потребовать госпитализации. Общие симптомы включают:
- Сильная ангина, которая присутствует почти всегда и длится около 6-10 дней. Горло может быть очень красным, с белыми пятнами или гноем на миндалинах. Первоначально это может быть похоже на стрептококковое горло.
- Лихорадка 100–103 ° F (37,8–39,4 ° C), которая обычно усиливается в течение первой недели и может усилиться ночью.
- Увеличение болезненных лимфатических узлов (лимфатических узлов) на шее, сохраняющееся до одного месяца после того, как вы почувствуете себя хорошо.
- Усталость
- Головные боли
Диагноз:
Если у вас есть какие-либо симптомы и вы обеспокоены тем, что у вас может быть моно, вам следует посетить врача. См. Раздел «Как получить медицинское обслуживание».
- Врач проведет физический осмотр, в том числе вашего горла и желез. Поскольку моносимптомы похожи на симптомы других инфекций, врач попытается определить, являются ли ваши симптомы симптомами моно, стрептококковой инфекции горла или другой вирусной инфекции.Врач может взять мазок с задней стенки горла.
- Если присутствует стрептококк (стрептококк), вас могут лечить антибиотиками.
- Анализы крови на моно антитела к вирусу и, следовательно, тесты обычно не дают положительных результатов до тех пор, пока симптомы не проявляются в течение одной недели или более.
- Если стрептококк отсутствует и симптомы сохраняются в течение 7–10 дней, вам следует вернуться к своему врачу для возможного дальнейшего обследования.
Обращение:
Как и обычная простуда, моно — это вирусная инфекция, не поддающаяся лечению.Антибиотики не работают в качестве лечения моно.
Следуйте этим мерам по уходу за собой, чтобы почувствовать себя лучше.
- Полоскание горла: Чтобы уменьшить боль в горле, полощите горло одной чайной ложкой соли (или пищевой соды), растворенной в стакане очень теплой воды. Вы можете приобрести безрецептурные лекарства, такие как полоскание с хлораэептиком или леденцы, или ваш врач может выписать рецепт на полоскания, которые уменьшают боль в горле и облегчают глотание.
- Примите лекарство: При лихорадке, боли в горле, головной боли и боли в теле ибупрофен или напроксен (алев) отпускаются без рецепта.Следуйте инструкциям на упаковке. Избегайте приема ацетаминофена (тайленола) из-за возможного воспаления печени, которое может быть связано с моно.
- Кроме того, во время выздоровления нужно проявлять особую заботу о себе.
- Воздержитесь от активной деятельности: Поскольку моно может повлиять на всю лимфатическую систему, включая селезенку (расположенную под левой нижней грудной клеткой), избегайте таких активных занятий, как футбол, футбол или бег. Не занимайтесь контактными видами спорта в течение как минимум 6-8 недель после постановки диагноза или появления симптомов.Вы можете выполнять легкие упражнения, такие как ходьба или плавание, если они не увеличивают утомляемость.
- Отдыхайте не менее восьми часов в сутки: Посещайте занятия, если чувствуете возможность, но планируйте отдыхать чаще.
- Ешьте питательные продукты: Чтобы укрепить вашу иммунную систему и уменьшить симптомы, ешьте продукты, богатые антиоксидантами, такие как листовые овощи, перец и чернику, избегайте рафинированных продуктов, таких как сахар и белый хлеб, и смешивайте свои продукты или ешьте их с жидкостью, чтобы успокаивают боль в горле.
- Пейте много жидкости без кофеина, чтобы избежать обезвоживания: Зеленый чай без кофеина обладает полезными антиоксидантами и противовоспалительным действием.
- Избегайте алкогольных напитков и лекарств, не прописанных вашим врачом в течение как минимум шести недель, из-за возможного воспаления печени.
Скорее всего, в первые две недели после заражения вы будете чувствовать себя очень плохо. По истечении этого времени вы должны постепенно улучшиться, но ваш уровень энергии может снизиться дольше.Процесс восстановления варьируется от человека к человеку, поэтому основывайте свои действия и осмотры на том, как вы себя чувствуете, .
Профилактика:
Mono обычно передается при тесном контакте от одного человека к другому, отсюда и название «болезнь поцелуев». Инфекция не очень заразна и обычно не распространяется на соседей по комнате. В качестве меры предосторожности вам следует избегать совместного использования стаканов, столовых приборов, еды и поцелуев до тех пор, пока боль в горле и другие симптомы не исчезнут в течение нескольких (4-6) недель.Обязательно прикрывайте кашель и чихание, а также тщательно и часто мойте руки.
Нет доступных тестов для воздействия моно.
Для дополнительной информации:
Для медицинского обслуживания в UHS:
- Консультации медсестры по телефону доступны днем и ночью, что может сэкономить время на поездку в UHS или ER.
- См. Как получить медицинское обслуживание — Запись на прием требуется для получения большинства медицинских услуг, хотя есть варианты для решения неотложных проблем.
Подробнее о моно см. В Medline Plus
Как пройти через мононуклеоз — Службы здоровья и благополучия студентов
Что такое мононуклеоз?
Мононуклеоз (моно) — это инфекция, вызываемая вирусом Эпштейна-Барра.Признаки мононуклеоза включают жар, боль в горле, головные боли, белые пятна на задней стенке горла, опухшие железы на шее, чувство усталости и отсутствие чувства голода.
Как проходит мононуклеоз?
Вирус обнаружен в слюне и слизи. Он может передаваться от одного человека к другому при кашле, чихании и поцелуях. Признаки мононуклеоза обычно появляются через четыре-семь недель после контакта с вирусом. Обычно люди получают моно только один раз. Чаще всего встречается у людей от 15 до 35 лет.
Есть ли осложнения при мононуклеозе?
Иногда. Основная серьезная проблема с моно — это то, что селезенка увеличится и даже разорвется. Хотя разрыв селезенки у людей с мононуклеозом встречается редко, разумно обратить внимание на признаки и сразу же позвонить в Центр здоровья, если вы заметили какой-либо из них:
- Боль в верхней левой части живота
- головокружение
- ощущение, будто твое сердце сильно бьется
- кровотечение более легкое, чем обычно
- проблемы с дыханием
Можно ли вылечить мононуклеоз?
Нет, но моно уйдет само.Симптомы обычно длятся около четырех недель.
Как лечится мононуклеоз?
Основная цель лечения — облегчить симптомы. Следующий список включает советы по лечению:
- Остальное
- Пейте много жидкости (алкоголь НЕ входит)
- Если у вас болит горло, полощите горло соленой водой или рассосите леденцы, леденцы или замороженные десерты (можно фруктовое мороженое)
- Вы можете принять ацетаминофен или ибупрофен для снятия боли и лихорадки.Следует избегать приема аспирина, поскольку он ассоциируется с синдромом Рея у детей и молодых людей. Рейе — серьезное заболевание, которое может привести к смерти.
Нужен ли мне антибиотик?
Антибиотики, такие как пенициллин, бесполезны при моно, потому что моно — это вирус, а антибиотики используются для лечения инфекций, вызванных бактериями. Ваш врач может прописать вам антибиотик, если у вас бактериальная инфекция, в дополнение к монотерапии.
А как насчет спорта и физических упражнений?
Избегайте занятий спортом или любых упражнений, пока врач не скажет вам, что это безопасно.
Что-нибудь еще?
НЕТ СПИРТА !!! Поскольку это заболевание может привести к увеличению селезенки и печени, следует избегать употребления алкоголя.
Эта информация предоставлена Американской академией семейных врачей.
Мононуклеоз (моно): симптомы, лечение и диагностика
Обзор
Что такое мононуклеоз (моно)?
Мононуклеоз — это болезнь, которая обычно поражает подростков и молодых людей, но может поражать и детей.Болезнь вызывают вирусы, чаще всего вирус Эпштейна-Барра (ВЭБ), и некоторые инфекции. Моно иногда называют «болезнью поцелуев», потому что она легко распространяется через жидкости организма, такие как слюна.
Для большинства людей моно не является серьезным заболеванием, и его состояние улучшается без лечения. Тем не менее сильная усталость, ломота в теле и другие симптомы могут мешать учебе, работе и повседневной жизни. С моно вы можете чувствовать себя плохо в течение месяца.
Насколько распространен мононуклеоз (моно)?
Вирус Эпштейна-Барра (EBV), вызывающий моно, чрезвычайно распространен.Около 90% американцев инфицированы им к 35 годам. Не у всех, у кого есть вирус, развиваются моносимптомы — некоторые люди только переносят вирус.
Кто может заболеть мононуклеозом (моно)?
Часто бывает два пика, когда люди заражаются ВЭБ: дети младшего школьного возраста и снова в подростковом / молодом возрасте. Маленькие дети часто протекают бессимптомно, тогда как подростки и люди в возрасте от 20 лет чаще заболевают моно. Примерно каждый четвертый человек в этой возрастной группе, заболевший ВЭБ, заболевает моно, но любой может заразиться, независимо от его возраста.
Является ли моно инфекция, передающаяся половым путем?
Эпштейн-Барр — это вирус герпеса. Он отличается от вируса простого герпеса (ВПГ), вызывающего генитальный и оральный герпес. Оба вируса могут передаваться половым путем. Однако более вероятно, что ВЭБ передается другими способами, такими как разделение напитков или поцелуи.
Заразен ли мононуклеоз (моно)?
Вирусы, вызывающие моно, очень заразны. Вы можете заразиться ими при контакте с жидкостями организма инфицированного человека, включая слюну.Эти вирусы распространяются через:
Можно ли заболеть мононуклеозом (моно) более одного раза?
Вирус Эпштейна-Барра остается в вашем организме в неактивной форме даже после исчезновения моносимптомов. Но большинство людей развивают моно только один раз.
Если ВЭБ реактивируется, симптомы возникают редко. Однако вы можете неосознанно передать реактивированный вирус другим. А у людей с ослабленной иммунной системой моносимптомы могут развиваться более одного раза.
Симптомы и причины
Что вызывает мононуклеоз (моно)?
Более 90% моно случаев вызваны вирусом Эпштейна-Барра.Другие вирусы и определенные инфекции также могут вызывать болезнь. Симптомы могут развиться из-за:
Каковы симптомы мононуклеоза (моно)?
Симптомы мононуклеоза могут быть легкими или тяжелыми. Они имеют тенденцию появляться постепенно. Если вы заболели моно, это, вероятно, произойдет через четыре-шесть недель после того, как вы войдете в контакт с EBV. Эти симптомы могут длиться четыре недели и дольше:
Диагностика и тесты
Как диагностируется мононуклеоз (моно)?
Ваш лечащий врач оценит ваши симптомы, чтобы поставить диагноз.Они особенно проверят наличие увеличенных лимфатических узлов на шее и признаков увеличения селезенки или печени.
Анализы крови обнаруживают антитела, вырабатываемые вашим организмом для борьбы с вирусом Эпштейна-Барра. Ваш врач может также проверить наличие большого количества лейкоцитов (лимфоцитов), которые указывают на инфекцию.
Ведение и лечение
Как лечить или лечить мононуклеоз (моно)?
Не существует вакцины или лекарства от моно.Антибиотики для борьбы с бактериальной инфекцией и противовирусные препараты для уничтожения других вирусов не работают против моно. Вместо этого лечение направлено на то, чтобы помочь вам почувствовать себя лучше за счет облегчения симптомов. Ваша помощь может включать:
- Отдых: Моно очень утомляет. Сон помогает организму бороться с инфекциями.
- Гидратация: Пейте много жидкости, чтобы предотвратить обезвоживание.
- Обезболивающие: Нестероидные противовоспалительные препараты (НПВП) снимают жар, воспаление, головные и мышечные боли.Эти препараты включают ибупрофен (Адвил®) и напроксен (Алеве®). Также действует ацетаминофен (Тайленол®).
- Пустышки от боли в горле: Можно полоскать горло соленой водой и использовать леденцы для горла.
- Отказ от занятий спортом: Физическая активность может оказать слишком сильное давление на увеличенную селезенку, увеличивая риск ее разрыва. Вам следует избегать контактных видов спорта и физических упражнений во время болезни и в течение четырех недель после нее.
Каковы осложнения мононуклеоза (моно)?
Моносимптомы имеют тенденцию постепенно улучшаться примерно через четыре недели.Чувство усталости может сохраняться месяцами. Некоторые люди пропускают школу или работу, когда выздоравливают.
Увеличенная селезенка, которая разрывается (разрывается) — самая большая проблема при моно у ранее здоровых людей. Эта железа в верхнем левом углу живота (живота) помогает фильтровать кровь. Если у вас лопнет селезенка, она может кровоточить в брюшную полость. Внутреннее кровотечение из разрыва селезенки может быть опасным для жизни и требует неотложной операции. Ваш лечащий врач может посоветовать вам избегать интенсивных упражнений, контактных видов спорта и тяжелой атлетики, пока вы не почувствуете себя лучше.
Профилактика
Как предотвратить мононуклеоз (моно)?
Нет вакцины против моно. Лучший способ предотвратить заражение вирусами, вызывающими моно, — это соблюдение правил гигиены. Не делитесь едой, напитками или жидкостями организма с людьми, у которых есть моно или какие-либо признаки вирусного заболевания, такие как лихорадка, кашель, боль в горле или усталость.
Как мононуклеоз (моно) влияет на беременность?
Будущие мамы, у которых развивается мононуклеоз от ВЭБ, обычно имеют здоровую беременность. Позвоните своему врачу, если у вас поднялась температура, которая может увеличить риск выкидыша и преждевременных родов. Хотя существует небольшая вероятность передачи вируса Эпштейна-Барра ребенку во время беременности или после родов во время грудного вскармливания, у большинства детей моносимптомы не развиваются. Если моно было вызвано ЦМВ-инфекцией во время беременности, есть вероятность, что ваш ребенок может быть затронут, и вам следует обсудить это со своим акушером.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с мононуклеозом (моно)?
Моносимптомы могут быть серьезными. Они могут временно повлиять на вашу способность вести активный образ жизни. К счастью, эти симптомы постепенно улучшаются при лечении в домашних условиях.
Вы можете испытывать постоянную усталость в течение нескольких месяцев. Вам нужно будет защитить свое здоровье, достаточно отдыхая и пить в это время. Вам также следует избегать физических нагрузок, чтобы предотвратить разрыв селезенки.
Жить с
Когда мне следует позвонить врачу?
Вам следует позвонить своему лечащему врачу, если у вас моно, и вы испытываете:
- Затрудненное дыхание или глотание.
- Головокружение или обморок.
- Сильная мышечная слабость рук или ног.
- Сильные боли в теле.
- Постоянная высокая температура.
- Сильные головные боли.
- Острая боль в левом верхнем углу живота.
Какие вопросы я должен задать своему врачу?
Если у вас моно, вы можете спросить своего врача:
- Каковы лучшие методы лечения моносимптомов?
- Как долго я заразен?
- Какие шаги я могу предпринять, чтобы не заразить других этим вирусом?
- Сколько времени потребуется на восстановление после моно?
- Когда я смогу вернуться на работу или в школу?
- Когда я смогу вернуться к упражнениям и физической активности?
- Могу ли я снова получить моно?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
В большинстве случаев мононуклеоз (моно) не вызывает серьезных проблем.Однако такие симптомы, как крайняя усталость, боль в горле и ломота в теле, могут мешать учебе, работе и жизни. Ваш лечащий врач может посоветовать, как найти облегчение. Отдых и лекарства, отпускаемые без рецепта, часто являются лучшим способом облегчить симптомы. Также важно избегать физических нагрузок, которые могут привести к разрыву увеличенной селезенки.
Инфекционный мононуклеоз | Johns Hopkins Medicine
Что такое инфекционный мононуклеоз?
Инфекционный мононуклеоз характеризуется увеличением лимфатических узлов, лихорадкой, болью в горле и сильной утомляемостью.Он часто передается через контакт с инфицированной слюной изо рта. Симптомы могут появиться через 4–6 недель и обычно длятся не более 4 месяцев. Передачу невозможно предотвратить, потому что даже люди без симптомов могут переносить вирус в своей слюне.
Что вызывает инфекционный мононуклеоз?
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барра (EBV). Вариант мононуклеоза, более мягкий, чем инфекционный мононуклеоз ВЭБ, вызывается цитомегаловирусом (ЦМВ).И ВЭБ, и ЦМВ являются членами семейства вирусов герпеса:
В США большинство взрослых в возрасте от 35 до 40 лет инфицированы вирусом Эпштейна-Барра. Это очень распространенный вирус. Когда дети заражаются вирусом, они обычно не испытывают каких-либо заметных симптомов. Однако у неинфицированных подростков и молодых людей, контактирующих с вирусом, может развиться заболевание, очень похожее на инфекционный мононуклеоз.
Вирус Эпштейна-Барра (EBV) может вызывать инфекционный мононуклеоз у подростков и молодых людей.Однако даже после того, как симптомы инфекционного мононуклеоза исчезнут, ВЭБ будет оставаться в спящем состоянии в глотке и клетках крови в течение всей жизни человека. Вирус может периодически реактивироваться, но обычно без симптомов.
Каковы симптомы инфекционного мононуклеоза?
Мононуклеоз обычно длится от 1 до 2 месяцев. Ниже приведены наиболее частые симптомы мононуклеоза. Однако каждый человек может испытывать симптомы по-разному.Симптомы могут включать:
Лихорадка
Увеличение лимфатических узлов в области шеи, подмышек и паха
Крайняя усталость
Боль в горле
Увеличенная селезенка
Боли в голове и теле
Поражение печени, такое как легкое поражение печени, которое может вызвать временную желтуху, изменение цвета кожи и белков глаз на желтый из-за аномально высокого уровня билирубина (желчной пигментации) в кровотоке
После того, как человек переболел мононуклеозом, вирус остается бездействующим в горле и клетках крови на всю оставшуюся жизнь.После того, как человек подвергся воздействию вируса Эпштейна-Барра, он обычно не подвергается риску повторного развития мононуклеоза.
Симптомы мононуклеоза могут напоминать другие заболевания. Всегда консультируйтесь со своим врачом для постановки диагноза.
Как диагностируется инфекционный мононуклеоз?
Диагноз мононуклеоза обычно основывается на сообщенных симптомах. Однако диагноз можно подтвердить с помощью конкретных анализов крови и других лабораторных тестов, в том числе:
Количество лейкоцитов, которое не является диагностическим, но наличие определенных типов лейкоцитов (лимфоцитов) может подтвердить диагноз
Тест на гетерофильные антитела или тест на моноспот, который в случае положительного результата указывает на инфекционный мононуклеоз
Как лечится инфекционный мононуклеоз?
Ваш лечащий врач подберет для вас лучшее лечение на основе:
Сколько вам лет
Ваше общее состояние здоровья и прошлое состояние здоровья
Насколько вы больны
Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
Ожидаемый срок действия состояния
Ваше мнение и предпочтения
Лечение мононуклеоза может включать:
Отдых (чтобы дать иммунной системе время уничтожить вирус)
Пейте много жидкости
Принимайте безрецептурные лекарства от дискомфорта и лихорадки
Кортикостероиды только при необходимости уменьшить отек горла и миндалин
Каковы осложнения инфекционного мононуклеоза?
Осложнения инфекционного мононуклеоза случаются нечасто.Осложнения могут включать:
Разрыв селезенки
Воспаление почек
Гемолитическая анемия
Проблемы нервной системы, такие как энцефалит, менингит и другие состояния
Воспаление сердечной мышцы
Проблемы с сердечным ритмом
Обструкция верхних дыхательных путей
Можно ли предотвратить инфекционный мононуклеоз?
Избегайте целоваться или делиться посудой, кухонными принадлежностями или личными вещами с инфицированными.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, сообщите об этом своему лечащему врачу.
Основные сведения об инфекционном мононуклеозе
Инфекционный мононуклеоз характеризуется увеличением лимфатических узлов, лихорадкой, болью в горле и сильной усталостью
Мононуклеоз обычно длится от 1 до 2 месяцев.
Симптомы могут включать жар, увеличение лимфатических узлов на шее, подмышках и паху, постоянную усталость, боль в горле, увеличение селезенки и желтуху, изменение цвета кожи на желтый.
Лечение включает отдых и большое количество жидкости.
Железистая лихорадка | Симптомы, диагностика и лечение
Что такое железистая лихорадка?
Железистая лихорадка — это вирусная инфекция, вызываемая вирусом Эпштейна-Барра. Этот вирус может передаваться от человека к человеку при близком контакте (особенно при поцелуях). Его также можно заразить при совместном использовании чашек, зубных щеток и т. Д. Симптомы могут проявиться в течение шести недель после того, как человек впервые заразился этим вирусом.Это называется инкубационным периодом.
Кто болеет железистой лихорадкой?
Железистая лихорадка может поражать людей любого возраста, но чаще всего встречается у молодых людей и подростков. Иммунная система вырабатывает антитела во время инфекции. Это обычно обеспечивает пожизненный иммунитет. Это означает, что редко бывает более одного эпизода железистой лихорадки.
Каковы симптомы железистой лихорадки?
Один или несколько из следующих симптомов обычно проявляются примерно в течение недели.Затем симптомы обычно постепенно проходят в течение следующей недели.
- Боль в горле . Хотя это может быть легко, ваше горло обычно очень болезненное, красное и опухшее. Обычно подозрение на железистую лихорадку возникает, когда тонзиллит тяжелый и длится дольше обычного. Глотание часто бывает болезненным, и во рту может скапливаться слюна.
- Набухшие железы . Когда иммунная система вашего тела борется с вирусом, он вызывает набухание лимфатических узлов. Могут быть поражены любые лимфатические узлы в организме.Однако железы на шее обычно наиболее заметны. Они могут стать довольно большими и нежными.
- Гриппоподобные симптомы . Как и другие вирусные инфекции, железистая лихорадка часто вызывает высокую температуру (жар), боли в мышцах и головные боли. Это может вызвать у вас недомогание.
- Недомогание . Чувство сильной усталости часто возникает при железистой лихорадке. Часто это последний уходящий симптом.
- Отек вокруг глаз . Примерно у 1 из 5 человек с железистой лихорадкой появляются опухшие и опухшие вокруг глаз.Это происходит в короткие сроки.
- Селезенка . Это орган под ребрами на левой стороне живота. Это часть иммунной системы. Как и лимфатические узлы, он опухает и иногда может ощущаться ниже ребер, если у вас гландулярная лихорадка. Изредка возникает легкая боль в левом верхнем углу живота.
- Нет симптомов . Многие люди заражаются этим вирусом, но у них не развиваются симптомы. Это называется субклинической инфекцией. Это чаще встречается у детей и людей старше 40 лет.
Как диагностируется железистая лихорадка?
Симптомы, вызванные железистой лихорадкой, аналогичны симптомам, вызываемым различными другими вирусами. Поэтому может быть сложно диагностировать железистую лихорадку только врачом, который вас осматривает. Итак, обычно проводится анализ крови, который может обнаружить конкретное антитело и подтвердить, есть ли у вас железистая лихорадка. Если ваш анализ крови отрицательный, но ваш врач подозревает, что у вас железистая лихорадка, вы можете повторить анализ крови через несколько недель.
Осложнения и необычные симптомы
У большинства людей с железистой лихорадкой нет осложнений или редких симптомов. Если возникают осложнения, они могут включать:
- Поврежденная селезенка . Это серьезно, но редко. Селезенка — это орган под ребрами на левой стороне живота (брюшной полости). Опухшая селезенка более уязвима, чем обычно. Повреждение селезенки может произойти, если травмирована левая сторона груди или живота — например, после падения. Селезенка обычно достигает своего нормального размера примерно через три недели.Однако одно исследование показало, что у 3 из 19 человек на это потребовалось восемь недель. Поэтому, если вы хотите быть абсолютно уверены, вам не следует заниматься грубыми или контактными видами спорта, такими как регби, в течение восьми недель после заболевания желез.
- Сыпь . У некоторых людей с железистой лихорадкой возникает широко распространенная не вызывающая зуда красная сыпь. Обычно это быстро исчезает.
- Желтуха . Вирус Эпштейна-Барра вызывает легкое воспаление печени у 1 из 10 молодых людей и у 30 из 100 пожилых пациентов.Обычно он быстро проходит без лечения и может не вызывать никаких симптомов. В редких случаях это может вызвать пожелтение кожи (легкая желтуха).
- Недомогание и депрессия . Обычно во время болезни и в течение недели или около того после нее часто возникает чувство усталости и слабости. У некоторых людей развивается «поствирусная усталость» на разные периоды времени. Обычно это со временем проходит.
Как лечить железистую лихорадку?
Обычно специального лечения не требуется.Однако важно много пить. Часто возникает соблазн не пить слишком много, если глотать больно. Это может привести к небольшому недостатку жидкости в организме (обезвоживанию), особенно если у вас высокая температура (жар). Легкое обезвоживание может усилить головную боль и усталость. Возможно, стоит принять парацетамол или ибупрофен, чтобы облегчить боль, головную боль и жар.
В некоторых исследованиях изучалось использование стероидных препаратов для людей с железистой лихорадкой. Теория заключалась в том, что стероиды помогают уменьшить воспаление при различных состояниях, а также могут помочь при гландулярной лихорадке.Однако в настоящее время недостаточно данных, чтобы рекомендовать использование стероидов для лечения людей с железистой лихорадкой.
Во избежание распространения инфекции вам следует избегать поцелуев и близких телесных контактов с другими людьми, пока вы больны. Также лучше не делиться чашками, полотенцами и т. Д., Пока вы больны. Если у вас гландулярная лихорадка, нет необходимости пропускать школу, если только вы не чувствуете себя плохо.
