Отит у ребенка — Семейная клиника на Борисовке 2 г. Мытищи
Отит – это распространенное детское заболевание, проявляющееся как воспаление тканей уха. Маленькие пациенты не всегда могут описать болезненные ощущения, поэтому важно знать симптоматику заболевания, чтобы начать лечение на начальной стадии и не допустить перетекания недуга в хроническое состояние.
Симптомы отита у ребенка
Отит у детей может проявиться в любом возрасте, но в 1-3 года орган слуха особенно восприимчив к воспалительным процессам и инфекциям, попадающим через носоглотку. Естественно, годовалый ребенок не сможет объяснить причину своего плача, а начнет лишь бессистемно бить себя по голове или дергать за ушки. Есть простой и проверенный способ, как определить, болит ли у ребенка ухо или проблема в чем-то ином. Диагностический прием заключается в следующем: необходимо немного нажать на хрящик в районе ушной раковины. При отите подобная манипуляция вызовет у малыша кратковременные, но острые болевые ощущения, и он заплачет, что станет сигналом для незамедлительного обращения к врачу-отоларингологу.
При отите у детей наблюдается такая симптоматика:
- острая боль в области уха, шеи, верхней челюсти;
- температура тела может повыситься к 38-39 C;
- ощущение вакуума и гула в ушах;
- ухудшение остроты слуха;
- плаксивость, раздражительность;
- обильные выделения серы или гноя;
- ребенок интенсивно бьет по ушам, машет головой или запрокидывает ее.
Симптомы могут проявляться частично, но болезненные ощущения будут присутствовать при любом типе отита у детей.
Существуют разные виды отита, и правильные медикаменты может подобрать только отоларинголог, а самолечение приведет лишь к ухудшению ситуации и необходимости проводить дальнейшее лечение в стационаре.
Виды отита у детей
Виды отита классифицируются в зависимости от локализации воспаления, степени его запущенности и быстроты развития заболевания. Существуют такие виды отита:
- Наружный. Попадание инфекции на наружный слуховой проход осуществляется путем переохлаждения, механического повреждения уха, попадания холодной воды в слуховой проход.

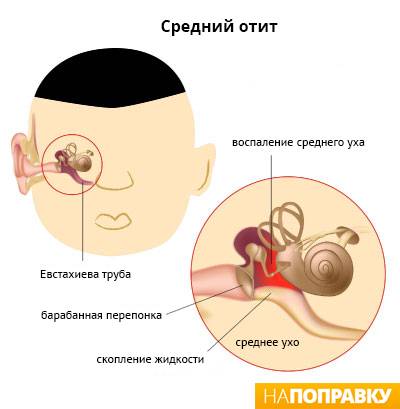
- Средний. Такой отит у детей появляется при воспалении в тканях, расположенных за барабанной перепонкой. В среднее ухо бактерии переходит через евстахиеву трубу с носоглотки. Средний отит, чаще всего, является последствием ангины или вирусных заболеваний
- Гнойный. Гнойный отит – самый опасный из всех видов, поскольку оказывает непосредственное влияние на барабанную перепонку, окутывая ее гноем и истончая ее стенки. В области барабанной перепонки скапливается большое количество гноя, который способствует повышению температуры тела до 39 C. Облегчение наступает в тот момент, когда гной начинает пробиваться в наружную поверхность уха и покидать ушные каналы. Если неправильно лечить отит у детей или поздно обратиться к врачу, то есть шанс разрушения барабанной перепонки под давлением гноя, что приведет к ухудшению слуха или глухоте на одно ухо.

- Острый. Острый отит возникает при воспалении среднего уха у детей с особенностями анатомического строения органа слуха. Такой отит может давать болезненные ощущения на протяжении 2-3 недель. Острый отит в большинстве случаев является сопутствующим заболеванием при болезнях носоглотки, гортани и полости рта.
- Хронический. Хронический отит – результат некачественного или несвоевременного лечения острого отита, и период восстановления на этом этапе составляет несколько месяцев.
- Двусторонний. Распространённое явление у детей до 2 лет, что связано с анатомическим строением евстахиевой трубы. Инфекция поднимается из горла и носа в евстахиеву трубу и быстро распространяется в органе слуха.
Лечение отита у ребенка
Осмотр, диагностика и назначение правильного лечения отита у детей – дело опытного врача-отоларинголога. Самолечение способно только усугубить протекание болезни и перевести ее в хронический тип. Оптимальное лечение отита направлено в три сферы:
- устранение болезненных ощущений;
- снятие воспалительного процесса и уничтожение инфекции;
- нормализация температуры.

В некоторых случаях, при хроническом, гнойном отите обязательно применяется методика лечения антибиотиками, которые позволяют быстро и надежно снизить температуру, устранить инфекцию и уменьшить болевой синдром. Отчетливые изменения в протекании болезни и самочувствии ребенка заметны уже на 3 сутки, а без антибиотиков лечение может затянуться на 5-10 дней.
Ушную боль нужно снимать обезболивающими препаратами общего спектра действия. Отличным помощником при отите станет «Нурофен», который сможет устранить боль и нормализовать температуру, но лечебного воздействия он не имеет.
Профилактика отита у детей
Как таковой профилактики отита у детей не существует, поскольку ухо – орган, который сложно уберечь от инфекций, попадающих через носоглотку. Несмотря на это, есть несколько рекомендаций, которые могут уберечь от наружного отита:
- избегать переохлаждения;
- при купании в бассейне надевать шапочку для плавания;
- при заболеваниях носоглотки принимать препарат для профилактики отита, если ранее уже переносили эту болезнь.

В медицинском центре «ПОЛИКЛИНИКА No2 БОРИСОВКА» в Мытищах работают опытные отоларингологи, которые готовы принять маленьких пациентов в любое удобное время, в том числе и в выходные дни. В клинике работают квалифицированные врачи, имеющие стаж работы от 10 лет и сотни положительных отзывов от довольных клиентов. На территории поликлиники можно сдать все необходимые анализы для постановки диагноза, пройти полное обследование организма и записаться на прием к профильным специалистам. Запись к докторам осуществляется в режиме онлайн, также можно воспользоваться услугой вызова врача на дом.
Записаться онлайн
Отит уха у ребенка — симптомы и лечение отита 2019.
Средний отит — это медицинское название воспаления среднего уха, вызванного инфекцией Заболевание наиболее часто встречаются именно у маленьких детей, это связано с особенностью строения лор-органов у малышей (более короткий и широкий слуховой проход, чем у детей старшего возраста или взрослых).
- Посещают ясли или детский сад
- Подвергаются воздействию сигаретного или печного дыма в домашних условиях
- Имеют увеличенные аденоиды, которые могут воспрепятствовать дренажу евстахиевой трубы
Симптомы острого среднего отита обычно включают боль в ухе и лихорадку. Средний отит с выпотом (выделением жидкости или гноя), также известный как слипчивый отит, возникает при наличии жидкости в среднем ухе после того, как инфекция прошла. Обычно это состояние не вызывает боли, но может вызвать снижение слуха у ребенка.
Дети с острым средним отитом обычно быстро поправляются при лечении противовоспалительными средствами и при надлежащем уходе.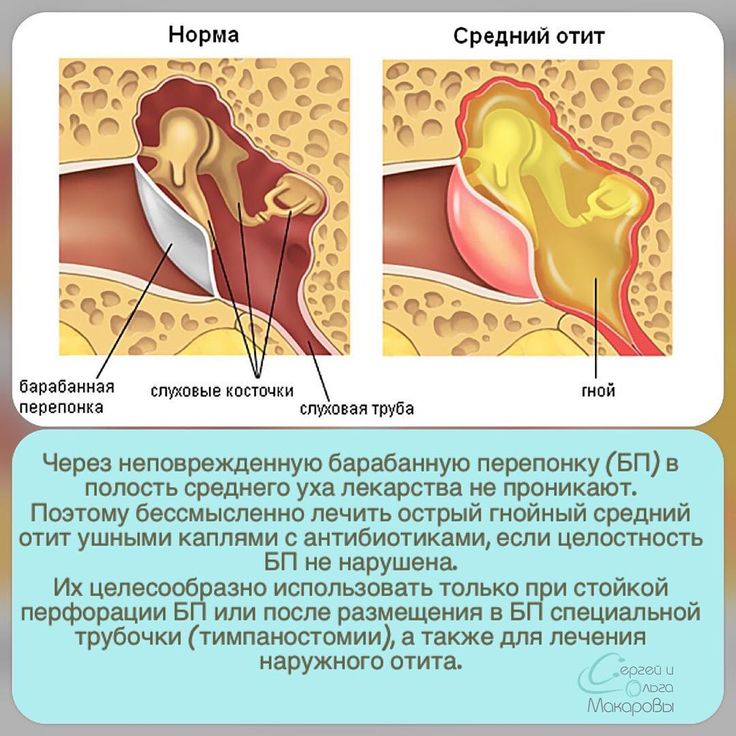 Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Иногда, если врач уверен, что заболевание вызвано бактериями, ребенку могут назначаться антибиотики. Дети, у которых развивается слипчивый отит и другие осложнения, могут нуждаться в дополнительном лечении методами физиотерапии.
Симптомы отита у детей
Большинство детей с острым средним отитом будут жаловаться на боль в ушах. Если ребенок еще маленький и не умеет говорить, об отите может свидетельствовать долгий ноющий плач, отказ ребенка от груди. Другие симптомы могут включать в себя:
- Раздражительность, капризность
- «вынужденное» положение (если боль с одной стороны, ребенок может прикладывать руку к уху или стараться лечь на больное ухо)
- Вялость, слабость
- нарушения сна
- лихорадка
- снижение или отсутствие аппетита
- рвота
Поскольку многие случаи среднего отита вызваны вирусной инфекцией, часто могут присутствовать и другие симптомы, связанные с инфекцией, такие как насморк, слезотечение или кашель.
Диагностика отита
Если у ребенка болит ухо больше 2-х дней или если вашему ребенку менее 2-х лет и вы подозреваете, что у него болит ухо, необходимо срочно обратиться за помощью к отоларингологу, педиатру или врачу общей практики. Промедление может грозить тем, что ребенок потеряет слух или совсем оглохнет.
Врач осмотрит уши и барабанные перепонки ребенка с помощью инструмента, который называется отоскоп. При остром среднем отите барабанная перепонка будет воспаленной и выпуклой из-за скопления жидкости в среднем ухе. Врач измерит температуру и осмотрит ребенка на предмет наличия других инфекций (например, бронхита). Специальных анализов для диагностики отита не существует. Одним из эффективных методов диагностики является ЛОР-эндоскопия при помощи гибкого ЛОР-эндоскопа, которую с успехом проводят в нашем медицинском центре опытные ЛОР-врачи. Такая диагностика является абсолютно безболезненной и может быть выполнена по показаниям врача у самых маленьких детей, в возрасте с 9 месяцев.
Лечение отита
Лечение ребенка будет зависеть от его возраста и состояния здоровья.
Обычно предполагается, что дети старше 6 месяцев, у которых отит протекает в легкой форме, сначала получают только противовоспалительные препараты. Если симптомы сохраняются в течение более 48 часов или если они ухудшаются, то могут понадобиться антибиотики широкого спектра действия, Детям с острым средним отитом младше 6 месяцев обычно сразу назначают антибиотики т.к. крайне важно любым способом не допустить осложнений заболевания. Первым антибиотиком выбора для лечения острого среднего отита у детей является амоксициллин. Альтернативный антибиотик будет назначен, если у ребенка аллергия на пенициллин. Доказано, что антигистаминные и кортикостероидные препараты не приносят никакой пользы при лечении острого среднего отита.
Возможные осложнения
Перфорация (разрыв) барабанной перепонки является частым осложнением острого среднего отита у детей.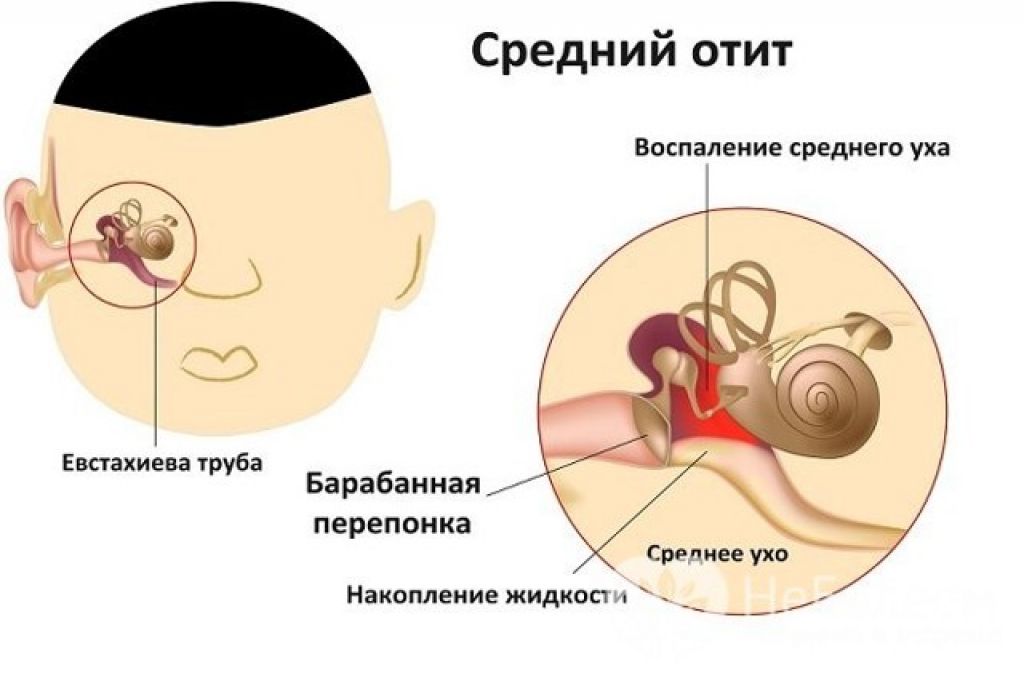 Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Это может привести к вытеканию жидкости из уха, при этом из полости среднего уха начинает вытекать жидкость или гной, что облегчает состояние ребенка: уменьшается боль в ухе из-за уменьшения давления на барабанную перепонку. Сам по себе разрыв барабанной перепонки не приводит к глухоте, в процессе лечения отита целостность перепонки достаточно быстро восстанавливается. Лечение такое же, как и при остром среднем отите. Ребенок не должен погружаться в воду или посещать бассейн до тех пор, пока барабанная перепонка не заживает.
Слипчивый отит иногда развивается после острой ушной инфекции. Это означает, что в среднем ухе имеется жидкость (средний отит с выпотом), что может вызвать временное нарушение слуха. Большинство детей с этим осложнением выздоравливают в течение 3 месяцев без необходимости проведения специального лечения. При хронической форме заболевания может потребоваться лечение тимпаностомии – ведение маленькой дренажной трубки в барабанную перепонку, чтобы слить жидкость и позволить воздуху попасть в среднее ухо, для восстановления слуха.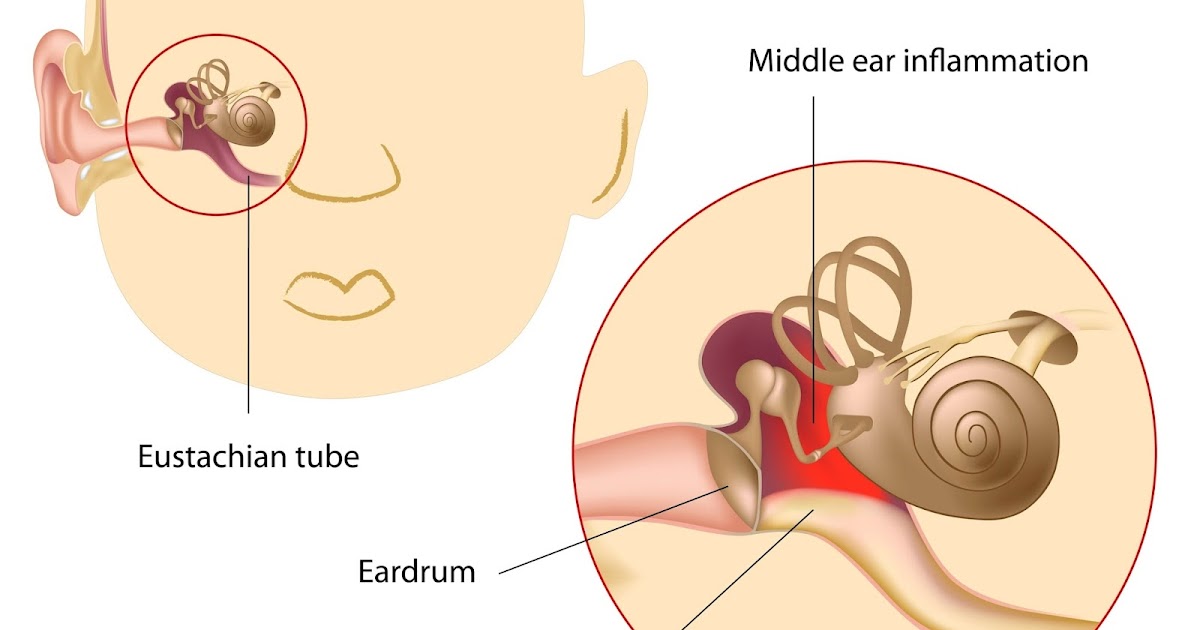
Хронический гнойный средний отит — это инфекция среднего уха с перфорацией барабанной перепонки и выделением жидкости из уха, которая продолжается не менее 6 недель. Ушной канал в этом случае необходимо санировать несколько раз в день, а в ухо капать антибиотик (например – препарат «отипакс»). Также может быть необходимо принимать антибиотики внутрь.
Острый мастоидит – это инфекционное воспаление кости за ухом (сосцевидного отростка височной кости), которое лечится антибиотикотерапией.
Своевременное обращение к детскому ЛОР-врачу позволит быстро определить наличие отита у ребенка и начать лечение. Отоскопия и ЛОР-эндоскопия – отличные методы для точной диагностики данного заболевания.
Читайте также:
Почему болят уши у ребенка?
Записаться можно по тел.: +7(812)331-88-94
Обновленная информация об остром среднем отите у детей младше 2 лет
Can Fam Physician. 2011 ноябрь; 57 (11): 1283–1285.
Язык: английский | French
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Вопрос По мере роста обеспокоенности по поводу устойчивости к противомикробным препаратам я осознаю необходимость сокращения ненужного лечения антибиотиками; однако в своей практике я вижу много детей с острым средним отитом (ОСО), и это наиболее частая причина, по которой я назначаю антибиотики. Большинство из этих детей маленькие и в остальном здоровые, и я не знаю, когда назначать антибиотики, а когда одобрять «выжидательную тактику». Каким детям будет полезно лечение антибиотиками?
Ответ Текущие канадские рекомендации рекомендуют всем детям в возрасте до 2 лет с оталгией из-за ОСО и лихорадкой выше 39°C рассматривать возможность лечения амоксициллином. Выжидательная тактика показана только детям старше 6 месяцев с ОСО легкой и средней степени тяжести. Недавние данные свидетельствуют о том, что маленькие дети с окончательным диагнозом острого среднего отита получают пользу от антибиотиков и испытывают меньше неудач в лечении по сравнению с плацебо, независимо от тяжести отита. Эти исследования не бросают прямой вызов бдительному выжиданию, и определение того, у каких детей самопроизвольное улучшение, остается загадкой.
Эти исследования не бросают прямой вызов бдительному выжиданию, и определение того, у каких детей самопроизвольное улучшение, остается загадкой.
Вопрос Étant donné les inquiétudes grandissantes, касающийся устойчивости к противомикробным препаратам, je suis conscient de la necessité de ne pas recourir inutilement aux antibiothérapies; par ailleurs, dans ma pratique, je vois de nombreux enfants souffrant d’une otite moyenne aiguë (OMA) et c’est la raison la plus frequente pour laquelle je prescris des antibiotiques. La plupart de ces enfants sont jeunes et autrement en santé, et je ne suis pas Certain de savoir quand il faut prescrire des antibiotiques et quand accepter une approche d’attente vigilante. Quels sont les enfants qui vont benéficier d’une antibiothérapie?
Réponse Les guides de pratique canadiens actuels recommandent d’envisager un traement à l’amoxycilline pour tous les enfants de moins de 2 ans qui ont une otalgie en raison d’une OMA et une fièvre de plus 39° С.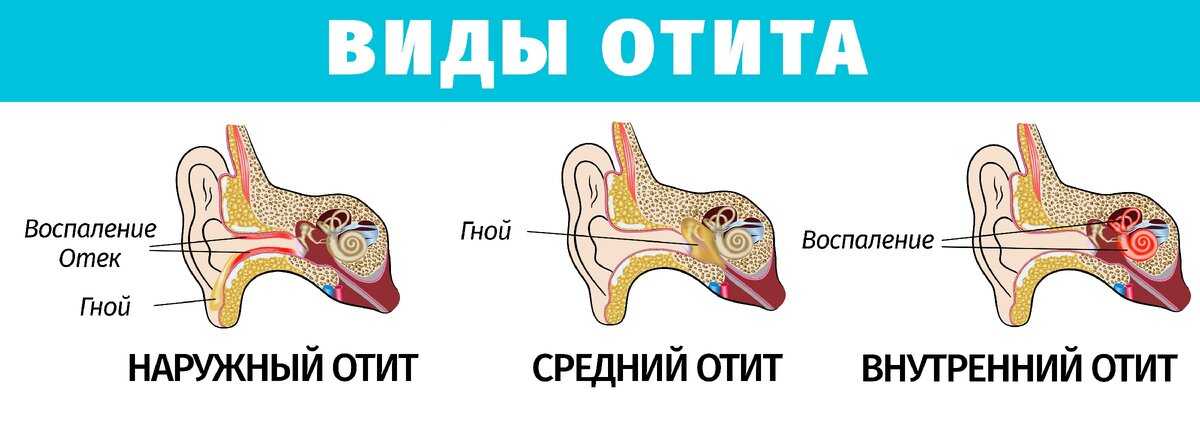 L’attente vigilante n’est indiquée que pour les enfants de plus de 6 mois qui ont une OMA de légère à modérée. De récentes données probantes font valoir que les jeunes enfants qui ont un défini d’OMA benéficieront de l’antibiothérapie et que le traitement échouera moins souvent en comparaison d’un плацебо, quelle que soit la gravité de l’otite. Ces etudes ne Competition pas directement l’attente vigilante, et la manière de déterminer chez quels enfants l’etat s’améliorera spontanément demeure une énigme.
L’attente vigilante n’est indiquée que pour les enfants de plus de 6 mois qui ont une OMA de légère à modérée. De récentes données probantes font valoir que les jeunes enfants qui ont un défini d’OMA benéficieront de l’antibiothérapie et que le traitement échouera moins souvent en comparaison d’un плацебо, quelle que soit la gravité de l’otite. Ces etudes ne Competition pas directement l’attente vigilante, et la manière de déterminer chez quels enfants l’etat s’améliorera spontanément demeure une énigme.
Острый средний отит (ОСО) является распространенным педиатрическим заболеванием, которое поражает большинство детей в возрасте до двух лет, 1 с пиком заболеваемости в возрасте от 6 до 18 месяцев. 2 Острый средний отит приводит к посещению врача примерно 1,8 миллиона канадских детей в возрасте до 5 лет каждый год 3 и является наиболее распространенной причиной назначения антибиотиков. 4 Стоимость каждого эпизода AOM оценивается в 59 долларов США. системе здравоохранения и целых 262 доллара семьям. 5 Дети младше 2 лет физиологически предрасположены к ОСО, поскольку их евстахиевы трубы короче, меньшего диаметра и расположены более горизонтально по сравнению со взрослыми. 6
системе здравоохранения и целых 262 доллара семьям. 5 Дети младше 2 лет физиологически предрасположены к ОСО, поскольку их евстахиевы трубы короче, меньшего диаметра и расположены более горизонтально по сравнению со взрослыми. 6
Для постановки диагноза острого среднего уха необходимо наличие 3 критериев: острое начало симптомов, признаки воспаления среднего уха и выпот. 7 Симптомы ОСО включают оталгию, зуд в ушах, лихорадку, раздражительность, беспокойный сон, снижение аппетита и чрезмерный плач 8 ; однако ни один из них не является чувствительным или специфичным, 9 , и эти симптомы не помогают отличить ОСО от инфекции дыхательных путей. 8 Даже при осмотре ОСО остается трудным диагнозом, о чем свидетельствует 22%-й уровень гипердиагностики в недавнем исследовании французских врачей общей практики. 10 Исследование барабанной перепонки (БМ) на цвет, положение, подвижность и прозрачность может быть затруднено из-за отказа ребенка от сотрудничества или закупорки ушной серой.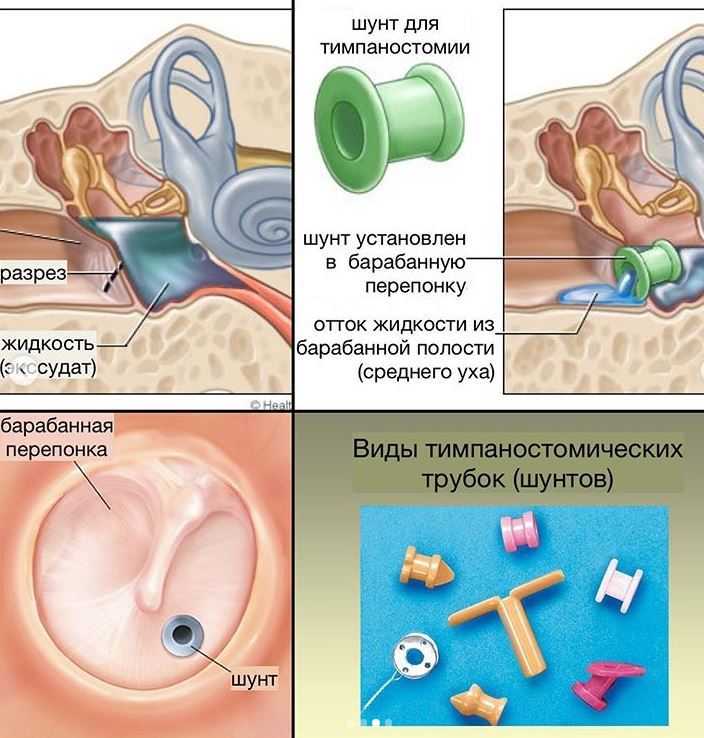 9 Следует избегать полагаться только на красную БМ, так как подвижность и положение БМ являются наиболее важными для диагностики. 9
9 Следует избегать полагаться только на красную БМ, так как подвижность и положение БМ являются наиболее важными для диагностики. 9
В 2009 г. Комитет по инфекционным заболеваниям и иммунизации Канадского педиатрического общества опубликовал рекомендации, в которых описывается лечение неосложненного ОСО. 7 В руководствах рекомендуется выжидательная тактика в течение 48–72 часов у детей в возрасте 6 месяцев и старше, у которых оталгия выражена слабо, а лихорадка менее 39°С. 7 В руководствах рекомендуется назначать этим детям анальгетики, а если их состояние не улучшается или нельзя гарантировать надежное последующее наблюдение в течение периода наблюдения, следует назначать антибиотики (амоксициллин первой линии). 7 Более определенно, все дети младше 6 месяцев и дети с тяжелой оталгией или лихорадкой выше 39 °C должны начинать лечение амоксициллином после первой консультации. 7 Рекомендуемая доза амоксициллина составляет от 75 до 90 мг/кг, разделенная на 2 суточных дозы в течение 10 дней для детей младше 2 лет. 7 Использование амоксициллина подтверждается систематическим обзором, который продемонстрировал отсутствие статистически значимой пользы от лечения альтернативными противомикробными препаратами. 11 Благодаря низкой стоимости, благоприятному профилю побочных эффектов и долгосрочным показателям безопасности амоксициллин остается препаратом выбора у пациентов моложе 2 лет с тяжелым заболеванием. 7
7 Рекомендуемая доза амоксициллина составляет от 75 до 90 мг/кг, разделенная на 2 суточных дозы в течение 10 дней для детей младше 2 лет. 7 Использование амоксициллина подтверждается систематическим обзором, который продемонстрировал отсутствие статистически значимой пользы от лечения альтернативными противомикробными препаратами. 11 Благодаря низкой стоимости, благоприятному профилю побочных эффектов и долгосрочным показателям безопасности амоксициллин остается препаратом выбора у пациентов моложе 2 лет с тяжелым заболеванием. 7
Рекомендации 2004 года Американской академии педиатрии и Американской академии семейных врачей учитывают возраст ребенка, тяжесть заболевания и точность диагностики при рассмотрении варианта периода наблюдения без противомикробной терапии. 13 Дети младше 6 месяцев должны получать антибиотики, а дети старше 6 месяцев, но моложе 2 лет с заболеванием легкой или средней степени тяжести и неопределенным диагнозом могут считаться подходящими для наблюдения. 13
13
Выжидательная тактика часто считается уместной, поскольку ОСО имеет благоприятный естественный анамнез спонтанного разрешения. Один метаанализ показал, что отит спонтанно разрешился у 70% детей через 7–14 дней. 14 Кокрановский обзор, в котором были обобщены рандомизированные контролируемые испытания (РКИ), сравнивающие противомикробную терапию с плацебо или выжидательной тактикой, показал незначительное преимущество в уменьшении боли у детей через 2–7 дней, если они получали противомикробные препараты (количество, необходимое для лечения [NNT] = 16). 15 Мета-анализ 2006 г. выявил пользу от лечения противомикробными препаратами у детей младше 2 лет с двусторонним ОСО или у детей с ОСО и отореей (ЧБНЛ 4 и 3 соответственно). 16
Внедрение 7-валентной пневмококковой конъюгированной вакцины (ПКВ-7) уменьшило воздействие ОСО, как показано в одном исследовании из Квебека, 17 , особенно у детей младше 2 лет, у которых Стрептококк пневмонии является наиболее распространенным возбудителем. 17 , 18 До плановой вакцинации в изолятах среднего уха обнаруживались 3 основных вида: S. pneumoniae (42%), Haemophilus influenzae (31%) и Moraxella catarrhalis 11 () (). , 19 с недавним сдвигом в сторону более низкой S pneumoniae и более высокой H influenzae распространенности. 11 Несмотря на это наблюдение, исследование детей в возрасте от 6 до 30 месяцев, проведенное в 2010 г., показало, что через 6–8 лет после введения вакцины против ПКВ-7 произошла замена вакцины против ПКВ-9.0010 S pneumoniae серотипов, наряду со всплеском до довакцинальных уровней. 20
17 , 18 До плановой вакцинации в изолятах среднего уха обнаруживались 3 основных вида: S. pneumoniae (42%), Haemophilus influenzae (31%) и Moraxella catarrhalis 11 () (). , 19 с недавним сдвигом в сторону более низкой S pneumoniae и более высокой H influenzae распространенности. 11 Несмотря на это наблюдение, исследование детей в возрасте от 6 до 30 месяцев, проведенное в 2010 г., показало, что через 6–8 лет после введения вакцины против ПКВ-7 произошла замена вакцины против ПКВ-9.0010 S pneumoniae серотипов, наряду со всплеском до довакцинальных уровней. 20
В 2005 г. Le Saux и соавт. провели большое РКИ, включавшее 512 канадских детей в возрасте от 6 месяцев до 5 лет. Они сравнили стандартный критерий амоксициллина в течение 10 дней с плацебо и оценили клиническое разрешение симптомов через 14 дней. 21 Почти у всех (93%) детей, принимавших амоксициллин, наблюдалось исчезновение симптомов по сравнению с 84% детей, получавших плацебо (NNT = 11). 21 В возрастной группе от 6 до 23 месяцев клиническое исчезновение симптомов было зарегистрировано у 85% детей, принимавших амоксициллин, по сравнению с 79% принимавших плацебо. 21 Меньшая польза в младшей возрастной группе, возможно, была связана с отсутствием определенного диагноза у этих детей (только у 60–70% пациентов был установлен точный клинический диагноз ОСО). 21
21 Почти у всех (93%) детей, принимавших амоксициллин, наблюдалось исчезновение симптомов по сравнению с 84% детей, получавших плацебо (NNT = 11). 21 В возрастной группе от 6 до 23 месяцев клиническое исчезновение симптомов было зарегистрировано у 85% детей, принимавших амоксициллин, по сравнению с 79% принимавших плацебо. 21 Меньшая польза в младшей возрастной группе, возможно, была связана с отсутствием определенного диагноза у этих детей (только у 60–70% пациентов был установлен точный клинический диагноз ОСО). 21
Два недавних РКИ по лечению детей с ОСО амоксициллином-клавуланатом или плацебо поддерживают использование антибиотиков при ОСО у детей младшего возраста. 22 , 23 Hoberman et al рандомизировали 291 ребенка в возрасте от 6 до 23 месяцев для получения амоксициллина-клавуланата или плацебо, независимо от тяжести их отита. 22 Первичными результатами были время до разрешения симптомов и бремя симптомов с течением времени. 22 Исходное исчезновение симптомов к 7-му дню составило 80% в группе лечения и 74% в группе плацебо ( P = 0,14). 22 Это согласуется с более ранним Кокрановским обзором, в котором показана лишь незначительная польза от лечения антибиотиками. 15 Однако устойчивое разрешение симптомов на 7-й день составило 67% и 53% в группах лечения и плацебо, соответственно ( P = 0,04), что поддерживает антимикробную терапию для устойчивого ответа. 22 Клиническая неудача на 4-й или 5-й день составила 4% и 23% в группах лечения и плацебо соответственно; а на 10–12-й день клиническая неудача наблюдалась у 16% и 51% в группах лечения и плацебо соответственно (9).0010 P < 0,001, NNT = 3). 22 Интересно, что авторы этого исследования обнаружили, что при анализе наблюдались существенные клинические улучшения у детей с тяжелым и нетяжелым поражением. 22
22 Исходное исчезновение симптомов к 7-му дню составило 80% в группе лечения и 74% в группе плацебо ( P = 0,14). 22 Это согласуется с более ранним Кокрановским обзором, в котором показана лишь незначительная польза от лечения антибиотиками. 15 Однако устойчивое разрешение симптомов на 7-й день составило 67% и 53% в группах лечения и плацебо, соответственно ( P = 0,04), что поддерживает антимикробную терапию для устойчивого ответа. 22 Клиническая неудача на 4-й или 5-й день составила 4% и 23% в группах лечения и плацебо соответственно; а на 10–12-й день клиническая неудача наблюдалась у 16% и 51% в группах лечения и плацебо соответственно (9).0010 P < 0,001, NNT = 3). 22 Интересно, что авторы этого исследования обнаружили, что при анализе наблюдались существенные клинические улучшения у детей с тяжелым и нетяжелым поражением. 22
Tähtinen et al. из Финляндии рандомизировали 319 детей в возрасте от 6 до 36 месяцев для получения амоксициллина-клавуланата или плацебо. 23 На 3-й день у 14% детей, получавших антибиотики, и у 25% детей, принимавших плацебо, лечение было неэффективным. В день 8, 19% и 45% были отнесены к категории неудач лечения соответственно (NNT = 4). 23
из Финляндии рандомизировали 319 детей в возрасте от 6 до 36 месяцев для получения амоксициллина-клавуланата или плацебо. 23 На 3-й день у 14% детей, получавших антибиотики, и у 25% детей, принимавших плацебо, лечение было неэффективным. В день 8, 19% и 45% были отнесены к категории неудач лечения соответственно (NNT = 4). 23
Наиболее частым нежелательным явлением в этих 2 недавних исследованиях было развитие диареи у детей, получавших амоксициллин-клавуланат. Группа Хобермана обнаружила, что у 24% пациентов, принимавших амоксициллин-клавуланат, была диарея по сравнению с 7% пациентов, принимавших плацебо 22 ; в то время как группа из Финляндии обнаружила, что у 48% пациентов, принимавших амоксициллин-клавуланат, была диарея по сравнению с 27% принимавших плацебо. 23 В канадском исследовании диарея развилась только у 22,5% детей младше 2 лет при применении амоксициллина по сравнению с 18,5% при использовании плацебо ( P = 0,80). 21
21
В редакционной статье New England Journal of Medicine 24 подчеркивается тот факт, что как исследование Хобермана и др., так и исследование Тахтинена и др. проводились на детях с определенным диагнозом АОМ, который, по-видимому, является ключом к оптимальному управлению. Авторы также связывают высокий уровень клинической неудачи в группе плацебо с уверенностью в диагнозе ОСО, исключая пациентов, у которых спонтанно улучшается, потому что у них нет ОСО. 22 , 23 Новое исследование показывает, что при наличии определенного диагноза ОСО у детей в возрасте до 2 лет лечение антимикробной терапией дает значительные преимущества. 24
Эти новые исследования демонстрируют реальное преимущество антибиотикотерапии по сравнению с плацебо, позволяющее избежать неэффективности лечения, при условии, что диагноз острого среднего отита установлен в условиях стационара. Канадские руководства поддерживают использование амоксициллина (а не амоксициллина-клавуланата) у детей младшего возраста с тяжелым ОСО и у детей с ранними признаками неэффективности лечения.
Канадские руководства поддерживают использование амоксициллина (а не амоксициллина-клавуланата) у детей младшего возраста с тяжелым ОСО и у детей с ранними признаками неэффективности лечения.
PRETx
Обновление здоровья ребенка производится в рамках программы педиатрических исследований в области неотложной терапии (PRETx) ( www.pretx.org ) в Детской больнице Британской Колумбии в Ванкувере, Британская Колумбия. Mr McWilliams является участником, а Dr Goldman является директором программы PRETx. Миссия программы PRETx заключается в укреплении здоровья детей посредством научно обоснованных исследований в области терапии в педиатрической неотложной медицине.
У вас есть вопросы о влиянии лекарств, химикатов, радиации или инфекций на детей? Мы приглашаем вас отправить их в программу PRETx по факсу 604 875-2414; они будут рассмотрены в будущем Обновления здоровья ребенка . Опубликованные обновлений детского здоровья доступны на веб-сайте канадского семейного врача ( www.cfp.ca ).
Опубликованные обновлений детского здоровья доступны на веб-сайте канадского семейного врача ( www.cfp.ca ).
Конкурирующие интересы
Не заявлено
1. Faden H, Duffy L, Boeve M. Средний отит: возвращение к основам. Pediatr Infect Dis J. 1998;17(12):1105–12. [PubMed] [Google Scholar]
2. Teele DW, Klein JO, Rosner B. Эпидемиология среднего отита в течение первых семи лет жизни у детей в Большом Бостоне: проспективное когортное исследование. J заразить дис. 1989;160(1):83–94. [PubMed] [Google Scholar]
3. Заявление Национального консультативного комитета по иммунизации о рекомендуемом использовании конъюгированной пневмококковой вакцины. Can Commun Dis Rep. 2002;28:ACS-2. Доступно по адресу: www.cfpc.ca/uploadedFiles/Resources/Resource_Items/Health_Professionals/PneumococcalVaccine.pdf. По состоянию на 2 августа 2011 г. [PubMed] [Google Scholar]
4. Козырский А.Л., Кэрри А.Г., Мазовита Г. Б., Ликс Л.М., Классен Т.П., Лоу Б.Дж. Снижение использования антибиотиков среди детей в 1990-е годы: не все антибиотики, не все дети. CMAJ. 2004;171(2):133–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Б., Ликс Л.М., Классен Т.П., Лоу Б.Дж. Снижение использования антибиотиков среди детей в 1990-е годы: не все антибиотики, не все дети. CMAJ. 2004;171(2):133–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Petit G, De Wals PD, Law B, Tam T, Erickson LJ, Guay M, et al. Эпидемиологическое и экономическое бремя пневмококковых заболеваний у канадских детей. Может ли J заразить Dis Med Microbiol. 2003;14(4):215–20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Компакт-диск Bluestone. Патогенез среднего отита: роль евстахиевой трубы. Pediatr Infect Dis J. 1996;15(4):281–91. [PubMed] [Google Scholar]
7. Форги С., Жанель Г., Робинсон Дж. Лечение острого среднего отита. Педиатр Здоровье ребенка. 2009 г.;14(7):457–64. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Лайне М.К., Тяхтинен П.А., Руусканен О., Хуовинен П., Руохола А. Симптомы или балльные оценки, основанные на симптомах, не могут предсказать острый средний отит в предрасположенном к отиту возрасте. Педиатрия. 2010;125(5):e1154–61. Epub 2010 Apr 5. [PubMed] [Google Scholar]
Педиатрия. 2010;125(5):e1154–61. Epub 2010 Apr 5. [PubMed] [Google Scholar]
9. Pichichero ME. Острый средний отит: часть I. Повышение точности диагностики. Ам семейный врач. 2000;61(7):2051–2056. [PubMed] [Google Scholar]
10. Legros JM, Hitoto H, Garnier F, Dagorne C, Parot-Schinkel EP, Fanello S. Клиническая качественная оценка диагностики острого среднего отита в общей практике. Int J Pediatr Оториноларингол. 2008;72(1):23–30. Epub 2007, 31 октября. [PubMed] [Google Scholar]
11. Coker TR, Chan LS, Newberry SJ, Limbos MA, Suttorp MJ, Shekelle PG, et al. Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. ДЖАМА. 2010;304(19):2161–9. [PubMed] [Google Scholar]
12. Dowell SF, Butler JC, Giebink GS, Jacobs MR, Jernigan D, Musher DM, et al. Острый средний отит: лечение и эпиднадзор в эпоху резистентности к пневмококкам — отчет о лекарственно-устойчивом штамме Streptococcus pneumoniae Терапевтическая рабочая группа. Pediatr Infect Dis J. 1999;18(1):1–9. Опечатка в: Pediatr Infect Dis J 1999;18(4)341. [PubMed] [Google Scholar]
Pediatr Infect Dis J. 1999;18(1):1–9. Опечатка в: Pediatr Infect Dis J 1999;18(4)341. [PubMed] [Google Scholar]
13. Подкомитет Американской академии педиатрии по лечению острого среднего отита Диагностика и лечение острого среднего отита. Педиатрия. 2004;113(5):1451–65. [PubMed] [Google Scholar]
14. Розенфельд Р.М., Кей Д. Естественная история нелеченного среднего отита. Ларингоскоп. 2003;113(10):1645–57. [PubMed] [Академия Google]
15. Сандерс С., Глазиу П.П., Дель Мар С.Б., Роверс М.М. Антибиотики при остром среднем отите у детей. Cochrane Database Syst Rev. 2004;(1):CD000219. [PubMed] [Google Scholar]
16. Rovers MM, Glasziou P, Appelman CL, Burke P, McCormick DP, Damoiseaux RA, et al. Антибиотики при остром среднем отите: метаанализ индивидуальных данных пациентов. Ланцет. 2006;368(9545):1429–35. [PubMed] [Google Scholar]
17. De Wals P, Carbon M, Sévin E, Deceuninck G, Ouakki M. Сокращение обращений врачей по поводу среднего отита после реализации программы пневмококковой конъюгированной вакцины в провинции Квебек, Канада. Pediatr Infect Dis J. 2009;28(9):e271–5. [PubMed] [Google Scholar]
Pediatr Infect Dis J. 2009;28(9):e271–5. [PubMed] [Google Scholar]
18. Палму А.А., Херва Э., Саволайнен Х., Карма П., Мякеля П.Х., Килпи ТМ. Связь клинических признаков и симптомов с бактериальными находками при остром среднем отите. Клин Инфекция Дис. 2004;38(2):234–42. Epub 2003 Dec 19. [PubMed] [Google Scholar]
19. Pichichero ME. Развивающиеся сдвиги в возбудителях среднего отита: актуальность для организации управляемого ухода. Am J Manag Care. 2005; 11 (6 Дополнение): S192–201. [PubMed] [Google Scholar]
20. Casey JR, Adlowitz DG, Pichichero ME. Новые закономерности в отопатогенах, вызывающих острый средний отит, через шесть-восемь лет после введения пневмококковой конъюгированной вакцины. Pediatr Infect Dis J. 2010; 29(4): 304–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Le Saux N, Gaboury I, Baird M, Klassen TP, MacCormick J, Blanchard C, et al. Рандомизированное двойное слепое плацебо-контролируемое исследование не меньшей эффективности амоксициллина при клинически диагностированном остром среднем отите у детей в возрасте от 6 месяцев до 5 лет. CMAJ. 2005;172(3):335–41. [Бесплатная статья PMC] [PubMed] [Google Scholar]
CMAJ. 2005;172(3):335–41. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Hoberman A, Paradise JL, Rockette HE, Shaikh N, Wald ER, Kearney DH, et al. Лечение острого среднего отита у детей до 2 лет. N Engl J Med. 2011;364(2):105–15. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Тяхтинен П.А., Лайне М.К., Хуовинен П., Ялава Дж., Руусканен О., Руохола А. Плацебо-контролируемое исследование противомикробного лечения острого среднего отита. N Engl J Med. 2011;364(2):116–26. [PubMed] [Google Scholar]
24. Клейн Дж.О. Является ли острый средний отит излечимым заболеванием? N Engl J Med. 2011;364(2):168–9. [PubMed] [Google Scholar]
Инфекции среднего уха (средний отит) (для родителей)
Что такое инфекции среднего уха?
Ушные инфекции возникают, когда вирусы или бактерии попадают в среднее ухо, пространство за барабанной перепонкой. Если у ребенка ушная инфекция (также называемая средний отит ), среднее ухо наполняется гноем (инфицированная жидкость). Гной давит на барабанную перепонку, что может быть очень болезненным.
Гной давит на барабанную перепонку, что может быть очень болезненным.
Каковы признаки и симптомы ушной инфекции?
Боль в ушах является основным признаком инфекции среднего уха. У детей также может быть:
- лихорадка
- проблемы с едой, питьем или сном. Жевание, сосание и лежание могут вызвать болезненные изменения давления в среднем ухе.
Дети постарше могут жаловаться на боль в ушах, а ребенок помладше может просто дергать за ухо или быть суетливым и плакать больше, чем обычно.
Если давление из-за скопления жидкости становится достаточно высоким, это может привести к разрыву барабанной перепонки и вытеканию жидкости из уха. Это частая причина разрыва барабанных перепонок у детей. Ребенок с разрывом барабанной перепонки может чувствовать головокружение или тошноту, а также звон или гудение в ушах.
Как возникают ушные инфекции?
Инфекция среднего уха обычно возникает из-за отека одной или обеих евстахиевых труб (которые соединяют среднее ухо с задней стенкой глотки). Трубки позволяют слизи стекать из среднего уха в горло.
Трубки позволяют слизи стекать из среднего уха в горло.
Простуда, инфекция горла, кислотный рефлюкс или аллергия могут привести к отеку евстахиевых труб. Это блокирует отток слизи. Затем вирусы или бактерии размножаются в слизи и образуют гной, который скапливается в среднем ухе.
Когда врачи говорят об инфекции уха, они обычно имеют в виду средний отит, а не ухо пловца (или наружный отит ). Средний отит с выпотом — это когда в ухе скапливается неинфицированная жидкость. Это может не вызывать симптомов, но у некоторых детей жидкость вызывает ощущение заложенности уха или «хлопки».
Почему у детей ушные инфекции?
Дети (особенно в первые 2–4 года жизни) болеют ушными инфекциями чаще, чем взрослые, по нескольким причинам:
- Их более короткие и расположенные более горизонтально евстахиевы трубы позволяют бактериям и вирусам легче проникать в среднее ухо. Трубки также более узкие, поэтому больше шансов засориться.

- Их аденоиды, похожие на железы структуры позади носа, больше и могут мешать открытию евстахиевых труб.
Другие вещи, которые могут подвергнуть детей риску, включают пассивное курение, кормление из бутылочки и нахождение рядом с другими детьми в присмотре за детьми. Ушные инфекции чаще встречаются у мальчиков, чем у девочек.
Ушные инфекции не заразны, но простуда, которая иногда вызывает их, может быть заразной. Инфекции распространены в зимнюю погоду, когда многие люди заболевают инфекциями верхних дыхательных путей или простудой (у ребенка с ушной инфекцией также могут быть симптомы простуды, такие как насморк, заложенность носа или кашель).
Как долго длятся ушные инфекции?
Инфекции среднего уха часто проходят сами по себе в течение 2–3 дней, даже без какого-либо специального лечения.
Часто в среднем ухе остается жидкость даже после выздоровления. Если он сохраняется более 3 месяцев, может потребоваться дополнительное лечение.
Как диагностируются ушные инфекции?
Врачи проведут медицинский осмотр и исследуют ухо. Они используют отоскоп , небольшой инструмент, похожий на фонарик, чтобы увидеть барабанную перепонку.
Как лечат ушные инфекции?
При лечении ушной инфекции медицинские работники учитывают множество факторов, в том числе:
- тип и тяжесть ушной инфекции
- как часто у ребенка ушные инфекции
- как долго длится эта зараза
- возраст ребенка и любые факторы риска
- влияет ли инфекция на слух
Тип отита влияет на варианты лечения. Не все виды нуждаются в лечении антибиотиками. Поскольку большинство ушных инфекций могут пройти сами по себе, многие врачи занимают выжидательную позицию. Дети будут получать обезболивающие без антибиотиков в течение нескольких дней, чтобы посмотреть, пройдет ли инфекция.
Антибиотики обычно не назначают, потому что они:
- не помогут при инфекции, вызванной вирусом
- не избавит от жидкости среднего уха
- может вызывать побочные эффекты
- обычно не облегчают боль в течение первых 24 часов и имеют лишь минимальный эффект после этого
Кроме того, чрезмерное использование антибиотиков может привести к появлению устойчивых к антибиотикам бактерий, которые гораздо труднее поддаются лечению.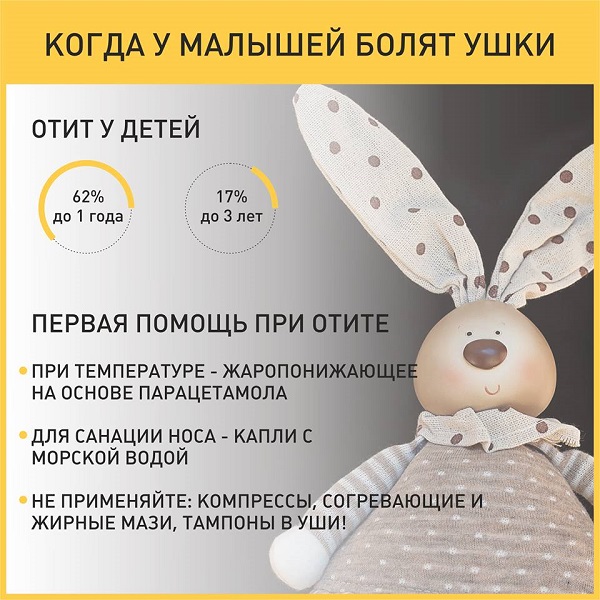
Если врач прописывает антибиотики, обычно рекомендуется 10-дневный курс. Детям в возрасте 6 лет и старше, у которых нет тяжелой инфекции, может быть назначен более короткий курс на 5–7 дней. Если инфицированное ухо течет, можно также использовать ушные капли с антибиотиком.
Некоторым детям, например тем, у кого частые ушные инфекции, а также детям с длительной потерей слуха или задержкой речи, может потребоваться операция на ушной трубке. Врач-отоларинголог (ЛОР) хирургическим путем вставит трубки (называемые тимпаностомическими трубками), через которые жидкость будет стекать из среднего уха. Это помогает выровнять давление в ухе.
Когда еще необходимы антибиотики?
Антибиотики могут быть правильным лечением детей, часто болеющих ушными инфекциями. Детям младшего возраста или детям с более тяжелым заболеванием антибиотики могут потребоваться с самого начала.
Выжидательный подход также может не применяться к детям с другими проблемами, например к детям с кохлеарными имплантами, расщелиной неба, генетическим заболеваниям, таким как синдром Дауна, или другим заболеваниям, таким как нарушения иммунной системы.
Как я могу помочь моему ребенку чувствовать себя лучше?
С лечением антибиотиками или без него вы можете уменьшить дискомфорт, давая ребенку ацетаминофен или ибупрофен от боли и лихорадки по мере необходимости. Ваш врач также может порекомендовать использовать обезболивающие ушные капли, если барабанная перепонка не повреждена.
Могут ли ушные инфекции повлиять на слух?
Скопление жидкости в среднем ухе также блокирует звук, что может привести к временным проблемам со слухом. Дети, у которых есть проблемы, могут:
- не реагировать на тихие звуки
- нужно включить телевизор или радио
- говори громче
- казаться невнимательным в школе
У детей со средним отитом с выпотом жидкость за барабанной перепонкой может блокировать звук, поэтому может произойти небольшая временная потеря слуха, но она может быть неочевидной.
У ребенка с разрывом барабанной перепонки может быть звон или жужжание в ушах, и он не слышит так хорошо, как обычно.
Можно ли предотвратить ушные инфекции?
Некоторые варианты образа жизни могут помочь защитить детей от ушных инфекций:
- Кормите младенцев грудью в течение как минимум 6 месяцев, чтобы предотвратить развитие ранних эпизодов ушных инфекций. Если ребенок находится на искусственном вскармливании, держите его под углом вместо того, чтобы укладывать ребенка с бутылочкой.
- Предотвратите пассивное курение, которое может увеличить количество и серьезность ушных инфекций.
- Родители и дети должны хорошо и часто мыть руки. Это один из самых важных способов остановить распространение микробов, которые могут вызывать простуду и, следовательно, ушные инфекции.
- Своевременно проводите вакцинацию детей, поскольку некоторые вакцины могут помочь предотвратить ушные инфекции.
Когда следует звонить врачу?
В очень редких случаях неизлечимые инфекции уха или тяжелые повторные инфекции среднего уха могут привести к осложнениям.