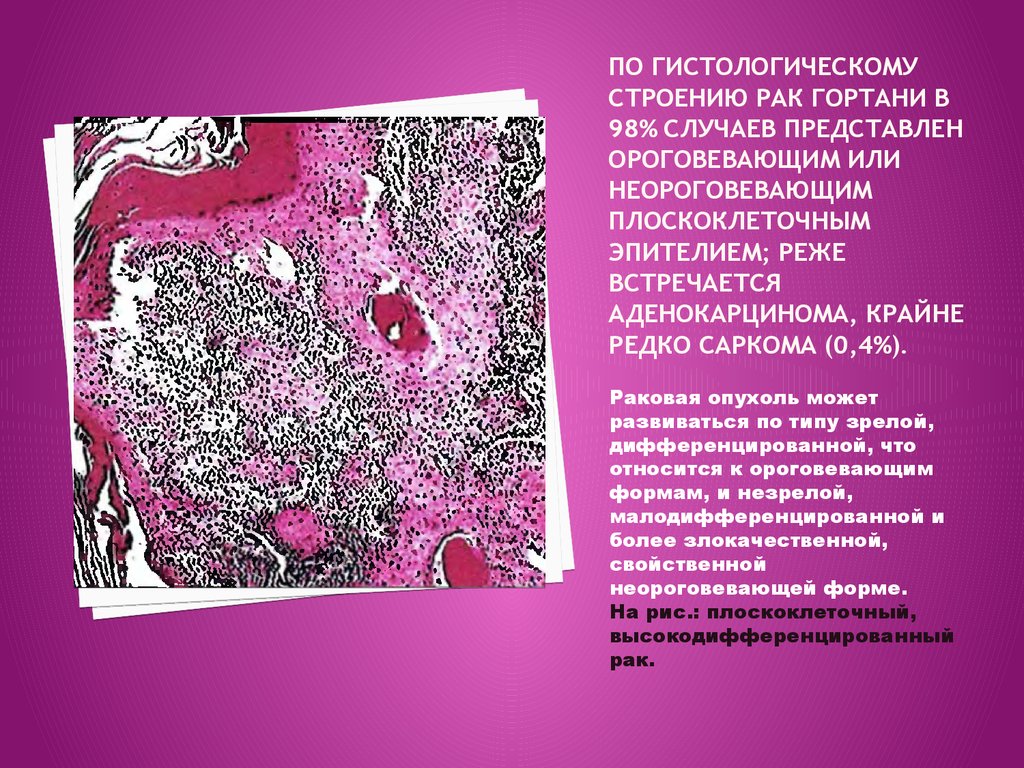
Плоскоклеточный рак гортани – симптомы, методы лечения, профилактика и диагностика
Среди онкологических заболеваний, поражающих верхние дыхательные пути, рак гортани занимает первое место. При этом злокачественные опухоли неоднородны, и чаще всего, примерно в 95 % случаев, диагностируется плоскоклеточный рак гортани. Он начинается с плоского эпителия и распространяется на другие ткани. Долгое время в группе риска были, в первую очередь, мужчины в возрасте от 50 лет, которые много курили и работали на вредных производствах. Но ухудшение экологии и распространение курения среди женщин привели к изменению ситуации.
Лечение рака горла – одно из направлений деятельности онкологического центра «Sofia». Опытные специалисты, в распоряжении которых есть современное оборудование, готовы оказать необходимую медицинскую помощь.
Симптомы рака гортани
Основные симптомы рака гортани – это:
- ощущение постоянного кома в горле, дискомфорт при глотании;
- появление осиплости и хрипоты, изменение привычного тембра голоса;
- приступы сухого кашля, который долго не проходит;
- припухлость, местное воспаление лимфатических узлов на шее;
- боль в горле, которая постепенно нарастает и может отдаваться в околоушную область;
- упадок сил, чувство слабости, небольшое повышение температуры;
- потеря веса;
- появление сгустков крови в мокроте при кашле;
-
возникновение стойкого гнилостного запаха изо рта.

Если вы обнаружили у себя какие-либо из перечисленных симптомов, обязательно обратитесь к врачу для диагностики и лечения плоскоклеточного рака. Чем раньше будет поставлен диагноз, тем выше вероятность того, что врачи разработают эффективную тактику лечения и рак удастся победить.
Стадии рака гортани
Плоскоклеточный рак гортани проходит в своем развитии несколько стадий. Используется международная система классификации TNM:
- T – характеристика размеров и границ прорастания опухоли;
- N – показывает распространение метастазов в региональные лимфоузлы;
- M – параметр, описывающий вовлечение в процесс всего организма и наличие метастазов в удаленных органах.
Первая стадия рака гортани по этой классификации описывается как T1N0M0. Есть незначительный участок поражения, который локализуется в строго определенном месте, а окружающие ткани при этом не изменены.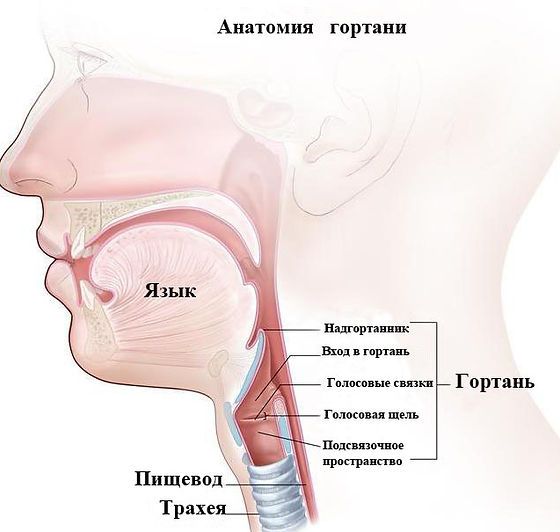 Если лечение начинается на этой стадии, то его прогноз будет благоприятным.
Если лечение начинается на этой стадии, то его прогноз будет благоприятным.
Вторая стадия рака горла предполагает дальнейший рост опухоли, которая распространяется на прилегающие опухоли. Может возникать болевой синдром, меняться тембр голоса. В некоторых случаях увеличиваются лимфоузлы. Для 80 % людей своевременное начало лечения на этой стадии означает продление жизни на срок до 5 лет.
Для третьей стадии рака гортани характерно усугубление симптомов. Часто наблюдаются:
- потеря веса;
- общая слабость;
- ощущение инородного тела в области горла;
- затруднение дыхания;
- изменение голоса вплоть до полной его потери.
Лимфоузлы увеличиваются, становятся плотными. Лечение на этой стадии носит комплексный характер, что позволяет продлить жизнь на 5 лет 50 % пациентов.
Четвертая стадия рака гортани предполагает дальнейшее развитие и распространение опухолевого процесса. Болезнь оказывает влияние на весь организм, и последствиями этого являются:
- недомогание, резкая слабость;
- исхудание;
- повышение температуры;
- болезненные ощущения при попытке произносить звуки;
- сухой кашель;
- приступы удушья;
- кровохарканье.
Особенность лечения на этой стадии состоит в том, что оно направлено только на продление жизни пациента. Отдаленный прогноз – неблагоприятный.
Диагностика рака
Есть несколько диагностических методов, позволяющих определить рак, его тип и стадию. Ранние методы диагностики – это:
- мазок и биопсия: позволяют установить характер опухоли – доброкачественный или злокачественный;
- ларингоскопическое обследование;
-
тест на онкомаркеры.

Уточняющие методы – это УЗИ, компьютерная томография и рентгенографическое обследование. С их помощью врачи изучают состояние гортани пациента, выявляют патологические изменения, определяют состояние лимфатических узлов и локализуют опухоль.
Методы лечения при раке гортани
Есть три основных метода – лучевая терапия, химиотерапия и хирургическое вмешательство.
На I-II стадиях рака гортани более эффективной считается лучевая терапия, а на III-IV стадиях – химиотерапия. Однако лучшего результата можно добиться с помощью операции.
Есть несколько видов хирургического вмешательства:
- резекция – частичное удаление гортани на ранних стадиях плоскоклеточного рака;
- гемиларингэктомия – если опухоль затронула только одну сторону гортани, она иссекается, при этом удается сохранить речевую функцию;
- хордэктомия – выполняется при локализации опухоли в среднем отделе и предполагает частичное или полное удаление голосовой складки;
- верхнегортанная ларингэктомия – применяется при расположении опухоли в верхнем отделе и предполагает полное удаление гортани;
-
тотальная ларингэктомия – полное удаление гортани вместе с голосовыми связками.

Преимущества клиники
Онкологический центр «Sofia» работает при АО «Медицина» (клиника академика Ройтберга). Наши преимущества – это:
- большой опыт и высокая квалификация врачей;
- наличие современного оборудования и применение передовых медицинских технологий;
- высокое качество и безопасность медицинских услуг, что подтверждается многочисленными наградами, премиями, грамотами, а также успешной сертификацией в соответствии с требованиями международной системы JCI;
- удобное расположение в центре Москвы – до нас легко добраться на личном и общественном транспорте.
Позвоните по телефону +7 (495) 121-36-07, чтобы записаться на прием, или оставьте свои контактные данные на сайте, и с вами свяжется менеджер онкологического центра «Sofia».
Плоскоклеточный рак гортани: причины возникновения и разновидности
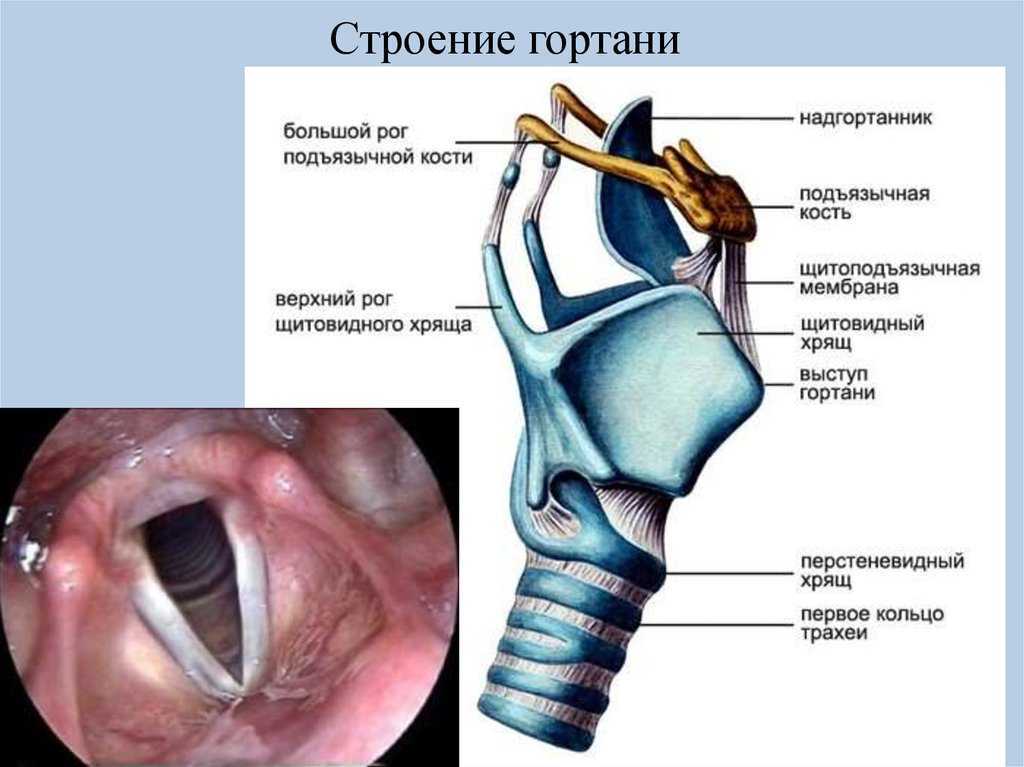
Рак гортани – одна из наиболее часто встречаемых злокачественных опухолей этой части дыхательной системы, одновременно выполняющей функцию голосообразования. Новообразование может располагаться в различных местах, – над голосовыми связками, в области голосового аппарата или под ним.
Новообразование может располагаться в различных местах, – над голосовыми связками, в области голосового аппарата или под ним.
В зависимости от локализации ракового очага различаются симптомы заболевания, его течение и прогноз, а также особенности диагностики и лечения.
Плоскоклеточный рак гортани
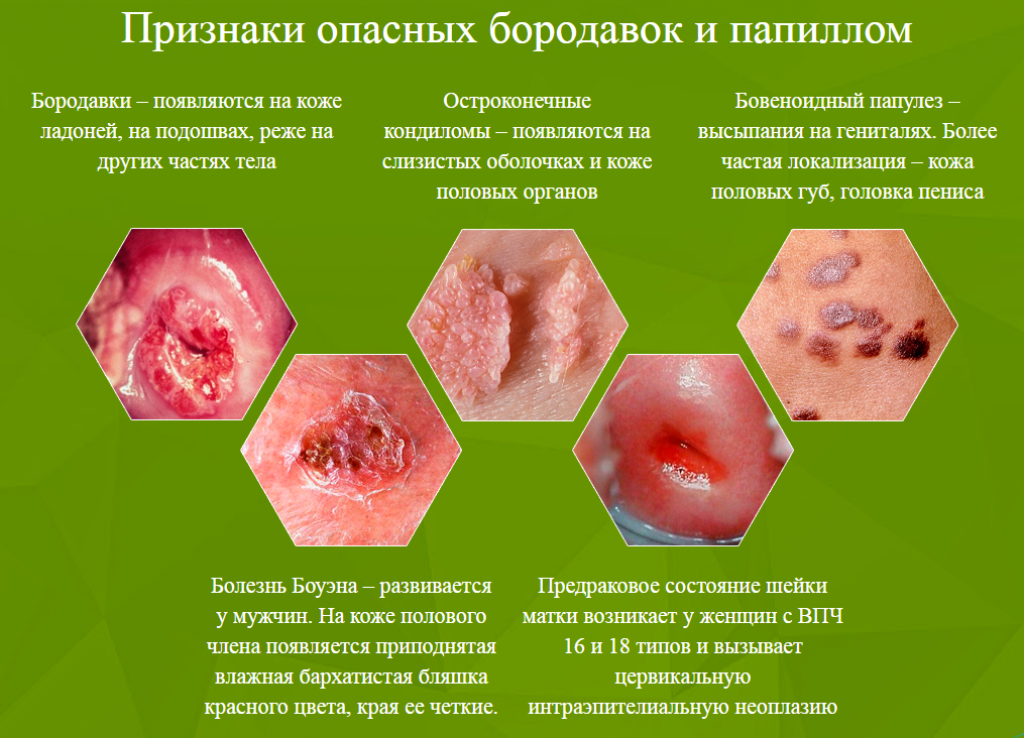
В абсолютном большинстве случаев встречается плоскоклеточный рак гортани, который развивается из плоских клеток эпителиальной ткани. Это происходит, в том числе, и потому, что именно плоскоклеточный эпителий попадает «под удар» вируса папилломы человека (ВПЧ).
У людей с ослабленным иммунитетом этот вирус вызывает развитие хронической вялотекущей инфекции, сопровождающейся образованием папиллом (полипов) – доброкачественных выростов слизистой оболочки. Со временем папилломы могут малигнизироваться, то есть превращаться из доброкачественных новообразований в злокачественные. Поэтому папилломатоз считается предраковым состоянием и полипы необходимо удалять, как только их удается обнаружить.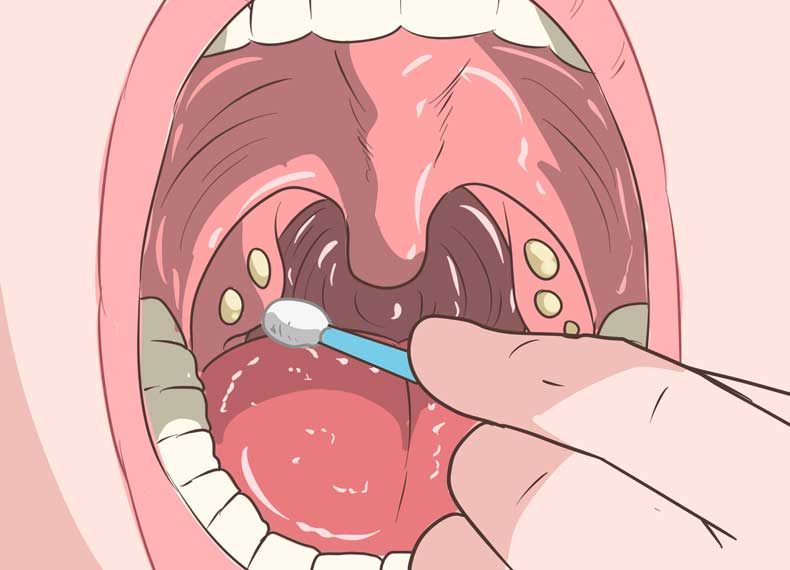
Наиболее агрессивным течением отличается плоскоклеточный рак гортани, локализующийся в надсвязочной области. Такие опухоли на ранних стадиях часто не вызывают каких-либо симптомов, быстро растут, рано метастазируют в лимфоузлы и другие органы.
При поражении голосовых связок за счет анатомических особенностей этой части гортани плоскоклеточный рак дает о себе знать достаточно рано характерной осиплостью голоса и покашливанием. Кроме того, раковые опухоли здесь обычно растут медленнее и в течение длительного времени не выходят за пределы слизистой, что улучшает прогноз, облегчает лечение и сводит к минимуму возможность осложнений.
Наиболее редко встречается рак подсвязочного пространства. Первые симптомы при этой форме заболевания появляются только на поздних стадиях, что осложняет диагностику и лечение.
Помимо местоположения, на течение заболевания и прогноз влияет степень злокачественности раковых клеток.
Рак гортани – причины возникновения
Точная причина возникновения рака гортани врачам до сих пор неизвестна. Однако существует ряд факторов, способных провоцировать развитие раковой опухоли в этой части тела. К таким факторам относятся:
Однако существует ряд факторов, способных провоцировать развитие раковой опухоли в этой части тела. К таким факторам относятся:
- Предраковые состояния, вызванные действием хронических инфекций и иными причинами. Помимо папилломатоза, сюда входят лейкоплакии и дискератозы, пахидермии, некоторые виды фибром, кисты и другие изменения слизистой оболочки.
- Курение. Эти легко искоренимая вредная привычка в десятки раз повышает вероятность развития рака гортани, причиной которого в данном случае становится вредное действие табачного дыма и общее снижение иммунитета.
- Действие алкоголя. Злоупотребление алкоголем не только нарушает нормальную жизнедеятельность всего организма, но и убивает полезную микрофлору, защищающую слизистую оболочку от вирусных инфекций.
 В результате этого у алкоголиков злокачественные опухоли в горле развиваются в 3 раза чаще, чем у непьющих.
В результате этого у алкоголиков злокачественные опухоли в горле развиваются в 3 раза чаще, чем у непьющих. - Генетическая предрасположенность. Влияние генетического фактора подтверждается «семейственностью» рака гортани и служит причиной для обращения к врачу, если у кого-то из близких родственников обнаружен рак головы или шеи.
- Контакт с химикатами-канцерогенами. К вредным веществам, способным вызвать рост злокачественных клеток, относятся асбест, древесная и угольная пыль, а также химикаты, входящие в состав некоторых косметических средств (формальдегид) и растворителей (изопропиловый спирт), пары серной кислоты, выхлопные газы двигателей на дизельном топливе и др.
- Пищевые предпочтения. Снизить вероятность образования раковой опухоли помогает включение в рацион большого количества фруктов и овощей, тогда как обилие в меню полуфабрикатов, жареной пищи и «красного мяса» повышает риск заболевания.

Следует добавить, что ни один из вышеперечисленных факторов не приводит к раку гортани со 100-процентной вероятностью. В то же время, опухоль может появиться на фоне нормальной наследственности, здорового образа жизни и отсутствия хронических болезней. Поэтому очень важно при возникновении первых подозрительных симптомов обратиться к врачу.
В своем докладе на IV Российской онкологической конференции научный сотрудник МНИЦ им. Н.Н. Блохина В.С. Алферов отметил, что в настоящее время наблюдается стойкая тенденция к росту заболеваемости раком гортани в Российской Федерации. За последнее 10-тилетие она повысилась на 20%. При этом специалисты отмечают преобладание в структуре заболеваемости местно-распространенных форм (60%-70%), тогда как опухоли, ограниченные тканями слизистой оболочки, выявляются лишь в 30%-40% случаев.
Характерные симптомы
Кроме охриплости и кашля, растущая в гортани опухоль может вызывать боли различного характера, нарушения дыхания и другие проблемы с самочувствием.
Подробная статья о симптомах.Методы диагностики
Своевременная диагностика – обязательное условие для успешного лечения большинства видов онкологических заболеваний. Поэтому так важно вовремя записаться на прием к доктору и пройти полноценное обследование.
Подробное описание эндоскопических и иных методов исследования.Методы лечения
Современные методы лечения позволяют удалить опухоль из горла с минимальными последствиями для пациента. При этом больной выходит в стойкую ремиссию и на долгие годы забывает о своих проблемах. Схема лечения определяется индивидуально на основании особенностей диагноза и пациента.
Наилучших результатов удается достичь при лечении больных с локализованными формами заболевания. На данной стадии онкологи обычно применяют щадящие хирургические вмешательства и высокоточные радиотерапевтические методы лечения, в том числе – облучение на современных радиохирургических системах Кибернож, TrueBeam и др.
Пятилетняя выживаемость пациентов с сохранением нормального качества жизни при этом составляет 85%-88%.
В последние несколько лет сотрудники НМИЦ им. Блохина активно занимались изучением возможности проведения органосохраняющих операций с использованием специальных техник (переднебоковые резекции) у больных с местно-распространенными формами рака гортани. Такой подход позволяет избежать ларингоэктомии с установкой постоянной трахеостомы. В 90% у прооперированных по данным технологиям пациентов удалось восстановить голосовую функцию. Для закрепления результатов хирургические вмешательства комбинировались с лучевой терапией и химиотерапией, 5-летняя выживаемость составила 78%.
Узнать подробнее о современных подходах к терапии рака гортани.
Рак горла (гортани) — Институт рака Дана-Фарбер
Информация о коронавирусе (COVID-19) для пациентов и семей компании Дана-Фарбер Узнать больше
О раке горла (гортани)
Рак гортани: заболевание, при котором злокачественная опухоль (рак) клетки формируются в тканях гортани
Рак гортани формируется в тканях гортани, области горла, который используется для дыхания, глотания и разговора.
Узнайте о раке гортани и найдите информацию о том, как мы поддерживаем и заботимся о людях с раком гортани до, во время и после уход.
Следующая информация получена от Национального онкологического Институт (НКИ).
Клинические испытания Вопросы?
877-DF-TRIAL
(877-338-7425)
Услуги и поддержка в Dana-Farber
Как новый пациент Dana-Farber, найдите ответы на вопросы о своем первом посещении: что взять с собой, как нас найти, где припарковаться и как подготовиться.

Службы поддержки и удобства
Мы предлагаем широкий спектр услуг, от финансового планирования до творчества и духовного консультирования, чтобы поддержать наших пациентов, перенесших рак.
Как наши пациенты оценивают Dana-Farber
См.
 результаты опроса об удовлетворенности пациентов для различных отделений Dana-Farber, собранные Press Ganey, независимой компанией, имеющей опыт проведения опросов об удовлетворенности пациентов.
результаты опроса об удовлетворенности пациентов для различных отделений Dana-Farber, собранные Press Ganey, независимой компанией, имеющей опыт проведения опросов об удовлетворенности пациентов.
Плоскоклеточный рак ротоглотки — StatPearls
Непрерывное образование
Плоскоклеточный рак ротоглотки, широко известный как рак горла или рак миндалин, представляет собой тип рака головы и шеи, который относится к раку основания и задней трети языка, миндалин, мягкого неба, задней и боковой стенок глотки. Заболеваемость плоскоклеточным раком ротоглотки растет как в пожилом, так и в молодом населении на тревожном уровне. Это мероприятие иллюстрирует оценку и лечение плоскоклеточного рака ротоглотки и подчеркивает роль межпрофессиональной команды в оценке и лечении пациентов с этим заболеванием.
Цели:
Определите факторы риска развития плоскоклеточного рака ротоглотки.

Опишите клиническую картину пациента с плоскоклеточным раком ротоглотки.
Обобщить рекомендации по ведению пациентов с плоскоклеточным раком ротоглотки.
Опишите основные различия в проявлении этого состояния и осложнений после лечения.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Плоскоклеточный рак ротоглотки (OPSCC), обычно известный как рак горла или рак миндалин, относится к раку средней части глотки, известному как ротоглотка, который распространяется вертикально от мягкого неба к верхней области подъязычной кости и включает основание и заднюю треть языка, миндалины, мягкое небо, заднюю и боковые стенки глотки.
Более 90% случаев рака ротоглотки представляют собой плоскоклеточный рак, представляющий собой клеточную оболочку ротоглотки [1].
Можно выделить два типа рака ротоглотки: связанный с ВПЧ, вызванный оральной папилломавирусной инфекцией, и не связанный с ВПЧ, в основном из-за курения табака и употребления алкоголя.
Помимо прямой инвазии в ткани, рак ротоглотки может распространяться через кровь и лимфатические сосуды. Основные симптомы рака ротоглотки включают боль в горле, одинофагию и дисфагию. Диагноз ставят на основании результатов биопсии пораженной ткани. Лечение включает хирургическое вмешательство, лучевую терапию, химиотерапию или комбинацию этих методов лечения.
Этиология
По этиологии рак ротоглотки можно разделить на две категории: рак, ассоциированный с ВПЧ, и рак, не связанный с ВПЧ.
Плоскоклеточный рак ротоглотки, ассоциированный с ВПЧ, возникает у пациентов, инфицированных вирусом папилломы человека. Среди многих типов вируса папилломы человека HPV16 является наиболее распространенным типом, обнаруживаемым при раке ротоглотки [2].
Оральный секс и поцелуи с открытым ртом считаются наиболее распространенными причинами оральной инфекции ВПЧ [3].
С другой стороны, курение табака и употребление алкоголя были широко признаны основными факторами риска развития рака ротоглотки, не связанного с ВПЧ [4]. Другие менее распространенные факторы риска включают диету с низким содержанием овощей и фруктов, жевание бетеля, плохое питание, курение марихуаны, воздействие асбеста, определенные генетические мутации, такие как мутация P53 и мутации CDKN2A (p16) [5][6][7]. .
Другие менее распространенные факторы риска включают диету с низким содержанием овощей и фруктов, жевание бетеля, плохое питание, курение марихуаны, воздействие асбеста, определенные генетические мутации, такие как мутация P53 и мутации CDKN2A (p16) [5][6][7]. .
Эпидемиология
Рак ротоглотки является шестым наиболее распространенным видом рака во всем мире [8]. ВПЧ 16 отвечает почти за 90% ВПЧ-положительных случаев рака ротоглотки, и распространенность среди мужчин выше, чем среди женщин [9][10]. Присутствие ВПЧ-ассоциированного OPSCC намного выше в миндалинах и основании языка. Связанный с ВПЧ ОПСКК, как правило, возникает у более молодого населения, которое меньше курит и пьет; более высокий процент из них составляют мужчины и сообщают о большем количестве партнеров для орального секса [11].
Патофизиология
В случае ВПЧ-ассоциированного ОПСК, слизистая оболочка полости рта подвергается воздействию ВПЧ-инфекции, которая сохраняется и не излечивается. Это постоянство может привести к предраковому поражению, которое может регрессировать или нет. Если этого не произойдет, в конечном итоге он перейдет в инвазивный OPSCC. Стойкие инфекции ВПЧ могут прогрессировать до инвазивного рака в течение десяти лет. Однако большинство этих инфекций излечиваются в течение одного-двух лет [11].
Это постоянство может привести к предраковому поражению, которое может регрессировать или нет. Если этого не произойдет, в конечном итоге он перейдет в инвазивный OPSCC. Стойкие инфекции ВПЧ могут прогрессировать до инвазивного рака в течение десяти лет. Однако большинство этих инфекций излечиваются в течение одного-двух лет [11].
Гистопатология
У пациентов, пораженных плоскоклеточным раком ротоглотки, накопление генетических изменений приводит к прогрессированию от легкой и умеренной дисплазии до тяжелой дисплазии/карциномы in situ. Однако в большинстве ВПЧ-положительных случаев рака ротоглотки опухоль возникает глубоко внутри эпителия миндалин. Вот почему эти виды рака не видны ни при осмотре, ни при поверхностной щеточной биопсии [12].
История и физика
У пациентов с раком ротоглотки могут проявляться различные симптомы в зависимости от локализации опухоли. Наиболее частые проявления включают постоянную боль в горле, дисфагию, одинофагию, дизартрию, наличие припухлости на шее и оталгию. Кроме того, пациенты могут также жаловаться на изменение голоса (охриплость), необъяснимую потерю веса и кровавую рвоту.
Кроме того, пациенты могут также жаловаться на изменение голоса (охриплость), необъяснимую потерю веса и кровавую рвоту.
Физикальное обследование ротоглотки может выявить либо язву, либо красное или белое пятно на основании или задней трети языка, задней и боковой стенках глотки, мягком небе или миндалинах.
Оценка
Полный протокол исследований следует использовать, если есть клиническое подозрение на рак ротоглотки. К ним относятся:
Рентгенография
Обычная рентгенография проводится для оценки состояния зубов и костной инвазии, но ее ценность ограничена.
УЗИ
Рекомендуется выполнять УЗИ с пункционной биопсией или без нее у всех пациентов с опухолью на шее из-за его превосходной точности определения стадии узлового заболевания, если оно выполняется опытным оператором [13].
Магнитно-резонансная томография (МРТ)
МРТ обеспечивает отличную визуализацию опухоли, инфильтрирующей мягкие ткани, не искажается металлическими зубными реставрациями и считается оптимальной для стадирования первичной опухоли [13].
Компьютерная томография (КТ)
Компьютерную томографию можно использовать не только для оценки размера опухоли, но и для принятия решения о хирургическом удалении опухоли и ее распространении на лимфатические узлы шеи или нижней челюсти.
Позитронно-эмиссионная томография (ПЭТ)
ПЭТ в сочетании с КТ следует использовать в тех случаях, когда обычная визуализация поперечного сечения не позволяет выявить первичные опухоли [13]. ПЭТ-сканирование также используется для оценки и выявления рецидивов первичных опухолей [13].
Эндоскопия и ларингоскопия
Эндоскопия и ларингоскопия выполняются после использования анестезирующего спрея или общей анестезии для визуализации и подробного изучения подозрительных участков и взятия образца биопсии.
Биопсия
Биопсия подозрительного участка проводится для постановки окончательного диагноза. Тип биопсии, т. е. тонкоигольная аспирационная биопсия с использованием тонкой иглы для взятия образца или биопсия с помощью щеточки, которая является более новым, простым и удобным методом, использующим небольшую щеточку для взятия образца во время обычных стоматологических осмотров, зависит от расположение рака.
Тестирование на вирус папилломы человека (тестирование на ВПЧ)
Американское общество клинической онкологии рекомендует проводить тестирование на ВПЧ для всех впервые диагностированных случаев рака ротоглотки. Это делается с помощью полимеразной цепной реакции, которая обнаруживает ДНК ВПЧ.
Лечение/управление
Хирургия и лучевая терапия являются двумя основными методами лечения пациентов, страдающих раком ротоглотки. Хирургия или лучевая терапия могут использоваться в первую очередь, если опухоль небольшая и не прогрессировала. Однако, если заболевание прогрессирует или опухоль больше, используется комбинация хирургии и лучевой терапии. Выполнение минимально инвазивных процедур, таких как трансоральная лазерная микрохирургия (ТЛМ), в качестве метода лечения первой линии для ротоглоточных карцином, было признано безопасным и эффективным [14].
Другие методы резекции включают трансоральную роботизированную хирургию, трансоральную видеоларингоскопическую хирургию, трансоральную ультразвуковую хирургию и эндоскопическую хирургию гортани и глотки [15].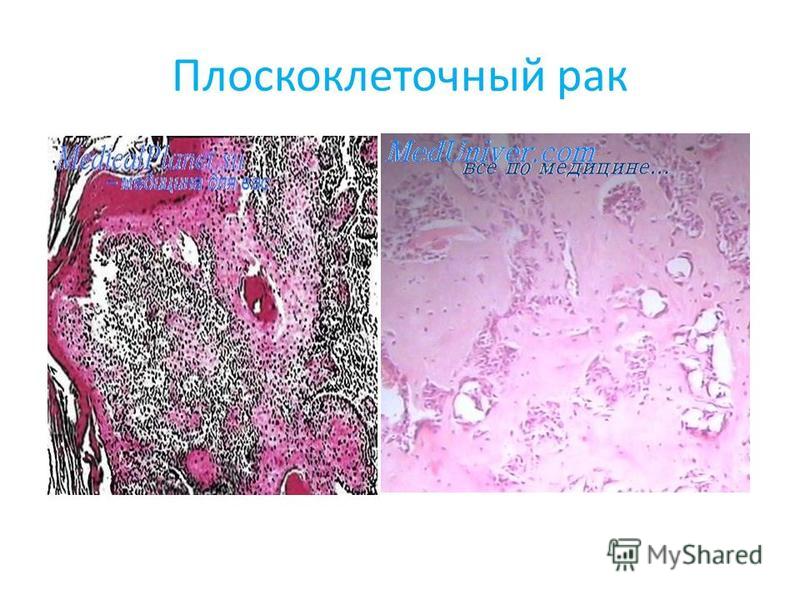
После операции у пациентов, проходящих индукционную химиотерапию или сопутствующую химиолучевую терапию, наблюдается увеличение выживаемости. В случае нерезектабельных опухолей сопутствующая химиотерапия на основе цисплатина вместе с лучевой терапией считается золотым стандартом и показала лучшие результаты с точки зрения улучшения выживаемости по сравнению с одной лучевой терапией [16]. Однако некоторые исследования показали параллельный прогностический профиль одновременного применения карбоплатина/паклитаксела при неметастатических орофарингеальных карциномах III и IV стадий, но с меньшим количеством побочных эффектов [17].
Дифференциальный диагноз
Состояния с проявлениями, сходными с плоскоклеточным раком ротоглотки, которые необходимо исключить, включают: США
Лейкоплакия
Лихеноидные поражения
Кандидоз полости рта
Тонзиллит
Травматические поражения
Стадирование
Американский объединенный комитет по раку (AJCC) определил стадирование рака ротоглотки. Это соответствует системе стадирования TNM, где T относится к размеру первичной опухоли, N – к поражению регионарных лимфатических узлов, а M – к отдаленным метастазам. В своем 8-м издании руководства по стадированию AJCC модифицировал систему стадирования, используемую для стадирования рака ротоглотки, с добавлением глубины инвазии (DOI) первичной опухоли в качестве модификации к категории T и экстранодального распространения (ENE) к орофарингеальная плоскоклеточная карцинома с позитивным поражением узлов [18]. Новая версия классификации более сложна, чем предыдущая, но лучше с точки зрения стратификации выживаемости пациентов с плоскоклеточным раком ротоглотки по стадиям [19].].
Это соответствует системе стадирования TNM, где T относится к размеру первичной опухоли, N – к поражению регионарных лимфатических узлов, а M – к отдаленным метастазам. В своем 8-м издании руководства по стадированию AJCC модифицировал систему стадирования, используемую для стадирования рака ротоглотки, с добавлением глубины инвазии (DOI) первичной опухоли в качестве модификации к категории T и экстранодального распространения (ENE) к орофарингеальная плоскоклеточная карцинома с позитивным поражением узлов [18]. Новая версия классификации более сложна, чем предыдущая, но лучше с точки зрения стратификации выживаемости пациентов с плоскоклеточным раком ротоглотки по стадиям [19].].
Стадирование рака ротоглотки, ассоциированного с вирусом папилломы человека (p16-положительный)
Первичная опухоль (T)
T0-первичная опухоль не может быть оценена
T1-опухоль меньше 2 см в наибольшем измерении
T2-опухоль больше 2 см, но меньше 4 см
9
3
3 2 T3-Опухоль больше, чем 4 см или расширение до язычной поверхности надгортанника
T4 — местное заболевание средней степени тяжести; опухоль распространяется на гортань, внешнюю мышцу языка, медиальную крыловидную мышцу, твердое небо или нижнюю челюсть или за ее пределы
T4a — Умеренно запущенное местное заболевание; опухоль прорастает в гортань, внешнюю мышцу языка, медиальную крыловидную мышцу, твердое небо или нижнюю челюсть
T4b — очень распространенное локальное заболевание; опухоль прорастает латеральную крыловидную мышцу, крыловидные пластинки, латеральную часть носоглотки или основание черепа или окружает сонную артерию
Регионарные лимфатические узлы (N)
NX-региональные лимфатические узлы не могут быть оценены
pN0-нет метастазов в регионарные лимфатические узлы
pN1-метастазы в 4 или меньшее количество лимфатических узлов более чем в четырех лимфатических узлах
Метастазы (М)
M0-нет отдаленных метастазов
M1-отдаленные метастазы
Клинические прогностические группы для HPV-опосредованного (p16+) рака ротоглотки (cTNM):
Этап I
T0–T2N0M0
T0–T2N1M0
Стадия II
T0–T2N2M0
T3N0–N2M0
Стадия III
T0–T3N3M0
T4N0–N3M0
Стадия IV
Любой T/Любой N M1
Патологические прогностические группы для HPV-опосредованного (p16+) рака ротоглотки (pTNM):
Этап I
T0–T2N0M0
T0–T2N1M0
Стадия II
T0–T2N2M0
T3–T4N0M0
T3–T4N1M0
Стадия III
T3–T4N2M0
Стадия IV
Любой T/Любой N M1
Рак ротоглотки, не связанный с вирусом папилломы человека (p16-отрицательный)
Первичная опухоль (Т)
Tx-первичная опухоль не может быть оценена
Tis-карцинома in situ
T1-опухоль 2 см или меньше в наибольшем измерении
Т2 — опухоль более 2 см, но не более 4 см в наибольшем измерении
Т3 — опухоль более 4 см в наибольшем измерении или распространение на язычную поверхность надгортанника
Т4 — среднетяжелая форма или очень запущенная местная болезнь
T4a — умеренно запущенная местная болезнь; опухоль прорастает в гортань, внешнюю мышцу языка, медиальную крыловидную мышцу, твердое небо или нижнюю челюсть
T4b — очень распространенное локальное заболевание; опухоль прорастает латеральную крыловидную мышцу, крыловидные пластинки, латеральную часть носоглотки или основание черепа или окружает сонную артерию
Регионарные лимфатические узлы (N)
N0-нет метастазов в регионарные лимфатические узлы
N1-метастазы в одиночный ипсилатеральный лимфатический узел размером 3 см или меньше в наибольшем измерении и ENE-отрицательный
N2-метастазы в одиночный ипсилатеральный лимфатический узел более 3 см, но не более 6 см в наибольшем измерении и ENE-отрицательный; или метастазы во множественных ипсилатеральных лимфатических узлах, не более 6 см в наибольшем измерении и ENE-отрицательных; или метастазы в двусторонние или контралатеральные лимфатические узлы, не более 6 см в наибольшем измерении и ENE-отрицательные
N2a-метастазы в одном ипсилатеральном лимфатическом узле размером более 3 см, но не более 6 см в наибольшем измерении и ENE-отрицательные и ENE-отрицательные
N2c-метастазы в билатеральные или контралатеральные лимфатические узлы, не более 6 см в наибольшем измерении и ENE-отрицательные
N3-метастазы в лимфатические узлы более 6 см в наибольшем измерении и ЭНЭ-отрицательный; или метастазы в любом лимфатическом узле (узлах) и клинически явный ENE-положительный результат
N3a-метастазы в лимфатические узлы более 6 см в наибольшем измерении и ENE-отрицательные
N3b-метастазы в любом узле(ах) и клинически явные ENE-положительные
Метастазы
M0-нет отдаленных метастазов
M1-отдаленные метастазы
Группы прогностических стадий клинического и патологического рака ротоглотки, не опосредованного ВПЧ (p16-)
Этап 0
TisN0M0
Этап I
T1N0M0
Стадия II
T2N0M0
Стадия III
T3N0M0
T1N1M0
T2N1M0
T3N1M0
Этап IVA
T4aN0M0
T4aN1M0
T1N2M0
T2N2M0
T4aN2M0
3
7
9
Стадия IVB
AnyTN3M0
T4bAnyNM0
Стадия IVC
AnyTAnyNM1
Прогноз
Общая пятилетняя выживаемость при раке ротоглотки составляет около 60%. Однако прогноз зависит от этиологии. По сравнению с ВПЧ-отрицательной орофарингеальной плоскоклеточной карциномой, ВПЧ-положительная орофарингеальная карцинома демонстрирует лучший прогноз и повышенный ответ на лечение [20]. Более высокая выживаемость при раке, связанном с ВПЧ, обусловлена благоприятной биологией опухоли и более здоровой и молодой популяцией пациентов.
Однако прогноз зависит от этиологии. По сравнению с ВПЧ-отрицательной орофарингеальной плоскоклеточной карциномой, ВПЧ-положительная орофарингеальная карцинома демонстрирует лучший прогноз и повышенный ответ на лечение [20]. Более высокая выживаемость при раке, связанном с ВПЧ, обусловлена благоприятной биологией опухоли и более здоровой и молодой популяцией пациентов.
Осложнения
Методы лечения рака ротоглотки могут привести к ряду осложнений, таких как: 3
Инфекция
Остеорадионекроз
Болезненность от резекции челюсти, обезображивания и потери функции, которые могут еще больше снизить качество жизни [21].
Сдерживание и обучение пациентов
Что касается первичной профилактики ОПСКК, связанного с ВПЧ, вакцины против ВПЧ демонстрируют эффективность более 90 % в предотвращении ВПЧ-инфекций вакцинного типа и коррелирующих с ними аногенитальных предраковых поражений. Пинто и др. продемонстрировали, что вакцинация индуцирует уровни антител к ВПЧ в ротовой полости, которые коррелируют с уровнями в циркулирующей крови [11]. Инструмент скрининга, полезный для раннего выявления ДНК ВПЧ в ополаскивателях для полости рта, является многообещающим, но доступно очень мало данных [11].
Инструмент скрининга, полезный для раннего выявления ДНК ВПЧ в ополаскивателях для полости рта, является многообещающим, но доступно очень мало данных [11].
Следует рекомендовать безопасный оральный секс. Информирование пациентов о рисках, связанных с жеванием бетеля, употреблением алкоголя и курением табака, имеет первостепенное значение для контроля и профилактики рака ротоглотки.
Pearls and Other Issues
Были разработаны новые и замечательные достижения в отношении стратегий, используемых для диагностики и лечения рака ротоглотки. К ним относятся использование технологии на основе лазера для обнаружения плоскоклеточного рака ротоглотки на ранних стадиях, особенно в условиях ограниченных ресурсов, и таргетная терапия, которая выявляет мутации в генах, которые приводят к раку, и корректирует их, либо подавляя рост опухоли. , его метастазы или васкуляризация-мишень, клеточные сигнальные пути или пути трансдукции [22].
Кроме того, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило вакцинацию против ВПЧ для предотвращения связанных с ВПЧ инфекций, снижающих заболеваемость раком ротоглотки.
Улучшение результатов медицинской бригады
Межпрофессиональная команда, состоящая из онколога, психотерапевта, стоматолога, диетолога, гистопатолога, хирурга, онколога-радиолога, оториноларинголога, стоматолога-гигиениста и медсестры химиотерапевта, должна работать совместно, чтобы достичь наилучшего возможного результата. результаты диагностики и ведения таких пациентов [23].
Эти специалисты также находятся в оптимальном положении, чтобы влиять и консультировать пациентов по вопросам отказа от курения и ограничения употребления алкоголя в дополнение к поддержанию привычек здорового образа жизни, таких как употребление фруктов и овощей, соблюдение гигиены полости рта и выполнение безопасного секса, которые могут способствовать предотвращению рост заболеваемости плоскоклеточным раком ротоглотки.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Шибахара Т. [Рак полости рта — диагностика и лечение-.]. Клин Кальций. 2017;27(10):1427-1433. [PubMed: 28947694]
- 2.
Исаева Т., Ли Ю., Масваху Д., Брандвейн-Генслер М. Вирус папилломы человека при раке головы и шеи, не относящемся к ротоглотке: систематический обзор литературы. Голова шеи патол. 2012 июль; 6 Дополнение 1 (Приложение 1): S104-20. [Бесплатная статья PMC: PMC3394168] [PubMed: 22782230]
- 3.
Шах А., Малик А., Гарг А., Майр М., Наир С., Чатурведи П. Оральный секс и плоскоклеточный рак головы и шеи, связанный с вирусом папилломы человека: обзор литературы. Postgrad Med J. 2017, ноябрь; 93 (1105): 704-709. [PubMed: 28778951]
- 4.
. тракт. Эпидемиологические биомаркеры рака Prev. 1993 ноябрь-декабрь; 2(6):519-23. [PubMed: 8268767]
- 5.
Mizukawa N, Swe Swe Win, Zaw Moe Thein, Moe Thida Htwe, Yoshioka Y, Kimata Y, Iida S, Myo Khin, Okada S, Than Sein Рак ротоглотки у населения, жующего бетель, в сельских районах Южной Мьянмы.
 Акта Мед Окаяма. 2017 декабрь; 71 (6): 519-524. [PubMed: 29276225]
Акта Мед Окаяма. 2017 декабрь; 71 (6): 519-524. [PubMed: 29276225]- 6.
Helgadottir H, Höiom V, Jönsson G, Tuominen R, Ingvar C, Borg A, Olsson H, Hansson J. Высокий риск рака, связанного с табаком, при меланоме с положительной мутацией CDKN2A семьи. J Med Genet. 2014 авг; 51 (8): 545-52. [Бесплатная статья PMC: PMC4112445] [PubMed: 24935963]
- 7.
Маркс М.А., Чатурведи А.К., Келси К., Стрейф К., Бертиллер Дж., Шварц С.М., Смит Э., Висс А., Бреннан П., Олшан А.Ф., Вэй К., Стерджис Э.М., Чжан З.Ф., Моргенштерн Х., Маскат Дж., Лазарус П., МакКлин М., Чен С., Воган Т.Л., Вунш-Фильо В., Курадо М.П., Койфман С., Матос Э., Менезес А., Даудт А.В., Фернандес Л., Познер М., Боффетта П., Ли Ю.К., Хашибе M, D’Souza G. Ассоциация курения марихуаны с раком ротоглотки и полости рта: объединенный анализ консорциума INHANCE. Эпидемиологические биомаркеры рака Prev. 2014 Январь; 23 (1): 160-71. [Бесплатная статья PMC: PMC3947141] [PubMed: 24351902]
- 8.

Chimenos-Küstner E, Marques-Soares MS, Schemel-Suárez M. [Этиопатология и профилактика рака ротоглотки]. Земерген. 2019 окт; 45 (7): 497-503. [PubMed: 31079896]
- 9.
Джиллисон М.Л., Кох В.М., Капоне Р.Б., Спаффорд М., Вестра В.Х., Ву Л., Захурак М.Л., Даниэль Р.В., Вильоне М., Саймер Д.Е., Шах К.В., Сидрански Д. Доказательства для причинно-следственной связи между вирусом папилломы человека и подмножеством рака головы и шеи. J Natl Cancer Inst. 2000 03 мая; 92(9):709-20. [PubMed: 10793107]
- 10.
Йете С., Д’Суза В., Саранат Д. Папилломавирус человека высокого риска при раке полости рта: клинические последствия. Онкология. 2018;94(3):133-141. [PubMed: 29241220]
- 11.
Taberna M, Mena M, Pavón MA, Alemany L, Gillison ML, Mesía R. Рак ротоглотки, связанный с вирусом папилломы человека. Энн Онкол. 2017 01 октября; 28 (10): 2386-2398. [PubMed: 28633362]
- 12.
Пикард Р.
 К., Сяо В., Брутян Т.Р., Хе Х, Гиллисон М.Л. Распространенность и заболеваемость оральной папилломавирусной инфекцией среди юношей и девушек в возрасте 18-30 лет. Секс Трансм Дис. 2012 июль;39(7): 559-66. [PubMed: 22706220]
К., Сяо В., Брутян Т.Р., Хе Х, Гиллисон М.Л. Распространенность и заболеваемость оральной папилломавирусной инфекцией среди юношей и девушек в возрасте 18-30 лет. Секс Трансм Дис. 2012 июль;39(7): 559-66. [PubMed: 22706220]- 13.
Льюис-Джонс Х., Колли С., Гибсон Д. Визуализация при раке головы и шеи: Национальное междисциплинарное руководство Соединенного Королевства. Ж Ларынгол Отол. 2016 Май; 130 (S2): S28-S31. [Бесплатная статья PMC: PMC4873922] [PubMed: 27841111]
- 14.
Melong JC, Rigby MH, Bullock M, Hart RD, Trites JR, Taylor SM. Трансоральная лазерная микрохирургия для лечения рака ротоглотки: опыт Университета Далхаузи. J Otolaryngol Head Neck Surg. 2015 сен 30;44:39. [Бесплатная статья PMC: PMC4589206] [PubMed: 26419647]
- 15.
Tirelli G, Boscolo Nata F, Piovesana M, Quatela E, Gardenal N, Hayden RE. Трансоральная хирургия (TOS) при раке ротоглотки: разные инструменты, единая мини-инвазивная философия.
 Сур Онкол. 2018 дек; 27 (4): 643-649. [PubMed: 30449487]
Сур Онкол. 2018 дек; 27 (4): 643-649. [PubMed: 30449487]- 16.
Furness S, Glenny AM, Worthington HV, Pavitt S, Oliver R, Clarkson JE, Macluskey M, Chan KK, Conway DI., Экспертная группа CSROC. Вмешательства по лечению рака полости рта и ротоглотки: химиотерапия. Cochrane Database Syst Rev. 2010 Sep 08;(9):CD006386. [PubMed: 20824847]
- 17.
Роскис М., Кей-Ривест Э., Маскарелла М.А., Султанем К., Млинарек А., Хиер М. Результаты выживания у пациентов с раком ротоглотки, получавших карбоплатин / паклитаксел и одновременную лучевую терапию. J Otolaryngol Head Neck Surg. 2016 10 октября; 45(1):50. [Бесплатная статья PMC: PMC5057223] [PubMed: 27724969]
- 18.
Lydiatt WM, Patel SG, O’Sullivan B, Brandwein MS, Ridge JA, Migliacci JC, Loomis AM, Shah JP. Рак головы и шеи — основные изменения в руководстве по стадированию рака восьмого издания Американского объединенного комитета по раку. CA Рак J Clin. 2017 март; 67(2):122-137.
 [В паблике: 28128848]
[В паблике: 28128848]- 19.
Moeckelmann N, Ebrahimi A, Tou YK, Gupta R, Low TH, Ashford B, Ch’ng S, Palme CE, Clark JR. Прогностические последствия системы стадирования 8-го издания Американского объединенного комитета по раку (AJCC) при плоскоклеточном раке полости рта. Оральный онкол. 2018 окт;85:82-86. [PubMed: 30220324]
- 20.
Fung N, Faraji F, Kang H, Fakhry C. Роль вируса папилломы человека в прогнозе и лечении карциномы ротоглотки. Метастаз рака, ред. 2017 г., сентябрь; 36 (3): 449-461. [PubMed: 28812214]
- 21.
Тернер Л., Муппарапу М., Акинтой С.О. Обзор осложнений, связанных с лечением рака ротоглотки: руководство для практикующего стоматолога. Квинтэссенция Инт. 2013 март; 44(3):267-79. [Бесплатная статья PMC: PMC3773981] [PubMed: 23444208]
- 22.
Баладжи С.М. Плоскоклеточный рак полости рта: достижения в лечении. Индиан Джей Дент Рез. 2015 ноябрь-декабрь; 26(6):559.


