Сколько антибиотики выводятся из организма?
Время выведения антибиотиков из организма напрямую связана с эффективностью и безопасностью лечения этими препаратами. Тяжесть инфекции и время нахождения антибактериального препарата в тканях определяют продолжительность курса и кратность приема антибиотиков. В некоторых случаях антибиотик следует принимать раз в месяц, но иногда его назначают с кратностью введения через несколько часов.
Нередко имеет место несовместимость, при которой нельзя параллельно с антибиотиком употреблять другие лекарства. В таком случае несовместимые препараты следует принимать выдержав некоторую паузу, необходимую для выведения антибактериального средства.
Через какое время антибиотики полностью выводятся из организма?Воздействие, как позитивное, так и негативное, антибиотиков на организм продолжается до тех пор, пока эти вещества полностью не выведутся.
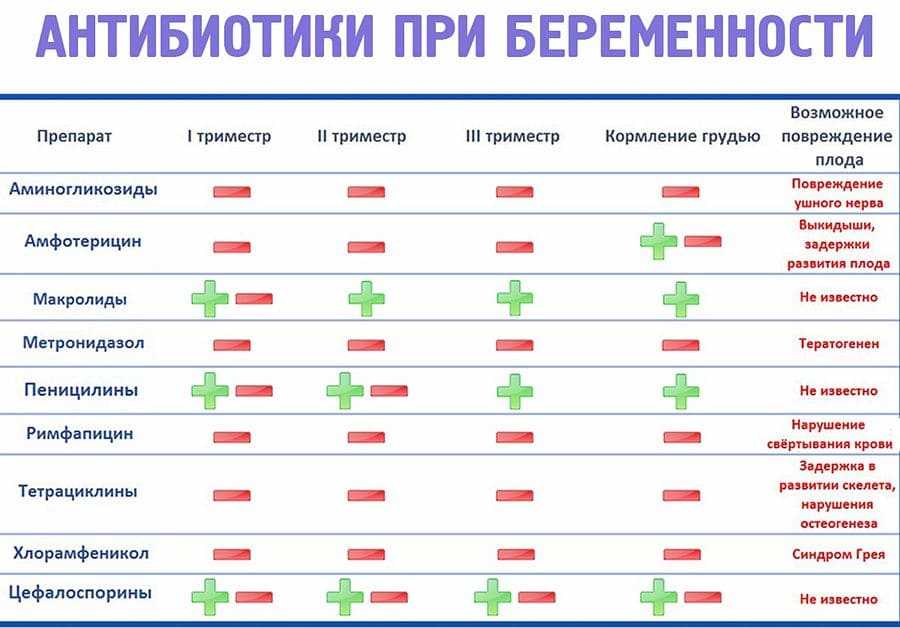
В первую очередь эти свойства антибиотиков должны быть учтены при планировании беременности. Период выведения антибиотиков, поскольку эти препараты могут оказать отрицательное воздействие и на процесс зачатия, и на здоровье младенца. В частности, Юнидокс (Доксициклин), относящийся к тетрациклинам, может навредить процессу оплодотворение и через два месяца после его использования. Цефалексин и Амоксициллин противодействуют зачатию, если мужчина принимал эти препараты на протяжении месяца.
Период выведения антибиотиков, поскольку эти препараты могут оказать отрицательное воздействие и на процесс зачатия, и на здоровье младенца. В частности, Юнидокс (Доксициклин), относящийся к тетрациклинам, может навредить процессу оплодотворение и через два месяца после его использования. Цефалексин и Амоксициллин противодействуют зачатию, если мужчина принимал эти препараты на протяжении месяца.
Преимущественно, антибиотики выводятся с мочой почками, в меньшей мере через кишечник с желчью. А через сальные, потовые, слюнные железы, с выдыхаемым воздухом и бронхиальной мокротой выводится совсем незначительное количество этих веществ.
При применении антибиотиков следует внимательно изучать инструкцию по применению, поскольку там обязательно указывается пути и время выведения веществ из организма (раздел Фармакокинетика).
Факторы влияющие на выведение антибиотиков из организмаОсновным фактором, который определяет время выведения антибиотика из организма, является его химическая структура. В частности, Азитромицин (Хемомицин, Сумамед, Зифактор) после трехдневного курса сохраняет высокие концентрации и через неделю после последнего употребления, а Цефазолин, введенный в форме инъекции, может быть полностью выведен через сутки.
В частности, Азитромицин (Хемомицин, Сумамед, Зифактор) после трехдневного курса сохраняет высокие концентрации и через неделю после последнего употребления, а Цефазолин, введенный в форме инъекции, может быть полностью выведен через сутки.
Период нахождения антибиотика в организме определяется также путем его введения и лекарственной формой. В наше время кратность применения антибиотиков неуклонно снижается, поскольку лекарство может дольше находиться в организме и высвобождение активного вещества происходит медленнее. Этим обеспечивается нужная концентрация в тканях, пораженных инфекцией. Это справедливо, например, для средства «Бициллин-5» (группа пенициллинов), которое назначают с кратностью раз в месяц.
Что касается антибиотиков в форме инъекций, то они, преимущественно, весьма быстро достигают высоких концентраций, а для их выведения достаточно шести-двенадцати часов. Таблетки, суспензии и капсулы в лечебных дозах действуют от двенадцати часов до суток.
Еще одним фактором, от которого зависит время нахождения препарата в организме, является возраст и состояние внутренних органов, их подверженность патологии. У пожилых людей и детей антибиотик выводится медленнее, торможение процесса выведения активных веществ наблюдается и при болезнях печени, почек и мочевыводящих путей. Влияет на скорость выведения веществ и пища. Нельзя нарушать назначенную последовательность приема препарата (до, после приема пищи), от этого напрямую зависит эффективность лечения. Употребление жидкости заметно влияет на скорость удаления как токсинов, так и антибиотиков. Пища, различные чаи, отвары и настои, быстрее связываются с антибиотиками, что способствует освобождению тканей от токсического воздействия.
У пожилых людей и детей антибиотик выводится медленнее, торможение процесса выведения активных веществ наблюдается и при болезнях печени, почек и мочевыводящих путей. Влияет на скорость выведения веществ и пища. Нельзя нарушать назначенную последовательность приема препарата (до, после приема пищи), от этого напрямую зависит эффективность лечения. Употребление жидкости заметно влияет на скорость удаления как токсинов, так и антибиотиков. Пища, различные чаи, отвары и настои, быстрее связываются с антибиотиками, что способствует освобождению тканей от токсического воздействия.
Антибактериальные вещества следует выводить из организма, поскольку они отрицательно влияют на иммунитет и баланс микрофлоры кишечника. Продолжительность восстановительных мероприятий определяется длительностью курса антибактериального лечения. Чаи и настои благоприятствуют выведению антибиотиков из организма, поскольку в их составе имеется большой запас дубильных веществ и танинов. Даже обычная вода, которую в период восстановления следует употреблять в повышенных количества, очищает почки от ненужных веществ.
Использование лекарственных препаратов, которые оптимизируют и благотворно влияют на функциональность печени также показано в этом периоде, поскольку как раз печень и ответственна, как основной естественный фильтр, за обезвреживание токсинов. Необходимая помощь кишечнику заключается в употреблении ряженки, кефира, творога других продуктов с лакто- и бифидобактериями и пробиотиками, для устранения дисбактериоза и ускоренного восстановления нормального баланса микрофлоры.
В тяжелых ситуациях показано дезинтоксикационное лечение в больнице, при котором внутривенно вводят различные препараты, применяют энтеросорбенты, диуретики, иммуномодуляторы.
Источник: faxnews.ru
Сколько антибиотик выводится из организма
Срок выведения антибиотиков из организма зависит от многих аспектов. Информацию о периоде, в течение которого антибактериальное средство выводится из тканей, необходимо учитывать для эффективного лечения.
Безопасность и эффективность лечения антибиотиками зависит от нескольких факторов. Одним из аспектов, которыми не следует пренебрегать, используя антибактериальные препараты, является скорость их выведения из организма. Это понимает врач, и должны знать пациенты, которым назначают антибиотики.
Одним из аспектов, которыми не следует пренебрегать, используя антибактериальные препараты, является скорость их выведения из организма. Это понимает врач, и должны знать пациенты, которым назначают антибиотики.
Содержание
- Зачем знать время выведения антибиотика
- Пути выведения антибиотиков
- От чего зависит скорость выведения
- Как быстрее избавиться от антибиотиков
Зачем знать время выведения антибиотика
Информация о времени нахождения антибиотиков в тканях полезна, прежде всего, врачу. Специалист, оценивая скорость выведения антибактериальных средств, тяжесть инфекции, определяет кратность и курс приема препарата. Иногда антибиотик назначается один раз в месяц, а в других ситуациях существует необходимость введения лекарства каждые несколько часов.
Нередко встречается лекарственная несовместимость, когда запрещено одновременно с антибиотиком применять другие препараты. Врач должен обязательно это учитывать и назначать несовместимые средства через определенный период, достаточный для выведения антибиотика.
Как врачу, так и пациенту важно понимать, что как положительное, так и отрицательное действие антибиотиков проявляется на протяжении всего периода их присутствия в организме. Поэтому нежелательные эффекты препаратов могут проявляться еще долго, пока молекулы вещества полностью не будут выведены из организма.
Период выведения антибиотиков обязательно учитывают люди, планирующие беременность. Антибактериальные препараты негативно могут отразиться как на самом процессе зачатия, так и на здоровье будущего малыша. Известно, что такой препарат, как Доксициклин (Юнидокс) из ряда тетрациклинов может негативно влиять на оплодотворение даже спустя два месяца после его применения. А вот Амоксициллин и Цефалексин делают невозможным зачатие для мужчин в течение одного месяца.
Пути выведения антибиотиков
Индивидуальная химическая структура антибиотиков определяет путь их продвижения по организму. Вывод большей части практически всех антибактериальных средств осуществляется почками с мочой. Меньшее количество дозы препарата покидает организм с желчью через кишечник.
Меньшее количество дозы препарата покидает организм с желчью через кишечник.
Мизерные количества лекарственного средства покидают организм через:
- потовые;
- сальные;
- слюнные железы;
- с бронхиальной мокротой;
- с выдыхаемым воздухом.
Сколько и какими путями будет происходить процесс очищения организма, обязательно описывается в инструкции к препарату в разделе «Фармакокинетика» и индивидуален для каждого лекарства.
От чего зависит скорость выведения
Определяющую роль на период, за который антибиотик выводится из организма, играет химическая структура препарата. Например, Азитромицин (Сумамед, Хемомицин, Зифактор) после трехдневного курса применения сохраняет свои высокие концентрации в тканях спустя неделю после приема последней дозы. А инъекционная форма Цефазолина полностью выводится через одни сутки.
Лекарственная форма и пути введения антибиотика влияют на его распределение в тканях, определяя, сколько он будет находиться в организме. Современные технологии производства лекарств позволяют сократить кратность их применения. Лекарство долго находится внутри, медленно высвобождая активную форму антибактериального вещества, обеспечивая необходимую его концентрацию в тканях, где локализуется инфекция.
Современные технологии производства лекарств позволяют сократить кратность их применения. Лекарство долго находится внутри, медленно высвобождая активную форму антибактериального вещества, обеспечивая необходимую его концентрацию в тканях, где локализуется инфекция.
Примером может служить препарат «Бициллин-5» из группы пенициллинов, который достаточно использовать один раз в четыре недели.
Большинство инъекционных антибактериальных средств после их введения быстро достигают высоких концентраций и выводятся в течение 6-12 часов. Лекарственные средства в форме таблеток, капсул и суспензий действуют в терапевтических дозах на протяжении от 12 до 24 часов.
На то, сколько препарат будет находиться в организме, влияет возраст пациента и сопутствующие патологии внутренних органов. Антибактериальное средство медленнее выводится из организма детей, пожилых людей. Тормозится процесс выведения лекарств у лиц, страдающих заболеваниями почек, мочевыводящих путей, печени.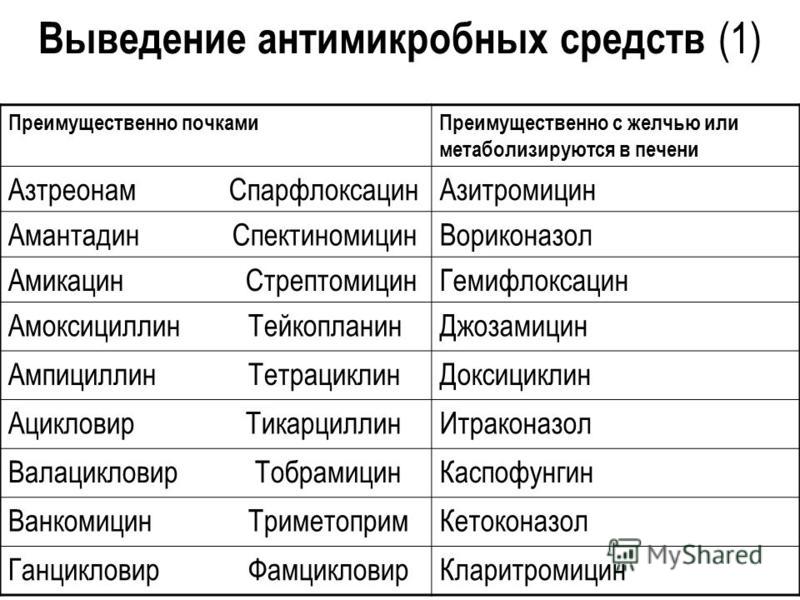
Процесс выведения препаратов из организма связан с количеством и составом пищи. Важно четко следовать режиму применения лекарств (до или после еды), чтобы обеспечить необходимый терапевтический эффект. От того, сколько человек употребляет жидкости, зависит скорость удаления антибиотиков и токсинов. Пища, а также чаи, настои, отвары быстрее связываются с противобактериальными средствами, освобождая ткани от токсического влияния.
Как быстрее избавиться от антибиотиков
Каждый курс антибиотикотерапии наносит серьезный урон иммунной системе человека, нарушает нормальный баланс микрофлоры кишечника. Это указывает на то, что необходимо выводить антибактериальные вещества из организма. Длительность восстановительной терапии зависит от того, сколько времени человек принимал антибактериальные средства.
- Избавиться от антибиотиков помогают настои и чаи. Из-за высокого содержания в них танинов и дубильных веществ, обезвреживание токсинов происходит быстро. Полезно употреблять как можно больше чистой воды, которая позволяет освободить почки от вредных веществ.

- Применение лекарственных средств, восстанавливающих функцию печени, помогают оптимизировать ее работу. Именно печень является основным природным фильтром, обезвреживающим токсические продукты.
- Нелишней будет помощь кишечнику. Применяя продукты с лакто- и бифидобактериями (кефир, ряженку, творог), а также пробиотики, удается быстро восстановить нормальный баланс микрофлоры кишечника, устранить дисбактериоз.
- В тяжелых случаях применяется дезинтоксикационная терапия в условиях медицинского учреждения. Это предполагает внутривенное введение инфузионных лекарств, использование диуретиков, энтеросорбентов. Пациенту могут быть рекомендованы иммуномодуляторы.
Противомикробные лекарственные средства, несмотря на свои преимущества, относятся к ряду сильнодействующих веществ с высокой степенью токсичности. Нельзя не учитывать и тот факт, что после использования антибиотиков в организме накапливаются продукты разрушения бактерий, тканей организма. Это пагубно отражается на самочувствии человека, функциях различных органов, поэтому может потребовать использования дополнительных средств или методов очищения.
Выявлены новые опасения по поводу устойчивости к антибиотикам и загрязнения — ScienceDaily
Исследователи выяснили, что при употреблении антибиотика до 90 процентов проходит через организм без метаболизма. Это означает, что наркотики могут покинуть тело почти нетронутыми благодаря нормальным функциям организма.
В случае сельскохозяйственных территорий выделяемые антибиотики могут затем попадать в водную и речную среду различными путями, включая сбросы с предприятий по откорму животных, рыбоводных заводов и неточечные источники, такие как сток с полей, где применялся навоз или твердые биологические вещества . Вода, отфильтрованная на очистных сооружениях, также может содержать использованные антибиотики.
Следовательно, эти выбросы становятся «потенциальными источниками генов устойчивости к антибиотикам», — говорит Эми Пруден, лауреат премии Национального научного фонда «КАРЬЕР» и доцент кафедры гражданского и экологического строительства в Технологическом институте Вирджинии.
«Присутствие антибиотиков, даже в субингибирующих концентрациях, может стимулировать бактериальный метаболизм и, таким образом, способствовать отбору и поддержанию генов устойчивости к антибиотикам», — объясняет Пруден. «Как только они появляются в реках, гены устойчивости к антибиотикам могут передаваться среди бактерий, включая патогены, посредством горизонтального переноса генов».
Всемирная организация здравоохранения и Центр по контролю за заболеваниями признают устойчивость к антибиотикам «критической проблемой нашего времени для здоровья», пишет Пруден в статье, опубликованной в 2010 году в выпуске «Наука об окружающей среде и технология ».
Пруден говорит, что сокращение распространения устойчивости к антибиотикам является важной мерой, необходимой для продления эффективности доступных в настоящее время антибиотиков. Это важно, поскольку «открытие новых лекарств больше не может идти в ногу с появляющимися инфекциями, устойчивыми к антибиотикам», — говорит Пруден.
Это важно, поскольку «открытие новых лекарств больше не может идти в ногу с появляющимися инфекциями, устойчивыми к антибиотикам», — говорит Пруден.
Пруден, разработавший концепцию генов устойчивости к антибиотикам как загрязнителей окружающей среды, имеет международную репутацию в области прикладной микробной экологии, восстановления окружающей среды и экологических резервуаров устойчивости к противомикробным препаратам.
В своей работе, изложенной в статье «Наука об окружающей среде и технологии», она и ее соавторы Х. Стортебум, М. Араби и Дж.Г. Дэвис, все из Университета штата Колорадо, и Б. Крими из Делфтского университета в Нидерландах определили специфические закономерности появления генов устойчивости к антибиотикам в водоразделе Колорадо. Идентификация этих паттернов представляет собой важный шаг в способности различать источники этих генов в сельском хозяйстве и на очистных сооружениях в речной среде.
Они утверждают, что такие уникальные модели появления генов устойчивости к антибиотикам представляют собой многообещающие молекулярные сигнатуры, которые затем можно использовать в качестве индикаторов конкретных искусственных источников.
В своем исследовании они выявили три площадки для очистки сточных вод, шесть мест для кормления животных и три дополнительных места вдоль нетронутой части реки Пудре, в верхнем течении, расположенном в Скалистых горах. Они сравнили частоту обнаружения 11 генов устойчивости к сульфаниламидным и тетрациклиновым антибиотикам.
Их результаты показали обнаружение одного конкретного гена устойчивости к антибиотикам в 100 процентах очистных сооружений и операций по кормлению животных, но только один раз в чистой части реки Пудре.
Поскольку они способны различать человеческий и животный источники генов устойчивости к антибиотикам, Пруден и ее коллеги считают, что они могут «пролить свет на области, где вмешательство может быть наиболее эффективным, помогая уменьшить распространение этих загрязняющих веществ через экологические матрицы, такие как как почвы, подземные воды, поверхностные воды и отложения
«Это исследование способствует признанию генов устойчивости к антибиотикам в качестве источников воздействия окружающей среды, делая важный шаг в идентификации доминирующих процессов распространения и транспорта генов устойчивости к антибиотикам».
Колорадский научно-исследовательский институт водных ресурсов и сельскохозяйственная экспериментальная станция Министерства сельского хозяйства США предоставили финансирование для этого исследования в дополнение к награде Pruden NSF.
Устойчивость к антибиотикам
Устойчивость к антибиотикам- All topics »
- A
- B
- C
- D
- E
- F
- G
- H
- I
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- U
- V
- W
- X
- Y
- Z
- Ресурсы »
- Бюллетени
- Факты в картинках
- Мультимедиа
- Публикации
- Вопросы и Ответы
- Инструменты и наборы инструментов
- Популярный »
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- оспа обезьян
- Все страны »
- A
- B
- C
- D
- E
- F
- G 9
- H0037
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- U
- V
- W
- X
- Y
- Z
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- ВОЗ в странах »
- Статистика
- Стратегии сотрудничества
- Украина ЧП
- все новости »
- Выпуски новостей
- Заявления
- Кампании
- Комментарии
- События
- Тематические истории
- Выступления
- Прожекторы
- Информационные бюллетени
- Библиотека фотографий
- Список рассылки СМИ
- Заголовки »
- Сосредоточиться на »
- Афганистан кризис
- COVID-19 пандемия
- Кризис в Северной Эфиопии
- Сирийский кризис
- Украина ЧП
- Вспышка оспы обезьян
- Кризис Большого Африканского Рога
- Последний »
- Новости о вспышках болезней
- Советы путешественникам
- Отчеты о ситуации
- Еженедельный эпидемиологический отчет
- ВОЗ в чрезвычайных ситуациях »
- Наблюдение
- Исследовать
- Финансирование
- Партнеры
- Операции
- Независимый контрольно-консультативный комитет
- Призыв ВОЗ о чрезвычайной ситуации в области здравоохранения 2023 г.

- Данные ВОЗ »
- Глобальные оценки здоровья
- ЦУР в области здравоохранения
- База данных о смертности
- Сборы данных
- Панели инструментов »
- Информационная панель COVID-19
- Приборная панель «Три миллиарда»
- Монитор неравенства в отношении здоровья
- Основные моменты »
- Глобальная обсерватория здравоохранения
- СЧЕТ
- Инсайты и визуализации
- Инструменты сбора данных
- Отчеты »
- Мировая статистика здравоохранения 2022 г.
- избыточная смертность от COVID
- DDI В ФОКУСЕ: 2022 г.
- О ком »
- Люди
- Команды
- Состав
- Партнерство и сотрудничество
- Сотрудничающие центры
- Сети, комитеты и консультативные группы
- Трансформация
- Наша работа »
- Общая программа работы
- Академия ВОЗ
- Деятельность
- Инициативы
- Финансирование »
- Инвестиционный кейс
- Фонд ВОЗ
- Подотчетность »
- Аудит
- Программный бюджет
- Финансовые отчеты
- Портал программного бюджета
- Отчет о результатах
- Управление »
- Всемирная ассамблея здравоохранения
- Исполнительный совет
- Выборы Генерального директора
- Веб-сайт руководящих органов
- Портал государств-членов
- Дом/
- Отдел новостей/
- Информационные бюллетени/
- Деталь/
- Устойчивость к антибиотикам
«,»datePublished»:»2020-07-31T15:13:00. 0000000+00:00″,»image»:»https://cdn.who.int/media/images/default-source/imported/resistance- антибиотики-jpg.jpg?sfvrsn=68a49229_0″,»издатель»:{«@type»:»Организация»,»name»:»Всемирная организация здравоохранения: ВОЗ»,»logo»:{«@type»:»ImageObject» ,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-31T15: 13:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/news-room/fact-sheets/detail/antibiotic-resistance»,»@context»:»http://schema .org»,»@type»:»Статья»};
0000000+00:00″,»image»:»https://cdn.who.int/media/images/default-source/imported/resistance- антибиотики-jpg.jpg?sfvrsn=68a49229_0″,»издатель»:{«@type»:»Организация»,»name»:»Всемирная организация здравоохранения: ВОЗ»,»logo»:{«@type»:»ImageObject» ,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-31T15: 13:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/news-room/fact-sheets/detail/antibiotic-resistance»,»@context»:»http://schema .org»,»@type»:»Статья»};
Ключевые факты
- Устойчивость к антибиотикам сегодня представляет собой одну из самых серьезных угроз глобальному здравоохранению, продовольственной безопасности и развитию.
- Устойчивость к антибиотикам может возникнуть у любого человека в любом возрасте и в любой стране.
- Устойчивость к антибиотикам возникает естественным образом, но неправильное использование антибиотиков у людей и животных ускоряет этот процесс.
- Растущее число инфекций, таких как пневмония, туберкулез, гонорея и сальмонеллез, становится все труднее лечить, поскольку антибиотики, используемые для их лечения, становятся менее эффективными.
- Устойчивость к антибиотикам приводит к более длительному пребыванию в больнице, более высоким медицинским расходам и увеличению смертности.
Введение
Антибиотики — это лекарства, используемые для профилактики и лечения бактериальных инфекций. Устойчивость к антибиотикам возникает, когда бактерии изменяются в ответ на использование этих лекарств.
Бактерии, но не люди и животные, становятся устойчивыми к антибиотикам. Эти бактерии могут заражать людей и животных, и инфекции, которые они вызывают, труднее лечить, чем инфекции, вызванные нерезистентными бактериями.
Устойчивость к антибиотикам приводит к более высоким медицинским расходам, длительному пребыванию в больнице и увеличению смертности.
Миру срочно необходимо изменить способ назначения и использования антибиотиков. Даже если будут разработаны новые лекарства без изменения поведения, устойчивость к антибиотикам останется серьезной угрозой. Изменения в поведении также должны включать действия по уменьшению распространения инфекций посредством вакцинации, мытья рук, практики безопасного секса и соблюдения правил гигиены питания.
Объем проблемы
Устойчивость к антибиотикам поднимается до опасно высокого уровня во всех частях мира. Новые механизмы устойчивости появляются и распространяются по всему миру, угрожая нашей способности лечить распространенные инфекционные заболевания. Растущий список инфекций, таких как пневмония, туберкулез, заражение крови, гонорея и пищевые отравления, становится все труднее, а иногда и невозможно лечить, поскольку антибиотики становятся менее эффективными.
Если антибиотики можно купить для людей или животных без рецепта, возникновение и распространение резистентности усугубляется. Точно так же в странах, где нет стандартных руководств по лечению, медицинские работники и ветеринары часто чрезмерно назначают антибиотики и злоупотребляют населением.
Если не принимать срочных мер, мы движемся к постантибиотической эре, когда обычные инфекции и мелкие травмы снова могут убивать.
Профилактика и контроль
Устойчивость к антибиотикам усугубляется неправильным и чрезмерным использованием антибиотиков, а также плохой профилактикой и контролем инфекций. Шаги могут быть предприняты на всех уровнях общества, чтобы уменьшить воздействие и ограничить распространение сопротивления.
Шаги могут быть предприняты на всех уровнях общества, чтобы уменьшить воздействие и ограничить распространение сопротивления.
Физические лица
Для предотвращения и контроля распространения устойчивости к антибиотикам физические лица могут:
- Используйте антибиотики только по назначению сертифицированного медицинского работника.
- Никогда не требуйте антибиотики, если ваш медицинский работник говорит, что они вам не нужны.
- При использовании антибиотиков всегда следуйте советам своего медицинского работника.
- Никогда не делитесь и не используйте оставшиеся антибиотики.
- Профилактика инфекций путем регулярного мытья рук, приготовления пищи с соблюдением правил гигиены, избегания тесного контакта с больными людьми, практики безопасного секса и своевременной вакцинации.
- Готовьте пищу гигиенично, следуя рекомендациям ВОЗ «Пять ключей к более безопасной пище» (хранить в чистоте, разделять сырые и приготовленные продукты, тщательно готовить, хранить пищу при безопасной температуре, использовать безопасную воду и сырье) и выбирать продукты, которые были произведены без использования антибиотики для стимуляции роста или профилактики заболеваний у здоровых животных.

Разработчики политики
Для предотвращения и контроля распространения устойчивости к антибиотикам лица, определяющие политику, могут:
- Обеспечить наличие надежного национального плана действий по борьбе с устойчивостью к антибиотикам.
- Улучшить эпиднадзор за инфекциями, устойчивыми к антибиотикам.
- Усиление политик, программ и внедрение мер по профилактике инфекций и борьбе с ними.
- Регулировать и продвигать надлежащее использование и утилизацию качественных лекарств.
- Сделать доступной информацию о влиянии устойчивости к антибиотикам.
Медицинские работники
Для предотвращения и контроля распространения устойчивости к антибиотикам медицинские работники могут:
- Предотвратите заражение, следя за тем, чтобы ваши руки, инструменты и окружающая среда были чистыми.
- Назначайте и отпускайте антибиотики только тогда, когда они необходимы, в соответствии с действующими рекомендациями.
- Сообщите группам эпиднадзора об инфекциях, устойчивых к антибиотикам.
- Поговорите со своими пациентами о том, как правильно принимать антибиотики, об устойчивости к антибиотикам и об опасностях неправильного использования.
- Поговорите со своими пациентами о профилактике инфекций (например, о вакцинации, мытье рук, безопасном сексе и прикрывании носа и рта при чихании).
Здравоохранение
Для предотвращения и контроля распространения устойчивости к антибиотикам работники здравоохранения могут:
- Инвестировать в исследования и разработку новых антибиотиков, вакцин, средств диагностики и других инструментов.
Сельскохозяйственный сектор
Для предотвращения и контроля распространения устойчивости к антибиотикам сельскохозяйственный сектор может:
- Давать антибиотики только животным, находящимся под ветеринарным наблюдением.
- Не использовать антибиотики для стимуляции роста или профилактики заболеваний у здоровых животных.

- Вакцинируйте животных, чтобы уменьшить потребность в антибиотиках, и используйте альтернативы антибиотикам, когда они доступны.
- Продвигать и применять передовой опыт на всех этапах производства и переработки пищевых продуктов животного и растительного происхождения.
- Повышение биобезопасности на фермах и предотвращение инфекций за счет улучшения гигиены и благополучия животных.
Последние разработки
Хотя некоторые новые антибиотики находятся в стадии разработки, ожидается, что ни один из них не будет эффективен против наиболее опасных форм устойчивых к антибиотикам бактерий.
Учитывая легкость и частоту, с которой люди в настоящее время путешествуют, устойчивость к антибиотикам является глобальной проблемой, требующей усилий всех стран и многих секторов.
Impact
Когда инфекции нельзя лечить антибиотиками первого ряда, необходимо использовать более дорогие лекарства. Более длительная продолжительность болезни и лечения, часто в больницах, увеличивает расходы на здравоохранение, а также экономическое бремя для семей и общества.
Устойчивость к антибиотикам ставит под угрозу достижения современной медицины. Трансплантация органов, химиотерапия и операции, такие как кесарево сечение, становятся гораздо более опасными без эффективных антибиотиков для профилактики и лечения инфекций.
Ответ ВОЗ
Борьба с устойчивостью к антибиотикам является приоритетной задачей ВОЗ. Глобальный план действий по борьбе с устойчивостью к противомикробным препаратам, включая устойчивость к антибиотикам, был одобрен на Всемирной ассамблее здравоохранения в мае 2015 года. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных заболеваний безопасными и эффективными лекарствами.
«Глобальный план действий по борьбе с устойчивостью к противомикробным препаратам» имеет 5 стратегических целей:
- Повысить осведомленность и понимание устойчивости к противомикробным препаратам.
- Для усиления наблюдения и исследований.
- Для снижения заболеваемости инфекциями.

- Для оптимизации использования противомикробных препаратов.
- Для обеспечения устойчивых инвестиций в борьбу с устойчивостью к противомикробным препаратам.
Политическая декларация, одобренная главами государств на Генеральной Ассамблее Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г., свидетельствует о приверженности всего мира широкому и скоординированному подходу к устранению коренных причин устойчивости к противомикробным препаратам в различных секторах, особенно в сфере здравоохранения, здоровье животных и сельское хозяйство. ВОЗ поддерживает государства-члены в разработке национальных планов действий по борьбе с устойчивостью к противомикробным препаратам на основе глобального плана действий.
ВОЗ возглавляет несколько инициатив по борьбе с устойчивостью к противомикробным препаратам:
Всемирная неделя осведомленности о противомикробных препаратах
Ежегодно с 2015 года проводится глобальная кампания WAAW, направленная на повышение осведомленности об устойчивости к противомикробным препаратам во всем мире и поощрение передового опыта среди широкой общественности, работников здравоохранения и лиц, определяющих политику, во избежание дальнейшего появления и распространения инфекций, устойчивых к лекарственным препаратам. Противомикробные препараты являются важными инструментами, помогающими бороться с болезнями людей, животных и растений. К ним относятся антибиотики, противовирусные, противогрибковые и противопротозойные препараты. WAAW проходит каждый год с 18 по 24 ноября. Ранее лозунг был «Антибиотики: обращаться с осторожностью», но в 2020 году он был изменен на «Противомикробные препараты: обращаться с осторожностью», чтобы отразить расширение масштабов лекарственно-устойчивых инфекций.
Противомикробные препараты являются важными инструментами, помогающими бороться с болезнями людей, животных и растений. К ним относятся антибиотики, противовирусные, противогрибковые и противопротозойные препараты. WAAW проходит каждый год с 18 по 24 ноября. Ранее лозунг был «Антибиотики: обращаться с осторожностью», но в 2020 году он был изменен на «Противомикробные препараты: обращаться с осторожностью», чтобы отразить расширение масштабов лекарственно-устойчивых инфекций.
Глобальная система наблюдения за устойчивостью к противомикробным препаратам (GLASS)
Система, поддерживаемая ВОЗ, поддерживает стандартизированный подход к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным региональная акция.
Глобальное партнерство по исследованиям и разработкам в области антибиотиков (GARDP)
Совместная инициатива ВОЗ и Инициативы по лекарственным средствам от забытых болезней (DNDi), GARDP поощряет исследования и разработки в рамках государственно-частных партнерств.