Восстановление организма после приёма антибиотиков
Сейчас практически всё человечество переживает непростой период — страны охвачены новой, малоизученной инфекцией — COVID-19. Большое количество людей уже столкнулись с этим недугом и благополучно поправились — но не без помощи антибиотиков. Ни для кого не секрет, что прием антибиотиков не только избавляет человека от болезнетворных бактерий, но и, к сожалению, наносит здоровью некоторый сопутствующий вред.Нежелательные последствия приёма антибиотиков заключаются в том, что антибактериальные препараты убивают не только патогенные микроорганизмы, но и полезную микрофлору, населяющую кишечник. К тому же от химических составляющих таблеток страдает и печень, поскольку через неё происходит процесс вывода лекарственных средств из организма.
Именно поэтому после приёма антибиотиков нужно помочь своему организму в восстановлении.
Длительный приём антибиотиков значительно ухудшает микрофлору кишечника. Последствиями такого нарушения могут быть запоры, боль в животе, чрезмерное газообразование и, как следствие, вздутие живота. Из-за нарушения работы кишечника происходит и снижение иммунитета, т. к. 60% иммунных клеток производится именно в кишечнике.
Для предотвращения нарушений микробиоты кишечника следует принимать пробиотики. Это нужно делать как во время лечения антибиотиками, так и после, ведь лакто- и бифидобактерии повышают неспецифическую резистентность организма, активизируют иммунную систему, синтезируют в кишечнике витамины группы K, B, аминокислоты, усиливают пристеночное кишечное пищеварение, процессы всасывания кальция, железа, витамина D.
Рекомендуем следующие препараты:
• БАК-СЕТ Колд/Флю* — новинка английского производства, содержащая в себе 17 штаммов полезных бактерий, которые усиливают действие друг друга. Не содержит лактозу, ГМО, искусственные красители, поэтому может быть предложена взрослым и детям с 2 лет.
Не содержит лактозу, ГМО, искусственные красители, поэтому может быть предложена взрослым и детям с 2 лет.
• Иммуцил* — помимо бифидобактерий содержит в составе витамин C и цинк — неотъемлемых соратников крепкого иммунитета. Удобная форма выпуска (порошок, растворяемый в полости рта) позволит получать лечение без отрыва от повседневных дел.
• Синобактин Forte* — это зарубежное средство производства Канады. Доступная цена, удобный прием (1 капсула 1 раз в день), не требует хранения в холодильнике.
• Флорасан-D* — препарат, входящий в отраслевой стандарт лечения синдрома раздраженного кишечника (утвержден Российской гастроэнтерологической ассоциацией). Не содержит генетически модифицированных микроорганизмов, лактозу, глютен и сахарозу, поэтому может быть рекомендован покупателям, страдающим непереносимостью этих
веществ.
• Бифицин* — препарат произведен по стандартам GMP в США. Благодаря особенности капсул, изготовленных по технологии Bifi Guard®, полезные бактерии защищены от кислого содержимого желудочного сока, солей желчи и пищеварительных ферментов. Такая защита позволяет им беспрепятственно пройти желудок, адаптироваться и прижиться в просвете кишечника, сохранив высокую биологическую активность. Восстановление микрофлоры влагалища Попадая в организм, антибиотики борются с возбудителем инфекции, но одновременно губят и другие микроорганизмы, полезные, в том числе — лактобактерии. Именно лактобактерии защищают вагинальную среду от активации патогенов.
При снижении концентрации полезных лактобактерий происходит разрастание вредных микроорганизмов, вызывающих нежелательную симптоматику. Как правило, патогены более активны и агрессивны, они успевают размножиться раньше, чем приходит в норму содержание «хороших» бактерий. В итоге возникает дисбиоз влагалища.
Одним из самых распространенных результатов такого дисбиоза после приема антибиотиков является кандидоз. Его симптомы: появление нетипичных выделений, которые отличаются по плотности, консистенции, цвету и запаху, зуд, жжение и раздражение. Точный диагноз может поставить только врач, — но в связи со сложившейся неблагоприятной эпидемиологической обстановкой покупатель может обратиться к фармацевту за рекомендацией и покупкой безрецептурных препаратов. Это препараты на основе флуконазола:
Точный диагноз может поставить только врач, — но в связи со сложившейся неблагоприятной эпидемиологической обстановкой покупатель может обратиться к фармацевту за рекомендацией и покупкой безрецептурных препаратов. Это препараты на основе флуконазола:
Если же покупательнице более привычна такая лекарственная форма, как вагинальные суппозитории, рекомендуем препараты на основе натамицина (Пимафуцин, Экофуцин, Примафунгин) или сертаконазола (Залаин). Последний станет настоящим спасением для женщин, не любящих длительное лечение.
Также не стоит забывать, что микрофлора влагалища нуждается в восстановлении. Приём Синобактин Forte* отлично скажется на женском здоровье — он содержит штамм Lactobacillus сasei HA-108,который не только способствует восстановлению микробиома, но и помогает снизить риск повторного возникновения молочницы.
Восстановление печени
Печень выполняет множество функций, в том числе нейтрализует токсичные вещества, которые попали в наш организм. Приём антибиотиков, особенно длительный, может привести к развитию острого токсического гепатита и печеночного холестаза, кроме того, может негативно влиять на желчные протоки. Исходя из этого можно с уверенностью сказать, что после приёма антибиотиков печень нуждается в восстановлении, причём даже в том случае, если негативные последствия незаметны.
Для поддержания работы печени следует обратить внимание на следующие средства:
• Комплекс экстрактов овса и расторопши*. Экстракт расторопши способствует регенерации клеток печени и скорейшей замене гибнущих клеток молодыми. Экстракт овса полезен при интоксикации организма, так как способствует выведению из печени вредных веществ. Также он улучшает процессы образования желчи и её выведения, тем самым ускоряя разложение токсинов и последующее их удаление из организма.
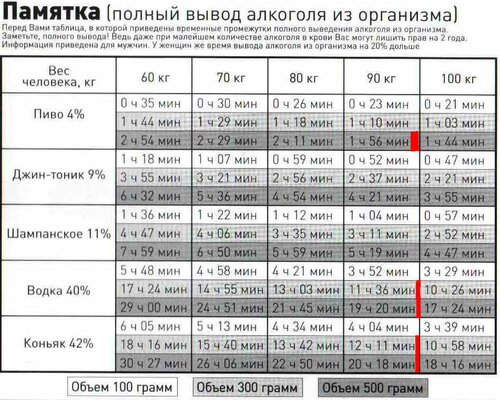
• Катрилан* содержит силимарин, при помощи которого происходит активация синтеза белков в повреждённых клетках печени — это способствует их восстановлению. Одной упаковки препарата хватает на курс приёма.
• Эсфолил* — богатый источник эссенциальных фосфолипидов, которые способны восстанавливать повреждённые стенки клеток, тем самым защищая печень от вредных воздействий.
• Лецират* содержит экстракт артишока, который улучшает дезинтоксикационную функцию печени, и лецитин — вещество, из которого строятся стенки клеточных мембран, поэтому его приём стимулирует регенерацию повреждённых клеток печени.
После перенесённого заболевания организм человека ослаблен и уязвим для новых инфекций, поэтому ему требуется определенная поддержка, а значит, следует позаботиться о приёме таких средств, как витамин C, цинк, витамин D и витаминно-минеральные комплексы (ВМК).
• Verrum-Vit* — в серии представлены ВМК для детей и взрослых, а новая форма выпуска (шипучие таблетки) позволит удовлетворить запросы всех покупателей.
• Цинк* и Цинкорол*. Исследования показывают, что цинк может препятствовать молекулярному процессу, который вызывает образование слизи и размножение бактерий в носовых проходах. Цинк оказывает антивирусное действие, присоединяясь к рецепторам в носовых эпителиальных клетках и блокируя их влияние.
• Витамин D запускает в клетках кожи и эпителия респираторного и желудочнокишечного трактов синтез собственных антимикробных веществ, уничтожающих вирусы, бактерии и грибы, благодаря чему способствует снижению риска развития простудных заболеваний. Рекомендуем капли (
Вовремя принятые меры помогут вам не только перенести лечение с наименьшими последствиями, но и защитить свое здоровье в будущем!
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
БИОЛОГИЧЕСКИ АКТИВНАЯ ДОБАВКА. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ ПРЕПАРАТОМ.
«Пожалуйста, не пейте антибиотики и гормоны, которые вам выписали ваши друзья!»
Вокруг COVID-19 и вызываемых им осложнений появилось немало мифов. Низкая информированность людей и недоверие к медицине создали благоприятную среду для бума самолечения. По соцсетям гуляют списки препаратов, не имеющих никакого отношения к настоящему лечению, а люди назначают себе препараты, которые могут привести к драматическому ухудшению их состояния. В интервью «Новой газете» главный врач ГКБ № 23 им. Давыдовского профессор Елена Васильева рассказала о том, какие опасности таит самолечение от коронавируса и что делать не стоит ни в коем случае.
Влад Докшин, Екатерина Ганичева, Глеб Шульц / «Новая газета»
— Давайте поговорим про лечение коронавируса. Кому это лечение действительно необходимо?
— Надо понимать, что примерно 80–85 процентов людей, болеющих ковидом, или самостоятельно выздоравливают, или у них он протекает в относительно легкой форме. Это и очень хорошо, и в то же время большая проблема, потому что люди заразны в этот период. Они не знают, что больны, распространяют вирус, и в этом состоит коварство новой пандемии. Почему огромный процент заболевших выздоравливает самостоятельно? Потому что у нас есть собственная иммунная система. Сначала идет неспецифический иммунный ответ, потом вырабатывается специфический иммунный ответ на данный конкретный вирус, вырабатываются антитела, клетки начинают атаковать другие клетки, зараженные коронавирусом. Надо ли что-то делать в этот период с человеком?
Если он бессимптомно болеет, если у него нет тяжелых сопутствующих заболеваний, его надо оставить в покое. Не нужны антибиотики, не нужны гормоны, не нужен длинный перечень препаратов, который можно перечислять бесконечно. Как у нас сейчас бывает, когда человек заболевает: приходит сначала врач из поликлиники и рекомендует какие-то препараты. Потом пациент спрашивает своих знакомых — одного, другого, третьего. Те присылают списки рекомендованных соседями, друзьями, еще кем-то. Я нередко вижу списки из 20–25 препаратов, которые люди принимают.
Потом пациент спрашивает своих знакомых — одного, другого, третьего. Те присылают списки рекомендованных соседями, друзьями, еще кем-то. Я нередко вижу списки из 20–25 препаратов, которые люди принимают.
Что касается так называемых противовирусных препаратов «ремдесивир» и «фавипиравир», по ним доказательства [эффективности] или не очень весомые, или их вообще нет.
Нет ни одного достоверно доказанного лекарства, которое позволило бы избежать тяжелого течения ковида.
— Когда мы говорим о каких-то препаратах, мне страшно, потому что мы с вами скажем об этом и люди, как мы видели, просто побегут и начнут сметать это с аптечных полок.
— Нет, ни в коем случае нельзя без назначения врача ничего давать. Человек может не знать, например, что ему противопоказаны противосвертывающие препараты. Не бывает лекарств без побочных действий. Если вам говорят, что лекарство без побочных действий, это жульничество. Если лекарство действует, оно действует всегда в обе стороны, оно пользу может приносить и вред. Поэтому надо обязательно по серьезным препаратам всегда советоваться с врачом.
— Давайте еще раз. Если положительный тест на коронавирус, у вас ковид — вы лежите дома. И если нет каких-то серьезных симптомов, то это все как обычная простуда.
— Не просто «лежите дома». Во-первых, не надо лежать, а надо все-таки похаживать по квартире, это профилактика тромбов.
Во-вторых, если поднимается температура и держится несколько дней или она выше 38,5–39 ˚С, конечно, надо посоветоваться с врачом. Если она держится уже достаточно долго или если появляются любые симптомы одышки, необходимо проверить насыщение кислородом. Сейчас есть такая возможность, я знаю, что в Москве дают пульсоксиметры бесплатно. И если пульсоксиметрия ниже 93, например, уже нужно беспокоиться. Если сопровождается одышкой — вызывать врача или скорую.
— А если у человека есть хронические заболевания — диабет, сердечно-сосудистые, — ему что же, сразу надо вещи в больницу собирать или тоже пока не нервничать?
— Во-первых, чем сложнее и тяжелее, тем меньше надо нервничать. Эта паника, она есть, к сожалению, и у многих врачей. Понятно почему: врачи подвержены риску, но паника мешает, паника врачей, паника пациентов мешает реально лечить. Вот чем я занимаюсь несколько часов в день — я занимаюсь психотерапией, веду очень много больных амбулаторно, и моя психотерапия сводится к тому, о чем я только что говорила. Пожалуйста, не надо пить антибиотики, не надо пить гормоны и препараты по длинному списку, присланному друзьями. Все это надо делать только по показаниям. В частности гормоны, когда они даются людям без показаний, то есть пациент не тяжелый, ухудшают прогноз. Они показаны, когда состояние утяжеляется, когда человек зависит от кислорода. А всем остальным их принимать не просто не нужно, а совсем нельзя.
Эта паника, она есть, к сожалению, и у многих врачей. Понятно почему: врачи подвержены риску, но паника мешает, паника врачей, паника пациентов мешает реально лечить. Вот чем я занимаюсь несколько часов в день — я занимаюсь психотерапией, веду очень много больных амбулаторно, и моя психотерапия сводится к тому, о чем я только что говорила. Пожалуйста, не надо пить антибиотики, не надо пить гормоны и препараты по длинному списку, присланному друзьями. Все это надо делать только по показаниям. В частности гормоны, когда они даются людям без показаний, то есть пациент не тяжелый, ухудшают прогноз. Они показаны, когда состояние утяжеляется, когда человек зависит от кислорода. А всем остальным их принимать не просто не нужно, а совсем нельзя.
— Вообще паника у людей возникла, когда начали говорить и писать, что у врачей нет единого протокола лечения ковида. Это правда, его нет?
— Это и так, и не так. Когда ковид начался, это была новая болезнь, не знали, как лечить, и вполне оправданно было пробовать разное. Не знали, как течет ковид, не знали многих симптомов, узнавали уже по ходу дела и гораздо позже, через месяц, два, три, четыре. Все новые и новые проявления этого вируса мы видим и сейчас, а тогда стихийно пробовали разные лекарства. Но на сегодняшний день картина совершенно другая.
Сейчас мы знаем, что у 10–15 процентов больных система начинает как бы буксовать, она дает не просто сбой, она начинает из-за этого сбоя гиперактивизироваться.
— То есть атакует?
— Да. Представьте себе, что машина завязла на льду или в глубоком снегу, она начинает шуметь, буксовать. Ты давишь на газ, и она начинает буксовать еще больше. Когда это происходит с организмом, выбрасываются цитокины. Вообще, это полезные для нас вещества: когда они не в больших количествах, они тоже активируют иммунную систему. Но когда их очень много, как бывает при ковиде, так называемый цитокиновый шторм, они могут повреждать ткани. Повреждение ткани приводит к выбросу еще большего количества веществ, которые стимулируют свертывание, начинается гиперкоагуляция; и, собственно, все это многообразие симптомов, которое мы видим, — это и есть проявление вот этих различных цитокинов. Реже это прямое действие вируса. И если это понимаешь, то понятен и протокол, и как лечить, а самое главное, что это уже сейчас подтверждается рандомизированными исследованиями. Вот когда только начинали, был момент абсолютно бездоказательной медицины.
Повреждение ткани приводит к выбросу еще большего количества веществ, которые стимулируют свертывание, начинается гиперкоагуляция; и, собственно, все это многообразие симптомов, которое мы видим, — это и есть проявление вот этих различных цитокинов. Реже это прямое действие вируса. И если это понимаешь, то понятен и протокол, и как лечить, а самое главное, что это уже сейчас подтверждается рандомизированными исследованиями. Вот когда только начинали, был момент абсолютно бездоказательной медицины.
— То есть несколько месяцев 2020 года?
— Да, мы вернулись в историю на 20–30 лет назад, когда не было доказательной медицины. И возвращаясь к протоколу лечения: сейчас в больницу попадают люди, у которых уже развернутая стадия, мы не кладем больных, как было раньше, у которых просто сам факт ковида или положительный тест. На сегодняшний день из препаратов у нас остается «Дексаметазон», данный вовремя, у нас остаются антицитокиновые препараты, и у нас остаются антикоагулянты, которые должны правильно даваться, в правильных дозах, это очень важно. Сейчас мы уже научились многим приемам, как правильно положить пациента, как правильно дать ему кислород, и мы гораздо меньший процент больных берем на ИВЛ и на ЭКМО. Когда к нам попадает пациент, который нуждается в кислороде, первое, что мы делаем, — помещаем его в прон-позицию и даем кислород. В разных видах — это зависит от тяжести состояния.
И практически всем мы даем антикоагулянты, от тромбов.
А дальше мы обязательно берем анализы и смотрим, развился цитокиновый шторм или еще не развился, пора уже его подавлять или не пора. Когда идет кислородная недостаточность и это подтверждается лабораторными анализами, тогда это как раз время, чтобы вводить те или иные или гормоны или антицитокиновые препараты. Одновременно мы обязательно смотрим, нет ли признаков бактериальной инфекции, если их нет, антибиотики тогда не даются. Также мы применяем и свежезамороженную плазму с высоким титром антител к коронавирусу, пока у человека нет еще собственных антител.
— Вы много всего перечислили, но не сказали про КТ, а это самая популярная в народе процедура сейчас.
— КТ нужно делать, только если это необходимо врачу для диагностики.
Мне сейчас обрывают телефон: «А можно у вас сделать КТ?» Никого не беру, как правило!
Собственно, это одна из моих задач в интервью — я очень хочу постараться хоть немножко снять панику. Да, это серьезная инфекция, но паника только помешает. Я уже говорила, это общее правило: чем сильнее вопрос, тем нужно быть спокойнее и сдержаннее и трезво принимать решения.
— То есть, когда весной всех подряд с положительным тестом отправляли на КТ, это просто потому, что не понимали, как с этим работать?
— Знаете, тогда в этом был определенный смысл. Тогда было до 30 процентов ложноотрицательных тестов, а КТ оказалось чувствительнее. И вот это очень сильно сдвинуло понимание в диагностике, и на том этапе это было очень правильно. Сейчас лучше стали тесты, сейчас мы лучше понимаем болезнь, и даже далеко не всегда КТ влияет на наши действия. Потому что бывают люди, у которых есть процесс по поражению легких, но при этом нормальная пульсоксиметрия. А у кого-то, наоборот, процент поражения небольшой, но у него есть фоновое заболевание легких, ему достаточно бывает 20 процентов, поэтому гораздо важнее общее состояние больного, пульсоксиметрия, чем просто цифры КТ.
— Давайте поговорим про антибиотики, которые исчезли из аптек.
— Эта та же тема паники. Слава богу, что их нет, потому что не нужно заниматься самолечением, особенно при коронавирусе.
— Я спрашиваю сейчас не столько про коронавирус, сколько вообще.
— И вообще не надо. Где в мире вы можете купить антибиотик без рецепта? Где?
— А у нас можно купить без рецепта?
— Да! У нас идут и сметают, потому что продается без рецепта. Нигде в Европе, в Америке вы не купите без рецепта антибиотик. Мои друзья, живущие за границей, здесь покупают рецепт и везут к себе.
Нигде в Европе, в Америке вы не купите без рецепта антибиотик. Мои друзья, живущие за границей, здесь покупают рецепт и везут к себе.
— Но это как-то помогает, раз они тоже так делают?
— Это неправильно. Массовое бесконтрольное применение антибиотиков — огромная проблема. Развивается резистентность. Но в коронавирусе проблема другая, антибиотики просто почти никому не нужны. Понимаете? Их просто не надо принимать при ковиде дома. Их дают только в больнице и только в определенных ситуациях.
— Пандемия принесла нам хоть что-то хорошее?
— Хорошее в том, что на врачей обратили внимание. Вообще-то, мы и раньше работали, и нам всем могут ночью позвонить — и не обязательно с ковидом: и с инфарктом, с инсультом, — и раньше этого никто не замечал. Очень важно, чтобы с пандемией не кончилось это нормальное отношение к врачам. А то ведь Следственный комитет как активизировался до этого. Врачебные дела пошли, и я очень надеюсь, что это закончится — дела из-за врачебных ошибок. Любой врач, принимающий то или иное решение, не всегда на 100 процентов прав, все-таки болезнь — это всегда какой-то выбор, и ты должен понимать, что при таком анализе [может быть] так, а при таком — иначе… Наша работа сопряжена с определенными рисками, с определенными трудностями, бессонницей, постоянным напряжением, это и было и есть, сейчас это больше, конечно, чем было раньше.
А из грустного — это уровень недоверия к врачам и к вакцинам сейчас. Это чрезвычайно удручает.
Например, вакцина Гамалеи сделана профессиональными людьми, я их знаю много лет, и это серьезные ученые. Да, третья фаза еще не закончена, но она закончится и покажет клиническую эффективность вакцины; безопасность же была исследована еще в первой фазе.
— То есть вакцина — это хорошо и нам нужно прививаться?
— Я сама вакцинировалась «Спутником» и всю свою семью привила. Меня вакцина один раз уже защитила. Так получилось, я была в очень тесном контакте с человеком, который заболел, и были уже все проявления. То есть очень большая концентрация вируса была.
Так получилось, я была в очень тесном контакте с человеком, который заболел, и были уже все проявления. То есть очень большая концентрация вируса была.
— Получается, только массовое вакцинирование дает коллективный иммунитет, а естественным путем он не нарабатывается?
— Пока нет. В Москве уже много переболело, но пока недостаточно, чтобы дать реальный иммунитет.
— Сейчас людям страшно лишний раз в больнице появиться, даже если у них есть серьезные заболевания. К чему это приводит?
— Большая беда, когда у пациентов с сердечно-сосудистыми заболеваниями появляется затяжной приступ, который может говорить об инфаркте: рука не двигается или нога, — и если подозрение на инсульт, они терпят и не едут в больницу, потому что боятся коронавируса. Но в такой ситуации надо немедленно ехать, просто немедленно.
— Не боясь заразиться коронавирусом?
— Да, потому что медицина — это статистика. Смертность естественная от инфаркта, если его не лечить, — 30–33 процента. Это выше, чем потенциальный риск умереть от ковида, на порядок выше. Поэтому, если подозрение на серьезное заболевание, немедленно надо ехать.
— Вы так говорите, будто у вас есть данные и цифры, что люди в таком серьезном состоянии не едут в больницу.
— Да, это так, и это безумно меня огорчает. К нам приезжают люди на второй, третий день от начала инфаркта, когда совсем плохо, когда сердце уже начинает рваться. Мы стали видеть разрывы — это то, чего мы вообще не видели последние годы. У нас прекрасно — правда — работающая система помощи больным с инфарктом, я даже сама была удивлена результатами. Оказалось, что время доезда скорой помощи до человека с болями в груди как было десять минут, так и осталось, несмотря на всю загруженность скорой на ковиде. Обращайте внимание, если это острая ситуация. Не ждите, звоните в скорую. И наоборот, совершенно не нужно вдруг идти сейчас к врачам проверяться, как у нас любят. Сидели себе дома [безо всяких жалоб] и тут решили провериться. Подождите, пожалуйста, пару месяцев и проверитесь, когда, я надеюсь, будет поспокойней.
Сидели себе дома [безо всяких жалоб] и тут решили провериться. Подождите, пожалуйста, пару месяцев и проверитесь, когда, я надеюсь, будет поспокойней.
Источник: novayagazeta.ru
Что нужно знать о действии на организм антибиотиков?
- Вред антибиотиков — это очень большая проблема, они влияют не только на физическое состояние, но и на психическое.
- Антибиотики — это лекарства, используемые для профилактики и лечения бактериальных инфекций.
- Мы привыкли, что нас лечат антибиотиками и это вошло уже в норму.
- Но проблема заключается в том, что даже если вы намеренно не принимаете антибиотики в качестве лечения, то это не значит, что вы можете на 100% быть уверенным, что они не поступают в ваш организм иным путем, например, вместе с пищей.
Прием ненужных антибиотиков может принести больше вреда, чем пользы. Хотя антибиотики спасли миллионы жизней за эти годы, чрезмерное использование и чрезмерное назначение этих лекарств наносят ущерб вашему здоровью из-за их воздействия на ваш кишечник. А также появляется привыкание к антибиотикам, после чего, они перестают действовать.
Как работают антибиотики
Когда вы принимаете антибиотик, он попадает в ваш кровоток и проходит через ваше тело, убивая бактерии. Однако существует мало различий между вредными и хорошими бактериями. Антибиотики убивают не только вредные бактерии, от которых вы заболели, но и бактерии, которые приносят вам пользу.
Хорошие бактерии в кишечнике помогают людям разными способами, в том числе помогают вырабатывать витамины и повышают иммунитет. Некоторые исследователи считают, что уничтожение их антибиотиками может способствовать росту хронических заболеваний, таких как ожирение, астма и рак.
Кроме того, потеря хороших бактерий может дать возможность размножаться другим типам бактерий, что приводит к оппортунистической инфекции.
Иногда оппортунистическая инфекция возникает, когда бактерии из окружающей среды попадают в ваш организм и поражают бактерии, поврежденные антибиотиком. В других случаях оппортунистическая инфекция начинается, когда антибиотики нарушают баланс микроорганизмов, проживающих у вас, и обычно дружественные бактерии размножаются слишком быстро и становятся вредными.
Вред антибиотиков для организма человека
Основной вред, наносимый антибиотиками организму — это разрушение вашей микрофлоры кишечника, в результате, нарушается общее состояние здоровья.
В одном исследовании было показано, что в течение 30 дней после прекращения лечения антибиотиками, фекальная микробиота достигла среднего сходства 88% с исходным уровнем, при этом уровень повышался до 89% в течение 60 дней.
Однако микробиота не полностью вернулась к исходному уровню за исследуемый период времени. Таким образом, антибиотики вызывают немедленное нарушение экосистемы с последующим неполным восстановлением кишечного микробиома.
Антибиотики нарушают микрофлору
Ваш кишечник имеет собственную экосистему, в которой обитают 100 триллионов микроорганизмов, в том числе 400 различных видов бактерий. Эти микробы в вашем кишечнике играют важную роль в пищеварении, иммунитете, обмене веществ и психическом здоровье.
От 60 до 80% вашей иммунной системы находится в вашем кишечнике, а 90% ваших нейротрансмиттеров — химических посредников, которые помогают регулировать настроение — вырабатываются в вашем кишечнике.
На самом деле, кишку часто называют вторым мозгом из-за того, как сильно это может повлиять на ваше настроение и психическое состояние. Поддержание правильного баланса бактерий и других микроорганизмов в кишечнике имеет решающее значение не только для вашего пищеварения, но и для вашего общего состояния здоровья и благополучия.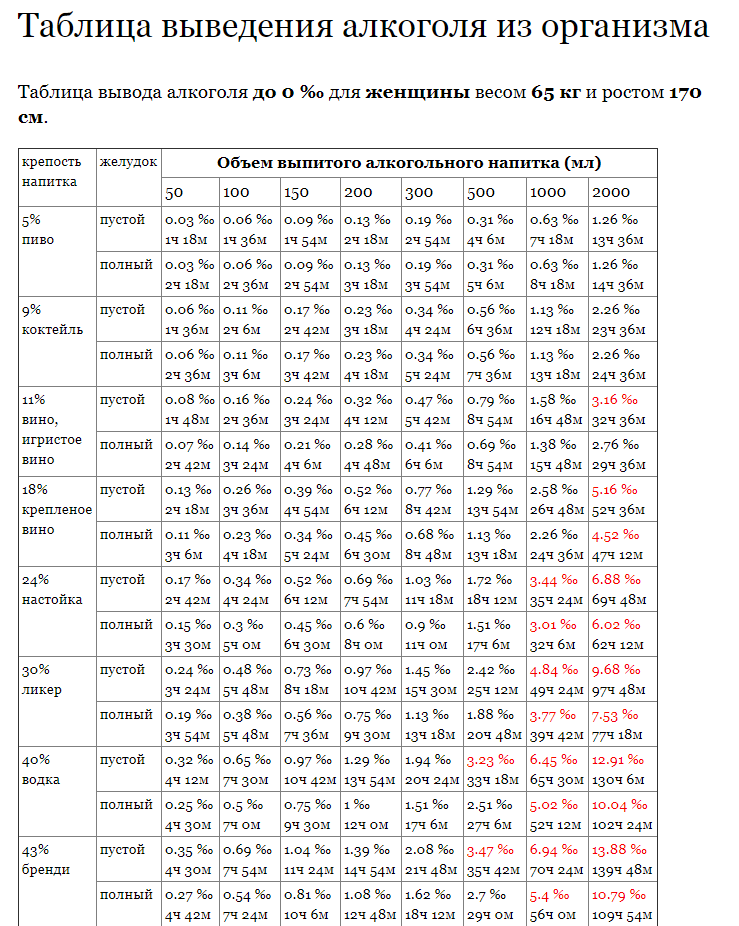
Антибиотики либо убивают бактерии в кишечнике, либо препятствуют их размножению. К сожалению, антибиотики не могут различить «плохие» бактерии, которые могут вызывать бактериальную инфекцию, и «хорошие» бактерии, которые находятся в вашем кишечнике. Вместо этого антибиотики разрушают все на своем пути.
Когда антибиотики убивают бактерии, которые находятся в вашем кишечнике, это нарушает чувствительную экосистему, создавая дисбактериоз или бактериальный дисбаланс.
Когда количество полезных бактерий в вашем кишечнике падает, это делает вас восприимчивым к разрастанию других организмов, таких как дрожжи, которые часто называют Candida , потому что Candida Albicans является наиболее распространенным штаммом дрожжей.
Когда у дрожжей появляются благоприятные условия, они будут расти и размножаться, особенно когда их кормят сахаром. Когда дрожжи начинают размножаться, они могут повредить слизистую оболочку стенок кишечника, что приводит к так называемой протекающей кишке.
Протекающий кишечник и аутоиммунные заболевания
Здоровый тонкий кишечник удерживает токсины и непереваренный пищевой материал, в то время как тонкая кишка, которая стала «протекающей», пропускает микробы, токсины, частично переваренную пищу и другие частицы.
Когда инородные вещества попадают в ваш кровоток, ваша иммунная система отмечает их как захватчиков и начинает атаковать. Со временем это приводит к тому, что ваша иммунная система, печень и лимфатическая система становятся перегруженными.
Когда иммунная система больше не может справиться, ваш иммунитет ослабевает, и у вас может развиться аутоиммунное заболевание. Вот почему здоровый кишечник является первым шагом на пути к предотвращению и устранению болезней.
Побочные эффекты от антибиотиков
- понос
- тошнота
- рвота
- сыпь
- расстройство желудка
- грибковые инфекции рта, пищеварительного тракта и влагалища
Менее распространенные побочные эффекты:
- образование камней в почках при приеме сульфонамидов
- нарушение свертываемости крови при приеме некоторых цефалоспоринов
- чувствительность к солнечному свету при приеме тетрациклинов
- заболевания крови, при приеме триметоприма
- глухота при приеме эритромицина и аминогликозидов
Вред антибиотиков для детей
Риск чрезмерного потребления антибиотиков у детей выше, потому что кишечная микрофлора более чувствительна, чем у взрослых, и использование антибиотиков может иметь более продолжительный эффект.
Побочные эффекты от применения антибиотиков являются частой причиной, по которой дети обращаются в отделение неотложной помощи. Препараты могут вызывать диарею или рвоту, и около 5 из 100 детей имеют аллергию на них. Некоторые из этих аллергических реакций могут быть серьезными и опасными для жизни.
Вред антибиотиков при беременности
Микрофлора оказывает влияние на здоровье матери и ребенка, включая нормальную иммунную и метаболическую функцию в более позднем возрасте. Применение антибиотиков во время беременности, несомненно, влияет на бактериальную среду матери и плода.
Лечение антибиотиками во время беременности широко распространено в западных странах и составляет 80% от назначенных лекарств при беременности. Однако лечение антибиотиками, хотя иногда и спасает жизни, также может иметь пагубные последствия.
- У беременных женщин введение антибиотиков во время беременности приводит к изменениям во влагалищном микробиоме до рождения, что оказывает долговременное влияние на раннюю микробную колонизацию новорожденного и имеет связь с детским ожирением.
- Более недавнее исследование, опубликованное в 2008 году, продемонстрировало, что назначение антибиотиков женщинам при спонтанных преждевременных родах с неповрежденными мембранами было связано с повышенным риском развития церебрального паралича и функциональных нарушений у их детей в возрасте 7 лет.
- Применение антибиотиков во время беременности также было связано с повышенным риском развития астмы в раннем детстве, повышенный риск детской эпилепсии, а также повышенный риск ожирения в детском возрасте.
Конечно, можно утверждать, что первичная материнская инфекция была причиной повышенного риска этих состояний, а не самого лечения.
Тем не менее, мы предполагаем, что антибиотики во время беременности могут влиять на бактериальную экосистему матери, а также на плод, и, следовательно, что их использование должно быть тщательно продумано, основываясь на том, что известно, и что остается неизвестным относительно их воздействия.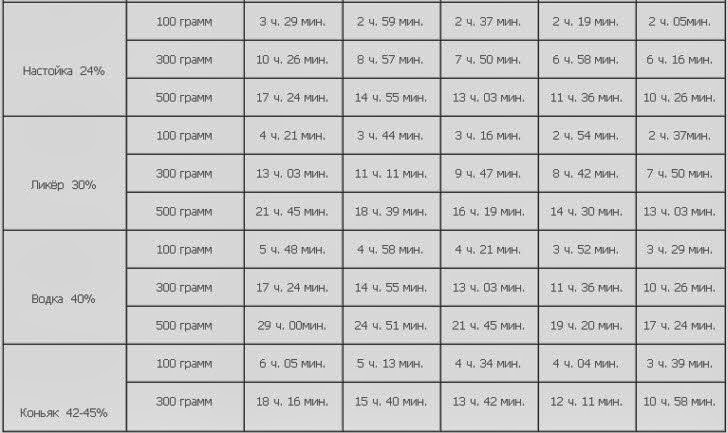
Антибиотики при беременности следует применять только по назначению, выбирая те из них, которые имеют самый узкий диапазон.
Антибиотики в молоке
Использование антибиотиков при лечении мастита создало проблемы для переработчика молока и потребителя.
Исследования показали, что пенициллин был основным антибиотиком, обнаруженным в молоке. Пенициллин в очень малых концентрациях, обнаруженный в молоке, может вызывать реакции у высокочувствительных людей.
Неправильное использование антибиотиков для борьбы с маститом является основной причиной их попадания в молоко.
Антибиотики в молоке относительно устойчивы к температурам пастеризации и выше, а также к низким температурам (-12 градусов).
Многие лекарства хранятся в организме животного в течение более длительного времени, чем указано на этикетке. Следовательно, образцы молока остаются положительными на остатки антибиотиков.
Хорошим примером является пенициллин, который якобы исчезает из молока за 72 часа. Тем не менее, остаток пенициллина сохраняется в молоке в течение 18 дней.
По истечении времени, указанного на этикетке, остатки лекарственного средства обнаружили у 35% коров, получавших цефапирин от мастита, и у 27% коров, получавших внутримышечные инъекции пенициллина.
Вред организму от антибиотиков в пищевых продуктах:
- передача устойчивых к антибиотикам бактерий человеку
- иммунопатологические эффекты
- аутоиммунная реакция
- канцерогенность
- мутагенность — нефропатия
- репродуктивные расстройства
- токсичность для костного мозга
- аллергия
Все, что вам нужно знать про антибиотики. Часть 1
Автор Марина Кузнецова | 2016-07-05
Доброго времени суток, дорогие друзья!
Вы не поверите: сегодня я, наконец, решилась начать с вами разговор об антибиотиках. Не раз от вас поступала такая просьба. Но я не хотела затрагивать эту тему.
И для этого есть 2 причины:
Причина номер один.
Я очень не хочу давать вам инструмент для самостоятельных рекомендаций антибиотиков, потому что я категорически против этого!!!
Прочитав эту статью, вы поймете, почему.
Знаю-знаю, для кого-то из вас этот вопрос даже не обсуждается. Это рецептурные средства, и никакие уговоры покупателей не заставят вас взять на себя роль лечащего врача.
Но так бывает далеко не всегда…
Причина номер два. Как я уже вам говорила, рассказывать о препаратах специалистам, многие из которых в разы лучше меня разбираются в этой теме, мягко говоря, некорректно.
- Но вы все равно просите поговорить об этом.
- Посему сегодня мы с вами начнем обсуждать базовые вопросы, которые, на мой взгляд, вам нужно знать про антибиотики.
- Мы разберем:
- Что такое антибиотики?
- Почему не все противомикробные средства относятся к антибиотикам?
- Как они делятся?
- Как действуют антибиотики?
- Почему иногда они не работают?
- Как предупредить резистентность микробов к антибиотикам?
- Каковы принципы рациональной антибиотикотерапии?.
- Почему вам не следует самостоятельно рекомендовать антибиотики?
- Самое печальное, что тема антибиотиков волнует не только вас, специалистов фармбизнеса.
- Ежемесячно, только в Яндексе, около МИЛЛИОНА человек ищут информацию об антибиотиках.
- Посмотрите, что они спрашивают:
- Антибиотики для дыхательных путей и мочевого пузыря.
- Антибиотики детям и беременным. (Кошмар!).
- Антибиотики при гастрите, ранах, хламидиозе.
- Антибиотик «хороший», «мощный», «мягкий», «лучший».
- Антибиотик наружный и внутренний.«Стафилококковый» и даже «гормональный» антибиотик. Во как!
И все в таком же духе…
- Страшно представить, что там они вычитают, как поймут, и какие действия предпримут.
- Очень хочется, чтобы благодаря вам грамотность населения в этом вопросе повысилась, и чтобы в вашей аптеке больше никогда не звучала фраза: «дайте мне какой-нибудь антибиотик».
.png)
- Ну что же, приступим.
Что такое антибиотики?
Казалось бы, термин «антибиотик» объясняет сам себя: «анти»-против, «биос» – жизнь. Получается, что антибиотики – это вещества, действие которых направлено против чьей-то жизни.
Но здесь не все так просто.
Термин «антибиотик» предложил когда-то американский микробиолог Ваксман для обозначения веществ, ВЫРАБАТЫВАЕМЫХ МИКРООРГАНИЗМАМИ, способных нарушить развитие других микроорганизмов-противников или уничтожить их.
Да, друзья, в невидимом для нас мире тоже идут войны. Целью их является защита своих территорий или захват новых.
Несмотря на то, что микробы – это преимущественно одноклеточные создания, которым не повезло с серым веществом, у них хватило ума разработать мощное оружие. С его помощью они борются за свое существование в этом безумном мире.
- Человек обнаружил сей факт еще в середине 19 века, но выделить антибиотик ему удалось только спустя столетие.
- В то время как раз шла Великая Отечественная война, и если бы не это открытие, наши потери в ней оказались бы в несколько раз больше: раненые попросту умирали бы от сепсиса.
- Первый антибиотик пенициллин был выделен из плесневого гриба Penicillium, за что и получил такое название.
- Открытие пенициллина произошло случайно.
- Британский бактериолог Александр Флеминг, изучая стрептококк, посеял его на чашку Петри и по своей забывчивости «промариновал» его там больше, чем это требовалось.
А когда взглянул туда, то обомлел: вместо разросшихся колоний стрептококка увидел плесень. Получается, что она выделила некие вещества, уничтожившие сотни стрептококковых семейств. Так был открыт пенициллин.
Сейчас антибиотиками называют вещества ПРИРОДНОГО или ПОЛУСИНТЕТИЧЕСКОГО происхождения, когда с исходной молекулой химичат, добавляя к ней другие вещества, чтобы улучшить свойства антибиотика.
В частности, цефалоспорины и пенициллины были получены из плесневых грибов, а аминогликозиды, макролиды, тетрациклины, левомицетин – из бактерий, обитающих в почве (актинобактерий).
Вот почему, противомикробные средства, к примеру, группы фторхинолонов (ципрофлоксацин, офлоксацин и др. «флоксацины») НЕ ОТНОСЯТСЯ к антибиотикам, хотя оказывают мощное антибактериальное действие: у них нет природных аналогов.
Классификация антибиотиков
По химическому строению антибиотики делятся на несколько групп.
Назову не все, а наиболее популярные группы и торговые названия:
- Пенициллины (Ампициллин, Амоксициллин Амоксиклав, Аугментин).
- Цефалоспорины (Супракс, Зиннат, Цефазолин, Цефтриаксон).
- Аминогликозиды (Гентамицин, Тобрамицин, Стрептомицин).
- Макролиды (Сумамед, Клацид, Вильпрафен, Эритромицин).
- Тетрациклины (Тетрациклин, Доксициклин).
- Линкозамиды (Линкомицин, Клиндамицин).
- Амфениколы (Левомицетин).
По механизму действия выделяют 2 группы:
- Бактерицидные – уничтожают микробов.
- Бактериостатические — подавляют их рост и размножение, а уж дальше с ослабленными микробами расправляется иммунная система.
Бактерицидное действие оказывают, к примеру, пенициллины, цефалоспорины, аминогликозиды.
Бактериостатическое – макролиды, тетрациклины, линкозамиды.
Но это деление условно. Бактерицидные антибиотики на некоторых микробов оказывают бактериостатическое действие, а бактериостатические в высоких концентрациях бактерицидное.
Бактерицидные средства по логике вещей более мощные, да и действуют быстрее. Им отдают предпочтение при тяжелых инфекциях на фоне сниженного иммунитета.
Бактериостатические препараты назначают либо при инфекции средней тяжести на фоне нормального иммунного статуса, либо при хроническом процессе, либо для долечивания после бактерицидных антибиотиков.
По спектру действия выделяют:
- Антибиотики широкого спектра действия.
- Антибиотики узкого спектра действия.
- К первой группе относится большинство антибиотиков.
- Ко второй – например, старичок бензилпенициллин, который активен в отношении стафилококков, да и то далеко не всех, стрептококков, гонококков и нескольких других микробов.
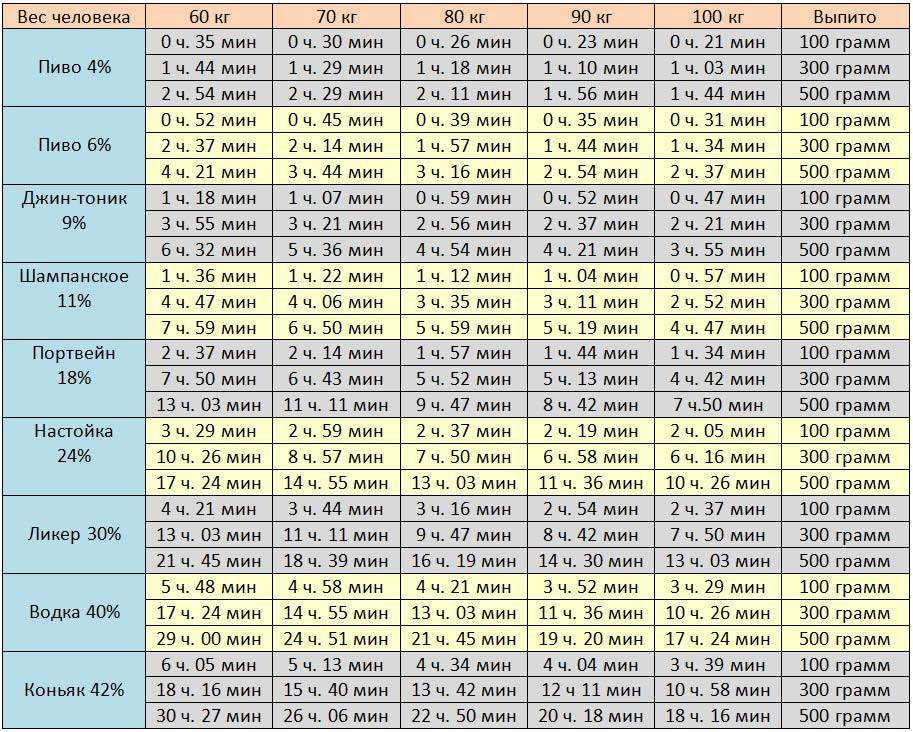
- Разумеется, врачи чаще назначают антибиотики широкого спектра действия, поскольку крайне редко берется посев на флору, чтобы выявить нарушителя спокойствия человеческого организма, дабы пульнуть по нему самым подходящим средством.
Как действуют антибиотики?
Стратегия у антибиотиков разных групп различна.
Одни из них подавляют синтез основного компонента клеточной стенки бактерий, которая обеспечивает ее форму (палочка, кокк) и защищает клетку от различных внешних воздействий. Без нее микробы погибают. Так действуют пенициллины и цефалоспорины.
Другие препараты повреждают цитоплазматическую мембрану, находящуюся под клеточной стенкой. Через нее происходит обмен веществ бактерии с внешней средой, доставляются необходимые вещества и удаляются конечные продукты обмена. Поврежденная мембрана не в состоянии выполнять свои функции, поэтому рост и развитие микроба останавливается.
Третьи угнетают синтез белка внутри самой клетки. Это приводит к замедлению процессов жизнедеятельности, и клетка «засыпает». Таков механизм действия у макролидов, аминогликозидов, тетрациклинов, линкозамидов.
Как развивается резистентность микробов к антибиотикам?
Казалось бы, с открытием антибиотиков все врачебное сообщество должно было вздохнуть с облегчением: ура! инфекция побеждена!
Но не тут-то было.
Бактерии – как и мы с вами, живые существа. Они тоже хотят есть, пить, жениться, рожать детей.
И в нем они «прописывают», как будут защищать СВОЮ жизнь и достоинство, а также жизни и достоинства своих жен, детей, внуков и правнуков.
Для этого они «назначают» на ответственную должность определенные ферменты (бета-лактамазы), которые будут переводить антибиотик в неактивную форму. О них мы подробнее поговорим в следующий раз.
- Либо микробы решают так изменить свой образ жизни (обмен веществ), что антибиотики сильно на него повлиять не смогут.
- Либо они все силы бросают на укрепление своих рубежей, чтобы уменьшить их проницаемость для противомикробных средств.

- В результате человека лечат стандартным в данном конкретном случае антибиотиком и в стандартной для данного заболевания дозировке, а он не действует или действует очень слабо.
- Почему?
Результатом этого является формирование устойчивости (резистентности) микроба к антибиотику, которая, между прочим, передается по наследству. По этой причине, даже если дедушка-микроб уйдет в мир иной, для его потомства антибиотики будут так же безвредны, как для нас стакан воды.
Но невосприимчивость микроорганизма к антибиотику формируется не сразу.
Мне представляется это таким образом.
В каждом семействе, даже микробном, есть особи более сильные и более слабые. Поэтому из 10 микробов, к примеру, 7 будут чувствительны к антибиотику, а 3 слабо чувствительны.
- То есть в первые дни лечения погибнут 7 из 10.
- Если провести весь необходимый курс, то погибнут и оставшиеся трое, которые слабо чувствительны к препарату.
- Если прервать лечение раньше срока, то погибнут только 7, а трое останутся, и начнут думу думать насчет антитеррористических мер.
- И когда в следующий раз человек примет этот же антибиотик, то микробное семейство уже встретит его полностью подготовленным.
- А если принимать антибиотик в недостаточной дозировке, кроме формирования к нему устойчивости со стороны микроба , это ни к чему не приведет.
- Теперь я думаю, вам понятно, как предупредить резистентность микробов к антибиотикам?
- Если не очень, то давайте перечислим…
Принципы рациональной антибиотикотерапии
Принцип 1. Антибиотик должен назначаться строго по показаниям.
Например, многие любят назначать себе антибиотик по каждому чиху.
«Чих», если он не аллергический, это, как правило, проявление вирусной диверсии, а не бактериальной. А на вирусы, как вам хорошо известно, антибиотики не действуют. Для этого есть другие средства.
В дальнейшем, если, не дай Бог, случится что посерьезнее, и врач выпишет этот антибиотик, то он может оказаться неэффективным, поскольку микробы (а многие заболевания вызываются условно-патогенными микробами, живущими в нас) уже как следует подготовились.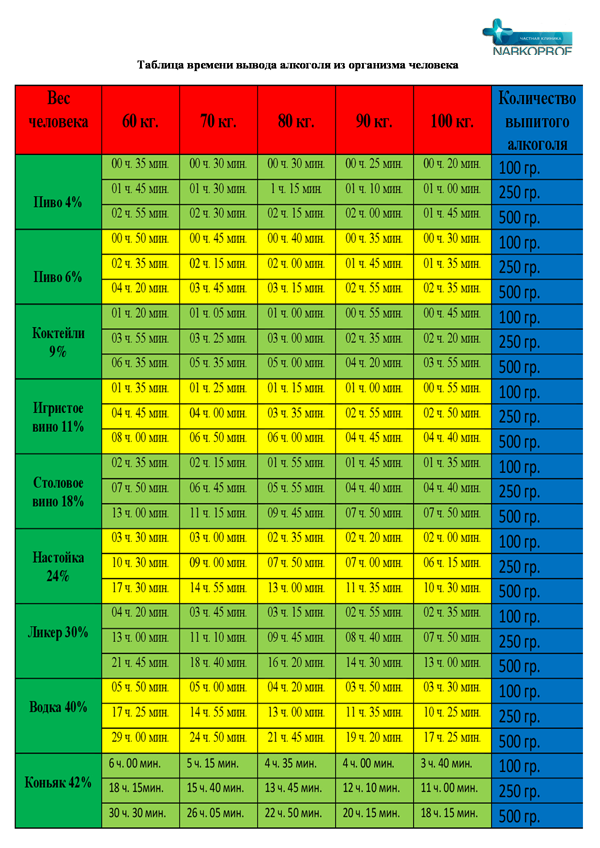
В итоге лечение затягивается, а в ряде случаев даже возникают осложнения.
Принцип 2. Лечение должно проводиться в рекомендуемых для каждого конкретного случая дозировках.
Для подбора дозы препарата необходимо знать:
- Тип инфекции.
- Тяжесть заболевания.
- Возраст больного.
- Вес пациента.
- Функцию почек.
- Рекомендуя антибиотик посетителю аптеки, знаете ли вы все это?
- Сильно подозреваю, что нет.
- Поэтому я категорически не советую вам самостоятельно подбирать препарат этой группы покупателю.
- Я понимаю, что вами в данном случае руководят добрые чувства, но этим самым вы оказываете медвежью услугу.
Принцип 3. Длительность приема антибиотика должна быть, как минимум, 5-7 дней. Исключение составляют некоторые антибиотики, которые принимаются 3 дня.
А у нас частенько бывает так : через 2 дня полегчало, значит, хватит пить препарат, «сажать печень».
Принцип 4. В идеале антибиотик должен назначаться с учетом чувствительности к нему вызвавшего болезнь микроба. Это тоже можно определить только в условиях лечебно-профилактического учреждения.
Принцип 5. Антибиотик должен назначаться с учетом противопоказаний, которых вы тоже не знаете. Не всякий посетитель вспомнит все свои болячки, а лечащий врач их знает или видит их перечень в амбулаторной карте.
- Учитывая все выше сказанное, мне хочется вас спросить:
- Вы хотите РЕАЛЬНО помочь посетителю?
- Если ваш ответ «ДА», то пожалуйста, не советуйте ему антибиотик!
- На этом мы с вами сегодняшний разговор про антибиотики закончим.
- А домашнее задание будет таким:
- В свете того, о чем мы с вами только что говорили, попробуйте объяснить покупателю, почему вы сами не можете рекомендовать ему препарат этой группы.
- В следующий раз мы разберем особенности основных групп антибиотиков, их отличия друг от друга, показания и противопоказания к применению.

- А какие еще у вас есть вопросы по этой группе средств?
- После того, как пройдем тему антибиотиков, планирую сделать для вас, мои дорогие подписчики, шпаргалку по дозировкам препаратов, вызывающих наибольшие трудности.
Так что если вы еще не подписаны на рассылку, присоединяйтесь! Форма подписки имеется в конце каждой статьи и в правом верхнем углу страницы. Если что-то не получится, посмотрите вот здесь инструкцию.
Свои вопросы по сегодняшней теме, комментарии, дополнения пишите внизу в окошечке комментариев.
И не забывайте кликать на кнопки соц. сетей, которые видите ниже, чтобы поделиться ссылкой на статью со своими коллегами.
До новой встречи на блоге «Аптека для человека»!
С любовью к вам, Марина Кузнецова
Как работают антибиотики: когда они эффективны и бесполезны
Некоторые глотают антибиотики при малейшем насморке, другие категорически отказываются принимать их даже при жестокой пневмонии, считая их жутко вредными. И тот и другой подход абсолютно неверен.
Антибиотики действительно помогают справиться со многими тяжелыми инфекциями, но только в том случае, если принимать их правильно.
Чтобы понимать, в каком случае препарат подействует, а в каком окажется абсолютно бесполезным и даже вредным, надо представлять себе, как работает антибиотик в организме человека.
Антибиотик – что это за лекарство?
Уже в самом названии этой группы препаратов заключен основной принцип их действия: анти – против; биотик – жизнь.
Антибиотики – вещества природного происхождения, которые обладают свойством уничтожать другие живые микроорганизмы или препятствовать их размножению. В природе антибиотики вырабатываются некоторыми микроорганизмами как продукты их жизнедеятельности.
В фармакологии используют антибиотики:
- природные – выращивают микроорганизмы на питательных средах;
- полусинтетические – добавляют к природным другие вещества для улучшения их свойств;
- синтетические – получают полностью химическим синтезом.
Строго говоря, последние относят не к антибиотикам, а к антимикробным препаратам, но в быту мы тоже называем их антибиотиками.
Как работают антибиотики?
Если говорить простым языком, то действуют антибиотики двумя путями.
- Уничтожают микроорганизмы, в этом случае они называются бактерицидными. Как правило, они разрушают стенку бактерии, которая ее защищает. И бактерия погибает.
- Не дают микроорганизмам расти и размножаться. Это так называемые бактериостатические антибиотики.
Они действуют на оболочку, через которую микроорганизм получает питание и выводит продукты обмена, – цитоплазматическую мембрану. В результате нарушается обмен веществ бактерии и она перестает развиваться. Еще одно действие бактериостатических антибиотиков направлено на подавление синтеза белка в бактерии. Результат тот же – клетка как бы замирает.
На что действуют и не действуют антибиотики
В основном инфекции вызываются бактериями, вирусами и грибами. Антибиотики действуют на разные виды бактерий и на грибы. Антибиотики не работают против вирусов.
Чтобы понять, почему антибиотики бессильны против вирусных инфекций, надо представлять себе, что такое бактерия и вирус.
Бактерия – одноклеточный микроорганизм, то есть клетка, обитающая в организме – на коже и слизистых. Болезнетворные бактерии могут проникать в плазму крови человека (бактериемия). Антибиотик проникает в бактерию-клетку и производит свое разрушительное действие.
Вирус намного меньше бактерии, его даже не увидишь в обычный микроскоп, только в электронный. Он представляет собой ДНК или РНК (нуклеиновые кислоты, несущие генетическую информацию), заключенную в оболочку из белка. Существовать вирус способен исключительно в чужой клетке. Проникая в нее и встраиваясь в ее геном, он начинает размножаться, вызывая болезнь. Антибиотики назначают при бактериальных инфекциях различных органов и систем:
- дыхательной – бронхиты, пневмония;
- мочевыделительной – цистит, пиелонефрит;
- пищеварительной – язвенная болезнь, гастрит;
- нервной – энцефалит, менингит;
- лор-органов – ангины, отит, синусит;
- кожи – фурункулы.

Специальные антибиотики работают против грибковых инфекций, туберкулеза, сифилиса.
При заболеваниях, вызванных вирусами, антибиотики назначают, если к вирусной присоединяется бактериальная инфекция.
Когда антибиотики оказываются бессильны?
- Антибиотики не помогут в случае вирусных заболеваний: гриппа, ОРВИ, детских инфекций (корь, свинка, краснуха и пр.), ВИЧ и пр.
- Антибиотик может не подействовать, если он выбран неправильно. Так, есть антибиотики широкого и узкого спектра действия.
Первые работают против различных патогенных микроорганизмов, вторые действуют направленно только на определенные группы бактерий. Так, например, препараты пенициллина будут эффективны против грамположительных бактерий, но не помогут при туберкулезе или инфекции, вызванной грамотрицательными бактериями.
- Конкретный антибиотик может оказаться бесполезным, если патогенный микроорганизм обладает к нему резистентностью, то есть устойчивостью. Такая устойчивость возникает под действием мутаций бактерий в результате постоянного приема препарата. Бактерии – живые организмы, и им свойственно приспосабливаться к изменяющимся условиям.
Это свойство и вызывает резистентность к определенному антибиотику. Более того, бактерии могут передавать такую устойчивость своим следующим поколениям, и тогда препарат перестает работать против определенной бактериальной инфекции.
- Антибиотик не поможет, если принимать его неправильно.
Во-первых, такие препараты принимаются курсом – 3, 5, 7 дней, иногда больше. Нельзя самовольно сокращать курс, прекращать прием, если вы почувствовали себя лучше. Иначе болезнь возвратится, более того, к этому препарату разовьется резистентность.
Во-вторых, пить антибиотики нужно через строго определенные промежутки времени.
Если прием назначен один раз в день, то в один и тот же час; если два раза – через 12 часов, если три раза – через 8. Требование это вызвано тем, что антибиотик в организме работает конкретный период времени и когда действие одной таблетки заканчивается, надо принять следующую, чтобы процесс не прерывался.

Антибиотики – мощное средство против многих тяжелых инфекций. Но чтобы они работали, принимать их надо, если пропишет врач, и придерживаясь четкой схемы. Иначе они не только не помогут, но и нанесут вред.
Влияние антибиотиков на организм человека
Антибиотики перевернули мир, изменили жизнь если не больше, чем изобретение электричества, то уж точно не меньше. Почему же мы относимся к ним настороженно? Причина в неоднозначном влиянии этих лекарств на организм. Попробуем разобраться, каково же это влияние, и чем на самом деле стали антибиотики для людей, спасением или проклятием.
Препараты против жизни?
«Anti bios» в переводе с латинского означает «против жизни», получается, антибиотики – лекарства против жизни. Леденящее кровь определение, не правда ли? На самом деле, на счету антибиотиков миллионы спасенных жизней.
Научное название антибиотиков – антибактериальные препараты, что более точно соответствует их функции. Таким образом, действие антибиотиков направлено не против человека, а против микроорганизмов, которые проникают в его организм.
Опасность в том, что большинство антибиотиков влияют не на одного возбудителя той или иной болезни, а на целые группы микробов, где есть не только болезнетворные бактерии, но и те, что необходимы для нормального функционирования организма.
Известно, что в кишечнике человека содержится около 2 кг микробов – огромное количество главным образом бактерий, без которых нормальное функционирование кишечника невозможно.
Полезные бактерии присутствуют также на коже, в полости рта и влагалище – во всех местах, где может происходить контакт организма с чужеродной для него средой. Разные группы бактерий сосуществуют в балансе друг с другом и с иными микроорганизмами, в частности, с грибками.
Нарушение баланса приводит к чрезмерному росту антагонистов, тех же грибков. Так развивается дисбактериоз, или дисбаланс микроорганизмов в теле человека.
Дисбактериоз это одно из самых распространенных негативных последствий приема антибиотиков.
Частным его проявлением являются грибковые инфекции, яркий представитель которых – всем известная молочница.
Вот почему, назначая антибиотики, врач обычно назначает и препараты, способствующие восстановлению микрофлоры. Однако принимать такие препараты нужно не во время антибиотикотерапии, а после нее.
Понятно, что чем более мощный препарат принимается и чем шире его спектр действия, тем больше бактерий погибнет.
Вот почему желательно применять антибиотики широкого спектра действия только в случае крайней необходимости, а во всех иных ситуациях подбирать препарат узкого спектра действия, оказывающий прицельное влияние лишь на небольшие, нужные группы бактерий. Это является важной мерой профилактики дисбактериоза при проведении антибиотикотерапии.
Вредное воздействие полезных лекарств
Давно установлено, что безвредных лекарств не существует в природе. Даже самый безобидный препарат при неправильном применении вызывает нежелательные эффекты, что уж говорить о таких мощных лекарствах, как антибиотики.
Следует понимать, что побочные эффекты это возможное, но необязательное последствие приема антибактериальных средств.
Если препарат прошел испытания и принят в клиническую практику, это значит, было однозначно и убедительно доказано, что его польза для большинства людей значительно превышает возможный вред.
Тем не менее, все люди имеют особенности, реакция каждого организма на лекарство обусловливается сотнями факторов, и есть некоторое количество людей, чья реакция на препарат по той или иной причине оказалась скорее негативной.
Возможные негативные реакции всегда перечисляются в списке побочных эффектов любого лекарства. У антибиотиков способность вызывать побочные действия выражена достаточно сильно, поскольку они мощно влияют на организм.
Остановимся на основных нежелательных последствиях их приема:
- Аллергические реакции.
Проявляться они могут по-разному, чаще всего это кожная сыпь и зуд. Аллергию могут вызывать любые антибиотики, но наиболее часто это цефалоспорины, бета-лактаны и пенициллины;
- Токсическое воздействие. Особенно уязвима в этом отношении печень, выполняющая в организме функцию очистки крови от ядов, и почки, через которые происходит выведение токсинов из организма. Гепатотоксическим действием обладают, в частности, антибиотики тетрациклинового ряда, а нефротоксическим – аминогликозиды, полимексины и некоторые из цефалоспоринов. Помимо этого, аминогликозиды могут вызвать необратимое поражение слухового нерва, что приводит к глухоте. Поражающим нервные структуры действием также обладают фторхинолоны и антибактериальные средства нитрофуранового ряда. Левомицетин оказывает токсическое влияние на кровь и на эмбрион. Негативным влиянием на процесс кроветворения известны антибиотики группы амфениколов, цефалоспорины и некоторые виды пенициллина;
- Подавление иммунитета. Иммунитет это защитные силы организма, его «оборона», оберегающая организм от вторжения болезнетворных агентов. Подавление иммунитета ослабляет естественную защиту организма, вот почему антибиотикотерапия не должна быть чрезмерно длительной. В той или иной степени иммунитет подавляет большинство антибактериальных препаратов, наиболее негативно в этом отношении действие тетрациклинов и того же левомицетина.
Таким образом, становится понятным, почему врачи настаивают на том, чтобы никогда и ни при каких условиях пациенты не занимались самолечением, тем более самолечением антибиотиками.
При бездумном применении, при игнорировании имеющихся особенностей организма, лекарство может оказаться хуже болезни. Означает ли это, что антибиотики вредны? Разумеется, нет.
Ответ лучше всего проиллюстрировать примером ножа: мало какой инструмент был и остается столь нужным и полезным человеку, однако при неправильном применении нож может стать орудием убийства.
Когда антибиотики вредны
Итак, антибиотики скорее полезны для человечества, хотя могут принести вред при определенных условиях. Однако есть состояния, когда прием антибиотиков однозначно не нужен. Это следующие патологии:
Однако есть состояния, когда прием антибиотиков однозначно не нужен. Это следующие патологии:
- Вирусные заболевания, включая грипп, которые врачи объединяют названием ОРВИ, а люди, не связанные с медициной, называют простудой. Антибактериальные препараты не действуют на вирусы, мало того, они снижают иммунитет, который является основным противовирусным инструментом;
- Диарея. Как мы выяснили ранее, прием антибиотиков может привести к дисбактериозу, одним из проявлений которого является именно диарея. При кишечных расстройствах антибиотики если и принимаются, то только по назначению врача после точного выявления возбудителя;
- Повышенная температура, головная боль, кашель. Вопреки расхожему мнению, антибиотик не является ни жаропонижающим средством, ни обезболивающим, ни противокашлевым. Высокая температура, кашель, головная, мышечная или суставная боль это лишь симптомы, присущие множеству заболеваний. Если они вызваны не бактериями, прием антибиотиков совершенно бесполезен, а с учетом побочных действий скорее вреден.
Подводя итог нужно сказать, что антибиотики – мощное и действенное лекарство, чье влияние на организм полностью зависит от того, насколько правильно оно используется.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Антибиотики и их влияние на здоровье. Как принимать антибиотики без вреда
Хотя лечение антибиотиками часто сопровождается целым рядом осложнений, после которых не так-то просто восстановить организм, эти лекарства продолжают активно применяться и назначаться пациентам, в том числе детям и беременным женщинам.
Что такое антибиотикиАнтибиотики – это особые вещества биологического происхождения, способные подавлять рост вирусов, микробов и микроорганизмов или полностью уничтожать их. Специфичность действия является основной особенностью антибиотиков.
То есть, каждый конкретный вид патогенных микроорганизмов является восприимчивым не к каждому типу антибиотиков.
Именно эта особенность легла в основу классификации современных антибиотиков на препараты узкого спектра действия (подавляют жизнедеятельность микробов одного вида) и широкого спектра действия (уничтожают различные виды микроорганизмов).
Антибиотики призваны помочь человеку побороть инфекционное заболевание, но при этом крайне важно не нанести дополнительного вреда здоровью. Чтобы не пришлось столкнуться с серьезными осложнениями, недопустим бесконтрольный прием подобных лекарств – любе препараты должны назначаться врачом и приниматься строго под его контролем.
Негативное влияние антибиотиков на организмПрежде чем перечислить возможные негативные последствия от приема антибиотиков, необходимо отметить, что при ряде заболеваний лечение антибактериальными препаратами является крайней необходимостью.
Речь идет о таких патологиях как пневмония, сепсис, гнойная ангина и т.д.
И если непродолжительное применение антибиотиков способно дать очень хороший эффект, то слишком длительное их использование способно привести к тяжелым побочным эффектам:
- Происходит подавление не только патогенной, но и полезной микрофлоры в организме. Это приводит к тому, что в вашем организме создается своеобразная «безжизненная среда», в которой могут существовать только микроорганизмы с выработанной устойчивостью.
- Происходит нарушение клеточного дыхания, а значит, доступ кислорода к тканям значительно ограничивается, то есть ваш организм как бы переходит в анаэробное состояние.
- Негативно влияют антибиотики и на печень, забивая желчные проходы этого органа. Причем отрицательное влияние это намного сильнее, чем от регулярного употребления спиртного.
- Стремительно истощаются и буферные системы печени, основное предназначение которых состоит в компенсации токсических воздействий. Постепенно печень кардинально меняет свои функции и вместо очищения она загрязняет наш организм.
 Для того чтобы избежать этого негативного последствия, в ряде случаев наши врачи назначают в дополнение к антибиотикам препараты для поддержки нормальной работы печени.
Для того чтобы избежать этого негативного последствия, в ряде случаев наши врачи назначают в дополнение к антибиотикам препараты для поддержки нормальной работы печени. - Длительный прием антибиотиков в прямом смысле слова «выключает» нашу иммунную систему.
Это лишь небольшая часть тех вредных воздействий, которые антибиотики могут оказывать на человеческий организм. В зависимости от конкретного типа препарата этот список может пополняться.
Именно из-за столь обширного списка тяжелых побочных эффектов специалисты нашей клиники стараются прибегать к лечению антибиотиками лишь в самых крайних случаях, когда остальные средства оказываются неэффективными.
Антибиотики и микрофлораВы уже знаете, что в основе воздействия антибиотиков лежит подавление и уничтожение микрофлоры. Наш организм в совокупности с населяющей его микрофлорой формируют стабильный гомеостаз.
Таким образом, качество нашей жизнедеятельности регулируется именно балансом всех протекающих процессов.
Любой антибиотик является ингибитором, подавляющим химические реакции, в том числе и полезных микробов, что негативно влияет и на гомеостаз.
Простыми словами, антибиотики внутри нас обеспечивают своеобразную временную стерильность.
В такой среде ни один микроорганизм кроме самих патогенных микробов существовать не может, а это чревато развитием самых различных патологий.
Совершенно ошибочно полагать, что микрофлора способна быстро восстановиться после такого воздействия. Именно поэтому наши врачи, назначая пациентам антибиотики, выписывают и препараты, поддерживающие микрофлору кишечника.
Антибиотики при беременностиПрименение антибиотиков в период беременности – это тема довольно сложная и спорная.
Вы, конечно, знаете, что в этот период нежелателен прием вообще любых лекарственных препаратов, но что делать, если организму пришлось столкнуться с серьезной инфекцией, угрожающей плоду? Специалисты нашей клиники никогда не назначают антибактериальное лечение беременным без серьезных на то показаний. Ими могут являться половые инфекции, пиелонефрит, пневмония и т.д.
Ими могут являться половые инфекции, пиелонефрит, пневмония и т.д.
При назначении препаратов обязательно учитывается срок беременности. Крайне нежелательно применять антибиотики в первом триместре, когда происходит формирование жизненно важных органов плода.
В этом случае антибактериальные препараты способны повреждать функции и органы ребенка, вызывая врожденные патологии.
Если лечение матери все же необходимо, наши врачи обеспечивают строжайший контроль над процессом терапии, чтобы при возникновении даже малейших осложнений отменить препарат.
Если вам пришлось пройти курс лечения антибиотиками еще до беременности, но вы планируете зачатие, то его лучше отложить на два-три месяца. Однако если беременность наступила незапланированно, не переживайте: антибиотики, прием которых осуществлялся до задержки месячных, вряд ли смогут негативно повлиять на здоровье вашего ребенка.
Как принимать антибиотики без вреда для здоровьяОсновное условие, соблюдение которого необходимо для эффективного лечения антибиотиками с минимальным вредом для организма, – это прием препаратов строго по назначению врача с соблюдением дозировки, времени приема лекарств и длительности курса лечения. Если вы принимаете какие-то другие лекарства, обязательно сообщите об это нашему врачу, так как прием некоторых препаратов может быть несовместим с антибиотиками. Также на время курса лечения следует воздержать от употребления спиртного.
Необходимо срочно обратиться к врачу, если на фоне приема антибиотиков у вас обнаружились аллергические реакции, а также если улучшение самочувствия не наступает, а к имеющимся клиническим проявлениям добавились новые патологические симптомы.
Итак, как вы видите, антибиотики являются довольно «коварными» лекарствами, без которых, с одной стороны, обойтись нельзя, но с другой – после лечения ими восстановиться бывает довольно сложно. Если возникла крайняя необходимость, и наш врач выписал вам тот или иной антибиотик, строго соблюдайте все предписания и не прекращайте курс лечения даже при быстром наступлении улучшений.
Бетховен – ветеринарная клиника, Красноярск
В начале ХХ века великим британским ученым Александром Флемингом был открыт первый антибиотик – пенициллин.
С тех пор прошло почти сто лет.
За это время антибиотики успели спасти тысячи жизней людей и животных, завоевать мировую известность и обрасти десятками различных мифов.
Наверное, в цивилизованном мире уже не осталось человека, который бы ни разу в жизни не сталкивался с антибиотиками или ничего о них не слышал.
Ввиду такой широкой «популярности» часто можно услышать противоречивые, а иногда и совершенно необоснованные мнения:
- антибиотики угнетают иммунитет
- «сажают» печень
- нет, они «сажают» почки
- антибиотики вызывают рак
- антибиотики полезны, при любом подозрении на нездоровье, животному сразу надо дать антибиотик для профилактики
Давайте попробуем разобраться, что же всё-таки такое – антибиотики, зачем их назначают и чем может быть опасен их приём.
Что такое антибиотик и как он действует?
Антибиотики – это вещества, оказывающие повреждающее или губительное действие на бактерии.
У каждой группы антибиотиков свои «методы воздействия» на бактерии.
Некоторые вызывают разрушение оболочек, защищающих бактерию; некоторые нарушают бактериальный обмен веществ. Поскольку строение бактериальной клетки и клетки организма человека или животного весьма различно – антибиотики проявляют свой губительный эффект только по отношению к бактериям.
Например, антибиотик, нарушающий синтез белка в бактериальной клетке, никак не сможет нарушить его в клетке организма животного.
Зачем врач назначил моему животному антибиотик?
Перечислим случаи, в которых врач может назначить антибактериальную терапию:
- Инфекционные заболевания, вызываемые бактериями. Например, такое заболевание, как лептоспироз, вызывается бактерией – лептоспирой.
 Больное лептоспирозом животное не вылечить, если не применять антибиотик, убивающий лептоспир.
Больное лептоспирозом животное не вылечить, если не применять антибиотик, убивающий лептоспир. - Любые заболевания, сопровождающиеся воспалением: цистит, энтерит, холангит, отит, трахеит – список можно продолжать до бесконечности.
Бактерии могут, как сами являться причиной воспаления, так и осложнять течение других заболеваний.
Например, при вирусном энтерите причиной воспаления желудочно-кишечного тракта являются вирусы. Однако, из-за нарушения естественных защитных барьеров кишечника, создаются благоприятные условия для развития бактерий. Это осложняет течение заболевания и требует включение в терапию антибиотиков - Онкологические заболевания тоже зачастую требуют включения в терапию антибактериальных препаратов, так как в измененных опухолью тканях создаются благоприятные условия для развития бактерий
- Антибиотикотерапия при травмах и хирургических вмешательствах.
Кожный покров защищает организм от проникновения бактерий. При его повреждении — порезах, покусах — бактерии с кожи и окружающей среды попадают в рану. В этом случае опять-таки нужна помощь антибиотиков.
При хирургических операциях антибиотики применяются не всегда. Если в организме нет воспалительного очага, операция плановая (например, кастрация) и проводится в стерильной операционной, с соблюдением правил асептики, антибиотики не используются вообще или используются однократно перед хирургическим вмешательством.
Это лишь краткий список ситуаций в которых врач может назначить животному антибиотики.
В любом случае, если вам не понятно, почему врач назначил антибиотик, или вы считаете, что антибиотик при заболевании вашего животного применять не нужно или вредно – не отменяйте антибиотик самостоятельно, обсудите это с вашим врачом. Возможно, отменяя антибиотик, вы осложняете течение заболевания вашего животного, или значительно замедляете выздоровление!
О «сильных» и «слабых» антибиотиках…
Строго говоря, такого понятия как «сильный» или «слабый» антибиотик в медицине не существует – есть понятие «спектр антимикробного действия».
Это значит, что каждый антибиотик действует на определённый вид, или виды, бактерий.
Например, одни антибиотики действуют сразу на многие виды бактерий – это антибиотики широкого спектра действия, другие – на какой-то определенный вид – это антибиотики узкого спектра действия. Помимо этого, у разных антибиотиков разная способность проникать в ткани организма – один антибиотик лучше проникает в мочевыделительные органы, другой – в легкие и так далее.
Бактерии способны вырабатывать устойчивость к антибиотикам, поэтому, к примеру, всем известный пенициллин сейчас практически не используется – большинство бактерий научилось с ним бороться. Таким образом, спектр его антимикробного действия чрезвычайно узок. Однако, есть усовершенствованные производные пенициллина, которые с успехом применяются до сих пор.
Помимо этого, есть новые группы антибиотиков, которые очень эффективны и к которым у большинства бактерий ещё не выработалась устойчивость. Эти препараты применяются только при тяжелых инфекциях, устойчивых к другим антибиотикам. Их не начинают применять сразу по нескольким причинам: в большинстве случаев в них нет необходимости – эффективны стандартные антибиотики, безосновательное их применение приведёт к быстрому развитию устойчивых бактерий и, в конце-концов, такие препараты имеют достаточно высокую цену.
Подводя итог, можно сказать, что «сильный» антибиотик – это антибиотик широкого спектра действия, хорошо проникающий в больной орган. Таким образом, один и тот же препарат будет «сильным» при одном заболевании и «слабым» при другом – всё зависит от того, как он проникает в конкретный орган и действует на живущие в этом органе бактерии.
Как выбрать «правильный» антибиотик?
Когда врач назначает животному антибактериальный препарат, он руководствуется следующим: способностью антибиотика проникать в пораженную ткань, действовать на болезнетворную микрофлору (ведь виды бактерий в разных органах могут различаться), наличие у данного антибиотика побочных эффектов и его возможное влияние на заболевание.
Иногда врач может назначить одновременно два и даже более антибиотика. В этом случае два препарата «помогают» друг другу. Каждый из них действует на определенные, чувствительные к нему виды бактерий, за счет чего эффективность антибиотикотерапии значительно повышается.
В некоторых случаях, для подбора наиболее эффективного препарата, требуется сделать посев на определение чувствительности бактерий к антибиотикам.
Выбор антибактериального препарата и решение о необходимости его приема – важный и ответственный шаг.
Не начинайте применять антибиотики своему животному, не проконсультировавшись с врачом. Без грамотной оценки всех факторов, такое лечение может быть неэффективным, а иногда и опасным для здоровья животного.
А не слишком ли большая доза?
Дозировка антибиотиков у людей и животных может отличаться.
Это связано с особенностями обмена веществ у животных. Поэтому вполне возможно, что собаке среднего размера будет назначена «человеческая» доза антибактериального препарата. Помимо этого, при отдельных заболеваниях доза может быть уменьшена или, напротив, увеличена.
Если вам кажется, что вашему животному назначили слишком большую или слишком маленькую дозу антибиотика – обсудите этот вопрос с врачом.
Не стоит самостоятельно увеличивать или уменьшать количество назначенного препарата. Это может снизить эффект лечения или даже осложнить заболевание.
Разве можно принимать антибиотики несколько месяцев?
Можно, если нужно. В зависимости от заболевания, длительность курса лечения антибиотиками может быть различной – от нескольких дней до нескольких месяцев.
Врач расскажет вам, как долго потребуется применять антибиотики при заболевании вашего животного, какими параметрами он будет руководствоваться для принятия решения о продолжении или прекращении антибиотикотерапии.
Например, при хронических циститах требуется длительный приём антибиотиков. При этом, раз в несколько недель делают анализ мочи, что бы определить, когда прием препарата можно прекращать.
Важен тот факт, что у животного может уже не быть клинических симптомов заболевания, владельцу оно кажется вполне здоровым. Однако, если отменить препарат раньше времени, до того, как и анализы придут в норму, — возможно рецидивирование (возобновление) заболевания. Рецидивы могут уже труднее поддаваться лечению.
Не отменяйте самостоятельно антибиотик, назначенный врачом!
Уточните у врача, когда именно и ориентируясь на какие показатели, Вашему животному можно будет прекратить приём антибиотика.
Надо ли при приёме антибиотиков давать животному антигистаминные (противоаллергические) препараты и «что-нибудь для микрофлоры»?
Животные значительно лучше, чем люди, переносят приём антибактериальных препаратов. У них гораздо реже бывают аллергические реакции на антибиотики, и не бывает проблем, связанных с нарушением микрофлоры. Животным при назначении антибиотиков НЕ ТРЕБУЕТСЯ дополнительного приёма противогрибковых, противоаллергических препаратов, пробиотиков и прочих лекарств, которые назначают людям параллельно с антибиотиками. Наверняка Ваше животное не очень радостно принимает горькие таблетки антибиотиков, так зачем «пичкать» его ещё и теми препаратами, необходимости в которых нет?
Побочные эффекты или «а не посадим ли мы печень?»
Антибиотики, как и большинство других лекарственных средств, выводятся из организма либо через печень, либо через почки. При этом никакого вреда этим органам они не наносят. Более того, есть антибактериальные препараты, которые ПОКАЗАНЫ при ряде воспалительных заболеваний печени и почек.
Естественно, среди антибиотиков есть гепатотоксичные и нефротоксичные препараты (то есть препараты, способные вызвать повреждение печени или почек). Но как раз по этим причинам такие препараты практически не используются. Их могут применять только в случае крайней необходимости и коротким курсом. В этом случае врач обязательно вас предупредит о возможной токсичности этого антибиотика и назначит препараты, которые могут снизить его побочный эффект.
Гораздо чаще при приёме антибиотиков можно столкнуться со следующими осложнениями:
- рвота после приёма антибиотика. Она связана с индивидуальной непереносимостью вашим животным данного препарата.
Риск этого осложнения снижается, если давать антибиотики с едой. Если после приёма антибиотика у вашего животного возникают желудочно-кишечные расстройства – вам надо связаться с врачом.
Он назначит другой препарат. Также рвота может возникнуть при слишком быстром внутривенном введении антибиотиков. - аллергические реакции.
Бывают у животных достаточно редко. Как правило, аллергические реакции возникают при внутривенном введении антибиотика, поэтому зачастую владельцам рекомендуют приводить питомца на внутривенные инъекции в клинику, что бы делать их под контролем врача. - кожные поражения на месте инъекций.
Могут быть связаны с индивидуальной чувствительностью к компонентам антибактериального препарата. Если у вашего животного появились облысения, корочки на месте инъекции, или животное постоянно чешет это место – свяжитесь с врачом. Как правило, эти проблемы проходят при прекращении применения препарата.
Уколы или таблетки?
Эффективность препаратов для перорального (в рот) или парентерального (внутримышечно, подкожно или внутривенно) применения одинакова.
Введение антибиотиков в виде уколов необходимо в следующих случаях:
- животным в тяжелом состоянии
- животным с рвотой, отсутствием аппетита
- если необходимый антибиотик не выпускается в форме таблеток
Во всех остальных случаях вы вместе с врачом выберете наиболее приемлемую для вас и вашего питомца форму приёма препарата. Кому-то проще дать таблетку, кому-то – сделать инъекцию.
Для маленьких животных возможно назначение препарата в форме суспензии. Суспензии имеют сладкий вкус и их проще, чем таблетки, дозировать для животных маленького размера.
Иногда животному в тяжелом состоянии или с рвотой антибиотики вводят внутривенно или внутримышечно, а после улучшения самочувствия переводят на таблетки или суспензию, что бы можно было завершить курс лечения дома, с наименьшим стрессом для животного.
Местное применение антибиотиков.
При некоторых заболеваниях глаз, кожных покровов возможно местное применение антибиотиков в виде капель или мазей. Зачастую, к сожалению, местного применения бывает недостаточно, так как антибиотик плохо проникает в пораженную ткань. В таких случаях требуется приём антибиотиков системно, то есть в виде таблеток или инъекций.
При грамотном и обоснованном применении антибиотики могут значительно ускорить выздоровление и даже спасти животному жизнь.
Не болейте!
Мальцева Анна Николаевна, ветеринарный врач вк «Белый клык», Москва.
Антибиотики в животноводстве и растениеводстве
23.11.2016В сельском хозяйстве, в целях дальнейшего повышения производства мяса и других продуктов животного происхождения применяются антибиотики. Они делятся на лечебно–профилактические средства и не лечебные.
К лечебно–профилактическим относятся препараты, содержащие тетрациклин, пенициллин, стрептомицин и их аналоги, которые применяются в ветеринарии, ко вторым относятся антибиотики: гризин, цинкбацитрацин предназначенные для стимуляции роста повышение эффективности откорма скота и птицы.
Условия применения антибиотиков для выращивания откорма и лечения сельскохозяйственных животных и птицы регламентированы утвержденными инструкциями по применению антибиотиков в ветеринарии. Соблюдение этих инструкций, должно гарантировать безопасность для здоровья населения продуктов, полученных от применения или стимулированных антибиотиками животных и птицы.
Антибиотики тетрациклинового ряда могут попадать в продукты питания в результате неправильного использования их в качестве лечебных средств. Также нужно строго соблюдать сроки вывода антибиотика из организма животного. Наличие остаточных количеств антибиотиков: в молоке — пенициллина, стрептомицина и других, обусловлено чаще всего использованием для лечения маститов коров препаратов длительного действия на масляной основе.
Присутствие не лечебных антибиотиков свидетельствует о включении в корма превышенных количеств этих препаратов.
До 80% введённого животному активного вещества (антибиотика) выводится из организма в неизмененном виде. Этот факт связан с отсутствием в природе эффективного механизма разложения этих веществ, чуждых естественным средам. Появление антибиотиков оказалось настолько стремительным в историческом временном масштабе, что бактерии не успели «научиться» использовать их в качестве пищи в сколько-нибудь заметных количествах. Для живого организма антибиотик – это чужеродный белок.
Антибиотики, уже использованные в животноводстве, выводятся из организма животных и птицы в виде фекалий, которые превращаются в обыкновенный навоз, большая часть которого вывозится для удобрений сельскохозяйственных угодий и тепличных хозяйств. После внесения в почву, растения получают определённое количество антибиотиков, которые не распадаются.
Антибиотики через растительную пищу попадают в организм человека. Различные растения – такие как картофель, салат, зеленый лук, капуста другие овощи поглощают антибиотики, оказавшиеся в почве после внесения туда естественных удобрений. То есть, по пищевым цепочкам антибиотики оказываются в растениях, в частности, в овощах и фруктах, попадая к нам на стол и, в конечном счёте, в желудок. Кроме того, антибиотики с продуктами жизнедеятельности попадают в землю и воду, и переносятся водяными потоками. Строго говоря, каждый житель планеты является пассивным потребителем этих лекарств. Различна лишь получаемая людьми доза антибиотиков – чем ближе к крупным фермам, тем она больше. Относительно небольшое количество этих лекарств мы получаем из воды и вдыхаемого воздуха, значительно большее – из мясо-молочных продуктов, овощей и фруктов.
Даже так называемые «органические» продукты, рекламируемые на Западе как экологически безопасные, содержат антибиотики и потому не могут считаться безвредными. Например, обработка растительных продуктов антибиотиками проводится для увеличения массы плодов. Для этого, их помещают в холодную воду, иногда с добавлениями антибиотиков, и выдерживают определенное время в зависимости от вида плодов и их размеров. Таким образом, можно увеличить вес плодов до 10-15%. Отличить такую фальсификацию практически невозможно, но срок хранения продукции без антибиотиков резко уменьшается, а с применением антибиотиков увеличивается значительно. Необработанные плоды цитрусовых быстро портятся, покрываясь зелеными или белыми пятнами и начинают сильно горчить. Апельсины и лимоны, обработанные антибиотиками, лежат на складах и прилавках месяцами, без изменений.
Таким образом, можно увеличить вес плодов до 10-15%. Отличить такую фальсификацию практически невозможно, но срок хранения продукции без антибиотиков резко уменьшается, а с применением антибиотиков увеличивается значительно. Необработанные плоды цитрусовых быстро портятся, покрываясь зелеными или белыми пятнами и начинают сильно горчить. Апельсины и лимоны, обработанные антибиотиками, лежат на складах и прилавках месяцами, без изменений.
Постоянно получая антибиотики с пищей, человеческий организм становится невосприимчив ко многим антибиотикам и лекарствам на их основе. Всем известно, что бессистемный прием антибиотиков понижает сопротивляемость и на какой-то период организм становится более восприимчивым к различным заболеваниям, вызываемым болезнетворными микроорганизмами. Но постепенно иммунитет восстанавливается. А когда антибиотики постоянно поступают с едой (мясом, рыбой, молоком, яйцами, водой, овощами, фруктами), организм не имеет возможности восстановить естественный иммунитет.
Длительное использование в пищу продуктов, содержащих остаточные количества антибиотиков, может вызвать неблагоприятные для здоровья человека последствия: аллергические реакции, дисбактериоз, образование и передачу устойчивых (резистентных) форм микроорганизмов.
Поэтому, необходим строгий лабораторный контроль по содержанию остаточных количеств антибиотиков в продуктах питания животного происхождения с помощью классического микробиологического метода, позволяющего выявить минимальные концентрации антибиотиков в исследуемом материале. Они основаны на непосредственном биологическом действии антибиотиков на чувствительные штаммы микроорганизмов и поэтому наиболее специфичны и объективны.
Исследования с предоставлением результатов по определению остаточных количеств антибиотиков (отдельно по видам) проводятся в Государственном учреждении Луганской Народной Республики «Республиканский государственный лабораторно — диагностический центр ветеринарной медицины».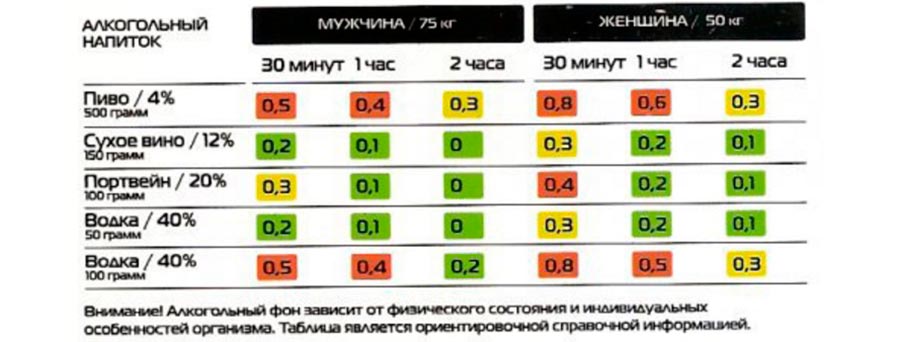
ГУ ЛНР «Республиканский государственный
лабораторно-диагностический центр ветеринарной медицины»
Устойчивость к антибиотикам
\n\nУстойчивость к антибиотикам развивается у бактерий, а не людей или животных. Эти бактерии могут заражать людей и животных, и вызванные ими инфекции лечить труднее, чем инфекции от бактерий, не имеющих такой устойчивости.
\n\nСледствием устойчивости к антибиотикам являются рост медицинских расходов, более продолжительные госпитализации и рост смертности.
\n\nНеобходимо срочно изменить порядок назначения и использования антибиотиков во всем мире. Даже в случае разработки новых препаратов серьезная угроза устойчивости к антибиотикам будет сохраняться, если поведение не изменится. Изменение поведения должно также включать меры по сокращению распространения инфекций с помощью вакцинации, мытья рук, более безопасного секса и надлежащей гигиены питания.
\nМасштабы проблемы
\n\nУстойчивость к антибиотикам возрастает до угрожающе высоких уровней во всем мире. Новые механизмы устойчивости появляются и распространяются повсюду, угрожая нашей способности лечить распространенные инфекционные заболевания. Все больше инфекций – например пневмонию, туберкулез, заражение крови, гонорея, заболевания пищевого происхождения – становится труднее, а иногда и невозможно лечить из-за снижения эффективности антибиотиков.
\n\nТам, где антибиотики для лечения людей или животных можно приобрести без рецепта, возникновение и распространение устойчивости усугубляются. Аналогичным образом, в тех странах, где нет стандартных лечебных рекомендаций, антибиотики часто назначаются врачами и ветеринарами избыточно и используются населением сверх меры.
\n\nВ отсутствие неотложных мер на нас начнет надвигаться пост-антибиотическая эра, когда распространенные инфекции и незначительные травмы вновь могут стать смертельными.
\nПрофилактика и борьба
\n\nУстойчивость к антибиотикам набирает темпы из-за их неправильного и чрезмерного использования, а также слабой профилактики инфекций и борьбы с ними.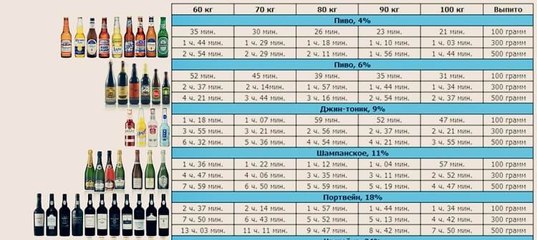 Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Меры к ослаблению последствий устойчивости и ограничению её распространения можно принимать на всех уровнях общества.
Население
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индивидуумы могут:
\n- \n
- принимать антибиотики только по назначению квалифицированного работника здравоохранения; \n
- никогда не требовать антибиотиков, если, по словам медработника, в них нет необходимости; \n
- всегда соблюдать рекомендации медработника при использовании антибиотиков; \n
- никогда не давать свои антибиотики другим лицам или не использовать оставшиеся антибиотики; \n
- предотвращать заражение в соответствии с «Пятью важнейших принципов безопасного питания», регулярно моя руки, соблюдая гигиену во время приготовления пищи, избегая тесного контакта с больными, практикуя более безопасный секс и своевременно делая прививки. \n
Лица, формирующие политику
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним лица, формулирующие политику, могут:
\n- \n
- обеспечить принятие действенного национальный плана действий против устойчивости к антибиотикам; \n
- улучшать эпиднадзор за устойчивыми к антибиотикам инфекциями; \n
- усиливать меры политики, программы и осуществление мер профилактики инфекций и борьбы с ними; \n
- регулировать и поощрять надлежащее использование качественных препаратов и обращение с ними; \n
- предоставлять информацию о последствиях устойчивости к антибиотикам. \n
Медработники
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним медработники могут:
\n- \n
- предотвращать инфекции, обеспечивая чистоту своих рук, инструментов и окружающей среды; \n
- назначать и отпускать антибиотики только в случаях, когда в них есть необходимость, в соответствии с действующими лечебными инструкциями. \n
- информировать группы по эпиднадзору об инфекциях с устойчивостью к антибиотикам; \n
- беседуйте с пациентами о том, как правильно принимать антибиотики, об устойчивости к антибиотикам и об опасности их неправильного использования; \n
- говорите пациентам, как предотвращать инфекции (например, делая прививки, моя руки, практикуя более безопаснй секс и закрывая нос и рот при чихании).
 \n
\n
Индустрия здравоохранения
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним индустрия здравоохранения может:
\n- \n
- инвестировать средства в научные исследования и разработку новых антибиотиков, вакцин, средств диагностики и других инструментов. \n
Сельскохозяйственный сектор
\n\nДля предотвращения распространения устойчивости к антибиотикам и борьбы с ним сельскохозяйственный сектор может:
\n- \n
- вводить антибиотики в организм животных лишь под ветеринарным надзором; \n
- не использовать антибиотики для стимулирования роста или профилактики болезней у здоровых животных. \n
- вакцинировать животных с целью сокращения потребности в антибиотиках и использовать альтернативы антибиотикам, когда они существуют; \n
- продвигать и применять надлежащую практику на всех этапах производства и переработки пищевых продуктов животного и растительного происхождения; \n
- повышать биобезопасность на фермах и предотвращать инфекции, улучшая гигиену и благополучие животных. \n
Недавние изменения
\n\nХотя в настоящее время ведется разработка некоторых антибиотиков, ни один из них, как ожидается, не будет эффективен против наиболее опасных форм бактерий с устойчивостью к антибиотикам.
\n\nС учетом легкости и частоты поездок, совершаемых сегодня людьми, устойчивость к антибиотикам является глобальной проблемой, которая требует усилий всех стран и многих секторов.
\nПоследствия
\n\nВ тех случаях, когда инфекции не поддаются более лечению антибиотиками первой линии, надлежит использовать более дорогие препараты. Из-за большей продолжительности болезней и лечения, часто в больницах, возрастают медицинские расходы, а также экономическое бремя, которое ложится на семьи и общество.
\n\nУстойчивость к антибиотикам ставит под угрозу достижения современной медицины. В отсутствие эффективных антибиотиков для профилактики и лечения инфекций значительно возрастает риск трансплантации органов, химиотерапии и хирургических операций, например кесарева сечения.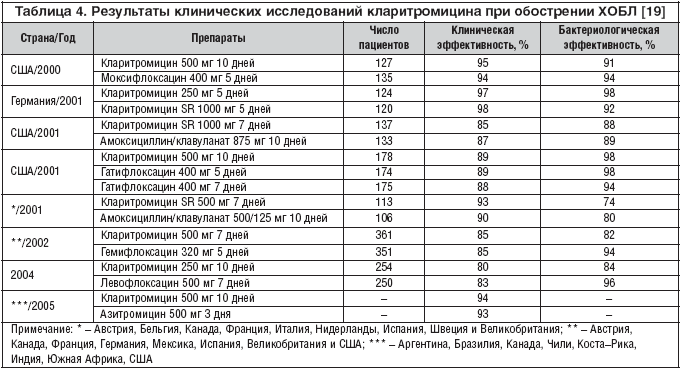
Ответные меры ВОЗ
\n\nРешение проблемы устойчивости к антибиотикам является для ВОЗ важным приоритетом. В мае 2015 г. Всемирная ассамблея здравоохранения утвердила Глобальный план действий по устойчивости к противомикробным препаратам, включающий и устойчивость к антибиотикам. Глобальный план действий направлен на обеспечение профилактики и лечения инфекционных болезней с помощью безопасных и эффективных лекарств.
\n\nГлобальным планом действий по устойчивости к противомикробным препаратам поставлены 5 стратегических задач:
\n- \n
- повысить информированность и понимание устойчивости к противомикробным препаратам; \n
- усилить эпиднадзор и научные исследования; \n
- сократить число случаев заражения; \n
- оптимизировать использование противомикробных препаратов; \n
- обеспечить устойчивые инвестиции на цели противодействия устойчивости к противомикробным препаратам. \n
\nСобравшиеся на сессии Генеральной Ассамблеи Организации Объединенных Наций в Нью-Йорке в сентябре 2016 г. главы государств приняли обязательство развернуть широкую и координированную деятельность по борьбе с глубинными причинами устойчивости к антибиотикам в ряде секторов, особенно в области охраны здоровья человека и животных, а также сельского хозяйства. Государства-члены подтвердили свою решимость разработать национальные планы действий по борьбе с этим явлением, взяв за основу глобальный план действий. ВОЗ оказывает государствам-членам поддержку по подготовке их национальных планов действий по решению проблемы устойчивости к противомикробным препаратам.
\n\nВОЗ реализует несколько инициатив, направленных на решение проблемы устойчивости к противомикробным препаратам:
\nВсемирная неделя правильного использования антибиотиков
\n\nЭта глобальная многолетняя кампания проводится ежегодно в ноябре начиная с 2015 г. под девизом «Антибиотики: используйте осторожно!» В рамках тематической недели проводятся многочисленные мероприятия.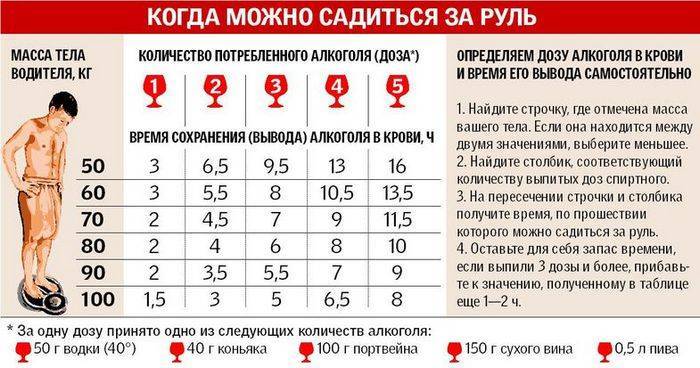
Глобальная система по надзору за устойчивостью к противомикробным препаратам (GLASS)
\n\nДанная система, функционирование которой обеспечивает ВОЗ, базируется на стандартизированном подходе к сбору, анализу и обмену данными, касающимися устойчивости к противомикробным препаратам, в глобальном масштабе. Эти данные используются для принятия решений на местном, национальном и региональном уровнях.
\nГлобальное партнерство по научным исследованиям и разработке антибиотиков (GARDP)
\n\nЭта совместная инициатива ВОЗ и Инициативы по лекарственным средствам против забытых болезней стимулирует исследования и разработки на основе государственно-частных партнерств. К 2023 г. Партнерство планирует разработать и вывести на рынок до четырех новых лекарственных средств за счет совершенствования существующих антибиотиков и ускоренного создания новых антибиотиков.
\nМежучрежденческая координационная группа по устойчивости к противомикробным препаратам (IACG)
\n\nГенеральный секретарь Организации Объединенных Наций учредил Группу для повышения согласованности действий международных организаций и обеспечения эффективности глобальных усилий по устранению этой угрозы безопасности здоровья. Группой совместно руководят заместитель Генерального секретаря ООН и Генеральный директор ВОЗ, в нее входят высокопоставленные представители соответствующих учреждений ООН и других международных организаций, а также эксперты из различных секторов.
«,»datePublished»:»2020-07-31T15:13:00.0000000+00:00″,»image»:»https://www.who.int/images/default-source/campaigns/resistance-antibiotics-jpg.jpg?sfvrsn=68a49229_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-31T15:13:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/antibiotic-resistance»,»@context»:»http://schema.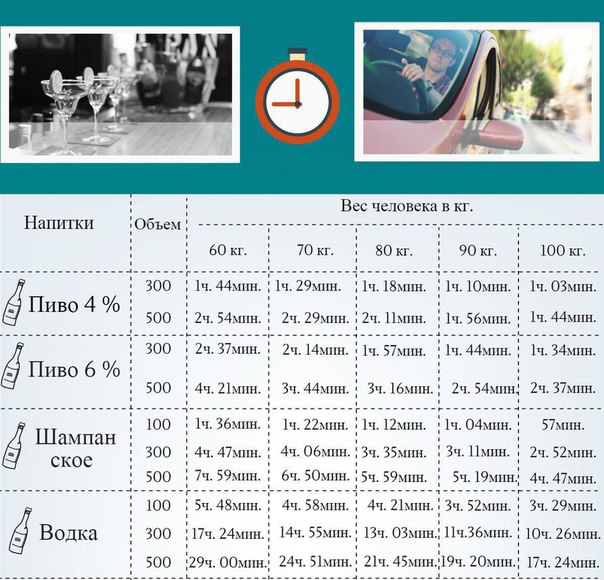 org»,»@type»:»Article»};
org»,»@type»:»Article»};Восстановление организма после антибиотиков — SportChic
Антибиотики в последнее время не в чести: это про них говорят «одно лечишь, другое калечишь». Они убивают все микроорганизмы без разбора и могут нарушить работу некоторых органов, особенно это касается кишечника и печени, не говоря уже об общем понижении иммунитета.
Но, с другой стороны, только антибиотики лечат бактериальные инфекции, помогают избежать осложнений и за считаные часы нейтрализуют даже самое острое воспаление.
Как восстановить организм после приема антибиотиков, рассказывает врач-гастроэнтеролог центра здоровья Verba Mayr Анна Леонидовна Борисова.
1. Добавьте воды«Увеличьте количество жидкости – в сутки старайтесь употреблять около 2,5–3 литров: это может быть вода, травяной чай и бульоны, – советует наш эксперт. – Откажитесь от кофе и обычного черного/зеленого чая, они снижают эффективность антибиотика».
Воздержитесь от алкоголя (даже вина любого цвета и крепости) и сладких газированных напитков: связываясь с антибактериальными препаратами, токсические вещества в составе алкоголя и газировки вдвойне травмируют печень.
2. Скорректируйте рационВаше предпочтение – низкоуглеводное меню.
Рыба в запеченном или отварном виде (около 250 г в сутки) и нежирная уха поддержат белковый и жировой обмен. Мясоедам лучше обратить внимание на нежирные сорта: рекомендуется 150 г говядины, кролика, куриной грудки или индейки в сутки.
Разбавляйте рыбу и мясо овощами, но не в сыром виде, а в запеченном. Свекла, морковь, сельдерей, артишок, топинамбур и шпинат содержат клетчатку и витамины (например, витамин К), которые производят «полезные» бактерии, уничтожаемые антибиотиками.
Включайте в меню ферментированные продукты – квашеную капусту, соленые огурцы, мисо-суп, чай матча, комбучу – они разнообразят микрофлору и нормализуют работу кишечника.
ПОД ЗАПРЕТОМ
- Сахар, как из обработанных, так и из натуральных источников, питает «плохие» бактерии.
- Свежевыжатые соки и молоко дополнительно нагружают кишечный тракт и снижают эффективность лечения.
- Соусы и приправы раздражают кишечник и провоцируют новую волну дисбактериоза.
Нет, это не одно и то же. Но когда они вместе, вы можете быть уверены, что находитесь на пути к улучшению здоровья кишечника. Пребиотики – сложные углеводы, которые стимулируют рост здоровой микрофлоры.
К ним относится ряд продуктов и веществ растительного и животного происхождения, самый важный из которых – инулин. «Это одновременно пищевое волокно и пребиотик, – объясняет Анна Борисова, – который поддержит вашу флору в порядке и ускорит процесс восстановления».
Инулин содержится в бананах, цикории, артишоках, топинамбуре, луке и чесноке.
Пробиотики – это микробы, которые помогают нашему организму правильно работать. Самые распространенные из них — лакто- и бифидобактерии. Если верить исследованиям, пробиотики в среднем сокращают диарею, вызванную инфекцией, примерно на день.
Найти пробиотики можно в кисломолочных и ферментированных продуктах или принимать в виде порошка и таблеток.
Читайте также
Как помочь печени в большом городе, если нет возможности поехать на детокс-курорт
Все об антибиотиках | Общество желудочно-кишечного тракта
Инфекции имеют разное происхождение, например пневмонию (бактериальную), простуду (вирусную), микоз (грибковую) и лямблиоз (паразитарный). Организм предотвращает эти инфекции и борется с ними с помощью сложной иммунной системы. Когда инфекции слишком сильны, чтобы иммунная система могла их преодолеть, врачи обычно назначают лекарства. В этой статье речь пойдет об одном из этих препаратов — антибиотиках (также называемых антибактериальными средствами).Мы рассмотрим, как они работают, их ограничения, способы их безопасного использования и последние достижения в этих важных лекарствах для борьбы с инфекциями.
Бактерии — это микроорганизмы, то есть они являются формами жизни. Слово «антибиотик» подразделяется на «анти» (против) и «биотик» (жизнь). Антибиотики подавляют рост или убивают микроорганизмы, предотвращая их распространение и размножение. Первые и до сих пор наиболее распространенные антибиотики получают из грибов (например, пенициллин) и специально борются с бактериями.До разработки антибиотиков для широкого применения, около 70 лет назад, был высокий уровень смертности от бактериальных инфекций, таких как туберкулез, пневмония и инфекционные заболевания, передаваемые половым путем.
Сегодня существует множество форм антибиотиков для лечения нескольких различных типов инфекций, включая паразитарные инфекции и некоторые грибковые инфекции. Однако антибиотики не действуют на вирусы, потому что вирусы не являются живыми организмами и «не являются живыми». В отличие от живых организмов со своими собственными клетками, вирусы — это сегменты ДНК (или РНК), которые внедряются в живые клетки, заставляя эти клетки выполнять работу по воспроизведению большего количества вирусной ДНК.
Вот почему ваш врач не пропишет антибиотики от простуды или гриппа. Когда мы больны, мы часто не знаем всей природы инфекции, поражающей наш организм. Нам просто плохо. Это может сбивать с толку, потому что, например, когда вирус простуды атакует наш организм, наша иммунная система работает очень усердно, и мы становимся уязвимыми для развития других типов инфекций, таких как пневмония или стрептококковая ангина, которые — это бактериальные инфекции и обычно лечится антибиотиками.
Знаете ли вы?
Ученые обнаружили доказательства того, что люди могли использовать антибиотики против болезней еще 2000 лет назад. В 1928 году доктор Александр Флеминг вернулся в свою лабораторию после отпуска и обнаружил, что грибок под названием penicillium заразил одну из чашек Петри, содержащую бактерию, которую он изучал ( стафилококки ). Бактерии вокруг грибковой плесени погибли. Затем Флеминг проанализировал плесень и обнаружил, что она производит химическое вещество, убивающее бактерии, которое он назвал пенициллином.Несколько других ученых поддержали это первоначальное открытие, усовершенствовав процесс и применив его в медицине как лекарство, производимое серийно. В настоящее время существуют десятки типов пенициллинов, а также множество других химических классов антибиотиков.
Бактерии: друзья и враги
Бактерии — одноклеточные микроорганизмы (микробы). В человеческом теле обитают триллионы микробов, из которых около 10 000 видов бактерий обитают в наших телах и на их поверхности. Никакие два человека — даже близнецы — не имеют идентичных сочетаний бактерий (микробиомов), которые начинают развиваться при рождении, особенно если мы родились через богатые микробами родовые пути.
В течение долгого времени ученые сосредотачивались только на вызывающих инфекцию (патогенных) бактериях и считали, что непатогенные бактерии в лучшем случае не важны. Однако количество микробных клеток превышает количество клеток человека примерно в десять раз, и теперь ученые начинают понимать, что они играют важную роль в нашем благополучии, особенно в иммунной и пищеварительной системах. В пищеварении, например, есть бактерии, которые питаются продуктами, которые мы не можем переварить только нашими человеческими клетками.Продукты жизнедеятельности этих бактерий являются питательными веществами для наших человеческих систем. Некоторые из этих непатогенных бактерий также постоянно сражаются с патогенными бактериями, помогая поддерживать здоровый микробиом, сохраняя количество «плохих» бактерий на минимальном уровне.
Пробиотики относятся к живым микроорганизмам, которые, как считается, обладают благотворным действием, и общепринятое знание об этом привело к резкому увеличению использования пробиотиков; однако другие бактерии оказывают вредное воздействие, особенно когда они перенаселяют определенные области нашего тела.Заражение патогенными бактериями может произойти после травмы, когда обычные внешние бактерии попадают в организм человека через кровоток, или в результате заражения недружелюбными микроорганизмами, производящими токсичные побочные продукты, как во многих случаях пищевого отравления.
Как работают антибиотики
Антибиотики действуют, разрушая бактериальные клетки несколькими способами, например, подавляя способность бактерии строить свою клеточную стенку, блокируя ее размножение или препятствуя ее способности накапливать и использовать энергию.Антибиотики обычно не влияют на клетки человека, поэтому мы можем безопасно принимать их внутрь для использования в качестве лекарства. Однако, как и на все лекарства, некоторые люди могут реагировать на антибиотики или иметь побочные эффекты. Некоторые антибиотики атакуют широкий спектр бактерий (антибиотики широкого спектра действия), в то время как исследователи разрабатывают другие, чтобы атаковать только определенные патогенные штаммы (антибиотики узкого спектра действия). Есть антибиотики, которые действуют только против бактерий, которым необходим кислород (аэробные), и другие, которые действуют против бактерий, живущих в отсутствие кислорода (анаэробные).
Когда вы проглатываете таблетку или жидкость антибиотика, они попадают в ваш пищеварительный тракт и всасываются в кровоток так же, как питательные вещества из пищи. Оттуда он циркулирует по всему телу, вскоре достигая целевой области, где патогенные бактерии вызывают инфекцию. В некоторых ситуациях, например, когда инфекция особенно серьезна, врачи могут вводить антибиотики путем внутривенной инъекции непосредственно в кровоток. При определенных кожных инфекциях наиболее эффективный способ быстро доставить антибиотик патогенным организмам — это нанести его непосредственно на инфекцию в виде крема или мази для местного применения.Это ограничивает воздействие препарата на организм на небольшой площади, когда нет необходимости в его циркуляции в кровотоке.
Ваш врач выбирает конкретный антибиотик и способ его введения на основе ряда факторов, таких как точный тип и степень инфекции. Иногда необходимо провести анализ образца в лаборатории, чтобы определить точный вид и штамм бактерий, вызывающих инфекцию. Ваш врач может также назначить антибиотики перед операцией на кишечнике или другой медицинской процедурой, которая сопряжена с высоким риском бактериальной инфекции, которая является профилактическим (профилактическим) использованием антибиотиков.
Одним из распространенных побочных эффектов от приема антибиотиков является жидкий стул (диарея), поскольку антибиотик разрушает нормальные, здоровые бактерии в кишечнике, которые поддерживают вашу регулярность. Ваш врач может порекомендовать использовать пробиотики после лечения антибиотиками, чтобы помочь вашему организму повторно заселить здоровые штаммы бактерий. Если вы обнаружили кровь или слизь в стуле, или испытываете сильную боль в животе или спазмы, вам следует немедленно обратиться к врачу, чтобы определить, есть ли вторичная инфекция, такая как C.difficile . (См. Стр. 11.) Когда один антибиотик не может уничтожить инфекцию, вашему врачу, возможно, придется перейти к менее традиционным лекарствам, которые могут быть более дорогими или иметь более серьезные побочные эффекты. Врачи резервируют эти антибиотики только для использования в определенных ситуациях и обстоятельствах, чтобы избежать развития устойчивости к антибиотикам.
Устойчивость к антибиотикам и супербактерии
Антибиотики изменяют течение опасных для жизни инфекций, снижая смертность и потерю органов или конечностей.Однако каждый раз, когда человек использует антибиотик для лечения, вероятность развития устойчивых бактериальных штаммов увеличивается, и они могут в конечном итоге перерасти в супербактерии. Термин «супербактерия» относится к любым микроорганизмам, которые стали устойчивыми к лечению обычными противоинфекционными средствами, которые ранее были эффективны против них. Хотя супербактерии были более серьезной проблемой в больницах, в сообществе растет число их вспышек. Лучшее, что вы можете сделать, — это принимать антибиотики в точном соответствии с указаниями врача — правильную дозу и в течение всего срока действия рецепта, даже если вы чувствуете себя лучше в середине лечения.Это очень важно. Прекращение лечения антибиотиками в середине курса или прием только части доз, даже если симптомы инфекции исчезли, резко увеличивает риск развития устойчивости бактерий.
Ученые определили критическую концентрацию определенного антибиотика в организме, чтобы убить инфекцию, но если вы не достигнете этого уровня антибиотика, циркулирующего в организме, это может создать среду, в которой умирают только самые слабые патогенные клетки, а более сильные и устойчивые бактерии остаются, размножаются и видоизменяются (становятся устойчивыми).По мере того, как мутантные бактерии переходят к другим, становится все труднее найти антибиотик для борьбы с ними. Это также может произойти, если вы не принимаете весь курс лечения, как предписано, где все еще существует низкий уровень патогенных бактерий, что позволяет бактериям либо повторно заразить вас, либо стать устойчивыми. Исследователи постоянно разрабатывают новые антибиотики для борьбы с этими появляющимися супербактериями. См. Стр. 11 для получения информации о новом антибиотике узкого спектра действия, Dificid ™, который нацелен на C.difficile , сохраняя при этом здоровые штаммы бактерий. В дополнение к этим развивающимся исследованиям, пациенты играют чрезвычайно важную роль в предотвращении развития новых или более сильных супербактерий, просто принимая лекарства в соответствии с предписаниями.
Ключевые сообщения
- Большинство антибиотиков лечат бактериальные инфекции, а некоторые антибиотики лечат определенные паразитарные или грибковые инфекции. Антибиотики НИКОГДА не действуют против вирусных инфекций. (Существуют противовирусные препараты и / или вакцины от некоторых типов вирусных инфекций.)
- Всегда принимайте антибиотики в точном соответствии с предписаниями врача и заканчивайте полный курс лечения (если у вас нет серьезной побочной реакции и проконсультируйтесь с врачом). Никогда не принимайте антибиотики, прописанные вам другим врачом, или антибиотики, прописанные вам врачом от предыдущего недуга, который вы еще не преодолели.
- Супербактерии — растущая проблема, особенно в больницах, и каждый должен сыграть свою роль в замедлении их развития.
Это по сравнению с
| Антибиотики (например,грамм. пенициллин) — это селективные противомикробные препараты , которые атакуют только бактериальные микробы, убивая их или блокируя их размножение. | Дезинфицирующие средства (например, отбеливатель) — это неселективные противомикробные средства , которые атакуют многие типы микроорганизмов, поэтому они не могут использоваться в нашем организме и могут повредить клетки человека. |
| Бактерицидные агенты убивают бактерии, препятствуя репликации клеточной стенки и / или содержимого бактерии. | Бактериостатические агенты останавливают размножение бактерий или препятствуют синтезу белка, но не обязательно убивают бактерии. |
| Антибиотики широкого спектра действия (например, пенициллины, аминогликозиды, цефалоспорины, сульфаниламиды) работают против широкого спектра бактериальных инфекций. | Антибиотики узкого спектра действия (например, макролиды, ванкомицин, фидаксомицин) эффективны только против нескольких типов патогенных бактерий. |
| Аэробные бактериальные инфекции, такие как бактерии, вызывающие стрептококковое горло, выживают в областях тела, подверженных воздействию кислорода. Пенициллины и другие виды антибиотиков борются с этими инфекциями. | Анаэробные бактериальные инфекции (например, гангрена, столбняк и ботулизм) поражают глубокие ткани или органы, в которых нет кислорода, например желудочно-кишечный тракт или под значительными ранами. Против них эффективны специализированные антибиотики, такие как метронидазол или клиндамицин, среди многих других. |
Новое нетоксичное дезинфицирующее средство
Группа исследователей из Университета Сен-Бонифас (USB) в Манитобе доказала эффективность дезинфицирующего средства, которое может произвести революцию в борьбе с супербактериями в больничной системе.
антибиотиков | Микробы и организм человека
Антибиотики — это химические вещества, которые убивают или подавляют рост бактерий и используются для лечения бактериальных инфекций. В природе они производятся почвенными бактериями и грибами.Это дает микробам преимущество в борьбе за пищу, воду и другие ограниченные ресурсы в определенной среде обитания, поскольку антибиотик убивает их конкурентов.
© Dr_Microbe / iStock Грибы Penicillium, вызывающие порчу пищевых продуктов, используются для производства первого антибиотика пенициллина. 3D иллюстрации, показывающие споры конидий и конидиофор. Как действуют антибиотикиАнтибиотики используют разницу между структурой бактериальной клетки и клетки-хозяина.
Они могут препятствовать размножению бактериальных клеток, так что бактериальная популяция остается прежней, позволяя защитному механизму хозяина бороться с инфекцией или убивать бактерии, например, останавливая механизм, ответственный за построение их клеточных стенок.
Антибиотик также можно классифицировать по кругу патогенов, против которых он эффективен. Пенициллин G уничтожает только несколько видов бактерий и известен как антибиотик узкого спектра действия.Тетрациклин эффективен против широкого круга организмов и известен как антибиотик широкого спектра действия.
Устойчивость к антибиотикамБактерии считаются устойчивыми к лекарствам, если они больше не ингибируются антибиотиком, к которому они ранее были чувствительны. Возникновение и распространение устойчивых к антибактериальным препаратам бактерий продолжало расти как из-за чрезмерного, так и из-за неправильного использования антибиотиков.
Лечение пациента антибиотиками заставляет микробы адаптироваться или умирать; это известно как «селективное давление».Если штамм какого-либо вида бактерий приобретет устойчивость к антибиотику, он переживет лечение. По мере того как бактериальная клетка с приобретенной устойчивостью размножается, эта устойчивость передается ее потомству. В идеальных условиях некоторые бактериальные клетки могут делиться каждые 20 минут; следовательно, всего через 8 часов могло существовать более 16 миллионов бактериальных клеток, несущих устойчивость к этому антибиотику.
Как распространяется сопротивление?Устойчивость к антибиотикам может быть врожденной или приобретенной.Некоторые бактерии обладают естественной устойчивостью к некоторым антибиотикам из-за их физиологических характеристик. Это внутреннее сопротивление. Приобретенная устойчивость возникает, когда бактерия, которая изначально была чувствительна к антибиотику, развивает устойчивость. Например, гены устойчивости могут переноситься из одной плазмиды в другую плазмиду или хромосому, или устойчивость может возникать из-за случайной спонтанной хромосомной мутации.
Микробы и болезни
Микробы, вызывающие заболевания, называются патогенами.Узнайте, какой микроб вызывает малярию!
Иммунная система
Инфекцию можно рассматривать как битву между вторгающимися патогенами и хозяином. Как работает иммунная система?
Пути передачи
Узнайте, как можно заразить микробы и передать их другим.
Вакцинация
Просто выстрел в руку — что делают вакцины?
Многострановое исследование ВОЗ выявило широко распространенное неправильное понимание общественностью устойчивости к антибиотикам
\ n\ nУстойчивость к антибиотикам возникает, когда бактерии изменяются и становятся устойчивыми к антибиотикам, используемым для лечения вызываемых ими инфекций.Чрезмерное и неправильное использование антибиотиков увеличивает развитие резистентных бактерий, и это исследование указывает на некоторые практики, пробелы в понимании и заблуждения, которые способствуют этому явлению.
\ n\ nПочти две трети (64%) из примерно 10 000 человек, опрошенных в 12 странах, говорят, что они знают, что устойчивость к антибиотикам — это проблема, которая может повлиять на них и их семьи, но как она влияет на них и что они могут сделать с адрес не совсем понятен. Например, 64% респондентов считают, что антибиотиками можно лечить простуду и грипп, несмотря на то, что антибиотики не влияют на вирусы.Около одной трети (32%) опрошенных считают, что им следует прекратить прием антибиотиков, когда они почувствуют себя лучше, чем завершить предписанный курс лечения.
\ n\ n «Рост устойчивости к антибиотикам — это глобальный кризис в области здравоохранения, и теперь правительства признают это одной из самых серьезных проблем для общественного здравоохранения сегодня. Он достигает опасно высоких уровней во всех частях мира », — говорит д-р Маргарет Чан, Генеральный директор ВОЗ, обнародуя сегодня результаты исследования. «Устойчивость к антибиотикам ставит под угрозу нашу способность лечить инфекционные заболевания и подрывает многие достижения в медицине.”
\ n\ n Результаты исследования совпадают с запуском новой кампании ВОЗ« Антибиотики: обращайтесь с осторожностью »- глобальной инициативы, направленной на улучшение понимания проблемы и изменение способов использования антибиотиков.
\ n\ n «Результаты этого исследования указывают на срочную необходимость улучшить понимание устойчивости к антибиотикам», — говорит д-р Кейджи Фукуда, специальный представитель Генерального директора по устойчивости к противомикробным препаратам. «Эта кампания — лишь один из способов работы с правительствами, органами здравоохранения и другими партнерами над снижением устойчивости к антибиотикам.Одна из самых серьезных проблем со здоровьем в 21 веке потребует глобального изменения поведения людей и общества ».
\ n\ nМногострановое исследование включало 14 вопросов об использовании антибиотиков, знаниях об антибиотиках и устойчивости к антибиотикам, а также сочетало онлайн-интервью и личные интервью. Он проводился в 12 странах: Барбадос, Китай, Египет, Индия, Индонезия, Мексика, Нигерия, Российская Федерация, Сербия, Южная Африка, Судан и Вьетнам. Не претендуя на полноту, этот и другие опросы помогут ВОЗ и партнерам определить ключевые пробелы в понимании общественностью проблемы и неправильные представления о том, как использовать антибиотики, которые будут устранены в рамках кампании.
\ nНекоторые распространенные заблуждения, выявленные в ходе опроса, включают:
\ n- \ n
- Три четверти (76%) респондентов считают, что устойчивость к антибиотикам возникает, когда организм становится устойчивым к антибиотикам. Фактически, бактерии, а не люди или животные, становятся устойчивыми к антибиотикам, и их распространение вызывает трудноизлечимые инфекции. \ n
- \ n
- Две трети (66%) респондентов считают, что люди не подвергаются риску лекарственно-устойчивой инфекции, если они лично принимают свои антибиотики в соответствии с предписаниями.Почти половина (44%) опрошенных считают, что устойчивость к антибиотикам является проблемой только для людей, регулярно принимающих антибиотики. Фактически, любой человек в любом возрасте и в любой стране может заразиться устойчивой к антибиотикам инфекцией. \ n
- \ n
- Более половины (57%) респондентов считают, что они мало что могут сделать, чтобы остановить устойчивость к антибиотикам, в то время как почти две трети (64%) полагают, что медицинские эксперты решат проблему, прежде чем она станет слишком серьезный. \ n
\ nЕще один важный вывод исследования заключался в том, что почти три четверти (73%) респондентов говорят, что фермеры должны давать меньше антибиотиков животным, производящим пищу.
\ n\ nДля решения этой растущей проблемы на Всемирной ассамблее здравоохранения в мае 2015 года был одобрен глобальный план действий по борьбе с устойчивостью к противомикробным препаратам. Одна из 5 целей плана — повысить осведомленность и понимание устойчивости к антибиотикам посредством эффективного взаимодействия и обучения. и обучение.
\ nОсновные результаты исследования по странам
\ nБарбадос (507 личных интервью)
\ n\ n Только 35% респондентов заявили, что принимали антибиотики в течение последних 6 месяцев — это самый низкий процент любая страна, включенная в опрос; 91% из тех, кто принимал антибиотики, сказали, что они были прописаны или предоставлены врачом или медсестрой.
\ n\ n Менее половины респондентов (43%) слышали о термине «устойчивость к антибиотикам»; и менее половины (46%) — меньше, чем в любой другой стране, участвовавшей в исследовании, — считают, что многие инфекции становятся все более устойчивыми к лечению антибиотиками.
\ n\ n Только 27% респондентов согласны с утверждениями «Устойчивость к антибиотикам — одна из самых больших проблем, с которыми сталкивается мир» и что «эксперты решат проблему» — самый низкий процент среди всех стран-участниц по обоим вопросам.
\ nКитай (1002 онлайн-интервью)
\ n\ n 57% респондентов сообщили, что принимали антибиотики в течение последних 6 месяцев; 74% говорят, что они были прописаны или предоставлены врачом или медсестрой; 5% говорят, что купили их в Интернете.
\ n\ nБолее половины (53%) респондентов ошибочно считают, что им следует прекратить прием антибиотиков, когда они почувствуют себя лучше, вместо того, чтобы проходить полный курс, как указано.
\ n\ n 61% опрошенных ошибочно считают, что простуду и грипп можно лечить антибиотиками.
\ n\ nДве трети (67%) респондентов знакомы с термином «устойчивость к антибиотикам», а три четверти (75%) считают, что это «одна из самых больших проблем в мире».
\ n\ n83% респондентов считают, что фермеры должны давать меньше антибиотиков животным — это самый высокий процент среди стран, участвовавших в опросе.
\ nЕгипет (511 личных интервью)
\ n\ nБолее трех четвертей (76%) респондентов сказали, что они принимали антибиотики в течение последних 6 месяцев, а 72% сказали, что они были прописаны или предоставлены врач или медсестра.
\ n\ n55% респондентов ошибочно считают, что им следует прекратить прием антибиотиков, когда они почувствуют себя лучше, а не проходить полный курс; и более трех четвертей (76%) ошибочно полагают, что антибиотики можно использовать для лечения простуды и гриппа.
\ n\ n Менее четверти (22%) респондентов слышали термин «устойчивость к антибиотикам» — это самый низкий процент среди всех стран, включенных в опрос.
\ nИндия (1023 онлайн-интервью)
\ n\ nБолее трех четвертей (76%) респондентов сообщили, что принимали антибиотики в течение последних 6 месяцев; 90% говорят, что они были прописаны или предоставлены врачом или медсестрой.
\ n\ nТри четверти (75%) респондентов ошибочно считают, что простуду и грипп можно лечить антибиотиками; и только 58% знают, что им следует прекратить прием антибиотиков только после того, как они закончат курс, как указано.
\ n\ nВ то время как 75% согласны с тем, что устойчивость к антибиотикам является одной из самых больших проблем в мире, 72% респондентов считают, что эксперты решат проблему до того, как она станет слишком серьезной.
\ nИндонезия (1027 онлайн-интервью)
\ n\ nДве трети (66%) респондентов сообщили, что принимали антибиотики в течение последних 6 месяцев; 83% респондентов заявили, что их выписал или выписал врач или медсестра.
\ n\ nБолее трех четвертей (76%) респондентов знают, что им следует прекратить прием антибиотиков только после того, как они приняли все их в соответствии с указаниями, но 63% ошибочно полагают, что их можно использовать для лечения простуды и гриппа.
\ n\ n84% респондентов знакомы с термином «устойчивость к антибиотикам», а две трети (67%) считают, что многие инфекции становятся все более устойчивыми к лечению антибиотиками.
\ nМексика (1001 онлайн-интервью)
\ n\ nТри четверти (75%) респондентов сообщили, что принимали антибиотики в течение последних 6 месяцев; 92% говорят, что их выписал врач или медсестра; и 97% говорят, что купили их в аптеке или магазине медицинских товаров.
\ n\ nБольшинство респондентов (83%) точно определяют, что инфекции мочевого пузыря / мочевыводящих путей (ИМП) можно лечить антибиотиками, но 61% ошибочно полагают, что простуду и грипп можно лечить с помощью антибиотиков.
\ n\ n 89% респондентов в Мексике заявили, что слышали о термине «устойчивость к антибиотикам», а 84% считают, что многие инфекции становятся все более устойчивыми к лечению антибиотиками — это больше, чем в любой другой стране, включенной в опрос по обоим направлениям. вопросов.
\ nНигерия (664 личных интервью)
\ n\ nПочти три четверти (73%) респондентов сообщили, что принимали антибиотики в течение последних 6 месяцев; 75% респондентов заявили, что их выписал или выписал врач или медсестра; 5% говорят, что купили их в ларьке или у лоточника.
\ n\ nБольше респондентов в Нигерии, чем в любой другой стране, включенной в опрос, правильно определили, что антибиотики не работают при простуде и гриппе (47%), однако 44% респондентов думают, что да.
\ n\ nТолько 38% респондентов слышали термин «устойчивость к антибиотикам» — это вторая по величине доля среди всех обследованных стран.
\ nРоссийская Федерация (1 007 онлайн-интервью)
\ n\ n Немногим более половины респондентов (56%) сообщили, что принимали антибиотики в течение последних 6 месяцев; такая же доля (56%) говорит, что их последний курс антибиотиков был прописан или проведен врачом или медсестрой — это самый низкий процент среди стран, включенных в исследование.
\ n\ nДве трети (67%) респондентов ошибочно считают, что простуду и грипп можно лечить с помощью антибиотиков, и более четверти (26%) считают, что им следует прекратить прием антибиотиков, когда они почувствуют себя лучше, а не проходить полный курс, как направлен.
\ n\ n Уровень осведомленности о термине «устойчивость к антибиотикам» среди респондентов был высоким — 82%.
\ n\ n71% считают, что антибиотики широко используются в сельском хозяйстве в их стране, и 81% говорят, что фермеры должны давать меньше антибиотиков животным.
\ nСербия (510 личных интервью)
\ n\ n Менее половины (48%) респондентов заявили, что принимали антибиотики в течение последних 6 месяцев; 81% говорят, что они были прописаны или предоставлены врачом или медсестрой.
\ n\ nБольшинство респондентов (83%) точно определяют, что инфекции мочевого пузыря / ИМП можно лечить с помощью антибиотиков, но более двух третей (68%) ошибочно полагают, что простуду и грипп можно лечить с помощью антибиотиков.
\ n\ nТолько 60% респондентов в Сербии слышали о термине «устойчивость к антибиотикам» и только треть (33%) считают, что это одна из самых больших проблем, с которыми сталкивается мир.
\ n\ n81% респондентов считают, что фермеры должны давать животным меньше антибиотиков.
\ nЮжная Африка (1 002 онлайн-интервью)
\ n\ n 65% респондентов заявили, что принимали антибиотики в течение последних 6 месяцев; более высокая доля людей, чем в любой другой стране, включенной в опрос (93%), говорят, что их последний курс антибиотиков был прописан или проведен врачом или медсестрой, а 95% говорят, что они получали совет от медицинского работника относительно того, как их принимать.
\ n\ n87% респондентов знают, что им следует прекращать прием антибиотиков только после завершения курса лечения — это больше, чем в любой другой стране, включенной в опрос.
\ n\ nТакая же пропорция (87%) респондентов — и снова больше, чем в любой другой стране, участвовавшей в опросе — признают, что утверждение «Можно использовать антибиотики, которые были даны другу члена семьи, если они использовались для лечения одной и той же болезни »- это ложь. Это практика, которая может способствовать развитию сопротивления.
\ nСудан (518 личных интервью)
\ n\ nБолее трех четвертей (76%) респондентов сообщили, что принимали антибиотики в течение последних 6 месяцев; 91% говорят, что они были прописаны или предоставлены врачом или медсестрой.
\ n\ n62% респондентов ошибочно считают, что им следует прекратить прием антибиотиков, когда они почувствуют себя лучше — больше, чем в любой другой стране, включенной в опрос, — и 80% считают, что антибиотики можно использовать для лечения простуды и гриппа. Оба эти утверждения неверны. Это методы, которые способствуют развитию устойчивости к антибиотикам.
\ n\ n94% респондентов согласны с тем, что люди должны использовать антибиотики только по назначению, а 79% считают, что устойчивость к антибиотикам является одной из самых больших проблем, с которыми сталкивается мир, — самый высокий процент по обоим вопросам среди всех стран, где проводился опрос. было предпринято.
\ nВьетнам (1000 онлайн-интервью)
\ n\ n71% респондентов заявили, что они принимали антибиотики в течение последних 6 месяцев; три четверти (75%) сообщают, что они были прописаны или предоставлены врачом или медсестрой.
\ n\ n86% респондентов считают, что организм становится устойчивым к антибиотикам (тогда как на самом деле это бактерии) — это больше, чем в любой другой стране, включенной в опрос.
\ n\ n83% считают, что многие инфекции становятся все более устойчивыми к антибиотикам.
\ n\ n70% респондентов считают, что антибиотики широко используются в сельском хозяйстве в их стране, и почти три четверти (74%) согласны с тем, что «устойчивость к антибиотикам является одной из самых больших проблем, с которыми сталкивается мир».
\ nПримечания для редакторов
\ nОб опросе
\ n\ nМногострановое исследование было ограничено 2 странами на регион ВОЗ, всего 12 странами. Данные нельзя рассматривать как репрезентативные для каждого региона или глобальной ситуации. Полевые исследования проводились исследовательским агентством 2CV в период с 14 сентября по 16 октября 2015 года. В общей сложности 9772 респондента заполнили опрос из 14 вопросов онлайн или во время личного уличного интервью. Документ с основными выводами: \ n
\ n\ nМногострановое исследование общественной осведомленности об устойчивости к антибиотикам \ n
\ nО кампании «Антибиотики: обращайтесь с осторожностью»
\ n\ nВОЗ запускает глобальную кампанию, Антибиотики: обращайтесь с осторожностью »во время первой Всемирной недели осведомленности об антибиотиках, 16-22 ноября 2015 г.Целью кампании является повышение осведомленности и поощрение передового опыта среди населения, политиков, работников здравоохранения и сельского хозяйства, чтобы избежать дальнейшего возникновения и распространения устойчивости к антибиотикам. Для получения дополнительной информации и загрузки материалов кампании:
\ n\ nWorld Antibiotic Awareness Week
«,» datePublished «:» 2015-11-16T00: 00: 00.0000000 + 00: 00 «,» image «:» https: // www.who.int/images/default-source/imported/medicines-pills.jpg?sfvrsn=61c9b5f0_0″,»publisher»:{«@type»:»Organization»,»name»:» Всемирная организация здравоохранения: ВОЗ » , «logo»: {«@type»: «ImageObject», «url»: «https: // www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2015-11-16T00:00:00.0000000+00:00″,»mainEntityOfPage » : «https://www.who.int/news/item/16-11-2015-who-multi-country-survey-reveals-widespread-public-misunderstanding-about-antibiotic-resistance», «@context»: «http://schema.org», «@type»: «NewsArticle»};Антибиотики в воде и риск устойчивых к лекарствам бактерий
Отчет JRC объединяет данные об уровнях антибиотиков в воде, показывая, что небольшие концентрации попали в ряд водоемов Европы.
Из-за угрозы появления новых устойчивых к лекарствам микробов, когда эти антибиотики вступают в контакт с бактериями, присутствующими в воде, ученые собирают доказательства, чтобы лучше понять потенциальный риск.
Их данные подтверждают, что уровни остатков антибиотиков в питьевой воде минимальны и не представляют опасности для здоровья человека.
Однако остаточные количества антибиотиков могут быть обнаружены в более высоких концентрациях в сточных водах, поверхностных водах, сельскохозяйственных стоках и воде, используемой для аквакультуры (рыбоводные хозяйства, мускулы, водоросли и другие морские виды).
Отчет является частью усилий JRC, посвященных исследованию воздействия антибиотиков на воду.
Ученые стремятся определить минимальную концентрацию антибиотиков, которая может вызвать резистентность у бактерий, чтобы будущие ограничения могли быть основаны на оценке риска, учитывающей этот потенциал.
В отчете также подчеркивается, что развитие и распространение устойчивости к противомикробным препаратам (УПП) (феномен устойчивости бактерий к действию антибиотиков) можно ограничить, если будут приняты меры по повышению эффективности процессов очистки сточных вод и контролю использования антибиотиков. в медицине и животноводстве.
Куда попадают антибиотики после того, как они сделали свою работу?
Антибиотики назначаются при большом количестве бактериальных инфекций у людей и с момента их открытия спасли жизни миллионов людей.
Их также дают животным в рамках ветеринарного лечения, в том числе для борьбы с инфекциями сельскохозяйственных животных.
Устойчивые бактерии регулярно развиваются в местах, где обычно используются антибиотики — например, в больницах, где часто обнаруживается «супербактерия» MRSA (резистентная к широкому спектру антибиотиков).
Вдобавок ко всему, антибиотики не исчезают просто так после того, как они сделали свою работу по борьбе с насекомыми.
Они выводятся из организма, поэтому существует также риск распространения подобных насекомых в воде на очистных сооружениях, в навозе и навозной жиже, а также в окружающей среде, если концентрация антибиотиков достаточно высока для их выживания.
Распространенность использования антибиотиков вызывает растущую озабоченность по поводу распространения УПП. В Европе около 25000 человек ежегодно умирают от инфекций, вызванных устойчивыми к противомикробным препаратам бактериями.
Также подсчитано, что AMR обходится ЕС в 1,5 млрд евро в год в виде расходов на здравоохранение и снижения производительности.
Какие антибиотики? Как за ними следят?
Анализируя данные по 45 антибиотикам из 13 стран мира, авторы отчета обнаружили, что сульфаметоксазол, триметоприм и ципрофлоксацин являются тремя наиболее часто встречающимися в воде, вытекающей из очистных сооружений.
Большая часть данных поступила из Европы (79,2%), а для обнаруженных антибиотиков концентрации варьировались до 1 мкг / л (одна миллионная грамма на литр).
Все эти лекарства обычно назначают при инфекциях мочевыводящих путей, а ципрофлоксацин также назначают при инфекциях ушей и грудной клетки.
Об аналогичных концентрациях антибиотиков также сообщалось в поверхностных водах, несмотря на то, что снижение их уровней можно было разумно ожидать из-за растворения этих веществ по мере того, как сточные воды попадают в реки и озера.
Ципрофлоксацин, наряду с амоксициллином, эритромицином, азитромицином и кларитромицином, включен в программу мониторинга Контрольного списка в рамках Рамочной директивы ЕС по водным ресурсам, которая собирает данные о веществах, которые могут представлять опасность на уровне ЕС.
Используемые аналитические методы должны быть способны обнаруживать концентрации от 0,019 до 0,089 мкг / л, соответствующие концентрациям, которые считаются не имеющими прямого воздействия на водные организмы, такие как водоросли, ракообразные и рыбы.
Антибиотики в рыбоводных хозяйствах?
В отчете отмечается, что до сих пор проводилось мало исследований использования и воздействия антибиотиков в секторе аквакультуры.
В Европе использование антибиотиков во всех отраслях животноводства, включая аквакультуру, регулируется специальным законодательством.
Продукты аквакультуры (а также любые продукты из систем животноводства) не должны содержать фармакологически активные вещества выше установленного максимального предела остаточного содержания.
Эффективный мониторинг на уровне ЕС зависит от программ надзора, реализуемых в государствах-членах ЕС, и соответствующие данные предоставляются Комиссии.
Аквакультура является наиболее быстрорастущим сектором производства продуктов питания, и, по оценкам, на нее приходится примерно половина от общего объема пищевых продуктов, поступающих из рыбы.
Несмотря на то, что необходимо предотвращать бактериальные заболевания в продуктах аквакультуры, использование вакцин может снизить потребность в химических веществах и антибиотиках в этом секторе при условии, что вакцины против наиболее актуальных заболеваний зарегистрированы и доступны во всех государствах-членах ЕС.
Общие сведения
В июне 2017 года Комиссия приняла План действий ЕС «Единое здоровье» против УПП. Ключевые цели этого нового плана включают:
1. Превращение ЕС в регион передового опыта
2.Активизация исследований, разработок и инноваций
3. Формирование глобальной повестки дня
Комиссия также утвердила первые результаты плана, например, Руководящие принципы ЕС по разумному использованию противомикробных препаратов для здоровья человека.
Руководящие принципы направлены на сокращение ненадлежащего использования и поощрение разумного использования противомикробных препаратов у людей. Они нацелены на всех участников, ответственных за использование противомикробных препаратов или участвующих в нем.
Комиссия также недавно приняла Стратегический подход к фармацевтическим препаратам в окружающей среде — комплекс действий, направленных на решение многогранных проблем, которые выпуск фармацевтических препаратов создает для окружающей среды.
Антибиотики и окружающая среда | Агентство по контролю за загрязнением окружающей среды Миннесоты
Антибиотики — мощные инструменты для борьбы с инфекциями и профилактики инфекций у людей и животных. Однако широко распространенное чрезмерное использование антибиотиков привело к тревожному увеличению числа устойчивых к антибиотикам инфекций. Центры по контролю и профилактике заболеваний называют устойчивость к антибиотикам одной из самых серьезных угроз здоровью, которая вызывает не менее 2 миллионов заболеваний у американцев каждый год и 23 000 смертей.«Управление антибиотиками» — это процесс улучшения того, как используются антибиотики.
Как антибиотики попадают в окружающую среду?
Большинство антибиотиков, используемых для лечения инфекций, вызванных бактериями, или другими фармацевтическими препаратами, попадают в нашу естественную среду после использования для лечения людей и животных. Например, когда:
- Человеку или животному дают антибиотик, но не все лекарства расходуются в организме. Некоторые антибиотики в исходной или слегка измененной форме выделяются с мочой и / или стулом.
- Неиспользованные антибиотики выбрасывают на свалки, смывают в канализацию или туалеты.
- Антибиотики в навозе и другие удобрения на основе отходов стекают с сельскохозяйственных культур и пастбищ в водные пути.
- Отходы наших домашних животных, содержащие антибиотики, попадают на свалки и в канализационные стоки.
- Антибиотики, применяемые на фруктовых деревьях для лечения бактериальных инфекций, стекают с полей в водоемы.
- Некоторые промышленные процессы, такие как производство этанола, образуют отходы, содержащие антибиотики, которые могут способствовать загрязнению окружающей среды.
Как антибиотики из окружающей среды могут способствовать развитию устойчивости?
Это то, что мы знаем.
- В любых условиях (естественных, больничных или в нашем организме) бактерии в присутствии антибиотика будут пытаться измениться, чтобы выжить. Эти изменения могут привести к устойчивости к антибиотикам — способности бактерий противостоять воздействию антибиотиков.
- Бактерии также могут передавать способность противостоять действию антибиотиков, разделяя генетические инструкции (гены устойчивости) с другими бактериями в воде и почве.
Это то, чему нам нужно научиться.
- Действительно ли антибиотики, устойчивые к антибиотикам бактерии и гены устойчивости в окружающей среде подвергают людей и животных прямому риску устойчивых инфекций?
- Могут ли источники антибиотиков, устойчивых бактерий и генов устойчивости из окружающей среды усложнить борьбу с устойчивостью к антибиотикам?
Антибиотики и гены устойчивости в окружающей среде Миннесоты
- Агентство по контролю за загрязнением окружающей среды Миннесоты (MPCA) и исследователи Университета Миннесоты обнаружили антибиотики, обычно используемые в здравоохранении и охране здоровья животных на низких уровнях в озерах, реках и ручьях по всей Миннесоте и США.С. Геологическая служба обнаружила антибиотики в подземных водах несельскохозяйственных и городских территорий. Подземные воды используются для питья многими людьми, особенно в сельской местности.
В Миннесоте уровень содержания антибиотиков в воде ниже тех, которые считаются опасными для здоровья человека. (Министерство здравоохранения Миннесоты)
Исследователи из Миннесотского университета разработали методы измерения генов устойчивости к антибиотикам в окружающей среде. Продолжается работа, чтобы понять разнообразие, источник и влияние этих генов на здоровье и проблему резистентности.
Что вы можете сделать, чтобы антибиотики не попали в нашу воду
- Уменьшите потребность в антибиотиках, избегая инфекций. Тщательно вымойте руки, прикрывайте кашель и сделайте рекомендованные вакцины.
- Не просите антибиотики, если ваш лечащий врач, стоматолог или ветеринар считает, что в них нет необходимости.
- Если вам прописали антибиотики, принимайте их точно в соответствии с указаниями.
- Принимайте только назначенные вам антибиотики; не делитесь и не используйте остатки антибиотиков.Антибиотики лечат специфические инфекции. Принятие неправильного лекарства может усугубить ситуацию.
- Не приберегайте антибиотики от следующей болезни. Правильно утилизируйте все оставшиеся лекарства после завершения предписанного курса лечения. Информацию о правильной утилизации лекарств можно найти на веб-странице Управления по борьбе с нежелательными лекарствами MPCA.
О сотрудничестве Minnesota One Health Antibiotic Stewardship
Подход «Единое здоровье» признает связь между здоровьем человека, животных и окружающей среды.Стратегический план управления антибиотиками в штате Миннесота был запущен в июле 2016 года. С тех пор прогресс в достижении целей стратегического плана был достигнут Сотрудничеством по управлению антибиотиками One Health, работающим в соответствии с заявлением о видении «Лидеры штата Миннесота в области защиты людей, животных и Здоровье окружающей среды будет работать вместе, чтобы повысить осведомленность и изменить поведение, чтобы сохранить антибиотики и эффективно лечить инфекции ».
Узнайте больше на сайте www.health.state.mn.us/onehealthabx
Подробнее об исследованиях
Отслеживая глобальный поток разрабатываемых антибиотиков
Эта записка более не актуальна.Смотрите последние данные здесь.
Лекарственно-устойчивые бактерии или супербактерии представляют серьезную и все более серьезную угрозу для здоровья человека. Согласно отчету Центров по контролю и профилактике заболеваний, 2,8 миллиона американцев ежегодно заражаются серьезными инфекциями, вызванными устойчивыми к антибиотикам бактериями, и в результате 35000 из них умирают. Врачи обычно встречают пациентов с инфекциями, которые не поддаются лечению, и когда на рынке появляются новые лекарства, у бактерий может быстро развиться резистентность.Чтобы обеспечить поступление новых антибиотиков в ногу с этими развивающимися патогенами, необходимо иметь надежный поток новых лекарств и инновационные способы доставки этого лекарства пациентам, которые в нем больше всего нуждаются.
Разработка новых лекарств требует много времени, усилий, научных исследований и затрат. Исторические данные показывают, что, как правило, только 1 из 5 лекарств от инфекционных заболеваний, которые достигают начальной фазы тестирования на людях, получит одобрение Управления по контролю за продуктами и лекарствами (FDA).Разработка антибиотиков для лечения высокорезистентных бактериальных инфекций является особенно сложной задачей, поскольку лишь небольшое число пациентов заражаются этими инфекциями и отвечают требованиям для участия в традиционных клинических испытаниях.
Чтобы пролить свет на ассортимент антибиотиков, оценить государственную политику и отслеживать потенциальное воздействие на общественное здоровье, благотворительный фонд Pew Charitable Trusts провел оценку антибиотиков, находящихся в клинической разработке. Список, который обновляется ежегодно, идентифицирует каждое лекарство, производителя, потенциальные цели и этап в процессе разработки.(См. Методологию критериев, используемых для выбора лекарств.)
ВыводыТекущая оценка конвейера показывает, что в разработке находится 41 новый антибиотик. Эти препараты потенциально могут воздействовать на многие, но не на все резистентные бактерии. Однако, учитывая неизбежность того, что некоторые из этих антибиотиков не получат одобрения и что в конечном итоге у них разовьется резистентность к одобренным, очевидно, что в разработке находится слишком мало лекарств, чтобы удовлетворить текущие и ожидаемые потребности пациентов.По состоянию на декабрь 2019 года:
- Из 41 разрабатываемого антибиотика 15 находились в фазе 1 клинических испытаний, 12 — в фазе 2, 13 — в фазе 3, на один была подана заявка на новый препарат, четыре были одобрены. Исторически сложилось так, что около 60 процентов лекарств, которые входят в Фазу 3, будут одобрены. (Описание каждой фазы см. В глоссарии терминов.)
- По крайней мере, 18 антибиотиков, находящихся в клинической разработке, обладают потенциалом для лечения инфекций, вызванных грамотрицательными возбудителями ESKAPE, — критическая область неудовлетворенной потребности.Инфекции, вызываемые этими патогенами, не только трудно вылечить, но и найти новые методы лечения для преодоления грамотрицательной резистентности также особенно сложно. И из них, по крайней мере, 13 обладают потенциальной активностью против устойчивых к карбапенемам / продуцирующих β-лактамаз расширенного спектра действия (БЛРС) Enterobacteriaceae, Acinetobacter baumannii и Pseudomonas aeruginosa , патогенов, которые Всемирная организация здравоохранения (ВОЗ) считает серьезными угрозами, поскольку они устойчивы ко всем или почти ко всем антибиотикам, доступным сегодня.
- Кроме того, по крайней мере 10 из этих антибиотиков, если они будут одобрены, могут лечить инфекции, вызванные лекарственно-устойчивыми Neisseria gonorrhoeae или Clostridioides difficile (ранее известными как Clostridium difficile ), которые CDC считает острой угрозой для здоровья населения. .
- Примерно каждый четвертый препарат, находящийся в разработке, представляет собой новый класс или механизм действия. Ни один из них не является потенциально активным в отношении грамотрицательных патогенов ESKAPE или патогенов критической угрозы ВОЗ, и почти половина новых продуктов находится в разработке для C.difficile.
- Из примерно 35 компаний, в которых антибиотики находятся в стадии клинической разработки, только одна входит в число 50 крупнейших фармацевтических компаний по объему продаж. Более 95 процентов разрабатываемых сегодня продуктов изучаются небольшими компаниями, а не крупными фармацевтическими фирмами, которые когда-то доминировали в этой области. Кроме того, почти 75 процентов компаний считаются недополученными, что означает, что у них нет продуктов на рынке.
Pew и другие организации, изучающие проблему устойчивости к антибиотикам, выступают за политику, направленную на решение научных, нормативных и экономических проблем при разработке новых антибиотиков.Эти усилия направлены на то, чтобы подготовить трубопровод к разнообразным потенциальным методам лечения, которые имеют наилучшие шансы добраться до пациентов.
Pew поддержал одобрение Закона «О создании антибиотиков сейчас» (GAIN) для стимулирования разработки новых антибиотиков. Закон повысил коммерческую ценность антибиотиков, предназначенных для лечения серьезных или опасных для жизни инфекций, обозначенных как квалифицированные препараты для лечения инфекционных заболеваний (QIDP), за счет увеличения срока, в течение которого лекарства могут продаваться без конкуренции с генерическими лекарствами, на пять лет.Лекарства, которые получают пользу от GAIN, сейчас находятся в разработке.
Регулирующим усовершенствованием является введение антибактериальных препаратов для ограниченного населения (LPAD), разрешенное в Законе о лечении 21 века, которое предоставит FDA уникальный механизм для рассмотрения и утверждения новых антибиотиков специально для использования у пациентов с неудовлетворенными медицинскими потребностями. Этот процесс сделает разработку наиболее необходимых антибиотиков более осуществимой при сохранении стандартов безопасности и эффективности FDA.
Сильный трубопровод также требует целенаправленных усилий для стимулирования фундаментальных научных исследований и поощрения сотрудничества между академическим сообществом и промышленностью.Pew работает с ключевыми заинтересованными сторонами, чтобы определить способы эффективного решения важнейших научных приоритетов при открытии новых антибиотиков. Чтобы решить эту ключевую задачу, Pew запустил Общую платформу для исследований и знаний об антибиотиках (SPARK), облачную виртуальную лабораторию, которая позволяет ученым обмениваться данными и знаниями, извлекать уроки из прошлых исследований и генерировать новые идеи о том, как молекулы входят и оставаться внутри грамотрицательных бактерий.
МетодологияПервоначальный список антибиотиков, находящихся в клинической разработке, был предоставлен Citeline Inc.Служба разведки наркотиков компании Pharmaprojects.
Ассортимент включает антибиотики, предназначенные для лечения серьезных инфекций, которые действуют системно или на весь организм, но не включает препараты местного действия, такие как местные, офтальмологические и ингаляционные препараты. Он также не включает новые показания или различные составы для ранее одобренных лекарств и лекарств, используемых для лечения микобактериальных инфекций, таких как туберкулез, комплекс Mycobacterium avium , Helicobacter pylori и возбудителей биологической угрозы.Мы не включаем нетрадиционные кандидаты, такие как вакцины, антитела и пробиотики, в этот конвейер (для них см. Наш нетрадиционный набор). Антибиотики, выпуск которых прекращен, можно увидеть в инструменте визуализации конвейера.
Также в разработку включены средства для лечения инфекций C. difficile , многие из которых действуют локально в кишечнике. C. difficile часто является следствием системного применения антибиотиков, и, хотя эти бактерии еще не обладают широкой устойчивостью к антибиотикам, CDC считает этот патоген неотложной угрозой.Тысячи американцев заболевают этой болезнью каждый год, и, по оценкам, в результате умирает около 15000 человек.
Pew дополнил данные, предоставленные Citeline, другой общедоступной информацией, в частности исследованиями, зарегистрированными в государственных реестрах клинических испытаний (США, https://www.clinicaltrials.gov, Австралийский реестр клинических испытаний Новой Зеландии, http: //www.anzctr .org.au, Регистр клинических испытаний Европейского Союза, https://www.clinicaltrialsregister.eu, Японский фармацевтический информационный центр, http: // www.Clinicaltrials.jp), плакаты и презентации, представленные на конференциях, статьи, опубликованные в научной литературе или отраслевой прессе, а также сообщения компаний. Если никакие испытания не были включены в реестр клинических испытаний, то кандидат будет отмечен с указанием фазы, указанной на веб-сайте компании или предоставленной непосредственно компанией. Утвержденные антибиотики останутся в списке для последующего обновления после утверждения первоначального показания. Антибиотики, разрешенные в стране за пределами США.S., но они все еще находятся в клинической разработке для рынка США, будут отмечены и останутся в разработке.
Pew также работает с внешними экспертами, которые консультируют по определенным определениям, таким как потенциальное влияние лекарств-кандидатов на грамотрицательные патогены. Возбудители ESKAPE включают Enterococcus faecium, Staphylococcus aureus (грамположительные), Klebsiella pneumoniae, Acinetobacter baumannii, Pseudomonas aeruginosa, и Enterobacter видов (грамотрицательные).К неотложным угрозам CDC относятся C. difficile , устойчивые к карбапенемам Enterobacteriaceae (CRE), устойчивые к карбапенемам Acinetobacter (CRAB) и устойчивые к лекарствам N. gonorrhoeae . К патогенам критического приоритета ВОЗ относятся устойчивые к карбапенемам Acinetobacter baumannii (CRAB), устойчивые к карбапенемам Pseudomonas aeruginosa (CRPA), устойчивые к карбапенемам Enterobacteriaceae (CRE) и β-лактамазы расширенного спектра (ESBL), продуцирующие Enterobacteriaceae .
«Да» в столбцах ESKAPE pathogens или CDC срочно / ВОЗ по патогенам критических угроз означает, что лекарство имеет in vitro и / или in vivo данные, показывающие активность против соответствующих бактерий. «Возможно» в этих столбцах указывает на кандидата, имеющего информацию о деятельности, сообщенную компанией через корпоративный веб-сайт, выпуск новостей или прямое общение, и / или с неубедительными данными in vitro, / in vivo, . Лекарства с неизвестным парным антибиотиком будут отмечены как таковые, а также могут быть указаны как «возможно», потому что активность неизвестна до тех пор, пока антибиотик не будет подтвержден.
Возможные показания для каждого препарата основаны на клинических испытаниях, которые в настоящее время зарегистрированы в государственном реестре клинических испытаний, и / или зарегистрированных обозначениях квалифицированных препаратов для лечения инфекционных заболеваний (QIDP), если не указано иное. Как только лекарство будет одобрено, будут указаны только одобренные показания. Показания в синих кружках — это обозначения QIDP. Обозначение QIDP присваивается FDA антибиотикам, предназначенным для лечения серьезных или опасных для жизни инфекций. QIDP имеют право на получение льгот в соответствии с Законом о создании антибиотиков сейчас (подписанным в рамках Закона о безопасности и инновациях Управления по санитарному надзору за качеством пищевых продуктов и медикаментов), включая ускоренную проверку FDA и расширенные эксклюзивные права на одобренные продукты.
1 Всемирная организация здравоохранения, «ВОЗ публикует список бактерий, для которых срочно необходимы новые антибиотики», пресс-релиз, 27 февраля 2017 г., https://www.who.int/news-room/detail/27- 02-2017-который-публикует-список-бактерий, для которых срочно необходимы новые антибиотики.
Этот трубопровод будет обновляться ежегодно. Чтобы отправить дополнения, обновления или комментарии, свяжитесь с [адрес электронной почты защищен].
антибиотиков в нашей пище: что вы должны знать
С 1940-х годов антибиотики спасли миллионы жизней и сыграли решающую роль в защите здоровья населения.Однако многие из антибиотиков, которые используются для лечения болезней человека, также используются на предприятиях по концентрированному кормлению животных (CAFO) или на промышленных фермах для предотвращения болезней в условиях перенаселенности. Это опасное злоупотребление антибиотиками в сельском хозяйстве частично является причиной появления устойчивых к лекарствам бактерий, которые представляют серьезную угрозу для здоровья населения.
Ученые, защитники общественного здоровья и потребители настаивают на прекращении ненадлежащего использования важных с медицинской точки зрения антибиотиков в животноводстве, и, хотя использование антибиотиков в США в последнее время снизилось, опасное неправильное использование по-прежнему является серьезной проблемой.
Антибиотики и устойчивость к антибиотикам
Бактерии повсюду, и они жизненно важны для правильного функционирования нашего организма. Фактически, у человека примерно такое же количество бактерий, что и человеческих клеток. Однако, хотя большинство бактерий в нашем теле и в нашем теле действительно помогают нам оставаться здоровыми, некоторые из них вызывают серьезные заболевания и смерть.
С момента открытия первого антибиотика, пенициллина, в начале двадцатого века антибиотики использовались для лечения широкого спектра бактериальных заболеваний, включая болезнь Лайма, сифилис, туберкулез и множество других инфекций.Антибиотики, такие как пенициллин, тетрациклин и амоксициллин, убивают или подавляют рост бактерий, не причиняя значительного вреда людям.
Однако неправильное использование антибиотиков приводит к развитию устойчивых к антибиотикам бактерий. Когда бактерии постоянно подвергаются воздействию низких доз антибиотика, те, которые устойчивы к препарату, выживают и размножаются, в то время как остальные погибают, что приводит к появлению новой популяции бактерий, которая сопротивляется антибиотику. Неправильное использование антибиотиков в медицине — например, назначение антибиотиков для лечения состояний, вызванных вирусами, такими как простуда или грипп (которые нельзя лечить таким образом), и несоблюдение пациентом режима приема антибиотиков — широко считается распространенной причиной устойчивости .Другой источник устойчивости — чрезмерное использование антибиотиков в сельском хозяйстве — менее известен, но представляет серьезную угрозу.
Когда устойчивые к антибиотикам бактерии получают широкое распространение, спасающие жизнь антибиотики становятся неэффективными, что вынуждает исследователей и фармацевтические компании постоянно разрабатывать новые лекарства. Однако в последние годы открытие новых антибиотиков замедлилось, а устойчивость к антибиотикам стала более распространенной.
В результате инфекции, вызванные резистентными бактериями, становятся все более распространенными и трудно поддающимися лечению.По оценкам Центров по контролю за заболеваниями (CDC), ежегодно в США не менее 2,8 миллиона человек заражаются устойчивыми к антибиотикам бактериальными инфекциями, и 35 000 человек умирают в результате этого. Затраты на здравоохранение, связанные с устойчивыми к антибиотикам бактериями, составляют около 20 миллиардов долларов в год только в США и составляют более восьми миллионов дополнительных пациенто-дней в больнице. Исследование 2014 года, проведенное Обзором устойчивости к противомикробным препаратам, созванным премьер-министром Великобритании, оценивает, что к 2050 году, если ничего не будет сделано для ограничения злоупотребления антибиотиками, устойчивые бактерии убьют 10 миллионов человек в год — больше, чем сегодня умирает рак обойдется мировой экономике в 60–100 триллионов долларов.
Д-р Маргарет Чан, Генеральный директор Всемирной организации здравоохранения (ВОЗ), опубликовала во Всемирный день здоровья 2011 г. заявление о безрадостном будущем лечения бактериальных инфекций, если не будут предприняты шаги для замедления развития устойчивых к антибиотикам штаммов бактерий. . Она предупредила: «[В] отсутствие срочных корректирующих и защитных действий мир движется к постантибиотической эре, в которой многие распространенные инфекции больше не будут лечиться и, опять же, будут неизменно убивать.В 2014 году ВОЗ опубликовала первый в истории отчет о глобальной устойчивости к антибиотикам, в котором описывается серьезная угроза, которую представляют устойчивые к антибиотикам бактерии для общественного здравоохранения во всем мире.
Антибиотики и животноводство
В то время как неправильное использование антибиотиков в медицине является предметом серьезной общественной проверки, злоупотребление антибиотиками в сельском хозяйстве является более широко распространенным и подлежит гораздо меньшему контролю. По данным FDA, в 2014 году для использования на животноводческих фермах было продано более 20 миллионов фунтов важных с медицинской точки зрения антибиотиков — около 80 процентов всех проданных антибиотиков.
Антибиотики использовались в кормах для скота с 1940-х годов, когда исследования показали, что эти препараты заставляют животных быстрее расти и более эффективно прибавлять в весе; Убивая бактерии в кишечнике животных, антибиотики производят больше энергии из пищи, доступной самим животным. Из-за этого преимущества роста нетерапевтические антибиотики — те, которые используются для целей, отличных от лечения болезней, — обычно давались скоту, птице и рыбе на промышленных фермах, пока FDA не запретило эту практику в 2017 году.
Врачи, прописывающие людям антибиотики, обычно используют их только для лечения уже имеющихся заболеваний. Тем не менее, низкие дозы антибиотиков по-прежнему доставляются с кормом для животных, чтобы предотвратить заболевания, возникающие в результате скопления людей и антисанитарных условий на промышленных фермах. По мере того, как промышленное сельское хозяйство распространилось по всему миру, также стали применяться нетерапевтические антибиотики. По оценкам одного исследования, мировое потребление противомикробных препаратов к 2030 году вырастет на 67 процентов из-за увеличения спроса на продукты животного происхождения, при этом страны, включая Бразилию, Индию и Китай, удвоят свое использование за этот период.По данным Всемирной организации здравоохранения, устойчивость к антибиотикам во многих регионах мира уже превышает 50 процентов у многих основных групп бактерий, включая E. coli, K. pneumonia и S. aureus.
Использование антибиотиков в сельском хозяйстве не ограничивается только животноводством. В 2016 году EPA одобрило использование двух важных с медицинской точки зрения антибиотиков — стрептомицина и окситетрациклина — для цитрусовых деревьев, инфицированных болезнью цитрусовых. Это лечение считается крайней мерой против смертельной бактериальной инфекции, опустошившей цитрусовую промышленность Флориды, но оно также может быть неэффективным; Хотя EPA одобрило распыление более 650 000 фунтов лекарств в садах Флориды, Калифорнии и Техаса, исследования показывают, что спреи не замедляют распространение болезни.Более успешная стратегия — введение антибиотиков в стволы деревьев — действительно замедляет заражение, но при этом в плодах остается в три раза больше остатков антибиотика, чем при опрыскивании. Стрептомицин и окситетрациклин являются важными препаратами для лечения пневмонии, сифилиса и туберкулеза, и их разрешение на распыление было встречено повсеместным неодобрением со стороны FDA, CDC и ассоциаций общественного здравоохранения.
Усилия по снижению устойчивости к антибиотикам
В США недавние политические и регулирующие меры пресекли некоторые из наиболее серьезных случаев злоупотребления антибиотиками на промышленных фермах, но это не поспевает за безотлагательностью надвигающейся угрозы общественному здоровью.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) отвечает за регистрацию лекарств для животных и руководит общественным использованием, публикуя добровольные руководства для промышленности. FDA внедрило Директиву о ветеринарных кормах (VFD) и Руководство для отрасли № 213 в конце 2015 и начале 2017 года, соответственно, чтобы сделать более важные с медицинской точки зрения антибиотики предметом ветеринарного надзора и запретить использование лекарств в производственных целях, например, для стимулирования роста. а не для строго медицинских целей. Новые правила оказали определенное влияние — продажи важных с медицинской точки зрения антибиотиков упали на 38 процентов в период с 2015 по 2018 год, но лазейки по-прежнему допускают возможное злоупотребление.В частности:
- VFD четко не определяет условия взаимоотношений ветеринара и клиента и не устанавливает строгих ограничений по продолжительности или пополнению прописанных лекарств, что допускает возможное неправильное использование некоторых лекарств под предлогом профилактики заболеваний, а не фактическое ограниченное использование для лечения .
- Список важных с медицинской точки зрения лекарств, созданный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, нуждается в обновлении по мере того, как в медицине используются новые лекарства по мере развития устойчивости.
- Ограничения в отношении важных с медицинской точки зрения антибиотиков относятся только к лекарствам, доставляемым с пищей и водой, что позволяет продолжать безрецептурную продажу важных с медицинской точки зрения лекарств, доставляемых посредством инъекций или других методов.
Хотя FDA объявило о пятилетнем плане решения этих остающихся проблем в 2019 году, некоторые критики предлагают сократить временные рамки, чтобы учесть неотложную угрозу устойчивости к антибиотикам.
Закон о сохранении антибиотиков для лечения
ПредставительЛуиза Слотер (штат Нью-Йорк), единственный микробиолог в Конгрессе, несколько раз представляла Закон о сохранении антибиотиков для лечения (PAMTA) в Палате представителей, последний раз на сессии 2015–2016 годов.Впервые внесенный в 1999 году, законопроект должен был постепенно исключить нетерапевтическое использование восьми классов важных с медицинской точки зрения антибиотиков и ограничить использование многих других антибиотиков в кормах для животных, одновременно разрешив использование этих препаратов для лечения больных животных. До того, как он был внесен, законопроект имел 78 соавторов в Конгрессе и был одобрен 450 группами защиты здоровья, сельского хозяйства, безопасности пищевых продуктов, религий, трудящихся и потребителей. Пятьдесят городов по всей стране приняли резолюции, поощряющие принятие PAMTA и его следствия, принятого Сенатом, Закона о предотвращении устойчивости к антибиотикам.Тем не менее, законопроекты так и не вышли из комитета.
План Всемирной организации здравоохранения
В 2015 году государства-члены Организации Объединенных Наций одобрили план Всемирной организации здравоохранения по борьбе с устойчивостью к антибиотикам, призвав страны разработать планы действий в течение двух лет. План нацелен на улучшение эпиднадзора за резистентностью, профилактику инфекций, улучшение контроля над использованием существующих антибиотиков и поддержку инвестиций в разработку новых лекарств.
