Врожденные параличи гортани у детей
Врожденные параличи гортани у детей до сих пор вызывают много споров в отношении тактики лечения, а именно сроков и объема оперативного вмешательства. Вместе с тем врожденные параличи гортани занимают второе место среди врожденных пороков развития гортани, могут приводить к выраженной дыхательной недостаточности и требовать активных действий медицинского персонала.
По мнению R.G. Berkowitz [1], врожденный двусторонний паралич гортани является самой частой причиной стридора новорожденных в отделениях реанимации и интенсивной терапии. Он является причиной наложения трахеостомы у этого контингента детей в 50% случаев. Многие авторы тоже считают, что врожденный двусторонний паралич гортани у детей, имея гетерогенную природу, имеет и различную клиническую картину и поэтому нецелесообразно применять единую тактику, а следует соблюдать индивидуальный подход в каждом случае [1—3]. M. Lesnik и соавт. описали серию врожденных двусторонних параличей гортани у младенцев (26 человек) за 15-летний период [3].
Если же говорить об оперативном лечении больных, которым ранее накладывали трахеостому, то наряду с ларингопластикой с постановкой реберного аутотрансплантата в заднюю стенку гортани высокий процент деканюляции у детей отмечен и после хордаритеноидотомии [4, 9].
Цель исследования — оптимизировать диагностику и тактику лечения детей с врожденными параличами гортани на современном этапе.
Материал и методы
Проведено ретроспективное исследование историй болезни пациентов с врожденными параличами гортани, проходивших обследование и лечение в Санкт-Петербургском государственном педиатрическом медицинском университете. Методы исследования включали анализ жалоб, анамнеза и данных гибкой назофаринголарингоскопии, проводившейся без общей анестезии. Гибкую назофаринголарингоскопию проводили с использованием эндовидеоларингоскопа Tele pack, pal 20043020 фирмы Karl Storz с диаметром гибкого эндоскопа 3,4 мм либо при помощи фиброназофаринголарингоскопа Athmos с наружным диаметром 3,2 мм, используя эндовидеокамеру Athmos Cam 31. Метод гибкой назофаринголарингоскопии позволил выявить патологию у 100% пациентов с врожденными параличами гортани. Дополнительным методом обследования была рентгенография шеи в боковой проекции, которая позволяет исключить патологию подголосового отдела гортани и трахеи и может косвенно подтвердить наличие паралича.
Результаты и обсуждение
За период с 1995 по 2015 г. в клинике оториноларингологии СПбГПМУ наблюдались 30 детей в возрасте от 1 месяца до 15 лет с различными формами врожденного паралича гортани: 15 (50%) мальчиков и 15 (50%) девочек. Средний возраст больных на момент поступления в клинику составил 4 года 6 мес. Распределение больных по полу и возрасту на момент поступления в клинику представлено в табл. 1. Таблица 1. Распределение больных с врожденной нейрогенной патологией гортани по полу и возрасту на момент поступления в клинику Для группирования пациентов по возрасту была использована модифицированная классификация периодов детства Н.П. Гундобина как наиболее распространенная и проверенная временем и практикой (см. табл. 1).
в клинике оториноларингологии СПбГПМУ наблюдались 30 детей в возрасте от 1 месяца до 15 лет с различными формами врожденного паралича гортани: 15 (50%) мальчиков и 15 (50%) девочек. Средний возраст больных на момент поступления в клинику составил 4 года 6 мес. Распределение больных по полу и возрасту на момент поступления в клинику представлено в табл. 1. Таблица 1. Распределение больных с врожденной нейрогенной патологией гортани по полу и возрасту на момент поступления в клинику Для группирования пациентов по возрасту была использована модифицированная классификация периодов детства Н.П. Гундобина как наиболее распространенная и проверенная временем и практикой (см. табл. 1).
Учитывая разницу в жалобах, клинической картине, выраженности симптомов обструкции верхних дыхательных путей, сопутствующей патологии и тактике ведения, больные были разделены на 2 группы: 1-я группа — дети с односторонним параличом гортани; 2-я группа — дети с двусторонним параличом гортани.
1-я группа.
Диагноз был поставлен на основании жалоб, клинической картины и характерных признаков при эндоскопии гортани, выполненной без общей анестезии.
Возможные причины развития левостороннего паралича гортани удалось установить у 6 (54%) детей: неврологические нарушения — у 3 (27%), недоношенность в сочетании с патологией ЦНС — у 1 (9%), пороки развития сердечно-сосудистой системы — у 2 (18%), у 5 (46%) пациентов паралич считали идиопатическим.
Пациентов с односторонними параличами гортани в 91% случаев вели консервативно. Одному ребенку (9%) с левосторонним параличом гортани, ларингомаляцией и сопутствующим детским церебральным параличом была выполнена трахеостомия в возрасте 2 мес в связи с аспирационным синдромом и развитием признаков стеноза гортани 1—2-й степени. Больному впоследствии потребовалось длительное лечение у невролога и пульмонолога. После частичного восстановления неврологических функций, появления компенсации левостороннего паралича за счет функции правой голосовой складки и купирования аспирационного синдрома больной был деканюлирован в возрасте 3 лет после пластики трахеостомы.
Одному ребенку (9%) с левосторонним параличом гортани, ларингомаляцией и сопутствующим детским церебральным параличом была выполнена трахеостомия в возрасте 2 мес в связи с аспирационным синдромом и развитием признаков стеноза гортани 1—2-й степени. Больному впоследствии потребовалось длительное лечение у невролога и пульмонолога. После частичного восстановления неврологических функций, появления компенсации левостороннего паралича за счет функции правой голосовой складки и купирования аспирационного синдрома больной был деканюлирован в возрасте 3 лет после пластики трахеостомы.
У 10 (91%) детей проводили консервативную терапию, которая включала в себя нейротропные средства, витамины, антихолинэстеразные препараты, этиотропную терапию при выявлении причины паралича.
Среди детей с односторонним параличом гортани восстановление произошло у 3 (27%) пациентов в возрасте от 3 лет 1 мес до 4 лет (средний возраст на момент восстановления — 3 года 6 мес). Срок наблюдения составил от 1 года до 10 лет (в среднем 6 лет).
2-я группа. Двусторонний паралич гортани был выявлен у 19 (63%) детей. При двустороннем параличе гортани у детей в возрасте до 1 года родители предъявляли жалобы на шумное дыхание, громкий, высокотональный стридор, втяжение уступчивых мест грудной клетки на вдохе, усиливающееся при нагрузке, быструю утомляемость при кормлении, плохую прибавку массы тела. У детей в возрасте 1—2 лет и старше наравне с жалобами на шумное дыхание и осиплость появлялось отставание в физическом развитии.
Возможную причину двустороннего паралича гортани удалось установить у 5 (26%) детей: поражение ЦНС — у 4 (21%), поражение ЦНС + спинальная амиотрофия — у 1 (5%). У остальных 14 (74%) детей двусторонний паралич гортани расценивали как идиопатический.
При поступлении у всех детей были клинические признаки стеноза гортани: 1—2-й степени — у 6 (32%), 2-й степени — у 8 (42%), 5 (26%) детей поступили с наложенной ранее трахеостомой.
Оперативные методики, которые мы применяли для восстановления просвета у детей с двусторонним параличом гортани и стенозом гортани 2-й степени, были следующие:
— хордаритеноидотомия;
— контралатеральная хордаритеноидотомия;
— многоэтапная ларинготрахеопластика с редрессацией печатки перстневидного хряща и стентированием в течение 3 мес;
— многоэтапная ларинготрахеопластика с установкой реберного аутотрансплантата в заднюю стенку гортани со стентированием в течение 1 мес;
— ларинготрахеальная резекция;
— трахеостомия.
У одного мальчика паралич разрешился самопроизвольно в возрасте 2 лет 6 мес. От наложения трахеостомы в связи со стенозом гортани 1—2-й степени родители отказались. Мы наблюдали его с возраста 11 мес. Сопутствующий диагноз: бронхолегочная дисплазия, перинатальная энцефалопатия — гипертензионно-гидроцефальный синдром.
Из 13 детей, которым первым этапом была наложена трахеостома, деканюлировать на данный момент удалось 7 (54%) человек. Индивидуальный анализ ведения этих 7 больных представлен в табл. 2. Таблица 2. Возраст на момент наложения трахеостомы, восстановительного оперативного вмешательства и возраст на момент деканюляции у детей с двусторонним параличом гортани Примечание.
С целью восстановления просвета дыхательных путей и деканюляции 5 детям была выполнена хордаритеноидотомия, и 4 из них — контралатеральная ХАТ. При этом удалось деканюлировать 4 (80%) детей, однако у одного ребенка (пациент 6) в возрасте 14 лет снова была наложена трахеостома в связи с развившимися признаками стеноза гортани.
У одной девочки после двух хордаритеноидотомий, выполненных в возрасте 1 года и 1 года 6 мес, сформировался рубцово-паралитический стеноз гортани, что не позволило деканюлировать ребенка и потребовало целого ряда ларингопластических операций. Пациентку удалось деканюлировать в возрасте 18 лет после ларинготрахеальной резекции.
У одного ребенка деканюляция была произведена после самопроизвольного разрешения паралича гортани в возрасте 4 года 5 мес. Предварительно ему была выполнена пластика трахеостомы в объеме удаления рубцово-грануляционного козырька.
Мальчику (пациент 6) в возрасте 16 лет после двух проведенных ранее ХАТ и девочке (пациентка 4) в возрасте 4 лет 5 мес было решено провести комбинированную ларингопластику с редрессацией печатки перстневидного хряща, постановкой реберного аутотрансплантата в заднюю стенку гортани и стентированием в течение 1 мес. Оба ребенка были деканюлированы.
Среди детей, которых не удалось деканюлировать к данному моменту (6 человек), 3 пациента имеют сопутствующую неврологическую патологию и аспирационный синдром; 2 пациента — сопутствующую ларингомаляцию и возраст до 2 лет; и одна девочка перенесла 2 ларинготрахеопластики (по месту жительства), выполненные комбинированным доступом с постановкой реберного аутотрансплантата в переднюю стенку гортани, что не позволило деканюлировать пациентку.
На основании анализа историй болезни пациентов и учитывая анализ данных литературы [3, 8], мы разработали следующий алгоритм тактики ведения детей с врожденными параличами гортани.
В основу алгоритма положен тот факт, что врожденные параличи гортани могут подвергаться восстановлению с возрастом. В нашем исследовании такое восстановление наблюдалось в 16% случаев.
При одностороннем параличе гортани в 91% случаев не требовалось восстановления просвета гортани, мы вели таких больных консервативно. Однако наличие одностороннего паралича может усугублять течение ларингомаляции у детей первого года жизни; сочетание этой патологии мы наблюдали у 9 детей, и в 55% случаев это привело к наложению трахеостомы. Такую же тенденцию отмечают и другие авторы [1, 4, 6].
Консервативное лечение должно быть прежде всего направлено на установление возможной причины паралича, если ее удалось установить.
Основной целью хирургического лечения является не только увеличение просвета дыхательных путей, но и сохранение качества голосовой функции и сохранение функции глотания (запирательной функции).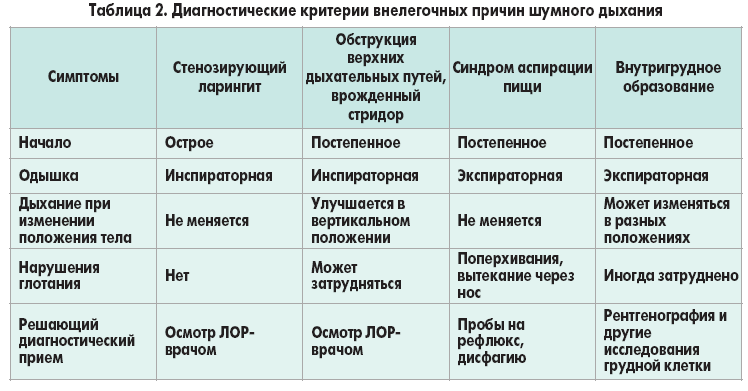
Кроме того, мы учли тот факт, что раннее выполнение хордотомии, хордаритеноидотомии не позволяет деканюлировать больного, но может привести к дополнительному рубцеванию и формированию рубцово-паралитического стеноза, что требует более длительного лечения. Так, раннее хирургическое лечение, направленное на восстановление просвета гортани (хордаритеноидотомия), у детей, возраст которых не превышал 3 года 6 мес, было успешно в 25% случаев (у 1 из 4 детей), но в последующем этому ребенку была снова наложена трахеостома в связи с нарастанием дыхательной недостаточности. Длительность лечения у этой группы детей составила в среднем 13 лет и 2 мес (от 6 до 18 лет).
Заключение
Выбор паллиативного метода (трахеостомия) лечения при двустороннем параличе гортани и клинике стеноза 2-й степени, на наш взгляд, целесообразен у детей грудного возраста, так как он позволяет обеспечить удовлетворительную дыхательную функцию пациента и тем самым выиграть время для самопроизвольного восстановления или проведения оперативного лечения в оптимальные сроки.
При стенозе гортани 1—2-й степени и возрасте детей старше 3 лет 6 мес операцией выбора может стать хордаритеноидотомия.
При стенозе гортани 2-й степени, наличии трахеостомы у ребенка оптимальным выбором мы считаем ларинготрахеопластику с постановкой реберного аутотрансплантата в заднюю стенку гортани в возрасте 4 лет.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Сведения об авторах
Захарова М.Л. — е-mail: [email protected]; https://orcid.org/0000-0001-6410-3533
Павлов П.В. — е-mail: [email protected]; https://orcid.org/0000-0002-4626-201X
Автор, ответственный за переписку: Захарова М.Л. — е-mail: [email protected]
Диагностируем и лечим стеноз гортани и его причины
Болезни дыхательных путей могут вызвать опасное осложнение – стеноз гортани. Узнайте, почему он развивается, как его распознать и вылечить.
Стеноз гортани – это частичное либо полное сужение гортанного просвета. Приводит к затруднению прохождения воздуха при дыхании. Эта патология никогда не бывает самостоятельной, она всегда развивается на фоне болезней дыхательной системы. Поэтому важно вовремя разобраться в причинах этого состояния и устранить их.
Приводит к затруднению прохождения воздуха при дыхании. Эта патология никогда не бывает самостоятельной, она всегда развивается на фоне болезней дыхательной системы. Поэтому важно вовремя разобраться в причинах этого состояния и устранить их.
Навігація по сторінці:
- Причины
- Классификация
- Симптомы стеноза горла
- Стеноз гортани у ребенка
- Лечение стеноза в «Беттертон»
- Профилактика стенозов
Причины
Существует ряд причин, провоцирующих развитие стеноза:
- Воспалительные патологии гортани и трахеи – ларингит, ларинготрахеит, трахеит. Эти патологии сопровождаются развитием отека слизистой оболочки, при нарастании которого случается ложный круп.
- Острые инфекционные болезни – скарлатина, корь, малярия, туберкулез и т д.
- Травмы – при ударе, удушье, падении повреждаются гортанные хрящи, которые могут перекрыть просвет.
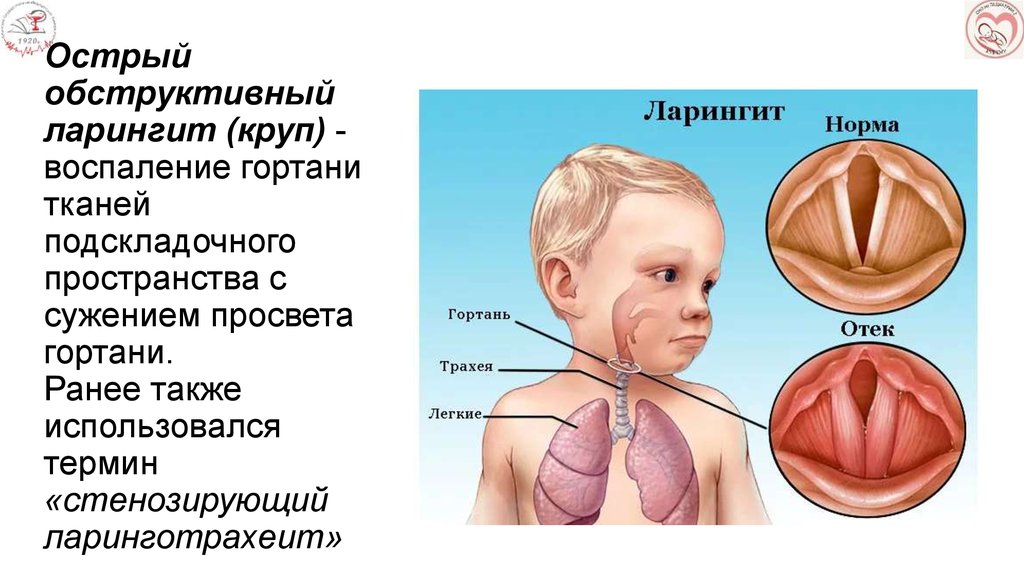 Также при этом развивается отечность.
Также при этом развивается отечность. - Инородные тела в гортани – распространенная причина, вызывающая стеноз гортани у детей. Ребенок может засунуть в дыхательные пути пуговицу, бусину и другие мелкие предметы, которые застревают в горле и перекрывают просвет.
- Новообразования – доброкачественные опухоли и рак гортани. По мере их разрастания изменяется диаметр просвета.
- Неаккуратные медицинские манипуляции – стеноз может развиться после неудачной интубации, бронхоскопии, гастроскопии или длительной ИВЛ.
- Токсические поражения – при отравлении, аллергии, инфекционных болезнях.
- Патологии ЦНС – инсульты, черепно-мозговые травмы, опухоли и т д.
Классификация
Стеноз гортани бывает 2 форм:
- Острый – просвет сужается за короткий период времени, вызывая сильную кислородную недостаточность.

- Хронический – гортань сужается постепенно, при этом в дыхательные пути поступает все меньше воздуха, и прогрессирует гипоксия.
Симптомы стеноза горла
Как распознать стеноз гортани? При остром течении его симптоматика довольно яркая:
- охриплость голоса;
- быстро прогрессирующая одышка – сделать вдох становится все труднее;
- частое и шумное дыхание;
- ускоренное сердцебиение;
- в запущенных случаях – потеря сознания, синюшность кожи, удушье.
При хроническом стенозе проявления не так выражены, но у человека постоянно присутствует одышка, особенно после физического перенапряжения. Также постепенно меняется голос, развиваются нарушения сна, аритмия, хроническая усталость.
Стеноз – опасное состояние, которое вызывает серьезные последствия. Среди основных осложнений можно выделить гипоксию, сердечные расстройства, асфиксию. В запущенных случаях возможен летальный исход. Поэтому стоит обратиться за помощью при появлении первых симптомов.
Среди основных осложнений можно выделить гипоксию, сердечные расстройства, асфиксию. В запущенных случаях возможен летальный исход. Поэтому стоит обратиться за помощью при появлении первых симптомов.
Стеноз гортани у ребенка
Патология чаще всего встречается у новорожденных и детей младшего возраста. Это связано с тем, что их дыхательные пути еще слишком узкие и не до конца сформированы. Стеноз особенно опасен для грудничков, поскольку может привести к внезапной смерти. При хроническом сужении гортани у ребенка нарушается питание головного мозга и внутренних органов. Это может спровоцировать задержку в развитии. Поэтому, когда развивается стеноз гортани у детей, первая помощь – это вызвать скорую.
Лечение стеноза в «Беттертон»
Если у человека стеноз гортани, первая помощь – это удобно усадить его, освободить шею от сдавливающей одежды, расстегнуть воротник, обеспечить доступ свежего воздуха. Иногда необходимо искусственное дыхание. В тяжелых случаях врачи скорой помощи делают инъекции, помогающие снять приступ удушья и быстро убрать отечность. Если не помогает – проводят трахеостомию, чтобы обеспечить поступление воздуха в дыхательные пути.
В тяжелых случаях врачи скорой помощи делают инъекции, помогающие снять приступ удушья и быстро убрать отечность. Если не помогает – проводят трахеостомию, чтобы обеспечить поступление воздуха в дыхательные пути.
Чтобы полностью вылечить патологию, для начала ее нужно продиагностировать. Для этого наши доктора проводят ларингоскопию. Это инструментальное исследование с помощью оптического прибора позволяет увидеть сужение, а также его причины – воспаление, отечность, опухоли и т д. При воспалительных инфекционных процессах берут посевы, чтобы выявить природу возбудителя.
Для пациентов, у которых стеноз гортани, лечение подбирается с учетом причины. Например, если это ларингит и другие воспалительные патологии, то назначают антибиотики, противовоспалительные препараты, муколитики. Также помогают ингаляции, вливания лекарственных средств и другие процедуры. Запишитесь на прием к нашим докторам, чтобы получить индивидуальную схему терапии!
Профилактика стенозов
Лучшая профилактика – это исключить вызывающие стеноз гортани причины. Для этого рекомендуется вовремя лечить болезни дыхательных путей, беречь горло от травм и регулярно наблюдаться у ЛОРа.
Для этого рекомендуется вовремя лечить болезни дыхательных путей, беречь горло от травм и регулярно наблюдаться у ЛОРа.
Записаться на прием к врачу:
Записаться на прием к врачу:
Об авторе статьи:
Ассоль Владимировна Палферова
Отоларинголог (ЛОР)
Палферова А.В. специализируется на аппаратной и компьютерной диагностике слуха, коррекции различных по степени тяжести нарушений слуха.
Опыт работы:
7 лет
Последние публикации от автора
Что такое стеноз гортани? — Stanford Medicine Children’s Health
Что такое стеноз гортани?
Гортань представляет собой структуру, состоящую из хрящей, мышц и других мягких тканей, расположенную над трахеей и играющую важную роль в способности ребенка дышать, говорить и глотать. Если гортань сужается либо из-за проблемы при рождении, либо из-за травмы, это называется стенозом гортани.
Каковы симптомы стеноза гортани?
Дети со стенозом дыхательных путей могут иметь следующие симптомы:
- Неспособность отхаркивать выделения
- Сильная одышка
- Шумное дыхание
- Проблемы с едой
- Рецидивирующие крупоподобные инфекции с частотой или в нетипичном возрасте
В других случаях у детей со стенозом дыхательных путей симптомы могут отсутствовать.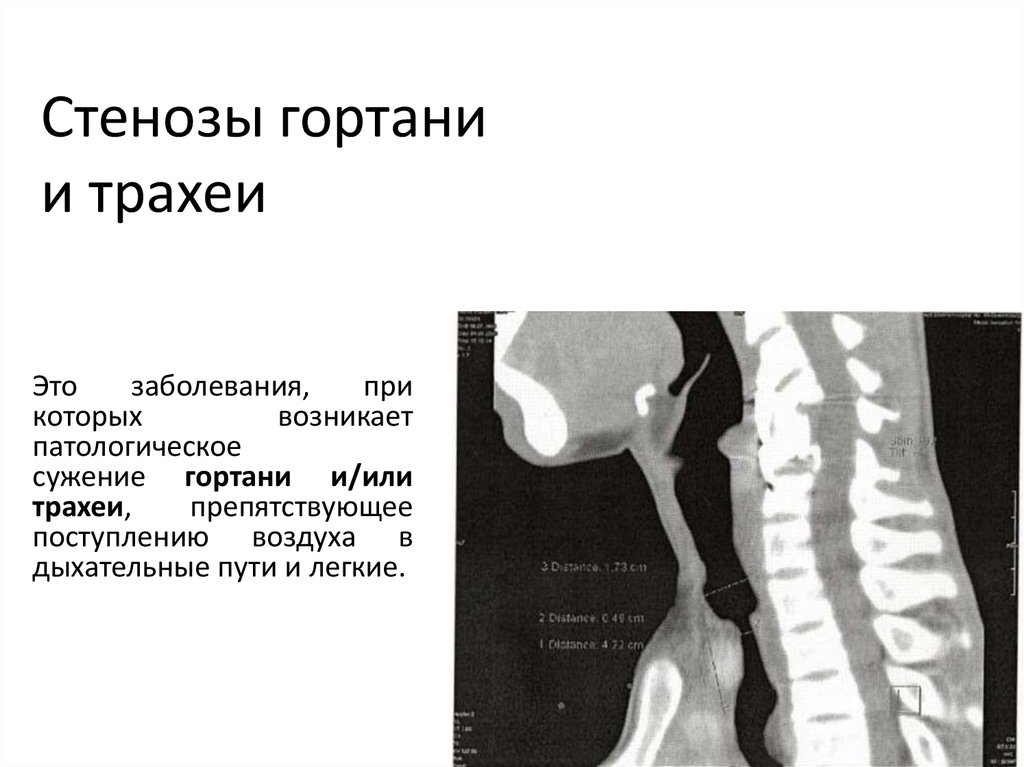 У недоношенных детей со стенозом дыхательных путей часто диагностируют только после удаления дыхательной трубки, и они не могут адекватно дышать самостоятельно.
У недоношенных детей со стенозом дыхательных путей часто диагностируют только после удаления дыхательной трубки, и они не могут адекватно дышать самостоятельно.
Как диагностируется стеноз гортани?
Диагноз стеноза гортани требует посещения специалиста по уху, горлу и носу или отоларинголога для тщательного медицинского осмотра. У детей, у которых может быть стеноз дыхательных путей, врачи используют микроскоп и камеру для осмотра гортани и трахеи, выявления и измерения сужения дыхательных путей, пока ребенок находится под наркозом в операционной.
Обследование может также включать ларингоскопию в клинике, относительно безболезненную процедуру. Во время ларингоскопии небольшой оптоволоконный эндоскоп вводят через нос и используют для осмотра гортани (голосового ящика). Большинству детей для прохождения процедуры требуется небольшая местная анестезия или ее отсутствие. Пациент и его семья смогут наблюдать за ходом исследования на видеоэкране.
Как лечить стеноз гортани?
Каждый ребенок уникален, поэтому лечение зависит от каждого случая. Лечение стеноза дыхательных путей зависит от локализации и тяжести сужения. При легкой форме лечение может включать только наблюдение. В тяжелых случаях могут потребоваться эндоскопические вмешательства или открытая реконструкция дыхательных путей.
Лечение стеноза дыхательных путей зависит от локализации и тяжести сужения. При легкой форме лечение может включать только наблюдение. В тяжелых случаях могут потребоваться эндоскопические вмешательства или открытая реконструкция дыхательных путей.
Эндоскопические вмешательства
Эндоскопические вмешательства выполняются через рот и не требуют разрезов на коже. Несколько эндоскопических вмешательств были разработаны для лечения детей с обструкцией дыхательных путей. Некоторые из них включают баллонную дилатацию, эндоскопические процедуры расщепления перстневидного хряща и эндоскопические процедуры пластики заднего хряща.
- Баллонная дилатация включает введение специального хирургического баллона в дыхательные пути в месте сужения. Затем баллон надувают, расширяя область сужения. Баллонная дилатация выполняется в операционной под общей анестезией, часто выполняется несколько раз при лечении стеноза дыхательных путей и может использоваться в сочетании с другими процедурами.

- Эндоскопическое расщепление перстневидного хряща включает разрез хрящевого кольца ниже голосовых связок (перстневидное кольцо), что позволяет расширить хрящевое кольцо. Эта процедура проводится в операционной под общим наркозом и может выполняться в сочетании с другими процедурами.
- Эндоскопическая трансплантация заднего хряща включает разрез в задней части хрящевого кольца чуть ниже голосовых связок (перстневидное кольцо) и помещение в разрез кусочка реберного хряща. Эта процедура постоянно расширяет дыхательные пути в этом месте и может выполняться при стенозе гортани или двустороннем параличе голосовых связок. Эта процедура проводится в операционной под общим наркозом.
Открытые вмешательства
Открытые вмешательства выполняются через разрез на шее. Этот разрез обычно очень хорошо заживает и часто может быть включен в трахеостому пациента (отверстие, куда входит трубка), если таковая имеется. Эти открытые хирургические процедуры, предназначенные для лечения стеноза дыхательных путей, часто называют «ларинготрахеопластикой (ЛТП)» или «ларинготрахеальной реконструкцией (ЛТР)» и включают в себя широкий спектр различных методов. Важно помнить, что не все хирургические процедуры подходят для каждого ребенка. Каждая процедура имеет свой собственный набор рисков и преимуществ, и ее следует тщательно выбирать только после всесторонней оценки у детского отоларинголога-хирурга головы и шеи (ЛОР).
Важно помнить, что не все хирургические процедуры подходят для каждого ребенка. Каждая процедура имеет свой собственный набор рисков и преимуществ, и ее следует тщательно выбирать только после всесторонней оценки у детского отоларинголога-хирурга головы и шеи (ЛОР).
Основной целью реконструкции дыхательных путей является расширение зоны сужения. Для этого предназначены три основные категории реконструкции дыхательных путей:
- Расширяющая ларингопластика: Процедура расширения дыхательных путей и трансплантации, которая включает разрез в передней и/или задней части дыхательных путей, расширение узкого сегмента и размещение ребра хрящей в зоне расширения.
- Резекция трахеи: Процедура, включающая удаление узкой части трахеи и сшивание разрезанных концов нормальной трахеи. Это часто выполняется для сужения трахеи, а не подсвязочного сужения.
 Когда вовлечен подсвязочный аппарат или его компонент, выполняется другая версия резекции трахеи, называемая «крикотрахеальной резекцией (CTR)».
Когда вовлечен подсвязочный аппарат или его компонент, выполняется другая версия резекции трахеи, называемая «крикотрахеальной резекцией (CTR)». - Скользящая трахеопластика: Процедура, включающая разделение трахеи в области сужения с последующим открытием задней и передней части каждого сегмента дыхательных путей в месте стеноза. Затем нижняя часть воздуховода надевается поверх верхней части воздуховода, что позволяет создать более широкий дыхательный путь, когда два сегмента трахеи сшиваются вместе. Когда стеноз находится в верхней половине трахеи, процедура называется «цервикальной» скользящей трахеопластикой. Скользящая трахеопластика также часто выполняется при стенозе трахеи, расположенном дальше по дыхательным путям под грудиной (грудной костью).
Одноэтапная реконструкция дыхательных путей в сравнении с двухэтапной
Реконструкция дыхательных путей часто выполняется у пациентов с наложенной трахеостомой. Одноэтапная процедура относится к технике реконструкции дыхательных путей, которая выполняется одновременно с удалением трахеостомической трубки. Это часто выполняется при менее тяжелом стенозе, но может быть выполнено и у пациентов с тяжелым стенозом при определенных обстоятельствах.
Это часто выполняется при менее тяжелом стенозе, но может быть выполнено и у пациентов с тяжелым стенозом при определенных обстоятельствах.
Двухэтапная процедура относится к реконструкции дыхательных путей, которая выполняется и полностью заживает до удаления трахеостомической трубки. Это часто выполняется при более тяжелом стенозе или при ревизионной реконструкции дыхательных путей.
Подскладочный стеноз: симптомы, диагностика и лечение
Что такое подскладочный стеноз?
Подсвязочный стеноз представляет собой сужение дыхательных путей в части голосового аппарата ниже голосовых связок (голосовой щели). Диаметр нормального подскладочного пространства новорожденного составляет 4 мм. Если подсвязочный аппарат менее 3,5 мм, он считается узким. Существует два вида подскладочного стеноза:
- Врожденный подскладочный стеноз — Ребенок рождается с меньшим, чем обычно, дыхательным путем. Это происходит, когда дыхательные пути не сформировались нормально до рождения.

- Приобретенный подскладочный стеноз — Этот тип отсутствует при рождении, но развивается после рождения. Чаще всего это происходит из-за инфекции, травмы или проблем, связанных с интубацией (дыхательная трубка вводится в дыхательные пути). Эти проблемы могут привести к образованию рубца в дыхательных путях, что вызывает их сужение.
Каковы признаки и симптомы подсвязочного стеноза?
- Высокочастотное шумное дыхание (стридор), которое возникает, когда ваш ребенок вдыхает и выдыхает. Это может ухудшиться, когда ваш ребенок болен или после физических упражнений или напряженной деятельности.
- Иногда у детей диагностируют множественные приступы крупа в раннем возрасте.
- Плохая прибавка в весе
- Усиление дыхания при втягивании шеи, между ребрами или под ребрами
Как диагностируется подсвязочный стеноз?
Трахеомаляцию можно заподозрить на основании анамнеза и физического осмотра.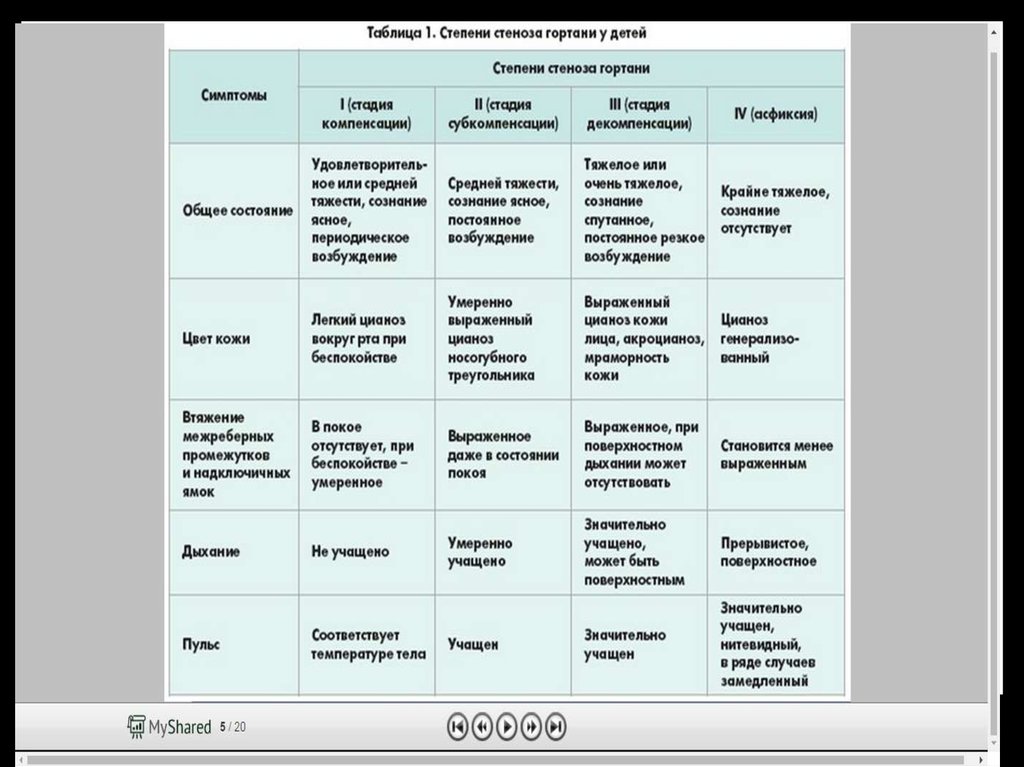 Иногда его можно увидеть с помощью определенных типов рентгеновских лучей, включая компьютерную томографию грудной клетки или рентгеноскопию дыхательных путей. Диагноз подтверждается прямой ларингоскопией/бронхоскопией. Помимо постановки диагноза, ларингоскопия и бронхоскопия позволяют вашим врачам оценить степень сужения дыхательных путей. Во многих случаях значительные симптомы не развиваются до тех пор, пока размер дыхательных путей не станет более чем на 50–60 % меньше нормального размера.
Иногда его можно увидеть с помощью определенных типов рентгеновских лучей, включая компьютерную томографию грудной клетки или рентгеноскопию дыхательных путей. Диагноз подтверждается прямой ларингоскопией/бронхоскопией. Помимо постановки диагноза, ларингоскопия и бронхоскопия позволяют вашим врачам оценить степень сужения дыхательных путей. Во многих случаях значительные симптомы не развиваются до тех пор, пока размер дыхательных путей не станет более чем на 50–60 % меньше нормального размера.
Как лечится подскладочный стеноз?
Лечение зависит от тяжести сужения и связанных с ним симптомов. В некоторых случаях требуется только поддерживающая терапия и наблюдение. Иногда дыхательные пути можно расширить (расширить) с помощью баллона. При более серьезных проблемах рекомендуется хирургическая процедура по расширению дыхательных путей либо с помощью телескопов, либо через разрез на шее. Часто для расширения дыхательных путей берут кусок хряща из другого места и используют его для увеличения размера дыхательных путей. В редких случаях сужение настолько сильное, что необходимо провести трахеотомию, чтобы обойти обструкцию, прежде чем можно будет провести реконструктивную операцию.
В редких случаях сужение настолько сильное, что необходимо провести трахеотомию, чтобы обойти обструкцию, прежде чем можно будет провести реконструктивную операцию.
Детские отоларингологи в Nationwide Children’s прошли дополнительное обучение по управлению дыхательными путями у детей и обсудят с вами все хирургические и нехирургические варианты, прежде чем давать рекомендации по лечению.
Когда следует беспокоиться, если у моего ребенка стеноз подсвязочного пространства?
Родителю или члену семьи может быть трудно определить серьезность проблемы с дыханием, когда у ребенка стеноз подсвязочного пространства. Если вы обеспокоены, мы настоятельно рекомендуем вам немедленно обратиться за медицинской помощью. Если у вашего ребенка проявляются признаки болезни, подумайте о том, чтобы проконсультироваться с врачом для получения дополнительных рекомендаций по лечению, так как это может привести к серьезным симптомам.
В частности, признаки, указывающие на более тяжелые состояния, включают: раздражительность, плохое питание, натяжение кожи на ключице, между ребрами или под ребрами, раздувание носа, усиление усилий при дыхании и плохой вес прибавка или потеря веса, особенно у младенцев.
