Аллергический дерматит у детей. Аллергическая сыпь у ребенка. › Клиника «Форпост»
Наиболее частыми кожными проявлениями аллергии являются атопический и контактный аллергический дерматит и крапивница. Причинами аллергической сыпи и у детей могут быть как специфические факторы (наличие врожденной аллергии к продуктам питания, пыльце растений, бытовым клещам, плесневым грибам и т.д.), неспецифические раздражители (ультрафиолет, вибрация, бытовая химия, физические нагрузки), также симптомы могут проявляться на фоне заболеваний других органов (ЖКТ, щитовидной железы, аутоиммунные заболевания и др.).
Крапивница (ангионевротический отек) – аллергическая сыпь у ребенка, которая может появляться на всех участках кожи, сильнее всего – в местах плотного соприкосновения одежды с телом. Аллергическая сыпь при крапивнице имеет розовато-красный оттенок на светлом фоне или белесые «волдыри» на гиперемированном (розовом) общем фоне кожи, возвышается над поверхностью кожи, зудит, некоторые элементы сыпи могут сливаться между собой, образуя один большой волдырь.
При атопическом дерматите – основными симптомами заболевания являются зуд и поражение кожи (папулы и везикулы на эритематозном (красном) фоне, которые при расчесывании могут переходить в язвы, мокнутие).
В диагностике атопического дерматита выделяют основные и дополнительные критерии.
Аллергическая сыпь у детей. Основные критерии:
- Зуд – основной признак АД, беспокоит больного при наличии минимальных проявлений на коже.
- Типичная морфология и локализация аллергической сыпи: у детей – на разгибательных поверхностях конечностей и лице, у взрослых – на поверхности сгибов конечностей.
- Атопия (аллергические заболевания) в анамнезе или отягощенная наследственность.
- Хроническое рецидивирующее течение.
- Повышение общего уровня IgE-антител.
- Наличие специфических IgE-антител к различным аллергенам.

Аллергический дерматит у детей. Дополнительные критерии:
- Проявление симптомов уже в детском возрасте.
- Общая сухость кожи.
- Гусиная кожа (фолликулярный кератоз)
- Ихтиоз.
- Усиление кожного рисунка стоп и ладоней.
- Белый дермографизм.
- Катаракта передней капсулы хрусталика.
- Кератоконус.
- Хейлит.
- Потемнение кожи вокруг глаз, инфраорбитальная кожная складка.
- Колонизация кожи микроорганизмами.
- Эозинофилия.
- Эритродермия.
- Нарушение клеточного иммунитета.
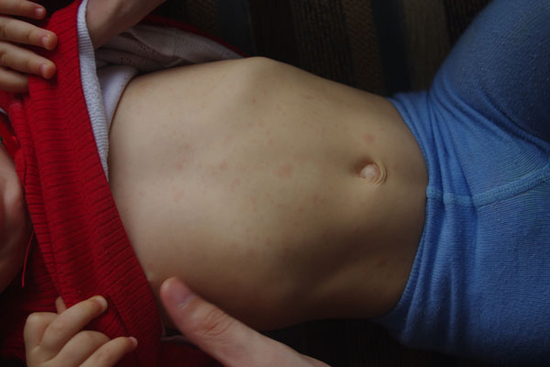
Аллергический контактный дерматит – аллергическая сыпь, которая может возникать у ребенка или взрослого на тех участках тела, которые подвергались воздействию причинных аллергенов. Основные группы веществ, которые вызывают данный вид заболевания: лекарственные средства, косметические средства, одежда и профессиональные вредности. Аллергическая реакция возникает на месте контакта аллергена с кожей и проявляется припухлостью и покраснением кожи, зудом кожи, иногда появляются мелкие зудящие пузырьки, которые со временем лопаются, образовывая болезненные эрозии, а затем подсыхают с образованием корочки.
Для того, чтобы вовремя распознать аллергическую сыпь у ребенка и отличить ее от сыпи другой этиологии (бактериальная, вирусная, аутоиммунная) необходимо обязательно обратится к специалисту, который определит после осмотра обследование для подтверждения диагноза и выберет оптимальную тактику лечения.
Дерматозы беременных
Стоимость:
Записаться
Беременность прекрасное время для любой женщины, особенно когда это запланированное и желанное событие в жизни семейной пары. К сожалению, далеко не всегда в силу различных обстоятельств беременность наступает естественным путем – в таких случаях современная медицина предлагает различные процедуры вспомогательных репродуктивных технологий. Это делает отношение женщины к такому естественному для нее процессу еще более трепетным. И здесь, нередко, сюрпризы может преподнести наша кожа. Целый ряд кожных заболеваний может обостряться при беременности. Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Наша Клиника в некотором роде уникальна, так как многолетний опыт ведения женщин с кожными заболеваниями при беременности имеет не только главный врач, на протяжении 15 лет являющийся консультантом в НИИ акушерства и гинекологии имени Д.О. Отта, но и другие специалисты, являющиеся сотрудниками кафедры кожных болезней Первого медицинского университета им. академика И.П.Павлова.
Теперь попробуем объяснить причины возникновения и обозначить наиболее распространенные кожные болезни при беременности.
Изменения на коже весьма многообразны как по проявлениям, так и по механизмам развития. Условно их можно разделить на 3 группы:
I. Стигмы беременности:
Хлоазма — наиболее известная из них. В качестве механизма развития предполагаются различные функциональные эндокринно-обменные сдвиги на фоне беременности. Проявляется коричневатыми пятнами неопределенных очертаний, чаще симметричными, на коже щек, лба, подбородка, шеи без субъективных ощущений. Хлоазма может возникать в разные сроки гестации, усиливаясь по мере ее развития и бесследно исчезая вскоре после родов. Но при последующих беременностях хлоазма возникает вновь. Воздействие солнечных лучей усиливает выраженность пятен.
Меланоз беременных — изменения на коже в виде гиперпигментации в области сосков, гениталий, белой линии живота также без субъективных ощущений или воспалительных явлений. После родов эти нарушения исчезают. Хлоазма и меланоз обычно не требуют специального лечения и спонтанно регрессируют после родов.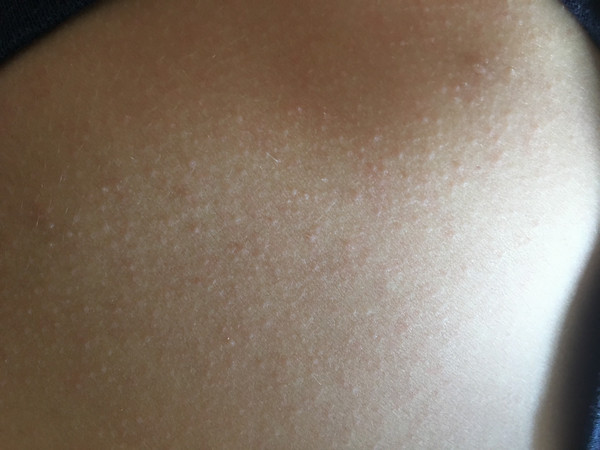
II. Болезни кожи, относительно часто регистрируемые при беременности:
К этой группе относятся разнообразные изменения и заболевания кожи, часто сопровождающие беременность, а также некоторые распространенные дерматозы, течение которых в период гестации обычно усугубляется. Главным механизмом является изменение гормональных соотношений в организме беременной. Это, в свою очередь, влияет на функциональные возможности иммунной и нервной систем, состояние желудочно-кишечного тракта, почек, сердечно-сосудистую деятельность, водно-солевой обмен и др.
К этой группе относятся: гипергидроз
- гипертрихоз
- ладонно-подошвенные телеангиэктазии
- эритема ладоней
- алопеция – выпадение волос
- ониходистрофии – изменения ногтевых пластинок
Большинство этих и других состояний, как правило, после родов исчезает. Лечение их при необходимости симптоматическое.
Течение и выраженность симптомов других кожных заболеваний также изменяется во время беременности.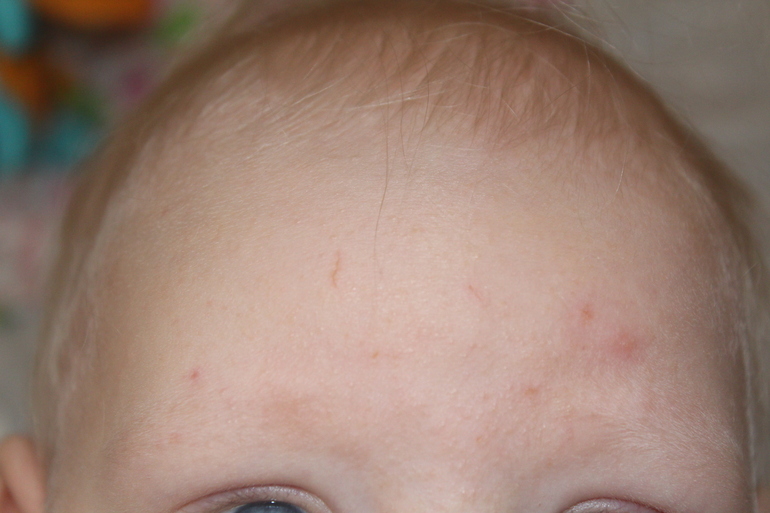 К ним в первую очередь относятся экзема, атопический дерматит, псориаз, красный плоский лишай, акне, герпетиформный дерматит Дюринга. Во время беременности они часто обостряются, причем обострения, как правило, более выражены, протекают тяжелее, чем до гестации. Иногда, наоборот, в ходе беременности наступает ремиссия, которая продолжается вплоть до родов, после чего возникает очередное обострение. Коррекция обострений данных дерматозов во время беременности очень затруднительна. Многие медикаменты, применяемые в обычных условиях, влияют на развитие плода. Поэтому ведущим методом становится наружная симптоматическая терапия
К ним в первую очередь относятся экзема, атопический дерматит, псориаз, красный плоский лишай, акне, герпетиформный дерматит Дюринга. Во время беременности они часто обостряются, причем обострения, как правило, более выражены, протекают тяжелее, чем до гестации. Иногда, наоборот, в ходе беременности наступает ремиссия, которая продолжается вплоть до родов, после чего возникает очередное обострение. Коррекция обострений данных дерматозов во время беременности очень затруднительна. Многие медикаменты, применяемые в обычных условиях, влияют на развитие плода. Поэтому ведущим методом становится наружная симптоматическая терапия
III. Собственно дерматозы беременных
Четыре кожных заболевания, характерные для беременности, пемфигоид беременных, полиморфный дерматоз беременных, атопический дерматит беременных, и холестаз беременных можно отличить по клинической картине, гистопатологии, риску осложнений у плода. Только пемфигоид беременных и внутрипеченочный холестаз беременных связаны с существенным риском для плода.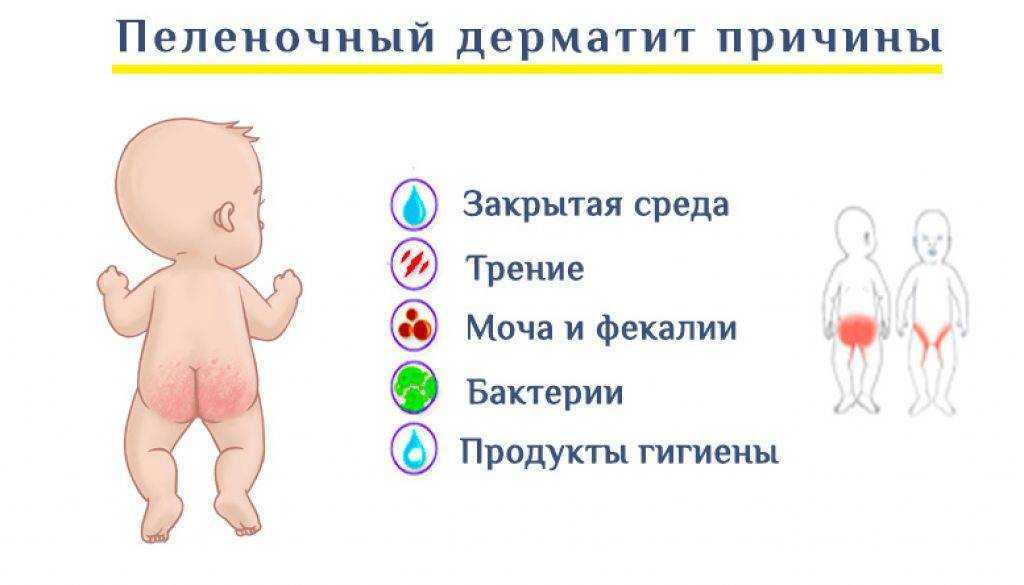
Пемфигоид беременных, ранее известный как герпес беременных, является самым редким из кожных нарушений при беременности и представляет собой аутоиммунное заболевание. Клинически проявляется в виде папул и бляшек, трансформирующихся в везикулобуллезные элементы, локализованных в области пупка с распространением на грудь, спину и конечности. Пемфигоид обычно проходит спонтанно в течение нескольких месяцев после родов. Как правило, наблюдается рецидив дерматоза в течение последующих беременностей с более ранним появлением дерматоза и большей тяжестью по сравнению с предыдущей беременностью. Лечение должно быть направлено на уменьшение зуда и образования пузырей. В легких случаях эффективны топические кортикостероиды и антигистаминные препараты. При тяжелом течении пемфигоида целесообразно использовать системные кортикостероиды.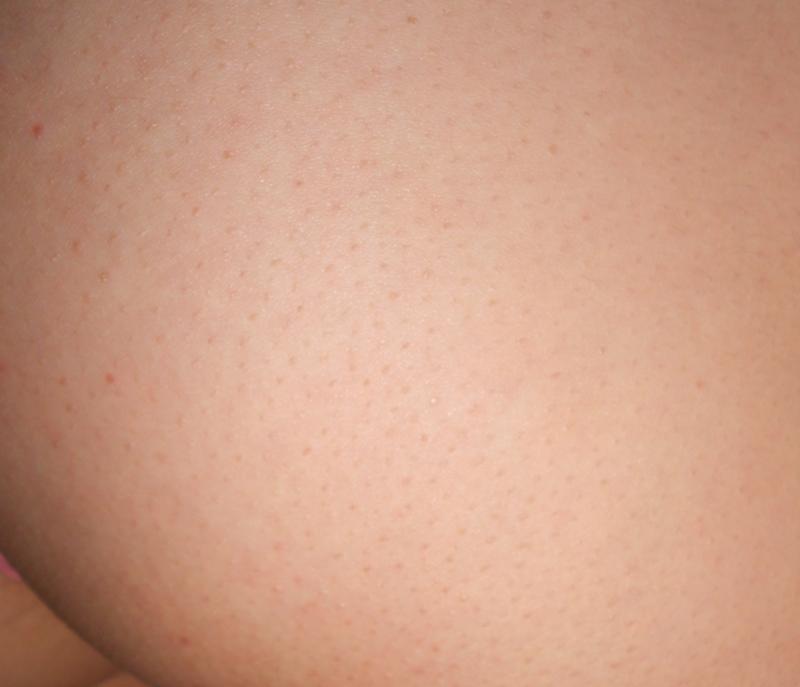
Полиморфный дерматоз беременных (PEP) — является доброкачественным, зудящим воспалительным заболеванием. Он обычно наблюдается в конце третьего триместра или непосредственно после родов при первой беременности. Уртикарные папулы и бляшки появляются сначала на животе, и в отличие от пемфигоида беременных, не поражают область пупка. Сыпь обычно распространяется на бедра и ягодицы, и редко может иметь распространенный характер. Высыпания с четкими границами регрессируют спонтанно в течение 4-6 недель без связи с лечением. Лечение PEP базируется на купировании симптомов с использованием топических кортикостероидов и антигистаминных препаратов. Если сыпь становится генерализованной, может быть использован короткий курс системных кортикостероидов.
Атопический дерматит беременных (AEP) — является наиболее распространенным заболеванием кожи у беременных. AEP это доброкачественное заболевание, характеризующееся зудящей экзематозной или папулезной сыпью. Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов. Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.
Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов. Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.
Внутрипеченочный холестаз беременных (ICP) — характеризуется зудом с острым началом, который часто начинается на ладонях и подошвах, а затем генерализуется. На коже имеются в основном вторичные поражения, такие как экскориации, но могут быть и папулы. В 10% развивается желтуха вследствие сопутствующего внепеченочного холестаза. После родов зуд проходит в течение нескольких недель. Существует риск рецидива при последующих беременностях. Диагностика ICP важна, т.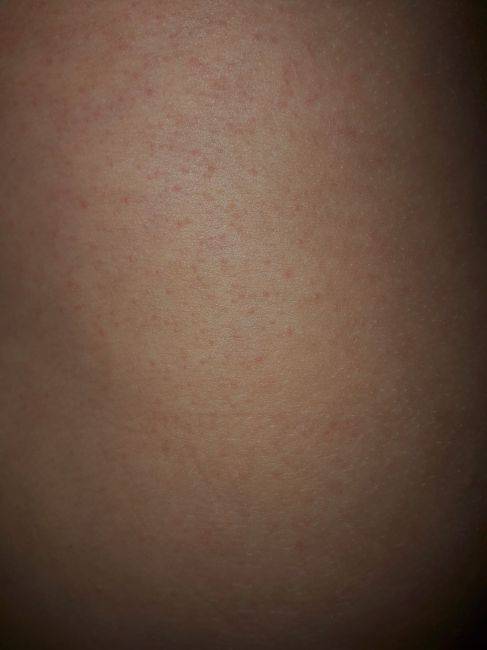 к.существует риск осложнений как для матери, так и для плода.
к.существует риск осложнений как для матери, так и для плода.
Лечение направлено на нормализацию уровня желчных кислот в сыворотке крови с целью уменьшить риск для плода и на контроль симптомов у матери. Рекомендуется лечение урсодезоксихолевой кислотой (УДХК). Могут использоваться другие препараты, уменьшающие зуд, такие как антигистаминные препараты, дексаметазон. Лечение беременных с дерматозами представляет большие сложности, особенно в I триместре беременности. При выявлении дерматоза у беременной необходимо ее совместное ведение дерматологом, акушером-гинекологом. Лечение дерматозов у беременных требует дифференцированного подхода к терапии, с учетом срока беременности, обострения заболевания и распространенности процесса.
Клиника располагает достаточной лабораторной базой и всем необходимым набором аппаратуры для диагностики и лечения таких состояний как дерматозы беременных.
Сыпь у младенцев: типы, симптомы и многое другое
Кожа младенцев невероятно чувствительна, что делает их более склонными к развитию сыпи, чем у взрослых и детей старшего возраста. Но со всеми различными типами может быть трудно определить, что такое детская сыпь, что ее вызывает и как ее лечить. Кроме того, ни один родитель не хочет видеть своего драгоценного малыша с красной или бугристой реакцией на нежной коже. Многие могут задаться вопросом, как сыпь влияет на уровень комфорта ребенка и вызывает ли она зуд или боль. И как родители могут определить, является ли сыпь у ребенка безобидной опрелостью или чем-то более серьезным?
Но со всеми различными типами может быть трудно определить, что такое детская сыпь, что ее вызывает и как ее лечить. Кроме того, ни один родитель не хочет видеть своего драгоценного малыша с красной или бугристой реакцией на нежной коже. Многие могут задаться вопросом, как сыпь влияет на уровень комфорта ребенка и вызывает ли она зуд или боль. И как родители могут определить, является ли сыпь у ребенка безобидной опрелостью или чем-то более серьезным?
Поскольку существует множество видов детской сыпи, важно знать симптомы, на которые нужно обращать внимание, и знать, когда обращаться к педиатру. Чтобы помочь вам лучше определить детскую сыпь на теле, мы составили удобное руководство по всем сыпям. Продолжайте читать, чтобы узнать больше о распространенных типах детской сыпи, характерных признаках и симптомах, а также о лучших средствах для их лечения.
В этой статье:
Детская сыпь вызывает
детские прыщи или детскую сыпь?
Детская потница
Менингитная сыпь
Стрептококковая сыпь
Ветряная оспа
Детская слюнная сыпь
Детская экзема
Крапивница
Детская аллергическая сыпь
Детская грибковая сыпь сыпи, есть много типов и много виновников.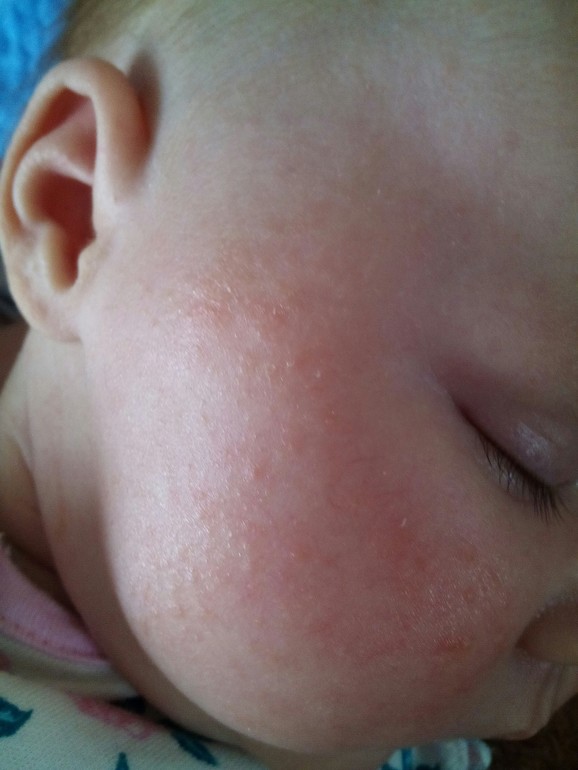 Некоторые распространенные причины включают:
Некоторые распространенные причины включают:
Раздражающие вещества. Обычными раздражителями, которые могут беспокоить чувствительную кожу ребенка, являются слюна и слюна, фекалии, детские салфетки, моющие средства, мыло, солнцезащитный крем и никель.
Аллергии. Аллергические реакции могут вызвать появление детской сыпи в виде множества различных форм. Сыпь может быть зудящей, похожей на рубец крапивницы или сухими, зудящими пятнами. Экзема — наиболее распространенный вариант детской сыпи, вызванной аллергией.
Инфекции. Инфекции могут приводить к различным видам детской сыпи, наиболее распространенной из которых является грибковая сыпь. Иногда, однако, может развиться вирусная детская сыпь. «Эти высыпания возникают, когда у детей есть определенные вирусные заболевания, и могут быть связаны с лихорадкой или другими симптомами», — говорит Анна Бендер, доктор медицинских наук, детский дерматолог из Weill Cornell Medicine и New York-Presbyterian.
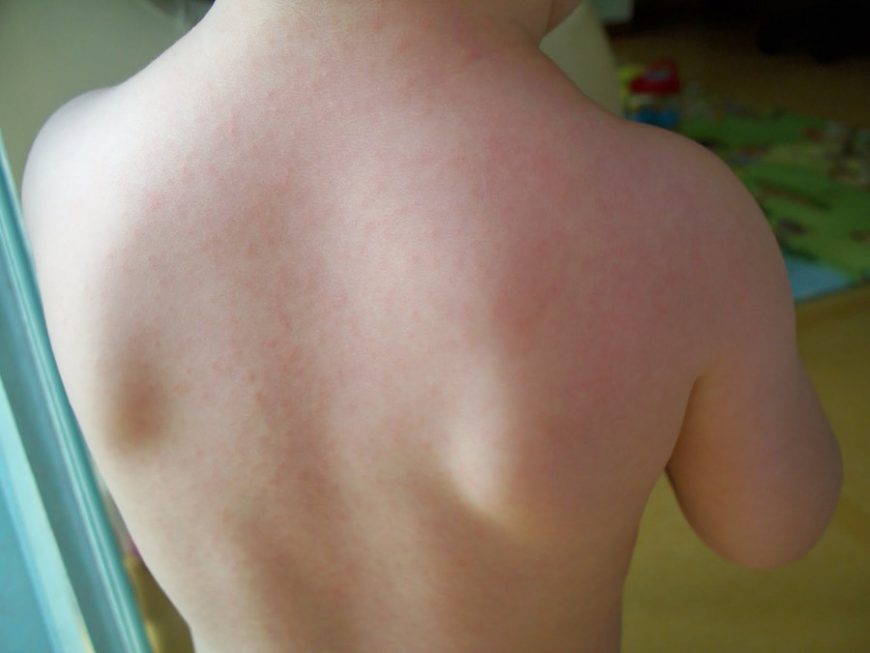 Вирусная детская сыпь может проявляться в виде небольших точек на туловище, а иногда и на руках и ногах, и может сохраняться от нескольких дней до недели. Он может распространяться в течение нескольких дней, а затем начать проясняться.
Вирусная детская сыпь может проявляться в виде небольших точек на туловище, а иногда и на руках и ногах, и может сохраняться от нескольких дней до недели. Он может распространяться в течение нескольких дней, а затем начать проясняться.
«Кожный барьер ребенка особенно хрупок, потому что он тоньше, незрелее и кожа все еще развивается, что делает ее намного более уязвимой для повреждений и сухости. Он также более реактивен, особенно на вещи, которые могут вызывать раздражение», — объясняет Лорен Р. Кросби, доктор медицинских наук, педиатр в педиатрии LaPeer Pediatrics в Беверли-Хиллз, Калифорния. Кожа ребенка, как правило, очень чувствительна с рождения до 2 лет, хотя опрелости могут продолжать проявляться и после этого возраста, пока дети не приучены к горшку.
В приведенном ниже руководстве мы описываем, как выглядят и ведут себя детские высыпания. Продолжайте читать, чтобы узнать о наиболее распространенных типах детской сыпи, на которые следует обратить внимание, а также о том, как их предотвратить и лечить.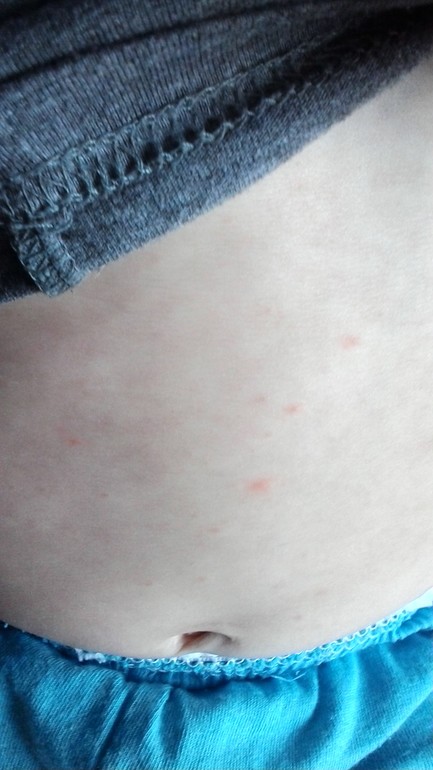 От потницы до ветряной оспы, мы помогаем разобраться в любых шишках или пятнах, которые вы можете обнаружить у ребенка.
От потницы до ветряной оспы, мы помогаем разобраться в любых шишках или пятнах, которые вы можете обнаружить у ребенка.
Детские прыщи или детская сыпь?
Высыпания бывают не только у подростков — прыщи у младенцев на самом деле совершенно нормальное явление. «Также известная как неонатальная акне, это обычная сыпь у младенцев в течение первого месяца жизни», — говорит Бендер. «Считается, что материнские гормоны — те, которые передаются от матери к ребенку в утробе матери — могут вызывать появление прыщей у ребенка».
Но как определить, прыщи это или детская сыпь? Детские прыщи обычно выглядят как скопление маленьких красных бугорков, в отличие от кружевной красной детской сыпи.
Изображение: iStock Детские прыщи обычно представляют собой скопления крошечных красных прыщиков и белых точек.

Профилактика и лечение
Обычно прыщи у детей проходят сами по себе при осторожном очищении. Время от времени родителям может потребоваться обратиться к дерматологу, если болезнь сохраняется дольше трех-четырех месяцев, но это бывает довольно редко.
Тепловая сыпь у детей
Тепловая сыпь у детей чаще всего возникает, когда потовые железы ребенка закупориваются и пот задерживается под кожей, говорит Кросби. Обычно это наблюдается в теплую погоду или когда ребенок слишком одет. Как узнать, вызвана ли детская сыпь теплом?
Изображение: Shutterstock
Симптомы потницы
- Крошечные красные прыщики. Они обычно появляются на голове, шее и плечах ребенка, а иногда и на груди.
- Зуд. Иногда потница может вызывать зуд, поэтому обратите внимание, чешет ли ребенок раздраженную кожу.

Профилактика и лечение
Чтобы предотвратить потницу у ребенка, одевайте ребенка в более легкую одежду, чтобы он не перегревался и не потел. В теплом климате можно позволить им спать только в комбинезоне и подгузнике, а в спальне включить вентилятор, чтобы воздух охлаждался и циркулировал. Когда у ребенка появляется потница, «я рекомендую ежедневную ванну с очищающим средством для чувствительной кожи без запаха, чтобы избавиться от пота и сохранить кожу чистой», — говорит Кросби. Детская сыпь от жары обычно проходит сама по себе через три-четыре дня, если ребенок не переодевается и находится в прохладном месте.
Детская сыпь от подгузников
Само собой разумеется, где вы можете ожидать появления этой детской сыпи. «Опрелости могут возникать из-за раздражения от мокрых подгузников и трения», — говорит Бендер. Детская сыпь от подгузников еще чаще встречается у детей старшего возраста, которые дольше спят ночью и могут иметь более мокрые подгузники по утрам.
Изображение: Shutterstock
Симптомы пеленочного дерматита
- Красные пятна. Они обычно появляются на закругленной части попки ребенка.
- Опухшая, теплая кожа. В некоторых случаях кожа ребенка может быть слегка приподнятой и теплой на ощупь.
Профилактика и лечение
«Сыпь под подгузником может уменьшиться при частой смене подгузника и использовании безрецептурной пасты для подгузников, содержащей оксид цинка, который помогает действовать как барьер для предотвращения трения и раздражения в области подгузника», — говорит Бендер. Предотвратите опрелости у ребенка, убедившись, что кожа полностью сухая, прежде чем надевать новый подгузник. В прошлом детская присыпка использовалась для впитывания влаги и защиты кожи ребенка, но врачи больше не рекомендуют использовать присыпку от опрелостей, так как вдыхаемый порошок может раздражать легкие ребенка.
Иногда сыпь на ягодицах ребенка на самом деле может быть дрожжевой сыпью, вызванной грибком, живущим на нашей коже.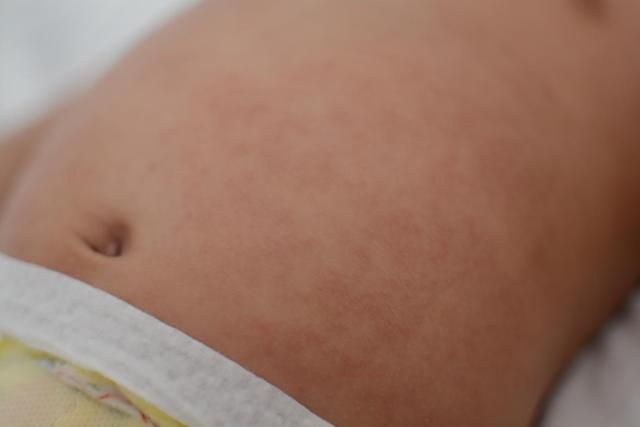
Изображение: iStock
Симптомы дрожжевой сыпи
- Розовые пятна. Эти пятна обычно появляются в складках кожи ребенка, сопровождаясь маленькими розовыми точками или пустулами по краю.
Профилактика и лечение
Для лечения дрожжевой сыпи у детей наносите местный безрецептурный противогрибковый крем несколько раз в день. Предотвратите дрожжевую сыпь, держа ребенка в чистоте и сухости.
Менингит Сыпь
Менингит — это воспаление оболочек вокруг головного и спинного мозга (мозговых оболочек) и «представляет собой серьезную инфекцию, поскольку она может присутствовать в крови и головном мозге и вызывать повреждение органов, необратимое повреждение головного мозга или смерть». «, — говорит Бендер.
Хотя вирусная форма менингита серьезна, она почти никогда не опасна для жизни, по данным Центров по контролю и профилактике заболеваний (CDC). Однако бактериальный менингит может быть смертельным и требует немедленной медицинской помощи. Существует вакцина против бактериального менингита, но обычно ее вводят только в детстве или перед поступлением в колледж. Вы не можете отличить детскую сыпь, вызванную бактериальным или вирусным менингитом, и во многих случаях сыпь вообще не появляется.
Существует вакцина против бактериального менингита, но обычно ее вводят только в детстве или перед поступлением в колледж. Вы не можете отличить детскую сыпь, вызванную бактериальным или вирусным менингитом, и во многих случаях сыпь вообще не появляется.
Изображение: iStock
Симптомы менингита
- Высокая температура. Измерьте температуру ребенка, так как высокая температура является классическим признаком менингита.
- Вялость. Если ребенок менее активен, чем обычно, это может быть еще одним признаком менингита.
- Рвота. Этот симптом чаще встречается у младенцев, наряду с потерей аппетита и раздражительностью.
- Сыпь. Сыпь при менингите может различаться по внешнему виду, но наиболее распространенными из них являются розовые или красные точки по всему телу, пурпурная сыпь, которая может выглядеть как крошечные кровоподтеки или лопнувшие капилляры на коже, а также зудящая красная сыпь.

Профилактика и лечение
Вирусный менингит обычно проходит сам по себе через 7–10 дней, но бактериальный менингит требует немедленной медицинской помощи, поэтому антибиотики можно назначить как можно скорее. Серьезные случаи могут потребовать госпитализации. Если вы считаете, что у ребенка может быть менингит, немедленно позвоните своему врачу — он может определить, есть ли у ребенка заболевание, и тип менингита.
Стрептококковая сыпь
Стрептококковая сыпь у ребенка — еще один тип вирусной детской сыпи. Ваш ребенок более склонен к стрептококковой сыпи, если другие члены семьи были подвержены ангине.
Изображение: iStock
Симптомы стрептококковой сыпи
- Ярко-красная кожа. Бендер говорит, что стрептококковая сыпь у ребенка может быть ярко-красной и мясистой на вид с влажными, сочащимися пятнами в складках шеи или в виде ярко-красных круглых пятен в области вокруг заднего прохода ребенка.

- Пузыри и струпья. Пятнистые струпья и волдыри на коже ребенка — еще один распространенный признак стрептококка.
Профилактика и лечение
Поскольку стрептококк может передаваться от человека к человеку при тесном контакте, держите ребенка подальше от инфицированных людей. В отличие от заурядной сыпи на шее, которую можно лечить безрецептурными противогрибковыми кремами, стрептококк требует визита к врачу. После подтверждения диагноза стрептококковой сыпи (обычно с помощью кожного мазка) педиатр может назначить пероральный антибиотик в качестве лечения.
Ветряная оспа
Ветряная оспа проявляется в виде детской сыпи на теле. По данным Американской академии педиатрии (ААП), до того, как в 1995 году стала доступна вакцина от ветряной оспы, или ветряной оспы, практически каждый ребенок болел ветряной оспой до 9 лет. В настоящее время дети довольно редко болеют ветряной оспой благодаря вакцине. Это суперконтагиозная вирусная инфекция, вызванная вирусом ветряной оспы, поэтому избегайте контактов с инфицированными людьми, чтобы обезопасить ребенка.
Изображение: Shutterstock
Симптомы ветряной оспы
- Красные бугорки и волдыри. Ветряная оспа вызывает у детей пузырчатую сыпь на коже, которая начинается на спине, животе или лице и распространяется по всему телу ребенка. Волдыри часто находятся на разных стадиях заживления, поэтому некоторые из них могут выглядеть как розовые шишки, некоторые — как струпья, а третьи — как волдыри.
- Зуд. Сыпь от ветряной оспы известна своим сильным зудом.
- Лихорадка. Температура от 101 до 102 градусов по Фаренгейту характерна для ветряной оспы.
Профилактика и лечение
Врачи рекомендуют ежедневно купать ребенка и стричь ему ногти, чтобы они не царапали и не впивались в кожу, что может вызвать вторичную инфекцию. Как правило, курс лечения ветряной оспы заключается в том, чтобы переждать ее — он может длиться от пяти до семи дней, — но в тяжелых случаях (которые встречаются нечасто) могут быть назначены противовирусные препараты. Для профилактики ветряной оспы APP рекомендует, чтобы здоровые дети получали первую дозу вакцины в возрасте от 12 до 15 месяцев, а затем вторую дозу в возрасте от 4 до 6 лет9.0003
Для профилактики ветряной оспы APP рекомендует, чтобы здоровые дети получали первую дозу вакцины в возрасте от 12 до 15 месяцев, а затем вторую дозу в возрасте от 4 до 6 лет9.0003
Детская слюнная сыпь
Заметили детскую сыпь на лице вашего малыша? Когда у младенцев включаются слюнные железы, обычно в возрасте 3 или 4 месяцев, у них начинается слюнотечение. Много. «Если подумать, слюна — это часть вашего пищеварительного тракта, — говорит Кросби. «Это не просто вода, так что это раздражает».
Изображение: предоставлено Wissabo/Instagram. Поскольку кожа вокруг рта, подбородка и шеи ребенка постоянно влажная, эти области особенно подвержены слюнотечению.
Профилактика и лечение
Один из способов профилактики и лечения детской сыпи, вызванной слюнотечением? Держите под рукой мягкий нагрудник, чтобы кожа на лице и груди ребенка оставалась сухой. Наносите мягкую безрецептурную мазь до и после еды в качестве барьера, препятствующего попаданию слюны на кожу, чтобы сыпь от слюней у ребенка могла зажить под ней.
Наносите мягкую безрецептурную мазь до и после еды в качестве барьера, препятствующего попаданию слюны на кожу, чтобы сыпь от слюней у ребенка могла зажить под ней.
Детская сыпь при экземе
Экзема, часто хронические красные сухие пятна на коже, является одним из наиболее распространенных кожных заболеваний у младенцев — фактически 60 процентов детей заболевают экземой на первом году жизни. «Иногда дети чешутся так сильно, что это может привести к кровотечению и нарушить сон», — говорит Бендер. «Дети с экземой чаще чешутся вечером, когда их укладывают спать, или ночью, когда их не отвлекают другие занятия». Экзема может заразиться, если ее не лечить, что приведет к образованию струпьев и мокнущим пятнам на коже.
Изображение: iStock
Симптомы детской экземы
- Зуд. Чем тяжелее экзема у ребенка, тем сильнее зудит сыпь.
- Пластыри для сухой кожи. Это общий признак легкой экземы.
- Розовые участки сухой, шелушащейся кожи.
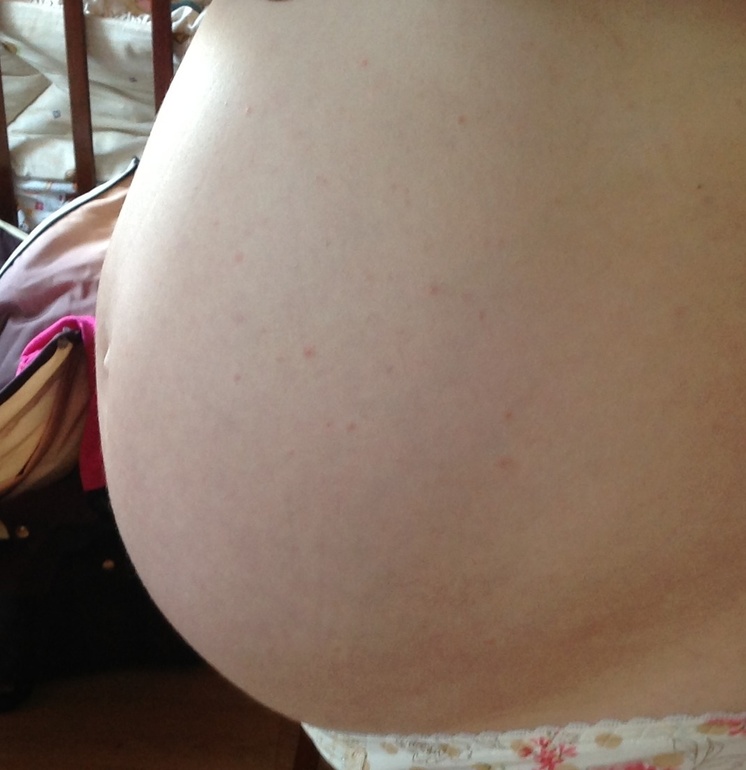 Это означает умеренный случай экземы.
Это означает умеренный случай экземы. - Красные шелушащиеся участки кожи. Если кожа ребенка темно-красная, это означает тяжелую экзему, которая обычно сопровождается ухудшением симптомов и сильным зудом на большей части тела.
Профилактика и лечение
Увлажнение кожи ребенка с помощью ежедневного нанесения густого крема может предотвратить появление экземы у младенцев, которые подвержены повышенному риску заболевания, т. заболевания, связанные с экземой. Легкий случай этой детской сыпи иногда можно лечить только увлажняющим кремом, в то время как для лечения умеренной экземы может потребоваться крем или мазь с кортизоном. Тяжелая экзема лечится безрецептурными препаратами.
«Сыпь может появиться вскоре после того, как ребенок съест что-то, на что у него аллергия, или если ребенок борется с вирусом, и в этом случае крапивница может длиться несколько дней», — говорит Бендер. Они могут появиться на любом участке тела, даже если они вызваны пищей. Если детская сыпь вызвана чем-то, к чему прикоснулся ваш ребенок, она обычно появляется на той части тела ребенка, которая контактировала с аллергеном. Если крапивница сопровождается хрипами или рот или язык ребенка начинает опухать, немедленно обратитесь к врачу.
Если детская сыпь вызвана чем-то, к чему прикоснулся ваш ребенок, она обычно появляется на той части тела ребенка, которая контактировала с аллергеном. Если крапивница сопровождается хрипами или рот или язык ребенка начинает опухать, немедленно обратитесь к врачу.
Изображение: Shutterstock
Симптомы крапивницы
- Розовые пятнистые рубцы. Эти рубцы могут появляться и исчезать на коже ребенка.
- Зуд. Улей часто сильно чешется.
Профилактика и лечение
Пероральный антигистаминный препарат, такой как Бенадрил, может помочь в лечении крапивницы. Для более естественного лечения попробуйте нанести лосьон с каламином на рубцы, чтобы успокоить крапивницу.
Детская аллергическая сыпь
Когда вы знакомите ребенка с новыми продуктами, продуктами питания и материалами, всегда существует небольшая вероятность того, что у него может возникнуть аллергия на определенный ингредиент или химическое вещество. По словам Кросби, эти высыпания могут быть вызваны пищей или лекарствами, на которые у ребенка аллергия, или когда кожа ребенка вступает в контакт с раздражителем.
По словам Кросби, эти высыпания могут быть вызваны пищей или лекарствами, на которые у ребенка аллергия, или когда кожа ребенка вступает в контакт с раздражителем.
Как выглядит аллергическая сыпь у ребенка? Аллергическая сыпь у детей может проявляться по-разному, но наиболее распространенными являются крапивница и экзема. Как упоминалось выше, крапивница обычно проявляется в виде пятен розового цвета, тогда как экзема проявляется в виде красных, сухих, шелушащихся пятен. Обе сыпи чешутся.
Изображение: Shutterstock
Симптомы аллергии
Если вы заметили следующие симптомы, отвезите ребенка в отделение неотложной помощи:
- Отек губ или лица. Если у ребенка опухли губы или лицо, это признак тяжелой аллергической реакции и следует немедленно обратиться к врачу.
- Свистящее дыхание. Любой признак затрудненного дыхания является тревожным сигналом.
Профилактика и лечение
«Лечение зависит от возраста ребенка и того, что его вызывает», — говорит Кросби. «Вы хотите удалить аллерген или триггер, если можете, и использовать местное или пероральное лекарство от аллергии». Иногда может потребоваться анализ крови или кожи, чтобы выяснить, на что у ребенка аллергическая реакция, а затем может быть назначено лечение детской сыпи.
«Вы хотите удалить аллерген или триггер, если можете, и использовать местное или пероральное лекарство от аллергии». Иногда может потребоваться анализ крови или кожи, чтобы выяснить, на что у ребенка аллергическая реакция, а затем может быть назначено лечение детской сыпи.
Детская грибковая сыпь
Детская грибковая сыпь часто возникает из-за хронически влажной или раздраженной кожи. Дрожжевая инфекция является наиболее распространенным типом грибковой сыпи. Он также может появиться у детей, если у другого члена семьи или домашнего животного есть стригущий лишай.
Изображение: iStock
Симптомы грибковой сыпи
- Розовые кольцевидные шелушащиеся участки кожи. Эти шелушащиеся пятна могут появляться в любом месте на коже, в том числе на коже головы и в области подгузника.
Профилактика и лечение
«При грибковой сыпи требуется специальный противогрибковый крем, или, если она на коже головы и волосах, может потребоваться пероральный противогрибковый препарат», — говорит Бендер.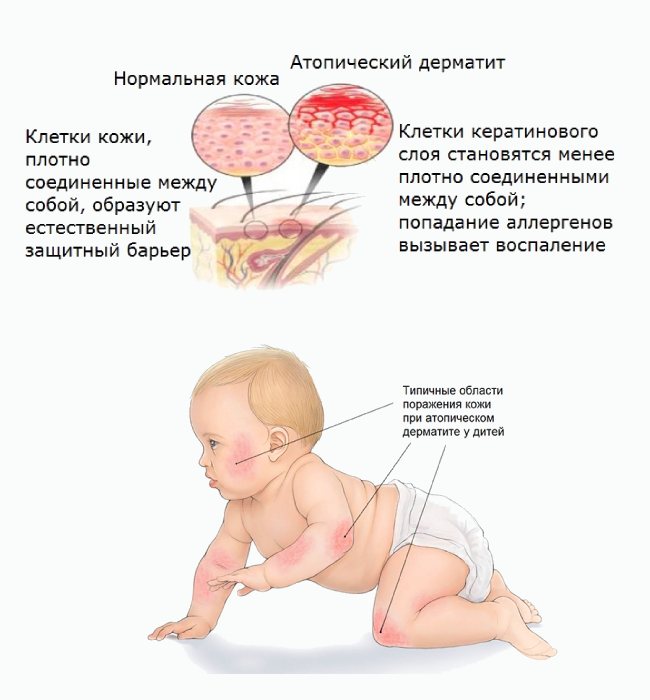 Чтобы предотвратить грибковую сыпь у ребенка, держите кожу чистой и сухой.
Чтобы предотвратить грибковую сыпь у ребенка, держите кожу чистой и сухой.
Молочница
По сути перхоть у младенцев, колыбель является относительно распространенным явлением и обычно вызывается дрожжами. Этот тип детской сыпи обычно появляется в первый месяц жизни, но может появиться в любое время, говорит Кросби.
Изображение: iStock
Симптомы колыбели
- Шелушение кожи. Грубые, желтоватые или розовые корочки или маслянистые чешуйчатые пятна на коже головы являются классическим признаком этого типа детской сыпи.
- Легкий маслянистый запах. Это происходит в результате скопления кожного сала на коже головы ребенка в умеренных и тяжелых случаях.
Профилактика и лечение
В большинстве случаев колыбели можно лечить с помощью регулярного мытья шампунем и мягкой щеткой для кожи головы, чтобы ослабить чешуйки. Если это не поможет, ваш педиатр может порекомендовать лечебный шампунь.
В целом, чтобы предотвратить сыпь у детей, нужно сохранить кожу ребенка здоровой. Лучше всего принимать ванны не более 10 минут и использовать теплую воду, поскольку «во время купания кожа действительно может терять влагу, а дети гораздо более склонны к сухости кожи», — говорит Кросби. Регулярное увлажнение кожи ребенка имеет решающее значение. Лучшее время для нанесения лосьона? Первые пять минут после ванны, чтобы зафиксировать влагу. «Кожа — самый большой орган в теле, и она предназначена для защиты нас от элементов и инфекций», — говорит Кросби. «Невозможно переоценить важность действительно заботиться о нем с младенчества до взрослой жизни».
Припухлости или шишки у ребенка не совпадают ни с одним из перечисленных в этом руководстве? У ребенка также может появиться сыпь в результате укусов насекомых, солнечных ожогов, ядовитого плюща и даже сухости кожи. Если вы все еще не уверены в появлении сыпи у ребенка, не стесняйтесь позвонить своему педиатру или записаться на прием.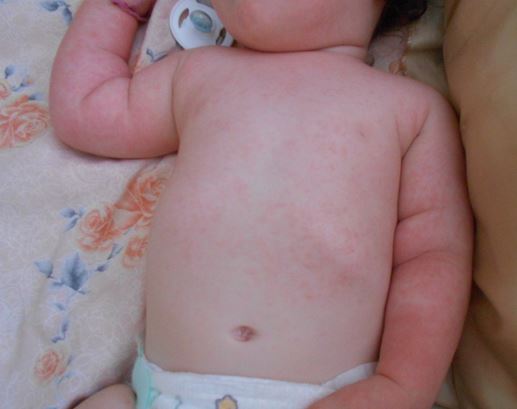
Когда следует беспокоиться о детской сыпи
Теперь, когда вы знакомы с некоторыми наиболее распространенными видами детской сыпи, вы, вероятно, задаетесь вопросом: «Когда мне следует беспокоиться о детской сыпи?»
Правда в том, что многие детские высыпания безвредны, а некоторые появляются и исчезают сами по себе без какого-либо лечения. Другая хорошая новость заключается в том, что существуют прививки, которые в первую очередь предотвращают развитие многих серьезных высыпаний.
С учетом сказанного, есть некоторые признаки, на которые следует обращать внимание при появлении детской сыпи на теле. Некоторые высыпания у детей могут указывать на потенциально тяжелое состояние, особенно если сыпь не проходит или если у ребенка наблюдается отек или хрипы.
Обратитесь к врачу, если ребенок испытывает что-либо из следующего:
- Если есть боль в месте сыпи
- Если у ребенка жар
- Если на сыпи появляются кровоподтеки
- Если сыпь сочится, кровоточит или волдыри
- Если сыпь продолжает распространяться по телу ребенка
- Если у ребенка появляются какие-либо симптомы простуды (кашель, свистящее дыхание и т.
 д.)
д.) - Если у ребенка опухли шейные железы или опухли губы
- Если сыпь у ребенка не проходит через два дня
Это правда, что у младенцев бывает сыпь слева и справа, но это не значит, что вы должны игнорировать их как ничто. Всякий раз, когда вы замечаете у ребенка сыпь на лице или теле, внимательно следите за ней и обращайте внимание на другие симптомы. Когда дело доходит до здоровья ребенка, всегда лучше быть осторожным и активным.
Об экспертах:
Анна Бендер , доктор медицинских наук, детский дерматолог в Weill Cornell Medicine и New York-Presbyterian. Она получила степень доктора медицины в Колледже врачей и хирургов Колумбийского университета в 2007 году. После прохождения резидентуры по дерматологии в Пресвитерианской больнице Нью-Йорка – Медицинском центре Вейла Корнелла Бендер прошла дополнительный год специализированной стажировки по детской дерматологии в Университете Джонса Хопкинса. Университетская школа медицины.
Лорен Р. Кросби, MD, FAAP, эксперт по воспитанию детей и педиатр в LaPeer Pediatrics в Беверли-Хиллз, Калифорния. Она получила медицинскую степень в Медицинской школе Калифорнийского университета в Лос-Анджелесе, а затем прошла обучение в Медицинском центре Cedars-Sinai, в течение которого она работала главным резидентом. Она является членом и официальным представителем Американской академии педиатрии.
Обратите внимание: Bump, материалы и информация, содержащиеся в нем, не предназначены и не представляют собой медицинские или иные медицинские рекомендации или диагнозы и не должны использоваться как таковые. Вы должны всегда консультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Плюс, больше от The Bump:
Уход за детской кожей 101
13 кремов от опрелостей, которые творят чудеса
Лучшие детские кремы, шампуни и моющие средства от экземы
90 your Is1 90 your Widespread or Redness симптом ребенка?- Красная или розовая сыпь на больших участках или большей части тела (распространенная)
- Иногда только на руках, ногах и ягодицах, но одинаково на обеих сторонах тела
- Мелкие пятна, большие пятна или сплошная красная кожа
Причины распространенной сыпи или покраснения
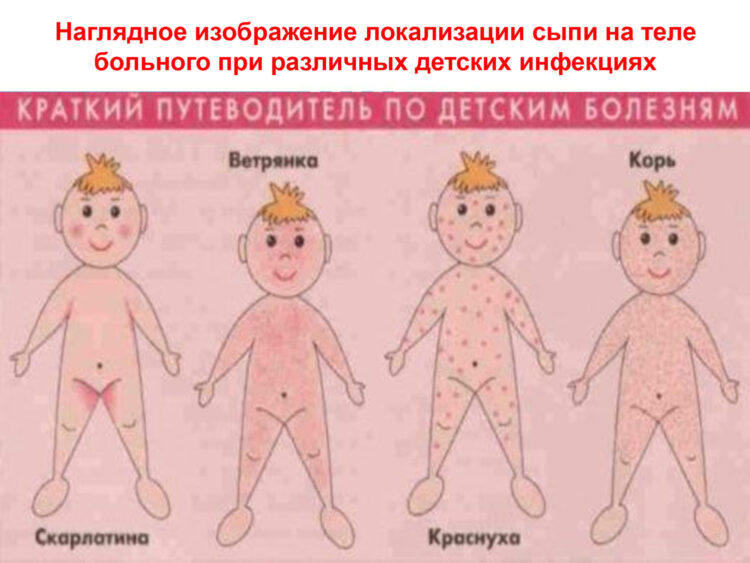
- Вирусная сыпь.
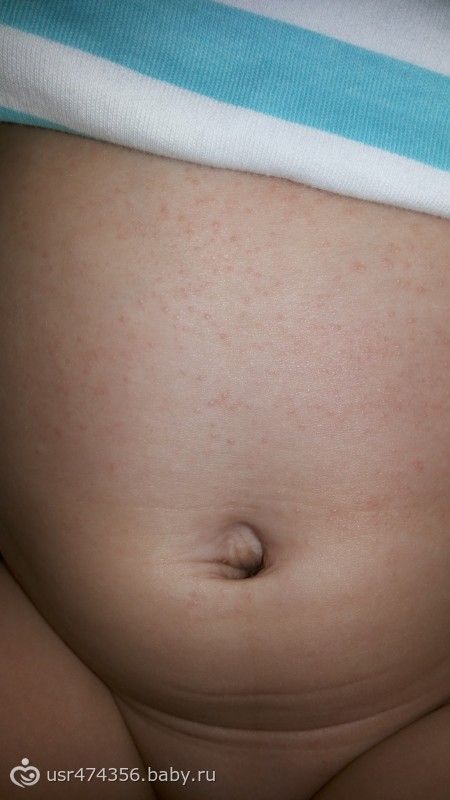 Большинство высыпаний являются частью вирусного заболевания. Вирусные высыпания обычно имеют небольшие розовые пятна. Они возникают с обеих сторон груди, живота и спины. У вашего ребенка также может быть лихорадка с некоторыми симптомами диареи или простуды. Они длятся 2 или 3 дня. Летом чаще.
Большинство высыпаний являются частью вирусного заболевания. Вирусные высыпания обычно имеют небольшие розовые пятна. Они возникают с обеих сторон груди, живота и спины. У вашего ребенка также может быть лихорадка с некоторыми симптомами диареи или простуды. Они длятся 2 или 3 дня. Летом чаще. - Розеола. Это наиболее распространенная вирусная сыпь в первые 3 года жизни. (Подробности см. ниже).
- Ветряная оспа. Вирусная сыпь с характерным рисунком. (см. Руководство по уходу)
- Болезни рук и рта. Вирусная сыпь с характерным рисунком. Он начинается с крошечных красных пятен и волдырей на ладонях и подошвах. (см. Руководство по уходу)
- Корь. Вирус кори становится все более распространенным среди детей младшего возраста, которые не получают плановые детские прививки, включая прививку MMR (паротит, корь, краснуха). Симптомы включают лихорадку, красные глаза, насморк, кашель и пятна на внутренней стороне щек.
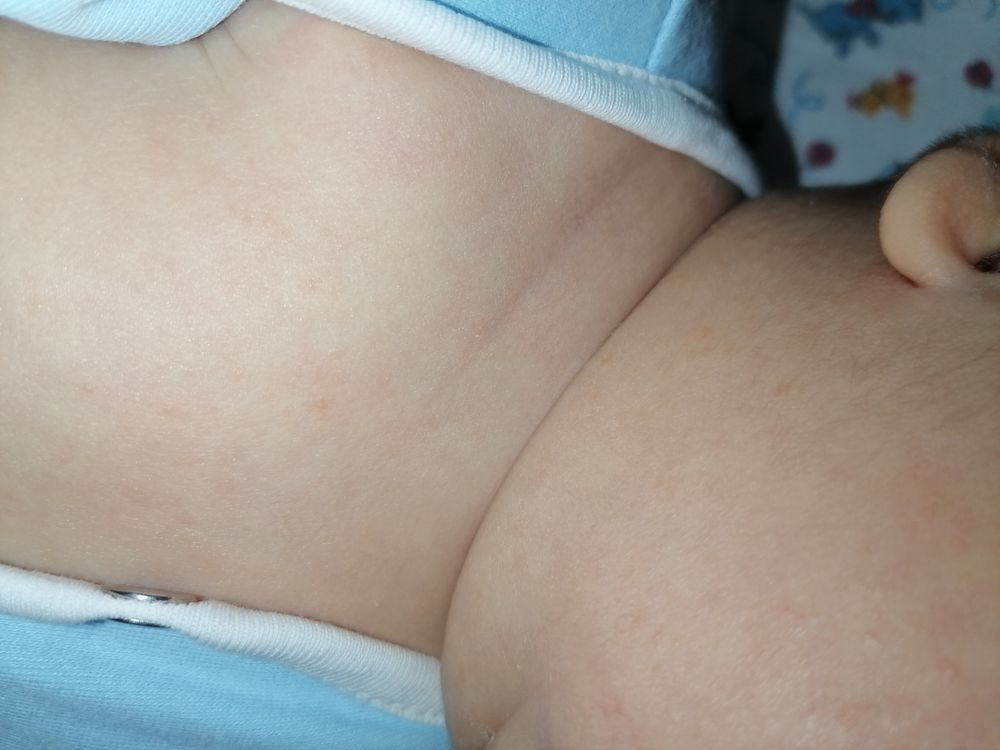 Красная пятнистая сыпь появляется примерно на 3-й день болезни сначала на лице, а затем и на других участках.
Красная пятнистая сыпь появляется примерно на 3-й день болезни сначала на лице, а затем и на других участках. - Оспа обезьян. Редкая вирусная сыпь, которая часто начинается на лице или в области гениталий. Затем распространяется на руки и ноги. Обычно не наблюдается у детей, если только кто-то в доме не болен обезьяньей оспой.
- Скарлатина. Скарлатина — пятнистая красная сыпь по всему телу. Имеет ощущение наждачной бумаги. Вызывается стрептококковыми бактериями. Начинается в верхней части груди и быстро распространяется на нижнюю часть груди и живот. Не более серьезно, чем стрептококковая инфекция горла без сыпи.
- Лекарственная сыпь. Большинство высыпаний, возникающих при приеме антибиотиков, являются вирусными высыпаниями. Только 10% оказываются аллергическими лекарственными высыпаниями. (подробнее см. ниже)
- Ульи. Приподнятые розовые бугорки с бледным центром. Сыпь похожа на укусы комаров.
 Бугристая и зудящая сыпь часто является крапивницей. В большинстве случаев крапивница вызывается вирусом. Крапивница также может быть аллергической реакцией. (Подробности см. в Руководстве по уходу.)
Бугристая и зудящая сыпь часто является крапивницей. В большинстве случаев крапивница вызывается вирусом. Крапивница также может быть аллергической реакцией. (Подробности см. в Руководстве по уходу.) - Тепловая сыпь. Мелкая розовая сыпь, вызванная перегревом. В основном затрагивает шею, грудь и верхнюю часть спины.
- Укусы насекомых. Укусы насекомых вызывают небольшие красные волдыри. Летающие насекомые могут вызвать множество шишек на открытых участках кожи. Нелетающие насекомые чаще вызывают локальные шишки.
- Сыпь в джакузи. Вызывает небольшие красные бугорки, болезненные и зудящие. В основном возникает на коже, покрытой купальным костюмом. Сыпь появляется через 12-48 часов после пребывания в горячей ванне. Вызывается чрезмерным ростом бактерий в горячих ваннах.
- Петехии Сыпь (серьезная). Петехии представляют собой крошечные точки фиолетового или темно-красного цвета. Они возникают в результате кровоизлияния в кожу.
 Разбросанные петехии с лихорадкой вызываются менингококкемией, пока не доказано обратное. Это опасная для жизни бактериальная инфекция кровотока. Пиковый возраст от 3 до 6 месяцев. В отличие от большинства розовых высыпаний, петехии не исчезают при надавливании.
Разбросанные петехии с лихорадкой вызываются менингококкемией, пока не доказано обратное. Это опасная для жизни бактериальная инфекция кровотока. Пиковый возраст от 3 до 6 месяцев. В отличие от большинства розовых высыпаний, петехии не исчезают при надавливании. - Пурпурная сыпь (серьезная). Пурпура означает кровоизлияние в кожу. Выглядит как фиолетовые или темно-красные более крупные пятна. Распространенная пурпура всегда является неотложным состоянием. Это может быть вызвано бактериальной инфекцией кровотока. Например, пятнистая лихорадка Скалистых гор.
- Пузырчатая сыпь (серьезная). Распространенные волдыри на коже — серьезный признак. Это может быть вызвано инфекциями или лекарствами. Примером может служить синдром Стивенса-Джонсона.
- Осторожно. Все широко распространенные высыпания с лихорадкой должны быть осмотрены. Их нужно диагностировать. Причина: некоторые серьезные инфекции, которые могут вызвать этот тип сыпи.
Лекарства и сыпь
- Лекарства, отпускаемые по рецепту, иногда вызывают широко распространенную сыпь. Некоторые вызывают аллергию, но большинство нет.
- Лекарства, отпускаемые без рецепта (OTC), редко вызывают сыпь.
- Большинство высыпаний, возникающих при приеме безрецептурных лекарств, являются вирусными высыпаниями.
- Лекарства от лихорадки (ацетаминофен и ибупрофен) вызывают самое бесполезное беспокойство. Причина: большинство вирусных высыпаний начинается с лихорадки. Следовательно, ребенок принимает лекарство от лихорадки, когда начинается сыпь.
- Лекарственная сыпь не может быть диагностирована по телефону.
Розеола – классическая сыпь
- Большинство детей заболевают розеолой в возрасте от 6 месяцев до 3 лет.
- Сыпь: розовые, мелкие, плоские пятна на груди и животе. Затем распространяется на лицо.
- Классическая характеристика: от 3 до 5 дней с высокой температурой без сыпи или других симптомов.

- Сыпь появляется через 12–24 часа после исчезновения лихорадки.
- Сыпь сохраняется от 1 до 3 дней.
- К моменту появления сыпи ребенок чувствует себя нормально.
- Лечение: сыпь безвредна. Кремы или лекарства не нужны.
Локализованная сыпь в сравнении с распространенной сыпью: как принять решение
- Локализованная сыпь означает, что сыпь возникает на одном небольшом участке тела. Обычно сыпь бывает только на одной стороне тела. Примером может служить сыпь на 1 стопе. Исключения: микоз может возникать на обеих стопах. Укусы насекомых могут быть разбросаны.
- Широкое распространение означает, что сыпь возникает на больших участках. Например, обе ноги или вся спина. Широкое распространение также может означать на большей части поверхности тела. Обширные высыпания всегда возникают на соответствующих (обе) сторонах тела. Многие вирусные высыпания бывают на груди, животе и спине.
- Причина широко распространенной сыпи обычно распространяется через кровоток.
 Примерами являются сыпь, вызванная вирусами, бактериями, токсинами, пищевой или лекарственной аллергией.
Примерами являются сыпь, вызванная вирусами, бактериями, токсинами, пищевой или лекарственной аллергией. - Причиной локализованной сыпи обычно является контакт с кожей. Примерами являются сыпь, вызванная химическими веществами, аллергенами, укусами насекомых, грибком стригущего лишая, бактериями или раздражителями.
- Вот почему важно проводить это различие.
Когда звонить в случае появления сыпи или покраснения – широкое распространение
Звоните 911 сейчас
- Пурпурные или кроваво-красные пятна или крошечные точки с лихорадкой в течение последних 24 часов
- Проблемы с дыханием или глотанием
- Не двигается или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни неотложная помощь
Позвоните врачу или обратитесь за медицинской помощью
- Ярко-красная кожа, которая отслаивается простынями
- Большие волдыри на коже
- Кровавые корки на губах
- Прием рецептурных лекарств в течение последних 3 дней
- Лихорадка
- У вашей дочери менструация и она использует тампоны
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что ваш ребенок нуждается в осмотре, и проблема срочная
Связаться с врачом в течение 24 часов
- Распространенная сыпь, но ни один из вышеперечисленных симптомов.
 Причина: все распространенные высыпания необходимо проверить у врача.
Причина: все распространенные высыпания необходимо проверить у врача.
Пункты неотложной медицинской помощи детей в Сиэтле
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
- Бельвю
- Эверетт
- Федеральный путь
- Сиэтл
- Виртуальная неотложная помощь
Рекомендации по уходу при распространенной сыпи
- Что следует знать о широко распространенной сыпи:
- Большинство высыпаний с небольшими розовыми пятнами по всему телу являются частью вирусного заболевания.

- Это более вероятно, если у вашего ребенка жар. Другие симптомы (например, диарея) также указывают на вирусную сыпь.
- Вот несколько советов по уходу, которые должны помочь, пока вы не поговорите со своим врачом.
- Большинство высыпаний с небольшими розовыми пятнами по всему телу являются частью вирусного заболевания.
- Лечение незудящей сыпи:
- Если вы подозреваете потницу, примите прохладную ванну.
- В противном случае лечение не требуется.
- Лечение зудящей сыпи:
- Один раз промойте кожу с мылом, чтобы удалить все раздражители.
- Стероидный крем. Для облегчения зуда используйте 1% гидрокортизоновый крем (например, Cortaid). Нанесите на самые зудящие места. Рецепт не нужен. Делайте это 3 раза в день.
- Прохладная ванна. При обострении зуда дайте ребенку прохладную ванну. Не используйте мыло. Делайте это в течение 10 минут. Внимание: избегайте холода. Вариант: можно добавить 2 унции (60 мл) пищевой соды на ванну.
- Царапины. Старайтесь, чтобы ваш ребенок не царапался. Коротко подстригите ногти. Причина: предотвращает заражение кожи бактериями.
- Лекарство от аллергии от зуда. Если зуд становится сильным, дайте лекарство от аллергии, например Бенадрил. Рецепт не нужен. Возрастное ограничение: 1 год и старше. Если требуется больше нескольких дней, переключитесь на антигистаминный препарат длительного действия, такой как Зиртек. Возрастное ограничение: 2 и старше.
- Лекарство от лихорадки:
- При лихорадке выше 102°F (39°C) дайте препарат с ацетаминофеном (например, Тайленол).
- Другим выбором является продукт ибупрофена (например, Advil).
- Примечание. Лихорадка ниже 102° F (39° C) важна для борьбы с инфекциями.
- При любой лихорадке: Обеспечьте ребенку достаточное количество жидкости. Дайте много холодной жидкости.
- Возвращение в школу:
- Большинство вирусных высыпаний могут передаваться другим людям (особенно при наличии лихорадки).

- Если у вашего ребенка жар, избегайте контакта с другими детьми. Кроме того, избегайте беременных женщин, пока не будет поставлен диагноз.
- При незначительной сыпи ваш ребенок может вернуться после того, как лихорадка спадет.
- В случае серьезной сыпи ваш ребенок может вернуться в школу после того, как сыпь исчезнет. Если ваш врач дал медицинское разрешение, ваш ребенок может вернуться раньше.
- Большинство вирусных высыпаний могут передаваться другим людям (особенно при наличии лихорадки).
- Чего ожидать:
- Большинство вирусных высыпаний исчезают в течение 48 часов.
- Позвоните своему врачу, если:
- Вы считаете, что ваш ребенок нуждается в осмотре
- Состояние вашего ребенка ухудшается
И помните, свяжитесь со своим врачом, если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, берете на себя полную ответственность за то, как вы решите его использовать.
