Позднее закрытие родничка — причины, симптомы, диагностика и лечение
Позднее закрытие родничка – это отсутствие окостенения большого родничка у ребенка старше 2-х лет либо незакрытие малого родничка после 2-х месяцев жизни. Такая ситуация может быть вариантом нормы либо одним из признаков болезни: врожденного гипотиреоза, рахита, гидроцефалии, нарушений остеогенеза. Клинические проявления обусловлены основным заболеванием, которое вызвало задержку окостенения черепа. Диагностика предполагает полный физикальный и неврологический осмотр, лабораторные анализы, нейросонографию и рентгенографию. Конституциональная задержка закрытия родничков не требует лечения, в остальных случаях терапия подбирается с учетом поставленного диагноза.
Общие сведения
Патологии родничков является одной из наиболее часто встречаемых проблем в практической педиатрии. Сроки закрытия этих структур черепа широко варьируют и зависит от конституциональных особенностей ребенка. Вместе с тем позднее закрытие родничка является симптомом патологических состояний неонатального и младенческого периода, поэтому требует особого внимания педиатров. Само по себе оно не несет угрозы для жизни и здоровья ребенка, однако является показанием для углубленного обследования при наличии сопутствующих клинических проявлений.
Вместе с тем позднее закрытие родничка является симптомом патологических состояний неонатального и младенческого периода, поэтому требует особого внимания педиатров. Само по себе оно не несет угрозы для жизни и здоровья ребенка, однако является показанием для углубленного обследования при наличии сопутствующих клинических проявлений.
Позднее закрытие родничка
Причины
Позднее закрытие родничков не является самостоятельным заболеванием. Это симптом, который указывает на наличие других проблем в организме. Родителям нужно учитывать, что у 4% детей окостенение податливых мест черепа происходит на третьем-четвертом году жизни, и такая ситуация считается вариантом индивидуальной нормы. Патологическими причинами несвоевременного зарастания родничков выступают:
- Недоношенность. У младенцев, которые родились раньше 37 недели гестации, наблюдается недоразвитие всех органов и тканей, в том числе структур черепа. В большинстве случаев у таких детей открыты все роднички, кости более мягкие и податливые, окостенение черепа происходит позже, чем у сверстников, родившихся в срок.

- Врожденный гипотиреоз. Для заболевания характерно отставание в развитие структур мозгового и лицевого черепа. Типичным признаком вторичного гипертиреоза является наличие патологического третьего родничка. Помимо позднего закрытия неокостеневших участков, у младенцев наблюдается уплощенная или запавшая переносица, широкое расстояние между глазными щелями.
- Рахит. Признаки поражения костной ткани при дефиците витамина D развиваются в среднем на 2-3 месяце жизни ребенка. Для рахита характерно позднее зарастание швов и родничков, что сопровождается размягчением костей в затылочной зоне (краниотабес). Отсутствие лечения патологии в сочетании с податливостью костей создает благоприятные условия для деформации черепа.
- Повышение внутричерепного давления (ВЧД). Для гипертензии типично сочетание крупного размера, выбухания и позднего закрытия малого и большого родничка. Такая патология наблюдается при гидроцефалии, внутричерепных кровоизлияниях, опухолях головного мозга.

- Аномалии развития скелета. Чаще всего встречается ахондроплазия, которая характеризуется множественными пороками развития хрящевой ткани. Крупный и незакрытый родничок сопровождается большими размерами головы, западанием спинки носа и высоким лбом. Также к этой группе причин принадлежат акрокаллозальный синдром, гиперфосфатазия, кортикальный гиперостоз.
- Генетические заболевания. Наиболее известной причиной несвоевременного зарастания родничков является синдром Дауна, при котором патология сопровождается множественными стигмами эмбриогенеза в области лицевого скелета. Нарушения окостенения черепа характерны для синдромов Эдвардса и Патау, врожденных нарушений морфогенеза (Беквита-Видемана, Цельвегера, VATER).
Факторы риска
Предрасполагающим фактором является токсическое воздействие на плод во время беременности. Негативное влияние на развитие костной системы оказывают антибиотики тетрациклинового и аминогликозидного ряда, противоопухолевые и противоэпилептические препараты. Вероятность патологии повышается у детей, которые были рождены матерями, инфицированными краснухой или сифилисом. К постнатальным провоцирующим факторам относят гипотрофию, возникшую вследствие недоедания.
Негативное влияние на развитие костной системы оказывают антибиотики тетрациклинового и аминогликозидного ряда, противоопухолевые и противоэпилептические препараты. Вероятность патологии повышается у детей, которые были рождены матерями, инфицированными краснухой или сифилисом. К постнатальным провоцирующим факторам относят гипотрофию, возникшую вследствие недоедания.
Анатомия
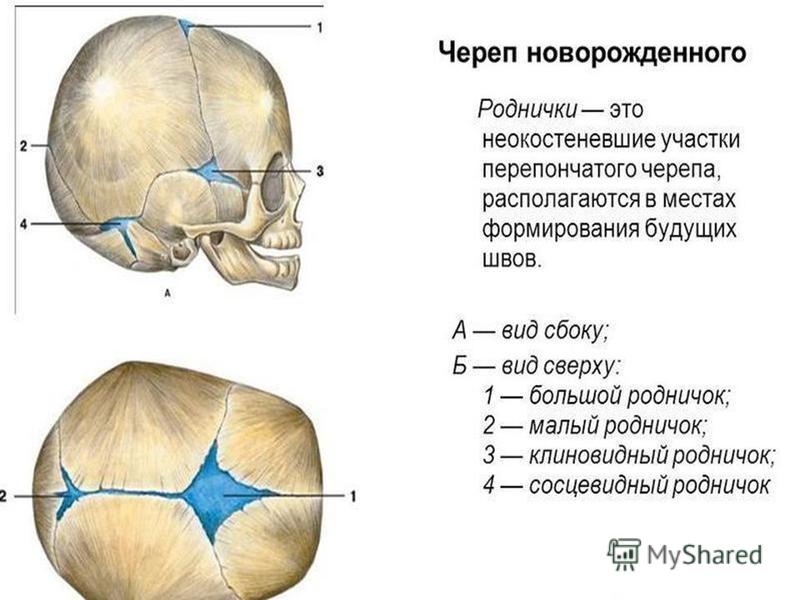
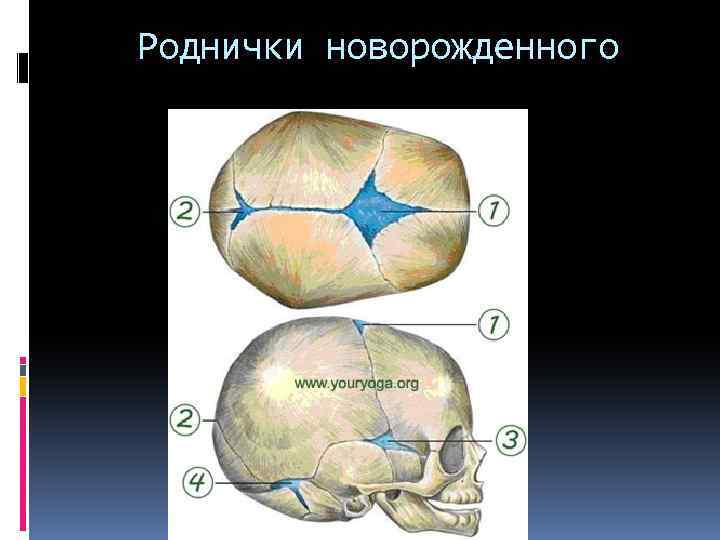
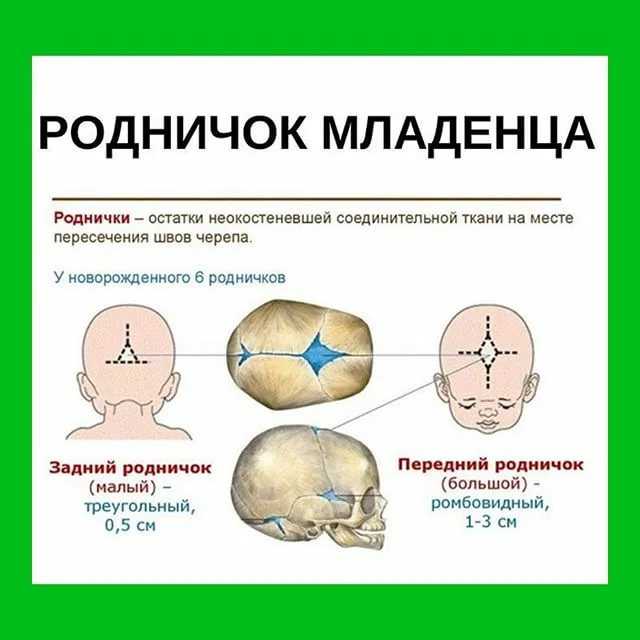
Роднички представляют собой небольшие неокостеневшие зоны на черепе. Они необходимы для возможности деформации головки при прохождении родовых путей матери и для правильного роста черепных костей. У ребенка присутствует 6 таких образований: парные клиновидные и сосцевидные, непарные – малый и большой. Первые четыре в норме закрываются сразу после рождения. Закрытие малого родничка происходит до 2 месяцев жизни, большого — от 3-месячного до 2-летнего возраста.
У здоровых детей скорость зарастания родничков заложена на генетическом уровне и мало зависит от внешних факторов.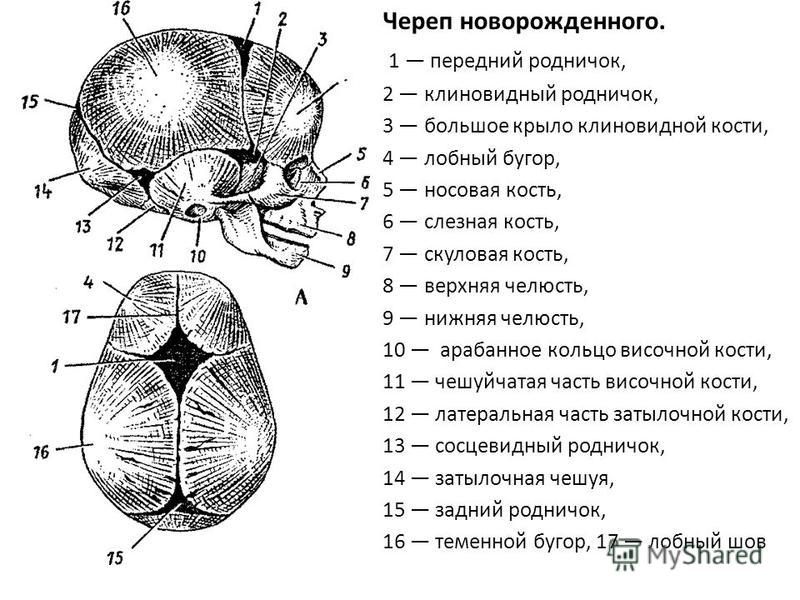 При отсутствии других признаков патологии, позднее закрытие этих образований не сопровождается неврологическими нарушениями или другими проблемами со здоровьем. Поскольку при мягком и податливом черепе есть достаточно места для увеличения размеров головного мозга, психомоторное развитие младенца происходит без осложнений.
При отсутствии других признаков патологии, позднее закрытие этих образований не сопровождается неврологическими нарушениями или другими проблемами со здоровьем. Поскольку при мягком и податливом черепе есть достаточно места для увеличения размеров головного мозга, психомоторное развитие младенца происходит без осложнений.
Позднее закрытие родничка
Состояние родничков в норме и при патологии
В норме на голове ребенка первых месяцев жизни определяется ромбовидное образование размерами от 0,5 см до 4 см – так выглядит большой родничок. Во время сна и отдыха младенца он может слегка западать. При крике, сосании и натуживании внутричерепное давление повышается, поэтому податливые зоны немного приподнимаются над уровнем костей черепа. Незакрытый родничок не требует специального ухода и защиты, к нему можно прикасаться пальцами и проводить мытье головы.
Другие симптомы и осложнения зависят от основного заболевания. Для рахита и нарушений остеогенеза характерны множественные и грубые деформации скелета, в том числе лицевого и мозгового отделов черепа.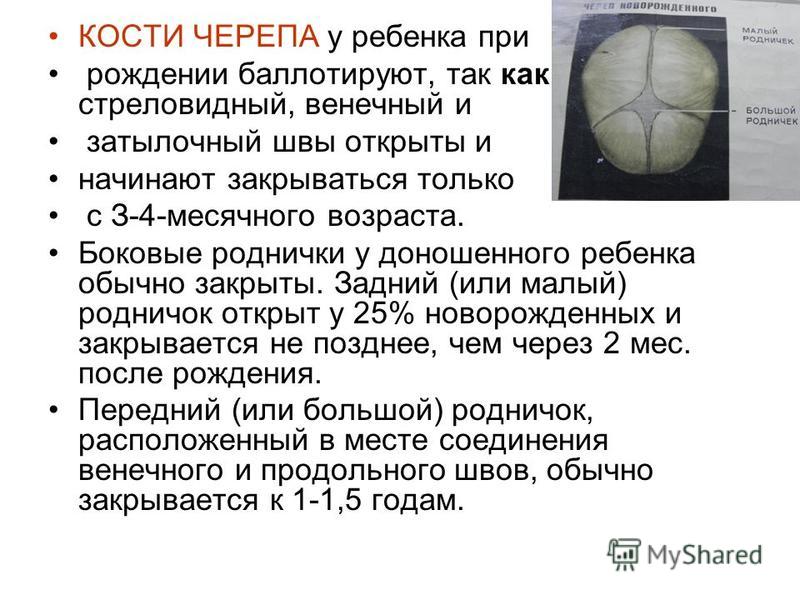 Наиболее опасным последствием нелеченого врожденного гипотиреоза является умственная отсталость – кретинизм. Не меньшую опасность представляет высокое ВЧД и гидроцефалия, которые осложняются судорожным синдромом, отставанием в психическом развитии.
Наиболее опасным последствием нелеченого врожденного гипотиреоза является умственная отсталость – кретинизм. Не меньшую опасность представляет высокое ВЧД и гидроцефалия, которые осложняются судорожным синдромом, отставанием в психическом развитии.
Диагностика
Позднее закрытие родничка, которое сопровождается другими настораживающими симптомами, требует немедленной консультации врача-педиатра. На первичном приеме оценивают антропометрические данные и параметры психомоторного развития, проверяют соответствие этих показателей возрасту ребенка. Обязательно проводят оценку неврологического статуса. При наличии признаков заболевания потребуется расширенная диагностика с применением следующих методов:
- Нейросонография. Ультразвуковая визуализация головного мозга через родничок — наиболее безопасный и удобный способ диагностики у детей первых лет жизни. При обследовании можно обнаружить расширение желудочковой системы, объемные новообразования, признаки кровоизлияний и других патологических состояний.

- Рентгенография черепа. При рентгенологическом исследовании удается детально изучить конфигурацию черепа, определить состояние костей и точные размеры родничков. Для уточнения диагноза используют компьютерную томографию, с помощью которой не только оценивают костные структуры, но и определяют патологические состояния головного мозга и его оболочек.
- Лабораторное исследования. При подозрении на врожденный гипотиреоз обязательно проводится анализ на тиреотропный гормон гипофиза (ТТГ) и тиреоидные гормоны щитовидной железы (Т4, Т3). Клинические проявления рахита — абсолютное показание к анализу крови на витамин Д, уровень кальция и фосфора.
- Генетическая диагностика. Консультация генетика требуется при скелетных аномалиях и врожденных пороках, которые предположительно связаны с хромосомными или точечными генными мутациями. Для окончательного подтверждения диагноза выполняется кариотипирование и молекулярно-генетические исследования.
В рамках дифференциальной диагностики патологических причин позднего зарастания родничков применяются и другие методы обследования. Ценную информацию дает рентгенография костей скелета, с помощью которой обнаруживают позднее появление точек окостенения, укорочение диафизов костей, эпифизарный дисгенез и другие признаки. При патологии родничков на фоне повышенного ВЧД назначается электроэнцефалография, МРТ головного мозга.
Измерение окружности головы у ребенка
Лечение
Физиологическая задержка формирования черепа наблюдается у здоровых детей и не требует врачебного вмешательства. Осмотр проводится при плановых профилактических визитах к педиатру, дополнительные посещения доктора и другие обследования не назначаются. Чаще всего у таких детей закрытие родничка происходит на третьем-четвертом году жизни. В список общих рекомендаций врача входит контроль калорийности и адекватного уровня кальция в детском питании
При патологическом состоянии родничков и задержке их закрытия проводится коррекция основного заболевания. Лечение подбирается дифференцированно с учетом характера болезни. Заместительная терапия левотироксином назначается при гипотиреозе, прием высоких доз витамина Д — при рахите. При ахондроплазии и других формах врожденных патологий скелета показана лечебная физкультура, массаж, ортопедическая коррекция и прочие методы поддерживающего лечения.
Лечение подбирается дифференцированно с учетом характера болезни. Заместительная терапия левотироксином назначается при гипотиреозе, прием высоких доз витамина Д — при рахите. При ахондроплазии и других формах врожденных патологий скелета показана лечебная физкультура, массаж, ортопедическая коррекция и прочие методы поддерживающего лечения.
Прогноз и профилактика
Если позднее закрытие родничка связано с индивидуальными особенностями ребенка, оно не влияет на здоровье, качество и продолжительность жизни. В остальных случаях прогноз определяется основным заболеванием. Наиболее неблагоприятные исходы наблюдаются при врожденных пороках развития и нарушениях морфогенеза, которые нередко становятся причиной детской инвалидности. Учитывая многообразие этиологических факторов, меры профилактики не разработаны.
размеры, время, когда зарастает (закрывается). Основные причины костных аномалий у грудного ребенка
Автор: Школа родителей «Наш Очаг»
С появлением ребенка, молодые родители задают много вопросов, особенно про функцию и размер родничка.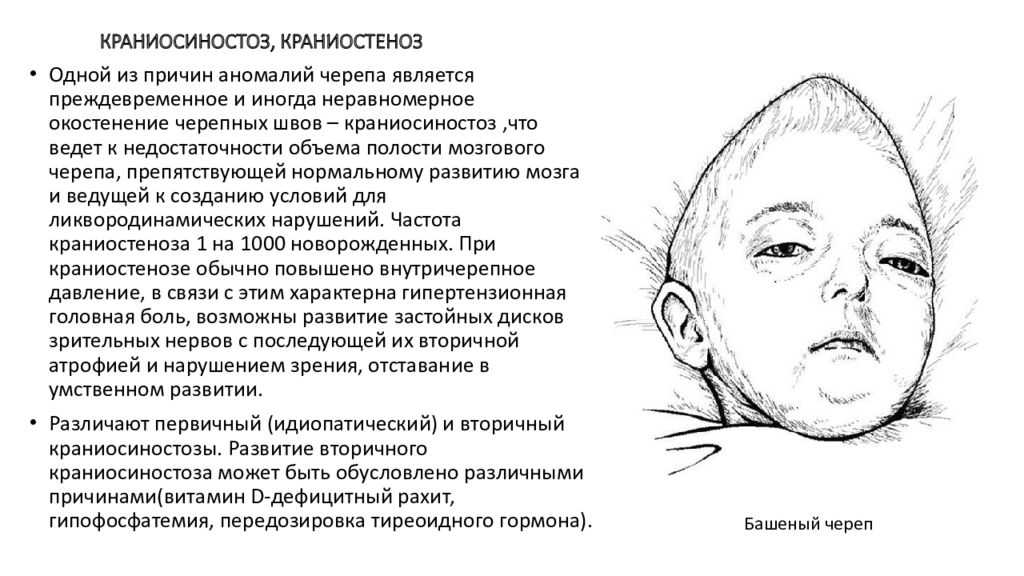 Когда зарастет родничок у ребенка? Есть ли опасность травмировать и нарушить работу мозга? Во сколько лет он закроется?
Когда зарастет родничок у ребенка? Есть ли опасность травмировать и нарушить работу мозга? Во сколько лет он закроется?
Почему пульсирует или впадает родничок у младенца? Когда необходимо обратиться к педиатру? Разберем эти и другие вопросы в нашей статье, чтобы уменьшить ваши переживания.
Немного из анатомии
Уход за родничком
Размеры родничка
Закрытие родничка
Изменения формы родничка
Нужно ли беспокоиться?
Когда стоит обратиться к врачу
Фото родничка у ребенка
Немного из анатомии
У родившегося человечка череп больше, чем лицевая часть. Он включает в себя несколько костей, разделенных швами. Небольшой мягкий ромб выделяется на верхушке головы, который беспокоит родителей, это и есть большой или передний родничок. Он помогает определить состояния здоровья вашего малыша.
В норме 6 родничков у ребенка: большой, малый затылочный, парные боковые.
Роль родничка:
- С помощью родничков череп младенца становится более эластичным. Они помогают малышу не повредить головной мозг, проследовать через родовые пути и не застрять. Мамочки, которые рожали сами, помнят, что головка родившегося ребенка слегка приплюснута, похожа на яйцо. Примерно через 5 дней голова ребенка приобретает округлую форму.
- Роднички осуществляет функцию амортизатора. Ребенок активно начинает изучать мир: ползать, ходить, то часто падает, ударяется головкой об предметы. Роднички оберегают от возможных травм и сотрясений маленький мозг.
- В первые годы жизни ребенка, растет головной мозг. Большой родничок создает дополнительное пространство для естественного развития мозга.
- Организм младенца не может регулировать теплообмен, в этом ему помогает родничок. Через него естественным путем происходит охлаждение всего тела и головы. Если у ребенка поднялась температура, то уменьшить можно, просто сняв шапочку с головы ребенка.
 Родничок снижает вероятность судорог и отечность мозга, которую может вызвать высокая температура.
Родничок снижает вероятность судорог и отечность мозга, которую может вызвать высокая температура. - Через родничок с помощью ультразвукового исследования совершенно безопасно и безвредно проводят обследование головного мозга. Оно дает полную картину о развитии мозга, дает возможность выявить нарушения мозговой деятельности. В возрасте двух лет родничок закроется, сделать это будет невозможно.
Уход за родничком
Родничок не требует особой заботы и защиты. В первые дни жизни ребенка нужно надевать шапочку, чтобы уберечь ребенка от сквозняков.
Холод опасен для родничка, может повлечь за собой многие болезни мозга, среди прочих менингит. Свободно можно целовать, купать, расчесывать кроху, это улучшит кровообращение.
Мозг надежно защищен прослойками тканей и кожей, педиатр никак не может навредить младенцу прощупывая и осматривая родничок.
Размеры родничка
Не исключено, что родничок у месячного ребенка может увеличиться.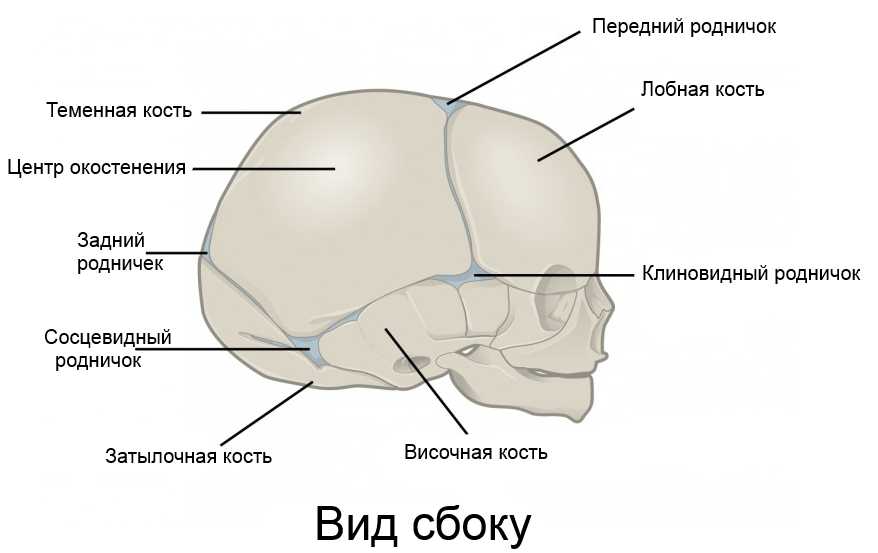 Не беспокойтесь, это объясняется развитием внешнего вида головы. Родничок начинает уменьшаться с трех месяцев.
Не беспокойтесь, это объясняется развитием внешнего вида головы. Родничок начинает уменьшаться с трех месяцев.
У здорового младенца большой родничок характеризуется размером около 3 см. У 75% детей при рождении тыльный родничок уже не виден, у остальных родничок смыкается в первые 30 дней жизни малыша, размер его составляет приблизительно 0,5 см. Боковые роднички открыты непосредственно у недоношенных.
Закрытие родничка
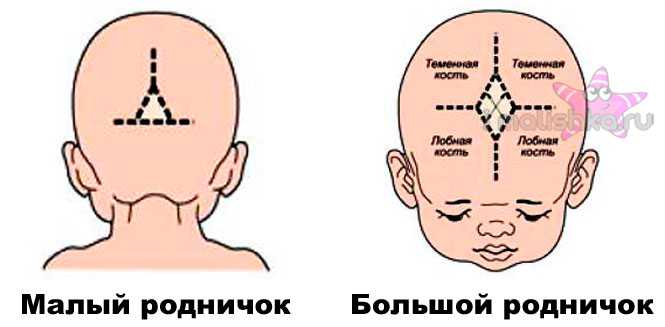
Так через какое же время должен закрыться родничок? Этим вопросом задаются многие родители. Для каждого ребенка все индивидуально. После рождения 4 боковых родничка закрываются чуть ли не сразу или они практически невидны.
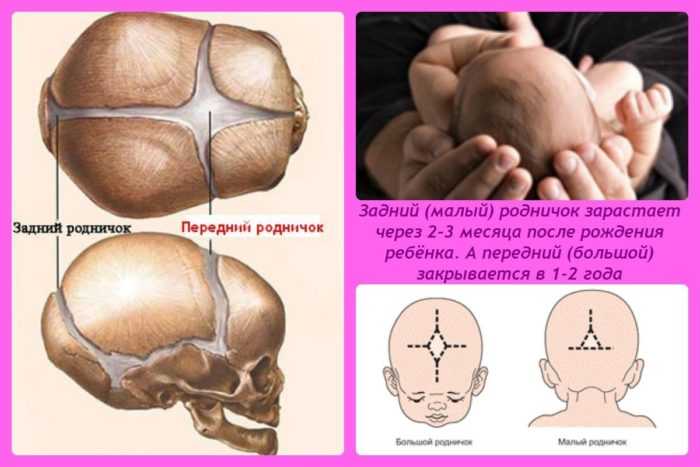
- На виду открытыми остается, размещенный на верхушке головы большой родничок, и немного задний. Лишь у недоношенных детей тыльный родничок рубцуется через несколько месяцев.
- До двух лет большой родничок полностью зарастает у всех детей. Кости черепа увеличиваются по краям и в центре. Швы черепа до 20-летнего возраста продолжают находиться незакрытыми в радиусе родничка.

Почему не зарастает родничок лучше уточнить у педиатра и детского невролога. Препятствием для закрытия может являться.
Нехватка витамина D3 и кальция в организме малыша. Нехватка витамина D3 может развить следующие заболевания:
- Рахит;
- Остеопороз;
- Аутоиммунные заболевания.
Задержку рубцевания родничка может вызвать гидроцефальный синдром или водянка мозга: накапливается спинномозговая вода в полостях мозга и создает внутричерепное давление. Источник гидроцефалии:
- Родовые травмы;
- Врожденные пороки, если мама в период беременности болела;
- Внешние травмы, инфекции.
Длительное время родничок не закрывается у деток, рожденных раньше срока.
Генетический фактор. Узнайте у родных в ком возрасте у вас закрылись роднички.
Изменения формы родничка
Самые незначительные изменения во внешнем виде родничка неподготовленных родителей приводит в ужас.
Нужно ли беспокоиться?
Изменения возможны в форме родничка:
- Когда у ребенка впал родничок, скорее всего организм просто обезвожен. Это происходит в жаркую погоду или после желудочно-кишечных расстройствах.
- Большой родничок напряжен и как бы стал выпуклым. Возможно, это начало болезней — менингита или гидроцефалии.
- Когда у ребенка пульсирует родничок — это естественное явление! Пульсация учащается, если малыш плачет. С помощью пульсации можно определить работу сердца. Стоит обратиться к доктору если в спокойном состоянии родничок пульсирует неравномерно, еле слышно, прерывается.
- Ваша кроха будет расти, и пульсация родничка станет менее заметной.
Когда стоит обратиться к врачу
- При ощупывании головы можно выявить податливость швов и краев большого родничка без явных изменений черепа;
- Изменение пульсации большого родничка;
- Родничок выступает над черепом;
- У ребенка появляется беспокойство, вздрагивание, громко плачет, появляется тремор рук и нижней челюсти, сон становится поверхностным;
- Вытираются на затылке волосы от трения по подушке;
- Пот имеет кисловатый запах, раздражает кожу, вызывая зуд.
Дорогие родители, при любых изменениях формы родничка и поведения ребенка, лучше обратитесь к педиатру. Он обследует малыша и даст необходимые рекомендации.
Вам поможет предотвратить болезнь и оставаться спокойными за здоровье своего любимого малыша. Пусть ваш ребенок растет здоровеньким
Фото родничка у ребенка
фактов о краниосиностозе | CDC
Краниосиностоз — это врожденный дефект, при котором кости черепа ребенка срастаются слишком рано. Это происходит до того, как мозг ребенка полностью сформируется.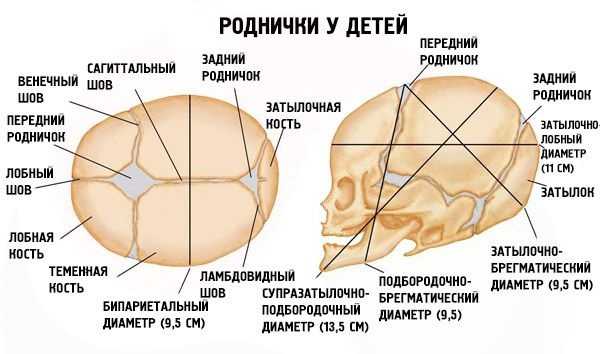 По мере роста мозга ребенка череп может стать более деформированным.
По мере роста мозга ребенка череп может стать более деформированным.
Нажмите здесь, чтобы увеличить изображение
Нажмите здесь, чтобы увеличить изображение
Что такое краниосиностоз?
Краниосиностоз — это врожденный дефект, при котором кости черепа ребенка срастаются слишком рано. Это происходит до того, как мозг ребенка полностью сформируется. По мере роста мозга ребенка череп может стать более деформированным. Пространства между костями черепа типичного ребенка заполнены гибким материалом и называются швами. Эти швы позволяют черепу расти по мере роста мозга ребенка. Примерно в возрасте двух лет кости черепа ребенка начинают срастаться, потому что швы становятся костью. Когда это происходит, говорят, что шов «закрывается». У ребенка с краниосиностозом один или несколько швов закрываются слишком рано. Это может ограничить или замедлить рост мозга ребенка.
Когда шов затянется и кости черепа соединятся слишком рано, голова ребенка перестанет расти только в этой части черепа. В других частях черепа, где швы не срослись, голова ребенка будет продолжать расти. Когда это произойдет, череп будет иметь ненормальную форму, хотя мозг внутри черепа вырос до своего обычного размера. Однако иногда несколько швов закрываются слишком рано. В этих случаях мозгу может не хватить места, чтобы вырасти до своего обычного размера. Это может привести к повышению внутричерепного давления.
В других частях черепа, где швы не срослись, голова ребенка будет продолжать расти. Когда это произойдет, череп будет иметь ненормальную форму, хотя мозг внутри черепа вырос до своего обычного размера. Однако иногда несколько швов закрываются слишком рано. В этих случаях мозгу может не хватить места, чтобы вырасти до своего обычного размера. Это может привести к повышению внутричерепного давления.
Типы краниосиностозов
Типы краниосиностозов зависят от того, какие швы рано срастаются.
- Стреловидный синостоз – Стреловидный шов проходит вдоль макушки головы от мягкого места ребенка возле передней части головы к затылку. Когда этот шов закрывается слишком рано, голова ребенка становится длинной и узкой (скафоцефалия). Это наиболее распространенный вид краниосиностоза.
- Венечный синостоз – Правый и левый венечные швы идут от каждого уха к стреловидному шву на макушке. Когда один из этих швов закрывается слишком рано, у ребенка может быть уплощенный лоб на той стороне черепа, которая закрылась раньше (передняя плагиоцефалия).
 Глазница ребенка на этой стороне также может быть приподнята, и его или ее нос может быть стянут в эту сторону. Это второй по распространенности тип краниосиностоза.
Глазница ребенка на этой стороне также может быть приподнята, и его или ее нос может быть стянут в эту сторону. Это второй по распространенности тип краниосиностоза.- Бикоронарный синостоз – Этот тип краниосиностоза возникает, когда венечные швы с обеих сторон головы ребенка закрываются слишком рано. В этом случае голова ребенка вырастет широкой и короткой (брахицефалия).
- Ламбдовидный синостоз – Лямбдовидный шов проходит вдоль задней поверхности головы. Если этот шов закроется слишком рано, голова ребенка может быть уплощена с задней стороны (задняя плагиоцефалия). Это один из самых редких видов краниосиностоза.
- Метопический синостоз – Метопический шов проходит от носа ребенка к стреловидному шву на макушке. Если этот шов закроется слишком рано, верхняя часть головы ребенка может выглядеть треугольной, то есть узкой спереди и широкой сзади (тригоноцефалия). Это один из самых редких видов краниосиностоза.
Другие проблемы
Многие из проблем, которые могут возникнуть у ребенка, зависят от:
- Какие швы рано закрылись
- Когда затянулись швы (было ли это до или после рождения и в каком возрасте)
- Есть ли у мозга место для роста
Иногда, если это состояние не лечить, повышение давления в черепе ребенка может привести к таким проблемам, как слепота, судороги или повреждение головного мозга.
Сколько детей рождается с краниосиностозом?
По оценкам исследователей, примерно 1 из каждых 2500 детей в Соединенных Штатах рождается с краниосиностозом. 1
Причины и факторы риска
Причины краниосиностоза у большинства младенцев неизвестны. У некоторых детей краниосиностоз возникает из-за изменений в их генах. В некоторых случаях краниосиностоз возникает из-за аномалии в одном гене, что может вызвать генетический синдром. Однако в большинстве случаев считается, что краниосиностоз вызван комбинацией генов и других факторов, таких как вещи, с которыми мать контактирует в своем окружении, или то, что мать ест или пьет, или определенные лекарства, которые она принимает во время беременности.
CDC, как и многие семьи детей с врожденными дефектами, хочет выяснить, что вызывает эти состояния. Понимание факторов, которые чаще встречаются у детей с врожденными дефектами, поможет нам больше узнать о причинах. CDC финансирует Центры исследования и профилактики врожденных дефектов, которые сотрудничают в крупных исследованиях, таких как Национальное исследование по предотвращению врожденных дефектов (NBDPS; рождения 1997–2011 гг.), Чтобы понять причины и риски врожденных дефектов, таких как краниосиностоз.
Недавно CDC сообщил о важных результатах научных исследований о некоторых факторах, повышающих вероятность рождения ребенка с краниосиностозом: более высокая вероятность рождения ребенка с краниосиностозом по сравнению с женщинами, у которых нет заболеваний щитовидной железы. 2
 3
3 CDC продолжает изучать врожденные дефекты, такие как краниосиностоз, и способы их предотвращения. Если вы беременны или думаете забеременеть, поговорите со своим врачом о том, как увеличить ваши шансы на рождение здорового ребенка.
Диагностика
Краниосиностоз обычно диагностируется вскоре после рождения ребенка. Иногда это диагностируется в более позднем возрасте.
Обычно первым признаком краниосиностоза является аномальная форма черепа. Другие признаки могут включать:
- Нет «мягких мест» на черепе ребенка
- Приподнятый твердый край в месте, где швы рано закрылись
- Медленный рост или отсутствие роста размера головы ребенка с течением времени
Врачи могут определить краниосиностоз во время медицинского осмотра. Врач прощупает головку ребенка на наличие жестких краев вдоль швов и необычных мягких участков. Врач также будет искать любые проблемы с формой лица ребенка. Если он или она подозревает, что у ребенка может быть краниосиностоз, врач обычно запрашивает один или несколько тестов, чтобы подтвердить диагноз.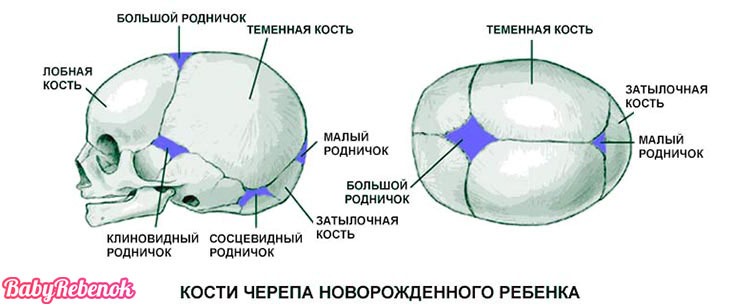 Например, специальное рентгенологическое исследование, такое как компьютерная томография или компьютерная томография, может показать детали черепа и мозга, закрыть ли определенные швы и как растет мозг.
Например, специальное рентгенологическое исследование, такое как компьютерная томография или компьютерная томография, может показать детали черепа и мозга, закрыть ли определенные швы и как растет мозг.
Лечение
Многие виды краниосиностоза требуют хирургического вмешательства. Хирургическая процедура предназначена для снятия давления на мозг, исправления краниосиностоза и обеспечения правильного роста мозга. При необходимости хирургическое вмешательство обычно проводят в течение первого года жизни. Но сроки операции зависят от того, какие швы закрыты и есть ли у ребенка один из генетических синдромов, которые могут вызвать краниосиностоз.
Детям с очень легким краниосиностозом операция может не потребоваться. По мере взросления ребенка и роста волос форма черепа может стать менее заметной. Иногда можно использовать специальные медицинские шлемы, чтобы помочь придать черепу ребенка более правильную форму.
Каждый ребенок, рожденный с краниосиностозом, индивидуален, и состояние может варьироваться от легкого до тяжелого. В остальном большинство детей с краниосиностозом здоровы. Однако у некоторых детей наблюдаются задержки в развитии или умственная отсталость, потому что либо краниосиностоз препятствует нормальному росту и работе мозга ребенка, либо потому что у ребенка есть генетический синдром, который вызывает как краниосиностоз, так и проблемы с работой мозга. Ребенку с краниосиностозом необходимо регулярно посещать врача, чтобы убедиться, что мозг и череп развиваются правильно. Младенцам с краниосиностозом часто могут быть полезны услуги раннего вмешательства, чтобы помочь с любыми задержками развития или интеллектуальными проблемами. У некоторых детей с краниосиностозом могут быть проблемы с самооценкой, если они обеспокоены видимыми различиями между собой и другими детьми. Группы поддержки «родитель-родитель» также могут быть полезны для новых семей детей с врожденными дефектами головы и лица, включая краниосиностоз.
В остальном большинство детей с краниосиностозом здоровы. Однако у некоторых детей наблюдаются задержки в развитии или умственная отсталость, потому что либо краниосиностоз препятствует нормальному росту и работе мозга ребенка, либо потому что у ребенка есть генетический синдром, который вызывает как краниосиностоз, так и проблемы с работой мозга. Ребенку с краниосиностозом необходимо регулярно посещать врача, чтобы убедиться, что мозг и череп развиваются правильно. Младенцам с краниосиностозом часто могут быть полезны услуги раннего вмешательства, чтобы помочь с любыми задержками развития или интеллектуальными проблемами. У некоторых детей с краниосиностозом могут быть проблемы с самооценкой, если они обеспокоены видимыми различиями между собой и другими детьми. Группы поддержки «родитель-родитель» также могут быть полезны для новых семей детей с врожденными дефектами головы и лица, включая краниосиностоз.
Другие ресурсы
Мнения этих организаций являются их собственными и не отражают официальную позицию CDC.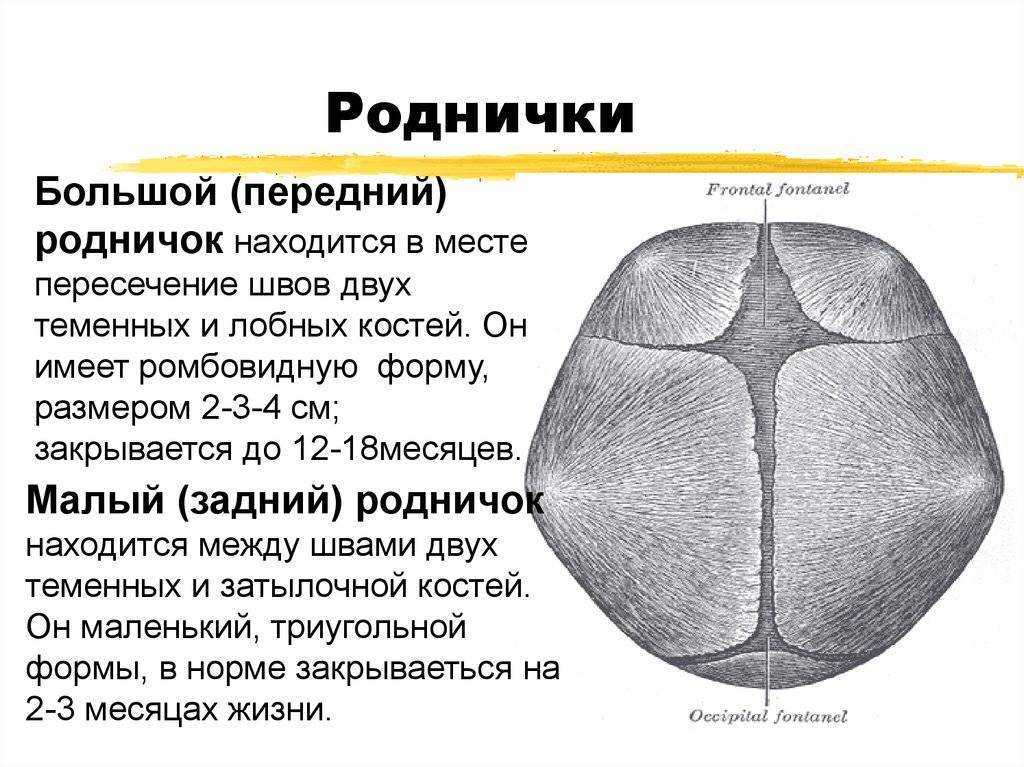
- Детская черепно-лицевая ассоциация (CCA)
CCA занимается медицинскими, финансовыми, психосоциальными, эмоциональными и образовательными проблемами, связанными с черепно-лицевыми заболеваниями. - Национальная черепно-лицевая ассоциация (FACES)
FACES занимается оказанием помощи детям и взрослым с черепно-лицевыми расстройствами, возникшими в результате болезни, несчастного случая или рождения.
Ссылки
- Boulet SL, Rasmussen SA, Honein MA. Популяционное исследование краниосиностоза в столичной Атланте, 1989–2003 гг. Am J Med Genet, часть A. 2008; 146A: 984–991.
- Расмуссен С.А., Язди М.М., Кармайкл С.Л., Джеймисон Д.Дж., Кэнфилд М.А., Хонейн М.А. Заболевания щитовидной железы у матери как фактор риска краниосиностоза. Акушерство Гинекол. 2007; 110:369-377.
- Reefhuis J, Honein MA, Schieve LA, Rasmussen SA и Национальное исследование по предотвращению врожденных дефектов. Использование цитрата кломифена и врожденные дефекты, Национальное исследование по предотвращению врожденных дефектов, 1997–2005.
 Хум Репрод. 2011; 26: 451–457.
Хум Репрод. 2011; 26: 451–457.
Изображения находятся в общественном достоянии и поэтому не подпадают под какие-либо ограничения авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии, поэтому на них не распространяются какие-либо ограничения авторского права. Из вежливости мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр врожденных дефектов и нарушений развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Все, что вам нужно знать
Авторы редакторов WebMD
В этой статье
- О слабом месте вашего ребенка при рождении
- Проблемы, связанные с развитием черепа ребенка
мягкий.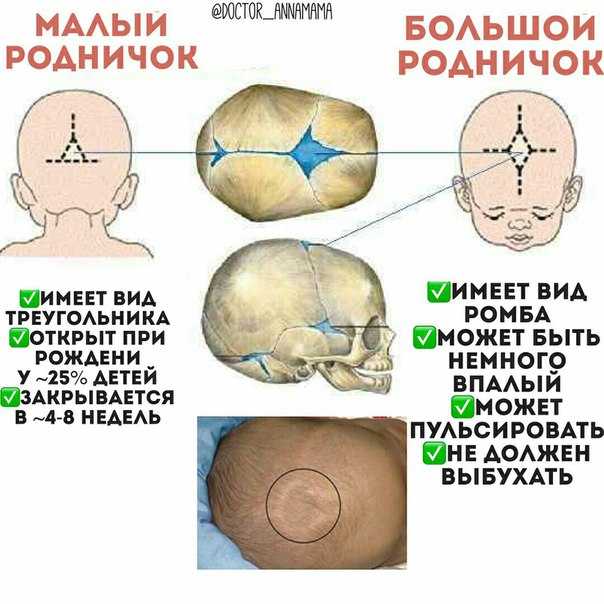 Отдельные части их черепа еще не срослись, что позволяет им легко проходить через родовые пути. Когда ваш ребенок родится, вы можете заметить мягкую выемку на его макушке. Это совершенно нормально и не вызывает беспокойства.
Отдельные части их черепа еще не срослись, что позволяет им легко проходить через родовые пути. Когда ваш ребенок родится, вы можете заметить мягкую выемку на его макушке. Это совершенно нормально и не вызывает беспокойства.
О мягком пятне вашего ребенка при рождении
После рождения вашего ребенка вы можете заметить два мягких пятна на его голове. В верхней передней части черепа есть одна щель, которая наиболее заметна. Другой меньше, ближе к затылку. В зависимости от вашего ребенка и размера этих пятен вы можете их даже не заметить.
Мягкие места у ребенка называются родничками. Они позволяют мозгу вашего ребенка быстро расти в течение первого года жизни. Важно избегать надавливания на их мягкие места, так как это может привести к повреждению черепа или мозга.
Как должно выглядеть слабое место? Мягкое место часто заметно, потому что оно может выпячиваться, когда ваш ребенок плачет или пульсирует вверх и вниз вместе с сердцебиением вашего ребенка.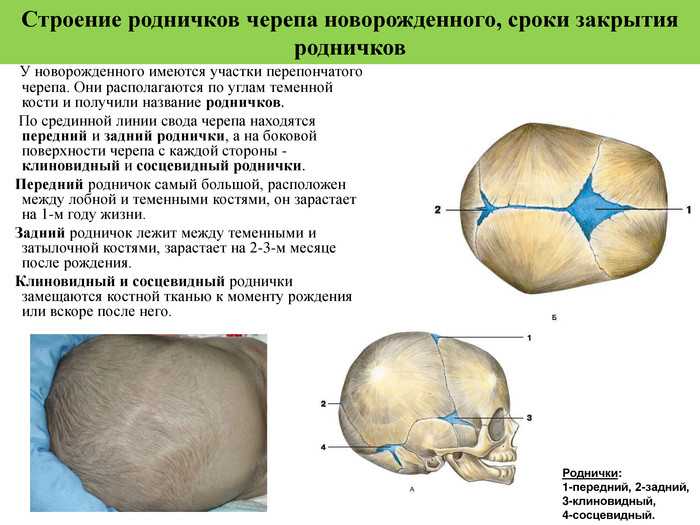 Когда ваш ребенок сосет грудь или берет бутылочку, вы можете видеть, как мягкое место двигается вместе с движением сосания.
Когда ваш ребенок сосет грудь или берет бутылочку, вы можете видеть, как мягкое место двигается вместе с движением сосания.
Когда исчезнет слабое место? Поскольку мягкое пятно на спине меньше, оно обычно закрывается в возрасте трех месяцев. Большое пятно на верхней передней части их черепа не закроется примерно до 18 месяцев. По мере взросления вашего ребенка вы заметите, что с каждым месяцем пятна становятся все меньше и меньше, пока они не станут едва заметными.
Врач вашего ребенка может осмотреть мягкое место во время регулярных осмотров, чтобы убедиться, что развитие соответствует возрасту вашего ребенка.
Проблемы, связанные с развитием черепа ребенка
Мягкое место. Если вы заметили, что мягкое место вашего ребенка опухло в течение длительного периода времени, это повод для беспокойства. Это может быть признаком того, что голова вашего ребенка опухла. Если ваш врач подозревает отек головного мозга, он может запросить визуализирующие исследования и анализ крови, чтобы выяснить причину.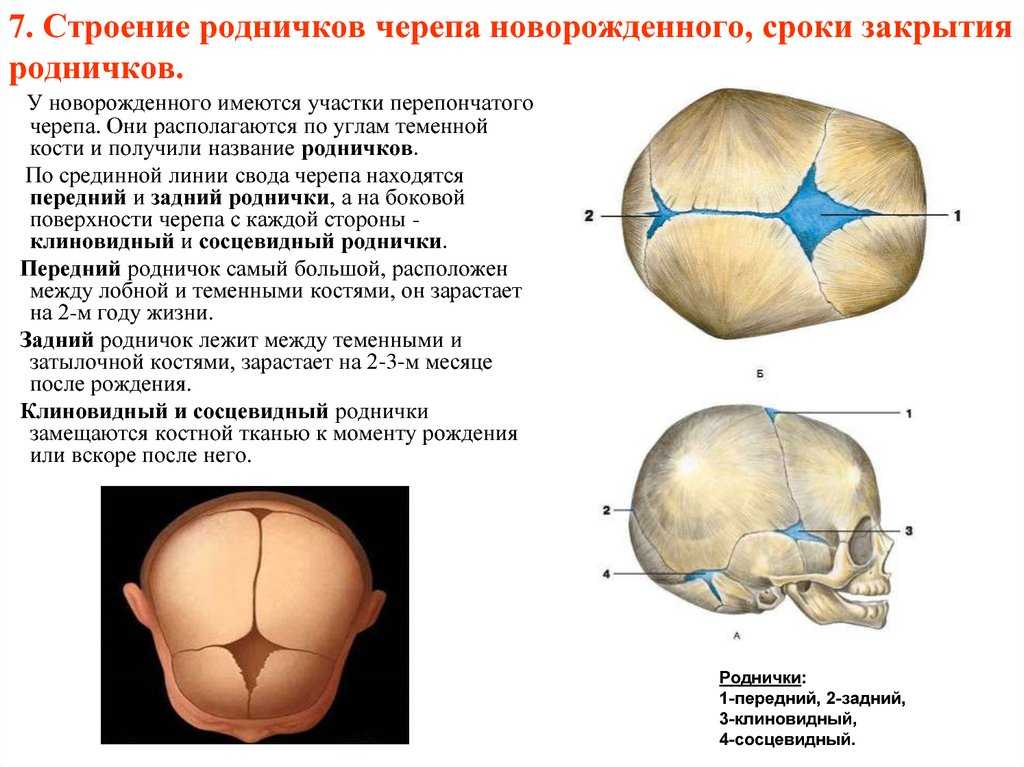
Мягкое место вашего ребенка также может быть больше из-за определенных заболеваний, в том числе:
- Синдром Дауна
- Гидроцефалия
- Задержка внутриутробного развития
- Преждевременные роды быть признаком обезвоживания. Если слабое место вашего ребенка выглядит как значительная вмятина на его голове, начните отслеживать, сколько он сосет грудь или берет из бутылочки. В зависимости от возраста вашего ребенка обезвоживание может быстро стать опасным и потребует лечения у вашего врача.
Краниосиностоз. В редких случаях рождается ребенок, и его череп слишком рано срастается. Это может повлиять на развитие мозга и привести к неправильной форме головы вашего ребенка.
Типы краниосиностозов включают:
- Сагиттальный синостоз: Сагиттальный шов проходит вдоль макушки головы спереди назад. Если пространство сливается слишком рано в процессе развития, голова вашего ребенка может стать длинной и узкой. Это наиболее распространенный вид краниосиностоза.
- Венечный синостоз: правый и левый швы идут от каждого уха к макушке головы ребенка. Поскольку это два отдельных пространства, одна сторона может сливаться, а другая нет. Когда один из этих промежутков закрывается слишком рано, может показаться, что у вашего ребенка плоский лоб с одной стороны головы. Это может распространяться на развитие лица на пораженной стороне головы.
- Бикоронарный синостоз: Если обе щели, идущие от ушей вашего ребенка к середине головы, закрываются, у него может быть широкий и короткий череп.
- Ламбдовидный синостоз: ламбдовидный шов проходит через затылок ребенка и может привести к тому, что затылок будет казаться плоским, если щель срастается слишком рано.
- Метопический синостоз: метопический шов проходит от носа ребенка до сагиттального шва на макушке головы. Если эта часть черепа слишком рано срастается в процессе развития, лоб вашего ребенка может иметь слегка треугольную форму. Кроме того, задняя часть ее черепа будет шире.

- Сагиттальный синостоз: Сагиттальный шов проходит вдоль макушки головы спереди назад. Если пространство сливается слишком рано в процессе развития, голова вашего ребенка может стать длинной и узкой. Это наиболее распространенный вид краниосиностоза.

