Нервная система младенца
Проблема детского здоровья всегда являлась одной из главных в системе государственных приоритетов. Многогранность ее состоит не только в рождении здорового ребенка, но и создание благоприятных условий для его роста и развития. Большое значение придается разработке системы профилактики и лечения больных детей, в том числе детей с врожденной патологией.
В связи с этим особое внимание уделяется нарушениям, возникающим в антенатальном и перинатальном периодах развития. Необходимо отметить, что значительно расширились технические возможности диагностической медицины (в том числе ДНК – диагностика), методы визуализации плода, в связи с чем стала возможной ранняя диагностика заболеваний и пороков развития. Патология раннего детского возраста и особенно новорожденных представляет повышенную сложность для диагностического процесса. В большей степени это относится к неврологическому обследованию. В этом возрасте на первый план выступают общие симптомы, связанные с незрелостью центральной нервной системы.
При оценке полученных данных необходимо учитывать состояние матери как в период беременности, так и в процессе родов.
Нарушения в здоровье матери могут привести к угнетению общего состояния ребенка, ослаблению двигательной активности, угнетению или ослаблению условных или безусловных рефлексов.
Состояние новорожденного может значительно изменяться при внутриутробной задержке развития. Кроме того, при осмотре ребенка необходимо учитывать состояние окружающей обстановки: освещенность, шум, температуру воздуха в помещении и др. Для окончательной постановки диагноза проводится неоднократное обследование, так как неврологические симптомы, выявляемые в первый раз, могут исчезнуть при повторном осмотре, или, симптомы, расцененные в первый раз как легкие признаки нарушения ЦНС, в последующим могут стать более значимыми.
При церебральных нарушениях отмечается резкое снижение спонтанной двигательной активности. Резко снижены или отсутствуют сосательные и глотательные рефлексы. Низкоамплитудный высокочастотный тремор подбородка, ручек при крике или возбужденном состоянии новорожденного относится к физиологическим проявлениям. Новорожденный доношенный ребенок и младенец первых месяцев жизни удерживает преимущественно флексорную позу конечностей, т.е. тонус мышц в сгибателях конечностей преобладает над тонусом в разгибателях, причем тонус в руках выше, чем в ногах и он симметричен. Изменения мышечного тонуса проявляется мышечной гипотонией, дистонией, гипертонией.
Резко снижены или отсутствуют сосательные и глотательные рефлексы. Низкоамплитудный высокочастотный тремор подбородка, ручек при крике или возбужденном состоянии новорожденного относится к физиологическим проявлениям. Новорожденный доношенный ребенок и младенец первых месяцев жизни удерживает преимущественно флексорную позу конечностей, т.е. тонус мышц в сгибателях конечностей преобладает над тонусом в разгибателях, причем тонус в руках выше, чем в ногах и он симметричен. Изменения мышечного тонуса проявляется мышечной гипотонией, дистонией, гипертонией.
Мышечная гипотония – один из наиболее часто обнаруживаемых синдромов у новорожденных детей. Она может быть выражена с рождения и носить диффузный или ограниченный характер в зависимости от характера патологического процесса. Встречается при: врожденных формах нервно-мышечных заболеваний, асфиксии, внутричерепной и спинальной родовой травме, поражении периферической нервной системы, хромосомных синдромах, наследственных нарушениях обмена веществ, а также у недоношенных.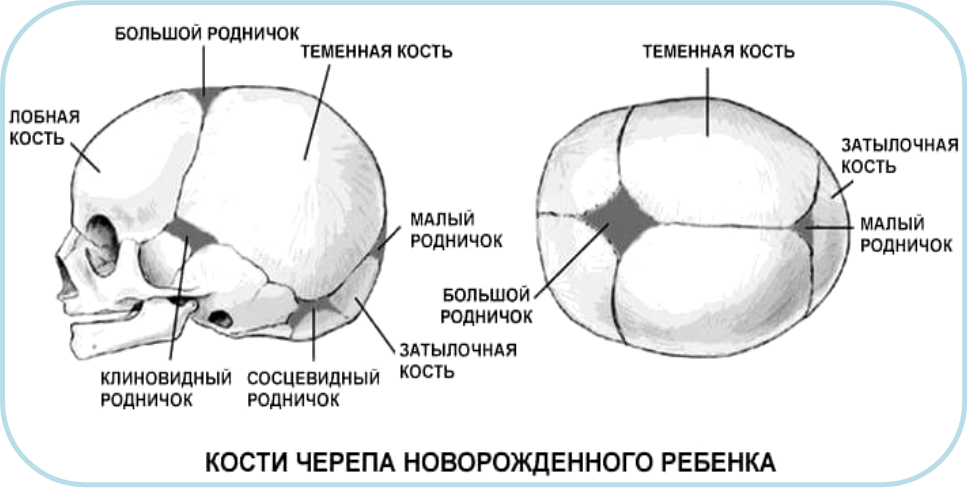
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности. При синдроме мышечной гипертонии следует приложить определенные усилия, чтобы раскрыть кулачки или разогнуть конечности. Причем дети достаточно часто реагируют на это плачем. Синдром гипертонуса встречается при: повышении внутричерепного давления, гнойном менингите, билиарной энцефалопатии, внутриутробной инфекции с поражением ЦНС, после внутричерепного кровоизлияния. У детей с гипертонусом часто возникают трудности с кормлением, так как некоординированы акты сосания и глотания.
Гидроцефалия характеризуется увеличением размеров головы, что связано с расширением желудочковых систем мозга и субарохноидальных пространств за счет избыточного количества цереброспинальной жидкости.
Макроцефалия – увеличение размеров головы, сопровождающееся увеличением массы и размеров головного мозга. Может быть врожденным пороком развития мозга, встречается у детей с фамакозами, болезнями накопления, может быть семейной особенностью.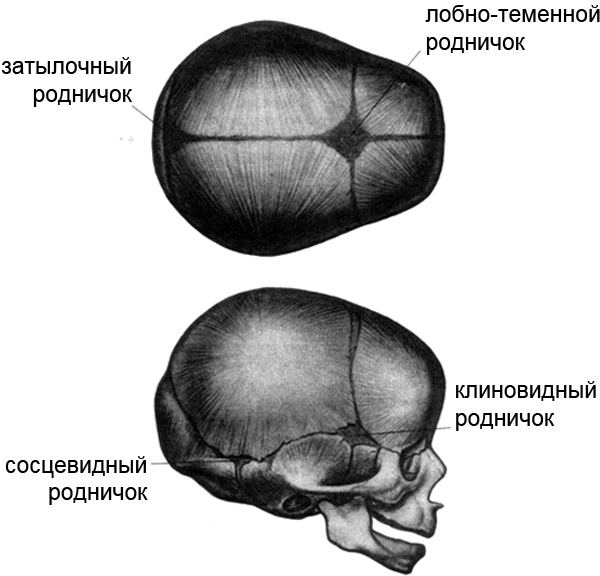 Микроцефалия- уменьшение размеров головы в следствие малых размеров мозга. Врожденная микроцефалия наблюдается при генетических заболеваниях, встречается при перенесенной внутриутробной нейроинфекции, алкогольной фетопатиии, пороках развития мозга и других заболеваниях.
Микроцефалия- уменьшение размеров головы в следствие малых размеров мозга. Врожденная микроцефалия наблюдается при генетических заболеваниях, встречается при перенесенной внутриутробной нейроинфекции, алкогольной фетопатиии, пороках развития мозга и других заболеваниях.
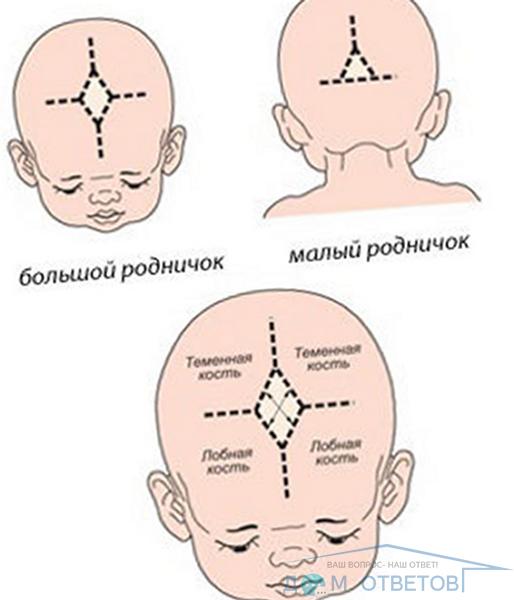
Микрокрания – уменьшение размеров головы вследствие замедленного роста костей черепа и быстрой их оссификацией, с ранним закрытием швов и родничков. Нередко микрокрания является наследственно-конституциональной особенностью. Краниостеноз – врожденный порок развития черепа, который ведет к формированию неправильной формы головы с изменением ее размеров, характеризуется сращением швов, нарушение роста отдельных костей черепа. Краниостеноз обнаруживается уже на первом году жизни и проявляется различными деформациями черепа – башенный, ладьевидный, треугольный и т.д. Очень важно оценивать состояние родничков. При рождении определяется передний (большой) и задний (малый) роднички. Размеры родничка индивидуальны и колеблются от 1 до 3 см.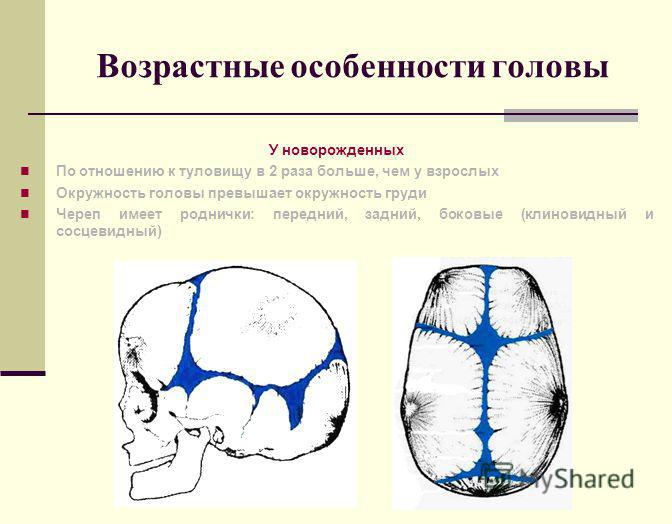
Кефалогематома – кровоизлияние под надкостницу, которое всегда расположено в пределах одной кости. Большие кефалогематомы удаляют, малые рассасываются сами.
Расширенная подкожная венозная сетка на голове свидетельствует о повышенном внутричерепном давлении как за счет ликворного компонента, так и за счет нарушений венозного оттока. Наличие или отсутствие выше перечисленных симптомов может оценить только врач (педиатр или невропатолог), после тщательного осмотра. В случае найденных им изменений, ребенку, возможно, будет назначено необходимое обследование (НСГ, ЭЭГ, доплероисследование сосудов головного мозга и др. ), а также лечение. После общего осмотра новорожденного ребенка, оценки его сознания, двигательной активности, мышечного тонуса, состояние костей черепа и мягких тканей головы педиатр и невропатолог оценивают состояние черепно-мозговых нервов, безусловные и сухожильные рефлексы. О состоянии черепно-мозговых нервов у новорожденного можно судить по особенностям его мимики, крику, акту сосания и глотания, реакции на звук. Особое внимание уделяют органу зрения, так как внешние изменения глаз в ряде случаев позволяют заподозрить наличие врожденного или наследственного заболевания, гипоксического или травматического повреждения ЦНС. Врачи-специалисты (педиатр, невролог, офтальмолог) при оценке органа зрения обращают внимание на размеры и симметричность глазных щелей, состояние радужки, наличие кровоизлияния, на форму зрачка, наличие экзофтальма, нистагма, птоза и косоглазия. Состояние более глубоких структур глаза (хрусталика, стекловидного тела, сетчатки) может оценить только врач-офтальмолог.
), а также лечение. После общего осмотра новорожденного ребенка, оценки его сознания, двигательной активности, мышечного тонуса, состояние костей черепа и мягких тканей головы педиатр и невропатолог оценивают состояние черепно-мозговых нервов, безусловные и сухожильные рефлексы. О состоянии черепно-мозговых нервов у новорожденного можно судить по особенностям его мимики, крику, акту сосания и глотания, реакции на звук. Особое внимание уделяют органу зрения, так как внешние изменения глаз в ряде случаев позволяют заподозрить наличие врожденного или наследственного заболевания, гипоксического или травматического повреждения ЦНС. Врачи-специалисты (педиатр, невролог, офтальмолог) при оценке органа зрения обращают внимание на размеры и симметричность глазных щелей, состояние радужки, наличие кровоизлияния, на форму зрачка, наличие экзофтальма, нистагма, птоза и косоглазия. Состояние более глубоких структур глаза (хрусталика, стекловидного тела, сетчатки) может оценить только врач-офтальмолог.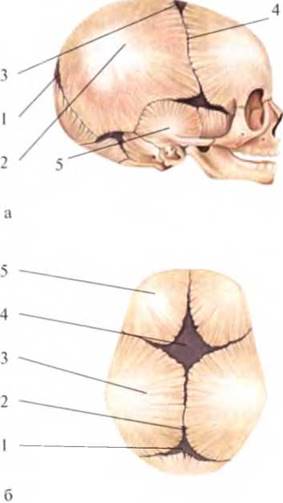 Поэтому, так важно, чтобы уже на первом месяце жизни ребенок был осмотрен не только педиатром и неврологом, но и врачом-офтальмологом.
Поэтому, так важно, чтобы уже на первом месяце жизни ребенок был осмотрен не только педиатром и неврологом, но и врачом-офтальмологом.
Таким образом, чтобы вовремя диагностировать и в дальнейшем предотвратить серьезные нарушения со стороны центральной нервной системы, родителями должны соблюдаться ряд правил:
- Обязательная диспансеризация – это консультации педиатра (в течение первого месяца жизни 4 раза в месяц), далее ежемесячно и регулярные осмотры невролога: в 1 месяц, 3 месяца и в год; если возникает в том необходимость, то чаще. Консультации офтальмолога в 1 месяц, 3 месяца и в 1 год, если возникает в том необходимость, то чаще. Проведение скрининг исследования центральной нервной системы (нейросонографии) и проведение других исследований, если есть к этому показания. Неукоснительное соблюдение назначений врачей, наблюдающих ребенка.
- Рациональное вскармливание.
- Соблюдение санитарно-гигиенического режима.
- Физическое воспитание (массаж, гимнастика, закаливание).

Сестринское дело в педиатрии (управление и организация). Квалификационные тесты с ответами (2019 год)
содержание .. 499 500 501 502 ..
Вопрос № 1
Переходные физиологические состояния новорожденных
а) наличие пушкового волоса
б) половой криз (+)
в) низкое расположение пупочного кольца
г) транзиторная лихорадка
Вопрос № 2
Контрольное кормление ребенка проводят для определения
а) массы тела
б) количества высосанного молока (+)
в) количества прикорма
г) количества докорма
Вопрос № 3
Ранняя профилактика заболеваний глаз у новорожденного проводится раствором:
А).фурацилина
Б). хлорида натрия
В). сульфацил – натрия (+)
Г). глюкозы
Вопрос № 4
Форма большого родничка у новорожденного:
А), овальная
Б). округлая
В). треугольная
Г). ромбовидная (+)
Вопрос № 5
Через какое время после кормления желательно проводить массаж?
а). 1 час
б). 2 – 3 мин.
в). 30 – 40 мин. (+)
г). 2 часа
Вопрос № 6
При закаливании ребенка необходимо
а) добиваться положительных эмоциональных реакций
б) учитывать национальность
в) учитывать пол ребенка
г) подходить индивидуально к каждому ребенку
(+)
Вопрос № 7
Блюда из мяса вводятся ребенку в возрасте:
А).4 — 5 мес
Б). 6 — 7 мес (+)
В). 10 – 12 мес
Вопрос № 8
К достоверным признакам гипогалактии относятся
а) беспокойный сон
б) низкая прибавка в массе тела
в) редкие мочеиспускания
г) все выше перечисленное (+)
Вопрос № 9
При атопическом дерматите из питания исключается все кроме:
А).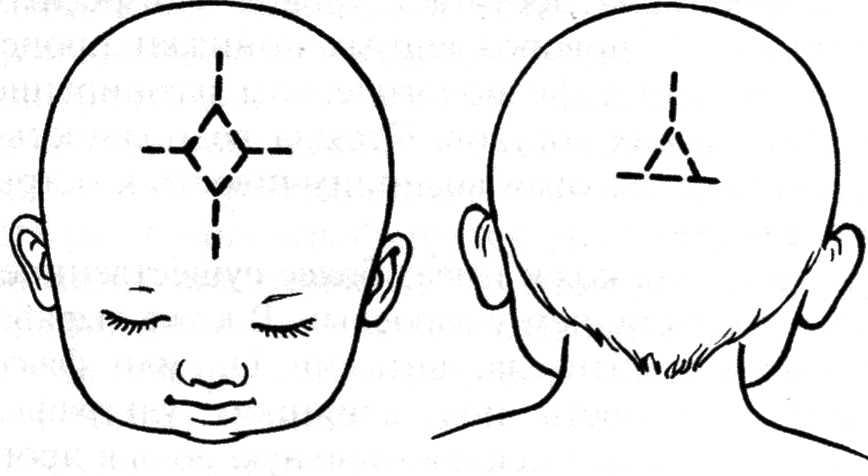 апельсины
апельсины
Б). сладости
В). морковное пюре
Г). сок зеленых яблок (+)
Д). мясо курицы
Вопрос № 10
При острой сердечной недостаточности (отеке легких) у детей проводится
а) оксигенотерапия
б) оксигенотерапия через пеногасители
(+)
в) постановка банок
г) постановка горчичников
Вопрос № 11
При сахарном диабете у детей на коже появляется
а) фурункулез (+)
б) желтуха
в) анулярная эритема
г) акроцианоз
Вопрос № 12
Специфическое осложнение ГБН
а) отит
б) пневмония
в) сепсис
г) билирубиновая энцефалопатия (+)
Вопрос № 13
Признаки недоношенности включают все, кроме:
а) кожа морщинистая, плохо развит подкожно-жировой слой:
б) большой родничок открыт
в) отсутствует или снижен сосательный рефлекс
г) крик громкий, настойчивый (+)
Вопрос № 14
Симптом Бельского-Филатова-Коплика характерен для
а) аденовирусной инфекции
б) гриппа
в) ветряной оспы
г) кори (+)
Вопрос № 15
Прикорм назначается :
А). до кормления (+)
до кормления (+)
Б). после кормления
В). между кормлениями
Г). только на ночь
Вопрос № 16
Вторым блюдом прикорма для ребенка грудного возраста
является
а) фруктовый сок
б) овощное пюре
в) каша (+)
г) кефир
Вопрос № 17
Дети, больные гломерулонефритом, должны наблюдаться окулистом, так как
длительное повышение АД вызывает
а) астигматизм
б) миопию
в) изменения на глазном дне (+)
г) дальнозоркость
Вопрос № 18
Первый дородовый патронаж проводится медицинской сестрой на сроке
беременности:
А). 10 – 12 нед.
Б). 20 – 22 нед.
В). 23 – 25 нед.
Г). 26 – 28 нед.
Д). с момента постановки беременной на медицинский учет
(+)
Вопрос № 19
В каком возрасте проводится 3 – я ревакцинация АДС?
А). в 3 года
в 3 года
Б). в 7 лет
В). в 10 лет
Г). в 14 лет (+)
Вопрос № 20
Суточный объем молока для детей первых 10 мес. не должен превышать :
А). 0,5 л
Б). 1 л (+)
В). 1,5 л
Г), 2 л
Вопрос № 21
С целью профилактики утомления, для удовлетворения биологической потребности
учеников в движении рекомендуется
а) проведение физкультминуток на уроках
(+)
б) запрещение подвижных игр на переменах
в) проведение уроков физкультуры
Вопрос № 22
Главным критерием в выборе комплекса массажа и гимнастики для ребенка
является
а). возраст (+)
б). масса тела
в). НПР
Вопрос № 23
Сестринский процесс при уходе за детьми с аномалиями конституции включает
а) организацию постельного режима и выполнение назначений врача
б) организацию рационального питания и режима дня
в) организацию санаторного лечения
г) все выше перечисленное (+)
Вопрос № 24
При рините перед кормлением грудного ребенка следует закапать в носовые
ходы:
А).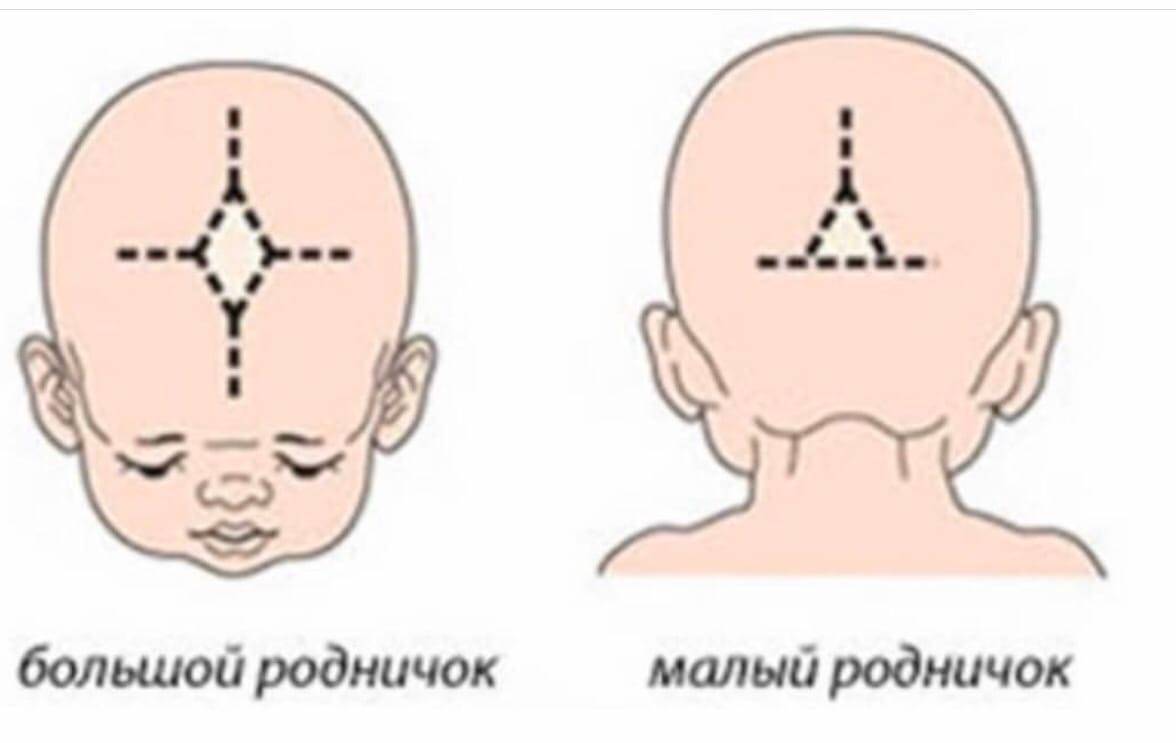 сосудорасширяющие препараты
сосудорасширяющие препараты
Б). сосудосуживающие препараты (+)
В). антибактериальные препараты
Г). противовирусные препараты
Вопрос № 25
Сестринский уход при острых кишечных инфекциях предусматривает все, кроме
а) проведение текущей дезинфекции
б) контроль за стулом, температурой тела
в) коррекцию антибиотикотерапии (+)
г) коррекцию питания
Вопрос № 26
Лечебное питание ребенка с пиелонефритом строится по принципу
а) молочно-растительной диеты с умеренным ограничением белка и соли
(+)
б) усиленного белкового питания
в) бессолевой диеты
г) молочно-растительной диеты с ограничением сахара
Вопрос № 27
С какого возраста в питание детей вводится рыбное пюре?
А). с 6 -7 мес.
Б). с 8 – 9 мес. (+)
В. с 11 – 12 мес.
Вопрос № 28
Правила формирования речи у ребенка
а) говорить с ребенком правильно (+)
б) заменять трудные слова жестами
в) подбирать книги по возрасту
г) пользоваться облегченными стереотипными фразами
Вопрос № 29
Возникновение судорог у детей связано с
а) предрасположенностью мозга к генерализованным реакциям
(+)
б) недостаточным кровоснабжением мозга
в) пониженной судорожной готовностью
г) высокой дифференциацией коры головного мозга
Вопрос № 30
При гемолитической болезни новорожденных токсическое действие на организм
оказывает
а) белок
б) билирубин (+)
в) глюкоза
г) холестерин
Вопрос № 31
Сестринские рекомендации ребенку с вегетососудистой дистонией
а) соблюдение режима труда, отдыха, питания
(+)
б) регулярно измерять температуру тела
в) измерять суточный водный баланс
г) опекать ребенка, освободить от физкультуры
Вопрос № 32
По какой схеме проводится вакцинация против ВГВ детей , родившихся от
матерей, больных вирусным гепатитом В в третьем триместре:
А). 0 – 1 – 6 мес.
0 – 1 – 6 мес.
Б). 0 – 1 – 2 = 12 мес. (+)
Вопрос № 33
Противопоказания к ревакцинации БЦЖ
а) реконвалесцент ОРВИ
б) туберкулез (+)
г) ушиб нижней конечности
Вопрос № 34
О степени тяжести адаптации ребенка к детскому дошкольному учреждению судят
по всему, кроме
а) по нормализации поведенческих реакций
б) по острым заболеваниям
в) по динамике МТ
г) по нервно-психическому развитию (+)
Вопрос № 35
Факторы, способствующие созданию разряженного пространства в полости рта
ребенка и облегчающие сосание:
А). комочки Биша, большой язык (+)
Б). комочки Биша, маленький язык
В). обильное слюнотечение, большой язык
Вопрос № 36
Туалет промежности необходимо провести перед взятием мочи на исследование
а) по Нечипоренко
б) по Зимницкому
в) на бакпосев (+)
г) на сахар
Вопрос № 37
Цель введения прикорма:
А). удовлетворение возрастной потребности в пищевых веществах
удовлетворение возрастной потребности в пищевых веществах
Б). обеспечение потребности в жирах
В). обеспечение поьребности в углеводах
Вопрос № 38
Основным при постановке диагноза «недоношенность» является
а) срок беременности (+)
б) масса плода
в) длина плода
г) внешние признаки
Вопрос № 39
При остром отите у детей применяется:
А). горчичники
Б). банки
В). согревающий компресс на область уха
(+)
Г). растирание околоушной области
Вопрос № 40
На какую глубину следует вводить газоотводную трубку у детей раннего и
дошкольного возраста?
А. 40 см
Б. 15-30 см (+)
В. 10 см
Г. 50 см
Вопрос № 41
У детей проба Манту считается гиперэргической при диаметре папулы
а) 12 мм
б) 15 мм (+)
в) 17 мм
г) 10 мм
Вопрос № 42
Количество молочных зубов у ребенка 1 года
а) 4
б) 6
в) 8 (+)
г) 10
Вопрос № 43
Профилактика внутрибольничной инфекции не предусматривает
а) раннего прикладывания к груди матери и стимулирование грудного вскармливания
(+)
б) мытья рук до и после контакта с новорожденным
в) использования одноразового стерильного инструментария
Вопрос № 44
В родильном доме является обязательным скрининг новорожденных на выявление
а) сахарного диабета
б) болезни Дауна
в) фенилкетонурии (+)
г) галактоземии
Вопрос № 45
Различают следующие формы рахита:
А). латентная (+)
Б), судорожная
В). Смешанная
Г), Рецидивирующая
Вопрос № 46
Комплекс №4 можно применять у детей
а). в 3 – 4 месяца
б). в 6 – 9 месяцев (+)
в). с 9 месяцев до 1 года
Вопрос № 47
К дополнительным исследованиям физического развития детей относятся
а) измерение роста
б) определение жизненной емкости легких
в) определение массы тела
г) определение мышечной силы кисти (+)
Вопрос № 48
Причины возникновения врожденных пороков сердца
а) заболевания беременной вирусными инфекциями
(+)
б) родовая травма
в) несовместимость крови по R-фактору
Вопрос № 49
Функциональный признак недоношенности
а) кости черепа плотные
б) отсутствие сосательного и глотательного рефлексов
в) мягкие ушные раковины (+)
г) отсутствие первородной смазки
Вопрос № 50
Брахицефалия, косой разрез глаз, плоское лицо, поперечная складка на ладони
характерны для
а) болезни Дауна (+)
б) фенилкетонурии
в) гемофилии
г) рахита
Вопрос № 51
Продолжительность ночного сна у детей до года составляет:
А). 7 – 8 часов
7 – 8 часов
Б). 9 – 10 часов
В). 10 – 11 часов (+)
Г). 11 – 12 часов
Вопрос № 52
Данные о функциональном состоянии почки у детей получают при
а) обзорной урографии
б) пробе Зимницкого (+)
в) общем анализе мочи
г) пробе Нечипоренко
Вопрос № 53
Что следует ограничить в питании детей, страдающих нервно – артритическим
диатезом?
А). молочные продукты
Б). картофельное пюре
В). сладости
Г). мясные продукты (+)
Вопрос № 54
Тенезмы характерны для
а) колиинфекции
б) сальмонеллеза
в) дисбактериоза
г) дизентерии (+)
Вопрос № 55
Сдавленный «петушиный» крик на выдохе у ребенка наблюдается при
а) бронхиальной астме
б) бронхите
в) ларингоспазме (+)
г) фарингите
Вопрос № 56
Выполнение сестринских вмешательств по решению проблем больного ребенка — это
этап сестринского процесса
а) первый
б) второй
в) третий (+)
г) четвертый
Вопрос № 57
Энтеробиоз у детей вызывается
а) аскаридами
б) острицами (+)
в) лямблиями
г) кошачьей двуусткой
Вопрос № 58
Большой родничок у ребенка закрывается в возрасте (мес.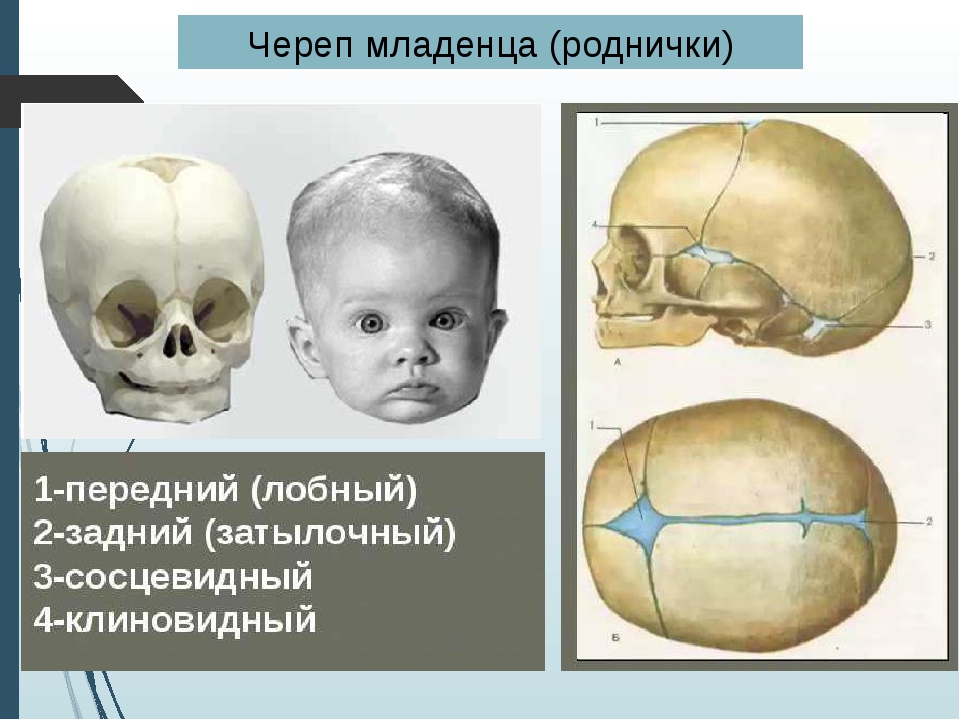 )
)
а) 4–7
б) 8–11 (+)
в) 12–18
г) 20–22
Вопрос № 59
Для желтушного периода вирусного гепатита В характерно
а) гепатомегалия и боли в правом подреберье
б) лимфоаденопатия
в) боль в горле
г) желтушное окрашивание кожи (+)
Вопрос № 60
Сестринский процесс при атопическом дерматите включает все, кроме
а) вести пищевой дневник
б) применять антигистаминные препараты
в) ограничить прогулки (+)
г) обучить уходу за кожей
Вопрос № 61
Температура воздуха в палате новорожденных должна быть (в град. Ц.)
а) 18–19
б) 20–21
в) 22–23
г) 26–28 (+)
Вопрос № 62
К симптомам вегето-сосудистой дистонии относятся
а) головокружение, мигрень
б) диспепсия
в) снижение гемоглобина
г) гипотензия или гипертензия (+)
Вопрос № 63
Сестринский уход при опрелостях
а) проведение ежедневных воздушных и гигиенических ванн
(+)
б) поддержание температурного режима в помещении 24 — 26°С
в) применение гормональных мазей
г) подбор рациональной одежды
Вопрос № 64
Физиологическое снижение МТ новорожденного составляет:
А).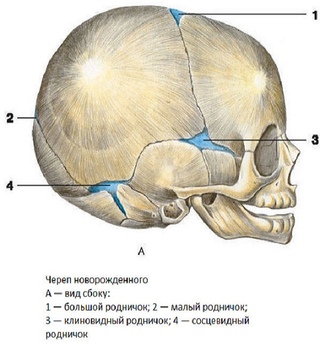 10% (+)
10% (+)
Б). 20%
В). 30%
Г). 40%
Вопрос № 65
К признакам живорождения не относят
а) пульсацию пуповины (+)
б) розовый цвет кожных покровов
в) наличие дыхания
г) наличие сердцебиения
Вопрос № 66
Какой комплекс массажа и гимнастики соответствует возрасту ребенка 4 – 6
месяцев?
а). комплекс №1
б). комплекс №2
в). Комплекс №3 (+)
Вопрос № 67
Особенности неврологического статуса новорожденного ребенка
а) наличие врожденных рефлексов (+)
б) отсутствие врожденных рефлексов
в) громкий эмоциональный крик, длительный сон
г) отсутствие реакции на болевые раздражители
Вопрос № 68
Мероприятия, облегчающие адаптацию детей к условиям детского дошкольного
учреждения
а) индивидуальный режим дня с учетом анамнеза, данных осмотра
(+)
б) общий режим дня с первого дня посещения
в) исключить насильственное кормление при плохом аппетите
г) перевести в другую группу при тяжелой адаптации
Вопрос № 69
Аскаридозом заражаются:
а) воздушно-капельным путем
б) при употреблении недоброкачественной пищи
в) при употреблении недостаточно обработанной рыбы
г) через грязные руки, воду, овощи (+)
Вопрос № 70
Наиболее частый путь инфицирования у девочек при цистите
а) гематогенный
б) нисходящий
в) контактный
г) восходящий (+)
Вопрос № 71
В каком возрасте начинают делать массаж ребенку?
а).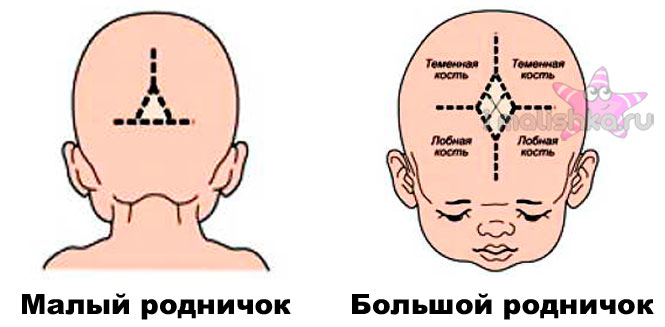 на 1-ом мес.
на 1-ом мес.
б). на 2-ом мес. (+)
в). на 3 – 4-ом мес.
Вопрос № 72
К группам риска нарушения адаптации детей к обучению относятся дети
а) из третьей группы здоровья
б) леворукие, гиперактивные (+)
в) из первой группы здоровья, с осознанным отношением к учебе
Вопрос № 73
Определение проблем ребенка, возникающих в связи с заболеванием, — это этап
сестринского процесса
а) первый (+)
б) второй
в) третий
г) четвертый
Вопрос № 74
Спазмофилия проявляется преимущественно:
А), в первом полугодии жизни (+)
Б), во втором полугодии жизни
В), на втором году жизни
Г). у детей старше 3 лет
Вопрос № 75
Потемнение мочи у детей, больных вирусным гепатитом А, отмечается к концу
периода
а) преджелтушного (+)
б) разгара
в) постжелтушного
г) реконвалесценции
Вопрос № 76
Проба Феллинга проводится ребенку для диагностики
а) болезни Дауна
б) гемофилии
в) фенилкетонурии (+)
г) сахарного диабета
Вопрос № 77
Введение лекарственных препаратов больному ребенку — это сестринское
вмешательство
а) независимое
б) взаимозависимое (+)
в) зависимое
Вопрос № 78
Кефалогематома- это
а) отек предлежащей части головы (+)
б) разрастание клеток в родах
в) поднадкостничное кровоизлияние
г) уплотнение в области затылка
Вопрос № 79
Недомогание, снижение аппетита, анемия, аллергические реакции, эозинофилия
у детей характерны для
а) энтеробиоза
б) аскаридоза
в) описторхоза
г) большинства гельминтозов (+)
Вопрос № 80
К клиническим признакам сахарного диабета у детей первого года жизни
относятся
а) масса тела превышает возрастные показатели
б) анорексия
в) эффект «крахмальных» пеленок (+)
г) стойкие опрелости, пиодермии
Вопрос № 81
При «белой» гипертермии у детей отмечается все, кроме:
а) мраморные кожные покровы
б) бледные кожные покровы
в) холодные конечности
г) гиперемия кожных покровов (+)
Вопрос № 82
У ребенка раннего возраста цистит возникает при несоблюдении
а) правил гигиены промежности (+)
б) режима кормления
в) режима сна
г) температурного режима в помещении
Вопрос № 83
Проблемами ребенка грудного возраста с врожденным пороком сердца могут быть
а) снижение аппетита, плохая прибавка в весе
б) повышение температуры тела
в) нарушение сна
г) бледность и одышка при кормлении грудью
(+)
Вопрос № 84
При ОРВИ детям назначают противовирусный препарат
а) амоксициллин
б) глауцин
в) лейкоцитарный интерферон (+)
г) сульфален
Вопрос № 85
Осложнением, вызванным вакциной против краснухи является:
А).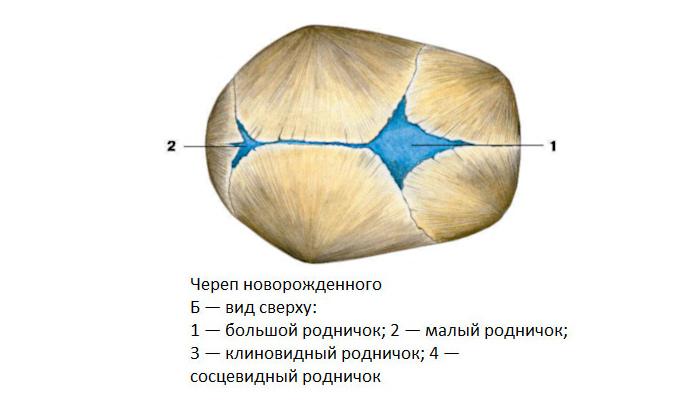 Артрит (+)
Артрит (+)
Б). пневмония
В). остеомиелит
Г). полиомиелит
Вопрос № 86
Для улучшения обменных процессов гепатоцитов ребенку с хроническим
гепатитом назначают мембраностабилизатор
а) интерферон
б) преднизолон
в) эссенциале форте (+)
г) левамизол
Вопрос № 87
Неспецифическая профилактика вирусных инфекций включает
а) повышение общей сопротивляемости организма
(+)
б) вакцинацию
в) изоляцию больных
г) максимальное ограничение от внешних раздражителей
Вопрос № 88
Количество воды для очищения кишечника (очистительная клизма) в возрасте 6-9
месяцев?
А)100-120 мл (+)
Б)1000 мл
В)до 50 мл
Г)500 мл
Д)все верно
Вопрос № 89
Приоритетное действие медицинской сестры при уходе за ребенком с
конъюнктивитом предполагает
а) обеспечение доступа свежего воздуха
б) обработку глаза (+)
в) обеспечение досуга
г) контролирование соблюдения диеты
Вопрос № 90
Первые элементы сыпи при кори у детей появляются на
а) лице (+)
б) туловище
в) руках
г) ногах
Вопрос № 91
Цель введения докорма ребенку:
А). увеличение поступления витаминов
увеличение поступления витаминов
Б). обеспечение недостающими питательными веществами
(+)
В). замена грудного молока
Вопрос № 92
Пуповинный остаток у новорожденного ежедневыно обрабатывают:
А), 70% этиловым спиртом, 5% калия пермангонатом
(+)
Б). 70% этиловым спиртом, 5% р-ром йода
В). 90% этиловым спиртом, 3% калия пермангонатом
Вопрос № 93
Наиболее вероятный возраст появления признаков рахита:
А). 1 мес.
Б). 3 мес.
В). 6 мес. (+)
Г), 12 мес.
Вопрос № 94
Наиболее частая причина судорог у новорожденных
а) физиологические состояния
б) травма ЦНС (центральной нервной системы)
(+)
в) переохлаждение
г) погрешности вскармливания
Вопрос № 95
Профилактика гипокинезии у детей включает
а) организацию массовых спортивных соревнований
(+)
б) уменьшение динамического компонента на уроках физкультуры
в) исключение занятия на спортивных снарядах на уроках физкультуры
Вопрос № 96
Высокая лейкоцитурия и бактериурия у детей характерны для
а) пиелонефрита (+)
б) гломерулонефрита
в) опухоли почек
г) дисметаболической нефропатии
Вопрос № 97
Сестринский процесс при энтеробиозе
а) оральная регидратация
б) соблюдение правил личной гигиены
(+)
в) диета № 1
Вопрос № 98
Характерным признаком инфекционного нейротоксикоза у детей грудного возраста
является
а) мышечной гипотонией
б) судорогами
в) выбуханием родничка (+)
г) западением родничка
Вопрос № 99
Продолжительность периода внутриутробного развития составляет (недели):
А). 24
24
Б). 30
В). 33
Г). 40 (+)
Д).42
содержание .. 499 500 501 502 ..
Самарские Родители — Родничок у ребенка
Родничок у ребенка — это зона схождения растущих краев костей черепа. Это пространство между костями, закрытое перепонкой.
Это пространство между костями, закрытое перепонкой.
Вообще, если быть точной, родничков у ребенка аж 6 штук! Но определяют размер и состояние в основном большого родничка. К тому же все остальные роднички закрываются (окостеневают) очень быстро, начиная с первых дней жизни младенца. Но даже вроде бы закрытые малые роднички остаются зонами роста черепа, так как там пока не цельная плотная костная ткань, а активно растущая соединительнотканно-костная структура. Если имеется патология в росте черепной коробки- то швы и роднички могут расходиться, могут неправильно расти, давая бугры в этих точках роста.
Роднички обеспечивают подвижность костей черепа во время прохождения ребенка по родовым путям. Они же способствуют принятию физиологичной округлой формы черепа после родов. Бывает, что череп настолько деформируется в родах, что края костей даже заходят друг за друга! Это не страшно, это предусмотрено природой для подстраивания размеров черепа ребенка и тазового кольца матери при родах друг к другу.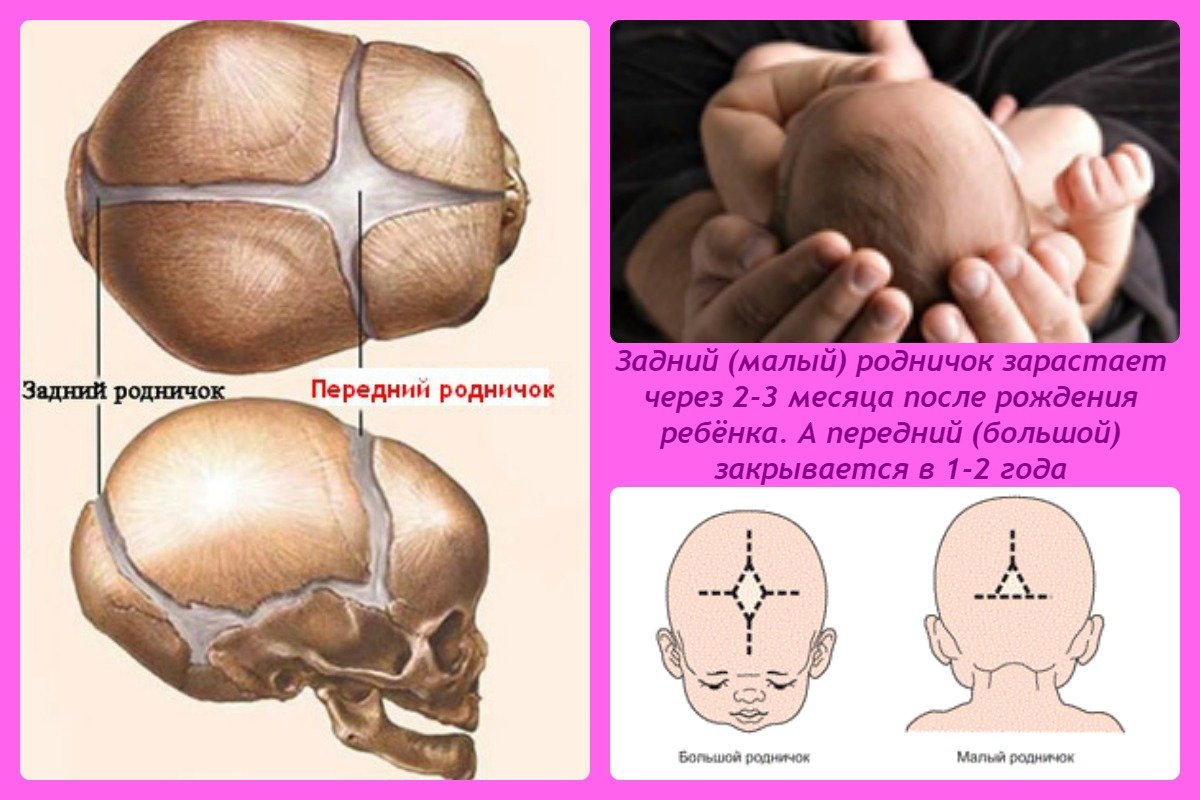 После рождения эластичность тканей родничка дает костям разойтись обратно.
После рождения эластичность тканей родничка дает костям разойтись обратно.
Есть определенные сроки зарастания (окостеневания) краев большого родничка. В каждом возрасте ребенка есть средние нормы размеров большого родничка. Если он закрывается чрезмерно быстро — он может ограничить рост костей черепа, и таким образом сдерживать рост и развитие головного мозга. А если он закрывается медленно — это свидетельствует обычно об общем нарушении в организме ребенка или о патологии внутри черепа.
Долго закрывающийся и большой родничок может быть обнаружен при разных заболеваниях малыша.
Изменение формы черепа и долго открытый большой родничок — одни из признаков рахита, следствие недостатка витамина Д. Дефицит витамина Д приводит к нарушению обмена микроэлементов, особенно кальция и фосфора, к изменению процессов костного роста и окостенения. С одной стороны, кости становятся недостаточно прочными, легко деформируются от нагрузки. А с другой стороны — образуются зоны чрезмерного окостенения в зонах роста костей. Это и «четки» на ребрах, и выступы на лбу и темени (увеличенные лобные и теменные бугры), и «браслеты» на запястьях, и «жемчужины» в области суставов пальцев. Кроме того, при рахите отмечается позднее зарастание большого родничка, в легких случаях он может быть нормального размера, но чрезмерно податлив и эластичен при прощупывании.
Это и «четки» на ребрах, и выступы на лбу и темени (увеличенные лобные и теменные бугры), и «браслеты» на запястьях, и «жемчужины» в области суставов пальцев. Кроме того, при рахите отмечается позднее зарастание большого родничка, в легких случаях он может быть нормального размера, но чрезмерно податлив и эластичен при прощупывании.
Увеличенный (или незакрывающийся) большой родничок может быть при Например, при врожденных нарушениях роста и развития костной ткани, при врожденной патологии щитовидной железы, при
Увеличенный размер черепа, незакрытый родничок могут свидетельствовать и о повышенном внутричерепном давлении. Избыточное давление и излишнее количество жидкости, обволакивающей головной мозг, как бы раздвигает неплотно сросшиеся кости черепа. Организм пытается таким образом ослабить давление на нервную ткань, защитив головной мозг.
Но и при нормальных размерах черепа может внутричерепное давление может быть повышено. Внешними признаками при осмотре в этом случае будут напряженный или даже выбухающий большой родничок, пульсация в области родничка, расширенные вены на поверхности головы ребенка.
Но состояние родничка следует оценивать при спокойном состоянии ребенка. Потому что даже у здорового младенца первых месяцев жизни при плаче большой родничок может выбухать, пульсировать. Это нормальное явление и беспокоиться родителям не стоит.
Родничок может быть и впалым. Обычно это происходит при обезвоживании организма ребенка по какой-либо причине. Сухая кожа со сниженным тонусом, западающий родничок, вялый ребенок — это комплекс признаков нехватки жидкости, чаще всего по причине чрезмерных невосполняемых ее потерь.
Увеличенный (или незакрывающийся) или уменьшенный в размерах родничок может быть при заболеваниях, заложенных еще во время внутриутробного развития. Например, при врожденных нарушениях роста и развития костной ткани, при врожденной патологии щитовидной железы, при некоторых наследственных болезнях.
Следует подчеркнуть, что только по состоянию большого родничка нельзя ставить диагноз. Изменения со стороны родничка — это один из возможных симптомво, но никак не 100% способ диагностики. Установление диагноза ставиться на основе комплекса симптомов, определяемых как при осмотре ребенка, так и при расспросе мамы малыша.
Установление диагноза ставиться на основе комплекса симптомов, определяемых как при осмотре ребенка, так и при расспросе мамы малыша.
Наличие родничков и процессы их закрытия — это естественный процесс. Прикосновение к родничку, расчесывание волосиков над ним, мытье головы не приносит ребенку никакого вреда и не причиняет неприятных ощущений. Так что не стоит бояться этой области на голове ребенка. А при каких-либо изменениях стоит обратиться к врачу для консультации.
Будьте здоровы.
Врач Алина Обухова
Комментарии
Маленький родничок — Page 3 — Детство и воспитание
Уважаемые юзеры,пришла пора осени и уже томительную жару сменила легкая прохлада.С наступлением осенних дней разыгрывается аппетит и хочется чего-то праздничного,горячего,вкусного и ароматного! А какое блюдо, бесспорно, подходит под все эти описания? Конечно же — плов! Национальный,мамин,узбекский . … А какой ваш любимый вид плова?)
… А какой ваш любимый вид плова?)С поддержкой администрации обьявляю новый кункурс «Лучший плов».
Условия конкурса
1.Фото плова
2.Рецепт (можно скрин, текст или фото)
3.Красивая подача и сервировка — все по желанию,без ограничений.
4. На итоговом готовом фото обязательная надпись от руки Диспут.аз.
5. Не забудьте указать в теме письма название конкурса.
Присылать работы можно по адресу : [email protected]
ПРАВИЛА :
Максимально принимаются до 3 фотографий от одного форумчанина/ки (с разных ракурсов).
Победит лучшая работа, набравшая бОльше голосов. Участвовать могут все,без ограничения. Новые юзеры для участия должны иметь минимум 20 постов. Фотографии будут публиковаться анонимно,в порядке получения.
Голосовать могут все,без ограничений.
Важный момент: можно просить голосовать за свою работу везде!
Если кто-то из форумчан желает быть спонсором нашего конкурса,пожалуйста напишите мне в ЛС.
 Спонсор,предоставляющий подарок,получит месяц закрепления темы в разделе Частные Объявления.
Спонсор,предоставляющий подарок,получит месяц закрепления темы в разделе Частные Объявления.Работы конкурсантов начнут приниматься с 26 сентября по 2 октября включительно. С 3 октября по 9 октября открывается голосование. 10 октября обьявляются победители.
Спонсор конкурса NAR mobile и клиника Paramed
ПРИЗЫ :
1 место — 300 манат деньги + подарок от NAR (powerbank)
2 место — 200 манат деньги + подарок от NAR (powerbank)
3 место — 100 манат купон от Парамеда + подарок от NAR (powerbank)
Специальный приз от администрации — powerbank + купон на 100 манат от Парамеда
Все участники получают наушники + ручку от НАР
Наушники , powerbank, ручка
Родничок у младенца: когда стоит волноваться
Когда должен зарастать родничок? Этот вопрос волнует многих мам. Ведь его раннее или позднее закрытие может говорить о проблемах со здоровьем крохи.
Fotolia
Напряженный родничок, впавший родничок, мягкие края, рано закрылся, не зарастает – все эти вопросы очень часто волнуют мам на первом году жизни ребенка.
Что такое родничок?
В период внутриутробного развития у малыша череп изначально формируется из пластинок плотной ткани – это прообраз будущих костей, которые соединены между собой зигзагообразными швами. Со временем эти пластинки заменяются на хрящевую ткань, а позже – на костную. Сначала окостенение проявляется в центре плоских костей, а затем распространяется в стороны и до краев. К моменту рождения этот процесс почти закончен, хотя кости еще остаются достаточно мягкими и тонкими. Но все же окостеневает не весь череп крохи, ведь ему еще предстоит процесс рождения. Чтобы головка крохи легче прошла по родовым путям, некоторые участки черепа в местах соединения нескольких костей по-прежнему представляют собой пластинки соединительной ткани. Именно их называют родничками.
На самом деле родничков у новорожденного шесть. Самый известный – большой лобный, или передний (он-то и известен нам больше всего). Расположен он на макушке, на месте, где соединяются лобные и теменные кости, имеет форму ромба размерами от 2,2 до 3,5 см. Еще один – малый (затылочный, задник) – находится в месте соединения теменных и затылочной кости, имеет форму треугольника размером около 5 мм. Примерно у половины младенцев он закрывается еще до рождения, у остальных – зарастает в течение месяца после рождения.
Самый известный – большой лобный, или передний (он-то и известен нам больше всего). Расположен он на макушке, на месте, где соединяются лобные и теменные кости, имеет форму ромба размерами от 2,2 до 3,5 см. Еще один – малый (затылочный, задник) – находится в месте соединения теменных и затылочной кости, имеет форму треугольника размером около 5 мм. Примерно у половины младенцев он закрывается еще до рождения, у остальных – зарастает в течение месяца после рождения.
Остальные роднички – парные: по бокам головы (клиновидные) в месте схождения лобной, теменной, клиновидной и височной костей и за ухом – в месте соединения затылочной, височной и теменной костей (сосцевидные).
Instagram @duhnichelena
Причиной увеличенных родничков у новорожденного по сравнению с принятыми нормами могут стать недоношенность или нарушения внутриутробного процесса окостенения. Иногда они указывают на врожденную гидроцефалию. С другой стороны, полностью закрытые костной тканью боковые и затылочный роднички и маленький размер переднего сразу после рождения могут быть симптомом врожденной микроцефалии.
Зачем нужен родничок ребенку
Роднички и швы помогают головке менять конфигурацию в родовых путях и компенсируют избыточное внутричерепное давление, чтобы не было головной боли. А еще это зоны роста: если большой родничок к рождению закрыт вместе с другими, череп увеличиваться не будет, а это чревато последствиями.
Fotolia
Когда стоит бить тревогу?
Родителям нужно быть внимательными к следующим признакам:
- Крупные (большой превышает 3 х 3 см, малый — 1 х 1 см) и напряженные роднички могут указывать на гидроцефалию (водянку мозга). При этом диагнозе головка, распираемая изнутри жидкостью, быстро увеличивается, косточки расходятся, а роднички растут. Если родничок постоянно набухший, даже в покое, в нем отсутствует видимая пульсация, он неизменен при крике, родителям нужно обратиться к врачу.
Большой родничок напрягается и выбухает, лишь когда кроха кричит или тужится? Это нормально.
- Края большого родничка и швы между черепными косточками мягкие на ощупь? Так бывает при рахите.

- Впавший родничок может наблюдаться на фоне обезвоживания организма малыша. Чаще всего это происходит при длительных рвоте или поносе, если малышу не была вовремя оказана помощь. При обнаружении запавшего родничка следует обеспечить крохе обильное питье и вызвать врача.
Источник: instagram/beckijo92
Когда зарастет родничок
Сроки зарастания родничка – генетически обусловленный фактор. Но есть определенные граничные нормы. Большой родничок закрывается к году, максимум — к двум. От его своевременного закрытия и окостенения швов зависят форма и величина детского черепа. Интересно, что у девочек обычно бывают идеально круглые головки, а у мальчиков — более вытянутые. Маленький родничок у деток, рожденных в срок, уже закрыт. Если же ваш малыш появился на свет раньше, его закрытие произойдет к 2–3 месяцам.
Скорость и время закрытия родничков у здорового ребенка также зависит от того, насколько организм крохи обеспечен кальцием. Если во время беременности меню мамы было сбалансировано, она отказалась от вредных привычек, в случае необходимости принимала поливитамины по рецепту врача, то зарастание родничков обычно происходит в норме.
А вот зарастание родничка раньше срока может говорить об избытке кальция в детском организме, а также свидетельствовать о микроцефалии и краниостенозе – заболевании, при котором вследствие преждевременного зарастания швов или их врожденного отсутствия нарушается формирование и он приобретает неправильную форму.
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ «Об авторских и смежных правах — «Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.»
Нейросонография (УЗИ) головного мозга у новорожденных в Калининграде
Сейчас детям с рождения назначается множество различных исследований и анализов, не исключением является и УЗИ-диагностика, куда входят такие исследования как – УЗИ тазобедренных суставов, внутренних органов и пр.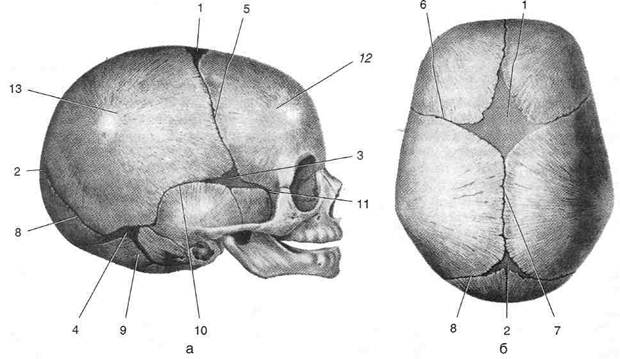 , все это нужно для ранней профилактики заболеваний у малыша.
, все это нужно для ранней профилактики заболеваний у малыша.
УЗИ головного мозга – НЕЙРОСОНОГРАФИЯ – отлично выявляет врожденные пороки развития центральной нервной системы (ЦНС), изменения размеров и расположения желудочковой системы, других анатомических структур головного мозга. Врачи рекомендуют проходить данное обследование всем малышам, поскольку процедура абсолютно безболезненна и безвредна, и при этом позволяет выявить множество серьезных патологий и опасных нарушений на ранней стадии развития.
Когда нужно делать нейросонографию новорожденным?
Обычно УЗИ грудничкам назначают в возрасте 1,5 – 2 месяца, но также бывают случаи когда исследование могут назначить и сразу после рождения, буквально в первую неделю жизни. Ранняя диагностика дает возможность выявить большинство патологий на начальных стадиях когда они легче поддаются лечению.
Ультразвуковые волны не могут пройти сквозь твердые кости черепа взрослого человека, поэтому нейросонографию проводят только малышам не старше 1 года в период, пока не закрылись роднички – участки на голове малыша, которые не покрыты костной тканью. Роднички отлично пропускают ультразвук.
Роднички отлично пропускают ультразвук.
УЗИ головного мозга – как проходит процедура в медцентре «АпрельКа»?
Данный вид обследования пройдет для ребенка абсолютно безболезненно и безопасно. А также не потребует специальной подготовки и восстановительного периода. Нужно будет лишь покормить малыша перед визитом в клинику, чтобы он был более спокойным и умиротворенным. Кстати, нейросонографию можно проводить детям даже во время сна.
Как проходит само исследование? Нейросонографию проводят при частоте ультразвука 5-75 мГц. Исследование чаще проводится через передний большой родничок, который располагается между теменными костями и лобной костью. Реже используется большое затылочное отверстие. Область исследования смазывается гелем для лучшей проводимости, процедура проводится при помощи ультразвукового датчика и длится обычно не более 7-10 минут.
В норме на нейросонографии у детей в любом возрасте должна наблюдаться полная симметрия, без каких-либо включений, утолщений и признаков кровоизлияний, четкие контуры бороздок и извилин.
Преимущества нейросонографии?
Преимущества нейросонографии: неинвазивность, достоверность метода, высокая точность исследования, возможность многократных исследований.
Какие заболевания можно выявить в результате исследования головного мозга грудного ребенка?
УЗИ показывает текущее состояние структур головного мозга – его размеры, форму (контуры и очертания) – что дает основание для предположения (или наоборот отрицания) наличия каких-либо отклонений или нарушений в развитии центральной нервной системы малыша.
Нейросонография позволяет диагностировать на ранних этапах жизни ребенка такие состояния как:
- повышенное внутричерепное давление (ВЧД)
- Энцефалит
- Менингит
- Опухоли
- Кисты головного мозга
- Ишемическую болезнь
- ДЦП
- Внутричерепные травмы
Однако, для постановки точного диагноза специалистам потребуются дополнительные обследования, которые Вы также сможете произвести в детском медицинском центре «АпрельКа».

Возраст | Характеристика рвоты | Что делать? Кого вызывать? |
0 — 12 мес.
| Жидкий стул 6 — 10 раз в день без примеси зелени, слизи, кровяных прожилок, не сопровождающийся подъемом температуры и снижением аппетита | Самостоятельное обращение в кабинет неотложной помощи, к участковому врачу |
Жидкий стул более 10 раз в день без примеси зелени, слизи, кровяных прожилок, не сопровождающийся подъемом температуры | Вызов участкового врача | |
Жидкий стул до 10 — 15 раз в день, не сопровождающийся подъемом температуры, с примесью слизи, зелени | Вызов участкового врача | |
Жидкий стул до 10 раз в день, сопровождающийся подъемом температуры, криком, отказом от еды | Вызов скорой медицинской помощи | |
Отсутствие стула, сопровождающееся рвотой, болями в животе | Вызов скорой медицинской помощи | |
1 -3 года | Жидкий стул 3 — 5 раз в день, с примесью слизи, зелени, сопровождающийся подъемом температуры до 38,0° С | Вызов участкового врача |
Жидкий стул более 5 раз в день, с примесью слизи, зелени, сопровождающийся подъемом температуры выше 38,5° С | Вызов скорой медицинской помощи | |
Старше 3 лет | Жидкий стул 3-5 раз в день, без патологических примесей, сопровождающийся подъемом температуры до 38,0° С | Самостоятельное обращение в кабинет неотложной помощи, к участковому врачу |
Жидкий стул 3-5 раз в день, с примесью слизи, зелени, сопровождающийся подъемом температуры до 38,5° С | Вызов участкового врача | |
Жидкий стул более 5 раз в день, с примесью слизи, зелени, прожилок крови, сопровождающийся подъемом температуры выше 38,5° | Вызов скорой медицинской помощи | |
Любой возраст | Отсутствие стула в течение 2 и более суток без нарушения самочувствия | Прием участкового врача |
Слабое место ребенка должно оставаться мягким после его первого дня рождения
Череп новорожденного состоит из нескольких основных костей.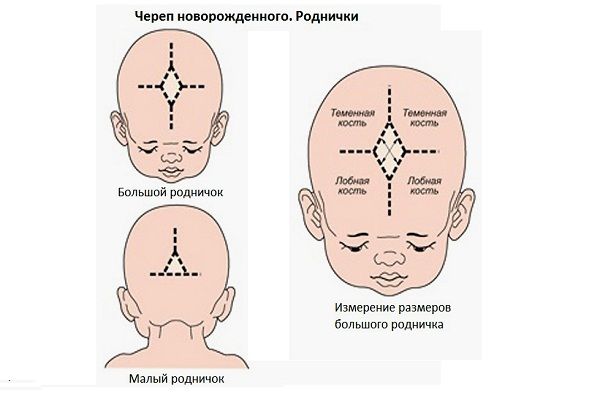 Кости соединены между собой волокнистым материалом, называемым швами. Область черепа, где две кости соединяются этим фиброзным соединением, называется родничком. У новорожденного шесть родничков, но наиболее заметным из них является передний родничок, также называемый «мягким пятном», или соединение между костями в передней и задней части черепа.
Кости соединены между собой волокнистым материалом, называемым швами. Область черепа, где две кости соединяются этим фиброзным соединением, называется родничком. У новорожденного шесть родничков, но наиболее заметным из них является передний родничок, также называемый «мягким пятном», или соединение между костями в передней и задней части черепа.
Объем мозга новорожденного увеличивается вдвое к шести месяцам и утраивается к двум с половиной годам. Швы и роднички позволяют черепу удовлетворять потребности мозга в быстром росте. У новорожденного размер нормального родничка составляет 2 сантиметра (0,8 дюйма), но он может варьироваться от 0,6 сантиметра (0,2 дюйма) до 3,6 см (1,4 дюйма). Нормальный возраст закрытия составляет 14 месяцев, но может варьироваться от трех до 24 месяцев.
Если у вашего ребенка тупая травма или незначительные удары по переднему родничку, лечение такое же, как и при травме любой другой части головы.Травмы с разрывом кожи над передним родничком у младенцев и детей ясельного возраста требуют неотложной помощи, но они очень редки и обычно связаны с нанесенной травмой.
Ваш педиатр должен уметь распознать, рано ли закрылся родничок у вашего ребенка. Раннее закрытие может быть нормальным явлением, но необходимо внимательно следить за окружностью головы ребенка, чтобы убедиться, что он растет с соответствующей скоростью. Если окружность головы вашего ребенка начинает опускаться ниже ожидаемых значений, например, окружность головы при рождении находилась в перцентиле 50 , а позже — на процентиле 10 , то требуется дальнейшая оценка, чтобы исключить медицинские причины раннего закрытие родничка.
Состояние, при котором швы закрываются слишком рано, называемое краниосиностозом, связано с ранним закрытием родничка. Краниосиностоз приводит к неправильной форме головы и проблемам с нормальным ростом мозга и черепа. Преждевременное наложение швов также может вызвать повышение давления внутри головы. Состояние может быть диагностировано при физическом осмотре, но часто требуется рентген или компьютерная томография, чтобы подтвердить диагноз и исключить любые другие отклонения.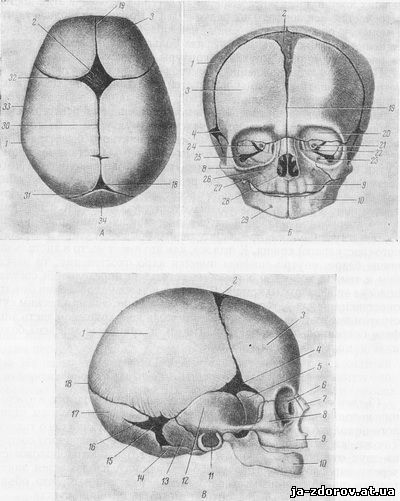
Ваш педиатр может направить вас к детскому пластическому хирургу, специализирующемуся на черепно-лицевой хирургии, или к детскому нейрохирургу в больнице Св.Детская больница Луи для диагностики и лечения аномального роста головы.
Sunken Fontanelle (Затонувшее мягкое пятно)
Сладкая голова вашего ребенка, несомненно, симпатична, но она также может — что, возможно, удивительно — подсказать вам об одном аспекте здоровья вашего ребенка. Все, что нужно, — это быстро проверить макушку ребенка.
Если вы заметили сильно вдавленное мягкое пятно наверху, это может быть признаком того, что ребенок не получает достаточно жидкости.
Что такое родничок или мягкое пятно?
У вашего ребенка на голове два мягких пятна, или родничка.Более крупный из двух находится на самой макушке головы. Второй, меньший по размеру, расположен ближе к затылку ребенка.
Если вы осторожно прикоснетесь к этим областям, вы заметите, что они не такие твердые, как остальная часть головы (или черепа) ребенка.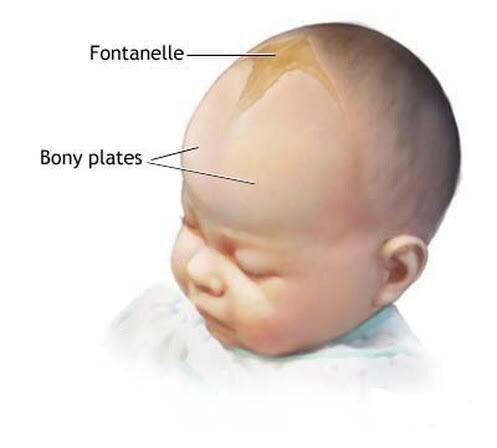 Причина? Роднички — это промежутки между костями черепа. Их цель — придать голове вашего малыша гибкость, необходимую для того, чтобы она могла сжиматься и формировать себя, чтобы она могла проходить через родовые пути во время родов.
Причина? Роднички — это промежутки между костями черепа. Их цель — придать голове вашего малыша гибкость, необходимую для того, чтобы она могла сжиматься и формировать себя, чтобы она могла проходить через родовые пути во время родов.
Мягкие пятна служат дополнительной цели после рождения: они обеспечивают феноменальный рост мозга вашего ребенка в первый год жизни.Задний родничок меньшего размера полностью срастается к 2–3 месяцам. Верхний (или передний) родничок начинает закрываться в 6 месяцев и обычно полностью срастается между 19 и 24 месяцами.
Что такое впалый родничок или впавшее мягкое пятно?
Передний родничок обычно плоский и твердый. Иногда он может немного вздуться (например, когда ребенок плачет), а реже может выглядеть вогнутым или вдавленным.
Ничего страшного, если он слегка загибается внутрь на ощупь.Но если мягкое место сильно запало, это обычно признак того, что ваш ребенок обезвожен и ему необходимо немедленно дать жидкости.
Признаки запавшего родничка или запавшего мягкого пятна
Если родничок ребенка на макушке не плоский, а скорее опускается внутрь, это означает, что его родничок впал.
Причины запавшего родничка или запавшего мягкого пятна на голове ребенка
Родничок вашего ребенка изменяется в зависимости от его состояния гидратации. У хорошо гидратированного ребенка родничок будет плоским и твердым.Если ваш ребенок не получает достаточного количества жидкости и обезвоживается, его мягкое место может начать казаться запавшим.
Что я могу сделать с запавшей уязвимой точкой моего ребенка?
Не беспокойтесь, если родничок вашего ребенка выглядит слегка изогнутым. Но если у вашего ребенка заметно впалое мягкое место, важно как можно скорее дать ему дополнительные жидкости. Если вы кормите грудью, кормите грудью чаще. Если вы кормите ребенка из бутылочки, добавьте еще несколько бутылочек.
Когда обращаться к врачу
Значительно запавший родничок и другие признаки обезвоживания (например, сухие подгузники) требуют немедленного обращения к врачу.
Помните, не нужно чрезмерно беспокоиться о родничке вашего ребенка — или даже чрезмерно защищать его — но если вы заметили, что мягкое место ребенка выглядит очень запавшим, важно сразу же обратиться к педиатру.
Оценка головы и кожи головы
В этом демонстрационном видео доктор Элизабет Форстер объясняет, на что следует обращать внимание при оценке головы и кожи головы новорожденного.
При оценке с головы до ног имеет смысл начать с исследования черепа ребенка.Давайте посмотрим, на что следует обратить внимание во время обследования. Наш первый шаг — посмотреть и отметить размер черепа. Имейте в виду, что генетика ребенка, этническая группа, гестационный возраст и рост в утробе матери будут играть решающую роль в определении размера черепа (Kain & Mannix, 2018). Нормальный диапазон окружности головы у доношенного ребенка составляет от 31 до 38 см. Следующей областью, которую необходимо оценить, является кожа головы и роднички. Роднички — это небольшие промежутки между «пластинами» черепа. Эти пространства соединены черепными швами и позволяют мягким костям черепа ребенка немного двигаться, облегчая прохождение через родовые пути.Четыре родничка
Задний родничок обычно закрывается примерно к двум-четырем месяцам, однако передний родничок все еще может ощущаться в возрасте от 18 месяцев до 2 лет (Forster & Marron, 2018).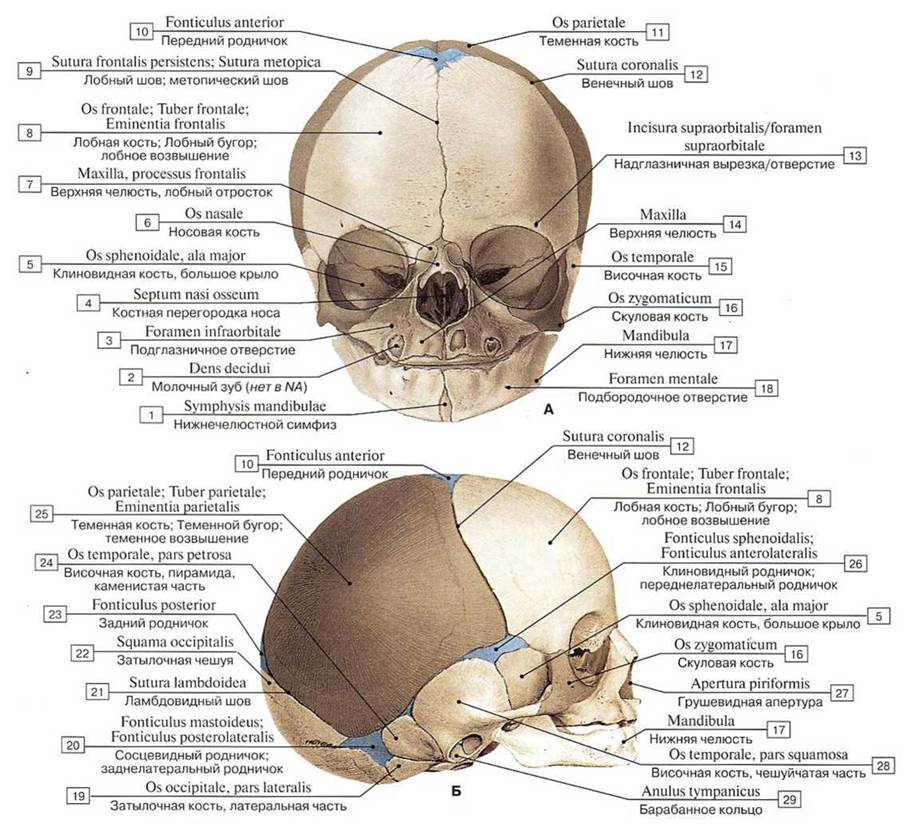 Клиновидный родничок находится сбоку от головы ребенка на небольшом расстоянии за глазом, а сосцевидный родничок расположен за ухом ребенка. © Shutterstock (нежно пощупайте) поверхность головы.Обязательно обратите внимание на любое втягивание или выпуклость, так как нормальный родничок кажется твердым и плоским (не утопленным и не выпуклым). Вы также можете заметить видимую пульсацию в переднем родничке (Wheeler, 2015), что является нормальным явлением. Давление на голову ребенка во время родов через естественные родовые пути может изменить форму головы новорожденного. Этот процесс известен как формование и может привести к отеку (некоторое скопление жидкости) на коже головы (Kain & Mannix, 2018). Caput Succedaneum — медицинский термин для обозначения этого отека.Обычно она проходит в течение нескольких дней после рождения (Kain & Mannix, 2018). Если вы заметили скопление крови на коже черепа ребенка, это известно как цефалгематома , и если кожа головы имеет «болотную» консистенцию с движением подвижной жидкости.
Клиновидный родничок находится сбоку от головы ребенка на небольшом расстоянии за глазом, а сосцевидный родничок расположен за ухом ребенка. © Shutterstock (нежно пощупайте) поверхность головы.Обязательно обратите внимание на любое втягивание или выпуклость, так как нормальный родничок кажется твердым и плоским (не утопленным и не выпуклым). Вы также можете заметить видимую пульсацию в переднем родничке (Wheeler, 2015), что является нормальным явлением. Давление на голову ребенка во время родов через естественные родовые пути может изменить форму головы новорожденного. Этот процесс известен как формование и может привести к отеку (некоторое скопление жидкости) на коже головы (Kain & Mannix, 2018). Caput Succedaneum — медицинский термин для обозначения этого отека.Обычно она проходит в течение нескольких дней после рождения (Kain & Mannix, 2018). Если вы заметили скопление крови на коже черепа ребенка, это известно как цефалгематома , и если кожа головы имеет «болотную» консистенцию с движением подвижной жидкости. по линиям швов черепа это может указывать на более серьезную проблему, известную как субпалеальное кровоизлияние (Kain & Mannix, 2018). Это требует срочного медицинского вмешательства.
по линиям швов черепа это может указывать на более серьезную проблему, известную как субпалеальное кровоизлияние (Kain & Mannix, 2018). Это требует срочного медицинского вмешательства.Измерение окружности головы
Первоначальное измерение окружности головы после рождения обеспечивает исходный уровень для работы, поскольку сравнительные измерения будут продолжаться в младенчестве и дошкольном возрасте примерно до 3-х летнего возраста.Окружность головы является одним из показателей роста мозга и отображается на стандартных диаграммах роста. Если окружность головы слишком мала или слишком велика, это может указывать на врожденное нарушение или нарушение развития (Harris, 2015). Чтобы измерить окружность головы новорожденного, лучше всего использовать бумажную рулетку. Поместите его в линию над бровями, ушной раковиной и вокруг затылочного выступа черепа, который является самой широкой частью задней части черепа ребенка (Forster & Marron, 2018).Осмотр волос ребенка
Обратите внимание на количество волос и покрытие.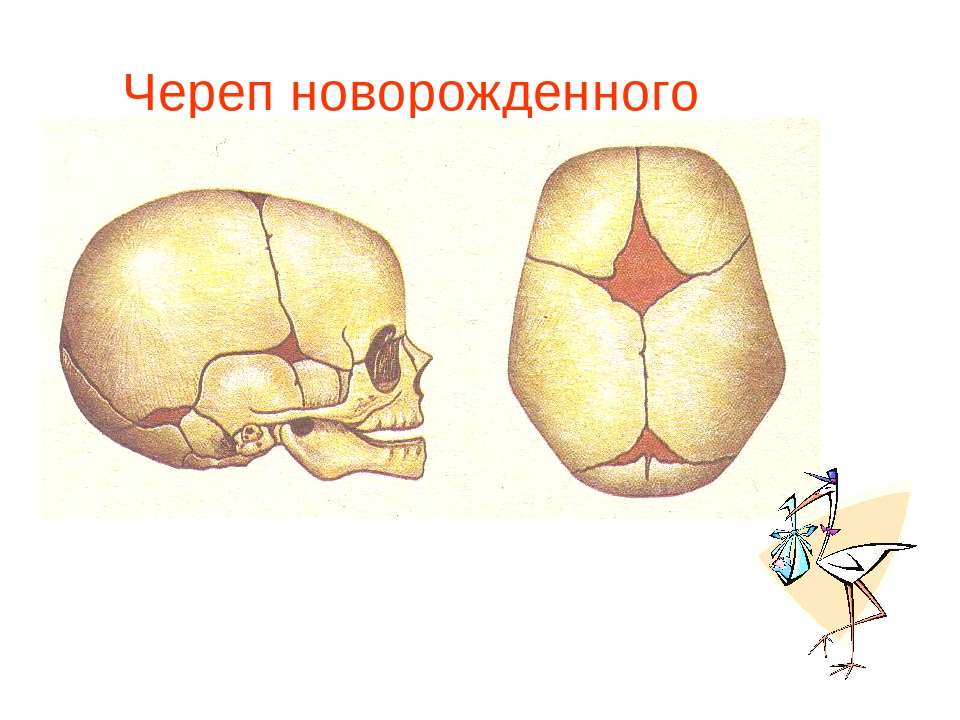 У некоторых новорожденных будет очень мало волос на голове, тогда как у других будут густые и густые локоны. Опять же, генетика и этническое происхождение будут играть здесь свою роль. Обязательно обратите внимание на линию роста волос. Если линия роста волос низкая и мышечный тонус ребенка также низкий, это может указывать на состояние, известное как неонатальный гипотиреоз. Это происходит, когда щитовидная железа не производит достаточного количества гормонов (Kain & Mannix, 2018).
У некоторых новорожденных будет очень мало волос на голове, тогда как у других будут густые и густые локоны. Опять же, генетика и этническое происхождение будут играть здесь свою роль. Обязательно обратите внимание на линию роста волос. Если линия роста волос низкая и мышечный тонус ребенка также низкий, это может указывать на состояние, известное как неонатальный гипотиреоз. Это происходит, когда щитовидная железа не производит достаточного количества гормонов (Kain & Mannix, 2018).Ваша задача
Посмотрите видео и оставьте свои комментарии и вопросы по оценке головы новорожденного, используя ссылку ниже.Мы с нетерпением ждем вашего ответа.Ссылки
Forster, E. & Marron, C. (2018). Педиатрические навыки оценки. В E.Forster & J.Fraser. Педиатрические навыки для медсестер Австралии. Порт Мельбурн, Виктория: Кембридж, Харрис, С. (2015). Измерение окружности головы: обновленная информация о детской микроцефалии. Канадский семейный врач, 61 (8) 680-684. Каин В. и Манникс Т.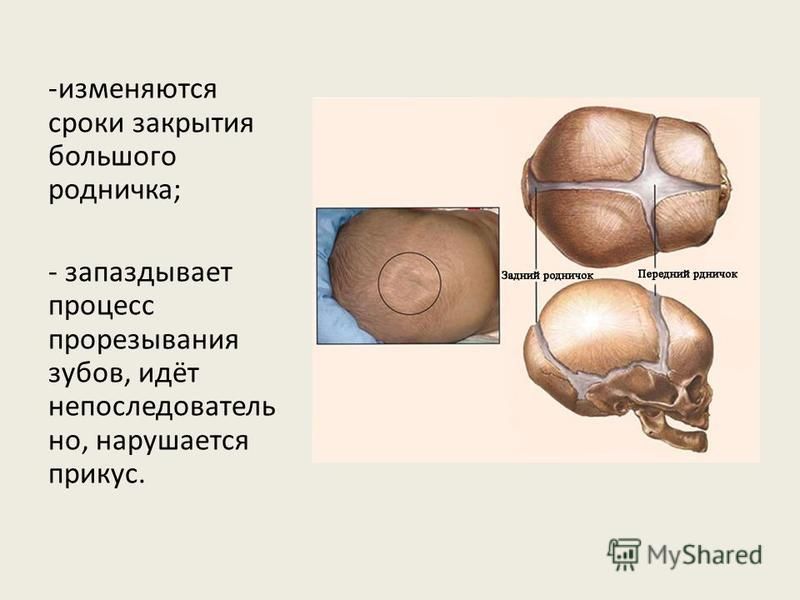 (2018). Неонатальный уход в Австралии и Новой Зеландии, 1-е издание. Австралия: Elsevier
(2018). Неонатальный уход в Австралии и Новой Зеландии, 1-е издание. Австралия: Elsevier(PDF) Размер родничка от рождения до 24 месяцев у иранских детей
18
Иран J Child Neurol.2015 ОСЕНЬ Том 9 № 4
Задний родничок обычно меньше 1 см на момент рождения
и уже не пальпируется к 8 неделям. Задний родничок
, который кажется больше, чем ожидалось, должен
предупредить врача обо всех описанных здесь условиях
, которые также могут вызвать увеличенный передний родничок.
Дополнительная генетическая причина увеличения заднего родничка
включает синдром теменного отверстия (17).
Некоторые исследователи (18) измерили размер и площадь
заднего родничка, а также его связь с гестационным возрастом
у плодов человека. Их исследование было
с целью предоставить диапазон нормальных размеров заднего родничка
и обеспечить основу для дальнейших исследований в азиатской популяции
по морфологии заднего родничка
и посмотреть, есть ли какие-либо существенные различия по сравнению с
и
. Европейские и африканские исследования.Пятьдесят плодов было
Европейские и африканские исследования.Пятьдесят плодов было
, распределенных в 5 групп в соответствии с их сроком беременности.
Измеряли средний размер и площадь заднего родничка в каждой группе
. Было замечено, что размер и площадь заднего родничка
существенно различаются в зависимости от гестационного возраста
(18).
Роднички следует исследовать, когда ребенок
находится в спокойном состоянии и находится как в лежачем, так и в вертикальном положении. На раннем этапе жизни
передний родничок открыт и может быть использован
для оценки желудочков с помощью ультразвукового исследования и нейровизуализации
процедур.У младенцев роднички и швы, а также проводимость черепа
влияют на объемные токи
, сопровождающие первичные токи, генерируемые активными
нейронами и, следовательно, с соответствующими сигналами электроэнцефалографии
(ЭЭГ) и магнитоэнцефалографии (МЭГ)
(19).
Существуют различные методы измерения, описанные
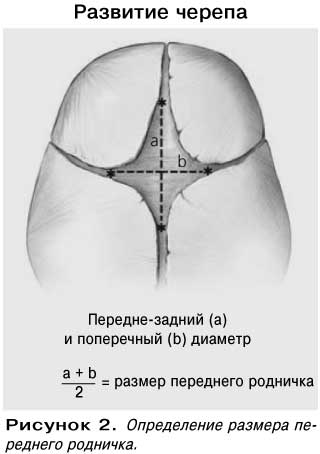
как простые клинические методы измерения переднего родничка
(7, 20-21).Джексон и др. стремились определить размер переднего родничка
(AFS) у латиноамериканских новорожденных и
для сравнения двух методов измерения (20). Традиционный метод
(TRAD) был определен как сумма
продольных и поперечных размеров, разделенных
на 2. Были получены диагональные измерения (DIAG)
между предполагаемыми серединами краев
лобной и теменной костей, и сумма была разделена на
2.Измерения с помощью TRAD и DIAG (среднее ± стандартное отклонение
) составили 22,5 ± 7,9 мм и 20,9 ± 6,7 мм,
соответственно (P = 0,12). AFS был выше у мужчин и у
новорожденных, матери которых имели более длительную продолжительность родов.
Была отмечена умеренная тенденция к меньшей изменчивости с методом DIAG
. Мужской пол и большая продолжительность родов (
) были связаны с более крупными AFS (20). В нашем исследовании
В нашем исследовании
мы использовали метод TRAD как простой метод.
Нормальный передний родничок имеет широкую вариацию. В
Цюрихе сообщалось о размере и закрытии переднего родничка с
от рождения до 24 месяцев и их взаимосвязи с
параметрами роста, костным возрастом и гестационным возрастом
. Наблюдалась большая вариабельность как размера родничка, так и возраста
–при закрытии родничка. Не было отмечено значимой связи
между размером переднего родничка
и окружностью головы или возрастом кости (20).За последние
десятилетий имелась очень ограниченная информация для обнаружения
размера родничка в первые два года жизни (12, 23),
, тогда как наше исследование оценило эту загадку. Поскольку
не было документально подтвержденного исследования в нашей популяции в этой возрастной группе
, наши данные могут помочь установить образец нормальности
.
У иранских новорожденных значительная разница между
исредним размером переднего родничка у мальчиков и девочек составила
(P = 0. 023). Не было значимой разницы в размере
023). Не было значимой разницы в размере
переднего родничка между новорожденными
, родившимися с нормальными вагинальными родами, и детьми с кесаревым сечением
(P = 0,08). Обнаружена достоверная отрицательная корреляция
между средним размером переднего родничка
как с массой, так и с ростом (P <0,05). Не было обнаружено значимой корреляции
между средним размером переднего
родничка и окружностью головы или гестационным возрастом
ребенка (P≥0.05) (7). Наше исследование показало, что средний размер переднего родничка
у новорожденных и девочек в возрасте 6-9 месяцев был
, что было больше, чем у мальчиков.
У чернокожих новорожденных родничок больше (от 1,4 до 4,7 см) в
по сравнению с новорожденными европеоидной расы. Однако при оценке
размеров родничка следует принимать во внимание расовые различия
, которые больше у чернокожих, чем у белых
(4, 24). Средний размер ФП у новорожденных был на
больше, чем опубликованные цифры для кавказской и китайской
популяций, но через 12 месяцев средний размер ФП у
младенцев Нигерии был меньше, чем опубликованные цифры европеоидной расы и
китайцев (24).
В нашем исследовании размер переднего родничка у новорожденного составил
2,55 ± 1,92 см (диапазон 0,55–4,6 см). Он имел самый большой размер
за 3 месяца (3,37 ± 2,48 года) и закрылся во всех случаях в
в возрасте 15-18 месяцев, как и предыдущие исследования с участием
иранских новорожденных, кавказских и арабских младенцев (5-7 , 9), но был
меньше чернокожих младенцев (24) и больше шотландцев
Размер родничка от рождения до 24 месяцев у иранских детей
Причины, лечение и время обращения к врачу
Выпуклый родничок (или родничок) требует неотложной медицинской помощи.Родители или опекуны должны немедленно вызвать педиатра или отвезти ребенка в отделение неотложной помощи.
Иногда родничок выпячивается по безвредным или временным причинам, но важно, чтобы врач немедленно осмотрел ребенка, чтобы исключить потенциально опасные для жизни проблемы, такие как менингит.
Младенцы рождаются с шестью родничками, которые люди обычно называют мягкими пятнами. Наиболее заметны передний и задний роднички, которые находятся соответственно на верхней части головы по направлению к передней и задней части черепа.
Наиболее заметны передний и задний роднички, которые находятся соответственно на верхней части головы по направлению к передней и задней части черепа.
В этой статье мы рассмотрим причины выпячивания родничка, когда обращаться за помощью и чего ожидать в больнице. Мы также объясняем, как предотвратить выпирание родничка и что может произойти, если ребенок с этой проблемой не получит помощи.
Выпуклый родничок означает, что мягкое пятно выглядит больше, чем обычно.
Обычно мягкая область может увеличиваться выше остальной части черепа.
Голова ребенка может изменить форму, или мягкое место может выглядеть деформированным.Иногда вся голова ребенка кажется больше.
Родители и опекуны могут лучше определить выпуклый родничок, если знают, как обычно выглядит голова ребенка. Поэтому желательно внимательно следить за черепом малыша, чтобы можно было обнаружить какие-либо изменения.
Выпуклость родничка может иметь множество причин, различающихся по степени тяжести. Мы рассмотрим некоторые из них более подробно ниже.
Мы рассмотрим некоторые из них более подробно ниже.
Гидроцефалия
Выпуклый родничок часто указывает на то, что у ребенка гидроцефалия.
Гидроцефалия вызывает накопление жидкости в желудочках головного мозга, которые представляют собой пространства, содержащие спинномозговую жидкость.
Давление жидкости расширяет желудочки, потенциально оказывая давление на ткань мозга и вызывая отек родничка.
Есть много возможных причин гидроцефалии. Иногда она присутствует при рождении, и в этом случае врачи называют ее врожденной гидроцефалией. Состояние, которое возникает у людей после рождения, называется приобретенной гидроцефалией.
Врожденная гидроцефалия
Некоторые факторы риска гидроцефалии и выпуклого родничка при рождении включают:
- Инфекция: Определенные инфекции, такие как краснуха, могут передаваться от беременного человека к ребенку, потенциально вызывая отек мозга.
- Кровотечение в мозг: Эта проблема чаще встречается у недоношенных детей и тех, кто получил травмы или испытывает кислородную недостаточность во время родов.

- Врожденные аномалии: Аномалии, влияющие на развитие мозга, черепа, спинного мозга или других частей нервной системы, могут повышать риск врожденной гидроцефалии.
Приобретенная гидроцефалия
У некоторых детей после рождения внезапно появляется выпирающий родничок. Возможные причины неотложной медицинской помощи:
- Инфекции: Инфекция головного или спинного мозга, например бактериальный менингит, может вызвать выпуклость родничка. Это более вероятно, когда у ребенка высокая температура.
- Травмы: Травмы головного и спинного мозга, включая удары по голове, могут вызвать отек мозга.
- Опухоли: Опухоли головного или спинного мозга могут вызывать гидроцефалию.
- Инсульт: Инсульт у младенцев встречается очень редко, но все же возможен.
Другие причины
Гидроцефалия не является причиной выпячивания всех родничков. Некоторые другие потенциальные причины включают:
Некоторые другие потенциальные причины включают:
- Преходящая внутричерепная гипертензия: Это состояние возникает, когда у ребенка временно повышается кровяное давление в головном мозге, вызывая его опухание.Иногда это следует за инфекцией. Хотя заболевание обычно проходит само по себе, оно требует неотложной медицинской помощи, и его невозможно диагностировать дома.
- Плач: Иногда плач создает временное давление в головном мозге из спинномозговой жидкости. В этих случаях выпуклость обычно проходит сама по себе. Однако младенцы могут много плакать, когда у них серьезное заболевание, поэтому небезопасно предполагать, что плач является прямой причиной выпячивания родничка.
- Рвота: Подобно плачу, рвота может создавать давление в черепе.Рвота также может возникать при опасных для жизни заболеваниях, поэтому рвота с выпирающим родничком по-прежнему является неотложной ситуацией.
- Прививки: У младенцев после вакцинации иногда появляются доброкачественные и временные выпуклые роднички.
 Точная причина этого неизвестна, но исследователи полагают, что это связано с лихорадкой, которую вакцинация может вызвать в качестве побочного эффекта.
Точная причина этого неизвестна, но исследователи полагают, что это связано с лихорадкой, которую вакцинация может вызвать в качестве побочного эффекта. - Лекарства и питание: Некоторые проблемы с питанием, такие как дефицит витаминов, могут вызвать выпуклость родничка.Некоторые препараты также могут вызывать выпирание родничка.
- Положение тела: Если ребенок лежит, его родничок может выглядеть опухшим. Если в вертикальном положении родничок не набухает, скорее всего, это не проблема.
Родителям и опекунам следует всегда немедленно обращаться за медицинской помощью при выпячивании родничка, даже если они подозревают, что причина в чем-то безвредном.
Важно не думать, что отек был вызван плачем или рвотой. Также вероятно, что плач или рвота были вызваны инфекцией или травмой, а также опухолью.
Любой, кто замечает выпуклый родничок у своего ребенка, должен отвезти его в больницу или позвонить по телефону 911.
Выпуклый родничок часто свидетельствует о серьезном заболевании.
Это может означать, что на мозге или вокруг него есть жидкость. Эта жидкость может повредить ткани головного мозга, вызывая тяжелые нарушения.
Причиной может быть серьезная инфекция или другая травма, которая может быть смертельной.
Может быть страшно увидеть выпуклый родничок, и родители или опекуны могут беспокоиться о болезненных или инвазивных методах лечения.Однако чем быстрее ребенок получит лечение, тем лучше будет его внешний вид.
Даже в случае очень серьезной инфекции своевременное лечение может очень быстро помочь ребенку почувствовать себя лучше. Отсрочка оказания помощи может вызвать необратимые проблемы со здоровьем.
Врачи постараются максимально быстро определить причину выпячивания родничка.
Они могут задавать вопросы о развитии ребенка, распорядке дня и истории болезни, в том числе о том, болел ли он недавно.
Кроме того, врачи измерят температуру ребенка и сделают анализ крови.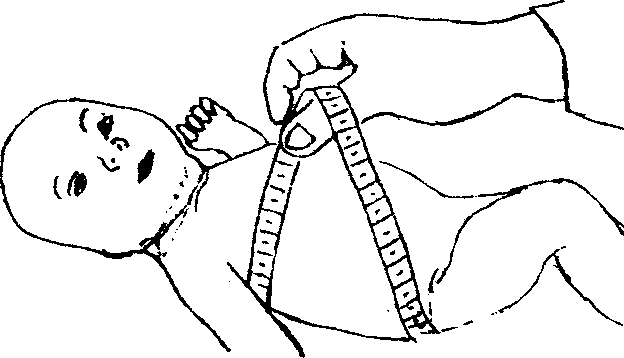 Они также могут сделать сканирование мозга.
Они также могут сделать сканирование мозга.
Во многих больницах врачи обычно проводят люмбальную пункцию, которую некоторые называют спинномозговой пункцией.
Люмбальная пункция включает введение иглы в область вокруг позвоночника для взятия образца спинномозговой жидкости. Хотя процедура в целом безопасна и является наиболее точным способом определить, является ли инфекция причиной выпирающего родничка, она может вызвать стресс.
Однако исследование 2008 года показало, что в этом нет необходимости, если ребенок выглядит здоровым.
Если врач предлагает отложить люмбальную пункцию, в больницу могут принять ребенка на наблюдение.
Если люмбальная пункция показывает, что инфекции нет, и врач не может определить причину, больница также может порекомендовать поместить ребенка на наблюдение.
Лечение будет зависеть от причины. Если у ребенка бактериальный менингит, ему потребуются антибиотики.
Некоторые формы врожденной гидроцефалии требуют постоянной поддержки и ухода, например, физиотерапии и трудотерапии.
Младенцам с травмой головы или спинного мозга также может потребоваться постоянный уход.
Не всегда удается предотвратить выбухание родничка.
Некоторые стратегии, которые родители и опекуны могут использовать для снижения риска, включают:
- Регулярное мытье рук и держание дистанции от больных
- регулярные осмотры во время беременности, чтобы снизить риск инфекций, преждевременных родов и т. Д. некоторые врожденные аномалии
- защищая ребенка от травм головы, надежно пристегивая его к автокреслу нужного размера и типа, никогда не оставляя его без присмотра на кровати, прилавке или диване, с которого они могут скатиться, и никогда не брать его на велосипеде без шлем
- беседа с педиатром о здоровой диете для младенца и соблюдение рекомендованных графиков посещения ребенка и вакцинации
- Немедленное обращение за помощью при любых необычных симптомах у ребенка или маленького ребенка
Выпуклый родничок на малыш может быть признаком серьезной проблемы, требующей срочного лечения.
Хотя некоторые относительно безвредные состояния могут также вызвать отек, невозможно определить причину только по симптомам, поэтому крайне важно немедленно обратиться за медицинской помощью.
Когда следует закрывать мягкое пятно ребенка?
Что такое слабое место?
Младенцы рождаются с гибкими черепами, которые позволяют им проходить через родовые пути. При рождении четыре верхние пластины черепа и одна задняя, известная как затылочная кость, соединены гибкими связками, называемыми швами.Они позволяют голове расти по мере роста мозга, что происходит быстро в раннем детстве. В «углах» костей, где встречаются три или более костей, есть более открытая область, называемая родничком, иначе известная как мягкое пятно. Большинство людей знает один в центральной передней части головы, передний родничок, но на самом деле их шесть в верхней части головы, когда ребенок рождается. Два с каждой стороны в нижней части черепа, один сзади над затылочной костью и тот, о котором большинство людей знает, передний родничок вверху спереди. Мы разбиваем различные вещи, которые нужно учитывать, когда речь идет о слабом месте вашего ребенка, чтобы ответить на такие вопросы, как , сколько времени у младенцев есть уязвимые места?
Мы разбиваем различные вещи, которые нужно учитывать, когда речь идет о слабом месте вашего ребенка, чтобы ответить на такие вопросы, как , сколько времени у младенцев есть уязвимые места?
Многие родители спрашивают, когда закрывается слабое место? Роднички ребенка смыкаются в разное время. Четыре нижних края закрываются в возрасте от трех до шести месяцев, задний родничок — в возрасте от шести до двенадцати месяцев, а переднее мягкое пятно закрывается в возрасте от 6 до 18 месяцев.
Передняя мягкая точка ощущается как гибкая и упругая область в верхней передней части головы. Вы можете почувствовать это, слегка надавив пальцами, чтобы проверить это. Не волнуйтесь, между костями черепа есть жесткая гибкая перепонка. У некоторых младенцев есть довольно большие мягкие пятна, а у других — очень маленькие, разница в размерах вовсе не является чем-то необычным и не о чем беспокоиться. По мере взросления ребенка роднички постепенно уменьшаются и со временем закрываются. Это не означает, что голова вашего ребенка перестала расти, это просто означает, что кости становятся тверже и лучше защищают мозг.Швы между пластинами черепа должны оставаться гибкими на протяжении всего детства, чтобы мозг и структуры лица могли расти и развиваться. Так что тот факт, что вы можете почувствовать (или, используя медицинский термин, ощупать) мягкое место, является естественным и не о чем беспокоиться.
По мере взросления ребенка роднички постепенно уменьшаются и со временем закрываются. Это не означает, что голова вашего ребенка перестала расти, это просто означает, что кости становятся тверже и лучше защищают мозг.Швы между пластинами черепа должны оставаться гибкими на протяжении всего детства, чтобы мозг и структуры лица могли расти и развиваться. Так что тот факт, что вы можете почувствовать (или, используя медицинский термин, ощупать) мягкое место, является естественным и не о чем беспокоиться.
Мягкое пятно может дать важные ключи к разгадке состояния здоровья вашего ребенка, поэтому наблюдение за уязвимым местом вашего ребенка позволит вам распознать следующие признаки:
Движение мягкого пятна у ребенка Пульсирующие роднички не являются показаниями для здоровья или здоровья, а вместо этого представляют собой нормальный кровоток в головном мозге.Этот пульс абсолютно нормальный и показывает «мозговую помпу» в этой области. Поскольку под мягким местом нет черепа, можно увидеть, как мягкое место вашего ребенка движется в результате кровотока.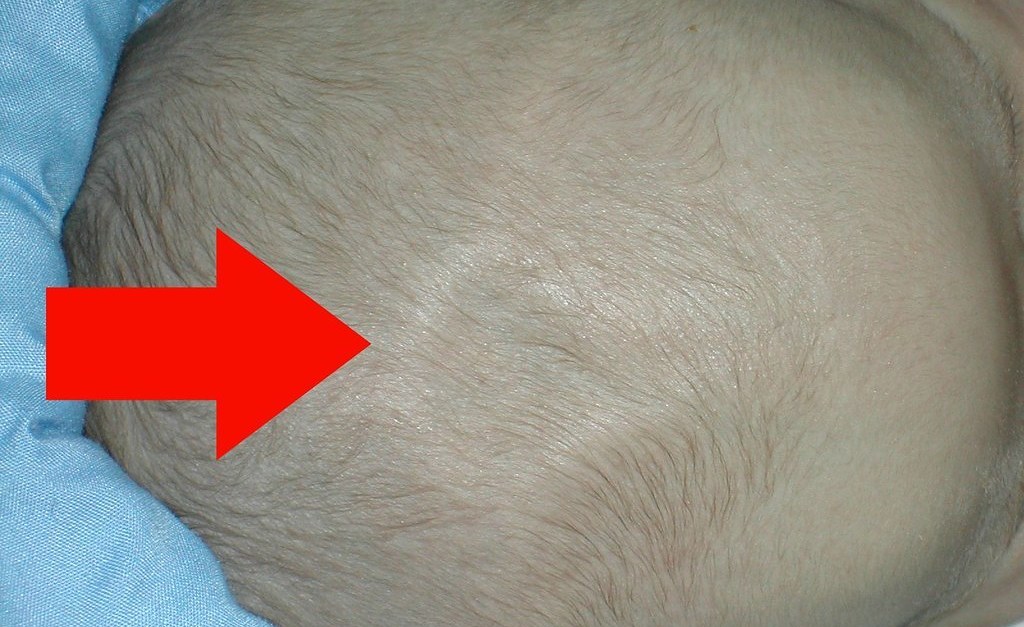
Впалые роднички могут быть признаком обезвоживания. Если вы заметили, что у вашего ребенка впал родничок, вам следует просто обратить внимание и подумать, достаточно ли у вашего ребенка жидкости, особенно в жаркую погоду. Однако, хотя затонувший родничок может возникнуть, когда ваш ребенок сильно обезвожен, есть много других признаков обезвоживания, которые возникают до того, как родничок затонул, например, меньше мокрых подгузников и меньшая бдительность и отзывчивость.Это также может иногда происходить, если ваш ребенок плохо ест, у него диарея или рвота, и он не получает достаточного количества жидкости. В таком случае покажите ребенка врачу. Таким образом, затонувшее уязвимое место является признаком беспокойства, но не само по себе.
Выпуклые роднички Выпуклые роднички могут указывать на серьезное заболевание. Выпуклость может быть признаком отека мозга и требует неотложной медицинской помощи. Общие медицинские причины выпячивания мягкого пятна — воспаление головного мозга ( энцефалит ), вызванное вирусной или бактериальной инфекцией; гидроцефалия , которая представляет собой избыток жидкости в головном мозге или черепе и может присутствовать при рождении или развиваться в первые недели; менингит , воспаление тканей головного или спинного мозга в результате вирусной или бактериальной инфекции.Это основные проблемы, но есть также несколько других причин опухоли родничка, и все они должны быть срочно исследованы. Если вы заметили напряженное, вздутое мягкое место, чрезвычайно важно обратиться за медицинской помощью для вашего ребенка.
Общие медицинские причины выпячивания мягкого пятна — воспаление головного мозга ( энцефалит ), вызванное вирусной или бактериальной инфекцией; гидроцефалия , которая представляет собой избыток жидкости в головном мозге или черепе и может присутствовать при рождении или развиваться в первые недели; менингит , воспаление тканей головного или спинного мозга в результате вирусной или бактериальной инфекции.Это основные проблемы, но есть также несколько других причин опухоли родничка, и все они должны быть срочно исследованы. Если вы заметили напряженное, вздутое мягкое место, чрезвычайно важно обратиться за медицинской помощью для вашего ребенка.
Прочтите в нашем блоге 6 вещей, которые вам следует знать о слабых местах вашего ребенка.
Влияет ли мягкое пятно на форму головы ребенка?
Мягкие места у младенцев обеспечивают гибкость, что дает голове и мозгу возможность расти после рождения.Из-за этого форма головы ребенка изменится до того, как все швы на его черепе срастутся.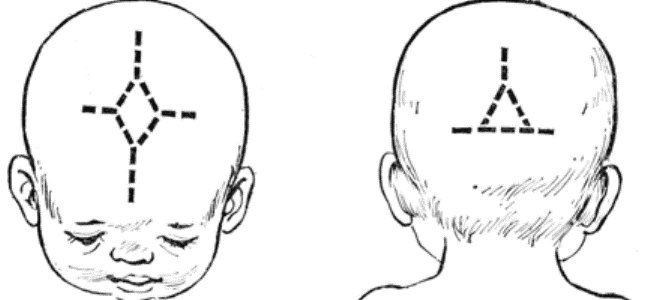 Младенцы часто рождаются с дефектом в результате протезирования через родовые пути, но это должно исправиться само в течение первых нескольких дней жизни. Чтобы стимулировать развитие головы нормальной формы, родители могут попробовать методы изменения положения головы.
Младенцы часто рождаются с дефектом в результате протезирования через родовые пути, но это должно исправиться само в течение первых нескольких дней жизни. Чтобы стимулировать развитие головы нормальной формы, родители могут попробовать методы изменения положения головы.
В случаях, когда форма головы не начинает исправляться, обработка шлема может помочь процессу. Работая вместе с естественным ростом головы ребенка, уход с использованием шлема может направить голову ребенка к росту в нужных областях.Это зависит от мягкости черепа ребенка.
Форма головы ребенка полностью сформирована, когда на голове ушиты швы. Хотя мягкие места остаются гибкими на протяжении всего детства, уже невозможно слепить голову ребенка после того, как их мягкое пятно закрылось.
Мягкие пятна совершенно нормальны и необходимы для естественного роста головы ребенка. В большинстве случаев родителям не нужно беспокоиться о слабости своего ребенка. Тем не менее, следите за контрольными признаками, которые может вам сказать слабое место вашего ребенка.
Если вас беспокоит форма головы вашего ребенка и вы думаете, что ему может потребоваться шлем, закажите бесплатную консультацию в ближайшей клинике!
Анатомия, голова и шея, роднички Статья
Введение
При рождении череп новорожденного состоит из пяти основных костей (двух лобных, двух теменных и одной затылочной), разделенных соединительными тканями, известными как черепные швы. [1] Швы функционируют как швы, и они крайне необходимы для облегчения движения и формирования черепа через родовые пути во время родов.Они также способствуют быстрому постнатальному росту и развитию мозга. Однако кости, которые формируют череп, начинают расплавляться, оставляя несколько промежутков между отдельными костями черепа младенца. Эти промежутки состоят из перепончатой соединительной ткани и известны как роднички.
Роднички, часто называемые «мягкими пятнами», являются одной из наиболее заметных анатомических особенностей черепа новорожденного. В младенчестве имеется шесть родничков, наиболее заметными из которых являются передний и задний роднички.Морфология родничков может различаться у младенцев, но обычно они плоские и твердые. Определенные условия, такие как обезвоживание или инфекция, могут изменить внешний вид родничков, вызывая их утопление или выпуклость соответственно. В этой статье будут рассмотрены анатомическое расположение и структуры, граничащие с родничками, а также их среднее время закрытия. Кроме того, в этой статье будут рассмотрены надлежащие методы обследования, медицинская визуализация и медицинские условия, которые чаще всего влияют на морфологию родничка.
В младенчестве имеется шесть родничков, наиболее заметными из которых являются передний и задний роднички.Морфология родничков может различаться у младенцев, но обычно они плоские и твердые. Определенные условия, такие как обезвоживание или инфекция, могут изменить внешний вид родничков, вызывая их утопление или выпуклость соответственно. В этой статье будут рассмотрены анатомическое расположение и структуры, граничащие с родничками, а также их среднее время закрытия. Кроме того, в этой статье будут рассмотрены надлежащие методы обследования, медицинская визуализация и медицинские условия, которые чаще всего влияют на морфологию родничка.
Структура и функции
Передний родничок
Передний родничок является самым большим из шести родничков и имеет форму ромба размером от 0,6 до 3,6 см со средним значением 2,1 см [2]. Он образуется в результате сопоставления лобных и теменных костей с проходящей под ними верхней сагиттальной пазухой.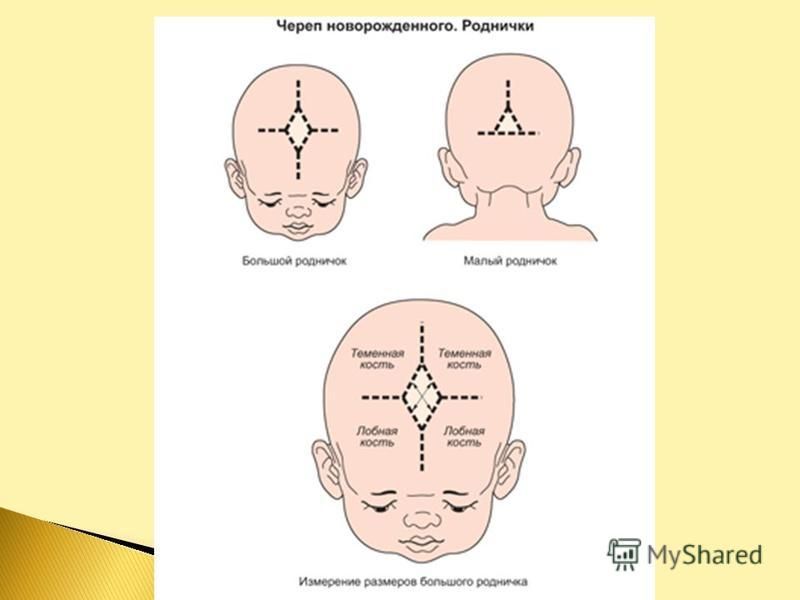 Две лобные кости соединяются, образуя половину переднего родничка с метопическим швом, служащим параллельным разделителем между парными костями.Затем теменные кости располагаются друг напротив друга, образуя родничок. Расположение двух теменных костей друг против друга приводит к наложению сагиттального шва. Наконец, выравнивание лобных костей с теменными костями устанавливает коронарный шов.
Две лобные кости соединяются, образуя половину переднего родничка с метопическим швом, служащим параллельным разделителем между парными костями.Затем теменные кости располагаются друг напротив друга, образуя родничок. Расположение двух теменных костей друг против друга приводит к наложению сагиттального шва. Наконец, выравнивание лобных костей с теменными костями устанавливает коронарный шов.
Среднее время закрытия переднего родничка составляет от 13 до 24 месяцев. [3] Младенцы африканского происхождения имеют более крупные роднички в диапазоне от 1,4 до 4,7 см, а с точки зрения пола роднички у младенцев мужского пола сужаются раньше, чем у младенцев женского пола.[4] [5] Наиболее распространенные состояния, связанные с большим передним родничком или задержкой его закрытия, перечислены ниже: синдром Дауна, ахондроплазия, врожденный гипотиреоз, рахит и повышенное внутричерепное давление. [6] Обширный список состояний, связанных с этими результатами, будет приведен в разделе, посвященном клинической значимости этой статьи.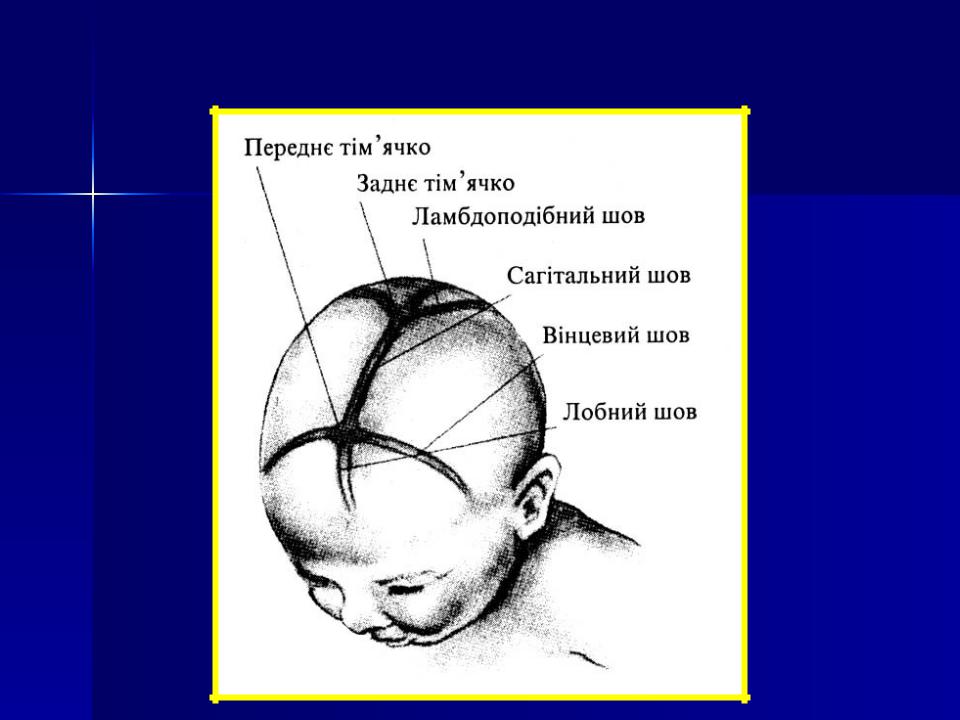
Передний родничок не только самый крупный, но и наиболее важный с клинической точки зрения. [7] Эта структура дает представление о состоянии здоровья новорожденного, особенно о состоянии гидратации и внутричерепного давления.Затонувший родничок в первую очередь связан с обезвоживанием. Другими клиническими показателями, подтверждающими диагноз обезвоживания, являются сухость слизистых оболочек, запавшие глаза, плохое слезоотделение, снижение периферической перфузии и отсутствие влажных подгузников. [8] Кроме того, выпуклый родничок может указывать на повышение внутричерепного давления, предполагая множественные патологии: гидроцефалию, гипоксемию, менингит, травму или кровотечение. В разделе «Клиническая значимость» будет выделен обширный, но не полный список дифференциальных диагнозов выпуклости переднего родничка.
Задний родничок
В отличие от переднего родничка задний родничок имеет треугольную форму и полностью закрывается в течение примерно шести-восьми недель после рождения [7]. Эта структура возникает на стыке теменной и затылочной долей. Благодаря такому размещению образуется ламбдовидный шов. В среднем размер заднего родничка составляет 0,5 см у детей европеоидной расы и 0,7 см у детей африканского происхождения [4]. Часто отсроченное закрытие заднего родничка связано с гидроцефалией или врожденным гипотиреозом.[9]
Эта структура возникает на стыке теменной и затылочной долей. Благодаря такому размещению образуется ламбдовидный шов. В среднем размер заднего родничка составляет 0,5 см у детей европеоидной расы и 0,7 см у детей африканского происхождения [4]. Часто отсроченное закрытие заднего родничка связано с гидроцефалией или врожденным гипотиреозом.[9]
Сосцевидный родничок
Сосцевидный родничок, парная структура, находится на пересечении височной, теменной и затылочной костей. Кроме того, сосцевидный родничок также носит название заднебокового родничка. Эти роднички могут закрываться в возрасте от шести до восемнадцати месяцев.
Клиновидный родничок
Точно так же парный родничок клиновидной кости. Его расположение может быть на любой стороне черепа на стыке клиновидной, теменной, височной и лобной костей.Он также известен как переднебоковой родничок; их закрытие происходит примерно на шестом месяце после рождения.
Третий родничок
Однозначно, что третий родничок между передним и задним родничками коррелирует с определенными состояниями, такими как синдром Дауна и врожденные инфекции, такие как краснуха. Сообщенная частота этого третьего родничка составила 6,4% в неизбираемой популяции из 1020 новорожденных. [10]
Сообщенная частота этого третьего родничка составила 6,4% в неизбираемой популяции из 1020 новорожденных. [10]
Эмбриология
По мере того, как рост и развитие новорожденного продолжается, каждый родничок закрывается в соответствующие сроки в результате процесса, известного как внутримембранозная оссификация.Плоские кости черепа считаются перепончатой частью нейрокраниума, состоящей из мезенхимы. Мезенхима претерпевает процесс, в котором костные игольчатые выступы, называемые спикулами, исходят от первичных центров окостенения к периферии. По мере того как младенец продолжает созревать, остеобласты обеспечивают аппозиционный рост, обеспечивая новые слои кости к внешней части костей черепа, в то время как остеокласты одновременно резорбируют внутренний каркас [7].
Хирургические рекомендации
В зависимости от конкретной патологии, поражающей передний родничок, может потребоваться хирургическое вмешательство.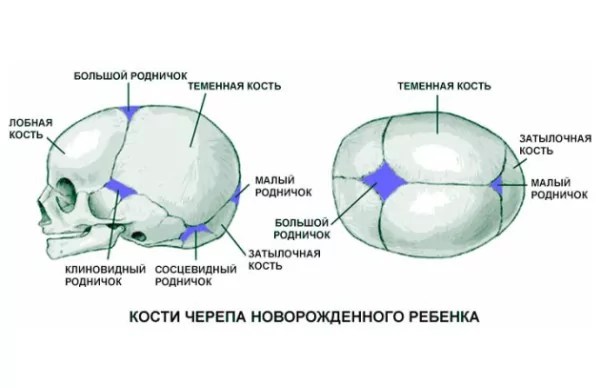 Например, у младенца с диагнозом краниосиностоз (преждевременное ушивание черепных швов) будет повышаться внутричерепное давление, что может привести к разрушительному повреждению головного мозга или даже к летальному исходу. Хирургическое вмешательство при этом специфическом состоянии лечится либо трепанацией черепа, либо трепанацией черепа, уделяя особое внимание тому, чтобы избежать ятрогенного повреждения верхнего сагиттального синуса [3]. Точная используемая процедура — это решение, принимаемое в каждом конкретном случае.
Например, у младенца с диагнозом краниосиностоз (преждевременное ушивание черепных швов) будет повышаться внутричерепное давление, что может привести к разрушительному повреждению головного мозга или даже к летальному исходу. Хирургическое вмешательство при этом специфическом состоянии лечится либо трепанацией черепа, либо трепанацией черепа, уделяя особое внимание тому, чтобы избежать ятрогенного повреждения верхнего сагиттального синуса [3]. Точная используемая процедура — это решение, принимаемое в каждом конкретном случае.
Клиническая значимость
Как и при любом клиническом обращении, важно собрать подробную историю болезни и провести тщательное физическое обследование.Клиницист объединит эти два аспекта встречи, чтобы определить правильный диагноз и последующее лечение пациента. История рождения новорожденного может быть ничем не примечательна; таким образом, медицинский осмотр будет иметь большее значение. Каждый компонент физического осмотра: наблюдение, пальпация, перкуссия и аускультация могут дать важные результаты. Осмотр черепа младенца следует проводить в первую очередь во время физического осмотра. Его следует оценить на предмет его морфологии, включая размер и форму, а также его окружность и связанные швы, отметив любые отклонения.Многие состояния связаны с большим передним родничком или задержкой его закрытия [6]:
Осмотр черепа младенца следует проводить в первую очередь во время физического осмотра. Его следует оценить на предмет его морфологии, включая размер и форму, а также его окружность и связанные швы, отметив любые отклонения.Многие состояния связаны с большим передним родничком или задержкой его закрытия [6]:
- Наиболее часто встречающиеся
- Ахондроплазия
- Врожденный гипотиреоз
- Синдром Дауна
- Повышенное внутричерепное давление
- Рахит
- Реже
- Несовершенный остеогенез
- Гипофосфатазия
- Трисомия 13
- Трисомия 18
- Врожденная краснуха
- Сифилис
- Пороки развития, вызванные амфотерином
- Фетальный гидантоин
- Синдром Беквита-Видемана
- Синдром Зеллвегера
- Ассоциация НДС
- Недоедание
- Гидранэнцефалия
- Задержка внутриутробного развития
Далее, передний и задний роднички заслуживают особого внимания, их размер и форма документируются при прямом осмотре и пальпации. Оптимальные результаты достигаются, когда младенец приятный и приятный, так как родничок может казаться выпуклым или полным у разгневанного или плачущего ребенка. Врач должен также осмотреть ребенка как в положении лежа на спине, так и в вертикальном положении. В переднем родничке может пальпироваться нормальная мягкая пульсация. Если родничок кажется напряженным и выпуклым, это может быть признаком основной патологии. Пальпация выбухшего родничка часто коррелирует с пальпированием костной структуры. Несколько заболеваний, связанных с выпуклым родничком, классифицируются по системам органов:
Оптимальные результаты достигаются, когда младенец приятный и приятный, так как родничок может казаться выпуклым или полным у разгневанного или плачущего ребенка. Врач должен также осмотреть ребенка как в положении лежа на спине, так и в вертикальном положении. В переднем родничке может пальпироваться нормальная мягкая пульсация. Если родничок кажется напряженным и выпуклым, это может быть признаком основной патологии. Пальпация выбухшего родничка часто коррелирует с пальпированием костной структуры. Несколько заболеваний, связанных с выпуклым родничком, классифицируются по системам органов:
- Неврологические
- Гидроцефалия, опухоли головного мозга, внутричерепное кровоизлияние
- Сердечно-сосудистая система
- Застойная сердечная недостаточность, тромбоз дурального синуса
- Гематологический
- Полицитемия, анемия, лейкемия
- Инфекционный
- Менингит, энцефалит, розеола, шигелла, мононуклеоз, полиомиелит, абсцесс
- Эндокринная
- Гипертиреоз, гипотиреоз, гипопаратиреоз, псевдогипопаратиреоз
- Метаболический
- Диабетический кетоацидоз, электролитные нарушения, уремия, галактоземия, гипофосфатазия, остеопороз
- Разное
- Травма, гипоксемия, дермоидные кисты, свинцовая энцефалопатия, токсичность алюминия, гипервитаминоз А, коронарный синостоз
Во время физического осмотра младенца с повышенным внутричерепным давлением перкуссия родничка может производить глухую акустическую ноту, не имеющую резонанса; это знак Масевена. Знак Мейсуэна — слуховой знак, напоминающий звук удара по треснувшему горшку, когда экзаменатор ударяет по родничку; поэтому его также называли знаком «треснувший горшок» [11]. Однако стоит отметить, что чрезмерный плач также может вызвать выпирание родничка. Таким образом, до постановки окончательного диагноза важно использовать клиническую оценку. При аускультации родничков может быть обнаружен шум, особенно у младенцев с сердечной недостаточностью или множественными гемангиомами. Обнаружение шумов у новорожденных может указывать на артериовенозную мальформацию, поэтому требуется дальнейшее обследование.Если необходима медицинская визуализация, ультразвуковое исследование является методом выбора для визуализации структур желудочков, в то время как новообразования лучше всего диагностировать с помощью МРТ. [12] [13]
Знак Мейсуэна — слуховой знак, напоминающий звук удара по треснувшему горшку, когда экзаменатор ударяет по родничку; поэтому его также называли знаком «треснувший горшок» [11]. Однако стоит отметить, что чрезмерный плач также может вызвать выпирание родничка. Таким образом, до постановки окончательного диагноза важно использовать клиническую оценку. При аускультации родничков может быть обнаружен шум, особенно у младенцев с сердечной недостаточностью или множественными гемангиомами. Обнаружение шумов у новорожденных может указывать на артериовенозную мальформацию, поэтому требуется дальнейшее обследование.Если необходима медицинская визуализация, ультразвуковое исследование является методом выбора для визуализации структур желудочков, в то время как новообразования лучше всего диагностировать с помощью МРТ. [12] [13]
Другие проблемы
Как медицинскому работнику, которому поручено заботиться о новорожденных или младенцах, важно понимание нормальной морфологии родничка, вариаций и средних сроков закрытия.
