Почему появляется жировик у детей
Записаться к врачу Вызов педиатра на домЖировик – это не что иное, как липома. Липогенная опухоль способна возникнуть как у малыша возрастом от 3 месяцев, так и у ребенка старшего возраста. Данная опухоль состоит из жировой ткани. Она чаще возникает у детей, чем у взрослых. В данной статье объясним, что такое жировик у ребенка, когда следует обратиться к врачу. Также будет описано, чем может быть опасно данное образование, как его лечат врачи и нужно ли лечить липому самостоятельно.
Если вы ищете ответ на вопрос: жировик у ребенка как избавиться, то данная статья поможет прояснить основные моменты, на которые стоит обратить внимание.
Липогенные опухоли – доброкачественные, внутри них находится соединительная ткань. Образование находится в подкожном слое соединительной ткани, бывает и в мышечных тканях. Оно, в принципе, безобидное, но зачастую неэстетично выглядит внешне.
Локализация жировиков
Где в основном у ребенка появляются жировики? Они могут возникать и на внутренних органах, но такое бывает редко. Опухоли растут под кожными покровами, в мышечной ткани, в местах над костной тканью. Хотя липому и прозвали жировиком, сама она, как правило, находится там, где жира почти нет. Чаще всего жировик у ребенка бывает только один. Однако если обнаружено их более одного, то ставится диагноз липоматоз.
Однако если обнаружено их более одного, то ставится диагноз липоматоз.
Чаще всего образования локализуются на:
- лице и спине;
- плечах и ногах.
Причины появления жировиков у детей
Считается, что для образования липом нужно несколько факторов. Среди них называют наследственные причины, плохую экологию, нездоровую эмоциональную обстановку (стрессы), а также несбалансированное питание. Однако главный фактор, по мнению специалистов, – общая патология обменных процессов в жировой ткани. Еще есть версии, что у старших деток заболевание развивается на фоне других болезней – проблемы с печенью, патологии поджелудочной и щитовидной железой. Типичный жировик у ребенка – это доброкачественная опухоль. Однако в крайне редких случаях могут быть и жировики в виде злокачественных образований. Они называются липосаркомы.
Причины возникновения и развития опухолей:
- генетическая предрасположенность;
- аутоиммунный гепатит;
- болезнь Жильбера;
- хронический гастродуоденит;
- патологии печени наследственного характера;
- неправильный обмен веществ и болезни эндокринных органов;
- нарушения в гормональной сфере;
- закупорка протоков сальных желез и другие.

Как выглядит жировик
Образование имеет не очень большие габариты, обычно не больше спичечной головки. Однако опухоль имеет тенденцию к разрастанию. С течением времени, как липома станет больше, она будет мешать кровоснабжению тканей и органов в том месте, где находится. Выглядит жировик как небольшое уплотнение на коже. Бывает жировик на щеке у ребенка, в целом на лице, на голове, шее, плечах. Он может возникать и на нижних конечностях. Например, на голенях или бедрах. Бывает даже жировик на веке у ребенка, поэтому для многих родителей важен вопрос устранения патологии наиболее щадящим образом. О методах лечения жировиков речь пойдет дальше. Пока же расскажем о внешнем виде опухоли, что она напоминает. Также стоит упомянуть и о внутреннем строении образования.
Если липома находится снаружи, а не внутри, распознать ее можно легче. У этого образования есть такие свойства:
- подвижность;
- мягкость, эластичность;
- нет срастания с кожными покровами;
- если липома крупная, то у нее может быть дольчатое строение;
- размер опухоли 1,5-10 сантиметров;
- образование не болит и не доставляет беспокойства;
- если жировик небольшой, то он имеет круглую или овальную форму.

Изнутри опухоль выглядит следующим образом. Она состоит из взрослых клеток жировой ткани, которые аналогичны остальным жировым клеткам вокруг. Клетки образования соединены в дольки малого размера, эти дольки укрыты плотной капсулой.
Жировик может возникать там, где нет жировой ткани. Такое явление представляет собой эктопию. Таким образом обычно возникают врожденные опухоли.
Внешний вид жировика – небольшое уплотнение под кожей, что обычно не является дискомфортным. Однако есть ситуации, когда следует показаться специалисту. Далее расскажем о таких случаях.
Когда следует обратиться к врачу
Поначалу липома никак себя не проявляет. В принципе, такое положение дел может оставаться достаточно долго, может, даже на протяжении всей жизни опухоль так и не побеспокоит своего хозяина. Образование в обычном для него состоянии выглядит безобидно и является безболезненным. Там, где разместился жировик, нет ни зуда, ни жжения и нет нагноений. Однако так происходит до тех пор, пока липома не воспалится.
Когда следует обратиться к специалисту? Это нужно сделать в срочном порядке, если образование на коже потвердело, возникла боль в месте опухоли. Жировик бывает схож с другими опухолевыми образованиями. Например, с такими, как атерома, гигрома или лимфоденит. Такие опухоли доброкачественные. Точно определить, какая именно опухоль у ребенка, сможет только профессионал. При малейшем подозрении на воспаление лимфомы нужно записаться на прием к дерматологу. Специалист индивидуально назначит схему лечения патологии с учетом возраста вашего чада и с учетом местонахождения опухоли.
Диагностика
Дерматовенеролог может распознать жировик визуально, по ее внешнему виду.
Может применяться также дифференциальная диагностика. Ее проводят для доброкачественных или злокачественных образований на коже. Ранее мы уже упоминали, что изредка жировики могут быть злокачественными. Тогда они называются не липомами, а липосаркомами. Чтобы верифицировать диагноз проводится УЗИ, а также компьютерная томография.
Ранее мы уже упоминали, что изредка жировики могут быть злокачественными. Тогда они называются не липомами, а липосаркомами. Чтобы верифицировать диагноз проводится УЗИ, а также компьютерная томография.
Ультразвуковое исследование помогает увидеть жировик в виде гипоэхогенного образования с капсулой, которое находится среди подкожно-жирового слоя или между волокнами мышечной ткани. КТ нужна, чтобы определить структуру опухоли. Например, выясняется как образование поглощает лучи Рентгена в сравнении с тканями, расположенными вокруг опухоли.
Исследования следует проводить только в профессиональном медицинском заведении с хорошей аппаратурой. Тогда диагностика будет наиболее точной и правильной.
Лечение
Как убрать жировик у ребенка? Какими способами это происходит? Устранить проблему в случае необходимости может только квалифицированный специалист.
Есть разные случаи образования липом и соответственно для каждого из них предусмотрено разное лечение. Рассмотрим типичные случаи липом у детей.
Если жировик на лице у ребенка грудного возраста – как избавиться? У малышей до года образования выглядят как прыщики, белые изнутри. Чаще всего их можно увидеть на носике младенца или на веке ребенка. Такое образование обычно провоцируется нарушением в гормональной области и спустя некоторое время исчезает само по себе. Ни в коем случае нельзя нарушать целостность этого прыщика. Запрещается каким-либо образом воздействовать на такую липому. Ее нельзя выдавливать, протыкать и т.д.
Малыша необходимо записать на прием к дерматовенерологу. При необходимости он назначит соответствующий курс лечения.
Если образование находится в затылочной области и является подкожным, устранить его может только хирург. То же самое можно сказать про липому, что находится в области груди. Здесь также нужно оперативное вмешательство. Если образование возникло на груди особенно важно устранить его у девочек. В дальнейшем жировик может мешать нормальному развитию молочных желез.
Если обнаружен жировик у ребенка лечение бывает и консервативного плана.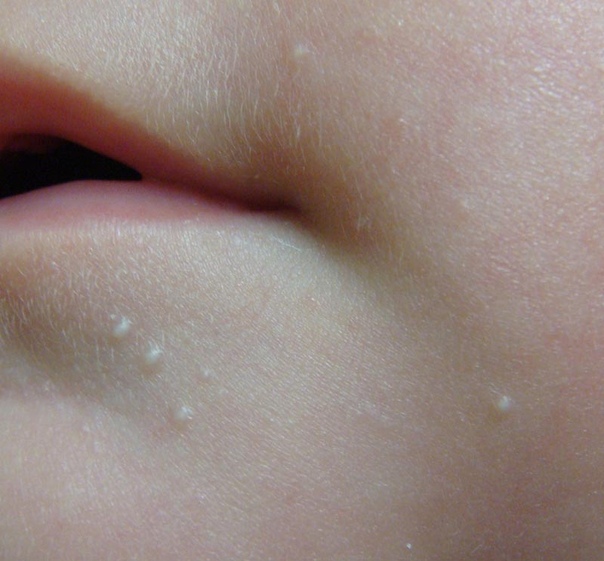
- специальные лечебные мази;
- особый рацион, при котором следует употреблять в пищу продукты с повышенным содержанием клетчатки, полезных веществ.
Консервативное лечение показано и после того, как опухоль была удалена хирургическим путем. Оно может назначаться с профилактической целью во избежание рецидива новообразования.
Хирургический метод устранения жировиков
Если слишком большой жировик у ребенка, что делать? Обычно в таком случае нужна операция.
Хирургическое вмешательство может назначаться в нескольких случаях:
- если опухоль имеет габариты больше 5 или 7 сантиметров;
- если липома растет очень быстро;
- если опухоль стремительно развивается у грудничка первого года жизни;
- если есть белые жировики у ребенка на лице.
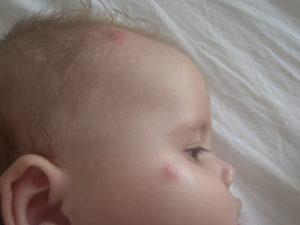
При хирургическом вмешательстве, когда оно проводится для маленького ребенка, используется исключительно общий наркоз. Если ребенок старшего возраста или подросток, то ему подкожно вводят местное обезболивающее. Общая анестезия используется также при оперировании липомы на лице у ребенка.
Операция проводится амбулаторно, если липома малого размера. Для новорожденных, детей первого года жизни, оперирование проводится только стационарно. Также хирургическое вмешательство проводится в стационаре, если нужно удалить опухоль значительного размера.
Перед процедурой удаления липомы сдаются некоторые виды анализов. Это общий анализ крови, мочи. Также кровь проверяется на свертываемость и устанавливается ее группа. Кроме того, иногда назначают сдачу анализа для проверки на сифилис и/или ВИЧ и т.д.
Способы устранения опухоли-липомы
Как именно лучше удалить образование, решает лечащий врач. Решение принимается после анализа истории болезни с учетом возраста ребенка, состояния его здоровья и размеров опухоли.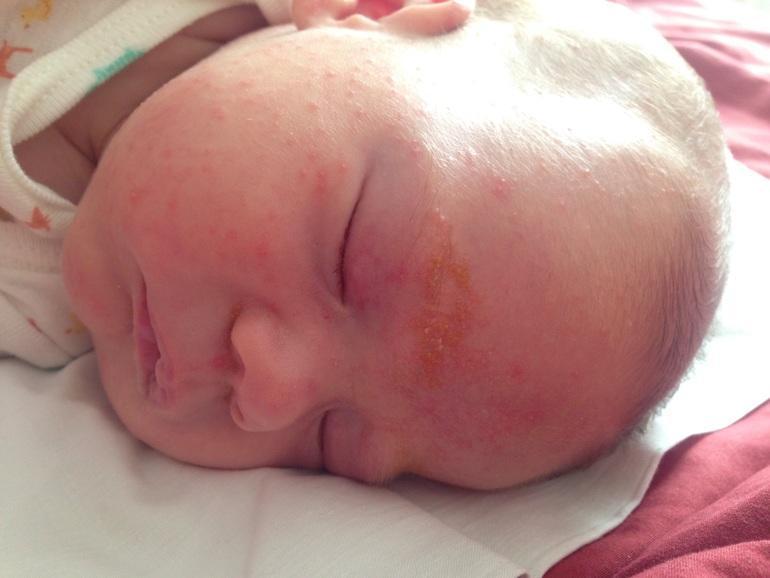
Методики удаления липомы есть следующие:
- радикальный способ с помощью скальпеля;
- механический способ или липосакция;
- лазерный метод.
Если опухоль устраняется механически, с помощью скальпеля, то эта операция хороша тем, что почти полностью устраняется возможность повторного возникновения липомы. Однако этот радикальный способ имеет существенный недостаток. После операции на коже заметен рубец. Он может со временем выглядеть просто как полоска. Однако бывает и достаточно заметным.
Лазерный способ. Имеет массу достоинств – малоинвазивность, быстрая реабилитация, меньшая болезненность. Практически устраняется возможность заражения инфекцией во время операции, малый риск возникновения кровотечения. Рубец остается малозаметный и не грубый. Эта операция применяется при устранении опухолей малого размера, а также, если липома находится на половых органах, сосках.
Метод липосакции – малоинвазивный, зарекомендовал себя с хорошей стороны в эстетическом плане. Среди недостатков этого механического способа выделяют возможность повторного возникновения липомы.
Среди недостатков этого механического способа выделяют возможность повторного возникновения липомы.
В этом случае содержимое капсулы образования вбирается шприцом. Сама капсула остается на месте. Разрезать кожу не требуется, поэтому косметический эффект при липосакции наилучший.
Длительность хирургического вмешательства любым способом от 30 минут до одного часа. Если устранение липомы требуется с помощью лазера, то для этого нужно тщательно подбирать клинику. Подобные операции проводятся исключительно с помощью высококачественного дорогостоящего оборудования. У врачей должна быть соответствующая квалификация высокого уровня и разрешение на проведение таких операций.
Как записаться к дерматовенерологу
Чтобы определить, нужно ли проведение лечения, требуется осмотр специалиста. Для начала необходима консультация дерматовенеролога. Получить ее можно в АО «Медицина» (клиника академика Ройтберга). Запись проводится на сайте или по телефону +7(495)995-00-33 (круглосуточно). Если есть подозрение, что появился жировик у ребенка, посетите дерматовенеролога.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы леченияГлаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного заболевания,…
Услуги
Диспансеризация
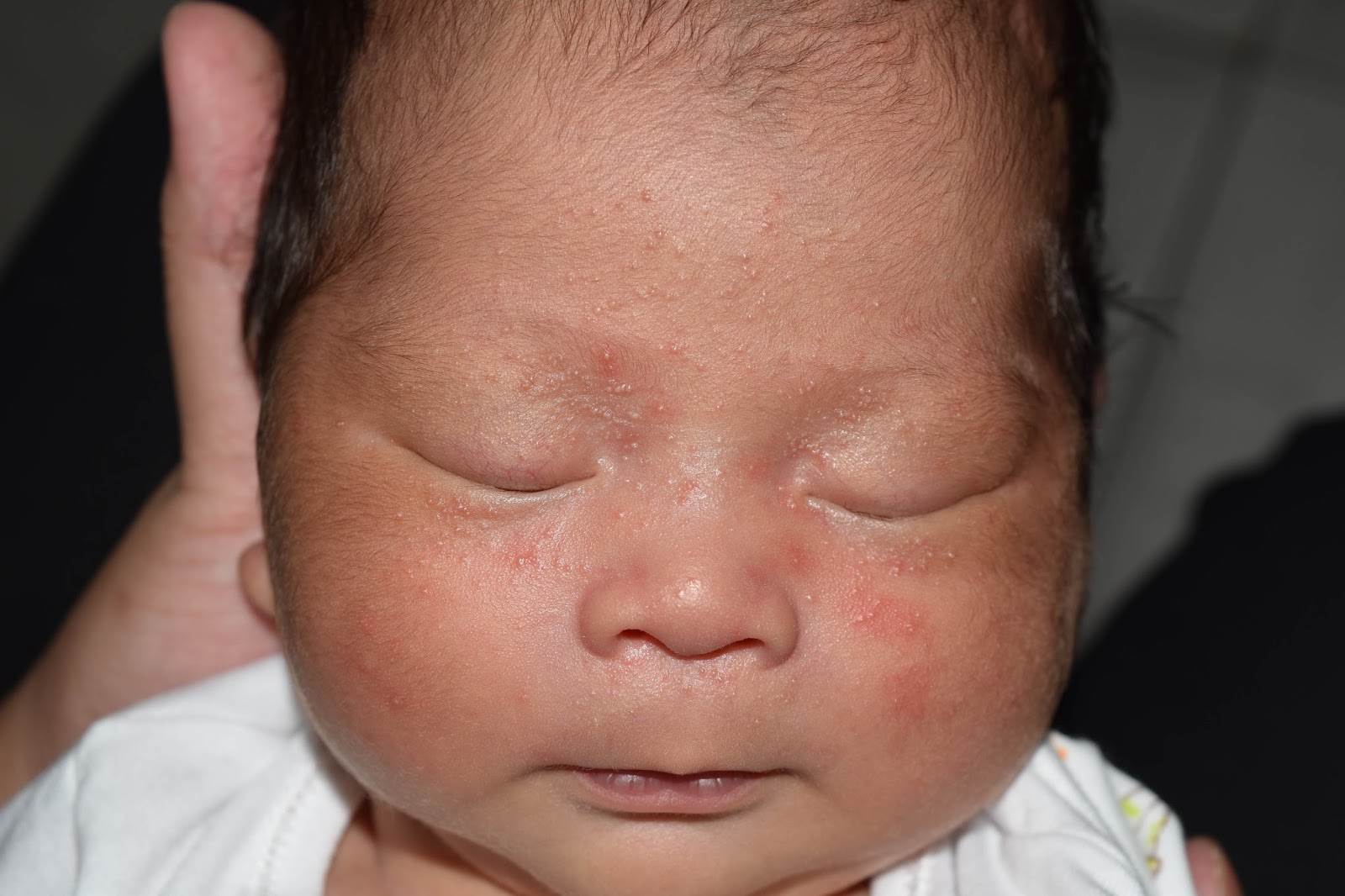
Жировики на лице у новорожденного
После родов, на второй день, на личике у сыночка увидела беловатые прыщики. Очень сильно испугалась, подумала, что какая-то инфекция. Можете подсказать, что это такое и требуется ли специальное лечение?
Часто молодые мамы, заметив на коже младенца необычные образования, перепуганные вызывают детского педиатра. Чаще всего белые точки являются неопасными. Жировики на лице у новорожденного образуются довольно часто.
Жировики на лице у новорожденного образуются довольно часто.
Давайте обсудим, почему они возникают, в каких случаях требуется лечение и консультация врача, а когда нужно просто подождать и они исчезнут сами.
Высыпания на лице у новорожденного
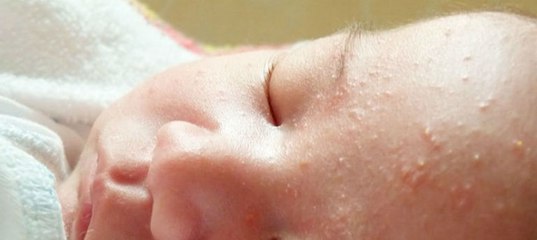
После рождения, на лице ребенка возникают небольшие белые образования, являющиеся жировиками. Это накопления жировой ткани, прикрытые оболочкой. Опасаться белых жировиков у новорожденного на лице не стоит, поскольку это неопасно.
Часто можно заметить групповое скопление на лобике, носике, в области подбородка или вокруг глаз. Жировики или как их еще называют, липомы новорожденных, больше всего присутствуют на лице и голове.
Как выглядят жировики?
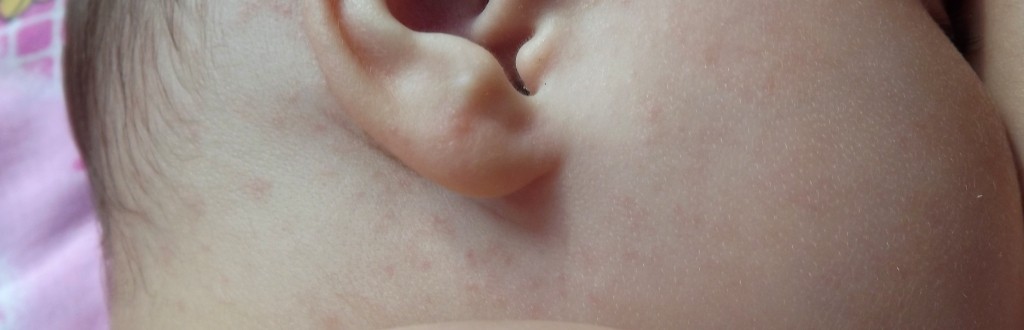
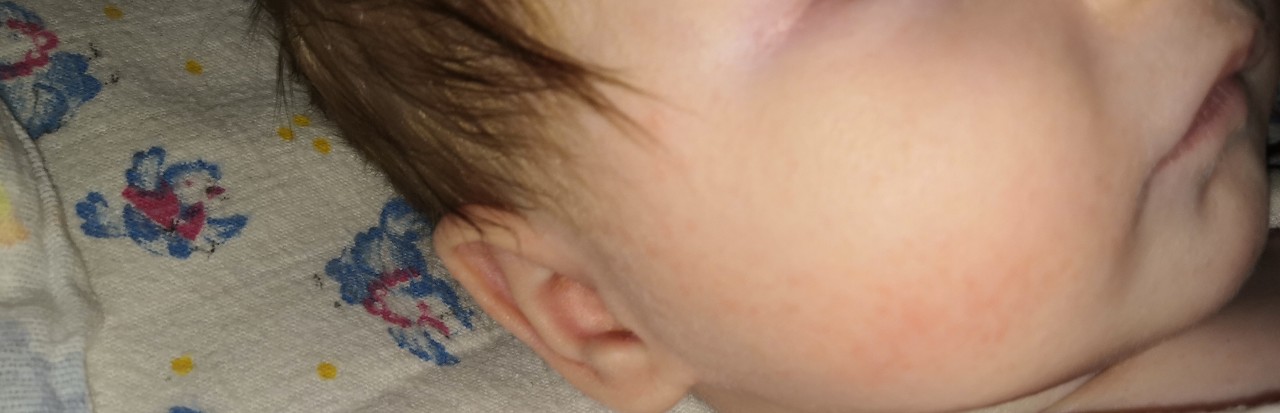
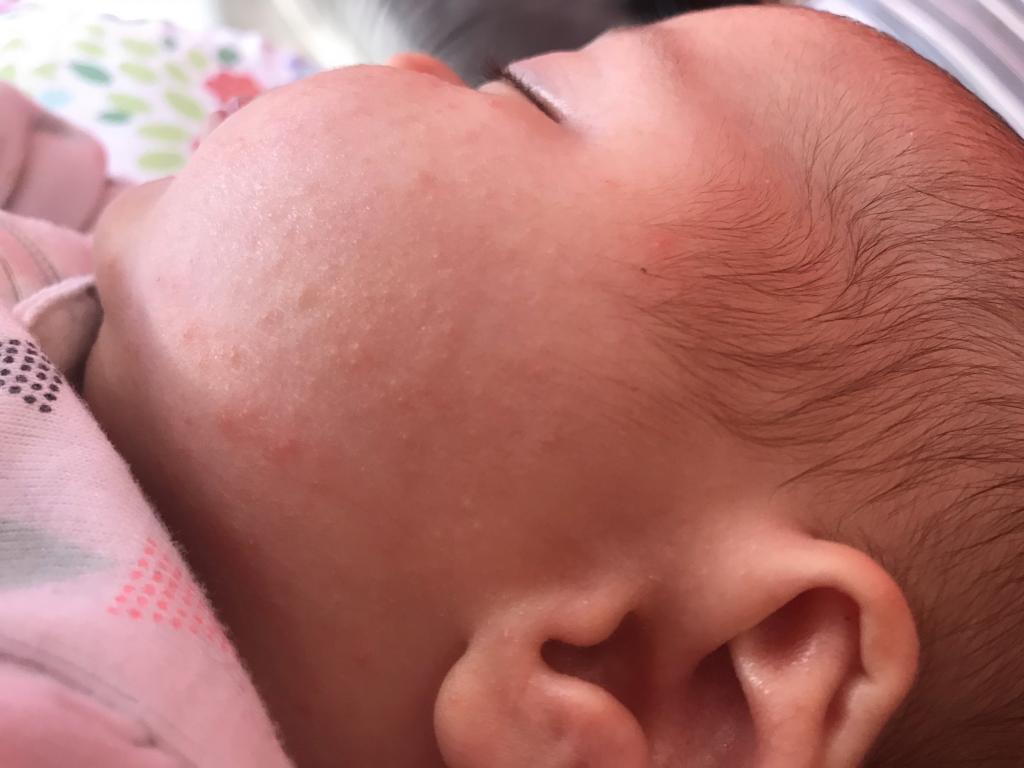
Жировики у новорожденных на лице выглядят как белые мягкие прыщики, безболезненные, не причиняющие неудобство.
Железа наполняется секретом густой консистенции, происходит ее расширение и в результате приобретает характерный вид: белесую точку, размер которой составляет просяное зерно. Она не сильно возвышается над уровнем кожи. Окрас кожного покрова в области жировика не изменяется.
Она не сильно возвышается над уровнем кожи. Окрас кожного покрова в области жировика не изменяется.
Почему возникают жировики?
Кожа мальчиков более подвержена таким образованиям, чем кожа девочек.
Причины появление жировиков у новорожденных могут быть различными. Организм новорожденного во многом отличается от взрослого:
- У них плохо развита система пищеварения.
- Слабый иммунитет.
- Другое строение кожи: на ней находится во много раз больше желез.
Их отдел секреции представляется в виде не извилистых, а прямых протоков. Поэтому закупоривание таких желез происходит скорее, чем у взрослых людей.
Если у малыша помимо жировиков наблюдается покраснение и шелушение кожи, пятна мокнут и чешутся, скорее всего, речь идет об атопическом дерматите. Тогда за кожей требуется особый уход. При этом стоит проанализировать свое питание на аллергенные продукты, вызывающие такую реакцию у малыша. Читайте статью об аллергии новорожденного грудничка>>>
Чтобы получить таблицу безопасного питания, смотрите интернет-курс Питание кормящей мамы без вреда для ребенка>>>
Интересно! На 1 см2 находится желез в 8 раз больше по сравнению со взрослым человеком.
Кожа ребенка внутри утробы укрыта смазкой, защищающей его при рождении. До 20 % смазки состоит из компонентов сальных желез. Частицы эпителия, присутствующие в смазке, производят закупоривание протоков потовых и сальных желез.
Вот главные причины, приводящие к возникновению жировиков у малышей:
- структура кожи, ее чувствительность;
- перебой в обменных процессах;
- предрасположенность генетического характера;
- нарушение функционирования печени и почек;
- не правильный уход за детской кожей.
Что делать с жировиками?
Возникает естественный вопрос — когда проходят жировики у новорожденных?
Как правило, такие высыпания лечить не надо. Они сами исчезнут по истечении 3 месяцев. Иногда остаются до годовалого возраста, в зависимости от индивидуальных особенностей организма.
Жировики на носу у новорожденного выглядят не очень красиво, но убирать их самостоятельно, путем соскабливания и выдавливания, нельзя: возникает риск занесения инфекции.
Они ребенку не мешают, на здоровье не влияют. К маме одно требование: правильно соблюдать гигиену, сохранять кожу младенца в чистоте.
Если подобные высыпания замечены в волосяном покрове, важно быть внимательными при купании и расчесывании. Они исчезнут сами. Читайте также статью о корочках на голове у грудничка>>>
Часто высыпания образуются вокруг глаз, на поверхности верхнего века или под глазом, что причиняет малышу дискомфорт во время моргания. Если жировики ему мешают, вызывают беспокойство, их необходимо удалить.
Важно! Заниматься самолечением запрещено. Это может навредить ребенку. Только врач может принять решение об удалении и выбрать правильный способ.
Для естественного выздоровления малыша рекомендуется добавлять в воду, в процессе купания, отвары трав, благотворно влияющих на кожный покров. Эффективными являются:
- Кора дуба.
- Ромашка.
- Чистотел.
- Шалфей (подробнее о травах для купания новорожденного>>>).
Эффективным является фурацилин. При использовании детских гигиенических средств рекомендуется выбирать гипоаллергенные. Например, Бепантен или Эмолиум (об этом средстве читайте статью Эмолиум крем для новорожденных>>>).
Важно! Пристально следите за тем, чтобы младенец не потел и не перегревался. Места скопления жировых образований должны быть сухими.
О правильном уходе за новорожденным, особенностях гигиены, купании и кормлении, смотрите интернет-курс Счастливое материнство: методика мягкого ухода за младенцем>>>
При неправильной гигиене, редком купании, проникновении инфекции от грязных рук, в области жировика возникает покраснение.
Вызывают также беспокойство шарики, которые под кожей приобрели более упругую структуру. Разросшийся жировик может передавить сосуды и нарушить кровообращение. Его можно обрабатывать детской мазью антибактериального характера.
Выдавливание не поможет. Но можно легко занести инфекцию./GettyImages-157681979-5797aaca5f9b58461f282205.jpg) Механическое удаление приводит к отделению эпидермиса от дермы. Это затрудняет процесс заживления, поскольку процесс заживления кожного покрова младенца сильно отличается от взрослого.
Механическое удаление приводит к отделению эпидермиса от дермы. Это затрудняет процесс заживления, поскольку процесс заживления кожного покрова младенца сильно отличается от взрослого.
Смазывание высыпаний подобного характера:
- зеленкой;
- перекисью водорода;
- салициловой кислотой,
- настойками трав или другими средствами, содержащими спирт, результата не принесет.
Такие действия приводят к раздражению кожи. Активные компоненты веществ, которыми она смазывается, всасываются внутрь. Эти составляющие вызывают негативную реакцию в виде аллергии, диареи. Если вас беспокоит жидкий стул малыша, что читайте статью Понос у грудничка>>>
Если по истечении необходимого времени жировик не исчез, после консультации со специалистом, принимается решение об удалении лазером. Такая манипуляция является безопасной, поскольку не происходит затрагивание здоровых тканей. Место воздействия быстро затягивается, не оставляя рубца.
Кроме этого, лечение проводится пункционно-аспирационным способом, при котором вводится игла и высасывается внутреннее содержимое.
Лечение медикаментозными препаратами является более длительным способом. В образование вводится препарат, рассасывающий липому.
Вмешательство хирургического характера осуществляется в зависимости от размеров жировика.
В качестве профилактики появления жировиков у новорожденного, можно применить следующие пункты:
- Тщательный уход новорожденным (подробнее в статье Уход за новорожденным в первый месяц жизни>>>).
- Правильный подбор гигиенических средств (без ароматических добавок, красителей и консервантов).
- Не употреблять в пищу много жареного, острого и мучных продуктов. Читайте интересную статью Питание кормящей мамы>>>
Малыши быстро реагируют на изменения внешней среды путем различных высыпаний.
Жировики проявляются у 50% новорожденных. Если они не доставляют неудобства, убирать их самостоятельно не нужно.
Если они не доставляют неудобства, убирать их самостоятельно не нужно.
Естественным путем белые жировики у новорожденного рассасываются при правильном уходе и систематическом купании. В любых сомнительных ситуациях нельзя прибегать к самолечению, лучше обратитесь за очной консультацией к врачу.
Ухаживайте за малышом правильно!
Читайте также:
Автор: Людмила Шарова
Новообразования у грудничка: липома, атерома и гемангиома. | ЮЮ
Думаю, каждая мама очень трепетно относится к здоровью своего любимого малыша, а если малыш долгожданный и нелегко давшийся, то волей не волей начинаешь трястись за любой прыщик и чих.
Слава Богу, я не отношусь к категории «мама-паника», и всегда стараюсь действовать конструктивно и логично в отношении своих детей. Но с сыном мне приходится сталкиваться все с новыми и новыми «сложностями», о которых я и подумать не могла со старшей дочерью.
И вот очередные из них: новообразования на голове и груди у сына.
Гемангиома на груди появилась на 7-8 день после рождения и представляла собой небольшую выпуклость, она росла, была похожа на венку, расположенную близко к коже. Сказать, что я испугалась, когда ее обнаружила, ничего не сказать. Шишка! У ребёнка под кожей! Накатила паника, но, собравшись таки с мыслями, позвонила врачу, по описанию, а потом и по осмотру, сразу определили — гемангиома. Ничего страшного. Просто наблюдать, пройдёт со временем.
Вот так выглядела гемангиома, когда сыну было 10 дней от роду.А вот так она выглядит сейчас. Если не знать, то можно и не заметить.Постепенно мы к ней привыкли, а когда сын обжился жирком, то гемангиома перестала выпирать и стала малозаметной. Хирург, на приеме в 3 месяца, сказала, что новообразования до 1 см. не удаляются, за ними просто наблюдают. Что и повторила при недавнем плановом приеме.
Гемангио́ма (младенческая гемангиома)* — это доброкачественная опухоль, состоящая из самостоятельно инволюционирующих эндотелиальных клеток.Наиболее часто встречающаяся опухоль у детей (2-10%). В первые месяца жизни может значительно вырасти. Инволюционирует, как правило, самостоятельно в течение нескольких лет.
*из Википедии.
Уже смирившись и привыкнув к этой шишечке, я вдруг обнаруживаю у сына ещё одну, на голове в затылочной части. Сыну тогда было месяца 2.
Сначала подумала, что это ещё кости черепа не приняли нормальное положение, но примерно к трём-четырём месяцам стало понятно, что это самостоятельное новообразование. Проще говоря, это плотный шарик под кожей, безболезненный. Первое время его было отчетливо видно, сейчас, почти незаметен. Сын обладает не пышной, но шевелюрой, которая достаточно хорошо скрывает нашу шишечку.
На этот шарик я указала неврологу, которая также является и врачом узи в нашей клинике. По узи она предположила, что это липома. Опять же, очень небольших размеров. Узи делали дважды, в 3 и в 6 месяцев, никаких изменений в размере шишечки нет.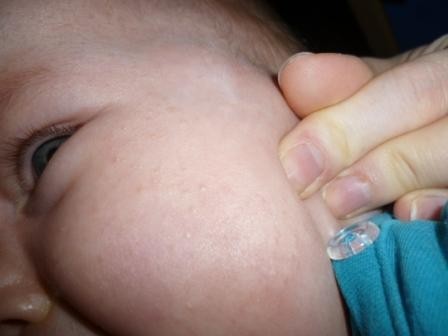
Липома*(от греч. λίπος — жир), жировая опухоль, жировик — доброкачественная соединительно-тканная опухоль; развивается в слое подкожной соединительной рыхлой ткани и может проникнуть вглубь между мышцами и сосудистыми пучками до надкостницы.
*из Википедии
В отличие от гемангиомы за эту опухоль мы переживаем, все-таки на голове. Ну и сейчас, в период активного движения, когда сын то и дело падает, бьется обо что попало, мы просто не знаем, как она себя может повести при ударе. Но, время идёт, сын растёт, а шишечка нет.
Буквально пару дней назад были на приеме у хирурга. Посмотрев результаты узи и осмотрев нашу шишечку, врач изменила диагноз с липомы на атерому.
Атеро́ма* (от лат. atheroma от греч. ἀθέρος — мякина, кашица + ομα — опухоль), киста́ са́льной железы́ — опухолевидное образование, возникающее в результате закупорки протока сальной железы.
*из Википедии
Самое важное, что мне нужно было услышать, что это не опасно. Опасно, если новообразование имеет другой (воспалённый) цвет кожи, имеет кровоснабжение. В нашем случае кровотока к шишечке нет, цвет кожи не изменён, болезненности нет.
Это атерома. За волосиками так вообще не увидеть.Естественно, за все это время я прошерстила интернет в поисках информации о таких новообразованиях у детей. Мне важно было понять, почему они появились, что к этому привело и есть ли ещё такие случаи. И да, те фотографии, которые мне выдавал поисковик, особенно на гемангиомы, были гораздо страшнее, чем наши малюсенькие неприметные шишечки. Опасения постепенно отступали, в общем-то сейчас, я почти и не вспоминаю об этих небольших новообразованиях.
А вот причины, приводящие к подобным новообразованиям, которые мне удалось найти, никак не подходят к нашему случаю. Для гемангиом: низкий вес ребенка при родах, многоплодная беременность, вирусные заболевания матери, гипоксия плода. Для атером: гормональные нарушения, неправильный гигиенический уход за малышом, неправильный уход за кожей головы. Помните, «молочные» корочки на голове младенцев, так вот, если их не аккуратно убирать, может развиться атерома. У нас такие корочки были, но только на макушке, и я из вообще не убирала, сами смылись. Спросила у врача, почему же у нас появились эти новообразования, и можно ли считать предрасположенностью сына к возникновению новообразований тот факт, что этих новообразования два. «Вероятно случился какой-то сбой в процессе формирования плода на ранних сроках беременности, что незначительно нарушило обмен веществ в плаценте и у плода. О предрасположенности говорить сложно, скорее всего нет» — ответил мне врач. И тут вспомнилась моя угроза потери малыша на 5-ой неделе беременности. Слава Богу, что аукнулось это только вот такими неопасными новообразованиями.
Для атером: гормональные нарушения, неправильный гигиенический уход за малышом, неправильный уход за кожей головы. Помните, «молочные» корочки на голове младенцев, так вот, если их не аккуратно убирать, может развиться атерома. У нас такие корочки были, но только на макушке, и я из вообще не убирала, сами смылись. Спросила у врача, почему же у нас появились эти новообразования, и можно ли считать предрасположенностью сына к возникновению новообразований тот факт, что этих новообразования два. «Вероятно случился какой-то сбой в процессе формирования плода на ранних сроках беременности, что незначительно нарушило обмен веществ в плаценте и у плода. О предрасположенности говорить сложно, скорее всего нет» — ответил мне врач. И тут вспомнилась моя угроза потери малыша на 5-ой неделе беременности. Слава Богу, что аукнулось это только вот такими неопасными новообразованиями.
В любом случае, будем продолжать наблюдать за ними и при малейшем намеке на увеличение или воспаление побежим в клинику.
Если вдруг и у ваших малышей есть подобные образования, или вы столкнётесь с ними в будущем, главное, не паникуйте! Сразу покажите малыша врачу. Своевременная диагностика почти всегда гарантирует эффективное лечение, если оно требуется.
Здоровья Вашим деткам!
Пишите комментарии, ставьте лайки и подписывайтесь на мой канал! Впереди ещё много интересного!
Ребёнок до года: чего стоит бояться, а на что не стоит обращать внимания?
Младенчество – самый опасный период в жизни человека. До года малыш совсем беззащитен, и даже безобидная простуда может привести к тяжёлым последствиям.
В первый год жизни ребёнок растёт более активно, чем во все остальные периоды. Его вес увеличивается в пять раз, кости твердеют, зарастает родничок на голове, появляется первый комплект зубов, внутренние органы перестраиваются для принятия твёрдой пищи. Ребёнок учится переворачиваться, улыбаться, жевать, играть, ползать, а затем ходить. Поэтому всё, что вы вложите в малыша в первый год, закладывается в него на всю жизнь.
Его вес увеличивается в пять раз, кости твердеют, зарастает родничок на голове, появляется первый комплект зубов, внутренние органы перестраиваются для принятия твёрдой пищи. Ребёнок учится переворачиваться, улыбаться, жевать, играть, ползать, а затем ходить. Поэтому всё, что вы вложите в малыша в первый год, закладывается в него на всю жизнь.
Врачи определяют период новорождённости от рождения до четырёх недель. И у этого периода есть «свои» болезни, которые в первую очередь определяет неонатолог сразу же после рождения. Затем после выписки к вам домой придёт медсестра, принесёт аптечку новорождённого, объяснит, как ухаживать за малышом, и проведёт ещё один осмотр. Полное же обследование в поликлинике необходимо проводить ежемесячно до года.
Новорождённый
В определённом возрасте доминируют определённые болезни. В первый месяц жизни ребёнок ещё защищён иммунитетом мамы, но в то же время его организм активно приспосабливается к самостоятельной жизни. Поэтому практически все хвори новорождённого не связаны с внешними факторами.
Поэтому практически все хвори новорождённого не связаны с внешними факторами.
Чего ждать от этого периода?
- Плохо заживает пупок
Пупочная ранка должна зажить через 10 дней после рождения, и если этого не произошло и пупочек всё время мокрый, обработайте его перекисью водорода, а затем зелёнкой. Повторяйте процедуру как можно чаще. Не стоит купать ребёнка до следующей обработки.
Если к концу первого месяца жизни ребёнка пупочек всё ещё мокрый – обратитесь к врачу.
- Пупочная грыжа
Это слабость мышц передней брюшной стенки, из-за которой кишечник выпадает в брюшное кольцо. Расскажите о грыже своему врачу, но лечить её не нужно: у новорождённых она почти всегда проходит со временем сама.
- Шелушится кожа
Обычно это бывает у переношенных детей: смазка, которая должна защищать кожу в первые дни жизни, растворяется в околоплодной жидкости и беззащитный эпителий высыхает на воздухе. Вскипятите обычное растительное масло, охладите до комфортной температуры и смазывайте шелушащиеся участки по мере необходимости.
Акне новорождённых (младенческие угри, неонатальный пустулёз) – встречается примерно у 20% новорождённых детей. Высыпание на лице в виде прыщиков. Причины акне у новорождённых имеют гормональный характер. Лечения они не требуют.На лице младенца видны белые точки, похожие на угревую сыпь. Не поверите, лечить не нужно и их – пройдут в течение двух-четырёх месяцев.
Колики – это скопление газов в животике у малыша. Большое скопление газов вызывает спазмы, которые и доставляют ребёнку боль, беспокойство. Если раньше ребёнок получал пищу через пуповину, то теперь приходится потрудиться, чтоб насытиться. А вместе с пищей, будь это грудное молоко или смесь, в организм заселяются новые бактерии. Соответственно, другая пища и перевариваться будет по-другому.
А вместе с пищей, будь это грудное молоко или смесь, в организм заселяются новые бактерии. Соответственно, другая пища и перевариваться будет по-другому.
Матери необходимо пересмотреть своё меню и то, как она прикладывает малыша к груди. Быть может, он вместе с молоком заглатывает воздух.
Лечить колики легко: после кормления подержите ребёнка вертикально, чтобы он срыгнул лишний воздух, почаще укладывайте чадо на животик и поите некрепким отваром укропа и также рекомендуется принимать препараты симетикона. Колики пройдут к четвёртому месяцу жизни малыша.
Младенец
Младенческий возраст – с месяца до года. Болезни постепенно трансформируются и «взрослеют» вместе с ребёнком, хотя до года периодически продолжают появляться совершенно необъяснимые симптомы. Периодически беспокоят колики, может не проходить грыжа (врач обязательно должен знать про неё). Все младенческие болезни можно разделить на три категории: кожные, болезни внутренних органов и простудные заболевания.
Кожные болезни младенцев
У маленького ребёнка много складочек: в паху, на шее, подмышками. Преют они либо намокая, либо, наоборот, высыхая. Мокрые опрелости надо посыпать присыпкой, сухие – смазывать детским кремом либо стерилизованным растительным маслом. А ещё снизьте температуру в детской комнате до +22, +23 С0. Опрелости проходят довольно быстро – стоит только малышу немного прибавить в росте.Как выглядит потница? Покрасневшая кожа, на ней – скопление мелких красных прыщиков, иногда с белыми гнойными кончиками. Обычно они высыпают на попке, шее, голове, в паху, подмышках, могут быть на спинке, на груди, за ушками. В отличие от аллергии потница не чешется и не нервирует ребёнка. Промойте поражённые места слабым отваром календулы, ромашки или череды и смажьте детским кремом, можно посыпать присыпкой.
Потница может появиться даже у детей старше года, и говорит она только об одном – вы слишком тепло одеваете ребёнка. Попробуйте снять с него один слой одежды и хотя бы раз в день оставляйте полежать голышом – воздушные ванны благотворно влияют на кожу.
- Пелёночный дерматит (пелёночная молочница)
Вскоре после рождения на тельце младенца могут появиться крупные пузырьки (с горошинку), наполненные желтоватой жидкостью. Постепенно они лопаются, на их месте остаётся розовое пятнышко. Лечат пузырчатку с помощью антибиотиков и специальных мазей (назначит врач).
- Молочница полости рта.
Язык ребёнка и внутренняя поверхность щёк покрываются белыми неровными пятнами, похожими на кусочки творога. Они не смываются грудным молоком или водой – их надо счищать салфеткой или марлевым тампоном, смоченным пищевой содой. Мама тоже может заразиться молочницей. Лечить молочницу надо обязательно, обязательна стерилизация сосок, бутылочек, при кормлении грудью – тщательное ополаскивание груди до и после кормления. Для лечения молочницы применяются противогрибковые препараты. Их подберёт и выпишет врач.
Лечить молочницу надо обязательно, обязательна стерилизация сосок, бутылочек, при кормлении грудью – тщательное ополаскивание груди до и после кормления. Для лечения молочницы применяются противогрибковые препараты. Их подберёт и выпишет врач.
Болезни внутренних органов
Это обменное заболевание, которое возникает при дефиците в организме витамина D (кальциферола), при этом поражается опорно-двигательный аппарат ребенка, внутренние органы, нервная, а также эндокринная системы. Рахит – очень опасная болезнь, которую должны лечить только врачи. Необходимо проводить профилактику рахита препаратами витамина Д. Однако следует учитывать, что передозировка витамина D может также фатально ударить по организму малыша, как и его недостаток.
- Гормональный криз
 В остальных случаях достаточно соблюдать гигиену новорождённого – и всё пройдёт само. На сильно припухшие желёзки для облегчения желательно наложить повязку с мазью Вишневского.
В остальных случаях достаточно соблюдать гигиену новорождённого – и всё пройдёт само. На сильно припухшие желёзки для облегчения желательно наложить повязку с мазью Вишневского.Глаза малыша краснеют, в их уголках скапливаются гнойные выделения. После сна ребенок с трудом поднимает слипшиеся между собой реснички. Глазки очищают слабым отваром ромашки или календулы, затем нужно закапать глазные капли, которые пропишет врач.
Кривошея – очень распространённое заболевание, которое проявляется сразу же после рождения. Этот порок означает неправильное положение головы, асимметрию плеч и дальнейшее отклонение развития позвоночника. Лечение проводится с помощью электрофореза, массажей, магнитотерапии, гимнастики – всё это назначит врач. Кривошею лечить нужно обязательно.
Новорождённый при грудном вскармливании может какать раз в пять дней. Однако, когда кроха подрастёт, может испытывать трудности при испражнении. Если он плачет, кал очень плотной консистенции, – значит, у него запор.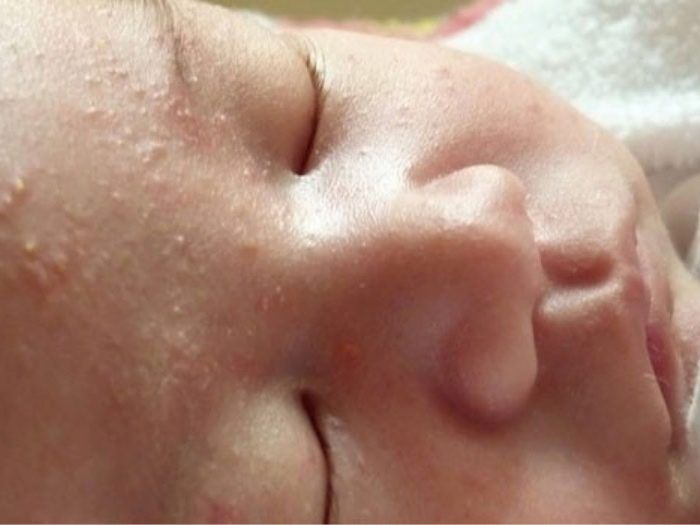 Помассируйте животик лёгкими движениями по часовой стрелке. Попеременно прижимайте согнутые в коленях ножки к животику, как бы разминая его. Если ребёнок не смог покакать и после этих процедур, тужится, плачет, то можно дать ему сироп лактулозы или использовать свечку с глицерином.
Помассируйте животик лёгкими движениями по часовой стрелке. Попеременно прижимайте согнутые в коленях ножки к животику, как бы разминая его. Если ребёнок не смог покакать и после этих процедур, тужится, плачет, то можно дать ему сироп лактулозы или использовать свечку с глицерином.
Очень частый (более 4-5 раз за день) жидкий стул со слизью, сопровождаемый болями в животике, вздутием, иногда даже рвотой, является признаком поноса. Срочно звоните в 103, а пока скорая едет, дайте малышу как можно больше воды, потому что понос очень быстро обезвоживает организм. С месячного возраста можно разводить диосмектит, по два пакетика в день.
Срыгивание – настоящая проблема для молодых родителей. После еды подержите малыша вертикально, чтобы он срыгнул воздух. Обычно этой меры достаточно. Если малыш не прекращает срыгивать, обратитесь к врачу, ведь это может быть началом более серьёзных заболеваний (например, дисбактериоза).Это порок развития сустава и всех его элементов. В зависимости от степени смещения головки бедренной кости в вертлужной впадине различают вывих, подвывих или предвывих бедра. У новорождённого формирование сустава ещё не завершено, поэтому важны ранняя диагностика заболевания и максимально раннее начало лечения. Профилактический осмотр ортопеда и невролога, а также ультразвуковое исследование суставов рекомендуется проводить каждому ребёнку, даже если у родителей не возникли подозрения на отклонения в развитии.
В зависимости от степени смещения головки бедренной кости в вертлужной впадине различают вывих, подвывих или предвывих бедра. У новорождённого формирование сустава ещё не завершено, поэтому важны ранняя диагностика заболевания и максимально раннее начало лечения. Профилактический осмотр ортопеда и невролога, а также ультразвуковое исследование суставов рекомендуется проводить каждому ребёнку, даже если у родителей не возникли подозрения на отклонения в развитии.
Простудные заболевания
Кашель в 90% случаев говорит о том, что у малыша начинается ОРВИ. Поэтому стоит немедленно дать ему сироп на травах от кашля. У младенцев, так же, как у взрослых, кашель (гиперссылка на материал о кашле) бывает сухой и влажный, и лечить его стоит соответственно.
- Повышенная температура
Если высокая температура появилась у новорождённого, то лучше сбить её немедленно: до двух месяцев температура тела новорождённого не должна подниматься выше 38 градусов. Хорошо помогает сбить температуру у самых маленьких обыкновенный ибуфен. Чтобы ускорить процесс смочите ватный тампон в водке или слабом растворе уксуса и протрите все складочки на его теле. После оденьте и дайте тёплого питья. Если температура держится долго и продолжает повышаться, лучше вызвать врача.
Партнёрский материал
Жировики у грудничка | Всё о новорожденном
У младенца в любой момент на коже могут появиться образования, которые заставят волноваться его родителей. Липомы или жировики у новорожденных – это особый вид доброкачественных образований, которые не могут навредить состоянию здоровья малыша. Их появление можно наблюдать на любом участке тела грудного ребенка. В медицинской практике были также зафиксированы случаи, когда липомы образовывались на внутренних органах крохи.
Причины проявления
Жировики на лице у новорожденного развиваются под воздействием внутренних и внешних факторов:
- У ребенка есть генетическая предрасположенность к образованию липом.
- В организме матери были выявлены гормональные нарушения, которые через молоко передаются ребенку.
- Нарушения обмена веществ.
- Наблюдается слишком низкая активность образования специальных ферментов. Они продуцируются поджелудочной железой и используются для расщепления жировых клеток.
- У грудничка наблюдается чрезмерная зашлакованность организма.
Врачи убеждены, что жировик на лице чаще всего появляется на фоне наследственной предрасположенности к данной патологии. Именно поэтому следует заранее узнать, не было ли такое проявление у других членов семьи. Липому можно унаследовать не только от папы или мамы. Она вполне могла быть и у других родственников.
Образование не опасно, если полностью отсутствовует сопутствующая симптоматика. Новообразование не чешется или меняет цвет. Липома характеризуется медленным развитием, которое может продолжаться в течение десятков лет. Только в редких случаях белые пятна воспаляются и быстро растут. Родители должны получить консультацию врача в данном вопросе.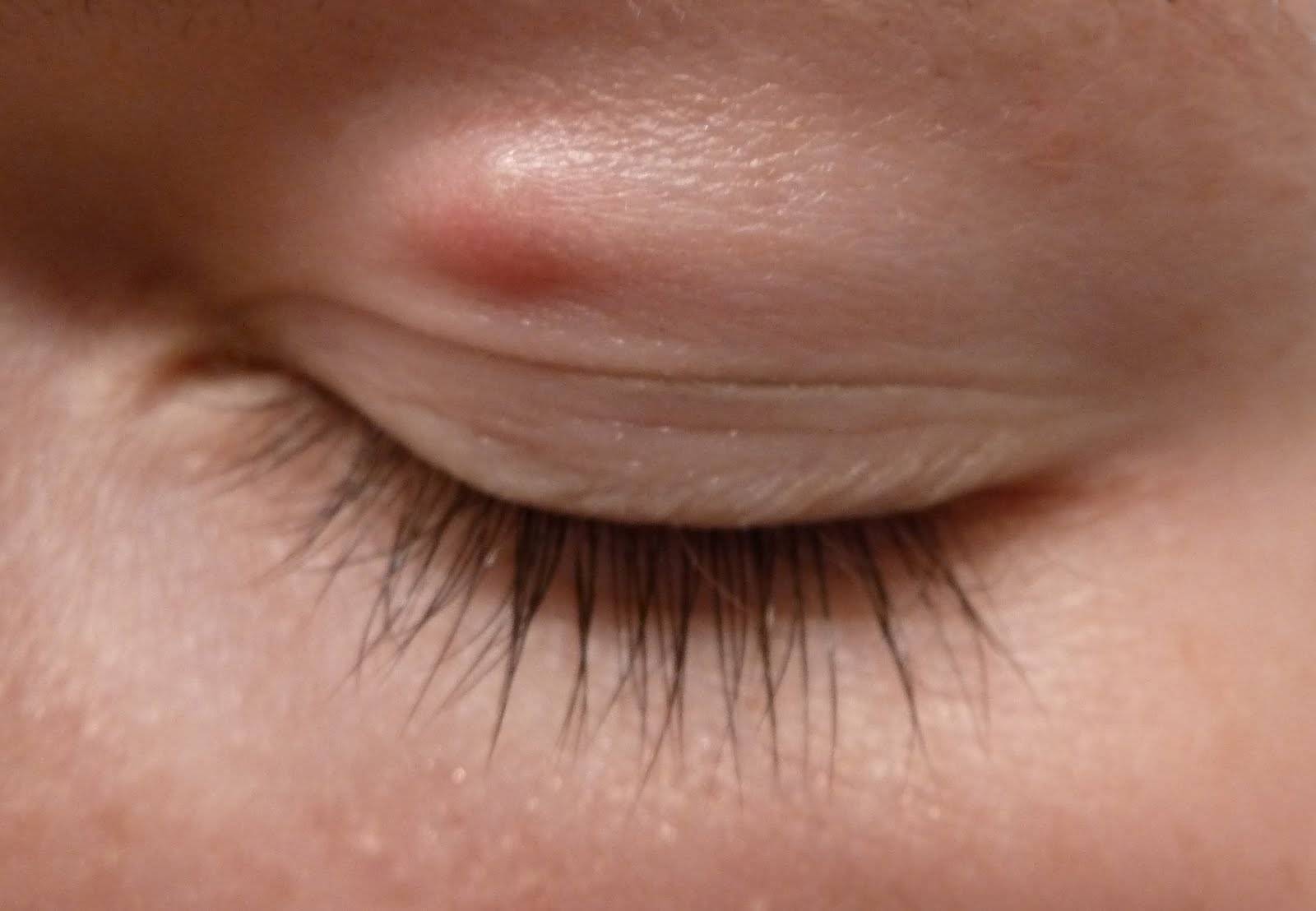 Он принимает решение о целесообразности проведения удаления.
Он принимает решение о целесообразности проведения удаления.
Виды жировиков и их характеристики
При работе с липомами врачи относят их к одному из классов в зависимости от места расположения.
В таком случае ключевое значение имеет локализация:
- Белые жировики на носу известны под названием милий. Они достаточно часто проявляются у грудничка. Прыщики занимают не только нос, но могут также образоваться на его крыльях. Такие проявления полностью безопасны и не могут навредить здоровью малыша. Как правило, они самостоятельно проходят в течение трех месяцев. При наличии воспаления вокруг данного образования рекомендуется немедленно обратиться к врачу. Он подберет средство, которое поможет в течение короткого времени снять воспаление.
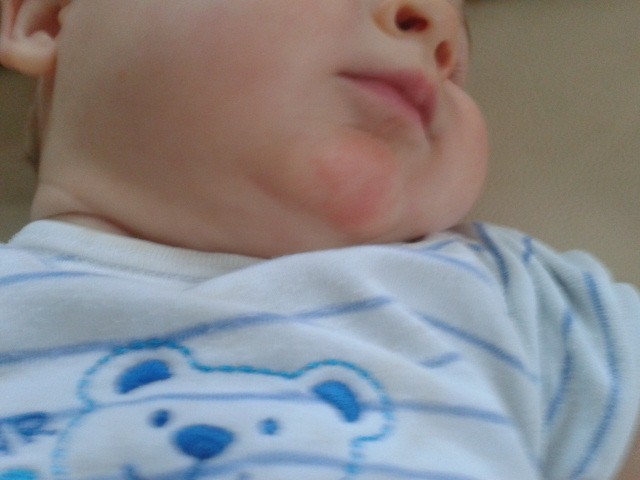
- На шее малыша также повышен риск образования жировиков. Если такое проявление будет расположено глубоко, то оно может помешать нормальному функционированию кровеносных сосудов. Именно поэтому липома должны быть взята под контроль специалиста.
 Если жировик начинает активно воспаляться, то потребуется произвести его хирургическое удаление.
Если жировик начинает активно воспаляться, то потребуется произвести его хирургическое удаление. - Новообразование может появиться на голове. Чаще всего оно располагается на волосяной его части. Внешне липома напоминает шишку. При прощупывании можно отметить ее мягкую структуру. Жировик не влияет на состояние маленького пациента негативно. Именно поэтому в его удалении нет крайней необходимости. Операцию целесообразно провести только в том случае, если ребенку уже исполнилось два года.
- Что делать, если жировик вскочил на щеке или подбородке. Образование причиняет эстетический дискомфорт и может негативно повлиять на психологическое состояние ребенка. Самолечение может только усугубить клиническую картину и привести к воспалению. Рекомендуется запастись терпением, ведь липома пройдет в течение нескольких месяцев.
- Только в редких случаях у детей жировики появляются на ногах. При их множественном образовании диагностируется липоматоз. Если такие липомы не увеличиваются в размере, то в их удалении нет необходимости.
 При негативной клинической картине наблюдается даже изменение цвета. Если нет других противопоказаний, то липому можно удалить по достижении ребенком двух лет.
При негативной клинической картине наблюдается даже изменение цвета. Если нет других противопоказаний, то липому можно удалить по достижении ребенком двух лет. - Жировик на десне появляется на фоне возрастных изменений в организме. Как правило, от них не останется и следа, когда у малыша прорежутся все зубы.
- Массу дискомфорта доставляют липомы, которые постоянно соприкасаются с одеждой. Образования могут появиться на животе, плечах или груди. В таком случае родителям рекомендуется не надевать своим детям тесную одежду.
- Если новообразование начнет активно развиваться в ухе, то его важно вовремя обнаружить. В противном случае его чрезмерный рост может привести к полной или частичной потере слуха. Проблема решается только оперативно.
- Жировики образуются и на веках. Важно обратиться вовремя к офтальмологу и убедиться в том, что такая липома не грозит потерей зрения.
Особенности лечения жировиков
Специалисты убеждены, что удаление липомы целесообразно производить только в том случае, если она не исчезла на протяжении шести лет жизни ребенка. Операция производится с использованием анестезии, которая может негативно отразиться на развитии организма ребенка. Чаще всего принимается решение наблюдать за образованием. При отсутствии отрицательной динамики борьба с ним считается лишней.
Операция производится с использованием анестезии, которая может негативно отразиться на развитии организма ребенка. Чаще всего принимается решение наблюдать за образованием. При отсутствии отрицательной динамики борьба с ним считается лишней.
Угроза слуху или зрению наблюдается только в случае активного роста. Дополнительно на данном участке наблюдается изменение цвета кожного покрова. В таком случае медлить нельзя.
Если малыш уже достаточно взрослый, то с терапевтом можно обсудить способы удаления липомы. На сегодняшний день в данной области используется несколько методик:
- Чаще всего врачи прибегают к лазерной терапии. Специальным аппаратом производится прижигание кровеносных сосудов. Дополнительно рассекается кожный покров. Луч обладает высокой точностью, поэтому здоровые ткани не задеваются. Он также дополнительно обладает обеззараживающими свойствами. Благодаря этому удается свести к минимуму проникновение инфекции внутрь ткани. Обрез получается максимально аккуратным.
 Рубец не остается, а сама процедура занимает не более 30 минут.
Рубец не остается, а сама процедура занимает не более 30 минут. - Если размер жировика фиксируется на уровне от 5 до 6 сантиметров, то для его удаления допускается применять радиоволновое иссечение. Оперативное вмешательство производится с использованием специального ножа. Дополнительно малышу потребуется ввести анестезию. На коже гарантированно не останется следов, ведь весь процесс проходит без потери крови. На сегодняшний день метод пользуется большой популярностью, ведь он не наносит травму коже. Однако его применяют только по отношению к доброкачественным образованиям. Процедура не может осуществляться по отношению к пациентам с имплантатами. Также противопоказание существует для маленьких пациентов с сахарным диабетом.
- Традиционную хирургию используют только в том случае, если липома достигает внушительных размеров. Для проведения операции потребуется введение определенной дозы анестезии. В некоторых случаях используется на только местный, но и общий вариант. При этом врачом оценивается возраст и размер новообразования.

Основные рекомендации
На лице новорожденных достаточно часто появляются образования в форме узелков. Родителям не следует переживать по этому поводу. Как правило, полное устранение белых точек на носу и щеках можно будет заметить к трем месяцам. Только в редких случаях очищение наблюдается у детей старше 4 месяцев.
Самостоятельно подбирать лечение для жировиков категорически не рекомендуется. Оно может оказаться опасным для организма крохи. Как правило, липомы не доставляют ребенку дискомфорта и никак не влияют на его самочувствие.
Родители должны следить за тем, чтобы жировик не воспалялся. В противном случае медлить с обращением к врачу нельзя. Однако если негативных изменений на узелке не наблюдается, то лучше всего ждать, пока он пройдет сам.
Категорически запрещается прокалывать образование на коже ребенка. В таком случае повышается риск занесения инфекции. Также такая «операция» может оставить после себя шрамы на всю жизнь.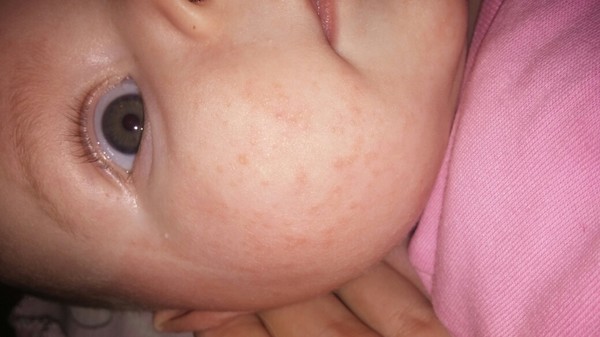
Профилактические мероприятия
На сегодняшний день нет однозначно эффективных способов предотвращения образования липомы на коже ребенка. Врачи выделили ряд факторов, благодаря которым удастся предотвратить образование жировиков.
Родители должны следить за исполнением простых правил:
- В рацион выбирается только нежирная и полностью здоровая пища.
- Каждый день следует есть достаточное количество фруктов и овощей.
- Полностью отказаться от употребления алкогольных напитков.
- Внимательно относиться к соблюдению всех норм и правил личной гигиены.
- В период вынашивания плода женщина должна сделать все для того, чтобы предотвратить заражение вирусными болезнями.
- В период беременности важно вовремя стать на учет к гинекологу. Он назначит все необходимые анализы и исследования.
- Если наблюдается ухудшение самочувствия, то будущая мамочка должна поставить в известность об этом своего врача.
Немаловажное значение имеет правильный уход за крохой. Важно сделать все для того, чтобы иметь возможность кормить его грудью. Благодаря этому малыш будет гарантированно правильно расти и развиваться.
Важно сделать все для того, чтобы иметь возможность кормить его грудью. Благодаря этому малыш будет гарантированно правильно расти и развиваться.
Жировики у новорожденных на лице и теле: причины появления, лечение
Жировики у новорожденных представляют собой скопления жировой ткани, покрытой фиброзной оболочкой. Липомы могут появляться на лице и различных участках тела. Так как это доброкачественные образования, то бояться их не нужно. Но если липом становится много, они воспалились или растут, то стоит обратиться к специалисту. Возможно, понадобится лечение или срочное удаление жировика.
Оглавление:
- Особенности появления липом
- Симптомы и способы диагностики
- Методы терапии
Причины возникновения и места локализации
Основными виновниками появления жировиков на коже лица и тела младенца являются:
- Закупорка сальных желез из-за недостаточного выведения продуктов распада. По этой причине на лице часто возникают так называемые белые жировики, напоминающие прыщи.
- Гормональный дисбаланс, который был у матери перед родами и повлиял на малыша.
- Повышенная чувствительность кожи.
- Наследственность, когда у кого-то из родителей малыша были липомы.
- Несоблюдение правил гигиены.
- Нарушения работы печени или почек.
- Еще одна причина: усиленная функция сальных желез из-за использования пеленок и распашонок из синтетики.
Липомы у новорожденных могут локализоваться на лице и голове:
- Жировики на носу у младенца до 3 месяцев называют милиями. Они обычно проходят сами.
- Жировики на лице у грудничка часто локализуются в области глаз, губ или на щеках и являются следствием недостаточной функции сальных желез. Со временем они должны исчезнуть без лечения.
- Крупные липомы на шее должны вызывать опасения, особенно если они воспаляются. Разросшийся жировик способен передавить сосуды и нарушить кровообращение.
 Лечение народными средствами недопустимо.
Лечение народными средствами недопустимо. - Жировик на голове, на лице в области лба или на волосистой части удаляют, но только после того, как ребенку исполнится 5 лет. О способах избавления от липомы на голове читайте здесь.
- Появление липомы на деснах малыша – не редкость. Если ребенку еще нет года, то жировик, скорее всего, рассосется самостоятельно, после того, как начнут лезть зубки.
- При возникновении липомы на ухе нужно обратиться к врачу, чтобы предотвратить проблемы со слухом.
Жировики у грудничка могут появиться и на теле:
- Образования на груди, спине или гениталиях могут создавать дискомфорт при пеленании или ношении одежды. По мере их роста неприятные ощущения усиливаются.
- Опухоль на конечностях удалять не обязательно, если только она не растет и не воспаляется.
Необходимо регулярно осматривать новорожденного, чтобы вовремя выявить образования.
Симптомы липомы и диагностика
Жировики у детей, как и у взрослых людей, представляют собой подвижные образования. Внешне они напоминают упругие, безболезненные шишки. Цвет кожного покрова над опухолью и состояние здоровья ребенка не меняются. Жировик выглядит, как круглый шарик небольшого размера, если он находится на десне.
Внешне они напоминают упругие, безболезненные шишки. Цвет кожного покрова над опухолью и состояние здоровья ребенка не меняются. Жировик выглядит, как круглый шарик небольшого размера, если он находится на десне.
Кроме липомы существует еще атерома. Она также является доброкачественной. Но отличается тем, что абсолютно неподвижна и способна вырастать до значительных размеров. Атеромы подвержены инфицированию и нагноению.
Не считая внешних проявлений, других симптомов наличия липомы не существует. Диагностика жировика у ребенка проводится путем осмотра. Для этого можно обратиться к дерматологу или хирургу. Врач прощупает уплотнение. Необходимо предоставить доктору информацию о времени появления и динамике роста опухоли. На основании этих данных ставится диагноз. Если у специалиста возникают подозрения на злокачественную опухоль, то делают гистологическое исследование.
Во избежание распространения жировика по всему телу грудничка врач может назначить дополнительные диагностические процедуры, такие как компьютерная томография, МРТ или УЗИ.
Традиционные способы лечения
Часто у малышей появляются белые жировики, по виду напоминающие прыщи. Чаще всего они локализуются на лице. Многие мамы считают, что с ними можно легко справиться дома без помощи врача. Они пытаются прижигать их йодом, зеленкой или перекисью водорода. Но избавиться от липом невозможно. Их также нельзя полностью выдавить, так как жир постоянно накапливается под кожей.
Традиционные методы лечения жировиков включают их прокол специалистом и введение препарата. Средство будет воздействовать на образование изнутри. Это повышает эффективность лечения. Но такая терапия может затянуться.
В то же время хирургическое вмешательство можно применять только в том случае, если ребенку исполнилось 5 лет. Жировик на голове или другой части тела вместе с оболочкой удаляется через небольшой разрез в коже. Это предупредит возникновение липом в будущем. Операцию обязательно проводят, если жировик представляет угрозу для жизни ребенка, например, при его перерождении в злокачественную опухоль.
Лечение образований у новорожденных производят следующими способами:
- Лазер помогает воздействовать на опухоль точечно, не затрагивая здоровые ткани. Это безболезненный метод, при котором ранки быстро затягиваются.
- Пункционно-аспирационный предполагает введение специальной иглы в жировики и высасывание их содержимого.
- Хирургическое вмешательство проводят под местным или общим наркозом, в зависимости от размера жировиков.
- Лечение медикаментами. Это длительный способ борьбы с жировиками. В них вводят препараты для рассасывания. Постепенно липомы исчезают.
При попытке выдавить жировик на лице грудничка самостоятельно велик риск навредить ребенку. Это чревато занесением инфекции и воспалением липомы. Большинство опухолей являются физиологическими образованиями и со временем они исчезают. Это касается, например, жировиков на носу.
Чтобы предотвратить возникновение липом, женщине нужно отказаться от вредных привычек, наладить питьевой режим, правильно питаться, придерживаться правил личной гигиены и беречься от вирусных инфекций.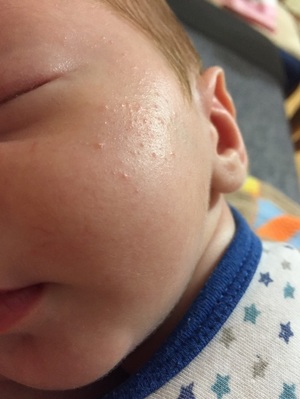 Все это поможет улучшить очистительные процессы в организме и коже не только самой мамы, но и новорожденного.
Все это поможет улучшить очистительные процессы в организме и коже не только самой мамы, но и новорожденного.
Зная причины появления липом, можно постараться их предотвратить. А при соблюдении рекомендаций специалиста большинство образований исчезают самостоятельно без постороннего вмешательства.
симптомы, лечение, удаление хирургическим путем – Клиника ЦКБ РАН
Специалисты ЦКБ РАН в Москве приглашают на диагностику и лечение различных видов опухолей и образований в области кистей рук — остеохондром, липом, гемангиом, мезенхиом. Будь то мягкотканное образование или костное, своевременное обращение в профильное медицинское учреждение является основным условием эффективного и безопасного избавления от него.
Остеохондрома
Остеохондрома – доброкачественное образование над костью в виде гладкого выступа хрящевой ткани размером до 12 см с костномозговым содержимым. Остеохондромы бывают множественными и единичными.
Причины появления таких образований до конца не изучены. Считается, что риск развития остеохондром увеличивают:
- Внутриутробные аномалии формирования скелета;
- Наследственные факторы;
- Облучение.
Остеохондрома кости возникает:
- В области суставов, со временем распространяясь к середине кости;
- Встречается локализация на ребрах, бедренной кости, позвонках, большеберцовой кости, стопе и на лопатке;
- Реже поражаются кисти рук, пяточная кость и плечевая кость.
Кости черепа не поражаются.Болезненность и подвижность отсутствует. Опухоль имеет четкие границы.При небольшом размере образование не беспокоит, болезненность может проявляться при сдавливании сосудов.
Как проходит диагностика?
- После внешнего осмотра пациента направляют на рентген, который покажет образование и его соединение с костью.
- Используется МРТ или КТ, если ситуация неясная.
- Может проводиться морфологический анализ.
Лечение
Единственный используемый метод – операция – удаление образования с основанием и ножкой. Процесс удаления необходим, если:
- Образование увеличивается;
- Имеет большие размеры;
- Сопровождается болевым синдромом;
- Вызывает деформацию скелета.
В остальных случаях пациента наблюдают и контролируют состояние при помощи рентгена.
Прогноз
Заболевание имеет благоприятный прогноз – его рост прекращается с окончанием формирования скелета. Перерождение в злокачественное состояние колеблется от 1 до 10% (при множественных образованиях чаще).
Восстановление после операции проходит быстро. Пациентам назначают лечебную физкультуру и физиотерапевтические процедуры.
Липома
Липома – доброкачественное подвижное образование из жировой ткани (жировик). Его легко пальпировать. Болезненность обычно не возникает кроме случаев множественных образований, задевающих нервы.
Его легко пальпировать. Болезненность обычно не возникает кроме случаев множественных образований, задевающих нервы.
Локализуется чаще под кожей, но может возникать там, где есть жировая ткань:
- В печени и легких;
- В сердце и в головном мозге.
- На спине;
- На руке;
- На руке под кожей;
- На ноге.
- На молочной железе.
Образование может перерождаться в злокачественное.
Виды липом
- Фибролипома – твёрдая на ощупь, так как состоит из фиброзных волокон.
- Липофиброма – состоит из мягкой ткани, не вызывает болезненности, растет медленно.
- Миолипома – включает жировые и мышечные клетки.
- Ангиолипома – состоит из жировой ткани и сосудов.
Причины образования
- Нарушение обменных процессов и функции щитовидной железы.
- Разрушение жировых тканей.
- Болезни печени и поджелудочной железы.
- Диабет.
- Наследственность.
Диагностика
- При любых локализациях назначают рентген.
- УЗИ позволяет определить образование в мягких тканях, определить контуры и размер.
- КТ дифференцирует жировик и другие опухоли.
- МРТ позволяет детализировать состояние тканей в области патологии.
- Биопсия проводится при необходимости уточнения природы опухоли.
Лечение
С таким образованием нужно обращаться к хирургу. Поскольку образования быстро растут и могут переродиться в липосаркому, требуется незамедлительное удаление липомы. Для этого используется:
- Оперативная хирургия;
- Ультразвуковые методы удаления, лазер;
- Радиоволновое и криогенное воздействие.
К оперированию прибегают при поражении внутренних органов, черепа и глаз.При диагностировании множества жировиков, удаляют только крупные. Для составления программы лечения необходимо обращаться к иммунологу и эндокринологу.
Для составления программы лечения необходимо обращаться к иммунологу и эндокринологу.
Гемангиома
Гемангиома – доброкачественная опухоль, чаще проявляющаяся на голове и на шее у девочек. Как правило, обнаруживают сосудистое образование у новорожденных.
Причины образования не выяснены. Предположительно, это вирусная инфекция, которую переносит беременная женщина.
Симптомы патологии
- Поверхностные образования имеют красный или багровый цвет и четкие края. При надавливании образование бледнеет.
- Кавернозные гемангиомы находятся под кожей в виде наполненных кровью узелков.
- Комбинированные гемангиомы – это сочетание поверхностных и подкожных.
- Смешанные образования состоят из разных тканей.
- Гемангиомы промежности и половых органов склонны к изъязвлению.
Как проходит диагностика?
- Диагностирует проблему хирург, используя внешний осмотр и данные лабораторных исследований.
- При помощи УЗИ определяется глубина и расположение, измеряется скорость кровотока и объем опухоли.
- При обширных новообразованиях используют ангиографию.
Гемангиома у взрослых – явление редкое. Чаще всего локализация происходит на шее и на лице, реже – на руке, на пальце руки, на кисти руки, в области заднего прохода, на наружных половых органах. В злокачественную опухоль не перерождается.
Лечение
Заболевание чаще лечат хирурги. Лечить гемангиому нужно сразу после обнаружения:
- При глубоко расположенных образованиях используют хирургическое иссечение;
- При большой площади используют лучевую терапию, воздействуя небольшими фракциями;
- Прижигание (диатермоэлектрокоагуляцию) применяют при точечных образованиях.
- При небольших образованиях сложного расположения используют склерозирующее лечение – инъекции спирта.
- Лечение комбинированных гемангиом требует последовательного использования криогенной и инъекционной терапии.

- Детям показано гормональное лечение.
- Все простые небольшие гемангиомы подлежат прижиганию жидким азотом.
- На большой площади показано использование гормонального и лучевого воздействия.
- При кавернозных и комбинированных поражениях эффективен хирургический, криогенный и склерозирующий метод.
- При образованиях в околоушной области используют комплексное лечение с использованием ангиографии и эмболизацию.
Заболевание чаще лечат хирурги.
При отсутствии лечения у маленьких детей со временем образование может рассосаться. Если образование увеличивается или возникают осложнения, то медлить не рекомендуется. Раннему удалению подлежат сосудистые опухоли на лице, так как риск осложнений слишком велик.
Мезенхимома
Мезенхимома – злокачественное образование, относящееся к саркомным. В его составе можно обнаружить ангиосаркому и липосаркому.
Точные причины возникновения не выяснены.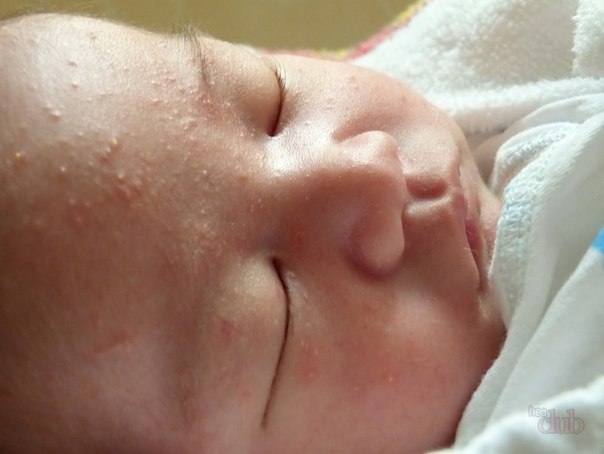 Возможно, это воздействие канцерогенов на плод. Факторами риска являются:
Возможно, это воздействие канцерогенов на плод. Факторами риска являются:
- Вибрация, переохлаждение и ионизирующее излучение;
- Химическое воздействие – токсические вещества, лекарства;
- Бактериальные и вирусные инфекции.
Местом локализации является преимущественно грудная и брюшная полость, средостение и забрюшинное пространство. Проявляется образование болями, кашлем, изжогой, одышкой и чувством переполнения.
Диагностика проводится при помощи рентгенографии, УЗИ, МРТ, биопсии и эндоскопического исследования. Лечение проводится хирургическим путем. Вспомогательные методы – лучевая терапия и химиотерапия.
Где удалить опухоль?
При обнаружении любых образований следует сначала обращаться к терапевту, который направит к профильному специалисту. Операции по удалению новообразований проводят в Москве, в клинике ЦКБ РАН. Запись на консультацию проводится онлайн, на сайте. Цену лечения и другую интересующую информацию можно узнать по указанному телефону.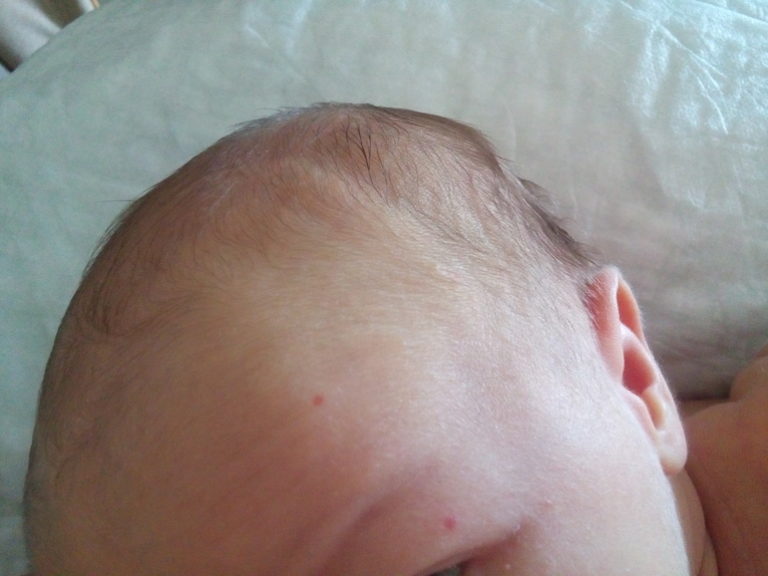
эффективности раннего вмешательства в методы кормления младенцев и «время живота»: рандомизированное контролируемое исследование | Грудное вскармливание | JAMA Педиатрия
Задача Оценить эффективность раннего вмешательства на дому в отношении практики кормления детей грудного возраста и «времени живота» для детей первого года жизни.
Дизайн Рандомизированное контролируемое испытание с последующими мероприятиями, запланированными на 6 и 12 месяцев.
Место действия Социально и экономически неблагополучные районы Сиднея, Австралия.
Участники Мы набрали 667 рожениц и их младенцев в 2007 и 2008 годах.
Вмешательства Вмешательство состояло из 5 или 6 посещений на дому специально обученной медсестрой-исследователем, которая проводила поэтапное вмешательство на дому в дородовой период. период и в 1, 3, 5, 9 и 12 месяцев.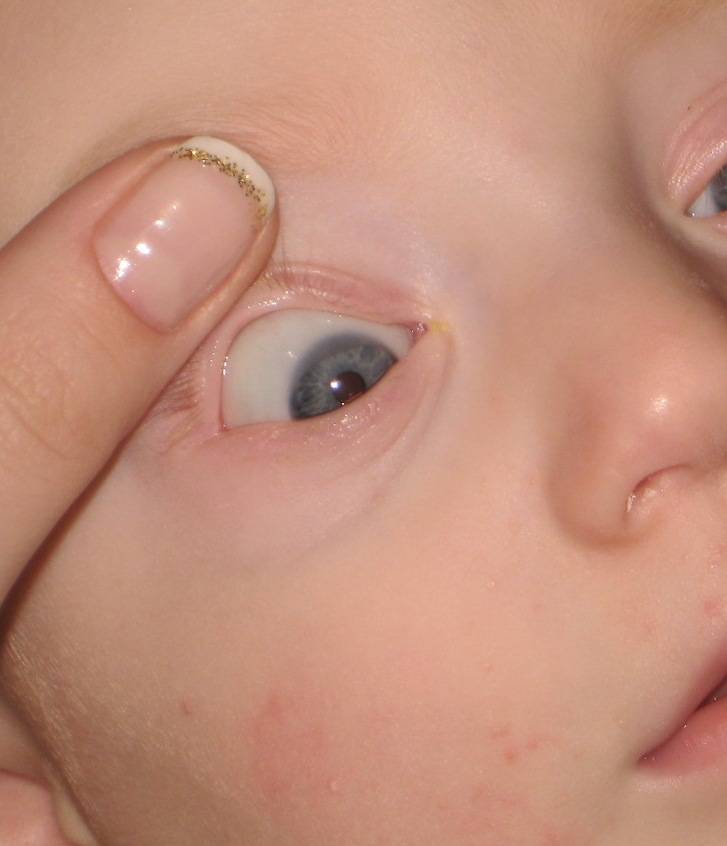
Основной показатель результата Изменения в методах кормления младенцев и «времени на животик».
Результаты У экспериментальной группы была значительно более высокая средняя продолжительность грудного вскармливания через 12 месяцев, чем в контрольной группе (17 недель [95% доверительный интервал, 13.9–20,4 недели] по сравнению с 13 неделями [95% доверительный интервал, 10,1–15,0 недель]; P = 0,03). По сравнению с контрольной группой отношение рисков прекращения грудного вскармливания в экспериментальной группе составило 0,82 (95% доверительный интервал 0,68–0,99). Вмешательство также привело к значительно более позднему введению твердой пищи ( P <0,001 для тенденции), уменьшив долю матерей, которые вводили твердую пищу до 6 месяцев, на 12% (95% доверительный интервал, 4-20%) от От 74% до 62%. Вмешательство также снизило возраст, в котором младенцы начали время животика ( P =.03 для тренда) и увеличил ежедневную практику времени на животик на 7% с 76% до 83% ( P = 0,05).
Заключение Раннее вмешательство на дому, проводимое обученными медсестрами по месту жительства, значительно улучшило некоторые методы кормления младенцев и привело к более ранней повседневной практике проведения времени на животе.
Регистрация испытания anzctr.org.au Идентификатор: ACTRN012607000168459
Детское ожирение поражает как развитые, так и развивающиеся страны. 1 , 2 В Австралии 21% мальчиков и 18% девочек в возрасте от 2 до 3 лет имеют избыточный вес или страдают ожирением. 3 Эти данные подчеркивают важность раннего вмешательства в первые несколько лет для предотвращения возникновения ожирения. Американская академия педиатрии рекомендует просвещать семьи и расширять их возможности с помощью упреждающего руководства, чтобы они распознавали влияние, которое они оказывают на развитие у детей привычек к физической активности и питательному питанию на протяжении всей жизни.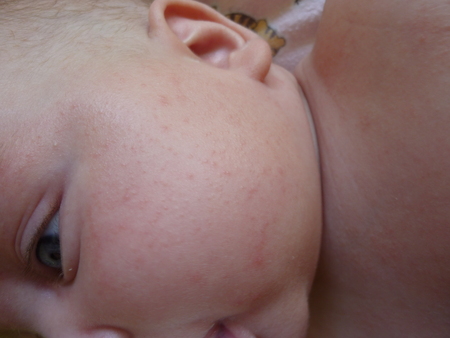 4
4
Практика вскармливания грудных детей — один из наиболее определяемых факторов, способствующих раннему началу детского ожирения.В двух систематических обзорах 5 , 6 по этой теме сделан вывод о том, что грудное вскармливание защищает от детского ожирения, при этом некоторые исследования показывают дозозависимость. Также появляется все больше данных, связывающих раннее введение твердой пищи и риск ожирения. 7 -9
Еще один важный аспект развития младенца — это регулярное «времяпрепровождение» у младенцев. Это разговорный термин, используемый для поощрения родителей к тому, чтобы их младенцы проводили время в положении лежа. 10 Это приводит к усилению двигательных движений мышц шеи и спины младенца, которые имеют решающее значение для более сложных движений, таких как сидение, переворачивание, ползание и подтягивание тела в положение стоя, а также к усиленному двигательному развитию. 11 , 12
На сегодняшний день имеется ограниченное количество данных об эффективности раннего вмешательства в отношении факторов риска ожирения у детей в раннем возрасте.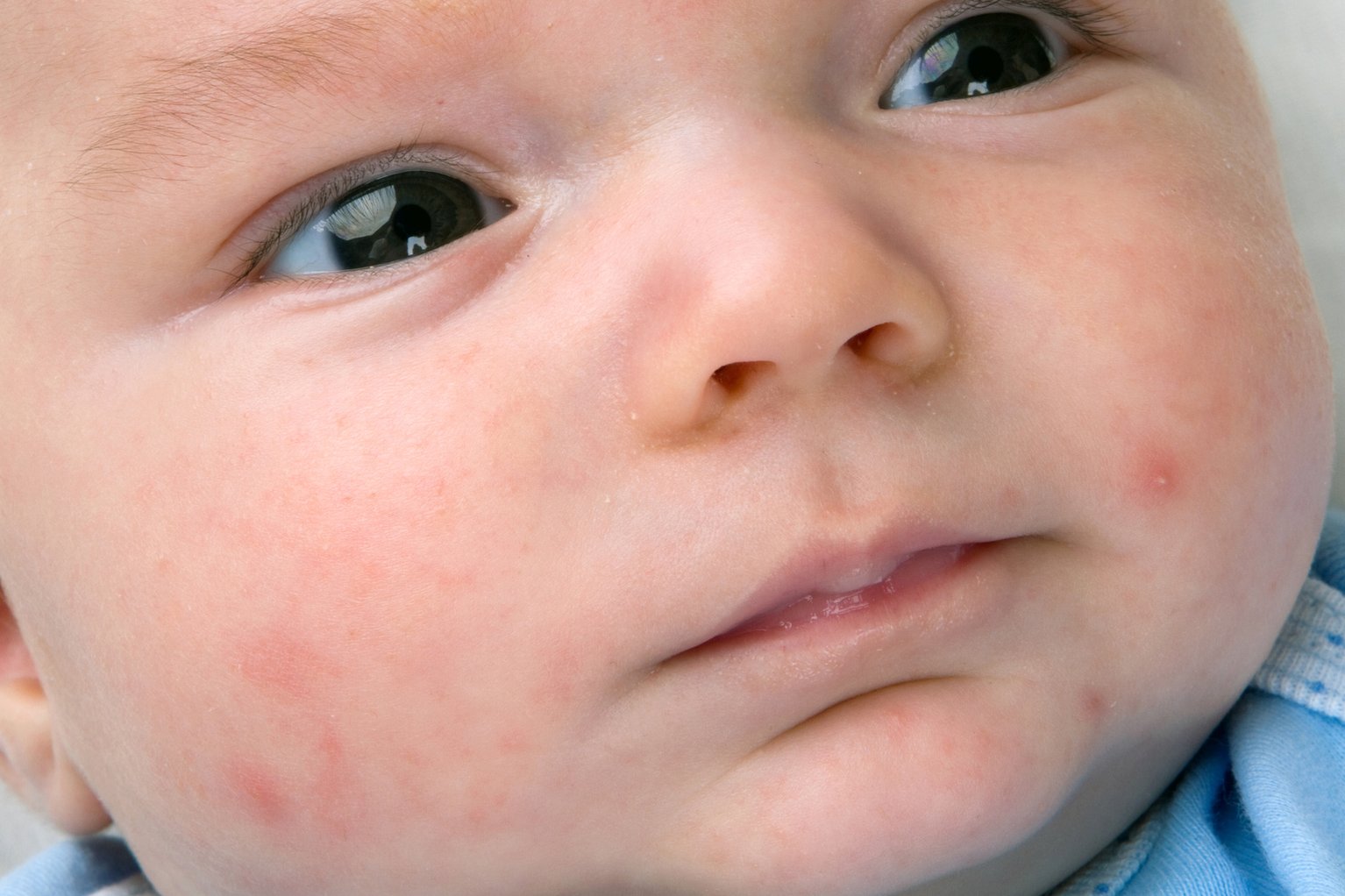 13 В 2007 году некоторые из нас 14 начали испытание «Здоровое начало» для устранения этого пробела в доказательствах.Насколько нам известно, в международном масштабе исследование «Здоровое начало» является первым рандомизированным контролируемым исследованием, в котором проверяется эффективность вмешательства в отношении раннего детского ожирения в первые 2 года. Это раннее вмешательство на дому, предназначенное для улучшения семейных и поведенческих факторов риска детского ожирения. Испытание «Здоровое начало» было проведено в некоторых из наиболее социально и экономически неблагополучных районов Сиднея, где риск ожирения выше, чем в районах с более высоким социально-экономическим статусом. 15
13 В 2007 году некоторые из нас 14 начали испытание «Здоровое начало» для устранения этого пробела в доказательствах.Насколько нам известно, в международном масштабе исследование «Здоровое начало» является первым рандомизированным контролируемым исследованием, в котором проверяется эффективность вмешательства в отношении раннего детского ожирения в первые 2 года. Это раннее вмешательство на дому, предназначенное для улучшения семейных и поведенческих факторов риска детского ожирения. Испытание «Здоровое начало» было проведено в некоторых из наиболее социально и экономически неблагополучных районов Сиднея, где риск ожирения выше, чем в районах с более высоким социально-экономическим статусом. 15
Эта статья сообщает о 12-месячных результатах исследования. Продолжительность грудного вскармливания и время введения твердой пищи являются запланированными первичными исходами испытания в первый год. 14
Это рандомизированное контролируемое исследование (рис. 1) проводилось на юго-западе Сиднея, Австралия, с 1 января 2007 г. по 31 декабря 2010 г. и одобрено Комитетом по этике службы здравоохранения юго-западного района Сиднея (зона больницы Королевского принца Альфреда). .Подробности протокола исследования «Здоровое начало» опубликованы в другом месте. 14
1) проводилось на юго-западе Сиднея, Австралия, с 1 января 2007 г. по 31 декабря 2010 г. и одобрено Комитетом по этике службы здравоохранения юго-западного района Сиднея (зона больницы Королевского принца Альфреда). .Подробности протокола исследования «Здоровое начало» опубликованы в другом месте. 14
Рисунок 1. Распределение участников.
Участники и набор
С 1 июля 2007 г. по 30 июня 2008 г. к беременным женщинам, посещавшим дородовые клиники больниц Ливерпуля и Кэмпбеллтауна, расположенных на юго-западе Сиднея, Австралия, приходили медсестры-исследователи с письмом-приглашением и информацией об исследовании.Женщины имели право на участие в исследовании, если они были в возрасте 16 лет и старше, ожидали первого ребенка, находились между 24 и 34 неделями беременности, могли общаться на английском языке и проживали в этом районе. Женщины были исключены из исследования, если у них было тяжелое заболевание по оценке их врачей. Обращались примерно к 2700 матерям; 780 из них имели право, но 113 отказались. В исследование были включены 667 матерей-новичков.
Женщины были исключены из исследования, если у них было тяжелое заболевание по оценке их врачей. Обращались примерно к 2700 матерям; 780 из них имели право, но 113 отказались. В исследование были включены 667 матерей-новичков.
После установления права на участие и получения согласия женщин попросили заполнить регистрационную форму, указав свои контактные данные, чтобы медсестры могли принять меры для сбора исходных данных.Базовые оценки проводились на дому 1 из 4 медсестер-исследователей до случайного распределения. Личное интервью длилось от 20 до 30 минут и включало ряд стандартных вопросов об общем состоянии здоровья, физической активности и питания, а также демографическую информацию. Четыреста девять женщин были опрошены до родов и 258 женщин — после родов.
Случайное распределение было скрыто за счет последовательно пронумерованных, запечатанных, непрозрачных конвертов, содержащих групповое распределение, которое было определено с помощью случайного числа, сгенерированного компьютером. Рандомизация была стратифицирована по больнице с размером блока 50. Ассистент-исследователь, который не имел прямого контакта с участвующими матерями, отвечал за создание случайных чисел и подготовку конвертов. Сразу после сбора исходных данных медсестра открыла запечатанный конверт и сообщила матери о результатах рандомизации.
Рандомизация была стратифицирована по больнице с размером блока 50. Ассистент-исследователь, который не имел прямого контакта с участвующими матерями, отвечал за создание случайных чисел и подготовку конвертов. Сразу после сбора исходных данных медсестра открыла запечатанный конверт и сообщила матери о результатах рандомизации.
Данные о результатах были собраны в возрасте 6 месяцев по телефону и в возрасте 12 месяцев путем личного интервью на дому.Сборщики данных и исследовательский персонал, занимавшийся вводом и анализом данных, были замаскированы для распределения лечения.
Четыре медсестры были наняты и затем обучены практикующими специалистами по укреплению здоровья для проведения поэтапного вмешательства, которое в первый год включало 1 посещение на дому на сроке от 30 до 36 недель и 5 посещений на дому на сроках 1, 3, 5, 9 и 12 недель. месяцев после рождения. Те матери, которые прошли базовую оценку после родов, получили только 5 посещений на дому.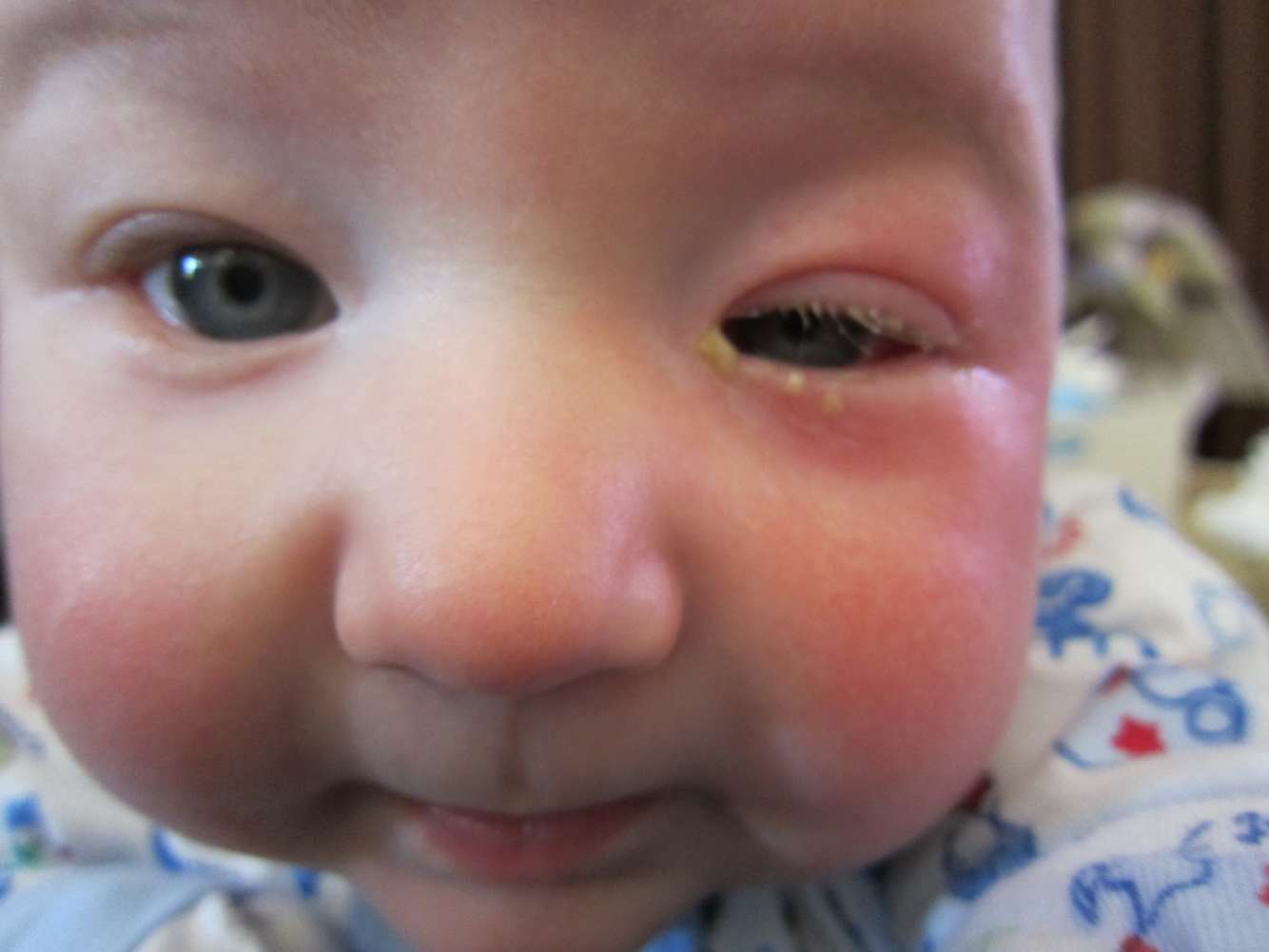 Время посещения соответствует этапам в развитии детей младшего возраста, особенно в отношении практики здорового кормления, питания и физической активности, а также взаимодействия родителей и детей.
Время посещения соответствует этапам в развитии детей младшего возраста, особенно в отношении практики здорового кормления, питания и физической активности, а также взаимодействия родителей и детей.
При каждом посещении медсестра-исследователь проводила 1-2 часа с матерью и младенцем. Медсестра обратилась к 4 ключевым направлениям: практика кормления грудных детей, питание и активные игры детей грудного возраста, физическая активность и питание в семье, а также социальная поддержка. Вмешательство было разработано в ходе пилотного исследования и проводилось обученными медсестрами-исследователями последовательно в соответствии с протоколом (http: // www.Healthybeginnings.net.au/).
Каждое посещение включало стандартную информацию с ключевыми темами для обсуждения по каждой ключевой области и соответствующими ресурсами для подкрепления информации. Для каждого визита был разработан контрольный список, чтобы обеспечить охват всей информации. Ресурсы вмешательства, способствующие грудному вскармливанию, подходящему времени введения твердой пищи, времени на животик и активным играм, а также семейному питанию и физической активности, были разработаны на основе Руководства по вскармливанию детей грудного возраста для работников здравоохранения, 16 Австралийского национального здравоохранения и медицины Рекомендации по питанию Исследовательского совета, 17 Австралийское руководство по здоровому питанию, 18 и Национальные рекомендации по физической активности. 19 Ключевые сообщения вмешательства включали «грудь лучше всего»; «До 6 месяцев без твердой пищи»; «Я ем самые разные фрукты и овощи каждый день»; «В моей чашке только вода»; и «Я являюсь частью активной семьи».
19 Ключевые сообщения вмешательства включали «грудь лучше всего»; «До 6 месяцев без твердой пищи»; «Я ем самые разные фрукты и овощи каждый день»; «В моей чашке только вода»; и «Я являюсь частью активной семьи».
Семьи из контрольной группы получали обычные услуги по уходу за детьми, включая 1 визит на дом в течение месяца после рождения, если это было необходимо. Дополнительные посещения на исходном уровне и через 12 месяцев были проведены научным сотрудником только с целью сбора данных.
Основными критериями оценки результатов были продолжительность грудного вскармливания и время введения твердой пищи, как описано в опубликованном протоколе исследования. 14 Когда младенцу было 6 месяцев, мы провели структурированное короткое телефонное интервью, чтобы собрать информацию о продолжительности грудного вскармливания и введении твердой пищи. Например, матерей спросили: «Кормится ли [имя ребенка] в настоящее время грудью?» Если они отвечали «нет», их спрашивали: «Включая время отлучения от груди, сколько времени« ребенок »находился на грудном вскармливании?» Матерей также спросили: «В каком возрасте« ребенку »впервые начали регулярно давать твердую пищу?» Вопросы о грудном вскармливании и времени введения твердой пищи подробно описаны в другом месте. 20 Эти вопросы также задавали в возрасте 12 месяцев.
20 Эти вопросы также задавали в возрасте 12 месяцев.
В данном исследовании термин кормление грудью относится к ребенку, получающему грудное молоко независимо от того, получает ли он также другую твердую пищу или жидкости. Исключительно грудное вскармливание относится к ребенку, получающему только грудное молоко и никаких других жидкостей или твердой пищи, за исключением капель, то есть сиропов, состоящих из витаминов, минеральных добавок или лекарств.
Что касается времени на животик, вторичного результата, в ходе 6-месячного опроса матерей спросили: «Как часто« ребенок »проводит время на животе, когда он / она бодрствует?» и «В каком возрасте« ребенок »начал проводить время на животе, когда бодрствовал?»
Другие вторичные результаты, включая использование чашки, бутылку перед сном и еду для вознаграждения, были собраны путем личного интервью через 12 месяцев.Эти вопросы были выбраны из Обследования здоровья детей Нового Южного Уэльса 21 и Исследования профилактики астмы у детей. 22
22
Социально-демографические характеристики
На исходном уровне мы собрали социально-демографические данные, включая возраст, статус занятости, уровень образования, семейное положение, язык, на котором говорят дома, и страну рождения матери, используя стандартные вопросы обследования состояния здоровья в Новом Южном Уэльсе. 23
Все статистические анализы предназначались для лечения и проводились с использованием SPSS, версия 18. 24 Пропорции сравнивались между группами вмешательства и контрольной группой с использованием тестов Pearson χ 2 или тестов Mantel-Haenszel χ 2 для определения тенденции, когда это было необходимо.
Анализ выживаемости был использован для сравнения продолжительности грудного вскармливания в экспериментальной и контрольной группах. Кривые Каплана-Мейера использовались для оценки среднего времени кормления грудью и сравнивались между группами с использованием лог-рангового теста.Кривые выживаемости были построены с использованием компьютерного пакета Stata, версия 10 (StataCorp, College Station, Texas). Расчетное отношение рисков для прекращения грудного вскармливания в группе вмешательства по сравнению с контрольной группой было рассчитано с использованием регрессии пропорциональных рисков Кокса. Чтобы проверить, различается ли эффект вмешательства между подгруппами, мы добавили взаимодействие между группой лечения и подгруппой в эту модель Кокса.
Кривые Каплана-Мейера использовались для оценки среднего времени кормления грудью и сравнивались между группами с использованием лог-рангового теста.Кривые выживаемости были построены с использованием компьютерного пакета Stata, версия 10 (StataCorp, College Station, Texas). Расчетное отношение рисков для прекращения грудного вскармливания в группе вмешательства по сравнению с контрольной группой было рассчитано с использованием регрессии пропорциональных рисков Кокса. Чтобы проверить, различается ли эффект вмешательства между подгруппами, мы добавили взаимодействие между группой лечения и подгруппой в эту модель Кокса.
Из 667 участвовавших матерей 337 были рандомизированы в группу вмешательства, а 330 — в контрольную группу (Рисунок 1).Средний (SD) возраст матерей составлял 26,0 (5,5) лет (диапазон от 16 до 47 лет). Большинство матерей (87,3%) были замужем или проживали со своим фактическим партнером. Двадцать четыре процента имели законченное высшее образование, 10,8% говорили дома на любом другом языке, кроме английского, 20,7% были безработными и 31,2% имели доход до налогообложения менее 40 000 австралийских долларов в год (что эквивалентно доллару США). Характеристики матерей-участниц представлены в таблице 1.
Характеристики матерей-участниц представлены в таблице 1.
Таблица 1.Исходные характеристики участников исследования
Таблица 1. Исходные характеристики участников исследования
В общей сложности 106 участвовавших матерей были потеряны для последующего наблюдения через 6 месяцев и еще 34 через 12 месяцев. Из 140 пропавших без вести, 69 были из группы вмешательства и 71 из контрольной (Рисунок 1). Те, кто был пропущен для последующего наблюдения, были значительно моложе и менее образованны и с большей вероятностью были безработными или имели низкий доход (Таблица 1).Основными причинами отказа от дальнейшего наблюдения были следующие: не удалось связаться (67,8%), переехать из района (14,2%), больше не интересовать (8,9%), слишком занято (4,0%) и болезнь или смерть (5,0%). Это было похоже в обеих группах.
Нам не удалось завершить базовую оценку и рандомизацию до рождения, как и планировалось, для 190 женщин (93 в группе вмешательства и 97 в контрольной группе).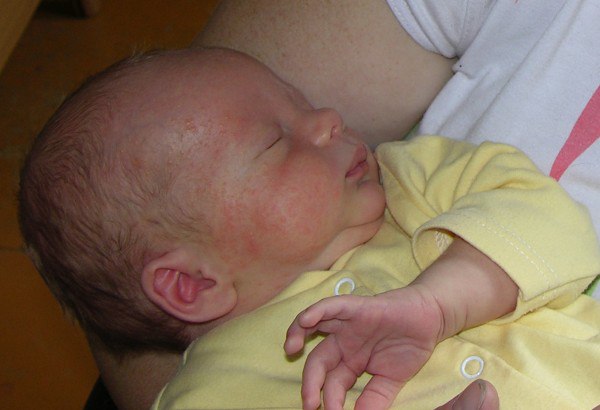 Не было существенной разницы между этими 190 и 337, которые были оценены и рандомизированы до рождения (175 в группе вмешательства и 162 в контрольной группе) по любой из характеристик, представленных в таблице 1.Из 268 участвовавших матерей, оставшихся в группе вмешательства через 12 месяцев, 34,7% получили 5 посещений на дому после родов и 35,3% получили 6 посещений на дому, включая дородовой визит.
Не было существенной разницы между этими 190 и 337, которые были оценены и рандомизированы до рождения (175 в группе вмешательства и 162 в контрольной группе) по любой из характеристик, представленных в таблице 1.Из 268 участвовавших матерей, оставшихся в группе вмешательства через 12 месяцев, 34,7% получили 5 посещений на дому после родов и 35,3% получили 6 посещений на дому, включая дородовой визит.
Показатели грудного вскармливания были значительно выше в группе вмешательства, чем в контрольной группе, как через 6, так и через 12 месяцев (42,2% против 32,1% и 21,0% против 14,9%, соответственно) (Рисунок 2). В 12 месяцев средняя продолжительность грудного вскармливания составляла 17 недель (95% доверительный интервал [ДИ], 13.9–20,4 недель) в группе вмешательства по сравнению с 13 неделями (95% ДИ, 10,1–15,6 недель) в контрольной группе ( P = 0,03, лог-ранговый тест). По сравнению с контрольной группой коэффициент риска прекращения грудного вскармливания в экспериментальной группе составил 0,82 (95% ДИ, 0,68–0,99).
Рисунок 2. Показатели грудного вскармливания по группам вмешательства.
Мы провели апостериорный анализ в подгруппах, чтобы изучить, различается ли эффект вмешательства между теми, кто получил его антенатально, и теми, кто впервые получил его после родов; тест на взаимодействие дал P =.09 (тест отношения правдоподобия). На рисунках 3 и 4 показаны кривые выживаемости при грудном вскармливании для экспериментальной и контрольной групп, стратифицированных в зависимости от того, были ли матери рандомизированы до или после родов. Для матерей, которым проводилось дородовое вмешательство, влияние вмешательства на грудное вскармливание было значительным ( P = 0,009) и проявилось рано, примерно через 2 недели, с 25% снижением риска прекращения грудного вскармливания в группе вмешательства (отношение рисков 0,75 [95% ДИ, 0,60-0,93]). Для матерей без дородового вмешательства эффект вмешательства проявился позже, примерно через 12 недель, и не был значимым в течение всего года (отношение рисков, 0./GettyImages-168516611-597c8428c4124400101e93c9.jpg) 96 [95% ДИ, 0,74-1,24]; P = 0,74).
96 [95% ДИ, 0,74-1,24]; P = 0,74).
Рисунок 3. Показатели грудного вскармливания по группам вмешательства для матерей, рандомизированных до родов.
Рисунок 4. Показатели грудного вскармливания по группам вмешательства для матерей, рандомизированных после родов.
Вмешательство также привело к значительно более позднему введению твердой пищи ( P <0,001 для тенденции), уменьшив долю матерей, которые вводили твердую пищу до 6 месяцев, на 12% (95% ДИ, 4-20%), начиная с От 74% до 62%.
Вмешательство также снизило долю матерей, использующих еду в качестве вознаграждения, на 7% с 25% до 18% ( P = 0,04) и увеличило долю детей, пьющих из чашки на 7%, с 85% до 92% ( P = 0,01), а также снизил долю детей, у которых есть бутылочка для сна, на 9% с 44% до 35% ( P = 0,04) (Таблица 2).
Таблица 2. Сравнение практики кормления младенцев и времени нахождения в животе между экспериментальной и контрольной группами
Таблица 2. Сравнение практики кормления грудных детей и времени живота между экспериментальной и контрольной группами
Вмешательство также уменьшило возраст, в котором младенцы начинали проводить время на животе ( P = 0,03 для тенденции) и увеличило ежедневную практику времени на животик на 7% с 76% до 83% ( P = 0,05) (Таблица 2 ).
В этом исследовании мы обнаружили значительные улучшения в продолжительности грудного вскармливания, подходящем времени введения твердой пищи и использовании времени на животик среди тех, кто получал вмешательство на дому. Вмешательство также значительно снизило долю матерей, использующих еду в качестве вознаграждения, значительно увеличило долю детей, пьющих из чашки, и уменьшило долю детей, которым нужна бутылка, чтобы лечь спать. Приведут ли эти положительные различия в методах кормления к профилактике раннего детского ожирения, еще предстоит проверить через 2 года.
Приведут ли эти положительные различия в методах кормления к профилактике раннего детского ожирения, еще предстоит проверить через 2 года.
Влияние вмешательства на продолжительность грудного вскармливания согласуется с выводами систематического обзора, в котором сделан вывод о том, что дополнительная профессиональная поддержка была эффективной для продления грудного вскармливания, но ее влияние на исключительно грудное вскармливание было менее очевидным. 25 Наше исследование также предполагает, что вмешательство необходимо начинать в антенатальном периоде, чтобы иметь ранний и максимальный эффект вмешательства.Время оказания поддержки грудному вскармливанию очень важно, и его следует учитывать при планировании вмешательств. Этот факт может объяснить, почему недавнее исследование в Соединенном Королевстве, в котором участвовали младенцы в возрасте примерно 10 недель, показало, что меры социальной поддержки не оказали никакого влияния на продолжительность грудного вскармливания. 26 Рекомендуется сочетание дородового и послеродового кормления грудью для увеличения частоты как промежуточного, так и длительного грудного вскармливания. 27 Однако наше текущее вмешательство не показало влияния вмешательства на исключительно грудное вскармливание через 6 месяцев. Очень немногие матери (3,8%) соблюдали рекомендованную продолжительность исключительно грудного вскармливания до 6 месяцев. Непонимание матерью рекомендуемой продолжительности и неправильная интерпретация младенческих сигналов и поведения могут частично объяснить это. 28
26 Рекомендуется сочетание дородового и послеродового кормления грудью для увеличения частоты как промежуточного, так и длительного грудного вскармливания. 27 Однако наше текущее вмешательство не показало влияния вмешательства на исключительно грудное вскармливание через 6 месяцев. Очень немногие матери (3,8%) соблюдали рекомендованную продолжительность исключительно грудного вскармливания до 6 месяцев. Непонимание матерью рекомендуемой продолжительности и неправильная интерпретация младенческих сигналов и поведения могут частично объяснить это. 28
Важным аспектом плана вмешательства было обеспечение согласованности медицинской информации о грудном вскармливании и введении твердой пищи с использованием обновленных рекомендаций.Отзывы медсестер-исследователей, проводивших вмешательство, показали, что матери получали много противоречивых сообщений, особенно в отношении времени введения твердой пищи. В результате большинство матерей (67,7%) вводили твердую пищу своим младенцам в 4–5 месяцев вместо 6 месяцев.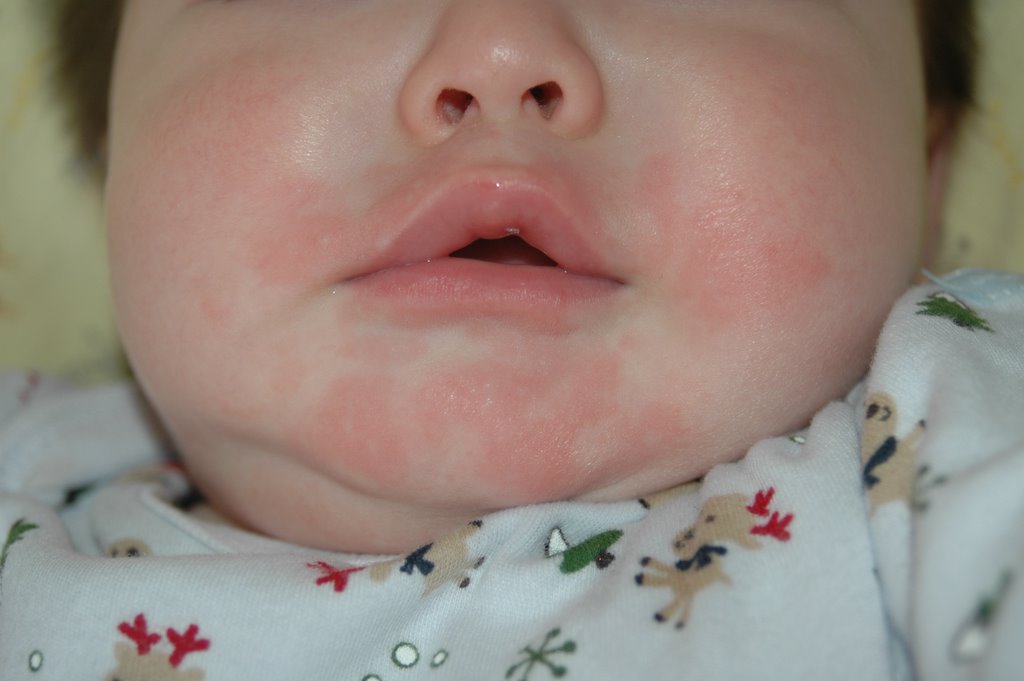 Наш вывод о том, что вмешательство привело к значительному улучшению надлежащего времени введения твердой пищи, имеет важное значение для улучшения практики кормления грудных детей, поскольку, насколько нам известно, ранее не проводились исследования вмешательства специально по этому вопросу.
Наш вывод о том, что вмешательство привело к значительному улучшению надлежащего времени введения твердой пищи, имеет важное значение для улучшения практики кормления грудных детей, поскольку, насколько нам известно, ранее не проводились исследования вмешательства специально по этому вопросу.
Следует отметить, что оптимальные сроки введения твердых веществ все еще обсуждаются. Недавнее исследование показывает, что позднее употребление твердой пищи может увеличить риск аллергической сенсибилизации. 29 Однако обзор 2009 года, в котором были учтены все аспекты здоровья, подтвердил, что рекомендуемая продолжительность исключительно грудного вскармливания и возраст введения твердой пищи — 6 месяцев, но не позднее. 30
Действующие национальные руководящие принципы по вскармливанию детей гласят, что младенцев в возрасте от 6 месяцев следует приучать к питью из чашки и что следует активно не поощрять использование бутылочки после 1 года. 16 Однако мы обнаружили, что значительная часть (39,1%) детей в возрасте 12 месяцев берут с собой бутылку. Это поддерживает призыв поощрять использование чашки в более раннем возрасте и препятствовать использованию бутылочки для кормления. 31 Эффект вмешательства при использовании бутылки соответствовал результатам предыдущего исследования. 26
Это поддерживает призыв поощрять использование чашки в более раннем возрасте и препятствовать использованию бутылочки для кормления. 31 Эффект вмешательства при использовании бутылки соответствовал результатам предыдущего исследования. 26
Несмотря на преимущества времени на животик, 11 , 12 мы обнаружили, что примерно четверть матерей в нашем исследовании не практиковали время на животике ежедневно со своим ребенком.Вмешательство уменьшило возраст, в котором младенцы начинают проводить время на животе, и незначительно увеличило ежедневную практику проведения времени на животе. Насколько нам известно, это первый случай, когда сообщается об эффекте вмешательства такого рода.
Насколько нам известно, это первое рандомизированное контролируемое исследование, в котором проверяется эффективность вмешательства в отношении раннего детского ожирения в течение первых 2 лет с использованием раннего вмешательства на дому, предназначенного для улучшения практики кормления младенцев, а также семейных и поведенческих факторов риска детского ожирения. .Вмешательство проводилось в некоторых из наиболее социально и экономически неблагополучных районов Сиднея. Он был основан на доказательствах, подтверждающих использование программ постоянных посещений на дому для улучшения некоторых результатов для детей и родителей, связанных со здоровьем и проблемами поведения. 32 -34 Испытание имело относительно большой размер выборки и период наблюдения от умеренного до высокого через 6 и 12 месяцев для обеих групп. Основные показатели результатов оценивались с использованием хорошо разработанных и широко используемых инструментов обследования населения.
.Вмешательство проводилось в некоторых из наиболее социально и экономически неблагополучных районов Сиднея. Он был основан на доказательствах, подтверждающих использование программ постоянных посещений на дому для улучшения некоторых результатов для детей и родителей, связанных со здоровьем и проблемами поведения. 32 -34 Испытание имело относительно большой размер выборки и период наблюдения от умеренного до высокого через 6 и 12 месяцев для обеих групп. Основные показатели результатов оценивались с использованием хорошо разработанных и широко используемых инструментов обследования населения.
Однако у исследования есть ряд ограничений. Во-первых, влияние вмешательства на традиционные модели оказания услуг и сравнение экономической эффективности и пользы для здоровья крупномасштабного вмешательства неизвестны и заслуживают дальнейшего изучения. Во-вторых, мы не смогли полностью учесть многие социальные, культурные, экономические и экологические факторы, которые могут повлиять на практику раннего вскармливания. В-третьих, остается без ответа влияние этого вмешательства на прибавку в весе младенца.В-четвертых, возможность обобщения может быть ограничена из-за местоположения исследуемой области и значительно большего количества потерь для последующего наблюдения более молодых, бедных и менее образованных матерей. Кроме того, измерения грудного вскармливания в возрасте 6 и 12 месяцев могут иметь систематическую ошибку при припоминании, потому что некоторые матери прекратили грудное вскармливание до любого момента сбора данных.
В заключение следует отметить, что раннее начало избыточного веса и ожирения у детей требует, чтобы программы мероприятий по укреплению здоровья начинались как можно раньше и были ориентированы на семью.Вмешательство на дому посредством многократных посещений на дому для устранения факторов риска детского ожирения может быть эффективным для улучшения практики кормления младенцев, включая более длительное грудное вскармливание, отсроченное введение твердой пищи и более частое использование чашки, а также в улучшении практики кормления живота. время. Чтобы грудное вскармливание было эффективным, его следует начинать до родов. Необходимо дополнительно проверить, имеет ли это вмешательство какие-либо долгосрочные эффекты.
время. Чтобы грудное вскармливание было эффективным, его следует начинать до родов. Необходимо дополнительно проверить, имеет ли это вмешательство какие-либо долгосрочные эффекты.
Для корреспонденции: Ли Мин Вэнь, MD, MMed, Служба укрепления здоровья, Служба здравоохранения Юго-Западного района Сиднея, уровень 9, King George V Bldg, Missenden Road, Camperdown NSW 2050, Australia (lmwen @ email.cs.nsw.gov.au).
Принято к публикации: 9 февраля 2011 г.
Вклад авторов: Концепция и дизайн исследования : Вен, Баур, Симпсон и Рисел. Анализ и интерпретация данных : Вен, Баур, Симпсон и Риссель. Составление рукописи : Вен. Критический пересмотр рукописи для важного интеллектуального содержания : Вен, Баур, Симпсон, Риссел и Флуд. Статистический анализ : Вен и Симпсон. Получено финансирование : Вен, Баур и Рисел. Административная, техническая и материальная поддержка : Вэнь, Баур, Риссел и Флуд.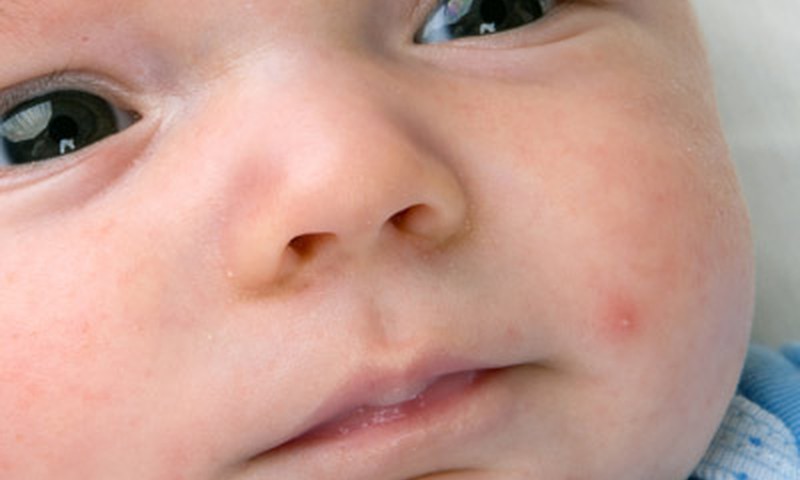 Наблюдение за исследованием : Баур, Симпсон и Рисел.
Наблюдение за исследованием : Баур, Симпсон и Рисел.
Раскрытие финансовой информации: Не сообщалось.
Финансирование / поддержка: Это исследование является частью исследования Healthy Beginnings, финансируемого Австралийским национальным советом по здравоохранению и медицинским исследованиям (идентификационный номер: 393112).
Дополнительные вклады: Мы искренне благодарим младших исследователей, Аниту Банди, доктор философии, и Линн Кемп, доктора философии, а также членов руководящего комитета и рабочей группы за их советы и поддержку.Мы благодарим все семьи за участие в этом исследовании. Мы также благодарим членов команды проекта, включая Карен Уордл, Кэрол Дэвидсон, Синтию Холбек, Дина Мерфи, Линн Айрлэнд, Брук Дейли, Керри Рафф, Ким Кейнс и Анжелу Балафас, и благодарим Марию Доменико за проведение 6-месячного телефонного интервью. . Кроме того, мы благодарим Джеймса Кайта и Терезу Кэрролл за их поддержку в настройке базы данных, а также Хуэй Лан Сюй за помощь во вводе и анализе данных.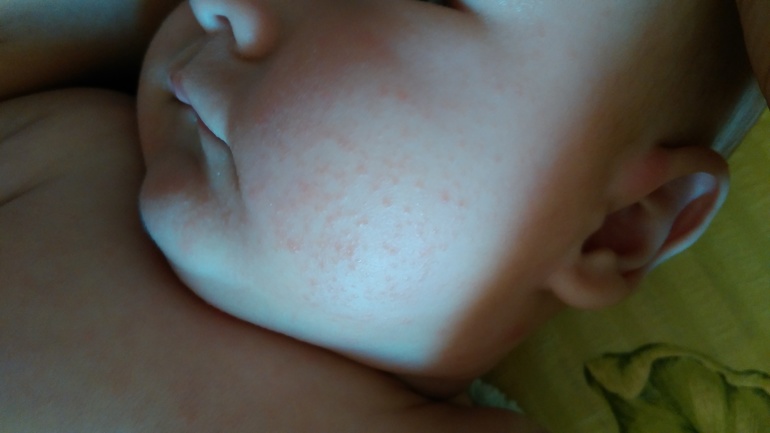 Наконец, мы благодарим Гарта Альперштейна, доктора медицины, за его вклад в разработку исследования и получение финансирования.
Наконец, мы благодарим Гарта Альперштейна, доктора медицины, за его вклад в разработку исследования и получение финансирования.
 Дж. Чин Клин Мед . 2009; 4 (6): 312-317Google Scholar7.Griffiths LJ, Smeeth L, Hawkins SS, Cole TJ, Dezateux C. Влияние практики кормления грудных детей на прибавку в весе от рождения до 3 лет. Детский Арк Дис .2009; 94 (8): 577-582184PubMedGoogle ScholarCrossref 8. Kramer MS. Грудное вскармливание, прикорм (твердая пища) и долгосрочный риск ожирения. Ам Дж. Клин Нутр . 2010; 91 (3): 500-50120107200PubMedGoogle ScholarCrossref 9. Шак-Нильсен Л., Соренсен Т., Мортенсен Е.Л., Михаэльсен К.Ф. Позднее введение прикорма, а не продолжительность грудного вскармливания, может защитить от избыточного веса взрослых. Ам Дж. Клин Нутр . 2010; 91 (3): 619-62720032492PubMedGoogle ScholarCrossref 11.Чизавски Л.Л., Скотт-Финдли С. Время животика! предотвращение нежелательных эффектов кампании «Снова спать». Лифт Лайфлэйнс .
Дж. Чин Клин Мед . 2009; 4 (6): 312-317Google Scholar7.Griffiths LJ, Smeeth L, Hawkins SS, Cole TJ, Dezateux C. Влияние практики кормления грудных детей на прибавку в весе от рождения до 3 лет. Детский Арк Дис .2009; 94 (8): 577-582184PubMedGoogle ScholarCrossref 8. Kramer MS. Грудное вскармливание, прикорм (твердая пища) и долгосрочный риск ожирения. Ам Дж. Клин Нутр . 2010; 91 (3): 500-50120107200PubMedGoogle ScholarCrossref 9. Шак-Нильсен Л., Соренсен Т., Мортенсен Е.Л., Михаэльсен К.Ф. Позднее введение прикорма, а не продолжительность грудного вскармливания, может защитить от избыточного веса взрослых. Ам Дж. Клин Нутр . 2010; 91 (3): 619-62720032492PubMedGoogle ScholarCrossref 11.Чизавски Л.Л., Скотт-Финдли С. Время животика! предотвращение нежелательных эффектов кампании «Снова спать». Лифт Лайфлэйнс .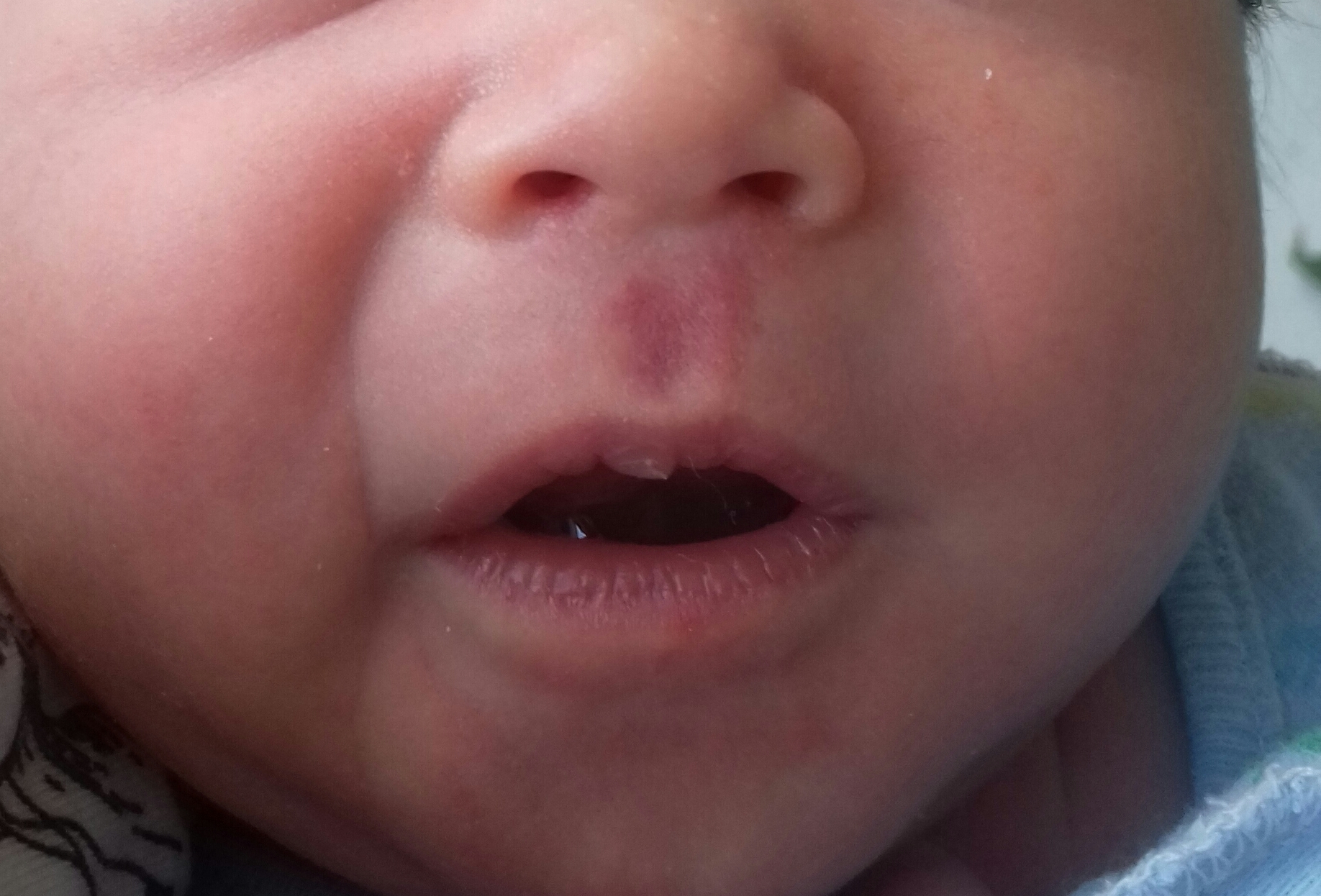 2005; 9 (5): 382-38716359077PubMedGoogle ScholarCrossref 12. Джонсон К. Уменьшение времени нахождения в животе может замедлить двигательное развитие. Медпост . 2003; 39 (38): 51 Google Scholar, 13 Саммербелл CD, Уотерс Э., Эдмундс Л.Д., Келли С., Браун Т., Кэмпбелл К.Дж. Вмешательства по профилактике ожирения у детей. Кокрановская база данных Syst Rev . 2005; (3): CD00187116034868PubMedGoogle Scholar14.Вен Л.М., Баур Л.А., Рисел К., Уордл К., Альперштейн Г., Симпсон Дж. Раннее вмешательство в виде многократных посещений на дому для предотвращения детского ожирения среди малообеспеченных слоев населения: рандомизированное контролируемое исследование на дому (исследование «Здоровое начало»). BMC Общественное здравоохранение . 2007; 7: 76174
2005; 9 (5): 382-38716359077PubMedGoogle ScholarCrossref 12. Джонсон К. Уменьшение времени нахождения в животе может замедлить двигательное развитие. Медпост . 2003; 39 (38): 51 Google Scholar, 13 Саммербелл CD, Уотерс Э., Эдмундс Л.Д., Келли С., Браун Т., Кэмпбелл К.Дж. Вмешательства по профилактике ожирения у детей. Кокрановская база данных Syst Rev . 2005; (3): CD00187116034868PubMedGoogle Scholar14.Вен Л.М., Баур Л.А., Рисел К., Уордл К., Альперштейн Г., Симпсон Дж. Раннее вмешательство в виде многократных посещений на дому для предотвращения детского ожирения среди малообеспеченных слоев населения: рандомизированное контролируемое исследование на дому (исследование «Здоровое начало»). BMC Общественное здравоохранение . 2007; 7: 76174PubMedGoogle ScholarCrossref 15. Ван З., Паттерсон С.М., Хиллс А.П. Связь между избыточным весом или ожирением и семейным доходом и индексом массы тела родителей у австралийской молодежи: анализ Австралийского национального исследования питания, 1995 г. Азия Пак Дж. Клин Нутр . 2002; 11 (3): 200-20512230233PubMedGoogle ScholarCrossref 16.
Азия Пак Дж. Клин Нутр . 2002; 11 (3): 200-20512230233PubMedGoogle ScholarCrossref 16.
Национальный совет здравоохранения и медицинских исследований. Диетические рекомендации для детей и подростков в Австралии: включение рекомендаций по вскармливанию младенцев для медицинских работников. Канберра: Содружество Австралии; 2003
17.Национальный совет здравоохранения и медицинских исследований. Диетические рекомендации для взрослых Австралии. Канберра: Правительство Австралии; 2003
18.Департамент здравоохранения и семейного обслуживания. Австралийское руководство по здоровому питанию: справочная информация для преподавателей по вопросам питания. Канберра: Содружество Австралии; 1998
19.Департамент здравоохранения и ухода за престарелыми. Национальные рекомендации по физической активности для взрослых. Канберра: Правительство Австралии; 1999
20. Гектор Д., Уэбб К., Лаймер С.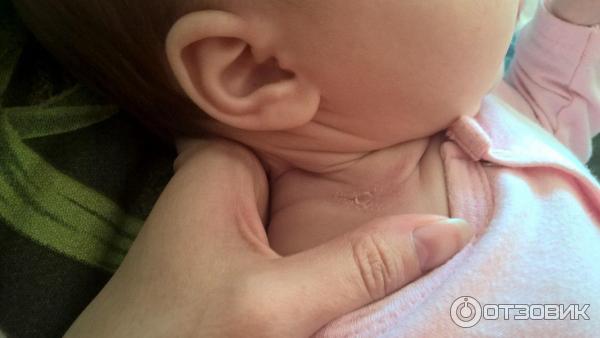 Описание практики грудного вскармливания в Новом Южном Уэльсе с использованием данных Обследования здоровья детей Нового Южного Уэльса, 2001 г. Северо-западный вестник общественного здравоохранения . 2005; 16 (3-4): 47-5116106272PubMedGoogle Scholar21.Центр эпидемиологии и исследований Департамента здравоохранения Нового Южного Уэльса. Обследование состояния здоровья детей в Новом Южном Уэльсе, 2001 г. Северо-западный вестник общественного здравоохранения . 2002; 13: (дополнение S-3)
1-8412353061PubMedGoogle ScholarCrossref 22.Webb KL, Lahti-Koski M, Rutishauser I,
и другие; Команда CAPS. Потребление «дополнительных» продуктов (высококалорийных и бедных питательными веществами) детьми в возрасте 16-24 месяцев из западного Сиднея, Австралия. Nutr общественного здравоохранения . 2006; 9 (8): 1035-104417125568PubMedGoogle ScholarCrossref 23. Центр эпидемиологии и исследований Департамента здравоохранения штата Новый Южный Уэльс.
Описание практики грудного вскармливания в Новом Южном Уэльсе с использованием данных Обследования здоровья детей Нового Южного Уэльса, 2001 г. Северо-западный вестник общественного здравоохранения . 2005; 16 (3-4): 47-5116106272PubMedGoogle Scholar21.Центр эпидемиологии и исследований Департамента здравоохранения Нового Южного Уэльса. Обследование состояния здоровья детей в Новом Южном Уэльсе, 2001 г. Северо-западный вестник общественного здравоохранения . 2002; 13: (дополнение S-3)
1-8412353061PubMedGoogle ScholarCrossref 22.Webb KL, Lahti-Koski M, Rutishauser I,
и другие; Команда CAPS. Потребление «дополнительных» продуктов (высококалорийных и бедных питательными веществами) детьми в возрасте 16-24 месяцев из западного Сиднея, Австралия. Nutr общественного здравоохранения . 2006; 9 (8): 1035-104417125568PubMedGoogle ScholarCrossref 23. Центр эпидемиологии и исследований Департамента здравоохранения штата Новый Южный Уэльс. Обследование состояния здоровья взрослого населения Нового Южного Уэльса, 2003 г. Северо-западный вестник общественного здравоохранения . 2004; 15: (дополнение S-4)
1-11615578082PubMedGoogle ScholarCrossref 24.
Обследование состояния здоровья взрослого населения Нового Южного Уэльса, 2003 г. Северо-западный вестник общественного здравоохранения . 2004; 15: (дополнение S-4)
1-11615578082PubMedGoogle ScholarCrossref 24.SPSS Inc. Статистика сложных выборок SPSS (версия 18.0). SPSS Inc: Чикаго, Иллинойс
25. Бриттон К., Маккормик FM, Ренфрю М.Дж., Уэйд А., Кинг С.Е. Поддержка кормящих мам. Кокрановская база данных Syst Rev . 2007; (1): CD001141 Google Scholar, 26. Watt RG, Tull KI, Hardy R, и другие. Эффективность вмешательства социальной поддержки в практику вскармливания младенцев: рандомизированное контролируемое исследование. J Epidemiol Community Health . 2009; 63 (2): 156-162161PubMedGoogle ScholarCrossref 27. Департамент здравоохранения и старения правительства Австралии. Конференция министров здравоохранения Австралии 2009 г .: Национальная стратегия Австралии по грудному вскармливанию на 2010-2015 гг. . Канберра: правительство Австралии; 2009
. Канберра: правительство Австралии; 2009
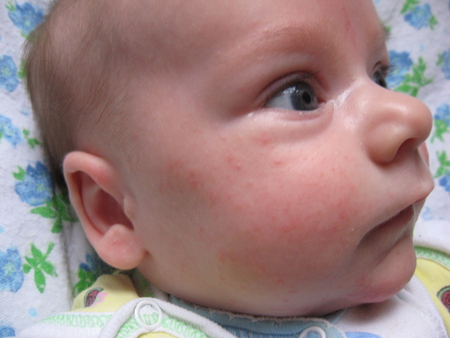 Педиатрия . 2007; 120 (4): e832-e84517
Педиатрия . 2007; 120 (4): e832-e84517Борьба за спасение брошенных на мель младенцев Китая
Когда в мае Цзэн Яцинь получила мгновенное сообщение с сообщением о том, что у нее родилась дочь, она почувствовала сложную смесь эмоций: восторг, но также и глубокое беспокойство.
Пандемия COVID-19 свирепствовала, и она застряла в своем доме на юге Китая — более чем в 4000 км от ее ребенка в Алматы, Казахстан.
27-летняя девушка и ее муж обратились в агентство по суррогатному материнству после того, как обнаружили у Цзэна врожденное заболевание матки, из-за которого она не могла зачать ребенка. В конце 2019 года фирма договорилась о том, чтобы казахская женщина выступила в качестве суррогата, и пара заплатила 480 000 юаней (73 000 долларов США).
Но к тому времени, когда женщина родила ребенка, глобальные туристические сети перестали работать. Цзэн оказалась отрезанной от своего ребенка и неуверенной, когда она сможет ее увидеть. Агентство перевезло новорожденного на виллу на окраине Алматы вместе с девятью другими китайскими суррогатными младенцами, наняв для ухода за ними местных нянек.
Шесть месяцев спустя дочь Цзэна все еще остается за границей. Тревога матери стала настолько сильной, что она страдает от выпадения волос и бессонницы.
«Я не могу сосредоточиться ни на чем, кроме изучения ситуации с пандемией», — сказал Цзэн Sixth Tone. «Но то, что я читаю, просто расстраивает меня еще больше».
Это должен был быть самый счастливый год в моей жизни, но он оказался невероятно напряженным.Цзэн далеко не одинок.
Запрет на суррогатное материнство в Китае, введенный по этическим и юридическим соображениям, в последние годы стимулировал рост глобальной торговли вспомогательными репродуктивными услугами. Появились агентства, предлагающие соединить китайские пары с суррогатами по всему миру, причем Восточная Европа и США являются одними из самых популярных направлений.
Точно неясно, сколько людей в Китае пользуются этими услугами, но потенциальный спрос огромен. Проблемы бесплодия затрагивают примерно каждую восьмую китайскую пару, или около 50 миллионов человек.
Но в 2020 году торговля погрузилась в хаос, поскольку глобальные запреты на поездки разделили семьи и превратили российские детские дома в «детские приюты», в которых находятся десятки китайских новорожденных, оказавшихся в затруднительном положении. И хотя некоторые страны в последние месяцы предварительно ослабили свои пограничные ограничения, сотни — а, возможно, тысячи — младенцев остаются за границей.
И хотя некоторые страны в последние месяцы предварительно ослабили свои пограничные ограничения, сотни — а, возможно, тысячи — младенцев остаются за границей.
Чат-группы, состоящие из тысяч родителей суррогатных детей, сформированы в китайских социальных приложениях WeChat и QQ, где участники обмениваются новостями о последних обновлениях визовой политики, информацией о рейсах и номерами случаев заражения коронавирусом.Некоторым членам уже удалось вернуть своих детей, но многие все еще не могут этого сделать.
Для Цзэна последние шесть месяцев были наполнены безумной неопределенностью. Вскоре после рождения дочери уроженка Гуанчжоу узнала из посольства Китая в Казахстане, что переговоры о возобновлении полетов между двумя странами уже начались. Пока о такой сделке не было объявлено.
Когда сотрудники Sixth Tone связались с консульством Казахстана в Шанхае, они подтвердили, что в ближайшем будущем возобновление полетов между Китаем и Казахстаном не планируется.
«Не было никаких уведомлений от соответствующих ведомств о возобновлении прямых рейсов — по крайней мере, не в этом году», — сказал сотрудник консульства.
Пассажиры выстраиваются в очередь для регистрации на рейс в международном аэропорту Пудун в Шанхае, 10 августа 2020 г. Инь Лицинь / CNS / People Visual
Это ситуация, о которой Цзэн и ее муж никогда не думали, когда начали исследовать услуги суррогатного материнства в 2017 году. Пара подумывала о поиске суррогата в США, России, Украине и Грузии.В конце концов они выбрали Казахстан, потому что это казалось наиболее безопасным вариантом.
«Во-первых, услуга полностью легальна, — сказал Цзэн. «Страна стабильная и имеет хорошие отношения с Китаем. Здесь идеальные медицинские ресурсы и приятные люди ».
После подписания контракта с небольшим китайским агентством, имеющим связи в Казахстане, пара вылетела в Алматы в июле прошлого года. Там они выполнили необходимые шаги для экстракорпорального оплодотворения. Они выбрали, чтобы ребенок был женским.
«По мере стабилизации состояния плода в суррогатной матери я с большим желанием встретить своего ребенка», — сказал Цзэн.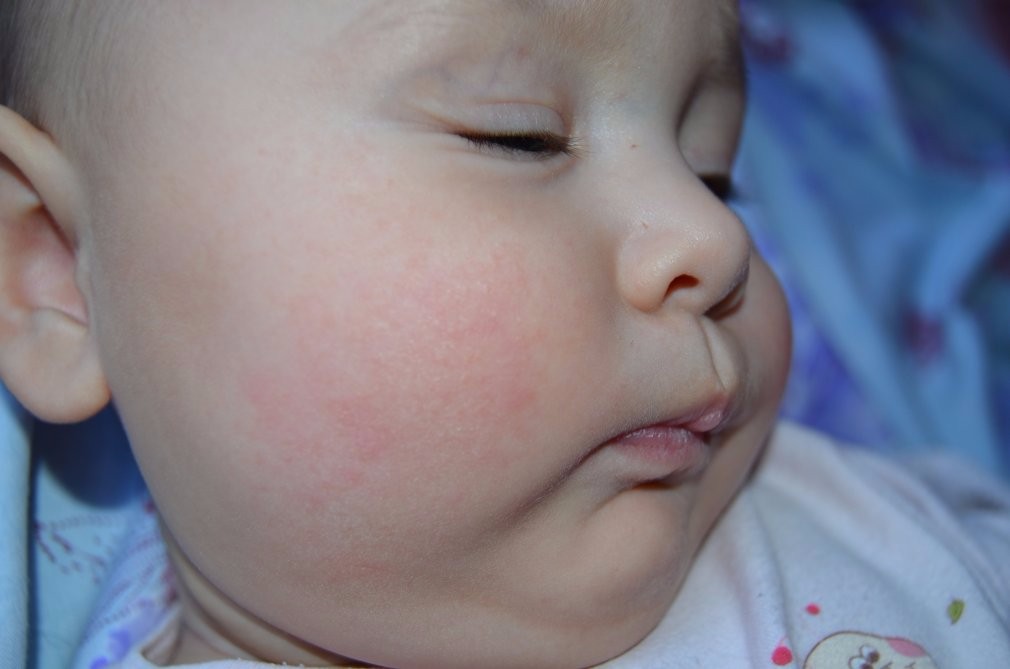 «Это должен был быть самый счастливый год в моей жизни, но он оказался невероятно напряженным и трудным».
«Это должен был быть самый счастливый год в моей жизни, но он оказался невероятно напряженным и трудным».
Теперь Цзэн общается со своей дочерью только через видео и фотографии младенца, которых она получает каждый день. Агентство наняло пять нянек для ухода за 10 младенцами на вилле в Алматы, за которыми наблюдают двое сотрудников агентства. «Это похоже на двойную гарантию», — сказал Цзэн.
Уход за детьми обходится паре в 6000 юаней в месяц, хотя Цзэн не заботится о высоких расходах. По ее словам, все, о чем она думает, — это как можно скорее добраться до Казахстана.
«Пока я могу лететь в Алматы, меня не будет беспокоить, если я окажусь там в ловушке из-за пандемии», — сказала она.
Diane Macdonald / Stockbyte / People Visual
Другие родители тем временем отчаянно принимают меры, чтобы забрать своих детей, поскольку страны ослабляют визовые ограничения и ограничения на полеты.
Вэнь Сяоци, 32 года, из южного Китая, в настоящее время готовится вылететь в Украину. Ее дочь родилась в конце октября в Киеве, украинской столице, ранее известной как Киев.
Ее дочь родилась в конце октября в Киеве, украинской столице, ранее известной как Киев.
Правительство Украины отменило временный запрет на въезд иностранных туристов в середине июня — хотя эта политика была ненадолго восстановлена в конце августа — и с 1 августа страна разрешила гражданам Китая посещать без визы на срок до 30 дней без визы.
Многие семьи уже воспользовались этими изменениями политики.Одно агентство, базирующееся в восточной провинции Фуцзянь, которое утверждает, что ежегодно помогает примерно 300 парам найти суррогатных матерей в Украине, сообщило, что с июля десятки его клиентов вылетели в эту восточноевропейскую страну.
«Около 70 наших клиентов видели, как их дети застряли в Украине в начале этого года», — сказал Sixth Tone консультант компании, отказавшейся назвать свое полное имя из соображений конфиденциальности. «Но большинству из них удалось вернуть их».
Только такие люди, как мы, у которых есть дети, оказавшиеся за границей, решаются сесть на международные рейсы прямо сейчас.
Вэнь надеется, что она сможет летать в декабре. «Что нас задерживает, так это служба регистрации паспорта ребенка в посольстве Китая в Украине», — сказал Вэнь Sixth Tone. «Самые ранние доступные бронирования — в конце декабря».
В настоящее время ребенок Вэнь находится в больнице Киева. За ребенком ухаживает местная няня, стоимость которой составляет 70 долларов в день. По словам Вэнь, другие родители с младенцами, оказавшимися в Украине, сказали ей, что, если она не приедет в Украину в ближайшее время, ребенок, скорее всего, будет переведен в местный центр послеродового ухода, который стоит около 15 000 юаней в месяц.
«Для меня стоимость сейчас не очень важна — мне просто не терпится увидеть своего ребенка», — сказал Вэнь. «Другие родители, которые уже вернулись (из Украины), сказали, что видели много семей с новорожденными на обратных рейсах в Китай».
Вэнь Цзябао обеспокоен ситуацией с коронавирусом в Украине. Ежедневно в стране регистрируются тысячи новых случаев заражения.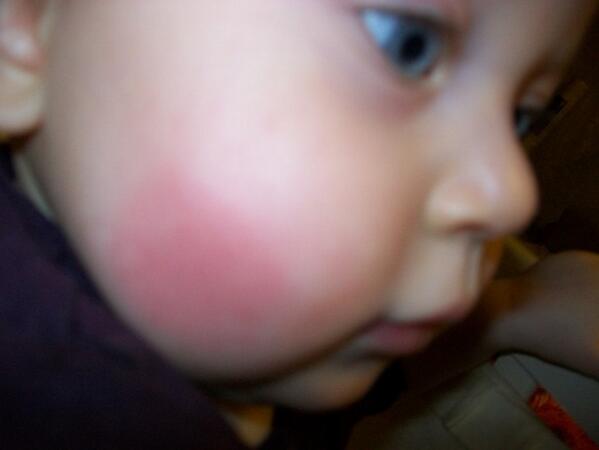
«Кажется, пандемия там усиливается. Я не могу заснуть, думая о моем собственном ребенке, — сказал Вэнь.«Только такие люди, как мы, у которых есть дети, оказавшиеся за границей, решаются сесть на международные рейсы прямо сейчас. Мы рискуем своим здоровьем ради детей ».
Ryan Lane / E + / People Visual
Лю Сянь из северной провинции Шаньси также ожидает разрешения на выезд за границу. Ее ребенок родился в июне в Москве.
Россия постепенно начала открывать свои границы для иностранных граждан в конце июля, и в том же месяце возобновились прямые рейсы между страной и Китаем.Агентство суррогатного материнства Лю посоветовало ей начать подготовку заявления на получение медицинской визы в Россию в октябре, и в настоящее время она ожидает обработки визы.
«В нашей чат-группе, состоящей почти из 400 человек (с суррогатными детьми за границей), по крайней мере 30 участников сказали, что их дети остались в России», — сказал Лю Sixth Tone. «Некоторые ждут визы, а другие — авиабилетов».
36-летняя женщина сообщила, что ее агентство организовало размещение ребенка на съемной квартире в Москве.По словам Лю, плата за уход за ребенком обходится ее семье чуть менее 20 000 юаней в месяц.
Когда Sixth Tone позвонил в московское агентство суррогатного материнства TDE Overseas, представившись потенциальным клиентом, основатель компании сказал, что за последние несколько месяцев десятки его китайских клиентов ездили в Россию, чтобы найти своих детей.
«В настоящее время на получение медицинской визы уходит до двух месяцев», — сказал основатель по фамилии Ленг. «Большинство детей, попавших в затруднительное положение, на нашей опеке, вернулись в Китай.Еще один ребенок застрял в Москве из-за проблем с визой родителей ».
Ху Гаолей / People Visual
Несмотря на все недавние потрясения, Ленг утверждал, что его агентство все еще принимает новых китайских клиентов. Однако другие зарубежные агентства суррогатного материнства заявили Sixth Tone, что их бизнес резко сократился, поскольку родители обращаются на внутренний черный рынок Китая за вспомогательными репродуктивными услугами в условиях пандемии.
Украинский консультант по суррогатному материнству сказал, что в 2020 году агентство работало чуть более чем с 20 китайскими парами, тогда как обычно у него около 300 клиентов в год.
Цю, менеджер агентства в Гуанчжоу, сказал, что теперь он поощряет своих клиентов искать суррогатов в Китае. До пандемии его бизнес в основном работал с суррогатами в Грузии и Казахстане.
«В этих двух странах зачать ребенка через суррогатное материнство дешевле. В Грузии весь процесс стоит около 350 000 юаней, в то время как цена составляет от 450 000 до 480 000 юаней в Казахстане », — сказал Цю, который отказался назвать свое полное имя из соображений конфиденциальности.«Внутри страны это стоит около 550 000 юаней».
Медсестра ухаживает за новорожденным в больнице в Шицзячжуане, провинция Хэбэй, май 2020 года. Цзя Миньцзе / People Visual
Хотя суррогатное материнство незаконно в Китае, многие агентства, такие как Qiu, по-прежнему предлагают услуги по дому, заключая тайные сделки с местными больницы. Если эти договоренности будут разоблачены, вовлеченные компании и больницы могут столкнуться с большими штрафами, а у врачей иногда отменяют медицинские лицензии. Однако пары, которые платят за такие услуги, наказываются редко.
Если эти договоренности будут разоблачены, вовлеченные компании и больницы могут столкнуться с большими штрафами, а у врачей иногда отменяют медицинские лицензии. Однако пары, которые платят за такие услуги, наказываются редко.
По словам Цю, спрос на суррогатное материнство внутри страны остается высоким. «В среднем у нас ежегодно рождается от 150 до 160 детей в результате суррогатного материнства внутри страны», — сказал он. «Трудно подсчитать, сколько детей рождается за границей, потому что мы просто связываем наших клиентов с зарубежными агентствами».
Все, что мы можем сделать сейчас, это ждать.Цзэн тем временем воодушевляется недавними многообещающими результатами продолжающихся испытаний вакцины против COVID-19 фазы III в США.По ее словам, родители в ее групповом чате надеются, что вакцина позволит им безопасно забрать своих детей из горячих точек коронавируса.
В некоторых странах прямые рейсы из Китая в настоящее время недоступны, но есть возможность путешествовать туда по сложной серии стыковочных маршрутов. Однако многие китайские родители не хотят выбирать этот вариант, так как считают, что шансы заразиться вирусом недопустимо высоки.
Однако многие китайские родители не хотят выбирать этот вариант, так как считают, что шансы заразиться вирусом недопустимо высоки.
А пока родители должны просто молиться о скорейшем выпуске вакцины и о том, чтобы их дети оставались здоровыми.
«Все мы, родители, согласны с тем, что не рискуем здоровьем наших малышей из-за отсутствия прямых рейсов», — сказал Цзэн. «Все, что мы можем сделать сейчас, это ждать».
Редактор: Доминик Морган.
(изображение заголовка: Fu Xiaofan / Sixth Tone)
Жена покойного уханьского «разоблачителя» доктора Ли Вэньляна родила мальчика
Скриншот момента Фу Сюэцзе в Wechat
«Вы видите это на небесах? Последний подарок, который вы мне сделали, родился сегодня.Я буду любить его и заботиться о нем «, — написала жена Ли Вэньляна в своем WeChat в пятницу после рождения второго ребенка, мальчика, сообщили СМИ.
Фу Сюэцзе, жена покойного офтальмолога Ли из Центральной больницы Ухань, забившая тревогу по поводу нового коронавируса, сообщает в пятницу внутреннее новостное издание Lizhi News, что она родила мальчика.
Согласно сообщениям СМИ, ребенок весил 3,45 килограмма. В социальных сетях было много сообщений. приветствовать его в мире, а некоторые пользователи сети «желают ему вечного счастья».»
Китайские пользователи сети провозгласили Ли героем за его смелость в предупреждении людей на ранней стадии вспышки COVID-19 и его настойчивость, поскольку он никогда не покидал больницу и продолжал бороться с вирусом на передовой. Врач умер в результате битвы с коронавирусом 7 февраля.
«Мне хочется плакать, потому что люди его не забыли. «Это лучшая новость дня для меня», — написал один пользователь сети.
«Мы надеемся, что этот ребенок продолжит дух доктора Ли и будет хорошим человеком», — сказал другой пользователь сети.
Китайские власти наградили доктора и еще 32 человека медалями 4 мая в память об их жертвах в борьбе с COVID-19. Официальное введение Ли гласило: «Как офтальмолог, он не боялся опасностей и не боялся вступать в тесный контакт с пациентами … Он оставался на своем передовом посту и лечил пациентов на восьми койках.
После его смерти в феврале китайские социальные сети захлестнули гнев и горе, и многие назвали этого человека национальным героем, выразив возмущение тем, как власти Уханя так быстро рассмотрели его дело.
Фото: Ли Вэньлян
Ли был среди восьми жителей Уханя, которым в начале января местная полиция сделала выговор за распространение «слухов» о вспышке нового коронавируса.
Следственная группа, направленная центральным правительством 7 февраля после смерти Ли, также попросила местный надзорный орган проконтролировать устранение проблемы, привлечь к ответственности соответствующий персонал и своевременно объявить результаты.
Многие говорили, что опыт восьми «информаторов» свидетельствует о некомпетентности местных властей на раннем этапе борьбы с заразным и смертельным вирусом.
Полиция Уханя 19 марта отменила приказ о вынесении выговора Ли, умершему от COVID-19, по обвинению в распространении слухов, следуя рекомендациям тщательно контролируемого высшего надзорного органа Китая расследования.
Зонд решал только проблемы, связанные с Li. Но это не значит, что зонд на этом остановится.Власти будут продолжать исследовать другие соответствующие вопросы, такие как неадекватные ответные меры на эпидемию на ранних этапах вспышки, и будут привлекать к ответственности.
Важность детских зубов | Стоматология для детей и подростков из GA
Вы не можете их видеть. Но они там есть. Молочные зубы … они начали формироваться еще в утробе матери, но прежде чем вы это заметите, они прорезываются через десны вашего ребенка.
Первые молочные зубы, известные как молочные зубы, обычно появляются уже в возрасте 3-4 месяцев, но на самом деле они начинают прорезываться через десны в возрасте от 6 месяцев до одного года.
Время прорезывания различается (и то, какие из них появляются раньше, различается), но все 20 молочных зубов (молочные зубы) обычно прорезываются к трехлетнему возрасту.
И эти молочные зубы важны, даже если вы их не видите, и даже если они со временем выпадают и заменяются постоянными взрослыми зубами. На самом деле молочные зубы чрезвычайно важны.
Молочные зубы так же подвержены кариесу, как и взрослые зубы. Фактически, более 50 процентов детей будут поражены кариесом в возрасте до пяти лет.* Таким образом, вы хотите убрать эти полости, чтобы избежать преждевременной потери зуба.
Когда молочный зуб теряется слишком рано, постоянные зубы могут смещаться в пустое пространство и мешать другим взрослым зубам найти место, когда придет их очередь прорезаться. Итак, правильная гигиена полости рта важна сразу после рождения ребенка. Своевременное формирование хороших оральных привычек будет иметь большое значение, даже если вы не произведете впечатление на зубную фею!
Молочные зубы …
Помогите детям легко и правильно пережевывать пищу.
Помогите детям говорить быстрее и четче.
Сохраняет пространство в челюстях для постоянных зубов, которые растут под деснами.
Создайте основу для здоровых улыбок на всю жизнь.
Разрушение зубов из детской бутылочки
Разрушение зубов у младенцев и детей ясельного возраста часто называют кариесом зубов из детской бутылочки. Его также называют кариесом в раннем детстве. Кариес зубов из бутылочки чаще всего возникает в области верхних передних зубов, но могут разрушаться и другие зубы.
Самая большая причина разрушения зубов из детской бутылочки — это когда ребенок дремлет или спит с бутылочкой, полной молока или сока, или когда ему дают бутылочку, а не соску для комфорта. Когда жидкость выходит из соска в рот ребенка, она просто остается во рту, пока ребенок расслабляется, перестает сосать и засыпает. Это означает, что развивающиеся зубы впитывают сахар, пока ребенок спит. Это плохо для развития зубов.
Как предотвратить кариес из детской бутылочки:
Не укладывайте ребенка в постель и не укладывайте его, чтобы вздремнуть, с бутылкой сока или сладких напитков.
Добавляйте в детские бутылочки только смесь, молоко или грудное молоко; избегайте наполнения бутылок соком или безалкогольными напитками.
Попросите ребенка допить бутылочку перед сном или перед сном.
Не макайте пустышки в сахар или мед.
После каждого кормления протирайте десны ребенка чистой влажной марлевой салфеткой или мочалкой.
Когда у вашего ребенка появятся зубы, аккуратно почистите их водой и зубной щеткой размером с ребенка.
Поощряйте ребенка пить из чашки до первого дня рождения.
Поощрять здоровое питание.
Старайтесь не чистить ложки для кормления или пустышки вашего ребенка, кладя их в рот; промойте их под струей воды из-под крана.
Запланируйте первый визит вашего ребенка к стоматологу, как только у него появится первый зуб, но не позднее его первого дня рождения.
Взгляд врача: каково ухаживать за ребенком с коклюшем
Д-р Вен объясняет, что некоторые дети, заболевшие коклюшем, могут перестать дышать и нуждаются в интубации.
Любой, кто ухаживал за ребенком с коклюшем, знает, насколько устрашающими могут быть характерные приступы кашля. Мы поговорили с доктором Софи Вен из детской больницы Квинсленда о том, что происходит, когда дети попадают в больницу с коклюшем, и что можно сделать, чтобы предотвратить заражение этой болезнью.
Что такое коклюш?
Коклюш — это респираторная инфекция, то есть поражает части тела, используемые для дыхания: легкие и дыхательные пути.Он очень заразен и может быть опасен для жизни младенцев и маленьких детей.
Вызываемый бактериями Bordetella pertussis, коклюш обычно начинается с симптомов, похожих на простуду: насморк, чихание и усталость. Через несколько дней начинается кашель.
Приступы кашля, вызванные коклюшем, могут быть очень сильными и пугающими. Больной может непрерывно кашлять в течение долгого времени, прежде чем заканчиваться «кукареканьем» или «криком», когда воздух втягивается обратно в легкие.
Они могут так сильно кашлять, что потом их рвет или рвет. Возможно, во время кашля у ребенка может возникнуть затруднение дыхания, что означает, что он не сможет получить воздух в легкие. В этом случае они могут посинеть или даже перестать дышать.
Д-р Вен говорит: «Я лечил детей с коклюшем, обычно очень маленьких детей, которые еще не прошли полную иммунизацию или недостаточно взрослые для вакцинации. Хуже всего наблюдать, как эти маленькие младенцы кашляют, кашляют и кашляют, и они не могут отдохнуть.Они кашляют, пока не перестают дышать. Это ужасно для родителей и ужасно для врачей. Вы можете только представить, каково это ребенку ».
Доктор Вен объясняет, что коклюш может вызвать серьезные осложнения. «У детей может быть субконъюнктивальное кровотечение из-за кашля, когда кровь попадает в глаза. У них также может развиться пневмония и повреждение головного мозга из-за недостатка кислорода. Это ужасно ».
Другие осложнения коклюша у детей могут включать судороги и кровоизлияние в мозг.Коклюш также может вызывать серьезные проблемы со здоровьем у детей старшего возраста и взрослых, поскольку непрекращающийся кашель приводит к нарушению сна и иногда к переломам ребер.
Лечение коклюша
Лечение коклюша — это курс антибиотиков. Если сделать это достаточно рано, это может уменьшить симптомы и сократить время заражения человека другими. Даже после того, как человеку было назначено соответствующее лечение, приступы кашля могут продолжаться в течение нескольких недель.
Ежегодно большинство госпитализаций и смертей от коклюша происходит среди детей младше шести месяцев.
«На этом этапе мы в основном можем проводить поддерживающее лечение», — говорит д-р Вен. «Мы проводим лечение для лечения осложнений, например, если они перестанут дышать, мы их интубируем (вспомогательное дыхание через трубку), и им будет оказана помощь в отделении интенсивной терапии (ICU). Даже в более легких случаях младенцы иногда так сильно кашляют, что не могут кормить грудью или кормить из бутылочки.Мы вводим им в желудок зонд для кормления и таким образом кормим их капельно ».
Что можно сделать, чтобы предотвратить коклюш?
Лучшим средством профилактики коклюша и серьезных осложнений этого заболевания является вакцинация.
Вакцинация от коклюша рекомендуется беременным женщинам, предпочтительно в период от 20 до 32 недель, чтобы защитить мать и ее будущего ребенка. Беременным женщинам следует делать прививку от коклюша при каждой беременности, даже если беременности близки.
Вакцинация также рекомендуется детям в возрасте 6 недель, 4 и 6 месяцев. Бустерные дозы вводятся в возрасте 18 месяцев и 4 лет. Ученикам 7 класса также предлагается ревакцинация в рамках школьной программы иммунизации. Эти вакцины предоставляются бесплатно. Если вашему ребенку не успели сделать прививки, обратитесь к терапевту, чтобы организовать его наверстывание.
Бустерная доза также рекомендуется — но не финансируется — для всех взрослых, которые хотят снизить риск заражения. Вакцинация особенно важна для людей, живущих с младенцами в возрасте до 6 месяцев или ухаживающих за ними, например, для отцов, бабушек и дедушек, а также для работников по уходу за детьми
Принимая решение о вакцинации, доктор Вен говорит: «Трудно родителям, которые не видели случая коклюша. кашель.Посмотрите видео, на котором ребенок болеет коклюшем. Никто бы не хотел, чтобы их ребенок прошел через это ».
Она также призывает беременных женщин делать прививки.
«Делать прививку от коклюша во время беременности безопасно. У ребенка еще не будет антител к коклюшу: вакцинация, которую вы сделаете, будет для него единственной защитой. Даже если вы были вакцинированы или инфицированы в прошлом, эти антитела исчезают ».
Дополнительная информация
Связь материнской преэклампсии с неонатальным респираторным дистресс-синдромом у младенцев с очень низкой массой тела при рождении
де Соуза Руголо, Л. М. С., Бентлин, М. Р. и Триндади, К. Э. П. Преэклампсия: влияние на плод и новорожденного. NeoReviews 12 , e198 – e206 (2011).
Артикул Google ученый
Лисонкова С. и Джозеф К. С. Частота преэклампсии: факторы риска и исходы, связанные с ранним и поздним началом заболевания. Am J Obstet Gynecol 209 , 544 e541–544 e512, https: // doi.org / 10.1016 / j.ajog.2013.08.019 (2013).
Артикул Google ученый
фон Дадельсзен П., Маги Л. А. и Робертс Дж. М. Подклассификация преэклампсии. Гипертоническая беременность 22 , 143–148, https://doi.org/10.1081/PRG-120021060 (2003).
Артикул Google ученый
Фиппс, Э., Прасанна, Д., Брима, В. и Джим, Б.Преэклампсия: обновления в патогенезе, определениях и рекомендациях. Clin J Am Soc Nephrol 11 , 1102–1113, https://doi.org/10.2215/CJN.12081115 (2016).
CAS Статья PubMed PubMed Central Google ученый
Weitzner, O., Yagur, Y., Weissbach, T., Man El, G. & Biron-Shental, T. Преэклампсия: факторы риска и исходы новорожденных, связанные с заболеваниями с ранним и поздним началом. J Matern Fetal Neonatal Med , 1–5, https://doi.org/10.1080/14767058.2018.1500551 (2018).
Фридман, С.А., Шифф, Э., Као, Л. и Сибай, Б.М. Неонатальный исход после преждевременных родов по поводу преэклампсии. Am J Obstet Gynecol 172 , 1785–1788; обсуждение 1788–1792 (1995).
Юн, Дж. Дж., Коль, С. и Харпер, Р. Г. Взаимосвязь между материнской гипертонической болезнью во время беременности и частотой идиопатического респираторного дистресс-синдрома. Педиатрия 65 , 735–739 (1980).
CAS PubMed Google ученый
Глюк, Л., Кулович, М. В. Соотношение лецитин-сфингомиелин в околоплодных водах при нормальной и патологической беременности. Am J Obstet Gynecol 115 , 539–546 (1973).
CAS Статья Google ученый
Кулович М.В., Глюк Л.Профиль легких. II. Осложненная беременность. Am J Obstet Gynecol 135 , 64–70 (1979).
CAS PubMed Google ученый
Лангенвельд, Дж. и др. . Неонатальный исход беременностей, осложненных гипертензивными расстройствами, между 34 и 37 неделями гестации: 7-летний ретроспективный анализ национального регистра. Am J Obstet Gynecol 205 (540), e541–547, https: // doi.org / 10.1016 / j.ajog.2011.07.003 (2011).
Артикул Google ученый
Джелин А.С. и др. . Ранняя преэклампсия и неонатальные исходы. Журнал медицины матери, плода и новорожденного 23 , 389–392, https://doi.org/10.3109/147670508416 (2010).
Артикул Google ученый
Шах, Д. М., Шенай, Дж.П. и Вон, В. К. Неонатальный исход недоношенных детей от матерей с преэклампсией. J Perinatol 15 , 264–267 (1995).
CAS PubMed Google ученый
Hansen, A. R., Barnes, C. M., Folkman, J. & McElrath, T. F. Преэклампсия матери прогнозирует развитие бронхолегочной дисплазии. J Pediatr 156 , 532–536, https://doi.org/10.1016/j.jpeds.2009.10.018 (2010).
Артикул PubMed Google ученый
Чанг, Э. Ю., Менар, М. К., Вермилион, С. Т., Халси, Т. и Эбелинг, М. Связь между заболеванием гиалиновой мембраны и преэклампсией. Am J Obstet Gynecol 191 , 1414–1417, https://doi.org/10.1016/j.ajog.2004.06.097 (2004).
Артикул PubMed Google ученый
Круз, М. О., Гао, В. и Хиббард, Дж. У. Акушерские и перинатальные исходы у женщин с гестационной гипертензией, легкой преэклампсией и легкой хронической гипертензией. Am J Obstet Gynecol 205 (260), e261–269, https://doi.org/10.1016/j.ajog.2011.06.033 (2011).
Артикул Google ученый
Ван, А. и др. . Циркулирующие антиангиогенные факторы во время гипертонической беременности и повышенный риск респираторного дистресс-синдрома у недоношенных новорожденных. J Matern Fetal Neonatal Med 25 , 1447–1452, https://doi.org/10.3109/14767058.2011.640368 (2012).
ADS CAS Статья PubMed Google ученый
Стивенс В. и др. . Краткосрочные издержки преэклампсии для системы здравоохранения США. Am J Obstet Gynecol 217 , 237–248 e216, https://doi.org/10.1016/j.ajog.2017.04.032 (2017).
Артикул PubMed Google ученый
Tagliaferro, T., Jain, D., Vanbuskirk, S., Bancalari, E. & Claure, N. Материнская преэклампсия и респираторные исходы у крайне недоношенных детей. Pediatr Res 85 , 693–696, https://doi.org/10.1038/s41390-019-0336-5 (2019).
Артикул PubMed Google ученый
де Соуза Руголо, Л. М. С., Бентлин, М. Р. и Триндади, К. Э. П. Преэклампсия: ранние и поздние неонатальные исходы. Neoreviews 13 , e532 – e541 (2012).
Артикул Google ученый
Кога К. и др. . Повышенные уровни сывороточного растворимого рецептора 1 фактора роста эндотелия сосудов (sVEGFR-1) у женщин с преэклампсией. J Clin Endocrinol Metab 88 , 2348–2351, https://doi.org/10.1210/jc.2002-021942 (2003).
CAS Статья PubMed Google ученый
Мейнард, С.Е. и др. . Избыток плацентарной растворимой fms-подобной тирозинкиназы 1 (sFlt1) может способствовать эндотелиальной дисфункции, гипертензии и протеинурии при преэклампсии. J Clin Invest 111 , 649–658, https://doi.org/10.1172/JCI17189 (2003).
CAS Статья PubMed PubMed Central Google ученый
Tsatsaris, V. et al. . Сверхэкспрессия рецептора растворимого сосудистого эндотелиального фактора роста у пациентов с преэклампсией: патофизиологические последствия. J Clin Endocrinol Metab 88 , 5555–5563, https://doi.org/10.1210/jc.2003-030528 (2003).
CAS Статья PubMed Google ученый
Левин Р. Дж. и др. . Циркулирующие ангиогенные факторы и риск преэклампсии. N Engl J Med 350 , 672–683, https://doi.org/10.1056/NEJMoa031884 (2004).
CAS Статья PubMed Google ученый
Феррара, Н. Роль фактора роста эндотелия сосудов в регуляции физиологического ангиогенеза. Am J Physiol Cell Physiol 280 , C1358–1366 (2001).
CAS Статья Google ученый
Chen, C. M. и Wang, L. F. Высокие дозы фактора роста эндотелия сосудов увеличивают экспрессию генов сурфактантного белка в легких недоношенных крыс. Early Hum Dev 83 , 581–584, https: // doi.org / 10.1016 / j.earlhumdev.2006.12.005 (2007).
CAS Статья PubMed Google ученый
Compernolle, V. et al. . Потеря HIF-2альфа и ингибирование VEGF ухудшают созревание легких плода, тогда как лечение VEGF предотвращает фатальный респираторный дистресс у недоношенных мышей. Nat Med 8 , 702–710, https://doi.org/10.1038/nm721 (2002).
CAS Статья PubMed Google ученый
Дао, Д. Т. и др. . Парадоксальный метод увеличения компенсаторного роста легких: использование ингибитора VEGF. PLoS One 13 , e0208579, https://doi.org/10.1371/journal.pone.0208579 (2018).
CAS Статья PubMed PubMed Central Google ученый
Lassus, P. et al. . Фактор роста эндотелия легочных сосудов и Flt-1 у плода, при острых и хронических заболеваниях легких, а также при стойкой легочной гипертензии у новорожденных. Am J Respir Crit Care Med 164 , 1981–1987, https://doi.org/10.1164/ajrccm.164.10.2012036 (2001).
CAS Статья PubMed Google ученый
Tsao, P. N. et al . Фактор роста эндотелия сосудов у недоношенных детей с респираторным дистресс-синдромом. Pediatr Pulmonol 39 , 461–465, https://doi.org/10.1002/ppul.20205 (2005).
Артикул PubMed Google ученый
Абдель-Хади, С., Абдель-Гафар, Э., Абдель-Рехим, И. и Абдель-Гавад, Э. Р. Фактор роста эндотелия сосудов у недоношенных детей с респираторным дистресс-синдромом. Egypt J Immunol 14 , 43–49 (2007).
PubMed Google ученый
Kalay, S. et al. . Роль VEGF и его растворимого рецептора VEGFR-1 у недоношенных новорожденных от преэкламптических матерей с РДС. J Matern Fetal Neonatal Med 26 , 978–983, https: // doi.org / 10.3109 / 14767058.2013.766692 (2013).
CAS Статья PubMed Google ученый
Tsao, P. N. et al . Избыточная растворимая fms-подобная тирозинкиназа 1 и низкое количество тромбоцитов у недоношенных новорожденных от преэкламптических матерей. Педиатрия 116 , 468–472, https://doi.org/10.1542/peds.2004-2240 (2005).
Артикул PubMed Google ученый
Лассус П., Ристимаки А., Иликоркала О., Виникка Л. и Андерссон С. Фактор роста эндотелия сосудов в легких недоношенных человека. Am J Respir Crit Care Med 159 , 1429–1433, https://doi.org/10.1164/ajrccm.159.5.9806073 (1999).
CAS Статья PubMed Google ученый
Staff, A.C., Braekke, K., Harsem, N.K., Lyberg, T. & Holthe, M.R. Концентрации sFlt1 (растворимая fms-подобная тирозинкиназа 1) в сыворотке крови плода и матери во время преэклампсии. евро J Obstet Gynecol Reprod Biol 122 , 33–39, https://doi.org/10.1016/j.ejogrb.2004.11.015 (2005).
CAS Статья PubMed Google ученый
Катарино, К. и др. . Ангиогенные / антиангиогенные факторы плода и матери при нормальной и преэкламптической беременности. Факторы роста 27 , 345–351, https://doi.org/10.3109/089771904670 (2009).
CAS Статья PubMed Google ученый
Квон, Дж. Ю. и др. . Снижение эндотелиальных клеток-предшественников в пуповинной крови при тяжелой преэклампсии. Gynecol Obstet Invest 64 , 103–108, https://doi.org/10.1159/000100081 (2007).
Артикул PubMed Google ученый
Ersch, J., Fauchere, J.C., Bucher, H.U., Hebisch, G. & Stallmach, T. Легочный парадокс у недоношенных детей: легкие, инфицированные внутриутробно, чувствуют себя лучше, чем легкие с ускоренным созреванием. J Perinat Med 32 , 84–89, https://doi.org/10.1515/JPM.2004.016 (2004).
Артикул PubMed Google ученый
Ферраццани С., Карузо А., Де Каролис С., Мартино И. В. и Манкузо С. Протеинурия и исход 444 беременностей, осложненных гипертонией. Am J Obstet Gynecol 162 , 366–371 (1990).
CAS Статья Google ученый
Шифф, Э., Фридман, С. А., Мерсер, Б. М. и Сибай, Б. М. Созревание легких плода не ускоряется при преэкламптической беременности. Am J Obstet Gynecol 169 , 1096–1101 (1993).
CAS Статья Google ученый
Tul, N. et al. . Исход маленьких для гестационного возраста недоношенных одиночных детей: популяционное когортное исследование. J Perinat Med 44 , 941–944, https: // doi.org / 10.1515 / jpm-2015-0321 (2016).
Артикул PubMed Google ученый
Дэни К. и др. . Факторы риска развития респираторного дистресс-синдрома и преходящего тахипноэ у новорожденных. Итальянская группа неонатальной пневмологии. Eur Respir J 14 , 155–159 (1999).
CAS Статья Google ученый
Аморим, М. М., Сантос, Л. С. и Фаундес, А. Кортикостероидная терапия для профилактики респираторного дистресс-синдрома при тяжелой преэклампсии. Am J Obstet Gynecol 180 , 1283–1288 (1999).
CAS Статья Google ученый
ВОЗ. Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-е издание, пятое издание. Всемирная организация здравоохранения (2016 г.).
Bulletins-Obstetrics, A. C. O. P. Практический бюллетень ACOG. Диагностика и лечение преэклампсии и эклампсии. Номер 33, январь 2002 г. Obstet Gynecol 99 , 159–167 (2002).
Google ученый
Физическое состояние: использование и интерпретация антропометрии. Отчет комитета экспертов ВОЗ. World Health Organ Tech Rep Ser 854 , 1–452 (1995).
Непереносимость кормления изменяет микробиоту кишечника недоношенных детей
Abstract
Непереносимость кормления (ФИ) — распространенное заболевание у недоношенных детей, часто вызывающее задержку индивидуального развития. Микробиота кишечника играет важную роль в усвоении питательных веществ и метаболизме недоношенных детей. На сегодняшний день мало исследований посвящено составу микробиоты кишечника недоношенных детей с непереносимостью кормления. В этом исследовании мы собрали образцы кала у 41 недоношенного ребенка с диагнозом «непереносимость кормления» и у 29 недоношенных новорожденных без непереносимости кормления в три конкретных периода времени в течение развития и распространенности непереносимости кормления (после рождения, когда непереносимость кормления была диагностирована, после того, как непереносимость кормления была ушел) из разных больниц для секвенирования гена 16S рРНК.Состав сообщества кишечной микробиоты недоношенных детей с диагнозом «непереносимость кормления» значительно отличался от такового у недоношенных детей без непереносимости пищи. В то время, когда была диагностирована непереносимость кормления, относительная численность Klebsiella у недоношенных новорожденных с непереносимостью кормления значительно увеличилась и была значительно выше, чем у недоношенных детей без непереносимости кормления. После того, как непереносимость кормления была излечена, относительное количество Klebsiella значительно снизилось у младенцев с диагнозом пищевой непереносимости, в то время как относительная численность Klebsiella у недоношенных детей без непереносимости пищи не претерпела значительных изменений во время развития и распространенности пищевой непереносимости.Кроме того, мы подтвердили, что Klebsiella был эффективен в диагностике непереносимости кормления (AUC = 1) у недоношенных детей, предполагая, что Klebsiella является потенциальным диагностическим биомаркером непереносимости кормления.
Образец цитирования: Yuan Z, Yan J, Wen H, Deng X, Li X, Su S (2019) Непереносимость кормления изменяет микробиоту кишечника недоношенных детей. PLoS ONE 14 (1): e0210609. https://doi.org/10.1371/journal.pone.0210609
Редактор: Хуан Дж.Лоор, Иллинойсский университет, США
Поступила: 3 июля 2018 г .; Принята к печати: 30 декабря 2018 г .; Опубликовано: 22 января 2019 г.
Авторские права: © 2019 Yuan et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные доступны из репозитория Dryad через следующие DOI: 10.5061 / dryad.rr18v66.
Финансирование: Авторы не получали специального финансирования на эту работу.
Конкурирующие интересы: Авторы заявили, что никаких конкурирующих интересов не существует.
Введение
Раннее вскармливание играет важную роль в индивидуальном развитии недоношенных детей после рождения [1]. Непереносимость кормления — распространенное заболевание, вызванное незрелым желудочно-кишечным трактом или нарушением функции кишечника у недоношенных детей [2].Хотя универсального определения непереносимости кормления все еще нет, у недоношенных детей с остаточным объемом желудка более 50% от объема предыдущего кормления, желудочной недостаточностью, вздутием живота и / или рвотой, указывающими на неспособность переварить энтеральное питание, диагностируется кормление. непереносимость [3,4]. Непереносимость кормления часто приводит к неоптимальному питанию, ограничению послеродового роста и некоторым неблагоприятным последствиям для нормального развития, которые представляют собой серьезную угрозу для выживания недоношенных детей [5].Более того, замедление прогресса в достижении энтерального питания, вызванное непереносимостью кормления, постоянно приводит к продолжительному парентеральному кормлению с повышенным риском внутрибольничных инфекций и задержкой выписки из больницы.
С развитием технологий секвенирования следующего поколения микробиота кишечника человека была признана «другим» геномом [6,7]. Было доказано, что микробная колонизация кишечника потенциально начинается пренатально [8]. На перинатальной стадии состав микробиоты кишечника в сообществе может быть изменен такими факторами, как путь доставки, воздействие антибиотиков, гестационный возраст при рождении, способ кормления и пол.Следовательно, паттерны колонизации и эволюционные процессы кишечной микробиоты у недоношенных детей разнообразны [9,10]. Состав сообщества кишечной микробиоты у недоношенных новорожденных весьма нестабилен и сильно варьируется, что влияет на индивидуальные метаболические, иммунологические и пищевые процессы [11,12]. Гармоничные и симбиотические отношения между кишечной микробиотой и хозяином способствуют предотвращению колонизации патогенными микроорганизмами, чтобы способствовать пищеварению, улучшить барьерную функцию кишечника, модулировать иммунореакцию, облегчить метаболические пути и пути передачи сигналов при перекрестном взаимодействии кишечника и мозга и чтобы помочь в поддержании гомеостаза [13,14].Кроме того, было подтверждено, что группы пробиотиков кишечника человека связаны с резким снижением заболеваемости непереносимостью пищи и более быстрым достижением полного энтерального питания [15,16].
Болезни человека чаще всего связаны с вариациями микробиоты кишечника, и важность микробиоты кишечника привлекает внимание общественности. Микробиота кишечника также является ранним диагностическим маркером многих заболеваний и фармакологической мишенью для лекарств [17–20]. Клинические симптомы непереносимости кормления у недоношенных детей очень похожи на ранние проявления некротического энтероколита (НЭК), тяжелого заболевания, ведущего к смертности среди недоношенных детей [4,21].Хотя детальный патогенетический механизм НЭК все еще неясен, дисбактериоз кишечной микробиоты недоношенных новорожденных после рождения признан потенциальным патогенезом НЭК [21]. Предыдущие исследования описали специфический состав сообщества и метаболические характеристики микробиоты кишечника недоношенных новорожденных с НЭК, которые важны для поиска микробных или молекулярных диагностических маркеров НЭК [22–24]. Однако вариации в составе микробного сообщества кишечника, которые имеют жизненно важное значение для разработки потенциальных диагностических маркеров непереносимости кормления у недоношенных детей, все еще неизвестны.
На сегодняшний день большинство исследований непереносимости кормления у недоношенных детей были сосредоточены на клинических проявлениях недоношенных детей после лечения и эффективности пробиотиков в лечении непереносимости кормления, в то время как существует несколько клинических испытаний, в которых изучались характеристики и различия в микробной активности кишечника. состав сообщества недоношенных детей с непереносимостью кормления. Не определены и диагностические маркеры непереносимости пищи. Следовательно, необходимы исследования для изучения значимости кишечной микробиоты при непереносимости пищи.Было проведено исследование случай-контроль с целью выявления разницы между микробным составом кишечного микробного сообщества 41 недоношенного ребенка с диагнозом «непереносимость кормления» и 29 недоношенных детей без непереносимости кормления на разных этапах развития и распространенности непереносимости кормления с использованием высокопроизводительных методов секвенирования. на гены 16S рРНК образцов. В нашем исследовании состав сообщества кишечной микробиоты недоношенных детей с непереносимостью пищи был значительно изменен, когда была диагностирована непереносимость кормления.Кроме того, когда была диагностирована непереносимость кормления, сравнение микробиоты кишечника между младенцами с непереносимостью кормления и младенцами без непереносимости пищи выявило огромные различия. Мы также обнаружили, что определенные микробы, которые значительно различались в образцах, были потенциальными диагностическими маркерами пищевой непереносимости.
Предметы и методы
Критерии диагностики пищевой непереносимости
Недоношенные дети с остаточным объемом желудка, превышающим 50% от предыдущего объема кормления, и вздутием живота были диагностированы как нетерпимые к кормлению в больнице для беременных и детей Сюйчжоу в Сюйчжоу, Китай, и в больнице для беременных и детей в Нанкине в Нанкин, Китай.Младенцы с непереносимостью кормления часто сопровождались желудочной недостаточностью и / или рвотой. Мы определили, что непереносимость кормления излечивалась, когда у младенцев не было ни одного из представленных объемов желудка более 50% от предыдущего объема кормления, вздутие живота, желудочная регургитация или рвота.
Критерии исключения и включения
Это исследование случай-контроль было проведено в больнице для беременных и детей Сюйчжоу в Сюйчжоу, Китай, и в больнице для беременных и детей в Нанкине в Нанкине, Китай.43 недоношенных ребенка были госпитализированы с января по июнь 2017 г. из больницы для беременных и детей Сюйчжоу, а 27 недоношенных новорожденных были госпитализированы с января по июль 2018 г. из больницы для беременных и детей в Нанкине со сроком беременности менее 37 недель. 26 недоношенных детей с диагнозом «непереносимость кормления» и 17 недоношенных детей без непереносимости были госпитализированы в больницу для беременных и детей Сюйчжоу, в то время как 15 недоношенных детей с диагнозом «непереносимость кормления» и 12 недоношенных детей без непереносимости были госпитализированы в больницу для беременных и детей Нанкина .Все 41 младенец с диагнозом непереносимость кормления были отнесены к группе непереносимости кормления (FIG), а 29 младенцев без непереносимости кормления были отнесены к контрольной группе (CG). Группы недоношенных детей из больницы по охране здоровья матери и ребенка Сюйчжоу были названы FIG_X и CG_X, а группы недоношенных детей из больницы по охране здоровья матери и ребенка в Нанкине были обозначены как FIG_N и CG_N.
Критерии включения в это исследование были следующими:
(1) Гестационный возраст младенца должен был быть менее 37 недель.(2) Недоношенный ребенок был отнесен к группе FIG, если у него была диагностирована непереносимость кормления, и его состояние улучшилось для достижения полного энтерального питания посредством клинического лечения во время госпитализации. (3) У недоношенных детей, отнесенных к группе КГ, не должно было никогда быть диагностировано непереносимость кормления во время госпитализации. (4) Недоношенные дети, отнесенные к группам FIG и CG, не должны были покидать инкубаторы до их перевода в другую больницу или выписки из Медицинского центра для новорожденных больницы по охране здоровья матери и ребенка.
Критерии исключения для этого исследования были следующими:
(1) Младенцы, страдающие системной воспалительной реакцией, болезнью Крона, ВЗК (воспалительным заболеванием кишечника), врожденными аномалиями желудочно-кишечного тракта, некротическим энтероколитом (НЭК), пневмонией или тяжелой диареей во время госпитализации. (2) Младенцы, перенесшие тяжелую асфиксию, нарушения свертываемости крови или перенесшие операцию на брюшной полости во время госпитализации. (3) Младенцы, матери которых получали дородовое лечение антибиотиками.(4) Младенцы, у которых признаки непереносимости кормления вновь появились в течение 7 дней после излечения от непереносимости кормления.
Родители были хорошо информированы об этом исследовании, и от родителей каждого ребенка было получено письменное информированное согласие на участие. В этом исследовании анонимность пациентов была сохранена. Мы заявляем, что у младенцев были взяты только образцы кала. Мы позаботились о том, чтобы не применялись дополнительные силы или лекарства для стимуляции дефекации младенцев, и сбор не причинял боли или повреждений младенцам.Это исследование не повлияло на клиническое суждение и решение врача. Все процедуры этого исследования были одобрены Комитетом по этике клинических исследований больницы по охране здоровья матери и ребенка Сюйчжоу (номер разрешения 2017FL016) и Комитетом по этике клинических исследований больницы по охране здоровья матери и ребенка в Нанкине (номер разрешения FL (2016) 73 ). Регистрационный номер клинического исследования ВОЗ этого исследования — ChiCTR-ROC-17012180.
Отбор фекалий
Образцы свежего мекония были собраны у недоношенных детей в группах FIG и CG в течение 48 часов после рождения и классифицированы как FIG1st и CG1st соответственно.FIG1st и CG1st — это образцы первого раунда выборки. Свежие пробы фекалий недоношенных детей на ФИГ были собраны в течение 24 часов после постановки диагноза непереносимости кормления и были классифицированы как ФИГ2. Мы также собрали образцы свежих фекалий у младенцев из группы CG в то время, когда у детей из группы FIG была диагностирована непереносимость кормления, и классифицировали эти образцы как CG2nd. FIG2nd и CG2nd — это образцы второго раунда выборки. Образцы кала младенцев на ФИГ также были собраны на 7-й день после устранения непереносимости кормления и классифицированы как ФИГ3.Мы также собрали образцы свежих фекалий у младенцев в CG в то же время, что и образцы FIG3rd, и эти образцы были классифицированы как CG3rd. Всего 210 образцов фекалий (41 образец мекония на FIG1st, 29 образцов мекония в CG1st, 41 образец фекалий на FIG2nd, 29 образцов фекалий в CG2nd, 41 образец фекалий на FIG3rd и 29 образцов фекалий в CG3rd), собранных с использованием одноразовых стерильных тампонов из подгузники недоношенных детей затем переносили в стерильные пробирки и хранили при -80 ° C для последующего выделения ДНК.
Клиническое лечение и демографический анализ
У недоношенных детей в этом исследовании наблюдались непереносимость кормления и другие клинические проявления во время госпитализации. Младенцы из больницы материнства и детства Сюйчжоу в группе FIG получали комбинированную терапию пробиотиками и пероральным эритромицином, а младенцы из больницы материнства и детства в Нанкине в группе FIG получали пробиотики в соответствии с предписаниями врача для лечение непереносимости кормления.Пробиотики, которые мы использовали в лечении, включали Bifidobacterium longum , Lactobacillus acidophilus , Enterococcus faecalis и Bacillus subtilis . Конкретная доза пробиотиков и эритромицина была основана на массе тела каждого недоношенного ребенка. Три антибиотика, сульбенциллин-натрий, цефтазидим и эритромицин, использовались для лечения кожных инфекций и инфекций мочевыводящих путей у недоношенных детей во время госпитализации. Младенцы из ФИЖ продолжали наблюдаться в течение 7 дней после излечения непереносимости кормления в случае рецидива.Мы позаботились о том, чтобы все клинические методы лечения недоношенных детей в больнице основывались на соответствующих руководствах и правилах Надлежащей клинической практики (GCP).
Экстракция ДНК, ПЦР-амплификация и высокопроизводительное секвенирование
Бактериальную геномную ДНК экстрагировали из образцов с использованием E.Z.N.A. Набор Soil DNA Kit (Omega Bio-tek, Norcross, GA, США) в соответствии с протоколами производителя. Конечную концентрацию ДНК и степень очистки определяли с использованием спектрофотометра NanoDrop 2000 UV-vis (Thermo Scientific, Wilmington, USA), а качество ДНК проверяли с помощью электрофореза в 1% агарозном геле.Набор бактериальных праймеров прямого праймера 338F (5’-ACTCCTACGGGAGGCAGCAG-3 ’) и обратного праймера 806R (5’-GGACTACHVGGGTWTCTAAT-3’) использовали для амплификации фрагментов ДНК генов 16S рРНК. Для ПЦР были доступны системы ДНК-полимеразы TransStart Fastpfu и термоциклерной ПЦР (GeneAmp 9700, ABI, США). ПЦР проводили в 20 мкл трехкратной смеси, содержащей 4 мкл 5 × FastPfu Buffer, 2 мкл 2,5 мМ dNTP, 0,8 мкл каждого праймера (5 мкМ), 0,4 мкл полимеразы FastPfu и 10 нг матричной ДНК. Условия амплификации были следующими: начальная стадия денатурации при 95 ° C в течение 3 минут, затем 27 циклов денатурации при 95 ° C в течение 30 секунд, аннулирование при 55 ° C в течение 30 секунд, элонгация при 72 ° C в течение 45 секунд с заключительный этап удлинения при 72 ° C в течение 5 минут, который останавливали при 10 ° C.Полученные продукты ПЦР экстрагировали из 2% агарозного геля и дополнительно очищали с использованием набора для экстракции ДНК из геля AxyPrep (Axygen Biosciences, Юнион-Сити, Калифорния, США) и количественно оценивали с помощью системы ПЦР в реальном времени QuantiFluor-ST (Promega, США). ) в соответствии с протоколом производителя перед секвенированием. Секвенирование гена 16S рРНК выполняли на платформе Illumina Miseq 300 (Illumina, Сан-Диего, США) в соответствии со стандартными протоколами Majorbio Bio-Pharm Technology Co., Ltd., Шанхай, Китай. Необработанные чтения были депонированы в базу данных NCBI Sequence Read Archive (SRA) (номер доступа: PRJNA4 и PRJNA493729).Бактериальная ДНК и продукты ПЦР всех образцов мекония и фекалий тестировались одновременно, чтобы избежать многократного замораживания.
Анализ данных
Все клинические данные недоношенных детей были проанализированы с использованием программного обеспечения SPSS 21.0, и t-критерий был использован для проверки значимости различий при попарных сравнениях выборок. Статистические методы, использованные при анализе, отмечались в аннотациях таблиц или в подписях к рисункам. Необработанные файлы fastq были отфильтрованы по качеству с помощью Trimmomatic и объединены с использованием FLASH по следующим критериям: (1) Чтения были усечены на любом сайте, получившем средний балл качества <20 за скользящее окно 50bp.(2) Последовательности, которые перекрывались более чем на 10 п.н., объединяли в соответствии с их перекрытием с несоответствием не более чем на 2 п.н. (3) Последовательности каждого образца были разделены в соответствии со штрих-кодами (точно совпадающими) и праймерами (допускающими 2 несовпадения нуклеотидов), и считывания, содержащие неоднозначные основания, были удалены. Операционные таксономические единицы (OTU) были сгруппированы с отсечкой сходства 97% с использованием UPARSE (версия 7.1 http://drive5.com/uparse/) с новым «жадным» алгоритмом, который одновременно выполняет фильтрацию химер и кластеризацию OTU.Таксономию каждой последовательности гена 16S рРНК анализировали с использованием алгоритма классификатора RDP (http://rdp.cme.msu.edu/) по базе данных 16S рРНК Silva (SSU128), используя порог достоверности 70%. Все наши лабораторные протоколы были депонированы на Protocols.io (https://www.protocols.io/) под собственным идентификатором (DOI): http://dx.doi.org/10.17504/protocols.io.tn4emgw. Вспомогательная информация в этой работе была присвоена в DRYAD (https://datadryad.org/) с номером 10.5061 / dryad.rr18v66.
Гистограммы, прямоугольные диаграммы, диаграмма рассеяния, тепловые карты, кривые ROC, графики с биоинформатическим анализом были выполнены с использованием бесплатной онлайн-платформы Majorbio I-Sanger Cloud Platform (www.i-sanger.com) компании Shanghai Majorbio Bio-Pharm Technology Co., Ltd и GraphPad Prism 7.0. При анализе диаграммы разброса использовался дистанционный алгоритм Брея-Кертиса. Корреляционный анализ Спирмена был использован в корреляционном анализе численности путей KEGG и относительной численности микробных групп. Линейный дискриминантный анализ (LDA) размер эффекта (LEfSe) с помощью непараметрического факторного критерия суммы-ранга Краскела-Уоллиса (KW) был основан на программном обеспечении LEfSe. Прогнозирование гена 16S рРНК было выполнено на основе филогенетического исследования сообществ путем реконструкции ненаблюдаемых состояний (PICRUSt).
Результаты и обсуждения
Демографическая информация о недоношенных младенцах в FIG и CG показана в таблицах 1 и 2. Возраст младенцев в FIG существенно не отличался от возраста CG в первый раз (p = 0,2893), второй (p = 0,8650) или третий (p = 0,1118) раунды выборки (таблица 1). Демографические данные о массе тела при рождении, гестационном возрасте при рождении, поле, способе родоразрешения, общем воздействии антибиотиков, дозе пробиотиков, кормлении и развитии, а также распространенности непереносимости кормления у недоношенных детей регистрировались с момента рождения до момента третьей выборки. (Таблица 2).Вес при рождении (p = 0,1179) и гестационный возраст при рождении (p = 0,4086) недоношенных детей в FIG существенно не отличались от таковых у детей из группы CG. Соотношение полов в FIG составляло 19/22 и 14/15 в CG (мужчина / женщина, M / F) (p = 0,8754). Соотношение путей родоразрешения составляло 21/20 в FIG и 16/13 в CG (кесарево сечение / вагинальное) (p = 0,7485). Среднее время воздействия сульбенциллина натрия и цефтазидима составляло 11 дней и 6 дней (IQR), соответственно, для FIG и 8 дней и 9 дней (IQR), соответственно, для CG.Время воздействия сульбенциллина натрия (p = 0,1145) и цефтазидима (p = 0,1011) на недоношенных детей в FIG существенно не отличалось от такового для CG. Время воздействия эритромицина перед вторым раундом отбора проб в ФИГ не значимо отличалось от времени воздействия эритромицина в ФИГ (p = 0,3061), в то время как общее время воздействия эритромицина на ФИГ было значительно выше, чем у КГ (р = 0,0047 ). Средняя доза пробиотиков для лечения непереносимости кормления в FIG составила 16 дней (IQR).Материнское материнское молоко, смеси и парентеральное вскармливание были доступны для кормления недоношенных детей. Среднее количество дней кормления материнским грудным молоком, смесью и парентеральным кормлением составляло 11 дней, 13 дней и 30 дней, соответственно, в FIG и 14 дней, 17 дней и 21 день, соответственно, в CG. Не было значимой разницы в количестве дней кормления материнским материнским молоком (p = 0,1029) и смесью (p = 0,0959) между FIG и CG, но количество дней парентерального кормления недоношенных детей в FIG было значительно выше. чем у CG (p <0.0001).
Мы проанализировали результаты таксономического сопоставления OTU и сравнили характеристики состава кишечного микробного сообщества недоношенных детей в FIG и CG. Наблюдаемые OTU сравнивали попарно между группами выборок CG1st, FIG1st, CG2nd, FIG2nd, CG3rd и FIG3rd. Количество OTU в CG1st и CG3rd существенно не отличалось от количества OTU в FIG1st (p = 0,1822) и FIG3rd (p = 0,5162), соответственно (рис. 1a). Однако количество OTU в CG2nd было значительно выше, чем в FIG2nd (p = 0.0050). Количество OTU значительно уменьшилось (по сравнению между FIG1st и FIG2nd, p <0,0001), когда была диагностирована непереносимость кормления, и существенно не изменилось после того, как непереносимость кормления была излечена (по сравнению между FIG2nd и FIG3rd, p = 0,1068) в выборках недоношенных детей ФИГ (рис. 1b). В выборках недоношенных детей в CG количество OTU значительно уменьшилось (по сравнению между CG2nd и CG1st, p = 0,0403), и не было значимой разницы в количестве OTU между CG2nd и CG3rd (p = 0.5764). Индекс Шеннона для CG2nd и CG3rd был значительно выше, чем у FIG2nd (p <0,0001) и FIG3rd (p <0,0001) соответственно (Fig 1c). Индекс Шеннона CG1st существенно не отличался от FIG1st (p = 0,2856). Во время развития и распространенности непереносимости кормления индекс Шеннона в выборках недоношенных детей из FIG значительно снизился, когда была диагностирована непереносимость кормления (по сравнению между FIG1st и FIG2nd, p <0,0001), и не имел значительных изменений после излечения непереносимости кормления ( по сравнению между фиг. 2 и 3, p = 0.2688) (рис. 1d). В выборках недоношенных детей из группы CG индекс Шеннона не имел значительных изменений (по сравнению между CG2nd и CG1st, p = 0,7119, по сравнению между CG2nd и CG3rd, p = 0,3648).
Рис. 1. Альфа-разнообразие в группах выборки.
Наблюдаемые OTU ( 1a , 1b ) и индекс Шеннона ( 1c , 1d ) в группах выборок CG1st, CG2nd, CG3rd, FIG1st, FIG2nd и FIG3rd отображались разными цветами. Т-критерий использовался для различий при попарном сравнении между группами, p <0.05 считался статистически значимым.
https://doi.org/10.1371/journal.pone.0210609.g001
Группы микробов с относительной численностью выше 5% в образцах CG1st, FIG1st, CG2nd, FIG2nd, CG3rd и FIG3rd на уровне филума были Proteobacteria, Firmicutes, Уровень типа Actinobacteria и Bacteroidetes (рис. 2а). Во время развития и преобладания непереносимости кормления протеобактерии доминировали на фиг.1-й после рождения и на фиг-2-й, когда была диагностирована непереносимость пищи.Однако после того, как непереносимость пищи была излечена, на фиг.3rd доминировали Firmicutes вместо Proteobacteria. В образцах недоношенных новорожденных из CG после рождения в CG1st доминировали протеобактерии. В CG2 доминировали Firmicutes. В CG3rd доминировали Firmicutes и Actinobacteria. Первые 25 микробных групп в образцах CG1st, FIG1st, CG2nd, FIG2nd, CG3rd и FIG3rd на уровне рода показаны на фиг. 2b. В развитии и распространении непереносимости питания на фиг. доминировали Escherichia-Shigella и Ralstonia , на фиг. 2 и доминировали Klebsiella , а на фиг. 3-й доминировал Enterococcus .В образцах недоношенных новорожденных КГ, в CG1st доминировали Escherichia-Shigella и Ralstonia , в CG2nd доминировали Enterococcus , а в CG3rd доминировали Bifidobacterium и Enterococcus .
Рис. 2. Распределение микробных групп в группах образцов.
Верхние 4 типа в группах выборки на уровне филума были отображены разными цветами ( 2a ). Т-тест использовался для различий, p <0.05 считался статистически значимым. Отображалась тепловая карта относительной численности микробов на уровне рода на фиг.1st, FIG2nd, FIG3rd, CG1st, CG2nd, CG3rd ( 2b ). Теплый цвет представляет микробы с высокой относительной численностью в группах образцов, а холодный цвет соответствует микробам с низким относительным количеством.
https://doi.org/10.1371/journal.pone.0210609.g002
Мы использовали размер эффекта LDA (LEfSe), полученный с помощью непараметрического факторного критерия суммы-ранга Краскела-Уоллиса (KW) для дальнейшего описания вариации. среди микробных групп во время развития и распространенности пищевой непереносимости, а также прогнозировать микробные группы, которые были потенциальными биомаркерами пищевой непереносимости у недоношенных детей.LEfSe может лучше отражать реальную вариацию микробных групп между образцами, чем t-тест. Численность только Escherichia-Shigella (оценка LDA выше 4) в образцах недоношенных детей CG1st была значительно выше, чем у образцов FIG1st после рождения. Было 30 микробных групп (оценка LDA выше 4) от уровня филы до уровня рода в выборках недоношенных детей на фиг.2nd, которые значительно отличались от групп CG2nd, когда была диагностирована непереносимость кормления (фиг.3).После того, как непереносимость кормления была излечена, 20 микробных групп FIG3rd были значительно дифференцированы от групп CG3rd. Относительная численность многих групп микробов как в CG, так и в FIG (оценка LDA выше 4) была значительно и радикально изменена, когда была диагностирована непереносимость кормления (S1 фиг.). После того, как непереносимость кормления была излечена, в отличие от значительных различий во многих микробных группах между FIG2nd и FIG3rd, только относительное количество актинобактерий CG3rd значительно отличалось от CG2nd, что указывает на то, что состав сообщества микробиоты кишечника недоношенных детей CG был относительно стабильным на этом этапе (Рисунки B и C на S1 Fig).Относительная численность Klebsiella в FIG значительно увеличилась, когда была диагностирована непереносимость кормления, и значительно снизилась после того, как непереносимость кормления была излечена. В CG относительная численность Klebsiella значительно снизилась и поддерживалась на очень низком уровне в CG3rd. Также не было существенной разницы в относительной численности Klebsiella между CG1st и FIG1st после рождения, но относительная численность Klebsiella на FIG2nd была значительно выше, чем у CG2nd.Таким образом, в этом исследовании пролиферация Klebsiella , возможно, была связана с возникновением непереносимости кормления у недоношенных детей из группы FIG.
Рис. 3. Дифференциальные микробы в образцах при развитии и распространенности пищевой непереносимости.
Анализ LEfSe с помощью непараметрического факторного критерия Краскала-Уоллиса (KW) суммирования рангов был использован для различения FIG2nd и CG2nd ( 3a ), FIG3rd и CG3rd ( 3b ). Микробы с оценкой LDA выше 4 отображались от уровня к уровню рода.
https://doi.org/10.1371/journal.pone.0210609.g003
Чтобы найти потенциальные микробные биомаркеры на разных этапах развития и распространенности пищевой непереносимости, мы оценили чувствительность и специфичность потенциальных биомаркеров, используя случайный анализ леса и кривая рабочих характеристик приемника (ROC). После рождения род Collinsella (с наивысшей степенью важности в CG1st и FIG1st: 4,124, AUC = 0,68), принадлежащий к Actinobacteria, оказался более эффективным в различении между CG1st и FIG1st, чем Escherichia-Shigella (значение переменной: 1 .303, AUC = 0,64) (рисунки A и B на фигуре S2). Однако образцы мекония FIG1st и CG1st, собранные у недоношенных детей в течение 48 часов после рождения из разных больниц, с большей вероятностью подвержены влиянию больничных условий, и, соответственно, микробные группы образцов мекония, по-видимому, в значительной степени зависят от больницы ( Рисунки A и B в S3 Fig). Более того, Collinsella была эффективна в качестве микроба для различения между FIG1st и CG1st в образцах из больницы для беременных и детей Сюйчжоу (AUC = 0.81), но бесполезен в образцах из больницы материнства и детства в Нанкине (AUC = 0,45), что указывает на то, что казалось трудным найти постоянный микробный биомаркер в разных местах для прогнозирования непереносимости кормления после рождения. Следовательно, для размера выборки в этом исследовании образцы мекония для конкретных больниц были недостаточными, чтобы позволить Collinsella (поддерживая очень низкую относительную численность во всех образцах) быть потенциальным биомаркером для отличия FIG1st от CG1st после рождения.Когда была диагностирована непереносимость кормления, CG2nd легко отличить от FIG2nd, поскольку относительные количества Klebsiella были эффективны в этом отношении (AUC = 1) (Фиг.4a и 4b). Кроме того, образцы из разных больниц на фиг. 2 и 2 показали высокую степень сходства (фиг. A на фиг. S4). Относительное количество Klebsiella также эффективно отличало FIG2nd от CG2nd в больнице по охране здоровья матери и ребенка Сюйчжоу (AUC = 1) и в больнице по охране здоровья матери и ребенка в Нанкине (AUC = 1).Это было эффективно даже при сравнении FIG2nd_X с CG2nd_N (AUC = 1) и FIG2nd_N с CG2nd_X (AUC = 0,98) (рисунки B и C на S4 Fig). Это говорит о том, что в этом исследовании Klebsiella была потенциальным биомаркером при диагностировании непереносимости кормления у недоношенных детей.
Рис. 4. PCoA между группами образцов и анализ ROC Klebsiella , когда был диагностирован FI.
Отображался PCoA на уровне рода между FIG2nd и CG2nd ( 4a ).Отображается ROC Klebsiella на фиг.2 и CG2 ( 4b ). Ось x представляет специфичность, а ось y — чувствительность. Зеленая область представляет собой 95% доверительный интервал (ДИ).
https://doi.org/10.1371/journal.pone.0210609.g004
PICRUSt был использован для прогнозирования бактериальных функций в образцах от недоношенных новорожденных из CG и FIG. Когда была диагностирована непереносимость кормления, относительное количество классификаций функций COG сравнивалось, и классификации функций COG со значительными различиями в относительных количествах между CG2nd и FIG2nd показаны на рис. 5a.Относительное количество функциональных классификаций COG, связанных с процессингом и модификацией РНК, структурой и динамикой хроматина, транспортом и метаболизмом нуклеотидов, транспортом и метаболизмом коферментов, транспортом и метаболизмом липидов, механизмами передачи сигнала CG2nd было значительно выше, чем у FIG2nd (p <0,0001) . Однако относительное количество транспорта и метаболизма аминокислот, транспорта углеводов и метаболизма FIG2nd было значительно выше, чем у CG2nd (p <0.0001). Мы также сравнили разницу в относительной численности путей KEGG в образцах между CG2nd и FIG2nd (рис. 5b). Относительное количество путей KEGG клеточных процессов и обработки информации об окружающей среде на FIG2nd было значительно выше, чем у CG2nd (p <0,0001), в то время как относительное количество путей KEGG обработки генетической информации, человеческих заболеваний, метаболизма и систем организма CG2nd было значительно выше. выше, чем на ФИГ.2 (p <0,0001).Среди них, во время развития и преобладания непереносимости пищи, относительное количество путей KEGG бактериальной инвазии эпителиальных клеток (ko05100) и секреции желчи (ko04976) значительно увеличивалось, когда была диагностирована непереносимость питания (p <0,0001), и значительно снижалась после кормления. непереносимость была излечена (p <0,0001) (рис. 5c и 5d). Не было значительных различий между относительным содержанием ko05100 в выборках недоношенных детей из CG этого исследования (по сравнению между CG1st и CG2nd, p = 0.0756; по сравнению между CG2nd и CG3rd, p = 0,4960). Кроме того, относительное содержание ko05100 существенно не различалось между CG1st и FIG1st (p = 0,7687). Когда была диагностирована непереносимость питания, относительная численность ko05100 на фиг.2nd была значительно выше, чем у CG2nd (p <0,0001), в то время как относительная численность ko05100 на фиг.3rd существенно не отличалась от численности CG3rd после излечения непереносимости пищи (p = 0,5285). Относительное содержание ko04976 в CG2nd существенно не отличалось от CG1st (p = 0.0512). Относительная численность ko04976 также существенно не различалась между CG1st и FIG1st после рождения (p = 0,8152). Однако относительная численность ko04976 на фиг. 2 и 3 была значительно выше, чем у CG2nd (p <0,0001) и CG3rd (p = 0,0304), соответственно. Примечательно, что при диагностировании пищевой непереносимости относительная численность Klebsiella значимо соответствовала относительной численности ko05100 (r = 0,963, p <0,0001) и ko04976 (r = 0,999, p <0.0001) в образцах фиг. Klebsiella также вносила вклад в 94,8% от средней численности ko05100 и 99,6% от средней численности ko0496 на ФИГ.2nd, что позволяет предположить, что Klebsiella в значительной степени соответствовала значительному увеличению численности ko05100 и ko04976 в выборках недоношенных. у младенцев из ФИЖ, когда была диагностирована непереносимость кормления.
Рис. 5. Относительное количество классификаций COG и путей KEGG в группах выборки.
T-тест использовался для различий, p <0.05 считался статистически значимым. Были отображены классификации COG со значительными различиями ( 5a ) и пути KEGG в группах выборки, когда была диагностирована непереносимость питания ( 5b ). Относительная численность ko05100 и ko04976 в группах выборок сравнивалась и отображалась разными цветами ( 5c , 5d ).
https://doi.org/10.1371/journal.pone.0210609.g005
Заключение
В этом исследовании мы стремились выявить различия в сообществах кишечной микробиоты недоношенных детей с диагнозом «непереносимость кормления» и недоношенных детей, у которых не была диагностирована непереносимость кормления, и попытались предсказать биомаркеры и диагностические маркеры пищевой непереносимости из микробных групп .Сообщества кишечных микробов резко изменились, когда непереносимость кормления была диагностирована как у недоношенных детей в рамках FIG и CG, и мы продемонстрировали, что Klebsiella имеет отношение к пищевой непереносимости недоношенных детей. Относительное обилие многих классификаций COG и путей KEGG у недоношенных детей с диагнозом пищевой непереносимости значительно отличалось от такового у недоношенных детей, у которых не была диагностирована непереносимость кормления. В этом исследовании KEGG-пути бактериальной инвазии эпителиальных клеток (ko05100) и секреции желчи (ko04976) в значительной степени имели отношение к Klebsiella .
Дисбиотическая экспансия Proteobacteria является потенциальным диагностическим биомаркером эпителиальной дисфункции в кишечнике человека [10,25]. В нашем исследовании альфа-разнообразие, включая наблюдаемое количество ОТЕ и индекс Шеннона, значительно снизилось, когда была диагностирована непереносимость кормления. Значительное увеличение относительной численности KEGG-путей бактериальной инвазии эпителиальных клеток и секреции желчи указывает на более высокий потенциальный риск повреждения эпителиальных клеток кишечника, дисфункции кишечника и увеличения секреции желчи, которые связаны с появлением непереносимости пищи у недоношенные дети [26–30].У недоношенных детей с остаточным объемом желудка более 50% от предыдущего объема кормления и вздутием живота диагностировалась непереносимость кормления. Однако сбор желудочного сока для взвешивания остаточного объема желудка, вероятно, может вызвать боль у недоношенных детей и может привести к неправильной диагностике непереносимости кормления. Таким образом, помимо улучшения диагностических критериев непереносимости кормления, биомаркер также необходим для различения младенцев, страдающих непереносимостью кормления, и здоровых младенцев.Относительная численность рода Klebsiella , принадлежащего к Proteobacteria, была эффективна для различения недоношенных детей с непереносимостью кормления от здоровых детей, когда непереносимость кормления появилась, что позволяет предположить, что согласно результатам нашего исследования, Klebsiella является потенциальным диагностическим маркером кормления непереносимость у недоношенных детей. Klebsiella является условно-патогенным микроорганизмом человека, а кишечная среда недоношенных детей после рождения не является строго анаэробной, что часто приводит к увеличению протеобактерий в кишечнике человека [25].
Облигатные анаэробы (включая Bifidobacterium , Bacteroides и Lactobacillus ) считаются доминирующими в кишечнике здоровых младенцев после рождения [16,26]. Однако в нашем исследовании аэробы и факультативные анаэробы, включая Klebsiella , Ralstonia , Rhodococcus , Escherichia — Shigella и Burkholderia — Paraburkholderia , были доминирующими в кишечных микробных сообществах. после рождения, что указывает на потенциальный признак дисбактериоза, который может оказывать долгосрочное воздействие на развитие микробов в кишечнике человека.Относительная численность Enterococcus у здоровых недоношенных детей была значительно выше, чем у недоношенных новорожденных с непереносимостью кормления, когда была диагностирована непереносимость кормления, что позволяет предположить, что Enterococcus , вероятно, играет важную роль в поддержании гомеостаза кишечника у людей [31]. Более того, более низкое микробное разнообразие, более низкая относительная численность Firmicutes и значительно увеличенная относительная численность Klebsiella у недоношенных новорожденных, когда была диагностирована непереносимость кормления, что мы обнаружили в этом исследовании, также является отличительной чертой недоношенных детей с диагнозом НЭК в предыдущие исследования [21,32,33].Это говорит о том, что характеристики микробного сообщества кишечника недоношенных новорожденных при диагностировании непереносимости кормления аналогичны характеристикам недоношенных детей с НЭК.
Кроме того, мы были обеспокоены тем, что состав сообщества FIG3rd все еще сильно отличался от CG3rd после того, как непереносимость пищи была излечена. Примечательно, что недоношенных детей из FIG_X лечили от непереносимости кормления эритромицином и пробиотиками, тогда как младенцев из FIG_N лечили от непереносимости кормления только пробиотиками.Хотя было продемонстрировано, что эритромицин эффективен в снижении непереносимости пищи и широко используется, возможные побочные эффекты, вызываемые эритромицином, на микробное сообщество должны вызывать озабоченность [2,5]. После того, как непереносимость кормления была излечена, были обнаружены 17 микробных групп (с оценкой LDA выше 4), которые различали FIG3rd_X и FIG3rd_N (Рисунок A на S5 Fig). На фиг.3rd_N без использования эритромицина относительная численность Bifidobacterium , которая полезна для кишечника человека, была значительно выше, чем на фиг.3rd_X, обработанной эритромицином.Однако не было значительной разницы в относительной численности Bifidobacterium между FIG_X и FIG_N после рождения или когда была диагностирована непереносимость кормления (Фигуры B и C на S5 Fig). Кроме того, индивидуальные данные младенцев из FIG_X существенно не отличались от младенцев из FIG_N (таблицы S1 и S2). Эритромицин, как антибиотик, вероятно, был главной потенциальной мешающей переменной состава кишечного микробного сообщества, которая, вероятно, может иметь долгосрочное влияние на эволюцию кишечных микробов [34].Кроме того, согласно имеющимся данным, только дозы эритромицина, использованные (дни) на фиг. X, значительно отличались от фиг. N (таблицы S1 и S2). Однако было больше потенциальных факторов влияния, которые, вероятно, повлияли на сдвиг в Klebsiella в разных больницах. Кроме того, хотя антибиотическое влияние эритромицина на Klebsiella нельзя игнорировать, все еще остается неясным, могут ли малые дозы эритромицина при лечении FI на FIG полностью вызвать такой значительный сдвиг в Klebsiella .Следовательно, смещение относительной численности Klebsiella с ФИГ. 2 на ФИГ. 3 с большей вероятностью является одновременно отражением заживления FI и эффектом, вызванным антибиотиком. Очевидно, необходимы дальнейшие исследования для изучения глубокой связи между использованием эритромицина и сдвигом в Klebsiella . На сегодняшний день эффективность и механизм действия эритромицина при лечении младенцев с FI до сих пор полностью не ясны. Следовательно, следует с осторожностью рассматривать применение эритромицина у младенцев, и необходимы дополнительные исследования по лечению FI.
Результаты этого исследования могут обеспечить теоретическую основу для прогнозирования, диагностики и лечения непереносимости пищи с точки зрения микроэкологии и точной медицины. Однако на состав сообщества первой бактериальной колонизации недоношенных детей сильно повлияли многие факторы, такие как условия в больнице или население, посещающее больницу, что привело к незначительным и случайным характеристикам микробного состава кишечного микробного сообщества недоношенных детей после рождения [35– 37].Кроме того, межвидовые взаимодействия между видами микробов должны быть изучены в дальнейших исследованиях, чтобы разрешить сложные межвидовые взаимоотношения и динамику микробной экосистемы кишечника человека с целью устранения FI, и эти результаты могут помочь нам в дальнейшем понимании. взаимосвязь между микробной экосистемой и хозяином. Кроме того, нам необходимо подтвердить, что Klebsiella постоянно доминировала у недоношенных новорожденных, не участвовавших в этом исследовании, когда была диагностирована непереносимость кормления.Следовательно, в будущем потребуются дополнительные образцы и дополнительные исследования для проверки этого потенциального диагностического производителя и выявления других потенциальных биомаркеров непереносимости кормления.
Дополнительная информация
S1 Рис. Измененные микробы в группах образцов.
Анализ LEfSe с помощью непараметрического факторного критерия Краскела-Уоллиса (KW) суммирования рангов был использован для различения FIG2nd и FIG1st ( a ), FIG2nd и FIG3rd (b ), CG1st и CG2nd ( c ), CG2nd и CG3rd ( d ).Микробы с оценкой LDA выше 4 отображались от уровня к уровню рода.
https://doi.org/10.1371/journal.pone.0210609.s001
(TIF)
S2 Рис. Чувствительность и специфичность потенциальных биомаркеров между CG1st и FIG1st.
ROC-анализ чувствительности и специфичности Escherichia-Shigella ( a ) и Collinsella ( b ) на уровне рода между CG1st и FIG1st после рождения.
https://doi.org/10.1371/journal.pone.0210609.s002
(TIF)
S4 Рис. Анализ PCoA и ROC в группах образцов при диагностировании FI.
Отображались диаграммы разброса PCoA по Брею-Кертису на фиг.2nd_X, FIG2nd_N, CG2nd_X, CG2nd_N ( и ). AUC Klebsiella между FIG2nd_X и CG2nd_N составляла 1 ( b ) и 0,98 между FIG2nd_N и CG2nd_X ( c ).
https://doi.org/10.1371/journal.pone.0210609.s004
(TIF)
S5 Рис. Дифференциальные микробы в образцах из разных больниц в развитии и распространенности пищевой непереносимости.
Анализ LEfSe с помощью непараметрического факторного критерия Краскала-Уоллиса (KW) суммирования рангов был использован для различения FIG3rd_N и FIG3rd_X ( a ), FIG1st_N и FIG1st_X ( b ), FIG2nd_X и FIG2nd_N ( c ). Микробы с оценкой LDA выше 4 отображались от уровня к уровню рода.
https://doi.org/10.1371/journal.pone.0210609.s005
(TIF)
S1 Таблица. Возраст недоношенных детей на момент выборки.
T-тест использовался для различий в парном сравнении между группами, p <0,05 считалось статистически значимым, † представляло p-значение теста различия между FIG_X и FIG_N.
https://doi.org/10.1371/journal.pone.0210609.s006
(DOCX)
S2 Стол. Общие клинические параметры когорт недоношенных детей в FIG_N и FIG_X.
T-тест использовался для различий в парном сравнении между группами, p <0,05 считалось статистически значимым, † представляло p-значение теста различия между FIG_X и FIG_N. *** р <0,0001.
https://doi.org/10.1371/journal.pone.0210609.s007
(DOCX)
Благодарности
Авторы выражают признательность доктору Ян Сюй, доктору Цяньцян Ли, медсестрам, клиницистам и членам комитета по этике из больницы по охране здоровья матери и ребенка Сюйчжоу и больницы по охране здоровья матери и ребенка в Нанкине.Мы также признательны компании Majorbio Biotech Co., Ltd. (Шанхай, Китай) за секвенирование образцов и бесплатную облачную платформу Majorbio I-Sanger (www.i-sanger.com) для анализа данных.
Ссылки
- 1. Данг С., Шук Л., Гарлитц К., Ханна М., Десаи Н. Результаты применения пробиотиков у недоношенных детей. J Perinatol. 2015; 35: 447–450. pmid: 255
- 2. Чен СМ. Эритромицин для лечения непереносимости кормления у недоношенных детей.Pediatr Neonatol. 2012; 53: 2–3. pmid: 22348487
- 3. Фанаро С. Непереносимость кормления у недоношенного ребенка. Early Hum Dev. 2013; 2: 13–20.
- 4. Мур Т.А., Уилсон МЭ. Непереносимость кормления: анализ концепции. Adv Neonatal Care. 2011; 11: 149–154. pmid: 21730906
- 5. Sancak S, Arman D, Gursoy T., Topcuoglu S, Karatekin G, Oval1 F. Кишечный кровоток с помощью ультразвуковой допплерографии: влияние лечения кларитромицином на непереносимость питания у недоношенных новорожденных.J Matern Fetal Neonatal Med. 2016; 29: 1853–1856. pmid: 26135789
- 6. Консорциум H M J R S, Нельсон K E, Weinstock G M, Highlander SK, Worley KC, Creasy HH и др. Каталог эталонных геномов микробиома человека. Наука. 2010. 328 (5981): 994–999. pmid: 20489017
- 7. Qin J, Li R, Raes J, Arumugam M, Solvsten K, Manichanh C, et al. Каталог микробных генов кишечника человека, созданный путем метагеномного секвенирования. Природа. 2010; 464: 59–65. pmid: 20203603
- 8.Нагпал Р., Цуджи Х., Такахаши Т., Кавасима К., Нагата С., Номото К. и др. Чувствительный количественный анализ бактериальной микробиоты мекония у здоровых доношенных детей, рожденных естественным путем или путем кесарева сечения. Front Microbiol. 2016; 7: 1997. pmid: 28018325
- 9. Путиньяни Л., Дель Кьерико Ф., Петручка А., Вернокки П., Даллапиккола Б. Микробиота кишечника человека: динамическое взаимодействие с хозяином от рождения до старения, установленное в детстве. Pediatr Res. 2014; 76: 2–10. pmid: 24732106
- 10.Генсоллен Т., Айер С.С., Каспер Д.Л., Блумберг Р.С. Как колонизация микробиотой в раннем возрасте формирует иммунную систему. Наука. 2016; 352: 539–544. pmid: 27126036
- 11. Лим ES, Zhou Y, Zhao G, Bauer IK, Droit L. Динамика вирома кишечника человека и бактериального микробиома у младенцев в раннем возрасте. Nat Med. 2015; 21: 1228–1234. pmid: 26366711
- 12. Simioni J, Hutton EK, Gunn E, Holloway AC, Stearns JC, McDonald H, et al. Сравнение кишечной микробиоты в популяции младенцев из группы низкого риска, подвергавшихся и не подвергавшихся воздействию антибиотиков во время родов: протокол когортного исследования «Ребенок и микробиота кишечника».BMC Pediatr. 2016; 16: 183. pmid: 27832763
- 13. Санчес Б., Дельгадо С., Бланко-Мигес А., Лоуренсо А., Геймонд М., Марголлес А. Пробиотики, кишечная микробиота и их влияние на здоровье и болезнь хозяина. Mol Nutr Food Res. 2017; 61 (1): 1600240.
- 14. Сандерс ME. Пробиотики и состав микробиоты. BMC Med. 2016; 14: 82. pmid: 27250499
- 15. Oncel MY, Arayici S, Sari FN, Simsek GK, Yurttutan S, Erdeve O, et al. Сравнение профилактики Lactobacillus reuteri и нистатином колонизации Candida и инфекции у младенцев с очень низкой массой тела при рождении.J Matern Fetal Neonatal Med. 2014; 28: 1790–1794. pmid: 25245226
- 16. Пател Р.М., Деннинг П.В. Терапевтическое использование пребиотиков, пробиотиков и постбиотиков для предотвращения некротического энтероколита: каковы текущие данные ?. Clin Perinatol. 2013; 40: 11–25. pmid: 23415261
- 17. Althani AA, Marei HE, Hamdi WS, Nasrallah GK, El Zowalaty ME, Al Khodor S, et al. Микробиом человека и его связь со здоровьем и болезнями. J. Cell Physiol. 2016; 231: 1688–1694. pmid: 26660761
- 18.Бидерманн Л., Роглер Г. Микробиота кишечника: ее роль в здоровье и болезнях. Eur J Pediatr. 2015; 174: 151–167. pmid: 25563215
- 19. Мартин Р., Микель С., Лангелла П., Бермудес-Хумаран Л.Г. Роль метагеномики в понимании микробиома человека в отношении здоровья и болезней. Вирулентность. 2014; 5: 413–423. pmid: 24429972
- 20. Бадден К.Ф., Геллатли С.Л., Вуд Д.Л., Купер М.А., Моррисон М., Хугенгольц П. и др. Возникающие патогенные связи между микробиотой и осью кишечник-легкие.Nat Rev Microbiol. 2016; 15: 55–63. pmid: 27694885
- 21. Памми М., Коуп Дж., Тарр П.И., Уорнер Б.Б., Морроу А.Л., Май В.и др. Дисбактериоз кишечника у недоношенных детей, предшествующий некротическому энтероколиту: систематический обзор и метаанализ. Микробиом. 2017; 5:31. pmid: 28274256
- 22. Десси А., Пинтус Р., Маррас С., Чезаре Маринкола Ф., Де Магистрис А., Фанос В. Метаболомика при некротическом энтероколите: современное состояние. Эксперт Rev Mol Diagn. 2016; 16: 1053–1058.pmid: 27403597
- 23. Гришин А., Боулинг Дж., Белл Б., Ван Дж., Ford HR. Роль оксида азота и микробиоты кишечника в патогенезе некротического энтероколита. J Pediatr Surg. 2016; 51: 13–17. pmid: 26577908
- 24. Jacob JA. У младенцев с некротическим энтероколитом дисбактериоз кишечника предшествует заболеванию. JAMA.2016; 315: 2264–2265. pmid: 27168027
- 25. Litvak Y, Byndloss MX, Tsolis RM, Bäumler AJ. Распространение дисбиотических протеобактерий: микробный признак дисфункции эпителия.Curr Opin Microbiol. 2017; 39: 1–6. pmid: 28783509
- 26. Брукс Б., Олм М.Р., Файрек Б.А., Бейкер Р., Томас Б.К., Моровиц М.Дж. и др. Анализ больничных палат и младенцев с разрешением по деформациям показывает частичное совпадение микробиома человека и микробиома помещения. Nat Commun. 2017; 8: 1814. pmid: 29180750
- 27. Cong X, Xu W, Romisher R, Poveda S, Forte S, Starkweather A и др. Фокус: Микробиом: микробиом кишечника и здоровье младенцев: ось мозга-кишечника-микробиоты и генетические факторы хозяина. Yale J Biol Med.2016; 89: 299–308.
- 28. Amarachintha S, Harmellaws E, Steinbrecher KA. Гуанилатциклаза С снижает инвазию кишечных эпителиальных клеток бактериальными патогенами. Научный доклад 2018; 8: 1521. pmid: 29367634
- 29. Трамперт, округ Колумбия, Натансон MH. Регулирование секреции желчи с помощью передачи сигналов кальция при здоровье и болезни. BBA-Mol Cell Res. 2018.
- 30. Kuhre RE, Wewer Albrechtsen NJ, Larsen O, Jepsen SL, Balk-Møller E, Andersen DB и др. Желчные кислоты являются важными прямыми и косвенными регуляторами секреции гормонов, регулирующих аппетит и метаболизм, из кишечника и поджелудочной железы.Mol Metab. 2018; 11: 84–95. pmid: 29656109
- 31. Вэнь Х, Инь Х, Юань З., Ван Х, Су С. Сравнительный анализ кишечных микробных сообществ у детей в возрасте до 5 лет с диареей. J Microbiol Biotechnol. 2018; 28: 652–662. pmid: 29618180
- 32. Dobbler PT, Procianoy RS, Mai V, Silveira RC, Corso AL, Rojas BS и др. Низкое микробное разнообразие и аномальная микробная сукцессия связаны с некротическим энтероколитом у недоношенных детей. Front Microbiol.2017; 8: 2243. pmid: 29187842
- 33. Рускони Б, Хороший М, Уорнер ББ. Микробиом и биомаркеры некротического энтероколита: приблизимся ли мы к прогнозу? J Pediatr. 2017; 189: 40–47. pmid: 28669607
- 34. Нойман Х., Форсайт П., Узан А., Авни О., Корен О. Антибиотики в раннем возрасте: дисбактериоз и нанесенный ущерб. FEMS Microbiol Rev.2018; 42 (4): 489–499. pmid: 29945240
- 35. Ван Дж, Чжэн Дж, Ши В., Ду Н, Сюй Х, Чжан И и др. Дисбиоз материнской и неонатальной микробиоты, связанный с гестационным сахарным диабетом.