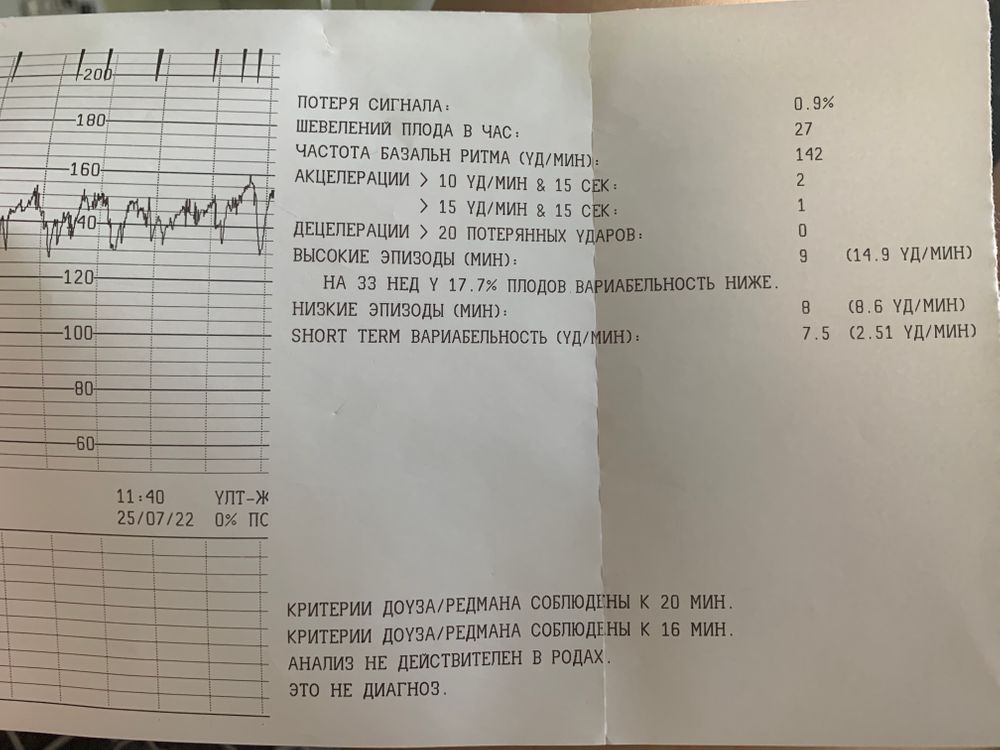
КТГ плода
Главная
/
Диагностика и лабораторная диагностика
Для чего проводить КТГ?
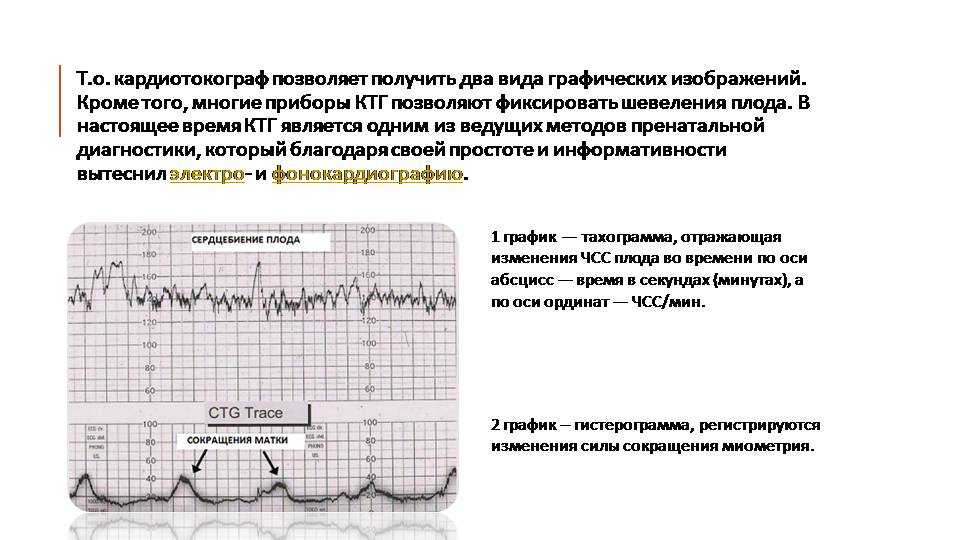
Кардиотокография – это необходимое исследование, показывающее внутриутробное состояние плода.Важное дополнение к ультразвуковому исследованию и доплерометрии. КТГ фиксирует не только сердцебиение будущего малыша, но и отмечает сокращения матки. Процедура отмечает абсолютно все движения плода, как в спокойном состоянии, так и при сокращении матки. Благодаря этой процедуре можно заранее выявить проблемы с развитием и состоянием плода и по возможности начать лечение.
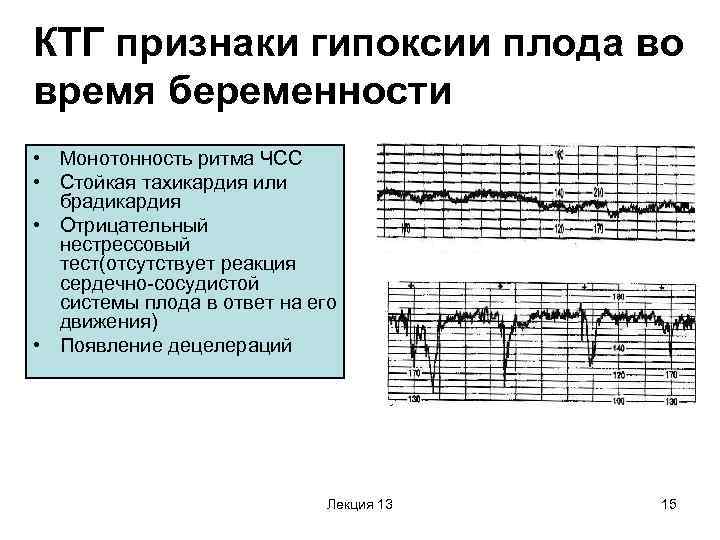
Чаще всего КТГ позволяется обнаружить гипоксию у будущего малыша. Данный метод диагностики внутриутробного развития популярен во всех развитых странах. Но не стоит забывать, что КТГ это вспомогательный, а не единственный метод внутриутробного наблюдения. В настоящее время роды проходят под постоянным контролем КТГ.
Но не стоит забывать, что КТГ это вспомогательный, а не единственный метод внутриутробного наблюдения. В настоящее время роды проходят под постоянным контролем КТГ.
Направление на кардиотокографию выдает акушер-гинеколог на сроке примерно 28-30 недель. В отдельных случаях можно начинать диагностику с 25 недель беременности.
КТГ абсолютно безвредно, при нормальном течении беременности диагностику делают раз в 7-10 дней. Если есть какие-либо патологии, возможно наблюдение каждый день.
Как проводится?
Проводить КТГ можно как лежа, так и сидя. Для удобства беременной женщины диагностику чаще всего проводят в положении на левом боку. Запрещено проводить обследование на правом боку, так как можно защемить полую вену. На ту область живота, где у ребенка вероятнее всего находится сердце, крепят датчик КТГ. Закрепляется он специальным ремнем. Первая токограмма продолжается не менее 30-ти минут. В том случае, если на ней не было никаких отклонений, следующий раз длительность процедуры может быть снижена до 10-ти минут.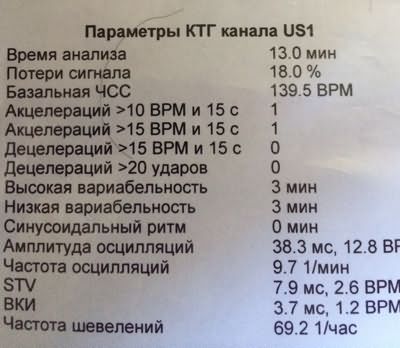 Сердцебиение и толчки, которые фиксирует датчик, автоматически анализируется в компьютере, и записываются на ленту.
Сердцебиение и толчки, которые фиксирует датчик, автоматически анализируется в компьютере, и записываются на ленту.
Для более точного результата, необходимо чтобы плод бодрствовал в момент проведения диагностики. Если он спит, будущую маму, скорее всего, попросят походить, покашлять или съесть что-нибудь сладкое. Специальной подготовки перед проведением процедуры нет. Нежелательно проводить КТГ на голодный желудок, так как плод может спать. Самое оптимальное время, когда после последнего приема пищи пройдет примерно 2 часа. Нельзя делать процедуру после капельницы с глюкозой, так как ребенок будет слишком активен. Лучше всего перед токографией хорошо отдохнуть и не нервничать. Желательно сходить в туалет, так как процедура может быть длительной.
Характеристики, определяемые при КТГ
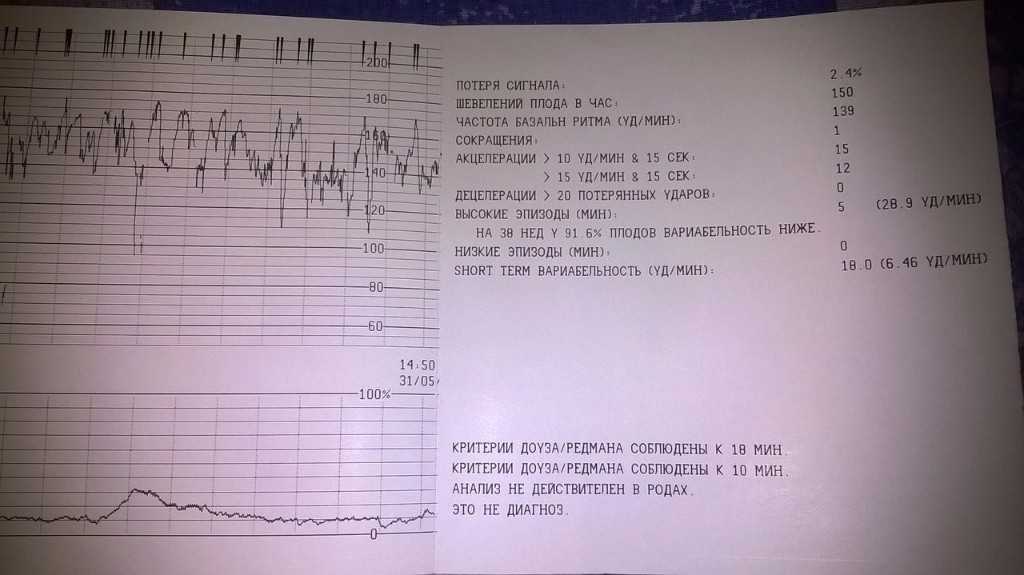
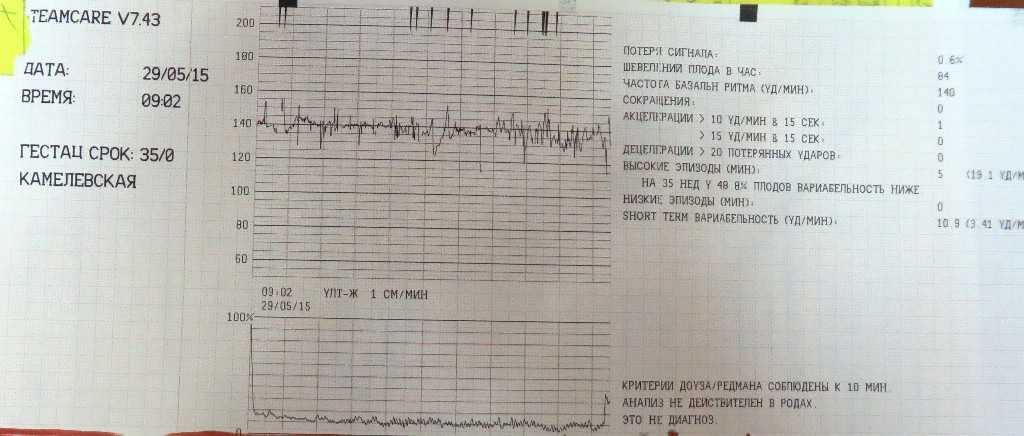
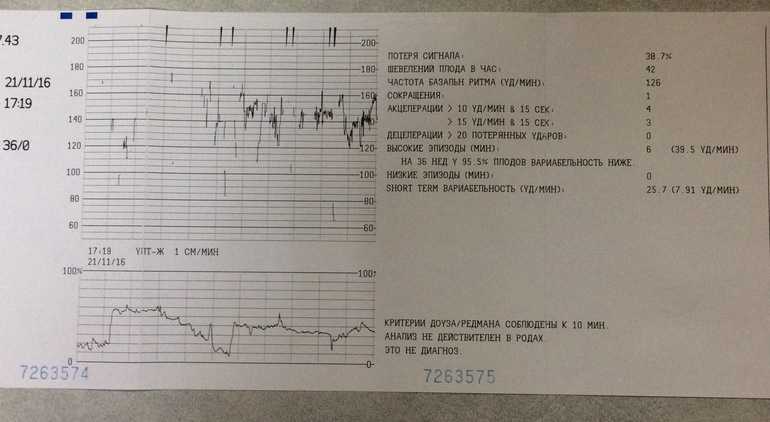
При проведении кардиотокографии можно получить данные о частоте сердечных сокращений, базальному уровню ЧСС, вариабельности и акцелерации.
В норме частота сердцебиений плода варьируется от 120 до 160 ударов в минуту.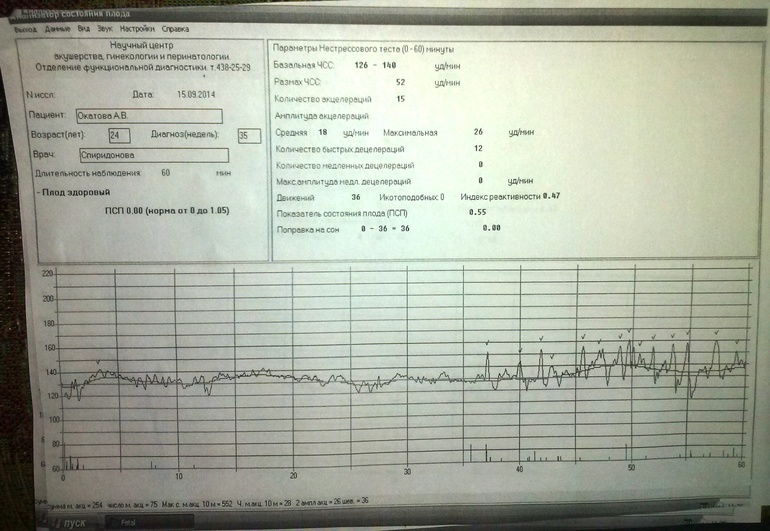 При двигательной активности будущего ребенка ЧСС в обязательном порядке должно подниматься.
При двигательной активности будущего ребенка ЧСС в обязательном порядке должно подниматься.
Вариабельность должна быть в пределах 11-25 ударов в минуту. При высоких показателях есть вероятность того что у плода развивается гипоксия. Акцелераций должно быть как минимум 2 за 20 минут КТГ.
Любое, даже совсем маленькое отклонение от этих показателей, указывает на то что присутствуют нарушения в развитии плода.
Кардиотокография (КТГ) плода при беременности
Сделать КТГ плода в клинике «Дети из пробирки»
Ваша заявка успешно отправлена!
Благодарим за обращение в нашу компанию.
Наши менеджеры ответят вам в ближайшее время!
Кардиотокография (КТГ) первый раз обязательно проводится в третьем триместре, на 32-й неделе беременности. Однако в некоторых случаях доктор может назначить ее и в 28 недель, если есть показания. В дальнейшем частота прохождения кардиотокографии определяется врачом, ведущим беременность.
Цель процедуры – зафиксировать частоту сердцебиения ребенка в утробе матери в покое, движении, при сокращениях матки и других состояниях. Подобная оценка плода позволяет выявить возможные патологии, которые не дигностируются посредством УЗИ или анализов. КТГ входит в список обязательных диагностических процедур в период беременности.
Для чего и когда проводится кардиотокографию плода?
Кардиотокография необходима для:
- определения частоты маточных сокращений и ЧСС плода;
- общей оценки состояния ребенка – и во время беременности, и в процессе родов;
- выявления возможных патологий развития.
Кроме того, показаниями для КТГ являются:
- риск преждевременных родов;
- патологии плаценты;
- обвитие пуповиной;
- кровянистые выделения из матки;
- резус-конфликт матери и ребенка;
- многоплодие;
- хронические заболевания пациентки;
- задержка развития, неактивность плода;
- первая беременность в зрелом возрасте.
Как выполняется КТГ?
Это одна из самых простых и безопасных процедур, требующая от пациентки лишь усидчивости и хорошего самочувствия. КТГ плода занимает от 30 до 60 минут, кабинет диагностики нашей клиники оснащен всем необходимым для комфортабельного размещения пациентки. Женщине рекомендуется:
- прийти на обследование сытой и взять с собой что-нибудь для утоления голода (например, яблоко, шоколад, банан), опорожнить мочевой пузырь;
- постараться выбрать для КТГ то время суток, когда плод наиболее активен – для получения точных результатов.
Стоимость процедуры
Кардиотокография в клинике ВРТ «Дети из пробирки» выполняется следующим образом: пациентка ложится на бок, на живот в области максимальной слышимости сердечных сокращений плода крепятся датчики: для регистрации частоты сердцебиения плода и оценки тонуса матки. Женщина жмет на пульт с кнопкой каждый раз, как только чувствует шевеление малыша. После завершения процедуры зафиксированные на бумаге результаты оценивает доктор. Наша клиника оснащена современным высокоточным оборудованием, позволяющим при прохождении КТГ беременной двойней пациенткой фиксировать отдельно ЧСС каждого из детей.
Наша клиника оснащена современным высокоточным оборудованием, позволяющим при прохождении КТГ беременной двойней пациенткой фиксировать отдельно ЧСС каждого из детей.
Фотографии отделения
Что такое кардиотокография (КТГ) и зачем она нужна?
Кардиотокограф (КТГ) — это разновидность допплерографии, в которой используется только звук, а не изображение. Простая, безболезненная и неинвазивная процедура проводится во время беременности, чтобы проверить состояние вашего ребенка.
Тест также известен как «нестрессовый тест (NST)». Это связано с тем, что ваш ребенок не испытывает «стресс» родов, и ничего не было сделано, чтобы вызвать у него стресс.
Во время теста ваш врач контролирует сердцебиение вашего ребенка, сначала когда он отдыхает, а затем когда он двигается. Точно так же, как ваше сердце бьется быстрее, когда вы активны, частота сердечных сокращений вашего ребенка должна повышаться, когда он двигается или пинается.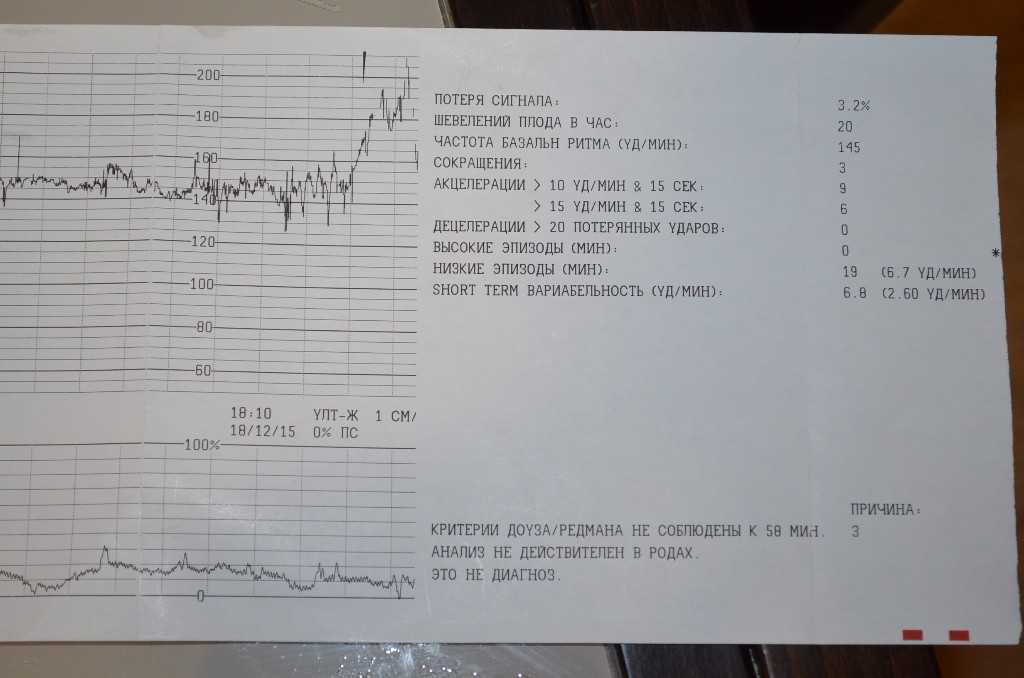
В норме частота сердечных сокращений ребенка составляет от 120 до 160 ударов в минуту и увеличивается, когда ребенок двигается. Проверка того, что частота сердечных сокращений вашего ребенка реагирует на его движения, является косвенным способом узнать, получает ли он достаточно кислорода из плаценты.
Если у вас или вашего ребенка были проблемы со здоровьем во время беременности, вам также может потребоваться наблюдение во время родов. Использование КТГ или нестрессового теста во время родов также известно как электронный мониторинг плода (ЭМС).
Когда делают КТГ при беременности?
КТГ обычно проводится в третьем триместре беременности. Ваш врач может попросить вас пройти этот тест, чтобы убедиться, что с вашим ребенком все в порядке. Она особенно захочет проверить, если:
- Вы чувствуете, что движения вашего ребенка замедлились или стали нерегулярными.
- Ваш ребенок кажется маленьким или не растет должным образом.
 Ребенок, который слишком мал для вашего возраста, может указывать на задержку внутриутробного развития (ЗВУР).
Ребенок, который слишком мал для вашего возраста, может указывать на задержку внутриутробного развития (ЗВУР). - Она подозревает, что у вас проблема с плацентой, которая ограничивает приток крови к вашему ребенку.
- У вас слишком много (многоводие) или слишком мало (многоводие) амниотической жидкости.
- Вы носите близнецов или больше.
- У вас диабет, высокое кровяное давление, гестационная гипертензия или другое заболевание, которое может повлиять на вашу беременность.
- Вам была проведена такая процедура, как наружная головная версия (чтобы перевернуть тазовое предлежание ребенка)
- Вам сделали амниоцентез в третьем триместре беременности (чтобы определить, достаточно ли зрелы легкие вашего ребенка для родов, или чтобы исключить внутриматочное инфекционное заболевание).
- Срок родов истек, и ваш врач хочет посмотреть, как ваш ребенок держится во время своего длительного пребывания в утробе матери.
- Ранее вы потеряли ребенка во второй половине беременности по неизвестной причине или из-за проблемы, которая может повториться во время этой беременности.
- У вашего ребенка диагностирована аномалия или врожденный дефект, и он нуждается в наблюдении.
Если вы находитесь в третьем триместре и еще не рожали, тест измеряет ваши схватки Брэкстона-Хикса. Вы можете не знать о них, но схватки Брэкстона-Хикса — это легкие сокращения, которые ваша матка испытывает при подготовке к родам.
Эти схватки безвредны и распространены в третьем триместре. Но если вы беременны менее 37 недель и у вас непрерывные, повторяющиеся, регулярные схватки, это может быть признаком преждевременных родов. Ваш врач захочет проверить вашу шейку матки, чтобы увидеть, расширена ли она.
Еще одна причина для наблюдения за схватками – это возможность увидеть, изменяется ли частота сердечных сокращений вашего ребенка, когда они у вас происходят. Если частота сердечных сокращений снижается во время схватки, это может быть признаком того, что у вас проблемы с плацентой и что нарушается снабжение ребенка кислородом.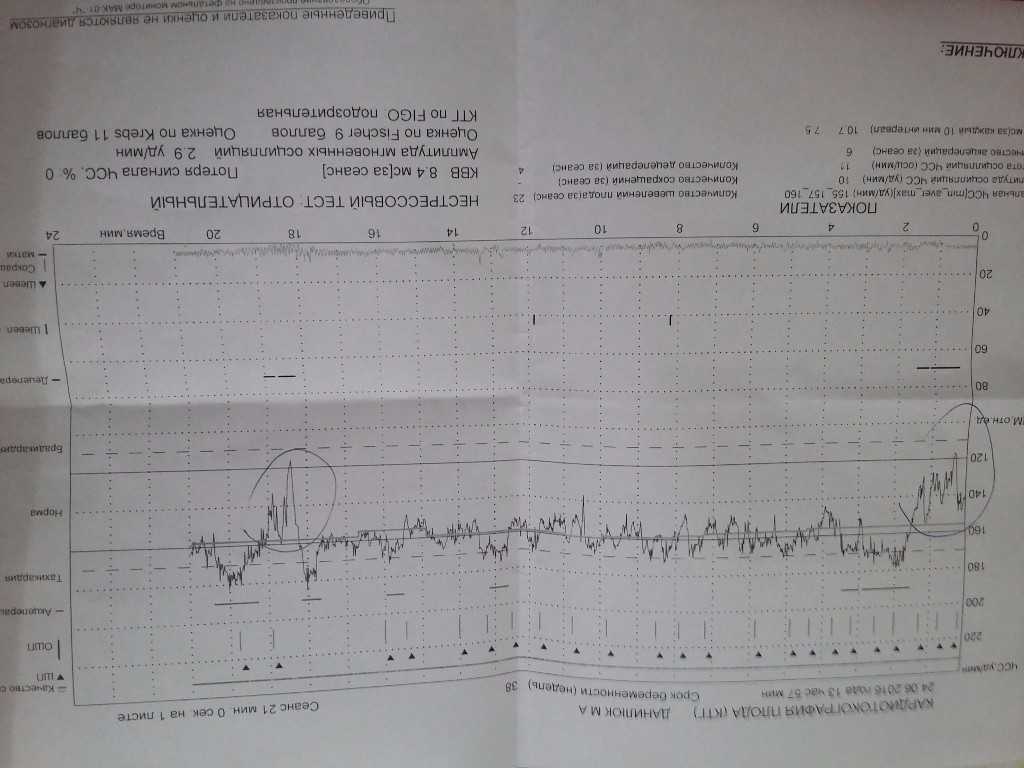
Как проводится КТГ или «нестрессовый тест» во время беременности?
Когда ваш врач назначит вам КТГ, он даст вам несколько рекомендаций о том, как подготовиться к тесту.
Вас могут попросить что-нибудь съесть непосредственно перед тестом в надежде, что прием пищи будет стимулировать вашего ребенка больше двигаться. Хотя нет веских доказательств того, что это работает, это не может повредить.
Также рекомендуется сходить в туалет перед тестом, потому что вы можете лежать привязанным к монитору от 20 до 60 минут.
Во время процедуры вас могут попросить сесть в кресло с откидной спинкой. Или вас могут попросить лечь на левый бок, возможно, подложив под спину подушку или клин, который позволит вам откинуться назад.
Медсестра прикрепит к вашему животу два электронных датчика. Один отслеживает сердцебиение и движения вашего ребенка; другой записывает любые сокращения матки. Вам также могут дать датчик для удержания и попросить нажимать кнопку каждый раз, когда вы чувствуете, что ваш ребенок двигается.
Каждый датчик прикреплен к проводу, который подключен к машине, а эластичные ремни удерживают датчики на месте. Ремни могут быть довольно тугими на животе, поэтому попросите их немного ослабить, если они неудобны.
По мере того, как начнется тест, прибор выдаст цифровое значение сердцебиения вашего ребенка. Изучая показания, ваш врач может увидеть, как ваш ребенок справляется.
Что означают результаты нестрессового теста?
- Результат реактивного теста показывает, что частота сердечных сокращений вашего ребенка увеличивается на ожидаемую величину после каждого его движения.
- А нереактивный результат теста означает, что частота сердечных сокращений вашего ребенка не увеличивается после его движений.
Нереактивный результат не обязательно означает, что что-то не так.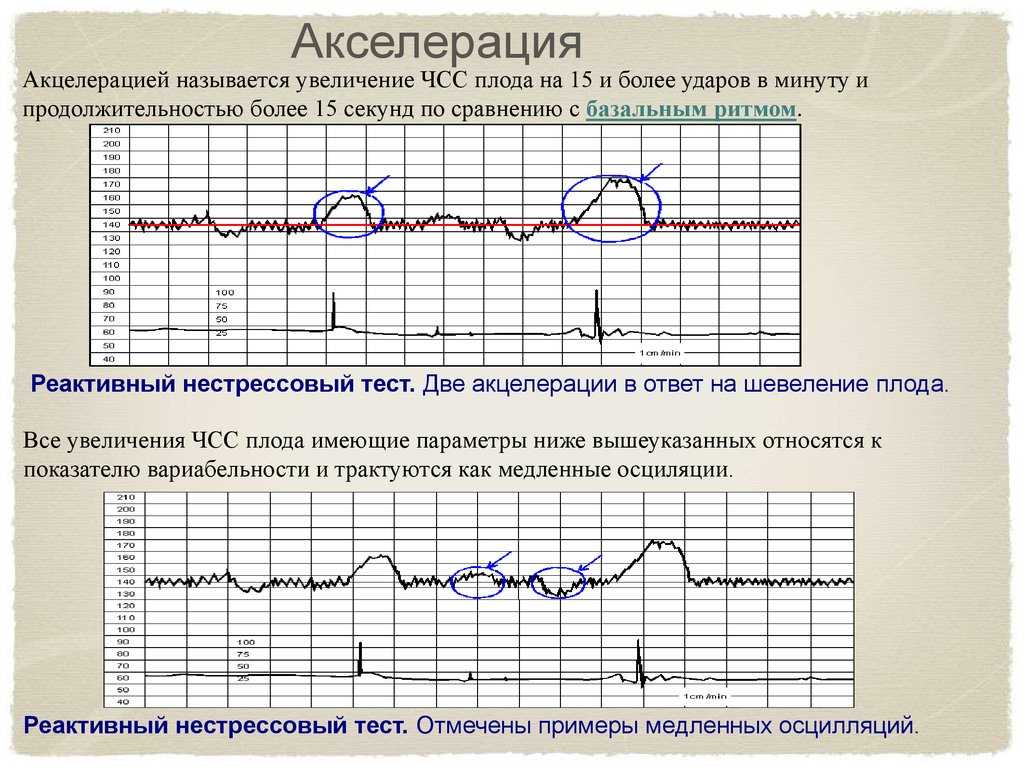 Это просто означает, что тест не предоставил достаточно информации, и вам, возможно, придется пройти его снова через некоторое время или в тот же вечер.
Это просто означает, что тест не предоставил достаточно информации, и вам, возможно, придется пройти его снова через некоторое время или в тот же вечер.
Если ваш ребенок не двигается, возможно, он спит. Вас могут попросить подвигаться, выпить немного воды или сока, чтобы заставить его двигаться. Или врач может мягко подтолкнуть его через живот или попытаться разбудить его зуммером.
Ваш врач может повторить тест. Если ваш результат все еще «нереактивный», она может попросить вас прийти еще раз через час или около того.
Если вторая КТГ показывает, что ваш ребенок плохо реагирует и что его частота сердечных сокращений не соответствует норме, ваш врач предложит дальнейшее обследование. Это связано с тем, что нереактивный результат может также указывать на то, что ваш ребенок не получает достаточного количества кислорода или что плацента не работает должным образом.
Ваш врач направит вас на ультразвуковое исследование для оценки биофизического профиля вашего ребенка (БФП). Тест биофизического профиля сочетает в себе нестрессовый тест с ультразвуком.
Сканирование проводится для наблюдения за вашим ребенком:
Тест биофизического профиля сочетает в себе нестрессовый тест с ультразвуком.
Сканирование проводится для наблюдения за вашим ребенком:
- движений тела (в течение 30 минут или более, если он спит)
- мышечный тонус (сгибание рук и ног)
- дыхательные движения (способность ребенка двигать грудными мышцами и диафрагмой)
- количество амниотической жидкости, окружающей его
- частота сердечных сокращений (ударов в минуту)
Результаты теста покажут, получает ли ваш ребенок достаточное количество кислорода.
Каждому из пяти компонентов – движениям тела, мышечному тонусу, дыхательным движениям, амниотической жидкости и сердцебиению – присваивается балл 0 (ненормальный) или 2 (нормальный). Они складываются для получения общего балла от 0 до 10. В общем, общий балл составляет:
- 8 или 10 нормально
- 6 считается пограничным
- ниже 6 вызывает беспокойство
Если ваш врач обеспокоен благополучием вашего ребенка, он, вероятно, предложит более тщательное наблюдение и дальнейшее обследование. Если она считает, что ваш ребенок чувствует себя плохо и его нужно родить, вам порекомендуют индукцию родов или кесарево сечение.
Если она считает, что ваш ребенок чувствует себя плохо и его нужно родить, вам порекомендуют индукцию родов или кесарево сечение.
Когда делают КТГ во время родов?
Большинство родильных домов требуют, чтобы у вас была короткая НСТ, около 30 минут, при поступлении в роды. Затем показания можно использовать в качестве исходных данных, если они потребуются позже персоналу больницы во время родов.
Вот что будет контролировать ваш врач:
- «Базовая» частота сердечных сокращений : это частота сердечных сокращений вашего ребенка между схватками, когда он не двигается (нормальная частота составляет от 110 до 160 ударов в минуту).
- Частота сердечных сокращений во время и вскоре после схваток : Это даст вашему врачу представление о том, как ваш ребенок переносит роды.
Существует два основных метода наблюдения за ребенком:
- Прерывистый (с интервалами), также называемый прерывистой аускультацией.

- Непрерывно, также называется непрерывным электронным мониторингом плода (EFM) или кардиотокографией (CTG)
Мониторинг обычно осуществляется с помощью одного из следующих устройств:
- электронный фетальный монитор
- портативный доплеровский прибор (наподобие того, который ваш врач использовал для прослушивания вашего ребенка во время пренатальных посещений)
- стетоскоп
- устройство, похожее на стетоскоп, называемое фетоскопом
Если у вас была здоровая беременность и роды проходят хорошо, вам может не понадобиться постоянное наблюдение во время родов. Как правило, врачи предпочитают делать КТГ при поступлении роженицы, а затем периодически в течение родов, если нет фактора риска.
Когда необходимо постоянное наблюдение за плодом во время родов?
Если у вас были осложнения во время беременности или у вас есть факторы риска, ваш врач может порекомендовать вам непрерывную EFM. Это будет зависеть от состояния вашего здоровья и от того, как протекают роды.
Это будет зависеть от состояния вашего здоровья и от того, как протекают роды.
КТГ также иногда требуется во время родов, когда ваш ребенок нуждается в постоянном наблюдении.
Вам будет предложена EFM, если:
- Воды отошли до начала родов и отошли более 24 часов.
- В прошлом у вас было кесарево сечение.
- Ваш ребенок меньше, чем ожидалось.
- Вы ждете близнецов.
- У вас высокий ИМТ.
Иногда события могут принять другой оборот после начала родов. Ваш врач может принять решение о постоянном наблюдении за вашими родами, если:
- Ваши воды содержат значительное количество мекония (первый стул вашего ребенка).
- Ваш врач выявляет проблемы с частотой сердечных сокращений вашего ребенка во время родов.
- У вас высокая температура.
- У вас свежее кровотечение из влагалища во время родов.
- Ваши роды затягиваются либо на первом, либо на втором этапе.

- Ваш врач дает вам капельницу Syntocinon, чтобы вызвать или ускорить роды. Синтоцинон — это искусственная форма гормона родов окситоцина, который может сделать ваши схватки более сильными.
Если вам сделали эпидуральную анестезию во время родов, ваш ребенок будет находиться под постоянным наблюдением в течение как минимум 30 минут с момента введения эпидуральной анестезии. Затем он будет снова находиться под наблюдением каждый раз, когда вы будете добавлять эпидуральную анестезию.
КТГ определит, хорошо ли ваш ребенок реагирует на более сильные схватки. В этом случае ваш врач будет держать пояса на вас до тех пор, пока вы не достигнете стадии потуг.
Однако имейте в виду, что в некоторых больницах постоянное наблюдение за плодом является нормой для всех рожениц, независимо от факторов риска.
Почему необходимо наблюдать за моим ребенком во время родов?
Во время родов прослушивание сердцебиения вашего ребенка является важной частью вашего ухода.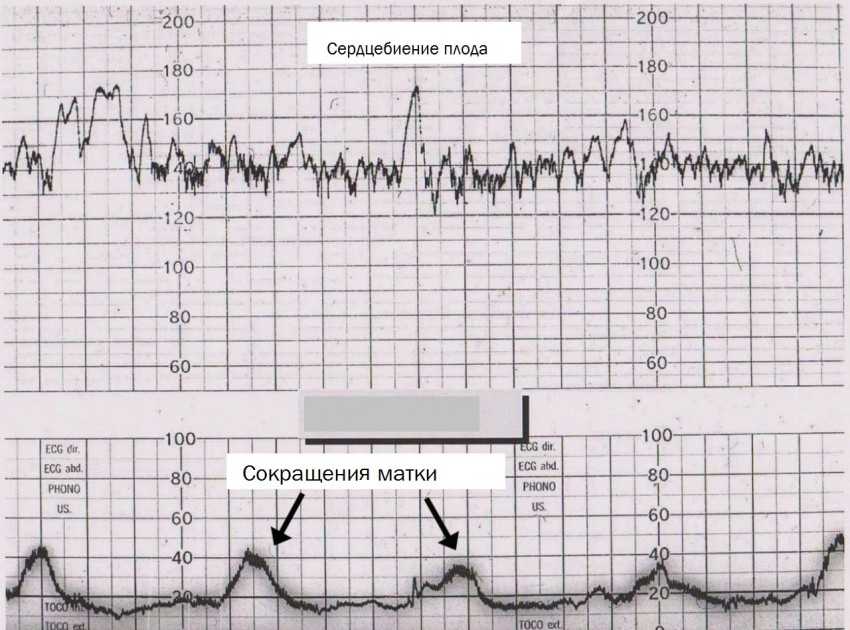 Роды могут быть стрессом как для вашего ребенка, так и для вас. Во время схватки ваш ребенок сильно сжимается в матке, что прерывает кровоснабжение от плаценты.
Роды могут быть стрессом как для вашего ребенка, так и для вас. Во время схватки ваш ребенок сильно сжимается в матке, что прерывает кровоснабжение от плаценты.
Хорошей новостью является то, что это совершенно нормально, и ваш ребенок, скорее всего, хорошо справится. Но некоторые дети находят это более сложным. Например, если ваш ребенок плохо рос во время беременности или если у вас была преэклампсия, тяготы родов могут быть более тяжелыми.
Когда ваш врач проверит сердцебиение вашего ребенка, он узнает, хорошо ли ваш ребенок справляется с родами или страдает ли он. Если ваш ребенок находится в состоянии стресса и его сердцебиение становится тревожно ровным, быстрым или медленным, ему нужно родиться как можно скорее. Скорее всего, вам порекомендуют экстренное кесарево сечение.
Что такое дистресс плода?
Когда врачи видят признаки того, что ваш ребенок плохо себя чувствует во время беременности или плохо справляется с родовой деятельностью, они могут назвать это дистрессом плода. В медицинских терминах это известно как «необнадеживающее состояние плода (NRFS)».
В медицинских терминах это известно как «необнадеживающее состояние плода (NRFS)».
Дистресс плода диагностируется на основании мониторинга сердечного ритма плода. Аномальная частота сердечных сокращений плода возникает, когда ребенок не получает достаточного количества кислорода в утробе матери или во время родов. Если не принять своевременных мер, дистресс плода может повлиять на здоровье и жизнь ребенка.
По этой причине ваш врач будет внимательно следить за вами и вашим ребенком, чтобы убедиться, что ваши роды проходят нормально.
Что вызывает дистресс плода?
Существует множество различных причин, по которым ребенок может испытывать дистресс.
Ваш ребенок может расстроиться, если:
- Осложнение со здоровьем повлияло на то, сколько крови с необходимым кислородом и питательными веществами достигает вашего ребенка через плаценту.
- Если вы ожидаете близнецов или более, один или оба ваших ребенка с большей вероятностью будут испытывать стресс.
- Ваш малыш мал для своего возраста. Это может сделать его более склонным к стрессу.
- Если вам 35 лет или больше.
- Вы опоздали.
Ваше здоровье до того, как вы забеременели, может стать причиной того, что ваш врач назначит дополнительное наблюдение за вашим ребенком. Например, если вы страдаете ожирением или у вас есть такие заболевания, как диабет, астма, анемия, высокое давление или недостаточная активность щитовидной железы (гипотиреоз).
Определенные осложнения, возникающие во время беременности, могут повышать вероятность дистресса плода, в том числе:
- Развитие преэклампсии, которая влияет на работу плаценты.
- Слишком много или слишком мало амниотической жидкости.
- Развитие гестационной гипертензии.
- Возникновение вагинального кровотечения начиная с 24-й недели.
- Отслойка плаценты.
Незадолго до родов или во время них некоторые вмешательства могут сделать вашего ребенка более склонным к дистрессу. Например:
Например:
- Если у вашего ребенка тазовое предлежание, и ваш врач пытается перевернуть его с помощью наружного поворота головы (ECV).
- Ускорение родов, что может сделать схватки более сильными и частыми. Это также может повлиять на то, насколько хорошо ваш ребенок справляется.
Список причин, по которым ребенок может испытывать стресс, может показаться длинным и ошеломляющим. Это отражает то, что каждая беременность и роды разные, и в игру вступают многие факторы, в результате которых мама и ребенок нуждаются в дополнительной помощи во время беременности, родов и родов.
Что произойдет, если частота сердечных сокращений моего ребенка вызывает беспокойство во время родов?
Во время родов ваш врач будет часто оценивать частоту сердечных сокращений вашего ребенка и следить за всем, что может сигнализировать о проблеме.
Если сердечный ритм вашего ребенка постоянно ровный, медленный или учащенный, ваш врач может сначала попробовать некоторые простые вмешательства.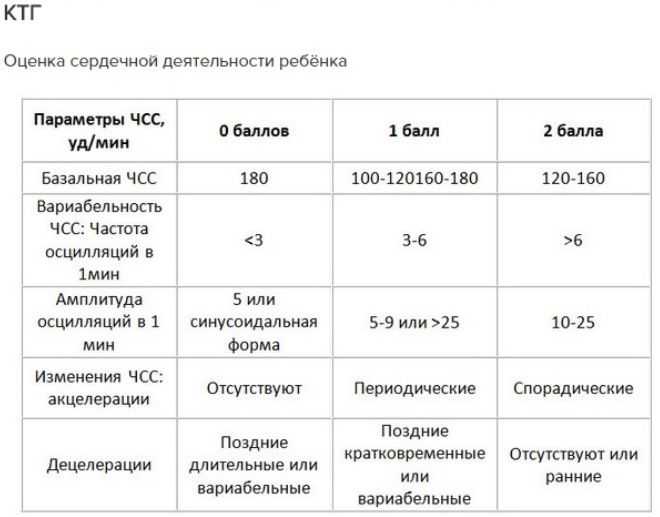 К ним относятся:
К ним относятся:
- с просьбой изменить вашу должность
- дает больше жидкости через капельницу
- предоставление вам дополнительного кислорода
В зависимости от вашей ситуации могут потребоваться и другие вмешательства. К ним могут относиться:
- Прекращение введения окситоцина, если ваши роды вызываются или усиливаются.
- Даю вам лекарство, чтобы расслабить матку и уменьшить схватки.
- Если у вас разорвались плодные оболочки, введите стерильную жидкость в матку через тонкий катетер, чтобы смягчить пуповину от случайного давления. Однако это не обычная процедура.
Если частота сердечных сокращений вашего ребенка продолжает оставаться сомнительной или ухудшается, и ваш врач считает, что лучше ему больше не оставаться в родовых путях, она быстро предпримет следующие шаги.
Если у вас уже раскрытие на 10 сантиметров, ваш ребенок может родиться через естественные родовые пути с помощью вакуума (вакуумного клапана) или щипцов.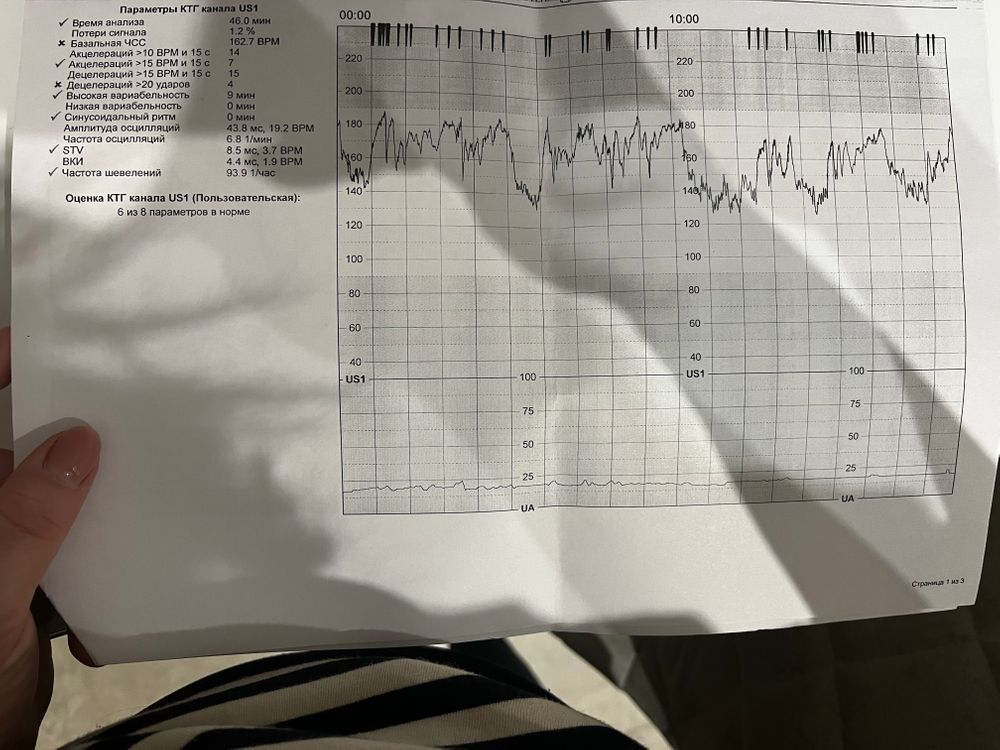
Если ни один из этих видов вспомогательных родов не подходит, вам будет назначено экстренное кесарево сечение.
К этому моменту вы можете почувствовать облегчение от того, что ваши роды скоро закончатся, или быть ошеломленным скоростью, с которой вас мчат в театр. Ваш врач и ее команда будут работать быстро, чтобы вы и ваш ребенок чувствовали себя хорошо.
Как стресс повлияет на моего ребенка?
Это зависит от того, что в первую очередь вызвало стресс у вашего ребенка, и от уровня стресса, который он испытывает в результате. Существует большой диапазон, потому что каждый ребенок и рождение разные, и есть много причин дистресса плода.
Вполне возможно, что, несмотря на подачу сигналов бедствия во время родов, ваш ребенок родится здоровым и пройдет тесты по шкале Апгар, а также осмотры новорожденных. В этом случае ему не потребуется никакого лечения, и вы оба можете отправиться в послеродовую палату или в свою палату.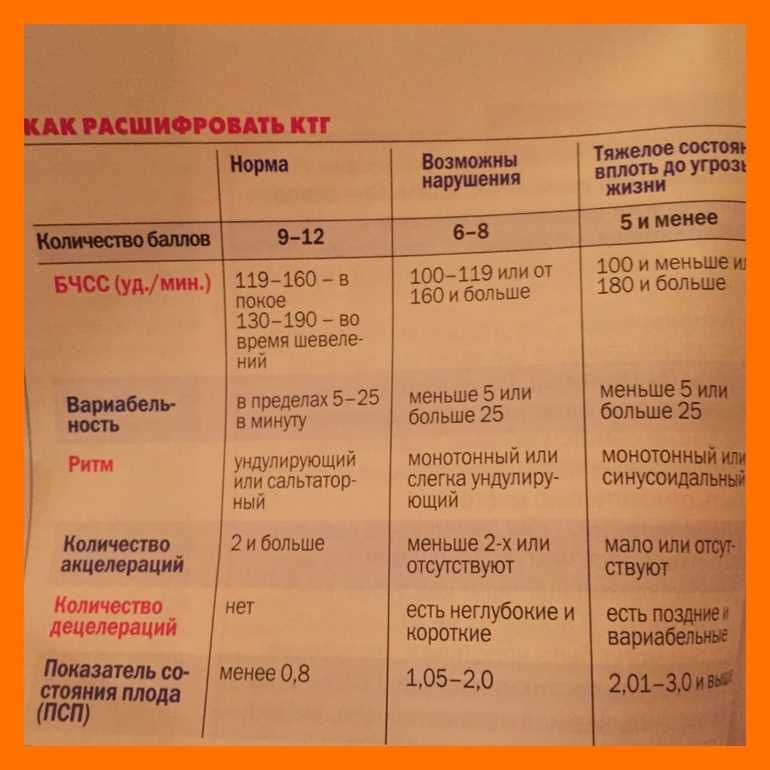
Однако дистресс плода может быть признаком серьезной проблемы у некоторых детей. Серьезные проблемы с плацентой или невыявленная аномалия считаются серьезными проблемами.
У некоторых детей может быть стойкое заболевание, такое как неврологическое расстройство, из-за которого стресс во время родов становится очень трудным. Другие дети могут испытывать стресс, потому что они рождаются слишком рано или слишком маленькими.
Врачи-специалисты будут готовы помочь вашему ребенку сразу после рождения, если у него появятся признаки дистресса, если известно, что он слишком мал для свиданий или родился преждевременно. Педиатр и неонатальная медицинская бригада могут действовать быстро, чтобы оказать вашему ребенку наилучшую поддержку и лечение.
Если в ваших водах был меконий, лечение вашего ребенка будет зависеть от того, вдохнул он его или нет. Если ваш ребенок вдохнул его, есть небольшой риск, что его дыхательные пути могут быть затронуты. Это называется синдромом аспирации мекония (MAS).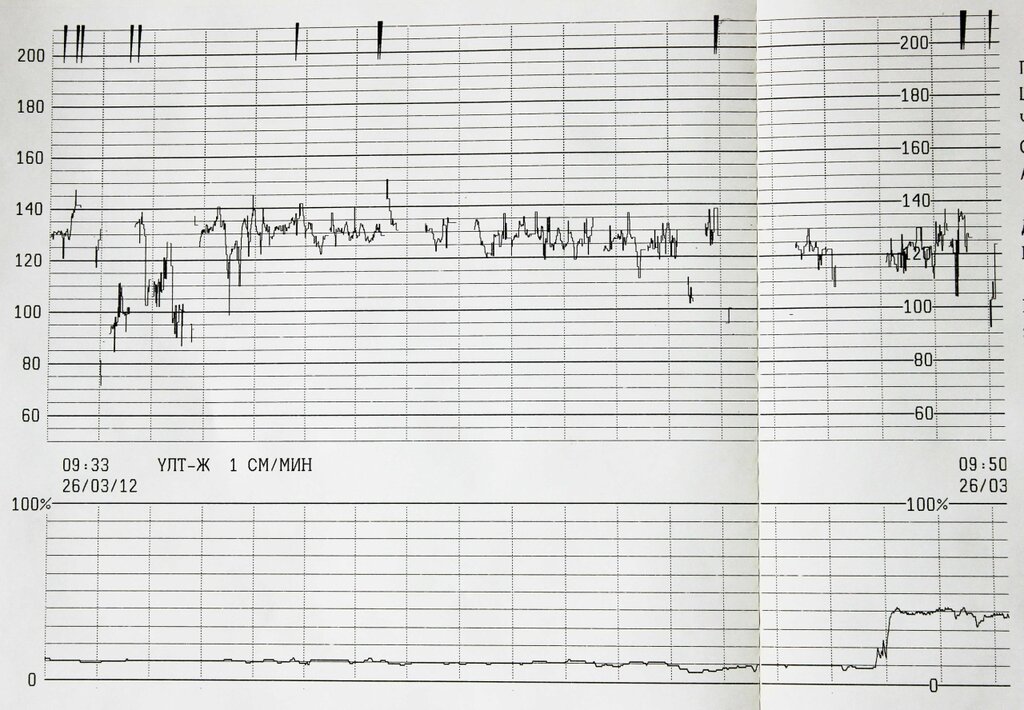
МАС может:
- Раздражает легочную ткань ребенка.
- Вызывают воспаление и проблемы с кровяным давлением в легких вашего ребенка.
- Заблокируйте дыхательные пути вашего ребенка.
Если ваш врач увидел густой или комковатый меконий во время родов, он проверит сердцебиение вашего ребенка, дыхание, температуру и тонус кожи сразу после рождения. Если это ненормально, ваш врач начнет лечение с осторожного отсасывания, чтобы очистить дыхательные пути вашего ребенка.
Если у вашего ребенка есть проблемы с дыханием, его госпитализируют в неонатальное отделение. Большинству детей становится лучше после лечения, и они полностью выздоравливают от MAS.
Если были признаки мекония, но ваш ребенок не вдыхал его, ваш врач все равно тщательно осмотрит его на наличие признаков проблем с дыханием.
यह लेख में पढ़ें पढ़ें: कार्डियोटोकोगВо -десантами (सीटीजी) टेस्ट क्या है और इसकी जरुरत क्यों होती है है है है है है?
Подробнее:
- Пренатальные тесты и уход
- Движения вашего ребенка во время беременности
- Роды и роды: все, что вам нужно знать
АКОГ.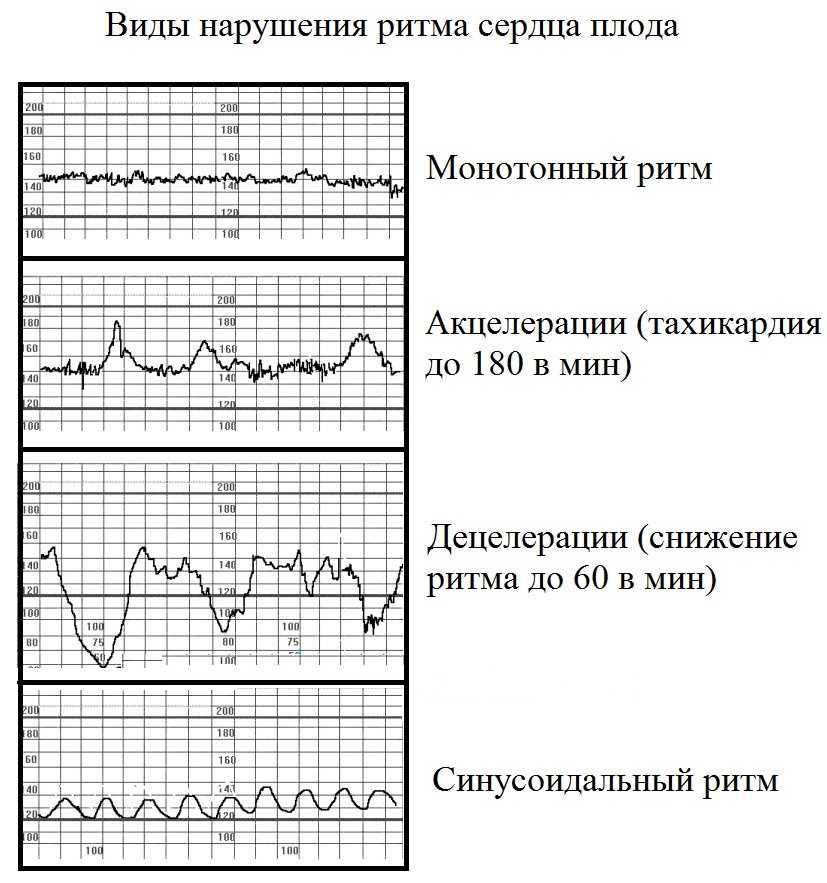 2018. FAQ015: Мониторинг сердечного ритма плода во время родов. Американский колледж акушеров и гинекологов. www.acog.org
2018. FAQ015: Мониторинг сердечного ритма плода во время родов. Американский колледж акушеров и гинекологов. www.acog.org
Афорс К., Чандрахаран Э. 2011. Использование непрерывного электронного мониторинга плода у недоношенного плода: клинические дилеммы и практические рекомендации. J Беременность 2011:848794. www.hindawi.com
Alfirevic Z, Devane D, Gyte GML. 2013. Непрерывная кардиотокография (КТГ) как форма электронного мониторинга плода (ЭФМ) для оценки состояния плода во время родов. Кокрановская база данных систематических обзоров (5): CD006066. onlinelibrary.wiley.com
Boie S, Glavind J, Velu AV, et al. 2018. Прекращение внутривенного введения окситоцина в активной фазе индуцированных родов. Кокрановская база данных систематических обзоров (8): CD012274. www.cochranelibrary.com;
CMACE/RCOG. 2018. Ведение женщин с ожирением во время беременности. Совместное руководство Центра исследований матери и ребенка и Королевского колледжа акушеров и гинекологов.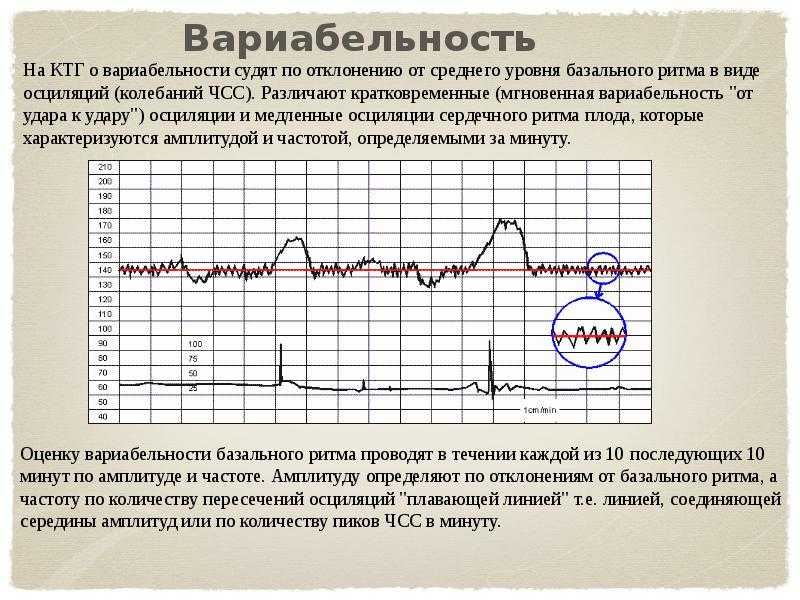 www.rcog.org.uk
www.rcog.org.uk
Kuppens SM, Smailbegovic I, Houterman S, et al. 2017. Нарушения сердечного ритма плода во время и после наружного поворота на голову: какие плоды подвержены риску и как они родоразрешены? BMC Беременность Роды 17(1): 363. www.ncbi.nlm.nih.gov
Macones G. 2019. Ведение интранатальных записей сердечного ритма плода категории I, II и III. Актуально. www.uptodate.com
MBRRACE-Великобритания. 2018. Детский церебральный паралич: причины, пути и роль генетических вариантов. Отчет об эпиднадзоре за перинатальной смертностью: Перинатальная смертность новорожденных в Великобритании, январь-декабрь 2016 г. Матери и дети: снижение риска с помощью аудитов и конфиденциальных расследований по всей Великобритании. www.npeu.ox.ac.uk
Миллер Д.А. 2018. Интранатальная оценка сердечного ритма плода. Актуально. www.uptodate.com
Нейлсон Дж.П. 2013. Электрокардиограмма плода (ЭКГ) для наблюдения за плодом во время родов. Кокрановская база данных систематических обзоров (5): CD000116. onlinelibrary.wiley.com
Кокрановская база данных систематических обзоров (5): CD000116. onlinelibrary.wiley.com
Ньюсон Л. 2015a. Жидкость, окрашенная меконием. Пациент. пациент.инфо
Ньюсон Л. 2015б. Аспирация мекония. Пациент. пациент.info
NHS. 2018. Движения вашего малыша. NHS, Health AZ, беременность и ребенок. www.nhs.uk
NHS. 2020. Этапы родов . NHS, Здоровье от А до Я. www.nhs.uk
Payne J. 2015. Интранатальный мониторинг плода. Пациент. Patient.info
Payne J. 2016. Fetal Distress. Пациент. пациент.инфо
RCOG. 2011. Снижение шевелений плода. Королевский колледж акушеров и гинекологов, руководство Green-top, 57. www.rcog.org.uk
RCM. 2012. Прерывистая аускультация (ИА). Основанные на фактических данных рекомендации по оказанию акушерской помощи при родах. Фонд Королевского колледжа акушерок. www.rcm.org.uk
RCOG. 2012. Информация для вас: преэклампсия. Королевский колледж акушеров и гинекологов. www.rcog.org.uk
Королевский колледж акушеров и гинекологов. www.rcog.org.uk
Reed R. 2015. Проклятие ликвора, окрашенного меконием. Акушерка думает. midwifethinking.com
Signore C, Spong C. 2018. Обзор дородового наблюдения за плодом. Актуально. www.uptodate.com
Stampalija T, Signaroldi M, Mastroianni C, et al. 2012. Спутанность частоты сердечных сокращений плода и матери во время интранатального мониторинга: сравнение трансабдоминальной электрокардиограммы плода и допплеровской телеметрии. J Matern Fetal Neonatal Med 25(8):1517-20
Показать ссылки Скрыть ссылки
Кардиотокография. Монитор сердцебиения ребенка. Роды и роды
Врачи и акушерки обычно называют кардиотокографию «КТГ». Его можно использовать для мониторинга частоты сердечных сокращений ребенка и схваток матери во время беременности.
Примечание : приведенная ниже информация является только общим руководством. Порядок и способ проведения тестов могут различаться в разных больницах. Всегда следуйте инструкциям вашего врача или местной больницы.
Всегда следуйте инструкциям вашего врача или местной больницы.
Кардиотокография
В этой статье
- Что такое кардиотокография?
- Что происходит во время кардиотокографии?
- Как работает кардиотокография?
- Что может показать кардиотокография?
- Для чего используется кардиотокография?
- Есть ли побочные эффекты или осложнения от кардиотокографии?
Что такое кардиотокография?
Кардиотокография (КТГ) измеряет частоту сердечных сокращений вашего ребенка. В то же время он также контролирует сокращения в матке. КТГ используется как до рождения (антенатально), так и во время родов, чтобы контролировать ребенка на предмет любых признаков дистресса. Наблюдая за различными аспектами частоты сердечных сокращений ребенка, врачи и акушерки могут увидеть, как ребенок справляется.
На изображении ниже показано оборудование, используемое для проведения КТГ. Обычно он стоит у вашей кровати, пока за вами наблюдают.
Обычно он стоит у вашей кровати, пока за вами наблюдают.
Аппарат КТГ с распечаткой
Steven Fruitsmaak, CC BY 3.0, через Wikimedia CommonsАвтор Steven Fruitsmaak, CC BY 3.0, через Wikimedia Commons
Что происходит во время кардиотокографии?
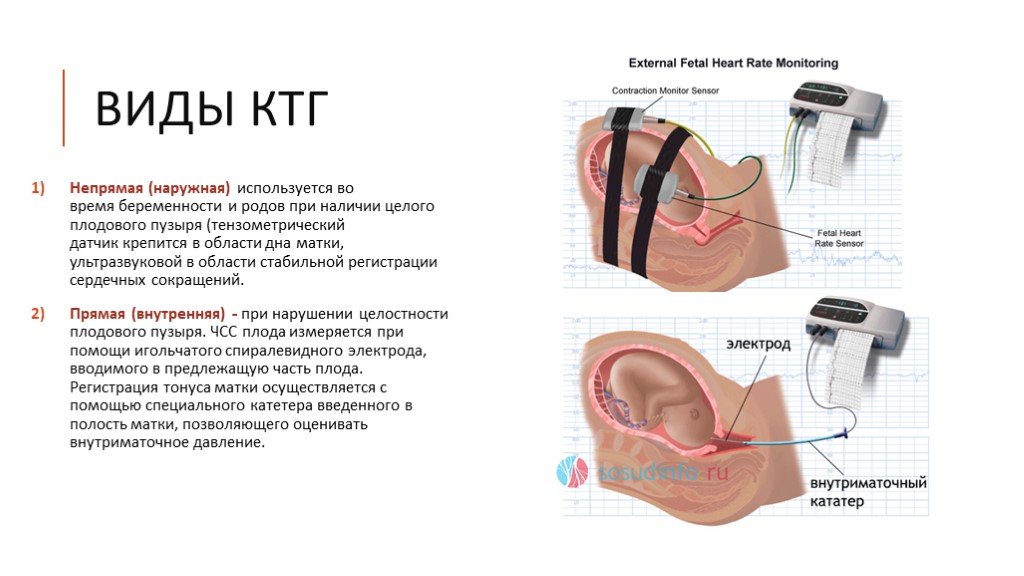
Наружный мониторинг
КТГ чаще всего проводится наружно. Это означает, что оборудование, используемое для мониторинга сердца ребенка, размещается на животе (животе) матери. Эластичный пояс накладывается вокруг живота матери. Он состоит из двух круглых плоских пластин размером с теннисный мяч, которые соприкасаются с кожей. Одна из этих пластин измеряет частоту сердечных сокращений ребенка. Другой оценивает давление на животик. Таким образом, он может показать, когда происходит каждое сокращение, и оценить его силу.
Акушерка может нанести немного желе на кожу, чтобы получить сильный сигнал.
Пояс КТГ подключен к машине, которая интерпретирует сигнал, поступающий от пластин. Частоту сердечных сокращений ребенка можно услышать в виде биения или пульсирующего звука, который производит аппарат. Некоторых матерей это может отвлекать или беспокоить, но если вас беспокоит шум, можно уменьшить громкость. Аппарат также предоставляет распечатку, показывающую частоту сердечных сокращений ребенка за определенный период времени. Он также показывает, как частота сердечных сокращений изменяется при ваших сокращениях.
Частоту сердечных сокращений ребенка можно услышать в виде биения или пульсирующего звука, который производит аппарат. Некоторых матерей это может отвлекать или беспокоить, но если вас беспокоит шум, можно уменьшить громкость. Аппарат также предоставляет распечатку, показывающую частоту сердечных сокращений ребенка за определенный период времени. Он также показывает, как частота сердечных сокращений изменяется при ваших сокращениях.
Если вам сделали КТГ до родов, вас могут попросить нажимать кнопку на аппарате каждый раз, когда ребенок шевелится. В это время у вас не будет схваток, поэтому КТГ будет только контролировать частоту сердечных сокращений ребенка.
Внутренний мониторинг
Иногда во время родов, если невозможно обнаружить сигнал с помощью внешнего монитора или когда мониторинг более важен, можно использовать внутренний мониторинг. Для внутреннего контроля используется небольшое тонкое устройство, называемое электродом. Его вводят через влагалище и шейку матки (которая откроется во время родов) и помещают на кожу головы ребенка. Это устройство регистрирует частоту сердечных сокращений ребенка.
Это устройство регистрирует частоту сердечных сокращений ребенка.
Если у вас многоплодная беременность (или многоплодная беременность), внутренний мониторинг можно использовать только для ребенка, расположенного ближе всего к шейке матки.
Кроме того, внутренний мониторинг можно использовать только тогда, когда ребенок будет рожать головой вперед. Внутренний мониторинг не будет работать при тазовом предлежании (сначала дном или ногой).
Как работает кардиотокография?
КТГ использует звуковые волны, называемые ультразвуком, для определения частоты сердечных сокращений ребенка. Ультразвук — это высокочастотный звук, который вы не слышите, но его можно излучать (излучать) и обнаруживать специальными аппаратами.
Ультразвук свободно проходит через жидкости и мягкие ткани. Однако ультразвук отражается как «эхо» (он отражается обратно), когда попадает на более твердую поверхность. Например, ультразвук будет свободно проходить через кровь в камере сердца.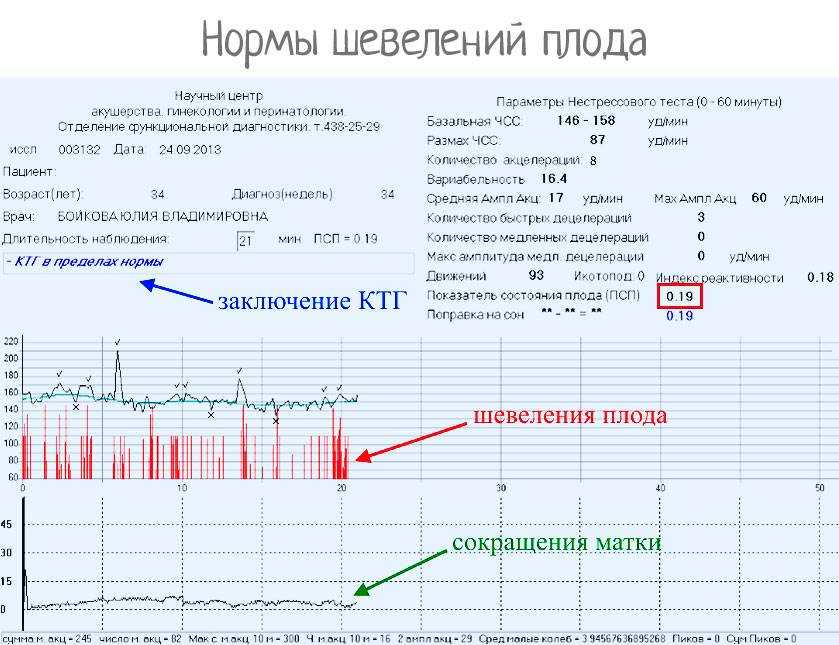 Но когда он попадает в твердый клапан, большая часть ультразвука отражается. Другой пример: когда ультразвук проходит через желчь в желчном пузыре, он будет сильно отражаться, если попадет в твердый желчный камень.
Но когда он попадает в твердый клапан, большая часть ультразвука отражается. Другой пример: когда ультразвук проходит через желчь в желчном пузыре, он будет сильно отражаться, если попадет в твердый желчный камень.
Таким образом, когда ультразвук «поражает» различные структуры тела, имеющие разную плотность, он посылает обратно эхо-сигналы различной силы.
При КТГ-мониторинге используется особый тип УЗИ, называемый Доплером®. Этот тип ультразвука используется для измерения движущихся структур, что делает его полезным для мониторинга частоты сердечных сокращений.
Другая пластина на КТГ измеряет, насколько напряжен живот матери. Это измерение используется, чтобы показать, когда матка сокращается.
Что может показать кардиотокография?
На КТГ можно записать множество разных вещей; частота сердечных сокращений вашего ребенка, движения ребенка и ваши сокращения. Все это показано на изображении ниже.
КТГ: электронная машина для мониторинга плода частота сердечных сокращений ребенка колеблется от 110 до 160 ударов в минуту.
 Это намного быстрее, чем ваш собственный сердечный ритм, который составляет около 60-100 ударов в минуту. Частота сердечных сокращений у вашего ребенка, которая не меняется, слишком низкая или слишком высокая, может означать наличие проблемы. Вашему врачу или акушерке, возможно, потребуется провести дополнительные анализы для проверки.
Это намного быстрее, чем ваш собственный сердечный ритм, который составляет около 60-100 ударов в минуту. Частота сердечных сокращений у вашего ребенка, которая не меняется, слишком низкая или слишком высокая, может означать наличие проблемы. Вашему врачу или акушерке, возможно, потребуется провести дополнительные анализы для проверки.Изменения частоты сердечных сокращений ребенка, происходящие вместе со схватками, образуют закономерность. Определенные изменения в этой схеме могут указывать на наличие проблемы. Если результаты анализов показывают, что у вашего ребенка есть проблемы, ваш врач может принять решение о немедленном родоразрешении. Это может означать, что вам нужно сделать кесарево сечение или родоразрешение с помощью щипцов.
Для чего используется кардиотокография?
При нормальных родах с низким риском КТГ обычно не требуется. Акушерка будет время от времени прослушивать частоту сердечных сокращений вашего ребенка, чтобы убедиться, что она в норме.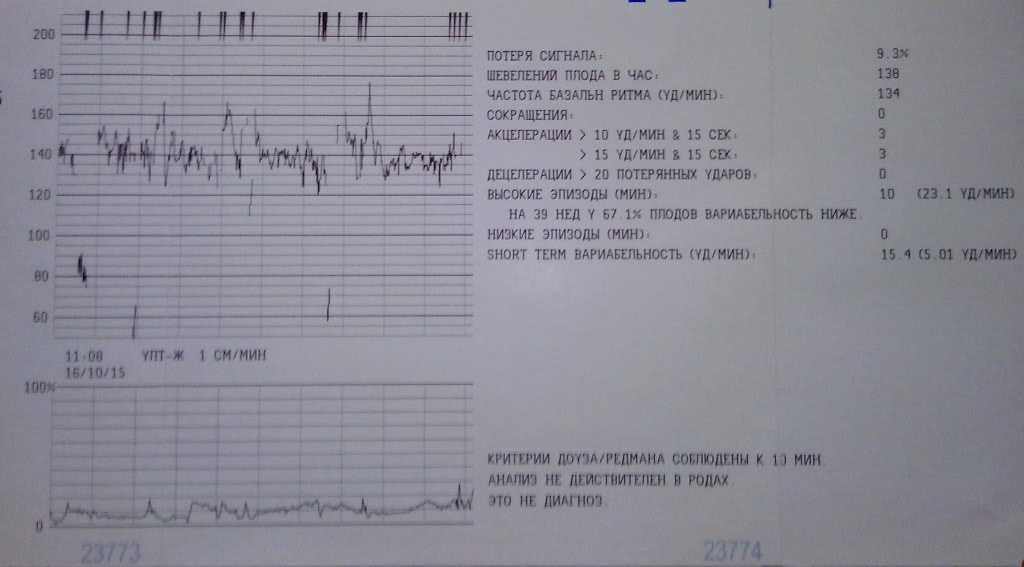 Однако в определенных ситуациях рекомендуется постоянный мониторинг с помощью КТГ. К ним относятся:
Однако в определенных ситуациях рекомендуется постоянный мониторинг с помощью КТГ. К ним относятся:
- Ваш ребенок рождается рано или кажется меньше, чем ожидалось.
- У вас высокое кровяное давление.
- У вас высокая температура (лихорадка).
- У вас инфекция.
- Вы выделяете свежую кровь во время родов.
- Вы ожидаете более одного ребенка (близнецов и более).
- У ребенка открылся кишечник (вышел меконий) в амниотическую жидкость.
- Акушерка считает, что это может быть проблема, после прослушивания с помощью аппарата Pinard® или Doppler®.
- Если плодные оболочки разорвались более чем за 24 часа до начала родов.
- Если ваш ребенок находится в необычном положении.
- У вас ускорены роды с помощью Syntocinon® или вам нужна эпидуральная анестезия для обезболивания.
- Если у вас есть эпидуральная анестезия для облегчения боли во время родов, КТГ можно использовать в течение получаса после того, как эпидуральная анестезия была введена, или после добавления эпидуральной анестезии.
Если вам делают КТГ и кривая остается нормальной в течение 20 минут, ее обычно удаляют.
Есть ли побочные эффекты или осложнения при кардиотокографии?
КТГ не использует радиацию; это считается очень безопасным тестом. В зависимости от используемой машины это может помешать вам свободно передвигаться во время родов.
Если КТГ используется, когда в этом нет необходимости, возможно, это увеличивает шансы на проведение вмешательств (таких как щипцы или кесарево сечение), которые на самом деле не нужны.
Женщины с такими инфекциями, как герпес, гепатит В или С или ВИЧ, обычно не проходят внутренний мониторинг, так как это может повысить вероятность передачи инфекции ребенку.
Интранатальная помощь здоровым женщинам и новорожденным; Руководство NICE (декабрь 2014 г. – обновлено в феврале 2017 г.)
Интранатальная помощь; Стандарт качества NICE, декабрь 2015 г. — последнее обновление: февраль 2017 г.
Alfirevic Z, Devane D, Gyte GM, et al; Непрерывная кардиотокография (КТГ) как форма электронного мониторинга плода (ЭФМ) для оценки состояния плода во время родов.