Широкие черепные швы у новорожденного
При рождении череп ребенка находится в состоянии неполного окостенения. Кости черепа между собой скреплены плотной фиброзной перепонкой, которая при прохождении ребенка через родовой канал позволяет им заходить друг за друга. Уменьшение окружности головы таким образом позволяет головке ребенка пройти по родовым путям быстрее и минимизирует травмирующий эффект от сдавливания черепа мягкими тканями влагалища. Экстремальное уменьшение окружности головы ребёнка при прохождении по родовым путям, которое встречается при диспропорции, может привести к серьёзным внутречерепным нарушениям в виде разрыва мозжечкового намёта или субдурального кровоизлияния.
Пластины черепа новорожденного могут перекрываться и образовывать хребет. В таких случаях хребет обычно уходит через несколько дней, позволяя черепу приобретать нормальную форму.
С возрастом кости черепа срастаются, становясь неподвижными.
Различают сагиттальный, венечный и ламбдовидный зубчатые черепные швы.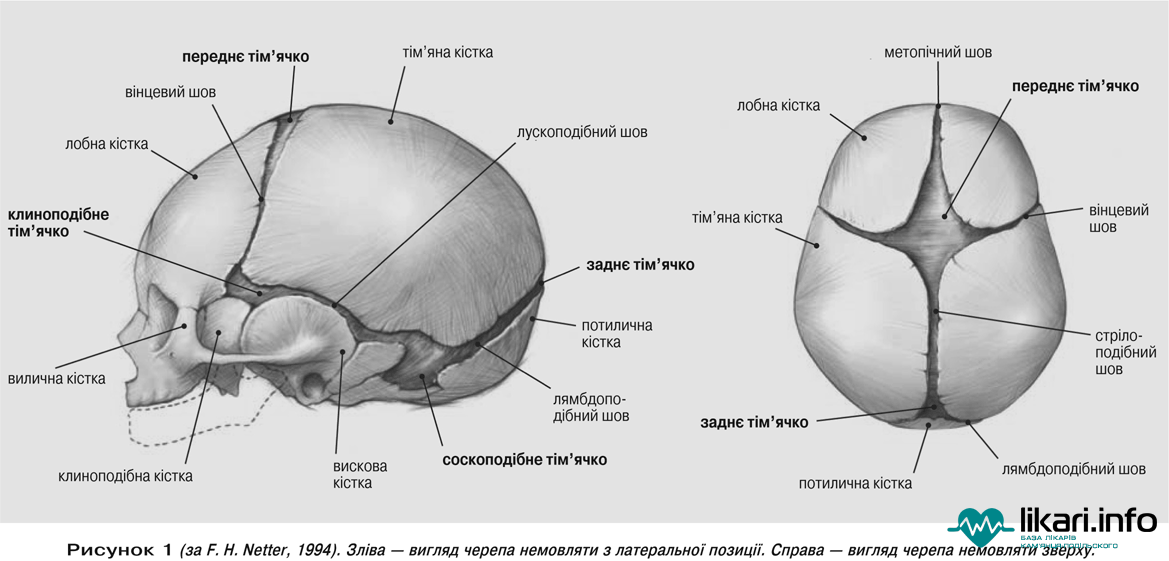
Малый (затылочный) родничок у доношенных новорожденных, как правило, закрыт. Большой (лобный) родничок закрывается к году жизни. Эти роднички можно пальпировать. Имеющиеся на боковых поверхностях черепа в месте схождения теменной, височной и затылочной костей (задний) и лобной, височной, теменной и клиновидной костей (передний) роднички у здорового новорожденного не прощупываются.
Широкие черепные швы у новорожденного не могут интерпретироваться в отрыве от симптоматики и данных дополнительных методов исследования.
Причин расхождения черепных швов у новорожденного множество. Одним из наиболее часто встречающихся факторов, обусловливающих появление данного симптома, является синдром внутричерепной гипертензии. Он встречается при таких состояниях как:
- Менингит и другие инфекции мозга.
- Гидроцефалия.
- Объемные образования черепа.
- Эндокринные патологии (заболевания щитовидной железы, болезнь Аддисона).
- Метаболические расстройства (диабет, печеночная энцефалопатия, уремия и т.п.).
- Повреждения мозга, вызванные иными причинами.
- Интоксикации.
Скопление избыточного количества спинномозговой жидкости в боковых желудочках мозга приводит к увеличению давления сначала на вещество мозга, а затем и на кости черепа. Кости черепа новорожденного расходятся, черепные швы становятся шире. У новорожденных с выраженной и длительной внутричерепной гипертензией череп, как правило, подвергается сильной деформации.
Широкие черепные швы могут иметь место при аномалии развития черепа или врожденных деформациях черепа, обусловленных генетическими нарушениями или дисэмбриогенезом.
Некоторые недостатки витаминов и минералов могут вызывать разделение швов. Ваш ребенок может недоедать и не получать надлежащих питательных веществ для поддержания здоровых соединительных тканей и костей.
Травма, такая как не случайное жестокое обращение с детьми, может вызвать разделение швов, а также выпуклое мягкое пятно. Удар по голове может вызвать внутреннее кровотечение в мозге или накопление крови на поверхности мозга, известную как субдуральная гематома. Травма головы у младенца является чрезвычайной ситуацией и требует немедленной медицинской помощи.
Клиника определяется основным заболеванием. При синдроме внутричерепной гипертензии характерен монотонный пронзительный, так называемый, мозговой крик. Новорожденный беспокоен, плохо спит, плохо питается.
Роднички напряжены, большой родничок пальпаторно имеет костяную плотность, в спокойном состоянии уплотнение не исчезает. При выраженном расхождении черепных швов могут пальпироваться малый и боковые роднички. Вены черепа набухшие, пульсируют, венозная сеть выражена. Наблюдается симптом заходящего солнца – при взгляде вниз видна белая полоска склеры.
Наблюдается симптом заходящего солнца – при взгляде вниз видна белая полоска склеры.
При инфекционных состояниях наблюдается повышение температуры, рвота, учащение пульса, судороги.
При постепенном нарастании внутричерепного давления (при гидроцефалии, опухолях мозга) черепные швы расходятся медленно, симптоматика также нарастает со временем. Резкое повышение внутричерепного давления дает более выраженную тяжелую симптоматику. Как правило, при внутричерепной гипертензии на фоне гидроцефалии ширина сагиттального и венечного швов черепа увеличивается уже спустя 2 недели.
Если расхождение черепа вызвано аномалиями развития костей черепа и мозга, имеет место разнообразная неврологическая симптоматика. Аномалии краниогенеза, как правило, сопровождаются множественными пороками развития других органов.
Важно! Заметное невооруженным глазом расхождение черепных швов на фоне гипертензивно-гидроцефалического синдрома проявляется спустя время. В абсолютном большинстве случаев первична симптоматика основного заболевания.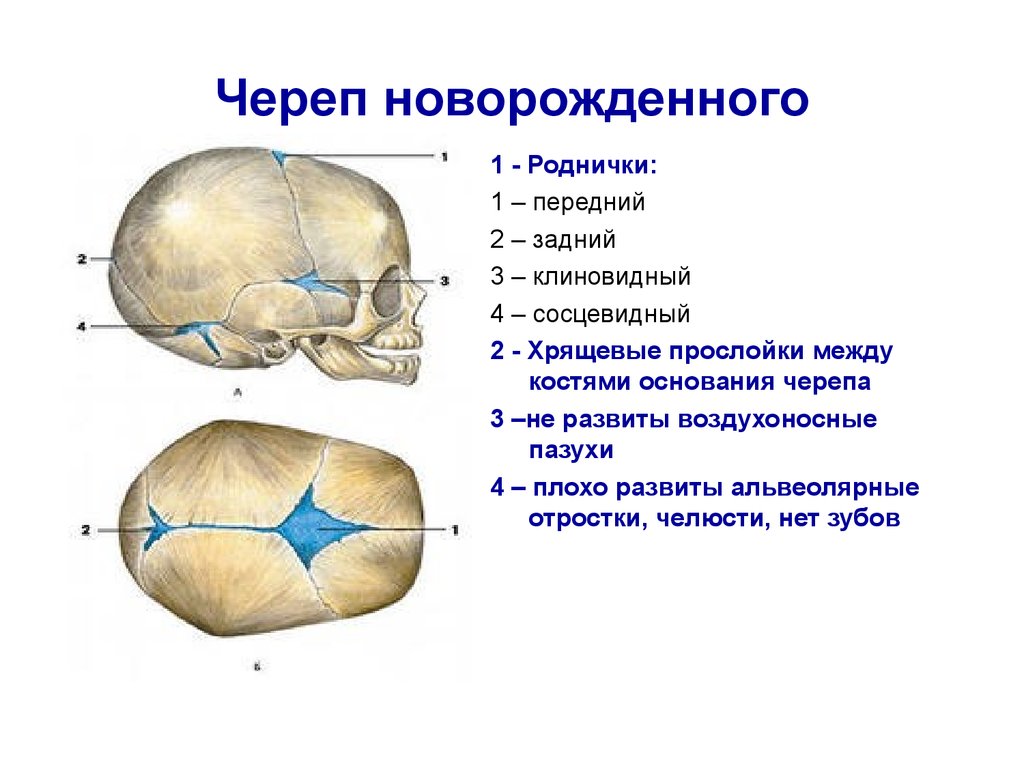
Размеры родничков у новорожденных, как правило, варьируют. Диагностика состояния предполагает комплексную оценку данных осмотра, анамнеза, дополнительных методов исследования и обычно не представляет трудностей.
При расспросе матери уделяется внимание акушерскому анамнезу. Имеет значение порядковый номер беременности, ее течение, особенности родоразрешения. Подробно выясняется наследственность (некоторые болезни, сопровождающиеся пороками краниогенеза, имеют наследственный, семейный характер), наличие вредных привычек у матери.
При осмотре обращает на себя внимание увеличение окружности головы ребенка, асимметрия мозгового и лицевого отделов черепов. Могут пальпироваться малый и боковые роднички. При запущенной гидроцефалии голова новорожденного может быть увеличена в несколько раз. Фиброзная перепонка между костями черепа растянута, большой родничок плотный, при перкуссии слышен четкий звук треснувшего горшка.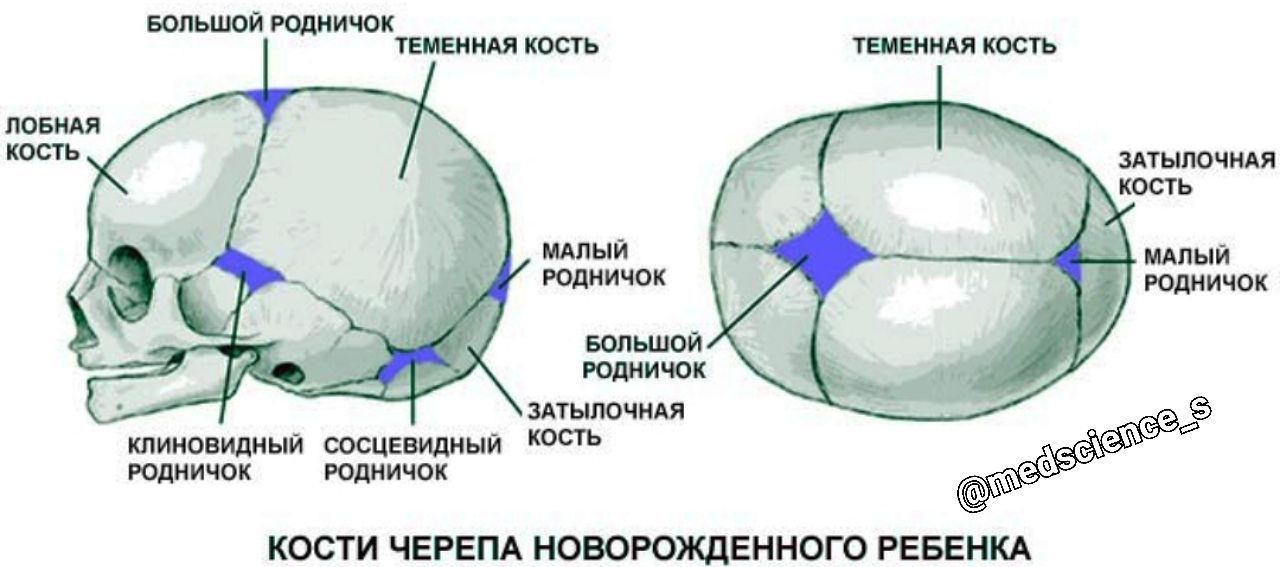
Дополнительно назначаются трансиллюминация черепа, компьютерная томография головы, краниография, эхо-ЭГ.
При подозрении на инфекционное заболевание назначается анализ ликвора.
к оглавлению ↑ОсложненияОсложнения при широких черепных швах связаны, в первую очередь, с основным заболеванием.
Общими для всех видов заболеваний, сопровождающихся расхождением черепных швов являются осложнения, связанные со сдавлением мозга (жидкостью или опухолью). Развиваются дислокационные синдромы, связанные с перемещением отделов мозга в полости черепа относительно друг друга. Сдавление продолговатого мозга приводит к остановке дыхания и сердцебиения, и смерти. Длительное сдавление участков мозга приводит к инфаркту сдавленного участка и его атрофии. Этот процесс необратим.
При повышении давления ликвора свыше 30 мм.рт.ст. наступает смерть мозга.
Основными осложнениями, связанными с нескорректированным краниосиностозом (условие, при котором один или несколько волокнистых швов в черепе преждевременно сливаются, превращаясь в кость ), являются повышенное внутричерепное давление, асимметрия лица и неправильный прикус. Асимметрия орбит приводит к косоглазию
Асимметрия орбит приводит к косоглазию
При ранней диагностике и лечении основного заболевания прогноз благоприятный. Снижение внутричерепного давления позволяет черепным швам со временем вернуться к нормальной величине.
Неблагоприятными в прогностическом отношении являются длительно текущая внутричерепная гипертензия, инфекции, опухоли, сдавливающие мозг, дислокационный синдром. У детей с атрофией мозгового вещества наблюдается разнообразная неврологическая симптоматика: судороги, кома, очаговые симптомы – параличи, парезы, косоглазие, нистагм. Они отстают в развитии, тяжело обучаемы, позже других детей начинают садиться, ходить, говорить.
Профилактикой состояния является отказ матери от вредных привычек, щадящее ведение родов, профилактика внутриутробной гипоксии, ранняя коррекция метаболических нарушений, раннее выявление инфекций нервной системы и опухолей полости черепа. Наследственные заболевания не лечатся.
Мягкие пятна могут выпучиваться, когда ребенок лежит на спине или плачет.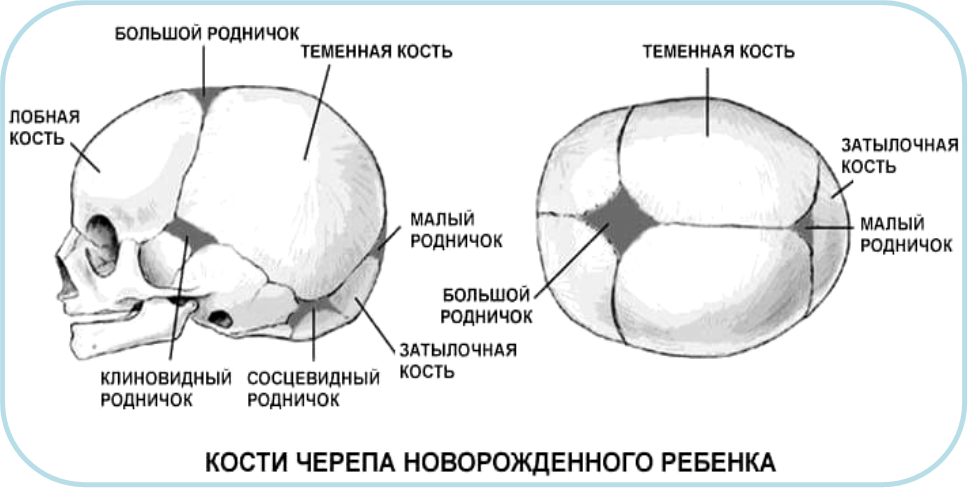
Нейрохирурги Центра Алмазова провели двухэтапную коррекцию черепа у грудного ребенка
После рождения у малыша преждевременно закрылись сразу два черепных шва, сагиттальный и ламбдовидный, что встречается менее чем в 1% случаев краниосиностоза, – сообщили в Центре Алмазова. Патология вызвала раннее несоответствие размеров черепа новорожденного объему быстро растущего головного мозга. «Уже к двум месяцам ситуация стала угрожающей: внутричерепное давление было повышено, мальчик стал беспокойным, практически не набирал вес», – рассказал заведующий отделением нейрохирургии для детей №7 ФГБУ «СЗФМИЦ им. В. А. Алмазова»
В ходе первой операции, которую ребенок перенес в трехмесячном возрасте, при помощи эндоскопа были удалены пораженные черепные швы, что позволило передней части головы снова расти правильно. Однако задняя часть черепа по-прежнему оставалась уплощенной, это приводило к сдавлению затылочных отделов головного мозга, мозжечка и ствола мозга.
Однако задняя часть черепа по-прежнему оставалась уплощенной, это приводило к сдавлению затылочных отделов головного мозга, мозжечка и ствола мозга.
Второй этап – задняя краниальная дистракция – был выполнен, когда ребенку исполнилось полгода. Благодаря установленным нейрохирургами, которые использовали изобретение Гавриила Илизарова, титановым устройствам (дистракторам) задняя часть черепа ребенка постепенно, в течение месяца, выдвигалась, освобождая место для растущего головного мозга.
Минимальная травматичность метода дала возможность избежать резкого изменения внутричерепного давления, добиться постепенного формирования костной ткани и восстановления правильной формы головы. Высокотехнологичные операции были выполнены Александром Кимом и лечащим врачом ребенка Вадимом Ивановым. Особенностью комплексной коррекции стало двухэтапное оперативное вмешательство, при котором первая операция, устраняя часть патологии, была подготовкой к следующему этапу нейрохирургического лечения, более сложному, с установкой краниальных дистракторов.
По результатам контрольной компьютерной оценки, общий внутричерепной объем увеличен примерно на 200 куб. см. Осложнений в послеоперационном периоде не отмечено. За состоянием ребенка ведется наблюдение. При очередном осмотре 18 апреля отмечена положительная динамика в состоянии и развитии мальчика (сейчас ему год и 10 месяцев), пропорции черепа соответствуют возрастным. По данным томографии, краниоцеребральная диспропорция отсутствует.
Ранее в Санкт-Петербурге подобные операции выполнялись только при челюстно-лицевой патологии. Внедрение этого метода нейрохирургического лечения даст возможность детям со сложными пороками развития черепа и головного мозга получать высокотехнологичную помощь без выезда за рубеж, – заявляют в Центре Алмазова.
Мальчик-барометр – Газета Коммерсантъ № 33 (6027) от 27.02.2017
У Артема краниостеноз — врожденная деформация костей черепа. Они срослись преждевременно и сдавливают развивающийся мозг ребенка. Сильные головные боли не прекращаются ни днем ни ночью, не дают мальчику спать. Если не сделать срочную операцию, малыш начнет отставать в развитии.
Если не сделать срочную операцию, малыш начнет отставать в развитии.
Зимой в Старом Осколе погода не сахар. То снег, то ветер, а то вдруг солнце проглянет, растопит снежные шапки. И крыша в старом доме протечет — затопит всю квартиру. Все капризы зимы маленький Артем чувствует нутром. Его мама Оксана говорит, что по Артему можно погоду предсказывать.
— В январе мы уехали на несколько дней в Москву к врачу,— рассказывает Оксана.— Артем всю дорогу обратно проплакал. Вернулись — а у нас на полу игрушки плавают. Пока нас не было, началась оттепель, квартиру залило.
У Артема краниостеноз — преждевременное закрытие черепных швов. Деформированные кости черепа мешают росту головного мозга, мальчик страдает от высокого внутричерепного давления. Эта патология настолько редкая, что врачи в Старом Осколе, где рожала Оксана, про нее даже не слышали. Шея малыша была опутана пуповиной, он не успел развернуться головкой вниз, поэтому Оксане на 35-й неделе решили сделать экстренное кесарево сечение.
— Акушерка показала мне малыша и сказала: «Восемь баллов по шкале Апгар. Два с половиной килограмма — хороший вес для недоношенных детей»,— вспоминает Оксана.— А потом добавила: «Ты только не волнуйся, он лежал у тебя в животе в таком положении, что ножкой примял себе виски. У малышей косточки мягкие, через неделю головка расправится».
В роддоме Артему сделали УЗИ головы. В области родничка были видны разорванные сосуды и увеличенный правый желудочек головного мозга. Врачи сказали, что ребенок перенес кровоизлияние в мозг, но со временем все рассосется.
Дома Оксана то и дело гладила острый лобик сына, всматривалась — не разгладился ли бугорок? Но ни через неделю, ни через две ничего не изменилось.
— Посмотрите! — умоляла Оксана врачей в детской поликлинике.— Сверху голова похожа на яичко. У него даже глаза съезжаются на переносице!
Но врачи только отмахивались:
— Это ваши фантазии, мамочка! У кого-то ребенок толстенький, у кого-то худой. А у вас яйцеголовый.
Но Оксана не сдавалась. В интернет-помсковике она вбила всего три слова: «острый лоб новорожденного». Через полчаса она уже знала название болезни.
— Диагноз «тригоноцефалия» — килевидная деформация черепа — был написан у Артема на лбу,— говорит Оксана.— Самый первый признак — маленький родничок. Но врачи, которые делали Артему УЗИ, почему-то этого не заметили.
Малыш стал беспокойным, плохо спал, просыпался от каждого шороха и просился на руки. Оксана повезла ребенка в Белгород на консультацию к нейрохирургу.
— Первый раз вижу маму, которая правильно поставила такой диагноз,— удивился доктор.
В карточке Артема он записал: «Частичный краниостеноз, тригоноцефалия». И посоветовал как можно скорее обратиться в московскую клинику.
В январе Оксана с Артемом поехали в Москву на консультацию. Врач подтвердил диагноз и сказал, что нужна срочная операция.
— Если ее не сделать сейчас, череп не будет расти, мозг начнет сдавливаться. Мальчику грозит умственная отсталость.
Артему предстоит полная реконструкция черепа. Форму головы будут исправлять с помощью специальных рассасывающихся пластин. Такая операция проводится по госквоте. Но дорогостоящие пластины в нее не входят. Родители Артема не в силах их оплатить.
— Когда Артем плачет, у него трясется подбородок,— говорит Оксана.— Он уже не может остановиться. То ли погода меняется, то ли голова болит все время.
Старший брат Вадим, который учится в седьмом классе, никого к Артему не подпускает, качает его на руках, чтобы брат немного успокоился.
— Почему? — спрашивает он у мамы.— Почему это случилось с нашим Артемом?
— Видно, нам надо пройти это испытание,— отвечает Оксана и смотрит на малыша.— Правда, сынок?
Светлана Иванова, Белгородская область
операция по коррекции раннего ЗАКРЫТИЯ САГИТТАЛЬНОГО ШВА
Cагиттальный шов находится в верхней части черепа и проходит в виде продольной линии между парой родничков (пересечение швов) — передним и задним. Этот шов является одним из самых больших черепных швов и тянется от темени почти до лба.
Этот шов является одним из самых больших черепных швов и тянется от темени почти до лба.
Раннее закрытие сагиттального шва, которое входит в группу явлений, известных как краниосиностоз, как правило, не считается опасным для жизни и не являет собой серьезную медицинскую проблему, но это может стать причиной многих эстетических проблем, которые требуют хирургического лечения, проводимого опытным нейрохирургом. Хирургическая операция по коррекции раннего закрытия сагиттального шва проводится в больнице «Герцлия Медикал Центр» профессором Шломи Константини, ведущим специалистом с мировым именем.
Раннее закрытие сагиттального шва: характерные черты и методы диагностикиКак уже упоминалось выше, преждевременное закрытие одного из черепных швов, в большинстве случаев, будет выражаться внешними изменениями — изменениями в структуре черепа и его форме. В случае закрытия сагиттального шва (данное явление именуется на профессиональном языке «скафоцефалия» (scaphocephaly)), череп не может «расти» вверх должным образом, и поэтому рост черепа будет происходить в направлении его передней и задней части.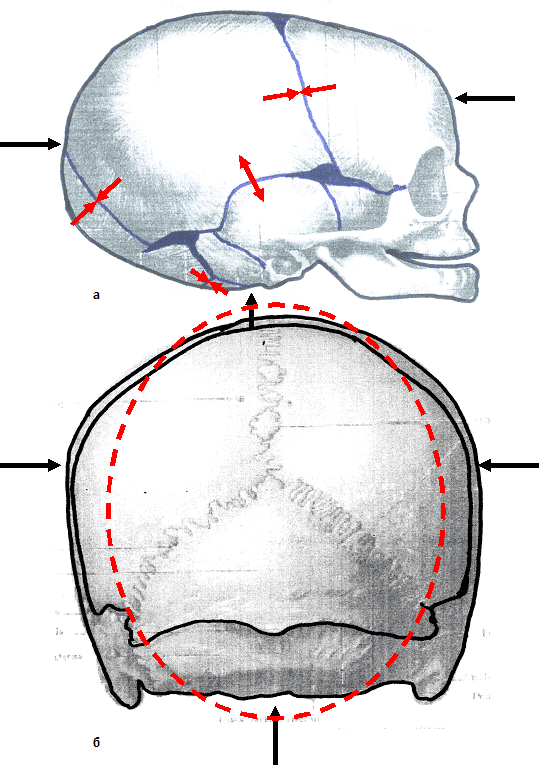 В таком случае череп будет иметь форму эллипса, или более узкую и вытянутую, чем обычно. Кроме того, объем черепа, как правило, значительно больше, чем объем нормального черепа.
В таком случае череп будет иметь форму эллипса, или более узкую и вытянутую, чем обычно. Кроме того, объем черепа, как правило, значительно больше, чем объем нормального черепа.
На ранних этапах патология в развитии черепа не является собой угрозу для головного мозга и не будет способствовать повышению внутричерепного давления, однако в результате изменений во внешнем виде черепа, которые могут выражаться в значительных выпуклостях в передней или задней части головы, может потребоваться лечение.
Окончательный диагноз будет всегда клинический, иногда может быть оказана помощь путем использования соответствующих методов визуализации, например КТ головы, МРТ или рентгена черепа. Эти обследования позволят диагностировать раннее закрытие сагиттального шва и принять решение о том, каким образом на практике будет проведена операция.
В больнице «Герцлия Медикал Центр» имеется один их самых лучших в Израиле центров визуализационной диагностики, оснащенный современным оборудованием, соответствующим самым высоким международным стандартам. Таким образом, мы гарантируем точный и быстрый процесс постановки диагноза.
Таким образом, мы гарантируем точный и быстрый процесс постановки диагноза.
Лечение при преждевременном закрытии сагиттального шва, как и при остальных вариантах краниосиностоза, проводится посредством хирургического вмешательства; операция проводится хирургом, специализирующимся как в проведении операций, связанных с изменениями в строении черепа, так и в лечении детей и младенцев.
Операция проводится, как правило, в раннем возрасте, когда вес ребенка составляет не более 6 кг, а его возраст не превышает примерно 3,5 месяца. Это делается для того, чтобы не допустить возникновения внутричерепного давления на ранних этапах и гарантировать быстрое и максимальное выздоровление. Операция, конечно же, проводится под общим наркозом и длится примерно 2 часа.
Во время самой операции хирург расширит внутричерепное пространство, вскрыв и раздвинув сращенный сагиттальный шов примерно на 5 см. В ходе процедуры расширения зачастую есть необходимость в смещении близлежащих костей черепа с целью вернуть черепу правильную форму непосредственно во время самой операции. Там, где это требуется, будут наложены растворимые пластины или швы, которые обеспечат стабильность черепа.
Там, где это требуется, будут наложены растворимые пластины или швы, которые обеспечат стабильность черепа.
После операции сагиттальный шов останется открытым и медленно срастется сам по себе. Этот процесс будет длиться от 3 до 6 месяцев, и на протяжении этого периода ухаживать за младенцем следует с осторожностью, в основном во избежание травм головы. Вместе с тем, поскольку речь идет о младенце, уход за которым так или иначе подразумевает особую осторожность, нет необходимости принимать особые меры.
В течение первых 6 месяцев после операции младенец будет проходить рутинные контрольные проверки, в ходе которых медперсонал сможет проверить, что сагиттальный шов закрывается надлежащим образом, а череп сохраняет нормальную форму.
Череп вашего ребенка узкий и вытянутый? Имеет форму эллипса? Вы опасаетесь, что имеет место раннее закрытие сагиттального шва?
Свяжитесь еще сегодня со специалистами по коррекции краниосиностоза в больнице «Герцлия Медикал Центр» и гарантируйте вашему малышу наилучшее лечение.
Детская нейрохирургия. Услуги клиники «Нейрохирургия детского возраста» ФГУ РНХИ им. проф. А.Л. Поленова
Кефалогематома наблюдается у порядка 0,5% новорожденных. Характеризуется кровоизлиянием между плоскими костями черепа и соединительной тканью, выражена в виде припухлости на голове. Покраснения могут отсутствовать вовсе. Происходит она по следующим причинам: при прохождении головки малыша по родовому каналу при некотором нарушении сократительных действий матки матери и процесса выталкивания сдавливаются кости черепа ребенка, кожа смещается вслед за надкостницей и происходит разрыв сосудов. Далее на месте разрыва скапливается некоторое количество крови.. Объем крови в кефалогематоме колеблется от 5 до 150мл. Обычно кефалогематома новорожденного расположена на одной или двух теменных костях, редко на лобной и затылочной, практически никогда – на височной части. Если размеры кефалогематомы новорожденного больше 8 см3 – её необходимо эвакуировть. Внутричерепные кровоизлияния. Субдуральные гематиомы чаще возникают при стремительных родах,когда имеет место резкое смещение костей черепа. Наиболее частотравмируются сосуды, впадающие в верхний сагиттальный и поперечный синусы исосуды намета мозжечка. Субдуральные гематомы могут быть одно- илидвусторонними. Непосредственно после рождения неврологические нарушениявыражены не резко, и это состояние обычно диагностируют как нарушениемозгового кровообращения I-II степени. Состояние ребенка постепенно ухудшается. Образовавшаяся гематома вызывает сдавление жизненно важных центров мозга, вызывает дислокацию ликворных путей. Кожные покровы бледные, холодные, дыхание учащенное, нерегулярное, пульс аритмичный. Мышечный тонус снижен. Безусловные рефлексы отсутствуют или угнетены. Корнеальный и конъюнктивальный рефлексы отсутствуют. Ребенок не сосет, не глотает. Постепенно нарастают симптомы внутричерепной гипертензии, набухают роднички, может возникнуть расхождение черепных швов.
Внутричерепные кровоизлияния. Субдуральные гематиомы чаще возникают при стремительных родах,когда имеет место резкое смещение костей черепа. Наиболее частотравмируются сосуды, впадающие в верхний сагиттальный и поперечный синусы исосуды намета мозжечка. Субдуральные гематомы могут быть одно- илидвусторонними. Непосредственно после рождения неврологические нарушениявыражены не резко, и это состояние обычно диагностируют как нарушениемозгового кровообращения I-II степени. Состояние ребенка постепенно ухудшается. Образовавшаяся гематома вызывает сдавление жизненно важных центров мозга, вызывает дислокацию ликворных путей. Кожные покровы бледные, холодные, дыхание учащенное, нерегулярное, пульс аритмичный. Мышечный тонус снижен. Безусловные рефлексы отсутствуют или угнетены. Корнеальный и конъюнктивальный рефлексы отсутствуют. Ребенок не сосет, не глотает. Постепенно нарастают симптомы внутричерепной гипертензии, набухают роднички, может возникнуть расхождение черепных швов. Могутбыть очаговые или генерализованные клонико-тонические судорожные приступы. При нераспознанной гематоме через 7-10 дней происходит ее инкапсуляция с последующей атрофией мозговой ткани. Лечение нейрохирургическое. Субтенториальные субдуральные кровоизлияния (кровоизлияния в заднюю черепную ямку) характеризуются особой тяжестью. С момента рождения нарастают симптомы сдавления ствола мозга: ригидность затылочных мышц, анизокория, стойкое отведение глаз в сторону, грубый нистагм, тонические судороги. Прогрессируют брадикардия, расстройство дыхания, вялость, гипо- и арефлексия, расстройство сосания и глотания.Тяжесть и прогноз определяются своевременностью диагностики и нейрохирургического лечения. Возможен благоприятный исход, но с последующим появлением гидроцефалии, минимальной мозговой дисфункции.Лечение: при поверхностной субдуральной гематоме исход благоприятный, если своевременно проведено хирургическое лечение.. Эпидуральные кровоизлияния Эпидуральные кровоизлияния возникают из сосудов надкостницы вследствие перелома или трещины костей свода черепа.
Могутбыть очаговые или генерализованные клонико-тонические судорожные приступы. При нераспознанной гематоме через 7-10 дней происходит ее инкапсуляция с последующей атрофией мозговой ткани. Лечение нейрохирургическое. Субтенториальные субдуральные кровоизлияния (кровоизлияния в заднюю черепную ямку) характеризуются особой тяжестью. С момента рождения нарастают симптомы сдавления ствола мозга: ригидность затылочных мышц, анизокория, стойкое отведение глаз в сторону, грубый нистагм, тонические судороги. Прогрессируют брадикардия, расстройство дыхания, вялость, гипо- и арефлексия, расстройство сосания и глотания.Тяжесть и прогноз определяются своевременностью диагностики и нейрохирургического лечения. Возможен благоприятный исход, но с последующим появлением гидроцефалии, минимальной мозговой дисфункции.Лечение: при поверхностной субдуральной гематоме исход благоприятный, если своевременно проведено хирургическое лечение.. Эпидуральные кровоизлияния Эпидуральные кровоизлияния возникают из сосудов надкостницы вследствие перелома или трещины костей свода черепа. Располагаются между внутренней поверхностью костей черепа и твердой мозговой оболочкой, как правило, сочетаются с наружной кефалогематомой. В клинике после «светлого промежутка» от 3 до 6 часов развивается синдром сдавления мозга — резкое беспокойство, мидриаз на пораженной стороне, судороги чаще клонико-тонического характера, гемипарез на противоположной стороне, брадикардия, брадипноэ вплоть до асфиксии, снижение артериального давления. Лечение нейрохирургическое. Если гематома не прооперирована, то ребенок может умереть Субарахноидальные кровоизлияния – один из наиболее частовстречающихся видов нарушений мозгового кровообращения у новорожденных. В75% случаев субарахноидальные кровоизлияния отмечаются у недоношенныхдетей. Причиной этих кровоизлияний могут быть асфиксия, повышающаясосудистую проницаемость, наложение щипцов, вакуум-экстрактора. Происходитразрыв капилляров и мелких сосудов. Возникают частые срыгивания, рвота. Мышечный тонус высокий.
 Появляются симптомы повышения внутричерепного давления – расхождение черепных швов, напряжение большого родничка, косоглазие. Наблюдаются выраженная общая гиперестезия, тремор, ригидности мышц затылка. При люмбальной пункции в спинномозговой жидкости обнаруживают приместь крови. Мелкие множественные кровоизлияния чаще встречаются при затяжныхродах, преждевременном отхождении вод, слабости родовой деятельности; ихможно обнаружить в полушариях, мозжечке, стволе мозга. Причиноймножественных петехиальных кровоизлияний является кислородное голоданиемозга. Новорожденные беспокойны, выражение лица у них болезненное,отмечаются судороги мышц лица и конечностей, рвота, угнетение безусловныхрефлексов. Такое состояние может длиться несколько недель. В последующем нередко обнаруживаются двигательные расстройства, эпилептические припадки,задержка умственного развития.Субэпендимарные кровоизлияния чаще являются результатом разрывамелких вен между хвостатым ядром и зрительным бугром.
Появляются симптомы повышения внутричерепного давления – расхождение черепных швов, напряжение большого родничка, косоглазие. Наблюдаются выраженная общая гиперестезия, тремор, ригидности мышц затылка. При люмбальной пункции в спинномозговой жидкости обнаруживают приместь крови. Мелкие множественные кровоизлияния чаще встречаются при затяжныхродах, преждевременном отхождении вод, слабости родовой деятельности; ихможно обнаружить в полушариях, мозжечке, стволе мозга. Причиноймножественных петехиальных кровоизлияний является кислородное голоданиемозга. Новорожденные беспокойны, выражение лица у них болезненное,отмечаются судороги мышц лица и конечностей, рвота, угнетение безусловныхрефлексов. Такое состояние может длиться несколько недель. В последующем нередко обнаруживаются двигательные расстройства, эпилептические припадки,задержка умственного развития.Субэпендимарные кровоизлияния чаще являются результатом разрывамелких вен между хвостатым ядром и зрительным бугром. Кровоизлияние нередкоразрушает головку хвостатого ядра. Отмечаются глубокие расстройства функцийцентральной нервной системы, нарушение регуляции вегетативно-трофическихфункций. При прорыве крови в боковой желудочек развивается картинавнутрижелудочкового кровоизлияния.Внутрижелудочковые кровоизлияния типичны для недоношенных, но встречаются и у доношенных новорожденных. Клиническая картина характеризуется угнетенем сознания, расстройством дыхания, тоническими судорогами, Дети не сосут, не глотают.. Большой родничок напряжен. Характерны гипертермия, центральные нарушения вегетативно- трофических функций. Эти кровоизлияния могут быть острыми и подострыми. Для первых характерны нарастающие в сроки от нескольких минут до 2-3 суток анемия, диффузная мышечная гипотония, тремор, тонические судороги, пронзительный крик, угнетение сосания и глотания, глазодвигательные расстройства (открытые глаза, парез взора, вертикальный нистагм). При перемене положения тела отмечается резкое ухудшение состояния.
Кровоизлияние нередкоразрушает головку хвостатого ядра. Отмечаются глубокие расстройства функцийцентральной нервной системы, нарушение регуляции вегетативно-трофическихфункций. При прорыве крови в боковой желудочек развивается картинавнутрижелудочкового кровоизлияния.Внутрижелудочковые кровоизлияния типичны для недоношенных, но встречаются и у доношенных новорожденных. Клиническая картина характеризуется угнетенем сознания, расстройством дыхания, тоническими судорогами, Дети не сосут, не глотают.. Большой родничок напряжен. Характерны гипертермия, центральные нарушения вегетативно- трофических функций. Эти кровоизлияния могут быть острыми и подострыми. Для первых характерны нарастающие в сроки от нескольких минут до 2-3 суток анемия, диффузная мышечная гипотония, тремор, тонические судороги, пронзительный крик, угнетение сосания и глотания, глазодвигательные расстройства (открытые глаза, парез взора, вертикальный нистагм). При перемене положения тела отмечается резкое ухудшение состояния.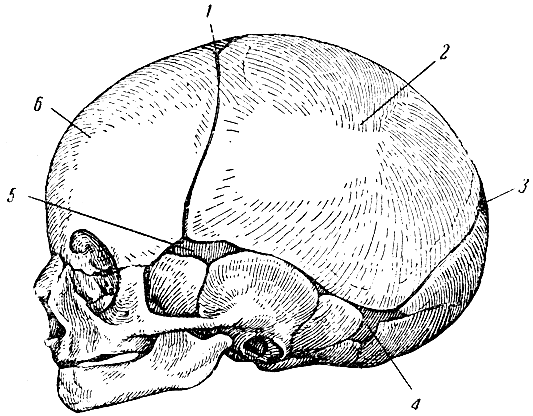 Подострое течение внутрижелудочкового и перивентрикулярных кровоизлияний наблюдается при наличии постнатальных причин гипоксии Для них характерны повторные апное, мышечная гипер- или гипотония, гипорефлексия, стойкие «глазные» симптомы (нистагм, Грефе, «заходящего солнца», косоглазие), псевдобульбарные расстройства. Судорожный синдром наблюдается реже, чем при остром течении. Избыточное кровенаполнение мозга с увеличением венозного давления характеризуется выбуханием и напряжением родничков.У новорожденных не редко встречаются комбинации различных видов кровоизлияний Диагностика родовых кровоизличяний основывается на тщательном изучении акушерского анамнеза, течения родов, детальном неврологическом обследовании и применении специальных методов исследования УЗИ, КТ, МРТ головного мозга Лечение ребенка, перенесшего родовое кровоизлияние, должно бытькомплексным и непрерывным с первых дней жизни. Эффективность лечебныхмероприятий зависит от ранней диагностики неврологических нарушений.
Подострое течение внутрижелудочкового и перивентрикулярных кровоизлияний наблюдается при наличии постнатальных причин гипоксии Для них характерны повторные апное, мышечная гипер- или гипотония, гипорефлексия, стойкие «глазные» симптомы (нистагм, Грефе, «заходящего солнца», косоглазие), псевдобульбарные расстройства. Судорожный синдром наблюдается реже, чем при остром течении. Избыточное кровенаполнение мозга с увеличением венозного давления характеризуется выбуханием и напряжением родничков.У новорожденных не редко встречаются комбинации различных видов кровоизлияний Диагностика родовых кровоизличяний основывается на тщательном изучении акушерского анамнеза, течения родов, детальном неврологическом обследовании и применении специальных методов исследования УЗИ, КТ, МРТ головного мозга Лечение ребенка, перенесшего родовое кровоизлияние, должно бытькомплексным и непрерывным с первых дней жизни. Эффективность лечебныхмероприятий зависит от ранней диагностики неврологических нарушений. Лечение родовых кровоизлияний в остром периоде должно быть безотлагательном и активным и проводится в специализированном стационаре. Очень важной, определяющей тактику лечения, является консультация детского нейрохирурга проведенная в первые недели после кровоизлияния.Проводится интенсивная терапия включающая дегидратационную, сосудистую, противосудорожную терапию, рассасывающую терапию иногда наружное дренирование боковых желудочков мозга с проведением фибринолиза. При нарастании размеров желудочковой системы на фоне проводимой консервативной проводится ликворошунтирующие операции. Ранее и адекватное проведение хирургического лечения обеспечит Вашему ребенку высокие шансы на нормальное интеллектуальное и физическое развитие.
Лечение родовых кровоизлияний в остром периоде должно быть безотлагательном и активным и проводится в специализированном стационаре. Очень важной, определяющей тактику лечения, является консультация детского нейрохирурга проведенная в первые недели после кровоизлияния.Проводится интенсивная терапия включающая дегидратационную, сосудистую, противосудорожную терапию, рассасывающую терапию иногда наружное дренирование боковых желудочков мозга с проведением фибринолиза. При нарастании размеров желудочковой системы на фоне проводимой консервативной проводится ликворошунтирующие операции. Ранее и адекватное проведение хирургического лечения обеспечит Вашему ребенку высокие шансы на нормальное интеллектуальное и физическое развитие.
Абсцесс головного мозга
Пороки развития костей черепа.
Внутричерепная киста
Гидроцефалия.
Гиперкинез
Детский церебральный паралич
Краниовертебральные аномалии
Невриномы
Опухоли мозжечка
Опухоли 4 желудочка
Опухоли боковых желудочков мозга
Опухоли больших полушарий головного мозга.

Опухоли задней черепной ямки у детей
Опухоли костей черепа
Опухоли спинного мозга
Опухоли ствола мозга
Повреждений отдельных периферических нервов
Посттравматическая гидроцефалия
Родовые кровоизлияния новорожденных
ТРАВМАТИЧЕСКИЕ ПОВРЕЖДЕНИЯ ЧЕРЕПА И ГОЛОВНОГО МОЗГА
Спинномозговые грыжи
Эпилепсия посттравматическая
Эпилепсия
артериальные аневризмы и артериовенозные мальформации
Случай «спонтанного» вправления импрессионного перелома у грудного ребенка.
Дата публикации: 06.02.2017 06:32
Случай «спонтанного» вправления импрессионного перелома у грудного ребенка.
Александров Ю.А.1, Ливадаров А.В.1, Рудакова А.В.1, Бянкин В.Ф.1,
Попков С.В.2, Иванов Е.А.3
Иркутск, ОГАУЗ Городская Ивано- Матренинская детская клиническая больница. 1- отделение нейрохирургии, 2- отделение лучевой диагностики, 3- отделение реанимации.
1- отделение нейрохирургии, 2- отделение лучевой диагностики, 3- отделение реанимации.
Контактное лицо- Александров Юрий Анатольевич, [email protected], 8(3952)218-980
Проба Вальсальвы (ПВ), используемая в медицинской практике, кроме диагностического значения имеет и лечебный эффект. Лечебный эффект ПВ используют врачи различных профилей: кардиологи, для блокирования неприятных симптомов частого сердцебиения, ЛОР врачи для создания высокого давления в среднем ухе и устранения непроходимости Евстахиев труб, нейрохирурги для оценки герметичности швов. Действие метода основывается на изменении давления в грудной и брюшной полостях при натуживании пациента. В результате изменяется гемодинамика, повышается внутригрудное и внутрибрюшное давление. Это вызывает снижение сердечного выброса, артериального давления и рефлекторное увеличение ЧСС и транзиторное повышение внутричерепного давления (ВЧД). Такая последовательность реак-ций осуществляется в здоровом сердце и сосудах.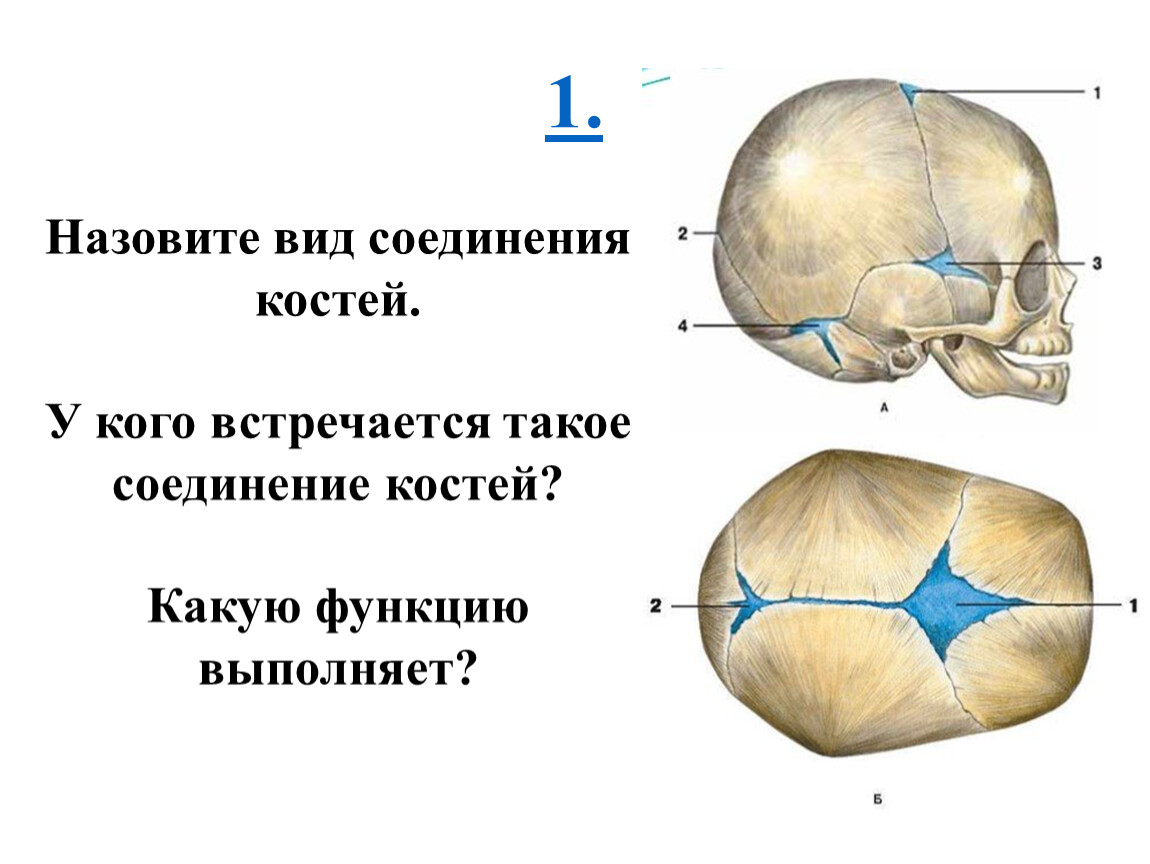 Таким образом, при обычных повседневных действиях внутричерепное давление может кратковременно повышаться, например, при акте дефекации, при подъеме тяжелого предмета, при кашле, стрессе, даже при сосании груди матери. Это не несет никакой опасности для ребенка. Мы приводим пример, спонтанного вправления вдавленного перелома у ребенка. М., 6 мес. Диагноз при поступлении: Закрытая черепно-мозговая травма, Ушиб головного мозга легкой степени, вдавленный перелом правой теменной кости. Ребенок поступил в отделение нейрохирургии с жалобы на вдавленный дефект в теменной кости справа. Ребенок получил травму головы при падении с кровати высотой около 60 см. После падения мама сразу отметила данный дефект в теменной кости справа, однако при этом у ребенка не отмечалось ни рвоты, ни тошноты, как в момент травмы, так и после и факта утраты сознания мама так же не отмечает. Из анамнестических данных отклонений по психомоторному развитию ребенка отмечено не было. Данная травма была первым заболеванием, потребовавшим госпитализации ребенка.
Таким образом, при обычных повседневных действиях внутричерепное давление может кратковременно повышаться, например, при акте дефекации, при подъеме тяжелого предмета, при кашле, стрессе, даже при сосании груди матери. Это не несет никакой опасности для ребенка. Мы приводим пример, спонтанного вправления вдавленного перелома у ребенка. М., 6 мес. Диагноз при поступлении: Закрытая черепно-мозговая травма, Ушиб головного мозга легкой степени, вдавленный перелом правой теменной кости. Ребенок поступил в отделение нейрохирургии с жалобы на вдавленный дефект в теменной кости справа. Ребенок получил травму головы при падении с кровати высотой около 60 см. После падения мама сразу отметила данный дефект в теменной кости справа, однако при этом у ребенка не отмечалось ни рвоты, ни тошноты, как в момент травмы, так и после и факта утраты сознания мама так же не отмечает. Из анамнестических данных отклонений по психомоторному развитию ребенка отмечено не было. Данная травма была первым заболеванием, потребовавшим госпитализации ребенка.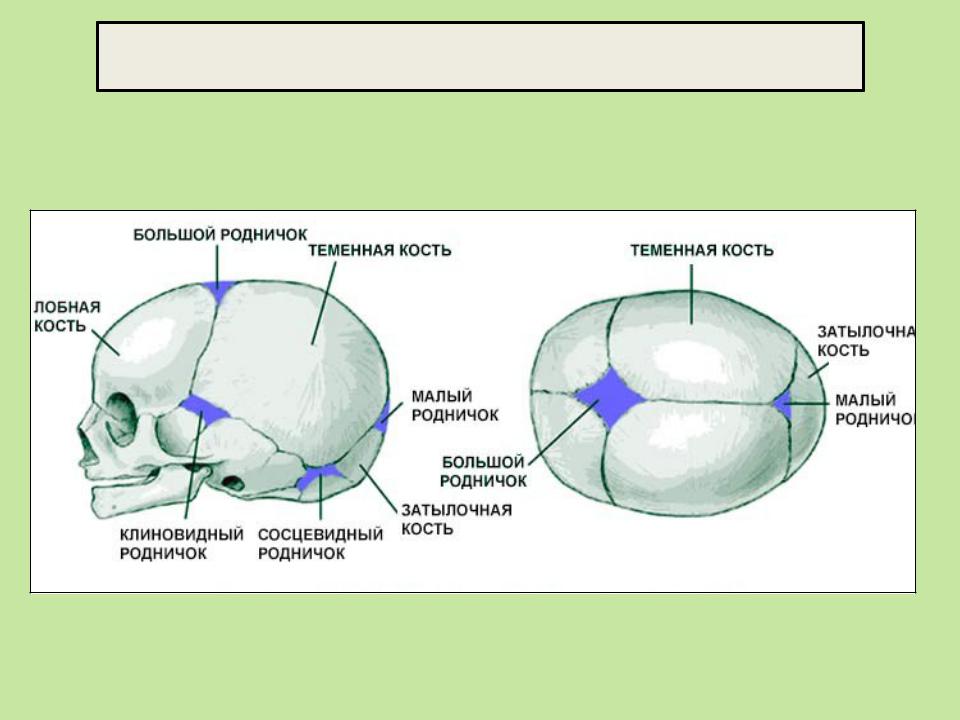 При объективном осмотре состояние ребенка ближе к удовлетворительному, самочувствие не страдает. Отклонений со стороны соматического статуса не отмечено. В неврологическом статусе: сознание ясное. Краниальные нервы без патологии. Объем активных и пассивных движений в конечностях полный. Тонус мышц нормальный в конечностях, норморефлексия. Сила в конечностях 5 баллов. Менингеальных знаков нет. Большой родничок выполнен, не напряжен, расхождения черепных швов не отмечено. Бабинского отрицательный с обеих сторон. Болевая чувствительность сохранена. Приступов судорог на осмотре не отмечено. Локально: Справа в теменной области отмечается вдавленный дефект (по типу мячика «пинг-понг») до 2,5 см по длине. Проведенное МСКТ головного мозга верифицировало факт импрессионного линейного перелома правой теменной кости. Ребенок после лабораторных и инструментальных обследований начал подготовку к оперативному устранению травматического дефекта. В вечернее время ребенок был осмотрен офтальмологом (глазное дно), что вызвало сильное беспокойство у ребенка и плач.
При объективном осмотре состояние ребенка ближе к удовлетворительному, самочувствие не страдает. Отклонений со стороны соматического статуса не отмечено. В неврологическом статусе: сознание ясное. Краниальные нервы без патологии. Объем активных и пассивных движений в конечностях полный. Тонус мышц нормальный в конечностях, норморефлексия. Сила в конечностях 5 баллов. Менингеальных знаков нет. Большой родничок выполнен, не напряжен, расхождения черепных швов не отмечено. Бабинского отрицательный с обеих сторон. Болевая чувствительность сохранена. Приступов судорог на осмотре не отмечено. Локально: Справа в теменной области отмечается вдавленный дефект (по типу мячика «пинг-понг») до 2,5 см по длине. Проведенное МСКТ головного мозга верифицировало факт импрессионного линейного перелома правой теменной кости. Ребенок после лабораторных и инструментальных обследований начал подготовку к оперативному устранению травматического дефекта. В вечернее время ребенок был осмотрен офтальмологом (глазное дно), что вызвало сильное беспокойство у ребенка и плач. Утром следующего дня после осмотра нейрохирурга и анестезиолога, а так же и мамы ребенка было отмечено отсутствие дефекта теменной кости справа при физикальном осмотре. Каких либо манипуляций в виде медикаментозного лечения или скальпового массажа за вечерний период и во время сна не проводилось.
Утром следующего дня после осмотра нейрохирурга и анестезиолога, а так же и мамы ребенка было отмечено отсутствие дефекта теменной кости справа при физикальном осмотре. Каких либо манипуляций в виде медикаментозного лечения или скальпового массажа за вечерний период и во время сна не проводилось.
| До | После |
Вновь проведена МСКТ головного мозга под медикаментозным сном, которая так же не отметила наличие импрессионного перелома, оперативное лечение было отменено. В данном случае имело место транзиторное повышение ВЧД на фоне плача и, как факт, устранение вдавленного перелома правой теменной кости.
Деформации черепа – естественные и искусственные (из книги А.П. Быстрова, 1957 г.)
Очень интересной группой деформаций черепа человека являются деформации, вызываемые преждевременным зарастанием тех или иных швов.
В тех случаях, когда один из швов зарастает и рост краев костей здесь прекращается, в то время как другие швы продолжают функционировать, возникает нарушение гармоничного роста черепа как целого.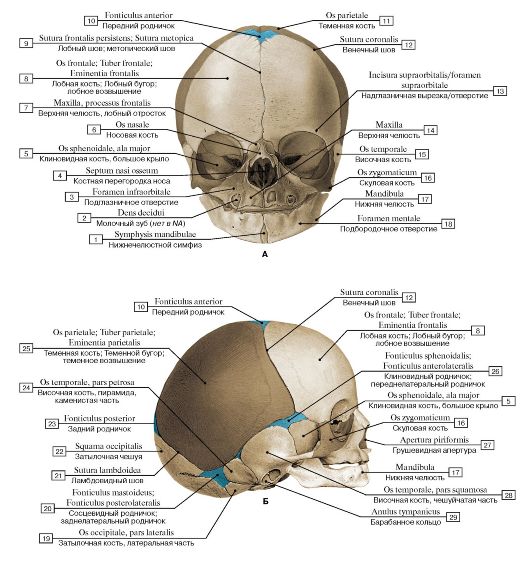 Это, естественно, приводит к его общей деформации.
Это, естественно, приводит к его общей деформации.
Рис. 269. Два случая деформации черепа, вызванной преждевременным зарастанием швов.
На рис. 269 изображены два случая преждевременного зарастания некоторых швов.
В первом из них (рис. 269, А) левая половина венечного шва (sutura coronalis) полностью заросла, а правая сохранилась. Поэтому левая теменная кость не могла расти так же, как росла правая. В результате этого общие размеры левой половины черепа оказались меньше правой.
Еще более интересен второй случай (рис. 269, В). Здесь подверглись полному и, по всей вероятности, раннему зарастанию сагиттальныйРасположенный относительно тела в направлении спереди назад. шов (sutura sagittalis) и левая половина венечного шва (sutura coronalis). Сохранились и продолжали функционировать только правая половина венечного шва и незаросший лобный шов (sutura frontalis). Нормальный рост краев только правой половины лобной кости и краев прилегающих к ней костей привел к резкой деформации переднего отдела мозгового черепа.
Рис. 270. Скафоцефал (scaphocephalia). А — вид сверху; В — вид сбоку.
Преждевременное зарастание только одного сагиттального шва обычно приводит к тому, что увеличение черепа в; ширину оказывается значительно ограниченным. При этом деятельность венечного и ламбдовидного швов продолжается и череп растет в продольном направлении. В результате этого возникает деформация, известная под названием скафоцефалии (scaphocephalia, рис. 270). Мозговой череп в этом случае бывает длинным и узким и напоминает лодку, обращенную килем вверх.
Та или иная степень скафоцефалии является относительно часто встречающейся деформацией черепа.
Рис. 271. Череп «штеттинского ткача» (Боннет. 1904).
Необычайно сильная степень скафоцефалии имелась у так называемого «штеттинского ткача» (Боннет— Bonnet, 1904). Это был рабочий одной из ткацких фабрик в Штеттине.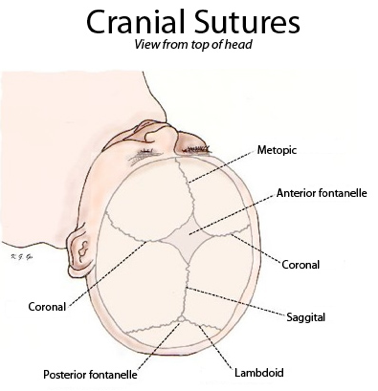 Его череп был настолько длинным и узким, что затылок упирался в спину, когда несчастный пытался поднять голову (рис. 271).
Его череп был настолько длинным и узким, что затылок упирался в спину, когда несчастный пытался поднять голову (рис. 271).
О «штеттинском ткаче» говорили, что он никогда не видел неба и всегда мрачно смотрел в землю.
Преследуемый за свое уродство насмешками, он скоро превратился в пьяницу и умер от плеврита на 38-м году своей печальной жизни…
Рис. 272. Гипсицефал (hypsicephalia).
Иногда раннему зарастанию подвергается не один, а несколько швов. Это также приводит к деформации черепа.
В тех случаях, когда преждевременно закрываются такие швы, как венечный и сагиттальный, небольшие размеры верхнего отдела черепа ребенка как бы фиксируются и их увеличение прекращается. Так как рост костей в сохранившихся швах черепа продолжается, то у взрослого возникает так называемая «башенная» голова. Мозговой череп становится вытянутым вверх и немного назад (рис.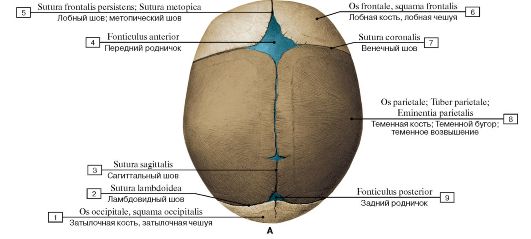 272).
272).
Рис. 273. Естественная деформация черепа. А — череп 9-летнего ребенка; В — череп взрослого человека.
Я имел в своем распоряжении череп 9-летнего мальчика, у которого венечный шов зарос, почти на всем своем протяжении; при этом сагиттальный шов был полностью закрыт (рис. 273, А). Это фиксировало размеры переднего отдела мозгового черепа. Но так как рост краев костей по ходу ламбдовидного шва продолжается, то это вызвало выступание затылка назад.
Череп этого мальчика в будущем, несомненно, приобрел бы ту весьма своеобразную форму, которую мы наблюдаем у взрослых в случаях зарастания тех же швов (рис. 273, Б).
Что вызывает преждевременное срастание некоторых костей черепа — неизвестно. Возможно, что это явление связано с каким-то нарушением нормальной функции одной из желез внутренней секреции. Однако следует признать, что пока еще не наблюдалось ни одного факта, который бы указывал на существование связи между зарастанием швов и деятельностью какой-нибудь из желез внутренней секреции.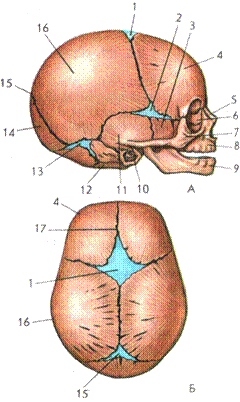
[…]
При акромегалии руки и ноги человека становятся непропорционально длинными, а кисть и стопы — ненормально большими. Одновременно с этим появляются значительные изменения и в черепе.
Рис. 274. Череп акромегалика Я. Лолли (Lolli)
Общие размеры черепа у акромегаликов больше нормальных. Места начала и прикрепления мышц на черепе превращаются в сильно развитые гребни и отростки. Кости черепа становятся массивными, и череп делается очень тяжелым. Но наибольшие изменения наблюдаются в форме нижней челюсти. Она становится непропорционально большой.
Все особенности черепа акромегалика были хорошо выражены у такого великана, как Яков Лолли (Jacob Lolli, рис. 274).
Его рост равнялся 222 см. Лолли выступал в качестве борца в различных цирках Европы и скончался от разрыва аневризмы аорты в Петербурге в 1814 г.
Его скелет в настоящее время находится в анатомическом институте Военно-медицинской академии (в Ленинграде).
Кроме естественных деформаций черепа, которые вызываются не выясненными до сих пор причинами, необходимо отметить деформации искусственные, которые создаются по воле самого человека.
Рис. 275. Искусственная деформация головы путем кругового бинтования (с фотоснимка, сделанного в 1939 г. в Центральной Америке).
Рис. 276. Карта распространения обычая деформировать голову путем кругового бинтования.
Многие племена и народы в сравнительно недалеком прошлом имели странный обычай искусственно деформировать головы. Этот обычай сохраняется у некоторых народов еще и теперь.
На ряде островов Малайского архипелага и в Центральной Африке и в настоящие дни «башенная» голова считается очень красивой. Такая «модная» форма черепа получается путем кругового бинтования головы в детском возрасте. Бинтование производится до тех пор, пока мозговой череп не изменит своей обычной формы. Черепные швы при такой деформации, разумеется, не зарастают; рост изуродованного черепа в дальнейшем происходит нормально, но голова сохраняет искусственно приданную ей форму. Соответствующую форму, разумеется, приобретает и мозг, но это никак не отражается на интеллекте человека (рис. 275).
Бинтование производится до тех пор, пока мозговой череп не изменит своей обычной формы. Черепные швы при такой деформации, разумеется, не зарастают; рост изуродованного черепа в дальнейшем происходит нормально, но голова сохраняет искусственно приданную ей форму. Соответствующую форму, разумеется, приобретает и мозг, но это никак не отражается на интеллекте человека (рис. 275).
Рис. 277. Искусственно деформированный череп из раскопок около Керчи.
Археологические раскопки позволили установить, что этот странный обычай в свое время был очень широко распространен. Черепа, деформированные этим способом, обнаружены в Индии, в Туркестане, на Кавказе, в Поволжье, на Керченском полуострове в Крыму, во многих местах западной Европы, в Северной и Южной Америке (рис. 276). Все эти черепа имели конусовидную форму (рис. 277).
До сих пор остается совершенно не понятным, почему этот обычай деформировать голову в свое время был так широко распространен и почему им пользовались самые различные племена и народы.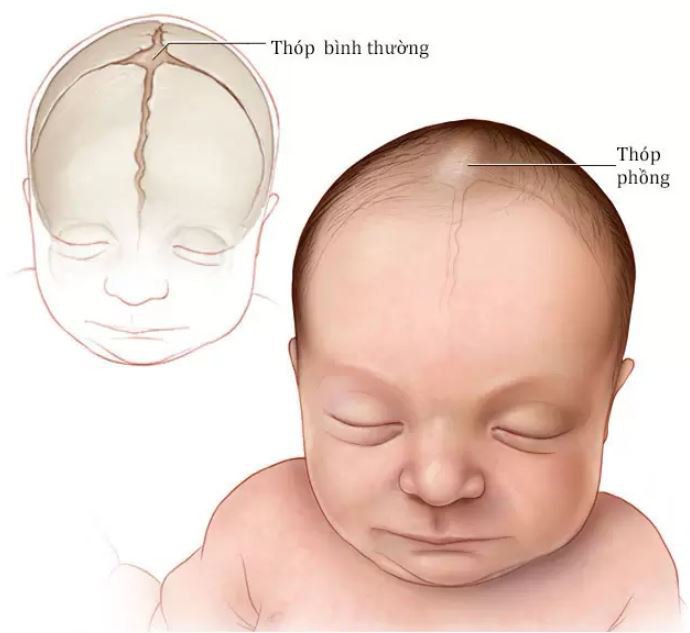
Совершенно иной способ деформирования головы применялся доколумбийским населением некоторых районов Северной и Южной Америки.
Рис. 278. Череп 10-летнего ребенка, деформированный путем сдавливания впереди назад. Из доколумбийских могил в Перу (Итон — Eaton, 1916).
В Мексике и в Перу были найдены черепа, имеющие форму широкого клина (рис. 278 , 279). Такая форма черепа могла быть получена, несомненно, только в результате достаточно продолжительного сдавливания головы ребенка по направлению спереди назад.
Такой способ изменения нормальной формы головы некоторое время сохранялся у отдельных племен аборигенов Америки даже после заселения этого материка европейцами.
Так, один из испанских миссионеров, некто Диэго де Ланда, живший в Юкатане в XVI столетии и написавший в 1566 г. отчет обо всем, что он там еидел, в частности сообщает следующее.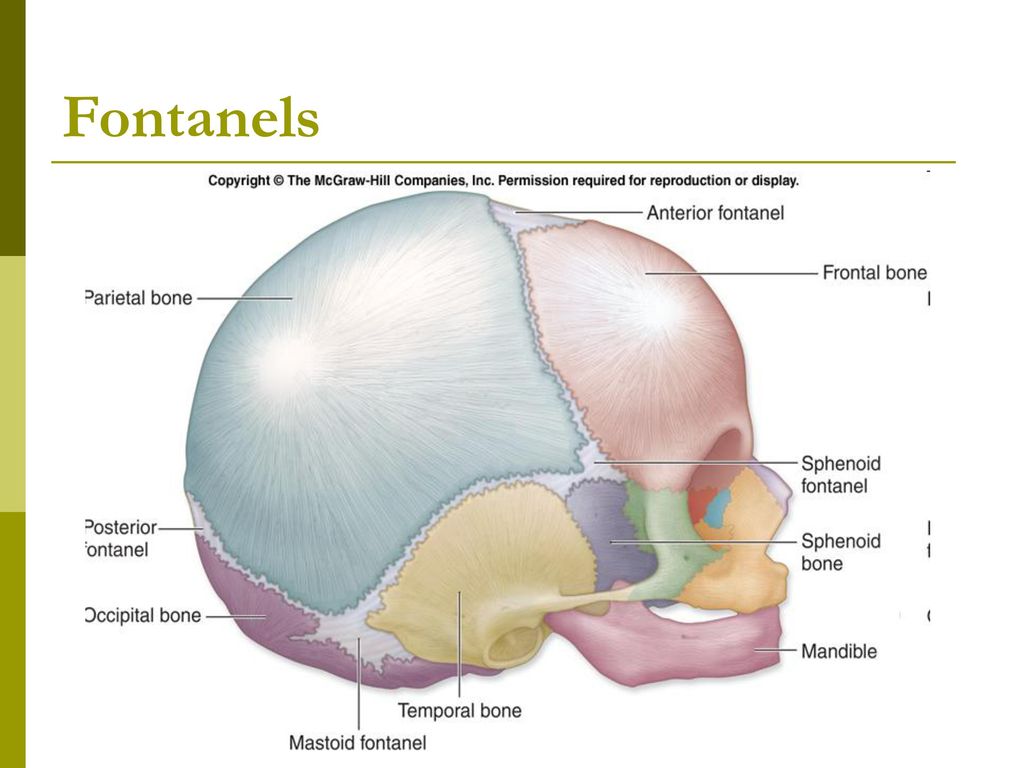
«Индианки воспитывали своих детей очень сурово, ибо четырех или пяти дней от роду новорожденного клали растянутым в маленькую кровать, сделанную из прутьев, и там, повернув ртом вверх, они клали ему голову между двумя дощечками, одна на затылке, другая на лбу, между которыми и держали его там в мучениях, пока, по прошествии нескольких дней, голова его не становилась сплюснутой и деформированной, как это у них было в обычае».
Рис 279. Очень сильная степень деформации черепа путем сдавливания его спереди назад. Из доколумбийских могил в Перу.
Рис. 280. Индианка по рисунку Кэтлина (G. Catlin).
Так как указанный обычай держался в Америке очень долго, то Кэтлину (G. Catlin) еще в прошлом столетии удалось видеть и зарисовать с натуры женщину, у которой голова была деформирована путем сдавливания спереди назад (рис. 280).
Рисунок Кэтлина особенно ценен тем, что изображает женщину, держащую на руках ребенка, у которого голова зажата между двумя связанными досками.
Этот своеобразный прибор дает совершенно ясное представление о том способе, при помощи которого достигалась деформация черепа.
Насколько мне известно, этот способ не применялся нигде, кроме Америки, но и там он держался наряду с обычаем деформировать голову путем наложения круговой давящей повязки (Итон — G. F. Eaton, 1916).
Быстров А. П. Прошлое, настоящее, будущее человека. Медгиз, Ленинградское отд., 1957, с. 239-246.
Информация о черепных швах | Гора Синай
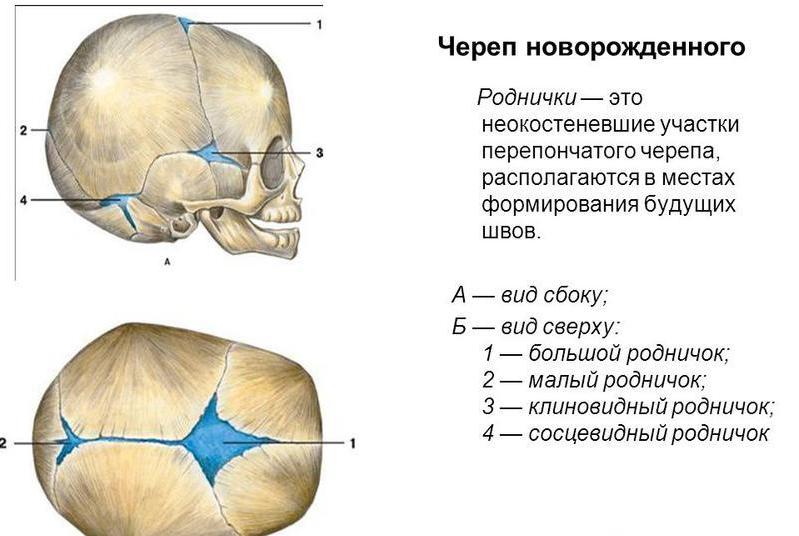
Череп младенца состоит из 6 отдельных черепных костей:
- Лобная кость
- Затылочная кость
- Две теменные кости
- Две височные кости
Эти кости скреплены прочными волокнистыми эластичными тканями так называемые швы.
Пространства между костями, которые остаются открытыми у младенцев и маленьких детей, называются родничками.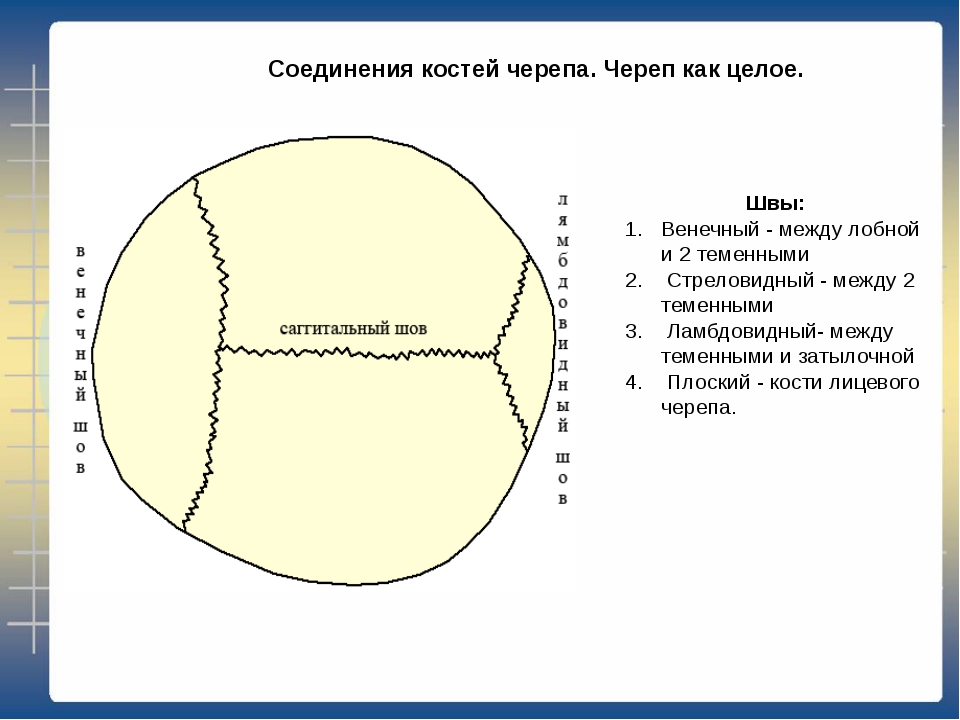 Иногда их называют мягкими пятнами.Эти пространства являются частью нормального развития. Кости черепа остаются раздельными примерно от 12 до 18 месяцев. Затем они срастаются как часть нормального роста. Они остаются на связи на протяжении всей взрослой жизни.
Иногда их называют мягкими пятнами.Эти пространства являются частью нормального развития. Кости черепа остаются раздельными примерно от 12 до 18 месяцев. Затем они срастаются как часть нормального роста. Они остаются на связи на протяжении всей взрослой жизни.
На черепе новорожденного обычно присутствуют два родничка:
- На вершине средней головы, чуть впереди центра (передний родничок)
- В задней части середины головы (задний родничок)
задний родничок обычно закрывается в возрасте 1-2 мес.Он может быть закрыт уже при рождении.
Передний родничок обычно закрывается между 9 и 18 месяцами.
Швы и роднички необходимы для роста и развития мозга младенца. Во время родов гибкость швов позволяет костям перекрывать друг друга, поэтому голова ребенка может проходить через родовые пути, не давя на мозг и не повреждая его.
В младенчестве и детстве швы гибкие. Это позволяет мозгу быстро расти и защищает его от незначительных ударов по голове (например, когда младенец учится держать голову вверх, переворачиваться и садиться).Без гибких швов и родничков мозг ребенка не мог бы развиваться в достаточной степени. У ребенка разовьется повреждение мозга.
Ощупывание черепных швов и родничков — это один из способов, которым медицинские работники следят за ростом и развитием ребенка. Они могут оценить давление внутри мозга, почувствовав напряжение родничков. Роднички должны быть плоскими и твердыми. Выпуклые роднички могут быть признаком повышенного давления в головном мозге. В этом случае врачам может потребоваться использовать методы визуализации, чтобы увидеть структуру мозга, например, компьютерную томографию или МРТ.Для снятия повышенного давления может потребоваться операция.
Впалые, вдавленные роднички иногда являются признаком обезвоживания.
Краниосиностоз | Johns Hopkins Medicine
Что такое краниосиностоз?
У плодов и новорожденных череп состоит из нескольких костных пластин, разделенных гибкими фиброзными соединениями, называемыми швами. По мере того, как младенцы растут и развиваются, швы закрываются, образуя прочный кусок кости.
Краниосиностоз — это состояние, при котором швы закрываются слишком рано, что вызывает проблемы с нормальным ростом мозга и черепа.Преждевременное наложение швов может также привести к увеличению давления внутри головы и к изменению нормального симметричного внешнего вида черепа или лицевых костей.
Что вызывает краниосиностоз?
Краниосиностоз — это особенность многих различных генетических синдромов, которые имеют различные паттерны наследования и шансы рецидива, в зависимости от конкретного присутствующего синдрома.
Важно, чтобы ребенок с краниосиностозом и члены его / ее семьи были тщательно обследованы на предмет наличия признаков наследственного генетического заболевания, например, дефектов конечностей, аномалий ушей или пороков сердца.
Симптомы краниосиностоза
У младенцев с этим заболеванием наиболее частыми признаками являются изменения формы головы и лица. Одна сторона лица вашего ребенка может заметно отличаться от другой. Другие, гораздо менее распространенные признаки могут включать:
- Полный или выпуклый родничок (мягкое пятно на макушке)
- Сонливость (или менее активная, чем обычно)
- Очень заметные вены кожи головы
- Повышенная раздражительность
- Высокий крик
- Плохое питание
- Рвота снарядом
- Увеличение окружности головы
- Задержка развития
Симптомы краниосиностоза могут напоминать другие состояния или проблемы со здоровьем, поэтому всегда консультируйтесь с лечащим врачом, чтобы уточнить диагноз.
Различные типы краниосиностозов
Брахицефалия
Передняя брахицефалия включает сращение правой или левой стороны коронарного шва, проходящего через макушку головы ребенка от уха до уха.
Это называется коронарным синостозом, при котором нормальный лоб и бровь перестают расти. Результатом является уплощение лба и бровей на пораженной стороне, при этом лоб имеет тенденцию быть чрезмерно выступающим на противоположной стороне.Глаз на пораженной стороне также может иметь другую форму, а также может быть уплощение затылка (затылочная часть). Когда сращивание швов полностью проходит через заднюю часть черепа ребенка, возникает задняя плагиоцефалия.
Тригоноцефалия
Тригоноцефалия — это сплав метопического (лобного) шва. Этот шов проходит от макушки до середины лба к носу.
Раннее закрытие шва может привести к появлению выступающего гребня, спускающегося по лбу.Иногда лоб выглядит довольно острым, как треугольник, с близко расположенными глазами (гипотелоризм).
Скафоцефалия
Скафоцефалия — это раннее ушивание или сращивание сагиттального шва. Этот шов проходит спереди назад по середине макушки. В результате этого слияния получается длинный узкий череп. Череп длинный спереди назад и узкий от уха до уха.
Диагностика краниосиностоза
Краниосиностоз может быть врожденным (присутствует при рождении) или наблюдаться позже, часто во время медицинского осмотра в первый год жизни.
Диагноз включает тщательное физическое обследование и диагностическое обследование. Врач вашего ребенка начнет с полного дородового анамнеза и анамнеза родов, спрашивая о семейном анамнезе краниосиностоза или других аномалий головы или лица.
Врач также может спросить об основных этапах развития, поскольку краниосиностоз может быть связан с другими нервно-мышечными расстройствами. Задержка развития может потребовать дальнейшего медицинского наблюдения при основных проблемах.
Во время обследования врач измерит окружность головы вашего ребенка, чтобы определить нормальный и ненормальный диапазон.Краниосиностоз можно диагностировать при физическом осмотре. При необходимости ваш нейрохирург может порекомендовать визуализирующие обследования.
Лечение краниосиностоза
Ключом к лечению краниосиностоза является раннее выявление и лечение. Специфическое лечение краниосиностоза определит лечащий врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень краниосиностоза
- Тип краниосиностоза (с наложением швов)
- лекарства, процедуры или методы лечения
- Ожидания относительно течения краниосиностоза
- Ваше мнение или предпочтения
Обычно рекомендуется хирургическое вмешательство, поскольку оно может снизить давление в голове и исправить деформации лица и костей черепа.
Важны ранняя диагностика и консультация специалиста. В целом, лучшее время для операции — до того, как ребенку исполнится 1 год, поскольку кости все еще очень мягкие и с ними легко работать. Если состояние вашего ребенка тяжелое, врач может порекомендовать операцию уже в возрасте 1 месяца.
Перед операцией лечащий врач вашего ребенка объяснит операцию и может просмотреть фотографии детей, перенесших подобную операцию, до и после операции.
Ремоделирование свода черепа
В этой процедуре хирург делает разрез на коже черепа младенца и корректирует форму головы, перемещая участок черепа, который неправильно или преждевременно срастается, а затем изменяет форму черепа, чтобы он мог более округлый контур.Операция может длиться до шести часов. Ваш ребенок, скорее всего, проведет одну ночь в отделении интенсивной терапии и еще несколько дней в больнице для наблюдения.
Даже если деформация вашего ребенка выявляется на ранней стадии, эта операция лучше всего подходит для детей в возрасте 5-6 месяцев и старше, чтобы убедиться, что кость достаточно толстая для выполнения необходимого изменения формы. Эта операция обычно может включать переливание крови.
После операции может появиться временный отек лица. В отличие от других хирургических вариантов, после операции не требуется дополнительных шагов, если не будет обнаружен рецидив краниосиностоза.Вы можете рассчитывать на последующее наблюдение вашей хирургической бригады через месяц после операции, чтобы проверить место хирургического разреза, и снова через шесть и 12 месяцев после процедуры, чтобы убедиться, что заживление прогрессирует.
Эндоскопическая хирургия краниосиностоза
Некоторые больницы могут предложить вариант этой малоинвазивной хирургии, которая может быть выполнена, когда ребенку 2–3 месяца, в зависимости от типа и степени краниосиностоза.
Процедура включает использование эндоскопа, небольшой трубки, через которую хирург может смотреть и сразу видеть внутри и снаружи черепа через очень маленькие разрезы на коже черепа.Хирург открывает преждевременно сросшийся шов, чтобы мозг ребенка мог нормально расти.
Сама операция длится около часа и связана с меньшей кровопотерей по сравнению с реконструкцией свода черепа, поэтому вероятность переливания крови меньше. Ваш ребенок останется в больнице на ночь для наблюдения, прежде чем его отпустят домой.
За этим типом хирургии следует использование литьевого шлема для изменения формы черепа. Для подгонки шлема вашему ребенку потребуются дополнительные консультации с поставщиком шлема (ортопедом).В течение первого года после операции вы можете рассчитывать на то, что каждые три месяца вы будете посещать свою хирургическую бригаду, чтобы проверить прогресс изменения формы черепа.
После операции по краниосиностозу
После операции по краниосиностозу у вашего ребенка, скорее всего, будет повязка, похожая на тюрбан, вокруг головы и может возникнуть отек лица и век. Ваш ребенок будет проводить период после операции в отделении интенсивной терапии для тщательного наблюдения.
Бригада по уходу будет внимательно следить за любыми проблемами после операции, такими как:
- Лихорадка (более 101 градуса по Фаренгейту)
- Рвота
- Раздражительность
- Покраснение и припухлость в области разрезов
- Снижение настороженности
Эти осложнения требуют немедленной оценки хирурга вашего ребенка.
Последующий уход
Процесс восстановления индивидуален для каждого ребенка. Медицинская бригада вашего ребенка будет работать с вашей семьей, давая вам инструкции о том, как ухаживать за вашим ребенком дома, и обозначая конкретные проблемы, требующие немедленной медицинской помощи.
Краниосиностоз может повлиять на мозг и развитие ребенка. Степень проблем зависит от тяжести краниосиностоза, количества сращенных швов и наличия проблем головного мозга или других органов, которые могут повлиять на ребенка.
Врач может порекомендовать генетическое консультирование для оценки родителей ребенка на предмет каких-либо заболеваний, которые могут передаваться в семье.
Ребенку с краниосиностозом необходимо частое медицинское обследование, чтобы убедиться, что череп, лицевые кости, выравнивание челюстей и мозг развиваются нормально. Медицинская бригада проведет обучение и предоставит рекомендации, чтобы помочь вам максимально улучшить здоровье и благополучие вашего ребенка.
Краниосиностоз — условия и лечение
Цели лечения направлены на снятие давления внутри головы, обеспечение достаточного пространства для роста мозга и исправление деформаций черепа и лица.В Children’s National мы можем порекомендовать один или несколько из следующих вариантов лечения:
- Операция до 1 года, когда кости черепа относительно мягкие
- Минимально инвазивная операция для детей младше 3 месяцев с целью наложения швов на черепе нормального черепа и рост мозга
- Традиционная операция для детей в возрасте 6 месяцев и старше по коррекции формы черепа
- Формовка черепа с использованием шлемов для изменения формы черепа
Специфическое лечение краниосиностоза определит врач вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень краниосиностоза
- Тип краниосиностоза (с наложением швов)
- Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
- Ожидания относительно течения краниосиностоза
- Ваше мнение или предпочтения
Хирургия обычно рекомендованное лечение.Цель лечения — снизить давление в голове и исправить деформации лица и костей черепа. Реже требуется хирургическое вмешательство для снижения давления внутри черепа.
Оптимальное время для проведения операции — до того, как ребенку исполнится 1 год, поскольку кости все еще очень мягкие, не срослись на других швах и с ними легко работать. Хирургическое вмешательство может потребоваться в гораздо более раннем возрасте, в зависимости от тяжести состояния. Поскольку кровопотеря может быть проблемой при этом типе хирургии, операция у очень маленького ребенка часто откладывается, чтобы обеспечить некоторый рост и развитие, а также больший объем крови.Большинство процедур проводится в возрасте от 3 до 8 месяцев.
Перед операцией врач вашего ребенка объяснит операцию и может просмотреть фотографии детей «до и после», которым, возможно, была сделана подобная операция.
После операции на голове у ребенка часто появляется повязка, напоминающая тюрбан. После этого типа операции лицо и веки могут опухать. После операции ребенка обычно переводят в отделение интенсивной терапии (ОИТ) для тщательного наблюдения.
Проблемы после операции могут возникнуть внезапно или через некоторое время. У ребенка могут возникнуть любые или все следующие осложнения:
- Лихорадка (более 101 градуса по Фаренгейту)
- Рвота
- Головная боль
- Раздражительность
- Покраснение и припухлость в области разрезов
- Снижение внимания
- Усталость
- Типы краниосиностозов
В этом видео Dr.Кэрри Хайке объясняет, как различные типы краниосиностоза влияют на череп ребенка. Форма черепа зависит от того, какой шов наложен.
- Синдромный краниосиностоз
У большинства детей с краниосиностозом имеется только 1 сращенный шов (однониточный краниосиностоз). В остальном они здоровы.
Если у ребенка более одного сращенного шва, его краниосиностоз может быть частью генетического состояния, такого как синдром Крузона, синдром Аперта, синдром Сэтре-Чотцена, синдром Мюнке или синдром Пфайффера.
У детей с этими синдромами помимо краниосиностоза есть другие заболевания. Синдром — это заболевание или расстройство, имеющее определенную структуру.
- Ваш ребенок в руках специалистов
- Специалисты, которые удовлетворят все потребности вашего ребенка
В нашем центре есть специалисты во всех областях, которые могут понадобиться вашему ребенку.Эти 50 специалистов работают вместе, чтобы диагностировать наших пациентов и заботиться о них. Мы составим индивидуальный план ухода за вашим ребенком.
Наша команда встречается еженедельно, чтобы обсудить сложные случаи пациентов и выбрать лучший уход для каждого ребенка. Мы работаем вместе с вами и вашим семейным врачом, чтобы координировать уход за вашим ребенком.
Лечебная бригада вашего ребенка управляется «центром», состоящим из черепно-лицевого педиатра, черепно-лицевой медсестры, координатора семейных служб и социального работника.
В команду вашего ребенка также войдут черепно-лицевой пластический хирург, детский нейрохирург и социальный работник. При необходимости ваш ребенок может получить помощь от других специалистов нашего центра, в том числе хирургического ортодонта, ортопеда, диетолога, офтальмолога и отоларинголога.
Мы заботимся о физических, эмоциональных и комфортных потребностях вашего ребенка. Узнайте больше о поддерживающей терапии, которую мы предлагаем.
- Мы поддерживаем всю вашу семью
Диагноз краниосиностоз может вызывать опасения.Мы найдем время, чтобы объяснить состояние вашего ребенка и ответить на все ваши вопросы.
Мы поможем вам полностью разобраться в вариантах лечения и сделать выбор, который подходит вашей семье. Наши социальные работники поддерживают вашего ребенка и семью в преодолении трудностей, связанных с этим заболеванием.
Seattle Children’s обеспечивает черепно-лицевую помощь детям, проживающим на территории, составляющей четверть континентальной части Соединенных Штатов. Мы также заботимся о пациентах со всего мира. Этот опыт помог нам разработать системы, обеспечивающие выдающийся индивидуальный уход на большом расстоянии.
- Исследования для улучшения ухода
Наша команда разработала схему клинической помощи, которая направляет лечение вашего ребенка с момента постановки диагноза.
Он основан на данных исследований о том, что является наиболее эффективным. Это дает врачам план оказания наилучшей помощи и упрощает ее улучшение.
Мы получаем больше средств на исследования от Национального института здоровья (NIH), чем любой другой черепно-лицевой центр в Соединенных Штатах.
Наши исследования помогают нам:
- Лучшее понимание генетических причин краниосиностоза
- Изучить, как состояние влияет на обучение и поведение
- Создайте библиотеку трехмерных изображений, чтобы выяснить, какие хирургические подходы приводят к наибольшему улучшению при конкретном синдроме
Подробнее о:
- Мягкое пятно (родничок) на голове ребенка рано исчезает или выпирает
- Вдоль сросшихся швов на черепе развивается приподнятый гребень
- Диагноз краниосиностоз: что теперь?
В этом видео наши опытные врачи рассказывают, как диагностируется краниосиностоз.Они также объясняют подход нашей команды к лучшему уходу за вашим ребенком.
- Диагностика синдромов
Ваш ребенок может пройти обследование, чтобы выяснить, есть ли у него одна из генетических причин краниосиностоза. К ним относятся синдром Крузона, синдром Аперта, синдром Сэтре-Чотцена, синдром Мюнке, синдром Пфайффера и ряд других редких состояний. Знание того, является ли краниосиностоз вашего ребенка частью синдрома, помогает нам заботиться о вашем ребенке наилучшим образом.
Наша клиника черепно-лицевой генетики помогает выявлять синдромы. Наши генетики и генетические консультанты могут проконсультировать вас о возможных преимуществах генетического тестирования и объяснить результаты генетических тестов. Понимание состояния вашего ребенка может помочь вам принять осознанное решение о его лечении.
- Дети 4 месяцев и младше с сращенным сагиттальным или лямбдовидным швом
- Дети старше 4 месяцев с сращенным сагиттальным или ламбдовидным швом
Мы рекомендуем открытую операцию по ремоделированию для детей старше 4 месяцев с наложением сагиттального или лямбдовидного шва.
Примерно с 5-месячного возраста рост черепа замедляется, а терапия шлемом для изменения формы черепа менее эффективна. Вот почему открытая операция лучше всего подходит для детей старшего возраста.
- Младенцы любого возраста с сращенным метопическим или коронарным швом
Мы часто рекомендуем открытую лобно-орбитальную операцию для младенцев с сращенным метопическим или коронарным швом. Эта операция проводится, когда вашему ребенку от 9 до 12 месяцев, в зависимости от того, какой шов наложен.
Эндоскопическая хирургия также может быть вариантом для детей в возрасте 4 месяцев и младше с одним сращенным метопическим или коронарным швом. Но есть большая вероятность, что позже им понадобится открытая операция. Мы сотрудничаем с вами, чтобы принять решение, которое лучше всего подходит вашей семье.
- Младенцы с сросшимися швами, вызванными генетическим синдромом
Младенцам с множественными сращенными швами или детям с генетическими синдромами обычно требуется серия операций для восстановления сросшегося шва и лечения других заболеваний.
Эти синдромы включают синдром Аперта, синдром Крузона, синдром Сэтре-Чотцена, синдром Мюнке и синдром Пфайффера.
- Эндоскопическая стрип-краниэктомия
Во время этой операции хирурги используют эндоскоп. Это тонкая светящаяся трубка с камерой и небольшими инструментами. Хирурги удаляют кость, но не меняют форму черепа.
- Черепно-лицевой пластический хирург делает 2 небольших разреза в верхней части головы ребенка, чтобы отделить кожу и другие мягкие ткани от кости под ними.Каждый разрез составляет около 1 дюйма (3 см).
- Защищая мозг, нейрохирург проделывает небольшие отверстия в черепе или проникает в череп через мягкое место вашего ребенка.
- С помощью небольшого инструмента на эндоскопе нейрохирург отделяет кость черепа от защитного покрытия мозга.
- Нейрохирург и пластический хирург удаляют сросшийся шов на макушке вашего ребенка. Они удаляют по 2 небольшие полоски кости с каждой стороны черепа возле ушей.
- Полоски разрезают на части и снова кладут на места, где была удалена кость.Это помогает в исцелении. Со временем куски кости срастутся, чтобы защитить мозг вашего ребенка.
- Хирурги зашивают разрезы закрытыми. Швы со временем рассасываются.
- После операции большинство младенцев проводят в больнице 2 ночи: 1 ночь в отделении интенсивной терапии (ОИТ) и 1 ночь в обычной больничной палате.
- Ваш ребенок носит шлем несколько месяцев. Шлем придает им форму головы, которая обеспечивает нормальный рост мозга.
См. Подробную информацию о терапии шлемом и эндоскопической полосовой трепанации черепа.
- Открытая операция по ремоделированию
Для восстановления сросшегося сагиттального шва операция по открытой ремоделированию чаще всего проводится в возрасте от 3 до 6 месяцев. Операция на ламбдовидном шве проводится в возрасте от 9 до 12 месяцев.
- Открытая операция по ремоделированию начинается с зигзагообразного разреза на макушке ребенка. Разрез идет от одной стороны виска до другой.
- Пластический хирург отделяет кожу и другие мягкие ткани от кости под ними.
- Затем пластический хирург отмечает образец разрезов костей, который позволяет форме черепа изменяться по мере роста мозга.
- Нейрохирург проделывает небольшие отверстия в черепе. Хирурги аккуратно отделяют оболочку мозга (твердую мозговую оболочку) от кости.
- Иногда удаляют кость. Это позволяет пластическому хирургу изменить форму и улучшить положение.
- В остальных случаях разрезанная кость остается прикрепленной к черепу. Пластический хирург модифицирует ее с помощью специальных инструментов.
- Иногда для фиксации формы во время заживления используются пластины и винты. Они полностью растворяются через 1-2 года. Редко для увеличения прочности используются хирургические проволоки небольшого размера. Они не растворяются.
После операции у мозга появляется больше возможностей для роста, и череп имеет более типичную форму. Вашему ребенку не нужен шлем, чтобы формировать голову после операции.
- Сравнение операций открытого ремоделирования и эндоскопической стрип-хирургии
В этом видео Dr.Ричард Хоппер сравнивает открытое ремоделирование черепа и эндоскопическую полосовую трепанацию черепа.
Оба варианта доступны для детей в возрасте 4 месяцев и младше, которым наложен один сагиттальный или ламбдовидный шов.
ОТКРЫТАЯ ПЕРЕМОДЕЛИРУЮЩАЯ ХИРУРГИЯ ЭНДОСКОПИЧЕСКАЯ ПОЛОСНАЯ КРАНИЭКТОМИЯ Операция от 3 до 5 часов. От 1 до 2 часов в хирургии. Вероятно, потребуется переливание крови. Менее вероятно, что потребуется переливание крови. Пребывание в больнице от 3 до 5 дней, в том числе 1 в отделении интенсивной терапии (ОИТ). Пребывание в стационаре 2 дня, в том числе 1 в реанимации. Более крупный шрам, но обычно он полностью покрывается волосами в течение нескольких месяцев. Меньше рубцов. После операции шлем не нужен. После операции ребенок до 1 года носит мягкий шлем, чтобы изменить форму головы. Частые осмотры с бригадой формовщиков шлема для регулировки шлема сроком до года.Мы работаем с формовочной компанией, офисы которой находятся в США. - Лобно-орбитальная хирургия
Эта операция проводится, когда вашему ребенку от 9 до 12 месяцев, в зависимости от того, какой шов наложен.
- Пластический хирург и нейрохирург работают вместе, чтобы двигать и изменять форму лба вашего ребенка и верхней части его глазниц.
- Эта операция создает больше пространства для мозга вашего ребенка и обеспечивает большую защиту его глаз.
- Чтобы поддерживать кость в новой форме, пока она не заживет, хирург может использовать винты и пластины, которые со временем впитываются в тело.
- Операция занимает от 4 до 5 часов.
- Большинство младенцев остаются в больнице от 3 до 4 дней, включая 1 день в отделении интенсивной терапии.
Фронтоорбитальная хирургия метопического и одностороннего коронарного синостоза
В этом видео доктор Ричард Хоппер объясняет, как лобно-орбитальная хирургия может восстановить метопический или коронарный шов на одной стороне головы ребенка (односторонний коронарный шов).
- Уход за малышом и родителями во время операции
В этом видео медсестра Ким Дэвис и доктор Ричард Хоппер объясняют, чего ожидать в день черепно-лицевой операции вашего ребенка. Они также описывают, как мы упрощаем этот процесс для наших пациентов и их семей.
Эти осложнения требуют немедленного обследования хирурга вашего ребенка. Медицинская бригада информирует семью после операции о том, как лучше всего заботиться о своем ребенке дома, и описывает конкретные проблемы, требующие немедленной медицинской помощи.
Краниосиностоз | Детская больница Лос-Анджелеса
Краниосиностоз — это преждевременное закрытие одного или нескольких промежутков между развивающимися костями черепа. Это состояние обычно обнаруживается педиатром или родителями в течение первых нескольких месяцев жизни. Некоторым младенцам этот диагноз лучше всего может установить квалифицированный черепно-лицевой хирург. Частота краниосиностоза оценивается в 1 случай на 2500 рождений.
Обычно в черепе младенца есть промежутки между развивающимися костями.Эти пробелы предоставляют место для быстро растущего мозга. К 18 месяцам рост мозга завершается примерно на 70 процентов. Остальные 30 процентов обычно происходят гораздо медленнее в период от 18 месяцев до 7 лет. При этом врожденном дефекте некоторые или все швы черепа закрываются слишком рано, вызывая проблемы с нормальным ростом мозга и черепа, что потенциально может привести к повышению внутричерепного давления и неправильной форме головы. Чем раньше произойдет это слияние, тем сильнее будет его эффект.
Типы краниосиностоза
Сагиттальный синостоз
Сагиттальный синостоз — это преждевременное ушивание сагиттального шва, расположенного на макушке головы, идущего спереди назад. Гребень на макушке обычно ощущается через кожу головы. Когда этот шов рано закрывается, у ребенка начинается удлинение головы спереди назад (скафоцефалия) с сужением области виска (битемпоральное сужение). У некоторых детей лоб будет выпуклым (это также называется лобным выступом).
Односторонний коронарный синостоз
Есть два коронарных шва, каждый проходит от макушки головы вниз по бокам перед ушами. Когда один из этих швов закрывается преждевременно, у ребенка начинает развиваться плоскостность лба на пораженной стороне. Сквозь кожу головы можно прощупать гребень над пораженным швом. Бровь может казаться приподнятой на пораженной стороне. Если смотреть сверху, ухо на пораженной стороне будет выдвигаться вперед (с высоты птичьего полета). Верхняя часть носа или переносица будут отклонены в сторону пораженной стороны, в то время как кончик носа будет указывать в сторону здоровой стороны.Подбородок также будет наклонен к пораженной стороне.
Двусторонний коронарный синостоз
Когда затронуты оба коронарных шва, с обеих сторон головы можно почувствовать гребень, идущий от вершины черепа вниз по бокам перед ушами. В зависимости от того, как рано это будет обнаружено, лоб будет плоским и недооцененным. Это, в свою очередь, заставит глаза казаться торчащими. Голова будет казаться выше и шире, чем обычно.
Бикорональный синостоз
Дети с такими синдромами, как Аперт, Пфайффер и Крузон, обычно имеют бикорональный синостоз, но не все бикорональные синостозы являются частью синдрома.Если у ребенка есть ассоциированный синдром, у него также может быть недоразвитая средняя часть лица.
Лямбдоидальный синостоз
В черепе есть два лямбдоидных шва, которые пересекаются в задней части головы в перевернутом положении. Это самая редкая форма краниосиностоза, которая составляет всего один процент всех случаев.
Причины краниосиностоза
Краниосиностоз обычно является изолированной находкой у здорового ребенка. Точные причины различны и не до конца изучены.Большинство случаев краниосиностоза возникает в семьях, у которых это заболевание не было в анамнезе.
Его наследственная форма была связана с различными генетическими заболеваниями, включая синдром Крузона и синдром Аперта. Кроме того, недавно были выявлены мутации в нескольких генах при определенных формах краниосиностоза. Генетик исследует всех младенцев и обсуждает с каждой семьей шансы родить еще одного младенца с краниосиностозом.
Несколько негенетических факторов также были вовлечены в происхождение краниосиностоза, включая лечение бесплодия, профессию отца и такие воздействия окружающей среды, как курение матери и некоторые лекарства (вальпроат натрия).
Лечение краниосиностоза
В большинстве случаев требуется раннее хирургическое вмешательство для предотвращения деформации других черепно-лицевых структур. Однако легкие степени краниосиностоза могут не потребовать хирургического вмешательства. Ранняя диагностика и лечение могут иметь большое влияние на результаты развития мозга и зрения ребенка.
Почему у ребенка не срастается череп при рождении?
В этом посте мы рассмотрим, как развивается череп ребенка, и ответим на вопросы о том, почему череп ребенка не срастается при рождении.Мы покроем наиболее распространенные травмы черепа ребенка во время родов.
Эта информация была получена из государственных, медицинских и экспертных источников.
Чтобы узнать удивительные причины, по которым черепа ребенка не срастаются при рождении, продолжайте читать!
Анатомия черепа новорожденного
Вы можете представить свой череп как одну большую кость, однако на самом деле череп состоит из нескольких костей, соединенных вместе.У новорожденного есть две лобные кости, две теменные кости и затылочная кость.
Эти кости соединены материалом, называемым «швами».
Шовный материал
Швы невероятно полезны для новорожденных. Швы, выполняющие роль «клея», скрепляющего большие кости, придают черепу гибкость, позволяя ему двигаться и расти по мере взросления ребенка. Основные швы называются метопическими, коронарными, сагиттальными и лямбдовидными швами.
По мере взросления ребенка эти швы постепенно становятся менее гибкими. В конце концов, швы полностью закроются, и кости черепа срастутся.
Родники
Роднички — это пространство между костями черепа младенца, в котором швы пересекаются. На черепе ребенка два родничка: передний родничок и задний родничок. Эти роднички служат для защиты мозга и мягких тканей младенца.
Опасности черепа, который слишком быстро срастается
Если кости черепа ребенка соединяются и срастаются слишком рано, это может вызвать состояние, называемое краниосиностозом. Когда у ребенка краниосиностоз, один или несколько швов закрываются слишком рано, и череп ребенка продолжает ненормально расти.
Иногда мозг сдавливается костями черепа, которые срослись слишком рано, что может вызвать давление внутри черепа.Часто для исправления этого состояния требуется хирургическое вмешательство.
Прочие факторы риска
Хотя череп младенца при рождении мягкий и податливый, у некоторых детей все же возникают переломы черепа и другие травмы головы во время родов. В идеале мягкий и гибкий характер черепа ребенка позволит ребенку пройти через родовые пути без риска необратимого повреждения.
Однако иногда во время родов случаются переломы черепа.Эти переломы могут вызвать серьезные травмы головного мозга, которые могут привести к необратимым травмам, таким как церебральный паралич.
Ущерб от инструментов
Иногда медицинские работники во время родов используют щипцы или вакуумные экстракторы. При неправильном использовании этих инструментов может возникнуть травма головы ребенка, включая переломы черепа.
Длительные и осложненные роды
В сложных и длительных работах медицинские работники чаще используют такие инструменты, как щипцы и вакуумные экстракторы, чтобы попытаться ускорить роды.Если у ребенка появляются признаки удушья, медицинские работники могут начать паниковать и заставить роды. Срочная доставка может привести к ошибкам, которые могут привести к переломам черепа.
Источники
McGrath, A., & Taylor, R. (2019). Детские переломы черепа. Statpearls Publishing. Получено с https://www.ncbi.nlm.nih.gov/books/NBK482218/
.Ш, О. (2019). Значение неполного перелома черепа при родовой травме.- PubMed — NCBI. Ncbi.nlm.nih.gov. Получено 4 декабря 2019 г. с https://www.ncbi.nlm.nih.gov/pubmed/20005051
.Визуализация при переломах черепа: основы практики, рентгенография, компьютерная томография. (2019). Emedicine.medscape.com. Получено 4 декабря 2019 г. с https://emedicine.medscape.com/article/343764-overview
.Черепно-мозговая травма — Симптомы и причины. (2019). Клиника Майо. Получено 4 декабря 2019 г. с https: // www.mayoclinic.org/diseases-conditions/traumatic-brain-injury/symptoms-causes/syc-20378557
Обратитесь в прокурор по вопросам ДЦП и родовых травмПомощь ребенку с родовой травмой может иметь большое значение. Раннее вмешательство и раннее лечение часто являются ключом к улучшению самочувствия ребенка. Вы должны действовать быстро.
Если у вас есть вопросы о том, была ли родовая травма у вашего ребенка вызвана предотвратимой медицинской ошибкой, наши юристы из Brown Trial Firm могут вам помочь.
Рассмотрение дела бесплатно или без обязательствЕсли вам нужна помощь в расследовании родовой травмы вашего ребенка, свяжитесь с нами. Наши поверенные по родовым травмам будут рады бесплатно оценить ваше дело. Мы также можем порекомендовать вам отличные неправовые ресурсы, которые помогут вам понять, что делать дальше.
Многие родовые травмы, вызывающие церебральный паралич, можно было предотвратить. Не ждите, обратитесь за помощью сегодня.Позвоните по телефону +1 (866) 393-2611, напишите нам по адресу [адрес электронной почты защищен] или воспользуйтесь кнопкой живого чата для круглосуточной поддержки.
Наши поверенные по травмам при родах представляют клиентов во всех типах дел, в том числе:
Краниосиностоз
Что такое краниосиностоз?
Краниосиностоз — это когда 1 или несколько мягких фиброзных швов (швов) в черепе ребенка закрываются раньше, чем обычно.Это произносится как кран-эо-син-ост-о-сис.
Швы наложены между костными пластинами черепа ребенка. Швы позволяют голове ребенка проходить через родовые пути. После рождения они позволили черепу увеличиться в размерах и освободить место для роста мозга.
Со временем швы закрываются и соединяют кости черепа. Различные швы закрываются в разное время, начиная примерно с 3–9 месяцев. Процесс продолжается до совершеннолетия.
Рисунок Raymond Sze
На этой диаграмме показаны швы, поражаемые чаще всего.Краниосиностоз сагиттального шва — наиболее распространенный вид.
Когда эти швы закрываются (срастаются) слишком рано, это меняет форму черепа ребенка, и он не может расти правильно. Это может увеличить давление в черепе и повредить развитию мозга. У ребенка может быть 1 или несколько сращенных швов.
Врачи точно не знают, что вызывает краниосиностоз. С ней часто рождаются младенцы (врожденные). Вы можете заметить необычную форму головы ребенка при рождении или вскоре после него.
Краниосиностоз у детей Сиэтла
Большинство семей никогда не слышали о краниосиностозе до того, как с ним родился ребенок. Но каждый год мы лечим сотни детей с этим заболеванием.Наша команда имеет больше опыта по уходу за детьми с краниосиностозом, чем любой другой центр в США.
Многие из наших пациентов — младенцы, которым недавно поставили диагноз. Мы также заботимся о детях, которые прошли первичное лечение в другой больнице.
Пожалуйста, позвоните в черепно-лицевой центр по телефону 206-987-2208 для получения дополнительной информации, второго мнения или записи на прием.
Симптомы краниосиностоза
Краниосиностоз обычно присутствует при рождении ребенка (врожденный).Но в легких случаях вы и ваш врач можете не сразу это заметить.
Первый признак краниосиностоза — необычная форма головы. Форма зависит от того, какой мягкий фиброзный шов (шов) в черепе закрыт.
Другие признаки и симптомы включают:
Другие проблемы возникают в зависимости от того, какой из швов срастается.Например, сращенный коронарный шов может привести к тому, что лицо ребенка будет слегка искривлено.
Диагностика краниосиностоза
Иногда краниосиностоз диагностируют еще до рождения ребенка. В редких случаях сросшийся шов может быть виден во время обычного ультразвукового исследования. Узнайте больше о том, как дородовое консультирование может помочь вам подготовиться.
Чаще всего врачи выявляют краниосиностоз в первые недели жизни.Во время медицинского осмотра врач ощупает голову вашего ребенка. Форма их головы поможет врачу определить, какие швы срослись.
Врач также измерит голову вашего ребенка. Медицинский осмотр и измерения могут быть всем, что необходимо для диагностики вашего ребенка.
КТ (компьютерная томография) головы вашего ребенка подтверждает диагноз. Это также помогает нам спланировать лучшее лечение для вашего ребенка.
Средства для лечения краниосиностоза
Основным методом лечения краниосиностоза является хирургическое вмешательство, чтобы убедиться, что в мозгу вашего ребенка достаточно места для роста.
Хирурги вскрывают сращенные фиброзные швы (швы) в черепе вашего ребенка. Хирургия помогает черепу вырасти в более типичную форму и предотвращает усиление давления на мозг.
Наши врачи внимательно осмотрят вашего ребенка и расскажут о различных операциях. Мы работаем с вами, чтобы выбрать лучший вариант.
Рекомендации по хирургическому вмешательству зависят от наложения швов и возраста ребенка.
Рекомендуемое нами лечение зависит от того, какой шов на черепе вашего ребенка поражен.Их возраст тоже имеет значение. Мы заботимся о вашем ребенке и семье.
В каждой операции участвуют опытный черепно-лицевой пластический хирург и нейрохирург, работающие в одной команде в операционной.
Если наложен только 1 шов, большинству детей требуется только 1 операция. В редких случаях ребенку требуется повторная операция, потому что его голова возвращается к своей первоначальной форме. Это нечасто, но может произойти при любом типе краниосиностоза.
Чего ожидать в день операции
Пока ваш ребенок находится в операционной, вы будете получать обновления каждые пару часов. Мы даем вам пейджер для переноски, пока вы ждете. Когда операция будет проведена, хирург поговорит с вами лично.
Узнайте, как подготовиться, чего ожидать и как ухаживать за ребенком после операции.
Свяжитесь с нами
Свяжитесь с черепно-лицевым центром по телефону 206-987-2208, чтобы записаться на прием, получить второе мнение или дополнительную информацию.
Провайдеры, узнайте, как направить пациента.
Краниосиностоз 101: часто задаваемые вопросы
Краниосиностоз встречается чаще, чем вы думаете. Этим заболеванием страдает 1 ребенок из 2000. Череп ребенка состоит из костных пластин, которые соединяются швами или «швами». Эти области позволяют мозгу расти, в то время как череп срастается медленно. Мягкое место ребенка на макушке — это область, где обычно сходятся несколько из этих швов — все мы видели, как мягкое место ребенка со временем заполняется костью.Когда это костное сращение происходит слишком рано при любом «шве», это состояние называется краниосиностозом. Со временем это может вызвать значительную деформацию формы головы, потому что кость черепа на сращенном шве не может расти должным образом, а мозг под ней становится больше. Лечение краниосиностоза обычно хирургическое. Здесь, в Детской больнице Техаса, у нас есть специальная команда специалистов из разных областей, работающих вместе, чтобы помочь детям и семьям в их путешествиях. Если диагноз поставлен на ранней стадии, некоторые дети с определенными типами краниосиностоза являются кандидатами на малоинвазивные эндоскопические операции, которые позволяют им вернуться домой уже на следующий день.Другим детям нужны процедуры, требующие изменения формы после того, как череп станет немного толще. Мы стремимся к тому, чтобы каждый ребенок добился наилучшего результата и пошел к счастливому, здоровому детству. Мы наблюдаем, как наши дети растут в школьном возрасте, хотя мы встречаемся, когда они еще младенцы. Наша команда ведет активные исследования, чтобы сделать нашу отрасль лучше и лучше для будущих поколений. Несмотря на то, что мы думаем, что наши пациенты милые, насколько это возможно, родители наших пациентов — настоящие звезды: они проходят трудные времена, узнавая о диагнозе и вариантах лечения, а затем так изящно заботятся о своих детях после операции.Мы понимаем, что наши пациенты — это ваши дети, поэтому мы создали сеть «Родители — родители». Родители, которые ранее перенесли операцию, предлагают взять под свое опеку еще одну семью, которой предстоит операция. Мы так гордимся своими мамами, папами и младенцами — это настоящая команда, семья и деревня здесь, в Детской больнице Техаса.
Что такое краниосиностоз?Это врожденное преждевременное сращение (ушивание) одного или нескольких швов на черепе ребенка. У ребенка череп — это не цельный кусок кости, а несколько костных пластин, разделенных волокнистыми «швами» или швами.Эти швы позволяют черепу расширяться по мере роста мозга и в конечном итоге срастаться, образуя прочный череп. Краниосиностоз — это состояние, при котором один или несколько из этих швов срастаются слишком рано, что приводит к ограничению роста черепа и ухудшению деформации головы, если это не исправить. Некоторые (но не все) дети с краниосиностозом могут страдать от высокого давления на мозг. Это давление может вызвать головные боли, задержку развития и проблемы с глазами.
Это обычное дело?Краниосиностоз возникает у одного ребенка из 2000 и часто не имеет известной причины.Иногда это может быть связано с генетическим синдромом. Большинство детей с краниосиностозом в остальном здоровы и имеют нормальный интеллект. В случаях, когда он передается через гены, генетические синдромы могут быть связаны с проблемами со здоровьем, такими как затруднения дыхания и другие врожденные дефекты.
Что такое симптом краниосиностоза?Наиболее частым признаком краниосиностоза является голова странной формы при рождении или к тому времени, когда ребенку исполняется несколько месяцев.Со временем деформация становится еще более заметной. Форма головы зависит от расположения сросшегося шва черепа. Например, при наиболее распространенном типе сагиттального синостоза череп становится длинным и узким, с широким лбом и заостренной формой на спине. При коронарном синостозе с одной стороны лоб и глазница не ровные. Сращенный шов иногда может ощущаться как нагроможденный костный гребень, или мягкое место ребенка может быть намного меньше, чем ожидалось. В редких случаях деформация вызывает давление на мозг ребенка.
Как диагностируется краниосиностоз?Краниосиностоз диагностирует специалист, имеющий опыт изучения формы головы ребенка, например нейрохирург или пластический хирург. Часто диагноз ставится при личной встрече с ребенком. Специальные тесты, такие как компьютерная томография, подтверждают диагноз, показывая костную аномалию сращенного шва. Здесь, в ТКП, у нас есть множество устройств, чтобы следить за формой головы ребенка, не подвергая его или ее воздействию излучения, связанного с компьютерной томографией.Мы стараемся заказывать компьютерную томографию только после того, как встретим ребенка и почувствуем, что сканирование необходимо для дальнейшего планирования лечения. Краниосиностоз следует отличать от позиционной плагиоцефалии — термина, обозначающего искривленную форму головы без сросшегося шва. Как следует из названия, позиционная плагиоцефалия обычно возникает из-за предпочтительного положения ребенка, особенно когда он лежит на затылке. Черепа младенцев могут стать плоскими или искривленными, если они предпочитают лежать на одном месте в молодом возрасте, прежде чем они научатся переворачиваться и сидеть.Это различие между краниосиностозом и плагиоцефалией очень важно понимать, потому что краниосиностоз лечится хирургическим путем, а плагиоцефалия не требует хирургического вмешательства.
Как лечится краниосиностоз?Лечение обычно представляет собой хирургическое вмешательство, выполняемое детским нейрохирургом и детским пластическим хирургом. Шлемы не могут помочь «расплавить» уже сращенный костный шов, поэтому хирургическое вмешательство — это способ исправить проблему сросшегося шва. Если рекомендуется операция, мы подробно обсуждаем варианты лечения и то, чего ожидать.Обычно операция проводится в младенчестве (от 2 до 10 месяцев). Варианты хирургического вмешательства зависят от конкретного сращиваемого шва и наилучшей техники для решения конкретной проблемы формы головы. Нашим приоритетом является выполнение операции, когда она наиболее безопасна и эффективна, чтобы наши пациенты могли получить наилучший результат с помощью одной процедуры. Для младенцев со сагиттальным синостозом, метопическим синостозом или лямбдоидным синостозом мы предлагаем минимально инвазивную эндоскопическую операцию, которая представляет собой операцию, выполняемую с помощью небольшой камеры, которая сокращает пребывание в больнице до ночи и позволяет уменьшить шрамы.Для других специфических состояний краниосиностоза мы иногда рекомендуем подождать, пока ребенок вырастет в течение нескольких месяцев, пока кости черепа не станут немного толще, чтобы кости могли иметь хорошую форму во время операции. Каждый ребенок индивидуален, и мы стремимся делать все возможное для каждого ребенка и семьи. Для более подробного изучения краниосиностоза обратитесь к диаграмме ниже:
Пожалуйста, позвоните нам по телефону (832) 822-3950, чтобы узнать больше. Наша страсть — помочь детям и семьям в этом путешествии, и мы хотим, чтобы родители чувствовали себя комфортно и были готовы к каждому этапу этого пути.Для получения дополнительной информации о краниосиностозе посетите здесь, а чтобы узнать о Техасской детской клинике черепно-лицевой и краниосиностоза, посетите здесь.
.