Атопический дерматит у детей – Детская городская поликлиника №8,, ул. Чайковского, д. 73.
28 марта 2018
Атопический дерматит – это хроническое воспалительное заболевание кожи, которое обусловлено наследственной предрасположенностью организма к аллергическим реакциям. Обострение провоцируется поступлением в организм ребенка пищевых аллергенов и непосредственном контактом кожи с аллергеном.
В нашей стране атопический дерматит у маленьких детей очень часто называют диатезом, хотя с точки зрения современной медицины это не совсем верно.
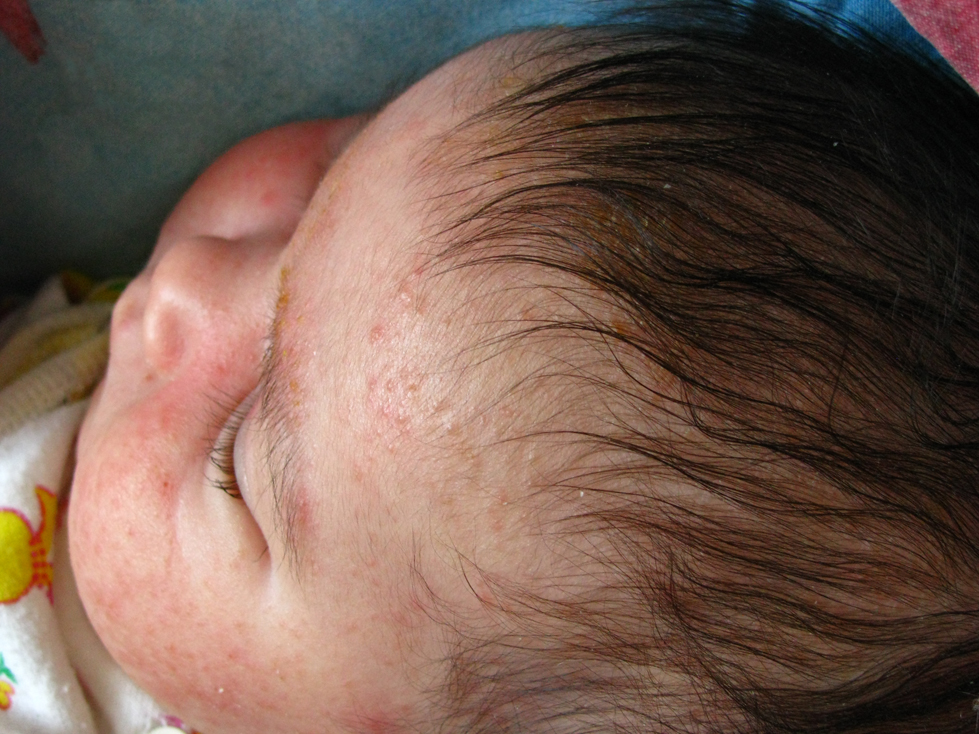
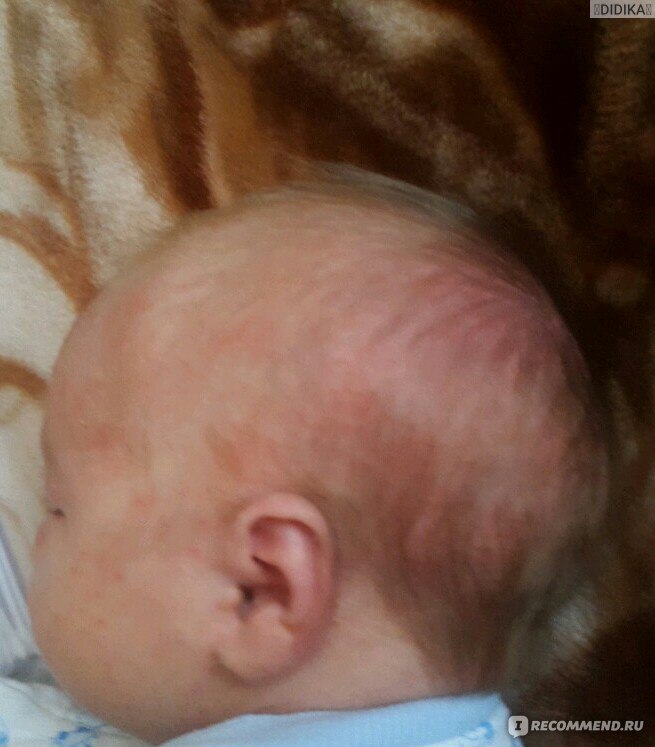
Первыми симптомами атопического дерматита у детей обычно бывают опрелости. В кожных складочках, под мышками, на ягодицах, за ушами возникают покраснения, которые иногда превращаются во влажные ранки. Кожа на щеках становится шелушащейся, шершавой. На волосистой части головы и бровях образуются молочные корочки. Обычно, начинаясь на лице, раздражение переходит на тело.
Эти признаки обычно проявляются на 2–3‑м месяце жизни ребенка и усиливаются ко второму полугодию. Но может быть и более позднее развитие заболевания – в возрасте от 1 года до 3–4 лет.
К школьному возрасту атопический дерматит меняет свою локализацию, высыпания обычно проявляются в местах естественных сгибов (например в локтевых, подколенных, лучезапястных)
Причины
Чаще всего причиной детского атопического дерматита становится аллергия на продукты питания. Помимо этого вызывать диатез могут аллергены, попадающие в организм через дыхательные пути: домашняя пыль, сухой корм для аквариумных рыбок, аэрозольные освежители воздуха, инсектициды, шерсть и частички кожи животных.
Если контакт с аллергеном происходит часто, кожа становится более проницаемой и чувствительной. Ее могут раздражать стиральные порошки, частички которых остаются на одежде, сама одежда, мыло, контакт с некоторыми тканями, собственный пот ребенка… А это еще больше усугубляет кожное воспаление. К тому же пораженная атопическим дерматитом кожа зудит, и ребенок может расчесывать ее, занося туда инфекцию. Поэтому к аллергическому воспалению может присоединяться бактериальное.
К тому же пораженная атопическим дерматитом кожа зудит, и ребенок может расчесывать ее, занося туда инфекцию. Поэтому к аллергическому воспалению может присоединяться бактериальное.
Диагностика
Для улучшения состояния ребенка педиатры часто советуют изъять из его рациона продукты, которые считаются наиболее «аллергенными»: рыбу, яйцо, куру, мед, шоколад, какао, икру, цитрусовые, клубнику, орехи. Однако аллергия очень индивидуальна, и у конкретного ребенка ее могут вызывать такие продукты, на которые организм большинства людей не реагирует. Поэтому при наличии симптомов следует пройти аллергологическое обследование.
Многие родители не воспринимают диатез как серьезную проблему, потому что уверены, что ребенок его перерастет. К сожалению, так происходит не всегда – у многих атопический дерматит, заявляя о себе в детстве, сохраняется и во взрослом состоянии.
Возможен и другой неприятный сценарий. В аллергологии есть такое понятие, как «атопический марш». Его суть такова. У детей, склонных к аллергии, в раннем детстве обычно наблюдается атопический дерматит. Затем его проявления постепенно затухают, и кажется, что аллергия отступила. Однако к 5–7 годам она снова дает о себе знать, но уже не кожными проявлениями, а аллергическим ринитом (насморком) или бронхиальной астмой.
Его суть такова. У детей, склонных к аллергии, в раннем детстве обычно наблюдается атопический дерматит. Затем его проявления постепенно затухают, и кажется, что аллергия отступила. Однако к 5–7 годам она снова дает о себе знать, но уже не кожными проявлениями, а аллергическим ринитом (насморком) или бронхиальной астмой.
Чем опасен «диатез»?
Аллергический ринит отрицательно влияет на качество жизни, учебу. На его фоне нередко появляются осложнения. Так, у 30% детей, страдающих аллергическим ринитом, диагностируют аденоидиты, у 30% – часто повторяющиеся отиты, у 10% – заболевания гортани, в том числе ложный круп.
Опасность бронхиальной астмы, характеризующейся приступами удушья, очевидна. В подростковом возрасте проблемы с бронхами могут уменьшаться. Однако это случается не всегда. Вот почему диатез ни в коем случае нельзя пускать на самотек, он требует адекватного лечения.
Лечение
Важно уменьшить контакт ребенка с аллергенами, а при возникновении реакции использовать антигистаминные средства.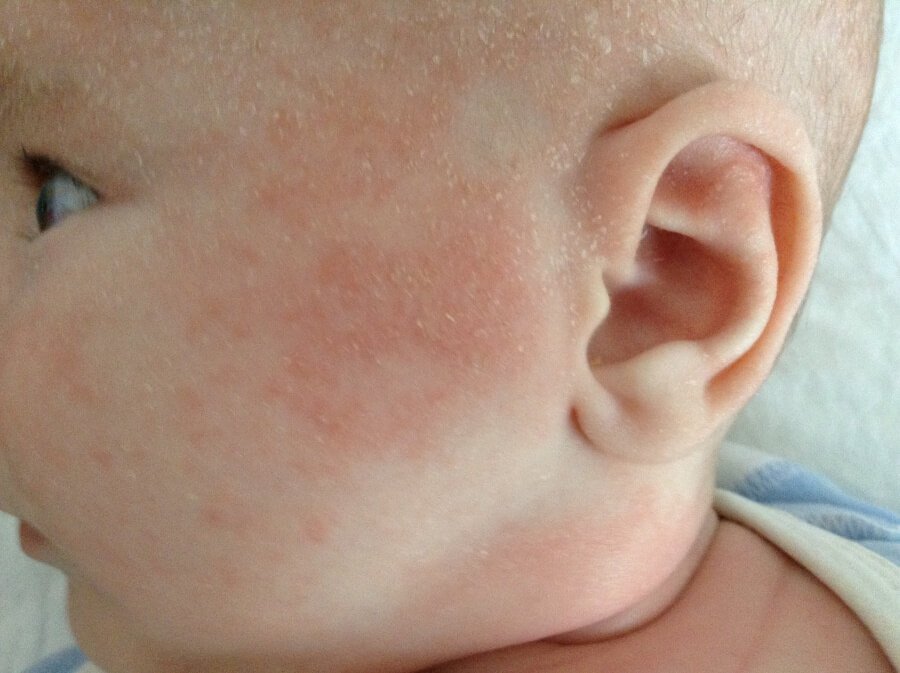 В тяжелых случаях по назначению врача применяют препараты из группы глюкокортикостероидов, в том числе и местные (мази, кремы и т. д.). При атопическом дерматите кожу смазывают специальными кремами, «болтушками», лосьонами. Цель их применения – уменьшить воспаление, устранить зуд, сделать кожу более увлажненной, увеличить ее защитные свойства.
В тяжелых случаях по назначению врача применяют препараты из группы глюкокортикостероидов, в том числе и местные (мази, кремы и т. д.). При атопическом дерматите кожу смазывают специальными кремами, «болтушками», лосьонами. Цель их применения – уменьшить воспаление, устранить зуд, сделать кожу более увлажненной, увеличить ее защитные свойства.
Памятка родителям
- Расширяя рацион ребенка, никогда не вводите сразу два новых продукта.
- Вводя новый продукт, выждите неделю. Если не последовало реакции, можно давать следующий.
- Если ребенок на грудном вскармливании, маме необходимо исключить из своего рациона коровье молоко, рыбу, яйцо, куру, мёд, орехи.
- Детям, страдающим диатезом, надо чаще менять подгузники и пеленки. Им противопоказаны клеенки, синтетическое и шерстяное белье. Одежда должна быть из мягких, хорошо пропускающих воздух тканей и нигде не жать.
- Так как обильный пот может раздражать кожу, нужно следить за физической активностью ребенка и вовремя его переодевать.
- При атопическом дерматите вещи можно стирать только гипоаллергенным порошком, используя режим дополнительного полоскания.
Советы мамам: как распознать и вылечить дерматит у ребенка
Надо тщательно ухаживать за кожей ребенка, чтобы избежать опрелостей. Рекомендуются ванны из отваров лечебных трав: череды, ромашки, листьев подорожника, корня аира, коры дуба. Их смешивают в равных количествах и заваривают в кипятке (1 ст. ложка на 1 л воды). Также можно добавлять в ванну раствор марганцовки: она обладает подсушивающим и антибактериальным эффектом. Кристаллики предварительно растворяют в небольшом количестве воды, и уже этот раствор добавляется в ванну до получения бледно-розового цвета.
- Следите, чтобы микроклимат в доме был комфортным. Желательно поддерживать температуру 20–24 °C и влажность не менее 40–45%.
- Дети, страдающие «диатезом», более подвержены простудам, чем их сверстники, у которых нет проблем с кожей. Поэтому их надо обязательно закалять, они должны много времени проводить на открытом воздухе, но в сезон эпидемии стараться избегать многолюдных мест.

- При обострении атопического дерматита врачи могут дать медотвод от прививок на время, пока у ребенка не наступит ремиссия.
все новости
Лечение и виды дерматита у ребенка
Дерматит — острое воспалительное поражение кожи. О том, какие есть виды детского дерматита, почему он возникает и как с ним бороться, рассказала педиатр Анна Александровна Царегородцева.
Причины дерматитов можно разделить на две большие группы: внутренние и внешние — в зависимости от того, попадает ли аллерген внутрь или контактирует с кожей снаружи.
Внешние причины в свою очередь бывают:
- химические (красители, порошки, ароматизаторы, добавки в косметических средствах и т.п.),
- физические (изменения температуры),
- биологические (вирусы, бактерии, грибы и т.п.).
К физиологическим изменениям кожи относятся:
- эритема (покраснение кожи) новорожденных,
- желтуха,
- акне.
После 1,5 мес. эти дерматиты проходят. Высыпания на коже, особенно вокруг рта и на подбородке, могут усиливаться во время прорезывания зубов. Также и после вакцинации.
Виды дерматитов:
- Часто у малышей встречается потница. Это мелкая сыпь красного цвета. Возникает в местах, где малыш вспотел. Появляется после 3 мес. жизни, когда начинают работать потовые железы малыша. Лечение: воздушные ванны, исключить на время памперсы (если потница в паховых складках).
- У детей, склонных к аллергии, возникает токсическая эритема новорожденных. На теле появляются красные прыщи, у некоторых есть желтые головки. Лечение: такую сыпь лучше подсушивать: купать малыша в отваре березового листа. Или в отваре череды (на втором месяце жизни). Но имейте в виду, что любой травяной сбор может сам по себе вызывать аллергию. Крупную сыпь можно обрабатывать 1% спиртовым раствором хлорофиллипта (глаза и нос трогать нельзя).
- Контактный дерматит — аллергическая реакция кожи малыша на памперсы, отдушки, средства для купания.
 Как и при потнице, на коже появляются мелкие красные точки. Аллергия возникает быстро, четко видна граница контакта кожи с аллергеном. Если реакцию вызвал подгузник, раздражение будет на всей области, которую он закрывал. Лечение: прекратить доступ аллергена.
Как и при потнице, на коже появляются мелкие красные точки. Аллергия возникает быстро, четко видна граница контакта кожи с аллергеном. Если реакцию вызвал подгузник, раздражение будет на всей области, которую он закрывал. Лечение: прекратить доступ аллергена. - Пеленочные дерматиты возникают при несоблюдении правил гигиены малыша. Например, если младенец находился больше 30-60 мин в грязном подгузнике. Лечение: нужно на время убрать подгузники, подмывать малыша проточной водой без мыла, подсушивать кожу с помощью воздушных ванн. Можно использовать крема на основе цинка (Деситин и Циндол) — для подсушивания, а также «Бепантен», как ранозаживляющее средство. Если в течение 3 дней лечение не помогает или состояние ребенка ухудшается (пораженная область увеличивается и/или приобретает багровый оттенок, появляются гнойнички, температура тела повышается до 38 градусов), нужно вызвать врача.
- Из-за гормональных изменений может развиваться себорейный дерматит (СД).
 На теле появляются красные папулы и желтые сальные плотные корочки — на лице, верхней части спины и груди, на волосистой части головы. Сыпь может быть на шее, за ушами, в области бровей, в подмышечных впадинах, в паху. Кожа шелушится. Как правило, СД проходит самостоятельно в течение 6-12 мес.
На теле появляются красные папулы и желтые сальные плотные корочки — на лице, верхней части спины и груди, на волосистой части головы. Сыпь может быть на шее, за ушами, в области бровей, в подмышечных впадинах, в паху. Кожа шелушится. Как правило, СД проходит самостоятельно в течение 6-12 мес.
Основные правила ухода за малышом
1. купать ребенка не менее 1 раза в день;
2. перед мытьем головы обрабатывать кожу головы детским маслом, счесывать корочки детским гребнем и промывать детским шампунем;
3. иногда можно смазывать кожу эмолентами — жироподобными веществами, которые увлажняют и смягчают ткани.
- Атопический дерматит (АД) — хроническое заболевание. Он имеет генетический характер и проявляется после 3 мес. в виде диатеза — покраснение (розовые круглые пятна) и шелушение кожи, зуд. Возникает при контакте с аллергенами. Лечение: АД должен наблюдать врач. Чаще всего не удается выявить аллерген и вылечить заболевание сразу.
 При АД можно дважды в день смазывать кожу увлажняющим детским кремом хотя бы до года. Нужно очень аккуратно вводить прикорм, чтобы точно знать, на что мог среагировать организм малыша.
При АД можно дважды в день смазывать кожу увлажняющим детским кремом хотя бы до года. Нужно очень аккуратно вводить прикорм, чтобы точно знать, на что мог среагировать организм малыша.
Атопический дерматит у детей — способы лечения и профилактики, первые симптомы
Атопический дерматит (АД) — хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Его могут вызывать несколько факторов — аллергенов, поступающих в организм ребенка пищевым (с продуктами), контактным (при соприкосновении кожи с одеждой и т.д.) или респираторным путем (при вдыхании пыльцы, пыли).
Атопический дерматит у детей обычно развивается в раннем детском возрасте (чаще всего — в 2-3 месяца) и проходит к 3-4 годам, но может оставаться на всю жизнь. Атопический дерматит — это не болезнь кожи. Это проявление внутренних неполадок в организме ребенка и незрелости его желудочно-кишечного тракта.
Причины
Чаще всего причиной детского атопического дерматита становится аллергия на продукты питания.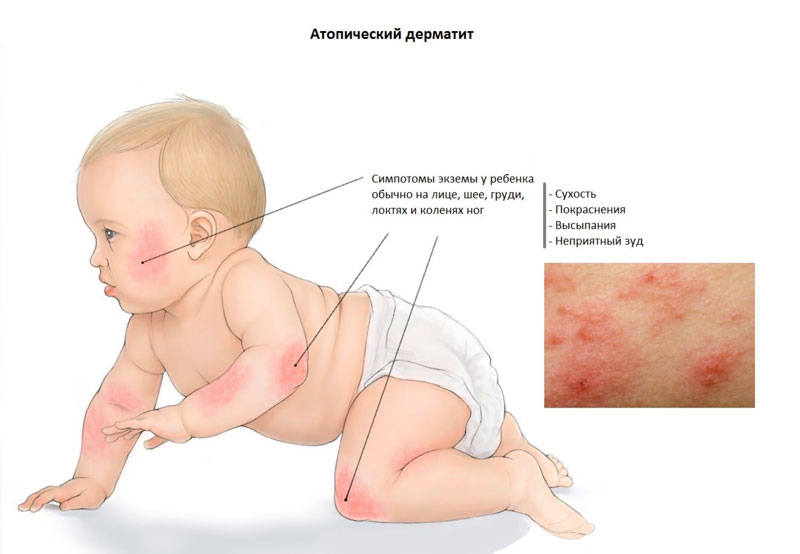 Помимо этого вызывать дерматит могут аллергены, попадающие в организм через дыхательные пути: домашняя пыль, сухой корм для аквариумных рыбок, аэрозольные освежители воздуха, инсектициды, шерсть и частички кожи животных.
Помимо этого вызывать дерматит могут аллергены, попадающие в организм через дыхательные пути: домашняя пыль, сухой корм для аквариумных рыбок, аэрозольные освежители воздуха, инсектициды, шерсть и частички кожи животных.
Симптомы
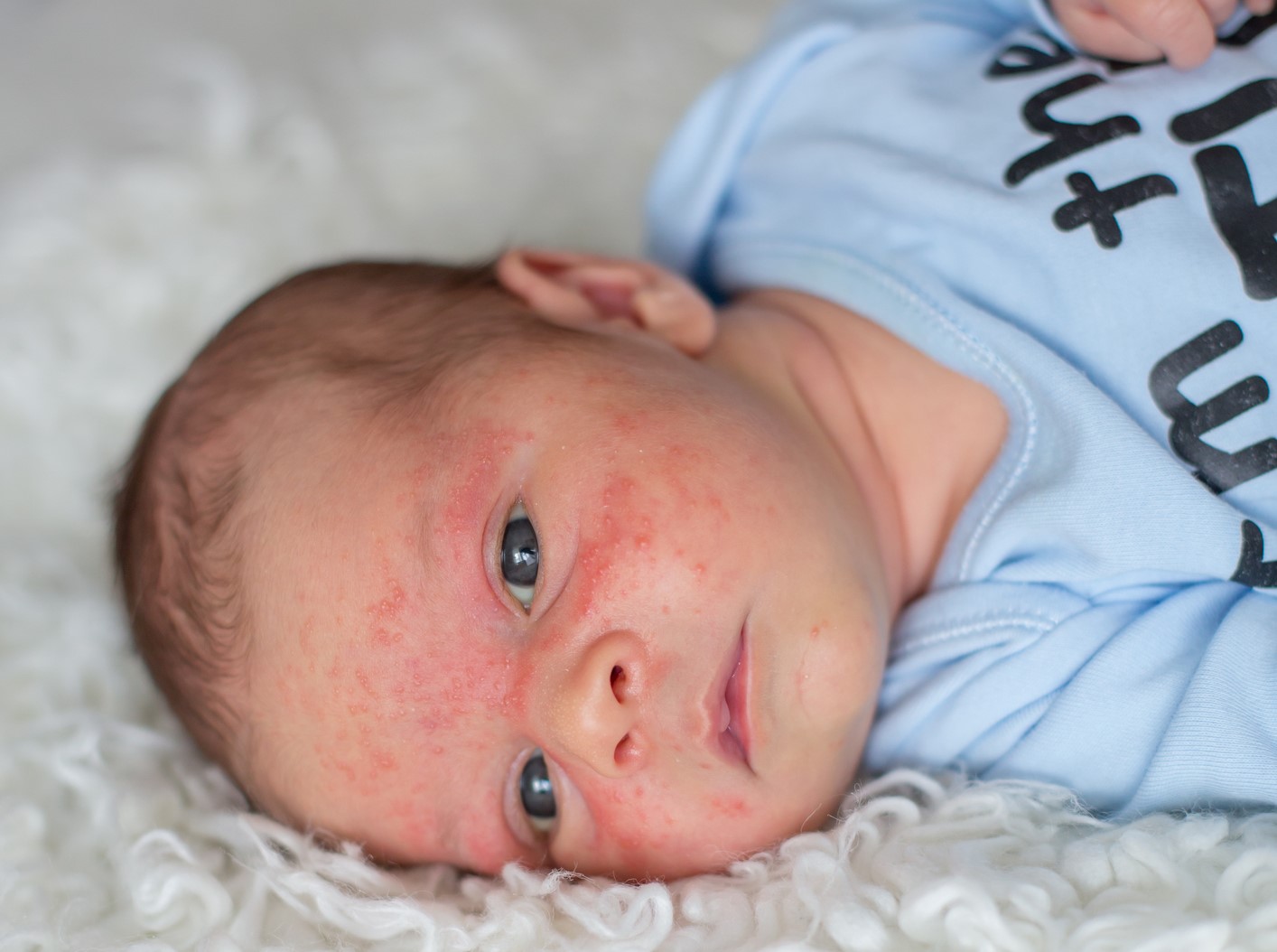
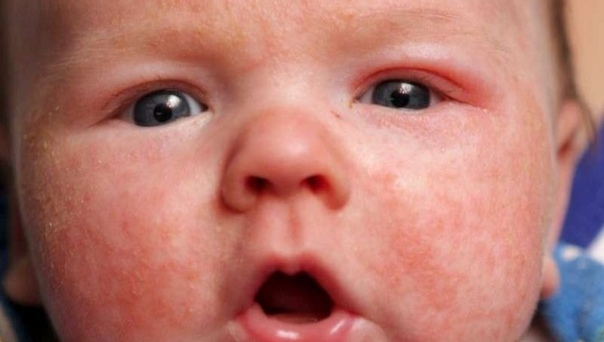
- Покраснение, сухость и шелушение щек (покраснение может уменьшаться или полностью исчезать при выходе на холод, а затем возобновляться).
- Долго не исчезающие опрелости в складках кожи, особенно в области промежности и ягодиц.
- «Молочная корочка» на волосистой части головы (чешуйки, которые склеиваются секретом сальных желез).
- Различные сыпи, зудящие узелки, наполненные прозрачным содержимым (строфулюс), мокнущие участки кожи.
- «Географический» язык (на языке имеется налет, исчерченный разнообразными линиями).
- Затяжные конъюнктивиты, риниты.
- ОРВИ с обструктивным синдромом (проблемы с дыхательными путями) или с ложным крупом (воспаление гортани).
- Проблемы со стулом (запоры или поносы).

К концу второго года жизни проявления атопического дерматита у детей обычно смягчаются и постепенно исчезают, но у некоторых детей могут перерасти в серьезные аллергические заболевания, такие как бронхиальная астма, аллергический ринит. Именно поэтому крайне важно помочь маленькому организму пережить этот период с минимальным риском и выбраться из этого состояния.
При наличии симптомов следует пройти обследование, в которое могут входить кожные пробы и/или анализ крови на наличие специфических иммуноглобулинов Е.
Профилактика
- Расширяя рацион ребенка, никогда не вводить сразу два новых продукта.
- Вводя новый продукт, выждать неделю. Если не последовало реакции, можно давать следующий.
- Увлажнять кожу, при этом кремы работают лучше, чем лосьоны.
- Избегать вещей, которые вызывают сыпь, таких как агрессивные моющие средства и любые другие раздражители, на которые у ребенка проявляется аллергия.
- Предотвратить расчесывание сыпи с помощью надевания варежек на руки ребенка.
- Купать ребенка в теплой воде и в течение короткого времени.
- Кормить грудью ребенка в течение по крайней мере 6 месяцев для укрепления иммунной системы.
ВНИМАНИЕ! АТОПИЧЕСКИЙ ДЕРМАТИТ! | Каневская ЦРБ
Быть матерью – одно из главных предназначений женщины.
Материнство – это не только большая радость, но у вашего ребенка вдруг появились красные пятна или даже прыщики на щечках и ягодицах, которые чешутся, и поэтому малыш стал плохо спать, у него испортился аппетит.
Быть может это совпало с введением нового прикорма или ребенок получал какое-то лекарство?
Вы конечно же обратились к педиатру и узнали, что у вашего малыша атопический дерматит. Сразу возникает множество вопросов: почему это заболевание возникло именно у вашего ребенка, что с ним происходит, как кормить ребенка, как купать ребенка и, наконец, как лечить?
Что такое атопический дерматит и как он возникает?
Атопический дерматит (он же диатез, детская экзема, нейродерматит) – наиболее распространенное аллергическое заболевание кожи у детей.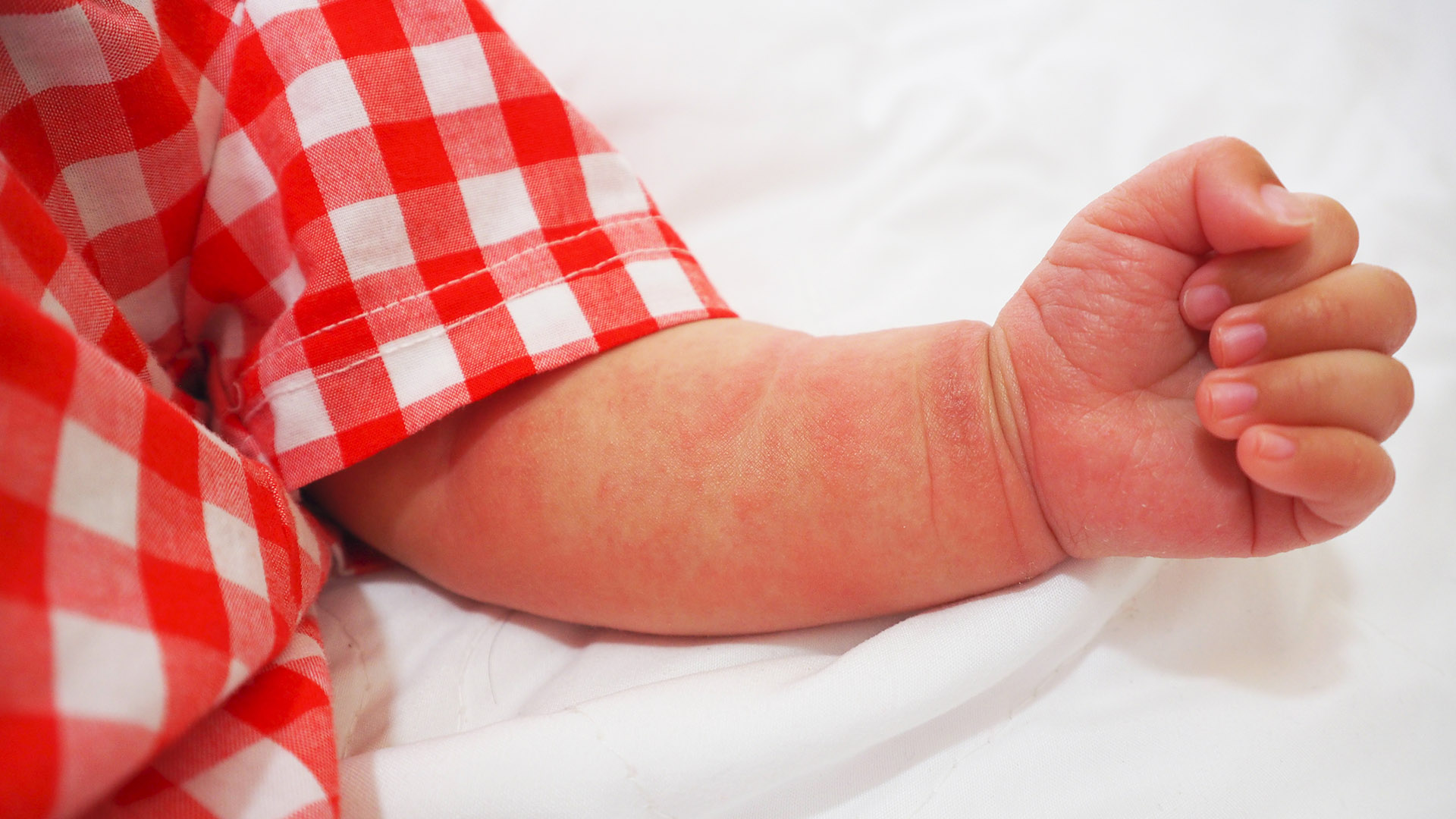 Причиной развития атопического дерматита является повышенная чувствительность организма человека к различным воздействиям внешней среды. Это свойство наследуется ребенком от родителей, но совершенно не обязательно, что кто-то из родителей так же должен страдать этим заболеванием, и не обязательно у родителей, страдающих атопическим дерматитом должен родиться ребенок с таким же заболеванием.
Причиной развития атопического дерматита является повышенная чувствительность организма человека к различным воздействиям внешней среды. Это свойство наследуется ребенком от родителей, но совершенно не обязательно, что кто-то из родителей так же должен страдать этим заболеванием, и не обязательно у родителей, страдающих атопическим дерматитом должен родиться ребенок с таким же заболеванием.
Атопический дерматит – это очень серьезное заболевание?
Атопический дерматит – это хроническое заболевание, которое протекать с периодическими обострениями не один год. Однако, современные методы лечения этой болезни и правильное поведение родителей позволяют очень сильно облегчить течение атопического дерматита и жизнь самого ребенка.
Для этого, чтобы максимально помочь своему ребенку, нужно хорошо знать причины возникновения атопического дерматита и выполнять некоторые правила поведения для родителей
Когда атопический дерматит может начаться, кода закончиться?
Атопический дерматит возникает с периодическими обострениями и улучшениями.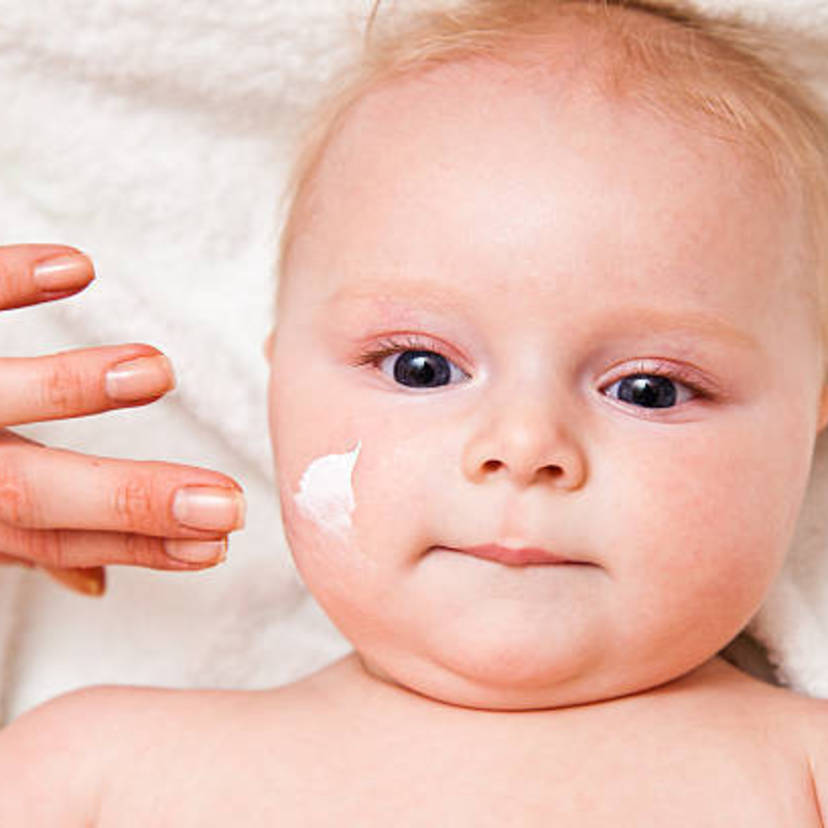 Чаше всего он начинается у детей первого года жизни, однако симптомы этого заболевания могут впервые появиться не только в детстве, но и даже в более позднем, зрелом возрасте. Начавшись в грудном возрасте, атопический дерматит может продлиться до полового созревания, а иногда и до 40-50 лет.
Чаше всего он начинается у детей первого года жизни, однако симптомы этого заболевания могут впервые появиться не только в детстве, но и даже в более позднем, зрелом возрасте. Начавшись в грудном возрасте, атопический дерматит может продлиться до полового созревания, а иногда и до 40-50 лет.
Каковы же проявления атопического дерматита?
Обязательными признаками атопического дерматита являются зуд, зуд сухость кожи и появление высыпаний в местах типичных для этого заболевания. Клинические проявления атопического дерматита очень многообразны и зависят от возраста, в котором проявляется заболевание.
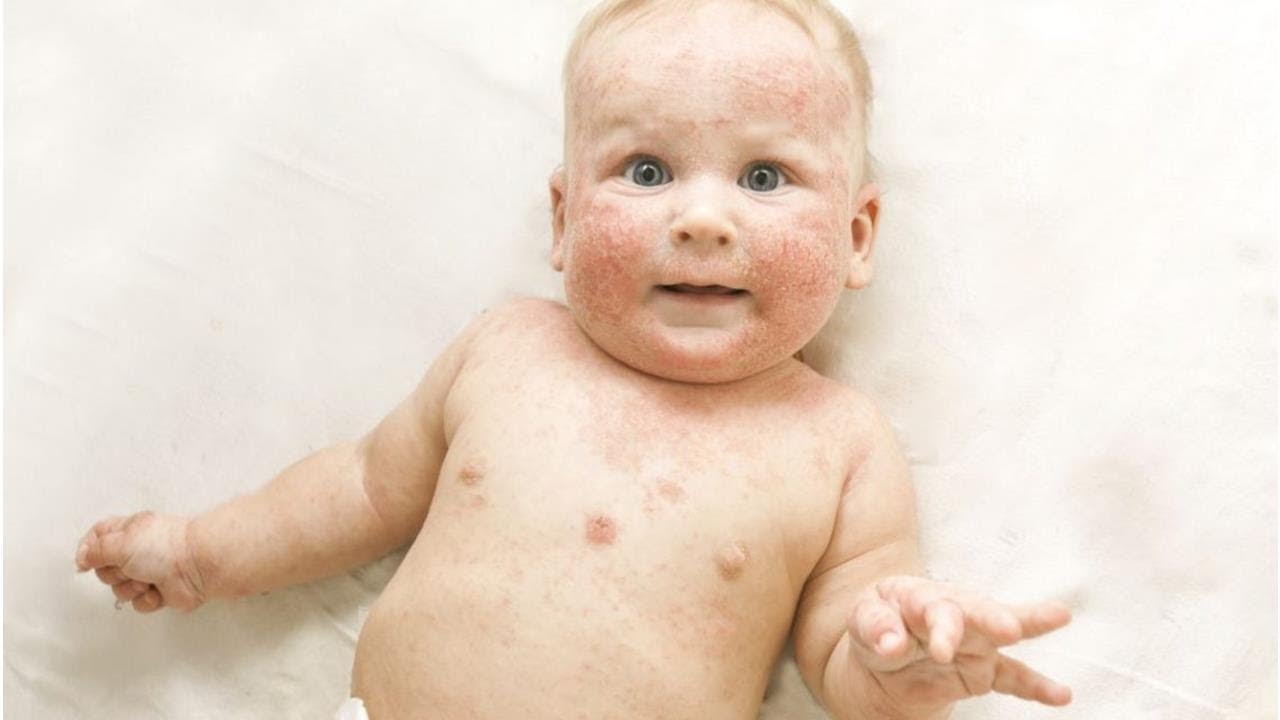
У детей в возрасте от 2-х месяцев до 2-3 лет атопический дерматит проявляется покраснением кожи, появлением мелких пузырьков, мокнутием, с последующим шелушением и образованием корочек. При этом поражается кожа щек, лба, разгибательных поверхностей рук и ног, ягодиц. К 2-3 летнему возрасту, заболевание может пройти, но не редко оно переходит в следующую фазу.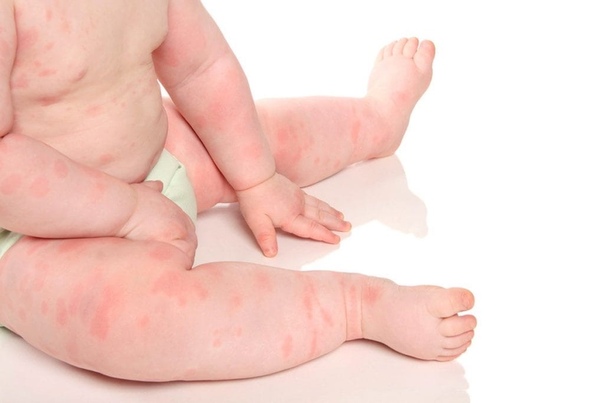
В возрасте от 3 до 12 лет при атопическом дерматите высыпания более сухие, чем у малышей и появляются они в локтевых и подколенных складках, на сгибательных поверхностях предплечий, на тыле кистей.
Что вызывает обострения атопического дерматита?
У большинства детей первого года жизни атопический дерматит является реакцией на введение новых пищевых продуктов. При этом причиной аллергической реакции может стать практически любой пищевой продукт. Кроме того, аллергическую реакцию и обострение атопического дерматита могут вызвать шерсть животных, бытовая пыль, пыльца растений, различные лекарства, химические вещества, консерванты, ароматизаторы и т.д.
У детей более старшего возраста обострения атопического дерматита также вызывают психоэмоциональные нагрузки, страх, перевозбуждения, сезонные изменения погоды (наиболее часты обострения ранней весной и поздней осенью), неблагополучная экологическая обстановка.
Можно ли ограничениями в диете избавиться от атопического дерматита?
Безусловно, пищевая аллергия у детей, особенно младшего возраста, является одной из основных причин обострения основных причин обострения атопического дерматита, но и к сожалению не единственной.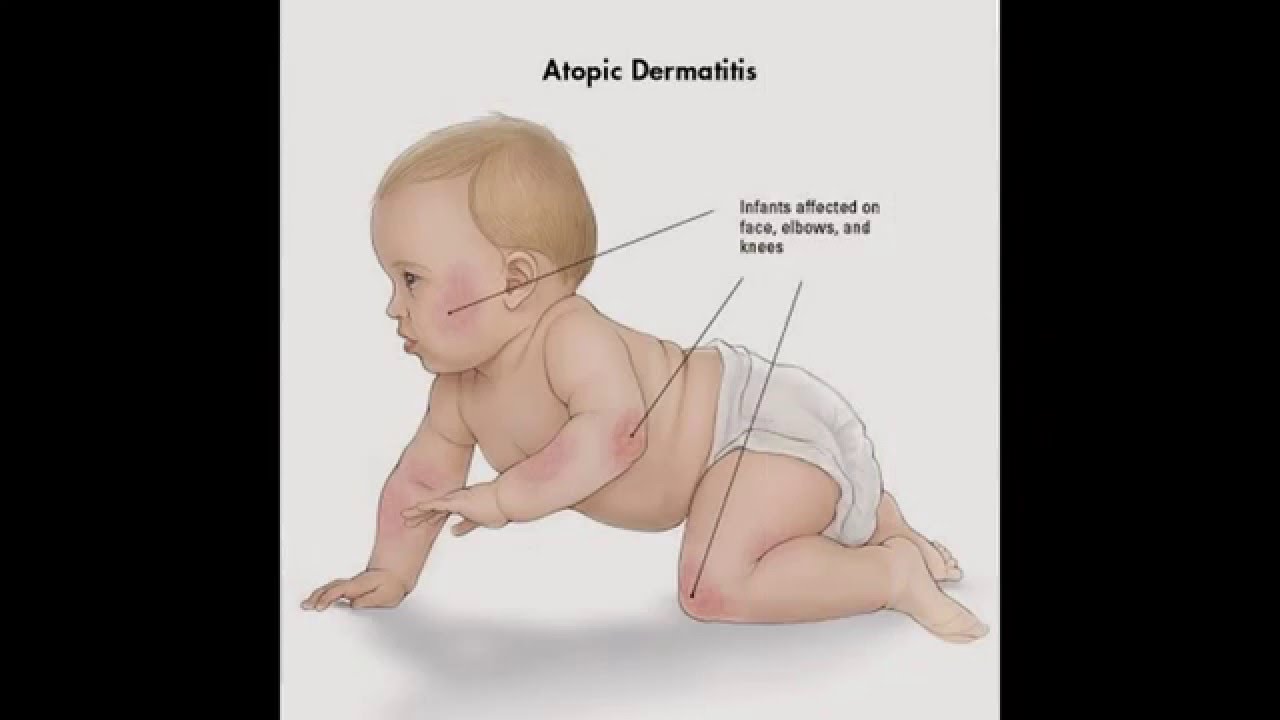 Атопический дерматит вылечить одной диетой нельзя, поскольку он возникает не только из-за аллергии на пищевые продукты. Естественно, что продукты, вызывающие обострение болезни, следует исключить из рациона, но не обязательно на всю оставшуюся жизнь. Ребенок растет, изменяется его пищеварительная и иммунная системы, и со временем он может избавиться от непереносимости какого-то продукта.
Атопический дерматит вылечить одной диетой нельзя, поскольку он возникает не только из-за аллергии на пищевые продукты. Естественно, что продукты, вызывающие обострение болезни, следует исключить из рациона, но не обязательно на всю оставшуюся жизнь. Ребенок растет, изменяется его пищеварительная и иммунная системы, и со временем он может избавиться от непереносимости какого-то продукта.
Какие продукты не следует давать ребенку с атопическим дерматитом?
У детей первого года жизни наиболее частыми признаками атопического дерматита являются коровье молоко, яйца, рыба, морепродукты, крупа, соя. Кроме того, у детей часто бывает непереносимость таких продуктов как икра, шоколад, грибы мед, бананы, цитрусовые, пища, содержащая консерванты и красители. Вызвать обострение атопического дерматита могут также крепкие бульоны, копчености, острая пища, сдоба. Естественно все эти продукты можно включать в рацион ребенка, но с осторожностью или исключить вообще.
Можно ли купать ребенка с атопическим дерматитом?
Купать ребенка с атопическим дерматитом необходимо. Но вода для купания такого малыша должна быть достаточно мягкой, очень хорошо добавить в воду для купания специальные масла для ванной, которые подходят для кожи вашего ребенка. При этом не стоит увлекаться отварами и настоями растений, таких как ромашка, чистотел, череда. Существует несколько ошибочное мнение, что использование этих растений принесет пользу для детей с проблемной кожей.
Но вода для купания такого малыша должна быть достаточно мягкой, очень хорошо добавить в воду для купания специальные масла для ванной, которые подходят для кожи вашего ребенка. При этом не стоит увлекаться отварами и настоями растений, таких как ромашка, чистотел, череда. Существует несколько ошибочное мнение, что использование этих растений принесет пользу для детей с проблемной кожей.
Нередко у малышей, болеющих атопическим дерматитом, обострение заболевания развивается вследствие аллергии как раз на эти целебные травы.
Можно ли пользоваться косметическими средствами для ухода за кожей ребенка с атопическим дерматитом?
Кожа детей, страдающих атопическим дерматитом, чрезвычайно суха и, поэтому легко повреждаема. Такая кожа плохо выполняет свои защитные функции. Поэтому, кожу малыша с атопическим дерматитом, обязательно нужно хорошо увлажнять и смягчать.
Сейчас существуют различные крема, масла, пенки для купания, созданные специально для ухода за кожей детей, страдающих атопическим дерматитом.
Чем лечить атопический дерматит?
Медикаментозное лечение атопического дерматита назначает только врач! И оно может включать лекарственные препараты как для приема внутрь, так и для наружного применения.
Препараты для приема внутрь, которые назначают больным атопическим дерматитом, устраняют зуд, высыпания на коже, регулируют процессы пищеварения. Для наружного применения используют различные кремы, мази, паста, жидкости, снимающие зуд и воспаление кожи, антисептики.
Как еще можно помочь ребенку с атопическим дерматитом?
В доме, в котором живет ребенок, болеющий атопическим дерматитом, должно быть как можно меньше аллергенов. Подушки и одеяла – из синтетических материалов. Постельное и нижнее белье – из хлопчатобумажной ткани и должно часто меняться. В квартире не должно быть большого количества ковров и мягкой мебели. Обязательна регулярная уборка квартиры и удаление пыли из труднодоступных мест. Следует также бороться с сыростью и плесенью. Домашних животных лучше не заводить.
Домашних животных лучше не заводить.
Очень важно обеспечить больному, страдающему атопическим дерматитом, психологический комфорт. Стрессы и психологические нагрузки очень часто бывают причиной обострения заболевания. Кроме того, постоянный зуд приводит к нарушению сна и становится причиной капризов, плохого настроения.
Конечно, атопический дерматит – это достаточно серьезное хроническое заболевание, создающее в жизни дополнительные трудности. Но соблюдение не сложных правил ухода и выполнение назначений врача, позволяет устранить все проблемы и сделать вашу жизнь счастливой и радостной.
Клиническая практика показывает, что в большинстве случаев у лиц, страдающих атопическим дерматитом довольно часто сопровождается другими заболеваниями аллергического круга или имеется предрасположенность к заболеваниям данной группы (аллергический ринит, аллергический коньюктивит, бронхиальная астма).
По всем интересующим вопросам обращаться по тел: 8(918) 448-23-77
часы работы в поликлинике: понедельник 9.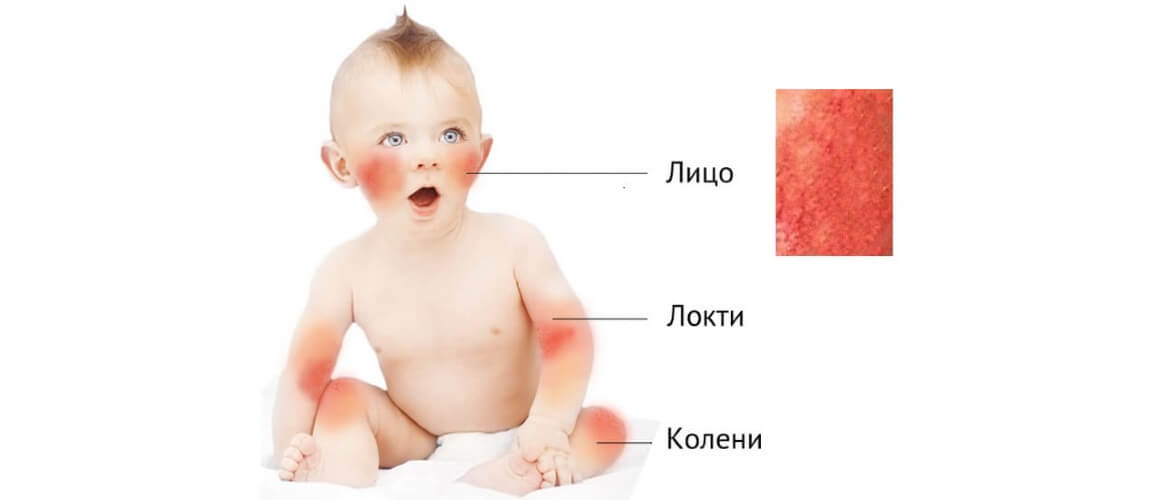 00 – 17.00
00 – 17.00
вторник 8.00 – 15.00
среда 8.00 – 15.00
четверг 8.00 – 15.00
пятница 8.00 – 15.00
Врач-аллерголог Н.И.Шнип
Атопический дерматит у новорожденных детей: симптомы, причины, рекомендации
Что такое атопический дерматит
Среди кожных заболеваний, атопический дерматит — одно из самых распространенных. Он встречается у жителей всех стран, не зависит от расовой принадлежности, а также поражает лиц обоего пола в разных возрастных группах. Статистически, заболеваемость атопическим дерматитом встречается у от 5 до 20 человек на 1000.1
Атопический дерматит — это хроническое рецидивирующее воспалительное заболевание кожи, которое развивается чаще всего у людей с генетической предрасположенностью, характеризуется интенсивным зудом и типичными высыпаниями в типичных в присущих этому заболеванию локализациях.
Примерно в 60% случаях атопический дерматит у младенцев диагностируют на первом году жизни, чуть реже в возрасте от 1 до 5 лет, однако изредка возможен дебют и во взрослом возрасте.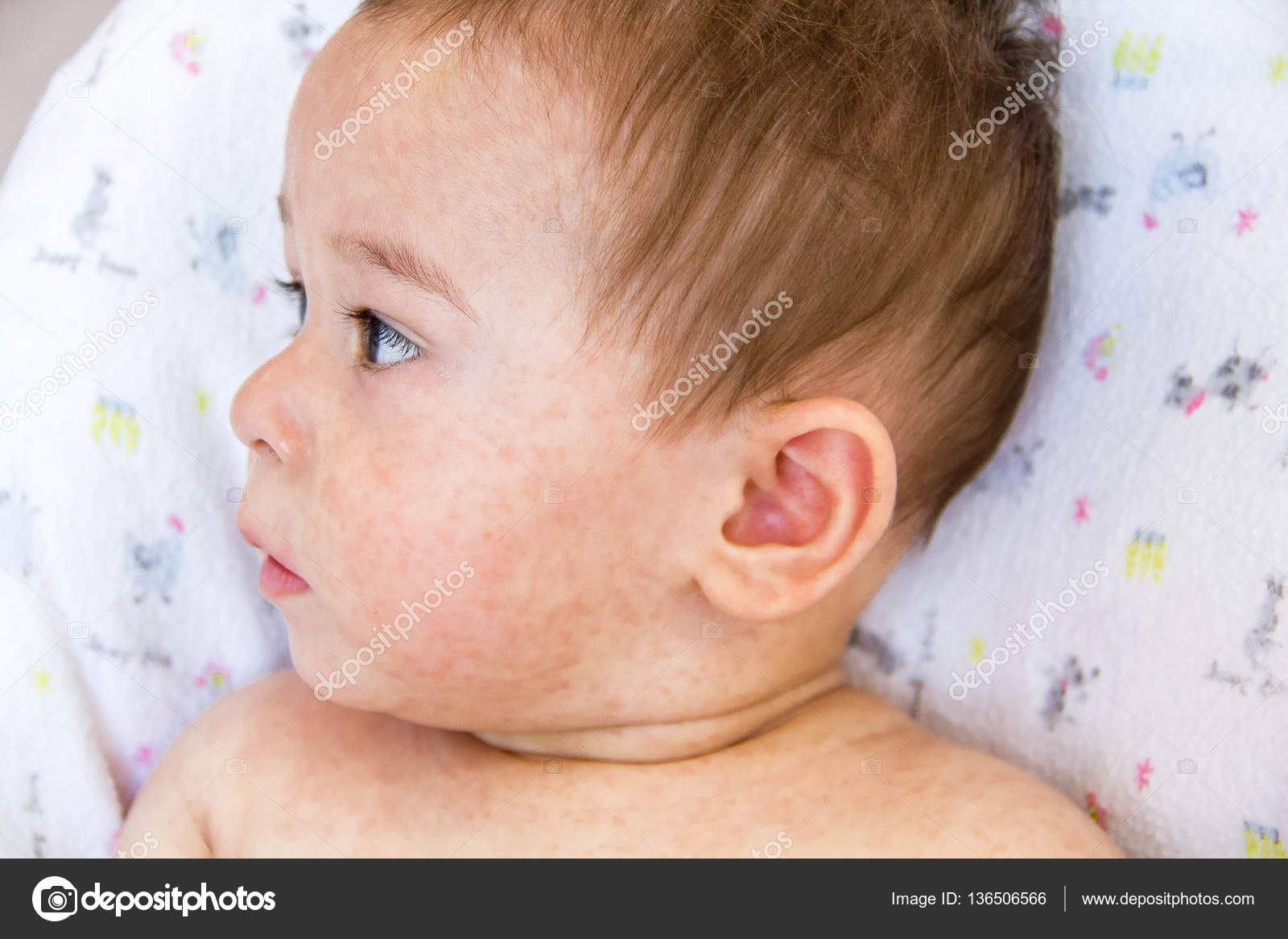 Давайте разбираться, откуда берется это заболевание и как с ним бороться.
Давайте разбираться, откуда берется это заболевание и как с ним бороться.
Почему возникает атопический дерматит
Немного полезной дерматологической теории. В основе заболевания лежит мутация с потерей функции белка кожи филаггрина. Филаггрин – это особый белок, который принимает участие в процессе деления клеток верхнего слоя кожи — эпидермиса и необходим для поддержания барьерной функции кожи. Благодаря ему обеспечивается сцепление и взаимодействие между клетками кожи – корнеоцитами. В результате генетического дефекта происходят нарушения в структуре филаггрина, ослабевают взаимосвязи между клетками кожи и усиливается трансэпидермальная (чрезкожная) потеря влаги, которая испаряется слишком быстро, оставляя кожу сухой и подверженной появлению микротрещин.
Также в верхних слоях кожи филаггрин распадается на органические кислоты (уроканиновую и пирролидон-5-карбоновую), которые являются естественными увлажняющими факторами и помогают поддерживать нормальный рН кожи.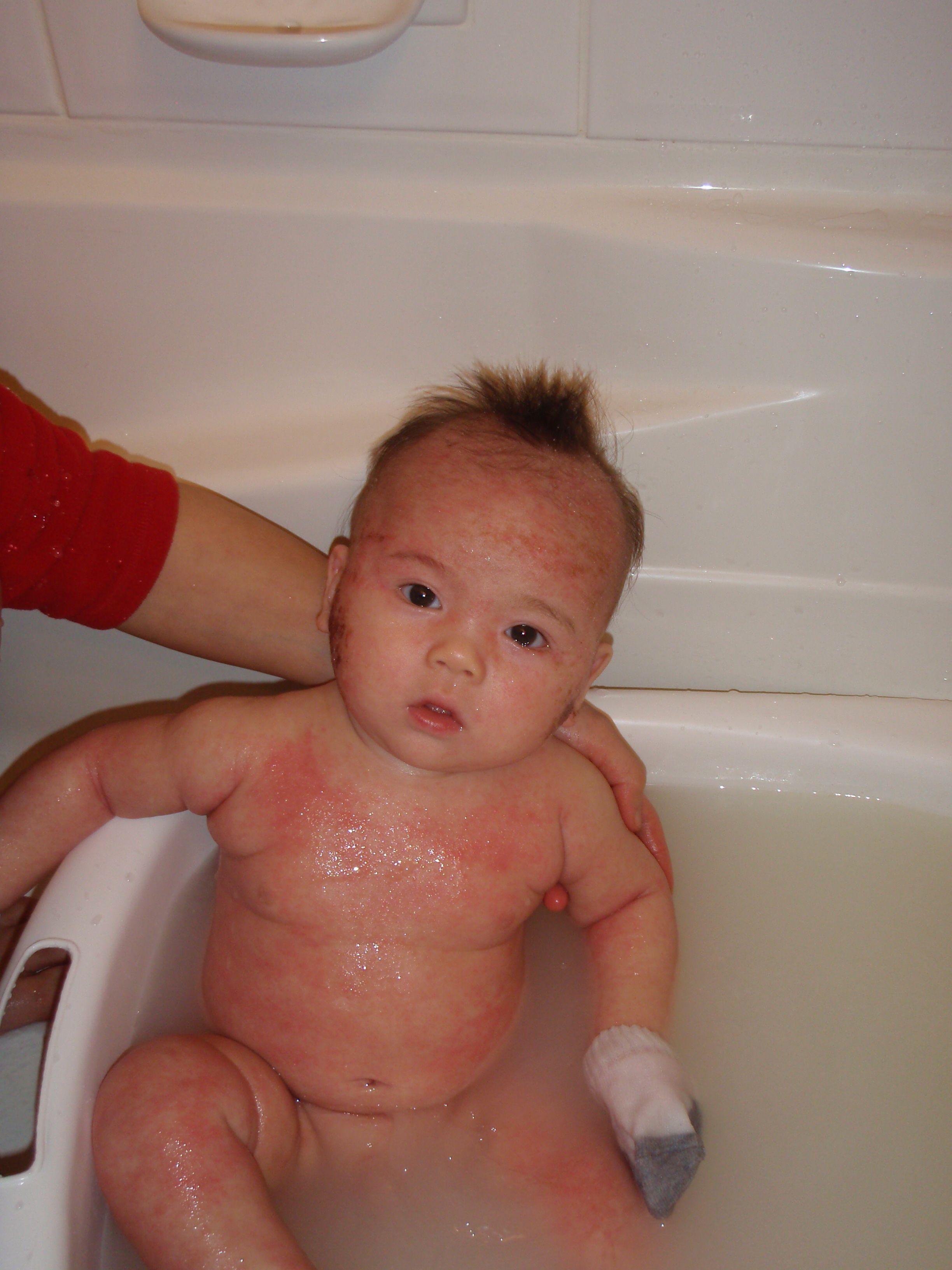 Истончается подкожно-жировой слой кожи, являющийся ключевым местом удержания влаги, происходит нарушение работы сальных желез и процессов деления клеток.
Истончается подкожно-жировой слой кожи, являющийся ключевым местом удержания влаги, происходит нарушение работы сальных желез и процессов деления клеток.
Таким образом этот белок поддерживает важнейшие функции кожи. При возникновении мутации в гене филаггрина, отмечается его уменьшение, это приводит к нарушению состава водно-липидной мантии кожи, избыточной потере влаги, снижению барьерной функции кожи. Все эти изменения приводят к развитию атопического дерматита. А это, в свою очередь, приводит к появлению сухости кожных покровов, возникновению воспалительного процесса, покраснений, трещин. Появляется зуд, приводящий к расчесам кожи, увеличивается риск инфицирования кожи. Полное отсутствие филаггрина ведет к развитию другого заболевания — ихтиоза кожи.
Помимо этого, вследствие нарушения состава водно-липидной мантии кожи нарушается ее микробиом (совокупность бактерий, живущих на коже) и увеличивается риск присоединения инфекции.
Чтобы понять этот сложный механизм и причины развития атопического дерматита, можно наглядно представить кожу как кирпичную стену: клетки – это кирпичи, водно-липидная мантия – это цемент. При атопическом дерматите происходит потеря липидов, то есть нарушается «цемент», который должен крепко удерживать наши кирпичи – клетки кожи. «Стена» становится ненадежной, а кожа — хрупкой, проницаемой и уязвимой к раздражителям. Подробный разбор механизмов развития атопического дерматита важен для того, чтобы стали понятны принципы лечения и профилактики обострений атопического дерматита.
При атопическом дерматите происходит потеря липидов, то есть нарушается «цемент», который должен крепко удерживать наши кирпичи – клетки кожи. «Стена» становится ненадежной, а кожа — хрупкой, проницаемой и уязвимой к раздражителям. Подробный разбор механизмов развития атопического дерматита важен для того, чтобы стали понятны принципы лечения и профилактики обострений атопического дерматита.
Стадии заболевания
Заболеваемость атопическим дерматитом выше в мегаполисах, чем среди населения сельской местности. Поскольку в основе лежит генетический дефект, то необходимо выяснять, болели ли этим заболеванием родители. Если атопия была у родителей, то значительно повышается риск развития у ребенка. Если больны оба родителя, то риск возникновения достигает до 80%, а если один из родителей — ребенок унаследует заболевание в 50% случаев, причем риск увеличивается, если больна мать. Генетическая предрасположенность приводит к началу заболевания, под воздействием триггерных (провоцирующих) неблагоприятных факторов окружающей среды.
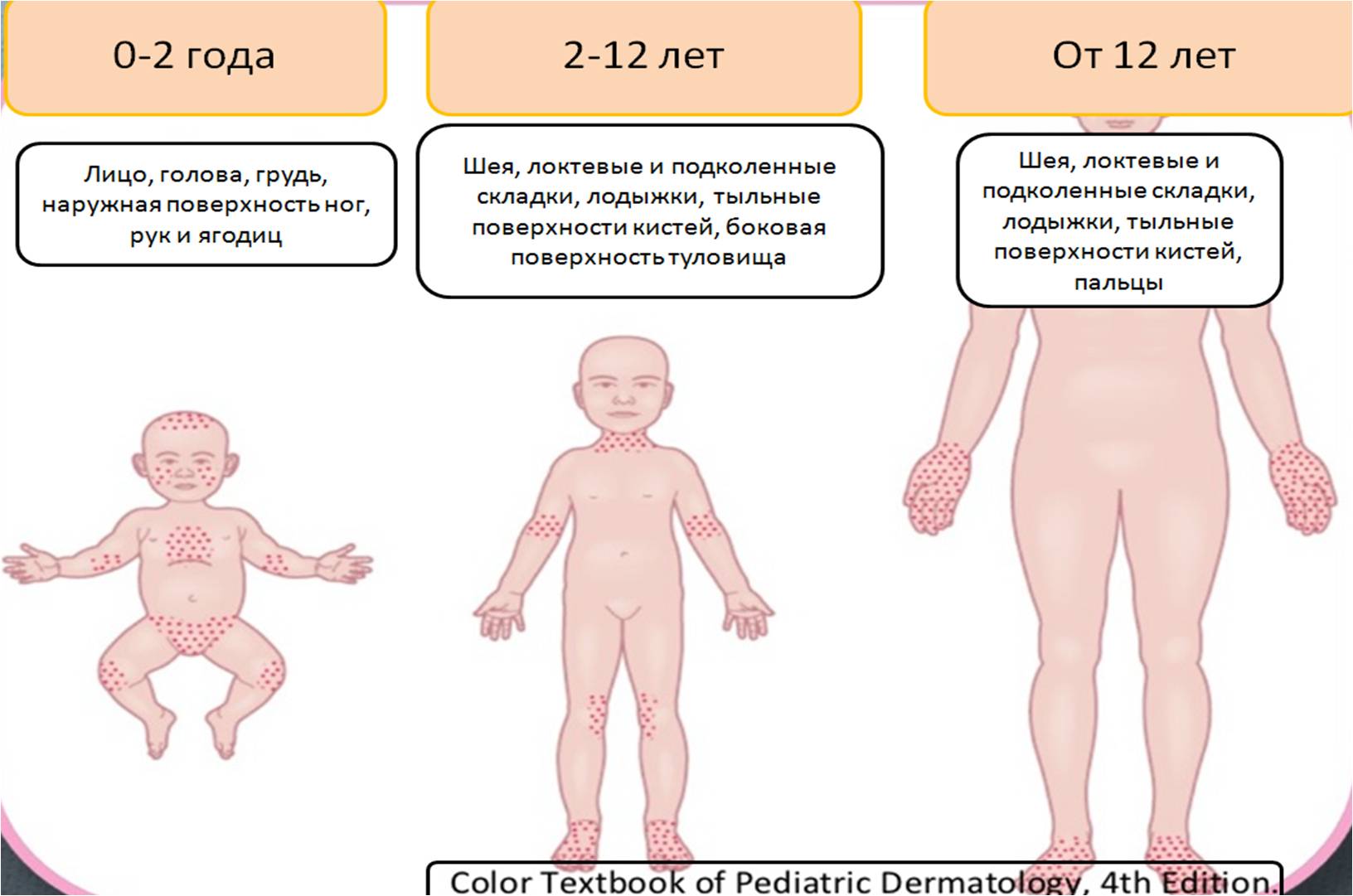
Атопический дерматит может проявиться в разном возрасте, но чаще всего — в младенческом. В зависимости от возраста и клинических проявлений различают три стадии заболевания: младенческую (атопический дерматит у новорожденных в возрасте от 0 до 2 лет), детскую (от 2 до 7 лет) и взрослую. Появившись в большинстве случаев в детском возрасте, атопический дерматит может протекать долго, чередуя периоды обострения и ремиссии. У большинства пациентов заболевание со временем ослабевает. Выздоровление может наступить к 30-40 годам, или проявления заболевания существенно уменьшатся. У небольшого числа пациентов атопический дерматит может приобрести пожизненный хронический характер. Факторы, которые могут говорить о том, что заболевание может в дальнейшем протекать тяжело:
- атопический дерматит в семейном анамнезе;
- наличие аллергического ринита;
- наличие астмы;
- распространенный дерматит;
- ранний возраст начала заболевания, и, в некоторой степени, — принадлежность к женскому полу.

Младенческий атопический дерматит часто могут называть «экссудативный диатез». Эта стадия заболевания появляется, как правило, с 3-месячного возраста и может продолжаться до 2 лет. Характеризуется участками сухости и шелушения у новорожденных на лице (щеках и подбородке), причем участки вокруг рта и носа не поражаются. Помимо лица, высыпания располагаются на коже туловища и разгибательных поверхностей конечностей. В более тяжелых случаях атопический дерматит у новорожденных характеризуется более распространенной сыпью, которая часто приобретает мокнущий (экссудативный) характер, появляются ярко-красные бугорки-папулы и мелкие пузырьки – везикулы с обильным серозным отделяемым. Область подгузников обычно не поражается. При засыхании образуются корочки желтоватого цвета. Беспокоит интенсивный кожный зуд.
В возрасте от 2 до 7 лет картина заболевания меняется, и выделяют детскую стадию заболевания. Высыпания меняют локацию: характерно поражение области шеи, запястий, сгибательных поверхностей конечностей, складок крупных суставов (подколенные ямки, локтевые сгибы). Характерные мокнущие очаги, как в младенчестве, теперь встречаются редко, отмечается воспаление в виде покраснения, появления бугорков, уплотнения кожи, могут появиться трещины, беспокоит интенсивный зуд, вследствие которого появляются расчесы кожи.
Характерные мокнущие очаги, как в младенчестве, теперь встречаются редко, отмечается воспаление в виде покраснения, появления бугорков, уплотнения кожи, могут появиться трещины, беспокоит интенсивный зуд, вследствие которого появляются расчесы кожи.
С 7 лет стадия заболевания называется подростковой или взрослой. Процесс на коже приобретает хронический характер и сменяется периодами обострения и стихания воспаления. Наиболее излюбленная локализация высыпаний в эту стадию – это лицо (особенно область вокруг глаз), шея, кисти, стопы, сгибательные поверхности конечностей. Самый характерным проявлением в этой стадии являются лихенификации — уплотнение кожи с усилением кожного рисунка и иногда с нарушением пигментации. Возникающее обострение характеризуется бордово-синюшным воспалением, выраженным утолщением определенных участков кожи и ее сухостью.
Характерный симптом для всех стадий — выраженная сухость кожи и дополняющий ее зуд от умеренного до сверхинтенсивного. Зуд снижает качество жизни пациентов с атопическим дерматитом, он причиняет бытовой дискомфорт и повышает риск осложнений.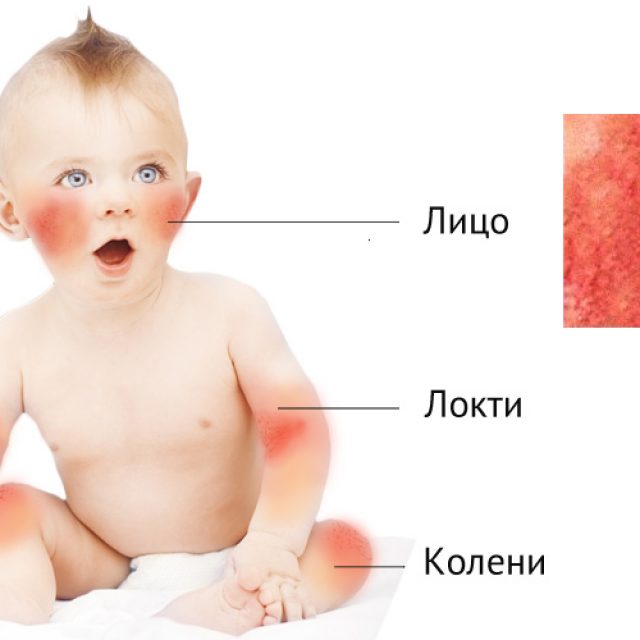
Интенсивный зуд может запустить патологический замкнутый цикл «зуд-расчес», при котором расчесы усиливают ощущение зуда, а зуд вызывает все большее желание расчесывать кожу, этот процесс называют «порочный круг атопии». Постоянное раздражение и расчесы кожи только усиливают воспаление, а возникающие ранки повышают риск инфицирования кожи.
Меры первой помощи
Лечение атопического дерматита у грудных детей и детей старшего возраста должно назначаться врачом. При неинтенсивных проявленииях в течение дня можно использовать стик для кожи, склонной к атопии Lipikar Стик AP+, он подходит для младенцев, детей и взрослых.
Также после водных процедур обязательно увлажнение и питание кожи специальными липидовосполняющими бальзамами или кремами с успокаивающим эффектом – это поможет снизить дискомфорт ночью – для более качественного сна.
Кожа младенцев сама по себе еще не совершенна и обладает высокой проницаемостью, а при возникновении атопического дерматита барьерная функция ослабевает и усиливается риск присоединения вторичных инфекций. В таком случае могут понадобиться антибактериальные средства, как для наружного применения, так и системно. Присоединений вторичной инфекции усугубляет течение атопического дерматита у новорожденных и детей, поэтому важно своевременно лечить обострение и соблюдать правила профилактики.
В таком случае могут понадобиться антибактериальные средства, как для наружного применения, так и системно. Присоединений вторичной инфекции усугубляет течение атопического дерматита у новорожденных и детей, поэтому важно своевременно лечить обострение и соблюдать правила профилактики.
Также важно помнить о возможности развития у ребенка так называемого атопического марша. Когда нет должного контроля за состоянием кожных покровов, болезнь не взята под контроль, может присоединиться воспаление слизистых оболочек и развивается аллергический ринит. В дальнейшем могут вовлекаться нижние отделы дыхательных путей, что приводит к бронхиальной астме. Предотвращению атопического марша можно способствовать следующими мероприятиями: регулярный уход за кожей, уменьшающий ее проницаемость (купание с мягкими средствами, подходящими возрасту и типу кожи, обязательное увлажнение после водных процедур), избегать активного и пассивного курения, также рекомендовано пищевое и микробное разнообразие (избегать ненужных диет и ненужной стерилизации пространства).
Диагноз атопического дерматита новорожденным и подросткам ставят педиатр, аллерголог или дерматолог на основании сбора жалоб, анамнеза заболевания, семейного анамнеза и осмотра кожных покровов. Кожные проявления довольно типичны и обычно не вызывают сложности у врача в постановке диагноза. Лабораторные тесты, способные подтвердить диагноз, отсутствуют.
Назначаемое обследование может помочь оценить тяжесть состояния, а также исключить провоцирующие обострение факторы (например, бытовые аллергены). В тяжелых случаях назначают гистологическое исследование. Иногда необходимо дифференцировать данное заболевание с контактным дерматитом, чесоткой, грибковыми поражениями кожи, псориазом. Для данных заболеваний характерны свои симптомы, которые выявляются при осмотре, проведении кожных тестов и сборе жалоб. Первичная консультация врача поможет установить диагноз, оценить тяжесть состояния, подобрать лечебные и профилактические мероприятия.
Нужна ли диета?
Длительное время считалось, что обострения заболевания возникают вследствие пищевой аллергии, назначались строгие гипоаллергенные диеты для ребенка и кормящей мамы. По последним данным установлено, что пищевая аллергия встречается только у трети детей с атопическим дерматитом. В 70% случаев атопического дерматита пищевой аллергии нет. Поэтому назначение всем подряд строгой гипоаллергенной диеты не показано. Наоборот отмечается, что ограничение разнообразия продуктов может ослабить организм и в дальнейшем повысить риск развития аллергий. Если отмечается связь обострения кожного процесса с каким-нибудь употребленным в пищу продуктом (яйца, рыба, молочные продукты и др.), то необходимо его исключить из рациона. Такие реакции должен консультировать врач, определять истинная ли это реакция или совпадение обострения, возможно потребуется проведение аллергических проб, ведение пищевого дневника.
По последним данным установлено, что пищевая аллергия встречается только у трети детей с атопическим дерматитом. В 70% случаев атопического дерматита пищевой аллергии нет. Поэтому назначение всем подряд строгой гипоаллергенной диеты не показано. Наоборот отмечается, что ограничение разнообразия продуктов может ослабить организм и в дальнейшем повысить риск развития аллергий. Если отмечается связь обострения кожного процесса с каким-нибудь употребленным в пищу продуктом (яйца, рыба, молочные продукты и др.), то необходимо его исключить из рациона. Такие реакции должен консультировать врач, определять истинная ли это реакция или совпадение обострения, возможно потребуется проведение аллергических проб, ведение пищевого дневника.
Вспоминаем, что в основе атопического дерматита лежит нарушение защитного барьера кожи, поэтому основными целями терапии являются:
- устранение или уменьшение воспалительных проявлений на коже и кожного зуда;
- восстановление структуры и функции кожи;
- предотвращение развития тяжелых форм заболевания;
- лечение сопутствующих заболеваний, как факторов способствующих обострениям.

Лечение и профилактика
Лечение атопического дерматита всегда местное. В тяжелых случаях назначают системные препараты, однако местное лечение является приоритетным. Врач на приеме объясняет родителям, чем лечить, какие кремы, мази, лосьоны, спреи необходимо использовать в периоды обострения заболевания, а также во время ремиссии. Любой препарат для приема внутрь всегда должен назначать врач, оценив причины атопического дерматита у грудных детей.
Во время обострения на воспаленные участки применяют топические стероиды, гормоносодержащие мази. Гормональных мазей не нужно бояться, действие этих препаратов проверено временем и хорошо изучено, назначаются они только в период обострения и определенный срок, а для постоянного применения. Второй линией препаратов при менее выраженном воспалении наружно применяются ингибиторы кальциневрина. Обязательным пунктом во время лечения обострения и во время ремиссии используют эмоленты – увлажняющие мази, бальзамы, лосьоны — созданные на основе активных липидовосполняющих защитных веществ. При наличии расчесов и травм кожи допустимо использование Cicaplast Baume B5.
При наличии расчесов и травм кожи допустимо использование Cicaplast Baume B5.
Для уменьшения риска появления атопического дерматита у ребенка, можно использовать ряд профилактических мероприятий:
- избегать пассивного и активного курения во время беременности;
- наладить грудное вскармливание до 4 месяцев, далее — по возможности;
- с рождения применять эмоленты (особенно детям из групп риска).
Если все же у младенца появился атопический дерматит, то ряд мер поможет уменьшить риск развития обострений заболевания:
1. В помещении необходимо создать благоприятный микроклимат, нельзя допускать высоких температур и перегрева младенцев и детей, оптимальная температура 18-21° С.
2. Влажность воздуха также необходимо поддерживать, воздух не должен быть сухим, рекомендовано использование увлажнителя воздуха для поддержания влажности 40-70%, особенно, в зимнее время, когда отопление высушивает воздух в помещении.
3. Выбирайте качественную одежду: контактировать с телом должны только хлопчатобумажные ткани. В периоды обострения допустимо надевать хлопковую одежду швами наружу, чтобы избежать раздражения и без того зудящей кожи в местах высыпаний. В настоящее время также разработана одежда для страдающих атопическим дерматитом – в частности, детей.
4. Необходимо следить за состоянием ногтей у ребенка, чтобы он не расчесывал и не травмировал кожу.
5. Уход за кожей должен быть ежедневным: кожа не должна быть сухой, использование увлажняющих средств обязательно после каждого купания – на все тело и локально на места, подверженные сухости – в течение дня. Рекомендуется использование специальных средств, разработанных для кожи, склонной к атопии. Например, липидовосстанавливающее смягчающее масло для ванной и душа Lipikar AP+ Oil.
Для сторонников традиционных средств для душа подойдет липидовосстанавливающий очищающий крем-гель для лица и тела Lipikar Syndet AP+.
6. После водных процедур недопустимо растирать тело полотенцем, нужно аккуратно промокнуть и в течение первых 3-5 минут, пока она еще влажная, нанести эмолент — Липидовосполняющий бальзам для лица и тела Lipikar Baume AP+M.
7. В качестве лечебно-профилактических мероприятий также рекомендуется посещение бальнеологических курортов, использующих термальные воды для лечения атопического дерматита. Не забывайте про такую возможность, когда планируете отдых.
Резюмируем: Атопический дерматит можно и важно взять под контроль совместно с лечащими врачами: дерматологом, аллергологом, педиатром. Правильная терапия и особый уход в периоды обострений и не менее важный уход во время ремиссии значительно улучшают качество жизни тех, кто столкнулся с этой проблемой. Фактор стабильного следования рекомендациям лечащих врачей – ключ к успеху в лечении. Как правило, образ жизни людей, страдающих от атопического дерматита, не должен критически меняться – важны правильные корректировки питания / быта / режима дня / гигиены и ухода за кожей.
Марка La Roche-Posay берет на себя миссию улучшения жизни людей с очень сухой и склонной к атопии кожей и предлагает гипоаллергенные, бережные и эффективные формулы средств ухода Lipikar АР+ для защиты кожи, ее питания и увлажнения, достижения чувства комфорта.
1 — (Braun-Falco’s Dermatology Third Edition 2009. W.Burgdorf, G.Plewig, H.Wolff, M.Landthaler (Editors) p.409.)
Як доглядати за схильною до атопій шкірою?
Атопічна екзема чергується між періодами затишшя та періодами спалахів, так як можна полегшити стан дитину в ці періоди? Не хвилюйтеся, це не так складно.
Коли все спокійно …
Якщо спокійні періоди означають «перерву» від атопічної екземи у дітей, вони не означають «перерву» у догляді. Зовсім навпаки! Це ідеальний час, щоб побалувати шкіру дитини, допомогти їй відновити та захистити себе та зробити її більш комфортною (див. Розділ «Запобігання атопічній екземі»). Для цього вам потрібно лише щодня застосовувати спеціальний пом’якшувальний догляд за шкірою для немовлят / дітей — це не тільки допомагає регідратувати тендітну шкіру, це ще й справжній момент зв’язку з вашою дитиною (прочитайте наше досьє про переваги пом’якшувальних засобів ).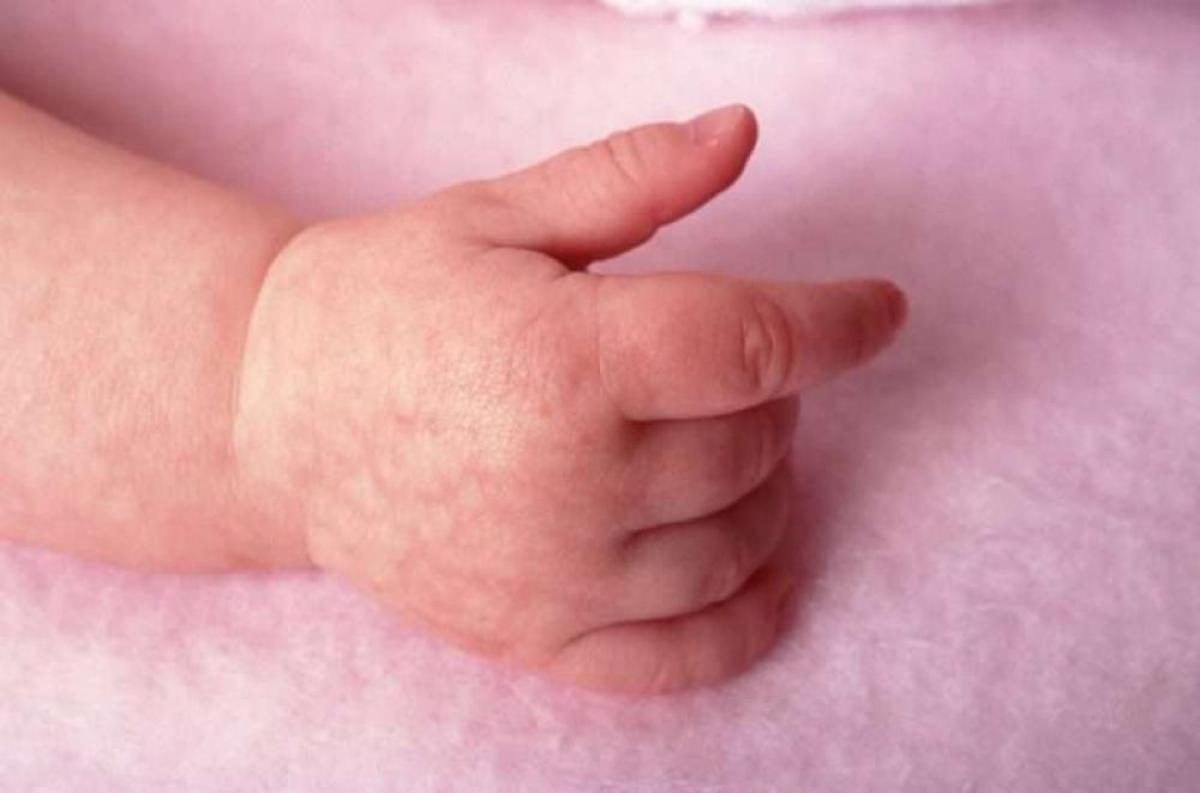 Ви навіть можете зробити це невеликою грою — поцілунок в плече, коли закінчиться права рука, два поцілунки в долоню руку, коли це ліва рука … не кажучи вже про несподівані лоскотні напади!
Ви навіть можете зробити це невеликою грою — поцілунок в плече, коли закінчиться права рука, два поцілунки в долоню руку, коли це ліва рука … не кажучи вже про несподівані лоскотні напади!
Перші ознаки спалаху
Шкіра вашої дитини починає червоніти? Чи стає товстішою? Чи є у дитини проблеми зі сном? Спалах атопічної екземи обов’язково буде на шляху. Ви можете це передбачити і, у цьому випадку, не соромтеся застосовувати пом’якшувальний догляд за шкірою частіше, ніж зазвичай, кілька разів на день. Це допомагає доглядати за надзвичайною сухістю. Він навіть може негайно зменшити свербіж до 95% за допомогою пом’якшувального крему Stelatopia.
Поодинці з атопічною екземою вашої дитини
Незважаючи на всю увагу, яку ви приділяєте своїй дитині, щоб уникнути атопічної екземи, вона все одно виявляється. Спробуйте невеликий двоетапний план дій, якщо спалах:
1. Зосередьтеся на червоних областях. Іншими словами, орієнтуйтеся на запалені ділянки, як тільки вони з’являються. Як і багато інших проблем, чим швидше ви лікуєте його, тим швидше діє засіб і тим ефективніше воно. Для цього немає нічого кращого, ніж лікування, призначене лікарем. Незалежно від того, чи це лише невелике роздратування, чи воно вже «плаче», ці симптоми вимагають спеціального, цілеспрямованого догляду. Вам напевно призначать «місцевий стероїд», кортикоїдний засіб у формі мазі або крему, який наноситься безпосередньо на шкіру.
Як і багато інших проблем, чим швидше ви лікуєте його, тим швидше діє засіб і тим ефективніше воно. Для цього немає нічого кращого, ніж лікування, призначене лікарем. Незалежно від того, чи це лише невелике роздратування, чи воно вже «плаче», ці симптоми вимагають спеціального, цілеспрямованого догляду. Вам напевно призначать «місцевий стероїд», кортикоїдний засіб у формі мазі або крему, який наноситься безпосередньо на шкіру.
Його роль? Для зменшення запалення. Почервоніння, ураження, свербіж, набряки, нальоти — нехай ваші чарівні пальці зроблять трюк, і це заспокоїть і, головне, все зникне через пару днів.
Тут кожен тип атопічної екземи має своє лікування. Те, що призначить ваш лікар, не обов’язково буде таким, як для вашого маленького сусіда, який також страждає від атопічної екземи. Тож не хвилюйтеся, якщо дозування або тривалість вживання різні. Існує лише одна лінія поведінки — застосовуйте лікування лише до червоних плям та під час спалахів, стільки, скільки рекомендує ваш лікар.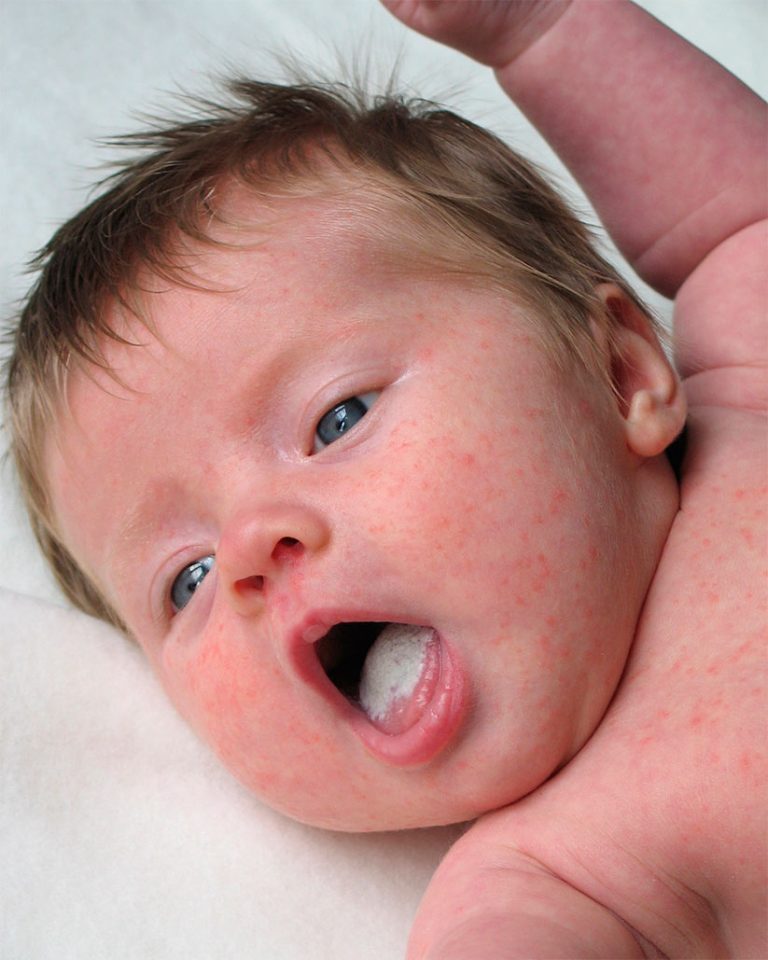
2. Продовжуйте балувати шкіру дитини. Іншими словами, продовжуйте застосовувати пом’якшувальну допомогу скрізь, не лише на заплаканих плямах. Від обличчя до ніг, відразу після ванни та / або стільки разів, скільки потрібно під час масажу, воно продовжуватиме відновлювати шкіру, збільшуючи пружність та зволоження. (прочитайте наші поради щодо застосування лікування)
Поради для більшого комфорту
Ще одна насолода — ця пом’якшувальна допомога також допоможе вам в боротьбі зі свербінням.
Кілька порад також можуть допомогти вам попрощатися з цими неприємними відчуттями або, принаймні, не дати їм отримати найкраще від вас:
— Робота в тріо. Холод є вашим союзником, оскільки він знеболює свербіж — не соромтеся використовувати пом’якшувальний засіб з холодильнику і виймати його безпосередньо перед використанням, або застосовувати холодні компреси тощо
— Якщо ваша дитина не може зупинитися вір розчісування подряпини, не соромтеся регулярно стригти нігті, щоб уникнути порізів. Цей невеликий запобіжний захід, без сумніву, допоможе уникнути погіршення ситуації!
Цей невеликий запобіжний захід, без сумніву, допоможе уникнути погіршення ситуації!
— Якщо це порушує сон, вибирайте постільну білизну з високою толерантністю, 100% бавовняний текстиль
Атопический дерматит у детей до года
Атопический дерматит у новорожденных (атопическая экзема, диатез) – это кожное заболевание, имеющее аллергическое происхождение. Без содействия специалиста невозможно в точности установить фактор, вызывающий развитие патологии. Лечение атопического дерматита у грудничка предполагает использование комплексного подхода. Он включает организацию для новорожденного диетического питания, местное нанесение противовоспалительных средств, коррекцию режима дня младенца. Только врач может назначить, чем необходимо лечиться детям: применение методов народной медицины – противопоказано.
Причины возникновения
Лидирующая причина развития кожной патологии у новорожденных – наследственная предрасположенность. Если родители младенца страдают аллергическими реакциями, с высокой долей вероятности он также предрасположен к непереносимости конкретных раздражителей.
Если родители младенца страдают аллергическими реакциями, с высокой долей вероятности он также предрасположен к непереносимости конкретных раздражителей.
Атопический дерматит у детей до года могут спровоцировать такие факторы:
- Неблагоприятная гигиеническая обстановка – загрязненное помещение, в котором находится новорожденный.
- Вредные привычки матери во время беременности.
- Преждевременный перевод младенца на искусственный вид вскармливания.
- Нерациональное питание женщины во время вынашивания плода.
- Кормление новорожденного низкокачественной смесью.
- Гельминтоз, который способствует выведению полезных веществ из организма.
- Ослабленный иммунитет.
- Заболевания матери во время вынашивания плода.
Также развитие атопического дерматита у новорожденного возникает в тех случаях, когда взрослые прикасаются к нему загрязненными руками.
Аллергическое поражение кожи напрямую связано с детским питанием. Продукты, вызывающие обострение атопического дерматита: клубника, земляника, молоко, мед, рыба, бобы и пшеничная мука. Вероятность развития поражения кожи возрастает при попадании в организм сладостей, орехов, цитрусов.
Продукты, вызывающие обострение атопического дерматита: клубника, земляника, молоко, мед, рыба, бобы и пшеничная мука. Вероятность развития поражения кожи возрастает при попадании в организм сладостей, орехов, цитрусов.
В каждом 2 случае воспаление эпителия может провоцировать применение медикаментов – местное (если препарат наносят наружно) или системное (когда лекарства употребляют внутрь).
Симптомы дерматита у детей до года
Атопическое воспаление кожи у новорожденных проявляется характерными признаками, наблюдая которые, педиатру без труда удается поставить предварительный диагноз.
Симптомы дерматита у детей до года:
- Появление красных пятен на коже лица, тела – преимущественно на локтях, коленях, щеках, лбу. Новообразования не имеют четких границ, но на поверхности патологических очагов появляются характерные чешуйки.
- Повышение температуры тела.
- Раздражительность, плаксивость.
- Ослабление аппетита.

- Зуд пораженных участков.
- Отек тканей.
Когда болезнь принимает хронический тип развития, симптоматика может проявляться вспышками – с периодами обострения и ремиссии.
После схождения чешуек меняется кожный рисунок, ткани утолщаются. Поскольку кроме покраснения, новорожденного беспокоит такой признак, как повышенная сухость кожи, требуется ее регулярное увлажнение.
Каким должно быть питание младенца и мамы при атопическом дерматите
При выявлении атопического дерматита, диета кормящей мамы предполагает отказ от употребления острых, соленых, кислых, пряных продуктов и блюд. Дополнительно следует воздержаться от наличия в рационе шоколада, клубники и земляники, кофе, бобов, орехов, какао, меда, цитрусов, жирных бульонов и копченостей. Нежелательные продукты – кондитерские изделия, снеки и весь фастфуд, заводские соки, полуфабрикаты; сыры твердых сортов, насыщенные ароматизаторами и загустителями продукты.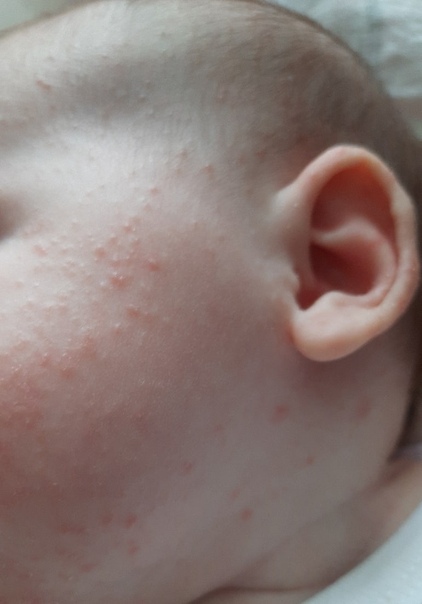 Оптимальное питание для кормящей женщины:
Оптимальное питание для кормящей женщины:
- Картофель, капуста, кабачки (варить или запекать).
- Кисломолочные продукты.
- Яблоки, груши – в сыром, вареном виде.
- Каша из ячневой, перловой, кукурузной крупы.
- Говядина.
- Ржаной хлеб, сухари.
- Компот из натуральных фруктов.
В период проведения лактации женщине нежелательно вводить в рацион новые продукты (экзотические фрукты, мясо, напитки), если реакцию на них предусмотреть невозможно.
Питание при атопическом дерматите у детей предполагает переход на употребление гипоаллергенных смесей. Их наличие в меню способствует укреплению иммунитета, нормализации процесса пищеварения. Определенную смесь может назначить только педиатр. Используют такие варианты:
1. С соевым белком: Хумана СЛ, Бона соя, Энфамил соя.
2. С гидролизатом белка: Альфаре, Дамил Пепти, Нутрилон ПептиТСЦ.
3. С козьим молоком: Нэнни.
4. С аминокислотами: Альфаре Амино.
5. Кисломолочные: Галлия Лактофидус, Агуша кисломолочная.
При непереносимости коровьего белка оптимальное решение – применение питания Фрисопеп. Эту смесь допустимо употреблять детям с первых дней их жизни.
Каждый новый продукт нужно вводить не чаще 1 раза в 2 недели. Такой подход позволяет контролировать реакцию детского организма на изменение рациона. В период обострения симптоматики кожного воспаления введение нового прикорма противопоказано.
Уход за кожей ребенка при атопическом дерматите, лечение, мази
Чем увлажнять кожу при атопическом дерматите, и какими препаратами устранить патологию – определяет педиатр.
Для местной обработки очагов воспаления в острой фазе их развития применяют растворы, пасты, аэрозоли, обеспечивающие подсушивающий эффект. Жирные мази кремы используют для заживления пораженных тканей в период подострого и затяжного прогрессирования патологии.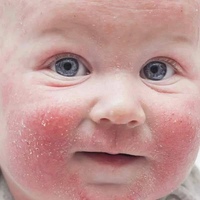
Родителям следует учитывать, что атопический дерматит у новорожденного нельзя самостоятельно, без назначения врача, лечить гормональными мазями.
Педиатры назначают такие медикаменты:
1. Препараты цинка (обладают выраженным заживляющим свойством).
2. Элидел (крем можно применять для лечения детей старше 3 лет).
3. Пантенол.
4. Скин-Кап.
5. Эмолиум.
Прежде чем наносить лечебный крем, следует обрабатывать патогенные очаги антисептическими растворами – важно не пренебрегать этим действием.
Для смягчения пораженных участков кожи назначают использование облепихового масла. Применение гормональных мазей оправдано только в тех случаях, когда заболевание приняло тяжелую форму, сопровождается выраженными признаками. Педиатры назначают мази, которые содержат преднизолон.
Для купирования зуда и с целью уменьшения покраснения показано применение антигистаминных средств. К ним относится Фенистил, Цетрин, Зиртек. Дополнительно педиатры назначают прием энтеросорбентов: Энтеросгеля, Полисорба, Лактофильтрума. Для нормализации кишечной микрофлоры необходимо принимать пробиотики. Оптимальный срок их употребления – 1 месяц.
Дополнительно педиатры назначают прием энтеросорбентов: Энтеросгеля, Полисорба, Лактофильтрума. Для нормализации кишечной микрофлоры необходимо принимать пробиотики. Оптимальный срок их употребления – 1 месяц.
Чтобы отслеживать эффективность проводимого лечения, в домашних условиях целесообразно сделать фото на момент начала терапии. Благодаря снимкам впоследствии удобно наблюдать, уменьшаются ли признаки воспаления.
Несмотря на положительные свойства перечисленных медикаментов, каждый из них характеризуется вероятностью развития побочных эффектов. Чтобы минимизировать риск таковых, препараты нельзя использовать без назначения врача.
При тяжелой форме прогрессирования дерматита, рекомендована госпитализация в отделение стационара. В этом случае специалисты круглосуточно контролируют самочувствие ребенка, корректируют курс терапии. При неотягощенном течении дерматита новорожденного лечат в амбулаторном режиме.
Можно ли принимать водные процедуры
Аллергический процесс на коже не должен стать причиной полного отказа от проведения гигиенических мероприятий.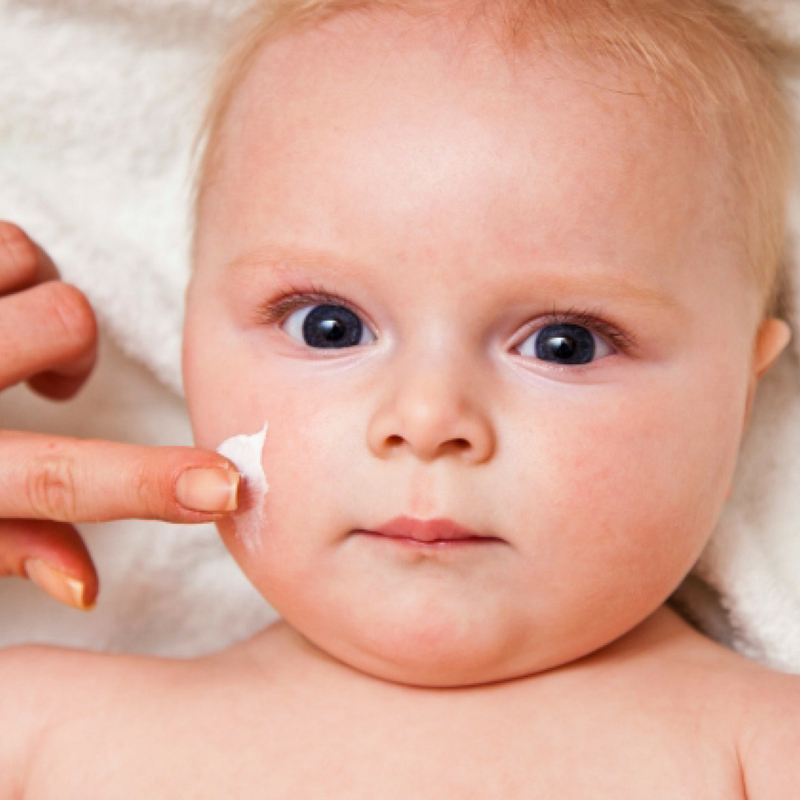 Ребенка купать не только можно, но и нужно. После водных процедур следует устранять влагу промокающими движениями, затем наносить на кожу увлажняющие средства. Лосьоны и эмульсии выполняют эту функцию слабее, чем кремы и мази. Для проведения гигиенических процедур противопоказано использование воды высокой температуры, и средств, обладающих щелочными свойствами.
Ребенка купать не только можно, но и нужно. После водных процедур следует устранять влагу промокающими движениями, затем наносить на кожу увлажняющие средства. Лосьоны и эмульсии выполняют эту функцию слабее, чем кремы и мази. Для проведения гигиенических процедур противопоказано использование воды высокой температуры, и средств, обладающих щелочными свойствами.
Советы мамам
Чтобы предотвратить развитие атопического дерматита у ребенка до года, родителям целесообразно пройти инструктаж у педиатра или неонатолога. Врачи этих специализаций проконсультируют относительно создания оптимального режима дня для новорожденного, посоветуют, как правильно организовать детское питание и уход за младенцем.
Для профилактики появления атопического дерматита, необходимо соблюдать такие меры:
- Не отказываться от проведения грудного вскармливания. Лактация способствует укреплению иммунитета, к тому же материнское молоко – гипоаллергенный продукт.
- Обеспечить первый прикорм из овощей белого или зеленого цвета.
 Они характеризуются лучшей переносимостью, низким риском развития аллергии.
Они характеризуются лучшей переносимостью, низким риском развития аллергии. - Надевать одежду, изготовленную из натуральных тканей – хлопка, льна. Такой материал способствует полноценному проникновению воздуха к детской коже, предотвращает чрезмерное запотевание.
- Отказаться от использования одежды ярких оттенков. При ее изготовлении применяют красители, которые способны спровоцировать аллергические реакции.
- Ежедневно мыть детские игрушки 2% раствором пищевой соды.
- Для стирки применять только специальные детские порошки, предназначенные для обработки одежды ребенка, возраст которого не превышает 1 года. Такие средства содержат гипоаллергенные компоненты, снижающие риск развития воспалительных процессов на детской коже.
- После каждой дефекации и мочеиспускания грудничка нужно проводить водные гигиенические процедуры, и не ограничивать уход только сменой подгузника.
- Для профилактики раздражения нежной детской кожи, воду, которой родители стирают одежду ребенка, нужно очищать от хлора.
 Это вредоносное соединение может привести к развитию тяжелых дерматологических симптомов.
Это вредоносное соединение может привести к развитию тяжелых дерматологических симптомов. - Прежде чем прикасаться к коже новорожденного, взрослый должен тщательно помыть руки с применением мыла.
- После каждой водной процедуры кожу младенца нужно промокать, а не растирать.
- Применять специальное детское мыло не часто, а 1 раз в неделю.
Родителям следует помнить, что грудной ребенок имеет слабый иммунитет, поэтому важно создать благоприятные условия для укрепления защитных свойств детского организма. Необходимо поддерживать чистоту в жилище и оптимальную влажность воздуха, не допускать переохлаждения младенца, своевременно устранять болезни, не допускать их перехода в затяжную форму.
Атопический дерматит у детей до года – это не только последствие неправильного ухода за новорожденным, но и индивидуальная особенность организма ребенка. При комплексном подходе заболевание поддается полному устранению, но для профилактики рецидива воспаления нужно укрепить иммунитет младенца, обеспечить правильное питание и уход за ним.
Экзема (атопический дерматит) у грудного ребенка или младенца: состояние, лечение и фотографии для родителей — обзор
51378 32 Информация для МладенецВзрослыйДетский подпись идет сюда …Изображения дерматита атопического (экземы)
Обзор
Экзема, официально известная как атопический дерматит, является распространенным заболеванием у младенцев и ассоциируется с сухими и зудящими участками кожи.Маленькие дети часто царапают сухую кожу, вызывая кровотечение в пораженной области. Экзема может возникнуть на любой части тела и чаще всего встречается на часто растягивающейся коже (например, на тыльной стороне локтей и передней части колен).
Экзема не заразна и не является инфекцией, но продолжительное расчесывание может позволить бактериям проникнуть через кожу и вызвать инфекцию. Некоторые общие триггеры, вызывающие экзему, включают:
- Тепло и влажность
- Абразивная одежда
- Табачный дым и химикаты
- Некоторое мыло и моющие средства
Кто в опасности?
Младенцы с большей вероятностью заболеют экземой, если у них есть другие аллергии, например, на пищу или молоко, а также сезонные аллергии, или если у них есть другие члены семьи, которые были поражены экземой в младенчестве.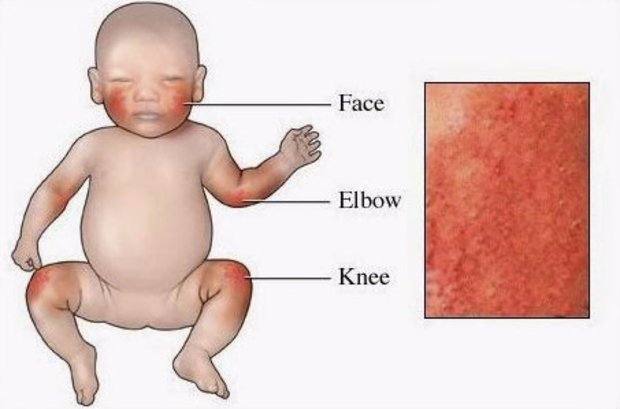 Младенцы, страдающие астмой, также чаще болеют экземой.
Младенцы, страдающие астмой, также чаще болеют экземой.
Признаки и симптомы
Чаще всего экзема поражается на лице, шее, перед локтями, за коленями и на конечностях. Первым местом у младенца обычно является область щек.
- На этих участках видны утолщенные чешуйчатые бугорки от розового до красного цвета (папулы) и слегка приподнятые поражения (бляшки).
- Легкая экзема — несколько разрозненных участков поражения, которые легко поддаются лечению с помощью мер самообслуживания
- Умеренная экзема — более обширное поражение, которое труднее контролировать с помощью мер самообслуживания и может потребовать лечения по рецепту
- Тяжелая экзема — диффузное поражение, которое трудно лечить даже с помощью рецептурной терапии.
- У младенцев с экземой может быть выраженное поражение лица, волосистой части головы и кожи рук и ног над локтями и коленями.
- На участках с наложенной инфекцией могут образовываться толстые корки.

- У людей с более темной кожей часто наблюдается сильное выделение волосяных фолликулов и блеск без явных утолщенных, приподнятых участков.
Рекомендации по уходу за собой
Поддержание здоровья кожи очень важно для страдающих экземой.
- Увлажняющий уход за кожей очень важен.
- Рекомендуются очищающие средства без мыла, такие как Cetaphil®, или увлажняющие мыла, такие как Dove®.
- Густые увлажняющие средства, такие как вазелин, мазь Aquaphor®, крем Eucerin®, крем CeraVe® и крем Cetaphil®, следует наносить ежедневно на влажную кожу после купания.
- Попытайтесь минимизировать воздействие тепла, влажности, моющих средств / мыла, абразивной одежды, химикатов, дыма и стресса.
- Моющее средство для стирки без запаха может быть полезным.
- Не допускайте чрезмерной высыхания воздуха в доме с помощью увлажнителя или установки таз с водой, особенно в спальне.
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка или дерматологу, если нет реакции на меры по уходу за собой, или состояние ухудшается или обостряется.
Процедуры, которые может назначить ваш врач
К препаратам для местного или перорального применения при экземе могут относиться:
- Кремы или мази со стероидами для местного применения могут быть прописаны для лечения активных зон локальной экземы.Стероиды меньшей силы можно использовать для лица, а стероиды средней и высокой силы можно использовать для туловища и конечностей.
- Следует соблюдать осторожность при использовании местных стероидов в кожных складках и закрытых участках из-за риска истончения (атрофии) кожи.
- Стероидсберегающие агенты, такие как такролимус или пимекролимус для местного применения, могут быть назначены при более легких формах заболевания или для определенных участков поражения, таких как лицо. Эти лекарства не одобрены для детей младше 2 лет.Эти лекарства предупреждают о риске злокачественного образования.
- Для уменьшения зуда могут быть назначены пероральные антигистаминные препараты.
- Если есть подозрение на наложенную инфекцию, могут быть назначены местные или пероральные антибиотики.

- Пациентам с несколькими поврежденными участками кожи или с бактериальными кожными инфекциями в анамнезе могут быть предписаны ванны с разбавленным отбеливателем.
Надежных ссылок
Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1999-2414. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp. 1180, 1188-1189. Нью-Йорк: Макгроу-Хилл, 2003.
.Как лечить детскую экзему
Ежедневное купание и увлажнение — ключ к лечению детской (детской) экземы (атопического дерматита). Используйте мягкое моющее средство и теплую воду. После ванны продолжительностью не более 15 минут полностью промойте, аккуратно промокните ребенка насухо и нанесите крем или мазь без отдушек, например, вазелин (вазелин), пока кожа еще влажная.Увлажняйте кожу не реже двух раз в день, возможно, при смене подгузников. Пробуя новый увлажняющий крем, сначала протестируйте его на небольшом участке кожи ребенка, чтобы убедиться, что он хорошо переносится.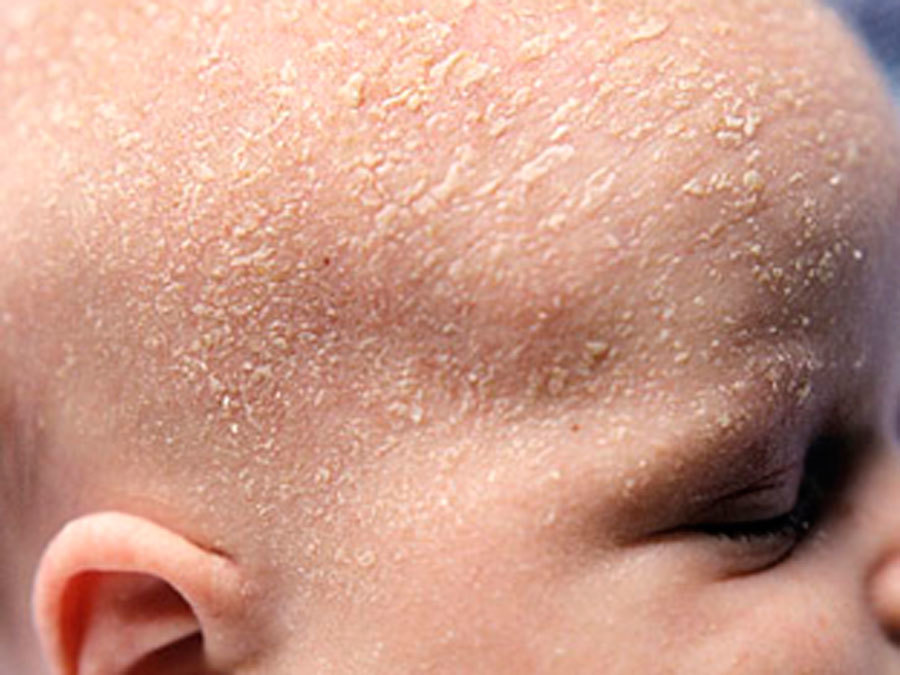
Признаки и симптомы детской экземы также можно облегчить, избегая раздражителей, таких как зудящая ткань и мыло из марихуаны, а также резких перепадов температур. Чтобы ребенок не почесал сыпь, подстригайте ногти или надевайте хлопковые рукавицы во время сна.
Обследуйте ребенка, если состояние не проходит, сыпь фиолетовая, хрустящая, мокнущая или есть волдыри.Ребенку, у которого есть жар и сыпь, также может потребоваться обследование. Поговорите со своим врачом об использовании лечебного крема или мази или о применении отбеливающих ванн для облегчения симптомов. Принимайте лекарства и принимайте ванны с отбеливателем под руководством педиатра.
Большинство детей перерастают детскую экзему к 3–5 годам.
- Ванна с отбеливателем от экземы: может ли она облегчить мои симптомы?
- Можно ли предотвратить детскую экзему?
- Litin SC, et al., ред. Кожа, волосы и ногти. В кн .: Книга здоровья семьи.
 5-е изд. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
5-е изд. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018. - Kermott CA, et al., Eds. Условия A-Z. В: Книга домашних средств защиты клиники Мэйо: что делать при наиболее распространенных проблемах со здоровьем. 2-е изд. Нью-Йорк, Нью-Йорк: Книги Тайм Инк; 2017.
- AskMayoExpert. Атопический дерматит. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Litin SC и др., Ред. Младенческие и малолетние годы.В кн .: Книга здоровья семьи. 5-е изд. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Экзема и купание. Национальная ассоциация экземы. https://nationaleczema.org/eczema/treatment/bathing. Проверено 2 января 2019 г.
- Gibson LE (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 15 января 2019 г.
- Litin SC (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 18 января 2019 г.
Продукты и услуги
- Книга: Руководство клиники Мэйо по воспитанию здорового ребенка
- Книга: Книга домашних средств правовой защиты от клиники Мэйо
.
Как лечить и предотвращать детскую экзему
Экзема или атопический дерматит — распространенное кожное заболевание, которое может поражать новорожденных, младенцев, детей и взрослых. Симптомы включают сухую, красную, зудящую кожу, которая может обостриться в присутствии ряда аллергенов и факторов окружающей среды.
У младенцев обострения экземы могут впервые появиться в период от рождения до трех месяцев. При правильном лечении эти обострения в конечном итоге исчезнут, но возможность будущих обострений всегда останется.Таким образом, для детей профилактика является ключом к предотвращению появления этих неудобных сухих зудящих пятен.
Но что такое экзема? Что вызывает обострения? И в чем разница между экземой у младенцев, детей и взрослых? Специалисты Mustela ответят на все эти вопросы и дадут вам семь шагов для лечения и предотвращения обострений экземы у вашего ребенка.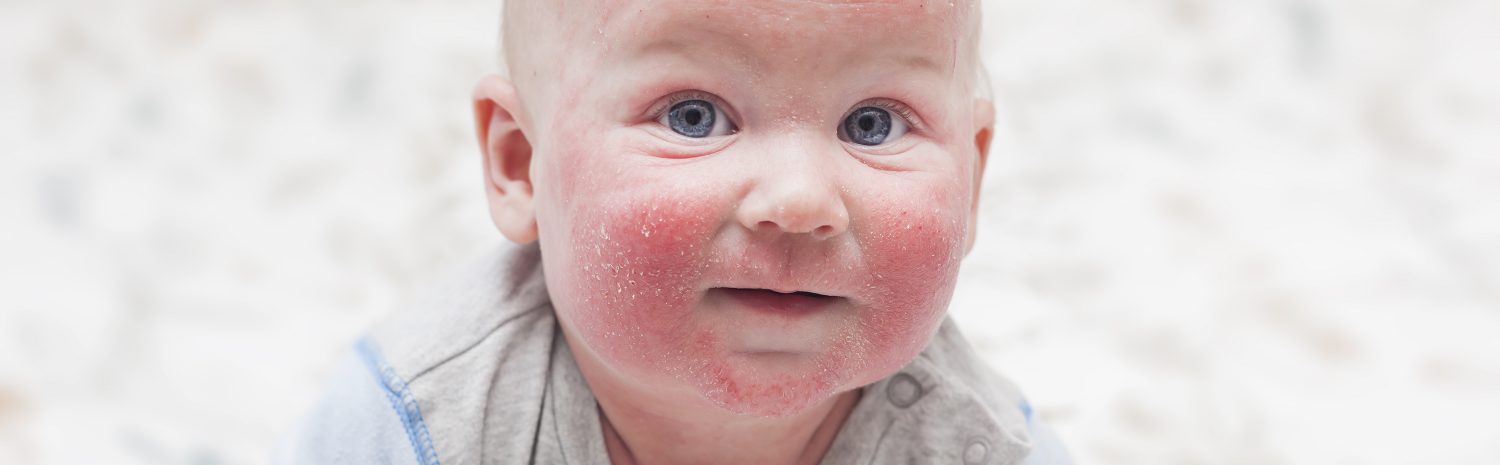
Что такое детская экзема?
Экзема — это генетическое заболевание, при котором гидролипидный слой, покрывающий кожу вашего ребенка, становится тонким в определенных местах и в конечном итоге разрушается.Этот защитный слой выполняет две функции:
- Предотвращает испарение влаги.
- Защищает кожу от внешнего раздражения.
Таким образом, когда в гидролипидном слое образуется небольшое отверстие, влага выходит наружу, а аллергены контактируют с более глубокими слоями кожи вашего ребенка. Когда это произойдет, вероятно, произойдет обострение, в результате чего кожа вашего ребенка станет красной, опухшей и зудящей.
Что вызывает обострения экземы?
К основным причинам обострения экземы у детей относятся:
- Сухая кожа
- Экологическая аллергия
- Высокая температура
- Загрязнение
- Перхоть домашних животных
- Плотная или абразивная одежда
- Слишком много купаний
Несмотря на то, что существует множество факторов, которые могут привести к обострению экземы, лечение простое и эффективное, независимо от того, что вызвало реакцию. Прежде чем мы обсудим семь способов лечения и предотвращения обострения детской экземы, давайте узнаем немного больше о самом заболевании.
Прежде чем мы обсудим семь способов лечения и предотвращения обострения детской экземы, давайте узнаем немного больше о самом заболевании.
Есть ли лекарство от детской экземы?
Экзема — это генетическое заболевание, очень похожее на пыль или пищевую аллергию. Значит, лекарства нет. Вы можете лечить симптомы (красные, зудящие пятна), но состояние никогда не исчезнет полностью. Однако по мере того, как ваш ребенок становится старше, его кожа будет становиться зрелой, а гидролипидный слой утолщается, что снижает вероятность возникновения обострения.
Разница между детской и детской экземой
Основное различие между детской экземой и детской экземой заключается в том, где возникает обострение. Само обострение будет выглядеть примерно одинаково — красная, опухшая, раздраженная кожа — независимо от возраста, но место обострения, вероятно, изменится по мере роста вашего ребенка.
Новорожденные до 6 месяцев
- Лицо
- Щеки
- Лоб
- Кожа и голова
6-12 месяцев
- Колено
- Колени
- Голени
- Предплечья
от 12 месяцев до 5 лет
- Передняя часть локтя
- Задняя часть колена
- Запястья
- Лодыжки
- Вокруг рта
- Веки
5 лет и старше
У детей старшего возраста обострения часто ограничиваются руками или локтевыми и коленными сгибами.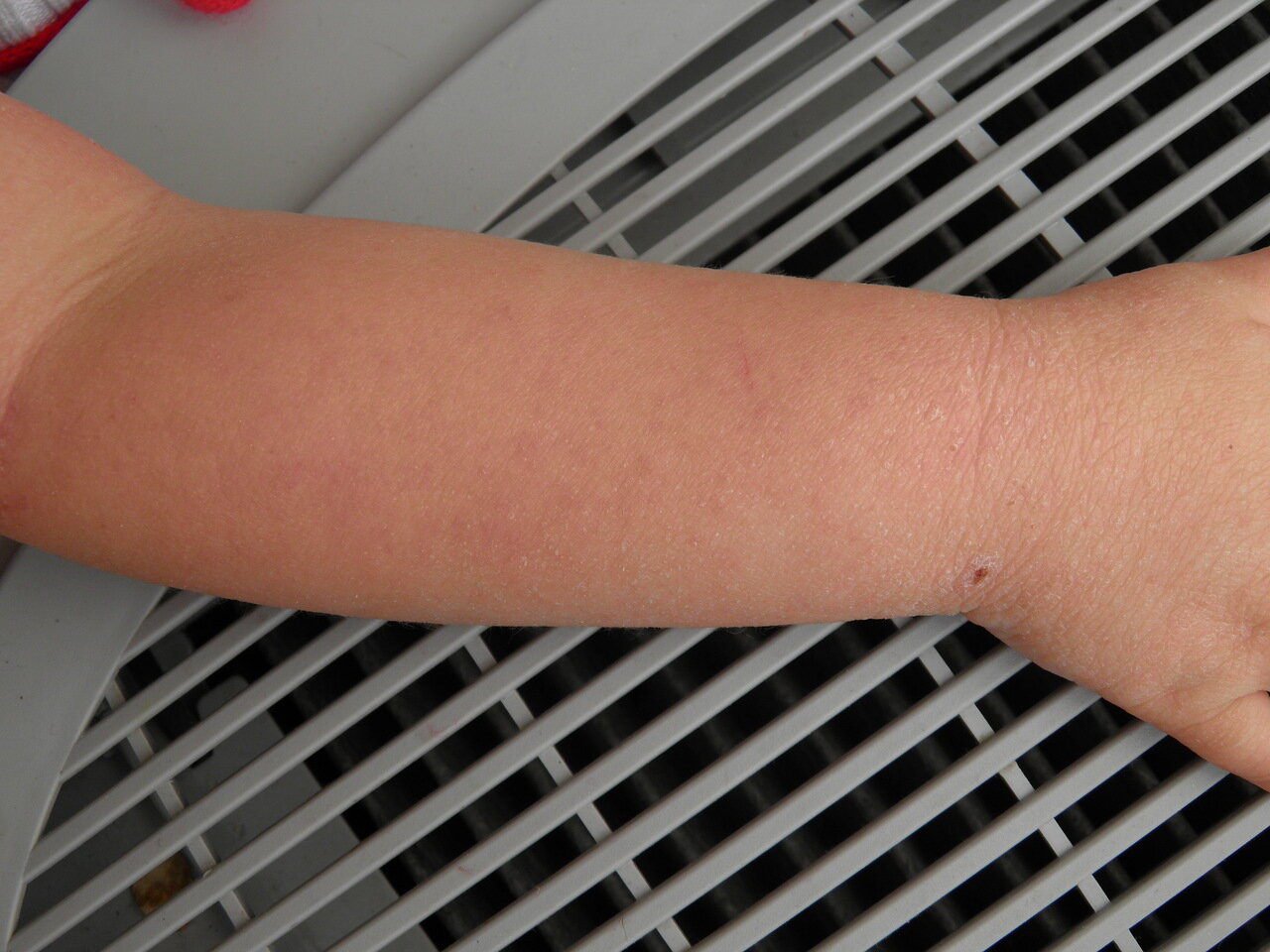
Разница между экземой у детей и взрослых
Между детской экземой и экземой взрослых очень мало различий. Основное отличие заключается в частоте возникновения обострений. По мере того, как ваш ребенок становится старше, его кожа становится толще и менее чувствительной. А с правильным продолжающимся лечением можно уменьшить количество обострений экземы.
Итак, теперь, когда вы немного знаете об экземе, причинах обострений и разнице между экземой у младенцев, детей и взрослых, давайте обратим наше внимание на лечение и профилактику.
Лечение и профилактика вспышек экземы у детей
1) Установите ежедневный уход за кожей
Как только вы заметите признаки обострения болезни или подозреваете, что у вашего ребенка может быть экзема, лучшее, что вы можете сделать, это начать ежедневный уход за кожей, который включает смягчающие средства, такие как смягчающий крем Stelatopia от Mustela или смягчающий бальзам Stelatopia. Эти продукты обеспечивают четыре основных преимущества:
- Они укрепляют защитный барьер для влаги на коже вашего ребенка.

- Они увлажняют кожу вашего ребенка.
- Они предотвращают испарение влаги.
- Они снимают зуд и дискомфорт, вызванные обострениями экземы.
Все продукты Mustela по уходу за кожей, склонные к экземе, безопасны для детей, новорожденных и взрослых.
2) Осмотрите окружающую среду своего ребенка на предмет триггеров
Общие триггеры окружающей среды включают пыль, грубую ткань и даже высокие температуры, которые могут раздражать кожу вашего ребенка, что приводит к вспышке.Чтобы предотвратить эти зудящие красные высыпания, осмотрите окружающую среду вашего ребенка и удалите или предотвратите контакт с:
- Плотная или грубая одежда
- Горячая вода
- Хлорированная вода
- Перхоть домашних животных
- Пыль
- Жесткое мыло
- Сухой воздух
- Высокие температуры
Конечно, не всегда можно предотвратить контакт всех триггеров с кожей вашего ребенка.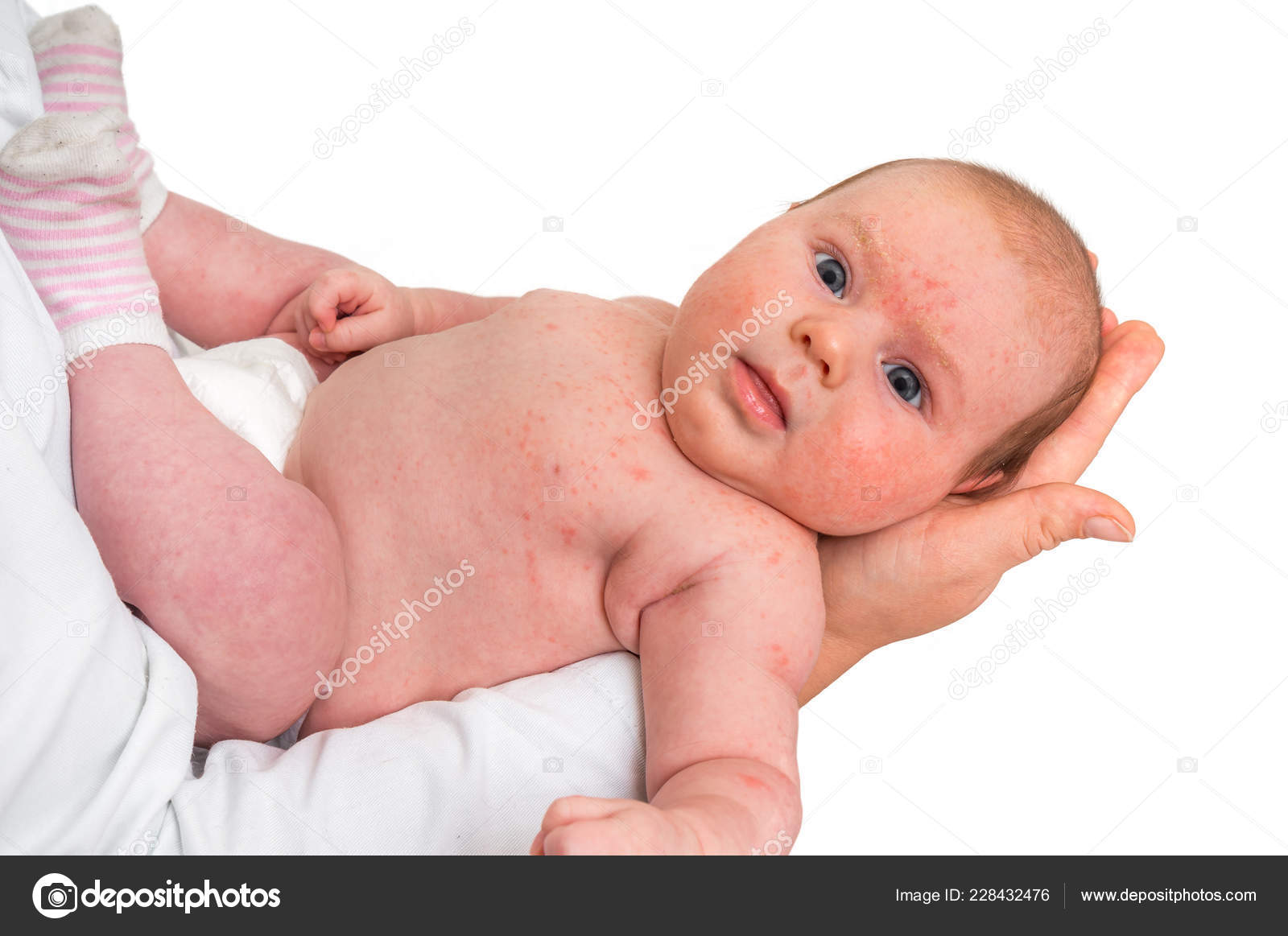 Но если вы будете покрывать чувствительную кожу смягчающим средством, обострения экземы будут менее вероятными.
Но если вы будете покрывать чувствительную кожу смягчающим средством, обострения экземы будут менее вероятными.
3) Предотвратить обострения экземы, вызванные приемом ванны
Чтобы предотвратить обострение экземы, вызванное сухой кожей после ванны, выполните следующие три простых шага:
Для дополнительной защиты от обострения, промокните кожу ребенка насухо (вместо того, чтобы тереть) мягким полотенцем, а затем нанесите смягчающий крем сразу после купания.
4) Поговорите с врачом о пищевой аллергии
Обострение экземы у ребенка редко бывает вызвано пищевой аллергией, но возможно.Если вы устранили все потенциальные триггеры окружающей среды и ежедневно применяете смягчающее средство, но обострение не проходит, самое время проконсультироваться с врачом или педиатром. Они могут проверить вашего ребенка на пищевую аллергию (и другие аллергии) и помочь определить, что может раздражать чувствительную кожу вашего ребенка.
5) Защитите чувствительную кожу длинными штанами и длинными рукавами
Когда ваш ребенок хочет выйти на улицу поиграть, важно защитить его кожу длинными штанами и длинными рукавами. Это предотвратит раздражение кожи вашего малыша такими факторами окружающей среды, как грязь, пыль и трава, и причиной обострения.
Это предотвратит раздражение кожи вашего малыша такими факторами окружающей среды, как грязь, пыль и трава, и причиной обострения.
Обязательно нанесите смягчающее средство перед тем, как одевать ребенка, а если тепло, выберите мягкую, дышащую одежду, чтобы предотвратить чрезмерное потоотделение.
6) Нанесите солнцезащитный крем перед тем, как ребенок выйдет на улицу
Чтобы защитить кожу вашего ребенка от раздражения на солнце, всегда наносите солнцезащитный крем, прежде чем он выходит на улицу. Еще лучше, мы рекомендуем выполнить следующие шаги:
- Сначала нанесите смягчающее средство (если возможно, примерно за полчаса до того, как ваш ребенок выйдет на улицу).
- Покройте кожу вашего ребенка солнцезащитным кремом с высоким SPF, например солнцезащитным кремом широкого спектра действия Mustela SPF 50+. Обязательно повторяйте часто, если ваш ребенок будет на улице более 2 часов.
- В завершение оденьте ребенка в длинные брюки, длинные рукава и широкополую шляпу.

Когда ваш ребенок вернется внутрь, нанесите успокаивающий продукт, например спрей Mustela’s After Sun Spray, чтобы нейтрализовать обезвоживающее действие солнца.
7) Научите ребенка избегать стрессовых ситуаций и справляться с ними
Стресс может вызывать обострения, как и триггеры окружающей среды, поэтому вам следует научить ребенка избегать стрессовых ситуаций или справляться с ними, когда это возможно.Когда в жизни вашего ребенка происходят серьезные изменения — первый раз в детском саду, переходе в детский сад или детский сад, переезд в другой город — не забудьте убедить ребенка, что все будет хорошо.
При необходимости научите ребенка некоторым приемам преодоления трудностей, например, глубокому дыханию или визуализации. Это поможет вашему малышу справиться с неизбежными стрессами, с которыми он будет сталкиваться на протяжении всей жизни.
Когда идти к врачу
Часто нет необходимости посещать врача или педиатра при первых признаках обострения экземы.![]() В большинстве случаев для лечения обострения достаточно нанести смягчающий крем или бальзам несколько раз в течение дня. Также важно изучить окружающую среду вашего ребенка, чтобы увидеть, есть ли какие-либо триггеры. Новый предмет одежды натирается неправильно или слишком грубый? Пришло время провести тщательную уборку в комнате ребенка? Выявление и удаление этих триггеров может помочь сократить продолжительность обострения.
В большинстве случаев для лечения обострения достаточно нанести смягчающий крем или бальзам несколько раз в течение дня. Также важно изучить окружающую среду вашего ребенка, чтобы увидеть, есть ли какие-либо триггеры. Новый предмет одежды натирается неправильно или слишком грубый? Пришло время провести тщательную уборку в комнате ребенка? Выявление и удаление этих триггеров может помочь сократить продолжительность обострения.
Если обострение экземы продолжается через семь дней, несмотря на использование смягчающего средства, или если вы заметили желтую или светло-коричневую корочку или волдыри на вершине обострения, как можно скорее позвоните своему врачу.Это может быть признаком того, что у вашего ребенка бактериальная инфекция. В этих случаях ваш врач может назначить антигистаминный препарат или антибиотик. Эти лекарства уменьшат отек, раздражение и зуд, которые доставляют вашему ребенку такой дискомфорт. Когда обострение пройдет, ваш ребенок почувствует себя лучше, будет лучше спать и в целом станет счастливее.
Детский атопический дерматит: предпосылки, патофизиология, этиология
Turner JD, Schwartz RA. Атопический дерматит. Клиническая проблема. Acta Dermatovenerol Alp Panonica Adriat . 2006 июн.15 (2): 59-68. [Медлайн].
Ong PY, Leung DY. Иммунная дисрегуляция при атопическом дерматите. Curr Allergy Asthma Rep . 2006 Сентябрь 6 (5): 384-9. [Медлайн].
Oranje AP, Devillers AC, Kunz B, et al. Лечение пациентов с атопическим дерматитом с использованием влажных повязок с разбавленными стероидами и / или смягчающими средствами. Мнение экспертов и обзор литературы. J Eur Acad Dermatol Venereol . 2006 20 ноября (10): 1277-86. [Медлайн].
Flohr C, Yeo L. Атопический дерматит и пересмотр гигиенической гипотезы. Курр Пробл Дерматол . 2011. 41: 1-34. [Медлайн].
2011. 41: 1-34. [Медлайн].
Stelmach I, Bobrowska-Korzeniowska M, Smejda K, Majak P, Jerzynska J, Stelmach W, et al. Факторы риска развития атопического дерматита и раннего хрипа. Аллергия, астма Proc . 2014 Сентябрь 35 (5): 382-389.[Медлайн].
Bisgaard H, Halkjaer LB, Hinge R и др. Анализ риска экземы в раннем детстве. J Allergy Clin Immunol . 2009 июн. 123 (6): 1355-60.e5. [Медлайн].
Leung DY. Наше развивающееся понимание функциональной роли филаггрина при атопическом дерматите. J Allergy Clin Immunol . 2009 Сентябрь 124 (3): 494-5. [Медлайн].
Gao PS, Rafaels NM, Hand T, et al. Мутации филаггрина, повышающие риск атопического дерматита, повышают риск развития герпетической экземы. J Allergy Clin Immunol .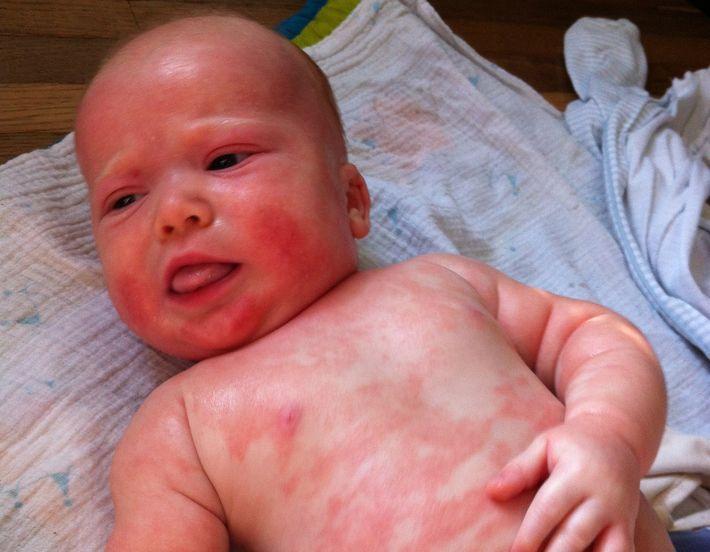 2009 сентябрь 124 (3): 507-13, 513.e1-7. [Медлайн].
2009 сентябрь 124 (3): 507-13, 513.e1-7. [Медлайн].
Кумар Р., Оуян Ф., Story RE и др. Гестационный диабет, атопический дерматит и сенсибилизация аллергенами в раннем детстве. J Allergy Clin Immunol . 2009 ноябрь 124 (5): 1031-8.e1-4. [Медлайн].
Silverberg JI, Kleiman E, Lev-Tov H, et al. Связь между ожирением и атопическим дерматитом в детстве: исследование случай-контроль. J Allergy Clin Immunol .2011 Май. 127 (5): 1180-1186.e1. [Медлайн].
Сломски А. Анти-IgE-лекарства уменьшают тяжесть детского атопического дерматита. ЯМА . 2020 25 февраля. 323 (8): 701. [Медлайн].
Alzolibani AA, Al Robaee AA, Al Shobaili HA, Bilal JA, Issa Ahmad M, Bin Saif G. Документация на устойчивый к ванкомицину Staphylococcus aureus (VRSA) у детей с атопическим дерматитом в районе Касим, Саудовская Аравия.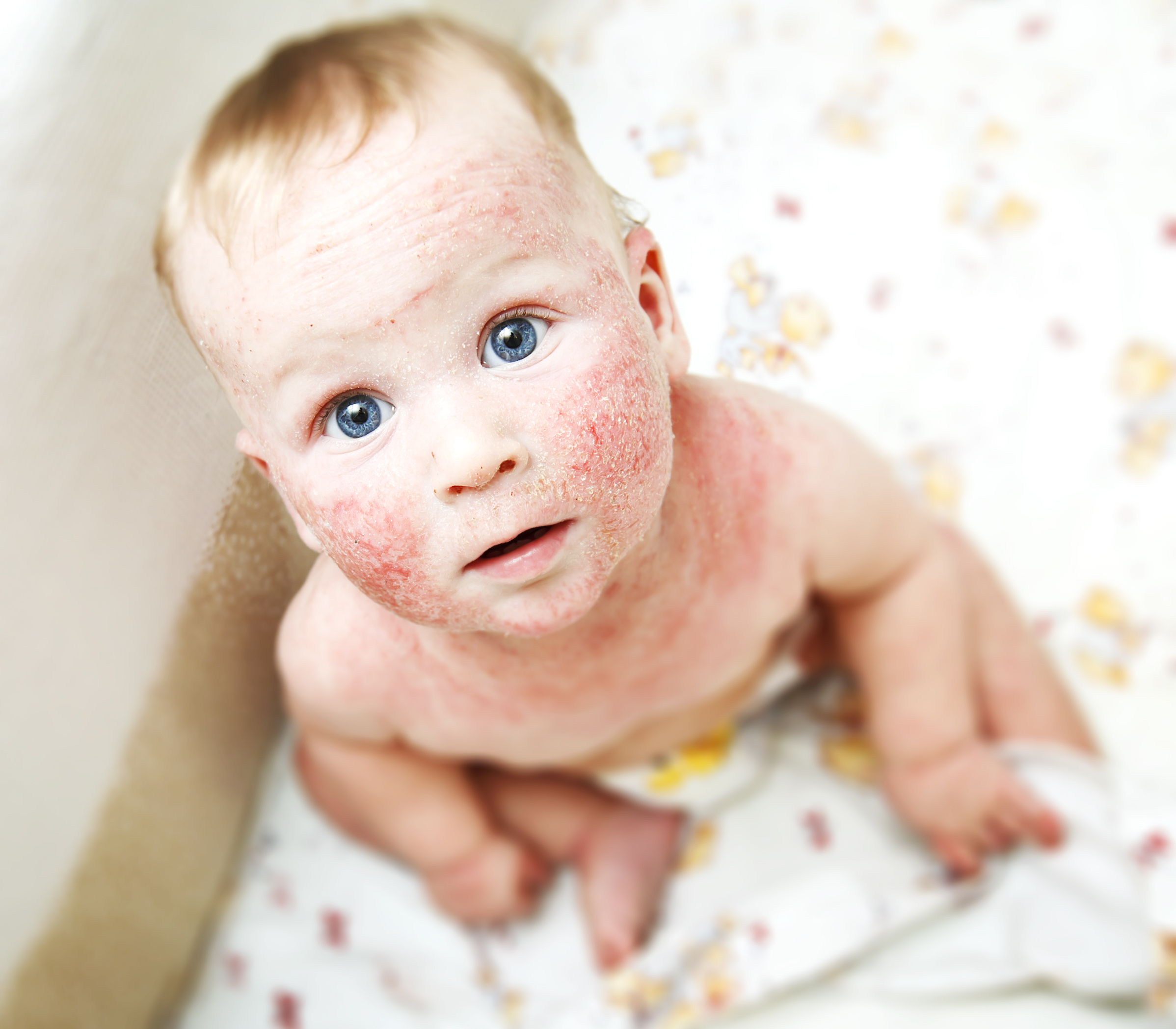 Acta Dermatovenerol Alp Panonica Adriat .2012 Сентябрь 21 (3): 51-3. [Медлайн].
Acta Dermatovenerol Alp Panonica Adriat .2012 Сентябрь 21 (3): 51-3. [Медлайн].
Silverberg JI, Hanifin J, Simpson EL. Климатические факторы связаны с распространенностью детской экземы в США. Дж Инвест Дерматол . 2013 18 января [Medline].
Уильямс Х, Стюарт А, фон Мутиус Э, Куксон В, Андерсон Х. Р. ,. Экзема действительно растет во всем мире? J Allergy Clin Immunol . 2008 апр. 121 (4): 947-54.e15. [Медлайн].
Онг П.Ю., Богуневич М.Атопический дерматит. Prim Care . 2008 марта. 35 (1): 105-17, vii. [Медлайн].
Квеншаген Б., Якобсен М., Халворсен Р. Атопический дерматит у недоношенных и доношенных детей. Арка Дис Детский . 2009 Март 94 (3): 202-5. [Медлайн].
webmd.com»> Ханифин Ю.М., Райка Г. Диагностические особенности атопического дерматита. Акта Дерм Венреол . 1980. 92: 44-7.
Мрабет-Дахби С., Маурер М. Врожденный иммунитет при атопическом дерматите. Курр Пробл Дерматол . 2011. 41: 104-11. [Медлайн].
Ли Р., Шварц РА. Педиатрический контагиозный моллюск: размышления о последней сложной поксвирусной инфекции, часть 2. Cutis . 2010 декабрь 86 (6): 287-92. [Медлайн].
Ли Р., Шварц РА. Педиатрический контагиозный моллюск: размышления о последней сложной поксвирусной инфекции, часть 1. Cutis . 2010 ноябрь 86 (5): 230-6. [Медлайн].
Глазенбург EJ, Mulder PG, Oranje AP.Статистическая модель для прогнозирования уменьшения лихенификации при атопическом дерматите. Акта Дерм Венереол . 2015 Март 95 (3): 294-7. [Медлайн].
2015 Март 95 (3): 294-7. [Медлайн].
Оранье AP. Практические вопросы интерпретации оценки атопического дерматита: индекс SCORAD, объективный SCORAD, ориентированный на пациента SCORAD и оценка степени тяжести по трем пунктам. Курр Пробл Дерматол . 2011. 41: 149-55. [Медлайн].
van Oosterhout M, Janmohamed SR, Spierings M, Hiddinga J, de Waard-van der Spek FB, Oranje AP.Корреляция между объективным SCORAD и трехзначной оценкой тяжести, используемой врачами, и объективным PO-SCORAD, используемым родителями / пациентами у детей с атопическим дерматитом. Дерматология . 2015. 230 (2): 105-12. [Медлайн].
Perrett KP, Peters RL. Смягчающие средства для профилактики атопического дерматита в младенчестве. Ланцет . 2020 19 февраля. [Medline].
webmd.com»> Chamlin SL, Kao J, Frieden IJ, et al. Липиды, восстанавливающие барьерный барьер с преобладанием церамидов, облегчают детский атопический дерматит: изменения барьерной функции служат чувствительным индикатором активности заболевания. Дж. Ам Акад Дерматол . 2002, август 47 (2): 198-208. [Медлайн].
Зирвас MJ, Баркович С. Противозудная эффективность лосьона и крема для снятия зуда у пациентов с атопическим анамнезом: сравнение с кремом с гидрокортизоном. J Лекарства Дерматол . 2017 г. 1. 16 (3): 243-247. [Медлайн].
Лелуп П., Сталдер Дж. Ф., Барбарот С. Амбулаторные домашние влажные повязки с местными стероидами для детей с тяжелым устойчивым атопическим дерматитом: экспериментальное исследование осуществимости. Педиатр Дерматол . 2015 г. 22 апреля. [Medline].
Paller AS, Tom WL, Lebwohl MG, Blumenthal RL, Boguniewicz M, Call RS, et al.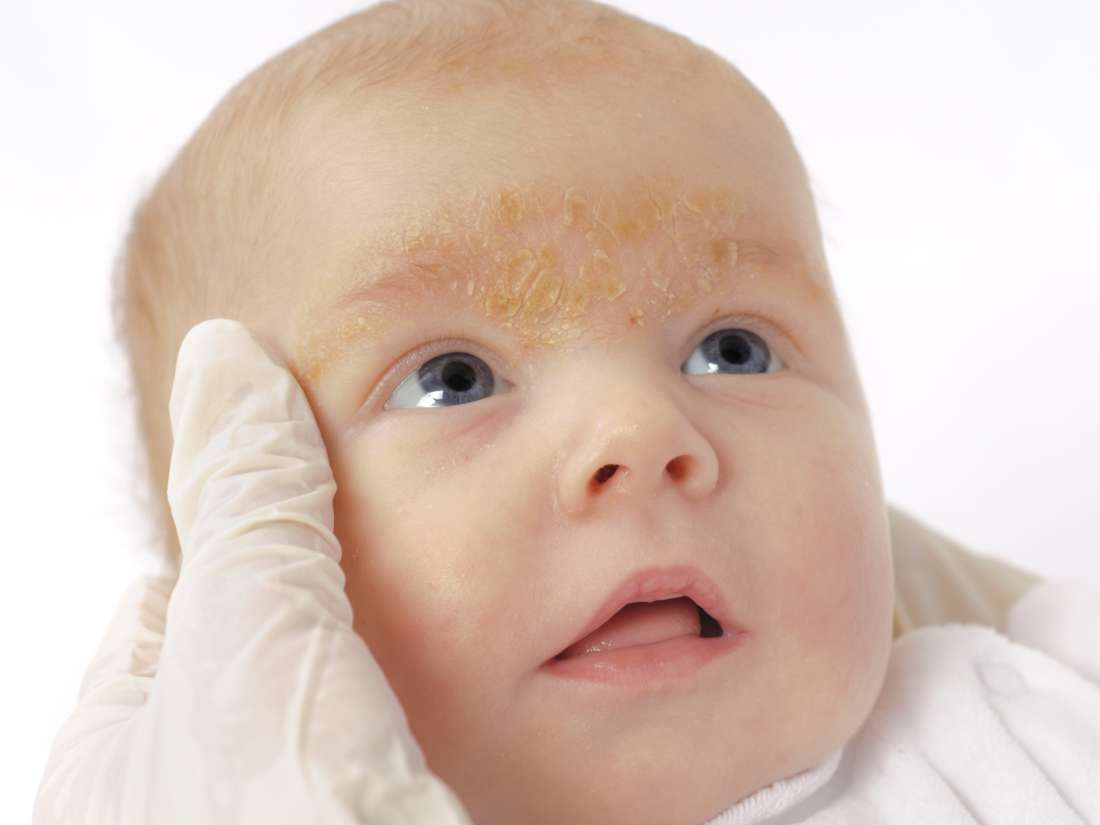 Эффективность и безопасность мази кризаборола, нового нестероидного ингибитора фосфодиэстеразы 4 (PDE4) для местного лечения атопического дерматита (AD) у детей и взрослых. Дж. Ам Акад Дерматол . 2016 Сентябрь 75 (3): 494-503.e4. [Медлайн]. [Полный текст].
Эффективность и безопасность мази кризаборола, нового нестероидного ингибитора фосфодиэстеразы 4 (PDE4) для местного лечения атопического дерматита (AD) у детей и взрослых. Дж. Ам Акад Дерматол . 2016 Сентябрь 75 (3): 494-503.e4. [Медлайн]. [Полный текст].
Eucrisa (crisaborole) [листок-вкладыш].Колледжвилл, Пенсильвания: Anacor Pharmaceuticals, Inc., март 2020 г. Доступно на [Полный текст].
Бек Л.А., Тачи Д., Гамильтон Дж. Д., Грэм Н. М., Бибер Т., Роклин Р. и др. Лечение дупилумабом у взрослых с атопическим дерматитом средней и тяжелой степени тяжести. N Engl J Med . 2014 10 июля. 371 (2): 130-9. [Медлайн].
Тачи Д., Симпсон Э.Л., Бек Л.А., Бибер Т., Блаувельт А., Папп К. и др. Эффективность и безопасность дупилумаба у взрослых с атопическим дерматитом средней и тяжелой степени тяжести, неадекватно контролируемым местными методами лечения: рандомизированное плацебо-контролируемое исследование фазы 2b с определением дозировки. Ланцет . 2016 2 января. 387 (10013): 40-52. [Медлайн].
Симпсон Э.Л., Бибер Т., Гутман-Ясский Э., Бек Л.А., Блаувельт А., Корк М.Дж. и др. Две фазы 3 испытаний дупилумаба по сравнению с плацебо при атопическом дерматите. N Engl J Med . 2016 15 декабря. 375 (24): 2335-2348. [Медлайн].
Frellick M. Dupilumab эффективен у подростков с экземой средней и тяжелой степени. Медицинские новости Medscape. Доступно на https://www.medscape.com/viewarticle/
Paller AS, Siegfried E, Gooderham M, Beck LA, Boguniewica M, Sher L, et al. Дупилумаб значительно улучшает лечение атопического дерматита у детей в возрасте от 6 до 12 лет: результаты исследования фазы 3 (LIBERTY AD PEDS) (аннотация 215). Представлено на виртуальной встрече Revolutionizing Atopic Dermatitis 2020.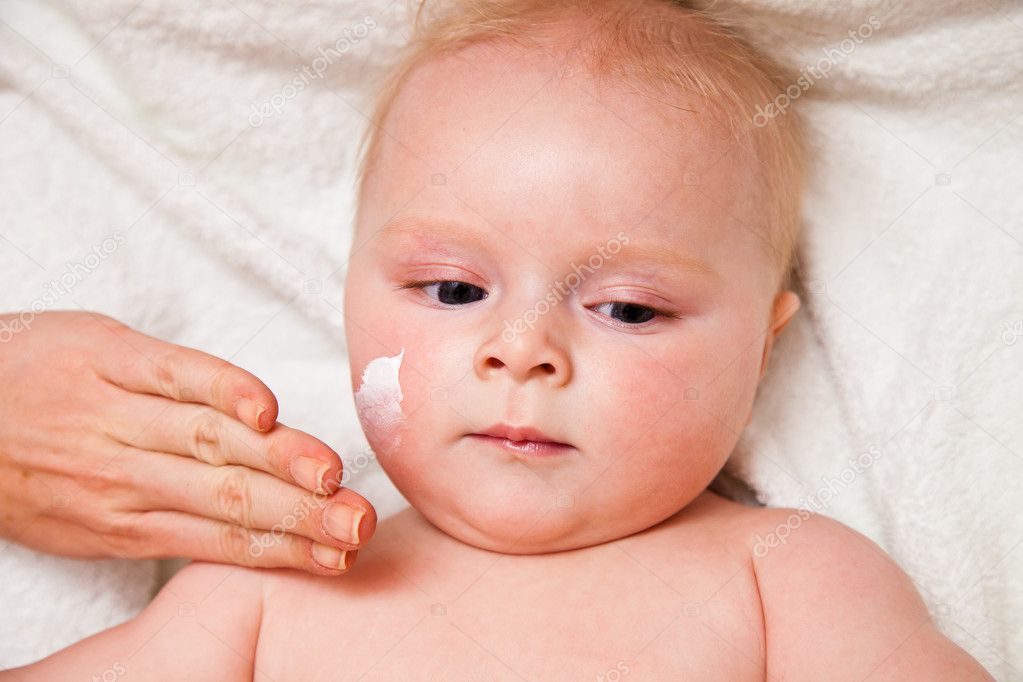 5 апреля 2020 г. [Полный текст].
5 апреля 2020 г. [Полный текст].
Новак Н. Аллергенспецифическая иммунотерапия атопического дерматита. Curr Opin Allergy Clin Immunol .2007 Декабрь 7 (6): 542-46. [Медлайн].
[Рекомендации] Грир FR, Sicherer SH, Burks AW. Влияние раннего диетического вмешательства на развитие атопического заболевания у младенцев и детей: роль ограничения питания матери, грудного вскармливания, времени введения прикорма и гидролизованных смесей. Педиатрия . 2008, январь, 121 (1): 183-91. [Медлайн].
Ян YW, Цай CL, Лу CY. Исключительное грудное вскармливание и случайный атопический дерматит в детстве: систематический обзор и метаанализ проспективных когортных исследований. Br J Дерматол . 2009 Август 161 (2): 373-83. [Медлайн].
Мияке Ю. , Танака К., Сасаки С. и др. Грудное вскармливание и атопическая экзема у японских младенцев: исследование здоровья матери и ребенка в Осаке. Детская аллергия и иммунология . Май 2009. 20: 234-241. [Медлайн].
, Танака К., Сасаки С. и др. Грудное вскармливание и атопическая экзема у японских младенцев: исследование здоровья матери и ребенка в Осаке. Детская аллергия и иммунология . Май 2009. 20: 234-241. [Медлайн].
Jin YY, Cao RM, Chen J, Kaku Y, Wu J, Cheng Y и др. Частично гидролизованная смесь коровьего молока оказывает терапевтическое действие на младенцев с атопическим дерматитом легкой и средней степени тяжести: рандомизированное двойное слепое исследование. Педиатр Аллергии Иммунол . 2011 г. 4 мая. [Medline].
Arellano FM, Arana A, Wentworth CE, et al. Лимфома среди пациентов с атопическим дерматитом и / или получавших местные иммунодепрессанты в Соединенном Королевстве. J Allergy Clin Immunol . 2009 Май. 123 (5): 1111-6, 116.e1-13. [Медлайн].
Чанг Ю.С., Чоу Ю.Т., Ли Дж.Х.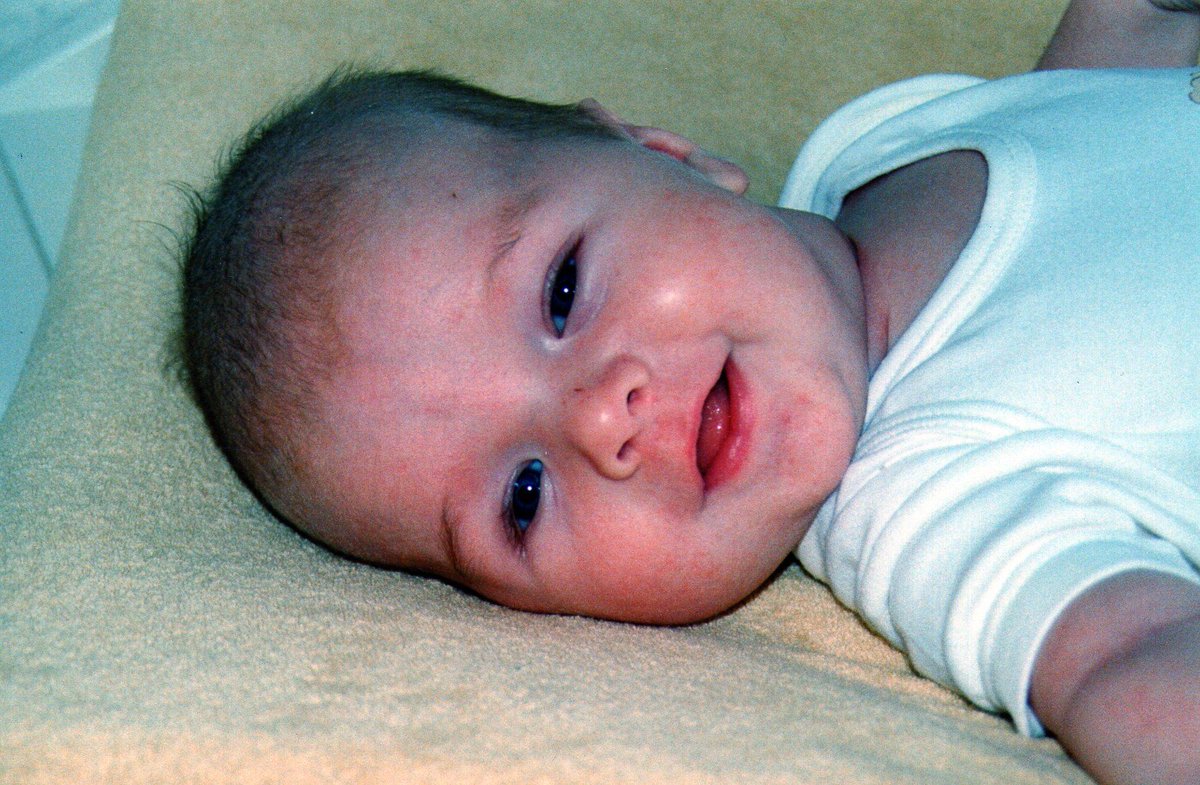 , Ли П.Л., Дай Ю.С., Сан Си и др. Атопический дерматит, мелатонин и нарушение сна. Педиатрия .2014 августа 134 (2): e397-405. [Медлайн].
, Ли П.Л., Дай Ю.С., Сан Си и др. Атопический дерматит, мелатонин и нарушение сна. Педиатрия .2014 августа 134 (2): e397-405. [Медлайн].
Xerfan EMS, Tomimori J, Andersen ML, Tufik S, Facina AS. Нарушение сна и атопический дерматит: двунаправленная связь ?. Медицинские гипотезы . 2020 18 февраля. 140: 109637. [Медлайн].
Capozza K, Gadd H, Kelley K, Russell S, Shi V, Schwartz A. Выводы воспитателей о влиянии педиатрического атопического дерматита на семьи: «Я устал, подавлен и чувствую, что терплю неудачу. Мама». Дерматит . 2020 21 февраля [Medline].
Богуневич М. Местное лечение атопического дерматита. Immunol Allergy Clin North Am . 2004 24 ноября (4): 631-44, vi-vii. [Медлайн].
Lee J, Seto D, Bielory L. Метаанализ клинических испытаний пробиотиков для профилактики и лечения педиатрического атопического дерматита. J Allergy Clin Immunol . 2008, январь, 121 (1): 116-121.e11. [Медлайн].
Эпштейн Т.Г., Бернштейн Д.И., Левин Л., Хурана Херши Г.К., Райан П.Х., Репонен Т. и др.Противоположные эффекты владения кошкой и собакой и аллергическая сенсибилизация на экзему в когорте детей с атопией. J Педиатр . 2011 Февраль 158 (2): 265-71.e1-5. [Медлайн].
Thyssen JP, Godoy-Gijon E, Elias PM. Вульгарный ихтиоз — болезнь мутации филаггрина. Br J Дерматол . 2013 10 января [Medline].
Блаттнер CM, Murase JE. Пробел в детской дерматологии: предотвращает ли грудное вскармливание развитие детского атопического дерматита ?. Дж. Ам Акад Дерматол . 2014 Август 71 (2): 405-6. [Медлайн].
Broeders JA, Ahmed Ali U, Fischer G. Систематический обзор и метаанализ рандомизированных клинических испытаний (РКИ), сравнивающих местные ингибиторы кальциневрина с местными кортикостероидами при атопическом дерматите: 15-летний опыт. Дж. Ам Акад Дерматол . 2016 г. 11 мая [Medline].
Tiplica GS, Boralevi F, Konno P, Malinauskiene L, Kaszuba A, Laurens C, et al.Регулярное использование смягчающего средства улучшает симптомы атопического дерматита у детей: рандомизированное контролируемое исследование. J Eur Acad Dermatol Venereol . 2018 8 февраля [Medline].
Джанмохамед С.Р., Оранье А.П., Девиллерс А.С., Ризопулос Д., Ван Прааг М.С., Ван Гизель Д. и др. Упреждающий метод влажного обертывания с разбавленными кортикостероидами по сравнению со смягчающими средствами у детей с атопическим дерматитом: проспективное рандомизированное двойное слепое плацебо-контролируемое исследование. Дж. Ам Акад Дерматол .2014 Июнь 70 (6): 1076-82. [Медлайн].
Дж. Ам Акад Дерматол .2014 Июнь 70 (6): 1076-82. [Медлайн].
Draelos ZD, Stein Gold LF, Murrell DF, Hughes MH, Zane LT. Последующий анализ воздействия мази кризаборола для местного применения, 2%, на атопический дерматит: сопутствующий зуд из клинических исследований фазы 1 и 2. J Лекарства Дерматол . 2016 1 февраля. 15 (2): 172-6. [Медлайн].
Пагдал К.В., Шварц РА. Актуальный деготь: назад в будущее. Дж. Ам Акад Дерматол . 2009 61 августа (2): 294-302. [Медлайн].
Люгер Т., Богуневич М., Карр В. и др. Пимекролимус при атопическом дерматите: консенсус в отношении безопасности и необходимости разрешить использование у младенцев. Педиатр Аллергии Иммунол . 2015 июн. 26 (4): 306-15. [Медлайн].
Леунг Д. Ю., Ханифин Дж. М., Паризер Д. М. и др. Эффекты крема пимекролимуса 1% при лечении пациентов с атопическим дерматитом, которые демонстрируют клиническую нечувствительность к местным кортикостероидам: рандомизированное многоцентровое исследование с использованием носителя. Br J Дерматол . 2009 Август 161 (2): 435-43. [Медлайн].
М., Паризер Д. М. и др. Эффекты крема пимекролимуса 1% при лечении пациентов с атопическим дерматитом, которые демонстрируют клиническую нечувствительность к местным кортикостероидам: рандомизированное многоцентровое исследование с использованием носителя. Br J Дерматол . 2009 Август 161 (2): 435-43. [Медлайн].
Doss N, Reitamo S, Dubertret L. и др. Преимущество 0,1% мази такролимуса по сравнению с 0,005% флутиказона у взрослых с умеренным и тяжелым атопическим дерматитом лица: результаты рандомизированного двойного слепого исследования. Br J Дерматол . 2009 Август 161 (2): 427-34. [Медлайн].
Ремитц А., Рейтамо С. Долгосрочная безопасность мази такролимуса при атопическом дерматите. Мнение эксперта по лекарствам . 2009 июл.8 (4): 501-6. [Медлайн].
Дженсен Дж. М., Пфайффер С.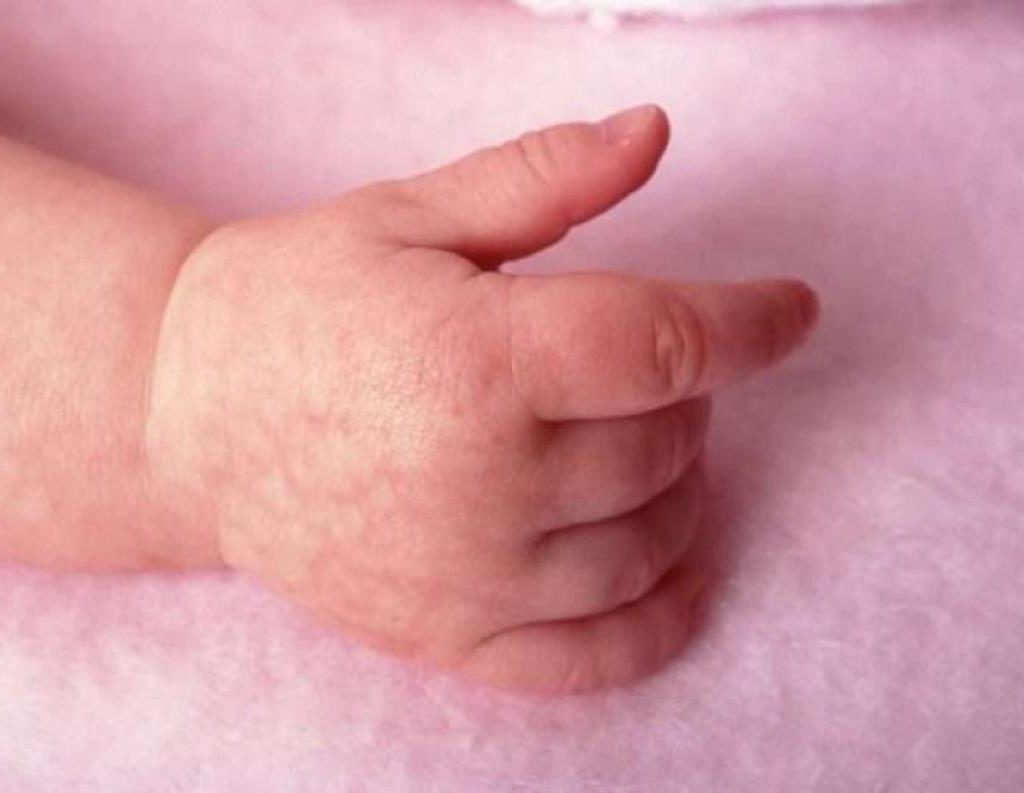 , Витт М. и др. Различные эффекты пимекролимуса и бетаметазона на кожный барьер у пациентов с атопическим дерматитом. J Allergy Clin Immunol . 2009 Май. 123 (5): 1124-33. [Медлайн].
, Витт М. и др. Различные эффекты пимекролимуса и бетаметазона на кожный барьер у пациентов с атопическим дерматитом. J Allergy Clin Immunol . 2009 Май. 123 (5): 1124-33. [Медлайн].
[Рекомендации] Патель Т.С., Грир С.К., Скиннер Р.Б. Младший. Проблемы рака с использованием местных иммуномодуляторов при атопическом дерматите: обзор данных и рекомендации для клиницистов. Ам Дж. Клин Дерматол . 2007. 8 (4): 189-94. [Медлайн].
Ring J, Mohrenschlager M, Henkel V. Предупреждение о «черном ящике» FDA США для местных ингибиторов кальциневрина: продолжающиеся споры. Наркотики . 2008. 31 (3): 185-98. [Медлайн].
Крафт М., Червь М. Дупилумаб в лечении атопического дерматита средней и тяжелой степени. Эксперт Рев Клин Иммунол . 2017 Апрель 13 (4): 301-310. [Медлайн].
webmd.com»> Феррейра С., Торрес Т.Дупилумаб для лечения атопического дерматита. Actas Dermosifiliogr . 2018 5 февраля. [Medline].
Саймон Д., Хосли С, Костылина Г, Явалкар Н, Саймон Х. Лечение анти-CD20 (ритуксимаб) улучшает состояние при атопической экземе. J Allergy Clin Immunol . 2008, январь, 121 (1): 122-8. [Медлайн].
Bukutu C, Deol J, Shamseer L, Vohra S. Дополнительная, холистическая и интегративная медицина: атопический дерматит. Педиатр Ред. . 2007 декабрь28 (12): e87-94. [Медлайн].
Део М., Юнг А., Хилл С., Радемейкер М. Метотрексат для лечения атопического дерматита у детей и подростков. Инт Дж Дерматол . 2014 Август 53 (8): 1037-41. [Медлайн].
Симпсон Э.Л., Флор С., Эйхенфилд Л.Ф., Бибер Т. , Софен Х., Тайеб А. и др. Эффективность и безопасность лебрикизумаба (моноклональное антитело против ИЛ-13) у взрослых с атопическим дерматитом средней и тяжелой степени, неадекватно контролируемым местными кортикостероидами: рандомизированное плацебо-контролируемое исследование фазы II (TREBLE). Дж. Ам Акад Дерматол . 2018 15 января. [Medline].
, Софен Х., Тайеб А. и др. Эффективность и безопасность лебрикизумаба (моноклональное антитело против ИЛ-13) у взрослых с атопическим дерматитом средней и тяжелой степени, неадекватно контролируемым местными кортикостероидами: рандомизированное плацебо-контролируемое исследование фазы II (TREBLE). Дж. Ам Акад Дерматол . 2018 15 января. [Medline].
Guttman-Yassky E, Silverberg JI, Nemoto O, Forman SB, Wilke A, Prescilla R, et al. Барицитиниб у взрослых пациентов с атопическим дерматитом средней и тяжелой степени тяжести: параллельное двойное слепое рандомизированное плацебо-контролируемое исследование с множественными дозами, параллельное 2 фаза. Дж. Ам Акад Дерматол . 1 февраля 2018 г. [Medline].
Детская экзема: причины, симптомы, лечение
Хотя детская экзема является результатом дисфункции иммунной системы, вероятно, из-за генетической предрасположенности, исследования выявили ряд факторов риска.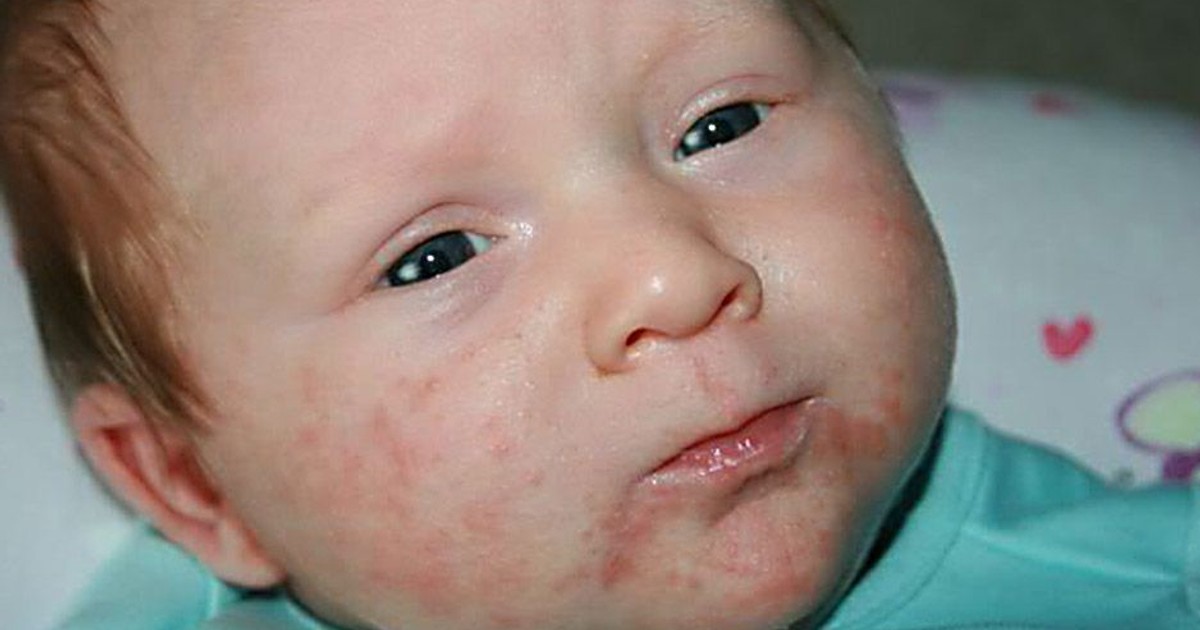
Например, исследование, опубликованное в феврале 2018 года в Международном журнале исследований окружающей среды и общественного здравоохранения , показало, что дети имеют более высокий риск развития экземы, если их матери пережили стрессовые ситуации во время беременности. (4)
В исследовании, опубликованном в мае 2018 года в журнале Journal of Allergy and Clinical Immunology , исследователи из Соединенного Королевства проанализировали социально-демографические характеристики около 675 000 детей в базе данных первичной медико-санитарной помощи.Они обнаружили, что у детей с большей вероятностью будет диагностирована экзема, если они соответствуют одному из следующих описаний:
- Мужской
- Китайский
- Бангладешский
- Чернокожий Карибский
- С высоким социально-экономическим статусом (5)
Другое исследование , опубликованном в мае 2018 года в журнале Европейской академии дерматологии и венерологии , рассматривалось, как внешняя среда — в частности, загрязнители воздуха и метеорологические условия — влияют на риск экземы у детей обоих полов. Исследователи пришли к выводу, что высокие уровни окиси углерода, аммиака, формальдегида, свинца, твердых частиц и озона могут влиять на развитие детской экземы. (6)
Исследователи пришли к выводу, что высокие уровни окиси углерода, аммиака, формальдегида, свинца, твердых частиц и озона могут влиять на развитие детской экземы. (6)
Однако другие исследования дали противоречивые результаты. Например, одно исследование американских детей, опубликованное в августе 2016 года в журнале Pediatric Allergy and Immunology , показало, что жаркий и солнечный климат в сочетании с высоким содержанием твердых частиц и озона действительно защищает от экземы.(7)
Небольшое исследование в Австралии, опубликованное в марте 2019 г. в журнале Journal of Allergy and Clinical Immunology , обнаружило связь между воздействием ультрафиолетового (УФ) солнечного света в раннем младенчестве и более низкой заболеваемостью экземой к 6-месячному возрасту. . (8)
Ученые, тем не менее, предостерегают от преднамеренного воздействия прямых солнечных лучей на младенцев, пока исследователи не поймут эту сложную проблему. (9)
Экзема и пищевая аллергия у младенцев и детей раннего возраста
Что такое экзема?
Слово «экзема» используется для описания ряда хронических кожных заболеваний. Атопический дерматит — наиболее распространенный тип экземы, особенно у младенцев и маленьких детей. В Канаде около 10 процентов младенцев и детей страдают экземой в форме атопического дерматита.
Слово «экзема» часто используется вместо атопического дерматита. В этом ресурсе слово экзема означает атопический дерматит.
Каковы симптомы экземы?
Экзема — хроническое заболевание, вызывающее покраснение и зуд на коже. Иногда зуд бывает очень сильным.Когда кожа поцарапана, она может расколоться, сочиться, а затем покрыться коркой. Симптомы экземы могут появляться и исчезать. У детей с экземой она часто появляется на щеках, лбу и коже черепа. У детей старшего возраста он часто находится на руках, запястьях, лодыжках, ступнях, а также на внутренних сгибах локтей и колен.
Что вызывает экзему?
Некоторые дети более склонны к экземе из-за различий в их коже и иммунной системе:
- Здоровая кожа действует как барьер для предотвращения выхода влаги и попадания раздражителей внутрь.
 Эта барьерная функция кожи не очень хорошо работает у детей, склонных к экземе. Их кожа плохо удерживает влагу. В результате их кожа быстро высыхает, и раздражители легче проникают внутрь.
Эта барьерная функция кожи не очень хорошо работает у детей, склонных к экземе. Их кожа плохо удерживает влагу. В результате их кожа быстро высыхает, и раздражители легче проникают внутрь. - Иммунная система детей с экземой реагирует на раздражители сильнее, чем обычно. Когда иммунная система сильно реагирует на раздражители, кожа становится красной и зудящей.
Когда кожа красная и зудящая, коже еще труднее быть хорошим барьером, поэтому она пропускает еще больше раздражителей.Это приводит к циклу зуда, царапин и еще большего раздражения, что усугубляет экзему.
Экзема относится к группе аллергических состояний, включая астму, сенную лихорадку и пищевую аллергию. Аллергические состояния, как правило, передаются по наследству. Генетика играет важную роль в определении того, кто заболеет экземой. Экзема не вызывается одним геном, скорее многие гены действуют вместе, увеличивая вероятность развития экземы.
Пример одного гена, который играет роль, называется филаггрин (произносится как PHIL-a-GRIN). Он отвечает за выработку в коже белка филаггрина. Когда этот ген не работает должным образом, барьерная функция кожи также не работает. Многие, но не все дети, страдающие экземой, страдают именно этим геном.
Он отвечает за выработку в коже белка филаггрина. Когда этот ген не работает должным образом, барьерная функция кожи также не работает. Многие, но не все дети, страдающие экземой, страдают именно этим геном.
Экзема обычно начинается у младенцев, но может начаться в любом возрасте. Некоторые дети перерастают его, но он может вернуться и позже.
Что такое пищевая аллергия?
Пищевая аллергия возникает в результате аномального иммунного ответа на пищевой белок.Пищевые белки, которые могут вызвать аллергическую реакцию, называются пищевыми аллергенами. У детей с пищевой аллергией аллергическая реакция возникает каждый раз, когда они едят пищу, на которую у них аллергия. Управление пищевой аллергией предполагает отказ от продуктов, вызывающих аллергическую реакцию. Для получения дополнительной информации о пищевой аллергии см. «Снижение риска пищевой аллергии у вашего ребенка» и «Тяжелая пищевая аллергия у детей». Если вы подозреваете, что ваш ребенок или ребенок реагирует на еду, прекратите давать эту еду и поговорите с врачом вашего ребенка.
Может ли пищевая аллергия вызвать экзему?
Хотя пищевая аллергия чаще встречается у детей с экземой, это отдельные состояния.
Пищевая аллергия обычно не вызывает экзему, но наличие экземы может увеличить вероятность развития пищевой аллергии.Описание того, как экзема может увеличить риск пищевой аллергии, см. В разделе на следующей странице под названием: Как хороший контроль экземы может помочь предотвратить пищевую аллергию?
Каковы различия между кожными симптомами пищевой аллергии и экземы?
Аллергическая реакция на пищу обычно возникает быстро. Затем симптомы аллергической реакции проходят, обычно через несколько часов, если пищу снова не есть. Экзема — хроническое заболевание, которое не проходит быстро.Экзема имеет тенденцию появляться в предсказуемых местах, например, на щеках маленьких детей или в локтевых складках у детей старшего возраста. Места на коже, где проявляются симптомы аллергической реакции на пищу, более непредсказуемы. Крапивница, покраснение и зуд в результате аллергической реакции могут появляться практически на любом участке тела и даже в разных местах каждый раз, когда едят пищу.
Места на коже, где проявляются симптомы аллергической реакции на пищу, более непредсказуемы. Крапивница, покраснение и зуд в результате аллергической реакции могут появляться практически на любом участке тела и даже в разных местах каждый раз, когда едят пищу.
Почему так важно контролировать экзему у моего ребенка?
Когда экзема не контролируется должным образом, она может повлиять на качество жизни и здоровье ребенка.Это увеличивает вероятность кожных инфекций, а также может быть болезненным. Зуд и царапины могут беспокоить вашего ребенка и вас как родителя. Это может повлиять на физический комфорт, сон, социальное взаимодействие и самооценку. Хороший контроль позволяет вашему ребенку чувствовать себя хорошо и оставаться сосредоточенным на детских занятиях, таких как учеба и игры.
Некоторые новые исследования показывают, что хороший контроль экземы может дать дополнительную пользу. Хороший контроль может помочь предотвратить пищевую аллергию.Это особенно хорошая новость для родителей, у которых есть младенцы и дети ясельного возраста, которые подвержены повышенному риску пищевой аллергии.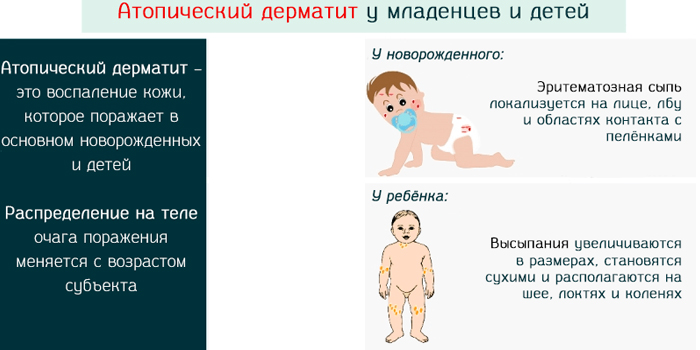
Как хороший контроль экземы может помочь предотвратить пищевую аллергию?
Поскольку здоровая кожа действует как барьер, она также помогает предотвратить попадание веществ, таких как пищевые аллергены, в организм через кожу. Здоровая кожа помогает защитить иммунную систему от воздействия пищевых аллергенов. Когда экзема у вашего ребенка находится под хорошим контролем, кожа вашего ребенка лучше предотвращает попадание пищевых аллергенов внутрь.
Новое исследование показывает, что, когда кожа вашего ребенка поцарапана, пищевые аллергены могут легче проникать в организм и вступать в контакт с иммунной системой. Прямой контакт открытой кожи с пищей, например арахисом, может увеличить вероятность развития аллергии на эту пищу. Иммунная система может быть более склонна к развитию пищевой аллергии, если первые контакты с пищей происходят через поцарапанную открытую кожу.
Обратное может быть правдой, если иммунная система сначала вводится в пищу, поедая ее. Если первое знакомство с пищей происходит через пищеварительный тракт, иммунная система может с большей вероятностью ее перенести.
Если первое знакомство с пищей происходит через пищеварительный тракт, иммунная система может с большей вероятностью ее перенести.
Для получения дополнительной информации о борьбе с экземой обратитесь к разделу на следующей странице под названием: Как я могу помочь справиться с экземой моего ребенка?
Какие еще способы предотвратить пищевую аллергию?
Многие специалисты в области здравоохранения теперь считают, что родители могут предпринять два шага, чтобы предотвратить пищевую аллергию.
- Избегайте ненужных задержек при введении новой твердой пищи вашему ребенку.
- Если ваш ребенок хорошо переносит новую пищу, продолжайте предлагать ее регулярно. «Регулярно» означает примерно один раз в неделю или чаще, если хотите. Регулярное предложение еды может напомнить иммунной системе о необходимости переносить эти продукты, а не вызывать на них аллергию.
Министерство здравоохранения Канады рекомендует вводить детям твердую пищу с шестимесячного возраста.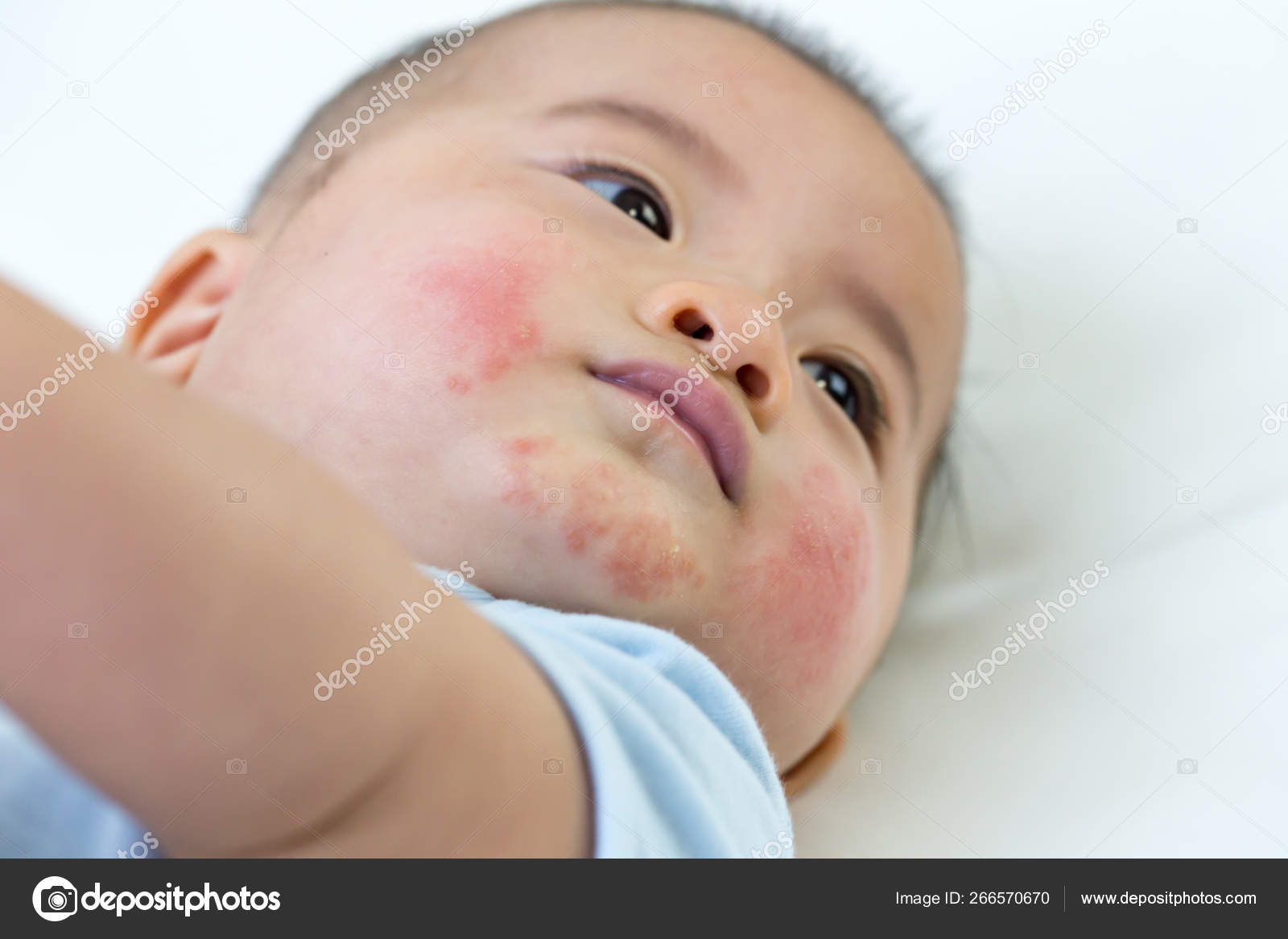 Младенцам с экземой также следует предлагать твердую пищу с шести месяцев.
Младенцам с экземой также следует предлагать твердую пищу с шести месяцев.
При желании вы можете вводить рыбу без костей, яйца, арахис, древесные орехи и семена кунжута в соответствующих возрастных формах, начиная с шестимесячного возраста.Целые древесные орехи и большие шарики арахисового масла представляют опасность. Вы можете начать с добавления масла арахиса, древесных орехов и семян кунжута в кашу для младенцев.
Когда ваш ребенок готов к еде руками, вы можете предложить эту пищу, намазанную тонкими полосками тоста. Для получения дополнительной информации о том, как давать детям твердую пищу, см. Разделы «Первые продукты питания ребенка» и «Снижение риска пищевой аллергии у вашего ребенка».
С 2008 года Американская академия педиатрии больше не рекомендует откладывать введение таких продуктов, как рыба, яйца и продукты, содержащие арахисовый белок, старше 4–6 месяцев младенцам с повышенным риском аллергии.
В 2000 году считалось, что отсрочка введения новых продуктов в рацион ребенка снижает вероятность пищевой аллергии. Однако задержка может увеличить вероятность того, что первые попадания пищи будут через поцарапанную кожу. Таким образом, откладывание введения новых продуктов питания может фактически увеличить вероятность развития пищевой аллергии.
Однако задержка может увеличить вероятность того, что первые попадания пищи будут через поцарапанную кожу. Таким образом, откладывание введения новых продуктов питания может фактически увеличить вероятность развития пищевой аллергии.
Несколько недавних исследований показывают, что введение определенных продуктов питания даже в возрасте до 4-6 месяцев может помочь предотвратить пищевую аллергию, но необходимы дополнительные исследования, прежде чем это можно будет рекомендовать.Пример исследования, проводимого в настоящее время, называется исследованием LEAP. LEAP означает «Раннее изучение аллергии на арахис». Для получения дополнительной информации посетите: www.leapstudy.com
Как я могу помочь справиться с экземой моего ребенка?
Хотя экзему нельзя вылечить, можно предпринять три основных шага, чтобы контролировать ее:
- Соблюдайте ежедневный режим купания и наносите увлажняющий крем сразу после ванны, чтобы увлажнить кожу вашего ребенка.
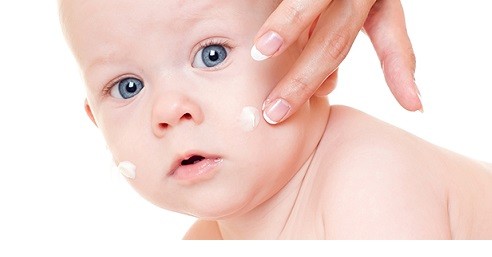
- При необходимости используйте кожные препараты, чтобы успокоить иммунный ответ.
- Избегать контакта с личными раздражителями
1. Держите кожу увлажненной.
Всегда держите кожу ребенка хорошо увлажненной. Это помогает улучшить барьерную функцию кожи и помогает разорвать цикл раздражения, которое приводит к зуду и царапинам. Даже после того, как кожа зажила после обострения экземы, продолжайте ежедневные действия, которые сохраняют кожу хорошо увлажненной. Это поможет предотвратить новые обострения.
Позволяйте вашему ребенку принимать ванну каждый день.Лучше всего замачивать около 10 минут. Используйте теплую воду, а не горячую.
Используйте мягкое мыло и только на поверхностях кожи, которые нуждаются в очистке, таких как подмышки и область подгузников. Не используйте сильнодействующее мыло, которое может слишком сушить. В конце ванны используйте мыло и шампунь, чтобы ребенок не впитался в продукты, вызывающие пересыхание кожи.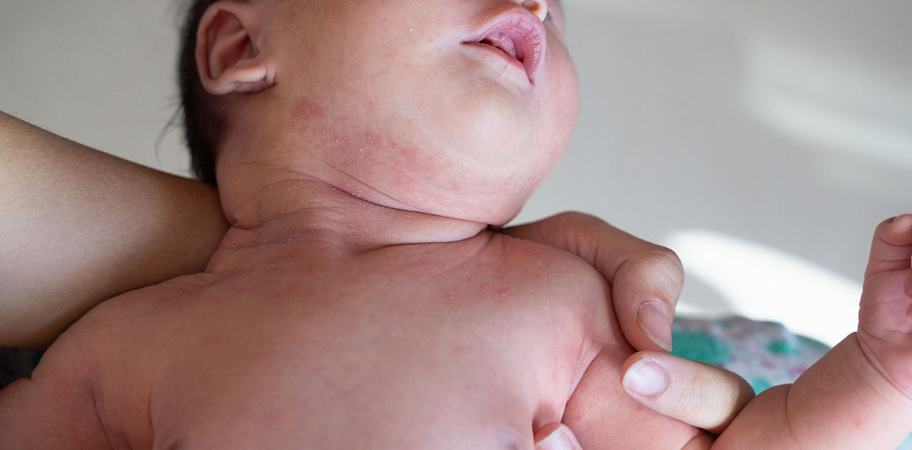 Осторожно вымыть кожу. Скрабирование может вызвать раздражение кожи, склонной к экземе.
Осторожно вымыть кожу. Скрабирование может вызвать раздражение кожи, склонной к экземе.
После ванны осторожно промокните ребенка насухо и нанесите любые лечебные кремы, прописанные врачом.Нанесите увлажняющий крем за 3 минуты до ванны. Увлажняющий крем помогает удерживать воду, поглощаемую кожей во время принятия ванны.
Нанесение увлажняющего крема сразу после ванны, вероятно, самое важное, что вы можете сделать, чтобы помочь коже вашего ребенка.
Всегда мойте руки перед нанесением увлажняющего крема. Обильно нанесите увлажняющий крем на все поверхности кожи. Избегайте трения. Используйте увлажняющий крем после каждой ванны, после мытья рук и после купания.
2. При необходимости используйте кожные препараты.
Для некоторых младенцев и детей с экземой ежедневного купания и увлажнения недостаточно для хорошего контроля. Этим детям также нужен план лечения, который часто включает лечебные кремы или мази, которые успокаивают иммунную систему кожи и контролируют раздражение. Планы лечения также включают инструкции о том, как часто и когда применять крем или мазь.
Планы лечения также включают инструкции о том, как часто и когда применять крем или мазь.
Существует множество кожных лекарств от экземы, каждое с разной силой действия.Сила прописываемого лекарства должна соответствовать той области тела, которая нуждается в лекарстве. Например, ребенку может быть прописано одно лекарство для лица, а другое — для локтей и коленей. Не используйте процент, указанный на этикетке, для оценки силы лекарства вашего ребенка. Если у вас есть вопросы о дозировке лекарств, обратитесь к лечащему врачу или фармацевту.
Следуйте плану лечения, предоставленному врачом вашего ребенка, чтобы ваш ребенок получил максимальную пользу от лекарств.Особенно важно следовать советам врача о том, сколько лекарства применять, чтобы не использовать слишком мало или слишком много. Некоторые врачи рекомендуют наносить слой лекарства на участки экземы каждый день в течение примерно двух-четырех недель. Лекарство будет более эффективным, если нанести его на кожу сразу после ванны, пока кожа еще влажная.
Время от времени может потребоваться корректировка плана лечения в зависимости от тяжести экземы и реакции на кожные лекарства.Возможно, вы первым заметите, что план нужно скорректировать. Сообщите врачу вашего ребенка, если вы считаете, что план требует корректировки.
3. Помогите своему ребенку избегать личных раздражителей.
Некоторые вещества могут раздражать кожу и запускать цикл зуда и царапин. Если вы заметили, что экзема у вашего ребенка ухудшается после контакта с чем-либо, помогите ребенку избежать этого. Раздражители не одинаковы для всех детей. Если обычный триггер не беспокоит вашего ребенка, нет причин избегать его.Вот несколько примеров возможных триггеров, которые могут вызвать обострения экземы у некоторых детей.
Духи и ароматизаторы, в том числе содержащие их средства для ухода за кожей и купания
Жесткое мыло
Соли для ванн или пены для ванн
Грубая одежда, включая шерстяные ткани
Крайние температуры, включая горячий и холодный, сухой воздух
Кожные инфекции
У детей с экземой на коже часто бывает больше бактерий. Даже если это не вызывает инфекции, бактерии могут вызвать раздражение кожи и усугубить экзему, поэтому очень важно поддерживать чистоту.
Даже если это не вызывает инфекции, бактерии могут вызвать раздражение кожи и усугубить экзему, поэтому очень важно поддерживать чистоту.
Младенцы и дети, страдающие экземой, также подвержены кожным инфекциям. Инфекции усугубляют экзему, поэтому требуется лечение у врача. Может быть назначен пероральный антибиотик, крем с антибиотиком или очень небольшое количество отбеливателя, добавляемого в воду для ванны. Отбеливатель нельзя добавлять в воду для ванны без консультации с врачом. Признаки возможной инфекции включают: усиление боли, болезненности или отека, горячую кожу, жар, гной или красные полосы, идущие от пораженной кожи.
Напряжение
Эмоциональное расстройство, разочарование и смущение вызывают стресс и могут вызвать зуд, который приводит к еще большему расчесыванию у детей с экземой. Помогите своему ребенку научиться справляться со стрессовыми ситуациями.
Экологические аллергены
Экологические аллергены включают перхоть животных (чешуйки кожи) и слюну, пылевых клещей, пыльцу и плесень. У детей с экземой также может быть аллергия на окружающую среду. У этих детей контакт с этими аллергенами может усугубить экзему.Если у вашего ребенка аллергия на определенные экологические аллергены, по возможности уменьшите их воздействие.
У детей с экземой также может быть аллергия на окружающую среду. У этих детей контакт с этими аллергенами может усугубить экзему.Если у вашего ребенка аллергия на определенные экологические аллергены, по возможности уменьшите их воздействие.
Продукты, не являющиеся аллергенами
Некоторые продукты, не являющиеся аллергенами, при контакте могут вызывать раздражение воспаленной кожи. Чтобы уменьшить раздражение, по возможности избегайте контакта с пищей с экземой. Вы можете нанести мазь на кожу ребенка перед тем, как предложить еду, чтобы уменьшить контакт с кожей. Если еда попала на воспаленную кожу ребенка, аккуратно смойте ее и снова нанесите увлажняющий крем.
Продукты, вызывающие раздражение экземы при контакте, не вызывают никаких проблем при употреблении в пищу, если только ваш ребенок не страдает пищевой аллергией на них.
Многие родители сообщают, что такие продукты, как помидоры, клубника и цитрусовые (например, апельсины), вызывают раздражение при экземе. Если эти продукты не беспокоят вашего ребенка, продолжайте предлагать их ребенку.
Если эти продукты не беспокоят вашего ребенка, продолжайте предлагать их ребенку.
Что еще я могу сделать, чтобы контролировать экзему у моего ребенка?
- Держите ногти ребенка короткими и чистыми.Это может помочь предотвратить инфекцию, если поцарапать кожу.
- Используйте средства для стирки без запаха и избегайте сушки белья.
- Стирайте новую одежду и снимайте бирки, прежде чем ваш ребенок наденет их.
- Одевайте ребенка в свободную, а не тесную одежду.
- Если экзему вашего ребенка трудно контролировать, обратитесь за помощью к поставщикам медицинских услуг, которые имеют опыт лечения экземы.
На что следует обращать внимание при выборе средств по уходу за кожей?
Выбирайте мыло и увлажняющие средства для чувствительной кожи.Хотя не существует единой группы продуктов, подходящих для каждого ребенка, как правило, лучше всего подходят продукты с меньшим количеством ингредиентов. Дорогие продукты не всегда лучше. Если вам нужна помощь в поиске продуктов для вашего ребенка, обратитесь к врачу или фармацевту.
Если вам нужна помощь в поиске продуктов для вашего ребенка, обратитесь к врачу или фармацевту.
Товары для купания
Вам не нужно ничего добавлять в воду для ванны вашего ребенка. Выбирайте нежное мыло для очистки кожи. Избегайте агрессивных продуктов и продуктов, содержащих духи или отдушки.
Увлажняющие средства
Выберите густой увлажняющий крем без отдушек и отдушек.Густые продукты более эффективны для увлажнения, чем более тонкие, которые легко наливаются. Густые увлажняющие средства включают кремы и мази, которые обычно доступны в баночках или тубах.
Увлажняющие средства можно разделить на три категории в зависимости от количества масла или жира по сравнению с количеством присутствующей воды. Эти три группы называются мазями, кремами и лосьонами. Мази — это просто жир и не содержат много воды. Обычно они очень густые, прозрачные и почти бесцветные.Кремы обычно представляют собой смесь масла (или жира) и воды, состоящую из двух частей. Они, как правило, слишком толстые, чтобы их можно было налить, продаются в банках и часто имеют белый цвет. Лосьоны — это кремы, в которые добавлено гораздо больше воды. Они разливаются или поставляются с дозатором, и обычно они белого цвета.
Они, как правило, слишком толстые, чтобы их можно было налить, продаются в банках и часто имеют белый цвет. Лосьоны — это кремы, в которые добавлено гораздо больше воды. Они разливаются или поставляются с дозатором, и обычно они белого цвета.
Примеры ингредиентов продукта, которые помогают удерживать влагу в коже:
Вазелин и вазелин: Это жирные ингредиенты, очень хорошо удерживают влагу в коже.
Силикон и диметикон: Это нежирные ингредиенты, которые также хорошо удерживают влагу в коже. Они кажутся шелковистыми на ощупь и добавляются во многие увлажняющие средства.
Керамиды: Это вещества, удерживающие влагу, которые естественным образом присутствуют в коже. У людей с экземой отсутствует нормальное количество церамидов в коже. Нанесение керамидов на кожу помогает удерживать влагу в ней. Некоторые новые увлажняющие средства содержат церамиды. Продукты с керамидами могут быть дороже других увлажняющих средств./173250847-56a6fd5e5f9b58b7d0e5de89.jpg)
ресурса
Программа EASE: www.eczemacanada.ca предоставляет информацию и ресурсы по экземе для канадцев.
Снижение риска пищевой аллергии у вашего ребенка: www.healthlinkbc.ca/healthy-eating/reeding-baby-food-allergy-risk
Первые продукты для малышей: www.healthlinkbc.ca/healthlinkbc-files/babys-first-foods
Последнее обновление: июль 2011 г.
Экзема
Это симптом вашего ребенка?
- Зудящая сыпь, которая, по словам врача, была экземой
- Экзема — хроническое кожное заболевание
- Возникают повторяющиеся обострения сильного зуда
- Медицинское название экземы — атопический дерматит
Симптомы экземы
- Главный симптом — зуд.Если не чешется, значит, это не экзема.
- При обострениях (приступах зуда) сыпь становится красной или даже сыпью и мокнущей.
- Начало: Среднее начало в 3 месяца.
 Диапазон: 1-6 месяцев. Обычно начинается с 2 лет.
Диапазон: 1-6 месяцев. Обычно начинается с 2 лет. - Расположение: Классическая экзема начинается на щеках в возрасте от 1 до 6 месяцев. Он может распространиться на остальную часть лица. У младенцев также вовлекаются внешние поверхности рук и ног.
- У детей старшего возраста экзема обнаруживается в складках суставов. Локти, запястья и колени — наиболее распространенные места.
- Сыпь обычно одинаковая на обеих сторонах тела.
Причина экземы
- Тип сухой, чувствительной кожи, которую наследуют дети.
- Вспышки из-за контакта кожи с мылом, шампунем, пыльцой или другими раздражающими веществами.
- Около 30% детей с тяжелой формой экземы также страдают пищевой аллергией. Наиболее распространено коровье молоко.
- Более 10% детей страдают экземой. Это самое распространенное состояние кожи первых 10 лет.
Триггеры обострения экземы
- Мыло .Никогда не используйте пенную ванну.
 Это может вызвать серьезную вспышку.
Это может вызвать серьезную вспышку. - Пыльца . Не позволяйте ребенку лежать на траве во время сезона сбора пыльцы травы.
- Животные . Избегайте животных, которые усиливают сыпь.
- Продукты питания . Если определенные продукты вызывают сильный зуд (обострения), избегайте их.
- Шерсть. Избегайте шерстяных волокон и одежды из других колючих грубых материалов.
- Сухой воздух . Если воздух в вашем доме сухой, используйте увлажнитель воздуха.
- Инфекция, вызванная вирусом герпеса (серьезная ). Не подпускайте ребенка к людям с волдырями (герпесом). Вирус герпеса может вызвать серьезную кожную инфекцию у детей, больных экземой.
- Экзема возникает не из-за хозяйственного мыла, которое вы используете для стирки одежды.
Шкала зуда
- Легкая : не мешает нормальной деятельности
- Умеренная : мешает уходу за ребенком или школе, сну или другим нормальным действиям
- Сильная : постоянный зуд, который не может можно контролировать
Пищевая аллергия и вспышки экземы
- Пищевая аллергия является фактором у 30% маленьких детей с тяжелой экземой.
 Этот фактор в основном наблюдается у младенцев.
Этот фактор в основном наблюдается у младенцев. - Основными продуктами, вызывающими аллергию, являются коровье молоко и яйца.
- Основные симптомы — повышенное покраснение кожи и зуд. Некоторые родители сообщают, что эти симптомы появляются во время кормления или вскоре после него.
- Экзему легче контролировать, если избегать аллергической пищи.
Диагностика пищевой аллергии и обострений экземы
- Врач вашего ребенка может посоветовать следующие шаги:
- Убрать подозреваемые продукты или продукты из рациона вашего ребенка на 2 недели.Экзема должна значительно улучшиться.
- Затем дайте ребенку эту пищу, когда экзема под контролем. Это называется «вызов».
- Если еда вызывает обострение, экзема должна стать зудящей и красной. Обострение должно произойти быстро в течение 2 часов после приема пищи.
- В этом случае не давайте эту пищу своему ребенку. Обсудите с врачом вашего ребенка необходимость в каких-либо заменителях пищи.

- Если экзема не обостряется, у вашего ребенка нет аллергии на эту пищу.
Когда звонить при экземе
Позвоните 911 прямо сейчас
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Возраст менее 12 недель, у вас высокая температура. Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Выглядит зараженным (распространяющееся покраснение, гной, мягкие струпья) и жар
- Возникает много маленьких волдырей или выбитых язв
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашего ребенка нужно осмотреть, и в чем проблема срочно
Обратиться к врачу в течение 24 часов
- Экзема очень болезненна при прикосновении
- Выглядит зараженным, но нет температуры
- Зуд сильный после использования стероидного крема более 48 часов
- Вы думаете, что ваш ребенок нуждается в осмотре , но проблема не срочна
Обратиться к врачу в рабочее время
- Обострения зуда возникают часто
- Диагноз экземы не подтвержден врачом
- У вас есть другие вопросы или проблемы
Самостоятельный уход на дому
- Экзема без других проблем
- Вопросы по профилактике обострения экземы
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.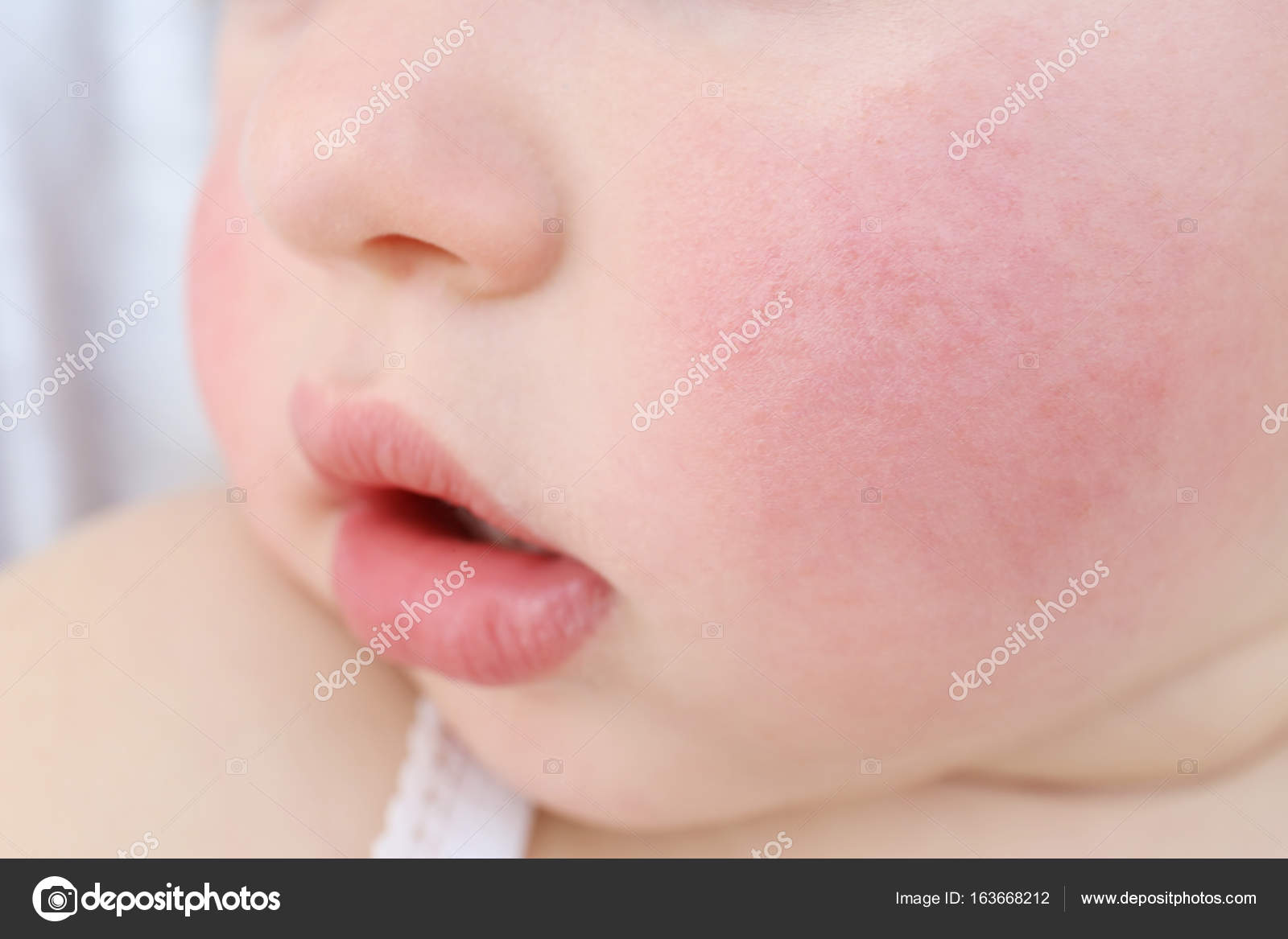
Рекомендации по уходу
Лечение экземы
- Что следует знать об экземе:
- Экзема — хроническое кожное заболевание. Итак, вам нужно научиться управлять им.
- Приступы зуда (обострения) следует ожидать.
- Цель — быстро лечить все обострения. Причина: Чтобы предотвратить повреждение кожи.
- Вот несколько советов по уходу, которые должны помочь.
- Лечение зависит от степени тяжести экземы:
- Легкая Экзема.Просто нужно пользоваться увлажняющим кремом и не допускать обострения проблемы.
- Умеренная Экзема. Также необходимо использовать стероидный крем и лекарство от аллергии перед сном.
- Тяжелая Экзема. Также могут потребоваться антибиотики при кожной инфекции, вызванной бактериями Staph. Эта инфекция начинается на открытой коже от сильного зуда.

- Увлажняющий крем или мазь для сухой кожи:
- У всех детей с экземой сухая чувствительная кожа.
- Кожа нуждается в увлажняющем креме (например, Eucerin). Применяйте один или два раза в день.
- Нанесите крем после 5 или 10-минутной ванны. Чтобы удержать влагу в коже, наносите крем на влажную кожу. Сделайте это в течение 3 минут после выхода из ванны или душа.
- Сначала следует нанести стероидный крем на любые зудящие пятна. Затем используйте увлажняющий крем в качестве верхнего слоя.
- Хотя большинство родителей предпочитают кремы, зимой иногда необходимы увлажняющие мази. Пример — вазелин.
- Осторожно: Никогда не прекращайте нанесение увлажняющего крема. Причина: сыпь вернется.
- Стероидный крем или мазь от зуда:
- Зуд кожи является основным симптомом экземы.
- Стероидные кремы или мази необходимы для борьбы с покраснением и зудом.
- Наносите стероидные кремы только на зудящие или красные пятна (не на нормальную кожу).

- У большинства детей есть 2 типа стероидных кремов. (1) Мягкий стероидный крем используется для лечения любых розовых пятен или легкого зуда. Часто это 1% крем с гидрокортизоном (например, Cortaid). Рецепт не требуется.(2) Для лечения любых пятен с сильным зудом необходим еще один более сильный стероидный крем. Это рецептурный стероидный крем, такой как Synalar. Никогда не наносите этот более сильный крем на лицо.
- Применяйте эти кремы как указано или 2 раза в день.
- После того, как сыпь утихнет, наносите один раз в день. Через 1 хорошую неделю просто используйте увлажняющий крем.
- Купание — избегайте мыла:
- Принимайте ванну в теплой воде один раз в день в течение 10 минут. Причина: на коже, пропитанной водой, зуд становится меньше.После ванны нанесите увлажняющий крем (например, Eucerin) на всю кожу.
- Избегайте использования любого мыла. Причина: экзема очень чувствительна к мылу, особенно к пены для ванн.
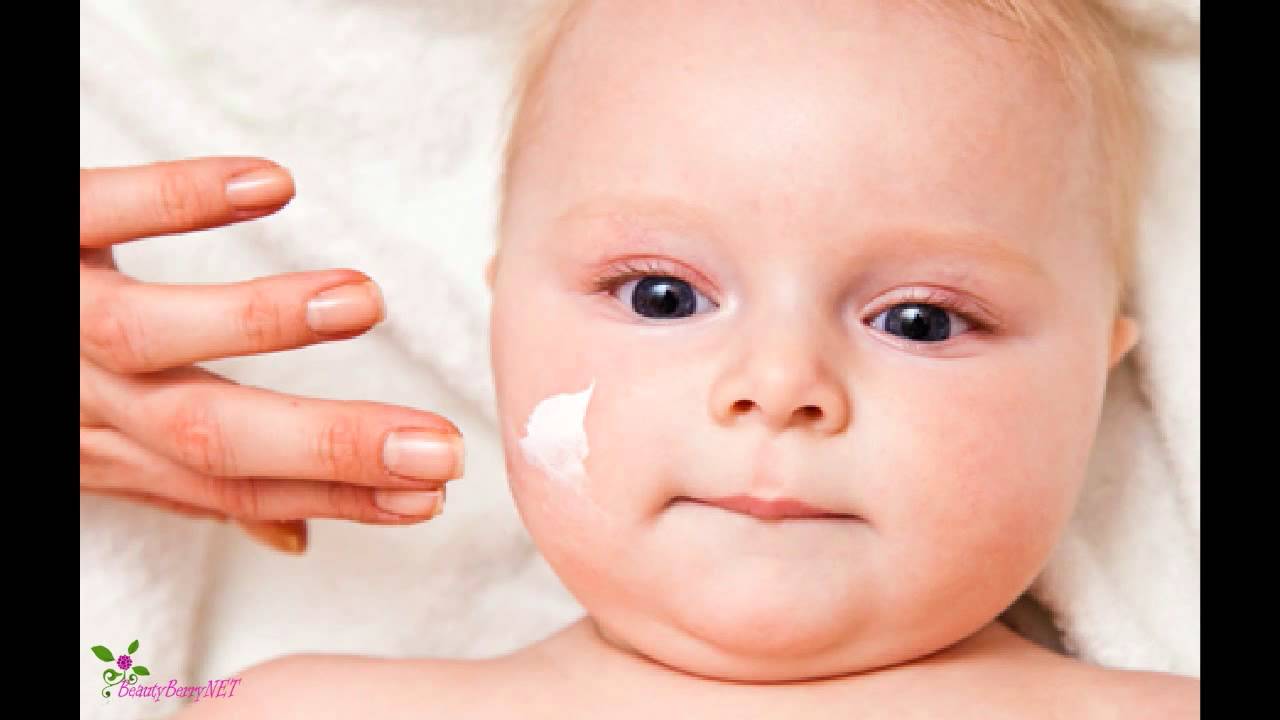 Безопасного мыла для маленьких детей, больных экземой, не существует. Их можно мыть теплой водой.
Безопасного мыла для маленьких детей, больных экземой, не существует. Их можно мыть теплой водой.
- Лекарство от аллергии от зуда перед сном:
- Многим детям с экземой необходимо принимать лекарство от аллергии внутрь перед сном.
- Причина: Расчесывание в постели может вызвать серьезное повреждение кожи.Это также может мешать засыпанию.
- Дайте лекарство от зуда, которое назначил вам врач вашего ребенка.
- Если ничего не было предложено, вы можете попробовать Бенадрил перед сном. Рецепт не требуется.
- Осторожно: Не использовать лицам младше 1 года. Причина: Бенадрил — успокаивающее средство. Позвоните своему врачу за советом.
- Зудящая атака — душ для удаления раздражителей:
- Игра в траве, нахождение рядом с животными или плавание могут вызвать усиленный зуд.
- При зуде, вызванном этими причинами, быстро налейте ребенку шампунь и примите душ.
- Приступ зуда — Лечение:
- При первых признаках зуда используйте стероидный крем.
 Нанесите его на зудящие участки. Если вы не уверены, нанесите 1% крем с гидрокортизоном (например, Cortaid). Рецепт не требуется.
Нанесите его на зудящие участки. Если вы не уверены, нанесите 1% крем с гидрокортизоном (например, Cortaid). Рецепт не требуется. - Держите ногти вашего ребенка коротко и гладко.
- Попросите детей постарше постараться не чесаться, но никогда не наказывайте за зуд.
- При постоянном зуде у маленьких детей накройте руки носками или перчатками.Используйте в течение дня или пока зуд не будет взят под контроль. Постарайтесь в это время больше пообниматься.
- При первых признаках зуда используйте стероидный крем.
- Вернуться в школу:
- Экзема не передается другим людям.
- Детям с экземой не нужно пропускать детский сад или школу.
- Чего ожидать:
- Экзема — хроническое заболевание. Примерно в подростковом возрасте около половины из них избавляются от экземы.
- У многих детей с тяжелой экземой в младенчестве развивается астма и аллергия на нос.
- Позвоните своему врачу, если:
- Зуд не контролируется после 2 дней применения стероидного крема
- Сыпь выглядит инфицированной (распространяющееся покраснение, желтые струпья или гной)
- Вы думаете, что вашего ребенка нужно осматривать
- Вашему ребенку становится хуже
Профилактика обострений экземы
- Советы по предотвращению обострений:
- Некоторые обострения экземы невозможно объяснить.
 Но другие запускаются вещами, которых можно избежать.
Но другие запускаются вещами, которых можно избежать. - Не допускайте попадания хлора в бассейны и спа, агрессивных химикатов и мыла.
- Никогда не используйте пенную ванну. Это может вызвать серьезную вспышку.
- Не подпускайте ребенка к траве во время сезона сбора пыльцы травы.
- Избегайте животных, которые усугубляют сыпь.
- Если определенные продукты вызывают сильный зуд (обострение), избегайте их.
- По возможности носите одежду из хлопка или его смесей. Избегайте шерстяных волокон и одежды из других колючих грубых материалов.Они усугубляют экзему.
- Старайтесь избегать перегрева, холода и сухого воздуха (используйте увлажнитель воздуха). Избегайте переодевания. Тепло может усилить сыпь.
- Осторожно: Держите ребенка подальше от людей с волдырями (герпесом). Вирус герпеса может вызвать серьезную кожную инфекцию у детей, больных экземой.
- Некоторые обострения экземы невозможно объяснить.
- Позвоните своему врачу, если:
- У вас есть другие вопросы или проблемы
