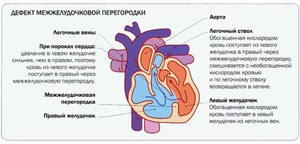
Органы системы ребенка формируется после того, как произошло зачатие, но иногда между полостями клапанов сердца образуется отверстие и процесс нарушается. У новорожденного с ДМЖП кровь из левого желудочка оказывается в правом, а не движется в аорту, что препятствует нормальному функционированию сердца, постоянная перегрузка желудочка провоцирует появление легочной гипертензии.
Что собой представляет дефект межжелудочковой перегородки
ДМЖП возникает на начальных этапах развития плода. При врожденном пороке (ВПС) в полости, располагающейся между отделами сердца, формируется дыра. Если ее размер превышает 2 мм, это несет опасность для младенца. Дырка препятствует наполнению аорты кровью, значительная часть движется в правый желудочек, поднимая в нем давление, которое передается к сосудам, располагающимся в малом кругу. Они замещаются соединительной тканью, что чревато легочной недостаточностью у ребенка.
В аорту поступает меньшее количество крови, и циркуляция ее в большом круге также нарушается. Аномалия может проявляться как отдельная патология или быть частью болезни. В большинстве случаев врачи диагностируют у новорожденных перимембранозный ДМЖП. Такой дефект выявляют не только у младенцев, но и у взрослых, перенесших острую ишемию.
Клинические проявления
Когда отверстие имеет незначительные размеры, врач определяет присутствие отклонения у ребенка по грубому шуму в сердце, выраженных симптомов может и не быть. При наличии большого дефекта у младенца:
- Синеет кожа на лице, ручках, ногах.
- Пропадает аппетит.
- Отекают конечности и живот.
- Не прибавляется вес.
- Замедляется развитие.
Ребенка нередко мучит отдышка, со временем увеличивается печень, прослушиваются хрипы в легких. Маленькое отверстие обычно не доставляет неприятных ощущений младенцу, он нормально растет, развитие не замедляется.


Причины возникновения
Отклонение в стенке межжелудочковой перегородки формируется у ребенка во внутриутробном развитии, способствуют появлению дефекта различные факторы.
Наследственность
Патология может передаться от одного из родителей ребенка, страдающего от пороков сердца. Провоцируют образование отверстия хромосомные аномалии плода. Для снижения риска развития отклонений беременной женщине предписывают специальные лекарства.
Вирусные инфекции во время беременности
Когда женщина вынашивает ребенка, снижается иммунитет, и организму становится труднее противостоять болезням, вызываемым вирусами. Заражение краснухой на раннем сроке чревато развитием пороков сердца у младенца. При инфицировании матери гриппом, ветряной оспой, корью у ребенка возникают различные отклонения, нередко несовместимые с жизнью.


Вредные привычки
Если женщина, забеременев, продолжает курить, пить пиво, вино, алкогольные коктейли, вредные вещества через кровоток направляются к плоду, и если не вызывают выкидыш, то провоцируют появление врожденных аномалий, одной из которых может стать ДМЖП.
Работа в неблагоприятных условиях
На здоровье мамы и ребенка негативно влияет воздух, загрязненный пылью, ядовитыми парами, тяжелыми металлами, повышенный радиационный фон.
Прием запрещенных препаратов
Врачи стараются не предписывать беременным женщинам сильнодействующих лекарств, но при заражении бактериальной инфекцией не всегда можно обойтись без медикаментов. Иногда будущие мамы без назначения принимают анальгетики, антидепрессанты, антибиотики, таблетки, содержащие кодеин, что чревато появлением различных отклонений у малыша.


Сахарный диабет
Будущие мамы иногда страдают от эндокринных патологий, которые способны вызвать осложнения, спровоцировать возникновение дефектов у плода. Хотя шансы родить здорового ребенка у женщин, страдающих диабетом, существуют, но нередко такие малыши наследуют пороки.
Разновидности дефектов
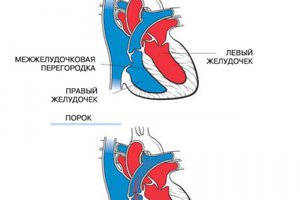
В зависимости от того, где образовалось отверстие у ребенка, отклонение разделяют на несколько видов. Порок межжелудочковой перегородки образуется, где ее кольца соединяются с клапанами. Отклонение часто сопровождает патологии сердца, встречается у детей с генетическими расстройствами.
Мышечный
Отверстие образуется на сравнительно большом расстоянии от аорты, далеко от сердечных клапанов, обычно обладает маленьким размером.
Мышечный дефект нередко затягивается без вмешательства, менее опасен среди других ВПС.


Мембранозный
Чаще всего отверстие локализуется в верхней половине перегородки, формируется ниже выхода в аорту. Обычно отличается маленьким диаметром, исчезает само по себе. Мембранозный тип дефекта диагностируют у ¾ четверти детей с ВПС.
Надгребневый
Особую опасность для жизни младенца несет порок, когда отверстие сформировалось недалеко от сосудов, что отходят от правого желудочка. Кровь регулярно протекает через дырку, препятствует ее зарастанию. Надгебневый вид дефекта обнаруживают у малышей нечасто.
По размерам
На проявление патологии, состояние ребенка влияет и место расположения отверстия в перегородке, и величина его диаметра.


Малый
Дефект размером меньше 3 мм, не представляет опасность для жизни младенца, не вызывает неприятных ощущений. Со временем дырка затягивается. Иногда в межжелудочковой полости образуется множество отверстий размером около 1 мм, они не всегда зарастают.
Чтобы исключить проникновение инфекции, ребенок регулярно должен наблюдаться врачом.
Большой
Дефекты, которые меньше 1 см, но больше 3 мм, препятствуют нормальной работе, но иногда затягиваются самостоятельно, и состояние у малыша улучшается. Если размер отверстия в полости больше сантиметра, ребенку необходимо не консервативное, а хирургическое лечение, иначе он погибнет или будет страдать от патологий сердца.
Симптомы
Спустя несколько дней после рождения у грудничка с отклонением в полости сердца врач слышит шум внизу грудной клетки, что присутствует и при незначительном размере отверстия.


Окраска кожных покровов
У новорожденных со средними и большими дефектами около рта при крике появляется синий оттенок. Цианоз проявляется не только на лице, но и на ножках, ручках, поскольку нарушается циркуляция крови. Кожа у ребенка очень бледная, набухают вены на шее.
Проблемы при грудном вскармливании
Младенец с ДМЖП часто капризничает при кормлении, не имеет аппетита. При сосании ребенок тяжело дышит, становится беспокойным, не хочет брать грудь.
Медленная прибавка в весе и росте
Малыш не наедается при кормлении, не получает достаточного количества питательных веществ, содержащихся в молоке матери, его развитие замедляется. Младенец плохо растет, не набирает вес.
Повышенная сонливость
От здоровых детей малыш с дефектом перегородки отличается тем, что постоянно спит, не играет, быстро утомляется, выглядит уставшим и вялым.


Частота дыхания выше нормы
Если порок не был обнаружен после рождения, у ребенка со временем возникает боль в груди после незначительной нагрузки:
- начинает мучить кашель;
- учащается частота дыхания;
- появляются носовые кровотечения.
Нередко возникают проблемы с легкими, нарушается сердечный ритм. Иногда у детей выпячивается грудь. Со временем одышка не проходит, даже когда малыш не двигается.
Отеки на стопах или животе
При наличии большого отклонения у ребенка увеличивается печень, селезенка, уменьшается количество мочи, сильно опухают ноги, отекает живот.
Респираторные заболевания
Дети с пороком не только отстают в росте и развитии, но и вследствие снижения иммунитета становятся восприимчивыми к инфекции. Малыши часто болеют бронхитами, ангинами, воспалением легких, ОРВИ.


Методы диагностики
Хотя присутствие дефекта выявляется при прослушивании сердца, показать ребенка кардиологу нужно, если у него посинела кожа, отекают ноги. В большинстве случаев диагноз становится известен после осмотра.
Электрокардиограмма
При необходимости проводится исследование, позволяющее определить увеличение нагрузки на правый желудочек, повышение давления в большом круге. Электрокардиограмма помогает выявить признаки изменения ритма сердца у ребенка.
При исследовании врач узнает, насколько перегружены желудочки, а также определяют присутствие нарушения в большом круге.
Фонокардиография
Используя специальный аппарат, удается зарегистрировать шумы высокой частоты, возникающие в сердце.
Эхокардиография
Методика, основанная на отражении ультразвукового сигнала, помогает выявить изменение циркуляции крови в крупных сосудах, обнаружить дырку в перегородке.


Ультразвуковое исследование
Чтобы узнать, выросло ли давление в легочной артерии, просканировать сердечную мышцу, проверить проходимость миокарда, определить уровень сброса крови, выполняют УЗИ.
Рентгенография
При исследовании грудной клетки излучение, проходящее через тело малыша, выводит на экран картинку, позволяющую оценить пульсацию корней в легких, рассмотреть сердце.
Зондирование правых полостей сердца
При использовании этого метода диагностики определяют величину давления в легочной артерии, изменение нагрузки на желудочки, что указывает на присутствие проблемы в полости органа.
Пульсоксиметрия
Исследование проводят, чтобы узнать, в достаточном ли объеме поступает кислород в кровь. При тяжелых патологиях миокарда и болезнях сосудов показатель насыщенности падает.


Катетеризация сердечной мышцы
Чтобы проверить состояние отделов органа, измерить давление в камерах, выполняется манипуляция, при которой гибкая трубка через сосуд в паху, на руке вводится в орган.
Как лечить
При выявлении ДМЖП кардиолог ставит ребенка на учет, наблюдает за его состоянием.
Самостоятельное закрытие
Маленькая дырочка в полости обычно не требует вмешательства, не вызывает у младенца неприятных ощущений, не влияет на его развитие. Со временем дефект исчезает, это может произойти через 2 года или 4. Лекарств, которые бы способствовали закрытию отверстия, пока не создано, но при необходимости врач предписывает препараты типа «Дигоксина», поддерживающие работу сердца, улучшающие поступление кислорода в кровь. Чтобы уменьшить вероятность образования тромба, ребенку дают «Аспирин». Диуретики назначаются при нарушении водного баланса, для облегчения состояния используют ингибиторы АПФ.
Хирургическое вмешательство
Если дырка не затягивается, обладает большим диаметром, еще в дошкольном возрасте выполняют операцию. После ее проведения малыш сможет нормально расти, не бояться физических нагрузок, уменьшается вероятность возникновения тяжелых осложнений.


Операция на закрытом сердце
При маленьком размере отверстия его удается устранить путем ушивания краев дефекта, используя малоинвазивные методики. При катетеризации полости желудочков устанавливается заплатка в виде сетки, которая затягивается собственными тканями. Эндоваскулярная операция проводится под местной анестезией, легко переносится детьми. Оклюдер или спираль помещают в тонкую трубочку катетера, через прокол на бедре по сосудам вводят в полость органа. Разрез на грудной клетке не делают, не используют аппарат искусственного кровообращения. Через 2 или 3 дня ребенка выписывают из стационара, наложив стерильную повязку.
Спустя полгода оклюдер, что применяется при дефектах мышечного типа, спираль, устанавливаемая при мембранозном пороке, зарастает собственными клетками.
На открытом сердце
Не во всех случаях возможна малоинвазивная операция. Когда дырка располагается рядом с сосудами, вблизи аорты, в грудине делают надрез, запускают систему кровообращения. В полость устанавливают стерильную заплатку, вырезанную из синтетического материала или из перикарда. Процедура, выполняемая на открытом сердце, имеет свои преимущества:
- Проводится в раннем и позднем возрасте.
- Устраняет разные пороки, удаляет тромбы.
- Убирает дефекты, располагающиеся в любом месте.


Вмешательство тяжело переносится, процедура длится около 6 часов. Период полного восстановления ребенка занимает продолжительное время.
Послеоперационный уход
Когда маму с малышом выпишут домой, рекомендуют чаще носить его на руках. Это успокаивает ребенка, улучшает циркуляцию крови. Шов необходимо обрабатывать настойкой календулы, защищать от попадания солнечных лучей. В послеоперационный период нужно стараться не ходить с малышом в многолюдные места, чтобы он не подцепил инфекцию, следить надо, чтобы ребенок не перегревался, не перемерзал.
Первое время придется измерять температуру, давать малышу средства, предписанные врачом, при купании добавлять кристаллы перманганата калия. Детей до года лучше кормить грудным молоком, которое легче усваивается, постепенно добавлять фрукты, мясо, увеличивать порции. Раз в квартал полагается обследование, на время откладываются прививки. Спустя полгода снимаются все ограничения.


Прогноз и возможные осложнения
Отверстия, размер которых не превышает 6 или 7 мм, обычно зарастают. Большие дефекты у ребенка способны спровоцировать развитие:
- кровоизлияния в мозг;
- эндокардита;
- легочной гипертензии;
- дисфункции клапана;
- тромбоза.
После окончания лечения, выполнения рекомендаций врача прогноз благоприятный, у ребенка появляются все шансы на нормальную жизнь. При отказе от хирургического лечения большого дефекта в перегородке человек умирает до 25–27 лет.
Профилактика
Отверстие в стенке межжелудочковой полости формируется при внутриутробном развитии ребенка. Чтобы избежать его появления, женщина, планирующая родить малыша, должна следить за своим здоровьем, наблюдаться у врача, отказаться от спиртных напитков, вести активный образ жизни, не курить, стараться не контактировать с людьми во время эпидемии гриппа и других инфекционных болезней.
Немного статистики
Среди всех пороков сердца на ДМЖП приходится около 25%. В четверти случаев дефект сочетается с такими отклонениями, как болезнь Дауна, нарушениями в развитии почек и хромосомных аномалий. Почти 65% выявленных отверстий зарастают самостоятельно. Благоприятный исход при операции составляет 90 процентов, если она проводится до достижения ребенком двухлетнего возраста.
Врожденный порок сердца – для родителей эта фраза звучит как приговор, но так ли страшен данный дефект? Безусловно, это очень опасно для малыша, особенно, если отверстие в перегородке больше 2-х мм. Однако отчаиваться не стоит. Сейчас мы рассмотрим, что это за патология, почему возникает, как лечить и есть ли надежда на благоприятный прогноз.


Что такое дефект межжелудочковой перегородки?
Дефект межжелудочковой перегородки, или, как его еще называют, врожденный порок сердца, представляет собой недоразвитость стенки, разделяющей правый и левый желудочки сердца, посредством чего появляется сообщение между ними, то есть дыра. Вследствие патологии кровь, кроме аорты, попадает в правый желудочек, удваивая ему работу. Увеличенная нагрузка негативно сказывается на его состоянии. К тому же, по малому кругу в легкие повторно идет кровь, уже обогащенная кислородом, а в большой круг кровообращения ее поступает меньше требуемого количества.
Причины возникновения и факторы риска
Сердце, как остальные органы человека, формируется с третьей по десятую недели после зачатия, поэтому возникновение врожденного порока спровоцировано в стадии планирования или в начале беременности.


Нет прямых факторов, которые являются первопричиной патологии, но существует ряд причин, негативно сказывающихся на здоровье будущего ребенка и становящихся поводом для развития ДМЖП.
Главные из них:
- Наследственный фактор. Если в роду уже были врожденные патологии сердца, возможность возникновения порока у новорожденного значительно повышается. Таким беременным могут назначать препараты, способствующие развитию сердечной деятельности плода, что служит профилактикой ВПС ДМЖП.
- Вирусные инфекции. Инфекционные заболевания, такие как грипп, корь, краснуха и т. д., которыми переболела будущая мама в течение 2-х первых месяцев после зачатия. Краснуха, перенесенная беременной в первом триместре, настолько влияет на плод, что является показанием для прерывания беременности.
- Вредные привычки. Курение и алкоголь негативно сказываются на формирование органов ребенка, в том числе сердца.
- Наркотические вещества. Наркомания либо токсикомания — один из главных факторов, вызывающих отклонения. Наркотики могут приниматься матерью осознанно, но возможно их попадание в организм с лекарственными препаратами. Например, кодеин добавляется в таблетки от кашля, анальгетики (Пенталгин-Н, Солпадеин, Нурофен Плюс, Коделак).


Прием лекарств. Есть медикаменты, применение которых категорически запрещено, так как они провоцируют пороки сердца и другие патологии. Это сильные антидепрессанты, гормональные контрацептивы, лекарства от гипертонии, кодеиносодержащие препараты, некоторые анальгетики (Ацетилсалициловая кислота и медикаменты с ней в составе, Анальгин).
- Окружение. Загрязненный воздух промышленных городов, тяжелые условия труда, перенапряжение, стрессовые ситуации – эти факторы сказываются на здоровье и мамы, и малыша.
- Болезни. Общие хронические и острые заболевания (сахарный диабет, неврологические болезни, проблемы сердечно-сосудистой системы и т. д.) провоцируют различные патологии внутренних органов.
- Недостаток полезных веществ. Авитаминоз, недостаток минералов компенсируются за счет внутренних органов как у мамы, так и у ребенка.
Типы и симптомы
В зависимости от размера, дефекты разделяют на:
- Малые. В сравнении с аортой их размер небольшой, всего 1-3 мм. Преимущественно находятся в мышечной области внизу перегородки. Сопровождаются сильным шумом, но не несут особой угрозы. Такие патологии называют болезнью Толочинова-Роже. Они зарастают со временем и не вызывают никаких неприятностей. Исключение, когда малый дефект является множественным, то есть межжелудочковая перегородка становится похожа на дуршлаг или сыр. Это состояние довольно тяжелое. Патология малых размеров не опасна, особого наблюдения за ней не требуется. На протяженность жизни малый дефект не влияет, но есть риск эндокардита вследствие попадания инфекции.


Средние. От 4-х мм до 1 см. При средних размерах развивается сердечная недостаточность. Впоследствии дыра может затянуться или уменьшиться, тогда наступит улучшение.
- Большие. Если вовремя не провести операцию, дети с ДМЖП больших размеров (от 1 см) не доживают до подросткового возраста, а если выживают, то имеют симптомы правой и левой желудочковой недостаточности.
Различают такие типы ДМЖП:
- Мышечный. Расположен вдали от аорты и клапанов сердца. Если дефект малый, даже множественный, то в большинстве случаев зарастает сам по себе. Встречается в 10% случаев.
- Перимембранозный. Делится на приточный, трабекулярный, инфундибулярный. Обычно имеет небольшой размер и находится в верхней части перегородки, под выходом в аорту. В основном закрывается самостоятельно. Распространен у 75% больных.
- Надгребневый. Самый опасный из ДМЖП, так как располагается рядом с выносящим трактом правого желудочка и кровь постоянно курсирует через данное отверстие, не давая ему закрыться. Возникает в 5% случаев.


Дефект АВ-канала. Дефект межжелудочковой перепонки приносящего тракта правого желудочка. Находится на месте крепления клапанов и колец в задней части перегородки. Диагностируется у 10% пострадавших от ДМЖП. Часто встречается при даунизме. Может сочетаться с другими пороками сердца.
Главным симптомом дефекта перегородки является шум в сердце. Он возникает у новорожденного не сразу после рождения, а через несколько дней, при этом небольшие дефекты могут протекать без симптомов. Большие прорехи могут вызывать отставание в развитии, частые ОРВИ.
Существует ряд симптомов, указывающих на ДМЖП у детей:
- кахексия;
- слабость;
- борозды Харрисона;
- цианоз;
- набухание вен в области шеи;
- дрожание или шумы внизу грудной клетки с левой стороны.
Опасность и осложнения патологии
Если вовремя не провести лечение ДМЖ, возникают различные последствия:
- легочная гипертензия;
- синдром Эйзенменгера – необратимая легочная гипертензия вследствие сброса крови слева направо;
- сердечная недостаточность, в том числе острая;
- эндокардит – воспаление внутренней оболочки сердца;
- тромбоз;
- инсульт;
- развитие дополнительных клапанных пороков сердца;
- летальный исход.
Когда нужно обращаться к врачу?


Показать врачу новорожденного необходимо, если в роду имеются врожденные патологии сердца, для исключения возможного ДМЖП. Также нужна помощь специалиста при наличии сердечных шумов, если начала деформироваться грудная клетка ребенка, при изменении цветового оттенка кожи, появлении синюшности.
При любых симптомах, напоминающих симптоматику ДМЖП, доктор Комаровский советует незамедлительно обратиться к педиатру, а тот при необходимости даст направление к узкому специалисту.
Диагностические методы
Методы диагностики ДМЖП:
- Сбор анамнеза. Опрос родителей насчет наследственных заболеваний, наличие сердечных патологий у родственников, течение беременности, принимаемые в первом триместре препараты и перенесенные болезни и т. д.
- Врачебный осмотр. Состоит из измерения пульса, аускультации сердца (прослушивания шумов), осмотра цвета кожных покровов и изменения формы грудной клетки, пальпации в области сердца. При ДМЖП этот метод в большинстве случаев уже позволяет поставить диагноз.
- Эхокардиография. Дефект отображается в виде разрыва эхосигнала в межжелудочковой перегородке со сбросом, выявленным в режиме непрерывно-волнового и цветного допплера.
- МРТ. Проводится при недостаточности сведений ЭхоКГ или смазанности результата.
- Катетеризация сердечных полостей. Позволяет проверить гемодинамику малого круга кровообращения, количество, размер и размещение дефектов, наличие сопутствующих аномалий.


Рентгенография. Применяется для диагностики больших ДМЖП и легочной гипертензии. Малые дефекты не отображаются.
- ЭКГ. Диагностируются как малые, так и крупные дефекты по отклонению оси.
- Лабораторная диагностика. Общий анализ крови берется для определения уровня гемоглобина. Делается при необходимости хирургического вмешательства.
Способы лечения
Существуют следующие способы лечения:
- Консервативный. Медикаментозная терапия диуретиками и сердечными гликозидами, применение ингибиторов синтеза АПФ, уменьшающих сброс крови через ДМЖП. Лечение сопутствующих заболеваний (анемии, инфекционных процессов).
- Хирургический. Рекомендуется больным с ДМЖП, если имеются клинические признаки перегрузки ЛЖ. Операция проводится путем зашивания дефекта или установки заплатки из биоматериала.
- Эндоваскулярные вмешательства. Закрытие дефекта с помощью катетера.
- Реабилитация. Восстановительное лечение с ограничением физической нагрузки в течение года. Особенно необходимо после операции.
Прогнозы и профилактические меры
Прогнозы в большинстве случает благоприятные. После самопроизвольного затягивания просветов в перегородке, проведения хирургических вмешательств и прочих процедур, закончившихся устранением дефекта, рекомендуется:
- обеспечение надлежащего ухода за ребенком с ДМЖП;
- соблюдение рекомендаций врача по питанию и приему необходимых препаратов;
- ограничение посещения многолюдным мест во избежание инфекционных заболеваний;
- обследование в региональных центрах лечения врожденных пороков сердца при самозатягивании раз в три года, при хирургическом и других вмешательствах – 1 раз в год.

 Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »Поделитесь с друьями!
Дефект межжелудочковой перегородки — аномалия или порок

Порок или аномалия?
Первое, что стремятся узнать родители от врача, что означает новый диагноз в совсем тоненькой амбулаторной карточке их малыша. Это порок или аномалия, о которой можно забыть и жить вполне обычной себе жизнью? К сожалению, дефект межжелудочковой перегородки у новорожденного — это порок, который представляет собой анатомический дефект межжелудочковой перегородки (ДМЖП). Его наличие усложняет работу сердечно-сосудистой системы (ССС). Но не стоит расстраиваться, прежде времени, — мы живем не в средневековье. Поэтому такие пороки сердца как дефект межжелудочковой перегородки (ДМЖП) и ему подобные, сегодня научились лечить.
В чем ошибка

Вирусные инфекции в период беременности
Интересно, что дословно с немецкого языка порок сердца переводится как ошибка сердца. И это очень верное определение. На этапе формирования сердца во внутриутробном периоде, который приходится с третьей по девятую неделю беременности, происходит сбой. Что-то идет не так, в результате чего ребенок рождается с отверстием в перегородке, разделяющей желудочки и два круга кровообращения. По этой причине происходит сброс крови из левого желудочка (ЛЖ) в правый желудочек (ПЖ), перегружая малый круг кровообращения (легкие).
В норме сердце имеет два предсердия, разделенных между собою перегородкой, и два желудочка, также разделенных межжелудочковой перегородкой. Два круга кровообращения функционируют одновременно, но друг с другом при этом не смешиваются. Что же может стать причиной рождения ребенка с такой патологией? Постараемся ответить на эти вопросы.
- Наследственность. Если у кого-то из близких родственников родился с подобным пороком сердца, высока вероятность рождения ребенка с дефектом межжелудочковой перегородки (ДМЖП).
- Вирусные инфекции в период беременности (корь, краснуха, герпес грипп и др.)
- Злоупотребление алкоголем, прием наркотических средств, курение.
- Прием некоторых запрещенных в период беременности препаратов (препаратов лития, фенитоина, нейролептиков).
- Сахарный диабет беременной.
- Работа в неблагоприятных условиях (вдыхание паров топлива, лакокрасочных изделий, других химически опасных веществ).
Виды дефектов

Классификация дефектов межжелудочковой перегородки
Размеры дефекта межжелудочковой перегородки могут быть совсем разными, иметь благоприятный прогноз или же существенно снижать качество жизни пациентов.
По локализации:
- Мышечный. Около 90 процентов всех пороков межжелудочковой перегородки (МЖП) располагаются в мышечной ее части.
- Мембранозный. Дефект межжелудочковой перегородки перимембранозный располагается вблизи аортального клапана (под клапаном).
- Нагребневый. Дефект расположен в области выхода крупных сосудов из левого и правого желудочков (ПЖ).
По размерам:
- Малые дефекты. ДМЖП размерами от 1 до 10 мм относят к малым дефектам, которые носят общее название болезнь Толочинова-Роже.
- Большие дефекты. Отверстие в межжелудочковой перегородке от 10 мм и выше относят к большим.
Симптомы

Синяя окраска кожных покровов при плаче
Всю клиническую картину определяют размеры дефекта. Если размеры отверстия составляют до 5 мм, то жалобы со стороны пациента или родителей могут отсутствовать. Дефекты, превышающие 10-15 мм, обычно сказываются на состоянии малыша. Родители могут замечать следующие признаки:
- Окраска кожных покровов синяя (цианотичная), преимущественно на лице и конечностях. Этот признак усугубляется при кормлении, плаче, крике, натуживании. Вначале подобные симптомы возникают только при физической нагрузке, потом присутствуют в покое.
- Ребенок плохо сосет материнскую грудь, может отказываться от груди.
- Отмечается медленная прибавка в росте и весе новорожденных.
- Частота дыхания превышает нормальную.
- Ребенок сонлив.
- На стопах и животе могут быть отеки.
- Частые респираторные заболевания (пневмонии, простуды).
Диагностика

Аускультация сердца у детей
Порок сердца — ДЖМП диагностируется до трехлетнего возраста ребенка. До этого времени отверстие между двумя желудочками может закрыться еще самостоятельно. После трехлетнего возраста дефект остается. Пороки больших размеров диагностируются намного легче и быстрее, так ка уже внешний вид ребенка выдает явные вопросы с сердцем.
Вторым моментом, на что обращает внимание врач, является наличие грубого шума при аускультации сердца. Для уточнения природы шума, а также оценки состояния системы кровообращения назначаются другие обследования — эхокардиография (УЗИ сердца), электрокардиография, рентгенография органов грудной клетки, пульсоксиметрия (оценка газового состава крови), катетеризация полостей сердца, магнитно-резонансная томография.
Лечение

Выжидательная тактика лечения
Если у новорожденного выявлен небольшой дефект межжелудочковой перегородки, и он не надгребневой локализации, а также не ухудшает состояние малыша, то обычно врачи придерживаются выжидательной тактики. К трехлетнему возрасту дефект может закрыться самостоятельно. В противном случае при больших размерах дефекта и выраженной клинической симптоматике, решается вопрос о хирургическом лечении порока.
Оперативному вмешательству может предшествовать медикаментозная подготовка. Такой подход избирается с той целью, чтобы максимально компенсировать (стабилизировать функции сердца). Среди лекарственных препаратов, использующихся при подготовке к операции, назначаются мочегонные, кардиотрофные (улучшающие питание сердечной мышцы), сердечные гликозиды, бронходилататоры.

Катетеризация полостей сердца
Хирургическое вмешательство может проводиться по разным методикам.
- Операция на закрытом сердце. Если дефект межжелудочковой перегородки (ДМЖП) является изолированным и небольшим по своим размерам, в таком производится катетеризация полостей сердца. Под контролем ультразвукового оборудования через бедренную вену вводится катетер, который с помощью проводника попадает в полости сердца. Дальше производится постановка заплатки на область дефекта.
- При больших размерах отверстия, при низкорасположенном дефекте, а также при сочетании его с другими пороками сердца (тетрада Фалло) потребуется операция на открытом сердце с подключением пациента к аппарату искусственного кровообращения.
Если состояние ребенка тяжелое, то операция может проводиться в два этапа. На первом этапе (подготовительном) уменьшается просвет легочной артерии. Таким образом снижается объем крови, поступающей в легкие.
Прогноз

Для малых дефектов выбирается выжидательная тактика
Прогноз врожденного порока сердца — ДЖМП у новорожденного может быть самым разным. Но уже по размерам и наличию симптомов кардиохирург или кардиолог может сделать предварительные выводы. Для малых дефектов выбирается выжидательная тактика. Дефекты до 2 мм в диаметре не сказываются на состоянии малыша и не представляют опасности в отношении его здоровья. Ребенок развивается наравне со своими сверстниками. При дефектах больше 2 мм могут возникать минимальные симптомы сердечной недостаточности, которые не стоит оставлять без внимания. При отсутствии лечения это чревато развитием осложнений.
Ребенок с нелеченым дефектом межжелудочковой перегородки имеет опасность развития таких осложнений как:
- развитие легочной гипертензии (повышение давления в системе легочной артерии) с необратимыми последствиями в виде склерозирования сосудов с развитием дыхательной недостаточности,
- сердечная недостаточность,
- инфекционный эндокардит,
- нарушения мозгового кровообращения в виде инсультов,
- образование клапанных пороков сердца в виде недостаточности аортального клапана.
Послеоперационный период
После операции на сердце еще не все окончено или решено. Наступает очень важный период восстановления. Врач дает рекомендации по питанию, по уходу за рубцом, назначает необходимые препараты. Очень важно беречь деток от инфекций. Не стоит посещать места скопления людей. Стоит внимательно следить за состоянием малыша и при первых же симптомах, настораживающих родителей, обратиться за медицинской помощью. Берегите сердце ваших малышей!
Содержание статьи
Что это такое
В норме сердечные желудочки разделены мышечной преградой уже к моменту рождения младенца. Она не только составляет треть их общей площади, но и принимает активное участие в каждом сокращении и расслаблении сердца. Органы плода получают лишь смешанную кровь. Оба желудочка новорожденного «заняты работой» примерно одинаково, этим объясняется отсутствие разницы в толщине их мышечных стенок.
Патогенез нарушения кровообращения при ДМЖП
Межжелудочковая перегородка возникает из трех различных структур, формирование её завершается к 4-5 недели беременности. Если срастания не происходит – между желудочками остается отверстие (дефект). Он может оказаться единственной аномалией развития сердца (изолированным пороком) либо сочетаться с другими врожденными изменениями анатомии, входить в структуру комбинированного порока. Сегодня мы говорим лишь о первом варианте.
В первые часы жизни вашего ребенка, после того, как малыш задышал, изменяется вся система его кровотока. Включение большого и малого кругов кровообращения «заставляет» сердце младенца перестроить свою работу:
- Значительно повышается давление в левом желудочке.
- При ДМЖП часть крови попадает не только в аорту, но и в правый желудочек, создавая для последнего дополнительную нагрузку. Специалисты называют этот процесс сбросом крови «слева — направо» (из левой половины сердца – в правую).
- Правый желудочек «вынужден» функционировать интенсивнее, чтобы перекачать «лишнюю» кровь.
Изменения гемодинамики напрямую зависят от величины и локализации дефекта. Отверстие малых размеров может закрыться у ребенка к 4-5 годам жизни самостоятельно (спонтанно). Обычно в 65-75% случаев так и происходит. При обширных дефектах «страдает» не только правый желудочек. Возрастает давление в малом круге кровообращения, возникает легочная гипертензия.
Организм малыша попытается компенсировать нагрузку:
- Увеличивается масса желудочков.
- Утолщаются стенки крупных и мелких артерий.
- Благодаря этим механизмам давление в обоих желудочках сравнивается. Несмотря на имеющееся отверстие, сброса крови какое-то время не происходит.
- Постепенно защитные силы организма истощаются, и давление в правом желудочке становится больше, чем в левом.
- Венозная кровь через дефект начнет поступать в большой круг кровообращения – синдром Эйзенменгера. Возникает декомпенсация порока. Клинически данный процесс проявляется тем, что ребенок начинает «синеть».
К счастью, при ранней диагностике и своевременном оперативном лечении этого не происходит, даже если ДМЖП имеет большие размеры. Поэтому постарайтесь прислушаться к советам своего врача. Конечно, самой лучшей операцией хирурги считают ту, которую больному делать не нужно. Но дефект межжелудочковой перегородки у новорожденного требует тщательного обследования, консультаций специалистов, дифференцированного подхода к ведению пациентов.
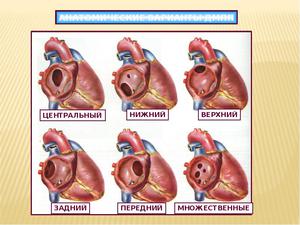
Классификация дефектов межжелудочковой перегородки
Согласно Международной классификации болезней 10 пересмотра (МКБ-10), любой ДМЖП кодируется шифром – Q 21.0. Однако в практической педиатрии врачи выделяют четыре анатомических типа данной аномалии, согласно «Клиническим рекомендациям по ведению детей с врожденными пороками сердца», утвержденным Ассоциацией сердечно-сосудистых хирургов в 2013 году:
- Субартериальный дефект межжелудочковой перегородки. Располагается непосредственно под клапаном легочной артерии. Листок аорты может «прогибаться», «вклиниваться» в существующее отверстие, что вызывает аортальную регургитацию (обратный сброс крови).
- Перимембранозный дефект межжелудочковой перегородки – отверстие располагается в мембранной части, прилегающей к трехстворчатому клапану. Мембранозная перегородка может срастаться с дефектом, отчасти прикрывая его.
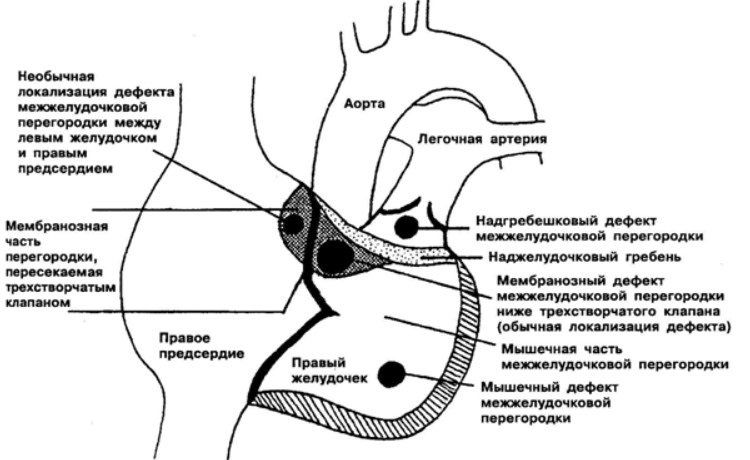
- Приточный дефект межжелудочковой перегородки – локализуется в приточной части правого желудочка.
- Мышечный дефект межжелудочковой перегородки — может располагаться по центру мышцы, в верхней части, а также — на границе между стенкой правого желудочка и самой перегородкой. Иногда определяются сразу несколько мелких отверстий (множественный тип мышечного ДМЖП – болезнь Толочинова-Роже).
Чтобы вас не пугали медицинские термины, и стало понятно, где именно отверстие в межжелудочковой перегородке у вашего ребенка, попробую объяснить ещё. Анатомы разделяют эту структуру на три части – верхнюю (мембранозную), среднюю (мышечную), нижнюю (трабекулярную). Следовательно, трабекулярный изъян располагается в нижней, мышечный – в средней, мембранозный дефект межжелудочковой перегородки – в верхней её части.
Причины возникновения дефекта
Точную причину возникновения аномалии установить трудно. В этиологии врожденных пороков сердца доказана роль наследственности, загрязненной окружающей среды, вредных привычек родителей, приема будущей мамой некоторых лекарственных препаратов, перенесенных вирусных инфекций во время беременности.
Совет врача
Неоднократно родители терзали себя и меня, пытаясь выяснить точную этиологию врожденного порока у ребенка. Когда такой диагноз обнаруживают у родного малыша, хочется непременно найти виновного. Бабушка с папиной стороны иногда обвиняет невестку в «плохой генетике», мамина родня — зятя в курении и употреблении алкоголя.
Категорически не советую вам этого делать. Конечно же, причину узнать важно для того, чтобы прогнозировать рождение здоровых или больных детей у родителей и самого ребенка. Малыш с ДМЖП когда-нибудь сам станет отцом или матерью. Но болезнь маленького человека – не повод для выяснения отношений. Забудьте семейные ссоры. Сосредоточьтесь на заботе о малютке.
Как заподозрить порок: симптомы и признаки у ребенка
При незначительном размере отверстия ваш малыш ничем не будет отличаться от сверстников. Вероятно, ещё в родильном отделении неонатолог сообщит, что у вашего младенца обнаружен систолический сердечный шум. Родители обычно с тревогой спрашивают при каждой аускультации: «Шум – уменьшился или стал сильнее?» Парадокс ДМЖП в том, что интенсивность шума обратно пропорциональна размерам отверстия. Чем слабее шум – тем больше величина дефекта.
Серьезнее ситуация, если малыш родился «без шума», но:
- с трех-четырехнедельного возраста вдруг перестал набирать вес при достаточном количестве молока у матери;
- у него появилась одышка во время кормления;
- респираторные инфекции «преследуют» его чаще, чем других детей;
- иногда ребенок начинает «синеть»;
- при осмотре врач вдруг обнаруживает расширение границ сердца, увеличение печени.
В дальнейшем клиническая картина характеризуется разлитым усиленным верхушечным толчком, появлением систолического дрожания слева в третьем-четвертом межреберьях, расширением границ сердца, особенно влево, образованием сердечного горба (грудь Девиса).
Методы диагностики
Аускультативные данные и другие симптомы позволят педиатру заподозрить врожденный порок развития у ребенка. Скорее всего, детский кардиолог для уточнения диагноза выпишет направление на:
- Рентгенографию органов грудной клетки – при малом дефекте изменений не обнаружится. Если отверстие значительных размеров, могут выявиться гипертрофия левого предсердия и желудочка, усиление рисунка легких. В случае осложнения ДМЖП легочной гипертензией -выбухание дуги легочной артерии при ослаблении рисунка легких и негипертрофированном левом желудочке.
- Эхокардиографию – считается главным диагностической технологией при сердечных пороках. Ультразвуковой метод обследования позволяет уточнить точную локализацию отверстия, его размеры, количество дефектов, а также оценить изменения гемодинамики. Основная задача проведения УЗИ – непосредственная визуализация порока, исключение других аномалий сердца. Допплеровское картирование поможет установить величину сброса, наличие регургитации крови, оценить систолическое давление в правом желудочке.
Если на ЭхоКГ дефекты видны недостаточно хорошо, или врач заподозрил комбинированный порок сердца, возможно, понадобится пройти магнитно-резонансную либо компьютерную томографию.
Катетеризация сердца и ангиография
Обычно детям эти диагностические методики назначаются редко, но, если неинвазивные методы не дают полной информации о состоянии, выполняются для оценки гемодинамики в малом круге кровообращения и легочной гипертензии. При данной процедуре измеряется давление в аорте, легочной артерии, определяется газовый состав крови внутри сердечных камер и крупных сосудов. Проводится опытными специалистами в регионарных центрах.
Лечение дефекта межжелудочковой перегородки
Подход к ведению пациентов с ДМЖП строго индивидуальный, зависит от размеров и локализации дефекта, клиники (возникновение легочной гипертензии, развитие недостаточности кровообращения), наличия сопутствующей патологии.
Если отверстие небольшое, нет нарушений гемодинамики, ребенок нуждается лишь в регулярных осмотрах кардиолога и периодическом проведении ЭхоКГ. При малейших сомнениях в благоприятном течении заболевания показано оперативное лечение.
Различают следующие виды хирургической коррекции ДМЖП:
- Операция в условиях искусственного кровообращения, во время которой кардиохирург ушивает отверстие или закрывает его клапаном.
- «Вспомогательное» сужение легочной артерии – предварительная хирургическая подготовительная операция для предотвращения декомпенсации порока. Позволяет «выиграть время» до радикальной коррекции.
- Малоинвазивное эндоваскулярное вмешательство. Проводится под контролем УЗИ и рентгеноскопии. Через бедренную артерию сосудистый хирург вводит специальное устройство (спираль либо окклюдер), проведя его в полость сердца, закрывает дефект.
- Гибридная операция. После вскрытия грудной клетки вводится окклюдер непосредственно через прокол миокарда. Протокол вмешательства не предусматривает остановки сердца и подключения его к системе искусственного кровообращения.
Какой метод наиболее подойдет вашему ребенку – решает специалист. Без письменного согласия родителей на оперативное вмешательство ни один врач малыша оперировать не будет. Важно обсудить с врачом ход операции, выбрав наиболее оптимальную тактику.
Следует помнить, что, если упустить драгоценное время, не закрыть отверстие до развития легочной гипертензии, существует риск смерти от недостаточности кровообращения. Медикаментозную терапию назначают как подготовку к хирургическому вмешательству, в период реабилитации, а также при развитии декомпенсации порока с целью поддержать работу сердца.
Каков прогноз и будет ли здоров ребенок
Прогноз заболевания во многом зависит не только от вида дефекта, но и от своевременного оперативного вмешательства. Никогда не забуду одну семью. Вера родителей не позволяла им предохраняться от беременности. Чудесная девочка родилась восьмым ребенком по счету. Все старшие дети – абсолютно здоровы. Никаких факторов риска. Прекрасная наследственность. Отличный вес и показатели по Апгар. Малышка брала грудь, была активна и являлась всеобщей любимицей.
Случай из практики
В родильном отделении неонатолог заподозрила врожденную патологию сердца. Ультразвуковое обследование выявило мышечный дефект межжелудочковой перегородки у новорожденной. Специалисты кардиоцентра рекомендовали провести оперативную коррекцию до 6-месячного возраста, так как размер отверстия оказался слишком велик.
Родители настроились на хирургическое лечение, но, согласно их вере, требовалось благословение пастора. А тот, увидев вполне с виду здоровую девочку, посоветовал немного повременить с операцией. Мол, она ещё совсем маленькая, порок её не беспокоит, «разрезать» всегда успеете.
На седьмом месяце жизни у малышки появились первые признаки легочной гипертензии, с которой мы пытались безуспешно бороться назначением медикаментов. На девятом — родители умоляли кардиохирургов спасти ребенка, но оперировать было поздно — развилась клиника сердечной недостаточности. В годик девочка умерла.
А вчера на прием пришел юноша. Восемнадцать лет. Возмущался, что врачи призывной комиссии его отправили на дополнительное обследование в больницу. Занимается легкой атлетикой. Мечтает поступить в военное училище. Открываю амбулаторную карту, а там – оперативное лечение по поводу ДМЖП. На груди – тонюсенькая полоска послеоперационного шрама, практически незаметная. Парень операции не помнит. Искренне не понимает, чем он болен. Просто родители в свое время не побоялись его «разрезать».
Можно ли диагностировать дефект до рождения ребенка
Да, можно. Для этого необходимо своевременно пройти ультразвуковое обследование во время беременности у опытного специалиста на современном оборудовании. Если у будущего малыша подозрение на ДМЖП — постарайтесь выбрать роддом поближе к кардиоцентру.
Нередко приходится слышать упреки родителей, что они выполняли все рекомендации врачей, но порок сердца был выявлен лишь после рождения ребенка. К сожалению, отверстие межжелудочковой перегородки диаметром до 4мм очень трудно обнаружить без цветового допплеровского картирования. Поэтому, если у вас отягощенная наследственность, вы курили до наступления беременности, переболели гриппом или ОРВИ, когда ожидали малыша, – обязательно сообщите об этом вашему гинекологу. Возможно, понадобится пройти дополнительное УЗИ на более чувствительном оборудовании.
 В наше время здоровье ребёнка очень часто зависит от состояния здоровья его родителей, а также от особенностей протекания беременности. Сейчас даже самые благоприятные условия зачатия и вынашивания не могут гарантировать рождение здорового малыша. Здоровье плода напрямую зависит от гормональных особенностей матери, процесса созревания и т. д.
В наше время здоровье ребёнка очень часто зависит от состояния здоровья его родителей, а также от особенностей протекания беременности. Сейчас даже самые благоприятные условия зачатия и вынашивания не могут гарантировать рождение здорового малыша. Здоровье плода напрямую зависит от гормональных особенностей матери, процесса созревания и т. д.
На практике дефект межжелудочковой перегородки, проявляется у 4–7 новорождённых из 1000, но все же является самым частым из пороков сердца у новорождённых.
Что такое ДМЖП у новорождённого и как он возникает?
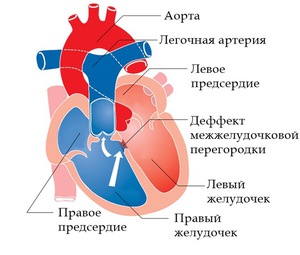
Нужно понимать что эта врождённая патология развития сердца, заключается в сообщении между правым и левым желудочком Разность давления в желудочках кардинально разная, в левом более мощное, а в правом слабее и тоньше. Аномалия приводит к тому что кровь, перетекает из левой в правую тем самым нарушая межжелудочковый баланс.
Степень тяжести патологии обычно определятся размером дефекта, а также его месторасположением. Единичные и мелкие разрыва редко диагностируются, и исчезают в первые дни после рождения малыша. Это связано с началом активной работы сердца. При наличии более крупных рубцов и разрывов, может наблюдаться постоянный впрыск крови в правый желудочек, уменьшается общий объем крови, а также растягивается и увеличивается в объёме правый желудочек. В результате этого, у малыша начинаются проблемы с дыханием, перебои в работе сердца.
Чаще всего аномалия диагностируется в первую неделю после рождения. При обнаружении ДМЖП новорождённого сразу готовят к оперативному хирургическому вмешательству. Диагноз требует постоянного наблюдения специалистов. Однако ДМЖП не всегда удаётся диагностировать сразу, т. к. патология сразу не проявляется, а также из-за халатности медперсонала может быть диагностирована не сразу. Поэтому молодым маме и папе важно знать симптоматику самого распространённого и опасного порока сердечно сосудистой системы у новорождённых.
Причины возникновения патологии
Дефект межжелудочковой перегородки или дмжп у плода – очень опасная аномалия, возникает у плода со 2 по 10 неделю внутриутробного развития. Первый триместр беременности самый опасный для плода, если в это время беременная мама подвергнется негативному воздействию внешних или внутренних факторов, у плода возникает риск развития заболеваний сердечно сосудистой системы.
К причинам заболевания относят:
 Наследственность — риск дмжп у плода возрастает во много раз, если среди родственников были люди с болезнями пороками сердца.
Наследственность — риск дмжп у плода возрастает во много раз, если среди родственников были люди с болезнями пороками сердца.- перенесённые мамой во время беременности вирусные инфекции, в числе самых опасных значатся краснуха, герпес, корь и герпес.
- Приём мамой во время беременности антибиотиков разного спектра действия, а также химических лекарственных препаратов, т. к. большинство аптечных лекарственных препаратов имеют ярко выраженные эмбриотоксичные свойств и их бесконтрольное употребление вовремя беременности приводит к развитию патологий сердечно-сосудистой системы у плода. Антибиотики, антиэпилептические средства, а также гормональные препараты считаются самыми опасными для плода.
- Употребление наркотиков, алкоголя и курение во время беременности – доказано, что.употребление беременной женщиной алкоголя в 3 раза увеличивает опасность рождения ребёнка с пороками сердечно-сосудистой системы.
- заболевания соматического характера у беременной – водянка, тиреотоксикоз, сахарный диабет.
Клинические проявления ДМЖП
Напрямую зависит от расположения и размера появление первых симптомов ДМЖП у новорожденного. При маленьких дефектах мембранной части перегородки и сопутствующих тканей, патология обычно протекает бессимптомно. Впервые может проявиться и начать беспокоить во время ускоренного роста ребёнка в 1.5–2 года. Крупные же дефекты чаще диагностируют ещё во время исследований внутриутробного развития плода в роддоме.
Самыми опасными являются большие отверстия, который расположенные в нижней части межжелудочковой перегородки и сопутствующих тканях. Крупные дефекты в первые дни также себя не проявляют клинически, однако, со временем у малыша начали появляются первые признаки дыхательной и сердечной недостаточности.
Сейчас часто здоровье зависит от знания симптоматики и внимательности молодых родителей. Родители должны своевременно заподозрить заболевание, а после обнаружения обязательно обратиться к врачу.
 Кожные покровы у малыша очень бледные и приобретают голубоватый оттенок при плаче или напряжении, а также у малыша синеют губы и носогубный треугольник. Становятся кисти рук и стопы.
Кожные покровы у малыша очень бледные и приобретают голубоватый оттенок при плаче или напряжении, а также у малыша синеют губы и носогубный треугольник. Становятся кисти рук и стопы.- Утомляется ребёнок очень быстро, плохо ест, отказывается от груди и медленно набирает в весе.
- возникновение одышки, обычно при плаче и движениях;
- Новорожденный спит помногу , мало двигается и начинает отставать в нервно-психическом развитии;
- Новорожденный часто болеет простудой или ОРЗ, а также встречается плохо поддающаяся лечению пневмония.
- Если мама замечает появление подобных признаков у малыша следует провести подробное обследование.
Для диагностики ДМЖП у новорождённых проводят общий осмотр и аускультацию малыша. Далее, проводится ЭКГ, рентгенография грудной клетки, а также УЗИ сердца с допплерометрией. После всех процедур проводят катетеризацию сосудов сердца. На основе этих анализов и процедур ставится диагноз.
Лечение и прогноз при дефекте, ровно как и обнаружение напрямую зависит от расположения и размера дефекта. Мелкие дефекты как уже упоминалось часто закрываются без врачебного вмешательства. Если этого не случилось, врачам следует внимательно наблюдать за состоянием малыша. Если признаки лёгочной гипертензии отсутствуют и не наблюдается симптомов сердечной недостаточности то врачи рекомендуют провести только медикаментозное лечение.
Крупные же дефекты, при которых опционально происходит сброс крови в правый желудочный – это первый признак надобности хирургического вмешательства. Коррекция дефекта проводится путём сшивания отверстия. Также, существует операция пластики отверстия.
Лечение
 Чтобы отток крови из лёгких можно было нормализовать, специалисты прописываю медикаментозное лечение при дефекте межжелудочковой перегородки у новорождённых.
Чтобы отток крови из лёгких можно было нормализовать, специалисты прописываю медикаментозное лечение при дефекте межжелудочковой перегородки у новорождённых.
Прописываются мочегонные аптечные препараты: Фуросемид.
Мочегонное уменьшить объем крови в сосудах, тем самым уменьшая давления и отёк лёгких. Детям препарат прописывают для приёма 1 раз в день, до обеда, из расчёта 2–5 мг/кг.
Кардиометаболические препарат: Фосфиден, Кокарбоксилаз, Кардинат
Питание сердечной мышцы улучшается с помощью препаратов, кислородное голодание проходит. Препарат прописывают для приёма 1 раз в день, после еды. Препараты растворять в подслаженой воде. Курс длится обычно от трёх недель до трехмесяцев.
Гликозиды сердечного спектра: Строфинтин, Дигоксан
Сердце малыша имеет более мощные сокращения, что приводит к более эффективному перекачиванию крови по сосудам. Новорождённым назначают раствор 0,05% строфантина расчёта 0,01 мг/кг веса, а дигоксин 0,03 мг/кг.
Снятие лёгочного и бронхиального спазма: Эуфиллин
При отёке лёгких и бронхиальном спазме, или когда трудности с дыхание у малыша, прописывают 2% раствор эуфиллина. Препарат вводят внутривенно в расчёте по 1 мл на год жизни.
Последствия ДМПЖ
Небольшие рубцы не влияют на состояние малыша и не мешаю нормальному развитию, а также полноценной жизни крохи. Дефекты больших размеров деформированными краями возникает риск развития многих заболеваний, в том числе хронических:
 отставания в росте и психофизическом развитии малыша по сравнению со сверстниками;
отставания в росте и психофизическом развитии малыша по сравнению со сверстниками;- хроническая патология сердечно-сосудистой системы, а также лёгочной недостаточности;
- нарушение работы клапанной системы сердца;
- хронический эндокардит;
- развитие синдрома Эйзенменгера, хроническая лёгочная гипертензия;
- необратимые изменения строения лёгких;
- увеличивается риск развития инфаркта и инсульта.
Следует помнить про дмжп у плода – очень страшная и серьёзная патология и что прогноз заболевания напрямую зависит от заботы и внимания молодых родителей. Малыш с заболеванием ДМПЖ требует специального ухода, строгого соблюдения особого режима, специализированной диеты, лечебной гимнастики и так далее.
При появлении первых подозрений дефект межжелудочковой перегородки у новорождённого срочно следует обратиться за консультацией к педиатру, потому что высококвалифицированный специалист сможет правильно и своевременно оценить состояние ребёнка. Специалист должен назначить необходимое лечение в зависимости от тяжести заболевания – медикаментозное или оперативное.
Следует отметить грустные факты. Смертность в первый год жизни среди детей, страдающих ДМЖП с большими дефектам, достигает более 50%. Около 27 лет составляет средня продолжительность больных с этой патологией.
Когда состояние малыша позволяет провести оперативное вмешательство, врачи советуют не откладывать процедуру. Хотя специалисты считают что возраст между 1 и 2,5 годами самый походящий. В этот период ребёнок уже окреп и легче перенесёт процедуру, а также малышу будет легче забыть операцию. В таком случае психологическую травму ребёнок не испытает.
Показания для оперативного вмешательства.
 Наличие крупного отверстия.
Наличие крупного отверстия.
Кровь забрасывается из левого в правый желудочек.
Увеличение или отёк правого желудочка или предсердия.
Противопоказания к оперативному вмешательству.
Необратимые изменения в лёгочных сосудах лёгких.
Сепсис — Внутреннее заражение крови.
Оперативное вмешательство.
Операция проводится в два этапа. Детский хирург с помощью специальной тесьмы или толстой шелковой нити перевязывает несущую кровь от сердца к лёгким артерия, чтобы в лёгкие кровь временно не поступала. Эта процедура является подготовительным этапом перед операцией полного закрытия дефекта.
Операция в конечном счёте уменьшает впрыск крови в лёгочные отделы, а также снижает давление в левый желудочек. Малышу становится намного легче дышать. Процедура даёт возможность ребёнку чувствовать себя хорошо, следующий этап по устранению дефекта отложен на 6 месяцев.
Недостатки операции
 Малышу ровно как и родителям придётся перенести две операции. Во время операции увеличивается давление в правом желудочек, в результате чего желудочек растягивается и увеличивается в размерах. Перед операцией обязательно состоится беседа с анестезиологом чтобы подобрать анестетик. А также хирург осмотрит малыша и ответят вопросы родителей.
Малышу ровно как и родителям придётся перенести две операции. Во время операции увеличивается давление в правом желудочек, в результате чего желудочек растягивается и увеличивается в размерах. Перед операцией обязательно состоится беседа с анестезиологом чтобы подобрать анестетик. А также хирург осмотрит малыша и ответят вопросы родителей.
Операция проводится под общим наркозом. Анестетик внутривенно вводится в руку, и малыш не почувствует боли во время дальнейших процедур. Специалист должен точно отмерять дозу анестетика, чтобы наркоз не нанёс вреда ребёнку. Хирург делает ровный разрез вдоль грудины малыша, таки образом он получает доступ к сердцу и по инструкции подключит малыша к аппарату искусственного кровообращения.
Далее, следует гипотермия – искусственное снижение температуры тела малыша. Используя специальное медицинское оборудование, температуру крови малыша снижают до 13–15°C. При низкой температуре головной мозг намного легче переносит гипоксию или кислородное голодание.
Хирург будет аккуратно делать разрез в нижней части правого желудочка или выровняет стенки дефекта. Доктор наложит ровный шов, чтобы стянуть края. В случае, когда отверстие большое, врач использует синтетическую заплатку, чтобы закрепить наружную соединительную ткань.
Сердце человека состоит из 4 камер, формирование которых, а затем объединение в одно целое, начинается практически сразу после зачатия. В неблагоприятных условиях процесс идет с нарушениями, в структуре главного органа появляются мелкие и более внушительные изъяны. Довольно распространен один из них – дефект межжелудочковой перегородки (ДМЖП). Предлагается детально ознакомиться с его происхождением, симптоматикой, диагностированием и способами коррекции.
Описание дефекта, частота появления, влияние на кровообращение
Нарушение целостности перегородки между левым и правым желудочками врожденная аномалия сердца, формируется она в первые 2-3 месяца внутриутробного развития плода. На 1000 новорожденных в мире приходится 8-9 детей с аналогичной патологией. В процентном отношении количество ДЖМП соответствует 18-24% от всех ВПС (врожденных пороков сердца). Дефект проявляется в виде отверстия размером от 1 до 30 мм, размещенного в любом месте перегородки. Обычно для него характерны небольшой размер и круглый контур, однако при локализации в перепончатой зоне он напоминает довольно крупное овальное окно.
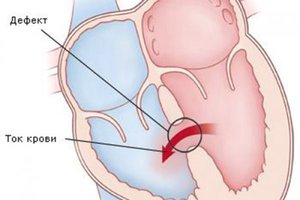
В момент сокращения желудочков сквозь прореху в перегородке между ними кровь сбрасывается слева направо, это создает перегрузку правого желудочка и малого (легочного) круга кровообращения. При систематическом неправильном сбросе патология усугубляется, полностью изменяя функционирование сердечно-сосудистой системы.
- Сердце испытывает повышенные нагрузки, качая кровь – в итоге формируется его недостаточность.
- Происходит увеличение емкостей правого желудочка, а позднее разрастаются (гипертрофируются) его стенки. Конечный итог расширение легочной аорты, из-за которого венозная кровь по ее руслу устремляется в легкие.
- В кровеносной системе легких возрастает давление, вызывая хроническую гипертензию в этом органе, а затем и спазмастические явления в артериях – так дыхательный орган защищается от избытка крови.
При расслаблении левого желудочка в него попадает часть венозной крови из правого, что приводит к левожелудочковой гипертрофии и гипоксии внутренних органов.
Справка: Врожденному пороку сердца, характеризующемуся дефектом межжелудочковой перегородки, присвоен код Q21.0 по МКБ-10 (международный классификатор болезней).
Классификация ДЖМП
Патологическую перфорацию в перегородке, разделяющей желудочки, классифицируют по нескольким признакам.
С учетом происхождения и нюансов протекания дефекты делятся на 3 группы:
- врожденный порок сердца ВПС ДМЖП,
- один из элементов комбинированного порока сердца – корригированной транспозиции магистральных сосудов или тетрады Фалло,
- осложнение после инфаркта миокарда.
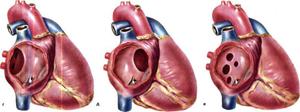
 Оценивая размерные параметры окна, его обычно сравнивают с диаметром наибольшей артерии пациента:
Оценивая размерные параметры окна, его обычно сравнивают с диаметром наибольшей артерии пациента:
- Малый (МДЖП) – меньше одной трети аортального диаметра. Такой зазор пропускает из левого желудочка в правый на 25% крови больше, чем по норме.
- Средний (СДЖП) – составляет половину просвета аорты. Когда через такое повреждение движется кровь, показатели давления в двух желудочках отличаются на 50%.
- Большой (БДЖП) – совпадает по диаметру с аортой или превосходит его. Давление в желудочках выравнивается.
По месту локализации различают такие типы дефектов перегородки сердца.
- В области мембраны – 80% всех случаев. Перимембранозный, мембранозный, коновентрикулярный дефекты фиксируются в перепончатой зоне (мембране), нередко распространяясь на впускную, выпускную или септальную часть перегородки между камерами. Бывает, что окно выявляется под клапаном аорты либо септальной створкой трикуспидального сердечного клапана. При таком расположении нередко происходят аневризмы (расширения) мембранозного отдела, в результате которых дыры нередко стягиваются – частично или полностью.

- Мышечные, трабекулярные 15-20%. Отверстие со всех сторон окружено мышечной тканью, может находиться в каком угодно секторе мышечного отдела МЖП, закрывается оно обычно спонтанно.
- В области приносящего тракта (атриовентрикулярного канала). Патология входного отдела располагается под точкой крепления колец атриовентрикулярных клапанов. Нередко сопутствует синдрому Дауна.
- В области выносящего тракта – 5%. Подаортальные, надгребневые, подлегочные, инфундибулярные дефекты обнаруживаются под клапанами конусовидного или выходного участка МЖП. Часто этой разновидности сопутствует развитие недостаточности аорты из-за пролапса (свисания) створок ее клапана (обычно – правой).
Чаще регистрируются одиночные дефекты, но бывают и групповые (особенно мышечные).
Причины аномального строения перегородки
Патология межжелудочной перегородки закладывается во внутриутробном периоде из-за неправильного формирования сердца у плода. Это происходит по причине болезней, несоблюдения режима питания и гигиены во время беременности. Факторами риска врожденных пороков сердца являются:
- инфекционные болезни будущей матери – ОРВИ, ветряная оспа, краснуха, корь, герпес, токсоплазмоз, хламидиоз,

- другие заболевания – особенно опасны болезнь Шегрена, системная красная волчанка, фенилкетонурия, сахарный диабет,
- прием запрещенных медикаментов в первом триместре беременности – антибактериальных и противомикробных средств, лекарств от эпилепсии и гипертонии, гормональных препаратов,
- употребление спиртного, наркотиков,
- генетическая предрасположенность – ВПС от родителей наследуется в 3-5% случаев, риск ожидания ребенка с ДЖМП увеличивается в семьях, где уже есть дети с аномальной сердечной мышцей,
- плохая экологическая ситуация,
- ранний токсикоз беременных,
- дефицит в рационе витаминов и микроэлементов, недоедание,
- гипергликемия,
- тиреотоксикоз (патология щитовидки),
- беременность после 40 лет, сочетающаяся с возрастными гормональными изменениями,
- высокие физические и психоэмоциональные нагрузки.

Симптомы дефектов МЖП
Дефекты межжелудочковой перегородки как у детей, так и у взрослых проявляют себя в зависимости от площади повреждения. Если оно минимальное, больной не замечает отклонений. Большое межжелудочковое окно провоцирует множество неприятных и опасных для жизни симптомов. Группируются они по возрастным категориям.
Признаки ДМЖП у новорожденных
У плода при неблагоприятных условиях появляется один из двух типов дефектов: незначительного размера в мышечном секторе (болезнь Толчинова-Роже) или более объемный и выраженный – в области мембраны. Каждый вариант имеет характерные проявления.
Болезнь Толчинова-Роже
При мелком дефекте ребенок появляется на свет в ожидаемый срок, без отклонений в интеллектуальном и телесном развитии. Иногда мышечный ДМЖП у новорожденного проявляется лишь в виде систолического шума, улавливаемого в области сердца. Максимально он звучит слева от грудины, в ІІІ-ІV межреберье, отдает в участок между лопатками. При аускультации (выслушивании стетоскопом) звук ощущается даже на небольшом расстоянии от тела. У некоторых малышей систолический шум невыразительный, слышимый лишь в положении лежа, исчезающий при физической нагрузке. Для болезни Толчинова-Роже несвойственна сердечная недостаточность.
Выраженный дефект МЖП у новорожденных
В основном плод развивается нормально, хотя примерно в 40% случаев отмечается гипотрофия: в педиатрии этот термин обозначает отставание во внутриутробном развитии. Острые проявления ДМЖП возникают с первых дней жизни ребенка:
Тест: А что вы знаете о человеческой крови?

- систолический шум – дрожание наблюдается в ІІІ-ІV межреберье (слева), шум передается вправо за грудину, в левую сторону, на спину, нередко и по всей грудной клетке,

- недостаточность кровообращения – ее признаком является тахикардия, а также одышка, появляющаяся при сосании, а затем становящаяся постоянной и вызывающая быструю утомляемость малыша,
- синюшный цвет кожных покровов,
- постоянный плач, беспокойство, расстройство сна,
- частые ОРЗ верхних дыхательных путей, воспаления в нижних отделах – застойные хрипы, бронхиты, пневмонии (болезни-спутники),
- задержка развития – у 67% больных.
У многих деток с большим окном в МЖП уже в младенческом возрасте вырастает сердечный горб (выпячивается грудная клетка), прослушивается патологическая пульсация над желудком. Из-за увеличенного объема крови в легочных сосудах повышается давление, поэтому их стенки нередко повреждаются.
Симптомы патологии МЖП у детей старше года
Сразу после рождения малыш ускоренными темпами растет и развивается Примерно в 1,5 года благодаря относительной компенсации одышка и тахикардия пропадают, повышается активность. Ребенок заметно прибавляет в весе, его меньше беспокоят сопутствующие заболевания. Однако более глубокое обследование показывает наличие следующих негативных признаков ДМЖП у детей 2-3 лет:
- сердечного горба по центру грудины (у 2/3 пациентов),
- систолической пульсации между 3 и 4 ребром влево от грудины, при этом по ее левому контуру слышен грубый систолический шум,
- несколько увеличенных размеров сердца в поперечном сечении и в верхнем направлении.

У ряда маленьких пациентов аускультативный метод прослушивания регистрирует и диастолические шумы, свидетельствующие об относительной недостаточности клапана легочной аорты (неплотном смыкании его створок). Эти шумы бывают двух видов:
- Грэхема-Стилла – обусловлен чрезмерным кровотоком в легочной артерии и ростом в ней гипертензии, слышен между 2 и 3 ребрами с левой стороны, отдает вверх на основание сердечной мышцы,
- Флинта – его вызывает митральный стеноз, возникающий из-за роста объема левого предсердия, обусловленного проходом большого количества крови через дыру в перегородке, шум сильнее всего слышен в точке Боткина, иррадирует на верхушку сердца.
Признаки дефекта у взрослых
У взрослых клиническая картина ДМЖП типична для данного заболевания:
- систолический шум в левой и правой части грудины – степень его выраженности определяется размерами окна и уровнем легочной гипертензии,
- диастолический шум – при наличии недостаточности легочной артерии,
- систолодиастолический шум – в случае перфорации аневризмы синуса Альсавы,
- влажный кашель,

- болевые ощущения в зоне сердца,
- аритмия,
- одышка даже при отсутствии физических нагрузок.
Заболевание у взрослых протекает так же, как и в детском возрасте. При малых размерах порок не наносит большого ущерба организму, если человек прошел полноценную терапию. Если масштабы патологии обширны, она лечится в раннем детстве хирургическим путем, поэтому к наступлению зрелости здоровье человека приходит в относительную норму.
Диагностика
Заметив внешние признаки дефекта сердечной перегородки, следует обратиться к педиатру, терапевту или кардиологу. После проведения аускультации врач направляет пациента на аппаратную диагностику, чтобы сделать окончательное заключение о его состоянии и составить прогноз на будущее. Вот основные виды диагностики ДМЖП.
- Электрокардиограмма. С ее помощью выясняется, насколько перегружены желудочки и усилена легочная гипертензия. У взрослых пациентов ЭКГ может показать симптомы аритмии и аномальную электрическую проводимость сердца.

- Эхокардиография. Метод ЭхоКГ служит для выявления прорехи в перегородке на основании данных о нарушенном сосудистом кровотоке.
- Фонокардиография. Она позволяет услышать систолический шум высокой частоты между 3 и 4 ребрами с левой стороны от грудины.
- Рентгенография. На рентгенограмме грудной клетки видно, что корешки легких пульсируют, а сердце увеличено.
- Ультразвуковая диагностика. Снимок дает возможность проанализировать структуру, проходимость и функционирование миокарда. Вторая цель УЗИ – установить показатели давления в легочной аорте и объемы сброса крови.
- Пульсоксиметрия. Исследование необходимо для определения уровня насыщения крови кислородом: если он низкий, есть подозрения о серьезных нарушениях в деятельности сердечно-сосудистой системы.
- Зондирование правых камер сердца. По его результатам устанавливают, нормально ли давление в желудочке и легочной аорте, каков уровень оксигенации венозной крови.

Кроме того, с помощью специального катетера врач проверяет структуру сердца и измеряет давление в его камерах.
Тактики и методы лечения дефекта МЖП
Выбор в пользу терапевтического или хирургического метода зависит от того, где локализован дефект, насколько нарушена гемодинамика, каково клиническое течение болезни и дальнейший прогноз. Важен индивидуальный подход: опытный врач обязательно контролирует реакцию пациента на лекарства и процедуры.
Консервативное лечение
Использование медикаментов при дефекте межкамерной перегородки сердца у новорожденных и более старших детей ставит своей целью наладить отток крови из легких, уменьшить скопление жидкости в легочных альвеолах (не допуская отеков), в целом снизить объем циркулирующей крови. Для достижения перечисленных целей назначают следующие группы препаратов.
- Мочегонные средства – «Фуросемид» («Лазикс»). Они способствуют уменьшению количества крови в сосудах и снятию отека легкого. Детям таблетки пописывают из расчета от 2 до 5 мг на килограмм веса. Принимают раз в сутки, желательно до обеда.

- Сердечные гликозиды – «Дигоксин», «Строфантин». Их задача – активизировать сердечные сокращения для эффективного перекачивания крови. Дозировка: в первые 3 дня лечения – из расчета 0,01 мг/кг веса 0,05%-ного раствора строфантина либо 0,03 мг/кг дигоксина. На четвертый день дозу снижают в 4-5 раз.
- Кардиометаболики – «Кардонат», «Фосфаден», «Кокарбоксилаза». Предназначены для улучшения кислородного питания клеток и нормализации обмена веществ. Ребенку капсулу «Кардоната» дают в разбавленном виде: перед применением ее содержимое высыпают в слегка подсахаренную воду (примерно полстакана) и размешивают. Принимают один раз в день после еды, срок приема варьируется от 3 недель до 3 месяцев.
- Спазмолитики – «Эуфиллин». Прописывают при бронхоспазмах и отеке легких, затрудненном дыхании. 2%-ный раствор эуфиллина используют для внутривенных инъекций или микроклизм. Дозировка – 1 мл на каждый год жизни.

Консервативное лечение облегчает состояние больного, снимает симптомы и создает запас времени для ожидания спонтанного, безоперационного закрытия ДМЖП.
Хирургическое вмешательство
Одним из факторов, определяющих необходимость и выбор типа операции, является возраст ребенка. В первый триместр жизни показанием к хирургической процедуре является крупный размер окна, симптомы сердечной недостаточности. Когда грудничку исполнится полгода, врач анализирует уровень легочной гипертензии и принимает решение о целесообразности операции, выбрав одну из следующих тактик.
- Катетеризация сердца. Малоинвазивная процедура представляет собой введение зонда-катетера в бедренную артерию и его протягивание к месту дефекта под контролем рентгеновского аппарата. Через катетер транспортируют сетчатую заплатку для закрытия патологического просвета в перегородке. Постепенно сетка обрастает соединительной тканью и плотно закрывает отверстие. Катетеризация допускается при расстоянии от дефекта до края МЖП не менее 3 мм, возрасте старше 12 месяцев, массе тела более 10 кг.
- Радикальная операция. Дефект «ушивается» либо на него сразу ставится плотная заплата, со временем врастающая в «родные» ткани сердечной мышцы. Процедуру проводят на открытом сердце, с подключением системы искусственного кровообращения. Для заплаты берут синтетические материалы либо готовят аутотрансплантат – иссекают кусочек ткани собственного перикарда пациента. После закрытия ДМЖП гемодинамика нормализуется.

- Паллиативная (промежуточная) операция. По сути, это полумера, позволяющая искусственно уменьшить просвет легочной аорты, чтобы понизить давление в легких и убрать другие тяжелые симптомы, обеспечив нормальное развитие малыша. Сужение артерии хирург выполняет путем ее перевязывания специальной шелковой нитью. Рекомендации по проведению промежуточной процедуры даются в том случае, если радикальное вмешательство противопоказано (временно или постоянно).
Важно: По достижению годовалого возраста появляется шанс самопроизвольного закрытия окна. Если на тот момент легочная гипертензия у ребенка невысока, а физическое состояние удовлетворительное, операцию стоит отложить до 5-летнего возраста.
Осложнения и прогнозы
Если отверстие в межжелудочной стенке не превышает 3-10 мм, сердце работает практически без нарушений, не доставляя человеку неприятных ощущений. По мнению известного педиатра Комаровского, мелкий единичный дефект межжелудочковой перегородки у новорожденного с большой долей вероятности (25-40%) срастется сам по себе к 4-5 годам.
Более крупные окна или множественные повреждения требуют незамедлительного лечения, иначе признаки порока приобретают характер осложнений. Главным из них является синдром Эйзенгеймера – вследствие систематической легочной гипертензии отмечаются склероз сосудов, постоянная одышка и цианоз с дальнейшим летальным исходом от сердечной и дыхательной недостаточности. Возможны и другие осложнения:
- затяжной септический эндокардит – воспаление внутренней оболочки сердечной мышцы,

- застойная сердечная недостаточность,
- хронические застойные пневмонии,
- стеноз (повреждение стенок) легочной артерии,
- инсульты – в результате роста кровяного давления в малом круге кровообращения, скачкообразного кровотока с образованием закупорок,
- изменения в клапанной системе и развитие вторичных клапанных пороков сердца.
При полном отсутствии медицинской помощи ребенок с крупными дефектами в перегородке может умереть до достижения 6-месячного возраста. Если терапия или операция проведены правильно и своевременно, пациент живет долго, постоянно наблюдаясь у кардиолога. Недолеченная болезнь при развитии осложнений снижает продолжительность жизни до 25-27 лет.
ДМЖП — Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки сердца — это второй из часто встречающихся врожденных пороков сердца у детей старше 3 лет.
При этом пороке имеется отверстие в перегородке, разделяющей правый и левый желудочки. Наличие отверстия в межжелудочковой перегородке является причиной патологического поступления крови из левого желудочка в правый и, как следствие, переполнение малого круга кровообращения (легких) избыточным объемом крови.
В зависимости от размера дефекта состояние больных может кардинально различаться. Пациенты с небольшими дефектами 2-5 мм в диаметре могут практически не предъявлять жалоб, чувствовать себя вполне здоровыми. Пациентам с большими дефектами (10-15 мм в диаметре) требуется срочная операция, т.к. обычно эти пациенты жалуются на частые пневмонии, простудные заболевания, отставание в развитии, выраженную одышку.
Дефект межжелудочковой перегородки является «агрессивным» в отношении развития такого грозного осложнения как легочная гипертензия, т.е. значительное повышение давления в сосудах легких. Из-за этого осложнения некоторые больные с большими дефектами достаточно быстро становятся неоперабельными и выполнение операции у них невозможно. Главная задача врача – это во время направить больного на операцию.
Диагностика и лечение дефекта межжелудочковой перегородки
Дефект межжелудочковой перегородки у детей старше 3 лет, обычно, самостоятельно не закрываются. Основной метод исследования — эхокардиография, который дает исчерпывающие данные о пороке, состоянии сердца. Единственный метод лечения хирургический.
Операцию можно выполнять на открытом сердце в условиях искусственного кровообращения. Разрезается стенка правого предсердия и через просвет трикуспидального клапана выявляется дефект межжелудочковой перегородки. Оценивается положение дефекта, его размер, соотношение с окружающими структурами. Если дефект небольшой до 7-8 мм, то он ушивается, если дефект больше, то выполняется пластика заплатой. В некоторых случаях дефект невозможно закрыть доступом через правого предсердие. В таких случаях для лучшей видимости краев дефекта необходимо выполнять вскрытие правого желудка. Это несколько более травматично для больного, но во всех случаях дает возможность успешно закрыть «трудный» дефект. Операция выполняется уже более 50 лет, результаты вмешательства хорошие. После операции дети становятся практически здоровыми, мало отличаются от сверстников и могут заниматься спортом.
Второй, более современный метод лечения дефекта межжелудочковой перегородки – эндоваскулярный. Через прокол в бедренной вене и бедренной артерии, через тонкие катетеры в полость сердца вводится специальное устройство – окклюдер, которым закрывается дефект. Операция короткая по продолжительности, малотравматичная, выполняется без разреза грудной клетки, пребывания в отделении реанимации не требуется. Однако, при выполнении этой операции необходим очень строгий отбор больных. Не всем возможно выполнение данного вмешательства.
В настоящее время результаты коррекции дефекта межжелудочковой перегородки любым методом хорошие, количество осложнений минимально. Однако, один раз в год необходимо проходить обследование у кардиолога.
Дефицит биотинидазы
Репродуктивное здоровье Пренатальный скрининг Скрининг новорожденных Для родителей Решения для
Скрининг новорожденных
Решения для
Скрининг новорожденных- Новости и события
- Расширенное обследование новорожденных — интервью с доктором Марианной Мессиной
- Вебинар: Факторы, определяющие пределы действия / пороговые значения для ферментов с несколькими аналитами. Скрининг новорожденных на лизосомальные нарушения накопления (ЛСД)
- Инновационный подход к скринингу серповидных клеток в Уганде — интервью с Чарльзом Киягой
- Китай достиг> 95% покрытия — сейчас проходит расширение панели
- Организация пациентов с МДД
- Интервью с Мей Бейкер
- Идарио Сантос — Сладкая Одиссея
- Виниций Сантос — Сладкая Одиссея
- Десять лет национальной схемы скрининга новорожденных во Вьетнаме
- Первые годы опыта по ЛСД скринингу в Италии, Падуя
- Оценка подходящего анализа CK-MM в скрининге новорожденных для мышечной дистрофии Дюшенна
- Мультиплексный ПЦР-анализ в реальном времени для скрининга новорожденных для одновременной идентификации спинальной мышечной атрофии и тяжелого сочетанного иммунодефицита
- Сотрудничество между частным и государственным секторами в Иордании
- Скрининг новорожденных на тяжелый комбинированный иммунодефицит в Японии
- Скрининг высокого риска расстройств МПС (MSPII, III, IVa…)
- Разработка программы скрининга новорожденных в Бразилии — настоящее и будущее
- Как организовать скрининг новорожденных на развивающиеся рынки, пример Уганды
- Работа над программой скрининга SCID в Великобритании -Видео-интервью с профессором Бобби Гаспаром
- Практический подход в условиях отсечения скрининга новорожденных — видео-презентация доктора Марты Кэмилота
- Видеоинтервью по скринингу серповидно-клеточных заболеваний в Гане с профессором Кваку Охене-Фремпонг, MD
- Влияние автоматизации на работу лаборатории скрининга — видео презентация Тони Торресани Ph.D
- PerkinElmer присутствует на главном симпозиуме по скринингу новорожденных в Новом Орлеане
- Интервью с доктором Дженни Шарп из Muscular Dystrophy UK
- MEDLAB 2017 — успех для PerkinElmer
- Некоторые правительства должны настаивать на НБС на Ближнем Востоке и в Северной Африке
- Региональные новости: Состояние скрининга новорожденных в Европе
- Скрининг на врожденный гипотиреоз меняет жизнь к лучшему
- Недавно избранный президент ISNS, докторРодни Хауэлл рассказывает о своих будущих видениях — куда мы пойдем на обследование новорожденных?
- Вебинар с доктором Стюартом Моатом — скрининг новорожденных на мышечную дистрофию Дюшенна
- Скрининг новорожденных на мышечную дистрофию Дюшенна (МДД)
- Текущее и будущее лечение и преимущества ранней диагностики
- Скрининг новорожденных на мышечную дистрофию Дюшенна — прошлый опыт и будущие проблемы
- Ведение нормальной жизни с врожденным гипотиреозом
- Выжившая врожденная гиперплазия надпочечников с ранней диагностикой
- Дети с MCADD получили здоровое начало жизни с обследованием новорожденных
- Раннее обнаружение предотвращает последствия MSUD
- Задержка диагностики МДД в США: ранняя диагностика скрининга новорожденных
- Скрининг новорожденных на мышечную дистрофию Дюшенна (МДД): инновации в лаборатории общественного здравоохранения, презентация Вероники Вили
- Последующее наблюдение DMD-NBS: Уход за младенцами и новорожденными после неонатальной диагностики МДД, презентация Анны М.Коннолли
- Южной Африке нужна национальная программа скрининга новорожденных
- Региональный доклад из Азиатско-Тихоокеанского региона: создание программ скрининга новорожденных
- Расширение голландской программы скрининга новорожденных. Политика и Практика
- PerkinElmer стремится продвигать скрининг новорожденных в Индии
- Расширение программы в Лиме, Перу
- MSUD дети, которые могли бы жить нормальной жизнью
- Раннее обнаружение ФКУ имеет значение
- Лечение других мышечных заболеваний, выявленных при скрининге новорожденных с МДД
- Скрининг новорожденных на наличие серповидно-клеточной анемии (ВСС) в странах Африки к югу от Сахары
- PerkinElmer Genetics запускает новую службу тестирования LSD
- Фонд ZB, информирование о скрининге новорожденных в Пакистане
- Обоснование необходимости скрининга SCID во Франции
- Региональные новости: репортаж из Северной Америки
- Скачать Белые документы
- Тайвань на переднем крае внедрения новых беспорядков
- Расширение панели NBS на Филиппинах, Мария Мелани Либерти Б.Alcausin, MD, Филиппины
- Разработка Калифорнийской программы NBS для SCID: пилот и первые четыре года скрининга
- «Это обязанность педиатров обследовать новорожденных на наличие редких заболеваний»
- Medlab
- Симпозиум по скринингу и генетическому тестированию новорожденных APHL 2019 года
- Врожденные ошибки и скрининг новорожденных в Латиноамериканском обществе (SLEIMPN)
- Симпозиум SSIEM 2019
- 10-й Международный симпозиум ISNS
- Беспорядок
Понимание вашего новорожденного — BabyCentre UK
Ваш ребенок рожден готов общаться с вами. Его движения могут выглядеть случайными, но он постарается рассказать вам, что ему нужно, и показать свои симпатии и антипатии через свое поведение (CCF 2016, Lester and Sparrow 2011).Ваш ребенок тоже узнает о вас! Он следит за твоими движениями и выражением лица, и улавливает тон голоса, который ты используешь. Это двусторонний процесс обучения.
Каковы преимущества понимания моего новорожденного?
Обучение чтению подсказок вашего новорожденного может помочь вам обоим.Вот как:- Это помогает ему расслабиться. Если вы быстро отреагируете на сигналы вашего ребенка, он почувствует успокоение, успокоение и заботу.
- Это поможет вам узнать, какие ответы он предпочитает . Наблюдая за своим ребенком, вы узнаете его индивидуальные предпочтения, например, предпочитает ли он медленное, мягкое покачивание или более энергичный подход.
- Это помогает вашему ребенку завоевать доверие людям, которые за ним ухаживают, и он найдет предсказуемость своей повседневной рутины обнадеживающей и утешительной.
- Он учит его эмоциям . Наблюдая за своим малышом, вы узнаете, как он показывает свои эмоции. Поощряйте его, сопоставляя ваши собственные выражения лица с вашими чувствами, чтобы он мог научиться делать то же самое.
- Это помогает вам чувствовать себя более уверенно как родитель!
(Shroff 2016)
Как определить настроение моего новорожденного?
Вы можете многое узнать о настроении вашего ребенка по тому, как он реагирует на взгляды, звуки и прикосновения. Вы, вероятно, заметите, что его поведение попадает в одно из шести различных состояний в любой момент времени:- Глубокий сон. Глаза вашего ребенка будут закрыты и неподвижны. Его дыхание будет регулярным, и он может иногда пугать.
- Легкий сон. Это также известно как сон быстрого движения глаз (REM). Глаза вашего ребенка будут закрыты, но они могут открыться на короткое время. Он может двигаться, пугаться и время от времени делать всасывающее движение.
- Сонный. Это состояние полудрема вашего ребенка. Он не совсем спит, но он почти у цели. Его глаза открываются время от времени, и его движения плавные.
- Оповещение. Глаза вашего ребенка будут открыты. Его внимание будет сосредоточено, и он будет неподвижен.
- Активен и бдителен. Ваш малыш будет с ясными глазами. Он будет двигаться и может делать короткие, суетливые крики и испуг.
- Плач. Ваш ребенок будет сильно плакать в этом состоянии. Он может извиваться и его трудно успокоить.
Поначалу понимание вашего новорожденного может показаться ошеломляющим, но вы сразу же начнете читать сигналы вашего ребенка.Посмотрите, как он реагирует на то, что его раздевают, разговаривают, держат и кормят. Вскоре вы начнете понимать опыт, которым он наслаждается, и те, которые ему не нравятся (NHS 2016a).
Ваш ребенок может отворачиваться, извиваться или суетиться, чтобы показать вам, что ему что-то не нравится. С другой стороны, если ему что-то нравится, он может показать это, пристально глядя на него и оставаясь тихим и спокойным.
Вы можете заметить, что ваш ребенок не может делать некоторые вещи, находясь в определенном состоянии. Например, он может плохо питаться, если устал.Или он может не захотеть играть, когда плачет.
Вы скоро узнаете эти закономерности и сможете реагировать на поведение вашего ребенка. Вы можете узнать, что вам нужно немного разбудить ребенка перед кормлением. Или что он должен быть в состоянии готовности, прежде чем он начнет играть счастливо. Когда вы начнете понимать желания и потребности вашего ребенка, вы быстро станете экспертом в понимании и реагировании на его настроение.
Как узнать, хочет ли мой новорожденный что-то?
Он хочет, чтобы его кормили?Ваш ребенок может издавать определенный звук или плакать, когда он голоден, что вы скоро научитесь распознавать.Он также может сосать руки, пальцы или кулаки.
Вы можете заметить, что ваш ребенок сильно поворачивает голову в сторону, открывая рот, когда он хочет кормить. Это называется укоренением.
Ему нужно спать?
Ваш новорожденный, вероятно, будет суетиться или плакать, когда ему нужно спать. Он может смотреть застекленными глазами, прежде чем уплыть. Другие признаки, на которые стоит обратить внимание, — это отсутствие интереса к игре, отсутствие реакции на вас или происходящее вокруг него.Ему скучно или одиноко?
Хотя вашему новорожденному будет интересно играть с вами с рождения, ему не нужны постоянные развлечения.Когда он будет готов играть, он скажет тебе, когда станет спокойным и настороженным, и смотрит на тебя широко раскрытыми глазами.
Если вы заметили, что он пытается найти на что посмотреть, это может быть признаком того, что ему скучно или одиноко. Он может шуметь, как будто звонит вам.
В первые несколько недель лучшая игрушка для вашего малыша — это ваше лицо и голос. Попробуйте удержать его на расстоянии около фута и высунуть язык. Он может скопировать вас! Дайте ему достаточно времени, чтобы ответить, прежде чем изменить свое выражение. Ему может понадобиться время, чтобы понять, что делать.
У него есть ветер?
Если у вашего ребенка ветер, он может плакать, суетиться или казаться взволнованным. Он может сморщить лицо, как будто ему больно, подтянуть колени к животу или пнуть ногами. Существует множество способов облегчить дыхание вашего ребенка.
Мокрый или грязный подгузник делает его неудобным?
Ваш ребенок, возможно, не возражает против того, чтобы подгузник был мокрым или грязным, но некоторым детям это действительно не нравится. Если это так с вашим ребенком, он, вероятно, сообщит вам, плача или будучи беспокойным.У него также могут быть более тонкие способы сказать вам, такие как покраснение лица, отведение взгляда или потеря интереса к игре.
Он слишком горячий или слишком холодный?
Вы можете проверить температуру вашего ребенка, почувствовав его животик или заднюю часть его шеи. Если он чувствует себя горячим или липким, то он может быть слишком горячим. Другие признаки того, что он может быть слишком горячим, включают покрасневшие щеки, влажные волосы и учащенное дыхание.
Не чувствуйте руки или ноги вашего ребенка, чтобы тренироваться, если он достаточно тепл; для них нормально чувствовать себя крутым.Однако, если им холодно, вы можете добавить варежки, носки или пинетки. Младенцы могут потерять много тепла через голову, поэтому всегда надевайте шапку ребенку, когда выходите на улицу зимой.Вашему ребенку нужно носить достаточно одежды, чтобы ему было тепло, но не жарко. Одень его в несколько слоев. Если он становится слишком горячим, вы можете удалить слой. Если ему слишком холодно, просто добавьте его.
Он чрезмерно возбужден?
Некоторые дети легко перегружены и могут справиться только с короткими всплесками игры.Ваш ребенок может показать вам, что у него достаточно стимуляции, зевая или отводя взгляд. Он может показаться сонливым или начать суетиться, плакать или отталкивать вас (NCT nd).
Хотя ваш ребенок родился с способностью к самоуспокоению, ему все равно может быть трудно успокоиться, когда он перегружен. Когда он свернулся в твоей утробе матери, ему, вероятно, было легко сосать руки или пальцы и успокаиваться. Но после его рождения ему может быть не так легко добраться до них!
Следите за движениями вашего ребенка и посмотрите, пытается ли он подложить кулак, руку или пальцы к своему рту.Это даст вам понять, что он хотел бы быть успокоенным. Попробуйте спокойно держать его в руках или через плечо. Или положи его в тихое место, осторожно положив руку ему на живот.
Вы узнаете, нравится ли ему лгать определенным образом, или это помогает ему смотреть на что-то. Как только вы узнаете, что работает для него, вы можете помочь ему развить свои естественные техники успокоения.
Как я могу сказать, какую личность будет иметь мой новорожденный?
У всех детей есть свои особенности.Вскоре вы сможете определить, имеет ли ваш ребенок такую же личность, как ваша, ваша партнерша или, возможно, другой родственник. Он может даже развить личность, которая является абсолютно уникальной для него!Вы можете обнаружить, что ваш ребенок расслаблен и хорошо справляется с изменениями. Он может успокаивать себя, не беспокоиться ветром и, кажется, воспринимать вещи по мере их поступления.
С другой стороны, ваш ребенок может много суетиться и плакать, легко пугаться и находить, что с ним обращаются довольно сильно.В этом случае он выиграет от спокойного, нежного подхода и не слишком большого стимулирования в любой момент.
Постарайтесь не волноваться, если вы ожидаете, что ваш ребенок будет иметь определенную индивидуальность, но, похоже, он противоположен. Вскоре вы научитесь понимать друг друга и какой подход ему нравится больше всего.
Как я могу успокоить своего новорожденного?
Посетитель здоровья BabyCentre Джилл Ирвинг дает советы, как успокоить плачущего ребенка. Больше детских видеоКажется, мой ребенок никогда не перестанет плакать. Что я должен делать?
Если вам трудно слышать, как ваш ребенок плачет, вы не одиноки.Большинству родителей это трудно. Но плач — это просто один из многих способов общения вашего ребенка (CCF 2016). Реагирование на вашего ребенка — лучший способ помочь ему расслабиться.Дети, как правило, плачут чаще в возрасте от трех недель до 12 недель, обычно ближе к вечеру или раннему вечеру. Хотя это нормальная фаза развития, вполне естественно беспокоиться об этом плаче конца дня. Но попытайтесь увидеть это как период выпуска пара.
Вы можете обнаружить, что хорошим подходом является выполнение следующих основ только один раз, затем пауза.Итак, поменяйте подгузник вашего ребенка, обнимите его, отрыгните его и убедитесь, что он не голоден и не болит. Затем положи его на пять минут. Вы можете позаботиться о нем, если он все еще суетится, но потом снова опустите его. Имейте в виду, что эта модель может продолжаться довольно долго, но некоторые родители считают полезным следовать этой процедуре.
Если ваш ребенок плачет более трех часов в день, три дня в неделю в течение трех недель (Turner 2017), это называется постоянным плачем. Его часто называют коликами, и это может быть очень стрессовым для вас и вашего партнера (NHS 2016b).
Отведите своего ребенка к врачу, и он проверит, что ничто более серьезное не вызывает его плача. Если он исключит излечимую причину для плача вашего ребенка, вы вернетесь к тому, чтобы справиться с коликами, насколько можете. Хотя это может быть трудно, есть много советов, которые стоит попробовать:
- Предложите ребенку пустышку. Он может быть успокоен сосанием. Некоторые дети используют вместо этого свои пальцы или большой палец.
- Сыграйте ему белый шум. Повторяющийся шум может воссоздать свистящие звуки в вашей матке.Звук пылесоса, вашего фена, тикающих часов или приложения с белым шумом может работать.
- Возьми его в машину или погуляй в коляске. Вибрации от дороги или тротуара помогают успокоить некоторых детей.
- Мягко помассируйте его животик движениями по часовой стрелке, чтобы помочь перемещаться вдоль захваченного ветра и пу.
Может быть трудно сохранять спокойствие, когда ваш ребенок плачет. Возможно, вам будет полезно получить поддержку от друзей или семьи, если это возможно (CCF 2016). Но напоминание о том, что поведение вашего новорожденного нормально, может помочь вам чувствовать себя менее обеспокоенным.Эта фаза пройдет: колики обычно проходят примерно через девять недель (Wolke et al 2017). А пока читайте наши советы о том, как расслабиться и оставаться в здравом уме.
Первые три месяца вашего ребенка известны как четвертый триместр. Это особое время перемен и развития для вашего ребенка, так как он адаптируется к миру за пределами вашего чрева. Узнайте больше о вашем ребенке и четвертом триместре.
Последний отзыв: январь 2018 г.
Ссылки
Бразелтон Т. Берри, Воробей JD. 2003. Успокоение вашего суетливого ребенка.Путь Бразелтона . Нью-Йорк: Издательство Персей,CCF. 2016. Поведение новорожденного . Фонд Клиники Кливленда. my.clevelandclinic.org [по состоянию на апрель 2018 года]
Лестер Б.М., Воробей Д.Д. (ред.). 2011. Воспитание детей и семей. Опираясь на наследие Т. Берри Бразелтон . Чичестер: Wiley Blackwell.
нкт. без обозначения даты Общение с малышом . www.nct.org.uk [по состоянию на апрель 2018 года]
NHS Choices. 2016a. Сроки рождения до пяти лет .www.nhs.uk [по состоянию на апрель 2018 года]
Выбор NHS. 2016b. Успокаивающее плачущего ребенка . www.nhs.uk [дата обращения — апрель 2018 года]
Шрофф А. 2016 год. Формирование отношений с ребенком — почему это не всегда происходит . www.webmd.com [дата доступа — апрель 2018 года]
Turner TL. 2017. Обучение пациентов: колики (чрезмерный плач) у детей (помимо базовых) . www.uptodate.com [дата доступа: апрель 2018 г.]
Wolke D, Bilgin A, Samara M. 2017. Систематический обзор и метаанализ: продолжительность суеты и плача и распространенность колик у младенцев. J Pediatr 185: 55-61.e4. www.jpeds.com [по состоянию на июнь 2018 года]
,Как выглядит новорожденный
Как будет выглядеть мой ребенок в первые минуты?
У новорожденных большие головы, нет шеи, короткие ноги и большие раздутые торсы. Короче, они похожи на инопланетян. Поскольку новорожденные проводят в среднем 12 часов, протискиваясь через родовой канал, их голова часто может быть немного заостренной. Дети, рожденные с помощью кесарева сечения, часто имеют преимущество в красоте, потому что их головы не должны протискиваться через родовой канал. Не пугайтесь мягких пятен на черепе вашего ребенка, известных как роднички, которые позволяют головке сжиматься достаточно, чтобы пройти через родовой канал.Задняя родничок закрывается примерно через четыре месяца, а передняя — от девяти до 18 месяцев. Также ожидайте, что гениталии вашего ребенка будут несколько опухшими от дополнительной дозы женских гормонов, которые он получил от вас незадолго до рождения; лицо и глаза могут казаться опухшими. Его губы будут розовыми, а руки и ноги — синими в течение первых нескольких часов жизни.Какой будет кожа моего ребенка?
Внешний вид кожи новорожденного зависит от того, сколько недель вы были беременны, когда родился ваш ребенок.Недоношенные дети имеют тонкую прозрачную кожу и могут быть покрыты лануго, тонкими, пушистыми волосами. Младенцы, рожденные недоношенными, также будут покрыты верниксом, жирным белым веществом, которое защищает его кожу от околоплодных вод. У доношенных и поздних детей в складках кожи останется всего несколько следов верникса. Поздние дети могут также иметь слегка морщинистый вид и очень мало, если таковые имеются, лануго. Родимые пятна — от временных неокрашенных пятен до постоянных пятен — распространены.Около половины всех детей рождаются с милиами, белыми точками на лицах, которые выглядят как крошечные прыщи. Они исчезают во времени.Какого цвета будут волосы у моего ребенка?
Независимо от того, какой у вас цвет волос у вас или у вашего партнера, будьте готовы к неожиданностям: помните, что вы оба несете гены от предыдущих поколений. Темноволосые пары были выброшены, когда их дети рождаются с ярко-рыжими или светлыми волосами и наоборот. А потом есть родители, которые оплакивают облысение своего ребенка. На самом деле, волосы новорожденного не имеют большого отношения к тому, как в конечном итоге получатся волосы вашего ребенка.Вороноволосые новорожденные могут вырасти блондинками, а блондинки часто превращаются в брюнеток.Конечно, ваш ребенок может быть совершенно лысым, когда он родится, и в этом случае вы не узнаете его цвет волос чуть позже.
Как насчет его глаз?
Хотите знать, какого цвета будут глаза вашего ребенка? Большинство кавказских детей рождаются с синими глазами, и их истинный цвет глаз — будь то коричневый, зеленый, ореховый или синий — может не проявиться в течение нескольких месяцев. Цвет глаз вашего ребенка в первые минуты после рождения не будет длиться долго — воздействие света меняет первоначальный цвет глаз ребенка.У большинства детей африканского или азиатского происхождения темно-серые или коричневые глаза при рождении, их темные глаза становятся настоящими коричневыми или черными после первых шести месяцев или года. Дети смешанной расы могут иметь различные цвета глаз. Даже дети могут родиться с глазами двух разных цветов, хотя это редко.Узнайте, как ваш новорожденный приспосабливается к миру в течение первых трех месяцев.
Последний отзыв: август 2017
,15 вещей, которые нужно знать о новорожденных!
Будучи будущей мамой, вы можете задаться вопросом, как будет выглядеть ваш новорожденный ребенок и как вы должны заботиться о ней. Вы теряете сон из-за своего малыша, который наполнит вашу жизнь радостью и смехом? Вам интересно, как она будет выглядеть, когда она сделает свой парадный вход?
Если эти вопросы вызывают у вас беспокойство, то пришло время ослабить ваши заботы. Прочитайте наш пост ниже о том, что нужно знать о новорожденных.
15 вещей, которые нужно знать о новорожденных:
Вы, возможно, много слышали о том, как у новорожденного произойдет море перемен в вашей жизни, но у новорожденного есть так много аспектов жизни, которых вы еще не знаете ,Итак, вот 15 вещей, которые, вероятно, расскажут вам все, что вам нужно знать о новорожденных
1. Новорожденные выглядят старыми и сморщенными, когда они родились:
Это правда! Вы, вероятно, видели изображения новых мам, держащих своих совершенно симпатичных новорожденных, с розовым лицом, этой милой крошечной улыбкой, ангельскими глазами и крошечными пальцами. На самом деле, новорожденный ребенок выглядит совсем не так:
- Когда ребенок рождается, кожа становится чрезвычайно морщинистой и наполнена липкой белой пленкой, которая также покрывает глаза новорожденного и все лицо.Глаза также будут опухшими и закрытыми, а не широкими и открытыми, как вы, возможно, полагали, что это во время рождения.
- У новорожденного также будет слой тонких волос по всему телу, что может заставить вас беспокоиться о том, что ваш ребенок вырастет слишком волосатым. На самом деле, он известен как лануго, слой волос, который защищает вашего ребенка в утробе матери.
- Если у вас вагинальные роды, голова вашего новорожденного может выглядеть немного не в форме из-за путешествия через родовой канал.
2. Новорожденные будут только карать и плевать в первые несколько недель — много:
Вот еще кое-что, что нужно знать о новорожденном. Хотя вы можете чувствовать, что ваш новорожденный представляет собой крошечный узелок, вы будете удивлены количеством отходов, которые может создать ваш новорожденный, особенно в первые несколько недель!
- В первые несколько недель после рождения, почти до первых двух месяцев, ваш новорожденный будет изматывать, плевать и мочиться так сильно, что это может сбить вас с толку, откуда исходит столько материи.
- В большинстве случаев вам придется менять подгузники или подгузники вашего новорожденного не реже одного раза в полчаса или около того. Когда ваш новорожденный плевается в почти одинаковом темпе, вам придется менять одежду своего новорожденного и много раз, в том числе и свою.
- Мало того, что новорожденные покакают много, но они также могут изобиловать взрывом, сопровождающим его. Много раз вы будете удивлены, увидев, что вы кладете своего новорожденного в новый подгузник, чтобы пойти на прием к врачу, но все это вылилось из-за взрыва какашек.
3. Новорожденные будут много реагировать в течение первых шести недель:
Как новый родитель, вы, вероятно, захотите увидеть своего новорожденного, взглянуть на себя, улыбнуться и признать свое присутствие.
- Будьте готовы разочароваться, по крайней мере, в течение первых шести недель или около того после рождения вашего ребенка.
- В первые несколько недель и месяцев ваш новорожденный едва успеет сделать что-либо еще, кроме как кормить, выплевывать, какашку, мочиться, спать, плакать, кормить, выплевывать, какашку, мочиться, спать и продолжайте цикл почти в том же порядке как днем, так и ночью.
- Хотя вы можете чувствовать, что ухаживаете за маленьким, который даже не осознает, что вы там, не теряйте надежды, поскольку ваш новорожденный может удивить вас этой удивительной улыбкой!
4. Не давайте ребенку правильную ванну до тех пор, пока не выпадет пуповина:
Когда вы привезете своего новорожденного домой, вы захотите позаботиться обо всех потребностях вашего ребенка, включая кормление и уборку, но убедитесь, что вы сделай это и когда.
- В первые несколько недель после рождения у вашего новорожденного останется пень из пуповины, и область может быть сырой и довольно чувствительной.
- До тех пор, пока пень из пуповины не отвалится, вы должны следить за тем, чтобы вы не дали своему новорожденному правильную ванну с водой. Единственный способ очистить новорожденного в эти дни или недели — дать губке ванну и убедиться, что губка не слишком влажная, но слегка влажная.
- Поговорите с врачом своего новорожденного о том, как ухаживать за пеньком пуповины и не пытайтесь его вытащить, так как он со временем упадет.
5. Мягкое место новорожденного требует времени для затвердевания:
Мягкое место, которое вы видите на голове вашего новорожденного, является чувствительной областью, поэтому будьте осторожны. Это одна из самых важных вещей, которые нужно знать о новорожденных.
- Мягкое место часто может вызывать у вас чувство страха и беспокойства, и вы можете быть параноиком, чтобы никоим образом не навредить вашему новорожденному.
- В большинстве случаев мягкое место вашего новорожденного затвердевает в течение следующих шести-восьми месяцев, но оно может варьироваться от ребенка к ребенку.
- Будьте осторожны, принимая вашего новорожденного ванну, расчесывая или массируя голову и так далее.
6. Ваш новорожденный укажет, когда он полон:
Кормление вашего новорожденного займет большую часть вашего времени в качестве новой мамы, так почему бы не получить помощь и от вашей малышки?
- Будучи новорожденным, ваш малыш будет с вами большую часть времени для кормления.
- Несмотря на то, что вы можете не знать, как определить, когда вашему новорожденному требуется больше еды или он полон, вы часто можете получить подсказку от малыша!
- Ваш новорожденный почти всегда будет плакать, когда испытывает чувство голода, и если ваш новорожденный полон, вы заметите, что ваш новорожденный попытается отвернуться от груди или бутылочки или может просто перестать кормить грудью.
7. Ногти новорожденного растут довольно быстро:
Не приближайтесь к размерам вашего новорожденного, так как эти крошечные ногти будут расти быстро!
- У вашего новорожденного есть хрупкие ногти, которые выглядят тонкими, как бумага, но на самом деле они будут расти довольно быстро.
- В первые несколько недель и месяцев вы можете бояться подстригать ногти, опасаясь, что можете случайно порезать кожу своего новорожденного. Помните, что ногти будут расти быстро, и всегда есть риск случайного царапания вашего новорожденного на лице или коже.
- Попробуйте обрезать ногти с помощью кусачки, когда ваш ребенок спит.
8. Новорожденные будут спать без рутины:
Будучи новорожденным, вашему малышу все еще потребуется много времени, чтобы приспособиться к рутине.
- В первые месяцы ваш новорожденный может спать весь день и бодрствовать всю ночь или может удивить вас, спя в узорах, которые примут свою собственную форму.
- Независимо от ситуации, у вашего новорожденного будет отдельная полоса, когда речь заходит о сне, и вы не должны ожидать каких-либо действий, пока вашему малышу не исполнится год.
9. Новорожденные спят с открытыми глазами:
Нет, это не значит, что ваш новорожденный будет спать с широко открытыми глазами, но отчасти.
- Пока ваш новорожденный спит, вы можете запутаться, когда малыш спит или еще не спит.
- Большинство новорожденных не смогут полностью закрыть глаза во время сна, так что их глаза будут выглядеть наполовину открытыми, и вы можете удивиться, если они еще не спят.
10. Новорожденные могут выплевывать из носа:
Пока вы думали, что у вас есть опыт в обращении с какашками вашего ребенка, плевок может все же занять некоторое время, чтобы приспособиться.
- Будучи новорожденным, ваш малыш будет много плевать, и большая часть его также будет выходить из носа.
- Хотя это может показаться довольно страшным, и вы можете беспокоиться о том, в порядке ли ваш новорожденный, плевки в нос — обычное дело и не обязательно опасно.
- Чтобы максимально избежать выплевывания, убедитесь, что вы правильно отрыгиваете своего новорожденного после каждого сеанса кормления.
11. Новорожденные не могут сфокусироваться:
Если вы думали, что что-то не так с зрением вашего новорожденного, дайте ему немного времени для адаптации.
- В первые несколько недель после рождения ваш новорожденный не сможет сосредоточиться на чем-либо, что может создать впечатление, что что-то не так с зрением вашего новорожденного.
- Вашему новорожденному понадобится около двух месяцев, чтобы правильно сосредоточиться, после чего ваш малыш сможет наконец-то «увидеть» вас.
12. Кожа новорожденного будет отслаиваться:
Не беспокойтесь, если вы видите, что кусочки кожи вашего новорожденного отслаиваются, как будто это нормально.
- В первые несколько недель и месяцев у вашего новорожденного будет много изменений, и изменения в коже также будут частью этого.
- Вы можете заметить беловатые пятна на теле вашего новорожденного, откуда кожа будет медленно шелушиться. Это также время, когда волосы на теле постепенно начинают уменьшаться.
13. Новорожденные тоже могут плакать без причины:
Да, это правда, что каждый раз, когда ваш новорожденный плачет, это не значит, что что-то не так.
- Иногда ваш новорожденный будет плакать только потому, что он может плакать.
- Если вы уверены, что ваш новорожденный не голоден, и вы проверили подгузник и температуру вашего новорожденного, и все кажется в порядке, ваш новорожденный, вероятно, в порядке. Не беспокойся больше об этом, просто будь рядом.
14. Молоко для новорожденных:
Во время беременности многие из ваших гормональных изменений достигают вашего будущего ребенка и обнаруживаются в течение некоторого времени после рождения.
- Вы заметите, что ваш новорожденный, будь то девочка или мальчик, будет производить молоко из сосков в течение первых нескольких недель после рождения.
- Не пугайтесь, так как в конечном итоге это прекратится, но поговорите с врачом вашего ребенка и спросите, что вы должны с этим делать.
15. Новорожденным нужно делать серию прививок:
Вы никогда не поймете, сколько прививок нужно вашему новорожденному, если не начнете эти посещения врача.
- Вашему новорожденному потребуются многочисленные прививки в первые несколько месяцев, чтобы держать в страхе различные инфекции и заболевания.
- Если вы чувствуете, что не в этом, попросите своего партнера или бабушку с дедушкой помочь удержать вашего новорожденного для прививки.
Новорожденный — это поистине пучок радости, но вам понадобится время и энергия, чтобы приспособиться к этому маленькому ангелу, который у вас на руках. Поэтому вместо того, чтобы волноваться и терять сон, помните об этом и наслаждайтесь новым статусом материнства.
Мамы, что вас удивило или потрясло в вашем новорожденном? Расскажите нам об этом ниже.
Была ли эта информация полезной? ,