Младенческая гемангиома — СПб ГБУЗ КДЦД
Младенческая (инфантильная) гемангиома – это доброкачественная опухоль сосудов, которая может быть врождённой у ребёнка, или вырастать в первые недели его жизни. (International Society for the Study of Vascular Anomalies)
Младенческие гемангиомы встречаются примерно у 3 – 5% доношенных новорожденных и у около 22% недоношенных детей, у которых вес при рождении был менее 1 кг. Девочки болеют примерно в три раза чаще, чем мальчики.Инфантильные гемангиомы, которые вырастают только на одном ограниченном участке (локальная гемангиома)
встречаются гораздо чаще – 90% случаев, чем обширные по площади гемангиомы (сегментарные гемангиомы) — 10%
Стадии:
- начальных проявлений,
- пролиферации (активного роста),
- начала инволюции (остановки роста, или стабилизации),
- выраженной инволюции,
- резидуальных проявлений.
Классификация:
По типу:
- Поверхностная
- Глубокая Смешанная
(поверхностная + глубокая) - Ретикулярная (абортивная)
- с минимальным ростом и др.

По форме:
- Очаговая
- Множественная
- Сегментарная
- Пограничная
Особые формы:
- врождённая быстро самопроходящая гемангиома ;
- врождённая не инволюционирующая ;
- доброкачественный неонатальный гемангиоматоз;
Лечение:
Варианты
- медикаментозное лечение бета-блокаторами (препарат пропраналол)
- лазерная терапия
- криотерапия
- операция
Если гемангиома растёт на несложном анатомическом участке тела и она не ограничивает жизненно важные функции (например, гемангиомы на руках, на ногах, на туловище), то необходимости в лечении нет.
Если же они быстро растут на сложных критических участках ,то их необходимо лечить, чтобы избежать осложнений.Например инфантильная гемангиома области глаз (угроза снижения/потери зрения), области губ (проходят не полностью, либо исчезаютмедленно) и области носа (у детей повышенная угроза деформации носа). Основные цели лечения:
- избежать осложнений, связанных с серьёзным косметическим дефектом или с ограничением жизненно важных функций
- пролечить некрозы (изъязвления гемангиом),
- замедлить/остановить рост гемангиом,
- ускорить процесс восстановления больших по площади младенческих гемангиом.

Протокол обследования и ведения пациентов состоит из 4 этапов.
На I этапе выявляются показания к системному лечению младенческих гемангиом пропранололом, проводится базовое обследование, включающее обследование сердечно-сосудистой системы, и при отсутствии противопоказаний назначается терапия пропранололом с постепенным титрованием дозы препарата. Параллельно контролируется наличие или отсутствие нежелательных эффектов на фоне терапии. Одно из важнейших исследований на данном этапе – УЗИ( определяется толщина сосудистого образования и количество сосудов; в доплеровском режиме оценивается линейная скорость кровотока (ЛСК) и индекс резистентности в питающих и интрапаренхиматозных сосудах.
II этап лечения осуществляется в амбулаторных условиях под наблюдением педиатра и детского кардиолога. Заключается в правильном и регулярном приеме препарата, коррекции его дозы на фоне изменяющейся массы тела ребенка, проведении регулярных обследований и фотодокументировании.
III этап – динамическое стационарное обследование, которое осуществляется каждые 3 мес в течение всего периода лечения, а также после его завершения. III этап включает кардиологическое и общеклиническое обследование, а также динамическое УЗИ сосудов. Кроме этого, корректируется доза препарата, регистрируются возможные нежелательные кардиальные и экстракардиальные эффекты, а также принимается решение о сроках завершения терапии.
III этап включает кардиологическое и общеклиническое обследование, а также динамическое УЗИ сосудов. Кроме этого, корректируется доза препарата, регистрируются возможные нежелательные кардиальные и экстракардиальные эффекты, а также принимается решение о сроках завершения терапии.
IV этап начинается после отмены терапии пропранололом, когда ребенок вновь проходит обследование. На данном этапе важно исключить наличие синдрома отмены (рецидивов).
Лазерная терапия
Импульсный лазер на красителях с лампой-вспышкой (система FDPL)
и импульсная лампа IPL рекомендуется использовать тогда, когда младенческие гемангиомыплоские, маленького размера и они растут на ограниченном участке тела Криотерапия
В Германии криотерапия является стандартным методом
лечения для маленьких плоских младенческих гемангиом, размер которых в диаметре
составляет максимум 1 см.
Операция
Операцию проводят если у ребёнка есть угроза осложнений и в его ситуации другие методы лечения неэффективны.
Если гемангиомы росли в области губ и носа, то когда закончится стадия
восстановления, с помощью операции можно удалить остатки опухоли. Также с помощью
операции пролечивают остатки опухоли ребёнку старше 4-5 лет и изменений в росте гемангиом больше не ожидается.
Прогноз у детей с младенческой гемангиомой хороший. Чаще всего опухоль начинает
„рассасываться“ в первые годы жизни ребёнка (обратное развитие гемангиомы). Как
правило к 9 году гемангиома полностью исчезает.
Как лечат младенческие (инфантильные) гемангиомы?
Erstellt am 2017/10/19, Последнее изменение: 2017/10/19 https://kinderkrebsinfo.de/doi/e195128
Нужно ли лечить ребёнка с младенческой гемангиомой, или нет, такое решение в каждом случае принимается индивидуально.
Если младенческая гемангиома растёт на несложном анатомическом участке тела (врачи говорят о неосложнённой локализации) и она не ограничивает жизненно важные функции (например, гемангиомы на руках, на ногах, на туловище), то необходимости в лечении нет.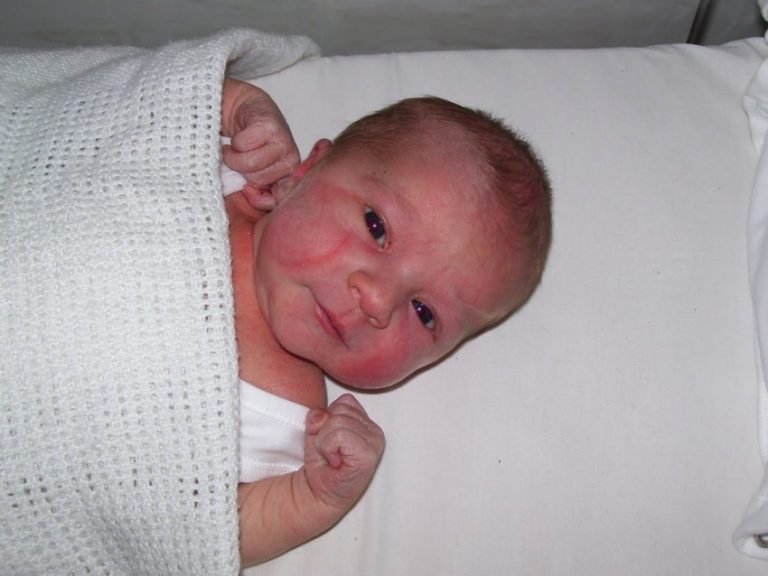 Но если младенческие гемангиомы быстро растут на сложных критических участках в организме, то их необходимо лечить, чтобы избежать осложнений. Прежде всего это касается детей с младенческими гемангиомами в области глаз (у них есть угроза снижения/потери зрения), в области губ (эти гемангиомы проходят не полностью, либо они исчезают очень медленно) и в области носа (у детей повышенная угроза деформации носа). Некоторых детей необходимо лечить по результатам из истории болезни и по результатам клинических исследований и визуальной диагностики. То есть их не наблюдают какое-то время, а начинают лечить немедленно.
Но если младенческие гемангиомы быстро растут на сложных критических участках в организме, то их необходимо лечить, чтобы избежать осложнений. Прежде всего это касается детей с младенческими гемангиомами в области глаз (у них есть угроза снижения/потери зрения), в области губ (эти гемангиомы проходят не полностью, либо они исчезают очень медленно) и в области носа (у детей повышенная угроза деформации носа). Некоторых детей необходимо лечить по результатам из истории болезни и по результатам клинических исследований и визуальной диагностики. То есть их не наблюдают какое-то время, а начинают лечить немедленно.
Основными целями лечения являются:
- избежать осложнений, связанных с серьёзным косметическим дефектом или с ограничением жизненно важных функций; либо устранить эти уже возникшие осложнения,
- пролечить некрозы (когда гемангимомы изъязвляются),
- замедлить/остановить рост гемангиом,
- ускорить процесс восстановления больших по площади младенческих гемангиом.
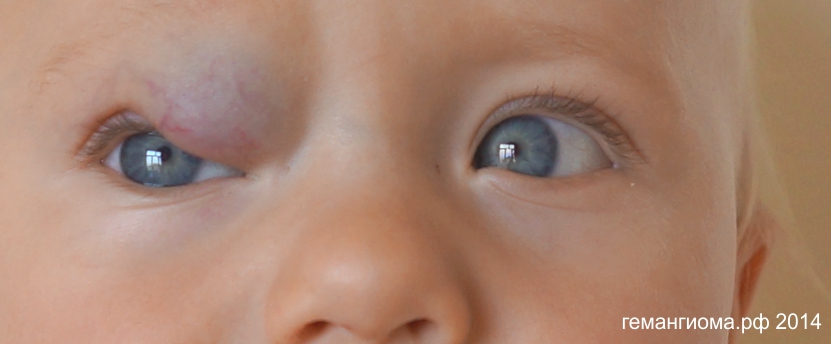
Если у ребёнка младенческая гемангиома продолжает расти и её площадь составляет более 5% от общей поверхности тела, или если у ребёнка уже появились осложнения, то для того, чтобы подобрать метод лечения, необходимо обратиться клинику, которая специализируется в этой области. Как болезнь будет развиваться дальше, зависит от того, как быстро начнут лечить ребёнка. Если опухоль находится в состоянии покоя или она находится в фазе „рассасывания“ (обратного развития/восстановления), то обычно рекомендуется только наблюдать за ней. Но если врачи всё-таки опасаются осложнений из-за язв от гемангиомы, то тогда рекомендуется лечить ребёнка и в этих фазах болезни.
- медикаментозное лечение бета-блокаторами (препарат пропраналол)
- лазерная терапия
- криотерапия
- операция
Лечение бета-блокаторами (препарат пропраналол)
Как конкретно действует пропраналол на младенческие гемангиомы, ещё до конца не изучено. У большинства детей эффективность препарата видна уже через несколько часов после первого прёма, самое позднее – эффект появляется через несколько дней. Кровенаполненность гемангиомы уменьшается и гемангиома становится мягче. В целом около 98 % гемангиом отвечают на лечение пропраналолом. Этот препарат можно давать детям принимать вовнутрь.
Кровенаполненность гемангиомы уменьшается и гемангиома становится мягче. В целом около 98 % гемангиом отвечают на лечение пропраналолом. Этот препарат можно давать детям принимать вовнутрь.
Побочные действия от пропраналола бывают примерно у 30% детей. Но они появляются временно и чаще всего они безвредные (например, ребёнок становится беспокойным по ночам, или у него появляется понос). Примерно у 17% детей после окончания 6 месячного курса лечения пропраналолом опухоль снова начинает расти. В редких исключительных случаях гемангиома полностью исчезает в первые месяцы жизни ребёнка ещё в ходе лечения. Поэтому уже в это время можно закончить лечение. Во всех остальных случаях лечение нужно продолжать до того момента, пока ребёнку не исполнится 1 год. Но не всех детей можно лечить пропраналолом (например, некоторых недоношенных детей или детей с врождёнными пороками сердца). Поэтому для этих детей подбирается другой метод лечения. LEA2015]
Лазерная терапия
Так как лечение бета-блокатарами даёт высокую эффективность (см. выше о терапии пропрапанолом), сами препараты можно принимать вовнутрь [приём вовнутрь], побочных эффектов не много и их можно хорошо контролировать, поэтому лазерная терапия потеряла свою былую важность. Импульсный лазер на красителях с лампой-вспышкой (система FDPL) и импульсная лампа IPL рекомендуется использовать тогда, когда младенческие гемангиомы плоские, маленького размера и они растут на ограниченном участке тела (врачи в этом случае говорят о локализованных гемангиомах KON2005] . Альтернативным методом лечения может быть криотерапия (см. информацию ниже).
выше о терапии пропрапанолом), сами препараты можно принимать вовнутрь [приём вовнутрь], побочных эффектов не много и их можно хорошо контролировать, поэтому лазерная терапия потеряла свою былую важность. Импульсный лазер на красителях с лампой-вспышкой (система FDPL) и импульсная лампа IPL рекомендуется использовать тогда, когда младенческие гемангиомы плоские, маленького размера и они растут на ограниченном участке тела (врачи в этом случае говорят о локализованных гемангиомах KON2005] . Альтернативным методом лечения может быть криотерапия (см. информацию ниже).
Криотерапия
Что такое криотерапия? Криотерапия – это целенаправление использование мороза/низких температур в лечебных целях В Германии криотерапия является стандартным методом лечения для маленьких плоских младенческих гемангиом, размер которых в диаметре составляет максимум 1 см. У детей после процедуры на коже могут появляться пузыри и затем на их месте образуется корочка.BAU2004]
Операция
Такой вид лечения как операция не является предпочтительным.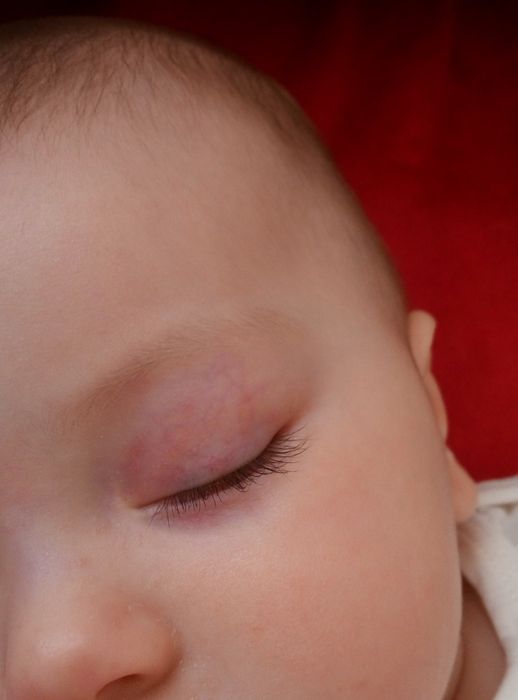

Медицинский уход за гемангиомами
Младенческие гемангиомы, которые склонны к образованию язв (изъязвлению), очень хорошо отвечают на лечение пропраналолом (см. в разделе выше). Следующая концепция медицинского ухода доказала свою эффективность. Если изъязвлённая гемангиома находится в области ануса и половых органов, то после каждого мочеиспускания или дефекации надо промыть больное место дезинфицируюшим средством с действующим веществом октенидин дигидрохлорид и дать высохнуть на воздухе. Больное место необходимо смазать полигексанидом (это антисептик) и покрыть стерильной марлевой повязкой, пропитанной парафином. Поначалу также можно делать компрессы с чёрным чаем, они помогают подсушивать поражённые места.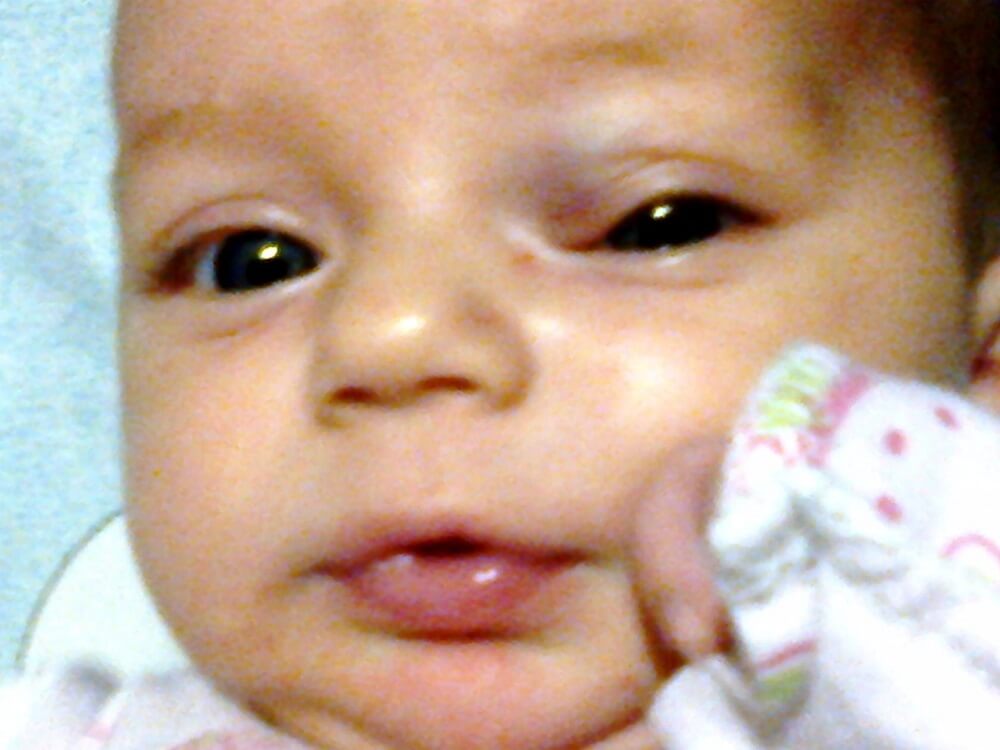
Типы, диагностика и варианты лечения
Гемангиомы чаще встречаются у девочек, чем у мальчиков. Они чаще встречаются у недоношенных детей, близнецов и детей европеоидной расы. Большинство гемангиом проходят несколько фаз роста. Затем они начинают уходить сами по себе.
- Большинство из них появляются в первые недели жизни и быстро растут в течение первых 2–3 месяцев.
- В течение следующих 3-4 месяцев гемангиома может расти медленнее.
- Затем обычно наступает период без изменений гемангиомы.
- Примерно в возрасте 1 года гемангиома начинает медленно уменьшаться в размерах и бледнеть. Это происходит в течение следующих 1-10 лет. Многие уходят полностью за это время. К тому времени, когда ребенку исполнится 5 лет, половина всех гемангиом будет плоской и более светлой. К 10 годам многие исчезают или становятся едва заметными.
Некоторые гемангиомы оставляют после себя мягкую морщинистую кожу в областях, которые ранее были растянуты гемангиомой. Другие могут оставлять после себя появление поверхностных (поверхностных) кровеносных сосудов. Если заметны остаточные изменения кожи, существуют процедуры, которые можно использовать, когда ребенок станет старше, чтобы исправить эти изменения. К ним относятся хирургия и лазерное лечение.
Другие могут оставлять после себя появление поверхностных (поверхностных) кровеносных сосудов. Если заметны остаточные изменения кожи, существуют процедуры, которые можно использовать, когда ребенок станет старше, чтобы исправить эти изменения. К ним относятся хирургия и лазерное лечение.
Типы гемангиом
Гемангиомы могут возникать на любом участке тела. У некоторых детей может быть больше одного. Различают три основных типа:
- Superficia l (на поверхности кожи): Сначала они выглядят плоскими, а затем становятся ярко-красными с приподнятой неровной поверхностью.
- Глубоко (под кожей): Они выглядят как синюшно-багровые опухоли с гладкой поверхностью.
- Смешанные:
Диагностика
Обычно врач может осмотреть кожу вашего ребенка и определить наличие гемангиомы. Если диагноз не ясен, может потребоваться УЗИ или МРТ.
Когда необходимо лечение
Лечение гемангиомы может потребоваться, если:
- Кожа «сломается» и образуется открытая язва.
- Заражается (особенно если находится в области подгузника).
- Это вызывает проблемы с любой из следующих:
- Видение
- Дыхание
- Слух
- Еда
- Смена подгузников
- Это очень большой или это косметическая проблема, например, на лице.
Лечение
Большинство гемангиом со временем исчезают без какого-либо лечения. Если гемангиома вызывает проблемы, существуют различные варианты лечения. Врач вашего ребенка обсудит с вами наилучший выбор для вашего ребенка. Это может зависеть от размера, местоположения и поведения гемангиомы вашего ребенка. Лечение может включать:
- Лекарство для местного применения (на кожу втирают в гемангиому).
- Бета-блокаторы для местного применения: они могут уменьшить гемангиому и замедлить ее рост.
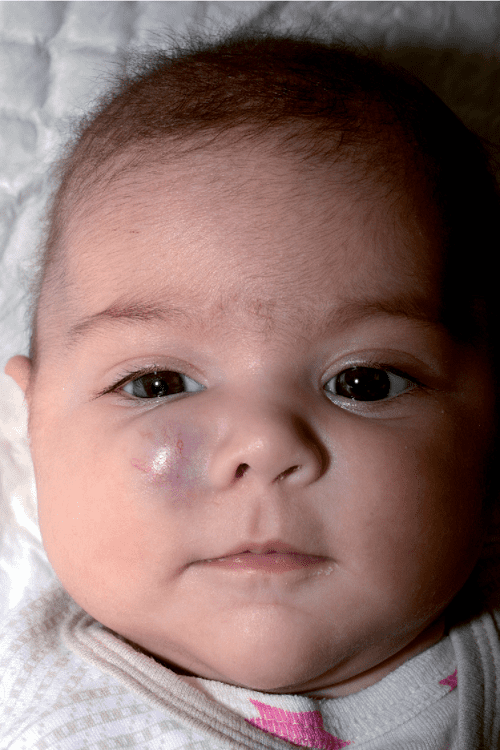 Это лучше всего работает на небольших поверхностных гемангиомах.
Это лучше всего работает на небольших поверхностных гемангиомах. - Антибиотик для местного применения: применяется при наличии открытых язв, вызывающих подозрение на инфекцию.
- Бета-блокаторы для местного применения: они могут уменьшить гемангиому и замедлить ее рост.
- Пероральное лекарство (принимается внутрь). Ваш ребенок будет внимательно наблюдать за побочными эффектами при приеме пероральных лекарств. Ему или ей могут потребоваться тесты перед началом.
- В настоящее время пропранолол является препаратом первой линии для лечения гемангиом. (См. Helping Hand HH-V-267, Пропранолол для Гемангиомы .)
- Преднизолон используется в отдельных случаях, которые могут быть устойчивыми к другому лечению, или если нельзя использовать пропранолол.
- Операция по удалению нароста. Это может быть рассмотрено, если гемангиома перестала расти или другие методы лечения оказались неэффективными. Хирургия может быть использована для удаления отметин, оставшихся от гемангиом.

- Лазер: Может осветлить кровеносные сосуды, оставшиеся от гемангиом.
Когда звонить врачу
Немедленно позвоните врачу вашего ребенка, если область выглядит инфицированной. Это симптомы инфекции:
- Гной
- Покраснение
- Боль
- Лихорадка выше 101 градуса по Фаренгейту (взято под мышку)
- Кожа выглядит открытой или сочится
- Повреждения кожи (изъязвления)
Позвоните врачу вашего ребенка, если у вас есть опасения по поводу лекарства от гемангиомы, например:
- У вас закончились прописанные пероральные лекарства.
- Ваш ребенок отказывается принимать лекарство.
- Вас беспокоят возможные побочные эффекты лекарства. Если ваш ребенок:
- Сонный
- Суетливый
- Плохое питание
- Свистящее или шумное дыхание
- Лихорадка и плохое самочувствие при пероральном приеме
Если ваш ребенок принимает пероральные стероиды, прием лекарств нельзя прекращать внезапно . Не забудьте получить лекарство по рецепту до того, как ваш ребенок примет последнюю дозу. Врач даст вам точные инструкции о том, как медленно прекратить прием лекарства, когда придет время это сделать.
Не забудьте получить лекарство по рецепту до того, как ваш ребенок примет последнюю дозу. Врач даст вам точные инструкции о том, как медленно прекратить прием лекарства, когда придет время это сделать.
Последующие приемы
Врач должен наблюдать за развитием вашего ребенка. Важно придерживаться последующих назначений.
Дополнительная информация
Дополнительную информацию о гемангиомах можно получить на www.birthmark.org.
Гемангиома (PDF)
HH-I-310 6/09 Пересмотрено 8/16 Copyright 2009 Nationwide Children’s Hospital
Детская гемангиома | Условия | UCSF Benioff Children’s Hospitals
Обзор
Детская гемангиома — распространенный тип родимого пятна, встречающийся примерно у 4 процентов младенцев. Они состоят из скоплений незрелых кровеносных сосудов, которые часто быстро, иногда резко растут в младенчестве. Гемангиомы различаются по размеру, расположению и степени роста. Они могут выглядеть как ярко-красная шишка или область на коже, называемая «земляничным» родимым пятном, или как синяя масса или масса телесного цвета, если они прорастают глубже в кожу.
Гемангиомы обычно появляются в первые несколько недель жизни, затем, как правило, проходят период быстрого роста, за которым следует фаза более постепенного уменьшения.
Гемангиомы доброкачественные (не раковые). В большинстве случаев они не вызывают проблем со здоровьем и могут уменьшаться сами по себе. Тем не менее, значительное меньшинство пациентов действительно нуждается в лечении. При необходимости лечение следует начинать как можно быстрее. Центр родимых пятен и сосудистых аномалий Калифорнийского университета в Сан-Франциско и его врачи всемирно известны своим опытом лечения гемангиом у младенцев и связанных с ними состояний.
Точная причина возникновения гемангиом неизвестна. Они чаще встречаются у девочек, младенцев со светлой кожей и недоношенных детей. В некоторых семьях может быть предрасположенность к этому заболеванию.
Фазы младенческой гемангиомы
Большинство гемангиом либо отсутствуют при рождении, либо едва заметны в виде кровоподтека, участка бледной кожи или плоского розового или красного пятна.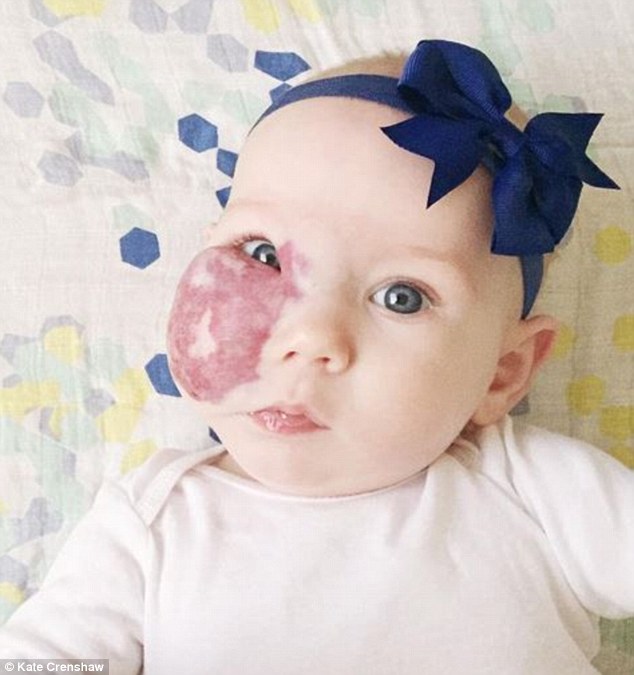 Большинство начинают появляться в первые две-четыре недели жизни. Они следуют предсказуемой серии фаз:
Большинство начинают появляться в первые две-четыре недели жизни. Они следуют предсказуемой серии фаз:
- Пролиферативная фаза: Гемангиома начинает быстро расти в возрасте нескольких недель, часто с периодом ускоренного роста между четырьмя и восемью неделями жизни, но иногда продолжается в течение нескольких месяцев.
- Фаза инволюции: Рост прекращается, и гемангиома начинает инволютировать (сжиматься). Этот процесс может занять много лет. Большинство гемангиом завершают инволюцию к 5 годам.
В некоторых случаях инволюция оставляет нормальную кожу или кожу с незначительными видимыми изменениями. В других случаях кожа может выглядеть растянутой или обесцвеченной. Если это произойдет, лишнюю кожу можно удалить хирургическим путем или использовать лазерную терапию для улучшения обесцвечивания.
Мы рекомендуем повторное обследование в возрасте от 4 до 5 лет, если у вашего ребенка все еще есть видимые изменения кожи, чтобы решить, нужны ли какие-либо вмешательства.
Признаки и симптомы
Гемангиомы могут быть поверхностными, развивающимися только в нескольких верхних слоях кожи, или глубокими, поражающими несколько слоев кожи. Поверхностные гемангиомы изначально ярко-красные и обычно возвышаются над поверхностью кожи. Глубокие гемангиомы имеют синий или телесный цвет и часто кажутся теплыми на ощупь. Некоторые гемангиомы имеют как глубокий, так и поверхностный компоненты.
У большинства пациентов имеется только одна гемангиома, но у некоторых имеется несколько гемангиом. Около 60 процентов гемангиом локализуются на голове и шее. Примерно 25 процентов приходится на туловище и 15 процентов — на руки или ноги. Гемангиомы могут временно увеличиваться в размерах после плача или во время простуды.
Осложнения инфантильной гемангиомы
Гемангиомы редко бывают болезненными, за исключением случаев, когда покрывающая их кожа разрушается (осложнение, известное как изъязвление). Изъязвление возникает примерно у 10% младенцев с гемангиомами, особенно во влажных местах, таких как область под подгузником, подмышки или губы.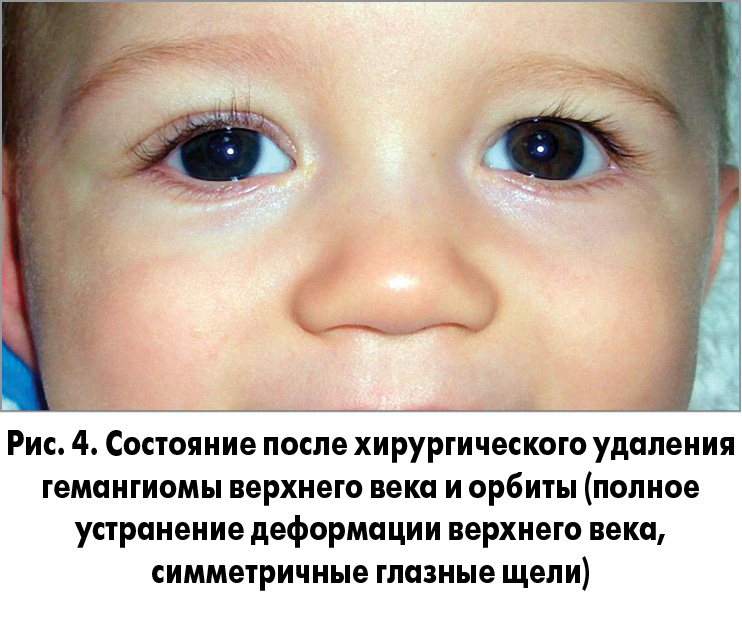
Несмотря на то, что гемангиомы являются разрастанием сосудистой ткани, сильное кровотечение встречается довольно редко. Гемангиомы представляют собой скопление мелких кровеносных сосудов, а не баллоны с кровью, которые могут лопнуть. Кровотечение, если оно все же происходит, обычно можно остановить сильным надавливанием.
Диагностика
Большинство гемангиом можно правильно диагностировать при физическом осмотре в сочетании с историей болезни ребенка и родинкой в анамнезе без необходимости проведения медицинских анализов или биопсии. Глубокие гемангиомы сложнее диагностировать, так как они могут быть похожи на другие типы сосудистых поражений и опухолей мягких тканей.
Если диагноз неясен, вашему ребенку может быть проведено УЗИ или МРТ. В редких случаях для диагностики требуется биопсия кожи.
Лечение
Когда следует рассматривать лечение детской гемангиомы
Большинство детских гемангиом не требуют лечения, кроме наблюдения со стороны детского врача во время плановых осмотров. Например, для небольших гемангиом в областях, закрытых одеждой, лечение не является хорошим вариантом. Однако для гемангиом в определенных местах, особенно на лице, следует рассмотреть возможность лечения для предотвращения дальнейшего роста или ускорения инволюции.
Например, для небольших гемангиом в областях, закрытых одеждой, лечение не является хорошим вариантом. Однако для гемангиом в определенных местах, особенно на лице, следует рассмотреть возможность лечения для предотвращения дальнейшего роста или ускорения инволюции.
Ваш ребенок должен быть осмотрен специалистом по сосудистым аномалиям, если у него или нее есть гемангиома в любой из следующих локализаций:
- Лицо, особенно центральная часть лица (глаза, нос или губы) или гемангиомы, охватывающие большую часть лица
- Кончик уха
- Вокруг или за глазами
- «Область бороды» и центр шеи
- Над нижним отделом позвоночника
- В области подгузника, в подмышечной впадине или в складках шеи
Ваш ребенок также должен быть осмотрен специалистом, если у него:
- Множественные гемангиомы (может быть и гемангиома во внутреннем органе, требующая лечения)
- Очень быстро растущая гемангиома
- Неопределенный диагноз
Любая гемангиома, поражающая зрение, дыхание, слух или прием пищи, требует немедленного лечения.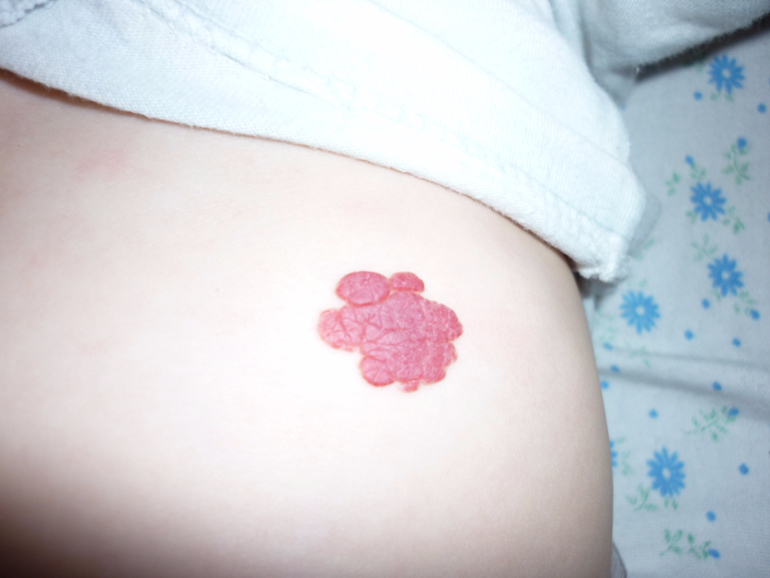 Например, даже небольшая гемангиома на веке может навсегда повлиять на зрение ребенка.
Например, даже небольшая гемангиома на веке может навсегда повлиять на зрение ребенка.
Варианты лечения детской гемангиомы
Гемангиомы сильно различаются по размеру, расположению, поражают ли они поверхностные или более глубокие участки кожи (или другие участки тела), а также по скорости и агрессивности своего роста. В связи с этим лечение строго индивидуально.
Лечение гемангиом может включать:
Тщательное наблюдение без активного лечения
Небольшие гемангиомы, которые могут рассасываться без образования рубцов, особенно если они находятся в местах, закрытых одеждой, часто не нуждаются в лечении. Тем не менее, периодические посещения рекомендуются в раннем младенчестве, чтобы убедиться, что нет проблем с развитием.
Бета-блокаторы
С 2008 года бета-блокаторы стали наиболее часто используемым средством лечения гемангиом. Пероральный пропранолол — одобренный FDA препарат для лечения гемангиом у младенцев в возрасте 5 недель и старше. Лекарство обычно дается два раза в день в течение как минимум шести месяцев. Местная форма бета-блокатора, тимолол, часто назначается в виде жидких капель. Он наносится непосредственно на кожу при более поверхностных, менее тревожных гемангиомах, которые нуждаются в лечении.
Лекарство обычно дается два раза в день в течение как минимум шести месяцев. Местная форма бета-блокатора, тимолол, часто назначается в виде жидких капель. Он наносится непосредственно на кожу при более поверхностных, менее тревожных гемангиомах, которые нуждаются в лечении.
Оба этих препарата могут быть чрезвычайно эффективными в остановке роста гемангиомы, уменьшении толщины и объема гемангиомы и предотвращении осложнений.
Лазерная терапия
Лазеры могут использоваться для лечения гемангиом в дыхательных путях у детей, для заживления изъязвленных гемангиом, для уменьшения количества мелких кровеносных сосудов, оставшихся на поверхности гемангиом после инволюции, и для уменьшения изменений текстуры, оставшихся на коже . Центр родимых пятен и сосудистых аномалий Калифорнийского университета в Сан-Франциско имеет опыт в области лазерной терапии, в том числе многих лазеров, которые используются для этих показаний.

