причины возникновения, лечение, прогноз — клиника «Добробут»
Лечение гемангиомы печени у взрослых и других гемангиом
Гемангиома – доброкачественная опухоль, формирующаяся из тканей сосудистых стенок. Патология чаще возникает в первые недели жизни, развиваясь из избыточных врожденных сосудистых зачатков. Гемангиомы обычно локализуются на голове или шее (например, кавернозные гемангиомы на голове у новорожденных, состоящие из полостей, заполненных кровью), но могут развиваться и во внутренних органах (печени, почках и других). Если гемангиома в течение первых недель после рождения продолжает расти, ее называют пролиферативной. Обычно рост прекращается через 2-3 недели. Одни гемангиомы исчезают самопроизвольно, другие осложняются: могут изъязвляться, кровоточить. Узнайте, как лечить капиллярную гемангиому на лице, а также о симптомах и лечении других гемангиом.
Гемангиома кожи у детей
В 80% случаев у детей диагностируют простые гемангиомы, происходящие из капилляров. Они похожи на обычные крупные родинки красного или сине-бордового цвета, выступающие над кожей. Реже встречаются кавернозные и комбинированные гемангиомы, которые редко исчезают самопроизвольно. Обычно за сосудистой опухолью на какое-то время устанавливают динамическое наблюдение. Если отмечается рост гемангиомы или какие-либо осложнения, то ее следует удалить. Выбор способа удаления зависит от характера образования, его величины и расположения, возраста ребенка. Конкретный метод лечения подбирает врач.
Для удаления гемангиомы кожи у детей применяют:
- локальную криотерапию (воздействие холодом). Метод используют для удаления небольших гемангиом любой локализации. Порядка 70% сосудистых образований лечат этим способом. Эффективность криодеструкции – 96%;
- СВЧ-криодеструкцию. На гемангиому воздействуют СВЧ-полем, а потом проводят криодеструкцию;
- хирургическое удаление.
 Его выполняют при сосудистых опухолях, расположенных глубоко в тканях;
Его выполняют при сосудистых опухолях, расположенных глубоко в тканях; - электрокоагуляцию. Ее используют для удаления точечных гемангиом;
- операцию по удалению гемангиомы лазером. Ее проводят в несколько этапов, интервал между ними – 3-6 недель;
- ангиографию и эмболизацию. Их используют для удаления образований на лице и шее;
- склерозирование. Метод помогает при небольших сосудистых опухолях. При этом непосредственно в образование вводят специальные склерозирующие препараты.
Гемангиома тела позвонка грудного отдела позвоночника
- поражающие весь позвонок;
- только тела позвонка;
- поражающие заднее полукольцо;
- тела позвонка с частичным поражением заднего полукольца;
- эпидуральной локализации.
Гемангиомы тела позвонка грудного отдела в зависимости от гистологического строения делят на капиллярные, кавернозные и смешанные. Обнаруживают образования обычно случайно при проведении КТ или МРТ. Большинство сосудистых опухолей позвоночника имеет доброкачественное строение и не увеличивается в размерах. Лишь 3-5% случаев приходится на так называемые агрессивные гемангиомы. Их развитие сопровождается клинической симптоматикой, характерной для сдавления спинного мозга. Оперативные методики показаны при быстром росте опухоли, выраженном болевом синдроме, риске разрушения позвонка и/или повреждения спинного мозга. Лечение проводят с применением лучевой терапии, эмболизации, алкоголизации, пункционной вертебропластики, открытого хирургического вмешательства и комбинированных методик.
При своевременной диагностике образования прогноз благоприятный. Размеры удаленной гемангиомы не влияют на частоту рецидивов. Количество случаев осложнений после лечения не превышает 5-6%.
Гемангиомы другой локализации
Гемангиома – наиболее распространенная доброкачественная опухоль, поражающая печень.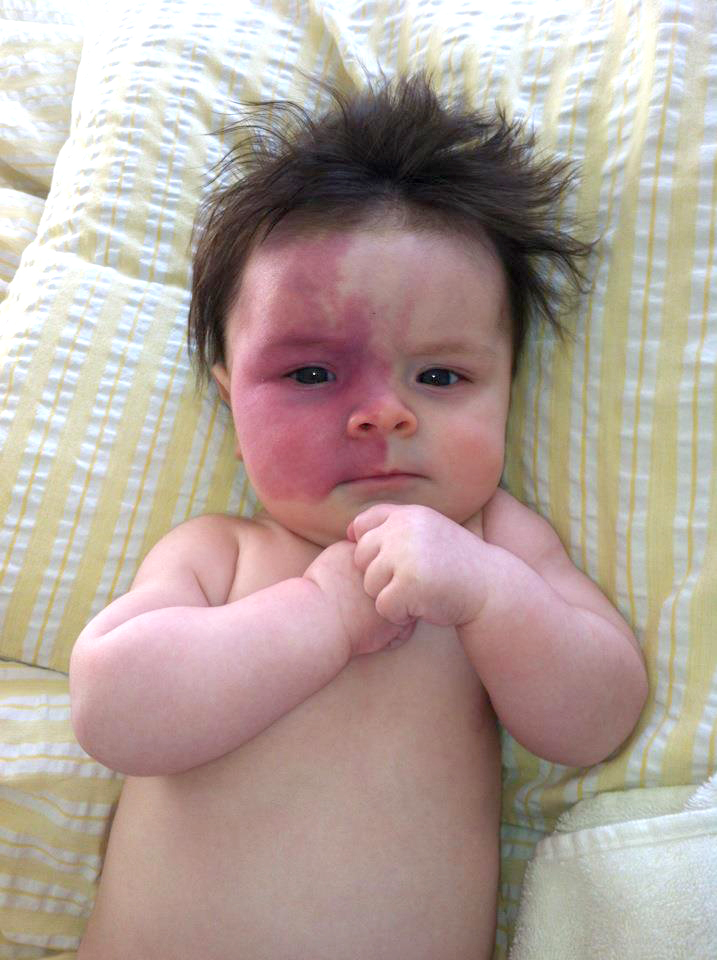 Печеночные гемангиомы имеют мезенхимальное происхождение и обычно бывают одиночными. Состоят они из атипичных кровеносных сосудов. Этиология образований неизвестна. Предполагается наличие связи между приемом оральных контрацептивов или стероидов и ускоренным ростом гемангиомы. Действительно ли эти препараты индуцируют образование гемангиомы, пока не доказано.
Печеночные гемангиомы имеют мезенхимальное происхождение и обычно бывают одиночными. Состоят они из атипичных кровеносных сосудов. Этиология образований неизвестна. Предполагается наличие связи между приемом оральных контрацептивов или стероидов и ускоренным ростом гемангиомы. Действительно ли эти препараты индуцируют образование гемангиомы, пока не доказано.
Лечение гемангиомы печени у взрослых необходимо, если пациент жалуется на постоянную боль. Выбор метода лечения зависит от размера и расположения опухоли и общего состояния здоровья пациента. Могут быть проведены радиационная терапия, артериальная эмболизация и лигирование печеночной артерии, удаление гемангиомы хирургическим путем.
Характерный симптом гемангиомы почки – безболезненная гематурия (кровь в моче). Боль, подобная почечной колике, отмечается редко. Для почечных гемангиом, как правило, симптоматика не характерна, они диагностируются при проведении КТ или МРТ почек.
Причины возникновения гемангиомы губы не установлены. Предполагают, что такая гемангиома может быть следствием травмы. Ряд исследований, проведенных в 2007 году, показал, что локальная (ограниченная) гипоксия мягких тканей в сочетании с повышенным уровнем эстрогенов может стимулировать образование гемангиомы у новорожденных. Теория, предложенная учеными из Гарвардского и Арканзасского университетов, объясняет образование гемангиомы следующим образом: плацента на каком-то этапе беременности эмболизирует сосуды эмбриональной дермы, что вызывает образование гемангиомы. Однако дальнейшие исследования, проведенные в Университете Дьюка, противоречат этой гипотезе, поэтому выяснение причин появления таких сосудистых образований все еще продолжается.
О том, чем опасна гемангиома мозга, читайте на нашем сайте https://www.dobrobut.com.
диагностика и современное лечения заболевания. — Into-Sana
 Появляется преимущественно у детей в возрасте до года. По статистике, около 10% новорожденных имеют на коже гемангиому уже при рождении.
Появляется преимущественно у детей в возрасте до года. По статистике, около 10% новорожденных имеют на коже гемангиому уже при рождении.У большинства юных пациентов (50-70%) эта опухоль самостоятельно рассасывается к пяти-семи годам. В пубертатном периоде простые гемангиомы, локализованные на коже, практически полностью исчезают. Лечение проводится в осложненных случаях, о чем расскажем далее.
Причины возникновения гемангиом
- Вирусные инфекции. Доказано, что вирусы легко внедряются в клетки человеческого организма и встраивают туда свой генетический материал (ДНК или РНК), что приводит к гибели или пролиферации клеток, нарушению структуры их органелл. Поэтому если женщина часто болеет респираторными заболеваниями в первом триместре беременности, когда происходит закладка всех органов у плода, возможно формирование врожденной аномалии развития сосудов.
- Гормональная регуляция также играет немаловажную роль. При недостаточности эстрогенов, прогестерона и хорионического гонадотропина существует риск появления патологии сосудистой стенки.
- Химическая интоксикация (употребление алкоголя, курение, контакт с токсическими веществами во время беременности).
- Наследственность. Если у родителей ребенка или кровных родственников были похожие проблемы, вероятность появления гемангиом у новорожденного повышается.
Виды гемангиом
Гемангиома у детей делится на два вида по времени манифестации:
- Врожденная. Формируется на этапе внутриутробного развития.
- Детская.
 Появляется уже после рождения.
Появляется уже после рождения.
Клиническая классификация
Гемангиома классифицируется в зависимости от структуры, расположения и вида сосудов, из которых она возникла.
По локализации сосудистого разрастания выделяют следующие варианты:
- Кожная – возникает в верхнем слое кожи. У маленьких детей чаще встречается на голове, в области шеи, глаз, носа. У взрослых данная гемангиома может наблюдаться на ноге, руке, других частях тела.
- Слизистая – сосудистые разрастания располагаются на слизистой оболочке половых органов, языка, губы, века.
- Внутренняя гемангиома – наиболее опасный вариант. Она формируется из сосудистой сетки паренхиматозных органов: надпочечников, печени, почек, селезенки, головного мозга, половых желез.
- Гемангиома скелетно-мышечной системы преимущественно поражает тела позвонков в поясничном и шейном отделах позвоночника, реже – плоские кости черепа, таза.
По гистологическому строению гемангиомы распределяют на:
- Простая гемангиома. Это опухоль с плоской или бугристо-узловой поверхностью, четкими границами, расположенная исключительно на коже. Имеет красноватый или синюшный оттенок. При надавливании бледнеет, затем быстро наполняется кровью, за короткий промежуток времени восстанавливая свой вид, цвет, контуры. Образуется простая гемангиома из капилляров.
- Кавернозная (пещеристая) гемангиома – подкожная опухоль, которая имеет мягкую консистенцию, бугристую поверхность и формируется из артерий или вен. Морфологически представляет собой совокупность сосудистых полостей (каверн) различных форм и размеров, заполненных кровью. При локализации в подкожной клетчатке такая гемангиома выступает над поверхностью кожи, имеет синевато-багровый цвет. При надавливании кавернозная гемангиома спадается и бледнеет. Во время кашля, крика или плача ребенка происходит прилив крови в каверны, вследствие чего опухоль резко увеличивается в размерах, меняет цвет.
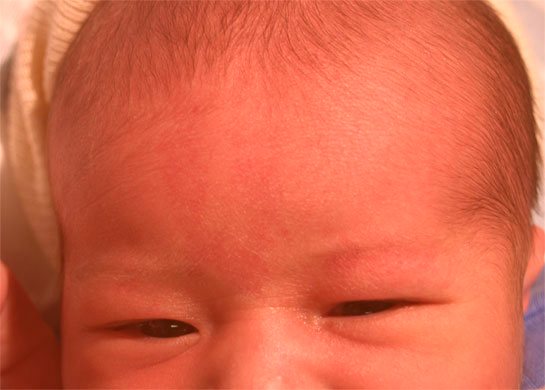
- Комбинированная гемангиома одновременно сочетает в себе признаки кавернозной и простой сосудистой опухоли. Клинические симптомы будут зависеть от доминирования капиллярного или кавернозного компонента.
Различают одиночную и множественную гемангиому. Последний вариант имеет вид простых точечных сосудистых разрастаний, которые со временем могут слиться в одно большое образование.
Симптомы гемангиом
Клинические признаки внешней гемангиомы определяются визуально и на ощупь. Наиболее часто родители обнаруживают сосудистое разрастание на лице, веке, шее или лбу. Реже находят на ноге, губе, животе или промежности ребенка.
Гемангиома имеет разнообразную цветовую палитру в зависимости от структуры сосудистой стенки и может быть красной, синюшной или даже фиолетовой. Если она расположена глубоко в жировой клетчатке, то кожа над образованием может не изменяться.
При надавливании на поверхностную гемангиому происходит ее уплощение, поскольку кровь под давлением отступает. Также изменяется цвет, сосудистое новообразование бледнеет, а затем возвращает себе прежний оттенок. Важным элементом осмотра является выявление температурной асимметрии: если приложить одну ладонь на опухоль, а вторую на свободный участок тела, то определяется неравномерность температуры. Со стороны разрастания она будет выше, так как кровь наполняет гемангиому.
Симптоматика внутренних гемангиом чрезвычайно сложна, поскольку при маленьких размерах опухоли клинические проявления длительное время могут полностью отсутствовать и появляться лишь при значительной пролиферации сосудов, когда нарушается функция паренхиматозных органов, или разрыве сосудистой стенки образования.
Диагностика гемангиом
Во многих случаях диагностика внешней гемангиомы не представляет трудностей, так как кожная или подкожная опухоль выявляется уже при первом осмотре.
Внутренняя локализация образования представляет некоторые трудности, поэтому здесь необходимо применять инструментальную диагностику.
Рентгенография. Сама по себе малоэффективна, поэтому ее проводят после прицельного введения контрастного вещества, с помощью которого удается детально разглядеть структуру сосуда и его расположение. Эта методика называется ангиография.
УЗ-исследование – это удобный и безвредный способ диагностировать гемангиому. Ультразвуковые волны не вредят ребенку, а с помощью современных аппаратов опухоль четко визуализируется. Допплеровское исследование позволяет оценить скорость кровотока в пораженной области.
Если имеется подозрение на злокачественную природу опухоли или она прорастает в соседние органы, проводится МРТ или КТ – исследование.Современные лучевые методы визуализации предоставляют послойное изображение сосудистой стенки гемангиомы в разных анатомических проекциях и дают врачу достаточное количество информации.
Методы лечения гемангиом
В большей части случаев простая гемангиома не требует никаких активных действий, поскольку способна регрессировать самостоятельно к десяти годам. Но если сосудистая опухоль задевает внутренние органы, мешает их нормальному функционированию или быстро растет, имея тенденцию к малигнизации (переходу в злокачественный процесс), то здесь требуется активное лечение и динамическое наблюдение за разрастанием.
Медикаментозное лечение
Есть исследования, которые показывают эффективность некоторых препаратов, например, блокаторов бета-адренорецепторов.
Оперативное вмешательство
Если гемангиома произрастает из паренхиматозных органов, разрушает тела позвонков, давит на близлежащие органы, быстро увеличивается в размерах, находится вблизи глаз, ушей, генитальной области, то в таких случаях проводится оперативное вмешательство. При возможности преимущество отдается малоинвазивным методикам с использованием лапароскопической аппаратуры.
При возможности преимущество отдается малоинвазивным методикам с использованием лапароскопической аппаратуры.
Часто хирургическая операция не может быть проведена из-за последующего косметического дефекта или технических трудностей. В таких ситуациях используется близкофокусная рентгенотерапия – лучевое воздействие на опухоль. Прицельные гамма-лучи уничтожают клетки новообразования, оказывая минимальный эффект на близлежащие органы. Но у этого метода есть возрастные ограничения – рентгенотерапия проводится только после 6 месяцев.
Прогрессивные методы
Современная медицина имеет целый арсенал методик, с помощью которых поверхностные гемангиомы удаляются радикально и почти безболезненно:
- Электрокоагуляция. Применяется с целью деструкции небольших точечных образований размером до пяти миллиметров. На ткань опухоли воздействует электрический ток, и она отмирает, образуя корку. После процедуры участок быстро заживает.
- Воздействие лазером. В зависимости от глубины роста гемангиомы подбирается лазерный импульс должной интенсивности. Принцип действия похож на электрокоагуляцию. Точечное воздействие высокой температуры приводит к свертыванию крови и отмиранию опухолевых клеток.
- Криодеструкция. Новый метод удаления гемангиомы с помощью критически низких температур. Участок сосудистого разрастания локально обрабатывают жидким азотом, после чего образуется пузырь, появляется корочка, и через две недели опухоль исчезает.
- Склерозирующая терапия. При лечении маленьких кавернозных гемангиом на лице успешно применяют склерозирующие препараты, которые вызывают внутри сосудов асептическое воспаление с последующим тромбозом просвета, спаданием стенок артерий и вен.
Последствия гемангиом
При быстром росте гемангиомы и отсутствии адекватного лечения возникают опасные осложнения. Всегда существует вероятность малигнизации.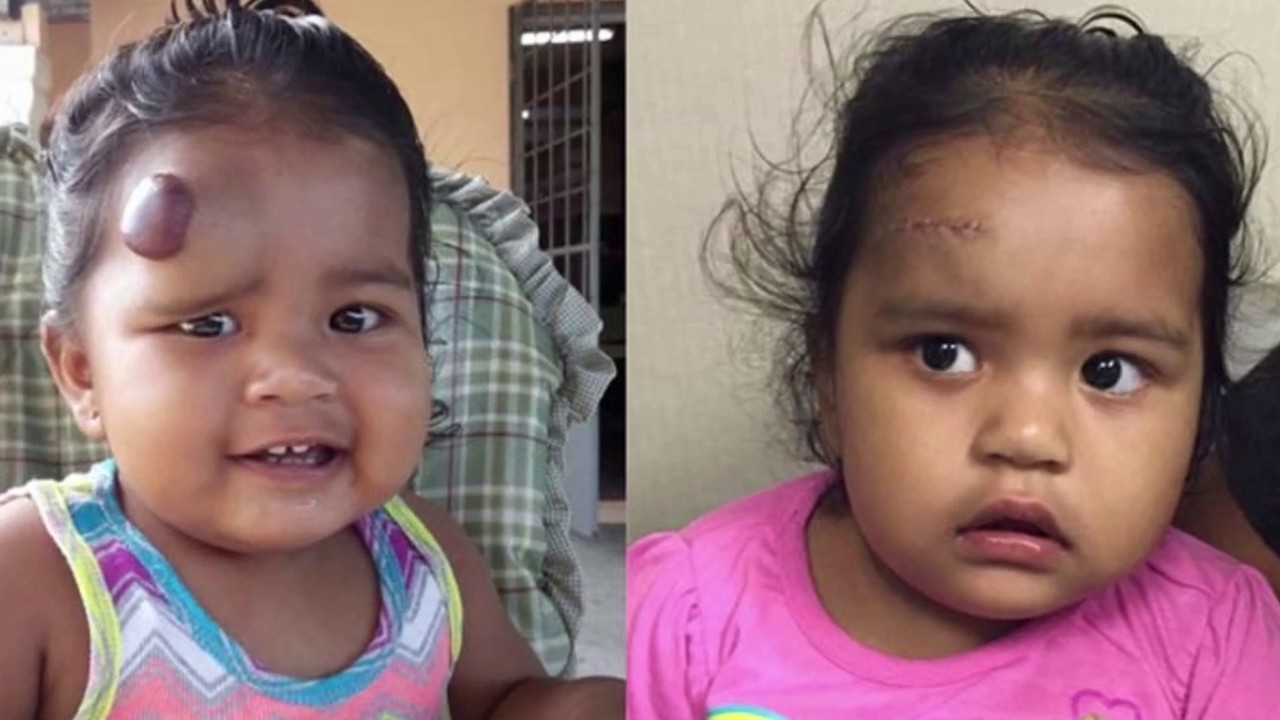 Это процесс перехода доброкачественной опухоли в рак, когда клетки не просто интенсивно растут, но также изменяют свою структуру, распространяясь по всему организму.
Это процесс перехода доброкачественной опухоли в рак, когда клетки не просто интенсивно растут, но также изменяют свою структуру, распространяясь по всему организму.
Внутренняя гемангиома больших размеров нарушает работу органов,вызывая печеночную, дыхательную или почечную недостаточность. Без её удаления существует высокий риск для жизни и здоровья ребенка.
Поверхностные образования могут быть подвержены изъязвлению и некрозу. Клетки отмирают, а опухоль становится воротами для инфекции. При этом может наблюдаться нагноение раны, что чревато возникновением сепсиса – бактериального заражения крови.
Если большая гемангиома находится в опорно-двигательной системе, она может привести к разрушению костей, возникновению сколиоза, выраженного болевого синдрома. Чтобы предупредить инвалидизацию ребенка, необходимо срочно делать операцию.
Все вышеперечисленные последствия легко предупредить, если вовремя записаться к врачу и провести комплексное обследование. В клинике Into-Sana Ваш ребенок будет находиться под патронажем опытных специалистов, которые сохранят его здоровье и выберут наилучший метод терапии. Не занимайтесь самолечением, обратитесь за качественной медицинской помощью при возникновении любых симптомов болезни.
Гемангиома кожи / Лазерный Доктор Москва
Вообще, считается, что разжиться гемангиомой проще всего в младенческом возрасте: статистика говорит, что именно в детстве появляются гемангиомы (и, кстати, проходят по мере взросления). Однако вполне конкретный шанс заполучить гемангиому кожи у взрослых тоже есть. Поэтому в этой статье мы расскажем, что это за болезнь и от чего появляются гемангиомы у взрослых людей.
Гемангиома на коже
Гемангиома кожи — это небольшое (около 2–3 см) доброкачественное новообразование сосудов, которое в большинстве случаев появляется на лице, шее или груди. Впрочем, гемангиома на пальце руки у взрослого человека (ну, или на ноге, теле или другом месте) тоже может возникнуть. Помимо этого, гемангиома может поразить жировую клетчатку, внутренние органы, а то и кости человека.
Впрочем, гемангиома на пальце руки у взрослого человека (ну, или на ноге, теле или другом месте) тоже может возникнуть. Помимо этого, гемангиома может поразить жировую клетчатку, внутренние органы, а то и кости человека.
Гемангиома на коже хорошо заметна, так как выделяется на фоне здоровых кожных покровов цветом (от ярко-красного до розового). К тому же эта опухоль обычно возвышается над кожей.
Гемангиома: причина возникновения
Самое любопытное, что врачи давно ломают голову над причинами возникновения гемангиомы, но до сих пор точного и конкретного ответа не нашли. Впрочем, некоторые наметки все же есть: у новорожденных гемангиома может появляться, например, из-за чрезмерного роста соединительной ткани, вследствие чего ей приходится уплотняться. Также врачи определили некоторые факторы, которые могут спровоцировать появление гемангиомы на коже у взрослых:
-
Генетическая предрасположенность. Например, если у ваших родственников диагностировали гемангиомы, то появление данной опухоли у вас будет весьма вероятным.
-
Влияние прямых солнечных лучей. Вообще, ультрафиолет может спровоцировать разные опухоли, в том числе и сосудистую гемангиому у взрослых.
-
Негативное воздействие окружающей среды. Неблагоприятные условия, плохая экологическая обстановка — все это может повлиять на появление гемангиомы кожи.
-
Нарушения в сердечно-сосудистой системе.
-
Заболевания внутренних органов также может спровоцировать возникновение гемангиомы.
Однако какой бы ни была причина возникновения гемангиомы у взрослых, самолечение недопустимо. Лучшим вариантом в этом случае будет обратиться за помощью к квалифицированным специалистам.
Лечение гемангиомы на коже
Несмотря на то, что сосудистая опухоль обычно не несет прямой угрозы здоровью человека, она может стать причиной возникновения неуверенности в себе.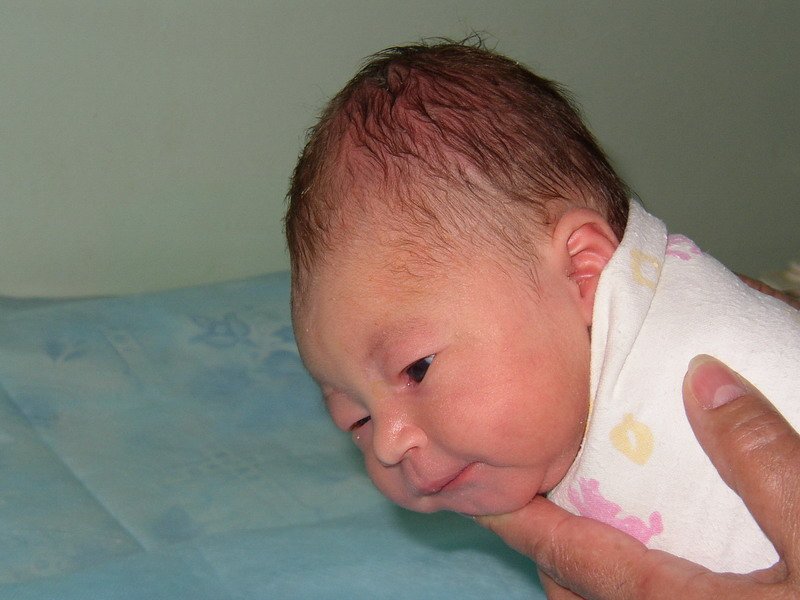 К тому же гемангиома на коже у взрослых легко повреждается. А это уже чревато кровотечением, а то и инфицированием. Поэтому на гемангиому у взрослых лучше не любоваться, а показать врачу. Специалист осмотрит опухоль и поставит точный диагноз.
К тому же гемангиома на коже у взрослых легко повреждается. А это уже чревато кровотечением, а то и инфицированием. Поэтому на гемангиому у взрослых лучше не любоваться, а показать врачу. Специалист осмотрит опухоль и поставит точный диагноз.
Гемангиома у взрослого человека может лечиться одним из следующих способов:
-
Криодеструкция — воздействие на опухоль сверхнизких температур. Опухоль как бы замораживается, после чего она отмирает и исчезает. Обычно для этой процедуры применяется жидкий азот, который славится своей низкой температурой.
Данный способ чреват появлением шрамов и рубцов. -
Склеротерапия. Суть этой процедуры состоит в введении в сосуды особого раствора, который склеивает их. Обычно применяется, когда другие методы лечения гемангиомы кожи могут привести к нежелательным последствиям. Например, если гемангиома на веке.
Возможно появление аллергической реакции на компоненты вводимых препаратов. -
Электрокоагуляция — воздействие на новообразование при помощи электрического тока определенной частоты, в результате чего ткани новообразования разрушаются и постепенно исчезают.
Чревато ожогами и появлением рубцов. -
Удаление лазером гемангиомы на коже у взрослых. Во время процедуры врач обрабатывает участок кожи с гемангиомой неодимовым лазерным аппаратом. А если быть точнее, его насадкой. Длина волны светового потока такова, что он поглощается только сосудами, не затрагивая ткани кожи. В результате такого воздействия сосуды нагреваются и спаиваются. Не имеет побочных эффектов.
Как видно, наиболее оптимальным методом лечения гемангиомы у взрослого или ребенка можно считать лазерное удаление. К тому же у данного метода имеется множество преимуществ. Во-первых, у лазерного лечения нет побочных эффектов, она не вызывает аллергической реакции. Во-вторых, время процедуры обычно не превышает 15–20 минут. В-третьих, в ряде случае избавиться от гемангиомы можно всего за одну процедуру. В-четвертых, даже лечение гемангиомы лица у взрослых и детей проходит без особого дискомфорта. В-пятых, нет долгой восстановительной процедуры.
Во-вторых, время процедуры обычно не превышает 15–20 минут. В-третьих, в ряде случае избавиться от гемангиомы можно всего за одну процедуру. В-четвертых, даже лечение гемангиомы лица у взрослых и детей проходит без особого дискомфорта. В-пятых, нет долгой восстановительной процедуры.
Факты:
-
В большинстве случаев гемангиома диагностируется у детей практически сразу после рождения: в первые дни жизни.
-
У девочек гемангиома возникает примерно в семь раз чаще, чем у мальчиков.
-
В четырех случаях из пяти гемангиома появляется только в одном месте. И только в каждом пятом случае возникает несколько очагов на теле.
Сосудистое образование (гемангиомы) — причины, виды, симптомы, лечение
Новообразование, появившееся из тканей сосудов, называется гемангиома. Она представляет собой опухоль, но не имеет ракового происхождения и обусловлена нарушения работы венозного аппарата. После оперативного вмешательства и удаления гемангиома иногда появляется вновь. Возникает у детей и взрослых.
Это доброкачественная опухоль, которая не перерастает в злокачественную. При распространении есть вероятность перехода на соседние ткани.
Провоцирующие факторы
Точная причина развития сосудистых новообразований не установлена. Известно, что появление опухолей никак не связано с мутационным процессом. Предположительно, главная причина – воздействие инфекции на плод в период первого триместра беременности. В этот момент формируется система крови. Данный фактор нарушает развитие сосудов, вследствие чего образуются гемангиомы у детей при рождении. Для взрослых характерно появление гемангиом после перенесения травм или на фоне тромбообразования.
Виды образований
Выделяют несколько типов гемангиом:
- Кожные. Располагаются в верхних слоях дермы.
 Они не требуют оперативного вмешательства за исключением случаев, когда гемангиома располагается вблизи глазного яблока, ушей или области промежности. В таком случае требуется оперативное вмешательство, так как опухоль нарушает функционирование органов, находящихся рядом.
Они не требуют оперативного вмешательства за исключением случаев, когда гемангиома располагается вблизи глазного яблока, ушей или области промежности. В таком случае требуется оперативное вмешательство, так как опухоль нарушает функционирование органов, находящихся рядом. - Опорно-двигательные. Такие опухоли являются более опасными. Они располагаются во внутренних тканях – мышцах и суставах. Срочного удаления образование не требует. Моментальное иссечение необходимо лишь в том случае, если оно развивается у ребенка и мешает формированию скелета.
- Паренхиматозные. Месторасположением являются яички, мочевой пузырь, печень и прочие паренхиматозные органы. Такие опухоли нуждаются в немедленном удалении, так как есть риск возникновения внутренних кровотечений.
По составу сосудов они делятся на:
- Капиллярные. Характеризуются скоплением сосудов в верхних слоях эпидермиса. Имеется риск прорастания сосудов. Локализуются такие опухоли чаще всего на голове и шее.
- Кавернозные. Появляются в подкожной клетчатке. Выглядит новообразование, как припухлость фиолетового цвета, состоит из скопления вен. Редко прорастает в мышечные слои. Локализуется чаще на бедрах и ягодицах. Бывает ограниченным и диффузным. Ограниченная опухоль имеет четкие края. Диффузная, наоборот, обладает нечеткими границами и не отделена от других тканей.
- Комбинированные. Образование состоит из скопления капилляров и вен.
- Венозные. Встречается у пожилых людей, локализуются на лице. Ученые предполагают, что причиной появления являются УФ-лучи. Представляет собой мягкую папулу фиолетового размера. Не доставляет физических неудобств.
Симптомы
Сосудистое новообразование может располагаться на разных частях тела, иметь различные оттенки и консистенцию. В случае инфильтрации наблюдаются изменения – повышенное оволосение пораженного участка, увеличение потливости, возникновение язв и трещин. Близлежащие ткани становятся отечными, присутствует болевой синдром.
Лечение сосудистых новообразований
Лечение взрослым и детям назначается одинаковое. Такие новообразования не требуют вмешательств, если нет риска осложнений и они не доставляют физического дискомфорта. У детей они обычно проходят самостоятельно.
Врачебное вмешательство необходимо в таких случаях:
- опухоль располагается рядом с органами и вследствие этого нарушается их функция;
- новообразование локализуется в дыхательных структурах;
- появились язвы.
Лечение консервативным методом предполагает назначение препаратов, в составе которых имеется пропранолол или тимолол, цитостатические средства, кортикостероиды. Помимо этого, необходимо наложение давящей повязки.
В случае оперативного лечения назначается лазерное удаление гемангиомы, криодеструкция и хирургическое иссечение.
У детей гемангиомы исчезают до 7 лет, поэтому врачи рекомендуют подождать до этого возраста. Оперативное вмешательство назначается при стремительном росте новообразования или, когда оно мешает развитию детского организма.
Гемангиома у детей: удаление лазером в Махачкале
Гемангиома- это опухолевое доброкачественное образование на коже, как правило, красного цвета. Такое пятно чаще встречается у детей, но иногда можно встретить и у взрослых пациентов.
Может быть в единственном или множественном виде. В основном располагается на лице и других видимых частях тела, создавая косметический дефект, и этим причиняя психоэмоциональную травму ребёнку из-за отличия своего внешнего вида от сверстников. Реже встречаются случаи расположения гемангиом и в невидимых частях тела, даже во рту или в области заднего прохода.
Причины возникновения гемангиомы до настоящего времени медицине неизвестны, точно известно лишь, что она не является злокачественным образованием. Однако опухоль может вести себя непредсказуемо.
Иногда может проходить сама по себе, а иногда прорастать в соседние ткани, мешая нормальному функционированию внутренних органов. В то же время, никто не может дать 100%-ных гарантий того, что со временем это пятно на теле у ребёнка не переродится в раковую опухоль.
В то же время, никто не может дать 100%-ных гарантий того, что со временем это пятно на теле у ребёнка не переродится в раковую опухоль.
Как избавиться от гемангиомы
Специалисты рекомендуют проводить лечение гемангиом у детей, особенно когда они расположены на лице, в раннем возрасте от 3 до 5 лет, пока малыш не пошёл в школу. Одним из эффективных современных методов лечения, популярных на сегодняшний день, является удаление гемангиом лазером.
Лазерное удаление приводит к полному рассасыванию гемангиомы, точечно воздействуя на поражённый участок и не повреждая здоровые ткани и сосуды. Этот передовой метод получил широкое распространение в клиниках страны. В сети медицинских центров «Целитель» также работают высокопрофессиональные специалисты, успешно использующие данный метод лечения гемангиом.
В чём преимущества лазерного удаления
Лазерная процедура абсолютна безболезненна для ребёнка, обычно проводится в несколько сеансов и отличается от других традиционных методов следующими преимуществами:
- отсутствие отрицательных последствий;
- небольшой послереабилитационный период;
- на коже не остаются шрамы или рубцы;
- достижение качественного результата без вреда здоровья;
- относительно невысокая стоимость.
Для обработки остаточных явлений после лечения гемангиомы лазером может потребоваться от 3 до 5 таких процедур. Всё, что требуется перед тем, как провести лазерное удаление доброкачественного образования, — это обязательно сделать УЗИ гемангиомы.
Когда необходимо безотлагательное проведение операции?
Нельзя откладывать проведение удаления гемангиомы в следующих случаях:
- опухоль расположена на лице и продолжает расти. В данном случае, чем раньше будет она удалена, тем меньше следа останется;
- образование находится в ротовой полости и затрудняет дыхание;
- когда гемангиома расположена на кровеносных сосудах из-за риска кровотечения, которое может возникнуть при его случайном повреждении.

Меджидов Артур Рамазанович, врач ультразвуковой диагностики,
детский хирург поликлиники «Целитель» в Махачкале с 9 летним опытом работы.
Проводит все виды амбулаторной хирургии и УЗИ детей.
Ведет прием: пр. Акушинского, 34д — по вторникам и четвергам с 8.30 до 12.30, в пятницу с 8.30 до 12.00;
в детском «Целителе» по ул. Ш. Алиева, 1а – с понедельника по пятницу с 13.00 до 16.00, по воскресеньям с 9.00 до 13.00.
Справки по телефонам: +7 928 876 88 08
Лазерное лечение гемангиомы у новорожденных
Гемангиомы и винные пятна – распространенные явления у детей. Они появляются из-за неправильного развития кровеносных сосудов, расположенных близко к коже. Если не бороться с этими проблемами, то последствия могут быть разными.
- Во-первых, сосудистое образование может увеличиваться по площади.
- Во-вторых, оно может увеличиваться в объеме, становиться возвышенным над окружающими тканями, а значит, его легко травмировать.
- В-третьих, если ребенок уже ходит в детский сад или школу, косметологический дефект может затруднять общение со сверстниками и стать причиной комплексов.
Что такое гемангиома?
Гемангиомы — опухоли, развивающиеся из кровеносных сосудов. Они выпуклые, имеют ярко-красную окраску. Появляется гемангиома, как правило, через несколько дней после рождения и носит название «инфантильная гемангиома». Частота встречаемости у детей до 10%. У девочек данная проблема встречается чаще, чем у мальчиков.
Что такое винное пятно?
Винное пятно, в отличие от гемангиомы, не объемное, расположено вровень с кожей. Оно похоже на «родимое пятно», но имеет не коричневую, а ярко-красную или бордовую окраску.
Что необходимо делать родителям при обнаружении гемангиомы или винного пятна у ребенка?
Необходимо как можно быстрее обращаться за диагностической помощью. Родители должны обратиться не только к педиатру, а вовлечь в процесс диагностики смежных специалистов: сосудистого хирурга, невролога, и если новообразование находится вблизи глаз, то еще и офтальмолога, чтобы исключить патологию глазного дна. Также подключается врач дерматокосметолог.
Также подключается врач дерматокосметолог.
Какие сосудистые патологии распространены у детей?
Существуют врожденные и приобретенные пороки развития кожи. У детей распространены дисплазии (неправильное развитие сосудов) и гемангиомы (опухоли, развивающиеся из кровеносных сосудов). Частота встречаемости у детей до 10%. У девочек данная проблема встречается чаще, чем у мальчиков.
Что необходимо делать родителям в каждом из случаев?
Необходимо как можно быстрее обращаться за диагностической помощью. Родители должны обратиться не только к педиатру, а вовлечь в процесс диагностики смежных специалистов: сосудистого хирурга, невролога, и если новообразование находится вблизи глаз, то еще и офтальмолога, чтобы исключить патологию глазного дна. Также подключается врач дерматокосметолог.
В чем суть лазерного лечения гемангиом и винных пятен в ЛИНЛАЙН?
В ЛИНЛАЙН используется лазерный метод лечения сосудистых заболеваний кожи. Его можно применять с младенческого возраста. Это метод бесконтактный и безболезненный. Патологически измененный сосуд коагулируется, то есть «запаивается», и сосудистое новообразование регрессирует без остаточных явлений и рубцов.
Если при лечении сосудистой патологии высокотемпературными методами высок риск образования рубца, то при лазерном лечении этот риск отсутствует. Поэтому нет необходимости применять наблюдательную тактику: ждать, что образование регрессирует самостоятельно.
С какого возраста можно проводить процедуру лечения гемангиом?
К нам обращаются с младенцами от 1 месяца. Процедура абсолютно безопасна. Обезболевания не требуется.
Каков реабилитационный период после лечения гемангиомы?
Легкое покраснение проходит в течение получаса. Ограничений нет: место обработки можно мочить, носить обычную одежду и т.д.
От чего зависит успех лечения гемангиом?
Все зависит от локализации, размеров и применяемой техники лечения. Гемангиому или винное пятно диаметром 5 мм намного проще убрать, чем 2-3 см. Чем раньше обращаются за помощью, тем более благоприятен прогноз. Кроме того, младенца можно запеленать и провести лечение, не травмируя психику ребенка.
Чем раньше обращаются за помощью, тем более благоприятен прогноз. Кроме того, младенца можно запеленать и провести лечение, не травмируя психику ребенка.
Дмитрий Захаров, врач-дерматокосметолог клиники ЛИНЛАЙН:
«Если сосудистое образование растет, нельзя ни в коем случае тянуть время. Некоторые педиатры до года рекомендуют просто ждать. И в случае прогрессирующего характера течения образование из дольки малиновой ягоды может увеличиться до размеров куриного яйца! В таком случае может потребоваться даже хирургическое вмешательство».
Подробная инструкция для родителей по лечению гемангиом и винных пятен у детей
Запишитесь по бесплатному телефону 8-800-7007-911 или онлайн
Гемангиомы — препараты и оборудование для лечения, клинические проявления гемангиом, Premium Aesthetics.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для удаления гемангиом
Оглавление
- Этиология и патогенез
- Клинические проявления
- Методы лечения
- Лекарственные методы
- Хирургические методы
- Аппаратные методы
Гемангиома (капиллярная гемангиома, capillary hemangioma) — это доброкачественная опухоль, развивающаяся из гиперплазированного эндотелия сосудов. При рождении ребенка зачастую отсутствует, однако появляется в детском возрасте и в дальнейшем отличается прогрессирующим ростом.
В нашей компании Вы можете приобрести следующее оборудование для удаления гемангиом:
Особенностью гемангиом является возможность спонтанной инволюции, поэтому тактика лечения данных новообразований подбирается индивидуально для каждого пациента, исходя из текущего состояния опухоли и ее динамики. Спонтанная регрессия отличает гемангиомы от других сосудистых мальформаций — например, винных пятен.
Согласно статистике, капиллярные гемангиомы возникают у 1–2% новорожденных, при этом около 50% новообразований формируются на голове (зачастую в области глаз) и шее. 30% пациентов говорят о том, что их родители или врачи фиксировали признаки гемангиомы сразу после рождения, однако большинство отмечают начало манифестирования данного новообразования в возрасте 6 месяцев. Соотношение мужчин и женщин в заболеваемости гемангиомой составляет 1:3.
30% пациентов говорят о том, что их родители или врачи фиксировали признаки гемангиомы сразу после рождения, однако большинство отмечают начало манифестирования данного новообразования в возрасте 6 месяцев. Соотношение мужчин и женщин в заболеваемости гемангиомой составляет 1:3.
Этиология и патогенез
На сегодняшний день считается, что капиллярная гемангиома является гамартоматозной пролиферацией (т.е. узловым доброкачественным опухолевидным образованием, представляющим собой тканевую аномалию развития) сосудистых эндотелиальных клеток. До настоящего момента не найдено специфических генных мутаций или явных наследственных признаков, которые были бы на 100% ответственны за появление гемангиом.
В своем развитии гемангиома проходит 2 фазы — пролиферативную и инволютивную. Пролиферативная фаза обычно начинается через 8–18 месяцев после манифестации опухоли и характеризуется прогрессирующим ростом новообразования. Гистологически она характеризуется увеличением числа эндотелиальных и тучных клеток, причем последние стимулируют дальнейший рост сосудов.
Пролиферативная фаза сменяется инволютивной, которая характеризуется постепенной регрессией гемангиомы. В ней наблюдается редукция ангиогенеза, апоптоз эндотелиальных клеток, снижение активности тучных клеток и расширение васкулярных каналов. Около 50% всех новообразований подвергаются инволюции в возрасте до 5 лет, а около 75% — до 7 лет.
Клинические проявления
Простая гемангиома представляет собой бугристое новообразование красного цвета, возвышающееся над поверхностью окружающей здоровой кожи (рис. 1). Кавернозная гемангиома находится в подкожной жировой клетчатке и выглядит как опухоль синеватого оттенка (рис. 2). Комбинированная гемангиома расположена как на поверхности, так и внутри кожи. Есть также смешанные гемангиомы, которые сочетаются с липомами, фибромами, кератомами и другими новообразованиями.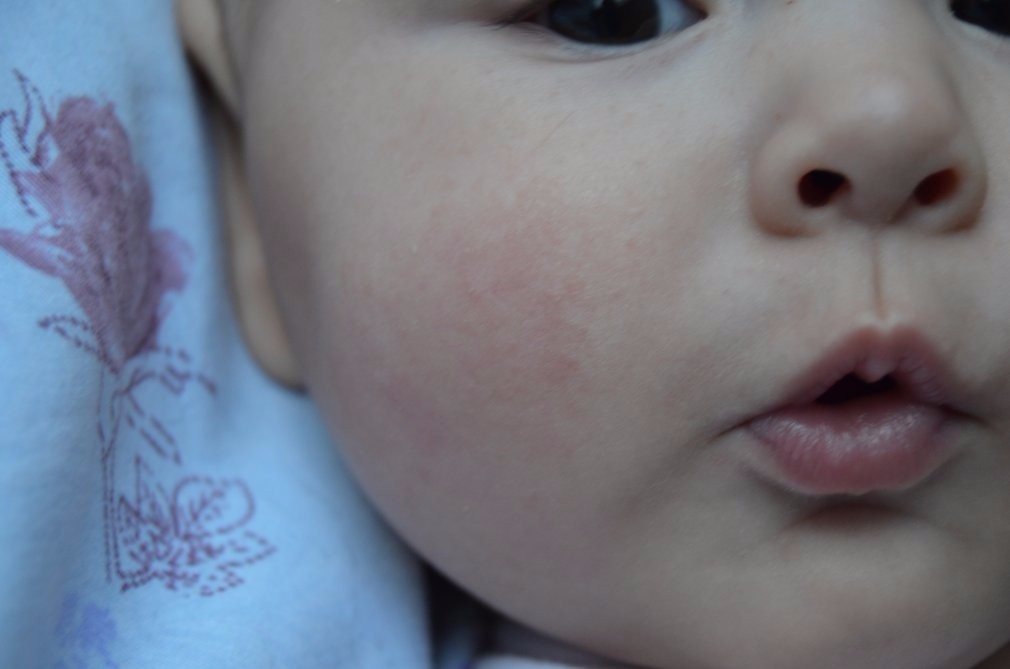
Важным дифференциальным признаком гемангиом является побледнение при надавливании — это отличает их от винных пятен.
Рис. 1. Простая капиллярная гемангиома
http://www.danderm-pdv.is.kkh.dk/atlas/7-65.html
Рис. 2. Кавернозная гемангиома
http://www.danderm-pdv.is.kkh.dk/atlas/7-69-2.html
В зависимости от локализации, гемангиома может вызывать различные осложнения. Так, периобритальная опухоль в 43–60% случаях провоцирует амблиопию — «выключение» пораженного глаза из зрительного процесса. Располагаясь в области гортани, опухоль может вызвать стридор и обструкцию дыхательных путей. В целом же, несмотря на доброкачественность гемангиом, около 10% из них носят деструктивный характер, вызывая серьезные эстетические дефекты.
Методы лечения
Первичная терапия капиллярных гемангиом представляет собой простое динамическое наблюдение. Поскольку большинство новообразований (до 75%) с возрастом регрессируют, необходимость в их лечении, как правило, отсутствует. Однако гемангиомы могут давать осложнения, которые нуждаются в терапии:
- Системные осложнения — застойная сердечная недостаточность, тромбоцитопения, гемолитическая анемия, обструкция носоглотки.
- Офтальмологические осложнения — нарушение зрительной оси, компрессия зрительного нерва, тяжелый проптоз (выпячивание) глазного яблока, анизометропия (разница в рефракции глаз).
- Дерматологические осложнения — мацерация и эрозия эпидермиса, инфицирование новообразования, выраженный косметический дефект.
Лекарственные методы
В зависимости от наличия у пациента того или иного осложнения, лечебная тактика будет различной — например, могут быть назначены топические кортикостероиды. При этом клинический ответ даже на самые сильные препараты развивается достаточно медленно — в течение нескольких недель. Поэтому данный способ не подходит при угрожающих зрению состояниях.
Поэтому данный способ не подходит при угрожающих зрению состояниях.
Инъекционные кортикостероиды обеспечивают более быстрый эффект: побледнение гемангиом наблюдается уже на 2–3 сутки, а инволюция становится заметной через 2–4 недели. Успех данной терапии составляет около 75%.
Системные кортикостероиды используются при амблиогенных угрожающих жизни поражениях. Выраженный ответ обычно наблюдается у 30% пациентов, умеренный — у 40%, отсутствие ответа — у 30%.
Альфа-2а интерферон назначается при резистентности гемангиомы к кортикостероидной терапии. Несмотря на хорошую эффективность, его прием связан с нежелательными побочными эффектами: лихорадкой, артралгией, ангиопатией сетчатки.
Для лечения гемангиом может использоваться пропранолол, хотя его доказательная база относительно слабая и в основном состоит из казуистических случаев. Однако в некоторых исследованиях отмечается, что пропранолол может предупредить снижение остроты зрения в случае периокулярной гемангиомы.
При некоторых поверхностных (а в некоторых случаях и глубоко расположенных) новообразованиях ограниченной площади может быть эффективен тимолол.
Хирургические методы
Раннее хирургическое вмешательство можно рассматривать в качестве варианта первичного лечения только для изолированных капиллярных гемангиом без значительного кожного компонента. Иссечение новообразования может предотвратить возникновение астигматизма и окклюзионную амблиопию. Сосудистую эмболизацию поражений рекомендуется использовать только для больших экстраорбитальных новообразований.
Аппаратные методы
Для удаления гемангиом ранее использовался СО2-лазер, который обладает хорошим гемостатическим эффектом. Недостатком СО2 лазера является длительная реабилитация в следствие нарушения целостности кожных покровов, а также формирование рубца на месте удаленной гемангиомы. Импульсный лазер на красителях (PDL) эффективен только для поверхностных новообразований. Его эффект развивается достаточно медленно, что не позволяет использовать PDL-лазер при осложнениях. В настоящее время для лечения гемангиом в эстетических целях используется интенсивный импульсный свет – IPL и длинноимпульсный Nd:YAG лазер 1064 нм, а также их комбинация. Эти методики относятся к неаблятивным и основаны на избирательном нагреве патологических сосудов за счет поглощения световой энергии гемоглобином.
Импульсный лазер на красителях (PDL) эффективен только для поверхностных новообразований. Его эффект развивается достаточно медленно, что не позволяет использовать PDL-лазер при осложнениях. В настоящее время для лечения гемангиом в эстетических целях используется интенсивный импульсный свет – IPL и длинноимпульсный Nd:YAG лазер 1064 нм, а также их комбинация. Эти методики относятся к неаблятивным и основаны на избирательном нагреве патологических сосудов за счет поглощения световой энергии гемоглобином.
Вопросы от наших пользователей:
- гемангиомы на коже живота причины
- гемангиомы на коже шеи
- гемангиомы на коже при беременности
- гемангиома на коже лечение
В нашей компании вы можете приобрести самое современное косметологическое оборудование
Практическое руководство по лечению детских гемангиом головы и шеи
Int J Clin Exp Med. 2013; 6 (10): 851–860.
Опубликовано в Интернете 25 октября 2013 г.
Цзя Вэй Чжэн
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинская школа Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
Лин Чжан
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Колледж стоматологии, Медицинский факультет Шанхайского университета Цзяо Тонг, No.639, Zhi Zao Ju Road, Шанхай 200011, Китай
Qin Zhou
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинская школа Шанхайского университета Цзяо Тонг, № 639, Чжи Цзао Цзюй Road, Shanghai 200011, China
Hua Ming Mai
2 Отделение челюстно-лицевой хирургии, Школа стоматологии, Медицинский университет Гуанси, № 10, Shuang Yong Road, Наньнин 530021, провинция Гуанси, Китай
Ян Ань Ван
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, No.639, Zhi Zao Ju Road, Шанхай 200011, Китай
Xin Dong Fan
3 Отделение радиологии, Девятая народная больница, Медицинская школа Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
Чжун Пин Цинь
4 Специальное отделение гемангиомы, онкологическая больница города Линьи, № 6, Восточная улица Линьюань, Линьи 276001, провинция Шаньдун, Китай
Xv Кай Ван
5 Департамент полости рта и Челюстно-лицевая хирургия, Школа стоматологии, Китайский медицинский университет, No.143, North Nanjing Road, Heping District, Shenyang 110002, провинция Ляонин, Китай
Yi Fang Zhao
6 Отделение челюстно-лицевой хирургии, Школа стоматологии, Университет Ухань, № 237, Luo Yu Road, Wuhan 430079 , Провинция Хубэй, Китай
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
2 Отделение челюстно-лицевой хирургии, Школа стоматологии, Медицинский университет Гуанси, No.10, Shuang Yong Road, Nanning 530021, провинция Гуанси, Китай
3 Отделение радиологии, Девятая народная больница, Школа медицины Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
4 Специальное отделение гемангиомы, онкологическая больница города Линьи, № 6, Восточная улица Линьюань, Линьи 276001, провинция Шаньдун, Китай
5 Отделение челюстно-лицевой хирургии, Школа стоматологии, Китайский медицинский университет, No.143, North Nanjing Road, Heping District, Shenyang 110002, провинция Ляонин, Китай
6 Отделение челюстно-лицевой хирургии, Школа стоматологии, Университет Ухань, № 237, Luo Yu Road, Wuhan 430079, провинция Хубэй, Китай
Адрес для корреспонденции: Д-р Цзя Вэй Чжэн, Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай.Тел .: +86 21 23271063; Факс: +86 21 63121780; Электронная почта: nc.ude.utjs@wjgnehzdivadПолучено 11 сентября 2013 г .; Принято 22 октября 2013 г.
Эта статья цитировалась в других статьях в PMC.Abstract
Инфантильные гемангиомы — самые распространенные доброкачественные сосудистые опухоли в младенчестве и детстве. Поскольку гемангиома может спонтанно регрессировать, она обычно не требует лечения, если только пролиферация не мешает нормальному функционированию или не приводит к риску серьезного обезображивания и осложнений, которые вряд ли исчезнут без лечения.Были задокументированы различные методы лечения детских гемангиом, включая выжидательную политику, лазерную терапию, лекарственную терапию, склеротерапию, лучевую терапию, хирургическое вмешательство и так далее, но ни один из этих методов лечения не может быть использован для всех гемангиом. Для достижения наилучших результатов лечения протокол лечения должен быть индивидуальным, всеобъемлющим и последовательным. Основываясь на опубликованной литературе и клиническом опыте, мы разработали руководство по лечению, чтобы предоставить критерии ведения гемангиом головы и шеи.Этот протокол будет обновляться и обновляться, чтобы включать и отражать все передовые медицинские знания и предоставлять новейшие методы лечения, которые принесут пользу нашим пациентам.
Ключевые слова: Гемангиомы, лечение, голова и шея, склеротерапия, медикаментозное лечение
Введение
Гемангиомы — самая распространенная доброкачественная опухоль в младенчестве. По оценкам, их распространенность составляет 2–3% у новорожденных, 10% в возрасте до 1 года и до 22–30% у недоношенных детей с массой тела менее 1000 г [1].Гемангиома встречается во всех частях тела, но чаще всего возникает в области головы и шеи (60%), затем туловища (25%), а затем конечностей (15%). Гемангиомы чаще встречаются у девочек, чем у мальчиков, в соотношении от 3: 1 до 5: 1. Этиология гемангиом остается неизвестной. Сообщается, что детородный возраст, гестационная гипертензия и масса тела новорожденного могут быть связаны с образованием гемангиомы [2-4]. Большая часть предыдущей путаницы вокруг сосудистых поражений была связана с системами классификации, используемыми для классификации этих поражений.В 1982 году Mulliken и Glowacki [5] разделили сосудистые родинки на 2 основные категории: гемангиомы и сосудистые мальформации. В зависимости от глубины поражения использовалась простая система клинической классификации Waner и Suen [6], чтобы отметить, какие гемангиомы были либо в поверхностной гемангиоме (расположенной в сосочковом слое дермы), либо в глубокой гемангиоме (расположенной в ретикулярной области). дермы или подкожной клетчатки), а также составного типа (с характеристиками как поверхностной, так и глубокой гемангиомы).
Гемангиома характеризуется пролиферацией эндотелиальных клеток, и ее естественное течение можно разделить на: фазу быстрой пролиферации (0-1 год), фазу инволюции (1-5 лет) и инволютивную фазу (5-10 лет) [7]. При спонтанном регрессе гемангиом выбор лечения до сих пор остается спорным. В ходе последующих исследований 159 случаев инволютивных гемангиом Финн и др. [8] обнаружили, что в 81% случаев можно достичь «идеального» эффекта, когда регрессия наступит до 6 лет. Таким образом, многие врачи делают упор на тщательном наблюдении, а не на активном лечении.Эти гемангиомы обычно не опасны для жизни или не нарушают функции, но из-за уродства могут возникать различные психологические проблемы, такие как отрицательная оценка себя, неуверенность в себе и стресс и т. Д. Фактически, примерно 40% -50% всех гемангиом рассасывается не полностью, оставляя необратимые изменения на коже, такие как телеангиэктазии, точечные рубцы, анетодермия или эпидермальная атрофия, гипопигментация и / или избыточная кожа с фибро-жировыми остатками и т. д. Несколько устойчивых проблемных гемангиом могут привести к серьезному обезображиванию и повреждению кожи. дисфункции и даже стать опасными для жизни.Чтобы не оставить обезображивание и психологические последствия, рекомендуется принимать активное лечение, а не наблюдение. С развитием современных технологий активные методы лечения не только обладают определенным терапевтическим эффектом, но также могут минимизировать психосоциальный стресс, вызванный поражениями. Современные методы лечения гемангиом головы и шеи в основном включают медикаментозную терапию, лазерную терапию и хирургическое вмешательство. План лечения гемангиом должен быть индивидуальным и зависеть от первичных участков, степени, фазы роста поражений и доступных методов.Не существует «золотого стандарта» лечения, применимого ко всем пациентам, и для достижения максимальной эффективности часто требуется многопрофильное лечение.
Руководство по лечению гемангиом и сосудистых мальформаций головы и шеи было опубликовано в журнале Head and Neck в 2009 году [9]. В руководстве представлены рекомендации по лечению гемангиом головы и шеи и сосудистых мальформаций. Основываясь на опубликованной литературе и клиническом опыте, мы разработали руководство по лечению, чтобы обеспечить протокол лечения гемангиом головы и шеи.Этот протокол будет периодически пересматриваться и обновляться, чтобы включать и отражать передовые медицинские знания, чтобы предоставить наилучшие методы лечения, которые принесут пользу нашим пациентам.
Клинические и гистопатологические особенности
Гемангиомы могут присутствовать при рождении, но большинство из них развиваются в первые несколько недель после рождения. Это может проявляться в виде бледного пятна, которым легко пренебречь, а затем быстро расти. В конечном итоге это выглядит как поражение, похожее на пятно портвейна. Гемангиомы имеют быструю фазу пролиферации (1-2 месяца после рождения и 4-5 месяцев после рождения), за которой следует инволютивная фаза.Разрастание обычно происходит в течение первого года жизни, иногда продолжается до 18 месяцев. Если темпы роста пролиферативных опухолей выше, чем у младенцев, тогда появятся функциональные и косметические проблемы, такие как изъязвление, заложенность носа, проблемы со зрением и очевидная обструкция дыхательных путей. Инволютивная фаза обычно начинается примерно в 18-месячном возрасте. Самым ранним признаком регресса является изменение цвета поражения с ярко-красного до тускло-красного. Затем в центре поражения появляется серо-белый оттенок, который распространяется на периферию.Затем опухоль становится мягкой по текстуре, за которой следует уменьшение объема. Наконец, очевидная фиброзная ткань и жировая ткань будут постепенно откладываться вокруг кровеносных сосудов вместе с уменьшением количества просветов и увеличением их диаметра. Скорость изменения инволютивных гемангиом непредсказуема и значительно варьируется среди людей, но скорость и степень инволюции относительно постоянны. Примерно 50% гемангиом полностью рассасываются к 5 годам, а около 70% полностью рассасываются к 7 годам.Последующее улучшение может произойти в оставшихся поражениях в возрасте от 10 до 12 лет. Значительный регресс гемангиом средней зоны лица обычно происходит в возрасте 2–3 лет; в противном случае он не может быть решен полностью и оставит косметические проблемы.
Гистологический вид гемангиом колеблется в зависимости от стадии жизненного цикла опухоли и может быть разделен на пролиферативную фазу и инволютивную фазу. В пролиферативных гемангиомах наблюдается разрастание эндотелиальных клеток.Базальная пластинка утолщена и многослойна под эндотелиальными клетками, образуя синцитиальные массы с просветами или без них. Легкие микрографические данные демонстрируют большое количество сосудистых сплетений, состоящих из капилляров, венул и мелких вен. Пролиферативные эндотелиальные клетки активны с гипертрофией и бледным окрашивающим ядром. Ядра иногда показывают митотические фигуры, а количество тучных клеток намного больше, чем в нормальной ткани. Гемангиома инволютивной фазы демонстрирует пониженную клеточность с уплощением выстилающих эндотелиальных клеток.По мере того, как эндотелий уплощается, происходит относительное расширение сосудов, снабжающих опухоль, и прогрессирующее отложение периваскулярной, внутрилобулярной и междольковой фиброзной ткани. Мембрана базальных клеток по-прежнему многослойная, и количество тучных клеток постепенно возвращается к норме. Полная инволютивная гемангиома имеет «губчатую» структуру с разбросанными тонкостенными кровеносными сосудами, выстланными плоскими эндотелиальными клетками. Базальные мембраны остаются многослойными, а количество тучных клеток возвращается к норме.
Диагностика и лечение
В большинстве случаев гемангиомы можно диагностировать на основании анамнеза и физического осмотра. Гемангиома обычно отсутствует при рождении и быстро растет в первые несколько недель после рождения. Поверхностные гемангиомы обычно проявляются в виде ярко-красных пятен или папул с четкими границами. В некоторых случаях, особенно с пятнами, похожими на пятна, могут возникнуть трудности с дифференциацией гемангиом от винных пятен. Пациентов следует наблюдать в течение нескольких дней или недель, чтобы увидеть, изменился ли размер.Цвет пролиферативных гемангиом со временем может стать более глубоким. О начале инволюции обычно свидетельствует изменение цвета от ярко-красного до тускло-фиолетового и, наконец, пятнистого пигмента. Глубокие гемангиомы поражают глубокую дерму и подкожный слой, и цвет кожи может зависеть от глубины опухоли, от цветовых до сине-фиолетовых узелков. Иногда глубокие гемангиомы трудно отличить от венозных или лимфатических мальформаций, но точный диагноз можно поставить на основе подробного анамнеза.Если диагноз все еще не определен, для диагностики может быть использована цветная допплерография и / или МРТ. Сложные гемангиомы имеют как поверхностные, так и глубокие компоненты и, следовательно, имеют особенности обоих. Гемангиомы обычно имеют изоинтенсивный или гипоинтенсивный сигнал на изображениях Т1 и усиливаются на изображениях Т2. На изображениях спинового эхо видны пустоты сосудистого кровотока и расширение питающих сосудов внутри и вокруг пролиферативных поражений. При инволюции богатая фибро-жировая инфильтрация демонстрируется через очаги высокой интенсивности внутри опухоли на Т1-взвешенных изображениях [10–12].
В настоящее время доступно множество методов лечения гемангиом головы и шеи, включая тщательное наблюдение, медикаментозную терапию, лазерную терапию и хирургическое вмешательство. Хирургическое удаление гемангиом сегодня больше не является лечением первого выбора, за исключением нескольких случаев, связанных с гемангиомами век или огромными гемангиомами кожи головы. Криохирургия редко использовалась для лечения гемангиом лица и шейки матки из-за ее неопределенной эффективности и возможности образования рубцов или пигментации. Радиоизотопная терапия хорошо помогает при поверхностных гемангиомах.Однако это часто сопровождается атрофией кожи, контрактурой, гиперпигментацией, гипопигментацией, выпадением волос и т. Д., Поэтому необходимо соблюдать осторожность при нанесении на лицо из эстетических соображений.
Выбор методов лечения
Лечение гемангиом зависит от различных стадий роста. Принципы лечения гемангиом резюмируются следующим образом [9]: (1) Небольшие изолированные или множественные поражения кожи на лице, обнаруженные после рождения, следует лечить как можно скорее, чтобы предотвратить их прогресс в пролиферативную фазу; (2) Пролиферативные гемангиомы следует лечить поэтапно, включая систематическую медикаментозную терапию (пероральный пропранолол, пероральный преднизон, местное применение имиквимода, подкожная инъекция интерферона a-2a или 2b) → лазерную терапию (аргоновый лазер, импульсный лазер на красителях и неодимовый диоксид). : YAG-лазер, полупроводниковый лазер и т. Д.) → склеротерапия (внутриопухолевое введение стероидов, пиньянгмицина, интерферона а). При глубоких или больших гемангиомах необходимо принимать во внимание комплексный подход, например медикаментозная терапия в сочетании с лазеротерапией. (3) Внимательное наблюдение рекомендуется для инволютивных гемангиом. Хирургическое иссечение следует проводить при остаточных поражениях, рубцах, гипертрофии или пигментации. (4) При остаточных поражениях инволютивных гемангиом возможно хирургическое обрезание или лазерное лечение. К лечению гемангиом следует относиться с осторожностью и после консультации с родителями ребенка.
Подожди и увидишь
«Подожди и посмотри» в основном показан при инволютивных гемангиомах или небольших стабильных гемангиомах в нежизнеспособных участках без значительного влияния на внешний вид и функции. Рост поражений следует наблюдать, регистрировать и фотографировать в последующий период. Лечение следует немедленно начать в следующих случаях: (1) быстрый рост гемангиомы; (2) кровотечение, инфекция или изъязвление, осложненное огромной гемангиомой; (3) функциональные проблемы, такие как дисфункция кормления, дыхания, глотания, слуха, зрения, выделения или занятий спортом и т. Д.; (4) это связано с синдромом Касабаха-Мерритта; (5) это одновременно с застойной сердечной недостаточностью с высокой выходной мощностью; (6) он затрагивает жизненно важные структуры лица, например веки, нос, губы, ушная раковина и т. д.
Криотерапия
CO 2 Изморозь и жидкий азот применялись для лечения поверхностных гемангиом с некоторыми эффектами в 1960-х годах. Повреждение клеток во время замораживания является результатом сильных низких температур, уплотняющих гемангиомы и ткани вокруг опухолей. Сразу после криотерапии образуются внутри- и внеклеточные кристаллы льда, которые механически разрушают клеточную мембрану.После оттаивания внеклеточная жидкость возвращается во внутриклеточное пространство, вызывая взрыв клеток. Затем гемангиома исчезает после репаративного процесса организма. Сегодня он редко используется из-за осложнений: холодовой крапивницы, криопреципитата фибриногена и криоглобулинемии и т. Д. Кроме того, чрезвычайно низкая температура жидкого азота легко приводит к таким осложнениям, как пролиферативные или атрофические рубцы, гиперпигментация или гипопигментация, милиумы, контрактура тканей и т. Д. [13].Умеренная криохирургия (-32 ° C) также недавно была описана для уменьшения рубцов и пигментации, в то время как эффективность требует дальнейшего изучения для подтверждения [14].
Лазерная терапия
Лазерная терапия лечат гемангиомы, воздействуя на внутрисосудистый оксигемоглобин, что приводит к повреждению сосудов. Существует несколько типов лазеров для лечения гемангиом, в том числе аргоновый лазер, импульсный лазер на красителях, Nd: YAG-лазер и т. Д. [15]. Лазерная терапия показана для лечения ранних поверхностных гемангиом или поверхностной части сложных гемангиом из-за ограниченной глубины проникновения менее 5 мм, она не подходит для лечения глубоких гемангиом.Если поражения продолжают увеличиваться во время лазерной терапии, следует рассмотреть возможность дополнительной фармакотерапии (пропранолол, кортикостероиды или интерферон α). Преимущество лазерной терапии — простота применения, которую можно повторять с интервалом от 2 до 4 недель. Выбор лазерной терапии должен основываться на расположении, размере и глубине поражения.
Аргоновый лазер
Аргоновый лазер имеет относительно короткую длину волны (488–514 нм) и в основном используется для лечения различных сосудистых родинок.Для него характерно неизбирательное термическое разрушение сосудов для достижения лечебного эффекта. Таким образом, легко повредить прилегающие нормальные ткани, что приведет к образованию рубцов, пигментации и т. Д. Около 40% детских гемангиом могут сопровождаться гипертрофическими рубцами после лечения аргоновым лазером, что ограничивает его использование в клинической практике [16].
Импульсный лазер на красителях с ламповой накачкой (FPDL)
Импульсный лазер на красителях с ламповой накачкой имеет длину волны 585 нм или 595 нм и избирательно разрушает кровеносные сосуды.Это единственный лазер, который обеспечивает фотокоагуляцию целевых сосудов, сохраняя при этом неповрежденную кожу. Таким образом, он используется для ускорения регрессии и подавления пролиферации эндотелиальных клеток поверхностных гемангиом, а также может ускорить регрессию инволютивных гемангиом. FPDL часто применяется со следующими настройками: длительность импульса 300-450 мкс, размер пятна 2-10 мм, плотность энергии 3-10 Дж / см 2 . Луч лазера перекрывается, а кожа защищается системой охлаждения.Энергию необходимо уменьшить в некоторых чувствительных областях (например, подглазничной коже), а также в легко модифицируемых областях (например, шее и переднегрудь). Благодаря регулируемым длинам волн (585, 590, 595 или 600 нм), увеличенной длительности импульса (1,5 ~ 40 мс) с большим размером пятна и энергией 5 ~ 5 Дж / см 2 глубина проникновения увеличивается, а повреждения остаются внутри кровеносных сосудов [15-17].
Сразу после облучения обработанный участок становится грязно-белым с окружающим его эритематозным выступом, который проходит через 7–14 дней.После обработки обработанные участки можно намазать пантеноловой мазью. В случае образования пузырей или корок родителям пациентов рекомендуется промыть пораженные участки раствором повидон-йода и предотвратить случайные травмы. Пациенты проходят обследование через 2–4 недели, в зависимости от степени ответа. После первого сеанса может потребоваться повторное лечение, часто с 4-недельным интервалом [18,19]. FPDL — лучший выбор для лазерного лечения гемангиомы с хорошей эффективностью и меньшим количеством побочных эффектов.Общие побочные эффекты включают атрофические рубцы, язвы, послеоперационную пурпуру, преходящую гиперпигментацию и т. Д. [20].
Лазер на неодимово-иттриево-алюминиевом гранате (Nd: YAG)
Лазер на неодим-иттриево-алюминиевом гранате (Nd: YAG) представляет собой твердотельный лазер, излучающий непрерывную или импульсную волну инфракрасного и невидимого света с длиной волны 1064 нм. и глубиной проникновения 4-6 мм. Его можно использовать при глубоких гемангиомах. Nd: YAG-лазер может способствовать регрессу гигантских гемангиом за счет неизбирательного теплового повреждения, что также увеличивает вероятность образования рубцов.Поэтому перед лечением следует оценить возможные осложнения и эффект [16].
Лазерное лечение Nd: YAG очень болезненно и должно проводиться под местной или общей анестезией. Не существует четкого стандарта рабочих параметров для непрерывного лечения гемангиом лазером Nd: YAG. Как правило, короткое время воздействия и низкая энергия подходят для плоских поражений, в то время как более длительное время воздействия и более высокая энергия — для толстых поражений. Если необходимо продолжить лечение, следует внимательно следить за степенью регресса после лечения.
Через 1–4 дня после лечения поражение опухает и продлится 5 дней. Может присутствовать волдырь, а иногда и струп, но надрезать волдырь нет необходимости. Корка поражений отпадает, и рана заживает в течение 2–4 недель после лечения. Лечение можно повторять с интервалом в 5-8 недель [16].
По сравнению с аргоновым лазером и FPDL, Nd: YAG-лазер больше подходит для больших гемангиом и глубиной до 2 см. Чрескожное интерстициальное облучение может использоваться при глубоких гемангиомах для уменьшения повреждения кожи и эффективного уменьшения повреждений [20].Лазерное облучение может применяться через эндоскопический катетер и волоконную передачу для гемангиом, возникающих из бронхиального дерева, желудочно-кишечного тракта и мочевого пузыря. Лазерный луч может проникать в глубокие ткани и рассеиваться внутри них, что является идеальным инструментом для фотокоагуляции и гемостаза. Его можно применять повторно с минимальным отеком и кровотечением [21,22].
Лазер КТР относится к группе твердотельных лазеров. Фактически, это 1064 нм Nd: YAG, модифицированный кристаллом титанилфосфата калия для получения длины волны 532 нм.Поскольку длина волны больше похожа на длину волны пика поглощения гемоглобина, частота послеоперационной пурпуры значительно снижается. По сравнению с длинноволновым лазером проникающая способность лазера KTP слабая. Таким образом, при глубоких поражениях голое волокно можно наносить непосредственно на гемангиому, чтобы избежать повреждения кожи. Однако эпидермальный меланин также может быть поражен лазером с длиной волны 532 нм, что приводит к нарушению пигментации, что ограничивает его клиническое использование у людей с темной кожей [15,17].
CO 2 лазеры играют важную роль в лечении гемангиом путем удаления поверхностных кровеносных сосудов.Сегодня он редко используется из-за высокой частоты образования рубцов и плохого воздействия [16].
Медикаментозная терапия
Фармакотерапия показана при множественных гемангиомах, быстро пролиферативных гемангиомах и гемангиомах, поражающих жизненно важные органы или угрожающих жизни. В литературе было зарегистрировано несколько лекарств, включая пропранолол, кортикостероиды, альфа-интерферон, противораковые препараты (циклофосфамид, винкристин, пиньянгмицин), имиквимод и т. Д. использование пропранолола в качестве метода лечения первой линии при лечении проблемных гемангиом.
Пероральные кортикостероиды
Пероральные кортикостероиды используются более 30 лет. Раньше они были терапией первой линии для тяжелых, множественных гемангиом, потенциально обезображивающих гемангиом или гемангиом, затрагивающих жизненно важные структуры, а также для пациентов с застойной сердечной недостаточностью, туберкулезными коагулопатиями и тромбоцитопенией до случайного открытия и последующего широкого клинического применения пропранолола. . Начальная пероральная доза преднизона составляет 4 мг / кг в сутки в течение 7 дней.Если опухоли перестают расти или становятся меньше, та же доза сохраняется в течение 3 недель. И наоборот, доза увеличивается до 5 мг / кг в день в течение 7 дней, затем постепенно снижается и прекращается через 4-8 недель. В Китае предписанная доза преднизона или преднизолона составляет от 3 до 5 мг / кг через день, а не в день; принимается однократно утром в течение 8 недель. Затем дозу постепенно снижают до 1,5–2,5 мг / кг через день на 9-й неделе, 10 мг через день на 10-й неделе, 5 мг через день на 11-й неделе и отменяют на 12-й неделе.При необходимости можно начинать второй или третий курс лечения с интервалом от 4 до 6 недель [23]. Основываясь на нашем клиническом опыте, пероральный прием преднизона через день в виде однократной утренней дозы соответствует законам секреции надпочечников человека. Это может уменьшить побочные реакции и угнетение системы гипоталамус-гипофиз-надпочечники. Основными побочными эффектами терапии системными кортикостероидами являются кушингоидное лицо, нарушение роста и подверженность серьезным инфекциям.Кроме того, к осложнениям также относятся изменения аппетита, изменения поведения, полиурия, оволосение, молочница и дискомфорт в желудочно-кишечном тракте. Серьезные инфекции, кровотечения и надпочечниковая недостаточность отсутствовали. С увеличением использования пропранолола при проблемных гемангиомах пероральные кортикостероиды предназначены только для резистентных к пропранололу или противопоказанных кандидатов.
Внутриочаговая инъекция кортикостероидов или блеомицина A5 (пингянгмицин в Китае)
Внутриочаговая инъекция кортикостероидов или пингянгмицина адаптируется для пациентов с инволютивной фазой гемангиомы с плохим ответом на пероральную лекарственную терапию или лазерную терапию.Общий уровень отклика местной администрации составляет 94,5%. Кортикостероиды, вводимые местно, обладают аналогичной скоростью ответа на системное введение, но с меньшим количеством побочных эффектов [24].
Для кожных поверхностных гемангиом или гемангиом слизистых оболочек концентрация пингянгмицина составляет 1,0 мг / мл, а максимальная доза для одной инъекции составляет 4 мг. При подкожных или глубоких гемангиомах концентрация пингянгмицина составляет 1,5–2,0 мг / мл, а максимальная доза для одной инъекции составляет 8 мг. Обычно для диаметра менее 1.5 см достаточно одной инъекции. Многократные инъекции (3-5 раз) необходимы в разные места и точки для более крупных или обширных поражений, и срок действия составляет 7-30 дней после инъекции.
α-интерферон (IFN-α)
Интерферон-α используется для лечения быстрорастущих, опасных для жизни гемангиом, которые не реагируют на системные кортикостероиды. Обычно он используется в дозировке 3 миллиона Ед / м 2 , вводится подкожно в день в течение более 3 месяцев. Частота ответов варьируется от 80% до 90% [25,26].
По сравнению с пероральными кортикостероидами IFN-α может использоваться как при пролиферативной, так и при инволютивной гемангиоме. Однако из-за возможных серьезных побочных эффектов введение IFN-α следует рассматривать только у пациентов с массивными или опасными для жизни гемангиомами. Общие осложнения включают гриппоподобные симптомы, такие как лихорадка, сонливость, анорексия, диарея или запор, а также нейтропения и высокий уровень аминотрансфераз. Несмотря на редкость, нейротоксичность по-прежнему остается главной проблемой при лечении гемангиом интерфероном.Сообщалось об эпилепсии, спастической диплегии и инвалидности нижних конечностей после инъекции интерферона. Если через 1 месяц приема не наблюдается клинического эффекта, прием интерферона-α следует прекратить.
Также доступна инъекция IFN-α внутри очага поражения, обычная доза составляет 1-3 миллиона Ед / м 2 , вводимая внутриопухолево один раз в день в течение первой недели; затем 1 раз в неделю в течение 7 недель. Преимущества внутриочаговой инъекции IFN-α включают короткий курс, снижение финансовых затрат, хорошую переносимость пациентами и отсутствие серьезных осложнений [27].
Имиквимод
Имиквимод представляет собой иммуномодулирующее средство на основе имидазолхинолиновых аминов, широко используемое при лечении генитального герпеса, базальноклеточного рака, плоскоклеточного рака in situ, актинического кератоза и злокачественного лентиго. Martinez et al [28] впервые попытались применять имиквимод местно через день при лечении детской гемангиомы и достигли идеальной эффективности. Его механизм повышения иммунитета может заключаться в продукции различных цитокинов, включая интерферон-α, IL-6 и TNF-α.Недавно Sunamura и др. [29] обнаружили, что ингибирующий рост опухоли и антиангиогенез эффект IL-12 может играть важную роль в индуцированной имиквимодом регрессии гемангиом.
Многие авторы подтвердили эффективность 5% крема имиквимода для лечения детских гемангиом в последние годы, особенно при небольших и средних поражениях, поражающих незаметные участки. Применяется местно один раз через день в течение 3-5 месяцев. Преимуществами являются простота использования, управляемость, безопасность и отсутствие местного раздражения [30,31].
Пропранолол
Леауте-Лабрез и др. [32] случайно обнаружили, что пропранолол может эффективно контролировать распространение тяжелой гемангиомы и способствовать ее регрессу, что впоследствии было подтверждено и другими врачами. Пропранолол — это неселективный бета-блокатор, используемый при лечении сердечной аритмии, стенокардии и гипертонии. Возможные механизмы лечения детских гемангиом неясны. Наиболее важными преимуществами перорального пропранолола перед глюкокортикоидами и противораковыми препаратами являются эффективность и безопасность с меньшим количеством побочных эффектов и низкой стоимостью.Побочные эффекты включают преходящую брадикардию, гипотензию и дискомфорт со стороны желудочно-кишечного тракта. Пропранолол заменил кортикостероиды в качестве терапии первой линии как при пролиферативной, так и при инволютивной гемангиоме. Большинство пациентов ответили на лечение в течение недели после начала приема пропранолола. О каких-либо значительных побочных эффектах не сообщалось. Недавно был достигнут консенсус относительно начала и использования пропранолола при детской гемангиоме [33]. Предлагаемая доза составляет 2 мг / кг в день, разделенная на 2-3 приема; средняя продолжительность лечения 6-8 месяцев; и время для прекращения приема пропранолола составляет 12 месяцев, если полное выздоровление не произошло раньше, и лечение не было прекращено в течение последнего месяца.Комбинированный пероральный прием пропранолола в низких дозах 1,5 мг / кг / день в качестве терапии первой линии и пероральный преднизолон в дозе 2 мг / кг / день могут быть полезны для предотвращения побочных эффектов пропранолола у детей раннего возраста [34]. При сегментарных детских гемангиомах лица комбинация пропранолола и импульсного лазера на красителе показала более быстрое и полное выведение и потребовала более низкой совокупной дозы пропранолола для достижения почти полного выведения [35].
Другие агенты
Противораковые препараты (циклофосфамид и винкристин) также использовались для лечения гемангиом, но показания должны строго контролироваться из-за их высокой токсичности [36,37].
Фактор роста, полученный из тромбоцитов (PDGF), может способствовать заживлению язв и часто используется при язвенных гемангиомах, которые нельзя контролировать с помощью стероидов или лазерной терапии [38].
Лучевая и радиоизотопная терапия
Лучевая и радиоизотопная терапия использует γ-лучи, производимые радиоизотопом, для бомбардировки ядер области поражения, прекращения синтеза нуклеопротеинов, что приводит к гибели и распаду клеток.
Лучевая терапия используется в случаях серьезных гемангиом, угрожающих жизни или функционированию, например, связанных с застойной сердечной недостаточностью, острым респираторным расстройством или потреблением тромбоцитов (синдром Касабаха-Мерритта, KMS).Доза облучения в каждый момент времени составляет 2 Гр, а общая доза должна быть 10 Гр или меньше, чтобы избежать рака, вызванного радиацией [39]. Радиоизотопная терапия, такая как стронций-90 ( 90 Sr), может использоваться для лечения ранних поверхностных пролиферативных гемангиом. Это просто и может быть реализовано в поликлинике или палате. После аппликационной терапии могут быть обнаружены локальные рубцы или нарушения пигментации.
Следует подчеркнуть, что из-за потенциальной опасности для детей и неясной корреляции с долгосрочным онкогенезом [40] лучевая терапия и радиоизотопная терапия постепенно заменялись другими методами лечения.
Хирургическая терапия
Хирургическое удаление гемангиом больше не является лечением первого выбора. Но остаточные деформации после консервативной или лазерной терапии можно исправить хирургическим путем в фазе инволюции, как правило, после 3,5 лет. Целью операции является удаление или изменение контура остаточной деформации, рубца, гипертрофированных тканей, гиперпигментации или фиброзно-жировых тканей для улучшения косметических свойств и улучшения функций. Хирургическими показаниями для пролиферирующей гемангиомы являются [9]: (1) гемангиомы, расположенные на кончике носа и губ, которые плохо поддаются другим методам лечения, (2) гемангиомы век, ухудшающие зрение и эстетику, (3) возникающие гемангиомы. на лбу и коже черепа и (4) повторное кровотечение из гемангиом.
Таким образом, лечение гемангиом должно быть индивидуальным. Факторы, влияющие на решение о лечении, включают: размер, расположение, глубину, стадию роста и тенденцию поражения. Успешный режим должен широко адаптироваться к различным типам и размерам гемангиом. К сожалению, ни один из доступных в настоящее время методов лечения не поддается стандартной терапии. Для некоторых пациентов лечение одним методом может дать прекрасный эффект; в то время как при обширных или множественных гемангиомах часто бывает обязательным комбинированное лечение.Основные принципы лечения изложены следующим образом [41]: (1) предотвращение или лечение осложнений, угрожающих жизни или функции; (2) предотвращение необратимого обезображивания или дефектов лица после регресса гемангиомы; (3) предотвращение или адекватное лечение язв, чтобы свести к минимуму рубцевание, инфекцию и боль; (4) минимизация психосоциального стресса для пациента и семьи; (5) избегать чрезмерного лечения поражений, которые могут спонтанно регрессировать с хорошим прогнозом. Схема лечения гемангиом головы и шеи представлена на рис.
Алгоритм принятия решения о лечении гемангиом головы и шеи.
Раскрытие конфликта интересов
Нет.
Ссылки
1. Джейкобс А.Х., Уолтон Р.Г. Частота появления родинок у новорожденных. Педиатрия. 1976; 58: 218–222. [PubMed] [Google Scholar] 2. Pratt AG. Родинки у младенцев. AMA Arch Derm Syphilol. 1953; 67: 302–305. [PubMed] [Google Scholar] 3. Амир Дж., Мецкер А., Криклер Р., Рейснер Ш. Гемангиома клубники у недоношенных детей. Pediatr Dermatol.1986; 3: 331–332. [PubMed] [Google Scholar] 4. Холмдал К. Кожные гемангиомы у недоношенных и зрелых детей. Acta Paediatr. 1955; 44: 370–379. [PubMed] [Google Scholar] 5. Mulliken JB, Glowacki J. Гемангиомы и сосудистые мальформации у младенцев и детей: классификация, основанная на характеристиках эндотелия. Plast Reconstr Surg. 1982; 69: 412–422. [PubMed] [Google Scholar] 6. Ванер М., Суэн Дж.Й. Тактика при врожденных поражениях сосудов головы и шеи. Онкология. 1995; 9: 989–994. 997. [PubMed] [Google Scholar] 7.Тан С.Т., Величкович М., Ругер Б.М., Дэвис П.Ф. Клеточные и внеклеточные маркеры гемангиомы. Plast Reconstr Surg. 2000; 106: 529–538. [PubMed] [Google Scholar] 8. Finn MC, Glowacki J, Mulliken JB. Врожденные поражения сосудов: клиническое применение новой классификации. J Pediatr Surg. 1983; 18: 894–900. [PubMed] [Google Scholar] 9. Zheng JW, Zhou Q, Yang XJ, Wang YA, Fan XD, Zhou GY, Zhang ZY, Suen JY. Руководство по лечению гемангиом и сосудистых мальформаций головы и шеи. Голова Шея. 2010. 32: 1088–1098.[PubMed] [Google Scholar] 10. ван Рейсвейк К.С., ван дер Линден Э., ван дер Вуде Х. Дж., ван Баален Дж. М., Блум Дж. Л.. Значение динамической МРТ с контрастированием в диагностике и классификации пороков развития периферических сосудов. AJR Am J Roentgenol. 2002; 178: 1181–1187. [PubMed] [Google Scholar] 11. Бейкер Л.Л., Диллон В.П., Хиешима ГБ, Дауд К.Ф., Фриден И.Дж. Гемангиомы и сосудистые мальформации головы и шеи: МРТ характеристика. AJNR Am J Neuroradiol. 1993. 14: 307–314. [PubMed] [Google Scholar] 12. Chooi WK, Woodhouse N, Coley SC, Griffiths PD.Поражения головы и шеи у детей: оценка васкуляризации с помощью цифровой субтракционной МР-ангиографии. AJNR Am J Neuroradiol. 2004. 25: 1251–1255. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Рекомендации по уходу при криохирургии. Комитет Американской академии дерматологии по рекомендациям по уходу. J Am Acad Dermatol. 1994; 31: 648–653. [PubMed] [Google Scholar] 14. Reischle S, Schuller-Petrovic S. Лечение капиллярных гемангиом в раннем детстве новым методом криохирургии. J Am Acad Dermatol. 2000; 42: 809–813.[PubMed] [Google Scholar] 15. Танзи Э.Л., Луптон-младший, Альстер Т.С. Лазеры в дерматологии: четыре десятилетия прогресса. J Am Acad Dermatol. 2003; 49: 1–31. викторина 31-34. [PubMed] [Google Scholar] 16. Аль Буайнян Х., Верхаге Э., Дирксенс Л., Наейаерт Дж. М.. Своевременное лечение гемангиом лазером. Обзор. Дерматология. 2003. 206: 370–373. [PubMed] [Google Scholar] 17. Стир М.Ф., Глик С.А., Хирш Р.Дж. Лазерное лечение сосудистых поражений у детей: винные пятна и гемангиомы. J Am Acad Dermatol. 2008. 58: 261–285.[PubMed] [Google Scholar] 18. Витман П.М., Вагнер А.М., Шерер К., Ванер М., Фриден И.Дж. Осложнения после лечения поверхностных гемангиом импульсным лазером на красителях. Лазеры Surg Med. 2006. 38: 116–123. [PubMed] [Google Scholar] 19. Левин VJ, Geronemus RG. Побочные эффекты, связанные с использованием импульсного лазера на красителе с длиной волны 577 и 585 нм при лечении кожных сосудистых поражений: исследование с участием 500 пациентов. J Am Acad Dermatol. 1995; 32: 613–617. [PubMed] [Google Scholar] 20. Ulrich H, Bäumler W, Hohenleutner U, Landthaler M.Неодим-YAG-лазер для лечения гемангиом и сосудистых мальформаций — долгосрочные результаты. J Dtsch Dermatol Ges. 2005; 3: 436–440. [PubMed] [Google Scholar] 21. Cholewa D, Waldschmidt J. Лазерное лечение гемангиом гортани и трахеи. Лазеры Surg Med. 1998; 23: 221–232. [PubMed] [Google Scholar] 22. Като М., Чиба Ю., Сакаи К., Орикаса С. Эндоскопическое облучение неодимом: иттрий-алюминиевым гранатом (Nd: YAG) гемангиомой мочевого пузыря, связанной с синдромом Клиппеля-Вебера. Int J Urol. 2000. 7: 145–148.[PubMed] [Google Scholar] 23. Frieden IJ, Haggstrom AN, Drolet BA, Mancini AJ, Friedlander SF, Boon L, Chamlin SL, Baselga E, Garzon MC, Nopper AJ, Siegel DH, Mathes EW, Goddard DS, Bischoff J, North PE, Esterly NB. Детские гемангиомы: текущие знания, направления на будущее. Труды исследовательского семинара по инфантильным гемангиомам, 7-9 апреля 2005 г., Бетесда, Мэриленд, США. Pediatr Dermatol. 2005; 22: 383–406. [PubMed] [Google Scholar] 24. Chantharatanapiboon W. Внутрипочвенная кортикостероидная терапия гемангиом: клинический результат в 160 случаях.J Med Assoc Thai. 2008; 91: S90–96. [PubMed] [Google Scholar] 25. Грейнвальд Дж. Х. младший, Берк Д. К., Бонтиус Д. Д., Бауман Н. М., Смит Р. Дж. Обновленная информация о лечении гемангиом у детей интерфероном альфа-2а. Arch Otolaryngol Head Neck Surg. 1999; 125: 21–27. [PubMed] [Google Scholar] 26. Бауман Н.М., Берк Д.К., Смит Р.Дж. Лечение массивных или опасных для жизни гемангиом рекомбинантным альфа (2a) -интерфероном. Otolaryngol Head Neck Surg. 1997. 117: 99–110. [PubMed] [Google Scholar] 27. Каселас К., Цикопулос Г., Папуи Г., Каселас В.Внутриочаговое введение интерферона А для лечения тяжелых гемангиом. Pediatr Surg Int. 2007; 23: 215–218. [PubMed] [Google Scholar] 28. Мартинес М.И., Санчес-Карпинтеро I, Северная PE, Михм М.С. младший. Детская гемангиома: клиническое разрешение с использованием 5% крема имиквимода. Arch Dermatol. 2002. 138: 881–884. обсуждение 884. [PubMed] [Google Scholar] 29. Sunamura M, Sun L, Lozonschi L, Duda DG, Kodama T, Matsumoto G, Shimamura H, Takeda K, Kobari M, Hamada H, Matsuno S. Антиангиогенезный эффект интерлейкина 12 во время раннего роста рака поджелудочной железы человека у мышей SCID.Поджелудочная железа. 2000. 20: 227–233. [PubMed] [Google Scholar] 30. Барри РБ, Хьюз Б.Р., Кук Л.Дж. Инволюция инфантильных гемангиом после применения крема имиквимод 5%. Clin Exp Dermatol. 2008. 33: 446–449. [PubMed] [Google Scholar] 31. Ho NT, Lansang P, Pope E. Актуальный имиквимод в лечении детских гемангиом: ретроспективное исследование. J Am Acad Dermatol. 2007; 56: 63–68. [PubMed] [Google Scholar] 32. Léauté-Labrèze C, Dumas de la Roque E, Hubiche T, Boralevi F, Thambo JB, Taïeb A. Пропранолол для тяжелых гемангиом младенчества.N Engl J Med. 2008; 358: 2649–2651. [PubMed] [Google Scholar] 33. Дроле Б.А., Фроммелт ПК, Чамлин С.Л., Хаггстром А., Бауман Н.М., Чиу Ю.Э., Чун Р.Х., Гарсон М.С., Голландия К.Э., Либерман Л., Маклеллан-Тоберт С., Манчини А.Дж., Метри Д., Путтген КБ, Зеефельдт М., Сидбери Р., Уорд К.М., Блей Ф., Базельга Э., Кэссиди Л., Дэрроу Д.Х., Иоахим С., Квон Е.К., Мартин К., Перкинс Дж., Сигел Д.Х., Баучек Р.Дж., Фриден И.Дж. Инициирование и использование пропранолола при детской гемангиоме: отчет консенсусной конференции. Педиатрия. 2013; 131: 128–140.[Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Коай А.С., Чу М.М., Натан А.М., Омар А., Лим СТ. Комбинированный пероральный прием низких доз пропранолола и перорального преднизолона в качестве терапии первой линии при периокулярных инфантильных гемангиомах. J Ocul Pharmacol Ther. 2011; 27: 309–311. [PubMed] [Google Scholar] 35. Редди К.К., Блей Ф., Брауэр Дж. А., Ванер М., Анолик Р., Бернштейн Л., Брайтман Л., Хейл Е., Карен Дж., Вайс Е., Геронемус Р. Г.. Ретроспективное исследование лечения детских гемангиом с использованием комбинации пропранолола и импульсного лазера на красителе.Dermatol Surg. 2013; 39: 923–933. [PubMed] [Google Scholar] 36. Pandey A, Gangopadhyay AN, Upadhyay VD. Оценка и лечение детской гемангиомы: обзор. Обработка стомной раны. 2008; 54: 16–18. 20, 22–26, 28–29. [PubMed] [Google Scholar] 37. Fawcett SL, Grant I, Hall PN, Kelsall AW, Nicholson JC. Винкристин для лечения большой гемангиомы, угрожающей жизненно важным функциям. Br J Plast Surg. 2004. 57: 168–171. [PubMed] [Google Scholar] 38. Sugarman JL, Mauro TM, Frieden IJ. Лечение изъязвленной гемангиомы рекомбинантным фактором роста тромбоцитов.Arch Dermatol. 2002. 138: 314–316. [PubMed] [Google Scholar] 39. Огино И., Торикай К., Кобаяси С., Аида Н., Хата М., Кигасава Х. Лучевая терапия угрожающей жизни или функции детской гемангиомы. Радиология. 2001; 218: 834–839. [PubMed] [Google Scholar] 40. Линдберг С. Лучевая терапия детских гемангиом: от активного лечения к оценке радиационного риска. Radiat Environ Biophys. 2001; 40: 179–189. [PubMed] [Google Scholar] 41. Фриден И.Дж., Эйхенфилд Л.Ф., Эстерли Н.Б., Геронемус Р., Мэллори С.Б. Рекомендации по уходу за младенческими гемангиомами.Комитет по рекомендациям / результатам Американской академии дерматологии. J Am Acad Dermatol. 1997. 37: 631–637. [PubMed] [Google Scholar]Практическое руководство по лечению инфантильных гемангиом головы и шеи
Int J Clin Exp Med. 2013; 6 (10): 851–860.
Опубликовано онлайн 25 октября 2013 г.
Цзя Вэй Чжэн
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, No.639, Zhi Zao Ju Road, Шанхай 200011, Китай
Ling Zhang
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинская школа Шанхайского университета Цзяо Тонг, № 639, Чжи Цзао Цзюй Road, Shanghai 200011, China
Qin Zhou
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Колледж стоматологии, Медицинская школа Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
Хуа Мин Май
2 Отделение челюстно-лицевой хирургии, Школа стоматологии, Медицинский университет Гуанси, No.10, Shuang Yong Road, Nanning 530021, провинция Гуанси, Китай
Yan An Wang
1 Отделение челюстно-лицевой хирургии Девятой народной больницы стоматологического колледжа Медицинской школы Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
Xin Dong Fan
3 Отделение радиологии Девятой народной больницы Медицинской школы Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
Чжун Пин Цинь
4 Специальное отделение гемангиомы, онкологическая больница города Линьи, No.6, Lingyuan East Street, Linyi 276001, провинция Шаньдун, Китай
Xv Kai Wang
5 Отделение челюстно-лицевой хирургии, Школа стоматологии Китайского медицинского университета, № 143, North Nanjing Road, район Хэпин, Шэньян 110002, провинция Ляонин, Китай
И Фанг Чжао
6 Отделение челюстно-лицевой хирургии, Школа стоматологии, Уханьский университет, № 237, Луо Ю Роуд, Ухань 430079, провинция Хубэй, Китай
1 Отделение челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинская школа Шанхайского университета Цзяо Тонг, No.639, Zhi Zao Ju Road, Шанхай 200011, Китай
2 Отделение челюстно-лицевой хирургии, Школа стоматологии, Медицинский университет Гуанси, № 10, Shuang Yong Road, Наньнин 530021, провинция Гуанси, Китай
3 Отделение радиологии, Девятая народная больница, Медицинский факультет Шанхайского университета Цзяо Тонг, № 639, Zhi Zao Ju Road, Шанхай 200011, Китай
4 Специальное отделение гемангиомы онкологической больницы города Линьи, No.6, Lingyuan East Street, Linyi 276001, провинция Шаньдун, Китай
5 Отделение челюстно-лицевой хирургии, Школа стоматологии, Китайский медицинский университет, № 143, North Nanjing Road, район Хэпин, Шэньян 110002, провинция Ляонин, Китай
6 Отделение челюстно-лицевой хирургии, Школа стоматологии, Уханьский университет, № 237, Луо Ю Роуд, Ухань 430079, провинция Хубэй, Китай
Адрес для корреспонденции: Д-р Цзя Вэй Чжэн, Отделение Хирургия полости рта и челюстно-лицевой хирургии, Девятая народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, No.639, Zhi Zao Ju Road, Шанхай 200011, Китай. Тел .: +86 21 23271063; Факс: +86 21 63121780; Электронная почта: nc.ude.utjs@wjgnehzdivadПолучено 11 сентября 2013 г .; Принято 22 октября 2013 г.
Эта статья цитировалась в других статьях в PMC.Abstract
Инфантильные гемангиомы — самые распространенные доброкачественные сосудистые опухоли в младенчестве и детстве. Поскольку гемангиома может спонтанно регрессировать, она обычно не требует лечения, если только пролиферация не мешает нормальному функционированию или не приводит к риску серьезного обезображивания и осложнений, которые вряд ли исчезнут без лечения.Были задокументированы различные методы лечения детских гемангиом, включая выжидательную политику, лазерную терапию, лекарственную терапию, склеротерапию, лучевую терапию, хирургическое вмешательство и так далее, но ни один из этих методов лечения не может быть использован для всех гемангиом. Для достижения наилучших результатов лечения протокол лечения должен быть индивидуальным, всеобъемлющим и последовательным. Основываясь на опубликованной литературе и клиническом опыте, мы разработали руководство по лечению, чтобы предоставить критерии ведения гемангиом головы и шеи.Этот протокол будет обновляться и обновляться, чтобы включать и отражать все передовые медицинские знания и предоставлять новейшие методы лечения, которые принесут пользу нашим пациентам.
Ключевые слова: Гемангиомы, лечение, голова и шея, склеротерапия, медикаментозное лечение
Введение
Гемангиомы — самая распространенная доброкачественная опухоль в младенчестве. По оценкам, их распространенность составляет 2–3% у новорожденных, 10% в возрасте до 1 года и до 22–30% у недоношенных детей с массой тела менее 1000 г [1].Гемангиома встречается во всех частях тела, но чаще всего возникает в области головы и шеи (60%), затем туловища (25%), а затем конечностей (15%). Гемангиомы чаще встречаются у девочек, чем у мальчиков, в соотношении от 3: 1 до 5: 1. Этиология гемангиом остается неизвестной. Сообщается, что детородный возраст, гестационная гипертензия и масса тела новорожденного могут быть связаны с образованием гемангиомы [2-4]. Большая часть предыдущей путаницы вокруг сосудистых поражений была связана с системами классификации, используемыми для классификации этих поражений.В 1982 году Mulliken и Glowacki [5] разделили сосудистые родинки на 2 основные категории: гемангиомы и сосудистые мальформации. В зависимости от глубины поражения использовалась простая система клинической классификации Waner и Suen [6], чтобы отметить, какие гемангиомы были либо в поверхностной гемангиоме (расположенной в сосочковом слое дермы), либо в глубокой гемангиоме (расположенной в ретикулярной области). дермы или подкожной клетчатки), а также составного типа (с характеристиками как поверхностной, так и глубокой гемангиомы).
Гемангиома характеризуется пролиферацией эндотелиальных клеток, и ее естественное течение можно разделить на: фазу быстрой пролиферации (0-1 год), фазу инволюции (1-5 лет) и инволютивную фазу (5-10 лет) [7]. При спонтанном регрессе гемангиом выбор лечения до сих пор остается спорным. В ходе последующих исследований 159 случаев инволютивных гемангиом Финн и др. [8] обнаружили, что в 81% случаев можно достичь «идеального» эффекта, когда регрессия наступит до 6 лет. Таким образом, многие врачи делают упор на тщательном наблюдении, а не на активном лечении.Эти гемангиомы обычно не опасны для жизни или не нарушают функции, но из-за уродства могут возникать различные психологические проблемы, такие как отрицательная оценка себя, неуверенность в себе и стресс и т. Д. Фактически, примерно 40% -50% всех гемангиом рассасывается не полностью, оставляя необратимые изменения на коже, такие как телеангиэктазии, точечные рубцы, анетодермия или эпидермальная атрофия, гипопигментация и / или избыточная кожа с фибро-жировыми остатками и т. д. Несколько устойчивых проблемных гемангиом могут привести к серьезному обезображиванию и повреждению кожи. дисфункции и даже стать опасными для жизни.Чтобы не оставить обезображивание и психологические последствия, рекомендуется принимать активное лечение, а не наблюдение. С развитием современных технологий активные методы лечения не только обладают определенным терапевтическим эффектом, но также могут минимизировать психосоциальный стресс, вызванный поражениями. Современные методы лечения гемангиом головы и шеи в основном включают медикаментозную терапию, лазерную терапию и хирургическое вмешательство. План лечения гемангиом должен быть индивидуальным и зависеть от первичных участков, степени, фазы роста поражений и доступных методов.Не существует «золотого стандарта» лечения, применимого ко всем пациентам, и для достижения максимальной эффективности часто требуется многопрофильное лечение.
Руководство по лечению гемангиом и сосудистых мальформаций головы и шеи было опубликовано в журнале Head and Neck в 2009 году [9]. В руководстве представлены рекомендации по лечению гемангиом головы и шеи и сосудистых мальформаций. Основываясь на опубликованной литературе и клиническом опыте, мы разработали руководство по лечению, чтобы обеспечить протокол лечения гемангиом головы и шеи.Этот протокол будет периодически пересматриваться и обновляться, чтобы включать и отражать передовые медицинские знания, чтобы предоставить наилучшие методы лечения, которые принесут пользу нашим пациентам.
Клинические и гистопатологические особенности
Гемангиомы могут присутствовать при рождении, но большинство из них развиваются в первые несколько недель после рождения. Это может проявляться в виде бледного пятна, которым легко пренебречь, а затем быстро расти. В конечном итоге это выглядит как поражение, похожее на пятно портвейна. Гемангиомы имеют быструю фазу пролиферации (1-2 месяца после рождения и 4-5 месяцев после рождения), за которой следует инволютивная фаза.Разрастание обычно происходит в течение первого года жизни, иногда продолжается до 18 месяцев. Если темпы роста пролиферативных опухолей выше, чем у младенцев, тогда появятся функциональные и косметические проблемы, такие как изъязвление, заложенность носа, проблемы со зрением и очевидная обструкция дыхательных путей. Инволютивная фаза обычно начинается примерно в 18-месячном возрасте. Самым ранним признаком регресса является изменение цвета поражения с ярко-красного до тускло-красного. Затем в центре поражения появляется серо-белый оттенок, который распространяется на периферию.Затем опухоль становится мягкой по текстуре, за которой следует уменьшение объема. Наконец, очевидная фиброзная ткань и жировая ткань будут постепенно откладываться вокруг кровеносных сосудов вместе с уменьшением количества просветов и увеличением их диаметра. Скорость изменения инволютивных гемангиом непредсказуема и значительно варьируется среди людей, но скорость и степень инволюции относительно постоянны. Примерно 50% гемангиом полностью рассасываются к 5 годам, а около 70% полностью рассасываются к 7 годам.Последующее улучшение может произойти в оставшихся поражениях в возрасте от 10 до 12 лет. Значительный регресс гемангиом средней зоны лица обычно происходит в возрасте 2–3 лет; в противном случае он не может быть решен полностью и оставит косметические проблемы.
Гистологический вид гемангиом колеблется в зависимости от стадии жизненного цикла опухоли и может быть разделен на пролиферативную фазу и инволютивную фазу. В пролиферативных гемангиомах наблюдается разрастание эндотелиальных клеток.Базальная пластинка утолщена и многослойна под эндотелиальными клетками, образуя синцитиальные массы с просветами или без них. Легкие микрографические данные демонстрируют большое количество сосудистых сплетений, состоящих из капилляров, венул и мелких вен. Пролиферативные эндотелиальные клетки активны с гипертрофией и бледным окрашивающим ядром. Ядра иногда показывают митотические фигуры, а количество тучных клеток намного больше, чем в нормальной ткани. Гемангиома инволютивной фазы демонстрирует пониженную клеточность с уплощением выстилающих эндотелиальных клеток.По мере того, как эндотелий уплощается, происходит относительное расширение сосудов, снабжающих опухоль, и прогрессирующее отложение периваскулярной, внутрилобулярной и междольковой фиброзной ткани. Мембрана базальных клеток по-прежнему многослойная, и количество тучных клеток постепенно возвращается к норме. Полная инволютивная гемангиома имеет «губчатую» структуру с разбросанными тонкостенными кровеносными сосудами, выстланными плоскими эндотелиальными клетками. Базальные мембраны остаются многослойными, а количество тучных клеток возвращается к норме.
Диагностика и лечение
В большинстве случаев гемангиомы можно диагностировать на основании анамнеза и физического осмотра. Гемангиома обычно отсутствует при рождении и быстро растет в первые несколько недель после рождения. Поверхностные гемангиомы обычно проявляются в виде ярко-красных пятен или папул с четкими границами. В некоторых случаях, особенно с пятнами, похожими на пятна, могут возникнуть трудности с дифференциацией гемангиом от винных пятен. Пациентов следует наблюдать в течение нескольких дней или недель, чтобы увидеть, изменился ли размер.Цвет пролиферативных гемангиом со временем может стать более глубоким. О начале инволюции обычно свидетельствует изменение цвета от ярко-красного до тускло-фиолетового и, наконец, пятнистого пигмента. Глубокие гемангиомы поражают глубокую дерму и подкожный слой, и цвет кожи может зависеть от глубины опухоли, от цветовых до сине-фиолетовых узелков. Иногда глубокие гемангиомы трудно отличить от венозных или лимфатических мальформаций, но точный диагноз можно поставить на основе подробного анамнеза.Если диагноз все еще не определен, для диагностики может быть использована цветная допплерография и / или МРТ. Сложные гемангиомы имеют как поверхностные, так и глубокие компоненты и, следовательно, имеют особенности обоих. Гемангиомы обычно имеют изоинтенсивный или гипоинтенсивный сигнал на изображениях Т1 и усиливаются на изображениях Т2. На изображениях спинового эхо видны пустоты сосудистого кровотока и расширение питающих сосудов внутри и вокруг пролиферативных поражений. При инволюции богатая фибро-жировая инфильтрация демонстрируется через очаги высокой интенсивности внутри опухоли на Т1-взвешенных изображениях [10–12].
В настоящее время доступно множество методов лечения гемангиом головы и шеи, включая тщательное наблюдение, медикаментозную терапию, лазерную терапию и хирургическое вмешательство. Хирургическое удаление гемангиом сегодня больше не является лечением первого выбора, за исключением нескольких случаев, связанных с гемангиомами век или огромными гемангиомами кожи головы. Криохирургия редко использовалась для лечения гемангиом лица и шейки матки из-за ее неопределенной эффективности и возможности образования рубцов или пигментации. Радиоизотопная терапия хорошо помогает при поверхностных гемангиомах.Однако это часто сопровождается атрофией кожи, контрактурой, гиперпигментацией, гипопигментацией, выпадением волос и т. Д., Поэтому необходимо соблюдать осторожность при нанесении на лицо из эстетических соображений.
Выбор методов лечения
Лечение гемангиом зависит от различных стадий роста. Принципы лечения гемангиом резюмируются следующим образом [9]: (1) Небольшие изолированные или множественные поражения кожи на лице, обнаруженные после рождения, следует лечить как можно скорее, чтобы предотвратить их прогресс в пролиферативную фазу; (2) Пролиферативные гемангиомы следует лечить поэтапно, включая систематическую медикаментозную терапию (пероральный пропранолол, пероральный преднизон, местное применение имиквимода, подкожная инъекция интерферона a-2a или 2b) → лазерную терапию (аргоновый лазер, импульсный лазер на красителях и неодимовый диоксид). : YAG-лазер, полупроводниковый лазер и т. Д.) → склеротерапия (внутриопухолевое введение стероидов, пиньянгмицина, интерферона а). При глубоких или больших гемангиомах необходимо принимать во внимание комплексный подход, например медикаментозная терапия в сочетании с лазеротерапией. (3) Внимательное наблюдение рекомендуется для инволютивных гемангиом. Хирургическое иссечение следует проводить при остаточных поражениях, рубцах, гипертрофии или пигментации. (4) При остаточных поражениях инволютивных гемангиом возможно хирургическое обрезание или лазерное лечение. К лечению гемангиом следует относиться с осторожностью и после консультации с родителями ребенка.
Подожди и увидишь
«Подожди и посмотри» в основном показан при инволютивных гемангиомах или небольших стабильных гемангиомах в нежизнеспособных участках без значительного влияния на внешний вид и функции. Рост поражений следует наблюдать, регистрировать и фотографировать в последующий период. Лечение следует немедленно начать в следующих случаях: (1) быстрый рост гемангиомы; (2) кровотечение, инфекция или изъязвление, осложненное огромной гемангиомой; (3) функциональные проблемы, такие как дисфункция кормления, дыхания, глотания, слуха, зрения, выделения или занятий спортом и т. Д.; (4) это связано с синдромом Касабаха-Мерритта; (5) это одновременно с застойной сердечной недостаточностью с высокой выходной мощностью; (6) он затрагивает жизненно важные структуры лица, например веки, нос, губы, ушная раковина и т. д.
Криотерапия
CO 2 Изморозь и жидкий азот применялись для лечения поверхностных гемангиом с некоторыми эффектами в 1960-х годах. Повреждение клеток во время замораживания является результатом сильных низких температур, уплотняющих гемангиомы и ткани вокруг опухолей. Сразу после криотерапии образуются внутри- и внеклеточные кристаллы льда, которые механически разрушают клеточную мембрану.После оттаивания внеклеточная жидкость возвращается во внутриклеточное пространство, вызывая взрыв клеток. Затем гемангиома исчезает после репаративного процесса организма. Сегодня он редко используется из-за осложнений: холодовой крапивницы, криопреципитата фибриногена и криоглобулинемии и т. Д. Кроме того, чрезвычайно низкая температура жидкого азота легко приводит к таким осложнениям, как пролиферативные или атрофические рубцы, гиперпигментация или гипопигментация, милиумы, контрактура тканей и т. Д. [13].Умеренная криохирургия (-32 ° C) также недавно была описана для уменьшения рубцов и пигментации, в то время как эффективность требует дальнейшего изучения для подтверждения [14].
Лазерная терапия
Лазерная терапия лечат гемангиомы, воздействуя на внутрисосудистый оксигемоглобин, что приводит к повреждению сосудов. Существует несколько типов лазеров для лечения гемангиом, в том числе аргоновый лазер, импульсный лазер на красителях, Nd: YAG-лазер и т. Д. [15]. Лазерная терапия показана для лечения ранних поверхностных гемангиом или поверхностной части сложных гемангиом из-за ограниченной глубины проникновения менее 5 мм, она не подходит для лечения глубоких гемангиом.Если поражения продолжают увеличиваться во время лазерной терапии, следует рассмотреть возможность дополнительной фармакотерапии (пропранолол, кортикостероиды или интерферон α). Преимущество лазерной терапии — простота применения, которую можно повторять с интервалом от 2 до 4 недель. Выбор лазерной терапии должен основываться на расположении, размере и глубине поражения.
Аргоновый лазер
Аргоновый лазер имеет относительно короткую длину волны (488–514 нм) и в основном используется для лечения различных сосудистых родинок.Для него характерно неизбирательное термическое разрушение сосудов для достижения лечебного эффекта. Таким образом, легко повредить прилегающие нормальные ткани, что приведет к образованию рубцов, пигментации и т. Д. Около 40% детских гемангиом могут сопровождаться гипертрофическими рубцами после лечения аргоновым лазером, что ограничивает его использование в клинической практике [16].
Импульсный лазер на красителях с ламповой накачкой (FPDL)
Импульсный лазер на красителях с ламповой накачкой имеет длину волны 585 нм или 595 нм и избирательно разрушает кровеносные сосуды.Это единственный лазер, который обеспечивает фотокоагуляцию целевых сосудов, сохраняя при этом неповрежденную кожу. Таким образом, он используется для ускорения регрессии и подавления пролиферации эндотелиальных клеток поверхностных гемангиом, а также может ускорить регрессию инволютивных гемангиом. FPDL часто применяется со следующими настройками: длительность импульса 300-450 мкс, размер пятна 2-10 мм, плотность энергии 3-10 Дж / см 2 . Луч лазера перекрывается, а кожа защищается системой охлаждения.Энергию необходимо уменьшить в некоторых чувствительных областях (например, подглазничной коже), а также в легко модифицируемых областях (например, шее и переднегрудь). Благодаря регулируемым длинам волн (585, 590, 595 или 600 нм), увеличенной длительности импульса (1,5 ~ 40 мс) с большим размером пятна и энергией 5 ~ 5 Дж / см 2 глубина проникновения увеличивается, а повреждения остаются внутри кровеносных сосудов [15-17].
Сразу после облучения обработанный участок становится грязно-белым с окружающим его эритематозным выступом, который проходит через 7–14 дней.После обработки обработанные участки можно намазать пантеноловой мазью. В случае образования пузырей или корок родителям пациентов рекомендуется промыть пораженные участки раствором повидон-йода и предотвратить случайные травмы. Пациенты проходят обследование через 2–4 недели, в зависимости от степени ответа. После первого сеанса может потребоваться повторное лечение, часто с 4-недельным интервалом [18,19]. FPDL — лучший выбор для лазерного лечения гемангиомы с хорошей эффективностью и меньшим количеством побочных эффектов.Общие побочные эффекты включают атрофические рубцы, язвы, послеоперационную пурпуру, преходящую гиперпигментацию и т. Д. [20].
Лазер на неодимово-иттриево-алюминиевом гранате (Nd: YAG)
Лазер на неодим-иттриево-алюминиевом гранате (Nd: YAG) представляет собой твердотельный лазер, излучающий непрерывную или импульсную волну инфракрасного и невидимого света с длиной волны 1064 нм. и глубиной проникновения 4-6 мм. Его можно использовать при глубоких гемангиомах. Nd: YAG-лазер может способствовать регрессу гигантских гемангиом за счет неизбирательного теплового повреждения, что также увеличивает вероятность образования рубцов.Поэтому перед лечением следует оценить возможные осложнения и эффект [16].
Лазерное лечение Nd: YAG очень болезненно и должно проводиться под местной или общей анестезией. Не существует четкого стандарта рабочих параметров для непрерывного лечения гемангиом лазером Nd: YAG. Как правило, короткое время воздействия и низкая энергия подходят для плоских поражений, в то время как более длительное время воздействия и более высокая энергия — для толстых поражений. Если необходимо продолжить лечение, следует внимательно следить за степенью регресса после лечения.
Через 1–4 дня после лечения поражение опухает и продлится 5 дней. Может присутствовать волдырь, а иногда и струп, но надрезать волдырь нет необходимости. Корка поражений отпадает, и рана заживает в течение 2–4 недель после лечения. Лечение можно повторять с интервалом в 5-8 недель [16].
По сравнению с аргоновым лазером и FPDL, Nd: YAG-лазер больше подходит для больших гемангиом и глубиной до 2 см. Чрескожное интерстициальное облучение может использоваться при глубоких гемангиомах для уменьшения повреждения кожи и эффективного уменьшения повреждений [20].Лазерное облучение может применяться через эндоскопический катетер и волоконную передачу для гемангиом, возникающих из бронхиального дерева, желудочно-кишечного тракта и мочевого пузыря. Лазерный луч может проникать в глубокие ткани и рассеиваться внутри них, что является идеальным инструментом для фотокоагуляции и гемостаза. Его можно применять повторно с минимальным отеком и кровотечением [21,22].
Лазер КТР относится к группе твердотельных лазеров. Фактически, это 1064 нм Nd: YAG, модифицированный кристаллом титанилфосфата калия для получения длины волны 532 нм.Поскольку длина волны больше похожа на длину волны пика поглощения гемоглобина, частота послеоперационной пурпуры значительно снижается. По сравнению с длинноволновым лазером проникающая способность лазера KTP слабая. Таким образом, при глубоких поражениях голое волокно можно наносить непосредственно на гемангиому, чтобы избежать повреждения кожи. Однако эпидермальный меланин также может быть поражен лазером с длиной волны 532 нм, что приводит к нарушению пигментации, что ограничивает его клиническое использование у людей с темной кожей [15,17].
CO 2 лазеры играют важную роль в лечении гемангиом путем удаления поверхностных кровеносных сосудов.Сегодня он редко используется из-за высокой частоты образования рубцов и плохого воздействия [16].
Медикаментозная терапия
Фармакотерапия показана при множественных гемангиомах, быстро пролиферативных гемангиомах и гемангиомах, поражающих жизненно важные органы или угрожающих жизни. В литературе было зарегистрировано несколько лекарств, включая пропранолол, кортикостероиды, альфа-интерферон, противораковые препараты (циклофосфамид, винкристин, пиньянгмицин), имиквимод и т. Д. использование пропранолола в качестве метода лечения первой линии при лечении проблемных гемангиом.
Пероральные кортикостероиды
Пероральные кортикостероиды используются более 30 лет. Раньше они были терапией первой линии для тяжелых, множественных гемангиом, потенциально обезображивающих гемангиом или гемангиом, затрагивающих жизненно важные структуры, а также для пациентов с застойной сердечной недостаточностью, туберкулезными коагулопатиями и тромбоцитопенией до случайного открытия и последующего широкого клинического применения пропранолола. . Начальная пероральная доза преднизона составляет 4 мг / кг в сутки в течение 7 дней.Если опухоли перестают расти или становятся меньше, та же доза сохраняется в течение 3 недель. И наоборот, доза увеличивается до 5 мг / кг в день в течение 7 дней, затем постепенно снижается и прекращается через 4-8 недель. В Китае предписанная доза преднизона или преднизолона составляет от 3 до 5 мг / кг через день, а не в день; принимается однократно утром в течение 8 недель. Затем дозу постепенно снижают до 1,5–2,5 мг / кг через день на 9-й неделе, 10 мг через день на 10-й неделе, 5 мг через день на 11-й неделе и отменяют на 12-й неделе.При необходимости можно начинать второй или третий курс лечения с интервалом от 4 до 6 недель [23]. Основываясь на нашем клиническом опыте, пероральный прием преднизона через день в виде однократной утренней дозы соответствует законам секреции надпочечников человека. Это может уменьшить побочные реакции и угнетение системы гипоталамус-гипофиз-надпочечники. Основными побочными эффектами терапии системными кортикостероидами являются кушингоидное лицо, нарушение роста и подверженность серьезным инфекциям.Кроме того, к осложнениям также относятся изменения аппетита, изменения поведения, полиурия, оволосение, молочница и дискомфорт в желудочно-кишечном тракте. Серьезные инфекции, кровотечения и надпочечниковая недостаточность отсутствовали. С увеличением использования пропранолола при проблемных гемангиомах пероральные кортикостероиды предназначены только для резистентных к пропранололу или противопоказанных кандидатов.
Внутриочаговая инъекция кортикостероидов или блеомицина A5 (пингянгмицин в Китае)
Внутриочаговая инъекция кортикостероидов или пингянгмицина адаптируется для пациентов с инволютивной фазой гемангиомы с плохим ответом на пероральную лекарственную терапию или лазерную терапию.Общий уровень отклика местной администрации составляет 94,5%. Кортикостероиды, вводимые местно, обладают аналогичной скоростью ответа на системное введение, но с меньшим количеством побочных эффектов [24].
Для кожных поверхностных гемангиом или гемангиом слизистых оболочек концентрация пингянгмицина составляет 1,0 мг / мл, а максимальная доза для одной инъекции составляет 4 мг. При подкожных или глубоких гемангиомах концентрация пингянгмицина составляет 1,5–2,0 мг / мл, а максимальная доза для одной инъекции составляет 8 мг. Обычно для диаметра менее 1.5 см достаточно одной инъекции. Многократные инъекции (3-5 раз) необходимы в разные места и точки для более крупных или обширных поражений, и срок действия составляет 7-30 дней после инъекции.
α-интерферон (IFN-α)
Интерферон-α используется для лечения быстрорастущих, опасных для жизни гемангиом, которые не реагируют на системные кортикостероиды. Обычно он используется в дозировке 3 миллиона Ед / м 2 , вводится подкожно в день в течение более 3 месяцев. Частота ответов варьируется от 80% до 90% [25,26].
По сравнению с пероральными кортикостероидами IFN-α может использоваться как при пролиферативной, так и при инволютивной гемангиоме. Однако из-за возможных серьезных побочных эффектов введение IFN-α следует рассматривать только у пациентов с массивными или опасными для жизни гемангиомами. Общие осложнения включают гриппоподобные симптомы, такие как лихорадка, сонливость, анорексия, диарея или запор, а также нейтропения и высокий уровень аминотрансфераз. Несмотря на редкость, нейротоксичность по-прежнему остается главной проблемой при лечении гемангиом интерфероном.Сообщалось об эпилепсии, спастической диплегии и инвалидности нижних конечностей после инъекции интерферона. Если через 1 месяц приема не наблюдается клинического эффекта, прием интерферона-α следует прекратить.
Также доступна инъекция IFN-α внутри очага поражения, обычная доза составляет 1-3 миллиона Ед / м 2 , вводимая внутриопухолево один раз в день в течение первой недели; затем 1 раз в неделю в течение 7 недель. Преимущества внутриочаговой инъекции IFN-α включают короткий курс, снижение финансовых затрат, хорошую переносимость пациентами и отсутствие серьезных осложнений [27].
Имиквимод
Имиквимод представляет собой иммуномодулирующее средство на основе имидазолхинолиновых аминов, широко используемое при лечении генитального герпеса, базальноклеточного рака, плоскоклеточного рака in situ, актинического кератоза и злокачественного лентиго. Martinez et al [28] впервые попытались применять имиквимод местно через день при лечении детской гемангиомы и достигли идеальной эффективности. Его механизм повышения иммунитета может заключаться в продукции различных цитокинов, включая интерферон-α, IL-6 и TNF-α.Недавно Sunamura и др. [29] обнаружили, что ингибирующий рост опухоли и антиангиогенез эффект IL-12 может играть важную роль в индуцированной имиквимодом регрессии гемангиом.
Многие авторы подтвердили эффективность 5% крема имиквимода для лечения детских гемангиом в последние годы, особенно при небольших и средних поражениях, поражающих незаметные участки. Применяется местно один раз через день в течение 3-5 месяцев. Преимуществами являются простота использования, управляемость, безопасность и отсутствие местного раздражения [30,31].
Пропранолол
Леауте-Лабрез и др. [32] случайно обнаружили, что пропранолол может эффективно контролировать распространение тяжелой гемангиомы и способствовать ее регрессу, что впоследствии было подтверждено и другими врачами. Пропранолол — это неселективный бета-блокатор, используемый при лечении сердечной аритмии, стенокардии и гипертонии. Возможные механизмы лечения детских гемангиом неясны. Наиболее важными преимуществами перорального пропранолола перед глюкокортикоидами и противораковыми препаратами являются эффективность и безопасность с меньшим количеством побочных эффектов и низкой стоимостью.Побочные эффекты включают преходящую брадикардию, гипотензию и дискомфорт со стороны желудочно-кишечного тракта. Пропранолол заменил кортикостероиды в качестве терапии первой линии как при пролиферативной, так и при инволютивной гемангиоме. Большинство пациентов ответили на лечение в течение недели после начала приема пропранолола. О каких-либо значительных побочных эффектах не сообщалось. Недавно был достигнут консенсус относительно начала и использования пропранолола при детской гемангиоме [33]. Предлагаемая доза составляет 2 мг / кг в день, разделенная на 2-3 приема; средняя продолжительность лечения 6-8 месяцев; и время для прекращения приема пропранолола составляет 12 месяцев, если полное выздоровление не произошло раньше, и лечение не было прекращено в течение последнего месяца.Комбинированный пероральный прием пропранолола в низких дозах 1,5 мг / кг / день в качестве терапии первой линии и пероральный преднизолон в дозе 2 мг / кг / день могут быть полезны для предотвращения побочных эффектов пропранолола у детей раннего возраста [34]. При сегментарных детских гемангиомах лица комбинация пропранолола и импульсного лазера на красителе показала более быстрое и полное выведение и потребовала более низкой совокупной дозы пропранолола для достижения почти полного выведения [35].
Другие агенты
Противораковые препараты (циклофосфамид и винкристин) также использовались для лечения гемангиом, но показания должны строго контролироваться из-за их высокой токсичности [36,37].
Фактор роста, полученный из тромбоцитов (PDGF), может способствовать заживлению язв и часто используется при язвенных гемангиомах, которые нельзя контролировать с помощью стероидов или лазерной терапии [38].
Лучевая и радиоизотопная терапия
Лучевая и радиоизотопная терапия использует γ-лучи, производимые радиоизотопом, для бомбардировки ядер области поражения, прекращения синтеза нуклеопротеинов, что приводит к гибели и распаду клеток.
Лучевая терапия используется в случаях серьезных гемангиом, угрожающих жизни или функционированию, например, связанных с застойной сердечной недостаточностью, острым респираторным расстройством или потреблением тромбоцитов (синдром Касабаха-Мерритта, KMS).Доза облучения в каждый момент времени составляет 2 Гр, а общая доза должна быть 10 Гр или меньше, чтобы избежать рака, вызванного радиацией [39]. Радиоизотопная терапия, такая как стронций-90 ( 90 Sr), может использоваться для лечения ранних поверхностных пролиферативных гемангиом. Это просто и может быть реализовано в поликлинике или палате. После аппликационной терапии могут быть обнаружены локальные рубцы или нарушения пигментации.
Следует подчеркнуть, что из-за потенциальной опасности для детей и неясной корреляции с долгосрочным онкогенезом [40] лучевая терапия и радиоизотопная терапия постепенно заменялись другими методами лечения.
Хирургическая терапия
Хирургическое удаление гемангиом больше не является лечением первого выбора. Но остаточные деформации после консервативной или лазерной терапии можно исправить хирургическим путем в фазе инволюции, как правило, после 3,5 лет. Целью операции является удаление или изменение контура остаточной деформации, рубца, гипертрофированных тканей, гиперпигментации или фиброзно-жировых тканей для улучшения косметических свойств и улучшения функций. Хирургическими показаниями для пролиферирующей гемангиомы являются [9]: (1) гемангиомы, расположенные на кончике носа и губ, которые плохо поддаются другим методам лечения, (2) гемангиомы век, ухудшающие зрение и эстетику, (3) возникающие гемангиомы. на лбу и коже черепа и (4) повторное кровотечение из гемангиом.
Таким образом, лечение гемангиом должно быть индивидуальным. Факторы, влияющие на решение о лечении, включают: размер, расположение, глубину, стадию роста и тенденцию поражения. Успешный режим должен широко адаптироваться к различным типам и размерам гемангиом. К сожалению, ни один из доступных в настоящее время методов лечения не поддается стандартной терапии. Для некоторых пациентов лечение одним методом может дать прекрасный эффект; в то время как при обширных или множественных гемангиомах часто бывает обязательным комбинированное лечение.Основные принципы лечения изложены следующим образом [41]: (1) предотвращение или лечение осложнений, угрожающих жизни или функции; (2) предотвращение необратимого обезображивания или дефектов лица после регресса гемангиомы; (3) предотвращение или адекватное лечение язв, чтобы свести к минимуму рубцевание, инфекцию и боль; (4) минимизация психосоциального стресса для пациента и семьи; (5) избегать чрезмерного лечения поражений, которые могут спонтанно регрессировать с хорошим прогнозом. Схема лечения гемангиом головы и шеи представлена на рис.
Алгоритм принятия решения о лечении гемангиом головы и шеи.
Раскрытие конфликта интересов
Нет.
Ссылки
1. Джейкобс А.Х., Уолтон Р.Г. Частота появления родинок у новорожденных. Педиатрия. 1976; 58: 218–222. [PubMed] [Google Scholar] 2. Pratt AG. Родинки у младенцев. AMA Arch Derm Syphilol. 1953; 67: 302–305. [PubMed] [Google Scholar] 3. Амир Дж., Мецкер А., Криклер Р., Рейснер Ш. Гемангиома клубники у недоношенных детей. Pediatr Dermatol.1986; 3: 331–332. [PubMed] [Google Scholar] 4. Холмдал К. Кожные гемангиомы у недоношенных и зрелых детей. Acta Paediatr. 1955; 44: 370–379. [PubMed] [Google Scholar] 5. Mulliken JB, Glowacki J. Гемангиомы и сосудистые мальформации у младенцев и детей: классификация, основанная на характеристиках эндотелия. Plast Reconstr Surg. 1982; 69: 412–422. [PubMed] [Google Scholar] 6. Ванер М., Суэн Дж.Й. Тактика при врожденных поражениях сосудов головы и шеи. Онкология. 1995; 9: 989–994. 997. [PubMed] [Google Scholar] 7.Тан С.Т., Величкович М., Ругер Б.М., Дэвис П.Ф. Клеточные и внеклеточные маркеры гемангиомы. Plast Reconstr Surg. 2000; 106: 529–538. [PubMed] [Google Scholar] 8. Finn MC, Glowacki J, Mulliken JB. Врожденные поражения сосудов: клиническое применение новой классификации. J Pediatr Surg. 1983; 18: 894–900. [PubMed] [Google Scholar] 9. Zheng JW, Zhou Q, Yang XJ, Wang YA, Fan XD, Zhou GY, Zhang ZY, Suen JY. Руководство по лечению гемангиом и сосудистых мальформаций головы и шеи. Голова Шея. 2010. 32: 1088–1098.[PubMed] [Google Scholar] 10. ван Рейсвейк К.С., ван дер Линден Э., ван дер Вуде Х. Дж., ван Баален Дж. М., Блум Дж. Л.. Значение динамической МРТ с контрастированием в диагностике и классификации пороков развития периферических сосудов. AJR Am J Roentgenol. 2002; 178: 1181–1187. [PubMed] [Google Scholar] 11. Бейкер Л.Л., Диллон В.П., Хиешима ГБ, Дауд К.Ф., Фриден И.Дж. Гемангиомы и сосудистые мальформации головы и шеи: МРТ характеристика. AJNR Am J Neuroradiol. 1993. 14: 307–314. [PubMed] [Google Scholar] 12. Chooi WK, Woodhouse N, Coley SC, Griffiths PD.Поражения головы и шеи у детей: оценка васкуляризации с помощью цифровой субтракционной МР-ангиографии. AJNR Am J Neuroradiol. 2004. 25: 1251–1255. [Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Рекомендации по уходу при криохирургии. Комитет Американской академии дерматологии по рекомендациям по уходу. J Am Acad Dermatol. 1994; 31: 648–653. [PubMed] [Google Scholar] 14. Reischle S, Schuller-Petrovic S. Лечение капиллярных гемангиом в раннем детстве новым методом криохирургии. J Am Acad Dermatol. 2000; 42: 809–813.[PubMed] [Google Scholar] 15. Танзи Э.Л., Луптон-младший, Альстер Т.С. Лазеры в дерматологии: четыре десятилетия прогресса. J Am Acad Dermatol. 2003; 49: 1–31. викторина 31-34. [PubMed] [Google Scholar] 16. Аль Буайнян Х., Верхаге Э., Дирксенс Л., Наейаерт Дж. М.. Своевременное лечение гемангиом лазером. Обзор. Дерматология. 2003. 206: 370–373. [PubMed] [Google Scholar] 17. Стир М.Ф., Глик С.А., Хирш Р.Дж. Лазерное лечение сосудистых поражений у детей: винные пятна и гемангиомы. J Am Acad Dermatol. 2008. 58: 261–285.[PubMed] [Google Scholar] 18. Витман П.М., Вагнер А.М., Шерер К., Ванер М., Фриден И.Дж. Осложнения после лечения поверхностных гемангиом импульсным лазером на красителях. Лазеры Surg Med. 2006. 38: 116–123. [PubMed] [Google Scholar] 19. Левин VJ, Geronemus RG. Побочные эффекты, связанные с использованием импульсного лазера на красителе с длиной волны 577 и 585 нм при лечении кожных сосудистых поражений: исследование с участием 500 пациентов. J Am Acad Dermatol. 1995; 32: 613–617. [PubMed] [Google Scholar] 20. Ulrich H, Bäumler W, Hohenleutner U, Landthaler M.Неодим-YAG-лазер для лечения гемангиом и сосудистых мальформаций — долгосрочные результаты. J Dtsch Dermatol Ges. 2005; 3: 436–440. [PubMed] [Google Scholar] 21. Cholewa D, Waldschmidt J. Лазерное лечение гемангиом гортани и трахеи. Лазеры Surg Med. 1998; 23: 221–232. [PubMed] [Google Scholar] 22. Като М., Чиба Ю., Сакаи К., Орикаса С. Эндоскопическое облучение неодимом: иттрий-алюминиевым гранатом (Nd: YAG) гемангиомой мочевого пузыря, связанной с синдромом Клиппеля-Вебера. Int J Urol. 2000. 7: 145–148.[PubMed] [Google Scholar] 23. Frieden IJ, Haggstrom AN, Drolet BA, Mancini AJ, Friedlander SF, Boon L, Chamlin SL, Baselga E, Garzon MC, Nopper AJ, Siegel DH, Mathes EW, Goddard DS, Bischoff J, North PE, Esterly NB. Детские гемангиомы: текущие знания, направления на будущее. Труды исследовательского семинара по инфантильным гемангиомам, 7-9 апреля 2005 г., Бетесда, Мэриленд, США. Pediatr Dermatol. 2005; 22: 383–406. [PubMed] [Google Scholar] 24. Chantharatanapiboon W. Внутрипочвенная кортикостероидная терапия гемангиом: клинический результат в 160 случаях.J Med Assoc Thai. 2008; 91: S90–96. [PubMed] [Google Scholar] 25. Грейнвальд Дж. Х. младший, Берк Д. К., Бонтиус Д. Д., Бауман Н. М., Смит Р. Дж. Обновленная информация о лечении гемангиом у детей интерфероном альфа-2а. Arch Otolaryngol Head Neck Surg. 1999; 125: 21–27. [PubMed] [Google Scholar] 26. Бауман Н.М., Берк Д.К., Смит Р.Дж. Лечение массивных или опасных для жизни гемангиом рекомбинантным альфа (2a) -интерфероном. Otolaryngol Head Neck Surg. 1997. 117: 99–110. [PubMed] [Google Scholar] 27. Каселас К., Цикопулос Г., Папуи Г., Каселас В.Внутриочаговое введение интерферона А для лечения тяжелых гемангиом. Pediatr Surg Int. 2007; 23: 215–218. [PubMed] [Google Scholar] 28. Мартинес М.И., Санчес-Карпинтеро I, Северная PE, Михм М.С. младший. Детская гемангиома: клиническое разрешение с использованием 5% крема имиквимода. Arch Dermatol. 2002. 138: 881–884. обсуждение 884. [PubMed] [Google Scholar] 29. Sunamura M, Sun L, Lozonschi L, Duda DG, Kodama T, Matsumoto G, Shimamura H, Takeda K, Kobari M, Hamada H, Matsuno S. Антиангиогенезный эффект интерлейкина 12 во время раннего роста рака поджелудочной железы человека у мышей SCID.Поджелудочная железа. 2000. 20: 227–233. [PubMed] [Google Scholar] 30. Барри РБ, Хьюз Б.Р., Кук Л.Дж. Инволюция инфантильных гемангиом после применения крема имиквимод 5%. Clin Exp Dermatol. 2008. 33: 446–449. [PubMed] [Google Scholar] 31. Ho NT, Lansang P, Pope E. Актуальный имиквимод в лечении детских гемангиом: ретроспективное исследование. J Am Acad Dermatol. 2007; 56: 63–68. [PubMed] [Google Scholar] 32. Léauté-Labrèze C, Dumas de la Roque E, Hubiche T, Boralevi F, Thambo JB, Taïeb A. Пропранолол для тяжелых гемангиом младенчества.N Engl J Med. 2008; 358: 2649–2651. [PubMed] [Google Scholar] 33. Дроле Б.А., Фроммелт ПК, Чамлин С.Л., Хаггстром А., Бауман Н.М., Чиу Ю.Э., Чун Р.Х., Гарсон М.С., Голландия К.Э., Либерман Л., Маклеллан-Тоберт С., Манчини А.Дж., Метри Д., Путтген КБ, Зеефельдт М., Сидбери Р., Уорд К.М., Блей Ф., Базельга Э., Кэссиди Л., Дэрроу Д.Х., Иоахим С., Квон Е.К., Мартин К., Перкинс Дж., Сигел Д.Х., Баучек Р.Дж., Фриден И.Дж. Инициирование и использование пропранолола при детской гемангиоме: отчет консенсусной конференции. Педиатрия. 2013; 131: 128–140.[Бесплатная статья PMC] [PubMed] [Google Scholar] 34. Коай А.С., Чу М.М., Натан А.М., Омар А., Лим СТ. Комбинированный пероральный прием низких доз пропранолола и перорального преднизолона в качестве терапии первой линии при периокулярных инфантильных гемангиомах. J Ocul Pharmacol Ther. 2011; 27: 309–311. [PubMed] [Google Scholar] 35. Редди К.К., Блей Ф., Брауэр Дж. А., Ванер М., Анолик Р., Бернштейн Л., Брайтман Л., Хейл Е., Карен Дж., Вайс Е., Геронемус Р. Г.. Ретроспективное исследование лечения детских гемангиом с использованием комбинации пропранолола и импульсного лазера на красителе.Dermatol Surg. 2013; 39: 923–933. [PubMed] [Google Scholar] 36. Pandey A, Gangopadhyay AN, Upadhyay VD. Оценка и лечение детской гемангиомы: обзор. Обработка стомной раны. 2008; 54: 16–18. 20, 22–26, 28–29. [PubMed] [Google Scholar] 37. Fawcett SL, Grant I, Hall PN, Kelsall AW, Nicholson JC. Винкристин для лечения большой гемангиомы, угрожающей жизненно важным функциям. Br J Plast Surg. 2004. 57: 168–171. [PubMed] [Google Scholar] 38. Sugarman JL, Mauro TM, Frieden IJ. Лечение изъязвленной гемангиомы рекомбинантным фактором роста тромбоцитов.Arch Dermatol. 2002. 138: 314–316. [PubMed] [Google Scholar] 39. Огино И., Торикай К., Кобаяси С., Аида Н., Хата М., Кигасава Х. Лучевая терапия угрожающей жизни или функции детской гемангиомы. Радиология. 2001; 218: 834–839. [PubMed] [Google Scholar] 40. Линдберг С. Лучевая терапия детских гемангиом: от активного лечения к оценке радиационного риска. Radiat Environ Biophys. 2001; 40: 179–189. [PubMed] [Google Scholar] 41. Фриден И.Дж., Эйхенфилд Л.Ф., Эстерли Н.Б., Геронемус Р., Мэллори С.Б. Рекомендации по уходу за младенческими гемангиомами.Комитет по рекомендациям / результатам Американской академии дерматологии. J Am Acad Dermatol. 1997. 37: 631–637. [PubMed] [Google Scholar]Что такое гемангиома? — Американская академия офтальмологии
Гемангиома — доброкачественная доброкачественная опухоль, вызванная аномальным ростом кровеносных сосудов. Гемангиомы могут возникать на любом участке тела, но чаще всего встречаются на лице и шее. Хотя они могут присутствовать при рождении, гемангиомы чаще появляются в течение первых шести месяцев жизни.
Есть два типа гемангиом:
Капиллярные гемангиомы находятся во внешних слоях кожи.Их часто называют «клубничными родинками».
Кавернозные гемангиомы находятся в более глубоких слоях кожи или вокруг глаза.
Капиллярные гемангиомы могут быть на веках, поверхности глаза или в глазнице. Когда это происходит, гемангиома может мешать нормальному развитию глаза. Это также может привести к проблемам со зрением, включая амблиопию и глаукому.
Гемангиомы со временем постепенно исчезают. Половина гемангиом исчезает к пяти годам, а 90% (9 из 10) исчезают к девяти годам.
Что вызывает гемангиомы?
Точная причина капиллярных гемангиом неизвестна. Некоторые исследования показывают, что в этом могут быть задействованы определенные белки плаценты во время беременности.
Кто подвержен риску гемангиом?
Гемангиомы чаще встречаются у детей европеоидной расы.
У младенцев женского пола вероятность развития гемангиом в три раза выше, чем у младенцев мужского пола. Недоношенные дети также подвержены большему риску развития гемангиом.
Симптомы гемангиомы
Капиллярные гемангиомы обычно появляются в первые шесть месяцев.Они могут быть от красного до красновато-пурпурного, выступающие на коже. Это также могут быть большие выпуклые поражения с видимыми кровеносными сосудами. Обычно родители замечают на коже ребенка пятно, которое увеличивается в размере и цвете.
Гемангиомы, поражающие глаз, могут вызывать серьезные проблемы с глазами. Если они большие и не контролируются, они могут привести к ухудшению зрения из-за амблиопии или «ленивого глаза». Если гемангиома поражает сам глаз, это может вызвать глаукому. Гемангиомы в глазнице могут давить на зрительный нерв.Это может вызвать атрофию зрительного нерва и привести к потере зрения.
Диагностика и лечение гемангиомы
Ваш офтальмолог может диагностировать гемангиомы по их внешнему виду. Дополнительного тестирования обычно не требуется.
Лечение гемангиомы зависит от расположения, размера и тяжести поражения. Это также зависит от того, вызывает ли он проблемы со зрением. Не все гемангиомы нуждаются в лечении. Но следует следить за гемангиомами возле глаз, чтобы убедиться, что они не вызывают проблем со зрением.
Если гемангиома вызывает проблемы со зрением, доступно несколько вариантов лечения.
Стероидные препараты
Стероидные препараты часто используются для лечения гемангиом. Стероиды работают, заставляя кровеносные сосуды гемангиомы сокращаться. Стероиды можно вводить перорально, вводить в опухоль или наносить на ее поверхность.
Возможные побочные эффекты стероидов включают:
Эти побочные эффекты необычны при тщательном наблюдении.
Пропранолол
Пропранолол — это лекарство, у которого меньше побочных эффектов, чем у стероидов.Пропранолол можно принимать внутрь или наносить на поражение, если гемангиома маленькая и тонкая.
Пропранолол может влиять на частоту сердечных сокращений и артериальное давление. Иногда необходимо тщательное наблюдение в начале лечения. Это может включать кратковременную госпитализацию.
Лазерное лечение
Лазер иногда может остановить рост, уменьшить размер или осветлить цвет поверхностных гемангиом.
Хирургия
Операция обычно проводится при небольших, четко выраженных гемангиомах, находящихся под поверхностью кожи.Большинство гемангиом в глазнице не требуют вмешательства. Но если они разрастаются до такой степени, что давят на зрительный нерв или смещают глаз, необходимо лечение.
Исчезают ли гемангиомы? | Сосудистые опухоли, пороки развития, часто задаваемые вопросы
Это самый фундаментальный вопрос. Мы считаем, что все гемангиомы должны быть осмотрены специалистом в этой области. В большинстве городов есть бригада врачей по сосудистым аномалиям.Мы настоятельно рекомендуем, чтобы ребенка видели в одном из этих центров. Во многих случаях раннее лечение лазером или местное применение тимолола может предотвратить увеличение небольшой гемангиомы. Слишком часто ребенка осматривают слишком поздно, и тогда ему требуется более инвазивное лечение. Поэтому важно, чтобы ребенка видели рано. Во всех случаях, кроме небольших гемангиом, поможет какое-либо лечение.
Да, существует 3 типа сосудистых родинок:
- СОСУДИСТЫЕ ОПУХОЛИ: самый распространенный тип, который мы называем ГЕМАНГИОМАМИ (инфантильными).Гемангиомы — это пример сосудистой опухоли. Отличительной чертой этих родинок является то, что они всегда быстро разрастаются (быстро растут) в течение первых нескольких месяцев жизни. Особенно это касается первого, второго и третьего месяцев жизни. Примерно к шестому месяцу их рост замедляется, и обычно они перестают расти к девятому месяцу. С этого момента гемангиома развернется (сморщится). Этот цикл роста характерен почти для всех гемангиом.
- СОСУДИСТЫЕ НОРМЫ отличаются от гемангиом.Они будут увеличиваться в размере на протяжении всей жизни пациента и никогда не уменьшатся (за исключением лимфатических мальформаций, размер которых может колебаться).
- Сосудистые опухоли, отличные от гемангиомы, на сегодняшний день являются наиболее редкими. Эта группа имеет непостоянное поведение и обычно диагностируется путем исключения. Они также продолжают расти на протяжении всей жизни пациента. Наиболее распространенная из них — капозиформная гемангиоэндотелиома, которая вызывает кровоподтеки на вышележащей коже и может в конечном итоге вызвать генерализованное кровотечение.
Примерно с девяти месяцев у большинства гемангиом начинается процесс, называемый «инволюцией». Это означает, что они будут сокращаться, а кровеносные сосуды заменяются фиброзно-жировой тканью. Скорость их усадки определит конечный результат. Обычно к возрасту 2 1/2 -3 можно определить траекторию, которую он примет. Вообще говоря, чем быстрее процесс инволюции, тем лучше результат. Пороговый возраст — около 6. Те гемангиомы, которые завершают фазу инволюции до 6 лет, оставляют очень мало остаточных количеств.С другой стороны, те, которые проходят инволюцию в возрасте старше 6 лет, оставляют значительный осадок и белесую кожу и, скорее всего, потребуют корректирующей хирургии. Около половины всех гемангиом оставляют какую-то жировую массу, которая, вероятно, потребует коррекционной хирургии. Щелкните здесь, чтобы увидеть инволютивную гемангиому.
Мы считаем, что все гемангиомы лица или шеи должны быть осмотрены специальной бригадой сосудистых аномалий. За видимыми гемангиомами лица следует внимательно следить и во многих случаях лечить.Раннее агрессивное лечение сегментарных гемангиом может предотвратить осложнения и избежать долгих лет реконструктивной хирургии.
Хотя мнения расходятся, есть много причин вмешаться раньше. Во-первых, к 2–2,5 годам ребенок формирует свое представление о себе. К этому возрасту ребенок с разницей в лицах узнает о своем уродстве. У некоторых детей это происходит раньше. Раннее вмешательство предотвратит или минимизирует это. Во-вторых, чем младше ребенок, тем лучше он лечится.Хирургическая рана у ребенка 1-2 лет оставляет меньше рубцовой ткани, чем хирургическая рана у ребенка младшего возраста. В-третьих, кровопотери можно избежать с помощью тщательной хирургической техники. Очевидно, что чем более опытен хирург, тем меньше вероятность, что это будет фактором. Все эти факторы способствуют более раннему, чем позднему вмешательству. Ожидание ничего не дает, и многое можно потерять.
Если АВМ хорошо локализована, ее можно «вылечить». При более диффузных поражениях мы можем удалить АВМ и значительно улучшить качество жизни нашего пациента.Используя комбинацию эмболизации и хирургического вмешательства, мы можем минимизировать кровопотерю и удалить достаточно АВМ, чтобы облегчить симптомы, и очень часто внешний вид пациента значительно улучшается. В некоторых случаях нам удавалось полностью удалить поражение, и в течение многих лет не было рецидивов. Мы используем техники лицевой пластики, чтобы улучшить внешний вид и симметрию пациента.
Период роста гемангиомы зависит от типа поражения.Фокальные гемангиомы растут от 6 до 9 месяцев. Рост за пределами этого времени случается редко. Повторный рост очаговых гемангиом наблюдается после прекращения приема пропранолола или стероидов до окончания периода роста. Обратный рост после хирургической резекции крайне маловероятен для правильного хирурга. Если операция проводится через 9 месяцев, восстановление практически невозможно. Сегментарные гемангиомы могут расти до 2 лет. Любое лечение, будь то стероиды, пропранолол или хирургическое вмешательство, проведенное до конца этого периода, может привести к возобновлению роста, но менее вероятно при хирургическом вмешательстве.
Это важный вопрос, который может сбить с толку многих родителей. Лучше всего это решение принимает врач, лечащий вашего ребенка, но, как родитель, ваша прерогатива — получить информацию.
В период роста сегментарные гемангиомы лучше всего лечить пропранололом. Если есть кожный компонент (красная кожа над гемангиомой), это следует лечить лазером. Раннее агрессивное лечение во многих случаях может вернуть цвет и контур кожи к нормальному к тому времени, когда ребенку исполнится один год.
Что касается очаговых гемангиом, следует лечить обезображивающую лицевую гемангиому. Если он поверхностный, лучше всего применять местный тимолол или лазерное лечение. Если есть более глубокий компонент, лучше всего использовать лазерное лечение вместе с лечением пропранололом. Следует рассмотреть возможность раннего хирургического вмешательства, если есть поражение века, дыхательных путей или есть изъязвление. Если кажется вероятным, что в конечном итоге потребуется хирургическое вмешательство, то в некоторых случаях это можно рассмотреть.
Многие дети рождаются с родинками, которые также называют сосудистыми аномалиями.В 90% этих случаев следы исчезают к первому возрасту, около 10% детей имеют значительную сосудистую родинку, требующую заключения специалиста. Сосудистые родинки состоят из скоплений кровеносных сосудов и могут быть выпуклыми или плоскими, розовыми, красными или синеватыми.
Сосудистые родинки обычно делятся на две категории:- Гемангиома — доброкачественная опухоль или новообразование с кровью
- Сосудистые мальформации — аномалия более крупных глубоких вен и артерий.
Обычно гемангиомы отсутствуют при рождении.Обычно они становятся заметными в возрасте от одной до четырех недель и могут продолжать расти еще от 9 до 12 месяцев. Гемангиомы, состоящие из капилляров, затем начинают медленный процесс сокращения, называемый инволюцией. В большинстве случаев этого естественного процесса усадки недостаточно, и потребуется некоторое вмешательство для восстановления внешнего вида пациента. С другой стороны, сосудистые мальформации всегда присутствуют при рождении, хотя они могут проявиться не сразу. Они состоят из артерий, вен или лимфатических каналов, в зависимости от типа порока развития.В отличие от гемангиом, сосудистые мальформации не уменьшаются со временем; они имеют тенденцию медленно расти и расширяться. Мальчики и девочки в равной степени страдают сосудистыми мальформациями. Выделяют пять основных типов: срединные венулярные мальформации («укусы аиста или поцелуй ангела»), венулярные мальформации (пятна портвейна), венозные, артериовенозные и лимфатические.
В некоторых тяжелых случаях гемангиомы мешают приему пищи, дыханию, зрению и слуху и требуют агрессивного лечения. Внутренние гемангиомы, называемые висцеральными, возникают в печени, кишечнике, дыхательных путях и головном мозге.Их трудно обнаружить и, как правило, требуется немедленное вмешательство. Большая гемангиома может усилить работу сердца и вызвать застойную сердечную недостаточность.
Среди возможных вариантов лечения — лазерное лечение, хирургическое удаление, пропранолол (первая линия для лечения), стероидная терапия (пероральная, местная или инъекция в саму родимое пятно) и препарат Винкристин, уменьшающий опухоль. Лечение следует планировать в зависимости от стадии развития гемангиомы, а также ее расположения и размера.Лазер использует интенсивные и мощные световые волны для лечения гемангиомы. Различные типы лазеров используются для лечения разных типов и стадий гемангиом. Как правило, потребуется несколько процедур лазерного лечения, обычно проводимых под анестезией. Цель этой процедуры — восстановить нормальный цвет и текстуру кожи за счет разрушения расширенных кровеносных сосудов. Лазер можно использовать на изъязвленных гемангиомах. Хирургическое удаление часто рекомендуется при глубоких гемангиомах, которые изъязвлены, перестали расти или растут и вызывают проблемы в каком-либо органе тела; например, глаз или нос.
Пропранолол — препарат первой линии при пролиферирующих, больших или глубоких гемангиомах. Стероиды также использовались в прошлом, и они эффективны. Однако существует значительный профиль побочных эффектов, который теперь относит его к вторичному препарату. Чтобы предотвратить раздражение желудка и кислотный рефлюкс, характерные для стероидной терапии, также назначают антациды. Возможны инъекции стероидов непосредственно в гемангиому, особенно если гемангиома большая или глубокая. Расположение гемангиомы часто определяет возможность лечения.
Винкристин — это лекарство, уменьшающее размер опухоли, часто используемое в химиотерапии, которое было признано эффективным при лечении больших, быстрорастущих гемангиом, которые не реагируют на пропранолол и не влияют на функции организма, или в случае множественных или больших внутренних гемангиом. Винкристин вводят внутривенно в условиях стационара. Общие побочные эффекты включают тошноту, рвоту и выпадение волос. Наш офис направит пациента к педиатру-гематологу / онкологу для наблюдения за терапией.
Существует несколько типов пороков развития сосудов. Часто встречаются венулярные мальформации средней линии. Возможно, вы знаете их как «Укусы аиста» или «Поцелуи ангела». В целом мы считаем, что они исчезают в течение нескольких лет. В противном случае лазерное лечение может быть выполнено в более позднем детстве. Внешний вид венулярных мальформаций, широко известных как пятна портвейна, можно значительно улучшить с помощью лазерного лечения. Такое лечение может потребоваться периодически, пока ребенок не станет взрослым.
Если пациент взрослый, мы также можем провести лазерную терапию для облегчения порока развития. У некоторых взрослых пациентов с пятнами портвейна над родинкой может быть толстая гипертрофированная ткань. Это можно лечить с помощью хирургического иссечения, чтобы уменьшить объем или истончить ткань, чтобы иметь более нормальный контур пораженной области.
Лимфатические пороки развития, часто локализующиеся в области головы и шеи, состоят из аномально расширенных лимфатических каналов. Когда что-то нарушает эту систему, которая собирает и переносит тканевые жидкости, возникает лимфатическая аномалия.Накапливается лишняя жидкость, лимфатические сосуды увеличиваются, образуя массу. Лечение различается и, как правило, направлено на то, чтобы помочь пациенту поддерживать нормальный внешний вид * и функционирование, например говорить и глотать. Могут быть рекомендованы стероиды, лазеры, склеротерапия или хирургическое вмешательство. Обычно проводится УЗИ или МРТ (магнитно-резонансная томография), в зависимости от местоположения, для постановки правильного диагноза и плана лечения, например, приема пищи или разговора.
Артериовенозные мальформации связаны с нарушением кровотока и, хотя присутствуют при рождении, обычно не замечаются до более позднего времени.Чаще всего они встречаются на голове и шее и имеют различный характер роста. В зависимости от размера обычно требуется эмболизация и хирургическое удаление. Лазерное лечение можно использовать после операции для обработки участка кожи.
Навигация по диагнозам и вариантам лечения сосудистой аномалии может быть утомительной. Родителю и / или пациенту может показаться невозможным сложить все воедино. Мы здесь, чтобы помочь.
Институт сосудистых родинок в Нью-Йорке создан специально для оказания любой помощи пациенту и его семье в этом трудном процессе.Мы предоставляем услуги по защите интересов пациентов.
Эмоциональная поддержка — Иногда нет ничего лучше, чем поговорить с кем-то, кто был там, где вы находитесь, с кем-то, у кого был ребенок, который прошел такое же лечение, и поделиться историями, разочарованиями и проблемами.
Чего ожидать — Где мы остановимся? Требуются ли автомобильные кресла в такси в Нью-Йорке? Как пользоваться метро? Какой аэропорт лучше? Где мы выписываем рецепты? Как выглядит зал ожидания в больнице? Это все вопросы, которые часто задают, но иногда у нас есть и другие, и ответы на них могут избавить от большого стресса и беспокойства.Мы здесь, чтобы ответить на эти вопросы и немного подбодрить. Если у нас нет ответов, мы можем найти кого-нибудь, кто знает.
Страхование — По страховке тысячи вопросов. Если вы доберетесь до места, где чувствуете себя потерянным со своей страховкой — мы здесь, чтобы поддержать вас в ваших усилиях.
Есть ли другой пациент, такой же, как мой ребенок? — часто бывает так обнадеживающе говорить с другим пациентом или родителем, который прошел почти точно такой же процесс, с которым вы столкнулись.Мы как можно больше общаемся, чтобы связать родителей с другими родителями детей, страдающих аналогичным заболеванием.
Подразделение поддержки родителей Института сосудистых родинок постоянно меняется и расширяется, чтобы удовлетворить потребности пациентов. Перечисленные выше конкретные описания — это только начало.
Ваше участие может продолжить наши усилия. Если вы хотите, чтобы вас включили в сеть родителей для поддержки пациентов, пожалуйста, свяжитесь с нами. Вместе мы можем и дальше поддерживать друг друга.
www.wanerkids.org
Наши врачи работают со всеми страховыми компаниями.
К сожалению, многие страховые компании считают это косметической хирургией. Однако мы успешно убедили страховщиков, что это не так. Административный персонал Института сосудистых родинок может вам посоветовать, но есть множество шагов, которые вам, возможно, придется предпринять, чтобы установить ваш случай. Работаем со всеми страховыми компаниями.
Ведите дневник состояния вашего ребенка — запишите, когда вы впервые заметили поражение, любые изменения, которые вы обнаружите, частоту кровотечения, мешает ли оно приему пищи, разговору или другим действиям ребенка, посещениям врача и т. Д. Включите даты и описания. Также ведите фотографический учет.
Проконсультируйтесь с координатором по льготам вашего работодателя. Этот человек знает политику вашего работодателя и может перепроверить, что страховая компания выполняет все требования.Возьмите с собой дневник и фотографии поражения, чтобы продемонстрировать ваш случай.
Попытайтесь связаться с агентом по урегулированию убытков вашей страховой компании. Отправьте этому человеку фотографии и статьи о состоянии вашего ребенка.
Если ваши апелляции не увенчаются успехом, подайте прошение вашему уполномоченному по страхованию штата. В своем письме Уполномоченному используйте ключевые фразы, такие как «качество жизни», опишите случаи кровотечения или возможность вмешательства в обычные действия вашего ребенка, такие как прием пищи или разговор.Напомните комиссару, что лечение у специалиста в конечном итоге приведет к меньшему количеству посещений врача и возникновению дорогостоящих осложнений, что в конечном итоге приведет к экономии денег. Некоторым родителям удалось таким образом опровергнуть отказ своей страховой компании. Если у вас есть какие-либо вопросы, мы можем помочь вам в этом процессе.
Национальный регистр лимфатических заболеваний и лимфедемы
Вниманию пациентов с лимфедемой, лимфатическими пороками и другими лимфатическими заболеваниями:
Национальный реестр лимфатических заболеваний и лимфедемы, инициированный Фондом лимфатических исследований, представляет собой конфиденциальную базу данных для лиц с лимфатическими заболеваниями.Участие в этом Реестре является добровольным и будет способствовать исследованиям по классификации, лечению и профилактике этих расстройств.
Щелкните эту ссылку на сайт реестра http://registry.lymphaticresearch.org/
Инфильтрирующий липоматоз лица (FIL)
WonderFIL Smiles — это некоммерческое глобальное сообщество, созданное с целью поддержки, связи и расширения возможностей тех, кто пострадал от FIL. Чтобы узнать больше, посетите http://www.wonderfilsmiles.com
.КОНФИДЕНЦИАЛЬНОСТЬ ИНФОРМАЦИИ О ЗДОРОВЬЕ
HIPAA устанавливает национальные стандарты защиты людей; медицинские записи и другая личная информация о здоровье.
Это дает пациентам больше контроля над своей медицинской информацией. Он устанавливает границы использования и выпуска медицинских записей.
Он устанавливает соответствующие гарантии, которые поставщики медицинских услуг и другие лица должны соблюдать для защиты конфиденциальности медицинской информации.
Он привлекает нарушителей к ответственности, включая гражданские и уголовные санкции, которые могут быть наложены, если они нарушают права пациентов на неприкосновенность частной жизни.
И это обеспечивает баланс, когда общественная ответственность поддерживает раскрытие некоторых форм данных — например, для защиты здоровья населения.
Для пациентов — это означает возможность делать осознанный выбор при обращении за медицинской помощью и возмещать расходы на нее в зависимости от того, как может быть использована личная медицинская информация.
Он позволяет пациентам узнать, как их информация может быть использована, и об определенных случаях раскрытия их информации, которые были сделаны.
Он обычно ограничивает раскрытие информации минимумом, разумно необходимым для раскрытия.
Обычно он дает пациентам право просматривать и получать копии своих медицинских карт и требовать исправлений.
Он дает людям возможность контролировать определенные виды использования и раскрытия информации о своем здоровье.
Нью-Йорк Гемангиомы до и после фото
Абрил М.Доктор Левитин очень знающий, отзывчивый и профессиональный человек. Пять лет назад мне нужно было найти информацию о родинке, которую моя новорожденная дочь начала расти через пару дней после рождения. Я боялся, я не чувствовал, что получил четкую информацию об этом через свою страховку; Кроме того, они не предлагали никаких курсов лечения от этого.Я начал искать информацию, родинка росла с каждым днем, информации было мало, и я только больше боялся. Наконец, я нашел на Youtube видео от бабушки, которая была очень благодарна за то, что нашла лечение для своей внучки через фонд Birthmark Foundation. Это было огромным благословением для меня и моей семьи. Я нашла доктора Левитина, связалась с ним, думая, что он, наверное, даже не ответит. Я был неправ, он любезно ответил быстро, связался со мной, и вскоре у него был план:) Я пошла навестить его в Центре родимых пятен в Лос-Анджелесе.Он объяснил все так, чтобы это было так ясно для понимания, ни один вопрос, который я задавал, не был незначительным, а его ответы были очень информативными. У меня действительно никогда не было опыта с врачом, который объясняет и говорит таким образом. Я покинул его офис, зная, что моя дочь находится в надежных руках и заботе. Прежде всего, я благодарю Бога за фонд Birthmark Foundation, прекрасную организацию с высочайшим качеством врачей. Также особая благодарность доктору Левитину за его помощь и доброту, за то, что он выслушал мои опасения и ответил на каждый вопрос.И последнее, но не менее важное, в Центр Фонда Родных Пятен в Лос-Анджелесе:) Я надеюсь, что многие дети найдут здесь помощь / уход, как я нашел это для своей дочери. Спасибо вам навсегда.
Райан Э.Я буду рассказывать истории о сострадании хороших врачей, пока не придет время. Благодаря доктору Левитину я стал увереннее в повседневной жизни. Он был быстрым, знающим, точным и все с обезоруживающим чувством юмора. Два больших пальца вверх!
Карла М.Я хотел показать вам, насколько лучше выглядит язык Хейли, и сообщить, что ее речь уже значительно улучшилась !!! Ее учитель речи в восторге !!!! Большое вам спасибо за все, что вы для нее сделали. Вы отличный хирург с прекрасной прикроватной манерой — мы Вам бесконечно благодарны !!! Мы так благодарны!
Даниэль Л.мы бесконечно благодарны доктору Левитину. Моя дочь Лена перенесла операцию по удалению гемангиомы на лбу в 6 месяцев.она прекрасно зажила, и мы очень довольны тем, насколько у нее минимальный шрам, даже спустя почти 4,5 года. Доктор Левитин заботливый, сострадательный и в целом отличный врач / хирург. Он заботился о нашей дочери, и я знал, что она в надежных руках. Я очень рекомендую его при любой возможности!
КрисМеня зовут Крис, и я недавно лечился от АВМ на лбу у доктора Грегори Левитина из Нью-Йорка (Нью-Йоркская глазная и ушная больница). К счастью, я живу в нескольких часах езды от Нью-Йорка.Вкратце, я хотел бы сказать, что доктор Левитин — очень способный врач с большим опытом работы с АВМ. Он быстро отвечает на электронную почту, текстовые сообщения и телефонные звонки. Он принимает страховку. Он использует «командный подход» и будет вашим «QB» и при необходимости привлечет других специалистов. В моем конкретном случае это были доктор Радж Шривастава (гора Синай) и доктор Рафаэль А. Ортис (Ленокс Хилл) в Нью-Йорке. Я рекомендую обратиться к доктору Левитину за консультацией, если вы подозреваете, что у вас АВМ. Все трое доктора просто хорошие люди.Когда я разговаривал с ними, они относились ко мне как к равному. Мне казалось, что они советуют мне как близкому другу или члену семьи. Как и многим, страдающим АВМ, мне сначала поставили неправильный диагноз. То, что считалось простой кистой, оказалось АВМ. Операция по удалению кисты увеличила АВМ примерно в 5 раз. Мое лечение включало в себя несколько МРТ и компьютерной томографии, чтобы определить, что происходит, и план лечения. Затем последовала консультация с 3 докторами, упомянутыми выше, и, наконец, двухдневная процедура.В первый день доктор Ортис эмболизировал АВМ. На второй день доктор Левитин и доктор Шривастава удалили АВМ из моего черепа и поместили туда металлическую сетку, чтобы заполнить «дыру». С момента операции прошло 6 месяцев, и пока рецидивов у меня не было. В честь Дня осведомленности о сосудистых родинках и поблагодарить этих докторов за все, что они для меня сделали, я просто хочу дать всем надежную рекомендацию. Все зависит от того, как найти подходящего врача для такого рода вещей.
Валле С.Я только что открыл для себя эту страницу у меня тоже есть родинка. Я всегда сталкиваюсь с хулиганством из-за этого. Не знаю, что это за родинка, если она вредна? Я надеюсь, что доктор Левитин заметит это сообщение таким образом, я думаю, он может мне помочь 🙂 🙂 #DrLevitin
Alicia M.В этом году я уже в 10 раз обращаюсь в VBF за помощью. С тех пор я нахожусь под опекой доктора Г. Левитина и доктора Р. Ортиса, они мои ангелы-хранители исцеления! Спасибо VBF за то, что не только помогли мне, но и позволили мне быть волонтером в фонде всякий раз, когда я в этом нуждаюсь.Большое объятие всем из МАЙАМИ … Алисия
Александр ГригорьевичВполне положительный опыт. Доктор Левитин — большой профессионал. Он диагностировал и лечил мою проблему с дыханием через нос, что значительно улучшило качество моей жизни. Офисный персонал очень профессиональный. Свидания всегда вовремя. Настоятельно рекомендую.
Batool K.VBF изменила и спасла многие жизни, и я один из них. Они делают невероятную работу в области родимых пятен по всему миру.Пожелайте им успехов в каждой области родимых пятен.
Ким П.Один из наших героев в нашей ранней борьбе за помощь в борьбе с гемангиомой нашей дочери — ВСЕГДА будет особенной частью моего сердца!
Belkys G.El doctor Levitin excelente medico y buena persona, logras devolver a niños y vultos con marcas de nacimiento la libertad.
Джон Т.Я был пациентом доктора Левитина уже несколько лет и регулярно ходил на чистку ушей.Некоторое время назад он упомянул процедуру уменьшения носовых раковин, которая поможет облегчить хроническую заложенность носа, с которой я столкнулся. Я долго обдумывал это, пока продолжал пробовать разные назальные спреи и таблетки от аллергии. Две недели назад я, наконец, прошел процедуру, и с тех пор мое дыхание стало намного лучше! Я сплю крепче, и моя практика йоги также улучшилась благодаря возможности дышать более четко. Доктор Левитин все ясно объясняет, и встречи всегда приходили вовремя.После процедуры качество жизни улучшилось, и я ей очень благодарен. Настоятельно рекомендуется!
Will H.Отличный врач, очень профессиональный, хорошо организованный офис, хорошая манера поведения у постели больного и все хорошо объясняет.
Альдо Т.Доттор Григорий Левитин. Это одна из лучших профессиональных хирургов, с которыми мне доводилось встречаться по достоинству компетентности и отличному врачу, ничуть не лучше, что вы можете найти. Я предлагаю людям с проблемами носа и ушей.
Доктор Левитин, безусловно, лучший медицинский работник, которого я встречал в Нью-Йорке. Я боролась с болезнью последние 6 недель, посещала нескольких врачей и фармацевтов. Я также прожил в Нью-Йорке 15 лет и до боли осознаю, как трудно найти таких врачей, как доктор Левитин. Он был чрезвычайно внимателен, и под этим я подразумеваю, что он был заинтересован в глубоком понимании моей истории болезни, симптомов и лечения на сегодняшний день. Наша встреча прошла очень спокойно. Его компетентность вселяет большую уверенность в том, что я, наконец, нахожусь на правильном пути лечения.Я наконец начинаю чувствовать себя лучше. Спасибо, доктор
Винсент Р.Сострадательный, понимающий и передающий руки лучшим врачом, которого я когда-либо встречал. Доктор Левитин, спасибо, что вы были собой.
Линкольн Ф.Доктор Левитин — талантливый врач и, в отличие от многих талантливых врачей, отличный слушатель. Он действительно находит время, чтобы понять, что именно вы чувствуете … Без сомнения, один из лучших врачей, которых я когда-либо встречал.
Стивен Л.Доктор Левитин был потрясающим. Внимательный, заботливый и очень знающий. Он провел со мной много времени и заставил меня чувствовать себя очень комфортно во время операции. Очень рекомендую его!
Алисия Д.Доктор Левитин изменил мою жизнь к лучшему У меня был этот кашель более 30 лет Я ходил к очень многим врачам, и они ничего не могли сделать, поэтому мне пришлось с этим справиться пока я не встретил доктора Левитина, и я рассказал ему, что происходит, он сказал мне, что у меня течь в пазухе, и сказал, что может исправить это, поэтому еще в ноябре мне сделали процедуру, и когда я скажу вам, что он исправил мою проблема, которую он действительно имел, с тех пор у меня не было приступов кашля, я мог кашлять время от времени, но не весь день и каждый день, и если бы я мог, вместо 5 звезд я бы дал ему 100 звезд, так что если у вас такая же проблема, что и у меня имел дело с я рекомендовал тебе пойти к нему.Спасибо, доктор Левитин, вы действительно изменили мою жизнь!
Николас К.Доктор Левитин действительно изменил качество моего дыхания! Теперь я могу полноценно заниматься спортом и спать намного лучше, чем раньше. Сначала я не был уверен в том, что делать эту операцию, но доктор Левитин был добрым, обнадеживающим и все время предлагал мне варианты. Операция прошла великолепно, персонал замечательный, а выздоровление прошло быстро. Очень рекомендую доктора Левитина!
Ванесса А.Меня так быстро увидели! Врач был оперативным и помог нам с проблемой моей дочери! обязательно вернусь.
Райан Б.-Л.Доктор Левитин — лучший врач, который у меня когда-либо был! Я хотел бы сделать его своим терапевтом. Я пришел к нему случайно после переезда в Нью-Йорк, когда мне потребовалась срочная помощь в уходе за ухом. За этим последовала наиболее продуктивная и всесторонняя реконструкция моих сильно поврежденных носовых пазух. Всю жизнь меня мучили проблемы с носовыми пазухами, и они усугублялись многочисленными неправильными процедурами лечения. Он нашел время, чтобы выслушать мою историю и объяснить последствия моего прошлого лечения.Мы рискнули починить их, и это сработало отлично !! У меня не было инфекции носовых пазух почти 2 года. Он также помог мне решить некоторые проблемы со слухом в меру своих возможностей и в конце концов отправил меня к своему коллеге, который специализируется на ушах. Она смогла определить мое состояние и предложить несколько простых методов лечения. Я был рад, наконец, найти имя для моего очень раздражающего состояния. Весь персонал этого офиса очень вежливый и профессиональный. Его старшая медсестра Беверли чрезвычайно талантлива в своей профессии.Когда я прихожу на обследование, я как будто навещаю семью. Мне почти жаль, что у меня все еще были проблемы с носом, просто чтобы вернуться 🙂
Michaelj D.** ATTN SINGERS ** Доктор Левитин, безусловно, самый знающий ЛОР, к которому я когда-либо был. Хорошо осведомлен, когда дело касается голоса, музыкального театра, пения, диапазона, качества, устойчивости, долголетия и т. Д. Он хорошо связан с индустрией и чрезвычайно доступен для вопросов или проблем. Офис укомплектован, удобен, обновлен.Скорее всего, он возьмет вашу страховку (Equity, Medicaid)
Роберто Б. Г.ТАЛАНТЫ И ПОСВЯЩЕНИЕ: Доктор Левитин вылечил меня от проблемы носовых пазух с помощью инновационной процедуры, одной из нескольких, на которых он специализируется. Процесс был тщательно продуман и выполнен, отличное последующее наблюдение и забота на высшем уровне. Блестящий врач!
Даниэль О.Я так благодарен доктору Левитину и всему, что он сделал для моего сына Джейса. Я знаю, что он заботится о моем сыне и изменил нашу жизнь.Благодарю Бога, что мы его нашли.
Кейт Т.Очень ЛУЧШИЙ доктор, который у нас был. Добрый, терпеливый, талантливый. Он дал нашему сыну здоровое будущее, которого он заслуживает.
Camelia C.Доктор очень хороший. Отлично
Пропранолол в лечении огромных и сложных детских гемангиом у детей Египта
Общие сведения . Детские гемангиомы (IH) — самые распространенные доброкачественные опухоли младенчества.Недавно сообщалось, что пропранолол является высокоэффективным средством лечения ИГ. Это исследование было направлено на оценку эффективности и побочных эффектов пропранолола для лечения сложных случаев ИГ. Пациенты и методы . Это проспективное клиническое исследование включало 30 детей с тяжелыми или сложными ГГ; их возраст колебался от 2 месяцев до 1 года. Их лечили пероральным пропранололом. Результаты лечения оценивались клинически. Результатов . Поверхностные кожные гемангиомы начали реагировать на терапию пропранололом в течение одной-двух недель после начала лечения.Средний период лечения, необходимый для полного выздоровления, составил 9,4 месяца. Лечение пропранололом хорошо переносилось и имело мало побочных эффектов. При прекращении приема пропранолола не наблюдалось обратного роста опухолей, за исключением одного случая. Заключение . Пропранолол — многообещающее средство от ИГ без очевидных побочных эффектов. Однако необходимы дальнейшие исследования с более длительным периодом наблюдения.
1. Введение
Инфантильные гемангиомы (IHs) являются наиболее распространенными доброкачественными опухолями младенческого возраста, поражающими от 1% до 2.6% новорожденных и до 10% детей в возрасте до одного года. Заболеваемость выше у девочек и недоношенных детей. Большинство поражений поражают кожу и подкожные ткани и в конечном итоге разрешаются спонтанно без осложнений [1–4].
Однако около 20% ИГ чрезвычайно обезображивают и разрушают нормальные ткани и даже могут быть опасными для жизни [5]. Центральной характеристикой большинства IH является предсказуемый жизненный цикл. Начальная фаза пролиферации длится от 6 до 10 месяцев, в течение которых опухоль быстро растет из-за чрезмерного количества эндотелиальных клеток сосудов (ЭК).Затем следует фаза инволюции, продолжающаяся до 7 лет. Считается, что нормальная инволюция происходит через старение клеток и возможный апоптоз [5-7].
Изъязвление является наиболее частым осложнением и чаще всего возникает в конце фазы роста [8]. Однако при некоторых ИГ изъязвление предшествует пролиферации и фактически является клиническим признаком ИГ [8, 9]. Это раннее изъязвление предполагает, что это может быть не просто ответ на быстрый рост или растягивающее напряжение на вышележащей коже, но и другие причины, такие как местная гипоксия тканей, могут играть роль [10, 11].
Поражения могут быть подтипами как локализованные (которые происходят из очага), сегментарные (которые следуют географическому распределению), неопределенные и мультифокальные (8 или более несмежных поражений) [12].
Примерно 80% IH обнаруживаются на лице и шее, в пользу передней щеки, лба и преаурикулярной области [5, 12]. Остальные IH обнаруживаются в порядке убывания на туловище, нижних и верхних конечностях, а иногда и на поверхностях слизистых оболочек.
Лицевые IH были разделены по эмбриологическим сегментам, как было предложено Haggstrom et al.[13] следующим образом: лобно-носовая, лобно-височная, верхнечелюстная и нижнечелюстная.
Кортикостероиды, интерферон-альфа, винкристин, лазерная терапия и имиквимод для местного применения используются в лечении IHs [5]. Сообщалось также об эффективности хирургического удаления.
Недавно было описано использование пропранолола, неселективного бета-адреноблокатора, для лечения ИГ с впечатляющей эффективностью во всех случаях [3]. Предлагаемые механизмы действия пропранолола на гемангиомы включают контроль гипоксического стресса с помощью активации HIF-1a, индукцию апоптоза и снижение продукции факторов роста эндотелиальных сосудов и фибробластов [3].
Итак, наше исследование было направлено на описание эффективности пропранолола у 30 детей с ИГ и побочных эффектов, связанных с этой терапией.
2. Пациенты и методы
Это проспективное клиническое исследование было проведено в педиатрическом отделении и отделении детской хирургии университетских больниц Загазига, Египет, в период с апреля 2010 г. по сентябрь 2012 г.
Пациенты были включены в исследование в соответствии со следующими критериями включения: поражение век с риском окклюзии или компрессии глаз, обструкция дыхательных путей, большие IH со значительным эстетическим нарушением или изъязвлением, а также все быстро пролиферирующие гемангиомы с функциональным дефицитом и / или обезображиванием.
Критерии исключения включали в себя наличие в анамнезе гипогликемии, астмы или бронхоспазма, пациентов с известными сердечными аномалиями и пациентов с синдромом PHACES (пороки развития задней черепной ямки, гемангиомы, артериальные аномалии, пороки сердца, аномалии глаз и грудные расщелины).
Все младенцы прошли полный сбор анамнеза и тщательное клиническое обследование, которое включало полное кардиологическое обследование, электрокардиографию и эхокардиографию. Поскольку у большинства наших пациентов, включенных в это исследование, были сегментарные IH на лице, этим пациентам были выполнены церебральная магнитно-резонансная томография / магнитно-резонансная ангиография (MRI / MRA), электрокардиография и эхокардиография, прежде чем начать терапию для исключения синдрома PHACES.
Все пациенты были госпитализированы в течение первых двух дней лечения для мониторинга артериального давления, частоты сердечных сокращений и уровня глюкозы в сыворотке от одного до трех раз в день; измерения проводились до и через 2 часа после приема каждой дозы пропранолола. В первую неделю доза пропранолола составляла 1 мг / кг / день, а затем увеличивалась до полной дозы (1,5 мг / кг / 12 часов). Полная дозировка сохранялась в течение всего периода исследования. Был запланирован период лечения продолжительностью не менее 12 недель, который мог быть увеличен, если пациенту требовалось больше времени для решения проблемы, которая привела к началу терапии пропранололом.Пропранолол отменяли постепенно в течение не менее 4 недель.
Контрольные визиты были запланированы каждые 2 недели в амбулаторной клинике для дальнейшего физического обследования IH и мониторинга ЭКГ, артериального давления и частоты сердечных сокращений. В течение периода лечения прогрессивный эффект пропранололовой терапии измерялся путем сравнения диаметров и цветов на передних и боковых фотографиях каждого пациента, которые были сделаны до лечения и при каждом последующем посещении.
Информированное письменное согласие на лечение пропранололом и использование фотографий пациентов было получено до включения в исследование от опекунов детей.Протокол исследования был одобрен педиатрическим этическим комитетом Университета Загазига.
3. Результаты
Тридцать пациентов (21 женщина, 9 мужчин) (их возраст от 2 месяцев до 1 года) с различными локализациями ИГ лечились пропранололом. Демографические данные, типы, расположение гемангиом, продолжительность и побочные эффекты лечения этих пациентов приведены в таблице 1.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Средний возраст начала лечения пропранололом составлял 3,7 месяца (от 2 до 12 месяцев). IH чаще встречались у недоношенных, чем у доношенных детей (73,3% против 26,6%), причем преобладали женщины (70%).
Появление гемангиом произошло в возрасте старше одного месяца у 23 (76,6%) пациентов. У 18 (60%) пациентов были локализованные гемангиомы; У 9 (30%) пациентов были сегментарные поражения, а у 3 (10%) пациентов — мультифокальные поражения.
Анатомические участки гемангиом показаны в таблице 1.
Двенадцать (40%) пациентов имели нарушения зрения, слуха и / или затрудненное глотание. У трех (10%) пациентов наблюдались болезненные изъязвления на лице и у двух (6,6%) пациентов наблюдалась уродливая гемангиома на лице.
Поверхностные кожные гемангиомы начали реагировать на терапию пропранололом в течение одной-двух недель после начала лечения. Они начали меняться от интенсивного красного до фиолетового со смягчением и продолжали улучшаться, пока они не стали почти плоскими со значительно уменьшенным цветом, вместе с регрессом размера опухоли (Рисунки 1, 2 и 3).
Тяжесть изъязвленных IH уменьшилась, как и у неязвенных гемангиом, и язвы полностью исчезли у всех пациентов в течение 2-8 недель лечения.
Период лечения, необходимый для полного излечения, составлял от 6 до 14 месяцев (в среднем 9,4). После разрешения лечение было постепенно прекращено в течение не менее 4 недель.
Что касается побочных эффектов, связанных с пропранололом, у 2 (6,6%) пациентов были хрипы в груди и тахипноэ через 2 недели после лечения, а у одного (3,3%) пациента через 1 месяц после лечения развилась гипогликемия. Холодные конечности были обнаружены у одного (3,3%) пациента, запор развился у 2 пациентов (6.6%).
Никакого повторного роста опухолей не отмечалось после прекращения лечения, за исключением одного случая осложненной левой ретроорбитальной гемангиомы с лагофтальмом и проптозом.
4. Обсуждение
Большинство гемангиом относительно малы и представляют лишь незначительные клинические проблемы, но примерно 20% становятся клинически значимыми и требуют лечения. Это может быть результатом их агрессивного роста и / или их расположения рядом с жизненно важными структурами, в которые они могут вторгаться, нарушая функцию и, таким образом, угрожая жизни ребенка; большие гемангиомы в области рта, носа или глаз мешают нормальному кормлению, дыханию или зрению [1, 14].
Изъязвление, кровоизлияние, инфекция и сердечная недостаточность с высоким выбросом могут усложнять ИГ. Даже помимо таких клинически проблемных ситуаций, гемангиомы часто уродуют и могут оказывать значительное психологическое / эмоциональное воздействие на пострадавшего ребенка. Это заставляет многих родителей обращаться за лечением, а не ждать естественной инволюции [15].
Пропранолола гидрохлорид применялся у детей при различных заболеваниях, но его эффективность в лечении IH была обнаружена только недавно [3].Таким образом, мы разработали это исследование, чтобы оценить эффективность пропранолола в лечении огромных и / или сложных типов IH, а также побочных эффектов, связанных с этой терапией.
В нашем исследовании среди пациентов преобладали девочки и недоношенные дети. Эти результаты согласуются с результатами исследования Hsu et al. [16].
В нашем исследовании средняя продолжительность терапии составила 9,4 месяца. В литературе продолжительность терапии варьируется от 2 до 10 месяцев. Хогелинг и его коллеги заявили, что IHs значительно уменьшились в объеме, покраснении и возвышении на коже после шестимесячного курса пропранолола [17].Bertrand et al. В своем исследовании заявили, что все пациенты, получавшие пропранолол, имели хорошее или отличное улучшение через 6 месяцев, а средняя продолжительность лечения составляла 10,6 месяцев (диапазон 7–13 месяцев) [18].
Препарат оказался безопасным, у наших пациентов не было значительной гипотензии, гипогликемии или брадикардии. Эта эффективность и безопасность наблюдались в других исследованиях, что было продемонстрировано в недавнем систематическом обзоре литературы, обобщающем эффективность и побочные эффекты пропранолола при лечении ИГ [19].Лоули и др. сообщили о двух случаях приема пропранолола в рекомендованной дозировке; один испытал тяжелую гипотензию, а другой — тяжелую гипогликемию [20]. Другие авторы сообщают о подобных случаях [21, 22]. Бакмиллер [23] наблюдал у некоторых пациентов гастроэзофагеальный рефлюкс и сонливость. Сообщалось также о побочных эффектах пропранолола, включая гипотензию, брадикардию, бронхоспазм и гипогликемию [24].
В заключение, это исследование способствует увеличению количества доказательств того, что пероральный пропранолол является эффективным и безопасным средством лечения ИГ при тщательном дозировании и режиме мониторинга.Тем не менее необходимы дальнейшие исследования и более длительное наблюдение.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Сосудистые опухоли у младенцев и подростков | Insights into Imaging
Потребность в диагностике и особенно в поперечной визуализации возрастает с увеличением степени злокачественности сосудистых опухолей. В то время как инфантильные гемангиомы редко требуют визуализации для установления диагноза или мониторинга заболевания и терапевтических эффектов, пограничные, а также злокачественные опухоли всегда требуют визуализации для оценки степени заболевания, поражения и проникновения в различные ткани, а также потенциальных метастазов [12]. .Краткий обзор наиболее важных клинических признаков, патологических маркеров и рекомендуемых инструментов визуализации приведен в таблице 2.
Таблица 2 Обзор характерных особенностей и необходимости визуализации сосудистых опухолейУльтразвук (УЗИ) является методом выбора поскольку он позволяет оценить как распространение заболевания у детей, так и степень васкуляризации и связанные с ней допплеровские спектры. В частности, если есть неоднозначность в определении того, является ли поражение гемангиомой / массой мягких тканей или сосудистой / лимфатической мальформацией, выполнение УЗИ может четко определить, является ли рассматриваемое поражение кистозным (скорее, мальформацией) или твердым (скорее, гемангиомой).В целом компьютерную томографию (КТ) следует избегать у детей и подростков из-за повышенной восприимчивости к ионизирующему излучению. Только в случаях костного поражения сосудистых опухолей, особенно в области головы и шеи, КТ может быть применена для оценки степени поражения и разрушения кости. Магнитно-резонансная томография (МРТ) — это метод выбора для оценки степени заболевания и дифференциальной диагностики, особенно в глубоких тканях, которые не могут быть диагностированы клинически. Сводка типичных функций МРТ-визуализации сосудистых опухолей, а также дифференциальной диагностики с помощью визуализации представлена в таблице 3.Следует отметить, что МРТ у маленьких детей требует общей анестезии. Предлагаемый протокол МРТ представлен в таблице 4. Позитронно-эмиссионная томография (ПЭТ / ПЭТ-КТ) из-за связанного ионизирующего излучения предназначена для опухолей с подозрением на высокую степень злокачественности и оценки метастазов.
Таблица 3 МРТ сосудистых опухолей различной злокачественности Таблица 4 Пример протокола МРТДоброкачественные сосудистые опухоли
Детская гемангиома
Эпидемиология
Инфантильные гемангиомы — наиболее частые доброкачественные опухоли младенческого возраста, с преобладанием 4–5%, явным преобладанием женского пола (~ 2.В 5 раз выше) и чаще у детей европеоидной расы [9]. Инфантильные гемангиомы чаще возникают при низкой массе тела при рождении и снижении гестационного возраста. При массе тела при рождении менее 1000 г распространенность инфантильных гемангиом достигает 23% [13].
Патология
Инфантильные гемангиомы основаны на нарушении регуляции как васкулогенеза, так и ангиогенеза. Гипоксический стресс, по-видимому, действует как главный пусковой механизм, приводящий к повышенной экспрессии проангиогенных факторов, таких как VEGF [14, 15].Стимулируемые сверхэкспрессией VEGF, мезенхимальные стволовые клетки дифференцируются в незрелые эндотелиальные клетки, перициты и дендритные клетки, а также в мезенхимальные клетки с адипогенным потенциалом [16]. Во время быстрой фазы роста эти незрелые эндотелиальные клетки доминируют, образуя опухолевые массы. Позже, во время регресса, просвет сосудов сужается, а незрелая сосудистая сеть постоянно замещается фибро-жировым остатком [7]. Из-за сложной клеточной природы гемангиом пролиферативная фаза может продолжаться, поскольку инволютивная фаза постепенно начинает преобладать.На протяжении своего роста эндотелиальные клетки инфантильных гемангиом экспрессируют иммунологический маркер-переносчик глюкозы (GLUT-1), который часто применяется для дифференциации сосудистых опухолей от пороков развития при биопсии тканей. Тем не менее, переносчик GLUT-1 все еще вызывает споры: хотя его часто считают специфичным для детской гемангиомы, он экспрессируется аналогичным образом в других опухолях [17]; Недавние публикации продемонстрировали положительное окрашивание GLUT-1 также при эпителиоидных гемангиоэндотелиомах, ангиосаркомах и ангиокератомах, тогда как было подтверждено отрицательное окрашивание при большинстве сосудистых мальформаций [18].Поэтому считается, что GLUT-1 помогает дифференцировать сосудистые новообразования от пороков развития в гистологических образцах, но положительное окрашивание GLUT-1 неспецифично для детских гемангиом. Недавно была продемонстрирована повышенная экспрессия рецептора запрограммированной клеточной смерти 1 (PD-1) как при детских гемангиомах, так и при венозных мальформациях, что повышает возможность иммунотерапии с использованием лигандов PD-1 [19].
Клинические особенности
Предшествующие поражения могут присутствовать либо при рождении, либо возникать позже в течение первых недель неонатального периода, либо в виде участков бледности из-за местной вазоконстрикции, либо телеангиэктатических красных пятен.Как правило, инфантильные гемангиомы начинают размножаться после периода молчания в течение 1–3 недель и выглядят как минимально увеличенные красные папулы или узелки (рис. 1). Последующий рост гемангиом не является линейным, но часто завершается в возрасте 3–6 месяцев [20]. После периода относительной стабильности инфантильные гемангиомы регрессируют (обычно начинаются с поверхностных компонентов, в то время как более глубокие части все еще пролиферируют, рис. 2) в последующие годы, причем регресс завершается в 90% случаев в возрасте 4 лет [21].
Рис. 1Детская гемангиома у 8-месячного мальчика. Опухоль внешне видна через диссеминированные красные папулы ( a ). На МРТ опухоль показала типичный гомогенный сигнал на T2w ( b ) и соответствующее гомогенное усиление после введения гадолиния ( c )
Рис. 2Инфантильная гемангиома у 5-месячного мальчика, поражающая веко ( ). Гемангиома имеет однородную структуру с несколькими пустотами внутри поражения ( b — d ).Аналогичным образом, однородное усиление контраста видно после введения гадолиния ( e — g ). Через два года гемангиома полностью инвертировалась без остаточной массы ( х )
Диагностика и рентгенологические особенности
Что наиболее важно, диагноз детской гемангиомы является клиническим, основанным на малиново-красных кожных пятнах увеличивающегося размера с острым краем, обычно не требующих ни поперечного сечения, ни биопсии.Только в случаях сложных анатомических локализаций, диагностической неопределенности или связанных с ними осложнений показана визуализация. Гемангиомы обычно представляют собой четко выраженные твердые образования как на УЗИ (УЗИ), так и на магнитно-резонансной томографии (МРТ). В зависимости от состава мягких тканей и сосудистых структур в рамках их естественного цикла развития их эхогенность может варьироваться, будучи более гипоэхогенной во время прогрессирования по сравнению с нарастающим эхогенным компонентом (смещение жировой ткани сосудов) во время регресса.Допплеровское УЗИ может выявить как артериальные, так и венозные волны с высокой диастолической скоростью, высокой плотностью сосудов и доплеровским сдвигом> 2 кГц. На МРТ младенческие гемангиомы имеют интенсивность от изо до промежуточной на T1w и от промежуточной до яркой на последовательностях T2w и PDw (рис. 1 и 2) и представлены в виде твердых однородных масс с острыми краями [22]. Пустоты внутреннего кровотока могут присутствовать, но они не так заметны, как при артериовенозных мальформациях. Следует применять методы подавления жира, поскольку особенно подкожный жир может замаскировать или скрыть обширные участки гемангиомы.Следует отметить, что сосудистые мальформации, как венозные, так и лимфатические, могут быть одинаково яркими на насыщенных жиром Т2-взвешенных изображениях и, таким образом, могут быть приняты за гемангиомы. Однако гемангиомы обычно демонстрируют сильное и довольно однородное усиление после введения контрастного вещества, в то время как сосудистая мальформация требует времени для заполнения. Вместо этого лимфатические мальформации показывают только усиление края кистозных поражений без центрального усиления. Как показано на фиг. 1 и 2 следует подчеркнуть, что гемангиомы возникают скорее в виде однородной увеличивающейся массы, а не диффузных сосудистых структур, что чаще встречается при сосудистых мальформациях.
Осложнения
Гемангиомы, расположенные близко к веку или луковице, могут привести к стойкой амблиопии, астигматизму или косоглазию, в редких случаях может произойти неполное закрытие века и повреждение зрительного нерва [23]. Изъязвления, приводящие к боли, бактериальной суперинфекции и дискомфорту, встречаются у 10–25% пациентов, направленных в специализированные центры сосудистых аномалий [24]. Уродство особенно важно в центрально-лицевой и околоушной области, которое, как правило, сохраняется дольше, чем где-либо еще.Мультифокальные детские гемангиомы, представленные диссеминированными более чем десятью опухолями, часто связаны с поражением внутренних органов (обычно печени), называемым «неонатальным гемангиоматозом», которое может привести к сердечной недостаточности с высоким выбросом из-за повышенной гемодинамики сильно васкуляризованных опухолей [ 25]. Сегментарные детские гемангиомы могут быть связаны с различными аномалиями и приводить к сложным синдромам, таким как PHACE (пороки развития задней черепной ямки, гемангиомы, артериальные, сердечные и глазные аномалии) [9, 26].Как следует из их названия, сегментарные гемангиомы включают один или несколько сегментов лица и туловища. Это относится к развитию плода, которое происходит сегментарно. Таким образом, их участие более широко. Сегментарные гемангиомы ведут себя по-разному, так как их характер роста отличается от обычных инфантильных гемангиом (рис. 3).
Рис. 3Быстро инволюционная гемангиома (RICH) у новорожденного. Ультразвук показал неоднородную, полностью развитую массу, вторгающуюся в большие части правой доли печени ( a ), без сигнала потока на допплеровском УЗИ ( b ).МРТ показала довольно однородную массу ( c , d ) с равномерным усилением после введения гадолиния ( e ). Опухоль не увеличивалась в размерах после рождения, и в возрасте 8 месяцев ее максимальный диаметр уменьшился с 3,7 см при рождении до 2,0 см без необходимости хирургического или интервенционного лечения
Лечение
Поскольку инфантильные гемангиомы чаще всего регрессируют спонтанно, лечение показано только в сложных случаях или при локализации опухолей с повышенной заболеваемостью и смертностью (например,g., подсвязочные опухоли полости орбиты, сдавление нервных структур, кровоточащие опухоли желудочно-кишечного тракта, большие гемангиомы, которые могут вызвать сердечную недостаточность). Лечение осложненных детских гемангиом всегда должно проводиться в междисциплинарных условиях и включать фармакологическую терапию, хирургическое вмешательство или иногда интервенционные подходы. Пропранолол стал препаратом выбора при осложненных детских гемангиомах; частота ответа составляет более 98% при дозе 2–3 мг / кг массы тела в день в течение 6 месяцев [27].Помимо своего β-блокирующего потенциала, пропранолол регулирует пролиферацию клеток в гемангиомах через катехоламины, а также через путь VEGF [28]. Инъекции блеомицина в очаг поражения под визуальным контролем могут вызвать серьезные местные, а также системные осложнения и применяются только в исключительных случаях. Хирургические подходы, открытые или лазерные, могут применяться на ранней стадии заболевания, когда пропранолол противопоказан или когда необходим немедленный успех лечения, чтобы избежать осложнений (например,грамм. гемангиомы глазницы или печени). Однако хирургическое вмешательство не должно рассматриваться как стандартное лечение детской гемангиомы. Лазерная хирургия может применяться после инволютивной фазы для коррекции остатков фиброзного жира или остаточной телеангиэктазии после того, как гемангиома уменьшилась в размерах и изменила цвет. Эмболизирующая терапия может применяться как предоперационная процедура для облегчения операции и снижения частоты периоперационных кровотечений в исключительных случаях, но также не должна рассматриваться как терапия первой линии для детских гемангиом, имея в виду очевидные результаты лечения пропранололом [29].Сообщается, что трансартериальная эмболизация, предпочтительно выполняемая либо небольшими размерами с частицами (100–300 мкм), либо жидкими эмболиями, такими как сополимер спирта и винила для проникновения глубоко в мелкие артерии, безопасна и эффективна при инфантильных гемангиомах, резистентных к пропранололу, с высоким выходом сердечная недостаточность в результате большого шунтирующего кровотока, внутриротовые и интраназальные гемангиомы, гемангиомы с масс-эффектом в труднодоступных местах, симптоматические и разорванные врожденные гемангиомы печени и изъязвленные гемангиомы с опасным для жизни кровотечением [30,31,32] (рис.4).
Рис. 4Эмболизирующая терапия при большой детской гемангиоме с обширной перфузией. На МРТ гемангиома представляет собой довольно однородную твердую массу с центральными пустотами ( a ). Динамический MR-A показывает массивное AV-шунтирование во время ранней фазы венозного контрастирования ( b ). Трансартериальная эмболизация частицами была выполнена для уменьшения кровотока и индукции регресса с помощью защитного баллона в дренирующей вене ( c )
Врожденная гемангиома
Врожденные гемангиомы встречаются крайне редко; однако точная распространенность неизвестна.Они могут напоминать инфантильные гемангиомы как клинически, так и по данным визуализационных исследований, но биологически представляют собой другую сущность. Клинически они распознаются сразу после родов и выглядят довольно синевато-красными с менее четко очерченными краями и могут иметь «бледный ободок», поскольку часть прилегающей кожи плохо перфузируется из-за эффекта обкрадывания. Врожденные гемангиомы полностью развиваются при рождении (рис. 3) и после этого больше не размножаются [10]. Обычно врожденные гемангиомы иммуногистохимически отрицательны на GLUT-1 по сравнению с инфантильными гемангиомами.RICH достигают или превышают максимальное расширение при рождении и быстро регрессируют в последующие месяцы; регресс часто завершается к первому году жизни [9, 33]. Вместо этого NICH сохраняется без признаков регрессии, в то время как быстрая инволюция в PICH может происходить и останавливаться в любое время, преобразовывая PICH в NICH. Врожденные гемангиомы, особенно из-за их распространения уже при рождении, могут вызывать серьезные осложнения, такие как сердечная недостаточность с высоким выбросом или тромбоцитопения, требующие ранней терапии.
Другие гемангиомы
Веретено-клеточные и эпителиоидные гемангиомы являются доброкачественными сосудистыми опухолями, обычно поражающими только кожу и подкожный слой, и в большинстве случаев не требуют рентгенологического исследования [34]. В редких случаях эпителиоидная гемангиома может развиваться как реактивный процесс после местной травмы или беременности внутри кости, проявляясь в виде литических, четко очерченных поражений в метафизе и диафизе длинных костей конечностей [35, 36]. В таких случаях поражения следует дифференцировать от внутрикостной эпителиоидной гемангиоэндотелиомы, что требует биопсии.Стандарт терапии не установлен, и лечение может включать хирургическое выскабливание, полную резекцию или склеротерапию [34].
Пиогенная гранулема
Пиогенная гранулема может быть потенциальным дифференциальным диагнозом гемангиомы. Распространенность составляет около 0,5–1% и, таким образом, представляет собой довольно распространенную приобретенную сосудистую опухоль [37, 38]. В отличие от детской или врожденной гемангиомы, пиогенная гранулема редко проявляется в возрасте до 4 месяцев. После незначительной травмы, например, после укусов насекомых, маленькие сосудистые папулы размером до 1 см образуют красные экзофитные поражения с высокой перфузией, преимущественно локализующиеся в черепно-лицевой области [9] (рис.5). Однако пиогенная гранулема также может проявляться в кишечнике и паренхиматозных органах, что ставит под сомнение образование из-за незначительных повреждений. Пиогенные гранулемы, часто также называемые внутривенными лобулярными капиллярными гемангиомами, имеют тенденцию кровоточить, и их лучше всего лечить хирургическим выскабливанием или иссечением. Визуализация показана редко, поэтому исчерпывающих данных о проявлении пиогенной гранулемы на УЗИ или МРТ не существует. Отчеты о случаях, описывающие МРТ при пиогенной гранулеме, описывают морфологию пиогенной гранулемы с таковой гемангиом, в частности, изоинтенсивный сигнал поражения по сравнению с мышцами и гомогенное усиление после введения контрастного вещества [39].Точно так же существуют лишь редкие данные об интервенционном лечении пиогенной гранулемы, которое может применяться как для больших опухолей, так и для случаев тяжелого кровотечения [40, 41]. В целом, хотя пиогенные гранулемы могут спонтанно регрессировать, рекомендуется хирургическое удаление, чтобы предотвратить кровотечения и улучшить видимую деформацию.
Рис. 5Различные проявления гнойной гранулемы в ушной раковине ( a ), на пупке ( b ) и на губе ( c )
Местно агрессивные или пограничные сосудистые опухоли
Тафтинговые ангиома и капозиформная гемангиоэндотелиома
Вместо того, чтобы быть двумя отдельными образованиями, пучковая ангиома (ТА) и капозиформная гемангиоэндотелиома (KHE) в настоящее время понимаются как спектр одного и того же заболевания.Обе являются локально агрессивными опухолями, которые могут сопровождаться опасной для жизни чахоточной коагулопатией, в частности тяжелой тромбоцитопенией и гиперфибриногенемией с диффузной внутрисосудистой коагуляцией, известной как феномен Касабаха-Мерритта (KMP) [22, 34, 42]. В целом, пучковая ангиома рассматривается как более поверхностная и мягкая форма пограничной сосудистой опухоли по сравнению с KHE. Интересно, что в обеих опухолях присутствуют разные лимфатические антигены, которые подтверждают гипотезу о том, что оба объекта имеют, по крайней мере, частичный лимфатический фенотип [42,43,44].Следует отметить, что KHE и TA отрицательны для маркеров детской гемангиомы, таких как GLUT-1 [18, 42]. В случае диагностической неопределенности рекомендуется биопсия и гистопатологическая оценка у высококвалифицированных патологов, знающих эти различные фено- и генотипы. Заболеваемость KHE оценивается ниже 1 на миллион, и наиболее часто KHE возникает в течение первых недель жизни (60%), но может наблюдаться уже в утробе матери или развиваться позже, в раннем взрослом возрасте [45]. KHE чаще всего проявляется вдоль конечностей и реже вдоль туловища, забрюшинного пространства или области головы и шеи.Клинический вид довольно характерен с сильно васкуляризованной красновато-синеватой массой без резких краев. Кожа почти всегда поражена пурпурой и экхимозами различной степени (рис. 6а). Более крупный KHE представляет собой объемную массу с напряженным отеком пораженной конечности и часто сопровождается массивной лимфедемой (рис. 6а).
Рис. 6Капозиформная гемангиоэндотелиома у 13-месячного мальчика с умеренным феноменом Касабаха-Меррита (количество тромбоцитов 70 000 / мкл при поступлении).Мальчик поступил с большой опухолью в правом плече, доходящей до окружности локтя и дистального отдела плечевой кости. Масса включала сильную пурпуру и экхимозы, сильно опухла с сопутствующей лимфедемой ( a ). Артериальные каналы, ведущие к поражению, можно было идентифицировать на MRA ( b ). Обильное покраснение опухоли наблюдалось во время более поздней фазы артериального контрастирования ( c ). Чувствительные к жидкости последовательности ( d , e ) выявили расширенный отек с характерными перегородками, перпендикулярными поверхности кожи, которые показали усиление контраста на отсроченной фазе T1w ( f ).Вокруг первичной опухоли присутствовали расширенные вены ( г, ). После междисциплинарного консенсуса было решено продолжить эмболизацию, сопровождаемую лечением ацетилсалициловой кислотой и сиролимусом. Ангиограмма подтвердила наличие гипертрофированных артериальных каналов, направленных в сторону поражения, но отсутствие артериовенозного шунтирования ( час ). Эмболизация ониксом была выполнена для исключения ~ 75% сосудистой сети артериальной опухоли ( i , j ). Феномен Касабаха-Меррита разрешился, когда уровень тромбоцитов вернулся к норме через 3 недели после эмболизации.Через три месяца после эмболизации и начала лечения АСС и сиролимуса поражение заметно уменьшилось в размерах, лимфедема исчезла, и обесцвечивание регрессировало ( k ), через 6 месяцев сохранилось легкое изменение цвета без остаточной массы (-1 ). ). Точно так же не было рецидива феномена Касабаха-Меррита.
МРТ является методом выбора для демонстрации распространения заболевания [46, 47]. Образование плохо ограничено и диффузно проникает в мягкие ткани без привязки к определенным тканевым плоскостям с потенциальным разрушением соседних костей.Поражения сильно васкуляризованы, и часто при МРА можно определить гипертрофические артериальные каналы (рис. 6b). На ранней стадии вокруг центра поражения возникает массивный румянец артериальной опухоли (рис. 6b, c). Могут наблюдаться потоки-пустоты, в то время как KHE никогда не демонстрирует артериовенозное шунтирование, которое является общим признаком артериовенозных мальформаций. Визуализация отображает ассоциированную лимфедему с характерными перегородками, перпендикулярными поверхности кожи (рис. 6d, e), которые заметно усиливаются после введения гадолиния (рис.6е). Часто наблюдаются расширенные дренажные вены (рис. 6ж). Диагноз ставится клинически, вместе с МРТ и, что наиболее важно, лабораторными показателями. Так как> 70% KHE развивают KMP, где активированный эндотелий метапластической опухоли активирует тромбоциты и разрушает их внутри очага поражения, тем самым вызывая массивную тромбоцитопению и опасную для жизни чахоточную коагулопатию [11].
Лечение KHE, особенно связанного с ним KMP, является сложным и всегда требует специализированной специализированной помощи в междисциплинарной среде.В 2013 году был опубликован стандарт практик, основанный на консенсусе. В этом отчете рекомендуется внутривенное лечение винкристином и преднизолоном. Эмболизирующая терапия была предложена в качестве промежуточной терапии с использованием частиц небольшого размера или жидких эмболий, особенно в опасных для жизни ситуациях, предоставляя дополнительное время для того, чтобы медикаментозная терапия стала эффективной [34, 48]. Операция может быть выполнена, но требует обширной резекции опухоли, часто бывает неполной или невозможной из-за сопутствующего нарушения свертывания крови и связана со значительной болезненностью.В недавнем метаанализе оценивалось лечение 244 пациентов с KHE, которое включало системные кортикостероиды, интерферон, лучевую терапию, эмболизацию, аспирин / тиклопидин для ингибирования агрегации тромбоцитов, химиотерапию и сиролимус. До сих пор нет единого мнения об оптимальном терапевтическом режиме для KHE с или без KMP, но обсуждается несколько новых подходов, включая использование ингибиторов mTOR [11]. Авторы этого обзора получили обнадеживающие клинические результаты в комбинированном междисциплинарном лечении KHE с опасным для жизни KMP.Мы предлагаем немедленно начать лечение ацетилсалициловой кислотой в адаптированной по весу дозе 1-2 мг на кг / массы тела. Затем мы выполняем трансартериальную эмболизацию с использованием спиртового и винилового сополимера (рис. 6h – j), чтобы уменьшить контакт тромбоцитов с активированным эндотелием и спасти пациента от чахоточной коагулопатии. После эмболизации мы начинаем лечение сиролимусом, хорошо зарекомендовавшим себя ингибитором mTOR, который доказал свою эффективность при лечении сосудистых мальформаций с высокой скоростью пролиферации и аналогичным образом использовался при лечении KHE [48,49,50].Мы начинаем сиролимус с дозы 0,8 мг / м 2 с целью достичь минимального уровня 7–9 нг / мл ранним утром. В тех случаях, которые мы лечили до сих пор, КМП разрешился в течение первых 2 недель лечения, исключив риск опасного для жизни кровотечения, а при сочетании эмболизации и сиролимуса значительное уменьшение размера новообразования, уменьшение обесцвечивания и натяжения кожи. была достигнута (рис. 6k, l). Лечение ацетилсалициловой кислотой и сиролимусом продолжается в течение 6–12 месяцев.Опять же, мы хотели бы подчеркнуть, что, особенно в случаях KHE и KMP, тесное сотрудничество между радиологами, детскими гематоонкологами, детскими хирургами, гемостазиологами и патологами является абсолютно обязательным, в том числе с учетом того факта, что все обсуждаемые терапевтические подходы выполняются как использование не по назначению при отсутствии опубликованных клинических данных для этого чрезвычайно редкого опухолевого образования.
Другие гемангиоэндотелиомы
Retiform гемангиоэндотелиома — это поверхностно расположенная опухоль, которая часто встречается у взрослых, реже у маленьких детей, и получила свое название из-за ее сетчатого сосудистого состава [51].Гемангиоэндотелиома Retiform тесно связаны с опухолями PILA / Dapka и имеют перекрывающийся патологический фон. Комбинированная гемангиоэндотелиома — еще одна редкая сосудистая опухоль, похожая на сетчатую гемангиоэндотелиому, практически не имеющая злокачественного потенциала или тенденции к метастазированию [52]. Внешний вид изображений неоднороден [53], поэтому диагноз необходимо регулярно ставить на основании биопсии.
Саркома Капоши
Саркома Капоши (СК) считается злокачественной сосудистой опухолью низкой степени злокачественности.Классифицируются четыре различных подтипа: классический, ятрогенный, связанный со СПИДом и африканский / эндемический [42], в то время как все подтипы имеют общее происхождение от вируса герпеса 8 человека. Заражение эндотелиальных клеток сосудов вирусом HHV8 вызывает их лимфатическое репрограммирование и аналогичное подавление классических сосудистых генов. Кожные проявления неоднородны, например пятна на коже, бляшки или узелки. По сравнению со взрослыми, шейная и ротоглоточная лимфаденопатия, а также поражение внутренних органов чаще встречаются у детей, чем кожные проявления.Могут быть затронуты все ткани и органы, что приводит к широкому спектру представлений о радиологических изображениях, лучше всего рассмотренных О’Махони [54] и Рестрепо [55]. Массовидные поражения в более глубоких тканях демонстрируют заметное усиление контраста и даже могут показывать высокое поглощение ФДГ при ПЭТ / КТ-изображениях. Поражения могут привести к прогрессирующей деструкции кости и остеолитическим поражениям, подобным метастазам [56, 57]. Лимфатические проявления по всему телу, а также характерные перихилярные бронховаскулярные инфильтраты СК часто встречаются при визуализации СК.В то время как ятрогенный тип саркомы Капоши часто спонтанно регрессирует после прекращения иммуносупрессии, другие типы требуют системной терапии или / или местной лучевой терапии. Сообщалось о местных методах лечения, таких как криотерапия или внутриочаговые инъекции блеомицина или интерферона.
Злокачественные сосудистые опухоли
Эпителиоидная гемангиоэндотелиома
Эпителиоидная гемангиоэндотелиома (EHE) в отличие от вышеупомянутых гемангиоэндотелиом представляет собой злокачественную опухоль, возникающую из эндотелия средних и крупных кровеносных сосудов (иногда в мягких тканях головы и может возникать в мягких тканях головного мозга). шеи), а также в печени, селезенке, легких, костной и лимфатической ткани [34].Пик заболеваемости (<1/1 миллиона) приходится на четвертое и пятое десятилетие, но он редко встречается и у детей. Женщины, принимающие гормональные контрацептивы, чаще страдают печеночными проявлениями [58]. Степень злокачественности может варьироваться, а общая выживаемость через 5 лет составляет 73%. Часто EHE печени протекает вяло, вызывая постоянные споры о том, необходимо ли немедленное лечение или приносит пользу пациенту. Установленного онкомаркера не существует, результаты визуализации также неоднородны, с умеренным усилением после введения контрастного вещества [59].Пример печеночного EHE показан на рис. 7. Хирургическое лечение считается методом выбора при солитарных поражениях [60]. После метастазирования ответ на химиотерапию (как при ангиосаркоме) плохой [61]. Сообщалось о предоперационной эмболизации либо до операции, либо в случаях разрыва [62, 63], химиоэмболизации либо в случае неоперабельности, либо в качестве моста к трансплантату печени, без четких доказательств до сегодняшнего дня [64, 65].
Рис. 7Эпителиоидная гемангиоэндотелиома печени у 18-летней женщины.МРТ-изображения показывают диффузное распространение типичных опухолевых узлов EHE по всей печени. T2w ( a ), диффузионно-взвешенная визуализация ( b ), визуализация жир-вода по Диксону в ранней ( c ) и поздней фазе ( d ) после введения гадоксетовой кислоты. Из-за сопутствующего цирроза печени (ребенок B) у пациента быстро развилась прогрессирующая печеночная недостаточность, и он не мог пройти операцию или системную терапию.
Ангиосаркома
Ангиосаркомы также редки (оценочная частота 2/1 млн) и составляют 2% всех сарком.Как правило, это опухоли высокой степени злокачественности, которые могут возникать из эндотелиальных клеток сосудов в любой части тела. Обычно ангиосаркомы проявляются на шестом или седьмом десятилетии жизни, редко они могут возникать в детском возрасте [66]. Известны множественные факторы риска, такие как хроническая лимфедема (синдром Стюарта-Тревеса), состояния после операции и лучевой терапии, различные экзогенные токсины, такие как мышьяк или винилхлорид, а также генетическая предрасположенность, такая как нейрофиброматоз NF-1, мутации BRCA1 / 2. , Синдром Мафуччи, а также синдром Клиппеля-Тренауне, причем последние два являются преимущественно комбинированными сосудистыми мальформациями.Хотя большинство ангиосарком возникают спонтанно, существует несколько сообщений о злокачественной трансформации доброкачественных сосудистых поражений [67]. Кожные ангиосаркомы могут проявляться в виде локального синяка или папулы без резких границ, обычно имеют многоочаговый характер и могут быть легко приняты за доброкачественные сосудистые поражения. С увеличением размера становится более очевидным проникающий характер роста. Мягкие ткани или висцеральные органы проявляются в виде разрастающейся неоднородной массы, которая может быстро увеличиваться до 20 см и более [66].Метастазы чаще всего возникают гематогенно в легкие. Как кожные, так и висцеральные проявления демонстрируют широкий возможный дифференциальный диагноз, и аналогично печеночные проявления ангиосаркомы радиологически трудно отличить от других опухолей печени, таких как гепатоцеллюлярная карцинома, метастазы в печени или даже гемангиомы [68], так что биопсия подозрительных поражений требуется для правильного диагноза.
Визуализация первичных поражений чаще всего выполняется с помощью МРТ или КТ; КТ грудной клетки необходима для исключения метастазов в легкие.В случае ангиосаркомы большого сосуда опухоль может имитировать атерому или тромботический материал внутри сосуда [69] (рис. 8a, b). В таких случаях ПЭТ-изображение может помочь в дифференциальной диагностике, поскольку ангиосаркомы обычно обладают высокой метаболической активностью (рис. 8c, d). Лечение сосудистых осложнений включает паллиативные подходы при обструкции сосудов или тромбоэмболических осложнениях [70], а также экстренную эмболизацию при кровотечении из опухоли.
