«Сбиваем» температуру тела у ребенка: как выбрать оптимальное жаропонижающее средство
Широко известно, что на осенний период приходится всплеск острых респираторных вирусных инфекций (ОРВИ). Возбудители ОРВИ чаще вызывают заболевания у детей дошкольного возраста, несколько реже у школьников, при этом дети являются основными распространителями инфекции [1]. Поэтому неудивительно, что наиболее высокий риск передачи простудных заболеваний представляют детские коллективы. Дети активно общаются между собой в школах и детских садах, обмениваясь не только информацией и игрушками, но и микроорганизмами. Вирусы передаются за счет микрокапель слюны, способных при кашле и особенно при чихании распространяться на 5 метров! Возбудители ОРВИ могут также передаваться при рукопожатии и использовании инфицированных предметов. Поэтому если один ребенок заболел, он может легко передать ОРВИ другим детям и своим родным. Из-за высокой контагиозности простудных заболеваний каждый второй человек ежегодно болеет гриппом или ОРВИ, контактируя с больным [2].Повышение температуры тела является наиболее частым и одним из самых важных симптомов заболеваний в детском возрасте. Повышенная температура тела у ребенка — наиболее распространенный повод обращений к врачу, хотя нередко многие родители пытаются снизить температуру самостоятельно, применяя жаропонижающие лекарственные средства [3]. Наряду с жаропонижающей терапией при повышенной температуре тела у ребенка проводимые мероприятия должны включать:
- режим полупостельный или постельный, в зависимости от уровня температуры тела и самочувствия ребенка;
- щадящую диету (кормление в зависимости от аппетита). Употребление свежего молока целесообразно ограничить из-за возможной гиполактазии при лихорадке;
- обильное питье (чай, морс, компот и др.
 ) для обеспечения адекватной теплоотдачи за счет повышенного потоотделения [4].
) для обеспечения адекватной теплоотдачи за счет повышенного потоотделения [4].
Важно понимать, что повышение температуры тела при ОРВИ — физиологическая защитная реакция организма на внедрение инфекционного агента. Биологическое значение лихорадки заключается в повышении иммунологической защиты организма, а также препятствии размножению вирусов, кокков и других микроорганизмов. Поэтому не стоит мешать детскому организму самому справляться с простудой, давая ребенку жаропонижающие препараты при относительно небольшом отклонении температуры тела от нормы. Применять жаропонижающие препараты рекомендуется, когда температура у ребенка превышает 39,0 °С (измеренная ректально) или 38,5 °С (измеренная «под мышкой»). Исключение составляют дети с риском развития фебрильных судорог, с тяжелым заболеванием легочной или сердечно-сосудистой системы, а также дети первых 2 мес жизни [3].
При проведении жаропонижающей терапии снижение температуры тела не должно быть критическим, необязательно добиваться ее нормальных значений, достаточно снизить температуру на 1–1,5 °С. Это приводит к улучшению самочувствия ребенка и позволяет легче перенести лихорадочное состояние [4].
Это приводит к улучшению самочувствия ребенка и позволяет легче перенести лихорадочное состояние [4].
При выборе жаропонижающего препарата для ребенка наряду с его эффективностью крайне важен профиль безопасности лекарственного средства. ВОЗ рекомендует 2 препарата — ибупрофен и парацетамол — для контроля температуры тела у детей [3].
Ибупрофен обладает выраженным жаропонижающим, анальгезирующим и противовоспалительным действием. Его эффективность и приемлемый профиль безопасности были доказаны в международных двойных слепых рандомизированных исследованиях. В ряде исследований показано, что жаропонижающий эффект ибупрофена в дозе 7,5 мг/кг выше, чем у парацетамола в дозе 10 мг/кг и ацетилсалициловой кислоты в дозе 10 мг/кг. Кроме того, ибупрофен по сравнению с парацетамолом не повышает риск госпитализаций, связанных с желудочно-кишечными кровотечениями, почечной недостаточностью и анафилаксией. Его применение считается относительно безопасным по сравнению с парацетамолом, у детей с бронхиальной астмой, не имеющих указания на непереносимость ацетилсалициловой кислоты, поскольку применение у них ибупрофена не повышает риск бронхоспазма [5].
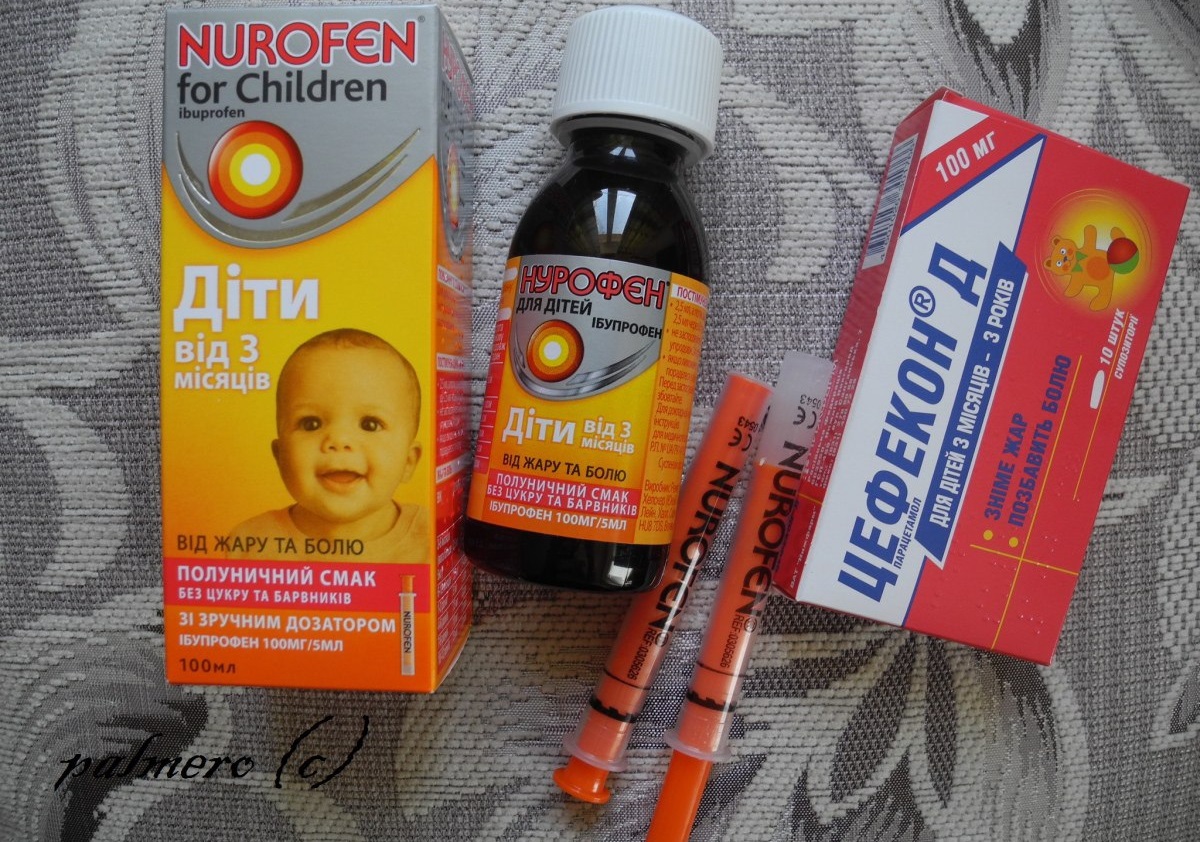
С учетом современных требований к эффективности и безопасности жаропонижающих средств для детей компания «Reckitt Benckiser» разработала препараты НУРОФЕН, НУРОФЕН ДЛЯ ДЕТЕЙ и НУРОФЕН ДЛЯ ДЕТЕЙ ФОРТЕ. Благодаря тому, что они представлены в трех формах выпуска (оральная суспензия, суппозитории и таблетки), родители могут подобрать наиболее подходящее лекарственное средство в зависимости от возраста ребенка и даже учесть вкусовые предпочтения малыша при выборе оральной формы выпуска препарата:
- НУРОФЕН ДЛЯ ДЕТЕЙ, суспензия оральная с апельсиновым или клубничным вкусом, по 100 мг ибупрофена в 5 мл, станет удачным выбором для контроля температуры тела у малышей от 3 месяцев и массой тела не менее 5 кг и до 12 лет;
- НУРОФЕН ДЛЯ ДЕТЕЙ ФОРТЕ, суспензия оральная с апельсиновым или клубничным вкусом, по 200 мг ибупрофена в 5 мл, предназначена для детей в возрасте от 6 месяцев и массой тела не менее 8 кг и до 12 лет.
- НУРОФЕН ДЛЯ ДЕТЕЙ, суппозитории, 60 мг ибупрофена в суппозитории, предназначены для детей с 3 месяцев и массой тела более 6 кг до 2 лет и рекомендуются к применению, когда пероральный прием препаратов невозможен, например, в случае рвоты у ребенка;
- НУРОФЕН, таблетки, покрытые оболочкой, по 200 мг ибупрофена, предназначены для взрослых и детей с массой тела более 20 кг (приблизительно 6 лет).
Один из важных моментов, которые следует учитывать при приеме даже наиболее безопасного жаропонижающего средства, — точность дозирования препарата. НУРОФЕН ДЛЯ ДЕТЕЙ и НУРОФЕН ДЛЯ ДЕТЕЙ ФОРТЕ в форме суспензии оральной содержат удобное устройство для дозирования — шприц-дозатор, что позволяет точно отмерять разовую дозу препарата для ребенка. Дополнительным бонусом также является тот факт, что эти препараты имеют таблицу дозирования как на вторичной упаковке (коробка), так и на самом флаконе.
Таким образом, компания «Reckitt Benckiser» позаботилась об эффективном и безопасном контроле температуры тела у малышей, а также учла важные критерии удобства применения жаропонижающих препаратов у детей — возможность точного дозирования и приятный вкус препаратов в оральной форме выпуска. Поэтому при рекомендации оптимального жаропонижающего средства стоит обратить внимание на НУРОФЕН ДЛЯ ДЕТЕЙ и НУРОФЕН ДЛЯ ДЕТЕЙ ФОРТЕ!
Пресс-служба «Еженедельника АПТЕКА»
Список литературы
1. Гендон Ю.З. Этиология острых респираторных заболеваний // Вакцинация. — 2001. — Т. 5. — № 17. — С. 4–5.
Гендон Ю.З. Этиология острых респираторных заболеваний // Вакцинация. — 2001. — Т. 5. — № 17. — С. 4–5.
2. Лыткина И.Н., Малышев Н.А. Профилактика и лечение гриппа и острых респираторных вирусных инфекций среди эпидемиологически значимых групп населения // Лечащий врач. — 2010. — Т. 10. — С. 66–69.
3. Зайцева О. В. Некоторые аспекты эффективности и безопасности терапии острых респираторных заболеваний у детей // Consilium Medicum (Педиатрия). — 2008. — 2008. — Т. 2. — С. 12–18.
4. Тимченко В.Н., Павлова Е.Б. Современные подходы к терапии лихорадки у детей с инфекционной патологией // Педиатрическая фармакология. — 2008. — Т. 5. — № 5.
5. Геппе Н.А., Малахов А.Б. Лихорадка у детей. Причины развития и методы лечения // Здоровье ребенка. — 2009. — Т. 200. — № 1. — С. 16.
Цікава інформація для Вас:
Как правильно снижать температуру у грудничка?
Как правильно снижать температуру у грудничка?
Повышение температуры тела у ребенка грудного возраста всегда вызывает тревогу у родителей. Температура тела у маленьких детей может повышаться при различных состояниях и заболеваниях. Снижение температуры не устраняет причину заболевания, а лишь временно улучшает состояние больного ребенка.
Температура тела у маленьких детей может повышаться при различных состояниях и заболеваниях. Снижение температуры не устраняет причину заболевания, а лишь временно улучшает состояние больного ребенка.
Важно помнить, что у малыша повышение температуры является защитной реакцией организма, которая мобилизует иммунную систему на борьбу с бактериями и вирусами. При температуре увеличивается скорость биохимических реакций, быстрее образуются защитные антитела, тем самым создаются все условия для успешной борьбы с возбудителями инфекции. Также при лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели вирусов. Интерфероны ставят на клетку своеобразный биологический замок, мешая возбудителю инфекции проникнуть в клетку, призывают на помощь клетки иммунной системы — макрофаги, убивающие вредные микроорганизмы. Повышение температуры при неинфекционных заболеваниях и состояниях играет роль своеобразного сигнала тревоги, который свидетельствует о нарушениях в работе организма.
Какую температуру следует считать нормальной для грудничка?
Температура тела здорового ребенка до года в течение суток может меняться от 36,0 до 37,40 С. В вечернее время она может быть немного выше, чем утром в связи с физиологическими изменениями уровня обмена веществ в организме. К концу первого года жизни температура у малыша устанавливается 36-370 С.
При перегревании (в летнюю жару, в душном помещении, или ношение одежды не по погоде), беспокойстве, крике кратковременно в течение 15-30 минут температура может повыситься до 37 – 370С такую температуру тоже можно считать нормальной при отсутствии других симптомов. В этом случае, сначала нужно устранить причину вызвавшую подъем температуры, подождать 20 – 30 минут, а затем повторно измерить температуру, если она нормализовалась, и других симптомов у ребенка нет, самочувствие хорошее, тогда в осмотре врача нет необходимости.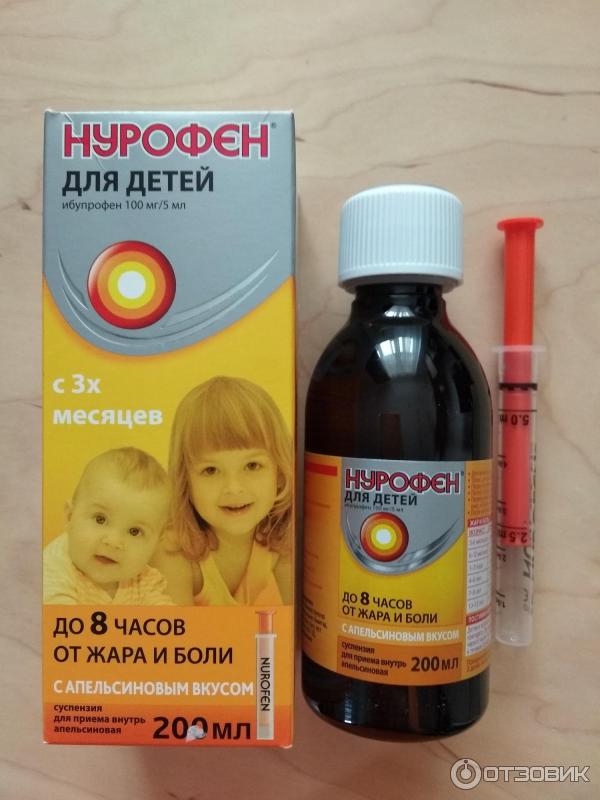
При любом повышении температуры выше или равному 380 у грудного ребенка необходим осмотр педиатра. Если температура поднялась до 390С и не снижается при помощи жаропонижающих средств, необходимо вызвать скорую помощь.
При повышенной температуре ребенок плаксив, беспокоен, отказывается от еды, сердцебиение и дыхание учащаются. На пике высокой температуры (380С и выше) возможна рвота. Кожа ребенка, как правило, розового цвета, влажная и теплая на ощупь. Но в некоторых ситуациях, несмотря на лихорадку стопы и ладони остаются холодными, кожа при этом бледная, это связано с нарушениями кровообращения. При лихорадке нарушается равновесие между теплообразованием и теплоотдачей тела, вследствие чего происходит расстройство деятельности нервной системы, а результатом этого расстройства являются нарушения в кровообращении, дыхании и обмене веществ. Процесс подъема температуры у некоторых детей сопровождается ознобом. Иногда на фоне высокой температуры возможно стул может стать более мягкой консистенции, это происходит в связи с функциональными изменениями кишечника и изменениями тонуса нервной системы. Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Водянистый стул с примесью слизи и зелени – это уже признак кишечной инфекции. У детей до 5 летнего возраста в связи с незрелостью нервной системы на фоне лихорадки (как правило, при температуре выше 390С) возможно появление судорог, которые проявляются потерей сознания и судорожным подергиванием ручек и ножек (так называемые фебрильные судороги).
Как правильно измерять температуру у грудничка?
Малышам можно измерять температуру в следующих местах: в подмышечной впадине, в прямой кишке, в полости рта, в паховой складке, в локтевом сгибе, на лбу, в ухе. Предпочтительно измерять температуру в подмышечной впадине, этот способ измерения считается наиболее достоверным и удобным. При этом следует помнить о некоторых особенностях измерения температуры у детей. В разных частях тела температура неодинакова, например, температура в подмышечной впадине считается нормальной до 37,40С, а ушная или ректальная (в прямой кишке) – до 38,00С. Измерять температуру ребенку нужно в состоянии покоя, он не должен в это время есть, пить или плакать — любое действие, требующее от малыша малейших физических затрат, может повлиять на показания термометра.
В аптеках представлен огромный ассортимент термометров. По принципу действия термометры делятся на три группы: ртутные, электронные и градусники-индикаторы. Для точности лучше измерять температуру двумя термометрами (электронным и ртутным), затем сравнивать их показания. Градусники-индикаторы в виде полимерной пластинки, которая прикладывается на лоб, удобны для измерения температуры в дороге, но их показания приблизительны, поэтому для уточнения температуры под рукой должен быть электронный или ртутный термометр.
Причины повышения температуры у грудничков
Повышение температуры у грудничков могут вызывать самые разные причины. Наиболее часто это острые респираторные вирусные инфекции (ОРВИ), грипп. Кроме этого, лихорадку могут вызвать различные инфекционные заболевания, воспалительный процесс в легких — пневмония, почках (например, пиелонефрит), кишечные инфекции, стоматит – воспаление слизистой рта, реакция на прививку, чаще на АКДС – вакцину против коклюша, дифтерии и столбняка. Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
Повышение температуры вызывает неочищенный коклюшный компонент вакцины (взвесь убитых коклюшных микробов). Современные вакцины АКДС («Инфанрикс», «Пентаксим»), которые содержат очищенный коклюшный компонент, вызывают лихорадку значительно реже.
У новорожденных и детей первого года жизни причинами неинфекционной лихорадки могут быть обезвоживание, избыточное содержание в рационе белков, поваренной соли, перегревание (например, в жаркое время года), нервное возбуждение при сильном беспокойстве, крике, плаче, реакция на боль. Часто причиной лихорадки может быть интенсивное прорезывание зубов. Однако следует знать, что 90% случаев повышения температуры у детей, у которых в это время режутся зубы, обусловлено другими причинами. Поэтому при лихорадке, даже если у ребенка идет прорезывание зубов, необходим осмотр врача, чтобы исключить другие причины лихорадки.
Наиболее редкие причины повышения температуры у детей – это эндокринные, аутоиммунные, онкологические заболевания, а также повышенная чувствительность к некоторым лекарственным препаратам (чаще всего это антибиотики, сульфаниламиды, барбитураты, аспирин, аллопуринол, аминазин, атропин, теофиллин, новокаинамид,как правило, лихорадка развивается на 5-10-й день после начала приема таких препаратов).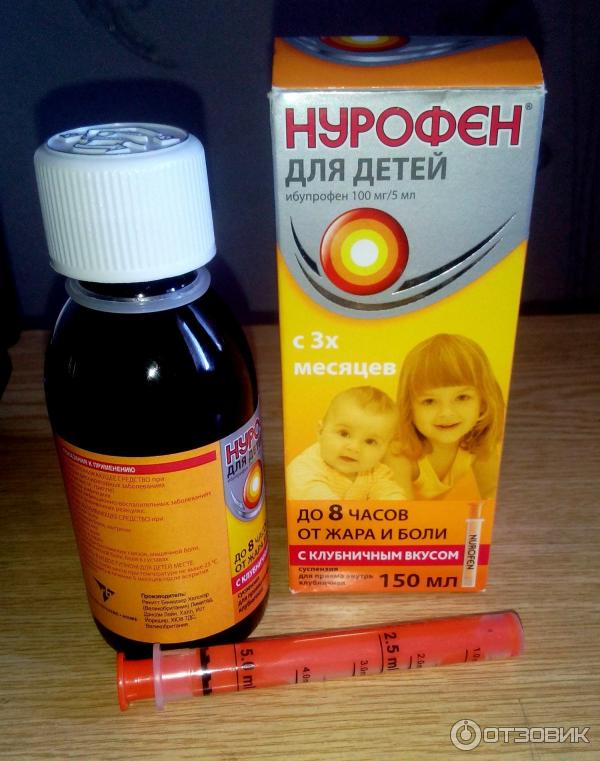
Чем помочь малышу:
Не медикаментозные способы снижения температуры
Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру не медикаментозными способами (охлаждение, растирание).
При температуре ребенку нужно обеспечить покой и обильно поить жидкостью (можно использовать кипяченую воду, детские чаи или специальные регидратационные растворы), так как необходимо восполнить потерю жидкости, которую ребенок теряет при высокой температуре за счет потоотделения. Новорожденного при лихорадке выше 380 допаивать кипяченой водой, с 1 месяца жизни можно использовать детские чаи, специальные регидратационные растворы. Если малыш находится на грудном вскармливании чаще предлагать ему грудь.
Для того чтобы улучшить отдачу тепла нужно раскрыть ребенка, снять с него одежду на 10-15 минут при температуре в помещении не ниже 200С; обтереть всю поверхность тела спиртом или водным раствором уксуса (раствор пищевого уксуса в воде в соотношении 1:1. ) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
) (при их испарении увеличивается теплоотдача). Или вместо растирания можно обернуть ребенка влажной пеленкой (простыней) на 10-15 минут, во избежание озноба температура воды для смачивания пеленки должна быть не ниже 250С. Если же, несмотря на высокую температуру ладони и стопы ребенка холодные, надо согреть конечности ребенка, дать теплое питье и жаропонижающий препарат. Похолодание конечностей, которое вызвано спазмом сосудов, – признак неблагоприятного течения лихорадки, согревающие процедуры в этом случае помогают восстановить кровообращение.
Лекарственные препараты
Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее. Эффект должен наступить через 30 минут.
У детей от 0 до 3 месяцев жаропонижающие назначаются при температуре выше 380. Если ребенок старше 3 месяцев жизни, то жаропонижающее назначается при температуре 390С и выше (если ребенок хорошо переносит температуру). Однако, если у ребенка на фоне лихорадки независимости от степени выраженности, отмечается ухудшение состояния, озноб, нарушение самочувствия, бледность кожи, жаропонижающее должно быть назначено немедленно.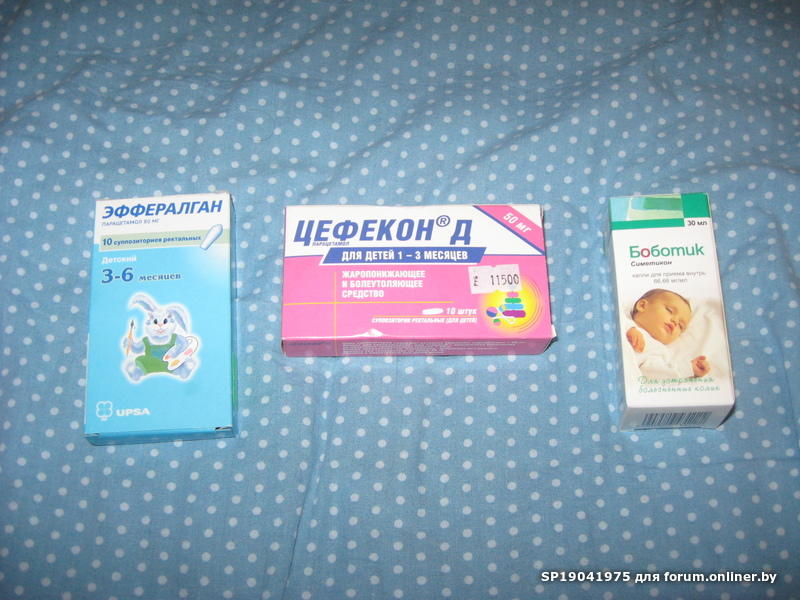
При температуре ниже указанных цифр жаропонижающее давать не следует, в связи с тем, что как уже было сказано выше, температура является защитной реакцией организма. При лихорадке в организме вырабатываются интерфероны, вещества, которые создают благоприятные условия для гибели возбудителей заболеваний, препятствуют проникновению вируса в клетку, а также стимулируют иммунную систему для борьбы с инфекцией.
Нерациональное снижение температуры ведет к более длительному, затяжному течению болезни!
Однако при температуре выше 390С, а у некоторых детей (у детей с сопутствующей патологией нервной системы, с тяжелыми заболеваниями сердечнососудистой системы) и выше 380С, эта защитная реакция становится патологической: начинается разрушение полезных продуктов обмена веществ, в частности белка, у ребенка появляются дополнительные симптомы интоксикации – бледность кожных покровов, слабость, вялость, нарушения сознания.
Отдельно следует сказать о детях из группы риска по неблагоприятным последствиям лихорадки. Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,5 0С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Сюда относятся дети с тяжелыми заболеваниями сердца (врожденные пороки сердца, кардиомиопатии- заболевание, при котором поражается мышца сердца) и нервной системы, а также те дети, у которых ранее при высокой температуре отмечались судороги. Этим детям следует давать жаропонижающее при температуре от 37,5 до 38,5 0С в зависимости о того, как ребенок ее переносит. Следует помнить, что у детей с серьезными заболеваниями сердечнососудистой системы лихорадка может привести к тяжелым нарушениям функции сердца и сосудов. У детей с тяжелой патологией нервной системы лихорадка может спровоцировать развитие судорог.
Наиболее безопасен к применению у детей парацетамол. Препарат официально разрешен к применению у детей 1 месяца жизни. До этого возраста применяется, но с осторожностью по строгим медицинским показаниям. В нашей стране без рецепта продаются многие препараты на основе парацетамола. Панадол, Калпол и Эффералган и др. Для грудного ребенка лучше не использовать часть «взрослой» таблетки, а использовать детские лекарственные формы, позволяющие точно дозировать лекарство. Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Препараты на основе парацетамола выпускаются в разных формах (свечи, сироп, гранулы для приготовления суспензии). Сироп и суспензию можно смешивать с соком или молоком, растворять в воде, что позволяет использовать дробные дозы и максимально уменьшить для ребенка ощущение приема лекарства. При применении жидких форм лекарства необходимо использовать мерные ложки или колпачки, прилагаемые к упаковкам. Это связано с тем, что при использовании домашних чайных ложек, объем которых на 1-2 мл меньше, существенно снижается реальная доза лекарства.
Разовая доза парацетамола 10-15 мг/кг массы тела малыша на прием, не чаще 4 раз в день, не чаще чем через каждые 4 часа, суточная доза не должна превышать 60 мг/кг в сутки. Эффект парацетамола в растворе наступает через 30 минут и сохраняется 3-4 часа. При тошноте, рвоте, а также для более длительного эффекта (на ночь) парацетамол вводят в свечах. Действие свечей (Эффералган, Панадол) начинается позже через 1-1,5 часа, но длится дольше — до 6 часов, поэтому свечи более подходят для снижения температуры ночью, поскольку обеспечивают длительный жаропонижающий эффект. Также парацетамол входит в состав свечей «Цефекон Д», которые разрешены к применению с 1 месяца жизни. Действие этого препарата начинается несколько раньше через 30-60 минут и продолжается 5-6 часов. Свечи в отличие от сиропов не содержат консервантов и красителей, поэтому при их использовании значительно уменьшается риск аллергических реакций. Недостатком препаратов в форме свечей является более позднее наступление эффекта. Главные недостатки ректального пути введения лекарств — неудобство в применении, неестественность самого пути введения и индивидуальные колебания скорости и полноты всасывания препаратов. Разница во времени действия свечей и жидких форм (сироп, суспензия) препаратов с одинаковым действующим веществом связана с разным путем введения препарата, при поступлении парацетамола через прямую кишку эффект наступает позднее. (Комментарий для редактора. Поступая через прямую кишку, парацетамол сначала попадает в общий кровоток, минуя печень, поэтому активные метаболиты препарата, которые формируются в печени, будут образованы позднее, когда препарат этого органа достигнет.
Также парацетамол входит в состав свечей «Цефекон Д», которые разрешены к применению с 1 месяца жизни. Действие этого препарата начинается несколько раньше через 30-60 минут и продолжается 5-6 часов. Свечи в отличие от сиропов не содержат консервантов и красителей, поэтому при их использовании значительно уменьшается риск аллергических реакций. Недостатком препаратов в форме свечей является более позднее наступление эффекта. Главные недостатки ректального пути введения лекарств — неудобство в применении, неестественность самого пути введения и индивидуальные колебания скорости и полноты всасывания препаратов. Разница во времени действия свечей и жидких форм (сироп, суспензия) препаратов с одинаковым действующим веществом связана с разным путем введения препарата, при поступлении парацетамола через прямую кишку эффект наступает позднее. (Комментарий для редактора. Поступая через прямую кишку, парацетамол сначала попадает в общий кровоток, минуя печень, поэтому активные метаболиты препарата, которые формируются в печени, будут образованы позднее, когда препарат этого органа достигнет. Соответственно, при поступлении препарата через перорально, он поступает в общий кровоток, после метаболизма в печени.)
Соответственно, при поступлении препарата через перорально, он поступает в общий кровоток, после метаболизма в печени.)
Если снижения температуры при применении препаратов на основе парацетамола не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен).
Выпускаются препараты Нурофен (свечи, сироп), Ибуфен (сироп) и др. Сироп разрешен к применению с 6 месяцев жизни, свечи с 3 месяцев. Эффект наступает через 30 минут и сохраняется до 8 часов. Разовая доза — 5–10 мг/кг массы тела 3–4 раза в сутки через 6-8 часов. Максимальная суточная доза — не более 30 мг/кг/сут. Назначается, когда жаропонижающее действие надо сочетать с противовоспалительным.
Таким образом, алгоритм поведения родителей при лихорадке у ребенка выглядит следующим образом. Когда температура поднимается до 380 у детей до 3 месяцев жизни и до 390 у детей старше этого возраста сначала нужно попробовать снизить температуру немедикаментозными способами (охлаждение, растирание), о которых было сказано выше. Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее на основе парацетамола. Эффект должен наступить через 30 минут. Если снижения температуры не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен). На фоне использования лекарств, продолжаем снижать температуру не медикаментозно с помощью растираний и охлаждения.
Если через 20-30 минут эффекта от проводимых процедур нет, необходимо дать жаропонижающее на основе парацетамола. Эффект должен наступить через 30 минут. Если снижения температуры не произошло и температура продолжает повышаться дать жаропонижающее на основе ибупрофена (Нурофен, Ибуфен). На фоне использования лекарств, продолжаем снижать температуру не медикаментозно с помощью растираний и охлаждения.
Если, несмотря на все проводимые мероприятия, эффекта не наступает, необходимо вызвать скорую помощь, в этой ситуации после осмотра ребенка будет внутримышечно введен анальгин, чаще всего в комбинации с антигистаминным препаратом (димедрол или супрастин) и папаверином (с сосудорасширяющей целью, если есть похолодание конечностей, бледность кожи).
Основные правила приема жаропонижающих:
• Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры! Если регулярно давать ребенку жаропонижающее, то можно создать опасную иллюзию благополучия. Сигнал о развитии осложнения, каким является повышенная температура, будет замаскирован и будет упущено время для начала лечения.
Сигнал о развитии осложнения, каким является повышенная температура, будет замаскирован и будет упущено время для начала лечения.
• Не следует давать жаропонижающее профилактически. Исключением являются ситуации, когда некоторым детям жаропонижающий препарат назначается после прививки АКДС для профилактики поствакцинального подъема температуры, в этой ситуации лекарство принимается однократно только по рекомендации педиатра.
• Необходимо строго соблюдать максимальную суточную и разовую дозировки, особенно быть внимательными в отношении препаратов на основе парацетамола (Эффералган, Панадол, Цефекон Д, Калпол идр.) В связи с тем, что передозировка парацетамола наиболее опасна, она приводит к токсическому поражению печени и почек.
• В тех случаях, когда ребенок получает антибиотик, регулярный прием жаропонижающих средств также недопустим, т. к. может привести к затягиванию решения вопроса о необходимости замены антибактериального препарата. Это объясняется тем, что самый ранний и объективный критерий эффективности антибиотика – это снижение температуры тела.
Запрещено использовать!
1. В качестве жаропонижающего запрещен к применению у детей аспирин из-за опасности тяжелых осложнений! При гриппе, ОРВИ и ветряной оспе препарат может вызвать синдром Рея (тяжелейшее поражение печени и мозга за счет необратимого разрушения белков).
2. Безрецептурное применение в качестве жаропонижающего у детей анальгина внутрь, поскольку он способен вызвать опасные осложнения, а именно тяжелые поражения кроветворной системы. Анальгин у детей используют только внутримышечно по строгим медицинским показаниям!
3. Также в качестве жаропонижающего недопустимо применение нимесулида (Найз, Нимулид). Препарат запрещен для детей младше 2 лет.
Правильная тактика поведения родителей при лихорадке у малыша, отсутствие бесконтрольного применения жаропонижающих и своевременное обращение за медицинской помощью позволят малышу сохранить здоровье.
Публикация для журнала «9 месяцев»
Гипотермия у новорожденных — Педиатрия
Тепловое равновесие зависит от относительной влажности воздуха, потока воздуха, непосредственного контакта с холодными поверхностями, близости холодных объектов и температуры окружающего воздуха.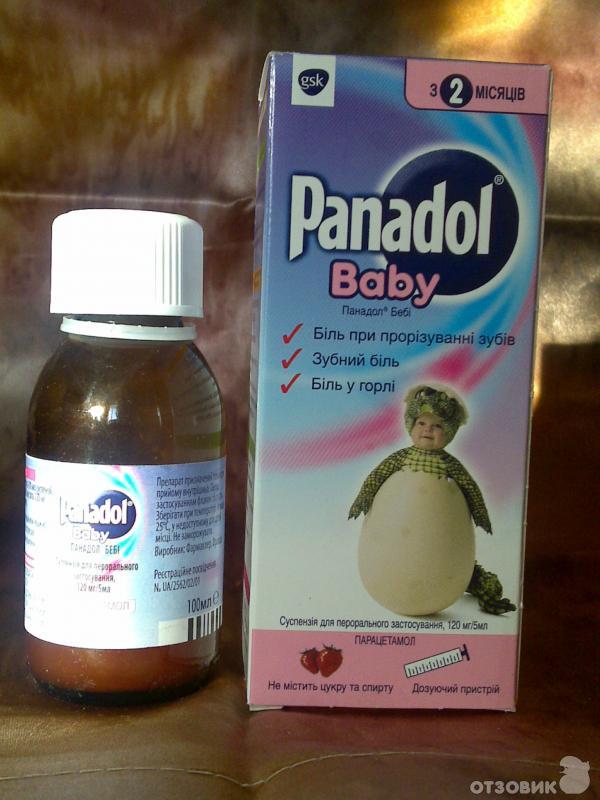 Новорожденные склонны к быстрой потере тепла и, как следствие, переохлаждению из-за большего соотношения площади тела к его объему, прежде всего у новорожденных с низкой массой. Есть несколько механизмов потери тепла:
Новорожденные склонны к быстрой потере тепла и, как следствие, переохлаждению из-за большего соотношения площади тела к его объему, прежде всего у новорожденных с низкой массой. Есть несколько механизмов потери тепла:
-
Радиантные потери тепла: голая кожа подвергается воздействию окружающей среды, содержащей объекты прохладной температуры.
-
Потери тепла посредством испарения: новорожденные увлажнены амниотической жидкостью.
-
Кондуктивная потеря тепла: контакт новорожденного с холодной поверхностью или объектом.
-
Конвективная потеря тепла: поток холодного окружающего воздуха уносит тепло от новорожденного.
Длительный нераспознанный холодовой стресс может препятствовать росту. Для новорожденных характерен метаболический ответ на охлаждение, который включает химический (без мышечной дрожи) термогенез благодаря выбросу норэпинефрина симпатическим нервом в бурый жир.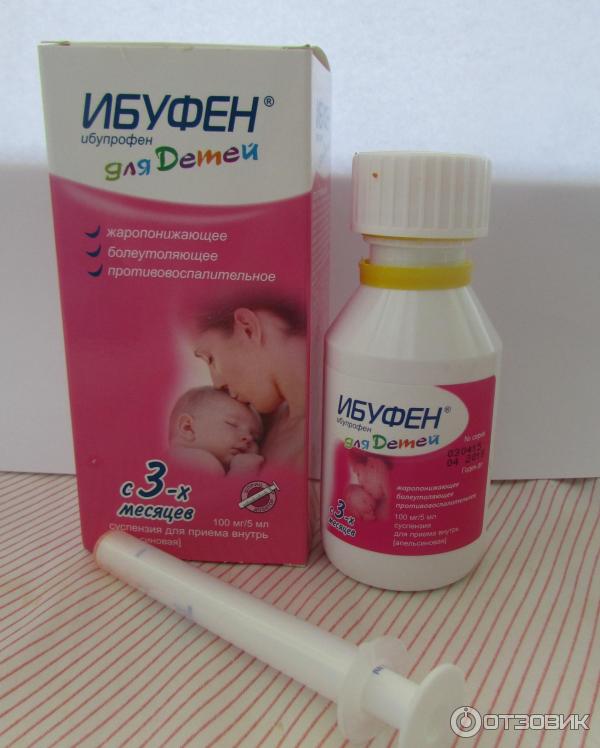 Это специализированные ткани новорожденного, расположенные в задней части шеи, между лопатками и в области почек и надпочечников, отвечающие липолизом с последующим окислением или переэтерификацией выделяемых жирных кислот. Эти реакции производят тепло локально, и богатое кровоснабжение бурого жира может переносить такое тепло к остальным частям тела новорожденного. Эта реакция увеличивает скорость метаболизма и расход кислорода в 2–3 раза. Таким образом, у новорожденных с дыхательной недостаточностью (например, недоношенных детей с респираторным дистресс-синдромом) холодовой стресс может также привести к гипоксии тканей и неврологическим повреждениям. Активация гликогена может вызвать кратковременную гипергликемию. Стойкая гипотермия может привести к гипогликемии и метаболического ацидозу и повышает риск позднего сепсиса и смертности.
Это специализированные ткани новорожденного, расположенные в задней части шеи, между лопатками и в области почек и надпочечников, отвечающие липолизом с последующим окислением или переэтерификацией выделяемых жирных кислот. Эти реакции производят тепло локально, и богатое кровоснабжение бурого жира может переносить такое тепло к остальным частям тела новорожденного. Эта реакция увеличивает скорость метаболизма и расход кислорода в 2–3 раза. Таким образом, у новорожденных с дыхательной недостаточностью (например, недоношенных детей с респираторным дистресс-синдромом) холодовой стресс может также привести к гипоксии тканей и неврологическим повреждениям. Активация гликогена может вызвать кратковременную гипергликемию. Стойкая гипотермия может привести к гипогликемии и метаболического ацидозу и повышает риск позднего сепсиса и смертности.
Несмотря на свои компенсационные механизмы, новорожденные дети, особенно с низким весом при рождении, имеют ограниченный потенциал для регуляции температуры и склонны к снижению температуры тела. Холодовой стресс возникает еще до понижения температуры, если потери тепла требуют увеличения метаболической продукции тепла.
Холодовой стресс возникает еще до понижения температуры, если потери тепла требуют увеличения метаболической продукции тепла.
Нейтральная тепловая среда (термонейтральность) является оптимальной температурной зоной для новорожденных; она определяется при температуре окружающей среды, при которой метаболические потребности (и, следовательно, расходы калорий) для поддержания температуры тела в пределах нормы (36,5-37,5° C ректально) являются самыми низкими. Конкретная температура окружающей среды, необходимая для поддержания термонейтральности, зависит от того, является ли новорожденный в данный момент мокрым (например, после родов или купания), одетым, от его веса, гестационного возраста и его возраста после рождения в часах и днях.
Жаропонижающее для новорожденных с первых дней — наш рейтинг
Медикаментозные жаропонижающие средства для новорожденных с первых дней жизни и до месяца применять не рекомендуется. Нет аптечных препаратов, в аннотации которых было бы указание о возможности применения их деткам младше месячного возраста. Для ребятишек постарше есть ряд безопасных лекарств, способных успешно сбивать высокую температуру. Давать их ребенку можно только после консультации и назначения врача.
Для ребятишек постарше есть ряд безопасных лекарств, способных успешно сбивать высокую температуру. Давать их ребенку можно только после консультации и назначения врача.
Как сбивать температуру новорожденным до месяца
Высокая температура — это признак заболевания или недомогания ребенка. При высокой температуре нужно обязательно вызвать педиатра, чтобы он осмотрел ребенка и выяснил ее причину.
Сбивать температуру до 38 градусов не рекомендуют, она сигнализирует организму о том, что необходимо начать бороться с болезнетворными бактериями или вирусом. На фармацевтическом рынке не существуют разрешенные жаропонижающие для новорожденных до 1 месяца. Педиатр может назначить какой-то препарат, рассчитанный на возраст старше, с учетом состояния малыша и снизив дозировку. Самостоятельно прописывать и давать лекарство ребенку младше месяца опасно для его здоровья.
Как сбивают температуру младенцам в возрасте до месяца:
- малыша раздевают, чтобы кожа максимально охлаждалась, дышала;
- в комнате ребенка нужно проветрить, а воздух — увлажнить;
- можно обтирать тело крохи водой комнатной температуры.

Важно следить, чтобы из-за температуры не произошло обезвоживание организма, для этого почаще прикладывайте малыша к груди. Если температура не сбивается, продолжает расти, малыш слабый и сонливый — вызывайте скорую помощь.
В каком виде выпускаются жаропонижающие для малышей
Для деток в возрасте от 1 месяца выпускают жаропонижающие в твердой и жидкой форме. Твердая форма — свечи (суппозитории) — хоть и неприятна для ребенка, но имеет ряд преимуществ:
- при правильном использовании легко и быстро вводится;
- нет лишних красителей, подсластителей и ароматизаторов, которые могут вызвать аллергию.
Недостатки ректальных свечей:
- нужно хранить в холодильнике;
- действуют медленнее, чем сироп или суспензия;
- нельзя использовать, если есть патологии кишечника.
Сироп хорош тем, что он начинает действовать быстрее ректальных свечей. Но его главный недостаток: наличие в составе красителей, ароматизаторов, подсластителей для улучшения вкуса. Эти составляющие могут вызвать у малыша аллергию.
Эти составляющие могут вызвать у малыша аллергию.
Перечень разрешенных жаропонижающих для детей до года
Все разрешенные к использованию жаропонижающие делятся на группы по активному действующему веществу. От температуры новорожденному дают следующие препараты:
- Препараты на основе парацетамола. Они разрешены к использованию с месячного возраста. Выпускаются в виде свечей, суспензий, сиропов. Противопоказаны деткам с заболеваниями почек, печени, при вирусном гепатите или сахарном диабете. Популярные препараты на основе парацетамола — «Эффералган», «Парацетамол», «Панадол», «Цефекон Д».
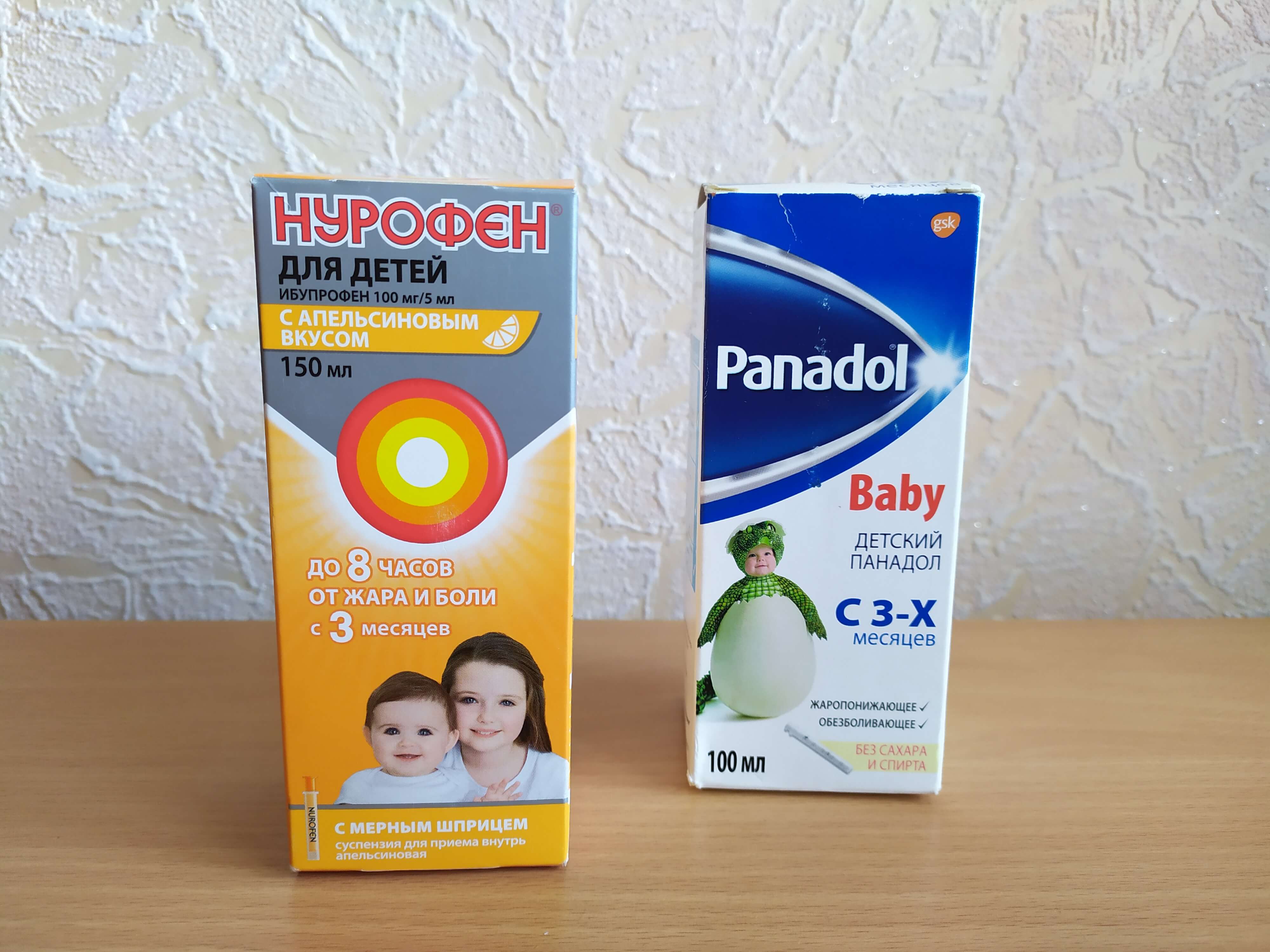
- Препараты на основе ибупрофена. Разрешены к использованию с третьего месяца жизни ребенка. Противопоказаны при заболеваниях почек, печени, при астме, язве, гастрите, нарушении слуха, заболеваниях крови. Популярные препараты на основе ибупрофена — «Ибуфен», «Нурофен», «Ибупрофен».
- Гомеопатические препараты. Выпускаются в виде ректальных свечей.
 Противопоказаны при непереносимости компонентов. Популярный препарат — «Вибуркол».
Противопоказаны при непереносимости компонентов. Популярный препарат — «Вибуркол».
Жаропонижающие в виде ректальных свечей на основе парацетамола
Жаропонижающие в виде свечей хороши своим минимальным количеством побочных эффектов. Педиатры часто назначают эту форму для деток от одного месяца. Ректальные свечи на основе парацетамола:
- «Панадол»;
- «Цефекон Д»;
- «Эффералган».
Ректальные свечи «Панадол»
Свечи для малышей до года выпускают в дозировке 125 мг. Их назначают, чтобы справиться со слабым и умеренным болевым синдромом и сбить высокую температуру. Лекарство действует до 6 часов. Дозировку назначает врач с учетом веса и возраста малыша. В день обычно ставят не больше 4 свечей. Эти свечи часто рекомендуют в день вакцинации, если у ребенка повышается температура как реакция на воздействие вакцины. Препарат назначают с 3 месяцев.
Ректальные свечи «Цефекон Д»
Выпускают в дозировке 50 мг для деток в возрасте месяца. Деткам от 3 месяцев назначают дозировку в 100 мг. Препарат хорошо обезболивает и снижает температуру.
Деткам от 3 месяцев назначают дозировку в 100 мг. Препарат хорошо обезболивает и снижает температуру.
Ректальные свечи «Эффералган»
Свечи назначают при сильных воспалениях, при прорезывании зубов, предупреждении жара после вакцинации. Разрешен к применению детям с 3 месяцев. Дозировку высчитывают, исходя из веса малыша. Вводят до четырех раз в день.
Жаропонижающие в виде сиропа и суспензии на основе парацетамола
С трех месяцев парацетамол новорожденным дают в дозировке 60-120 мг. Применять препараты на основе парацетамола можно не чаще четырех раз в сутки. Популярные жидкие препараты на основе парацетамола:
- суспензия «Панадол»;
- сироп «Эффералган».
Суспензия «Панадол»
Назначают из расчета 4 мл — при массе тела от 6 до 8 кг и 5 мл — при массе тела от 8 до 10 кг. Детям до 3 месяцев дают только по назначению врача. В сутки рекомендуется давать малышу не больше 3-4 раз.
Сироп «Эффералган»
Сироп не рекомендуется новорожденным с весом до 4 кг. Дозируется по весу малыша. В сутки принимают не чаще 3-4 раз. Минимальное время между приемами — от 4 до 6 часов. Максимальный срок применения — три дня.
Жаропонижающие, рекомендуемые новорожденным от одного до трех месяцев
Деткам до трех месяцев педиатры назначают только препараты на основе парацетамола. В рекомендуемый врачами список жаропонижающих для новорожденных до 3 месяцев входят:
- ректальные свечи «Панадол»;
- ректальные свечи «Цефекон Д»;
- ректальные свечи «Эффералган»;
- суспензия «Панадол»;
- сироп «Эффералган».
Жаропонижающие свечи и суспензии на основе ибупрофена
Деткам в возрасте от трех месяцев можно применять не только парацетамол, но и лекарства на основе ибупрофена.
Ректальные свечи «Нурофен»
Можно применять деткам с трехмесячного возраста. Каждая свечка содержит 60 мг ибупрофена. Малышам с весом от 6 до 8 кг назначают по 0,5-1 свече до трех раз в сутки. Ребятишкам с весом от 8,5 кг до 12 кг назначают по 1 свече до четырех раз в сутки.
Суспензия «Нурофен»
Не рекомендуется малышам с массой тела меньше 5 кг. Для точной дозировки используют мерную ложку. В возрасте от 3 до 6 месяцев дают по 2,5 мл от одного до трех раз в день. В возрасте от 6 до 12 месяцев дают по 2,5 мл от одного до четырех раз в день. Длительность приема — 3 дня. Если у деток 3-6 месяцев нет улучшений в течение суток после приема, нужно обратиться к педиатру.
Какие препараты применять нельзя
Новорожденным нельзя давать ряд препаратов, которые хорошо сбивают температуру у взрослых, но опасны для деток:
- «Аспирин» — его нельзя применять детям до 12 лет;
- «Анальгин» — его применяют только в крайних случаях, под наблюдением врача;
- «Ибуклин Юниор» — это комбинированное средство, в состав которого входят одновременно и ибупрофен, и парацетамол, его разрешено применять только с трех лет;
- «Фенацетин»;
- «Амидопирин»;
- «Нимесулид»;
- «Антипирин».
Как дополнительно сбивают температуру у маленьких детей
Помочь быстрее сбить высокую температуру маленьким деткам могут простые проверенные действия:
- Следить за тем, чтобы малыш достаточно много пил. Когда ребенок потеет — это естественная защита от перегрева. Жидкость помогает выводить токсины и предохраняет от сгущения крови и обезвоживания.
- Раздеть ребенка, накрывать только тонкой пеленкой.
- Периодически проветривать в комнате, следить, чтобы в помещении не было жарко.
- Обтирать ребенка влажным полотенцем осторожно, не допуская переохлаждения (чтобы не было спазмов сосудов).
Перед применением жаропонижающего нужно проконсультироваться с педиатром. После того, как вы на собственном опыте подберете оптимальный препарат для своего ребенка, позаботьтесь о том, чтобы он всегда был у вас дома. Хранить жаропонижающее лучше всего в холодильнике.
Здоровья вам и вашему малышу!
0
0
31630
Мой мир
Вконтакте
Одноклассники
Жаропонижающее для новорожденных — список лекарств от температуры для детей до года
Поднявшаяся температура у новорожденного – серьезный повод для беспокойства у родителей. Ведь высокая температура может быть предвестником заболевания или инфекции. Снять температуру и облегчить состояние ребенка помогут жаропонижающие средства.
Ведь высокая температура может быть предвестником заболевания или инфекции. Снять температуру и облегчить состояние ребенка помогут жаропонижающие средства.
Важные моменты при принятии жаропонижающих препаратов:
- Назначить жаропонижающее новорожденному ребенку может только лечащий педиатр.
- Сбивать температуру рекомендуется, если она выше 38°.
- Четко следовать инструкциям, соблюдать дозы приема препаратов.
По теме температуры у новорожденных:
Список жаропонижающих средств
Лекарства для новорожденных от температуры выпускаются в виде сиропов, суспензий, растворов и ректальных свечек.
- Далерон. Суспензия. Дозировка: до 3 мес. – 10 мг, 3-12 мес. – 60-120 мг. Нельзя принимать более 4 раза за сутки. Время между приемами препарат – 4 ч. Максимальная продолжительность приема 3 дня.
- Доломол. Суспензия. Дозировка: 1-3 мес. – определяется врачом, 3-12 мес.
 – от 2,5 до 5 мл. Пить минимум через 1 ч. после еды. Запивать большим количеством жидкости. В день принимать 4 раза с интервалами в 4 ч. Максимальная продолжительность приема 3 дня.
– от 2,5 до 5 мл. Пить минимум через 1 ч. после еды. Запивать большим количеством жидкости. В день принимать 4 раза с интервалами в 4 ч. Максимальная продолжительность приема 3 дня.- Доломол Свечи. Дозировка: 3-6 мес. – 80 мг 5 раза в день, 6-12 мес. – 80 мг в сутки 2-3 раза. Ежедневная доза – максимум 4 грамма.
- Ибупрофен. Свечи. Дозировка: 5,5-8 кг – 1 супп. в сутки 3 раза, 8-12,5 кг – 1 супп. в сутки 4 раза. Интервал между приемами – 6 ч. Не желательно детям до 3 мес. Продолжительность приема 3 дня.
- Ибуфен. Суспензия. Дозировка: 7-9 кг – 2,5 мл (50 мг). Принимать после еды, в день не чаще 3 раз. Минимальное время между приемами – 6-8 ч. Флакон перед употреблением взболтать. Препарат не рекомендуется детям с весом до 7 кг.
- Ифимол. Раствор. Дозировка: до 3 мес. – 10 мг, 3-12 мес. – 60-120 мг. Принимать с интервалом в 4 ч. не чаще 4 раз в день. Длительность приема 3 дня.
- Калпол. Суспензия. Дозировка: 3-12 мес. – от 2,5 до 5 мл. Новорожденным до 1 мес. давать не желательно. Пить после еды, минимум через 1 ч. Обильно запивать. Рекомендованная за сутки дозировка – 3-4 раза с 4-часовым интервалом. Длительность применения 3 дня.
- Нурофен. Суспензия. Дозировка: 3-6 мес. (не меньше 5 кг) – 2,5 мл (в день 1-3 раза), 6-12 мес. – 2,5 мл (в день 1-4 раза). Для точного расчета дозировки использовать инструкцию и мерную ложку. Давать максимум 4 раз в сутки. Длительность приема 3 дня. Если у детей 3-6 мес. после приема препарата нет улучшений в течение суток, надо обратиться к педиатру.
- Нурофен Свечи. Дозировка: 6-8 кг – 0,5-1 супп. (максимум 3 раз в сутки), 8-12,5 кг – 1 супп. (максимум 4 раз в сутки). Интервал между применениями 6 ч. Не желательно ставить детям до 3 мес. и массой тела до 6 кг. Продолжительность приема 3 дня.
- Панадол детский.
 Суспензия. Дозировка: 6-8 кг – 4 мл, 8-10 кг – 5 мл. Не рекомендуется в сутки давать более 3-4 раз. Детям до 3 мес. назначается только по предписанию врача.
Суспензия. Дозировка: 6-8 кг – 4 мл, 8-10 кг – 5 мл. Не рекомендуется в сутки давать более 3-4 раз. Детям до 3 мес. назначается только по предписанию врача.- Панадол детский Свечи. Дозировка: до 3 мес. – 10 мг, 3-12 мес. – 60-120 мг. Ставить в день максимум 4 раза с 4-часовым интервалом. Можно использовать 5-7 дней.
- Парацетамол детский. Сироп. Детям 3-12 мес. дают 2,5 – 5 мл 3-4 раза за сутки. Периодичность приема – 4-6 ч. Принимать препарат перед едой. Разрешается добавить в воду и давать через бутылочку. Детям до 3 мес. давать только по предписанию врача. Не желательно применять до 1 мес.
- Парацетамол детский Суспензия. Малышам 1-3 мес. – около 2 мл, а 3 -12 мес. – 2,5-5 мл. Суточный прием – 3-4 раз. Давать в неразбавленном виде, обязательно перед едой. Запивать водой. 4 ч. – минимальное время между приемами. Малышам до 1 мес. не рекомендуется.
- Тайленол.
 Суспензия. Дозировка: до 3 мес.- устанавливает врач, 3-12 мес. – 2,5-5 мл. Принимать не чаще 4 раз в сутки. Детям до 1 мес. противопоказано. Продолжительность приема 3 дня.
Суспензия. Дозировка: до 3 мес.- устанавливает врач, 3-12 мес. – 2,5-5 мл. Принимать не чаще 4 раз в сутки. Детям до 1 мес. противопоказано. Продолжительность приема 3 дня.- Тайленол Раствор. Дозировка: 3-6 мес. (до 7 кг) – 350 мг, 6-12 мес. (свыше 10 кг) – 500 мг. Максимально 4 раза в сутки, после еды. Детям младше 1 мес. препарат не желателен.
- Тайленол Свечи. Дозировка: 3-6 мес. – 160 мг в два приема, 6-12 мес. – 80 мг 3 раза в день. Применять не чаще 4 раз в сутки. Малышам до 3 мес. не ставить.
- Цефекон Д. Свечи. Дозировка: 4-6 кг (1-3 мес.) – 1 супп. (50 мг), 7-12 кг (3-12 мес.) – 1 супп.(100 мг). В день применять 2-3 раза. Время между применениями – 4-6 ч. Детям до 1 мес. не рекомендуется. Продолжительность приема 3 дня.
- Эффералган. Сироп. В комплект к сиропу идет мерная ложка, в которую набирается то количество сиропа, что соответствует весу ребенка.
 Принимать в сутки не чаще чем 3-4 раза. Между приемами минимальное время 4-6 ч. Максимальный срок применения – 3 дня. Новорожденным с весом до 4 кг сироп не рекомендуется.
Принимать в сутки не чаще чем 3-4 раза. Между приемами минимальное время 4-6 ч. Максимальный срок применения – 3 дня. Новорожденным с весом до 4 кг сироп не рекомендуется.- Эффералган Раствор. Дозировка: до 3 мес. – 10 мг, 3-12 мес. – 60-120 мг. Принимать не чаще 4 раз в сутки с 4-часовым перерывом. Длительность приема 3 дня.
- Эффералган Свечи. Дозировка: до 3 мес. – 10 мг, 3-12 мес.- 60-120 мг. Использовать в сутки 4 раза. 4 ч – минимальный интервал между применениями. Длительность приема 3 дня.
Дополнительные проверенные методы
Можно попробовать сбить температуру без помощи лекарств или просто облегчить состояние ребенка. Несколько проверенных годами общедоступных мер:
Обильное питье. Чем больше будет жидкости, тем лучше ребенок будет потеть, тем самым сбивая температуру естественным путем. Если ребенка еще нельзя напоить малиновым чаем, то чаще прикладываете его к груди.
Комфортная температура.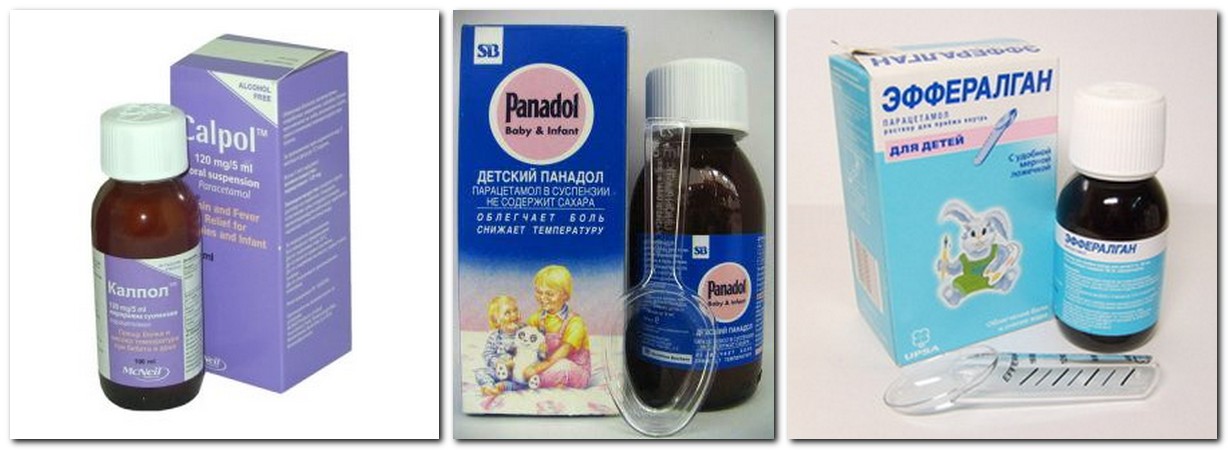 Не надо одевать ребенка “по теплее”. Правильнее будет его раздеть, укрыв пеленкой.
Не надо одевать ребенка “по теплее”. Правильнее будет его раздеть, укрыв пеленкой.
Влажное обтирание. Главное, не переборщить с холодом, чтоб не было спазмов сосудов. И уж тем более никаких водочных компрессов, которые могут вызвать отравление.
Запрещенные препараты
Видео о том, какие жаропонижающие можно давать детям, а какие – нельзя?
Для снятия температуры у новорожденных запрещается давать препараты, в состав которых не входит парацетамол или ибупрофен: фенацетин, анальгин, амидопирин, нимесулид, антипирин, ацетилсалициловая кислота. Данные средства опасны для жизни ребенка, т.к. способны вызвать тяжелое поражение печени и кровеносной системы.
А наилучшим лекарством для новорожденного является грудное молоко матери, ее любовь и забота.
Добавьте эту страницу в закладки и поделитесь ее со своими друзьями в социальных сетях! (кнопки для соц.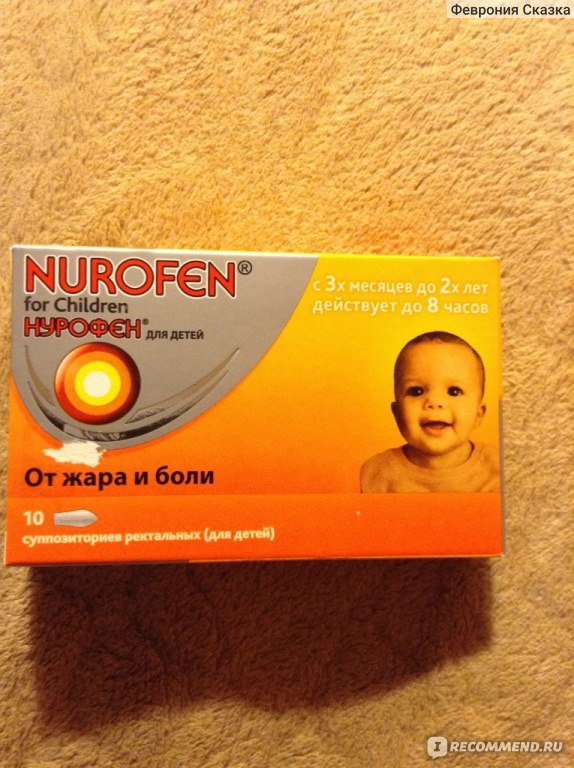 сетей внизу страницы)
сетей внизу страницы)
Читаем далее по теме лечения температуры:
Видео: “Жаропонижающие средства”
Вопросы и ответы — Температура у ребенка
В 2015 году в серии клинические рекомендации Союза педиатров России, вышел сборник «Лихорадящий ребёнок. Протоколы диагностики и лечения.» В нем пересмотрены некоторые моменты относительно действий врачей и родителей при повышении температуры у детей при различных заболеваниях. В этой статье я постарался собрать ответы на наиболее часто задаваемые родителями вопросы с учетом современных рекомендаций и практического опыта.
Какая температура является поводом для паники?Вот чего не нужно, так это паники. По современным данным, лишь температура свыше 40 градусов может нанести вред детям с хроническими заболеваниями.
Изначально здоровые дети переносят высокую температуру без последствий для здоровья. Здоровый ребенок просто не способен нагреть сам себя до опасных цифр. Но, его так нагреть можно извне, неправильными действиями. Например, при обычной лихорадке укрыть одеялом, при температуре воздуха в комнате выше 22°С. Но это уже не лихорадка, а именно гипертермия, состояние при котором нужно вызывать скорую помощь. Основное отличие – не помогают жаропонижающие и обтирания.
Здоровый ребенок просто не способен нагреть сам себя до опасных цифр. Но, его так нагреть можно извне, неправильными действиями. Например, при обычной лихорадке укрыть одеялом, при температуре воздуха в комнате выше 22°С. Но это уже не лихорадка, а именно гипертермия, состояние при котором нужно вызывать скорую помощь. Основное отличие – не помогают жаропонижающие и обтирания.
Но ведь высокая температура говорит об опасной болезни?
Как раз у детей вовсе не цифры градусника указывают на опасность. Опасна не температура, а болезнь, ее вызвавшая. Высокая температура может быть и при неосложненной ОРВИ, которая пройдет за 2-3 дня. Или при безопасной детской инфекции – внезапная экзантема, ее еще называют: розеола, трехдневная лихорадка, температура нередко 40-41°С. А при опасной болезни менингит, часто может не превышать 39,5. Есть и опасные заболевания, сопровождающиеся температурой. Вот что требует вызова скорой помощи:
-
возраст до 3 месяцев
-
появление наряду с холодными руками и ногами «мраморного» рисунка на «гусиной коже»
-
отсутствие видимых признаков болезни, кроме повышенной температуры у ребёнка до 3 лет
-
сохранение температуры выше 38,5 на 4 день болезни с появлением частого дыхания
-
сыпь на коже, не бледнеющая при надавливании пальцем
-
невозможность прижать подбородок к груди и/или выбухание родничка
-
боль в животе
- боли в ногах и/или в руках
- температура через 2 часа после приема жаропонижающего стала выше, это признак перегрева – гипертермии.

А как же судороги?
Наблюдаются примерно у четырёх детей из ста и не зависят напрямую от высоты подъема температуры. Кроме того, не являются опасными для здоровья, хотя, несомненно, очень пугают родителей. Помощь при возникновении фебрильных судорог заключается в повороте головы набок и обеспечении доступа свежего воздуха. Все необходимые препараты вводятся врачом «скорой», которую необходимо вызвать и встретить другому взрослому.
И что, совсем ничего опасного в высокой температуре нет?
Есть, это обезвоживание – потеря жидкости из-за испарения с дыханием и потом. При лихорадке ребенка сложно уговорить пить, но именно в этот момент это ему необходимо.
А холодные руки и ноги?
Чаще всего это кратковременное явление, не требующее вмешательства врача и не представляющее угрозы здоровью.
На сколько нужно сбивать температуру?
На 1-1,5 градуса достаточно, ибо только с помощью повышения температуры организм ребёнка борется с инфекцией.
При каких значениях градусника давать жаропонижающие?
Привожу общие рекомендации, нужно советоваться с врачом, который лечит вашего конкретного ребенка.
-
У детей в возрасте до 3 месяцев – с 38°С
-
У детей старше 3 месяцев, не имеющих хронических заболеваний – с 39°С
-
У детей с заболеваниями головного мозга, сердца и лёгких – с 38,5°С
Нет. Цифры на градуснике не имеют значения для начала приема жаропонижающего, если ребёнок:
-
очень плохо переносит повышенную температуру, ведёт себя беспокойно
-
имеет «мраморный» рисунок на бледной «гусиной коже»
-
дрожит, его «бьет озноб»
Какие лекарства использовать?
Только на основе ибупрофена и парацетамола, названия действующего вещества всегда указаны на упаковке под торговой маркой жаропонижающего.
Почему они не помогают?
Самая частая причина – неправильная дозировка, расчет дозы на возраст, а не на вес ребёнка. Второй частой причиной является обезвоживание. Третьей — ребенок слишком тепло одет, укрыт, в комнате тепло.
Какую дозу надо дать?
Самым популярным жаропонижающим на основе ибупрофена является «Нурофен для детей» в виде сиропа. Нужно вес ребёнка в килограммах разделить пополам. Например, если вес 10 кг, то 10:2 = 5 мл детского Нурофена и следует ему дать. Такую дозу можно повторить не раньше, чем пройдёт 8 часов.
Самым удачным по форме выпуска жаропонижающим является «Эффералган» сироп для детей с действующим веществом парацетамол. Его мерная ложка позволяет набирать дозу лекарства сразу на вес, не вычисляя ее в мг.
Все остальные препараты «Панадол», «Калпол», «Парацетамол» сироп и т. п. требуют математических действий, умножения веса на 0,6. Например, если ребёнок весит 10 кг, то 10*0,6=6 мл «Панадола» следует дать. Такую дозу можно повторить через 6 часов.
п. требуют математических действий, умножения веса на 0,6. Например, если ребёнок весит 10 кг, то 10*0,6=6 мл «Панадола» следует дать. Такую дозу можно повторить через 6 часов.
Можно, но между приёмами парацетамола и ибупрофена должно проходить не менее 2 часов. Если их принять вместе, то есть опасность повреждения почек.
Почему нельзя другие лекарства от температуры?
Медицинские исследования не выявили реальной пользы от других лекарств, зато определили вред каждого:
- «Но-шпа» не имеет эффекта при холодных руках и ногах, зато имеет список побочных эффектов.
- «Анальгин» опасен развитием потери сознания и не должен использоваться родителями без присутствия работников служб скорой и неотложной помощи.
- «Найз» у одного из 250 принимавших его пациентов вызвал повреждение печени
На каждый килограмм веса ребенку в час надо выпивать 4 мл.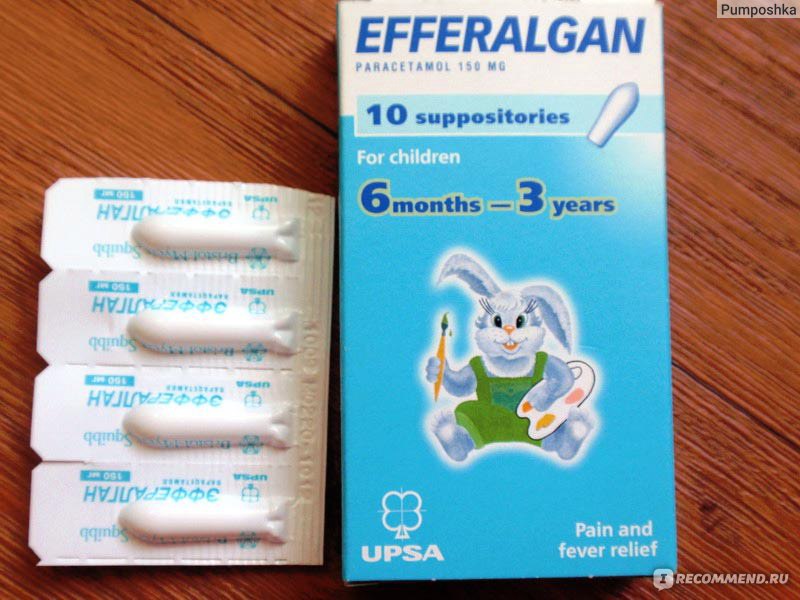 То есть, если ребёнок весит 10 кг, то каждый час он должен выпивать не менее 10*4=40 мл.
То есть, если ребёнок весит 10 кг, то каждый час он должен выпивать не менее 10*4=40 мл.
Можно ли обтирать?
Можно, после приема жаропонижающего средства обтереть водой с температурой на 1-2 градуса ниже, чем температура тела ребенка. То есть, если у него 40 °С, то температура воды должна быть 38-39°С. Обтирать нужно все горячие на ощупь участки кожи, оставляя мокрыми до высыхания. После чего снова измерить температуру. Снижения на 1-1,5 градуса достаточно для прекращения процедуры.
Что же делать с холодными руками и ногами?
Их нужно аккуратно согреть, мягко растирая до легкого покраснения кожи, для чего использовать шерсть, махровое полотенце или просто свои ладони.
Сколько ждать эффекта от жаропонижающего и обтирания?
Два часа. Если температура не снизилась, то следует дать второе жаропонижающее, продолжить обтирания и выпаивание ещё 2 часа. Если температура не снизилась и/или ещё повысилась, то вызвать «скорую».
Если температура не снизилась и/или ещё повысилась, то вызвать «скорую».
Чем может помочь «скорая»?
Оценить состояние ребенка, определить, нужна ли в этом случае госпитализация. Оказать помощь путём инъекционного введения лекарств и врачебных методов снижения температуры у ребёнка. Именно при лихорадке, реально она нужна в очень небольшом проценте случаев, неэффективности жаропонижающих, связанных с гипертермией – состоянием, осложняющим лихорадку, когда ребёнок не способен отдать тепло тела.
Как правильно измерять температуру?
Измерение температуры подмышкой ртутным стеклянным термометром у детей уже признано наименее предпочтительным из-за опасности его разбить. На смену ему пришли электронные и инфракрасные термометры. Мало кто знает, но для получения результата, сравнимого с ртутным термометром, электронный должен находиться подмышкой то же самое время. То есть, 5 минут, если ребенок находился при комнатной температуре.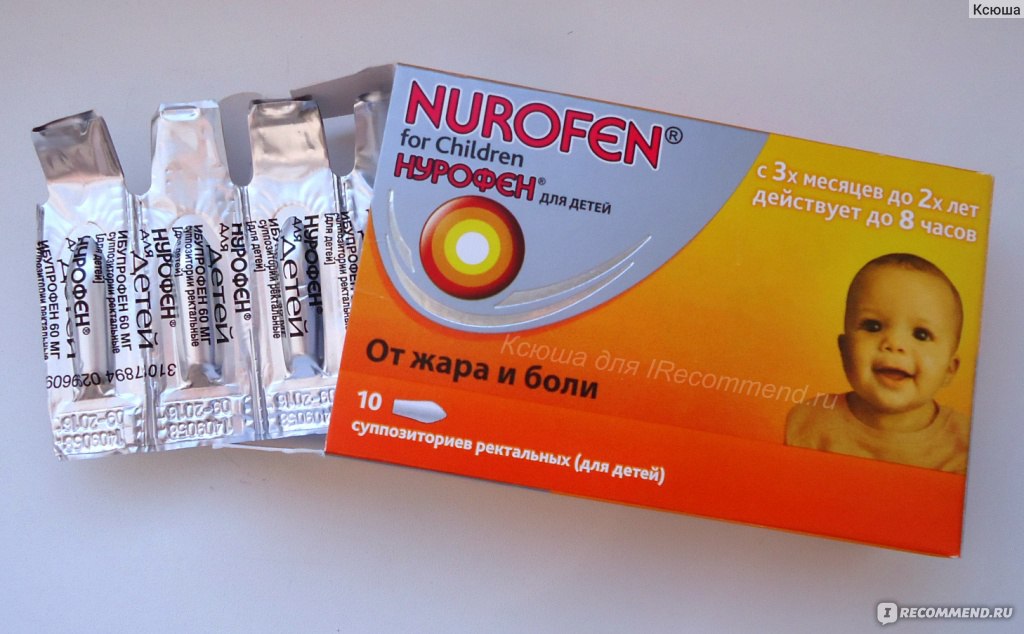 И 10 минут, если находился до измерения при более низкой температуре.
И 10 минут, если находился до измерения при более низкой температуре.
Почему электронные градусники показывают температуру ниже?
Причины резные: неплотное прижатие, измерение меньше 5 минут, пот, спазм сосудов кожи, разряд батарейки, отсутствие заводской установки на измерение температуры кожи. Можно использовать эти термометры с учетом поправки. Для этого взрослый, без повышенной температуры, ставит под одну подмышку электронный, а под другую – ртутный. Измеряет 5 минут и сравнивает. Например, получили 35.6 и 36.6 соответственно. При последующих измерениях электронным будете прибавлять 1 градус.
Какой термометр лучше?
Температуру равную подмышечной имеет область виска. Для ее измерения используют инфракрасные термометры. Это самый оптимальный метод для родителей на сегодня. Для правильного применения нужно гораздо меньше тонкостей: вытереть пот с виска, убрать волосы, держать на правильном расстоянии (указано в инструкции), вовремя менять батарейку, произвести настройку на измерение температуры височной области (тоже написано в инструкции). Использование других термометров: в соске, ушных, полосок для лба – чревато ошибками измерения в сторону занижения или ложного повышения.
Использование других термометров: в соске, ушных, полосок для лба – чревато ошибками измерения в сторону занижения или ложного повышения.
Как часто измерять температуру?
Ребенку с лихорадкой необходим контроль температуры:
- каждые 2 часа при неэффективном применении.
Какие температурные показатели являются оптимальными для комнаты, где живет новорожденный малыш?
С рождением ребенка в любой семье значительно прибавляется хлопот. Каждой мамочке хочется создать наиболее комфортные условия проживания для только что появившегося на свет малыша. Она должна не только обеспечить крохе необходимый уход, но и следить, чтобы влажность и температура воздуха в комнате ребенка соответствовали параметрам, рекомендованным педиатрами.
Ребенку все равно, на кроватке какого производителя он спит или на какого цвета коляске его вывозят на прогулку. А вот температура и влажность в его комнате имеют огромное значение, поскольку не комфортная окружающая обстановка способствует развитию большинства заболеваний. Кроме того, несоблюдение необходимых параметров может стать причиной ухудшения настроения у младенца.
Поэтому, для профилактики болезней у новорожденных, очень важно поддерживать в помещении оптимальные климатические условия.
Содержание
Комфортная температура в комнате грудничка
Большинство педиатров сходятся во мнении, что оптимальная температура в комнате новорождённого малыша должна варьироваться в диапазоне от 18 до 22 С˚. Они считают именно такую температуру комфортной для нормального самочувствия крохи и дальнейшего его развития.
Широко известный сегодня доктор Комаровский утверждает, что в комнате где находится новорожденный малыш, температура должна быть в пределах 18 — 19 градусов. По его мнению, это и есть оптимальный температурный режим для грудничка.
По его мнению, это и есть оптимальный температурный режим для грудничка.
Соблюдение температурного режима в помещении в зимнее время значительно усложняется. Это связано с тем, что в отопительный период подача тепла в жилища от нас никак не зависит. Поэтому даже зимой необходимо поддерживать температуру не выше 23 градусов.
Еще одним важным условием хорошего самочувствия младенца является поддержание необходимых температурных показателей в ночное время суток. Если в комнате будет слишком холодно или жарко, то сон у малыша будет беспокойным, с частыми просыпаниями и капризами. Идеальная температура для спокойного детского сна не должна превышать 22 градуса.
Помните, что нормальная циркуляция воздуха невозможна, если над детской кроваткой висит балдахин или для украшения кроватки используются бортики.
Температурный режим во время купания младенца
Во время проведения водных процедур также необходимо поддерживать соответствующие температурные параметры воздуха в комнате. Большинство родителей уверены, что температура в комнате для купания новорожденного должна поддерживаться на более высоком уровне, нежели обычно. Однако они глубоко заблуждаются. Если вы будете купать грудного ребенка в более теплом помещении, тогда по окончании водных процедур, возвращаясь в привычные климатические условия, он непременно будет мерзнуть.
Большинство родителей уверены, что температура в комнате для купания новорожденного должна поддерживаться на более высоком уровне, нежели обычно. Однако они глубоко заблуждаются. Если вы будете купать грудного ребенка в более теплом помещении, тогда по окончании водных процедур, возвращаясь в привычные климатические условия, он непременно будет мерзнуть.
Это значит, что, собираясь искупать кроху, не нужно дополнительно протапливать помещение ванной комнаты. Купаться малыш должен при привычной для него температуре. Просто после купания нужно ненадолго укутать грудничка в теплое полотенце. Если родители хотят с младенческого возраста закаливать ребенка, то сразу после водных процедур они должны в течение нескольких минут устраивать ему воздушные ванны.
Таким образом, не нужно дополнительно обогревать комнату в ночное время и в период купания младенца. Температура воздуха в помещении должна поддерживаться постоянно на одном уровне.
Температура для недоношенных малышей
Нужно заметить, что вышеуказанные нормы температуры в комнате применимы исключительно для детей, появившихся на свет в срок.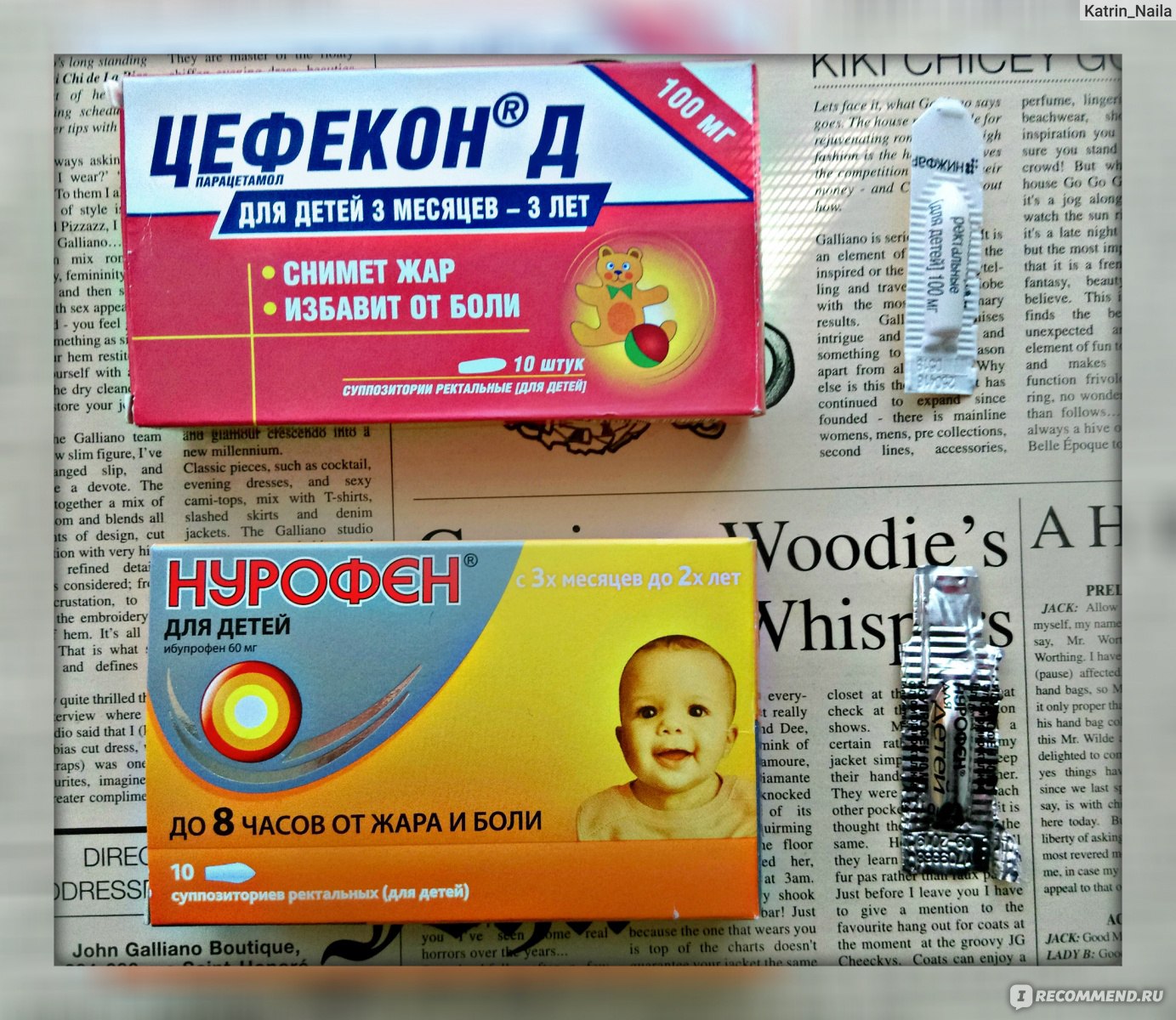 Для недоношенного ребенка должны соблюдаться другие условия содержания. Для него оптимален температурный режим, который колеблется в диапазоне от 24 – 25 С, поскольку собственная терморегуляция у таких детей зачастую нарушена.
Для недоношенного ребенка должны соблюдаться другие условия содержания. Для него оптимален температурный режим, который колеблется в диапазоне от 24 – 25 С, поскольку собственная терморегуляция у таких детей зачастую нарушена.
Опасности, связанные с перегревом или переохлаждением младенца
ПерегревСпециалистами в области педиатрии уже давно замечено, что перегрев грудничка несет больше опасностей, чем его переохлаждение. В ходе обменных процессов, которые у младенцев проходят намного быстрее, чем у взрослых людей, происходит накопление определенного количества тепла в организме. Излишки тепла выходят либо через поверхность кожи, либо в процессе дыхания. Отдача лишнего тепла посредством дыхания значительно усложняется при высоких температурах воздуха в помещении. Тогда теплоотдача происходит в усиленном темпе через кожные покровы с помощью системы потоотделения. Малыш потеет, у него появляются покраснения, пульс становится более частым, а дыхание затрудненным.
Все это повышает плаксивость ребенка, делает его вялым и лишает спокойствия. Также это может стать причиной дерматитов и потницы, нарушаются обменные процессы и теплоотдача. В связи с этим, температурная норма в детской комнате должна строго соблюдаться родителями.
ПереохлаждениеНе меньше опасности несет переохлаждение новорожденного крохи. Излишняя прохлада может спровоцировать у ребенка развитие заболеваний простудного характера, что чревато появлением целого ряда опасных осложнений.
Поэтому температура в комнате для новорожденного должна неуклонно соблюдаться в соответствии с существующими нормами и рекомендациями педиатров.+
Способы поддерживания температурного режима в комнате новорожденного
Прежде чем установить оптимальную температуру в комнате, необходимо определиться, какой температурный режим наиболее комфортен для вашего ребенка.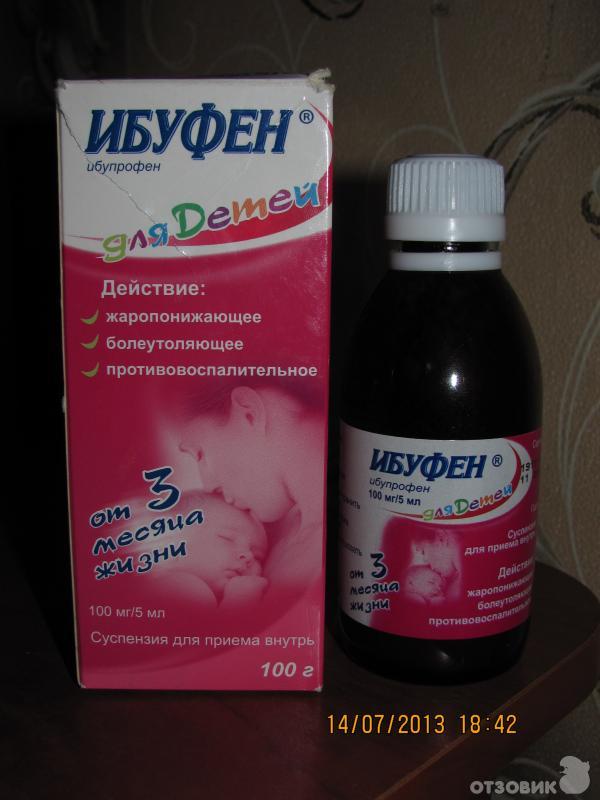 Узнать оптимальную для малыша комнатную температуру можно достаточно легко:
Узнать оптимальную для малыша комнатную температуру можно достаточно легко:
- у ребенка хорошее самочувствие и спокойный сон;
- у малыша не наблюдается покраснений и потницы;
- на кожных покровах младенца не наблюдается так называемая «гусиная кожа», а его ножки и ручки теплые;
- дыхание ребенка не затруднено, пульс не учащен.
В случае, когда температурные параметры в помещении не соответствуют нормам, следует предпринять некоторые шаги по регулированию температуры воздуха.
При повышенной температуре в комнате ребенка, регулирование выполняется с помощью кондиционера или проветривания помещения. Лучше в это время отправиться с крохой на прогулку. Кондиционер необходимо установить в комнате, находящейся по соседству, или в этой же комнате, но далеко от ребенка. Радиаторы отопления следует накрыть плотным пледом или одеялом.
При низкой температуре воздуха в детской комнате, поддержать оптимальные температурные показатели можно, включив обогреватели.
Нет возможности осуществлять контроль температуры в помещении?
Не всегда родители имеют возможность поддерживать желаемую температуру в комнате, в которой находится ребенок. В этом случае необходимо:
- побольше поить малыша, если в помещении душно и повышена температура воздуха;
- малыш должен быть одет, исходя из того, какая температура в комнате. Если температура выше нормы, тогда достаточно надеть лишь трусики. Если же в комнате холодно, то непременно нужны ползунки, носки и распашонка из теплого материала.
- купать малыша следует, ориентируясь на температуру воздуха в комнате. В жарком помещении процедуру купания можно повторять несколько раз на протяжении дня.
Создание оптимальных климатических условий в комнате для новорожденного ребенка положительно отразиться на самочувствии младенца, состоянии его здоровья и настроении.
Температура в детской — нормальная температура для ребенка
Когда на улице очень холодно или очень жарко, трудно понять, где установить термостат. Когда идет снег или ниже нуля, насколько тепло должно быть в детской? Насколько прохладно должно быть в середине лета и душно? И как узнать, слишком ли холодно вашему малышу или слишком жарко?
Когда идет снег или ниже нуля, насколько тепло должно быть в детской? Насколько прохладно должно быть в середине лета и душно? И как узнать, слишком ли холодно вашему малышу или слишком жарко?
Младенцы не могут сказать нам, когда им неудобно — по крайней мере, словами, — но, к счастью, это руководство может помочь ответить на все ваши вопросы, когда речь идет о поддержании правильной температуры вашего ребенка и его спальни.
Какой должна быть температура у моего ребенка?
Нормальной температурой для вашего ребенка считается ректальное считывание, которое является наиболее точным средством измерения температуры ребенка, составляющее от 98 до 100,3 градусов по Фаренгейту; температура 100,4 градуса по Фаренгейту или выше считается лихорадкой.
Когда температура ребенка выходит за пределы нормы, это может быть признаком болезни, поэтому лучше всего проконсультироваться с педиатром, особенно если другие симптомы, такие как заложенный нос, боль в горле или кашель, сохраняются.
Показания подмышек в среднем примерно на 1-2 градуса ниже, чем ректальные показания, а устные показания, снятые с помощью термометров-пустышек, обычно примерно на полградуса ниже ректальных показаний. Если вашему ребенку меньше 3 месяцев, при температуре 100,4 градуса по Фаренгейту или выше на ректальном термометре требуется срочная помощь, и вам необходимо немедленно вызвать педиатра.
Термометры для измерения температуры ребенка
Ректальный термометр Fridababy Quick-Read
See Now⚠️ Вы не можете увидеть этот крутой продукт, потому что у вас включен блок рекламы.
Добавьте наш сайт в белый список, чтобы получать все лучшие предложения и предложения от наших партнеров.
⚠️ Вы не видите этот крутой товар, потому что у вас включена блокировка рекламы.
Добавьте наш сайт в белый список, чтобы получать все лучшие предложения и предложения от наших партнеров.
iProven DMT-489 Двухрежимный термометр
Посмотреть сейчасЦифровой ушной термометр Braun
Посмотреть сейчас⚠️ Вы не можете увидеть этот крутой продукт, потому что у вас включен рекламный блок.

Добавьте наш сайт в белый список, чтобы получать все лучшие предложения и предложения от наших партнеров.
⚠️ Вы не видите этот крутой товар, потому что у вас включена блокировка рекламы.
Добавьте наш сайт в белый список, чтобы получать все лучшие предложения и предложения от наших партнеров.
Какая температура в помещении подходит для ребенка?
Когда дело доходит до детской, подумайте о Златовласке: вы не хотите, чтобы в комнате было слишком жарко или слишком холодно. Вообще говоря, если вам кажется, что в комнате слишком холодно, ваш ребенок тоже, а если вам кажется, что в комнате слишком жарко, то же самое будет с вашим ребенком.
Тем не менее, поддержание температуры между 68 и 72 градусами по Фаренгейту — хороший диапазон летом и зимой. Исследования показали, что когда в комнате слишком жарко, это может увеличить риск СВДС у ребенка; когда слишком холодно, ребенок может легко почувствовать неприятный озноб и без необходимости проснуться.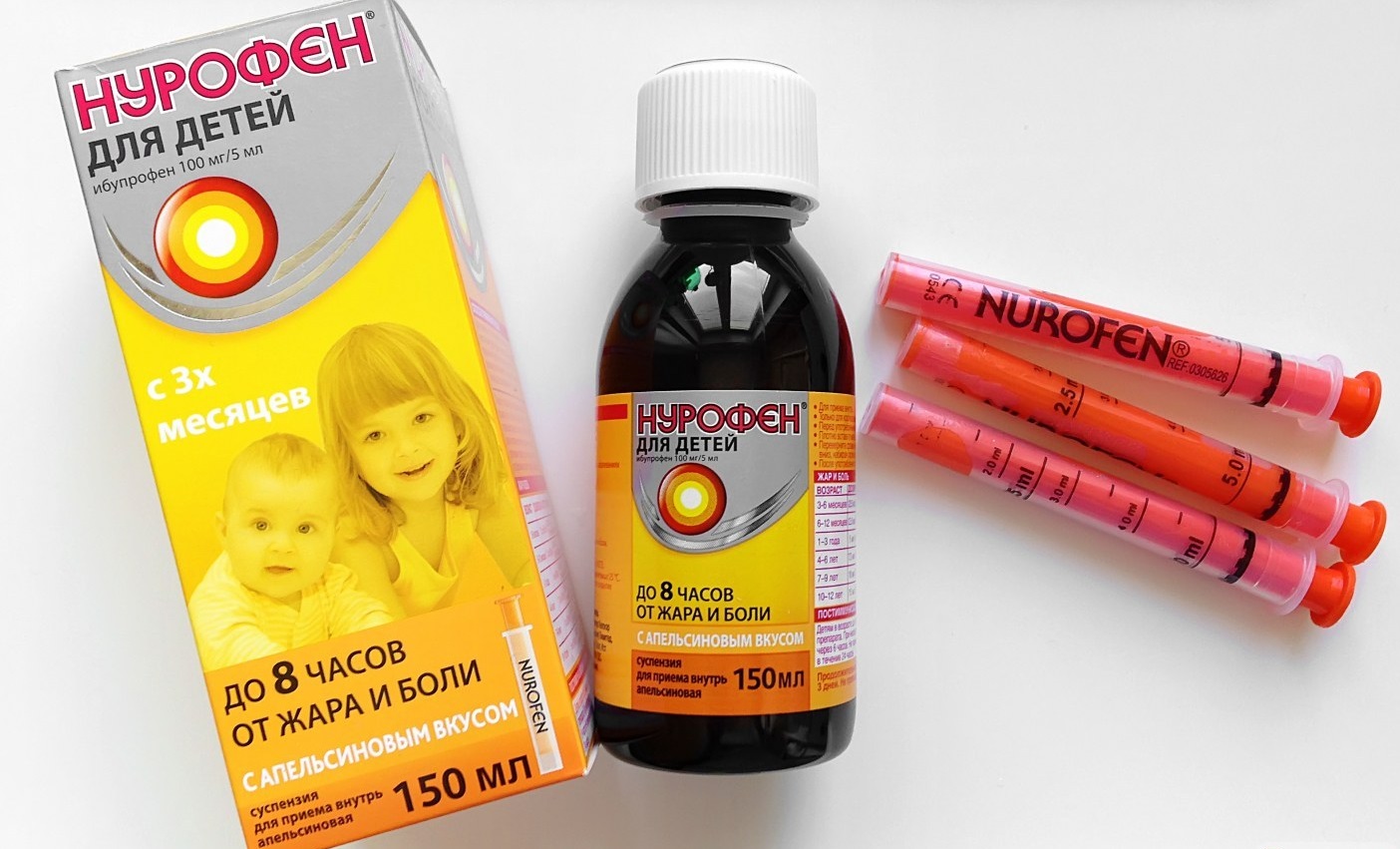
Лучше не ставить дополнительные обогреватели или кондиционеры в комнате вашего малыша. С другой стороны, вентиляторы действительно могут быть полезны для циркуляции воздуха и даже снижают риск СВДС.
Если ваш ребенок недоношенный, вы можете повысить температуру на термостате примерно до 72 градусов по Фаренгейту в первые несколько недель после того, как принесете его домой из больницы, так как недоношенные дети медленнее регулируют собственную температуру.
Кроме того, если недоношенным детям слишком холодно, они могут расходовать слишком много калорий, пытаясь согреться, что не очень хорошо, когда набор веса так важен для их общего здоровья.
Как одевать ребенка по погоде?
Когда дело доходит до одежды вашего ребенка для любых погодных условий, думайте о слоях.Добавление или удаление слоев — лучший способ согреть или охладить ребенка.
Шапки — отличный аксессуар, потому что они задерживают тепло в холодное время года и защищают ребенка от чрезмерного солнечного света, когда тепло.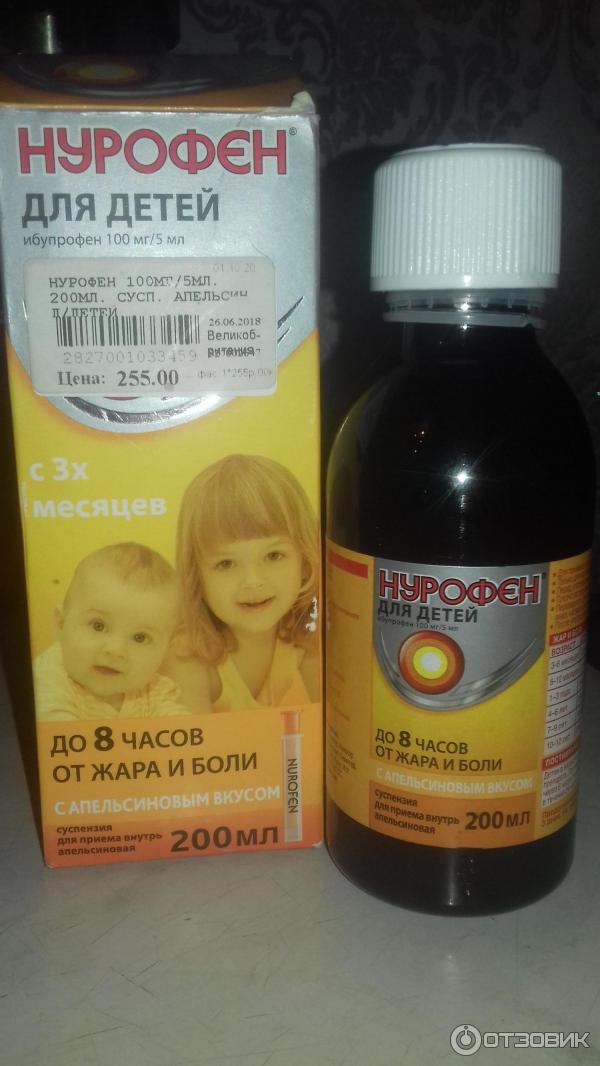
Младенцам может понадобиться один или два дополнительных слоя, когда на улице холодно; просто убедитесь, что вы быстро удалили лишние слои, когда вернетесь, чтобы ребенок не перегрелся.
Что такое TOG?
TOG — это единица измерения, которая используется для определения температуры предмета одежды или одеяла.Чем выше TOG, тем теплее будет одежда. (Легкая летняя одежда, например, имеет около 1 TOG.)
Этот термин обычно используется в других странах — он возник в Великобритании в 1940-х годах — но теперь начинает пробиваться через пруд, где он может быть можно найти на этикетках пеленок, пуховых одеял и т. д.
В настоящее время Американская академия педиатрии не дает рекомендаций по идеальному TOG для детской одежды и одеял в Соединенных Штатах, но легкая одежда может варьироваться от.От 3 до 0,5 TOG, тогда как более тяжелые могут достигать 2,5 TOG.
Как одевать ребенка перед сном?
Одевайте ребенка на один дополнительный слой по сравнению с детьми старшего возраста — например, цельный спальный мешок и спальный мешок подойдут.
Если на улице очень холодно, вы можете добавить еще один слой, например, комбинезон с длинными рукавами под его спальное место. Когда на улице очень тепло, выбирайте одежду из более легких тканей.
Было показано, что пеленание вашего ребенка либо пеленальным одеялом, либо спальным мешком помогает ему спать дольше.Просто следуйте нескольким советам по безопасности:
Как только младенцы могут перевернуться, их больше не следует пеленать, поскольку это может увеличить риск удушья. Чтобы согреть ребенка, вы все равно можете выбрать мешочки для сна, предназначенные для детей старшего возраста, которые позволяют их рукам оставаться свободными.
Сон всю ночь
Нужны ли одеяла, мешки для сна, носки и шляпы для сна или перед сном?
Пеленальные мешочки удобны для пеленания ребенка, их можно надевать поверх спальных мест.Пеленальные одеяла также можно использовать для укутывания ребенка, хотя многим родителям легче управлять спальным мешком.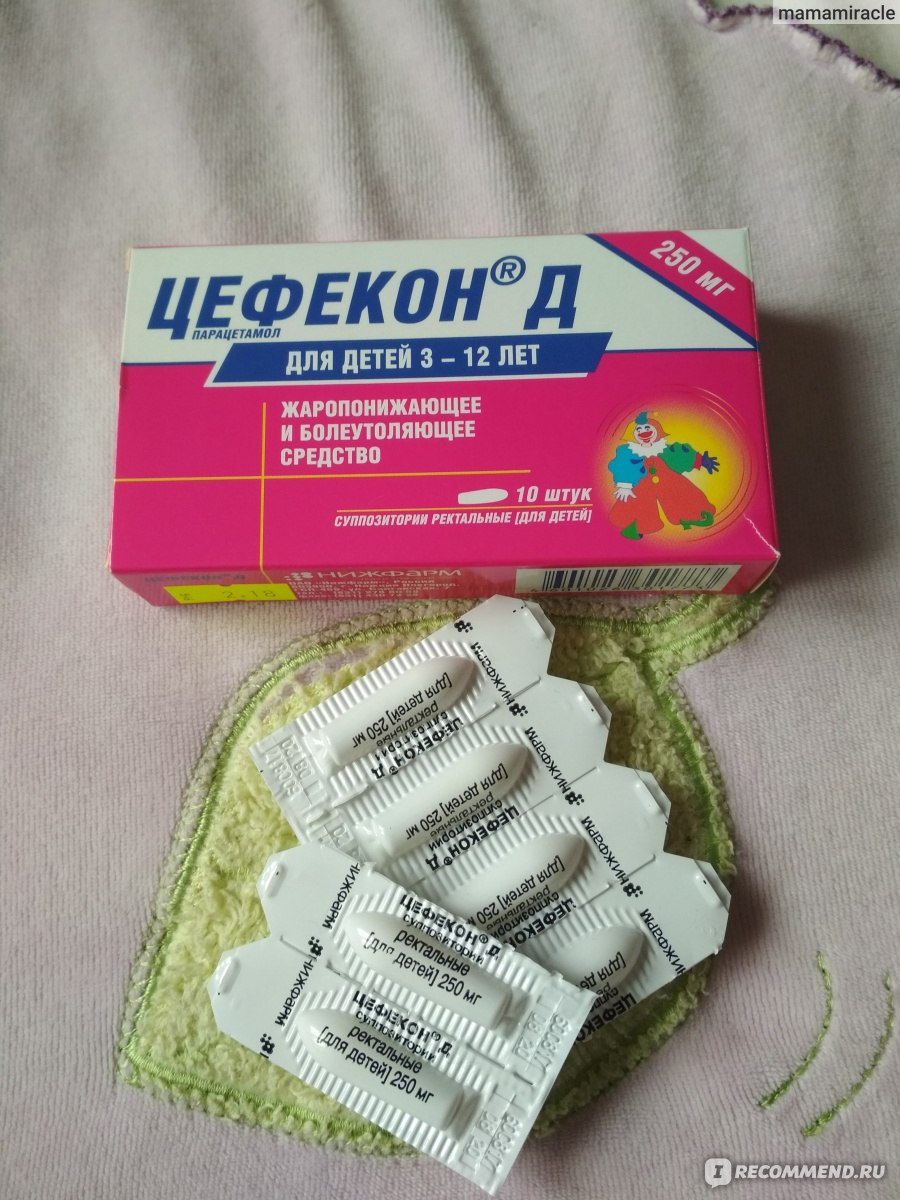
Носки и шапки не рекомендуются перед сном, потому что они могут слишком сильно нагреть вашего малыша. Укладывая ребенка на сон или перед сном, убедитесь, что в кроватке нет дополнительных одеял, игрушек или подушек, поскольку они могут увеличить риск СВДС.
Какая температура в помещении подходит для больного ребенка?
Если ваш ребенок простудился, лучше всего поддерживать в детской комнате постоянную температуру, хотя более низкие температуры могут быть более комфортными, когда у ребенка заложенный нос и возникают проблемы с дыханием.
Если ваш малыш горит из-за лихорадки, вы можете одеть его в более легкую и воздушную ткань.
Как определить, слишком ли жарко ребенку или слишком холодно?
Самый простой способ узнать, слишком ли жарко вашему ребенку или слишком холодно, — это пощупать затылок, чтобы увидеть, потный он или холодный на ощупь.
Когда младенцам слишком тепло, у них могут покраснеть щеки и выглядеть так, как будто они потеют. Перегретый ребенок также может быстро дышать. Если ребенку слишком холодно, он может казаться менее активным и иметь слишком холодные руки и ноги.
Перегретый ребенок также может быстро дышать. Если ребенку слишком холодно, он может казаться менее активным и иметь слишком холодные руки и ноги.
Каковы риски перегрева или переохлаждения ребенка?
Младенцы, которые перегреваются, могут быть раздражительными и беспокойными, и даже может подняться температура. В крайних случаях перегрев также может вызвать тепловой удар.
Если ваш ребенок чувствует себя перегретым, начните постепенно снимать слои и предлагайте прохладную, но не холодную воду. Если его состояние не улучшается быстро, позвоните своему педиатру.
Когда младенцы слишком холодные, они могут стать менее отзывчивыми. Если ваш ребенок кажется холодным на ощупь, а также вялым или невосприимчивым, вам следует немедленно поговорить со своим педиатром или врачом.
Моему новорожденному нужно больше слоев, чем мне?
Да, новорожденным обычно требуется один дополнительный слой для сна и несколько слоев для выхода на улицу, в зависимости от того, насколько холодно. Слои являются ключевыми, потому что их легко удалить. Опять же, помните о перегреве вашего новорожденного и снимите дополнительные слои, когда попадете внутрь.
Слои являются ключевыми, потому что их легко удалить. Опять же, помните о перегреве вашего новорожденного и снимите дополнительные слои, когда попадете внутрь.
Помните: если вам тепло, неудивительно, что ваш ребенок тоже. Если вам нужна куртка, подберите ее и для ребенка. Хотя ваш малыш еще не может сказать вам, что ему слишком жарко или слишком холодно, он, вероятно, станет суетливым, если ему будет неудобно.
Лучше всего этого избежать, следуя этим советам, чтобы убедиться, что ваш ребенок одет правильно — независимо от погоды на улице.Идеальная температура в детской комнате для новорожденного
Приведение в дом нового ребенка может быть как радостным, так и стрессовым, особенно когда речь идет о создании комфортных и безопасных условий для сна. Помимо того, что вы укладываете ребенка спать на спину, важно также учитывать температуру в комнате, где он будет спать.
Холодная детская может сделать вашего ребенка суетливым и снизить температуру его тела. Между тем, перегретая спальня может увеличить риск синдрома внезапной детской смерти (СВДС), особенно если ваш ребенок спит в теплой одежде или в связке. В идеале температура в комнате вашего ребенка должна быть от 68 до 72 градусов по Фаренгейту.
Между тем, перегретая спальня может увеличить риск синдрома внезапной детской смерти (СВДС), особенно если ваш ребенок спит в теплой одежде или в связке. В идеале температура в комнате вашего ребенка должна быть от 68 до 72 градусов по Фаренгейту.
Почему важна температура в детской
Регулирование температуры в комнате вашего ребенка является важным шагом в предотвращении СВДС и обеспечении безопасного сна вашего ребенка.Хотя есть ряд факторов, связанных с СВДС, этот синдром в значительной степени связан с перегревом. Фактически, исследования показали, что перегрев в зимние месяцы связан с повышенным риском СВДС.
Вообще говоря, СВДС возникает, когда ребенок не может проснуться, когда что-то идет не так с физиологической точки зрения. Вместо того чтобы кричать в беде, перегретый ребенок, скорее всего, промолчит.
Более высокие температуры мешают ребенку просыпаться от внешних раздражителей.К тому времени, когда приедут родители, чтобы разбудить ребенка, проблема, возможно, уже переросла в кризисную ситуацию. Американская академия педиатрии (AAP) рекомендует поддерживать в комнате ребенка более низкую температуру и избегать излишней одежды, укладывая его спать.
Американская академия педиатрии (AAP) рекомендует поддерживать в комнате ребенка более низкую температуру и избегать излишней одежды, укладывая его спать.
Помните, что недоношенным детям особенно трудно регулировать температуру тела, и они подвергаются повышенному риску СВДС. Поэтому особенно важно, чтобы вы обращали пристальное внимание на температуру в их комнате и одевали их соответствующим образом.
Поддержание идеальной температуры для сна
Большинство педиатров рекомендуют, чтобы температура в комнате вашего ребенка составляла от 68 до 72 градусов. Но то, что термостат в основной части дома показывает 72 градуса, не означает, что в детской комнате такая же температура.
Хотя вы можете измерить температуру в комнате вашего ребенка с помощью комнатного датчика (и некоторые видеоняни теперь предлагают эту функцию), достаточно поддерживать постоянную температуру, удобную для взрослых в обычной одежде.Если вам холодно или слишком тепло, вероятно, температура не подходит вашему ребенку.
Чтобы упростить мониторинг температуры, вы можете подумать о том, чтобы жить в одной комнате с ребенком. Фактически, AAP рекомендует размещать кроватку или люльку с жестким матрасом и соответствующую стандартам Комиссии по безопасности потребительских товаров в вашей комнате, в идеале в течение первого года, но, по крайней мере, в течение первых шести месяцев жизни вашего ребенка.
Чтобы поддерживать температуру в помещении, подходящую для вашего ребенка, вам, вероятно, придется отапливать дом зимой и охлаждать летом, одевая ребенка в соответствии с температурой.
В теплую погоду
Ниже приведены некоторые советы по борьбе с более высокими температурами летом:
- Стремитесь, чтобы в вашем доме, и особенно в комнате, где спит ваш ребенок,
находилась под 72 градусом или ниже. Температура до 75 градусов может быть приемлемой в очень жарком климате, но не забудьте одеть ребенка
соответственно. - Не помещайте ребенка прямо в поток воздуха, если у вас есть кондиционер, так как он обычно очень холодный.
- Оденьте ребенка в более легкую одежду.
- Откройте дверь и окно спальни, если это безопасно.
- Не направляйте веер прямо на ребенка.
В холодную погоду
Точно так же в холодные месяцы вы должны помогать ребенку поддерживать постоянную температуру. Вот несколько советов, как справиться с более низкими температурами зимой:
- Не надевайте на ребенка шапку, находясь в помещении, так как голова играет важную роль
в регулировании температуры тела.Младенцы не могут так легко остыть в шляпе
, и есть риск, что она упадет на лицо вашего ребенка. - Оденьте ребенка на один слой больше, чем то, что вы носите сами (но никогда не связывайте ребенка чрезмерно).
- Не кладите в кроватку одеяла, одеяла и одеяла, так как ребенок может случайно проскользнуть под нее и перегреться или задохнуться.
- Не размещайте обогреватель рядом с ребенком и не позволяйте теплу дуть прямо на него.
Как одевать новорожденного перед сном
Просто лучше и безопаснее. Оденьте своего ребенка в базовый слой, например, комбинезон или цельнокроеное платье, и откажитесь от головных уборов, носков и других аксессуаров.
Оденьте своего ребенка в базовый слой, например, комбинезон или цельнокроеное платье, и откажитесь от головных уборов, носков и других аксессуаров.
AAP рекомендует, чтобы младенцы были в легкой одежде для сна, а температура в комнате поддерживалась комфортной для слегка одетого взрослого.
Вообще говоря, вы должны одевать ребенка на один слой больше, чем то, что вы носите в той же среде.Итак, если вы носите зимой свитер и джинсы, вы можете одеть своего ребенка в комбинезон и теплую спальную одежду, которая хорошо ему сидит. Важно не переодевать ребенка.
Аналогичным образом, AAP также рекомендует не использовать свободные одеяла в детских кроватках. В результате многие родители выбирают спальные мешки или переносные одеяла, особенно в зимние месяцы. Чтобы определить, какой спальный мешок лучше всего подходит для вашего ребенка, посмотрите на общую термическую оценку продукта (TOG), которая показывает, скольким одеялам соответствует спальный мешок.
Например, спальные мешки с TOG 1,2 или ниже рекомендуются для использования весной и летом, а мешки с рейтингом от 2 до 2,5 или выше — осенью и зимой.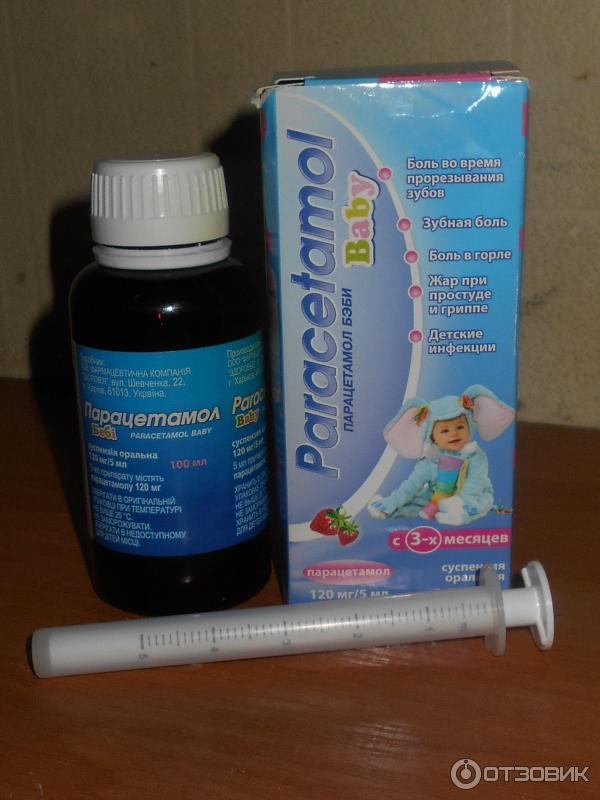 Точно так же вы должны одевать ребенка для постели на один слой больше, чем вы бы использовали в той же комнате. Для большинства младенцев это комбинезон и спальный мешок или спальный мешок, который подходит по размеру.
Точно так же вы должны одевать ребенка для постели на один слой больше, чем вы бы использовали в той же комнате. Для большинства младенцев это комбинезон и спальный мешок или спальный мешок, который подходит по размеру.
Уложив ребенка спать, периодически проверяйте его, чтобы убедиться, что ему не слишком жарко или слишком холодно.Возможно, вам придется отрегулировать то, что носит ваш ребенок, чтобы спать, пока вы не найдете что-то, что подойдет вашему ребенку и вашей домашней обстановке. И, если кожа вашего ребенка когда-либо становится горячей, липкой или потной, при необходимости снимите один или несколько слоев одежды.
Признаки того, что вашему ребенку слишком жарко или слишком холодно
Младенцы не способны регулировать температуру своего тела, как взрослые, поэтому родителям важно распознавать и реагировать на сигналы о том, что их ребенок перегревается или слишком холоден.
Имейте в виду, что когда младенцам слишком тепло, они с большей вероятностью станут беспокойными, что влияет на их сон — и ваш сон.
Чтобы проверить, не слишком ли тепло вашему ребенку или слишком холодно, возьмите два пальца и нащупайте затылок и уши. Если уши вашего ребенка красные или горячие, или если задняя часть шеи теплая и потная, вашему ребенку слишком жарко.
Переоденьте ребенка в более легкую одежду, охладите комнату или и то, и другое. Если вас особенно беспокоит, что вашему ребенку слишком жарко, предложите ребенку смесь или грудное молоко для гидратации в дополнение к переходу в более прохладную комнату.Вы даже можете обмыть ребенка губкой в теплой воде, чтобы охладить его.
Обратитесь к врачу, если у вашего ребенка рвота, лихорадка или изменение настроения, например раздражительность, капризность или даже сонливость. И немедленно позвоните в службу 911, если у вашего ребенка кружится голова или он не отвечает.
Что касается слишком холодного ребенка, вы можете проверить его примерно так же. Пощупайте затылок, уши и даже руки и ноги. Хотя руки и ноги ребенка обычно прохладнее, чем остальное тело, особенно на стадии новорожденного, очень холодные руки и ноги могут быть признаком того, что вашему ребенку слишком холодно.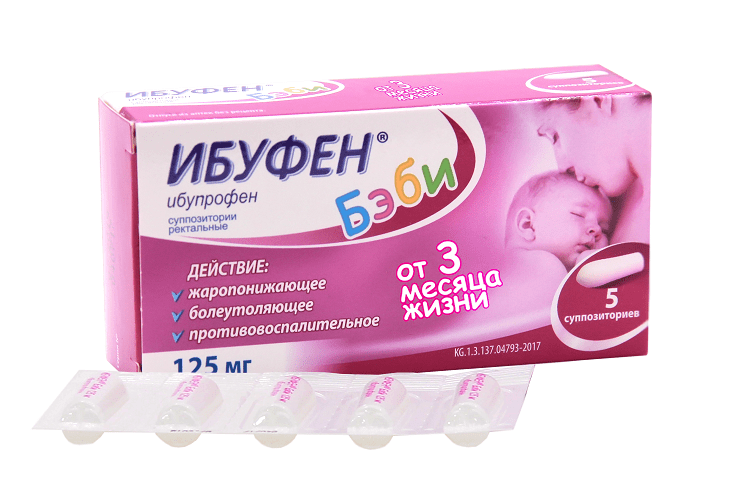
У холодного ребенка кожа обычно бледнее, чем обычно; и их кожа может иметь пятнистый вид. Они также могут начать чихать, суетиться или даже становиться очень тихими. Обратите внимание на действия вашего ребенка, и если что-то кажется необычным, вы можете проверить, не слишком ли жарко или слишком холодно. И не стесняйтесь обращаться к своему врачу, если вы обеспокоены.
Слово от Verywell
Если вы похожи на большинство родителей, вы, вероятно, беспокоитесь, что ваш ребенок простудится без одеяла, особенно в зимние месяцы.Но исследования показали, что младенцы лучше спят, когда они не слишком одеты или не слишком тепло. Кроме того, если держать их в прохладе, снижается вероятность СВДС. Так что не нагнетайте жару и не переодевайте ребенка.
Когда у вашего новорожденного лихорадка
У взрослых людей есть строго регулируемый термостат, который помогает регулировать температуру тела. Когда нам холодно, мы дрожим, чтобы повысить температуру, а когда нам слишком жарко, мы потеем, чтобы остыть.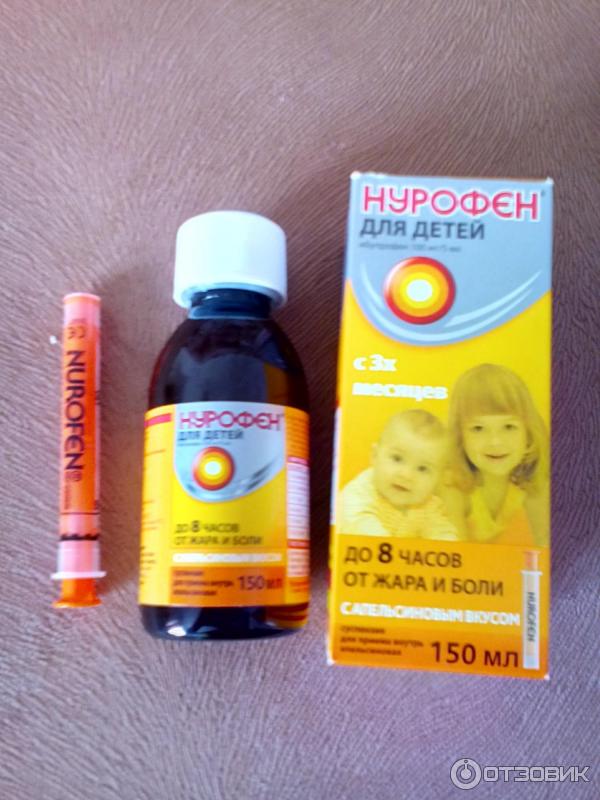 С другой стороны, у новорожденных эти механизмы еще не полностью развиты.Более того, у новорожденных отсутствует изолирующий жировой слой, который образуется у младенцев старшего возраста и детей.
С другой стороны, у новорожденных эти механизмы еще не полностью развиты.Более того, у новорожденных отсутствует изолирующий жировой слой, который образуется у младенцев старшего возраста и детей.
Поскольку система регулирования температуры новорожденного еще не сформировалась, повышение температуры может возникнуть или не появиться при инфекции или болезни. Однако лихорадка у младенцев может быть вызвана другими причинами, которые могут быть даже более серьезными. Немедленно обратитесь к врачу, если у ребенка младше 2 месяцев ректальная температура 100,4 градуса или выше. Это требует срочного осмотра вашим врачом.
У младенцев старшего возраста и маленьких детей лихорадка выражается в любой ректальной температуре 101 градус или выше.Позвоните врачу, если у вашего 3–6-месячного ребенка температура 101 или выше. С младенцами и детьми старше 6 месяцев вам может потребоваться позвонить, если температура выше 103, но более чем вероятно, что связанные симптомы побудят вас позвонить. Ректальная температура от 99 до 100 градусов является субфебрильной лихорадкой и обычно не требует медицинской помощи.
Ректальная температура от 99 до 100 градусов является субфебрильной лихорадкой и обычно не требует медицинской помощи.
Повышение температуры тела у новорожденных может быть вызвано:
Инфекция Лихорадка является нормальной реакцией на инфекцию у взрослых, но только около половины новорожденных с инфекцией имеют лихорадку.У некоторых, особенно у недоношенных детей, может быть пониженная температура тела из-за инфекции или других признаков, таких как изменение поведения, кормления или цвета кожи.
Перегрев Несмотря на то, что ребенку важно не замерзнуть, он также может перегреться из-за множества слоев одежды и одеял. Это может произойти дома, рядом с обогревателями или возле вентиляционных отверстий. Это также может произойти, если ваш ребенок слишком запутан в отапливаемой машине.Никогда не оставляйте ребенка одного в закрытой машине, даже на минуту. Температура может быстро повыситься и вызвать тепловой удар и смерть.
 Если ваш ребенок перегрет, у него может быть горячее, красное или покрасневшее лицо, и он может беспокоиться. Во избежание перегрева поддерживайте в комнатах нормальную температуру, от 72 до 75 градусов, и одевайте ребенка так, как вам комфортно при этой температуре.
Если ваш ребенок перегрет, у него может быть горячее, красное или покрасневшее лицо, и он может беспокоиться. Во избежание перегрева поддерживайте в комнатах нормальную температуру, от 72 до 75 градусов, и одевайте ребенка так, как вам комфортно при этой температуре.
Низкое потребление жидкости или обезвоживание. Некоторые младенцы могут не пить достаточно жидкости, что вызывает повышение температуры тела.Это может произойти примерно на второй или третий день после рождения. Если жидкости не заменяются увеличенным количеством кормлений, может развиться обезвоживание (чрезмерная потеря воды в организме) и вызвать серьезные осложнения. Для лечения обезвоживания могут потребоваться внутривенные (IV) жидкости.
В очень редких случаях лихорадка может сигнализировать об опасном для жизни заболевании, которое называется бактериальным менингитом. Если у вашего ребенка температура выше 101 градуса, и он вялый или вы не можете заставить его или ее нормально проснуться, вам следует немедленно доставить ребенка в отделение неотложной помощи.
Измерение температуры ребенка
Для младенцев и детей ясельного возраста до 3 лет лучше всего измерять температуру ректально, поместив термометр в анус ребенка. Этот метод точен и позволит быстро определить внутреннюю температуру вашего ребенка.
Измерение температуры подмышек можно использовать для детей в возрасте от 3 месяцев и старше. Другие типы термометров, такие как ушные термометры, могут быть неточными для новорожденных и требуют осторожного позиционирования для получения точных показаний.Полоски кожи, которые нажимают на кожу для измерения температуры, не рекомендуются для младенцев. Прикосновение к коже вашего ребенка может дать вам понять, тепло ему или ей, но вы не можете измерить температуру тела простым прикосновением.
Оральный и ректальный термометры имеют разную форму, поэтому нельзя заменять один другой. Не используйте оральные термометры ректально, так как они могут вызвать травму. Ректальные термометры имеют защитную грушу, разработанную специально для безопасного измерения ректальной температуры. Чтобы измерить ректальную температуру вашего ребенка, выполните следующие действия:
Положите ребенка на колени или на пеленальный столик на живот лицом вниз. Положите руку, ближайшую к голове ребенка, на его поясницу и разделите ягодицы ребенка большим и указательным пальцами.
Другой рукой аккуратно вставьте смазанный конец шарика термометра на полдюйма или один дюйм или сразу за мышцу анального сфинктера.Немедленно остановитесь, если термометр встречает сопротивление.
Термометр должен быть направлен в сторону пупка вашего ребенка.
Держите термометр одной рукой за ягодицы ребенка, чтобы термометр двигался вместе с ним. Другой рукой успокаивайте ребенка и не позволяйте ему двигаться.
Никогда не оставляйте ребенка без присмотра со вставленным ректальным термометром.Движение или изменение положения может привести к поломке термометра.
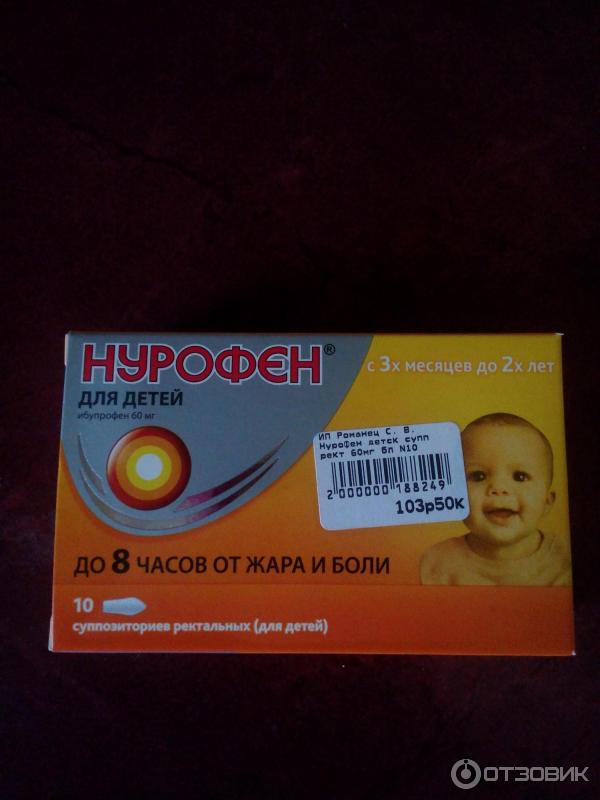
Удерживайте термометр не менее 1 минуты или пока электронный термометр не издаст звуковой сигнал или не подаст сигнал.
Снимите термометр.
Протрите лампочку.
Немедленно снимите показания термометра и запишите температуру, дату и время суток.
Продезинфицируйте термометр спиртом или антисептическим раствором.
Если у вашего ребенка температура 100,4 градуса или выше, убедитесь, что он или она не плачет и не оделся слишком тепло. Повторно измерьте температуру вашего ребенка примерно через 30 минут. Если температура по-прежнему высокая, немедленно обратитесь к врачу.
Как лечить лихорадку
Если температура вашего ребенка не требует обращения к врачу, вы можете предпринять дома шаги, чтобы снизить температуру:
Искупайте ребенка в теплой воде.Никогда не купайте ребенка холодной водой или спиртом, потому что это может вызвать дрожь и фактически повысить температуру тела.
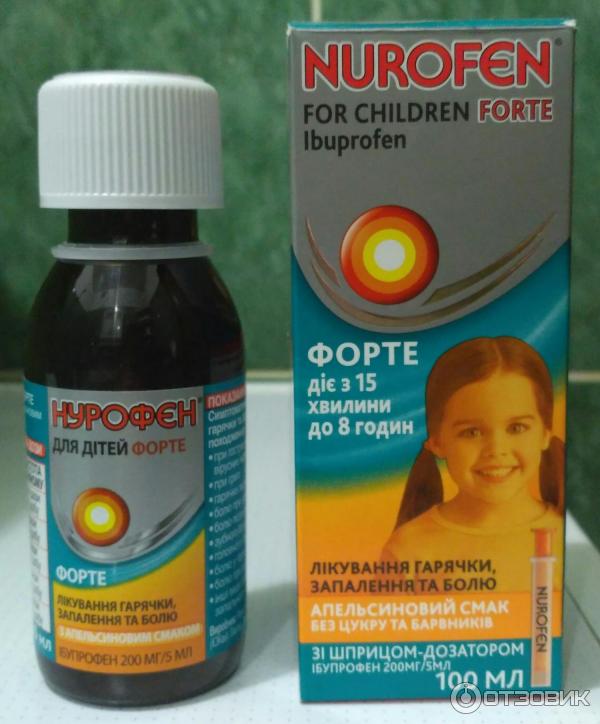
Оденьте ребенка в легкую удобную одежду.
Убедитесь, что ваш ребенок получает достаточно жидкости, чтобы предотвратить обезвоживание.
НИКОГДА не давайте ребенку аспирин для лечения лихорадки. Аспирин был связан с синдромом Рея, редким, но потенциально серьезным заболеванием, которое поражает нервную систему и может быть изнурительным или даже смертельным для детей.
Ацетаминофен и ибупрофен — два детских препарата, которые помогают бороться с лихорадкой. Ацетаминофен можно давать младенцам старше 3 месяцев без обращения к врачу, но детям младше 6 месяцев ибупрофен давать нельзя. Прочтите инструкции на упаковке или попросите врача убедиться, что вы вводите соответствующие дозы. Не давайте ни одного лекарства больше рекомендованной дозы. Если у вашего ребенка рвота или обезвоживание, обязательно проконсультируйтесь с педиатром.
Лихорадка у новорожденного | Детская больница Филадельфии
Если ваш новорожденный младше 2 месяцев с ректальной температурой выше 100,4 градусов по Фаренгейту (38 градусов по Цельсию), немедленно обратитесь в отделение неотложной помощи.
Если вашему ребенку от 2 до 3 месяцев и его температура (в любом случае) выше 100,4 градуса по Фаренгейту, немедленно позвоните лечащему врачу вашего ребенка.
Если вашему ребенку больше 3 месяцев, сразу же позвоните лечащему врачу, если:
Лихорадка официально определяется большинством поставщиков первичной медико-санитарной помощи как температура 100,4 градуса по Фаренгейту (38 градусов по Цельсию) и выше.
Ваш ребенок поднимает температуру, чтобы бороться с микробами. Иммунная система повышает температуру тела, чтобы помочь избавиться от микробов, не причиняя вреда вашему ребенку.
При лихорадке вашему ребенку часто становится жарко и он покраснел. Лихорадка может вызвать головные боли или ломоту в теле, потливость или дрожь.У некоторых детей возникают головные боли при лихорадке, а у большинства теряется аппетит. Некоторые дети просто чувствуют себя более сонными, чем обычно. Многие младенцы капризничают при лихорадке и чувствуют себя намного лучше, когда температура снова снижается.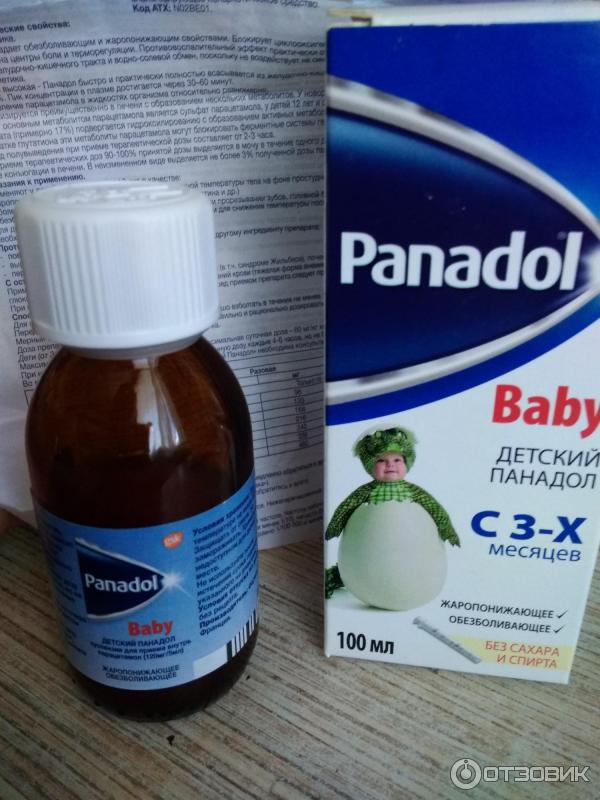
Вы можете заметить учащение пульса и дыхания вашего ребенка при повышении температуры тела. Это нормальное явление при лихорадке.
Лихорадка часто встречается у детей, но для новорожденного жар может быть признаком опасной инфекции. Поэтому детей младше 2 месяцев следует доставить в отделение неотложной помощи при температуре 100 ° C.4 или выше.
Большинство лихорадок у детей вызывается вирусами. Гораздо меньшее количество вызвано бактериальными инфекциями, такими как инфекции уха, ангина или пневмония.
Продолжительная лихорадка, то есть повышение температуры более недели, или повторяющаяся лихорадка могут быть признаком основного хронического заболевания, поэтому важно проконсультироваться с лечащим врачом вашего ребенка.
Узнайте больше о лечении лихорадки у здоровых детей. Посмотрите это видео, чтобы лучше понять, почему у детей повышается температура и когда вам следует позвонить лечащему врачу.
Лихорадка у младенцев: что делать
Время от времени ваш малыш может заболеть и иметь температуру. Это естественная часть детства и отцовства, но, очевидно, это не доставляет большого удовольствия вашему ребенку, а также может вызывать стресс для вас как родителя, особенно если вы не уверены, что могло вызвать жар.
Продолжайте читать, чтобы узнать, на какие симптомы лихорадки следует обращать внимание, какая температура считается высокой у младенцев и как вы можете попытаться снизить температуру вашего ребенка и обеспечить ему комфорт.
Что такое жар?
Высокая температура тела сама по себе не болезнь. Повышение температуры тела — это естественный способ борьбы вашего ребенка с бактериальной или вирусной инфекцией. Повышение температуры — один из способов организма бороться с бактериями или вирусами, вызывающими болезнь.
Лихорадка у младенцев может возникнуть при любом типе инфекции. Он может быть вызван обычным детским заболеванием, таким как ушная инфекция, ветряная оспа, простуда, боль в горле или розеолой, или — реже — более серьезными заболеваниями, такими как грипп, пневмония или менингит (редкие, но очень серьезные заболевания головного и спинного мозга. инфекционное заболевание).
инфекционное заболевание).
Некоторые другие факторы могут повысить температуру тела вашего ребенка, например, вакцинация или перегревание из-за чрезмерной одежды.
Некоторые родители сообщают, что прорезывание зубов может вызвать жар, но эксперты не нашли никаких доказательств того, что это так.
Признаки лихорадки
Может быть трудно определить, есть ли у вашего ребенка лихорадка, но если ему или ей становится жарче, чем обычно, особенно когда вы касаетесь его или ее живота, спины или лба, это хорошая идея его или ее температура.
Другие признаки лихорадки или высокой температуры у вашего ребенка могут включать потливость или липкость, покраснение щек или то, что ваш малыш просто кажется немного не в себе.
Что такое нормальная температура ребенка?
Обычная температура тела младенцев и детей составляет около 36,4 градусов по Цельсию, хотя у разных детей она может варьироваться.
Температура 38 градусов Цельсия или выше считается лихорадкой.
Имейте в виду, что на показания температуры также могут повлиять:
Ношение большого количества одежды или заворачивание в теплое одеяло
Пребывание в очень теплой комнате
Принятие теплой ванны
Активный.
Если вы считаете, что что-то подобное влияет на показания температуры, дайте ребенку несколько минут, чтобы он остыл (не замерзая), и попробуйте снова измерить его температуру.
Как измерить температуру вашего ребенка
Если вы подозреваете, что у вашего ребенка высокая температура, лучше всего использовать цифровой термометр, чтобы измерить его или ее температуру. Просто положите руку на лоб ребенка — не лучший способ измерить температуру.
Детям младше 5 лет специалисты не рекомендуют регулярно использовать термометр ректально (внизу) или перорально (во рту) для измерения температуры.
Рекомендуемый способ измерения температуры вашего ребенка — использовать цифровой термометр в подмышечной впадине.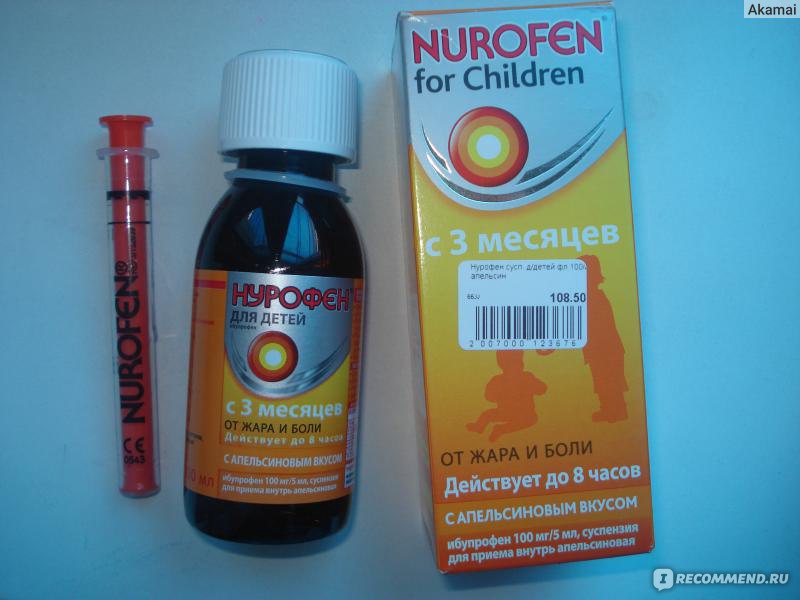
Всегда читайте инструкции к термометру, так как разные приборы могут работать по-разному.
Как правило, основная техника такова:
Поместите тонкий конец (грушу) термометра в углубление подмышечной впадины вашего ребенка
Осторожно закройте руку и удерживайте ее сбоку от корпус, чтобы удерживать термометр на месте в течение времени, указанного в инструкциях.
Снимите термометр и прочитайте показания дисплея по истечении времени, указанного в инструкциях.Некоторые термометры могут издавать звуковой сигнал, когда они готовы.
Доступны и другие типы термометров, включая ушные термометры и полосковые термометры, которые кладут на лоб вашего ребенка. Возможно, вам будет сложнее получить точные показания с помощью этих устройств.
Старые стеклянные термометры, содержащие ртуть, больше не продаются, но если вы найдете один где-нибудь на дне ящика, не используйте его. Если он сломается, такой термометр может выделять ядовитую ртуть, а также осколки стекла.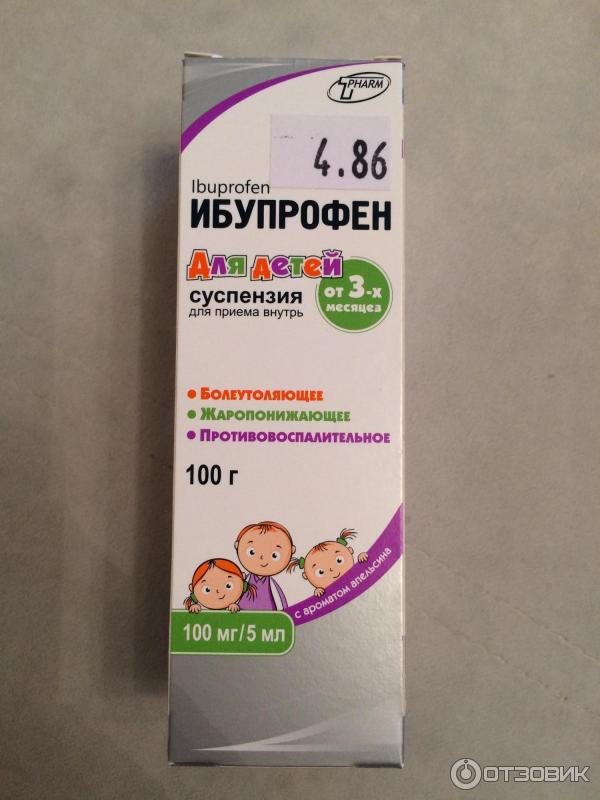
Что делать, если у вашего ребенка поднялась температура
Обычно температура вашего ребенка должна вернуться к норме в течение трех или четырех дней.
Лечение лихорадки вашего ребенка не излечит основную инфекцию, которая его вызывает, но есть вещи, которые вы можете сделать, чтобы ему или ей было комфортно и предотвратить определенные осложнения, связанные с лихорадкой, например обезвоживание.
Вот что нужно делать, если у вашего ребенка высокая температура:
Дайте много жидкости. Убедитесь, что ваш малыш пьет как можно больше.Остерегайтесь признаков обезвоживания, таких как сухость во рту, запавший родничок, холодные и пятнистые руки и ноги, учащенное дыхание или сонливость. Если вы думаете, что у вашего ребенка обезвоживание, позвоните своему врачу.
Не переодевайте или переодевайте ребенка. Оденьте ребенка в обычную одежду. Нет необходимости снимать одежду или укутывать ребенка дополнительными одеялами.
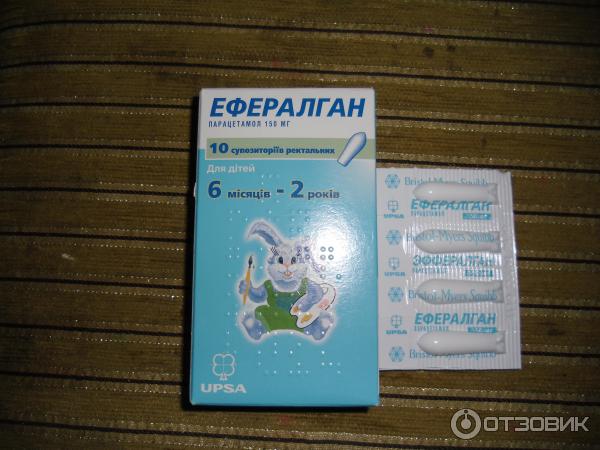
Регулярно проверяйте ребенка на ночь. Часто в течение ночи измеряйте температуру вашего ребенка и оценивайте его или ее общее состояние.
Подумайте о том, чтобы дать лекарство. Если ваш ребенок обеспокоен, вы можете снизить его температуру с помощью лекарств. Более подробно это рассматривается в следующем разделе.
Если лихорадка возникла в результате инфекционного заболевания, такого как грипп или ветряная оспа, лучше не подпускать ребенка к другим детям, пожилым людям и людям с более слабой иммунной системой.
Ваш врач сможет диагностировать основное заболевание и порекомендовать лучший способ его лечения.
Лекарства для снижения температуры у вашего ребенка
Лихорадка или высокая температура могут не потребовать приема лекарств, если ваш ребенок не чувствует дискомфорт. Спросите своего врача, нужно ли жаропонижающее лекарство или нет, и внимательно следуйте инструкциям по его применению.
Аспирин нельзя давать детям младше 16 лет. Парацетамол может быть подходящим для снижения температуры вашего ребенка, если он или она старше 2 месяцев, а ибупрофен часто можно назначать через 3 месяца. Однако имейте в виду, что важно проконсультироваться с врачом, прежде чем давать ребенку какие-либо лекарства.
Когда дело доходит до дозировки и того, как вводить лекарство, следуйте инструкциям врача и инструкциям, приведенным в информационном листке для пациента, прилагаемом к лекарству.
Когда звонить своему врачу
Во многих случаях вы можете ухаживать за своим ребенком с температурой дома, но сразу звоните своему врачу, если
вашему ребенку меньше 3 месяцев и у него температура 38 градусов Цельсия или выше, или возраст от 3 до 6 месяцев и температура 39 градусов Цельсия или выше
у вашего ребенка высокая температура, которая не возвращается к норме в течение пяти дней или более
ваш ребенок показывает другие симптомы, такие как сыпь
вы не можете снизить высокую температуру вашего ребенка с помощью парацетамола или ибупрофена
вы думаете, что ваш ребенок может обезвоживаться — признаки обезвоживания могут включать впавший родничок, сухость в глазах или во рту, темно-желтый мочиться или совсем не мочиться, учащенное дыхание или сонливость
вы беспокоитесь, что ваш ребенок не является его или ее обычным «я».
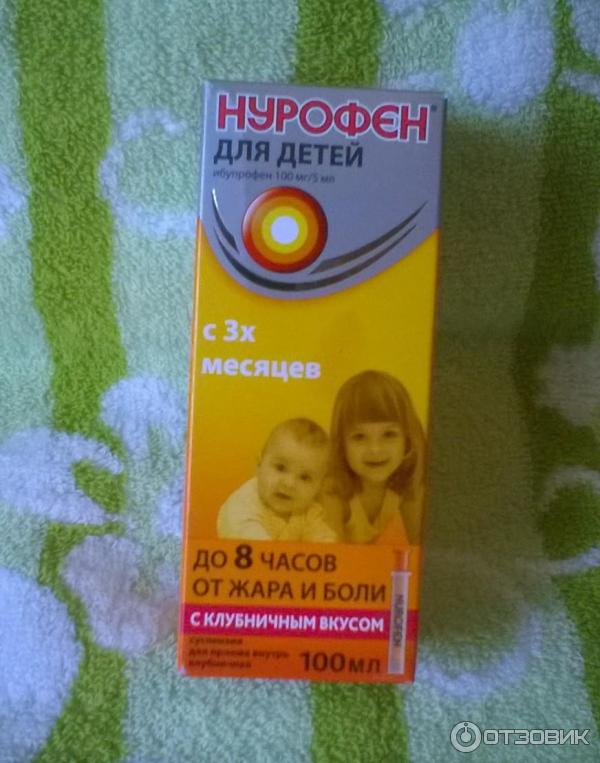
В редких случаях лихорадка может указывать на более серьезное заболевание, такое как пневмония или менингит, при котором требуется срочная медицинская помощь. Вызовите скорую помощь или обратитесь в отделение неотложной помощи, если у вашего ребенка или ребенка проявляются какие-либо из следующих симптомов:
Ригидность в шее
Сыпь, которая не становится белой, если вы сильно прижмете к ней сторону прозрачного стекла (‘ тест на тумблер ‘)
Чувствительность к свету
Сонливость, вялость, трудности с бодрствованием
Пятнистая, синяя или бледная кожа, губы, язык или ногти
Выпуклый родничок
Проблема дыхание
Необычный, слабый или высокий крик
Судорожный припадок (подробнее о фебрильных припадках ниже).
Фебрильные судороги
В редких случаях лихорадка может вызвать приступ, известный как фебрильный припадок или судороги.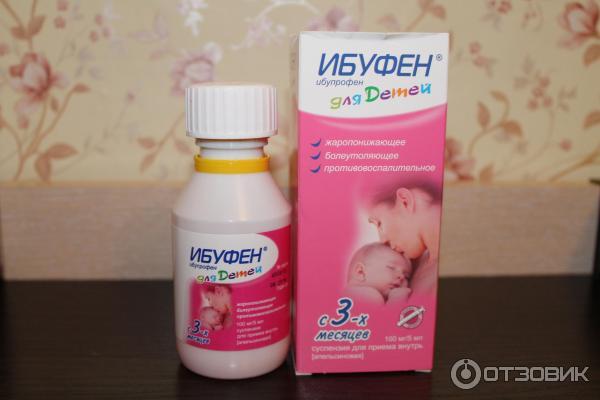 Этот вид припадков чаще всего встречается у младенцев и детей в возрасте от 6 месяцев до 3 лет.
Этот вид припадков чаще всего встречается у младенцев и детей в возрасте от 6 месяцев до 3 лет.
Лихорадочные судороги обычно длятся менее пяти минут, хотя в редких случаях они могут длиться дольше и затрагивать только одну часть тела вашего ребенка.
Быть свидетелем фебрильного припадка у вашего ребенка может быть одной из самых страшных вещей, которые вы можете себе представить; но будьте уверены, такой тип посадки почти всегда безвреден.
Во время фебрильных конвульсий ваш ребенок может
подергиваться в руках и ногах
окоченеть
закатить глаза
потерять сознание
намочить или испачкать его или сама
рвота
пена во рту.
Если у вашего ребенка фебрильные судороги, сохраняйте спокойствие и осторожно уложите ребенка на бок на пол — в «восстановительном положении», если вы знаете, как — и оставайтесь с ним или с ней. Рекомендуется записать, как долго длится припадок, чтобы сообщить об этом врачу.
Рекомендуется записать, как долго длится припадок, чтобы сообщить об этом врачу.
Не кладите ничего в рот ребенку, так как он может прикусить язык.
Когда приступ утихнет, ваш ребенок может спать около часа.
Если у вашего ребенка был фебрильный припадок, сообщите об этом своему врачу как можно скорее, чтобы вы могли назначить осмотр.
Сходите в больницу или вызовите скорую помощь, если
это первая фебрильная судорога вашего ребенка
припадок не проходит через пять минут
вы думаете, что припадок может быть вызван другим, более серьезным болезнь вроде менингита.
ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ
- Как долго длится детская температура?
Когда у вашего ребенка поднимается температура, в большинстве случаев он или она приходит в норму в течение трех или четырех дней. Если через несколько дней у вашего малыша не будет никаких признаков снижения температуры, обратитесь к врачу.

- Когда следует отвести ребенка к врачу с температурой?
Обратитесь к врачу вашего ребенка, если:
- Вашему ребенку младше 3 месяцев с температурой выше 38 градусов Цельсия
- Вашему ребенку меньше 6 месяцев, а его температура превышает 39 градусов Цельсия
- У вашего ребенка есть другие симптомы, например сыпь
- Лихорадка не прошла через пять дней
- Невозможно снизить температуру ребенка с помощью парацетамола или ибупрофена
- У вашего ребенка есть признаки обезвоживания.
- Что вызывает температуру у ребенка?
Повышение температуры тела — это естественный способ борьбы вашего ребенка с бактериальной или вирусной инфекцией. Это может быть вызвано распространенными детскими заболеваниями, такими как ангина, ветряная оспа или простуда, или — реже — более серьезными заболеваниями, такими как грипп или пневмония.
Беспокойство, когда у ребенка высокая температура, естественно, но при надлежащем домашнем уходе (или лечении, если по рекомендации врача) температура у ребенка скоро спадет.
Всегда свободно обсуждайте любые вопросы или проблемы со своим врачом или патронажной сестрой.Вероятно, скоро ваш малыш вернется к своему счастливому состоянию.
Детская лихорадка: симптомы и лечение
Естественно, что паника начинается в ту минуту, когда ребенок чувствует тепло на ощупь, особенно если у него первая лихорадка. Скорее всего, это случится рано или поздно, поэтому ваша лучшая защита — быть готовым обнаружить явные признаки детской лихорадки.
Что такое жар для ребенка?
Во-первых, важно знать, что такое температура у ребенка: 100,4 градуса по Фаренгейту (38 градусов по Цельсию) или выше не являются нормальной температурой тела для младенцев и, следовательно, представляют собой детскую лихорадку, — говорит педиатр из Калифорнии Таня Альтманн, доктор медицины.
Как определить, есть ли у ребенка температура
Один из основных предупреждающих знаков о детской лихорадке — это жара. «Когда у вашего ребенка температура, он кажется маленьким радиатором», — говорит Ралли Макаллистер, доктор медицинских наук, семейный врач и соавтор книги The Mommy MD Guide to Your Baby’s First Year .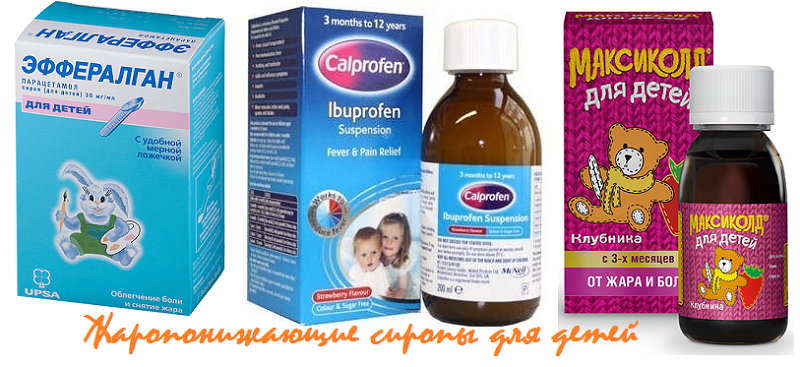 А поскольку ребенок не может сказать вам, когда он плохо себя чувствует или у него повышенная температура, полезно обратить внимание и на его поведение в целом. «Когда у ребенка высокая температура, он будет меньше есть и либо больше спать, либо меньше спать», — говорит Альтманн.«Они могут быть более суетливыми или могут не смотреть прямо на вас».
А поскольку ребенок не может сказать вам, когда он плохо себя чувствует или у него повышенная температура, полезно обратить внимание и на его поведение в целом. «Когда у ребенка высокая температура, он будет меньше есть и либо больше спать, либо меньше спать», — говорит Альтманн.«Они могут быть более суетливыми или могут не смотреть прямо на вас».
Отнеситесь ко всем этим признакам лихорадки у новорожденного очень серьезно, потому что у ребенка 3 месяцев или младше любой признак температуры может быть красным флажком. Потенциально серьезное заболевание может быть причиной повышения температуры у ребенка, поэтому вам следует как можно скорее обратиться к педиатру. Следите за следующими признаками лихорадки у новорожденного:
- Ребенку тепло. «Если ребенок горячее, чем обычно, это большой признак лихорадки», — говорит Макаллистер.
- Поведение изменилось. Обратите внимание, как ведет себя ребенок. Что-то не так с их обычным темпераментом? Они много плачут или ведут себя суетливо? Если так, это может быть признаком детской лихорадки.
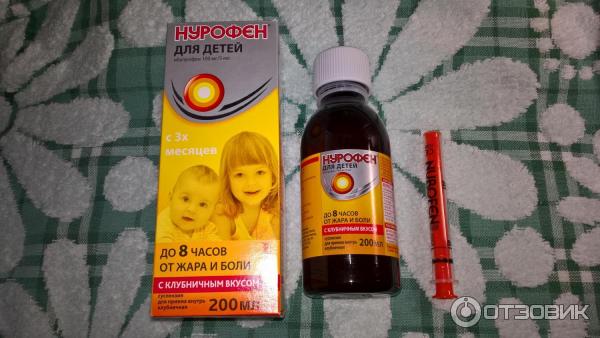
- Кормление изменилось. Если ребенок не берет бутылочку или грудь, это может быть реакцией на повышение температуры ребенка.
- Режим сна изменился. Опять же, ребенок может спать больше — или меньше — чем обычно. Оба являются признаками возможного изменения температуры.
Как измерить температуру ребенка
Даже с учетом всех представленных на рынке причудливых термометров для лба, ушей и под мышкой — ознакомьтесь с нашим подробным руководством! — по мнению экспертов, золотым стандартом для измерения температуры новорожденных является использование ректального термометра. «Я обычно говорю родителям, что есть хорошие лобные термометры, которые идеально подходят для измерения температуры», — говорит Альтманн. «Но если этот термометр показывает, что температура ребенка повышена, и вы позвоните своему педиатру, они все равно захотят, чтобы вы сразу сделали ректальное исследование, чтобы получить окончательный ответ. Ищите цифровой ректальный термометр с широким основанием и коротким гибким наконечником, который поможет вам не вставлять его слишком далеко.
Ищите цифровой ректальный термометр с широким основанием и коротким гибким наконечником, который поможет вам не вставлять его слишком далеко.
Видео по теме
Не знаете, как измерить температуру ребенка? Положите ребенка на пеленальный столик, добавьте немного вазелина на конец термометра и осторожно введите его примерно на полдюйма в попку ребенка, пока он не издаст звуковой сигнал. Затем осторожно снимите его и снимите показания.
По данным Американской академии педиатрии, «нормальная температура для ребенка может колебаться от 97 градусов по Фаренгейту (F) до 100.4 градуса по Фаренгейту », при этом младенцы часто регистрируются немного выше, чем младенцы постарше. Поскольку существует несколько методов измерения температуры новорожденного, мы включили удобное руководство, которое покажет вам нормальную температуру тела ребенка, независимо от того, измеряете ли вы температуру в ухе, во рту, прямой кишке или под мышкой. Вы должны проконсультироваться с этим руководством, прежде чем выбирать средство для снижения температуры у младенцев, но независимо от метода, температура выше 100,4 считается лихорадкой у младенцев.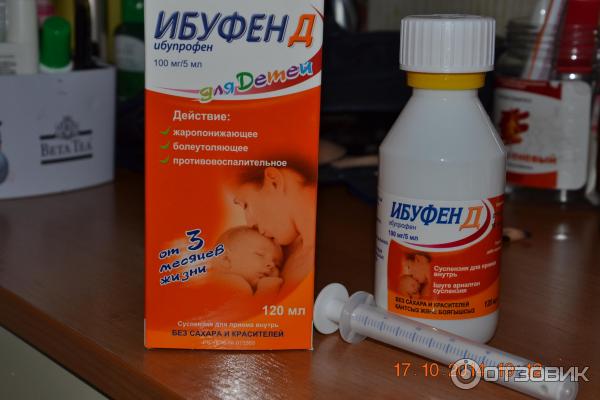
Почему у детей поднимается температура?
Иногда может казаться, что лихорадка у младенцев возникает из ниоткуда, но, вообще говоря, причины детской лихорадки, как правило, очень специфичны.Причиной может быть что-либо от инфекции мочевыводящих путей, ушной инфекции или другой более общей инфекции. «Лихорадка любого происхождения — признак того, что ребенка нужно отвести к врачу», — говорит Макаллистер. «В возрасте 3 месяцев и младше температура у младенцев считается неотложной медицинской помощью».
Иногда, однако, детская лихорадка может быть вызвана перегревом. «Если ребенок слишком запутан, он может почувствовать тепло и, возможно, даже показать повышенную температуру», — говорит Альтманн. «Если мне звонит родитель и говорит, что ее 2-месячного ребенка пеленали, он спит, у него температура 100 градусов.4 градуса, но в остальном вроде нормально, я скажу распеленать ребенка и повторно измерить температуру через 15 минут. Если через 15 минут действительно 100,4 градуса, то нам нужно потренироваться. Если вы распеленаете ребенка, и у него нормальная температура и он ведет себя нормально, я предлагаю нам присмотреть за этим, но это не так срочно ».
Если вы распеленаете ребенка, и у него нормальная температура и он ведет себя нормально, я предлагаю нам присмотреть за этим, но это не так срочно ».
Имейте в виду, что вакцины иногда могут вызывать у младенцев субфебрильную температуру. Если ребенку меньше трех месяцев, все же рекомендуется позвонить своему педиатру, если температура ребенка после прививки достигает 100.4 градуса или выше на ректальном термометре. Но если ребенку 4 месяца и старше, то температура от 100,4 до 102 градусов после вакцинации не вызывает опасений, говорит Альтман. Пока ребенок в остальном ведет себя нормально и хорошо ест, вы можете использовать лекарство от лихорадки, и он, скорее всего, довольно быстро вернется в норму. Конечно, если ребенок ведет себя не так, как он сам, у него проблемы с дыханием или он плачет от боли, связанной с детской лихорадкой, рано или поздно все обратится к врачу.
У детей лихорадка от прорезывания зубов?
Детская лихорадка при прорезывании зубов — это реальная проблема, но вы должны иметь в виду, что температура будет незначительной. «Любая температура выше 100,4 градусов по Фаренгейту является признаком того, что ваш ребенок, вероятно, болен». Если симптомы детской лихорадки похожи на симптомы, связанные с прорезыванием зубов, такие как слюнотечение, опухшие десны и жевание пальцев, и это субфебрильная температура, то вероятной причиной этого является прорезывание зубов.
«Любая температура выше 100,4 градусов по Фаренгейту является признаком того, что ваш ребенок, вероятно, болен». Если симптомы детской лихорадки похожи на симптомы, связанные с прорезыванием зубов, такие как слюнотечение, опухшие десны и жевание пальцев, и это субфебрильная температура, то вероятной причиной этого является прорезывание зубов.
Что делать, если у ребенка жар
Вот несколько вещей, которые вы можете сделать, если обнаружите, что посреди ночи думаете, как снять температуру у ребенка. Не сбрасывайте со счетов и домашние средства от детской температуры, так как они могут быть эффективным способом снизить температуру ребенка.
• Дайте детское средство для снижения температуры (если это одобрено педиатром). Если у ребенка младше 6 месяцев с лихорадкой, немедленно позвоните своему врачу, прежде чем давать ребенку лекарство от лихорадки, такое как Тайленол. Ваш врач, вероятно, захочет лично осмотреть ребенка, чтобы выяснить, почему он болен и у него жар. «Например, если это ушная инфекция, ребенку потребуются антибиотики», — говорит Макаллистер. Ваш педиатр также захочет точно знать, сколько весит ребенок в данный момент, чтобы он мог назначить правильную дозировку, если они рекомендуют лечение тайленолом.Если ребенку больше 6 месяцев, вы можете дать ему средство, снижающее температуру, без консультации с врачом.
«Например, если это ушная инфекция, ребенку потребуются антибиотики», — говорит Макаллистер. Ваш педиатр также захочет точно знать, сколько весит ребенок в данный момент, чтобы он мог назначить правильную дозировку, если они рекомендуют лечение тайленолом.Если ребенку больше 6 месяцев, вы можете дать ему средство, снижающее температуру, без консультации с врачом.
• Держите ребенка увлажненным. Когда у ребенка высокая температура, очень важно поддерживать его гидратацию с помощью грудного молока или смеси. Вы можете предложить дополнительные сеансы кормления грудью или из бутылочки. «Обычно младенцы не нуждаются в других жидкостях, но поговорите со своим педиатром, чтобы узнать, нужен ли ребенку раствор электролита», — говорит Альтманн.
• Рассмотрим ванну с губкой. Это одно из самых эффективных домашних средств от детской лихорадки.Вместо того, чтобы полностью обмывать ребенка водой, просто облейте его губкой, чтобы успокоить его, промокнув его лоб, шею и руки теплой тряпкой. «Но убедитесь, что вода чуть теплая, — говорит Альтманн. «Если вода слишком холодная, это может вызвать дрожь у ребенка, что на самом деле может повысить температуру».
«Но убедитесь, что вода чуть теплая, — говорит Альтманн. «Если вода слишком холодная, это может вызвать дрожь у ребенка, что на самом деле может повысить температуру».
Детская лихорадка: когда звонить врачу
AAP разбирает лихорадку у младенцев по возрасту и температуре. Следуйте этим рекомендациям экспертов относительно того, когда именно следует привести к врачу ребенка с лихорадкой:
• До 3 месяцев: Температура новорожденного 100.4 градуса по Фаренгейту или выше должны быть немедленно проверены медицинским работником, поскольку инфекция может распространяться быстрее у младенца. Позвоните своему врачу при первых признаках лихорадки. «У новорожденных еще нет иммунитета, который есть у старших детей, поэтому они могут очень быстро заболеть», — говорит Альтманн.
• От 3 до 6 месяцев: При повышении температуры тела у младенцев, когда беспокоить на этой стадии, составляет 102 градуса или выше. «Младенцы в этом возрасте лучше переносят лихорадку», — говорит Макаллистер. Тем не менее, не занимайтесь самолечением с Тайленолом. Вместо этого позвоните своему врачу, чтобы обсудить лечение лихорадки. Кроме того, если температура ребенка держится более нескольких дней или есть другие тревожные признаки, например, ребенок не пьет жидкости, не ведет себя как он сам или плачет или рвет, немедленно обратитесь к педиатру.
Тем не менее, не занимайтесь самолечением с Тайленолом. Вместо этого позвоните своему врачу, чтобы обсудить лечение лихорадки. Кроме того, если температура ребенка держится более нескольких дней или есть другие тревожные признаки, например, ребенок не пьет жидкости, не ведет себя как он сам или плачет или рвет, немедленно обратитесь к педиатру.
• 6+ месяцев: Если у ребенка жар в этом возрасте, это может быть лихорадка при прорезывании зубов у ребенка или инфекция уха или дыхательных путей. И давать тайленол без консультации с врачом — это нормально.Однако, если температура у ребенка продолжается или ребенок тянет за уши, немедленно обратитесь к педиатру. «В этом возрасте нас больше беспокоит, сколько дней держится лихорадка, какие у ребенка есть другие симптомы, будь то кашель, рвота, сон или питье жидкости», — говорит Альтман. «Если ребенок чувствует себя нормально, мы предлагаем понаблюдать за температурой в течение нескольких дней, но звонить, если температура держится дольше трех или четырех дней».
Макаллистер говорит, что независимо от возраста, немедленно звоните своему педиатру, если ребенок когда-либо ослаб или чувствует себя хромым, изменился цвет его кожи или дыхание стало поверхностным, медленным или учащенным, чем обычно.
Ралли Макаллистер, доктор медицины, магистр здравоохранения, семейный врач и признанный на национальном уровне эксперт в области здравоохранения. Она также является соавтором книги The Mommy MD Guide to Your Baby First Year .
Таня Альтманн, доктор медицины, FAAP, педиатр из Лос-Анджелеса. Она не только основала компанию Calabasas Pediatrics, но и работает доцентом в детской больнице Mattel при Калифорнийском университете в Лос-Анджелесе. Она получила медицинскую степень в Медицинской школе Саклера.
Обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не являются медицинскими или другими рекомендациями или диагнозом для здоровья и не должны использоваться как таковые. Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Plus, еще из The Bump:
Таблица дозировок тайленола для младенцев
Что делать, если ребенок заболел гриппом
Что делать при инфекции детского уха
Самая безопасная комнатная температура для младенцев
Важно убедиться, что вашему ребенку комфортная температура — не слишком жарко или слишком холодно.Вероятность СВДС выше у детей, которым слишком жарко.
Комнатная температура 16-20 ° C — с легким постельным бельем или легким, хорошо подогнанным мешком для сна — удобна и безопасна для спящих младенцев.
Используйте комнатный термометр
Иногда бывает сложно определить температуру в комнате, поэтому используйте комнатный термометр в комнатах, где спит ваш ребенок.
Простой комнатный термометр можно купить в нашем интернет-магазине; За дополнительной информацией обращайтесь по телефону 020 7802 3200.
Как узнать, слишком ли жарко вашему ребенку или слишком холодноКаждый ребенок индивидуален, и наши рекомендации по комнатной температуре служат руководством. Поэтому, хотя важно знать о перегреве, вам необходимо регулярно проверять ребенка, чтобы убедиться, что ему не слишком жарко.
Пощупайте грудь или заднюю часть шеи ребенка (руки и ноги ребенка обычно более прохладные, что является нормальным явлением). Если кожа вашего ребенка горячая или потная, снимите один или несколько слоев постельного белья или постельного белья.
Наши рекомендации по постельному белью и постельным бельямБольным младенцам нужно меньше, а не больше постельного белья.
Младенцам не нужно носить головные уборы в помещении или спать под одеялом или одеялом.
Преимущества проживания в одной комнате с ребенком Помните, что самое безопасное место для сна вашего ребенка находится в одной комнате с вами в течение первых шести месяцев — это будет особенно полезно при оценке температуры, при которой он будет спать.
Температура: часто задаваемые вопросы
Как я могу проверить, не слишком ли жарко моему ребенку?
Лучший способ проверить температуру вашего ребенка — это положить руку ему на кожу груди или задней части шеи. Не используйте их руки или ноги в качестве ориентира, так как они всегда будут чувствовать себя прохладнее, чем остальное тело.
Если вашему ребенку слишком жарко, вы почувствуете, что кожа горячая, слегка липкая или потная, и вам нужно будет удалить несколько слоев.
Меня беспокоит, что мой ребенок перегреется в теплую погоду, что мне делать?
Мы понимаем, насколько сложно поддерживать в комнате ребенка идеальные 16–20 ° C в теплые месяцы, зная, что перегрев может представлять опасность.Если в комнате, где спит ребенок, трудно охладиться, следуйте «летним правилам» более легкого постельного белья и одежды и откройте дверь спальни и окно, если это безопасно.
Вы также можете использовать вентилятор, чтобы охладить комнату, но не направляйте его прямо на ребенка.
Также важно следить за тем, чтобы у вашего ребенка было достаточно жидкости, если он находится на искусственном вскармливании, предлагая охлажденную кипяченую воду детям до шести месяцев или просто воду из-под крана для детей старше шести месяцев. Полностью вскармливаемые грудью дети не нуждаются в дополнительной воде, пока они не начнут есть твердую пищу.
В моем доме температура зимой ниже идеальной, следует ли держать отопление включенным всю ночь?
Редко бывает необходимо держать отопление включенным всю ночь, и добавление дополнительного слоя обычно помогает. Помните, что не следует надевать шапку вашему ребенку, когда он находится в помещении, поскольку его голова важна для поддержания температуры тела
путем выделения тепла.
Если вам кажется, что в вашем доме слишком холодно, и вы хотите оставить отопление включенным на всю ночь, убедитесь, что в нем установлена низкая температура и, конечно же, не выше 20⁰C.
Почему нездоровым младенцам нужно меньше одевать?
Когда младенцы чувствуют себя плохо, простужены или жарко, им может быть теплее, чем обычно.
