Пневмония у новорожденных. Что такое Пневмония у новорожденных?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пневмония у новорожденных — это острое инфекционно-воспалительное поражение респираторных отделов легких. Основные причины: возбудители TORCH-комплекса, стрептококки и стафилококки, хламидии, другие патогены, колонизирующие родовые пути матери. Заболевание проявляется синдромом дыхательных расстройств, инфекционным токсикозом, неврологическими нарушениями. Для диагностики неонатальных пневмоний проводят рентгенографию ОГК, бакпосев мокроты, серологические и общеклинические исследования крови. Лечение включает этиотропную антибиотикотерапию, кислородную поддержку, патогенетические медикаменты (иммуномодуляторы, инфузионные растворы).
МКБ-10
P23 Врожденная пневмония
- Причины
- Патогенез
- Классификация
- Симптомы пневмонии у новорожденных
- Осложнения
- Диагностика
- Лечение пневмонии у новорожденных
- Консервативная терапия
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пневмония — одна из основных проблем практической неонатологии. Заболеваемость составляет около 1% среди доношенных новорожденных и до 10% среди недоношенных. У младенцев, которые сразу после рождения находились на длительной ИВЛ, распространенность нозокомиальной пневмонии составляет до 40-45%. Воспаление легких рассматривается в качестве основной причины или сопутствующего фактора до 25% летальных исходов в период неонатальности. По данным Росстата, младенческая смертность от пневмонии достигает 7,5%.
Пневмония у новорожденных
Причины
У новорожденного собственный иммунитет крайне низкий, а все системы органов находятся в состоянии транзиторных приспособительных реакций и еще не адаптировались к смене условий после рождения.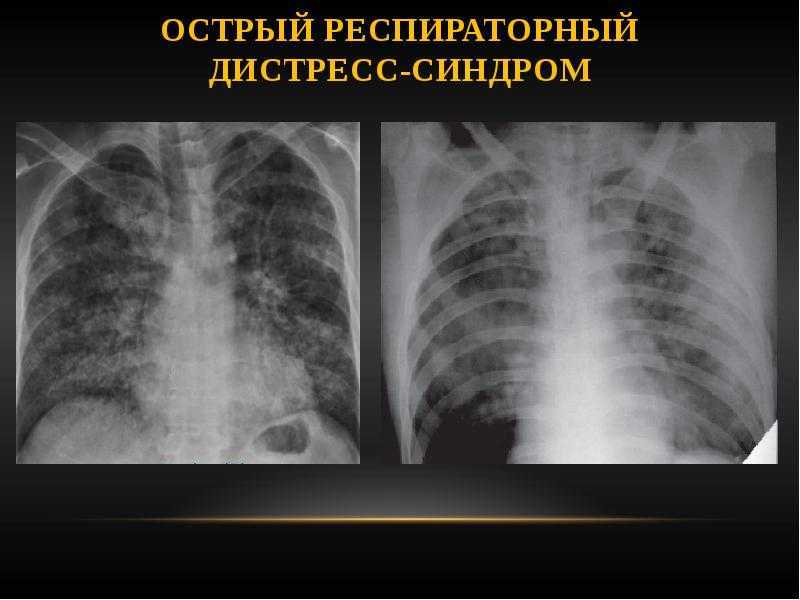 Поэтому младенцы очень чувствительны к любым видам инфекций, от которых преимущественно страдают кожа и респираторный тракт. Этиологическая структура неонатальных пневмоний отличается от таковой у старших детей и взрослых. Конкретные причины зависят от пути заражения:
Поэтому младенцы очень чувствительны к любым видам инфекций, от которых преимущественно страдают кожа и респираторный тракт. Этиологическая структура неонатальных пневмоний отличается от таковой у старших детей и взрослых. Конкретные причины зависят от пути заражения:
- Трансплацентарный. В утробе матери ребенок чаще сталкивается с инфекциями TORCH-комплекса, которые имеют тропность к эпителию дыхательных путей, — с краснухой, токсоплазмозом, простым герпесом и цитомегаловирусом. В редких случаях происходит заражение сифилисом и туберкулезом.
- Интранатальный. Во время родов основной путь инфицирования — контактный, который реализуется при прохождении через материнские родовые пути. Если они не санированы, новорожденный может заразиться хламидиями, кишечной палочкой микоплазмой и уреаплазмой. Чаще других встречается хламидийная пневмония (33% случаев).
- Постнатальный. После рождения заражение младенца может произойти в стационаре, особенно, если ему проводят инвазивные манипуляции или кислородную поддержку.
 Здесь на первый план выходят золотистые стафилококки, синегнойная палочка, вирусы гриппа и парагриппа. Причины постнатальных пневмоний также включают грибы рода Кандида, аденовирусы, микобактерии туберкулеза.
Здесь на первый план выходят золотистые стафилококки, синегнойная палочка, вирусы гриппа и парагриппа. Причины постнатальных пневмоний также включают грибы рода Кандида, аденовирусы, микобактерии туберкулеза.
Основной предрасполагающий фактор пневмонии у новорожденных — недоношенность, которая в 10 раз повышает риск заболевания. На втором месте стоят дыхательные нарушения, требующие интубации и применения ИВЛ. Частота пневмоний возрастает у детей с врожденными аномалиями дыхательных путей. Легочному воспалению способствует желудочно-пищеводный рефлюкс, при котором зачастую развивается аспирационный синдром и патогенные бактерии попадают в дыхательные пути.
Патогенез
В большинстве случаев при неонатальных пневмониях наблюдается двустороннее поражение интерстициальной ткани и альвеол, которое вызывает тяжелые гипоксические расстройства и связанный с ними ацидоз. Сочетание гипоксемии и нарушений кислотно-основного равновесия провоцирует полиорганную недостаточность.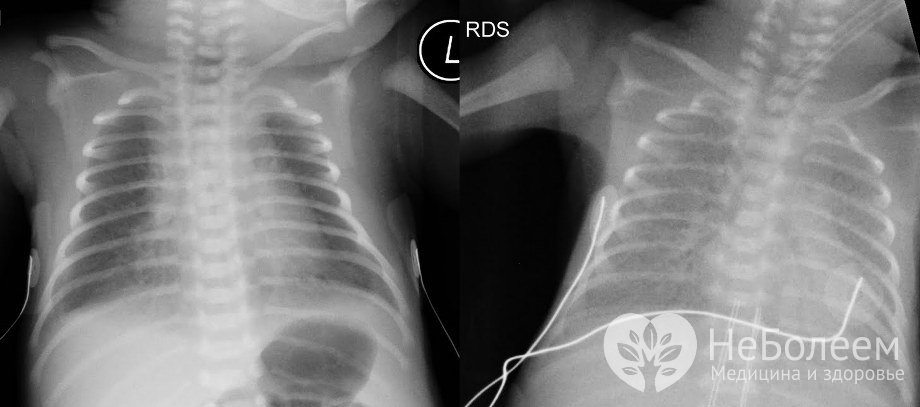
Независимо от причины, пневмонии у новорожденных протекают в 3 стадии. Сначала происходит инфильтрация (первая неделя болезни), когда поражаются преимущественно периферические отделы легких. На второй неделе начинается стадия рассасывания, характеризующаяся уменьшением процента затемненных участков и повышением пневматизации. На третьей неделе наступает этап интерстициальных изменений и деформации легочного рисунка.
Классификация
В зависимости от причины, у новорожденных выделяют бактериальную, вирусную, грибковую или протозойную формы заболевания. Если патология возникла при отсутствии других очагов инфекции в организме, ее называют первичной. Вторичное воспаление легких формируется при аспирационном синдроме, сепсисе. В современной неонатологии важна классификация пневмоний по времени развития на 2 группы:
- Врожденные.
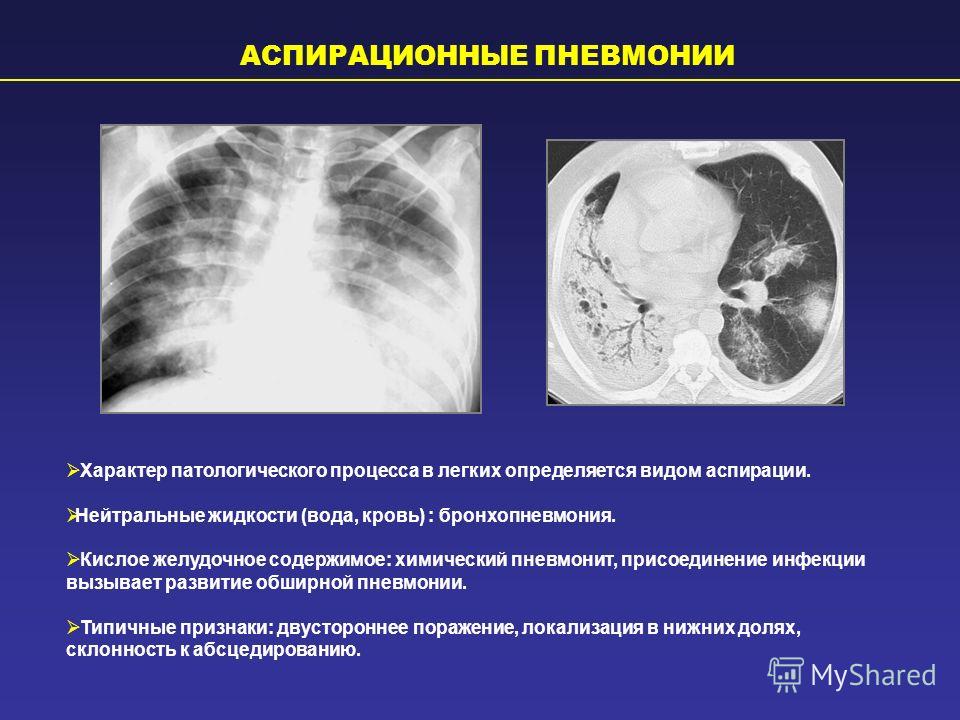 Инфицирование в этом случае происходит анте- или интранатально, а первые клинические признаки определяются в течение 3 суток после родов. Частые причины врожденного воспаления — внутриутробные инфекции.
Инфицирование в этом случае происходит анте- или интранатально, а первые клинические признаки определяются в течение 3 суток после родов. Частые причины врожденного воспаления — внутриутробные инфекции. - Приобретенные (постнатальные). Заражение патогенными микробами происходит в роддоме (нозокомиальная форма) или после выписки младенца (внебольничная форма). Симптомы выявляются спустя 72 часа после рождения ребенка, но не позже 28 дня жизни.
Симптомы пневмонии у новорожденных
У новорожденных пневмонии преимущественно проявляются неспецифическими дыхательными расстройствами. Наблюдается частое и шумное дыхание, сопровождающееся «хрюкающими звуками». При этом крылья носа раздуваются, межреберные и надключичные промежутки втягиваются. Кожа вокруг рта и на кончиках пальцев синеет, при нарастании дыхательной недостаточности отмечается тотальный цианоз.
Кашель у новорожденного обычно отсутствует. Изо рта периодически выделяется слизь или пена с неприятным запахом.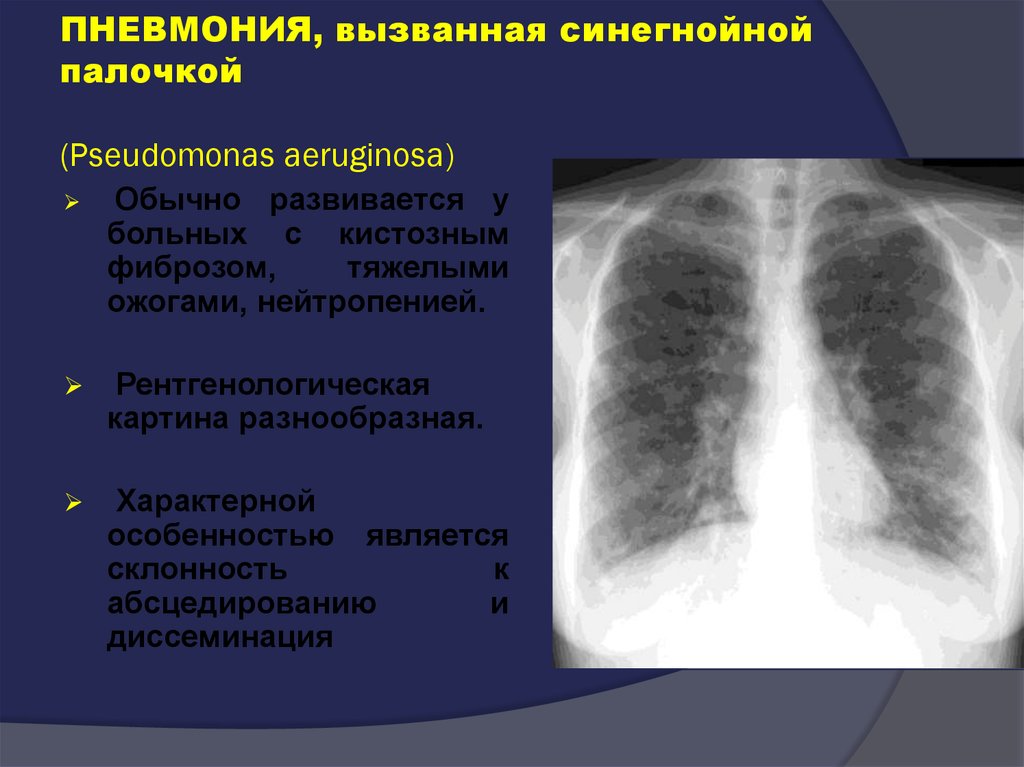
Осложнения
Болезнь может приводить к отеку легких, гнойно-деструктивным процессам (абсцессам, буллам, гангрене), пиопневмотораксу. Продолжительные дыхательные расстройства у новорожденных провоцируют гипоксическую энцефалопатию, кардиопатию, нефропатию. Наиболее тяжело протекают пневмонии у недоношенных детей: они часто заканчиваются генерализацией инфекции и сепсисом, а в 40% вызывают летальный исход.
Диагностика
Неонатолог начинает обследование со сбора анамнеза матери (течение беременности и родов, экстрагенитальные патологии), чтобы предположить причины дыхательных нарушений у новорожденного. Физикальные данные малоинформативны, поскольку у младенцев намного труднее выявить хрипы и крепитацию при аускультации. Расстройства дыхания оценивают по шкале Сильвермана или Даунса. Основными диагностическими методами для верификации возможной пневмонии у новорожденных являются:
Расстройства дыхания оценивают по шкале Сильвермана или Даунса. Основными диагностическими методами для верификации возможной пневмонии у новорожденных являются:
- Рентгенография ОГК. Основной метод, который показывает очаговые или тотальные затемнения в легких, состояние плевральных синусов, наличие признаков РДС по типу «матового стекла». На снимках врач может обнаружить врожденные пороки дыхательной системы, ставшие предрасполагающим фактором заболевания.
- Микробиологическое исследование. Для установления инфекционной причины пневмонии проводят бакпосев отделяемого из зева, мокроты или трахеобронхиального аспирата. Полученные микроорганизмы исследуют на чувствительность к антибиотикам. При подозрении на сепсис выполняется посев крови на стерильность.
- Серологические реакции. Определение антител к врожденным инфекциям (цитомегаловирус, краснуха) необходимо для выяснения характера пневмонии, если типичные возбудители исключены. При визуализации на рентгенографии признаков так называемой «белой» пневмонии назначают серологические тесты на сифилис (РСК, РИБТ).
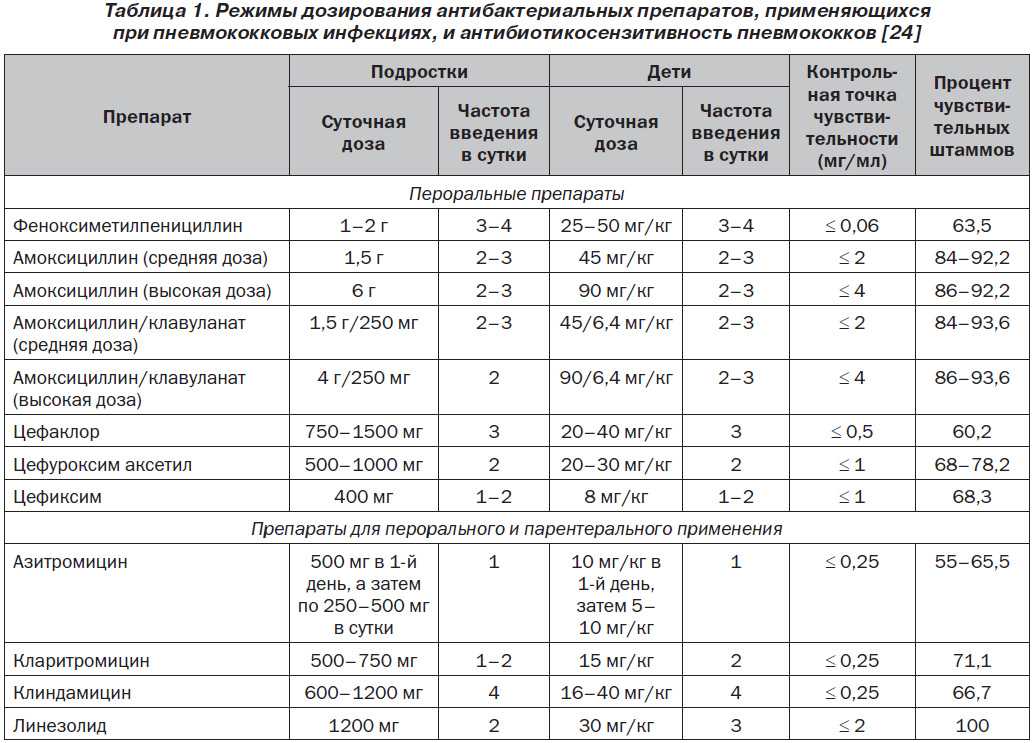
- Анализы крови. Клиническое и биохимическое исследования рекомендованы для выявления маркеров воспалительной реакции, которые соотносятся с тяжестью и прогнозом болезни. Неблагоприятным считается высокий лейкоцитарный индекс интоксикации и возрастание уровня СРБ более 10 мг/л.
Лечение пневмонии у новорожденных
Консервативная терапия
Лечение младенцев с воспалением легких проводится только стационарно: в отделении патологии новорожденных или в блоке реанимации и интенсивной терапии. Основу лечения составляют антибиотики, которые сначала подбираются эмпирически, а затем корректируются после получения результатов бактериологической диагностики. В неонатологии в основном используют бета-лактамные препараты и макролиды. Как патогенетические методы применяются:
- Кислородная поддержка. Обеспечение нормальной сатурации — первостепенная задача врачей, поскольку это снижает риск метаболических и полиорганных нарушений. Рекомендована неинвазивная вентиляция (бифазик, CIPAP), в тяжелых случаях ребенка переводят на ИВЛ.

- Иммунотерапия. Для стимуляции собственных защитных сил организма новорожденного назначают иммуноглобулины II поколения, которые включают комплекс IgG, IgM, IgA (пентаглобин).
- Инфузионная терапия. Для восполнения ОЦК и коррекции электролитных показателей показано внутривенное вливание растворов. Базовым считается 10% раствор глюкозы, который обеспечивает организм энергией. При гипоксических нарушениях эффективно ведение неотона.
Прогноз и профилактика
Вероятность полного выздоровления высокая у доношенных новорожденных без врожденных пороков и иммунодефицитов. Менее благоприятнен прогноз у недоношенных младенцев, особенно когда они требуют кислородной поддержки на ИВЛ. Профилактика неонатальных пневмоний включает антенатальную охрану плода, своевременную диагностику и лечение инфекций у беременной, предотвращение РДС путем введения дексаметазона при высоком риске преждевременных родов.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении пневмонии у новорожденных.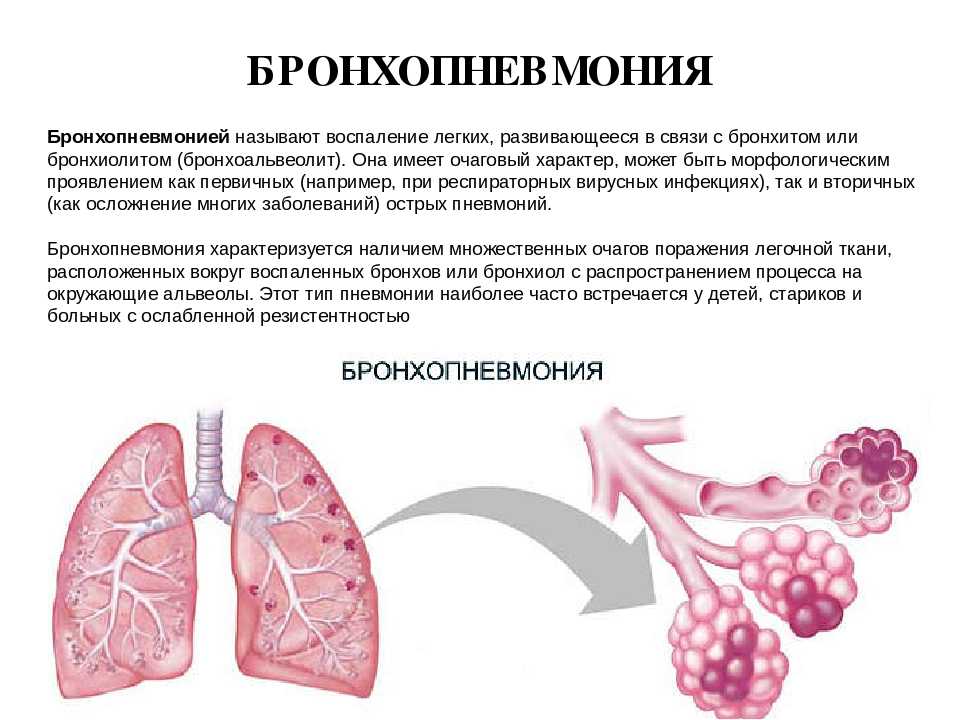
Источники
- Клинические рекомендации Российской ассоциации специалистов перинатальной медицины «Врожденная пневмония». — 2016.
- Диагностическая значимость признаков пневмонии у новорожденных детей/ В.В. Зубков, Е.Н. Байбарина, И.И. Рюмина // Акушерство и гинекология. — 2012.
- Пневмония у новорожденных/ В.В. Зубков // Врач. — 2012.
- Врожденная пневмония у недоношенных новорожденных: особенности этиологии, диагностики и лечения/ Е.В. Волянюк // Практическая медицина. — 2011.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пневмония у детей. Что такое Пневмония у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
- Причины
- Классификация
- Симптомы пневмонии у детей
- Диагностика
- Лечение пневмонии у детей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пневмония у детей — острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей.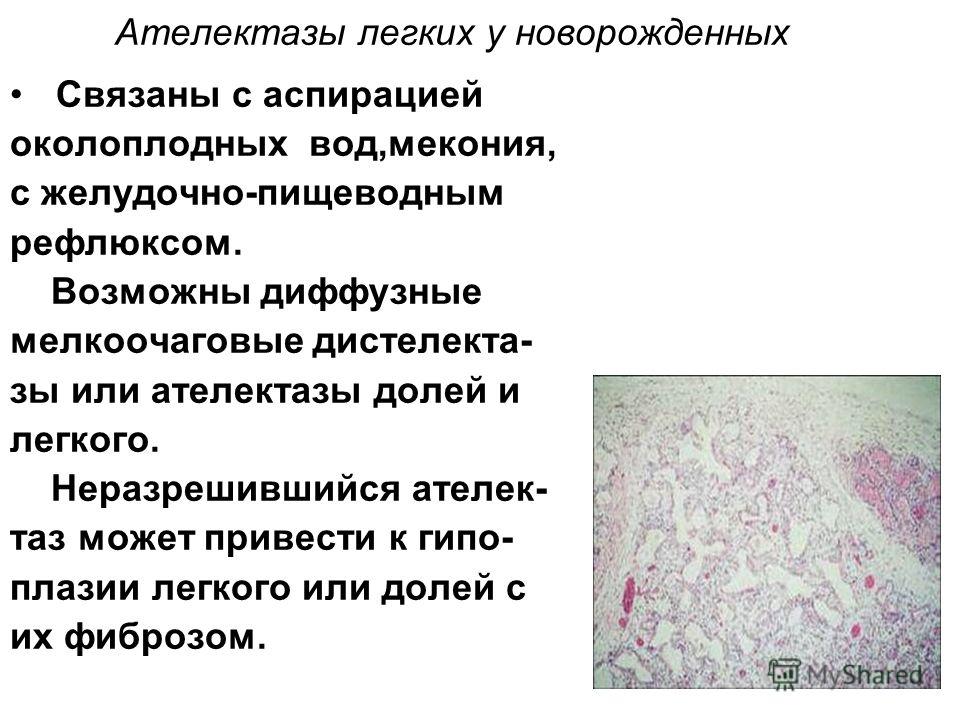 Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.
Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.
Пневмония у детей
Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже — гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
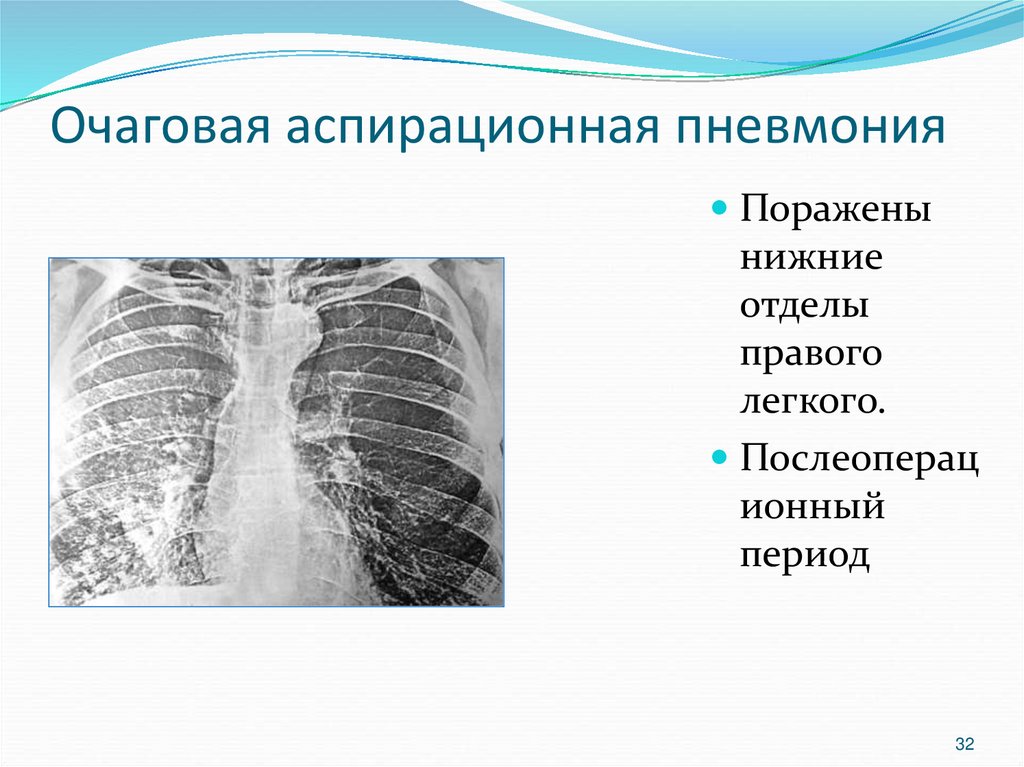
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
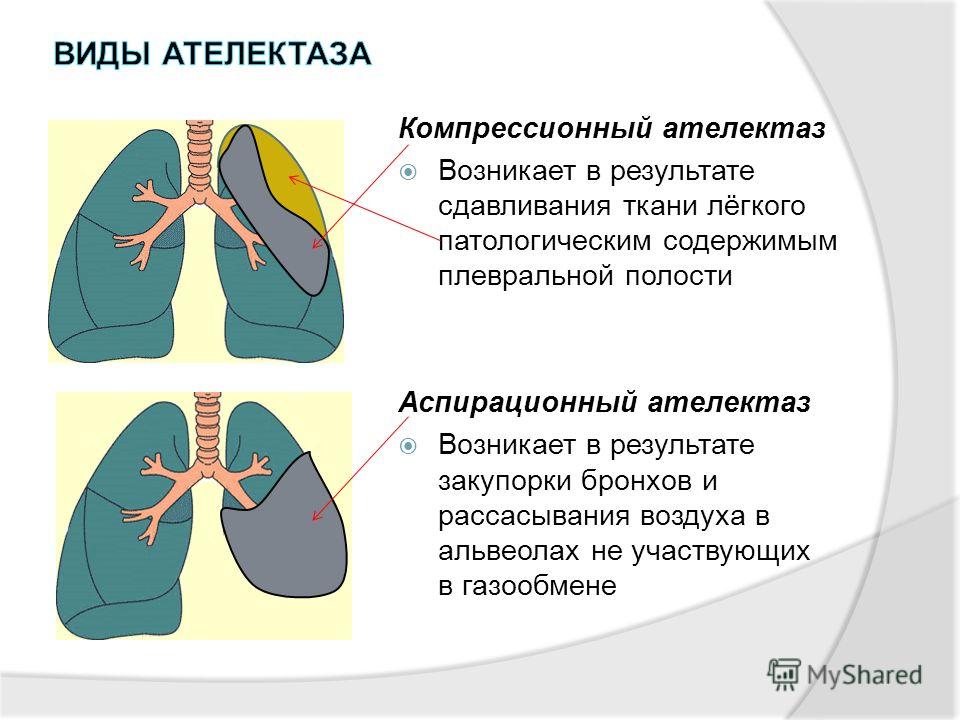
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей — срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда — участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко — признаками правожелудочковой сердечной недостаточности.
В числе осложнений пневмонии, встречающихся у детей, — инфекционно-токсический шок, абсцессы легочной ткани, плеврит, эмпиема плевры, пневмоторакс, сердечно-сосудистая недостаточность, респираторный дистресс-синдром, полиорганная недостаточность, ДВС-синдром.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др. ), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении пневмонии у детей.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аспирация у младенцев и детей
Тематический указатель
Библиотечный указатель
Нажмите «Тематический указатель», чтобы вернуться к указателю текущей темы.
Нажмите «Указатель библиотеки», чтобы вернуться к списку всех разделов.
Что такое аспирация у младенцев и детей?
Аспирация — это случайное попадание чего-либо в дыхательные пути или легкие. Это может быть пища, жидкость или какой-либо другой материал. Это может вызвать серьезные проблемы со здоровьем, такие как пневмония. Аспирация может произойти, когда человеку трудно нормально глотать. Это известно как дисфагия. Это также может произойти, если у ребенка гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Это когда содержимое желудка возвращается обратно в горло.
Когда ваш ребенок глотает пищу, она проходит изо рта в горло. Это называется глоткой. Оттуда пища движется вниз по длинной трубке (пищеводе) в желудок. Это путешествие стало возможным благодаря серии действий мышц в этих областях. Если у вашего ребенка дисфагия, мышцы не работают нормально. Они вызывают проблемы с процессом глотания.
Если у вашего ребенка дисфагия, мышцы не работают нормально. Они вызывают проблемы с процессом глотания.
Глотка также является частью системы, обеспечивающей поступление воздуха в легкие. Когда человек дышит, воздух входит в рот и движется в глотку. Затем воздух спускается в главные дыхательные пути (трахею) и в легкие. Лоскут ткани, называемый надгортанником, располагается поверх трахеи. Этот клапан препятствует попаданию пищи и напитков в трахею, когда ребенок глотает. Но в некоторых случаях пища или питье могут попасть в трахею. Она может снижаться по мере того, как ваш ребенок глотает. Или он может вернуться из желудка. Ребенок с дисфагией гораздо чаще аспирируется. У ребенка с проблемами в развитии или здоровьем чаще развивается дисфагия.
Аспирация может произойти во время кормления или приема пищи. И это может произойти после кормления или еды. Это часто встречается у младенцев и детей с определенными заболеваниями. Аспирация также может произойти в любое время, когда ваш ребенок проглатывает слюну.
Если ваш ребенок аспирирует небольшое количество материала, это может не причинить большого вреда. Это может произойти у детей, у которых нет проблем со здоровьем. Это может произойти во время еды, сна или разговора. Но аспирация, которая случается часто или в большом количестве, может быть серьезной.
Что вызывает аспирацию у младенцев и детей?
Аспирация часто вызывается дисфагией. Это когда мышцы горла не работают нормально, что приводит к проблемам с глотанием. К этому могут привести различные заболевания, например:
Аномалии анатомии, такие как волчья пасть или проблема в пищеводе
Задержка роста в результате преждевременных родов или состояния, такого как синдром Дауна
Повреждение головного мозга или другие проблемы, такие как церебральный паралич или инфекция
Проблемы с черепными нервами, контролирующими глотательные мышцы
Нервно-мышечное заболевание, такое как спинальная мышечная атрофия
Медицинские процедуры, такие как назогастральный зонд или трахеостомия
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) также может вызывать аспирацию.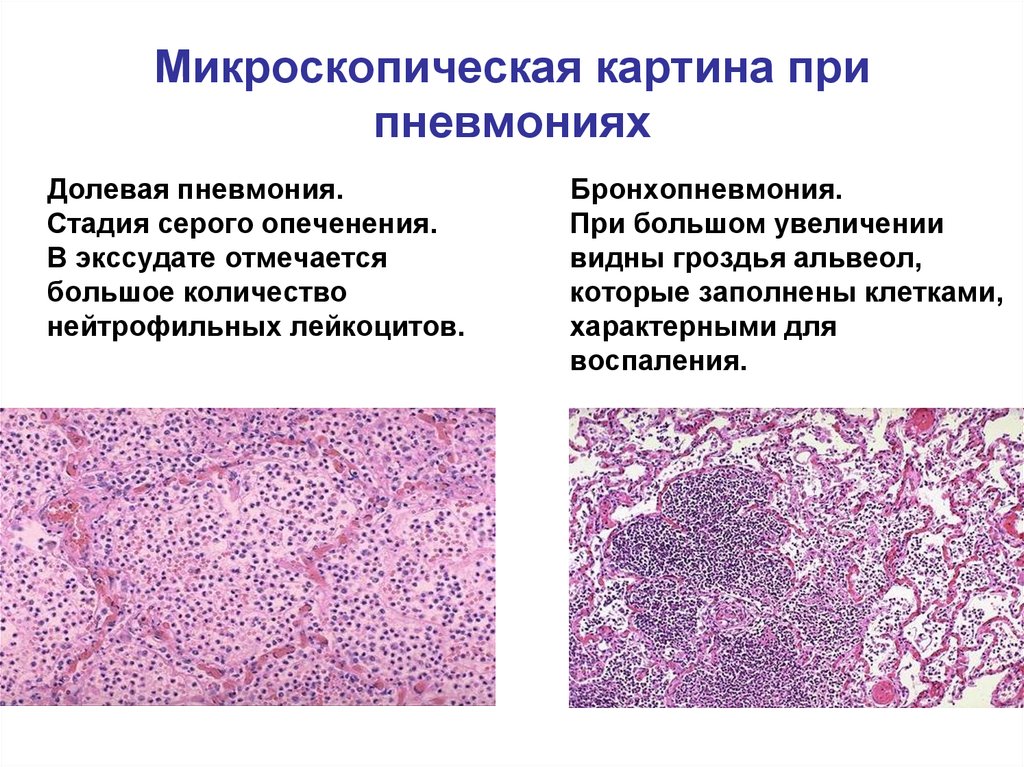 Это когда содержимое желудка возвращается обратно в горло.
Это когда содержимое желудка возвращается обратно в горло.
Каковы симптомы аспирации у младенцев и детей?
Аспирация может вызвать признаки и симптомы у ребенка, такие как:
Слабое сосание
Удушье или кашель во время кормления
Другие признаки проблем с кормлением, такие как красное лицо, слезящиеся глаза или мимические гримасы
Остановка дыхания во время кормления
Более быстрое дыхание во время кормления
Влажный голос или дыхание после кормления
Легкая лихорадка после кормления
Свистящее дыхание и другие проблемы с дыханием
Повторные инфекции легких или дыхательных путей
И аспирация может вызвать признаки и симптомы у ребенка старшего возраста, такие как:
Удушье или кашель во время еды
Голос, который кажется влажным после еды
Легкая лихорадка после еды
Жалобы на то, что пища застревает или возвращается обратно
Свистящее дыхание и другие проблемы с дыханием
Повторные инфекции легких или дыхательных путей
Признаки и симптомы могут появиться сразу после еды.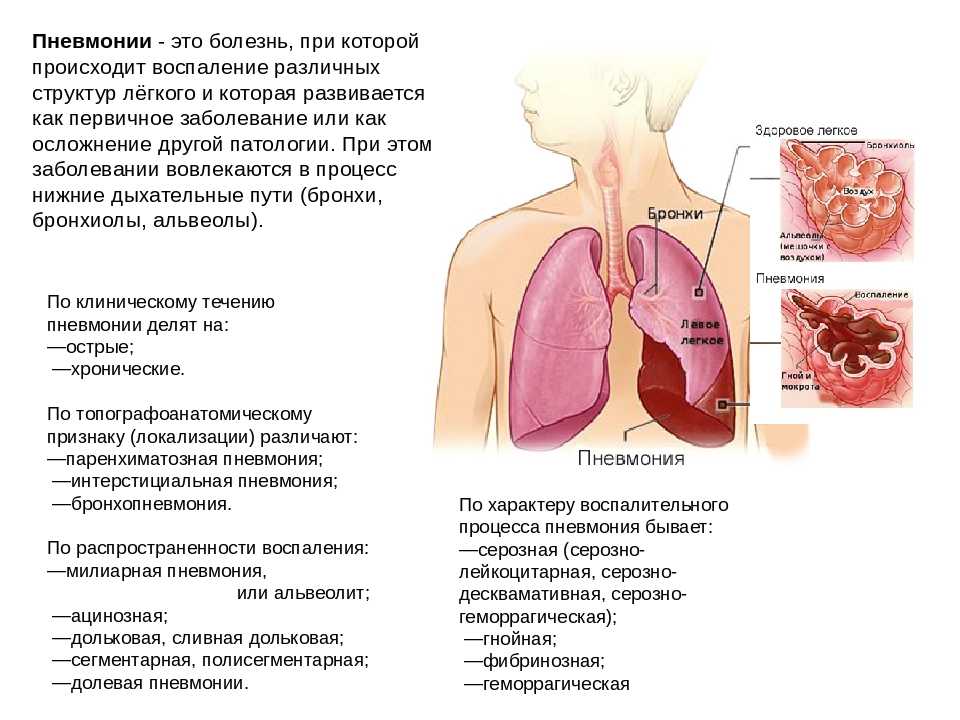 Или они могут появиться со временем. У вашего ребенка могут отсутствовать все эти признаки и симптомы. Признаки и симптомы могут зависеть от возраста вашего ребенка, а также от того, как часто и сколько ваш ребенок аспирируется.
Или они могут появиться со временем. У вашего ребенка могут отсутствовать все эти признаки и симптомы. Признаки и симптомы могут зависеть от возраста вашего ребенка, а также от того, как часто и сколько ваш ребенок аспирируется.
У некоторых детей с аспирацией отсутствуют какие-либо признаки или симптомы. Это называется безмолвным устремлением.
Как диагностируется аспирация у младенцев и детей?
Ваш ребенок должен пройти проверку на аспирацию, если у него:
Медицинский работник спросит об истории болезни и симптомах вашего ребенка. Это может сделать логопед. SLP может спросить о том, какие продукты или напитки вызывают проблемы и когда проявляются симптомы у вашего ребенка. Они могут захотеть понаблюдать за вашим ребенком во время кормления.
Вашему ребенку также могут понадобиться тесты. Они могут проверить наличие проблем и показать, попадают ли пища и жидкость в легкие вашего ребенка. Тесты могут включать:
Рентген грудной клетки или компьютерная томография
Модифицированный глотательный тест с барием (MBS)
Фиброоптическая эндоскопическая оценка глотания (FEES)
Как лечить аспирацию у младенцев и детей?
Лечение аспирации может варьироваться в зависимости от причины и степени тяжести. Лечение вашего ребенка может включать:
Лечение вашего ребенка может включать:
Изменение положения и позы во время еды
Изменение густоты жидкостей
Изменение видов продуктов в рационе вашего ребенка
Упражнения для помощи при глотании (для детей старшего возраста)
Лекарства от ГЭРБ
Лекарства или инъекции ботокса для детей с избыточным слюноотделением
Операция по уменьшению рефлюкса
Операция по устранению такой проблемы, как волчья пасть
Если у вашего ребенка по-прежнему сохраняется высокий риск аспирации, несмотря на эти методы, ему может понадобиться специальная трубка, чтобы облегчить прием пищи на некоторое время. Зонд для кормления поможет вашему ребенку получать полноценное питание до тех пор, пока не уменьшится риск аспирации. Ваш ребенок не будет нормально есть и пить, пока трубка не будет удалена. Тонкую трубку можно ввести через нос в желудок. Это называется назогастральный зонд. Это может использоваться в течение короткого времени, пока рассматривается другое лечение. Или во время операции трубку вводят прямо в желудок ребенка. Это называется гастростома.
Ваш ребенок не будет нормально есть и пить, пока трубка не будет удалена. Тонкую трубку можно ввести через нос в желудок. Это называется назогастральный зонд. Это может использоваться в течение короткого времени, пока рассматривается другое лечение. Или во время операции трубку вводят прямо в желудок ребенка. Это называется гастростома.
У некоторых детей аспирация со временем уменьшается. В других случаях ребенку может потребоваться дополнительное лечение для устранения причины. Медицинские работники вашего ребенка будут внимательно следить за вашим ребенком, чтобы он мог как можно скорее вернуться к обычному питанию.
Поговорите с лечащим врачом вашего ребенка, если у вашего ребенка установлена трахеостомическая трубка. Возможно, вам потребуется отсосать пищу или жидкость из зонда.
Какие возможны осложнения аспирации у младенцев и детей?
Основным осложнением аспирации является повреждение легких. Когда пища, питье или содержимое желудка попадают в легкие вашего ребенка, они могут повредить ткани. Повреждения иногда могут быть серьезными. Аспирация также увеличивает риск пневмонии. Это инфекция легких, которая вызывает накопление жидкости в легких. Пневмонию нужно лечить антибиотиками. В некоторых случаях это может привести к смерти.
Повреждения иногда могут быть серьезными. Аспирация также увеличивает риск пневмонии. Это инфекция легких, которая вызывает накопление жидкости в легких. Пневмонию нужно лечить антибиотиками. В некоторых случаях это может привести к смерти.
Другие возможные осложнения аспирации включают:
Когда мне следует звонить лечащему врачу моего ребенка?
Немедленно сообщите лечащему врачу вашего ребенка, если у вашего ребенка есть какие-либо признаки или симптомы аспирации. Его нужно лечить как можно скорее.
Основные положения об аспирации у младенцев и детей
Аспирация – это случайное попадание чего-либо в дыхательные пути или легкие. Это может быть пища, жидкость или какой-либо другой материал. Это может вызвать серьезные проблемы со здоровьем, такие как пневмония. Аспирация может произойти, когда ребенку трудно нормально глотать. Это известно как дисфагия.
У вашего ребенка может быть аспирация, вызванная проблемами роста, развития или определенными состояниями здоровья.

У вашего ребенка могут быть такие признаки, как проблемы с дыханием и влажный голос после еды.
У некоторых детей с аспирацией отсутствуют какие-либо признаки или симптомы. Это известно как безмолвное устремление.
Если у вашего ребенка есть какие-либо симптомы аспирации, их необходимо немедленно проверить и лечить.
Аспирацию можно лечить путем устранения причины дисфагии. С этим также можно справиться с помощью методов, которые помогут вашему ребенку лучше питаться.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения лечащего врача вашего ребенка:
Знайте причину визита и то, что вы хотите, чтобы произошло.
Перед посещением запишите вопросы, на которые вы хотите получить ответы.

При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
Знайте, почему назначено новое лекарство или лечение и как оно поможет вашему ребенку. Также знайте, каковы побочные эффекты.
Спросите, можно ли лечить состояние вашего ребенка другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если ваш ребенок не примет лекарство или не пройдет тест или процедуру.
Если у вашего ребенка запланирована повторная встреча, запишите дату, время и цель этой встречи.
Знайте, как вы можете связаться с врачом вашего ребенка в нерабочее время.
 Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Медицинский обозреватель онлайн: Донна Фриборн PhD CNM FNP
Медицинский обозреватель онлайн: Хизер М Тревино BSN RNC
Медицинский обозреватель онлайн: Лиора С. Адлер, доктор медицины
Дата последней проверки: 01.03.2021
© 2000-2023 ООО «Компания СтейВелл». Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Стремление | Бостонская детская больница
Слушать
Ваш ребенок может аспирировать , когда проблемы с глотанием вызывают попадание жидкости или пищи в легкие вашего ребенка.
Каковы симптомы аспирации у детей?
Если у вашего ребенка аспирация, у него может появиться кашель во время питья или еды. Аспирация может вызвать симптомы, включая:
- кашель при питье, особенно с жидкими жидкостями
- трудности с кормлением
- частые респираторные инфекции или рецидивирующая пневмония
- шумное дыхание во время питья
- рвотные позывы во время еды
- выгибание спины во время кормления
- кожа становится синеватой
- покраснение вокруг глаз во время или после кормления
- рвота во время кормления
- хрипы в горле или груди
- плохой рост
Что вызывает у ребенка аспирацию?
Многие факторы могут привести к аспирации. К ним относятся:
- Орофарингеальная дискоординация возникает, когда вашему ребенку трудно глотать из-за проблем со ртом, языком, небом, гортанью или мышцей в верхней части пищевода. В основном это связано с незрелостью и проблемами развития.
 Дети, рожденные недоношенными или перенесшие операции на сердце, легких или грудной клетке, также могут иметь более высокий риск этого заболевания.
Дети, рожденные недоношенными или перенесшие операции на сердце, легких или грудной клетке, также могут иметь более высокий риск этого заболевания. - Анатомические проблемы могут привести к попаданию пищи или жидкости в легкие. К ним относятся расщелина гортани, ларингомаляция, паралич голосовых связок, атрезия пищевода и трахеопищеводные свищи.
- Неврологические состояния, поражающие ротоглотку и пищевод, могут вызывать аспирацию. Неврологические причины аспирации могут включать детские спазмы, детский церебральный паралич или определенные генетические синдромы.
Стремление | Диагностика и лечение
Как диагностируется аспирация?
Если лечащий врач вашего ребенка или логопед заподозрит аспирацию, они должны провести медицинский осмотр и один или несколько тестов для оценки глотания, в том числе:
- физикальное обследование , включая полное обследование головы и шеи, чтобы убедиться в отсутствии анатомических проблем, способствующих аспирации
- гибкая ларингоскопия в кабинете для оценки верхних дыхательных путей и гортани (голосовой ящик) на наличие возможных анатомических проблем
- Гибкая камера вводится через нос ребенка и используется для оценки анатомии верхних дыхательных путей и состояния голосовых связок.
- Гибкая камера вводится через нос ребенка и используется для оценки анатомии верхних дыхательных путей и состояния голосовых связок.
- клиническая оценка кормления (CFE) с логопедом, который специализируется на педиатрических расстройствах кормления и глотания
- Посещение врача, во время которого ваш ребенок ест или пьет, а логопед оценивает его орально-моторную координацию, сенсорные реакции и развитие навыков кормления. SLP также проверяет наличие аспирации.
- видеофлюороскопическое исследование глотания (VFSS) , также известное как модифицированное исследование глотания с барием (MBS)
- Вашему ребенку дают небольшое количество жидкости или твердого вещества, содержащего барий (мелкообразная жидкость, которая видна на рентгеновском снимке). Они сидят вертикально или в том положении, в котором вы их кормите дома. Делается серия движущихся рентгеновских снимков, чтобы оценить, что происходит, когда ваш ребенок глотает еду или питье
- Фиброоптическая эндоскопическая оценка глотания (FEES): Гибкая камера вводится через нос ребенка и используется для осмотра частей горла.
 Ваш ребенок будет есть и пить с установленным эндоскопом, а логопед и отоларинголог оценят аспирацию.
Ваш ребенок будет есть и пить с установленным эндоскопом, а логопед и отоларинголог оценят аспирацию. - Пищеводная манометрия: При этой процедуре в нос вводится небольшая гибкая трубка, которая вводится в пищевод. Он может определить, насколько хорошо работает пищевод вашего ребенка, измеряя давление и координацию мышц пищевода.
Как мы лечим аспирацию у детей
Квалифицированные врачи Центра заболеваний дыхательных путей, Аэродигестивного центра и Программы кормления и глотания имеют опыт диагностики и лечения детей с аспирацией. У нас есть полное представление о сложности процесса глотания, что позволяет нам учитывать все аспекты этого состояния при оценке и лечении аспирации и ее причин.
В рамках этого междисциплинарного подхода поставщики отделений отоларингологии, гастроэнтерологии и пульмонологии сотрудничают, чтобы обеспечить комплексный подход к лечению вашего ребенка. Врач вашего ребенка и/или логопед может предложить вам изменить способ кормления вашего ребенка, чтобы снизить риск попадания пищи/жидкости в его легкие.
