Аспирация мекония у новорожденных — презентация онлайн
Похожие презентации:
Здоровье, предболезнь, болезнь и профилактика
Врожденные пороки сердца у детей
Цирроз печени
Приобретенные пороки сердца
Пиелонефрит
Анафилактический шок
Лучевая диагностика заболеваний желудочно-кишечного тракта
Ревматоидный артрит
Инфекции Передаваемые Половым Путем
Бюгельные протезы
2. ОПРЕДЕЛЕНИЕ
Аспирация мекония — комплекспатофизиологических событий,
характеризующихся механической
обструкцией дыхательных путей,
химическим пневмонитом и
инактивацией сурфактанта
Robertson В. Archives of Disease in childhood1996;75:F1-F3
содержимое кишечника младенца
при рождении, которое представляет собой продукт из амниотической
жидкости, фетальных волос, кишечного эпителия, гастроинтестинального секрета (70-80% воды, муцин,
желчные кислоты, холестерин, 3-9%
белка и активных энзимов)
у переношенных
родившихся в срок в состоянии
гипоксии
у младенцев с задержкой
внутриутробного развития
Синдром аспирации мекония редко
возникает при нормальном развитии
плода, если роды происходят раньше 34
недель гестации
5.
 Основные методы пренатальной диагностики меконеальных вод• Амниоскопия и амниоцентез (Sailing,
Основные методы пренатальной диагностики меконеальных вод• Амниоскопия и амниоцентез (Sailing,1962), частота осложнений 0,5 – 2,5%
• Ультразвуковое сканирование:
определение количества
околоплодных вод и наличие в них
взвеси
• Допплерографическое сканирование
Меконий встречается в амниотической жидкости приблизительно
в 10% родов. В половине случаев
меконий будет присутствовать ниже
голосовых связок, и у 20% этих детей появится клиника дыхательной
недостаточности
7. Профилактика САМ
• Точное определение срока беременности• Антенатальная диагностика мекония в
околоплодных водах
• Антенатальная диагностика гипоксических
состояний плода
• Интранатальная диагностика гипоксии (КТГ,
пульсоксиметрия)
• Ограничение родостимуляции
• Профилактическая амниоинфузия
• Санация носо- и ротоглотки до рождения
туловища, санация трахеи
Козлов В.П. Вопросы акушерства, гинекологии и перинатологии 2003.
 Т.2, N94, с.49-52
Т.2, N94, с.49-528. Применение амниоинфузии при мекониальных околоплодных водах
ВЫВОД: ПРОВЕДЕНИЕАМНИОИНФУЗИИ ПРИВОДИТ К
УЛУЧШЕНИЮ ПРОГНОЗА В
ПЕРИНАТАЛЬНОМ ПЕРИОДЕ
Hofmeyr GJ. Amninioinfusion for meconium-stained liquor in labour. The
Сосhraпе Database of Systematic Reviews 2002, Issue 1.
ФЕТАЛЬНАЯ ГИПОКСИЯ
МЕЗЕНТЕРИАЛЬНАЯ ВАЗОКОНСТРИКЦИЯ
РАЗДРАЖЕНИЕ ДЫХАТЕЛЬНОГО ЦЕНТРА
ИШЕМИЯ КИШЕЧНИКА
АТОНИЯ АНАЛЬНОГО
СФИНКТЕРА
ГИПЕРПЕРИСТАЛЬТИКА
В/УТРОБНОЕ ОТХОЖДЕНИЕ МЕКОНИЯ
АСПИРАЦИЯ МЕКОНИЯ
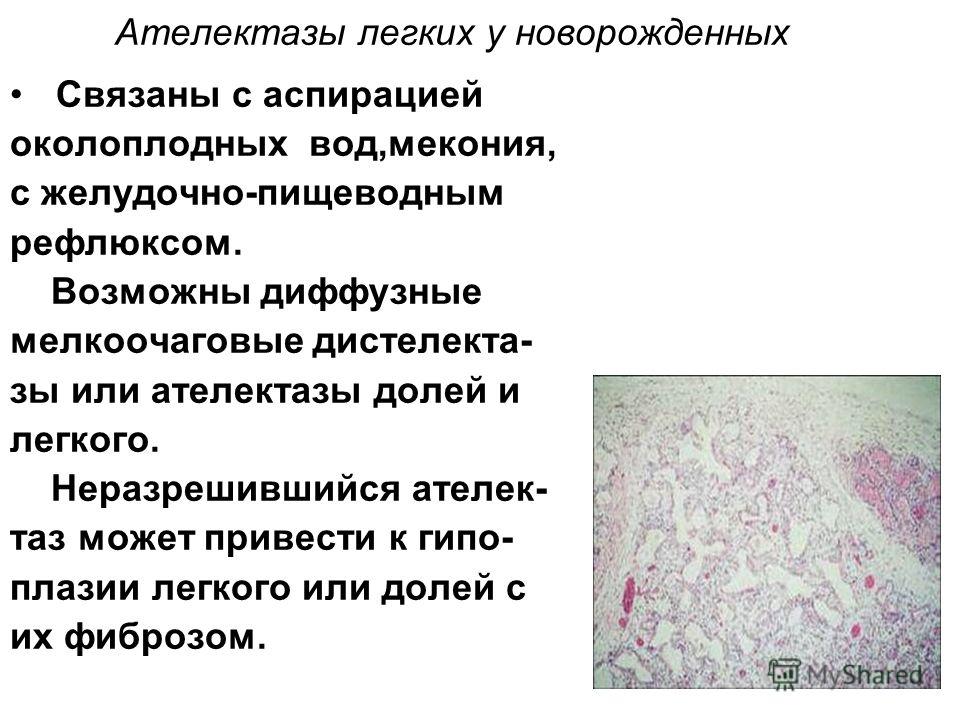
АТЕЛЕКТАЗЫ, ЭМФИЗЕМА, ХИМ. ПНЕВМОНИТ
ВНУТРИЛЕГОЧНОЕ
ШУНТИРОВАНИЕ
ПОВЫШЕНИЕ
РЕЗИСТЕНТНОСТИ
СНИЖЕНИЕ
КОМПЛАЙНСА
ПУЛЬМОНАЛЬНАЯ ВАЗОКОНСТРИКЦИЯ
ГИПОКСИЯ
АЦИДОЗ
А — нормальная альвеола; В — полная обструкция и ателектазирование;
С, D — «эффект клапана»; Е — перерастяжение и разрыв альвеолы;
F — ателектазирование
Owens CM Meconium aspiration, p,51
Прокрашенные меконием кожа, ногтевые
фаланги, пуповина
Часто асфиксия при рождении
Тахипное, диспное, втяжение межреберий
Цианоз
Экспираторные стоны
Нарушение кардиоваскулярной
адаптации (гипо- или гипертензия, СН,
право-левый шунт, периферическая
гипоперфузия)
Участки крупных неправильной
формы затемнений, чередующиеся с
участками повышенной прозрачности
В ¼ случаев в плевре и междолевых
и воздух
При обильной аспирации – симптом
«снежной бури» и кардиомегалия
Участки крупных
неправильной формы затемнений, чередующиеся с участками повышенной прозрачности
Cимптом
«снежной бури»
Адекватная первичная реанимационная
помощь
«Minimal handling»
Адекватная респираторная поддержка
Седация и анальгезия
Коррекция кардиоваскулярных нарушений
Поддержание водно-электролитного баланса
Антибактериальная терапия
Сурфактантная терапия
Раннее энтеральное и парентеральное питание
Поддержание кислородной емкости крови
(коррекция анемии)
Физиотерапия (вибромассаж)
Опытный медицинский персонал
Немедленная санация ротоглотки при
прорезывании головки
Интубация и санация трахеи по возможности до
первого вдоха (толстый катетер)
ИВЛ по строгим показаниям
При необходимости – противошоковые
мероприятия
Перевод в ОИТР после стабилизации
состояния
Беспокоить ребёнка как можно меньше;
Оптимизировать мероприятия по уходу за
ребёнком;
Наблюдать за ребёнком во время проведения
диагностических и терапевтических мероприятий,
при
необходимости
манипуляцию
прервать;
Неинвазивный постоянный мониторинг в большинстве случаев предпочтительнее, чем интермитирующее мануальное измерение;
что недоношенные дети к боли нечувствительны, глубоко ошибочно, но широко распространено
1.

2.
3.
Показания к переводу на ИВЛ :
РаО2 – менее 50 мм Hg (при FiO2 более 0,7)
РаСО2 – более 50 мм Hg
Стартовые параметры:
ЧД 60-70 в минуту
Tin 0,25-0,35 сек.
Tin:Tex = 1:2
PEEP 0-3 см Н2О
PIP – до видимой экскурсии грудной клетки
Поток 12-16 л/мин.
При ПЛГ первые трое суток поддерживать оксигенацию
на высоком уровне (SatO2 не менее 95%, РаО2 не менее
65 мм Hg), медленная редукция параметров ИВЛ
фентанил 1-2 мкг/кг в час
диазепам 0,5-1 мг/кг в час
релаксация (панкуроний 0,03 мг/кг
на введение каждые 3-4 часа)
фенобарбитал:
— стартовая доза 20 мг/кг в/венно,
— поддерживающая доза 5-10 мг/кг
каждые 6-8 часов
Не допускать снижения систолического
давления ниже 50 мм Hg, диастолического
– ниже 25 мм Hg
Кардиотоники:
дофамин 5-20 мкг/кг в мин.
добутамин 5-20 мкг/кг в мин.
норадреналин 0,01-0,05-5 мкг/кг в мин
При необходимости: ЭР-масса, СЗП
Постоянный мониторинг АД, ЧСС, SatO2
1 сутки: ЖП = 80-100 мл/кг
В последующем увеличение ЖП на 20
мл/кг в сутки до достижения 160 мл/кг
в сутки
Контроль удельного веса мочи 2 раза в
Внимание: гиперволемия может
ухудшить состояние ребенка
Дотация электролитов в суточной
потребности
Целесообразно использование комбинации антибиотиков широкого
спектра действия:
цефалоспорины III поколения +
аминогликозиды
При необходимости – включение в
антибактериальную терапию
метронидазола
При сопутствующей длительно
сохраняющейся персистирующей
легочной гипертензии доказан
положительный эффект многократного
(3-4 раза) введения препаратов
сурфактанта в дозе 100 мг/кг на
введение
Баротравма (пневмоторакс,
интерстициальная эмфизема)
Волюмтравма
Нозокомиальные инфекции
Токсическое действие О2
ПВЛ
БЛД
English Русский Правила
СИНДРОМ АСПИРАЦИИ МЕКОНИЯ (САМ)
ный ДВС-синдром, некротический энтероколит, электролитные нарушения, бронхолегочная дисплазия, ретинопатия недоношенных.
Исходы. Случаи смерти при РДСН связаны с острым нарушением центральной гемодинамики или механической травмой лёгких в результате неадекватной ИВЛ. У 5-15% глубоконедоношенных детей с СДР может развиться хроническое заболевание лёгких – бронхолегочная дисплазия, у 10-70% неврологические нарушения. У детей после РДСН возможно развитие пневмонии.
Прогноз при РДСН зависит от степени недоношенности, тяжести заболевания, характера и степени поражения внутренних органов и систем. При своевременном начале и высоком качестве интенсивной терапии прогноз благоприятный.
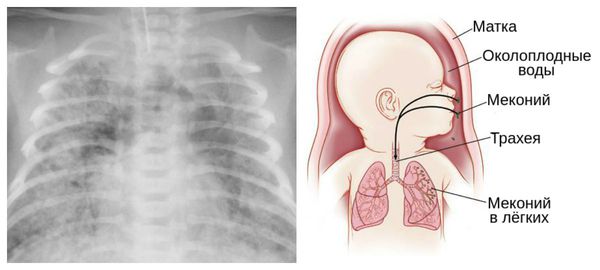
САМ – дыхательное расстройство, обусловленное попаданием мекония вместе с околоплодными водами в дыхательные пути ребенка до родов или в момент рождения.
Меконий встречается в околоплодных водах в 2-10% случаев, однако САМ выявляется в 5-10 раз реже. Он наблюдается преимущественно у переношенных (44%) или доношенных (5-10%) новорожденных, подвергшихся длительной внутриутробной или острой интранатальной гипоксии.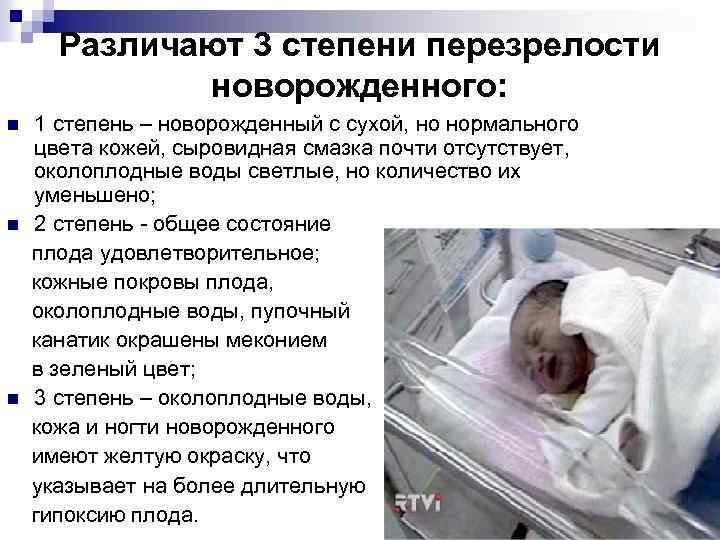
Этиология и патогенез. При наличии гипоксии развивается спазм сосудов брыжейки, усиление перистальтики кишечника, расслабление анального сфинктера и выход мекония в околоплодные воды. Это возможно даже при отсутствии асфиксии – при обвитии пуповины вокруг шеи, сдавлении ее, что стимулирует вагусную реакцию и в ы- ход мекония.
При внутриутробно САМ развиваются четыре основные эффекта: обструкция дыхательных путей, снижение активности сурфактанта, спазм легочных сосудов и воспаление, развивающееся в первые 48 ч жизни. Обструкция глубоких дыхательных путей приводит к формированию «воздушных ловушек», ателектазов. Ателектазы обусловлены как закупоркой бронхов, так и инактивацией сурфактанта, что приводит к спадению альвеол на выдохе. Результаты последних исследований выявили высокое содержание в крови новорожденных с САМ иммунореактивного эндотелина-1, который обладает выраженным сосудосуживающим эффектом, что способствует развитию легочной гипертензии и гиперактивности легочных сосудов.
597
паренхиме за счет содержащихся в нем солей желчных кислот, протеолитических ферментов и его повышенной осмолярности.
Химическое повреждение бронхиального и альвеолярного эпителия создает предпосылки для развития бактериальной флоры, превращения асептических трахеобрнохита и пневмонии в инфекционный процесс. Помимо химического воспаления и ателектазов в легких возникает отек, перифокальная эмфизема с развитием легочной гипертензии, синдрома «утечки воздуха» (интерстициальная эмфизема, пневмоторакс, пневмомедиастинум, пневмоперикард). Летальность при САМ составляет по данным разных авторов от 4 до 19% и зависит от качества оказания первичной реанимационной помощи в родзале и уровня интенсивной терапии в первые 48 ч жизни.
Внутриутробная гипоксия
Спазм сосудов брыжейки, усиление перистальтики кишечника, расслабление анального сфинктера и выход мекония в околоплодные воды
| Обструкция дыхательных путей меконием |
|
| ||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
| Синдро- |
|
|
|
|
|
|
|
|
|
| ||
|
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
| мы |
|
|
|
|
|
|
|
|
|
|
| «утечки |
Ателекта- |
|
|
|
| Химический |
| Дефицит сурфак- | ||||
|
|
|
|
|
| воздуха» | |||||
зы |
|
|
|
| пневмонит |
| танта |
| |||
|
|
|
|
|
|
| |||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Синдром пер- |
| Сердечная не- |
|
|
систирующей |
| достаточность |
|
|
легочной ги- |
|
|
|
|
|
|
|
| |
|
|
|
| |
пертензии |
|
|
|
|
|
|
|
| |
|
| Гипоксия, гипоксемия | ||
| ||||
|
|
|
|
|
Поражение ЦНС и других органов
Рис. 2.6. Схема патогенеза аспирации мекония
2.6. Схема патогенеза аспирации мекония
Исследования. Рентгенография органов грудной клетки; общий анализ крови и мочи, гематокрит, определение концентрации РаО2
598
РаСО2 в артериальной крови, показатели КОС, определение в крови уровней: общего белка, глюкозы, калия, натрия, кальция, мочевины, креатинина, магния, билирубина; показатели коагулограммы, ЭКГ, ЭхоКГ, НСГ.
Анамнез, клиника. Дети при САМ, как правило, рождаются с низкой оценкой по шкале Апгар. У переношенных детей часто имеется прокрашивание меконием ногтей, кожи, пуповины. Существуют два варианта клинического течения САМ:
1)у большинства детей с САМ с рождения отмечаются признаки дыхательных расстройств, притупление легочного звука, повышение ригидности грудной клетки, обильные разнокалиберные влажные хрипы в легких, у части – приступы вторичной асфиксии;
2)у некоторых детей с САМ после рождения имеется «светлый» промежуток, после которого (по мере продвижения мелких частиц мекония к мелким бронхам) возникает клиника тяжелой дыхательной недостаточности.
В наиболее тяжелых случаях САМ осложняется синдромом персистирующей легочной гипертензии. В процессе ИВЛ нередко выявляется синдром «утечки воздуха».
Через 24-48 часов после рождения у большинства детей развиваются с САМ клинические признаки аспирационной пневмонии.
Увсех новорожденных с тяжелой формой САМ развиваются функциональные изменения со стороны ЦНС: мышечная гипотония, угнетение физиологических рефлексов, фокальные судороги в первые дни жизни. Транзиторная дисфункция миокарда проявляется цианозом, тахикардией, систолическим шумом, иногда ритмом галопа, кардиомегалией, увеличением в размерах печени.
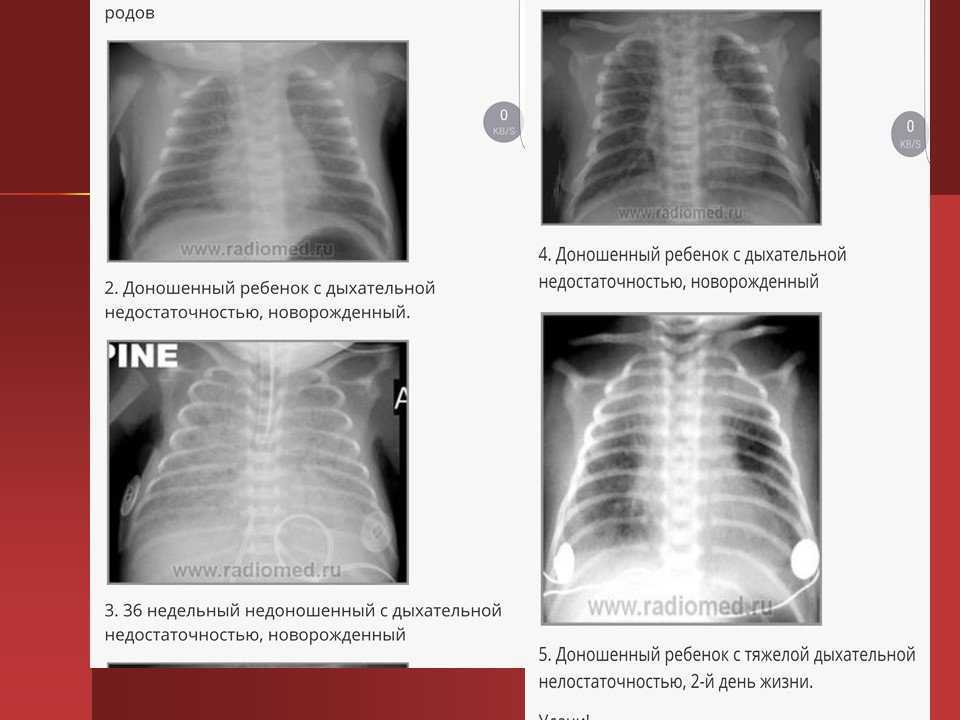
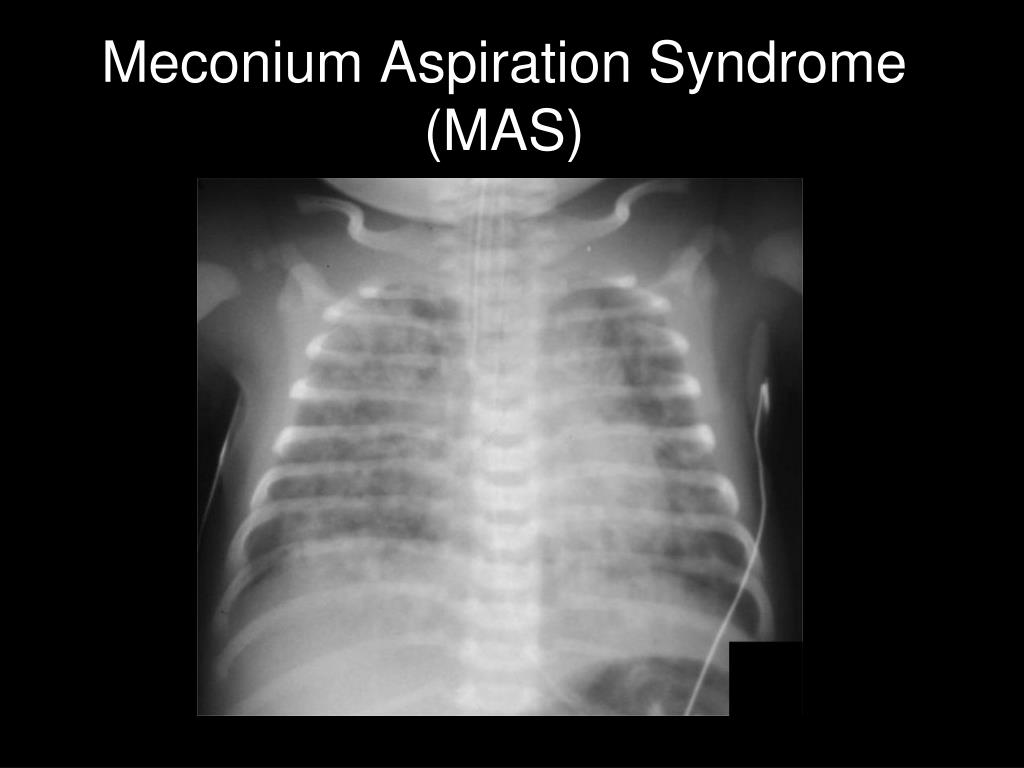
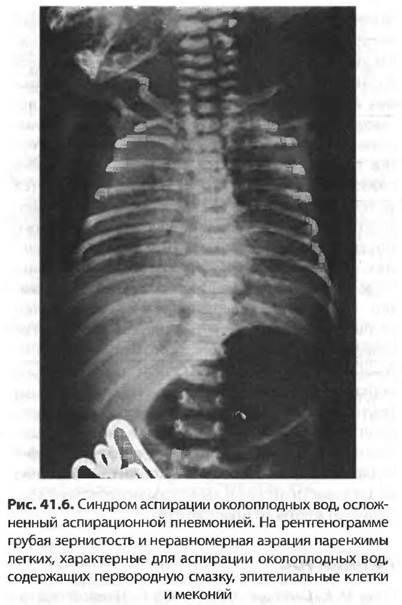
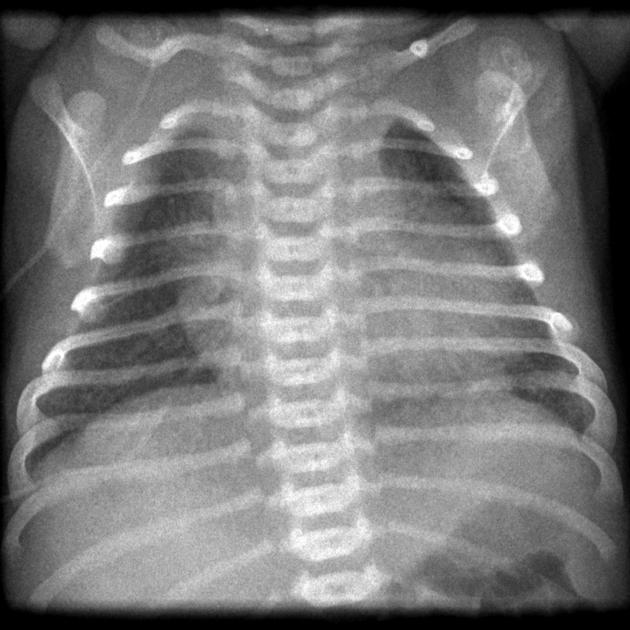
Диагноз. Для постановки диагноза САМ используют результаты оценки по шкале Даунса. Диагноз устанавливается на основании данных анамнеза, мекониального характера околоплодных вод клинических и рентгенологических данных. На обзорной рентгенограмме грудной клетки отмечается сочетание крупных участков затемнения, отходящих от корней легких, с участками эмфизематозных вздутий. Характерен симптом «снежной бури», кардиомегалия, в ряде случаев обнаруживаются признаки пневмоторакса. Диафрагма уплощена, переднезадний размер грудной клетки увеличен.
Характерен симптом «снежной бури», кардиомегалия, в ряде случаев обнаруживаются признаки пневмоторакса. Диафрагма уплощена, переднезадний размер грудной клетки увеличен.
Если в мекониальных водах обнаружены плотные фрагменты мекония, то вероятность аспирации мекония и пневмонии гораздо выше, чем когда околоплодные воды просто окрашены меконием.
599
Лабораторные исследования: выраженная гипоксемия и смешанный ацидоз.
Дифференциальный диагноз проводят с: РДСН, персистирующей легочной гипертензией, вызванной тяжелой асфиксией, сепсисом, транзиторным тахипноэ.
Табл. 2.48. Дифференциальный диагноз синдрома аспирации
мекония и РДСН
Признак | РДСН | Синдром аспирации |
|
| мекония |
Срок гестации | Менее 30 недель | Дети доношены или пе- |
|
| реношены |
Мекониального | Не характерен | Характерен |
характера около- |
|
|
плодных вод |
|
|
Раздувание щек | Характерно | Не характерно |
(дыхание трубача) |
|
|
Экспираторное | Характерно | Не характерно |
хрюканье |
|
|
Парадоксальное | Характерно | Не характерно |
дыхание |
|
|
Персистирующие | Характерно | Не характерно |
фетальные комму- |
|
|
никации |
|
|
Рентгенологические | Воздушная бронхо- | крупные участки затем- |
данные | грамма, снижение | нения, отходящих от |
| пневматизации лег- | корней легких, участки |
| ких | эмфиземы, симптом |
|
| «снежной бури» |
Лечение. Обязательна аспирация мекония из дыхательных путей сразу после рождения до начала вспомогательной вентиляции легких. Отсасывание мекония при необходимости повторяют неоднократно. Интенсивность и длительность респираторной терапии, а также особенности поддерживающей терапии зависят от тяжести клинической картины и имеют много общего с РДСН. При легких вариантах САМ проводится кислородотерапия при помощи кислородной палатки. Эффект от применения СРАР непредсказуем, его лучше не использовать, при необходимости перейти к ИВЛ (при РаО2<50, РаСО2>60, РН<7,2).
Обязательна аспирация мекония из дыхательных путей сразу после рождения до начала вспомогательной вентиляции легких. Отсасывание мекония при необходимости повторяют неоднократно. Интенсивность и длительность респираторной терапии, а также особенности поддерживающей терапии зависят от тяжести клинической картины и имеют много общего с РДСН. При легких вариантах САМ проводится кислородотерапия при помощи кислородной палатки. Эффект от применения СРАР непредсказуем, его лучше не использовать, при необходимости перейти к ИВЛ (при РаО2<50, РаСО2>60, РН<7,2).
600
Аспирация мекония — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Синдром аспирации мекония (MAS) — это неонатальный респираторный дистресс, возникающий у новорожденного в контексте окрашенных меконием амниотической жидкости (MASF), когда респираторные симптомы нельзя отнести к другой этиологии. В этом упражнении описываются патофизиология, проявления и лечение синдрома аспирации мекония, а также подчеркивается важность подхода межпрофессиональной команды для улучшения ухода и снижения заболеваемости у пациентов с этим заболеванием.
Цели:
Опишите этиологию синдрома аспирации мекония.
Рассмотрите проявления и клинические признаки синдрома аспирации мекония.
Определите осложнения, связанные с синдромом аспирации мекония.
Объясните важность межпрофессиональных командных стратегий для улучшения координации помощи и коммуникации для улучшения лечения синдрома аспирации мекония и улучшения результатов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Меконий – самый ранний стул новорожденного. Иногда новорожденные выделяют меконий во время родов, что приводит к окрашиванию меконием амниотической жидкости (MSAF). Синдром аспирации мекония (MAS) — это неонатальный респираторный дистресс, который возникает у новорожденного в контексте MASF, когда респираторные симптомы нельзя отнести к другой этиологии. Спектр проявлений, связанных с аспирацией мекония, широк: от легкого дистресса до более тяжелой дыхательной недостаточности. Было признано, что более опасные для жизни состояния также связаны с MAS, в частности, персистирующая легочная гипертензия новорожденных (PPHN) и синдромы утечки воздуха [2].
Было признано, что более опасные для жизни состояния также связаны с MAS, в частности, персистирующая легочная гипертензия новорожденных (PPHN) и синдромы утечки воздуха [2].
Этиология
САМ возникает в результате аспирации мекониальной амниотической жидкости. MASF не является редкостью и не всегда связан с MAS.[3] Стресс матки из-за гипоксии или инфекции может вызвать раннее отхождение мекония у плода. В отличие от детского стула, меконий темнее и гуще. Он образуется за счет накопления клеточного дебриса плода (кожа, желудочно-кишечный тракт, волосы) и выделений.[4] Аспирация этих материалов вызывает обструкцию дыхательных путей, запускает воспалительные изменения и инактивирует сурфактант. Благодаря этим механизмам у новорожденного развивается респираторный дистресс.
Эпидемиология
MSAF чаще встречается у переношенных новорожденных. Его частота варьирует в зависимости от гестационного возраста. В одном исследовании сообщалось о MASF у 5,1%, 16,5% и 27,1% недоношенных, доношенных и переношенных новорожденных соответственно. Хотя MASF необходим для диагностики MAS, MAS развивается только у 2–10 % детей, рожденных через амниотическую жидкость, окрашенную меконием.[3]
Хотя MASF необходим для диагностики MAS, MAS развивается только у 2–10 % детей, рожденных через амниотическую жидкость, окрашенную меконием.[3]
На заболеваемость MAS также влияет доступность медицинской помощи, и она выше в районах, где часты переношенные роды. Он также был ниже в районах с высокой частотой ранних кесаревых сечений, несмотря на другие осложнения, связанные с кесаревым сечением.[6] В одном исследовании сообщалось о более высокой частоте MASF у чернокожих пациентов.[6][7]
Патофизиология
Патофизиология САМ до конца не изучена, однако описаны 5 важных процессов: отхождение мекония, аспирация, обструкция дыхательных путей, воспаление и инактивация сурфактанта.
Отхождение мекония: обычно фекальная дефекация редко происходит между 20 и 34 неделями беременности.[8] Замечено, что внутриутробное пассаж мекония чаще встречается у доношенных и переношенных детей после 37 недель гестации.[9] Было высказано предположение, что в этом процессе играют роль несколько механизмов, в том числе усиленная перистальтика, расслабление анального сфинктера и изменения тонов блуждающего нерва и симпатической нервной системы в контексте дистресса плода и гипоксии.
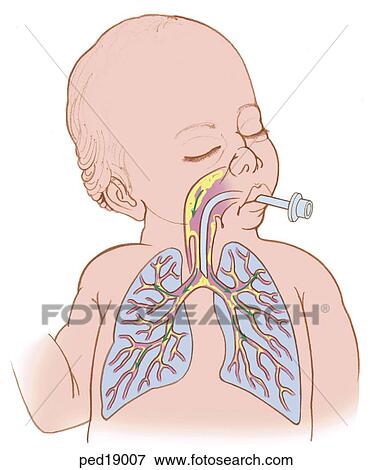
Аспирация: во время родов дыхание плода обычно приводит к перемещению амниотической жидкости в легкие и из них. При окрашивании околоплодных вод меконием плод подвергается риску аспирации. Это особенно верно при гипоксии, которая может спровоцировать учащение дыхания плода, что приводит к вдыханию большего количества амниотической жидкости дыхательными путями плода.[10]
Обструкция дыхательных путей: поскольку меконий густой, а дыхательные пути плода имеют небольшой диаметр, присутствие мекония в дыхательных путях может вызвать обструкцию. Механизм аналогичен аспирации инородного тела. Мекониевая пробка может вызвать полную обструкцию, приводящую к дистальному коллапсу легкого, а также к ателектазу. Когда возникает частичная непроходимость, это вызывает эффект шарового клапана с повышенным захватом воздуха, что увеличивает риск синдрома утечки воздуха, особенно пневмоторакса. Последние данные свидетельствуют о том, что обструкция дыхательных путей не всегда происходит в контексте MSAF и что сама по себе обструкция не может полностью объяснить MAS.
 [11]
[11]Воспаление. Воспаление играет важную роль в патогенезе MAS. Было показано, что материал, который представляет собой меконий, вызывает воспалительные процессы, которые в дальнейшем способствуют развитию респираторного дистресса при MAS. Воспаление дыхательных путей приводит к форме химического пневмонита. Было описано, что матриксная металлопротеиназа-8, интерлейкин-6, интерлейкин-8, интерферон-гамма и фактор некроза опухоли-альфа значительно выше у пациентов с MAS.[12][13]
Инактивация сурфактанта: Воспаление и гидролиз могут изменить и инактивировать сурфактант.[14] Это приводит к увеличению поверхностного натяжения, нарушению комплаентности и нарушению оксигенации. Таким образом, это еще больше способствует дыхательной недостаточности, наблюдаемой при MAS.
Все эти процессы приводят к снижению альвеолярной вентиляции, вызывая усиление вентиляционно-перфузионного несоответствия. Это основная причина гипоксемии у младенцев с МАС. Длительная гипоксемия вызывает сужение легочных сосудов, что, в свою очередь, увеличивает легочное сосудистое сопротивление (ЛСС). Это часто сопровождается сбросом справа налево. Эти механизмы могут запускать PPHN.
Длительная гипоксемия вызывает сужение легочных сосудов, что, в свою очередь, увеличивает легочное сосудистое сопротивление (ЛСС). Это часто сопровождается сбросом справа налево. Эти механизмы могут запускать PPHN.
История и физика
Соответствующая история для диагностики MAS
Доношенный или переношенный новорожденный
Респираторная недостаточность новорожденного без других причин
Околоплодные воды, окрашенные меконием Важные данные, которые следует отметить при физическом осмотре, которые могут быть представлены с помощью MAS
Признаки переношенности: первородная смазка, шелушение кожи, длинные ногти
Signs of respiratory distress at birth: Bradycardia, hypoxemia, cyanosis, and tachypnea
Birth depression: Limp or non-vigorous baby
Meconium stained amniotic fluid and meconium-stain on physical exam
Оценка
Анамнез и клиническая картина/контекст являются ключевыми факторами в подозрении на диагноз САМ.
 Это очень важно, так как раннее вмешательство и лечение могут быть необходимы для респираторной и сердечно-сосудистой поддержки.
Это очень важно, так как раннее вмешательство и лечение могут быть необходимы для респираторной и сердечно-сосудистой поддержки.Оценка MAS Включает
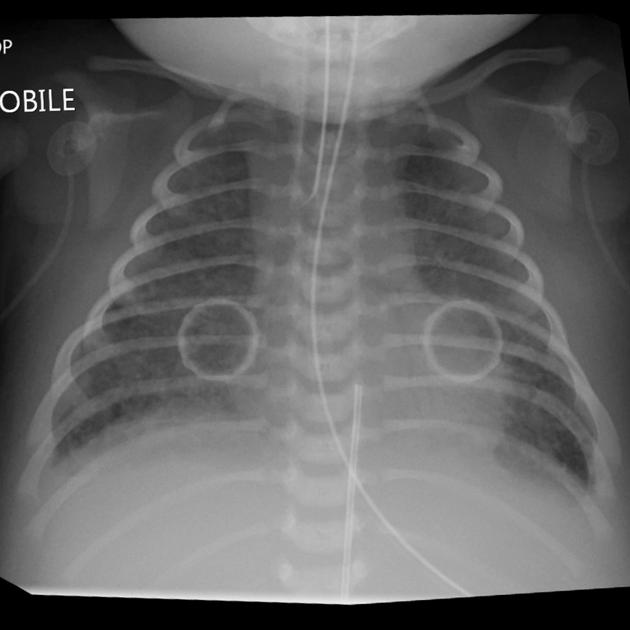
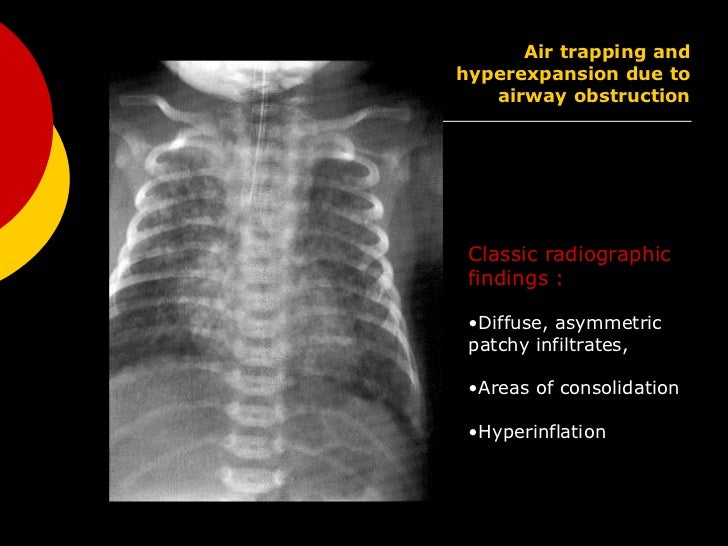
Рентгенограмма грудной клетки (CXR): Ранние результаты CXR неспецифичны. К ним относятся полосчатые плотности на двусторонней основе. Более поздние результаты рентгенографии включают гиперинфляцию, уплощение диафрагмы и ателектаз. Также может наблюдаться пневмоторакс.
Газы артериальной крови (ABG): ABG — это инструмент для оценки степени дыхательной недостаточности и помощи в управлении (интубация, искусственная вентиляция легких). В тяжелых случаях АБГ покажет гипоксический, гиперкапнический, респираторный ацидоз.
Пульсоксиметрия: для оценки оксигенации, а также степени шунтирования (преддуктальный и постдуктальный дифференциальный).
Эхокардиография (ЭКГ): ЭКГ является важным инструментом для оценки функции сердца и выявления признаков ПЛГН и дисфункции правого желудочка.
 Это также помогает определить анатомию сердца и оценить наличие шунтирования справа налево на любом уровне сердца.
Это также помогает определить анатомию сердца и оценить наличие шунтирования справа налево на любом уровне сердца.Посев крови и трахеи: оценка сепсиса и пневмонии имеет решающее значение в контексте неонатального дистресса. Часто начинают эмпирическую антибиотикотерапию.
Лечение / Ведение
Младенцы, рожденные с MSAF, должны получать рутинную неонатальную помощь при мониторинге признаков дистресса в соответствии с общими рекомендациями по реанимации новорожденных. Согласно рекомендациям 2015 года, Американская кардиологическая ассоциация, Международный комитет по связям в области реанимации и Американская академия педиатрии больше не рекомендуют рутинную эндотрахеальную аспирацию у ослабленных детей с MSAF.[15][16] Младенцы с MASF должны наблюдаться на предмет признаков MAS.
Ведение MAS в основном поддерживающее, но раннее выявление и поддержка могут улучшить результаты и снизить заболеваемость и смертность. Это требует подхода межпрофессиональной команды, включающей акушера, акушерку, неонатолога, респираторного терапевта, медсестру, детского пульмонолога и детского кардиолога.

Кислородная терапия: Дополнительный кислород часто необходим при MAS с целью насыщения кислородом > 90% для предотвращения гипоксии тканей и улучшения оксигенации. Гипоксемия является важным триггером легочной вазоконстрикции, которая может увеличить ЛСС и усугубить ППГН.
Вентиляционная поддержка: показана при рефрактерной гипоксемии, несмотря на оксигенотерапию, задержку углекислого газа и учащение дыхательной недостаточности. Он также играет роль в респираторной поддержке при ПЛГН и синдромах утечки воздуха. Специфических стратегий вентиляции нет. Мониторинг оксигенации и последовательный анализ газов крови для оптимизации оксигенации и вентиляции являются ключевыми факторами. В тяжелых случаях с рефрактерной гипоксемией пациенту может потребоваться экстракорпоральная мембранная оксигенация (ЭКМО) для кардиореспираторной поддержки.
Сурфактант: Использование сурфактанта при СМА не является стандартом лечения, однако, как обсуждалось выше, инактивация сурфактанта играет роль в патогенезе САМ.
 Поэтому в некоторых случаях может помочь поверхностно-активное вещество.[2]
Поэтому в некоторых случаях может помочь поверхностно-активное вещество.[2]Оксид азота: Ингаляционный оксид азота является легочным сосудорасширяющим средством, которое играет роль в легочной гипертензии и ПЛГН.
Дифференциальный диагноз
Дифференциальный диагноз MAS включает другие причины дистресса новорожденных:
Респираторный дистресс-синдром: чаще встречается у недоношенных детей.
Транзиторное тахипноэ новорожденных: обычно проходит в течение 72 часов.
Сепсис/инфекция/пневмония: Любой новорожденный с дистрессом должен быть обследован на инфекции.
Врожденный порок сердца: обычно диагностируется с помощью эхокардиограммы.
Прогноз
Смертность при MAS близка к 1,2 процента на основании большого ретроспективного исследования в Соединенных Штатах, это ниже, чем смертность, зарегистрированная в развивающихся странах.[17] Большинство младенцев выздоравливают с хорошим прогнозом.

Осложнения
Кратковременные осложнения
PPHN
Синдромы утечки воздуха
Долгосрочные осложнения
У младенцев с MAS позднее может развиться реактивное заболевание дыхательных путей.
Они также подвержены риску нарушения развития нервной системы, что также может быть связано с длительной интубацией, искусственной вентиляцией легких и длительной потребностью в кислороде.
Сдерживание и обучение пациентов
Аспирация мекония обычно поражает доношенных и переношенных новорожденных, рожденных с амниотической жидкостью, окрашенной меконием (фекалии плода). Это происходит менее чем у 10% детей, рожденных с окрашенными меконием амниотической жидкостью. Это важная причина респираторного дистресса у новорожденных, и ее следует выявлять и лечить на ранней стадии. Медицинский работник должен исключить другие состояния, такие как неонатальные инфекции.
 Родители должны быть информированы о том, что ведение требует госпитализации в отделение интенсивной терапии новорожденных и в основном является поддерживающим. Большинство младенцев хорошо выздоравливают при ранней диагностике и лечении.
Родители должны быть информированы о том, что ведение требует госпитализации в отделение интенсивной терапии новорожденных и в основном является поддерживающим. Большинство младенцев хорошо выздоравливают при ранней диагностике и лечении.Повышение эффективности медицинских работников
Раннее выявление факторов риска, связанных с MAS, имеет решающее значение. Это позволяет заранее подготовиться благодаря общению и межпрофессиональному партнерству. Акушер может помочь выявить пациентов с младенцами, подверженными риску MAS. Роды должны происходить в специализированном центре с доступом к отделению интенсивной терапии новорожденных. Это позволит обученному персоналу, включая акушерку, медсестру, педиатра/неонатолога и респираторного терапевта, присутствовать при родах и быть готовым к возможной необходимости респираторной поддержки. Детские пульмонологи и детские кардиологи должны быть включены в случае возникновения осложнений, таких как ПЛГН или синдром утечки воздуха.
 В крайних случаях детский хирург необходим для катетеризации ЭКМО или тяжелого синдрома утечки воздуха, требующего хирургического вмешательства. Это подчеркивает важность межпрофессиональных коммуникаций. Создание межпрофессиональной рабочей группы или участие в межпрофессиональных раундах для обсуждения этих пациентов в команде положительно повлияет на уход и улучшит результаты.
В крайних случаях детский хирург необходим для катетеризации ЭКМО или тяжелого синдрома утечки воздуха, требующего хирургического вмешательства. Это подчеркивает важность межпрофессиональных коммуникаций. Создание межпрофессиональной рабочей группы или участие в межпрофессиональных раундах для обсуждения этих пациентов в команде положительно повлияет на уход и улучшит результаты.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Литература
- 1.
Фанаров А.А. Синдром аспирации мекония: исторические аспекты. Дж. Перинатол. 2008 Декабрь;28 Дополнение 3:S3-7. [PubMed: 1
07]
- 2.
Vain NE, Batton DG. «Аспирация» мекония (или респираторный дистресс, связанный с амниотической жидкостью, окрашенной меконием?). Semin Fetal Neonatal Med. 2017 авг; 22 (4): 214-219. [PubMed: 28411000]
- 3.
Whitfield JM, Charsha DS, Chiruvolu A. Профилактика синдрома аспирации мекония: обновление и опыт Бейлора. Proc (Бейл Юнив Мед Цент). 22 апреля 2009 г. (2): 128–31. [Бесплатная статья PMC: PMC2666857] [PubMed: 19381312]
- 4.
RAPOPORT S, BUCHANAN DJ. Состав Мекония; выделение полисахаридов, специфичных для группы крови; аномальный состав мекония при мекониальной непроходимости кишечника. Наука. 1950, 04 августа; 112 (29)01):150-3. [PubMed: 15442281]
- 5.
Balchin I, Whittaker JC, Lamont RF, Steer PJ. Характеристики матери и плода, связанные с окрашиванием меконием амниотической жидкости. Акушерство Гинекол. 2011 г., апрель; 117(4):828-835. [PubMed: 21383642]
- 6.
Салех А.М., Дуденхаузен Дж.В., Ахмед Б. Увеличение числа кесаревых сечений и многодетных семей: потенциально опасное сочетание. J Перинат Мед. 2017 26 июля; 45 (5): 517-521. [PubMed: 27824616]
- 7.
Alexander GR, Hulsey TC, Robillard PY, De Caunes F, Papiernik E.
 Детерминанты окрашенной меконием амниотической жидкости при доношенной беременности. Дж. Перинатол. 1994 г., июль-август; 14(4):259-63. [PubMed: 7965219]
Детерминанты окрашенной меконием амниотической жидкости при доношенной беременности. Дж. Перинатол. 1994 г., июль-август; 14(4):259-63. [PubMed: 7965219]- 8.
Абрамович Д.Р., Грей Э.С. Физиологическая дефекация плода в середине беременности. Акушерство Гинекол. 1982 г., сен; 60 (3): 294-6. [PubMed: 7121909]
- 9.
Мэтьюз Т.Г., Уоршоу Дж.Б. Актуальность распределения пассажа мекония внутриутробно по гестационному возрасту. Педиатрия. 1979 июля; 64 (1): 30-1. [PubMed: 450556]
- 10.
Хупер С.Б., Хардинг Р. Изменения динамики жидкости в легких, вызванные длительной гипоксемией плода. J Appl Physiol (1985). 1990 г., июль; 69 (1): 127–35. [PubMed: 2394642]
- 11.
Гидини А, Спонг С.И. Тяжелый синдром аспирации мекония не связан с аспирацией мекония. Am J Obstet Gynecol. 2001 г., октябрь; 185 (4): 931-8. [PubMed: 11641681]
- 12.
Lee J, Romero R, Lee KA, Kim EN, Korzeniewski SJ, Chaemsaithong P, Yoon BH.
 Синдром аспирации мекония: роль системного воспаления плода. Am J Obstet Gynecol. 2016 март; 214(3):366.e1-9. [Статья бесплатно PMC: PMC5625352] [PubMed: 26484777]
Синдром аспирации мекония: роль системного воспаления плода. Am J Obstet Gynecol. 2016 март; 214(3):366.e1-9. [Статья бесплатно PMC: PMC5625352] [PubMed: 26484777]- 13.
Оказаки К., Кондо М., Като М., Какинума Р., Нисида А., Нода М., Танигучи К., Кимура Х. Профили цитокинов и хемокинов сыворотки в новорожденных с синдромом аспирации мекония. Педиатрия. 2008 г., апрель; 121(4):e748-53. [PubMed: 18346989]
- 14.
Autilio C, Echaide M, Shankar-Aguilera S, Bragado R, Amidani D, Salomone F, Pérez-Gil J, De Luca D. Травма сурфактанта на ранней стадии тяжелой Синдром аспирации мекония. Am J Respir Cell Mol Biol. 2020 сен; 63 (3): 327-337. [В паблике: 32348683]
- 15.
Вайкофф М.Х., Азиз К., Эскобедо М.Б., Кападиа В.С., Каттвинкель Дж., Перлман Дж.М., Саймон В.М., Вайнер Г.М., Зайчкин Дж.Г. Часть 13: Реанимация новорожденных: обновление рекомендаций Американской кардиологической ассоциации 2015 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи.
 Тираж. 03 ноября 2015 г .; 132 (18 Дополнение 2): S543-60. [PubMed: 26473001]
Тираж. 03 ноября 2015 г .; 132 (18 Дополнение 2): S543-60. [PubMed: 26473001]- 16.
Perlman JM, Wyllie J, Kattwinkel J, Wyckoff MH, Aziz K, Guinsburg R, Kim HS, Liley HG, Mildenhall L, Simon WM, Szyld E, Tamura M, Velaphi С., сотрудники отделения реанимации новорожденных. Часть 7: Реанимация новорожденных: Международный консенсус 2015 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи с рекомендациями по лечению. Тираж. 20 октября 2015 г.; 132 (16 Дополнение 1): S204-41. [В паблике: 26472855]
- 17.
Сингх Б.С., Кларк Р.Х., Пауэрс Р.Дж., Спитцер А.Р. Синдром аспирации мекония остается серьезной проблемой в отделении интенсивной терапии новорожденных: исходы и схемы лечения доношенных новорожденных, поступивших в реанимацию в течение десятилетнего периода. Дж. Перинатол. 2009 июль; 29 (7): 497-503. [PubMed: 19158800]
Аспирация мекония — StatPearls — NCBI Bookshelf
Continuing Education Activity
Синдром аспирации мекония (MAS) — это неонатальный респираторный дистресс, возникающий у новорожденного в контексте амниотической жидкости, окрашенной меконием (MASF).
 ), когда респираторные симптомы нельзя отнести к другой этиологии. В этом упражнении описываются патофизиология, проявления и лечение синдрома аспирации мекония, а также подчеркивается важность подхода межпрофессиональной команды для улучшения ухода и снижения заболеваемости у пациентов с этим заболеванием.
), когда респираторные симптомы нельзя отнести к другой этиологии. В этом упражнении описываются патофизиология, проявления и лечение синдрома аспирации мекония, а также подчеркивается важность подхода межпрофессиональной команды для улучшения ухода и снижения заболеваемости у пациентов с этим заболеванием.Цели:
Опишите этиологию синдрома аспирации мекония.
Рассмотрите проявления и клинические признаки синдрома аспирации мекония.
Определите осложнения, связанные с синдромом аспирации мекония.
Объясните важность межпрофессиональных командных стратегий для улучшения координации помощи и коммуникации для улучшения лечения синдрома аспирации мекония и улучшения результатов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Меконий – самый ранний стул новорожденного. Иногда новорожденные выделяют меконий во время родов, что приводит к окрашиванию меконием амниотической жидкости (MSAF).
 Синдром аспирации мекония (MAS) — это неонатальный респираторный дистресс, который возникает у новорожденного в контексте MASF, когда респираторные симптомы нельзя отнести к другой этиологии. Спектр проявлений, связанных с аспирацией мекония, широк: от легкого дистресса до более тяжелой дыхательной недостаточности. Было признано, что более опасные для жизни состояния также связаны с MAS, в частности, персистирующая легочная гипертензия новорожденных (PPHN) и синдромы утечки воздуха [2].
Синдром аспирации мекония (MAS) — это неонатальный респираторный дистресс, который возникает у новорожденного в контексте MASF, когда респираторные симптомы нельзя отнести к другой этиологии. Спектр проявлений, связанных с аспирацией мекония, широк: от легкого дистресса до более тяжелой дыхательной недостаточности. Было признано, что более опасные для жизни состояния также связаны с MAS, в частности, персистирующая легочная гипертензия новорожденных (PPHN) и синдромы утечки воздуха [2].Этиология
САМ возникает в результате аспирации мекониальной амниотической жидкости. MASF не является редкостью и не всегда связан с MAS.[3] Стресс матки из-за гипоксии или инфекции может вызвать раннее отхождение мекония у плода. В отличие от детского стула, меконий темнее и гуще. Он образуется за счет накопления клеточного дебриса плода (кожа, желудочно-кишечный тракт, волосы) и выделений.[4] Аспирация этих материалов вызывает обструкцию дыхательных путей, запускает воспалительные изменения и инактивирует сурфактант.
 Благодаря этим механизмам у новорожденного развивается респираторный дистресс.
Благодаря этим механизмам у новорожденного развивается респираторный дистресс.Эпидемиология
MSAF чаще встречается у переношенных новорожденных. Его частота варьирует в зависимости от гестационного возраста. В одном исследовании сообщалось о MASF у 5,1%, 16,5% и 27,1% недоношенных, доношенных и переношенных новорожденных соответственно. Хотя MASF необходим для диагностики MAS, MAS развивается только у 2–10 % детей, рожденных через амниотическую жидкость, окрашенную меконием.[3]
На заболеваемость MAS также влияет доступность медицинской помощи, и она выше в районах, где часты переношенные роды. Он также был ниже в районах с высокой частотой ранних кесаревых сечений, несмотря на другие осложнения, связанные с кесаревым сечением.[6] В одном исследовании сообщалось о более высокой частоте MASF у чернокожих пациентов.[6][7]
Патофизиология
Патофизиология САМ до конца не изучена, однако описаны 5 важных процессов: отхождение мекония, аспирация, обструкция дыхательных путей, воспаление и инактивация сурфактанта.
Отхождение мекония: обычно фекальная дефекация редко происходит между 20 и 34 неделями беременности.[8] Замечено, что внутриутробное пассаж мекония чаще встречается у доношенных и переношенных детей после 37 недель гестации.[9] Было высказано предположение, что в этом процессе играют роль несколько механизмов, в том числе усиленная перистальтика, расслабление анального сфинктера и изменения тонов блуждающего нерва и симпатической нервной системы в контексте дистресса плода и гипоксии.
Аспирация: во время родов дыхание плода обычно приводит к перемещению амниотической жидкости в легкие и из них. При окрашивании околоплодных вод меконием плод подвергается риску аспирации. Это особенно верно при гипоксии, которая может спровоцировать учащение дыхания плода, что приводит к вдыханию большего количества амниотической жидкости дыхательными путями плода.[10]
Обструкция дыхательных путей: поскольку меконий густой, а дыхательные пути плода имеют небольшой диаметр, присутствие мекония в дыхательных путях может вызвать обструкцию.
 Механизм аналогичен аспирации инородного тела. Мекониевая пробка может вызвать полную обструкцию, приводящую к дистальному коллапсу легкого, а также к ателектазу. Когда возникает частичная непроходимость, это вызывает эффект шарового клапана с повышенным захватом воздуха, что увеличивает риск синдрома утечки воздуха, особенно пневмоторакса. Последние данные свидетельствуют о том, что обструкция дыхательных путей не всегда происходит в контексте MSAF и что сама по себе обструкция не может полностью объяснить MAS.[11]
Механизм аналогичен аспирации инородного тела. Мекониевая пробка может вызвать полную обструкцию, приводящую к дистальному коллапсу легкого, а также к ателектазу. Когда возникает частичная непроходимость, это вызывает эффект шарового клапана с повышенным захватом воздуха, что увеличивает риск синдрома утечки воздуха, особенно пневмоторакса. Последние данные свидетельствуют о том, что обструкция дыхательных путей не всегда происходит в контексте MSAF и что сама по себе обструкция не может полностью объяснить MAS.[11]Воспаление. Воспаление играет важную роль в патогенезе MAS. Было показано, что материал, который представляет собой меконий, вызывает воспалительные процессы, которые в дальнейшем способствуют развитию респираторного дистресса при MAS. Воспаление дыхательных путей приводит к форме химического пневмонита. Было описано, что матриксная металлопротеиназа-8, интерлейкин-6, интерлейкин-8, интерферон-гамма и фактор некроза опухоли-альфа значительно выше у пациентов с MAS.
 [12][13]
[12][13]Инактивация сурфактанта: Воспаление и гидролиз могут изменить и инактивировать сурфактант.[14] Это приводит к увеличению поверхностного натяжения, нарушению комплаентности и нарушению оксигенации. Таким образом, это еще больше способствует дыхательной недостаточности, наблюдаемой при MAS.
Все эти процессы приводят к снижению альвеолярной вентиляции, вызывая усиление вентиляционно-перфузионного несоответствия. Это основная причина гипоксемии у младенцев с МАС. Длительная гипоксемия вызывает сужение легочных сосудов, что, в свою очередь, увеличивает легочное сосудистое сопротивление (ЛСС). Это часто сопровождается сбросом справа налево. Эти механизмы могут запускать PPHN.
История и физика
Соответствующая история для диагностики MAS
Доношенный или переношенный новорожденный
Респираторная недостаточность новорожденного без других причин
Околоплодные воды, окрашенные меконием Важные данные, которые следует отметить при физическом осмотре, которые могут быть представлены с помощью MAS
Признаки переношенности: первородная смазка, шелушение кожи, длинные ногти
Signs of respiratory distress at birth: Bradycardia, hypoxemia, cyanosis, and tachypnea
Birth depression: Limp or non-vigorous baby
Meconium stained amniotic fluid and meconium-stain on physical exam
Оценка
Анамнез и клиническая картина/контекст являются ключевыми факторами в подозрении на диагноз САМ.
 Это очень важно, так как раннее вмешательство и лечение могут быть необходимы для респираторной и сердечно-сосудистой поддержки.
Это очень важно, так как раннее вмешательство и лечение могут быть необходимы для респираторной и сердечно-сосудистой поддержки.Оценка MAS Включает
Рентгенограмма грудной клетки (CXR): Ранние результаты CXR неспецифичны. К ним относятся полосчатые плотности на двусторонней основе. Более поздние результаты рентгенографии включают гиперинфляцию, уплощение диафрагмы и ателектаз. Также может наблюдаться пневмоторакс.
Газы артериальной крови (ABG): ABG — это инструмент для оценки степени дыхательной недостаточности и помощи в управлении (интубация, искусственная вентиляция легких). В тяжелых случаях АБГ покажет гипоксический, гиперкапнический, респираторный ацидоз.
Пульсоксиметрия: для оценки оксигенации, а также степени шунтирования (преддуктальный и постдуктальный дифференциальный).
Эхокардиография (ЭКГ): ЭКГ является важным инструментом для оценки функции сердца и выявления признаков ПЛГН и дисфункции правого желудочка.
 Это также помогает определить анатомию сердца и оценить наличие шунтирования справа налево на любом уровне сердца.
Это также помогает определить анатомию сердца и оценить наличие шунтирования справа налево на любом уровне сердца.Посев крови и трахеи: оценка сепсиса и пневмонии имеет решающее значение в контексте неонатального дистресса. Часто начинают эмпирическую антибиотикотерапию.
Лечение / Ведение
Младенцы, рожденные с MSAF, должны получать рутинную неонатальную помощь при мониторинге признаков дистресса в соответствии с общими рекомендациями по реанимации новорожденных. Согласно рекомендациям 2015 года, Американская кардиологическая ассоциация, Международный комитет по связям в области реанимации и Американская академия педиатрии больше не рекомендуют рутинную эндотрахеальную аспирацию у ослабленных детей с MSAF.[15][16] Младенцы с MASF должны наблюдаться на предмет признаков MAS.
Ведение MAS в основном поддерживающее, но раннее выявление и поддержка могут улучшить результаты и снизить заболеваемость и смертность. Это требует подхода межпрофессиональной команды, включающей акушера, акушерку, неонатолога, респираторного терапевта, медсестру, детского пульмонолога и детского кардиолога.
Кислородная терапия: Дополнительный кислород часто необходим при MAS с целью насыщения кислородом > 90% для предотвращения гипоксии тканей и улучшения оксигенации. Гипоксемия является важным триггером легочной вазоконстрикции, которая может увеличить ЛСС и усугубить ППГН.
Вентиляционная поддержка: показана при рефрактерной гипоксемии, несмотря на оксигенотерапию, задержку углекислого газа и учащение дыхательной недостаточности. Он также играет роль в респираторной поддержке при ПЛГН и синдромах утечки воздуха. Специфических стратегий вентиляции нет. Мониторинг оксигенации и последовательный анализ газов крови для оптимизации оксигенации и вентиляции являются ключевыми факторами. В тяжелых случаях с рефрактерной гипоксемией пациенту может потребоваться экстракорпоральная мембранная оксигенация (ЭКМО) для кардиореспираторной поддержки.
Сурфактант: Использование сурфактанта при СМА не является стандартом лечения, однако, как обсуждалось выше, инактивация сурфактанта играет роль в патогенезе САМ.
 Поэтому в некоторых случаях может помочь поверхностно-активное вещество.[2]
Поэтому в некоторых случаях может помочь поверхностно-активное вещество.[2]Оксид азота: Ингаляционный оксид азота является легочным сосудорасширяющим средством, которое играет роль в легочной гипертензии и ПЛГН.
Дифференциальный диагноз
Дифференциальный диагноз MAS включает другие причины дистресса новорожденных:
Респираторный дистресс-синдром: чаще встречается у недоношенных детей.
Транзиторное тахипноэ новорожденных: обычно проходит в течение 72 часов.
Сепсис/инфекция/пневмония: Любой новорожденный с дистрессом должен быть обследован на инфекции.
Врожденный порок сердца: обычно диагностируется с помощью эхокардиограммы.
Прогноз
Смертность при MAS близка к 1,2 процента на основании большого ретроспективного исследования в Соединенных Штатах, это ниже, чем смертность, зарегистрированная в развивающихся странах.[17] Большинство младенцев выздоравливают с хорошим прогнозом.

Осложнения
Кратковременные осложнения
PPHN
Синдромы утечки воздуха
Долгосрочные осложнения
У младенцев с MAS позднее может развиться реактивное заболевание дыхательных путей.
Они также подвержены риску нарушения развития нервной системы, что также может быть связано с длительной интубацией, искусственной вентиляцией легких и длительной потребностью в кислороде.
Сдерживание и обучение пациентов
Аспирация мекония обычно поражает доношенных и переношенных новорожденных, рожденных с амниотической жидкостью, окрашенной меконием (фекалии плода). Это происходит менее чем у 10% детей, рожденных с окрашенными меконием амниотической жидкостью. Это важная причина респираторного дистресса у новорожденных, и ее следует выявлять и лечить на ранней стадии. Медицинский работник должен исключить другие состояния, такие как неонатальные инфекции.
 Родители должны быть информированы о том, что ведение требует госпитализации в отделение интенсивной терапии новорожденных и в основном является поддерживающим. Большинство младенцев хорошо выздоравливают при ранней диагностике и лечении.
Родители должны быть информированы о том, что ведение требует госпитализации в отделение интенсивной терапии новорожденных и в основном является поддерживающим. Большинство младенцев хорошо выздоравливают при ранней диагностике и лечении.Повышение эффективности медицинских работников
Раннее выявление факторов риска, связанных с MAS, имеет решающее значение. Это позволяет заранее подготовиться благодаря общению и межпрофессиональному партнерству. Акушер может помочь выявить пациентов с младенцами, подверженными риску MAS. Роды должны происходить в специализированном центре с доступом к отделению интенсивной терапии новорожденных. Это позволит обученному персоналу, включая акушерку, медсестру, педиатра/неонатолога и респираторного терапевта, присутствовать при родах и быть готовым к возможной необходимости респираторной поддержки. Детские пульмонологи и детские кардиологи должны быть включены в случае возникновения осложнений, таких как ПЛГН или синдром утечки воздуха.
 В крайних случаях детский хирург необходим для катетеризации ЭКМО или тяжелого синдрома утечки воздуха, требующего хирургического вмешательства. Это подчеркивает важность межпрофессиональных коммуникаций. Создание межпрофессиональной рабочей группы или участие в межпрофессиональных раундах для обсуждения этих пациентов в команде положительно повлияет на уход и улучшит результаты.
В крайних случаях детский хирург необходим для катетеризации ЭКМО или тяжелого синдрома утечки воздуха, требующего хирургического вмешательства. Это подчеркивает важность межпрофессиональных коммуникаций. Создание межпрофессиональной рабочей группы или участие в межпрофессиональных раундах для обсуждения этих пациентов в команде положительно повлияет на уход и улучшит результаты.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Литература
- 1.
Фанаров А.А. Синдром аспирации мекония: исторические аспекты. Дж. Перинатол. 2008 Декабрь;28 Дополнение 3:S3-7. [PubMed: 1
07]
- 2.
Vain NE, Batton DG. «Аспирация» мекония (или респираторный дистресс, связанный с амниотической жидкостью, окрашенной меконием?). Semin Fetal Neonatal Med. 2017 авг; 22 (4): 214-219. [PubMed: 28411000]
- 3.
Whitfield JM, Charsha DS, Chiruvolu A. Профилактика синдрома аспирации мекония: обновление и опыт Бейлора. Proc (Бейл Юнив Мед Цент). 22 апреля 2009 г. (2): 128–31. [Бесплатная статья PMC: PMC2666857] [PubMed: 19381312]
- 4.
RAPOPORT S, BUCHANAN DJ. Состав Мекония; выделение полисахаридов, специфичных для группы крови; аномальный состав мекония при мекониальной непроходимости кишечника. Наука. 1950, 04 августа; 112 (29)01):150-3. [PubMed: 15442281]
- 5.
Balchin I, Whittaker JC, Lamont RF, Steer PJ. Характеристики матери и плода, связанные с окрашиванием меконием амниотической жидкости. Акушерство Гинекол. 2011 г., апрель; 117(4):828-835. [PubMed: 21383642]
- 6.
Салех А.М., Дуденхаузен Дж.В., Ахмед Б. Увеличение числа кесаревых сечений и многодетных семей: потенциально опасное сочетание. J Перинат Мед. 2017 26 июля; 45 (5): 517-521. [PubMed: 27824616]
- 7.
Alexander GR, Hulsey TC, Robillard PY, De Caunes F, Papiernik E.
 Детерминанты окрашенной меконием амниотической жидкости при доношенной беременности. Дж. Перинатол. 1994 г., июль-август; 14(4):259-63. [PubMed: 7965219]
Детерминанты окрашенной меконием амниотической жидкости при доношенной беременности. Дж. Перинатол. 1994 г., июль-август; 14(4):259-63. [PubMed: 7965219]- 8.
Абрамович Д.Р., Грей Э.С. Физиологическая дефекация плода в середине беременности. Акушерство Гинекол. 1982 г., сен; 60 (3): 294-6. [PubMed: 7121909]
- 9.
Мэтьюз Т.Г., Уоршоу Дж.Б. Актуальность распределения пассажа мекония внутриутробно по гестационному возрасту. Педиатрия. 1979 июля; 64 (1): 30-1. [PubMed: 450556]
- 10.
Хупер С.Б., Хардинг Р. Изменения динамики жидкости в легких, вызванные длительной гипоксемией плода. J Appl Physiol (1985). 1990 г., июль; 69 (1): 127–35. [PubMed: 2394642]
- 11.
Гидини А, Спонг С.И. Тяжелый синдром аспирации мекония не связан с аспирацией мекония. Am J Obstet Gynecol. 2001 г., октябрь; 185 (4): 931-8. [PubMed: 11641681]
- 12.
Lee J, Romero R, Lee KA, Kim EN, Korzeniewski SJ, Chaemsaithong P, Yoon BH.
 Синдром аспирации мекония: роль системного воспаления плода. Am J Obstet Gynecol. 2016 март; 214(3):366.e1-9. [Статья бесплатно PMC: PMC5625352] [PubMed: 26484777]
Синдром аспирации мекония: роль системного воспаления плода. Am J Obstet Gynecol. 2016 март; 214(3):366.e1-9. [Статья бесплатно PMC: PMC5625352] [PubMed: 26484777]- 13.
Оказаки К., Кондо М., Като М., Какинума Р., Нисида А., Нода М., Танигучи К., Кимура Х. Профили цитокинов и хемокинов сыворотки в новорожденных с синдромом аспирации мекония. Педиатрия. 2008 г., апрель; 121(4):e748-53. [PubMed: 18346989]
- 14.
Autilio C, Echaide M, Shankar-Aguilera S, Bragado R, Amidani D, Salomone F, Pérez-Gil J, De Luca D. Травма сурфактанта на ранней стадии тяжелой Синдром аспирации мекония. Am J Respir Cell Mol Biol. 2020 сен; 63 (3): 327-337. [В паблике: 32348683]
- 15.
Вайкофф М.Х., Азиз К., Эскобедо М.Б., Кападиа В.С., Каттвинкель Дж., Перлман Дж.М., Саймон В.М., Вайнер Г.М., Зайчкин Дж.Г. Часть 13: Реанимация новорожденных: обновление рекомендаций Американской кардиологической ассоциации 2015 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи.