почему слезает на теле, в паху, на руках и лице у грудничка
Если у новорожденного облазит кожа, мама не может оставаться спокойной. И это вполне понятно, ведь состояние кожи в большинстве случае отражает общее состояние здоровья крохи. Стоит ли волноваться при шелушении кожи у ребенка первого месяца жизни и что делать, если кожа действительно облазит, мы расскажем в этой статье.
Что происходит
Шелушение кожи – процесс нормальный и вполне естественный. Он придуман природой для того, чтобы омертвевшие клетки эпителия освобождали место для молодых клеток.
Отслаивание омертвевших кератиновых клеток называется десквамацией. Она может быть физиологической и патологической. И если слезающая кожа у ребенка старше 3-4 лет почти всегда является поводом для визита к врачу, то у новорожденных (детей до 28 дней отроду) десквамация чаще носит безобидный физиологический характер. На этом можно было бы и успокоиться, если бы все было так однозначно.
Но на практике чрезмерное шелушение может быть «сигналом» для родителей о том, что малышу некомфортно, что пришла пора что-то менять.
Чтобы распознать эти «сигналы», родители должны иметь представление о том, почему у грудничка первого месяца жизни облезает кожа.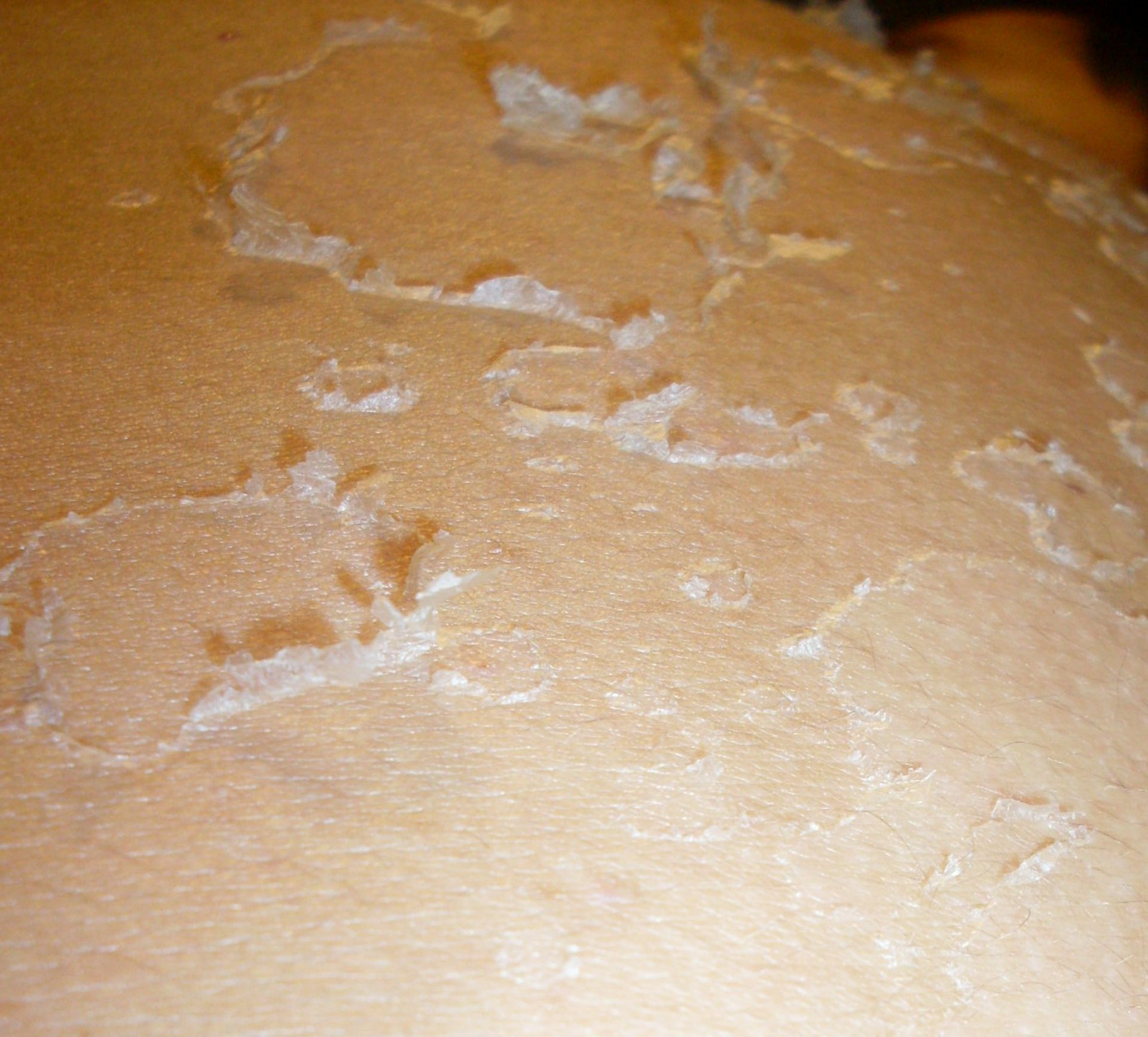
Причины
Адаптация
Малыши рождаются в густой первородной смазке. Ее на протяжении последних месяцев беременности активно продуцируют сальные железы, расположенные на коже малыша. После рождения нежная и тонка кожа защищена липидной мантией — невидимым глазу слоем жира Мантия призвана защитить кроху от механического воздействия, но она практически не защищает его ни от бактерий, ни от тепловых температурных перепадов.
После родов малыша ждет иная среда обитания – воздушная. Она совсем не похожа на водную, в которой он пребывал все девять месяцев маминой беременности. Естественно, коже нужно время, чтобы приспособиться к новым условиям.
В первую очередь в процессе адаптации страдает та самая липидная мантия, кожа малыша становится более уязвимой и может начать активно терять влагу. Так формируются сухие участки на теле с видимым шелушением.
Адаптивная десквамация не нуждается в лечении, поскольку она явление временное, которое к окончанию периода новорожденности (к концу первого месяца — началу второго) проходит без следа.
Гигиенические ошибки родителей
Иногда новоиспеченные мама и папа так усердно проявляют заботу о своем новорожденном ребенке, что считают своим долгом мыть его по два раза в день и обязательно с детским мылом.
Другая крайность — слишком небрежный подход к гигиене новорожденного. В результате на коже крохи образуются опрелости и потница, и подсохшая после воспаления кожа начинает сильно шелушиться и в итоге слезает большими клоками. Это довольно болезненно для малыша. Чаще всего такая десквамация проявляется в паху, на ягодицах, под мышками и в кожных складках — на руках, ногах (под коленками), на шее (под подбородком).
Проблемы питания и обмена веществ
О патологии может говорить сильное шелушение и облезание кожи с пальцев рук и ног, а также с ладошек крохи. Наиболее вероятная причина — нехватки витаминов А и Е. Новорожденный должен получать их с материнским молоком, и если в организме мамы этих веществ не хватает, то и малыш ощутит их нехватку уже через неделю-другую самостоятельной жизни.
Наиболее вероятная причина — нехватки витаминов А и Е. Новорожденный должен получать их с материнским молоком, и если в организме мамы этих веществ не хватает, то и малыш ощутит их нехватку уже через неделю-другую самостоятельной жизни.
Аллергия
Кожа становится сухой и начинает облезать в том случае, если у ребенка проявляется аллергическая реакция на пищу (в данном случае — на компоненты материнского молока или молочную смесь), а также на медикаменты и химикаты. Такое шелушение узнать довольно легко — оно сопровождается покраснением участков кожи, возможно появление мелкой сыпи.
Шелушение может проявиться на любой части тела, но наиболее часто оно заметно на лице, на щеках, носу, лбу и подбородке крохи, за ушами, на волосистой части головы.
Грибки и бактерии
Патогенная микрофлора атакует ребенка с первых минут его жизни в этом мире.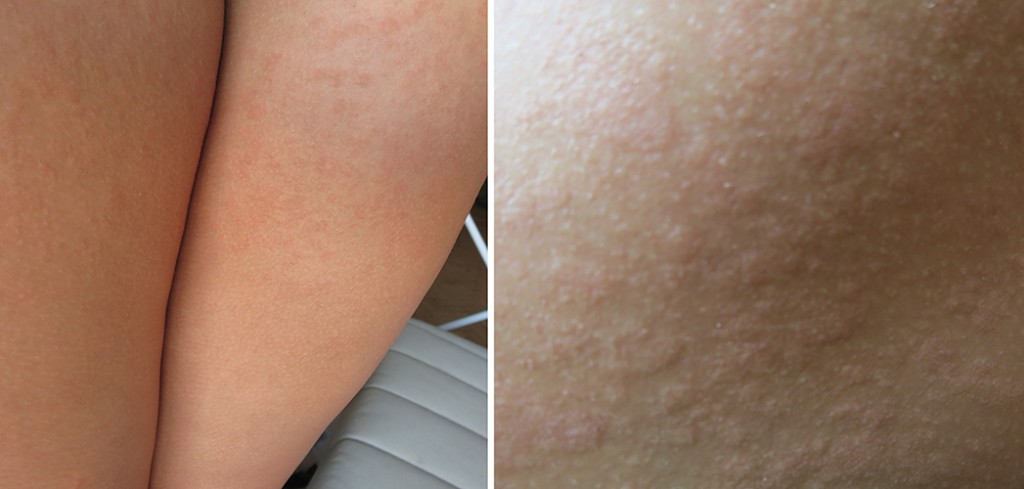 Ослабленный, недоношенный ребенок, малыш со врожденными патологиями, заболеваниями, может не справиться с проблемами, которые требуют работы не только общего, но и местного (кожного) иммунитета, и тогда проявляются различные инфекции. Шелушение свойственно стрептодермии, а также огромному количеству самых разнообразных грибковых возбудителей.
Ослабленный, недоношенный ребенок, малыш со врожденными патологиями, заболеваниями, может не справиться с проблемами, которые требуют работы не только общего, но и местного (кожного) иммунитета, и тогда проявляются различные инфекции. Шелушение свойственно стрептодермии, а также огромному количеству самых разнообразных грибковых возбудителей.
У ребенка обязательно проявятся и другие признаки инфекционного недуга — снижение аппетита, нарушение сна, капризность, вызванная болезненностью и зудом, повышение температуры.
Нарушение микроклимата
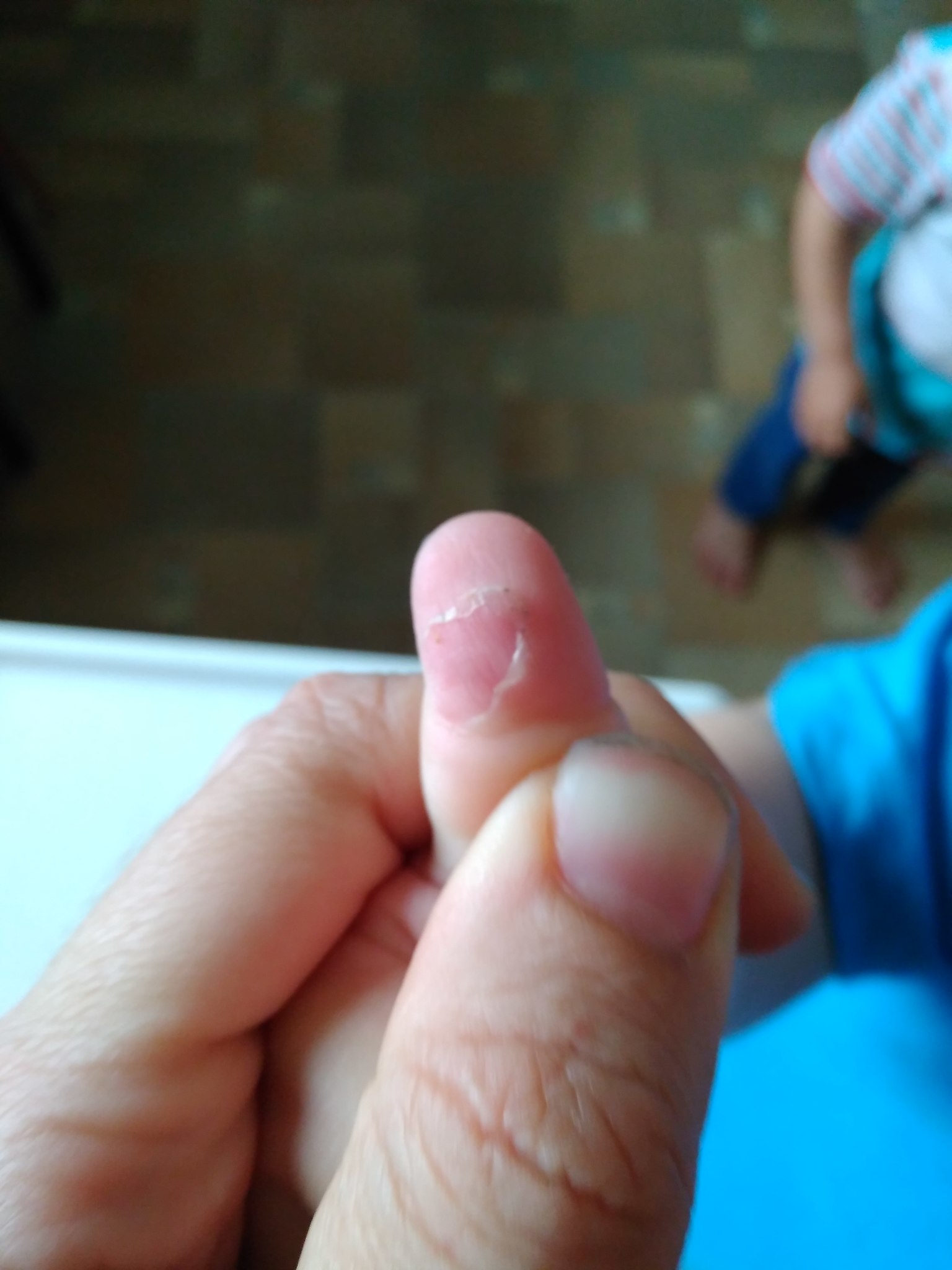 Кожа становится сухой, верхний роговой слой легко лопается и травмируется, после чего начинает облезать. Недостаточная увлажненность воздуха, запыленность, жара, потливость самого ребенка в сочетании с перечисленными ранее внешними условиями и создают эффект «ошпаренной кожи» с возникновением потницы, иссушенных фрагментов.
Кожа становится сухой, верхний роговой слой легко лопается и травмируется, после чего начинает облезать. Недостаточная увлажненность воздуха, запыленность, жара, потливость самого ребенка в сочетании с перечисленными ранее внешними условиями и создают эффект «ошпаренной кожи» с возникновением потницы, иссушенных фрагментов.При этом часто родители забывают о том, что влага ребенку нужна больше, чем взрослым, ведь кожа новорожденных на 90% состоит из воды. Поэтому мамы и папы не всегда придают должное значение количеству выпитой грудничком обычной воды.
Воздействие раздражающих веществ
Шелушение и облезание кожи на теле может быть последствием воздействия на кожу вредных и агрессивных веществ, которые содержатся в стиральном порошке, которым мама стирает белье и постельные принадлежности ребенка.
Чем помочь?
Новорожденного мальчика и девочку не обязательно сразу везти к врачу. Сначала нужно хорошо вспомнить и проанализировать:
- что ела мама накануне;
- меняла ли ребенку молочную смесь, если он вскармливается искусственным способом;
- не жарко ли в комнате и достаточно ли увлажнен в доме воздух;
- потеет ли малыш;
- нет ли на нем одежды из синтетики или полусинтетики;
- нет ли у него признаков опрелостей;
- есть ли у малыша температура, гнойнички в различных частях тела, пищевые расстройства (понос, рвота, обильное срыгивание, отсутствие аппетита).
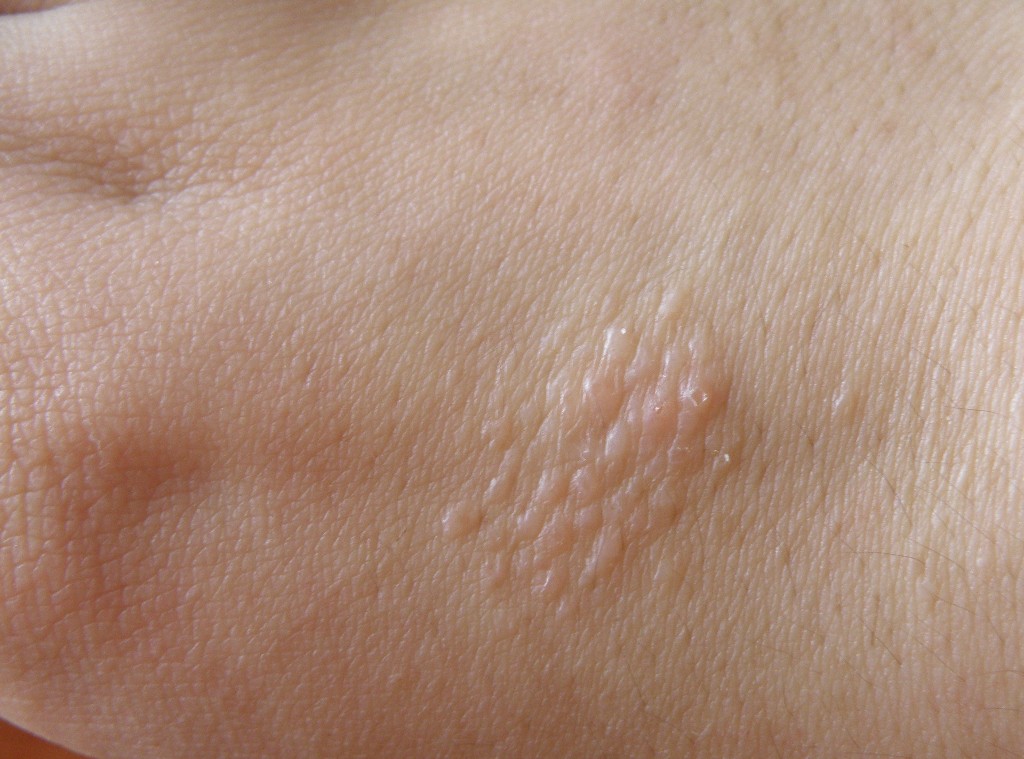
Врач требуется:
- при обширном и глубоком шелушении, когда под слоем омертвевшего и отошедшего эпителия проглядывается розовый яркий слой тонкой кожи, имеются трещинки, кровь, микротравмы;
- при любом шелушении на фоне повышенной температуры, пищевых расстройств, покраснения кожи и появления сыпи и других патологических симптомов.
Таким образом, адаптивное шелушение и небольшое поверхностное облезание кожи, не сопровождающиеся изменениями поведения, аппетита и самочувствия ребенка, в вызове врача не нуждаются.
Что сделает врач
Доктор при жалобах на шелушение обязательно возьмет анализы крови, каловых масс и мочи, чтобы оценить, нет ли нехватки витаминов А и Е, а также других полезных веществ, нет ли у малыша бактериального или грибкового заражения, нет ли у него аллергии. Обязательно в лабораторных условиях будут исследованы образцы отслоившегося эпителия.
На основании полученных данных будет вынесен врачебный вердикт и назначено соответствующее лечение — антибактериальное, противогрибковое, противоаллергическое.
Чем могут помочь родители
Очень многое родители могут сделать самостоятельно. Достаточно заметить, что в 90% случаев десквамации виноваты неправильные климатические условия и гигиенические «промахи» мам и пап:
- При обнаружении шелушения у ребенка нужно измерить температуру воздуха в помещении.
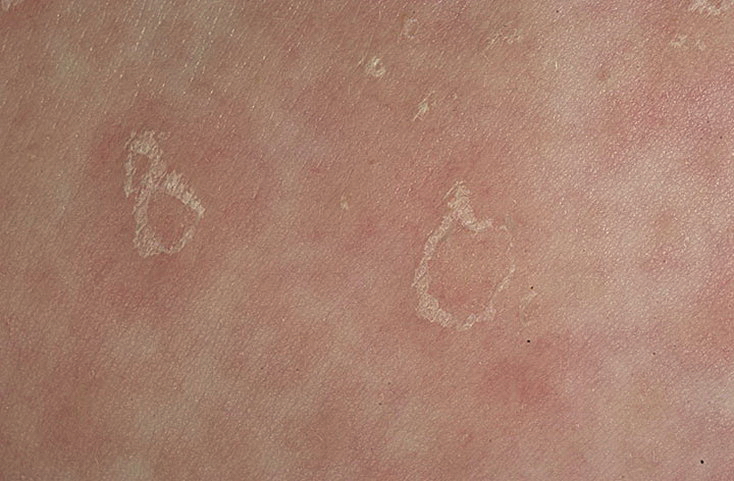 В идеале она должна находиться на уровне 20-21 градуса тепла. Если родителям это кажется слишком прохладным, то можно дополнительно одеть ребенку еще одну распашонку. Влажность воздуха оберегает микроклимат от пересыхания. Оптимальные значения этого параметра — 50-70%.
В идеале она должна находиться на уровне 20-21 градуса тепла. Если родителям это кажется слишком прохладным, то можно дополнительно одеть ребенку еще одну распашонку. Влажность воздуха оберегает микроклимат от пересыхания. Оптимальные значения этого параметра — 50-70%.
- Помочь создать правильную влажность может специальный прибор — увлажнитель воздуха, стоит он недорого, но пользу от него ощутит вся семья, ведь достаточно увлажненный воздух – это не только здоровая кожа грудничка, но и эффективная профилактика респираторных заболеваний и вирусных инфекций для всех членов семьи.
- При ежедневном купании стоит отказаться от мыла, пенок и шампуней, использоваться детское мыло желательно не чаще одно раза в 3-4 дня. Мыть кожу головы новорожденного с мылом не стоит чаще 1 раза в неделю.
 В воду можно добавить травяные отвары — ромашки или череды. Температура воды не должна быть слишком горячей, не выше 37 градусов.
В воду можно добавить травяные отвары — ромашки или череды. Температура воды не должна быть слишком горячей, не выше 37 градусов.
- После водных процедур ребенка не стоит интенсивно растирать полотенцем, это травмирует кожу, лучше обмакнуть его мягким полотенцем или фланелевой пеленкой, чтобы влага могла сохраниться и проникнуть в срединные слои эпидермиса. При склонности к сухой коже можно использовать после купания детский крем, персиковое, абрикосовое, миндальное или вазелиновое масло. От присыпки лучше отказаться совсем, поскольку тальк способствует подсушиванию кожи.
- Ребенок обязательно должен пить воду. Между кормлениями, даже если он целиком находится на грудном вскармливании, следует поить малыша, чтобы его ткани, включая кожу, не теряли влагу.
- Обычно хватает корректив, которые родители внесут в повседневную жизнь новорожденного.
 После установления нормальной температуры и влажности, купания без мыла и косметических средств, отказа от присыпки, проблема с шелушением и облезанием кожи благополучно решается в течение нескольких дней. Кожные покровы восстанавливают влажность и становятся более эластичными. Если этого не происходит, обязательно следует посоветоваться с педиатром о возможности применения масляных растворов витаминов А и Е, их с одобрения доктора, можно наносить на сухие участки кожи местно для восстановления витаминного баланса.
После установления нормальной температуры и влажности, купания без мыла и косметических средств, отказа от присыпки, проблема с шелушением и облезанием кожи благополучно решается в течение нескольких дней. Кожные покровы восстанавливают влажность и становятся более эластичными. Если этого не происходит, обязательно следует посоветоваться с педиатром о возможности применения масляных растворов витаминов А и Е, их с одобрения доктора, можно наносить на сухие участки кожи местно для восстановления витаминного баланса.
Деткам с шелушением с осторожностью делают ежедневный общеукрепляющий массаж, обязательно используя для этого жирный крем или массажное масло, чтобы не нанести ему дополнительной кожной травмы.
- Новорожденным с проблемной шелушащейся кожей полезны такие средства, как «Бепантен», «Декспантенол», «Боро-плюс».
 Важно оберегать кожу крохи от воздействия ветра, мороза и прямых солнечных лучей. Таким маленьким деткам крема с УФ-защитой использовать не рекомендуется, поэтому малыш должен находиться в тени, чтобы солнечные ожоги не стали еще одной причиной десквамации.
Важно оберегать кожу крохи от воздействия ветра, мороза и прямых солнечных лучей. Таким маленьким деткам крема с УФ-защитой использовать не рекомендуется, поэтому малыш должен находиться в тени, чтобы солнечные ожоги не стали еще одной причиной десквамации.
Ответ врача-неонатолога на вопрос, почему у новорожденного шелушится кожа, смотрите далее.
почему слезает на теле, в паху, на руках и лице у грудничка
Если у новорожденного облазит кожа, мама не может оставаться спокойной.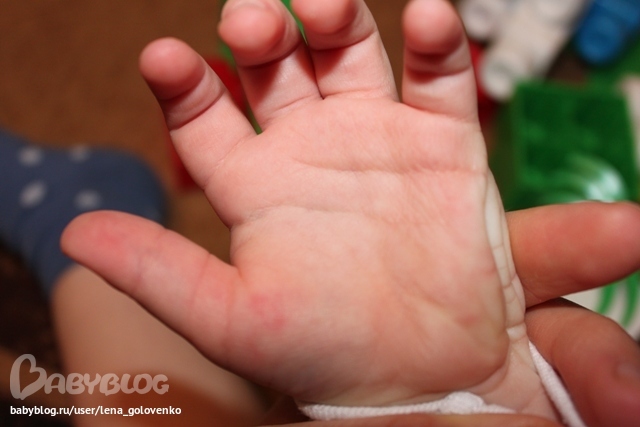 И это вполне понятно, ведь состояние кожи в большинстве случае отражает общее состояние здоровья крохи. Стоит ли волноваться при шелушении кожи у ребенка первого месяца жизни и что делать, если кожа действительно облазит, мы расскажем в этой статье.
И это вполне понятно, ведь состояние кожи в большинстве случае отражает общее состояние здоровья крохи. Стоит ли волноваться при шелушении кожи у ребенка первого месяца жизни и что делать, если кожа действительно облазит, мы расскажем в этой статье.
Что происходит
Шелушение кожи – процесс нормальный и вполне естественный. Он придуман природой для того, чтобы омертвевшие клетки эпителия освобождали место для молодых клеток. Если кожа перестанет шелушиться, то эпидермис — ее наружный слой разрастется настолько, что кожа станет толстой и грубой, как броня.
Отслаивание омертвевших кератиновых клеток называется десквамацией. Она может быть физиологической и патологической. И если слезающая кожа у ребенка старше 3-4 лет почти всегда является поводом для визита к врачу, то у новорожденных (детей до 28 дней отроду) десквамация чаще носит безобидный физиологический характер. На этом можно было бы и успокоиться, если бы все было так однозначно.
На этом можно было бы и успокоиться, если бы все было так однозначно.
Но на практике чрезмерное шелушение может быть «сигналом» для родителей о том, что малышу некомфортно, что пришла пора что-то менять.
Чтобы распознать эти «сигналы», родители должны иметь представление о том, почему у грудничка первого месяца жизни облезает кожа.
Причины
Обнаружив у ребенка фрагменты кожных покровов со следами сильного шелушения, не стоит впадать в панику и звонить в «Скорую». Маме нужно успокоиться и здраво оценить все возможные причины десквамации.
Адаптация
Малыши рождаются в густой первородной смазке. Ее на протяжении последних месяцев беременности активно продуцируют сальные железы, расположенные на коже малыша. После рождения нежная и тонка кожа защищена липидной мантией — невидимым глазу слоем жира Мантия призвана защитить кроху от механического воздействия, но она практически не защищает его ни от бактерий, ни от тепловых температурных перепадов.
После родов малыша ждет иная среда обитания – воздушная. Она совсем не похожа на водную, в которой он пребывал все девять месяцев маминой беременности. Естественно, коже нужно время, чтобы приспособиться к новым условиям.
В первую очередь в процессе адаптации страдает та самая липидная мантия, кожа малыша становится более уязвимой и может начать активно терять влагу. Так формируются сухие участки на теле с видимым шелушением.
Так формируются сухие участки на теле с видимым шелушением.
Адаптивная десквамация не нуждается в лечении, поскольку она явление временное, которое к окончанию периода новорожденности (к концу первого месяца — началу второго) проходит без следа.
Гигиенические ошибки родителей
Иногда новоиспеченные мама и папа так усердно проявляют заботу о своем новорожденном ребенке, что считают своим долгом мыть его по два раза в день и обязательно с детским мылом. Воздействие моющего средства на липидный защитный слой практически убивает его за считаные дни. Кожа оказывается беззащитной. Это вызывает пересыхание эпидермиса и преждевременное отмирание кератиновых клеток.
Другая крайность — слишком небрежный подход к гигиене новорожденного. В результате на коже крохи образуются опрелости и потница, и подсохшая после воспаления кожа начинает сильно шелушиться и в итоге слезает большими клоками. Это довольно болезненно для малыша. Чаще всего такая десквамация проявляется в паху, на ягодицах, под мышками и в кожных складках — на руках, ногах (под коленками), на шее (под подбородком).
В результате на коже крохи образуются опрелости и потница, и подсохшая после воспаления кожа начинает сильно шелушиться и в итоге слезает большими клоками. Это довольно болезненно для малыша. Чаще всего такая десквамация проявляется в паху, на ягодицах, под мышками и в кожных складках — на руках, ногах (под коленками), на шее (под подбородком).
Проблемы питания и обмена веществ
О патологии может говорить сильное шелушение и облезание кожи с пальцев рук и ног, а также с ладошек крохи. Наиболее вероятная причина — нехватки витаминов А и Е. Новорожденный должен получать их с материнским молоком, и если в организме мамы этих веществ не хватает, то и малыш ощутит их нехватку уже через неделю-другую самостоятельной жизни.
Аллергия
Кожа становится сухой и начинает облезать в том случае, если у ребенка проявляется аллергическая реакция на пищу (в данном случае — на компоненты материнского молока или молочную смесь), а также на медикаменты и химикаты.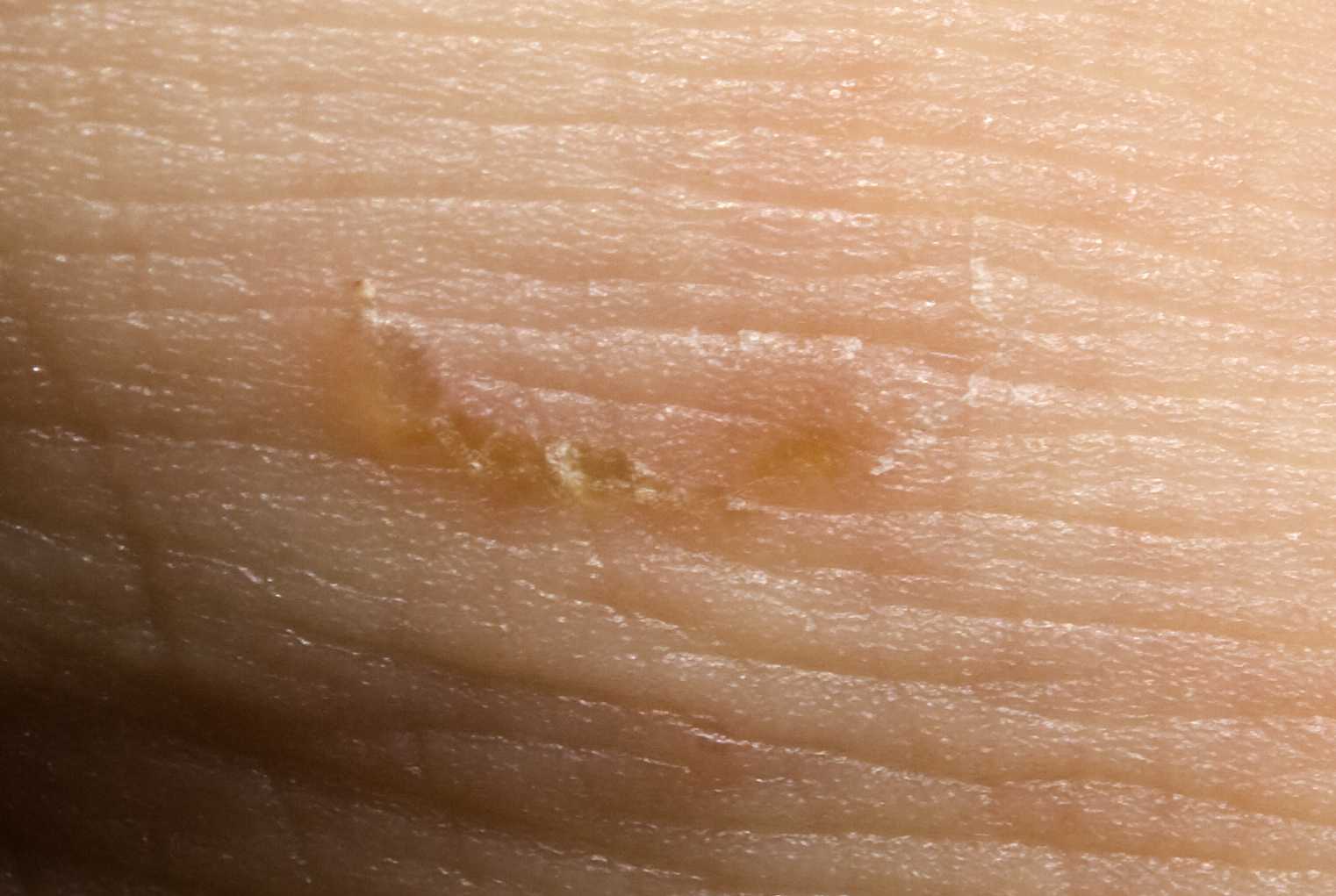 Такое шелушение узнать довольно легко — оно сопровождается покраснением участков кожи, возможно появление мелкой сыпи.
Такое шелушение узнать довольно легко — оно сопровождается покраснением участков кожи, возможно появление мелкой сыпи.
Шелушение может проявиться на любой части тела, но наиболее часто оно заметно на лице, на щеках, носу, лбу и подбородке крохи, за ушами, на волосистой части головы.
Грибки и бактерии
Патогенная микрофлора атакует ребенка с первых минут его жизни в этом мире. Ослабленный, недоношенный ребенок, малыш со врожденными патологиями, заболеваниями, может не справиться с проблемами, которые требуют работы не только общего, но и местного (кожного) иммунитета, и тогда проявляются различные инфекции. Шелушение свойственно стрептодермии, а также огромному количеству самых разнообразных грибковых возбудителей. Инфекционная десквамация не будет самостоятельным симптомом.
Инфекционная десквамация не будет самостоятельным симптомом.
У ребенка обязательно проявятся и другие признаки инфекционного недуга — снижение аппетита, нарушение сна, капризность, вызванная болезненностью и зудом, повышение температуры.
Нарушение микроклимата
Чем жарче в помещении, где живет ребенок, тем выше вероятность патологических изменений кожных покровов. Кожа становится сухой, верхний роговой слой легко лопается и травмируется, после чего начинает облезать. Недостаточная увлажненность воздуха, запыленность, жара, потливость самого ребенка в сочетании с перечисленными ранее внешними условиями и создают эффект «ошпаренной кожи» с возникновением потницы, иссушенных фрагментов.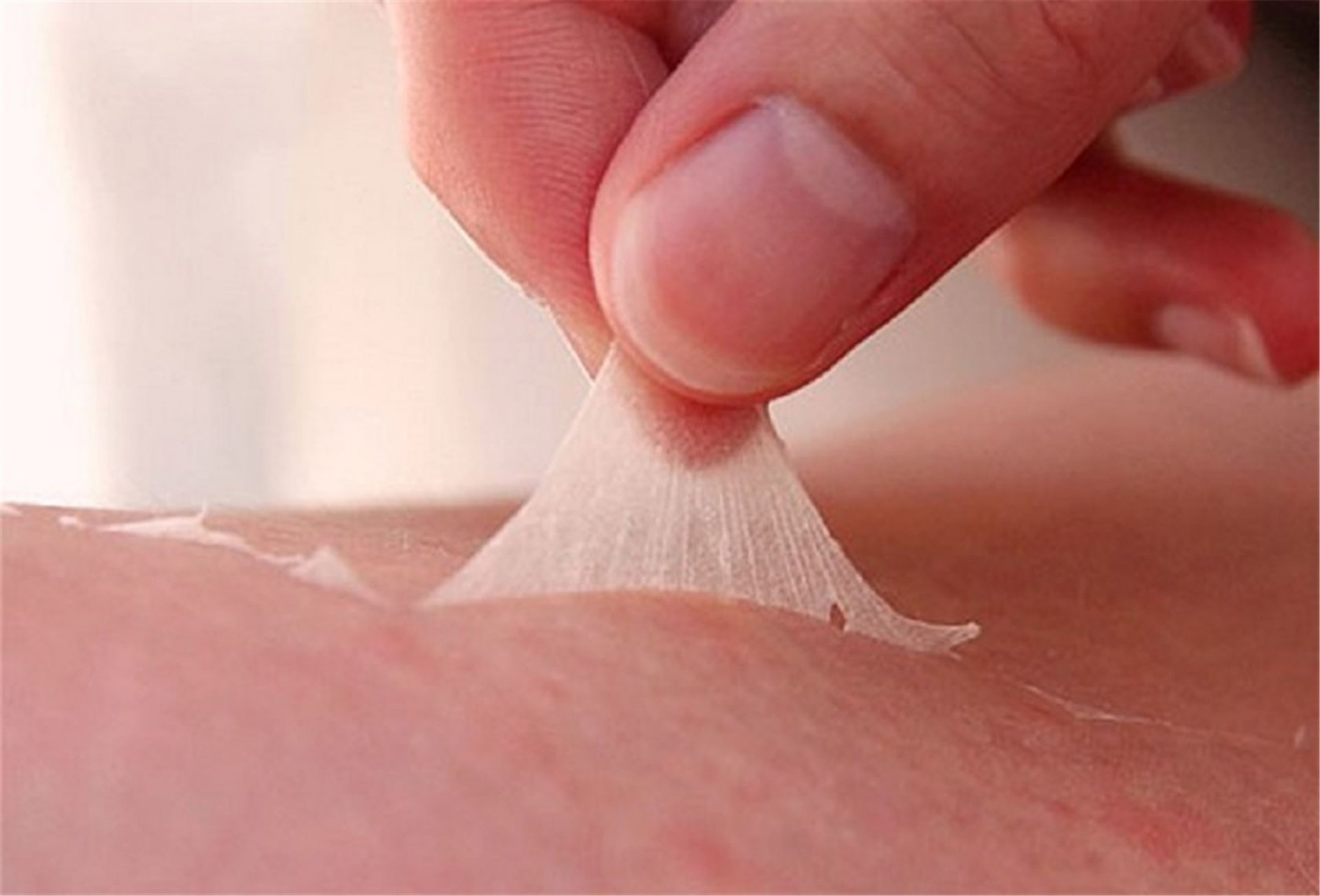
При этом часто родители забывают о том, что влага ребенку нужна больше, чем взрослым, ведь кожа новорожденных на 90% состоит из воды. Поэтому мамы и папы не всегда придают должное значение количеству выпитой грудничком обычной воды.
Воздействие раздражающих веществ
Шелушение и облезание кожи на теле может быть последствием воздействия на кожу вредных и агрессивных веществ, которые содержатся в стиральном порошке, которым мама стирает белье и постельные принадлежности ребенка. Вокруг пупка по той же причине кожа начинает облезать после заживления пупочной ранки, если родители, следуя рекомендациям медперсонала роддома, обрабатывали околопупочную зону зеленкой.
Чем помочь?
Новорожденного мальчика и девочку не обязательно сразу везти к врачу. Сначала нужно хорошо вспомнить и проанализировать:
- что ела мама накануне;
- меняла ли ребенку молочную смесь, если он вскармливается искусственным способом;
- не жарко ли в комнате и достаточно ли увлажнен в доме воздух;
- потеет ли малыш;
- нет ли на нем одежды из синтетики или полусинтетики;
- нет ли у него признаков опрелостей;
- есть ли у малыша температура, гнойнички в различных частях тела, пищевые расстройства (понос, рвота, обильное срыгивание, отсутствие аппетита).
Врач требуется:
- при обширном и глубоком шелушении, когда под слоем омертвевшего и отошедшего эпителия проглядывается розовый яркий слой тонкой кожи, имеются трещинки, кровь, микротравмы;
- при любом шелушении на фоне повышенной температуры, пищевых расстройств, покраснения кожи и появления сыпи и других патологических симптомов.
Таким образом, адаптивное шелушение и небольшое поверхностное облезание кожи, не сопровождающиеся изменениями поведения, аппетита и самочувствия ребенка, в вызове врача не нуждаются.
Что сделает врач
Доктор при жалобах на шелушение обязательно возьмет анализы крови, каловых масс и мочи, чтобы оценить, нет ли нехватки витаминов А и Е, а также других полезных веществ, нет ли у малыша бактериального или грибкового заражения, нет ли у него аллергии. Обязательно в лабораторных условиях будут исследованы образцы отслоившегося эпителия.
На основании полученных данных будет вынесен врачебный вердикт и назначено соответствующее лечение — антибактериальное, противогрибковое, противоаллергическое.
Чем могут помочь родители
Очень многое родители могут сделать самостоятельно. Достаточно заметить, что в 90% случаев десквамации виноваты неправильные климатические условия и гигиенические «промахи» мам и пап:
- При обнаружении шелушения у ребенка нужно измерить температуру воздуха в помещении. В идеале она должна находиться на уровне 20-21 градуса тепла. Если родителям это кажется слишком прохладным, то можно дополнительно одеть ребенку еще одну распашонку. Влажность воздуха оберегает микроклимат от пересыхания. Оптимальные значения этого параметра — 50-70%.
- Помочь создать правильную влажность может специальный прибор — увлажнитель воздуха, стоит он недорого, но пользу от него ощутит вся семья, ведь достаточно увлажненный воздух – это не только здоровая кожа грудничка, но и эффективная профилактика респираторных заболеваний и вирусных инфекций для всех членов семьи.
- При ежедневном купании стоит отказаться от мыла, пенок и шампуней, использоваться детское мыло желательно не чаще одно раза в 3-4 дня. Мыть кожу головы новорожденного с мылом не стоит чаще 1 раза в неделю. В воду можно добавить травяные отвары — ромашки или череды. Температура воды не должна быть слишком горячей, не выше 37 градусов.
- После водных процедур ребенка не стоит интенсивно растирать полотенцем, это травмирует кожу, лучше обмакнуть его мягким полотенцем или фланелевой пеленкой, чтобы влага могла сохраниться и проникнуть в срединные слои эпидермиса. При склонности к сухой коже можно использовать после купания детский крем, персиковое, абрикосовое, миндальное или вазелиновое масло. От присыпки лучше отказаться совсем, поскольку тальк способствует подсушиванию кожи.
- Ребенок обязательно должен пить воду. Между кормлениями, даже если он целиком находится на грудном вскармливании, следует поить малыша, чтобы его ткани, включая кожу, не теряли влагу.
- Обычно хватает корректив, которые родители внесут в повседневную жизнь новорожденного. После установления нормальной температуры и влажности, купания без мыла и косметических средств, отказа от присыпки, проблема с шелушением и облезанием кожи благополучно решается в течение нескольких дней. Кожные покровы восстанавливают влажность и становятся более эластичными. Если этого не происходит, обязательно следует посоветоваться с педиатром о возможности применения масляных растворов витаминов А и Е, их с одобрения доктора, можно наносить на сухие участки кожи местно для восстановления витаминного баланса.
Деткам с шелушением с осторожностью делают ежедневный общеукрепляющий массаж, обязательно используя для этого жирный крем или массажное масло, чтобы не нанести ему дополнительной кожной травмы.
- Новорожденным с проблемной шелушащейся кожей полезны такие средства, как «Бепантен», «Декспантенол», «Боро-плюс». Важно оберегать кожу крохи от воздействия ветра, мороза и прямых солнечных лучей. Таким маленьким деткам крема с УФ-защитой использовать не рекомендуется, поэтому малыш должен находиться в тени, чтобы солнечные ожоги не стали еще одной причиной десквамации.
Ответ врача-неонатолога на вопрос, почему у новорожденного шелушится кожа, смотрите далее.
Чем лечить опрелости у новорожденных детей: чем обрабатывать кожу?
При осложнениях воспаленный участок становится более ярким, он приобретает четкие границы, отек нарастает. На поверхности появляются микротрещины и язвы, эрозии с гнойным (желтоватым) или грибковым (белым творожистым) налетом. При бактериальной инфекции вокруг опрелостей часто появляется гнойничковая сыпь. Осложнения вызывают зуд и жжение, иногда даже повышение температуры тела, поэтому ребенок становится беспокойным, часто плачет, плохо спит и ест.
Чем лечить опрелости
2,3,4Методы лечения опрелостей и сроки их устранения напрямую зависят от степени выраженности заболевания. На начальных стадиях используют препараты местного действия: неприятные симптомы исчезают ко 2-3 дню терапии. Если же возникло инфекционное осложнение, врач скорее всего назначит более серьезное медикаментозное средство: антибиотик или противогрибковый препарат. Поэтому так важно начать лечить опрелости у новорожденного ребенка уже при первых признаках покраснения.
Главное при лечении 1-2 стадий опрелостей — правильно ухаживать за кожей ребенка:
- регулярно менять подгузники;
- подмывать ребенка после каждого стула;
- промакивать кожу текстильным или бумажным полотенцем досуха после контакта с водой;
- не одевать малыша сразу после купания, ведь воздушные ванны – отличный метод борьбы с опрелостями;
- промазывать кожные складки специальным кремом или мазью, чтобы повысить защитные свойства кожи и ускорить заживление ранок.
Причина возникновения опрелостей при надлежащем уходе может крыться в низком качестве одежды, подгузников, косметических средств — стирального порошка для детского белья, мыла, геля, крема. Одежду для малыша лучше выбирать из натуральных тканей, со швами наружу, чтобы они не терли нежную кожу. Можно использовать специальное средство для профилактики опрелостей, которое рекомендуется наносить на чистую сухую кожу при каждой смене подгузника.
Лечение опрелостей лучше начать при появлении первых признаков. Если на поверхности кожи из-за воспаления образуется жидкость, можно попробовать добавлять в воду для купания отвары подсушивающих трав (коры дуба, череды, ромашки). Купание с травами способствует снятию воспаления и скопления влаги на поверхности кожи. Но важно помнить, что травы могут стать причиной аллергических реакций, поэтому перед купанием следует сделать тест — нанести отвар на небольшой участок кожи.
Для ухода за детской кожей следует с большой осторожностью применять спиртосодержащие препараты (лосьоны, йод, зеленка), которые подсушивают кожу, — у некоторых малышей они вызывают ожоги. Не рекомендуется использование присыпок на поврежденной области.
При сухости кожи необходимо использовать увлажняющие средства. Они легко впитываются и подходят для профилактики, а жирные мази образуют пленку, которая позволяет сохранять влагу.
Опрелости
Раздражения на коже
Подгузник – это удобное и практичное изобретение 20 века и его правильное использование помогает освободить родителям немало времени для общения и сохранять здоровой нежную кожу младенца. Производители уверяют, что менять подгузники можно один раз в четыре часа, но так ли это? Конечно, все современные подгузники содержат специальный слой с абсорбентом, который впитывает жидкость, оставляя поверхность подгузника сухой, тем самым предотвращает появление на коже раздражений.Важно помнить, что кожа младенца очень тонкая и чувствительная, она ещё не может полностью выполнять свои функции, в том числе защитную, поэтому действие любых раздражителей могут отразиться на ней негативно. Если у новорожденного или малыша (в кожных складочках или паховой области) внешне здоровая кожа краснеет и воспаляется, то, скорее всего это опрелости. Конечно опрелости волнуют мам, т.к. доставляют боль и страдание ребенку.
Чаще всего страдает кожа под подгузником от химического ожога аммиаком, который образуется в результате процесса разложения мочи и кала, впитавшихся в подгузник, при этом повреждается эпидермис и появляются опрелости, развивается пеленочный дерматит. Пеленочный дерматит является самым распространенным поражением кожных покровов у малышей и проявляется как воспалительные изменения кожи в зоне подгузника, которые наблюдаются почти у половины младенцев, чаще у девочек, уже с первых недель жизни и активно проявляются в период введения прикорма. Воспаление может появиться в течение нескольких часов при длительном контакте кожи с влажной поверхностью пеленки или подгузника и нарушении воздухообмена. Бактерии, вирусы и грибки очень хорошо себя чувствуют и активно размножаются во влажной теплой среде, а продукты выделения, кожное сало или пот – это их питание.
С легкой стадией пеленочного дерматита, который проявляется как покраснение, шелушение или мелкие пузырьковые высыпания на попе и в паховой области, как правило, можно справиться обычными гигиеническими процедурами. Покраснения и раздражения кожи могут исчезнуть за несколько дней при правильном уходе. Регулярное купание, использование Детских влажных салфеток, крема от опрелостей или Крема под подгузник с пантенолом, оксидом цинка и пчелиным воском в сочетании с воздушными ванными помогают устранить раздражение и воспаление кожи. Если проявления пеленочного дерматита выходят за пределы подгузника и вам не удается устранить их обычными гигиеническими процедурами, необходимо обратиться к врачу для назначения специфического лечения.
Обращайте внимание на состояние кожных складочек на ручках, ножках, между пальцами, на шее, за ушками, паховой области, на складочки между и под ягодичками. Убирайте сшелушенный эпидермис и кожное сало (выглядит как белесоватый налет) во время купания малыша или влажными салфетками. Опрелости у ребенка нельзя оставлять без внимания, т.к. сами они не пройдут и на местах покраснения появятся участки мацерации (маленькие мокнущие язвочки).
Профилактика опрелостей проста – сухая чистая кожа, а самая лучшая защита от опрелостей – это регулярное использование в паховой области Детского крема под подгузник с оксидом цинка, пантенолом и пчелиным воском или Спрея под подгузник, а в кожных складочках Специального защитного крема с растительными маслами, рыбьим жиром и витамином Е.
Почему от подгузников появляется раздражение, как ухаживать за кожей ребенка
Кожа ребёнка очень нежная и тонкая, поэтому даже малейшее раздражение может её травмировать. Еще у детей потовые железы работают не так, как у взрослых. Они часто закупориваются и появляется сыпь.
Почему на коже появляется раздражение?
Потницей называют розовую сыпь с мелкими пузырьками. Она появляется там, где кожа много потеет: на шее, в подмышках и под подгузником. Поэтому ребёнка нельзя перегревать: кутать в множество одёжек или пеленать в несколько слоёв. От потницы хорошо помогают ванночки с травами: ромашкой, чередой, арникой, а ещё отличное средство — просто дать коже дышать, а не потеть.
Пелёночный дерматит проявляется красными пятнами и участками шелушения кожи. Он появляется от влажности и мочи. Во времена пеленок он был очень распространен, поэтому так и называется. Подгузники отлично впитывают влагу и даже жидкий стул ребенка, поэтому распространенность пеленочного дерматита уменьшилась. Но иногда подгузники не справляются со своей задачей и появляются проблемы. В таком случае нужно использовать другую марку подгузников и присыпку.
Опрелости выглядят как красные пятна, при отсутствии лечения могут появляться трещины, выделением сукровицы и гнойничками, что говорит о присоединении вторичной инфекции. Причин может быть много, но чаще это механическое трение и раздражение мочой, калом или даже потом. Такие повреждения лечат с помощью специальных кремов: «Бепантен», «Д-Пантенол» и других, восстанавливающих кожный покров.
Если вы правильно ухаживаете за нежной кожей малыша, но сыпь и опрелости все равно появляются, обратитесь к врачу.
Правила ухода за детской кожей
Выбирайте качественные подгузники с хорошим впитывающим слоем, который быстро оставляет кожу ребёнка сухой. Они должны подходить малышу по размеру: слишком маленькие будут давить, а большие — протекать. Обязательно меняйте подгузник каждый раз, когда ребёнок сходил «по-большому», и каждые три часа, даже если они кажутся сухими.
Подмывайте ребёнка тёплой проточной водой. Используйте только детское мыло без аллергенов. Вместо подмывания можно использовать влажные очищающие салфетки. Купать ребёнка до полугода лучше каждый день, не обязательно с мылом. Температура воды должна быть 35–37°С. Раз в неделю мойте малыша детским шампунем без слёз.
После купания нужно тщательно высушить кожу и немного подержать ребенка раздетым. Воздушные ванны — хороший способ закаливания. Полезно при этом мягко поглаживать и массажировать кроху или делать с ним простую зарядку.
Обязательно следите за температурой и влажностью воздуха в комнате. Идеальные условия для младенцев — это 20°С и 50–70% влажности. При необходимости используйте увлажнитель воздуха.
Для ухода за детской кожей вам нужны защитные и увлажняющие средства. Обязательно смазывайте защитным лосьоном или маслом складки в паху, подмышками, за ушами, шею. Если в этих местах кожа влажная, лучше использовать специальные присыпки или крема и открывать эти части тела, чтобы было сухо. Для здоровья детской кожи используйте крем под подгузник. Не экономьте на детской косметике и не используйте взрослые средства. Выберите те, что не вызывают аллергии, не сушат кожу младенца и не содержат SLS и парабены.
Одевайте ребёнка в удобную одежду из натуральных тканей. Правильная детская одежда должна быть бесшовной или со швами наружу. Тогда она не будет нигде натирать. Вещи малыша стирайте только гипоаллергенным детским порошком.
В жаркое время почаще оставляйте его без подгузника. А чтобы кроватка не запачкалась, постелите впитывающую пелёнку.
Одноразовые подгузники помогут избежать частых стирок и глажки, а кожа малыша останется сухой и чистой. Но многое зависит и от самих родителей. Правильно подбирайте детскую косметику и соблюдайте гигиену, и тогда кроха будет спокоен и здоров.
Гигиена и уход за кожей у детей первого года жизни в вопросах и ответах
1. Что происходит с кожей ребенка после его рождения?
Первые дни после рождения дети не похожи на розовых младенцев с иллюстраций журналов. Кожа долго может выглядеть не очень красиво, не волнуйтесь, в большинстве случаев изменения на коже не являются заболеваниями, их считают физиологическими, то есть лечения они не требуют, и с ростом ребенка все проходит. Какие ситуации могут возникнуть:
- Физиологическая желтуха новорожденных (желтушное окрашивание кожи на 2 – 3 день жизни исчезает к 7 – 10 дню жизни).
- Расширенные капилляры кожи, исчезают к 1 – 1,5 годам жизни.
- Физиологический катар кожи – покраснение кожи после удаления смазки. На 3 – 5 день шелушение, которое продолжается от 2-х недель до 1 – 2 месяцев.
- Милиа (сальные кисты) — беловато-желтоватые узелки размером 1-2 мм, возвышающиеся над уровнем кожи и появляющиеся в основном на крыльях носа, на лбу. Встречаются примерно у 40% новорожденных. Это сальные железы с обильным секретом и закупоренными выводными протоками. При признаках легкого воспаления (покраснении) узелки можно обрабатывать 0,5% раствором перманганата калия. Полностью исчезают к первому году жизни.
- Гнейс (молочная корочка) – белые или светло желтые чешуйки на волосистой коже головы. Имеют аллергическую природу, поэтому при их появлении следует проанализировать диету кормящей мамы и посоветоваться с педиатром. Для удаления, перед купанием можно смазывать корочки стерилизованным растительным маслом, а затем осторожно удалить размягченные корочки ватным тампоном или специальной щеточкой.
2. Как следить за состоянием кожи ребенка?
Все кожные складки расправляются рукой (большим и указательным пальцами) и осматриваются с целью выявления остатков присыпки, масла, либо покраснения кожи и т.д. Начинать надо с шеи, затем ладони, причем каждый палец осматривается отдельно, локтевые сгибы и подмышечные впадины, затем ноги, межпальцевые промежутки, подколенные и бедренные складки. Особое внимание следует уделить половым органам, там часто бывает раздражение.
3. Какие средства обычно используют для ухода, есть ли особенности?
Это специальные детские косметические средства: присыпка, масло, крем. Крем, как наиболее жирный используется при выраженной сухости кожи, но не в складки, т.к. может вызвать опрелости. Если выраженной сухости кожи нет, достаточно использовать масло, им же можно обработать складки. Если кожные складки глубокие, лучше применять присыпку. Не допускается одновременное использование масла (крема) и присыпки, т.к., образующиеся при этом комочки скапливаются в складках кожи и вызывают ее покраснение и раздражение. Не нужно полностью намазывать ребенка маслом или кремом, это угнетает дыхательную функцию кожи. Достаточно обработать проблемные места.
4. Какие моющие средства лучше использовать и как купать ребенка?
Обычное детское мыло, используемое в мягкой воде, может значительно пересушивать кожу, поэтому лучше применять очищающие средства лечебной косметики. Первые 6 месяцев жизни необходимо купать ежедневно, лучше вечером, перед последним кормлением. Температура воды – 37 градусов, в периоде новорожденности вода должна быть кипяченой, у детей старшего возраста – подогретая холодная, и купать их можно через день. По возможности лучше не пользоваться горячей водопроводной водой, особенно при проблемах с кожей, она обладает раздражающим действием за счет различных добавок. Мочалками лучше не пользоваться, а с мылом достаточно мыть 1 раз в неделю.
5. Какие травы лучше использовать?
Золотое правило — не смешивать травы, таким образом, в случае появления проблемы всегда можно определить «виновника». В нашем регионе лучше использовать календулу (дезинфицирующая, зудоуспокаивающая), шалфей (противовоспалительный), фиалка (дезинфицирующая), кора калины (дезинфицирующая, противовоспалительная). Широко используемые ранее череда, ромашка, чистотел в мягкой воде нашего города усугубляют сухость кожи и лучше их не применять вообще.
Для приготовления отвара для купания 100 г травы кипятят на слабом огне 5-10 мин. и разводят в 10 л воды. Трава должна находиться в марлевом мешочке. Купание длится около 10 мин., через день, на курс 10-15 процедур.
6. Как правильно подмывать и ухаживать за кожей под подгузником?
Подгузник следует менять не реже, чем каждые 3-4 часа, ночью, если малыш спит спокойно, этот период может быть увеличен. При грудном вскармливании стул может быть довольно часто, и конечно, каждый раз при этом необходимо подмывать ребенка и менять подгузник.
В любом возрасте обязательно устраивать при переодевании «воздушные ванны», чтобы ребенок побыл без подгузника некоторое время, от 15 минут и чем больше, тем лучше. Это не только полезно для кожи, но и является отличной закаливающей процедурой.
Подмывать малыша можно под краном, не забывая, что девочек подмывают спереди назад. Для очищения кожи лучше пользоваться, жидкими детскими средствами для очищения, которые имеют нейтральный рН, и не пересушивает кожу. Влажные салфетки лучше не использовать постоянно, оставив их для ситуаций, когда малыша нужно переодеть вне дома.
Под подгузник можно нанести защитный детский крем с цинком, который создаст тонкий воздухопроницаемый барьер, предотвращая покраснение и раздражение. Защитный детский крем может оказывать еще и антибактериальное действие.
7. Какие проблемы чаще возникают с кожей у грудных детей?
Если на спине, на затылке появляется розовая мелкая сыпь, скорее всего, это потница, вызванная перегревом. Для предупреждения потницы ребенка нужно одевать по сезону, не кутать, следить за температурой в комнате, где спит ребенок.
Опрелости – проявляются ярким покраснением кожи ягодиц, паховых складок. Для профилактики возникновения опрелостей необходимо правильно и регулярно очищать кожу малыша, тщательно просушивать и проветривать кожу и складки во время воздушных ванн, наносить увлажняющие средства, содержащие подсушивающие вещества (окись цинка, тальк). Пользоваться подгузниками в этом случае нужно с осторожностью и непродолжительное время, максимально увеличить воздушные ванны.
Часто опрелость у новорожденных возникает в результате грибкового поражения кожи, слизистых оболочек (молочница). В этом случае необходима консультация дерматолога и специальное лечение.
Пиодермия проявляется мелкими поверхностными гнойничковыми высыпаниями. Часто встречается у детей раннего возраста и вызывается стафилококками и стрептококками, относится к инфекционным заболеваниям кожи. При появлении у ребенка гнойничковых высыпаний необходимо обратиться к дерматологу.
Аллергический дерматит – общее название покраснений, пятен, шелушений и высыпаний на коже аллергического характера. Аллергический дерматит не является болезнью кожи, это проявление аллергической реакции, когда из-за незрелости иммунной и пищеварительной системы некоторые попадающие в организм вещества не усваиваются и провоцируют появление раздражений. Может быть пищевым или контактным. При появлении аллергического дерматита нужна консультация врача-педиатра, который поможет подобрать диету и посоветовать, как облегчить симптомы.
Профилактика включает длительное грудное вскармливание, правильное введение прикорма, гипоаллергенный быт. Если у родителей имеется аллергия на что-либо, или у них самих в детстве были проблемы с кожей, а в настоящий момент кожа сухая, или есть кожные заболевания, то необходимо более внимательно относиться к профилактике, т.к. негативные тенденции часто наследуются.
8. Что делать, если проблемы на коже все-таки появились и имеют тенденцию к сохранению?
Если изменения на коже принимают стойкий характер, появляется зуд, беспокойство ребенка, обязательно посещение дерматолога, особенно в следующих случаях:
- Поражение 20 % поверхности кожи, или 10 %, включая веки, кисти, складки кожи.
- Выраженное шелушение и покраснение кожи.
- Присоединение инфекционных осложнений на коже.
- В диагностически неясных случаях.
Проблемы с кожей у младенцев
Мамы, приходя на прием к врачу, часто обеспокоены заботой о коже младенцев. В первый год жизни она очень тонкая и ранимая. Как за ней ухаживать, как правильно купать малыша, как бороться с высыпаниями? На эти вопросы отвечает врач-дерматовенеролог детской поликлиники №2 КГБУЗ «ККЦОМД № 2» Л.П.Третьякова.
Хочу выделить несколько наиболее часто встречающихся заболеваний кожи у детей первого года жизни.
Потница – это часто возникающая проблема у новорожденных. Появление потницы обусловлено перегреванием либо недостаточным уходом за кожей. На коже шеи, внизу живота, верхней части грудной клетки, в складках: подмышечных, паховых появляется обилие мелких красных узелков и пятен.
Раздражение кожи вокруг рта(простой раздражительный контактный дерматит). В слюне содержатся соль и пищеварительные ферменты, которые раздражают кожу ребенка. С этим явлением младенцы сталкиваются из-за обильного слюноотделения при прорезывании зубов в возрасте 5-7 месяцев, а также сосании соски. Для профилактики родителям нужно промокать своевременно кожу чистыми сухими салфетками и чаще умывать малыша.
Опрелости(пеленочный дерматит). Появление опрелостей провоцирует скопление влаги и трение. Например, излишки влаги появляются при перегреве новорожденного, долгом нахождении в мокрых пеленках, подгузниках. Трение возникает при использовании распашонок, пеленок из грубой ткани. На коже, преимущественно в области ягодиц, нижней части живота, половых органов, возникают воспалительные процессы в виде покраснения, раздражения. При длительном процессе (более 5 дней) возможно присоединение вторичной инфекции (бактериальной, грибковой).
Надлежащий домашний уход поможет устранить и предотвратить проблемы с кожей.
1. Мытье и купание. Обязательно соблюдайте ежедневный уход – сохраняйте кожу малыша сухой и чистой. Необходимо сразу удалить остатки стула детской гигиенической салфеткой, либо по возможности подмыть ребенка теплой водой и слегка высушить кожу полотенцем. Ни в коем случае ни оставляйте попку ребенка мокрой, либо испачканной. Необходимо ежедневно подмывать ребенка под струей теплой воды. Не используйте часто мыло, это может привести к обезвоживанию кожи и раздражению. Моющие средства должны быть с нейтральным РН, не содержать отдушек. Следите за тем, чтобы в помещении, в котором осуществляется уход, после водных процедур, было тепло.
2. Увлажнение.
Поскольку кожа младенца очень нежная, после мытья нанесите на кожу малыша детские увлажняющие средства (детский крем или эмолиенты). Наносите их нежными легкими массирующими движениями, не втирая. Процедуру повторяйте утром и вечером, а также после смены подгузника.
3. Подгузник и смена подгузника.
С возрастом параметры тела и характер испражнений вашего малыша будут меняться. При выборе подгузников нужно учитывать эти изменения. Поэтому ориентируйтесь на возраст и вес ребенка. А когда малыш начинает активно двигаться, мы рекомендуем переходить на трусики-подгузники. При малейшем раздражении кожи в области гениталий от подгузников лучше отказаться совсем (воздушные ванны).
Когда стоит обратиться к врачу?
Если на коже возникли покраснение, зуд, высыпания, необходимо немедленно обратиться к врачу дерматологу или педиатру, так как лечение новорожденных и детей первого года жизни требует особого внимания и комплексного подхода. Самолечение недопустимо.
Пилинг кожи новорожденных: причины, лечение и профилактика
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление
Когда рождается ребенок, в его организме происходит много изменений.Иногда они могут проявляться в виде сухой кожи и шелушения кожи. Время от времени может происходить шелушение кожи головы ребенка, которое пугает родителей происходящего. Таким образом, становится чрезвычайно важно понять, почему это происходит, и лечить любые серьезные факторы, если они могут существовать.
Что вызывает шелушение детской кожи?
В большинстве случаев через несколько дней после родов или после того, как вы вернетесь домой, кожа вашего новорожденного ребенка может начать сохнуть или шелушиться.Это приводит к отслаиванию его от различных частей, что обычно является нормальным явлением.
Когда ребенок рождается, он покрывается большим количеством жидкости из тела матери. Амниотическая жидкость и верникс — это некоторые из них, которые покрывают новорожденного. Верникс чрезвычайно важен, поскольку защищает ребенка от жидкости. Обычно все эти жидкости вытираются с тела ребенка, когда вы рожаете. Верникс может оставаться на теле ребенка, а в течение следующих недель отслаивается. У недоношенных детей большая доля верникса, поэтому они отслаивают меньшую кожу.
Сколько в норме происходит шелушение
Количество шелушений кожи ребенка зависит от того, когда он родился. Младенцы, которые просрочены, очищаются намного больше, чем нормальные или недоношенные дети, поскольку на них меньше количества верникса. Обычно это приводит к появлению большого количества шелушения детской кожи на пальцах рук и ног.
Другие серьезные факторы, которые могут вызвать шелушение кожи у младенцев
Чаще всего пилинг встречается у новорожденных. Однако некоторые виды кожных пилингов могут указывать на серьезное заболевание или состояние, требующее быстрого лечения.Вот несколько факторов, которые могут быть причиной шелушения кожи.
1. Экзема
Экзема — широко известная кожная проблема. Это состояние, называемое атопическим дерматитом, приводит к появлению зудящих красных участков на различных участках тела ребенка. Они сухие и обычно возникают на щеках, ножках и ручках ребенка, вокруг шеи или на любых участках тела, где кожа обычно складывается.
Экзема — это не болезнь, а разновидность генетического заболевания. Это иммунная реакция организма на условия окружающей среды.Наличие в доме пылевых клещей, инфекции, вызванные вирусами, жарой, вакцинацией или даже заменой мыла, лосьонов, моющих средств, могут повлиять на кожу и вызвать реакцию.
Как лечить
Если у вашего ребенка проявляются симптомы экземы, поговорите со своим врачом, который сможет немедленно диагностировать это заболевание и назначить необходимые лекарства.
Есть простые домашние средства, с помощью которых можно быстро облегчить ребенку.Купание ребенка в теплой воде с использованием мягкого мыла или мягкого геля для купания может быть полезным. Не растирайте ребенка полотенцем, а похлопайте его, чтобы высушить.
В случае обострения экземы воспользуйтесь увлажняющим кремом, чтобы кожа не высохла. Известно, что иногда прикладывание грудного молока к области, пораженной экземой, тоже помогает. Если на щеках ребенка появляются блики, убирайте их с помощью ватного тампона после каждого цикла кормления.
Если обострения продолжаются или усиливаются, врач может порекомендовать нанести на кожу стероидный крем.
2. Колпачок для люльки
Медицинский термин для этого состояния кожи называется «себорейный дерматит». Именно здесь начинается отслаивание кожи в подмышечных впадинах, бровях, шее и паху, но наиболее заметно в области кожи головы ребенка.
Колпачок — это состояние, которое в первую очередь возникает, когда грибок или дрожжи, присутствующие на коже, начинают неконтролируемо расти. В других случаях, когда ребенок находится внутри матери, различные материнские гормоны могут стимулировать это состояние и вызывать его.
Когда это состояние начинает проявляться в виде пятен и чешуек красного цвета на коже, многие врачи рассматривают это как начало экземы.
Как лечить
В большинстве сценариев большинство состояний колыбели проходят сами собой через пару месяцев без какого-либо лечения или лекарств. То же самое можно облегчить, если позаботится о нескольких вещах. Купая ребенка, тщательно вымойте волосы и кожу головы шампунем. Промокните его насухо и с помощью легкой кисточки удалите любые чешуйки на коже.
Известно, что оливковое масло очень полезно в этом отношении. Если взять немного его в руку и втирать в кожу головы ребенка, это помогает ослабить сухие чешуйки кожи и их можно легко удалить во время принятия ванны. В качестве альтернативы можно использовать кокосовое масло первого отжима для достижения того же эффекта.
Некоторые матери рекомендуют нанести грудное молоко на голову ребенка, а затем смахнуть его с кожи головы, когда оно высохнет.
Если кожа головы не проходит даже после этих методов, обратитесь к врачу за решением.
3. Ихтиоз
Ихтиоз — это кожное заболевание, которое обычно возникает из-за генетических проблем. Обычно это приводит к сильному зуду и шелушению кожи, которая быстро теряет. Чтобы успешно диагностировать это состояние, врачи могут потребовать образец кожи или даже провести определенные анализы крови, чтобы установить наличие этого состояния. История болезни вашей семьи может сыграть жизненно важную роль в постановке диагноза.
Как лечить
К сожалению, ихтиоз пока не поддается лечению.Единственное действие, которое можно предпринять, — это смягчить проблемы и облегчить их.
Младенцам, страдающим ихтиозом, следует купаться только в простой воде с очень меньшим количеством мягкого мыла или моющих средств. Затем это должно сопровождаться повторяющимся и обильным нанесением мягких и мягких увлажняющих средств. В этом отношении могут быть чрезвычайно полезны любые продукты на нефтяной основе.
В случае сомнений ваш врач должен быть вашим первым контактным лицом в борьбе с этой ситуацией или перед тем, как вы решите применить какую-либо мазь или крем, которые, по вашему мнению, могут помочь вашему ребенку.
Управление шелушением кожи новорожденных
Если кожа вашего ребенка сильно шелушится, вот несколько способов справиться с этим.
1. Использование увлажнителей
Всякий раз, когда происходит шелушение кожи, оно становится сухим и чешуйчатым с образованием сухих чешуек на коже. Следовательно, важно поддерживать кожу увлажненной, чтобы предотвратить воспаление или раздражение. Для новорожденных важно использовать нежный и гипоаллергенный увлажняющий крем. Такие увлажняющие средства следует наносить на тело ребенка два раза в день.Нанося увлажняющий крем, полезно нежно массировать кожу ребенка. Это удалит всю сухую кожу и поможет влаге проникнуть в глубину. Ваш врач скажет вам, какая марка увлажняющего крема лучше всего подходит для вашего ребенка.
2. Часто увлажняйте ребенка
Пилинг отводит от тела много влаги. Абсолютно необходимо поддерживать постоянный уровень воды в организме. Следует строго соблюдать режим, установленный для грудного вскармливания или искусственного вскармливания, и следует избегать любых пропусков.Это питание и увлажнение помогают восстановить влагу в коже.
Если вашему ребенку меньше шести месяцев, давать ему воду не рекомендуется. Кормление водой в раннем возрасте может нанести вред его здоровью. В таком случае лучше всего придерживаться графика грудного вскармливания.
3. Сохраняйте короткие и теплые ванны
Хотя важно поддерживать влажность кожи, время купания для ребенка должно быть коротким. Ежедневные ванны абсолютно необходимы, чтобы избавиться от шелушения кожи, но если держать ребенка во влажном состоянии в течение длительного времени, это может удалить естественные масла, присутствующие в коже.Это может сделать кожу суше, чем обычно, и усугубить проблемы.
Хорошо принять ванну в течение 5-10 минут. Используйте теплую воду и мягкое мыло без запаха или запаха. Используйте мягкую ткань, чтобы аккуратно протереть кожу, а не тереть ее. Традиционное мыло и гели для купания могут еще больше вызвать раздражение кожи.
4. Используйте продукты, не содержащие химикатов
Будь то мыло или даже моющие средства, любые химические вещества, присутствующие в лосьонах или увлажняющих средствах, могут вступить в реакцию с нежной сухой кожей и сделать шелушение лица новорожденного еще хуже, чем прежде.На рынке есть мыло и моющие средства, подходящие для детей. Выбирайте их, поскольку они обычно не содержат типичных агрессивных химикатов.
5. Установите увлажнитель воздуха
В зависимости от того, где вы остановитесь, воздух вокруг может быть сухим и не подходить для ребенка. Кроме того, постоянное использование кондиционера лишает комнату естественной влажности и делает воздух сухим. Эта сухая атмосфера снижает поглощение влаги кожей ребенка и усугубляет шелушение.Для малышей, страдающих экземой, это крайне плохо.
Установив увлажнитель в детской комнате, влажность в комнате может вернуться к нормальному значению. Это позволяет коже впитывать влагу из воздуха и предотвращает ее чрезмерное высыхание.
Увидеть шелушение сухой кожи новорожденного может быть довольно страшно, и само по себе это состояние вызывает у ребенка сильное раздражение и беспокойство. Хотя первые дни рождения ребенка сопровождаются естественным процессом шелушения кожи, что-либо помимо этого или в сочетании с зудящими пятнами может указывать на серьезные заболевания.Ваш врач может помочь быстро диагностировать их и заранее назначить необходимое лечение. В общем, поддержание влажной атмосферы и надлежащее увлажнение кожи и увлажнение тела сохраняет кожу здоровой и приносит столь необходимое облегчение от пилинга.
Также читайте: Домашние средства и советы по уходу за детской кожей
Сыпь от подгузников | Андовер Педиатрия
Сыпь от подгузников — это любая сыпь, которая появляется внутри области подгузника. В легких случаях кожа может покраснеть.В более тяжелых случаях могут появиться болезненные открытые язвы. Обычно вы видите сыпь вокруг живота, гениталий и внутри кожных складок на бедрах и ягодицах. Легкие случаи проходят в течение 3-4 дней без какого-либо лечения. Если сыпь не проходит или снова появляется после лечения, проконсультируйтесь с педиатром вашего ребенка.
Что вызывает опрелости?
На протяжении многих лет причиной появления опрелостей стали разные причины, такие как прорезывание зубов, диета и содержание аммиака в моче. Однако теперь медицинские эксперты считают, что это вызвано одной из следующих причин:
- Слишком много влаги
- Натирание или трение
- Продолжительный контакт кожи с мочой, калом или и тем, и другим
- Грибковая инфекция
- Бактериальная инфекция
- Аллергическая реакция на материал подгузников
Когда кожа остается влажной слишком долго, защитные слои начинают разрушаться.Когда влажную кожу растирают, она также легче повреждается. Влага от грязного подгузника может повредить кожу вашего ребенка и сделать ее более склонной к натиранию. Когда это произошло, может появиться опрелость.
Дальнейшее растирание между влажными складками кожи только усугубит сыпь. Именно поэтому опрелости часто образуются в кожных складках паха и верхней части бедер.
Более чем у половины детей в возрасте от 4 до 15 месяцев опрелости появляются не реже одного раза в 2 месяца.Опрелость чаще возникает в следующих случаях:
- По мере взросления младенцев — в основном в возрасте от 8 до 10 месяцев
- Если младенцев не содержат в чистоте и сухости
- У детей с частым стулом, особенно когда стул остается в подгузниках в течение длительного времени / на ночь.
- Когда младенцы начинают есть твердую пищу
- Когда младенцы принимают антибиотики или кормят грудью младенцев, матери которых принимают антибиотики
Младенцы, принимающие антибиотики, чаще болеют опрелостями, вызванными грибковыми инфекциями.Дрожжи поражают ослабленную кожу и вызывают ярко-красную сыпь с красными пятнами по краям. Вы можете лечить это с помощью безрецептурных противогрибковых препаратов. Если вы видите эти симптомы, вы можете проконсультироваться со своим педиатром.
Что я могу сделать, чтобы предотвратить появление опрелостей?
Чтобы предотвратить развитие опрелостей, вам необходимо:
- Смените подгузник сразу же после того, как ваш ребенок промокнет или опорожнится. Это ограничивает попадание влаги на кожу.
- Не надевайте подгузник герметично, особенно на ночь.Держите подгузник свободно, чтобы влажные и загрязненные части не терлись о кожу.
- Осторожно промойте область подгузника водой. Вам не нужно использовать мыло при каждой смене подгузника или после каждого испражнения. (Младенцы, находящиеся на грудном вскармливании, могут испражняться до 8 раз в день).
- Не используйте тальк или детскую присыпку, потому что они могут вызвать проблемы с дыханием у младенцев.
- Избегайте чрезмерного очищения салфетками, которые могут высушить кожу. Спирт или духи в этих продуктах могут раздражать кожу некоторых детей.
Что делать, если у моего ребенка появилась опрелость?
Если сыпь от подгузников появляется, несмотря на все ваши усилия по ее предотвращению, попробуйте следующее:
- Часто меняйте мокрые или загрязненные подгузники.
- Используйте чистую воду для очистки области подгузника при каждой смене подгузника.
- Использование воды в бутылочке для шприцевания позволяет чистить и ополаскивать без трения.
- Пэт сухой; не тереть. Дайте области полностью высохнуть на воздухе.
- Яблоко: нанесите толстый слой защитной мази или крема (например, содержащего оксид цинка или вазелин), чтобы сформировать защитное покрытие на коже.Эти мази обычно густые и пастообразные, и их не нужно полностью удалять при следующей смене подгузников. Помните, что сильная очистка или растирание только больше повредят кожу.
- Проконсультируйтесь с педиатром, если сыпь:
- Имеются волдыри или язвы, заполненные гноем
- Не уходит в течение 48-72 часов
- Становится хуже
Сыпь от подгузников обычно не является серьезным заболеванием, но может причинить ребенку дискомфорт. Следуйте инструкциям, перечисленным выше, чтобы предотвратить и лечить опрелости.Обсудите любые вопросы об этих шагах с педиатром вашего ребенка.
Младенец с красной шелушащейся сыпью — фото-викторина
PANAGIOTIS MITROPOULOS, CPT, MC, USA, Tripler Army Medical Center, Гонолулу, Гавайи
Am Famician. , 1 апреля 2008 г .; 77 (7): 1015-1016.
У пятимесячного мальчика появилась сыпь на шее, паху и плечах, которая сохранялась в течение трех дней. Сыпь начиналась со слегка красной кожи, а затем постепенно переходила в ярко-красную шелушащуюся кожу.Рождение ребенка было доношенным, естественные роды без осложнений. Его мать не имела в анамнезе инфекций, передающихся половым путем, или стрептококков группы B. Кормила грудью и не отправляла ребенка в детский сад. Мать отрицала, что ребенок длительное время находился на солнце или контактировал с больными людьми, а также с новыми лосьонами, кремами, моющими средствами, украшениями или домашними животными.
Медицинский осмотр показал, что у младенца нет лихорадки, и сыпь его не беспокоит. При обследовании кожи были обнаружены эритематозные шелушащиеся кожные складки на шее и паховых областях, а иногда и пустулы на плечах (рис. 1 и 2).
Рис. 1.
Рис. 2.
Вопрос
На основании истории болезни пациента и физического осмотра, какой из следующих диагнозов является наиболее вероятным?
A. Энтеропатический акродерматит.
Б. Кандидозные опрелости.
C. Контактный дерматит.
D. Себорейный дерматит.
E. Синдром ошпаренной кожи, вызванный стафилококком.
Обсуждение
Ответ Б: кандидозные опрелости. Интертриго — это поверхностный дерматит, возникающий на поверхностях кожи, которые обычно контактируют с другими поверхностями кожи, такими как подмышечные впадины, складки шеи, межъягодичные складки и промежутки между пальцами рук и ног. Состояние в первую очередь характеризуется легкой эритемой на каждой стороне кожной складки в зеркальном отображении.1,2
Тепло, пот и другая влага в сочетании с трением могут вызвать мацерацию, воспаление, трещины, экссудацию и эрозию кожи.1,2 Пораженные участки обычно вторично заражаются бактериями или дрожжами. Сателлитные пустулы или папулы типичны для кандидозных опрелостей.
Лечение простых опрелостей включает минимизацию влажности и уменьшение трения. Вторичные бактериальные и грибковые инфекции следует лечить местными или пероральными антибиотиками или противогрибковыми средствами, в зависимости от степени, серьезности и вероятного патогена. Поражения обычно заживают без рубцов. Если эти методы лечения не помогают, следует провести бактериальный посев и тестирование на чувствительность.Существует мало доказательств, подтверждающих конкретную профилактическую меру опрелостей; поэтому усилия должны быть сосредоточены на устранении причинных факторов (например, нанесение абсорбирующего порошка, такого как кукурузный крахмал или защитный крем, на пораженные поверхности кожи) .1
Энтеропатический акродерматит — редкое нарушение метаболизма цинка, которое может быть врожденным или приобретенным. Врожденная форма характеризуется неспособностью усваивать цинк из кишечника. Последующий дефицит цинка обычно приводит к хорошо отграниченному эритематозному чешуйчатому дерматиту вокруг рта или ануса; понос; и дистрофия ногтей.Сыпь распространяется на лицо, кожу головы, руки, ноги, изгибы кожи и туловище. В острой фазе атрофия коры головного мозга приводит к раздражительности и эмоциональным расстройствам. Дополнительный прием цинка обычно устраняет симптомы.3,4
Контактный дерматит — это воспалительная реакция кожи на контакт с антигеном или раздражителем. Клинические данные варьируются от легкой зудящей сыпи до сильного зуда, отека и волдырей. Волдыри могут лопаться, становиться экссудативными и выделять прозрачную жидкость. В тяжелых случаях открытые язвы могут инфицироваться вторично.Диагноз ставится в первую очередь на основании клинических проявлений и истории контакта с раздражителем или аллергеном5.
Себорейный дерматит — это форма воспаления кожи, которая вызывает появление красной, жирной, шелушащейся кожной сыпи на участках, богатых сальными железами. Клинические данные включают сухие или жирные чешуйки на коже головы (колпачок) или желтую или красную чешуйчатую сыпь по линии роста волос, за ушами, в слуховом проходе, на бровях, вокруг носа или на груди.
Стафилококковый синдром ошпаривания кожи проявляется в виде складок кожи, похожих на бумажные салфетки, с последующим появлением больших заполненных жидкостью пузырей на подмышечных впадинах, паху и в отверстиях тела, таких как нос и уши.Сыпь может распространяться на руки, ноги и туловище. У новорожденных поражения часто обнаруживаются в области подгузников или вокруг пуповины.6
Просмотреть / распечатать таблицу
Выборочная дифференциальная диагностика красной шелушащейся сыпи у младенцев
| Состояние | Характеристики |
|---|---|
Энтеропатический акродерматит | Сухие, чешуйчатые, эритематозные пятна и бляшки на лице, волосистой части головы, кистях, ступнях, изгибах кожи или туловище |
Кандидозные межтрубные промежутки 9282 | кожные складки с окружающим шелушением; часто встречаются сателлитные поражения|
Контактный дерматит | Кожный зуд, эритематозный кожный покров со случайными отеками и волдырями в зоне контакта с раздражителем; возможны шелушение, растрескивание кожи и лихенификация |
Себорейный дерматит | Эритематозная, шелушащаяся, шелушащаяся сыпь без зуда вокруг линии роста волос или на коже черепа, за ушами, в ушном канале, на ушном канале вокруг носа или на груди |
Синдром ошпаренной кожи стафилококком | Кожные складки, похожие на тканевую бумагу, с последующим появлением пузырей в опрелостях и отверстиях тела; отслаивание верхнего слоя кожи, оставляющее влажную, красную, нежную область |
Выборочная дифференциальная диагностика красной шелушащейся сыпи у младенцев
| Состояние | Характеристики |
|---|---|
850002 Акродерматит Энтерматит Сухие, чешуйчатые, эритематозные пятна и бляшки на лице, волосистой части головы, руках, ступнях, изгибах кожи или туловище | |
Кандидозный опрелость | Красные мацерированные высыпания на кожных складках с окружающим шелушением; часто встречаются сателлитные поражения |
Контактный дерматит | Кожный зуд, эритематозный кожный покров со случайными отеками и волдырями в зоне контакта с раздражителем; возможны шелушение, растрескивание кожи и лихенификация |
Себорейный дерматит | Эритематозная, шелушащаяся, шелушащаяся сыпь без зуда вокруг линии роста волос или на коже черепа, за ушами, в ушном канале, на ушном канале вокруг носа или на груди |
Синдром ошпаренной кожи стафилококком | Кожные складки, похожие на тканевую бумагу, с последующим появлением пузырей в опрелостях и отверстиях тела; отслаивание верхнего слоя кожи, оставляющее влажную, красную, нежную область |
Визуальное руководство по кожной сыпи у младенцев и детей
Мы получаем комиссию за товары, приобретенные по ссылкам в этой статье.
Когда ваш ребенок рождается, его тело начинает реагировать на новую среду, поскольку он впервые испытывает такие вещи, как различные ткани и даже воздух.
Из-за этого в первые несколько дней жизни вашего новорожденного совершенно нормально, что у него появляются небольшие высыпания или реакции на новый мир. Удивительно думать, что их кожа полностью нетронута, поэтому помните, что им нужно приспосабливаться к каждой встрече детской сыпи с ранее неизвестным.
Однако, если покраснение или детская сыпь у вашего ребенка сочетаются с другими симптомами или выглядят не просто раздражением, возможно, вы захотите узнать больше из нашего руководства по детским сыпям.
Если у вас есть какие-либо опасения по поводу здоровья вашего ребенка, лучше сразу же обратиться к терапевту, но это простое руководство по детской сыпи может помочь вам понять, какой тип сыпи у ребенка может быть дома.
Используйте изображения и описания детской сыпи ниже, чтобы сравнить их с кожей вашего ребенка и понять, знаете ли вы, что может на них повлиять.
Виды детской сыпи
Детские прыщи
Возможно, вы этого не осознавали, но детские прыщи — это вещь. Когда дети рождаются, их поры настолько непривычны к грязи и загрязнениям окружающей среды, что для них вполне нормально получить несколько маленьких прыщиков, пока их кожа приспосабливается. Они должны исчезнуть сами по себе через несколько недель, но вы можете осторожно умыть лицо ребенка водой с мягким увлажняющим кремом, чтобы помочь.
Колпачок для люльки
Это может показаться некрасивым, но, несмотря на то, что колыбель для люльки поражает многих детей, она не является болезненной или вредной.При этом состоянии на голове ребенка появляются желтые, жирные, чешуйчатые пятна, которые иногда могут двигаться вниз по его лицу и ушам.
Мы поговорили с доктором Шефали Раджпопат, которая работала с AVEENO® Baby, чтобы помочь запустить их линию средств по уходу за кожей ребенка, и она дала нам несколько советов о том, как обращаться с колыбелькой.
‘Колыбель обычно встречается у младенцев в течение первых 6 недель жизни. Это не из-за аллергии или плохой гигиены и не заразно. У новорожденных потовые железы могут быть сверхактивными и выделять жирный кожный жир, который препятствует естественному отрыву клеток кожи от поверхности.Скопившиеся клетки выглядят как жирные желтые чешуйки на коже головы, которые иногда доходят до лица. В большинстве случаев это не вызывает зуда или дискомфорта ».
«С шести недель вы можете использовать мягкий детский шампунь, такой как AVEENO® Baby Daily Care Baby Hair & Body Wash, после чего осторожно расчесывайте волосы щеткой, чтобы избавиться от чешуек. Для большинства младенцев это все, что нужно. Однако, если кожа головы красная и зудящая, врач может прописать лечебный шампунь или мягкий стероидный крем.Колыбель колыбели — это временное заболевание, которое обычно проходит через 6–12 месяцев ».
Экзема — это кожное заболевание, о котором большинство людей хотя бы слышали, оно довольно часто встречается как у детей, так и у взрослых. Если у вас экзема, есть вероятность, что и ваш малыш тоже, так как это заболевание кожи может быть наследственным, вызывая красные, сухие и раздраженные пятна, которые обычно появляются в складках кожи или на задней поверхности колен.
Не путайте это с болезнью, похожей на болезнь, которая может поражать животных.Руки, ступни и рот — это вирусное заболевание, при котором на лапках ваших детей появляются болезненные волдыри и даже язвы во рту.
Ульи
Один из основных симптомов крапивницы — красная сыпь, которая возвышается над кожей и может вызывать сильный зуд. Крапивница обычно вызывается чем-то, например аллергической реакцией, которая затем вызывает выброс гистамина в кожу и вызывает сыпь. Триггером для младенцев обычно является еда или напитки, на которые у них аллергия, например, яйца или молоко.Сыпь обычно недолговечна, и ее можно контролировать с помощью антигистаминных препаратов, но если у вашего ребенка периодически появляется крапивница, вам нужно будет поговорить с врачом об их аллергии.
Импетиго — это бактериальная инфекция, которая вызывает язвы и волдыри на коже, которые не только выглядят шокирующе, но и вызывают дискомфорт. Хотя они, как правило, заживают сами по себе и должны исчезнуть в течение семи-десяти дней, настоящим ударом является то, что эта инфекция очень заразна. Обычно это не серьезно, но если проблема не исчезнет, обратитесь к врачу за рецептом антибиотиков.
Сыпь от подгузников
Сыпь от подгузников действительно угнетает, но, если подумать, ее причины вполне объяснимы, поэтому ее легко избежать. Влага на коже вашего ребенка вокруг области подгузника может натирать и вызывать раздражение, которое приводит к сыпи. Это означает, что важно всегда менять подгузник вашего ребенка, как только вы понимаете, что он испачкал его, даже не позволяя крошке сидеть там некоторое время. Держите кожу вашего ребенка чистой и сухой, и все должно быть в порядке, вы можете даже использовать защитный крем для дополнительной руки.
Ключ к разгадке названия этой грибковой инфекции, которая оставляет круглые красные пятна на коже ребенка, обычно на коже головы, ступнях и паху. К счастью, стригущий лишай можно лечить с помощью безрецептурных кремов, и это не является серьезным заболеванием.
Чесотка
Чесотка — это неприятная инфекция, которая возникает, когда крошечные клещи зарываются под кожу и создают заражение, в результате чего на коже ребенка появляются маленькие зудящие пятна. Пятна обычно возникают в таких областях, как ступни, подмышки или половые органы, и передаются другим хозяином, что означает, что кто-то из вашей семьи или друзей передал их.Чтобы вылечить ребенка от чесотки, вы можете использовать безрецептурные кремы, но вам нужно убедиться, что любой, кто мог быть носителем, также лечится.
Синдром пощечины щеки — это вирусная инфекция, которая может вызывать у вашего малыша чувство холода, похожее на насморк, жар и дополнительный симптом в виде ярко-розовых пятен на щеках. Состояние считается довольно легким и должно пройти в течение нескольких дней без лечения.
Менингит — это инфекция оболочек спинного мозга, которая может быть опасной для жизни.Существует два типа менингита, бактериальный и вирусный, и оба можно распознать по бледной пятнистой сыпи, а также по другим симптомам.
Себорейный дерматит (детский) у младенца или ребенка: состояние, методы лечения и фотографии для родителей — обзор
54305 32 Информация для Младенец подпись идет сюда …Изображения себорейного дерматита (педиатрические)
Обзор
Себорейный дерматит у младенцев — распространенное незаразное заболевание участков кожи, богатых сальными железами (например, лица, волосистой части головы и верхней части туловища).Себорейный дерматит характеризуется перепроизводством клеток кожи (что приводит к шелушению), а иногда и воспалением (что приводит к покраснению и зуду). По степени тяжести он варьируется от легкой перхоти на коже черепа до чешуйчатых красных пятен на коже. Дрожжи нормальной кожи, Pityrosporum ovale, , обитают в богатых жиром областях кожи и играют определенную роль в этом заболевании.
Кто в опасности?
- Себорейный дерматит чаще всего встречается у новорожденных и младенцев в возрасте до 6 месяцев.
- Себорейный дерматит обычно проходит к 6–12 месяцам.
- Тяжелый себорейный дерматит может быть связан с заболеваниями с ослабленным иммунитетом.
Признаки и симптомы
У новорожденных и младенцев себорейный дерматит, как правило, поражает кожу головы (часто называемую колыбелью колыбели) и складки тела.
- Кожа головы зудит и отслаивает белые жирные чешуйки. В тяжелых случаях на коже головы могут образовываться плотные, толстые, прилипшие желтые чешуйки и корки.
- На одной или нескольких из следующих областей есть пятна красной чешуйчатой кожи: кожа головы, линия роста волос, лоб, брови, веки, складки носа и ушей, слуховые проходы, грудина, середина спины, пах и подмышки. У людей с более темной кожей некоторые участки могут выглядеть круглыми или более светлыми.
Условие может быть:
- Легкая — только небольшое шелушение и покраснение на нескольких небольших участках.
- Умеренная — несколько участков поражены докучливым покраснением и зудом.
- Тяжелая — большие участки покраснения, сильный зуд, невосприимчивость к мерам ухода за собой.
Рекомендации по уходу за собой
Большинство случаев себорейного дерматита легко контролировать с помощью безрецептурных домашних средств. К ним относятся следующие:
- Частое (ежедневное) мытье шампунем или более длительное время пены.
- Рассмотрите возможность использования шампуней, содержащих кетоконазол, сульфид селена, 2% -ный пиритион-цинк, или шампуни на основе салициловой кислоты или дегтя.Иногда кто-то будет хорошо работать какое-то время, а затем станет менее полезным; тогда может быть полезно переключиться на другой тип.
- С изменениями век (блефаритом) часто можно справиться осторожной очисткой краев век, ресниц с помощью Q-tip® и детского шампуня.
Чешуйки на коже головы можно удалить. Нанесите теплое масло (будьте осторожны, не наносите масло, слишком горячее для кожи вашего ребенка) на кожу головы на несколько часов. Перед купанием ребенка аккуратно потрите его кожу головы детской щеткой с мягкой щетиной, а затем вымойте волосы шампунем, указанным выше.Будьте осторожны, чтобы не попасть в глаза ребенку.
Некоторые безрецептурные кремы помогут, если лечебный шампунь недостаточно хорош. Их можно добавлять в шампунь; используйте до тех пор, пока не заметите улучшения, а затем прекратите использование. К ним относятся:
- Кремы, уменьшающие количество дрожжей Pityrosporum (клотримазол, миконазол, тербинафин)
- Крем с гидрокортизоном может работать быстро, но может оказаться менее полезным при длительном использовании.
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка или дерматологу, если нет реакции на меры по уходу за собой.
Лечение, которое может назначить ваш врач
Иногда, помимо рекомендаций по уходу за собой, может быть назначен рецептурный шампунь, мягкий крем или раствор кортикостероидов.
Надежных ссылок
MedlinePlus: перхоть, кожный покров и другие заболевания кожи головыКлиническая информация и дифференциальная диагностика себорейного дерматита (детская)
Список литературы
Болонья, Жан Л., изд. Дерматология , стр 215-218. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 th ed, pp.1198, 1200, 1374. New York: McGraw-Hill, 2003.
Факторы риска, причины, симптомы и лечение
Интертриго — это причудливое название сыпи, которая появляется между складками кожи. Это очень распространенная кожная сыпь, которая может появляться на протяжении всей жизни.
Наиболее часто поражаются участки с более крупными кожными складками, например:
Симптомы опрелостей
Как выглядят опрелости? Это может вызвать:
- Красная или красновато-коричневая сыпь
- Сырая, зудящая или сочащаяся кожа
- Неприятный запах
- Трещины или корки на коже
Опрелость может появиться в любых складках кожи, которые трутся друг о друга и задерживают влагу.У младенцев опрелости часто проявляются в виде опрелостей.
Опрелость может возникнуть:
- Между пальцами ног
- В подмышках
- На внутренней стороне бедер
- В паху и в мошонке
- На внутренней стороне груди или на животе
- В складке шеи
- Между ягодицами
Если у вас есть симптомы опрелостей, обязательно обратитесь к врачу. Ваш врач также может проверить наличие инфекции.
Причины Интертриго
Интертриго — это воспалительное заболевание кожи, которое может быть вызвано и усугублено многими факторами. К ним относятся:
- Влага
- Тепло
- Отсутствие циркуляции воздуха
- Трение между кожными складками
Пот, моча и кал могут усугублять кожные проблемы.
Интертриго часто сопровождается инфекцией, вызываемой:
- дрожжами
- другими типами грибков
- бактериями
Вы с большей вероятностью заразитесь этими инфекциями в кожных складках, потому что это участки, которые являются теплыми и обычно остаются влажный.Это создает благоприятную среду для роста микробов.
Факторы риска для опрелостей
Вероятность развития опрелостей выше, если вы:
- страдаете ожирением
- имеете диабет
- имеете шину, корсет или протез
- подвергаетесь воздействию высокой температуры и влажности
К другим возможным факторам риска относятся:
Младенцы — с их пухлостью, короткой шеей и согнутой осанкой — также подвержены большему риску опрелостей.
Некоторые кожные заболевания, такие как псориаз, также могут вызывать развитие опрелостей. Так что попросить дерматолога проверить это — хорошая идея.
Профилактика и лечение интертриго
Если у вас или у вашего ребенка опрелость, ваш врач может посоветовать просто держать пораженный участок сухим и оставлять на воздухе. Вы можете контролировать кровотечение с помощью влажных компрессов с вяжущим средством, которое называется раствором Бурова. Затем высушите на воздухе с помощью фена, установленного на «охлаждение».
Защитный крем может быть рекомендован для защиты кожи от раздражителей.
Для лечения опрелостей ваш врач может порекомендовать кратковременное применение местных стероидов для уменьшения воспаления в этой области. Если эта область также инфицирована, ваш врач может назначить противогрибковый крем или мазь с антибиотиком. Иногда вам нужны пероральные лекарства.
Несколько простых шагов могут помочь снизить риск в будущем, например:
- Принимайте душ и тщательно вытирайте каждый день. Держите кожу как можно более сухой и прохладной.
- Избегайте тесной обуви или одежды.
- Носите бюстгальтер с хорошей поддержкой.
- Если поражены области между пальцами ног, подумайте о ношении обуви с открытым носком.
- У младенцев с опрелостями чаще меняйте подгузники.
- Если у вас избыточный вес, сделайте все возможное, чтобы похудеть.
Сыпь от подгузников у младенцев: причины, типы и лечение
У большинства детей сыпь от подгузников будет хотя бы один раз, даже при использовании супервпитывающих подгузников и частой смене подгузников. В большинстве случаев легкая опрелость проходит через несколько дней с помощью простого лечения, и кожа вашего ребенка становится нормальной.Узнайте больше о том, что вызывает опрелость, каковы симптомы и как вылечить это состояние как можно быстрее и предотвратить его повторение.
Что такое сыпь от подгузников?
Сыпь от подгузников — распространенное заболевание, которое обычно возникает, когда чувствительная кожа вокруг области подгузника ребенка слишком долго находится в контакте с мочой или калом. Из-за опрелостей кожа ребенка может стать красной, очень нежной и шелушащейся. При правильном лечении это обычно проходит в течение трех или четырех дней.Однако, если сыпь от подгузников не улучшится в течение нескольких дней или, если она усугубится, обратитесь за советом к лечащему врачу вашего ребенка. Чтобы защитить ребенка от опрелостей, нужно регулярно менять ему подгузники. К счастью, вы можете превратить все эти подгузники в награды и скидки. Загрузите приложение Pampers Club, чтобы получить доступ к специальным предложениям.
Резюме Сыпь от подгузников — довольно распространенное явление, и может случиться с любым ребенком.Из-за состояния кожи область подгузников у ребенка может стать красной, болезненной и шелушащейся. Регулярная смена подгузника вашего ребенка сразу после его загрязнения может помочь предотвратить появление опрелостей. Если опрелости у вашего ребенка не исчезнут, проконсультируйтесь с врачом. |
Что вызывает сыпь от подгузников?
Даже при частой смене подгузников может появиться опрелость. В следующих разделах мы опишем некоторые причины опрелостей и ситуации, в которых она может возникнуть.
Сыпь от подгузников, вызванная раздражителями
Наиболее частой причиной опрелостей является раздражение кожи в результате длительного воздействия мочи или стула
приступ диареи, которая может привести к контакту кожи с жидким стулом
прорезывание зубов, которое приводит к увеличению выработки слюны и проглатыванию большого количества слюны, что может повлиять на стул.
плотно прилегающий подгузник или тесная одежда, вызывающие натирания или трения.
На что обращать внимание: Розовые или красные пятна в области подгузников. Паховые складки обычно выглядят нормально. Что с этим делать: Регулярно меняйте подгузник ребенка, держите область подгузника в чистоте и наносите крем для подгузников. Также рекомендуется использовать подгузник с высокой впитывающей способностью и следить за тем, чтобы он не был слишком тесным и не натирался.
Дрожжевая инфекция, сыпь от подгузников у младенцев
Другой частой причиной появления опрелостей является грибковая инфекция, возникающая в результате чрезмерного роста грибка, расположенного в пищеварительном тракте.В некоторых случаях тот же грибок, который вызывает молочницу полости рта, Candida , может быть причиной опрелостей у вашего ребенка. Этот тип дрожжевой инфекции может возникнуть, если у вашего ребенка ослабленная иммунная система, что может привести к чрезмерному росту грибка Candida . Иногда грибковая инфекция может развиться после того, как ваш ребенок прошел курс лечения антибиотиками или если вы принимали антибиотики во время грудного вскармливания. Антибиотики не делают различий между хорошими и плохими бактериями, убивая оба вида, и это может привести к дрожжевой инфекции или вызвать диарею, которая раздражает область подгузника. На что обращать внимание: Блестящие ярко-красные пятна с острыми краями. Могут быть даже розовые шишки или прыщики, язвы или потрескавшаяся кожа, которая сочится или кровоточит. Грибковая сыпь от подгузников часто бывает более серьезной, когда она появляется в складках паха вашего ребенка, и это еще один признак того, что это может быть не обычная сыпь от подгузников. Что с этим делать: Если вы подозреваете такой вид опрелостей, обратитесь к лечащему врачу вашего ребенка, который может назначить противогрибковый крем для местного применения.Обязательно мойте руки до и после смены подгузников, чтобы предотвратить распространение грибка.
Бактериальная сыпь от подгузников у младенцев
Хотя случаи редки, опрелости могут быть вызваны бактериальной инфекцией, называемой импетиго, вызванной стафилококками или стрептококками. Это может привести к появлению опрелостей или ухудшению имеющейся опрелостей. На что обращать внимание: Стрептококковая инфекция часто проявляется в виде ярко-красной кожи вокруг ануса вашего ребенка, тогда как стафилококковая инфекция может проявляться в виде желтых корок, слезотечения или прыщей. Что с этим делать: Если вы считаете, что сыпь от подгузников у вашего ребенка может быть вызвана бактериальной инфекцией, обратитесь к лечащему врачу вашего ребенка для диагностики и лечения. Не используйте отпускаемые без рецепта мази с антибиотиками для лечения опрелостей, если это не рекомендовано врачом вашего ребенка.
Сыпь от подгузников, вызванная аллергенами
Ваш ребенок может быть чувствительным или иметь аллергию на определенные вещества или ингредиенты, такие как
красители в мыле или стиральный порошок
резинка в подгузниках
ароматизаторы в мыле, стиральный порошок, смягчители ткани или салфетки для подгузников
консерванты в мазях и кремах
ингредиенты, содержащиеся в детской присыпке, лосьонах и маслах
продукты питания — аллергены могут передаваться вашему ребенку через грудное молоко, или через любую твердую пищу, которую ест ваш ребенок, когда он начал есть твердую пищу.
На что обращать внимание: Сыпь может появиться вскоре после контакта с аллергеном. Что с этим делать: Рассмотрите возможность перехода на другой тип подгузников, салфеток или крема на двухнедельный период, чтобы посмотреть, поможет ли это избавиться от сыпи. Если есть подозрение на пищевую аллергию, исключите эту пищу из рациона ребенка. Обратитесь к лечащему врачу вашего ребенка для диагностики, возможного тестирования и рекомендаций по лечению.
Другие причины опрелостей
Есть и другие состояния, которые могут немного напоминать опрелости.Например, сыпь на самом деле может быть себорейным дерматитом, состоянием, при котором железы кожи вырабатывают слишком много масла. Или сыпь может быть вызвана генетическим заболеванием, таким как энтеропатический акродерматит, то есть дефицитом цинка. Если вы считаете, что сыпь от подгузников у вашего ребенка может быть вызвана одним из этих состояний, или если вы не уверены, что вызвало сыпь, обратитесь к лечащему врачу вашего малыша для постановки правильного диагноза и соответствующего лечения.
Резюме Существует множество различных потенциальных причин опрелостей, включая раздражители, аллергены и инфекции, вызванные бактериями или дрожжами.В некоторых редких случаях сыпь в области подгузника может быть вызвана генетическим заболеванием. Лечащий врач вашего ребенка сможет поставить точный диагноз. |
Как выглядит сыпь от подгузников?
Общие признаки опрелостей включают:
Красные бугорки вместе с более крупными покрасневшими участками кожи вокруг области подгузников или в складках верхней части бедер вашего ребенка
Отслаивание, шелушение или шелушение кожи
Пораженная область может выглядеть опухшей и болезненной, а также ощущаться теплой на ощупь.
Ваш ребенок выглядит раздражительным или суетливым.
Если сыпь возникла в результате кожной инфекции, вызванной, например, дрожжами или бактериями, вы можете увидеть более серьезные признаки опрелостей, такие как
Волдыри или открытые язвы
Пузыри, заполненные гноем
Водянистая жидкость или гной, просачивающийся из покрасневших пятен.
Резюме Сыпь от подгузников выглядит красной и может иметь неровности, а также шелушение, шелушение или шелушение кожи.Более тяжелая форма опрелостей, вызванная грибковой или бактериальной инфекцией, может иметь заполненные гноем пузыри или язвы. |
Лечение и профилактика опрелостей
Действия по лечению и профилактике опрелостей очень похожи, поэтому, если вы хотите знать, как избавиться от опрелостей, а также как предотвратить их появление повторяться в будущем, следуйте этим рекомендациям:
Регулярно меняйте подгузник вашего ребенка. Если у вашего ребенка мокрый или грязный подгузник, немедленно смените его. Влага от грязного подгузника может быстро привести к опрелости, так как моча содержит раздражители, как и пищеварительные ферменты в стуле. Это простое решение — лучший способ избавиться от опрелостей или предотвратить их. Узнайте больше о том, как часто менять подгузник.
Используйте крем для подгузников. Нанесите толстым слоем — как глазурь на торт — крем от опрелостей или мазь, содержащую вазелин или оксид цинка. Он защитит нежную кожу вашего ребенка, образуя барьер от влаги.Ищите сорт без отдушек. Некоторые кремы от опрелостей содержат органические и натуральные ингредиенты, если вы этого хотите. Если вы не уверены, какой крем для подгузников лучше всего подходит для вашего малыша, узнайте у врача, обслуживающего вашего ребенка.
Держите кожу вашего ребенка в чистоте. Используйте салфетки, не содержащие спирта и отдушек. Или вы можете очистить кожу вашего ребенка водой и нежным очищающим средством, не содержащим мыла, которое может быть менее раздражающим, если у вашего ребенка уже есть опрелости.Используйте шприц или распылитель на сильную сыпь от подгузников и старайтесь не тереть сыпь. Осторожно промокните кожу и дайте ей высохнуть на воздухе. Перед тем, как надеть новый подгузник, нанесите толстый слой барьерной пасты на область подгузника.
Выберите подгузник нужного размера. Убедитесь, что подгузник вашего ребенка сидит правильно. Слишком тесный подгузник, особенно ночью, блокирует поток воздуха, а также может вызвать опрелость, вызванную натиранием. Пока ваш ребенок лечится от опрелостей, подумайте о том, чтобы использовать подгузники немного большего размера.
Отпусти своего малыша, коммандос. По возможности отпускайте ребенка без подгузника. Например, вы можете расстелить чистое полотенце на полу во время игр или отдыха на животе и некоторое время не снимать с ребенка подгузник. Воздействие воздуха на кожу помогает избавиться от лишней влаги и сокращает время, проведенное в тесном контакте с подгузниками, если это является причиной раздражения.
Ознакомьтесь с описанием симптомов, причин и методов лечения опрелостей ниже в разделе «Сыпь от подгузников 101»:
Когда обращаться к врачу вашего ребенка
ее поставщик:
Сыпь от подгузников не проходит или усиливается после двух-трех дней лечения
Помимо сыпи от подгузников, есть также прыщи, волдыри, шелушение кожи или гной. Заполненные язвы, сочащиеся или покрытые коркой
Ваш ребенок принимает антибиотики, и у него появляется ярко-розовая или красная сыпь с красными пятнами по краям
Сыпь очень болезненна при прикосновении
Помимо сыпи, у вашего ребенка повышается температура.
Что может порекомендовать врач вашего ребенка
Если сыпь от подгузников не проходит или усиливается, лечащий врач вашего ребенка может прописать специальную мазь или крем, например
мягкий стероидный или гидрокортизоновый крем
противогрибковый крем, если поставщик вашего ребенка диагностировал грибковую инфекцию.
пероральные антибиотики или крем с антибиотиками, который наносится непосредственно на кожу вашего ребенка, если у вашего ребенка диагностирована бактериальная инфекция.
Домашние средства от опрелостей
Домашние средства от опрелостей, которые, как было показано в некоторых исследованиях, работают для некоторых детей, включают нанесение одного из следующих средств на опрелости вашего ребенка:
Гамамелис
Ваше грудное молоко
Алоэ вера
Календула.
Если вы хотите попробовать домашнее средство, сначала проконсультируйтесь с лечащим врачом вашего ребенка.
Резюме Первая линия защиты от опрелостей — это смена подгузника вашего ребенка сразу после его загрязнения; затем используйте крем от опрелостей, чтобы создать защитный барьер между областью подгузника вашего ребенка и мочой или калом. Держите кожу ребенка в чистоте. Используйте впитывающие подгузники, чтобы влага отводилась, и по возможности отпускайте ребенка без подгузников. Если эти меры не работают, лечащий врач вашего ребенка может предложить вам индивидуальный план лечения. |
Краткий обзор часто задаваемых вопросов
- Что быстро избавляет от опрелостей?
Большинство легких случаев опрелостей проходят в течение нескольких дней с
.- частая смена подгузников
- воздушная сушка кожи
- использование крема от опрелостей.
- Когда следует беспокоиться по поводу опрелостей?
Если вы не заметите улучшения в течение двух-трех дней, если у вашего ребенка поднялась температура или усилилась сыпь от подгузников — например, появились волдыри, — обратитесь к врачу вашего ребенка.
- Подходит ли ванна при опрелостях?
Мытье или ополаскивание области подгузников вашего ребенка теплой водой может помочь избавиться от опрелостей. Избегайте использования мыла с ароматизаторами и убедитесь, что область хорошо высохла — либо высушите область на воздухе, либо осторожно промокните кожу насухо чистым полотенцем.
- Как выглядит дрожжевая опрелость?
Сыпь от подгузников, вызванная дрожжевой инфекцией, может иметь блестящие ярко-красные пятна с острыми краями. Иногда могут быть розовые шишки или прыщи, а также язвы и потрескавшаяся кожа, которая сочится или кровоточит.Еще один возможный признак грибковой сыпи от подгузников — это распространение сыпи на пах вашего ребенка.
- Как лечить дрожжевую сыпь от подгузников?
Лечащий врач вашего ребенка может прописать противогрибковую мазь для лечения опрелостей вашего ребенка, если она вызвана дрожжевой инфекцией.
- Что вызывает дрожжевую опрелость?
Сыпь на подгузниках, вызванная дрожжевой инфекцией, является результатом чрезмерного роста грибка, расположенного в пищеварительном тракте. Иногда после того, как ребенок прошел курс лечения антибиотиками, развивается дрожжевая инфекция.
Общая картина
Существует много разных типов опрелостей, для каждого из которых рекомендуется свое лечение. Как родитель, вы можете делать все возможное как для лечения, так и для предотвращения опрелостей, следуя приведенным выше советам, включая частую смену подгузников вашего ребенка и поддержание чистоты кожи и ее защиты с помощью крема от опрелостей. Некоторые из этих стратегий и методов лечения важны не только для предотвращения опрелостей, но и для общего ухода за кожей вашего малыша.Если эти меры не помогут избавиться от опрелостей, лечащий врач вашего ребенка сможет порекомендовать соответствующее лечение. Возможно, у вашего малыша опрелости, вызванные дрожжевой инфекцией или бактериями, для чего потребуется специальная мазь или лекарство. Даже если вы стараетесь часто менять подгузники своей малышки, вполне вероятно, что в какой-то момент у нее появится сыпь от подгузников. Хорошая новость заключается в том, что большинство легких случаев проходят в течение нескольких дней с помощью простого лечения, и кожа вашего ребенка снова станет такой же гладкой, как попка ребенка!
Как мы получили эти результаты Мы опросили тысячи родителей в сообществе Pampers и попросили их выбрать продукты, которые им нравятся больше всего, и поделиться своим мнением о конкретных продуктах и категориях продуктов.

