Атопический дерматит у детей: симптомы, причины и лечение
Что такое атопический дерматит? Как распознать заболевание и вернуть коже комфорт на длительное время?
Что такое атопический дерматит
Атопический дерматит — это хроническое заболевание кожи, которое характеризуется рецидивирующим течением. Малышей с атопическим дерматитом беспокоят зуд и сухость кожных покровов. Очаги воспаления могут располагаться по всему телу, но особенно “любят” детские щечки и складочки, а также зону под подгузником.
Статистика отмечает, что атопический дерматит встречается у каждого пятого малыша [1]. Чем он опасен? Отсутствие лечения может привести к развитию тяжелых форм атопического дерматита, распространению воспаления и атопическому маршу. При этом состоянии болезнь начинает “маршировать” по организму ребенка, провоцируя появление или обостряя сопутствующие заболевания. В 20-43% случаев возможно развитие бронхиальной астмы, вдвое чаще — аллергического ринита или экземы [2].
Кроме того, нарушение гидролипидного барьера, возникающее при атопическом дерматите у детей, может стать причиной присоединения вторичной инфекции.
К сожалению, атопический дерматит невозможно “перерасти”.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем.
- Покраснения и воспаления на коже (особенно симметричные).
- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений).
 При этом в холодное время года чаще наблюдается ухудшение, а в теплое — улучшение состояния.
При этом в холодное время года чаще наблюдается ухудшение, а в теплое — улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Причины атопического дерматита у детей
Атопический дерматит можно считать наследственным заболеванием, потому что важнейшую роль в его возникновении играет генетический фактор [3]:
- У 80% малышей он проявляется, если оба родителя болеют или болели атопическим дерматитом.
- У более 50% детей — если болел хотя бы один из родителей, особенно мама (это увеличивает риск передачи заболевания “по наследству” в два раза).

Спровоцировать атопический дерматит у малыша могут и некоторые дородовые факторы: например, неправильное питание будущей мамы, контакт с токсичными веществами, перенесенные во время беременности инфекции, а также вредные привычки и стрессы.
Кроме того, атопический дерматит чаще развивается у малышей, которые перенесли кислородное голодание во время родов, родились недоношенными и находились на искусственном вскармливании (перинатальные факторы).
Диагностика атопического дерматита у детей
Долгое время считалось, что атопический дерматит у детей — это преимущественно аллергическое заболевание. Однако в настоящее время доказано, что это, в первую очередь, заболевание с нарушением функции эпидермиса! А пищевая аллергия выявляется лишь у 30-40% детей с атопическим дерматитом.
На проявление признаков атопического дерматита почти всегда влияют определенные триггеры внешней среды. Это могут быть хлорированная или “жесткая” вода, мыло, контакт с аллергеном, неблагоприятный климат и даже стресс.
Поставить диагноз “атопический дерматит у детей” может только врач (педиатр, дерматолог, аллерголог)! Он учитывает наличие внешних признаков заболевания и зуда, а также наследственный фактор. Для проведения диагностики детям могут быть назначены лабораторные исследования. Например:
- Общий развернутый (клинический) анализ крови.
- Биохимический общетерапевтический анализ крови.
- Общий (клинический) анализ мочи.
- Исследование уровня общего иммуноглобулина E в крови.
- Кожное тестирование с аллергенами.
- Биопсия кожных покровов.
Лечение атопического дерматита у детей
В современной медицине выделяют три степени тяжести атопического дерматита у детей:
- Легкая. Ребенок хорошо реагирует на лечение, ремиссия может длиться более 10 месяцев, зуд незначительный, покраснения небольшие. Обострения происходят не чаще двух раз в год.

- Среднетяжелая. Обострения случаются 3-4 раза в год, а периоды ремиссий сокращаются до 2-3 месяцев. Терапия дает менее выраженные результаты, покраснения “упорно” возвращаются.
- Тяжелая. Длительные обострения прерываются короткими периодами ремиссий — до полутора месяцев. Лечение помогает слабо или на краткий срок, на поведение малыша сильно влияет зуд [4].
На всех стадиях атопического дерматита педиатры и дерматологи рекомендуют эмоленты — косметические средства по уходу за кожей. Они увлажняют кожу и способствуют восстановлению уровня липидов — важнейших структурных компонентов. В периоды обострений эмоленты можно наносить часто и обильно.
Обращайте внимание на состав, желательно, чтобы эмоленты не вызывали привыкания. Их главные задачи — помочь коже вырабатывать собственные липиды, обеспечивая эффективное увлажнение и смягчение. Кроме того, постоянное применение эмолентов продлевает периоды ремиссий и облегчает симптоматику атопического дерматита.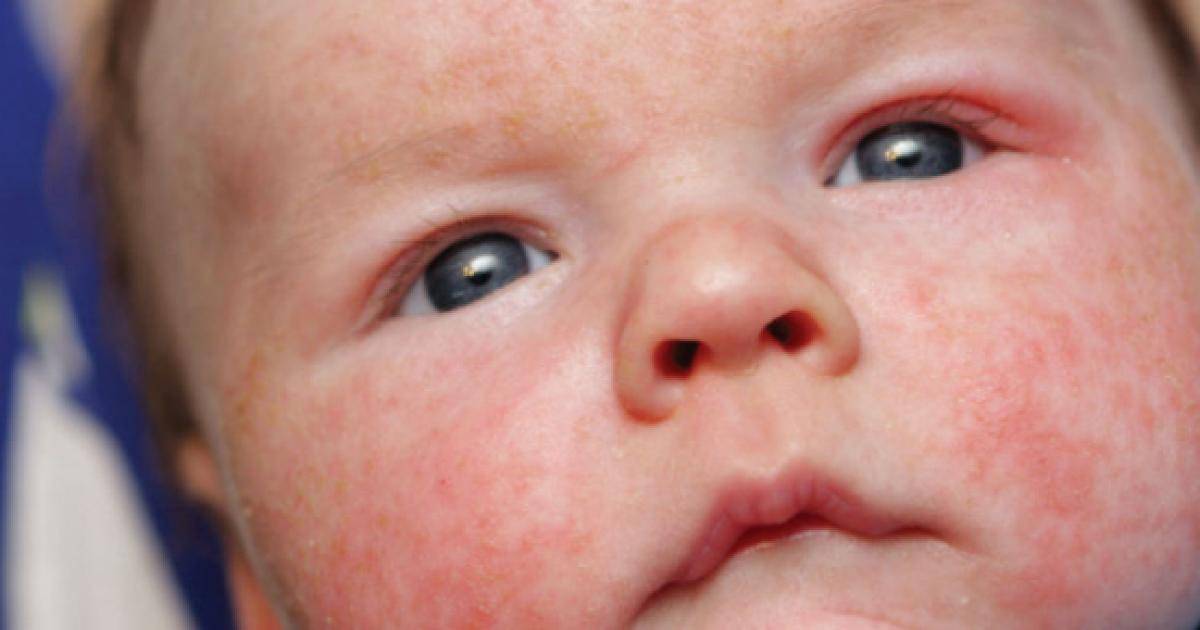
Вернуть коже комфорт на длительное время поможет линия косметических средств Mustela Stelatopia!
Эмоленты Stelatopia эффективны на всех стадиях атопического дерматита, в т.ч. при его первых признаках — повышенной сухости кожи.
Проведенные исследования подтвердили, что применение Крема-эмолента “Stelatopia” позволяет снизить вероятность развития атопического дерматита на 51%! [6]
Лечение (применение гормональных препаратов) при атопическом дерматите у детей может назначать только врач с учетом возраста, симптоматики, сопутствующих заболеваний и результатов анализов. Самолечение может быть опасно!
- Для наружной терапии при средней и тяжелой степенях атопического дерматита применяют топические глюкокортикостероиды, топические ингибиторы кальциневрина и другие.
- При легкой степени заболевания применение Крема-эмолента “Stelatopia” уменьшает выраженность воспаления через 32 часа, благодаря наличию в составе дистиллята масла подсолнечника [5].

- В системной терапии применяют препараты дупилумаб, циклоспорин, глюкокортикостероиды и другие перорально или в инъекционных формах.
- Для облегчения зуда — клемастин, хифенадин, цетиризин, хлоропирамин, левоцетиризин и другие. Применение Крема-эмолента “Stelatopia”, как косметического средства по уходу за кожей, уменьшает выраженность зуда в 80% случаев [7].
- Физиотерапевтическое лечение может включать фототерапию. Иногда при лечении атопического дерматита могут быть назначены диетотерапия, акупунктура, плазмаферез и некоторые другие методы.
Профилактика атопического дерматита у детей
При атопическом дерматите различают первичные, вторичные и третичные профилактические меры.
1. Первичная профилактиканаправлена на предупреждение возникновения атопического дерматита у малышей.
Рекомендуется:
- Будущим мамам со склонностью к аллергическим реакциям исключить из рациона продукты-аллергены.

- Введение прикорма малышам начинать с четырехмесячного возраста.
- Беременным и новорожденным из групп риска принимать пробиотики, содержащие лактобактерии.
- По возможности практиковать грудное вскармливание.
- Исключить воздействие табачного дыма на малыша.
- Поддерживать уровень влажности и регулярно проветривать детскую комнату.
направлена на устранение факторов риска, которые при определенных условиях (стресс, ослабление иммунитета и т.п.) могут привести к возникновению, обострению и рецидиву атопического дерматита.
Рекомендуются:
- Регулярные консультации специалистов.
- Поддержания уровня информированности о новых исследованиях и препаратах в области лечения атопического дерматита.
— это комплекс мероприятий, направленных на предотвращение обострений или развития осложнений атопического дерматита.
Рекомендуется:
- Исключить контакт малыша с провоцирующими факторами: мылом (оно сушит кожу), одеждой из грубых или синтетических тканей, некачественной косметикой и т.п.
- Ухаживать за кожей ребенка и наносить эмоленты на регулярной основе, в том числе, в периоды ремиссий.
- Ежедневно купать малыша с использованием косметических моющих средств для атопичной кожи.
[1] Isaac Steering Committee. (1998). Worldwide variation in prevalence of symptoms of asthma. The Lancet, 351, 1225-1235.(Международный комитет по исследованию астмы и аллергии в период детского возраста 1998. Мировые различия в распространенности симптомов астмы. Журнал Ланцет, 351, 1225-1235).
[2] Studies Watson W., 2011, Larsen F. S., 2002, Draaisma E., 2015, ISAAC Steering Committee, 1998. (Исследования Ватсон В., 2011, Ларсен Ф.С., 2002, Драисма Е.
[3] Клинические рекомендации. Атопический дерматит, 2020.
[4] Атопический дерматит: рекомендации для практических врачей. Российский согласительный национальный документ по атопическому дерматиту. Под ред. P.M. Хаитова, А.А. Кубановой. М.: Фармакус Принт, 2002. 192 с.
[5] ODT and inflammation June 2010
[6] Scientific dossier «Atopic-prone skin: latest discoveries»
[7] Тест репорт Крем-эмолент “Stelatopia”, самостоятельная оценка пользователями
Атопический дерматит у детей — причины, симптомы и лечение в «СМ-Клиника» для детей и подростков
Клиническая картина при атопическом дерматите обусловлена образованием большого количества очагов воспаления в разных участках кожного покрова. В связи с этим основным проявлением болезни является зуд, который мешает спать, ухудшает общее самочувствие, ведет к постоянной раздражительности ребенка.
В месте локального воспаления образуются высыпания.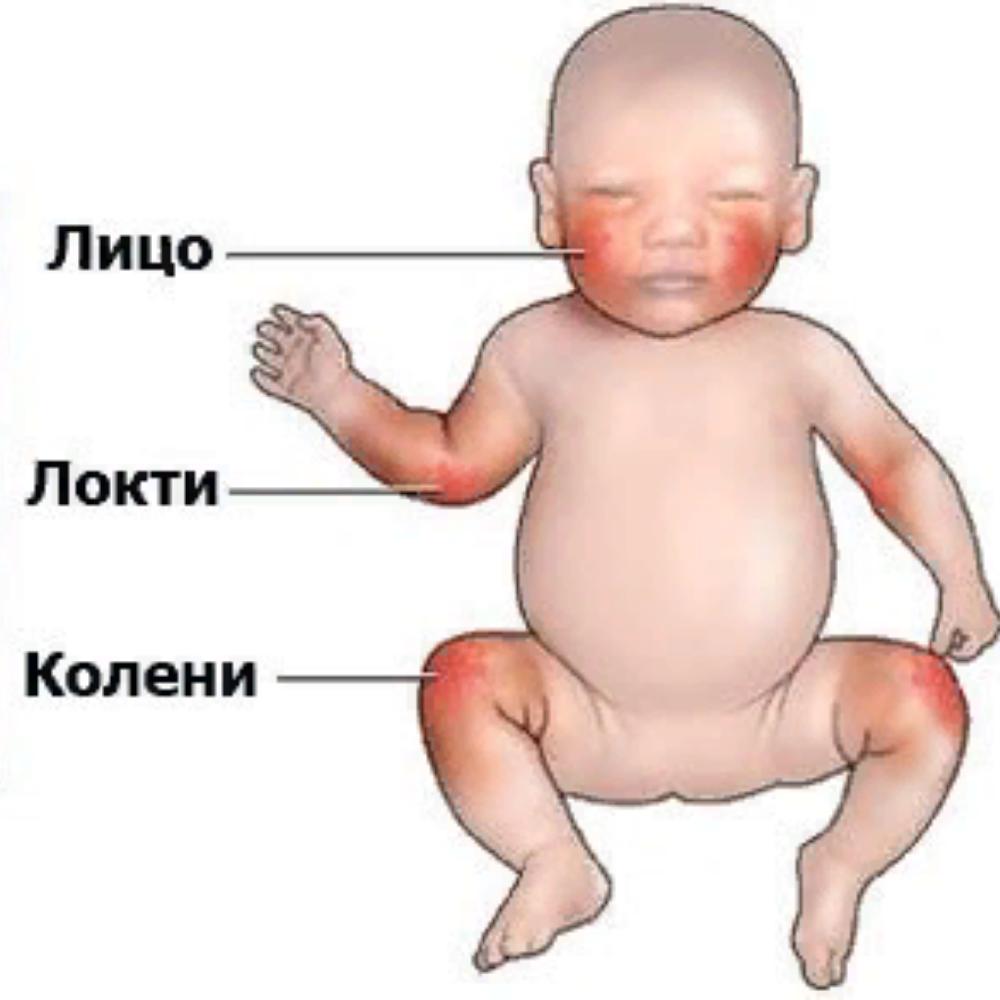 Они могут иметь разный внешний вид в зависимости от стадии заболевания:
Они могут иметь разный внешний вид в зависимости от стадии заболевания:
- В острой фазе элементы ярко-красные. Из-за прилива дополнительной крови в зону воспаления образуется локальный отек. Могут присутствовать чешуйки, бляшки. При пальпации кожные элементы влажные.
- В фазе неполной ремиссии высыпания телесного цвета, сухие, могут шелушиться. Появление новых элементов часто вызвано трением кожи об одежду.
Локализация кожных высыпаний отличается в зависимости от возраста ребенка. У младенцев они чаще возникают в области головы (ее волосистой части), шеи и груди. Излюбленным местом новых высыпаний являются разгибательные поверхности суставов.
Дополнительными симптомами атопического дерматита у детей являются:
- сухость и шелушение кожи;
- формирование болезненных трещин, особенно на разгибательной поверхности рук и ног;
- усиление неприятных ощущений ночью;
- гиперпигментация кожи;
- появление сухих бляшек и шелушащихся пятен в местах наиболее активных высыпаний.

Как правило, симптоматика АД проявляется ярче в холодное время года и значительно снижается при наступлении теплого сезона.
В подростковом возрасте «география» высыпаний перемещается на спину, область живота, паха.
Постоянный зуд нарушает сон, ребенок становится капризным и лабильным. В подростковом возрасте отечные высыпания, изменяющие эстетику кожи, становятся причиной психологических комплексов. Кожные элементы в местах трения могут инфицироваться с образованием локальных гнойников. Это сопровождается повышением температуры тела, общей слабостью ребенка, ухудшением общего самочувствия.
Признаки атопического дерматита у детей во многом зависят от формы и стадии заболевания, а также причины его возникновения и возраста ребенка.
Младенческая форма
Воспалительнный процесс протекает наиболее остро. Развивается отек и покраснение кожи. Обильные высыпания в виде папул («прыщиков») и мелких пузырьков, при вскрытии которых формируются обильно мокнущая поверхность.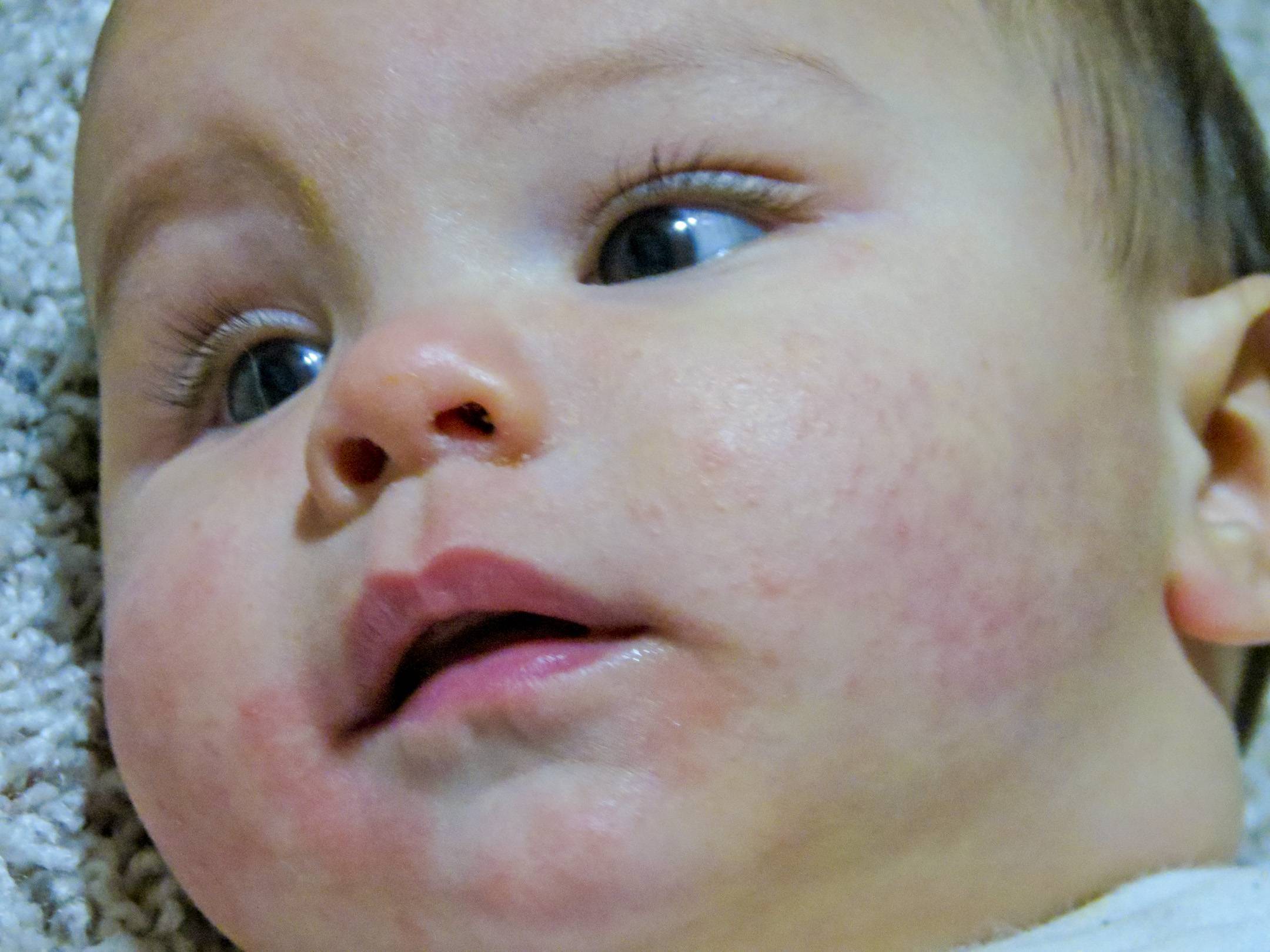 По мере подсыхания выделений на пораженных участках формируются корочки.
По мере подсыхания выделений на пораженных участках формируются корочки.
Очаги обычно расположены на лице (лоб, щеки, подбородок), под волосами на голове, на руках и ногах, реже в области ягодиц. Нередко заболевание сопровождается формированием себорейного дерматита на волосистой части головы, а также «молочного струпа» — специфических желтоватых корочек на щеках.
Из-за постоянного зуда малыши становятся беспокойными, расчесывают пораженные участки, что иногда приводит к формированию гнойничков.
Детская форма
Для этого типа заболевания характерна избыточная сухость кожи и формирование чешуек на фоне выраженного покраснения. Кожа шелушится и трескается, ребенок жалуется на сильный зуд, особенно по ночам. Очаги поражения расположены в локтевых сгибах и коленных ямках, на ладонях, в складках кожи (пах, ягодицы), на шее. Часто отмечается потемнение век и их шелушение.
Подростковая форма
Специфические очаги в виде шелушащихся бляшек расположены вокруг глаз и рта, на шее, локтях и запястьях, а также на тыльной поверхности кистей и стоп.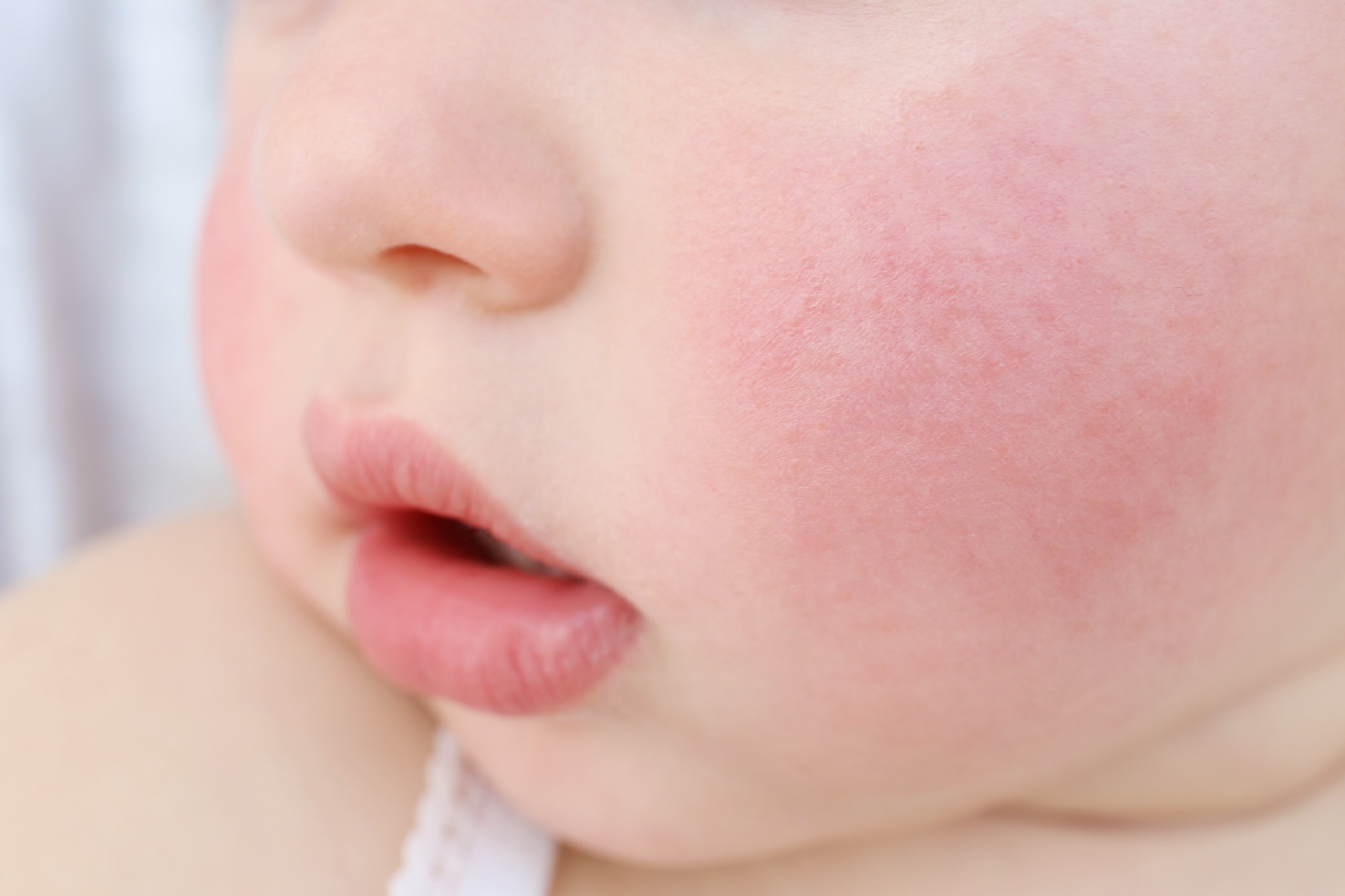 Симптомы усиливаются с наступлением холодов и в разгаре отопительного сезона.
Симптомы усиливаются с наступлением холодов и в разгаре отопительного сезона.
причин, симптомов, лечения и многое другое
Что такое экзема?
Экзема (например, zuh-MUH) — это название группы состояний, при которых кожа становится красной, зудящей и воспаленной.
Существует несколько видов экземы. Атопический дерматит, контактный дерматит, дисгидротическая экзема и себорейный дерматит, также известный как «колыбельный дерматит» у младенцев, являются наиболее распространенными типами, поражающими детей. Экзема, особенно атопический дерматит, чаще всего появляется в первые полгода-пять лет жизни ребенка.
Наряду с кожным зудом экзема может вызывать более серьезные аллергии, поскольку ослабляет иммунную систему, может вызывать волдыри и разрушать кожные барьеры, защищающие от кожных заболеваний. К счастью, как легкие, так и более тяжелые симптомы экземы можно предотвратить и лечить у младенцев и детей ясельного возраста.
Почему у моего ребенка развилась экзема?
Что именно вызывает экзему, неизвестно. Исследователи не знают, почему у детей развивается экзема, хотя они знают, что это связано с сочетанием аллергенов окружающей среды и генетики. Экзема у младенцев может вызывать сыпь на коже ребенка, кожный зуд и вспышки экземы в пораженных участках.
Спровоцировать экзему у младенцев могут различные факторы окружающей среды, в том числе определенные моющие средства, мыло и шампуни. Сухой воздух и мази также могут спровоцировать детскую экзему.
Если у вашего ребенка экзема, проконсультируйтесь с детским дерматологом или квалифицированным педиатром. Хотя они могут прописать стероид, такой как местный кортикостероид, другой стероидный крем или антигистаминный препарат, есть и другие более естественные методы лечения, которые может порекомендовать ваш лечащий врач. Это могут быть лекарства, отпускаемые без рецепта, вазелин и средства для чувствительной кожи без отдушек.
Есть также некоторые профилактические меры, которые ваша семья может предпринять, чтобы предотвратить обострение экземы. Младенцы старшего возраста могут носить варежки и перчатки, чтобы защитить пораженные участки от триггеров. Пищевая аллергия также может вызывать обострения, и вы можете составить для своего ребенка диету при экземе, чтобы уменьшить их последствия. Использование моющих средств и детских лосьонов, которые лучше подходят для этого состояния кожи, также может помочь.
Младенцы старшего возраста могут носить варежки и перчатки, чтобы защитить пораженные участки от триггеров. Пищевая аллергия также может вызывать обострения, и вы можете составить для своего ребенка диету при экземе, чтобы уменьшить их последствия. Использование моющих средств и детских лосьонов, которые лучше подходят для этого состояния кожи, также может помочь.
Чтобы узнать больше о том, какие продукты могут предотвращать или лечить экзему, ознакомьтесь с этими продуктами, имеющими Знак соответствия Национальной ассоциации по борьбе с экземой ТМ .
Почему у моего малыша развилась экзема?
Подобно тому, как у младенцев развивается экзема, дети, у которых экзема развивается из-за комбинации генов и факторов окружающей среды, но исследователи не знают намного больше о том, почему экзема проявляется на коже ребенка. Когда что-то вне тела «включает» иммунную систему, клетки кожи ведут себя не так, как должны, вызывая вспышки экземы.
Мы также знаем, что дети из семей, в которых в анамнезе были случаи экземы, астмы или сенной лихорадки (известной как атопическая триада), более склонны к развитию атопического дерматита.
Общие симптомы экземы у детей включают зуд, сыпь и разрушение кожных барьеров, защищающих детей от кожных инфекций.
Профилактика и лечение детей ясельного возраста и младенцев часто схожи. Независимо от возраста вашего ребенка, проконсультируйтесь с педиатром или детским дерматологом, прежде чем принимать решение о плане лечения.
Лечение экземы у младенцев и детей ясельного возраста
Экзема не заразна. Вы не можете «заразиться» от кого-то другого.
При большинстве типов экземы, включая атопическую экзему, лечение обострений сводится к следующим основам:
- Знайте конкретные триггеры вашего ребенка, чтобы избежать воздействия
- Ежедневно принимайте ванну и увлажняйте кожу, чтобы защитить кожу и сохранить влагу
- Постоянно используйте безрецептурные (OTC) и отпускаемые по рецепту лекарства в соответствии с предписаниями для уменьшения симптомов
Лекарства от экземы нет, но есть методы лечения, и их число будет увеличиваться. К ним относятся безрецептурные средства, отпускаемые по рецепту лекарства для местного применения, фототерапия и иммунодепрессанты.
К ним относятся безрецептурные средства, отпускаемые по рецепту лекарства для местного применения, фототерапия и иммунодепрессанты.
Экзема, особенно атопический дерматит (АД), может выглядеть и вести себя по-разному по мере взросления ребенка. Важно понимать, какой тип экземы у них может быть, а также их симптомы и триггеры, чтобы вы могли лучше лечить и управлять ею по мере ее роста и изменения. Единственный способ узнать, какой тип экземы у вашего ребенка, — записаться на прием к врачу.
Is экзема разные для младенцев, детей ясельного возраста и детей старшего возраста ? Болезненная, зудящая сыпь на лице, туловище или теле ребенка (но обычно не в области подгузника) может быть экземой. Экзема выглядит и действует иначе у младенцев и малышей, чем у детей старшего возраста. Расположение и внешний вид экземы меняются по мере ее роста, поэтому важно знать, на что обращать внимание на каждом этапе жизни вашего младенца или малыша.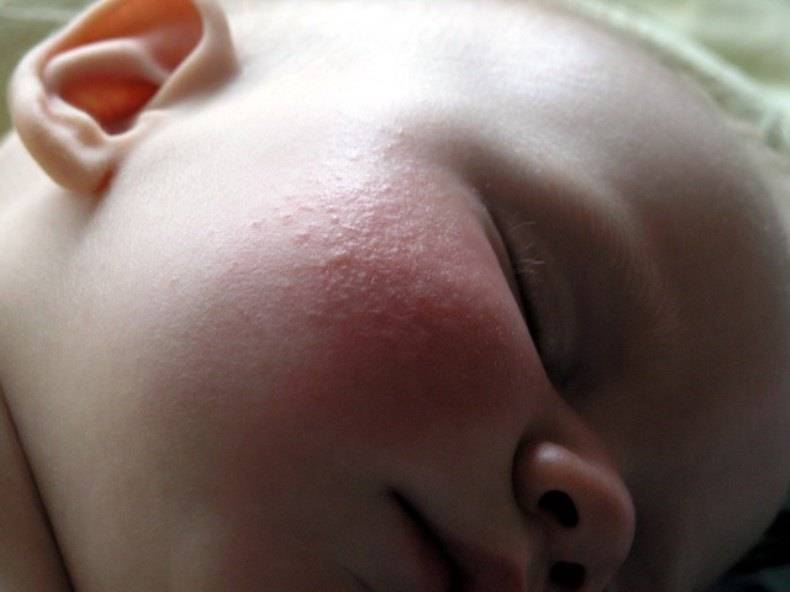
Младенцы (первые 6 месяцев)
Экзема обычно появляется на лице, щеках, подбородке, лбу и скальпе. Он также может распространяться на другие участки тела, но обычно не на область подгузника, где влага защищает кожу. Кожа на этом этапе также имеет тенденцию выглядеть более красной и «плаксивой».
Младенцы (6-12 месяцев)
На этом этапе экзема часто появляется на локтях и коленях вашего ребенка — местах, которые легко поцарапать или потереть, когда он ползает. Если экземная сыпь инфицируется, на коже может образоваться желтая корка или очень маленькие «гнойные бугорки».
Малыши (2-5 лет)
Атопический дерматит часто поражает лицо у детей. Это может выглядеть как красные пятна с небольшими бугорками, как показано здесь.Атопический дерматит часто поражает лицо у детей. Это может выглядеть как красные пятна с небольшими бугорками, как показано здесь.
В возрасте около двух лет экзема у вашего малыша чаще всего появляется в сгибах локтей и коленей, а также на запястьях, лодыжках и руках. Он также может появиться на коже вокруг рта и век вашего малыша. Кожа вашего малыша может начать выглядеть сухой и шелушащейся на этом этапе и стать толстой с более глубокими линиями — это называется «лихенификация».
Он также может появиться на коже вокруг рта и век вашего малыша. Кожа вашего малыша может начать выглядеть сухой и шелушащейся на этом этапе и стать толстой с более глубокими линиями — это называется «лихенификация».
Дети (5 лет и старше)
Экзема обычно появляется в локтевых и/или коленных сгибах. Иногда это только на руках ребенка — по крайней мере 70% людей хоть раз в жизни страдали от экземы на руках. Покраснение и зудящие пятна за ушами, на ногах или коже головы вашего ребенка также могут быть признаком атопического дерматита. Но это также могут быть симптомы другого заболевания, такого как себорейный дерматит, который может сопутствовать экземе.
Что вызывает экзему у моего ребенка или усугубляет ее?
Некоторые из наиболее распространенных триггеров экземы включают:
Даже мягкие игрушки вашего ребенка могут быть триггером для экземы- Сухая кожа
- Раздражители
- Жар и потливость
- Инфекция
- Аллергены, такие как перхоть домашних животных, пыльца или пыль
Экзема вашего ребенка может ухудшиться зимой, когда воздух сухой.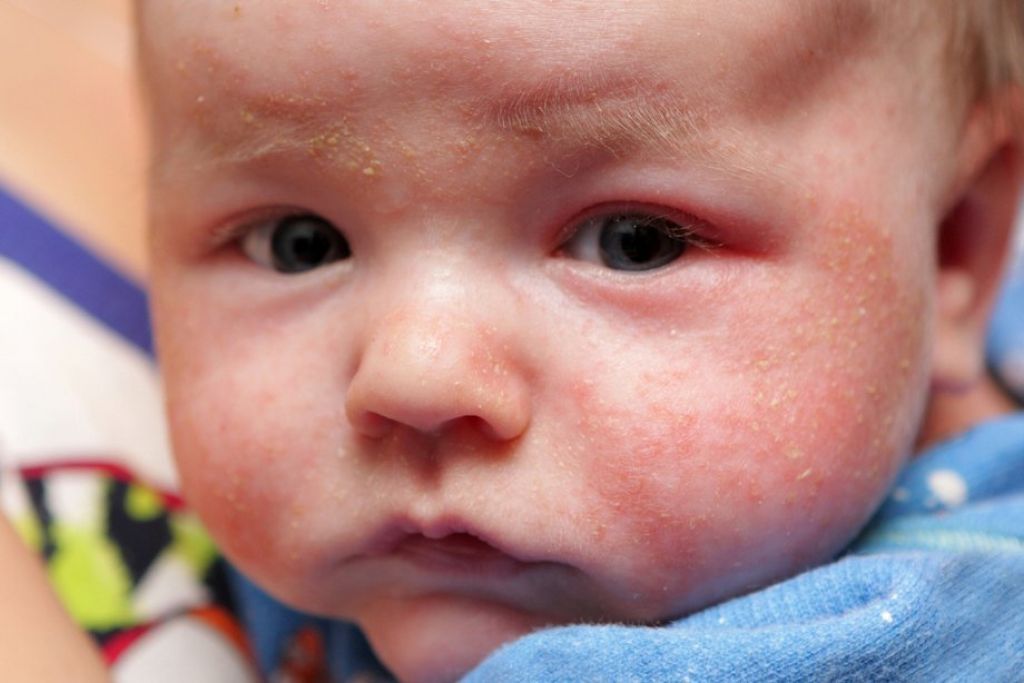 Слюна от слюнотечения также может вызвать раздражение щек, подбородка и шеи вашего ребенка.
Слюна от слюнотечения также может вызвать раздражение щек, подбородка и шеи вашего ребенка.
Лучший способ справиться с экземой у вашего ребенка — узнать его симптомы и триггеры, чтобы вы могли держать ее под контролем.
Узнайте больше о распространенных триггерах экземы.
В чем разница между экземой и атопическим дерматитом у детей?
Экзема — это общий термин для группы заболеваний, при которых кожа становится сухой, зудящей и воспаленной. Дерматит – буквальное значение: воспаление кожи – это другое название экземы.
Атопический дерматит — один из наиболее распространенных видов экземы, поражающий 13% всех детей в возрасте до 18 лет в США. Атопический дерматит считается хроническим воспалительным заболеванием, которое является результатом сверхактивной реакции иммунной системы на триггеры внутри и вне организма.
Лечение экземы у детей | Национальная ассоциация по борьбе с экземой
Соблюдая правильный режим купания, увлажнения и отпускаемых по рецепту лекарств (при необходимости), вы можете помочь своему ребенку чувствовать себя более комфортно
Не существует единственного «правильного» лечения экземы у детей. То, что работает для другого ребенка, может не сработать для вашего. Возможно, вам придется пройти несколько процедур или комбинаций процедур в сотрудничестве с врачом, прежде чем вы найдете то, которое поможет справиться с симптомами вашего ребенка. Будьте настойчивы и терпеливы, так как лечение экземы может занять несколько недель или больше, прежде чем вы увидите реальный прогресс.
То, что работает для другого ребенка, может не сработать для вашего. Возможно, вам придется пройти несколько процедур или комбинаций процедур в сотрудничестве с врачом, прежде чем вы найдете то, которое поможет справиться с симптомами вашего ребенка. Будьте настойчивы и терпеливы, так как лечение экземы может занять несколько недель или больше, прежде чем вы увидите реальный прогресс.
Купание и увлажнение
Важно иметь регулярный график ухода за экземой, который включает в себя купание с мягким очищающим средством и увлажнение, чтобы удерживать воду в коже. Увлажненная кожа помогает контролировать вспышки, борясь с сухостью и защищая от раздражителей и аллергенов.
Метод «Замачивание и уплотнение» при лечении экземы рекомендуется многими врачами, чтобы помочь высушить кожу и уменьшить воспаление. Чтобы получить полный терапевтический эффект, часто делайте ребенку замачивание и запечатывание и выполняйте следующие шаги по порядку.
Инструкции по замачиванию и запечатыванию
- Поместите ребенка в ванну с теплой водой на 5–10 минут.
 Используйте мягкое моющее средство (без мыла) и не трите пораженные участки кожи.
Используйте мягкое моющее средство (без мыла) и не трите пораженные участки кожи. - После купания слегка промокните кожу полотенцем, оставив ее слегка влажной.
- Нанесите рецептурные препараты для местного применения на пораженные участки кожи в соответствии с указаниями.
- В течение трех минут обильно нанесите увлажняющий крем на все тело ребенка. Важно нанести увлажняющий крем в течение трех минут, иначе кожа может стать еще суше.
- Подождите несколько минут, чтобы увлажняющий крем впитался в кожу, прежде чем одевать или накладывать влажные компрессы.
Не ограничивайте увлажнение только временем принятия ванны. Наносите его на ребенка в течение дня, когда его кожа начинает чесаться или становится сухой. Попробуйте использовать мазь или крем, а не лосьон, и нанесите его ладонями, слегка поглаживая в направлении вниз.
Ванны с отбеливателем
Ванны с отбеливателем могут быть эффективным средством для уменьшения воспаления и размножения бактерий на коже детей с экземой. Концентрация отбеливателя в ванне примерно такая же, как в хлорированном бассейне.
Концентрация отбеливателя в ванне примерно такая же, как в хлорированном бассейне.
Загрузите нашу инструкцию по использованию отбеливающей ванны.
Американская академия дерматологии рекомендует родителям делать следующие ванночки с отбеливателем:
- Используйте мерную чашку, чтобы получить точное количество отбеливателя, а затем добавьте его в воду. Слишком большое количество отбеливателя может вызвать раздражение кожи ребенка, а слишком малое количество может не помочь при симптомах экземы.
- Никогда не наносите отбеливатель непосредственно на экзему ребенка.
- Поговорите со своим дерматологом о начале терапии отбеливающими ваннами, в том числе о том, как долго ваш ребенок должен вымачиваться. По данным Американской академии дерматологии, большинство дерматологов рекомендуют купаться от 5 до 10 минут.
Родители детей с чувствительностью к отбеливателям или аллергической астмой, которая может ухудшиться из-за паров хлора, должны проконсультироваться со своим лечащим врачом перед началом терапии ваннами с отбеливателями.
Узнайте больше об отбеливателях и других видах добавок для ванн, которые облегчают симптомы экземы.
Терапия влажным обертыванием
Терапия влажным обертыванием может помочь успокоить зуд
Во время особенно интенсивных обострений с сильным зудом или болью терапия влажным обертыванием может увлажнить и успокоить кожу и повысить эффективность местных лекарств.
Влажные обертывания лучше делать вечером после купания, увлажнения и применения лекарств.
Получите подробные инструкции о том, как проводить лечение влажным обертыванием вашего ребенка.
Средства, отпускаемые без рецепта
Ваш врач может порекомендовать лечение, которое можно приобрести в местной аптеке, включая мягкие очищающие средства, легкие кортикостероиды, увлажняющие средства, вазелин, минеральное масло или продукты на основе смолы. Есть много доступных безрецептурных продуктов, которые могут помочь предотвратить и контролировать симптомы экземы у вашего ребенка.
Есть много доступных безрецептурных продуктов, которые могут помочь предотвратить и контролировать симптомы экземы у вашего ребенка.
Посетите наш каталог безрецептурных препаратов, получивших Знак одобрения Национальной ассоциации по борьбе с экземой™, чтобы найти лечение, подходящее для вашего ребенка.
Лечение по рецепту
Лекарства для местного применения
Лекарства для местного применения наносятся на кожу. Существует четыре формы рецептурных препаратов для местного применения, одобренных для лечения симптомов экземы.
Узнайте больше о местном лечении.
Фототерапия
Фототерапия, также известная как светотерапия, заключается в воздействии на кожу особого типа света, называемого ультрафиолетовым излучением B (UVB), с помощью портативного аппарата.
Узнайте больше о фототерапии.
Иммунодепрессанты
Используемые при экземе средней и тяжелой степени, иммунодепрессанты действуют, контролируя или подавляя иммунную систему.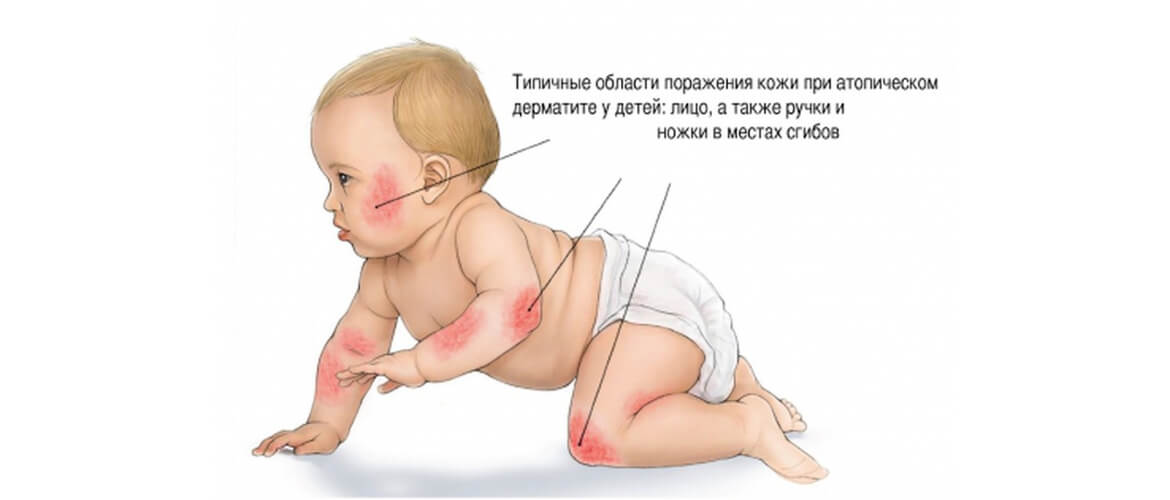 Иммунодепрессанты назначают «не по прямому назначению», что означает, что FDA не одобрило их использование при экземе. Тем не менее, они обычно используются врачами для лечения сложных случаев экземы.
Иммунодепрессанты назначают «не по прямому назначению», что означает, что FDA не одобрило их использование при экземе. Тем не менее, они обычно используются врачами для лечения сложных случаев экземы.
Узнайте больше об иммунодепрессантах.
Биопрепараты
Биопрепараты или «биопрепараты» получают путем генной инженерии из белков, полученных из живых клеток или тканей. Они предназначены для воздействия на определенные части иммунной системы, которые способствуют развитию хронических воспалительных заболеваний, таких как атопический дерматит.
Узнайте больше о биологических препаратах.
Дупиксент (дупилумаб) является первым биологическим препаратом, одобренным Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для детей в возрасте от 6 лет и старше с атопическим дерматитом средней и тяжелой степени, у которых местное лечение не помогло или не рекомендуется.
Дупиксент вводят подкожно (под кожу) через неделю после начальной нагрузочной дозы и отпускаются только по рецепту врача.
