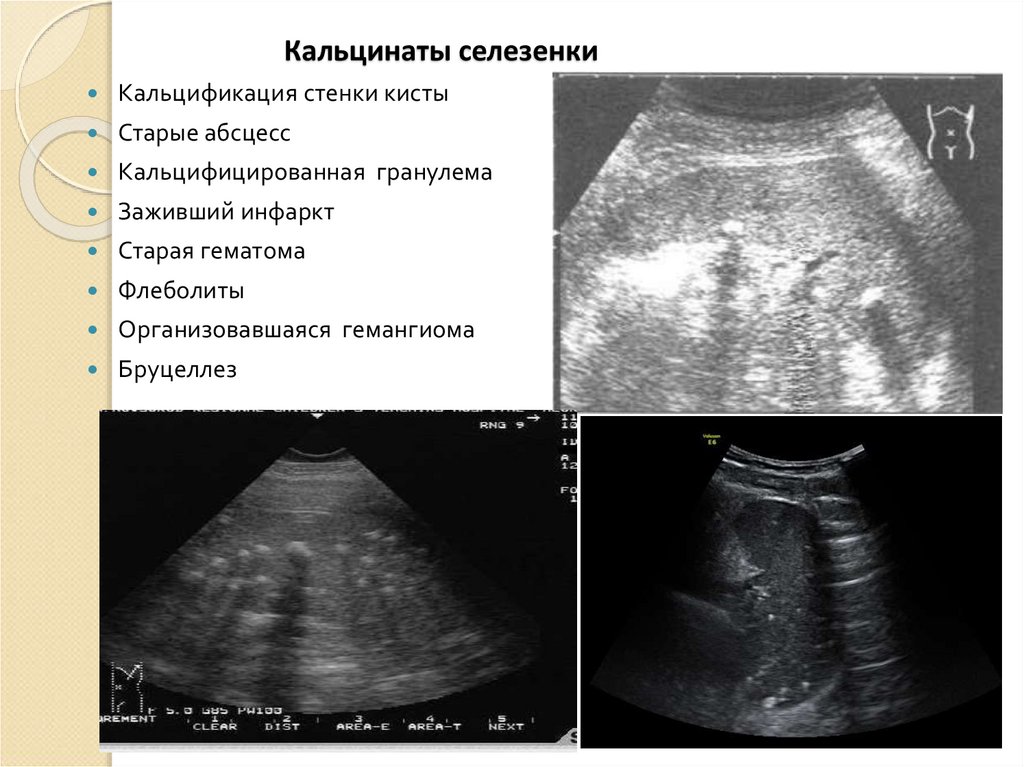
Аномалии развития селезенки. Что такое Аномалии развития селезенки?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аномалии развития селезенки – это стойкие изменения морфологической структуры органа, возникающие в результате нарушений развития во внутриутробном периоде. Клинически могут протекать бессимптомно, проявляться болью в левой половине живота, тошнотой, нарушением стула, в тяжелых случаях — приводить к летальному исходу. Диагностика основывается на данных физикального осмотра, УЗИ, сцинтиграфии селезенки, общего анализа крови. Пациентам с бессимптомными пороками показано врачебное наблюдение. При наличии клинических проявлений выполняют хирургическое лечение: спленэктомию, удаление добавочных долек.
МКБ-10
Q89.0 Врожденные аномалии селезенки
- Причины
- Классификация
- Симптомы аномалий селезенки
- Осложнения
- Диагностика
- Лечение аномалий развития селезенки
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Аномалии развития селезенки — врожденное изменение формы, размеров и расположения органа. Пороки встречаются редко, в среднем, в 0,1-0,3% случаев всех заболеваний селезенки и часто сочетаются с врожденными патологиями других систем и органов (печени, мочевыводящей и сердечно-сосудистой систем, желудочно-кишечного тракта). Тяжелые аномалии выявляются во время пренатальной диагностики или на первых днях жизни, асимптомные — могут являться случайной находкой при исследовании органов брюшной полости. Врожденные патологии развития селезенки в равной степени встречаются у лиц мужского и женского пола.
Аномалии развития селезенки
Причины
Возникновение аномалий развития селезенки возможно на любом этапе внутриутробного развития. Формирование селезёнки начинается на 5-й неделе эмбриогенеза в толще мезенхимы дорсальной брыжейки. Впоследствии орган увеличивается в размерах, обрастает лимфоидной тканью, венозными синусами и другими кровеносными сосудами. К середине 8-го месяца эмбрионального периода формирование селезенки заканчивается, снижается интенсивность гемопоэза, увеличивается лимфопоэз. На возникновение аномалии развития могут оказать влияние следующие факторы:
Формирование селезёнки начинается на 5-й неделе эмбриогенеза в толще мезенхимы дорсальной брыжейки. Впоследствии орган увеличивается в размерах, обрастает лимфоидной тканью, венозными синусами и другими кровеносными сосудами. К середине 8-го месяца эмбрионального периода формирование селезенки заканчивается, снижается интенсивность гемопоэза, увеличивается лимфопоэз. На возникновение аномалии развития могут оказать влияние следующие факторы:
- Неблагоприятные условия окружающей среды. Врожденные патологии формируются под воздействием тератогенных факторов, с которыми сталкивается мать в период беременности (загазованность и запыленность воздуха, радиоактивное излучение и др.). Помимо неблагополучной экологии, к возникновению нарушений у плода может привести напряженная и стрессовая обстановка в семье беременной женщины.
- Вредные привычки родителей. Аномалии внутриутробного развития может вызывать курение, употребление алкоголя и наркотических веществ женщиной до и во время беременности.

- Инфекции. Возникновению пороков внутренних органов способствуют перенесенные матерью во время вынашивания ребенка бактериальные, вирусные и паразитарные инфекционные болезни (герпес, грипп, сифилис, токсоплазмоз и др.).
- Прием запрещенных медикаментов. Негативное влияние на дифференцировку и закладку селезенки плода оказывает использование некоторых лекарственных средств, противопоказанных к приему в течение беременности (тетрациклины, макролиды, цитостатики, нейролептики и др.).
- Наследственность. Одной из теорий возникновения аномалии развития считается наследование дефектов хромосомного набора родителей, при которых происходит недоразвитие или формирование добавочных долек селезенки. Однако специальных исследований по данному вопросу не проводилось.
Классификация
Изолированная врожденная аномалия селезенки встречается редко. В основном патология сочетается с пороками формирования других органов и систем (печени, почек, сердца, репродуктивной системы). В современной гастроэнтерологии различают следующие виды аномалий селезенки:
В основном патология сочетается с пороками формирования других органов и систем (печени, почек, сердца, репродуктивной системы). В современной гастроэнтерологии различают следующие виды аномалий селезенки:
.jpg)
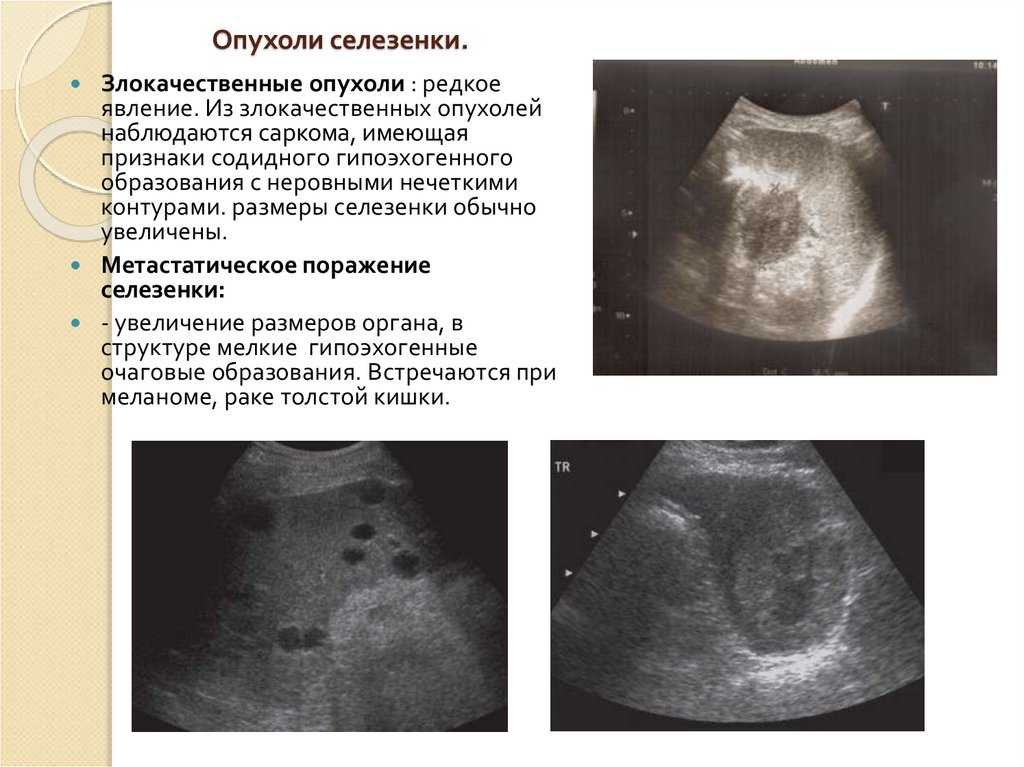
Симптомы аномалий селезенки
Клинические проявления зависят от вида порока развития. При добавочной селезенке, микросплении и полисплении симптоматика отсутствует, аномалии часто обнаруживаются случайно во время операции или исследования брюшной полости по поводу иного заболевания. Для пациентов с алиенией характерно стойкое снижение иммунитета, частое развитие септических осложнений, склонность к тромбообразованию и анемиям. Аномалия сочетается с комбинированными пороками развития сердца, которые сопровождаются выраженной сердечной недостаточностью, гипотонией или гипертензией, дыхательной недостаточностью и др.
Осложнения
Аспления вызывает развитие серьезных осложнений (сепсис, тромбоз) вплоть до смертельного исхода. Нагноение врожденной кисты приводит к абсцедированию. При разрыве кистозных полостей и излитии содержимого в полость живота развивается перитонит, а затем сепсис. Кисты огромных размеров могут сдавливать крупные сосуды, расположенные в брюшной полости, кишечник, приводя к возникновению ишемии и некроза соседних органов, кишечной непроходимости. Смещение блуждающей селезенки вызывает заворот органа, что является причиной нарушения кровоснабжения, возникновения инфаркта и некроза селезенки.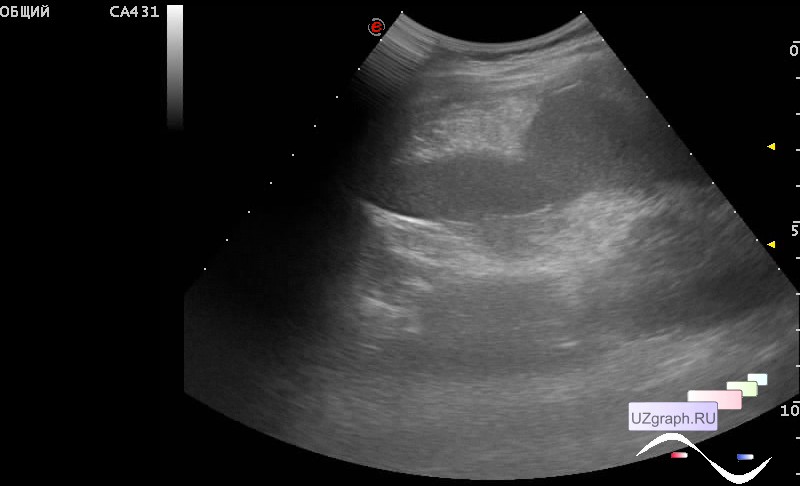
Диагностика
Исследование аномалий развития селезенки является предметом изучения врачей различных специальностей (детских гастроэнтерологов, неонатологов, хирургов). Бессимптомные пороки часто не диагностируются при жизни и обнаруживаются посмертно на аутопсии. Для выявления врожденных пороков селезенки проводятся следующие исследования:
- Осмотр детского гастроэнтеролога. Заподозрить аномалии со стороны селезенки при осмотре возможно только на фоне клинических проявлений болезни (асимметрии живота, боли в подреберье слева). При комбинированных врожденных пороках сердца в рамках кардиоспленического синдрома специалист назначает ультразвуковое исследование селезенки.
- Ультразвуковое исследование. Позволяет уточнить размеры, форму органа, выявить дополнительные дольки. При проведении УЗИ селезенки обнаруживаются врожденные кисты, оценивается из величина и конфигурация.
- Сцинтиграфия селезенки. Позволяет определить размеры, местоположение, дополнительные образования органа.
 С помощью радиоизотопного сканирования оценивают функциональное состояние паренхимы и выявляют аномалии селезенки.
С помощью радиоизотопного сканирования оценивают функциональное состояние паренхимы и выявляют аномалии селезенки. - Анализ крови. При асплении у пациентов отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево. В красной крови обнаруживается анемия, анизоцитоз, пойкилоцитоз. Отмечается повышение количество тромбоцитов и ретикулоцитов.
В спорных случаях или при недостаточной визуализации с помощью стандартных диагностических методов проводят МСКТ селезенки с контрастированием. Исследование выявляет точные размеры и локализацию органа, дополнительные дольки и кистозные полости. Дифференциальная диагностика зависит от вида аномалии. Врожденные кисты и добавочные дольки следует отличать от новообразований селезенки, надпочечников и поджелудочной железы. В зрелом возрасте микросплению дифференцируют со старческой атрофией органа.
Лечение аномалий развития селезенки
Выбор лечебных мероприятий зависит от выраженности клинических симптомов и вида аномалии.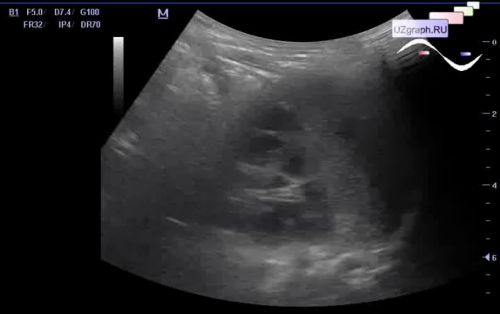 Аспления, входящая в состав кардиоспленического синдрома, не поддается лечению и является несовместимым с жизнью заболеванием. Различные аномалии локализации селезенки, как правило, не нуждаются в лечении и требуют периодического наблюдения гастроэнтеролога. При блуждающей селезенке в связи риском перекрута ножки показана спленэктомия. Тактика лечения по отношению к добавочным долькам различна. При отсутствии симптоматики показано тщательное диспансерное наблюдение. При возникновении гиперспленизма проводят хирургическое удаление дополнительных долек. При интраоперационном обнаружении добавочных долек у пациентов с травмой селезенки с целью профилактики послеоперационного гипоспленизма предпочтительным является их сохранение.
Аспления, входящая в состав кардиоспленического синдрома, не поддается лечению и является несовместимым с жизнью заболеванием. Различные аномалии локализации селезенки, как правило, не нуждаются в лечении и требуют периодического наблюдения гастроэнтеролога. При блуждающей селезенке в связи риском перекрута ножки показана спленэктомия. Тактика лечения по отношению к добавочным долькам различна. При отсутствии симптоматики показано тщательное диспансерное наблюдение. При возникновении гиперспленизма проводят хирургическое удаление дополнительных долек. При интраоперационном обнаружении добавочных долек у пациентов с травмой селезенки с целью профилактики послеоперационного гипоспленизма предпочтительным является их сохранение.
Прогноз и профилактика
Прогноз заболевания зависит от тяжести порока, наличия симптоматики и поражения других органов. Наличие аномалии в большинстве случаев не влияет на уровень жизни пациента и не ухудшают его здоровье. Только при асплении, сочетающейся с тяжелой патологией сердца, прогноз неблагоприятный. Основная роль в профилактике врожденных аномалий принадлежит тщательному планированию беременности. Перед предполагаемым зачатием будущим родителям рекомендуется пройти комплексное обследование для обнаружения возможных скрытых и хронических инфекций, ЗППП. В период беременности женщине необходимо отказаться от вредных привычек, вести здоровый образ жизни, придерживаться основ сбалансированного питания, исключить воздействие агрессивных факторов среды.
Основная роль в профилактике врожденных аномалий принадлежит тщательному планированию беременности. Перед предполагаемым зачатием будущим родителям рекомендуется пройти комплексное обследование для обнаружения возможных скрытых и хронических инфекций, ЗППП. В период беременности женщине необходимо отказаться от вредных привычек, вести здоровый образ жизни, придерживаться основ сбалансированного питания, исключить воздействие агрессивных факторов среды.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении аномалий развития селезенки.
Источники
- Хирургия заболеваний селезенки / Большов А.В., Хрыщанович В.Я. — 2015
- Хирургические заболевания и повреждения селезенки у детей / Шапкин В.В., Шапкина А.Н. — 2005
- Аномалии развития органов и частей тела человека. Справочное пособие / Калмин О.В. — 2004
- Абдоминальная хирургия. Практическое пособие в 2-х томах / Григорян Р.А. — 2006
- Настоящая статья подготовлена по материалам сайта: https://www.
 krasotaimedicina.ru/
krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
киста в селезенке — 25 рекомендаций на Babyblog.ru
15.11.2016 прошла свеженькое УЗИ и доплер, а 16.11.2016 созвонилась в зав.паталогии в роддоме Гюсан Ольгой Алексеевной, чтобы придти к ней на консультацию (до этого звонила 9.11 — она была в отпуске, сама назначила созвон на 16 число).
Итак, по порядку. УЗИ:
Срок 36 акушерских ровно. Плод в головном предлежании, низко над входом в малый таз.
ГОЛОВКА:
БПР — 88 мм
ЛЗР — 114мм
Окружность — 317 мм
Цефалический индекс — 78%
Желудочковая система,полушария и червь мозжечка — без дефектов
Лицо плода визуализируется фрагментами (прикрыто ручками)
Внутренний межорбитальный размер — 20мм.
ТЕЛО:
Позвоночный столб и легкие- без патологий.
Осмотр сердца затруднен — в тени ребер, сердцебиение — 132 уд/мин.
Диаметр живота — 100 мм
Окружность живота — 314 мм
Желудок, кишечник, печень, селезенка, желчный и мочевой пузырь и почки — без патологий.
Бедренная кость : пр — 67 мм лев 67 мм
Берцовая — пр 63 мм лев 63 мм
плечевая кость: пр — 61 мм лев — 61 мм
локтевая кость: пр — 60 мм лев — 60 мм
лучевая кость : пр — 52,5 мм лев — 52,5 мм
Осмотр кистей и стоп — затруднен.
ПЛАЦЕНТА:
Плацента в области дна больше слева, с переходом на переднюю и заднюю стенки толщиной в 37мм, 2-3 степени зрелости. Возможно две рядом расположенные.. Нижний край — высоко над зевом.
Кол-во околоплодных вод меньше нормы.
При осмотре пуповины — визуализируются три сосуда.
Матка в нормотонусе. Рубец — 2,8 мм.
Длина шейки — 36 мм. Внутренний зев закрыт.
В проекции шеи плода — видно петлю пуповины (однократно)
Масса плода — 2673 гр (+- 150 гр).
ДОПЛЕРОГРАФИЧЕСКОЕ ИССЛЕДОВАНИЕ:
Артерии пуповины:
индекс резистентности: 0,62 0,57 (0,46-0,71)
пульсационный индекс: 0,89 0,8 (0,67-1,05)
Кровоток в вене — монофазный.
Маточные артерии:
пульсационный индекс: 0,97 0,57 (0,48-0,95)
Средняя мозговая артерия: пиковая систолическая скорость 59,3 см/с (40,0-74,2),
RI 0.77
PI 1.65 (1.36-2.28)
Церебро-плацентарное соотношение более 1.
При исследовании маточно-плацентарного и плодового кровотока отмечается повышение индексов периферического сосудистого сопротивления в правой маточной артерии, не достигающее критических значений.
Заключение: нарушение маточно-плацентарного и плодового кровотока 1А степени.
Кардиолог (по результатам УЗИ сердца):
НЦД по смешанному типу.
Синусовая тахикардия.
Недостаточность митрального клапана.
Дисфункция трикуспидального клапана и клапана легочной артерии.
Незначительная аортальная недостаточность.
Консультация в Р/Д:
Пришла в назначенное время 17. 11.2016. Гюсан меня вспомнила (заходили вместе с девушкой, что рожала в 2015 — ее не вспомнили), побеседовали о том, как проходили прошлые роды, почему было КС. Я выразила восхищение работой анастезиолога (сказала фамилию и имя — гюсан очень удивилась, т.к. эту инфу мало кто запоминает). Просмотрела мои анализы, последнее УЗИ и доплер, ознакомилась с заключением кардиолога, уточнила, что принимаю, посоветовала панангин и персен. Назначила дату госпитализации на 1 декабря (это будет 38-39 недель). Сказала, что быстренько обследования сделают и на операцию (!!!!). Я сама КС не просила, но дала понять, что не хочу, чтобы меня принудительно мучали стимуляцией родовой деятельности и даже с учетом эпидуралки (которую сразу сказала, что не хочу, предпочитаю общий наркоз, чтоб проблем со спиной в будущем не было). Юлька рассказала, как у них в Краснодаре всех подряд заставляли рожать по 10-12 часов, хотя было видно, что сами не родят.
11.2016. Гюсан меня вспомнила (заходили вместе с девушкой, что рожала в 2015 — ее не вспомнили), побеседовали о том, как проходили прошлые роды, почему было КС. Я выразила восхищение работой анастезиолога (сказала фамилию и имя — гюсан очень удивилась, т.к. эту инфу мало кто запоминает). Просмотрела мои анализы, последнее УЗИ и доплер, ознакомилась с заключением кардиолога, уточнила, что принимаю, посоветовала панангин и персен. Назначила дату госпитализации на 1 декабря (это будет 38-39 недель). Сказала, что быстренько обследования сделают и на операцию (!!!!). Я сама КС не просила, но дала понять, что не хочу, чтобы меня принудительно мучали стимуляцией родовой деятельности и даже с учетом эпидуралки (которую сразу сказала, что не хочу, предпочитаю общий наркоз, чтоб проблем со спиной в будущем не было). Юлька рассказала, как у них в Краснодаре всех подряд заставляли рожать по 10-12 часов, хотя было видно, что сами не родят.
Вообщем, жду госпитализации, и надеюсь, что уже 2-3 декабря буду с сыной!
Варианты хирургического лечения непаразитарных кист селезенки у детей – Всегда ли необходима спленэктомия?
Цели: Изучить различные варианты хирургического лечения непаразитарных кист селезенки у детей.
Материалы и методы: Проведено исследование шести детей с непаразитарными кистами селезенки. Все они эксплуатировались в течение последних пяти лет. Все дети были симптомными и были оперированы. Были проведены различные хирургические вмешательства. Они были классифицированы на основе возможности сохранения селезенки. Четверым детям были выполнены операции по сохранению селезенки, двоим — спленэктомия. Обсуждаются различные процедуры сохранения селезенки.
Результаты: Не было долгосрочных осложнений или рецидивов у четырех пациентов в группе сохранения селезенки.
Заключение: При непаразитарных кистах селезенки лучше всего проводить операции по сохранению селезенки, когда это возможно. Спленэктомия требуется редко.
Консервация селезенки, иссечение кисты, марсупиализация, парциальная спленэктомия, спленэктомия
Кисты селезенки у детей встречаются редко. Клинически они могут быть бессимптомными или симптоматическими.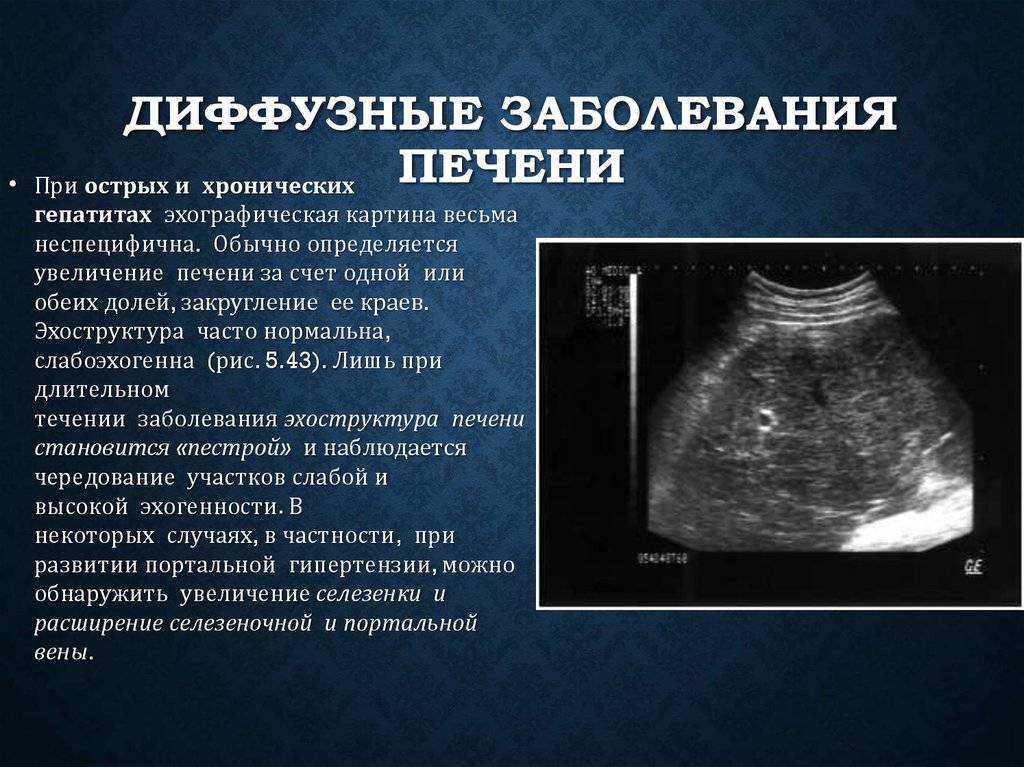 Симптоматические пациенты обычно обращаются с болью в животе или редко с опухолью в животе. Небольшие бессимптомные кисты селезенки размером менее 5 сантиметров могут быть сохранены. В прошлом спленэктомия была методом выбора для лечения этих кист. В настоящее время хирургия направлена на методы сохранения селезенки. Эти процедуры могут выполняться как открытым, так и методом минимального доступа.
Симптоматические пациенты обычно обращаются с болью в животе или редко с опухолью в животе. Небольшие бессимптомные кисты селезенки размером менее 5 сантиметров могут быть сохранены. В прошлом спленэктомия была методом выбора для лечения этих кист. В настоящее время хирургия направлена на методы сохранения селезенки. Эти процедуры могут выполняться как открытым, так и методом минимального доступа.
Это ретроспективное исследование шести пациентов, направленных с диагнозом кисты селезенки. Все пациенты прошли ультразвуковое исследование и компьютерную томографию брюшной полости с контрастным усилением для определения размера и расположения кист селезенки. После операции они находились под амбулаторным наблюдением с клиническим осмотром и УЗИ органов брюшной полости. Те, кто перенес спленэктомию, получили пневмококковую и гемофильную вакцину против гриппа B при последующем наблюдении.
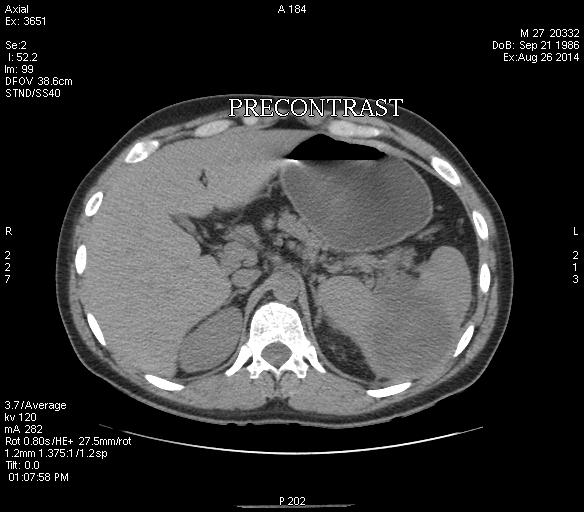
Всего в наше исследование было включено шесть пациентов. Характеристики пациентов приведены в таблице 1. Средний возраст составил 10 лет (от 8 до 15 лет). Было пять мужчин (83%) и одна женщина (17%). Все пациенты были симптоматическими и имели различную продолжительность болей в животе от двух недель до одного года. Единственным другим симптомом было наличие опухоли в животе. Клиническое обследование выявило спленомегалию при поступлении у двух пациентов (пациент 1 и 4). Компьютерная томография выявила кисты селезенки среднего размера размером более 5 сантиметров у двух пациентов (пациент 1 и 6). Все остальные пациенты имели огромные кисты селезенки, замещающие почти всю паренхиму селезенки.
Средний возраст составил 10 лет (от 8 до 15 лет). Было пять мужчин (83%) и одна женщина (17%). Все пациенты были симптоматическими и имели различную продолжительность болей в животе от двух недель до одного года. Единственным другим симптомом было наличие опухоли в животе. Клиническое обследование выявило спленомегалию при поступлении у двух пациентов (пациент 1 и 4). Компьютерная томография выявила кисты селезенки среднего размера размером более 5 сантиметров у двух пациентов (пациент 1 и 6). Все остальные пациенты имели огромные кисты селезенки, замещающие почти всю паренхиму селезенки.
Четырем пациентам была проведена операция по сохранению селезенки. Они включали удаление кровли, марсупиализацию с сальниковой ножкой и иссечение кисты. Пациентам 1 и 4 было выполнено иссечение кисты и спленоррафия (рис. 1), так как кисту можно было легко отделить от паренхимы селезенки. У пациента 3 была огромная киста селезенки, которую нельзя было отделить от паренхимы селезенки, поэтому ему была проведена марсупиализация и установка сальниковой ножки. У пациента № 6 была киста, примыкающая к поверхности селезенки (картина КТ, рис. 2), которая поддавалась удалению (операционная картина, рис. 3).
У пациента № 6 была киста, примыкающая к поверхности селезенки (картина КТ, рис. 2), которая поддавалась удалению (операционная картина, рис. 3).
Рисунок 1. Эксцизия кисты и спленоррфия
Рисунок 2. CT Сканирование показывает, что киста слен от селезенчата привыкает поверхность селезенки
На рисунке 3. Снигая селезенчатую кисту, показанную на рисунке 2
Таблица 1. Характеристики пациента
Sl № | Возраст (лет) | Пол | Клинические признаки | Хирургическая процедура | Гистология | Осложнения и последующее наблюдение |
1 | 8 | М | Боль в животе с 1 месяца спленомегалия | Иссечение кисты и спленорография | Псевдокиста | Нет, 6 лет |
2 | 12 | М | Боль в животе с 1 года | спленэктомия | Эпителиальная киста | Нет, 4 года |
3 | 15 | М | Боль в животе с 1 года | Сумчатость и ножка сальника | Эпителиальная киста | Остаточная киста через 1 месяц, рассосавшаяся при последующем наблюдении, 5 лет |
4 | 9 | Ф | Боль в животе и опухоль в животе с 2 недель спленомегалия | Удаление кисты | Псевдокиста | Нет, 2 года |
5 | 12 | М | Боль в животе с 1 года | Спленэктомия | Псевдокиста | Нет, 1 год |
6 | 15 | М | Боль в животе с 6 месяцев | Удаление кровли из стенки кисты | Эпителиальная киста | Нет, 6 месяцев |
Двум пациентам была выполнена спленэктомия. У пациента 2 была большая киста, занимающая всю селезенку, почти без остаточной паренхимы селезенки вокруг кисты (картина компьютерной томографии, рисунок 4). Поэтому этому пациенту была выполнена спленэктомия. У больного № 5 была инфицированная киста с плотными периселезеночными спайками. Сложная диссекция в сочетании с кровотечением возле ворот селезенки во время операции потребовала спленэктомии. Мы не проводили операции с минимальным доступом ни для одной из этих кист. При регулярном амбулаторном наблюдении остаточной или рецидивной кисты не выявлено, за исключением пациента 3. Эта киста была отмечена у этого пациента через месяц после операции и была в гораздо меньших размерах. Он был бессимптомным, поэтому регулярно проходил УЗИ. Киста регрессировала без какого-либо активного вмешательства. Все пациенты продолжают диспансерное наблюдение в амбулаторных условиях. Гистопатологическое исследование кист селезенки выявило эпителиальные кисты у трех пациентов и псевдокисты у остальных.
У пациента 2 была большая киста, занимающая всю селезенку, почти без остаточной паренхимы селезенки вокруг кисты (картина компьютерной томографии, рисунок 4). Поэтому этому пациенту была выполнена спленэктомия. У больного № 5 была инфицированная киста с плотными периселезеночными спайками. Сложная диссекция в сочетании с кровотечением возле ворот селезенки во время операции потребовала спленэктомии. Мы не проводили операции с минимальным доступом ни для одной из этих кист. При регулярном амбулаторном наблюдении остаточной или рецидивной кисты не выявлено, за исключением пациента 3. Эта киста была отмечена у этого пациента через месяц после операции и была в гораздо меньших размерах. Он был бессимптомным, поэтому регулярно проходил УЗИ. Киста регрессировала без какого-либо активного вмешательства. Все пациенты продолжают диспансерное наблюдение в амбулаторных условиях. Гистопатологическое исследование кист селезенки выявило эпителиальные кисты у трех пациентов и псевдокисты у остальных. Мы не использовали никаких иммуногистохимических красителей для гистопатологического исследования.
Мы не использовали никаких иммуногистохимических красителей для гистопатологического исследования.
Рисунок 4. КТ показывает большую кисту селезенки, замещающую почти всю селезенку
Кисты селезенки встречаются редко, с частотой 0,07%. Классификация кист селезенки была впервые предпринята Фаулером [1]. Он классифицировал непаразитарные кисты как истинные кисты или первичные кисты и ложные или псевдокисты в зависимости от наличия или отсутствия эпителиальной выстилки. Текущая классификация разработана Mirilas P et al. [2], которые классифицировали кисты селезенки на первичные кисты селезенки (включают врожденные и опухолевые кисты) и вторичные кисты (состоящие из травматических и некротических кист). Истинные кисты также называются врожденными кистами и определяются наличием внутренней эндотелиальной выстилки [3]. ].Они возникают в результате развития, а слизистая оболочка формируется вторично по отношению к выпячиванию мезотелия брюшины или скоплению мезотелиальных клеток, попавших в селезеночные борозды [4,5]. Иногда истинные кисты могут быть ошибочно классифицированы как псевдокисты, когда слизистая оболочка кисты была разрушена. , например инфекцией.Palmieri I и др. [6] установили патологический диагноз врожденных кист с помощью иммуногистохимии с использованием цитокератина, СЕА, СА19-9 и кальретинин.
Иногда истинные кисты могут быть ошибочно классифицированы как псевдокисты, когда слизистая оболочка кисты была разрушена. , например инфекцией.Palmieri I и др. [6] установили патологический диагноз врожденных кист с помощью иммуногистохимии с использованием цитокератина, СЕА, СА19-9 и кальретинин.
Первичные кисты составляют около 30-40% кист селезенки и чаще встречаются у детей, чем у взрослых [7]. Большинство кист бессимптомны. Обычная клиническая картина симптоматических кист селезенки включает боль в левой верхней части живота или дискомфорт, часто сопровождаемый чувством переполнения. Зараженные кисты могут проявляться лихорадкой, рвотой или повышенным количеством лейкоцитов.
Спленомегалия обычно присутствует при размере кисты более 6 см [6]. Кисты селезенки размером более 5 см более склонны к осложнениям, таким как кровотечение, разрыв или инфекция, поэтому рекомендуется хирургическое лечение [7]. В нашей серии все пациенты имели симптомы в течение различной продолжительности от двух недель до одного года.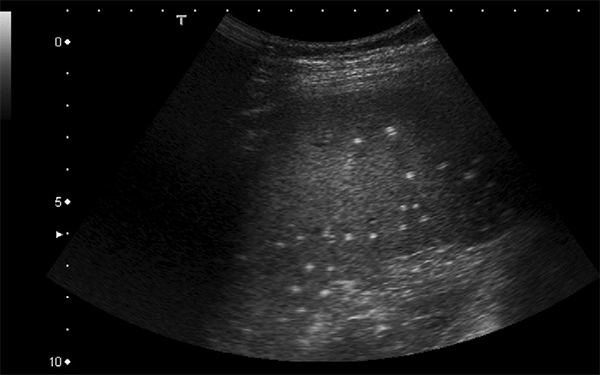
У двоих из них была спленомегалия при поступлении. Хотя у нас был один пациент с инфицированной кистой селезенки, у него не было лихорадки. Лапаротомия со спленэктомией в прошлом была методом выбора при врожденных кистах селезенки. Однако в настоящее время практикуется сохранение селезенки, чтобы избежать OPSI (подавляющая инфекция после спленэктомии) у детей [8]. Недавние достижения, в том числе технические усовершенствования в визуализации и оперативной хирургии в сочетании с пониманием сегментарной анатомии селезенки, привели к практике сохранения селезенки [9].]. Эти методы развивались с тех пор, как Моргенштерн и Шапиро впервые выполнили частичную спленэктомию при кисте селезенки [10]. Методы сохранения селезенки включают декапсуляцию, удаление кровли, марсупиализацию, иссечение кисты и частичную спленэктомию с или без установки сальниковой ножки. Любая или все эти процедуры могут быть выполнены либо лапароскопическим, либо открытым способом [7,11].
Технические детали операции по сохранению селезенки включают перевязку полярных сосудов, разделение селезенки, наложение поддерживающих швов и сальниковой ножки [12]. Декапсуляция включает почти полное иссечение кисты и оставление части стенки кисты, примыкающей к паренхиме селезенки. К преимуществам можно отнести меньшую кровопотерю и скорость операции. Частота рецидивов низкая [13].
Декапсуляция включает почти полное иссечение кисты и оставление части стенки кисты, примыкающей к паренхиме селезенки. К преимуществам можно отнести меньшую кровопотерю и скорость операции. Частота рецидивов низкая [13].
В настоящее время все операции по сохранению селезенки можно выполнять лапароскопически, что имеет ряд преимуществ [14]. Однако в некоторых исследованиях отмечена более высокая частота рецидивов после лапароскопического удаления кровли или декапсуляции кист селезенки (64%) [15]. Другие исследования не сообщали о каких-либо долгосрочных рецидивах или осложнениях и выступали за лапароскопическое сохранение селезенки [13,16]. Спленэктомия выполняется только в том случае, если киста занимает ворота, что затрудняет диссекцию, или если киста большая, замещающая почти всю паренхиму селезенки [17].
Недавний обзор 166 пациентов с кистами селезенки, проведенный Sinha et al., показал, что большинство кист были врожденными (82%), а 47% были диагностированы случайно.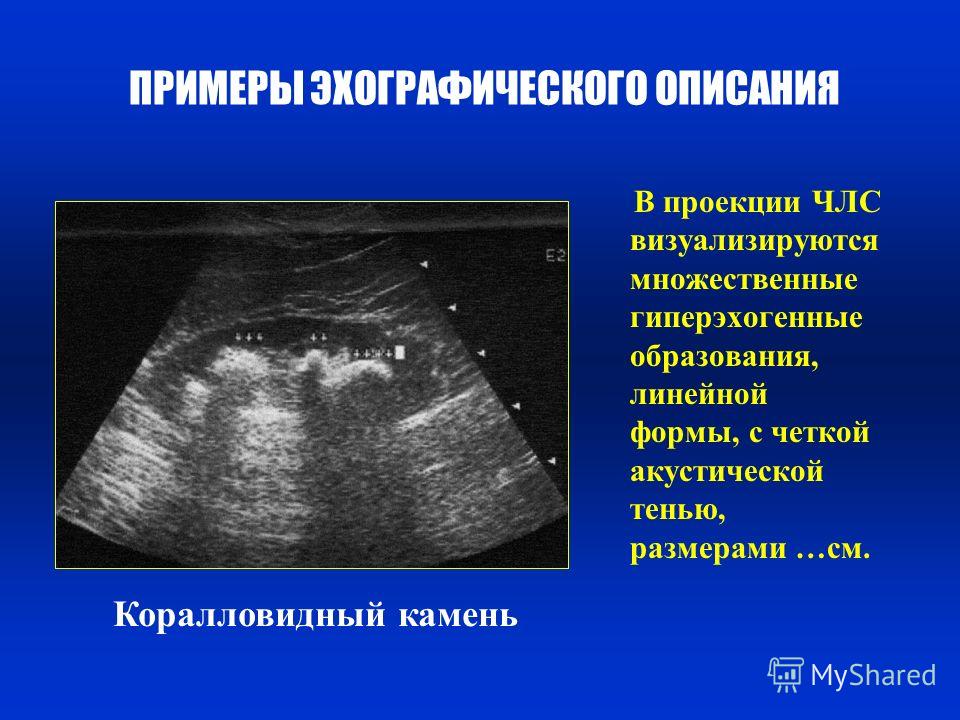 Лапаротомия была выполнена у двух третей пациентов, остальные лечились лапароскопически. Частота спленэктомий была выше в открытой группе по сравнению с минимально инвазивной группой. Интересно, что частота рецидивов была ниже в открытой группе по сравнению с минимально инвазивной группой. В этом исследовании также сообщалось о консервативном лечении бессимптомных кист размером менее 5 сантиметров с регулярным контролем УЗИ [18].
Лапаротомия была выполнена у двух третей пациентов, остальные лечились лапароскопически. Частота спленэктомий была выше в открытой группе по сравнению с минимально инвазивной группой. Интересно, что частота рецидивов была ниже в открытой группе по сравнению с минимально инвазивной группой. В этом исследовании также сообщалось о консервативном лечении бессимптомных кист размером менее 5 сантиметров с регулярным контролем УЗИ [18].
В нашей собственной серии из шести пациентов двоим (33%) была выполнена спленэктомия по уже упомянутым причинам. У нас не было долгосрочных рецидивов в группе сохранения селезенки при последующем наблюдении. Основываясь на размере кист и расположении кист в селезенке, мы считаем, что небольшие бессимптомные кисты размером менее 5 сантиметров можно безопасно наблюдать с помощью регулярного ультразвукового исследования. Это подтверждают и другие исследователи [19].
Симптоматические кисты всегда следует лечить хирургическим путем. Кисты, вовлекающие только часть селезенки, выступающую на поверхность, можно легко лечить путем марсупиализации, удаления руфинга или иссечения кисты.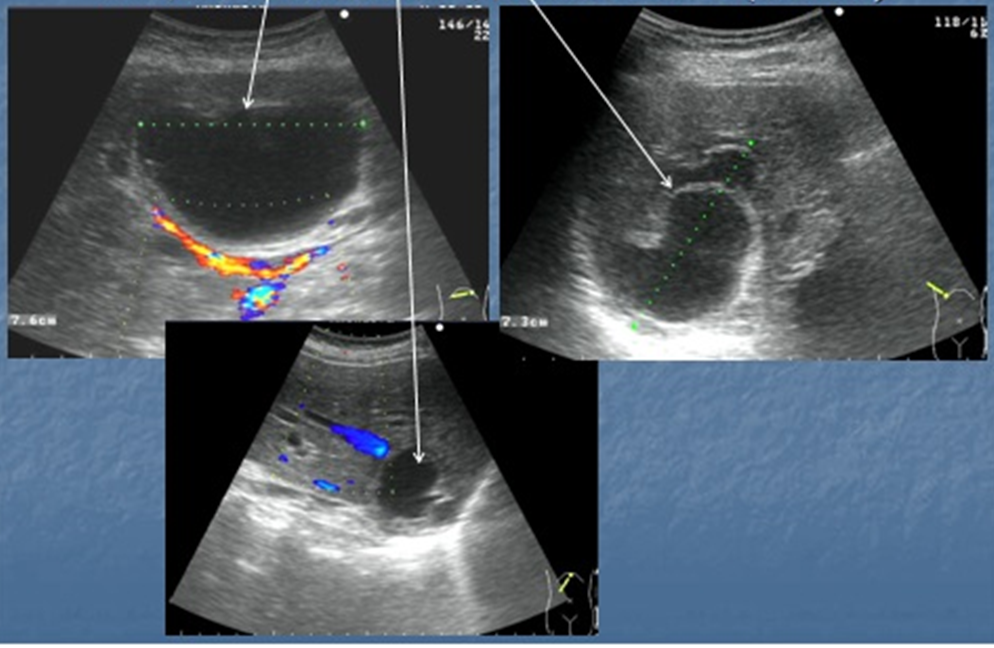 Глубокие кисты, недоступные для вышеуказанных процедур, лучше всего лечить частичной спленэктомией и спленоррафией. Частичная спленэктомия также может быть выполнена лапароскопически [20]. Кисты, поражающие почти всю селезенку, наличие плотных периселезеночных спаек, сильно инфицированная киста или локализация в воротах требуют спленэктомии.
Глубокие кисты, недоступные для вышеуказанных процедур, лучше всего лечить частичной спленэктомией и спленоррафией. Частичная спленэктомия также может быть выполнена лапароскопически [20]. Кисты, поражающие почти всю селезенку, наличие плотных периселезеночных спаек, сильно инфицированная киста или локализация в воротах требуют спленэктомии.
Наконец, аутотрансплантацию селезенки следует всегда предпринимать всякий раз, когда проводится спленэктомия. Наиболее распространенные методы аутотрансплантации селезенки включают имплантацию в сальниковую сумку [21]. Имеются сообщения, предполагающие значительный ответ антител на пневмококковые антигены после аутотрансплантации селезенки. Это может способствовать общей защите от OPSI [22].
Кисты селезенки у детей встречаются редко. Неосложненные и бессимптомные небольшие кисты можно лечить консервативно с регулярным наблюдением. Симптоматические кисты всегда требуют хирургического вмешательства. Их лучше всего лечить открытыми или лапароскопическими методами сохранения селезенки, когда это возможно.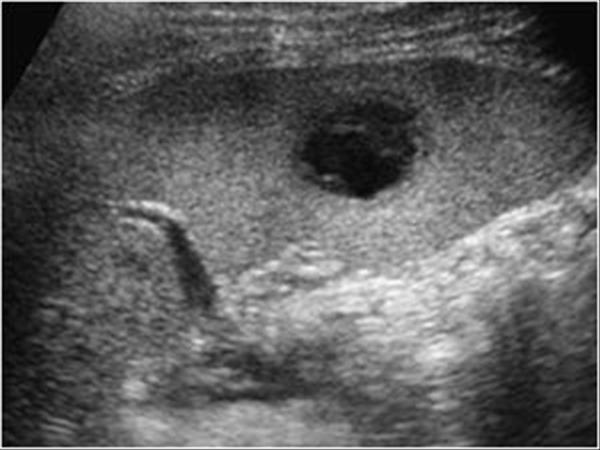 Спленэктомию следует применять только в крайнем случае.
Спленэктомию следует применять только в крайнем случае.
Авторы хотели бы поблагодарить д-ра Йогеша Тивари и Аамира Икбала (резидентов) и г-на Мохсина Муджавара за техническую помощь в подготовке рукописи.
- Fowler RH (1953) Непаразитарные доброкачественные кистозные опухоли селезенки. Int Abstr Surg 96: 209-227. [Перекрестная ссылка]
- Mirilas P, Mentessidou A, Skandalakis JE (2007) Кисты селезенки: существует ли так много типов? J Am Coll Surg 204: 459-465. [Перекрестная ссылка]
- Кавасима А., Фишман Э. (1994) Доброкачественные поражения селезенки. В, Гор Р.М., Левин М.С., Лауфер И. (ред.). Учебник желудочно-кишечной радиологии. Филадельфия, Сондерс: 2251-2299.
- Фримен Дж.Л., Джафри С.З., Робертс Дж.Л., Мезва Д.Г., Ширхода А. (1993) КТ врожденных и приобретенных аномалий селезенки. Рентгенография 13: 597-610. [Перекрестная ссылка]
- Ough YD, Nash HR, Wood DA (1981) Мезотелиальные кисты селезенки с плоскоклеточной метаплазией.
 Am J Clin Pathol 76: 666-669. [Перекрестная ссылка]
Am J Clin Pathol 76: 666-669. [Перекрестная ссылка] - Palmieri I, Natale E, Crafa F, Cavallaro A, Mingazzini PL (2005) Эпителиальные кисты селезенки. Anticancer Res 25: 515-521. [Перекрестная ссылка]
- Morgenstern L (2002)Непаразитарные кисты селезенки: патогенез, классификация и лечение. J Am Coll Surg 194: 306-14. [Перекрестная ссылка]
- Smith ST, Scott DJ, Burdick JS, Rege RV, Jones DB (2001)Лапароскопическая марсупиализация и гемиспленэктомия при кистах селезенки. J Laparoendosc Adv Surg Tech A 11: 243-9. [Перекрестная ссылка]
- Redmond HP, Redmond JM, Rooney BP, Duignan JP, Bouchier-Hayes DJ (1989) Хирургическая анатомия селезенки человека. Br J Surg 76: 198-201. [Перекрестная ссылка]
- Morgenstern L, Shapiro SJ (1980) Частичная спленэктомия при непаразитарных кистах селезенки. Am J Surg 139: 278-281.
 [Перекрестная ссылка]
[Перекрестная ссылка] - Hansen MB, Moller AC (2004) Кисты селезенки. Surg Laparosc Endosc Percutan Tech 14: 316-322. [Перекрестная ссылка]
- Williams RJ, Glazer G (1993)Кисты селезенки: изменения в диагностике, лечении и этиологических концепциях. Ann R Coll Surg Engl 75: 87-89. [Перекрестная ссылка]
- Маккензи Р.К., Янгсон Г.Г., Магомед А.А. (2004)Лапароскопическая декапсуляция врожденных кист селезенки: шаг вперед в сохранении селезенки. J Pediatr Surg 39: 88-90. [Перекрестная ссылка]
- Тагая Н., Ода Н., Фурихата М., Немото Т., Сузуки Н. и др. (2002)Опыт лапароскопического лечения одиночных симптоматических кист селезенки. Surg Laparosc Endosc Percutan Tech 12: 279-82. [Перекрестная ссылка]
- Schier F, Waag KL, Ure B (2007)Лапароскопическое удаление кровли селезеночных кист приводит к высокой частоте рецидивов.
 J Pediatr Surg 42: 1860-1863. [Перекрестная ссылка]
J Pediatr Surg 42: 1860-1863. [Перекрестная ссылка] - Джаном Д., Вилдисен А., Хоц Т., Готи Ф., Декуртинс М. (2003)Открытое и лапароскопическое лечение непаразитарных кист селезенки. Dig Surg 20: 74-78. [Перекрестная ссылка]
- Махерас А., Мисиакос Э.П., Лиакакос Т., Мписстаракис Д., Фотиадис С. и соавт. (2005) Непаразитарные кисты селезенки: отчет о трех случаях. World J Gastroenterol 11: 6884-7. [Перекрестная ссылка]
- Sinha CK, Agrawal M (2011)Непаразитарные кисты селезенки у детей: Текущее состояние. Хирург 9: 49-53. [Перекрестная ссылка]
- Гезер ХО, Огузкурт П., Темиз А., Индже Э., Эзер С.С. и др. (2016) Подходы к лечению спасения селезенки при непаразитарных кистах селезенки в детском возрасте. Indian J Surg 78: 293-298. [Перекрестная ссылка]
- Гарса-Серна У., Овалье-Чао С., Мартинес Д., Флорес-Вильяльба Э.
 , Диас-Элизондо Дж. А. и др. (2017)Лапароскопическая частичная спленэктомия при врожденной кисте селезенки у педиатрического пациента: отчет о клиническом случае и обзор литературы. Int J Surg Case Rep 33: 44-47. [Перекрестная ссылка]
, Диас-Элизондо Дж. А. и др. (2017)Лапароскопическая частичная спленэктомия при врожденной кисте селезенки у педиатрического пациента: отчет о клиническом случае и обзор литературы. Int J Surg Case Rep 33: 44-47. [Перекрестная ссылка] - Pisters PW, Pachter HL (1994) Аутологичная трансплантация селезенки при травме селезенки. Энн Сург 219: 225-235. [Перекрестная ссылка]
- Leemans R, Harms G, Rijkers GT, Timens W (1999) Аутотрансплантация селезенки обеспечивает восстановление функциональных лимфоидных компартментов селезенки и улучшает гуморальный иммунный ответ на пневмококковую полисахаридную вакцину. Clin Exp Immunol 117: 596-604. [Перекрестная ссылка]
Редакционная информация
Главный редактор
Майкл Миллис
Чикагский университет
Тип статьи
Исследовательская статья
История публикаций
Дата получения: 28 августа 2018 г.
Дата принятия: 24 сентября 2018 г.
Дата публикации: 28 сентября 2018 г. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Citation
Бхандаркар К.П., Патил С.В., Киттур Д.Х., Джадхав С.С. (2018) Хирургические варианты непаразитарных кист селезенки у детей – всегда ли необходима спленэктомия? Glob Surg 4: DOI: 10.15761/GOS.1000192
Рисунок 1. CIST Excision and Splenorraphy
Рисунок 2. CT -сканирование показывает, что киста с селезенчатой примыкает на поверхности селезенки
Рисунок 3. Снизимость селезенки, показанная на рис. 2
Рисунок 4 КТ показывает большую кисту селезенки, замещающую почти всю селезенку
Таблица 1. Характеристики пациентов
Возраст (лет)
Пол
Клинические признаки
Хирургическая процедура
Гистология
Осложнения и последующее наблюдение
1
8
М
Боль в животе с 1 месяца
спленомегалия
Иссечение кисты и спленорография
Псевдокиста
Нет, 6 лет
2
12
М
Боль в животе с 1 года
спленэктомия
Эпителиальная киста
Нет, 4 года
3
15
М
Боль в животе с 1 года
Сумчатость
и ножка сальника
Эпителиальная киста
Остаточная киста через 1 месяц, рассосавшаяся при последующем наблюдении, 5 лет
4
9
Ф
Боль в животе и опухоль в животе в течение 2 недель
спленомегалия
Удаление кисты
Псевдокиста
Нет, 2 года
5
12
М
Боль в животе с 1 года
Спленэктомия
Псевдокиста
Нет, 1 год
6
15
М
Боль в животе с 6 месяцев
Удаление кровли из стенки кисты
Эпителиальная киста
Нет, 6 месяцев
📃 Врожденная киста селезенки: отчет о четырех случаях
Обсуждение
Селезенка плода развивается в течение 6-й и 7-й недель из агрегированных ретикулярных мезенхимальных клеток в дорсальной брыжейке желудка.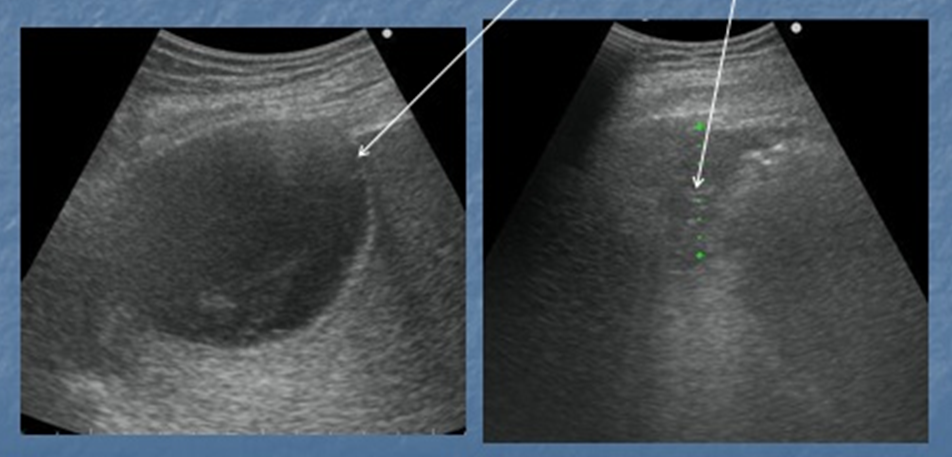 Селезенка плода участвует только в продукции мегакариоцитов плода и тромбопоэзе.
Селезенка плода участвует только в продукции мегакариоцитов плода и тромбопоэзе.
Иногда внутри селезенки развиваются кистозные поражения селезенки. Непаразитарные кисты встречаются редко и различной этиологии. Постнатально поражения классифицируются как истинные (первичные) или ложные (вторичные) кисты.
Ложные кисты или псевдокисты имеют фиброзную капсулу и могут быть посттравматическими, воспалительными или дегенеративными.
К истинным кистам селезенки, имеющим клеточный слой, относятся сосудистые, серозные, инфекционные и врожденные кисты и новообразования (эпидермоидные, дермоидные, гемангиомы и лимфангиомы). Обычно у них хороший прогноз [2].
Тем не менее 25 % кист селезенки имеют неизвестную этиологию [3].
Большинство кист селезенки доброкачественные. Они не связаны с патологией плода или младенца. Однако некоторые кисты могут увеличиваться и проявляться симптомами с риском посттравматического разрыва, кровоизлияния и инфицирования [3]..jpg)
Пренатально селезенка плода может быть идентифицирована с помощью УЗИ, что позволяет исключить кисты соседних органов. Эти поражения обычно диагностируются в третьем триместре. Селезенка плода может быть визуализирована с помощью УЗИ примерно с 20 недель беременности. Okada и соавт. сообщают о случае кисты селезенки, обнаруженной уже на 17-й неделе беременности. Yilmazer и Erden [5] описали один случай кисты селезенки, обнаруженной в 31 неделю, которая исчезла через семь месяцев. Kabbra и соавторы [7] описали пренатальную находку кисты селезенки на 20-й неделе беременности.
Дифференциальный диагноз
При обнаружении кистозной структуры в левом верхнем отделе живота плода можно поставить несколько диагнозов [8-10]: и передней части живота. Отсутствие перегородок позволяет отличить кисты селезенки от кист удвоения. Кисты почек можно отличить от кист селезенки по их топографии, связанной с почками. Почечная кистозная дисплазия, гидронефроз или затрудненное удвоение могут быть легко устранены./121/121.jpg) Опухоли надпочечников могут быть кистозными, но в этом случае они неоднородны по внешнему виду. Кисты яичников, псевдокисты поджелудочной железы и мезентериальные кисты встречаются очень редко. Кисты сальника, кисты холедоха и кисты левой печени также встречаются очень редко.
Опухоли надпочечников могут быть кистозными, но в этом случае они неоднородны по внешнему виду. Кисты яичников, псевдокисты поджелудочной железы и мезентериальные кисты встречаются очень редко. Кисты сальника, кисты холедоха и кисты левой печени также встречаются очень редко.
Ведение
При обнаружении кисты селезенки можно рекомендовать выжидательную тактику и наблюдение.
Garel и соавт. [10] описали семь случаев небольших бессимптомных кистоподобных поражений селезенки, диагностированных у плодов и новорожденных [6-7]. Ни одна из этих кист не была оперирована. Три из них полностью исчезли.
Toddle at al [6] сообщил о случае пренатальной диагностики большой массы левого верхнего квадранта, которая была обнаружена при УЗИ в 32 недели. Лапаротомия была сделана на третий день жизни, и в нижнем полюсе селезенки была обнаружена крупная киста селезенки (7 см). Выполнена частичная спленэктомия, других кист в других органах не обнаружено.
Выводы
Опубликованные данные и наш опыт показывают, что в случае кист селезенки плода можно рекомендовать прогностическое лечение и наблюдение.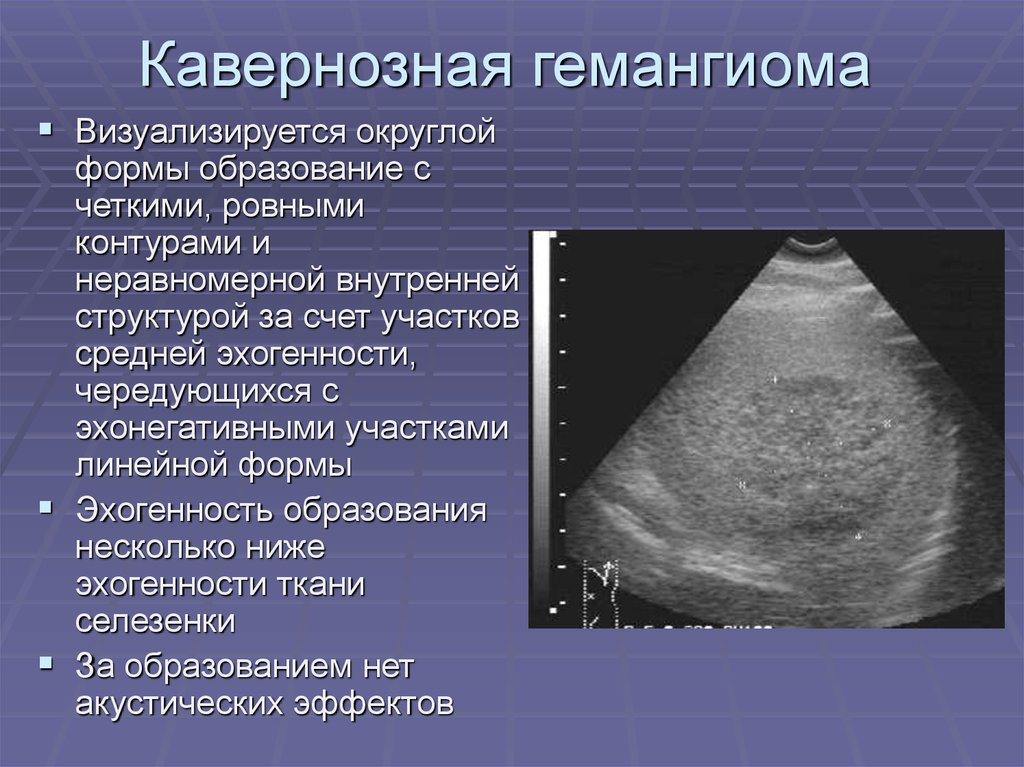 Подавляющее большинство врожденных кист селезенки самопроизвольно исчезают в течение первых трех месяцев жизни.
Подавляющее большинство врожденных кист селезенки самопроизвольно исчезают в течение первых трех месяцев жизни.
Ссылки
1. Brottier C., Benachi A., Auber F., Dumez Y., Nihoul Fekete C. Kystes spléniques foetaux. Des lésions bénignes régressant spontanément en période postnatale. Med Foet Echo Gynecol 2001; № 46: 15-8.
2. Roth P., Clainquart N., Clerc-Bertin F., Teffaud O., Bawab F., Schaal J.P., Maillet R.- Диагностика кистических масс брюшной полости плода. Med Foet Echo Gynecol 2000; № 42: 9-20.
3. Лопес М.А.Б., Руано Р., Бундуки В., Миядахира С., Зугайд М. Пренатальная диагностика и последующее наблюдение врожденной кисты селезенки: клинический случай. УЗИ Obstet Gynecol 2001; 17: 439-41.
4. Quemémré M.P., Droullé P., Leheup B., Miton A., Schweitzer M. Антенатальная диагностика панкреатической кисты при синдроме Ивемарка II. J Gynecol Obstet Biol Reprod 1998; 27: 336-9.
5. Йилмазер Ю.К., Эрден А. Полная регрессия врожденной кисты селезенки.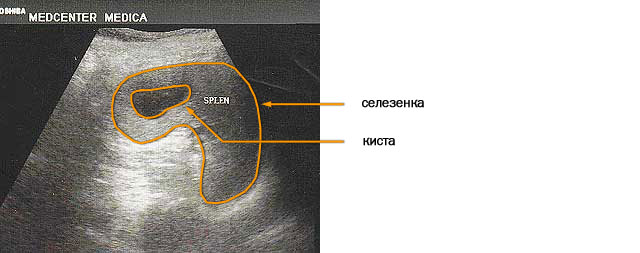 Дж. Клин Ультразвук 1998; 26: 223-4.
Дж. Клин Ультразвук 1998; 26: 223-4.
6. Тоддл Г., Баголан П., Фариелло Г., Малена С., Мосиелло Г., Алессандри А. Эпидермоидная киста селезенки у новорожденного. Пренатальная диагностика и парциальная спленэктомия. Чир педиатр 1989; 30: 172-4.
7. Кабра Н.С., Боуэн Дж.Р. Врожденная киста селезенки: описание случая и обзор литературы. J Paediatr Child Health 2001; 37: 400-2.
8. Хо М., Ли К.С., Лин Т.Ю. Пренатальная диагностика лимфангиомы брюшной полости. УЗИ Obstet Gynecol 2002; 20: 205-6.
9. Чжи-Пин Чен, Шу-Рен Черн, Шуан-пей Линь, Пей-Е Чанг, Куо-Мин Чан, Фон-Жоу Се. Сопутствующий хилоперитонеум и киста сальника, проявляющиеся в виде асцита плода с внутрибрюшными кистами на пренатальном УЗИ. Пренат Диагн 1998; 18: 979-86.
10. Garel C., Hassan M. Кисты селезенки у плода и новорожденного. США последующее наблюдение за семью случаями. Педиатр Радиол 1995; 25: 360-2.
11. Стиллер Р.Дж., Де Регт Р.Х., Чой О.Г. Антенатальная диагностика кисты селезенки плода.