Гипоспадия (вопросы и ответы)
Главная/О больнице/Статьи/Гипоспадия (вопросы и ответы)
Руслан Тагирович Батрутдинов, уролог-андролог, кандидат медицинских наук
Что такое гипоспадия?
Гипоспадией называют состояние, при котором наружное отверстие мочеиспускательного канала располагается на нижней поверхности полового члена, а не на его верхушке.
Что характеризует гипоспадию?
- Отверстие мочеиспускательного канала (уретры) находится ниже верхушки головки пениса
- Необычный вид головки полового члена
- Неполная крайняя плоть (окружает только половину окружности головки пениса) — так называемый «капюшон»
- Хорда (искривление полового члена во время эрекции)
- Скрытый половой член
- Необычное расположение мошонки по отношению к половому члену (иногда)
У всех ли детей с гипоспадией имеется крайняя плоть в виде капюшона?
В силу особенностей эмбриологического развития полового члена и мочеиспускательного канала, кожа крайней плоти практически у всех мальчиков с гипоспадией остается не полностью закрытой по нижней поверхности. В редких случаях гипоспадии с большим наружным отверстием мочеиспускательного канала (мегамеатальная гипоспадия) имеется неизмененная крайняя плоть, и диагноз обычно устанавливают во время циркумцизии.
Как часто встречается гипоспадия?
По частоте встречаемости это второе заболевание после крипторхизма у мальчиков. Частота развития гипоспадии варьирует в пределах 5,2-8,2 на 1000 новорожденных мальчиков, или примерно 1 случай на 200 новорожденных.
Что вызывает гипоспадию?
Гипоспадия возникает вследствие неполного развития уретры. Точная причина неизвестна. В некоторых случаях развитие гипоспадии обусловлено генетическим фактором, однако у большинства пациентов наследственный анамнез не отягощен. Если у новорожденного ребенка имеется гипоспадия, то риск появления второго ребенка с гипоспадией составляет 12 % при неотягощенном семейном анамнезе. Он повышается до 19 %, если гипоспадия имеется у другого члена семьи, например у двоюродного брата или дяди, и до 26 %, если гипоспадия имеется у отца и брата.
Если у новорожденного ребенка имеется гипоспадия, то риск появления второго ребенка с гипоспадией составляет 12 % при неотягощенном семейном анамнезе. Он повышается до 19 %, если гипоспадия имеется у другого члена семьи, например у двоюродного брата или дяди, и до 26 %, если гипоспадия имеется у отца и брата.
Требуется ли мальчикам с гипоспадией урологическое обследование для выявления других аномалий?
Только мальчики с тяжелыми формами гипоспадии и неясным полом, у которых имеются пороки развития яичек (например, крипторхизм), нуждаются в обследовании. До 25 % этих больных имеют увеличенную простатическую маточку или другие женские образования. Обычное обследование при других формах гипоспадии не требуется, так как частота пороков развития у них примерно соответствует таковой во всей популяции в целом.
Какие проблемы могут возникать вследствие гипоспадии?
- Гипоспадия может вызывать отклонение струи мочи при мочеиспускании у вашего сына, особенно в положении стоя, что вызывает определенные трудности
- Косметические/психологические проблемы: необычный вид пениса может оказывать негативное влияние, в частности на взаимоотношения со сверстниками. Во взрослой жизни могут быть проблемы с сексуальной жизнью
- Искривление полового члена во время эрекции может отрицательно влиять или ограничивать сексуальную функцию
Можно ли вылечить гипоспадию?
Да. В этой ситуации нет каких-либо лекарств и Ваш ребенок не «перерастет» гипоспадию. Коррекция гипоспадии производится только хирургическим путем. При условии, что операция выполняется урологом, имеющим опыт в реконструкции гениталий, результат операции обычно успешный. Мы предпочитаем выполнять эти операции в возрасте между 6 и 18 месяцами жизни. В большинстве случаев операция производится в 1 этап и длится от 1 до 4 часов (в зависимости от тяжести гипоспадии). В некоторых тяжелых случаях операция выполняется в 2 этапа.
Какой возраст считается оптимальным для выполнения операции по поводу гипоспадии?
При определении оптимального возраста для хирургического лечения необходимо учитывать эмоциональные аспекты, как в отношении ребенка, так и в отношении семьи. Считается, что идеальный возраст приходится на промежуток между 6 и 15 месяцами, когда уточнены факторы полового осознания, соблюдена настороженность в отношении определения половой принадлежности, определены технические аспекты операции и легче проводить мероприятия в послеоперационный период. Дело в том, что уход за пациентом в этом возрасте значительно упрощается по сравнению с возрастом 2-4 года. Во-вторых, размеры полового члена с 1 года до 3 лет практически не меняются. В-третьих, отведение мочи у грудничка производится трубочкой (катетером) между 2 памперсами, в связи с чем, ребенок не фиксируется, не привязывается и т.д. И самое главное, ребенок до 15-18 месячного возраста не запоминает события, связанные с операцией и пр.
Как выполнить операцию по поводу гипоспадии при маленьком половом члене?
Иногда для индуцирования роста полового члена используется тестостерон. Чаще всего это тяжелые формы гипоспадии, где имеется маленький половой член. Тестостерон назначается за 1.5-2 месяца до операции в виде геля или инъекций. Непосредственно сама операция по поводу гипоспадии способствует увеличению длины полового члена.
Что такое гипоспадийный инвалид?
«Гипоспадийный инвалид» — это старый термин, который применяли в отношении мальчика или мужчины, перенесшего многочисленные операции, направленные на ликвидацию гипоспадийного дефекта. Ранее такие случаи встречались достаточно часто, однако в последнее время число таких пациентов существенно сократилось, что связано с улучшением техники операций и лучшим пониманием сути заболевания.
В чем состоит принцип операции при гипоспадии?
Реконструкцию условно можно разделить на 3 ключевых этапа:
- Создание прямого полового члена (ортопластика)
- Реконструкция недостающей части уретры (уретропластика)
- Пластика головки пениса и наружного отверстия уретры (меатогланулопластика)
Операция выполняется под общей анестезией. После операции пенис будет иметь вид нормального полового члена (как после обрезания). В некоторых случаях (по желанию родителей) мы воссоздаем крайнюю плоть (препуциопластика). После операции обычно в мочевой пузырь устанавливается катетер (трубочка из 100% силикона), который отводит мочу в течение 7-10 дней.
После операции пенис будет иметь вид нормального полового члена (как после обрезания). В некоторых случаях (по желанию родителей) мы воссоздаем крайнюю плоть (препуциопластика). После операции обычно в мочевой пузырь устанавливается катетер (трубочка из 100% силикона), который отводит мочу в течение 7-10 дней.
Если операции по поводу гипоспадии выполняли несколько раз, и они оказались неудачными, что еще можно предпринять?
Неудавшаяся операция по поводу гипоспадии — это чаще всего упрек хирургу, так как вся сложность при последующем лечении заключается в выраженном рубцевании полового члена и недостатке кожи для пластики. Часто для создания мочеиспускательного канала требуется пересадка кожи. Несмотря на то, что раньше применяли кожные лоскуты, в настоящее время предпочитают использовать другие ткани, например слизистую оболочку щеки. Это позволяет добиться лучших результатов, как в ближайшем, так и в отдаленном периодах.
Перечислите наиболее важные технические факторы, обеспечивающие успех операции по поводу гипоспадии.
- Применение хорошо кровоснабжаемых тканей
- Деликатные манипуляции с тканями
- Наложение анастомоза (ушивание тканей) без натяжения
- Избежание перехлеста тканей при накладывании швов
- Тщательный гемостаз
- Тонкий, рассасывающийся шовный материал
- Адекватное отведение мочи
Какие осложнения наблюдаются при хирургическом вмешательстве по поводу гипоспадии?
Целый спектр осложнений, начиная от косметических и вплоть до полного расхождения тканей в области операции. К ним относятся образование уретральных свищей, стриктуры мочеиспускательного канала, стеноз наружного отверстия мочеиспускательного канала, дивертикул мочеиспускательного канала, излишки или дефицит кожи, сохраняющееся искривление и гипоспадия.
Требуется ли отведение мочи во время операции по поводу гипоспадии?
В большинстве случаев отведение мочи является желательным компонентом лечения. Оно позволяет обеспечить заживление тканей и снижает риск образования уретрально-кожных свищей. Несмотря на то, что некоторые авторы предлагают не применять отведение мочи при операциях по поводу дистальной гипоспадии, отведение мочи предоставляет преимущества и, теоретически, способствует меньшей частоте развития осложнений, особенно при сложных реконструктивных операциях. Применение удерживающегося уретрального стента пришло на смену надлобковой цистостомической трубке даже в тяжелых случаях. Надлобковое отведение мочи в некоторых случаях может иметь некоторое преимущество (особенно при повторных операциях и у подростков). Длительность отведения мочи составляет примерно от 1 до 12-14 дней (в среднем 5-7 дней в зависимости от формы гипоспадии).
Оно позволяет обеспечить заживление тканей и снижает риск образования уретрально-кожных свищей. Несмотря на то, что некоторые авторы предлагают не применять отведение мочи при операциях по поводу дистальной гипоспадии, отведение мочи предоставляет преимущества и, теоретически, способствует меньшей частоте развития осложнений, особенно при сложных реконструктивных операциях. Применение удерживающегося уретрального стента пришло на смену надлобковой цистостомической трубке даже в тяжелых случаях. Надлобковое отведение мочи в некоторых случаях может иметь некоторое преимущество (особенно при повторных операциях и у подростков). Длительность отведения мочи составляет примерно от 1 до 12-14 дней (в среднем 5-7 дней в зависимости от формы гипоспадии).
Какая операция при гипоспадии считается лучшей?
Не существует какого-либо одного наилучшего метода оперативного лечения гипоспадии. Описано более 150 видов операций. В настоящее время наиболее часто используемыми операциями являются операция Snodgrass (TIP), операция продвижения уретры, операция «onlay», операция Bracka, реконструкции с использованием свободных трансплантатов слизистой оболочки щеки.
После операции по поводу гипоспадии
- Обычно ребенку назначаются антибиотики на период стояния мочевого катетера
- Для предупреждения болей в послеоперационном периоде назначаются анальгетики
- Иногда, вследствие стояния катетера, Ваш ребенок может испытывать так называемые спазмы мочевого пузыря (обычно в ночное время). В этих случаях назначается препарат Дриптан (оксибутинина гидрохлорид). Эти спазмы не так опасны для ребенка, сколько дискомфортны. После удаления катетера Дриптан отменяется
- В ходе операции мы выполняем так называемую «пениальную блокаду» (блок нервов полового члена) препаратом Маркаин (Бупивакаин) для предупреждения болей в раннем послеоперационном периоде. Это блок длится 4-6 часов
- После операции мы накладываем специальную повязку на половой член, которая удаляется на 3-5 день после операции
На сегодняшний день в нашей клинике коррекция гипоспадии производится согласно самым современным стандартам и техникам, принятым в Европе и Северной Америке (операции Snodgrass, Mathieu, Bracka (с использованием слизистой щеки), операция продвижения уретры и др. , с использованием графтов (трансплантатов) при крайне тяжелых искривлениях полового члена. Мы используем шовный материал и инструментарий ведущих производителей мира, оптическое увеличение (лупы, микроскоп).
ЧТОБЫ ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ РУСЛАНА ТАГИРОВИЧА БАТРУТДИНОВА —
Особенности ухода за мальчиками
Маме новорожденного мальчика (особенно если это первый ребенок) достаточно сложно понять, как правильно за ним ухаживать. Конечно, паховая область у новорожденных мальчиков требует особого ухода. Тот факт, что необходимо очищение кожи водой не вызывает споров, а в вопросе открывать или не открывать головку полового члена врачи (у которых мамы хотят получить консультацию) имеют разные точки зрения. Одни рекомендуют открывать и убирать смегму (белые выделения между крайней плотью и головкой полового члена), другие рекомендуют ничего не трогать до 1,5 – 2 лет.
У новорожденных мальчиков практически всегда наблюдается физиологический фимоз – сужение крайней плоти и невозможность открыть головку полового члена. Только у 4 % новорожденных мальчиков крайняя плоть настолько подвижна, чтобы полностью можно было открыть головку пениса. В возрасте 6 месяцев головка полового члена открывается у 20 % мальчиков, а в возрасте 3 лет крайняя плоть хорошо смещается и позволяет обнажить головку пениса у 90 % мальчиков.
При выраженном фимозе появляются жалобы на нарушение мочеиспускания. Во время мочеиспускания ребенок беспокоится, тужится. Моча, попадая в препуциальную полость (под крайнюю плоть), раздувает её и через суженное отверстие выходит тонкой струйкой или каплями. В этом случае нужна консультация хирурга.
У мальчиков половой член – это «закрытый» орган, т.к. крайняя плоть полностью закрывает головку и защищает ее от травмирования и проникновения инфекций. Нужно помнить о том, что до рождения ребенка головка полового члена и крайняя плоть составляли единое целое. И только с момента появления малыша на свет они начинают потихоньку отделяться друг от друга.
И только с момента появления малыша на свет они начинают потихоньку отделяться друг от друга.Во время отделения между головкой полового члена и внутренней поверхностью крайней плоти вырабатывается смегма – субстанция белого цвета, которая состоит из секрета сальных желез крайней плоти и остатков эпителия тканей. Смегма обладает антибактериальными свойствами, увлажняет крайнюю плоть смягчая процесс отделения головки от плоти. В дальнейшем смегма самостоятельно выходит из отверстия. Подобные белые выделения — это абсолютно нормальное явление у маленьких мальчиков. Беспокоиться надо не из-за самого выделения смегмы, а из-за ее застоя, который может привести к образованию синехий (спаек) сращивания препуциального мешка (крайней плоти) с головкой полового члена. При значительном скапливании смегмы может начаться процесс воспаления, который проявляется жалобами в области головки полового члена, крайней плоти, гнойными выделениями из отверстия крайней плоти, увеличения паховых лимфоузлов и повышения температуры. Возникновение синехий так же возможны вследствие воспаления пениса при аллергических реакциях, покраснении и отеке крайней плоти, инфицировании мочеполовых органов малыша, случайных механических повреждениях при неаккуратном обращении.
Для своевременного обнаружения сращивания головки пениса и крайней плоти у мальчиков необходимо регулярно осматривать наружные половые органы ребенка. Причиной для беспокойства следует считать такие симптомы, как: покраснение головки полового члена, появление мелких ранок, боль при мочеиспускании. Младенец, конечно, не может сказать, что именно у него болит. Поэтому нужно наблюдать за его поведением. Патологические синехии крайней плоти беспокоят ребенка. Поэтому он становится капризным, плачет во время мочеиспускания, плохо ест и часто касается ручкой наружных половых органов. В этом случае малыша нужно немедленно показать врачу.
В процессе ухода за мальчиками мы должны выполнять две задачи: своевременно убирать смегму, чтобы не допустить развития инфекции и избегать механического или химического травмирования крайней плоти, чтобы избежать появления синехий и патологического фимоза.
После мочеиспускания достаточно очистить кожу в паховой области влажными салфетками или подмыть простой проточной водой. После дефекации необходимо подмыть под проточной водой с использованием геля для купания, средства для купания или жидкого мыла с рН 5,5 (твердое мыло использовать нельзя). Подмывать можно только руками без использовать мочалок. Во время купания или подмывания необходимо убирать выделения (смегму) и избегать попадания мыла под крайнюю плоть, т.к. мыло вызывает химическое раздражение кожи крайней плоти и головки полового члена. Наружные половые органы омываем только снаружи. Во время купания можно слегка (только пока отодвигается свободно) сдвинуть крайнюю плоть и вернуть ее на место.
Самостоятельное преждевременное насильственное сдвигание крайней плоти может привести к ее надрыву. В местах надрывов начинает образовываться рубцовая ткань, которая увеличит фимоз и создаст все предпосылки к развитию патологического фимоза.
Если крайняя плоть не возвращена на место, то может возникнуть состояние парафимоза, заключающееся в ущемлении головки полового члена кольцом суженной крайней плоти, сместившейся за головку.
Со временем (к 1,5 – 2 годам) патологический фимоз ослабевает, и головка достаточно легко открывается. К этому времени ухаживать за паховой областью становится легче. Если крайняя плоть уже свободно отодвигается, то при купании ее необходимо сдвинуть и омыть головку полового члена.
Уланова Ольга ЮрьевнаСпециалист по раннему детству
открытая головка у новорожденного — 25 рекомендаций на Babyblog.ru
Как правильно держать новорожденного
Маленький человечек, только что появившийся на свет, — такой хрупкий и беззащитный!
Как же держать новорожденного, чтобы ему было максимально комфортно и безопасно?
В первый месяц нужно держать малыша очень бережно. В этом возрасте формируется позвоночник.
Головку новорожденного нужно обязательно придерживать, поскольку мышцы шеи пока не окрепли.
Правильно держать новорожденного не сложно: ребенок лежит у вас на левой руке, его голова придерживается локтем, правая рука поддерживает ножки.
.Тело малыша всегда должно иметь три точки опоры — на затылке, в районе лопаток, в районе таза.
Держите ребенка так, чтобы голова не запрокидывалась, а ноги и руки не свисали. Носите ребенка попеременно на левой и правой руке.
Как правильно взять новорожденного на руки?
Старайтесь не напугать малыша неожиданными резкими движениями. Привлеките его внимание ласковым голосом, и возьмите малыша уверенно, но медленно и плавно.
Если ребенок лежит на спине, поместите одну ладонь под его затылок, а другую — под попку. Медленно, плавно поднимите малыша. Головка его должна находиться немного выше, чем нижняя часть тела.
В возрасте двух недель малыша можно ненадолго выкладывать на животик перед кормлением. Как взять ребенка, лежащего на животике? Одну ладонь расположите под грудью малыша, при этом большой и указательный палец этой руки должны придерживать шею малыша, а другую ладонь расположите под животиком.
Если вы хотите подержать малыша лицом вниз, то следите, чтобы его шея располагалась на левом локтевом сгибе, левая рука проходила под ручкой ребенка и прижимала к себе, правая рука проходила между ножек в направлении к груди, правая ладонь поддерживала животик и грудь ребенка.
Как правильно положить новорожденного?
Если вы хотите положить новорожденного в кроватку, прижмите его к себе и вместе с ним наклонитесь к постельке, поближе к ее поверхности. Осторожно положите ребенка в кроватку и задержитесь над постелью на несколько мгновений. Как только малыш привыкнет к новому положению, неторопливо уберите руки и накройте его одеялом, чтобы сохранить тепло.
Что делать и как лечить опрелости у новорожденных.
Где они возникают и сильно ли опасны для здоровья малыша?
Что такое клизма Вы можете узнать в этой статье. Советы родителям.
Советы родителям.
Когда новорожденный начинает держать головку?
В норме трехмесячный ребенок уверенно держит головку, если его держат вертикально, и поднимает ее более чем на минуту, если он лежит на животе.
Некоторые дети могут держать голову уже в 2 месяца, но их все равно нужно подстраховывать.
Если месячный малыш держит голову, необходимо посоветоваться с врачом, потому что это может быть обусловлено повышенным внутричерепным давлением.
Если ребенку уже исполнилось две или три недели, и пупочная ранка полностью зажила, его нужно ненадолго выкладывать на животик. Срабатывает врожденный рефлекс и ребенок приподымает голову и кладет ее на бочок. В результате тренируются мышцы шеи.
Выкладывайте младенца на животик каждый день на пару минут. Делайте такую зарядку перед кормлением, и вашего малыша будут меньше мучить газики. Если ребенок не хочет лежать на животе, отвлеките ребенка. Можно погладить его по спинке, ласково поговорите с ним, показать яркую игрушку.
С шести недель ребенок лежа начинает приподымать на минутку головку под углом в 45 градусов. На восьмой неделе малыш пытается удержать головку вертикально.
В возрасте трех месяцев малыш начинает держать голову, когда он лежит на животе и находится вертикально на ваших руках. Не все дети в три месяца могут делать это долго, поэтому будьте готовы в любой момент подстраховать малыша.
В четыре месяца ребенок держит голову уверенно. Если он лежит на животе, то сможет приподнять плечи и даже грудь.
Если ребенок отстает в развитии, нужно показать его педиатру и невропатологу.
Как правильно держать столбиком новорожденного?
Поддерживая новорожденного в вертикальном положении, вы даете ему шанс отрыгнуть воздух после кормления и проявляете заботу об укреплении мышц спины.
Держать малыша столбиком не сложно, главное — проявить осторожность и аккуратность. Плавно поднимите младенца лицом к себе так, чтобы туловище приняло вертикальное положение, а головка легла на ваше плечо. Одной рукой прижимайте ножки и попку малыша к себе, а другой рукой поддерживайте его голову и шею. Нагрузка должна равномерно распределиться вдоль всего позвоночника.
Одной рукой прижимайте ножки и попку малыша к себе, а другой рукой поддерживайте его голову и шею. Нагрузка должна равномерно распределиться вдоль всего позвоночника.
Поза столбиком уменьшает страдания малыша во время кишечных колик. Когда мама с малышом прижимаются животик к животику, кроха тепло мамы и болевые ощущения снижаются.
Как держать новорожденного при подмывании?
Младенца можно подмывать проточной водой из крана. Оптимальная температура воды — 37°С. Расположите ребенка на предплечье левой руке животиком вверх. Голова ребенка должна лежать на локтевом сгибе, бедро нужно придерживать ладонью. Правой рукой нужно подмывать ребенка.
Ребенка чуть старше удобно подмывать, расположив его лицом вниз. В таком случае нужно положить ребенка на левую руку. Его голова должна располагаться на сгибе левого локтя.
Вода из крана должна сначала вытекать на вашу руку, так вы вовремя сможете почувствовать изменение температуры воды. Промежность и у девочек и у мальчиков обязательно подмывают спереди назад. После подмывания кожу нужно промокнуть чистой пеленкой.
Как держать новорожденного при купании?
Наберите в ванночку немного воды. Добавьте в воду немного детского шампуня. Малыша, обернутого пеленкой, медленно опустите в воду. Старайтесь не нервничать, скажите ему что-нибудь ласковым голосом, тогда ребенок не испугается. Если вы правша, во время купания затылок младенца должен лежать над запястьем вашей левой руки. Кисть левой руки должна удерживать ребенка за плечо, которое находится дальше от вас. Правой рукой осторожно полейте ребенка водой.
Намыльте малыша. Мыть ребенка нужно в определенной последовательности. Сначала моют шею, потом — грудь и живот, затем — ручки и ножки, а после — спинку. Голову моют в самом конце купания.
Чуть-чуть откиньте голову малыша назад. Придерживайте ее ладонью. Налейте на волосы немного воды, позволяя струе воды стекать от лица к затылку. Массажными движениями намыльте голову и осторожно смойте пену, поливая водой от лица к затылку.
Теперь ополосните малыша водой из кувшина, положите его на прогретое полотенце, укройте свободным краем и промокните. Сначала подсушите голову, потом все тело. Наденьте шапочку и распашонки, потом запеленайте малыша.
Для чего нужна клизма для новорожденных, как её ставить и не навредить при этом ребенку.
Здесь Вы можете почитать про список вещей, которые нужны сразу после рождения ребенка.
Что делать, когда у новорожденного запор можно прочитать в этой статье: http://ru-mama.net/uxod/novorozhdennye/zapory-u-novorozhdennyh.html
Как держать новорожденного при кормлении?
После родов удобно кормить ребенка в положении лежа. Вам нужно лечь на бок и приблизить малыша к груди. Его голова и туловище должны образовывать воображаемую прямую линию, параллельную вашему телу. Пусть лицо малыша будет обращено к груди, а носик пусть будет напротив соска.
Прикоснитесь грудью к щеке малыша, он рефлекторно откроет ротик. Если вы все сделаете правильно, то во время сосания молока ротик новорожденного будет широко открытым, нижняя губа будет чуть вывернутой наружу, а подбородок коснется груди. Придерживайте грудь, чтобы она не мешала малышу дышать.
Если вы хотите покормить ребенка сидя, устройтесь удобно, так чтобы спина и рука, на которой лежит ребенок, имели удобную опору. Положите ребенка на колени. Головку положите на локтевой сгиб, придерживайте плечики, спинку и ягодицы ребенка.
Ребенок должен быть немного наклонен. Просто приподнимите головку повыше и следите, чтобы она находилась на одной линии с его туловищем.
Под локоть можно подложить подушку, чтобы рука не устала. Под ноги поставьте низкую скамеечку, чтобы ребенок был на уровне груди. Так вам не придется сгибаться.
Как выбрать матрас для новорожденного. Все советы для молодых родителей.
Про гипоксию у новорожденных можно почитать в этом материале.
Как нельзя держать новорожденного?
Нельзя поднимать младенца за руки, иначе можно вывихнуть плечо или локоть. Нельзя допускать, чтобы голова запрокидывалась назад, поскольку так ребенок может получить травму.
Нельзя допускать, чтобы голова запрокидывалась назад, поскольку так ребенок может получить травму.
Не стоит на первых порах часто держать малыша вертикально. Если же это необходимо, не давите слишком сильно на грудную клетку, ни в коем случае не разворачивайте боком. Не сажайте малыша на предплечье, развернув его туловище в сторону. Помните, что косточки новорожденного очень мягкие, постоянно находясь в неправильном положении, они могут искривиться.
Не берите ребенка на руки резко и неожиданно, так он может испугаться. Не держите новорожденного ребенка одной рукой, это не безопасно.
Будьте осторожны и аккуратны, и вы быстро привыкните правильно держать малыша. И вопреки всем советам, не бойтесь часто брать ребенка на руки. Ему нужна ваша ласка и забота!
Врождённое отсутствие крайней плоти – редкий случай истинной апостии
С.А. Аллазов, Р.Р. Гафаров, Х.С. Аллазов, И.С. Аллазов
Самаркандский государственный медицинский институт, Узбекистан
Кожный покров полового члена образует вокруг головки складку, называемую крайней плотью – preputium. Закладка крайней плоти возникает на 9-й неделе в виде быстрорастущего скопления эктодермы на верхушке головки, дающего начало развитию наружного и внутреннего листка крайней плоти. Однако, на 16-й неделе крайняя плоть сосредоточена только на дорсальной поверхности члена. Лишь в конце 16-й недели, разрастаясь в круговом направлении, листки крайней плоти встречаются в области ромбовидной ямки, образуя уздечку. Внутренний листок крайней плоти остаётся в рыхлой связи с головкой до самого рождения, а эпителиальные скопления – это остаток зачатка крайней плоти – могут закрывать наружное отверстие до самого рождения (Пытель А.Я., 1970).
К редким аномалиям относится полное отсутствие крайней плоти или частичное расщепление её, что чаще всего имеет место при гипо- или эписпадии (Пытель А.Я. , 1959).
, 1959).
В соответствии с Американской классификацией различают 5 типов развития нормальной крайней плоти, причём отсутствие крайней плоти рассматривается как вариант нормы с выраженным, однако, нарушением чувствительности головки полового члена.
- Тип I – хоботковая крайняя плоть. Полностью препятствует попаданию экзогенной патогенной флоры, обеспечивает дополнительную стимуляцию для интроитуса, ряд приёмов для орального секса.
- Тип II – глазковая крайняя плоть. Мочеиспускание изначально происходит правильно: через приоткрытую головку, нет задержки мочи в препуциальном мешке;
- Тип III – приоткрытая крайняя плоть. Мочеиспускание изначально происходит правильно: через приоткрытую головку, нет задержки мочи в препуциальном мешке;
- Тип IV – открытая крайняя плоть. Обеспечивается физиологическое «скатывание» крайней плоти назад при наступлении эрекции.
- Тип V – отсутствие крайней плоти. Лишает мужчину 85-90% адекватной иннервации, создает дизоргастический половой акт, уменьшает объём афферентации.
Мы наблюдали случай истинной апостии – полного отсутствия крайней плоти с нормальным развитием уретры и головки полового члена. Приводим один такой случай, который мы наблюдали в октябре 2018 г..
Больной С., 25 лет, обратился с жалобами на учащенное мочеиспускание малыми порциями, чувство жжения при мочеиспускании. Ранее лечился с диагнозом «Хронический простатит». При осмотре наблюдается полное отсутствие крайней плоти, головка полового члена обнажена, в целом половой член напоминает таковой после выполнения операции циркумцизио. Никаких проблем, связанных с половой жизнью, не имеет, чувствительность головки полового члена сохранена. Женат 3 года. Является отцом 1 ребенка.
С учётом того, что по религиозным показаниям (в частности, у мусульман) у мальчиков в Узбекистане обязательно выполнение ритуального обрезания (циркумцизио) – в данном случае оно выполнено не было, в связи с врождённым отсутствием препуция. У мусульман таким мальчикам при рождении даётся имя «Суннат» или «Суннатулла» – что подразумевает врожденное отсутствие крайней плоти.
У мусульман таким мальчикам при рождении даётся имя «Суннат» или «Суннатулла» – что подразумевает врожденное отсутствие крайней плоти.
Таким образом, хотя общепризнанно, что для успешной канализации дистальной части уретры требуется нормальное развитие крайней плоти, гипоспадия и эписпадия могут встречаться и при нормально развитой крайней плоти. Соответственно и отсутствие крайней плоти не всегда сопровождается аномалиями уретры – гипоспадией. Всё это подчеркивает сложные взаимоотношения развития крайней плоти и дистальной уретры.
Тематики и теги
врач-хирург, сосудистый хирург, заслуженный врач РТ Глякин Владимир Яковлевич.
26 ноября 2019
Журнал «Здоровье семьи»С проблемой фимоза чаще сталкиваются молодые родители, имеющие мальчиков дошкольного возраста. И, если у взрослого мужчины подходы к лечению этой патологии у урологов чётко определены, то у детей есть спорные моменты в подходах к диагностике и лечению этого состояния. С проблемой фимоза также связан и вопрос об отношении официальной медицины к обряду обрезания по религиозным мотивам.
Фимоз — это сужение крайней плоти, при котором головка полового члена не открывается совсем или открывается с трудом и болезненно. Только у 4 % новорожденных мальчиков крайняя плоть настолько подвижна, чтобы полностью можно было открыть головку пениса. В возрасте 6 месяцев головка полового члена открывается у 20 % мальчиков, а в возрасте 3 лет — крайняя плоть хорошо смещается и позволяет обнажить головку пениса у 90 % мальчиков.
Симптомы зависят от степени выраженности процесса:
- 1 степень. В спокойном состоянии головка полового члена обнажается без проблем, при эрекции для этого требуется небольшое усилие.
- 2 степень. При эрекции головка полового члена не открывается совсем, в спокойном состоянии — с трудом или без усилий.
- 3 степень. Головка полового члена не открывается никак или только в спокойном состоянии полового члена и со значительными усилиями, но проблем с мочеиспусканием фимоз не вызывает.
- 4 степень. Фимоз приводит к затруднению мочеиспускания. При мочеиспускании сначала набухает препуциальный мешок, потом моча тонкой струйкой или по каплям выделяется наружу. Головку полового члена невозможно приоткрыть даже чуть-чуть. Как правило, ребёнок беспокоится и плачет при мочеиспускании.
Чаще всего, фимоз бывает у большинства детей до 2-3 лет. Это состояние называют физиологическим фимозом. Но до сих пор нет единого мнения, до какого возраста считать фимоз физиологическим, когда планировать операцию по поводу фимоза у детей и так далее. При этом также следует учитывать, что физиологический фимоз имеет все те же осложнения, что и фимоз обычный. Решать вопрос о целесообразности операции и её сроках при фимозе у детей, приходится каждый раз индивидуально. Следует отметить, что чаще всего фимоз у детей проходит сам, головка открывается и никаких проблем с крайней плотью не возникает. Однако до того момента, как головка открылась, следует уделять особое внимание ее гигиене, лучше всего раз в день промывать головку. В целом же большинство специалистов считают, что к 6-7 годам головка полового члена должна открываться свободно, и если этого не происходит, то требуется лечение.
У взрослых мужчин фимоз может сохраняться с детства, а может развиться во время полового созревания. В этот период происходит бурный рост и развитие половых органов. При этом может появиться несоответствие между развитием полового члена и крайней плоти. При этом крайняя плоть меньше, чем головка, ее отверстие уже, и открыть головку тяжело или невозможно.
Чаще всего это бывает фимоз 1-2 степени, в то время как сохранившийся с детства фимоз, бывает не меньше 3 степени. У подростков, юношей и взрослых мужчин фимоз не стоит на месте, заболевание неуклонно прогрессирует. Это связано с появлением эрекций, мастурбаций и половой жизнью. При эрекции головка полового члена увеличивается и крайняя плоть туго растягивается. При этом на крайней плоти возникают трещинки и микротрещины. Как правило, они небольшого размера, не кровоточат и никакого беспокойства не вызывают. Но, заживая, на их месте образуется рубец или микрорубец. Рубцовая ткань значительно менее элафимозстична, нежели нормальная ткань крайней плоти. Поэтому, с появлением каждого нового рубца, крайняя плоть сужается все больше и больше, заболевание прогрессирует.
Особенно выражен этот процесс при мастурбации и во время полового акта. При этом разрывы крайней плоти могут быть значительными и сопровождаться обильным кровотечением. Самыми частыми осложнениями фимоза являются: приращение головки к крайней плоти, парафимоз, балланопостит 3 и 4 степень фимоза, когда головка полового члена не открывается совсем, может в итоге привести к приращению участков крайней плоти к слизистой головки. Сначала прирастает небольшой участок, через некоторое время он расширяется и в итоге крайняя плоть прирастает к головке полового члена на всем ее протяжении.Никакого особого дискомфорта это состояние не вызывает, лишь только попытки открыть головку сопровождаются резкой болью и кровотечением. Лечение приращения крайней плоти только хирургическое, причем при большом участке сращения операция может быть весьма затруднена.
Парафимоз — это ущемление головки полового члена, суженной крайней плотью. Чаще всего к парафимозу приводят попытки открыть крайнюю плоть при фимозе 2-3 степени. Ущемление может произойти во время полового акта или мастурбации. При парафимозе быстро развивается отек головки полового члена и части крайней плоти, видно наличие ущемляющего кольца за головкой полового члена.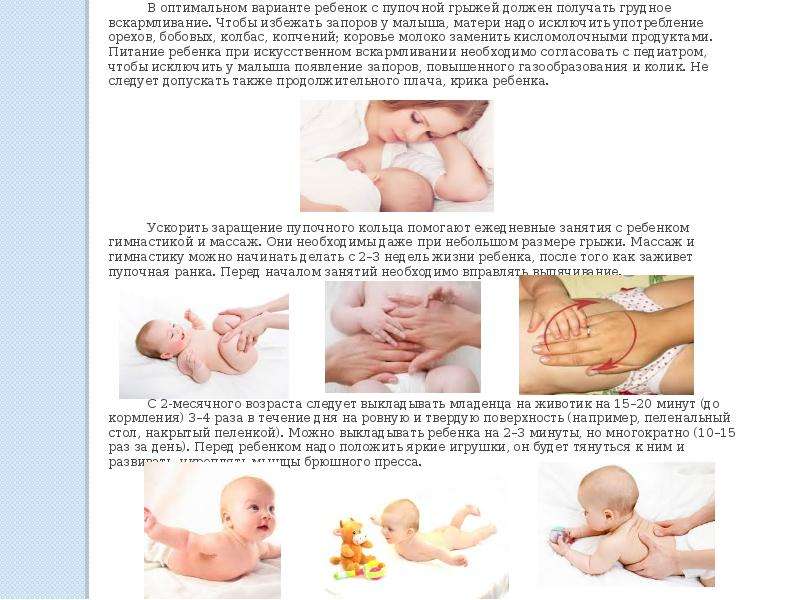 Она значительно увеличивается в размерах, что делает через какое-то время вправление парафимоза невозможным. Все это сопровождается резкой болью, посинением головки. При парафимозе нужно попытаться вправить головку полового члена. Иногда это удается легко, иногда вправление крайне затруднено, иногда не удается вовсе. При безуспешных попытках вправить крайнюю плоть необходима экстренная операция. При несвоевременно оказаной помощи возможно даже омертвение головки.
Она значительно увеличивается в размерах, что делает через какое-то время вправление парафимоза невозможным. Все это сопровождается резкой болью, посинением головки. При парафимозе нужно попытаться вправить головку полового члена. Иногда это удается легко, иногда вправление крайне затруднено, иногда не удается вовсе. При безуспешных попытках вправить крайнюю плоть необходима экстренная операция. При несвоевременно оказаной помощи возможно даже омертвение головки.
Балланопостит — это воспаление головки полового члена и крайней плоти. При фимозе 2 и больших степеней, гигиена головки полового члена затруднена. Часто это приводит к застою смегмы (беловато-сероватой замазкообразной массы — результата работы желёз) в препуциальном мешке, ее инфицированию и развитию воспаления.
Появляется боль и покраснение, выделение гноя из препуциального мешка. При неэффективности консервативных мер, к которым относятся ванночки с розовым раствором марганцево-кислого калия, промывание препуциального мешка растворами мирамистина, хлоргексидина, фурациллина, показано оперативное лечение. Крайняя плоть рассекается для улучшения оттока гноя. Проблема воспаления и фимоза решается, но остаётся косметический дефект, требующий, как правило, в будущем операции полноценного иссечения крайней плоти.
Лечение фимоза.
Из нескольких способов лечения фимоза реально существует лишь один — это операция — обрезание. Однако здесь будут рассмотрены и другие способы или попытки лечения фимоза, дабы развеять мифы на этот счет и не оставить недосказанностей.
- Кортикостероидная терапия. Суть метода заключается в регулярном и продолжительном использовании кортикостероидных мазей на головку полового члена и крайнюю плоть. Кортикостероидные мази незначительно увеличивают эластичность ткани крайней плоти, в результате чего она может растянуться, и степень заболевания снижается. Кроме того, применение глюкокортикоидов снижает отек, воспаление, ускоряет заживление микротрещин.
В целом этот метод лечения фимоза следует признать малоэффективным, и рекомендовать его к применению не стоит. Возможно, есть смысл рекомендовать его детям после 7 лет, у которых по каким-то причинам противопоказано оперативное лечение.
- Растягивание крайней плоти. Суть метода вполне ясна из названия. Мужчина должен планомерно растягивать суживающее кольцо крайней плоти пальцами или инструментами с тем, чтобы через какое-то время оно стало шире. Этот метод реально помог избавиться от фимоза некоторым людям. Иногда его применяют в сочетании с кортикостероидной терапией. Эффективность этого метода не равна нулю, но немногим от этого отличается. Для получения реального эффекта от растягивания крайней плоти, этим упражнениям следует уделять по 1-2 часам в день ежедневно, в течение месяцев или даже лет. Мало у кого хватает терпения проделать все эти манипуляции до получения реального эффекта. Кроме того, при фимозе 3-4 степени не представляется возможным растягивать крайнюю плоть достаточно сильно для того, чтобы это имело какой-то значимый эффект. Тем более нереально использовать его у детей.
- Циркумцизия (обрезание). Самый быстрый и эффективный способ лечения фимоза — это операция циркумцизия, или обрезание. При этой операции крайняя плоть удаляется полностью или частично, в результате чего с обнажением головки полового члена проблем больше не возникает. Обрезание показано при любой степени фимоза. Противопоказанием для циркумцизии является выраженное воспаление головки полового члена и крайней плоти — балланопостит.
Профилактика фимоза.
Развитие фимоза во многом обусловлено генетической предрасположенностью к этому заболеванию, поэтому никакой серьезной профилактики фимоза фактически нет. Мальчикам нужно ежедневно уделять внимание головке полового члена, осторожно открывать ее при мытье. У взрослых профилактикой фимоза является своевременное лечение воспалений головки и крайней плоти, старайтесь избегать травм данной области. Если фимоз уже развился, нужно не откладывая надолго, обратиться к урологу и наметить срок операции. Это позволит избежать большого количества проблем. В Татарстане операция обрезания привычна, так как делается по религиозным мотивам у большинства мальчиков в семьях, придерживающихся исламских традиций. Отношение традиционной медицины к культовому обрезанию чётко не определено. В США, где делается примерно 1,2 млн. обрезаний в год, отношение к нему более терпимое. Считается, что обрезание избавляет от необходимости ежедневной гигиены, уменьшает риск развития рака полового члена, мочеполовой инфекции, число болезней, передающихся половым путём. В Европе, где количество подобных операция на порядок меньше, больше мнений о необходимости сохранения крайней плоти, которая имеет, по-видимому, защитную, эрогенную, сенсорную, сексуальную функцию.
В Татарстане операция обрезания привычна, так как делается по религиозным мотивам у большинства мальчиков в семьях, придерживающихся исламских традиций. Отношение традиционной медицины к культовому обрезанию чётко не определено. В США, где делается примерно 1,2 млн. обрезаний в год, отношение к нему более терпимое. Считается, что обрезание избавляет от необходимости ежедневной гигиены, уменьшает риск развития рака полового члена, мочеполовой инфекции, число болезней, передающихся половым путём. В Европе, где количество подобных операция на порядок меньше, больше мнений о необходимости сохранения крайней плоти, которая имеет, по-видимому, защитную, эрогенную, сенсорную, сексуальную функцию.
Абсолютных доводов «за» и «против» нет ни у сторонников, ни у противников обрезания по религиозным мотивам. Наверное, следует согласиться с мнением профессора кафедры урологии КГМУ Ситдыкова Э. Н.: «Если нет проблем и есть возможность соблюдать гигиену половых органов — то обрезание не показано. Если же есть проблемы или отсутствует возможность полноценной гигиены — то обрезание потенциально полезно.»
Поделиться в соц.сетях
Фимоз у детей – что нужно знать родителям
Один из самых распространенных вопросов, возникающих у родителей – все ли «там» нормально у их маленького сына? В детской хирургии найдется совсем немного диагнозов, которые вызывали бы такой же интерес и порождали бы столько разноречивых мнений, как фимоз.
Фимозом принято называть невозможность свободного обнажения головки полового члена вследствие сужения покрывающей ее кожи (крайней плоти). Уже в самом определении кроется один из «подводных камней». Дело в том, что в практике взрослых хирургов и урологов сужение крайней плоти всегда трактуется как патологическое состояние, требующее вмешательства врача. Поэтому нередко приходится слышать от родителей наших пациентов, что уролог диагностировал у ребенка в раннем возрасте фимоз и поэтому сразу рекомендовал операцию.
Виды фимоза
В педиатрической практике следует различать физиологический и патологический виды фимоза. В раннем возрасте преобладает именно физиологический фимоз, связанный с особенностями строения половых органов ребенка. Только у 10 % детей мужского пола головка полового члена полностью или частично открыта на первом году жизни. У большинства новорожденных мальчиков кожа крайней плоти, как правило, сращена с головкой полового члена посредством синехий — своеобразных спаек, которые препятствуют или полностью исключают свободное выведение головки. Это является нормальным состоянием для первых 5-6-ти лет жизни, которое не требует никакого специального лечения. Более того, сращение головки с крайней плотью можно рассматривать как защитный механизм, позволяющий уменьшить вероятность попадания инфекции под крайнюю плоть и развитие там воспаления.Постепенно, в процессе роста полового члена, головка раздвигает крайнюю плоть, происходит медленное самостоятельное разделение синехий и открытие головки. Этот процесс может продолжаться вплоть до начала периода полового созревания мальчика, когда активизируются половые гормоны, которые и делают ткань крайней плоти более эластичной и растяжимой. Существенным образом на это влияет индивидуальное строение крайней плоти у каждого конкретного ребенка. Например, она может быть развита избыточно (так называемая хоботковая крайняя плоть), образуя гипертрофический вариант фимоза. В этом случае спонтанное выздоровление требует больше времени и наступает не всегда.
Лечение фимоза
В области головки полового члена имеются специальные железы, вырабатывающие защитную субстанцию – смегму. Иногда смегма скапливается под синехиями в виде плотного образования, похожего на опухоль белого цвета. Такие скопления еще называют смегмолитами. В случае большого скопления смегмы может потребоваться минимальная врачебная помощь: с помощью специального зонда, похожего на тонкую палочку, разделяют синехии, препятствующие отхождению секрета.
Отметим, что не стоит поддаваться на уговоры некоторых специалистов, рекомендующих удалить синехии только потому, что они есть. Кроме слез ребенка и выработки страха перед белыми халатами вы ничего не добьетесь, а сращения могут образовываться вновь и вновь.
Насильственные манипуляции с крайней плотью в большинстве случаев приводят к надрывам ее листков и образованию рубцов. В результате развивается рубцовый фимоз, единственным способом лечения которого является хирургическая операция. При этом производится либо рассечение крайней плоти с последующим наложением швов, либо полное ее удаление путем кругового обрезания (циркумцизио). Наибольшее распространение получил именно второй тип вмешательств, т. к. он гарантирует полное устранение фимоза без риска рецидива.Для родителей можно сформулировать три основных правила, которые позволят им ориентироваться в проблеме фимоза у ребенка первых лет жизни.
Итак, специальных манипуляций на крайней плоти не требуется, если:
- нет повторяющихся эпизодов гнойного воспаления головки и крайней плоти – баланопостита;
- нет критического сужения отверстия крайней плоти, затрудняющего мочеиспускание;
- нет обильных скоплений смегмы под крайней плотью, определяемых визуально.
Баланопостит
Следует отдельно сказать об остром воспалении головки полового члена и крайней плоти — баланопостите. Шанс заболеть баланопоститом увеличивается у детей со сниженным иммунитетом или на фоне других инфекционных заболеваний. Многие родители допускают ошибку, приняв за проявление воспаления красный цвет наружного отверстия мочеиспускательного канала. В норме узкая зона перехода слизистой оболочки уретры в кожу головки может иметь интенсивную розово-красную окраску. Воспаление же крайней плоти характеризуется ее выраженным отеком, обширным покраснением (гиперемией), болью, гнойными выделениями из препуциального пространства (пространство между головкой полового члена и крайней плотью). Результатом воспаления может стать рубцовое перерождение кожи крайней плоти и, как следствие, развитие фимоза. В отдельных случаях баланопостит вызывает острую задержку мочи (ребенок не может помочиться на фоне сильного позыва и переполненного мочевого пузыря). Это является состоянием, требующим срочного лечения — вызывайте «скорую помощь»!
Результатом воспаления может стать рубцовое перерождение кожи крайней плоти и, как следствие, развитие фимоза. В отдельных случаях баланопостит вызывает острую задержку мочи (ребенок не может помочиться на фоне сильного позыва и переполненного мочевого пузыря). Это является состоянием, требующим срочного лечения — вызывайте «скорую помощь»!
Парафимоз — ущемление головки
При имеющемся фимозе в результате попытки вывести головку полового члена может произойти ее ущемление в суженном кольце крайней плоти — парафимоз. Тогда в половом члене нарушается кровоснабжение и лимфоотток, что приводит к стремительному отеку крайней плоти и головки, а в дальнейшем к их некрозу (омертвлению) и развитию гнойных осложнений. Развитие парафимоза требует экстренной медицинской помощи. При небольшом сроке заболевания возможно ручное вправление ущемленной головки (иногда с применением кратковременного наркоза). Если это невозможно, то производится хирургическое рассечение ущемляющего кольца, а в дальнейшем, после стихания воспалительных изменений — обрезание крайней плоти.
Лечение фимоза в ЕМСИтак, в большинстве случаев физиологический фимоз разрешается самостоятельно по мере взросления ребенка. Однако в случае осложненного течения или в результате неправильных действий фимоз может стать безусловно патологическим. В этом случае единственная правильная тактика – хирургическое лечение. Операция проводится в любом возрасте, сразу же после установления диагноза, в плановом порядке. Наиболее часто выполняется обрезание крайней плоти — циркумцизио (или круговое иссечение листков крайней плоти).
В нашей клинике эта операция длится 10-15 минут и проводится под общей анестезией, т. е. под наркозом. Крайнюю плоть отсекают циркулярно, оставшиеся внутренний и наружный листки крайней плоти сшивают материалом, который впоследствии самостоятельно рассасывается. Через несколько часов после хирургического вмешательства ребенок может ходить, восстанавливается самостоятельное мочеиспускание.
Родителям, принимающим решение о проведении обрезания крайней плоти ребенку, следует учесть некоторые обстоятельства:
-
Нередко в рекламных целях клиники, предлагающие эту операцию, делают акцент на использование лазера, плазменного скальпеля и т. д. На самом деле применение этого оборудования никак не меняет суть операции, а вероятность послеоперационных осложнений и косметический результат зависят, подавляющим образом, от опыта хирурга, а не от используемых хирургических инструментов.
-
Обрезание, выполняемое ребенку под местным обезболиванием (без наркоза), является опасной процедурой, при которой гораздо выше риск развития как непосредственных осложнений (кровотечение, повреждение смежных анатомических структур, острая задержка мочи), так и отдаленных. Кроме того, подобного рода «процедуры» часто приводят к психологическим травмам у детей.
-
Циркумцизио у ребенка не может считаться «несерьезной» операцией. Даже в лучших хирургических клиниках осложнения после обрезания крайней плоти развиваются у 0,1-0,2% пациентов, а обрезание, выполняемое вне специализированной клиники (особенно ритуальное обрезание в домашних условиях), приводит к осложнениям в 20 раз чаще!
-
В некоторых странах довольно популярно так называемое гигиеническое обрезание — удаление здоровой крайней плоти для того, чтобы избежать, как уверяют сторонники процедуры, возможных отдаленных проблем (например, рака полового члена, венерических болезней, воспаления крайней плоти и др.). Родителям следует знать, что нет ни одного доказательного медицинского исследования, подтверждающего эту точку зрения.
Таким образом, правильное определение тактики ведения ребенка с сужением крайней плоти является залогом успешного решения вопроса. Исключительно важную роль при этом играет квалификация специалиста – детского уролога-андролога, обладающего опытом как консервативного, так и хирургического лечения детей с фимозом.
Если Вашему ребенку поставили диагноз фимоз и настоятельно рекомендуют быстрее провести операцию, не торопитесь. Лишь несколько описанных выше ситуаций требуют срочного вмешательства. В случае планового хирургического вмешательства у Вас есть время обратиться за консультацией к другому врачу. Выслушайте мнение нескольких специалистов, имеющих опыт работы с детьми, а потом принимайте решение.
Что такое фимоз и как его лечить ?
При профилактическом осмотре мальчиков до трех лет врачи нередко ставят диагноз «фимоз». Для кого-то это непонятное слово звучит как приговор и призыв к немедленной операции. Родители в панике начинают искать специалистов, способных вылечить эту «болезнь». Что же это такое, следует ли лечить фимоз и как это делать?
Что такое фимоз?
Фимозом называется сужение крайней плоти полового члена, проявляющееся в болезненности либо невозможности обнажения его головки (от греч. phimosis — стягивание, сжатие).
Фимоз в возрасте до 3 лет — это нормально?
Разделяют физиологический и патологический фимоз. У большинства новорожденных мальчиков кожа крайней плоти, как правило, сращена с головкой полового члена посредством синехий, своеобразных спаек, которые препятствуют или полностью исключают свободное выведение головки. Такое временное анатомическое строение носит название физиологического фимоза, что является нормальным состоянием для мальчиков до двух-трех лет и не требует никакого лечения. Только у 10 % детей головка полового члена полностью или частично открыта на первом году жизни.
Постепенно, в процессе роста полового члена, головка раздвигает крайнюю плоть, происходит медленное самостоятельное разделение синехий и открытие головки. В норме вывести крайнюю плоть за пределы венечной железистой борозды головки полового члена в возрасте до года можно у 50% мальчиков. После двух лет — у 85%. Поэтому паниковать, что головка полового члена не открывается не стоит, по крайней мере, в течение двух-трех лет.
Когда необходимо лечение?
В случае патологического фимоза. Его причинами может быть травма, которая приводит к формированию рубцовой ткани и сужению крайней плоти (рубцовый фимоз), воспаление крайней плоти (баланопостит), генетическая предрасположенность в результате недостаточности соединительной ткани в организме, в частности ее эластического компонента.
Может ли фимоз пройти сам, без лечения?
Если головка полового члена не открывается в результате патологического фимоза и должное лечение не проводится, то могут развиваться различные осложнения: парафимоз — ущемление головки полового члена суженной крайней плотью, баланопостит, приращение крайней плоти к головке полового члена, уретрит — воспаление мочеиспускательного канала, инфекции мочевыводящих путей, инфравезикальная обструкция — сужение нижних мочевых путей и, как следствие, гидронефротическая трансформация почек.
Как проводится лечение?
При отсутствии рубцовых изменений возможно консервативное выведение головки полового члена. Необходимой методике обучает родителей детский уролог или детский хирург. В случае рубцовых изменений наиболее результативным будет хирургическое лечение — циркумцизия. При этой операции крайняя плоть удаляется полностью или частично, в результате чего с обнажением головки полового члена проблем больше не возникает. Техника операции обрезания относительно проста, поэтому и риск развития послеоперационных осложнений сводится практически к нулю.
Форма головы ребенка: стоит ли вам беспокоиться?
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, доктор философии, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlanaless Milton, MDAleDA Jayne Funk, PharmD, DABATA, Александра Санкович, MD Алексис Кленке, RD, LDAlice Bass, CPNP-PC, Элисон Пегг, Алли ДеПой, Эллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E.Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MDAmberle Prater, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA. LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, МДАри Рабкин, ФДАриана Хут, ФДашли Куссман, МДЭшли Экштейн, Эшли Крун Ван Дист, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Parikh, CPNP-PCAshley Parker Сашли Туйску, CTRS, Асунсьон Мехиас, доктор медицины, доктор медицины, доктор медицины, доктор медицины, доктор медицины, Бекки Корбитт, Р. Н. Белинда Миллс, доктор медицины, Бенджамин Филдс, доктор медицинских наук, доктор медицинских наук, Бенджамин Копп, доктор медицинских наук, Бернадетт Берк, AT, доктор медицинских наук, МСБет Мартин, Р.Н. , MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBrandi Cogdill, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS ATR-PCагри Торунер, MDCaitlin TullyCaleb MosleyCallista DammannCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, LMTCasey TrimbleCassandra BSAHNBCIN, RN MSW, LISW-SCharles Elmaraghy, MDChelsie Doster, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTC, DPT , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCourtney Bishop. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Снайдер, MD Дэниел Кури, MD Дэниел ДаДжуста, MD Дэниел Херц, Дэниэл Пеллифер, MDDaniel , PT, MHAD Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NP Дебора Хилл, LSW, Дебора Зеркле, LMTУильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MD Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, PhDElise Berlan, MDElise Dawkins, Elizabeth A. Cannon, LPCC, Элизабет, Элизабет, LPCC, Элизабет, Элизабет, Элизабет MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather ClarkHeather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Khama Amini, DDS, Wicks, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Poppuda AbelJanelle Huefner, MA, CCC-SLP, Дженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC / SLP, Джефф Сидс, CSCS, Джеффри Аулетта, MD Джеффри Беннетт, MD, PhD, Джеффри Аулетта, MD, Джеффри Беннетт, MD, PhD, Джеффри, Джен, Джен, Джен, Джен, Джен, Джон, Джен, Джен, Джон, Джен, Джон, Дженни Дженнифер Борда, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Буллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, Фрейзер, О. -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Julie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J. , MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelli Dilver, PT, DPT Келли Абрамс, Келли Бун, Келли Хьюстон, Келли Дж. Келлехер, MD Келли МакНалли, Тэнелли Макнелли, доктор философии, К.П. , Доктор философии, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, Camp SCSKimberly Vankat , MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MDKristen Martin, OTR / LKristi Roberts, MS MPHKristina Booth, MSN, CFNPKristina Reber, MDKyle DavisLance Governale, MDLara McKenziera, PhD, MDLara McKenziera, PhD, MDLara McKenziera, PhD ДаттнерЛорел Бивер, LPCЛорен Дуринка, AuDЛаурен Гарбач , Доктор философии Лорен Джастис, OTR / L, MOTЛорен Мэдхун, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Pietruszewski, DPLindsey PTLindsey Pietruszewski, Mindsey Pietruszewski .Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линм Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTMichael T. Brady TM, MDMichael Flores, PhDMichael T. Brady, MD PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDancy AuerNancy Cunningham, PsyDNaomi Kertesz, MDNatalie Powell, LPCC-S, LICDC-CS Натали Роуз, BSN, RN, Национальная больница для детей, Медицинская больница, Национальная детская больница Доктор медицины, магистр здравоохранения Нехал Парих, доктор медицинских наук, М.С.Ничоль Майер, OTR / L, MOTNicole Caldwell, MDНиколь Демпстер, доктор медицинских наук, доктор медицины, LSW, Николь Пауэлл, PsyD, BCBA-DNkeiruka Orajiaka, MBBSOliver Adunka, доктор медицинских наук, FACSOlivia Thomas, FACSOlivia Thomas, MDO , CPNP-PCOula KhouryPaige должным образом, CTRSParker Huston, PhDPatrick C.Уолц, доктор медицины Патрик Куин, BSN, RNПедро Вайследер, доктор медицины Миннечи, доктор медицины Питер Уайт, доктор философии Дрити Джагги, доктор медицинских наук Рэйчел Марокко-Занотти, Дорачел Д’Амико, доктор медицинских наук Рэйчел Шрейдер, CPNP-PC, Рэйчел Тайсон, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MSРоуз Айоб, MDRose Schroedl, PhDRoss Ing. , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицины Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицинских наук, доктор медицинских наук, доктор медицинских наук, Скотт Скотт, доктор медицинских наук Сатья Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицины Табата Баллард, Таббета Греко, Табита Джонс-Макнайт, Доктор Тахагод Мохамед, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA, Тим Робинсон, Тимоти Крайп, доктор медицины, доктор медицинских наук, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal, доктор медицинских наук, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FA Джаянти, доктор медицины Виду Гарг, доктор медицины Видья Раман, доктор медицинских наук.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRS, Уитни Рэглин Биньял, доктор медицины Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук
Энцефалоцеле
Что такое энцефалоцеле?
Энцефалоцеле (произносится как in-SEF-a-lo-seal) — врожденный дефект, поражающий мозг. Это происходит на ранних сроках беременности женщины, когда часть черепа ребенка не закрывается полностью.Часть мозга ребенка может пройти через отверстие в черепе. Иногда часть мембраны, покрывающая головной и спинной мозг (мозговые оболочки) и спинномозговая жидкость (CSF), также проходят через отверстие в черепе.
Обычно мозг и спинной мозг ребенка (центральная нервная система) развиваются внутри структуры, называемой нервной трубкой. Когда нервная трубка не закрывается нормальным образом, часть мозга может выступать за пределы нервной трубки. Либо кожа, либо тонкая мембрана покрывает ту часть мозга, которая находится за пределами черепа.Врачи называют это прикрытием мешком.
Энцефалоцеле может находиться в любом из этих мест:
- В основании черепа
- В области носа, пазух и лба
- От верхней части черепа до задней части черепа по средней линии
Энцефалоцеле у детей
По оценкам Центров по контролю и профилактике заболеваний, в США ежегодно рождается 375 детей с энцефалоцеле. В некоторых частях света энцефалоцеле встречается чаще.Это один из наименее распространенных дефектов нервной трубки в США.
Вот некоторые общие черты энцефалоцеле:
- Девочки чаще имеют энцефалоцеле в задней части черепа.
- Мальчики чаще имеют энцефалоцеле в передней части черепа.
- В Северной Америке энцефалоцеле чаще встречается в задней части черепа.
- В Юго-Восточной Азии энцефалоцеле чаще встречается в передней части черепа.
Врачи считают, что гены, полученные младенцами от родителей, могут сыграть роль в возникновении энцефалоцеле. Заболевание чаще встречается в семьях, у которых в анамнезе есть дефекты нервной трубки, называемые расщелиной позвоночника и анэнцефалией.
Энцефалоцеле в Детском центре Сиэтла
Seattle Children’s — это крупнейшая в регионе бригада по лечению энцефалоцеле. После того, как мы внимательно оценим вашего ребенка, мы составим план лечения в соответствии с его потребностями.
В зависимости от того, где находится энцефалоцеле, у младенцев могут быть другие состояния, например:
- Гидроцефалия
- Изменения видения
- Проблемы с гипофизом
- Различия в костях черепа и лица
Seattle Children’s объединяет специалистов по многим медицинским специальностям, включая нейрохирургию, черепно-лицевую, пластическую хирургию, офтальмологию и эндокринологию, чтобы позаботиться о вашем ребенке.
Если ваш врач подозревает или видит на пренатальном УЗИ, что у вашего ребенка энцефалоцеле, наши специалисты могут использовать МРТ плода (магнитно-резонансную томографию), чтобы получить более подробную информацию о состоянии вашего ребенка до рождения. У нас есть один из ведущих в стране исследователей МРТ плода, доктор Дэн Доэрти. Беременные женщины могут прийти на обследование в Детскую программу пренатальной диагностики и лечения Сиэтла. Наши врачи проконсультируют вас о том, чего ожидать и какое лечение может потребоваться вашему ребенку после рождения.
Симптомы энцефалоцеле
У некоторых детей с энцефалоцеле есть другие проблемы с черепом и мозгом. Вот некоторые из симптомов и состояний, которые могут возникнуть при энцефалоцеле:
- Слишком много спинномозговой жидкости (CSF) в отделах головного мозга (гидроцефалия)
- Очень маленькая голова (микроцефалия)
- Изъятия
- Проблемы со зрением
- Проблемы с дыханием при большом энцефалоцеле вокруг носа
- Проблемы с глотанием
- Боль вокруг энцефалоцеле
- Отсроченный рост и развитие
- Спастичность (высокий мышечный тонус) или другие двигательные нарушения
Диагностика энцефалоцеле
Обычно врачи могут увидеть энцефалоцеле при рождении ребенка из-за выпуклости на голове и расслоения (расщелины) черепа или лицевых костей.Но иногда энцефалоцеле диагностируется позже, даже когда ребенку исполнилось несколько лет. Иногда врачи могут не сразу увидеть небольшое энцефалоцеле. Эти маленькие энцефалоцеле обычно находятся вокруг носа, носовых пазух и лба ребенка.
Иногда врачи могут увидеть энцефалоцеле на пренатальном УЗИ. В этом случае МРТ плода (магнитно-резонансная томография), доступная в Seattle Children’s, может предоставить более подробную информацию о состоянии вашего ребенка. Беременные женщины могут прийти для обследования в Детскую дородовую клинику Сиэтла или в клинику пренатальной диагностики при Медицинском центре Вашингтонского университета.Наши врачи проконсультируют вас о том, чего ожидать и какое лечение может потребоваться вашему ребенку после рождения.
Лечение энцефалоцеле
В большинстве случаев лечение энцефалоцеле представляет собой операцию по возвращению на место части мозга, находящейся за пределами черепа, и закрытию отверстия. Наши нейрохирурги часто могут вылечить даже большие энцефалоцеле без потери функций вашего ребенка.
Лечение вашего ребенка будет адаптировано к его потребностям. Часто младенцы с энцефалоцеле нуждаются в обследовании и лечении у специалистов из черепно-лицевой, пластической хирургии, офтальмологии и эндокринологии, а также нейрохирургии.Иногда требуется шунт для отвода спинномозговой жидкости (CSF) вокруг головного мозга. Seattle Children’s объединяет полную команду, которая заботится о вашем ребенке в одном месте.
Хирургия энцефалоцеле
Обычно нейрохирурги восстанавливают энцефалоцеле в течение первых нескольких месяцев жизни. Если кожа покрывает энцефалоцеле вашего ребенка, обеспечивая ему некоторую защиту, нейрохирург может порекомендовать подождать несколько месяцев. Если нет кожи, защищающей энцефалоцеле, нейрохирург вашего ребенка может порекомендовать операцию вскоре после рождения.В более сложных случаях младенцам могут делать несколько операций поэтапно. Им может потребоваться отложить операцию до тех пор, пока они не станут больше, что сделает операцию более безопасной и легкой для вашего ребенка.
Для лечения энцефалоцеле нейрохирург разрезает и удаляет кусок кости из черепа вашего ребенка. Затем нейрохирург разрезает мембрану, защищающую мозг (твердую мозговую оболочку). Эта часть операции (трепанация черепа) позволяет им добраться до мозга вашего ребенка.
Затем нейрохирург заменяет ткань мозга и любые мембраны или жидкости, вышедшие из отверстия в черепе.Они удаляют мешочек, окружавший его. Затем нейрохирург закрывает твердую мозговую оболочку. Они закрывают череп, используя тот же кусок кости, который они удалили, если это возможно. Если в черепе есть большая дыра, нейрохирург может закрыть ее искусственной пластиной.
Черепные швы: MedlinePlus Medical Encyclopedia
Череп младенца состоит из 6 отдельных черепных костей:
- Лобная кость
- Затылочная кость
- Две теменные кости
- Две височные кости
Эти кости удерживаются вместе прочными, волокнистыми, эластичными тканями, называемыми швами.
Пространства между костями, которые остаются открытыми у младенцев и маленьких детей, называются родничками. Иногда их называют мягкими пятнами. Эти пространства являются частью нормального развития. Кости черепа остаются отдельными примерно от 12 до 18 месяцев. Затем они срастаются как часть нормального роста. Они остаются на связи на протяжении всей взрослой жизни.
На черепе новорожденного обычно присутствуют два родничка:
- В верхней части средней головы, прямо перед центром (передний родничок)
- В задней части середины головы (задний родничок)
задний родничок обычно закрывается в возрасте 1-2 мес.Он может быть закрыт уже при рождении.
Передний родничок обычно закрывается между 9 и 18 месяцами.
Швы и роднички необходимы для роста и развития мозга младенца. Во время родов гибкость швов позволяет костям перекрывать друг друга, поэтому голова ребенка может проходить через родовые пути, не давя на мозг и не повреждая его.
В младенчестве и детстве швы гибкие. Это позволяет мозгу быстро расти и защищает его от незначительных ударов по голове (например, когда младенец учится держать голову вверх, переворачиваться и садиться).Без гибких швов и родничков мозг ребенка не мог бы развиваться в достаточной степени. У ребенка разовьется повреждение мозга.
Ощупывание черепных швов и родничков — это один из способов, которым медицинские работники следят за ростом и развитием ребенка. Они могут оценить давление внутри мозга, почувствовав напряжение родничков. Роднички должны быть плоскими и твердыми. Выпуклые роднички могут быть признаком повышенного давления в головном мозге. В этом случае врачам может потребоваться использовать методы визуализации, чтобы увидеть структуру мозга, например, компьютерную томографию или МРТ.Для снятия повышенного давления может потребоваться операция.
Впалые, вдавленные роднички иногда являются признаком обезвоживания.
Поражение кожи головы у новорожденного
Случай из практики
У новорожденной девочки обнаружено небольшое эрозированное поражение на коже черепа (рисунок). Она родилась в результате нормальных вагинальных родов и в остальном здорова.
Дифференциальный диагноз
Условия, которые следует учитывать при дифференциальной диагностике поражения кожи головы у новорожденного, включают следующее.
- Травма от монитора электрода кожи головы. Электрод на волосистой части головы, который обычно помещается на кожу головы плода во время родов в качестве постоянного монитора сердечного ритма плода, часто требует проникновения через кожу до некоторого уровня. Во время установки или удаления электрода может произойти травма, при этом при случайном отслоении кожи остается открытая рана. Может возникнуть вторичная инфекция, особенно если зонд занесет бактерии через рану. Маловероятно, что это приведет к образованию большого или глубокого поражения.
- Герпес новорожденных. Это важный диагноз, который следует учитывать, но время поражения делает его маловероятным в данном случае. Неонатальный герпес приобретается во время родов через естественные родовые пути, если мать выделяет вирус простого герпеса в это время, и обычно возникает через несколько дней или недель после рождения, поскольку инкубационный период составляет от четырех до 20 дней. Кожные поражения представляют собой поверхностные эрозии и пузырьки, которые быстро покрываются коркой; мазок из кожных пузырьков для вирусной ПЦР диагностирует состояние.Риск для новорожденного с кожной инфекцией простого герпеса представляет собой диссеминированную инфекцию с поражением ЦНС и поражение многих органов, что может привести к серьезным последствиям. Конъюнктивит и кератит встречаются реже, но важно обследование глаз. Детям с неонатальным герпесом требуется люмбальная пункция для посева вируса и лечение ацикловиром внутривенно, и педиатр должен участвовать в лечении. Даже если очевидно поражение только кожи, следует проводить профилактическое лечение.
- Aplasia cutis congenita. Это состояние (также известное как врожденное отсутствие кожи) является правильным диагнозом. Существует множество форм, из которых наиболее распространена несиндромная кожная аплазия волосистой части головы (как показано здесь). Чаще всего он поражает теменную завитушку волос, потому что именно здесь кожа головы испытывает наибольшее напряжение в период быстрого роста полушарийной ткани мозга во время беременности. 1 Поражение характеризуется изъязвлением, которое может быть поверхностным или глубоким, обычно небольшое, но может быть обширным (более крупные поражения могут разрушаться до кости или даже твердой мозговой оболочки).Небольшое поражение, как правило, затрагивает только эпидермис и небольшую часть дермы и хорошо заживает. Однако все поражения образуют рубцовую область, на которой не растут волосы, и могут осложняться гипертрофическими рубцами и стойким шелушением в детстве.
Расследования
Это клинический диагноз, и изолированная кожная аплазия обычно не требует дальнейшего исследования, кроме бактериального и вирусного мазка с кожи, который необходим для исключения неонатального герпеса и суперинфекции.Однако поражение, которое окружено зоной гипертрихоза (« признак волосяного воротника ») или имеет буллезный вид, может быть трудно отличить от менингокоэле, при котором нервная ткань находится за пределами черепа и где может быть связь с дюра. В таких случаях всегда следует выполнять визуализацию. Если поражение буллезное и содержит жидкость, никогда не следует предпринимать попытки дренировать поражение, потому что оно может соединиться со спинномозговой жидкостью.
Точная причина врожденной кожной аплазии неизвестна — большинство случаев являются спонтанными, но считается, что есть некоторая связь с тератогенами и преждевременным разрывом плодных оболочек.Редко кожная аплазия связана с другими врожденными дефектами, такими как расщелина губы и неба и дефекты сокращения конечностей (синдром Адамса – Оливера). Также существуют ассоциации с хромосомными нарушениями, эпидермальными невусами кожи головы, аномалиями развития и плодом папируса. Если у ребенка наблюдается дисморфизм, обширное поражение кожи головы или поражение, не связанное со скальпом, необходимо провести дальнейшую визуализацию и принять участие в лечении генетика. Если поражение кажется глубоким, потенциально затрагивающим кость, необходимо выполнить визуализацию.
Лечение
При небольшом поражении кожной аплазии, таком как в этом случае, специального лечения не требуется. Однако важно, чтобы рана была чистой, пока она заживает. Все поражения оставляют шрам, но подавляющее большинство становится менее заметным по мере роста и не требует хирургического вмешательства. Большие поражения могут потребовать пересадки кожи и / или кости или других методов косметического ремонта для удаления рубцовой ткани, когда ребенок станет старше.
НомерСсылка
1.Стефан MJ, Смит DW, Понзи JW, Олден ER. Происхождение вершины аплазии кожи головы. J Pediatr 1982; 101: 850-853.
Головка | Ясли для новорожденных | Стэнфордская медицина
Руководитель | Ясли для новорожденных | Стэнфордская медицинаОкружность головы
При оценке головы новорожденного в первую очередь необходимо оценить затылочную фронтальную окружность (OFC).Это простое измерение может быть первым ключом к разгадке основной проблемы. 50-й процентиль для OFC доношенного новорожденного составляет 34 см, поэтому, если ребенок имеет нормальный вес и рост для доношенного ребенка (около 50-го процента для возраста), измерение <31 см непропорционально мало (<< 10-й% ile для возраста). Указана дальнейшая оценка; Следует учитывать визуализацию головы, скрининг на TORCH-инфекцию и оценку хромосомных аномалий.
фото Janelle Aby, MD
Багет
На этом снимке показано то, что обычно отмечается в первую очередь при пальпации: гребни, которые появляются, когда одна кость слегка перекрывает соседнюю во время родов.Эти перекрывающие швы являются частью формовки. Полное разрешение ожидается со временем.
фото Janelle Aby, MD
Молдинг казенной части
При позиционировании тазового предлежания in utero головка часто оказывается напротив дна матки.Это приводит к тому, что голова новорожденного становится плоской сверху и удлиненной в переднезаднем диаметре. Ожидается, что этот внешний вид, как и в случае с любым другим молдингом, значительно улучшится в течение первой недели.
фото Janelle Aby, MD
Ушиб
Ушиб макушки головы — довольно частая находка у новорожденных.Пораженная область может быть довольно большой (обычно 6-8 см) и может иметь различные оттенки красного и синего. В некоторых случаях могут присутствовать травматические волдыри или буллы. Если во время родов использовался электрод для кожи головы, в этой области также часто видна небольшая струпья. Никакого лечения не требуется. Эта фотография была сделана через несколько дней после родов; синяк к этому времени прошел.
фото Janelle Aby, MD
Caput Succedaneum
Это фото сделано в первый день жизни.Caput (отек кожи головы) здесь явно не очевиден, но может быть оценен на экзамене. На следующих фотографиях легко увидеть степень отека.
фото Janelle Aby, MD
Caput Succedaneum
Сильное постоянное давление в одной точке — самый простой способ вызвать характерный точечный отек головки.У этого пациента размер головки уже становится видимым.
фото Janelle Aby, MD
Caput Succedaneum
После сброса давления отчетливо видна точечная вмятина.Хотя caput может пересекать линии швов (так как поражает кожу головы), он часто бывает преимущественно или полностью односторонним. Обследование на точечный отек — гораздо более полезный диагностический инструмент, чем определение местоположения. На следующее утро отек полностью рассосался.
фото Janelle Aby, MD
Кефалогематома
Кефалогематома — скопление крови под надкостницей кости черепа.Из-за своего расположения кефалогематома не может пересекать линии швов. Если поражено более одной кости, будет разделение между двумя областями по линии шва, как показано на этой фотографии — сагиттальный шов разделяет двусторонние теменные кефалогематомы. При пальпации эти участки кажутся колеблющимися.
фото Janelle Aby, MD
Субгалеальное кровотечение
С этого угла не видно подлечевого кровотечения.Подпаловая область (между скальпом и черепом) представляет собой большое потенциальное пространство, поэтому, когда там происходит кровотечение, оно легко перемещается в зависимую часть головы (на этой фотографии жидкость находится сзади и заставляет скальп свободно выпирать на матрас). Когда на эту область оказывается давление, можно увидеть волну жидкости, которая исходит от затылочной области до пространства над передним родничком (см. Следующие фотографии). Из-за размера пространства возможно обескровливание всего объема циркулирующей крови ребенка в подлепестковое пространство, если активное кормление продолжится.
фото Janelle Aby, MD
Субгалеальное кровотечение
Голова и камера ребенка находятся в том же положении, что и на предыдущей фотографии, но здесь давление прикладывается ладонью и пальцами, чтобы выдавить кровь, которая была в зависимом месте, в более видимое переднее место.Ощущение такое же, как при обращении с водным шаром. Это очень колеблющаяся, смещающаяся масса без заметных ограничений.
фото Janelle Aby, MD
Необычные завитки волос
Обычно, поскольку рост мозга происходит предсказуемым образом, на макушке имеется один первичный волосяной завиток.Когда завитков волос несколько или они расположены в необычных местах, причиной может быть аномальный рост мозга. У этого младенца за правым ухом можно увидеть завиток волос, а остальные волосы выглядят непослушными, с разными направлениями роста. Основным диагнозом была трисомия 13.
фото Дэвида Кларка, MD
фактов о краниосиностозе | CDC
Краниосиностоз — это врожденный дефект, при котором кости черепа ребенка соединяются слишком рано.Это происходит до того, как мозг ребенка полностью сформирован. По мере роста мозга ребенка череп может деформироваться.
Что такое краниосиностоз?
Краниосиностоз — это врожденный дефект, при котором кости черепа ребенка соединяются слишком рано. Это происходит до того, как мозг ребенка полностью сформирован. По мере роста мозга ребенка череп может деформироваться. Пространства между костями черепа типичного ребенка заполнены гибким материалом и называются швами. Эти швы позволяют черепу расти по мере роста мозга ребенка.Примерно в два года кости черепа ребенка начинают срастаться, потому что швы становятся костью. Когда это происходит, говорят, что шов «закрывается». У ребенка с краниосиностозом один или несколько швов закрываются слишком рано. Это может ограничить или замедлить рост мозга ребенка.
Когда сшивается шов и кости черепа соединяются слишком рано, голова ребенка перестает расти только в этой части черепа. В других частях черепа, где швы не соединились, голова ребенка будет продолжать расти.Когда это произойдет, череп будет иметь ненормальную форму, хотя мозг внутри черепа вырастет до обычных размеров. Однако иногда слишком рано закрывается более одного шва. В этих случаях мозгу может не хватить места, чтобы вырасти до своего обычного размера. Это может привести к увеличению давления внутри черепа.
Типы краниосиностозов
Типы краниосиностозов зависят от того, какие швы рано срастаются.
- Сагиттальный синостоз — Сагиттальный шов проходит вдоль верхней части головы от мягкого места ребенка в передней части головы к затылку.Когда этот шов закрывается слишком рано, голова ребенка становится длинной и узкой (скафоцефалия). Это наиболее распространенный тип краниосиностоза.
- Коронарный синостоз — Правый и левый венечные швы проходят от каждого уха до сагиттального шва на макушке головы. Когда один из этих швов закрывается слишком рано, у ребенка может быть уплощенный лоб на той стороне черепа, которая закрылась рано (передняя плагиоцефалия). Глазная впадина ребенка с этой стороны также может быть приподнята, и его или ее нос можно потянуть в эту сторону.Это второй по распространенности тип краниосиностоза.
- Бикоронарный синостоз — Этот тип краниосиностоза возникает, когда коронковые швы на обеих сторонах головы ребенка закрываются слишком рано. В этом случае голова ребенка станет широкой и короткой (брахицефалия).
- Лямбдовидный синостоз — Лямбдовидный шов проходит по тыльной стороне головы. Если этот шов закроется слишком рано, голова ребенка может уплощиться с тыльной стороны (задняя плагиоцефалия).Это один из самых редких видов краниосиностоза.
- Метопический синостоз — Метопический шов проходит от носа ребенка до сагиттального шва на макушке головы. Если этот шов закрывается слишком рано, верхняя часть головы ребенка может выглядеть треугольной, то есть узкой спереди и широкой сзади (тригоноцефалия). Это один из самых редких видов краниосиностоза.
Другие проблемы
Многие проблемы, которые могут возникнуть у ребенка:
- Какие швы закрыты рано
- Когда наложены швы (до или после родов и в каком возрасте)
- Есть ли у мозга место для роста
Иногда, если заболевание не лечить, повышение давления в черепе ребенка может привести к таким проблемам, как слепота, судороги или повреждение мозга.
Сколько детей рождается с краниосиностозом?
По оценкам исследователей, в США около 1 из 2500 детей рождается с краниосиностозом. 1
Причины и факторы риска
Причины краниосиностоза у большинства младенцев неизвестны. У некоторых детей краниосиностоз возникает из-за изменений в генах. В некоторых случаях краниосиностоз возникает из-за аномалии одного гена, которая может вызвать генетический синдром.Однако в большинстве случаев считается, что краниосиностоз вызывается комбинацией генов и других факторов, таких как то, с чем мать контактирует в своем окружении, или то, что мать ест или пьет, или определенные лекарства, которые она использует во время беременности.
CDC, как и многие семьи, в которых есть дети с врожденными дефектами, хочет выяснить, что вызывает эти состояния. Понимание факторов, которые чаще встречаются у младенцев с врожденным дефектом, поможет нам узнать больше о причинах.CDC финансирует Центры по исследованию и профилактике врожденных дефектов, которые сотрудничают в крупных исследованиях, таких как Национальное исследование по профилактике врожденных дефектов (NBDPS; рождение 1997-2011), чтобы понять причины и риски врожденных дефектов, таких как краниосиностоз.
Недавно CDC сообщил о важных выводах научных исследований о некоторых факторах, которые увеличивают вероятность рождения ребенка с краниосиностозом:
- Заболевание щитовидной железы у матери. Женщины с заболеванием щитовидной железы или женщины, проходящие лечение от заболевания щитовидной железы во время беременности, имеют более высокий шанс родить ребенка с краниосиностозом по сравнению с женщинами, не имеющими заболевания щитовидной железы. 2
- Определенные лекарства. Женщины, которые сообщили об использовании цитрата кломифена (лекарства от бесплодия) незадолго до или на ранних сроках беременности, с большей вероятностью родят ребенка с краниосиностозом по сравнению с женщинами, которые не принимали это лекарство. 3
CDC продолжает изучать врожденные дефекты, такие как краниосиностоз, и способы их предотвращения. Если вы беременны или собираетесь забеременеть, поговорите со своим врачом о том, как повысить ваши шансы на рождение здорового ребенка.
Диагноз
Краниосиностоз обычно диагностируется вскоре после рождения ребенка. Иногда это диагностируется в более позднем возрасте.
Обычно первым признаком краниосиностоза является череп неправильной формы. Другие знаки могут включать:
- Отсутствие «мягкого пятна» на черепе ребенка
- Рельефный твердый край в месте раннего закрытия швов
- Размер головы ребенка медленно растет или не увеличивается со временем
Врачи могут выявить краниосиностоз во время медицинского осмотра.Врач ощупывает голову ребенка на предмет твердых краев швов и необычных мягких мест. Врач также поищет любые проблемы с формой лица ребенка. Если он или она подозревают, что у ребенка может быть краниосиностоз, врач обычно запрашивает один или несколько тестов, чтобы подтвердить диагноз. Например, специальный рентгеновский тест, такой как компьютерная томография или компьютерная томография, может показать детали черепа и мозга, закрыты ли определенные швы и как растет мозг.
Процедуры
Многие типы краниосиностозов требуют хирургического вмешательства.Хирургическая процедура призвана уменьшить давление на мозг, исправить краниосиностоз и позволить мозгу расти должным образом. При необходимости хирургическое вмешательство обычно проводится в течение первого года жизни. Но время операции зависит от того, какие швы наложены и есть ли у ребенка один из генетических синдромов, который может вызвать краниосиностоз.
Младенцам с очень легкой степенью краниосиностоза операция может не потребоваться. По мере того, как ребенок становится старше и отрастают волосы, форма черепа может стать менее заметной.Иногда можно использовать специальные медицинские шлемы, чтобы придать черепу ребенка более правильную форму.
Каждый ребенок, рожденный с краниосиностозом, индивидуален, и состояние может варьироваться от легкого до тяжелого. Большинство детей с краниосиностозом в остальном здоровы. У некоторых детей, однако, есть задержка в развитии или интеллектуальная недостаточность, потому что либо краниосиностоз не позволяет мозгу ребенка расти и нормально работать, либо потому, что у ребенка есть генетический синдром, вызывающий как краниосиностоз, так и проблемы с работой мозга.Ребенку с краниосиностозом необходимо регулярно посещать врача, чтобы убедиться, что мозг и череп развиваются должным образом. Младенцы с краниосиностозом часто могут извлечь пользу из услуг раннего вмешательства с помощью внешних значков, которые помогут справиться с задержкой в развитии или интеллектуальными проблемами. Некоторые дети с краниосиностозом могут иметь проблемы с самооценкой, если их беспокоят видимые различия между собой и другими детьми. Группы поддержки родителей также могут быть полезны новым семьям детей с врожденными дефектами головы и лица, включая краниосиностоз.
Другие ресурсы
Взгляды этих организаций являются их собственными и не отражают официальную позицию CDC.
Список литературы
- Boulet SL, Rasmussen SA, Honein MA. Популяционное исследование краниосиностоза в Атланте, 1989-2003 гг. Am J Med Genet Часть A. 2008; 146A: 984–991.
- Rasmussen SA, Yazdy MM, Carmichael SL, Jamieson DJ, Canfield MA, Honein MA. Заболевания щитовидной железы матери как фактор риска краниосиностоза.Obstet Gynecol. 2007; 110: 369-377.
- Reefhuis J, Honein MA, Schieve LA, Rasmussen SA и Национальное исследование по профилактике врожденных дефектов. Использование цитрата кломифена и врожденные дефекты, Национальное исследование по профилактике врожденных дефектов, 1997–2005 гг. Hum Reprod. 2011; 26: 451–457.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения являются общественным достоянием и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Краниосиностоз у младенцев: причины, симптомы и лечение
Что вызывает краниосиностоз?
Краниосиностоз встречается у одного из 2000 живорождений и встречается у мужчин несколько чаще, чем у женщин.Чаще всего возникает случайно, но иногда передается по наследству.
Каковы симптомы краниосиностоза?
У младенцев с этим заболеванием изменения формы головы и лица могут быть заметны и, как правило, являются первым и единственным симптомом. Внешний вид лица ребенка может отличаться от лица другой стороны. Иногда синостоз может повышать давление внутри черепа. Это особенно верно, когда несколько швов сращены слишком рано.Симптомы слишком сильного давления в черепе включают:
- Полный или выпуклый родничок (мягкое пятно на макушке)
- Сонливость (или менее активная, чем обычно)
- Вены кожи головы могут быть очень заметными
- Повышенная раздражительность
- Высокий крик
- Плохое питание
- Рвота снарядом
- Увеличение окружности головы
- Изъятия
- Выпученные глаза и неспособность ребенка смотреть вверх головой вперед
- Задержка развития
Симптомы краниосиностоза могут напоминать другие состояния или медицинские проблемы.Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Какие бывают типы краниосиностоза?
Различным типам краниосиностоза даны разные названия в зависимости от того, какие швы задействованы, в том числе:
- Сагиттальный синостоз — это раннее ушивание сращения сагиттального шва. Это наиболее распространенный вид синостоза. Этот шов проходит спереди назад по середине макушки. В результате этого слияния получается длинный узкий череп.Череп длинный спереди назад и узкий от уха до уха.
- Коронарный синостоз — это сплав коронарного шва, который ограничивает нормальный рост лба и бровей. Это создает приплюснутый лоб и бровь на пораженной стороне, при этом лоб имеет тенденцию быть чрезмерно выступающим на другой стороне. Глаз на пораженной стороне также может быть деформирован, а затылок уплощен.
- Метопический синостоз — это сплав метопического шва.Этот шов проходит от макушки до середины лба к носу. Раннее закрытие этого шва может вызвать выступающий гребень, спускающийся по лбу. Это может сделать лоб заостренным, как треугольник, а глаза — слишком близко друг к другу.
Как лечить краниосиностоз?
Обычно рекомендуется хирургическое вмешательство. Цель лечения — снизить давление в голове и исправить деформации лица и костей черепа.
Для детей в возрасте до 6 месяцев CHOC — единственная больница в регионе, предлагающая минимально инвазивные эндоскопические процедуры. Делаются два небольших разреза и удаляется небольшая полоска кости, чтобы голова могла нормально расти. Младенцы обычно идут домой из больницы на следующий день и надевают временный шлем.
Для детей старшего возраста с краниосиностозом нейрохирурги CHOC являются региональными лидерами в проведении открытой процедуры коррекции формы головы вашего ребенка с немедленными результатами.После операции у детей часто бывает очень опухшее лицо и веки. Глаза могут даже опухнуть. Большинство детей после операции направляются в отделение интенсивной терапии (ОИТ) для тщательного наблюдения.
