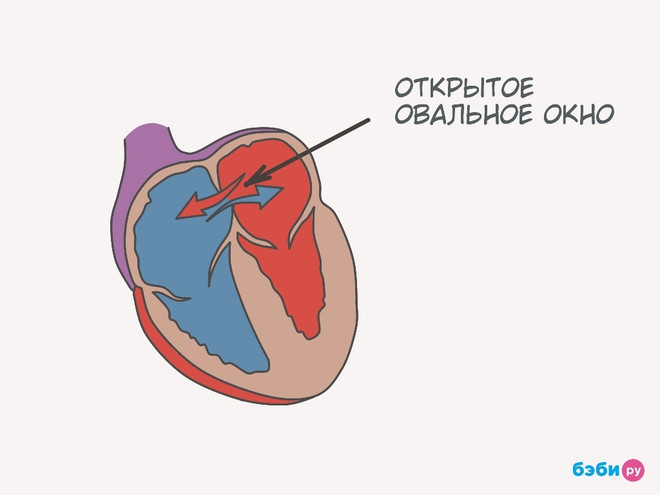
Открытое овальное окно сердца — причины возникновения, симптомы, виды лечения.
Толчина Нина Александровна
Кардиология детская, Педиатрия
Представляет ли открытое овальное окно опасность для ребенка? Как выявить и что делать дальше?
- Открытое овальное окно у детей
- Почему происходит незаращение открытого овального окна
- Симптомы открытого овального окна
- Диагностика
- Особенности лечения ООО
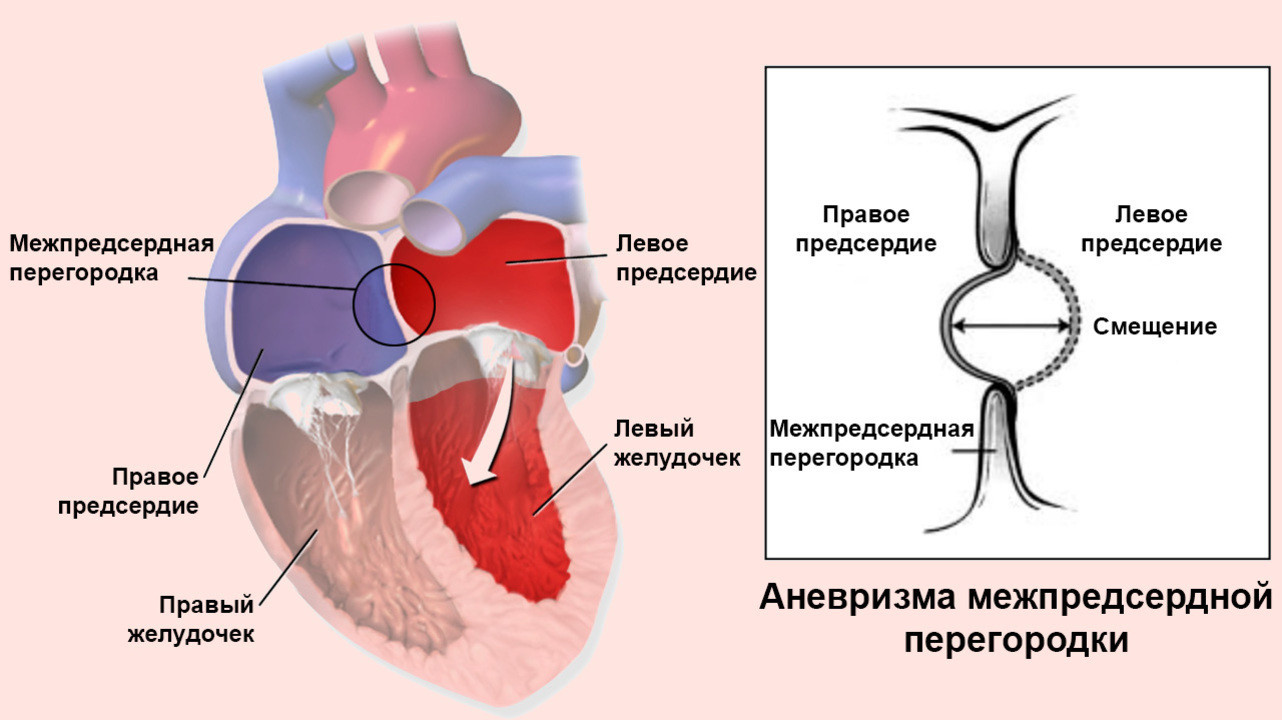
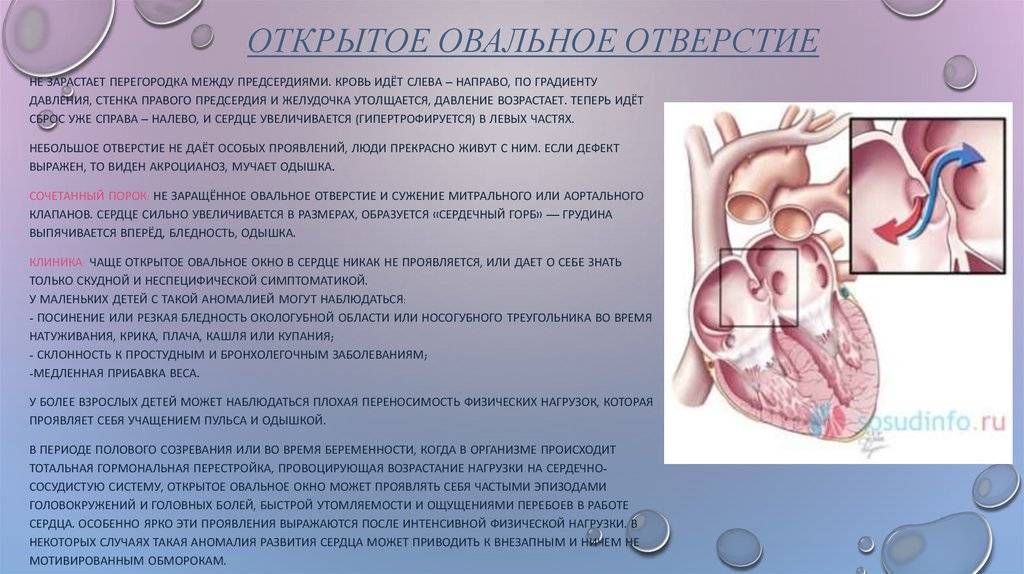
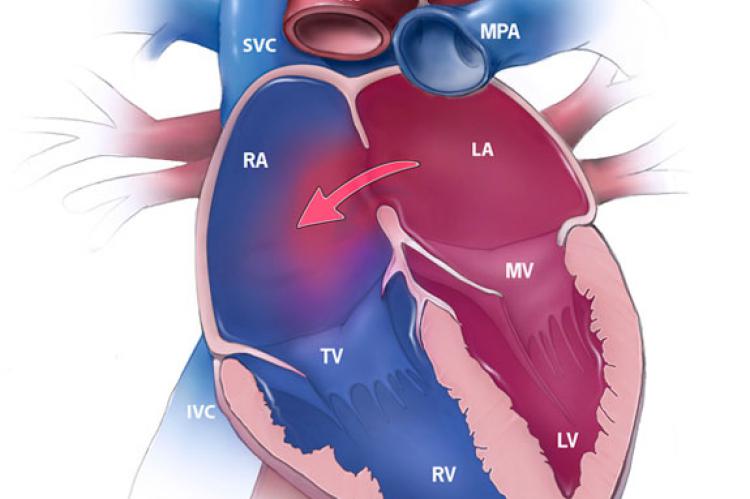
Открытое овальное окно (ООО) сердца – отверстие, расположенное между левым и правым предсердием. Оно работает как клапан и в норме имеется у каждого плода.
Оно работает как клапан и в норме имеется у каждого плода.
Открытое овальное окно у детей
Ребенок рождается с открытым овальным окном. Когда он делает первый вдох, окно закрывается по причине начала полноценной работы легочного круга кровообращения. Клапан овального окна прикрывается из-за повышения кровяного давления в левом предсердии.
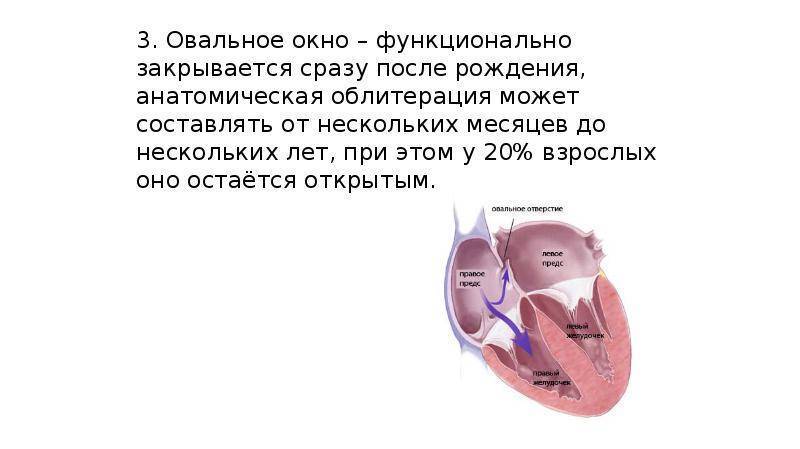
Овальное окно можно хорошо рассмотреть на УЗИ сердца, которое положено делать ребенку в возрасте 1 месяца. Средний диаметр отверстия – 5 мм, но в некоторых случаях оно достигает и 19 мм. Если размеры ООО небольшие, проблемы в работе сердца не возникают. В норме к 6, 9 или 12 месяцам окно зарастает соединительной тканью и полностью исчезает. Но, примерно в 1/5 случаев ООО затягивается несколько позже (с 2-х до 5-ти лет) или не закрывается вовсе.
Почему происходит незаращение открытого овального окна
Не всегда можно определить, почему у некоторых детей открытое овальное окно не закрывается. Но, основные причины такого явления известны:
Но, основные причины такого явления известны:
-
рождение ребенка раньше положенного срока;
-
наличие врожденных пороков сердца;
-
наследственная предрасположенность, из-за чего клапан имеет диаметр меньший, чем диаметр открытого овального окна;
-
негативные факторы внешнего воздействия;
-
соединительнотканная дисплазия;
-
злоупотребление спиртным, курение в период беременности.
Также эта проблема может возникать при интенсивных физических нагрузках. Например, к этой патологии чаще склонны спортсмены-тяжелоатлеты.
Симптомы открытого овального окна
Зачастую при открытом овальном окне не возникает никакой симптоматики, а если она и присутствует, то является слабо выраженной.
Косвенными проявлениями открытого овального окна можно назвать следующие признаки:
-
частые простудные и бронхолегочные болезни;
-
цианоз (посинение) или внезапная бледность области носогубного треугольника при напряжении, которое может возникать, например, при натуживании ребенка, плаче, кашле, крике;
-
физическая слабость и небольшая выносливость, сопровождаемая такими признаками дыхательной недостаточности как тахикардия и одышка;
-
частые головные боли;
-
внезапные обмороки.
У ребенка может наблюдаться плохой аппетит, в результате чего у него возникает отставание физического развития.
При наблюдении одного или нескольких из вышеперечисленных симптомов, рекомендуем записаться на прием к специалисту.
Записаться на прием
Диагностика
Выявить патологию помогает эхокардиографическое исследование. С его помощью определяется диаметр ООО, поток крови в его области, скорость, объем шунта. Также специалист получает возможность получить изображение того, как работают створки клапана.
Обследование позволяет дифференцировать рассматриваемое нарушение от других патологий: первичного или вторичного дефекта межпредсердной перегородки, ее дефект в области коронарного или венозного синуса и прочие отклонения.
Особенности лечения ООО
В случае незначительных размеров ООО пациент в лечении не нуждается. Если отверстие большое и у больного развились гемодинамические нарушения, необходима консультация кардиохирурга. Врач принимает решение о применении оперативного лечения.
Определенные категории пациентов нуждаются в диспансерном наблюдении. Это необходимо при:
-
незакрытии ООО до 1-го года, размере более 3 мм наряду с отсутствием признаков нарушений функций сердца – требуется ЭхоКГ один раз в 2-3 года;
-
открытом овальном окне диаметром менее 3 мм у детей старше 1 года – проведение ЭхоКГ в 6 лет перед поступлением в школу.

Дети с такой особенностью не имеют особых противопоказаний к физическим нагрузкам и профессиональному спорту. Единственное, стоит избегать занятий альпинизмом и дайвингом.
При выявлении ООО ребенок должен быть поставлен на учет у кардиолога (особенно, если имеет место систолический шум или какие-то иные аномалии в функционировании сосудов, сердца). Такие дети имеют повышенный риск возникновения инфекционного эндокардита, поэтому нуждаются в ежегодном профилактическом обследовании.
Сопутствующие услуги
-
УЗ-скрининг детей дошкольного возраста ( сердце, брюшная полость, почки)
-
УЗ-скрининг новорожденного (головной мозг, тазобедр суставы, сердце, почки,бр пол)
3 100 ₽
-
Эхокардиография у детей
1 950 ₽
-
Эхокардиография у детей врачом УЗД кмн
2 050 ₽
-
Прием врача детского кардиолога первичный
1 250 ₽
-
Прием врача детского кардиолога со снятием ЭКГ
Все врачи по данному заболеванию
Балдина Наталья НиколаевнаУЗИ-диагностика
Сб
Записаться
Толчина Нина АлександровнаПедиатрия
Кардиология детская
ВтЧтСб
Записаться
Отзывы: 4 Семенченкова Оксана ВитальевнаПедиатрия
Кардиология детская
ПнПт
Записаться
Курицына Светлана ИвановнаУЗИ-диагностика
Записаться
Отзывы: 1Оцените нашу статью
Открытое овальное окно
Овальным окном называют сообщение между двумя верхними камерами сердца – предсердиями.
Овальное окно имеет каждый ещё не родившийся малыш, оно выполняет важную функцию – пока легкие плода не дышат, благодаря наличию специального отверстия (овальное окно), большая часть крови их «обходит». Одновременно с этим насыщенная кислородом кровь поступает напрямую из правого предсердия в левое и далее к активно развивающемуся организму.
Пока малыш находится в утробе, задачу «лёгких» — насытить кровь кислородом, берет на себя организм матери, а конкретно сосуды плаценты. Этот тип кровообращения называется фетальный.
Когда овальное окно закрывается и почему это происходит?
Когда родившийся младенец делает первый вдох, начинает функционирование легочный круг кровообращения. Давление в предсердиях меняется и это приводит к «захлопыванию» овального окна специальным клапаном-«заслонкой». Этот клапан формируется ещё во время внутриутробного развития, вместе с остальными внутрисердечными структурами. Таким образом происходит, функциональное закрытие овального окна.
Окончательно или анатомически оно закроется спустя несколько недель или месяцев, когда «заслонка» срастается с межпредсердной перегородкой.
У всех ли малышей таким образом происходит закрытие овального окна?
Нет, согласно исследованиям примерно 25% людей и во взрослом возрасте имеют открытое овальное окно. Большинство из них здоровы и даже не догадываются о своей особенности, которую случайно выявляют при обследовании по ным причинам.
В какой момент говорят о том, что «окно открыто»?
Если говорить строго, то какие-то конкретные сроки для его закрытия не определены. Основная масса источников сходится во мнении, что закрытие окна происходит до наступления малышу 2х лет.
Тактику наблюдения выбирает ваш педиатр в зависимости от размеров овального окна, определенного во время обследования. Принято считать, что открытое овальное окно размером:
- 3мм и менее не требует контрольного обследования и наблюдения специалиста;
- Более 3мм обычно следует наблюдать, возможно потребуется контрольное обследование, чтобы оценить размер овального окна и определить размер сердечных камер и оно может быть рекомендовано через 1 год после первичного выявления, затем в 3-5 лет.
Естественно, что мы не забываем о том, что все дети индивидуальны и при наличии показаний, стандартные рекомендации могут быть персонализированы. В интервале Между обследованиями ребёнка наблюдает врач-педиатр, в редких случаях – детский кардиолог.
На что следует обращать внимание, наблюдая ребёнка?
В основном малыши растут и развиваются не имея жалоб, своевременно приобретают моторные навыки.
Открытое овальное окно (если отсутствуют другие аномалии) не сопровождается появлением шумов над областью сердца. Из-за небольшой разницы в давлении между предсердиями, кровь через овальное окно двигается (сбрасывается) «тихо».
Единственный метод диагностики открытого овального окна — это УЗИ сердца (эхо-кардиография) .
Какие показатели оценивает специалист, чтобы подтвердить, что всё в порядке?
1. Физическое развитие: темп роста и прибавка веса.
2. Частоту сердечных сокращений и дыхательных движений в покое и при нагрузке (чаще при кормлении). Важно оценить непосредственно процесс кормления/сосания, чтобы выявить изменённое дыхание, избыточную потливость.
Частоту сердечных сокращений и дыхательных движений в покое и при нагрузке (чаще при кормлении). Важно оценить непосредственно процесс кормления/сосания, чтобы выявить изменённое дыхание, избыточную потливость.
3. Частота и особенности течения респираторных заболеваний.
Патентованное овальное отверстие (PFO) | Американская кардиологическая ассоциация
По материалам журнала «Дыры в сердце», Stroke Connection Magazine, январь/февраль 2011 г. Тем не менее, он есть у более четверти населения, и у большинства он не вызывает неблагоприятных последствий для здоровья. На самом деле, подавляющее большинство пострадавших даже не знают об этом.
В сердце есть два вида отверстий. Один из них называется дефектом межпредсердной перегородки (ДМПП), а другой – открытое овальное окно (PFO). Хотя оба являются отверстиями в стенке ткани (перегородке) между левой и правой верхними камерами сердца (предсердиями), их причины совершенно разные.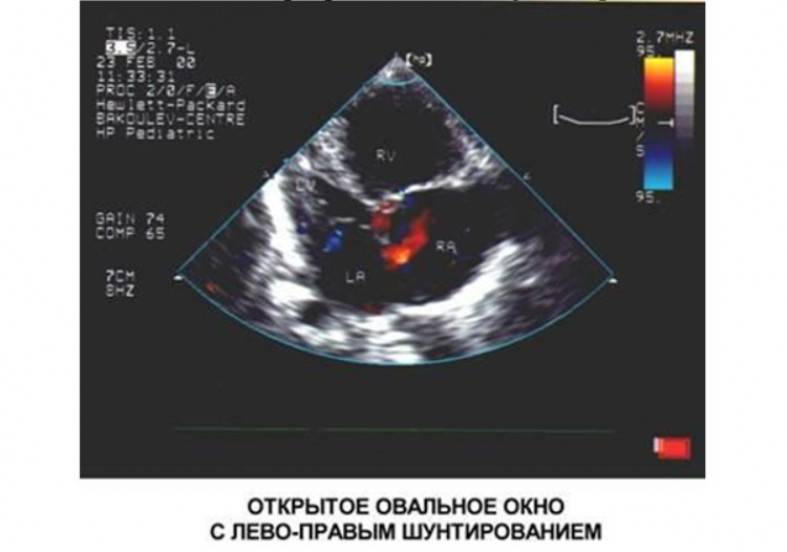 ДМПП — это нарушение формирования перегородки между предсердиями, и поэтому он считается врожденным пороком сердца, с которым вы рождаетесь. Обычно отверстие ASD больше, чем у PFO. Чем больше отверстие, тем больше вероятность появления симптомов.
ДМПП — это нарушение формирования перегородки между предсердиями, и поэтому он считается врожденным пороком сердца, с которым вы рождаетесь. Обычно отверстие ASD больше, чем у PFO. Чем больше отверстие, тем больше вероятность появления симптомов.
PFO, с другой стороны, могут возникать только после рождения, когда овальное отверстие не закрывается. Овальное окно — это отверстие в стенке между левым и правым предсердием каждого человеческого плода. Это отверстие позволяет крови обходить легкие плода, которые не могут работать, пока не окажутся на воздухе. Когда новорожденный появляется на свет и делает свой первый вдох, овальное отверстие закрывается, и в течение нескольких месяцев оно полностью закрывается примерно у 75 процентов из нас. Когда оно остается открытым, оно называется открытым овальным отверстием, что означает открытое. Для подавляющего большинства из миллионов людей с ООО это не проблема, даже если кровь просачивается из правого предсердия в левое. Проблемы могут возникнуть, когда эта кровь содержит кровяной сгусток.
«В наших венах постоянно образуются сгустки крови», — сказал доктор Дэвид Талер, доцент неврологии Медицинской школы Университета Тафтса и директор Комплексного центра лечения инсульта в Медицинском центре Тафтса в Бостоне. «Это крошечные сгустки крови всего в несколько миллиметров, которые перемещаются со всего тела в полую вену, где они попадают в правую верхнюю камеру сердца». Оттуда они перекачиваются в правый желудочек, откуда попадают в легкие. Эти крошечные сгустки крови (называемые также венозными тромбами) фильтруются крошечными капиллярами в легких, после чего свеженасыщенная кислородом кровь поступает в левое предсердие, а затем в левый желудочек. Из левого желудочка кровь перекачивается в мили кровеносных сосудов, которые доставляют кислород и питательные вещества к каждой клетке нашего тела. «Наши легкие обычно отфильтровывают эти крошечные сгустки, но 2-миллиметровый тромб в мозге может вызвать настоящий хаос», — сказал доктор Талер.
Это может произойти, если у кого-то есть PFO или ASD. «ПФО на самом деле не вызывают инсульта, но они обеспечивают портал, через который тромб может проходить с правой на левую сторону кровообращения», — сказал доктор Патрик О’Гара, профессор медицины Гарвардской медицинской школы и исполнительный директор. Центр сердечно-сосудистых заболеваний им. Шапиро. В зависимости от того, поворачивает ли тромб вправо или влево при выходе из сердца, он может попасть в мозг и вызвать инсульт или ТИА. По статистике, шансы на это невелики, но это может произойти.
«ПФО на самом деле не вызывают инсульта, но они обеспечивают портал, через который тромб может проходить с правой на левую сторону кровообращения», — сказал доктор Патрик О’Гара, профессор медицины Гарвардской медицинской школы и исполнительный директор. Центр сердечно-сосудистых заболеваний им. Шапиро. В зависимости от того, поворачивает ли тромб вправо или влево при выходе из сердца, он может попасть в мозг и вызвать инсульт или ТИА. По статистике, шансы на это невелики, но это может произойти.
Откуда ты знаешь?
Выяснить, есть ли у вас PFO, непросто, и это то, что обычно не исследуется, если у пациента нет таких симптомов, как тяжелая мигрень, ТИА или инсульт. Хотя распространенность PFO составляет около 25 процентов среди населения в целом, она увеличивается примерно до 40–50 процентов у пациентов с инсультом по неизвестной причине, называемым криптогенным инсультом. Это особенно верно для пациентов, перенесших инсульт в возрасте до 55 лет. В некоторых случаях PFO сочетается с другим состоянием, таким как мерцательная аритмия, что увеличивает риск инсульта.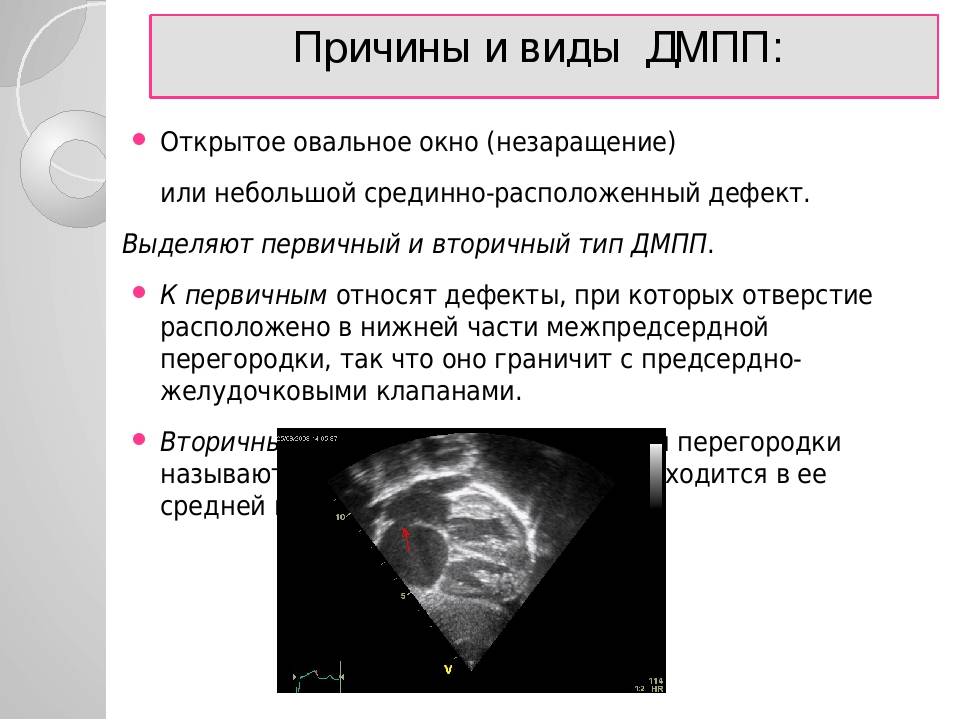
Выжившим, у которых не установлена окончательная причина инсульта, доктор О’Гара предлагает встретиться со своим неврологом, чтобы обсудить возможность PFO. «Существует много причин инсульта, и наличие открытого овального окна составляет лишь очень небольшое их число», — сказал доктор О’Гара. PFO диагностируется с помощью эхокардиограммы. Эхокардиограмма, также называемая сердечным эхом, создает изображение сердца с помощью ультразвука.
Что делать?
«Величайший миф о PFO заключается в том, что они должны быть закрыты. Подавляющее большинство из них не требуют лечения», — сказал доктор О’Гара. «Если у кого-то есть заболевание, связанное с симптомами, его можно лечить аспирином, варфарином или закрытием катетера, в зависимости от обстоятельств».
Конечно, лекарства не закрывают дыру, «поэтому цель медикаментозного лечения — в первую очередь предотвратить образование тромба», — сказал доктор Талер. Ничто не закроет его, кроме операции на открытом сердце или окклюдера, вставленного катетером, продетым из паха через вены к сердцу. До недавнего времени не было утвержденных устройств для закрытия катетера, предназначенных для ПФО. FDA одобрило устройство для пациентов, перенесших инсульт, предположительно вызванный PFO, которое снижает риск повторного инсульта.
До недавнего времени не было утвержденных устройств для закрытия катетера, предназначенных для ПФО. FDA одобрило устройство для пациентов, перенесших инсульт, предположительно вызванный PFO, которое снижает риск повторного инсульта.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последняя проверка: 31 марта 2017 г.
Проблемы, с которыми сталкиваются родители детей с врожденными пороками сердца
Авторизоваться | регистр
Вопросы здравоохранения
Проблемы со здоровьем
Первое, что большинство родителей хотят знать о своем будущем ребенке, это то, здоров ли ребенок. С того момента, как родители слышат слова « У вашего ребенка порок сердца » , они попадают в мир, которого не ожидали.
Еще до рождения ребенка радость рождения часто сопровождается множеством уникальных и сложных чувств — от страха, вины, печали, стыда и замешательства. Многие стыдятся этих чувств и пытаются их подавить, но важно помнить, что эти чувства являются обычными и ожидаемыми.
О врожденных пороках сердца
Врожденный порок сердца (ВПС) — наиболее распространенный тип врожденного порока, поражающий 8 из 1000 новорожденных.
Ежегодно около 35 000 младенцев в США диагностируют ИБС. Почти 25% из них составляют критических врожденных пороков сердца , которые требуют хирургического вмешательства или других вмешательств в течение первого года жизни, чтобы выжить. Родители этих детей часто сидят рядом с ребенком в больнице, надеясь и молясь, чтобы его ребенок выжил.
В результате значительного прогресса в медикаментозном и хирургическом лечении ИБС ожидается, что 85% младенцев с ИБС доживут до взрослого возраста, а ИБС рассматривается как хроническое заболевание, а не терминальное.
 Однако показатели выживаемости детей с критическими врожденными пороками сердца ниже; они часто нуждаются в специализированной медицинской помощи на протяжении всей жизни.
Однако показатели выживаемости детей с критическими врожденными пороками сердца ниже; они часто нуждаются в специализированной медицинской помощи на протяжении всей жизни.
Понимание уникальных проблем воспитания
Все родители являются опекунами, но родители детей с ИБС сталкиваются с дополнительными проблемами.
Обучение «обычным» и более специализированным родительским навыкам:
Помимо типичных стрессов и приспособлений, с которыми сталкиваются новые родители, в большинстве случаев родители, у которых есть ребенок с ИБС, также изо всех сил пытаются ухаживать за ребенком, который, возможно, потратил месяцев в отделении интенсивной терапии новорожденных (ОИТН), и у него могут быть трубки или приспособления к его или ее крошечному телу.
Когда младенцам делают операцию на открытом сердце, их способность учиться есть может быть поставлена под угрозу. Некоторых детей приходится кормить через зонд. Помимо проблем с кормлением, многие дети с ИБС испытывают трудности с набором веса и вынуждены соблюдать специальные высококалорийные диеты.
Стать экспертом и адвокатом.
Знание — сила. Родители часто погружаются в изучение как можно большего о диагнозе своего ребенка, лекарствах и плане лечения. Важно избегать «интернет-перегрузки», придерживаясь авторитетных веб-сайтов. См. дополнительные ресурсы в конце этой статьи.
Внесение изменений для защиты здоровья своего ребенка:
Младенцы и дети с ИБС имеют более слабую иммунную систему, чем средний ребенок. Они могут оказаться в больнице из-за болезней, от которых другие выздоравливают самостоятельно. Таким образом, многие родители принимают дополнительные меры предосторожности, чтобы сохранить здоровье своего ребенка. Это может означать серьезные переговоры с друзьями и семьей о ежегодной прививке от гриппа и прививке Tdap для предотвращения коклюша. См. Как создать кокон для новорожденного: на расстоянии одного электронного письма! для получения дополнительной информации и советов.
По мере того, как их ребенок растет, родители должны найти баланс между тем, чтобы позволить ребенку жить «нормально» и защитить его. Прохождение грани между здоровыми ограничениями и чрезмерной защитой является постоянной проблемой.
Проблемы с финансовой составляющей лечения:
Для ребенка с ВПС хирургические затраты могут быть астрономическими, даже при наличии медицинской страховки. Расходы на лекарства и визиты к врачу также быстро увеличиваются. Многие дети с ИБС принимают несколько лекарств, некоторые из них принимают несколько раз в день. Нет ничего необычного в том, что дети, перенесшие операцию на открытом сердце, возвращаются домой на шести или более разных лекарствах.
Уход за другими детьми:
Если в семье есть братья и сестры, родители также должны учитывать их потребности. Особенно у маленьких детей могут быть страхи и тревоги по поводу состояния их брата или сестры, которые они не озвучивают.
 Важно проводить время один на один с каждым ребенком и время вместе всей семьей, которая не сосредоточена на ИБС.
Важно проводить время один на один с каждым ребенком и время вместе всей семьей, которая не сосредоточена на ИБС.
Школьное образование и др.:
Часто отправка ребенка с ИБС в дошкольное учреждение или школу или даже наличие братьев и сестер в школе может создать проблемы для родителей. Опять же, избегание серьезных заболеваний является проблемой. Информирование школьного персонала о ИБС и ограничениях их ребенка также может быть трудным. Иногда родители собирают всех, кто будет заниматься с их ребенком, чтобы все поняли его состояние или дефект.
Жизнь с постоянной неуверенностью:
Даже если их ребенку больше не нужны процедуры, всегда будут визиты к врачу, которые неизбежно вызовут какие-то старые воспоминания и новые страхи. По мере того как дети растут, для родителей также естественно испытывать страх перед неотъемлемыми рисками ИБС, а также перед известным и неизвестным в отношении ухода за ребенком на протяжении всей жизни.
 Путешествие никогда не заканчивается, поэтому поддержка играет большую роль в жизни этих родителей.
Путешествие никогда не заканчивается, поэтому поддержка играет большую роль в жизни этих родителей.
Почему так важна поддержка
Родители нуждаются во всех видах поддержки – информационной, эмоциональной и инструментальной – чтобы справиться со стрессом, связанным с уходом за ребенком с ИБС.
Связь с другими родителями детей с ИБС:
Родителям и другим членам семьи рекомендуется общаться с другими людьми, в семье которых также есть ребенок с пороком сердца. Другие родители, например, могут предоставить заслуживающую доверия модель того, как позитивно справляться с исключительными жизненными обстоятельствами.
Обращение к квалифицированному специалисту в области психического здоровья:
Серебряная подкладка
Жизнь с ребенком, у которого диагностирован ИБС, может быть тяжелой, напряженной и в некоторых случаях трагичной. Тем не менее, некоторые семьи признают, что наличие члена семьи со сложным заболеванием, таким как ИБС, является положительным моментом. Например, братья и сестры могут быть более устойчивыми, демонстрируя повышенное сострадание, большее чувство удивления и радости и большую признательность за жизнь. Взгляды и приоритеты многих родителей также могут измениться, чтобы больше ценить «мелочи жизни».
Например, братья и сестры могут быть более устойчивыми, демонстрируя повышенное сострадание, большее чувство удивления и радости и большую признательность за жизнь. Взгляды и приоритеты многих родителей также могут измениться, чтобы больше ценить «мелочи жизни».
Дополнительные ресурсы:
Путеводитель по маленькому сердцу: Руководство для родителей и опекунов (исцеленные маленькие сердца) – руководство для семей, пострадавших от ИБС с момента постановки диагноза на протяжении всей жизни.
It’s My Heart (Фонд детского сердца) – содержит описания типов ИБС, а также пояснения по различным тестам, процедурам и методам лечения.
Если у вашего ребенка порок сердца: заблаговременное планирование здоровья сердца на всю жизнь (Ассоциация взрослых врожденных пороков сердца) — разработан, чтобы помочь родителям детей, родившихся с ВПС, заранее планировать здоровье сердца на всю жизнь.
Дополнительную информацию о врожденных пороках сердца и пожизненной кардиологической помощи можно получить на веб-сайте Консорциума общественного здравоохранения врожденных пороков сердца (CHPHC), www.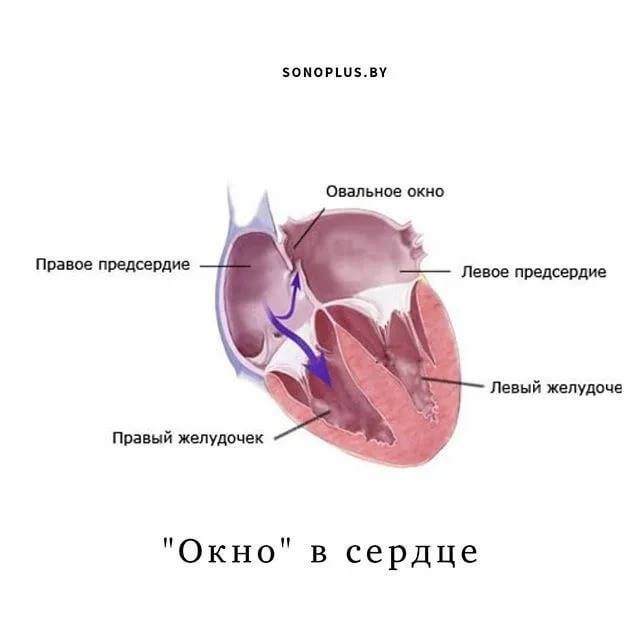 chphc.org . CHPHC размещается в Американской академии педиатрии благодаря гранту Центров по контролю и профилактике заболеваний, чтобы использовать принципы общественного здравоохранения, чтобы повлиять на изменения для тех, на чью жизнь влияет ИБС. Организационные члены Консорциума представляют голос поставщиков медицинских услуг, пациентов, семей, клиницистов и исследователей.
chphc.org . CHPHC размещается в Американской академии педиатрии благодаря гранту Центров по контролю и профилактике заболеваний, чтобы использовать принципы общественного здравоохранения, чтобы повлиять на изменения для тех, на чью жизнь влияет ИБС. Организационные члены Консорциума представляют голос поставщиков медицинских услуг, пациентов, семей, клиницистов и исследователей.
- Последнее обновление
- 19.05.2016
- Источник
- Консорциум общественного здравоохранения врожденных пороков сердца (CHPHC)
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.