Врожденные пороки сердца — РИА Новости, 01.07.2016
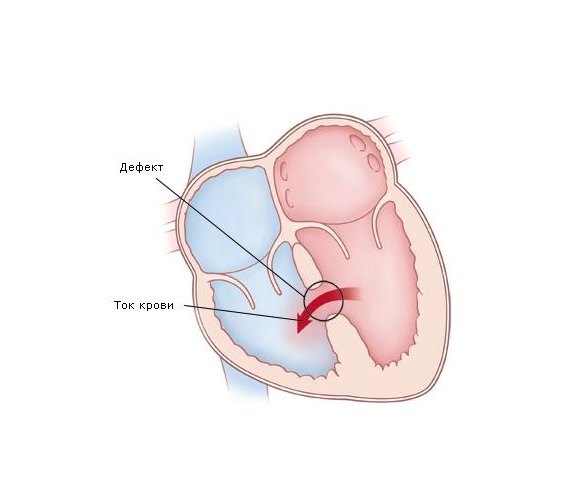
Врожденный порок сердца можно диагностировать на 16-й неделе беременности с высокой долей вероятности, а на 21-22-й неделе на 100% случаев можно назвать, какой это врожденный порок.При большом количестве разнообразных ВПС семь из них встречаются наиболее часто: дефект межжелудочковой перегородки (ДМЖП) составляет около 20% всех случаев врожденных пороков сердца, дефект межпредсердной перегородки (ДМПП), открытый артериальный порок (ОАП), коарктация аорты, стеноз аорты, стеноз легочной артерии и транспозиция крупных магистральных сосудов (ТКС) — по 10-15% каждый.
Существует более 100 различных врожденных пороков сердца. Последняя классификация, использующаяся в России, соответствует Международной классификации болезней. Часто используется разделение пороков на синие, сопровождающиеся синюшностью кожи, и белые, при которых кожные покровы бледной окраски. К порокам синего типа относится тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии, к порокам белого типа — ДМЖП, ДМПП и другие.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение. Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам: ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Или синюшность появляется при кормлении грудью, крике малыша. При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей. Врач при прослушивании сердца выявляет шумы, но шум у ребенка не обязательный признак порока сердца.
Ребенок с врожденным пороком сердца может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: малыш отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или синюшность кожи. Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного оборудования.
По статистике 36% новорожденных, у которых есть порок сердца, умирают в течение первого месяца жизни, еще 35,5% — в течение последующих 11 месяцев. Таким образом, фактически из 100 детей, которые родились с ВПС, в течение первого года почти 72% нуждаются в операции.
Таким образом, фактически из 100 детей, которые родились с ВПС, в течение первого года почти 72% нуждаются в операции.
В настоящее время с хирургической точки зрения неоперабельных пороков сердца нет — есть различные состояния, которые возникают в результате развития порока у ребенка. Главное — вовремя прооперировать самые сложные пороки сердца. 97% вовремя прооперированных детей проживают полноценную жизнь. Большинство этих операций проводится на остановленном сердце с использованием аппарата искусственного кровообращения (АИК). Сделать такие операции максимально щадящими — самое главное направление развития сердечно-сосудистой хирургии. Некоторые большие полостные операции заменены эндоваскулярными. Теперь после эндоваскулярной операции ребенка выписывают на третий день.
В России головным учреждением страны по проблеме «Сердечно-сосудистая хирургия» является Научный центр сердечно-сосудистой хирургии имени А.Н. Бакулева. Центр осуществляет диагностику, консервативное, интервенционное и хирургическое лечение больных врожденными пороками сердца.
Отделение детской кардиохирургии и врожденных пороков сердца ведет работу в Новосибирском научно-исследовательском институте патологии кровообращения имени академика Е.Н. Мешалкина. Специалистами выполняется хирургическое лечение всех ВПС у пациентов любой возрастной группы.
Функции головного учреждения по проблемам кардиологии в Сибири и на Дальнем Востоке выполняет Научно-исследовательский институт кардиологии в Томске. В институте выполняются все виды кардиохирургической, рентгенохирургической и аритмологической помощи взрослым и детям, начиная с первых дней жизни.
Отделение кардиохирургии для детей Детской городской клинической больницы N13 имени Н.Ф. Филатова в Москве выполняет около 400 операций в год, включая рентгенохирургические процедуры по устранению врожденных пороков сердца детям.
В отделении кардиохирургии Детской городской больницы N1 Санкт-Петербурга было выполнено более шести тысяч операций на открытом сердце. Ежегодно в отделении оперируется 600 детей с врожденными пороками сердца.
В ведущую тройку российских кардиохирургических центров входит Самарский областной клинический кардиологический диспансер (СОККД).
Самые современные хирургические и миниинвазивные методы лечения врожденных пороков сердца есть в крупных специализированных центрах практически во всех странах мира. Особо выдающихся результатов в лечении врожденных пороков сердца у детей достигла детская кардиохирургия в Израиле и Германии.
В Израиле на базе Института сердца МЦ «Хадасса» действует Центр детской кардиологии и кардиохирургии. Среди известных израильских клиник, занимающихся хирургическим лечением врожденных пороков сердца, — Детская больница Сафра Государственного медицинского центра им. Хаима Шиба, Детская больница Майер на базе медицинского комплекса Рамбам, клиника «Ассута» и др.
Кардиологическая клиника Шарите в Берлине (Германия) — известный во всем мире университетский клинический комплекс. Клиника специализируется на диагностике и лечении пациентов с ВПС.
Клиника специализируется на диагностике и лечении пациентов с ВПС.
Немецкий центр сердечно-сосудистой хирургии в Западном Берлине проводит более 400 операций в год при врожденных пороках сердца.
Также хирургическим лечением врожденных пороков сердца занимается Мюнхенский кардиологический центр на Изаре, отделение кардиологии клиники Ammerland, расположенное в Вестерштеде. Оперативной корректурой врожденного порока сердца занимается отделение детской сердечной хирургии кардиологического центра в Аугсбурге, а также клиника торакальной и сердечно-сосудистой хирургии Униклиники Саарланд в городе Хомбург.
Международный уровень детской кардиохирургии можно найти в клиниках Франции, Австрии, Южной Кореи, Индии, Турции. В США лечением врожденного порока сердца занимается Медицинский центр Детской больницы Цинциннати.
Среди отечественных благотворительных фондов, оказывающих помощь детям с врожденным порокам сердца, наиболее известны Русфонд, Региональный благотворительный общественный фонд «Детские сердца», интернет-фонд «Помоги.
не приговор» | Алмагуль Каратекенова: «Порок сердца
В преддверии Дня защиты детей о том, как сохранить здоровым детское сердце мы побеседовали с детским кардиологом ГУЗ «ОККД», главным внештатным специалистом Минздрава Саратовской области по специальности «Детская кардиология» Алмагуль Сагындыковной Каратекеновой. Доктор ответила на самые частые, но не теряющие актуальности вопросы о проблемах детских сердечно-сосудистых заболеваний. Предлагаем вашему вниманию ответы на них и призываем прислушаться к советам эксперта.
Самые частые заболевания сердца у детей, с которыми приходится сталкиваться?
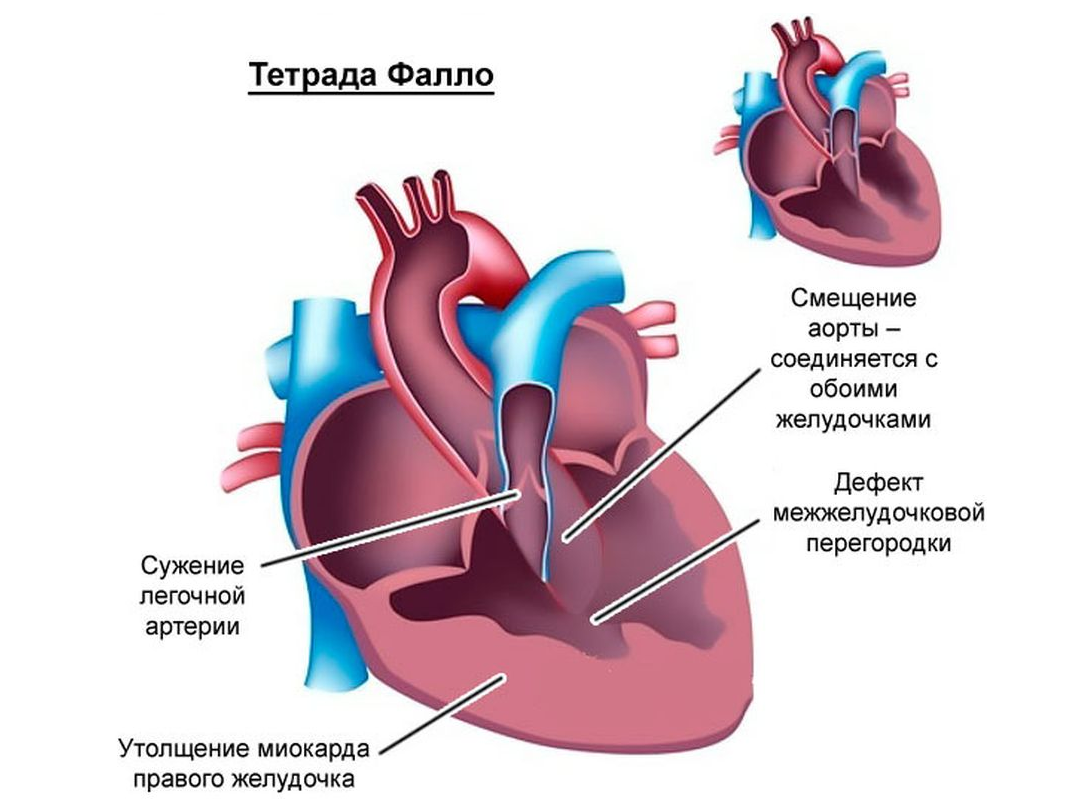
Основные заболевания, с которыми обращаются к нам в кардиодиспансер – это врожденные пороки сердца и нарушения ритма. Самыми частыми пороками сердца являются дефект межжелудочковой перегородки, дефект межпредсердной перегородки и тетрада Фалло.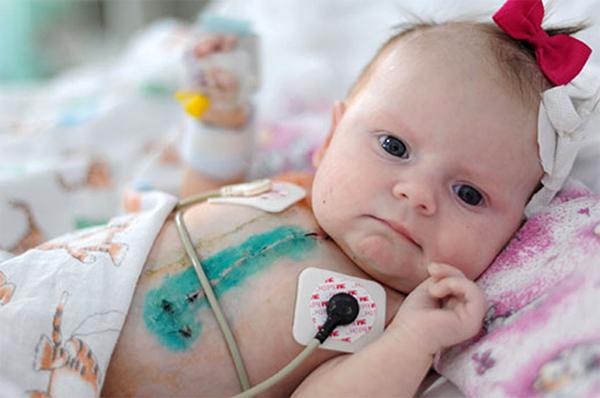
В каком возрасте уже можно определить наличие патологии?
Что касается врождённых пороков сердца, то их врачи могут предположить еще на этапе внутриутробного развития плода, начиная с 10-12 недель беременности. Поэтому будущим мамам так важно вовремя проходить все положенные УЗИ-скрининги плода. Если к моменту рождения у ребенка установлен врожденный порок сердца, требующий хирургической коррекции, то женщине рекомендуется родоразрешение вблизи федеральных кардиоцентров, чтобы быстро оказать ребёнку помощь. Есть и такие пороки сердца, которые не требуют хирургического лечения вообще, ребенок будет находиться под наблюдением врачей и получать необходимое консервативное лечение.
То есть врожденный порок сердца – не приговор?
Нет, не приговор! Современные методы лечения в большинстве случаев позволяют выполнить радикальную коррекцию врожденного порока сердца. Когда радикальная коррекция порока невозможна выполняют так называемую гемодинамическую коррекцию.
Вы упомянули второе по частоте заболевание сердца у детей – нарушение ритма? В чем его особенность и как распознать?
Жалобы при нарушениях ритма не специфичные, часто маме сложно понять, что они связаны именно с нарушениями в работе сердца. Поэтому нельзя игнорировать быструю утомляемость ребенка, жалобы на дискомфорт в области грудной клетки, чувство страха, иногда это и обморочные состояния.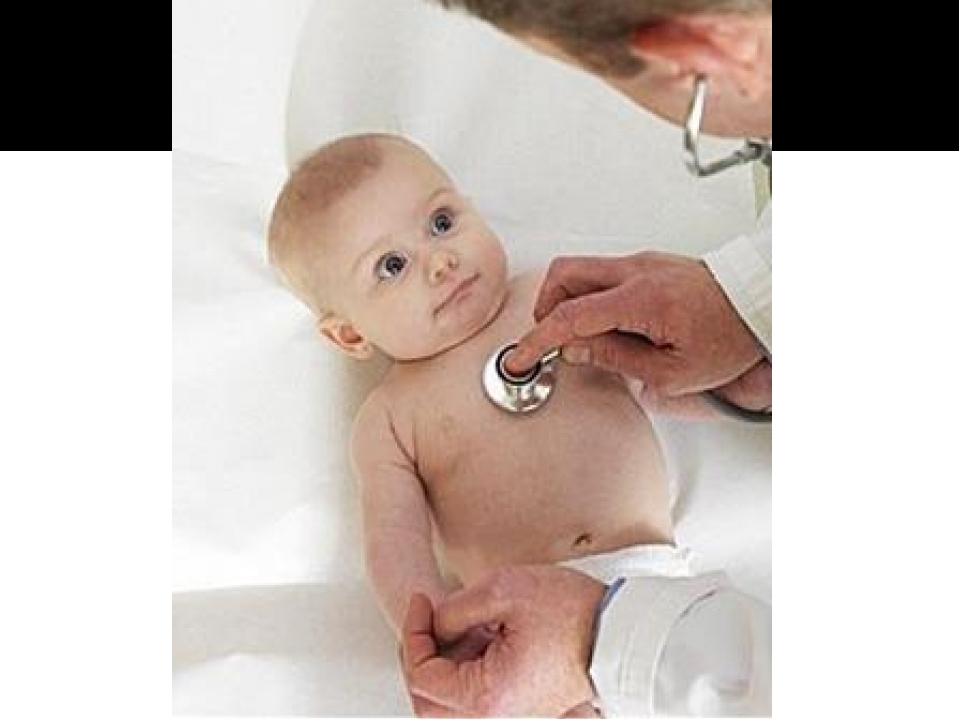 Всем детям важно проходить по месту жительства ЭКГ и, при необходимости, получать консультацию кардиолога. Обязательно ЭКГ-скрининг проводится в 1 месяц, затем в 1 год, и далее в 3, 7, 10 и 14 лет. Очень часто ребёнок при нарушении ритма вообще не предъявляет никаких жалоб, поэтому ЭКГ нам поможет вовремя распознать проблему.
Всем детям важно проходить по месту жительства ЭКГ и, при необходимости, получать консультацию кардиолога. Обязательно ЭКГ-скрининг проводится в 1 месяц, затем в 1 год, и далее в 3, 7, 10 и 14 лет. Очень часто ребёнок при нарушении ритма вообще не предъявляет никаких жалоб, поэтому ЭКГ нам поможет вовремя распознать проблему.
Нарушения ритма – опасная патология?
Хотелось бы обратить внимание родителей, что есть так называемые жизнеугрожающие аритмии (желудочковая тахикардия, например), которые возникают внезапно и требуют экстренных действий. Поэтому мой совет родителям научиться оказывать первую помощь – непрямой массаж сердца, сердечно-легочную реанимацию, которая до приезда врачей может помочь спасти ребенку жизнь. Первую помощь может оказать любой находящийся рядом с пострадавшим человек, это необязательно медработник. Еще раз призываю – не игнорируйте жалобы ребенка и вовремя проходите плановые медосмотры в поликлинике! Такие простые действия могут предотвратить неприятные последствия.
Приведите пример, когда плановый скрининг помог спасти детскую жизнь?
В моей практике был случай, когда новорожденному ребенку пренатально патологии выявлено не было, в роддоме не было выполнено УЗИ сердца, т.к. он сразу после рождения попал в детскую инфекционную больницу. А в возрасте 1 месяца на плановом осмотре мы диагностировали ему врожденный порок сердца — коарктацию аорты, который требует экстренного хирургического лечения. На следующий день ребёнок был госпитализирован в Федеральный центр сердечно-сосудистой хирургии в городе Пенза, где был успешно прооперирован.
На что обратить внимание у новорожденных детей, что должно насторожить родителей?
Во-первых, это низкая прибавка в весе, необычный цвет кожных покровов (цианоз, бледность, мраморность), отеки и одышка в покое и при физической нагрузке. Для новорожденного ребёнка физическая нагрузка — это кормление. Если ему требуются перерывы в сосании, при этом он не прибавляет в весе – это повод обратиться к детскому кардиологу.
Подростки — это группа риска? На что надо обратить внимание?
В подростковом возрасте на первое место среди распространенных заболеваний выходит артериальная гипертензия. К нам на прием приходят дети с повышенным давлением, избыточной массой тела, высоким уровнем холестерина и сахара крови. И это уже прямое следствие нездорового образа жизни.
Как сберечь детское сердце? Ваш совет родителям.
Как я уже сказала, необходимо соблюдать все рекомендации врачей уже на этапе беременности. Если выявляются проблемы, то быть на связи с доктором. Во всех остальных случаях, как бы банально это не звучало, надо стараться вести здоровый образ жизни: рационально питаться, высыпаться, избегать гиподинамии, вести активный образ жизни и подавать пример ребенку. Пожалуйста, не ограничивайте физическую активность детей без каких-либо на то причин. Как показывает практика, наши родители ответственно относятся к здоровью детей. Но после 18 лет многие наши пациенты исчезают из поле зрения врачей, что приводит к печальным последствиям.
В ваших силах привить ребенку заботу о собственном здоровье и полезные привычки! Что касается квалифицированной медицинской помощи, то она абсолютно доступна в Саратовской области, в нашем кардиодиспансере, мы всегда на связи. Еще хочу посоветовать родителям информационный ресурс на базе сайта Ассоциации Детских кардиологов России, где также можно найти интересующую их информацию.
Беседовала Елена Симонцева
Попасть на прием к детскому кардиологу и кардиохирургу в ОККД можно по направлению из поликлиники, записавшись по телефону контакт-центра +7(8452) 65-99-61.
Свердловские врачи спасли малыша с пороком сердца, прооперировав его через 12 часов после рождения
Врачи Свердловской областной клинической больницы №1 прооперировали ребенка с критическим пороком сердца через 12 часов после его рождения. Спасти жизнь новорожденному удалось лишь благодаря слаженному взаимодействию специалистов перинатального центра Областной детской клинической больницы и отделения детской кардиохирургии СОКБ №1.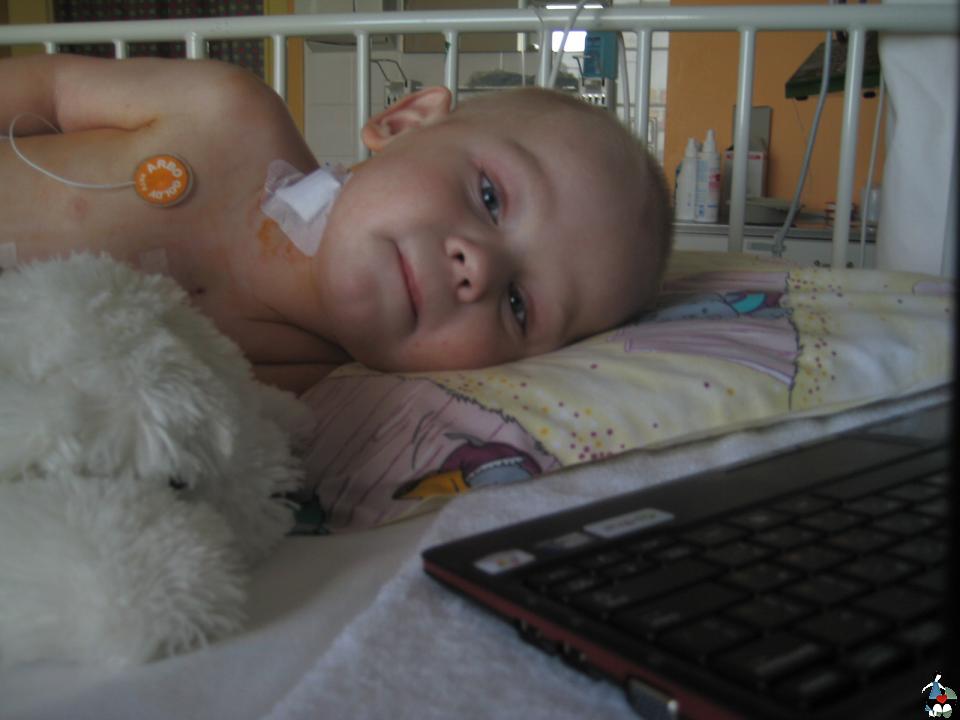
О новорожденном, у которого заподозрили критический (требующий операции в первые часы или дни жизни) порок сердца, врачи перинатального центра ОДКБ сообщили заведующему детской кардиохирургией СОКБ №1 сразу, как только провели диагностику, подтвердившую их предположения.
«Сразу после рождения ребенок поступил в отделение реанимации и интенсивной терапии новорожденных и недоношенных детей №1 с клиникой дыхательной недостаточности. Поскольку рутинное обследование не выявило причину дыхательной недостаточности, специалисты ОДКБ выполнили эхокардиографию. По данным этого исследования был диагностирован опасный врожденный порок сердца – тотальный аномальный дренаж легочных вен», – прокомментировал заведующий отделением реанимации и интенсивной терапии новорожденных и недоношенных детей №1 перинатального центра ОДКБ Марк Пруткин.
Заметим, что ежегодно в Свердловской области рождается всего от одного до трех малышей с подобной патологией.
Подключив младенца к аппарату искусственной вентиляции легких, специалисты центра смогли стабилизировать состояние ребенка, которое ухудшалось буквально на глазах.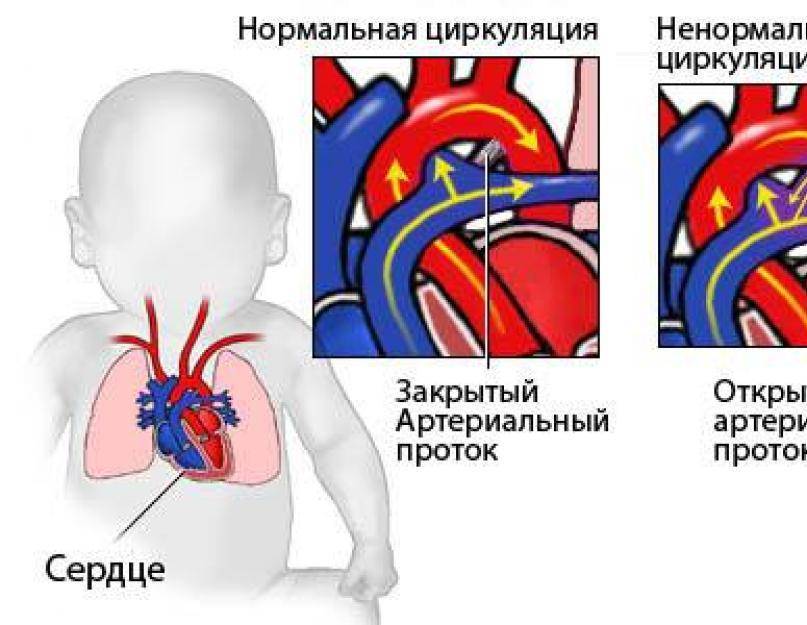 После беседы с родителями мальчика и получения согласия на транспортировку и оперативное лечение бригадой реанимационно-консультативного центра для новорожденных ОДКБ ребенок был доставлен в СОКБ №1.
После беседы с родителями мальчика и получения согласия на транспортировку и оперативное лечение бригадой реанимационно-консультативного центра для новорожденных ОДКБ ребенок был доставлен в СОКБ №1.
В общей сложности для проведения обследования, установления диагноза, стабилизации состояния и перевода ребенка для выполнения специализированного вмешательства специалистам ОДКБ понадобилось всего 4 часа. Благодаря чему опербригада детской кардиохирургии СОКБ №1 во главе с заведующим отделением Константином Казанцевым смогла начать операцию примерно через 12 часов после рождения ребенка.
«При нормальной анатомии легочные вены, по которым в сердце поступает насыщенная кислородом кровь, впадают в левое предсердие. У этого ребенка все легочные вены впадали в правые отделы сердца. Причем это был самый неблагоприятный вариант тотального аномального дренажа, когда в так называемом коллекторе легочных вен, в который они объединяются перед впадением в сердце, есть обструкция (сужение). Но внутриутробно этот порок выявляют крайне редко», – объяснил заведующий детской кардиохирургией СОКБ №1 Константин Казанцев.
Но внутриутробно этот порок выявляют крайне редко», – объяснил заведующий детской кардиохирургией СОКБ №1 Константин Казанцев.
Когда плод с такой патологией находится в утробе, ситуация компенсируется тем, что его легкие еще не функционируют, а кровообращение полностью зависит от кровообращения материнского организма. Но при рождении, как только ребенок начинает дышать и запускается легочный круг кровообращения, кровь не может оттекать от легких. И если в течение первых часов жизни ребенку не провести операцию, произойдёт отек легких, который приведет к гибели.
Но в этом случае врачам удалось спасти жизнь малыша. Экстренная операция была завершена около полуночи. Ее суть заключалась в восстановлении нормальной анатомии сердца – врачи соединили легочный коллектор с левым предсердием.
«Это получилось лишь благодаря тому, что все сработали достаточно быстро, чтобы ребенок попал на операционный стол в первые часы жизни. Даже в самых лучших клиниках мира специалистам нужно очень постараться, чтобы все прошло так слаженно.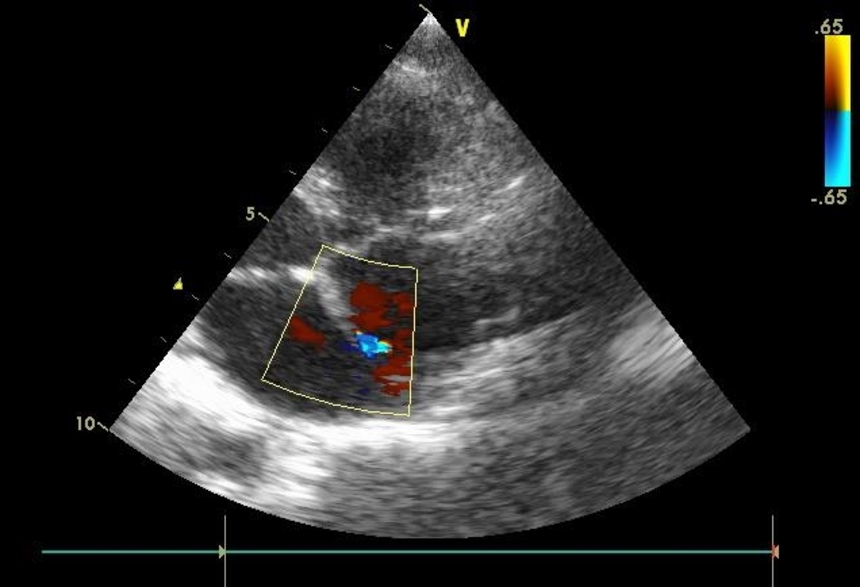 Подобные случаи единичны», – подытожил Константин Казанцев.
Подобные случаи единичны», – подытожил Константин Казанцев.
Через несколько суток после операции ребенка перевели в реанимацию ОДКБ, где он провел несколько недель, а потом еще немного малыш находился в отделении кардиологии Детской городской больницы №11, откуда наконец отправился с мамой домой. Но еще какое-то время родителям мальчика придется периодически привозить его на консультации к кардиологам СОКБ №1.
Добавим, что в рамках национального проекта «Здравоохранения» на территории Свердловской области реализуется проект «Борьба с сердечно-сосудистыми заболеваниями», который направлен на снижение смертности от болезней системы кровообращения.
Хирурги Морозовской больницы спасли новорожденного ребенка со сложным пороком сердца
Новорожденная девочка поступила в Морозовскую детскую больницу Департамента здравоохранения Москвы с подозрением на сложный врожденный порок сердца – тетрада Фалло. В ходе обследования диагноз подтвердился.
Также врачи выявили заболевание, которое требовало немедленного хирургического вмешательства. У ребенка диагностировали врожденное отсутствие клапана легочной артерии и атрезию устья левой легочной артерии – кровь из правого желудочка не попадала в левую легочную артерию.
У ребенка диагностировали врожденное отсутствие клапана легочной артерии и атрезию устья левой легочной артерии – кровь из правого желудочка не попадала в левую легочную артерию.
КТ-исследование показало, что имеется резко суженный открытый артериальный (Боталов) проток, впадающий в левую легочную артерию. Таким образом, кровь в левую легочную артерию поступала только через суженный Боталов проток, а это означало высокий риск потери кровоснабжения всего легкого.
Для поддержки функционирования Боталового протока врачи выполнили эндоваскулярное стентирование: через бедренную вену без вскрытия грудной клетки. С маленькой пациенткой рентгенохирурги работали около двух часов.
– Когда ребенок оказался на операционном столе, артериальный проток уже не функционировал: при аортографии прямого кровотока в левую легочную артерию не было. Я обратил внимание, что от протока осталась только маленькая культя. Поэтому мы приняли решение открыть уже заращенный Боталов проток. Технически это одна из самых сложных операций, и, учитывая вес новорожденной – всего около 2,5 кг – задача стояла непростая. Но нам удалось выполнить раскрытие протока с последующим восстановлением суженного участка с помощью специального баллона. После баллонного расширения появился просвет сосуда, что позволило имплантировать стент диаметром 3,5 мм. Таким образом, кровоток по левой легочной артерии был восстановлен. Мы сохранили кровоснабжение всего легкого, – сообщил Манолис Пурсанов, рентген-эндоваскулярный хирург отделения экстренной кардиохирургии и интервенциональной кардиологии Морозовской детской больницы.
Технически это одна из самых сложных операций, и, учитывая вес новорожденной – всего около 2,5 кг – задача стояла непростая. Но нам удалось выполнить раскрытие протока с последующим восстановлением суженного участка с помощью специального баллона. После баллонного расширения появился просвет сосуда, что позволило имплантировать стент диаметром 3,5 мм. Таким образом, кровоток по левой легочной артерии был восстановлен. Мы сохранили кровоснабжение всего легкого, – сообщил Манолис Пурсанов, рентген-эндоваскулярный хирург отделения экстренной кардиохирургии и интервенциональной кардиологии Морозовской детской больницы.
После операции и периода восстановления малышка была выписала из стационара в стабильном состоянии. В будущем девочку ждет еще один этап лечения – хирургическая коррекция порока. Специалисты считают, что самое сложное позади, критический момент уже пройден. Врачи намерены скорректировать врожденный порок сердца и восстановить естественный путь попадания крови в левое легкое ребенка, такую операцию можно будет провести через несколько месяцев.
Столичные врачи спасли новорожденного с редким пороком сердца
В роддом городской клинической больницы № 15 им. О.М. Филатова Департамента здравоохранения Москвы доставили женщину, у которой начались роды на 38 неделе беременности. В результате родился мальчик, весом 3500 грамм. К сожалению, с рождения у него отмечалась дыхательная недостаточность и малыша сразу перевели в отделение реанимации и интенсивной терапии новорожденных для наблюдения, обследования и лечения. Здесь ребенка подключили к аппарату искусственной вентиляции легких (ИВЛ). В ходе наблюдения дыхательная недостаточность нарастала. Между тем, врачами отделения было отмечено несоответствие тяжести дыхательной недостаточности с рентгенологической картиной в легких. Так же в аппарате ИВЛ, если пользоваться медицинской терминологией, на графике потока на выдохе отмечались изменения, которые по частоте возникновения совпадали с пульсом ребенка. Врачи дополнительно сделали УЗИ сердца, во время которого не удалось четко визуализировать дугу аорты. Все вышеперечисленное заставило заподозрить у малыша редкий порок развития – «сосудистое кольцо». При этом пороке, как правило, происходит удвоение дуги аорты и два этих крупных сосуда могут сдавливать трахею (или пищевод), затрудняя дыхание.
Все вышеперечисленное заставило заподозрить у малыша редкий порок развития – «сосудистое кольцо». При этом пороке, как правило, происходит удвоение дуги аорты и два этих крупных сосуда могут сдавливать трахею (или пищевод), затрудняя дыхание.
Малышу требовалась квалифицированная помощь детских врачей. На второй день жизни новорожденного перевели в детскую городскую клиническую больницу № 13 им. Н.Ф. Филатова Департамента здравоохранения Москвы. В детской клинике малышу провели дополнительное комплексное обследование, компьютерную томографию с введением контрастного вещества. Порок развития сосудов сердца подтвердился. Малышу очень повезло, что порок сердца был обнаружен так рано, ведь, как правило, дети с данной патологией поступают для диагностики и хирургической коррекции в возрасте 2-4 месяцев с большим количеством диагнозов и осложнений.
Хирурги детской клиники имени Н.Ф. Филатова подготовили малыша к операции и успешно скорректировали порок сердца. После необходимого наблюдения за малышом, его выписали из больницы.
ВПС — причины и факторы риска
Частота врожденных пороков сердца достаточна высока. У разных авторов оценка частоты встречаемости колеблется, но, в среднем, она составляет 0,8 — 1,2% от всех новорожденных. Из числа всех встречающихся пороков развития она составляет до 30%. Врожденные пороки сердца (ВПС) представляют собой весьма обширную и разнородную группу заболеваний, в которую входят как относительно легкие формы, так и состояния, несовместимые с жизнью ребенка. Основная масса детей погибает в течение первого года жизни (до 70-90%). После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей. Понятно, что это большая и серьезная проблема. Мы с вами рассмотрим только некоторые ее аспекты.
Прежде всего, какие причины могут приводить к рождению ребенка с ВПС. Некоторыми исследованиями показано, что существует определенная сезонность в рождении детей с ВПС. Например, есть данные, что открытый артериальный проток встречается преимущественно у девочек, родившихся во второй половине года, чаще всего с октября по январь. Мальчики с коарктацией аорты чаще рождаются в марте и апреле, наиболее редко — в сентябре и октябре. Бывают случаи, когда в определенной географической зоне рождается большое число детей с ВПС, что создает впечатление определенного рода эпидемии.
Мальчики с коарктацией аорты чаще рождаются в марте и апреле, наиболее редко — в сентябре и октябре. Бывают случаи, когда в определенной географической зоне рождается большое число детей с ВПС, что создает впечатление определенного рода эпидемии.
Сезонные колебания возникновения ВПС и т.н. эпидемии, скорее всего, связаны с вирусными эпидемиями, а также воздействие экологических факторов (в первую очередь, ионизирующей радиации), оказывающих тератогенное (т.е. неблагоприятное для плода) действие. Так, например, доказано тератогенное действие вируса краснухи. Есть предположение, что и вирусы гриппа, а также некоторые другие, могут иметь значение в возникновении ВПС, в особенности, если их действие приходится на первые 3 месяца беременности. Безусловно, одного лишь наличия вирусного заболевания еще недостаточно для того, чтобы у будущего ребенка развился порок сердца, однако при условии дополнительных факторов (тяжести вирусного, да и бактериального заболевания, наличия генетической предрасположенности к неблагоприятным реакциям на пусковое воздействие данного фактора) вирусный агент может оказаться решающим в плане формирования врожденного порока сердца у новорожденного.
Определенную роль в возникновении ВПС играет хронический алкоголизм матери. У 29 — 50% таких матерей рождаются дети с ВПС. У матерей, болеющих системной красной волчанкой, часто рождаются дети с врожденной блокадой проводящих путей сердца. Недостаток питательных веществ не влияет на образование пороков сердца у людей. У женщин, страдающих диабетом или преддиабетом, чаще, чем у здоровых, рождаются дети с пороками сердца.
Обычно встречаются дефект межжелудочковой перегородки и транспозиция крупных сосудов. Особое значение имеет прием лекарственных препаратов во время беременности. В настоящее время абсолютно отказались от приема талидомида — этот препарат вызывал многочисленные врожденные уродства во время беременности (в том числе, и врожденные пороки сердца). Кроме того, тератогенным эффектом обладают алкоголь (вызывает дефекты межжелудочковой и межпредсердной перегородок, открытый артериальный проток), амфетамины (образуются чаще ДМЖП и транспозиция крупных сосудов), противосудорожные препараты — гидантоин (стеноз легочной артерии, коарктация аорты, открытый артериальный проток) и триметадион (транспозиция магистральных сосудов, тетрада Фалло, гипоплазия левого желудочка), литий (аномалия Эбштейна, атрезия трехстворчатого клапана), прогестагены (тетрада Фалло, сложные ВПС). Существует общее мнение, что наиболее опасными для развития ВПС являются первые 6-8 недель беременности. При попадании тератогенного фактора в этот промежуток наиболее вероятно развитие тяжелого или сочетанного врожденного порока сердца. Однако не исключена возможность менее комплексного поражения сердца либо некоторых его структур на любом этапе беременности. Несомненным фактором риска является наличие генетической предрасположенности. Дать точную количественную оценку риска рождения ребенка с ВПС может (да и то не всегда) только генетик в процессе проведении медико-генетического консультирования. Факторами риска рождения ребенка с ВПС таким образом являются: возраст матери, эндокринные нарушения у супругов, токсикозы в I триместре и угрозы прерывания беременности, мертворождения в анамнезе, наличие других детей с врожденными пороками развития, прием женщиной эндокринных препаратов для сохранения беременности и др.
Существует общее мнение, что наиболее опасными для развития ВПС являются первые 6-8 недель беременности. При попадании тератогенного фактора в этот промежуток наиболее вероятно развитие тяжелого или сочетанного врожденного порока сердца. Однако не исключена возможность менее комплексного поражения сердца либо некоторых его структур на любом этапе беременности. Несомненным фактором риска является наличие генетической предрасположенности. Дать точную количественную оценку риска рождения ребенка с ВПС может (да и то не всегда) только генетик в процессе проведении медико-генетического консультирования. Факторами риска рождения ребенка с ВПС таким образом являются: возраст матери, эндокринные нарушения у супругов, токсикозы в I триместре и угрозы прерывания беременности, мертворождения в анамнезе, наличие других детей с врожденными пороками развития, прием женщиной эндокринных препаратов для сохранения беременности и др.
Профилактика ВПС
Профилактика при ВПС может быть условно разделена на профилактику возникновения врожденных пороков сердца, профилактику неблагоприятного развития ВПС и профилактику осложнений врожденных пороков сердца.
Профилактика возникновения ВПС очень сложна и в большинстве случаев сводится к медико-генетическому консультированию и разъяснительной работе среди контингента повышенного риска заболевания. Так, например, если 3 человека из одной семьи, состоящие в прямом родстве, имеют ВПС, то вероятность появления следующего случаю составляет 65-100%, и в таких случаях, понятно, беременность не рекомендуется. Нежелателен также брак между двумя людьми с ВПС. Кроме этого, необходимо тщательное наблюдение и исследование женщин, имевших контакт с вирусом краснухи или имеющих сопутствующую патологию, способную привести к развитию врожденных пороков сердца. Профилактика неблагоприятного развития ВПС в основном сводится к своевременному установлению порока, обеспечению надлежащего ухода за ребенком и определения оптимального метода коррекции порока (чаще всего, это хирургическая коррекция ВПС). Обеспечение необходимого ухода — очень важная часть в лечении и профилактике неблагоприятного развития. Почти до половины случаев смерти детей до 1-го года, во многом были обусловлены недостаточно адекватным и грамотным уходом за больным ребенком. Необходимо также отметить, что, за исключением критических случаев угрозы жизни ребенка, специальное лечение (в том числе, кардиохирургическое) должно проводиться не немедленно по выявлению порока, и не в самые ранние сроки, а в наиболее оптимальные сроки, которые зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
Необходимо также отметить, что, за исключением критических случаев угрозы жизни ребенка, специальное лечение (в том числе, кардиохирургическое) должно проводиться не немедленно по выявлению порока, и не в самые ранние сроки, а в наиболее оптимальные сроки, которые зависят от естественного развития соответствующего порока и от возможностей кардиохирургического отделения.
Профилактика осложнений врожденных пороков сердца определяется прежде всего самими этими осложнениями. Грозным осложнением ВПС является, к примеру, бактериальный эндокардит, который может осложнить любой вид порока и может появиться уже в дошкольном возрасте. При некоторых видах пороков может развиться полицитемия («сгущение крови»), что может стать причиной частых головных болей, а также тромбозов и воспаления периферических сосудов и тромбоэмболии сосудов головного мозга. Нередки осложнения со стороны легких, начиная от частых респираторных заболеваний и до весьма серьезных осложнений со стороны легочных сосудов и легких.
Физическая нагрузка больных с врожденным пороком сердца.
Сердце у пациентов с врожденным пороком сердца даже в состоянии покоя испытывает увеличенную нагрузку, с которой часто не может справиться, что и приводит к развитию сердечной недостаточности. Прежде по этим причинам физическая активность всех детей с ВПС ограничивалась. Теперь подходы изменились. Не следует ограничивать подвижность детей с ВПС без особых оснований. Существует очень небольшое число ВПС, при которых требуется ограничение физической нагрузки, несмотря на то, что эти дети способны проявить значительное физическое усилие. Детям старшего возраста с не очень серьезным пороком даже не запрещается участие в спортивных играх и активном отдыхе. Ограничение по сути только одно: категорически запрещается участие в спортивных соревнованиях. При очень серьезных же пороках, как правило, тяжелое общее состояние больного само по себе не позволяет увеличивать физическую активность. С регулированием физической активности связан и выбор профессии.
Необходимо принимать в этом случае во внимание также другие потенциально неблагоприятные факторы, например, плохое влияние высокой температуры при определенных пороках сердца. По этим соображением, при выборе профессии у этих больных необходимо учитывать мнение кардиолога. И последний нюанс, который хотелось бы затронуть — это беременность у женщин с врожденным пороком сердца. Эта проблема стоит сейчас достаточно остро, в силу своей сложности и, не такой уж малой распространенности, особенно после того как пролапсы митрального клапана стали причисляться к «малым порокам сердца» и на них стали распространяться приказы и распоряжения МЗ в отношении тактики ведения беременных женщин с ВПС.
В целом, за исключением анатомически и гемодинамически компенсированных пороков, при всех ВПС беременность связана с риском осложнений. Правда, все зависит от конкретного порока и степени компенсации. При некоторых ВПС (например, при дефекте межжелудочковой перегородки и стенозе аорты) увеличение нагрузки во время беременности может привести к развитию сердечной недостаточности.
При беременности повышена склонность к образованию сосудистых аневризм, вплоть до разрывов сосудистой стенки. У женщин с высокой легочной гипертензией чаще фиксируются выкидыши, тромбозы вен, и даже внезапная смерть. Поэтому вопрос в каждом случае решается индивидуально, и лучше решать его заблаговременно, так как кардиохирургическое вмешательство (в том числе, и для коррекции порока) во время беременности не показано.
Московские хирурги спасли новорожденного ребенка со сложным пороком сердца
В ходе обследования диагноз подтвердился. Также врачи выявили заболевание, которое требовало немедленного хирургического вмешательства. У ребенка диагностировали врожденное отсутствие клапана легочной артерии и атрезию устья левой легочной артерии – кровь из правого желудочка не попадала в левую легочную артерию.
КТ-исследование показало, что имеется резко суженный открытый артериальный (Боталов) проток, впадающий в левую легочную артерию. Таким образом, кровь в левую легочную артерию поступала только через суженный Боталов проток, а это означало высокий риск потери кровоснабжения всего легкого.
Для поддержки функционирования Боталового протока врачи выполнили эндоваскулярное стентирование: через бедренную вену без вскрытия грудной клетки. С маленькой пациенткой рентгенохирурги работали около двух часов.
png» data-person-name=»Манолис Пурсанов» data-person-position=»рентген-эндоваскулярный хирург отделения экстренной кардиохирургии и интервенциональной кардиологии Морозовской детской больницы»>
После операции и периода восстановления малышка была выписала из стационара в стабильном состоянии. В будущем девочку ждет еще один этап лечения – хирургическая коррекция порока. Специалисты считают, что самое сложное позади, критический момент уже пройден. Врачи намерены скорректировать врожденный порок сердца и восстановить естественный путь попадания крови в левое легкое ребенка, такую операцию можно будет провести через несколько месяцев.
Критических врожденных пороков сердца | CDC
Примерно у каждого четвертого ребенка, рожденного с пороком сердца, имеется критический врожденный порок сердца (критическая ИБС, также известная как критическая врожденная болезнь сердца). 1 Младенцы с критической ИБС нуждаются в хирургическом вмешательстве или других процедурах в первый год жизни. Узнайте больше о критических ИБС ниже.
Узнайте больше о критических ИБС ниже.
Что такое критические врожденные пороки сердца (критические ВПС)?
В США около 7200 детей, рожденных ежегодно, имеют критические ВПС. 2 Обычно эти типы пороков сердца приводят к низкому уровню кислорода у новорожденного и могут быть идентифицированы с помощью скрининга пульсоксиметрии по крайней мере через 24 часа после рождения. Некоторые конкретные типы критических ИБС перечислены в поле справа. Младенцам с критической ИБС требуется хирургическое вмешательство или другие процедуры в течение первого года жизни. Другие пороки сердца могут быть столь же серьезными, как и критические ВПС, и также могут потребовать лечения вскоре после рождения.
Важность скрининга новорожденных на критические ВПС
Некоторые ВПС могут быть диагностированы во время беременности с помощью специального вида ультразвукового исследования, называемого эхокардиограммой плода , которое создает изображения сердца развивающегося ребенка.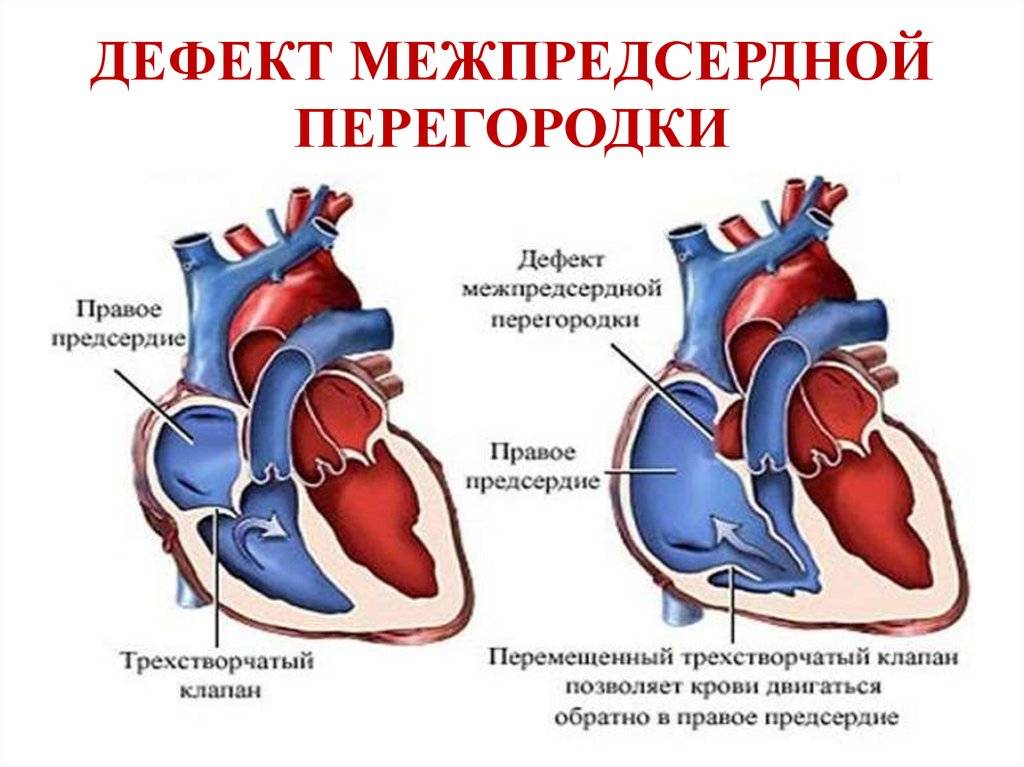 Однако некоторые пороки сердца во время беременности не обнаруживаются. В этих случаях пороки сердца могут быть обнаружены при рождении или по мере взросления ребенка.
Однако некоторые пороки сердца во время беременности не обнаруживаются. В этих случаях пороки сердца могут быть обнаружены при рождении или по мере взросления ребенка.
Некоторые дети, рожденные с критической ИБС, сначала кажутся здоровыми, и их могут отправить домой до того, как у них будет обнаружен порок сердца. У таких детей есть риск серьезных осложнений в течение первых нескольких дней или недель жизни, и им часто требуется неотложная помощь. Скрининг новорожденных — это инструмент, с помощью которого можно идентифицировать некоторых из этих младенцев, чтобы они могли получить своевременную помощь и лечение.Своевременный уход может предотвратить инвалидность или смерть в раннем возрасте.
Как проводится скрининг новорожденных на критические ВПС
Скрининг новорожденных на критические ВПС включает простой прикроватный тест, называемый пульсоксиметрией. Этот тест оценивает количество кислорода в крови ребенка. Низкий уровень кислорода в крови может быть признаком критической ИБС. Тест проводится с помощью прибора, называемого пульсоксиметром, с датчиками, размещенными на коже ребенка. Тест безболезненный и занимает всего несколько минут.
Тест проводится с помощью прибора, называемого пульсоксиметром, с датчиками, размещенными на коже ребенка. Тест безболезненный и занимает всего несколько минут.
Пульсоксиметрический скрининг не заменяет полный сбор анамнеза и физикальное обследование, которое иногда позволяет выявить критическую ИБС до того, как уровень кислорода в крови станет низким. Следовательно, скрининг пульсоксиметрии должен использоваться вместе с физическим обследованием.
- Проблемы с дыханием
- Бьющееся сердце
- Слабый пульс
- Очень бледный или голубой цвет кожи
- Плохое питание
- Очень сонный
Сроки скрининга критических ИБС
Скрининг проводится, когда ребенку исполнилось не менее 24 часов, или как можно позже, если ребенок должен быть выписан из больницы до того, как ему исполнится 24 часа.
Результаты скрининга пульсовой оксиметрии
Пульсоксиметрический скрининг с наибольшей вероятностью позволит выявить семь критических ВПС. Эти семь дефектов включают синдром гипоплазии левых отделов сердца, атрезию легочной артерии, тетралогию Фалло, полный аномальный возврат легочных вен, транспозицию магистральных артерий, атрезию трикуспидального клапана и артериальный ствол. Другие пороки сердца могут быть такими же серьезными, как эти семь, и также требуют лечения вскоре после рождения. Тем не менее, скрининг пульсоксиметрии может не обнаруживать эти пороки сердца так последовательно, как семь перечисленных выше.
Эти семь дефектов включают синдром гипоплазии левых отделов сердца, атрезию легочной артерии, тетралогию Фалло, полный аномальный возврат легочных вен, транспозицию магистральных артерий, атрезию трикуспидального клапана и артериальный ствол. Другие пороки сердца могут быть такими же серьезными, как эти семь, и также требуют лечения вскоре после рождения. Тем не менее, скрининг пульсоксиметрии может не обнаруживать эти пороки сердца так последовательно, как семь перечисленных выше.
Пасс
Если ребенок проходит через экран (также называемый «отрицательным» или «находящимся в пределах допустимого диапазона»), это означает, что результаты теста ребенка не показали признаков низкого уровня кислорода в крови. Маловероятно, что у ребенка, прошедшего через экран, критическая ИБС. Однако не у всех детей с критической ИБС будет низкий уровень кислорода в крови, обнаруживаемый во время скрининга новорожденных. Таким образом, для ребенка, который проходит через экран, возможно , что он все еще имеет критическую CHD или другую CHD.
Отказ
Если ребенок не проходит обследование (также известный как «положительный» или «выходящий за пределы» результат), это означает, что результаты теста ребенка показали низкий уровень кислорода в крови, что может быть признаком критического состояния ИБС. . Это не всегда означает, что у ребенка критическая ИБС, но может означать, что необходимо дополнительное обследование. Могут быть и другие причины, например проблемы с дыханием, низкого уровня кислорода в крови. Врач может порекомендовать ребенку еще раз пройти обследование или пройти более конкретные тесты, такие как эхокардиограмма (ультразвуковое изображение сердца), чтобы диагностировать критическую ИБС.
Список литературы
- Oster M, Lee K, Honein M, Colarusso T, Shin M, Correa A. Временные тенденции в выживаемости младенцев с критическими врожденными пороками сердца. Педиатрия . 2013; 131 (5): e1502-8.
- По материалам Reller, MD, Strickland, MJ, Riehle-Colarusso, TJ, Mahle, WT, Correa, A.
 Распространенность врожденных пороков сердца в столичной Атланте, 1998-2005 гг. J Pediatr. 2008; 153: 807-13.
Распространенность врожденных пороков сердца в столичной Атланте, 1998-2005 гг. J Pediatr. 2008; 153: 807-13.
Врожденные пороки сердца (для родителей)
[Перейти к содержанию] Открыть поиск- для родителей
- Родительский сайт
- Sitio para padres
- Общее здоровье
- Рост и развитие
- Инфекции
- Заболевания и состояния
- Беременность и младенец
- Питание и фитнес
- Эмоции и поведение
- Школьная и семейная жизнь
- Первая помощь и безопасность
- Врачи и больницы
- Видео
- Рецепты
- Закрыть для родителей навиг.
- для детей
- Детский сайт
- Sitio para niños
- Как устроен организм
- Половое созревание и взросление
- Сохранение здоровья
- Остаться в безопасности
- Рецепты и кулинария
- Проблемы со здоровьем
- Болезни и травмы
- Расслабься и расслабься
- Люди, места и вещи, которые помогают
- Чувства
- Ответы экспертов Q&A
- Фильмы и другое
- Закрыть детское навигатор
- для подростков
- Подростковая площадка
- Sitio para adolescentes
- Кузов
- Разум
- Сексуальное здоровье
- Еда и фитнес
- Заболевания и состояния
- Инфекции
Новый родитель? Как распознать врожденный порок сердца — Основы здоровья от клиники Кливленда
Врожденные пороки сердца — самый распространенный тип врожденных пороков сердца в Соединенных Штатах, от которых ежегодно страдает один из 100 новорожденных. Большинство пороков сердца выявляются во время беременности, но некоторые — нет.
Большинство пороков сердца выявляются во время беременности, но некоторые — нет.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Родителям важно знать предупреждающие признаки пороков сердца, которые могут появиться в первые месяцы жизни их ребенка», — говорит детский кардиоторакальный хирург Хани Наджм, доктор медицины.
Знание этих симптомов может помочь родителям обратить на них внимание детского врача для дальнейшего обследования.Наджм говорит.
«Врожденные пороки сердца бывают разных форм и форм, и их должен диагностировать опытный врач», — говорит он. «Хотя эти симптомы могут вызвать начало обследования, обычный осмотр опытным педиатром позволит установить диагноз».
Синдром «синего ребенка»
Одним из серьезных предупреждающих знаков является так называемый «синдром голубого ребенка». Это когда кожа ребенка приобретает голубоватый оттенок, особенно когда он плачет. Изменение цвета наиболее заметно на губах и руках.
Это когда кожа ребенка приобретает голубоватый оттенок, особенно когда он плачет. Изменение цвета наиболее заметно на губах и руках.
Медицинское название этого состояния — цианоз, и оно возникает из-за смешивания насыщенной кислородом и не насыщенной кислородом крови в сердце, что приводит к снижению насыщения крови кислородом.
«Это ненормально, — говорит д-р Наджм. «Младенцы не должны синеть, когда плачут. Так что если они это сделают, это показатель ненасыщения кислородом в крови ».
Младенцы, рожденные с синюшными пороками сердца, которые являются структурными дефектами сердца, имеют смесь синей и красной крови.Это может быть связано с тем, что их кровь не проходит через легкие или по их телам циркулирует смесь оксигенированной и неоксигенированной крови.
Как правило, цианотические пороки сердца более опасны для жизни, чем бледные пороки сердца, которые встречаются чаще и часто связаны с дефектами стенки, разделяющей камеры сердца. При бледных пороках сердца кровь часто сохраняет нормальный уровень насыщения кислородом, но сердцу приходится работать тяжелее, чтобы приспособиться к чрезмерному кровообращению.
Неспособность процветать
Еще один важный предупреждающий знак, о котором должны знать родители, — это то, что врачи называют плохим самочувствием.Наджм говорит.
«Когда дети хорошо развиты, это означает, что они прибавляют в весе и хорошо питаются», — говорит д-р Наджм. «Неспособность нормально развиваться — один из самых распространенных симптомов у детей с бледной болезнью сердца».
У младенцев, которые не могут нормально развиваться, обычно есть отверстие между нижними полостями сердца, по которому перекачивается кровь. В результате, по словам доктора Наджма, сердцу приходится работать в три-четыре раза сильнее, чтобы перекачивать кровь. У младенцев с этим дефектом возникает одышка во время кормления, поэтому они меньше едят и не набирают должного веса.
Достижения = лучшие результаты
Достижения в хирургических методах и технологиях позволили врачам добиться очень высоких показателей успешности операций по поводу врожденных пороков сердца, — говорит доктор Наджм.
То, что когда-то было ужасным диагнозом, теперь больше не нужно, говорит он. Подавляющее большинство детей, у которых вылечили пороки сердца, продолжат жить нормальной и здоровой жизнью.
«Выживание больше не является нашим критерием успеха», — говорит д-р Наджм.«Наша мера успеха — это когда я вижу ребенка, которому я прооперировал 10 или 15 лет назад, который ведет нормальную активную жизнь, не одышку и не нуждается в повторных операциях. Это настоящий успех хирургии врожденных пороков сердца «.
Доктор Наджм сказал, что для каждой будущей матери важно сделать эхокардиограмму плода во время беременности, чтобы проверить наличие потенциальных пороков сердца.
Если обнаружен дефект, важно, чтобы родители нашли медицинский центр, в котором есть все необходимое для того, чтобы провести их ребенку правильную и хорошо выполненную операцию, чтобы дать ребенку наилучшие шансы на нормальную, здоровую жизнь, — говорит он.
Врожденный порок сердца: как ухаживать за своим ребенком и за собой
Если ваш ребенок родился с врожденным » rel=»tooltip»> пороком сердца , вы, вероятно, испытываете много чувств. Это нормально — чувствовать гнев, вину, испуг, грусть или депрессию. Знание о том, что у вашего ребенка проблемы с сердцем, — это стресс. Когда вы впервые узнали о проблеме своего ребенка, вы могли пережить шок .
Вероятно, у вас есть много вопросов о том, как ухаживать за своим ребенком.Во многих отношениях вы будете заботиться о своем ребенке так же, как если бы он родился без порока сердца. Не бойтесь поднять и удержать его или ее. Ваш ребенок нуждается в вашей любви и внимании. Играйте с малышом. Поговорите со своим малышом. Эти вещи важны для вас обоих. Но есть несколько вещей, на которые следует обратить особое внимание, в том числе и собственное здоровье.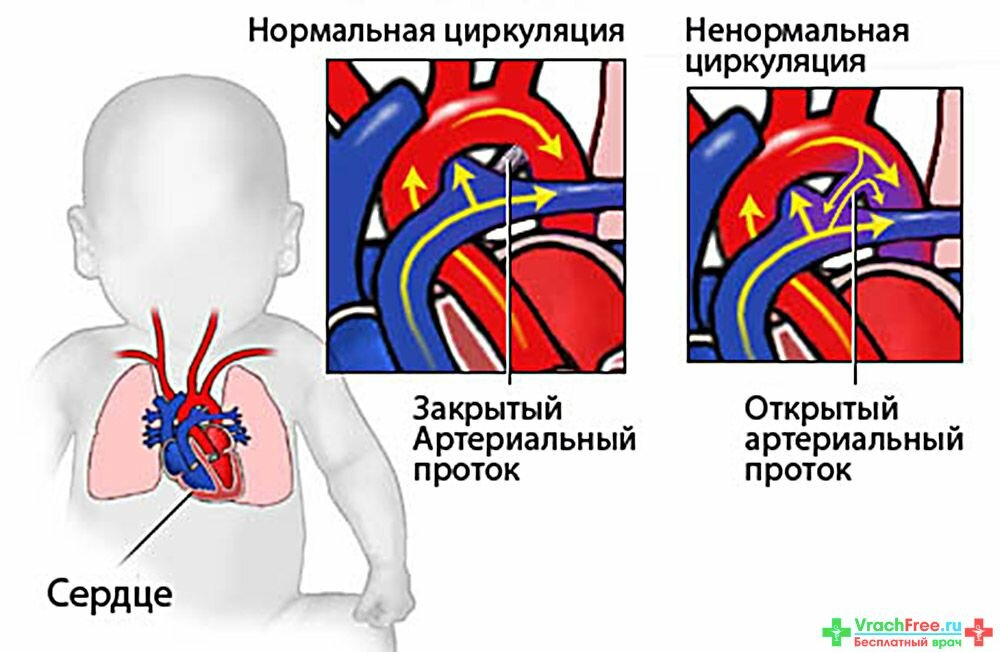
Путь к улучшению здоровья
Кормление ребенка
Кормить грудью ребенка с сердечным заболеванием может быть труднее, потому что он или она так быстро устает.Но грудное молоко — лучшая еда для вашего ребенка. Это помогает защитить его или ее от инфекций. Инфекция может усугубить проблему с сердцем у вашего ребенка. Если у вас возникли проблемы с кормлением грудью, поговорите со своим врачом. Ваш врач может посоветовать вам обратиться к специалисту по грудному вскармливанию .
Ваш врач также может порекомендовать вам дать ребенку смесь. Вам может понадобиться особый сорт с дополнительными калориями. Это поможет вашему ребенку набрать вес. Ваш врач, детский диетолог или диетолог может помочь вам выбрать хорошую смесь.
Младенцы с сердечными заболеваниями, как правило, быстро устают во время кормления. Если кормление утомляет вашего ребенка, попробуйте давать меньшее количество грудного молока или смеси за один раз. Но чаще кормите малыша. Часто отрыгивайте его или ее. Младенцы, у которых возникают проблемы с кормлением, обычно вдыхают много воздуха. Это поможет им почувствовать сытость до того, как они выпили достаточно молока или смеси.
Не ждите, пока ребенок заплачет, чтобы покормить его. Плач может утомить вашего ребенка. У него не останется достаточно энергии, чтобы хорошо поесть.Ищите признаки того, что он голоден. Они могут включать в себя сосательные движения, сосание кулака или ерзание.
Вашему ребенку может потребоваться больше еды, потому что порок сердца заставляет сердце работать тяжелее. Это заставляет вашего ребенка сжигать больше калорий — так же, как вы сжигаете больше калорий, когда тренируетесь. По этой причине вашему ребенку может потребоваться больше еды для роста.
Что нужно учитывать
У младенцев с пороками сердца часто слабая иммунная система. Им может быть трудно бороться с инфекциями, от которых они могут заболеть.Когда они действительно заразятся, они могут настолько заболеть, что им придется лечь в больницу. Вот почему важно принимать дополнительные меры предосторожности, чтобы ваш ребенок оставался здоровым.
Убедитесь, что все, кто находится рядом с вашим ребенком, получили прививку от гриппа. Поощряйте друзей и семью сделать прививку Tdap, если она им необходима для предотвращения коклюша . Убедитесь, что вашему ребенку сделаны все рекомендованные вакцины. Не берите ребенка в людные места, где легко распространяются микробы. Часто мойте руки и следите за тем, чтобы все, кто контактировал с вашим ребенком, делали то же самое.
Часто мойте руки и следите за тем, чтобы все, кто контактировал с вашим ребенком, делали то же самое.
Уход за младенцем или ребенком с сердечным заболеванием может быть эмоциональным и стрессовым. Информация и поддержка помогут вам почувствовать себя лучше. Свяжитесь с родителями других детей с проблемами сердца. Они могут понять, что вы переживаете, и поделиться навыками преодоления трудностей. И вы можете рассказать о своих страхах. Это может быть очень обнадеживающим.
Поговорите с психологом, если у вас возникли проблемы с этим. Он или она может помочь вам уменьшить стресс , тревогу и » rel=»tooltip»> депрессию .Также поговорите со своим врачом или социальным работником больницы, чтобы узнать о вариантах ухода. Некоторые группы предлагают временный уход, программы дневного ухода или помощь на дому. Любой из них может помочь вам справиться с ситуацией, когда вы ухаживаете за больным ребенком.
Вопросы, которые следует задать врачу
- Нужно ли мне делать что-то особенное, чтобы заботиться о моем ребенке?
- Есть вещи, которые мне не следует делать, когда я ухаживаю за своим ребенком?
- Будет ли у моего ребенка проблемы с едой?
- Что мне делать, если мой ребенок не набирает вес?
- Я ошеломлен.Куда мне обратиться за помощью?
- Что такое временный уход?
- Могу ли я получить помощь на дому, чтобы помочь мне с моим ребенком?
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Распространенные типы врожденных пороков сердца
Врожденные пороки сердца являются наиболее распространенным типом врожденных пороков сердца, которым страдает примерно 1 из 100 детей, рожденных в США.S. Из примерно 40 000 детей, рожденных с пороком сердца каждый год, примерно 7 200 имеют критический врожденный порок сердца, требующий хирургического вмешательства или процедуры на первом году жизни. Однако по мере того, как обнаружение и лечение врожденных пороков сердца быстро продвигаются вперед, результаты для детей с врожденными пороками сердца улучшаются.
«Выживаемость детей с врожденными пороками сердца невероятно улучшилась», — говорит Майкл Дэй, доктор медицины, детский кардиолог в Детском кардиологическом центре Детского кардиологического центра ».«Это настоящий успех медицины за последнюю четверть века. У этих детей так много возможностей жить полноценной и здоровой жизнью».
У этих детей так много возможностей жить полноценной и здоровой жизнью».
Что такое врожденный порок сердца?
Врожденный порок сердца — это аномалия или структурная проблема сердца или системы кровообращения, с которой родился младенец. Врожденные пороки сердца могут поражать стенки сердца, клапаны и артерии или вены рядом с сердцем. Эти дефекты возникают во время внутриутробного развития плода, и некоторые из них могут быть обнаружены, пока плод еще находится в утробе матери, с помощью УЗИ и эхокардиограммы плода.Другие типы пороков сердца обнаруживаются при рождении, если ребенок рождается с такими симптомами, как синий цвет, или при простом обследовании.
«Измеряя сатурацию кислорода в крови ребенка, мы можем получить еще один жизненно важный признак того, что у ребенка врожденный порок сердца, который не сразу очевиден», — объясняет доктор Дэй.
Когда пренатальный или ранний скрининг выявляет врожденный порок сердца, врачи могут действовать быстро, чтобы сохранить здоровье и безопасность ребенка.
Насколько распространены врожденные пороки сердца?
Врожденные пороки сердца ежегодно затрагивают около 1% рождений в США.С. — это около 40 тысяч детей ежегодно рождаются с врожденным пороком сердца.
«Хотя врожденные пороки сердца встречаются нечасто, они не так уж редки», — говорит доктор Дэй. «Из всех врожденных дефектов и нарушений, которыми страдают оба ребенка, врожденные пороки сердца являются наиболее распространенными».
Поскольку диагностика и лечение пороков сердца с годами значительно улучшились, все больше и больше детей вырастают, чтобы жить долгой и здоровой жизнью. Около 3 миллионов детей и взрослых живут с врожденными пороками сердца.
Сколько существует типов врожденных пороков сердца?
Существует много различных типов врожденных пороков сердца. Врожденные пороки сердца можно разделить на общие категории, например: синюшные врожденные пороки сердца, протоковые врожденные пороки сердца, критические врожденные пороки сердца и другие бледные или менее острые врожденные пороки сердца.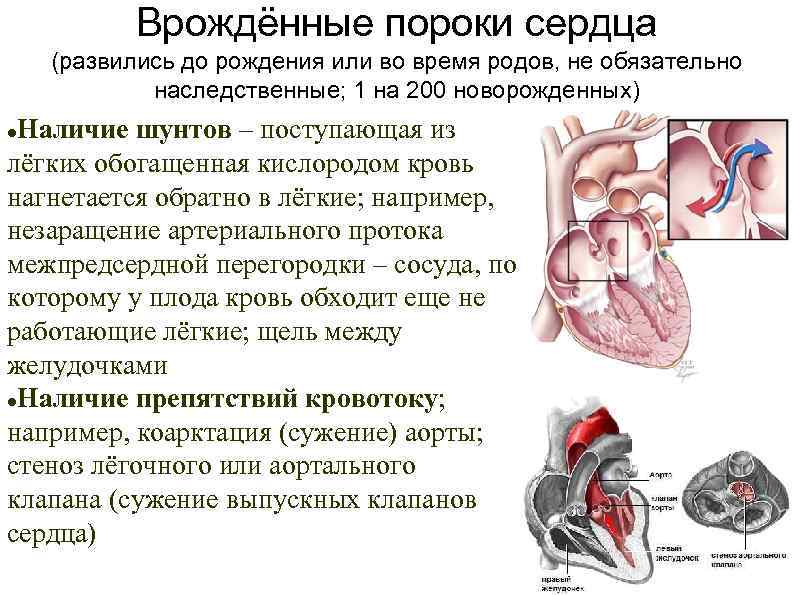
Цианотический врожденный порок сердца
Из-за этих врожденных пороков сердца ребенок при рождении выглядит синим (цианоз).Синий цвет возникает из-за того, что дезоксигенированная кровь течет в тело. Общие цианотические пороки сердца включают:
Все эти состояния требуют хирургического вмешательства в течение первого года жизни. Им даже может потребоваться несколько операций, чтобы обеспечить здоровую работу сердца.
Протоковые зависимые врожденные пороки сердца
Все дети рождаются с небольшим отверстием в сердце, которое называется артериальным протоком. В течение первых нескольких дней жизни отверстие обычно закрывается само. Однако у некоторых детей отверстие не закрывается само по себе (так называемый открытый артериальный проток или PDA).Дети с врожденным пороком сердца, зависимым от протоков, будут испытывать сердечно-сосудистый коллапс при закрытии ОАП. Простагландины — это лекарство, которое помогает держать артериальный проток открытым до тех пор, пока детям не сделают операцию или катетеризацию для исправления врожденного порока сердца.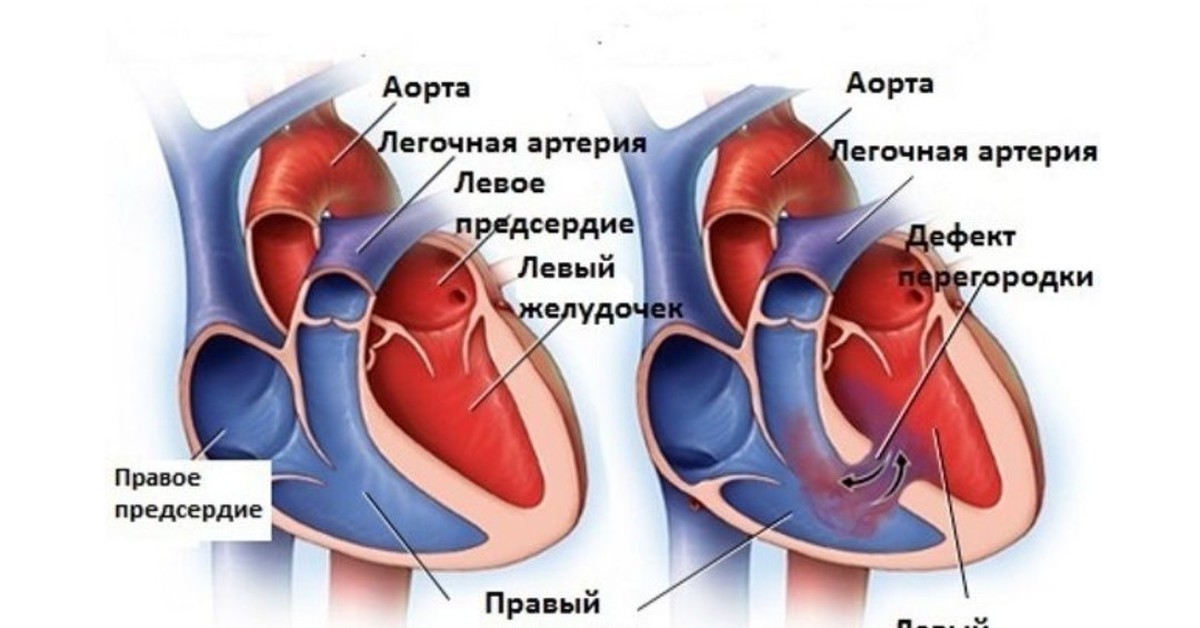
Критические врожденные пороки сердца
Около 25% всех врожденных пороков сердца считаются критическими, что означает, что они потребуют хирургического вмешательства или процедуры в течение первого года жизни ребенка.
Синдром гипоплазии левых отделов сердца является наиболее сложным и сложным из всех врожденных пороков сердца.«Это один из самых тяжелых, но поддающихся лечению врожденных пороков сердца», — говорит доктор Дэй.
Ацианотические или менее острые врожденные пороки сердца
Эти пороки сердца могут быть менее опасными, но все же могут повлиять на здоровье ребенка. Они могут включать дефекты межжелудочковой перегородки, дефекты межпредсердной перегородки и незначительные дефекты клапана, такие как двустворчатые аортальные клапаны. Эти типы дефектов могут зажить самостоятельно или при ограниченном вмешательстве и не требуют хирургического вмешательства в течение первого года жизни ребенка.
Каковы наиболее распространенные врожденные пороки сердца?
Самый распространенный врожденный порок сердца — двустворчатый аортальный клапан (ДАК). Аортальный клапан открывается и закрывается, позволяя крови течь от сердца к аорте. Аорта — это главный кровеносный сосуд, по которому в организм поступает богатая кислородом кровь. Этот дефект возникает, когда в клапане всего две створки вместо трех. Около 2% всех людей имеют двустворчатый аортальный клапан, но они могут не знать об этом.
«Степень серьезности этого дефекта сильно различается», — говорит д-р.День. «У некоторых он не протекает и не блокирует кровоток, и пациент может никогда не узнать, что у них есть этот тип дефекта. У других клапан может быть очень толстым и плохо открывается. В этих случаях ребенок может нужна катетеризация в первый день жизни ».
Другие распространенные пороки сердца у младенцев включают:
- Дефекты межжелудочковой перегородки (VSD): Возникает, когда имеется отверстие в нижней перегородке сердца (разделение между левой и правой стороной)
- Дефекты межпредсердной перегородки (ДМПП): Возникают, когда имеется отверстие в верхней перегородке сердца (разделение между левой и правой сторонами сердца)
Благодаря достижениям в области диагностики и лечения практически у всех детей с врожденным пороком сердца есть надежда на здоровое детство.
«Я говорю родителям, что они воспитывают ребенка, а не заболевание», — говорит доктор Дэй. «Моя работа состоит в том, чтобы устранить любые препятствия на пути их ребенка к тому, чтобы вести как можно более здоровую и нормальную жизнь. Дети действительно могут развиваться и жить очень здоровой жизнью с врожденным пороком сердца».
Врожденные пороки сердца — самый распространенный тип врожденных пороков, которым страдает примерно 1 из 100 младенцев в США. Благодаря достижениям в лечении будущее детей, живущих с ИБС, обнадеживает.Узнайте больше от @Childrens.
Узнать больше
Кардиологический центр Детского здравоохранения, включая педиатрических кардиологов, предоставляет квалифицированную диагностику и эффективное лечение всего спектра детских сердечных заболеваний, чтобы дети могли иметь здоровое детство. Узнайте больше о том, как мы лечим врожденные пороки сердца в Кардиологическом центре.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей.Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на ваш почтовый ящик.
Врожденные пороки сердца: уход за ребенком
Обзор темы
Уход за ребенком с врожденным пороком сердца может быть сложной задачей. Следующие ниже советы помогут вам позаботиться о своем ребенке, чтобы он или она чувствовали себя максимально здоровыми и комфортно себя чувствовали. Эти советы также могут помочь вам справиться с трудностями, с которыми часто сталкиваются родители.
Уход за ребенком в больнице
Вы и ваш ребенок можете много раз ездить в больницу или в кабинет врача для обследований, процедур или операции.
Быть напуганным и беспокоиться о том, что ваш ребенок находится в больнице, — это нормально. Задавайте вопросы о любых процедурах, которые вы не понимаете, или о каком-либо особом уходе, который требуется. В общем, старайтесь как можно больше проводить с ребенком.
В общем, старайтесь как можно больше проводить с ребенком.
Чего ожидать
Пока ваш ребенок находится в больнице для операции, лечение может включать:
- Внутривенное (в / в) введение жидкости до тех пор, пока ваш ребенок не проснется после операции и не сможет есть.
- Измерение уровня кислорода в крови пульсоксиметром.
- Внесение изменений, облегчающих дыхание. Вашему ребенку может быть поднят изголовье кровати или колыбели, дать ему кислород (через капюшон, палатку или маску), а иногда и лечить его с помощью дыхательного аппарата, называемого вентилятором.
- Отвод жидкости из груди после операции. Также можно измерить давление внутри тела.
Как помочь
Ниже приведены советы, которые помогут вашему ребенку, пока он или она находится в больнице:
- Отнесите в больницу некоторые из знакомых вещей вашего ребенка.Любимые игрушки или одеяла помогут ребенку почувствовать себя непринужденно.

- Если вы не можете оставаться с ребенком, навещайте его чаще.
- Сделайте несколько снимков семьи. Разместите их так, чтобы ваш ребенок мог их видеть. Обсудите происходящее с другими членами семьи или спойте любимые песни.
- Расскажите медсестрам о привычках, обычном распорядке и общих предпочтениях вашего ребенка.
- Сообщите медсестрам какие-либо особые слова, которые ваш ребенок может использовать, чтобы сказать другим, что ему нужно.
- Если ваш ребенок новорожденный, часто держите его или ее или ее касайтесь, чтобы укрепить связь.
- Как можно больше помогайте персоналу больницы в уходе за вашим ребенком. Узнайте, будете ли вы нести ответственность за лечение дома. Найдите время, чтобы узнать, как проводить эти процедуры, пока персонал больницы будет вас обучать.
Как справиться с кислородными проблемами
Некоторые пороки сердца, называемые цианотическими дефектами, вызывают проблемы с кислородом. Это означает, что организм ребенка не получает нормального количества кислорода.У детей с цианозом кожа может иметь голубоватый оттенок.
Это означает, что организм ребенка не получает нормального количества кислорода.У детей с цианозом кожа может иметь голубоватый оттенок.
Если у вашего ребенка «синие заклинания»:
- Попытайтесь успокоить ребенка. Это самое важное, что вы можете сделать.
- Попробуйте уложить ребенка коленями к груди — либо на спине, подтянув колени к груди, либо в сидячем положении грудью к коленям.
- Возможно, вам потребуется дать ребенку кислород, если приступы сильные и не улучшаются при смене положения.Кислород подается через небольшую трубку у входа в ноздри. Ваш врач определит необходимое количество кислорода.
- Постарайтесь предотвратить цианоз, согревая ребенка, снижая активность и часто кормите его небольшими порциями.
- Сообщите врачу вашего ребенка, когда произойдет синее заклинание.
Кислородная терапия
Вашему ребенку может потребоваться дополнительный кислород дома. Его вводят через небольшую трубку, которая находится у входа в нос ребенка. Кислород может вызвать очень быстрое возгорание, поэтому в помещении, где используется кислород, запрещено курить или использовать открытый огонь. Количество кислорода будет назначено врачом вашего ребенка. Не меняйте количество кислорода, которое вы даете ребенку, без консультации с врачом.
Кислород может вызвать очень быстрое возгорание, поэтому в помещении, где используется кислород, запрещено курить или использовать открытый огонь. Количество кислорода будет назначено врачом вашего ребенка. Не меняйте количество кислорода, которое вы даете ребенку, без консультации с врачом.
Выдавать лекарства
Убедитесь, что вы знаете, как безопасно давать ребенку лекарства. Сердечные лекарства могут быть очень сильными, поэтому они могут быть опасными, если их не принимать правильно.
- Убедитесь, что вы понимаете, сколько и как давать лекарства.
- Если ваш ребенок принимает разбавитель крови, обязательно получите инструкции о том, как безопасно принимать это лекарство. Разжижители крови могут вызвать серьезные проблемы с кровотечением.
- Если вам неудобно давать лекарство ребенку, попросите медицинского работника помочь вам.
- Вам может помочь медсестра на дому. Поговорите со своим врачом о посещении медсестрой на дому.
 Медсестра может составить график приема лекарств, показать вам, как их хранить, и помочь вам освоиться с их приемом.
Медсестра может составить график приема лекарств, показать вам, как их хранить, и помочь вам освоиться с их приемом.
Дать ребенку лекарство не всегда легко. Если вам неудобно давать лекарство своему ребенку, задайте своему врачу или фармацевту следующие вопросы:
- Если ребенок выплюнул или вырвет лекарство, дать ли мне еще одну дозу?
- Если пропущена доза лекарства, следует ли мне дать дополнительную или двойную дозу?
- Как скоро после начала приема лекарства мне следует ожидать, что моему ребенку станет лучше?
- Если лекарство нужно давать 3 или 4 раза в день, нужно ли мне будить ребенка ночью, чтобы получить дозу лекарства?
- Следует ли давать лекарство вместе с едой? Если мой ребенок отказывается принимать лекарство, можно ли добавлять лекарство в еду или питье, чтобы ребенок принимал их?
- Можно ли одновременно давать другие лекарства?
- Каковы наиболее частые побочные эффекты лекарства?
Заставьте ребенка хорошо питаться
Питание очень важно для детей с пороками сердца. Заставить ребенка правильно питаться может быть непросто. Дети с врожденными пороками сердца:
Заставить ребенка правильно питаться может быть непросто. Дети с врожденными пороками сердца:
- Часто утомляются во время еды, поэтому едят меньше и не получают достаточно калорий. Кормление может занять больше времени, чем вы ожидаете.
- Обычно потребляют больше калорий (имеют более высокий уровень метаболизма), чем другие дети.
Чтобы помочь преодолеть трудности с кормлением или отсутствие набора веса:
- Научитесь распознавать первые признаки голода вашего ребенка, такие как ерзание и сосание кулака.Это поможет вам начать кормление до того, как ребенок начнет плакать. У вашего ребенка будет больше энергии, чтобы хорошо поесть, если он или она не устанет от слез.
- Используйте мягкую специальную соску, предназначенную для детей, родившихся раньше срока (недоношенных). Эти соски позволяют вашему ребенку получать достаточно смеси или грудного молока, если вы кормите его из бутылочки.
- Чаще отрыгивайте ребенка, особенно из бутылочки.
 Младенцы, которым трудно сосать, поглощают большое количество воздуха во время еды, что заставляет их чувствовать сытость до того, как они получат достаточно грудного молока или смеси.
Младенцы, которым трудно сосать, поглощают большое количество воздуха во время еды, что заставляет их чувствовать сытость до того, как они получат достаточно грудного молока или смеси. - Кормите часто небольшими порциями. Небольшие порции не требуют большого количества энергии для еды или переваривания.
Если вам трудно готовить сбалансированную пищу, проконсультируйтесь с диетологом. Спросите своего врача, следует ли вам увеличивать количество калорий при каждом приеме пищи.
Профилактика инфекций
Врожденный порок сердца может повысить риск сердечной инфекции, называемой эндокардитом. Чтобы предотвратить эту инфекцию, вашему ребенку необходимо тщательно заботиться о своих зубах на протяжении всей жизни.Хороший уход за полостью рта может ограничить рост бактерий во рту, которые могут попасть в кровоток и привести к инфекции. Если у ребенка есть признаки кожной инфекции или инфицированной раны, позвоните врачу.
Некоторые дети принимают антибиотики перед стоматологическими или хирургическими процедурами, которые могут привести к попаданию бактерий или грибков в кровь. Антибиотики снижают риск развития эндокардита.
Антибиотики снижают риск развития эндокардита.
Убедитесь, что ваш ребенок получил все рекомендованные вакцины, которые помогут сохранить его здоровье.Убедитесь, что члены семьи и люди, которые находятся в тесном контакте с вашим ребенком, также получили рекомендованные вакцины.
Помощь с эмоциональными проблемами
Дети и подростки с врожденными пороками сердца могут иметь проблемы с самооценкой из-за того, как они выглядят. У них могут быть шрамы от операции, они могут быть меньше, иметь клубок или ограниченную активность.
Дети могут чувствовать себя одинокими и плохо справляться с ситуацией, потому что им приходится часто оставаться в больнице. Большинство детей хорошо переносят порок сердца.Но некоторым детям с серьезными пороками сердца бывает трудно чувствовать себя «нормальными».
Переход от подростка к взрослому
По мере взросления детей вы можете постепенно рассказывать им о пороке сердца и о том, как заботиться о собственном здоровье. Врач вашего ребенка может помочь вам научить вашего ребенка навыкам ухода за собой. Эти навыки включают прием лекарств или ограничение физических упражнений, если это необходимо. Здоровый образ жизни также очень важен и включает отказ от курения и употребление здоровой пищи.
Врач вашего ребенка может помочь вам научить вашего ребенка навыкам ухода за собой. Эти навыки включают прием лекарств или ограничение физических упражнений, если это необходимо. Здоровый образ жизни также очень важен и включает отказ от курения и употребление здоровой пищи.
Когда ваш ребенок станет взрослым, ему или ей потребуются плановые осмотры. Убедитесь, что у него есть терапевт. Вашему ребенку также может потребоваться регулярно посещать кардиолога, например, один раз в год.
Если у вашего подростка с врожденным пороком сердца могут быть ограничения при приеме на работу, то при планировании карьеры могут оказаться полезными советы по профессиональной ориентации и трудоустройству. Для получения информации обратитесь к медицинскому работнику или школьному консультанту.
Забота о себе
Работа с пожизненным и, возможно, опасным для жизни заболеванием вашего ребенка может сильно повлиять на вашу жизнь как родителя.Может быть трудно смириться с тем, что у вашего ребенка серьезное заболевание. И нормально беспокоиться о том, как это повлияет на будущее вашего ребенка.
И нормально беспокоиться о том, как это повлияет на будущее вашего ребенка.
Постарайтесь позаботиться о собственном физическом и эмоциональном здоровье. Это даст вам энергию, необходимую для ухода за ребенком с особыми потребностями.
Может помочь:
- Узнайте все, что можно о пороке сердца вашего ребенка.
- Хватит винить себя. Вы не стали причиной порока сердца. Произошло много событий, чтобы произошел дефект. Ни один единственный фактор не вызывает врожденных пороков сердца.
- Позвольте себе оплакивать ребенка с пороком сердца.
- Задавайте вопросы. Не ожидайте, что вы запомните все, что связано с уходом за вашим ребенком. Задавайте вопросы, когда не понимаете. Попросите вашего врача дать письменные инструкции по уходу за вашим ребенком. Если инструкции написаны, вы можете просмотреть их позже и позвонить врачу, если у вас возникнут вопросы.

- Присоединяйтесь к группе поддержки. Полезно поддерживать связь с организациями и людьми, которые могут предложить поддержку и ответить на ваши вопросы. Поговорите со своим врачом, чтобы узнать, есть ли у вас местная группа поддержки, к которой вы можете присоединиться. Группа поддержки — хорошее место для встречи с другими родителями, которые сталкиваются с подобными проблемами.
- Поговорите с консультантом. Грустить — это нормально. Вы можете горевать, потому что ваш ребенок не совсем здоровый младенец, которого вы представляли.Если вы или член вашей семьи по-прежнему испытываете крайнюю грусть, вину, депрессию или иным образом не можете справиться с болезнью вашего ребенка, поговорите с врачом.
- При необходимости получите финансовую помощь. Расходы могут быстро увеличиться, если у вашего ребенка порок сердца, требующий нескольких госпитализаций и сдачи анализов. Вы можете претендовать на помощь от организаций.
 Поговорите со своим врачом о направлении к социальному работнику или финансовому консультанту, который может вам помочь.
Поговорите со своим врачом о направлении к социальному работнику или финансовому консультанту, который может вам помочь. - Знайте свои варианты медицинского страхования. В США дети с врожденными пороками сердца могут иметь право на участие в программах государственного медицинского страхования. Эти программы различаются в зависимости от штата, в котором вы живете, но они могут включать Medicaid, Title V или программу для детей с особыми потребностями в медицинском обслуживании (CSHCN).
Семейное консультирование
Помощь ребенку, который на протяжении всей жизни болел, влияет на всю семью. Если вы чувствуете, что вам или вашей семье нужна помощь в лечении этого заболевания, поговорите со специалистом в области здравоохранения по поводу консультации.
Врожденный порок сердца | Детская больница Филадельфии
Врожденная (имеется в виду при рождении) болезнь сердца — это термин, используемый для описания ряда различных состояний, влияющих на сердце. Эти сердечные аномалии — это проблемы, которые возникают по мере того, как сердце ребенка развивается во время беременности, до того, как ребенок родится. Врожденные пороки сердца (ВПС) поражают 1 из 120 детей, рожденных в Соединенных Штатах, что делает пороки сердца наиболее распространенными врожденными дефектами.
Эти сердечные аномалии — это проблемы, которые возникают по мере того, как сердце ребенка развивается во время беременности, до того, как ребенок родится. Врожденные пороки сердца (ВПС) поражают 1 из 120 детей, рожденных в Соединенных Штатах, что делает пороки сердца наиболее распространенными врожденными дефектами.
Чтобы сердце сформировалось правильно, необходимо предпринять определенные шаги.Часто врожденный порок сердца является результатом того, что один из этих важных шагов не происходит в нужное время.
Мы можем разделить различные типы врожденных пороков сердца на несколько категорий, чтобы лучше понять, с какими проблемами может столкнуться ваш ребенок. В их числе:
Проблемы, из-за которых через легкие проходит слишком много крови
Эти дефекты позволяют богатой кислородом крови, которая должна идти к телу, рециркулировать через легкие, вызывая повышенное давление и стресс в легких.В их числе:
- Открытый артериальный проток (ОАП): этот дефект приводит к короткому замыканию нормальной легочной сосудистой системы и позволяет крови смешиваться между легочной артерией и аортой.
 До рождения между двумя кровеносными сосудами есть открытый проход. Это отверстие закрывается вскоре после рождения. Когда он не закрывается, часть крови возвращается в легкие. Открытый артериальный проток часто наблюдается у недоношенных детей.
До рождения между двумя кровеносными сосудами есть открытый проход. Это отверстие закрывается вскоре после рождения. Когда он не закрывается, часть крови возвращается в легкие. Открытый артериальный проток часто наблюдается у недоношенных детей. - Дефект межпредсердной перегородки (ДМПП): в этом состоянии имеется аномальное отверстие между двумя верхними камерами сердца — правым и левым предсердиями, что вызывает ненормальный кровоток через сердце.
- Дефект межжелудочковой перегородки (VSD): в этом состоянии возникает отверстие в межжелудочковой перегородке (разделительной стенке между двумя нижними камерами сердца — правым и левым желудочками). Из-за этого отверстия кровь из левого желудочка течет обратно в правый желудочек из-за более высокого давления в левом желудочке. Это приводит к тому, что дополнительный объем крови закачивается в легкие правым желудочком, что часто приводит к застою в легких.
- Атриовентрикулярный канал (AVC или AV-канал): AVC представляет собой сложную проблему с сердцем, которая включает несколько аномалий структур внутри сердца, включая дефект межпредсердной перегородки, дефект межжелудочковой перегородки и неправильно сформированные митральный и / или трикуспидальный клапаны.

Проблемы, из-за которых через легкие проходит слишком мало крови
Эти условия позволяют крови, которая не попала в легкие, забирать кислород и перемещаться по телу. При этих проблемах с сердцем организм не получает достаточно кислорода. Младенцы с этими формами ИБС могут быть синюшными, что означает, что они выглядят синими. Эти условия включают:
- Атрезия трехстворчатого клапана: в этом состоянии нет трехстворчатого клапана, что означает отсутствие кровотока из правого предсердия в правый желудочек.
- Легочная атрезия: это осложненная ИБС, при которой наблюдается аномальное развитие легочного клапана.
- Транспозиция магистральных артерий (TGA): при этом состоянии легочная артерия и аорта меняются местами.
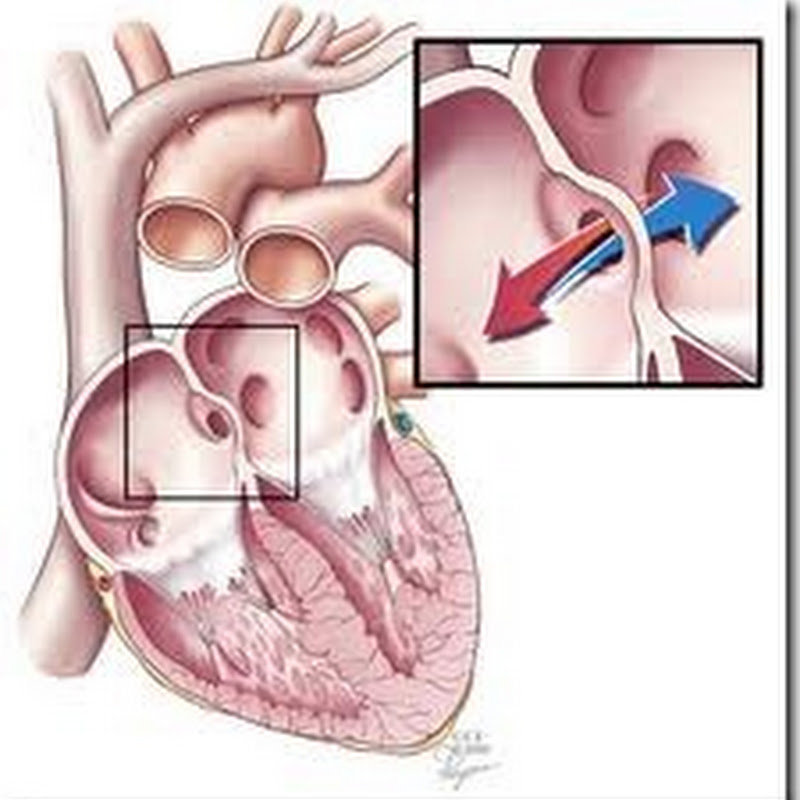
- Тетралогия Фалло (TOF): Это состояние характеризуется четырьмя дефектами, включая аномальное отверстие или дефект межжелудочковой перегородки; сужение (стеноз) в области клапана легочной артерии или сразу под ней, что частично блокирует поток крови из правой части сердца в легкие; правый желудочек, более мускулистый, чем обычно, и часто увеличенный; и аорта, которая лежит непосредственно над дефектом межжелудочковой перегородки.
- Правый желудочек с двойным выходом (DORV): в этом состоянии и аорта, и легочная артерия соединены с правым желудочком.
- Артериальный ствол: в этом состоянии аорта и легочная артерия начинаются как единый кровеносный сосуд, который в конечном итоге делится и становится двумя отдельными артериями. Артериальный ствол возникает, когда единственный большой сосуд не может полностью отделиться, оставляя соединение между аортой и легочной артерией.
Проблемы, при которых слишком мало крови попадает в тело
Эти дефекты являются результатом недоразвитых камер сердца или закупорки кровеносных сосудов, которые не позволяют достаточному количеству крови поступать в организм для удовлетворения его потребностей.В их числе:
- Коарктация аорты (КоА): в этом состоянии аорта сужена или сужена, препятствуя кровотоку в нижней части тела и повышая кровяное давление выше сужения.
- Стеноз аорты (AS): в этом состоянии аортальный клапан между левым желудочком и аортой сформирован неправильно и сужен, что затрудняет перекачку крови к телу из сердца.
- Синдром гипоплазии левых отделов сердца (HLHS): сочетание нескольких аномалий сердца и магистральных кровеносных сосудов.
В некоторых случаях будет комбинация нескольких пороков сердца, что приведет к более сложной проблеме, которая может попасть в несколько из этих категорий.
Факты о врожденном пороке сердца
Причина большинства врожденных пороков сердца неизвестна. Матери часто задаются вопросом, не вызвало ли то, что они сделали во время беременности, проблемы с сердцем. В большинстве случаев к пороку сердца ничего нельзя отнести.
Некоторые проблемы с сердцем случаются чаще в семьях, поэтому некоторые сердечные заболевания могут иметь генетическую связь.Другие ИБС могут возникнуть, если мать заболела во время беременности и принимала лекарства, например, противосудорожные. Однако в большинстве случаев причина сердечного заболевания не определяется.
Многие серьезные врожденные пороки сердца выявляются во время беременности во время планового ультразвукового исследования. Другие могут быть диагностированы вскоре после рождения. Менее серьезные сердечные заболевания могут оставаться невыявленными, пока дети не станут старше и не начнут проявлять определенные признаки или симптомы врожденного порока сердца.
Другие могут быть диагностированы вскоре после рождения. Менее серьезные сердечные заболевания могут оставаться невыявленными, пока дети не станут старше и не начнут проявлять определенные признаки или симптомы врожденного порока сердца.
Во время беременности, если ваш врач считает, что у вашего ребенка может быть ИБС, вас, скорее всего, направят к детскому кардиологу для дальнейшего обследования. Тип выполняемых диагностических тестов будет зависеть от формы ИБС у вашего ребенка. Примеры используемых тестов включают эхокардиограмму плода, электрокардиограмму (ЭКГ), магнитно-резонансную томографию сердца (МРТ) и катетеризацию сердца. Если вас направят в Детскую больницу Филадельфии, вас будут осматривать в рамках программы кардиологического центра по проблемам сердца плода.
Врожденные проблемы с сердцем варьируются от простых до сложных. Кардиолог вашего ребенка может наблюдать за некоторыми проблемами с сердцем и лечить их с помощью лекарств, в то время как другие потребуют операции на сердце или катетеризации сердца — иногда уже в первые несколько часов после рождения.
Ребенок может даже «вырасти» из некоторых более простых сердечных заболеваний, таких как открытый артериальный проток (ОАП) или дефект межпредсердной перегородки (ДМПП). Эти условия могут просто разрешиться сами по себе по мере роста ребенка.У других детей будут более сложные формы врожденного порока сердца или сочетание различных типов, и им потребуется несколько операций или катетерных вмешательств и постоянный уход на протяжении всей жизни.
Младенцев с врожденными пороками сердца наблюдают специалисты, называемые детскими кардиологами. Эти врачи диагностируют сердечные заболевания и помогают поддерживать здоровье детей до и после хирургического лечения сердечной проблемы. Специалисты, которые исправляют проблемы с сердцем в операционной, известны как детские кардиохирурги или кардиоторакальные хирурги.
Совершенно необходимо, чтобы люди, рожденные с врожденными пороками сердца и достигшие совершеннолетия, перешли на соответствующий вид кардиологической помощи.