Бронхиальная астма и ХОБЛ
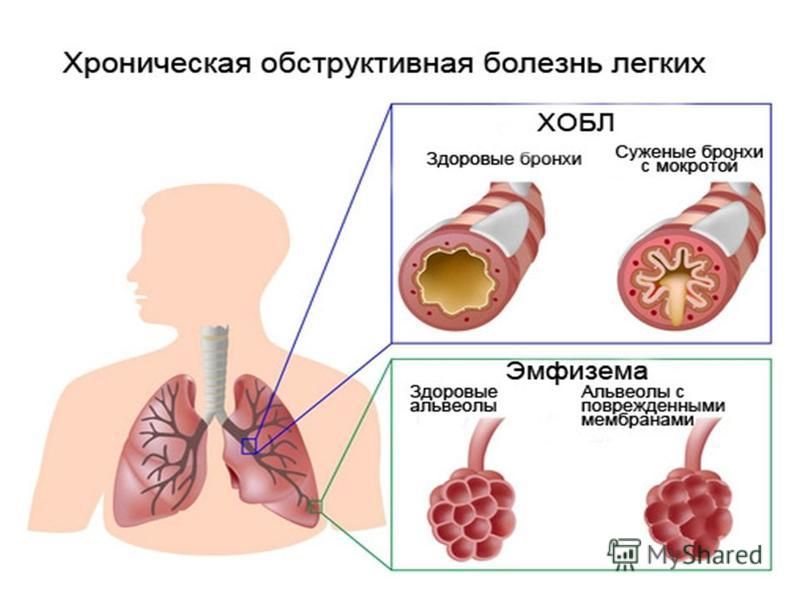
ХОБЛ – собирательное понятие, которое объединяет группу хронических болезней дыхательной системы: хронический обструктивный бронхит (ХОБ), эмфизема легких (ЭЛ), бронхиальная астма (БА) тяжелого течения.
ХОБЛ рассматривают и как симптомокомплекс с признаками терминальной дыхательной недостаточности : ОФВ1<1,5 л или 30% от должной величины, т.е. прогрессирование болезни, приведшее к утрате обратимого компонента бронхиальной обструкции, легочному сердцу. Наиболее часто (около 90%) причиной ХОБЛ является ХОБ, около 1% составляет эмфизема легких (вследствие дефицита α1-антитрипсина) около 10% приходится на БА тяжелого течения.
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, в котором принимают участие тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц это воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром.
Распространение бронхиальной астмы.
- Бронхиальной астмой болеет более 300 миллионов людей.
- Заболеваемость бронхиальной астмой в разных странах составляет от 1% до 18% населения (в России – 6,2%).
- Максимальное распространение бронхиальной астмы наблюдается в странах с теплым и сырым климатом, минимальное в зоне пустынь и в Заполярье.
- В настоящее время отмечается нарастание степени тяжести течения бронхиальной астмы.
Факторы, влияющие на развитие и степень тяжести БА:
| Эндогенные: | Экзогенные: |
|
|
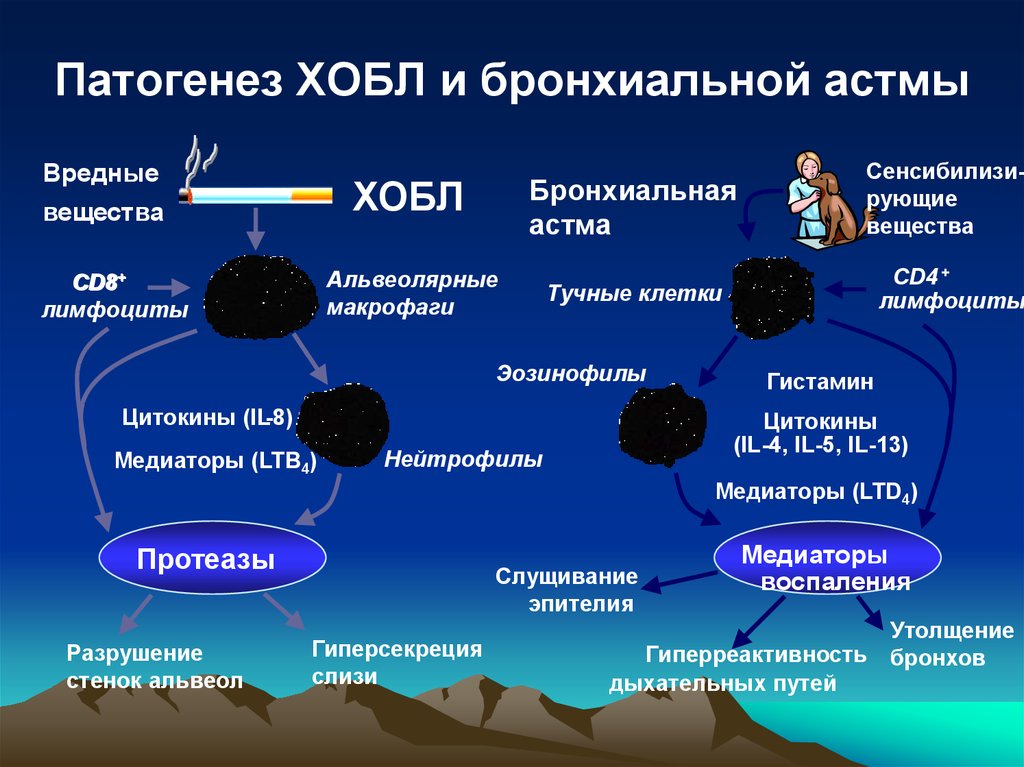
Механизм развития бронхиальной астмы:
- Патоморфология
Воспаление дыхательных путей
- Патофизиология
Сужение просвета дыхательных путей
Гиперреактивность дыхательных путей
- Особые механизмы
Острый приступ болезни
Ночная астма
Клиническая картина.
Основными симптомами бронхиальной астмы являются эпизоды одышки, свистящие хрипы, кашель и заложенность в грудной клетке. Существенное значение имеют: появление симптомов после контакта с аллергеном, сезонная вариабельность симптомов, наличие родственников с бронхиальной астмой или другими атопическими заболеваниями.
Основные группы препаратов, применяемых для лечения БА:
β2 – адреномиметики (короткого действия – фенотерол, среднего – сальбутамол, длительного – сальметерол, формотерол).
Эффекты: Расслабление гладкой мускулатуры дыхательных путей, подавление высвобождения медиаторов из тучных клеток, повышение мукоцилиарного клиренса, предупреждение бронхоспазма.
М-холинолитики – Ипратропия бромид (атровент).
Метилксантины (короткого действия – Теофиллин, Эуфиллин, длительного – Теопэк, Теофилллон).
Эффекты:бронходилатация,мембраностабилизирующий эффект, улучшение бронхиальной проходимости, положительный ино-, хроно-, дромо- и батмотропный эффекты,возбуждение дыхательного центра,психоэмоциональное возбуждение.
Стабилизаторы мембран тучных клеток (кромогликат натрия (интал),недокромил натрия,кетотифен).
Применяются для базисной терапии легкой степени бронхиальной астмы, профилактики бронхоспазма, вызванного физическим усилием, вдыханием табачного дыма, холодного воздуха
Антилейкотриеновые препараты (антагонисты лейкотриеновых рецепторов –(Зафирлукаст, Монтелукаст),ингибиторы 5-оксиЛОГ (Зилеутон)
Глюкокортикостероиды
Регулируют экспрессию генов, изменяют спектр и количество синтезируемых белков, оказывают противовоспалительный эффект (ФЛА2, стабилизация лизосомальных мембран), влияют на активность фибробластов, уменьшают миграцию моноцитов в очаг воспаления, подавляют фермент гиалуронидазу.
Также для лечения бронхиальной астмы используются ПНЖК (полиненасыщенные жирные кислоты), как ложный субстрат.
Сочетание ХОБЛ и астмы. Особенности диагностики и лечения в амбулаторных условиях | #09/10
Бронхиальная астма (БА) и хроническая обструктивная болезнь легких (ХОБЛ) — два самостоятельных хронических заболевания респираторной системы, наиболее распространенные среди населения.
Эпидемиология этой микст-патологии практически не изучена. Однако если обратиться к данным по частоте обнаружения тяжелой астмы, с резистентностью к стандартным средствам базисной терапии (глюкокортикостероиды), нарастающими признаками дыхательной недостаточности и формированием легочного сердца, то это будет близко к числу лиц, сочетающих БА и ХОБЛ (от 10% до 25% больных БА). Эта проблема особенно актуальна для врачей, работающих в поликлиниках, поскольку именно на амбулаторном уровне осуществляется многолетний контроль за состоянием больных, проводятся диагностические и лечебные мероприятия, в то время как пребывание в стационаре (даже в идеальном) — всего лишь эпизод в истории болезни каждого больного.
Целью настоящей работы являлось представление собственных результатов исследования распространенности сочетания ХОБЛ и БА, особенностей клинических проявлений, возможностей диагностики и лечения больных этой микст-патологией в амбулаторных условиях.
Присоединением ХОБЛ к БА считали ту ситуацию, когда в стабильном состоянии БА (контролируемые симптомы, малая вариабельность пиковой скорости выдоха (ПСВ)) сохраняется сниженный объем форсированного выдоха за 1-ю секунду (ОФВ1)), даже если есть высокий прирост в пробе с бета-2?агонистом. При длительном наблюдении за этими больными отмечается прогрессирование дыхательной недостаточности, носящей неуклонный характер, снижается эффективность кортикостероидов, ранее бывших высокоэффективными.
Работа состояла из нескольких этапов:
- На базе респираторно-восстановительного центра городской поликлиники № 7 Центрального административного округа Москвы (ЦАО) методом случайной выборки взято под наблюдение 250 человек с диагнозом БА.

- Наряду с этим проведена экспертная работа по оценке качества оказания медицинской помощи больным наиболее распространенными болезнями органов дыхания: БА и ХОБЛ путем выборочной оценки амбулаторных карт 22 поликлиник Северного административного округа Москвы (САО). Исследовано 960 историй болезней, из них 521 карта больных ХОБЛ, 439 карт БА. Проведен анализ врачебных ошибок на амбулаторном этапе и разработаны методы их устранения. Проведены образовательные программы для врачей общей практики САО, с последующей оценкой их деятельности.
- Использованы результаты диспансеризации населения САО (9320 чел.), состоящей из анкетирования всех лиц, обратившихся в поликлиники САО (независимо от повода обращения) и проведения им спирометрии с последующим анализом результатов и формированием групп наблюдения.

Результаты исследования
На базе респираторно-восстановительного центра городской поликлиники № 7 ЦАО при тщательном анализе 250 амбулаторных больных установлено, что более 20% больных, наблюдавшихся с диагнозом БА, имели признаки сочетанной патологии: БА + ХОБЛ. Были сформированы разные группы больных в зависимости от сочетания ХОБЛ 2–3 стадии в стабильном состоянии с БА легкой и среднетяжелой степенью, подвергнутых динамическому наблюдению в течение двух лет.
Ретроспективный анализ течения заболевания у этих больных выявил следующие особенности. При сочетании БА легкой степени с ХОБЛ 2?й стадии у 2/3 у больных дебютировала БА, а у 1/3 — ХОБЛ. При этом средняя продолжительность БА, протекающая изолированно, составляла 18 лет. Средняя продолжительность изолированно протекавшей ХОБЛ, к которой впоследствии присоединилась БА, составила 6 лет, т. е. была в три раза короче. В группе больных бронхиальной астмой средней степени тяжести и ХОБЛ 2?й стадии дебют БА или ХОБЛ происходил примерно у одинакового количества больных.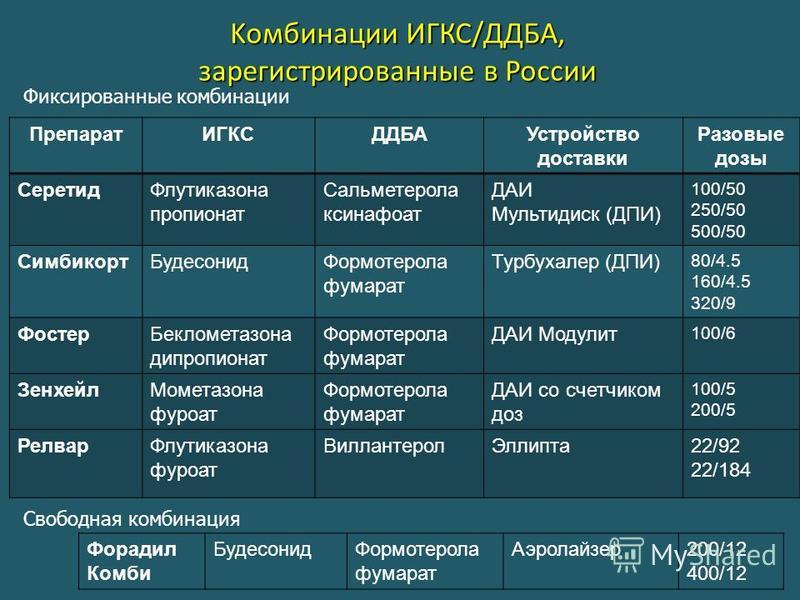 Причем половина из них не могла анамнестически четко указать на наличие в дебюте того или иного заболевания. Как БА, так и ХОБЛ диагностированы у этих больных после 35 лет, а присоединение «второй болезни» происходило после достижения ими 50?летнего возраста. При этом у большинства больных этой группы базисную терапию БА больные стали получать в среднем через 10–15 лет после появления клинической симптоматики БА. Другими словами, присоединение ХОБЛ к среднетяжелой БА у большинства больных происходило при неадекватной терапии дебюта БА. Анализ факторов риска у этих больных установил, что сочетание БА и ХОБЛ чаще всего происходит при суммации нескольких факторов риска. Наиболее частым сочетанием явилось курение, частые «простудные заболевания» и наследственная предрасположенность (для больных БА).
Причем половина из них не могла анамнестически четко указать на наличие в дебюте того или иного заболевания. Как БА, так и ХОБЛ диагностированы у этих больных после 35 лет, а присоединение «второй болезни» происходило после достижения ими 50?летнего возраста. При этом у большинства больных этой группы базисную терапию БА больные стали получать в среднем через 10–15 лет после появления клинической симптоматики БА. Другими словами, присоединение ХОБЛ к среднетяжелой БА у большинства больных происходило при неадекватной терапии дебюта БА. Анализ факторов риска у этих больных установил, что сочетание БА и ХОБЛ чаще всего происходит при суммации нескольких факторов риска. Наиболее частым сочетанием явилось курение, частые «простудные заболевания» и наследственная предрасположенность (для больных БА).
Симптоматика при сочетании БА и ХОБЛ модифицировалась различно в зависимости от тяжести сочетающихся болезней. Так, у больных легкой БА при присоединении ХОБЛ 2?й стадии в четыре раза усилился кашель, в три раза возросла одышка, которая приобрела постоянный характер, в то же время интенсивность приступов удушья не изменилась.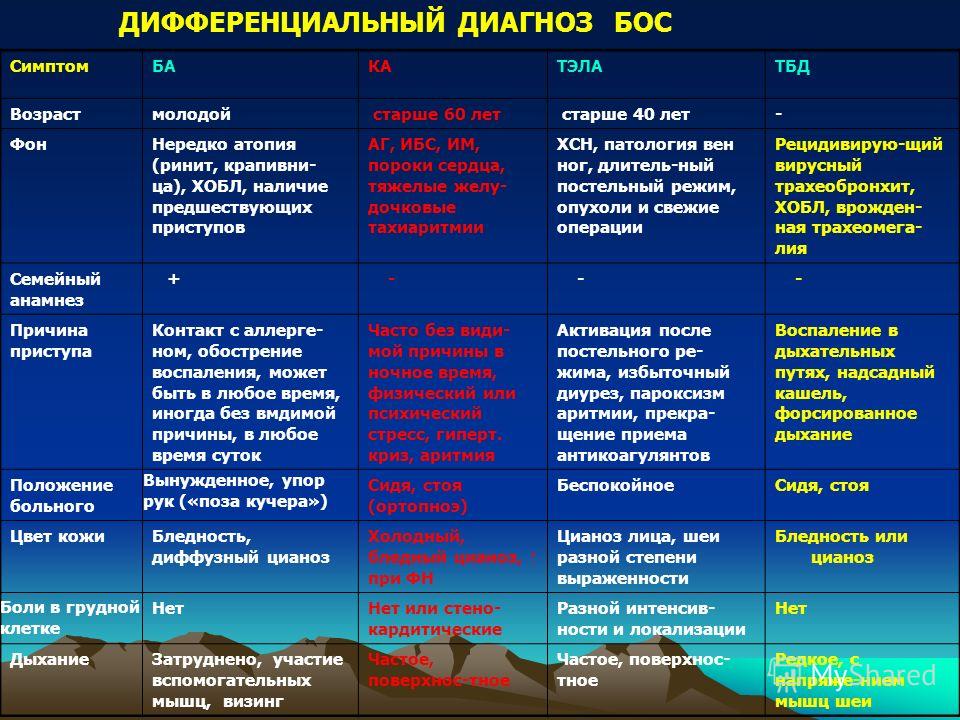 Увеличилось выделение мокроты, увеличилась интенсивность хрипов при сохраняющейся на прежнем уровне потребности в бета-2?агонистах. При присоединении БА к ХОБЛ появились приступы удушья, скуднее стала аускультативная симптоматика, меньше стало отделяться мокроты и повысилась потребность в бронходилятаторах. Выраженность клинических симптомов в группе больных среднетяжелой БА + ХОБЛ 2?й стадии были следующими. При присоединении ХОБЛ к БА усилился кашель, наросла одышка, интенсивнее стали приступы удушья, увеличилось количество отделяемой мокроты, возросла интенсивность хрипов, увеличилась потребность в бета-2?агонистах. При присоединении БА к ХОБЛ — возникли приступы удушья, снизилась интенсивность хрипов и выделения мокроты, но возросла потребность в бронходилятаторах.
Увеличилось выделение мокроты, увеличилась интенсивность хрипов при сохраняющейся на прежнем уровне потребности в бета-2?агонистах. При присоединении БА к ХОБЛ появились приступы удушья, скуднее стала аускультативная симптоматика, меньше стало отделяться мокроты и повысилась потребность в бронходилятаторах. Выраженность клинических симптомов в группе больных среднетяжелой БА + ХОБЛ 2?й стадии были следующими. При присоединении ХОБЛ к БА усилился кашель, наросла одышка, интенсивнее стали приступы удушья, увеличилось количество отделяемой мокроты, возросла интенсивность хрипов, увеличилась потребность в бета-2?агонистах. При присоединении БА к ХОБЛ — возникли приступы удушья, снизилась интенсивность хрипов и выделения мокроты, но возросла потребность в бронходилятаторах.
У больных со среднетяжелой формой БА при сочетании с ХОБЛ 3?й стадии возросла интенсивность всех клинических признаков (кашель, одышка, удушье, выделение мокроты, хрипы, потребность в бета-2?агонистах). При присоединении к ХОБЛ БА наросла приступообразная одышка, снизилось выделение мокроты, уменьшилась интенсивность хрипов.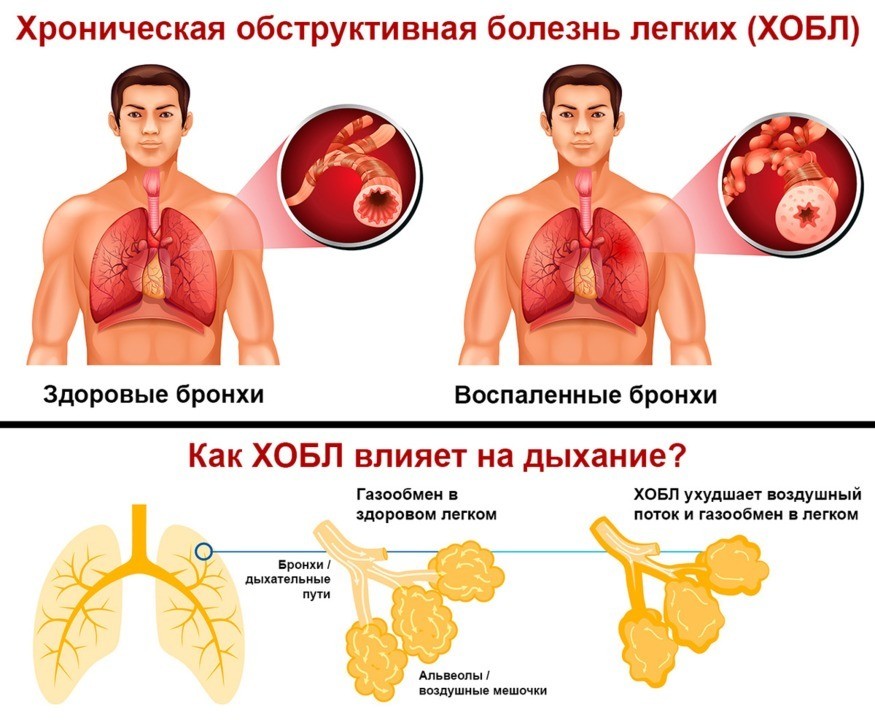 У всех больных БА при присоединении ХОБЛ отмечено снижение эффективности ингаляционных кортикостероидов и возрастание потребности в бета-2?агонистах.
У всех больных БА при присоединении ХОБЛ отмечено снижение эффективности ингаляционных кортикостероидов и возрастание потребности в бета-2?агонистах.
Сочетание БА и ХОБЛ функционально характеризовалось снижением ОФВ1. Причем при сравнении этого показателя у больных изолированной БА и БА + ХОБЛ отмечены меньшие цифры при микст-патологии. При этом, если у больных легкой и среднетяжелой БА, сочетающейся с ХОБЛ 2?й стадии, различия составляют около 10%, то при сочетании с ХОБЛ 3?й стадии — различия достигают 30%. Т. е. именно ХОБЛ, присоединяясь к БА, ведет к депрессии ОФВ1. При сравнении результатов бронходилятационного теста с бета-2?агонистами установлена закономерность, заключающаяся в снижении индекса прироста в зависимости от стадии ХОБЛ, сочетающейся с БА. При наличии 2?й стадии ХОБЛ, сочетающейся с БА разных степеней тяжести, происходило уменьшение среднего индекса прироста на 5–6%, а при сочетании ХОБЛ 3?й стадии — индекс прироста был меньше на 10% в сравнении с аналогичным показателем у больных изолированной БА.
При применении комплексной реабилитационной терапии в группе больных с сочетанием БА легкого течения и ХОБЛ легкого течения уменьшается выраженность клинических симптомов более чем в 2,5 раза в сравнении с больными, не применявшими комплекс реабилитации. Улучшаются показатели функции внешнего дыхания (ФВД) ко второму году наблюдения, при этом степени падения ОФВ1 более чем на 50 мл в этой группе не отмечено, увеличивается группа пациентов с положительным бронходилятационным ответом. В этой группе больных улучшаются показатели болезненности (увеличилось число больных, не имевших госпитализаций).
В группе больных с сочетанием БА среднетяжелого течения и ХОБЛ средней степени тяжести уменьшается степень выраженности клинических симптомов (кашель в 2,9 раза; уменьшилось отхождение мокроты в 2,3; удушье в 3,2, снизилась потребность в бронхолитиках в 2 раза; увеличилась группа больных с транзиторными изменениями ЭКГ. При оценке функциональных показателей достоверных изменений ОФВ1 не выявлено, но при этом увеличивается группа пациентов с положительным бронходилятационным тестом в 4,2 раза. Уменьшается число больных с гипоксией в 4 раза. Улучшаются показатели болезненности: увеличивается группа больных, не имевших госпитализаций в течение года, в 3,2 раза, в 8 раз увеличивается число больных, не имевших обращений по скорой помощи.
Уменьшается число больных с гипоксией в 4 раза. Улучшаются показатели болезненности: увеличивается группа больных, не имевших госпитализаций в течение года, в 3,2 раза, в 8 раз увеличивается число больных, не имевших обращений по скорой помощи.
В группе больных с сочетанием ХОБЛ тяжелого течения и БА среднетяжелого течения отмечено уменьшение выраженности клинических симптомов в процессе 2?летнего наблюдения (кашель в 1,6 раз, одышка в 1,5 раза, отхождение мокроты в 1,8 раз, наличие хрипов в 1,7 раз, урежение удушья и снижение потребности в бронхолитиках в 1,6 раза). Но при этом степень выраженности всех клинических симптомов остается высокой. Увеличивается группа больных с функциональными изменениями ЭКГ. В группе больных, применяющих регулярное введение бронхолитиков, отмечается прирост показателей ФВД на 7,8%, но при этом показатели ОФВ1 соответствуют тяжелой обструкции. При этом положительной динамики в оценке бронходилятационного теста не отмечено, не увеличилось число больных с тяжелой дыхательной недостаточностью.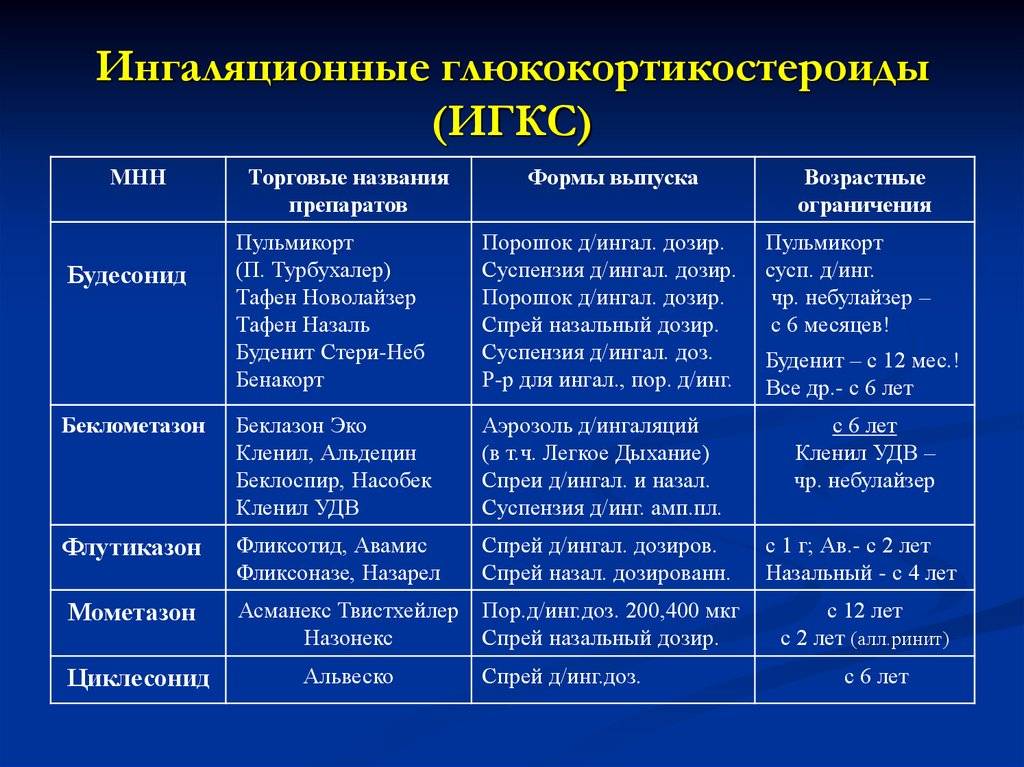 Улучшились показатели болезненности: увеличилась группа больных, имевших одну госпитализацию, в 5 раз, уменьшилась группа больных с частыми госпитализациями в 4 раза. Уменьшилась группа больных с частыми обращениями по скорой помощи в 2,3 раза. В другом административном округе Москвы — Северном (САО) проведена экспертная работа по оценке качества оказания медицинской помощи больным наиболее распространенными болезнями органов дыхания: БА и ХОБЛ путем выборочной оценки амбулаторных карт 22 поликлиник САО. Проведен анализ 960 историй болезней, из них 521 карта больных с диагнозом ХОБЛ, 439 карта больных с диагнозом БА.
Улучшились показатели болезненности: увеличилась группа больных, имевших одну госпитализацию, в 5 раз, уменьшилась группа больных с частыми госпитализациями в 4 раза. Уменьшилась группа больных с частыми обращениями по скорой помощи в 2,3 раза. В другом административном округе Москвы — Северном (САО) проведена экспертная работа по оценке качества оказания медицинской помощи больным наиболее распространенными болезнями органов дыхания: БА и ХОБЛ путем выборочной оценки амбулаторных карт 22 поликлиник САО. Проведен анализ 960 историй болезней, из них 521 карта больных с диагнозом ХОБЛ, 439 карта больных с диагнозом БА.
Среди больных ХОБЛ БА выявлена в 12% (63 человека), среди больных с БА ХОБЛ выявлена в 28% (123 человека). В среднем получается сочетание БА и ХОБЛ в 19,4% случаев. Причем у больных с диагнозом БА это сочетание наблюдалось в два раза чаще.
Другой источник информации о распространенности обсуждаемой микст-патологии — диспансеризация населения, состоящая из анкетирования всех лиц, обратившихся в поликлиники САО, независимо от повода обращения и проведения им спирометрии с последующим анализом результатов и формированием групп наблюдения.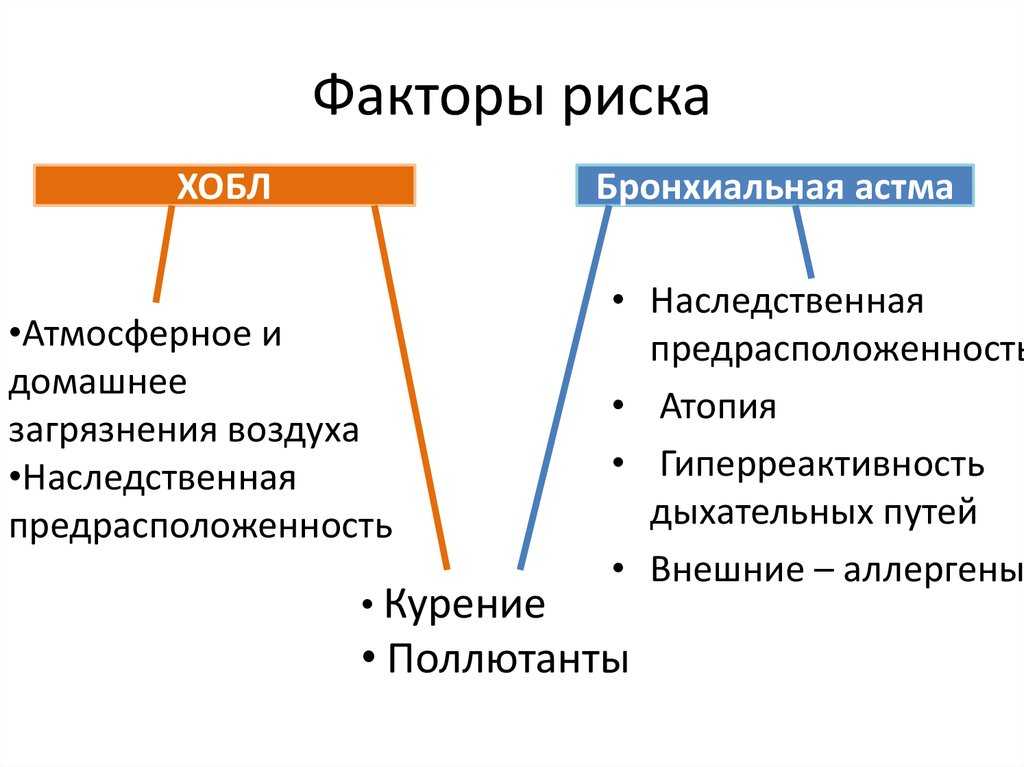 Обследовано 9320 человек, из них у 39% (3635 человек) обнаружено наличие респираторных жалоб в анкете, а у 24% (2237 человек) — изменения на спирограмме. ХОБЛ впервые выявлена у 852 человек (9,14%). БА — у 96 человек (1,0%). При этом сочетание БА и ХОБЛ обнаружено у 85 человек (8,96% из 948 больных). Следовательно, сочетание ХОБЛ с БА при активной работе по диагностике болезней легких выявляется довольно часто (около 9% случаев). При этом следует подчеркнуть, что поводом для обращения в поликлинику у них были не заболевания органов дыхания. Возникает вопрос: «Что за причина такого отношения больных к этому сочетанию болезней?» Либо малосимптомное течение заболевания, не приносящее значительных неудобств больному, либо — снижение порога чувствительности больного к болезненным ощущениям. Анализ особенностей течения выявленной при диспансеризации микст-патологии (ХОБЛ + БА) установил основные закономерности: все больные были курильщиками, 69% из них — мужчины. У всех была ХОБЛ 2?й стации в сочетании с легкой астмой, симптомы которых больными расценивались как результат курения, от которого больные не хотели избавляться.
Обследовано 9320 человек, из них у 39% (3635 человек) обнаружено наличие респираторных жалоб в анкете, а у 24% (2237 человек) — изменения на спирограмме. ХОБЛ впервые выявлена у 852 человек (9,14%). БА — у 96 человек (1,0%). При этом сочетание БА и ХОБЛ обнаружено у 85 человек (8,96% из 948 больных). Следовательно, сочетание ХОБЛ с БА при активной работе по диагностике болезней легких выявляется довольно часто (около 9% случаев). При этом следует подчеркнуть, что поводом для обращения в поликлинику у них были не заболевания органов дыхания. Возникает вопрос: «Что за причина такого отношения больных к этому сочетанию болезней?» Либо малосимптомное течение заболевания, не приносящее значительных неудобств больному, либо — снижение порога чувствительности больного к болезненным ощущениям. Анализ особенностей течения выявленной при диспансеризации микст-патологии (ХОБЛ + БА) установил основные закономерности: все больные были курильщиками, 69% из них — мужчины. У всех была ХОБЛ 2?й стации в сочетании с легкой астмой, симптомы которых больными расценивались как результат курения, от которого больные не хотели избавляться. В то же время поводами для обращения в поликлинику у них были: заболевания сердечно-сосудистой системы, сахарный диабет и ОРЗ.
В то же время поводами для обращения в поликлинику у них были: заболевания сердечно-сосудистой системы, сахарный диабет и ОРЗ.
Таким образом, проведенное исследование показало, что выявление сочетания БА + ХОБЛ зависит от метода выявления и частота встречаемости этой патологии колеблется от 9% до 28%.
Проведенная экспертная проверка состояния пульмонологической помощи населению САО с помощью двух взаимодополняющих методов: выборочной экспертизы 960 историй болезней больных ХОБЛ и БА и при помощи диспансеризации населения, выявила серьезные недостатки в оказании медицинской помощи больным двумя наиболее распространенными заболеваниями легких:
- неполноту клинического и функционального обследования больных ХОБЛ и БА;
- отсутствие у врачей современных знаний о стандартах диагностики и лечения БА и ХОБЛ.
Практически ни одному больному не проводится терапия в полном объеме в соответствии с формой и стадией БА и ХОБЛ.
У 5% населения САО не диагностируются хронические заболевания органов дыхания.
Основной причиной диагностических и лечебных неточностей явилась недостаточная осведомленность врачей-терапевтов с современными стандартами по БА и ХОБЛ.
Полученные при целенаправленном обследовании данные по эффективности пульмонологической помощи в САО явились основанием для проведения цикла образовательных программ с врачами САО, оказывающими помощь больным заболеваниями органов дыхания.
Для этой цели проведено три цикла лекций (цикл из 10 лекций) по ХОБЛ. Продолжительность каждого занятия составляла три часа. Занятия проводились еженедельно. Всего посетило занятия 63 врача.
Помимо этого проведено три цикла лекций по БА (цикл — 4 лекции) с семинарскими занятиями по разбору больных. Продолжительность каждого занятия — 2,5 часа.
Все слушатели проявили интерес к проводимым занятиям, что выразилось в большом числе вопросов и активном участии в заключительной части каждого занятия.
Для объективизации данных об эффективности проводимых образовательных программ проведена повторная экспертная оценка историй болезней больных БА и ХОБЛ после завершения образовательных циклов.
При повторной экспертизе обнаружены существенные изменения в качестве сбора анамнеза и регистрации в историях болезней после проведения образовательных программ и индивидуальной работы с врачами и заведующими терапевтических отделений поликлиник. Наименьшее количество ошибок через год зарегистрировано в выявлении осложнений и обострений, а также в характеристике прогрессирования заболеваний. Следует подчеркнуть, что и по двум остальным основным показателям произошли существенные изменения в положительную сторону.
Через год после начала проведения образовательных программ положение с полнотой обследования существенно изменилось: в два раза чаще стали проводить необходимый объем функционального исследования, в том числе и пробу с бета-2?агонистами. Часть лиц, которым не проведено спирометрии, не получили это обследование не по игнорированию врача, а по причине еще не полного обеспечения соответствующей аппаратурой поликлиник САО, которое компенсировано в процессе подготовки проведения диспансеризации (закуплено 14 спирометров).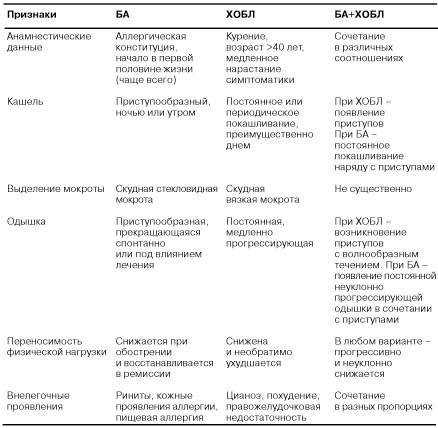 Принципиально по-другому врачи стали относиться к результатам спирометрии. Эти данные стали ориентиром по уточнению диагнозов, определению формы и стадии заболеваний, выборе объемов и направленности терапии БА и ХОБЛ. После проведения годовой работы по повышению «пульмонологической» образованности врачей в 564 из 960 историй болезни появились разделы с обоснованием установленного диагноза, т. е. более половины (58%) историй болезни заполнено с достаточным профессионализмом.
Принципиально по-другому врачи стали относиться к результатам спирометрии. Эти данные стали ориентиром по уточнению диагнозов, определению формы и стадии заболеваний, выборе объемов и направленности терапии БА и ХОБЛ. После проведения годовой работы по повышению «пульмонологической» образованности врачей в 564 из 960 историй болезни появились разделы с обоснованием установленного диагноза, т. е. более половины (58%) историй болезни заполнено с достаточным профессионализмом.
Из представленных фактических материалов следует, что проведение образовательных программ — эффективный инструмент устранения диагностических и лечебных погрешностей в ведении больных БА и ХОБЛ, что имеет прямое отношение к диагностике и назначению адекватной терапии больным микст-патологией БА + ХОБЛ.
Заключая изложение фактических результатов проведенной работы, можно констатировать:
- Сочетание БА и ХОБЛ у одного больного довольно частое явление, ведущее к снижению эффективности проводимой терапии.
- Частота диагностики сочетания БА + ХОБЛ в амбулаторных условиях зависит от методов выявления и «пульмонологической» подготовленности врачей поликлиник.
- Для повышения эффективности лечения микст-патологии БА + ХОБЛ помимо лекарственной терапии необходимо использовать комплекс реабилитационных мероприятий.
- Большое количество диагностических и лечебных ошибок при работе с больными БА и ХОБЛ, допускаемыми участковыми терапевтами, успешно нивелируются при целенаправленном проведении образовательных программ.
Литература
- Шмелева Н. М., Сидорова В. П., Воробьева Н. Н., Шмелев Е. И. Ошибки амбулаторной пульмонологии // Проблемы туберкулеза и болезней легких. 2008, № 10, с. 42–45.
- Шмелев Е. И. Сочетание хронической обструктивной болезни легких и бронхиальной астмы. Хроническая обструктивная болезнь легких. М.: Атмосфера. 2008, с. 466–479.
- Шмелев Е. И. Хроническая обструктивная болезнь легких и бронхиальная астма // Consilium medicum.
 Экстравыпуск. 2008, с. 6–10.
Экстравыпуск. 2008, с. 6–10. - Шмелев Е. И. Амбулаторное лечение больных бронхиальной астмой и хронической обструктивной болезнью легких: результаты Всероссийской программы СВОБОДА // Справочник поликлинического врача. 2007, № 11, с. 57–662.
- Шмелев Е. И. ХОБЛ и сопутствующие заболевания // Пульмонология. 2007, 2, с. 5–9.6.
- Пешкова О. А. Амбулаторное лечение больных с сочетанием ХОБЛ и БА различных степеней тяжести. Канд. диссерт. М., 2002.
- Global Initiative For Chronic Obstructive Lung Disease. WHO, updated 2008.
Н. М. Шмелева, кандидат медицинских наук
О. А. Пешкова, кандидат медицинских наук
Е. И. Шмелев, доктор медицинских наук
Центральный НИИ туберкулеза РАМН, Москва
Контактная информация об авторах для переписки: [email protected]
Повышают ли газовые плиты риск астмы?
Насколько серьезны потенциальные риски для здоровья?
Дон Рауф
Проверено фактами
В последние пару недель социальные сети и журналисты бурлили мнениями о газовых плитах. Споры начались, когда Ричард Трумка, комиссар Комиссии по безопасности потребительских товаров США (CPSC), предположил, что его группа рассматривает возможность запрета на использование бытовой техники на фоне растущей обеспокоенности по поводу вредных загрязнителей воздуха в помещениях.
«Газовые плиты могут выделять опасные уровни токсичных химикатов — даже когда они не используются — и CPSC рассмотрит все подходы к регулированию», — написал Трумка в Твиттере 9 января. В интервью CNN три дня спустя он подчеркнул, что правительство ни у кого плиту не отнимать, и любой запрет будет распространяться только на новые газовые плиты, а не на существующие.
CPSC опубликовал заявление, в котором говорится, что в настоящее время он исследует выбросы газа в печах и исследует новые способы устранения рисков для здоровья.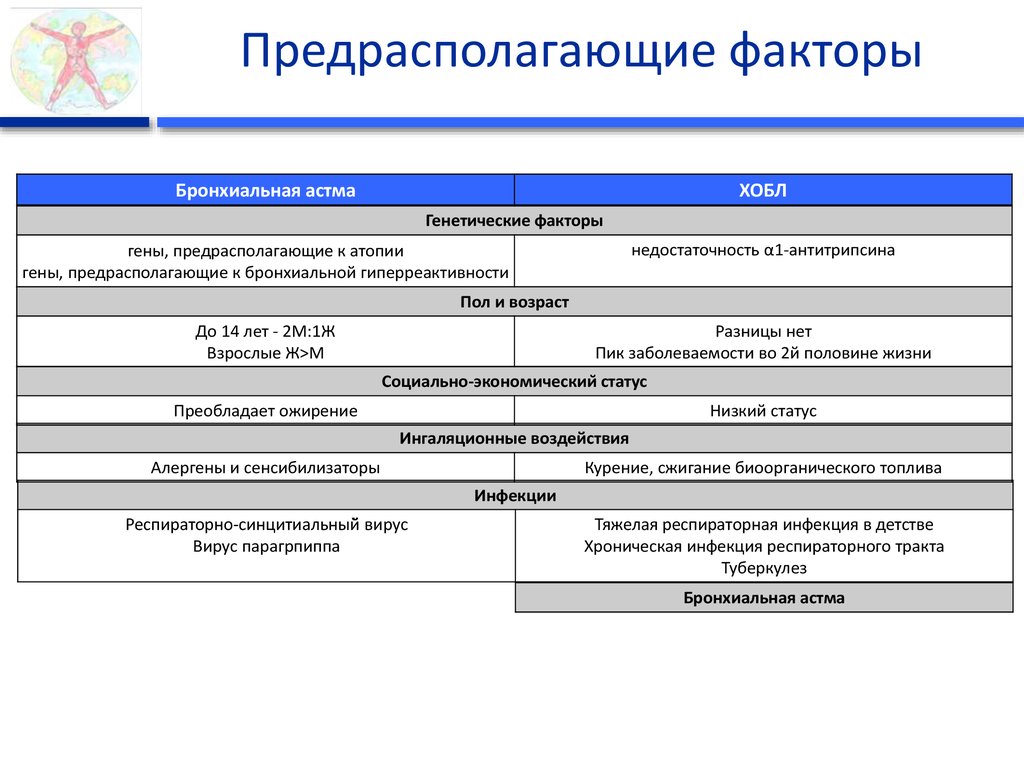
Действия федерального правительства по расследованию этого дела вызвали политическое сопротивление. Республиканский член палаты представителей Даррелл Исса из Калифорнии, например, написал в Твиттере, что он пишет Закон о охранных плитах Америки — или GAS — для предотвращения дальнейших попыток регулирования.
Газовые плиты могут выделять большое количество двуокиси азота, известного раздражителя легких. Lucas Ninno/iStockСсылки на исследования газовых плит с детской астмой0025 Международный журнал экологических исследований и общественного здравоохранения
обнаружил, что примерно каждый восьмой случай астмы у детей в США «связан с использованием газовой плиты».Авторы исследования основывали свои выводы на анализе 27 отчетов о медицинских исследованиях, касающихся приготовления пищи на газу и детей. Однако они подчеркнули, что их расследование не установило причинно-следственной связи между газовыми плитами и детской астмой.
«Наше исследование основано на десятилетиях исследований, которые показывают связь между газовыми плитами и детской астмой», — говорит ведущий автор исследования Талор Грюнвальд, научный сотрудник некоммерческой организации Rewiring America. «Мы хотим повысить осведомленность о том, что есть альтернативы приготовлению пищи на газу, которые, по нашему мнению, лучше, эффективнее и, что наиболее важно, устраняют риск детской астмы».
«Мы хотим повысить осведомленность о том, что есть альтернативы приготовлению пищи на газу, которые, по нашему мнению, лучше, эффективнее и, что наиболее важно, устраняют риск детской астмы».
Грюнвальд отмечает, что даже по самым скромным оценкам его исследовательской группы 6,3 процента детской астмы могут быть связаны с газовыми плитами.
По оценкам исследователей, газовые плиты установлены более чем в трети домов по всей стране (или около 40 миллионов домохозяйств), что означает, что сотни тысяч детей подвержены риску заболевания астмой.
Как газовые плиты вызывают астму?
Главным виновником астмы, вырабатываемым газовыми плитами, является двуокись азота (NO 2 ). В прошлом году исследователи из Стэнфордского университета обнаружили, что при нормальном использовании газовые плиты выделяют диоксид азота в количествах, которые считаются незаконными на открытом воздухе в соответствии со стандартами, установленными Агентством по охране окружающей среды США.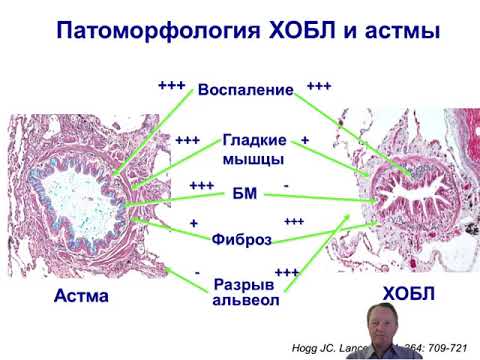
«Двуокись азота является раздражителем дыхательных путей, вызывающим респираторные симптомы у детей и взрослых, а также диагнозом астмы и симптомами астмы», — говорит Кристи Садримели, доктор медицинских наук, доцент кафедры педиатрии в Школе Университета Джона Хопкинса. Медицина в Балтиморе.
Кроме того, ученые из Гарварда обнаружили, что газовые плиты выделяют множество опасных соединений, включая бензол, известный канцероген.
Как снизить риск для здоровья, связанный с газовыми плитами
Родители, желающие снизить потенциальный риск использования газовых плит, могут подумать о замене своих моделей электрическими или индукционными плитами или даже просто портативными индукционными варочными панелями с розеткой, говорит доктор Садриамели, который не участвовал в исследовании.
Она понимает, что не каждый может или готов сделать такую настройку. «В таких случаях может помочь открытие окна даже на несколько минут», — говорит она. «Также рекомендуется использовать вытяжку или вентилятор и больше готовить на задних конфорках, а не на передних», — добавляет она.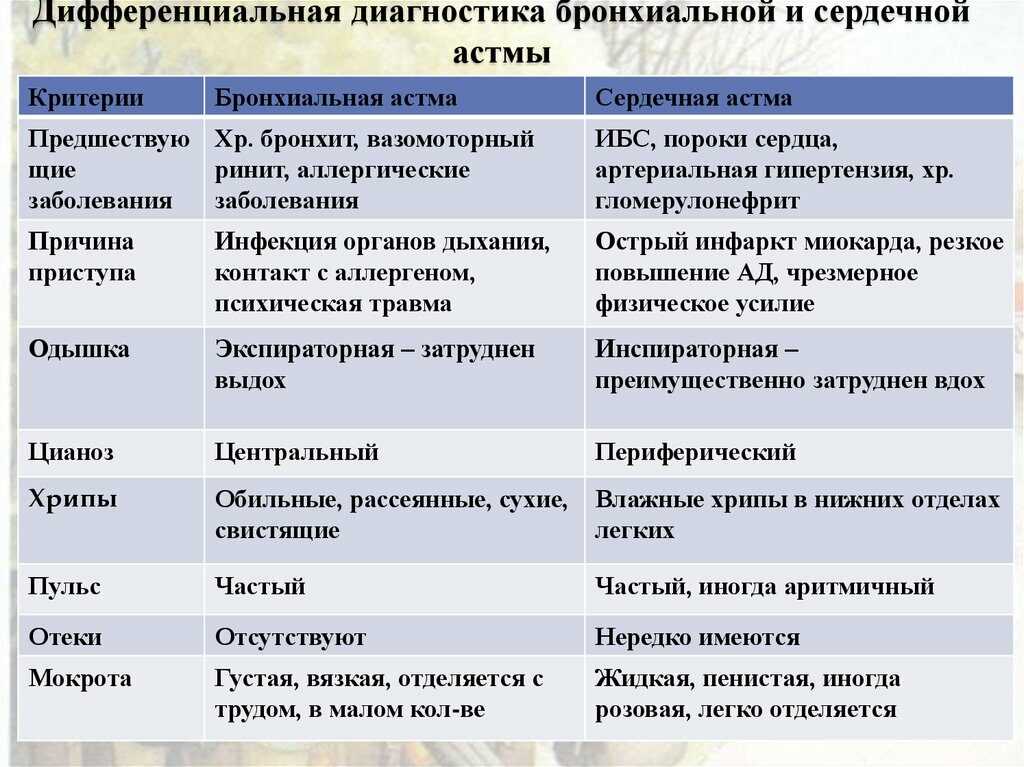 «К сожалению, вентиляционные колпаки не всегда сокращают количество NO 9.0039 2 , а в некоторых случаях они циркулируют по дому».
«К сожалению, вентиляционные колпаки не всегда сокращают количество NO 9.0039 2 , а в некоторых случаях они циркулируют по дому».
Грюнвальд добавляет, что недавно принятый Закон о снижении инфляции предусматривает стимулы, которые делают индукционные плиты конкурентоспособными по цене с газовыми плитами.
Каковы наиболее распространенные причины астмы?
Поскольку исследование основано на данных предыдущих исследований, исследователи не могут с уверенностью сказать, что воздействие газовой плиты вызывает астму.
Американская ассоциация пульмонологов сообщает, что наиболее распространенными факторами риска развития астмы являются наличие у родителей астмы, перенесенная в детстве тяжелая респираторная инфекция, жизнь с аллергией или воздействие определенных химических раздражителей или промышленной пыли на рабочем месте. .
Подписываясь, вы соглашаетесь с Условиями использования и Политикой конфиденциальности.
Слишком многие люди не используют горшки и испарители Neti и испарители.
 Есть тонзиллит? Все о признаках и симптомах By
Есть тонзиллит? Все о признаках и симптомах By 