как и когда вызывать скорую для ребенка
Некоторые родители раздумывают, вызывать ли скорую при высокой температуре, а некоторые звонят 03 при малейшем недомогании. Специалисты выделяют семь основных причин для вызова СМП ребенку:
1. Проблемы с дыханием (одышка)
Суть одышки заключается в нарушении поступления достаточного количества кислорода в организм, и попытке компенсировать это нарушение более интенсивным дыханием. Одышка чаще всего развивается из-за аспирации (вдохнул и подавился) инородного тела, бронхиальной астмы, инфекции верхних дыхательных путей, или пневмонии. Признаки одышки: кашель, свистящие хрипы, затрудненное дыхание (особенно раздувание крыльев носа, и использование грудных и шейных мышц для акта дыхания), кряхтение, перебои речи или посинение кожи.
Ø Частота дыхания у ребенка более 50-60 вдохов в минуту
Ø У ребенка резкий цианоз вокруг рта
Ø Эти симптомы не улучшаются в течением времени, или даже нарастают.
2. Перелом костей
В большинстве случаев родители вполне могут доставить ребенка в приемное отделение самостоятельно.
Ø Ребенок корчится от боли, вы не можете снять ее жаропонижающим сиропом или свечой
Ø Обломок кости торчит сразу под кожей
Ø Травма касается головы или шеи
Ø У ребенка изменен уровень сознания (например, чрезмерно заторможен).
3. Тяжелое обезвоживание
Самые частые причины сильного обезвоживания — это рвота и/или понос. Не каждая рвота или понос требует вызова экстренной медицинской службы, обычно бывает достаточным часто и дробно поить ребенка, компенсируя потери жидкости и солей.
Ø Ребенок вам не отвечает, или отвечает неадекватно
Ø Ребенок корчится от сильных спазмов и неослабевающей боли в животе (это может указывать на аппендицит, камни в почках и другие опасные состояния).
4. Приступ судорог
У младенцев и дошкольников быстрое повышение температуры может вызвать фебрильные судороги. Большинство судорог, связанных с лихорадкой, не является чрезвычайной ситуацией. Судороги, возникшие без повышения температуры, имеют обычно более серьёзный прогноз.
Ø Приступ длится более трех-пяти минут
Ø Ребенок имеет затрудненное дыхание или синеет
Ø После прекращения приступа судорог ребенок не может вернуться в свое нормальное психическое состояние.
5. Падения
Падение с большой высоты особенно опасно травмой головы, позвоночника или внутренних органов. Если вы подозреваете травму головы, поговорите с вашим ребенком, и убедитесь, что он адекватно отвечает на вопросы.
Ø У ребенка рвота более одного раза после травмы.
Ø Он теряет сознание
Ø Ребенок жалуется на онемение или покалывание в теле
Ø У вас есть основания подозревать повреждение внутренних органов
Ø У вас есть основания подозревать травму шеи или позвоночника. В случае возможной травмы шеи или позвоночника, не пытайтесь перемещать вашего ребенка. Сотрудники скорой помощи зафиксируют позвоночник перед тем как транспортировать ребенка в больницу.
6. Порезы и кровотечения
Если у вашего ребенка началось кровотечение, надавите на рану, дождитесь пока кровотечение остановится и оцените степень повреждения. Детям, которые нуждаются в наложении швов, как правило, не следует вызывать экстренную медицинскую службу — они вполне могут быть доставлены в приемное отделение хирургии родителями.
Ø У вашего ребенка есть заболевания, нарушающие свертывание крови
Ø Вы не можете остановить кровотечение.
7. Подозрение на отравление
В этой ситуации скорую нужно вызывать сразу же, как только вы обнаружили симптомы отравления: рвота, понос, боль в животе, спутанность сознания. Если вы поняли, что ребенок добрался до лекарств и проглотил какие-то из них, вызывайте скорую, и поищите упаковки из-под медикаментов. Вам нужно будет сообщить врачам название препарата и примерное количество, сколько мог проглотить ребенок.
Если вы поняли, что ребенок добрался до лекарств и проглотил какие-то из них, вызывайте скорую, и поищите упаковки из-под медикаментов. Вам нужно будет сообщить врачам название препарата и примерное количество, сколько мог проглотить ребенок.
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.
Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
- Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
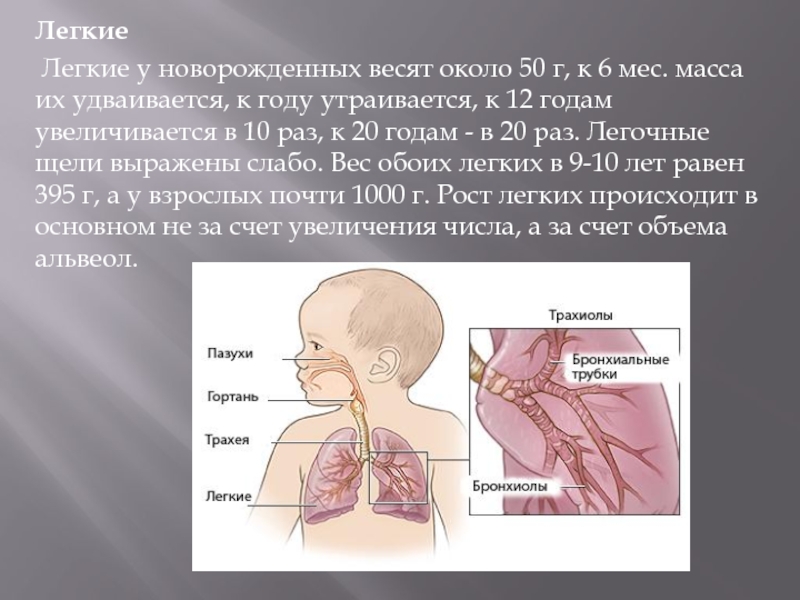
Особенности и патологии дыхания новорожденного
Дыхание — жизнь. У новорожденных дыхание имеет свои особенности и сменяющийся ритм. Многие родители часто прислушиваются, дышит ли малыш. Дышит, но не так, как взрослые.
Подробнее о дыхании новорожденных рассказывает семейный врач Игнат Кулишов.
Согласно среднестатическим данным, новорожденный дышит почти в три раза более учащенно, чем взрослый. Нормой для младенца считается, если его дыхание составляет 40-60 раз (вдох-выдох) в минуту.
Ближе к году эти цифры уменьшаются до 30-35 раз в минуту, к 5-6 годам — до 20-25 раз, к 10-ти – до 18-20.
Следует помнить о том, что у малышей дыхание может быть и нерегулярным. Это тоже вариант нормы. Но уточнить, так ли это в вашем конкретном случае, вы можете у своего врача.
Еще одна особенность новорожденных заключается в том, что они не дышат ртом, не умеют, а делают это только с помощью носа. Поэтому, если носик загрязняется, начинают хлюпать и хрипеть. Чтобы решить эту проблему, нужно всего лишь почистить носик. Ни в коем случае не делайте это палочкой, протирайте нос фитильком, сделанным из ваты.
Затруднить дыхание ребенка может также аллергическая реакция на какой-нибудь раздражитель — отек в носоглотке перекрывает возможность свободного дыхания через нос и заставляет открывать рот.
Существуют также несколько «врожденных» причин, которые могут вызывать храп у новорожденного:
- строение носоглотки: врождённая патология носовой перегородки, нёбной занавески и т.д. Тогда ребенок испытывает затруднённое дыхание и плохо спит, часто просыпается и похрапывает.
- аденоиды: малыш может родиться с аденоидами. Миндалины в носоглотке могут разрастаться и перестать выполнять привычную для них функцию защиты. Это часто сопровождается затрудненным дыханием. Лечение аденоидов назначает ЛОР-врач, оно может быть и медикаментозным, и оперативным.
Частота дыхания меняется в зависимости от того, бодрствует или спит ребенок. Впрочем, в отличие от фаз сна дыхание тоже может меняться и снижаться в определенные моменты до 32-42 раз в минут.
Большинство родителей прислушиваются к дыханию новорожденного и порой им кажется, что ребенок не дышит. Случается, даже вызывают скорую помощь и просят медиков проверить состояние малыша. Однако это можно сделать самостоятельно.
Будить ребенка для этого не нужно. Во-первых, отодвиньте одеялко и посмотрите, двигается ли грудная клетка. Во-вторых, приложите к носику свой палец, желательно мокрый. Все это позволит увидеть или почувствовать дыхание малыша. Если же сомнения все равно остались, консультируйтесь с врачом.
Напомним, что спать в первые недели жизни специалисты рекомендуют на боку для безопасности малыша.
Мамин Клуб
12 симптомов проблем со здоровьем у ребенка, которые нельзя игнорировать
Под большим секретом скажем: врачи советуют лучше перебдеть, чем пропустить тревожные симптомы. По словам педиатров, родители должны всегда сомневаться в том, что они полностью контролируют ситуацию. Обратиться к специалисту — первое, что нужно сделать, когда у вас возникает беспокойство по поводу состояния здоровья вашего малыша. И все-таки, чтобы не волноваться понапрасну и чувствовать себя чуточку уверенней при разговоре с педиатром, обратите внимание на 12 симптомов, которые требуют срочного врачебного вмешательства.
1. Температура выше 38°С у ребенка младше 3 месяцев. Температура выше 38,3°С у ребенка в возрасте 3-6 месяцев. Температура выше 38,5°С у ребенка в возрасте от 6 месяцев до 2 лет.
Педиатры подчеркивают: в том случае, когда у ребенка высокая температура, важны не только показания термометра, но и самочувствие малыша. Из этого правила есть одно исключение — дети, которым еще не исполнилось 3 месяцев. Если у них температура подскакивает выше 38°С, нужно вызывать врача. И хотя обычно оказывается, что у малыша обычная вирусная инфекция, перестраховаться не помешает. Родителям не мешает помнить, что точный диагноз может поставить только врач и только после опроса родителей и тщательного осмотра крохи. И только врач может определить, бактериальная или вирусная это инфекция. В первом случае грудничку придется давать антибиотики, во втором случае они будут бесполезны.
Именно по этой причине важно как можно скорее вызвать доктора. Причем в случае с грудничком следует сразу вызывать «Скорую помощь». Для детей старше 2 лет высокая температура не так опасна, особенно если при этом ребенок весел, не кричит от боли и сохраняет бодрость духа. Но в любом случае даже такому неунывающему карапузу надо вызывать участкового педиатра.
Но в любом случае даже такому неунывающему карапузу надо вызывать участкового педиатра.
2. Температура, которая не снижается, несмотря на жаропонижающие препараты и лечение и сохраняется дольше 5 дней.
Если после того, как вы дали малышу жаропонижающее, например, «Нурофен», температура через 4-6 часов не начала снижаться, вызывайте педиатра или «неотложку». Это признак того, что инфекция очень сильная и организм ребенка может с ней не справиться. Чтобы установить причину, доктор должен назначить дополнительное обследование. Температура, вызванная обычным вирусом, как правило, проходит на 4-5 день. Если она держится дольше, это может быть одним из симптомов начавшегося осложнения, например, бактериальной инфекции. А это уже требует лечения антибиотиками.
3. Повышение температуры, сопровождающееся чрезмерным напряжением мышц шеи или головными болями, сыпью в виде синяков или красных точек.
Срочно звоните в «Скорую» — это может быть симптомом менингита!
4. Сыпь в виде кольца с бледной точкой в центре или в виде маленьких красных точек, которые не исчезают, когда вы нажимаете на кожу, или интенсивные синяки.
Сыпь в виде кольца с бледной точкой в центре может быть одним из симптомов болезни Лима (Лайма, или клещевого боррелиоза). А беспричинное распространение по телу синяков может говорить о возможном нарушении кровообращения. К тому же любые пятна на теле могут быть признаком аллергической реакции. Все эти состояния требуют быстрого врачебного вмешательства, особенно, если у малыша затруднено дыхание, он слишком возбужден или, наоборот, непривычно апатичен и заторможен.
Новорожденный часто дышит во сне
Новорожденные детки долгое время приспосабливаются к жизни вне маминого животика. Их органы и системы развиты не до конца и продолжают формироваться, потому в некоторых случаях родители замечают изменения в состоянии малышей и начинают паниковать. В частности, тревогу может вызвать дыхание младенцев. Мамы замечают, что оно кардинально отличается от их собственного дыхания и подозревают неладное. Однако не стоит сразу бить тревогу, для начала стоит разобраться, почему крохи дышат не так, как мы.
Мамы замечают, что оно кардинально отличается от их собственного дыхания и подозревают неладное. Однако не стоит сразу бить тревогу, для начала стоит разобраться, почему крохи дышат не так, как мы.
Содержание статьи
Особенности дыхательной системы
Груднички не умеют контролировать в полной мере даже врожденные инстинкты, ведь они только начинают осваивать их. Кроме того, органы не полностью сформированы и продолжают развиваться. На дыхании это также отображается. Новорожденный может делать очень глубокие вдохи – будто ребенок старается захватить как можно больше кислорода. Так происходит потому, что у крох еще не до конца развиты органы дыхательной системы. Они имеют такие особенности:
- слишком маленькие верхние и нижние дыхательные пути, что препятствует глубокому дыханию;
- узкие носовые ходы и носоглотка;
- узкий просвет гортани.
Все эти особенности делают малышей уязвимыми даже перед такой мелочью, как бытовая пыль. Микроскопические частицы могут оседать на слизистых, вызывая их отек и гиперсекрецию, что ведет к нарушению нормального дыхания.
Груднички не могут полноценно дышать, но родительская помощь быстро наладит этот процесс. Лучшей профилактикой от заболеваний и средством для стабилизации дыхания станет массаж и гимнастика.
Как дышат малыши
Если новорожденный часто дышит во сне, и при этом не проявляются никакие симптомы патологии, это абсолютная норма. Так происходит из-за физиологической незрелости верхних и нижних дыхательных путей. Организм крохи должен полноценно насыщаться кислородом, но сделать глубокий вдох малыш не может. Частое дыхание – это компенсаторная функция, которой пользуются новорожденные. Из-за того, что снабжение воздухом еще не отлажено до конца, маленькие дети могут дышать неравномерно.
Темп дыхания также отличается от взрослого. Чаще всего крохи делают два или три коротких вдоха, а затем один длинный. Такой процесс является нормой для деток от рождения и до одного года, со временем ритмичность вдохов и выдохов станет более ровной.
Отсутствие таких признаков, как хрипы, открытый рот, мышечное напряжение и стоны во сне, является признаком абсолютно нормального состояния малыша.
Выясняем частоту дыхания
Новорожденный может дышать в состоянии спокойствия довольно часто. Родителям сложно определить, в пределах нормы находится такое состояние или выходит за ее рамки. Чтобы подтвердить или опровергнуть сбои в частоте дыхания ребенка, ее нужно измерять. Делают это при помощи фонендоскопа. Его мембрану предварительно разогревают руками и прикладывают к груди малыша. Если же специального прибора у вас нет, можно просто положить руку на грудную клетку малыша и следить за количеством ее подъемов в течение одной минуты.
В педиатрии существуют регламентированные показатели частоты дыхания для деток разного возраста:
- с момента рождения и до двухнедельного возраста – норма 40-60 вдохов за 1 минуту;
- в возрасте от двух недель до трех месяцев норма составляет 40-45 вдохов;
- с четырех до шести месяцев – 35-40 вдохов;
- с семи месяцев до одного года – 30-36 вдохов.
Если показатели укладываются в норму, у ребенка нет признаков инфекционных и воспалительных заболеваний, он стабильно набирает вес, можете не беспокоиться по поводу его дыхания. Со временем все органы и системы начинают правильно функционировать, дыхание становится равномерным и не таким частым.
Учимся определять тип
Не только частота вдохов и выдохов может стать показателем здоровья малыша, но и сам тип дыхания. От него зависит, насколько качественно будут вентилироваться легкие и верхние дыхательные пути, каким будет качество газообмена в тканях, и как быстро будут насыщаться кислородом клетки головного мозга.
Чтобы выяснить тип дыхания вашего ребенка, достаточно посмотреть, какие части тела у него являются подвижными во время вдохов и выдохов.
Всего принято выделять три основных типа:
- Первый – грудной, о нем можно говорить, если при вдыхании воздуха активно работает грудная клетка младенца, она ритмично поднимается и опускается. Этот тип приводит к недостаточной вентиляции нижней части легких.
- Если же наблюдается движение брюшной стенки и диафрагмы, то у ребенка брюшной тип дыхания. При нем недостаток кислорода испытывают верхние дыхательные органы.
- Если же одновременно работает и диафрагма, и грудная клетка, это свидетельствует о смешанном дыхании. Данный тип является наиболее полезным и позволяет полностью насытить организм кислородом.
Учимся распознавать патологии
Учащенное дыхание младенца во сне может быть признаком многих серьезных патологий, потому важно, чтобы родители умели правильно распознавать их. Если вы заметили, что у крохи есть отклонения от нормы, следует внимательно за ним проследить. Проблема может указывать на такие патологии:
- Простуда. Это самое распространенное заболевание среди малышей, оно сопровождается кашлем и насморком. В таком случае, нужно обязательно вызвать педиатра, который назначит эффективное лечение.
- Попадание инородного тела. Если при дыхании слышны хрипы, стон или свист, вполне вероятно, что в дыхательных путях есть инородное тело. В таких случаях слизистая отекает, и дыхательные ходы сужаются. Для решения проблемы необходим осмотр у отоларинголога.
- Сердечная патология. Отечность лица, посинение губ и кожи вокруг глаз вместе с учащенным дыханием могут указывать на проблемы в работе сердечно-сосудистой системы. Вызов скорой помощи станет лучшим решением в такой ситуации.
- Инфекционные заболевания бронхов. Учащенное дыхание, повышенная раздражительность, отсутствие аппетита и повышена температура тела – признаки бронхиальных патологий. Срочно вызовите участкового педиатра, чтобы предотвратить серьезные последствия.
- Ринит.
 Если малыш дышит очень часто и при этом открывает рот, возможно, что у него ринит. Младенцы еще не умеют самостоятельно сморкаться, потому родители должны чистить их носовые ходы от слизи при помощи специальных устройств.
Если малыш дышит очень часто и при этом открывает рот, возможно, что у него ринит. Младенцы еще не умеют самостоятельно сморкаться, потому родители должны чистить их носовые ходы от слизи при помощи специальных устройств. - Увеличение аденоидов. Воспаление миндалин также часто встречается у малышей, так как их иммунная система сформирована не до конца. Распознать это нарушение можно по открытому рту малыша, его челюсть отвисает вниз, искривляются черты лица, появляется ночной храп. С визитом к отоларингологу в такой ситуации тянуть нельзя.
- Апноэ сна. Самый опасный недуг, который приводит к смерти младенцев во сне. Если дыхание вашего малыша останавливается на 10 секунд и более, а затем возобновляется, но становится слишком быстрым и прерывистым, немедленно обратитесь к доктору, это поможет предотвратить летальный исход и другие нарушения.
Норма для малышей
Дыхание новорожденных малышей может учащаться по вполне безобидным причинам. Если вы не видите никаких изменений в состоянии ребенка, то поводов для паники нет. Иногда сбой в ритме вдохов может возникнуть из-за того, что кроха поперхнулся чем-то. Также часто мамы могут слышать клокотание в горле младенца, так происходит, если он не успевает сглотнуть слюну. Это состояние проходит со временем и не должно вызывать излишнего беспокойства.
Временная остановка дыхания также часто случается у новорожденных. Если она не превышает 10 секунд, то состояние малыша в норме. Нарушение проходит само собой, когда кроха достигает шестимесячного возраста.
Также на частоту дыхания может влиять окружающая среда, попробуйте установить в детской увлажнитель и поддерживать влажность на уровне 60-70%, а температуру воздуха на уровне 18-21° С, это значительно снизит нагрузку на дыхательную систему ребенка и поспособствует нормальному насыщению организма кислородом.
В завершение
Дыхательная система младенца – это несовершенный и очень уязвимый механизм, который не может нормально функционировать. Учащенное дыхание во сне является нормой для новорожденных и не должно вызывать опасение у родителей. Однако если состояние крохи резко ухудшается, и у него появляются другие симптомы, стоит обратиться к доктору.
Важно вовремя заметить нарушения, так как у малышей они очень быстро прогрессируют. Следите за своими детками и вовремя обращайтесь за профессиональной помощью.
Автор: Даша Пащенко
Как ужасно. когда у ребенка плохо дышит нос!
Он живет, играется. спит с открытым ртом.
Ночь — настоящее испытание для него и родителей — храп из детской спальни,частые просыпания и плач, нередко ночное недержание мочи…А задержки дыхания во сне вызывают страх за его жизнь. А утром малыш вялый, плаксивый, раздражительный.
Такие дети часто болеют ОРВИ, отитами, снижается слух, развивается гнусавый голос и нарушается артикуляция речи.
Бесконечные посещения поликлиники- педиатр, инфекционист, ЛОР, аллерголог, иммунолог, логопед.
Регулярно назначаются противовоспалительные препараты, капли в нос, гормональные спреи, которые тоже не всегда решают проблему нарушенного носового дыхания. В лучшем случае — улучшение на короткое время и, после очередного ОРВИ, бесконечно повторяющееся лечение.
Золотым стандартом в обследовании детей и уточнении диагноза в такой ситуации служит видеоскопическое обследование носоглотки и ушей на приеме у ЛОР врача.
Нередко для уточнения размера аденоидов, места их расположения и степени сужения носоглотки, прибегают к исследованию МРТ или РКТ носоглотки.
И если при низкой эффективности консервативного, лечения, единственным выбором становится операция, то
- как она пройдет?
- будет ли больно?
- как долго будет восстанавливаться ребенок после нее?
Мы активно оперируем таких детей, и у нас есть все, чем располагает для этого современная медицина.
Это аппаратное, шейверное удаление аденоидов с помощью видеоскопических технологий и радиоволны, что позволяет быстро, эффективно, качественно и безболезненно удалить аденоиды.
Ребенок не будет помнить страха от операции, тк находится в «мягком наркозе» и уже через 4 часа отправится домой.
Период восстановления после операции в условиях домашнего режима длится 7-10 дней, после чего можно будет регулярно посещать д/сад или школу.
Обращайтесь к нам в Медико-хирургическую Клинику “Андромеда”
Будем рады помочь вам и восстановить носовое дыхание вашему ребенку.
Синдром внезапной младенческой смерти
31.05.2019«Смерть в колыбели» или синдром внезапной младенческой смерти (СВМС) – неожиданная и необъяснимая гибель детей до 1 года. Характеризуется нарушением дыхания во время сна и остановкой сердца.
В Архангельской области за последние 5 лет среди детей в возрасте до 12 месяцев жизни от этого синдрома на дому погибло 38 детей.
СВМС не считается заболеванием. Это посмертный диагноз, который звучит, как гром среди ясного неба: ни анализ медицинской карты ребенка, ни патологоанатомическая экспертиза не могут дать ответа на вопрос, по какой причине малыш перестал дышать.
СВМС не выставляется, если: обнаружен порок развития, или ребенок умер в результате несчастного случая.
В большинстве случаев обстоятельства гибели детей типичны — смерть ребенка наступает в период ночного сна в одной постели вместе с матерью. Малыш выглядел здоровым, его состояние не вызывало опасений. Вечером или ночью мама его накормила (чаще искусственной смесью), уложила спать в кровать вместе с собой (между собой и спинкой дивана, между собой и мужем), проснувшись через несколько часов обнаружила, что ребенок не дышит. «Скорая помощь» констатировала смерть, которая наступила задолго до вызова. Чаще всего матери этих детей являлись курильщицами, некоторые из них признавались, что накануне употребляли алкоголь.
ОСНОВНЫЕ ФАКТОРЫ РИСКА СВМС:
— Ночной сон в одной кровати с родителями, в том числе в состоянии опьянения или вместе с уставшей матерью.
— Пассивное курение ребенка – курение его матери, отца.
— Курение матери во время беременности.
— Отказ матери от исключительно грудного вскармливания в первые шесть месяцев жизни ребенка.
— Самостоятельный перевод матери на кормление ребенка искусственной смесью или коровьим молоком.
— Преждевременные роды и рождение ребенка весом менее 2,9 кг.
— Юные матери в возрасте 16-20 лет.
— Выход матери на работу, когда грудной ребенок остается в ночное время с отцом, бабушками, или старшими детьми.
— Купание грудного ребенка в жаркой бане, излишнее укутывание, приводящее к перегреву.
— Недостаточное эмоциональное внимание матери к ребенку, нежеланный ребенок.
— Недостаточное внимание членов семьи к матери грудного ребенка.
К сожалению, такая трагедия может случиться в любой, даже благополучной семье. Дать гарантии того, что с малышом будет все хорошо и СВМС ему не грозит невозможно, но исключить факторы риска, увеличивающие вероятность возникновения СВМС под силу каждому родителю:
1. Не курите во время беременности и после родов. Пассивное курение также негативно влияет на здоровье матери и малыша. Строго запрещайте кому-либо курить в присутствии вашего ребенка! Если будущая родительница продолжает курить во время беременности, ее ребенок в восемь раз больше рискует внезапно умереть во время сна, чем дети некурящих матерей.
2. Если вы курите, выпили спиртное, приняли снотворное или просто очень устали – НИКОГДА не укладывайте ребенка спать в свою постель!
Укладывайте ребенка спать на спинку или на бочок. Следите, чтобы малыш не спал лицом вниз.
3. Кормление грудью – лучший способ профилактики СВМС. Доказано: СВМС на 36% реже встречается среди детей, находившихся когда-либо на грудном вскармливании!
4. Уберите из кроватки игрушки, подушки. Не укладывайте ребенка спать на мягкие перины и матрацы.
5. Не пеленайте ребенка, он самостоятельно выберет удобное положение для сна.
6. Если малыш сосет ночью пустышку, не вешайте ее ребенку на шею!
7. Не укутывайте малыша. Следите, чтобы он не потел во время сна, поддерживайте температуру в детской комнате на уровне 18-22С.
8. Никогда не укладывайте ребенка возле обогревателя, у газовой плиты, горящего камина, печки. Не пытайтесь согревать его грелкой.
9. В период ночного сна находитесь в одной комнате с ребенком, старайтесь не выпускать его из поля зрения днём.
Соблюдайте рекомендации, бережно относитесь к здоровью своего ребенка, но при этом берегите и себя тоже. Не стоит бодрствовать всю ночь, прислушиваясь к дыханию малыша. Этим вы доведете себя до физического, морального истощения и нервного срыва. Ребенку для полноценного развития кроме грудного вскармливания, полноценного сна и прогулок на свежем воздухе нужна здоровая, веселая, полная сил мама.
Когда обращаться к врачу
Младенцы могут дышать быстрее, чем взрослые и дети старшего возраста. Некоторые младенцы на короткое время дышат быстрее, чем обычно, или перестают дышать на несколько секунд. Если дыхание нормализуется, это обычно не повод для беспокойства.
Если ребенок продолжает быстро дышать, это может означать, что он изо всех сил пытается получить достаточно воздуха.
В этой статье рассматривается нормальная частота дыхания у младенцев, причины учащенного дыхания и время обращения к врачу.
Регулярная частота дыхания ребенка примерно в три раза выше, чем у взрослого. Хотя частота дыхания младенца может показаться учащенной, это ненормально, только если она превышает 60 вдохов в минуту.
У совсем маленьких детей может быть «периодическое дыхание младенчества». Это означает, что их частота дыхания может быть непостоянной и регулярной. Они могут перестать дышать на несколько секунд, затем сделать несколько быстрых вдохов, прежде чем вернуться к более регулярной частоте дыхания.
Младенец, который дышит нерегулярно или на короткое время дышит быстрее, чем обычно, обычно в порядке, если частота дыхания возвращается к 30–60 вдохам в минуту и нет других признаков проблем с дыханием.
Каждый младенец индивидуален, но нормальный диапазон для здоровья в первый год жизни составляет 30–60 вдохов в минуту.
Дыхание обычно замедляется, когда ребенок спит, до 30–40 вдохов в минуту. Оно может усиливаться, когда ребенок плачет или играет.
Дыхание постепенно замедляется по мере взросления ребенка, поэтому родители или опекуны могут заметить, что их 10- или 11-месячный ребенок дышит медленнее, чем когда-либо. В возрасте от 1 до 3 лет дыхание замедляется до 24-40 вдохов в минуту.
Младенцы быстро дышат, когда что-то влияет на их дыхательную систему, например, не получает достаточного количества кислорода. Врачи называют учащенное дыхание тахипноэ.
Когда ребенок напрягается, например ползет или плачет, ему требуется больше кислорода, поэтому частота его дыхания может увеличиться. Обычно это безвредно, если их дыхание возвращается к своему обычному ритму.
Вот несколько причин, по которым ребенок может быстро дышать.
Преходящее тахипноэ у новорожденных
Преходящее тахипноэ у новорожденных (TTN) — это заболевание, которое возникает у новорожденных, особенно рожденных до 39 недель.
Развивается, когда у ребенка задерживается способность выводить жидкость из легких после рождения. Это затрудняет получение им достаточного количества кислорода, что может привести к респираторной недостаточности.
В отличие от других причин респираторного дистресс-синдрома, TTN обычно проходит самостоятельно в течение 3 дней после появления первых симптомов.
Лечение зависит от тяжести симптомов и их продолжительности. Ребенку могут потребоваться лекарства, кислород или пребывание в отделении интенсивной терапии новорожденных для наблюдения.
Плач или стресс
Младенцы иногда дышат быстрее, когда они испытывают боль или недомогание. Например, младенец может дышать быстрее, когда он суетлив и расстроен после иммунизации, или когда он голоден и не может сразу кормить грудью или получить бутылочку.
Родители и опекуны должны действовать быстро, чтобы успокоить обеспокоенных младенцев.
Кратковременное увеличение скорости дыхания выше 60 в минуту из-за стресса или плача является безопасным, если частота дыхания возвращается к норме.
Если у младенца не замедляется дыхание, или если кажется, что у него гипервентиляция или затрудненное дыхание, это может быть другая проблема.
Перегрев
Горячие младенцы могут дышать быстрее. Перегрев опасен и может привести к обезвоживанию и другим проблемам.
Младенцы не могут охладиться так же хорошо, как дети старшего возраста и взрослые, поэтому не допускайте попадания на них прямых солнечных лучей и высоких температур. Одевайте малышек легкими слоями.
Если ребенок быстро дышит в тепле, он может не потеть или потеть только в небольшом количестве.
Дайте детскому питанию смесь или позвольте ему кормить грудью и немедленно переместите его в более прохладное место. Если они продолжают быстро дышать даже после того, как родитель или опекун попытаются охладиться, вызовите врача.
Респираторный дистресс
Респираторный дистресс-синдром означает, что ребенку трудно дышать. Если не лечить, это может стать опасным для жизни.
Несколько состояний могут вызвать респираторный дистресс, в том числе:
- Недоношенность: Недоразвитые легкие недоношенных детей затрудняют им дыхание.
- Инфекции и болезни: Некоторые болезни могут затруднять дыхание. Например, легочная инфекция может затруднить дыхание у младенцев, чем у детей старшего возраста и взрослых.
- Аспирация: Это происходит, когда ребенок вдыхает жидкость. Это чаще встречается у новорожденных, у которых может быть аспирация жидкости во время родов.
- Физические травмы: Повреждение легких ребенка или других частей его дыхательной системы может привести к учащению дыхания ребенка при попытке вдохнуть воздух.
Респираторный дистресс требует неотложной медицинской помощи. Некоторые другие симптомы, которые могут быть у ребенка, включают:
- раздувание ноздрей при дыхании
- дыхание громче, чем обычно
- напряжение грудных мышц для дыхания, в результате чего ребра становятся более заметными при вдохе
- липкая кожа
- открытый рот
- кажущийся вялым или беспокойным
- изменения в поведении
- лихорадка
- покачивание головой при дыхании
- изменение цвета кожи, губ, языка или ногтевого ложа ребенка
Немедленно обратитесь к врачу, если есть какие-либо признаки респираторной недостаточности.Если у человека нет постоянного врача, позвоните по номеру 911 или обратитесь в отделение неотложной помощи.
Некоторые другие причины для вызова врача включают:
- внешне здоровый ребенок дышит быстрее, чем обычно, в течение длительного периода
- у ребенка жар и учащенное дыхание
- у новорожденного есть изменения в его дыхании, особенно если они родились преждевременно
- ребенок плохо ест
- ребенок не может успокоиться после плача
Младенцы дышат иначе, чем взрослые и дети.Их дыхание может показаться пугающим или необычным, и они быстрее, чем у взрослых. Это учащенное дыхание само по себе не означает, что что-то не так.
Однако, если кажется, что ребенок дышит быстрее, чем обычно, это может указывать на серьезную проблему, и людям следует вызвать врача.
Когда вам следует беспокоиться о дыхании вашего ребенка?
ОТВЕЧАТЬ
Признаки потенциально вызывающих беспокойство проблем с дыханием у вашего ребенка включают постоянно учащенное дыхание (более 60 вдохов в минуту или около того) и повышенную нагрузку на дыхание.Признаки дополнительных работ включают:
- Хрюканье. В конце дыхания ребенок издает тихий хрип. Это служит для того, чтобы попытаться открыть заблокированные дыхательные пути.
- Развальцовка. Ноздри ребенка расширяются во время дыхания, показывая повышенное усилие.
- Отзыв. Видно, что мышцы груди (под ребрами) и шеи ребенка входят и выходят намного глубже, чем обычно.
- Цианоз. Это означает, что кровь осталась синей и не получила достаточного количества кислорода из легких (например, при пневмонии).При истинном цианозе кровь по всему телу должна выглядеть синей. Проверьте участки с большим кровотоком, такие как губы и язык. Иногда руки и ноги новорожденных становятся синюшными, но с остальным телом все в порядке. Это не цианоз, а обычная реакция на перепады температуры.
- Плохое питание. «Респираторный дистресс» часто сопровождается заметным уменьшением количества потребляемой пищи.
- Вялость. Уровень энергии вашего ребенка может заметно снизиться, если у него серьезные проблемы с легкими.
- Лихорадка. Большинство инфекций легких также вызывают жар. Если вы обеспокоены, всегда проверяйте температуру вашего ребенка.
ИСТОЧНИК:
«Диагностический подход к респираторным заболеваниям». Хаддад Г. и Хаук Ф., Учебник по педиатрии Нельсона, 17-е издание, Берман Р., Клигман Р. и Дженсон Х. (ред.), Сондерс: 2004.
ИСТОЧНИК:
«Диагностический подход к респираторным заболеваниям». Хаддад Г. и Хаук Ф., Учебник по педиатрии Нельсона, 17-е издание, Берман Р., Клигман Р. и Дженсон Х. (ред.), Saunders: 2004.
ДАННЫЙ ИНСТРУМЕНТ НЕ ПРЕДОСТАВЛЯЕТ МЕДИЦИНСКИХ КОНСУЛЬТАЦИЙ. Он предназначен только для общих информационных целей и не касается индивидуальных обстоятельств. Он не заменяет профессиональные медицинские консультации, диагностику или лечение, и на него нельзя полагаться при принятии решений о своем здоровье. Никогда не игнорируйте профессиональные медицинские советы, обращаясь за лечением из-за того, что вы прочитали на сайте WebMD. Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или наберите 911.
Шумное дыхание ребенка
Вдохните, выдохните. Когда делаешь это, это кажется таким простым, не правда ли? И так … тихо? Что ж, вашему малышу это не так просто: помните, что его крошечные легкие и нос только что познакомились с концепцией вдыхания воздуха всего несколько недель назад. А так как вы сидите в первом ряду (или слушаете его по радионяни!), Вы можете слышать каждый скул, свист или хрип, который издает его ветровая секция, когда она настраивается.
Подслушивать меняющийся репертуар ребенка чихает, пищит и фыркает, это обычное дело, когда речь идет о новорожденном ребенке, и не является признаком того, о чем следует беспокоиться.Симфоническое дыхание вашего ребенка в порядке. Так что попробуйте сами сделать глубокий вдох «ом» и узнайте, что такое детское дыхание:
- Изменчивость. Если вы внимательно присмотритесь, то, вероятно, заметите, что дыхание вашего ребенка так же изменчиво, как и ваше собственное: медленнее, когда он расслаблен, и учащается, когда он возбужден.
- Скорость. Когда ребенок бодрствует, он может делать более 60 вдохов в минуту, особенно если у него появляется крик. Это намного быстрее, чем у взрослых, и это совершенно нормально.
- Паузы. Если вы посмотрите, как грудь вашего малыша поднимается и опускается, пока он спит (конечно, вы знаете, что в этом нет необходимости), вы можете заметить, что его дыхание вообще останавливается на несколько секунд. Не беспокоиться. Спящий новорожденный часто задерживает дыхание на пять-десять секунд, а затем начинает снова (без заботы — не подозревая, что в панике вы задержали дыхание).
- Шумы. Все эти фырканья и ворчание случаются потому, что младенцы умеют дышать носом.Это хорошо, поскольку позволяет им одновременно дышать и кормить грудью («Смотри, мама, без рук!»). Но дыхание через нос может быть проблематичным, когда что-то блокирует единственный воздушный путь. Типичному новорожденному ребенку не приходит в голову открывать рот в качестве альтернативного пути поступления кислорода. И само собой разумеется, что он недостаточно скоординирован, чтобы попытаться высморкаться (и у него нет словесных отбивных, чтобы попросить салфетку!) Это означает, что если в его ноздрях застрянет кусочек сухого молока или слизи, то именно там они останутся (пока не вытеснят или не распадутся), вызывая свист, сопение или даже фырканье.(Вы можете попробовать облегчить его заложенный нос, посасывая его ноздри, если это беспокоит вас или его.)
Когда беспокоиться: Если у вашего ребенка затруднено дыхание — если вы измеряете его частоту более 60 вдохов в минуту (и это не замедляется, когда он спокоен), если вы слышите постоянное кряхтение в конце его вдоха, если он раздувает ноздри или если он дышит так тяжело, что его грудь втягивается при каждом вдохе — вы должны отвести его к врач. А если дыхание вашего ребенка прекращается более чем на 10 секунд за раз или он посинел, немедленно позвоните своему врачу (или позвоните по номеру 911).
От редакции «Чего ожидать» и Хайди Муркофф, автора книги «Что ожидать в первый год ». Информация о здоровье на этом сайте основана на рецензируемых медицинских журналах и уважаемых медицинских организациях и учреждениях, включая ACOG (Американский колледж акушеров и гинекологов), CDC (Центры по контролю и профилактике заболеваний) и AAP (Американская академия педиатрии), а также а также «Чего ожидать» книги Хайди Муркофф.
Дыхание вашего ребенка — что нормально, а что нет
Как часто нужно проверять дыхание ребенка ночью?
Вы можете проверять ребенка так часто, как вам удобно.Если вы новый родитель, вы, вероятно, почувствуете необходимость часто проверять дыхание вашего ребенка в ночное время.Каким бы ни было это нормальным явлением, лишение себя сна и беспокойство ребенка утомляют всех.
Будьте уверены, что синдром внезапной детской смерти (СВДС), также известный как детская кроватка, встречается очень редко и затрагивает менее одного ребенка из 1000. И есть способы снизить риск СВДС. Убедитесь, что ваш ребенок спит на спине, а если ему шесть месяцев или меньше, — в одной комнате с вами.
Сон вашего ребенка может быть глубоким и неподвижным, активным, шумным и неприятным — и все это за одну ночь. Ваш уровень комфорта должен расти с опытом, и вы постепенно почувствуете, что вам нужно все меньше и меньше следить за своим ребенком, когда он становится старше.
Хотя нет никаких доказательств того, что мониторы дыхания снижают риск СВДС, вы можете использовать их. Но количество ложных срабатываний этих мониторов на самом деле может вызвать у вас больше беспокойства, чем душевного спокойствия.Какое нормальное дыхание у ребенка ночью?
Ваш новорожденный дышит циклически: дыхание становится все быстрее и глубже, а затем медленнее и поверхностнее.Это называется периодическим дыханием. Он может приостановить дыхание на срок до пяти секунд или даже дольше, а затем снова начать с более глубокого вдоха. Это нормально, и в первые несколько месяцев его жизни он перейдет в более зрелый образ дыхания с периодическими вздохами. Если вы хотите убедиться, что его дыхание нормальное, вот три способа проверить это:- Слушайте: приложите ухо к рту и носу ребенка и прислушайтесь к звукам дыхания.
- Посмотрите: наклонитесь так, чтобы ваши глаза были на уровне груди вашего ребенка, и следите за движениями дыхания вверх и вниз.
- Feel: приложите щеку ко рту и носу ребенка и почувствуйте его крошечные вдохи на своей коже.
Стоит ли беспокоиться о шумном дыхании?
Случайные фырканья и хрюканье, когда ребенок дышит, совершенно нормальны и обычно не о чем беспокоиться.Когда ваш ребенок будет проходить первый осмотр в возрасте от шести до восьми недель, ваш терапевт проверит тоны его сердца и грудной клетки. Если вас по-прежнему беспокоит дыхание ребенка, сейчас самое время упомянуть об этом.
Но вы должны позвонить врачу, если у вашего ребенка:
- Более 60 вдохов в минуту.
- Постоянное кряхтение в конце каждого вдоха.
- Расширенные ноздри, что указывает на повышенное усилие при дыхании.
- Высокий хрипящий звук (стридор) и лающий кашель
- Втягивания, когда мышцы груди (под ребрами) и шеи вашего ребенка заметно входят и выходят наружу намного глубже, чем обычно.
- Дыхание, которое прекращается более чем на 10 секунд.
- Треугольная форма синего цвета на лбу, носу и губах и вокруг них (цианоз), что означает, что кровь не получает достаточного количества кислорода из его легких.
Узнайте, что делать, если вы считаете, что у вашего ребенка может быть коронавирус.
Получите советы по созданию безопасных условий для сна для вашего ребенка.
Проверка дыхания вашего ребенка | Бэбицентр
Странно, что я часто чувствую потребность проверить дыхание ребенка?
Нет, и вы не одиноки.Проверяйте своего ребенка так часто, как считаете нужным. Если ваш ребенок недоношен, страдает хроническим заболеванием легких или другим заболеванием, например, апноэ во сне, вам, возможно, придется хотя бы какое-то время следить за его дыханием. Но даже если у вашего ребенка нет проблем со здоровьем, вы можете беспокоиться о том, что у него может развиться такая проблема, например, синдром внезапной детской смерти (СВДС).
Следует помнить, что у младенцев бывают разные стадии сна — иногда глубокий и неподвижный, иногда активный и шумный.Ваш уровень комфорта должен расти по мере того, как вы становитесь родителем, но это нормально, если вы продолжаете посещать спальню своего ребенка каждую ночь, просто чтобы проверить его дыхание, на долгие годы.
Как я могу перестать так сильно беспокоиться о СВДС?
Может успокоить ваши страхи, узнав, что СВДС встречается редко и поражает менее одного ребенка из 1000. Более того, 90 процентов случаев СВДС случаются в возрасте до 6 месяцев, и риск практически исчезает, когда ребенок достигает своего первого дня рождения.
Хотя существует множество теорий, никто точно не знает, что вызывает СВДС, и нет надежного способа предотвратить его.К счастью, заболеваемость СВДС резко снизилась в последние годы, поскольку выявляется все больше факторов риска и все больше родителей учатся избегать их.
Чтобы защититься от СВДС, уложите ребенка спать на спине, а если вы или другой член семьи курите, подумайте о том, чтобы отказаться от этого. (Узнайте больше о снижении риска СВДС.) Убедитесь, что любой, кто наблюдает за вашим ребенком, знает, как уложить ее спать на спине — многие смертельные случаи СВДС случаются, когда воспитатель кладет ребенка себе на живот, когда ребенок привык спать на нем. ее спина.
Не используйте подушки или позиционеры для сна в детской кроватке. Комиссия по безопасности потребительских товаров, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов и Американская академия педиатрии согласны с тем, что позиционеры сна не делают ничего для предотвращения СВДС и могут увеличить риск удушья ребенка.
Также неплохо изучить СЛР младенцев и детей. Знание СЛР ослабит ваши страхи и позволит вам реагировать на любые серьезные проблемы с дыханием в детстве.
Позвоните в Красный Крест или в местную больницу, чтобы найти класс СЛР младенцев, или подумайте об организации вечеринки СЛР младенцев для себя и других молодых родителей в вашем районе.Возьмите с собой и супруга, и няню.
Как узнать, перестал ли мой ребенок дышать, и что мне с этим делать?
В большинстве случаев не о чем беспокоиться о нерегулярном дыхании младенцев. Во время сна новорожденные могут делать так называемое периодическое дыхание: они дышат постепенно, быстрее и глубже, затем медленнее и неглубоко, а затем делают паузу до 15 секунд. Они начинают снова с все более глубокими вдохами.
Это обычное явление — особенно среди недоношенных — и в первые несколько месяцев жизни развивается более зрелый паттерн дыхания с периодическими вздохами.
Также нет ничего необычного в том, что ручки и ножки ребенка имеют слегка синеватый оттенок. Но если его губы, язык, все лицо или туловище становятся темными или отчетливо синими, это знак того, что он может быть в опасности.
Если вы подозреваете, что ваш ребенок перестал дышать, или просто хотите успокоить себя, слегка прикоснитесь к нему или разбудите его, чтобы посмотреть, отреагирует ли он. Если он этого не делает, энергично потрите ему спину или похлопайте его по ногам. Если он по-прежнему не отвечает, возможно, он страдает апноэ.Немедленно позвоните в службу 911 или на местный номер службы экстренной помощи.
Если это произойдет и вы знаете, как проводить СЛР младенцам, немедленно начните лечение и попросите кого-нибудь вызвать неотложную помощь. Если вы наедине со своим ребенком, сделайте СЛР в течение двух минут, затем обратитесь за помощью и возобновляйте СЛР до тех пор, пока не прибудет помощь или пока ребенок не начнет снова дышать.
Примерно у 1 процента младенцев происходит то, что называется явным опасным для жизни событием (ALTE). Эти эпизоды могут напугать родителей и потребовать немедленной медицинской помощи.Немедленно позвоните в службу 911, если у вашего ребенка внезапно проявляются некоторые или все следующие симптомы во время сна:
- прекращает дыхание на 20 секунд и более
- становится вялым или жестким
- становится синим или бледным, а иногда и красным
- давится или давится и перестает отвечать
Детям с ALTE необходимо пройти обследование, чтобы выяснить причину этих симптомов. В некоторых случаях ALTE врач порекомендует на некоторое время использовать дома монитор апноэ, чтобы отслеживать дыхание и частоту сердечных сокращений вашего ребенка.(Эти мониторы могут быть полезны для детей, перенесших ALTE, но не полагайтесь на них для предотвращения СВДС. СВДС отличается от ALTE.)
Почему мой ребенок так быстро дышит?
Ой, она спит. Теперь я наконец могу отдохнуть!
Подожди, она еще дышит? Уф, да, ее грудь поднимается.
А теперь поспать.
Подожди, дыхание кажется учащенным, она в порядке?
Я не уверен насчет вас, но я знаю, что когда у меня были новорожденные, я проводил много времени, наблюдая за их дыханием.
Особенно это касалось моих первых троих, которые родились вне больницы. Меня проинструктировали следить за их частотой дыхания до нашего наблюдения через пару дней.
Почему младенцы так быстро дышат?
К моему удивлению, я узнал, что младенцы дышат немного иначе, чем взрослые и дети старшего возраста. К счастью, моя акушерка объяснила мне это.
Новорожденные дышат намного быстрее взрослых. У них также нерегулярное дыхание.
Это может вызывать беспокойство, особенно когда вы приветствуете своего первого новорожденного, но другая частота дыхания и характер дыхания — это совершенно нормально.
Почему у младенцев повышенная частота дыхания?
По сравнению со взрослыми младенцы дышат очень быстро. Поначалу это может показаться поводом для беспокойства, потому что учащенное дыхание обычно является признаком того, что что-то не так. Однако у младенцев «нормальная» частота дыхания выше, чем у нас.
Легкие новорожденного почти полностью заполняют грудную полость. В отличие от взрослых у них нет резерва воздуха между вдохами. Пока они не вырастут и не увеличат грудную клетку, частота их дыхания будет выше, чем у детей старшего возраста и взрослых.
Когда в грудной полости больше места, в легких остается некоторый запас воздуха между вдохами, и частота дыхания снижается.
Какова нормальная частота дыхания у младенцев?
Привлечение новорожденного домой может быть немного страшным для многих родителей. Хотя большинство младенцев довольно здоровы и сильны, они все же кажутся хрупкими и уязвимыми.
Многие из нас наблюдают за нашими спящими новорожденными, чтобы убедиться, что они еще дышат. Однако при отсутствии серьезных проблем со здоровьем нам не следует зацикливаться на их дыхании.
Знание нормальной частоты дыхания и характера дыхания у младенцев может быстро убедить нас в том, что малыши здоровы, или помочь нам решить, когда обращаться к врачу.
Частота дыхания у людей меняется с возрастом. Нормальные диапазоны:
- Новорожденные — 6 месяцев: 30-60 ударов в минуту
- 6-12 месяцев: 24-40 ударов в минуту
- 1-5 лет: 20-30 ударов в минуту
- 6-12 лет: 12-20 ударов в минуту
- Взрослые: 12-16 ударов в минуту.
Как я могу подсчитать частоту дыхания моего ребенка?
Когда врачи измеряют ваши жизненно важные признаки, такие как пульс или частота дыхания, вы можете заметить, что многие из них считаются всего за 15-30 секунд. Затем они умножают подсчитанное число (на 4 или на 2), чтобы получить представление о вашей ставке в минуту.
Хотя это быстрое измерение хорошо работает для взрослых с регулярным дыханием, оно не работает для младенцев. Младенцы, особенно новорожденные, имеют нерегулярное дыхание.
Важно считать их дыхание в течение полной минуты, чтобы получить точную частоту дыхания.
Вы можете рассчитать частоту дыхания вашего ребенка, считая каждый раз, когда вы видите, как его грудь поднимается, или кладя руку ему на грудь и считая каждый раз, когда вы чувствуете, как поднимается ваша рука. Количество подъемов ее груди за 60 секунд покажет вам частоту ее дыхания.
Как часто мне следует проверять дыхание ребенка?
Как правило, ваш новорожденный проходит обследование у квалифицированного поставщика медицинских услуг, прежде чем вы возьмете на себя полную ответственность за его благополучие. Если бы возникли серьезные респираторные заболевания, вашего ребенка не выписали бы из-под опеки.
Если у вас есть домашние роды или роды в отдельно стоящем родильном доме, вас обычно выписывают через 4-8 часов после родов.
В послеродовой период ваша акушерка проверит жизненно важные функции вашего ребенка и убедится, что он безопасно приспосабливается к жизни вне матки. Если вас выписали, но не перевели, будьте уверены, что у вашего ребенка есть все признаки хорошего здоровья.
Ваша акушерка проинструктирует вас и вашего партнера, как часто вам нужно проверять жизненные показатели ребенка, пока она не вернется для наблюдения.Вы должны проверять жизненно важные показатели вашего ребенка так часто, как это рекомендовано. Если вам нужно больше уверенности, вы, очевидно, можете проверять чаще, но убедитесь, что вы также находите время для отдыха.
Если вы рожаете в больнице, медицинский персонал будет проверять жизненно важные показатели вашего ребенка так часто, как сочтет это необходимым, в зависимости от того, как ребенок приспосабливается.
После выписки вашему ребенку не нужно будет регулярно проверять жизненно важные функции через определенные промежутки времени. Однако, если вы делаете раннюю выписку (менее чем за 24 часа), персонал может порекомендовать вам измерить жизненно важные показатели, пока вы не обратитесь к другому поставщику медицинских услуг.
Для родителей нормально беспокоиться о дыхании новорожденного, особенно когда он спит. Вы можете посчитать ее частоту дыхания так часто, как считаете нужным, но убедитесь, что вы делаете это не так часто, что не можете отдыхать.
При отсутствии проблем или проблем со здоровьем и если лечащий врач не сказал иначе, можно не проверять основные показатели жизнедеятельности ребенка после выписки или после соответствующего последующего наблюдения.
Просто наблюдать и замечать, как ее грудь поднимается и опускается, часто достаточно, чтобы успокоить вас; тогда вы можете снова заснуть.Младенцы довольно часто просыпаются, чтобы покормить, что также является большим подтверждением того, что у них все хорошо.
Важно знать, что новорожденные делают паузы в дыхании. Не следует путать с апноэ , когда они перестают дышать. Паузы нормальные; младенцы просто учатся регулировать свое дыхание.
Почему у младенцев возникают паузы в дыхании?
В утробе матери младенцы тренируют свои дыхательные движения, но весь их кислород доставляется через кровь в пуповину.Как только младенцы рождаются, они перестают делать очень мало, чтобы им приходилось дышать, есть, регулировать температуру тела и посылать сигналы, чтобы их родители удовлетворяли их потребности.
Приспособиться к жизни вне матки — непростая задача для новорожденных. По мере того как они учатся приспосабливаться, иногда они испытывают периодическое дыхание или короткую паузу в дыхании.
Чаще всего это происходит во время глубокого сна, но может произойти и в любом состоянии. Если пауза длится всего 10 секунд, это в пределах нормы и редко вызывает беспокойство.
За этими короткими паузами обычно следует вздох или несколько быстрых вдохов. Эта нерегулярная картина является причиной того, что дыхание младенца считается за полные 60 секунд.
Когда мне позвонить врачу?
Если вы в какой-то момент не уверены в благополучии своего ребенка, особенно когда это связано с его дыханием, вам следует обратиться к врачу, патронажной сестре или любому соответствующему поставщику медицинских услуг.
Как правило, важно немедленно обратиться за медицинской помощью, если вы заметили что-либо из следующего:
- Менее 30 вдохов в минуту
- Более 60 вдохов в минуту
- Постоянное кряхтение или шумы после каждого вдоха
- Ноздри расширяются при каждом вдохе
- Стридор (пронзительный хрипящий звук) и / или лающий кашель
- Пауза в дыхании продолжительностью более 10 секунд
- Втягивание — когда мышцы под грудной клеткой и шеей заметно втягиваются и разгибаются намного сильнее, чем обычно
- Голубоватый цвет вокруг губ и носа (цианоз)
- Любые другие сведения о дыхании вашего ребенка, которые вызывают у вас беспокойство.
Я слишком беспокоюсь, чтобы спать, что мне делать?
Беспокойство о самочувствии ребенка в первые дни и недели — это нормально. Знание нормальной частоты дыхания и периодическое дыхание может быть нормальным, это поможет убедить вас, что ваш ребенок чувствует себя хорошо.
Если вы впервые мама, мать недоношенного ребенка или у вас родился ребенок после предыдущей потери, обычные заботы могут легко стать непосильными и помешать отдыху и радости вашего новорожденного.
Важно помнить, что лечащие врачи вашего ребенка не выписали бы его домой, если бы были опасения по поводу его благополучия.
Существуют мониторы апноэ, но большинство поставщиков медицинских услуг не советуют использовать их, если монитор медицинского класса не назначен по определенной причине. В целом, большинство родителей обнаруживают, что они производят множество ложных сигналов тревоги, что еще больше мешает отдыху.
Если вы не можете полноценно отдыхать из-за беспокойства по поводу синдрома внезапной детской смерти (СВДС), важно помнить следующее:
Хотя СВДС — одна из самых серьезных проблем, с которыми сталкиваются молодые родители, это невероятно редко , особенно если вы будете следовать соответствующим рекомендациям по снижению риска для своего ребенка.В Австралии СВДС встречается всего 1 раз на 1000 младенцев.
Любой риск потери по понятным причинам пугает, но вы можете успокоить себя, следуя правилам безопасного сна.
Вы можете узнать больше, прочитав Что такое СВДС? 6 вещей, которые нужно знать семьям.
респираторных заболеваний в возрасте 11 лет и младше | Детская больница CS Mott
Есть ли у вашего ребенка проблемы с дыханием?
Респираторные заболевания могут поражать нос, рот, пазухи и горло (верхние дыхательные пути) или бронхи и легкие (нижние дыхательные пути).
Сколько тебе лет?
Менее 3 месяцев
Менее 3 месяцев
От 3 до 11 месяцев
От 3 до 11 месяцев
От 12 месяцев до 3 лет
От 12 месяцев до 3 лет
От 3 до 11 лет
От 3 до 11 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Ваш ребенок проглотил или вдохнул какой-либо предмет?
Да
Проглоченный или вдыхаемый предмет
Нет
Проглоченный или вдыхаемый предмет
Переносились ли вашему ребенку операции в последние 2 недели?
Операция может вызвать проблемы, вызывающие кашель у ребенка.
Да
Операция в течение последних 2 недель
Нет
Операция в течение последних 2 недель
Ваш ребенок кажется больным?
Больной ребенок, вероятно, не будет вести себя нормально. Например, ребенок может быть намного суетливее, чем обычно, или не хотеть есть.
Как вы думаете, насколько болен ваш ребенок?Сильно болен
Ребенок очень болен (хромает и не реагирует)
Болен
Ребенок болен (сонливее, чем обычно, не ест и не пьет, как обычно)
Вы бы охарактеризовали проблему с дыханием как тяжелую, среднюю или легкую?Сильное
Сильное затруднение дыхания
Умеренное
Умеренное затруднение дыхания
Легкое
Легкое затруднение дыхания
Вы бы охарактеризовали проблему с дыханием как тяжелую, среднюю или легкую?Тяжелое
Сильное затруднение дыхания
Умеренное
Умеренное затруднение дыхания
Легкое
Легкое затруднение дыхания
Есть ли у вашего ребенка хронические проблемы со здоровьем, которые влияют на его или ее дыхание, например, астма?
Проблемы с дыханием могут вызывать большее беспокойство, если у вашего ребенка обычно нет проблем с дыханием.
Да
Имеет хронические проблемы с дыханием
Нет
Имеет хронические проблемы с дыханием
Проблема, с которой сталкивается ваш ребенок сейчас, отличается от той, к которой вы привыкли?
Да
Проблема с дыханием отличается от обычных симптомов
Нет
Проблема с дыханием отличается от обычных симптомов
Способен ли ваш ребенок дышать:
Становится хуже?
Проблемы с дыханием ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Проблемы с дыханием без изменений
Выздоравливает?
Проблемы с дыханием улучшаются
Способен ли ваш ребенок дышать:
Быстро ухудшается (в течение минут или часов)?
Проблемы с дыханием быстро ухудшаются
Медленно ухудшаются (в течение нескольких дней)?
Проблемы с дыханием медленно ухудшаются
Остаться примерно такими же (не лучше или хуже)?
Проблемы с дыханием без изменений
Выздоравливает?
Проблемы с дыханием улучшаются
Издает ли ваш ребенок резкий, высокий звук при вдохе?
Это часто происходит с громким кашлем, похожим на лай тюленя.
Да
Резкий высокий звук при дыхании
Нет
Резкий высокий звук при дыхании
Как вы думаете, у вашего ребенка температура?
Вы измеряли ректальную температуру?
Измерение ректальной температуры — единственный способ убедиться, что у ребенка этого возраста нет лихорадки. Если вы не знаете ректальную температуру, безопаснее всего предположить, что у ребенка лихорадка, и его нужно осмотреть врачу. Любая проблема, вызывающая жар в этом возрасте, может быть серьезной.
Да
Измеренная ректальная температура
Нет
Измеренная ректальная температура
Это 100,4 ° F (38 ° C) или выше?
Да
Температура минимум 100,4 ° F (38 ° C)
Нет
Температура минимум 100,4 ° F (38 ° C)
Как вы думаете, у вашего ребенка жар?
Вы измеряли температуру вашего ребенка?
Насколько высока температура? Ответ может зависеть от того, как вы измерили температуру.Высокая: 104 ° F (40 ° C) или выше, орально
Высокая температура: 104 ° F (40 ° C) или выше, орально
Умеренная: 100.От 4 ° F (38 ° C) до 103,9 ° F (39,9 ° C), перорально
Умеренная лихорадка: от 100,4 ° F (38 ° C) до 103,9 ° F (39,9 ° C), внутрь
Легкая: 100,3 ° F (37,9 ° C) или ниже, орально
Легкая лихорадка: 100,3 ° F (37,9 ° C) или ниже, орально
Как вы думаете, насколько высока температура?Умеренная
По ощущениям лихорадка умеренная
Легкая или низкая
По ощущениям лихорадка легкая
Как долго у вашего ребенка была лихорадка?
Менее 2 дней (48 часов)
Лихорадка менее 2 дней
От 2 дней до менее 1 недели
Лихорадка более 2 дней и менее 1 недели
1 неделя или дольше
Лихорадка в течение 1 недели или более
Есть ли у вашего ребенка проблемы со здоровьем или принимает ли лекарство, ослабляющее его или ее иммунную систему?Да
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Нет
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Есть ли у вашего ребенка дрожащий озноб или очень сильное потоотделение?
Озноб — тяжелая, сильная форма дрожи.Сильное потоотделение означает, что пот льется с ребенка или пропитывается его одеждой.
Да
Озноб или сильное потоотделение
Нет
Озноб или сильное потоотделение
У вашего ребенка кашель?
Когда ваш ребенок кашляет, его лицо становится синим или багровым?
Да
Цвет меняется на синий или фиолетовый при кашле
Нет
Цвет меняется на синий или фиолетовый при кашле
Был ли кашель настолько сильным, что у вашего ребенка рвота?
Да
Рвота после спазма кашля
Нет
Рвота после спазма кашля
Ваш ребенок кашляет с кровью?
Ваш ребенок ест меньше обычного?
Да
Изменение пищевых привычек
Нет
Изменение пищевых привычек
Кашель у вашего ребенка длился более 1 дня (24 часов)?
Да
Кашель более 24 часов
Нет
Кашель 24 часа или менее
Ваш ребенок откашливает слизь, мокроту (скажем, «флем») или кровь из легких?
Это называется продуктивным кашлем.Слизь или кровь, стекающие из носа в горло из-за простуды, кровотечения из носа или аллергии, — это не одно и то же.
Да
Откашливание мокроты или крови
Нет
Откашливание мокроты или крови
Отхаркивает ли ваш ребенок кровь?
Сколько там крови?
Тонкие полоски крови
Полоски
Больше, чем просто полоски
Больше, чем полоски
Это продолжалось более 2 дней?
Да
Откашливание слизи более 2 дней
Нет
Откашливание слизи более 2 дней
Кашель был настолько сильным, что у вашего ребенка началась рвота?
Да
Рвота после спазма кашля
Нет
Рвота после спазма кашля
Был ли у вашего ребенка кашель более 2 недель?
Да
Кашель более 2 недель
Нет
Кашель более 2 недель
Появились ли симптомы после того, как ваш ребенок принял новое лекарство?
Не давайте ребенку лекарство, пока не поговорите с его лечащим врачом.
Да
Проблемы могут быть вызваны лекарствами
Нет
Проблемы могут быть вызваны лекарствами
Есть ли у вашего ребенка насморк?
Есть ли у вашего ребенка проблемы с едой или сном из-за насморка и заложенности носа?
Да
Проблемы с едой или сном из-за заложенности носа
Нет
Проблемы с приемом пищи или сна из-за заложенности носа
Есть ли густые желтые выделения из носа вашего ребенка?
Да
Толстый желтый носовой дренаж
Нет
Толстый желтый носовой дренаж
Был ли у вашего ребенка носовой дренаж более 2 дней?
Да
Дренаж из носа более 2 дней
Нет
Дренаж из носа более 2 дней
Ваш ребенок ведет себя хуже, чем вы ожидаете, если он или она болеет легким заболеванием, например простудой?
Да
Кажется хуже, чем ожидалось
Нет
Кажется хуже, чем ожидалось
Есть ли у вашего ребенка насморк, слезящиеся глаза и частое чихание без других симптомов простуды?
Продолжались ли симптомы у вашего ребенка более 2 недель?
Да
Симптомы более 2 недель
Нет
Симптомы более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Ребенок не реагирует на прикосновения, прикосновения или разговоры.
- Ребенка трудно разбудить.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Озноб.
Если вы не уверены, высокая ли температура у ребенка, средняя или легкая, подумайте об этих проблемах:
С высокой температурой :
- Ребенку очень жарко.
- Это, вероятно, одна из самых высоких температур, которые когда-либо были у ребенка.
С средней лихорадкой :
- Ребенку тепло или жарко.
- Вы уверены, что у ребенка высокая температура.
С легкой лихорадкой :
- Ребенку может стать немного тепло.
- Вы думаете, что у ребенка высокая температура, но вы не уверены.
Симптомы затрудненного дыхания могут варьироваться от легких до тяжелых. Например:
- Вы можете немного запыхаться, но все еще можете говорить (легкое затрудненное дыхание), или вы можете настолько запыхаться, что вообще не можете говорить (серьезное затрудненное дыхание).
- Возможно, вам становится трудно дышать при активности (легкое затруднение дыхания), или вам, возможно, придется очень много работать, чтобы дышать, даже когда вы находитесь в состоянии покоя (серьезное затруднение дыхания).
Симптомы затрудненного дыхания у младенца или маленького ребенка могут варьироваться от легких до тяжелых. Например:
- Ребенок может дышать немного быстрее, чем обычно (легкое затруднение дыхания), или у ребенка могут быть такие проблемы, что ноздри раздуваются, а живот с каждым вдохом движется взад и вперед (серьезные затруднения. дыхание).
- Ребенку может показаться, что он немного запыхался, но все еще может есть или говорить (легкое затрудненное дыхание), или ребенок может дышать так тяжело, что он или она не может есть или говорить (серьезное затруднение дыхания).
Серьезное затруднение дыхания означает:
- Ребенок не может есть или говорить, потому что он или она очень тяжело дышит.
- Ноздри ребенка раздуваются, а живот с каждым вдохом двигается взад и вперед.
- Ребенок, кажется, утомляется.
- Ребенок кажется очень сонным или растерянным.
Умеренное затруднение дыхания означает:
- Ребенок дышит намного быстрее, чем обычно.
- Ребенок должен делать перерывы в еде или разговоре, чтобы дышать.
- Ноздри раздуваются или живот движется внутрь и наружу, когда ребенок дышит.
Легкое затруднение дыхания означает:
- Ребенок дышит немного быстрее, чем обычно.
- Ребенок немного запыхался, но все еще может есть или говорить.
Ребенок, который очень болен :
- Может быть вялым и гибким, как тряпичная кукла.
- Может вообще не реагировать на то, что вас обнимают, трогают или разговаривают.
- Может быть, трудно проснуться.
Ребенок, который болен (но не очень болен):
- Может быть более сонным, чем обычно.
- Не разрешается есть или пить столько, сколько обычно.
Температура немного меняется в зависимости от того, как вы ее измеряете. Для детей до 11 лет, вот диапазоны высокой, средней и легкой в зависимости от того, как вы измерили температуру.
Орально (внутрь), ухо или ректально Температура
- Высокая: 104 ° F (40 ° C) и выше
- Умеренная: от 100,4 ° F (38 ° C) до 103,9 ° F (39,9 ° C) )
- Легкая: 100,3 ° F (37,9 ° C) и ниже
Сканер лба (височный) обычно на 0,5 ° F (0,3 ° C) — 1 ° F (0,6 ° C) ниже, чем температура полости рта.
Подмышка (подмышечная) температура
- Высокая: 103 ° F (39,5 ° C) и выше
- Умеренная: 99,4 ° F (37.От 4 ° C) до 102,9 ° F (39,4 ° C)
- Легкая: 99,3 ° F (37,3 ° C) и ниже
Примечание: для детей младше 5 лет ректальная температура является наиболее точной.
Вы можете использовать небольшую резиновую грушу (называемую грушей для аспирации) для удаления слизи из носа или рта ребенка , когда из-за простуды или аллергии ребенку становится трудно есть, спать или дышать.
Использование груши :
- Перед тем, как начать, нанесите несколько капель для носа с физиологическим раствором с каждой стороны носа ребенка.
- Расположите ребенка так, чтобы его голова была немного наклонена назад.
- Сожмите круглое основание лампы.
- Осторожно вставьте кончик лампочки в носик ребенка.
- Отпустите грушу, чтобы удалить (отсосать) слизь из носа.
Не делайте это чаще 5-6 раз в день. Слишком частое выполнение этого может усугубить заложенность носа, а также может вызвать опухание или кровотечение слизистой оболочки носа.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры у детей:
- Заболевания, такие как диабет, муковисцидоз, серповидно-клеточная анемия и врожденные пороки сердца.
- Стероидные лекарства, которые используются для лечения различных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Химиотерапия и лучевая терапия рака.
- Отсутствие селезенки.
Внезапное слюнотечение и затрудненное глотание могут быть признаками серьезной проблемы, называемой эпиглоттитом .Эта проблема может возникнуть в любом возрасте.
Надгортанник — это лоскут ткани в задней части горла, который вы не видите, когда смотрите в рот. Когда вы глотаете, он закрывается, чтобы пища и жидкости не попадали в трубку (трахею), ведущую в легкие. Если надгортанник воспаляется или инфицирован, он может опухнуть и быстро заблокировать дыхательные пути. Из-за этого очень трудно дышать.
Симптомы появляются внезапно. Человек с эпиглоттитом, вероятно, будет казаться очень больным, у него будет жар, слюни, проблемы с дыханием, глотанием и изданием звуков.В случае с ребенком вы можете заметить, что ребенок пытается сесть и наклониться вперед, вытянув челюсть вперед, потому что в этом положении легче дышать.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в районе, где интенсивное движение транспорта или другие проблемы могут замедлить работу.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другие службы экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Назначить встречу
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу.Вам может потребоваться помощь раньше.
