Неприятный запах изо рта – причины, виды, как избавиться от галитоза
Замечали неприятный запах изо рта? По-медицински эта проблема называется галитоз. В целом это признак неправильной гигиены полости рта, зубных или других болячек. Обычно запах появляется на время или держится в течение дня, может быть слегка заметным или отчетливым.
Вместе с нашим врачом Елизаветой Беловой расскажем, что может вызывать неприятный запах изо рта и как от него избавиться.
Содержание
- Запах изо рта от болезней
- Виды галитоза
- Как освежить быстро дыхание
- Как избавиться от запаха
Почему у взрослых появляется неприятный запах изо рта
- Ароматная еда 🧄
- Курение
- Плохая гигиена ротовой полости
- Сухость слизистой оболочки рта
- Лекарства
Если вы съели чеснок, лук, капусту или блюда, щедро приправленные карри, у нас плохая новость — галитоза не избежать.
Эти вещества всасываются в пищевод/желудок, вместе с током крови попадают в легкие, а затем выходят наружу, когда мы дышим. Поэтому полоскание или чистка зубов, не остановит галитоз, пока они не выведутся из крови Неприятный запах может быстро выветриться, а может быть стойким и держаться до 3-х дней 😮 Жвачка здесь поможет слабо — разве что добавит нотки мяты или другого аромата в неприятное амбре.
Галитоз дают не только вещества из табачного дыма, оседающие в ротовой полости. Курильщики часто страдают болезнями десен, а они отнюдь не способствуют свежему дыханию. Поэтому лучше избавиться от этой вредной привычки.
Когда мы едим, на зубах образуется липкий налет на 90% состоящий из бактерий. Продукт их выделения — тот самый злополучный сероводород, и чем его больше, тем интенсивнее запах. Поэтому качественная чистка зубов — наше все. Также тщательно нужно чистить искусственные конструкции: брекеты, коронки, съемные и несъемные протезы. Используйте зубную нить или монопучковую щетку для очистки межзубных промежутков и не забывайте про язык — бактерии и микрочастицы пищи могут скапливаться на нем.
Поэтому качественная чистка зубов — наше все. Также тщательно нужно чистить искусственные конструкции: брекеты, коронки, съемные и несъемные протезы. Используйте зубную нить или монопучковую щетку для очистки межзубных промежутков и не забывайте про язык — бактерии и микрочастицы пищи могут скапливаться на нем.
Одна из функций слюны — смывать частицы, вызывающие неприятный запах. Чаще всего слизистая оболочка пересыхает во время сна, особенно при забитых пазухах носа. Дневную сухость слизистой могут вызвать некоторые болезни (диабет, синдром Шегрена) или патологии слюнных желез. Несвежее дыхание после сна наблюдается у большинства людей — и это норма. В этом случае достаточно просто почистить зубы щеткой с пастой или съесть что-нибудь твердое, например, яблоко.
Некоторые из них имеют побочный эффект в виде сухости во рту. Другие — при расщеплении выделяют вещества, которые попадают в кровь, а потом и в легкие.
Некоторые лекарственные препараты вызывают галитоз:
- антидепрессанты,
- некоторые лекарства для снижения артериального давления,
- ингаляционные препараты для лечения бронхиальной астмы,
- препараты от стенокардии, например, нитроглицерин.

Самые частые причины галитоза
Запахи от проблем с зубами и дёснами
Галитоз может возникнуть из-за разных заболеваний полости рта:
- Зубной налет Остатки еды и микробы образуют налетную пленку на эмали или в труднодоступных межзубных промежутках. Налет затвердевает в зубной камень, продолжает гнить, появляется тухлый запах.
- Налет на языке Наш язык состоит из множества сосочков. Между ними могут забиваться остатки пищи, и размножаться болезнетворные бактерии, приводящие к воспалению языка — глосситу.
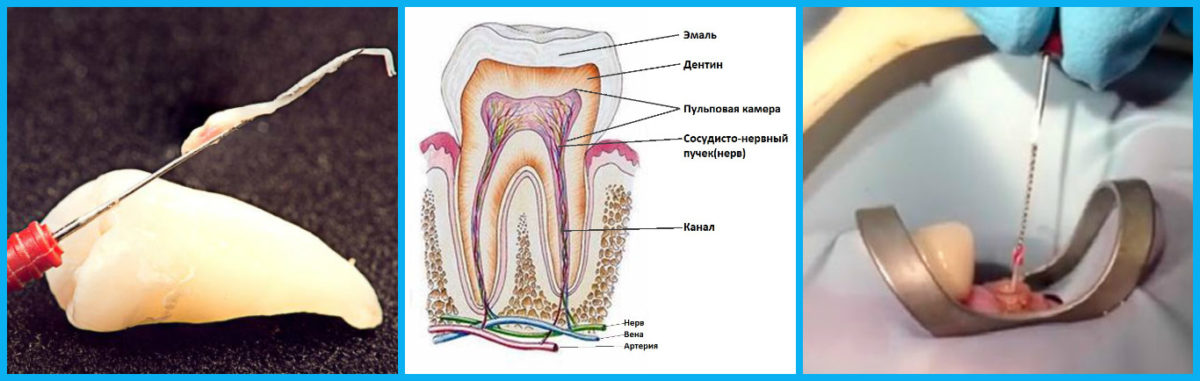
- Кариес Кариозные образования разрушают зубные ткани, образуя полость, в которой скапливается и гниет налет. Особенно ярким запах будет при пульпите — воспалении нервно-сосудистого пучка в полости зуба.
- Воспалительные болезни десен — поверхностное воспаление десны (гингивит) или образование глубоких пародонтальных карманов (пародонтит) Десны пораженные инфекцией воспаляются, образуется абсцесс со свищевым ходом через который выходит гной.

- Альвеолит Осложнение после удаление зуба — зубная лунка не заживает. В ней скапливаются остатки пищи из-за чего появляется неприятный запах и привкус.
Посетите стоматолога!
Если причина галитоза рта зубные заболевания, избавиться от зловонного дыхания поможет только стоматологический прием. Стоматолог-гигиенист удалит налетные образования, чтобы остановить размножение патогенной микрофлоры, а терапевт проведет лечение кариеса или воспалений десен.
Запахи от других болезней
ЛОР-заболевания
Частенько неприятный запах изо рта бывает при хроническом тонзиллите. В небных миндалинах скапливается гной — источник галитоза рта. Эта проблема может быть и от других болезней дыхательных путей: постназальный синдром, гайморит и другие виды синуситов, ларингит, бронхит или легочные инфекции.
Болезни желудка, кишечного тракта, эндокринной или мочевыделительной системы
Ещё неприятный запах возникает от таких болезней:
- Сахарный диабет — при осложнениях заболевания ощущается запах ацетона.

- ГЭРБ (гастроэзофагеальная рефлюксная болезнь) — так как при этой болезни происходит заброс в пищевод содержимого желудка, характер запаха будет кислым.
- Гастрит с повышением или понижением кислотности, язва желудка, дискинезия желчевыводящих путей, печеночная недостаточность — часто наблюдается отрыжка с запахом тухлого яйца.
- Почечная недостаточность или заболевания печени — у пациентов с этими заболеваниями пахнет изо рта аммиаком (запах мочи).
Онкопатологии
Часто гнилостный запах изо рта наблюдается у онкопациентов. Это происходит из-за того, что в кровь попадают продукты распада опухоли, а также повреждаются органы пищеварительной системы.
А у ребенка с чего плохо пахнет изо рта?
Очень частая причина галитоза у детей —
Еще одна частая причина — аденоиды. Это разрастания лимфоидной ткани в носоглотке.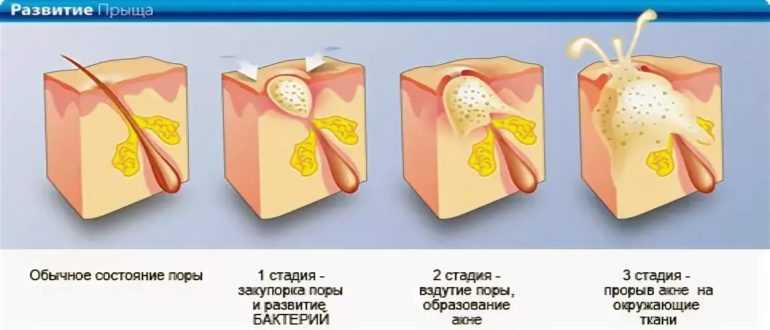 Они перекрывают носовые ходы. В результате ребенок дышит в основном ртом, слизистая пересыхает и слюна не смывает источники «ароматов»: патогенные бактерии и налет.
Они перекрывают носовые ходы. В результате ребенок дышит в основном ртом, слизистая пересыхает и слюна не смывает источники «ароматов»: патогенные бактерии и налет.
Дети часто плохо чистят зубы или не чистят их вовсе, поэтому родителям важно контролировать этот процесс.
Если у ребенка нет стоматологических заболеваний, нужно исключить болезни пищеварительного тракта или нарушения обмена веществ.
Виды галитоза
- Истинный — источники запаха во рту или в ЛОР-органах.
- Гематогенный — молекулы пахнущих веществ циркулируют в крови и выделяются при дыхании.
- Псевдогиноз — кажется, что дыхание несвежее, но окружающие этого не чувствуют.
- Галитофобия — настойчивые жалобы на галитоз при полном отсутствии проблем по этой части. Это уже психосоматическое расстройство, которое требует консультации психотерапевта.
Вообще это частая проблема 😒
Галитоз встречается довольно часто: в той или иной форме им страдают 30% людей.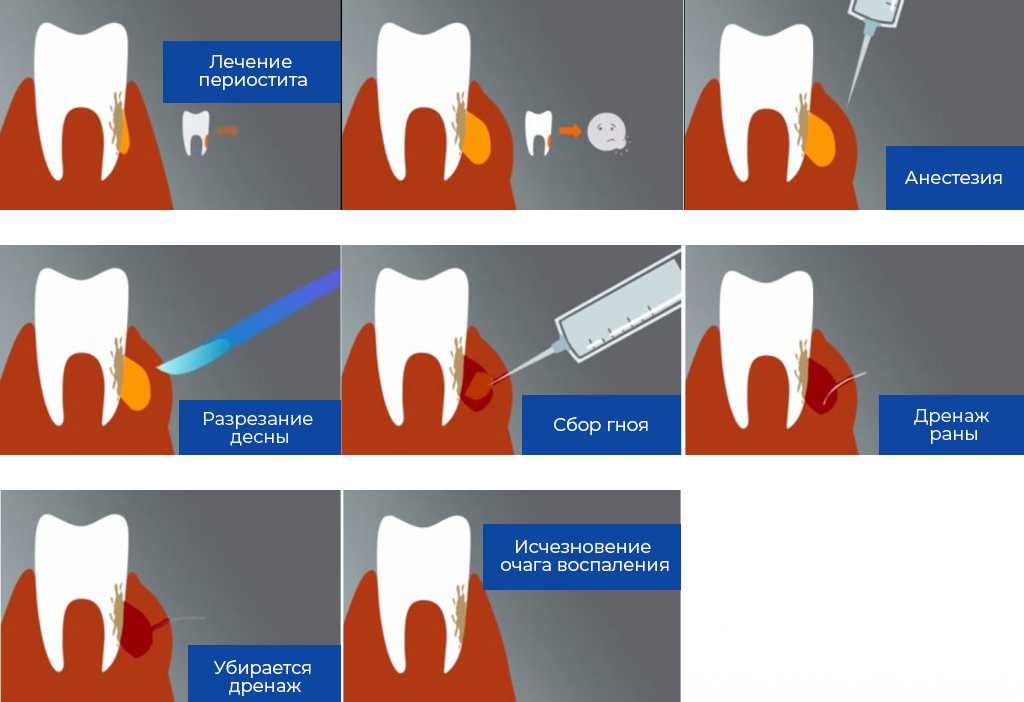
Поэтому неудивительно, что полки магазинов переполнены жевательной резинкой, мятой, жидкостью для полоскания рта и другими продуктами, предназначенными для борьбы с неприятным запахом изо рта.
5 быстрых способов освежить дыхание
Съешьте яблоко или морковку 🥕
1
Также подойдет любой другой приятно пахнущий фрукт или овощ. Пока вы будете его жевать, зубы очистятся от налета, а аромат перебьет неприятное амбре.
Пожуйте жвачку, ароматные травы или специи
2
Секрет эффективности — ароматические масла. Они содержатся в укропе, петрушке, базилике, мяте, мелиссе, а также в кожуре цитрусовых, зернах кофе, хвое. Из специй лучше всего подойдут: анис, кардамон, корица, гвоздика.
Почистите зубы и не забудьте про язык
3
Желательно использовать зубную пасту с выраженным ароматом мяты. Для чистки языка есть специальные зубные щетки, скребки. На худой конец можно снять налет чайной ложкой.
Для чистки языка есть специальные зубные щетки, скребки. На худой конец можно снять налет чайной ложкой.
Используйте ополаскиватель
4
Если его нет — подойдет раствор соды или соли (1 ч.л. на стакан воды). Важно прополоскать рот с горлом очень тщательно, в несколько заходов. Ополаскиватель смоет налет, снизит кислотность, а бактерии этого не любят.
Выпейте воды
5
Вода пополнит запас жидкости в организме, улучшится обмен веществ, начнется интенсивная выработка слюны. Слюна вымывает налетные образования, остатки еды.
Эти способы — не панацея. Если галитоз вызван внутренними проблемами, вам остается только стараться держаться подальше от собеседника, не дышать ему в лицо, прикрывать рот ладонью. Если вы поели лука или чеснока — постарайтесь накормить ими собеседника (шутка).
Что делать — избавиться от запаха изо рта
Первое, что нужно сделать, если плохой запах изо рта не связан с приемом «ароматной» пищи — записаться к стоматологу. Возможно вам достаточно будет провести профессиональную чистку: убрать ультразвуком зубной камень и тщательно вычистить твердый и мягкий налет с помощью процедуры ClinPro или Air Flow.
Возможно вам достаточно будет провести профессиональную чистку: убрать ультразвуком зубной камень и тщательно вычистить твердый и мягкий налет с помощью процедуры ClinPro или Air Flow.
В любом случае при осмотре врач увидит все проблемы и поможет от них избавиться… При воспалительном процессе поможет местное лечение, физиотерапия, при глубоких пародонтальных карманах проводят их чистку — кюретаж. При кариесе достаточно будет почистить кариозную полость и закрыть ее пломбой. Если кариес успел перейти в пульпит — пульпу удаляют, чистят и пломбируют корневые каналы.
В конце приема вам дадут рекомендации по уходу за ротовой полостью в домашних условиях, а также о правилах индивидуальной гигиены полости рта. Врач расскажет как правильно чистить зубы, подберет зубную щетку, посоветует подходящую пасту, ополаскиватель, зубную нить, поможет выбрать ирригатор. Если после всех стоматологических мероприятий дыхание свежим не стало, обратитесь к терапевту. Он поможет определить причину или направит вас к узкому специалисту: например, к гастроэнтерологу или эндокринологу.
Как подготовиться к приему врача — памятка пациенту
На прием возьмите с собой кого-то из родных или друга, им будет проще, чем вам описать характер и интенсивность нездорового запаха. За 3 часа до консультации прекратите кушать, пить, курить и жевать жевательную резинку. Также нельзя чистить зубы или освежать дыхание спреем. Диагностика может быть неинформативной, если вы менее чем за месяц до приема принимали антибиотики.
12 янв 2022
2611
Как вам статья?
Другие оценили её в 4.3 балла
Поделитесь статьей
Гной в носу, симптомы и лечение
Содержание
- Гной в носу
- Гнойный гайморит
- Виды и признаки гнойного гайморита
- Лечение острого гнойного гайморита
- Прокол гайморовых пазух
- Терапия хронического гнойного гайморита
Гнойные носовые выделения имеют неприятный запах, которого в норме не должно быть. На вид они представляют собой жидкость вязкой консистенции жёлто-зелёного или коричневатого цвета.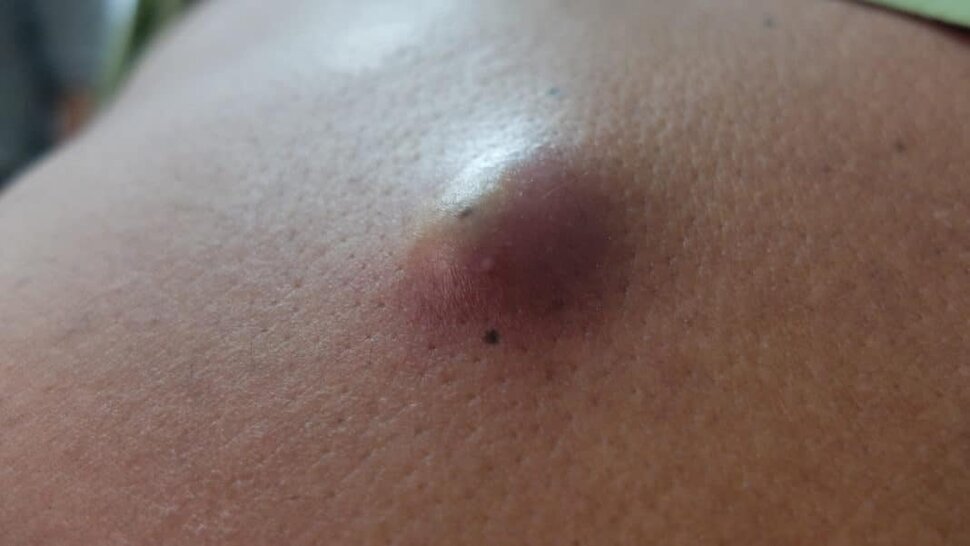 Начинаются выделения гноя из носовых пазух по различным причинам, но, как правило, это является симптомом какой-то патологии, воспаления. Гной — жидкость, богатая белком, она состоит из мёртвых лейкоцитов, которые погибли при борьбе с бактериальной инфекцией. В гное присутствуют бактерии, от которых появился воспалительный процесс.
Начинаются выделения гноя из носовых пазух по различным причинам, но, как правило, это является симптомом какой-то патологии, воспаления. Гной — жидкость, богатая белком, она состоит из мёртвых лейкоцитов, которые погибли при борьбе с бактериальной инфекцией. В гное присутствуют бактерии, от которых появился воспалительный процесс.
- Гной в носу
- Гнойный гайморит
- Виды и признаки гнойного гайморита
- Лечение острого гнойного гайморита
- Прокол гайморовых пазух
- Терапия хронического гнойного гайморита
Гной в носу
Выделения из носа могут появиться при вирусных или бактериальных заболеваниях верхних дыхательных путей, сопровождающиеся осложнением и затруднительным лечением. Если у вас выделяется гной из носа, немедленно обратитесь к врачу, чтобы он вас обследовал, поставил точный диагноз и назначил подходящее лечение.
Причины появления: гнойный ринит или синусит, фурункул в носу. Развиться эти инфекции могут от факторов:
- аденоиды,
- аллергия,
- верхнечелюстные патологии,
- в носу инородное тело,
- искривление носовой перегородки,
- наследственность,
- переохлаждение,
- полипы в носу,
- слабый иммунитет,
- травмы носовой полости.

Если гной появился в носу, это является сигналом о серьёзном воспалительном процессе. Состояние очень опасное, потому что очаг воспаления располагается на очень близком расстоянии с тканями головного мозга, органами зрения и слуховой трубой. Гнойные воспаления могут прорваться наружу и в полость черепа или ткани лица. В результате разовьётся отёк и будут присутствовать болезненные ощущения в области век, губ и щёк.
Гнойный гайморит
При благоприятных условиях бактерии живут и размножаются длительное время. А хорошую атмосферу для их жизнедеятельности создаёт замкнутое пространство в гайморовых пазухах. Соустья, которые соединяют гайморовые пазухи и полость носа, сужаются или нарушены функции ресничек и носовой секрет не выводится — это может стать причиной острого гнойного гайморита.
Читайте также: Назол: разнообразие лекарственных форм для всех возрастов
Экссудат — образования гноя при бактериальной инфекции. Отёк слизистой развивается оттого, что проницаемость мелких сосудов носовой полости и околоносовых пазух повышается. Соустье перекрывается, и гайморовая полость становится закрытым резервуаром, в котором скапливаются бактерии, выделяющие гной.
Соустье перекрывается, и гайморовая полость становится закрытым резервуаром, в котором скапливаются бактерии, выделяющие гной.
Виды и признаки гнойного гайморита
Главный признак — желтоватые или зеленоватые выделения из носа, заболевание носит острый и хронический характер. Острая форма длится менее месяца, симптомы — умеренные или тяжёлые:
- боль и покраснения в области гайморовых пазух,
- гнойные выделения из носовой полости,
- головная боль,
- заложенность носа,
- высокая температура,
- слабость и усталость от интоксикации,
- в зоне гайморовых пазух или надбровными дугами чувствуется давление и переполненность.
Гнойный гайморит очень похож по своим симптомам с острым вирусным воспалением гайморовых пазух, но протекает гнойный гайморит по-другому. После первоначального улучшения состояние ухудшается: выделения из носа усиливаются, появляется кашель и лихорадка. Поднимается высокая температура и мучают гнойные выделения из носа. Это длится в течение последних трёх дней, само заболевание протекает не меньше десяти дней. Бактериальный гайморит доказывает кашель, он появляется вследствие того, что по задней стенке глотки стекает слизь.
Это длится в течение последних трёх дней, само заболевание протекает не меньше десяти дней. Бактериальный гайморит доказывает кашель, он появляется вследствие того, что по задней стенке глотки стекает слизь.
Хроническая форма определяется по длительности протекания заболевания. Если симптомы продолжаются длительное время (до 12 недель), это уже не острое заболевание, а хроническое. Проявления у него не так остро выражены, иногда они бывают минимальными или незаметными. Бывает, единственный признак гнойного хронического гайморита — гнойные выделения из носовых пазух. Точный диагноз устанавливает врач оториноларинголог. Если у вас появляются подозрительные симптомы, которые не проходят, а повторяются, то вам следует обратиться к специалисту.
Лечение острого гнойного гайморита
Лечится острый гнойный гайморит давно и эффективность его доказана на практике, делает назначение лечения специалист:
- Антибиотики.
- Деконгестанты — сосудосуживающие препараты, уменьшают отёчность слизистой, помогают вывести носовой секрет из пазух.
- Промывание гайморовых пазух солевыми растворами, уменьшают вязкость носового секрета и улучшают его дренаж.
Читайте также: Особенности введения и применения лекарств у детей
Антибиотик. Обязательное применение при лечении острого одностороннего или двустороннего гнойного гайморита. Он убивает бактериальную инфекцию, которая вышла из-под контроля. Без антибиотиков вылечиться от гнойного гайморита нельзя, иначе могут быть осложнения: абсцессы, поражения костной ткани и т. д.
Назначается детям и взрослым комплекс Амоксициллина и клавулановой кислоты. При непереносимости применяют макролиды: Кларитромицин или Азитромицин. К антибиотикам второй линии обращаются, если первоначальное лечение не дало результатов.
- Цефалоспорины — обладают химиотерапевтической активностью и вызывают лизис клеток. Продаются под названиями: Панцеф, Супракс, Иксим Люпин, самый популярный Цефтриаксон.
- Фторхинолоны — антибиотик широкого спектра действия, обладает противомикробной активностью.
 Запрещено применять детям в возрасте до 18 лет, так как они могут нарушить рост хрящевой ткани.
Запрещено применять детям в возрасте до 18 лет, так как они могут нарушить рост хрящевой ткани.
Прокол гайморовых пазух
В некоторых случаях такая процедура просто необходима. Это делается при тяжёлых процессах, если заболевание воспаления зашло слишком далеко, пазуха переполнилась гноем и могут развиться осложнения. Если ждать результатов от стандартного лечения нет времени. Из-за промедления могут возникнуть серьёзные последствия, а это считается главной опасностью при лечении острого гнойного гайморита.
Сделав прокол или пункцию, врач быстро промывает пазуху и дальнейшее распространение инфекции и она не переходит на близлежащие ткани. Но такая необходимость существует не всегда.
Терапия хронического гнойного гайморита
Здесь подход к заболеванию другой и антибиотики не всегда эффективны. Их назначают только при ярко выраженной интоксикации при высокой температуре. Препараты подбираются как при остром воспалении, курс лечения длится около месяца, с учётом результата анализа на посев из гайморовых пазух.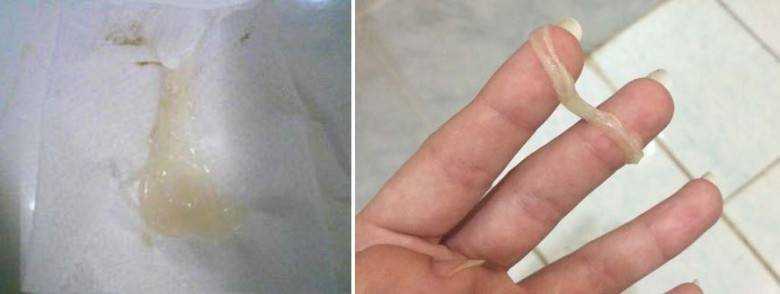 А также назначаются деконгестанты и делаются солевые растворы для промывания.
А также назначаются деконгестанты и делаются солевые растворы для промывания.
В некоторых случаях делать схему лечения можно с помощью дополнительных растительных или гомеопатических препаратов: Синупрет, Делуфен, Эуфорбиум, Циннабсин. Если проводить курс лечения лизатами — это как вакцина, избавит вас от длительно протекающей инфекции. Препараты: Бронхо-Мунал, Бронхо-Ваксом.
Читайте также: Противовирусные капли в нос: список самых эффективных
Гнойный гайморит не следует лечить народными методами и средствами. При таком заболевании прогревания категорически запрещены, а ингаляции проводятся без теплового воздействия. Разрешается из народных методов проводить только фитотерапию.
Что такое гной? Причины, лечение, профилактика
Никогда не бывает хорошо, когда вы видите, что гной сочится из какой-то части вашего тела. В медицине отделяемое из раны или инфицированного участка тела иногда называют гнойным экссудатом или liquor puris. Но большинству из нас липкая жидкость, выделяющаяся из абсцесса, пустулы, карбункула, раны или даже хирургического разреза, известна просто как гной.
Но большинству из нас липкая жидкость, выделяющаяся из абсцесса, пустулы, карбункула, раны или даже хирургического разреза, известна просто как гной.
Что такое гной?
Когда ваша иммунная система обнаруживает захватчика, например опасную форму бактерии, она активирует иммунный ответ белых кровяных телец, называемых лейкоцитами, для защиты вашего тела. Результатом часто является гной. Из чего состоит гной? Лейкоциты вместе с некоторыми мертвыми бактериями, с которыми они боролись.
Гной чаще бывает бледного цвета, беловато-желтого цвета, но может быть розовым, красным, коричневым или даже приобретать зеленый оттенок. Вы также можете ощутить неприятный запах.
Что вызывает гной?
Это отвратительно, да. Но гной существует не просто так. Ваше тело производит гной, когда борется с инфекцией. Инфекции могут возникать, когда микроорганизмы, такие как бактерии или грибки, попадают в порез, разрез или прокол. Или они могут возникнуть, если вы вдыхаете инфицированные респираторные капли от другого человека.
Симптомы инфекции могут различаться в зависимости от типа микроорганизма, а также от локализации инфекции. «Гной обычно сопровождает один из четырех признаков инфекции: жар, отек, боль и покраснение», — говорит Брайан М. Дерби, доктор медицинских наук, пластический хирург Сарасотского центра пластической хирургии в Сарасоте, Флорида.
Определенные состояния здоровья повышают риск заражения, например диабет или нарушения иммунной системы. «Некоторые люди предрасположены к кожным инфекциям», — добавляет Мэри Элис Мина, доктор медицинских наук, дерматолог и хирург-дерматолог из Baucom & Mina Derm Surgery в Атланте, штат Джорджия. «Часто у этих пациентов в ноздрях колонизируются золотистые стафилококки. Когда у пациентов в анамнезе были кожные инфекции, мы также берем мазок или лечим внутреннюю часть их ноздрей лекарствами, чтобы уменьшить там количество бактерий».
Факторы образа жизни также могут повысить риск развития инфекции. Например, исследования показывают, что у курящих людей чаще развиваются перитонзиллярные абсцессы, которые представляют собой язвы, заполненные гноем в задней части горла.
Полезен ли гной?
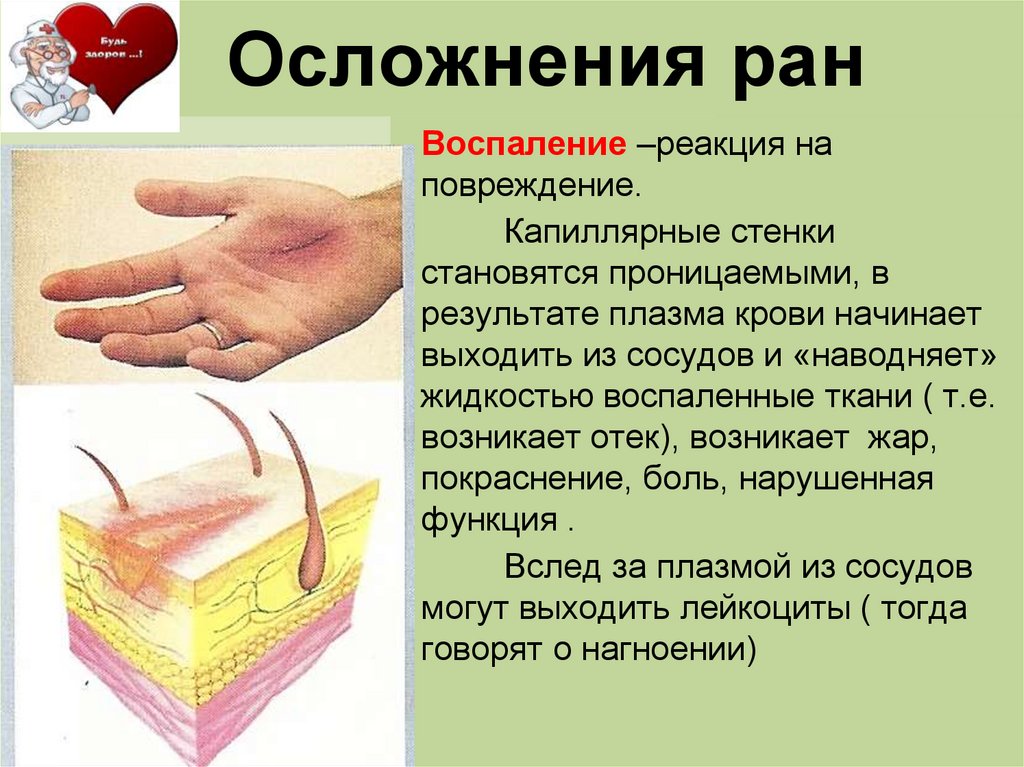
«Нет, — говорит доктор Дерби. «P-U-S — это B-A-D». Это побочный продукт борьбы организма с инфекцией. Это наиболее заметно в ранах на коже, но может возникать и в абсцессах в любом месте тела. Это признак того, что вам нужно какое-то лечение, будь то очистка и дренирование инфицированной раны, применение противогрибковых препаратов при грибковых инфекциях или антибиотиков в зависимости от локализации и тяжести инфекции.
Локации
Гной может образоваться на многих частях тела, к сожалению, при благоприятных условиях (или неправильных, в зависимости от обстоятельств). Вот несколько примеров многих типов инфекций, которые могут привести к образованию гноя:
- Моча: Возможно, вы не знакомы с термином пиурия, но вы могли заметить характерный признак. Ваша моча может выглядеть немного мутной, если она содержит лейкоциты, что обычно является признаком почечной инфекции или инфекции мочевыводящих путей.
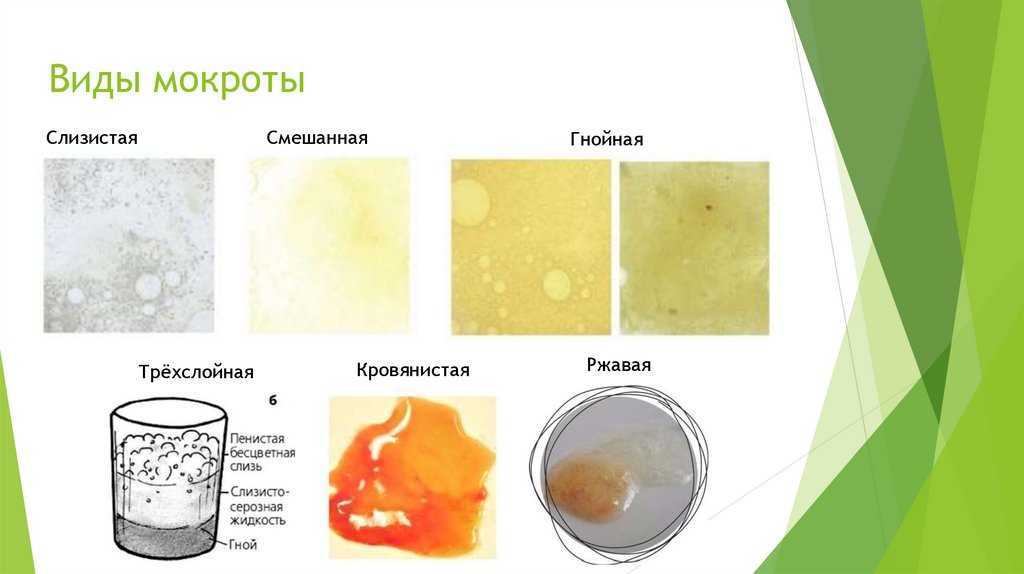
- Горло: У вас может образоваться скопление гноя в задней части горла, известное как тонзиллярный абсцесс, в результате бактериальной инфекции, такой как тонзиллит, мононуклеоз или даже инфекции зубов или десен.
- Десны: На деснах также может образоваться карман гноя, обычно в результате инфекции или плохой гигиены полости рта.
- Стул: Ваш стул может содержать гной или слизь, но вы можете этого не осознавать. Но образец стула или культура стула могут выявить этот конкретный признак инфекции.
- Глаза: Если вы заметили желтоватые выделения из глаз, это может быть признаком инфекции, называемой бактериальным конъюнктивитом, также известным как розовый глаз.
- Уши: Если из уха вашего ребенка выходит гной или мутная жидкость, это, вероятно, является признаком ушной инфекции или, возможно, разрыва барабанной перепонки. Позвоните педиатру вашего ребенка, особенно если у вашего ребенка также наблюдается потеря слуха или сильная боль.
- Пупок: Бактерии любят скрываться в темных уголках вашего пупка, поэтому, если вы заметили выделение гноя из пупка, это может быть результатом бактериальной инфекции.
 Если вы недавно перенесли абдоминальную операцию, это также может быть признаком послеоперационной инфекции.
Если вы недавно перенесли абдоминальную операцию, это также может быть признаком послеоперационной инфекции. - Легкие: Инфекция в полости между легким и окружающей его плевральной полостью может привести к развитию заполненной гноем полости, называемой эмпиемой. Он может оказывать давление на легкие, затрудняя дыхание.
- Пальцы: Инфекция стафилококка, которая развивается в волосяном фолликуле или сальной железе на пальце или в области ногтевого ложа, может привести к покраснению, опуханию и заполнению гноем пальца.
- Раны: Бактерии слишком легко могут размножаться в ране или порезаться на коже, вызывая инфекцию, которая выделяет жидкость или гной. Инфекции могут развиваться даже в хирургических ранах, причем чаще всего они вызываются бактериями Staphylococcus, Streptococcus, и Pseudomonas , по данным Johns Hopkins Medicine.
- Нос: Если вы получили удар по носу, будьте осторожны, потому что возможно образование абсцесса.
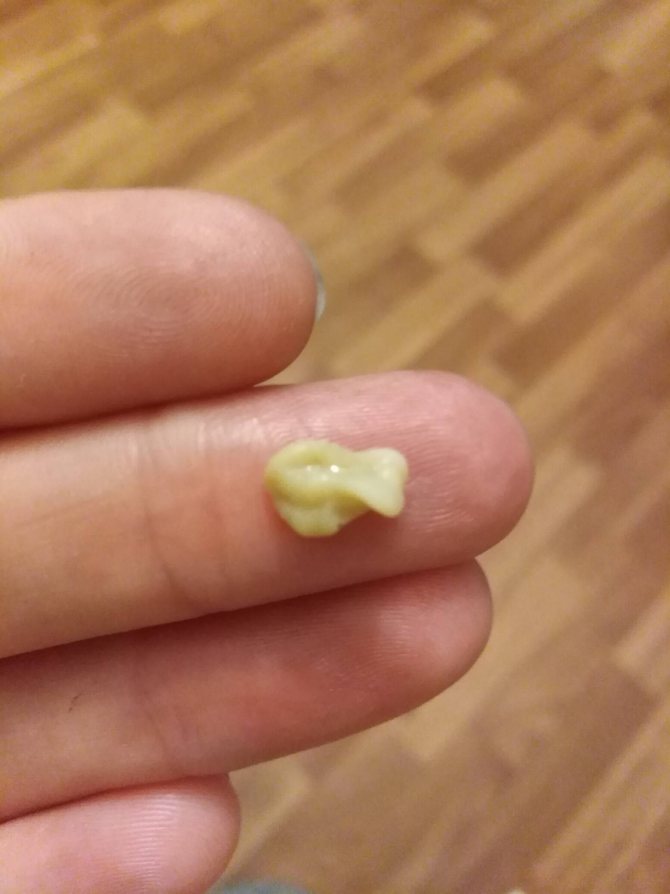 Носовые абсцессы, полные гноя, также иногда развиваются в результате инфекций пазух.
Носовые абсцессы, полные гноя, также иногда развиваются в результате инфекций пазух. - Ногти: Бактерии могут проникать через порезы в кутикулу или другие части ногтя и вызывать инфекцию, известную как паронихия. В результате вы можете заметить воспаление или скопление гноя под кожей.
- Прыщи: Многие несчастные подростки могут рассказать вам, как неприятно жить с наполненными гноем угревыми кистами, которые развиваются глубоко под кожей. Кистозные угри могут быть как неприглядными, так и болезненными.
- Пирсинг: Любой тип бактерий, проникающих в новый пирсинг, может вызвать болезненную инфекцию, которая может выделять гной.
- Линия бикини и подмышки: Бритвенные станки могут удалить нежелательные волосы, но они также могут привести к вросшим волосам, что может привести к образованию красных бугорков, заполненных гноем.
Цвета
Цвет гноя, который вы замечаете, обычно является результатом накопления мертвых нейтрофилов, типа лейкоцитов.
Запахи
Гной имеет довольно неприятный запах. Неприятный запах может быть признаком определенного типа инфекции. Например, инфекции, вызванные Pseudomonas aeruginosa , , которые являются распространенными внутрибольничными инфекциями, могут быть особенно опасными.
Лечение гноя
Если вы заметили гной, в том числе гной, просачивающийся из кожного абсцесса, фурункула, раны или другого места на коже, не игнорируйте его. Ваше лечение будет варьироваться в зависимости от местоположения и типа инфекции. Однако, как правило, это двусторонний подход:
- Дренирование раны
- Лечение инфекции пероральными или местными антибиотиками
Не пытайтесь откачать гной самостоятельно, расковыривая или сдавливая пораженный участок. Это может заставить бактерии проникнуть в поврежденную ткань и привести к рубцеванию. Вместо этого накладывайте теплый компресс на пораженный участок несколько раз в день, чтобы посмотреть, не раскроется ли абсцесс и не дренируется ли он сам по себе. «Густая мазь, такая как вазелин, также полезна для увлажнения ложа раны, а также для защиты от внешних бактерий», — говорит доктор Мина. Тем не менее, как правило, лучше, чтобы ваш лечащий врач осмотрел ваш абсцесс, а затем безопасно дренировал гной.
«Густая мазь, такая как вазелин, также полезна для увлажнения ложа раны, а также для защиты от внешних бактерий», — говорит доктор Мина. Тем не менее, как правило, лучше, чтобы ваш лечащий врач осмотрел ваш абсцесс, а затем безопасно дренировал гной.
Ваш лечащий врач может определить источник гноя и даже сделать посев из раны, чтобы определить наилучшее лечение и медицинские рекомендации.
Профилактика
Профилактика всегда лучшее лекарство. Имея это в виду, всегда следите за любыми порезами или ранами на поверхности кожи в течение всего процесса заживления, чтобы вы могли следить за признаками развивающейся инфекции. После операции внимательно следите за разрезом, пока он заживает, чтобы при необходимости можно было действовать. «Большинство инфекций разреза развиваются через три-пять дней после операции, — говорит доктор Дерби, — поэтому внимательно следите за своим прогрессом в этот период».
СВЯЗАННЫЕ: Ваш путеводитель по восстановлению после аппендэктомии
«Для заживления раны или разреза необходимы кислород и питательные вещества из хорошего кровотока, а также надлежащая очистка, чтобы поддерживать низкий уровень бактерий на поверхности раны или разреза», — говорит доктор Дерби. Тщательно мойте руки каждый раз, когда вам приходится прикасаться к ране или открытию, чтобы случайно не распространить бактерии. Не забывайте регулярно менять повязки.
Тщательно мойте руки каждый раз, когда вам приходится прикасаться к ране или открытию, чтобы случайно не распространить бактерии. Не забывайте регулярно менять повязки.
Вы также можете принять меры по образу жизни, которые защитят вас от инфекций, например, бросить курить, соблюдать сбалансированную диету, лечить хронические заболевания и заниматься спортом.
Причины, расположение, симптомы, лечение и профилактика
Обзор
Гной представляет собой густую жидкость, содержащую мертвые ткани, клетки и бактерии. Ваше тело часто вырабатывает его, когда борется с инфекцией, особенно с инфекциями, вызванными бактериями.
В зависимости от локализации и типа инфекции гной может быть разных цветов, включая белый, желтый, зеленый и коричневый. Хотя иногда он имеет неприятный запах, он также может быть без запаха.
Продолжайте читать, чтобы узнать больше о том, что вызывает гной и когда вам следует обратиться к врачу.
Инфекции, вызывающие гной, могут возникать, когда бактерии или грибы попадают в организм через:
- поврежденную кожу
- вдыхание капель при кашле или чихании
- несоблюдение гигиены а типа лейкоцитов, чтобы уничтожить грибы или бактерии.
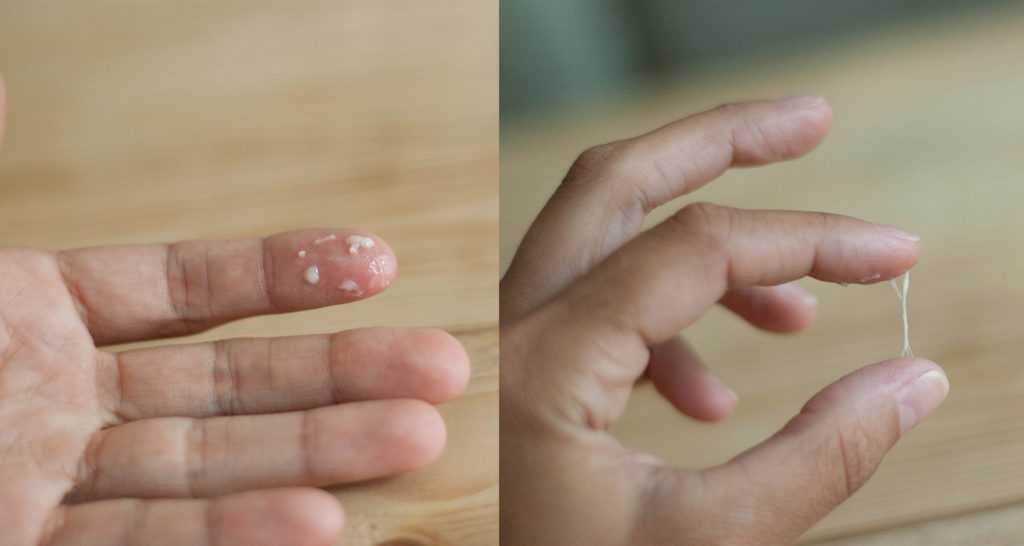
 Во время этого процесса некоторые нейтрофилы и ткани, окружающие инфицированную область, погибают. Гной представляет собой скопление этого мертвого материала.
Во время этого процесса некоторые нейтрофилы и ткани, окружающие инфицированную область, погибают. Гной представляет собой скопление этого мертвого материала.Многие виды инфекций могут вызывать гной. Инфекции с участием бактерий Staphylococcus aureus или Streptococcus pyogenes особенно склонны к образованию гноя. Обе эти бактерии выделяют токсины, которые повреждают ткани, образуя гной.
Гной обычно образуется при абсцессе. Это полость или пространство, образовавшееся в результате распада ткани. Абсцессы могут образовываться на поверхности кожи или внутри тела. Однако некоторые части вашего тела подвергаются большему количеству бактерий. Это делает их более уязвимыми для инфекций.
К этим областям относятся:
- Мочевыводящие пути. Большинство инфекций мочевыводящих путей (ИМП) вызывается Escherichia coli , типом бактерий, которые находятся в толстой кишке. Вы можете легко ввести его в мочевыводящие пути, вытирая его сзади наперед после дефекации.
 Это гной делает вашу мочу мутной, когда у вас ИМП.
Это гной делает вашу мочу мутной, когда у вас ИМП. - Рот. Ваш рот теплый и влажный, что делает его идеальной средой для роста бактерий. Например, если у вас есть невылеченная полость или трещина в зубе, у вас может развиться зубной абсцесс возле корня зуба или десны. Бактериальные инфекции во рту также могут вызывать скопление гноя на миндалинах. Это вызывает тонзиллит.
- Кожа. Кожные абсцессы часто образуются из-за фурункула или инфицированного волосяного фолликула. Сильные прыщи, которые представляют собой скопление омертвевшей кожи, засохшего масла и бактерий, также могут привести к гнойным абсцессам. Открытые раны также уязвимы для гнойных инфекций.
- Глаза. Гной часто сопровождает глазные инфекции, такие как конъюнктивит. Другие проблемы с глазами, такие как закупорка слезного канала или застрявшая грязь или песок, также могут вызвать гной в вашем глазу.
Если у вас инфекция, вызывающая гной, у вас, вероятно, будут и другие симптомы.
 Если инфекция находится на поверхности вашей кожи, вы можете заметить теплую, красную кожу вокруг абсцесса, в дополнение к красным полосам вокруг абсцесса. Область также может быть болезненной и опухшей.
Если инфекция находится на поверхности вашей кожи, вы можете заметить теплую, красную кожу вокруг абсцесса, в дополнение к красным полосам вокруг абсцесса. Область также может быть болезненной и опухшей.Внутренние абсцессы обычно не имеют многих видимых симптомов, но у вас могут быть гриппоподобные симптомы. Они могут включать:
- лихорадку
- озноб
- усталость
Эти гриппоподобные симптомы могут также сопровождать более тяжелую кожную инфекцию.
Любые порезы или надрезы, сделанные во время операции, могут привести к развитию инфекции, называемой инфекцией области хирургического вмешательства (ИОХВ). По данным Johns Hopkins Medicine, у людей, перенесших операцию, вероятность ее получить составляет 1-3%.
Хотя ИОХВ могут поражать любого, кто перенес операцию, существуют определенные факторы, которые могут увеличить риск. Факторы риска SSI включают в себя:
- с диабетом
- Курение
- Ожирение
- Хирургические процедуры, которые длятся более двух часов
- , имеющие состояние, которое ослабляет иммунную систему
- , лечение, так же, как хоть, так же, что -то.
 system
system
Существует несколько способов разработки SSI. Например, бактерии могут попасть через загрязненный хирургический инструмент или даже воздушно-капельным путем. В других случаях на коже уже могут быть бактерии до операции.
В зависимости от их местонахождения существуют три основные категории SSI:
- Поверхностные. Это относится к ИОХВ, которые возникают только на поверхности вашей кожи.
- Глубокий разрез. Этот тип ИОХВ возникает в тканях или мышцах, окружающих место разреза.
- Органное пространство. Они возникают внутри оперируемого органа или в окружающем его пространстве.
Симптомы ИОХВ включают:
- покраснение вокруг места операции
- согревание области хирургического вмешательства
- выделение гноя из раны или через дренажную трубку, если она имеется
- лихорадка
Лечение гноя зависит от того, насколько серьезна инфекция, вызвавшая его.
 При небольших абсцессах на поверхности кожи наложение влажного теплого компресса может помочь удалить гной. Прикладывайте компресс несколько раз в день на несколько минут.
При небольших абсцессах на поверхности кожи наложение влажного теплого компресса может помочь удалить гной. Прикладывайте компресс несколько раз в день на несколько минут.Просто убедитесь, что вы избегаете желания выдавить нарыв. Хотя может показаться, что вы избавляетесь от гноя, вы, вероятно, проталкиваете часть его глубже в кожу. Это также создает новую открытую рану. Это может перерасти в другую инфекцию.
При более глубоких, больших или труднодоступных абсцессах вам потребуется медицинская помощь. Врач может извлечь гной с помощью иглы или сделать небольшой надрез, чтобы абсцесс мог дренироваться. Если абсцесс очень большой, они могут вставить дренажную трубку или забинтовать его марлей с лекарственными средствами.
При более глубоких инфекциях или инфекциях, которые не заживают, вам могут понадобиться антибиотики.
Хотя некоторые инфекции неизбежны, уменьшите риск, выполнив следующие действия:
- Следите за тем, чтобы порезы и раны были чистыми и сухими.
- Мочевыводящие пути. Большинство инфекций мочевыводящих путей (ИМП) вызывается Escherichia coli , типом бактерий, которые находятся в толстой кишке. Вы можете легко ввести его в мочевыводящие пути, вытирая его сзади наперед после дефекации.
