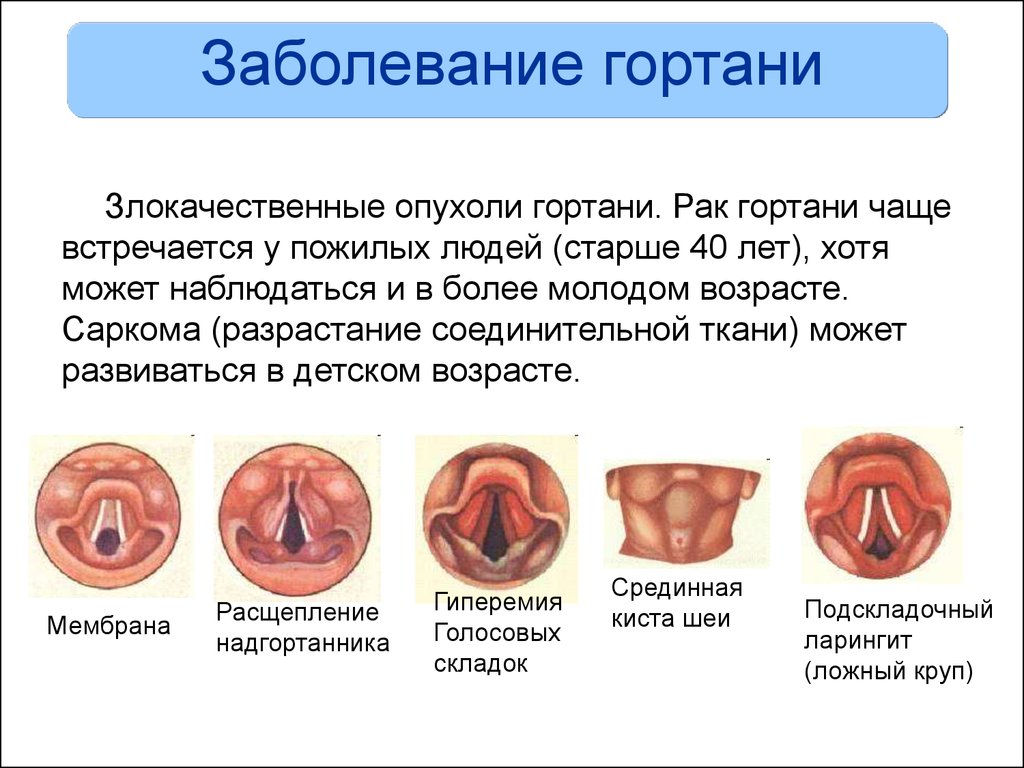
Односторонний паралич гортани. Клиника, диагностика, лечение
Двигательные расстройства гортани, в частности одностороный паралич, остается актуальной проблемой в оториноларингологии. Односторонний паралич гортани часто наблюдается вследствие перенесенных операций на щитовидной железе. Менее распространенными причинами паралича гортани являются травмы шеи и операции на шее, метастазы, заболевания органов средостения, сдавливающие нижний гортанный нерв на всем его протяжении, невриты после инфекционных заболеваний.
Нарушение двигательной функции гортани влечет за собой нарушение дыхательной, защитной и голосообразующей функций. При одностороннем параличе гортани пациенты жалуются на расстройство голосообразования (дисфония), голос становится слабым и хриплым, а также на дисфагию и дискомфорт в горле. Такие нарушения, особенно для пациентов с речевой профессией, часто приводят к инвалидности и возможным психологическим расстройствам. Нередко пациенты подвергаются повторным и неоднократным операциям, длительной консервативной и фонопедической терапии.
Нередко пациенты подвергаются повторным и неоднократным операциям, длительной консервативной и фонопедической терапии.
Основной целью всех предложенных хирургических методов лечения односторонних параличей гортани является медиализация парализованной голосовой складки. Многими авторами неоднократно разрабатывались новые попытки восстановления поврежденного нерва, однако большинство из них заканчивались нейроатрофией и отказом от данного метода. Широкое распространение за счет своей быстроты, простоты и доступности получил метод инъекции тефлона, коллагена, собственного жира или полиакрилового геля в голосовую складку. Однако, инъекционный метод обладает некоторыми недостатками, так как вводимый препарат может приводить к необратимым последствиям: изменением структуры голосовой складки, неконтролируемой миграции его, трудности в прогнозировании вводимого объема и из-за резорбции к недолгому эффекту. Все перечисленные недостатки возможно исключить методом медиализации парализованной голосовой складки — тиреопластике.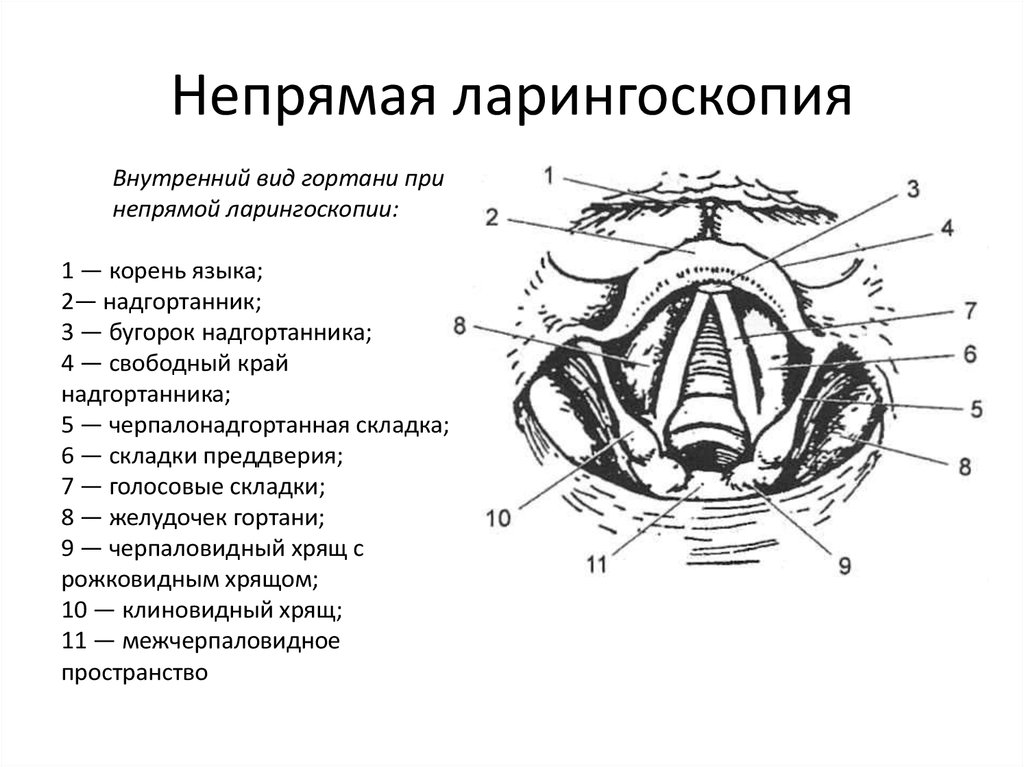
Диагностикой и лечением одностороннего паралича гортани в ФГБУ НМИЦ оториноларингологии ФМБА России успешно занимаются специалисты научно-клинического отдела заболеваний гортани под руководством д.м.н., Нажмутдинова И.И. Всем пациентам, обратившимся в Центр, проводятся общеклинические методы обследования, ларингоскопия, ларингостробоскопия, акустический анализ голоса. При ларингоскопии оцениваются состояние слизистой оболочки, степень подвижности пораженной складки, ее положение, форма голосовой щели при фонации. Ларингостробоскопия позволяет определить характер волновых движений голосовых складок.
Запись голоса проводится до и после оперативного вмешательства. Сравнение данных параметров до и после операции даёт важную и развёрнутую информацию о степени восстановления голосовой функции. Улучшение тембральных характеристик, стабильности и качества звучания определяется в ходе анализа статистических отчётов. При необходимости, в послеоперационном периоде, назначается прохождения курса фонопедичесих занятий.
Применение метода фонетографии позволяет получить графический рисунок (фигуру), который называют голосовое поле. Он показывает основные акустические параметры голоса: тоновый диапазон, динамический диапазон и площадь голосового поля как характеристику голосовых возможностей исследуемого. Площадь данной фигуры напрямую связана с функциональным состоянием голосового аппарата: чем меньше площадь, тем ниже возможности голоса, а при заболеваниях голосового аппарата нарушение более выраженно.
Пациентам проводится операция тиреопластика по первому типу. Техника операции заключается в следующем: под местной анестезией наружным доступом обнажается пластина щитовидного хряща на стороне поражения, на уровне парализованной складки вырезается прямоугольный фрагмент, который вдавливается внутрь, устанавливается и фиксируется органосиликоновый имплант, голосовая складка медиализируется. Проведение операции под местной анестезией позволяет оценить изменение тембра голоса во время самой операции, разговаривая с больным, что дает дополнительную возможность получить положительный эффект.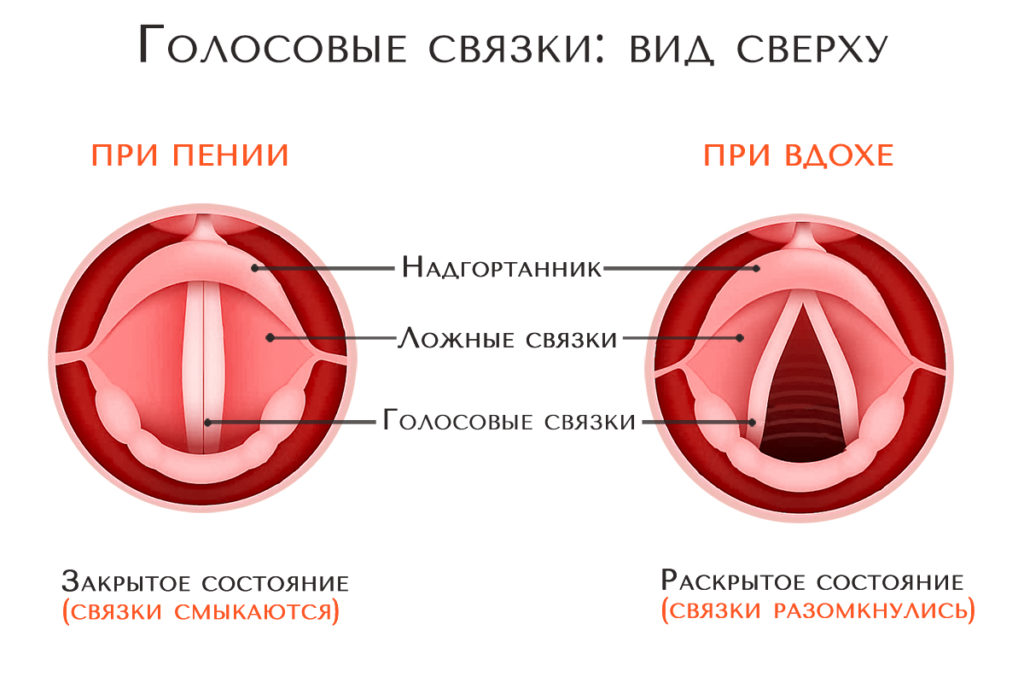
Анализ полученных результатов показывает значительное улучшение голоса. Объективно голосовая складка приближается к центру, при фонации смыкание более выраженное, голос более звучный.
Акустический анализ показал, что голосовой и динамический диапазон увеличивался в 2-2,5 раза, голосовое поле возросло почти в 3 раза.
Осложнений в послеоперационном периоде, таких как одышка и стридор, не наблюдалось.
Тиреопластика является операцией выбора, имеет положительные результаты, минимальные осложнения и подтверждают преимущества перед другими методами. Пациенты должны знать, что успех такой операции зависит не только от современного оборудования, но и от высокого профессионализма хирурга. НМИЦО оториноларингологии ФМБА России, являясь ведущим медицинским центром страны, оснащен необходимым современным оборудованием, с помощью которого высококлассные специалисты Центра успешно проводят хирургические операции, о чем говорят наши пациенты в своих отзывах и благодарностях.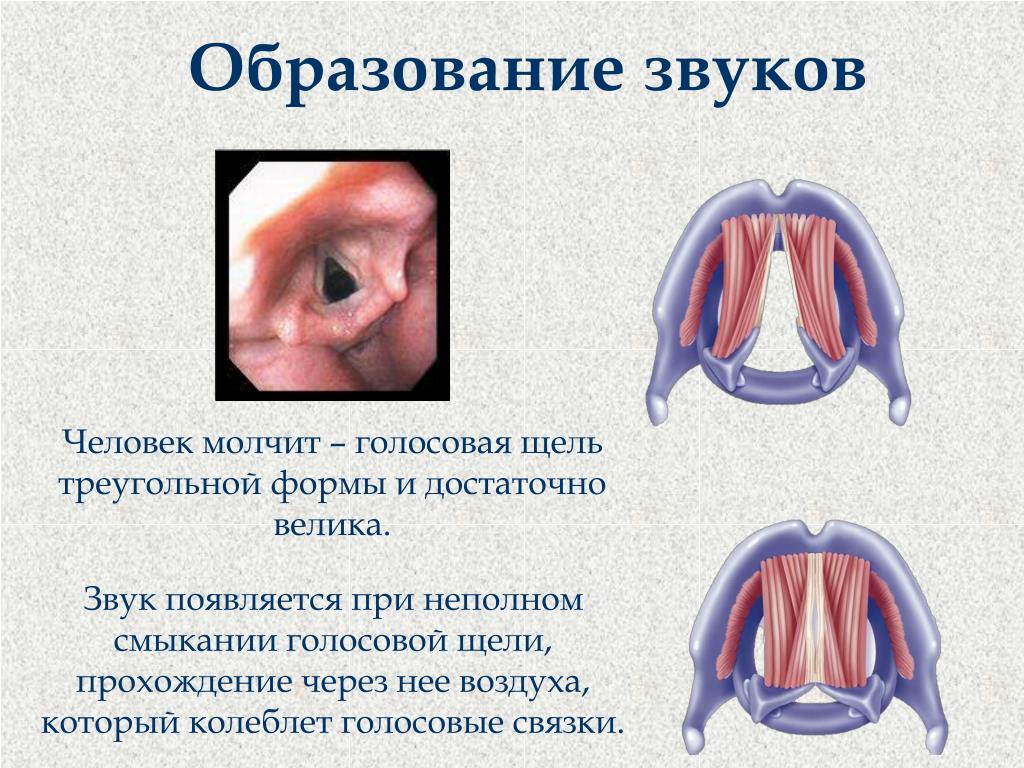
Особенности клинической картины и трудности диагностики парезов и параличей гортани у новорожденных, детей грудного и раннего возраста
До настоящего времени обследование гортани у новорожденных и грудных детей представляет определенную проблему. Это связано с трудностью (а порой и невозможностью) проведения у таких пациентов рутинных исследований гортани — непрямой ларингоскопии, в том числе оптической, и как следствие — с невозможностью визуализации структур гортани. Однако с появлением современных методов диагностики (фиброларингоскопия, стробоскопия и др.), возможностью документирования полученных данных (эндофотографии, эндовидеозаписи) увеличился процент выявления разнообразной врожденной и приобретенной патологии гортани, в частности парезов и параличей.
В клинической практике под терминами «парез» и «паралич» гортани понимают частичную или полную неподвижность голосовых складок. При этом парез рассматривается как временное нарушение подвижности гортани, и этот диагноз традиционно ставят пациентам с длительностью заболевания до 6 мес [1, 2].
По происхождению парезы и параличи бывают центральными и периферическими, выделяют также миогенные и неврогенные. Центральные (кортикальные) параличи гортани — односторонние и двусторонние — развиваются при черепно-мозговых травмах, внутричерепных кровоизлияниях, множественном склерозе. Центральные параличи чаще связаны с поражением продолговатого мозга и сочетаются с параличом мягкого неба. Периферические параличи гортани связаны с повреждением нервов в области шеи и грудной полости (в результате травм, опухолей, абсцессов). Как правило, односторонние парезы/параличи обусловлены нарушением функции верхнего гортанного и возвратного нервов [4].
Парезы и параличи гортани могут быть обусловлены инфекционными заболеваниями, такими как грипп, ангина, дифтерия, тиф [5, 6], инфекционный мононуклеоз [7], синдром Рея [8], заболеваниями центральной нервной системы [9-12], отравлениями медикаментами (винкристин [13, 14], бупивакаин [15]). Паралич гортани может развиваться в послеоперационном периоде от сдавления ветвей гортанных нервов отечными тканями, вовлечения нервных волокон в рубцово-спаечный процесс, приводящий к их демиелинизации, а также при травмах различной этиологии.
Паралич гортани может развиваться в послеоперационном периоде от сдавления ветвей гортанных нервов отечными тканями, вовлечения нервных волокон в рубцово-спаечный процесс, приводящий к их демиелинизации, а также при травмах различной этиологии.
Особую группу составляют врожденные параличи гортани. Изолированный односторонний или двусторонний паралич гортани у детей встречается редко. Обычно он является одним из проявлений мультисистемной аномалии. Врожденные параличи гортани могут быть связаны с определенными наследственными и врожденными синдромами и заболеваниями, например болезнь Шарко-Мари-Тута [16-17], мальформация Арнольда-Киари [18-21], синдром Ли [22], синдром Вильямса [23, 24], нервно-мышечными заболеваниями [25].
Двусторонний паралич голосовых складок может быть обусловлен неврологической патологией или аплазией центральных ядер. Одностороннее поражение чаще возникает на левой стороне и связано со сдавлением левого возвратного гортанного нерва, который вследствие анатомо-топографических особенностей более подвержен травматизации [26].
Особое внимание стоит обратить на синдром Ортнера, при котором отмечается расстройство фонации (охриплость или афония), обусловленное парезом возвратного нерва в результате его сдавления увеличенным сердцем или крупным сосудом, например при стенозе левого атриовентрикулярного отверстия [27]. Данное состояние чаще встречается у взрослых людей с кардиомиопатией или аневризмами крупных сосудов, однако может встречаться у детей с врожденными пороками сердца (ДМПП, ДМЖП) [28], при недостаточности кровообращения, приводящей к дилатации левых отделов сердца и, как следствие, к сдавлению возвратного нерва. В данном случае стандартные методы обследования гортани необходимо дополнить консультацией кардиолога, эхокардиографией, УЗДГ сосудов головы и шеи, а также компьютерной томографией органов средостения.
Что является ведущим этиологическим фактором парезов и параличей гортани (ППГ) у новорожденных? По данным L. Holinger и соавт. [29], основной причиной возникновения парезов и параличей гортани являются врожденные аномалии развития (21,1% в выборке из 389 новорожденных).
S. Sriromptong и соавт. [цит. по 10] считают, что причиной ППГ являются новообразования (29%), послеоперационные осложнения (24%), воспалительные процессы (21%), травма гортани (постинтубационная и наружная) (8%), центральные (5%) и идиопатические параличи (13%).
Таким образом, единого мнения о частоте встречаемости этой патологии гортани у детей нет.
Ведущими симптомами ППГ у новорожденных, грудных и детей раннего возраста являются стридор, слабый крик или голос, охриплость в течение длительного времени, не проходящая на фоне консервативной терапии, также могут отмечаться дисфагия, нарушение питания и аспирация. Паралич голосовых складок составляет 10% среди всех врожденных аномалий гортани и является второй причиной возникновения врожденного стридора после ларингомаляции [30].
Данная патология может оказаться и случайной находкой при обследовании ребенка, не предъявлявшего характерных жалоб и не имеющего эпизодов апноэ, затрудненного шумного дыхания, а также аспирации во время кормления. В качестве примера приводим собственное клиническое наблюдение.
Ребенок М., 1 год 3 мес, находился в ЛОР-отделении МДГКБ по поводу двустороннего острого среднего гнойного отита; жалоб со стороны органов дыхания не отмечалось. Однако во время сбора дополнительного анамнеза мама вспомнила, что однажды после длительного плача отмечался эпизод шумного дыхания, купировавшийся самостоятельно через несколько минут, поэтому данному факту не придали должного значения. Подобные эпизоды больше не повторялись.
Однако во время сбора дополнительного анамнеза мама вспомнила, что однажды после длительного плача отмечался эпизод шумного дыхания, купировавшийся самостоятельно через несколько минут, поэтому данному факту не придали должного значения. Подобные эпизоды больше не повторялись.
При проведении эндоларингоскопии у ребенка обнаружилась асимметрия голосовой щели за счет ограничения подвижности правой голосовой складки при фонации, косвенные признаки рефлюкса слизистого отделяемого, микроаспирация слизи. Был установлен диагноз — парез правой голосовой складки, косвенные признаки ГЭРБ, микроаспирация (см. рис. 1 на цв. вклейке).Рисунок 1. Парез правой голосовой складки, косвенные признаки ГЭРБ, микроаспирация у пациента М., 1 г 3 мес. Эндоскопия гортани (70° оптика, Karl Storz).
По данным эндоскопического кабинета многопрофильного детского стационара, эндоларингоскопии у детей от 0 до 3 лет жизни составляют 40,4% от общего числа эндоскопий гортани. Дети с подтвержденной патологией гортани составили 98% от общего числа (104 ребенка) обследованных.
Парез гортани был выявлен у 5 (12,2%) детей. Причинами данного состояния были: перенесенные операции по поводу различных пороков сердца у 2 (4,9%) детей; врожденная патология ЦНС у 2 (4,9%) детей; идиопатический парез у 1 (2,4%) ребенка.
Проиллюстрируем изложенное конкретными клиническими примерами.
Пример 1. Ребенок Л., 9 мес, обратился в эндоскопический кабинет МДГКБ с жалобой на тихий плач/голос. Со слов мамы, данное состояние наступило после операции по поводу перевязки открытого артериального протока, перенесенной в возрасте 7 мес. При эндоскопии гортани выявлено ограничение подвижности левой половины гортани (см. рис. 2 на цв. вклейке).Рисунок 2. Парез левой половины гортани у пациента Л., 9 мес. Эндоскопия гортани (70° оптика, Karl Storz).
Пример 2. Ребенок С., 2 года 11 мес. Родители жаловались на шумное дыхание, сохраняющееся некоторое время после крика. В возрасте 7 мес перенес операцию по поводу закрытия дефекта межжелудочковой перегородки.
Дифференциальный диагноз при одно- и двусторонних параличах следует проводить с неподвижностью голосовых складок за счет патологии черпало-перстневидного сустава: вывих, подвывих, артрит, анкилоз. Необходимо также помнить и о рубцовых сращениях в области голосовой щели, врожденных мембранах гортани [30-32]. При эндоскопическом обследовании детей до 3-летнего возраста важное значение в плане дифференциальной диагностики имеет ларингомаляция, так как это состояние встречается достаточно часто, являясь возрастной особенностью для указанной возрастной группы. Во время осмотра важно внимательно оценить подвижность обеих половин гортани (в том числе и надскладковых структур) и в случае асимметрии необходимо определить ее генез — парез/паралич или пролабирование надскладковых структур в просвет гортани (ларингомаляция).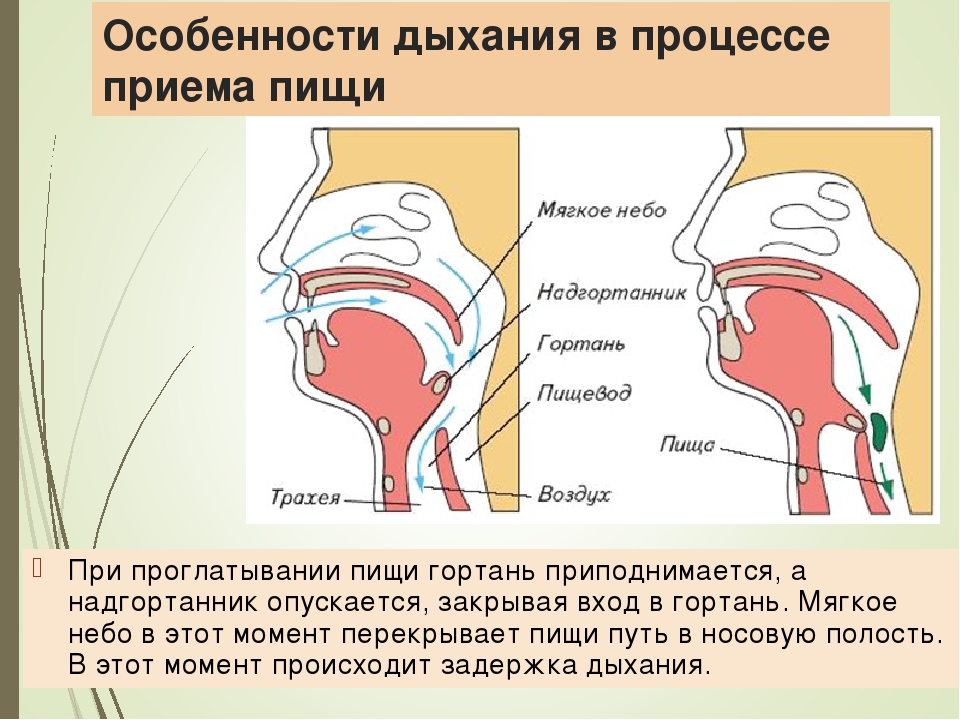
Проводя дифференциальный диагноз пареза и паралича гортани, нельзя забывать о таких заболеваниях, как киста и гемангиома гортани. Жалобы, предъявляемые при этих состояниях, практически не отличаются от таковых при парезе и/или параличе (осиплость/охриплость, шумное дыхание, эпизоды апноэ, косвенные признаки эзофаголарингеального рефлюкса), поэтому важным методом диагностики остается эндоскопия гортани. При сохранении подвижности обеих половин гортани следует обратить внимание на подскладковый отдел — наиболее частое место локализации гемангиом и кист гортани (см. рис. 3 на цв. вклейке).Рисунок 3. Подскладковая гемангиома у пациента С., 3 мес. Эндоскопия гортани (70° оптика, Karl Storz).
Для проведения дифференциального диагноза (по специальным показаниям) могут использоваться лучевые методы диагностики (КТ, в том числе и с контрастированием), а также электромиография.
Как видно из приведенных примеров, проблема пареза и паралича гортани у детей является сложной и актуальной в настоящее время. Это связано с увеличением числа врожденной патологии гортани, числа оперативных вмешательств на органах головы, шеи, грудной клетки, при этом в большинстве случаев с бессимптомным течением заболевания. В результате проведенного исследования установлено, что выявленная патология является весьма распространенной у детей с рождения до 3 лет, и наблюдается практически у всех детей, перенесших в анамнезе интубацию трахеи. Очевидно, что ранняя диагностика пареза и паралича гортани позволит избежать возможных осложнений и своевременно назначить лечение.
Это связано с увеличением числа врожденной патологии гортани, числа оперативных вмешательств на органах головы, шеи, грудной клетки, при этом в большинстве случаев с бессимптомным течением заболевания. В результате проведенного исследования установлено, что выявленная патология является весьма распространенной у детей с рождения до 3 лет, и наблюдается практически у всех детей, перенесших в анамнезе интубацию трахеи. Очевидно, что ранняя диагностика пареза и паралича гортани позволит избежать возможных осложнений и своевременно назначить лечение.
Основополагающим и незаменимым методом для диагностики данной патологии у детей, в том числе новорожденных, грудного и раннего возраста, остается эндоларингоскопия. В сочетании с видеодокументированием методика оптической эндоскопии обладает высокой информативностью, объективностью результатов.
Симптомы, причины и варианты лечения
Паралич голосовых связок может влиять на то, как вы говорите и дышите, что приводит к параличу мышц голосовых связок. . Ваши голосовые связки также защищают ваши дыхательные пути, предотвращая попадание слюны, еды и напитков в трахею (дыхательное горло) и вызывая у вас удушье.
. Ваши голосовые связки также защищают ваши дыхательные пути, предотвращая попадание слюны, еды и напитков в трахею (дыхательное горло) и вызывая у вас удушье.
Определение пареза голосовых связок: Паралич голосовых связок — это состояние вашего голоса, которое может возникнуть, когда одна или обе ваши голосовые связки неправильно открываются или закрываются. Чаще встречается паралич одной голосовой связки. Но паралич обеих ваших голосовых связок может возникнуть и может быть опасным для жизни, хотя и редко.
Ваши голосовые связки (складки) представляют собой пару полос эластичной мышечной ткани, расположенных в голосовом аппарате (гортани) прямо над трахеей. Когда вы дышите, они остаются раздвинутыми, а когда вы глотаете, они плотно сомкнуты. Однако, когда вы используете свой голос, воздух из ваших легких может вызвать вибрацию ваших голосовых связок между открытым и закрытым положениями.
Когда вы страдаете от паралича голосовых связок, парализованные связки могут оставаться открытыми и оставлять ваши легкие и дыхательные пути незащищенными. Это может вызвать проблемы с глотанием, или еда или напитки могут по ошибке попасть в легкие и трахею, что вызовет серьезные проблемы со здоровьем.
Это может вызвать проблемы с глотанием, или еда или напитки могут по ошибке попасть в легкие и трахею, что вызовет серьезные проблемы со здоровьем.
Симптомы паралича голосовых связок (пареза)
Симптомы и признаки паралича голосовых связок могут включать:
Шумное дыхание
Голос с придыханием
Кашель или удушье при глотании напитков, пищи или слюны
Охриплость
Неспособность громко говорить
Потеря высоты голоса
Неэффективный кашель
Потеря рвотного рефлекса
Частое откашливание
Необходимость часто переводить дыхание во время разговора
Парез (паралич) голосовых связок Причины
Причина этого состояния может определить, улучшится ли ваше расстройство со временем или оно останется постоянным. Если у вас обратимая причина, врач, скорее всего, не порекомендует операцию, поскольку возможны шансы спонтанного разрешения паралича.
Если у вас обратимая причина, врач, скорее всего, не порекомендует операцию, поскольку возможны шансы спонтанного разрешения паралича.
Несмотря на достижения в области диагностических технологий, врачи не могут определить причину во многих случаях паралича голосовых связок. Когда это происходит, это называется идиопатическим (из-за неизвестного происхождения). В идиопатическом случае паралич может быть вызван вирусной инфекцией, которая поражает нервы голосовых связок RLN или SLN или блуждающий нерв, но это не может быть доказано в много случаев.
Некоторые известные причины травм:
Непреднамеренная хирургическая травма: Хирургия шеи (т. е. хирургия сонной артерии или щитовидной железы) или хирургия грудной клетки (т. е. хирургия пищевода, легких, крупных кровеносных сосудов или сердца) может непреднамеренно привести к параличу или парезу ВГН. СЛУ также может быть поврежден во время операций на шее и голове.
Тупая травма груди или шеи: Любая форма сильного проникающего удара в область груди или шеи может повредить ВГН, а удар по шее может повредить СЛУ.

Осложнение эндотрахеальной интубации: RLN Травма может возникнуть, когда врач использует дыхательные трубки для искусственной вентиляции легких или общей анестезии. Но эта форма травмы встречается редко, поскольку многие операции проводятся под общим наркозом.
Опухоли шеи, груди и основания черепа: Опухоли (как доброкачественные, так и раковые) могут расти вокруг нервов, сдавливать их и приводить к параличу различной степени.
Вирусные инфекции: Воспаление вирусной инфекции может затрагивать и повреждать ветви нервов голосовых связок ВЛУ и СЛУ или блуждающий нерв. Системные состояния, которые влияют на нервы в вашем теле, также могут повлиять на нервы вашего голосового аппарата.
Парез (паралич) голосовых связок Варианты лечения
Лечение паралича голосовых связок зависит от таких вещей, как:
Лечение может включать объемные инъекции, голосовую терапию, операцию или комбинацию любых методов лечения.
Иногда можно вылечиться без хирургического вмешательства. По этой причине врач может отложить операцию минимум на год с момента начала паралича голосовых связок.
Однако операции с объемными инъекциями, содержащими коллагеноподобные компоненты, часто выполняются в течение первых нескольких месяцев после потери голоса.
Ваш врач может порекомендовать голосовую терапию в период ожидания операции, чтобы предотвратить неправильное использование голоса во время заживления нервов.
Голосовая терапияГолосовая терапия включает занятия и упражнения, которые помогают:
Улучшить контроль дыхания во время речи
Укрепление голосовых связок
Защитите дыхательные пути при глотании
Предотвращает неравномерное напряжение других мышц, окружающих парализованные голосовые связки
В некоторых случаях голосовая терапия может быть единственным необходимым лечением, если голосовые связки парализованы в области, которая не требует дополнительного изменения положения или объема.
Если ваши симптомы не проходят полностью сами по себе, операция может помочь улучшить вашу способность глотать и говорить.
Некоторые варианты операции:
Массовая инъекция: Паралич нерва голосовых связок, скорее всего, сделает ваши мышцы голосовых связок слабыми и тонкими. Врач, специализирующийся на заболеваниях гортани, может ввести коллаген, жировые отложения или другой одобренный наполнитель в голосовые связки, чтобы увеличить их объем. Дополнительный объем приближает поврежденную голосовую связку к голосовому ящику посередине, поэтому противоположная подвижная и функциональная голосовая связка может сблизиться со связкой, которая парализована, когда вы глотаете, говорите или кашляете.
Изменение положения голосовых связок: Хирург во время этой процедуры переместит часть вашей собственной ткани снаружи голосового ящика внутрь, что подтолкнет парализованную связку к голосовому ящику посередине, позволяя неповрежденной голосовой связке вибрировать против парализованного лучше.

Структурные имплантаты: Вместо объемной инъекции в этой операции, также называемой медиальной ларингопластикой, тиреопластикой или операцией на каркасе гортани, требуется использование имплантата гортани для изменения положения голосовых связок.
Реиннервация (замена поврежденного нерва): Во время этой процедуры хирург перемещает здоровый нерв из другой области шеи, чтобы заменить поврежденную голосовую связку. Улучшение голоса может занять некоторое время. Эту процедуру также можно сочетать с объемной инъекцией.
Трахеотомия: если у вас две парализованные голосовые связки, и они расположены близко друг к другу, вы почувствуете снижение потока воздуха. В этом случае это может привести к затрудненному дыханию, и вам потребуется трахеотомия. Здесь хирург делает надрез на шее спереди и делает отверстие прямо в трахее. Затем они вставляют дыхательную трубку, которая позволяет воздуху обходить ваши парализованные голосовые связки.
Паралич голосовых связок может быть изнурительным и раздражающим, особенно потому, что ваш голос влияет на то, как вы общаетесь. Скорее всего, вы сначала обратитесь к своему лечащему врачу, но если у вас парализованы две голосовые связки, вам, возможно, придется сначала обратиться в отделение неотложной помощи.
После первоначального осмотра врач, скорее всего, направит вас к ЛОР-врачу или врачу, специализирующемуся на заболеваниях уха, горла и носа. Они также могут направить вас к логопеду, который проведет оценку голоса и терапию.
Если у вас есть симптомы пареза (паралича) голосовых связок, запишитесь на прием в Хьюстонский центр отоларингологии и аллергии / Центр голоса и глотания Хьюстонской клиники уха, носа, горла и аллергии. Позвоните по телефону 281-623-1212, чтобы назначить встречу, или заполните нашу онлайн-форму.
Автор: Michael P Underbrink, MD
Нажмите кнопку ниже, чтобы узнать больше о Хьюстонском центре голоса и глотания и его враче Michael Underbrink, MD
Что такое парез и паралич голосовых связок?
Парез и паралич голосовых складок (или связок) возникают в результате аномального входа нерва в мышцы голосового аппарата (мышцы гортани). Паралич — это полное прекращение нервного импульса, в результате которого не происходит движения; парез — частичное прерывание нервного импульса, приводящее к слабости или аномальному движению мышц гортани. Парез/паралич может возникнуть в любом возрасте, от рождения до преклонного возраста, у мужчин и женщин по разным причинам. Воздействие на пациентов может сильно различаться в зависимости от того, как пациент использует свой голос: легкий парез голосовых связок может положить конец карьере певца, но лишь незначительно повлияет на программиста. Если вы заметили какое-либо изменение качества голоса, немедленно обратитесь к отоларингологу – хирургу головы и шеи.
Паралич — это полное прекращение нервного импульса, в результате которого не происходит движения; парез — частичное прерывание нервного импульса, приводящее к слабости или аномальному движению мышц гортани. Парез/паралич может возникнуть в любом возрасте, от рождения до преклонного возраста, у мужчин и женщин по разным причинам. Воздействие на пациентов может сильно различаться в зависимости от того, как пациент использует свой голос: легкий парез голосовых связок может положить конец карьере певца, но лишь незначительно повлияет на программиста. Если вы заметили какое-либо изменение качества голоса, немедленно обратитесь к отоларингологу – хирургу головы и шеи.
Какие нервы задействованы?
Движения голосовых связок являются результатом координированного сокращения различных мышц, которые контролируются мозгом через определенный набор нервов.
Верхний гортанный нерв (SLN) передает сигналы к перстнещитовидной мышце. Поскольку эта мышца регулирует напряжение голосовых связок для высоких нот во время пения, парез и паралич СЛУ приводят к аномалиям высоты голоса и неспособности петь с плавным переходом на каждую более высокую ноту. Иногда пациенты с парезом/параличом СЛУ могут иметь нормальный голос при разговоре, но аномальный певческий голос.
Иногда пациенты с парезом/параличом СЛУ могут иметь нормальный голос при разговоре, но аномальный певческий голос.
Возвратный гортанный нерв (RLN) передает сигналы к различным мышцам голосового аппарата, отвечающим за открытие голосовых связок (например, при дыхании, кашле), смыкание складок для вибрации во время использования голоса и смыкание их во время глотания. RLN входит в грудную полость и изгибается обратно в шею, пока не достигнет гортани. Поскольку нерв относительно длинный и идет «в обход» к голосовому аппарату, он подвергается большему риску повреждения по разным причинам — инфекциям и опухолям головного мозга, шеи, грудной клетки или голосового аппарата. Он также может быть поврежден осложнениями во время операции на голове, шее или грудной клетке, которые непосредственно травмируют, растягивают или сдавливают нерв. Следовательно, ВГН вовлечен в большинство случаев пареза/паралича голосовых складок.
Каковы причины?
Причина паралича или пареза голосовых связок может указывать на то, исчезнет ли расстройство со временем или оно может быть постоянным. При наличии обратимой причины хирургическое лечение обычно не рекомендуется, учитывая вероятность спонтанного разрешения проблемы. Несмотря на достижения в диагностических технологиях, врачи не могут определить причину примерно половины всех параличей голосовых связок, называемых идиопатическими (из-за неизвестного происхождения). В этих случаях паралич или парез могут быть вызваны вирусной инфекцией, поражающей нервы голосовых связок (ВЛУ или СЛУ) или блуждающий нерв, но в большинстве случаев это невозможно доказать. Известные причины могут включать:
При наличии обратимой причины хирургическое лечение обычно не рекомендуется, учитывая вероятность спонтанного разрешения проблемы. Несмотря на достижения в диагностических технологиях, врачи не могут определить причину примерно половины всех параличей голосовых связок, называемых идиопатическими (из-за неизвестного происхождения). В этих случаях паралич или парез могут быть вызваны вирусной инфекцией, поражающей нервы голосовых связок (ВЛУ или СЛУ) или блуждающий нерв, но в большинстве случаев это невозможно доказать. Известные причины могут включать:
Случайная травма во время операции: Операция на шее (щитовидная железа, сонная артерия) или грудной клетке (легкие, пищевод, сердце или крупные кровеносные сосуды) может непреднамеренно привести к парезу или параличу ВГН. СЛУ также может быть поврежден во время операций на голове и шее.
Осложнение эндотрахеальной интубации: Повреждение ВГН может произойти при использовании дыхательных трубок для общей анестезии или вспомогательного дыхания. Однако этот вид травмы встречается редко, учитывая большое количество операций, проводимых под общим наркозом.
Однако этот вид травмы встречается редко, учитывая большое количество операций, проводимых под общим наркозом.
Тупая травма шеи или грудной клетки: Любой тип проникающего сильного удара по шее или грудной клетке может повредить ВГН; удар по шее может повредить СЛУ.
Опухоли основания черепа, шеи и грудной клетки: Опухоли (как раковые, так и нераковые) могут расти вокруг нервов и сдавливать их, что приводит к разной степени пареза или паралича.
Вирусные инфекции: Воспаление от инфекций может непосредственно затрагивать и повреждать блуждающий нерв или его нервные ветви, ведущие к голосовому аппарату (ВЛУ и СЛУ). Системные заболевания, поражающие нервы в организме, также могут поражать нервы голосового аппарата.
Каковы симптомы?
Как парез, так и паралич мышц гортани приводят к изменению голоса, а также могут вызывать проблемы с дыхательными путями и трудности с глотанием.
Изменения голоса: Охриплость; хриплый голос; дополнительные усилия при разговоре; избыточное давление воздуха, необходимое для воспроизведения обычного разговорного голоса; и диплофония (голос звучит как бульканье).
Проблемы с дыхательными путями: Одышка при физической нагрузке, шумное дыхание и неэффективный кашель.
Проблемы с глотанием: Удушье или кашель при проглатывании пищи, напитков или даже слюны, а также застревание пищи в горле.
Как диагностируется паралич/парез голосовых связок?
Отоларинголог — хирург головы и шеи проводит общий осмотр, а затем расспрашивает вас о ваших симптомах и образе жизни (употребление голоса, употребление алкоголя/табака). Осмотр голосового аппарата позволит определить, являются ли одна или обе голосовые связки ненормальными, и поможет определить план лечения.
Электромиография гортани (LEMG) измеряет электрические токи в мышцах гортани, которые являются результатом нервных импульсов. Глядя на характер электрических токов, можно определить, происходит ли восстановление или восстановление нервных входов, а также степень проблемы с нервными входами. Во время теста LEMG пациенты выполняют ряд задач, которые обычно вызывают характерные действия в тестируемых мышцах.