Формы туберкулеза легких ✅ Информация для пациентов от экспертов Санмедэксперт
Туберкулез – заболевание инфекционно-аллергической природы, вызываемое туберкулезной палочкой и протекающее в виде хронического воспалительного процесса в различных органах и тканях. Основным путем проникновения возбудителя в организм является аэрогенный, поэтому болезнь чаще поражает органы дыхания – легкие, бронхи и трахею, верхние дыхательные пути, а также плевру и внутригрудные лимфоузлы.
Патология характеризуется затяжным течением и многообразием клинических проявлений, в связи с чем выделяют несколько форм туберкулезного поражения. Различают открытые туберкулезные процессы, протекающие с выделением возбудителя в окружающую среду, и закрытые, при которых выделения микобактерий туберкулеза не происходит.
Первичный туберкулез
Значительно чаще диагностируется в детском и подростковом возрасте, однако в последние годы встречается и у взрослых. Болезнь может протекать в клинически выраженной и стертой формах, что зависит от многих причин: количества внедрившегося возбудителя, его болезнетворных свойств, состояния иммунной системы организма.
Для варианта с явными клиническими проявлениями характерно острое начало с высокой лихорадкой (38–39 оС) и умеренным нарушением общего состояния. Нередко отмечаются кашель, насморк, покраснение слизистой зева как проявления аллергической реакции, а также увеличение групп периферических лимфатических узлов. При стертых формах болезни температура тела нормальная или повышена незначительно, воспалительные явления верхних дыхательных путей не выражены, общее состояние практически не страдает.
Рентгенологически первичный туберкулез проявляется участком затемнения в пораженном легком, похожим на пневмонию, а также расширением корня легкого. Характерной особенностью, говорящей в пользу специфического процесса, является отсутствие быстрого положительного результата при назначении антибактериального лечения.
Диссеминированный туберкулез легких
Возбудитель попадает в легкие с током крови. Источником заражения могут быть существующие туберкулезные очаги в различных органах или процесс в лимфоузлах корня легкого. Ведущее место в механизме развития диссеминированного туберкулеза легких принадлежит реакция организма на туберкулезную палочку, в частности, ослаблению иммунитета и снижению защитных сил.
Ведущее место в механизме развития диссеминированного туберкулеза легких принадлежит реакция организма на туберкулезную палочку, в частности, ослаблению иммунитета и снижению защитных сил.
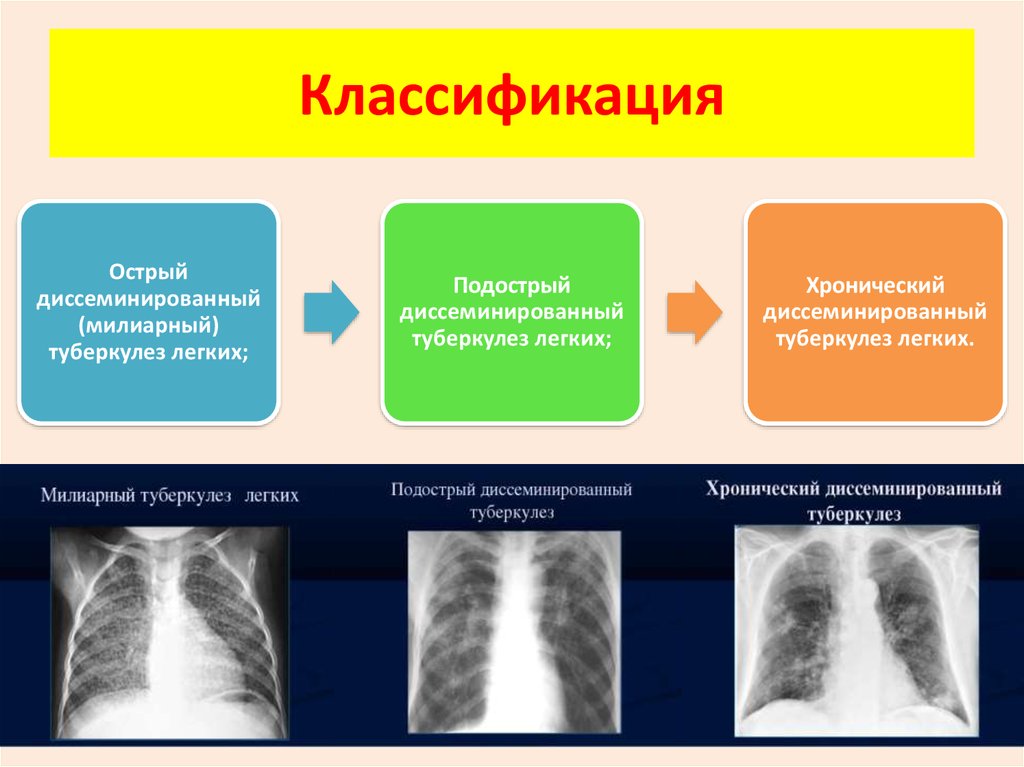
Процесс может протекать остро, подостро и хронически. Острые случаи встречаются у детей, реже у лиц пожилого возраста. Острый диссеминированный туберкулез легких в своем дебюте протекает по типу кишечной инфекции – с лихорадкой до 38оС, недомоганием, головной болью, расстройством стула. В дальнейшем температура тела нарастает до 39–40оС, появляются учащенное сердцебиение, сухой кашель, одышка.
У взрослых, как правило, наблюдается подострая форма заболевания. Ее симптомы ничем не отличаются от остро протекающего процесса, но нарастают постепенно и выражены слабее. Общее состояние нарушается незначительно.
Хронический диссеминированный туберкулез является наиболее часто встречающимся вариантом болезни. Он протекает со стертой клинической картиной и выявляется в большинстве случаев спустя много лет после перенесенного первичного процесса.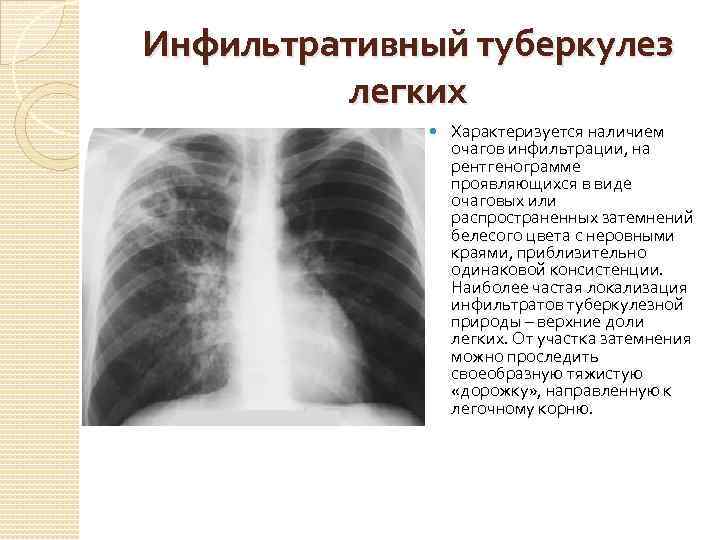 Появление симптомов заболевания свидетельствует не о начале болезни, а об обострении уже имеющегося туберкулеза.
Появление симптомов заболевания свидетельствует не о начале болезни, а об обострении уже имеющегося туберкулеза.
При диссеминированной форме множественные мелкие туберкулезные очаги располагаются в обоих легких. В начале болезни рентгенологические признаки могут отсутствовать. По прошествии недели изменяется сосудистый рисунок ткани легких, приобретая сетчатый вид, а далее появляются множественные очаговые тени. В зависимости от степени активности процесса, очаги могут сливаться, увеличиваясь в размерах, или уплотняться, переходя в фиброз.
Очаговый туберкулез легких
Составляет около 50% всех выявляемых случаев туберкулеза. Развивается на фоне сниженного иммунитета и характеризуется наличием единичного или нескольких очагов в верхних отделах легких. Может наблюдаться одностороннее или двустороннее поражение.
Клиническое течение возможно от острого до бессимптомного, однако даже при остром процессе симптомы, как правило, слабо выражены. Больных беспокоит кашель, иногда кровохарканье, боль в грудной клетке, а также повышенная утомляемость, нарушение сна и расстройства пищеварения –проявления хронической интоксикации. Температура тела повышена до 37.1–37.5 оС.
Температура тела повышена до 37.1–37.5 оС.
Рентгенологическая картина при очаговом туберкулезе легких характеризуется многообразием проявлений и зависит от стадии болезни. Возможно выявление как свежих форм с размытыми границами очагов, так и длительно существующих процессов с четкими очертаниями и явлениями фиброза.
Инфильтративный туберкулез легких
Эта форма заболевания объединяет все варианты туберкулезных процессов, протекающих с формированием очагов уплотнения (инфильтрации) в ткани легких. В связи с этим для нее свойственно многообразие клинических проявлений, определяющихся степенью поражения и стадией процесса.
Неосложненный инфильтративный туберкулез в активной фазе напоминает клинику пневмонии. Он протекает с высокой лихорадкой (38 оС и выше) и сопровождается сухим кашлем, болью в грудной клетке, одышкой, нарушением общего состояния. При обширных инфильтратах температурная реакция сохраняется в течение 2–3 недель. При неблагоприятном течении инфильтраты могут распространяться на всю долю легкого или подвергаться распаду.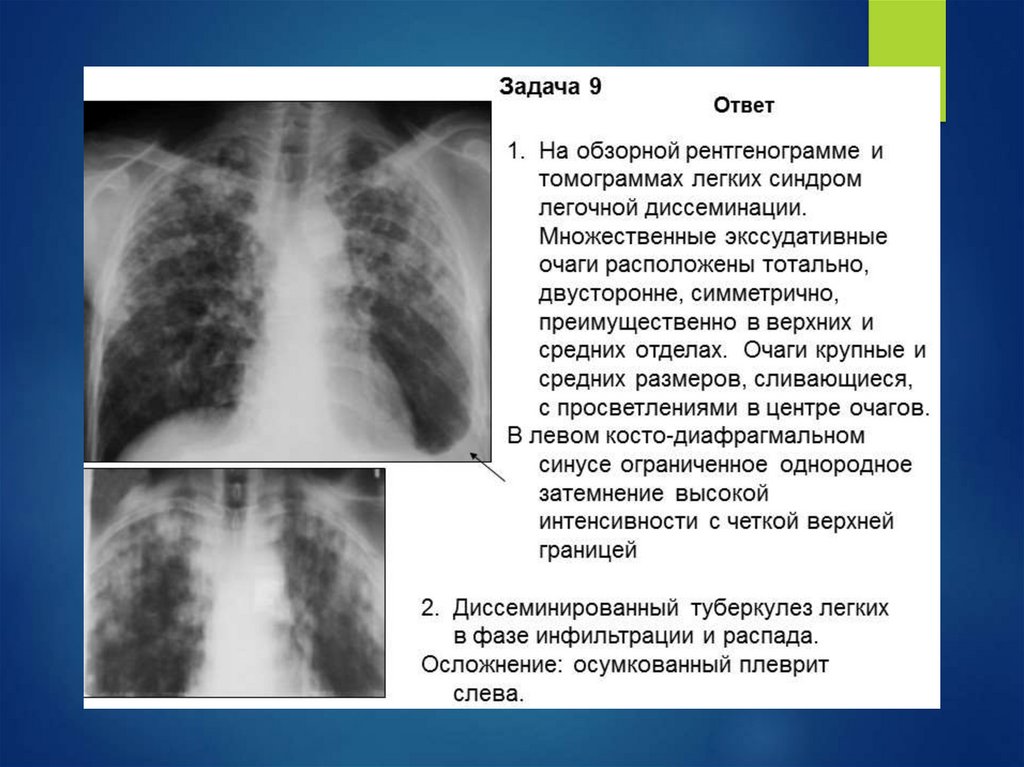 Благоприятным исходом является отграничение процесса и его переход в очаговую форму.
Благоприятным исходом является отграничение процесса и его переход в очаговую форму.
На рентгенологических снимках выявляют круглые или облаковидные инфильтраты, а в случаях осложненных форм – поражение доли легкого или очаги распада.
Туберкулома легких
Туберкулома представляет собой очаг распада, отграниченный от окружающих тканей плотной соединительнотканной капсулой. Образование является вариантом исхода различных форм туберкулеза легких: первичного, очагового, диссеминированного, но чаще – инфильтративного. Туберкуломы чаще встречаются в молодом возрасте и могут формироваться как на фоне применения антибактериальной терапии, так и без нее.
Характерной особенностью туберкулом является малосимптомное и бессимптомное течение. Доказательством этому служит частое выявление образований во время профилактических флюорографических исследований. Иногда туберкуломы проявляют себя нарушением общего состояния, незначительным повышением общей температуры, реже – кашлем, болью в грудной клетке.
Рентгенологически туберкулома выглядит как неоднородная тень с четко очерченными границами. Количество туберкулом, их размер и расположение зависят от формы тубпроцесса, явившегося их предшественником.
Кавернозная форма туберкулеза легких
Отличительными чертами данной формы патологии является наличие полости с тонкими стенками (каверны) без инфильтрации и фиброза. Каверны являются источником быстрого распространения инфекции по бронхиальному дереву, а их тонкие стенки угрожают возможностью опасных осложнений.
Кавернозный туберкулез протекает разнообразно, что связано с неодинаковым размером полостей и их различным расположением, однако всем случаям все же присущи общие черты. Симптомы интоксикации, такие как слабость, повышенная утомляемость, потеря аппетита, бывают выражены незначительно. Пациентов беспокоит кашель по утрам с отделяемым слизистого или слизисто-гнойного характера, а также боль. Проявления могут быть выражены в большей или меньшей степени, а могут и вовсе отсутствовать.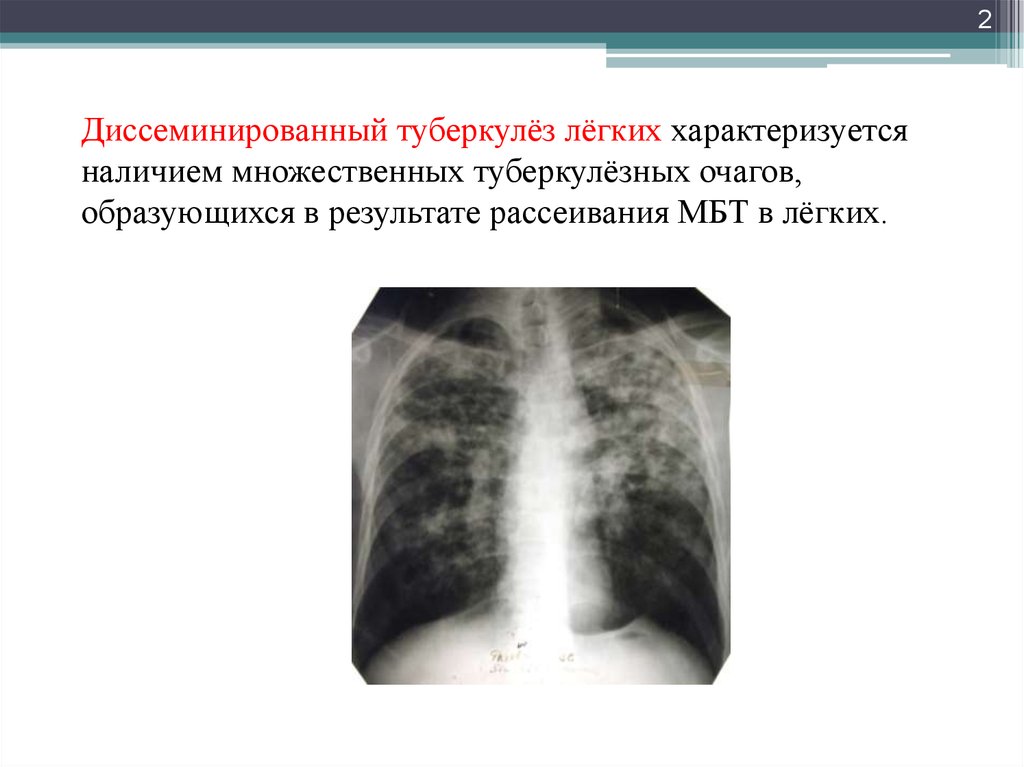 Их выраженность напрямую зависит от степени сужения бронха, препятствующего выходу секрета наружу.
Их выраженность напрямую зависит от степени сужения бронха, препятствующего выходу секрета наружу.
На рентгеновских изображениях в верхних отделах определяется тонкостенная полость округлой формы, иногда содержащая жидкость. Легочная ткань других отделов чаще не изменена.
Фиброзно-кавернозная форма
Формируется годами и является конечной стадией всех очаговых процессов в легких в случае их дальнейшего продолжения. Причинами возникновения данной формы являются неполноценное лечение или полное его отсутствие.
Ведущим симптомом у лиц с фиброзно-кавернозным туберкулезом является кашель с отделяемым различного характера. В некоторых случаях за счет спазма бронхиальных мышц отмечается приступообразный кашель, интенсивность которого более высокая в утренние часы. В фазе обострения количество мокроты увеличивается, при стихании воспалительных явлений – уменьшается, может наблюдаться кровохарканье. У больных в большей или меньшей степени выражена одышка.
В печени, сердце, почках за счет длительной хронической интоксикации развиваются дистрофические изменения. Кроме этого, нарушается обмен веществ и функции эндокринных органов.
Кроме этого, нарушается обмен веществ и функции эндокринных органов.
Рентгенография позволяет увидеть одну или несколько каверн с плотными стенками и участками фиброза, а также признаки обсеменения легочной ткани.
Цирротический туберкулез легких
Данной форме заболевания свойственно отсутствие привычных туберкулезных очагов и полостей. Цирроз, как процесс замещения ткани легких соединительной тканью, может являться исходом различных форм болезни.
Наибольшие изменения при цирротической форме касаются дыхательной функции, которая может сильно страдать из-за снижения рабочей поверхности легких. Кроме этого, ввиду сужения легочных сосудов, происходит ухудшение газообмена, еще более усугубляющее явления недостаточности дыхания. Наиболее частые жалобы – одышка, слабость, кашель. Одышка, появляющаяся вначале при нагрузке, в дальнейшем возникает и в покое. Приступы кашля, больше выраженные в первой половине дня, после откашливания на какое-то время прекращаются, а затем возникают вновь.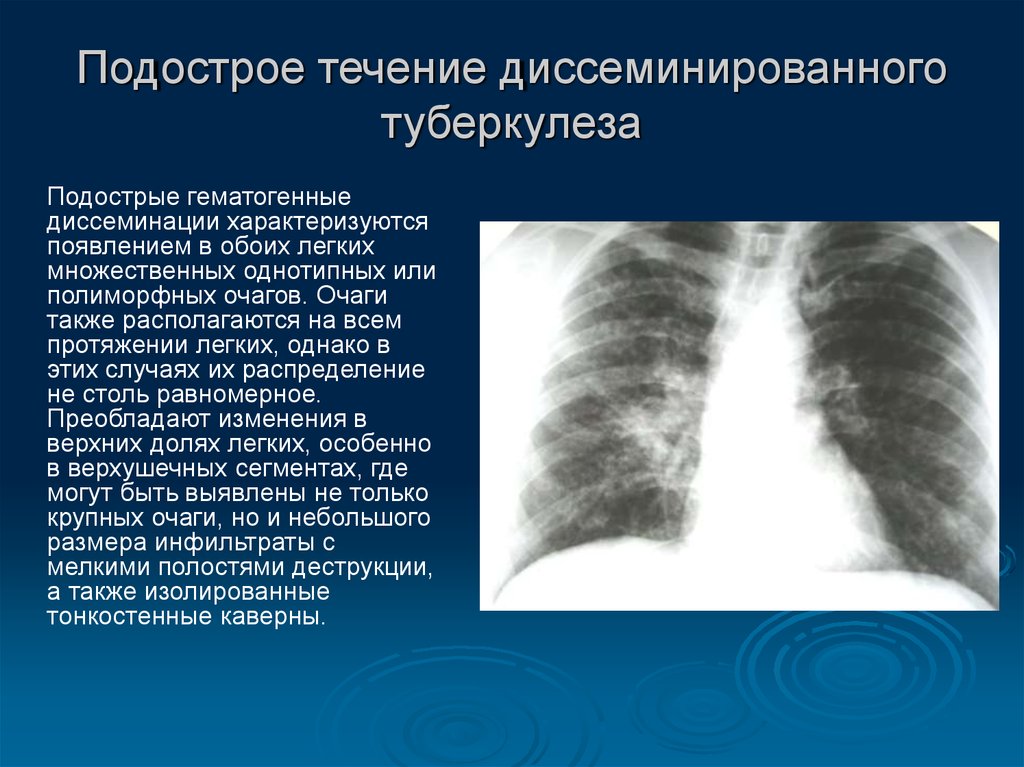
Рентгенологически цирротический туберкулез представлен понижением прозрачности пораженных участков и множественными очагами склероза. Непораженная часть легких, наоборот, имеет повышенную прозрачность за счет компенсаторного увеличения здоровой ткани.
Туберкулезный плеврит
Развивается при вовлечении в патологический процесс плевры. Туберкулезные плевриты, сопровождающиеся образованием экссудата (выпота), носят название экссудативных, а протекающие без выпота – сухих, или фибринозных. В их развитии, кроме инфекционной составляющей, принимают участие многие факторы: особенности лимфообращения и иммунитета, а также особое состояние повышенной чувствительности организма к возбудителю, носящее название сенсибилизации.
Основными симптомами сухих плевритов являются боль, соответствующая участку поражения, и сухой кашель. В ряде случаев наблюдается температурная реакция (37.1–37.5оС) и одышка. Экссудативные плевриты чаще проявляют себя болью в грудной клетке и лихорадкой, вначале невысокой, а затем доходящей до 38оС и выше.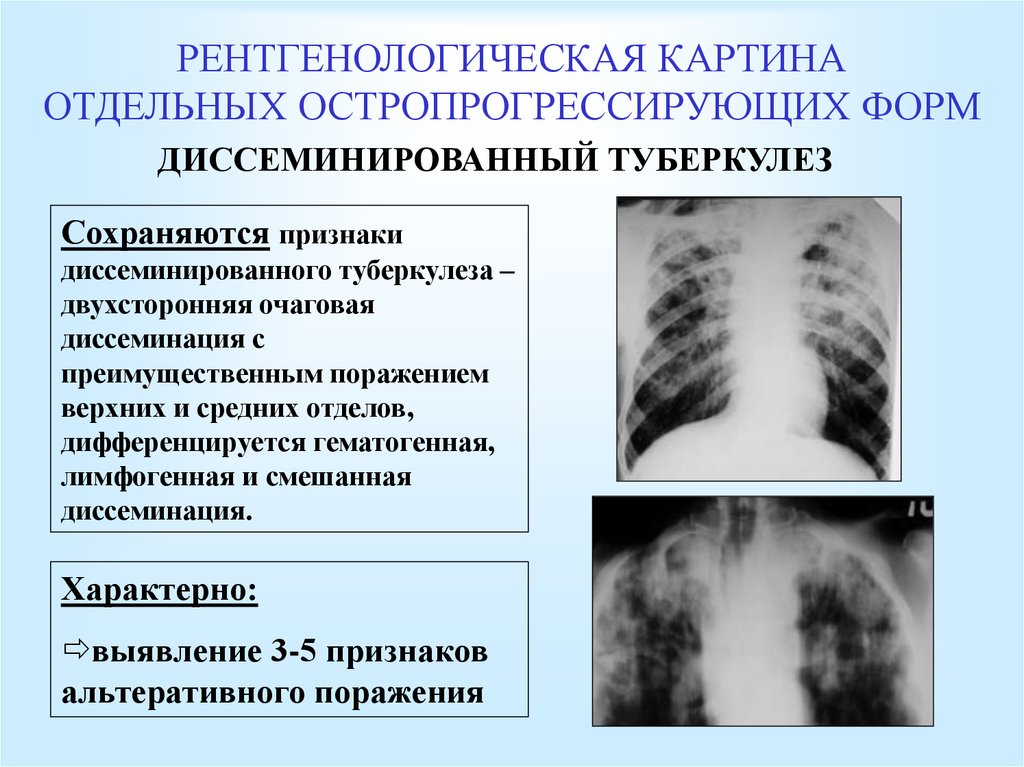 Кашель, как правило, сухой является непостоянным симптомом заболевания. Еще реже наблюдается скрытое течение экссудативного плеврита. Среди малораспространенных форм плеврита выделяют гнойный и геморрагический, но они практически не встречаются.
Кашель, как правило, сухой является непостоянным симптомом заболевания. Еще реже наблюдается скрытое течение экссудативного плеврита. Среди малораспространенных форм плеврита выделяют гнойный и геморрагический, но они практически не встречаются.
Рентгенологические признаки плевритов выглядят в виде тени на фоне нормального легочного рисунка. У фибринозного плеврита тень соответствует месту поражения, а у экссудативного располагается в задненижних и боковых отделах, что соответствует местам скопления экссудата.
Кроме описанных форм легочного туберкулеза существует несколько менее часто встречающихся, но заслуживающих внимания разновидностей поражения органов дыхания.
Туберкулез верхних дыхательных путей, трахеи и бронхов является осложнением различных активных форм легочных процессов, чаще запущенных. Патология протекает с неудержимым и плохо поддающимся медикаментозной коррекции кашлем. Иногда приступы кашля сопровождаются загрудинной болью и одышкой.
Туберкулез внутригрудных лимфоузлов (туберкулезный бронхоаденит) сопровождает формирование в легких первичного очага, а также может протекать изолированно.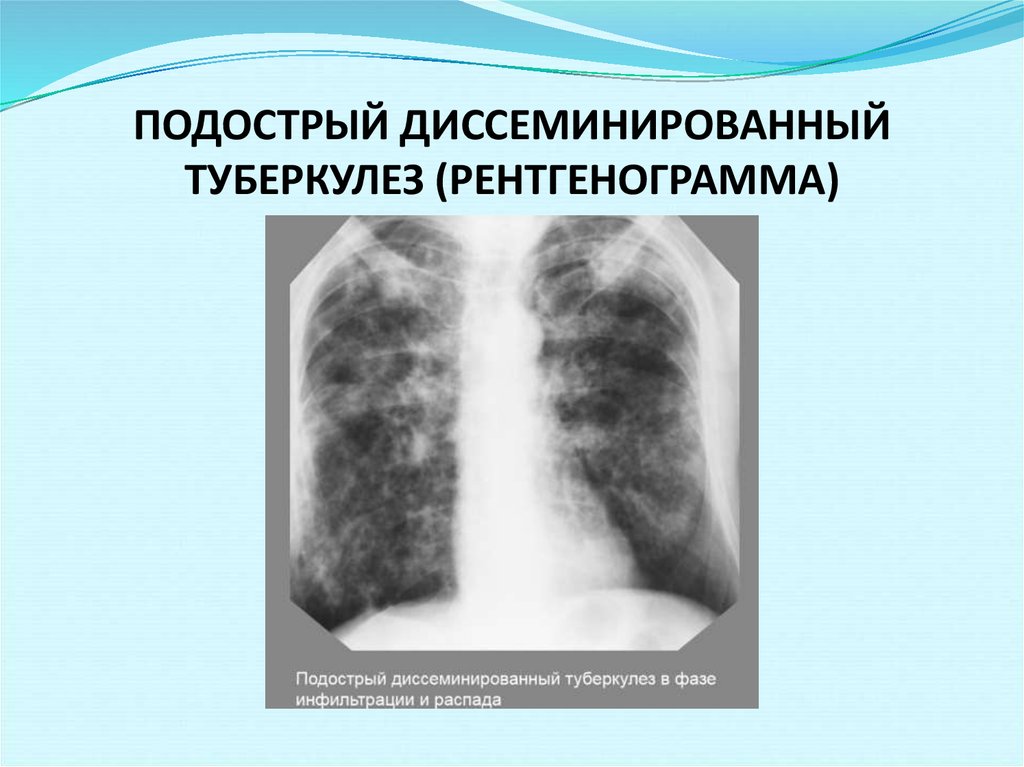 Часто он протекает с сухим кашлем и невысокой лихорадкой, а иногда проявляется лишь общими расстройствами – утомляемостью, плохим сном и аппетитом и др.
Часто он протекает с сухим кашлем и невысокой лихорадкой, а иногда проявляется лишь общими расстройствами – утомляемостью, плохим сном и аппетитом и др.
Диагностика туберкулеза
Основными методами выявления легочного туберкулеза являются рентгенография и компьютерная томография (КТ). Не последнюю роль в этом также играют туберкулинодиагностика и бронхоскопия. Бактериоскопия и бактериологические методики позволяют определить и идентифицировать возбудителя. Исследование крови подтверждает наличие в организме инфекционно-воспалительного процесса и говорит о его активности.
Многообразие клинических и рентгенологических изменений при туберкулезе требует от врача глубоких знаний и умения отличать различные его формы от других заболеваний. Специалисты медицинского центра «СанМедЭксперт» владеют современными навыками и методиками выявления многообразной патологии органов дыхания.
Принципы лечения туберкулеза
Ведущая роль в лечении легочного туберкулеза принадлежит антибактериальному лечению. Химиотерапия всех форм инфекционного процесса значительно повышает эффективность консервативного и хирургического лечения. Сегодня современная фтизиатрия располагает широким арсеналом средств, обладающих различными механизмами противотуберкулезного действия.
Химиотерапия всех форм инфекционного процесса значительно повышает эффективность консервативного и хирургического лечения. Сегодня современная фтизиатрия располагает широким арсеналом средств, обладающих различными механизмами противотуберкулезного действия.
Кроме антибактериальных средств, в лечении туберкулеза легких широко используются препараты других групп – кортикостероиды, десенсибилизирующие и общеукрепляющие средства, иммуностимуляторы, а также средства симптоматической терапии – анальгетики, жаропонижающие, отхаркивающие, гепатопротекторы и пр. Немаловажная роль отводится лечебному питанию, соблюдению режима, оздоровительным процедурам. Только комплексный подход к лечению туберкулеза способствует быстрому и полноценному выздоровлению.
При обширных повреждениях легочной ткани, а также при четко отграниченных туберкулезных очагах, не поддающихся рассасыванию, прибегают к хирургическому вмешательству. Операция также показана для устранения рубцовых деформаций и других поздних осложнений перенесенного тубпроцесса.
Легочный туберкулез
Туберкулез легких является одной из основных форм туберкулеза. Кроме того, больные с легочной формой туберкулеза являются основным источником инфекции для окружающих их людей. Легочная форма туберкулеза может развиваться по-разному. В некоторых случаях симптомы туберкулеза легких трудно отличить от симптомов бронхита, пневмонии или просто простуды. В этой статье мы опишем основные формы развития туберкулеза легких, опишем симптомы туберкулеза легких, а также укажем признаки (симптомы) туберкулеза легких, на основе которых можно заподозрить болезнь.
Легочная форма туберкулеза – это наиболее распространенная форма этой инфекционной болезни. Механизм развития туберкулеза легких в первую очередь определяется местом проникновения инфекции в организм. Известно, что, основной механизм передачи туберкулеза – воздушно капельный, то есть в первую очередь возбудители туберкулеза попадают с легкие. В этой статье мы хотели бы подробно описать пути развития конкретных форм туберкулеза легких и сопоставить их с симптомами и признаками болезни.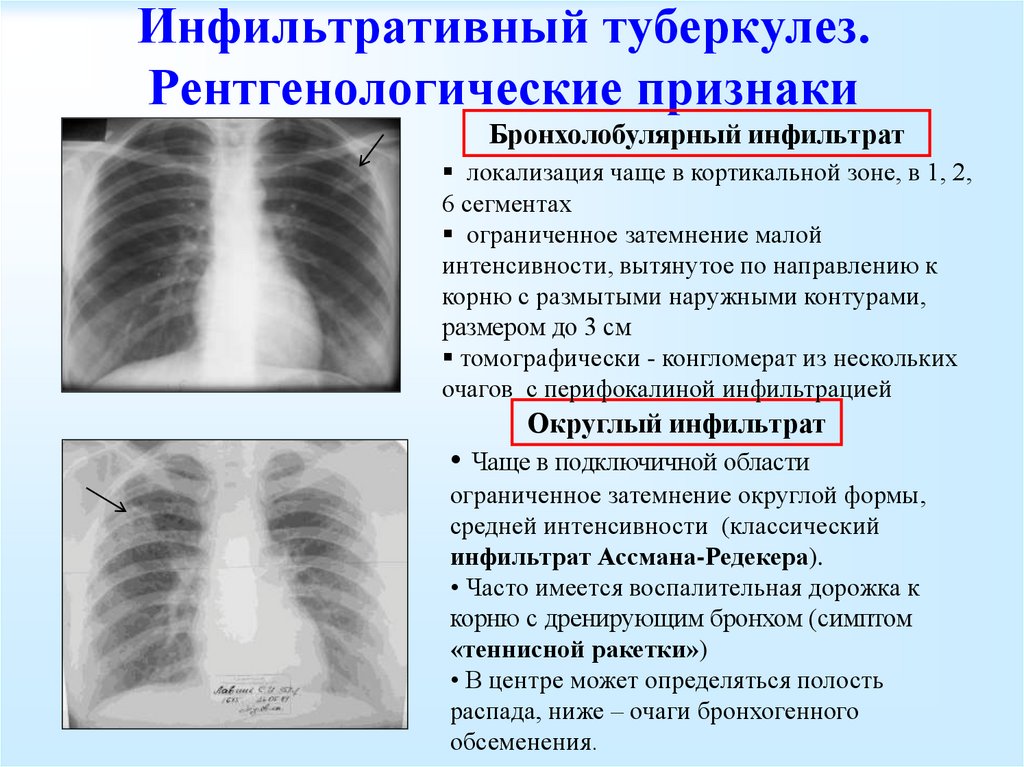
Первичный туберкулез легких
Первичный туберкулез легких развивается в следствии проникновение возбудителей туберкулеза в организм, который ранее с ними еще не встречался.
После проникновения в легкие туберкулезные палочки начинают активно размножаться, формируя очаг воспаления, вокруг которого скапливаются клетки иммунной системы. При первичном туберкулезе, однако, организм еще не знаком с микробом и потому еще не имеет специальных методов борьбы с ним. Именно поэтому во время первичного туберкулеза легких инфекции удается распространиться достаточно широко.
Для первичного туберкулеза легких характерно формирование первичного очага или первичного аффекта. Первичный очаг при туберкулезе легких состоит из ограниченного участка воспаленных тканей легких (пневмония), воспаления лимфатических сосудов (лимфангиит), по который от участка пневмонии отводится зараженная лимфа и увеличенных воспаленных лимфатических узлов средостения (лимфаденит), в которых заканчивается путь инфекции. Таким образом, первичный очаг при туберкулезе можно представить себе в виде двух очагов воспаления (пневмония и лимфаденит), связанных воспаленными лимфатическими сосудами (лимфангиит), направление которых указывает направление распространения инфекции.
Таким образом, первичный очаг при туберкулезе можно представить себе в виде двух очагов воспаления (пневмония и лимфаденит), связанных воспаленными лимфатическими сосудами (лимфангиит), направление которых указывает направление распространения инфекции.
Симптомы этой стадии туберкулеза малоспецифичны и выражены слабо. Чаще всего больные жалуются на сильную усталость, недомогание, разбитость, снижение аппетита, повышенную потливость по ночам. В большинстве случаев наблюдается длительное, но невысокое повышение температуры, потеря веса. Однако, в большинстве случаев симптомы болезни выражены настолько слабо, что больной вообще не придает им никакого значения.
При заживлении первичного аффекта зона поврежденной легочной ткани пропитывается солями кальция и окаменевает. Формируется так называемый очаг Гона. Подобные очаги регистрируются в легких большинства людей старшего возраста, которые перенесли скрытые формы туберкулеза.
Заживление воспалительной реакции в лимфатических узлах средостения проходит по схожему механизму. Нужно сказать, что как в легких, так и в лимфатический узлах еще долгое время сохраняются туберкулезные палочки, которые, при возникновении благоприятных условий могут вызвать рецидив болезни.
Нужно сказать, что как в легких, так и в лимфатический узлах еще долгое время сохраняются туберкулезные палочки, которые, при возникновении благоприятных условий могут вызвать рецидив болезни.
Описанная выше схема развития первичного туберкулеза легких самая благоприятная. Однако возможно и более тяжелое развитие болезни, о котором мы поговорим ниже.
Вообще эволюция инфекционного процесса при туберкулезе зависит от множества факторов. Основным из них, как мы уже неоднократно подчеркивали в наших статьях, посвященных проблеме Туберкулеза является иммунный статус организма, то есть способность иммунной системы организма перебороть инфекцию.
Тяжелые формы туберкулеза или осложненное течение болезни характерно для людей со слабой иммунной системой. В таких условиях, инфекция туберкулеза беспрепятственно распространяется в организме, вызывая все новые и новые осложнения.
Эволюция первичного туберкулеза легких может осложниться формированием массивной зоны воспаления легких – туберкулезной пневмонии, которая затем превращается в абсцесс или каверну. Из такого очага инфекция может распространиться во второе легкое (первичный туберкулез легких, как правило, поражает только одно легкое), а также перейти на плевру (листки ткани, покрывающие внешнюю поверхность легких) или перикард (оболочка, окружающая сердце).
Из такого очага инфекция может распространиться во второе легкое (первичный туберкулез легких, как правило, поражает только одно легкое), а также перейти на плевру (листки ткани, покрывающие внешнюю поверхность легких) или перикард (оболочка, окружающая сердце).
В наиболее тяжелых случаях туберкулеза инфекции удается прорваться в кровь, вызывая сепсис (заражение крови) или возникновение многочисленных очагов инфекции во внутренних органах. Крайне тяжело протекает туберкулезный менингит, характеризующийся распространением инфекции на оболочки головного мозга.
При возникновении осложнений состояние больного заметно утяжеляется: повышается температура, появляется одышка, учащается пульс, возможно нарушение сознания.
Другие формы туберкулеза легких
Формы туберкулеза, которые будет описаны ниже, в большинстве своем относятся к вторичному туберкулезу легких. Возникновение вторичного туберкулеза связано либо с реактивацией более раннего очага инфекции, либо с повторным заражением больного (суперинфекция). Важно заметить, что в случае вторичного туберкулеза организм больного, а конкретнее его иммунная система, уже знаком с возбудителем туберкулеза и потому развитие инфекционного процесса проходит иначе, чем при первичном туберкулезе. В частности, при вторичном туберкулезе никогда не возникает первичный аффект, который мы уже описали выше.
Важно заметить, что в случае вторичного туберкулеза организм больного, а конкретнее его иммунная система, уже знаком с возбудителем туберкулеза и потому развитие инфекционного процесса проходит иначе, чем при первичном туберкулезе. В частности, при вторичном туберкулезе никогда не возникает первичный аффект, который мы уже описали выше.
Диссеминированный (рассеянный) туберкулез характеризуется формированием в легких множества очагов туберкулеза различных размеров. Течение такой формы туберкулеза может быть острым, подострым, хроническим. Возникновению диссеминированного туберкулеза способствуют снижение активности иммунной системы организма, недостаток витаминов, хронические болезни. Обычно, размеры очагов диссеминированного туберкулеза небольшие (булавочная головка, просо) – в таком случае говорят о милиарном туберкулезе. В других случаях диссеминированный туберкулез легких проявляется в виде очагов более крупных размеров (крупноочаговый туберкулез) или даже кавернами.
Диссеминированный туберкулез легких, обычно является частью общей картины распространения инфекции по всему организму. Одновременно с поражением легких возможно поражением сердца, костей, суставов, головного мозга и его оболочек, селезенки, печени, почек.
Симптомы диссеминированного туберкулеза малоспецифичны и могут быть приняты за симптомы банальной простуды, ОРЗ, бронхита, пневмонии. Однако, следует обратить внимание на тот факт, что при туберкулезе (в отличии от описанных выше болезней) симптомы постепенно нарастают во времени и не проходят длительное время.
Тяжелые формы диссеминированного туберкулез протекают с симптомами выраженного нарушения работы легких (кашель, хрипы, одышка), симптомами раздражения оболочек головного мозга (напряжение мышц затылка, рвота), сильной интоксикацией организма (сильная температура, нарушение сознания и др.).
Очаговый туберкулез легких характеризуется наличием в легких одного очага воспаления различных размеров.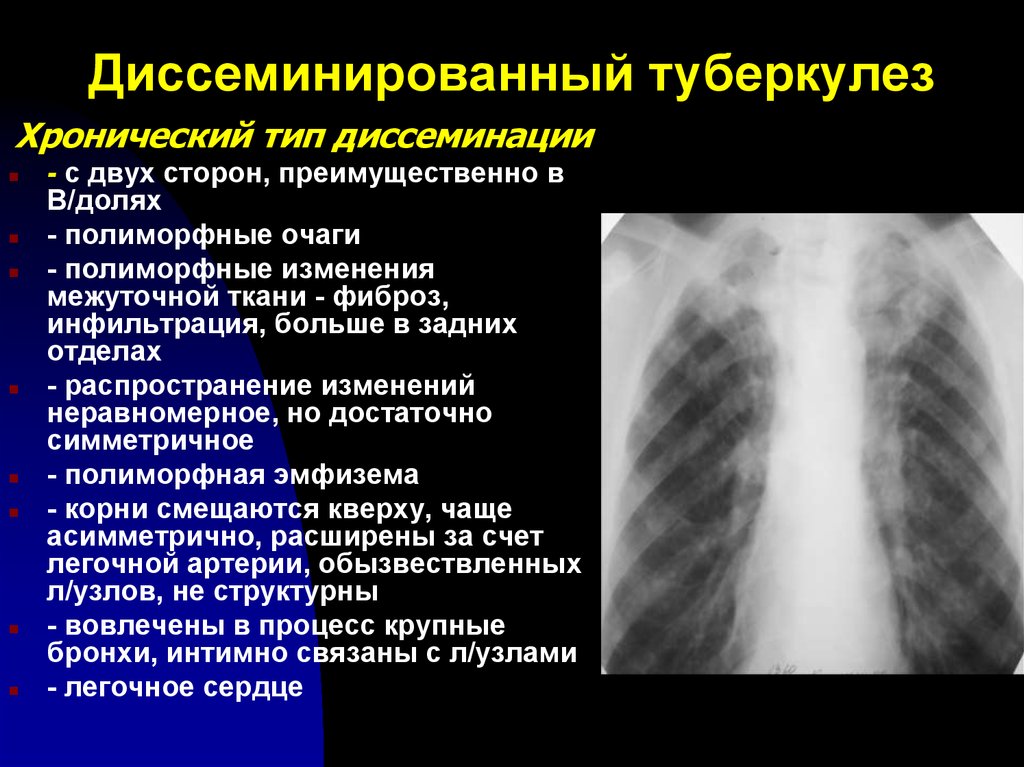 Очаговый туберкулез обычно возникает вследствие реактивации (пробуждения) инфекции в очаге туберкулеза перенесенного ранее. Развивающийся очаговый туберкулез называют инфильтративным туберкулезом. Распространение инфекции приводит к формированию очага пневмонии.
Очаговый туберкулез обычно возникает вследствие реактивации (пробуждения) инфекции в очаге туберкулеза перенесенного ранее. Развивающийся очаговый туберкулез называют инфильтративным туберкулезом. Распространение инфекции приводит к формированию очага пневмонии.
Симптомы очагового туберкулеза (повышение температуры, кашель) могут напоминать симптомы обычной пневмонии или бронхита. Для туберкулеза, однако, характерно кровохарканье, длительное развитие симптомов, отсутствие эффекта от обычного лечения.
Туберкулёма легких это одна из форм очагового туберкулеза. Туберкулема легких представляет собой скопление гноя (казеозных, творожистых масс) окруженных плотной оболочкой из соединительной ткани. В развитии туберкулемы легких отмечаются периоды обострения и ремиссии, область туберкулемы постепенно расширяется и со временем может превратиться в каверну.
Кавернозный туберкулез легких характеризуется формированием массивных областей разрушения легочной ткани, на месте которой остается полость, стеки которой состоят из плотной соединительной ткани. Размеры каверны могут достигать нескольких сантиметров (до 6 и более сантиметров). Каверны при туберкулезе развиваются длительное время и могут осложняться легочным кровотечением, формированием пневмоторакса и пр.
Размеры каверны могут достигать нескольких сантиметров (до 6 и более сантиметров). Каверны при туберкулезе развиваются длительное время и могут осложняться легочным кровотечением, формированием пневмоторакса и пр.
Угрожающий жизни диссеминированный туберкулез как осложнение лечения инфликсимабом при болезни Крона: отчет о двух случаях, включая туберкулемы головного мозга и милиарный туберкулез | Журнал болезни Крона и колита
Журнальная статья
Клэр Тиссо,
Клэр Тиссо
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Себастьен Куро,
Себастьен Куро
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Лун Мэн,
Лун Мэн
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Филипп Жирар,
Филипп Жирар
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Виржини Авриллон,
Виржини Авриллон
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Лоуренс Жериньер,
Лоуренс Жериньер
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Эмили Перро,
Эмили Перро
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Пьер-Жан Суке
Пьер-Жан Суке
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Journal of Crohn’s and Colitis , Volume 6, Issue 9, October 2012, Pages 946–949, https://doi. org/10.1016/j.crohns.2012.02.018
org/10.1016/j.crohns.2012.02.018
Опубликовано:
121 октября 2012 г.
История статьи
Получено:
3 сентября 2011 г.
Получена редакция:
14 февраля 2012 г.
Принято:
24 февраля 2012 г. 12
Фильтр поиска панели навигации Journal of Crohn’s and ColitisЭтот выпускECCO JournalsGastroenterologyBooksJournalsOxford Academic Мобильный телефон Введите поисковый запрос
Фильтр поиска панели навигации Journal of Crohn’s and ColitisЭтот выпускECCO JournalsGastroenterologyBooksJournalsOxford Academic Введите поисковый запрос
Advanced Search
Abstract
Терапия антагонистами фактора некроза опухоли α представляет повышенный риск реактивации туберкулеза. Мы сообщаем о двух случаях опасного для жизни диссеминированного туберкулеза у пациентов, проходящих лечение инфликсимабом по поводу болезни Крона, включая один случай у пациента с церебральной туберкулемой.
Мы сообщаем о двух случаях опасного для жизни диссеминированного туберкулеза у пациентов, проходящих лечение инфликсимабом по поводу болезни Крона, включая один случай у пациента с церебральной туберкулемой.
Обсуждается роль фактора некроза опухоли α в генезе туберкулезной инфекции и особенности течения туберкулеза при лечении инфликсимабом.
Скрининг на туберкулез и, в конечном счете, профилактическая химиотерапия должны стать стандартом медицинской помощи для лиц, проходящих терапию антагонистами фактора некроза опухоли α.
Инфликсимаб, против фактора некроза опухоли α, экстраторакального туберкулеза, туберкулемы головного мозга, Mycobacterium tuberculosis
Болезнь Крона.
 Здесь мы сообщаем о двух случаях тяжелого диссеминированного туберкулеза у пациентов, проходящих лечение инфликсимабом по поводу болезни Крона.
Здесь мы сообщаем о двух случаях тяжелого диссеминированного туберкулеза у пациентов, проходящих лечение инфликсимабом по поводу болезни Крона.2 История болезни
2.1 Случай 1
48-летний мужчина из Западной Европы был госпитализирован из-за неврологических расстройств. Страдал болезнью Крона, которую лечил монотерапией инфликсимабом (Ремикейд®) в течение 16 месяцев. Инфликсимаб был начат в связи с тем, что у пациента развился пищеварительный свищ и кишечная непроходимость, в то время как он уже получал кортикостероиды (Солюпред®) и азиатиоприн (Имурел®). Перед началом лечения ему сделали прививку от туберкулеза, и кожная туберкулиновая проба была отрицательной. У него не было эпидемиологического фактора риска туберкулеза, кроме лечения болезни Крона. Также была сделана компьютерная томография (КТ) грудной клетки, которая была нормальной. Анализ высвобождения гамма-интерферона (IGRA) не проводился.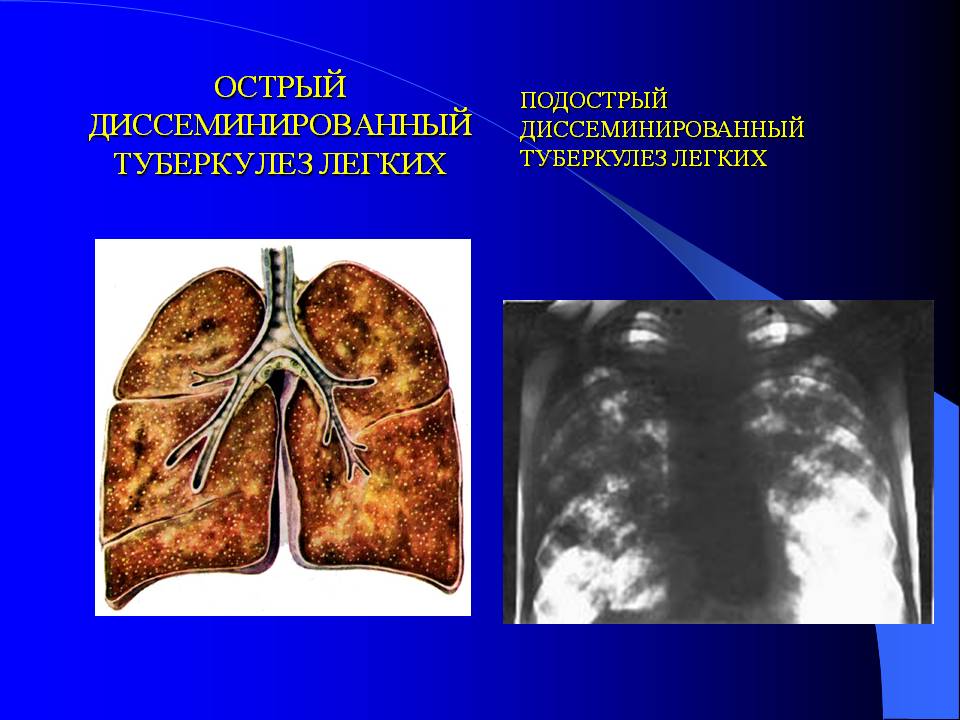
КТ брюшной полости и грудной клетки показала альвеолярный синдром верхних долей и абдоминальные узлы. При биопсии кожного очага обнаружены гигантоклеточные гранулемы. Анализ спинномозговой жидкости в норме. Полимеразная цепная реакция (ПЦР) на  В настоящее время больная хорошо переносит классическое противотуберкулезное лечение. Церебральные поражения (см. рис. 1 Б) уменьшаются в размерах при лечении и полностью бессимптомны, что подтверждает неврологический диагноз.
В настоящее время больная хорошо переносит классическое противотуберкулезное лечение. Церебральные поражения (см. рис. 1 Б) уменьшаются в размерах при лечении и полностью бессимптомны, что подтверждает неврологический диагноз.
2.2 Случай 2
40-летний мужчина из Западной Европы был госпитализирован с острой дыхательной недостаточностью. Лечился от болезни Крона только инфликсимабом с 3 недель (было проведено 2 инфузии). Инфликсимаб был введен, потому что у пациента развился период обострения кожно-пищеварительного свища, когда он уже принимал кортикостероиды (Будесонид®) и азатиоприн (Имурел®). Других факторов риска туберкулеза не обнаружено. Он был вакцинирован против туберкулеза, и перед началом лечения инфликсимабом была проведена рентгенография грудной клетки с туберкулиновой кожной пробой: рентгенограмма грудной клетки была нормальной, ТКП была отрицательной. Он страдал от сухого кашля, лихорадки и рвоты. Его перевели в реанимацию из-за тяжелого сепсиса и дыхательной недостаточности. Компьютерная томография легких выявила диссеминированные микроузелки в обоих легких (милиарный синдром), ассоциированные с некоторыми медиастинальными узлами (см. рис. 2А).
Компьютерная томография легких выявила диссеминированные микроузелки в обоих легких (милиарный синдром), ассоциированные с некоторыми медиастинальными узлами (см. рис. 2А).
Анализы крови выявили лейкопению и цитолиз печени. Смыв бронхов, биопсия лимфатических узлов, костного мозга и печени были положительными на M.tuberculosis (культура и ПЦР). Серология ВИЧ была отрицательной. Заключительный диагноз: милиарный туберкулез с распространением на печень, костный мозг, средостение. Лечение было куплено на месяц с получением клинического и рентгенологического заживления (см. рис. 2 Б).
3 Обсуждение
TNFα представляет собой провоспалительный цитокин, продуцируемый активированными макрофагами в ответ на антиген, такой как микобактериальная инфекция. TNFα участвует как в защите от микобактериальной инфекции, так и в патогенезе туберкулеза. TNFα увеличивает способность макрофагов к фагоцитозу и уничтожению микобактерий. Он также отвечает за инициирование гранулемы и поддержание целостности гранулемы. Адекватная продукция TNFα, по-видимому, необходима для эффективного иммунного ответа, образования гранулемы и ингибирования бактериальной диссеминации. 4
Он также отвечает за инициирование гранулемы и поддержание целостности гранулемы. Адекватная продукция TNFα, по-видимому, необходима для эффективного иммунного ответа, образования гранулемы и ингибирования бактериальной диссеминации. 4
Инфликсимаб представляет собой человеческое мышиное химерное моноклональное антитело с высокой аффинностью связывания и специфичностью в отношении TNFα. Он образует устойчивый комплекс с растворимыми и трансмембранными формами TNFα и приводит к лизису моноцитов и макрофагов за счет цитотоксичности, которая зависит от антител и комплемента. Он одобрен для лечения болезни Крона и вводится внутривенно. 5
Иммуноопосредованные эффекты антагониста TNFα связаны с некоторыми побочными эффектами, включая оппортунистические инфекции, такие как туберкулез, сепсис и аутоиммунные расстройства. 1 , 4 В отличие от туберкулеза у иммунокомпетентных лиц, туберкулезная инфекция, связанная с блокадой анти-ФНОα, часто проявляется внелегочными проявлениями.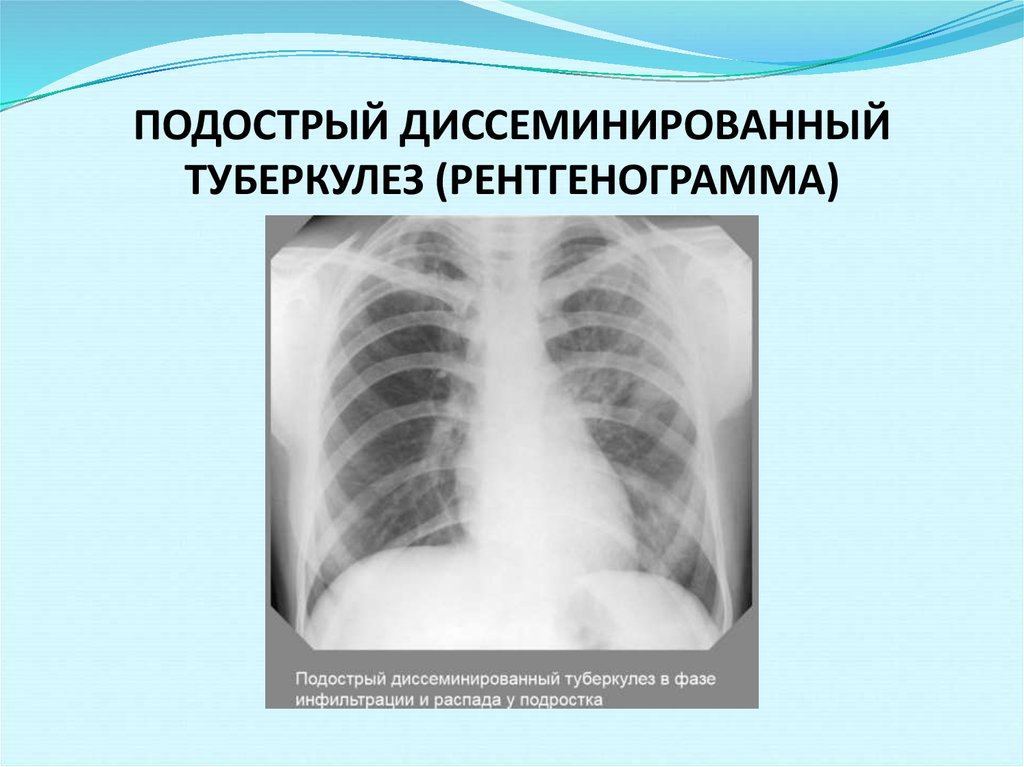 Кин и др. впервые описали это явление, когда сообщили о 70 случаях туберкулеза, связанного с инфликсимабом, из которых 56% были внелегочными и почти 24% диссеминированными. Напротив, среди случаев туберкулеза, не связанного с ВИЧ-инфекцией, 18% манифестируют как внелегочное заболевание, а на долю диссеминированного заболевания приходится менее 2%. 2 Необычные проявления туберкулеза в этой группе могли сделать диагноз неопределенным и задержать его. Кроме того, предполагается, что большинство случаев активного туберкулеза у пациентов, получавших антагонисты анти-ФНОα, связаны с реактивацией латентной инфекции M.tuberculosis , 1 , 2 выполнять осторожно, следуя рекомендациям.
Кин и др. впервые описали это явление, когда сообщили о 70 случаях туберкулеза, связанного с инфликсимабом, из которых 56% были внелегочными и почти 24% диссеминированными. Напротив, среди случаев туберкулеза, не связанного с ВИЧ-инфекцией, 18% манифестируют как внелегочное заболевание, а на долю диссеминированного заболевания приходится менее 2%. 2 Необычные проявления туберкулеза в этой группе могли сделать диагноз неопределенным и задержать его. Кроме того, предполагается, что большинство случаев активного туберкулеза у пациентов, получавших антагонисты анти-ФНОα, связаны с реактивацией латентной инфекции M.tuberculosis , 1 , 2 выполнять осторожно, следуя рекомендациям.
Поскольку терапия против TNFα связана с повышенным риском диссеминированного и тяжелого туберкулеза, каждый пациент, которому назначена терапия антагонистами TNFα, должен быть обследован на наличие латентной инфекции с помощью М. туберкулез. 1 , 4 , 6 Наши случаи подчеркивают важность полного скрининга на латентный туберкулез у всех кандидатов на терапию против TNFα.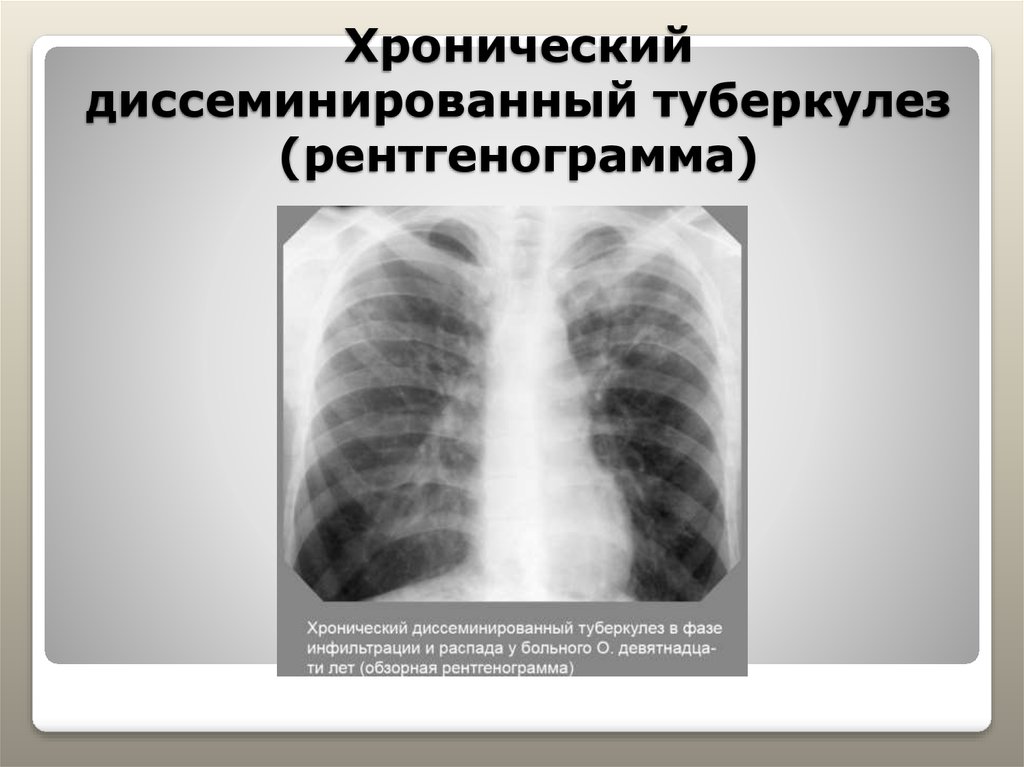 Неполный скрининг может подвергнуть пациента тяжелой, опасной для жизни и диссеминированной форме туберкулеза, как описано в этой статье. Полный клинический анамнез и физикальное обследование должны быть частью первоначальной оценки, и все пациенты должны пройти рентгенографию грудной клетки либо с кожным тестом на туберкулез (TST), либо с анализом высвобождения гамма-интерферона (IGRA) в качестве исследований на латентную инфекцию. 1 , 6 ТКП имела ряд недостатков: ее специфичность низкая (имеются ложноположительные результаты у вакцинированных лиц или за счет бустер-эффекта), ее чувствительность ниже у пациентов с иммуносупрессией, чем у здоровых (у некоторых пациентов с иммуносупрессией могут ложноотрицательный ТКП). IGRA (такие как Quantiferon-TB® Gold [Cellestis] и T-SPOT-TB [Oxford Immunotec] имеют лучшую чувствительность, чем ТКП, у субъектов с ослабленным иммунитетом и более высокую специфичность: на них не влияет вакцинация БЦЖ или контакт с нетуберкулезными микобактериями).
Неполный скрининг может подвергнуть пациента тяжелой, опасной для жизни и диссеминированной форме туберкулеза, как описано в этой статье. Полный клинический анамнез и физикальное обследование должны быть частью первоначальной оценки, и все пациенты должны пройти рентгенографию грудной клетки либо с кожным тестом на туберкулез (TST), либо с анализом высвобождения гамма-интерферона (IGRA) в качестве исследований на латентную инфекцию. 1 , 6 ТКП имела ряд недостатков: ее специфичность низкая (имеются ложноположительные результаты у вакцинированных лиц или за счет бустер-эффекта), ее чувствительность ниже у пациентов с иммуносупрессией, чем у здоровых (у некоторых пациентов с иммуносупрессией могут ложноотрицательный ТКП). IGRA (такие как Quantiferon-TB® Gold [Cellestis] и T-SPOT-TB [Oxford Immunotec] имеют лучшую чувствительность, чем ТКП, у субъектов с ослабленным иммунитетом и более высокую специфичность: на них не влияет вакцинация БЦЖ или контакт с нетуберкулезными микобактериями). IGRA также можно использовать для различения анергии и истинно отрицательного антиген-специфического иммунного ответа. 1 , 7 IGRA рекомендуются во Франции для скрининга латентного туберкулеза перед началом лечения инфликсимабом. К сожалению, в наших случаях этого сделано не было. Использование IGRAs может повысить безопасность лечения анти-TNFα; мнение экспертов предлагает использовать IGRA или, в качестве альтернативы, ТКП у лиц, не привитых БЦЖ в анамнезе. Более того, одновременное применение анти-ФНО, по-видимому, не влияло на результаты анализа высвобождения гамма-интерферона. 7
IGRA также можно использовать для различения анергии и истинно отрицательного антиген-специфического иммунного ответа. 1 , 7 IGRA рекомендуются во Франции для скрининга латентного туберкулеза перед началом лечения инфликсимабом. К сожалению, в наших случаях этого сделано не было. Использование IGRAs может повысить безопасность лечения анти-TNFα; мнение экспертов предлагает использовать IGRA или, в качестве альтернативы, ТКП у лиц, не привитых БЦЖ в анамнезе. Более того, одновременное применение анти-ФНО, по-видимому, не влияло на результаты анализа высвобождения гамма-интерферона. 7
Профилактическая химиотерапия против туберкулеза должна быть предложена всем лицам до начала терапии против TNFα независимо от основного заболевания, которым они страдают, при наличии признаков латентной инфекции с М. туберкулёз . Профилактическая химиотерапия, фактически рекомендованная во Франции, представляет собой либо 3 месяца изониазида плюс рифампицин, либо только изониазид в течение 9 месяцев.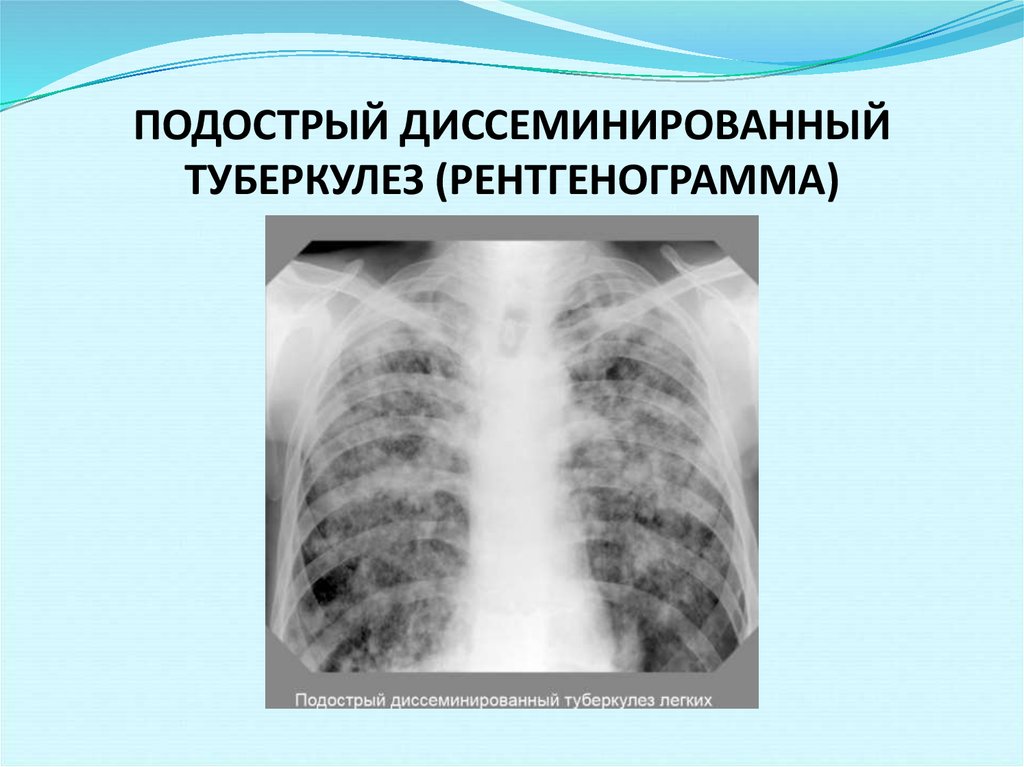 Если изониазид нельзя использовать, можно провести профилактическую химиотерапию, сочетающую рифампицин и пиразинамид в течение 2 месяцев. Терапию против TNFα можно начинать после индукционного периода продолжительностью 3 недели профилактической химиотерапии.
Если изониазид нельзя использовать, можно провести профилактическую химиотерапию, сочетающую рифампицин и пиразинамид в течение 2 месяцев. Терапию против TNFα можно начинать после индукционного периода продолжительностью 3 недели профилактической химиотерапии.
Туберкулез нервной системы головного мозга в целом составляет почти 1% случаев туберкулеза во всем мире, проявляясь в виде туберкулезного менингита, реже в виде туберкулезного энцефалита, туберкулемы и туберкулезного абсцесса головного мозга. Группы, подверженные развитию туберкулеза центральной нервной системы, включают детей и ВИЧ-инфицированных пациентов, а фактор риска включает алкоголизм, злокачественные новообразования и одновременное применение иммунодепрессантов, таких как анти-ФНОα. 1 , 3 , 4
Лечение диссеминированных форм туберкулеза и особенно церебральных форм туберкулеза имеет некоторые особенности. Он состоит из четырех препаратов (изониазид, рифампицин, пиразинамид, этамбутол) в течение 2 месяцев, за которыми следуют 2 препарата (изониазид, рифампицин) не менее 10 месяцев.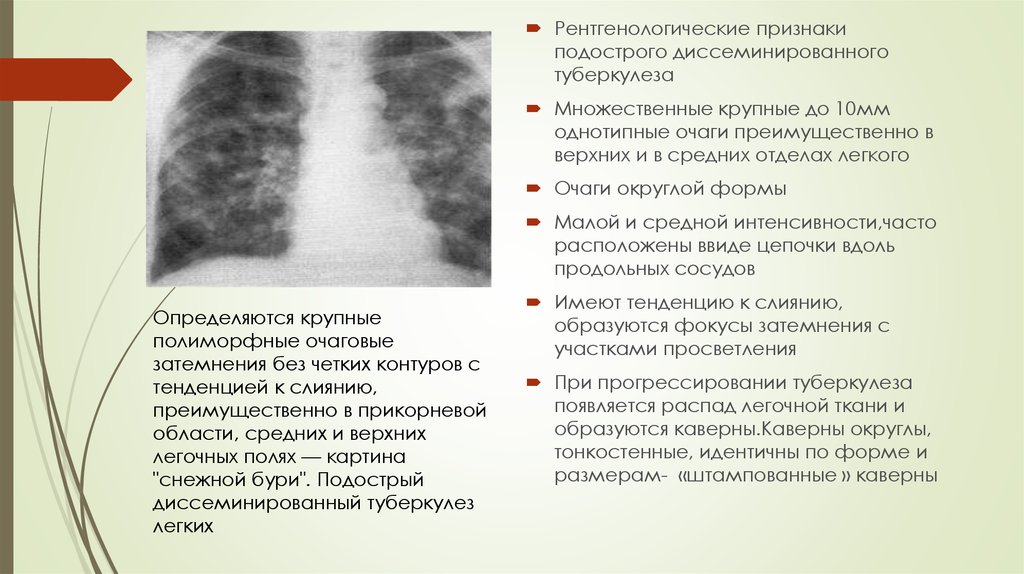 Клиницист должен быть внимателен к осложнениям такого длительного лечения.
Клиницист должен быть внимателен к осложнениям такого длительного лечения.
Мы сообщаем о двух случаях опасного для жизни туберкулеза у пациентов, получавших инфликсимаб, один с церебральной туберкулемой, что представляет собой исключительную особенность. Во всем мире описано лишь несколько случаев туберкулеза при лечении анти-ФНОα. Наш случай можно рассматривать как один из редких задокументированных случаев туберкулеза с поражением центральной нервной системы на фоне лечения инфликсимабом.
4 Заключение
Мы сообщили о двух случаях тяжелого и диссеминированного туберкулеза у пациентов, получавших анти-ФНОα. Это один из первых зарегистрированных случаев туберкулеза головного мозга у пациента, получавшего инфликсимаб. Поскольку лечение инфликсимабом связано с более высоким риском реактивации туберкулеза, скрининг на туберкулез и, в конечном итоге, профилактическая химиотерапия для всех лиц с латентной инфекцией M. tuberculosis должны стать стандартом лечения лиц, проходящих терапию антагонистами TNFα. Эти два случая подчеркивают тяжесть туберкулеза, приобретенного при лечении антагонистами TNFα, и ставят под сомнение стратегии скрининга и последующего наблюдения пациентов, проходящих это лечение.
tuberculosis должны стать стандартом лечения лиц, проходящих терапию антагонистами TNFα. Эти два случая подчеркивают тяжесть туберкулеза, приобретенного при лечении антагонистами TNFα, и ставят под сомнение стратегии скрининга и последующего наблюдения пациентов, проходящих это лечение.
*
Презентация на конференции: 16-е Франкоязычное общество респираторной медицины, Лион, январь 2012 г.
Благодарности
Мы благодарим Claire Tissot и Sébastien Couraud за концепцию случая, анализ и интерпретацию данных и подготовку статьи.
Мы благодарим Лун Мэн, Филиппа Жирара, Виржини Аврийон, Лоуренса Жериньера, Эмили Перро, Пьера-Жана Суке за критический пересмотр дела на предмет важного интеллектуального содержания и окончательное одобрение версии, которая будет представлена.
Ссылки
1
Солович
И.
Сестер
М.
Гомес-Рейно
Дж.Дж.
Rieder
H.L.
Ehlers
S.
Milburn
H.J. и другие.
Риск туберкулеза, связанный с терапией антагонистами фактора некроза опухоли: консенсусное заявление TBNET
Eur Respir J
36
2010
1185
1206
2
Кин
0 900
Дж. 3
S.
Wise
R.P.
Mirabile-Levens
E.
Kasznica
J.
Schwieterman
W.D.
и другие.
Туберкулез, связанный с инфликсимабом, агентом, нейтрализующим фактор некроза опухоли α
N Engl J Med
345
2001
1098
1104
3
Галати
3
В. 0003
E.
Busi Rizzi
E.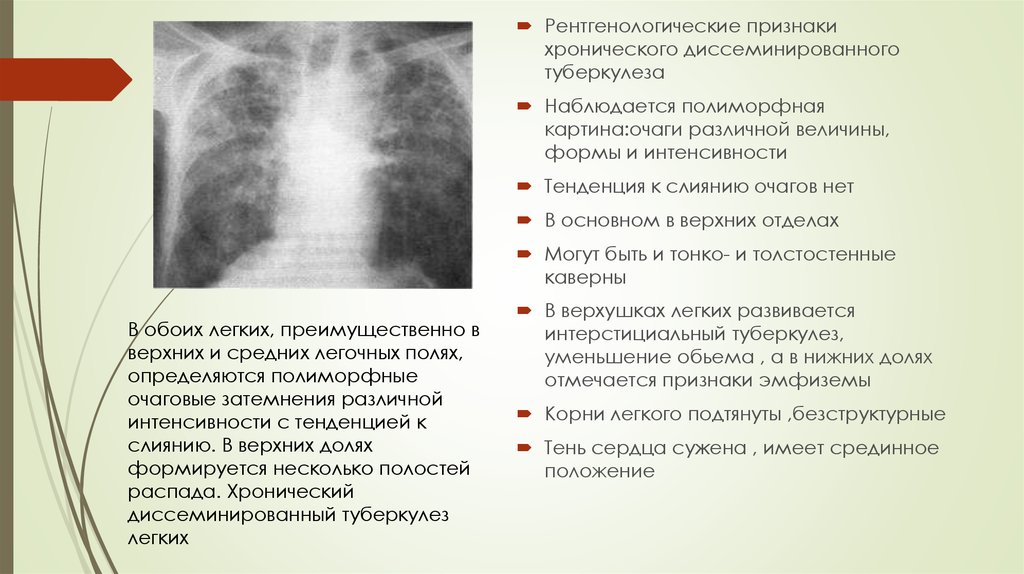
Prantera
C.
Petrosillo
N.
Церебральные туберкулезные поражения у пациента, получавшего инфликсимаб по поводу болезни Крона 1982
4
Гардам
М.А.
Кистоун
Э.К. E.
Длинный
R.
и другие.
Средства против фактора некроза опухоли и риск туберкулеза: механизмы действия и клиническая тактика
Lancet Infect Dis
3
2003
148
155
5
Kornbluth
A.
Инфликсимаб одобрен для использования при болезни Крона: отчет о конференции FDA GI Advisory Committee
902 DisВоспаление кишечника 003
1998
328
329
6
Rahier
J.F.
Ben-Horin
S.
Chowers
Y.
C.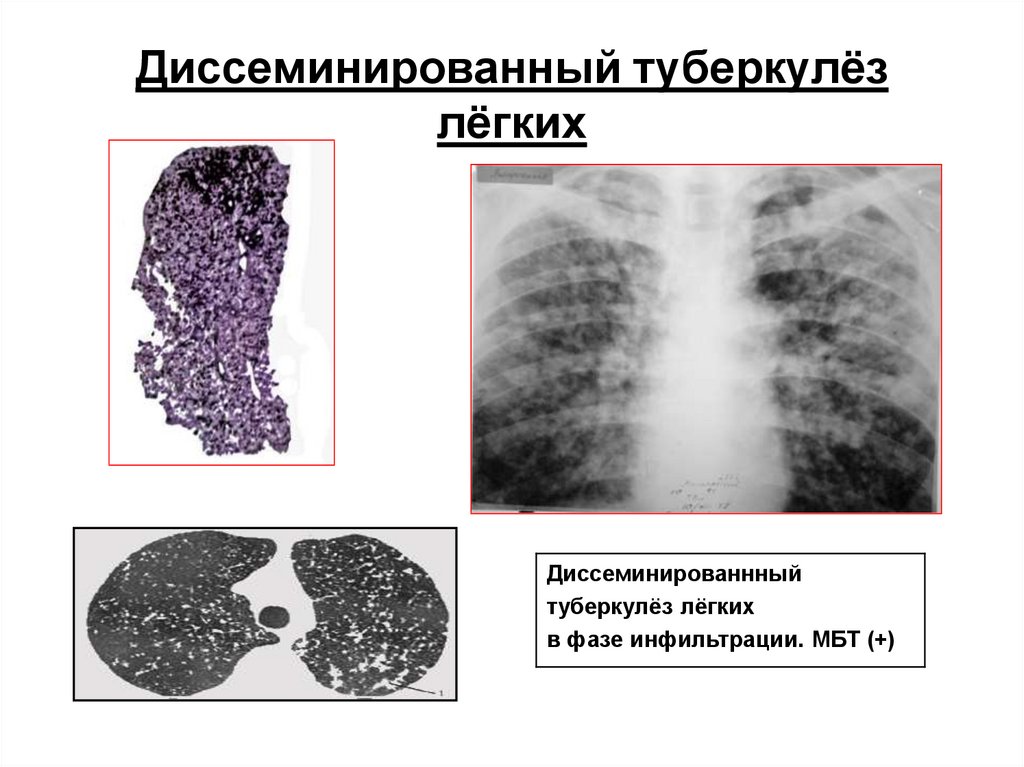 0
0
3 0002 Де Мюнтер
стр.
Д’Хан
Г.
и другие.
Европейский доказательный консенсус по профилактике, диагностике и лечению оппортунистических инфекций при воспалительных заболеваниях кишечника я
Б.Дж.
Анантакришнан
А.Н.
Скарос
С.
Боннэр
М.
Исса
М.
Задворнова
Ю.
и другие.
Тест золота QuantiFERON TB для скрининга туберкулеза в когорте воспалительных заболеваний кишечника в США 6 Фигуры
Фигура 1
Открыть новая вкладкаСкачать слайд
МРТ головного мозга в осевом направлении (пропеллерная последовательность T2) первого пациента, показывающая несколько очагов, усиливающих кольцо, на момент постановки диагноза (1A) и отличную эволюцию при антимикробном лечении через 9 месяцев (1B).
Рисунок 2
Открыть в новой вкладкеСкачать слайд
КТ грудной клетки, показывающая второго пациента с военным синдромом и прикорневыми лимфоузлами во время постановки диагноза (2А), и то же обследование через 5 месяцев, получающее противомикробное лечение.
© 2012 Европейская организация по лечению крона и колита
Раздел выдачи:
Краткие отчеты
Скачать все слайды
Реклама, предназначенная для медицинских работников
Цитаты
Альтметрика
Дополнительная информация о метриках
Оповещения по электронной почте
Оповещение об активности статьи
Предварительные уведомления о статьях
Оповещение о новой проблеме
Оповещение о теме
Получайте эксклюзивные предложения и обновления от Oxford Academic
Ссылки на статьи по телефону
Последний
Самые читаемые
Самые цитируемые
Раннее ультразвуковое исследование кишечника предсказывает долгосрочный эндоскопический ответ на биопрепараты при язвенном колите
Связь использования антибиотиков с устойчивостью биологических агентов при воспалительных заболеваниях кишечника: отчет эпи-IIRN
Результаты Восьмого научного семинара ECCO: Диагностика послеоперационного рецидива болезни Крона после резекции подвздошно-ободочной кишки с формированием подвздошно-ободочного анастомоза
Результаты Восьмого научного семинара ECCO: Профилактика и лечение послеоперационных рецидивов у пациентов с болезнью Крона, перенесших резекцию подвздошно-ободочной кишки с подвздошно-ободочным анастомозом
Результаты восьмого научного семинара ECCO: патофизиология и факторы риска послеоперационного рецидива болезни Крона после резекции подвздошно-ободочной кишки
Реклама, предназначенная для медицинских работников
Внелегочный туберкулез: обзор | ААФП
МАРДЖОРИ П.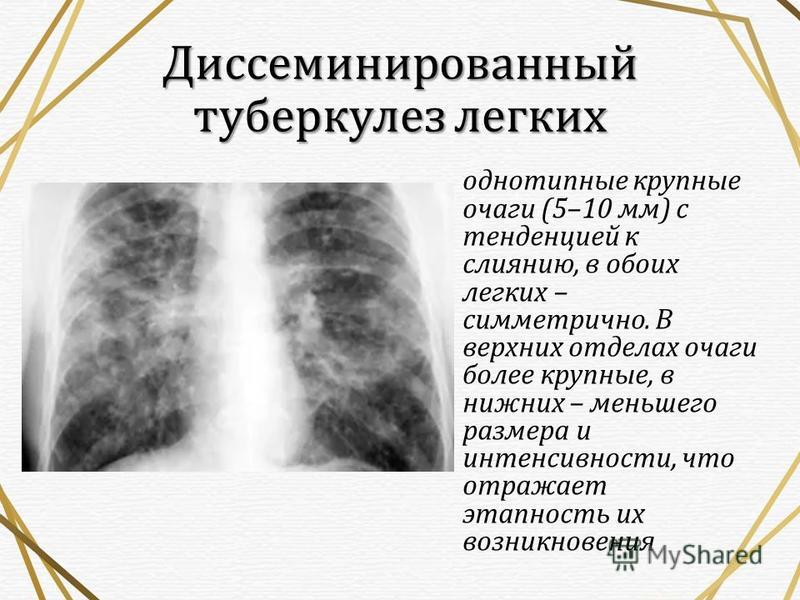 ГОЛДЕН, доктор медицины, и ХОЛЕНАРАСИПУР Р. ВИКРАМ, доктор медицины.
ГОЛДЕН, доктор медицины, и ХОЛЕНАРАСИПУР Р. ВИКРАМ, доктор медицины.
Семейный врач. 2005;72(9):1761-1768
Раскрытие информации автором: раскрывать нечего.
В 1980-х годах, после неуклонного снижения в течение предыдущих десятилетий, произошло возрождение заболеваемости туберкулезом в Соединенных Штатах, что совпало с эпидемией синдрома приобретенного иммунодефицита. С тех пор характер заболевания изменился, и в настоящее время обнаруживается более высокая частота диссеминированных и внелегочных заболеваний. Внелегочные очаги инфекции обычно включают лимфатические узлы, плевру и костно-суставные области, хотя может быть поражен любой орган. Диагноз внелегочного туберкулеза может быть неуловимым, что требует высокой степени подозрения. Врачи должны собрать тщательный анамнез, сосредоточив внимание на поведении, связанном с риском инфицирования вирусом иммунодефицита человека (ВИЧ) и туберкулеза. Противотуберкулезная терапия может свести к минимуму заболеваемость и смертность, но, возможно, ее необходимо начинать эмпирически. Отрицательный мазок на кислотоустойчивые палочки, отсутствие гранулем при гистопатологии и отсутствие посева Микобактерии туберкулеза не исключают диагноз. Новые диагностические методы, такие как определение уровня аденозиндезаминазы и полимеразная цепная реакция, могут быть полезны при некоторых формах внелегочного туберкулеза. В целом, для лечения легочного и внелегочного туберкулеза используются одни и те же схемы, а ответы на противотуберкулезную терапию сходны у пациентов с ВИЧ-инфекцией и без нее. Продолжительность лечения может потребоваться увеличить при туберкулезе центральной нервной системы и скелета, в зависимости от лекарственной устойчивости, а также у пациентов с отсроченным или неполным ответом. Дополнительные кортикостероиды могут быть полезными у пациентов с туберкулезным менингитом, туберкулезным перикардитом или милиарным туберкулезом с рефрактерной гипоксемией.
Противотуберкулезная терапия может свести к минимуму заболеваемость и смертность, но, возможно, ее необходимо начинать эмпирически. Отрицательный мазок на кислотоустойчивые палочки, отсутствие гранулем при гистопатологии и отсутствие посева Микобактерии туберкулеза не исключают диагноз. Новые диагностические методы, такие как определение уровня аденозиндезаминазы и полимеразная цепная реакция, могут быть полезны при некоторых формах внелегочного туберкулеза. В целом, для лечения легочного и внелегочного туберкулеза используются одни и те же схемы, а ответы на противотуберкулезную терапию сходны у пациентов с ВИЧ-инфекцией и без нее. Продолжительность лечения может потребоваться увеличить при туберкулезе центральной нервной системы и скелета, в зависимости от лекарственной устойчивости, а также у пациентов с отсроченным или неполным ответом. Дополнительные кортикостероиды могут быть полезными у пациентов с туберкулезным менингитом, туберкулезным перикардитом или милиарным туберкулезом с рефрактерной гипоксемией.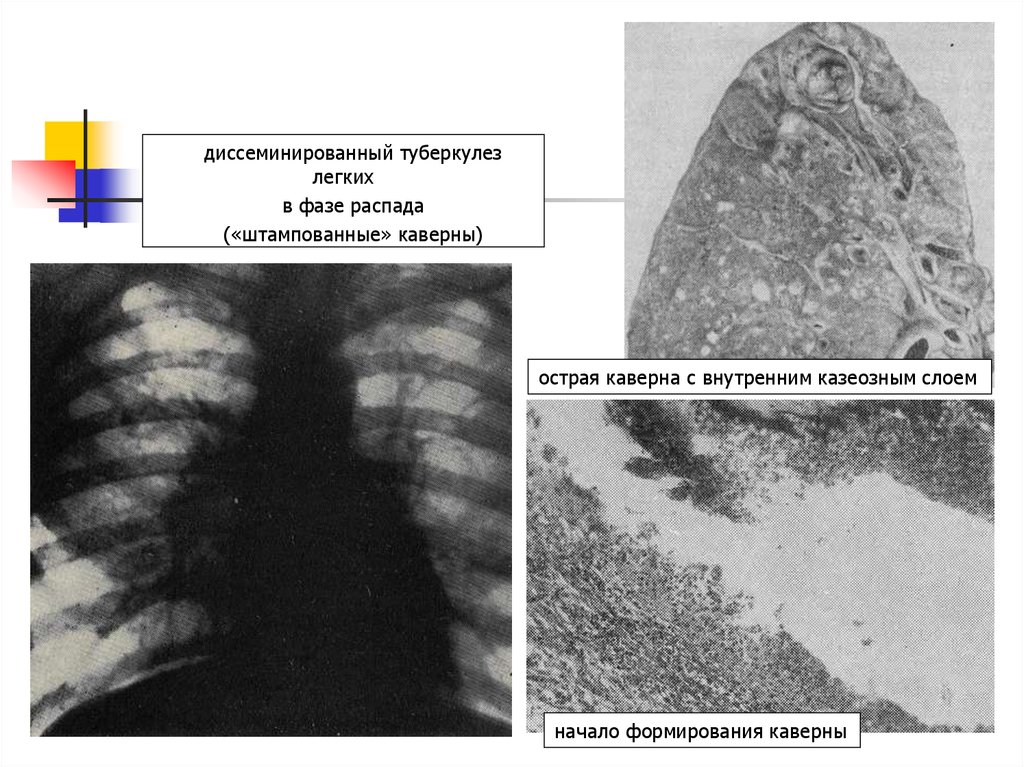
С 1985 по 1992 год в Соединенных Штатах наблюдался всплеск туберкулеза, который совпал с эпидемией синдрома приобретенного иммунодефицита (СПИД). Хотя заболеваемость туберкулезом в США с тех пор снижается, это заболевание остается серьезной проблемой для большей части мира, при этом глобальная распространенность инфекции оценивается в 32 процента. 2 Таким образом, процент случаев заболевания в США среди лиц, родившихся за границей, увеличивается (53 процента в 2003 г.). 1 Внелегочный туберкулез стал более распространенным с появлением вируса иммунодефицита человека (ВИЧ). 3
| Клинические рекомендации | Рейтинг доказательности | Ссылки 607 9 |
|---|---|---|
| Все больные туберкулезом должны пройти консультирование и пройти тестирование на ВИЧ-инфекцию. | C | 7,8 |
Обо всех подтвержденных случаях активного туберкулеза следует сообщать в местный отдел здравоохранения.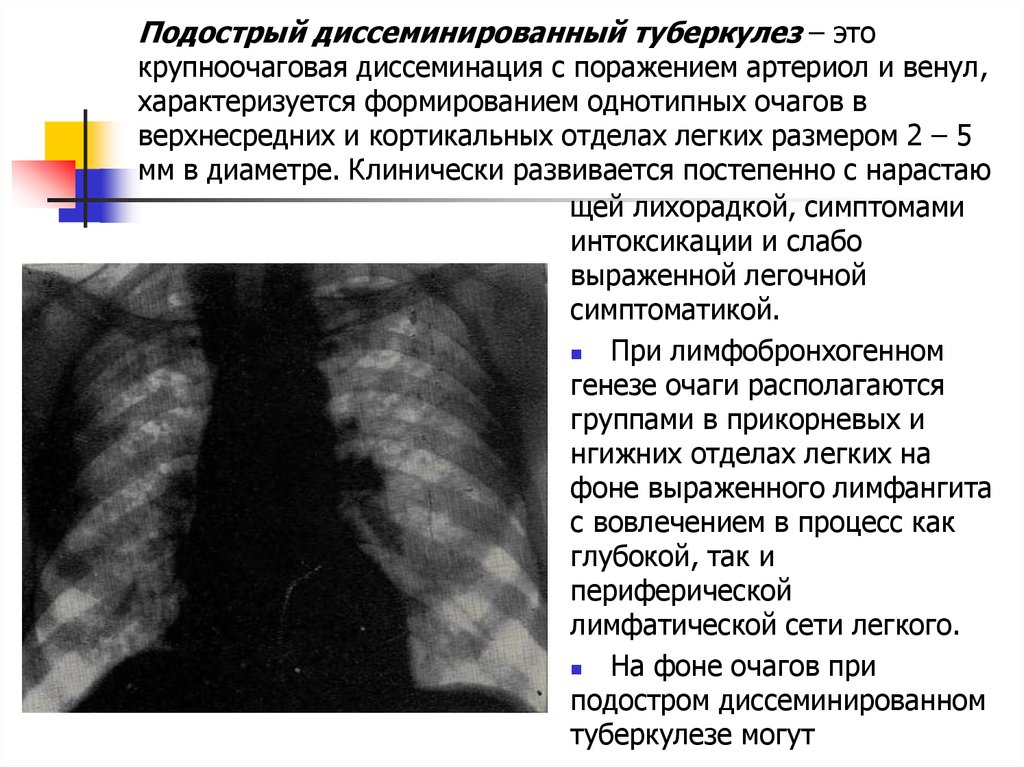 | C | 7 |
| Дополнительная терапия кортикостероидами рекомендуется, на основании ограниченных данных, у пациентов с туберкулезным менингитом или перикардитом, а также при милиарном туберкулезе с рефрактерной гипоксемией. | B | 7,9,10 |
| Пациенты должны находиться под непосредственным наблюдением, когда это возможно, для обеспечения соблюдения режима лечения и предотвращения развития лекарственной устойчивости. | С | 12 |
| Перед началом терапии ингибитором ФНО-альфа следует провести скрининг пациентов на латентную туберкулезную инфекцию или активное заболевание. | C | 42,43 |
Пациенты с туберкулезом легких или гортани должны быть помещены в респираторную изоляцию до тех пор, пока они не перестанут быть заразными.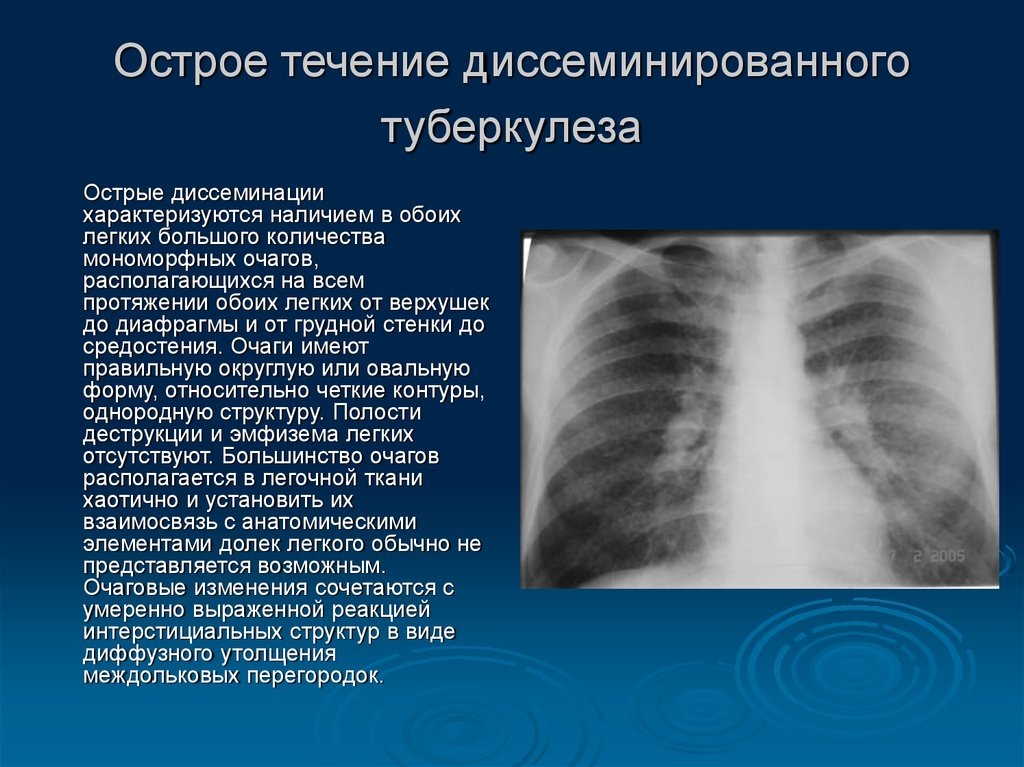 | Б | 7 |
Внелегочный туберкулез и ВИЧ-инфекция
Внелегочное поражение наблюдается более чем у 50% пациентов с сопутствующим СПИДом и туберкулезом. 3–5 Риск внелегочного туберкулеза и микобактериемии увеличивается с развитием иммуносупрессии. 6 Уникальные признаки СПИД-ассоциированного туберкулеза включают внелегочное заболевание, диссеминированное заболевание, быстрое прогрессирование, висцеральную лимфаденопатию, тканевые абсцессы и отрицательный туберкулиновый кожный тест. Ответ на противотуберкулезную терапию благоприятный и аналогичен таковому у пациентов без ВИЧ-инфекции, хотя побочные реакции на лекарства чаще возникают у пациентов с ВИЧ-инфекцией. Неясно, имеют ли пациенты с ВИЧ-инфекцией более высокий риск рецидива. Консультация по инфекционным заболеваниям рекомендуется, учитывая сложные лекарственные взаимодействия и риск парадоксальной реакции или восстановления иммунитета.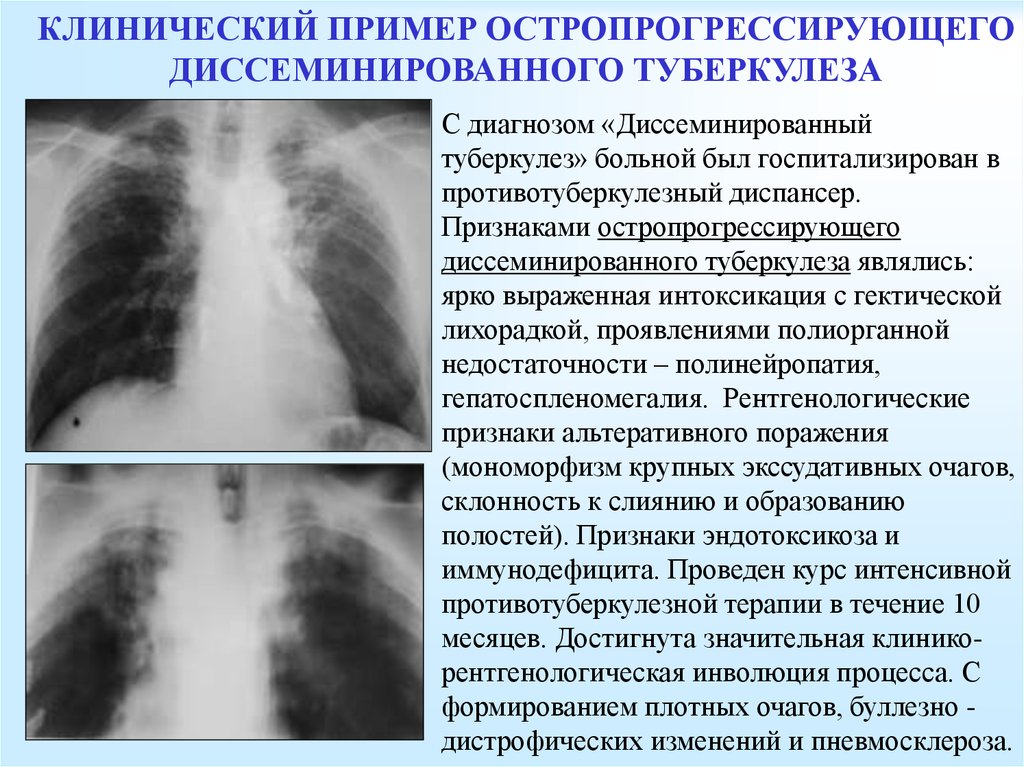
Принципы лечения
Клинические признаки, которые должны вызвать подозрение на внелегочный туберкулез, перечислены в Таблица 1 . Пациентам с подозрением на туберкулез следует направить соответствующие образцы для окрашивания кислотоустойчивыми бациллами (КУБ), посева микобактерий и гистологического исследования. Для постановки диагноза туберкулеза госпитализация не требуется, если нет клинических показаний. Госпитализированные пациенты с подозрением на инфекционный (т. е. туберкулез легких или гортани) должны быть помещены в изолятор для воздушно-капельных инфекций и должны носить хирургическую маску во время транспортировки и в зонах ожидания. 7 Медицинские работники и посетители, входящие в изолятор, должны носить одноразовые респираторы не ниже N95, как и медицинские работники, выполняющие такие процедуры, как индукция мокроты, бронхоскопия, струйное промывание абсцессов и вскрытия. Все больные туберкулезом должны пройти консультирование и тестирование на ВИЧ-инфекцию.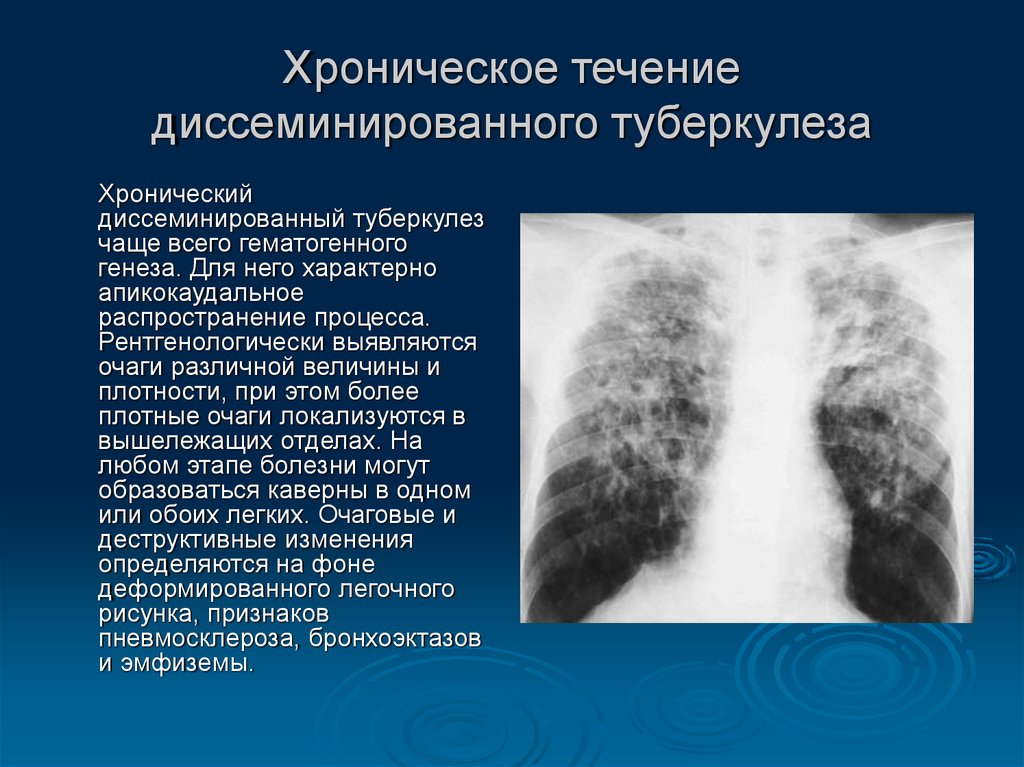 Местный отдел здравоохранения должен быть уведомлен обо всех подтвержденных случаях туберкулеза. 7
Местный отдел здравоохранения должен быть уведомлен обо всех подтвержденных случаях туберкулеза. 7
| Асцит с преобладанием лимфоцитов и отрицательными бактериальными культурами |
| Хроническая лимфаденопатия (особенно шейная) |
| Лимфоцитарный плеоцитоз ликвора с повышенным содержанием белка и низким содержанием глюкозы |
| Дифференциальная диагностика болезни Крона и амебиаза | 6 Экссудативныйслияние с преобладанием лимфоцитов, отрицательные бактериальные культуры и утолщение плевры |
| ВИЧ-инфекция |
| Воспаление суставов (моноартикулярное) с отрицательными бактериальными культурами |
| Персистирующая стерильная пиурия |
| Страна происхождения, эндемичная по туберкулезу |
| Необъяснимый перикардиальный выпот, констриктивный перикардит или перикардиальная кальцификация |
 8 Для больных туберкулезом центральной нервной системы, включая менингит, рекомендуется курс лечения не менее 9–12 месяцев. Расширенная терапия также может потребоваться пациентам с туберкулезом костей и суставов, отсроченным ответом на лечение или лекарственной устойчивостью. Дополнительные кортикостероиды могут быть полезны у пациентов с туберкулезным менингитом, туберкулезным перикардитом или милиарным туберкулезом с рефрактерной гипоксемией. 7–11 Врачи должны рассматривать несоблюдение режима лечения, мальабсорбцию и резистентность к лекарственным препаратам как возможные причины задержки или субоптимального ответа на соответствующую терапию. Терапия под непосредственным наблюдением настоятельно рекомендуется для поощрения соблюдения режима лечения. 12 Подробное обсуждение исходной оценки, противотуберкулезной терапии и последующего наблюдения выходит за рамки этой статьи, но может быть найдено в другом месте. 8
8 Для больных туберкулезом центральной нервной системы, включая менингит, рекомендуется курс лечения не менее 9–12 месяцев. Расширенная терапия также может потребоваться пациентам с туберкулезом костей и суставов, отсроченным ответом на лечение или лекарственной устойчивостью. Дополнительные кортикостероиды могут быть полезны у пациентов с туберкулезным менингитом, туберкулезным перикардитом или милиарным туберкулезом с рефрактерной гипоксемией. 7–11 Врачи должны рассматривать несоблюдение режима лечения, мальабсорбцию и резистентность к лекарственным препаратам как возможные причины задержки или субоптимального ответа на соответствующую терапию. Терапия под непосредственным наблюдением настоятельно рекомендуется для поощрения соблюдения режима лечения. 12 Подробное обсуждение исходной оценки, противотуберкулезной терапии и последующего наблюдения выходит за рамки этой статьи, но может быть найдено в другом месте. 8 Туберкулезный лимфаденит
Лимфаденит является наиболее часто встречающейся формой внелегочного туберкулеза.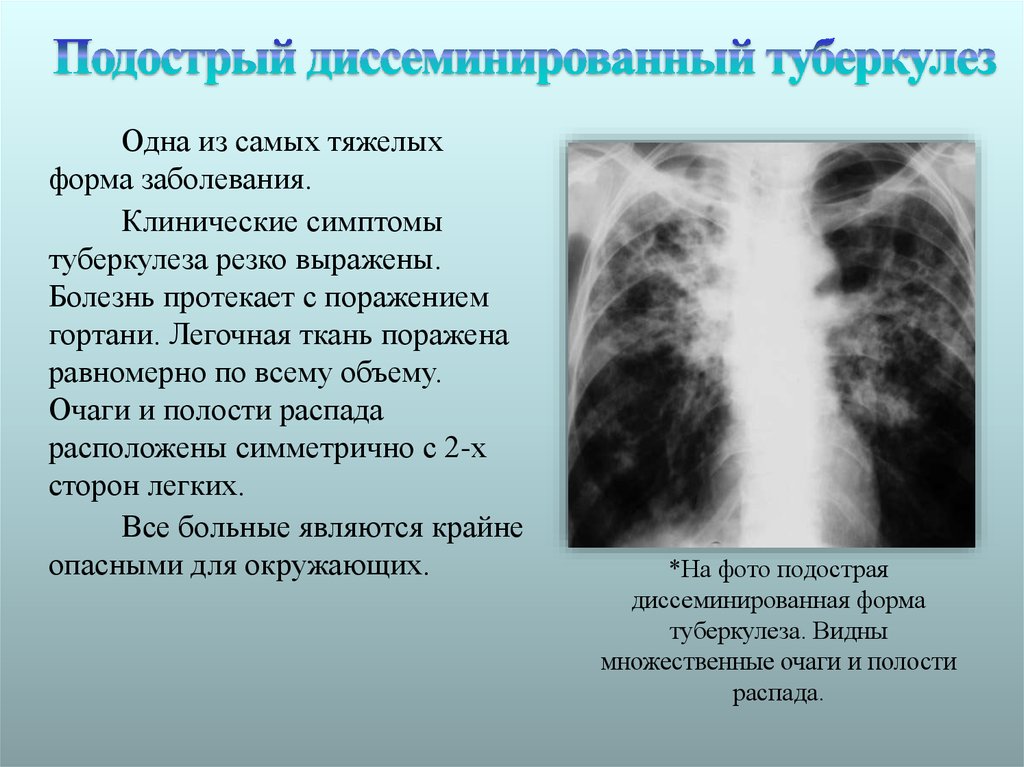 Цервикальная лимфаденопатия является наиболее распространенной, но описаны паховые, подмышечные, мезентериальные, медиастинальные и интрамаммарные поражения. 13–17 Хотя лимфаденит ранее считался детским заболеванием, пик заболеваемости приходится на возраст от 20 до 40 лет, и в Соединенных Штатах он чаще всего встречается у женщин и иммигрантов. Пациенты без ВИЧ-инфекции обычно имеют хроническую безболезненную лимфаденопатию. 15,17 У пациентов с ВИЧ-инфекцией обычно отмечают лихорадку, ночную потливость и потерю веса. 5,18 Узлы дискретные, твердые, немягкие; со временем становится видна твердая масса спутанных узлов ( Рисунок 1 ). При отсутствии лечения узлы становятся флюктуирующими и спонтанно дренируются с образованием свищевых ходов.
Цервикальная лимфаденопатия является наиболее распространенной, но описаны паховые, подмышечные, мезентериальные, медиастинальные и интрамаммарные поражения. 13–17 Хотя лимфаденит ранее считался детским заболеванием, пик заболеваемости приходится на возраст от 20 до 40 лет, и в Соединенных Штатах он чаще всего встречается у женщин и иммигрантов. Пациенты без ВИЧ-инфекции обычно имеют хроническую безболезненную лимфаденопатию. 15,17 У пациентов с ВИЧ-инфекцией обычно отмечают лихорадку, ночную потливость и потерю веса. 5,18 Узлы дискретные, твердые, немягкие; со временем становится видна твердая масса спутанных узлов ( Рисунок 1 ). При отсутствии лечения узлы становятся флюктуирующими и спонтанно дренируются с образованием свищевых ходов.
Большинство пациентов имеют положительный результат туберкулиновой кожной пробы и нормальный результат рентгенографии грудной клетки. 13,15 Эксцизионная биопсия лимфатических узлов с гистологией, окрашиванием КУМ и культурой микобактерий является диагностической процедурой выбора.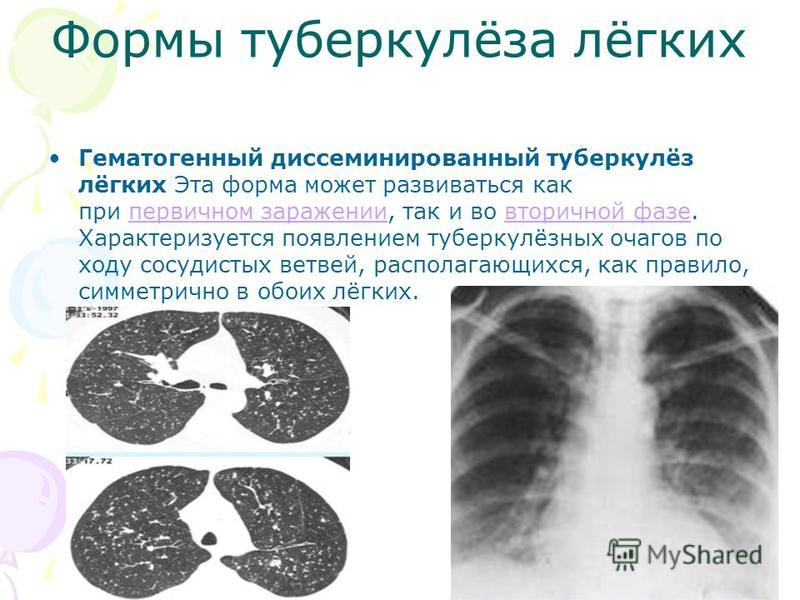 16,17 Полезность тонкоигольной аспирации у пациентов без ВИЧ-инфекции сильно различается. 17 Тонкоигольная аспирация более надежна у пациентов с ВИЧ-инфекцией из-за более высокой микобактериальной нагрузки и у этих пациентов должна быть начальной диагностической процедурой. 17 Полимеразная цепная реакция (ПЦР) на Mycobacterium tuberculosis в образце, взятом с помощью тонкоигольной аспирации, повышает чувствительность теста.
16,17 Полезность тонкоигольной аспирации у пациентов без ВИЧ-инфекции сильно различается. 17 Тонкоигольная аспирация более надежна у пациентов с ВИЧ-инфекцией из-за более высокой микобактериальной нагрузки и у этих пациентов должна быть начальной диагностической процедурой. 17 Полимеразная цепная реакция (ПЦР) на Mycobacterium tuberculosis в образце, взятом с помощью тонкоигольной аспирации, повышает чувствительность теста.
При противотуберкулезной терапии (см. Принципы лечения), пораженные узлы могут увеличиваться или могут появляться новые узлы, что представляет собой иммунный ответ на убитые микобактерии. Аналогичное явление у пациентов с ВИЧ-инфекцией, которые начинают одновременную антиретровирусную терапию, является результатом восстановления иммунитета. Иссечение лимфатических узлов обычно не показано. Когда лимфатические узлы колеблются и готовы к дренированию, аспирация или разрез и дренирование кажутся полезными.
Туберкулез плевры
В Соединенных Штатах на туберкулез плевры приходится около 5 процентов всех случаев туберкулеза. 19 Туберкулезные выпоты могут следовать за ранним постпервичным, хроническим легочным или милиарным туберкулезом. Туберкулез плевры часто представляет собой острое заболевание с кашлем, плевритическими болями в груди, лихорадкой или одышкой.
Рентгенография грудной клетки обычно выявляет небольшой или умеренный односторонний плевральный выпот; около 20 процентов пациентов имеют сопутствующие легочные поражения. 20 Компьютерная томография (КТ) грудной клетки может показать лимфаденопатию, легочные инфильтраты или каверны, не очевидные при рентгенографии грудной клетки ( Рисунок 2 ). В большинстве случаев наблюдается утолщение плевры более 1 см. 21
Плевральная жидкость экссудативная с преобладанием лимфоцитов (т.е. более 50 процентов лейкоцитов в более чем 90 процентах выпота) 16,20 ; у пациентов с симптомами менее двух недель может наблюдаться начальное преобладание нейтрофилов. Глюкоза и рН плевральной жидкости могут быть низкими или нормальными. Мазки плевральной жидкости на КУМ редко бывают положительными (5% случаев), если только у пациента нет туберкулезной эмпиемы. Посев плевральной жидкости на M.tuberculosis положительны менее чем в 40 процентах случаев. 20 Совокупная чувствительность анализов образцов плевральной биопсии (т. е. наблюдения за казеозными гранулемами, мазка КУМ и посева) составляет более 90 процентов. 20 Результаты кожных туберкулиновых проб положительны у двух третей пациентов. Могут быть полезны биохимические маркеры, такие как аденозиндезаминаза, гамма-интерферон и лизоцим в плевральной жидкости. В одном исследовании 20 высокий уровень аденозиндезаминазы (более 47 ед/л [783 нкат/л]) наблюдался у 99 процентов туберкулезных выпотов. В странах с низкой распространенностью туберкулеза, таких как США, нормальный или низкий уровень аденозиндезаминазы плевральной жидкости имеет высокую отрицательную прогностическую ценность и может использоваться для исключения туберкулезного плеврита.
Глюкоза и рН плевральной жидкости могут быть низкими или нормальными. Мазки плевральной жидкости на КУМ редко бывают положительными (5% случаев), если только у пациента нет туберкулезной эмпиемы. Посев плевральной жидкости на M.tuberculosis положительны менее чем в 40 процентах случаев. 20 Совокупная чувствительность анализов образцов плевральной биопсии (т. е. наблюдения за казеозными гранулемами, мазка КУМ и посева) составляет более 90 процентов. 20 Результаты кожных туберкулиновых проб положительны у двух третей пациентов. Могут быть полезны биохимические маркеры, такие как аденозиндезаминаза, гамма-интерферон и лизоцим в плевральной жидкости. В одном исследовании 20 высокий уровень аденозиндезаминазы (более 47 ед/л [783 нкат/л]) наблюдался у 99 процентов туберкулезных выпотов. В странах с низкой распространенностью туберкулеза, таких как США, нормальный или низкий уровень аденозиндезаминазы плевральной жидкости имеет высокую отрицательную прогностическую ценность и может использоваться для исключения туберкулезного плеврита. 22,23 ПЦР плевральной жидкости на M.tuberculosis имеет 80-процентную чувствительность и 100-процентную специфичность. 24
22,23 ПЦР плевральной жидкости на M.tuberculosis имеет 80-процентную чувствительность и 100-процентную специфичность. 24
Туберкулезный плеврит хорошо поддается медикаментозной терапии с резорбцией плевральной жидкости через 6–12 недель. Выпот может разрешиться без терапии, но туберкулез позже рецидивирует. Редкие осложнения включают бронхоплевральный свищ, эмпиему и фиброторакс.
Туберкулез скелета
Туберкулез костей и суставов может составлять до 35 процентов случаев внелегочного туберкулеза. Туберкулез скелета чаще всего поражает позвоночник, затем следует туберкулезный артрит опорных суставов и экстраспинальный туберкулезный остеомиелит. 25–27
Туберкулез позвоночника (болезнь Потта) чаще всего поражает грудной отдел позвоночника. Инфекция начинается в передне-нижней части тела позвонка с разрушения межпозвонкового диска и соседних позвонков (9).0641 Рисунок 3 ). Возникающее в результате переднее заклинивание и искривление тел соседних позвонков с облитерацией дискового пространства являются причиной пальпируемого выступа позвоночника (выступа) и классической рентгенологической картины. Могут развиться параспинальные и поясничные абсцессы с распространением на поверхность или соседние ткани ( Рисунок 4 ). Пациенты обращаются с локальной болью, конституциональными симптомами или параплегией, вторичной по отношению к компрессии спинного мозга.
Могут развиться параспинальные и поясничные абсцессы с распространением на поверхность или соседние ткани ( Рисунок 4 ). Пациенты обращаются с локальной болью, конституциональными симптомами или параплегией, вторичной по отношению к компрессии спинного мозга.
Туберкулез суставов представляет собой медленно прогрессирующий моноартрит тазобедренного или коленного сустава. Клиническая картина вялая, с болью, припухлостью суставов и уменьшением объема движений. В хронических случаях наблюдаются дренирующие пазухи и абсцессы. Системные симптомы обычно отсутствуют. Рентгенологические изменения неспецифичны и включают отек мягких тканей, околосуставную остеопению, сужение суставной щели и субхондральные эрозии (9).0641 Рисунок 5 ). 26
Экстраспинальный туберкулезный остеомиелит часто проявляется локальной болью и может поражать любую кость. Поражение соседних структур может привести к таким осложнениям, как синдром запястного канала, теносиновит и паралич лицевого нерва.
Рентгенография органов грудной клетки выявляет заболевание легких у половины пациентов с костно-суставным туберкулезом, но активное заболевание легких встречается редко. 25 Магнитно-резонансная томография может быть полезной для оценки степени костной деструкции и выявления растяжения мягких тканей и проникновения в соседние структуры, такие как спинной мозг.
Для постановки диагноза туберкулеза скелета или суставов решающее значение имеет высокая степень подозрения. Врачам следует подозревать туберкулез скелета у пациентов с вялотекущим клиническим течением, проявляющимся остеомиелитом грудного отдела позвоночника или моноартикулярным септическим артритом с отрицательными бактериальными культурами. Артроцентез с микобактериальными культурами синовиальной жидкости дает положительные результаты до 80% больных туберкулезным артритом. Синовиальная биопсия также может быть диагностической (казеозные гранулемы при гистологическом исследовании или положительная культура микобактерий). 26,27 Биопсия кости для культурального и гистологического исследования необходима для диагностики туберкулезного остеомиелита.
26,27 Биопсия кости для культурального и гистологического исследования необходима для диагностики туберкулезного остеомиелита.
Хирургическое вмешательство может потребоваться для дренирования абсцессов, удаления инфицированных тканей или стабилизации позвоночника и уменьшения компрессии спинного мозга. 28 При отсутствии неврологических нарушений, нестабильности позвоночника или компрессии спинного мозга только медикаментозная терапия (см. Принципы лечения) 8,28 должна привести к отличному ответу.
Туберкулез центральной нервной системы
Туберкулез центральной нервной системы включает туберкулезный менингит (наиболее частое проявление), внутричерепные туберкулемы и туберкулезный арахноидит позвоночника. Менингит возникает в результате интенсивного воспаления после прорыва субэпендимального бугорка в субарахноидальное пространство. 29 Последующий арахноидит поражает как черепные нервы, так и проникающие сосуды, приводя к параличу черепных нервов и сообщающейся гидроцефалии. Краниальный васкулит может привести к очаговым неврологическим нарушениям. Повышенная чувствительность к туберкулопротеинам может вызвать менингизм и типичные проявления спинномозговой жидкости (ЦСЖ). Отек головного мозга вызывает нарушение сознания, судороги и повышение внутричерепного давления, тогда как туберкулемы могут проявляться объемными образованиями. 30
Краниальный васкулит может привести к очаговым неврологическим нарушениям. Повышенная чувствительность к туберкулопротеинам может вызвать менингизм и типичные проявления спинномозговой жидкости (ЦСЖ). Отек головного мозга вызывает нарушение сознания, судороги и повышение внутричерепного давления, тогда как туберкулемы могут проявляться объемными образованиями. 30
За начальной фазой недомогания, головной боли, лихорадки или изменения личности через две-три недели следуют затяжная головная боль, менингизм, рвота, спутанность сознания и очаговые неврологические симптомы. При отсутствии лечения психическое состояние ухудшается до ступора или комы. 31 Атипичные проявления включают быстрое прогрессирование, имитирующее гнойный менингит, легкое снижение когнитивных функций, имитирующее деменцию, и преобладающий синдром энцефалита. Судороги могут возникать на всех стадиях болезни.
Высокий индекс подозрения необходим для своевременной диагностики и быстрого начала терапии. В спинномозговой жидкости обычно выявляют умеренный лимфоцитарный плеоцитоз (от 100 до 500 клеток на мкл [0,10–0,50×10 9 на л]) 16 ; вначале можно увидеть нейтрофильное преобладание. Уровни белка ЦСЖ колеблются от 100 до 500 мг на дл (от 1000 до 5000 мг на л) и могут быть чрезвычайно высокими (от 2 до 6 г на дл [от 20 до 60 г на л]) с ксантохромией на фоне субарахноидального блока. Концентрация глюкозы в спинномозговой жидкости обычно составляет менее 45 мг/дл (2,50 ммоль/л). Мазки КУМ на спинномозговую жидкость положительны в 10–9 случаях.0 процентов пациентов; чувствительность может быть улучшена, если исследуются большие объемы спинномозговой жидкости из нескольких люмбальных пункций, центрифугируется спинномозговая жидкость и выполняются мазки КУМ на пелликуле, или опытный рецензент исследует несколько полей зрения с высоким увеличением. 16,30,31 Посев СМЖ на M.tuberculosis дает положительный результат в 45–90% случаев, но занимает от четырех до шести недель.
В спинномозговой жидкости обычно выявляют умеренный лимфоцитарный плеоцитоз (от 100 до 500 клеток на мкл [0,10–0,50×10 9 на л]) 16 ; вначале можно увидеть нейтрофильное преобладание. Уровни белка ЦСЖ колеблются от 100 до 500 мг на дл (от 1000 до 5000 мг на л) и могут быть чрезвычайно высокими (от 2 до 6 г на дл [от 20 до 60 г на л]) с ксантохромией на фоне субарахноидального блока. Концентрация глюкозы в спинномозговой жидкости обычно составляет менее 45 мг/дл (2,50 ммоль/л). Мазки КУМ на спинномозговую жидкость положительны в 10–9 случаях.0 процентов пациентов; чувствительность может быть улучшена, если исследуются большие объемы спинномозговой жидкости из нескольких люмбальных пункций, центрифугируется спинномозговая жидкость и выполняются мазки КУМ на пелликуле, или опытный рецензент исследует несколько полей зрения с высоким увеличением. 16,30,31 Посев СМЖ на M.tuberculosis дает положительный результат в 45–90% случаев, но занимает от четырех до шести недель. ПЦР СМЖ на M.tuberculosis имеет чувствительность 56 процентов и специфичность 98 процентов, поэтому ее не следует использовать для исключения туберкулезного менингита. 32 Повышенный уровень аденозиндезаминазы в спинномозговой жидкости подтверждает диагноз в соответствующих клинических условиях. 33 КТ головы с контрастированием может выявить базилярный арахноидит, инфаркт, гидроцефалию или туберкулемы.
ПЦР СМЖ на M.tuberculosis имеет чувствительность 56 процентов и специфичность 98 процентов, поэтому ее не следует использовать для исключения туберкулезного менингита. 32 Повышенный уровень аденозиндезаминазы в спинномозговой жидкости подтверждает диагноз в соответствующих клинических условиях. 33 КТ головы с контрастированием может выявить базилярный арахноидит, инфаркт, гидроцефалию или туберкулемы.
Эмпирическая противотуберкулезная терапия (см. Принципы лечения) должна быть начата, как только клинические, лабораторные или визуализационные данные заподозрят туберкулезный менингит. Задержка в начале терапии была напрямую связана с неблагоприятными исходами. Противотуберкулезная терапия рекомендуется в течение не менее 9–12 мес. 8 Дополнительная кортикостероидная терапия дексаметазоном (Декадрон) в течение первых шести-восьми недель у пациентов с туберкулезным менингитом была связана со снижением смертности и меньшим количеством неврологических осложнений. 8,11,34 Смертность наиболее высока у пациентов моложе пяти лет, у пациентов старше 50 лет и у тех, у кого болезнь присутствует более двух месяцев.
8,11,34 Смертность наиболее высока у пациентов моложе пяти лет, у пациентов старше 50 лет и у тех, у кого болезнь присутствует более двух месяцев.
Туберкулез брюшной полости
Туберкулез брюшной полости может поражать желудочно-кишечный тракт, брюшину, мезентериальные лимфатические узлы или мочеполовой тракт. Другие органы (например, печень, селезенка, надпочечники) обычно поражаются вследствие милиарного туберкулеза.
ЖЕЛУДОЧНО-КИШЕЧНЫЙ ТУБЕРКУЛЕЗ
Туберкулезный энтерит может возникнуть в результате заглатывания инфицированной мокроты, приема зараженной пищи, гематогенного распространения и прямого распространения из соседних органов. 35 Поражения кишечника могут быть язвенными (чаще всего), гипертрофическими или язвенно-гипертрофическими. Симптомы включают боль в животе, диарею, потерю веса и лихорадку. Также могут присутствовать мелена, ректальное кровотечение и болезненность в животе. Масса в правом нижнем квадранте пальпируется у 25–50% пациентов.
Илеоцекальная область и тощая подвздошная кишка являются наиболее частыми участками поражения. Осложнения включают обструкцию, перфорацию и образование свищей. Поражения прямой кишки обычно проявляются в виде анальных трещин, свищей или периректальных абсцессов. 16 Исследования с бариевым контрастом и колоноскопия могут выявить язвы, стриктуры, деформацию слепой кишки, несостоятельность илеоцекального клапана или свищи. КТ брюшной полости может определить внепросветную патологию, особенно лимфаденопатию.
Необходимо отличать туберкулезный энтерит от болезни Крона, поскольку начало иммуносупрессивной терапии у больного туберкулезным энтеритом может привести к диссеминации. Окончательный диагноз основывается на гистопатологии и культуре образцов биопсии, полученных при колоноскопии или лапаротомии. Дифференциальный диагноз туберкулезного энтерита включает болезнь Крона, амебиаз, новообразования, инфекцию Yersinia и актиномикоз. 35 Рекомендован шестимесячный курс противотуберкулезной терапии. Хирургия предназначена для пациентов с осложнениями.
Хирургия предназначена для пациентов с осложнениями.
ТУБЕРКУЛЕЗНЫЙ ПЕРИТОНИТ
Риск туберкулезного перитонита выше у пациентов с ВИЧ-инфекцией или циррозом печени, а также у пациентов, находящихся на постоянном амбулаторном перитонеальном диализе. 35 Туберкулезный перитонит возникает в результате реактивации латентных очагов в брюшине. Пациенты обращаются с коварным началом асцита, болей в животе и лихорадки. Перитонеальная жидкость экссудативная, с градиентом сывороточного асцита альбумина менее 1,1 г/дл (11 г/л). Количество лейкоцитов в перитонеальной жидкости колеблется от 150 до 4000 на мм 9 .0205 3 (от 0,15 до 4,00 × 10 9 на л) с преобладанием лимфоцитов 16 ; нейтрофильный плеоцитоз может наблюдаться при туберкулезном перитоните, осложняющем непрерывный амбулаторный перитонеальный диализ. 36 Центрифугирование 1 л перитонеальной жидкости увеличивает выход мазка КУМ и культуры микобактерий. Уровень аденозиндезаминазы в перитонеальной жидкости обладает высокой чувствительностью и специфичностью, если используется пороговое значение выше 33 ЕД/л (550 нкат/л). Перитонеальная биопсия под контролем лапароскопии или минилапаротомии может быть диагностической более чем в 9 случаях.5 процентов пациентов, и это следует серьезно учитывать. 35
Перитонеальная биопсия под контролем лапароскопии или минилапаротомии может быть диагностической более чем в 9 случаях.5 процентов пациентов, и это следует серьезно учитывать. 35
ТУБЕРКУЛЁЗ ПОЛОВЫХ ПУТЕЙ
Заболевание почек может быть результатом прямой инфекции почек и нижних мочевыводящих путей или может проявляться вторичным амилоидозом. У пациентов отмечаются дизурия, гематурия или боль в боку. 37,38 Более 90% бессимптомных пациентов имеют стерильную пиурию с микроскопической гематурией или без нее. 37,38 Внутривенная пиелография может выявить «мохнатую чашечку» или папиллярный некроз. КТ брюшной полости может выявить почечные кальцификаты, конкременты, рубцевание, гидронефроз или признаки внепочечного заболевания (например, стриктуры мочеточников, сжатый мочевой пузырь, кальцификации в семявыносящих протоках, семенных пузырьках или предстательной железе). Микобактериальная культура трех образцов утренней мочи позволяет установить диагноз в 9 случаях. 0 процентов пациентов. 37 Нефрэктомия редко показана при постоянной боли в боку или артериальной гипертензии. 8 Функция почек обычно сохранена, за исключением случаев туберкулезного интерстициального нефрита.
0 процентов пациентов. 37 Нефрэктомия редко показана при постоянной боли в боку или артериальной гипертензии. 8 Функция почек обычно сохранена, за исключением случаев туберкулезного интерстициального нефрита.
Туберкулез мужских половых органов обычно сочетается с туберкулезом почек. Поражает предстательную железу, семенные пузырьки, придатки яичек и яички в порядке распространения. У пациентов обычно обнаруживают образование в мошонке (, рис. 6, ), и диагноз ставится хирургическим путем. Олигоспермия распространена и может быть стойкой. Туберкулез женских половых органов начинается в эндосальпинксе и может распространяться на брюшину, эндометрий, яичники, шейку матки и влагалище. 38 Пациенты с тазовой болью, бесплодием и вагинальным кровотечением. Ответ на химиотерапию превосходен при всех формах генитального туберкулеза; операция у женщин необходима при больших тубоовариальных абсцессах. 8
Другие формы
Три дополнительные формы внелегочного туберкулеза заслуживают обсуждения: милиарный туберкулез, туберкулезный перикардит и туберкулез, связанный с ингибиторами фактора некроза опухоли-3 (ФНО-α).
ВОЕННЫЙ ТУБЕРКУЛЕЗ
Термин милиарный туберкулез относится к любой прогрессирующей диссеминированной форме туберкулеза; заболевание может возникать при первичной диссеминации или после многолетнего нелеченого туберкулеза. Милиарное заболевание наблюдается у 10% больных СПИДом и туберкулезом легких и у 38% больных СПИДом и внелегочным туберкулезом. 5 Симптомы включают лихорадку, озноб, ночную потливость, потерю веса и анорексию. Клинические проявления зависят от пораженных органов. Описаны молниеносные заболевания, включая септический шок, острый респираторный дистресс-синдром и полиорганную недостаточность. Рентгенограмма грудной клетки или компьютерная томография выявляют многочисленные узелки размером 2–3 мм, разбросанные по всему легкому, более чем у 85 % пациентов (9).0641 Рисунок 7 ). 16,39 Общие лабораторные отклонения включают нормохромную анемию, лейкопению или лейкоцитоз, повышенную скорость оседания и гипонатриемию. 40 Для постановки диагноза может потребоваться исследование мокроты, бронхоальвеолярный лаваж, промывные жидкости желудка, ЦСЖ, посев крови или биопсия печени и костного мозга. 16 Результат туберкулиновой кожной пробы положительный менее чем у 50 процентов пациентов. Противотуберкулезная терапия (и кортикостероиды в отдельных ситуациях) описана ранее (см. Принципы управления) .
16 Результат туберкулиновой кожной пробы положительный менее чем у 50 процентов пациентов. Противотуберкулезная терапия (и кортикостероиды в отдельных ситуациях) описана ранее (см. Принципы управления) .
ТУБЕРКУЛЕЗНЫЙ ПЕРИКАРДИТ
Туберкулезный перикардит развивается вторично по отношению к смежному распространению из лимфатических узлов средостения, легких, позвоночника или грудины или во время милиарной диссеминации. Начало может быть внезапным или скрытым с такими симптомами, как боль в груди, одышка и отек лодыжек. При обследовании могут быть обнаружены кардиомегалия, тахикардия, лихорадка, шум трения перикарда, парадоксальный пульс или набухание шейных вен. 41 Биопсия перикарда позволяет поставить окончательный диагноз чаще, чем только перикардиальная жидкость. 41 В дополнение к противотуберкулезной терапии рекомендуются кортикостероиды для ускорения разрешения симптомов и уменьшения повторного накопления жидкости. 8,41 Риск прогрессирования констриктивного перикардита или смертности не изменяется под действием кортикостероидов.

 org/10.1016/j.crohns.2012.02.018
org/10.1016/j.crohns.2012.02.018