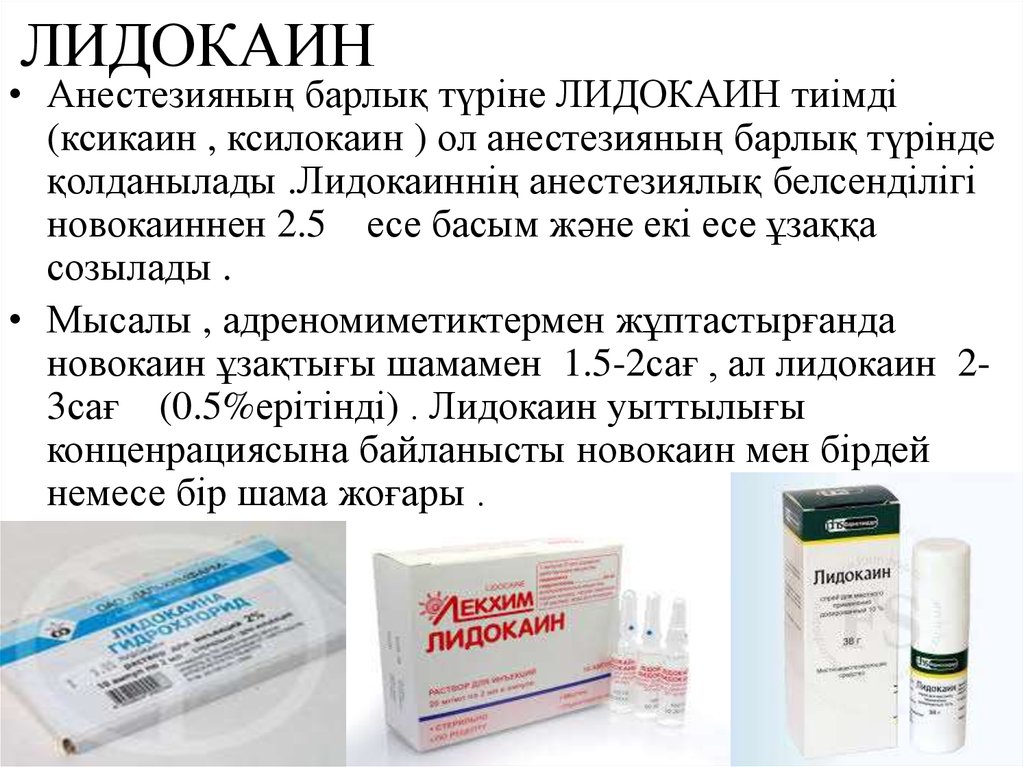
Электрофорез с эуфиллином | 1ДМЦ
Электрофорез – это физиотерапевтическая процедура, заключающаяся во введении в ткани тела лекарственных веществ через неповрежденную кожу с помощью постоянного электрического тока. С помощью электрофореза выполняют введение препаратов через кожу или слизистую оболочку. Препараты для проведения электрофореза разнообразны и подбираются в зависимости от заболевания, которое предстоит вылечить. Достаточно часто электрофорез выполняют с эуфиллином – лекарственным средством, улучшающим кровообращение, устраняющим болевой синдром, расширяющим бронхи.
В Первом детском медицинском центре можно получить консультацию о необходимости выполнения электрофореза с эуфиллином у лучших специалистов Саратова, а также пройти курс терапии заболевания. В Центре опытные детские физиотерапевты выполняют комплексное лечение различных патологий с использованием эффективных методик, в том числе и электрофореза.
Преимущества электрофореза
Если говорить о методе электрофореза, как о способе местного введения лекарственного препарата, то он имеет ряд положительных особенностей, которые выгодно отличают его от иных введений препаратов в организм. Рассмотрим каждое из них:
Рассмотрим каждое из них:
- во-первых, гальванический ток воздействует на клетки тканей организма и повышает их восприимчивость для лекарственного вещества, а значит усиливает проникновение последнего внутрь клетки,
- во вторых, ионная форма введения лекарственного средства максимально благоприятна для резорбции (всасывания) в органы и ткани и создает внутреннее «кожное» депонирование, что позволяет обеспечить длительность воздействия препарата,
- в третьих, в отличии от приема таблетированных форм или инъекций, электрофорез способен создать высокую концентрацию лекарства в необходимом органе-мишени организма,
- в-четвертых, многие лекарственные средства принимаемые в таблетированных формах ,могут иметь выраженный негативный эффект на слизистую оболочку желудочно-кишечного тракта, вызывая порой побочные эффекты, лекарственный электрофорез позволяет этого избежать,
- в пятых, процедура электрофореза хорошо переносится детьми и не несет негативных болевых ощущений, что важно в педиатрической практике, с учетом психо-эмоциональных особенностей детского организма.
Электрофорез с эуфиллином: показания
Одним из наиболее распространенных лекарственных препаратов для электрофореза является эуфиллин.
Эуфиллин имеет три основных действующих эффекта:
- спазмолитический;
- бронхолитический;
- обезболивающий.
Данные свойства эуфиллина позволяют использовать его при лечении следующих групп заболеваний:
- бронхо-легочная патология
- патология опрно-двигательной системы
- патология нервной системы
В целом, электрофорез с эуфиллином улучшает обменные процессы в тканях, ускоряя цепочку восстановления, регенерации и правильного функционирования органов и систем нашего организма, в том числе за счет улучшения и нормализации крово и лимфотока.
Противопоказания
Говоря о противопоказаниях, следует отметить следующие:
- индивидуальная непереносимость(аллергическая реакция) препарата,
- заболевания кожи, с нарушением ее целостности, не позволяющие провести технически процедуру электрофореза
- патологии сердечно-сосудистой системы
- индивидуальная непереносимость электропроцедур
- онкологические заболевания,
- общие противопоказания для проведения физиотерапии в педиатрии.

Электрофорез с эуфиллином в Саратове
Электрофорез с лекарственными препаратами, в частности с эуфиллином, занимает одно из ведущих мест в физиотерапии и наиболее часто используется в педиатрии.
Проведение процедур в Первом детском медицинском центре проводится исключительно под контролем опытного врача-физиотерапевта и среднего медицинского персонала.
Записаться на консультацию к детскому физиотерапевту можно с 8.00 до 20.00 по телефону (8452) 244-000. Прием ведется по предварительной записи.
Электрофорез для грудничка: как, зачем и можно ли делать дома — Parents.ru
Здоровье
- Фото
- Milorad Kravic/Getty Images/iStockphoto
Электрофорез, а также ионофорез, ионотерапия, ионогальванизация или гальваноионотерапия — это движение заряженных частиц (ионов) в электрическом поле, которое создается внешним источником.
Применяют несколько методик электрофореза. При этом используют как постоянный (гальванический) ток, так и диадинамические токи, синусоидальные модулированные, выпрямленный ток. Но суть процедуры не меняется: лекарство доставляется в организм с помощью электрического тока.
Это та процедура, которую довольно часто назначают грудничкам. Так как электрофорез имеет противовоспалительное, обезболивающее, успокаивающее и расслабляющее действие, его рекомендуют при гипер- или гипотонусе мышц, при кривошее и дисплазии, неврологических нарушениях и аллергических высыпаниях на коже. При дисплазии тазобедренного сустава назначают электрофорез с кальцием (это стимулирует рост костной ткани). Электрофорез при кривошее у грудничка и нарушениях тонуса мышц проводят с эуфиллином, магнезией или папаверином.
При дисплазии тазобедренного сустава назначают электрофорез с кальцием (это стимулирует рост костной ткани). Электрофорез при кривошее у грудничка и нарушениях тонуса мышц проводят с эуфиллином, магнезией или папаверином.
Преимущества электрофореза
Благодаря электрофорезу в коже создается запас лекарственного вещества, который постепенно расходуется. Следовательно, лекарство действует достаточно продолжительное время, медленно поступая в кровоток. Так же медленно лекарство из организма и выводится. По этой причине и потому, что электрический ток позволяет усилить активность препарата, доза лекарства может быть совсем мизерная, намного меньше тех, которые используются в таблетках и инъекциях. Процедура совершенно безболезненная, что очень важно для маленьких пациентов.
Применение
Электрофорез используется не только для лечения, но и для профилактики при заболеваниях нервной, дыхательной систем, лор-органов, опорно-двигательного аппарата. Важно понимать, что процедуру может назначить только врач, самому назначать ее детям ни в коем случае нельзя.
- Фото
- Getty Images/Imgorthand
Противопоказания
Имеет электрофорез и противопоказания. Это гнойная инфекция на коже, бронхиальная астма в острой форме, повышенная температура тела, дерматит или повреждения на коже в тех местах, куда следует наложить электроды. Кроме того, наличие кардиостимулятора, низкая свертываемость крови, а также предполагаемая аллергическая реакция на используемый лекарственный препарат.
Электрофорез на дому
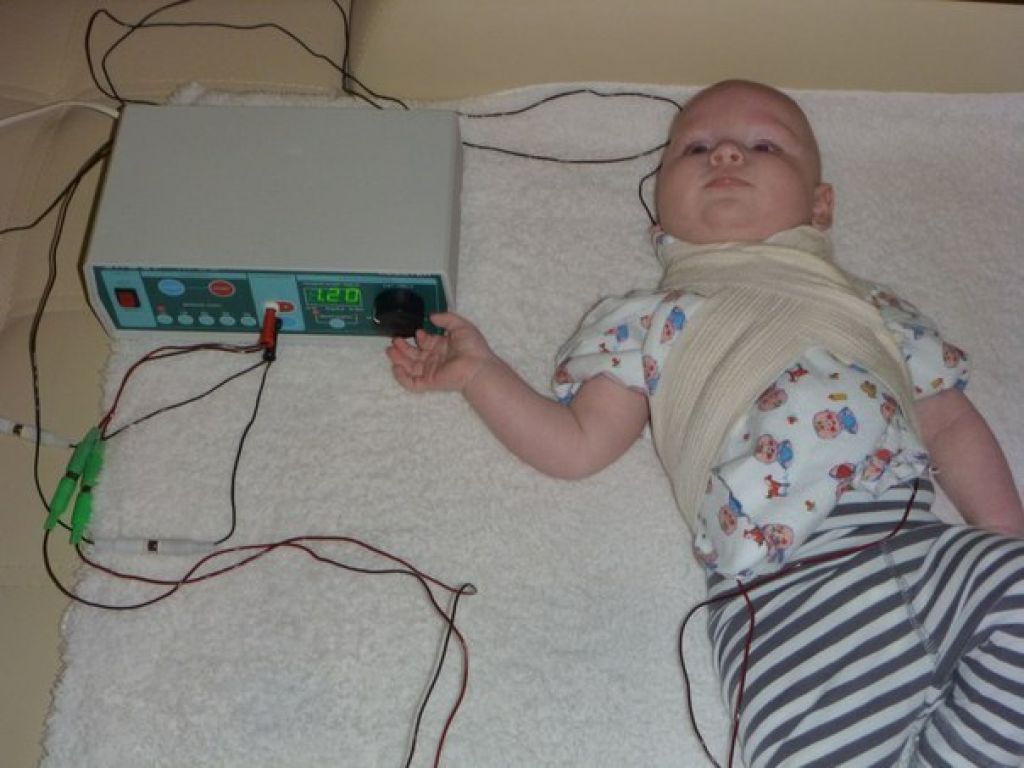
Лечебный электрофорез можно проводить и в домашних условиях. Для этого в специализированных магазинах, торгующих медицинской техникой, надо купить соответствующий прибор, рекомендованный врачом.
Перед использованием прибора внимательно прочитайте инструкцию, особое внимание обратите на то, как и в каких местах крепятся электроды. Очень важно точно соблюдать при приготовлении лечебных растворов пропорции лекарственных веществ.
Не забудьте обязательно проконсультироваться у физиотерапевта насчет дозировки лекарства, длительности курса и продолжительности процедур. Для первого раза пригласите на дом квалифицированную сестру из физиотерапевтического кабинета. Она покажет, как правильно проводить электрофорез.
Больше полезных материалов о здоровье грудничков — в нашем канале на Яндекс.Дзен.
Светлана Любошиц
Сегодня читают
Тест: проверьте, есть ли у вас врожденная грамотность
Тест на грамотность: 10 слов, которые все пишут с ошибкой
Безутешная мать: женщина, чей сын умер во сне, 30 лет искала причину этому. И нашла
«Краш планетарного масштаба»: фото сына Тины Канделаки взорвало интернет
Тест: сможете найти всех котов на картинке за 20 секунд?
Euphyllinum kwa ana
Eufillin ndi mankhwala, omwe amapezeka ngati mapiritsi ndi ufa. Зомве зимапанга учимо зимафатикизапо теофиллин, имацица зивиязо. Mankhwalawa amachepetsa kupanikizika, kumachepetsa minofu yosalala, kumatandiza kuti magazi aziyenda bwino. Pogonjetsedwa ndi euphyllinum pali zokopa za mitsempha ya mtima, mitsempha ya mitsempha imakhala yosangalatsa kwambiri. Zowonjezera zimatchulidwanso.
Pogonjetsedwa ndi euphyllinum pali zokopa za mitsempha ya mtima, mitsempha ya mitsempha imakhala yosangalatsa kwambiri. Zowonjezera zimatchulidwanso.
Zizindikiro zazikulu zogwiritsiridwa ntchito kwa ana eufillina ndi zopweteka za mphumu, эмфизема легких, отек легких ndi matenda ena, omwe amaphatikizidwa ndi kuwonjezeka kwachangu. Kwa akuluakulu, chimodzi mwazizindikiro ndi инсульт, limodzi ndi ubongo wa отек, ndi matenda инфаркт миокарда.
Манхвала эуфиллин али нди зоцуцана изи:
- гипотензия;
- улулу;
- mphutsi yoopsa ya myocardial;
- тахикардия;
- экстрасистолия.
Zina mwa zotsatira zoyipa za ululu ndi kutsegula m’mimba, kupweteka mutu, kusanza, kuthamanga kwa mimba, ululu m’mimba, купума квакукулу, сердцебиение, гипотония. Ngati mankhwalawa akugwiritsidwa ntchito movomerezeka, kukhumudwa kwa mukhosa wa ректальное kungawonedwe. Кухалапо ква зоцуцана квамбири нди зоцатира заке зимапангица кути манхвалава акхале упса нди кувомереза косалоледва.
Euphyllinum kwa ana
Simungathe kulembera ohhaokha ufulu! Malangizo akuti mankhwalawa sagwiritsidwa ntchito mpaka zaka za miyezi itatu zikufikira. Choncho, nthawi zonse funsani dokotala yemwe anganene ngati n’zotheka kupereka eufillin kwa ana kapena ngati mankhwalawa amalowetsedwa. Mapiritsi ndi makapisozi angaperekedwe kwa ana a zaka 12, koma pakadali pano chiwerengero cha uchimo chimatsimikiziridwa ndi dokotala.
Pogwiritsa ntchito zofunikira kwambiri, mapepala amaperekedwa kwa ana powerengera pafupifupi 5 миллиграммов в год за килограмм yolemera. Nthaŵi ya boma iyenso iwonedwe. Mwachitsanzo, ana akhanda omwe ali ndi chifuwa kapena бронхит akhoza kuperekedwa mobwerezabwereza nthawi imodzi kuposa maola asanu ndi atatu. Ngati mwanayo ali ndi miyezi isanu ndi umodzi, nthawi yolamulira imachepetsedwa kufika maola asanu ndi limodzi. Ква ана окаламба, нтхави яитали имакхала йофанана, кома млинго ва манхвала ваперепетседва кукхала мамилигаламу атату капена анайи. Nthawi zina matenda opatsirana amafunika kugwiritsa ntchito mpweya wambiri muyezo waukulu. Mwanayo ayenera kupatsidwa makilogalamu 16 mankhwala pa kilogalamu yolemera. Komabe, chizoloŵezi cha tsiku ndi tsiku sayenera kukhala mamiligalamu 400. Pachifukwa ichi, lonse lonse la uphineli liyenera kugawidwa m’magawo anai. Ngati vutoli silidzipangitsa kudzimva okha ndipo chikhalidwe cha mwana chimakula bwino, mlingo wokwanira pazovomerezeka za dokotala ukhoza kuwonjezeka ndi kotala, zomwe zimabweretsa 500 миллиграммов пацику.
Mwanayo ayenera kupatsidwa makilogalamu 16 mankhwala pa kilogalamu yolemera. Komabe, chizoloŵezi cha tsiku ndi tsiku sayenera kukhala mamiligalamu 400. Pachifukwa ichi, lonse lonse la uphineli liyenera kugawidwa m’magawo anai. Ngati vutoli silidzipangitsa kudzimva okha ndipo chikhalidwe cha mwana chimakula bwino, mlingo wokwanira pazovomerezeka za dokotala ukhoza kuwonjezeka ndi kotala, zomwe zimabweretsa 500 миллиграммов пацику.
Потандизира ана, электрофорез нди нтендайи имаикидва мобверезабвереза, чифуква манхвалаво салоледва мвачиндунджи му тупи, кома амагвирицидва нтчито кутцица падотхи ла чипангизочи. Njirayi imathandiza kusintha magazi, kuyambitsa minofu komanso kuwonongeka kwa sutulu m’mapepala opuma.
Kupwetekedwa ndi vuto
Eufillin — mankhwala ofunikira kwambiri m’mabonchitis обструктивный. Amatambasula mitsempha ya mthupi ndikuthandizira kuperekera kwa sputum ku thupi la mwana. Ндибвино кути мвамсанга мучотсе вуто. Mu chipatala ча физиотерапия kuchipatala, kutsekemera kumapangidwa kuchokera ku buku lalikulu la mankhwala. Чончо, мабабу асану и мпвея амафуника ма бульбу 10 и дифенгидрамин и тека ла мадзи. Компрессорный небулайзер Ngati muli ndi, mlingowo udzakhala wochepa kwambiri, koma chiwerengerocho chiyenera kukhala chimodzimodzi.
Чончо, мабабу асану и мпвея амафуника ма бульбу 10 и дифенгидрамин и тека ла мадзи. Компрессорный небулайзер Ngati muli ndi, mlingowo udzakhala wochepa kwambiri, koma chiwerengerocho chiyenera kukhala chimodzimodzi.
Musanasankhe ndi kuchepetsa euphyllin kwa mwana wanu, muonetsetse kuti mukumufunsa dokotala wanu.
Какие антибиотики пить при пневмонии. Какие таблетки помогут при пневмонии
Пневмония смертельно опасна для человека. Поэтому относиться к ней легкомысленно нельзя.
Взрослые могут заболеть пневмонией при ослаблении иммунитета или при инфицировании такими микроорганизмами, как пневмококки, стрептококки, микоплазмы или хламидии. Пик заболеваемости пневмонией вследствие простудных заболеваний приходится на осенне-зимний или весенне-летний период.
Определение заболеваемости и причин
Пневмонией или пневмонией называют воспалительный процесс, возникающий в тканях легких.
Существует несколько видов болезней, которые имеют несколько подвидов:
- Внебольничная или домашняя пневмония.
 Бывает:
Бывает:- Типовой. Нарушения иммунной системы нет.
- Нетипичный. Имеются серьезные нарушения иммунной системы (иммунодефицит).
- Стремление. Возникает при попадании в легкие инородных предметов или веществ.
- Вызывается микоплазмами, хламидиями и легионеллами. Имеются нетипичные для пневмонии симптомы: рвота, тошнота, нарушение стула и так далее.
- Госпитальная или внутрибольничная пневмония. Подвид:
- Пневмония, развивающаяся после пребывания больного в стационаре более двух дней подряд.
- Пневмония, возникающая у пациентов с искусственной вентиляцией легких.
- Пневмония, которая диагностируется при нарушениях иммунной системы — например, после трансплантации органов.
- Пневмония, связанная с оказанием первой помощи следующим группам лиц:
- Постоянно пребывающие в домах престарелых.
- Находится на длительном диализе.
- Имеющие раневые поверхности.

В зависимости от степени тяжести воспаление легких может иметь легкое, среднетяжелое и тяжелое течение. А вот тяжесть пневмонии может определить только врач, исходя из выраженности симптомов и степени поражения легких.
Воспалительный процесс при пневмонии может развиваться вследствие попадания внутрь возбудителя. Но для его активации в легких нужны особые условия:
- Переохлаждение организма.
- Прием алкоголя.
- Длительный постельный режим.
- Вирусная инфекция.
- Недавно перенесенные операции.
- Хронические очаги воспаления в соседних органах.
- Пожилой возраст.
Возбудителями пневмонии являются:
- Вирусы.
- Кишечные палочки.
- Пневмококки.
- Гемофильные палочки.
- Палочки синегнойной палочки.
- Хламидии и микоплазмы.
- Энтеробактерии.
- Пневмоцисты.
Как диагностировать
Симптомы пневмонии у взрослых начинают проявляться не сразу, поэтому диагностировать заболевание на ранних стадиях удается редко.
Воспаление легких всегда начинается с резкого повышения температуры и озноба. При этом очень ярко выражены симптомы интоксикации:
- Общая слабость.
- Снижение производительности.
- Потеря аппетита, отказ от еды.
- Чрезмерная потливость ночью.
- Боли в мышцах и суставах.
- Сильная и постоянная головная боль.
Непосредственные симптомы, по которым можно диагностировать пневмонию, включают:
- Сильный кашель (сначала сухой, затем влажный).
- Одышка (на начальных стадиях при физической работе, а затем и в покое).
- Боль в груди (боли бывают не всегда, чаще возникают при переходе воспаления на плевру).
Воспаление легких может свидетельствовать о расстройстве желудочно-кишечного тракта, которое сопровождается диареей, тошнотой, рвотой, болью (пневмония, вызванная кишечной палочкой), герпесом на стороне поражения (вирусная пневмония).
Диагностировать пневмонию только на основании симптомов практически невозможно, так как эти признаки могут свидетельствовать о других заболеваниях дыхательных путей. Врач должен провести осмотр и опрос больного, после чего может назначить следующие диагностические мероприятия:
Врач должен провести осмотр и опрос больного, после чего может назначить следующие диагностические мероприятия:
- Общий и биохимический анализ крови.
- Анализ мокроты.
- Рентген грудной клетки.
- Фибробронхоскопия
- Компьютерная томография органов грудной клетки.
- Посев крови для определения возбудителя заболевания.
Когда обращаться к врачу
Нельзя легкомысленно лечить пневмонию, а также самостоятельно диагностировать ее и назначать лекарства. Это заболевание опасно своими последствиями, поэтому медлить с ним недопустимо.
Чем раньше будет получено необходимое лечение, тем быстрее будет выздоровление от пневмонии.
Скорую медицинскую помощь следует вызывать в следующих случаях:
- Возникновение сильной боли в груди, усиливающейся или возникающей одновременно с любыми другими симптомами сердечного приступа.
- Упадок сил, затрудненное дыхание.
- Отхаркивается много крови.
- Обморок.
Обратитесь к врачу, если вам нужно:
- Влажный кашель с отхаркиванием кровянистой слизи из легких.
- Лихорадка с ознобом.
- Дыхание поверхностное и частое, сопровождается одышкой, хрипами.
- Кашель сопровождается отхаркиванием желтой или зеленой мокроты и продолжается более двух дней.
- Кашель сопровождается лихорадкой и отхаркиванием из легких желтой или зеленой слизи.
- Кашель вызывает рвоту.
- Кашель длится более месяца.
Методы лечения
Лечение пневмонии должно быть комплексным. Назначаются не только лекарства, но и физиопроцедуры, а также народные средства.
Антибактериальная терапия
Антибиотики назначаются обязательно, но выбор делается индивидуально и зависит от того, какой возбудитель вызвал развитие пневмонии.
После выявления пневмонии назначают антибиотики широкого спектра действия (Супракс, Цефтриаксон).
Перед выявлением возбудителя необходима такая доза лекарства, чтобы концентрация действующего вещества всегда была в крови.
Если симптомы сходны с атипичной пневмонией, то применяют специализированные антибактериальные средства (Сумамед, Кларитромицин). Но отказываться от антибиотиков широкого спектра действия не следует.
Наиболее распространенная комбинация антибиотиков – Сефтриаксон (Супракс) и Сумамед (Кларитромицин).
Также симптоматическое лечение предполагает применение антибиотиков наряду с антибиотиками для расширения бронхов, разжижения мокроты, устранения альвеолярного воспаления.
Противовирусные
Противовирусные препараты назначают при пневмонии, вызванной вирусами гриппа А и В (Ингавирин, Тамифлю, Реленза).
Но следует помнить, что эти препараты оказывают терапевтическое действие только в том случае, если их принимать не позднее, чем через сорок восемь часов после появления первых симптомов заболевания.
Для снижения температуры применяют жаропонижающие препараты (Парацетамол, Нурофен), которые необходимо принимать при температуре выше тридцати восьми с половиной градусов.
Препараты от кашля обычно назначают только в первые дни болезни, когда кашель непродуктивный и болезненный. Прием этих препаратов нужно прекратить, когда начнет отходить мокрота.
Как удалить мокроту
Для удаления мокроты следует обратить внимание на следующие рекомендации:
- Пейте больше жидкости, которая разжижит вязкую мокроту. Напиток должен быть теплым, щелочным.
- Хорошо делать постуральный дренаж. Это специальные упражнения, способствующие отхождению мокроты.
- Принимайте отхаркивающие препараты. Они разжижают мокроту и ускоряют ее выведение из дыхательных путей.
Этнонаука
- Мед и березовые почки. Нужно взять семьсот пятьдесят граммов гречишного меда и сто граммов березовых почек, все смешать и прокипятить десять минут на водяной бане.
 Процедите и принимайте по чайной ложке трижды в день за двадцать минут до еды.
Процедите и принимайте по чайной ложке трижды в день за двадцать минут до еды. - Ингаляции с отваром листьев эвкалипта, почек березы.
- Компресс с медом и водкой. Смазать кожу со стороны поражения медом, затем смочить ткань водкой и приложить к меду, утеплить и оставить на ночь. Такие компрессы можно делать только в случае нормального воспаления легочной ткани, когда нет скопления гноя.
- Отвар молочный с овсом.
- Вместо горчичника можно использовать тертый хрен.
Реабилитация пациента
Существует два этапа реабилитации:
- Смягчение острой стадии пневмонии.
- Профилактические мероприятия по устранению и предупреждению развития осложнений.
Если нет, то указанный период восстановления обычно длится пару недель.
Своевременная и правильная реабилитация позволяет предотвратить развитие постпневмонического легочного фиброза и цирроза легких.
Благотворное влияние оказывают лечебная физкультура и лечебная физкультура. Их следует применять в комплексе с медикаментозным лечением и соблюдением специальной диеты.
Их следует применять в комплексе с медикаментозным лечением и соблюдением специальной диеты.
Реабилитация обязательно должна включать лечебную физкультуру, лечебную физкультуру, массаж, укрепление иммунитета.
находки
Вы можете очень легко заболеть пневмонией, но вылечить ее может быть очень трудно. Пневмония может привести к развитию многих легочных осложнений: абсцесса легкого, пневмоторакса, эмпиемы плевры и так далее. Но самым серьезным осложнением является развитие дыхательной недостаточности.
Для предотвращения развития тяжелых осложнений необходимо вовремя начать лечение. А для этого нужно обратиться к врачу, пройти исследование и выявить возбудителя заболевания.
Название антибиотиков при пневмонии у взрослых различается в зависимости от тяжести заболевания и причины его возникновения. Антибиотикотерапия является обязательным этапом лечения пневмонии. Какие препараты потребуются, может определить только врач после предварительного осмотра и лабораторных исследований.
Особенности заболевания
Воспаление в легких начинает развиваться остро:
- температура тела повышается до высоких показателей;
- сильный кашель с коричневыми или желтыми выделениями;
- при кашле и дыхании ощущается боль в груди.
Терапия болезни говорит о том, что больной экстренно помещается в стационар, в зависимости от тяжести заболевания подбирается отделение, в котором он будет лечиться (терапия или реанимация). Первоначально назначают постельный режим, витаминные вещества, рациональное питание, обильное теплое питье.
Поскольку воспаление в органах дыхания развивается вследствие негативного влияния возбудителей, наиболее правильным методом борьбы с заболеванием является введение антибиотиков внутривенно и внутримышечно. Благодаря таким способам введения лекарств в организм действующее вещество препаратов в высоких концентрациях накапливается в крови, а это первый шаг в борьбе с бактериями.
Чем лечат
Часто для борьбы с пневмонией врач назначает антибактериальные средства широкого спектра действия. Для лечения пневмонии применяют:
Для лечения пневмонии применяют:
- макролиды — Азитромицин, Кларитромицин, Мидекамицин;
- Препараты фторхинола — Моксифлоксацин, Левофлоксацин, Ципрофлоксацин.
Для повышения эффекта терапии в организм вводят антибактериальные вещества по определенной схеме. Вначале препараты вводят внутривенно или ставят инъекции, после чего назначают таблетки. Несмотря на большой выбор препаратов в аптечных сетях, не стоит прибегать к самолечению, чтобы не спровоцировать ухудшение состояния. Антибиотики подбирает врач, опираясь на возбудителя заболевания.
Эффективность препаратов при лечении пневмонии устанавливается путем проведения лабораторных исследований. Делается бактериальный посев, после чего его исследуют в лаборатории, устанавливая возбудителя пневмонии. Далее проводится дополнительный тест на чувствительность к антибиотикам возбудителя. По результатам анализов назначены препараты. Поскольку процесс выявления возбудителя может занять до недели и даже больше, при поступлении больного в стационар ему назначают препараты широкого спектра действия.
С целью максимального поддержания концентрации действующего вещества в кровяной жидкости больного применяют внутривенное и внутримышечное введение, параллельно вводят также противовоспалительные, рассасывающие препараты, витаминные вещества.
Как проходит терапия после применения антибиотиков?
Лечение пневмонии после применения антибактериальных препаратов часто становится необходимостью при неправильном выборе антибиотиков, при неправильно назначенной дозировке или при их приеме с нарушениями. При нормальном течении заболевания антибиотики применяют до нормализации показателя температуры тела и после этого еще трое суток. Если пневмония протекает тяжело, терапия продолжается до месяца и даже полутора. Если за этот период времени не наблюдается положительных изменений в самочувствии, причиной может быть неправильная терапия антибактериальными препаратами.
В такой ситуации назначается дополнительное исследование на чувствительность к антибиотикам и возбудителю, после получения результатов назначается правильное лечение с соответствующими дозировками. После того, как человек полностью выздоровеет, рентген покажет положительный результат, больному рекомендуется санаторно-курортное лечение, отказ от вредных привычек, включение в рацион большого количества витаминных веществ.
После того, как человек полностью выздоровеет, рентген покажет положительный результат, больному рекомендуется санаторно-курортное лечение, отказ от вредных привычек, включение в рацион большого количества витаминных веществ.
Дополнительное лечение антибактериальными препаратами после воспаления человеку может потребоваться в следующих случаях:
- неграмотно назначенные лекарства для борьбы с болезнью;
- частая смена лекарств.
Также терапия этими препаратами требуется при возникновении рецидива заболевания. Причиной этого может быть прием таких препаратов, оказывающих угнетающее действие на иммунную систему организма, вследствие самолечения, бесконтрольного приема препаратов в неправильных дозах.
При необходимости повторной терапии ее проводят только в условиях стационара, регулярно проводя рентген. Если в течение трех дней состояние не улучшается, необходимы дополнительные анализы, смена лекарств и консультация фтизиатра.
Какие антибиотики назначают взрослым
В зависимости от течения заболевания, возрастной категории больного назначаются лекарственные препараты.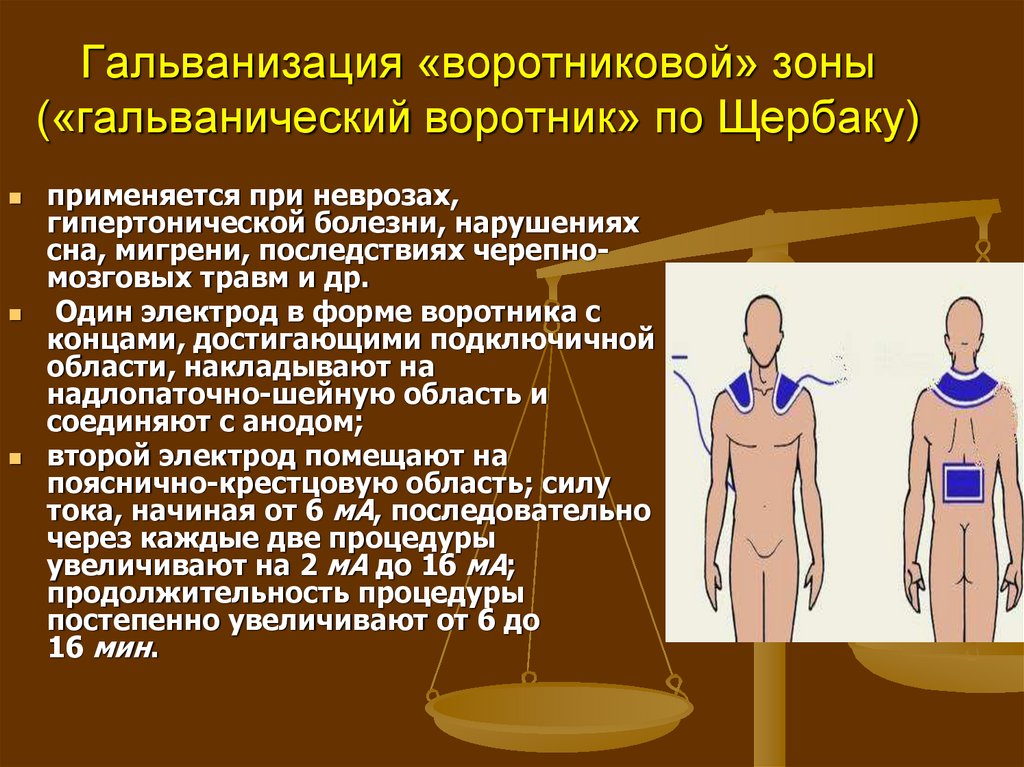 Чаще пневмония развивается вследствие влияния возбудителей. Первоначально назначают антибиотик широкого спектра действия. При неэффективности препарата через трое суток назначают более сильные лекарства. В этот период действующее вещество обычно накапливается в крови, оно начинает проявлять активное действие в отношении возбудителя.
Чаще пневмония развивается вследствие влияния возбудителей. Первоначально назначают антибиотик широкого спектра действия. При неэффективности препарата через трое суток назначают более сильные лекарства. В этот период действующее вещество обычно накапливается в крови, оно начинает проявлять активное действие в отношении возбудителя.
Таблетки от пневмонии используются при пневмонии. Их подбирают с учетом фактора чувствительности того или иного микроорганизма к антибактериальному средству. Для этого проводят лабораторные исследования, для чего делают бактериологический анализ мокроты больного человека. Это помогает раскрыться. После этого подбирается необходимое лекарство, к которому выявленные микробы наиболее чувствительны.
Если по каким-либо причинам не удалось точно определить бактерии, спровоцировавшие пневмонию, то для лечения могут быть рекомендованы антибиотики с широким спектром подавляемых бактерий. Эти же препараты используются в период, когда лаборатория проводит анализы, которые могут быть отсрочены на 8-10 дней.
Если у человека есть признаки пневмонии, то врачи могут рекомендовать ему применение таблеток со следующими препаратами: Амоксиклав (входит в группу пенициллинов), Ровамицин (относится к макролидам), Цефазолин (относится к цефалоспоринам первого поколения).
Какие бактерии вызывают заболевания?
Возбудителями пневмонии являются в основном бактерии следующих групп:
- Пневмококки. Для их уничтожения врачи назначают такие препараты, как цефалоспорины 3-го поколения (Цефотаксим), бензилпенициллины, макролиды, аминопенициллины.
- Если инфекция вызвана гемофильной палочкой, то обычно применяют Амоксициллин в таблетках.
- Для лечения пневмонии, спровоцированной золотистым стафилококком, наиболее эффективно себя проявили следующие препараты: цефалоспорины 1 и 2 поколения, Оксакациллин, аминопенициллины с защитой.
- Для ликвидации пневмоний, вызванных микоплазмами или хламидиями, чаще всего применяют антибиотики тетрациклинового ряда, фторхинолоны, макролиды.

- Для борьбы с легионеллами принимают рифампицин, эритромицин, различные фторхинолоны, макролиды.
- Цефалоспорины 3-го поколения применяют для устранения заболеваний легких, спровоцированных клебсиеллами или кишечными палочками.
Практически все виды наркотиков — таблетки. Поэтому их очень удобно использовать во время лечения.
Как лечат взрослых?
Если заболевание диагностировано у взрослого пациента, дозу назначает врач индивидуально. Это зависит от возраста и симптомов заболевания. На первом этапе выздоровления от болезни (пока проводятся лабораторные исследования) пациентам назначают антибактериальные препараты широкого спектра действия. Это позволяет выяснить, болели ли ранее взрослые туберкулезом, пневмонией, хроническим бронхитом или сахарным диабетом. Многие из взрослых пациентов являются курильщиками, а пожилые пациенты могут иметь отличия в симптомах заболевания, что выделяет их в отдельную группу.
Если назначенное ранее лекарство оказалось неэффективным, то рекомендуется не менять его на другой антибиотик в течение 3 дней до получения результатов из лаборатории. За это время он достигает максимальной концентрации в организме больного и может начать действовать на возбудителя.
За это время он достигает максимальной концентрации в организме больного и может начать действовать на возбудителя.
Если воспаление в легочных структурах не является тяжелым и диагностировано у взрослых в возрасте до 60 лет, им обычно назначают соответствующие дозы Таваника или Авелокса, которые пациенты должны принимать около недели. Вместе с этими лекарствами врачи назначают доксициклин, который применяют в течение 2 недель.
При наличии у больных до 60 лет тяжелых поражений легких, осложненных другими недугами хронического типа, назначают 10-дневный курс Авелокса и Цефтриаксона. Эти же препараты назначают, если у пациентов старше 60 лет диагностирована тяжелая форма заболевания.
Если у человека в возрасте от 18 до 80 лет обнаружено тяжелое воспаление легочных структур, то левофлоксацин и цефтриаксон могут нуждаться в комбинированном лечении лекарственными препаратами.
В случае госпитализации больного могут быть рекомендованы следующие препараты: Сумамед, Таваник, Таргоцид, Меронем.
Терапия для детей
Как только диагноз ребенка подтвердился, врачи сразу же прописали ему антибиотик. В некоторых случаях требуется срочная и обязательная госпитализация ребенка.
Возникает при сложных видах воспалительных процессов в легких у маленького больного.
Детей госпитализируют в следующих случаях:
- Возраст ребенка менее 60 дней. Таких малышей переводят в стационар вне зависимости от тяжести заболевания.
- Если диагностирована крупозная пневмония и ребенок младше 3 лет.
- Дети до 5 лет с поражением нескольких (2 и более) долей легкого.
- Если у вашего ребенка в анамнезе энцефалопатия.
- Дети до года с внутриутробной инфекцией.
- При врожденных пороках развития сердечно-сосудистой системы.
- При хронических заболеваниях верхних дыхательных путей, почек, детям, страдающим сахарным диабетом или злокачественными заболеваниями крови.
- При различных тяжелых заболеваниях легких.

- Могут быть переведены в стационар и те дети, которые не соблюдают рекомендации врачей при лечении в домашних условиях.
Всех вышеперечисленных больных лечат антибиотиками на основе пенициллина, цефалоспоринов первого поколения и другими аналогичными препаратами.
Если ситуация очень тяжелая, ребенку могут быть введены необходимые антибактериальные препараты (внутримышечно или внутривенно).
Воспаление легких, или пневмония, до сих пор остается очень распространенным и опасным для жизни заболеванием, несмотря на создание множества новых антибактериальных препаратов. Пневмония характеризуется воспалением нижних дыхательных путей, при котором инфекция поражает также легочную ткань — бронхи, бронхиолы, альвеолы. Это инфекционное заболевание вызывают стафилококки, пневмококки, гемофильная палочка или так называемые атипичные возбудители – легионеллы, микоплазмы, хламидии и другие. Однако болезнетворные бактерии начинают размножаться только при создании соответствующих благоприятных условий. Поэтому различные простудно-вирусные заболевания, особенно полностью не излеченные, являются пусковым механизмом развития пневмонии. Но прежде чем рассматривать средства от пневмонии, следует знать о симптомах этой патологии.
Поэтому различные простудно-вирусные заболевания, особенно полностью не излеченные, являются пусковым механизмом развития пневмонии. Но прежде чем рассматривать средства от пневмонии, следует знать о симптомах этой патологии.
Симптомы
Заболевание очень тяжелое. Пневмония сопровождается сильным приступообразным кашлем с обильным выделением мокроты. Температура тела повышается до максимальных значений (39 — 40°). В груди появляется боль, одышка, как при физической нагрузке, так и в спокойном состоянии. При этом отмечается потеря аппетита, нарушение сна, повышенная потливость, быстрая утомляемость, снижение работоспособности, общая слабость. При прослушивании грудной клетки больного (аускультации) выявляются мелкопузырчатые хрипы.
Антибактериальные средства
Лечение пневмонии, как правило, проводят в специализированном пульмонологическом отделении стационара. Хотя иногда встречаются и неосложненные формы пневмонии, при которых процесс выздоровления можно проводить в домашних условиях. Но в обоих случаях антибиотики являются основными средствами лечения пневмонии. При этом, учитывая высокий риск заболевания, назначают антибактериальные препараты, не дожидаясь выявления инфекционного возбудителя. Безусловно, выбор антибиотика делает лечащий врач.
Но в обоих случаях антибиотики являются основными средствами лечения пневмонии. При этом, учитывая высокий риск заболевания, назначают антибактериальные препараты, не дожидаясь выявления инфекционного возбудителя. Безусловно, выбор антибиотика делает лечащий врач.
Основными антибактериальными средствами при лечении воспаления легких являются препараты пенициллиновой группы клавулановой кислоты (например, амоксиклав), фторхинолоны (таривид, пефлоцин и др.), макролиды (ровамицин, рулид и др.), цефалоспорины (клафоран, цефазолин, Кефзол и др.). В тяжелых случаях заболевания может проводиться комбинированная терапия, при которой одновременно применяют от 2 до 3 антибиотиков.
Прочие лекарственные средства
Помимо антибактериальных препаратов, для лечения пневмонии используют отхаркивающие препараты и средства, восстанавливающие дренажную функцию бронхов (беродуал, атровент, эуфиллин и др.). Также назначают противовоспалительные препараты (например, Парацетамол) и антигистаминные препараты (Кетотифен, Супрастин, Дифенол и др. ). Часто защитные силы организма стимулируют такими специфическими средствами, как интерферон, противогриппозный и антистафилококковый иммуноглобулин, свежезамороженная плазма. Наконец, в тяжелых случаях можно использовать кортикостероидные гормоны.
). Часто защитные силы организма стимулируют такими специфическими средствами, как интерферон, противогриппозный и антистафилококковый иммуноглобулин, свежезамороженная плазма. Наконец, в тяжелых случаях можно использовать кортикостероидные гормоны.
Немедикаментозные препараты
Для повышения сопротивляемости организма заболеванию не следует игнорировать традиционные методы лечения пневмонии. Помимо медикаментозной терапии полезно принимать по 30-40 капель экстракта элеутерококка, настойки родиолы розовой, аралии, женьшеня, пантокрина трижды в день. Лекарственные растения, а также продукты пчеловодства (прополис, мед) положительно влияют на обменные процессы, укрепляют иммунитет и способствуют скорейшему выздоровлению.
После снятия воспалительного процесса и нормализации температуры тела начинается реабилитационный период. В настоящее время большое внимание уделяется таким средствам пневмонии, как физиотерапевтические процедуры: УВЧ, индуктотермия, диатермия, электрофорез с хлористым кальцием, йодидом калия. Для предупреждения образования плевральных спаек, рассасывания очага воспаления, нормализации легочной вентиляции, укрепления дыхательной мускулатуры и активизации кровообращения назначают лечебную физкультуру. После выписки из стационара желательно продолжить лечение в санатории, где больному рекомендуются грязевые, озокеритовые, парафиновые аппликации, иглорефлексотерапия. С пневмонией шутки плохи, поэтому лечиться следует до полного исчезновения клинических признаков воспаления.
Для предупреждения образования плевральных спаек, рассасывания очага воспаления, нормализации легочной вентиляции, укрепления дыхательной мускулатуры и активизации кровообращения назначают лечебную физкультуру. После выписки из стационара желательно продолжить лечение в санатории, где больному рекомендуются грязевые, озокеритовые, парафиновые аппликации, иглорефлексотерапия. С пневмонией шутки плохи, поэтому лечиться следует до полного исчезновения клинических признаков воспаления.
Пневмония — воспаление легких. Лечение этого заболевания следует начинать немедленно, в первые часы его развития, еще до выявления возбудителя. Поэтому на первом этапе необходимой терапии больным назначают антибиотики широкого спектра действия.
Препараты от пневмонии
Основным компонентом комплекса является антибактериальный препарат. При диагностировании заболевания на первой стадии больному сразу назначают антибиотики. Выбор подходящего антибиотика должен осуществлять врач. Не нужно пытаться заниматься лечением своими методами, так как это может привести к различным осложнениям.
При домашнем лечении врач назначает следующие средства от пневмонии:
- Рулид
- Ровамицин
- Кефзол
- Зуфалексин
Препарат вводят различными способами, здесь необходимо учитывать стадию заболевания и тяжесть его течения.
При лечении пневмонии в стационаре используются следующие препараты:
- Клафоран
- Цефобид
- Пефлацин
- Гентамицин
Кроме вышеперечисленных препаратов больным назначают лекарство от пневмонии со следующими функциями:
- восстановление дренажного процесса в бронхах;
- стимуляция отхаркивания.
В случае, когда пневмония вызвана вирусом, терапия заключается в приеме противовирусных препаратов. В таких случаях назначают:
- Арбидол
- Ацикловир
- Ганцикловир
- Валацикловир
- Фоскарнет
Если развитию заболевания способствовал иммунодефицит, применяют следующие препараты:
- Саквинавир
- Зидовудин
- Зальцитабин
- Диданозин
- интерфероны
- β-2 агонисты: Беротек,
- Антихолинергические средства: Атровент, Спирива.
- Метилксантины: Эуфиллин, Теофиллин, Теопек, Теотард, Эуфилонг.
Современные муколитические и отхаркивающие препараты, применяемые при лечении пневмонии, включают: амроксол (амброгексал, амбробене, лазолван, мукосолван, халиксол), ацетилцистеин (АЦЦ, флуимуцил), бромгексин (бронхосан, бронхогекс).
Препараты растительного происхождения включают Синупрет, Гаделикс.
При длительной терапии антибактериальными препаратами в лечении применяют эубиотики или пробиотики, к которым относятся Линекс, Бификол, Лактобактерин, Бифидумбактерин, Бифиформ, Колибактерин. Все эти препараты помогают предотвратить развитие дисбактериоза кишечника. Таким образом, нормальный состав кишечной микрофлоры, играющей важную роль в процессе пищеварения, не нарушается. Они также благотворно влияют на выработку необходимых организму витаминов, относящихся к группам В, К, РР, Е биотина и усвоение электролитов.
Как правило, лечение пневмонии проводится теми же князьями, что и лечение бронхита.

