Как восстановить легкие после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию.
|
№ |
Процент поражения легочной ткани |
Проявления |
Госпитализация |
|
1. |
15 |
Поражена часть лёгкого. Небольшое затруднение дыхания. |
Не показана. |
|
2. |
25 |
Поражена половина одного лёгкого. Есть затруднение дыхания, но человек справляется с ситуацией. |
Возможно лечение на дому. |
|
3. |
50 |
Одно лёгкое выключено из дыхания. Заметна одышка. Требуется активное лечение. |
Решение о госпитализации принимает врач. |
|
4. |
75 |
Дышит только половина одного лёгкого. Выраженная дыхательная недостаточность. |
Показана. |
Легкие после COVID-19 могут терять эластичность. Поражённые участки легочной ткани замещаются соединительной (рубцовой) тканью, возникает фиброз. Из-за фиброзных изменений в легких газообменная функция легочной ткани страдает. Воспаления уже нет, но дыхательная недостаточность сохраняется. Если не принять меры уже во время самого заболевания, патологические изменения в лёгких могут остаться на всю жизнь. Человека будут беспокоить:
- одышка, усиливающаяся при физической нагрузке;
- частые головокружения;
- сухой кашель;
- боли в груди;
- нарастающая слабость;
-
снижение работоспособности.

Иногда слабость настолько выражена, что теряется способность к самообслуживанию. Чтобы избежать этих серьёзных осложнений, нужно проводить восстановительные мероприятия – реабилитацию.
Принципы реабилитации легких после COVID-19
Реабилитацию начинают на 20–25 день после начала болезни, иногда ещё в стационаре. Как только острый процесс закончился, нормализовалась температура тела, проводится обследование. Уточняется, есть ли нарушение функции почек, сердца, сосудов, других органов. Программа восстановления легких после COVID-19 разрабатывается индивидуально. Учитываются:
- тяжесть перенесённой коронавирусной инфекции;
- характер вирусной пневмонии, степень поражения лёгких;
- пол;
- вес;
- возраст;
- сопутствующие болезни.
Длительность реабилитации от 2 недель до года. Она может идти непрерывно либо курсами по 10–14 дней с перерывами в 5–7 суток. При минимальных изменениях назначают дыхательную гимнастику, лечебную физкультуру, ингаляции, массаж, физиотерапию. Важную роль играют режим и питание.
Она может идти непрерывно либо курсами по 10–14 дней с перерывами в 5–7 суток. При минимальных изменениях назначают дыхательную гимнастику, лечебную физкультуру, ингаляции, массаж, физиотерапию. Важную роль играют режим и питание.
Общие рекомендации по реабилитации легких после COVID-19
-
Соблюдение режима дня, полноценный восьмичасовой сон
-
Умеренная физическая активность (10000 шагов в сутки – прогулки в парке, лесу в сухую и тёплую погоду). В холодный, ветренный или дождливый день лучше остаться дома. На прогулку одеваться по погоде, обувь должна быть удобной.
-
Дыхательная гимнастика
-
Ежедневная влажная уборка и проветривание в комнате.
-
Отказ посещения бани, сауны. Не стоит принимать горячие ванны.
-
Запрет на употребления алкоголя, курения.

Питание при восстановлении легких после COVID-19
Рекомендуется полноценное питание 5–6 раз в сутки, небольшими порциями.
Таблица 2. Обязательные компоненты питания
|
№ |
Компонент |
Примеры продуктов |
|
1. |
Легкоусвояемый белок |
Курица, индейка, молодая говядина, творог, яйца. |
|
2. |
Полезные жиры |
Морская рыба, орехи, растительные масла. |
|
3. |
Пищевые волокна |
Крупы, свежие овощи и фрукты. |
|
4. |
Медленные углеводы |
Крупы, овощи. |
|
5. |
Пробиотики |
Кисломолочные напитки, квашеная капуста. |
|
6. |
Железо |
Петрушка, говяжья печень, гречка. |
Необходимо пить 1,5–2 литра воды в сутки. Подойдёт обычная питьевая вода, морсы, несладкие компоты, отвар шиповника.
Под запретом: «быстрые» углеводы – торты, конфеты, булочки, жирная, острая, пряная пища, мясные деликатесы.
Дыхательная гимнастика для восстановления легких после COVID-19
Дыхательные упражнения стимулируют кровообращение, тренируют дыхательные мышцы, повышают эластичность легочной ткани, улучшают дренаж бронхов. Выполнять гимнастику нужно в чистом проветренном помещении. Начать с 30 секунд, постепенно довести до четверти часа. Следует избегать переутомления. При появлении головокружения – сделать паузу.
Подготовительные упражнения
-
В положении лёжа на спине сделать медленный вдох за 3–4 секунды, затем такой же медленный выдох – за 5–6 секунд.
-
Диафрагмальное дыхание, когда на вдохе «надувается» живот.
-
Медленно вдохнуть воздух, медленно выдохнуть через трубочку в стакан с водой, отдохнуть.
 Повторить 2–3 раза, постепенно довести до 10 раз.
Повторить 2–3 раза, постепенно довести до 10 раз.
Начальные упражнения
-
Сядьте на стул, прижмитесь спиной к спинке стула, опустите руки вниз. На вдохе плавно поднимите руки вперёд, а затем вверх. На выдохе вернитесь в исходное положение.
-
То же упражнение, только руки поднимать вверх через стороны.
-
Встать, положить пальцы рук на плечи. На вдохе медленно развести руки в стороны. Выдыхая через рот, вернуться в исходное положение.
Основные упражнения
Хорошо себя зарекомендовала гимнастика Стрельниковой А. Н. Самостоятельно освоить её сложно. Нужно, чтобы движения показал человек, владеющий методикой. Вместо этой дыхательной гимнастики врач может порекомендовать другую.
Физические упражнения для лечения легких после COVID-19
ЛФК укрепляет ослабленные болезнью мышцы, стимулирует кровообращение, приводит в норму нервную систему. Гимнастику выполняют после тренировки дыхания, в медленном темпе. Рядом нужно поставить стул, придерживаться рукой за его спинку для контроля равновесия. Первая часть каждого упражнения выполняется на вдохе, вторая – на выдохе.
Гимнастику выполняют после тренировки дыхания, в медленном темпе. Рядом нужно поставить стул, придерживаться рукой за его спинку для контроля равновесия. Первая часть каждого упражнения выполняется на вдохе, вторая – на выдохе.
Примерный перечень упражнений
-
Подняться на носки, встать на полную стопу.
-
Согнуть ногу в колене, приподняв ее вверх, опустить. Затем – вторую ногу.
-
Отвести ногу назад, вернуть на место. Так же со второй ногой.
-
Круговые движения плечами вперёд, затем назад.
-
Отвести правую руку назад, вернуться в исходное положение, затем – левую.
-
Поставить руки на пояс. Повернуть туловище вправо, потом – влево.
-
Наклониться вперёд на 20–30 градусов, выпрямиться.

-
Наклониться вправо, выпрямиться, затем – влево.
Ингаляции для лечения легких после COVID-19
Назначает врач при наличии показаний. Проводятся ингаляции через прибор небулайзер. Для ингаляций используют готовые увлажняющие препараты на основе физиологического раствора и отхаркивающие препараты. При необходимости назначаются бронхорасширяющие и противовоспалительные средства.
Лечебный массаж при реабилитации лёгких
Лечебный массаж, проведённый специалистом, улучшает кровообращение в лёгких, устраняет застойные явления, ускоряет обмен, способствует быстрому восстановлению лёгких. Кроме того, он снимает мышечное и нервное напряжение, помогает справиться с усталостью, повышает настроение и работоспособность. Хороший эффект даёт перкуссионный массаж.
Восстанавливаются ли легкие после COVID-19 с помощью мануальной терапии?
Мануальный терапевт применяет специальные техники воздействия: сдавливание, вытяжение, растягивание. Рёберно-позвоночные суставы становятся более подвижными, диафрагма работает лучше. В результате грудная клетка становится эластичнее, увеличивается объём лёгких, улучшается отхождение мокроты, восстанавливается поступление кислорода.
Рёберно-позвоночные суставы становятся более подвижными, диафрагма работает лучше. В результате грудная клетка становится эластичнее, увеличивается объём лёгких, улучшается отхождение мокроты, восстанавливается поступление кислорода.
Физиотерапия после коронавируса
Таблица 3. Популярные физиотерапевтические процедуры
|
№ |
Название |
Действие |
|
1. |
СМТ-терапия |
Синусоидальные модулированные токи устраняют спазмы бронхов, улучшают дренаж. |
|
2. |
Лазеротерапия |
Улучшает кровоснабжение, обладает рассасывающим и противовоспалительным действием. |
|
3. |
Полихроматический поляризованный свет |
Ускоряет рассасывание инфильтрата, улучшает проходимость бронхов. |
|
4. |
Магнитотерапия |
Устраняет воспаление, отёки, боль. |
|
5. |
Ультразвуковая терапия |
Выводит мокроту, предотвращает развитие фиброза. |
Фиброз – как последствие для легких после COVID-19
Признаки пневмофиброза на КТ (компьютерной томографии) говорят о том, что часть легочной ткани замещена рубцовой. Фиброз не развивается за несколько дней. Обычно на это уходит до 6 месяцев. К счастью, фатальный легочный фиброз с развитием тяжелой дыхательной недостаточности встречается не часто и у большинства людей, перенесших коронавирусную инфекцию, оставшиеся в легких изменения не скажутся на здоровье. В большинстве случаев при контрольном исследовании видна отчётливая положительная динамика. Признаки фиброза уменьшаются или исчезают. Восстанавливается нормальная легочная ткань.
Фиброз не развивается за несколько дней. Обычно на это уходит до 6 месяцев. К счастью, фатальный легочный фиброз с развитием тяжелой дыхательной недостаточности встречается не часто и у большинства людей, перенесших коронавирусную инфекцию, оставшиеся в легких изменения не скажутся на здоровье. В большинстве случаев при контрольном исследовании видна отчётливая положительная динамика. Признаки фиброза уменьшаются или исчезают. Восстанавливается нормальная легочная ткань.
Поэтому так важно вовремя обратиться к врачу и начать правильное лечение COVID-19, которое поможет избежать серьезных осложнений и уменьшит сроки реабилитации после поражения легких SARS-CoV-2.
Если фиброз действительно сформировался, он необратим. В этом случае врачи пытаются создать оптимальные условия для работы оставшейся легочной ткани. Часто это удаётся сделать, так как компенсаторные возможности дыхательной системы велики. Но простых методов для этого недостаточно. Приходится подключать серьёзную терапию, включающую лекарственные средства и респираторную поддержку.
Восстановите здоровье в одной из лучших клиник Москвы
В «Семейном докторе» точно знают, как восстановить легкие после коронавирусной инфекции. Мы разработали несколько программ реабилитации после COVID-19. В самые короткие сроки вы пройдёте полное обследование, точно узнаете, как восстановить легкие после COVID-19. Следуя рекомендациям доктора, сможете поправить здоровье и вернуться к нормальной жизни.
Публикации врачей клиники «Семейный доктор» на тему «Как побороть постковидный синдром»
- Восстановление обоняния после коронавируса
- Восстановление памяти после перенесённого коронавируса
- Преодолеваем психические расстройства при постковидном синдроме
- Потеря обоняния при COVID-19 — советы врача оториноларинголога
- Постковидный скрининг — обследование после перенесенной новой коронавирусной инфекции
- Как вернуть пищеварение в норму после коронавируса?
- Рекомендации кардиолога после перенесенного COVID-19
- Коронавирус оказался «злопамятным» — что важно знать
- Переживаем COVID.
 Как пандемия коронавируса влияет на психическую деятельность
Как пандемия коронавируса влияет на психическую деятельность - Мелатонин и COVID-19 — лекарство для Трампа
- Постковидный синдром: программа диагностики и регресса постковидной симптоматики. Как справиться с долгосрочными симптомами Long COVID
Пневмонию важно распознать на ранних стадиях / Здоровье / Независимая газета
При появлении лихорадки, кашля, боли в грудной клетке при дыхании надо срочно вызвать врача. Фото РИА Новости
Пневмония (воспаление легких) – острая инфекционная болезнь, характеризующаяся воспалительным процессом в тканях легкого. Ее возникновению способствуют, в частности, заболевания верхних дыхательных путей, различные иммунодефицитные состояния, переохлаждение, курение. В клинике этой весьма распространенной болезни (в России ежегодно болеют более полумиллиона человек) различают внебольничную и госпитальную (внутрибольничную) пневмонию.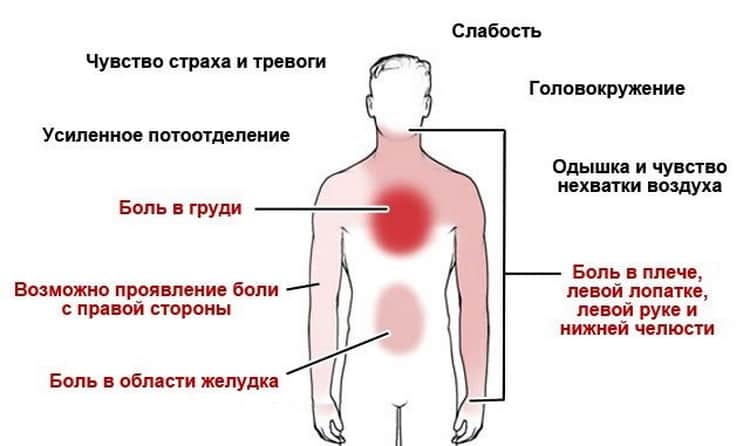 Первая чаще всего вызывается пневмококком. Возбудителями госпитальной пневмонии могут быть синегнойная палочка, стрептококк, золотистый стафилококк и другие представители микрофлоры.
Первая чаще всего вызывается пневмококком. Возбудителями госпитальной пневмонии могут быть синегнойная палочка, стрептококк, золотистый стафилококк и другие представители микрофлоры.
Микроорганизмы попадают в легкие различными путями: бронхогенным (через бронхи), гематогенным и лимфогенным (из крови и лимфы). Гематогенное поступление имеет место при сепсисе и общеинфекционных заболеваниях, а лимфогенное – при ранениях грудной клетки. Однако основным путем считается бронхогенный, при котором возбудители болезни проникают в организм через бронхи в процессе дыхания.
Классическая форма острой пневмонии – крупозная. Она характеризуется поражением доли или даже целого легкого с обязательным вовлечением в патологический процесс плевры.
Заболевание начинается с повышения температуры до 39–40 градусов и появления боли в грудной клетке при дыхании. Несколько позднее к этим симптомам присоединяется кашель, сначала сухой, затем со скудной мокротой с прожилками крови, а позднее мокрота становится кровянистой (ржавой). Общее состояние больного тяжелое. На лице у него появляется лихорадочный румянец, а на губах, крыльях носа и мочках ушей отмечаются герпетические высыпания. Он жалуется на боль в грудной клетке, озноб, слабость, его мучают кашель и одышка. При осмотре наблюдаются также симптомы возбуждения со стороны центральной нервной системы.
Общее состояние больного тяжелое. На лице у него появляется лихорадочный румянец, а на губах, крыльях носа и мочках ушей отмечаются герпетические высыпания. Он жалуется на боль в грудной клетке, озноб, слабость, его мучают кашель и одышка. При осмотре наблюдаются также симптомы возбуждения со стороны центральной нервной системы.
Другая форма острой пневмонии – очаговая, которой часто предшествует инфекция верхних дыхательных путей. Воспалительный процесс в большинстве случаев начинается в бронхах с последующим переходом на альвеолярную ткань легкого. Поэтому ранними признаками очаговой пневмонии являются повышение температуры, порой с ознобом, и кашель. Сначала он может быть сухим, а через один-два дня – со слизисто-гнойной мокротой.
Пневмонию важно распознать на ранних стадиях. Это дает возможность выбрать правильную тактику лечения и избежать в дальнейшем серьезных осложнений, например, острой дыхательной или сердечной недостаточности. При появлении у больного лихорадки, кашля, боли в грудной клетке в процессе дыхания надо срочно вызвать врача. Он выявит зону воспаления легочной ткани и плевры.
При появлении у больного лихорадки, кашля, боли в грудной клетке в процессе дыхания надо срочно вызвать врача. Он выявит зону воспаления легочной ткани и плевры.
У пожилых людей острая пневмония встречается в два раза чаще, чем у молодых. Но и диагностировать у них болезнь труднее, поскольку она нередко протекает вяло, без температуры или с незначительным ее повышением. Уточнить диагноз помогают рентгенологическое исследование, анализы крови и мокроты, а в сложных случаях – компьютерная томография.
Терапия больных острой пневмонией должна быть комплексной и предпочтительно проводиться в стационаре. Впрочем, при легкой форме возможно и амбулаторное лечение. При этом во избежание осложнений больному следует строго выполнять предписания врача – в частности, соблюдать постельный режим в течение всего периода лихорадки и интоксикации. Комнату, где находится больной, необходимо систематически проветривать и проводить в ней влажную уборку.
Важное значение имеет пищевой рацион, в котором должны присутствовать в достаточном количестве белки, жиры, углеводы и витамины. Показано обильное питье до 2,5–3 л в день: фруктовые, овощные, ягодные соки и витаминные чаи, а также морсы из ягод клюквы, смородины, крыжовника. Для регулирования функции кишечника больному необходимо давать чернослив, компоты из ревеня, отварную свеклу с растительным маслом, кефир.
Показано обильное питье до 2,5–3 л в день: фруктовые, овощные, ягодные соки и витаминные чаи, а также морсы из ягод клюквы, смородины, крыжовника. Для регулирования функции кишечника больному необходимо давать чернослив, компоты из ревеня, отварную свеклу с растительным маслом, кефир.
Ведущую роль при лечении острой пневмонии играет антибактериальная терапия, которая должна быть как можно более ранней. Кроме того, врач с учетом индивидуальных особенностей пациента должен выбрать наиболее активное и малотоксичное лекарственное средство, определить методы его введения в организм. Скажем, при легкой форме пневмонии пациенту назначают антимикробный препарат для приема внутрь. Однако при тяжелом течении недуга необходимы внутримышечные или внутривенные инъекции.
В комплексной терапии активно применяются также немедикаментозные методы: горчичные обертывания, ультрафиолетовое облучение грудной клетки, электрофорез и другие физические методы лечения, а также дыхательная гимнастика.
Жжение в легких? Как дышать в холодную погоду
Предоставлено доктором Стивеном Т. Девором, директором отдела физиологии физических упражнений Массачусетского технологического института и здравоохранения штата Огайо, а также доцентом кафедры физиологии физических упражнений кафедры гуманитарных наук и кафедры физиологии и клеточной биологии штата Огайо. Государственный университет
В это время года я знаю, что многие люди становятся осторожными и нервными из-за холодного воздуха, которым вы дышите во время бега на улице, и что вы обеспокоены тем, что ваши легкие будут подвергаться воздействию очень холодного воздуха и потенциально могут быть повреждены. . Многие выражают особое беспокойство по поводу ощущения жжения, которое иногда ощущается в легких при беге на морозе.
Хочу заверить всех вас, что ваши легкие будут в полном порядке. Воздух, которым вы дышите, когда бежите на улице в это время года, хотя и очень холодный в атмосфере, совсем не холодный к тому времени, когда он достигает ваших легких. Позвольте мне объяснить, что происходит и почему вы чувствуете это жжение.
Позвольте мне объяснить, что происходит и почему вы чувствуете это жжение.
Во-первых, знайте, что к тому времени, когда вдыхаемый воздух достигает дна трахеи (т. е. трахеи), он нагревается до температуры тела (98,6 градусов по Фаренгейту) и увлажняется на 100 %. Это верно независимо от температуры окружающего воздуха и относительной влажности воздуха. Таким образом, холодный воздух никогда не достигает ваших легких.
Ощущение жжения, которое испытывают некоторые из вас, вызвано обезвоживанием и последующим раздражением клеток, выстилающих трахею. Поскольку воздух вдыхается в это время года, относительная влажность этого воздуха имеет тенденцию быть очень низкой (особенно по сравнению с относительной влажностью воздуха в летнее время). Помните, что воздух должен быть доведен до 100% увлажнения, прежде чем он достигнет ваших легких.
Откуда берется вся эта дополнительная вода (влажность)? Ответ заключается в том, что клетки, выстилающие вашу трахею, отказываются от своего запаса воды, чтобы увлажнить воздух, который вот-вот попадет в ваши легкие. Это не проблема, если вы находитесь на улице в течение короткого периода времени в холодную погоду. Однако, когда вы много работаете на улице (например, бегаете) и дышите намного интенсивнее, клетки, выстилающие трахею, сильно обезвоживаются. После обезвоживания они раздражаются, и вы воспринимаете это обезвоживание и раздражение как «жжение» в горле и легких. Это ощущение не редкость для тех, кто впервые занимается спортом на открытом воздухе в холодную погоду.
Это не проблема, если вы находитесь на улице в течение короткого периода времени в холодную погоду. Однако, когда вы много работаете на улице (например, бегаете) и дышите намного интенсивнее, клетки, выстилающие трахею, сильно обезвоживаются. После обезвоживания они раздражаются, и вы воспринимаете это обезвоживание и раздражение как «жжение» в горле и легких. Это ощущение не редкость для тех, кто впервые занимается спортом на открытом воздухе в холодную погоду.
Есть по крайней мере две вещи, которые вы можете сделать, чтобы свести к минимуму это чувство. Прежде всего, в это время года вы должны избегать обезвоживания. Я знаю, что многие из вас могут подумать, что на улице холодно, я на самом деле не так сильно потею, так зачем мне пить для увлажнения в это время года. Ответ заключается в том, что вы потеете больше, чем вы думаете, и если вы соблюдаете водный баланс, вы значительно снизите ощущение «жжения» в трахее. Другой полезный совет — сосредоточиться на глубоком дыхании, а не на «задыхании». Короткие быстрые вдохи раздражают трахею еще быстрее.
Короткие быстрые вдохи раздражают трахею еще быстрее.
Продолжайте в том же духе, занимаясь бегом, и наслаждайтесь прекрасной свежей погодой в это время года. Помните, что плохой погоды не бывает, бывает плохой выбор одежды.
С наилучшими пожеланиями дальнейших успехов в обучении.
Доктор Девор
Жжение в легких? Как дышать в холодную погоду
Почему во время бега горят легкие? 6 Вероятные причины
Некоторые новички жалуются на жжение в легких во время бега или на боль в легких после бега.
Даже более опытные бегуны могут обнаружить, что иногда (а иногда и часто) во время бега у них возникает жжение в легких. Итак, что заставляет ваши легкие гореть, когда вы бежите?
В этой статье мы обсудим причины, почему ваши легкие горят во время бега, чтобы ответить на вопрос: «Почему мои легкие горят во время бега?»
Мы покроем:
- Почему во время бега горят легкие?
- 6 Возможные причины жжения в легких при беге
Давайте прыгать!
Почему во время бега горят легкие?
Существует несколько возможных причин, по которым ваши легкие могут гореть или ощущаться, будто они горят, когда вы бегаете или выполняете какие-либо другие виды энергичных аэробных упражнений, таких как езда на велосипеде, гребля, плавание, подъем по лестнице или любой вид высокоинтенсивной тренировки.
К сожалению, хотя некоторые причины, по которым ваши легкие болят после бега или жгут во время тренировки, безобидны и либо проходят сами по себе, либо носят временный характер, существуют определенные состояния, которые могут вызвать жжение в ваших легких во время тренировки, что требует дальнейшего лечения. расследование.
По этой причине важно не игнорировать ощущение жжения в легких во время бега, особенно если оно возникает часто и возникает при различных условиях.
6 Возможные причины, по которым ваши легкие могут гореть во время бега
Существует несколько возможных причин, по которым ваши легкие могут гореть во время тренировки, во время или после бега.
Вот некоторые из наиболее распространенных причин, почему во время бега у вас горят легкие:
№1: вы новичок
Наиболее распространенная причина жжения в легких во время бега просто связана с тем, что вы еще не в «хорошей форме» и ваше тело еще не адаптировалось к суровым условиям тренировок.
В частности, если вы ускоряете темп или бегаете с интенсивностью, превышающей вашу текущую комфортную рабочую нагрузку, ваши легкие и окружающие межреберные мышцы должны растягиваться и расширяться намного дальше и быстрее, чем они привыкли, и они должны это делать. на все время тренировки.
Хотя этот тип испытаний поможет вашим легким стать сильнее и эффективнее, эти типы адаптации требуют времени.
Возможно, вам придется снизить интенсивность тренировок или включить структуру интервалов бег/ходьба или легкая/тяжелая интервальная тренировка вместо того, чтобы пытаться постоянно давить или бегать на длинные дистанции, чтобы дать легким время восстановиться и немного расслабиться. по мере улучшения вашей физической формы.
#2: Бег на морозе
Одной из наиболее распространенных причин, почему ваши легкие могут гореть во время бега, является то, что вы бежите в холодном и сухом воздухе.
К счастью, хотя жжение от этого не становится менее неприятным, оно совершенно безвредно и не вызывает беспокойства.
Бег зимой на свежем воздухе подвергает вашу дыхательную систему воздействию холодного и сухого воздуха. Легким нужен теплый и влажный воздух, а холодный воздух может вызвать раздражение и обжечь трахею (трахею) и бронхи (дыхательные пути, ведущие в легкие).
Одним из преимуществ носового дыхания во время бега является то, что нос способен хотя бы частично согревать, фильтровать и увлажнять вдыхаемый воздух.
Поэтому, когда вы дышите через нос, воздух уже несколько теплый и влажный, когда он достигает легких.
Это будет меньше раздражать и шокировать дыхательные пути, сводя к минимуму степень жжения, даже когда воздух достаточно сухой и холодный.
С другой стороны, ротовое дыхание во время бега не дает таких преимуществ. Рот не особенно хорошо оборудован для нагрева и увлажнения воздуха, которым вы дышите, оставляя любой вдыхаемый холодный и сухой воздух в его холодном и сухом состоянии, когда он попадает в проходы в ваши легкие.
Опять же, это может раздражать нежную эндотелиальную оболочку дыхательных путей и вызывать ощущение жжения в легких. Чтобы эффективно увлажнять этот сухой воздух, клетки, выстилающие дыхательные пути, должны отдавать часть своей воды, оставляя их сухими и раздраженными.
Чтобы эффективно увлажнять этот сухой воздух, клетки, выстилающие дыхательные пути, должны отдавать часть своей воды, оставляя их сухими и раздраженными.
Лучшее, что вы можете сделать, чтобы предотвратить обжигание легких во время бега на холоде, — это сосредоточиться на дыхании через нос, а не через рот. Вы также можете надеть бафф или маску для лица, чтобы создать более теплую среду внутри носа и рта и предотвратить выдыхание лишней воды в сухую окружающую среду. 9№ 3: кислотный рефлюкс , такие как цитрусовые, помидоры или другие кислые продукты, газированные напитки, кофе или жирные продукты.
При кислотном рефлюксе сфинктер или полоса мышечной ткани между желудком и пищеводом часто ослабевает, позволяя некоторым кислым пищеварительным сокам, которые должны оставаться в желудке, выплескиваться вверх в пищевод и горло.
Бег может усугубить эту проблему из-за всех толчков и повышенного внутрибрюшного давления, вызванного сдавливанием диафрагмы вниз, расширением легких и сокращением мышц живота, что приводит к уменьшению объема брюшной полости.
Хотя кислые пищеварительные соки, связанные с кислотным рефлюксом, относительно редко проникают в легкие, что называется аспирацией, даже присутствие этих кислых жидкостей может раздражать ткани и нервы в грудной полости или грудной клетке вокруг легких.
Это может вызвать ощущение жжения в сердце и легких или вокруг них во время тренировки.
Аспирация особенно опасна, и если вы лечитесь от ГЭРБ или кислотного рефлюкса, важно поговорить с врачом о том, как изменить свою диету и режим упражнений, чтобы обеспечить свою безопасность и снизить риск этого редкого, но серьезного осложнения. .
Если у вас нет диагноза кислотного рефлюкса или ГЭРБ, но вы испытываете другие признаки и симптомы, такие как вздутие живота или чувство переполнения после еды даже небольшого объема, жжение или дискомфорт в желудке или груди после еды, кашель, д., вам следует поговорить со своим врачом о том, чтобы пройти эндоскопию или обследование у гастроэнтеролога.
Существует множество различных лекарств и модификаций образа жизни, которые можно использовать для облегчения симптомов ГЭРБ.
#4: У вас астма
Бегуны, страдающие астмой, подвержены повышенному риску ощущения жжения в легких во время тренировки.
Астма — это хроническое заболевание легких, вызывающее воспаление дыхательных путей.
Поскольку дыхательные пути становятся более суженными и узкими, кислороду становится труднее поступать в легкие, а жесткость, отек и раздражение дыхательных путей могут вызывать боль при расширении дыхательных путей и легких при быстром и сильном вдохе и выдохе. выдох во время тренировки.
Это может привести к различным симптомам, таким как одышка, свистящее дыхание, кашель, стеснение в груди и даже ощущение жжения в легких во время физических упражнений.
Если у вас астма, бронходилататоры, такие как ингаляторы с альбутеролом или пероральные стероиды, могут помочь справиться с вашими симптомами.
Если у вас есть опасения, что у вас может быть астма, или у вас уже есть диагноз астма, но он вызывает проблемы во время бега, дополнительное лечение или корректировка принимаемых вами лекарств могут решить проблему и снизить риск более опасных последствия, такие как приступ астмы.
№5: Вы выздоравливаете от болезни
Респираторные заболевания, такие как простуда, грипп или COVID-19, могут вызывать воспаление и раздражение легких и дыхательных путей.
Даже если вы оправились от пика болезни в течение нескольких дней или недель, у вас может остаться некоторое остаточное раздражение, которое может усугубиться, когда вы начнете выполнять дополнительные физиологические требования бега.
#6: Хронические респираторные заболевания
Некоторые хронические респираторные заболевания, такие как хронический бронхит или эмфизема, могут вызвать жжение в легких во время бега или боль в легких после бега.
Эти типы состояний связаны с нарушением дыхательной функции и общим состоянием воспаления, раздражения и ограниченной эластичности дыхательных путей и альвеол — небольших нежных скоплений тканей в легких, отвечающих за газообмен.
Дополнительные проблемы, связанные с усиленной вентиляцией во время бега, могут превысить возможности вашей поврежденной дыхательной системы, вызывая дискомфорт и дальнейшее раздражение.