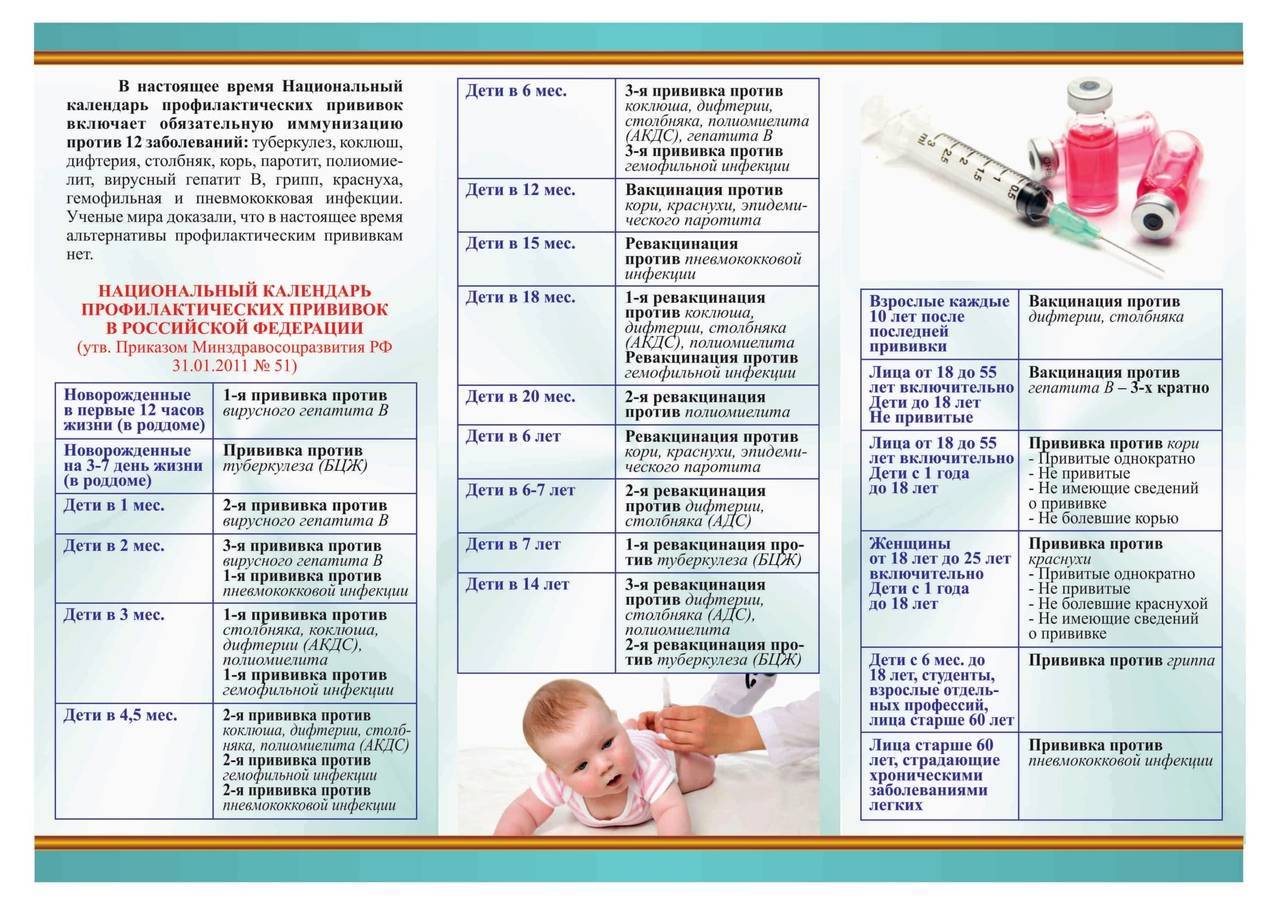
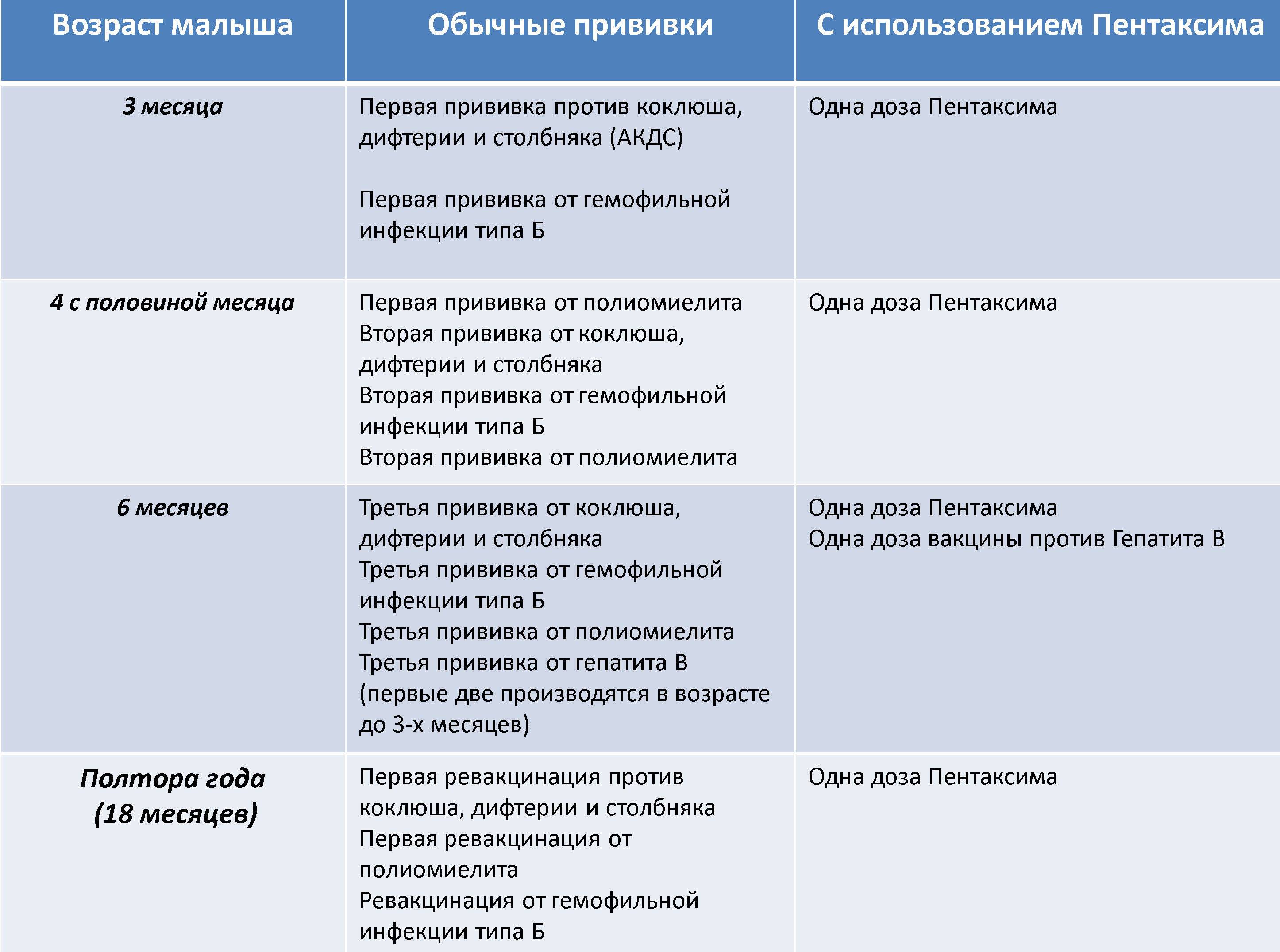
Вакцина «ПЕНТАКСИМ» — Вирилис
«ПЕНТАКСИМ» — прививка от дифтерии, столбняка, коклюша, полиомиелита, инфекции вызванной Haemophilus influenzae типа b
Вакцина бесклеточная, содержит очищенные антигены Bordetella pertussis, дифтерийный и столбнячный анатоксины, инактивированные вирусы полиомиелита трех типов и вакцину против гемофильной инфекции.
Производитель: Санофи Пастер С.А., Франция.
Защищает от заболеваний: дифтерии и столбняка, коклюша, полиомиелита и инфекции, вызываемой Haemophilus influenzae тип b.
Применяется: первичной вакцинации и ревакцинации детей с 3-х месячного возраста
Включена в национальный календарь профилактических прививок России.
Преимущества вакцины «Пентаксим»
- Прививка вакциной Пентаксим гарантирует высокую степень защиты против пяти инфекций одновременно.
- Введение вакцины Пентаксим – это низкая частота местных реакций по сравнению с другими вакцинами.

- Снижение инъекционной нагрузки на ребёнка — один укол вместо трех.
- Легкая переносимость вакцинации за счет содержания бесклеточного коклюшного компонента.
- Отсутствие риска развития вакциноаcсоциированного полиомиелита, т.к. в вакцине содержится инактивированный (убитый) вирус.
- Хиб-компонент обеспечивает высокий уровень защиты от частых ОРЗ, синуситов, менингитов, пневмоний, отитов, вызываемых этой инфекцией в самом раннем возрасте.
- Пентаксим соответствует календарю профилактических прививок России по 4-м компонентам и эффективно дополняет по Хиб-компоненту.
Совместимость с другими вакцинами
Предостережения: применение у беременных и кормящих женщин
Вакцина не предназначена для вакцинации взрослых.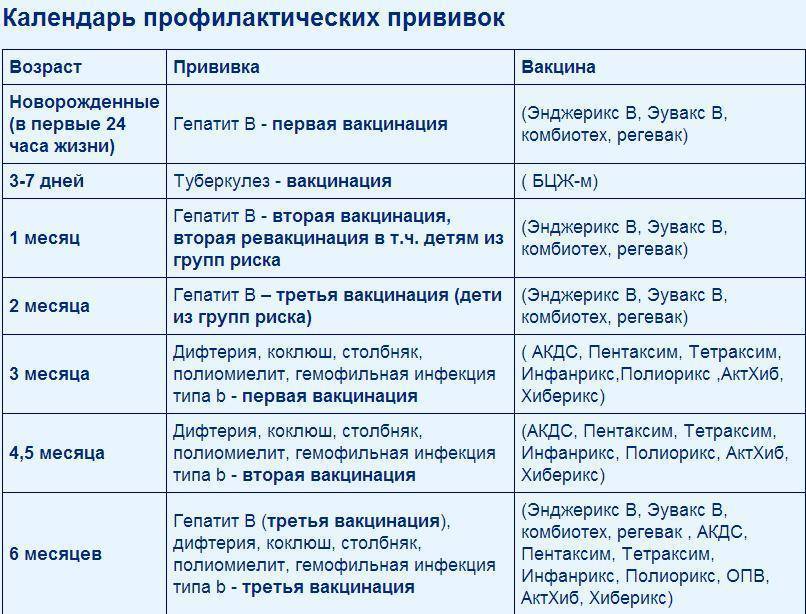
Противопоказания
Только врач может решить, подходит ли «Пентаксим» для вакцинации
«Пентаксим» противопоказан при наличии в анамнезе аллергической реакции на любой компонент вакцины, а также если у пациента:
- Прогрессирующая энцефалопатия, сопровождающаяся судорогами или без таковых. Энцефалопатия, развившаяся в течение 7 дней после введения любой вакцины, содержащей антигены Bordetella pertussis.
- Сильная реакция, развившаяся в течение 48 ч после предыдущей вакцинации вакциной, содержащей коклюшный компонент: повышение температуры тела до 40 °С и выше,
- Синдром длительного необычного плача, фебрильные или афебрильные судороги, гипотонический-гипореактивный синдром.
- Аллергическая реакция, развившаяся после предыдущего введения вакцины для профилактики дифтерии, столбняка, коклюша, полиомиелита и вакцины для профилактики инфекции, вызываемой Haemophilus influenzae типа b.

- Подтвержденная системная реакция гиперчувствительности к любому ингредиенту вакцины, а также глютаральдегиду, неомицину, стрептомицину и полимиксину В.
- Заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию следует отложить до выздоровления.
- При наличии в анамнезе у ребенка фебрильных судорог, не связаных с предшествующей вакцинацией, следует следить за температурой тела привитого в течение 48 ч после прививки и, при ее повышении, регулярно применять антипиретические (жаропонижающие) препараты в течение всего этого периода.
Возможные побочные эффекты
Местные, развивающиеся в течение 48 часов после вакцинации: болезненность, обычно выражаемая непродолжительным плачем в покое или при несильном надавливании на область инъекции, покраснение и уплотнение в месте инъекции.
Общие реакции, проходящие самостоятельно в течение 24 часов без каких-либо остаточных явлений:
- Повышение ректальной температуры тела до 38 °С — 40 °С
- раздражительность, сонливость, нарушения сна
- анорексия, диарея, рвота, длительный плач.

В очень редких случаях отмечаются:
- сыпь, крапивница
- фебрильные и афебрильные судороги
- гипотония и гипотонический-гипореактивный синдром
- анафилактические реакции (отек лица, отек Квинке, шок)
Редко, после введения вакцин, содержащих HIb-компонент, отмечаются случаи отека одной или обеих нижних конечностей (с преобладанием отека на конечности, куда была введена вакцина).
Очень редко, после введения вакцин, содержащих ацеллюлярный коклюшный компонент, отмечаются случаи выраженных реакций (более 5 см в диаметре) в месте введения вакцины, в том числе отек, распространяющийся за один или оба сустава.
Эти реакции проявляются через 24-72 ч после введения вакцины и могут сопровождаться покраснением, увеличением температуры кожи в месте инъекции, чувствительностью или болезненностью в месте инъекции.
Данные симптомы исчезнутсамостоятельно в течение 3-5 дней без какого-либо дополнительно лечения.
При тромбоцитопении и других нарушениях свертываемости крови введение вакцины должно проводиться с осторожностью из-за риска развития кровотечения при внутримышечной инъекции.
При развитии в анамнезе синдрома Гийена-Барре или неврита плечевого нерва в ответ на какую-либо вакцину, содержащую столбнячный анатоксин, решение о вакцинации «Пентаксимом» должно быть тщательно обосновано. Как правило, в таких случаях оправданным является завершение первичной иммунизации (если введено менее 3 доз).
Приходите на прививки в «ВИРИЛИС». Полный спектр вакцин для детей и взрослых, семейная вакцинация — по специальной цене!
Записаться можно по тел.: +7(812)331-88-94
Температура после прививки Превенар — норма или отклонение?
Большинство родителей стремятся защитить детей от тяжелых болезней прививками, но опасаются вакцинальных осложнений. Наибольшую тревогу вызывает у них возможный подъем у ребенка высокой температуры после прививки Превенар.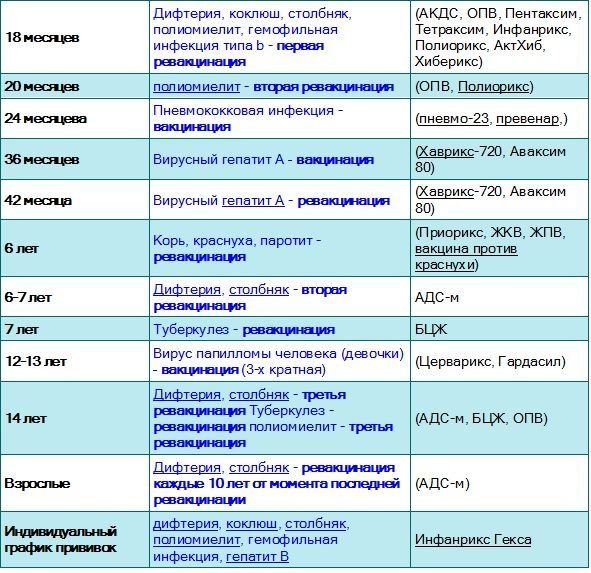 Немаловажно также уметь различать физиологический ответ иммунной системы на внедрение инородного агента и патологическую реакцию организма.
Немаловажно также уметь различать физиологический ответ иммунной системы на внедрение инородного агента и патологическую реакцию организма.
Оглавление
- 1 Нормальная реакция на вакцинацию
- 2 Почему поднимается температура до 38-39°C после прививки Превенар и вакцины от полиомиелита
- 3 Сколько дней держится температура после прививки Превенар
- 4 Что делать
- 4.1 Лекарственные методы нормализации температуры тела
- 4.2 Физические методы борьбы с гипертермией
- 4.3 Чего делать нельзя
Нормальная реакция на вакцинацию
Заранее предвидеть исход вакцинации довольно сложно: он обусловлен не только качеством очистки и правильным хранением препарата Превенар, но и состоянием здоровья детского организма на момент постановки прививки.
Естественная реакция организма на введение вакцины Превенар выражается в повышении температуры тела ребенка, спустя несколько часов после прививки.
Физиологическая реакция может проявляться тремя степенями тяжести — быть:
- слабовыраженной — характеризуется легким недомоганием на фоне субфебрильной температуры до 37,5°С;
- средней степени — ухудшением общего состояния и температурой тела до 38,5°С;
- тяжелой гипертермией — более 38,5°С и функциональными нарушениями жизненно важных органов.

У некоторых привитых Превенаром, температурная реакция на вакцину отсутствует. Это связано с особенностями работы иммунной системы ребенка и на качество выработанной защиты от пневмококковой инфекции не влияет.
Почему поднимается температура до 38-39°C после прививки Превенар и вакцины от полиомиелита
Целью введения вакцин, является построение в организме иммунного заграждения к возбудителям определенных инфекций, в частности, пневмококковой (бактериальной) или полиомиелитной (вирусной).
Парентеральное или пероральное проникновение инактивированных патогенных бактерий, вирусов или их частиц, организм воспринимает как инфекционную агрессию и начинает бороться: ребенок как бы переболевает ею в сильно облегченном варианте, однако после этого у него остается стойкий иммунитет к данному возбудителю.
Наряду с образованием специфических иммунных тел происходит высвобождение в кровяное русло веществ, уменьшающих теплоотдачу — простагландинов, цитокинов и др.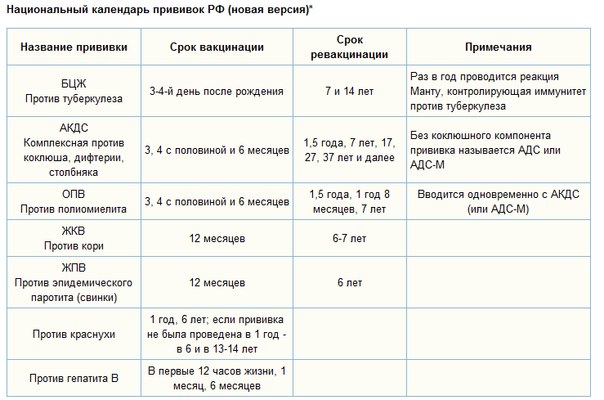
В условиях накапливания в организме избыточного тепла, при гипертермии не только активируется синтез антител, но и снижается жизнеспособность большинства бактерий и вирусов. Таким образом, формируется иммунная защита и ликвидируется инфекция.
Несмотря на ожидаемую предсказуемость естественной температурной реакции, степень ее интенсивности тщательно контролируют, не допуская развития осложнений.
Реакцию на прививку считают патологической, требующей консультации педиатра, если:
- температура тела не нормализовалась после применения антипиретиков;
- кожные покровы приобрели сухость, бледность, мраморность или покрылись сыпью.
Причиной гипертермии иногда может быть постинъекционное воспаление: отек и покраснение кожи в месте введения вакцины, повышение локальной температуры, сочащаяся жидкостью ранка от укола.
Повторное применение Превенара и полиомиелитной вакцины, могут усугубить нормальный ответ на прививку: последующее введение антигена во многих случаях вызывает более выраженную температурную реакцию, обусловленную более мощным иммунным ответом.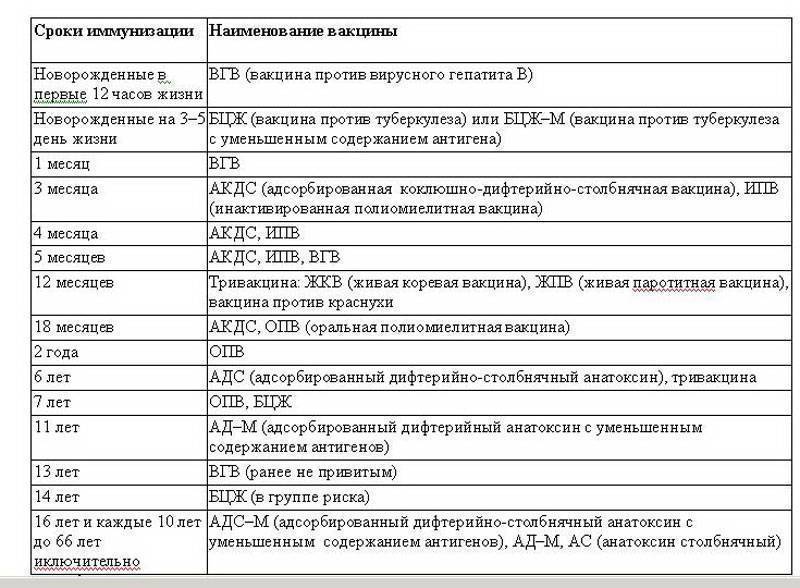
Сколько дней держится температура после прививки Превенар
Как долго будет удерживаться повышенная температура у ребенка после введения вакцины Превенар — зависит от индивидуальных особенностей детского организма.
При физиологическом течении вакцинального периода, типичная температурная кривая выглядит таким образом:
- выраженная гипертермия наблюдается обычно только в первые сутки;
- в течение второго дня температура держится на нормальных показателях, к вечеру повышаясь до субфебрильных отметок в 37,5-37,7°С;
- на третьи сутки и далее, температура тела стабилизируется и сохраняется на физиологическом уровне.
Такой график температурных показателей характеризует формирование классического иммунного ответа организма.
Что делать
Рекомендация не снижать у ребенка температуру тела до 38°С — не распространятся на гипертермическую вакцинальную реакцию.
В случаях поднятия ртутного столбика выше отметки 37,3°С при измерении в подмышечной впадине обычно применяют — антипиретики. Особенно это касается детей первого года жизни: у них гипертермия нарастает стремительно и плохо поддается корректировке. Жаропонижающие также показаны детям более старшего возраста, при выраженном ухудшении общего состояния.
Особенно это касается детей первого года жизни: у них гипертермия нарастает стремительно и плохо поддается корректировке. Жаропонижающие также показаны детям более старшего возраста, при выраженном ухудшении общего состояния.
Лекарственные методы нормализации температуры тела
Тактика применения антипиретиков зависит от выраженности гипертермии.
- При субфебрильных показателях используют жаропонижающие в свечах: Виферон, Вибуркол, Нурофен. Суппозитории быстро всасываются и длительно действуют.
- Гипертермию 38°С и выше снимают антипиретиками в виде сиропов, действующими веществами которых выступают парацетамол (по 15 мг/на кг веса младенца, четырежды в сутки) и ибупрофен (по 10 мг/на кг, трижды).
- При температуре более 38,5°С может потребоваться сочетанное применение суспензии и суппозиториев.
При использовании сиропов-антипиретиков во избежание передозировки, внимательно читают инструкцию к препарату и строго ей следуют.
Выраженная гипертермия, которую не удается купировать в течение 4 часов, может повлечь за собой конвульсии, а судорожный синдром представляет угрозу не только детскому здоровью, но и жизни.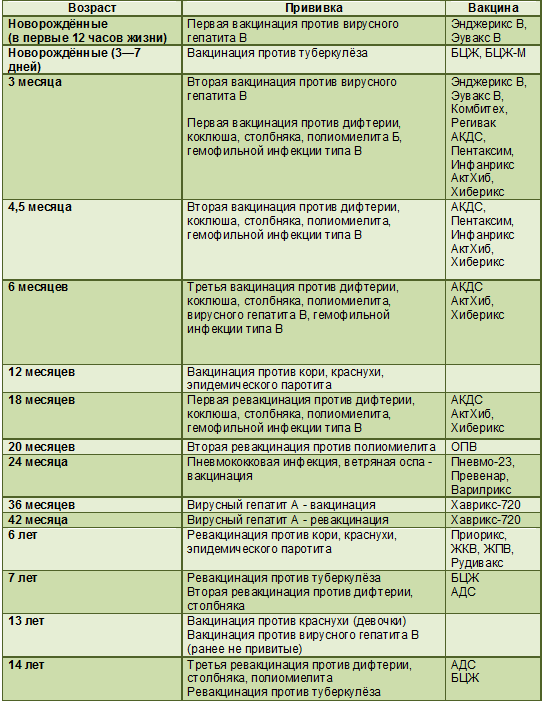 Поэтому в таком случае ребенку необходима неотложная медицинская помощь.
Поэтому в таком случае ребенку необходима неотложная медицинская помощь.
Локальную болезненность в месте инъекции препарата снимают при помощи примочек с двухпроцентным раствором Новокаина, и последующим нанесением на кожу над уплотнением мази Троксевазин. Однако явно выраженное воспаление требует консультации специалиста.
Физические методы борьбы с гипертермией
Медикаментозные методы при гипертермии окажут более выраженный эффект даже при минимальных дозировках, если родители выполняют следующие рекомендации:
- активируют в организме ребенка процессы теплоотдачи — создают благоприятный микроклимат в детской, поддерживая:
- температуру на уровне 18-20°С;
- влажность — от 50 до 78 процентов;
- проводя регулярные проветривания;
- тормозят в организме ребенка процессы теплообразования:
- обеспечивают ему покой, постельный режим;
- одежду используют легкую, из натуральных тканей;
- кормят умеренно, только по желанию ребенка;
- обеспечивают должный питьевой режим, используя:
- компоты из сухофруктов — кураги, изюма, груш;
- аптечные саше для приготовления пероральных растворов для регидратации — Гидровит, Регидрон, Хумана Электролит.
Чего делать нельзя
Неправильно выбранная тактика снижения температуры тела у ребенка повышает риск развития серьезных осложнений.
Педиатры категорически не рекомендуют:
- давать ребенку Ацетилсалициловую кислоту (Аспирин) — препарат имеет множество опасных для младенца побочных проявлений;
- проводить обтирания младенца уксусом или спиртосодержащими жидкостями — они иссушают кожу;
- купать ребенка в теплой ванне или заворачивать в мокрую простынь;
- принудительно кормить.
Правильная подготовка ребенка к прививке, внимательное отношение к нему в поствакцинальном периоде, позволяют сохранить здоровье малыша и сформировать стойкий иммунитет к болезни.
Тяжесть течения и осложнения пневмококковой инфекции, несоизмеримо более опасны, чем температурная реакция на прививку, особенно если придерживаться адекватной тактики противостояния ей.
прививок от гриппа и пневмонии | ADA
Лекарства и лечение
Грипп может быть опасен для всех. Но это особенно опасно для людей с диабетом или другими хроническими проблемами со здоровьем. Наличие диабета означает наличие большего количества случаев высокого уровня глюкозы в крови (сахара в крови), чем у человека без диабета. Высокий уровень глюкозы в крови снижает способность белых кровяных телец бороться с инфекциями.
Помимо людей, живущих с диабетом, грипп также представляет особый риск для людей с сердечными заболеваниями, курильщиков и людей с хроническими заболеваниями легких, людей с ослабленной иммунной системой (например, тех, кто проходит химиотерапию или реципиентов донорских органов), очень маленькие дети и люди, живущие в очень тесных помещениях, таких как общежития колледжей, военные казармы или дома престарелых.
Стоит ли делать прививку от гриппа?
Как правило, каждый человек с диабетом нуждается в прививке от гриппа каждый год. Поговорите со своим врачом о прививке от гриппа. Прививки от гриппа не обеспечивают 100% защиты, но снижают вероятность заражения гриппом примерно на шесть месяцев.
Поговорите со своим врачом о прививке от гриппа. Прививки от гриппа не обеспечивают 100% защиты, но снижают вероятность заражения гриппом примерно на шесть месяцев.
В целях дополнительной безопасности людям, с которыми вы живете или проводите много времени, также рекомендуется сделать прививку от гриппа. У вас меньше шансов заболеть гриппом, если люди вокруг вас не болеют им.
Лучшее время для прививки от гриппа — сентябрь. Прививка подействует примерно через две недели.
Если вы больны (например, у вас простуда или лихорадка), спросите, следует ли вам подождать, пока вы снова не станете здоровым, прежде чем делать прививку от гриппа. И не делайте прививку от гриппа, если у вас аллергия на яйца.
Вам рекомендуется продолжать принимать общие меры предосторожности для предотвращения сезонного гриппа и других инфекционных болезней и болезней:
- Прикрывайте нос и рот салфеткой, когда кашляете или чихаете. Выбросьте ткань в мусорное ведро.
 Если у вас нет салфетки, кашляйте или чихайте в локоть, а не в руку.
Если у вас нет салфетки, кашляйте или чихайте в локоть, а не в руку. - Часто мойте руки водой с мылом, особенно после кашля или чихания. Также эффективны спиртосодержащие чистящие средства для рук.
- Не прикасайтесь к глазам, носу или рту. Так распространяются микробы.
- Старайтесь избегать тесного контакта с больными людьми.
- Если вы заболели, оставайтесь дома, не ходите на работу или в школу и ограничьте контакты с другими людьми, чтобы не заразить их.
Многие болезни и заболевания распространяются при контакте с биологическими жидкостями. Этот контакт обычно происходит через кашель. Другие тесные контакты с инфицированным человеком, такие как объятия или поцелуи, также могут привести к распространению.
Что делать, если у вас диабет и симптомы гриппа
Поговорите сейчас со своим врачом о том, как связаться с ним или с ней , если вы думаете, что у вас грипп. Симптомы гриппа могут включать:
- Лихорадку
- Кашель
- Боль в горле
- Насморк или заложенность носа
- Боли в теле
- Головная боль
- Озноб
- Усталость
- У некоторых людей также может быть рвота и диарея
Люди могут быть инфицированы гриппом и иметь респираторные симптомы без лихорадки.
Существует категория заболеваний, называемых пневмококковыми инфекциями, из которых пневмония является одной из самых опасных, а второй наиболее опасной является менингит. Люди с диабетом примерно в три раза чаще умирают от гриппа и пневмококковых заболеваний, однако большинство из них не получают простой и безопасной прививки от пневмонии.
Симптомы пневмонии включают:
• Кашель с выделением слизи серого, желтого цвета или с прожилками крови
• Боль в груди
• Учащенное или затрудненное дыхание
• Лихорадка
• Озноб
Симптомы менингита включают:
• Сильная головная боль
• Спутанность сознания
• Светобоязнь (чувствительность глаз к свету)
• Вялость вплоть до потери сознания
Около 10 000 человек ежегодно умирают из-за этих бактериальных инфекций. Однако прививка от пневмонии — это безопасный и эффективный способ защитить вас от этих заболеваний.
Самый важный шаг для предотвращения пневмококковой инфекции – вакцинация. В США доступны две вакцины:
Вакцина PCV13 (Prevnar 13®): Сокращенно от пневмококковой конъюгированной вакцины, вакцина PCV13 защищает от 13 типов пневмококковых бактерий. Его вводят в виде однократной дозы вакцины для взрослых и четырех малых доз для детей: в возрасте 2 месяцев, 4 месяцев, 6 месяцев и 12–15 месяцев. CDC рекомендует эту вакцину для:
- Дети до 2 лет
- Взрослые 65 лет и старше
- Люди в возрасте от 2 до 64 лет, которые также:
- Имеют хроническое заболевание, такое как диабет; болезни сердца, печени, почек или легких; или алкоголизм
- Имеют проблемы со здоровьем, которые ослабляют их иммунную систему, такие как ВИЧ/СПИД, рак или поврежденная или отсутствующая селезенка
- Имеют кохлеарные имплантаты или утечку спинномозговой жидкости
- Дым
Вакцина PPSV23 (Pneumovax23®): Сокращенное от пневмококковой полисахаридной вакцины, вакцина PPSV23 защищает от 23 типов пневмококковых бактерий. Это однократная доза. CDC рекомендует эту вакцину для:
Это однократная доза. CDC рекомендует эту вакцину для:
- взрослых 65 лет и старше
- Взрослые в возрасте от 19 до 64 лет, курящие сигареты
- Люди в возрасте от 2 до 64 лет, которые также:
- Имеют хронические заболевания, такие как диабет; болезни сердца, печени, почек или легких; или алкоголизм
- Имеют проблемы со здоровьем, которые ослабляют их иммунную систему, такие как ВИЧ/СПИД, рак или поврежденная или отсутствующая селезенка
- Имеют кохлеарные имплантаты или утечку спинномозговой жидкости
Поговорите со своим врачом о плане получения обеих этих вакцин. Как правило, вы получаете одну вакцину, ждете год, а затем делаете вторую иммунизацию.
Другие рекомендуемые вакцины
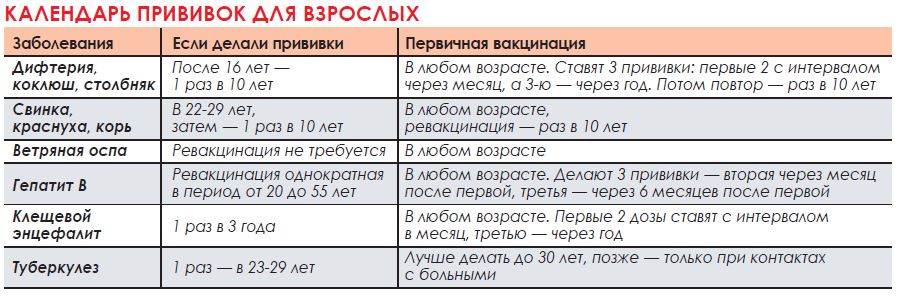
- Вакцина Tdap (против столбняка, дифтерии и коклюша)
- Вакцина против гепатита В (в трех частях)
- Вакцина против опоясывающего лишая (опоясывающий лишай)
Оплата вакцин
Прививки от пневмонии и менингита покрываются Medicare Part B, если вакцины вводятся с интервалом в один год.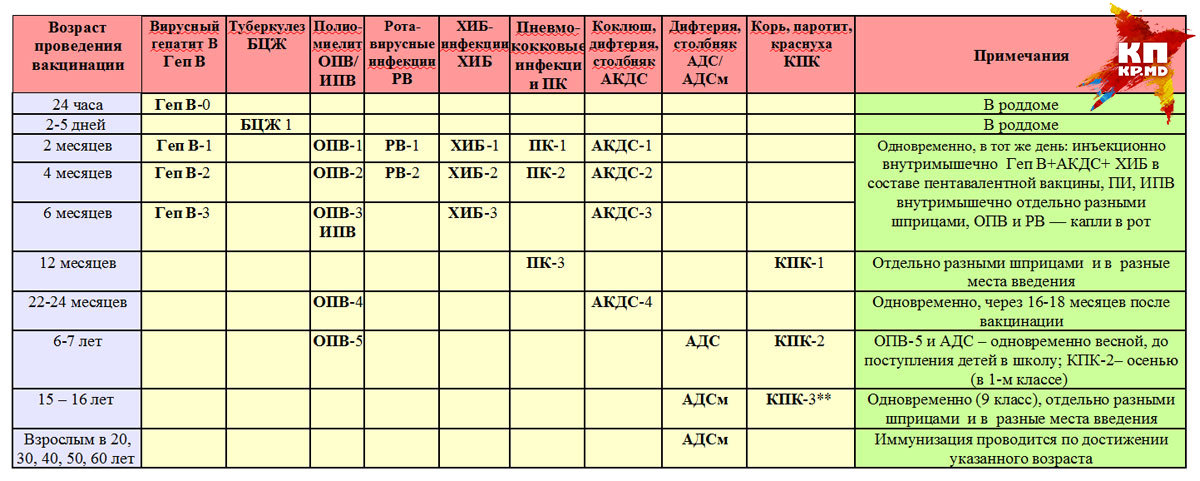 Узнайте больше на сайте medicare.gov/coverage/pneumococcal-shots.
Узнайте больше на сайте medicare.gov/coverage/pneumococcal-shots.
Большинство программ частного страхования покрывают пневмококковые вакцины по низкой цене или бесплатно. Программа «Вакцины для детей» покрывает вакцинацию лиц в возрасте 19 лет и младше, если они имеют право на участие в программе Medicaid, не застрахованы или имеют недостаточную страховку, а также являются американскими индейцами или коренными жителями Аляски. Узнайте больше на сайте cdc.gov/vaccines/programs/vfc/.
Другие ресурсы
- Информационный центр ADA: Звоните по телефону 1-800-DIABETES (800-342-2383) с 9:00 до 17:30. по восточному времени, с понедельника по пятницу, или по электронной почте [email protected].
- Pandemicflu.gov: единый доступ к информации правительства США о свином, птичьем и пандемическом гриппе
- Поиск клиники гриппа: Американская ассоциация легких сотрудничала в первую очередь с Центрами по контролю и профилактике заболеваний (CDC), Саммитом по гриппу и Коалицией действий по иммунизации для составления всеобъемлющей базы данных клиник, предлагающих прививки от гриппа.
 Все, что вам нужно сделать, чтобы найти клинику рядом с вами, это ввести свой почтовый индекс.
Все, что вам нужно сделать, чтобы найти клинику рядом с вами, это ввести свой почтовый индекс.
Клинические рекомендации (сестринское дело): Иммунизация стационарных больных
Введение
Цель
Значение терминов
Оценка
Управление
Поствакцинальный
Особые соображения
Ссылки
Каталожные номера
Таблица доказательств
Введение
- Иммунизация является самым безопасным и наиболее эффективным способом защиты младенцев и детей от болезней, которые можно предотвратить с помощью вакцин.
- Важно, чтобы медицинские работники использовали любую возможность для вакцинации младенцев и детей.
- 8-10% австралийских младенцев и детей старшего возраста не в курсе прививок.
- Дети, которые должны или просрочены для иммунизации, обычно могут быть безопасно и эффективно иммунизированы во время их пребывания в стационаре после консультации с лечащей медицинской бригадой пациента.
- Это руководство предназначено для сестринского, медицинского и фармацевтического персонала Королевской детской больницы.
- Это руководство относится к младенцам, детям и подросткам в Королевской детской больнице во время их пребывания в стационаре.
Цель
Цели данного руководства:
- Это гарантирует, что зарегистрированные медсестры в RCH проводят безопасную и эффективную иммунизацию. Это особенно относится к медсестрам, которые могут вводить вакцины по указанию (например, по назначению лекарств) практикующего врача.
- Обеспечить иммунизацию всех младенцев, детей и подростков в безопасной среде согласно соответствующему законодательству, передовой практике и руководствам и рекомендациям Австралийского справочника по иммунизации в Королевской детской больнице.
- Чтобы родители получали последовательную, точную и достоверную информацию о процедуре иммунизации, в том числе о потенциальных рисках и преимуществах, таких как возможные побочные эффекты, их распространенность и что они должны с ними делать.

Определение терминов
Иммунизация – Процесс индукции иммунитета к инфекционному агенту путем введения вакцины
Иммунитет – способность организма бороться с некоторыми инфекциями; иммунитет может быть результатом естественной (дикой) инфекции или вакцинации
Вакцинация – введение вакцины; если вакцинация успешна, она приводит к иммунитету
Побочное явление после иммунизации (ПППИ) — любое неблагоприятное медицинское явление, которое следует за иммунизацией и не обязательно имеет причинно-следственную связь с использованием вакцины.
Холодовая цепь – система транспортировки и хранения вакцин в диапазоне температур от +2ºС до +8ºС от места производства до места введения. Поддержание холодовой цепи имеет важное значение для поддержания действия вакцины и, в свою очередь, ее эффективности.
Противопоказания — Ко всем вакцинам относятся только 2 абсолютных противопоказания:
- анафилаксия после введения предыдущей дозы соответствующей вакцины
- анафилаксия после введения любого компонента соответствующей вакцины
не должен получают живые вакцины.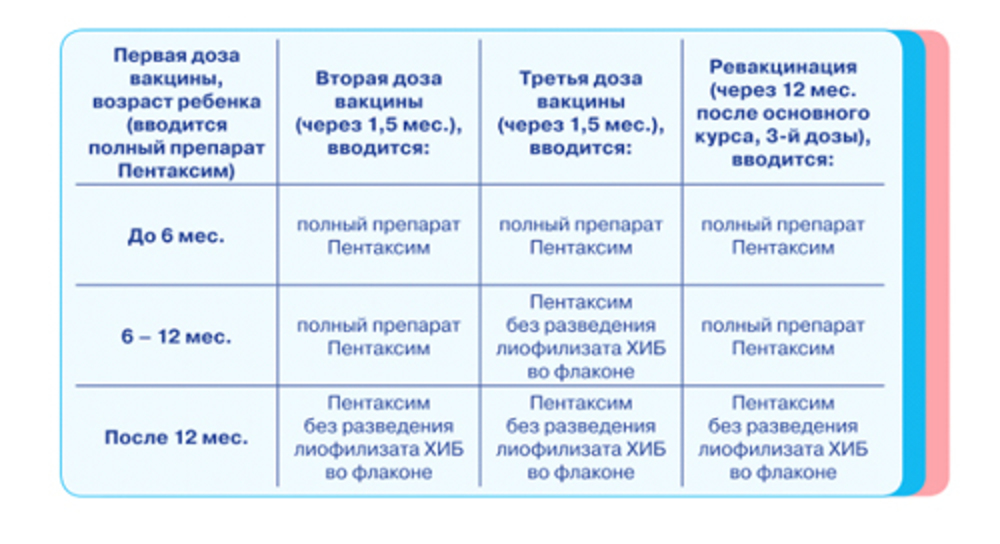 Это не зависит от того, вызвано ли иммунодефицитное состояние заболеванием или лечением.
Это не зависит от того, вызвано ли иммунодефицитное состояние заболеванием или лечением.
Инактивированные вакцины — Превенар 13®, Инфанрикс-Гекса®, Инфанрикс-ИПВ®, Нименрикс®. Boostrix®, Adacel®, Gardasil 9®, Act Hib®, Hiberix®, Infanrix®, Quadracel®, Tripacel®.
Живые вакцины – Priorix®, Priorix Tetra®, Proquad®, MMRII®, Varilrix®, Varivax®
Действительное согласие – добровольное согласие лица на предложенную процедуру, данное после достаточного, надлежащего и надежного информация о процедуре, включая потенциальные риски и преимущества, была передана этому лицу
НПВ – Национальная программа иммунизации
Оценка
Ан
оценка при поступлении должна быть завершена медсестрой вместе с родителем или опекуном по прибытии в палату. Каждая встреча с медицинским работником — это возможность пересмотреть статус иммунизации. Если вы определили, что пациент нуждается в иммунизации, медицинские работники должны;
Каждая встреча с медицинским работником — это возможность пересмотреть статус иммунизации. Если вы определили, что пациент нуждается в иммунизации, медицинские работники должны;
- Получите от медицинской бригады заказ на лекарства, которые необходимо прописать в MAR.
- Убедитесь, какие вакцины показаны, включая любые ранее пропущенные дозы вакцины, обратившись к
НПВ.
- Если у пациента нет документального подтверждения получения вакцин, запланированных в НПВ, соответствующих его/ее возрасту, обсудите это со службой иммунизации по телефону 9345 6599 или обсудите с лечащей медицинской бригадой.
- Рассмотрите необходимость введения альтернативных или дополнительных вакцин в связи с какими-либо факторами риска, т. е. недоношенностью, сопутствующим заболеванием, иммуносупрессивной терапией
- Проверить наличие
противопоказания или меры предосторожности при введении вакцин.
- Убедитесь, что возраст пациента, который будет вакцинирован, подходит для вакцинации (согласно НПВ).

- Проверьте правильность временного интервала, прошедшего с момента введения предыдущей вакцины.
- Предоставить вакцинируемому лицу или родителю/опекуну
Контрольный список предвакцинального скрининга и
побочные эффекты вакцины.
- Если вы обнаружите наличие состояния или обстоятельств, указанных в контрольном списке для обследования перед вакцинацией, обратитесь в Службу иммунизации по телефону 9345 6599 или обсудите это с лечащей медицинской бригадой.
- Согласие должно быть получено перед каждой прививкой (устно), как только будет установлено отсутствие противопоказаний.
Менеджмент
Введение вакцин
1. Вопросы охраны труда и техники безопасности
Стандарт
Во время вакцинации всегда следует соблюдать рекомендации по охране труда и технике безопасности.
2. Оборудование для вакцинации
Выбранное оборудование будет варьироваться в зависимости от того, является ли вакцина восстановленной вакциной или вакциной в предварительно заполненном шприце. Оборудование может включать в себя;
Оборудование может включать в себя;
- Контейнер для острых предметов
- Вакцина плюс разбавитель, если требуется восстановление
- Шприц 3 мл (если вакцина не находится в предварительно заполненном шприце)
- Игла для вытягивания 19 калибра (для введения через резиновую пробку после разведения вакцины)
- Игла для инъекций 25 калибра 25 мм (внутримышечная)
- Игла для инъекций 25 калибра 16 мм (подкожная)
- Чистая вата и микропористая лента для нанесения на инъекцию участок после вакцинации
3. Приготовление вакцины
- Убедитесь, что из холодильника взята нужная вакцина, что срок ее годности не истек, а холодовая цепь соблюдена
- Вымойте руки водой с мылом или протрите руки спиртосодержащим антисептиком
- Подготовьте соответствующие инструменты для инъекций для введения вакцины
- Инъекционные препараты должны быть проверены и подписаны сертифицированными медсестрами, имеющими соответствующие полномочия – см.
 Процедура обращения с лекарствами
Процедура обращения с лекарствами
Инъекционные вакцины, не требующие восстановления
- Эти вакцины включают Превенар 13®, Инфанрикс-ИПВ®, Бустрикс®, Гардасил 9®, Инфанрикс®, Квадрасел®, Трипацел®.
- Если вакцина находится во флаконе, осторожно снимите крышку, чтобы сохранить стерильность резиновой пробки. Нет необходимости протирать резиновую пробку однодозового флакона спиртовой салфеткой, если она визуально чистая.
- Используйте иглу 19 размера, чтобы набрать рекомендуемую дозу через пробку
- Замена иглы после извлечения из флакона перед инъекцией
Инъекционные вакцины, требующие восстановления
- Эти вакцины включают Нименрикс®, Приорикс®, Инфанрикс Гекса®, Приорикс Тетра®, Проквад®, MMRII®, Варилрикс®, Варивакс®
- При необходимости разведите вакцину непосредственно перед введением
- Используйте стерильную иглу 19G для разведения и отдельную иглу 23G длиной 24 мм для введения вакцины
- Используйте только разбавитель, поставляемый с вакциной; не используйте стерильную воду для инъекций вместо прилагаемого разбавителя.
 Убедитесь, что растворители и вакцина полностью перемешаны.
Убедитесь, что растворители и вакцина полностью перемешаны. - Вводите восстановленные вакцины как можно скорее после того, как они были восстановлены, так как они могут быстро ухудшиться.
Для всех инъекционных вакцин
- В случае большого пузыря воздуха в предварительно наполненном шприце выпустите воздух через иглу, стараясь не заполнить иглу какой-либо вакциной. Это предотвращает возможность частичной потери дозы вакцины.
- Никогда не смешивайте местный анестетик с вакциной
4. Введение вакцины
- Большинство вакцин вводится внутримышечно.
- Приорикс®, MMRII®, Приорикс Тетра® и Варилрикс® и Варивакс® вводятся подкожно.
- Ротавирусные вакцины только доступны для перорального введения
- Если кожа визуально чистая, нет необходимости протирать ее спиртовой салфеткой
- Для внутримышечной (в/м) инъекции используйте иглу 23 размера 25 мм.
 под углом 90° к коже, чтобы иглу можно было безопасно ввести в втулку.
под углом 90° к коже, чтобы иглу можно было безопасно ввести в втулку. - Нет необходимости оттягивать поршень шприца перед введением вакцины
- Для подкожной (п/к) инъекции вводят инъекцию под углом 45° к коже.
- Стандартной иглой для введения вакцин путем подкожной инъекции является игла калибра 25 или 26 и длиной 16 мм.
- Жидкая лекарственная форма представляет собой прозрачную жидкость, содержащуюся в сжимаемом пластиковом, не содержащем латекса дозирующем тюбике с откручивающейся крышкой. Сохраните колпачок – он понадобится для прокалывания тюбика (см. информацию о продукте)
- Текущую дозу вакцины 1,5 мл следует вводить перорально из перорального аппликатора на внутреннюю сторону щеки младенца небольшими аликвотами.
- Если большая часть дозы пероральной ротавирусной вакцины выплевывается или вызывает рвоту в течение нескольких минут после введения, можно ввести одну повторную дозу во время одного визита.

- Если у младенца срыгивается или его рвет только небольшая часть дозы вакцины, нет необходимости повторять дозу.
- Ротавирусную вакцину можно вводить через назогастральный зонд – см. соответствующую процедуру.
5. Рекомендуемые места инъекций
Младенцы в возрасте до 12 месяцев- Латеральная широкая мышца ангеролатеральной мышцы бедра является рекомендуемым местом для внутримышечной вакцинации у детей в возрасте до 12 месяцев из-за ее большего размера. размер мышц (см. рис. ниже)
Фото предоставлено Ллойдом Эллисом, Королевская детская больница, Виктория (стр. 80 Австралийского справочника по иммунизации, 10-е изд. 2013 г.)
Дети в возрасте 12 месяцев и старше
- Дельтовидная мышца является рекомендуемым местом для внутримышечной или подкожной вакцинации у детей в возрасте ≥12 месяцев (см. рисунок ниже)
6.
 Место для вакцинации
Место для вакцинации
Важно свести к минимуму движения младенцев и детей во время инъекции вакцины. Для вакцинации можно использовать следующие позиции.Младенцы в возрасте до 12 месяцев
Положите ребенка в полулежачее положение на колени родителя/опекуна (см. рисунок ниже). Его также можно использовать для маленьких детей.Фото предоставлено доктором Джоанн Моллой, Виктория (стр. 75 Австралийского справочника по иммунизации, 10-е изд. 2013 г.)
Дети в возрасте 12 месяцев и старше
- Поместите ребенка боком на колени родителя/опекуна так, чтобы рука для инъекции находилась близко к телу ребенка, а другая рука была спрятана под мышкой и за спиной родителя/опекуна (см. ниже).
Фото предоставлено CHW Photography (стр. 77 Австралийского справочника по иммунизации, 10-е изд. 2013 г.)
Подростки и взрослые
- Взрослые должны сидеть на стуле, ноги упираются в пол, руки расслаблены по бокам
- Расслабьте плечи, попросив человека сделать глубокий вдох и опустив плечи на выдохе
- Дельтовидная мышца – это область вакцинации, которая должна быть полностью открыта и визуализирована специалистом по иммунизации.
 От пациента может потребоваться полностью вынуть руку из рукава или снять рубашку, если это необходимо. Обеспечьте конфиденциальность пациента.
От пациента может потребоваться полностью вынуть руку из рукава или снять рубашку, если это необходимо. Обеспечьте конфиденциальность пациента. - Найдите кончик плеча (акромион) и мышцу в середине плечевой кости. Дельтовидная площадка находится на полпути между этими двумя ориентирами.
7. Методы отвлечения внимания
Иммунизация может вызвать дистресс и тревогу у младенцев, детей и их родителей. Важно, чтобы во время иммунизации использовались эффективные стратегии обезболивания. Некоторый стратегии, которые рекомендуются во время введения вакцины, включают:- Сахароза для приема внутрь (дети в возрасте 0–18 лет) месяцев)
- Грудное вскармливание
- Встряхивание шумной игрушки (младенцы и дети)
- Активные техники – выдувание мыльных пузырей, ветряная мельница или воздуходувка для вечеринок
- Пассивные техники, такие как просмотр телевизора, разглядывание книги
- Устройство Buzzy® 90 024 Прохладный смысл ® (см.
 процедура)
процедура)
Также можно использовать местные анестетики, такие как крем AnGel или EMLA. Рутинное применение парацетамола во время или сразу после вакцинации не рекомендуется, за исключением случаев, когда вводится Бексеро® (см. МВЭК).
После вакцинации
Немедленно после ухода
- Утилизация медицинских и острых отходов, включая флаконы с вакцинами сайт быстро ватой и лейкопластырем при необходимости
- Аккуратно надавите на 1-2 минуты (не трите место инъекции, так как это может вызвать местное раздражение)
- Проинформируйте пациента о необходимости оставаться в палате не менее 15 минут после инъекции вакцинация (для наблюдения за любым немедленным нежелательным явлением, таким как анафилаксия)
Требования к документации
- Все вакцины, вводимые младенцам и детям, должны быть задокументированы в MAR на EPIC, а также в журнале учета здоровья ребенка, который находится у родителей
- Подробности, которые должны быть зарегистрированы, включают:
- Введенная вакцина, включая торговую марку, номер партии, номер дозы
- Дата и время вакцинации
- Место введения
- Имя лица, проводившего вакцинацию
Особые соображения
Побочные эффекты вакцины
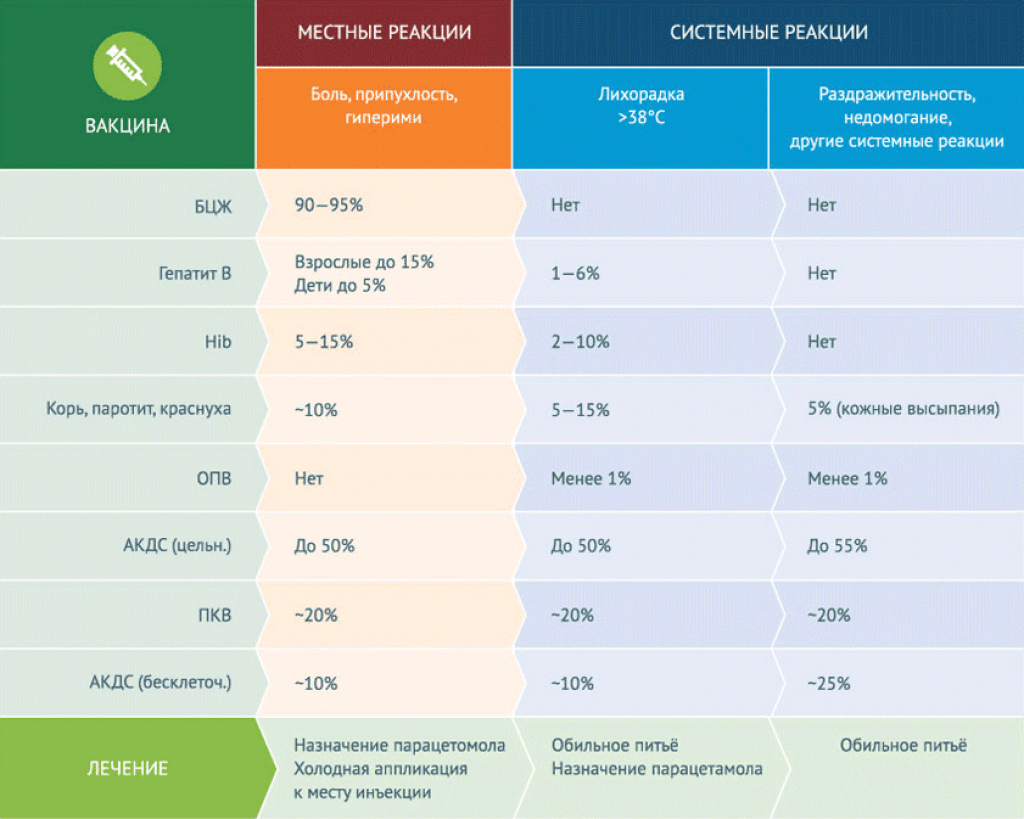
- Наиболее
распространенными побочными эффектами после иммунизации являются; местные реакции (такие как боль, покраснение или припухлость в месте инъекции), лихорадка, раздражительность и узелки в месте инъекции.
 Эти ответы, как правило, мягкие и самоограничивающиеся и, как правило, не
требуют специфического лечения.
Эти ответы, как правило, мягкие и самоограничивающиеся и, как правило, не
требуют специфического лечения. - Рутинное применение парацетамола во время или сразу после вакцинации не рекомендуется, за исключением тех случаев, когда вводится Bexsero® (см. МВЭК).
Нежелательные явления после иммунизации (ПППИ)
- Неблагоприятное явление после иммунизации (ПППИ) — это любое неблагоприятное медицинское явление, которое следует за иммунизацией и не обязательно имеет причинно-следственную связь с использованием вакцины.
- Наиболее серьезным ПППИ после иммунизации является анафилаксия. Медицинский персонал должен знать лечение анафилаксии
- Обморок относительно часто возникает после вакцинации взрослых и подростков. Если это произошло, положите пациента на спину в положении «голова вниз и ноги вверх»
- О любых НППИ следует сообщать
SAEFVIC (Наблюдение за нежелательными явлениями после вакцинации в сообществе).
 SAEFVIC базируется в RCH/MCRI, и с ним можно связаться по телефону 1300 882 924 (вариант 1).
SAEFVIC базируется в RCH/MCRI, и с ним можно связаться по телефону 1300 882 924 (вариант 1).
Иммунизация и анестезия
- Пациенты могут пройти вакцинацию под общей анестезией. Дополнительную информацию см. по ссылке.
Ссылки
- https://www.rch.org.au/rchcpg/hospital_clinical_guideline_index/Procedure_Management_Guideline/
- https://www.rch.org.au/immunisation/
- www.health.vic.gov.au/immunisation
- https://immunisationhandbook.health.gov.au/
- www.ncirs.edu .au
- www.safevac.org.au/Home/Info/VIC
- http://www.mvec.mcri.edu.au
Ссылки
- Халл Б.П., Хендри А., Дей А., Макартни и Беар д Ф. (2019). Ежегодный отчет об охвате иммунизацией за 2019 г. https://www.ncirs.org.au/sites/default/files/2020-11/NCIRS%20Annual%20Immunisation%20Coverage%20Report%202019%20Final.pdf
- Национальный
Совет по здравоохранению и медицинским исследованиям (NHMRC).
 Австралийский справочник по иммунизации, https://immunisationhandbook.health.gov.au/
Австралийский справочник по иммунизации, https://immunisationhandbook.health.gov.au/ - Grayson ML, Russo P, Ryan K, Havers S and Heard К. (2010) Гигиена рук, Австралия — 5 моментов для гигиены рук. австралийский Комиссия по безопасности и качеству в здравоохранении, 2010 г.
- Hutin Y, Hauri A, Chiarello L, Catlin M, Стилуэлл Б., Гебрехивет Т. и Гарнер Дж. (2003). Лучшие практики инфекционного контроля для внутрикожных, подкожных и внутримышечных инъекций. Бюллетень Всемирной организации здравоохранения , 81:491-500
- Diggle L, Deeks JJ, Pollard AJ (2006). Эффект размер иглы на иммуногенность и реактогенность вакцин у детей раннего возраста: рандомизировано контролируемое исследование, British Medical Journal ; 333:571.
- Харрисон Д., Элиа С., Маниас Э. и Ройл Дж. (2014). сахароза и
леденцы для уменьшения боли при иммунизации у малышей и детей младшего возраста: два экспериментальных
рандомизированные контролируемые испытания.
 Неонатальный,
Сестринское отделение педиатрии и детского здоровья, 17(1): 19-26
Неонатальный,
Сестринское отделение педиатрии и детского здоровья, 17(1): 19-26 - Дженкинс, Н. Орсини Ф., Элиа С. и Перретт К. (2020). Сведение к минимуму иммунизационной боли детства вакцины: пилотное исследование MIP. Journal of Pediatrics and Child Health https://doi.org/10.1111/jpc.15229
- Taddio A, Appleton M, Bortolussi R, Chambers C,
Дубей В., Гальперин С., Ханрахан А., Ипп М., Локетт Д., Макдональд Н., Мидмер Д.,
Мусманис П., Палда В., Пиелак К., Пиллаи Ридделл Р., Ридер М., Скотт Дж. и Шах В.
(2010). Уменьшение боли при вакцинации детей: клинические исследования, основанные на доказательствах
руководство по практике. CMAJ Канадская медицинская ассоциация
Журнал ;182:E843-55
Таблица доказательств
Таблицу доказательств для этого руководства можно посмотреть здесь.
Не забудьте прочитать отказ от ответственности.
Разработка этого руководства по сестринскому делу координировалась Соней Элиа, NUM, Служба иммунизации, и была одобрена Комитетом по клинической эффективности сестринского дела.

